Mehr als nur operative Eingriffe
|
|
|
- Kora Baumhauer
- vor 5 Jahren
- Abrufe
Transkript
1 Chirurgie bei Kindern und Jugendlichen mit CED Mehr als nur operative Eingriffe Teil 2: Lebensqualität durch Operation Prof. Dr. med. Ekkehard C. Jehle Vorbemerkungen Bei Kindern und Jugendlichen stellt die operative Behandlung der chronisch entzündlichen Darmerkrankungen (CED) eine besondere Herausforderung dar. Dies bezieht sich weniger auf die chirurgische Technik und das konkrete Vorgehen während einer Operation: Dieses unterscheidet sich im Prinzip nicht von der Therapie bei Erwachsenen. Vielmehr steht bei Kindern und Jugendlichen noch deutlicher als bei erwachsenen CED-Patienten die Frage des Ob und Wann im Vordergrund: Gibt es einen Grund, zu operieren, ist die Operation in der konkreten Situation die bessere Behandlungs-Option? Ist dies der richtige Zeitpunkt für eine Operation? Das sind schwierige Fragen. Insbesondere für die Eltern, die ja meist für ihre Kinder und im Interesse ihrer Kinder diese Entscheidung treffen müssen. Und auch für die Kinderärzte und Kindergastroenterologen, welche die Kinder und ihre Eltern bezüglich des weiteren Vorgehens beraten und den Weg zum Chirurgen empfehlen sollen. Diese Entscheidungen und Wegbahnungen werden häufig durch verständliche und nachvollziehbare Ängste, aber leider auch durch Unwissenheit beeinflusst. Erleichtert werden kann solch eine Entscheidung durch eine ganz einfache Fragestellung: Was ist das Ziel der Behandlung? Das Ziel der Behandlung beim Morbus Crohn (den wir zum jetzigen Zeitpunkt weder durch Medikamente noch durch eine Operation heilen können) ist Lebensqualität und Symptomfreiheit. 40 Kinder und Jugendliche mit CED
2 Das Ziel der operativen Behandlung bei Colitis ulcerosa ist Lebensqualität und Heilung. Das Behandlungsziel Lebensqualität beinhaltet bei Kindern und Jugendlichen weit mehr als bei Erwachsenen, nämlich: normales Körper und Längenwachstum (dieses lässt sich nach der Pubertät nicht mehr aufholen), normaler Schulbesuch mit Schulabschluss, Freizeitbetätigung mit Freunden ohne Einschränkungen, sportliche Betätigung ohne Einschränkungen, normale Sexualentwicklung und Partnerfindung, Abschluss einer Berufsausbildung, einer Lehre oder eines Studiums. Leider werden diese grundlegenden Behandlungsziele häufig aus den Augen verloren und es wird als Behandlungserfolg angesehen, dem Kind durch die Medikamente eine Operation erspart oder die Operation auf einen späteren Zeitpunkt hinausgeschoben zu haben. Deutlich verstärkt wurde diese Tendenz in den letzten Jahren durch den frühen und häufigen Einsatz der anti-tnfα- Antikörper (Infliximab = Remicade, Adalimumab = Humira). Wenn die Lebensqualität, das Wohlbefinden und die normale Entwicklung des Kindes oder des Jugendlichen durch gut verträgliche und nebenwirkungsarme Medikamente erreicht werden kann, besteht kein Grund für eine Operation. Wenn diese Ziele aber durch eine Operation schneller, verlässlicher und nebenwirkungsärmer erreicht werden können, sollte diese Option gewählt werden. Operationsindikation, Operationstechniken und Ergebnisse Die konkreten Gründe für eine Operation sind bei Kindern und Jugendlichen dieselben wie bei Erwachsenen. Diese Operations-Indikationen sind in dem Artikel von Dr. Martin Claßen ausführlich darge- Die Ängste bei Kindern und Eltern vor einer Operation mögen höher sein, um den Patienten aber eine Höhere Lebensqualität zu ermöglichen, Minderwuchs auszuwenden oder Medikamentennebenwirkungen zu vermeiden, sollte bei Kindern und Jugendlichen eher früher an eine OP als Therapieoption gedacht werden. In diesem Artikel geht der Chirurg Prof. Jehle auf die Thematik ein, besonders auf Stenosen, Darm- und Analfisteln (beim Crohn) und die Pouch-OP (bei der Colitis), und ergänzt damit den vorausgehenden Artikel aus der Sicht des Kindergastroenterologen. Kinder und Jugendliche mit CED 41
3 Abb. 1: Querschnitt durch einen normalen Dünndarm mit dünner Wand und weiter Lichtung (rechts) und durch einen Crohnbefallenen Dünndarm mit verdickter narbiger Wand und enger Lichtung (links) stellt, sodass sie von mir nicht wiederholt werden müssen. Auch die verschiedenen operativen Vorgehensweisen sind dort dargestellt worden. Ich möchte deshalb im Folgenden lediglich auf einige mir wichtige Besonderheiten eingehen. Stenosen bei Morbus Crohn Das Auftreten einer oder mehrerer Engstellen am Darm ( Stenose, Striktur ) ist eine typische Komplikation des Morbus Crohn. Diese Stenosen sind primär entzündlich bedingt, bei längerem Bestehen überwiegt jedoch der narbige Anteil (Abb. 1). Bei entzündlichen Stenosen kann eine Intensivierung der medikamentösen Therapie die Symptomatik verbessern; bei vorwiegend narbigen Stenosen helfen die Medikamente nicht. Wichtig ist: Der alleinige Nachweis einer Stenose durch Röntgenuntersuchungen, Kernspintomographie (MRT) oder Darmspiegelung ist kein Grund für eine Operation. Nur symptomatische (= bestimmte Symptome verursachende) Stenosen müssen therapiert werden. Typische Symptome sind regelmäßig nach dem Essen auftretende krampfartige Bauchschmerzen. Dann muss operiert werden. Es sollte tunlichst nicht versucht werden, durch ein chronisches Nahrungsvermeidungsverhalten diese Schmerzen zu umgehen oder durch chronisch hohe Schmerzmittelgaben die Situation zu beherrschen. Stenosen die kurzstreckig und mit dem Koloskop gut erreichbar sind, können statt mit einer operativen Maßnahme auf endoskopischem Weg aufgeweitet werden. Dies trifft aber nur auf ganz wenige Stenosen zu. Die typische Behandlung bei Stenosen ist die operative Entfernung des engen Darmabschnittes mit einer Naht zwischen den Darmenden ( Anastomose ). Da der Morbus Crohn bevorzugt an der Anastomose wieder auftritt, muss darauf Abb. 2: Typische weite Darmnaht zwischen Dünndarm und Dickdarm ( Ileoascendostomie ) mit einem Klammernahtgerät nach einer Ileocoecalresektion 42 Kinder und Jugendliche mit CED
4 Abb. 3: Typische Strikturoplastik: oben: kurzstreckige Dünndarm-Stenose mitte: Längseröffnung des Darmes über der Stenose unten: querer Verschluss des Darmes und damit Erweiterung der Enge Falls mehrere Stenosen am Dünndarm vorliegen, werden diese nicht entfernt; vielmehr werden diese Engstellen durch eine spezielle Nahttechnik ( Strikturoplastik ) erweitert, dadurch kann der Verlust von Darmlänge verhindert werden (Abb. 3). Darmfisteln bei Morbus Crohn geachtet werden, diese möglichst weit anzulegen. Im eigenen Vorgehen benützen wir dafür seit über 20 Jahren Klammernahtgeräte (Abb. 2). Durch eine weite Anastomose treten bei neuerlicher Entzündung und neuerlichem Engerwerden des Darmes die damit verbundenen Symptome erst viel später auf. Die meisten Patienten mit einer typischen Ileocoecal-Resektion sind nach der Operation viele Jahre medikamenten- und beschwerdefrei. Eine zweite typische Komplikation des Morbus Crohn ist das Auftreten von Fisteln, die von befallenen Darmabschnitten ausgehen (sogenannte enterische Fisteln ). Diese sind streng zu unterscheiden von Analfisteln (s.u.). Auch bei den Darmfisteln gilt wie bei den Stenosen, dass der alleinige Nachweis einer Fistel durch Röntgen oder Endoskopie kein Grund für eine Operation oder andere Therapie darstellt. Nur symptomatische enterische Fisteln müssen therapiert werden. Fisteln zur Haut ( enterocutane Fisteln ) sind immer symptomatisch auf Grund von Hautreizungen und sollten operiert werden. Ebenfalls immer symptomatisch und deswegen operationspflichtig sind Fisteln zur Harnblase ( enterovesicale Fistel ); durch sie entstehen chronische Harnwegsinfekte. Leider werden bei Darmfisteln häufig sofort Antikörper (Remicade, Humira) ein- Kinder und Jugendliche mit CED 43
5 gesetzt, obwohl darunter die Fisteln nie abheilen, sondern bestenfalls asymptomatisch werden. Der Einsatz von Antikörpern mag im Einzelfall sinnvoll sein und seine Berechtigung haben; prinzipiell sollte vor einem Einsatz von Antikörpern aber immer die chirurgische Therapieoption diskutiert werden. Bei falscher Behandlung kann eine dauerhafte Einschränkung der Stuhlkontinenz auftreten. Gerade bei der Behandlung der Analfisteln ist eine sehr enge Zusammenarbeit zwischen dem Kindergastroenterologen und dem Chirurgen zwingend erforderlich. Analfisteln bei Morbus Crohn Pouch-OP bei Colitis ulcerosa Ein anales Fistelleiden ist auch in der Bevölkerung, die nicht an Morbus Crohn erkrankt ist, weit verbreitet. Bei Crohn- Patienten, auch bei Kindern, treten Analfisteln jedoch deutlich häufiger auf und haben bei diesen eine weit höhere Relevanz für die Lebensqualität. Auch hier gilt: Analfisteln, die keine Symptome verursachen, sollen nicht behandelt werden. Leider sind die meisten Analfisteln symptomatisch: sie sind schmerzhaft, der Eiter fließt aus den Fistelöffnungen, es kann bei Fisteln zur Scheide zu Stuhl- und Luftabgang über die Scheide kommen, immer wieder können Abszesse auftreten. Auch bei den Analfisteln wird leider häufig sofort eine Therapie mit Antikörpern begonnen, obwohl doch gerade bei den Analfisteln durch kleine operative Maßnahmen (Eröffnung von Abszessen, Fadendrainage von Fisteln) ganz schnell Symptomfreiheit erzielt werden kann. Auch lassen sich manche Fisteln mit wenig belastenden Operationen verschließen. Prinzipiell muss jedoch betont werden, dass die Behandlung insbesondere die chirurgische Behandlung der Analfisteln nur in erfahrene Hände gehört. Bei der Colitis ulcerosa ist die Standard-Operation die komplette Entfernung des Dickdarmes und Mastdarmes ( Proktokolektomie ), die Schaffung eines neuen Stuhlreservoirs ( Pouch ) und der Anschluss dieses Pouches an den Schließmuskel zur Wiederherstellung einer normalen Stuhlpassage ( ileopouchanale Anastomose ) (Abb. 4). Üblicherweise wird dabei vorübergehend zum Schutz der Abheilung der neuen Darmverbindung ein Dünndarm- Ausgang ( Loop-Ileostoma ) angelegt, welcher nach einigen Wochen in einer zweiten kleinen Operation wieder entfernt werden kann (man nennt dies zweizeitiges Vorgehen ). Diese Operation kann auch bei Kindern ab einer gewissen Körpergröße (meist Schulalter) durchgeführt werden. Bei kleineren Kindern muss ein dreizeitiges Vorgehen (s.u.) gewählt werden, also zuerst nur der entzündete Dickdarm entfernt werden. Auf die genauen technischen Details der Operation möchte ich an dieser Stelle nicht eingehen, da dies ausführlich im thematischen Schwerpunkt des Bauchredner 2/2010 zu Pouch und Stoma abgehandelt wurde. 44 Kinder und Jugendliche mit CED
6 Ein zunehmendes Problem für den CED-Chirurgen ist, dass die Patienten immer später zur Operation geschickt werden, häufig erst, wenn alle zur Verfügung stehenden Immunsuppressiva ausprobiert worden sind, meist auch die Kombination von mehreren Immunsuppressiva. Diese Kinder und Jugendlichen kommen häufig zusätzlich in einem sehr schlechten Allgemein- und Ernährungszustand zur Operation. In dieser Situation kann man keine Pouch-Operation durchführen, da das Risiko von Komplikationen deutlich erhöht ist. Besonders mit Risiken behaftet sind höhere Dosen von Prednison (bei Erwachsen über 20 mg/tag; bei Kindern je nach Körper- gewicht entsprechend weniger) und die Gabe von TNF-α-Antikörpern. Man muss in dieser Situation deshalb ein dreizeitiges Vorgehen wählen: Zuerst die Entfernung des Dickdarmes unter Belassung und Blindverschluss des Mastdarmes sowie die Anlage eines vorläufigen Dünndarmausganges; im zweiten Schritt nach Erholung des Kindes und nach völligem Ausschleichen und Absetzen der immunsuppressiven Medikamente die Entfernung des Mastdarmes, die Anlage des Pouches und die Anlage eines Loop-Ileostomas; im dritten Schritt schließlich die Rückverlagerung des doppelläufigen Stomas. Dieses Vorgehen ist natürlich viel komplizierter und zeitaufwändiger. Deshalb mein Appell an Eltern und Kinderärzte: Wenn die Krankheitsaktivität nicht mit den üblichen Medikamenten in den Griff zu bekommen ist, sollte frühzeitig und vor Einsatz der Antikörper der Kontakt mit einem erfahrenen CED-Chirurgen aufgenommen werden, um die operative Therapie zu diskutieren. Abb. 4: Schematische Darstellung der ileopouchanalen Anastomose nach Entfernung des Dickdarmes und Mastdarmes Kinder entwickeln nach Pouch-Operation und Stomarückverlagerung üblicherweise sehr schnell eine gute Pouchfunktion. Der Dünndarm lernt im Kindesalter sehr schnell, die Funktion des Dickdarmes, nämlich den Entzug von Wasser aus dem Stuhlbrei, zu übernehmen, sodass die Kinder häufig nur 3 Stuhlentleerungen pro Tag haben. Fast alle unserer Patienten entwickeln nach einer Pouchoperation eine perfekte Stuhlkontinenz auch nachts. Das Problem der Pouchitis wurde in der Vergangenheit überbewertet: Fast jeder Pouch-Patient entwickelt einmal eine Pou- Kinder und Jugendliche mit CED 45
7 Schlussbemerkungen Prof. Dr.med. Ekkehard C. Jehle ist Facharzt für Chirurgie und Viszeralchirurgie und Chefarzt der Abteilung Allgemein- und Viszeralchirurgie am Krankenkaus St. Elisabeth der Oberschwabenklinik in Ravensburg. chitis-episode, meist im ersten Jahr nach Pouch-Anlage. Wenn dies sofort erkannt wird (typisch sind plötzlich auftretender starker Stuhldrang, eine plötzliche Erhöhung der Stuhlfrequenz, neues Auftreten von blutigen Stühlen) und sofort mit Antibiotika behandelt wird, sind die Symptome nach wenigen Tagen verschwunden. Wichtig ist, die Symptome sofort zu erkennen und schnell mit der Therapie zu beginnen. Wenn eine Pouchitis lange unbehandelt bleibt, ist sie schwer wieder loszuwerden. Das Argument Das Kind ist ja noch so klein, man kann doch nicht jetzt schon operieren! ist vom Ansatz her grundlegend falsch. Dieses Kind soll trotz seiner chronisch entzündlichen Darmerkrankung ein möglichst uneingeschränktes Leben mit normaler körperlicher und geistiger Entwicklung und mit hoher Lebensqualität führen können. Deshalb muss bei Versagen einer medikamentösen Therapie bei Kindern umso früher an eine Operation gedacht werden. Und gerade bei Kindern sollte man äußerst zurückhaltend gegenüber hoch wirksamer, aber auch hoch gefährlicher Medikamente sein: Wie wollen wir wissen, was die nun sehr häufig und sehr früh eingesetzten Antikörper in einem noch mehrere Jahrzehnte dauernden Leben an schwerwiegenden Nebenwirkungen verursachen werden? Nur wenn erfahrene Kindergastroenterologen und erfahrene Chirurgen vertrauensvoll zusammenarbeiten, wenn die Kinderärzte bei einem komplizierten Verlauf der CED frühzeitig den Kontakt des Kindes und seiner Familie zum Chirurgen herstellen, nur dann kann für das erkrankte Kind (und natürlich auch für dessen gesamte mitleidende Familie) ein Optimum an Lebensqualität und normaler Entwicklung erreicht werden. 46 Kinder und Jugendliche mit CED
Herzlich Willkommen zum
 Herzlich Willkommen zum 1 Chronisch entzündliche Darmerkrankungen Medikamentöse Therapie Dr. M. Geppert SHG MC-CU 17.05.2013 Die chronisch entzündlichen Darmerkrankungen (CED) sind: Morbus Crohn Colitis
Herzlich Willkommen zum 1 Chronisch entzündliche Darmerkrankungen Medikamentöse Therapie Dr. M. Geppert SHG MC-CU 17.05.2013 Die chronisch entzündlichen Darmerkrankungen (CED) sind: Morbus Crohn Colitis
Der große Patientenratgeber Morbus Crohn und Colitis ulcerosa
 Der große Patientenratgeber Morbus Crohn und Colitis ulcerosa von Prof. Dr. Julia Seiderer-Nack 1. Auflage Der große Patientenratgeber Morbus Crohn und Colitis ulcerosa Seiderer-Nack schnell und portofrei
Der große Patientenratgeber Morbus Crohn und Colitis ulcerosa von Prof. Dr. Julia Seiderer-Nack 1. Auflage Der große Patientenratgeber Morbus Crohn und Colitis ulcerosa Seiderer-Nack schnell und portofrei
Operative Therapie CED. Ernst Klar Chirurgische Universitätsklinik Rostock Hauptvorlesung Chirurgie
 Operative Therapie CED Ernst Klar Hauptvorlesung Chirurgie 2 Indikation zur operativen Therapie des Morbus Crohn Gesamt n=133 2004-2008 Perforation Fistel Abszess Stenose 53% 28% Konglomerattumor Chirurgische
Operative Therapie CED Ernst Klar Hauptvorlesung Chirurgie 2 Indikation zur operativen Therapie des Morbus Crohn Gesamt n=133 2004-2008 Perforation Fistel Abszess Stenose 53% 28% Konglomerattumor Chirurgische
Schlüsselloch-Operationen bei chronisch-entzündlichen Darmerkrankungen
 Schlüsselloch-Operationen bei chronisch-entzündlichen Darmerkrankungen Robert Rosenberg Klinik für Allgemein-, Viszeral-, Gefäss- und Thoraxchirurgie Kantonsspital Baselland Liestal Verdacht auf chronisch-entzündliche
Schlüsselloch-Operationen bei chronisch-entzündlichen Darmerkrankungen Robert Rosenberg Klinik für Allgemein-, Viszeral-, Gefäss- und Thoraxchirurgie Kantonsspital Baselland Liestal Verdacht auf chronisch-entzündliche
Wann operieren? Pouch-OP bei Colitis ulcerosa
 Wann operieren? Pouch-OP bei Colitis ulcerosa Prof. Dr. med. Ekkehard C. Jehle Vorbemerkung Um es vorwegzunehmen: Aus Sicht eines Chirurgen, der seit 25 Jahren Colitis ulcerosa-patienten betreut, wird
Wann operieren? Pouch-OP bei Colitis ulcerosa Prof. Dr. med. Ekkehard C. Jehle Vorbemerkung Um es vorwegzunehmen: Aus Sicht eines Chirurgen, der seit 25 Jahren Colitis ulcerosa-patienten betreut, wird
Operative Techniken bei entzündlichen Darmerkrankungen
 Operative Techniken bei entzündlichen Darmerkrankungen Patientenseminar DCCV Freudenstadt 03.07.2010 Dr. med. Thorsten Maxeiner Chefarzt der Allgemein- Viszeral- und Gefäßchirurgie Krankenhaus Freudenstadt
Operative Techniken bei entzündlichen Darmerkrankungen Patientenseminar DCCV Freudenstadt 03.07.2010 Dr. med. Thorsten Maxeiner Chefarzt der Allgemein- Viszeral- und Gefäßchirurgie Krankenhaus Freudenstadt
Aktionstag Chronisch entzündliche Darmerkrankungen : Morbus Crohn-Patienten brauchen individuelle
 Aktionstag Chronisch entzündliche Darmerkrankungen Morbus Crohn-Patienten brauchen individuelle Therapie Berlin (19. Mai 2015) Deutet sich bei Morbus Crohn ein komplizierter Krankheitsverlauf an, sollten
Aktionstag Chronisch entzündliche Darmerkrankungen Morbus Crohn-Patienten brauchen individuelle Therapie Berlin (19. Mai 2015) Deutet sich bei Morbus Crohn ein komplizierter Krankheitsverlauf an, sollten
Klinik für Allgemein-, Viszeral- und Transplantationschirurgie der Chirurgischen Universitätsklinik Heidelberg
 Klinik für Allgemein-, Viszeral- und Transplantationschirurgie der Chirurgischen Universitätsklinik Heidelberg Ärztlicher Direktor: Prof. Dr. med. Markus W. Büchler Abteilung für Allgemeine, Viszerale
Klinik für Allgemein-, Viszeral- und Transplantationschirurgie der Chirurgischen Universitätsklinik Heidelberg Ärztlicher Direktor: Prof. Dr. med. Markus W. Büchler Abteilung für Allgemeine, Viszerale
Fisteln bei Morbus Crohn Anti-TNF- -Therapie nur im Zusammenspiel mit der Chirurgie sinnvoll
 Fisteln bei Morbus Crohn Anti-TNF- -Therapie nur im Zusammenspiel mit der Chirurgie sinnvoll Priv.-Doz. Dr. med. Anton J. Kroesen Fisteln jeglicher Ausprägung sind und bleiben eine der größten Herausforderungen
Fisteln bei Morbus Crohn Anti-TNF- -Therapie nur im Zusammenspiel mit der Chirurgie sinnvoll Priv.-Doz. Dr. med. Anton J. Kroesen Fisteln jeglicher Ausprägung sind und bleiben eine der größten Herausforderungen
Remissionsinduktion/ Remissionserhalt, Langzeittherapie
 Was können Medikamente erreichen: Remissionsinduktion/ Remissionserhalt, Langzeittherapie Ulla Eicher und Priv.-Doz. Dr. Jörg C. Hoffmann Zur Behandlung einer akuten Entzündung des Darms werden derzeit
Was können Medikamente erreichen: Remissionsinduktion/ Remissionserhalt, Langzeittherapie Ulla Eicher und Priv.-Doz. Dr. Jörg C. Hoffmann Zur Behandlung einer akuten Entzündung des Darms werden derzeit
Essen ohne Nebenwirkung: Gesunde und natürliche Ernährung bei chronisch entzündlichen Darmerkrankungen
 Essen ohne Nebenwirkung: Gesunde und natürliche Ernährung bei chronisch entzündlichen Darmerkrankungen Autoren: Gabriele Grünebaum Sven-David Müller Inhaltsverzeichnis Vorwort.......................................................
Essen ohne Nebenwirkung: Gesunde und natürliche Ernährung bei chronisch entzündlichen Darmerkrankungen Autoren: Gabriele Grünebaum Sven-David Müller Inhaltsverzeichnis Vorwort.......................................................
Morbus Crohn. Patienteninformation. 1. Entstehung
 Morbus Crohn Patienteninformation 1. Entstehung Die genaue Ursache des M. Crohn ist bis heute nicht geklärt. Es wird vermutet, dass gleichzeitig mehrere Faktoren eine Rolle spielen. Da M. Crohn vermehrt
Morbus Crohn Patienteninformation 1. Entstehung Die genaue Ursache des M. Crohn ist bis heute nicht geklärt. Es wird vermutet, dass gleichzeitig mehrere Faktoren eine Rolle spielen. Da M. Crohn vermehrt
Strikturoplastik. chronisch entzündlichen Darmerkrankungen
 Strikturoplastik Diese Frage ist nicht einfach zu beantworten. Eine Ausheilung ohne Entfernung des Darmgewebes könnte dadurch bedingt sein, dass die Stuhlpassage wieder beschleunigt wird. Und damit kommen
Strikturoplastik Diese Frage ist nicht einfach zu beantworten. Eine Ausheilung ohne Entfernung des Darmgewebes könnte dadurch bedingt sein, dass die Stuhlpassage wieder beschleunigt wird. Und damit kommen
VORBERICHT EXPERTENTELEFON "CED - Darmerkrankungen" am
 VORBERICHT EXPERTENTELEFON "CED - Darmerkrankungen" am 20.10.2011 Am Telefon sitzen für Sie: Dr. med. Stefanie Howaldt, Fachärztin für Innere Medizin mit CED-Schwerpunktpraxis in Hamburg. Schwerpunkte:
VORBERICHT EXPERTENTELEFON "CED - Darmerkrankungen" am 20.10.2011 Am Telefon sitzen für Sie: Dr. med. Stefanie Howaldt, Fachärztin für Innere Medizin mit CED-Schwerpunktpraxis in Hamburg. Schwerpunkte:
Essen ohne Nebenwirkung: Gesunde und natürliche Ernährung bei chronisch entzündlichen Darmerkrankungen
 Essen ohne Nebenwirkung: Gesunde und natürliche Ernährung bei chronisch entzündlichen Darmerkrankungen Autoren: Gabriele Grünebaum Sven-David Müller Inhaltsverzeichnis 3 Inhaltsverzeichnis Vorwort.......................................................
Essen ohne Nebenwirkung: Gesunde und natürliche Ernährung bei chronisch entzündlichen Darmerkrankungen Autoren: Gabriele Grünebaum Sven-David Müller Inhaltsverzeichnis 3 Inhaltsverzeichnis Vorwort.......................................................
Warum müssen chronisch entzündliche Darmerkrankungen. erfahrenen Zentrum operiert werden?
 Warum müssen chronisch entzündliche Darmerkrankungen in einem erfahrenen Zentrum operiert werden? Priv.-Doz. Dr. med. Anton J. Kroesen Was ist ein erfahrenes Zentrum? Bevor die Frage nach den Gründen für
Warum müssen chronisch entzündliche Darmerkrankungen in einem erfahrenen Zentrum operiert werden? Priv.-Doz. Dr. med. Anton J. Kroesen Was ist ein erfahrenes Zentrum? Bevor die Frage nach den Gründen für
Therapeutische Endoskopie
 Therapeutische Endoskopie Priv-Doz. Dr. med. Jonas Mudter Endoskopische Untersuchungen sind nicht nur bei der Diagnostik und Therapiekontrolle der CED von Bedeutung. Sie bieten neben chirurgischen Eingriffen
Therapeutische Endoskopie Priv-Doz. Dr. med. Jonas Mudter Endoskopische Untersuchungen sind nicht nur bei der Diagnostik und Therapiekontrolle der CED von Bedeutung. Sie bieten neben chirurgischen Eingriffen
2. Verschiedene Erscheinungsformen des Morbus Crohn
 Morbus Crohn Patienteninformation 1. Entstehung Die genaue Ursache des Morbus Crohn ist bis heute nicht geklärt. Es wird vermutet, dass gleichzeitig mehrere Faktoren eine Rolle spielen. Da Morbus Crohn
Morbus Crohn Patienteninformation 1. Entstehung Die genaue Ursache des Morbus Crohn ist bis heute nicht geklärt. Es wird vermutet, dass gleichzeitig mehrere Faktoren eine Rolle spielen. Da Morbus Crohn
Analfistel / Analabszeß
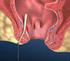 Analfistel / Analabszeß Was versteht man unter einer Analfistel? Eine Fistel ist ein krankhafter Gang, der ein Hohlorgan (zum Beispiel den Darm) mit einem anderem Hohlorgan oder mit einer Körperoberfläche
Analfistel / Analabszeß Was versteht man unter einer Analfistel? Eine Fistel ist ein krankhafter Gang, der ein Hohlorgan (zum Beispiel den Darm) mit einem anderem Hohlorgan oder mit einer Körperoberfläche
Der folgende standardisierte Befundbogen bietet eine Hilfestellung und Orientierung für Ärzte von CED- PatientInnen bei oben genannten Anfragen.
 Standardisierter Befundbogen für CED-PatientInnen bei Anfragen des Landesamtes für soziale Dienste (GdB), der Rentenversicherung (Rente und med. Reha.) oder der Agentur für Arbeit (berufl. Reha) Der folgende
Standardisierter Befundbogen für CED-PatientInnen bei Anfragen des Landesamtes für soziale Dienste (GdB), der Rentenversicherung (Rente und med. Reha.) oder der Agentur für Arbeit (berufl. Reha) Der folgende
Warum ein Stoma? Prof. J. Metzger, Chefarzt Viszeralchirurgie LUKS. 6.Oktober Luzerner Kantonsspital
 Warum ein Stoma? Prof. J. Metzger, Chefarzt Viszeralchirurgie LUKS 6.Oktober 2018 2008 Luzerner Kantonsspital Was ist ein Stoma...das wichtigste zuerst (Anus präter Künstlicher Darmausgang) Inhalt: Warum
Warum ein Stoma? Prof. J. Metzger, Chefarzt Viszeralchirurgie LUKS 6.Oktober 2018 2008 Luzerner Kantonsspital Was ist ein Stoma...das wichtigste zuerst (Anus präter Künstlicher Darmausgang) Inhalt: Warum
Wachstumsprobleme bei Kindern
 Bleibe ich immer so klein? Wachstumsprobleme bei Kindern und Jugendlichen mit CED Dr. med. Axel Enninger Wachstumsstörungen sind ein häufiges Problem bei Kindern und Jugendlichen mit chronisch entzündlichen
Bleibe ich immer so klein? Wachstumsprobleme bei Kindern und Jugendlichen mit CED Dr. med. Axel Enninger Wachstumsstörungen sind ein häufiges Problem bei Kindern und Jugendlichen mit chronisch entzündlichen
Chirurgie des Dickdarms. Ltd. OA A. Péter Klinik für Transplantations-und Allgemeinchirurgie Med. Univ. Semmelweis, Budapest, 2016
 Chirurgie des Dickdarms Ltd. OA A. Péter Klinik für Transplantations-und Allgemeinchirurgie Med. Univ. Semmelweis, Budapest, 2016 Aufbau der Vorlesung 1. Grundlagen (Anatomie, Diagnostik) 2. Gutartige
Chirurgie des Dickdarms Ltd. OA A. Péter Klinik für Transplantations-und Allgemeinchirurgie Med. Univ. Semmelweis, Budapest, 2016 Aufbau der Vorlesung 1. Grundlagen (Anatomie, Diagnostik) 2. Gutartige
Unser Verein stellt sich vor. Deutsche Morbus Crohn / Colitis ulcerosa Vereinigung Die Abkürzung ist: DCCV e.v.
 Unser Verein stellt sich vor Deutsche Morbus Crohn / Colitis ulcerosa Vereinigung Die Abkürzung ist: DCCV e.v. Unser Verein stellt sich vor Inhaltsverzeichnis Was ist Morbus Crohn? Und was ist Colitis
Unser Verein stellt sich vor Deutsche Morbus Crohn / Colitis ulcerosa Vereinigung Die Abkürzung ist: DCCV e.v. Unser Verein stellt sich vor Inhaltsverzeichnis Was ist Morbus Crohn? Und was ist Colitis
Update MC-Leitlinie. Was hat sich geändert? Diagnostik. Dr. med. Jan Preiß
 Was hat sich geändert? Update MC-Leitlinie Dr. med. Jan Preiß In diesem Jahr hat die Deutsche Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS) zusammen mit anderen wissenschaftlichen
Was hat sich geändert? Update MC-Leitlinie Dr. med. Jan Preiß In diesem Jahr hat die Deutsche Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS) zusammen mit anderen wissenschaftlichen
Haben Sie externe Hilfestellungen in Anspruch genommen? Wenn ja, bitte geben Sie an, welche Hilfestellung Sie in Anspruch genommen haben?
 Haben Sie externe Hilfestellungen in Anspruch genommen? Wenn ja, bitte geben Sie an, welche Hilfestellung Sie in Anspruch genommen haben? 1.1 Angefragte Untersuchungs- und Behandlungsmethode (Kurzbezeichnung
Haben Sie externe Hilfestellungen in Anspruch genommen? Wenn ja, bitte geben Sie an, welche Hilfestellung Sie in Anspruch genommen haben? 1.1 Angefragte Untersuchungs- und Behandlungsmethode (Kurzbezeichnung
Entyvio (Vedolizumab) Der darmselektiv wirkende Integrin-Hemmer bei Colitis ulcerosa und Morbus Crohn 1 4
 Entyvio (Vedolizumab) Der darmselektiv wirkende Integrin-Hemmer bei Colitis ulcerosa und Morbus Crohn 1 4 INTERAKTIVES PDF Gelangen Sie per Klick auf die gewünschte Seite. NUR FÜR ACROBAT Chronisch-entzündliche
Entyvio (Vedolizumab) Der darmselektiv wirkende Integrin-Hemmer bei Colitis ulcerosa und Morbus Crohn 1 4 INTERAKTIVES PDF Gelangen Sie per Klick auf die gewünschte Seite. NUR FÜR ACROBAT Chronisch-entzündliche
Chronisch entzündliche Darmerkrankungen. Prof. Dr. Tamás Decsi Kinderklinik, UNI Pécs
 Chronisch entzündliche Darmerkrankungen Prof. Dr. Tamás Decsi Kinderklinik, UNI Pécs Häufigkeit: Morbus Crohn In den letzten Jahren haben die Inzidenz und die Prävalenz (verbesserte Lebenserwartung) stetig
Chronisch entzündliche Darmerkrankungen Prof. Dr. Tamás Decsi Kinderklinik, UNI Pécs Häufigkeit: Morbus Crohn In den letzten Jahren haben die Inzidenz und die Prävalenz (verbesserte Lebenserwartung) stetig
KLINIKUM WESTFALEN. Narbenhernie. Information für Patienten
 KLINIKUM WESTFALEN Narbenhernie (Narbenbruch) Information für Patienten Klinikum Westfalen GmbH Hellmig-Krankenhaus Kamen Chefarzt Dr. med. Andreas H. Ludwig www.klinikum-westfalen.de Sehr geehrte Patientin,
KLINIKUM WESTFALEN Narbenhernie (Narbenbruch) Information für Patienten Klinikum Westfalen GmbH Hellmig-Krankenhaus Kamen Chefarzt Dr. med. Andreas H. Ludwig www.klinikum-westfalen.de Sehr geehrte Patientin,
Was ist los im entzündeten Darm?
 Chronisch entzündliche Darmerkrankun gen bei Kindern und Jugendlichen: Was ist los im entzündeten Darm? Prof. Dr. med. Rolf Behrens Unter chronisch entzündlichen Darmerkrankungen (CED) versteht man den
Chronisch entzündliche Darmerkrankun gen bei Kindern und Jugendlichen: Was ist los im entzündeten Darm? Prof. Dr. med. Rolf Behrens Unter chronisch entzündlichen Darmerkrankungen (CED) versteht man den
EINWILLIGUNG DES INFORMIERTEN PATIENTEN ZU EINER DARMRESEKTION PER OFFENER CHIRURGIE
 EINWILLIGUNG DES INFORMIERTEN PATIENTEN ZU EINER DARMRESEKTION PER OFFENER CHIRURGIE PATIENTENDATEN: Vor- und Nachnamen des Patienten:... Krankengeschichte Nr.:... Vor- und Nachnamen des Vertreters (ggf.):...
EINWILLIGUNG DES INFORMIERTEN PATIENTEN ZU EINER DARMRESEKTION PER OFFENER CHIRURGIE PATIENTENDATEN: Vor- und Nachnamen des Patienten:... Krankengeschichte Nr.:... Vor- und Nachnamen des Vertreters (ggf.):...
Entzündliche Darmerkrankungen
 Entzündliche Darmerkrankungen Klinik, Diagnostik und Therapie - Online: Videos zur Darmspiegelung mit typischen Befunden Bearbeitet von Eduard F. Stange 1 2015. Buch. 438 S. Hardcover ISBN 978 3 7945 3081
Entzündliche Darmerkrankungen Klinik, Diagnostik und Therapie - Online: Videos zur Darmspiegelung mit typischen Befunden Bearbeitet von Eduard F. Stange 1 2015. Buch. 438 S. Hardcover ISBN 978 3 7945 3081
Erkrankungen des Kolon
 Erkrankungen des Kolon (Beispiele) Die wichtigsten Erkrankungen Tumore Hier unterscheiden wir zwischen gutartigen und bösartigen Tumoren. Zu den gutartigen Tumoren zählen wir: Polypen (falls ohne histologischem
Erkrankungen des Kolon (Beispiele) Die wichtigsten Erkrankungen Tumore Hier unterscheiden wir zwischen gutartigen und bösartigen Tumoren. Zu den gutartigen Tumoren zählen wir: Polypen (falls ohne histologischem
A gentle revolution in IBD therapy
 Die Behandlung chronisch-entzündlicher Darmerkrankungen mit Adacolumn A gentle revolution in IBD therapy CONTENTS Der Verdauungstrakt...4 Colitis Ulcerosa...6 Morbus Crohn...8 Das Immunsystem bei CED...10
Die Behandlung chronisch-entzündlicher Darmerkrankungen mit Adacolumn A gentle revolution in IBD therapy CONTENTS Der Verdauungstrakt...4 Colitis Ulcerosa...6 Morbus Crohn...8 Das Immunsystem bei CED...10
Was tun, wenn der Darm dicht macht?
 Was tun, wenn der Darm dicht macht? Sinnvolle Behandlungsmaßnahmen bei chronischer Verstopfung. Patienteninformation Verstopfung. Und nun? Verstopfung ist eine weit verbreitete Krankheit, die hauptsächlich
Was tun, wenn der Darm dicht macht? Sinnvolle Behandlungsmaßnahmen bei chronischer Verstopfung. Patienteninformation Verstopfung. Und nun? Verstopfung ist eine weit verbreitete Krankheit, die hauptsächlich
11.25 Uhr BESONDERHEITEN DER ANALEN Uhr KURZDARMSYNDROM UND ERNÄHRUNG FISTELCHIRURGIE BEI MORBUS CROHN J. Stein, Frankfurt R.
 Chronisch entzündliche Darmerkrankungen interdisziplinär Diagnostik und medikamentöse Therapieoptionen Vorsitz: A. Dignass H. J. Buhr Chronisch entzündliche Darmerkrankungen interdisziplinär Interventionelle
Chronisch entzündliche Darmerkrankungen interdisziplinär Diagnostik und medikamentöse Therapieoptionen Vorsitz: A. Dignass H. J. Buhr Chronisch entzündliche Darmerkrankungen interdisziplinär Interventionelle
Stoma= künstlicher Ausgang. Stoma. Griech.: Mund, Rachen Chirurgisch: künstlich geschaffene Hohlorganmündung Andere Begriffe: Anus praeter
 26. Januar 2006 Operationen bei Dick- und Mastdarmkrebs: Ist heutzutage ein künstlicher Ausgang noch nötig Stoma= künstlicher Ausgang Griech.: Mund, Rachen Chirurgisch: künstlich geschaffene Hohlorganmündung
26. Januar 2006 Operationen bei Dick- und Mastdarmkrebs: Ist heutzutage ein künstlicher Ausgang noch nötig Stoma= künstlicher Ausgang Griech.: Mund, Rachen Chirurgisch: künstlich geschaffene Hohlorganmündung
Chronisch entzündliche Darmerkrankungen (CED)
 Chronisch entzündliche Darmerkrankungen (CED) Morbus Crohn und Colitis Ulcerosa Die 2 häufigsten Krankheitsbilder Inhaltsverzeichnis Epidemielogie Anatomie Ätiologie Symptome Diagnostik Therapie Prognose
Chronisch entzündliche Darmerkrankungen (CED) Morbus Crohn und Colitis Ulcerosa Die 2 häufigsten Krankheitsbilder Inhaltsverzeichnis Epidemielogie Anatomie Ätiologie Symptome Diagnostik Therapie Prognose
4. Interne Abteilung und Chirurgische Abteilung. Darmkrebs- Vorsorge
 4. Interne Abteilung und Chirurgische Abteilung Darmkrebs- Vorsorge Was ist Darmkrebs? Darmkrebs ist einer der häufigsten bösartigen Tumore in der westlichen Welt. Er ensteht aus gutartigen Vorstufen,
4. Interne Abteilung und Chirurgische Abteilung Darmkrebs- Vorsorge Was ist Darmkrebs? Darmkrebs ist einer der häufigsten bösartigen Tumore in der westlichen Welt. Er ensteht aus gutartigen Vorstufen,
Tabuzone Hämorrhoiden, Fissuren und Fisteln: langes Leid, schnelle Linderung. OA Dr. Georg Schauer
 : langes Leid, schnelle Linderung OA Dr. Georg Schauer Tabu http://www.jameda.de/gesundheit/magen-darm/tabuthema-haemorrhoiden/ http://www.ihr-einkauf.com/magazin/de/gesundheit-beginnt-im-kopf---was-tun-bei-haemorrhoiden---teil-12
: langes Leid, schnelle Linderung OA Dr. Georg Schauer Tabu http://www.jameda.de/gesundheit/magen-darm/tabuthema-haemorrhoiden/ http://www.ihr-einkauf.com/magazin/de/gesundheit-beginnt-im-kopf---was-tun-bei-haemorrhoiden---teil-12
UNTERER GASTROINTESTINALTRAKT PATIENTENRATGEBER ANASTOMOSENINSUFFIZIENZ
 UNTERER GASTROINTESTINALTRAKT PATIENTENRATGEBER ANASTOMOSENINSUFFIZIENZ Liebe Patientin, lieber Patient, bei Ihnen wurde nach der Operation des Enddarms eine Undichtigkeit der Nahtverbindung festgestellt
UNTERER GASTROINTESTINALTRAKT PATIENTENRATGEBER ANASTOMOSENINSUFFIZIENZ Liebe Patientin, lieber Patient, bei Ihnen wurde nach der Operation des Enddarms eine Undichtigkeit der Nahtverbindung festgestellt
Sigmaresektion. Kolon-Divertikel treten vor allem im Sigma auf, wo der erhöhte Innendruck die Ausstülpung der Schleimhaut begünstigt
 Sigmaresektion Das Colon sigmoideum oder kurz das Sigma ist der letzte Abschnitt des Dickdarms, der bogenförmig in das Rektum (Enddarm) mündet. Man spricht hier auch von der Hochdruckzone des Dickdarms,
Sigmaresektion Das Colon sigmoideum oder kurz das Sigma ist der letzte Abschnitt des Dickdarms, der bogenförmig in das Rektum (Enddarm) mündet. Man spricht hier auch von der Hochdruckzone des Dickdarms,
1.1 Indikation zur Proktokolektomie Situation des Stomaträgers Überwindung des Stomas Einfährung 7
 Inhaltsverzeichnis 1 Kontinenzerhalt nach Proktokolektomie 1.1 Indikation zur Proktokolektomie 1 1.2 Situation des Stomaträgers 2 1.3 Überwindung des Stomas 3 2 Historischer Rückblick 2.1 Einfährung 7
Inhaltsverzeichnis 1 Kontinenzerhalt nach Proktokolektomie 1.1 Indikation zur Proktokolektomie 1 1.2 Situation des Stomaträgers 2 1.3 Überwindung des Stomas 3 2 Historischer Rückblick 2.1 Einfährung 7
ANALFISTEL-RASPEL. Fistelraspel für die Epithelentfernung von aus der Haut herausführenden Fisteln
 ANALFISTEL-RASPEL Fistelraspel für die Epithelentfernung von aus der Haut herausführenden Fisteln Inhalt! Einführung und Zielsetzung! Medizinischer Hintergrund! Beschreibung des Produkts! Indikation! Nutzen!
ANALFISTEL-RASPEL Fistelraspel für die Epithelentfernung von aus der Haut herausführenden Fisteln Inhalt! Einführung und Zielsetzung! Medizinischer Hintergrund! Beschreibung des Produkts! Indikation! Nutzen!
Hämorriden und der kranke Enddarm
 Freya Reinhard Jens J. Kirsch Hämorriden und der kranke Enddarm Ein Ratgeber Verlag W. Kohlhammer Inhalt Vorwort 13 Einführung 15 Aufbau und Funktion des Dickdarms und des Enddarms 21 Aufbau 21 Funktion
Freya Reinhard Jens J. Kirsch Hämorriden und der kranke Enddarm Ein Ratgeber Verlag W. Kohlhammer Inhalt Vorwort 13 Einführung 15 Aufbau und Funktion des Dickdarms und des Enddarms 21 Aufbau 21 Funktion
Wissenswertes über die chronisch entzündlichen Darmerkrankungen. Morbus Crohn und Colitis ulcerosa
 Wissenswertes über die chronisch entzündlichen Darmerkrankungen Morbus Crohn und Colitis ulcerosa Herausgeber der Broschüre (06/2014): Würzburger Selbsthilfegruppe Morbus Crohn/Colitis ulcerosa Internet:
Wissenswertes über die chronisch entzündlichen Darmerkrankungen Morbus Crohn und Colitis ulcerosa Herausgeber der Broschüre (06/2014): Würzburger Selbsthilfegruppe Morbus Crohn/Colitis ulcerosa Internet:
Die Klinik für Allgemeinund Viszeralchirurgie, Proktologie
 Die Klinik für Allgemeinund Viszeralchirurgie, Proktologie Ansprechpartner, Sprechstunden und Leistungsspektrum Liebe Patienten, sehr geehrte Damen und Herren, in unserer Abteilung für Allgemein- und Viszeralchirurgie,
Die Klinik für Allgemeinund Viszeralchirurgie, Proktologie Ansprechpartner, Sprechstunden und Leistungsspektrum Liebe Patienten, sehr geehrte Damen und Herren, in unserer Abteilung für Allgemein- und Viszeralchirurgie,
Chirurgie des Morbus Crohn
 Chirurgie des Morbus Crohn Da es für die chronisch entzündliche Darmerkrankung noch keine kausale Therapie gibt, besteht sowohl die medikamentöse, wie die chirurgische Therapie des M. Crohn nur aus symptomatischen
Chirurgie des Morbus Crohn Da es für die chronisch entzündliche Darmerkrankung noch keine kausale Therapie gibt, besteht sowohl die medikamentöse, wie die chirurgische Therapie des M. Crohn nur aus symptomatischen
Schwangerschaft und Chirurgie bei CED
 Arzt-Patienten-Seminar Chronisch entzündliche Darmerkrankungen Hilfe, ich bin schwanger und muss operiert werden! - Chirurgie in der Schwangerschaft - was muss ich beachten? Jörn Gröne 1 OP-Indikationen
Arzt-Patienten-Seminar Chronisch entzündliche Darmerkrankungen Hilfe, ich bin schwanger und muss operiert werden! - Chirurgie in der Schwangerschaft - was muss ich beachten? Jörn Gröne 1 OP-Indikationen
Allgemein- und. Viszeralchirurgie. Informationen für Patienten und Interessierte
 Allgemein- und Viszeralchirurgie Informationen für Patienten und Interessierte Die Klinik für Allgemeinund Viszeralchirurgie steht unter der Leitung von Prof. Dr. Bernd H. Markus, Facharzt für Allgemeine
Allgemein- und Viszeralchirurgie Informationen für Patienten und Interessierte Die Klinik für Allgemeinund Viszeralchirurgie steht unter der Leitung von Prof. Dr. Bernd H. Markus, Facharzt für Allgemeine
Inhaltsverzeichnis. 1 Geschichte der CED Grundlagen der CED Diagnostik der CED Geschichte der chronisch entzündlichen
 Vorwort zur 2. Auflage Inhaltsverzeichnis 1 Geschichte der CED.......................................................... 1 1 Geschichte der chronisch entzündlichen Darmerkrankungen (CED)............................
Vorwort zur 2. Auflage Inhaltsverzeichnis 1 Geschichte der CED.......................................................... 1 1 Geschichte der chronisch entzündlichen Darmerkrankungen (CED)............................
Frei von Medikamenten geht das?
 Frei von Medikamenten geht das? Dr. Annette Reißmann, Halle Die chronisch entzündlichen Darmkrankheiten Morbus Crohn und Colitis ulcerosa sind bis heute in ihrer Entstehung unklare, meist schubweise verlaufende
Frei von Medikamenten geht das? Dr. Annette Reißmann, Halle Die chronisch entzündlichen Darmkrankheiten Morbus Crohn und Colitis ulcerosa sind bis heute in ihrer Entstehung unklare, meist schubweise verlaufende
was ist das? Reizdarmsyndrom
 1 was ist das? 2 Was ist das? Der Begriff bezeichnet im weitesten Sinne das Zusammentreffen einer Vielzahl von unterschiedlichen Symptomen, die bei den Betroffenen auftreten. Ihr Arzt fasst diese Symptome
1 was ist das? 2 Was ist das? Der Begriff bezeichnet im weitesten Sinne das Zusammentreffen einer Vielzahl von unterschiedlichen Symptomen, die bei den Betroffenen auftreten. Ihr Arzt fasst diese Symptome
Chronische Reflux-Krankheit
 Immanuel Klinik Rüdersdorf Chronische Reflux-Krankheit Liebe Patientinnen und Patienten, so wie in allen Bereichen des täglichen Lebens, entwickeln sich die Medizin und die Medizintechnik in einem rasanten
Immanuel Klinik Rüdersdorf Chronische Reflux-Krankheit Liebe Patientinnen und Patienten, so wie in allen Bereichen des täglichen Lebens, entwickeln sich die Medizin und die Medizintechnik in einem rasanten
GERADE NOCH RATLOS. JETZT SCHON VOLL DEN ÜBERBLICK! Therapiemöglichkeiten bei rheumatischen Erkrankungen.
 GERADE NOCH RATLOS. JETZT SCHON VOLL DEN ÜBERBLICK! Therapiemöglichkeiten bei rheumatischen Erkrankungen. 1 Liebe Leserin! Lieber Leser! Mit der Diagnose einer entzündlichen Gelenkserkrankung verändert
GERADE NOCH RATLOS. JETZT SCHON VOLL DEN ÜBERBLICK! Therapiemöglichkeiten bei rheumatischen Erkrankungen. 1 Liebe Leserin! Lieber Leser! Mit der Diagnose einer entzündlichen Gelenkserkrankung verändert
Chronisch entzündliche Darmerkrankungen 2018 CED Therapie eine Frage des Alters?
 Einladung zum Arzt-Patienten-Seminar Chronisch entzündliche Darmerkrankungen 2018 CED Therapie eine Frage des Alters? Mittwoch, 5. September 2018 16.30 bis 19.00 Uhr Factory Hotel, Raum Meet VII am Germania-Campus
Einladung zum Arzt-Patienten-Seminar Chronisch entzündliche Darmerkrankungen 2018 CED Therapie eine Frage des Alters? Mittwoch, 5. September 2018 16.30 bis 19.00 Uhr Factory Hotel, Raum Meet VII am Germania-Campus
Therapie der Wahl ist das operative Entfernen des entzündeten Wurmfortsatzes.
 Blinddarmentzündung (Appendizitis) Der Blinddarm ist Teil des menschlichen Dickdarms und endet als sogenannter Wurmfortsatz (Appendix) in der Bauchhöhle. Dieser Wurmfortsatz kann sich entzünden und eine
Blinddarmentzündung (Appendizitis) Der Blinddarm ist Teil des menschlichen Dickdarms und endet als sogenannter Wurmfortsatz (Appendix) in der Bauchhöhle. Dieser Wurmfortsatz kann sich entzünden und eine
Leiden Sie unter. Patienteninformation. FiLaC Minimal invasive Lasertherapie bei Analfisteln
 Leiden Sie unter Analfisteln? Patienteninformation FiLaC Minimal invasive Lasertherapie bei Analfisteln FiLaC_DE+EN_20140311.indd 1 12.03.14 11:1 Was sind Analfisteln und wie entstehen sie? Vereinfachte
Leiden Sie unter Analfisteln? Patienteninformation FiLaC Minimal invasive Lasertherapie bei Analfisteln FiLaC_DE+EN_20140311.indd 1 12.03.14 11:1 Was sind Analfisteln und wie entstehen sie? Vereinfachte
Therapie 2018: Was ist gesichert, was ist obsolet? bei chronisch entzündlicher Darmerkrankungen (CED)
 Therapie 2018: Was ist gesichert, was ist obsolet? bei chronisch entzündlicher Darmerkrankungen (CED) ao Univ.Prof. Dr. Christoph Högenauer Klinische Abteilung für Gastroenterologie und Hepatologie Universitätsklinik
Therapie 2018: Was ist gesichert, was ist obsolet? bei chronisch entzündlicher Darmerkrankungen (CED) ao Univ.Prof. Dr. Christoph Högenauer Klinische Abteilung für Gastroenterologie und Hepatologie Universitätsklinik
Morbus Crohn (MC) Chronisch entzündliche Darmerkrankung Diskontinuierlicher Befall Gesamter GI-Trakt Befall sämtlicher Wandschichten
 Morbus Crohn (MC) Chronisch entzündliche Darmerkrankung Diskontinuierlicher Befall Gesamter GI-Trakt Befall sämtlicher Wandschichten Luminal entzündliche Form Abszedierend/fistulierende Form Stenosierende
Morbus Crohn (MC) Chronisch entzündliche Darmerkrankung Diskontinuierlicher Befall Gesamter GI-Trakt Befall sämtlicher Wandschichten Luminal entzündliche Form Abszedierend/fistulierende Form Stenosierende
Steroide: Nur noch lokal/topisch?
 Steroide: Nur noch lokal/topisch? Prof. Dr. Dr. Gerhard Rogler Kortison, Steroide oder Glucocorticoi de sind verschiedene Bezeichnungen für dieselbe Gruppe von Medikamenten. Es gibt verschiedene Substanzen
Steroide: Nur noch lokal/topisch? Prof. Dr. Dr. Gerhard Rogler Kortison, Steroide oder Glucocorticoi de sind verschiedene Bezeichnungen für dieselbe Gruppe von Medikamenten. Es gibt verschiedene Substanzen
Chronisch entzündliche Darmerkrankungen
 Chronisch entzündliche Darmerkrankungen Das CED-Handbuch für Klinik und Praxis von Jörg Hoffmann, Anton Kroesen, Bodo Klump 1. Auflage Chronisch entzündliche Darmerkrankungen Hoffmann / Kroesen / Klump
Chronisch entzündliche Darmerkrankungen Das CED-Handbuch für Klinik und Praxis von Jörg Hoffmann, Anton Kroesen, Bodo Klump 1. Auflage Chronisch entzündliche Darmerkrankungen Hoffmann / Kroesen / Klump
Darmzentrum. Bauch und Darm in besten Händen
 Darmzentrum Bauch und Darm in besten Händen Diagnostik Nach einem ausführlichen Anamnesegespräch stehen moderne Untersuchungsmethoden zur Verfügung. Endoskopie Zur Diagnose von Erkrankungen im Verdauungstrakt
Darmzentrum Bauch und Darm in besten Händen Diagnostik Nach einem ausführlichen Anamnesegespräch stehen moderne Untersuchungsmethoden zur Verfügung. Endoskopie Zur Diagnose von Erkrankungen im Verdauungstrakt
Gastrointestinales System
 Pareto Gastrointestinales System Bearbeitet von Hans-Jürgen Brambs 1. Auflage 2007. Buch. 272 S. ISBN 978 3 13 137191 1 Format (B x L): 12,5 x 19 cm Weitere Fachgebiete > Medizin > Klinische und Innere
Pareto Gastrointestinales System Bearbeitet von Hans-Jürgen Brambs 1. Auflage 2007. Buch. 272 S. ISBN 978 3 13 137191 1 Format (B x L): 12,5 x 19 cm Weitere Fachgebiete > Medizin > Klinische und Innere
Tennisellbogen - Golferellbogen
 Tennisellbogen - Golferellbogen Was versteht man unter einem Tennisellbogen? Auf der Aussenseite des Ellbogens überqueren 2 Muskeln, die vom Oberarmknochen ausgehen, den Ellbogen und ziehen zum Handgelenk.
Tennisellbogen - Golferellbogen Was versteht man unter einem Tennisellbogen? Auf der Aussenseite des Ellbogens überqueren 2 Muskeln, die vom Oberarmknochen ausgehen, den Ellbogen und ziehen zum Handgelenk.
Mast- und Dickdarmkrebs
 Mast- und Dickdarmkrebs Dienstag 26. März 2013 www.magendarm-zentrum.ch 21.06.2015 2008 Luzerner Kantonsspital Inhalt: Chirurgie Operationen beim Dickdarmkrebs Schlüssellochchirurgie Operationen beim Mastdarmkrebs
Mast- und Dickdarmkrebs Dienstag 26. März 2013 www.magendarm-zentrum.ch 21.06.2015 2008 Luzerner Kantonsspital Inhalt: Chirurgie Operationen beim Dickdarmkrebs Schlüssellochchirurgie Operationen beim Mastdarmkrebs
Morbus Crohn: Schwere Verläufe bald nur noch Vergangenheit?
 CED und ihre Behandlung Neue Ziele und Strategien bei schweren Verläufen Hamburg (17. Dezember 2010) Aktuelle Studien zeigen, wie sich die Therapie chronisch-entzündlicher Darmerkrankungen (CED) weiter
CED und ihre Behandlung Neue Ziele und Strategien bei schweren Verläufen Hamburg (17. Dezember 2010) Aktuelle Studien zeigen, wie sich die Therapie chronisch-entzündlicher Darmerkrankungen (CED) weiter
in vivo -- Das Magazin der Deutschen Krebshilfe vom
 Seite 1/5 in vivo -- Das Magazin der Deutschen Krebshilfe vom 10.06.2008 Expertengespräch zum Thema Magenkrebs Und zu diesem Thema begrüße ich jetzt Privatdozent Dr. Markus Möhler, Oberarzt der ersten
Seite 1/5 in vivo -- Das Magazin der Deutschen Krebshilfe vom 10.06.2008 Expertengespräch zum Thema Magenkrebs Und zu diesem Thema begrüße ich jetzt Privatdozent Dr. Markus Möhler, Oberarzt der ersten
Darmzentrum. Bauch und Darm in besten Händen
 Darmzentrum Bauch und Darm in besten Händen Überblick über die Angebote im Darmzentrum Gesunder Darm Unser Darm ist von zentraler Bedeutung für unsere Gesundheit. Erkrankungen sind oft komplex und zeigen
Darmzentrum Bauch und Darm in besten Händen Überblick über die Angebote im Darmzentrum Gesunder Darm Unser Darm ist von zentraler Bedeutung für unsere Gesundheit. Erkrankungen sind oft komplex und zeigen
Mesalazin bei Colitis ulcerosa Sind alle therapeutischen Möglichkeiten ausgereizt?
 Mesalazin bei Colitis ulcerosa Sind alle therapeutischen Möglichkeiten ausgereizt? Von Prof. Dr. med. Stefan Schreiber Berlin (3. Oktober 2008) - Seit 1940 erstmals Sulfasalazine zur Therapie der entzündlichen
Mesalazin bei Colitis ulcerosa Sind alle therapeutischen Möglichkeiten ausgereizt? Von Prof. Dr. med. Stefan Schreiber Berlin (3. Oktober 2008) - Seit 1940 erstmals Sulfasalazine zur Therapie der entzündlichen
Analfistel Einleitung:
 Analfistel Einleitung: Eine Fistel ist ein krankhafter Gang, der ein Hohlorgan (zum Beispiel den Darm) mit einem anderem Hohlorgan oder mit einer Körperoberfläche verbindet. Analfisteln sind derartige
Analfistel Einleitung: Eine Fistel ist ein krankhafter Gang, der ein Hohlorgan (zum Beispiel den Darm) mit einem anderem Hohlorgan oder mit einer Körperoberfläche verbindet. Analfisteln sind derartige
Neue APP von ABBVIE für Menschen mit chronisch-entzündlichen Darmerkrankungen
 Dokumentation und Unterstützung im Alltag Neue APP von ABBVIE für Menschen mit chronisch-entzündlichen Darmerkrankungen Wiesbaden (23. Juni 2014) Eine chronisch-entzündliche Darmerkrankung (CED) wie Morbus
Dokumentation und Unterstützung im Alltag Neue APP von ABBVIE für Menschen mit chronisch-entzündlichen Darmerkrankungen Wiesbaden (23. Juni 2014) Eine chronisch-entzündliche Darmerkrankung (CED) wie Morbus
Chirurgie des unteren Gastrointestinaltraktes II - Hauptvorlesung Viszeralchirurgie -
 Chirurgie des unteren Gastrointestinaltraktes II - Hauptvorlesung Viszeralchirurgie - Klinik für Allgemein-, Viszeral- und Transplantationschirurgie Operative Prinzipien Morbus Crohn Wahrscheinlichkeit
Chirurgie des unteren Gastrointestinaltraktes II - Hauptvorlesung Viszeralchirurgie - Klinik für Allgemein-, Viszeral- und Transplantationschirurgie Operative Prinzipien Morbus Crohn Wahrscheinlichkeit
fokus SMCCV Chronisch entzündliche Darmerkrankungen: Colitis ulcerosa und Morbus Crohn Crohn / Colitis Ein kleiner Ratgeber für Betroffene.
 fokus Crohn / Colitis SMCCV SCHWEIZERISCHE MORBUS CROHN UND COLITIS ULCEROSA VEREINIGUNG CH-5000 AARAU WWW.SMCCV.CH SMCCV Chronisch entzündliche Darmerkrankungen: Colitis ulcerosa und Morbus Crohn Ein
fokus Crohn / Colitis SMCCV SCHWEIZERISCHE MORBUS CROHN UND COLITIS ULCEROSA VEREINIGUNG CH-5000 AARAU WWW.SMCCV.CH SMCCV Chronisch entzündliche Darmerkrankungen: Colitis ulcerosa und Morbus Crohn Ein
KLINIK FÜR ALLGEMEIN- UND VISZERALCHIRURGIE Patienteninformation
 KLINIK FÜR ALLGEMEIN- UND VISZERALCHIRURGIE Patienteninformation SEHR GEEHRTE PATIENTINNEN UND PATIENTEN, TEAM OBERARÄZTE die Klinik für Allgemein- und Viszeralchirurgie am SRH Krankenhaus Sigmaringen
KLINIK FÜR ALLGEMEIN- UND VISZERALCHIRURGIE Patienteninformation SEHR GEEHRTE PATIENTINNEN UND PATIENTEN, TEAM OBERARÄZTE die Klinik für Allgemein- und Viszeralchirurgie am SRH Krankenhaus Sigmaringen
fokus SMCCV Chronisch entzündliche Darmerkrankungen: Colitis ulcerosa und Morbus Crohn Crohn / Colitis Ein kleiner Ratgeber für Betroffene.
 fokus Crohn / Colitis SMCCV SCHWEIZERISCHE MORBUS CROHN UND COLITIS ULCEROSA VEREINIGUNG CH-5000 AARAU WWW.SMCCV.CH SMCCV Chronisch entzündliche Darmerkrankungen: Colitis ulcerosa und Morbus Crohn Ein
fokus Crohn / Colitis SMCCV SCHWEIZERISCHE MORBUS CROHN UND COLITIS ULCEROSA VEREINIGUNG CH-5000 AARAU WWW.SMCCV.CH SMCCV Chronisch entzündliche Darmerkrankungen: Colitis ulcerosa und Morbus Crohn Ein
Chronische Pankreatitis Chirurgische Therapieoptionen
 Chronische Pankreatitis Chirurgische Therapieoptionen PD Dr. Jan G. D Haese Klinik für Allgemein-, Viszeral- und Transplantationschirurgie Klinikum der Universität München 1 16.09.2018 OP Indikationen
Chronische Pankreatitis Chirurgische Therapieoptionen PD Dr. Jan G. D Haese Klinik für Allgemein-, Viszeral- und Transplantationschirurgie Klinikum der Universität München 1 16.09.2018 OP Indikationen
Vorsorge, Frühdiagnostik und moderne Krebsbehandlung - eine Standortbestimmung
 Vorsorge, Frühdiagnostik und moderne Krebsbehandlung - eine Standortbestimmung 1 2 3 Erbliche Risikofaktoren Auch bei völliger Beschwerdefreiheit sollten vor allem die Menschen zur Darmkrebsfrüherkennung
Vorsorge, Frühdiagnostik und moderne Krebsbehandlung - eine Standortbestimmung 1 2 3 Erbliche Risikofaktoren Auch bei völliger Beschwerdefreiheit sollten vor allem die Menschen zur Darmkrebsfrüherkennung
KLINIK FÜR ALLGEMEIN- UND VISZERALCHIRURGIE. Zentrum für Magen- und Darmerkrankungen Zertifiziertes Darmkrebszentrum Kreiskrankenhaus Lörrach
 KLINIK FÜR ALLGEMEIN- UND VISZERALCHIRURGIE Zentrum für Magen- und Darmerkrankungen Zertifiziertes Darmkrebszentrum Kreiskrankenhaus Lörrach HERZLICH WILLKOMMEN SEHR GEEHRTE PATIENTIN, SEHR GEEHRTER PATIENT,
KLINIK FÜR ALLGEMEIN- UND VISZERALCHIRURGIE Zentrum für Magen- und Darmerkrankungen Zertifiziertes Darmkrebszentrum Kreiskrankenhaus Lörrach HERZLICH WILLKOMMEN SEHR GEEHRTE PATIENTIN, SEHR GEEHRTER PATIENT,
Begleiterkrankungen. erkennen, vorbeugen und behandeln. Was Sie über chronisch-entzündliche Erkrankungen wissen sollten
 Begleiterkrankungen erkennen, vorbeugen und behandeln Was Sie über chronisch-entzündliche Erkrankungen wissen sollten Was sind Begleiterkrankungen? Es gibt eine Reihe von chronisch-entzündlichen Erkrankungen,
Begleiterkrankungen erkennen, vorbeugen und behandeln Was Sie über chronisch-entzündliche Erkrankungen wissen sollten Was sind Begleiterkrankungen? Es gibt eine Reihe von chronisch-entzündlichen Erkrankungen,
Nierenschmerzen bei Zystennieren (ADPKD) Autosomal-dominante polyzystische Nierenerkrankung
 Nierenschmerzen bei Zystennieren (ADPKD) Autosomal-dominante polyzystische Nierenerkrankung 3 Informationen für Patienten sowie Hilfestellungen und Tipps bei Nierenschmerzen 01 Zystennieren (ADPKD) Bei
Nierenschmerzen bei Zystennieren (ADPKD) Autosomal-dominante polyzystische Nierenerkrankung 3 Informationen für Patienten sowie Hilfestellungen und Tipps bei Nierenschmerzen 01 Zystennieren (ADPKD) Bei
Sprechstunden. Klinik für Allgemein- und Viszeralchirurgie Information für unsere Patienten
 Sehr geehrte Damen und Herren, liebe Patientinnen und Patienten, DRK Krankenhaus Luckenwalde Chefarzt Sekretariat Ärztliches Personal Dr. med. Ullrich Fleck Facharzt für Chirurgie und Viszeralchirurgie
Sehr geehrte Damen und Herren, liebe Patientinnen und Patienten, DRK Krankenhaus Luckenwalde Chefarzt Sekretariat Ärztliches Personal Dr. med. Ullrich Fleck Facharzt für Chirurgie und Viszeralchirurgie
Ärzteinformation Nr. 16 / 2013. Colitis ulcerosa. Konservative und chirurgische Therapie
 Ärzteinformation Nr. 16 / 2013 Colitis ulcerosa Konservative und chirurgische Therapie Einleitung Die Colitis ulcerosa (CU) ist eine chronisch entzündliche Darmkrankheit mit wiederkehrender, unkontrollierter
Ärzteinformation Nr. 16 / 2013 Colitis ulcerosa Konservative und chirurgische Therapie Einleitung Die Colitis ulcerosa (CU) ist eine chronisch entzündliche Darmkrankheit mit wiederkehrender, unkontrollierter
Liebe Patientin, lieber Patient,
 Analerkrankungen Liebe Patientin, lieber Patient, in unserer Spezialbroschüre Analerkrankungen finden Sie umfassende Informationen zu diesem Thema. Wir bieten Ihnen eine individuelle Diagnose und eine
Analerkrankungen Liebe Patientin, lieber Patient, in unserer Spezialbroschüre Analerkrankungen finden Sie umfassende Informationen zu diesem Thema. Wir bieten Ihnen eine individuelle Diagnose und eine
Chronische Verstopfung. Eltern-Ratgeber. Tipps für eine nachhaltige Erleichterung
 Eltern-Ratgeber Chronische Verstopfung Tipps für eine nachhaltige Erleichterung Was ist eine Verstopfung? Welche Ursachen gibt es? Wie kann ich meinem Kind helfen? Inhalt Was ist eine Verstopfung? Was
Eltern-Ratgeber Chronische Verstopfung Tipps für eine nachhaltige Erleichterung Was ist eine Verstopfung? Welche Ursachen gibt es? Wie kann ich meinem Kind helfen? Inhalt Was ist eine Verstopfung? Was
 1 von 5 24.02.2016 12:51 Morbus Crohn Evidence based Medicine-Guidelines fã¼r Allgemeinmedizin 10.6.2013 Das Wichtigste in Kürze Epidemiologie Klinisches Bild Diagnostik und Untersuchungen Differenzialdiagnosen
1 von 5 24.02.2016 12:51 Morbus Crohn Evidence based Medicine-Guidelines fã¼r Allgemeinmedizin 10.6.2013 Das Wichtigste in Kürze Epidemiologie Klinisches Bild Diagnostik und Untersuchungen Differenzialdiagnosen
Meine Ärzte 2 Meine Diagnose 3 Hallo! Ein Vorwort 4 Was du noch wissen willst 5 Unser Verdauungstrakt 7
 Inhalt Meine Ärzte 2 Meine Diagnose 3 Hallo! Ein Vorwort 4 Was du noch wissen willst 5 Unser Verdauungstrakt 7 Meine persönlichen Eintragungen Meine Beschwerden 10 Meine Medikamente und Spezialnahrung
Inhalt Meine Ärzte 2 Meine Diagnose 3 Hallo! Ein Vorwort 4 Was du noch wissen willst 5 Unser Verdauungstrakt 7 Meine persönlichen Eintragungen Meine Beschwerden 10 Meine Medikamente und Spezialnahrung
Die kontinente Ileostomie oder die Kock sche Tasche
 Eine Alternative zum ileoanalen Pouch und zum gewöhnlichen Ileostoma: Die kontinente Ileostomie oder die Kock sche Tasche Prof. Dr. med. Karl Wilhelm Ecker Einleitung Wie in allen Gebieten der Chirurgie
Eine Alternative zum ileoanalen Pouch und zum gewöhnlichen Ileostoma: Die kontinente Ileostomie oder die Kock sche Tasche Prof. Dr. med. Karl Wilhelm Ecker Einleitung Wie in allen Gebieten der Chirurgie
Bürgerforum Guter Darm; schlechter Darm Wie sieht s aus?! Dr. med. Max Kaplan Präsident der Bayerischen Landesärztekammer (BLÄK)
 Grußwort Bürgerforum Guter Darm; schlechter Darm Wie sieht s aus?! Dr. med. Max Kaplan Präsident der Bayerischen Landesärztekammer (BLÄK) am 15. Juli 2011 im PresseClub Nürnberg Es gilt das gesprochene
Grußwort Bürgerforum Guter Darm; schlechter Darm Wie sieht s aus?! Dr. med. Max Kaplan Präsident der Bayerischen Landesärztekammer (BLÄK) am 15. Juli 2011 im PresseClub Nürnberg Es gilt das gesprochene
Mitteilung des Bundesamts für Sicherheit im Gesundheitswesen über Maßnahmen zur Gewährleistung der Arzneimittelsicherheit:
 Landeshauptleute Landessanitätsdirektionen Österreichische Apothekerkammer Österreichische Ärztekammer Landesärztekammern Anstaltsapotheken d. Universitätskliniken Datum: 04.11.2015 Kontakt: Mag. Rudolf
Landeshauptleute Landessanitätsdirektionen Österreichische Apothekerkammer Österreichische Ärztekammer Landesärztekammern Anstaltsapotheken d. Universitätskliniken Datum: 04.11.2015 Kontakt: Mag. Rudolf
Impressum. Interdisziplinäres Adipositaszentrum. Herausgeber: Klinikum Ibbenbüren GmbH Große Str. 41, Ibbenbüren. Große Str Ibbenbüren
 KLI090202_Adipositasflyer_RZ 02.02.09 09:50 Seite 1 Impressum Herausgeber: Klinikum Ibbenbüren GmbH Große Str. 41, 49477 Ibbenbüren Telefon: 0 54 51 / 52-0 Telefax: 0 54 51 / 52-50 51 E-Mail: info@klinikum-ibbenbueren.de
KLI090202_Adipositasflyer_RZ 02.02.09 09:50 Seite 1 Impressum Herausgeber: Klinikum Ibbenbüren GmbH Große Str. 41, 49477 Ibbenbüren Telefon: 0 54 51 / 52-0 Telefax: 0 54 51 / 52-50 51 E-Mail: info@klinikum-ibbenbueren.de
Leben mit Parkinson Informationen zu Folgetherapien. Menschen. Therapien. Perspektiven.
 Leben mit Parkinson Informationen zu Folgetherapien Menschen. Therapien. Perspektiven. www.stadapharm.de Welche Symptome treten im Verlauf einer Parkinsonerkrankung auf? Phasen der Unbeweglichkeit Plötzliche,
Leben mit Parkinson Informationen zu Folgetherapien Menschen. Therapien. Perspektiven. www.stadapharm.de Welche Symptome treten im Verlauf einer Parkinsonerkrankung auf? Phasen der Unbeweglichkeit Plötzliche,
Prävalenz und Inzidenz
 Hintergrundinformation: Colitis ulcerosa Definition München (24. Januar 2008) - Die Colitis ulcerosa (CU) ist eine im Rektum (Mastdarm) beginnende Entzündung der Mukosa und Submukosa, die sich auf das
Hintergrundinformation: Colitis ulcerosa Definition München (24. Januar 2008) - Die Colitis ulcerosa (CU) ist eine im Rektum (Mastdarm) beginnende Entzündung der Mukosa und Submukosa, die sich auf das
Dr. Alexander Meyer Chirurgische Klinik I Klinik für Allgemein- und Viszeralchirurgie
 Gefäßtag 2009 Dr. Alexander Meyer Chirurgische Klinik I Klinik für Allgemein- und Viszeralchirurgie Evangelisches BETHESDA Duisburg JOHANNITER Klinikum Schlaganfall -Häufigkeit und Ursache- Ca. 200 000
Gefäßtag 2009 Dr. Alexander Meyer Chirurgische Klinik I Klinik für Allgemein- und Viszeralchirurgie Evangelisches BETHESDA Duisburg JOHANNITER Klinikum Schlaganfall -Häufigkeit und Ursache- Ca. 200 000
Begleiterkrankungen. erkennen vorbeugen behandeln. Chronisch-entzündliche Erkrankungen: Was Sie wissen sollten.
 Begleiterkrankungen erkennen vorbeugen behandeln Chronisch-entzündliche Erkrankungen: Was Sie wissen sollten www.abbvie-care.de Was sind Begleiterkrankungen? Es gibt eine Reihe von chronisch-entzündlichen
Begleiterkrankungen erkennen vorbeugen behandeln Chronisch-entzündliche Erkrankungen: Was Sie wissen sollten www.abbvie-care.de Was sind Begleiterkrankungen? Es gibt eine Reihe von chronisch-entzündlichen
Hauptvorlesung Gastroenterologie (4)
 Hauptvorlesung Gastroenterologie (4) Durchfall!! Konsistenz? Wechsel mit Obstipation? Blut im Stuhl? Zusammenhang mit Bauchschmerzen? Koinzidenz mit Erbrechen? Akut chronisch (2 Wochen) Bauchschmerzen!!
Hauptvorlesung Gastroenterologie (4) Durchfall!! Konsistenz? Wechsel mit Obstipation? Blut im Stuhl? Zusammenhang mit Bauchschmerzen? Koinzidenz mit Erbrechen? Akut chronisch (2 Wochen) Bauchschmerzen!!
