Interdisziplinäre evidenz-basierte Empfehlungen zur Nachsorge von Patienten mit Hodentumoren
|
|
|
- Helga Meyer
- vor 7 Jahren
- Abrufe
Transkript
1 Interdisziplinäre evidenz-basierte Empfehlungen zur Nachsorge von Patienten mit Hodentumoren Interdisciplinary evidence-based recommendations for the follow-up of testicular germ cell cancer patients Michael Hartmann 1, Susanne Krege 2, Rainer Souchon 3, Maria De Santis 4,Silke Gillessen 5, Richard Cathomas 6 für die Interdisziplinäre Arbeitsgruppe Hodentumore 1 Abteilung für Urologie, Universitätsklinik Hamburg, Deutschland ²Abteilung für Urologie, Krankenhaus Maria-Hilf GmbH, Krefeld, Deutschland 3 Abteilung für Radioonkologie, Universitätsklinik Tübingen, Deutschland 4 Abteilung für Onkologie, Kaiser Franz Josef-Spital Wien, Österreich 5 Abteilung für Onkologie, Kantonsspital St. Gallen, Schweiz 6 Abteilung für Onkologie, Kantonsspital Graubünden, Chur, Schweiz Korrespondenz: Dr. Michael Hartmann Universitätskrankenhaus Hamburg-Eppendorf Klinik für Urologie Martinistraße Hamburg Tel m-i.hartmann@t-online.de Kurztitel: Nachsorgeempfehlungen für Hodentumore; Recommendations for follow up of testis cancer Interessenskonflikt: Der korrespondierende Autor gibt an, dass kein Interessenkonflikt besteht. Version
2 Zusammenfassung Für die Behandlung von Patienten mit Keimzelltumoren des Hodens bestehen Konsensus basierte Richtlinien, die zu einer weiteren Verbesserung im Ansprechen und im Überleben der Patienten geführt haben. Mittlerweile ist zudem die aktive Nachsorge ( active surveillance ) ein wichtiger Bestandteil der Behandlung von Seminomen und Nichtseminomen im Stadium I geworden. Zum Vorgehen bei der Nachsorge von Hodentumorpatienten bestehen sehr unterschiedliche Empfehlungen. Die zum Teil jährlich revidierten Publikationen haben zu einer gewissen Unsicherheit geführt. Nachsorgeempfehlungen für diese junge Patientengruppe sollten möglichst evidenz-basiert, für den Patienten im Ausmass akzeptabel und nicht schädlich sein. Dabei müssen insbesondere die negativen Auswirkungen einer zu hohen Strahlenbelastung vermieden werden. In letzter Zeit sind einige neue Erkenntnisse bezüglich des Rezidivmusters der verschieden Hodentumorstadien, der Häufigkeit der Bildgebung und den Risiken der Strahlenbelastung, vor allem durch Computertomographien, gewonnen worden. Eine multinationale und interdisziplinäre Arbeitsgruppe von Urologen, medizinischen Onkologen und Strahlentherapeuten hat die vorliegenden Erkenntnisse diskutiert und auf dieser Grundlage Empfehlungen zur Nachsorge von Patienten mit Hodentumoren formuliert. Schlüsselworte: Hodentumor, Nachsorge, Strahlenbelastung, Zweitmalignome, metabolisches Syndrom, risikoadaptierte Empfehlungen 2
3 Abstract Clear treatment recommendations for patients with testicular cancer exist and their stringent application has led to significant improvements in remission and survival rates. Moreover, active surveillance has become a cornerstone in the management of clinical stage I seminomatous and nonseminomatous germ cell tumors. On the other hand, the existing recommendations for the follow-up of testis cancer patients differ widely and have been changed frequently over the last years. Follow-up recommendations in this young patient population have to be as evidence-based as possible, feasible in order to ensure adherence and should not be harmful. Primarily, attention has to be paid to the negative impact of unnecessary radiation exposure. Recently, new evidence became available regarding the relapse pattern of different disease stages of testicular cancer, the use of imaging at follow-up and the risks of excessive radiation due to imaging, in particular that of CT scans. An interdisciplinary multinational working group consisting of urologists, medical oncologists and radiation oncologists has reviewed and discussed the current evidence and on this basis formulated new recommendations for patients with germ cell tumors of the testis. Keywords: Testicular cancer, follow-up, risk due to radiation, secondary malignancies, metabolic syndrome, risk-adapted recommendations 3
4 Einleitung Die Behandlung von Keimzelltumoren des Hodens hat in den vergangenen drei Jahrzehnten grosse Fortschritte gemacht. Dank des Einsatzes von Cisplatinbasierten Kombinationschemotherapien können heute auch ausgedehnt metastasierte Hodentumore in der überwiegenden Mehrzahl geheilt werden. Für die Diagnostik und Therapie der Keimzelltumoren bestehen europäische Richtlinien, die in einem Konsensusartikel zusammengefasst sind und auch bereits überarbeitet wurden [1,2]. Die konsequente Anwendung der Standardtherapien sowie deren gute Wirksamkeit hat auch noch innerhalb der letzten 15 Jahre zu einer deutlichen Senkung der Rezidivrate nach erfolgter kurativer Therapie geführt [3]. In den letzten Jahren hat sich zudem für die Behandlung des Frühstadiums des seminomatösen als auch des nichtseminomatösen Hodenkarzinoms die aktive Nachsorge ( active surveillance ) als Therapieoption fest etabliert [4]. In dieser Situation ist die korrekte Nachsorge dieser Patienten von vitaler Bedeutung. International besteht kein Konsens in Bezug auf die Nachsorge von Patienten mit Keimzelltumoren in Vollremission nach kurativer Therapie. Verschiedene Fachgesellschaften in mehreren Ländern publizieren Richtlinien, wobei diese teilweise jährlich überarbeitet werden: EAU ( European Association of Urology [5]), German Testicular Cancer Study Group [6], amerikanische Richtlinien des National Cancer Comprehensive Network [7] und europäische ESMO (European Society for Medical Oncology) Richtlinien [8,9]. Diese unterscheiden sich zum Teil deutlich, insbesondere in Bezug auf die Frequenz und Art der bildgebenden Verfahren. Aktuelle Publikationen ermöglichen nunmehr die Formulierung von evidenzbasierten Nachsorge-Untersuchungen, die gemäss der jeweiligen Situation risikoadaptiert sind [10]. Dabei werden die Patienten nach Risikogruppen kategorisiert. Eine ideale Nachsorge soll die frühzeitige Identifikation von Rezidiven bei gleichzeitigem Schutz vor unnötiger Strahlenbelastung bei jungen langzeitüberlebenden Patienten sein. Die Auswirkungen der Strahlenbelastung durch einmalige und wiederholte Computertomographien (CT) sind berechnet und publiziert worden [11,12]. Die Strahlenbelastung jeder CT Untersuchung birgt dabei ein kleines karzinogenes Risiko. Dieses ist umso höher, je jünger der Patient ist. Wiederholte Untersuchungen führen dabei zu einem kumulativen Risiko. Der grösste Anteil der Strahlenbelastung entfällt auf CT Untersuchungen von Abdomen, Becken und Thorax [13]. Publizierte 4
5 Berechnungen zeigen, dass eine einzige CT Untersuchung des Abdomens bei einem 20-jährigen Mann in 1 von 660 Fällen zur Entstehung eines Malignoms führt. Für eine CT Untersuchung des Thorax beträgt das Verhältnis 1 zu 1040 [14]. Diese Berechnungen werden zwar kontrovers diskutiert, aber es erscheint offensichtlich, dass jede Anstrengung unternommen werden muss, um eine unnötige Belastung durch ionisierende Strahlung vor allem bei jungen Patienten zu vermeiden. Neben der frühzeitigen Diagnose von Rezidiven sollen mit der Nachsorge zudem mögliche Spätschäden/-folgen der vorangegangenen Behandlung frühzeitig erkannt und behandelt werden. Dazu gehören insbesondere kardiovaskuläre Erkrankungen, das metabolische Syndrom, Hypogonadismus sowie Zweittumore [15-19]. Vor allem bei Patienten, die sowohl mit Radio- als auch Chemotherapie behandelt werden mussten, besteht ein deutlich erhöhtes Risiko für Zweittumore und kardiovaskuläre Ereignisse [17]. Die nachfolgenden Empfehlungen wurden von einer multinationalen und interdisziplinären Arbeitsgruppe bestehend aus Urologen, medizinischen Onkologen sowie Radio-Onkologen ausgearbeitet. Sie sollen als Leitlinie für Entscheidungen in der täglichen Praxis dienen. Dabei ist zu beachten, dass nur die häufigsten klinischen Situationen abgedeckt werden können und dass eine Anpassung bei individuellen Patienten und Situationen notwendig ist. In komplexen Fällen sollte überdies ein auf die Behandlung und Nachsorge von Hodenkarzinomen spezialisiertes Zentrum kontaktiert werden. Einteilung der Nachsorgegruppen Für die Definition von Nachsorgegruppen stellen das Tumorstadium sowie die gewählte Therapie die entscheidenden Parameter dar. Am offensichtlichsten ist dies beim Stadium I, bei dem ein gänzlich anderes Vorgehen nach erfolgter adjuvanter Therapie im Gegensatz zur Behandlung mittels active surveillance angezeigt ist. Das Rezidivmuster sowie die Langzeittoxizitäten hängen stark von der gewählten Therapie ab. Insbesondere eine lokale Therapie im Retroperitoneum mittels Chirurgie oder Radiotherapie beeinflusst die Lokalisation der Rezidive. Anders als die von der interdisziplinären Arbeitsgruppe veröffentlichten individualisierten neun Nachsorgeschemata [20] erfolgt die Einteilung der Keimzelltumore aus praktischen Erwägungen in drei Gruppen mit vier 5
6 entsprechenden Nachsorgeempfehlungen. Dabei soll unterschieden werden, ob eine lokale Therapie im Bereich des Retroperitoneums durchgeführt wurde oder nicht (Gruppen 1 und 2) oder ob beim Stadium I eine active surveillance vorgenommen wird (Gruppen 3A und 3B). Dadurch können Patienten mit gehäuftem Rezidiv im Retroperitoneum sowie mit zwingender Notwendigkeit einer intensivierten Nachsorge individueller nachgesorgt werden. Somit ergeben sich die drei folgenden Nachsorgegruppen: Gruppe 1: Patienten mit lokaler Therapie im Retroperitoneum (Tabelle 1) Gruppe 2: Patienten ohne lokale Therapie im Retroperitoneum (Tabelle 2) Gruppe 3: Patienten mit Seminom Stadium I (Gruppe 3A) oder low risk Nichtseminom Stadium I (Gruppe 3B) unter active surveillance (Tabelle 3) Bei Patienten mit active surveillance muss zwischen seminomatösen und nichtseminomatösen Hodenkarzinomen unterschieden werden, weil sowohl Zeitpunkt als auch Manifestation der Rezidive sich deutlich unterscheiden und die vorliegende Literatur diese Unterscheidung erforderlich macht. Zudem ist zu beachten, dass die Empfehlungen für die Gruppe 3B nur für Nichtseminome der niedrigen Risikogruppe (keine vaskuläre Invasion) gültig sind. Bezüglich der Patienten mit metastasiertem Hodenkarzinom wird darauf hingewiesen, dass die vorliegenden Empfehlungen nur für die gute Prognosegruppe gemäss Einteilung der IGCCCG [21] gelten. Ebenso gilt die Empfehlung nur für Patienten in kompletter Remission: beim Nichtseminom Resektion aller Restbefunde, beim Seminom muss im Fall von Restbefunden > 3 cm eine negative PET-CT vorliegen. Ansonsten sollten Patienten in fortgeschrittenen Stadien mit einem in der Behandlung von Keimzelltumoren erfahrenen Zentrum besprochen und individuell behandelt und nachkontrolliert werden. 6
7 Modalitäten der Nachsorge Allgemeines Die Nachsorge muss durch einen in der Nachsorge und Behandlung von Keimzelltumoren erfahrenen Arzt durchgeführt werden. Eine wichtige Aufgabe des betreuenden Arztes besteht darin, die Adhärenz des Patienten für die geplante Nachsorge zu sichern. Zu den Grundlagen der Nachsorge gehören selbstverständlich eine Anamnese, eine klinische Untersuchung inklusive palpatorischer Untersuchung der supra- und infradiaphragmalen Lymphknotenstationen und des verbliebenen Hodens. Die Tumormarker AFP, HCG und LDH, auch wenn bei Diagnosestellung nicht erhöht, sollten bei jeder Kontrolle bestimmt werden, nach Möglichkeit immer in demselben qualifizierten Labor. Die Rolle der Tumormarkerbestimmung wurde kürzlich durch die amerikanische Gesellschaft für klinische Onkologie (ASCO) beleuchtet und grundsätzlich sollen diese Richtlinien in diesen Empfehlungen angewendet werden [22]. Evidenz für die Auswahl der Bildgebung Bei Diagnosestellung ist die Durchführung einer CT von Thorax, Abdomen und Becken zwingend notwendig. Nach Möglichkeit sollte diese CT vor der Orchiektomie vorgenommen werden, weil postoperative reaktive Lymphknotenvergrösserungen die Interpretation erschweren können. Nur wenige Studien wurden zur Frage der optimalen Bildgebung in der Nachsorge von Hodenkarzinomen publiziert. Zwei Artikel sind erwähnenswert [23, 25]: Eine retrospektive Studie zeigte, dass eine CT des Beckens grundsätzlich nicht notwendig ist [23]. Einzig bei Vorliegen der folgenden Faktoren besteht ein erhöhtes Risiko für das Auftreten von Rezidiven im kleinen Becken: grosse retroperitoneale Lymphknotenmetastasen (>5 cm), nach therapiertem Kryptorchismus, nach vorangegangener Operation im Skrotalbereich sowie bei Invasion des Karzinoms durch die Tunica vaginalis testis [23, 24]. Zusätzlich muss bei Seminomen im Stadium I, die adjuvant nur paraaortal/-caval bestrahlt wurden, eine CT des Beckens vorgenommen werden. 7
8 Eine weitere retrospektive Arbeit nimmt Stellung dazu, ob eine CT des Thorax notwendig ist oder ob eine konventionelle Röntgenuntersuchung ausreichend ist. Es zeigte sich, dass in allen Fällen von Lungenmetastastasen die CT keinen zusätzlichen Nutzen bringt, da das Rezidiv entweder durch die erhöhten Tumormarker, vergrösserte abdominale Lymphknoten oder im konventionellen Bild diagnostiziert werden konnte [25]. Daher soll generell eine konventionelle Röntgen- Thoraxuntersuchung anstelle einer CT Thorax durchgeführt werden. Ob ein Ultraschall des Abdomens zur Beurteilung der retroperitonealen Lymphknoten ausreichend ist, wird intensiv diskutiert. Sicher ist die Aussagekraft eines Abdomenultraschalls stark vom Untersucher, dem Patienten und der Qualität des Ultraschallgeräts abhängig. Gemäss den vorliegenden Daten scheint der Ultraschall für den Nachweis von retroperitonelaen Lymphknotenmetastasen eine ähnliche Sensitivität und Spezifität wie die CT zu haben [26,27]. In Situationen, bei denen eine kleine retroperitoneale Raumforderung ausgeschlossen werden muss, empfehlen wir eine CT des Abdomens. Die Durchführung einer MRT des Abdomens anstelle der Computertomographie wäre eine naheliegende Alternative zur CT zur Reduktion der Strahlenbelastung. Zurzeit besteht nicht überall ein gesicherter Zugang zu MRT Untersuchungen, ebenso ist die Erfahrung bei der Interpretation einer MRT des Retroperitoneums noch limitiert [28], auch die erhöhten Kosten müssen beachtet werden. Daher empfehlen wir aktuell die MRT nicht generell, sie stellt aber sicher eine gute Option für spezialisierte Zentren mit erfahrenen Radiologen dar. Im Moment laufen Studien zur weiteren Evaluation der MRT bei der Nachsorge von Hodenkarzinomen. Die PET-CT hat sich beim Hodenkarzinom nur bei der Evaluation von residuellen Läsionen des Seminoms etabliert. In der Nachsorge hat die PET-CT jedoch keinen Stellenwert und wird daher grundsätzlich nicht empfohlen [29,30]. Ultraschall Hoden: Bei Patienten, die eine Biopsie des Gegenhodens mit unauffälliger Histologie erhalten haben, ist ein Ultraschall des Hodens nicht notwendig. Ebenso ist ein Ultraschall unnötig, wenn aufgrund einer testiculären intraepithelialen Neoplasie (TIN) eine prophylaktische Bestrahlung des Hodens vorgenommen wurde. Es ist empfohlen, bei jüngeren Patienten (<30 Jahre) und kleinem Hodenvolumen (<12 ml) eine Hodenbiopsie durchzuführen [1]. Wurde diese nicht vorgenommen, ist ein 8
9 jährlicher Ultraschall des verbleibenden Hodens für mindestens 10 Jahre notwendig. Ebenso wichtig ist jedoch die regelmässige palpatorische Untersuchung des Hodens und die Durchführung eines Ultraschalls bei unklarem Befund. Kontrolle der Langzeittoxizität: Bei Patienten, die mit Chemo- oder Radiotherapie behandelt wurden, kann es nach vielen Jahren zu Spätfolgen kommen [15-19]. Dabei stehen das metabolische Syndrom mit den möglichen Folgen von kardiovaskulären Erkrankungen, einer gestörten Glucosetoleranz, Adipositas, Hyperlipidämie sowie die Niereninsuffizienz, Neuropathie (inklusive Ototoxizität), psychosoziale und kognitive Veränderungen, Zweitmalignome und Hypogonadismus im Vordergrund. Anzeichen für ein metabolisches Syndrom müssen gesucht und dieses dann behandelt werden. Entsprechend sollen Kontrollen von Blutdruck, Gewicht und Lipidstatus initial und anschliessend jährlich durchgeführt werden. Zudem wird eine Kontrolle des Hormonstatus (Testosteron, LH, FSH) nach einem Jahr und danach jährlich vorgeschlagen. Eines der frühen Zeichen eines Testosteronmangels ist das Ausbleiben der spontanen morgendlichen Erektion. Eine Testosteronsubstitution soll im Falle von Symptomen sowie sehr niedrigem Testosteronspiegel diskutiert werden. Es ist wichtig, die Patienten zu einer Anpassung ihres Lebensstils (z.b. Nichtrauchen, Gewichtskontrolle, regelmässige körperliche Betätigung) zu motivieren, um zusätzlich Risikofaktoren auszuschalten. Kürzliche Untersuchungen zeigen, dass das Gesundheitsverhalten von Hodenkarzinom-Überlebenden sich von demjenigen einer Alters-standardisierten Kontrollgruppe nicht unterscheidet [31]. Die generellen Empfehlungen sind in die Nachsorgetabellen integriert worden. Erläuterungen zu den Nachsorge Tabellen Nachsorge Gruppe 1: Patienten mit lokaler retroperitonealer Therapie (Tabelle 4) 9
10 In diese Gruppe fallen alle Hodenkarzinompatienten, bei denen eine lokale Therapie im Bereich des Retroperitoneums durchgeführt wurde: dazu gehören die adjuvante Radiotherapie beim Seminom Stadium I, die kurative Radiotherapie beim Seminom Stadium IIA und IIB sowie Patienten mit metastasiertem Nichtseminom, bei denen nach der kurativen Chemotherapie eine komplette Resektion von residuellen Tumormanifestationen vorgenommen wurde. Diesen Patienten gemeinsam ist die niedrige Rezidivrate im Retroperitoneum, weshalb in der Nachsorge nur insgesamt zwei Computertomographien des Abdomens notwendig sind. Zwei Ausnahmen sind zu beachten: bei Patienten mit Seminom im Stadium I, welche mit adjuvanter Radiotherapie gemäß Konsensus behandelt wurden (keine Dog-leg Technik), muss neben der CT- Abdomen zusätzlich eine CT des Beckens durchgeführt werden. Bei Patienten mit initial supradiaphragmal mestastasiertem Nichtseminom ist anstelle der konventionellen Röntgen-Thoraxuntersuchung nach 6,12 und 24 Monaten eine CT- Thorax vorzunehmen. Insgesamt soll die Nachsorge für mehr als 5 Jahre durchgeführt werden. Nachsorge Gruppe 2: Patienten ohne lokale retroperitoneale Therapie (Tabelle 5) In dieser Gruppe werden alle Patienten zusammengefasst, welche initial oder im Verlauf keine lokale Therapie im Retroperitoneum erhalten: dazu gehören alle Patienten mit Seminom oder Nichtseminom, die nur mittels Chemotherapie behandelt worden sind. Dabei sind die Rezidivraten für Patienten mit initial metastasiertem Stadium erwartungsgemäss etwas höher. Wie bei Gruppe 1 sind auch in dieser Gruppe die Rezidivraten insgesamt niedrig und die Rezidive sind vor allem in den ersten beiden Jahren zu erwarten. Weil vermehrt Rezidive im Retroperitoneum auftreten, ist in dieser Gruppe eine zusätzliche CT des Abdomens nach 6 Monaten vorgesehen. Einzige Ausnahme sind dabei Patienten mit Nichtseminom oder Seminom im Stadium I nach Chemotherapie, weil bei diesen die Rezidivgefahr insgesamt sehr niedrig ist. Wiederum gilt, dass bei initial supradiaphragmalen Metastasen nach 6, 12 und 24 Monaten anstelle eines konventionellen Röntgen-Thorax eine CT Thorax indiziert ist. Die Nachsorge soll für mehr als 5 Jahre durchgeführt werden. 10
11 Nachsorge Gruppe 3A: active surveillance bei Seminom Stadium I (Tabelle 6) Beim Seminom Stadium I beträgt das Rückfallrisiko 12-31% ohne weitere Behandlung [32]. Gemäss internationalem Konsensus kann neben einer active surveillance auch eine adjuvante Radiotherapie oder Chemotherapie mit 1x Carboplatin-Mono durchgeführt werden [1,2,4]. Damit sinkt das Rezidivrisiko auf <5% und diese Patienten werden je nach Modalität gemäss Tabelle 4 und 5 nachgesorgt. Das Ausmass der Bildgebung bei der active surveilance wird kontrovers diskutiert. Aktuell wird eine randomisierte Studie (MRC Studie: TRISST) durchgeführt, um die Häufigkeit der Computertomographien (7 CT vs 3 CT) sowie deren Wertigkeit gegenüber MRT (7 MRT vs 3 MRT) zu vergleichen [33]. Bis diese Resultate vorliegen, empfehlen wir, in den ersten beiden Jahren insgesamt vier CT durchzuführen. Danach soll die CT durch Ultraschalluntersuchungen ersetzt werden. Dies ist ein pragmatischer Ansatz, wobei mittels einer akzeptablen Modalität die Häufigkeit der Bildgebung erhalten und gleichzeitig die Strahlenexposition minimiert werden können. Nachsorge Gruppe 3B: active surveillance bei low-risk Nichtseminom Stadium I (Tabelle 7) Bei nichtseminomatösen Keimzelltumoren unterscheidet man im Stadium I low risk Tumore mit relativ niedrigem Rezidivrisiko (14-22%) von high risk Tumoren mit deutlich erhöhten Rezidivrisiko (40-50%). Die Unterscheidung zwischen diesen Risikogruppen erfolgt dabei über den Nachweis einer vaskulären Invasion des Primärtumors [34, 35]. Beim Nichtseminom hat sich in den letzten Jahren eine risikoadaptierte Strategie durchgesetzt: für die niedrige Risikogruppe wird eine aktive Nachsorge ( active surveillance ) empfohlen [1,2,4]. Bei Patienten in der Hochrisikogruppe kann mittels einer adjuvanten Chemotherapie mit PEB (Cisplatin, Etoposid, Bleomycin) eine Reduktion des Rezidivrisikos von 50% auf etwa 2% erreicht werden [35,36]. Der zusätzliche Vorteil dieser Strategie besteht aus einer reduzierten Nachsorge gemäss Tabelle 5. 11
12 Der Bildgebung kommt bei der active surveillance eine wichtige Bedeutung zu, weil in 20-25% der Rezidive die Tumormarker beim Nichtseminom negativ ausfallen. Die beste Evidenz zur Frequenz der Bildgebung in dieser Situation stammt aus einer grossen randomisierten Phase III Studie [37]: dabei zeigte sich, dass zwei CT Untersuchungen nach 3 und 12 Monaten einer intensiveren Bildgebung mit 5 CT nicht unterlegen sind. Daher darf die Frequenz der CT Untersuchungen in dieser Gruppe entsprechend reduziert werden. Es ist dabei jedoch wichtig zu beachten, dass die übrigen Kontrollen (Klinik, Tumormarker und konventionelles Röntgen des Thorax) wie in der Studie in den ersten beiden Jahren engmaschig vorgenommen werden. Die Nachsorge soll für insgesamt 10 Jahre vorgenommen werden. Fazit für die Praxis Die vorliegenden Empfehlungen wurden von einer interdisziplinären Arbeitsgruppe zusammengestellt und sollen als Leitfaden zur Nachsorge der zumeist jungen Patienten dienen. Sie sollen im klinischen Alltag eine Entscheidungshilfe darstellen. Wünschenswert wäre es, wenn von der erstbehandelnden Klinik die Zuordnung zu einer Risikogruppe erfolgen und für den Nachsorger das anzuwendende Nachsorgeschema dem Arztbrief beigefügt würden. Es ist zu beachten, dass nur spärliche solide Evidenz vorliegt und dass die Empfehlungen den Konsens von mehreren Treffen und ausführlichen Diskussionen darstellen. Die meisten Situationen sollten abgedeckt sein, aber oft finden sich in Empfehlungen keine Antworten auf alle Sonderfälle und Ausnahmen. Daher ist es wichtig zum Wohle der Patienten, in unklaren Situationen den Kontakt und Austausch mit einem multidisziplinären spezialisierten Zentrum zu suchen, um im Einzelfall die beste individuelle Lösung zu finden. 12
13 Literatur 1. Schmoll HJ, Souchon R, Krege S, Albers P, Beyer C, Kollmannsberger C et al (2004) European Consensus on diagnosis and treatment of germ cell cancer: a report of the European Germ Cell Cancer Consensus Group (EGCCCG). Ann Oncol 15: Krege S, Beyer J, Souchon R, Albers P, Albrecht W, Algaba F et al (2008) European Consensus Conference on diagnosis and treatment of germ cell cancer: a report of the second meeting of the European Germ Cell Cancer Consensus Group (EGCCCG). Part I and II. Eur Urol 53: and Carver BS, Shayegan B, Serio A, Motzer RJ, Bosl GJ, Sheinfeld J (2007) Long-term clinical outcome after postchemotherapy retroperitoneal lymph node dissection in men with residual teratoma. J Clin Oncol 25: Wood L, Kollmannsberger C, Jewett M, Chung P, Hotte S et al (2010) Canadian consensus guidelines for the management of testicular germ cell cancer. Can Urol Assoc J 4:E19-E Albers P, Albrecht W, Algaba F, Bokemeyer C, Cohn-Cedermark G, Fizazi K, Horwich A, Laguna MP (2009) Guidelines on testicular cancer. EAU European Association of Urology 6. Souchon R, Schmoll HJ, Krege S, Heidenreich A (2002) Leitlinie zur Diagnostik und Therapie von Hodentumoren auf Grundlage evidenzbasierter Medizin: German Testicular Cancer Study Group, Zuckschwerdt Verlag 7. Testicular Cancer. NCCN National Comprehensive Cancer Network, version Schmoll HJ, Jordan K, Huddart R, Laguna Pes MP, Horwich A, Fizazi K, Kataja V (2010) Testicular seminoma: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Ann Oncol 21 (Suppl 5): v Schmoll HJ, Jordan K, Huddart R, Laguna Pes MP, Horwich A, Fizazi K, Kataja V (2010) Testicular non-seminoma: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Ann Oncol 21 (Suppl 5):v van As NJ, Gilbert DC, Money-Kyrle J, Bloomfield D, Beesley S, Dearnaley DP, Horwich A, Huddart RA (2008) Evidence-based pragmatic guidelines for 13
14 the follow-up of testicular cancer: optimising the detection of relapse. Br J Cancer 98: Brenner DJ, Hall EJ(2007) Computed tomography an increasing source of radiation exposure. N Engl J Med 357: Brenner DJ, Elliston CD (2004) Estimated radiation risks potentially associated with full-body CT screening. Radiology 232: Berrington de Gonzalez A, Mahesh M, Kim KP, Bhargavan M, Lewis R, Mettler F, Land C (2009) Projected cancer risks from computed tomographic scans performed in the United States in Arch Intern Med 169: Smith-Bindman R, Lipson J, Marcus R, Kim KP, Mahesh M, Gould R, Berrington de Gonzalez A, Miglioretti DL (2009) Radiaton dose associated with common computed tomography examinations and the associated attributable risk of cancer. Arch Intern Med 169: Nuver J, Smit AJ, Wolffenbuttel BHR, Sluiter WJ, Hoekstra HJ, Sleijfer DT, Gietema JA (2005) The metabolic syndrome and disturbances in hormone levels in long-term survivors of disseminated testicular cancer. J Clin Oncol 23: Haugnes HS, Aass N, Fossa SD, Dahl O, Klepp O, Wist EA et al (2008) Predicted cardiovascular mortality and reported cardiovascular morbidity in testicular cancer survivors. J Cancer Surviv 2: Van den Belt-Dusebout A, de Wit R, Gietema JA, Horenblas S, Louwman MWJ, Ribot JG, Hoekstra HJ, Ouwens GM, Aleman BMP, van Leeuwen FE (2007) Treatment-specific risks of second malignancies and cardiovascular disease in 5-year survivors of testicular cancer. J Clin Oncol 25: Fossa SD (2004) Long-term sequelae after cancer therapy survivorship after treatment for testicular cancer. Acta Oncol 43: Travis LB, Fossa SD, Schonfeld SJ, McMaster ML, Lynch CF, Storm H, Hall P, Holowaty E, Andersen A, Pukkala E, Andersson M, Kaijser M, Gospodarowicz M, Joenssuu T, Cohen RJ, Boice JD Jr, Dores GM, Gilbert ES (2005) Second cancers among testicular cancer patients: Focus on long-term survivors. J Natl Cancer Inst 97: Cathomas R, Helbling D, Stenner F, Rothermundt C, Rentsch C, Shahin O, Seifert HH, Zaugg K, Lorch A, Mayer F, Beyer J, De Santis M, Gillessen S 14
15 (2010) Interdisciplinary evidence-based recommendations for the follow-up of testicular cancer patients: a joint effort. Swiss Med Wkly 140: International Germ Cell Cancer Collaborative Group (IGCCCG) (1997) The International Germ Cell Consensus Classification: a prognostic factor-based staging system for metastatic germ cell cancer. J Clin Oncol 15: Gilligan TD, Seidenfeld J, Basch EM, Einhorn LH, Fancher T, Smith DC, Stephenson AJ, Vaughn DJ, Cosby R, Hayes DF(2010) American Society of Clinical Oncology clinical practice guidelines on uses of serum tumor markers in adult males with germ cell tumors. J Clin Oncol 28: White PM, Howard GCW, Best JJK, Wright AR (1997) The role of computed tomographic examination of the pelvis in the management of testicular germ cell tumors. Clin Radiol 52: De Santis M, Stau G, Bachner M (2009) Cross-sectional imaging techniques: the use of computed tomography and magnetic resonance imaging in the management of germ cell tumors; in De la Rosette JJMCH (ed): Imaging in clinical urology. London, Springer, pp Harvey ML, Geldart TR, Duell R, Mead GM, Tung K (2002) Routine computerised tomographic scans of the thorax in surveillance of stage I testicular non-seminomatous germ-cell cancer a necessary risk? Ann Oncol 13: Damgaard-Pedersen K, von der Maase H (1991) Ultrasound and ultrasound guided biopsy, CT and lymphography in the diagnosis of retroperitoneal metastases in testicular cancer. Scand J Urol Nephrol Suppl. 137: Mezvrishvili Z, Tchanturaia Z, Toidze T, Turmanidze N, Kekelidze M, Managadze L (2007) Is ultrasound of the retroperitoneum a valuable staging method in selecting testicular cancer patients for primary retroperitoneal lymph node dissection? Urol Int 78: Sohaib SA, Koh DM, Barbachano Y et al (2009) Prospective assessment of MRI for imaging retroperitoneal metastasis from testicular germ cell tumours. Clin Radiol 64: Dalal PU, Sohaib, SA, Huddart R (2006) Imaging of testicular germ cell tumors. Cancer Imaging 6:
16 30. Oechsle K, Hartmann M, Brenner W, Venz S, Weissbach L, Franzius C, Kliesch S, Mueller S, Krege S, Heicappell R, Bares R, Bokemeyer C, de Wit M (2008) [ 18 F] Fluorodeoxyglucose positron emission tomography in nonseminomatous germ cell tumors after chemotherapy: the German multicenter positron emission tomography study group. J Clin Oncol 26: Shinn EH, Swartz RJ, Thornton BB, Spiess PE, Pisters LL, Basen-Engquist KM (2010) Testis cancer survivors health behaviors: comparison with agematched relative and demographically matched population controls. J Clin Oncol 28: Warde P, Specht L, Horwich A, Oliver T, Panzarella T, Gospodarowicz M, von der Maase H (2002) Prognostic factors for relapse in stage I seminoma managed by surveillance: a pooled analysis. J Clin Oncol 20: TRISST (MRC TE24) Trial of imaging and schedule in seminoma testis Hoskin P, Dilly S, Easton D, Horwich A, Hendry W, Peckham MJ (1986) Prognostic factors in stage I non-seminomatous germ cell testicular tumors managed by orchiectomy and surveillance: implications for adjuvant therapy. J Clin Oncol 4: Albers P, Siener R, Kliesch S, Weissbach L, Krege S, Sparwasser C et al (2003) Risk factors for relapse in clinical stage I nonseminomatous testicular germ cell tumors: results of the German Testicular Cancer Study Group Trial. J Clin Oncol 21: Tandstad T, Dahl O, Cohn-Cedermark G, Cavallin-Stahl E, Stierner U, Solberg A, Langberg C, Bremnes RM, Laurell A, Wijkstrom H, Klepp O (2009) Risk-adapted treatment in clinical stage I nonseminomatous germ cell testicular cancer: the SWENOTECA management program. J Clin Oncol 27; Rustin GJ, Mead GM, Stenning SP, Vasey PA, Aass N, Huddart RA et al (2007) Randomized trial of two or five computed tomography scans in the surveillance of patients with stage I non-seminomatous germ cell tumors of the testis: Medical Research Council Trial TE08, ISRCTN The National Cancer Research Institute Testis Cancer Clinical Studies Group. J Clin Oncol 25:
17 Tabelle 1: Gruppe 1 ( Patienten mit lokaler retroperitonealer Therapie ) Histologie Stadium Therapie Rezidivraten Hauptzeitraum Seminom I 20 Gy 3-5% Jahr Seminom II A 30 Gy 5-10% Jahr Seminom II B 36 Gy 10-15% Jahr Nichtseminom II A/B 3xPEB + RTR 2-5% Jahr Nichtseminom II C/III good prognosis 3xPEB + RTR 11-18% Jahr Tabelle 2: Gruppe 2 ( Patienten ohne lokale Therapie im Retroperitoneum) Histologie Stadium Therapie Rezidivraten Hauptzeitraum Seminom I Carbo- Mono 3-5% Jahr Seminom¹ IIB/IIC/IIIgood progn. 3x PEB/4 EP 11-18% Jahr Nichtseminom I high risk" 2x PEB 3-5% Jahr Nichtseminom II A/B/IIC/III good progn. 3x PEB 8-18% Jahr ¹Komplette Remission oder Resttumor <3 cm oder >3 cm PET negativ Tabelle 3: Gruppe 3 ( Surveillance) Histologie/Stadium Therapie Rezidivraten Hauptzeitraum Gruppe 3 A Seminom I keine 12-31% 1.+2.Jahr Gruppe 3 B Nichtseminom I low risk keine 14-22% 1.+2.Jahr 17
18 Tabelle 4: Nachsorgeschema Gruppe 1 ( Patienten mit lokaler retroperitonealer Therapie) Jahr: ab 6. Jahr Nachsorge - Rhythmus: CT - Abdomen 1 : Monat x x x x Ultraschall Abdomen: Monat x Thorax Röntgen 2 : Monat x Klin. Untersuchung /RR/BMI/ Marker: Erweitertes Labor Hormone / Lipide: 1x/Jahr 1x/Jahr 1x/Jahr 1x/Jahr 1x/Jahr 1x/Jahr 1 inklusive CT Becken bei Seminom Stadium I nach Radiotherapie 2 bei Nichtseminom im Stadium III anstelle von Thorax-Röntgen CT Thorax Monat 6,12 und 24, falls initial supradiaphragmaler Befall Bemerkungen: Ultraschall Hoden bei Patienten ohne Hodenbiopsie 1x/ Jahr Tabelle 5: Nachsorgeschema Gruppe 2 ( Patienten ohne lokale Therapie im Retroperitoneum) Jahr: ab 6. Jahr Nachsorge - Rhythmus: CT - Abdomen 1 : Monat x x x x Ultraschall Abdomen: Monat (6¹) x Thorax Röntgen 2 : Monat x Klin. Untersuchung /RR/BMI/Marker: Erweitertes Labor Hormone / Lipide: 1x/Jahr 1x/Jahr 1x/Jahr 1x/Jahr 1x/Jahr 1x/Jahr 1 kein CT Monat 6 bei Seminom und Nichtseminom Stadium I nach Chemotherapie, dafür Ultraschall Abd. 2 bei Nichtseminom/Seminom Stadium III anstelle von Thorax-Röntgen CT Thorax Monat 6,12 und 24, falls initial supradiaphragmaler Befall Bemerkungen: Ultraschall Hoden bei Patienten ohne Hodenbiopsie 1x/ Jahr 18
19 Tabelle 6: Nachsorgeschema Gruppe 3A ( Seminom active surveillance ) Jahr: Jahr Nachsorge - Rhythmus: CT - Abdomen: Monat x x x x Ultraschall Abdomen: Monat x Thorax Röntgen : Monat x Klin. Untersuchung /RR/BIP/Marker: Erweitertes Labor z.b. Hormone / Lipide: 1x/Jahr 1x/Jahr 1x/Jahr 1x/Jahr 1x/Jahr 1x/Jahr Bemerkung: Ultraschall Hoden bei Patienten ohne Hodenbiopsie 1x/ Jahr Tabelle 7: Nachsorgeschema Gruppe 3B ( low risk Nichtseminom Stadium I active surveillance) Jahr: Jahr Nachsorge - Rhythmus: CT - Abdomen: Monat x x x x x Ultraschall Abdomen: Monat x x Thorax Röntgen : Monat alle 2 Monate alle 2 Monate x Klin. Untersuchung /RR/BMI/Marker: Erweitertes Labor Hormone / Lipide: 1x/Jahr 1x/Jahr 1x/Jahr 1x/Jahr 1x/Jahr 1x/Jahr Bemerkung: Ultraschall Hoden bei Patienten ohne Hodenbiopsie 1x/ Jahr 19
Interdisziplinäre Arbeitsgruppe Hodentumoren
 Interdisziplinäre Arbeitsgruppe Hodentumoren Vorschlag Nachsorgekonzept Hodentumoren Version 01 vom 30.03.2010 Ausarbeitung: Verabschiedet: Gültig bis: Richard Cathomas (Chur), Silke Gillessen (St. Gallen),
Interdisziplinäre Arbeitsgruppe Hodentumoren Vorschlag Nachsorgekonzept Hodentumoren Version 01 vom 30.03.2010 Ausarbeitung: Verabschiedet: Gültig bis: Richard Cathomas (Chur), Silke Gillessen (St. Gallen),
Thema. Hodenkarzinom. Aufbaukurs Krebswissen WS 2015.16. Gero Kramer. Urologie. Autor, Einrichtung, Abteilung...
 Aufbaukurs Krebswissen WS 2015.16 Hodenkarzinom Gero Kramer Urologie 1 Hodenkarzinom Epidemiologie 1% aller bösartiger Neubildungen beim Mann 3-10 neue Fälle / 100 000 Männer / Jahr (Westen) Anstieg in
Aufbaukurs Krebswissen WS 2015.16 Hodenkarzinom Gero Kramer Urologie 1 Hodenkarzinom Epidemiologie 1% aller bösartiger Neubildungen beim Mann 3-10 neue Fälle / 100 000 Männer / Jahr (Westen) Anstieg in
DIAGNOSTIK UND THERAPIE NICHTSEMINOMATÖSER HODENTUMOREN
 DIAGNOSTIK UND THERAPIE NICHTSEMINOMATÖSER HODENTUMOREN Allgemeines Wesentlich in der Therapie der Hodentumore sind: die exakte histologische Untersuchung die Bestimmung des Stadiums die Festlegung der
DIAGNOSTIK UND THERAPIE NICHTSEMINOMATÖSER HODENTUMOREN Allgemeines Wesentlich in der Therapie der Hodentumore sind: die exakte histologische Untersuchung die Bestimmung des Stadiums die Festlegung der
Therapie metastasierter Hodentumoren
 Therapie metastasierter Hodentumoren Prof. Dr. Jörg Beyer Vivantes Klinikum Am Urban Dieffenbachstrasse 1 joerg.beyer@vivantes.de Fall No 1: Patient 33 Jahre Hodentumor rechts Z.n. Orchidektomie reines
Therapie metastasierter Hodentumoren Prof. Dr. Jörg Beyer Vivantes Klinikum Am Urban Dieffenbachstrasse 1 joerg.beyer@vivantes.de Fall No 1: Patient 33 Jahre Hodentumor rechts Z.n. Orchidektomie reines
Therapie von fortgeschrittenen Hodenkarzinomen. Annette Dieing
 Therapie von fortgeschrittenen Hodenkarzinomen Annette Dieing 14.01.2014 Stadieneinteilung Fortgeschrittene Stadien Heilungsraten Anteil der Patienten Langzeit- Überleben Frühe Stadien 75% 99% Fortgeschrittene
Therapie von fortgeschrittenen Hodenkarzinomen Annette Dieing 14.01.2014 Stadieneinteilung Fortgeschrittene Stadien Heilungsraten Anteil der Patienten Langzeit- Überleben Frühe Stadien 75% 99% Fortgeschrittene
1% aller soliden Malignome des Mannes. Häufigster bösartiger Tumor der jährigen Männer. Risikofaktoren: Titel. Folie 1
 Hodentumor-Epidemiologie 1% aller soliden Malignome des Mannes Häufigster bösartiger Tumor der 20-40 jährigen Männer Risikofaktoren: Maldeszensus testis: Erkrankungsrisiko bei Brüdern: Erkrankungsrisko
Hodentumor-Epidemiologie 1% aller soliden Malignome des Mannes Häufigster bösartiger Tumor der 20-40 jährigen Männer Risikofaktoren: Maldeszensus testis: Erkrankungsrisiko bei Brüdern: Erkrankungsrisko
Hodentumoren: Diagnose und Therapie
 Hodentumoren: Diagnose und Therapie Dr. Axel Häcker Assistenzarzt, Urologische Universitätsklinik Mannheim Anamnese - Risikofaktoren Alter Gene 70%: 20-40 a -BrüderrR10 - Söhne rr 5.7 - Väter rr 2-4.3
Hodentumoren: Diagnose und Therapie Dr. Axel Häcker Assistenzarzt, Urologische Universitätsklinik Mannheim Anamnese - Risikofaktoren Alter Gene 70%: 20-40 a -BrüderrR10 - Söhne rr 5.7 - Väter rr 2-4.3
Psychoonkologie und Supportivtherapie
 Psychoonkologie und Supportivtherapie Rudolf Weide Praxisklinik für Hämatologie und Onkologie Koblenz PSO+SUPP: Metastasiertes Mammakarzinom Metastasiertes Mammakarzinom: Therapie versus BSC! 57 rumänische
Psychoonkologie und Supportivtherapie Rudolf Weide Praxisklinik für Hämatologie und Onkologie Koblenz PSO+SUPP: Metastasiertes Mammakarzinom Metastasiertes Mammakarzinom: Therapie versus BSC! 57 rumänische
Das Lymhom ist weg und jetzt? Ziele der Nachsorge. Dr.med. Thilo Zander
 Das Lymhom ist weg und jetzt? Ziele der Nachsorge Dr.med. Thilo Zander Ziele der Nachsorge Ein Ueberblick a) Rezidive erkennen; Bildgebung b) Fallbeispiel c) Langzeitmortalität und Spätschäden Bildgebung
Das Lymhom ist weg und jetzt? Ziele der Nachsorge Dr.med. Thilo Zander Ziele der Nachsorge Ein Ueberblick a) Rezidive erkennen; Bildgebung b) Fallbeispiel c) Langzeitmortalität und Spätschäden Bildgebung
Pro und contra Früherkennung. Thomas Enzmann Steffen Lebentrau Klinik für Urologie und Kinderurologie
 Pro und contra Früherkennung Prostatakarzinom Thomas Enzmann Steffen Lebentrau Klinik für Urologie und Kinderurologie Prostatakarzinom Inzidenz Neuerkrankungen: 70100 Männer in BRD Robert Koch Institut
Pro und contra Früherkennung Prostatakarzinom Thomas Enzmann Steffen Lebentrau Klinik für Urologie und Kinderurologie Prostatakarzinom Inzidenz Neuerkrankungen: 70100 Männer in BRD Robert Koch Institut
Behandlung von Patienten mit metastasierten Hodentumoren
 Serie Behandlung von Patienten mit metastasierten Hodentumoren Carsten Bokemeyer 1, Jörg Beyer 2, Axel Heidenreich 3 Zusammenfassung Hodentumoren gehören zu den häufigsten Krebserkrankungen junger Männer.
Serie Behandlung von Patienten mit metastasierten Hodentumoren Carsten Bokemeyer 1, Jörg Beyer 2, Axel Heidenreich 3 Zusammenfassung Hodentumoren gehören zu den häufigsten Krebserkrankungen junger Männer.
Leitlinien Maligne Hodentumoren
 W. Albrecht, M. E. Bonner, D. Jahn-Kuch und die Mitglieder des Arbeitskreises Onkologie (AUO) der Österreichischen Gesellschaft für Urologie Leitlinien Maligne Hodentumoren Präambel Die Leitlinien folgen
W. Albrecht, M. E. Bonner, D. Jahn-Kuch und die Mitglieder des Arbeitskreises Onkologie (AUO) der Österreichischen Gesellschaft für Urologie Leitlinien Maligne Hodentumoren Präambel Die Leitlinien folgen
Aktuelle Aspekte in der Diagnose und Therapie von Hodentumoren
 Aktuelle Aspekte in der Diagnose und Therapie von Hodentumoren PD Dr. Axel Häcker Urologische Universitätsklinik Mannheim EAU Guidelines 2005 Tumormarker Tumormarker AFP (HWZ 5-7 d) HCG (HWZ 24-36 h) LDH
Aktuelle Aspekte in der Diagnose und Therapie von Hodentumoren PD Dr. Axel Häcker Urologische Universitätsklinik Mannheim EAU Guidelines 2005 Tumormarker Tumormarker AFP (HWZ 5-7 d) HCG (HWZ 24-36 h) LDH
DGHO 2014: Keimzelltumore. Moderne Strategien im Nachsorgemanagement - Langzeittoxizitäten. Christian Rothermundt
 Moderne Strategien im Nachsorgemanagement - Langzeittoxizitäten Christian Rothermundt Hodenkrebs - Neudiagnosen Deutschland: 4000 Fälle/Jahr - Prognose für 2014 Schweiz: ca. 400 Fälle/Jahr Österreich ca.
Moderne Strategien im Nachsorgemanagement - Langzeittoxizitäten Christian Rothermundt Hodenkrebs - Neudiagnosen Deutschland: 4000 Fälle/Jahr - Prognose für 2014 Schweiz: ca. 400 Fälle/Jahr Österreich ca.
PET-CT in der urologischen Diagnostik speziell bei Prostatakarzinom
 PET-CT in der urologischen Diagnostik speziell bei Prostatakarzinom PD Dr. Dietmar Dinter Leiter des Geschäftsfeldes Onkologische Bildgebung Institut für Klinische Radiologie und Nuklearmedizin (Direktor:
PET-CT in der urologischen Diagnostik speziell bei Prostatakarzinom PD Dr. Dietmar Dinter Leiter des Geschäftsfeldes Onkologische Bildgebung Institut für Klinische Radiologie und Nuklearmedizin (Direktor:
Wissenschaftliche Veröffentlichungen. Originalarbeiten verantwortlicher Autor
 Wissenschaftliche Veröffentlichungen Nur Originalarbeiten in begutachteten Journalen nennen mit mehr als einer Seite Umfang, keine Abstracts. Originalarbeiten verantwortlicher Autor 1 Port M, Wang Y, Schmelz
Wissenschaftliche Veröffentlichungen Nur Originalarbeiten in begutachteten Journalen nennen mit mehr als einer Seite Umfang, keine Abstracts. Originalarbeiten verantwortlicher Autor 1 Port M, Wang Y, Schmelz
Adjuvante und neoadjuvante Therapie beim KRK. PD Dr. med. Christian Pox Bremen
 10. addz - Jahrestagung Adjuvante und neoadjuvante Therapie beim KRK PD Dr. med. Christian Pox Bremen S3 Leitlinie Kolorektales Karzinom 2017 Update 2017 Themenkomplex I Themenkomplex II Themenkomplex
10. addz - Jahrestagung Adjuvante und neoadjuvante Therapie beim KRK PD Dr. med. Christian Pox Bremen S3 Leitlinie Kolorektales Karzinom 2017 Update 2017 Themenkomplex I Themenkomplex II Themenkomplex
PROBASE: Große deutsche Studie zum Prostatakrebs-Screening. PROBASE Große deutsche Studie zum Prostatakrebs-Screening
 PROBASE Große deutsche Studie zum Prostatakrebs-Screening Dresden (27. September 2013) Ziel der PROBASE-Studie (Risk-adapted prostate cancer early detection study based on a baseline PSA value in young
PROBASE Große deutsche Studie zum Prostatakrebs-Screening Dresden (27. September 2013) Ziel der PROBASE-Studie (Risk-adapted prostate cancer early detection study based on a baseline PSA value in young
Aktueller Stellenwert der PET/CT in der gastroenterologischen Onkologie. Wolfgang Weber Nuklearmedizinische Klinik Universitätsklinikum Freiburg
 Aktueller Stellenwert der PET/CT in der gastroenterologischen Onkologie Wolfgang Weber Nuklearmedizinische Klinik Universitätsklinikum Freiburg Technik und Radiopharmaka PET/CT Aktuelle PET/CT Scanner
Aktueller Stellenwert der PET/CT in der gastroenterologischen Onkologie Wolfgang Weber Nuklearmedizinische Klinik Universitätsklinikum Freiburg Technik und Radiopharmaka PET/CT Aktuelle PET/CT Scanner
MALIGNE KEIMZELLTUMOREN DES OVARS. W. Schröder
 MALIGNE KEIMZELLTUMOREN DES OVARS W. Schröder INZIDENZ VON KEIMZELLTUMOREN DES OVARS 20-25% aller Ovarialtumoren 3% aller Keimzelltumoren sind maligne 60-70% aller Ovarialtumoren < 20 Jahren 3-10% aller
MALIGNE KEIMZELLTUMOREN DES OVARS W. Schröder INZIDENZ VON KEIMZELLTUMOREN DES OVARS 20-25% aller Ovarialtumoren 3% aller Keimzelltumoren sind maligne 60-70% aller Ovarialtumoren < 20 Jahren 3-10% aller
Hodentumoren Highlights and Dark Zones
 Hodentumoren Highlights and Dark Zones Prof. Dr. Jörg Beyer Leitender Arzt Klinik für Onkologie Telefon 044 255 21 54 Fax 044 255 12 40 Mail: joerg.beyer@usz.ch Hotline 079 855 80 96 Themen: Aktuelle Diskussionen
Hodentumoren Highlights and Dark Zones Prof. Dr. Jörg Beyer Leitender Arzt Klinik für Onkologie Telefon 044 255 21 54 Fax 044 255 12 40 Mail: joerg.beyer@usz.ch Hotline 079 855 80 96 Themen: Aktuelle Diskussionen
Diagnostik und Therapie germinaler Hodentumoren
 Diagnostik und Therapie germinaler Hodentumoren Stand November 2003 Diagnostik und Therapie germinaler Hodentumoren Weitere Informationen Tumor Zentrum Berlin e. V. Robert-Koch-Platz 7, 10115 Berlin Tel.
Diagnostik und Therapie germinaler Hodentumoren Stand November 2003 Diagnostik und Therapie germinaler Hodentumoren Weitere Informationen Tumor Zentrum Berlin e. V. Robert-Koch-Platz 7, 10115 Berlin Tel.
Aktuelle Entwicklungen in der Behandlung des Prostatakarzinoms. O.Kölbl Klinik und Poliklinik für Strahlentherapie Universitätsklinikum Regensburg
 Aktuelle Entwicklungen in der Behandlung des Prostatakarzinoms O.Kölbl Klinik und Poliklinik für Strahlentherapie Universitätsklinikum Regensburg 1. Sollen Patienten nach einer Operation zusätzlich bestrahlt
Aktuelle Entwicklungen in der Behandlung des Prostatakarzinoms O.Kölbl Klinik und Poliklinik für Strahlentherapie Universitätsklinikum Regensburg 1. Sollen Patienten nach einer Operation zusätzlich bestrahlt
Active Surveillance & Watchful Waiting. Überwachungsstrategien beim lokal begrenzten Prostatakarzinom ohne aggressive Tumoranteile
 Active Surveillance & Watchful Waiting Überwachungsstrategien beim lokal begrenzten Prostatakarzinom ohne aggressive Tumoranteile 2 3 Einleitung Für Patienten mit einem lokal begrenzten Prostatakarzinom
Active Surveillance & Watchful Waiting Überwachungsstrategien beim lokal begrenzten Prostatakarzinom ohne aggressive Tumoranteile 2 3 Einleitung Für Patienten mit einem lokal begrenzten Prostatakarzinom
Zustand nach Mammakarzinom: Wie geht es weiter? Dr. Franz Lang I. Interne Abteilung 26.2.2004
 Zustand nach Mammakarzinom: Wie geht es weiter? Dr. Franz Lang I. Interne Abteilung 26.2.2004 Epidemiologie des Mammakarzinoms Mammakarzinom in Österreich: Inzidenz: : 4350/ Jahr 105/ 100 000 Frauen Primär
Zustand nach Mammakarzinom: Wie geht es weiter? Dr. Franz Lang I. Interne Abteilung 26.2.2004 Epidemiologie des Mammakarzinoms Mammakarzinom in Österreich: Inzidenz: : 4350/ Jahr 105/ 100 000 Frauen Primär
Muskelinvasives und metastasiertes Harnblasenkarzinom
 Muskelinvasives und metastasiertes Harnblasenkarzinom Prof. Dr. Jörg Beyer Leitender Arzt Klinik für Onkologie UniversitätsSpital Zürich Tel: 044 255 2154 Fax: 044 255 1240 Mail: joerg.beyer@usz.ch Themen/Inhalte:
Muskelinvasives und metastasiertes Harnblasenkarzinom Prof. Dr. Jörg Beyer Leitender Arzt Klinik für Onkologie UniversitätsSpital Zürich Tel: 044 255 2154 Fax: 044 255 1240 Mail: joerg.beyer@usz.ch Themen/Inhalte:
State of the art Gynäkologische Onkologie 2013 Berlin, 22. Juni 2013
 State of the art Gynäkologische Onkologie 2013 Berlin, 22. Juni 2013 INZIDENZ VON KEIMZELLTUMOREN DES OVARS 20-25% aller Ovarialtumoren 3% aller Keimzelltumoren sind maligne 60-70% aller Ovarialtumoren
State of the art Gynäkologische Onkologie 2013 Berlin, 22. Juni 2013 INZIDENZ VON KEIMZELLTUMOREN DES OVARS 20-25% aller Ovarialtumoren 3% aller Keimzelltumoren sind maligne 60-70% aller Ovarialtumoren
Post St. Gallen Chemo- und Immuntherapie
 Post St. Gallen 2009 Chemo- und Immuntherapie Rupert Bartsch Universitätsklinik für Innere Medizin 1 Klinische Abteilung für Onkologie 1 Neue Daten von HERA und FinHER Empfehlungen des Panels zu Adjuvanten
Post St. Gallen 2009 Chemo- und Immuntherapie Rupert Bartsch Universitätsklinik für Innere Medizin 1 Klinische Abteilung für Onkologie 1 Neue Daten von HERA und FinHER Empfehlungen des Panels zu Adjuvanten
Gastrointestinale Stromatumoren (GIST) Dr. Dietmar Reichert, Westerstede
 1 Gastrointestinale Stromatumoren (GIST) Dr. Dietmar Reichert, Westerstede 2 ESMO: Klinische Empfehlungen 2009 Diagnose, Behandlung und Nachsorge 3 Diagnose GIST = 2 cm (wenn mgl.) endoskopische Biopsie
1 Gastrointestinale Stromatumoren (GIST) Dr. Dietmar Reichert, Westerstede 2 ESMO: Klinische Empfehlungen 2009 Diagnose, Behandlung und Nachsorge 3 Diagnose GIST = 2 cm (wenn mgl.) endoskopische Biopsie
Therapie von Keimzelltumoren ein Überblick. 32. Zwickauer Onkologie-Symposium Neue Entwicklungen in der Onkologie 21. März 2015
 Therapie von Keimzelltumoren ein Überblick 32. Zwickauer Onkologie-Symposium Neue Entwicklungen in der Onkologie 21. März 2015 Anja Lorch Fachärztin für Innere Medizin, Hämatologie und Onkologie Leitung
Therapie von Keimzelltumoren ein Überblick 32. Zwickauer Onkologie-Symposium Neue Entwicklungen in der Onkologie 21. März 2015 Anja Lorch Fachärztin für Innere Medizin, Hämatologie und Onkologie Leitung
Nachsorge in der Uroonkologie nach kurativer Therapie. Zusammenfassung aktueller Literatur.
 Zusammenfassung aktueller Literatur Nachsorge in der Uroonkologie nach kurativer Therapie Helios Klinikum Pirna Klinik für Urologie und Kinderurologie Priv.-Doz. Dr. med. Volker Janitzky 1. Auflage 2018
Zusammenfassung aktueller Literatur Nachsorge in der Uroonkologie nach kurativer Therapie Helios Klinikum Pirna Klinik für Urologie und Kinderurologie Priv.-Doz. Dr. med. Volker Janitzky 1. Auflage 2018
Welche Untersuchungen führt der Urologe bei Verdacht auf einen Hodentumor durch?
 Hodenkrebs Was ist ein Hodentumor, was ist Hodenkrebs? Ein Hodentumor ist ein in der Regel bösartiges Geschwulst (Tumor) im Hoden, der potentiell über den Blut oder Lymphweg Tochtergeschwulste (Metastasen)
Hodenkrebs Was ist ein Hodentumor, was ist Hodenkrebs? Ein Hodentumor ist ein in der Regel bösartiges Geschwulst (Tumor) im Hoden, der potentiell über den Blut oder Lymphweg Tochtergeschwulste (Metastasen)
Pilzpneumonie. CT Diagnostik
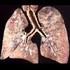 Pilzpneumonie CT Diagnostik Radiologie Prof. Dr. Claus-Peter Heussel Diagnostische und Interventionelle Radiologie Thoraxklinik Heidelberg Das CT Thorax ist eine sensitive Methode zum Nachweis pulmonaler
Pilzpneumonie CT Diagnostik Radiologie Prof. Dr. Claus-Peter Heussel Diagnostische und Interventionelle Radiologie Thoraxklinik Heidelberg Das CT Thorax ist eine sensitive Methode zum Nachweis pulmonaler
Palliative Chemotherapie First line 04.Februar 2006
 Klinikum der Johann Wolfgang Goethe Universität Zentrum für Innere Medizin Medizinische Klinik I Pneumologie/Allergologie Palliative Chemotherapie First line 04.Februar 2006 W. Gleiber Klinikum der Johann
Klinikum der Johann Wolfgang Goethe Universität Zentrum für Innere Medizin Medizinische Klinik I Pneumologie/Allergologie Palliative Chemotherapie First line 04.Februar 2006 W. Gleiber Klinikum der Johann
Mammakarzinom AGO State of the Art 2015
 Mammakarzinom AGO State of the Art 2015 S. Wojcinski Franziskus Hospital Bielefeld Klinik für Frauenheilkunde und Geburtshilfe 1 2 3 Prävention 4 Rauchen HR BC-mortality HR All-cause-mortality Nichraucher
Mammakarzinom AGO State of the Art 2015 S. Wojcinski Franziskus Hospital Bielefeld Klinik für Frauenheilkunde und Geburtshilfe 1 2 3 Prävention 4 Rauchen HR BC-mortality HR All-cause-mortality Nichraucher
Herausforderungen in der individualisierten Therapie beim mcrc
 Erstlinientherapie des kolorektalen Karzinoms Herausforderungen in der individualisierten Therapie beim mcrc Berlin (2. Oktober 2010) Beim metastasierten kolorektalen Karzinom (mcrca) mit nicht-mutiertem
Erstlinientherapie des kolorektalen Karzinoms Herausforderungen in der individualisierten Therapie beim mcrc Berlin (2. Oktober 2010) Beim metastasierten kolorektalen Karzinom (mcrca) mit nicht-mutiertem
Prostatakarzinom lokal Dr. med. J. Heß
 Prostatakarzinom lokal 30.11.2011 Dr. med. J. Heß Risiko für Prostatakarzinom: 40% Risiko für klinisch relevantem PCA: 10% Risiko für PCA-spezifischen Tod.: 3% Prostata, Lung, Colorectal and Ovarian Cancer
Prostatakarzinom lokal 30.11.2011 Dr. med. J. Heß Risiko für Prostatakarzinom: 40% Risiko für klinisch relevantem PCA: 10% Risiko für PCA-spezifischen Tod.: 3% Prostata, Lung, Colorectal and Ovarian Cancer
Wie ist die Datenlage zur Früherkennung des Prostatakarzinoms
 Wie ist die Datenlage zur Früherkennung des Prostatakarzinoms mittels PSA-Test? Marcel Zwahlen Institut für Sozial- und Präventivmedizin, Universität Bern zwahlen@ispm.unibe.ch Beurteilungskriterien für
Wie ist die Datenlage zur Früherkennung des Prostatakarzinoms mittels PSA-Test? Marcel Zwahlen Institut für Sozial- und Präventivmedizin, Universität Bern zwahlen@ispm.unibe.ch Beurteilungskriterien für
Extragonadale Keimzelltumoren. Jörg Beyer, Bern
 Extragonadale Keimzelltumoren Jörg Beyer, Bern Lernziele Erkennen, Behandeln, Heilen Take home message Hodentumor ist die häufigste Krebserkrankung bei Männern zwischen 18 und 40 Jahren cave: ca. 3% der
Extragonadale Keimzelltumoren Jörg Beyer, Bern Lernziele Erkennen, Behandeln, Heilen Take home message Hodentumor ist die häufigste Krebserkrankung bei Männern zwischen 18 und 40 Jahren cave: ca. 3% der
Hodentumoren. F2.3 Diagnostik. F2.1 Epidemiologie. Skrotaler Ultraschall. F2.2 Risikofaktoren und Prävention. Serumtumormarker. Brust/Weibl.
 F2 Hodentumoren 1 Brust/Weibl. Genitale Diese Leitlinie basiert auf einem interdisziplinären Konsens unter Zuhilfenahme der publizierten S2-Leitlinien zum Hodentumor (DKG) und den Konsensusempfehlungen
F2 Hodentumoren 1 Brust/Weibl. Genitale Diese Leitlinie basiert auf einem interdisziplinären Konsens unter Zuhilfenahme der publizierten S2-Leitlinien zum Hodentumor (DKG) und den Konsensusempfehlungen
Nachsorge und adjuvante Chemotherapie des Dickdarmkarzinoms. Sankt Marien-Hospital Buer
 Nachsorge und adjuvante Chemotherapie des Dickdarmkarzinoms Grundlagen und Ziele Nachsorgemethoden Wertigkeit der Nachsorgetests Stadienadaptierte Nachsorgepläne Adjuvante Chemotherapie Leitliniengemässe
Nachsorge und adjuvante Chemotherapie des Dickdarmkarzinoms Grundlagen und Ziele Nachsorgemethoden Wertigkeit der Nachsorgetests Stadienadaptierte Nachsorgepläne Adjuvante Chemotherapie Leitliniengemässe
Die stereotaktische Bestrahlung von Lungentumoren
 Hypofraktionierung Innovation oder Risiko? Die stereotaktische Bestrahlung von Lungentumoren Frank Zimmermann Institut für Radioonkologie Universitätsspital Basel Petersgraben 4 CH 4031 Basel zimmermannf@uhbs.ch;
Hypofraktionierung Innovation oder Risiko? Die stereotaktische Bestrahlung von Lungentumoren Frank Zimmermann Institut für Radioonkologie Universitätsspital Basel Petersgraben 4 CH 4031 Basel zimmermannf@uhbs.ch;
DIAGNOSTIK UND BEHANDLUNG VON NIERENTUMOREN. Norbert Graf
 DIAGNOSTIK UND BEHANDLUNG VON NIERENTUMOREN Norbert Graf Nierentumoren WT mit Metastasen 10% WT bilateral 7% Andere 11% CMN 3% CCSK 3% MRTK 1% WT lokalisiert 72% Andere 4% gutartig
DIAGNOSTIK UND BEHANDLUNG VON NIERENTUMOREN Norbert Graf Nierentumoren WT mit Metastasen 10% WT bilateral 7% Andere 11% CMN 3% CCSK 3% MRTK 1% WT lokalisiert 72% Andere 4% gutartig
European Germ Cell Cancer Consensus Group (EGCCCG) Urologische Universitätsklinik Essen Westdeutschen Tumorzentrum Essen e.v.
 Klinik und Poliklinik für Urologie, Uroonkologie und Kinderurologie Direktor: Prof. Dr. med. Dr. h.c. H. Rübben Ansprechpartner: Dr. med. F. vom Dorp Hufelandstraße 55 5 Essen Tel. 00 73 3 Fax 00 73 35
Klinik und Poliklinik für Urologie, Uroonkologie und Kinderurologie Direktor: Prof. Dr. med. Dr. h.c. H. Rübben Ansprechpartner: Dr. med. F. vom Dorp Hufelandstraße 55 5 Essen Tel. 00 73 3 Fax 00 73 35
Mikrohämaturie aus urologischer Sicht
 Fortbildungsreihe Basis-Onkologie Mikrohämaturie aus urologischer Sicht Praxis für Urologie Traunstein Abteilung für Urologie, Kliniken Südostbayern AG Prostatakrebszentrum Traunstein Schwerpunkt Urogenitale
Fortbildungsreihe Basis-Onkologie Mikrohämaturie aus urologischer Sicht Praxis für Urologie Traunstein Abteilung für Urologie, Kliniken Südostbayern AG Prostatakrebszentrum Traunstein Schwerpunkt Urogenitale
Muskelinvasives und metastasiertes Harnblasenkarzinom
 Muskelinvasives und metastasiertes Harnblasenkarzinom Prof. Dr. Jörg Beyer Leitender Arzt Klinik für Onkologie UniversitätsSpital Zürich Tel: 044 255 2154 Fax: 044 255 1240 Mail: joerg.beyer@usz.ch Themen/Inhalte:
Muskelinvasives und metastasiertes Harnblasenkarzinom Prof. Dr. Jörg Beyer Leitender Arzt Klinik für Onkologie UniversitätsSpital Zürich Tel: 044 255 2154 Fax: 044 255 1240 Mail: joerg.beyer@usz.ch Themen/Inhalte:
Krebsfrüherkennung Prostatakarzinom: contra. S. Lebentrau
 Krebsfrüherkennung Prostatakarzinom: contra S. Lebentrau PLCO Studie Prostate, Lung, Colorectal and Ovarian Trial kein Überlebensvorteil durch PSA-Screening keine Empfehlung zum populationsbasierten PSA-Screening
Krebsfrüherkennung Prostatakarzinom: contra S. Lebentrau PLCO Studie Prostate, Lung, Colorectal and Ovarian Trial kein Überlebensvorteil durch PSA-Screening keine Empfehlung zum populationsbasierten PSA-Screening
Behandlungspfade Interdisziplinäres Onkologisches Zentrum Klinikum Ernst von Bergmann Potsdam. Hodgkin- Lymphom. Stand Dezember 2017
 Hodgkin- Lymphom Stand Dezember 2017 Erstdiagnose Notwendige Diagnostik Risikofaktoren Hodgkin- Lymphom Referenzhistologie obligat Klinische Untersuchung Anamnese (Alkoholschmerz) B- Symptome Fieber Nachtschweiß
Hodgkin- Lymphom Stand Dezember 2017 Erstdiagnose Notwendige Diagnostik Risikofaktoren Hodgkin- Lymphom Referenzhistologie obligat Klinische Untersuchung Anamnese (Alkoholschmerz) B- Symptome Fieber Nachtschweiß
Varikozele Erfahrungen mit einem standardisierten Behandlungsprotokoll und Vorschlag zur Klassifizierung postoperativer Hydrozelen.
 Varikozele Erfahrungen mit einem standardisierten Behandlungsprotokoll und Vorschlag zur Klassifizierung postoperativer Hydrozelen. Dr. Sabine Zundel Oberärztin Kinderchirurgie Definition Varikose des
Varikozele Erfahrungen mit einem standardisierten Behandlungsprotokoll und Vorschlag zur Klassifizierung postoperativer Hydrozelen. Dr. Sabine Zundel Oberärztin Kinderchirurgie Definition Varikose des
Neues zur neoadjuvanten Vorbehandlung beim Rektumkarzinom
 Neues zur neoadjuvanten Vorbehandlung beim Rektumkarzinom Prof. Dr. med. R. Fietkau Strahlenklinik Ngan et al. 2012 Rectal-Ca: 5 x 5 Gy vs. RCT (50,4 Gy + 5-FU) 5 x 5Gy (N=163) RCT (N=163) Locoreg. recurrences
Neues zur neoadjuvanten Vorbehandlung beim Rektumkarzinom Prof. Dr. med. R. Fietkau Strahlenklinik Ngan et al. 2012 Rectal-Ca: 5 x 5 Gy vs. RCT (50,4 Gy + 5-FU) 5 x 5Gy (N=163) RCT (N=163) Locoreg. recurrences
Evidenz in der Präventionsmedizin
 Evidenz in der Präventionsmedizin Symposium Ist Vorsorgen Immer Besser als Heilen? 20. und 21. Februar 2008 Dr. Gerald Gartlehner, MPH, Department für evidenzbasierte Medizin und klinische Epidemiologie
Evidenz in der Präventionsmedizin Symposium Ist Vorsorgen Immer Besser als Heilen? 20. und 21. Februar 2008 Dr. Gerald Gartlehner, MPH, Department für evidenzbasierte Medizin und klinische Epidemiologie
Was tun, wenn der Tumor wieder ausbricht
 Was tun, wenn der Tumor wieder ausbricht Sindelfingen 22.10.2016 Dr. Ulrich Haag, Urologie, Kliniken Nagold S3-Leitlinie Interdisziplinäre Leitlinie der Qualität S3 zur Früherkennung, Diagnose und Therapie
Was tun, wenn der Tumor wieder ausbricht Sindelfingen 22.10.2016 Dr. Ulrich Haag, Urologie, Kliniken Nagold S3-Leitlinie Interdisziplinäre Leitlinie der Qualität S3 zur Früherkennung, Diagnose und Therapie
Prostatakarzinom Überversorgung oder Unterversorgung? Rüdiger Heicappell Urologische Klinik Asklepios Klinikum Uckermark Frankfurt /Oder,
 Prostatakarzinom Überversorgung oder Unterversorgung? Rüdiger Heicappell Urologische Klinik Asklepios Klinikum Uckermark Frankfurt /Oder, 10.6..2009 Die Weisheit des Alters... In Brandenburg wird zu viel
Prostatakarzinom Überversorgung oder Unterversorgung? Rüdiger Heicappell Urologische Klinik Asklepios Klinikum Uckermark Frankfurt /Oder, 10.6..2009 Die Weisheit des Alters... In Brandenburg wird zu viel
Diagnostik, Therapie und Nachsorge beim Hodenkarzinom
 Mini-Review 643 Diagnostik, Therapie und Nachsorge beim Hodenkarzinom Testicular Cancer: Diagnostics, Therapy and Follow Up Martin Kälin, Laetitia Mauti, Miklos Pless Medizinische Onkologie, Kantonsspital
Mini-Review 643 Diagnostik, Therapie und Nachsorge beim Hodenkarzinom Testicular Cancer: Diagnostics, Therapy and Follow Up Martin Kälin, Laetitia Mauti, Miklos Pless Medizinische Onkologie, Kantonsspital
Diagnostik und Therapie primärer und metastasierter Mammakarzinome
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Loko-regionäres Rezidiv Version 2002-2009: Brunnert / Simon/ Audretsch / Bauerfeind / Costa / Dall/ Gerber / Göhring / Lisboa / Rezai
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Loko-regionäres Rezidiv Version 2002-2009: Brunnert / Simon/ Audretsch / Bauerfeind / Costa / Dall/ Gerber / Göhring / Lisboa / Rezai
Tumormarker Nutzen und Schaden. Stefan Aebi Medizinische Onkologie Luzerner Kantonsspital
 Tumormarker Nutzen und Schaden Stefan Aebi Medizinische Onkologie Luzerner Kantonsspital stefan.aebi@onkologie.ch Zum Begriff A tumor marker is a substance found in the blood, urine, or body tissues that
Tumormarker Nutzen und Schaden Stefan Aebi Medizinische Onkologie Luzerner Kantonsspital stefan.aebi@onkologie.ch Zum Begriff A tumor marker is a substance found in the blood, urine, or body tissues that
Wintersemester 2014/2015
 Wintersemester 2014/2015 Weichteilsarkome Extremitäten, retroperitonäal, sehr selten Gesicht Sarkome Knochen und Knorpel (Osteosarkom, Chondrosakrom) Ewingsarkom (prädominant im Kindesalter) präoperativ
Wintersemester 2014/2015 Weichteilsarkome Extremitäten, retroperitonäal, sehr selten Gesicht Sarkome Knochen und Knorpel (Osteosarkom, Chondrosakrom) Ewingsarkom (prädominant im Kindesalter) präoperativ
Verzicht auf die Operation bei DCIS? Senologie-Update 2018
 Verzicht auf die Operation bei DCIS? Senologie-Update 2018 Duktales Carcinoma in situ (DCIS) Mammakarzinomzellen beschränkt auf Milchgänge und Milchläppchen Histologische Klassifikation kribriform solide
Verzicht auf die Operation bei DCIS? Senologie-Update 2018 Duktales Carcinoma in situ (DCIS) Mammakarzinomzellen beschränkt auf Milchgänge und Milchläppchen Histologische Klassifikation kribriform solide
Tumore der männlichen Genitalorgane
 Tumore der männlichen Genitalorgane Autoren: C. Bokemeyer, D. Hossfeld 1. Hodentumore Das hier empfohlene Vorgehen wurde interdisziplinär abgesprochen (AIO/AUO/ARO) (1). 1.1 Epidemiologie Inzidenz 8 9/100000
Tumore der männlichen Genitalorgane Autoren: C. Bokemeyer, D. Hossfeld 1. Hodentumore Das hier empfohlene Vorgehen wurde interdisziplinär abgesprochen (AIO/AUO/ARO) (1). 1.1 Epidemiologie Inzidenz 8 9/100000
Therapiestandards im Rahmen tertiärer Referenzzentren
 Therapiestandards im Rahmen tertiärer Referenzzentren Christoph C. Zielinski Comprehensive Cancer Center Medizinische Univ. Wien- Allgemeines Krankenhaus Qualitätsmanagement in der interdisziplinären
Therapiestandards im Rahmen tertiärer Referenzzentren Christoph C. Zielinski Comprehensive Cancer Center Medizinische Univ. Wien- Allgemeines Krankenhaus Qualitätsmanagement in der interdisziplinären
ASCO 2014 Blasenkarzinom und Keimzelltumor. Dr. S. Vallet
 ASCO 2014 Blasenkarzinom und Keimzelltumor Dr. S. Vallet 05.07.2014 ASCO 2014, Blasenkarzinom Neoadjuvant Comparative effectiveness of gemcitabine plus cisplatin (GC) versus methotrexate, vinblastine,
ASCO 2014 Blasenkarzinom und Keimzelltumor Dr. S. Vallet 05.07.2014 ASCO 2014, Blasenkarzinom Neoadjuvant Comparative effectiveness of gemcitabine plus cisplatin (GC) versus methotrexate, vinblastine,
Zusammenarbeit von Zentren und Netzwerken in der Onkologie
 Zusammenarbeit von Zentren und Netzwerken in der Onkologie Was sind zertifizierte Zentren? Definition: Ein Netz von qualifizierten und gemeinsam zertifizierten, interdisziplinären und transsektoralen [
Zusammenarbeit von Zentren und Netzwerken in der Onkologie Was sind zertifizierte Zentren? Definition: Ein Netz von qualifizierten und gemeinsam zertifizierten, interdisziplinären und transsektoralen [
Leitliniengerechte Abklärung vor einer Schilddrüsenoperation
 Leitliniengerechte Abklärung vor einer Schilddrüsenoperation Jointmeeting OGN & OSDG Standards in der Schilddrüsendiagnostik Zell 23.1.2015 Wolfgang Buchinger Institut für Schilddrüsendiagnostik und Nuklearmedizin,
Leitliniengerechte Abklärung vor einer Schilddrüsenoperation Jointmeeting OGN & OSDG Standards in der Schilddrüsendiagnostik Zell 23.1.2015 Wolfgang Buchinger Institut für Schilddrüsendiagnostik und Nuklearmedizin,
Epidemiologie CH 2008
 Das Bronchuskarzinom: Diagnostik, Therapie und Screening Ärzteforum Davos 06.03.2014 Michael Mark Stv. Leitender Arzt Onkologie/Hämatologie Kantonsspital GR Epidemiologie CH 2008 Krebsliga Schweiz Epidemiologische
Das Bronchuskarzinom: Diagnostik, Therapie und Screening Ärzteforum Davos 06.03.2014 Michael Mark Stv. Leitender Arzt Onkologie/Hämatologie Kantonsspital GR Epidemiologie CH 2008 Krebsliga Schweiz Epidemiologische
Was ist Strahlentherapie?
 Was ist Strahlentherapie? Ionisierende Strahlen werden gezielt eingesetzt um Tumorgewebe zu beeinflussen / zu zerstören Wirkung erfolgt über zellbiologische Mechanismen lokale / lokoregionäre Therapieform
Was ist Strahlentherapie? Ionisierende Strahlen werden gezielt eingesetzt um Tumorgewebe zu beeinflussen / zu zerstören Wirkung erfolgt über zellbiologische Mechanismen lokale / lokoregionäre Therapieform
Neoadjuvante Therapie beim NSCLC im Stadium IIIA was ist möglich?
 Neoadjuvante Therapie beim NSCLC im Stadium IIIA was ist möglich? Dirk Behringer AugustaKrankenAnstalt, Bochum Thoraxzentrum Ruhrgebiet ExpertenTreffen Lungenkarzinom 26. November 2010, Düsseldorf NSCLC
Neoadjuvante Therapie beim NSCLC im Stadium IIIA was ist möglich? Dirk Behringer AugustaKrankenAnstalt, Bochum Thoraxzentrum Ruhrgebiet ExpertenTreffen Lungenkarzinom 26. November 2010, Düsseldorf NSCLC
Spätfolgen Welche gibt es, wie hoch ist das Risiko, daran zu erkranken und wovon hängt dies ab?
 Spätfolgen Welche gibt es, wie hoch ist das Risiko, daran zu erkranken und wovon hängt dies ab? Welche Prävention wäre ideal? Prof. Dr. med. N. von der Weid Leiter päd. Hämatologie-Onkologie UKBB, Basel
Spätfolgen Welche gibt es, wie hoch ist das Risiko, daran zu erkranken und wovon hängt dies ab? Welche Prävention wäre ideal? Prof. Dr. med. N. von der Weid Leiter päd. Hämatologie-Onkologie UKBB, Basel
Lungenkrebs Früherkennung
 Lungenkrebs Früherkennung Prof. Dr. Stefan O. Schönberg Direktor Institut für klinische Radiologie und Nuklearmedizin Universitätsmedizin Mannheim Medizinische Fakultät Mannheim, Universität Heidelberg
Lungenkrebs Früherkennung Prof. Dr. Stefan O. Schönberg Direktor Institut für klinische Radiologie und Nuklearmedizin Universitätsmedizin Mannheim Medizinische Fakultät Mannheim, Universität Heidelberg
S3-Leitlinie Prostatakrebs
 S3-Leitlinie Prostatakrebs Was sollten wir von der S3-Leitlinie Prostatakrebs in der Selbsthilfegruppe wissen? PSA Selbsthilfegruppe Prostatakrebs Bielefeld 05/2010 (WDF) S3-Leitlinie Umfassende Aufarbeitung
S3-Leitlinie Prostatakrebs Was sollten wir von der S3-Leitlinie Prostatakrebs in der Selbsthilfegruppe wissen? PSA Selbsthilfegruppe Prostatakrebs Bielefeld 05/2010 (WDF) S3-Leitlinie Umfassende Aufarbeitung
Leitliniengerechte Therapie bei metastasiertem kolorektalem Karzinom
 Leitliniengerechte Therapie bei metastasiertem kolorektalem Karzinom Case Report NZW Dresden 2010 Stefan Schalbaba stefan.schalbaba@klinikum-memmingen.de Patientenidentität und Subjektive Daten Patient
Leitliniengerechte Therapie bei metastasiertem kolorektalem Karzinom Case Report NZW Dresden 2010 Stefan Schalbaba stefan.schalbaba@klinikum-memmingen.de Patientenidentität und Subjektive Daten Patient
Kolorektales Karzinom
 ASCO - Highlights Kolorektales Karzinom Henning Schulze-Bergkamen Nationales Centrum für Tumorerkrankungen (NCT) Abt. für Medizinische Onkologie Universitätsklinik Heidelberg ASCO Highlights Kolorektale
ASCO - Highlights Kolorektales Karzinom Henning Schulze-Bergkamen Nationales Centrum für Tumorerkrankungen (NCT) Abt. für Medizinische Onkologie Universitätsklinik Heidelberg ASCO Highlights Kolorektale
Innovative Diagnostik des Bronchialkarzinoms. Was leisten die neuen Methoden?
 KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN II Innovative Diagnostik des Bronchialkarzinoms. Was leisten die neuen Methoden? Christian Schulz Klinik und Poliklinik für Innere Medizin II Universität Regensburg
KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN II Innovative Diagnostik des Bronchialkarzinoms. Was leisten die neuen Methoden? Christian Schulz Klinik und Poliklinik für Innere Medizin II Universität Regensburg
Crohnstenosen-operieren A. Stift, Univ. Klinik für Chirurgie
 1 Erstbeschreiber des M.Crohn Burrill Bernhard Crohn 1932 (1884-1983) Antoni Lesniowski 1904 (1867-1940) 2 Natürlicher Verlauf Nach 10 Jahren CD 43,3% terminales Ileum 30% ileocolonisch 23% Colon 3,3 %
1 Erstbeschreiber des M.Crohn Burrill Bernhard Crohn 1932 (1884-1983) Antoni Lesniowski 1904 (1867-1940) 2 Natürlicher Verlauf Nach 10 Jahren CD 43,3% terminales Ileum 30% ileocolonisch 23% Colon 3,3 %
POST MARKET CLINICAL FOLLOW UP
 POST MARKET CLINICAL FOLLOW UP (MEDDEV 2.12-2 May 2004) Dr. med. Christian Schübel 2007/47/EG Änderungen Klin. Bewertung Historie: CETF Report (2000) Qualität der klinischen Daten zu schlecht Zu wenige
POST MARKET CLINICAL FOLLOW UP (MEDDEV 2.12-2 May 2004) Dr. med. Christian Schübel 2007/47/EG Änderungen Klin. Bewertung Historie: CETF Report (2000) Qualität der klinischen Daten zu schlecht Zu wenige
Verzicht auf Brachytherapy bei GYN-Tumoren ein Kunstfehler? Kristina Lössl Universitätsklinik für Radio-Onkologie Augsburg,
 Verzicht auf Brachytherapy bei GYN-Tumoren ein Kunstfehler? Kristina Lössl Universitätsklinik für Radio-Onkologie Augsburg, 15.12.2018 Einleitung Warum überhaupt Brachytherapie? Verzicht auf Brachytherapie
Verzicht auf Brachytherapy bei GYN-Tumoren ein Kunstfehler? Kristina Lössl Universitätsklinik für Radio-Onkologie Augsburg, 15.12.2018 Einleitung Warum überhaupt Brachytherapie? Verzicht auf Brachytherapie
PSA : Das Dilemma. Natürlicher Krankheitsverlauf Natürlicher Krankheitsverlauf. Epidemiologie
 Alive % Survival, % 1.11.211 : Das Dilemma G. Thalmann Urologische Universitätsklinik Inselspital "An earthquake today in the debate over men and prostate cancer" regarding a "simple blood test called
Alive % Survival, % 1.11.211 : Das Dilemma G. Thalmann Urologische Universitätsklinik Inselspital "An earthquake today in the debate over men and prostate cancer" regarding a "simple blood test called
SRH Wald-Klinikum Gera ggmbh
 SRH Wald-Klinikum Gera ggmbh PET-CT Bestrahlungsplanung bei Patienten mit Bronchialkarzinom Monat Jahr von Dr. med. J. Pagel Prof. Dr. med. R.P. Baum* Dipl.- Phys. M. Schöpe PD Dr. med. K.-H. Kloetzer
SRH Wald-Klinikum Gera ggmbh PET-CT Bestrahlungsplanung bei Patienten mit Bronchialkarzinom Monat Jahr von Dr. med. J. Pagel Prof. Dr. med. R.P. Baum* Dipl.- Phys. M. Schöpe PD Dr. med. K.-H. Kloetzer
Second-line Chemotherapie
 Second-line Chemotherapie des metastasierten Urothelkarzinoms Übersicht First-line Standardtherapie Second-line Therapie: Vinflunin Second-line Therapie: Gemcitabin/Paclitaxel Second-line Therapie: Studie
Second-line Chemotherapie des metastasierten Urothelkarzinoms Übersicht First-line Standardtherapie Second-line Therapie: Vinflunin Second-line Therapie: Gemcitabin/Paclitaxel Second-line Therapie: Studie
Urologische Notfälle Niere, Steine, Hoden
 Urologische Notfälle Niere, Steine, Hoden Dr. B. Lehmann Was erwartet Sie in den nächsten 30 Minuten? Akute Flankenschmerzen Nierentrauma Akute Hodenschmerzen Hodentorsion beat.lehmann@insel.ch 2 1 U.B.,
Urologische Notfälle Niere, Steine, Hoden Dr. B. Lehmann Was erwartet Sie in den nächsten 30 Minuten? Akute Flankenschmerzen Nierentrauma Akute Hodenschmerzen Hodentorsion beat.lehmann@insel.ch 2 1 U.B.,
PATIENTENINFORMATION. der. Deutschen Gesellschaft für Urologie (DGU) und des. Berufsverbandes Deutscher Urologen (BDU) über.
 PATIENTENINFORMATION der Deutschen Gesellschaft für Urologie (DGU) und des Berufsverbandes Deutscher Urologen (BDU) über den Hodenkrebs Der Hodentumor Was Sie wissen sollten Hodenkrebs ist zwar sehr selten
PATIENTENINFORMATION der Deutschen Gesellschaft für Urologie (DGU) und des Berufsverbandes Deutscher Urologen (BDU) über den Hodenkrebs Der Hodentumor Was Sie wissen sollten Hodenkrebs ist zwar sehr selten
Femara schützt wirksam vor Brustkrebsrezidiven, auch wenn die Behandlung erst Jahre nach Abschluss einer Tamoxifen-Therapie einsetzt
 Femara schützt wirksam vor Brustkrebsrezidiven, auch wenn die Behandlung erst Jahre nach Abschluss einer Tamoxifen-Therapie einsetzt - Analyse der entblindeten MA-17-Studiendaten zeigt Vorteile einer Behandlungsauf
Femara schützt wirksam vor Brustkrebsrezidiven, auch wenn die Behandlung erst Jahre nach Abschluss einer Tamoxifen-Therapie einsetzt - Analyse der entblindeten MA-17-Studiendaten zeigt Vorteile einer Behandlungsauf
Was ist normal? ao.univ.prof.dr. Michael Krebs
 Was ist normal? ao.univ.prof.dr. Michael Krebs Klin. Abteilung für Endokrinologie und Stoffwechsel, Univ. Klinik für Innere Medizin III, Med. Univ. Wien Was ist normal? Statistik TSH Individuelle Variation
Was ist normal? ao.univ.prof.dr. Michael Krebs Klin. Abteilung für Endokrinologie und Stoffwechsel, Univ. Klinik für Innere Medizin III, Med. Univ. Wien Was ist normal? Statistik TSH Individuelle Variation
Prostatakarzinom: Neue Wege in der Diagnostik durch PET/CT. Prof. Dr. Frank M. Bengel, Prof. Dr. Axel S. Merseburger Medizinische Hochschule Hannover
 Prostatakarzinom: Neue Wege in der Diagnostik durch PET/CT Prof. Dr. Frank M. Bengel, Prof. Dr. Axel S. Merseburger Medizinische Hochschule Hannover Gezielte PET/CT Bildgebung des Prostata-Spezifischen
Prostatakarzinom: Neue Wege in der Diagnostik durch PET/CT Prof. Dr. Frank M. Bengel, Prof. Dr. Axel S. Merseburger Medizinische Hochschule Hannover Gezielte PET/CT Bildgebung des Prostata-Spezifischen
Klinik für Endokrinologie, Diabetologie und Klinische Ernährung Ernährungssymposium, , Zürich
 Klinik für Endokrinologie, Diabetologie und Klinische Ernährung Ernährungssymposium, 13.12.2018, Zürich Das Refeedingsyndrom Aktuelle Studienlage und deren Umsetzung am USZ Brigitte Baru Ernährungsberaterin/-therapeutin,
Klinik für Endokrinologie, Diabetologie und Klinische Ernährung Ernährungssymposium, 13.12.2018, Zürich Das Refeedingsyndrom Aktuelle Studienlage und deren Umsetzung am USZ Brigitte Baru Ernährungsberaterin/-therapeutin,
Organbegrenztes Prostatakarzinom
 Organbegrenztes Prostatakarzinom Michael Stöckle Klinik für Urologie und Kinderurologie Universitätsklinikum des Saarlandes, Homburg/Saar Seite Ausgangssituation Prostata-Ca ist häufigh 3% aller Männer
Organbegrenztes Prostatakarzinom Michael Stöckle Klinik für Urologie und Kinderurologie Universitätsklinikum des Saarlandes, Homburg/Saar Seite Ausgangssituation Prostata-Ca ist häufigh 3% aller Männer
Uterine Sarkome. S2k Leitlinie AWMF-Nummer 015/074
 S2k Leitlinie AWMF-Nummer 015/074 Version 1 Gültig 08/15 07/18 Federführende Autoren: Dominik Denschlag Falk C. Thiel Matthias W. Beckmann Mitglieder der Arbeitsgruppe: Sven Ackermann Lars Christian Horn
S2k Leitlinie AWMF-Nummer 015/074 Version 1 Gültig 08/15 07/18 Federführende Autoren: Dominik Denschlag Falk C. Thiel Matthias W. Beckmann Mitglieder der Arbeitsgruppe: Sven Ackermann Lars Christian Horn
Chronische Niereninsuffizienz. Nicht jeder der pinkelt hat auch gesunde Nieren.
 Chronische Niereninsuffizienz Nicht jeder der pinkelt hat auch gesunde Nieren. Chronische Niereninsufizienz 1) 1) Was hat sich nicht geändert? 2) 2) Was hat sich geändert? 3) 3) Was könnte sich ändern?
Chronische Niereninsuffizienz Nicht jeder der pinkelt hat auch gesunde Nieren. Chronische Niereninsufizienz 1) 1) Was hat sich nicht geändert? 2) 2) Was hat sich geändert? 3) 3) Was könnte sich ändern?
Die aktuelle S3-Leitlinie zur Diagnsotik, Therapie und Nachsorge des Ovarialkarzinoms. Diagnostik
 Die aktuelle S3-Leitlinie zur Diagnsotik, Therapie und Nachsorge des Ovarialkarzinoms Diagnostik Diagnostik: Zielsetzung und Fragestellungen Diagnostik (siehe Kapitel 3.3) Welche Symptome weisen auf ein
Die aktuelle S3-Leitlinie zur Diagnsotik, Therapie und Nachsorge des Ovarialkarzinoms Diagnostik Diagnostik: Zielsetzung und Fragestellungen Diagnostik (siehe Kapitel 3.3) Welche Symptome weisen auf ein
Solide Tumoren bei jungen Patienten
 Onkologie 2011;34(suppl 5):12 16 Published online: August 5, 2011 DOI: 10.1159/000329908 Solide Tumoren bei jungen Patienten Jörg T. Hartmann a Anja Lorch b a Klinik für Innere Medizin II, Universitätsklinikum
Onkologie 2011;34(suppl 5):12 16 Published online: August 5, 2011 DOI: 10.1159/000329908 Solide Tumoren bei jungen Patienten Jörg T. Hartmann a Anja Lorch b a Klinik für Innere Medizin II, Universitätsklinikum
Studienzentrum der Deutschen Gesellschaft für f. SYNCHRONOUS Trial
 Studienzentrum der Deutschen Gesellschaft für f Chirurgie SYNCHRONOUS Trial Resection of the primary tumor vs. no resection prior to systemic therapy in patients with colon cancer and synchronous unresectable
Studienzentrum der Deutschen Gesellschaft für f Chirurgie SYNCHRONOUS Trial Resection of the primary tumor vs. no resection prior to systemic therapy in patients with colon cancer and synchronous unresectable
Nutzen der Krebsregistrierung für umfassende Managementprozesse in der Onkologie
 Nutzen der Krebsregistrierung für umfassende Managementprozesse in der Onkologie Sabine Siesling Epidemiologin Leiterin der Abteilung Forschung und Registration Integriertes Krebszentrum Stedendriehoek
Nutzen der Krebsregistrierung für umfassende Managementprozesse in der Onkologie Sabine Siesling Epidemiologin Leiterin der Abteilung Forschung und Registration Integriertes Krebszentrum Stedendriehoek
Operative und systemische Therapie des Endometriumkarzinoms
 Operative und systemische Therapie des Endometriumkarzinoms J. Huober Workshop DESO St.Gallen 20./21. Februar 2015 Univ.-Frauenklinik Ulm Integratives Tumorzentrum des Universitätsklinikums und der Medizinischen
Operative und systemische Therapie des Endometriumkarzinoms J. Huober Workshop DESO St.Gallen 20./21. Februar 2015 Univ.-Frauenklinik Ulm Integratives Tumorzentrum des Universitätsklinikums und der Medizinischen
Operative Maßnahmen (Staging / Therapie) in der Axilla
 Operative Maßnahmen (Staging / Therapie) in der Axilla G. Emons Klinik für Gynäkologie und Geburtshilfe Georg-August-Universität Göttingen Axilläre Lymphknoten sind für Pat. mit Mamma Ca von Bedeutung
Operative Maßnahmen (Staging / Therapie) in der Axilla G. Emons Klinik für Gynäkologie und Geburtshilfe Georg-August-Universität Göttingen Axilläre Lymphknoten sind für Pat. mit Mamma Ca von Bedeutung
Keimzelltumore. Keimzell- tumore. und. Nierenzell- karzinome. 18. Potsdamer Onkologisches Gespräch
 18. Potsdamer Onkologisches Gespräch Keimzell- tumore und Nierenzell- karzinome A. Dukat Klinik für Hämatologie, Onkologie u. Palliativmedizin Prof. Dr. G. Maschmeyer Keimzelltumore Keimzelltumore Epidemiologie
18. Potsdamer Onkologisches Gespräch Keimzell- tumore und Nierenzell- karzinome A. Dukat Klinik für Hämatologie, Onkologie u. Palliativmedizin Prof. Dr. G. Maschmeyer Keimzelltumore Keimzelltumore Epidemiologie
Pressespiegel 2014. Sinn und Unsinn der Prostatakarzinomvorsorge. Inhalt. Axel Heidenreich. Zielsetzung des Screening/ der Früherkennung beim PCA
 Pressespiegel 2014 Klinik für Urologie Sinn und Unsinn der Prostatakarzinomvorsorge Ist die Prostatakrebs-Früherkennung für alle älteren Männer sinnvoll? Laut einer europäischen Studie senkt sie die Zahl
Pressespiegel 2014 Klinik für Urologie Sinn und Unsinn der Prostatakarzinomvorsorge Ist die Prostatakrebs-Früherkennung für alle älteren Männer sinnvoll? Laut einer europäischen Studie senkt sie die Zahl
Klinischer Samstag Klinischer Samstag am 17. Nov. 2012: Vom banalen Infekt ins Krankenhausbett Dr. P. SOMMER: Die bakterielle Meningitis
 Bakterielle Meningitis Klinischer Samstag 24-jähriger Zeitungsbote Kopfschmerzen seit der Früh Fallbeispiel Klinik Labor Fallbeispiel Labor: 24-jähriger Zeitungsbote Kopfschmerzen seit der Früh Fallbeispiel
Bakterielle Meningitis Klinischer Samstag 24-jähriger Zeitungsbote Kopfschmerzen seit der Früh Fallbeispiel Klinik Labor Fallbeispiel Labor: 24-jähriger Zeitungsbote Kopfschmerzen seit der Früh Fallbeispiel
FALLBEZOGENE DIAGNOSTIK - LYMPHADENOPATHIE
 CAMPUS GROSSHADERN POLIKLINIK III UND COMPREHENSIVE CANCER CENTER (CCC LMU ) FALLBEZOGENE DIAGNOSTIK - LYMPHADENOPATHIE Prof. Dr. Stefan Böck Anamnese - 68-jähriger Mann (178 cm, 92 kg, ECOG 0 / keine
CAMPUS GROSSHADERN POLIKLINIK III UND COMPREHENSIVE CANCER CENTER (CCC LMU ) FALLBEZOGENE DIAGNOSTIK - LYMPHADENOPATHIE Prof. Dr. Stefan Böck Anamnese - 68-jähriger Mann (178 cm, 92 kg, ECOG 0 / keine
