5.1 Blasen bildende Autoimmundermatosen
|
|
|
- Franz Gerhardt
- vor 7 Jahren
- Abrufe
Transkript
1 5. Autoimmundermatosen Blasen bildende Autoimmundermatosen von <Cassian Sitaru> Inhalt Einleitung und Pathogenese Pemphigus-Erkrankungen Pemphigus vulgaris Pemphigus foliaceus Pemphigus seborrhoicus Paraneoplastischer Pemphigus IgA-Pemphigus Therapie der Erkrankungen der Pemphigus-Gruppe Pemphigoid-Erkrankungen Bullöses Pemphigoid Therapie der Pemphigoiderkrankungen Pemphigoid gestationis Lineare IgA-Dermatose Schleimhautpemphigoid Epidermolysis bullosa acquisita Dermatitis herpetiformis Duhring Die Blasen bildenden Autoimmunerkrankungen sind durch das Auftreten von Autoantikörpern gegen Strukturproteine der Haut gekennzeichnet. Diese Proteine sind wichtig für den Zell-Zell-Kontakt der Keratinozyten bzw. für die Adhäsion der Epidermis auf der Dermis. Hinsichtlich der Zielstrukturen der Autoimmunreaktionen werden 4 Krankheitsgruppen unterschieden: Die Pemphigus- und Pemphigoid- Erkrankungen, die Epidermolysis bullosa acquisita und die Dermatitis herpetiformis Duhring. Bei den Pemphiguserkrankungen liegt die Blasenbildung intra-, bei den übrigen bullösen Autoimmundermatosen subepidermal (Sitaru 2004, Mihai 2007). Die Klinik und die histopathologische Untersuchung liefern wichtige Hinweise für die Diagnose Blasen bildender Autoimmunerkrankungen. Letztlich ist jedoch eine Bestätigung der Diagnose durch den Nachweis der jeweils spezifischen Autoantikörper in der Haut mittels direkter Immunfluoreszenz und/oder im Serum der Patienten in der indirekten Immunfluoreszenz, im ELISA oder Immunoblot erforderlich (Mutasim 2005). Für die histopathologische Untersuchung ist bei allen bullösen Autoimmundermatosen die komplette Entnahme eines möglichst frischen Bläschens oder die partielle Biopsie einer Blase zu empfehlen. Die Biopsie sollte neben der Blase einen ausreichend großen Anteil gesunder Haut enthalten, damit die Blasendecke bei der Weiterverarbeitung des Präparates nicht abreißt. Für die direkte immunfluoreszenzoptische Untersuchung sollte gesund erscheinende Haut in unmittelbarer Umgebung einer frischen Blase (periläsional) oder erythematöse, noch nicht bullöse Haut biopsiert werden. Wird die Biopsie für die direkte Immunfluoreszenz aus einer Blase entnommen, ist diese meist falsch negativ, da die Immunglobuline durch die Entzündungsreaktion verdaut werden. Der Nachweis von Autoantikörpern in der Haut durch direkte Immunfluoreszenz sichert die Diagnose einer bullösen Autoimmundermatose, auch wenn hierfür noch keine spezifischen
2 2 5.1 Blasen bildende Autoimmundermatosen histologischen Veränderungen nachweisbar sind. Durch indirekte Immunfluoreszenz auf Organschnitten werden die im Serum zirkulierenden Autoantikörper nachgewiesen. Die Zielantigene von Autoantikörpern werden im Immunoblot oder ELISA detektiert. Häufig ist die Diagnose einer bullösen Autoimmundermatose daher bereits durch eine serologische Untersuchung möglich. Während die Ätiologie der Autoimmunantwort gegen Strukturproteine der Haut noch unklar ist, haben sich bei der Pathogenese der Blasen bildenden Autoimmunerkrankungen in den letzten Jahren neue Erkenntnisse ergeben (Yancey 2005, Mihai 2007; Sitaru 2007). Die pathogenetische Bedeutung der Autoantikörper wurde bei manchen bullösen Autoimmundermatosen in der Organkultur und/oder im Tiermodell nachgewiesen. Bei den Pemphigus-Erkrankungen reicht die alleinige Bindung von Autoantikörpern ohne Mitwirkung von Entzündungszellen, Komplement oder Mediatoren für Blasenbildung aus. Bei den meisten subepidermal Blasen bildenden Autoimmunerkrankungen stellen die Aktivierung von Komplement und Rekrutierung von Leukozyten eine zwingende Vorrausetzung für die Blasenbildung dar (Sitaru 2005). T-Zellen, die spezifisch mit den jeweiligen Autoantigenen stimulierbar sind, wurden bei Patienten mit bullösem Pemphigoid (BP) und Pemphigus nachgewiesen. Gesunde Spender weisen ebenfalls autoreaktive T-Zellen gegen Strukturprotein der Haut auf, jedoch auch solche, die die Autoimmunantwort regulieren. Diese regulatorischen T-Zellen scheinen bei den Patienten mit BP und Pemphigus zu fehlen. Dies könnte das Auftreten von Autoantikörpern und Blasenbildung bei diesen Patienten erklären (Hertl 2006)..
3 3 5. Autoimmundermatosen Tabelle 1: Immunpathologische Befunde und Autoantigene bei den Blasen bildenden Autoimmundermatosen Erkrankung Autoantigene* Pemphigus- Gruppe Pemphigus vulgaris Pemphigus foliaceus Paraneoplastischer Pemphigus Direkte Immunfluoreszenz Interzellulär IgG und C3 Interzellulär IgG und C3 IgG und C3 interzellulär und an der DEJ Interzellulär IgG (Affenösophagus 1 ) Interzellulär IgG (Affenösophagus) Interzellulär IgG (Affenösophagus, Rattenblase 2 ) IgA-Pemphigus Interzellulär IgA und C3 Interzellulär IgA (Affenösophagus) Pemphigoid- Gruppe Bullöses Pemphigoid Pemphigoid gestationis Schleimhautpemphigoid Lineare IgA- Dermatose Epidermolysis bullosa acquisita Dermatitis herpetiformis Linear C3 und IgG an der DEJ Linear C3 an der DEJ Linear IgG, IgA und C3 an der DEJ Linear IgA (und C3) an der DEJ Linear IgG, IgA und C3 an der DEJ Granuläre IgA-Ablagerungen in dermalen Papillen IgG epidermal (SSS 3 ) Komplementfixierende IgG epidermal (SSS) IgG, IgA epidermal oder dermal (SSS) IgA epidermal (SSS) IgG, IgA dermal (SSS) IgA gegen Endomysium (Affenösophagus) Indirekte Immunfluoreszenz Dsg3, Dsg1 Dsg1 Dsg3, Dsg1, verschiedene Plakine Dsc1, Dsg 3 BP180, BP230 BP180, BP230 BP180, Laminin 5, α6β4- Integrin LAD-1 Kollagen VII Transglutaminase *Die Autoantigene, die für den Nachweis Erkrankung spezifischer Autoantikörper von Bedeutung sind, sind durch Fettdruck hervorgehoben 1 Affenösophagus als Substrat für den Autoantikörper-Nachweis bei Pemphigus-Erkrankungen 2 Rattenblase als Substrat für den Autoantikörper-Nachweis bei paraneoplastischem Pemphigus 3 SSS, NaCl-separierte humane Haut als Substrat für den Autoantikörper-Nachweis bei subepidermal Blasen bildenden Autoimmundermatosen Dsg, Desmoglein; Dsc, Desmocollin DEJ, dermo-epidermale Junktionszone 3
4 4 5.1 Blasen bildende Autoimmundermatosen Abb. 1: Struktur der Desmosomen und Hemidesomen. In Abbildung 1 sind die Zielantigene Blasen bildender Autoimmundermatosen dargestellt. Benachbarte Keratinozyten werden über die extrazellulären Anteile der desmosomalen Cadherine (z.b. Desmoglein 1, Desmoglein 3 und Desmocollin 1) miteinander verbunden. Mit ihrem intrazellulären Anteil treten die Cadherine mit Plaqueproteinen in Kontakt, welche die Interaktion mit Keratinfilamenten mediieren. Die Zytokeratinfilamente der basalen Keratinozyten binden an die hemidesmosomale Plaque, die Plektin und BP230 beinhaltet. Es bestehen Interaktionen zwischen Plektin und dem zytoplasmatischen Anteil der β4-untereinheit des α6β4- Integrins, sowie zwischen BP180 und BP230. Das transmembranöse Protein α6β4- Integrin interagiert mit Laminin 5, das den Kontakt zu Verankerungsfibrillen der Lamina/Sublamina densa vermittelt. Hauptbestandteil der Verankerungsfibrillen ist Typ VII Kollagen, das mit den Kollagenen der dermalen Matrix in Verbindung tritt. Wie bei anderen Autoimmunerkrankungen, tragen zur Pathogenese subepidermal Blasen bildender Autoimmunerkrankungen verschiedene Faktoren bei (s. Abb. 2). Neben Umweltkomponenten spielen erbliche Faktoren wahrscheinlich eine wichtige Rolle. Toleranzverlust gegen Strukturproteine der Haut führt zu einer T-Zellabhängigen Produktion von Blasen induzierenden Autoantikörpern. Die Bindung dieser Autoantikörper in der Haut löst eine Entzündungsreaktion aus. Daran sind u.a. das Komplementsystem und Leukozyten beteiligt. Die aktivierten Leukozyten sezernieren reaktive Sauerstoffradikale und Proteasen die die Gewebeschädigung vermitteln (Mihai 2007, Sitaru 2007, Sitaru 2007)..
5 5 5. Autoimmundermatosen Abb. 2 Pathogenese entzündlicher subepidermal Blasen bildender Autoimmundermatosen. Pemphigus-Erkrankungen Pemphigus umfasst eine Gruppe von Hauterkrankungen, die durch Autoantikörper und autoreaktive T-Zellen gegen desmosomale Strukturproteine gekennzeichnet sind. Die Bindung dieser Autoantikörper führt zur intraepidermalen Blasenbildung mit Akantholyse infolge eines Kohärenzverlusts der Keratinozyten. Es lassen sich verschiedene Pemphigus-Erkrankungen unterscheiden, nämlich der Pemphigus vulgaris und vegetans (PV), der Pemphigus foliaceus und Varianten (PF), der medikamenteninduzierte und paraneoplastische Pemphigus sowie der IgA-Pemphigus (Tab. 1) (Stanley 2006). Das Manifestationsalter des PV und PF liegt in der Lebensdekade. Es besteht keine Geschlechtsprädisposition. PV tritt in der jüdischen und mediterranen Bevölkerung häufiger auf als in Mittel- und Nordeuropa. Eine genetische Disposition für den PV wird auch durch eine gehäufte Assoziation mit bestimmten MHC Klasse II Haplotypen deutlich, am häufigsten mit HLA-DRB1*0402 und HLA-DQB1*0503 (Hertl 2003). Klinik und Diagnostik Der Pemphigus vulgaris beginnt typischerweise mit schmerzhaften oralen Erosionen. Betroffen ist vor allem die Wangenschleimhaut, daneben auch Gaumen, Gingiva, Zunge und Mundboden. Häufig klagen die Patienten auch über Nasenbluten und man sieht Blutkrusten im vorderen Anteil des Nasenseptums. Seltener können auch die Schleimhäute von Pharynx, Larynx und Ösophagus betroffen sein. Die Hautbeteiligung des PV äußert sich in schlaffen Blasen auf gesund erscheinender oder e- rythematöser Haut. Prädilektionsstellen sind Kapillitium und Gesicht sowie mecha- 5
6 6 5.1 Blasen bildende Autoimmundermatosen nisch belastete Areale wie intertriginöse Regionen, Schultern, Rücken, und Gesäß. Das Hauptmerkmal ist die Zerreißbarkeit der Epidermis, die durch geringfügige mechanische Belastung zur Entstehung nässender, hellroter Erosionen führt. Die Blasen und Erosionen tendieren zur Ausbreitung an der Peripherie. Zur klinischen Untersuchung gehört die Prüfung des direkten Nikolski-Zeichens: Durch tangential ausgeübten milden Druck lässt sich die oberflächliche Epidermisschicht auf den darunter liegenden verschieben. Dieses Zeichen ist auch bei der toxischen epidermalen Nekrolyse, dem Staphylococcal-Scalded-Skin-Syndrome sowie Verbrühungen und Verbrennungen auslösbar. Die intakten Blasen lassen sich durch vorsichtigen Fingerdruck verschieben und/oder vergrößern (indirektes Nikolski-Zeichen). In der Remissionsphase sind beide Phänomene nicht auslösbar. Der Pemphigus foliaceus beginnt meist am behaarten Kopf, im Gesicht oder in der vorderen und hinteren Schweißrinne. Im Gegensatz zu PV findet sich keine Beteiligung der Schleimhäute. Die Primärläsion ist eine schlaffe Blase. Wegen der subkornealen Lokalisation der Spaltbildung platzen die Blasen rasch und entwickeln sich weiter zu blätterteigartigen Schuppen. Die Erosionen breiten sich an der Peripherie aus und es kann schließlich das Bild einer sekundären Erythrodermie entstehen. Die Haut ist universell gerötet und mit klebrig-feuchten Schuppen versehen, die, wenn sie sich ablösen, vor allem in den intertriginösen Bereichen gerötete, nässende Erosionen hinterlassen. Subjektiv klagen die Patienten über Brennen und Juckreiz. Der Pemphigus seborrhoicus ist eine mildere Verlaufsform des Pemphigus foliaceus, bei der die Hautveränderungen auf die seborrhoischen Areale begrenzt sind. Histopathologie Die typische histopathologische Veränderung des PV ist eine intraepidermale, suprabasale, akantholytische Spaltbildung. Die aus dem Verband gelösten Keratinozyten zeigen ein abgerundetes, homogen eosinophiles Zytoplasma mit pyknotischen Zellkernen (akantholytische Zellen). Die basalen Keratinozyten bleiben jedoch durch die intakten hemidesmosomalen Strukturen auf der Dermis verankert und imponieren wie eine Reihe nebeneinander stehender Grabsteine ( tombstone pattern ). Beim PF findet sich eine akantholytische Spaltbildung subkorneal und im Stratum granulosum, mitunter subkorneale Pusteln. Im frühen Krankheitsstadium, vor Beginn der Akantholyse, sieht man auch eine eosinophile Spongiose, die jedoch nicht spezifisch für den Pemphigus ist und sich unter anderem auch im Frühstadium des bullösen Pemphigoids zeigen kann (Rose 2004). In der direkten Immunfluoreszenz von Biopsien periläsionaler Haut finden sich in der Epidermis interzelluläre Ablagerungen von Immunglobulinen und Komplement. Mittels indirekter Immunfluoreszenz lassen sich im Serum zirkulierende Autoantikörper nachweisen. Das sensitivste Substrat zum Nachweis zirkulierender Serumantikörper bei Patienten mit Pemphigus ist Affenösophagus (Abb. 3). Nach Klonierung der cdna für Desmoglein (Dsg) 1 und 3, die Autoantigene von PV und PF, stehen sensitive und spezifische ELISA-Techniken zum Nachweis der Autoantikörper zur Verfügung. Die im ELISA ermittelten Serumspiegel der Autoantikörper gegen Desmoglein 1 und 3 korrelieren eng mit der Krankheitsaktivität des Pemphigus und sind als Verlaufsparameter geeignet..
7 7 5. Autoimmundermatosen Abb. 3. Klinik und Immunpathologie der Pemphigus-Erkrankungen. (a) Erosionen am Gaumen eines PV-Patienten. (b) Hautläsionen beim PF. (c) Mittels direkter Immunfluoreszenz lassen sich interzelluläre IgG-Ablagerungen in der Mundschleimhaut eines PV-Patienten detektieren (x 250). (d) In der indirekten Immunfluoreszenz auf Affenösophagus binden die IgG-Serumantikörper mit einem interzellulären Muster (x250). Die Diagnosen der Pemphigus-Erkrankungen lassen sich anhand der folgenden klinischen, histo- und immunpathologischen Merkmale stellen: 1. Mundschleimhaut- und Hautbeteiligung mit schlaffen Blasen und Erosionen. 2. Intraepidermale, suprabasale (PV und vegetans) oder subkorneale (PF und Varianten) akantholytische Spaltbildung. 3. Interzelluläre Ablagerungen von IgG (PV und PF) oder IgA (IgA- Pemphigus) in der periläsionalen Epidermis. 4. Nachweis zirkulierender IgG- und/oder IgA-Autoantikörper, die mit einem interzellulären Muster am Ösophagusepithel binden. 5. Nachweis zirkulierender Autoantikörper gegen Desmoglein 1 und 3. Der arzneimittelinduzierte Pemphigus verläuft klinisch meist unter dem Bild eines Pemphigus foliaceus oder Pemphigus erythematosus, seltener zeigt er das Bild eines Pemphigus vulgaris. Die häufigsten Auslöser sind Medikamente, die eine Sulfhydryl (SH)-Gruppe enthalten; hierzu zählen vor allem ACE-Hemmer, Penicillamin und Piroxicam. Nicht in allen Fällen kommt es nach Absetzen des verantwortlichen Arzneimittels zur Rückbildung der Symptomatik; es kann dann eine Therapie wie bei idiopathischen Pemphigusformen erforderlich werden. 7
8 8 5.1 Blasen bildende Autoimmundermatosen Paraneoplastischer Pemphigus Der paraneoplastische Pemphigus (PNP) ist eine relativ seltene Pemphigusform, die obligat mit malignen Erkrankungen (B-Zell-Lymphome, chronisch lymphatische Leukämie, Castleman-Tumor, Thymome, etc) assoziiert ist. Die klinische Manifestation des PNP ist variabel; in der Regel kommt es zu ausgedehnten Mundschleimhauterosionen. An der Haut erinnert das Bild zumeist an ein Erythema exsudativum multiforme. Anders als bei den übrigen Pemphigusformen finden sich beim PNP auch Manifestationen an inneren Organen (vor allem an der Lunge). Histologisch findet man in typischen Fällen die Kombination einer lichenoiden Interface- Dermatits mit einer akantholytischen Blasenbildung. Anfänglich kann aber über lange Zeit ausschließlich ein Lichen-ruber-artiges Bild bestehen und die übrigen Charakteristika bilden sich erst im Verlauf der Erkrankung aus (Hashimoto 2001; Rose 2004). Die für die Diagnose des PNP relevanten Kriterien schließen ein: 1. Schwere Mundschleimhauterosionen mit polymorphen Hautveränderungen mit oder ohne Blase. 2. Intraepidermale Akantholyse, begleitet von Keratinozytennekrosen und vakuoliger Degeneration der Basalmembranschicht. 3. Ablagerungen von IgG und C3 sowohl interzellulär als auch an der Basalmembran in der direkten Immunfluoreszenz (Abb. 4). 4. Zirkulierende Serumantikörper, die nicht nur an Affenösophagus, sondern auch an Harnblasenepithel binden (Abb. 4) und die einen charakteristischen Proteinkomplex in Keratinozytenextrakten immunpräzipitieren. Dieser Komplex umfaßt mittlerweile 9 Proteine*: Plektin (500 kda), Desmoplakin 1 (250 kda), BP230 (230 kda), Envoplakin (210 kda), Periplakin (190 kda), Desmoplakin 2 (190 kd), ein noch nicht näher charakterisiertes 170 kd Protein, Dsg 1 (160 kda) und Dsg 3 (130 kda). *Nicht alle PNP-Seren erkennen jedoch all diese Antigene. Typischerweise reagieren die Patienten-Seren im Immunoblot mit Envoplakin und Periplakin, die in Extrakten der Epidermis oder der kultivierten Keratinozyten vorhanden sind (Abb. 4) (Hashimoto 2001, Sitaru 2004, Mihai 2007)..
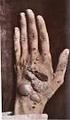
9 9 5. Autoimmundermatosen Abb. 4 Untersuchungen zur Diagnose des paraneoplastischen Pemphigus (PNP). (a) Die direkte Immunfluoreszenz periläsionaler Haut zeigt IgG-Ablagerungen sowohl mit interzellulärem Muster als auch linear an der dermo-epidermalen Junktionszone. (b) In der indirekten Immunfluoreszenz erkennen die PNP-Autoantikörper das Rattenblaseurothel. (c) Autoantikörper gegen Envoplakin und Periplakin sind mittels Immunoblot unter Verwendung von Keratinozytenextrakten nachweisbar. Das Extrakt wurde mittels 6 % SDS-PAGE separiert, auf Nitrozellulose übertragen und Seren von Patienten mit BP (Spur 1) und PNP (Spur 2) sowie einem Kontrollserum (NHS; Spur 3) inkubiert. In Spur 1 reagieren das BP-Serum mit BP180 und das PNP-Serum mit verschiedenen epidermalen Proteinen darunter, Envoplakin (obere Pfeilspitze) und Periplakin (untere Pfeilspitze). Das Kontrollserum zeigt keine spezifische Reaktivität. Auf der linken Seite sind die Positionen der Molekulargewichtsmarker dargestellt. Der PNP verläuft trotz intensiver immunsuppressiver bzw. -modulierender Therapie häufig fatal. Die Therapie des PNP orientiert sich an der des PV, wobei insbesondere hochdosierte Glukokortikoide mit Immunsuppressiva wie Cyclophosphamid kombiniert wurden. Erwogen werden können auch der adjuvante Einsatz intravenöser Immunglobuline, einer Immunadsorption sowie des anti-cd20-antikörpers Rituximab. IgA-Pemphigus Im Gegensatz zu den anderen Pemphiguserkrankungen finden sich beim IgA- Pemphigus Autoantikörper der IgA-Klasse. Klinisch sieht man schlaffe Blasen, die meist von Pusteln begleitet werden; Schleimhautläsionen sind selten. Histologisch ist der IgA-Pemphigus durch intraepidermale Akantholyse mit starker Neutrophileninfiltration gekennzeichnet. In 50% der Fälle lassen sich zirkulierende IgA- Autoantikörper nachweisen. Mittels Histologie und Immunfluoreszenz werden zwei Formen des IgA-Pemphigus unterschieden. Bei der intraepidermal-neutrophilen IgA-Dermatose (IEN-Typ) erfolgt die Akantholyse suprabasal, während IgA- Ablagerungen in der gesamten Epidermis nachweisbar sind. Bei der Variante, die unter dem Bild einer subkorneal-pustulösen Dermatose (SPD-Typ) verläuft, sind Akantholyse und IgA-Ablagerungen auf die oberen Schichten der Epidermis beschränkt. Als Autoantigen des SPD-Typs wurde Desmocollin 1 identifiziert. Mittels 9
10 Blasen bildende Autoimmundermatosen indirekter Immunfluoreszenz können unter Verwendung von Desmocollin 1- transfizierten Zellen beim SPD-Typ zirkulierende IgA-Autoantikörper nachgewiesen werden. Das Autoantigen des IEN-Typs ist bislang unklar, in Einzellfällen wurden hierbei IgA-Autoantikörper gegen Dsg 1 und 3 nachgewiesen (Hashimoto 2001). Therapie der Erkrankungen der Pemphigus-Gruppe Der Pemphigus vulgaris (PV) ist eine schwere Erkrankung, die unbehandelt letal verläuft. Je früher die Behandlung der Pemphigus-Erkrankungen einsetzt, desto schneller und wahrscheinlicher kommt es zur Ausheilung. Systemische Glukokortikoide stellen weiterhin die Basis der Therapie dar. Eine adäquat hohe Anfangsdosis erlaubt einen schnelleren Abbau und senkt die kumulative Steroiddosis. Zur Steigerung der Effektivität und zur Reduktion glukokortikoidinduzierter unerwünschter Effekte werden fast immer adjuvant steroideinsparende Mittel (siehe unten) eingesetzt (Hertl 2002, Goebeler 2004). Der PV wird bis auf Ausnahmen mit geringer Krankheitsaktivität initial mit 2mg/kg Prednisonäquivalent behandelt. Diese Dosis wird solange beibehalten, bis es über den Zeitraum einer Woche zu keiner Bildung neuer Blasen gekommen ist und ca. 80% der initial bestehenden Blasen/Erosionen abgeheilt sind. Anschließend wird das Kortikosteroid zweiwöchentlich um jeweils 30% der Ausgangsdosis reduziert, ab einer Dosis von 80mg/d alle 2 Wochen um 20 bis 30% der jeweils zuletzt gegebenen Dosis. Falls es eine Woche nach Beginn der Gabe von 2mg/kg/d Prednisonäquivalent weiterhin zu neuen Blasen kommt, wird die Dosis des Kortikosteroids auf 3mg/kg/d gesteigert, bis es für eine Woche zu keinen neuen Blasen gekommen ist; dann erfolgt eine Reduktion um 30% der Dosis, weiteres Vorgehen wie oben beschrieben (Goebeler 2004). Zu den am häufigsten als steroideinsparende Mittel eingesetzten Substanzen zählt Azathioprin, dass in Abhängigkeit von der Aktivität der Thiopurinmethyltransferase (TPMT) in einer Dosis von 0,5-2,5mg/kg KG/d per os eingenommen wird. Eine Alternative zu Azathioprin stellt evtl. der Einsatz von Mycophenolatmofetil dar. Dieses wird meist in einer Dosis von 2g/d p.o. in Kombination mit systemischen Glukokortikoiden gegeben. Mycophenolatmofetil wird dann eingesetzt, wenn A- zathioprin aufgrund unerwünschter Wirkungen nicht weitergegeben werden kann. Zur Therapie schwerer Formen des Pemphigus vulgaris eignet sich außerdem eine Glukokortikoid/Cyclophosphamid-Pulstherapie. Ein verbreitetes Schema kombiniert eine intravenöse Gabe von Glukokortikoiden (Dexamethason 100mg/d i.v. an drei aufeinander folgenden Tagen) mit einer i.v.-einmaldosis von 500mg Cyclophosphamid. Diese Zyklen werden in Abhängigkeit vom klinischen Befund meistens monatlich wiederholt (Goebeler 2004). Zur Therapie schwerster Formen des Pemphigus vulgaris können intravenöse Immunglobuline, Protein A-Immunadsorption und/oder der anti-cd20-antikörper Rituximab eingesetzt werden (Schmidt 2006). Der natürliche Verlauf des PF ist durch eine geringere Morbidität und Mortalität im Vergleich mit dem des PV gekennzeichnet. Im Prinzip gelten jedoch für den PF die gleichen therapeutischen Strategien wie für den PV. Häufig reichen bereits mildere Therapieverfahren aus; mitunter kann der Verlauf allerdings ausgesprochen chronisch und weitgehend therapierefraktär sein. Bei geringer Krankheitsaktivität ist eine Therapie mit Dapson (1,5mg/kg KG/d p.o.), ggf. in Kombination mit einem oralen Steroid, nicht selten ausreichend (Hertl 2002, Goebeler 2004)..
11 11 5. Autoimmundermatosen Der IgA-Pemphigus wird in erster Linie mit Dapson behandelt, ggf. in Kombination mit oralen Glukokortikoiden. Als Second-line-Therapie des IgA-Pemphigus können Retinoide (z.b. Acitretin) erwogen werden. Tabelle 2 Therapieoptionen beim Pemphigus vulgaris (PV) Situation Behandlungsoptionen Initiale Dosierung Milder bzw. unkomplizierter PV Basistherapie 1 Antiseptische Lokaltherapie, z. B. mit 0,1 0,3% Kristallviolett; 1-2% Triclosan in Cremegrundlage; antiseptische Mundspülungen, ggf. Mundspülungen mit Tetracyclin-Lsg. Prednison bzw. Prednisolon bzw. Methylprednisolon in Kombination mit: 1,0mg/kg KG/d p.o. Prednisonäquivalent, bei mangelndem Ansprechen Erhöhung auf 2 mg/kg KG/d Moderater bis schwerer PV Schwerster bzw. therapieresistenter PV A Azathioprin 0,5-2,5mg/kgKG/d p.o. (in Abhängigkeit vom TPMT- Spiegel) B Bei Unverträglichkeit von A: 1-2g/kg KG/d p.o. Mycophenolatmofetil 2 wie 1 3 Intravenöse Pulstherapie mit Cyclophosphamid und Dexamethason (Im weiteren Verlauf ggf. Fortführung als Dexamethason-Monotherapie) 4 Intravenöse Immunglobuline (IVIg), ggf. in Kombination mit 1A, 1B oder 3 5 Rituximab, ggf. anfänglich in Kombination mit 1A oder 1B 6 Protein A-Immunadsorption (in Kombination mit 1A, 1B oder 3) Pro Puls: 500mg Cyclophosph. i.v. und 100mg/d Dexameth. i.v. (an 3 aufeinander folgenden Tagen) Pro Puls: 2g/kg KG i.v., verteilt auf 2 bis 5 Tage 375mg/m 2 Körperoberfläche i.v.; 4 Infusionen in wöchentlichen Abständen Details s. (Shimanovich 2006) Pemphigoid-Erkrankungen Alle Vertreter dieser Gruppe sind durch subepidermale Blasen und Autoantikörper gegen hemidesmosomale Strukturproteine gekennzeichnet. Histopathologisch sieht man eine subepidermale Blase, die ultrastrukturell innerhalb der Lamina lucida der DEJ lokalisiert ist. Die direkte Immunfluoreszenz zeigt charakteristischerweise lineare Ablagerung von Immunglobulinen und/oder Komplement an der DEJ. Klinisch, immunpathologisch und molekularbiologisch lassen sich verschiedene Pemphigoid- Erkrankungen unterscheiden (Tab. 1). 11
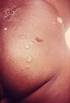
12 Blasen bildende Autoimmundermatosen Bullöses Pemphigoid Das bullöse Pemphigoid (BP) ist die weitaus häufigste subepidermal Blasen bildende Autoimmundermatose und betrifft überwiegend Patienten in höherem Lebensalter (Langan 2008). Männer scheinen ein höheres Erkrankungsrisiko zu haben als Frauen. Klinik und Diagnostik Das Krankheitsbild ist typischerweise durch pralle Blasen gekennzeichnet, die bevorzugt in den Intertrigines, am Abdomen und an den Innenseiten der Oberschenkel auftreten (Abb. 5a). Die prallen Blasen sind widerstandsfähiger als beim Pemphigus. Nach Eröffnung entstehen Erosionen, die vom Rand her meist gut abheilen, daneben hämorrhagische Krusten. Typisch ist das Nebeneinander verschiedener Entwicklungsstadien (Bläschen, Blasen, Erosionen und Krusten). Das direkte Nikolski- Phänomen ist negativ, das indirekte Nikolski-Phänomen (seitliches Verschieben einer bestehenden Blase) kann positiv sein. Die Patienten klagen meist über ausgeprägten Juckreiz. Das BP kann auch gänzlich ohne Blasenbildung unter dem klinischen Bild eines Ekzems, einer Urtikaria oder einer Prurigo simplex subacuta verlaufen (prämonitorisches Stadium). Bei älteren Patienten mit chronischen, juckenden Hautveränderungen sollte daher ein bullöses Pemphigoid ausgeschlossen werden. Die histopathologische Untersuchung zeigt typischerweise eine subepidermale Blasenbildung mit zahlreichen eosinophilen Granulozyten (Abb. 5b). Die direkte Immunfluoreszenz periläsionaler Haut zeigt in praktisch allen Fällen lineare Ablagerungen von C3, in 80 bis 90% der Fälle meist schwächere Ablagerungen von IgG an der DEJ (Abb. 5c). Mittels indirekter Immunfluoreszenz auf Spalthaut finden sich bei etwa 90% der BP-Patienten zirkulierende IgG-Autoantikörper, die an der epidermalen Seite des artifiziell erzeugten Spalts binden. Diese Autoantikörper lassen sich auch mittels Immunoblot unter Verwendung von Extrakten der Epidermis oder kultivierten Keratinozyten nachweisen und binden an BP230 und BP180. Inzwischen stehen auch spezifische und sensitive Immunoblot- und ELISA-Verfahren zum Antikörpernachweis zur Verfügung (Abb. 5d). Abb. 5 Bullöses Pemphigoid (a) Pralle Blasen auf erythematösem Grund bei einer Patientin mit BP. (b) Histopathologie einer läsionalen Hautbiopsie beim bullösen Pemphigoid. Subepidermale Blasenbildung, mit dichtem Entzündungsinfiltrat aus überwiegend eosinophilen Granulozyten (H&E, x200). (c) Direkte Immunfluoreszenz einer periläsionalen Hautbiopsie beim bullösen Pemphigoid zeigt Ablagerungen von Komplement C3 an der dermo-epidermalen Junktionszone (x250). (d) Immunoblot mit Keratinozytenextrakten. Keratinozytenextrakt wurde mittels einer 7.5% SDS-PAGE aufgetrennt, auf Nitrozellulose übertragen und mit 3 Patienten-Seren.
13 13 5. Autoimmundermatosen (BP1-3) und einem Serum gesunden Spenders (NHS) inkubiert. In Spur 1 reagiert das BP- Serum mit BP230, in Spur 2 nur mit BP180 und in Spur 3 mit BP230 und BP180. Das Kontrollserum zeigt keine spezifische Reaktivität. Auf der linken Seite sind die Positionen der Molekulargewichtsmarker gezeigt, auf der rechten Seite die Migrationspositionen von BP230 (Pfeilspitze) und BP180 (Pfeil). Therapie der Pemphigoiderkrankungen Pemphigoid-Erkrankungen erfordern in der Regel eine geringere therapeutische Intervention als Pemphigus-Erkrankungen. Es gibt bislang keine allgemein anerkannte und etablierte Therapie des bullösen Pemphigoids. Am häufigsten werden topische und/oder systemische Kortikosteroide eingesetzt, die mit steroidsparenden Arzneimitteln wie Dapson, Azathioprin oder Mycophenolatmofetil kombiniert werden können. Die systemische Kortikosteroidtherapie wird mit 0,5mg Prednisolonäquivalent/kg KG/d initiiert. Wenn es über den Zeitraum einer Woche zu keinen neuen Blasen gekommen ist und die bestehenden Läsionen zu 80% abgeheilt sind, wird die Dosis alle 14 Tage um ca. 20% der letzten Dosis reduziert. Zusätzlich wird Azathioprin ähnlich wie beim Pemphigus gegeben. Dapson (1,5mg/kg KG/d) scheint beim bullösen Pemphigoid eine gute kortikosteroideinsparende Wirkung zu haben. Zur Verminderung der Hämolyse wird Dapson mit Vitamin E (600U/d) kombiniert. Die Aktivität der Glukose-6-Phosphat-Dehydrogenase sollte vor Initiierung einer Dapsontherapie bestimmt werden. Die Blasen werden eröffnet und mit Farbstoffen (z.b. 0,1 bis 0,3% Kristallviolett wässrig) oder Antiseptika topisch behandelt. Kortikosteroide (z.b. Clobetasolpropionat, Mometasonfuroat) können auch äußerlich eingesetzt werden. Über die Anwendung von Kortikosteroid-Pulstherapie, Cyclophosphamid, Methotrexat, Chlorambucil, Cyclosporin, hochdosierten intravenösen Immunglobulinen und Plasmapherese wurde vereinzelt berichtet. Diese Medikamente bzw. Maßnahmen sind jedoch zur Therapie des gewöhnlichen bullösen Pemphigoids nicht notwendig. Pemphigoid gestationis Das Pemphigoid gestationis (PG), früher auch als Herpes gestationis bezeichnet, ist eine schwangerschaftsassoziierte nicht virale Erkrankung, die sich häufig auch ohne Blasenbildung mit juckenden ekzematösen, urtikariellen oder papulösen Hautveränderungen manifestiert. Bei Ekzemen sowie juckenden, urtikariellen oder multiformen Hautveränderungen in der Schwangerschaft sollte daher ein Pemphigoid gestationis ausgeschlossen werden. PG-Patientinnen weisen gehäuft die Haplotypen HLA-DR3 und -DR4 auf (Sitaru 2004, Mihai 2007). Klinik und Diagnostik Das Pemphigoid gestationis manifestiert sich meist im 3. Schwangerschaftsdrittel oder unmittelbar postpartal, kann aber in jedem Trimenon beginnen. Oft geht den Effloreszenzen ein intensiver Juckreiz um Tage bis Wochen voraus. Die Hautveränderungen beginnen häufig periumbilical und können sich im weiteren Verlauf auf das gesamte Integument ausbreiten; das Gesicht bleibt meist ausgespart. Typisch sind juckende Ekzeme und Urticae; manchmal werden kokardenförmige, an das Erythema exsudativum multiforme erinnernde Hautveränderungen gesehen. Erst 13
14 Blasen bildende Autoimmundermatosen später entstehen im Bereich der Ekzeme oder der urtikariellen Plaques kleine Vesikel oder größere, pralle Blasen mit klarer Flüssigkeit. Die Bläschen sind oft gruppiert angeordnet, was zur früheren Bezeichnung Herpes gestationis geführt hatte (Sitaru 2004, Mihai 2007). Histopathologisch finden sich abhängig vom klinischen Bild Spongiose, fokale Keratinozytennekrosen, Ödem des oberen Koriums und perivaskuläre lymphohistiozytäre Infiltrate mit Gewebseosinophilie. Im Vollbild der Erkrankung sieht man subepidermale Blasen wie beim bullösen Pemphigoid (Rose 2004). In der Haut von Patientinnen und erkrankten Neugeborenen lassen sich mittels direkter Immunfluoreszenz lineare C3- und in ca. 30% IgG-Ablagerungen an der DEJ nachweisen. Mit der üblichen indirekten Immunfluoreszenz-Technik auf NaCl-separierter humaner Spalthaut lassen sich bei ca. 30% der Patientinnen zirkulierende IgG-Autoantikörper nachweisen, die im Dach der artifiziellen Blase binden. Wird in einem Mehrschrittverfahren zusätzlich mit frischem Serum gesunder Spender als Komplementquelle inkubiert, kann bei über 90% der Patientinnen ein komplementfixierender IgG- Autoantikörper nachgewiesen werden, der auch als Herpes gestationis-faktor bezeichnet wurde (Abb. 6). Die Autoantikörper gegen BP180 lassen sich mittels Immunoblot und ELISA im Serum von Patientinnen und Neugeborenen nachweisen (Sitaru 2004, Mihai 2007). Abb.6 Serologische Untersuchungen zur Diagnose des Pemphigoid gestationis. (a) In der herkömmlichen indirekten Immunfluoreszenz auf Spalthaut kein Nachweis zirkulierender IgG- Autoantikörpern im Serum dieser Patientin. (b) Komplementbindungstest. Werden die Gefrierschnitte nach Inkubation mit dem gleichen Pemphigoid gestationis-serum zusätzlich mit frischem Serum als Komplementquelle und anschließend mit FITC-markierten Antikörpern gegen humanes C3 inkubiert, lassen sich C3-Ablagerungen im Dach der artifiziellen Blasen nachweisen (x250). Das Pemphigoid gestationis ist meist selbstlimitiert und heilt innerhalb von 6 Monaten nach Entbindung aus. Sehr selten kann die Erkrankung persistieren und in ein bullöses Pemphigoid übergehen. Das Pemphigoid gestationis begünstigt die Entwicklung einer leichten Plazenta-Insuffizienz und führt zur erhöhten Inzidenz von small-for-date und low-birth-weight Kindern. Therapie Das Ziel der Therapie ist eine Kontrolle des Juckreizes und Unterdrückung der Blasenbildung. Oft reichen hierzu orale Antihistaminika und topische Kortikosteroide aus. In schwereren Fällen werden systemische Glukokortikosteroide in einer Dosierung von initial 0,3-0,5mg Prednisolon/kgKG/d gegeben und anschließend langsam reduziert, solange Juckreiz und Blasenbildung ausbleiben. Die peripartale Exazerba-.
15 15 5. Autoimmundermatosen tion der Hautveränderungen macht meist eine vorübergehende Intensivierung der Therapie notwendig (Goebeler 2004). Lineare IgA-Dermatose Die lineare IgA-Dermatose (LAD), die erst vor etwa 25 Jahren von der Dermatitis herpetiformis abgegrenzt wurde, ist durch lineare IgA-Ablagerungen an der DEJ gekennzeichnet (Guide 2001, Mihai 2007). Klinik und Diagnostik Das klinische Bild der LAD kann erheblich variieren. Teilweise finden sich uncharakteristische Erytheme oder urtikarielle Plaques, in anderen Fällen kommt es zum Auftreten praller Blasen oder gruppiert angeordneter Bläschen wie bei der Dermatitis herpetiformis Duhring. Die lineare IgA-Dermatose tritt im Kindes- und im Erwachsenenalter auf. Sie stellt die häufigste Blasen bildende Autoimmundermatose des Kindesalters dar und wird auch als chronisch bullöse Dermatose des Kindesalters bezeichnet. Vor allem im Erwachsenenalter kann die LAD auch die Schleimhäute befallen. Die Erkrankung kann durch Medikamente induziert werden, am häufigsten durch Vancomycin (Guide 2001). Histologisch sieht man typischerweise eine subepidermale Blase mit zahlreichen Neutrophilen. In der direkten Immunfluoreszenz finden sich lineare IgA- Ablagerungen an der DEJ. Mittels indirekter Immunfluoreszenz auf NaClseparierter humaner Haut lassen sich bei 80% der Kinder und 30% der Erwachsenen zirkulierende IgA-Autoantikörper nachweisen, die an der epidermalen Seite der artifiziellen Blase binden. Die Autoantikörper finden sich häufig auch in der Blasenflüssigkeit, wodurch bei Kleinkindern eine Venenpunktion vermieden werden kann. Die Autoantiköper der LAD reagieren mit einem 120 kda-protein (LAD-1), das durch Proteolyse aus der extrazellulären Domäne von BP180 entsteht und aus dem Medium kultivierter Keratinozyten gewonnen wird (Abb. 7) (Sitaru 2004). Abbildung 7. Immunpathologie der linearen IgA-Dermatose. (a) Mittels direkter Immunfluoreszenz lassen sich lineare IgA-Ablagerungen an der dermoepidermalen Junktionszone detektieren (x 250). (b) Autoantikörper von Patienten mit linearer IgA-Dermatose reagieren mit LAD-1 und LABD97. Konzentrierter Ü- berstand kultivierter Keratinozyten wurde mittels 10% SDS-PAGE aufgetrennt, auf Nitrozellulose übertragen und mit Seren von Patienten mit bullösem Pemphigoid (BP1 und BP2), linearer IgA-Dermatose (LAD1 und LAD2) und dem Serum eines gesunden Spenders (NHS) inkubiert. Anschließend wurden die Nitrozellulosestreifen mit sekundären enzymmarkierten Antikörpern gegen humanes IgG bzw. IgA inkubiert. Patienten mit bullösem Pemphigoid weisen vor allem IgG- Autoantikörper gegen die Spaltprodukte des BP180 auf. Hingegen ist die lineare IgA-Dermatose durch eine IgA- Autoimmunantwort gegen Spaltprodukte 15
16 Blasen bildende Autoimmundermatosen von BP180 gekennzeichnet. Die beiden Kontrollseren zeigen keine spezifische Bindung. Auf der linken Seite sind die Positionen der Molekulargewichtsmarker gezeigt. Therapie Bei der linearen IgA-Dermatose ist Dapson (0,5mg/kg KG/d p.o.) das Mittel der ersten Wahl. Diese Dosis kann ggf. auf 1-1,5mg/kg KG p.o. gesteigert werden. Unterstützend können topische Glukokortikoide appliziert werden (Goebeler 2004). Schleimhautpemphigoid Das Schleimhautpemphigoid (MMP, mucous membrane pemphigoid), früher auch als vernarbendes Pemphigoid bezeichnet, ist sowohl hinsichtlich des klinischen Bildes als auch der immunfluoreszenzoptischen Befunde und der Zielantigene eine heterogene Erkrankung. Die Läsionen heilen außer in der Mundhöhle typischerweise unter Narbenbildung ab. Die Blasenbildung tritt vor allem an den Schleimhäuten auf, seltener am übrigen Integument. Gefürchtete Komplikationen sind Erblindung bei Befall der Konjunktiven sowie Atemwegs- und Ösophagusstrikturen (Yancey 2000, Chan 2002, Mihai 2007). Klinik und Diagnostik In der Mundhöhle sieht man Erytheme, Blasen und Erosionen, die häufig fibrinbelegt sind. Am häufigsten findet sich eine desquamative Gingivitis, mit fallender Häufigkeit sind auch Gaumen, Innenseite der Unterlippe, Zunge und Wangenschleimhaut betroffen. An den Augen beginnt die Erkrankung meist als unilaterale Konjunktivitis mit Fremdkörpergefühl, Brennen und vermehrtem Tränenfluss. Ohne Therapie ist innerhalb von 2 Jahren meist auch das andere Auge betroffen. In der Folge kommt es zu einer Verkürzung der konjunktivalen Fornices, Ausbildung von Synechien zwischen bulbärem und palpebralem Blatt der Konjunktiven, Ankyloblepharon, Entropion, Trichiasis, kornealer Neovaskularisation, Ulcus corneae und Erblindung (Abb. 8 a). Die Stenose der Ausführungsgänge der Tränen- und Meibom-Drüsen führt zur Xerosis. Die Erkrankung der Nasenschleimhaut äußert sich durch rezidivierendes Bluten und Vernarbungen, die zur Behinderung der Nasenatmung und zu chronischen Sinusitiden führen. Durch Beteiligung der Schleimhaut des Larynx kommt es zu Heiserkeit bis hin zum Sprachverlust. Vernarbungen der Ösophagusschleimhaut führen zu Dysphagie und Gewichtsverlust. Die direkte Immunfluoreszenz zeigt lineare Ablagerungen von IgG, C3 oder IgA an der DEJ. Wenn Haut und Schleimhaut betroffen sind, sollte für die Durchführung einer direkten Immunfluoreszenz zunächst eine Hautbiopsie gewonnen werden. Eine Biopsie der Konjunktiven kann erforderlich werden, wenn sich die Erkrankung nur am Auge äußert. Mittels indirekter Immunfluoreszenz auf NaCl-separierter Haut lassen sich in etwa 50% der Fälle zirkulierende IgG- und/oder IgA-Autoantikörper nachweisen, die epidermal und/oder dermal binden. Diese unterschiedlichen Bindungsmuster spiegeln die verschiedenen Zielantigene der Erkrankung wider. Im Immunoblot finden sich IgG- oder IgA-Antikörper gegen C-terminale, zellmembrannahe und intrazelluläre Abschnitte von BP180. Autoantikörper gegen Laminin 5 sowie gegen die β4-und α6-kette des α6β4-integrins lassen sich ebenfalls mittels Immunoblot (Abb. 8b), solche gegen Laminin 5 auch in der Immunpräzipitation, nachweisen (Casiglia 2001, Lazarova 2004)..
17 17 5. Autoimmundermatosen Abbildung 8. (a) Schleimhautpemphigoid: Konjunktivitis und Synechien zwischen bulbärer und palpebraler Konjunktiva (b) Bei einer Subgruppe von Patienten mit Schleimhautpemphigoid reagieren zirkulierende Autoantikörper mit Laminin 5/Epilegrin. Die extrazelluläre Matrix kultivierter Keratinozyten wurde mittels einer 7.5 % SDS-PAGE separiert, auf Nitrozellulose übertragen und mit Patienten- und Kontrollseren inkubiert. Die monoklonalen Antikörper YN557 und BM515 erkennen die nichtprozessierte und prozessierte Formen der jeweils γ2- und α3-untereinheiten von Laminin 5. Seren von Patienten mit Schleimhautpemphigoid (MMP1 und MMP2) reagieren mit prozessierten und nicht-prozessierten Formen der α3- Kette von Laminin 5. Die spezifische Reaktivität ist jeweils durch Pfeilspitzen gekennzeichnet. Das Serum eines gesunden Spenders (NHS) zeigt keine spezifische Reaktivität. Auf der linken Seite sind die Positionen der Molekulargewichtsmarker gezeigt. Therapie Die Therapie richtet sich nach dem Schweregrad der Erkrankung (Chan 2002; Kirtschig 2002). Als high-risk-fälle werden Patienten definiert, bei denen ein okuläres, genitales, nasopharyngeales, ösophageales und/oder laryngeales Befallsmuster vorliegt; low-risk-fälle zeichnen sich demgegenüber durch einen lediglich oralen Befall (mit oder ohne Beteiligung der Haut) aus. Für high-risk-patienten wird eine Therapie mit Prednison (1-1,5mg/kgKG/d p.o.) und Cyclophosphamid (2mg/kg KG/d p.o.) als adäquat angesehen. In diesem Zusammenhang hat sich die Glukokortikoid/Cyclophosphamid-Pulstherapie bewährt: Hierbei werden pro Zyklus einmalig mg Cyclophosphamid i.v. sowie an drei aufeinander folgenden Tagen jeweils 100mg Dexamethason i.v. eingesetzt. Diese Zyklen werden zunächst nach 2 und 3 Wochen, später in Abhängigkeit vom Verlauf in 4-wöchigen Abständen wiederholt. Azathioprin (0,5-2,5mg/kg KG/d p.o. in Abhängigkeit vom TPMT-Spiegel) kann ggf. Cyclophosphamid ersetzen, wird aber von den Autoren des Konsensusberichts als nachrangige Therapie angesehen. High-risk-Patienten mit milderen Verlaufsformen können mit Dapson (50-200mg/d p.o.) behandelt werden. Zeigt die Therapie innerhalb von 12 Wochen kein zufrieden stellendes Ansprechen, so sollte eine Umstellung auf die oben beschriebene Glukokortikoid/Cyclophosphamid- Kombinationstherapie erwogen werden. High-risk-Patienten mit okulärem Befall bedürfen einer engmaschigen ophthalmologischen Kontrolle, wobei der vom Entropium bedingten Trichiasis, die die Vernarbung weiter begünstigt, besondere Aufmerksamkeit zu schenken ist. Entsprechend sollten Patienten mit nasalen und/oder laryngealen Symptomen HNO-ärztlich mitbetreut werden. Für low-risk-patienten wird eine zurückhaltendere Vorgehensweise empfohlen (Ahmed 2004): Neben topischen Steroiden mittlerer oder hoher Potenz werden Tetracycline (z. B. Doxycyclin 2x100mg/d p.o.) in Kombination mit Nicotinamid (z. B. 3x400mg/d p.o.) eingesetzt. 17
18 Blasen bildende Autoimmundermatosen Sollte hierunter keine Besserung zu erzielen sein, so kann mit Dapson (50-200mg/d p.o.), evt. in Kombination mit Glukokortikoiden (0,5 mg/kg KG/d Prednisonäquivalent p.o.), behandelt werden. In therapieresistenten Fällen des Schleimhautpemphigoids kann die Gabe von Immunglobulinen i.v. erwogen werden (Ahmed 2004). Die Verabreichung von 2g/kg KG Immunglobulinen pro Zyklus, gegeben an zwei (1g/kgKG/d i.v.) oder fünf konsekutiven Tagen (0,4g/kgKG/d i.v.), kann als Monotherapie den Progress der Erkrankung aufhalten. Üblicherweise erfolgen die Therapiezyklen in vierwöchigen Abständen; beim rasch progressiven okulären Pemphigoid können kürzere Intervalle sinnvoll sein. Die Anzahl der zu applizierenden Zyklen richtet sich nach dem klinischen Verlauf (Ahmed 2004). Epidermolysis bullosa acquisita Die Epidermolysis bullosa acquisita (EBA) ist eine subepidermal Blasen bildende Autoimmundermatose, die durch Autoantikörper gegen das 290kDa schwere Typ VII Kollagen, das den Hauptanteil der Ankerfibrillen bildet, gekennzeichnet ist. Klinik und Diagnostik Klinisch unterscheidet man 3 Varianten der EBA: 1. Mechanobullöse Form mit prallen Blasen an mechanisch beanspruchten Körperstellen, insbesondere den Streckseiten der Gelenke. Abheilung unter Narben- und Milienbildung, evtl. mit Nageldystrophien und Alopezie. 2. Generalisiert entzündliche Variante, ähnelt dem klinischen Bild des BP. 3. Dritte Form ist klinisch vom Schleimhautpemphigoid nicht abzugrenzen, befällt vorwiegend die Schleimhäute. Histopathologisch sieht man eine subepidermale Blase. Bei der mechanobullösen Variante findet sich ein nur geringes Entzündungsinfiltrat, während die entzündliche Variante häufig auch neutrophile Granulozyten aufweist. In der direkten Immunfluoreszenz lassen sich lineare Ablagerungen von IgG und C3 an der DEJ nachweisen, in seltenen Fällen finden sich nur IgA-Ablagerungen. Mittels indirekter Immunfluoreszenz lassen sich bei ca. 50% der Patienten zirkulierende IgG- oder IgA- Autoantikörper im Boden der artifiziellen Blase nachweisen. Autoantikörper gegen Typ VII Kollagen können im Immunoblot nachgewiesen werden (Abb. 9d)..
19 19 5. Autoimmundermatosen Abbildung 9. Epidermolysis bullosa acquisita. (a) Blasen, Vernarbung und Nageldystrophie (b) Direkte Immunfluoreszenz einer periläsionalen Hautbiopsie: Nachweis linearer Ablagerungen von IgG an der dermo-epidermalen Junktionszone (x250). (c) In der indirekten Immunfluoreszenz auf NaCl-separierter humaner Haut binden die IgG-Autoantikörper im Boden der artifiziellen Blase. (d) Dermales Extrakt sowie eine rekombinante Form der nicht kollagenen 1 (NC1)-Domäne des Typ VII Kollagens wurden mittels 6% SDS-PAGE separiert, auf Nitrozellulose übertragen und mit Serum eines Patienten mit EBA, bullösem Lupus erythematodes (BSLE) und eines gesunden Spenders (NHS) inkubiert. Wie ein spezifscher monoklonaler Antikörper gegen Typ VII Kollagen (LH7.2) reagiert auch das EBA-Serum mit der vollen Länge von Typ VII Kollagen (290 kda; Pfeilspitze). Serumantikörper eines Patienten mit anti-p200 Pemphigoid erkennen ein 200 kda-schweres dermales Protein (p200, Pfeil). EBA- und BSLE- Seren binden auch die rekombinante Form der NC1-Domäne Das Kontrollserum (NHS) zeigt keine spezifische Reaktivität gegen Typ VII Kollagen. Auf der linken Seite sind die Positionen der Molekulargewichtsmarker gezeigt. Der bullöse systemische Lupus erythematodes (BSLE), eine sehr seltene Manifestationsform des systemischen Lupus erythematodes, ist durch Autoimmunität gegen Typ VII Kollagen gekennzeichnet. Die Patienten erfüllen die Kriterien der American Rheumatism Association zur Diagnose eines systemischen Lupus erythematodes. Im Serum finden sich zirkulierende Autoantikörper, die wie bei der EBA, gegen Typ- VII-Kollagen gerichtet sind. Zusätzlich werden Antikörper gegen unterschiedliche Kernantigene nachgewiesen, insbesondere doppelsträngige DNA (Vassileva 2004). 19
20 Blasen bildende Autoimmundermatosen Therapie Die Therapie der EBA gestaltet sich häufig unbefriedigend. Es wurden u.a. systemische Steroide, Dapson, Colchicin, Cyclophosphamid und Cyclosporin A eingesetzt. Auch Kombinationstherapien von systemischen Steroiden mit Dapson (50-200mg/d p.o.), Colchicin (0,5-2,0mg/d p.o.) oder Azathioprin wurden beschrieben. Topische Steroide sind nicht ausreichend wirksam. In schwersten Fällen können intravenöse Immunglobuline hilfreich sein. Neben einer medikamentösen Therapie erscheinen gerade bei der mechanobullösen Form der EBA auch symptomatische Maßnahmen wie der Schutz von Haut und Schleimhäuten vor physikalischen Traumen sinnvoll (Kirtschig 2002, Goebeler 2004). Dermatitis herpetiformis Duhring Die Dermatitis herpetiformis ist obligat mit einer glutensensitiven Enteropathie (Zöliakie, einheimische Sprue) assoziiert und stellt gleichsam eine kutane Manifestation dieser gastrointestinalen Erkrankung dar. Die Erkrankung weist eine enge Assoziation mit HLA-DQw2 auf (Reunala 2001, Zone 2005). Klinik und Diagnostik Die Erkrankung ist durch starken, brennenden, mitunter schmerzenden Juckreiz gekennzeichnet. Prädilektionsstellen der gewöhnlich symmetrisch angeordneten Hautveränderungen sind die Extremitäten-Streckseiten, Schultern, Sakralregion, Gesäß und Kapillitium. Initial oder bei geringer Krankheitsausprägung können ausschließlich Ellenbogen und Knie betroffen sein. Die Mundschleimhaut ist nicht befallen. Die initialen Hautveränderungen sind meist uncharakteristisch. Man sieht erythematöse Papeln, Papulovesikel und Plaques, die häufig exkoriiert sind. Das Auftreten von gruppiert angeordneten Bläschen erleichtert die klinische Diagnose (Abb. 10a). Bei Kindern, alten Menschen und nach Absetzen einer Behandlung, können größere pralle Blasen, wie beim BP, auftreten (Reunala 2001). Die Biopsie zeigt eine subepidermale Blase, im Entzündungsinfiltrat neutrophile, seltener auch eosinophile Granulozyten. Voraussetzung für die Diagnose einer Dermatitis herpetiformis ist der Nachweis granulärer IgA-Ablagerungen in der papillären Dermis mittels direkter Immunfluoreszenz (Abb. 10b). Die Biopsie hierfür sollte aus gesund erscheinender, periläsionaler Haut entnommen werden. Die Ablagerungen finden sich entweder diskontinuierlich in den Papillenspitzen oder kontinuierlich in der oberen Dermis entlang der DEJ. Mittels indirekter Immunfluoreszenz finden sich bei der Dermatitis herpetiformis keine Autoantikörper gegen epidermale oder dermale Proteine; typisch ist jedoch der Nachweis von IgA-Antikörpern gegen Endomysium von Affenösophagus (Abb. 10c). Die IgA-Antikörper sind gegen epidermale Transglutaminase gerichtet und lassen sich spezifisch mittels ELISA detektieren (Sitaru 2004)..
21 21 5. Autoimmundermatosen Abbildung 10. Dermatitis herpetiformis Duhring: (a) Gerötete exkoriierte Papeln am Gesäß und (b) Mittels direkter Immunfluoreszenz lassen sich granuläre IgA-Ablagerungen in der papillären Dermis detektieren (x 250). (c) Indirekte Immunfluoreszenz auf Affenösophagus mit Nachweis von IgA-Autoantikörpern gegen Endomysium im Serum eines Patienten mit Dermatitis herpetiformis. Therapie Die Behandlung der Dermatitis herpetiformis sollte mit der Therapie der Darmerkrankung einhergehen. Dapson ist die medikamentöse Therapie der ersten Wahl und führt innerhalb weniger Tage zur Besserung der Hautläsionen. Die initiale Dapsondosis sollte bei 1,5mg/kg KG/d p.o. liegen. Bei fehlender Besserung, kann die Dosis in zweiwöchigen Abständen um 25 bis 50mg gesteigert werden (eine Tageshöchstdosis von 300mg sollte jedoch nicht überschritten werden). Im Falle einer Dapsonintoleranz können Sulfapyridin oder Sulfasalazin eingesetzt werden. Die einzig effektive Therapie der Zöliakie ist die konsequente Einhaltung einer glutenfreien Diät. Nach einer Latenz von mehreren Monaten bessert sich dann in der Folge auch die Dermatitis herpetiformis (Goebeler 2004, Zone 2005). Literatur Ahmed, A. R. Treatment of autoimmune mucocutaneous blistering diseases with intravenous immunoglobulin therapy. Expert Opin Investig Drugs 2004; 13: Casiglia, J., Woo, S. B. and Ahmed, A. R. Oral involvement in autoimmune blistering diseases. Clin Dermatol 2001; 19: Chan, L. S., Ahmed, A. R., Anhalt, G. J., Bernauer, W., et al. The first international consensus on mucous membrane pemphigoid: definition, diagnostic criteria, pathogenic factors, medical treatment, and prognostic indicators. Arch Dermatol 2002; 138: Goebeler, M., Sitaru, C. and Zillikens, D. Bullöse Autoimmundermatosen (II): Therapie. Journal der Deutschen Dermatologischen Gesellschaft 2004; 2: Guide, S. V. and Marinkovich, M. P. Linear IgA bullous dermatosis. Clin Dermatol 2001; 19: Hashimoto, T. Immunopathology of IgA pemphigus. Clin Dermatol 2001; 19:
Blasenbildung - Pathogenese
 Blasenbildung - Pathogenese bullöse Dermatosen Hereditäre bullöse Dermatosen Bullöse Autoimundermatosen Dermatosen mit sekundärer Blasenbildung Traumatische Blasenbildung STW- Erkrankungen (Porphyrien,
Blasenbildung - Pathogenese bullöse Dermatosen Hereditäre bullöse Dermatosen Bullöse Autoimundermatosen Dermatosen mit sekundärer Blasenbildung Traumatische Blasenbildung STW- Erkrankungen (Porphyrien,
Bullöse Autoimmundermatosen (AID)
 Autoimmunkrankheiten der Haut Bullöse Autoimmundermatosen Pemphigusgruppe Pemphigoidgruppe Bull. AID mit Spaltbildung unterhalb der L. densa Kollagenosen Lupus erythematodes Dermatomyositis Sklerodermie
Autoimmunkrankheiten der Haut Bullöse Autoimmundermatosen Pemphigusgruppe Pemphigoidgruppe Bull. AID mit Spaltbildung unterhalb der L. densa Kollagenosen Lupus erythematodes Dermatomyositis Sklerodermie
Autoimmundermatosen. Bullöse Dermatosen. Kollagenosen
 Autoimmundermatosen Bullöse Dermatosen Kollagenosen Desmosom und Hemidesmosom Keratinfilamente Desmoglein 1 Desmoglein 3 Desmocollin 1 Pemphigus-Erkrankungen Pempigus foliaceus Pemphigus vulgaris IgA-Pemphigus
Autoimmundermatosen Bullöse Dermatosen Kollagenosen Desmosom und Hemidesmosom Keratinfilamente Desmoglein 1 Desmoglein 3 Desmocollin 1 Pemphigus-Erkrankungen Pempigus foliaceus Pemphigus vulgaris IgA-Pemphigus
Aus der Klinik für Dermatologie, Allergologie und Venerologie der Universität zu Lübeck Direktor: Prof. Dr. med. Detlef Zillikens
 Aus der Klinik für Dermatologie, Allergologie und Venerologie der Universität zu Lübeck Direktor: Prof. Dr. med. Detlef Zillikens Untersuchungen zur Epidemiologie, Klinik und Immunpathologie blasenbildender
Aus der Klinik für Dermatologie, Allergologie und Venerologie der Universität zu Lübeck Direktor: Prof. Dr. med. Detlef Zillikens Untersuchungen zur Epidemiologie, Klinik und Immunpathologie blasenbildender
sind die bullösen Autoimmundermatosen
 Neues zur Diagnostik und Therapie Ellen Rose, Michael Kasperkiewicz, Christian Rose, Detlef Zillikens Bei bullösen Autoimmundermatosen werden Autoantikörper gegen Adhäsionsmoleküle der Haut nachgewiesen.
Neues zur Diagnostik und Therapie Ellen Rose, Michael Kasperkiewicz, Christian Rose, Detlef Zillikens Bei bullösen Autoimmundermatosen werden Autoantikörper gegen Adhäsionsmoleküle der Haut nachgewiesen.
Autoimmunerkrankungen Ein Leitfaden für Hausärzte
 Autoimmunerkrankungen Ein Leitfaden für Hausärzte Herausgegeben von M. Herold, K. Conrad und U. Sack Gesellschaft zur Förderung der Immundiagnostik e. V. Autoimmunerkrankungen Ein Leitfaden für Hausärzte
Autoimmunerkrankungen Ein Leitfaden für Hausärzte Herausgegeben von M. Herold, K. Conrad und U. Sack Gesellschaft zur Förderung der Immundiagnostik e. V. Autoimmunerkrankungen Ein Leitfaden für Hausärzte
Bullöse Autoimmundermatosen
 EUROIMMUN Medizinische Labordiagnostika AG Bullöse Autoimmundermatosen Übersicht über die serologische Diagnostik blasenbildender Autoimmunerkrankungen der Haut Pemphigoid-Erkrankungen Pemphigus-Erkrankungen
EUROIMMUN Medizinische Labordiagnostika AG Bullöse Autoimmundermatosen Übersicht über die serologische Diagnostik blasenbildender Autoimmunerkrankungen der Haut Pemphigoid-Erkrankungen Pemphigus-Erkrankungen
Pemphigoid gestationis
 Pemphigoid gestationis 59. DDG Chapsa M., Heyne S., Schneiderat S., Beissert S., Günther C. Kasuistik Anamnese I 30-jährige Patientin in der 33. SSW ihrer 2.Schwangerschaft I Seit ca. 6 Wochen stark juckende
Pemphigoid gestationis 59. DDG Chapsa M., Heyne S., Schneiderat S., Beissert S., Günther C. Kasuistik Anamnese I 30-jährige Patientin in der 33. SSW ihrer 2.Schwangerschaft I Seit ca. 6 Wochen stark juckende
5 Bullöse Autoimmundermatosen
 Bullöse Autoimmundermatosen Bullöse Autoimmundermatosen.1 Pemphigus-Gruppe Nina Schumacher, Enno Schmidt Frage 4 Welche verschiedenen Pemphigus-Erkrankungen werden unterschieden? Klinisch, histologisch
Bullöse Autoimmundermatosen Bullöse Autoimmundermatosen.1 Pemphigus-Gruppe Nina Schumacher, Enno Schmidt Frage 4 Welche verschiedenen Pemphigus-Erkrankungen werden unterschieden? Klinisch, histologisch
Immunmediierte Hauterkrankungen des Pferdes ein Ausschnitt
 Immunmediierte Hauterkrankungen des Pferdes ein Ausschnitt J.-M. Müller Klinik für Pferde Stiftung Tierärztliche Hochschule Hannover Alopecia areata Sommerekzem Pemphigus foliaceus Bullöses Pemphigoid
Immunmediierte Hauterkrankungen des Pferdes ein Ausschnitt J.-M. Müller Klinik für Pferde Stiftung Tierärztliche Hochschule Hannover Alopecia areata Sommerekzem Pemphigus foliaceus Bullöses Pemphigoid
Autoimmundiagnostik bei Hauterkrankungen
 Autoimmundiagnostik bei Hauterkrankungen 01.Oktober 2014 Dr. rer. nat. Brit Kieselbach Verdacht auf Autoimmunerkrankung? Haut und Immunsystem funktionelle Einheit Hautveränderungen Frühsymptom 1. Kollagenose?
Autoimmundiagnostik bei Hauterkrankungen 01.Oktober 2014 Dr. rer. nat. Brit Kieselbach Verdacht auf Autoimmunerkrankung? Haut und Immunsystem funktionelle Einheit Hautveränderungen Frühsymptom 1. Kollagenose?
Aus der Klinik und Poliklinik für Haut- und Geschlechtskrankheiten der Universität Würzburg Direktorin: Prof. Dr. med. E.-B.
 Aus der Klinik und Poliklinik für Haut- und Geschlechtskrankheiten der Universität Würzburg Direktorin: Prof. Dr. med. E.-B. Bröcker Klinische und immunpathologische Veränderungen bei Patienten mit Pemphigus
Aus der Klinik und Poliklinik für Haut- und Geschlechtskrankheiten der Universität Würzburg Direktorin: Prof. Dr. med. E.-B. Bröcker Klinische und immunpathologische Veränderungen bei Patienten mit Pemphigus
Neue Therapieoptionen des bullösen Pemphigoids und der Epidermolysis bullosa acquisita: Untersuchungen am Gefrierschnittmodell
 Aus der Klinik für Dermatologie, Allergologie und Venerologie der Universität zu Lübeck Direktor: Prof. Dr. med. D. Zillikens Neue Therapieoptionen des bullösen Pemphigoids und der Epidermolysis bullosa
Aus der Klinik für Dermatologie, Allergologie und Venerologie der Universität zu Lübeck Direktor: Prof. Dr. med. D. Zillikens Neue Therapieoptionen des bullösen Pemphigoids und der Epidermolysis bullosa
Myasthenia gravis. abnorme Ermüdbarkeit der Willkürmuskulatur unter Belastung, die sich -anfänglich- in Ruhe wieder zurückbildet.
 abnorme Ermüdbarkeit der Willkürmuskulatur unter Belastung, die sich -anfänglich- in Ruhe wieder zurückbildet. Epidemiologie und Ätiologie Prävalenz ca. 3-10:100.000 Frauen : Männer = 3 : 2 am häufigsten
abnorme Ermüdbarkeit der Willkürmuskulatur unter Belastung, die sich -anfänglich- in Ruhe wieder zurückbildet. Epidemiologie und Ätiologie Prävalenz ca. 3-10:100.000 Frauen : Männer = 3 : 2 am häufigsten
Autoimmundermatosen. Bullöse Dermatosen. Kollagenosen
 Autoimmundermatosen Bullöse Dermatosen Kollagenosen Kollagenosen Sklerodermie Systemische Sklerodermie: ca. 10/Mio Einwohner/Jahr Lupus erythematodes Chronisch diskoider LE (CDLE): 50/Mio Einwohner/Jahr
Autoimmundermatosen Bullöse Dermatosen Kollagenosen Kollagenosen Sklerodermie Systemische Sklerodermie: ca. 10/Mio Einwohner/Jahr Lupus erythematodes Chronisch diskoider LE (CDLE): 50/Mio Einwohner/Jahr
Autoimmundiagnostik bei Hauterkrankungen
 Autoimmundiagnostik bei Hauterkrankungen 01.Oktober 2014 Dr. rer. nat. Brit Kieselbach Verdacht auf Autoimmunerkrankung? Haut und Immunsystem funktionelle Einheit Hautveränderungen Frühsymptom 1. Kollagenose?
Autoimmundiagnostik bei Hauterkrankungen 01.Oktober 2014 Dr. rer. nat. Brit Kieselbach Verdacht auf Autoimmunerkrankung? Haut und Immunsystem funktionelle Einheit Hautveränderungen Frühsymptom 1. Kollagenose?
Hautsymptome: Gefahrensignale und Therapie. Nikhil Yawalkar Dermatologische Klinik Inselspital Bern
 Hautsymptome: Gefahrensignale und Therapie Nikhil Yawalkar Dermatologische Klinik Inselspital Bern Arzneimittelreaktionen treten am häufigsten auf der Haut auf manifestieren sich in vielfältigen Erscheinungsbildern
Hautsymptome: Gefahrensignale und Therapie Nikhil Yawalkar Dermatologische Klinik Inselspital Bern Arzneimittelreaktionen treten am häufigsten auf der Haut auf manifestieren sich in vielfältigen Erscheinungsbildern
Diagnostik und Therapie bullöser Autoimmundermatosen Enno Schmidt, Detlef Zillikens
 ÜBERSICHTSARBEIT Diagnostik und Therapie bullöser Autoimmundermatosen Enno Schmidt, Detlef Zillikens ZUSAMMENFASSUNG Hintergrund: Blasenbildende Autoimmundermatosen stellen eine heterogene Gruppe von Erkrankungen
ÜBERSICHTSARBEIT Diagnostik und Therapie bullöser Autoimmundermatosen Enno Schmidt, Detlef Zillikens ZUSAMMENFASSUNG Hintergrund: Blasenbildende Autoimmundermatosen stellen eine heterogene Gruppe von Erkrankungen
Klinik für Dermatologie und Allergologie. Philipps-Universität Marburg. Autoimmundermatosen SS
 Klinik für Dermatologie und Allergologie Philipps-Universität Marburg Autoimmundermatosen SS - 2009 Dermoepidermale Adhäsion Desmosom Epidermis (Desmoglein 1/3) Dermis Basalmembran BP180 BP230 Laminin
Klinik für Dermatologie und Allergologie Philipps-Universität Marburg Autoimmundermatosen SS - 2009 Dermoepidermale Adhäsion Desmosom Epidermis (Desmoglein 1/3) Dermis Basalmembran BP180 BP230 Laminin
Morbus Crohn (MC) Chronisch entzündliche Darmerkrankung Diskontinuierlicher Befall Gesamter GI-Trakt Befall sämtlicher Wandschichten
 Morbus Crohn (MC) Chronisch entzündliche Darmerkrankung Diskontinuierlicher Befall Gesamter GI-Trakt Befall sämtlicher Wandschichten Luminal entzündliche Form Abszedierend/fistulierende Form Stenosierende
Morbus Crohn (MC) Chronisch entzündliche Darmerkrankung Diskontinuierlicher Befall Gesamter GI-Trakt Befall sämtlicher Wandschichten Luminal entzündliche Form Abszedierend/fistulierende Form Stenosierende
Vortrag über Borreliose in der Schwangerschaft. Diana Kysela
 Vortrag über Borreliose in der Schwangerschaft Diana Kysela Definition Borrelien Borrelien sind schraubenförmige Bakterien und gehören zusammen mit den Treponemen und Leptospiren zur Familie der Spirochäten.
Vortrag über Borreliose in der Schwangerschaft Diana Kysela Definition Borrelien Borrelien sind schraubenförmige Bakterien und gehören zusammen mit den Treponemen und Leptospiren zur Familie der Spirochäten.
Das vernarbende Pemphigoid: Klinik, Histologie, Immunfluoreszenzbefunde und Blasentypisierung mittels Kollagen IV- Darstellung
 Aus der Universitäts-Hautklinik der Heinrich Heine-Universität Düsseldorf Direktor: Prof. Dr. med. Dr. h.c. Thomas Ruzicka Das vernarbende Pemphigoid: Klinik, Histologie, Immunfluoreszenzbefunde und Blasentypisierung
Aus der Universitäts-Hautklinik der Heinrich Heine-Universität Düsseldorf Direktor: Prof. Dr. med. Dr. h.c. Thomas Ruzicka Das vernarbende Pemphigoid: Klinik, Histologie, Immunfluoreszenzbefunde und Blasentypisierung
WundFachGruppe Zürich. 10. Februar 2015. Vaskulitis
 WundFachGruppe Zürich 10. Februar 2015 Vaskulitis Dr. med. Stephan Nobbe Dermatologische Klinik Universitätsspital Zürich Dermatologie Kantonsspital Frauenfeld Differentialdiagnose Ulcus cruris vaskulär
WundFachGruppe Zürich 10. Februar 2015 Vaskulitis Dr. med. Stephan Nobbe Dermatologische Klinik Universitätsspital Zürich Dermatologie Kantonsspital Frauenfeld Differentialdiagnose Ulcus cruris vaskulär
U N I V E R S I T Ä T S M E D I Z I N B E R L I N
 U N I V E R S I T Ä T S M E D I Z I N B E R L I N Intravenöse Medikamente - Allergie und Anaphylaxie Schulung für Pflegepersonal Allergische Reaktion/Anaphylaxie Definition: Eine Allergie ist eine überschießende
U N I V E R S I T Ä T S M E D I Z I N B E R L I N Intravenöse Medikamente - Allergie und Anaphylaxie Schulung für Pflegepersonal Allergische Reaktion/Anaphylaxie Definition: Eine Allergie ist eine überschießende
Aus der Klinik für Dermatologie und Allergologie. Geschäftsführender Direktor: Prof. Dr. med. Michael Hertl
 Aus der Klinik für Dermatologie und Allergologie Geschäftsführender Direktor: Prof. Dr. med. Michael Hertl des Fachbereichs Medizin der Philipps-Universität Marburg in Zusammenarbeit mit dem Universitätsklinikum
Aus der Klinik für Dermatologie und Allergologie Geschäftsführender Direktor: Prof. Dr. med. Michael Hertl des Fachbereichs Medizin der Philipps-Universität Marburg in Zusammenarbeit mit dem Universitätsklinikum
Eosinophiler Granulomkomplex
 Eosinophiler Granulomkomplex EGK Monika Linek Dipl ECVD Feline Mückenstich Hypersensitivität Felines Hypereosinophiles Syndrom Ätiologie Histologie Klinik Ätiologie Histologie Feline miliare Dermatitis
Eosinophiler Granulomkomplex EGK Monika Linek Dipl ECVD Feline Mückenstich Hypersensitivität Felines Hypereosinophiles Syndrom Ätiologie Histologie Klinik Ätiologie Histologie Feline miliare Dermatitis
Pathogenetische Bedeutung der Fcγ-Rezeptoren und Therapieoptionen des bullösen Pemphigoids: Untersuchungen an einem ex vivo-modell
 Aus der Klinik für Dermatologie, Allergologie und Venerologie der Universität zu Lübeck Direktor: Prof. Dr. med. D. Zillikens Pathogenetische Bedeutung der Fcγ-Rezeptoren und Therapieoptionen des bullösen
Aus der Klinik für Dermatologie, Allergologie und Venerologie der Universität zu Lübeck Direktor: Prof. Dr. med. D. Zillikens Pathogenetische Bedeutung der Fcγ-Rezeptoren und Therapieoptionen des bullösen
Evaluierung der Krankheitsaktivität von Pemphigus-Patienten mittels des Autoimmune Bullous Skin Disorder Intensity Scores
 Aus der Klinik für Dermatologie und Allergologie Geschäftsführender Direktor: Prof. Dr. med. M. Hertl des Fachbereichs Medizin der Philipps-Universität Marburg in Zusammenarbeit mit dem Universitätsklinikum
Aus der Klinik für Dermatologie und Allergologie Geschäftsführender Direktor: Prof. Dr. med. M. Hertl des Fachbereichs Medizin der Philipps-Universität Marburg in Zusammenarbeit mit dem Universitätsklinikum
Konsens zur immunsuppressiven Therapie der erworbenen Hämophilie
 GTH-Arbeitsgruppe Erworbene Hämophilie Konsens zur immunsuppressiven Therapie der erworbenen Hämophilie Datum: 29.12.2010 Version 29.12.2010 1 Inhalt Inhalt... 2 Definitionen... 2 Komplette Remission (CR):...
GTH-Arbeitsgruppe Erworbene Hämophilie Konsens zur immunsuppressiven Therapie der erworbenen Hämophilie Datum: 29.12.2010 Version 29.12.2010 1 Inhalt Inhalt... 2 Definitionen... 2 Komplette Remission (CR):...
Extra: Schilddrüsenprobleme. Alle wichtigen Heilmethoden Das können Sie selbst tun. Gesunde Rezepte für die Schilddrüse. natürlich behandeln
 DR. ANDREA FLEMMER Schilddrüsenprobleme natürlich behandeln Alle wichtigen Heilmethoden Das können Sie selbst tun Extra: Gesunde Rezepte für die Schilddrüse Krankheiten und Probleme Schilddrüsenerkrankungen
DR. ANDREA FLEMMER Schilddrüsenprobleme natürlich behandeln Alle wichtigen Heilmethoden Das können Sie selbst tun Extra: Gesunde Rezepte für die Schilddrüse Krankheiten und Probleme Schilddrüsenerkrankungen
Meniskusriß. Was ist ein Meniskus?
 Meniskusriß Was ist ein Meniskus? Der Meniskus ist eine halbmondförmige Struktur, welche sich im Kniegelenk zwischen Oberschenkel und Unterschenkel befindet. Der Meniskus hat eine Stoßdämpferfunktion und
Meniskusriß Was ist ein Meniskus? Der Meniskus ist eine halbmondförmige Struktur, welche sich im Kniegelenk zwischen Oberschenkel und Unterschenkel befindet. Der Meniskus hat eine Stoßdämpferfunktion und
PSORIASIS VULGARIS PSORIASIS VULGARIS PSORIASIS VULGARIS
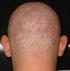 PSORIASIS VULGARIS häufig, etwa 2% der Bevölkerung chronisch rezidivierender Verlauf erbliche Veranlagung (HLA-Assoziation) äußere Faktoren als Auslöser (Trigger) PSORIASIS VULGARIS scharf begrenzte Maculae
PSORIASIS VULGARIS häufig, etwa 2% der Bevölkerung chronisch rezidivierender Verlauf erbliche Veranlagung (HLA-Assoziation) äußere Faktoren als Auslöser (Trigger) PSORIASIS VULGARIS scharf begrenzte Maculae
Diagnostik bullöser Autoimmundermatosen
 Fort und Weiterbildung 301 iagnostik bullöser utoimmundermatosen iagnostic of ullous utoimmune iseases auch online M. Kasperkiewicz,. Rose,. Zillikens Klinik für ermatologie, llergologie und Venerologie,
Fort und Weiterbildung 301 iagnostik bullöser utoimmundermatosen iagnostic of ullous utoimmune iseases auch online M. Kasperkiewicz,. Rose,. Zillikens Klinik für ermatologie, llergologie und Venerologie,
Aus der Klinik- und Poliklinik für Dermatologie, Venerologie und Allergologie der Universität Würzburg Direktorin: Prof. Dr. med. Eva- B.
 Aus der Klinik- und Poliklinik für Dermatologie, Venerologie und Allergologie der Universität Würzburg Direktorin: Prof. Dr. med. Eva- B. Bröcker Charakterisierung der zirkulierenden Autoantikörper mit
Aus der Klinik- und Poliklinik für Dermatologie, Venerologie und Allergologie der Universität Würzburg Direktorin: Prof. Dr. med. Eva- B. Bröcker Charakterisierung der zirkulierenden Autoantikörper mit
Wie sich die schleichende Autoimmunerkrankung kontrollieren lässt
 Vaskulitiden wenn Blutgefäße sich entzünden Wie sich die schleichende Autoimmunerkrankung kontrollieren lässt Hamburg (24. August 2010) - Fieber, Nachtschweiß und Gewichtsverlust, rheumatische Beschwerden
Vaskulitiden wenn Blutgefäße sich entzünden Wie sich die schleichende Autoimmunerkrankung kontrollieren lässt Hamburg (24. August 2010) - Fieber, Nachtschweiß und Gewichtsverlust, rheumatische Beschwerden
Herpes Genitalis. Claudia Heller-Vitouch. Erreger: Herpes simplex Virus Typ 1 und 2 (HSV 1, HSV 2)
 Herpes Genitalis Claudia Heller-Vitouch Erreger: Herpes simplex Virus Typ 1 und 2 (HSV 1, HSV 2) Die Erstinfektion mit HSV 1 HSV 2 kann charakteristische Effloreszenzen an der Eintrittspforte mit ohne
Herpes Genitalis Claudia Heller-Vitouch Erreger: Herpes simplex Virus Typ 1 und 2 (HSV 1, HSV 2) Die Erstinfektion mit HSV 1 HSV 2 kann charakteristische Effloreszenzen an der Eintrittspforte mit ohne
Anlage zur Akkreditierungsurkunde D-ML nach DIN EN ISO 15189:2014
 Deutsche Akkreditierungsstelle GmbH Anlage zur Akkreditierungsurkunde D-ML-13134-01-00 nach DIN EN ISO 15189:2014 Gültigkeitsdauer: 12.05.2015 bis 11.05.2020 Ausstellungsdatum: 12.05.2015 Urkundeninhaber:
Deutsche Akkreditierungsstelle GmbH Anlage zur Akkreditierungsurkunde D-ML-13134-01-00 nach DIN EN ISO 15189:2014 Gültigkeitsdauer: 12.05.2015 bis 11.05.2020 Ausstellungsdatum: 12.05.2015 Urkundeninhaber:
CME Zertifizierte Fortbildung
 Hautarzt 2018 69:67 83 https://doi.org/10.1007/s00105-017-4089-y Online publiziert: 14. Dezember 2017 Springer Medizin Verlag GmbH, ein Teil von Springer Nature 2017 Redaktion M. Meurer, Dresden S. Ständer,
Hautarzt 2018 69:67 83 https://doi.org/10.1007/s00105-017-4089-y Online publiziert: 14. Dezember 2017 Springer Medizin Verlag GmbH, ein Teil von Springer Nature 2017 Redaktion M. Meurer, Dresden S. Ständer,
S2k-Leitlinie. Diagnostik und Therapie des Pemphigus vulgaris / foliaceus und des bullösen Pemphigoids. AWMF-Register-Nummer (013-071)
 S2k-Leitlinie Diagnostik und Therapie des Pemphigus vulgaris / foliaceus und des bullösen Pemphigoids AWMF-Register-Nummer (013-071) ICD 10 Nummer: L10.0, L10.2, L12.0 Schlagworte: Pemphigus vulgaris,
S2k-Leitlinie Diagnostik und Therapie des Pemphigus vulgaris / foliaceus und des bullösen Pemphigoids AWMF-Register-Nummer (013-071) ICD 10 Nummer: L10.0, L10.2, L12.0 Schlagworte: Pemphigus vulgaris,
Silke Hofmann: Wenn der Körper sich gegen die eigene Haut wehrt
 Powered by Seiten-Adresse: https://www.gesundheitsindustriebw.de/de/fachbeitrag/aktuell/silke-hofmann-wenn-derkoerper-sich-gegen-die-eigene-haut-wehrt/ Silke Hofmann: Wenn der Körper sich gegen die eigene
Powered by Seiten-Adresse: https://www.gesundheitsindustriebw.de/de/fachbeitrag/aktuell/silke-hofmann-wenn-derkoerper-sich-gegen-die-eigene-haut-wehrt/ Silke Hofmann: Wenn der Körper sich gegen die eigene
Aus der Klinik für Dermatologie und Allergologie. Geschäftsführender Direktor: Prof. Dr. med. M. Hertl
 Aus der Klinik für Dermatologie und Allergologie Geschäftsführender Direktor: Prof. Dr. med. M. Hertl des Fachbereichs Medizin der Philipps-Universität Marburg in Zusammenarbeit mit dem Universitätsklinikum
Aus der Klinik für Dermatologie und Allergologie Geschäftsführender Direktor: Prof. Dr. med. M. Hertl des Fachbereichs Medizin der Philipps-Universität Marburg in Zusammenarbeit mit dem Universitätsklinikum
K. H. WIEDMANN 1. Literatur 3. Die Therapie der chronischen Virushepatitis - Ein noch ungelöstes Problem mit neuen Perspektiven
 r Die Differentialtherapie der chronischen Hepatitis K. H. WIEDMANN 1 Literatur 3 Die Therapie der chronischen Virushepatitis - Ein noch ungelöstes Problem mit neuen Perspektiven K. H. WIEDMANN. Mit 8
r Die Differentialtherapie der chronischen Hepatitis K. H. WIEDMANN 1 Literatur 3 Die Therapie der chronischen Virushepatitis - Ein noch ungelöstes Problem mit neuen Perspektiven K. H. WIEDMANN. Mit 8
www.printo.it/pediatric-rheumatology/de/intro
 www.printo.it/pediatric-rheumatology/de/intro Morbus Behçet Version von 2016 1. ÜBER BEHCET 1.1 Was ist das? Morbus Behçet oder Morbus Adamantiades-Behçet (MB) ist eine Entzündung der Blutgefäße im gesamten
www.printo.it/pediatric-rheumatology/de/intro Morbus Behçet Version von 2016 1. ÜBER BEHCET 1.1 Was ist das? Morbus Behçet oder Morbus Adamantiades-Behçet (MB) ist eine Entzündung der Blutgefäße im gesamten
Nahrungsmittelallergie
 Nahrungsmittelallergie Nahrungsmittelallergie Einführung Die Europäische Akademie für Allergologie und klinische Immunologie (EAACI) hat eine Klassifikation der Unverträglichkeitsreaktionen gegenüber Nahrungsmitteln
Nahrungsmittelallergie Nahrungsmittelallergie Einführung Die Europäische Akademie für Allergologie und klinische Immunologie (EAACI) hat eine Klassifikation der Unverträglichkeitsreaktionen gegenüber Nahrungsmitteln
17% 13% Hautausschlag Soor = Candida-Hautinfektion
 Hautausschlag Soor = Candida-Hautinfektion Häufigkeit Untersuchungen bei Säuglingen, Kleinkindern, Schulkindern und Jugendlichen haben ergeben, dass die Häufigkeit von Soor-Infektionen zugenommen hat.
Hautausschlag Soor = Candida-Hautinfektion Häufigkeit Untersuchungen bei Säuglingen, Kleinkindern, Schulkindern und Jugendlichen haben ergeben, dass die Häufigkeit von Soor-Infektionen zugenommen hat.
Ich möchte Sie daher bitten, diesen Fragebogen vor der Untersuchung bei mir auszufüllen.
 Schwindelfragebogen Sehr geehrte Patientin, sehr geehrter Patient, Schwindel tritt bei einer Vielzahl von Erkrankungen auf. Eine genaue Schilderung der Beschwerden ist wichtig, da die Ursache von Schwindel
Schwindelfragebogen Sehr geehrte Patientin, sehr geehrter Patient, Schwindel tritt bei einer Vielzahl von Erkrankungen auf. Eine genaue Schilderung der Beschwerden ist wichtig, da die Ursache von Schwindel
Kinderwunsch aus nephrologischer Sicht. Dr. Klemens Budde Charité, Berlin
 Kinderwunsch aus nephrologischer Sicht Dr. Klemens Budde Charité, Berlin Das Ziel: Niereninsuffizienz und Schwangerschaft 1. chron. Niereninsuffizienz 2. Dialyse Hämodialyse Peritonealdialyse 2. Nierentransplantation
Kinderwunsch aus nephrologischer Sicht Dr. Klemens Budde Charité, Berlin Das Ziel: Niereninsuffizienz und Schwangerschaft 1. chron. Niereninsuffizienz 2. Dialyse Hämodialyse Peritonealdialyse 2. Nierentransplantation
Störungen der neuromuskulären Übertragung L.Kappos
 Störungen der neuromuskulären Übertragung L.Kappos Myasthenia gravis: Epidemiologie Prävalenz: 5-10 /100000 Manifestationszeitpunkt: am häufigsten im jüngeren Erwachsenenalter; prinzipiell aber in jeder
Störungen der neuromuskulären Übertragung L.Kappos Myasthenia gravis: Epidemiologie Prävalenz: 5-10 /100000 Manifestationszeitpunkt: am häufigsten im jüngeren Erwachsenenalter; prinzipiell aber in jeder
Diabetes mellitus und Zöliakie. ein Kolibri? Dr. Eva Busemann Für die AG Diabetes und Zöliakie
 Diabetes mellitus und Zöliakie ein Kolibri? Dr. Eva Busemann Für die AG Diabetes und Zöliakie 4.2.2009 Arbeitsgruppe Diabetes mellitus und Zöliakie Ziele Bedeutung der Krankheitskombination Erfassung der
Diabetes mellitus und Zöliakie ein Kolibri? Dr. Eva Busemann Für die AG Diabetes und Zöliakie 4.2.2009 Arbeitsgruppe Diabetes mellitus und Zöliakie Ziele Bedeutung der Krankheitskombination Erfassung der
Zwischen Schädelindex und Pneumatisationsindex des Schläfen- und Stirnbeins ist ein Zusammenhang statistisch nicht feststellbar.
 7. Zusammenfassung Anhand der vermessenen Röntgenschädelaufnahmen in zwei Ebenen von 130 Patienten mit chronischer Mittelohrentzündung und 130 Patienten aus der chirurgischen Ambulanz (einem Vergleichskollektiv
7. Zusammenfassung Anhand der vermessenen Röntgenschädelaufnahmen in zwei Ebenen von 130 Patienten mit chronischer Mittelohrentzündung und 130 Patienten aus der chirurgischen Ambulanz (einem Vergleichskollektiv
Papeln, Pusteln, Krusten beim Hund - Algorithmus
 Plan dieser Vorlesung Papeln, Pusteln, Krusten Dr. Chiara Noli, DVM, Dip ECVD Ospedale Veterinario Cuneese Borgo San Dalmazzo (CN) - Italien Definition und Pathogenese Liste der verschiedenen Differentialdiagnosen
Plan dieser Vorlesung Papeln, Pusteln, Krusten Dr. Chiara Noli, DVM, Dip ECVD Ospedale Veterinario Cuneese Borgo San Dalmazzo (CN) - Italien Definition und Pathogenese Liste der verschiedenen Differentialdiagnosen
Definition der Urtikaria
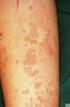 Haut und Allergie Urtikaria und Angioödem Definition der Urtikaria Exanthem, bestehend aus (flüchtigen) Quaddeln Angioödem Pruritus + bis +++ Abheilung ohne Narben ohne Pigmentverschiebung ohne Kratzspuren
Haut und Allergie Urtikaria und Angioödem Definition der Urtikaria Exanthem, bestehend aus (flüchtigen) Quaddeln Angioödem Pruritus + bis +++ Abheilung ohne Narben ohne Pigmentverschiebung ohne Kratzspuren
Seroquel Prolong ermöglicht kontinuierliche Therapie über alle Phasen
 Monotherapie bipolar affektiver Störung Seroquel Prolong ermöglicht kontinuierliche Therapie über alle Phasen Bonn (8. März 2010) Mit der Zulassung von Seroquel Prolong (Quetiapin) zur Phasenprophylaxe
Monotherapie bipolar affektiver Störung Seroquel Prolong ermöglicht kontinuierliche Therapie über alle Phasen Bonn (8. März 2010) Mit der Zulassung von Seroquel Prolong (Quetiapin) zur Phasenprophylaxe
Multiple Sklerose (MS)
 Bild: Kurzlehrbuch Neurologie, Thieme Multiple Sklerose 2 Multiple Sklerose (MS) Inhalt» Pathogenese» Symptome» Diagnostik» Therapie Multiple Sklerose 4 Multiple Sklerose 3 Klinischer Fall..\3) Sammlung\Klinischer
Bild: Kurzlehrbuch Neurologie, Thieme Multiple Sklerose 2 Multiple Sklerose (MS) Inhalt» Pathogenese» Symptome» Diagnostik» Therapie Multiple Sklerose 4 Multiple Sklerose 3 Klinischer Fall..\3) Sammlung\Klinischer
Pathophysiologische Hypothese Chlamydophila pneumoniae / Multiple Sklerose (sogenanntes Wheldon-Protokoll)
 1 Pathophysiologische Hypothese Chlamydophila pneumoniae / Multiple Sklerose (sogenanntes Wheldon-Protokoll) Für die pathophysiologische Bedeutung von Chlamydia pneumoniae (Cp) bezüglich Multipler Sklerose
1 Pathophysiologische Hypothese Chlamydophila pneumoniae / Multiple Sklerose (sogenanntes Wheldon-Protokoll) Für die pathophysiologische Bedeutung von Chlamydia pneumoniae (Cp) bezüglich Multipler Sklerose
Klinische Angaben. Lehrserie Nr. 191
 INTERNATIONALE AKADEMIE FÜR PATHOLOGIE DEUTSCHE ABTEILUNG e.v. INTERNATIONAL ACADEMY OF PATHOLOGY GERMAN DIVISION INC. Klinische Angaben Lehrserie Nr. 191 Klinik und Morphologie entzündlicher Hauterkrankungen
INTERNATIONALE AKADEMIE FÜR PATHOLOGIE DEUTSCHE ABTEILUNG e.v. INTERNATIONAL ACADEMY OF PATHOLOGY GERMAN DIVISION INC. Klinische Angaben Lehrserie Nr. 191 Klinik und Morphologie entzündlicher Hauterkrankungen
Der erste bewusst erlebte oder
 Der erste Anfall Der erste Anfall Der erste bewusst erlebte oder beobachtete epileptische Anfall bleibt vielen Menschen mit Epilepsie und auch den Angehörigen oder Augenzeugen oft besonders dramatisch
Der erste Anfall Der erste Anfall Der erste bewusst erlebte oder beobachtete epileptische Anfall bleibt vielen Menschen mit Epilepsie und auch den Angehörigen oder Augenzeugen oft besonders dramatisch
DR. ARZT MUSTER MEIN TEAM MEIN TEAM. Ich freue mich, dass Sie meine Ordination gewählt haben. Herzlich willkommen in meiner Ordination!
 1 DR. ARZT MUSTER Facharzt für Neurologie und Psychiatrie 2 Herzlich willkommen in meiner Ordination! Ich freue mich, dass Sie meine Ordination gewählt haben. 3 4 Dr. Arzt Muster MEIN TEAM MEIN TEAM Medizinstudium
1 DR. ARZT MUSTER Facharzt für Neurologie und Psychiatrie 2 Herzlich willkommen in meiner Ordination! Ich freue mich, dass Sie meine Ordination gewählt haben. 3 4 Dr. Arzt Muster MEIN TEAM MEIN TEAM Medizinstudium
5 Zusammenfassung und Schlussfolgerung
 5 Zusammenfassung und Schlussfolgerung Einleitung In der Schwangerschaft vollziehen sich Veränderungen des Kohlenhydratstoffwechsels im Sinne einer Insulinresistenz sowie eines Anstieges der Blutfettwerte.
5 Zusammenfassung und Schlussfolgerung Einleitung In der Schwangerschaft vollziehen sich Veränderungen des Kohlenhydratstoffwechsels im Sinne einer Insulinresistenz sowie eines Anstieges der Blutfettwerte.
OFT SCHLAPP, MÜDE, DEPRIMIERT? Eisenmangel weit verbreitet und vielfach unterschätzt
 OFT SCHLAPP, MÜDE, DEPRIMIERT? Eisenmangel weit verbreitet und vielfach unterschätzt Liebe Patientin, lieber Patient! Fühlen Sie sich häufig schlapp, müde, erschöpft, deprimiert? Frieren Sie leicht? Neigen
OFT SCHLAPP, MÜDE, DEPRIMIERT? Eisenmangel weit verbreitet und vielfach unterschätzt Liebe Patientin, lieber Patient! Fühlen Sie sich häufig schlapp, müde, erschöpft, deprimiert? Frieren Sie leicht? Neigen
Fokusthema "Druse beim Pferd
 Fokusthema "Druse beim Pferd Einleitung...2 Handlungsempfehlungen beim Auftreten von Druse...2 Vorsorgemaßnahmen...3 Übertragung...3 Anzeichen...4 Behandlung der Druse...4 Impfung...5 Durchführung der
Fokusthema "Druse beim Pferd Einleitung...2 Handlungsempfehlungen beim Auftreten von Druse...2 Vorsorgemaßnahmen...3 Übertragung...3 Anzeichen...4 Behandlung der Druse...4 Impfung...5 Durchführung der
Salzburg, am 15. Juli 2014
 Salzburg, am 15. Juli 2014 Aufsehenerregende Transplantation genkorrigierter Haut bei einer Patientin mit junktionaler Epidermolysis bullosa Neue Hoffnung für Schmetterlingskinder durch Gentherapie Am
Salzburg, am 15. Juli 2014 Aufsehenerregende Transplantation genkorrigierter Haut bei einer Patientin mit junktionaler Epidermolysis bullosa Neue Hoffnung für Schmetterlingskinder durch Gentherapie Am
Die Myositis-Erkrankungen und ihre Therapie Stand der Forschung. J. Schmidt Göttingen
 Die Myositis-Erkrankungen und ihre Therapie Stand der Forschung J. Schmidt Göttingen Der Muskel Mechanismen der Entzündung: Übersicht Mechanismen der Entzündung: Beispiel Einteilung der Myositiden Dermatomyositis
Die Myositis-Erkrankungen und ihre Therapie Stand der Forschung J. Schmidt Göttingen Der Muskel Mechanismen der Entzündung: Übersicht Mechanismen der Entzündung: Beispiel Einteilung der Myositiden Dermatomyositis
Schuppenflechte = Psoriasis Klinisches Bild
 Schuppenflechte = Psoriasis Klinisches Bild Prof. Dr. M. Bacharach-Buhles Abbildungen aus der Enzyklopädie: Dermatologie Allergie Umweltmedizin P. Altmeyer, M. Bacharach-Buhles Psoriasis = Schuppenflechte
Schuppenflechte = Psoriasis Klinisches Bild Prof. Dr. M. Bacharach-Buhles Abbildungen aus der Enzyklopädie: Dermatologie Allergie Umweltmedizin P. Altmeyer, M. Bacharach-Buhles Psoriasis = Schuppenflechte
Multiple Sklerose (MS)
 Bild: Kurzlehrbuch Neurologie, Thieme Multiple Sklerose 2 Multiple Sklerose (MS) Inhalt» Pathogenese» Symptome» Diagnostik» Therapie Multiple Sklerose 4 Multiple Sklerose 3 Definition und Pathogenese»
Bild: Kurzlehrbuch Neurologie, Thieme Multiple Sklerose 2 Multiple Sklerose (MS) Inhalt» Pathogenese» Symptome» Diagnostik» Therapie Multiple Sklerose 4 Multiple Sklerose 3 Definition und Pathogenese»
Porcines Dermatitis Nephropathie Syndrom. Postweaning Multisystemic Wasting Disease
 Porcines Dermatitis Nephropathie Syndrom PDNS Postweaning Multisystemic Wasting Disease PMWS Ätiologie (1): - derzeitig wird eine Reihe von Krankheitsbildern mit dem Porcinen Circovirus-2 assoziiert -
Porcines Dermatitis Nephropathie Syndrom PDNS Postweaning Multisystemic Wasting Disease PMWS Ätiologie (1): - derzeitig wird eine Reihe von Krankheitsbildern mit dem Porcinen Circovirus-2 assoziiert -
Haben Sie externe Hilfestellungen in Anspruch genommen? Wenn ja, bitte geben Sie an, welche Hilfestellung Sie in Anspruch genommen haben?
 Haben Sie externe Hilfestellungen in Anspruch genommen? Wenn ja, bitte geben Sie an, welche Hilfestellung Sie in Anspruch genommen haben? 1.1 Angefragte Untersuchungs- und Behandlungsmethode (Kurzbezeichnung
Haben Sie externe Hilfestellungen in Anspruch genommen? Wenn ja, bitte geben Sie an, welche Hilfestellung Sie in Anspruch genommen haben? 1.1 Angefragte Untersuchungs- und Behandlungsmethode (Kurzbezeichnung
Extraintestinale Manifestationen! bei! Morbus Crohn / Colitis Ulcerosa! "
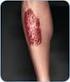 Extraintestinale Manifestationen! bei! Morbus Crohn / Colitis Ulcerosa! R. Grüner Arzt - Patienten Seminar Morbus Crohn / Colitis ulcerosa 25. September 2010 Extraintestinale Manifestationenbei Morbus
Extraintestinale Manifestationen! bei! Morbus Crohn / Colitis Ulcerosa! R. Grüner Arzt - Patienten Seminar Morbus Crohn / Colitis ulcerosa 25. September 2010 Extraintestinale Manifestationenbei Morbus
DIRA. Deficiency of IL-1 Receptor Antagonist (DIRA)
 Center Deficiency of IL-1 Receptor Antagonist () Was ist? ist eine seltene genetische Erkrankung. Betroffene Kinder leiden an schwerwiegenden Hautund Knochenentzündungen. Andere Organe wie z.b. die Lungen
Center Deficiency of IL-1 Receptor Antagonist () Was ist? ist eine seltene genetische Erkrankung. Betroffene Kinder leiden an schwerwiegenden Hautund Knochenentzündungen. Andere Organe wie z.b. die Lungen
Ätiologie ( Krankheitsentstehung ) Entmarkung, Demyelinisation
 (kurz MS, Encephalomyelitis disseminata, kurz ED): Ätiologisch ungeklärte, chronisch-entzündliche ZNS- Erkrankung, die zur herdförmigen Zerstörung der Markscheiden führt. Mit einer Häufigkeit von 1 : 2
(kurz MS, Encephalomyelitis disseminata, kurz ED): Ätiologisch ungeklärte, chronisch-entzündliche ZNS- Erkrankung, die zur herdförmigen Zerstörung der Markscheiden führt. Mit einer Häufigkeit von 1 : 2
Einleitung. Canine Ceroid Lipofuszinose, CCL (neuronale Ceroid- Lipofuszinose, neuronal ceroid lipofuscinosis, NCL)
 Molekulargenetische Untersuchungen zur Aufklärung der caninen CeroidLipofuszinose beim Tibet Terrier A. Wöhlke1, R. Brahm2 und O. Distl1 1 2 Institut für Tierzucht und Vererbungsforschung, Stiftung Tierärztliche
Molekulargenetische Untersuchungen zur Aufklärung der caninen CeroidLipofuszinose beim Tibet Terrier A. Wöhlke1, R. Brahm2 und O. Distl1 1 2 Institut für Tierzucht und Vererbungsforschung, Stiftung Tierärztliche
Lupus, Sjögren-Syndrom und andere. Kollagenosen. Dr. med. Michaela Bellm. Rheumatologische Schwerpunktpraxis zz Bruchsal. Dr. med. M.
 zz Lupus, Sjögren-Syndrom und andere Kollagenosen Dr. med. Michaela Bellm Pp Rheumatologische Schwerpunktpraxis zz Bruchsal Kollagenosen --eine allgemeine Einführung SLE SLE eine exemplarische Kollagenose
zz Lupus, Sjögren-Syndrom und andere Kollagenosen Dr. med. Michaela Bellm Pp Rheumatologische Schwerpunktpraxis zz Bruchsal Kollagenosen --eine allgemeine Einführung SLE SLE eine exemplarische Kollagenose
gr. pemphix = Blase Def: - Immunologischerseits handelt es sich beim Pemphigus um eine Typ-II-Reaktionsform der Allergien nach Coombs und Gell.
 PE M PH I G U S V U L G AR I S gr. pemphix = Blase - Immunologischerseits handelt es sich beim Pemphigus um eine Typ-II-Reaktionsform der Allergien nach Coombs und Gell. Gen: Amn: Pg: - schwere, unbehandelt
PE M PH I G U S V U L G AR I S gr. pemphix = Blase - Immunologischerseits handelt es sich beim Pemphigus um eine Typ-II-Reaktionsform der Allergien nach Coombs und Gell. Gen: Amn: Pg: - schwere, unbehandelt
3.17 Schilddrüse. Kernaussagen
 124 Ergebnisse zur Schilddrüse 3.17 Schilddrüse Kernaussagen Inzidenz und Mortalität: An Schilddrüsenkrebs erkrankten in Deutschland nach der tausendwende pro etwa 3.500 und 1.500, die meisten von ihnen
124 Ergebnisse zur Schilddrüse 3.17 Schilddrüse Kernaussagen Inzidenz und Mortalität: An Schilddrüsenkrebs erkrankten in Deutschland nach der tausendwende pro etwa 3.500 und 1.500, die meisten von ihnen
Algorithmische Annäherung an eine Dermatologische Diagnose
 Kapitel 16: Algorithmische Annäherung an eine Dermatologische Diagnose Seite: 473 zurück vorwärts Algorithmische Annäherung an eine Dermatologische Diagnose Urtikaria Seite: 474 16.1 Urtikaria Physikalische
Kapitel 16: Algorithmische Annäherung an eine Dermatologische Diagnose Seite: 473 zurück vorwärts Algorithmische Annäherung an eine Dermatologische Diagnose Urtikaria Seite: 474 16.1 Urtikaria Physikalische
Fall Pododermatitis
 Signalement Fall Pododermatitis Dr. Chiara Noli DVM, Dip ECVD Ospedale Veterinario Cuneese, Borgo San Dalmazzo (CN), Italia Katze Kurzhaarig Weiblich kastriert 2 Jahr alt 5 Kg Gewicht Klage des Besitzers
Signalement Fall Pododermatitis Dr. Chiara Noli DVM, Dip ECVD Ospedale Veterinario Cuneese, Borgo San Dalmazzo (CN), Italia Katze Kurzhaarig Weiblich kastriert 2 Jahr alt 5 Kg Gewicht Klage des Besitzers
Dermatologie in der Hausarzt und Notfallpraxis Tips und Tricks für den Praktiker Paul Scheidegger, Brugg
 Dermatologie in der Hausarzt und Notfallpraxis Tips und Tricks für den Praktiker Paul Scheidegger, Brugg www.allergieundhaut.ch!' !!!! Der Ausschlag Juckreiz Gesicht einer Frau / Genitale beim Mann Der
Dermatologie in der Hausarzt und Notfallpraxis Tips und Tricks für den Praktiker Paul Scheidegger, Brugg www.allergieundhaut.ch!' !!!! Der Ausschlag Juckreiz Gesicht einer Frau / Genitale beim Mann Der
Schleimhautpflege unter Zytostatika- und Strahlentherapie. Qualitätszirkel in Augsburg 17.01.2006. Schleimhautpflege
 Schleimhautpflege unter Zytostatika- und Strahlentherapie Qualitätszirkel in Augsburg 17.01.2006 Schleimhautpflege 1 Schleimhautpflege Ausprägung der schweren Mukositis Beispiele (Photos) Mukositis-Modell
Schleimhautpflege unter Zytostatika- und Strahlentherapie Qualitätszirkel in Augsburg 17.01.2006 Schleimhautpflege 1 Schleimhautpflege Ausprägung der schweren Mukositis Beispiele (Photos) Mukositis-Modell
Ratgeber für Patienten. Reizmagen
 Ratgeber für Patienten Reizmagen (Funktionelle Dyspepsie) - ein häufiges Krankheitsbild Deutsche Gesellschaft zur Bekämpfung der Krankheiten von Magen, Darm, Leber und Stoffwechsel sowie von Störungen
Ratgeber für Patienten Reizmagen (Funktionelle Dyspepsie) - ein häufiges Krankheitsbild Deutsche Gesellschaft zur Bekämpfung der Krankheiten von Magen, Darm, Leber und Stoffwechsel sowie von Störungen
)LEURP\DOJLH±HUIROJUHLFKEHKDQGHOQ
 )LEURP\DOJLH±HUIROJUHLFKEHKDQGHOQ )LQGHQ6LHGLH8UVDFKH,KUHU)LEURP\DOJLHXQGVLQQYROOH%HKDQGOXQJVP JOLFKNHLWHQ± DXFKXQWHUXPZHOWPHGL]LQLVFKHQ$VSHNWHQ Autorin: Sigi Nesterenko www.gesundheits-ebooks.de ,QKDOWVYHU]HLFKQLV
)LEURP\DOJLH±HUIROJUHLFKEHKDQGHOQ )LQGHQ6LHGLH8UVDFKH,KUHU)LEURP\DOJLHXQGVLQQYROOH%HKDQGOXQJVP JOLFKNHLWHQ± DXFKXQWHUXPZHOWPHGL]LQLVFKHQ$VSHNWHQ Autorin: Sigi Nesterenko www.gesundheits-ebooks.de ,QKDOWVYHU]HLFKQLV
Herzlich Willkommen zum
 Herzlich Willkommen zum 1 Chronisch entzündliche Darmerkrankungen Medikamentöse Therapie Dr. M. Geppert SHG MC-CU 17.05.2013 Die chronisch entzündlichen Darmerkrankungen (CED) sind: Morbus Crohn Colitis
Herzlich Willkommen zum 1 Chronisch entzündliche Darmerkrankungen Medikamentöse Therapie Dr. M. Geppert SHG MC-CU 17.05.2013 Die chronisch entzündlichen Darmerkrankungen (CED) sind: Morbus Crohn Colitis
U N I V E R S I T Ä T S M E D I Z I N B E R L I N
 U N I V E R S I T Ä T S M E D I Z I N B E R L I N Klinik für Dermatologie, Venerologie und Allergologie Charité - Universitätsmedizin Berlin Diagnostik und Therapie von Erkrankungen durch Eichenprozessionsspinner
U N I V E R S I T Ä T S M E D I Z I N B E R L I N Klinik für Dermatologie, Venerologie und Allergologie Charité - Universitätsmedizin Berlin Diagnostik und Therapie von Erkrankungen durch Eichenprozessionsspinner
Herpes simplex Virus A C H T U N G S C H L Ä F E R! M. Janiec
 Herpes simplex Virus A C H T U N G S C H L Ä F E R! M. Janiec Beschreibung Auch als Lippenherpes bekannt Viruserkrankung durch Herpes-simplex-Virus Typ 1 (HSV Typ1) kleine nässende Bläschen, empfindlich,
Herpes simplex Virus A C H T U N G S C H L Ä F E R! M. Janiec Beschreibung Auch als Lippenherpes bekannt Viruserkrankung durch Herpes-simplex-Virus Typ 1 (HSV Typ1) kleine nässende Bläschen, empfindlich,
Ertragseinbußen durch Herbizidabdrift von Mais auf Spargel verhindern
 Ertragseinbußen durch Herbizidabdrift von Mais auf Spargel verhindern In den letzten Jahren werden gehäuft Schäden an Spargel sichtbar, die durch Abdrift spezieller Maisherbizide verursacht werden. Dabei
Ertragseinbußen durch Herbizidabdrift von Mais auf Spargel verhindern In den letzten Jahren werden gehäuft Schäden an Spargel sichtbar, die durch Abdrift spezieller Maisherbizide verursacht werden. Dabei
W. KEMPF M. HANTSCHKE H. KUTZNER W. BURGDORF. Dermatopathologie MIT 242 FARBIGEN ABBILDUNGEN STEINKOPFF DARMSTADT
 W. KEMPF M. HANTSCHKE H. KUTZNER W. BURGDORF Dermatopathologie MIT 242 FARBIGEN ABBILDUNGEN STEINKOPFF DARMSTADT I Grundlagen 1.1 Dermatopathologische Grundbegriffe: Glossar 3 1.2 Die Hautbiopsie 5 1.3
W. KEMPF M. HANTSCHKE H. KUTZNER W. BURGDORF Dermatopathologie MIT 242 FARBIGEN ABBILDUNGEN STEINKOPFF DARMSTADT I Grundlagen 1.1 Dermatopathologische Grundbegriffe: Glossar 3 1.2 Die Hautbiopsie 5 1.3
W as ist eine chronische Niereninsuffizienz - CNI?
 CHRONISCHE NIERENINSUFFIZIENZ INFORMATION FÜR TIERBESITZER W as ist eine chronische Niereninsuffizienz - CNI? Die chronische Niereninsuffizienz ist gekennzeichnet durch eine irreversible Schädigung beider
CHRONISCHE NIERENINSUFFIZIENZ INFORMATION FÜR TIERBESITZER W as ist eine chronische Niereninsuffizienz - CNI? Die chronische Niereninsuffizienz ist gekennzeichnet durch eine irreversible Schädigung beider
Gingivitis / Stomatitis
 Gingivitis / Stomatitis Informationen für den Katzenhalter Entzündungen im Maulbereich bei Katzen Ursachen der Zahnfleischentzündung Was bedeutet eigentlich Gingivitis / Stomatitis? Katzen leiden häufig
Gingivitis / Stomatitis Informationen für den Katzenhalter Entzündungen im Maulbereich bei Katzen Ursachen der Zahnfleischentzündung Was bedeutet eigentlich Gingivitis / Stomatitis? Katzen leiden häufig
Cogan-1-Syndrom: Die Sicht der Rheumatologin/Immunologin
 1. Dez..2012 Cogan-1-Syndrom: Die Sicht der Rheumatologin/Immunologin Prof. Dr. Elisabeth Märker-Hermann Klinik Innere Medizin IV (Rheumatologie, klinische Immunologie, Nephrologie) HSK Dr. Horst Schmidt
1. Dez..2012 Cogan-1-Syndrom: Die Sicht der Rheumatologin/Immunologin Prof. Dr. Elisabeth Märker-Hermann Klinik Innere Medizin IV (Rheumatologie, klinische Immunologie, Nephrologie) HSK Dr. Horst Schmidt
MYELOPROLIFERATIVE NEOPLASIEN
 MYELOPROLIFERATIVE NEOPLASIEN STELLENWERT VON JAK-2 BEI DER DIFFERENZIERUNG K.P. Hellriegel, Berlin 6. Juni 2009 JAK 2 V617F * Definition Erworbene klonale Mutation der Janus-Kinase 2, einer durch die
MYELOPROLIFERATIVE NEOPLASIEN STELLENWERT VON JAK-2 BEI DER DIFFERENZIERUNG K.P. Hellriegel, Berlin 6. Juni 2009 JAK 2 V617F * Definition Erworbene klonale Mutation der Janus-Kinase 2, einer durch die
IgG4 Related Disease: Eine neue rheumatologische Erkrankung?
 IgG4 Related Disease: Eine neue rheumatologische Erkrankung? Torsten Witte Klinik für Immunologie IgG4 Related Disease (IgG4-assoziierte Erkrankung) Historie 2001: Erstbeschreibung der Assoziation der
IgG4 Related Disease: Eine neue rheumatologische Erkrankung? Torsten Witte Klinik für Immunologie IgG4 Related Disease (IgG4-assoziierte Erkrankung) Historie 2001: Erstbeschreibung der Assoziation der
Problemkeime bei CF. Joachim Bargon Frankfurt
 Problemkeime bei CF Joachim Bargon Frankfurt Problemkeime bei CF Pseudomonoas aeruginosa multiresistent B. Gleiber cepacia MRSA nicht tuberkulöse Mykobakterien (NTM) Aspergillus Hutegger Stenotrophomonas
Problemkeime bei CF Joachim Bargon Frankfurt Problemkeime bei CF Pseudomonoas aeruginosa multiresistent B. Gleiber cepacia MRSA nicht tuberkulöse Mykobakterien (NTM) Aspergillus Hutegger Stenotrophomonas
Systemische Mastozytose
 Systemische Mastozytose auf dem 5. Aachener Patienten- und Angehörigensymposium 2014 Aachen, 17.05.2014 Karla Bennemann & Jens Panse Blutbildung dynamischer Prozess täglich > 7 x 10 9 Blutzellen pro kg
Systemische Mastozytose auf dem 5. Aachener Patienten- und Angehörigensymposium 2014 Aachen, 17.05.2014 Karla Bennemann & Jens Panse Blutbildung dynamischer Prozess täglich > 7 x 10 9 Blutzellen pro kg
Schilddrüsenunterfunktion erkennen und behandeln. 1 x täglich
 Informationen für Halter Schilddrüsenunterfunktion erkennen und behandeln 1 x täglich 2 Schilddrüsenunterfunktion erkennen und behandeln Hypothyreose eine Fehlfunktion der Schilddrüse Die Schilddrüse liegt
Informationen für Halter Schilddrüsenunterfunktion erkennen und behandeln 1 x täglich 2 Schilddrüsenunterfunktion erkennen und behandeln Hypothyreose eine Fehlfunktion der Schilddrüse Die Schilddrüse liegt
Das Zytoskelett. Struktur der Intermediärfilamente. Polymerisation/ Depolymerisation. Einteilung der Intermediärfilamente
 Das Zytoskelett Struktur der Intermediärfilamente Polymerisation/ Depolymerisation Einteilung der Intermediärfilamente Zell-Zell- und Zell-Matrix-Verbindungen Einteilung der Zytoskelettsysteme Aktin-Mikrofilamente
Das Zytoskelett Struktur der Intermediärfilamente Polymerisation/ Depolymerisation Einteilung der Intermediärfilamente Zell-Zell- und Zell-Matrix-Verbindungen Einteilung der Zytoskelettsysteme Aktin-Mikrofilamente
Referat Blut Teil 3: Leukämien
 n 1. Definition Bei einer handelt es sich um eine bösartige (maligne) Erkrankung der weißen Blutkörperchen, bei der es zu einer qualitativen und meist auch quantitativen Veränderung der Leukozyten kommt.
n 1. Definition Bei einer handelt es sich um eine bösartige (maligne) Erkrankung der weißen Blutkörperchen, bei der es zu einer qualitativen und meist auch quantitativen Veränderung der Leukozyten kommt.
GESUNDHEIT ANDERS BETRACHTET
 GESUNDHEIT ANDERS BETRACHTET GESUND WERDEN AUF ANDERE WEISE 2 Durchblutung Gewebereparatur Entzündung Schmerz Gesund zu sein ist für die meisten Menschen etwas ganz Selbstverständliches. Doch manchmal
GESUNDHEIT ANDERS BETRACHTET GESUND WERDEN AUF ANDERE WEISE 2 Durchblutung Gewebereparatur Entzündung Schmerz Gesund zu sein ist für die meisten Menschen etwas ganz Selbstverständliches. Doch manchmal
1832 beschrieb der englische Arzt Sir Thomas Hodgkin das Hodgkin Lymphom erstmals als eigenständige Krankheit.
 Morbus Hodgkin 1832 beschrieb der englische Arzt Sir Thomas Hodgkin das Hodgkin Lymphom erstmals als eigenständige Krankheit. Morbus Hodgkin (HL) Syn: Morbus Hodgkin, Lymphogranulomatose, Hodgkin s
Morbus Hodgkin 1832 beschrieb der englische Arzt Sir Thomas Hodgkin das Hodgkin Lymphom erstmals als eigenständige Krankheit. Morbus Hodgkin (HL) Syn: Morbus Hodgkin, Lymphogranulomatose, Hodgkin s
