Antibiotika. DFP - Literaturstudium. Einleitung. Einteilung der Antibiotika
|
|
|
- Christian Winter
- vor 8 Jahren
- Abrufe
Transkript
1 DFP - Literaturstudium Antibiotika Einleitung Paul Ehrlich entdeckte 1910 Arsephenamin (Salvarsan ), Alexander Fleming 1928 Penicillium notatum, Gerhard Domagk 1935 Sulfamidochrysoidin und Abraham Waksman 1943 Streptomyces griseus - alle vier Forscher sind auch Nobelpreisträger. Mit der Entdeckung der Antibiotika begann ein Siegeszug in der Therapie von Infektionen, der 1969 den US-amerikanischen Chirurgen General Stuart zur Aussage veranlasste The war against infectious diseases has been won. Ein Trugschluss, wie wir heute wissen, denn schon bald nach der Einführung des Penicillin in der Staphylokokken-Therapie kam es zum Auftreten der ersten Resistenzen, die ersten MRSA-Stämme wurden 1961 beschrieben. Im 21. Jahrhundert kämpfen wir nun einerseits mit einem zunehmenden Resistenzproblem und andererseits mit der Tatsache, dass immer weniger neue Substanzen entdeckt und zur Produktreife gebracht werden. Ein sinnvoller und kritischer Gebrauch der vorhandenen Antiinfektiva ist dringend angezeigt, unnötiger Antibiotika-Einsatz muss sowohl in der Humanmedizin (zum Beispiel sind Virusinfektionen des Respirationstraktes keine Indikation für Antibiotika) als auch in der Veterinärmedizin (beispielsweise sind Antibiotika keine Wachstumsförderer) vermieden werden. Einteilung der Antibiotika SPL, picturedesk.com Nach der Produktionsart kann man Antibiotika in biosynthetisch (Ursprung Bakterien und Pilze), halbsynthetisch (Substitution des Betalaktamringes) oder vollsynthetisch (früher auch Chemotherapeutika genannt) hergestellte Anti- 26 Ö Ä Z J u n i
2 Basierend auf der in den letzten Jahren gewonnenen Erkenntnis der Pharmakokinetik und Pharmakodynamik kann man Antibiotika in zwei große Gruppen unterteilen konzentrationsabhängige und zeitabhängige Antibiotika. Der vorliegende Beitrag gibt einen kurzen und prägnanten Abriss der aktuellen antimikrobiellen Therapie. Von Florian Thalhammer* biotika unterteilen. Eine weitere Differenzierung erlaubt die Abtötung der Bakterien in bakteriostatisch (Hemmung des Bakterienwachstums nur bei Anwesenheit des Antibiotikums) beziehungsweise bakterizid (irreversible Abtötung des Bakteriums) wirkende Antibiotika. Antibiotika greifen an verschiedenen Zellstrukturen an, um ein Bakterium erfolgreich abzutöten. Basierend auf der in den letzten Jahren gewonnenen Erkenntnis der Pharmakokinetik und Pharmakodynamik kann man Antibiotika in zwei große Gruppen unterteilen konzentrationsabhängige und zeitabhängige Antibiotika. Die neusten EUCAST-Austestungs-Empfehlungen ( nehmen direkten Bezug auf die PK/PD-Daten der Antibiotika. Antibiotika können auf verschiedene Weise verabreicht werden; der Applikationsmodus hat wesentlichen Einfluss auf die Pharmakokinetik. Die lokale/topische Antibiotika-Gabe ist bis auf wenige Ausnahmen obsolet, kann die Wundheilung stören und führt zur Sensibilisierung des Patienten sowie zur vorzeitigen Resistenzentwicklung. In den Abb. 5 bis 7 sind die Wirkungsspektren von einzelnen Antibiotika aufgelistet; die wichtigsten Indikationen werden ohne Anspruch auf Vollständigkeit angeführt. Die Dosierungsempfehlung stellt immer die maximale Tagesdosis dar; gewisse Unschärfen wurden der Übersichtlichkeit wegen in Kauf genommen. Auf Nebenwirkungen wird im Wesentlichen nicht eingegangen, da dies den Rahmen sprengen würde. Bei den Handelsnamen wird immer der Originator angeführt, ohne dies als Wertung gegenüber den teilweise zahlreichen Generika zu interpretieren. 1. Betalaktamantibiotika Die Betalaktame leiten sich alle vom Namen-gebenden Betalaktamring ab; zu Markteintritt & Auftreten von Resistenzen diesen zählen Penicilline, Cephalosporine, Carbapeneme und Monobactame. 1.1 Penicilline Penicillin G ist immer noch das Standard-Antibiotikum bei der Meningokokken- beziehungsweise Pneumokokkenmeningitis, der ambulant erworbenen Pneumokokkenpneumonie sowie beim Erysipel. Penicillin V beziehungsweise Amoxicillin ist bei Kindern Mittel der Wahl für die Therapie eines Erythema migrans (Therapiedauer 10 bis 14 Tage). Benzathin-Penicillin ist Standard in der Lues-Therapie. Zu beachten Abb. 1 Ö Ä Z J u n i
3 ist, das Benzathin-Penicillin erst zubereitet werden sollte, wenn der Patient für die intramuskuläre Injektion schon vorbereitet ist. Die Aminopenicilline stellen die Therapieoption bei empfindlichen Enterokokken dar, sind im Gram-negativen Bereich aktiver als die Benzylpenicilline. Pivmecillinam ist ausschließlich für den unkomplizierten Harnwegsinfekt zugelassen, kann allerdings bei entsprechender Empfindlichkeit - Antibiogramm erforderlich! - auch bei ESBL-positiven E. coli-stämmen zum Einsatz kommen. Ampicillin ist neben Moxifloxacin (Chinolon IV) Mittel der Wahl bei Listerieninfektionen. Flucloxacillin ist Mittel der Wahl bei Staphylococcus aureus-infektionen; der hohe Natriumgehalt als auch eine gewissen Hepatotoxizität sind zu beachten. Bei Vorliegen einer Flucloxacillin-Resistenz (= Methicillin oder Oxacillin) spricht man von Methicillin-resistenten Staphylokokken (MRSA). Die Resistenzrate liegt laut AURES-Bericht 2009 bei 5,9 Prozent. Piperacillin ist bei entsprechender Empfindlichkeit Mittel der Wahl bei Pseudomonas aeruginosa-infektionen beziehungsweise bei schweren Enterobakterien-Infektionen. Da die einzelnen Erreger spezifische Betalaktamasen produzieren können, wurden zur Erhöhung der Stabilität Betalaktamaseinhibitoren entwickelt und fix mit Amoxicillin, Ampicillin beziehungsweise Piperacillin kombiniert. Clavulansäure zählt neben Isoniazid zu jenen Antibiotika mit der größten Hepatotoxizität. Wirkungsweise 1.2 Cephalosporine Cephalosporine werden in vier Generationen unterteilt, wobei Cephalosporine I hoch wirksam gegen Staphylokokken und Streptokokken sind, Cephalosporine IIIb jahrzehntelang Mittel der Wahl gegen P. aeruginosa gewesen sind. Cephalosporine IV vereinen das Wirkspektrum der alten und neuen Generationen. Alle Cephalosporine besitzen keine Aktivität gegen Enterokokken; im Gegenteil Enterokokken werden selektioniert. Wirkmechanismen Abb. 2 Cephalosporine I/II sind die klassischen Antibiotika für die perioperative Prophylaxe, Cephalosporine IIIa für die Neuroborreliose beziehungsweise bakterielle Meningitis. Der großzügige Einsatz - der neueren Cephalosporine III als auch vor allem der Oralcephalosporine III - führte zu einem signifikanten Anstieg der ESBL-positiven Enterobakterien E. coli und Klebsiella species. Abb. 3 Bis auf Cefalexin werden alle Oralcephalosporine schlecht resorbiert; die gleichzeitige Gabe eines Protonenpumpenhemmers mit Cefuroximaxetil beziehungsweise Cefpodoximproxetil reduziert die Bioverfügbarkeit auf 25 Prozent! Die aktuelle S3-Leitlinie der Paul-Ehrlich-Gesellschaft (PEG) 28 Ö Ä Z J u n i
4 empfiehlt daher, Oralcephalosporine in der Therapie von Atemwegsinfektionen nicht einzusetzen. Das heißt Oralcephalosporine II/III sollen bei respiratorischen - viralen - Infektionen nicht zum Einsatz kommen. 1.3 Carbapeneme Ein Jahrzehnt lang war Imipenem/ Cilastatin das einzige Carbapenem; später folgte Meropenem und vor kurzem Doripenem. In ihrer Wirksamkeit sind alle drei Carbapeneme vergleichbar und ohne klinisch relevanten Unterschied; auch die Dosierung ist bei allen drei Carbapenemen gleich. Im Nebenwirkungsspektrum gibt es einen therapierelevanten Unterschied Imipenem hat das größte Potential zu Dosis-abhängigen Krampfanfällen; daher ist bei nicht intubierten Patienten die maximal empfohlene Tagesdosis 4,0 g Imipenem/Cilastatin. Mit der Einführung von Ertapenem wurden die Carbapeneme in zwei Gruppen unterteilt, da die Gruppe 2 keine Aktivität gegen Pseudomonaden und andere Non-Fermenter aufweist. Ertapenem hat eine längere Halbwertszeit, weshalb es nur einmal täglich verabreicht werden muss. Die Hauptindikation für Ertapenem liegt in der Therapie ESBL-positiver Harnwegsinfektionen, eine Indikation, welche lediglich in den USA eingereicht und zugelassen wurde. Pharmakodynamik der Antibiotika Alle Carbapeneme sind Mittel der Wahl bei Infektionen mit ESBL-positiven Enterobakterien; Carbapeneme haben auch eine gute Aktivität gegen Anaerobier, sind jedoch keine Enterokokken- Antibiotika. Der unkritische Einsatz dieser potenten Antibiotika-Klasse hat in einigen südost-europäischen Ländern zu einem bedenklichen Resistenzproblem geführt. Penicilline Abb. 4 Abb Monobactame Aztreonam ist der einzige Vertreter dieser Substanzklasse, hat ein ausschließlich Gram-negatives Wirkspektrum inklusive P. aeruginosa und eine vernachlässigbare Kreuzallergie zu den anderen Betalaktam-Antibiotika. 2. Aminoglykoside Aktuelle Metaanalysen haben die Bedeutung einer Kombinationstherapie mit einem Aminoglykosid deutlich reduziert. Gesicherte Indikationen sind Tuberkulose (Kombination) als auch Tularämie (Monotherapie). Gefürchtet sind Aminoglykoside wegen ihrer Nephro- als auch Ototoxizität. Aminoglykoside werden heute bei allen Patientengruppen sowie in allen Indikationen sowohl aus pharmakodynamischen als auch aus nephrotoxischen Gründen ausschließlich einmal täglich verabreicht. Die Dosierung muss Nierenfunktion, Gewicht und 30 Ö Ä Z J u n i
5 Alter des Patienten berücksichtigen. Sie zeichnen sich durch eine schlechte Gewebegängigkeit aus, sodass Pneumonie sowie Haut- und Weichteilinfektionen als Indikation sehr zu hinterfragen sind. Parenterale Cephalosporine 3. Chinolone Die Gyrasehemmer sind eine sehr interessante und potente Substanzklasse mit einer wechselvollen Geschichte. Einerseits sind sie neben den Betalaktamen eine aus dem klinischen Alltag nur schwer wegzudenkende Antibiotika- Gruppe mit zahlreichen Vertretern, die bald nach ihrer Markteinführung wieder vom Markt genommen werden mussten. Die ausgezeichnete Bioverfügbarkeit, eine exzellente Gewebepenetration und eine hohe Aktivität führten zu einem breiten Einsatz, dessen Folge ein dramatischer Anstieg Chinolon-resistenter E. coli-stämme - aktuell 20,56 Prozent, Maximum 25,44 Prozent im Jahr war. Allerdings sind nahezu alle ESBL-positiven E. coli-isolate auch Chinolon-resistent. Oralcephalosporine Abb. 6 Norfloxacin hat eine einzige Indikation Harnwegsinfektionen. Ciprofloxacin, Levofloxacin und Moxifloxacin - das einzige Chinolon, welches über die Leber metabolisiert wird - sind die Standard-Chinolone. Prulifloxacin, das seit längerem bereits in Italien auf dem Markt ist, ist seit kurzem in Österreich erhältlich - jedoch ohne EU-weite Zulassung - und hat die Indikationen akute Exazerbation der chronischen Bronchitis und Harnwegsinfektionen. Im Harn ist seine Ausscheidung geringer als jene von Moxifloxacin, aber sicher ausreichend wirksam; gegen Pneumokokken jedoch schlechter wirksam als Ciprofloxacin, welches nicht gegen Pneumokokken eingesetzt werden sollte. Laut Prulifloxacin-Fachinformation darf Prulifloxacin ab einer glomerulären Filtrationsrate kleiner 60 ml/min nicht Carbapeneme Monobactame Abb. 7 Abb. 8 Ö Ä Z J u n i
6 mehr verordnet werden beziehungsweise müssen Spiegel bestimmt werden. Dies wird in Österreich jedoch von keinem Analyselabor angeboten. Das heißt Bevor Prulifloxacin bei Patienten mit AECB eingesetzt wird, muss die Nierenfunktion überprüft werden! Wie Abb. 6 (Seite 40) zu entnehmen ist, sind die drei wesentlichen Chinolone im Gram-negativen Bereich äquipotent. Die Ausnahme bildet P. aeruginosa, bei dem in-vitro Ciprofloxacin das stärkste und Moxifloxacin das schwächste Chinolon ist. Jedoch beweist die rezente EUCAST-Publikation Rational Documents eindrucksvoll, dass selbst Ciprofloxacin kein Antibiotikum für die Therapie einer P. aeruginosa-infektion darstellt. Im Gram-positiven Bereich zeigt sich, dass Ciprofloxacin bei Streptokokken inklusive Pneumokokken eine zu geringe Aktivität aufweist, lediglich Moxifloxacin hierbei reüssieren kann. Unter Einbeziehung der PK/PD- Daten wurde aus diesen Gründen die Dosierung von Levofloxacin für die Pneumokokken-Pneumonie auf 1 x 750 mg Levofloxacin angehoben. Levofloxacin und Moxifloxacin stellen heute in der Tuberkulosetherapie wichtige Therapiealternativen dar. Hepatoxizität als auch QTc-Verlängerung betrifft die gesamte Substanzklasse, ebenso Tendinitis; das Risiko für die letztgenannte Nebenwirkung beträgt für Ciprofloxacin OR 3.5 beziehungsweise für Ofloxacin OR 28.4 und steigt um den Faktor 17.5 bei gleichzeitiger Gabe von Cortison. Aminoglykoside 4. Makrolide - Ketolide - Lincosamide Aminoglykosiddosierung Abb. 9 Abb Makrolide Das älteste Makrolid ist Erythromycin und wird eigentlich nur noch als Prokinetikum in der Intensivmedizin verwendet, wobei der Einfluss auf die Resistenzsituation unbekannt ist. Die klassische Indikation für Makrolide sind die Mykoplasmen als auch Chlamydien, bei Legionellen ist diese Antibiotika-Gruppe von den Chinolonen abgelöst worden. Während Penicillinresistente Pneumokokken eher eine Rarität sind, muss bei den Makroliden mit einer 15-prozentigen Resistenzrate gerechnet werden. Bis auf Roxithromcin ist die Bioverfügbarkeit der Makrolide eher schlecht, weshalb auf eine ausreichende Dosierung zu achten ist. Clarithromycin wird über die Niere ausgeschieden (Anpassung bei Niereninsuffizienz), alle anderen werden durch die Leber metabolisiert. Clarithromycin ist das einzige Makrolid, das in der Schwangerschaft nicht verabreicht werden darf. Clarithromycin - jedoch nicht Azithromycin - interagiert mit Atorvastatin, weshalb bei gleichzeitiger Verabreichung auf Rhabdomyolyse-Zeichen geachtet werden muss. Makrolide sind nicht zur Therapie einer Borreliose geeignet. 32 Ö Ä Z J u n i
7 Kein einziges Makrolid hat eine ausreichende Aktivität gegen Haemophilus influenzae, dem wichtigsten Erreger bei der akuten Exazerbation der chronischen Bronchitis. 4.2 Ketolide Der einzige Vertreter der Makrolidweiterentwicklung ist Telithromycin, welches jedoch aufgrund ausgeprägter Hepatotoxizität nur im Ausnahmefall zur Anwendung kommen sollte. Chinolone 4.3 Lincosamide Das Wirkspektrum von Clindamycin umfasst Staphylokokken, Streptokokken und Anaerobier, es besteht keine Aktivität gegen Enterokokken oder Enterobakterien. Da es die Toxinproduktion von Streptokokken hemmen kann, sollte es bei schweren Weichteilinfektionen wie Fasciitis oder Gangrän Kombinationspartner sein. Wie Betalaktame oder Chinolone kann auch Clindamycin eine Clostridiumdifficile-assoziierte Diarrhoe verursachen. 5. Tetracycline - Glycylcycline 5.1 Doxycyclin - Minocyclin Die beiden klassischen Tetracycline weisen ein weites Spektrum an Indikationen auf. Bei Erwachsenen ist Doxycyclin Mittel der Wahl beim Erythema migrans ebenso bei Rickettsiosen; sie werden zur Prophylaxe beziehungsweise in Kombination zur Therapie der Malaria eingesetzt. Ebenso können hiermit die ambulant erworbene Pneumonie beziehungsweise Staphylokokken-Infektionen behandelt werden. Aufgrund irreversibler Verfärbungen des Zahnschmelzes bei Kindern dürfen alle Tetracycline bis zum achten Lebensjahr nicht zum Einsatz kommen. Makrolide Ketolide Lincosamide Abb Tigecyclin Eine Weiterentwicklung von Minocyclin ist Tigecyclin, ein neues, bakteriostatisches Antibiotikum mit einem breiten Aktivitätsspektrum (bei entsprechender Austestung) inklusive MRSA, VRE, ESBL, Anaerobier, multiresistentem Acinetobacter baumannii und Mykobakterien. Keine Wirkung besteht gegenüber P. aeruginosa. Bei ausreichender Dosierung hat es eine ausgezeichnete Aktivität bei Haut- und Weichteilinfektionen beziehungsweise intraabdominellen Infektionen. Die beiden Haupt-Nebenwirkungen sind Übelkeit und Erbrechen (in Einzelfällen Therapie-limitierend; die Infusionsdauer sollte etwa bei 90 Minuten liegen) sowie das Auftreten einer Hypofibrinogenämie (Bei einem Fibrinogen <100 mg/dl Tigecyclin absetzen). Die lange Halbwertszeit erlaubt aus pharmakokinetischer Sicht eine 24-Stundendosierung. 6. Glykopeptide - Lipopetide - Oxazolidinone Abb. 12 Alle drei Substanzklassen habe keine Aktivität gegen Gram-negative Bakterien, sodass bei entsprechendem klinischem 34 Ö Ä Z J u n i
8 Verdacht eine Kombinationstherapie mit einem gegen Enterobakterien beziehungsweise Nonfermenter aktivem Antibiotikum zu erfolgen hat. Das erfasste Keimspektrum sind Gram-positive Bakterien wie Staphylokokken, Streptokokken, Enterokokken inklusive resistenter Stämme (zum Beispiel MRSA). Tetracycline Glycylcycline 6.1 Vancomycin - Teicoplanin Beide Glykopeptide waren jahrzehntelang die einzigen MRSA-Antibiotika; beide müssen parenteral verabreicht werden und der Talspiegel muss regelmäßig (bei Vancomycin vor der vierten Gabe erstmalig) bestimmt werden, um die Gratwanderung zwischen Wirkung und Nebenwirkung bewältigen zu können. Vor allem Vancomycin ist neben den Aminoglykosiden für seine Nephrotoxiziät bekannt. Eine weitere Nebenwirkung ist das Red-man-Syndrom aufgrund einer Histaminausschüttung. In den letzten Jahren ist Vancomycin trotz oder wegen seiner Billigkeit in Verruf geraten, da es zunehmend Therapieversager bei Staphylokokkenstämmen (aggraviert bei Talspiegeln < 10 mg/l) Abb. 13 mit einer MHK > 1 mg/l gibt. Weiters ist es zur Entwicklung von Vancomycinresistenten Staphylokokken und Enterokokken gekommen. Darüber hinaus stellt die schlechte Gewebepenetration zunehmend ein therapeutisches Problem dar. Gegenüber Koagulase-negativen Staphylokokken ist Vancomycin aktiver als Teicoplanin. Die Paradesubstanz für die ambulante parenterale Antibiotikatherapie (APAT) in den Indikationen stabile Endokarditis, Osteomyelitis, Protheseninfektionen ist Teicoplanin mit seiner langen Halbwertszeit von etwa 70 bis 140 Stunden. Teicoplanin wird an den ersten drei Tagen aufgesättigt und kann anschließend nur dreimal wöchentlich (montags, mittwochs und freitags) verabreicht werden. Im ambulanten Setting erhält der Patient einmal pro Woche die Teicoplanin-Infusion und der Talspiegel wird bestimmt; die beiden anderen Infusionen werden durch den Hausarzt verabreicht. Die Zusammenarbeit mit den niedergelassenen Kollegen als auch den Krankenkassen erfolgt fast immer reibungslos und zum Wohl der Patienten, die mobil und teilweise im Arbeitsprozess integriert bleiben; auch können mit dieser modernen Therapie die Gesamttherapiekosten deutlich reduziert werden. Glykopeptid Lipopeptid Oxazolidinon Abb Daptomycin Mit der Einführung der Lipopeptide - Daptomycin ist bis dato der einzige Vertreter - wurde eine neue Substanz mit einem neuen Wirkmechanismus zur Verfügung gestellt. Daptomycin zeichnet sich durch eine rasche, dosisabhängige Bakterizidie aus, hat eine Eiweißbindung von 92 Prozent, penetriert schlecht Abszesse, kann Dosis-abhängig zum Kreatininkinase-Anstieg bis zur Rhabdomyolyse führen (im klinischen Einsatz trotz hoher Dosierungen eine Seltenheit) und wird durch den Surfactant der Lunge zerstört, weshalb die Indikation Pneumonie kontraindiziert ist. Daptomycin kann als Bolus verabreicht werden. 36 Ö Ä Z J u n i
9 In Kombination mit Rifampicin wirkt es Biofilm-inhibierend und hat heute seinen Stellenwert in der Therapie von Protheseninfektionen. 6.3 Linezolid Das Wirkspektrum von Linezolid liegt ausschließlich im Gram-positiven Bereich (Staphylokokken, Streptokokken, Enterokokken); es hat keine Aktivität gegen Enterobakterien. Neben Fosfomycin ist Linezolid zweifellos das Antibiotikum mit der besten Gewebepenetration. Es hat eine nahezu 100-prozentige Bioverfügbarkeit, sodass die parenterale Gabe der oralen entspricht; es wird über die Leber metabolisiert. Linezolid wirkt bakteriostatisch und kann die Toxinproduktion bei schweren Streptokokkeninfektionen hemmen. Es zählt auch heute noch zu den erfolgreichen Reserve-Antibiotika im Rahmen der Tuberkulosetherapie. Wöchentliche Blutbildkontrollen sind notwendig, um eine abrupt auftretende Anämie beziehungsweise Thrombopenie rechtzeitig erkennen zu können. Bei einer über die laut Fachinformation erlaubte Therapiedauer von 28 Tagen hinausgehenden Verschreibung muss der Patient regelmäßig betreffend Neuropathien (Periphere Polyneuropathie, Optikusneuropathie) aufgeklärt und untersucht werden. 7. Einzelsubstanzen Einzelsubstanzen Rifaximin Rifaximin wird nach oraler Gabe nahezu nicht resorbiert, weshalb es auch keine Interaktionen über das Cytochrom P450 gibt, obgleich es ein Rifampicin- Abkömmling ist. In der Monotherapie der Clostridium-difficile-assoziierten Diarrhoe konnte sich Rifaximin nicht behaupten und sollte nicht zur primären Therapie eingesetzt werden. Wirkspektrum der Chinolone Abb Rifampicin Neben Isoniazid und Pyrazinamid ist Rifampicin das dritte Antibiotikum in der klassischen Kombination bei der Tuberkulosetherapie. Es greift massiv in den Cytochrom P450-Mechanismus ein; Interaktionen mit anderen Substanzen (Azole, Immunsuppressiva) sind an der Tagesordnung. Sowohl als Einzelsubstanz - verstärkt jedoch in Kombination mit Isoniazid - ist es hepatotoxisch, sodass zu Therapiebeginn in den ersten vier Wochen wöchentliche Kontrollen der Leberfunktionsparameter angezeigt sind, anschließend einmal wöchentlich. Die Patienten sollten aufgeklärt werden, dass Rifampicin Harn, Tränen etc. rot verfärbt. Abb Fosfomycin Aufgrund seiner fehlenden Eiweißbindung ist Fosfomycin hervorragend gewebegängig und ein ideales Antibiotikum für Abszesse und andere schwere Haut- und Weichteilinfektionen. Es wirkt 38 Ö Ä Z J u n i
10 sowohl gegen Staphylokokken, Streptokokken als auch gegen Enterobakterien oder Pseudomonaden (Achtung 50- prozentige Resistenzrate - Austestung dringend mit MHK notwendig!). Fosfomycin darf nie als Monotherapie verabreicht werden, sondern immer nur in Kombination mit einem anderen Antibiotikum, um die Resistenzbildung hintanzuhalten. Fosfomycin ist sehr Natrium-hältig; die Infusion muss daher mit Aqua ad injectionem hergerichtet werden. Folsäureantagonisten Abb. 17 Der Einsatz der oralen Darreichungsform wird auch unter Infektiologen unterschiedlich gesehen; einige setzen es als Alternative zu Chinolonen beziehungsweise Trimethoprim bei Harnwegsinfektionen vermehrt ein. 7.3 Fusidinsäure Staphylokokken werden von der bakteriostatisch wirkenden Fusidinsäure gut erfasst, jedoch muss das Antibiotikum zur Vermeidung einer Resistenzentwicklung unter Therapie mit einem weiteren Antibiotikum kombiniert werden. In der Praxis haben sich Chinolone sehr bewährt. Fusidinsäure erfasst auch noch C. difficile; es hat jedoch keine ausreichende Wirkung gegen Streptokokken. Als Augen-Gel wirkt es exzellent bei bakterieller Konjunktivitis. Wegen möglicher Magenbeschwerden soll Fusidinsäure nach dem Essen mit viel Flüssigkeit eingenommen werden. 7.4 Nitrofurantoin Aufgrund seiner zahlreichen Nebenwirkungen (Hemmung der Spermatogenese, Nitrofurantoin-Pneumonie, Lungenfibrose bei Langzeittherapie > sechs Monate, Polyneuropathie) wurde Nitrofurantoin in seiner einzigen zugelassenen Indikation sowohl in der Therapie als auch in der Prophylaxe nahezu nicht mehr eingesetzt. Die zunehmende ESBL-Problematik bei Harnwegsinfektionen hat zu einem Revival dieses Antibiotikums geführt. 7.5 Metronidazol Typisch ist der Metallgeschmack des gut Gewebe-gängigen Metronidazols aus der Gruppe der Nitroimidazole. Mit seiner breiten Aktivität gegen Anaerobier und Parasiten zählt es zu den Standard- Antibiotika. Es ist Mittel der Wahl bei der Clostridium-difficile-assoziierten Diarrhoe. Im Regelfall ist die Kombination eines gegen Anaerobier wirksamen Antibiotikums mit Metronidazol nicht notwendig; jedoch bei schweren Infektionen wie Fasciitis obligat. 7.6 Folsäureantagonisten Cotrimoxazol Cotrimoxazol ist die Fixkombination eines Sulfonamids mit Trimethoprim; ersteres ist für das gefürchtete Lyell- Syndrom verantwortlich. Da in den vergangenen 50 Jahren ausreichend neue Antibiotika eingeführt wurden, besteht heute keine Notwendigkeit mehr, diese Fixkombination für Allerweltsinfektionen einzusetzen. Die Hauptindikationen im Zeitalter von kontinuierlich steigenden Patientenzahlen mit Immunsuppression sind Prophylaxe beziehungsweise Therapie von Pneumocystis jiroveci-infektionen. Eine frühzeitige, nicht notwendige Therapie mit Cotrimoxazol kann zur Sensibilisierung des Patienten führen, die bei notwendiger Therapie zu schweren allergischen Reaktionen führen kann. Bei Langzeitgaben kann es zum Auftreten von Blutbildveränderungen (zum Beispiel Anämie) kommen Trimethoprim Bis zu einer Resistenzrate von 20 Prozent bis maximal 30 Prozent ist Trimethoprim Mittel der Wahl bei Harnwegsinfektionen. Auch ohne den Kombinationspartner Sulfonamid hat Trimethoprim eine gute Aktivität gegen Staphylokokken. 9 Literatur beim Verfasser *) Univ.-Prof. Dr. Florian Thalhammer, Universitätsklinik für Innere Medizin I/ Klinische Abteilung für Infektionen und Tropenmedizin, AKH Wien, Medizinische Universität Wien; Währinger Gürtel 18-20, 1090 Wien; Tel. 01/40 400/4440; florian.thalhammer@meduniwien.ac.at Herausgeber Österreichische Gesellschaft für Infektionskrankheiten Lectureboard Univ. Doz. Dr. Petra Apfalter, Krankenhaus der Elisabethinen Linz/ Institut für Hygiene, Mikrobiologie und Tropenmedizin Univ. Prof. Dr. Robert Krause, Medizinische Universität Graz/ Klinische Abteilung für Pulmologie Univ. Prof. Dr. Günter Weiss, Medizinische Universität Innsbruck/ Allgemeine Innere Medizin Ö Ä Z J u n i
11 Literaturstudium in der ÖÄZ Antibiotika Im Rahmen des Diplom-Fortbildungs-Programms der Österreichischen Ärztekammer ist es möglich, durch das Literaturstudium in der ÖÄZ Punkte für das DFP zu erwerben. Nach der Lektüre des State of the Art-Artikels beantworten Sie bitte die Multiple choice-fragen. Eine Frage gilt dann als korrekt beantwortet, wenn alle möglichen richtigen Antworten markiert sind. Fragen Insgesamt müssen vier von sechs Fragen richtig beantwortet sein, damit zwei DFP- Punkte Innere Medizin im Rahmen des Literaturstudiums anerkannt werden. Schicken Sie diese Seite entweder per Post oder Fax an Verlagshaus der Ärzte GmbH z. H. Frau Claudia Chromy, 1010 Wien, Nibelungengasse 13, Fax 01/ /24 Einsendeschluss 21. Juli 2011 (Datum des Poststempels) 1) Welche der nachfolgenden Antibiotika zählen zu den Betalaktamantibiotika? (vier Antworten richtig) a) Aztreonam b) Cefalexin c) Daptomycin d) Ertapenem e) Mecillinam f) Prulifloxacin 4) Chinolone haben beziehungsweise sind (drei Antworten richtig) a) eine bakteriostatische Wirkung. b) Mittel der Wahl bei Infektionen mit Pseudomonas aeruginosa. c) alle unabhängig von der Nierenfunktion zu dosieren. d) alle das potentielle Risiko (0,02 Levo - 0,04 Moxi - 5,4 Cipro ) für das Auftreten einer hepatotoxischen Nebenwirkung. e) eine ausgezeichnete Gewebepenetration. f) eine hohe Resistenzrate bei ESBL-positiven Enterobakterien 2) Welche Aussagen treffen auf Oral-Cephalosporine zu? (drei Antworten richtig) a) Die Resorption von Cefuroxim-Axetil wird durch die gleichzeitige Gabe von Protonenpumpenhemmern verbessert. b) Die Bioverfügbarkeit der Oral-Cephalosporine II/III ist gering. c) Bei der Therapie von ambulant erworbenen Infektionen des Respirationstraktes sind Oral-Cephalosporine Mittel der ersten Wahl. d) Oral-Cephalosporine III haben einen hohes Potential, EBL-positive Enterobakterien zu selektionieren. e) Cephalosporine weisen eine hohe Aktivität gegen Enterokokken auf. f) Es gibt kein Oral-Cephalosporin mit einer Pseudomonas aeruginosa-aktivität. 3) Aminoglykoside sind (drei Antworten richtig) a) Bei Urosepsis ausschließlich als Monotherapie zu geben. b) Nephrotoxisch. c) Aufgrund pharmakodynamischer Daten einmal täglich zu verabreichen. d) Mittel der Wahl bei Tularämie. e) Gut gewebegängig. f) Bei lägerer Gabe unabhängig vom Talspiegel zu dosieren. Absender Bitte deutlich in Blockbuchstaben ausfüllen, da wir sonst die Einsendung nicht berücksichtigen können! Name Strasse Ort 5) Welche Aussagen zu den Makroliden treffen zu? (drei Antworten richtig) a) Clarithromycin kann in der Schwangerschaft verabreicht werden. b) Makrolide sind das Mittel der Wahl bei einer Mycoplasmen-Pneumonie. c) Azithromycin interagiert mit Atorvastatin. d) Makrolide haben keine ausreichende Aktivität gegen H. influenzae. e) In Österreich beträgt die Rate Erythromycin-resistenter Pneumokokken etwa 15 Prozent. f) Roxithromycin ist Teil der Standardtherapie bei H. pylori-gastritis. 6) Welche Aussagen treffen auf die Glykopeptide zu? (fünf Antworten richtig) a) Vancomycin ist nephrotoxisch. b) Bei der Gabe von Vancomycin kann es zum Auftreten eines Red man-syndroms kommen. c) Bei den Glykopeptiden muss regelmäßig der Talspiegel kontrolliert werden. d) Teicoplanin eignet sich seiner langen Halbwertszeit wegen ideal für eine ambulante parenterale Antibiotikatherapie (APAT). e) Vancomycin hat eine exzellente Gewebepenetration. f) Teicoplanin wirkt bei Koagulase-negativen Staphylokokken schlechter als Vancomycin. Zutreffendes bitte ankreuzen Arzt/Ärztin für Allgemeinmedizin Facharzt/Fachärztin für Ich besitze ein gültiges DFP-Diplom. Altersgruppe < > 60 Meine ÖÄK-Arztnummer Mehr als zwei Drittel der Fragen richtig beantwortet Telefon 40 Ö Ä Z J u n i
Antibiotikatherapie - Grundlagen
 KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Antibiotikatherapie - Grundlagen B. Salzberger Hemmung der Zellwandsynthese: Penicilline, Cephalosporine, Glykopeptid-AB, Fosfomycin Proteinsynthese (Translation)
KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Antibiotikatherapie - Grundlagen B. Salzberger Hemmung der Zellwandsynthese: Penicilline, Cephalosporine, Glykopeptid-AB, Fosfomycin Proteinsynthese (Translation)
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST. Karlsruhe, im März Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege,
 EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im März 2019 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im März 2019 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST. Karlsruhe, im August Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege,
 EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im August 2018 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im August 2018 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
Die folgende Tabelle (empfohlene Antibiotika und Dosierungen; intravenös und oral) richtet sich nach EUCAST und NAK.
 Antibiotika Dosierungen Stand:Januar 2017 Die folgende Tabelle (empfohlene Antibiotika und Dosierungen; intravenös und oral) richtet sich nach EUCAST und NAK. Penicilline iv Standarddosierung Höhere Dosierung
Antibiotika Dosierungen Stand:Januar 2017 Die folgende Tabelle (empfohlene Antibiotika und Dosierungen; intravenös und oral) richtet sich nach EUCAST und NAK. Penicilline iv Standarddosierung Höhere Dosierung
Resistenzbericht Manfred Fille
 Resistenzbericht 216 Manfred Fille gefährli hste Erreger ( a h WHO, Februar 217) Kritische Priorität: Acinetobacter baumannii, resistent gegen Carbapeneme Pseudomonas aeruginosa, resistent gegen Carbapeneme
Resistenzbericht 216 Manfred Fille gefährli hste Erreger ( a h WHO, Februar 217) Kritische Priorität: Acinetobacter baumannii, resistent gegen Carbapeneme Pseudomonas aeruginosa, resistent gegen Carbapeneme
SARI http://www.antibiotika-sari.de 1
 Daten zum Verbrauch der teilnehmenden Intensivstationen im Zeitverlauf Antibiotikaverbrauch: n=116 Antimykotikaverbrauch: n=94 Institut für Umweltmedizin und Krankenhaushygiene Breisacher Str. 115 b 7916
Daten zum Verbrauch der teilnehmenden Intensivstationen im Zeitverlauf Antibiotikaverbrauch: n=116 Antimykotikaverbrauch: n=94 Institut für Umweltmedizin und Krankenhaushygiene Breisacher Str. 115 b 7916
Hygienemaßnahmen bei 3 und 4 MRGN Erreger in der stationären und ambulanten Versorgung
 Hygienemaßnahmen bei 3 und 4 MRGN Erreger in der stationären und ambulanten Versorgung Vortrag von Nicole Demuth-Werner HFK in der Kath. Krankenhaus Hagen gem. GmbH 2 3 Was Sie erwartet: Erregervorstellung
Hygienemaßnahmen bei 3 und 4 MRGN Erreger in der stationären und ambulanten Versorgung Vortrag von Nicole Demuth-Werner HFK in der Kath. Krankenhaus Hagen gem. GmbH 2 3 Was Sie erwartet: Erregervorstellung
Trends und Resistenzeckdaten 2010
 Trends und Resistenzeckdaten 21 21 hat sich die Resistenzsituation weiter verschlechtert. Diese Tatsache ist vor allem auf den Anstieg von gramnegativen Darmbakterien zurückzuführen, die in der Lage sind,
Trends und Resistenzeckdaten 21 21 hat sich die Resistenzsituation weiter verschlechtert. Diese Tatsache ist vor allem auf den Anstieg von gramnegativen Darmbakterien zurückzuführen, die in der Lage sind,
Krankenkassen und Hygiene
 Krankenkassen und Hygiene Symposium Get your disinfection Auftakt-Veranstaltung zur Kampagne Händedesinfektion 2008 20. Februar 2008 in Essen Herausforderungen bei der Hygiene These 1 Problemfelder und/oder
Krankenkassen und Hygiene Symposium Get your disinfection Auftakt-Veranstaltung zur Kampagne Händedesinfektion 2008 20. Februar 2008 in Essen Herausforderungen bei der Hygiene These 1 Problemfelder und/oder
Erregerhäufigkeit bei akuter bakterieller Meningitis
 Erregerhäufigkeit bei akuter bakterieller Meningitis 70 60 % 50 40 30 20 10 Listeria B-Streptok. N. meningitidis S. pneumoniae H. influenzae 0 60 J. Schuchat et al
Erregerhäufigkeit bei akuter bakterieller Meningitis 70 60 % 50 40 30 20 10 Listeria B-Streptok. N. meningitidis S. pneumoniae H. influenzae 0 60 J. Schuchat et al
Antibiotikatherapie im Kassenärztlichen Notdienst. Dr. Bettina Tiemer Laborärztliche Gemeinschaftspraxis www. mrsaplus.
 Antibiotikatherapie im Kassenärztlichen Notdienst Dr. Bettina Tiemer Laborärztliche Gemeinschaftspraxis www.labor-luebeck.de www. mrsaplus.de MRSAplus 10. Fallkonferenz 16.09.2015 85-90% der Antibiotika-Verordnungen
Antibiotikatherapie im Kassenärztlichen Notdienst Dr. Bettina Tiemer Laborärztliche Gemeinschaftspraxis www.labor-luebeck.de www. mrsaplus.de MRSAplus 10. Fallkonferenz 16.09.2015 85-90% der Antibiotika-Verordnungen
ANTIBIOGRAMME - Interpretationshilfe -
 Institut für Medizinische Mikrobiologie und Hygiene Abteilung: Klinische Diagnostik ANTIBIOGRAMME - Interpretationshilfe - Institut für Medizinische Mikrobiologie und Hygiene Abteilung: Klinische Diagnostik
Institut für Medizinische Mikrobiologie und Hygiene Abteilung: Klinische Diagnostik ANTIBIOGRAMME - Interpretationshilfe - Institut für Medizinische Mikrobiologie und Hygiene Abteilung: Klinische Diagnostik
Rationaler Einsatz von Antibiotika in der Humanmedizin
 Rationaler Einsatz von Antibiotika in der Humanmedizin Werner Handrick September 2011 Einsatz von Antibiotika in der Humanmedizin Antibiotika spielen eine wichtige Rolle in der klinischen Infektionsmedizin
Rationaler Einsatz von Antibiotika in der Humanmedizin Werner Handrick September 2011 Einsatz von Antibiotika in der Humanmedizin Antibiotika spielen eine wichtige Rolle in der klinischen Infektionsmedizin
Lineargleichungssysteme: Additions-/ Subtraktionsverfahren
 Lineargleichungssysteme: Additions-/ Subtraktionsverfahren W. Kippels 22. Februar 2014 Inhaltsverzeichnis 1 Einleitung 2 2 Lineargleichungssysteme zweiten Grades 2 3 Lineargleichungssysteme höheren als
Lineargleichungssysteme: Additions-/ Subtraktionsverfahren W. Kippels 22. Februar 2014 Inhaltsverzeichnis 1 Einleitung 2 2 Lineargleichungssysteme zweiten Grades 2 3 Lineargleichungssysteme höheren als
Antibiotikaresistenz und -einsatz in der Humanmedizin
 Europäischer Antibiotikatag Interdisziplinäres Symposium: Antibiotikaeinsatz - Wie wenig ist (noch) zu viel? 9. November 212, BVL, Berlin Antibiotikaresistenz und -einsatz in der Humanmedizin Michael Kresken
Europäischer Antibiotikatag Interdisziplinäres Symposium: Antibiotikaeinsatz - Wie wenig ist (noch) zu viel? 9. November 212, BVL, Berlin Antibiotikaresistenz und -einsatz in der Humanmedizin Michael Kresken
WAS finde ich WO im Beipackzettel
 WAS finde ich WO im Beipackzettel Sie haben eine Frage zu Ihrem? Meist finden Sie die Antwort im Beipackzettel (offiziell "Gebrauchsinformation" genannt). Der Aufbau der Beipackzettel ist von den Behörden
WAS finde ich WO im Beipackzettel Sie haben eine Frage zu Ihrem? Meist finden Sie die Antwort im Beipackzettel (offiziell "Gebrauchsinformation" genannt). Der Aufbau der Beipackzettel ist von den Behörden
Informationen für Ärzte und Apotheker zur rationalen Infektionstherapie 37. Jahrgang
 WWW.INFEKTIO.DE Informationen für Ärzte und Apotheker zur rationalen Infektionstherapie 37. Jahrgang Register 2016 Heft 1 Heft 2 Heft 3 Heft 4 Heft 5 Heft 6 Seiten 1-10 Seiten 11-20 Seiten 21-30 Seiten
WWW.INFEKTIO.DE Informationen für Ärzte und Apotheker zur rationalen Infektionstherapie 37. Jahrgang Register 2016 Heft 1 Heft 2 Heft 3 Heft 4 Heft 5 Heft 6 Seiten 1-10 Seiten 11-20 Seiten 21-30 Seiten
10 Antworten zum Thema Generika
 10 Antworten zum Thema Generika Die mit dem Regenbogen Liebe Leserin, Lieber Leser Immer mehr Schweizerinnen und Schweizer leiden unter den jährlich steigenden Gesundheitskosten und Krankenkassenprämien.
10 Antworten zum Thema Generika Die mit dem Regenbogen Liebe Leserin, Lieber Leser Immer mehr Schweizerinnen und Schweizer leiden unter den jährlich steigenden Gesundheitskosten und Krankenkassenprämien.
Therapeutische Optionen bei Multiresistenten Erregern. OA Dr. Michael Siemann Zentrallabor Städtisches Krankenhaus Kiel
 Therapeutische Optionen bei Multiresistenten Erregern OA Dr. Michael Siemann Zentrallabor Städtisches Krankenhaus Kiel Themen Multiresistente Erreger MRSA MRGN VRE Therapeutische Optionen MRE-Netzwerk
Therapeutische Optionen bei Multiresistenten Erregern OA Dr. Michael Siemann Zentrallabor Städtisches Krankenhaus Kiel Themen Multiresistente Erreger MRSA MRGN VRE Therapeutische Optionen MRE-Netzwerk
Situation im Antibiotikaverbrauch und Erregerresistenz in der Humanmedizin
 Interdisziplinäres Symposium Antibiotikaresistenz Vom Wissen zum Handeln 19. / 20. September 2012 - Erlangen Situation im Antibiotikaverbrauch und Erregerresistenz in der Humanmedizin Michael Kresken Paul-Ehrlich-Gesellschaft
Interdisziplinäres Symposium Antibiotikaresistenz Vom Wissen zum Handeln 19. / 20. September 2012 - Erlangen Situation im Antibiotikaverbrauch und Erregerresistenz in der Humanmedizin Michael Kresken Paul-Ehrlich-Gesellschaft
Antibiotikaverbrauch im ambulanten Versorgungsbereich. Königswinter, / 1
 Antibiotikaverbrauch im ambulanten Versorgungsbereich Königswinter, 14.4.14 / 1 Verordnungsdichte im ambulanten Bereich, 2006-2011 (in DDD pro 1.000 Versicherte und Tag) Königswinter, 14.4.14 / 2 Antibiotika-Verordnungsdichten
Antibiotikaverbrauch im ambulanten Versorgungsbereich Königswinter, 14.4.14 / 1 Verordnungsdichte im ambulanten Bereich, 2006-2011 (in DDD pro 1.000 Versicherte und Tag) Königswinter, 14.4.14 / 2 Antibiotika-Verordnungsdichten
Glaube an die Existenz von Regeln für Vergleiche und Kenntnis der Regeln
 Glaube an die Existenz von Regeln für Vergleiche und Kenntnis der Regeln Regeln ja Regeln nein Kenntnis Regeln ja Kenntnis Regeln nein 0 % 10 % 20 % 30 % 40 % 50 % 60 % 70 % 80 % 90 % Glauben Sie, dass
Glaube an die Existenz von Regeln für Vergleiche und Kenntnis der Regeln Regeln ja Regeln nein Kenntnis Regeln ja Kenntnis Regeln nein 0 % 10 % 20 % 30 % 40 % 50 % 60 % 70 % 80 % 90 % Glauben Sie, dass
DAS GRÜNE REZEPT. Für eine sichere Medikation mit rezeptfreien Arzneimitteln
 DAS GRÜNE REZEPT Für eine sichere Medikation mit rezeptfreien Arzneimitteln Was ist das Grüne Rezept? Obwohl das Grüne Rezept schon seit Jahren in Arztpraxen verwendet wird, ist es vielen Patienten und
DAS GRÜNE REZEPT Für eine sichere Medikation mit rezeptfreien Arzneimitteln Was ist das Grüne Rezept? Obwohl das Grüne Rezept schon seit Jahren in Arztpraxen verwendet wird, ist es vielen Patienten und
Unterrichtsmaterialien in digitaler und in gedruckter Form. Auszug aus: Antibiotikaresistenz bei Pseudomonaden
 Unterrichtsmaterialien in digitaler und in gedruckter Form Auszug aus: Antibiotikaresistenz bei Pseudomonaden Das komplette Material finden Sie hier: School-Scout.de S 1 M 6 M 7 Erarbeitung II, Präsentation
Unterrichtsmaterialien in digitaler und in gedruckter Form Auszug aus: Antibiotikaresistenz bei Pseudomonaden Das komplette Material finden Sie hier: School-Scout.de S 1 M 6 M 7 Erarbeitung II, Präsentation
1 MIO ÖSTERREICHISCHE SKIFAHRER SCHÜTZEN SICH BEREITS MIT HELM - UM 370.000 MEHR ALS IM VORJAHR
 1 MIO ÖSTERREICHISCHE SKIFAHRER SCHÜTZEN SICH BEREITS MIT HELM - UM 370.000 MEHR ALS IM VORJAHR 3/09 1 MIO ÖSTERREICHISCHE SKIFAHRER SCHÜTZEN SICH BEREITS MIT HELM - UM 370.000 MEHR ALS IM VORJAHR Mehr
1 MIO ÖSTERREICHISCHE SKIFAHRER SCHÜTZEN SICH BEREITS MIT HELM - UM 370.000 MEHR ALS IM VORJAHR 3/09 1 MIO ÖSTERREICHISCHE SKIFAHRER SCHÜTZEN SICH BEREITS MIT HELM - UM 370.000 MEHR ALS IM VORJAHR Mehr
Die Behandlung (bzw. Nichtbehandlung) von Pneumonien im Agnes Karll Krankenhaus Laatzen.
 Mehr darüber auf www.krankenhaushasser.de Die Behandlung (bzw. Nichtbehandlung) von Pneumonien im Agnes Karll Krankenhaus Laatzen. Diese Behandlung war lt. dem Gutachten von Prof. Dr. Klinschar von der
Mehr darüber auf www.krankenhaushasser.de Die Behandlung (bzw. Nichtbehandlung) von Pneumonien im Agnes Karll Krankenhaus Laatzen. Diese Behandlung war lt. dem Gutachten von Prof. Dr. Klinschar von der
GEBRAUCHSINFORMATION: INFORMATION FÜR DEN ANWENDER. Viscosan - Augentropfen Wirkstoff: Hypromellose
 GEBRAUCHSINFORMATION: INFORMATION FÜR DEN ANWENDER Viscosan - Augentropfen Wirkstoff: Hypromellose Lesen Sie die gesamte Packungsbeilage sorgfältig durch, denn sie enthält wichtige Informationen für Sie.
GEBRAUCHSINFORMATION: INFORMATION FÜR DEN ANWENDER Viscosan - Augentropfen Wirkstoff: Hypromellose Lesen Sie die gesamte Packungsbeilage sorgfältig durch, denn sie enthält wichtige Informationen für Sie.
Sandoz Pharmaceuticals AG
 Die Pille danach. Was ist eine Notfallverhütung oder die sogenannte «Pille danach»? 1 Wann wird NorLevo Uno eingenommen? 2 Bei der «Pille danach» handelt es sich um eine Notfallverhütung, die eine unerwünschte
Die Pille danach. Was ist eine Notfallverhütung oder die sogenannte «Pille danach»? 1 Wann wird NorLevo Uno eingenommen? 2 Bei der «Pille danach» handelt es sich um eine Notfallverhütung, die eine unerwünschte
Diese Broschüre fasst die wichtigsten Informationen zusammen, damit Sie einen Entscheid treffen können.
 Aufklärung über die Weiterverwendung/Nutzung von biologischem Material und/oder gesundheitsbezogen Daten für die biomedizinische Forschung. (Version V-2.0 vom 16.07.2014, Biobanken) Sehr geehrte Patientin,
Aufklärung über die Weiterverwendung/Nutzung von biologischem Material und/oder gesundheitsbezogen Daten für die biomedizinische Forschung. (Version V-2.0 vom 16.07.2014, Biobanken) Sehr geehrte Patientin,
infach Geld FBV Ihr Weg zum finanzellen Erfolg Florian Mock
 infach Ihr Weg zum finanzellen Erfolg Geld Florian Mock FBV Die Grundlagen für finanziellen Erfolg Denn Sie müssten anschließend wieder vom Gehaltskonto Rückzahlungen in Höhe der Entnahmen vornehmen, um
infach Ihr Weg zum finanzellen Erfolg Geld Florian Mock FBV Die Grundlagen für finanziellen Erfolg Denn Sie müssten anschließend wieder vom Gehaltskonto Rückzahlungen in Höhe der Entnahmen vornehmen, um
Erfahrungen mit Hartz IV- Empfängern
 Erfahrungen mit Hartz IV- Empfängern Ausgewählte Ergebnisse einer Befragung von Unternehmen aus den Branchen Gastronomie, Pflege und Handwerk Pressegespräch der Bundesagentur für Arbeit am 12. November
Erfahrungen mit Hartz IV- Empfängern Ausgewählte Ergebnisse einer Befragung von Unternehmen aus den Branchen Gastronomie, Pflege und Handwerk Pressegespräch der Bundesagentur für Arbeit am 12. November
RSV. RSV kennen. Das Virus, das Eltern kennen sollten. Informationen. Kinder schützen
 RSV kennen Kinder schützen RSV Das Virus, das Eltern kennen sollten. Informationen zu einem wenig bekannten Virus sowie praktische Ratschläge, wie Sie das Risiko einer RSV-Infektion verringern können.
RSV kennen Kinder schützen RSV Das Virus, das Eltern kennen sollten. Informationen zu einem wenig bekannten Virus sowie praktische Ratschläge, wie Sie das Risiko einer RSV-Infektion verringern können.
Klassifizierung multiresistenter gramnegativer Stäbchen auf Basis ihrer phänotypischen Resistenzeigenschaften
 Hygienemaßnahmen für Rettungs- und qualifizierte Krankentransportdienste Stand: 08.07.13 Diese Empfehlungen gelten für den Rettungs- und qualifizierten Krankentransportdienst gemäß 3 Abs. 4 BbgRettG und
Hygienemaßnahmen für Rettungs- und qualifizierte Krankentransportdienste Stand: 08.07.13 Diese Empfehlungen gelten für den Rettungs- und qualifizierten Krankentransportdienst gemäß 3 Abs. 4 BbgRettG und
11. Kölner Antibiotika-Tag: Was gibt es Neues in der Klinischen Infektiologie?
 11. Kölner Antibiotika-Tag: Was gibt es Neues in der Klinischen Infektiologie? Samstag, 18. Januar 2014 9.00-13.30 Uhr Tagungsort (geändert): Hörsaal I LFI der Universität zu Köln Joseph-Stelzmann-Straße
11. Kölner Antibiotika-Tag: Was gibt es Neues in der Klinischen Infektiologie? Samstag, 18. Januar 2014 9.00-13.30 Uhr Tagungsort (geändert): Hörsaal I LFI der Universität zu Köln Joseph-Stelzmann-Straße
Übersicht Antibiotika
 Übersicht Antibiotika Seit Alexander Flemming 1928 das Penicillin erfand, sind im Laufe der Jahre immer mehr Antibiotika hinzugekommen. Um dennoch den Überblick zu bewahren findet ihr hier die indizierten
Übersicht Antibiotika Seit Alexander Flemming 1928 das Penicillin erfand, sind im Laufe der Jahre immer mehr Antibiotika hinzugekommen. Um dennoch den Überblick zu bewahren findet ihr hier die indizierten
Fachinformation Harnwegsinfektionen Regionale Erreger- und Resistenzstatistik 2016 für Urine
 Fachinformation Harnwegsinfektionen Regionale Erreger- und Resistenzstatistik 206 für Urine September 206 Sehr geehrte Kolleginnen und Kollegen, die klinische Leitlinie Unkomplizierte Harnwegsinfektionen
Fachinformation Harnwegsinfektionen Regionale Erreger- und Resistenzstatistik 206 für Urine September 206 Sehr geehrte Kolleginnen und Kollegen, die klinische Leitlinie Unkomplizierte Harnwegsinfektionen
Antibiotikaresistenz
 Unter versteht man die Eigenschaft von Mikroorganismen, die Wirkung antibiotisch aktiver Substanzen abschwächen oder gänzlich aufheben zu können. Grundsätzlich kann es in allen Bereichen, in denen Antibiotika
Unter versteht man die Eigenschaft von Mikroorganismen, die Wirkung antibiotisch aktiver Substanzen abschwächen oder gänzlich aufheben zu können. Grundsätzlich kann es in allen Bereichen, in denen Antibiotika
Lungenentzündung noch immer tödlich? Dr. Christian Pox. WAZ-Nachtforum Wenn die Luft wegbleibt...
 WAZ-Nachtforum Wenn die Luft wegbleibt... Lungenentzündung noch immer tödlich? Dr. Christian Pox Medizinische Universitätsklinik Knappschaftskrankenhaus Bochum Lungenentzündung Bedeutung In Deutschland:
WAZ-Nachtforum Wenn die Luft wegbleibt... Lungenentzündung noch immer tödlich? Dr. Christian Pox Medizinische Universitätsklinik Knappschaftskrankenhaus Bochum Lungenentzündung Bedeutung In Deutschland:
proles-login. Inhalt [Dokument: L201401-1018 / v1.0 vom 16.01.2014]
![proles-login. Inhalt [Dokument: L201401-1018 / v1.0 vom 16.01.2014] proles-login. Inhalt [Dokument: L201401-1018 / v1.0 vom 16.01.2014]](/thumbs/27/11119503.jpg) proles-login. [Dokument: L201401-1018 / v1.0 vom 16.01.2014] Inhalt 1. Einleitung 2 2. email-adresse registrieren 2 3. Benutzerinformationen des Mitarbeiters 3 4. Passwort-Rücksetzung 4 5. Passwort ändern
proles-login. [Dokument: L201401-1018 / v1.0 vom 16.01.2014] Inhalt 1. Einleitung 2 2. email-adresse registrieren 2 3. Benutzerinformationen des Mitarbeiters 3 4. Passwort-Rücksetzung 4 5. Passwort ändern
Gefährlich hohe Blutzuckerwerte
 Gefährlich hohe Blutzuckerwerte In besonderen Situationen kann der Blutzuckerspiegel gefährlich ansteigen Wenn in Ausnahmefällen der Blutzuckerspiegel sehr hoch ansteigt, dann kann das für Sie gefährlich
Gefährlich hohe Blutzuckerwerte In besonderen Situationen kann der Blutzuckerspiegel gefährlich ansteigen Wenn in Ausnahmefällen der Blutzuckerspiegel sehr hoch ansteigt, dann kann das für Sie gefährlich
Programm 4: Arbeiten mit thematischen Karten
 : Arbeiten mit thematischen Karten A) Anteil der ausländischen Wohnbevölkerung an der Wohnbevölkerung insgesamt 2001 in Prozent 1. Inhaltliche und kartographische Beschreibung - Originalkarte Bei dieser
: Arbeiten mit thematischen Karten A) Anteil der ausländischen Wohnbevölkerung an der Wohnbevölkerung insgesamt 2001 in Prozent 1. Inhaltliche und kartographische Beschreibung - Originalkarte Bei dieser
Sumatriptan Antrag auf Freistellung von der Verschreibungspflicht mit Beschränkungen
 Sumatriptan Antrag auf Freistellung von der Verschreibungspflicht mit Beschränkungen Sachverständigen-Ausschuss für Verschreibungspflicht 62. Sitzung am 13.01.2009 im Bundesinstitut für Arzneimittel- und
Sumatriptan Antrag auf Freistellung von der Verschreibungspflicht mit Beschränkungen Sachverständigen-Ausschuss für Verschreibungspflicht 62. Sitzung am 13.01.2009 im Bundesinstitut für Arzneimittel- und
Häufige Infektionen im Erwachsenalter: Diagnostik & DD
 Häufige Infektionen im Erwachsenalter: Diagnostik & DD Dr. Boris Ehrenstein Infektiologie / Rheumatologie Klinik und Poliklinik für Innere Medizin I Häufige ambulant erworbene Infektionen Sinusitis, Otitis
Häufige Infektionen im Erwachsenalter: Diagnostik & DD Dr. Boris Ehrenstein Infektiologie / Rheumatologie Klinik und Poliklinik für Innere Medizin I Häufige ambulant erworbene Infektionen Sinusitis, Otitis
Screening Das Programm. zur Früherkennung von Brustkrebs
 Mammographie Screening Das Programm zur Früherkennung von Brustkrebs das Mammographie Screening Programm Wenn Sie zwischen 50 und 69 Jahre alt sind, haben Sie alle zwei Jahre Anspruch auf eine Mammographie-Untersuchung
Mammographie Screening Das Programm zur Früherkennung von Brustkrebs das Mammographie Screening Programm Wenn Sie zwischen 50 und 69 Jahre alt sind, haben Sie alle zwei Jahre Anspruch auf eine Mammographie-Untersuchung
GEBRAUCHSINFORMATION: INFORMATION FÜR PATIENTEN. Legalon SIL - Trockensubstanz zur Infusionsbereitung
 PACKUNGSBEILAGE 1 GEBRAUCHSINFORMATION: INFORMATION FÜR PATIENTEN Legalon SIL - Trockensubstanz zur Infusionsbereitung Wirkstoff: Silibinin-C-2,3-bis(hydrogensuccinat), Dinatriumsalz Lesen Sie die gesamte
PACKUNGSBEILAGE 1 GEBRAUCHSINFORMATION: INFORMATION FÜR PATIENTEN Legalon SIL - Trockensubstanz zur Infusionsbereitung Wirkstoff: Silibinin-C-2,3-bis(hydrogensuccinat), Dinatriumsalz Lesen Sie die gesamte
NEU NEU. Das Wirkprinzip:
 Das Wirkprinzip: D-Mannose gelangt über den Blutkreislauf unverändert in Blase und Harnwege D-Mannose und Cranberry binden sich gemeinsam an die Fimbrien der entzündungsverursachenden Bakterien (zu 90%
Das Wirkprinzip: D-Mannose gelangt über den Blutkreislauf unverändert in Blase und Harnwege D-Mannose und Cranberry binden sich gemeinsam an die Fimbrien der entzündungsverursachenden Bakterien (zu 90%
Antibiotikaverbrauch in der Arztpraxis in Hessen
 Weniger ist mehr Antibiotika verantwortungsvoll einsetzen Antibiotikaresistenzen vermeiden Antibiotikaverbrauch in der Arztpraxis in Hessen 2008-2015 Dr. med. Harald Herholz, MPH Kassenärztliche Vereinigung
Weniger ist mehr Antibiotika verantwortungsvoll einsetzen Antibiotikaresistenzen vermeiden Antibiotikaverbrauch in der Arztpraxis in Hessen 2008-2015 Dr. med. Harald Herholz, MPH Kassenärztliche Vereinigung
Letzte Krankenkassen streichen Zusatzbeiträge
 Zusatzbeiträge - Gesundheitsfonds Foto: D. Claus Einige n verlangten 2010 Zusatzbeiträge von ihren Versicherten. Die positive wirtschaftliche Entwicklung im Jahr 2011 ermöglichte den n die Rücknahme der
Zusatzbeiträge - Gesundheitsfonds Foto: D. Claus Einige n verlangten 2010 Zusatzbeiträge von ihren Versicherten. Die positive wirtschaftliche Entwicklung im Jahr 2011 ermöglichte den n die Rücknahme der
3.14. Maßnahmen bei Patienten mit cystischer Fibrose (Mukoviszidose-Patienten)
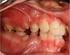 3.14. Maßnahmen bei Patienten mit cystischer Fibrose (Mukoviszidose-Patienten) Allgemein: Für Patienten mit Cystischer Fibrose (CF) sind insbesondere folgende Erreger von Bedeutung: Burkholderia cepacia
3.14. Maßnahmen bei Patienten mit cystischer Fibrose (Mukoviszidose-Patienten) Allgemein: Für Patienten mit Cystischer Fibrose (CF) sind insbesondere folgende Erreger von Bedeutung: Burkholderia cepacia
Scheper Ziekenhuis Emmen. Tel.: + 31 (0) 591-691 320 Fax: + 31 (0) 591-691 321 Web: www.plastici.nl
 Scheper Ziekenhuis Emmen Tel.: + 31 (0) 591-691 320 Fax: + 31 (0) 591-691 321 Web: www.plastici.nl PREISE Wir bieten Ihnen Brustvergrößerungen von 3000,- bis 5.500,- Euro an. ALLGEMEINE INFORMATIONEN Die
Scheper Ziekenhuis Emmen Tel.: + 31 (0) 591-691 320 Fax: + 31 (0) 591-691 321 Web: www.plastici.nl PREISE Wir bieten Ihnen Brustvergrößerungen von 3000,- bis 5.500,- Euro an. ALLGEMEINE INFORMATIONEN Die
Regelaltersgrenze der gesetzlichen Rentenversicherung ersetzt vertragliche Altersgrenze 65
 Regelaltersgrenze der gesetzlichen Rentenversicherung ersetzt vertragliche Altersgrenze 65 Ernst Ludwig, Dipl. Math., BAV-Ludwig Wie bereits in unserem Newsletter IV/2012 berichtet, hat das BAG mit seinem
Regelaltersgrenze der gesetzlichen Rentenversicherung ersetzt vertragliche Altersgrenze 65 Ernst Ludwig, Dipl. Math., BAV-Ludwig Wie bereits in unserem Newsletter IV/2012 berichtet, hat das BAG mit seinem
1. Weniger Steuern zahlen
 1. Weniger Steuern zahlen Wenn man arbeitet, zahlt man Geld an den Staat. Dieses Geld heißt Steuern. Viele Menschen zahlen zu viel Steuern. Sie haben daher wenig Geld für Wohnung, Gewand oder Essen. Wenn
1. Weniger Steuern zahlen Wenn man arbeitet, zahlt man Geld an den Staat. Dieses Geld heißt Steuern. Viele Menschen zahlen zu viel Steuern. Sie haben daher wenig Geld für Wohnung, Gewand oder Essen. Wenn
Indikationserweiterungen für JANUVIA (Sitagliptin, MSD) in der EU - Kombination mit Sulfonylharnstoff n
 Indikationserweiterungen für JANUVIA (Sitagliptin, MSD) in der EU Kombination mit Sulfonylharnstoff nun ebenfalls zugelassen Haar (März 2008) - Die europäische Arzneimittelbehörde EMEA hat JANUVIA für
Indikationserweiterungen für JANUVIA (Sitagliptin, MSD) in der EU Kombination mit Sulfonylharnstoff nun ebenfalls zugelassen Haar (März 2008) - Die europäische Arzneimittelbehörde EMEA hat JANUVIA für
Die HIT ist keine Allergie! Da die von ihr ausgelösten. Krankheitsbild. Was ist eine Histamin- Intoleranz?
 Was ist eine Histamin- Intoleranz? Die Histamin-Intoleranz ist eine Pseudoallergie. Die HIT ist keine Allergie! Da die von ihr ausgelösten Gesundheitsstörungen jedoch von allergiebedingten Beschwerden
Was ist eine Histamin- Intoleranz? Die Histamin-Intoleranz ist eine Pseudoallergie. Die HIT ist keine Allergie! Da die von ihr ausgelösten Gesundheitsstörungen jedoch von allergiebedingten Beschwerden
Empirische antibiotische Therapie bei schwerer Sepsis
 MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
FRAGE 39. Gründe, aus denen die Rechte von Patentinhabern beschränkt werden können
 Jahrbuch 1963, Neue Serie Nr. 13, 1. Teil, 66. Jahrgang, Seite 132 25. Kongress von Berlin, 3. - 8. Juni 1963 Der Kongress ist der Auffassung, dass eine Beschränkung der Rechte des Patentinhabers, die
Jahrbuch 1963, Neue Serie Nr. 13, 1. Teil, 66. Jahrgang, Seite 132 25. Kongress von Berlin, 3. - 8. Juni 1963 Der Kongress ist der Auffassung, dass eine Beschränkung der Rechte des Patentinhabers, die
Sie haben das Recht, binnen vierzehn Tagen ohne Angabe von Gründen diesen Vertrag zu widerrufen.
 Widerrufsbelehrung Nutzt der Kunde die Leistungen als Verbraucher und hat seinen Auftrag unter Nutzung von sog. Fernkommunikationsmitteln (z. B. Telefon, Telefax, E-Mail, Online-Web-Formular) übermittelt,
Widerrufsbelehrung Nutzt der Kunde die Leistungen als Verbraucher und hat seinen Auftrag unter Nutzung von sog. Fernkommunikationsmitteln (z. B. Telefon, Telefax, E-Mail, Online-Web-Formular) übermittelt,
? Kann ich mit Karotten zu viel Vitamin A
 Schwangere aus sozial schwachen Schichten Schwangere, die alkohol-, drogen- oder nikotinabhängig sind Schwangere, die aufgrund einer chronischen Erkrankung Medikamente einnehmen müssen, welche die Nährstoffverwertung
Schwangere aus sozial schwachen Schichten Schwangere, die alkohol-, drogen- oder nikotinabhängig sind Schwangere, die aufgrund einer chronischen Erkrankung Medikamente einnehmen müssen, welche die Nährstoffverwertung
Diabetes mellitus : Folgeschäden
 Diabetes mellitus : Folgeschäden Warum ist der Diabetes mellitus eine wichtige Erkrankung? a. Akute Probleme: Hypoglykämie Hyperglykämie Ketoazidose b. Chronische Probleme: Folgeschäden: Typische Schäden:
Diabetes mellitus : Folgeschäden Warum ist der Diabetes mellitus eine wichtige Erkrankung? a. Akute Probleme: Hypoglykämie Hyperglykämie Ketoazidose b. Chronische Probleme: Folgeschäden: Typische Schäden:
Pflegeversicherung von AXA: Langfristige Erhaltung der Lebensqualität als zentrale Herausforderung
 Pflegeversicherung von AXA: Langfristige Erhaltung der Lebensqualität als zentrale Herausforderung E-Interview mit Lutz Lieding Name: Lutz Lieding Funktion/Bereich: Geschäfts- und Produktpolitik Organisation:
Pflegeversicherung von AXA: Langfristige Erhaltung der Lebensqualität als zentrale Herausforderung E-Interview mit Lutz Lieding Name: Lutz Lieding Funktion/Bereich: Geschäfts- und Produktpolitik Organisation:
Die große Wertestudie 2011
 Die große Wertestudie Projektleiter: Studien-Nr.: ppa. Dr. David Pfarrhofer Prof. Dr. Werner Beutelmeyer ZR..P.F/T Diese Studie wurde für die Vinzenz Gruppe durchgeführt Dokumentation der Umfrage ZR..P.F/T:
Die große Wertestudie Projektleiter: Studien-Nr.: ppa. Dr. David Pfarrhofer Prof. Dr. Werner Beutelmeyer ZR..P.F/T Diese Studie wurde für die Vinzenz Gruppe durchgeführt Dokumentation der Umfrage ZR..P.F/T:
In diesem Tutorial lernen Sie, wie Sie einen Termin erfassen und verschiedene Einstellungen zu einem Termin vornehmen können.
 Tutorial: Wie erfasse ich einen Termin? In diesem Tutorial lernen Sie, wie Sie einen Termin erfassen und verschiedene Einstellungen zu einem Termin vornehmen können. Neben den allgemeinen Angaben zu einem
Tutorial: Wie erfasse ich einen Termin? In diesem Tutorial lernen Sie, wie Sie einen Termin erfassen und verschiedene Einstellungen zu einem Termin vornehmen können. Neben den allgemeinen Angaben zu einem
Registrierung am Elterninformationssysytem: ClaXss Infoline
 elektronisches ElternInformationsSystem (EIS) Klicken Sie auf das Logo oder geben Sie in Ihrem Browser folgende Adresse ein: https://kommunalersprien.schule-eltern.info/infoline/claxss Diese Anleitung
elektronisches ElternInformationsSystem (EIS) Klicken Sie auf das Logo oder geben Sie in Ihrem Browser folgende Adresse ein: https://kommunalersprien.schule-eltern.info/infoline/claxss Diese Anleitung
Berechnung der Erhöhung der Durchschnittsprämien
 Wolfram Fischer Berechnung der Erhöhung der Durchschnittsprämien Oktober 2004 1 Zusammenfassung Zur Berechnung der Durchschnittsprämien wird das gesamte gemeldete Prämienvolumen Zusammenfassung durch die
Wolfram Fischer Berechnung der Erhöhung der Durchschnittsprämien Oktober 2004 1 Zusammenfassung Zur Berechnung der Durchschnittsprämien wird das gesamte gemeldete Prämienvolumen Zusammenfassung durch die
Gründe für fehlende Vorsorgemaßnahmen gegen Krankheit
 Gründe für fehlende Vorsorgemaßnahmen gegen Krankheit politische Lage verlassen sich auf Familie persönliche, finanzielle Lage meinen, sich Vorsorge leisten zu können meinen, sie seien zu alt nicht mit
Gründe für fehlende Vorsorgemaßnahmen gegen Krankheit politische Lage verlassen sich auf Familie persönliche, finanzielle Lage meinen, sich Vorsorge leisten zu können meinen, sie seien zu alt nicht mit
Praktischer Leitfaden für eine angemessene Versorgung
 Mein Recht als Patient Praktischer Leitfaden für eine angemessene Versorgung Gesundheit ist ein Menschenrecht Im Grundgesetz ist das Recht auf körperliche Unversehrtheit fest verankert. Damit hat unser
Mein Recht als Patient Praktischer Leitfaden für eine angemessene Versorgung Gesundheit ist ein Menschenrecht Im Grundgesetz ist das Recht auf körperliche Unversehrtheit fest verankert. Damit hat unser
40-Tage-Wunder- Kurs. Umarme, was Du nicht ändern kannst.
 40-Tage-Wunder- Kurs Umarme, was Du nicht ändern kannst. Das sagt Wikipedia: Als Wunder (griechisch thauma) gilt umgangssprachlich ein Ereignis, dessen Zustandekommen man sich nicht erklären kann, so dass
40-Tage-Wunder- Kurs Umarme, was Du nicht ändern kannst. Das sagt Wikipedia: Als Wunder (griechisch thauma) gilt umgangssprachlich ein Ereignis, dessen Zustandekommen man sich nicht erklären kann, so dass
Die Post hat eine Umfrage gemacht
 Die Post hat eine Umfrage gemacht Bei der Umfrage ging es um das Thema: Inklusion Die Post hat Menschen mit Behinderung und Menschen ohne Behinderung gefragt: Wie zufrieden sie in dieser Gesellschaft sind.
Die Post hat eine Umfrage gemacht Bei der Umfrage ging es um das Thema: Inklusion Die Post hat Menschen mit Behinderung und Menschen ohne Behinderung gefragt: Wie zufrieden sie in dieser Gesellschaft sind.
Die Alternative zu Kronen, Brücken und Prothesen. Wenn Sie Fragen haben, wenden Sie sich bitte an unser Praxisteam!
 Die Alternative zu Kronen, Brücken und Prothesen zahnimplantate Ihre Vorteile durch Implantate: Sie können sprechen und lachen, ohne sich Sorgen zu machen. Ihre neuen Zähne sind fest verankert und fühlen
Die Alternative zu Kronen, Brücken und Prothesen zahnimplantate Ihre Vorteile durch Implantate: Sie können sprechen und lachen, ohne sich Sorgen zu machen. Ihre neuen Zähne sind fest verankert und fühlen
Das große ElterngeldPlus 1x1. Alles über das ElterngeldPlus. Wer kann ElterngeldPlus beantragen? ElterngeldPlus verstehen ein paar einleitende Fakten
 Das große x -4 Alles über das Wer kann beantragen? Generell kann jeder beantragen! Eltern (Mütter UND Väter), die schon während ihrer Elternzeit wieder in Teilzeit arbeiten möchten. Eltern, die während
Das große x -4 Alles über das Wer kann beantragen? Generell kann jeder beantragen! Eltern (Mütter UND Väter), die schon während ihrer Elternzeit wieder in Teilzeit arbeiten möchten. Eltern, die während
zu Euer Wahl.. dass Ihr Eure eigene Praxis haben wollt an forderster Front mit den Menschen und ich hoffe, dass Ihr Eure Chance nutzt, denn..
 Als erstes meinen Glückwunsch zu Euer Wahl.. dass Ihr Eure eigene Praxis haben wollt an forderster Front mit den Menschen persönlich arbeiten wollt und ich hoffe, dass Ihr Eure Chance nutzt, denn.. die
Als erstes meinen Glückwunsch zu Euer Wahl.. dass Ihr Eure eigene Praxis haben wollt an forderster Front mit den Menschen persönlich arbeiten wollt und ich hoffe, dass Ihr Eure Chance nutzt, denn.. die
Lieber SPAMRobin -Kunde!
 Lieber SPAMRobin -Kunde! Wir freuen uns, dass Sie sich für SPAMRobin entschieden haben. Mit diesem Leitfaden möchten wir Ihnen die Kontoeinrichtung erleichtern und die Funktionen näher bringen. Bitte führen
Lieber SPAMRobin -Kunde! Wir freuen uns, dass Sie sich für SPAMRobin entschieden haben. Mit diesem Leitfaden möchten wir Ihnen die Kontoeinrichtung erleichtern und die Funktionen näher bringen. Bitte führen
Patienteninformationsbroschüre Valproat
 Patienteninformationsbroschüre Valproat Informationen für Patientinnen Die Informationen in dieser Broschüre sind für Frauen bestimmt, denen Valproat verschrieben wird und die schwanger werden können (Frauen
Patienteninformationsbroschüre Valproat Informationen für Patientinnen Die Informationen in dieser Broschüre sind für Frauen bestimmt, denen Valproat verschrieben wird und die schwanger werden können (Frauen
- Zweimal Wöchentlich - Windows Update ausführen - Live Update im Norton Antivirusprogramm ausführen
 walker radio tv + pc GmbH Flüelerstr. 42 6460 Altdorf Tel 041 870 55 77 Fax 041 870 55 83 E-Mail info@walkerpc.ch Wichtige Informationen Hier erhalten sie einige wichtige Informationen wie sie ihren Computer
walker radio tv + pc GmbH Flüelerstr. 42 6460 Altdorf Tel 041 870 55 77 Fax 041 870 55 83 E-Mail info@walkerpc.ch Wichtige Informationen Hier erhalten sie einige wichtige Informationen wie sie ihren Computer
Wir sind für Sie da. Unser Gesundheitsangebot: Unterstützung im Umgang mit Ihrer Depression
 Wir sind für Sie da Unser Gesundheitsangebot: Unterstützung im Umgang mit Ihrer Depression Wir nehmen uns Zeit für Sie und helfen Ihnen Depressionen lassen sich heute meist gut behandeln. Häufig ist es
Wir sind für Sie da Unser Gesundheitsangebot: Unterstützung im Umgang mit Ihrer Depression Wir nehmen uns Zeit für Sie und helfen Ihnen Depressionen lassen sich heute meist gut behandeln. Häufig ist es
Wann ist eine Software in Medizinprodukte- Aufbereitungsabteilungen ein Medizinprodukt?
 DGSV-Kongress 2009 Wann ist eine Software in Medizinprodukte- Aufbereitungsabteilungen ein Medizinprodukt? Sybille Andrée Betriebswirtin für und Sozialmanagement (FH-SRH) Prokuristin HSD Händschke Software
DGSV-Kongress 2009 Wann ist eine Software in Medizinprodukte- Aufbereitungsabteilungen ein Medizinprodukt? Sybille Andrée Betriebswirtin für und Sozialmanagement (FH-SRH) Prokuristin HSD Händschke Software
Wenn Sie am Grauen Star leiden, haben wir die Linse für Sie mit der Sie wieder ohne Brille in die Ferne UND Nähe sehen können!
 Multifokale Intraokularlinsen Wenn Sie am Grauen Star leiden, haben wir die Linse für Sie mit der Sie wieder ohne Brille in die Ferne UND Nähe sehen können! Die Informationen, die sie in dieser Broschüre
Multifokale Intraokularlinsen Wenn Sie am Grauen Star leiden, haben wir die Linse für Sie mit der Sie wieder ohne Brille in die Ferne UND Nähe sehen können! Die Informationen, die sie in dieser Broschüre
Rente mit 67 Anhebung der Altersgrenzen
 HBE PRAXISWISSEN Rente mit 67 Anhebung der Altersgrenzen Handelsverband Bayern e.v. Brienner Straße 45, 80333 München Rechtsanwältin Claudia Lindemann Telefon 089 55118-122 Telefax 089 55118-118 E-Mail
HBE PRAXISWISSEN Rente mit 67 Anhebung der Altersgrenzen Handelsverband Bayern e.v. Brienner Straße 45, 80333 München Rechtsanwältin Claudia Lindemann Telefon 089 55118-122 Telefax 089 55118-118 E-Mail
Einleitende Bemerkungen
 Einleitende Bemerkungen EU-FORMBLATT LENKFREIE TAGE / KONTROLLGERÄT MANUELLER NACHTRAG ENTSCHEIDUNGSHILFE FÜR FAHRPERSONAL VON VERORDNUNGS-FAHRZEUGEN 1 BEI TÄTIGKEITEN IM INNERSTAATLICHEN VERKEHR Zur Frage,
Einleitende Bemerkungen EU-FORMBLATT LENKFREIE TAGE / KONTROLLGERÄT MANUELLER NACHTRAG ENTSCHEIDUNGSHILFE FÜR FAHRPERSONAL VON VERORDNUNGS-FAHRZEUGEN 1 BEI TÄTIGKEITEN IM INNERSTAATLICHEN VERKEHR Zur Frage,
ikk-classic.de Gesetzliches Krankengeld für Selbstständige Kein Zusatzbeitrag 2010 Da fühl ich mich gut.
 ikk-classic.de Gesetzliches Krankengeld für Selbstständige Kein Zusatzbeitrag 2010 Da fühl ich mich gut. 2 Informationen Gesetzliches Krankengeld für Selbstständige Selbstständige haben die Möglichkeit,
ikk-classic.de Gesetzliches Krankengeld für Selbstständige Kein Zusatzbeitrag 2010 Da fühl ich mich gut. 2 Informationen Gesetzliches Krankengeld für Selbstständige Selbstständige haben die Möglichkeit,
Patientenumfrage. Was wirklich zählt
 Patientenumfrage Was wirklich zählt Pressekonferenz, 20. Juni 2011 DOKUMENTATION DER UMFRAGE Ziel dieses Forschungsprojektes war die Auslotung der Bedeutung von Werten und Werthaltungen einerseits in der
Patientenumfrage Was wirklich zählt Pressekonferenz, 20. Juni 2011 DOKUMENTATION DER UMFRAGE Ziel dieses Forschungsprojektes war die Auslotung der Bedeutung von Werten und Werthaltungen einerseits in der
Urlaubsregel in David
 Urlaubsregel in David Inhaltsverzeichnis KlickDown Beitrag von Tobit...3 Präambel...3 Benachrichtigung externer Absender...3 Erstellen oder Anpassen des Anworttextes...3 Erstellen oder Anpassen der Auto-Reply-Regel...5
Urlaubsregel in David Inhaltsverzeichnis KlickDown Beitrag von Tobit...3 Präambel...3 Benachrichtigung externer Absender...3 Erstellen oder Anpassen des Anworttextes...3 Erstellen oder Anpassen der Auto-Reply-Regel...5
Genetisch... Unterschied. DNA zu... 99,9% identisch
 Genetisch... Unterschied DNA zu... 99,9% identisch Alle Menschen unterscheiden sich aus genetischer Sicht nur um 0,1% Die übrigen 99,9% sind exakt gleich, egal ob miteinander verwandt oder nicht. Diese
Genetisch... Unterschied DNA zu... 99,9% identisch Alle Menschen unterscheiden sich aus genetischer Sicht nur um 0,1% Die übrigen 99,9% sind exakt gleich, egal ob miteinander verwandt oder nicht. Diese
1 topologisches Sortieren
 Wolfgang Hönig / Andreas Ecke WS 09/0 topologisches Sortieren. Überblick. Solange noch Knoten vorhanden: a) Suche Knoten v, zu dem keine Kante führt (Falls nicht vorhanden keine topologische Sortierung
Wolfgang Hönig / Andreas Ecke WS 09/0 topologisches Sortieren. Überblick. Solange noch Knoten vorhanden: a) Suche Knoten v, zu dem keine Kante führt (Falls nicht vorhanden keine topologische Sortierung
Hirnödeme bei HAE was Patienten wissen sollten
 Hirnödeme bei HAE was Patienten wissen sollten Dieser immer stärker werdende Druck... Starke Kopfschmerzen? Bei HAE kann auch ein Hirnödem die Ursache sein. 2 Ein kaum beachteter Zusammenhang Verspannungen,
Hirnödeme bei HAE was Patienten wissen sollten Dieser immer stärker werdende Druck... Starke Kopfschmerzen? Bei HAE kann auch ein Hirnödem die Ursache sein. 2 Ein kaum beachteter Zusammenhang Verspannungen,
Reizdarmsyndrom lindern
 MARIA HOLL Reizdarmsyndrom lindern Mit der Maria-Holl-Methode (MHM) Der ganzheitliche Ansatz 18 Wie Sie mit diesem Buch Ihr Ziel erreichen Schritt 1: Formulieren Sie Ihr Ziel Als Erstes notieren Sie Ihr
MARIA HOLL Reizdarmsyndrom lindern Mit der Maria-Holl-Methode (MHM) Der ganzheitliche Ansatz 18 Wie Sie mit diesem Buch Ihr Ziel erreichen Schritt 1: Formulieren Sie Ihr Ziel Als Erstes notieren Sie Ihr
UNIVERSALINSTRUMENT ANTIBIOTIKUM?
 CAMPUS GROSSHADERN CAMPUS INNENSTADT UNIVERSALINSTRUMENT ANTIBIOTIKUM? Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene 02.04.2014 B. Grabein DIE INSTRUMENTE Daptomycin Aminoglykoside
CAMPUS GROSSHADERN CAMPUS INNENSTADT UNIVERSALINSTRUMENT ANTIBIOTIKUM? Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene 02.04.2014 B. Grabein DIE INSTRUMENTE Daptomycin Aminoglykoside
Hygiene und Infektionsvorbeugung
 Hygiene und Infektionsvorbeugung Isolierung Beter voor elkaar 2 Einleitung Diese Broschüre ist für Patienten gedacht, die isoliert gepflegt werden und für deren Angehörige/sonstige Personen, die diese
Hygiene und Infektionsvorbeugung Isolierung Beter voor elkaar 2 Einleitung Diese Broschüre ist für Patienten gedacht, die isoliert gepflegt werden und für deren Angehörige/sonstige Personen, die diese
Die Invaliden-Versicherung ändert sich
 Die Invaliden-Versicherung ändert sich 1 Erklärung Die Invaliden-Versicherung ist für invalide Personen. Invalid bedeutet: Eine Person kann einige Sachen nicht machen. Wegen einer Krankheit. Wegen einem
Die Invaliden-Versicherung ändert sich 1 Erklärung Die Invaliden-Versicherung ist für invalide Personen. Invalid bedeutet: Eine Person kann einige Sachen nicht machen. Wegen einer Krankheit. Wegen einem
Pressemitteilung 60 /2014
 Pressemitteilung 60 /2014 Gutes tun für immer und ewig Die Stiftung Augen heilen-dr. Buchczik Stiftung engagiert sich für Menschen in der 3. Welt Paderborn / Detmold, 18. Dezember 2014 Eine Stiftung zu
Pressemitteilung 60 /2014 Gutes tun für immer und ewig Die Stiftung Augen heilen-dr. Buchczik Stiftung engagiert sich für Menschen in der 3. Welt Paderborn / Detmold, 18. Dezember 2014 Eine Stiftung zu
DIE NATIONALEN REGLEMENTIERUNGEN DES BERUFSZUGANGS IN DEN AUGEN DER BEVÖLKERUNG
 DIE NATIONALEN REGLEMENTIERUNGEN DES BERUFSZUGANGS IN DEN AUGEN DER BEVÖLKERUNG Repräsentative Befragung der österr. Bevölkerung n=2024 repräsentativ für die österr. Bevölkerung ab 16 Jahre Okt./Nov. 2014
DIE NATIONALEN REGLEMENTIERUNGEN DES BERUFSZUGANGS IN DEN AUGEN DER BEVÖLKERUNG Repräsentative Befragung der österr. Bevölkerung n=2024 repräsentativ für die österr. Bevölkerung ab 16 Jahre Okt./Nov. 2014
Kommunikations-Management
 Tutorial: Wie kann ich E-Mails schreiben? Im vorliegenden Tutorial lernen Sie, wie Sie in myfactory E-Mails schreiben können. In myfactory können Sie jederzeit schnell und einfach E-Mails verfassen egal
Tutorial: Wie kann ich E-Mails schreiben? Im vorliegenden Tutorial lernen Sie, wie Sie in myfactory E-Mails schreiben können. In myfactory können Sie jederzeit schnell und einfach E-Mails verfassen egal
Ich kann auf mein Einkommen nicht verzichten. Die BU PROTECT Berufsunfähigkeitsversicherung.
 Ich kann auf mein Einkommen nicht verzichten. Die BU PROTECT Berufsunfähigkeitsversicherung. NAME: WOHNORT: ZIEL: PRODUKT: Irene Lukas Hamburg Ein sicheres Einkommen auch wenn ich einmal nicht arbeiten
Ich kann auf mein Einkommen nicht verzichten. Die BU PROTECT Berufsunfähigkeitsversicherung. NAME: WOHNORT: ZIEL: PRODUKT: Irene Lukas Hamburg Ein sicheres Einkommen auch wenn ich einmal nicht arbeiten
Übersicht der getesteten Antibiotika
 Übersicht der getesteten Antibiotika Penicilline (bakteriozid) Schmalspektrum-Penicilline Orale Penicilline (Penicillin V und Propicillin) sind bei Infektionen mit Keimen des "klassischen Penicillin-G-
Übersicht der getesteten Antibiotika Penicilline (bakteriozid) Schmalspektrum-Penicilline Orale Penicilline (Penicillin V und Propicillin) sind bei Infektionen mit Keimen des "klassischen Penicillin-G-
Methicillin Resistenter Staphylococcus Aureus (MRSA)
 Methicillin Resistenter Staphylococcus Aureus (MRSA) Allgemein Ihr Kind wurde in das UMC St Radboud in Nijmegen aufgenommen, nachdem es einige Zeit in einem anderen, wahrscheinlich ausländischen Krankenhaus
Methicillin Resistenter Staphylococcus Aureus (MRSA) Allgemein Ihr Kind wurde in das UMC St Radboud in Nijmegen aufgenommen, nachdem es einige Zeit in einem anderen, wahrscheinlich ausländischen Krankenhaus
Antibiotikaresistenzen in der Humanmedizin
 BVL-Symposium Herausforderungen 24: Tierarzneimittel im Fokus Nutzen, Risiken, Resistenzen 5./6. November 23, Berlin Antibiotikaresistenzen in der Humanmedizin Michael Kresken Paul-Ehrlich-Gesellschaft
BVL-Symposium Herausforderungen 24: Tierarzneimittel im Fokus Nutzen, Risiken, Resistenzen 5./6. November 23, Berlin Antibiotikaresistenzen in der Humanmedizin Michael Kresken Paul-Ehrlich-Gesellschaft
