Empfehlungen zur Therapie und Nachsorge bei primären Hirntumoren und ZNS- Metastasen
|
|
|
- Oldwig Pfeiffer
- vor 7 Jahren
- Abrufe
Transkript
1 Empfehlungen zur Therapie und Nachsorge bei primären Hirntumoren und ZNS- Metastasen Erstellt von der Arbeitsgruppe Neuroonkologie Klinikum Stuttgart 2012 Ependymom WHO I-III Initiale Diagnostik für Therapieentscheidung: MRT( Nativ + KM) Neuroachse, Liquor 1) Operation: Komplette Tumorresektion, ggf. Nachresektion bei Tumorrest oder Rezidiv Ggf. Teilresektion bei Hirnstamminfiltration 2) Strahlentherapie: In Abhängigkeit vom Resektionsgrad, Lokalisation und Grading: Grad II infratentoriell optional bei kompletter Resektion da keine genaue Datenlage vorliegt. Grad III infratentoriell obligat,unmittelbar postoperative RT der erweiterten Tumorregion 54,0 Gy Grad II Supratentoriell obligat, bei inkompletter Resektion Gesamtdosis Grad III Supratentoriell obligat 54,0 Gy 59,4 Gy Grad II Spinalkanal obligat bei inkompletter Resektion 50,4 Gy Grad III Spinalkanal obligat 50,4 Gy 3) Chemotherapie: Nicht indiziert. Bei Erwachsenen nur als individuelle Therapieentscheidung, z.b. bei Fehlen anderer Behandlungsoptionen. 1. Kontrolle: MRT innerhalb 48 h post- OP zur Bestimmung des Resektionsgrades. Kontrollen bei WHO I+II : alle 6 Monate für die ersten 2 Jahre, dann jährlich Initial nach Diagnosestellung : gesamte Neuroachse Bei spinalem Befall: regelmäßige MRT Kontrollen der Tumorregion wie oben angegeben. Bei cerebralem Befall: regelmäßige MRT Kontrollen der Tumorregion wie oben angegeben. Bei WHO III MRT Kontrollen alle 3 Monate. Initial nach Diagnosestellung: gesamte Neuroachse, danach jährlich einmal die gesamte Neuroachse. Astrozytom WHO I Initiale Diagnostik für Therapieentscheidung: MRT Schädel (Nativ + KM), Cave: Neurofibromatose! (Siehe Anhang) Therapie : Stereotaktisceh Serienbiopsie bei eloquenter oder diffuser Tumorlokalisation.
2 2) Strahlentherapie: Primär nicht indiziert. Bei inoperablem Tumor und progredientem neurologischem Defizit wird im Sinne eines individuellen Heilversuches die Bestrahlung der erweiterten Tumorregion mit 54 Gy empfohlen. 3) Chemotherapie: Nicht indiziert. 1. Kontrolle: MRT innerhalb 48 h post- OP zur Bestimmung des Resektionsgrades. Weitere Kontrolle nach 6+12 Monaten, danach jährlich, nach 3 Jahren alle 2 Jahre Astrozytome WHO II Initiale Diagnostik für Therapieentscheidung: MRT Schädel (Nativ + KM), Cave : bei Kindern und Jugendlichen an Neurofibromatose denken! (Siehe Anhang) Stereotaktische Serienbiopsie bei eloquenter oder diffuser Tumorlokalisation. 2) Strahlentherapie: Primär Nicht indiziert. Ausnahme bei ungünstigem Risikoprofil ( Alter>40J, Tumorprogress, progredientem neurologischem Defizit, nicht kontrollierbare Epilepsie ). In diesem Fall wird die Bestrahlung der erweiterten Tumorregion mit 54 Gy empfohlen. 3) Chemotherapie: Nicht indiziert. Ausnahme im Sinne eines individuellen Heilversuches wenn keine weitere Therapieoption besteht. 1. Kontrolle: MRT innerhalb 48 h post- OP zur Bestimmung des Resektionsgrades. Weitere MRT-Kontrollen ½ jährlich, nach 2 Jahren jährlich. Studie: EORTC Phase III Studie zu Bewertung der primären Chemotherapie mit Temozolomid gegenüber Strahlentherapie bei Patienten mit niedrig malignen Gliomen nach Stratifizierung für genetischen 1p Verlust Oligoastrozytome und Oligodendrogliome WHO II: Initiale Diagnostik für Therapieentscheidung: MRT Schädel (Nativ + KM) Stereotaktische Serienbiopsie bei eloquenter oder diffuser Tumorlokalisation. 2) Strahlentherapie: Nicht indiziert. Ausnahme: Bei ungünstigem Risikoprofil ( Alter>40J, Tumorprogress, progredientem neurologischem Defizit, medikamentös nicht einstellbare Epilepsie ) Wenn Pat. Für Chemotherapie nicht infrage kommt, Bei Progress unter Chemotherapie, In diesen Fällen wird die Bestrahlung der erweiterten Tumorregion mit 54 Gy empfohlen. 3) Chemotherapie: Nicht indiziert. Ausnahme: Bei Tumorteilresektion, oder nach Biopsie bei inoperablem Tumor. In diesem Fall wird eine Chemotherapie z. B. mit Temozolomid oder PCV( Procarbacin/CCNU/Vincristin) empfohlen.
3 1. Kontrolle: MRT innerhalb 48 h post- OP zur Bestimmung des Resektionsgrades. Weitere MRT-Kontrollen ½ jährlich, nach 2 Jahren jährlich. Studie: EORTC Phase III Studie zu Bewertung der primären Chemotherapie mit Temozolomid gegenüber Strahlentherapie bei Patienten mit niedrig malignen Gliomen nach Stratifizierung für genetischen 1p Verlust Anaplastische Astrozytome WHO III Initiale Diagnostik für Therapieentscheidung: MRT Schädel(Nativ + KM) Stereotaktische Serienbiopsie bei eloquenter oder diffuser Tumorlokalisation. 2) Strahlentherapie: Optional. Bestrahlt wird die erweiterte Tumorregion mit einer Gesamtdosis von 60 Gy. 3) Chemotherapie: Optional. Z.B. Temozolomid oder PCV 1. Kontrolle: MRT innerhalb 48 h post- OP zur Bestimmung des Resektionsgrades. Weitere MRT-Kontrollen ¼ jährlich. Studie NOA 4: Randomisierte Phase-III-Studie der sequentiellen Radiochemotherapie oligoastrozytärer Tumoren des WHO-Grades III mit PCV oder Temozolomid. Bezüglich progressionsfreiem Intervall und der Gesamtüberlebenszeit zeigt sich kein signifikanter Unterschied in den Untersuchungsarmen A+B. Dies betrifft alle histologischen Gruppen Anaplastisches Astrozytom (AA), Anaplastisches Oligoastrozytom (AOA), Anaplastisches Oligodendrogliom (AO). Somit kann nach Tumorresektion sowohl eine Chemotherapie als auch die Bestrahlung adjuvant durchgeführt werden. In der Subgruppe der AA zeigt sich eine längere mediane Progressionsfreie ÜLZ nach Chemotherapie gegenüber alleiniger Strahlentherapie. Da Temozolomid allgemein mit weniger NW behaftet ist und über einen längeren Zeitraum verabreicht werden kann, wird auf Niveau Expertenmeinung primär die Behandlung mit Temozolomid empfohlen Die komplette Tumorresektion zeigt in allen Subgruppen, auch bei den Oligodendrogliomen, einen deutlich besseren Verlauf, so dass sie als Prognosefaktor angesehen und daher angestrebt werden soll. Anaplastisches Oligodendrogliome WHO III Initiale Diagnostik für Therapieentscheidung: MRT Schädel (Nativ + KM) Stereotaktische Serienbiopsie bei eloquenter oder diffuser Tumorlokalisation. 2) Strahlentherapie: Optional. Postoperative Radiatio der erweiterten Tumorregion mit 60 Gy Wenn Pat. Für Chemotherapie nicht infrage kommt Bei Progress unter Chemotherapie 3) Chemotherapie: Optional. Z.B. Temozolomid oder PCV
4 1. Kontrolle: MRT innerhalb 48 h post- OP zur Bestimmung des Resektionsgrades. Weitere MRT-Kontrollen ¼ jährlich. Studie: NOA 4. Siehe unter anaplastisches Astrozytom Glioblastom WHO IV : Initiale Diagnostik für Therapieentscheidung: MRT Schädel (Nativ + KM) Stereotaktische Serienbiopsie bei eloquenter oder diffuser Tumorlokalisation. 2) Strahlentherapie: Obligat. Bestrahlt wird die erweiterte Tumorregion nach EORTC Protokoll mit einer Gesamtdosis von 60 Gy. Ausnahme: Bei relevanter Komorbidität alleinige hypofraktionierte Bestrahlung mit Gy mit 3 Gy Einzeldosis. 3) Chemotherapie: Obligat. Standard ist die simultane Chemotherapie nach EORTC mit anschließender Gabe von mindestens 6 Zyklen Temozolomid. Sollte nach diesem Zeitraum im MRT kein Hinweis auf ein Tumorprogress bzw. Rezidiv bestehen, kann eine Therapiepause eingeleitet werden. Kommentar: Die erste MRT Verlaufskontrolle sollte 3 Monate nach der Operation und mindestens 6 Wochen nach Abschluss der Radiatio erfolgen. Bei V.a. Tumorrezidiv sollte eine Pseudoprogression ausgeschlossen werden mittels MRT-Kontrolle im Intervall von 6-8 Wochen oder ggf. eine 18-FET-PET-CT Untersuchung durchgeführt werden. Solange ein Tumorrezidiv nicht sicher nachgewiesen werden kann, wird die bereits eingeleitete Therapie fortgeführt. Bei Nachweis eines Rezidivs ggf. erneute OP, Umstellung der Chemotherapie oder in Einzelfällen Re-Bestrahlung. Studie: In der EORTC Studie ließ sich durch die kombinierte Radiochemotherapie eine Verbesserung des progressionsfreien Intervalls (6,9 Mo versus 5 Mo), der Gesamtüberlebenszeit (14,6 Mo versus 12,1 Mo), und der 2-Jahrüberlebenszeit (26% versus 10%) zeigen. NOA-08/Methusalem: Temozolomid (one week on / one week off) versus Strahlentherapie in der Primärtherapie anaplastischer Astrozytome und Glioblastome bei älteren Patienten. Erste Ergebnisse zeigen, dass die Chemotherapie mit TMZ mit einer deutlich erhöhten Toxizität einhergeht. Die alleinige Chemotherapie mit TMZ scheint gegenüber der Standard Strahlentherapie unterlegen. Cilengetide/ EMD Arm A: Radiochemotherapie nach EORTC, dann TMZ-Erhaltungstherapie Arm B: Radiochemotherapie nach EORTC + Cilengetide, dann TMZ + Cilengetide Ergebnisse werden Ende 2012 erwartet. 1. Kontrolle: MRT innerhalb 48 h post- OP zur Bestimmung des Resektionsgrades. Weitere MRT-Kontrollen ¼ jährlich.
5 Gliomatosis cerebri: Initiale Diagnostik für Therapieentscheidung: MRT Schädel(Nativ + KM) 1) Operation: Biopsie offen oder stereotaktisch zur Diagnosesicherung 2) Strahlentherapie: Optional. Wenn keine Chemotherapie gegeben werden kann, erfolgt die subtotale Ganzhirnbestrahlung mit einer Gesamtdosis von 50,4 Gy. 3) Chemotherapie: Obligat. Alle Patienten sollten gemäß NOA 5 Studienprotokoll (siehe Anhang) behandelt werden. Außerhalb der Studie kommt bei Patienten im guten AZ eine PCV Chemotherapie infrage. Studie: NOA 5 Phase II Studie zur Chemotherapie und Strahlentherapie bei Gliomatosis cerebri. Post- OP CCT zum Ausschluss einer operativen Komplikation. Danach ¼ jährliche MRT-Kontrollen. Gangliogliom und Gangliozytome WHO I : Siehe pilozytisches Astrozytom WHO I WHO III : Siehe anaplastisches Astrozytom WHO III Pinealis Tumoren: Initiale Diagnostik für Therapieentscheidung: MRT (Nativ + KM) Neuroachse. Liquoruntersuchung ( ß- HCG, Alpha-Fetoprotein ) Pineozytom WHO II Bei subtotaler Resektion abwarten. 2) Strahlentherapie: Optional. Bei progredientem Rezidiv mit 50,4 54 Gy. Alternativ kommt bei einer maximalen Größe von 3 cm Durchmesser eine radiochirurgische Behandlung infrage. 3) Chemotherapie: Nicht indiziert. 1.Kontrolle MRT innerhalb 48h post-op. Danach MRT-Kontrollen ½ jährlich über 2 Jahre, danach jährlich. Pineoblastom WHO III
6 2) Strahlentherapie: Nach Studienprotokoll HIT 2000 bei Alter < 21J, Bestrahlung der Neuroachse mit 36 Gy. Aufsättigung der Tumorregion bis maximal 55,8 Gy. Ggf. radiochirurgische Therapie. 3) Chemotherapie: Nicht indiziert. Keine gesicherten Daten vorahnden. Platinderivate bzw. Kombinationen können erwogen werden. 1. Kontrolle MRT innerhalb 48 h post- OP, CCT bei Biopsie ( Endoskopische PE! ) Danach 1/4 jährliche. Studie: Bei Kindern und Jugendlichen < 21 J Therapie innerhalb des HIT 2000 Protokolls. Medulloblastom: Initiale Diagnostik für Therapieentscheidung: MRT Schädel ( Nativ + Km) und Neuroachse, Liquor auf Tumorzellen 1) Operation: mikrochirurgisch komplette Tumorresektion, ggf. Re-OP bei Tumorrest oder Rezidiv. 2) Strahlentherapie: Indiziert. Nach Studienprotokoll ( Kinder : HIT 2000, Erwachsene NOA 7 ) Außerhalb von Studien Bestrahlung der kraniospinalen Achse bei Kindern bis 23,4 Gy, bei Erwachsenen bis 35,2 Gy, Aufsättigung der Tumorregion bis maximal 55,8 Gy. 3) Chemotherapie: Indiziert. Die Behandlung von Kindern und Jugendlichen erfolgt in Absprache mit den Pädiatern im Rahmen des HIT 2000 Protokolls. Erwachsene sollten in die NOA 7 Studie eingeschlossen werden; bei Metastasen und Alter zw. 18 und 21 Jahren individuelles Vorgehen in Absprache mit NOA-Studienzentrale. 1. Kontrolle MRT innerhalb 48 h post- OP. Weitere MRT- Kontrollen ¼ jährlich für 1 Jahr, dann ½ jährlich für 2 Jahre und danach jährlich. Studie: NOA 7 Studie zur Therapie des Medulloblastoms für Erwachsene offen. Meningeome WHO I + II : Initiale Diagnostik für Therapieentscheidung: MRT Schädel ( Nativ + KM), ggf. CCT bei knöchernem Befall, ggf. Angiographie. 1) Operation: Komplette Tumorresektion. Intraoperative Beurteilung des Resektionsgrades nach Simpson. 2) Strahlentherapie: Nicht indiziert. Ausnahme: Bei symptomatischem, nicht komplett resektablem Tumor und/oder bei progredientem Tumorrezidiv mit 54-57,6 Gy. Fraktionierte stereotaktische Bestrahlung oder IMRT bei Tumorsitz an der Schädelbasis. Radichirurgische Maßnahmen bei kleinen Prozessen mit einem Durchmesser< 3cm 3) Chemotherapie: Nicht indiziert.
7 1. Kontrolle MRT nach 3 Monaten, ggf. CCT bei intraossärer Ausdehnung. Weitere MRT-Kontrolle dann jährlich über 5 Jahre. Bei Resttumor und/oder atypischen Verhalten u.u. in kürzeren Zeitintervallen. Anaplastisches Meningeom WHO III : Initiale Diagnostik für Therapieentscheidung: MRT Schädel ( Nativ + KM), ggf. CCT bei knöchernem Befall, ggf. Angiographie 1) Operation: Komplette Tumorresektion. Intraoperative Beurteilung des Resektionsgrades nach Simpson. 2) Strahlentherapie: Obligat. Standard postoperative Bestrahlung mit Gy. Bei Sitz an der Schädelbasis ist die fraktionierte stereotaktische Bestrahlung oder IMRT zu bevorzugen. 3) Chemotherapie: Nicht indiziert. Ausnahme : In seltenen Fällen im Sinne des individuellen Heilversuches z.b. mit Litalir oder Temozolomid Post- OP Bildgebung MRT innerhalb 48h, ggf. CCT bei intraossäeren Befall. Weitere Kontrolle ¼ jährlich. Nach 3 Jahren Progress bzw. Rezidivfreier Zeit 1/2 Jährliche Kontrollen Alle 2 Jahre kleines Tu.-Staging wegen möglicher Metastasierung. (Rö. Thorax und Sono Abdomen) Hypophysenadenom : Initiale Diagnostik für Therapieentscheidung: MRT Schädel ( Nativ + KM), Ophtalmologische Untersuchung, Hormonstatus inklusive Provokationstest. 1) Operation: Vollständige Resektion bei hormoninaktiven und bestimmten hormonaktiven Tumoren (Akromegalie,Cushing). Ausnahme: Bei Prolaktinomen Therapie mit Dopaminagonisten ( z.b. 3x2,5 mg Bromocriptin ) 2) Strahlentherapie: Indiziert bei progredientem, medikamentös nicht beeinflussbarem Rest- oder Rezidivtumor wenn eine nochmalige Operation nicht infrage kommt, mit 50,4 Gy. Alternativ: Radiochirurgie 3) Chemotherapie: Nicht indiziert. Nachsorge : MRT Schädel ½ jährlich post- OP für 1 Jahr. Dann jährlich. Visuskontrolle unmittelbar post-op, je nach Befund ¼ jährlich bis jährlich. Hormonstatus 6 Wochen Post-OP ZNS - Metastasen: Initiale Diagnostik für Therapieentscheidung: MRT Schädel (Nativ + KM),CCT (Nativ+KM) bei Befall des knöchernen Schädels.
8 1) Operation: Komplette Resektion in Abhängigkeit von Lokalisation, Anzahl der Metastasen und Gesamtprognose des Patienten. 2) Strahlentherapie: Nach Resektion einer solitären / singulären Metastase wird die anschließende Ganzhirnbestrahlung abhängig von Allgemeinzustand des Patienten und Gesamtprognose der Grunderkrankung bis 10X3 Gy,14X2,5 Gy oder 20X2 Gy empfohlen. In Einzelfällen kann hierüber interdisziplinär entschieden werden, z.b. wenn die Fortführung der Therapie der Grunderkrankung im Vordergrund steht. Nach Resektion von multiplen Metastasen ist die Ganzhirnbestrahlung indiziert. Bei Metastasen mit einem Durchmesser< 3 cm kommt eine radiochirurgische Behandlung als Alternative zur Resektion in Betracht. Bei Metastasen im Hirnstamm ist die Radiochirurgische Behandlung Methode der Wahl. Falls weder Operation noch die Radiochirurgie erfolgen können wird eine Ganzhirnbestrahlung bis 10x3 Gy, und evtl. eine lokale Aufsättigung bis 39 Gy empfohlen. 3) Chemotherapie: Richtet sich nach den Empfehlungen des jeweiligen Primärtumors. MRT innerhalb 48 h post- OP. Danach alle 3 Monate im ersten Jahr. ½ Jährlich im 2.Jahr Danach Jährlich. ZNS-Lymphom: Initiale Diagnostik für Therapieentscheidung: MRT-Schädel (Nativ + KM), CCT (Nativ + KM) Ausschluß systemische Lymphomerkrankung. Augenärztliche Untersuchung. Ausschluß HIV Erkrankung. Histologische Diagnosesicherung mittels stereotaktischer Probebiopsie. Cave: unter Dexamethasontherapie ist eine histologische Zuordnung nicht sicher möglich. Dexamethason sollte mindestens 10 Tage vor geplanter Operation abgesetzt werden. Alle Patienten über 65 Jahre sollten vor Beginn der Chemotherapie ein geriatrisch onkologisches Assessment erhalten. Chemotherapie: Patienten mit einem Karnofsky-Index > 70 % oder entsprechend Go Go im geriatrisch onkologischen Assessment sollte eine Chemotherapie mit HD MTX 3,5 g/m 2 Tag 1 plus HD-Cytarabin 2 x 2 g/m 2 Tag 2+3, Wdh Tag 22 über 4 Zyklen entsprechend der IELSG-20 Studie angeboten werden. Bei Erreichen einer kompletten Remission ist eine routinemäßige konsolidierende Ganzhirnbestrahlung nicht erforderlich. Patienten mit einem Karnofsky-Index < 70 % oder entsprechend Slow Go im geriatrisch onkologischen Assessment sollte eine Chemotherapie mit HD MTX 4 g/m 2 über 6 Zyklen angeboten werden. Patienten mit Kontraindikation gegen eine Chemotherapie sollten zur Einleitung einer Ganzhirnbestrahlung in der Strahlentherapie vorgestellt werden. Im Rezidiv sollte bei Hochdosis-fähigen Patienten eine Hochdosischemotherapie mit autologer Blutstammzelltransplantation nach dem Freiburger Protokoll angestrebt werden. Strahlentherapie: In beiden Fällen ist bei Erreichen einer kompletten Remission eine routinemäßige konsolidierende Ganzhirnbestrahlung nicht erforderlich. Bei fehlender kompletter Remission sollte eine Ganzhirnbestrahlung mit 45 GY evtl. Boost bis 54 Gy durchgeführt werden. MRT nach Abschluss der Therapie alle 3 Monate in den ersten 3 Jahren, danach alle 6 Monate und schließlich jährlich. Liquor, und Augenärztliche Untersuchungen, je nach klinischem Verlauf.
9 Studie: G-PCNSL-SG-02, Chemoimmuntherapie mit Hoch-Dosis Methotrexat (HDMTX), Isofosfamid(IFO) und Rituximab(R),gefolgt von einer Hochdosis-Chemotherapie mit autologer Stammzelltransplantation(HD-ASCT) versus konventioneller systemischer und intraventrikulärer Playchemotherapie bei primärem ZNS Lymphom(G-PCNSL-SG2) Status der Studie: Beginn noch nicht bekannt Studienleitung: Prof. Dr. Schlegel, Ruhr Universität Bochum Hier im Haus: Dr. Hahn, Katharinenhospital Mitglieder der Arbeitsgruppe und Ansprechpartner: Prof. Dr. med. N. Hopf Dr. med. M. Nadji-Ohl Prof. Dr. med. M. Münter Dr. med. H. Welker Dr. med. Dr. D.Hahn Prof. Dr. med. H. Bäzner Dr.med. C. Melville Neurochirurgie, Klinikum Stuttgart (KH) Neurochirurgie, Klinikum Stuttgart (KH) Strahlentherapie, Klinikum Stuttgart (KH) Strahlentherapie, Klinikum Stuttgart (KH) Hämatoonkologie, Klinikum Stuttgart (KH) Neurologie, Klinikum Stuttgart (BH) Neurologie, Klinikum Stuttgart (BH) Neuroonkologische Sprechstunde Leiterin OÄ M. Nadji-Ohl Dr. med. H. Opitz Mittwoch und Freitag 09: Uhr Anmeldung unter MVZ Neurochirurgie, Haus 7, EG Hämatoonkologische Sprechstunde Dr. med. D. Hahn Dienstag 11:00 13:00 Uhr Freitag 10:00 12:00 Uhr Anmeldung unter 0711/ Strahlentherapeutische Sprechstunde Dr. med. H. Welker Täglich Uhr Anmeldung unter Interdisziplinäre Tumorkonferenz Montags 16:00 16:30Uhr Konferenzraum der Abteilung für Diagnostische und Interventionelle Radiologie Haus 7, Raum 1.106, 1. OG Anmeldung unter
10 NOA Studien NOA 04: Phase III-Studie Randomisierte Phase-III-Studie der sequentiellen Radiochemotherapie oligoastrozytärer Tumoren des WHO-Grades III mit PCV oder Temozolomid. Rekrutierte Patienten: 318 / 318 Status der Studie: geschloßen und publiziert. Studienleiter: Prof. Dr. Wick, Uniklinik Heidelberg NOA 05: Phase II-Studie zur Chemotherapie und Strahlentherapie der Gliomatosis cerebri Status der Studie: geschlossen, erste Daten werden in Kürze erwartet Studienleiter: Prof. Dr. Herrlinger, Uniklinik Bonn NOA 06: Prospektiv randomisierte Phase III-Studie bei solitären / singulären Hirnmetastasen: Operation versus Operation plus Ganzhirnbestrahlung Status der Studie: geschloßen Studeinleiter: Prof. Dr. G. Schackert, Uniklinik Dresden Hier im Hause: Dr. Czochra, Dr. Nadji-Ohl NOA-07: Prospektive Phase II-Studie, nicht randomisierte Pilotstudie zur Therapie von Medulloblastomen im Erwachsenenalter. Status der Studie: offen Studienleiter: Prof. Dr. Bogdahn, Universitätsklinik Regensburg, PD. Dr. Hau, Universitätsklinik Regensburg Hier im Hause: Dr. Welker, Dr. Nadji-Ohl, Dr. Hahn NOA-08: Phase III- Studie, randomisiert Temozolomid (one week on / one week off) versus Strahlentherapie in der Primärtherapie anaplastischer Astrozytome und Glioblastome bei älteren Patienten, Studie Methusalem/NOA-08 Status der Studie: geschloßen. Studienleitung: Prof. Dr. Wick, Uniklinik Heidelberg NOA-9: CeTeG: Multizentrische randomisierte Studie bei Pateinten mit Glioblastom mit methyliertem MGMT- Promotor, Strahlentherapie + Temozolomid/CCNU versus Standardtherapie nach EORTC Studienleitung: Prof.Dr. Herrlinger Studien in Vorbereitung: NOA-10: Randomisierter Vergleich zu dosisintensivierten Chemotherapie mit TMZ one week on one week off versus three weeks on one week off (TMZ 120 mg/m2 p.o./die an 7 von 14 Tagen versus TMZ 80 mg/m2 p.o./die an 21 von 28 Tagen bis zum Therapieversagen) Studienzentren: Zürich, Lausanne, Bonn, Bochum, Frankfurt, Heidelberg, Regensburg, Wien Status der Studie: geplant Studienleitung: Prof. Dr. Weller, Universität Zürich, Dr. Tabatabai, Universitätsklinik Zürich
11 NOA-10: GLIAA: Randomisierter Vergleich des Einsatzes des Aminosäure-PETs mit der MRT bei der Planung von Re- Bestrahlungen bei Patienten mit Glioblastomen Studienleitung: Prof. Dr. Grosu Universitätsklinikum Freiburg NOA-11: Photo dynamische Therapie bei malignen Gliomen Studienleitung: Prof. Dr. Stummer, Universitätsklinikum Münster NOA-12: A phase I/II, randomized, open-label, multi-centre study of BIBF reirradiation (R-RT) versus reirradiation in the treatment of patients with first or second progression of glioblastoma Studienleitung: Prof. Dr. Wick, Universitätsklinikum Hiedelberg NOA-13: G-PCNSL-SG2 Chemoimmuntherapie mit Hoch-Dosis Methotrexat (HDMTX), Isofosfamid(IFO) und Rituximab(R),gefolgt von einer Hochdosis-Chemotherapie mit autologer Stammzelltransplantation(HD-ASCT) versus konventioneller systemischer und intraventrikulärer Playchemotherapie bei primärem ZNS Lymphom Status der Studie: Studienbeginn noch nicht bekannt. Studienleitung: Prof. Dr. Schlegel, Ruhr Universität Bochum Hier im Haus: Dr. Hahn, Katharinenhospital Klinische Studien außerhalb der NOA: Centric/ EMD : Cilengitide bei Patienten mit neu diagnostiziertem GBM und methylierter MGMT Gen Promotorregion, multizentrisch, open-label, Phase III, Cilengitide + EORTC-Standard vs. EORTC-Standard Therapie Status der Studie: Rekrutierung abgeschlossen. Rekrutierte Patienten: geplant 504, geplante Pre-Screenings 1400 Behandlungs- und Beobachtungszeitraum: 21 Monate Studienleitung: Prof. Dr. Tonn, LMU, Prof. Dr. Weller, Uniklinik Zürich Hier im Hause: OÄ. Nadji-Ohl, Dr. Opitz, Dr. Hahn, Katharinenhospital APG-101: Randomisierte Phase II Studie zur Therapie des ersten oder zweiten Rezidivs eines Glioblastoms. Re-Bestrahlung versus Re-Bestrahlung + CD95 Antikörper(APG101) Status der Studie: Beginn 2009, Rekrutierung abgeschloßen (83/83) Studienleitung: Prof. Dr. Wick, Universitätsklinikum Heidelberg Hier im Haus: OÄ Nadji-Ohl, Dr. Baumbach, Dr. Hahn, Katharinenhospital Hit-Rez-2005: Mutizentrische Therapieoptimierungsstudie HIT-REZ 2005 zur Lebensverlängerung der Patienten mit rezidivierten oder therapieresistenten neuroektodermalen Hirntumoren und Ependymomen WHO II/III bei guter Lebensqualität und klinische Prüfung der Wirksamkeit neuer Medikamente wie Temozolomid und neuer Therapieformen wie die intraventrikuläre Therapie mit Etoposid und einer oralen Erhaltungstherapie. Status der Studie: offen Studienleitung: Prof. Dr. Berthold, Uniklinik Köln, Kinderklinik u. Poliklinik für Kinderheilkunde Hier im Hause: Dr. Maas, Olgahospital, OÄ. Nadji-Ohl, Katharinenhospital HIT 2000:
12 Multizentrische Therapie-Optimierungsstudie zur Behandlung von Kindern und jungen Erwaschsenen mit einem intrakranial lokalisierten primirix neuroektodermalen Tumor (PNET/Medullosblastom) und Ependymom, Risikoadaptierte Therapie bei exakt definierten Risikogruppenzuordnung (mit/ohne Metastasen, Alter, Histologie, Ausdehung, etc.) Status der Studie: offen Studienleitung: Prof. Dr. S. Rutkowski, Universitätsklinikum Hamburg-Eppendorf, Prof Dr. Kortmann, Universitätsklinikum Leipzig Ansprechpartner im Klinikum: Dr. Maas, Olgahospital SELE Studie zur seelischen Verfassung bei Hirntumoren ( Meningeome versus maligne Gliome) Status der Studie: offen Studienleitung: OÄ M. Nadji-OHL Katharinenhospital Mobikids internationales Forschungsprojekt zur Häufigkeit von Hirntumoren bei Kinderndurch Handystrahlung. Status der Studie:offen Studienleitung. Prof. Dr. Tonn LMU München. Ansprechpartner im Klinikum: Dr. Maas, Olgahospital( Kinder und Jugendliche < 18J) OÄ M.Nadji-Ohl (Junge Erwachsene Lebensjahr) CLEOPATRA-Studie: Randomized Phase II study Evaluating a Carbon Ion Boost applied after Combined Radiochemotherapy with Temozolomide versus a Proton Boost after Radiochemotherapy with Temozolomide in Patients with Primary Glioblastoma Status der Studie: offen Studienleitung: Prof. Dr. Combs Universitätsklinikum Heidelberg Ansprechpartner im Haus: OÄ M.Nadji-Ohl, Katharinenhospital CINDERELLA-Studie. Randomised Phase I/II Study to Evaluate Carbon Ion Radiotherapy versus Fractionated Stereotactic Radiotherapy in Patients with Recurrent or Progressive Gliomas Status der Studie: offen Studienleitung: Prof. Dr. Combs Universitätsklinikum Heidelberg Ansprechpartner im Haus: OÄ M.Nadji-Ohl, Katharinenhospital CATNON/EORTC 26053: Gliome first-line non-loh1p/19q, stratifiziert nach MGMT-Status Studie untersucht, ob TMZ zur Strahlentherapie bei anaplastischen Gliomen ohne kombinierten 1p/19q- Verlust das Gesamtüberleben verbessern kann. Arm A RT (59,4 Gy) + TMZ, dann keine weitere Behandlung vs. TMZ 12 Zyklen Arm B RT (59,4), dann keine weitere Behandlung vs. TMZ 12 Zyklen 700 Patienten sollen rekrutiert werden Status der Studie: seit 2008 offen Studienleitung: Prof. Dr. Wick, Uniklinik Heidelberg EORTC Studie Phase-III Studie bei niedriggradigen Gliomen mit hohem Risiko TMZ 21/28 statt Radiotherapie in der Primärbehandlung von niedriggradigen Gliomen mit hohem Risiko, prospektiv und randomisiert Hohes Risiko = progredientes Wachstum, Alter > 40 Jahre, neurologische Defizite, nicht behandelbare Krampfanfälle Status der Studie: offen Studienleitung: PD Dr. Hau, Uniklinik Regensburg
13 Anhang Neurofibromatose Typ1 Hierbei handelt es sich um die periphere Form der Erkrankung, die auch als "Morbus von Recklinghausen" bezeichnet wird nach dem Pathologen Friedrich Daniel von Recklinghausen, der die Erkrankung im 19. Jahrhundert erstmals beschrieb. Die Neurofibromatose Typ 1 (NF1) wird verursacht durch Genveränderungen auf dem Chromosom 17. NF1 tritt mit einer Erkrankungshäufigkeit von 1:3000 zu je etwa 50% familiär bzw. sporadisch auf. NF-1-Patienten zeigen mindestens zwei der folgenden Merkmale: 6 oder mehr so genannte Café-au-lait-Flecken milchkaffeefarbene (hellbraune) Hautflecken, die bereits bei der Geburt vorliegen oder kurz danach auftreten. Vor der Pubertät weisen diese Flecken einen größten Durchmesser von 5 mm auf, nach der Pubertät beträgt der Durchmesser mehr als 15 mm. 2 oder mehr Neurofibrome, gutartige Geschwülste bestimmter Nerven- und Bindegewebszellen, die sich auf, in oder unter der Haut und auch in jedem Körperteil bilden können. Manche Patienten entwickeln plexiforme (netzartig wachsende) Neurofibrome. Sommersprossenartige Pigmentierung der Achselhöhlen und/oder der Leistengegend ("Axillary freckling", "Inguinal freckling"). Optikusgliom (Tumor am Sehnerv). Mindestens 2 Irishamartome (Pigmentanreicherungen auf der Regenbogenhaut des Auges, auch "Lisch- Knötchen" genannt). Typische Knochenveränderungen wie Keilbeindysplasie oder Verdünnung der langen Röhrenknochen mit oder ohne Pseudarthrose (Scheingelenk). Verwandter ersten Grades (Elternteil, Geschwister, Kind), bei dem die Diagnose "NF1" anhand der oben aufgeführten Kriterien gestellt wurde. Die genannten Merkmale entsprechen den NF-1-Diagnosekriterien der National Institutes of Health. Darüber hinaus werden bei NF-1-Betroffenen folgende Veränderungen relativ häufig angetroffen: Wirbelsäulenverkrümmungen (Skoliosen). Lern-, Leistungs- und Verhaltensstörungen. Genetische Beratung: Dr. Heilbronner. Bismarkstraße Stuttgart Telefon: Telefax :
14 Klinische Phasen einer Studie : Je nach Entwicklungsfortschritt werden die Studien in sogenannte klinische Phasen unterteilt. Phase Personen Dauer Hauptziel 0 ca Wochen I ca Wochen II ca Wochen bis Monate Dosisfindung, Pharmakodynamik,Pharmakokinetik Verträglichkeit und Sicherheit des Medikaments Pharmakodynamik, Pharmakokenetik Phase IIa:Überprüfung des Therapiekonzepts, Phase Iib:Findung der geeigneten Therapiedosis III ca Monate bis Jahre Wirkungsnachweis und Marktzulassung der Therapie; nach Marktzulassung werden laufende Studien dann zu IIIb-Studien IV ab ca bis Millionen Jahre Erfolgen mit bereits zugelassenen Medikamenten in der zugelassenen Indikation. Zulassungsbehörden verlangen oftmals derartige Studien, z. B. zur Feststellung sehr seltener Nebenwirkungen, die erst in großen Patientenkollektiven erkennbar sind. Häufig werden Phase IV Studien aber auch zu Marketingzwecken verwendet
Primäre Hirntumoren (maligne) Tumoren der Meningen (benigne und maligne) Tumoren des Rückenmarks Primär maligne Lymphome des ZNS Tumoren von
 Primäre Hirntumoren (maligne) Tumoren der Meningen (benigne und maligne) Tumoren des Rückenmarks Primär maligne Lymphome des ZNS Tumoren von Hirnnerven (benigne) sekundäre Hirntumoren (Metastasen) Tumoren
Primäre Hirntumoren (maligne) Tumoren der Meningen (benigne und maligne) Tumoren des Rückenmarks Primär maligne Lymphome des ZNS Tumoren von Hirnnerven (benigne) sekundäre Hirntumoren (Metastasen) Tumoren
Struktur der Clinical Pathways
 Gliome Verantwortlich: PD Dr. Machein, PD Dr. Schnell, Dr. Dr. Oehlke, Dr. Fritsch, Dr. Doostkam, Prof. Dr. Mader, Dr. Reinacher, Prof. Dr. Zentner, Prof. Dr. Grosu Freigabe: interdisziplinärer Qualitätszirkel
Gliome Verantwortlich: PD Dr. Machein, PD Dr. Schnell, Dr. Dr. Oehlke, Dr. Fritsch, Dr. Doostkam, Prof. Dr. Mader, Dr. Reinacher, Prof. Dr. Zentner, Prof. Dr. Grosu Freigabe: interdisziplinärer Qualitätszirkel
Struktur der SOP. Zeichenerklärung. Entscheidungsfrage? Diagnostik. Therapie. Tumorboard. Nachsorge. individuelle Therapie. Studienfrage?
 Gliome Verantwortlich: PD Dr. Machein, PD Dr. Schnell, Dr. Oehlke, Dr. Fritsch, Dr. Doostkam, Prof. Dr. Mader, Dr. Reinacher, Prof. Dr. Zentner, Prof. Dr. Grosu Freigabe: interdisziplinärer Qualitätszirkel
Gliome Verantwortlich: PD Dr. Machein, PD Dr. Schnell, Dr. Oehlke, Dr. Fritsch, Dr. Doostkam, Prof. Dr. Mader, Dr. Reinacher, Prof. Dr. Zentner, Prof. Dr. Grosu Freigabe: interdisziplinärer Qualitätszirkel
Prognostisch wichtige Faktoren: Histologie. Lokalisation Ausdehnung/Infiltration
 Hirntumoren Prognostisch wichtige Faktoren: Histologie Malignitätsgrad Lokalisation Ausdehnung/Infiltration Die aktuelle WHO- Klassifikation der Tumoren des Nervensystem (von 2000): ca. 120 verschiedene
Hirntumoren Prognostisch wichtige Faktoren: Histologie Malignitätsgrad Lokalisation Ausdehnung/Infiltration Die aktuelle WHO- Klassifikation der Tumoren des Nervensystem (von 2000): ca. 120 verschiedene
Einteilung der intrakraniellen Tumore (WHO)
 Einteilung der intrakraniellen Tumore (WHO) Die wichtigsten Tumore Hirneigene Tumoren (Gliome) Hypophysentumore Meningeome Metastasen Tumorfamilie Tumorentität Grad I Grad II Grad III Grad IV Astrozytome
Einteilung der intrakraniellen Tumore (WHO) Die wichtigsten Tumore Hirneigene Tumoren (Gliome) Hypophysentumore Meningeome Metastasen Tumorfamilie Tumorentität Grad I Grad II Grad III Grad IV Astrozytome
Modul Onkologie. Interdisziplinäre Therapie der Hirntumore. Priv. Doz. Dr. med. H. C. Ludwig
 Modul Onkologie Interdisziplinäre Therapie der Hirntumore Priv. Doz. Dr. med. H. C. Ludwig Neurochirurgische Klinik und Poliklinik Direktor: Prof. Dr. med. M. Buchfelder Hirntumore 20 % aller Todesfälle
Modul Onkologie Interdisziplinäre Therapie der Hirntumore Priv. Doz. Dr. med. H. C. Ludwig Neurochirurgische Klinik und Poliklinik Direktor: Prof. Dr. med. M. Buchfelder Hirntumore 20 % aller Todesfälle
Behandlungspfade Interdisziplinäres Onkologisches Zentrum Klinikum Ernst von Bergmann Potsdam. Neuroonkologie Stand September 2018
 Neuroonkologie Stand September 2018 Tumorkonferenz Klinisches Szenario Notwendige Diagnostik Entscheidungsgrundlage Procedere 1 Pathologie Weiteres Procedere Verdacht auf ein hochgradiges Gliom Anhand
Neuroonkologie Stand September 2018 Tumorkonferenz Klinisches Szenario Notwendige Diagnostik Entscheidungsgrundlage Procedere 1 Pathologie Weiteres Procedere Verdacht auf ein hochgradiges Gliom Anhand
Hirntumore - Was taugen MRT- Bilder und radiologische Befunde?
 Hirntumore - Was taugen MRT- Bilder und radiologische Befunde? G.Schuierer Zentrum Neuroradiologie des Universitätsklinikums und des Bezirksklinikums Regensburg Hirntumore - Was taugen MRT- Bilder und
Hirntumore - Was taugen MRT- Bilder und radiologische Befunde? G.Schuierer Zentrum Neuroradiologie des Universitätsklinikums und des Bezirksklinikums Regensburg Hirntumore - Was taugen MRT- Bilder und
Clinical Pathway - Hirnmetastasen1
 Clinical Pathway - Hirnmetastasen1 Klinischneurologische Untersuchung Hirndruckzeichen Extrazerebrale MRT Schädel mit KM CT Schädel mit KM bei Kontraindikationen gegen MRT CT Schädelbasis bei Frage nach
Clinical Pathway - Hirnmetastasen1 Klinischneurologische Untersuchung Hirndruckzeichen Extrazerebrale MRT Schädel mit KM CT Schädel mit KM bei Kontraindikationen gegen MRT CT Schädelbasis bei Frage nach
Interdisziplinäre Therapieentscheidung
 Clinical Pathway Hirnmetastasen Klinisch neurologische Untersuchung Hirndruckzeichen Extrazerebrale Tumormanifestationen MRT Schädel mit KM CT Schädel mit KM bei Kontraindikationen gegen MRT CT Schädelbasis
Clinical Pathway Hirnmetastasen Klinisch neurologische Untersuchung Hirndruckzeichen Extrazerebrale Tumormanifestationen MRT Schädel mit KM CT Schädel mit KM bei Kontraindikationen gegen MRT CT Schädelbasis
Molekularbasierte Therapie bei Gliomen
 Molekularbasierte Therapie bei Gliomen Interdisziplinäres onkologisches Kolloquium 09.05.2017 M. Nadji-Ohl Klinikum Stuttgart-Katharinenhospital Neurozentrum/Neurochirurgie Entwicklungen in der GBM Therapie
Molekularbasierte Therapie bei Gliomen Interdisziplinäres onkologisches Kolloquium 09.05.2017 M. Nadji-Ohl Klinikum Stuttgart-Katharinenhospital Neurozentrum/Neurochirurgie Entwicklungen in der GBM Therapie
Neues und Altbewährtes in der Therapie der Glioblastome
 Neues und Altbewährtes in der Therapie der Glioblastome Christina Hofmann Standardtherapie für Neuerkrankungen 1. Resektion/ Biopsie, post-operatives cmrt 2. Kombinierte Radiatio (54-60 Gy/ ED 1,8-2 Gy)
Neues und Altbewährtes in der Therapie der Glioblastome Christina Hofmann Standardtherapie für Neuerkrankungen 1. Resektion/ Biopsie, post-operatives cmrt 2. Kombinierte Radiatio (54-60 Gy/ ED 1,8-2 Gy)
Studiendaten Studienart Therapiestudie Studientyp TOP = Therapieoptimierungsprüfung
 StudienID: 411, Studienkennung: DKG 05-05, UTRN: Grunddaten Kurztitel HIT REZ 2005 Titel Fragestellung Auszeichnungen HIT-REZ 2005 Multizentrische, kooperative Therapieoptimierungsstudie und Phase
StudienID: 411, Studienkennung: DKG 05-05, UTRN: Grunddaten Kurztitel HIT REZ 2005 Titel Fragestellung Auszeichnungen HIT-REZ 2005 Multizentrische, kooperative Therapieoptimierungsstudie und Phase
HIT 2000 Checkliste Verlaufsdiagnostik (HIT 2000-BIS4) Medulloblastom ohne Metastasen Alter <4 Jahre
 MRT-Aufnahmen bis zum Erreichen einer kompletten Remission und bei Rezidivverdacht nach Würzburg 93-98, 108ff, 189, 199-208, 245-250 1. Zyklus HIT- SKK (EIIS, 2xEIIIS, EIVS + MTX ivc) Cave: EIIIS MTX Spiegel
MRT-Aufnahmen bis zum Erreichen einer kompletten Remission und bei Rezidivverdacht nach Würzburg 93-98, 108ff, 189, 199-208, 245-250 1. Zyklus HIT- SKK (EIIS, 2xEIIIS, EIVS + MTX ivc) Cave: EIIIS MTX Spiegel
 1 von 5 17.08.2010 10:47» Home» Fachinformationen» Studien-Portal» Studien der GPOH» HIT-HGG-2007 HIT-HGG-2007 Autor: Julia Dobke, erstellt am: 19.03.2010, Zuletzt geändert: 30.06.2010 Titel Erkrankung,
1 von 5 17.08.2010 10:47» Home» Fachinformationen» Studien-Portal» Studien der GPOH» HIT-HGG-2007 HIT-HGG-2007 Autor: Julia Dobke, erstellt am: 19.03.2010, Zuletzt geändert: 30.06.2010 Titel Erkrankung,
Therapeutische Strategien
 Spinale Tumoren Therapeutische Strategien Operation Strahlentherapie Chemotherapie? Astrocytome Ependymome Andere Lokalisation : intra / extramedullär Ependymom Pilocytäres Astrocytom Spinale Tumoren Wachstumsmuster
Spinale Tumoren Therapeutische Strategien Operation Strahlentherapie Chemotherapie? Astrocytome Ependymome Andere Lokalisation : intra / extramedullär Ependymom Pilocytäres Astrocytom Spinale Tumoren Wachstumsmuster
Hirntumore. Extrazerebrale Tumore. Welche Informationen sind für die Diagnose wichtig? Extra- oder intrazerebral multiplanares MRT.
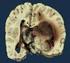 Hirntumore Welche Informationen sind für die Diagnose wichtig? Extra- oder intrazerebral multiplanares MRT Patientenalter Symptombeginn, maligne Grunderkrankung Infra- oder supratentoriell umschrieben,
Hirntumore Welche Informationen sind für die Diagnose wichtig? Extra- oder intrazerebral multiplanares MRT Patientenalter Symptombeginn, maligne Grunderkrankung Infra- oder supratentoriell umschrieben,
Tumor des Zentralen Nervensystems (ZNS) (1)
 Tumor des Zentralen Nervensystems (ZNS) (1) Epidemiologie: Die Inzidenz bösartiger ZNS-Tumoren in Deutschland wird auf etwa 6 Neuerkrankungen pro 100 000 Einwohner pro Jahr geschätzt. Risikofaktoren: genetische
Tumor des Zentralen Nervensystems (ZNS) (1) Epidemiologie: Die Inzidenz bösartiger ZNS-Tumoren in Deutschland wird auf etwa 6 Neuerkrankungen pro 100 000 Einwohner pro Jahr geschätzt. Risikofaktoren: genetische
» Home» Fachinformationen» Studien-Portal» Studien und Register der GPOH» HIT 2000 und HIT 2000 Interim
 1 von 6 23.04.2012 10:08» Home» Fachinformationen» Studien-Portal» Studien und Register der GPOH» HIT 2000 und HIT 2000 Interim Autor: Prof. Dr. med. Stefan Rutkowski, Julia Dobke, erstellt 24.07.2003,
1 von 6 23.04.2012 10:08» Home» Fachinformationen» Studien-Portal» Studien und Register der GPOH» HIT 2000 und HIT 2000 Interim Autor: Prof. Dr. med. Stefan Rutkowski, Julia Dobke, erstellt 24.07.2003,
Radiotherapie sekundärer WS- Tumoren Seeheim D Schnell, AL Grosu
 Radiotherapie sekundärer WS- Tumoren 14.07.2016 Seeheim D Schnell, AL Grosu Palliative Strahlentherapie Konventionelle Strahlentherapie Stereotaxie/ Radiochirurgie Primäre Radiotherapie Adjuvante Radiotherapie
Radiotherapie sekundärer WS- Tumoren 14.07.2016 Seeheim D Schnell, AL Grosu Palliative Strahlentherapie Konventionelle Strahlentherapie Stereotaxie/ Radiochirurgie Primäre Radiotherapie Adjuvante Radiotherapie
Spotlights aus der Neurochirurgie. A. Alfieri, 2015 Hochschulklinikum der Medizinischen Hochschule Brandenburg Campus Neuruppin
 Spotlights aus der Neurochirurgie A. Alfieri, 2015 Hochschulklinikum der Medizinischen Hochschule Brandenburg Campus Neuruppin Gliome Die Prognose hängt hier nicht nur von der Dignität des Prozesses ab
Spotlights aus der Neurochirurgie A. Alfieri, 2015 Hochschulklinikum der Medizinischen Hochschule Brandenburg Campus Neuruppin Gliome Die Prognose hängt hier nicht nur von der Dignität des Prozesses ab
Management von Hirnmetastasen beim Lungenkarzinom
 Management von Hirnmetastasen beim Lungenkarzinom Roland Goldbrunner 01.10.2017 Jahrestagung DGHO Roland Goldbrunner Zentrum für Neurochirurgie Offenlegungen MagForce Advisory Board Glioblastome Bristol
Management von Hirnmetastasen beim Lungenkarzinom Roland Goldbrunner 01.10.2017 Jahrestagung DGHO Roland Goldbrunner Zentrum für Neurochirurgie Offenlegungen MagForce Advisory Board Glioblastome Bristol
HIT 2000/ Ependymome/ Radiotherapie
 Präsentationsnummer: 14-08 / Themengebiet: Pädiatrische Tumoren, Sarkome, seltene Tumoren ZWISCHENAUSWERTUNG ZUM STAND DER PROSPEKTIVEN, KOOPERATIVEN STUDIE HIT 2000 FÜR NICHT METASTASIERTE EPENDYMOME
Präsentationsnummer: 14-08 / Themengebiet: Pädiatrische Tumoren, Sarkome, seltene Tumoren ZWISCHENAUSWERTUNG ZUM STAND DER PROSPEKTIVEN, KOOPERATIVEN STUDIE HIT 2000 FÜR NICHT METASTASIERTE EPENDYMOME
Thomas G. Wendt. Universitäts- Klinikum Jena
 Thomas G. Wendt 1. Meningeom 2. Hypophysenadenom, Craniopharyngeom 3. Akusticusneurinom = Vestibularisschwannom Diagnostik: Größe und Lage des Tumors sowie Beziehung zu Nachbarorganen: MRT, in Einzelfällen
Thomas G. Wendt 1. Meningeom 2. Hypophysenadenom, Craniopharyngeom 3. Akusticusneurinom = Vestibularisschwannom Diagnostik: Größe und Lage des Tumors sowie Beziehung zu Nachbarorganen: MRT, in Einzelfällen
Symptomatik bei Hirntumoren
 Symptomatik bei Hirntumoren fokal-neurologische Defizite sensomotorische Hemiparese, Hemianopsie Hirndrucksymptome Kopfschmerzen, Übelkeit/Erbrechen organisches Psychosyndrom Verlangsamung, reduzierte
Symptomatik bei Hirntumoren fokal-neurologische Defizite sensomotorische Hemiparese, Hemianopsie Hirndrucksymptome Kopfschmerzen, Übelkeit/Erbrechen organisches Psychosyndrom Verlangsamung, reduzierte
Kooperative multizentrische Studie für Kinder und Jugendliche mit einem Gliom niedrigen Malignitätsgrades
 1 von 5 15.12.2010 14:38» Home» Fachinformationen» Studien-Portal» Studien und Register der GPOH» SIOP-LGG 2004 Autor: Dr. med. Astrid Gnekow, erstellt 13.08.2003, Zuletzt geändert: 16.08.2010 Titel Erkrankung,
1 von 5 15.12.2010 14:38» Home» Fachinformationen» Studien-Portal» Studien und Register der GPOH» SIOP-LGG 2004 Autor: Dr. med. Astrid Gnekow, erstellt 13.08.2003, Zuletzt geändert: 16.08.2010 Titel Erkrankung,
Diagnostik und Therapie primärer und metastasierter Mammakarzinome
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome ZNS-Metastasen beim Mammakarzinom ZNS-Metastasen beim Mammakarzinom AGO e.v. in der DGGG e.v. Guidelines Breast Versionen 2003-2012: Bischoff
Diagnostik und Therapie primärer und metastasierter Mammakarzinome ZNS-Metastasen beim Mammakarzinom ZNS-Metastasen beim Mammakarzinom AGO e.v. in der DGGG e.v. Guidelines Breast Versionen 2003-2012: Bischoff
Behandlungspfade Interdisziplinäres Onkologisches Zentrum Klinikum Ernst von Bergmann Potsdam. Hodgkin- Lymphom. Stand Dezember 2017
 Hodgkin- Lymphom Stand Dezember 2017 Erstdiagnose Notwendige Diagnostik Risikofaktoren Hodgkin- Lymphom Referenzhistologie obligat Klinische Untersuchung Anamnese (Alkoholschmerz) B- Symptome Fieber Nachtschweiß
Hodgkin- Lymphom Stand Dezember 2017 Erstdiagnose Notwendige Diagnostik Risikofaktoren Hodgkin- Lymphom Referenzhistologie obligat Klinische Untersuchung Anamnese (Alkoholschmerz) B- Symptome Fieber Nachtschweiß
Hirntumoren. Christine Marosi. Klinik für Innere Medizin I Onkologie. Aufbaukurs Krebswissen Sommer Thema
 Aufbaukurs Krebswissen Sommer 2015 Hirntumoren Christine Marosi Klinik für Innere Medizin I Onkologie 1 Primäre Hirntumoren sind selten Hirnmetastasen (von einem anderen Primärtumor) sind 10x 1% der Krebsfälle
Aufbaukurs Krebswissen Sommer 2015 Hirntumoren Christine Marosi Klinik für Innere Medizin I Onkologie 1 Primäre Hirntumoren sind selten Hirnmetastasen (von einem anderen Primärtumor) sind 10x 1% der Krebsfälle
Originalarbeit: James et al., N Engl J Med 2012; 366:
 Originalarbeit: James et al., N Engl J Med 2012; 366: 1477-1488 Kommentar zur Originalarbeit: Shipley & Zietman N Engl J Med 2012; 366: 1540-41 Meilenstein BC2001-Studie: Design randomisierte Studie mit
Originalarbeit: James et al., N Engl J Med 2012; 366: 1477-1488 Kommentar zur Originalarbeit: Shipley & Zietman N Engl J Med 2012; 366: 1540-41 Meilenstein BC2001-Studie: Design randomisierte Studie mit
Sommersemester 2018 Vorlesung Neuropathologie Tumoren
 Sommersemester 2018 Vorlesung Neuropathologie Tumoren Werner Paulus Institut für Neuropathologie Facharzt für Neuropathologie in Deutschland Pathologie Neuropathologie 6 2 1976-1987 Pathologie Klinik Neuropathologie
Sommersemester 2018 Vorlesung Neuropathologie Tumoren Werner Paulus Institut für Neuropathologie Facharzt für Neuropathologie in Deutschland Pathologie Neuropathologie 6 2 1976-1987 Pathologie Klinik Neuropathologie
DIAGNOSTIK UND THERAPIE NICHTSEMINOMATÖSER HODENTUMOREN
 DIAGNOSTIK UND THERAPIE NICHTSEMINOMATÖSER HODENTUMOREN Allgemeines Wesentlich in der Therapie der Hodentumore sind: die exakte histologische Untersuchung die Bestimmung des Stadiums die Festlegung der
DIAGNOSTIK UND THERAPIE NICHTSEMINOMATÖSER HODENTUMOREN Allgemeines Wesentlich in der Therapie der Hodentumore sind: die exakte histologische Untersuchung die Bestimmung des Stadiums die Festlegung der
PRO Operation: Indikation, wann und mit welcher Technik?
 PRO Operation: Indikation, wann und mit welcher Technik? Prof. Dr. W. med. Stummer Neurochirurgische Klinik Hintumorzentrum Münster Univeristätsklinikum Münster Therapiemodalitäten: Konkurrenz oder Ergänzung?
PRO Operation: Indikation, wann und mit welcher Technik? Prof. Dr. W. med. Stummer Neurochirurgische Klinik Hintumorzentrum Münster Univeristätsklinikum Münster Therapiemodalitäten: Konkurrenz oder Ergänzung?
Randomisierte Phase-III-Studie der sequentiellen Radiochemotherapie oligoastrozytärer Tumoren des WHO-Grads III mit PCV oder Temozolomid
 StudienID: 291, Studienkennung: NOA-4, UTRN: Grunddaten Kurztitel Titel NOA-04 Randomisierte Phase-III-Studie der sequentiellen Radiochemotherapie oligoastrozytärer Tumoren des WHO-Grads III mit PCV oder
StudienID: 291, Studienkennung: NOA-4, UTRN: Grunddaten Kurztitel Titel NOA-04 Randomisierte Phase-III-Studie der sequentiellen Radiochemotherapie oligoastrozytärer Tumoren des WHO-Grads III mit PCV oder
Gliederung. Diagnostik Therapie/Behandlung
 Gliome Gliederung Allgemeine Fakten Gliazellen Gliom-Was ist das? Astrozytome Glioblastoma multiforma Oligodendrogliom Ependymom Diagnostik Therapie/Behandlung Allgemeine Fakten Hirntumore in den Gliazellen
Gliome Gliederung Allgemeine Fakten Gliazellen Gliom-Was ist das? Astrozytome Glioblastoma multiforma Oligodendrogliom Ependymom Diagnostik Therapie/Behandlung Allgemeine Fakten Hirntumore in den Gliazellen
Ab durch die Mitte: Radiotherapie beim Pankreaskarzinom
 Ab durch die Mitte: Radiotherapie beim Pankreaskarzinom Alexandros Papachristofilou Pankreaskarzinom: Eine Herausforderung 0 1 Pankreaskarzinom: Eine Herausforderung 7.8/8.7 = 90% 10.1/10.7 = 94% 0 23.9/110.5
Ab durch die Mitte: Radiotherapie beim Pankreaskarzinom Alexandros Papachristofilou Pankreaskarzinom: Eine Herausforderung 0 1 Pankreaskarzinom: Eine Herausforderung 7.8/8.7 = 90% 10.1/10.7 = 94% 0 23.9/110.5
Blutung ex ano, Druckgefühl insbesondere beim längeren Sitzen, Analer Pruritus Tenesmen, Dranggefühl vor Stuhlentleerung. Universitäts- Klinikum Jena
 Blutung ex ano, Druckgefühl insbesondere beim längeren Sitzen, Analer Pruritus Tenesmen, Dranggefühl vor Stuhlentleerung 2 Lokalisationen: Analkanals Palpatorischer Verdacht dann Endoskopie mit ggf. Probeexcision
Blutung ex ano, Druckgefühl insbesondere beim längeren Sitzen, Analer Pruritus Tenesmen, Dranggefühl vor Stuhlentleerung 2 Lokalisationen: Analkanals Palpatorischer Verdacht dann Endoskopie mit ggf. Probeexcision
UniversitätsTumorCentrum Jena Klinik für Neurochirurgie
 1 Zweck/ Ziel Seite 1 von 8 Patienten mit einem malignen Gliom/ Glioblastom benötigen regelhaft eine interdisziplinäre Diagnostik und Therapie. Die Gewichtung und Sequenz der Therapieschritte ist für unterschiedliche
1 Zweck/ Ziel Seite 1 von 8 Patienten mit einem malignen Gliom/ Glioblastom benötigen regelhaft eine interdisziplinäre Diagnostik und Therapie. Die Gewichtung und Sequenz der Therapieschritte ist für unterschiedliche
Hirntumore neue Therapien
 Hirntumore neue Therapien Peter Vajkoczy CHARITÉ - Universitätsmedizin Berlin (peter.vajkoczy@charite.de) U N I V E R S I T Ä T S M E D I Z I N B E R L I N THERAPIE MALIGNER GLIOME Langzeitüberleben beim
Hirntumore neue Therapien Peter Vajkoczy CHARITÉ - Universitätsmedizin Berlin (peter.vajkoczy@charite.de) U N I V E R S I T Ä T S M E D I Z I N B E R L I N THERAPIE MALIGNER GLIOME Langzeitüberleben beim
Primäre ZNS Lymphome Epidemiologie, Diagnostik und aktuelle Therapierichtlinien
 Primäre ZNS Lymphome Epidemiologie, Diagnostik und aktuelle Therapierichtlinien U Schlegel Neurologische Universitätsklinik Bochum 33. Fort- und Weiterbildungstagung der DGNC 19.-22.November 2014 M, 71
Primäre ZNS Lymphome Epidemiologie, Diagnostik und aktuelle Therapierichtlinien U Schlegel Neurologische Universitätsklinik Bochum 33. Fort- und Weiterbildungstagung der DGNC 19.-22.November 2014 M, 71
Nachsorge und adjuvante Chemotherapie des Dickdarmkarzinoms. Sankt Marien-Hospital Buer
 Nachsorge und adjuvante Chemotherapie des Dickdarmkarzinoms Grundlagen und Ziele Nachsorgemethoden Wertigkeit der Nachsorgetests Stadienadaptierte Nachsorgepläne Adjuvante Chemotherapie Leitliniengemässe
Nachsorge und adjuvante Chemotherapie des Dickdarmkarzinoms Grundlagen und Ziele Nachsorgemethoden Wertigkeit der Nachsorgetests Stadienadaptierte Nachsorgepläne Adjuvante Chemotherapie Leitliniengemässe
Klinik für Neurochirurgie. für Neurochirurgie. Kinderneurochirurgie
 Klinik University für Neurochirurgie Hospital Essen Kinderneurochirurgie Kinderneurochirurgie Erwachsener Kleinkind Frühgeborenes!! Blut 60-70 ml!! Kinderneurochirurgie Kinderneurochirurgie Hydrocephalus
Klinik University für Neurochirurgie Hospital Essen Kinderneurochirurgie Kinderneurochirurgie Erwachsener Kleinkind Frühgeborenes!! Blut 60-70 ml!! Kinderneurochirurgie Kinderneurochirurgie Hydrocephalus
Chirurgische Kombinationstherapien: Nachbestrahlung von Resektionshöhlen
 Interdisziplinäres DGNC/DEGRO Update Symposium: Aktuelle Behandlung zerebraler Metastasen Chirurgische Kombinationstherapien: Nachbestrahlung von Resektionshöhlen 20. Oktober 2017, Frankfurt am Main Klinik
Interdisziplinäres DGNC/DEGRO Update Symposium: Aktuelle Behandlung zerebraler Metastasen Chirurgische Kombinationstherapien: Nachbestrahlung von Resektionshöhlen 20. Oktober 2017, Frankfurt am Main Klinik
Tumorzentrum Augsburg
 Klinikum Augsburg Bronchialkarzinom Seite 1 von 5 Empfehlungen zur prätherapeutischen Stadien- und Funktionsdiagnostik des Nicht-Kleinzelligen Bronchialkarzinoms 1. Stadiendiagnostik: Beim hochgradigen
Klinikum Augsburg Bronchialkarzinom Seite 1 von 5 Empfehlungen zur prätherapeutischen Stadien- und Funktionsdiagnostik des Nicht-Kleinzelligen Bronchialkarzinoms 1. Stadiendiagnostik: Beim hochgradigen
Anaplastisches Schilddrüsenkarzinom
 Anaplastisches Schilddrüsenkarzinom Verantwortlich: PD Dr. Dierks, Prof. Thomusch, Prof. von Bubnoff Freigabe: interdisziplinärer Qualitätszirkel Stand: 11/16, gültig bis 01/18 Version 1.0 Struktur der
Anaplastisches Schilddrüsenkarzinom Verantwortlich: PD Dr. Dierks, Prof. Thomusch, Prof. von Bubnoff Freigabe: interdisziplinärer Qualitätszirkel Stand: 11/16, gültig bis 01/18 Version 1.0 Struktur der
Studienzentrum der Deutschen Gesellschaft für f. SYNCHRONOUS Trial
 Studienzentrum der Deutschen Gesellschaft für f Chirurgie SYNCHRONOUS Trial Resection of the primary tumor vs. no resection prior to systemic therapy in patients with colon cancer and synchronous unresectable
Studienzentrum der Deutschen Gesellschaft für f Chirurgie SYNCHRONOUS Trial Resection of the primary tumor vs. no resection prior to systemic therapy in patients with colon cancer and synchronous unresectable
Workshop. Vertiefung Strahlentherapie
 Workshop - Vertiefung Strahlentherapie Frank Zimmermann Klinik für Strahlentherapie und Radioonkologie Universitätsspital Basel Petersgraben 4 CH 4031 Basel radioonkologiebasel.ch Zielsetzung die Herausforderungen
Workshop - Vertiefung Strahlentherapie Frank Zimmermann Klinik für Strahlentherapie und Radioonkologie Universitätsspital Basel Petersgraben 4 CH 4031 Basel radioonkologiebasel.ch Zielsetzung die Herausforderungen
Hirnmetastasen PRO Radiochirurgie: Indikation und Technik M. Kocher
 Hirnmetastasen PRO Radiochirurgie: Indikation und Technik M. Kocher Klinik für Stereotaxie und Funktionelle Neurochirurgie, UniKlinik Köln & Institut für Neurowissenschaften und Medizin 4, FZ Jülich Seite
Hirnmetastasen PRO Radiochirurgie: Indikation und Technik M. Kocher Klinik für Stereotaxie und Funktionelle Neurochirurgie, UniKlinik Köln & Institut für Neurowissenschaften und Medizin 4, FZ Jülich Seite
Diagnostik und Therapie primärer und metastasierter Mammakarzinome
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome ZNS-Metastasen beim Mammakarzinom ZNS-Metastasen beim Mammakarzinom AGO e.v. in der DGGG e.v. Guidelines Version 2010.1.1 Breast D Version
Diagnostik und Therapie primärer und metastasierter Mammakarzinome ZNS-Metastasen beim Mammakarzinom ZNS-Metastasen beim Mammakarzinom AGO e.v. in der DGGG e.v. Guidelines Version 2010.1.1 Breast D Version
Duktales Carcinoma in situ (DCIS)
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Duktales Carcinoma in situ (DCIS) Duktales Carcinoma in situ (DCIS) Version 2002: Gerber Versionen 2003 2012: Audretsch / Brunnert / Costa
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Duktales Carcinoma in situ (DCIS) Duktales Carcinoma in situ (DCIS) Version 2002: Gerber Versionen 2003 2012: Audretsch / Brunnert / Costa
Hirntumoren. Systematik. Symptome von Hirntumoren. bildgebende Diagnostik. Therapieoptionen. Vorlesung Neurologie Peter Trillenberg
 Hirntumoren Vorlesung Neurologie 08.06.2015 Allgemeiner Teil Systematik Symptome von Hirntumoren bildgebende Diagnostik Therapieoptionen 1 WHO Klassifikation der Hirntumoren: nach Ursprung Neurofibrom
Hirntumoren Vorlesung Neurologie 08.06.2015 Allgemeiner Teil Systematik Symptome von Hirntumoren bildgebende Diagnostik Therapieoptionen 1 WHO Klassifikation der Hirntumoren: nach Ursprung Neurofibrom
Endokrine Therapie des Mammakarzinoms. Bernd Hanswille Klinikum Dortmund Frauenklinik
 Endokrine Therapie des Mammakarzinoms Bernd Hanswille Klinikum Dortmund Frauenklinik Grundlagen Stufe-3-Leitlinie Brustkrebs-Früherkennung in Deutschland www.senologie.org\leitlinien.html S2/S3-Leitlinie
Endokrine Therapie des Mammakarzinoms Bernd Hanswille Klinikum Dortmund Frauenklinik Grundlagen Stufe-3-Leitlinie Brustkrebs-Früherkennung in Deutschland www.senologie.org\leitlinien.html S2/S3-Leitlinie
Protokol ID: AGO-OVAR OP.4 (AGO DESKTOP OVAR III)
 EINE RANDOMISIERTE, MULTIZENTRISCHE STUDIE ZUM VERGLEICH DER WIRKSAMKEIT EINER ZUSÄTZLICHEN TUMORDEBULKING-OPERATION GEGEN EINE ALLEINIGE CHEMOTHERAPIE BEI PATIENTINNEN MIT EINEM PLATIN-SENSIBLEN OVARIALKARZINOM-REZIDIV
EINE RANDOMISIERTE, MULTIZENTRISCHE STUDIE ZUM VERGLEICH DER WIRKSAMKEIT EINER ZUSÄTZLICHEN TUMORDEBULKING-OPERATION GEGEN EINE ALLEINIGE CHEMOTHERAPIE BEI PATIENTINNEN MIT EINEM PLATIN-SENSIBLEN OVARIALKARZINOM-REZIDIV
Gute Überlebensqualität Trastuzumab beim metastasierten Magenkarzinom
 Gute Überlebensqualität Trastuzumab beim metastasierten Magenkarzinom München (24. April 2012) - Mit dem monoklonalen Antikörper Trastuzumab (Herceptin ) steht bislang die einzige zielgerichtete Substanz
Gute Überlebensqualität Trastuzumab beim metastasierten Magenkarzinom München (24. April 2012) - Mit dem monoklonalen Antikörper Trastuzumab (Herceptin ) steht bislang die einzige zielgerichtete Substanz
O f f e n e S t u d i e n - August 2013 -
 Sehr geehrte Patientinnen und Angehörige, sehr geehrte Ärztinnen und Ärzte, Klinische Studien zur Behandlung des Ovarial-, Tuben-, Endometrium- und Peritonealkarzinoms: bevor antihormonelle, chemotherapeutische
Sehr geehrte Patientinnen und Angehörige, sehr geehrte Ärztinnen und Ärzte, Klinische Studien zur Behandlung des Ovarial-, Tuben-, Endometrium- und Peritonealkarzinoms: bevor antihormonelle, chemotherapeutische
Weichteilsarkome der Extremitäten
 Weichteilsarkome der Extremitäten Verantwortlich: Prof. Dr. H. Bannasch, Prof. Dr. G.W. Herget, Dr. J. Scholber, Dr. J. Heinz, PD Dr. S. Hettmer, Dr. D. Dovi-Akue Freigabe: interdisziplinärer Qualitätszirkel
Weichteilsarkome der Extremitäten Verantwortlich: Prof. Dr. H. Bannasch, Prof. Dr. G.W. Herget, Dr. J. Scholber, Dr. J. Heinz, PD Dr. S. Hettmer, Dr. D. Dovi-Akue Freigabe: interdisziplinärer Qualitätszirkel
Schädel-Hirn-Trauma. Univ. Prof. Dr. Eduard Auff
 Schädel-Hirn-Trauma Univ. Prof. Dr. Eduard Auff Schädel-Hirn-Trauma Inzidenz Ca. 8.000/1,000.000 EW pro Jahr Hohe Mortalität (ca. 20%) Schädel-Hirn-Trauma Phasen 1. Primäre Verletzung Abhängig von unmittelbarer
Schädel-Hirn-Trauma Univ. Prof. Dr. Eduard Auff Schädel-Hirn-Trauma Inzidenz Ca. 8.000/1,000.000 EW pro Jahr Hohe Mortalität (ca. 20%) Schädel-Hirn-Trauma Phasen 1. Primäre Verletzung Abhängig von unmittelbarer
20. Onkologische Konferenz Eisenach. Das Mammakarzinom der älteren und alten Frau
 20. Onkologische Konferenz Eisenach Das Mammakarzinom der älteren und alten Frau Anja Merte Altern ist ein individueller Prozeß, bestimmt durch biologische, soziologische und psychologische Aspekte 3.
20. Onkologische Konferenz Eisenach Das Mammakarzinom der älteren und alten Frau Anja Merte Altern ist ein individueller Prozeß, bestimmt durch biologische, soziologische und psychologische Aspekte 3.
Kleinzelliges Lungenkarzinom (SCLC)
 Kleinzelliges Lungenkarzinom (SCLC) Verantwortlich: Prof. Dr. Nestle, Dr. Rawluk, Prof. Waller, Dr. Wiesemann Freigabe: interdisziplinärer Qualitätszirkel Stand: 04/2016, gültig bis 10/2017 Version 3.2
Kleinzelliges Lungenkarzinom (SCLC) Verantwortlich: Prof. Dr. Nestle, Dr. Rawluk, Prof. Waller, Dr. Wiesemann Freigabe: interdisziplinärer Qualitätszirkel Stand: 04/2016, gültig bis 10/2017 Version 3.2
Aktuelle Therapiestudien in der Klinik für Gynäkologie und Geburtshilfe Sana Klinikum Offenbach GmbH Stand Metastasiertes Mammakarzinom
 Klinikum GmbH Desiree Eine multizentrische, randomisierte doppelblinde, Phase-II-Studie zum Vergleich der Verträglichkeit bei einschleichender Dosierung von Everolimus bei Patienten mit metastasiertem
Klinikum GmbH Desiree Eine multizentrische, randomisierte doppelblinde, Phase-II-Studie zum Vergleich der Verträglichkeit bei einschleichender Dosierung von Everolimus bei Patienten mit metastasiertem
Bestrahlung der parasternalen LK beim Mamma-Ca Aktuelle Daten der dänischen Studiengruppe
 seit 350 Jahren ganz weit oben Bestrahlung der parasternalen LK beim Mamma-Ca Aktuelle Daten der dänischen Studiengruppe Jürgen Dunst Professor für Strahlentherapie, Christian-Albrechts-Universität zu
seit 350 Jahren ganz weit oben Bestrahlung der parasternalen LK beim Mamma-Ca Aktuelle Daten der dänischen Studiengruppe Jürgen Dunst Professor für Strahlentherapie, Christian-Albrechts-Universität zu
Duktales Carcinoma in situ (DCIS)
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Duktales Carcinoma in situ (DCIS) Duktales Carcinoma In Situ (DCIS) Version 2002: Gerber Version 2003 2011: Audretsch / Brunnert / Costa
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Duktales Carcinoma in situ (DCIS) Duktales Carcinoma In Situ (DCIS) Version 2002: Gerber Version 2003 2011: Audretsch / Brunnert / Costa
Diskussion Radiotherapie Osteosarkome Osteosarkome des appendikulären Skeletts werden in der Regel nicht intensiv mit Bestrahlung therapiert, da
 Diskussion Radiotherapie Osteosarkome Osteosarkome des appendikulären Skeletts werden in der Regel nicht intensiv mit Bestrahlung therapiert, da entweder durch Amputation oder durch gliedmaßenerhaltende
Diskussion Radiotherapie Osteosarkome Osteosarkome des appendikulären Skeletts werden in der Regel nicht intensiv mit Bestrahlung therapiert, da entweder durch Amputation oder durch gliedmaßenerhaltende
University of Zurich. Strukturen neuroonkologischer Wissenschaft und Versorgung. Zurich Open Repository and Archive. Wick, W; Weller, M.
 University of Zurich Zurich Open Repository and Archive Winterthurerstr. 190 CH-8057 Zurich Year: 2010 Strukturen neuroonkologischer Wissenschaft und Versorgung Wick, W; Weller, M Wick, W; Weller, M (2010).
University of Zurich Zurich Open Repository and Archive Winterthurerstr. 190 CH-8057 Zurich Year: 2010 Strukturen neuroonkologischer Wissenschaft und Versorgung Wick, W; Weller, M Wick, W; Weller, M (2010).
NF2 Fragebogen zum Klinischen Erscheinungsbild
 NF2 Fragebogen zum Klinischen Erscheinungsbild (dieser Fragebogen dient der individuell abgestimmten molekularen Diagnostik und Befunderstellung) Diese Angaben zum klinischen Status des Patienten wurden
NF2 Fragebogen zum Klinischen Erscheinungsbild (dieser Fragebogen dient der individuell abgestimmten molekularen Diagnostik und Befunderstellung) Diese Angaben zum klinischen Status des Patienten wurden
Dissertation. Zur Erlangung des akademischen Grades Doktor der Medizin (Dr. med.)
 Aus der Universitätsklinik und Poliklinik für Innere Medizin IV (Hämatologie und Onkologie) an der Martin-Luther-Universität Halle-Wittenberg Direktor: Prof. Dr. med. H.-J. Schmoll KOMBINIERTE BEHANDLUNG
Aus der Universitätsklinik und Poliklinik für Innere Medizin IV (Hämatologie und Onkologie) an der Martin-Luther-Universität Halle-Wittenberg Direktor: Prof. Dr. med. H.-J. Schmoll KOMBINIERTE BEHANDLUNG
Ausgewählte Fallvorstellungen. Carsten Grüllich
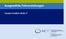 Ausgewählte Fallvorstellungen Carsten Grüllich 29.09.17 Männlicher Patient, 51 Jahre, mit einem RCC links diagnostiziert 2/2005 Nephrektomie links Klarzellig pt1,n0m0 G2 R0 Unauffällige Nachsorge bis 3/2010
Ausgewählte Fallvorstellungen Carsten Grüllich 29.09.17 Männlicher Patient, 51 Jahre, mit einem RCC links diagnostiziert 2/2005 Nephrektomie links Klarzellig pt1,n0m0 G2 R0 Unauffällige Nachsorge bis 3/2010
Besondere Situationen und Lokalisationen in der metastasierten Situation
 Diagnostik Diagnosis und and Therapie Treatment primärer of Patients und with metastasierter Primary and Metastatic Mammakarzinome Breast Cancer Besondere Situationen und Lokalisationen in der metastasierten
Diagnostik Diagnosis und and Therapie Treatment primärer of Patients und with metastasierter Primary and Metastatic Mammakarzinome Breast Cancer Besondere Situationen und Lokalisationen in der metastasierten
Tumoren des Zentralnervensystems. Häufigste histologische Typen / Lokalisation CBTRUS
 Tumoren des Zentralnervensystems Häufigste histologische Typen / Lokalisation CBTRUS 2000-2004 Intraaxial Gliome (astroz./olig.) 33.6% Ependymome 2.1% Medulloblastome 1.5% Hämangioblastome 0.8% ZNS Lymphome
Tumoren des Zentralnervensystems Häufigste histologische Typen / Lokalisation CBTRUS 2000-2004 Intraaxial Gliome (astroz./olig.) 33.6% Ependymome 2.1% Medulloblastome 1.5% Hämangioblastome 0.8% ZNS Lymphome
Welche Untersuchungen führt der Urologe bei Verdacht auf einen Hodentumor durch?
 Hodenkrebs Was ist ein Hodentumor, was ist Hodenkrebs? Ein Hodentumor ist ein in der Regel bösartiges Geschwulst (Tumor) im Hoden, der potentiell über den Blut oder Lymphweg Tochtergeschwulste (Metastasen)
Hodenkrebs Was ist ein Hodentumor, was ist Hodenkrebs? Ein Hodentumor ist ein in der Regel bösartiges Geschwulst (Tumor) im Hoden, der potentiell über den Blut oder Lymphweg Tochtergeschwulste (Metastasen)
Klinik für Neurochirurgie Diagnose Hirntumor
 Klinik für Neurochirurgie Diagnose Hirntumor Sehr geehrte Patientin, sehr geehrter Patient, die Diagnose eines Hirntumors ist für den Betroffenen immer mit großen Ängsten und einem Einschnitt in den gewohnten
Klinik für Neurochirurgie Diagnose Hirntumor Sehr geehrte Patientin, sehr geehrter Patient, die Diagnose eines Hirntumors ist für den Betroffenen immer mit großen Ängsten und einem Einschnitt in den gewohnten
AstraZeneca. Nach dem Start der Therapie nehmen die Patienten die Studientherapie,
 Klinikum Mutterhaus der Borromäerinnen ggmbh Postfach 2920 5219 Trier Studienzentrum Aktuell (Juni 2016) wird die Teilnahme an folgenden Studien angeboten: Studien für die Indikation Bronchialkarzinom
Klinikum Mutterhaus der Borromäerinnen ggmbh Postfach 2920 5219 Trier Studienzentrum Aktuell (Juni 2016) wird die Teilnahme an folgenden Studien angeboten: Studien für die Indikation Bronchialkarzinom
Pfade in der interdisziplinär-intersektoralen chirurgischen Onkologie. All-in-One für das Rektumkarzinom
 Pfade in der interdisziplinär-intersektoralen chirurgischen Onkologie All-in-One für das Rektumkarzinom U. Ronellenfitsch, G. Kähler, R. Hofheinz, S. Mai Definition All-in-One Interdisziplinär (Endoskopie,
Pfade in der interdisziplinär-intersektoralen chirurgischen Onkologie All-in-One für das Rektumkarzinom U. Ronellenfitsch, G. Kähler, R. Hofheinz, S. Mai Definition All-in-One Interdisziplinär (Endoskopie,
Chemotherapie bei metastasiertem Mammakarzinom
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Chemotherapie bei metastasiertem Mammakarzinom Chemotherapie bei metastasiertem Mammakarzinom Version 2002: von Minckwitz Version 2003
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Chemotherapie bei metastasiertem Mammakarzinom Chemotherapie bei metastasiertem Mammakarzinom Version 2002: von Minckwitz Version 2003
Gliatumoren WHO-Klassifikation Malignitätsgrad III IV. Astrozytäre Tumoren Anaplastisches Astrozytom + Oligodendrogliom.
 Maligne Gliome Autor: Berthold Steinke 1. Definition und Basisinformation Als primäre Hirntumoren werden benigne und maligne Tumoren bezeichnet, die von Zellen des Gehirns oder der Meningen ausgehen, nicht
Maligne Gliome Autor: Berthold Steinke 1. Definition und Basisinformation Als primäre Hirntumoren werden benigne und maligne Tumoren bezeichnet, die von Zellen des Gehirns oder der Meningen ausgehen, nicht
Diagnostik und Therapie primärer und metastasierter Mammakarzinome
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome ZNS-Metastasen beim Mammakarzinom ZNS-Metastasen beim Mammakarzinom AGO e.v. in der DGGG e.v. Guidelines Version 2010.1.1 Breast D Versionen
Diagnostik und Therapie primärer und metastasierter Mammakarzinome ZNS-Metastasen beim Mammakarzinom ZNS-Metastasen beim Mammakarzinom AGO e.v. in der DGGG e.v. Guidelines Version 2010.1.1 Breast D Versionen
Uterine Leiomyosarkome
 Uterine Leiomyosarkome U. A. Ulrich Martin-Luther-Krankenhaus, Berlin AGO State-of-the-Art München, 6. 8. April 2017 LMS: Epidemiologie 1,3 % der uterinen Malignome, 50 % der uterinen Sarkome medianes
Uterine Leiomyosarkome U. A. Ulrich Martin-Luther-Krankenhaus, Berlin AGO State-of-the-Art München, 6. 8. April 2017 LMS: Epidemiologie 1,3 % der uterinen Malignome, 50 % der uterinen Sarkome medianes
... eine Vision, die uns antreibt!
 ... eine Vision, die uns antreibt! Über Uns Der Verein Nothing is Forever, mit Sitz in Regensburg, ist ein gemeinnütziger Verein im Sinne der Abgabenordnung. Der Verein wurde im Januar 2011 auf Initiative
... eine Vision, die uns antreibt! Über Uns Der Verein Nothing is Forever, mit Sitz in Regensburg, ist ein gemeinnütziger Verein im Sinne der Abgabenordnung. Der Verein wurde im Januar 2011 auf Initiative
Perspektiven verändern KREBS verändert Perspektiven
 Perspektiven verändern KREBS verändert Perspektiven Diagnose Therapie (Über-)Leben D E U T S C H E R K R E B S K O N G R E S S C I T Y C U B E B E R L I N 2 1. 2 4. F E B R U A R 2 0 1 8 # D K K 2 0 1
Perspektiven verändern KREBS verändert Perspektiven Diagnose Therapie (Über-)Leben D E U T S C H E R K R E B S K O N G R E S S C I T Y C U B E B E R L I N 2 1. 2 4. F E B R U A R 2 0 1 8 # D K K 2 0 1
HIT 2000 Checkliste Verlaufsdiagnostik (MET HIT 2000-AB4) Medulloblastom, PNET, Ependymom II und III mit Metastasen (M1 sign. -M4) Alter 4-21 Jahre
 Name: Vorname: Geb.- (Protokoll S. 95, 96) Octreoscan (fakultativ) siehe Seite 73 1. Zyklus HIT-SKK (EIIS, 2xEIIIS, EIVS + MTX ivc) Cave: EIIIS MTX Spiegel (Protokoll S. 203-204) Kontrolle im Serum MTX-Spiegel
Name: Vorname: Geb.- (Protokoll S. 95, 96) Octreoscan (fakultativ) siehe Seite 73 1. Zyklus HIT-SKK (EIIS, 2xEIIIS, EIVS + MTX ivc) Cave: EIIIS MTX Spiegel (Protokoll S. 203-204) Kontrolle im Serum MTX-Spiegel
Erneute Strahlentherapie bei hochmalignen Gliomen
 Erneute Strahlentherapie bei hochmalignen Gliomen Therapieoptionen bei Rezidiv - Operation - Erneute Bestrahlung? - Chemotherapie Rückfallmuster nach lokaler Bestrahlung Hess et al., 1993 Chan et al.,
Erneute Strahlentherapie bei hochmalignen Gliomen Therapieoptionen bei Rezidiv - Operation - Erneute Bestrahlung? - Chemotherapie Rückfallmuster nach lokaler Bestrahlung Hess et al., 1993 Chan et al.,
Absolute Neuerkrankungen und Neuerkrankungsraten je Einwohner
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016
Leitlinie Bronchialkarzinom 2011 IOZ Passau (adaptiert an S3-Leitlinie Bronchialkarzinom 2010) UICC-Klassifikation 2009
 Nr 27724 Version 1-0-0 Datum 29.08.11 Seite 1 von 5 Leitlinie Bronchialkarzinom 2011 Passau (adaptiert an S3-Leitlinie Bronchialkarzinom 2010) UICC-Klassifikation 2009 Tab.1: Beschreibung der TNM-Parameter
Nr 27724 Version 1-0-0 Datum 29.08.11 Seite 1 von 5 Leitlinie Bronchialkarzinom 2011 Passau (adaptiert an S3-Leitlinie Bronchialkarzinom 2010) UICC-Klassifikation 2009 Tab.1: Beschreibung der TNM-Parameter
Gastrointestinale Stromatumoren (GIST) Dr. Dietmar Reichert, Westerstede
 1 Gastrointestinale Stromatumoren (GIST) Dr. Dietmar Reichert, Westerstede 2 ESMO: Klinische Empfehlungen 2009 Diagnose, Behandlung und Nachsorge 3 Diagnose GIST = 2 cm (wenn mgl.) endoskopische Biopsie
1 Gastrointestinale Stromatumoren (GIST) Dr. Dietmar Reichert, Westerstede 2 ESMO: Klinische Empfehlungen 2009 Diagnose, Behandlung und Nachsorge 3 Diagnose GIST = 2 cm (wenn mgl.) endoskopische Biopsie
Neoadjuvante (Primäre) systemische Therapie
 Diagnosis Diagnostik and und Treatment Therapie of primärer Patients with und Primary metastasierter and Metastatic Mammakarzinome Breast Cancer Neoadjuvante (Primäre) systemische Therapie Neoadjuvante
Diagnosis Diagnostik and und Treatment Therapie of primärer Patients with und Primary metastasierter and Metastatic Mammakarzinome Breast Cancer Neoadjuvante (Primäre) systemische Therapie Neoadjuvante
Stephanie Rieger Dr.med.
 Stephanie Rieger Dr.med. Maligne Tumoren am knöchernen Becken, einschließlich des Multiplen Myeloms Untersuchung am Patientengut der Orthopädischen Universitätsklinik Heidelberg von 1974 bis 1998 Geboren
Stephanie Rieger Dr.med. Maligne Tumoren am knöchernen Becken, einschließlich des Multiplen Myeloms Untersuchung am Patientengut der Orthopädischen Universitätsklinik Heidelberg von 1974 bis 1998 Geboren
Erhebungsbogen Neuroonkologische Zentren in Onkologischen Zentren
 zum Erhebungsbogen in Onkologischen Zentren Vorsitz der Zertifizierungskommission: Prof. Dr. Uwe Schlegel, Prof. Dr. W. Stummer Im Rahmen der Zertifizierungsverfahren treten regelmäßig Fragestellungen
zum Erhebungsbogen in Onkologischen Zentren Vorsitz der Zertifizierungskommission: Prof. Dr. Uwe Schlegel, Prof. Dr. W. Stummer Im Rahmen der Zertifizierungsverfahren treten regelmäßig Fragestellungen
Indikationsspezifischer Bericht zum Mammakarzinom für die Gemeinsame Einrichtung
 Indikationsspezifischer Bericht zum Mammakarzinom für die Gemeinsame Einrichtung Ausgabe für den Berichtszeitraum 01.01.2006 bis 30.06.2006 Erstellungstag: 30.06.2006 Erstellungssoftware: Rückmeldesystem
Indikationsspezifischer Bericht zum Mammakarzinom für die Gemeinsame Einrichtung Ausgabe für den Berichtszeitraum 01.01.2006 bis 30.06.2006 Erstellungstag: 30.06.2006 Erstellungssoftware: Rückmeldesystem
Indikationsspezifischer Bericht zum Mammakarzinom für die Gemeinsame Einrichtung
 Indikationsspezifischer Bericht zum Mammakarzinom für die Gemeinsame Einrichtung Ausgabe für den Berichtszeitraum 01.07.2005 bis 31.12.2005 Erstellungstag: 15.05.2006 Erstellungssoftware: Rückmeldesystem
Indikationsspezifischer Bericht zum Mammakarzinom für die Gemeinsame Einrichtung Ausgabe für den Berichtszeitraum 01.07.2005 bis 31.12.2005 Erstellungstag: 15.05.2006 Erstellungssoftware: Rückmeldesystem
Dieser Patient mit Hirnmetastasen wird nicht mehr bestrahlt! Wann ist eine palliative Strahlentherapie nicht mehr sinnvoll!
 Das mache ich nicht Grenzen der Onkologie Dieser Patient mit Hirnmetastasen wird nicht mehr bestrahlt! Wann ist eine palliative Strahlentherapie nicht mehr sinnvoll! Frank Zimmermann Klinik für Strahlentherapie
Das mache ich nicht Grenzen der Onkologie Dieser Patient mit Hirnmetastasen wird nicht mehr bestrahlt! Wann ist eine palliative Strahlentherapie nicht mehr sinnvoll! Frank Zimmermann Klinik für Strahlentherapie
Erhaltungstherapie mit Erlotinib verlängert Gesamtüberleben bei fortgeschrittenem NSCLC
 SATURN-Studie: Erhaltungstherapie mit Erlotinib verlängert Gesamtüberleben bei fortgeschrittenem NSCLC Grenzach-Wyhlen (13. August 2009) - Aktuelle Daten der SATURN-Studie bestätigen eine signifikante
SATURN-Studie: Erhaltungstherapie mit Erlotinib verlängert Gesamtüberleben bei fortgeschrittenem NSCLC Grenzach-Wyhlen (13. August 2009) - Aktuelle Daten der SATURN-Studie bestätigen eine signifikante
Adjuvante Strahlentherapie
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Version 2014.1.D Adjuvante Strahlentherapie Adjuvante Radiotherapie (RT) Versionen 2002 2013: Souchon / Blohmer / Friedrichs / Göhring
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Version 2014.1.D Adjuvante Strahlentherapie Adjuvante Radiotherapie (RT) Versionen 2002 2013: Souchon / Blohmer / Friedrichs / Göhring
date Adjuvant Pegylated- Interferonalpha2b
 Organ/Bereich Krankheit Stadium Kurztitel Studie/ClinicalTrials.gov Identifier: Stand per: 11.05.2016 Hauttumore Melanom ulzeriertes primäres kutanes Melanom T(2-4)b N0 M0) Hauttumore Melanom nicht vorbehandeltes,
Organ/Bereich Krankheit Stadium Kurztitel Studie/ClinicalTrials.gov Identifier: Stand per: 11.05.2016 Hauttumore Melanom ulzeriertes primäres kutanes Melanom T(2-4)b N0 M0) Hauttumore Melanom nicht vorbehandeltes,
1. Neoadjuvante Therapie. 2. Adjuvante Therapie. 3. Metastasiertes Mamma-Ca. 4. Mamma-Ca. in der Schwangerschaft. 5. Nicht-interventionelle Studien
 1. Neoadjuvante Therapie GeparOcto-Studie Penelope-Studie 2. Adjuvante Therapie GAIN II-Studie Adapt-Studie Katherine-Studie TREAT CTC-Studie 3. Metastasiertes Mamma-Ca. First-line Therapie: Ab Second-line
1. Neoadjuvante Therapie GeparOcto-Studie Penelope-Studie 2. Adjuvante Therapie GAIN II-Studie Adapt-Studie Katherine-Studie TREAT CTC-Studie 3. Metastasiertes Mamma-Ca. First-line Therapie: Ab Second-line
Aktuell (September 2018) wird die Teilnahme an folgenden Studien angeboten:
 Klinikum Mutterhaus der Borromäerinnen ggmbh Postfach 2920 54219 Trier Studienzentrum Aktuell (September 2018) wird die Teilnahme an folgenden Studien angeboten: Studien für die Indikation AML AMLSG 21-13
Klinikum Mutterhaus der Borromäerinnen ggmbh Postfach 2920 54219 Trier Studienzentrum Aktuell (September 2018) wird die Teilnahme an folgenden Studien angeboten: Studien für die Indikation AML AMLSG 21-13
8. Newsletter. zum 9. Studientreffen am 03.02.2012 in Frankfurt Moderation: Prof. R. Sauer
 8. Newsletter zum 9. Studientreffen am 03.02.2012 in Frankfurt Moderation: Prof. R. Sauer Sehr geehrte Kollegen, Prüfärztinnen und Prüfärzte, der 8. Newsletter informiert Sie über die wichtigsten Punkte
8. Newsletter zum 9. Studientreffen am 03.02.2012 in Frankfurt Moderation: Prof. R. Sauer Sehr geehrte Kollegen, Prüfärztinnen und Prüfärzte, der 8. Newsletter informiert Sie über die wichtigsten Punkte
Hodentumoren: Diagnose und Therapie
 Hodentumoren: Diagnose und Therapie Dr. Axel Häcker Assistenzarzt, Urologische Universitätsklinik Mannheim Anamnese - Risikofaktoren Alter Gene 70%: 20-40 a -BrüderrR10 - Söhne rr 5.7 - Väter rr 2-4.3
Hodentumoren: Diagnose und Therapie Dr. Axel Häcker Assistenzarzt, Urologische Universitätsklinik Mannheim Anamnese - Risikofaktoren Alter Gene 70%: 20-40 a -BrüderrR10 - Söhne rr 5.7 - Väter rr 2-4.3
Dacogen zur Therapie der Akuten Myeloischen Leukämie
 Epigenetische Behandlungsoption Dacogen zur Therapie der Akuten Myeloischen Leukämie München (20. Februar 2017) - Der epigenetisch wirkende DNA-Methyltransferase-Inhibitor Decitabin (Dacogen ) stellt seit
Epigenetische Behandlungsoption Dacogen zur Therapie der Akuten Myeloischen Leukämie München (20. Februar 2017) - Der epigenetisch wirkende DNA-Methyltransferase-Inhibitor Decitabin (Dacogen ) stellt seit
