Consensus Statement. S upplementum. Antimykotische Therapie. Dezember Invasive Candidiasis und invasive Aspergillose
|
|
|
- Mathias Walter Lehmann
- vor 7 Jahren
- Abrufe
Transkript
1 Dezember 2009 S upplementum Consensus Statement Antimykotische Therapie Invasive Candidiasis und invasive Aspergillose Vorsitz: Univ.-Prof. Dr. Cornelia Lass-Flörl, Univ.-Prof. Dr. Florian Thalhammer Teilnehmer: OA Dr. Christian Geltner, Univ.-Prof. Dr. Robert Krause, Univ.-Doz. Dr. Alexander Kulier, Univ.- Prof. Dr. Elisabeth Presterl, Prim. Univ.-Doz. Dr. Christoph Wenisch. Unter Patronanz der Österreichischen Gesellschaft für Infektionskrankheiten Österreichische Gesellschaft für Medizinische Mykologie (ÖGMM)
2 Editorial Diagnostik und Therapie invasiver Mykosen sind auch heute noch eine beträchtliche medizinische Herausforderung. In Europa sind die klinisch bedeutsamsten Erreger Aspergillus- und Candida-Spezies. Univ.-Prof. Dr. Cornelia Lass-Flörl Division Hygiene und Med. Mikrobiologie, Dept. für Hygiene, Mikrobiologie und Sozialmedizin, MU Innsbruck Im Folgenden soll der State of the Art für diese beiden bedeutsamen invasiven Mykosen im Lichte des heute verfügbaren Spektrums an Antimykotika dargestellt werden. Die kürzlich publizierten Richtlinien der Infectious Diseases Society of America (IDSA) dienen als Anhaltspunkte. Zum Zeitpunkt der Erstellung war das Echinocandin Micafungin in Österreich noch nicht zugelassen. Die aktuellen EMEA-Empfehlungen zum restriktiven Einsatz von Micafungin erfordern eine detaillierte, umfassende Außeinandersetzung mit dieser Thematik, die den Rahmen dieses Papers sprengen würde. Daher haben sich die Autoren dieses Consensus-Statements dazu entschlossen, diese Substanz im Folgenden auch nicht abzuhandeln, zumal sich derzeit ein eigenes österreichisches Expertenboard der Thematik annimmt und ein gesondertes Experten-Statement in Arbeit ist. In diesem Sinne zeichnen Univ.-Prof. Dr. Florian Thalhammer Klin. Abt. für Infektionen und Tropenmedizin Univ.-Klinik für Innere Medizin I, MU Wien Univ.-Prof. Dr. Cornelia Lass-Flörl Univ.-Prof. Dr. Florian Thalhammer Seite 2 Supplementum, Dezember 2009
3 Antimykotische Therapie 1. Epidemiologie invasiver Mykosen Epidemiologische Studien belegen, dass invasive Mykosen seit den frühen 90er Jahren stetig zunehmen, wobei auch innerhalb der letzten zwei Jahre seltenere Fadenpilze als Erreger invasiver Mykosen immer häufiger diagnostiziert werden. Generell gibt es einen Trend in Richtung Anstieg invasiver Candida- Infektionen. Allerdings existieren erhebliche geografische Unter schiede und teilweise u.a. aufgrund verschiedener untersuchter Patientenpopulationen äußerst unterschiedliche Inzidenz- und Prävalenzangaben. So wird z.b. die Inzidenz der systemischen Candi diasis auf Intensivstationen (ICU) je nach Art der ICU und der Publika tion zwischen 2,5 und 94% angegeben [1, 2]. Auch die geografischen Unterschiede sind beträchtlich so beträgt die Inzidenz der systemischen Candidiasis in Norwegen nur ca. 0,3 pro Patiententage, in den USA jedoch 1,0/ Patiententage. Nach großen internationalen Studien ist Candida albicans für etwa 46% aller Candida-Infektionen verantwortlich, Candida glabrata für ca. ein Viertel. Andere Candida- Species, wie C. tropicalis, parapsilosis oder krusei, haben jedoch in der letzten Dekade an Häufigkeit stark zugenommen [3, 4]. Für Österreich sind analoge Entwicklungen festzustellen, nämlich einerseits eine Gesamtzunahme der Candida-Infektionen seit 2001 (Abb. 1a), andererseits eine relative Abnahme der Häufigkeit von C. albicans zugunsten anderer Candida- Arten wie C. glabrata, parapsilosis, tropicalis und anderer (Abb. 1b) [5]. Die klinisch bedeutsame Infektion durch Aspergillus spp. betrifft normaler weise nur Patienten mit Neutro penie, Neutrophilen/Makrophagen-Dysfunktion, zytotoxischer Chemotherapie, Langzeit-Steroidbehandlung, Knochenmarks-, Stammzell- oder Organtransplantation sowie Patienten mit angeborenen oder erworbenen Immundefekten. Die Inzidenz der invasiven pulmonalen Aspergillose (IPA) beträgt 14% bei hämatoonkologischen Erkrankungen, 10% nach Lungentransplantation, 3 10% nach Knochen- Abb. 1a: Inzidenz von Candidämien in Österreich ,8 0,7 0,6 0,5 0,4 0,3 0,2 0,1 0 Quelle: [5] pro Aufnahmen Retrospektive Daten, unterschiedliche Populationen (ICU+Med+Chir+Neonat.) Abb. 1b: Trends bei der Erregerverteilung in Österreich % 90% 80% 70% 60% 50% 40% 30% 20% 10% 0 Quelle: [5] = diverse = C. lusitaniae = C. tropicalis = C. parapsilosis = C. glabrata = C. albicans Supplementum, Dezember 2009 Seite 3
4 OA Dr. Christian Geltner Lungentransplantation, Pulmonale Hypertension Pneumologie LKH Natters Univ.-Prof. Dr. Robert Krause Klin. Abt. für Lungenkrankheiten Univ.-Klinik für Innere Medizin, MU Graz Univ.-Doz. Dr. Alexander Kulier Klin. Abt. für Allgemeine Anästhesiologie und Intensivmed., Univ.-Klinik für Anästhesiologie und Intensivmedizin, MU Graz Univ.-Prof. Dr. Elisabeth Presterl Klin. Abt. für Infektionen und Tropenmedizin Univ.-Klinik für Innere Medizin I, MU Wien Prim. Univ.-Doz. Dr. Christoph Wenisch 4. Medizinische Abteilung mit Infektiologie SMZ Süd KFJ-Spital der Stadt Wien mark transplantation und 1,5 4% nach Lebertransplantation. Fusarium spp. und Zygomyzeten (z.b. Rhizopus und Mucor spp.) repräsentieren innerhalb der Fadenpilze die zweithäufigsten Pathogene invasiver Mykosen und kommen ebenso ubiquitär in der Umwelt vor. Die Sterblichkeit von Patienten mit Aspergillose beträgt durchschnittlich fast 40%; atypische Pilzinfektionen mit Fusarien oder Zygomyzeten sind bei immun supprimierten Patienten mit einer hohen Letalität verbunden. Epidemiologie nach Organtransplantation (insbes. Lungentransplantation) Aspergillosen sind nach Organtransplantationen ein sehr häufiges Problem, wobei auch hier Lungentransplantationspatienten (LuTX) besonders oft betroffen sind. So gibt Morgan [6] für Aspergillosen eine kumulative 12-Monats- Inzidenz von 3,5% nach LuTX an, gefolgt von 2,3% nach allogenen hämatopoetischen Stammzelltransplantationen (HSCT). Die in dieser Arbeit angegebene Mortalitätsrate nach LuTX beträgt 20%, jene nach allogener HSCT 76%; dieser Unterschied könnte mit der frühen Diagnostik bei LuTX erklärt werden. Weiters zeigt die Aspergillose bei LuTX mehr bronchial-invasive als angio-invasive Aspergillosen. Andere Arbeiten geben im Prinzip ähnliche Raten an. So fand Singh [7] 2003 in einem Review eine Gesamtinzidenz von 6,2% für alle Aspergillus- Infektionen nach LuTX, wobei ein knappes Drittel davon (1,98%) invasiv war. Einfach-Lungentransplantierte mit Aspergillus-Infektionen waren signifikant älter, hatten signifikant häufiger eine COPD als Grundkrankheit, entwickelten ihre Infektion signifikant später und hatten signifikant öfter eine invasive Aspergillose. Mattner (Hannover) fand in ihrem Krankengut eine Inzidenz der invasiven Aspergillose von 5,6% bei einer Gesamtaspergillose-Inzidenz von 28%. Unter einer Prophylaxe mit Itraconazol lag die Gesamtinzidenz bei 8%, unter Voriconazol-Prophylaxe bei 2,3% [8, 9]. Husain konnte 2006 in einer nicht randomisierten Single-Center-Studie zeigen, dass eine generelle Prophylaxe mit Voriconazol bei LuTX- Patienten zu einer signifikant niedrigeren Rate (1,5%) an invasiven Aspergillosen führt als eine präemptive, gezielte Strategie mit Itraconazol ± Amphotericin B bei Hochrisikopatienten (23%) [10]. Schließlich konnte auch gezeigt werden, dass eine Aspergillus-Kolonisation ein unabhängiger Risikofaktor für das Bronchiolitis-obliterans-Syndrom (BOS) darstellt [11]. Die Aspergillose in der transplantierten Lunge präsentiert sich anders als im nicht transplantierten Organ. So kommen etwa die sonst typischen Rundherde nach LuTX kaum vor. Hingegen besteht in der transplantierten Lunge neben invasiver Infektion und Kolonisation eine dritte Möglichkeit der Aspergillus-Infektion, nämlich die Aspergillus-Tracheobronchitis; sie ist gekennzeichnet von Plaques, Pilz rasen, Ulzerationen, Pseudomembranen und Granulationen. Nicht selten entstehen solche Infektionen gerade auch an Anastomose stellen. In den letzten Jahren lässt sich eine gewisse Verschiebung in Richtung zu Nicht-Aspergillus-Mykosen bei Patienten nach LuTX und anderen Transplantationen solider Organe beobachten; unter anderem werden Alternaria-, Pseudoallescheria-, Penicillium- und Trichoderma-Spezies sowie Zygomyzeten beobachtet [9, 12]. 2. Identifikation von Risikofaktoren Ein erhöhtes Risiko für eine invasive Candidiasis (ICI) haben Patienten, die ein solides oder hämatologisches Neoplasma, eine Neutropenie, eine HIV-Infektion, einen Diabetes mellitus oder Verbrennungen aufweisen, weiters kritisch kranke bzw. intensivpflichtige Patienten. Ein erhöhtes Risiko für eine Aspergillose haben Patienten mit Neutropenie (ev. auch mit Thrombopenie), HIV- oder CMV- Infektion, Immundefizienz bzw. -suppression (u.a. hochdosierte Kortikoidtherapie, aber auch monoklonale Antikörper wie TNF-α-Blocker, Alemtuzumab u.a.), Patienten nach Seite 4 Supplementum, Dezember 2009
5 Stammzelltransplantation (in den ersten 100 Tagen), Patienten mit Graft-versus-Host-Erkrankung (GvHD) und Patienten nach LuTX [13, 14]. Tabelle 1 gliedert die Risikofaktoren für invasive Mykosen nach dem Grad des Risikos. Bei kritisch kranken bzw. ICU-Patienten werden als Risikofaktoren für ICI u.a. ein hoher APACHE-2-Score, eine lange bzw. breite Antibiotikatherapie, ein ICU-Aufenthalt von mehr als sieben Tagen, Antazida, Zentralvenenkatheter, Harndauerkatheter, parenterale Ernährung, Nieren insuffizienz, mechanische Ventilation, Bauchoperationen, Bakteriämie, Immunsuppression, CMV-Infektion und Candida-Kolonisation angegeben [1, 16]. Tab. 2: Der Candida-Score Multikolonisation Bauchoperation Parenterale Ernährung Sepsis Score < 3 ICI-Risiko 2,3% 1 Punkt 1 Punkt 1 Punkt 2 Punkte Score 3 ICI-Risiko 15,7% Score = 5 ICI-Risiko 23,6% Sensitivität 81%, Spezifität 74% Quelle: [22] Orale Kolonisation stellt einen Risikofaktor für intestinale Kolonisation dar; ist ein Patient sowohl oral als auch intestinal kolonisiert, so ist dies ein Risikofaktor für eine ICI; es ist jedoch eine ICI durch eine spezifische kolonisierende Candida- Species nicht vorhersagbar [17-19]. Ein besonderes Risiko für eine ICI bei bestehender Candida-Kolonisation haben neutropenische bzw. immunsupprimierte Patienten [20]. Als Maß für die Kolonisation mit Candida wurde der Candida Colonization Index (CCI) entwickelt (CCI = Kolonisationsstellen/getestete Stellen). Ist der CCI > 0,5, so liegt der dringende Verdacht auf ICI vor [21]. Allerdings liegt die number needed to predict für eine ICI für den CCI bei 21. Tab. 1: Risikogruppen für invasive Mykosen Risiko Niedrig Intermediär-niedrig Intermediär-hoch Hoch Beschreibung Autologe Stammzelltransplantation (SCTx) ALL bei Kindern (Ausnahme Pneumocystis jiroveci) Lymphome Moderate Neutropenie (0,1 0,5G/l, <3 Wochen) Lymphozyten <0,5G/l Antibiotikagabe Höheres Alter Zentraler Venenkatheter Kolonisation >1 Körperstelle oder höhergradige Kolonisation an mehreren Körperstellen Neutropenie (0,1 0,5G/l, 3 5 Wochen) AML Ganzkörperbestrahlung Allogener matched sibling donor SCTx Neutropenie <0,1G/l für >3 Wochen oder <0,5G/l für >5 Wochen Kolonisation durch Candida tropicalis Unrelated oder mismatched donor SCTx GvHD Kortikosteroide: >1mg/kg sowie Neutrophile <1G/l für >1 Woche Kortikosteroide: >2mg/kg für >2 Wochen Hochdosiertes Cytarabin Quelle: [15] Supplementum, Dezember 2009 Seite 5
6 Als Alternative zum CCI wurde der Candida-Score definiert Details siehe Tabelle 2. Für den Candida-Score liegt die number needed to predict bei nur 9 [22]. Da der Candida- Score auch eine Bauchoperation als Score-Punkt einschließt, ist dieser Score auf nicht chirurgischen Intensiv stationen selten anwendbar. Weitere Möglichkeiten zur Diagnostik einer ICI sind z.b. der 1,3-Beta-Glucantest mit einer Sensitivität von 52 78% und einer Spezifität von 53 90% (je nach Cut-off ) [23, 44]. Die Bestimmung von Candida-Antikörpern ist hingegen diagnostisch wertlos [22]. Eine empirische antimykotische Therapie allein aufgrund eines Candida-Scores ist nicht zu vertreten auf die individuelle klinische Situation des Patienten ist in jedem Fall Bedacht zu nehmen. 3. IDSA-Candida-Guidelines Einen Überblick über das Update der IDSA-Guidelines zum Management der Candidiasis zeigt Abbildung 2. Allgemeine Grundsätze bei Candidiasis: Ein Echinocandin sollte immer dann verwendet werden, wenn eine mittelschwere bis schwere Erkrankung besteht, der Patient bereits ein Azol erhalten hat oder ein hohes Risiko für Infektionen mit C. glabrata oder C. krusei besteht. Fluconazol wird empfohlen für leichter erkrankte Patienten, die keine rezente Azol-Vorbehandlung erhalten haben. Für die Initialtherapie beim nicht neutropenischen Patienten sollte, falls die Candida-Species unbekannt ist, Fluconazol (10mg/kg Körpergewicht) oder ein Echinocandin (Anidulafungin 200/100mg, Caspofungin 70/50mg) verwendet werden. Beim neutropenischen Patienten wurden die Echinocandine oder eine Lipid formulierung von Amphotericin B (3mg/kg) zum Einsatz empfohlen, wobei hinsichtlich der Empfehlung gereiht wurde: Anidulafungin wurde hinter Caspofungin gestellt, da keine ausreichenden Daten zur Wirksamkeit in dieser Patienten gruppe vorliegen. Ohne Empfindlichkeitsnachweis wird der Wechsel auf Fluconazol oder Voriconazol nicht empfohlen (Möglichkeit der Kreuzresistenz). Bei Patienten, die initial Fluconazol oder Voriconazol erhalten, sich klinisch unter dieser Medikation gebessert haben und deren nachfolgende Blutkulturen negativ sind, ist die Fortsetzung der Azol-Therapie bis zum Abschluss der Behandlung begründbar. Wenn Echinocandine nicht eingesetzt werden können, ist Amphotericin B eine effektive Alternative. Ein Wechsel auf Fluconazol wird bei klinisch stabilen Patienten empfohlen, wenn sie Fluconazol-empfindliche Isolate aufweisen. Voriconazol ist eine effektive Therapie bei Candidämie, bietet aber nur wenig Vorteile gegenüber Fluconazol. Die Entfernung intravenöser Katheter wird empfohlen. Abb. 2: IDSA 1 -Guidelines zur Candidiasis 2009 Candidämie Nicht-Neutropenie keine Azol-Vortherapie Azol-Prophylaxe Neutropenie schwere Sepsis septischer Schock Fluconazol C. parapsilosis Candine bei C. glabrata C. krusei 1) IDSA = Infectious Diseases Society of America Quelle: [24] Polyene * Candine Polyene * (alternativ) Candine ** Polyene * Candine Polyene * Anidulafungin: Wirksamkeit bei C. krusei nicht getestet * Polyene: Ampho B, ABLC (Lipidkomplex), ABCD (kolloidale Form) ** Empfehlung IDSA 2009: CID 2009, page 514; Grading A II Caspofungin, A III Anidulafungin Seite 6 Supplementum, Dezember 2009
7 Wenn keine Fungämie und keine metastatischen Komplikationen vorliegen, sollte die Therapie einer ICI noch durch zwei Wochen nach der letzten positiven Blutkultur bzw. nach dem Abklingen der Symptome fortgesetzt werden. Als qualitätsverbessernde Maßnahmen betont die IDSA vor allem drei Punkte: die Durchführung einer Fundoskopie bei allen Patienten mit nachgewiesener Candidämie, den Beginn einer antimykotischen Therapie innerhalb von 24 Stunden nach Candida-positiver Blutkultur, Bestätigung negativer Blutkulturen zur Effektivitäts kontrolle nach Ein leitung einer antimykotischen Therapie. Die wesentlichen Unterschiede zu den IDSA-Guidelines 2004 zeigt Tabelle 3. Allgemeine Grundsätze bei der Therapie der Aspergillose: Bei invasiver pulmonaler Aspergillose galt Amphotericin B als therapeutischer Standard mit Ansprechraten von 30 50%. Voriconazol ist mit fast 60% Responserate wirksamer. In einer randomisierten Studie zum Vergleich beider Substanzen war nicht nur die Ansprechrate für Voriconazol deutlich höher, sondern auch die Überlebensrate bei besserer Tab. 3: Unterschiede der IDSA-Guidelines 2009 gegenüber d. Vorversion 2004 Betonung von Fluconazol und Echinocandinen als bevorzugte Therapien der nachgewiesenen/ vermuteten ICI. Rückstufung von Amphotericin-B-Desoxycholat und den lipidbasierten Amphotericin-B- Formulierungen in den meisten Fällen von Candidainfektion. Konzept der Step-down-Therapie wird stark favorisiert. Voriconazol wird generell als Step-down- Therapie für bestimmte Isolate empfohlen (z.b. C. krusei). Zwischen den einzelnen Echinocandinen werden wenig Unterschiede gesehen *. Fluconazol als Prophylaxe in der Neonatologie wird eingeschränkt auf Einheiten mit hohem Risiko. Empfehlungen für Umgebungen mit eingeschränkten Ressourcen (Amphotericin B bei Verfügbarkeitsproblemen anderer Antimykotika). *) Aktuell erhielt Caspofungin kurz vor Erscheinen der IDSA-Guidelines die Zulassung für pädiatrische Patienten. Quelle: [24] Abb. 3: Antimykotika-Aktivität bei verschiedenen Candida-Species Spezies Fluconazol Itraconazol Voriconazol Posaconazol Flucytosin 1) Amphotericin B Echinocandine Candida albicans Candida glabrata Candida guilliermondii Candida kefyr Candida krusei Candida lusitaniae Candida parapsilosis Candida tropicalis = empfindlich = intermediär = resistent 1) nur als Kombinationstherapie *) Anidulafungin: Die klinische Wirksamkeit wurde hauptsächlich bei nicht neutropenischen Patienten mit Candidaalbicans-Infektionen untersucht. Patienten mit einer bekannten Candida-krusei-Infektion sind nicht untersucht worden. Quellen: [24, 28] Supplementum, Dezember 2009 Seite 7
8 Verträglichkeit. Voriconazol ist deshalb heute die Therapie der ersten Wahl bei invasiver Aspergillose. Allerdings kommt es bei bis zu 20% der Patienten zu reversiblen Sehstörungen oder Transaminasen-Erhöhungen. Voriconazol zeigt Interaktionen mit zahlreichen Medikamenten. Bei invasiver Aspergillose kommt liposomales Amphotericin B als Alternative in der Erstlinientherapie infrage [25]. Für Echinocandine existiert keine Zulassung für die Erstlinientherapie der invasiven Aspergillose. Nach Voriconazol- Versagen ist die Datenlage derzeit für alle Substanzgruppen in etwa gleich. Bei Unverträglichkeit von oder Therapieresistenz gegen Amphotericin B und Itraconazol können auch Posaconazol oder Caspofungin in der Therapie der invasiven Aspergillose eingesetzt werden [26]. Für die Dauer der Therapie gibt es keine einheitlichen Richtwerte, eine Minimaldauer beträgt jedoch 9 12 Wochen und hängt sehr stark von der klinischen Situation des jeweiligen Patienten ab. Tab. 4: Dosierungen von Antimykotika bei Erwachsenen Bezeichnung Dosierung bei Generisch Handel* Normaler GFR CHD** KHF*** Amphotericin B Amphotericin B 1 x 1 1,5mg/kg 1 x 1 1,5mg/kg 1 x 1 1,5mg/kg Amphotericin B Liposomales Amphotericin B Amphotericin-B- Lipidkomplex Amphotericin-B- Lipiddispersion Ambisome 1 x 3 5mg/kg 1 x 2mg/kg 1 x 3 5mg/kg Amphocil 1 x 3 5mg/kg 1 x 2mg/kg 1 x 3 5mg/kg Abelcet 1 x 3 5mg/kg 1 x 2mg/kg 1 x 3 5mg/kg Fluconazol Diflucan 1 x 10(-20)mg/kg mg/HD 1 x 10mg/kg Itraconazol Sporanox 1 2 x 200mg 1 2 x 200mg 1 2 x 200mg Azole Posaconazol Noxafil 2 x 400mg (=10ml) mit Nahrung / Voriconazol Vfend i.v: Tag 1 2 x 6mg/kg; ab Tag 2 2 x 3 4mg/kg; per os: Tag 1 2 x 400mg; ab Tag 2 2 x 200mg; Flucytosin Flucytosin Ancotil 4 x 25 37,5mg/kg KrCl**** 20 40: 2 x 50mg/kg KrCl 10 20: 1 x 50mg/kg 1 x 25mg/kg 2 x 30mg/kg Echino - candine Anidulafungin Ecalta Tag 1: 1 x 200mg; ab Tag 2: 1 x 100mg / Caspofungin Cancidas Tag 1: 1 x 70mg; ab Tag 2: 1 x 50mg (bei Patienten >80kg: 1 x 70mg) / * Auf das -Zeichen wird in der darunterliegenden Spalte verzichtet. Generika werden nicht extra genannt. ** CHD = Chronische Hämodialyse; *** KHF = Kontinuierliche Hämofiltration; **** KrCl = Kreatininclearance. Quelle: F. Thalhammer Seite 8 Supplementum, Dezember 2009
9 5. Therapie der Candidiasis Bei Nachweis einer durch Candida spp. ausgelösten Zentralvenenk atheterassoziierten Fungämie wird laut IDSA neben der Katheter entfernung eine antimykotische Therapie für zumindest 14 Tage nach der letzten positiven Blutkultur (BK) empfohlen [27]. Eine alleinige, nicht quantitative Kultur der Katheterspitze hat keine Aussagekraft hinsichtlich einer Zentralvenen katheter-assoziierten Fungämie, daher existieren für den nicht quantitativen kulturellen Nach weis von Candida spp. auf entfernten Zentral venekathetern keine allgemeinen therapeutischen Empfehlungen. Manche Autoren empfehlen in dieser Situation ebenso eine antimykotische Therapie durch zwei Wochen. Bei positiver BK mit Candida muss sofort mit der antimykotischen Therapie begonnen und der Therapieerfolg mit der regelmäßigen Abnahme von BK kontrolliert werden. Weitere Maßnahmen sind Fundoskopie und Haut inspektion. Tab. 5: Dosierungen von Antimykotika bei Kindern Substanz Amphotericin B Liposomales Amphotericin B Fluconazol Kr 1,2mg/dl über 72h Itraconazol Voriconazol Posaconazol* Anidulafungin* Caspofungin bei Neonaten Quellen: [24, 29] Dosierung 1 x 1mg/kg 1 x 3 5mg/kg 1 x (6 )12mg/kg 1 x 12mg/kg q48h 2 x 2,5 5mg/kg 2 x 7mg/kg 4 x mg 1 x 1,5mg/kg 1 x 50mg/m 2 1 x 25mg/m 2 * Bei Patienten bis zum 18. Lebensjahr nicht zugelassen. Tab. 6: Nebenwirkungen liposomaler Amphotericin-B-Derivate AmBD ABLC ABCD L-AmB Amphotericin B Abelcet Amphocil Ambisome Blutdruckabfall + NA ++ + Dyspnoe Erbrechen Fieber Hypoxie Kopfschmerzen Schüttelfrost Tachykardie Übelkeit Nephrotoxizität 30 50% 25% 15% 20% Quelle: F. Thalhammer + <10% % % ++++ >50% Die Therapie sollte bis zwei Wochen nach der letzten positiven Blutkultur fortgesetzt werden (Abb. 3, Tab. 4, Tab. 5.). Generell kann an dieser Stelle auf die bereits dargestellten, aktuellen IDSA-Guidelines (Abb. 2) verwiesen werden. Ein Off-Label-Gebrauch von Antimykotika sollte nicht oder nur in gut begründbaren Fällen erfolgen. Resistenzprobleme treten auch bei modernen Antimykotika auf. In einer retrospektiven Analyse ( ) wurde unter Verwendung von Caspofungin eine Zunahme von durch C. parapsilosis verursachten Candidämien beobachtet. Gleich falls kam es in dieser Analyse zu einem Rückgang an Candidämien, die von C. glabrata und C. tropicalis verursacht waren [30]. Nicht zu vergessen ist die Nephrotoxizität von Amphotericin B, wobei auch dessen Lipidformulierungen zum Teil nicht unerhebliche Toxizitäten aufweisen (Tab. 6). Azole haben ein erhebliches Interaktionspotenzial über das Cytochrom-P450-System, Details siehe Abbildung 4. Induktoren des Cytochrom-P450-Systems, die zu einer Reduktion der Azol-Konzentration führen können, sind u.a. Carbamazepin, Phenobarbital, Phenytoin, Isoniazid, Rifabutin, Rifampicin und Nevirapin. Substrate des Cytochrom-P450- Systems, deren Konzentration bei einer gleichzeitigen Azol- Therapie (ebenso wie jene des Azols selbst) ansteigen kann, sind u.a. Kalziumantagonisten, Cyclosporin, Tacrolimus, Sirolimus, Proteaseinhibitoren und Statine. Supplementum, Dezember 2009 Seite 9
10 Einschränkungen der Gabe von Antimykotika durch Nebenwirkungen bzw. Pharmakokinetik sind in Abbildung 5 dargestellt. 6. Therapie beim neutropenischen Patienten Eine Autopsiestudie, in der Patienten mit hämatologischen Malignomen und invasiven Mykosen aus drei Zeiträumen 1989 bis 1993, 1994 bis 1998 und 1999 bis 2003 untersucht wurden, fand sich ein signifikanter Anstieg von Schimmelpilzen, insbesondere von Zygomyzeten, aber auch von Aspergillus fumigatus sowie Nicht-Fumigatus-Aspergillen [34]. Therapie der Wahl bei invasiver Candidiasis beim neutropenischen Patienten sind Echinocandine sowie Polyene (siehe dazu auch Punkt 3 und Abb. 2). In der Anwendung beim neutropenischen Patienten wurden die Echinocandine seitens der IDSA gereiht: Caspofungin Empfehlungsgrad A-II, Anidulafungin da keine ausreichenden Daten zur Wirksamkeit in dieser Patientengruppe vorliegen Empfehlungsgrad A-III (zu den verwendeten Definitionen siehe die Originalpublikation [24]). Für die Therapie der invasiven Aspergillose (IAI) ist Voriconazol heute Mittel der ersten Wahl, nachdem in einer 2002 publizierten Studie seine Überlegenheit über Amphotericin-B-Desoxycholat gezeigt werden konnte [35]. Liposomales Amphotericin B kommt jedoch als Alternative in der First-Line-Therapie der IAI weiterhin infrage. Als Alternativen bei Resistenz oder Unverträglichkeit der First- Line-Therapie kommen Caspofungin (Zulassung für therapieresistente IAI), weiters Posaconazol sowie Itraconazol infrage allerdings ist bei Therapieversagen eines Azols eher der Wechsel der Substanzgruppe empfehlenswert. Die Therapie von refraktären Infektionen durch Schimmelpilze (Aspergillus, Fusarium, Chromoblastomykose) sowie Coccidioides kann in vielen Fällen mit Posaconazol erfolgreich sein [36-38]. Die Therapie von Zygomykosen erfolgt entweder mit Amphotericin B (2mg/kg), Lipid-basiertem Amphotericin B oder Posaconazol. 7. Präemptive und empirische Therapie Als empirisch wird eine Therapie dann bezeichnet, wenn aufgrund von Labormarkern bzw. Kulturbefunden ein hohes Risiko für die Entwicklung einer invasiven Mykose besteht ( possible IFI). Die präemptive Therapie hingegen geht von der Wahrscheinlichkeit einer bereits vorhandenen IFI ( probable ) aus, wobei jedoch noch kein Erreger diagnostiziert wurde. Zumindest für invasive Candida-Infektionen konnte gezeigt werden, dass sowohl eine verspätet (später als zwölf Stunden nach Abnahme der ersten Blutkultur) begonnene als auch eine unterdosierte antimykotische Therapie zu signifikant erhöhten Mortalitätsraten führt [39-41]. Eine Metaanalyse [42] der Daten bis Mai 2005 kam zu dem Schluss, dass eine empirische Fluconazol-Therapie bei Intensivpatienten dann kosteneffektiv ist, wenn die Wahrscheinlichkeit für eine ICI über 2,5% bzw. die Fluconazol Resistenzrate unter 24% liegt. Bei höheren Fluconazol-Resistenzraten ist eine empirische Therapie mit Caspofungin sinnvoller; diese würde jedoch erst ab Prävalenzraten über 60% kosteneffektiv werden [42]. Einen interessanten Aspekt zeigt eine retrospektive Single- Center-Studie von Lin et al. aus dem Jahr 2005 [43]. Hier Abb. 4: Azole und Interaktionen CYP3A4 CYP2C8/9 CYP2C19 Azol Inhibitor Substrat Inhibitor Substrat Inhibitor Substrat Fluoconazol Itraconazol Ketoconazol Voriconazol Posaconazol Quellen: [31-33] sowie Herstellerangaben Seite 10 Supplementum, Dezember 2009
11 Abb. 5: Einschränkungen von Antimykotika Einschränkungen Fluconazol Itraconazol Voriconazol Posaconazol Flucytosin Amphotericin B Anidulafungin Caspofungin Neutropenie ZNS-Gängigkeit Cytochrom P450 Nephrotoxizität i.v. Hepatotoxizität = geeignet/zugelassen/keine = intermediär = nicht geeignet/keine Zulassung/signifikant Quelle: F. Thalhammer konnte nämlich nachgewiesen werden, dass zumindest für die nosokomiale Infektion mit Candida krusei oder glabrata eine vorherige antibakterielle Therapie ein weitaus höheres Risiko darstellt als eine Fluconazol-Prophylaxe. Während nämlich Letztere sich in dieser Studie nicht als unabhängiger Risikofaktor erwies, betrug die Odds-Ratio für eine Infektion mit einer der beiden Candida-Species nach Therapie mit Piperacillin/Tazobactam 4,15, nach Vancomycin sogar 6,48. Nach den IDSA-Guidelines 2009 [24] sollte eine empirische antimykotische Therapie bei nicht neutropenischen, kritisch kranken Patienten bei Vorhandensein von Risikofaktoren für invasive Candidiasis und Fehlen einer anderen Fieberursache in Betracht gezogen werden. Sie sollte auf der klinischen Beurteilung von Risikofaktoren, auf serologischen Markern für ICI und/oder Kulturdaten beruhen. Wie schon erwähnt, wird bei klinisch stabilen Patienten Fluconazol bevorzugt, während schwer kranke, instabile und Patienten mit Fluconazol-Vorbehandlung mit einem Echinocandin behandelt werden sollten bei klinischer Stabilisierung ist unter Umständen eine Deeskalation im Sinne eines Übergangs zu einer Fluconazol-Therapie möglich. Amphotericin B und seine Lipidderivate bleiben der Salvage-Situation bzw. ökonomisch schwierigen Verhältnissen vorbehalten [24]. Bei neutropenischen Patienten sind Amphotericin-B- Lipidformulierungen, Caspofungin oder Voriconazol Mittel der Wahl; als Alternative kommen Fluconazol und Itraconazol infrage. Amphotericin-B-Desoxycholat ist eine weitere mögliche Alternative, allerdings mit höherer Toxizität als die Amphotericin-B-Lipidformulierungen. 8. Zusammenfassung Invasive Mykosen nehmen seit den frühen neunziger Jahren stetig zu; innerhalb der letzten Jahre werden seltenere Fadenpilze als Erreger immer häufiger diagnostiziert. Es gibt einen Trend in Richtung Anstieg invasiver Candida-Infektionen, bei erheblichen Unterschieden zwischen verschiedenen geografischen Regionen und Populationen. Candida albicans ist für etwas weniger als die Hälfte aller Candida-Infektionen verantwortlich, Candida glabrata für ca. ein Viertel. Andere Candida- Species, wie C. tropicalis, parapsilosis oder krusei, haben jedoch in der letzten Dekade an Häufigkeit stark zugenommen. Aspergillus-Infektionen betreffen vor allem immunsupprimierte Patienten (Inzidenz 14% bei hämatoonkologischen Erkrankungen, 10% nach Lungentransplantation [LuTX], 3 10% nach Knochenmarkstransplantation). Die Mortalität liegt insgesamt bei fast 40%. Aspergillosen nach LuTX laufen anders ab als in der gesunden Lunge; vor allem die Anastomosestellen sind problematisch und Prädilektionsstellen für eine Pilzinfektion. Weiters kommt es beim LuTX-Patienten nicht selten zu einer sonst nicht auftretenden Pilz-Tracheobronchitis. Allerdings können viele invasive Aspergillosen bei LuTX- Patienten durch entsprechende Maßnahmen frühzeitig erkannt und behandelt werden. Die Mortalität liegt bei ca %. Es gibt einen Erregershift zu Nicht-Aspergillus- Mykosen. Kolonisation vor allem Candida-Kolonisation des Gastrointestinaltrakts ist ein eindeutiger Risikofaktor für invasive Infektion. Allerdings lässt eine Kolonisation mit einer bestimmten Pilzspezies keinen Rückschluss auf eine Infektion gerade mit diesem Erreger zu. Der Candida-Score erlaubt eine Aussage über das Risiko für eine invasive Pilzinfektion, ist jedoch allein nicht geeignet für eine Therapieentscheidung. Diese muss individuell unter Einbeziehung klinischer Kriterien erfolgen. Generell ist die antimykotische Therapie aufgrund einer breiteren Palette von zur Verfügung stehenden Substanzen heute differenziert zu sehen. Supplementum, Dezember 2009 Seite 11
12 Antimykotische Therapie Bei nicht mit Azolen vortherapierten, stabilen Patienten sind auch nach den neuen Guidelines Azole durchaus nicht obsolet. Bei empfindlichen Candida-albicans- Infektionen bleibt Fluconazol Mittel der Wahl. Allerdings sind Azole auch mit einem beträchtlichen Interaktions potenzial behaftet (Cytochrom-P450-System). Echino candine sind die therapeutische Option für moderat bis schwerkranke Patienten oder für jene, die mit einem Azol vorbehandelt wurden. Alternativ stehen auch Polyene zur Verfügung. In der präemptiven und empirischen Therapie sollte sehr genau auf Indikationen und Zulassungen der einzelnen Substanzen geachtet werden. Nicht außer Acht zu lassen und stärker als bisher zu favorisieren ist die Möglichkeit einer Deeskalation, sofern die Indikation dafür gegeben ist. Eine frühzeitige Therapie beeinflusst das klinische Outcome positiv. Die Prophylaxe ist zweifellos ein für manche Patienten notwendiges Instrument; es ist jedoch bisher nicht restlos geklärt, welche Patientenpopulationen von welcher Prophylaxe profitieren. Der Nutzen einer Prophylaxe ist gegen die Gefahr der Entstehung von Resistenzen abzuwägen. Gerade in einer solchen Situation sollte die Möglichkeit eines infektiologischen Konsils genützt werden. Bei neutropenischen Patienten sollte ein Antimykotikum gewählt werden, das auch gegen Aspergillen aktiv ist. Für eine Kombinationstherapie von Antimykotika besteht bis heute keine Evidenz; sie wird daher auch nicht empfohlen. Literatur 1. Eggimann P et al.; Lancet Infect Dis 2003;3(11): Lass-Flörl C Mycoses 2009;52(3): Horn DL et al.; Clin Infect Dis 2009;48(12): Pfaller MA und Diekema DJ Clin Microbiol Rev 2007;20(1): Presterl E et al.; Clin Microbiol Infect 2007;13(11): Morgan J et al.; Med Mycol 2005;43 Suppl 1:S Singh N und Husain S J Heart Lung Transplant 2003;22(3): Mattner F et al.; The Journal of heart and lung transplantation: the official publication of the International Society for Heart Transplantation 2007; 26(2):S222 (Abstract #450) 9. Mattner F et al.; The Journal of heart and lung transplantation : the official publication of the International Society for Heart Transplantation 2009; 28(2):S161 (Abstract #271) 10. Husain S et al.; Am J Transplant 2006;6(12): Weigt SS et al.; Am J Transplant 2009; 12. Stelzmueller I et al.; Transpl Int 2008;21(6): Del Bono V et al.; Curr Opin Hematol 2008;15(6): Walsh TJ et al.; Clin Infect Dis 2008;46(3): Prentice HG et al.; Br J Haematol 2000;110(2): Mean M et al.; Crit Care 2008;12(1): Marr KA et al.; J Infect Dis 2000;181(1): Nucci M und Anaissie E Clin Infect Dis 2001;33(12): Zollner-Schwetz I et al.; J Infect Dis 2008;198(1): Martino P et al.; Eur J Clin Microbiol Infect Dis 1994;13(10): Pittet D et al.; Ann Surg 1994;220(6): Leon C et al.; Crit Care Med 2009;37(5): Ostrosky-Zeichner L et al.; Clin Infect Dis 2005;41(5): Pappas PG et al.; Clin Infect Dis 2009;48(5): Cornely OA et al.; Clin Infect Dis 2007;44(10): Walsh TJ et al.; Clin Infect Dis 2007;44(1): Mermel LA et al.; Clin Infect Dis 2009;49(1): Cuenca-Estrella M et al.; Antimicrob Agents Chemother 2006;50(3): Blyth CC et al.; Pediatrics 2009;123(5): Forrest GN et al.; J Infect 2008;56(2): Wexler D et al.; Eur J Pharm Sci 2004;21(5): Cupp MJ und Tracy TS Am Fam Physician 1998;57(1): Hyland R et al.; Drug Metab Dispos 2003;31(5): Chamilos G et al.; Haematologica 2006;91(7): Herbrecht R et al.; N Engl J Med 2002;347(6): Raad, II et al.; Leukemia 2008;22(3): Raad, II et al.; Clin Infect Dis 2006;42(12): Raad, II et al.; Clin Infect Dis 2006;42(10): Morrell M et al.; Antimicrob Agents Chemother 2005;49(9): Garey KW et al.; Clin Infect Dis 2006;43(1): Pai MP et al.; Antimicrob Agents Chemother 2007;51(1): Golan Y et al.; Ann Intern Med 2005;143(12): Lin MY et al.; Antimicrob Agents Chemother 2005;49(11): Presterl E et al.; Int J Infect Dis 2009;13(6): Impressum: Medieninhaber (Verleger) und Herausgeber: Verlagshaus der Ärzte GmbH., Nibelungengasse 13, A-1010 Wien, presse.verlag@oak.at; Chefredaktion: Dr. Agnes M. Mühlgassner; Verlagsleitung ÖÄZ, Anzeigenleitung: Ulrich P. Pachernegg DW 18; In Kooperation mit: Medical Dialogue Kommunikations- und PublikationsgmbH. (Redaktionelle Umsetzung), Lederergasse 22/16, A-1080 Wien, Tel.: 01/ , Geschäftsführung: Karl Buresch, Redaktion dieser Ausgabe: Dr. Norbert Hasenöhrl; Für den Inhalt dieser Ausgabe verantwortlich: Vorsitz: Univ.-Prof. Dr. Cornelia Lass-Flörl, Univ.-Prof. Dr. Florian Thalhammer. Teilnehmer: OA Dr. Christian Geltner, Univ.-Prof. Dr. Robert Krause, Univ.-Doz. Dr. Alexander Kulier, Univ.-Prof. Dr. Elisabeth Presterl, Prim. Univ.-Doz. Dr. Christoph Wenisch; Layout und DTP: Konstantin Riemerschmid, Fotos: Hans Ringhofer; Titelbild: Mauritius Images; Auflage: Stück; Nachdruck und Wiedergabe, auch auszugsweise, nur mit schriftlicher Genehmigung des Verlagshauses der Ärzte GmbH. oder der Medical Dialogue GmbH; Mit freundlicher Unterstützung der Firma Merck Sharp & Dohme.
Stellenwert der Echinocandine gestiegen
 Aktualisierte Leitlinie zu Candida-Infektionen: Stellenwert der Echinocandine gestiegen Köln (4. September 2009) - Die Infectious Diseases Society of America (IDSA) hat kürzlich ihre Evidenz-basierten
Aktualisierte Leitlinie zu Candida-Infektionen: Stellenwert der Echinocandine gestiegen Köln (4. September 2009) - Die Infectious Diseases Society of America (IDSA) hat kürzlich ihre Evidenz-basierten
6 Klinische Wirksamkeit und Indikationen
 6 Klinische Wirksamkeit und Indikationen Posaconazol wurde im Oktober 2005 in der Europäischen Union als neues Azol-Antimykotikum nach umfangreichen Studien für folgende Indikationen zugelassen: invasive
6 Klinische Wirksamkeit und Indikationen Posaconazol wurde im Oktober 2005 in der Europäischen Union als neues Azol-Antimykotikum nach umfangreichen Studien für folgende Indikationen zugelassen: invasive
Humanpathogene Pilze in Österreich und deren Resistenz
 Birgit Willinger Klin. Abt. für Mikrobiologie Klin. Institut für Labormedizin Medizinische Universität Wien Humanpathogene Pilze in Österreich und deren Resistenz AURES der österreichische Antibiotikaresistenz-Bericht
Birgit Willinger Klin. Abt. für Mikrobiologie Klin. Institut für Labormedizin Medizinische Universität Wien Humanpathogene Pilze in Österreich und deren Resistenz AURES der österreichische Antibiotikaresistenz-Bericht
gute Gründe für CANCIDAS
 5 gute Gründe für CANCIDAS CANCIDAS : Ihr starker Partner in der Verdachtstherapie a und Therapie b von invasiven Pilzinfektionen a. Empirische Therapie bei Verdacht auf Infektionen durch Pilze (wie Candida
5 gute Gründe für CANCIDAS CANCIDAS : Ihr starker Partner in der Verdachtstherapie a und Therapie b von invasiven Pilzinfektionen a. Empirische Therapie bei Verdacht auf Infektionen durch Pilze (wie Candida
Dokumentation der antimykotischen Therapie ReSyMe-Projekt
 Dokumentation der antimykotischen Therapie ReSyMe-Projekt Bonn, PEG-Tagung 4.4.2008 Professor Markus Ruhnke Medizinische Klinik II Warum Erfassung der Antimkyotika- Therapie? In Deutschland gibt es keine
Dokumentation der antimykotischen Therapie ReSyMe-Projekt Bonn, PEG-Tagung 4.4.2008 Professor Markus Ruhnke Medizinische Klinik II Warum Erfassung der Antimkyotika- Therapie? In Deutschland gibt es keine
Intraabdominelle Pilzinfektionen in der Intensivmedizin
 Intraabdominelle Pilzinfektionen in der Intensivmedizin Dr. med. Christian Lanckohr, EDIC ABS-Experte (DGI) Klinik für Anästhesiologie, operative Intensivmedizin und Schmerztherapie Antibiotic Stewardship-Team
Intraabdominelle Pilzinfektionen in der Intensivmedizin Dr. med. Christian Lanckohr, EDIC ABS-Experte (DGI) Klinik für Anästhesiologie, operative Intensivmedizin und Schmerztherapie Antibiotic Stewardship-Team
Relevanz der Empfindlichkeitsprüfung für die Therapie
 Relevanz der Empfindlichkeitsprüfung für die Therapie Peter-Michael Rath Interessenkonflikte: keine Institut für Medizinische Mikrobiologie Universitätsklinikum Essen pm.rath@uni-due.de 90-60-Regel in
Relevanz der Empfindlichkeitsprüfung für die Therapie Peter-Michael Rath Interessenkonflikte: keine Institut für Medizinische Mikrobiologie Universitätsklinikum Essen pm.rath@uni-due.de 90-60-Regel in
Antibiotika-refraktäres Fieber unter oraler antimykotischer Prophylaxe Was nun? Empirische Therapie? W. J. Heinz 10/2008
 Antibiotika-refraktäres Fieber unter oraler antimykotischer Prophylaxe Was nun? Empirische Therapie? W. J. Heinz 10/2008 Gezielt Preemptiv Erregernachweis Empirie z.b. Pneumonie Prophylaxe nfektionsnachweis:
Antibiotika-refraktäres Fieber unter oraler antimykotischer Prophylaxe Was nun? Empirische Therapie? W. J. Heinz 10/2008 Gezielt Preemptiv Erregernachweis Empirie z.b. Pneumonie Prophylaxe nfektionsnachweis:
StepbyStepvon CLSI auf EUCAST in
 StepbyStepvon CLSI auf EUCAST in der Medizinischen Mykologie Birgit Willinger Klinische Abteilung für Mikrobiologie Klinisches Institut für Labormedizin Medizinische Universität Wien EUCAST Reloaded 3.0.
StepbyStepvon CLSI auf EUCAST in der Medizinischen Mykologie Birgit Willinger Klinische Abteilung für Mikrobiologie Klinisches Institut für Labormedizin Medizinische Universität Wien EUCAST Reloaded 3.0.
T. Bingold Klinik für Anästhesiologie, Intensivmedizin und Schmerztherapie Klinikum der Goethe Universität Frankfurt/ Main
 Behandlung der Candidämie T. Bingold Klinik für Anästhesiologie, Intensivmedizin und Schmerztherapie Klinikum der Goethe Universität Frankfurt/ Main Behandlung der Candidämie Hintergrund/Medikation/Therapie
Behandlung der Candidämie T. Bingold Klinik für Anästhesiologie, Intensivmedizin und Schmerztherapie Klinikum der Goethe Universität Frankfurt/ Main Behandlung der Candidämie Hintergrund/Medikation/Therapie
NRZ- Studie Candidämie was gibt es Neues?
 NRZ Studie Candidämie was gibt es Neues? Prof. Dr. med. Margarete Borgvon Zepelin Institut für Medizinische Mikrobiologie; Universitätsklinikum Göttingen Nationales Referenzzentrum für systemische Mykosen
NRZ Studie Candidämie was gibt es Neues? Prof. Dr. med. Margarete Borgvon Zepelin Institut für Medizinische Mikrobiologie; Universitätsklinikum Göttingen Nationales Referenzzentrum für systemische Mykosen
Neue Antimykotika Stand der klinischen Entwicklung
 WESTFÄLISCHE WILHELMS-UNIVERSITÄT MÜNSTER Neue Antimykotika Stand der klinischen Entwicklung Dr. med. Evgeny A. Idelevich Institut für Medizinische Mikrobiologie Prof. Dr. Andreas H. Groll Pädiatrische
WESTFÄLISCHE WILHELMS-UNIVERSITÄT MÜNSTER Neue Antimykotika Stand der klinischen Entwicklung Dr. med. Evgeny A. Idelevich Institut für Medizinische Mikrobiologie Prof. Dr. Andreas H. Groll Pädiatrische
Antimykotische Kombinations-Therapie
 Antimykotische Kombinations-Therapie bei systemischen Pilzinfektionen Gudrun Just - Nübling Zentrum der Inneren Medizin - Infektiologie Johann Wolfgang Goethe-Universität Frankfurt am Main Invasive Pilz-Infektionen
Antimykotische Kombinations-Therapie bei systemischen Pilzinfektionen Gudrun Just - Nübling Zentrum der Inneren Medizin - Infektiologie Johann Wolfgang Goethe-Universität Frankfurt am Main Invasive Pilz-Infektionen
Reevaluierung der PEG Resistenzstudie 2010 unter Verwendung der aktuellen EUCAST-Grenzwerte
 Frühjahrstagung der Sektion Antimykotische Chemotherapie der PEG 12./13. April 2013, Bonn Reevaluierung der PEG Resistenzstudie 2010 unter Verwendung der aktuellen EUCAST-Grenzwerte Michael Kresken Paul-Ehrlich-Gesellschaft
Frühjahrstagung der Sektion Antimykotische Chemotherapie der PEG 12./13. April 2013, Bonn Reevaluierung der PEG Resistenzstudie 2010 unter Verwendung der aktuellen EUCAST-Grenzwerte Michael Kresken Paul-Ehrlich-Gesellschaft
Charitè, Campus Benjamin Franklin Medizinische Klinik III Hämatologie, Onkologie und Transfusionsmedizin Direktor Prof. Dr. E.
 VERGLEICHENDE PROSPEKTIVE STUDIE FÜR DIE PROPHYLAXE VON INVASIVEN MYKOTISCHEN INFEKTIONEN BEI NEUTROPENISCHEN PATIENTEN MIT TOPISCHEN ANTIMYKOTIKA IM VERGLEICH ZU NIEDRIGDOSIERTEM, LIPOSOMALEM AMPHOTERICIN
VERGLEICHENDE PROSPEKTIVE STUDIE FÜR DIE PROPHYLAXE VON INVASIVEN MYKOTISCHEN INFEKTIONEN BEI NEUTROPENISCHEN PATIENTEN MIT TOPISCHEN ANTIMYKOTIKA IM VERGLEICH ZU NIEDRIGDOSIERTEM, LIPOSOMALEM AMPHOTERICIN
Pilze Pro Resistenztestungen
 Pilze Pro Resistenztestungen Cornelia Lass-Flörl Medizinische Universität Innsbruck Sektion Hygiene und med. Mikrobiologie Innsbruck Bonn, 13 Mai 2006 Kann ein in-vitro-sensibilitätstest die in-vivo-wirkung
Pilze Pro Resistenztestungen Cornelia Lass-Flörl Medizinische Universität Innsbruck Sektion Hygiene und med. Mikrobiologie Innsbruck Bonn, 13 Mai 2006 Kann ein in-vitro-sensibilitätstest die in-vivo-wirkung
Systemische Pilzinfektionen
 Systemische Pilzinfektionen PD Dr. rer. medic. Claudia Langebrake Fachapothekerin für Klinische Pharmazie Universitätsklinikum Hamburg-Eppendorf, Apotheke und Klinik für Stammzelltransplantation Interessenkonflikte
Systemische Pilzinfektionen PD Dr. rer. medic. Claudia Langebrake Fachapothekerin für Klinische Pharmazie Universitätsklinikum Hamburg-Eppendorf, Apotheke und Klinik für Stammzelltransplantation Interessenkonflikte
Projekt PEG/DMykG Leitlinien zur Therapie von invasiven Candidosen
 Projekt PEG/DMykG Leitlinien zur Therapie von invasiven Candidosen Bonn, PEG-Tagung 4.4.2008 Professor Markus Ruhnke Medizinische Klinik II - Charité Berlin - Expertengruppe Leitungsgruppe für die DMykG
Projekt PEG/DMykG Leitlinien zur Therapie von invasiven Candidosen Bonn, PEG-Tagung 4.4.2008 Professor Markus Ruhnke Medizinische Klinik II - Charité Berlin - Expertengruppe Leitungsgruppe für die DMykG
Invasive Aspergillus- Infektionen. Prof. Dr. Meinolf Karthaus Klinikum Neuperlach Dept. Hämatologie/Onkologie Städt.
 Invasive Aspergillus- Infektionen Prof. Dr. Meinolf Karthaus Klinikum Neuperlach Dept. Hämatologie/Onkologie Städt. Klinikum München Invasive Aspergillus-Infektionen 2008 Unverändert schwierige Frühdiagnose
Invasive Aspergillus- Infektionen Prof. Dr. Meinolf Karthaus Klinikum Neuperlach Dept. Hämatologie/Onkologie Städt. Klinikum München Invasive Aspergillus-Infektionen 2008 Unverändert schwierige Frühdiagnose
Invasive Pilzinfektionen sind häufige
 Sinnvoll vorbeugen, gezielt behandeln Invasive Mykosen in der Onkologie Markus Ruhnke Für immunsupprimierte Tumorpatienten sind invasive Mykosen nicht selten lebensbedrohlich. An einer sinnvollen Prophylaxe
Sinnvoll vorbeugen, gezielt behandeln Invasive Mykosen in der Onkologie Markus Ruhnke Für immunsupprimierte Tumorpatienten sind invasive Mykosen nicht selten lebensbedrohlich. An einer sinnvollen Prophylaxe
:08
 www.istanbulsaglik.gov.tr 15.2.2015 14:08 LETERMOVIR Herpesviren Clercq, Clin Microbiol Rev 2016 LETERMOVIR Globale Prävalenz von CMV Doerr, Med Virologie Klinik der CMV-Infektion immunkompetent - Primärinfektion:
www.istanbulsaglik.gov.tr 15.2.2015 14:08 LETERMOVIR Herpesviren Clercq, Clin Microbiol Rev 2016 LETERMOVIR Globale Prävalenz von CMV Doerr, Med Virologie Klinik der CMV-Infektion immunkompetent - Primärinfektion:
Studienprojekt Candidämie des NRZ für Systemische Mykosen
 Studienprojekt Candidämie des NRZ für Systemische Mykosen PD Dr. med. Margarete Borg-von Zepelin Institut für Medizinische Mikrobiologie; Universitätsklinikum Göttingen Nationales Referenzzentrum für systemische
Studienprojekt Candidämie des NRZ für Systemische Mykosen PD Dr. med. Margarete Borg-von Zepelin Institut für Medizinische Mikrobiologie; Universitätsklinikum Göttingen Nationales Referenzzentrum für systemische
Anidulafungin. Dr. Heinrich Schmidt, Pfizer Pharma GmbH, Berlin
 Anidulafungin Dr. Heinrich Schmidt, Pfizer Pharma GmbH, Berlin Häufigkeit der Candidämie vs. bakterielle Septikämien Septikämien pro 10000 stationäre Aufnahmen 20 15 10 5 0 15,8 Koag.neg. Staphylokokken
Anidulafungin Dr. Heinrich Schmidt, Pfizer Pharma GmbH, Berlin Häufigkeit der Candidämie vs. bakterielle Septikämien Septikämien pro 10000 stationäre Aufnahmen 20 15 10 5 0 15,8 Koag.neg. Staphylokokken
Projekt PEG/DMykG Leitlinien zur Therapie von invasiven Candidosen
 Projekt PEG/DMykG Leitlinien zur Therapie von invasiven Candidosen Bonn, PEG-Tagung 8.5.2009 Professor Markus Ruhnke - Berlin - Expertengruppe Leitungsgruppe für die DMykG und Sektion Antimykotische Chemotherapie
Projekt PEG/DMykG Leitlinien zur Therapie von invasiven Candidosen Bonn, PEG-Tagung 8.5.2009 Professor Markus Ruhnke - Berlin - Expertengruppe Leitungsgruppe für die DMykG und Sektion Antimykotische Chemotherapie
Mikrobiologische Surveillance oder nicht, das ist hier die Frage,. Heinz Burgmann
 Mikrobiologische Surveillance oder nicht, das ist hier die Frage,. Mikrobiologische Untersuchungen auf der ICU Diagnostisch: Klinische Indikation Material aus normalerweise sterilen Bereich (Blut, Blase,
Mikrobiologische Surveillance oder nicht, das ist hier die Frage,. Mikrobiologische Untersuchungen auf der ICU Diagnostisch: Klinische Indikation Material aus normalerweise sterilen Bereich (Blut, Blase,
Diagnostische Fallstricke. im klinischen Alltag
 Diagnostische Fallstricke im klinischen Alltag Peter-Michael Rath Institut für Medizinische Mikrobiologie UK Essen pm.rath@uni-due.de Potentielle Interessenskonflikte: keine Warum infektiologische Beratung?
Diagnostische Fallstricke im klinischen Alltag Peter-Michael Rath Institut für Medizinische Mikrobiologie UK Essen pm.rath@uni-due.de Potentielle Interessenskonflikte: keine Warum infektiologische Beratung?
Amphotericin B Update
 Amphotericin B Update Prof. Dr. Meinolf Karthaus Tumorzentrum München-Süd Hämatologie/Onkologie und Palliativmedizin Klinikum Neuperlach und Harlaching Leitlinien zur 1st-line Tx der IA lamb (3 mg/kg)
Amphotericin B Update Prof. Dr. Meinolf Karthaus Tumorzentrum München-Süd Hämatologie/Onkologie und Palliativmedizin Klinikum Neuperlach und Harlaching Leitlinien zur 1st-line Tx der IA lamb (3 mg/kg)
D. BUCHHEIDT. 3. Medizinische Klinik Universitätsklinikum Mannheim Universität Heidelberg
 STUDIE ZUR KLINISCHEN EVALUATION EINES DNA-MICROARRAY ZUR DETEKTION UND IDENTIFIKATION FUNGALER DNA IN BLUT-, BAL- UND GEWEBE-PROBEN NEUTROPENISCHER PATIENTEN D. BUCHHEIDT 3. Medizinische Klinik Universitätsklinikum
STUDIE ZUR KLINISCHEN EVALUATION EINES DNA-MICROARRAY ZUR DETEKTION UND IDENTIFIKATION FUNGALER DNA IN BLUT-, BAL- UND GEWEBE-PROBEN NEUTROPENISCHER PATIENTEN D. BUCHHEIDT 3. Medizinische Klinik Universitätsklinikum
Schimmelpilzinfektionen: Epidemiologie und Diagnostik
 Schimmelpilzinfektionen: Epidemiologie und Diagnostik a.o.univ.prof.birgit Willinger Klinische Abteilung für Klinische Mikrobiologie Klinisches Institut für Labormedizin Medizinische Universität Wien Invasive
Schimmelpilzinfektionen: Epidemiologie und Diagnostik a.o.univ.prof.birgit Willinger Klinische Abteilung für Klinische Mikrobiologie Klinisches Institut für Labormedizin Medizinische Universität Wien Invasive
Management von Durchbruchinfektionen. Helmut Ostermann und Christina Rieger
 Management von Durchbruchinfektionen Helmut Ostermann und Christina Rieger Klinisches Beispiel Teil 1 Pat. B. S., männlich, 68 Jahre, AML M2 (Erstdiagnose) Induktions-CTx mit Cytarabin/ Mitoxantron ( s-ham
Management von Durchbruchinfektionen Helmut Ostermann und Christina Rieger Klinisches Beispiel Teil 1 Pat. B. S., männlich, 68 Jahre, AML M2 (Erstdiagnose) Induktions-CTx mit Cytarabin/ Mitoxantron ( s-ham
Klinische Anwendung von Granulozytenkonzentraten
 Klinische Anwendung von Granulozytenkonzentraten Nina Worel Medizinische Universität Wien Dept. for Internal Medicine I Infektionsrikio und ANC Bodey et al. Ann. Intern. Med. 1966 Es fehlen geeignete klinische
Klinische Anwendung von Granulozytenkonzentraten Nina Worel Medizinische Universität Wien Dept. for Internal Medicine I Infektionsrikio und ANC Bodey et al. Ann. Intern. Med. 1966 Es fehlen geeignete klinische
Update Therapieoptionen bei Multiresistenz: Aspergillose & Mucormykose
 Update Therapieoptionen bei Multiresistenz: Aspergillose & Mucormykose Giftiger Donnerstag Hospital Wien, 27.09.2018 Cornelia Lass-Flörl Division of Hygiene and Medical Microbiology Innsbruck Medical University
Update Therapieoptionen bei Multiresistenz: Aspergillose & Mucormykose Giftiger Donnerstag Hospital Wien, 27.09.2018 Cornelia Lass-Flörl Division of Hygiene and Medical Microbiology Innsbruck Medical University
Charitè, Campus Benjamin Franklin Medizinische Klinik III Hämatologie, Onkologie und Transfusionsmedizin Direktor Prof. Dr. E.Thiel Berlin Bonn, 04/05
 VERGLEICHENDE PROSPEKTIVE STUDIE FÜR DIE PRIMÄRE UND SEKUNDÄRE PROPHYLAXE VON MYKOTISCHEN INFEKTIONEN BEI PATIENTEN MIT LANGER NEUTROPENIEDAUER MIT TOPISCHEN ANTIMYKOTIKA IM VERGLEICH MIT SYSTEMISCHER
VERGLEICHENDE PROSPEKTIVE STUDIE FÜR DIE PRIMÄRE UND SEKUNDÄRE PROPHYLAXE VON MYKOTISCHEN INFEKTIONEN BEI PATIENTEN MIT LANGER NEUTROPENIEDAUER MIT TOPISCHEN ANTIMYKOTIKA IM VERGLEICH MIT SYSTEMISCHER
Antimykotika. Birgit Willinger Abteilung für Klinische Mikrobiologie Klinisches Institut für Labormedizin Medizinische Universität Wien
 Antimykotika Birgit Willinger Abteilung für Klinische Mikrobiologie Klinisches Institut für Labormedizin Medizinische Universität Wien DHS-System Pilze Dermatophyten Hefen Schimmelpilze Trichophyton Microsporum
Antimykotika Birgit Willinger Abteilung für Klinische Mikrobiologie Klinisches Institut für Labormedizin Medizinische Universität Wien DHS-System Pilze Dermatophyten Hefen Schimmelpilze Trichophyton Microsporum
PEG Symposium Prophylaxe und empirische Therapie ein Widerspruch? Und was sagt die Ökonomie? Markus Thalheimer. Medizinische Klinik
 PEG Symposium Prophylaxe und empirische Therapie ein Widerspruch? Und was sagt die Ökonomie? Markus Thalheimer Medizinische Klinik Universitätsklinikum Heidelberg PEG Frühjahrstagung 07. und 08. Mai 2010
PEG Symposium Prophylaxe und empirische Therapie ein Widerspruch? Und was sagt die Ökonomie? Markus Thalheimer Medizinische Klinik Universitätsklinikum Heidelberg PEG Frühjahrstagung 07. und 08. Mai 2010
Therapeutisches Drug Monitoring im Rahmen der systemischen antimykotischen Therapie:
 Therapeutisches Drug Monitoring im Rahmen der systemischen antimykotischen Therapie: Invasive Pilzinfektionen werden überwiegend durch Aspergillus spp. (A. fumigatus) und Candida spp. hervorgerufen und
Therapeutisches Drug Monitoring im Rahmen der systemischen antimykotischen Therapie: Invasive Pilzinfektionen werden überwiegend durch Aspergillus spp. (A. fumigatus) und Candida spp. hervorgerufen und
Bakterielle Infektionen und Pneumocystis jirovecii Pneumonie - Prophylaxe
 Bakterielle Infektionen und Pneumocystis jirovecii Pneumonie - Prophylaxe Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber
Bakterielle Infektionen und Pneumocystis jirovecii Pneumonie - Prophylaxe Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber
Retrospektive Analyse von Vancomycin-Talspiegeln
 23. Jahrestagung Paul-Ehrlich-Gesellschaft für Chemotherapie e.v Dresden 11.Oktober 12 Retrospektive Analyse von Vancomycin-Talspiegeln Mai 1990 Mai 10 Cordula Lebert, Apotheke Klinikum Nürnberg TDM in
23. Jahrestagung Paul-Ehrlich-Gesellschaft für Chemotherapie e.v Dresden 11.Oktober 12 Retrospektive Analyse von Vancomycin-Talspiegeln Mai 1990 Mai 10 Cordula Lebert, Apotheke Klinikum Nürnberg TDM in
Pro und contra Amphotericin B PEG-Tagung Markus Ruhnke - Charité - Berlin
 Pro und contra Amphotericin B PEG-Tagung 16.4.05 Markus Ruhnke - Charité - Berlin Der Wahlkampf hat begonnen!! Anatomie einer Nachricht Beziehungsquadrat n. Schulz von Thun Beispiel: Axel, das Bier ist
Pro und contra Amphotericin B PEG-Tagung 16.4.05 Markus Ruhnke - Charité - Berlin Der Wahlkampf hat begonnen!! Anatomie einer Nachricht Beziehungsquadrat n. Schulz von Thun Beispiel: Axel, das Bier ist
Homo- und-heterozygote Mutationen im FKS Gen und deren Einfluss auf die in vitro und in vivo Empfindlichkeit von Candida albicans
 Homo- und-heterozygote Mutationen im FKS Gen und deren Einfluss auf die in vitro und in vivo Empfindlichkeit von Candida albicans Mag. Dr. rer. nat. Michaela Lackner Sektion für Hygiene und Medizinische
Homo- und-heterozygote Mutationen im FKS Gen und deren Einfluss auf die in vitro und in vivo Empfindlichkeit von Candida albicans Mag. Dr. rer. nat. Michaela Lackner Sektion für Hygiene und Medizinische
Stand der Entwicklung der Resistenztestung/EUCAST
 Stand der Entwicklung der Resistenztestung/EUCAST Birgit Willinger Abteilung für Klinische Mikrobiologie Klinisches Institut für Hygiene und Medizinische Mikrobiologie Medizinische Universität Wien Resistenztestung
Stand der Entwicklung der Resistenztestung/EUCAST Birgit Willinger Abteilung für Klinische Mikrobiologie Klinisches Institut für Hygiene und Medizinische Mikrobiologie Medizinische Universität Wien Resistenztestung
In vitro-wirksamkeit von Desinfektionsmitteln gegen klinisch relevante Pilzisolate von Patienten
 In vitro-wirksamkeit von Desinfektionsmitteln gegen klinisch relevante Pilzisolate von Patienten F. H. H. Brill 1, J. Steinmann 2 1 Dr. Brill + Partner GmbH Institut für Hygiene und Mikrobiologie, Hamburg
In vitro-wirksamkeit von Desinfektionsmitteln gegen klinisch relevante Pilzisolate von Patienten F. H. H. Brill 1, J. Steinmann 2 1 Dr. Brill + Partner GmbH Institut für Hygiene und Mikrobiologie, Hamburg
Micafungin: Therapie und Prophylaxe von schweren Candida-Infektionen bei pädiatrischen und erwachsenen Patienten
 Drug Review 2018 Journal of Medical Drug Reviews. All rights reserved. J Med Drug Rev 2018;8:1 9 Micafungin: Therapie und Prophylaxe von schweren Candida-Infektionen bei pädiatrischen und erwachsenen Patienten
Drug Review 2018 Journal of Medical Drug Reviews. All rights reserved. J Med Drug Rev 2018;8:1 9 Micafungin: Therapie und Prophylaxe von schweren Candida-Infektionen bei pädiatrischen und erwachsenen Patienten
Antimykotische Prophylaxe bei Patienten mit hämatologischen
 Antimykotische Prophylaxe bei Patienten mit hämatologischen Neoplasien oder nach allogener Stammzelltransplantation Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer
Antimykotische Prophylaxe bei Patienten mit hämatologischen Neoplasien oder nach allogener Stammzelltransplantation Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer
Updates und Perspektiven: Ravuconazol
 Updates und Perspektiven: Ravuconazol Andreas H. Groll Infektiologisches Forschungsprogramm Knochenmarktransplantations-Zentrum und Pädiatrische Hämatologie/Onkologie Universitätsklinikum Münster Antimykotisches
Updates und Perspektiven: Ravuconazol Andreas H. Groll Infektiologisches Forschungsprogramm Knochenmarktransplantations-Zentrum und Pädiatrische Hämatologie/Onkologie Universitätsklinikum Münster Antimykotisches
Utz Reichard Abteilung für Medizinische Mikrobiologie Universitätsklinik Göttingen
 Utz Reichard Abteilung für Medizinische Mikrobiologie Universitätsklinik Göttingen FUO (Fever( of Unknown Origin) bei Granulozytopenie neu aufgetretenes Fieber (1x oral >38.3 C oder 2x >38 C innerhalb
Utz Reichard Abteilung für Medizinische Mikrobiologie Universitätsklinik Göttingen FUO (Fever( of Unknown Origin) bei Granulozytopenie neu aufgetretenes Fieber (1x oral >38.3 C oder 2x >38 C innerhalb
Bakterielle Infektionen und Pneumocystis jirovecii Pneumonie - Prophylaxe Leitlinie
 Bakterielle Infektionen und Pneumocystis jirovecii Pneumonie - Prophylaxe Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber
Bakterielle Infektionen und Pneumocystis jirovecii Pneumonie - Prophylaxe Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber
Pilzpneumonie. CT Diagnostik
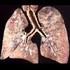 Pilzpneumonie CT Diagnostik Radiologie Prof. Dr. Claus-Peter Heussel Diagnostische und Interventionelle Radiologie Thoraxklinik Heidelberg Das CT Thorax ist eine sensitive Methode zum Nachweis pulmonaler
Pilzpneumonie CT Diagnostik Radiologie Prof. Dr. Claus-Peter Heussel Diagnostische und Interventionelle Radiologie Thoraxklinik Heidelberg Das CT Thorax ist eine sensitive Methode zum Nachweis pulmonaler
Procalcitonin-gesteuerte Antibiotikatherapie in der Intensivmedizin
 Procalcitonin-gesteuerte Antibiotikatherapie in der Intensivmedizin Stefan Schröder Klinik für Anästhesiologie, operative Intensivmedizin, Notfallmedizin und Schmerztherapie Krankenhaus Düren gem. GmbH
Procalcitonin-gesteuerte Antibiotikatherapie in der Intensivmedizin Stefan Schröder Klinik für Anästhesiologie, operative Intensivmedizin, Notfallmedizin und Schmerztherapie Krankenhaus Düren gem. GmbH
Bedeutung von Nicht-Candida albicans Infektionen PEG-Tagung in Bonn 8. Mai 2004
 Bedeutung von Nicht-Candida albicans Infektionen PEG-Tagung in Bonn 8. Mai 2004 - Markus Ruhnke - Charité Universitätsmedizin - Berlin Warum machen wir uns Gedanken über sogen. Nicht- Candida-albicans
Bedeutung von Nicht-Candida albicans Infektionen PEG-Tagung in Bonn 8. Mai 2004 - Markus Ruhnke - Charité Universitätsmedizin - Berlin Warum machen wir uns Gedanken über sogen. Nicht- Candida-albicans
Klinische Bedeutung des Biofilms bei Candida
 Klinische Bedeutung des Biofilms bei Candida Dr. Selma Tobudic Medizinische Universität Wien, Innere Medizin I, Abteilung für Infektionskrankheiten und Tropenmedizin Was ist der Biofilm Mikroorganismen
Klinische Bedeutung des Biofilms bei Candida Dr. Selma Tobudic Medizinische Universität Wien, Innere Medizin I, Abteilung für Infektionskrankheiten und Tropenmedizin Was ist der Biofilm Mikroorganismen
DFP - Literaturstudium
 DFP - Literaturstudium Pilzerkrankungen: Diagnose SPL, picturedesk.com Von der weltweit existierenden eine Million Pilzarten werden rund 150 Arten als primäre Krankheitserreger für den Menschen eingestuft.
DFP - Literaturstudium Pilzerkrankungen: Diagnose SPL, picturedesk.com Von der weltweit existierenden eine Million Pilzarten werden rund 150 Arten als primäre Krankheitserreger für den Menschen eingestuft.
Azole, Echinocandine oder Ampho B
 Asperilluspneumonie bei Abwehrschwäche die Qual der Wahl Azole, Echinocandine oder Ampho B Gudrun Just - Nübling Zentrum der Inneren Medizin - Infektiologie Johann Wolfgang Goethe-Universität Frankfurt
Asperilluspneumonie bei Abwehrschwäche die Qual der Wahl Azole, Echinocandine oder Ampho B Gudrun Just - Nübling Zentrum der Inneren Medizin - Infektiologie Johann Wolfgang Goethe-Universität Frankfurt
Resistenz gegenüber Antimykotika
 Resistenz gegenüber Antimykotika Andreas H. Groll Infektiologisches Forschungsprogramm Knochenmarktransplantations-Zentrum und Pädiatrische Hämatologie/Onkologie Universitätsklinikum Münster Invasive opp.
Resistenz gegenüber Antimykotika Andreas H. Groll Infektiologisches Forschungsprogramm Knochenmarktransplantations-Zentrum und Pädiatrische Hämatologie/Onkologie Universitätsklinikum Münster Invasive opp.
GIFTIGER DONNERSTAG. 12. November 2015 Hotel Mercure Central Salzburg. 3. Dezember 2015 Hörsaalzentrum, MedUni Graz. jeweils von
 GIFTIGER DONNERSTAG Hospital 12. November 2015 Hotel Mercure Central Salzburg 3. Dezember 2015 Hörsaalzentrum, MedUni Graz jeweils von 17.00 19.00 Uhr Wissenschaftliche Leitung Univ.-Prof. Dr. Florian
GIFTIGER DONNERSTAG Hospital 12. November 2015 Hotel Mercure Central Salzburg 3. Dezember 2015 Hörsaalzentrum, MedUni Graz jeweils von 17.00 19.00 Uhr Wissenschaftliche Leitung Univ.-Prof. Dr. Florian
Neues von Mucor & Co
 Neues von Mucor & Co Birgit Willinger Abteilung für Klinische Mikrobiologie Klinisches Institut für Labormedizin Birgit Wilinger Abteilung für Klinische Mikrobiologie, Klinisches Institut für Labormedizin1
Neues von Mucor & Co Birgit Willinger Abteilung für Klinische Mikrobiologie Klinisches Institut für Labormedizin Birgit Wilinger Abteilung für Klinische Mikrobiologie, Klinisches Institut für Labormedizin1
Therapie von Candida-Infektionen bei Intensivpatienten
 Therapie von Candida-Infektionen bei Intensivpatienten Autor: PD Dr. med. Christoph Lichtenstern Klinik für Anästhesiologie Universitätsklinikum Heidelberg www.pfizermed.de Pfizer Pharma PFE GmbH Linkstraße
Therapie von Candida-Infektionen bei Intensivpatienten Autor: PD Dr. med. Christoph Lichtenstern Klinik für Anästhesiologie Universitätsklinikum Heidelberg www.pfizermed.de Pfizer Pharma PFE GmbH Linkstraße
Invasive Pilzinfektionen- Therapie Leitlinie
 Invasive Pilzinfektionen- Therapie Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie
Invasive Pilzinfektionen- Therapie Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie
Anidulafungin. PD Dr. Margarete Borg-von Zepelin
 Anidulafungin PD Dr. Margarete Borg-von Zepelin Abteilung für Bakteriologie; Universitätsklinikum der Universität Göttingen Nationales Referenzzentrum für Systemische Mykosen Pilzspektrum Opportunistische
Anidulafungin PD Dr. Margarete Borg-von Zepelin Abteilung für Bakteriologie; Universitätsklinikum der Universität Göttingen Nationales Referenzzentrum für Systemische Mykosen Pilzspektrum Opportunistische
Pilzinfektionen stellen eine schwerwiegende
 , Folge 18 Neue Entwicklungen in der Therapie systemischer Pilzinfektionen Während mikrobiologisch definierte Infektionen durch Bakterien als Ursachen febriler Neutropenien in den letzten zwanzig Jahren
, Folge 18 Neue Entwicklungen in der Therapie systemischer Pilzinfektionen Während mikrobiologisch definierte Infektionen durch Bakterien als Ursachen febriler Neutropenien in den letzten zwanzig Jahren
Consensus Statement. Invasive Candida- Infektionen Diagnostik und Therapie SUPPLEMENTUM
 April 2013 Die Zeitschrift der Ärztinnen und Ärzte SUPPLEMENTUM Consensus Statement Invasive Candida- Infektionen Diagnostik und Therapie Vorsitz: Univ.-Prof. Dr. Cornelia Lass-Flörl, Univ.-Prof. Dr. Florian
April 2013 Die Zeitschrift der Ärztinnen und Ärzte SUPPLEMENTUM Consensus Statement Invasive Candida- Infektionen Diagnostik und Therapie Vorsitz: Univ.-Prof. Dr. Cornelia Lass-Flörl, Univ.-Prof. Dr. Florian
Antimikrobielle Abschirmung bei jeder kardialen ECMO? Ansichten einer Infektiologin, Mikrobiologin & Hygienikerin
 Antimikrobielle Abschirmung bei jeder kardialen ECMO? Ansichten einer Infektiologin, Mikrobiologin & Hygienikerin Elisabeth Presterl Klinisches Institut für Krankenhaushygiene Nosocomial infections in
Antimikrobielle Abschirmung bei jeder kardialen ECMO? Ansichten einer Infektiologin, Mikrobiologin & Hygienikerin Elisabeth Presterl Klinisches Institut für Krankenhaushygiene Nosocomial infections in
(1 3)-β-D-Glucan: Ein Biomarker mit Potenzial und Fallstricken. Dr. med. Jürgen Held (Dipl. Biochem.) Mikrobiologisches Institut
 (1 3)-β-D-Glucan: Ein Biomarker mit Potenzial und Fallstricken Dr. med. Jürgen Held (Dipl. Biochem.) Mikrobiologisches Institut Vorkommen von (1 3)-β-D-Glucan (1 6)- und (1 3)-β-D-Glucan Viel Candida Aspergillus
(1 3)-β-D-Glucan: Ein Biomarker mit Potenzial und Fallstricken Dr. med. Jürgen Held (Dipl. Biochem.) Mikrobiologisches Institut Vorkommen von (1 3)-β-D-Glucan (1 6)- und (1 3)-β-D-Glucan Viel Candida Aspergillus
Consensus Statement. Pilzprophylaxe SUPPLEMENTUM
 September 2013 Die Zeitschrift der Ärztinnen und Ärzte SUPPLEMENTUM Consensus Statement Pilzprophylaxe Vorsitz: Dr. Florian Thalhammer, Dr. Birgit Willinger. Autoren: Prim. Univ.-Doz. Dr. Petra Apfalter,
September 2013 Die Zeitschrift der Ärztinnen und Ärzte SUPPLEMENTUM Consensus Statement Pilzprophylaxe Vorsitz: Dr. Florian Thalhammer, Dr. Birgit Willinger. Autoren: Prim. Univ.-Doz. Dr. Petra Apfalter,
Letermovir die nächste Generation der Cytomegalievirus-Prophylaxe
 Letermovir die nächste Generation der Cytomegalievirus-Prophylaxe Assoc. Prof. Dr. Christoph Steininger Klinik für Innere Medizin I Medizinische Universität Wien Globale Perspektive auf Transplantationen
Letermovir die nächste Generation der Cytomegalievirus-Prophylaxe Assoc. Prof. Dr. Christoph Steininger Klinik für Innere Medizin I Medizinische Universität Wien Globale Perspektive auf Transplantationen
Pharmakokinetik und Dosisfindung neuer Antimykotika bei pädiatrischen Patienten
 Pharmakokinetik und Dosisfindung neuer Antimykotika bei pädiatrischen Patienten Hedwig Kolve Infektiologisches Forschungsprogramm Knochenmarktransplantations-Zentrum und Pädiatrische Hämatologie/Onkologie
Pharmakokinetik und Dosisfindung neuer Antimykotika bei pädiatrischen Patienten Hedwig Kolve Infektiologisches Forschungsprogramm Knochenmarktransplantations-Zentrum und Pädiatrische Hämatologie/Onkologie
Fungal Burden weltweit und in Österreich LIFE Project
 Fungal Burden weltweit und in Österreich LIFE Project Univ.-Prof. Dr. Cornelia Lass-Flörl (Foto) Sektion für Hygiene und Medizinische Mikrobiologie Medizinische Universität Innsbruck Schöpfstraße 41/III,
Fungal Burden weltweit und in Österreich LIFE Project Univ.-Prof. Dr. Cornelia Lass-Flörl (Foto) Sektion für Hygiene und Medizinische Mikrobiologie Medizinische Universität Innsbruck Schöpfstraße 41/III,
Invasive Pilzinfektionen - Therapie
 Invasive Pilzinfektionen - Therapie Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie
Invasive Pilzinfektionen - Therapie Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie
Gilt die Tarragonastrategie noch unverändert? S. Geiger
 Gilt die Tarragonastrategie noch unverändert? S. Geiger Tarragona Strategie hit hard get to the point focus, focus, focus listen to your hospital look at your patient ELBLANDKLINIKEN 2014 2 Tarragona Strategie
Gilt die Tarragonastrategie noch unverändert? S. Geiger Tarragona Strategie hit hard get to the point focus, focus, focus listen to your hospital look at your patient ELBLANDKLINIKEN 2014 2 Tarragona Strategie
Harnwegsinfektionen von der Hausarztpraxis bis zur Intensivstation. Professor Christian Ruef Institut für Infektiologie und Spitalhygiene
 Harnwegsinfektionen von der Hausarztpraxis bis zur Intensivstation Professor Christian Ruef Institut für Infektiologie und Spitalhygiene 1 Themen Fallbeispiel Epidemiologie der Antibiotikaresistenz - International
Harnwegsinfektionen von der Hausarztpraxis bis zur Intensivstation Professor Christian Ruef Institut für Infektiologie und Spitalhygiene 1 Themen Fallbeispiel Epidemiologie der Antibiotikaresistenz - International
hmm-newsle newsletter 4 (vom ) RESISTENTE ASPERGILLUS
 1. homepage: www3.i-med.ac.at/hygiene/ www hmm-newsle newsletter 4 (vom 01.03.2012) AZOL-RESISTENTE RESISTENTE ASPERGILLUS ASPERGILL SPEZIES Emina Jukic, Jukic Sektion HMM Emina.Jukic@i-med.ac.at FACT
1. homepage: www3.i-med.ac.at/hygiene/ www hmm-newsle newsletter 4 (vom 01.03.2012) AZOL-RESISTENTE RESISTENTE ASPERGILLUS ASPERGILL SPEZIES Emina Jukic, Jukic Sektion HMM Emina.Jukic@i-med.ac.at FACT
Bedeutung der Pneumonie. Santiago Ewig Thoraxzentrum Ruhegebiet Kliniken für Pneumologie und Infektiologie Herne und Bochum
 Bedeutung der Pneumonie Santiago Ewig Thoraxzentrum Ruhegebiet Kliniken für Pneumologie und Infektiologie Herne und Bochum Das triadische Pneumonie-Konzept Ambulant erworbene Pneumonie (CAP) Wirt immunkompetent
Bedeutung der Pneumonie Santiago Ewig Thoraxzentrum Ruhegebiet Kliniken für Pneumologie und Infektiologie Herne und Bochum Das triadische Pneumonie-Konzept Ambulant erworbene Pneumonie (CAP) Wirt immunkompetent
Multiresistente Keime - Therapie
 Multiresistente Keime - Therapie Dr. med. Christian Lanckohr, EDIC ABS-Experte (DGI) Klinik für Anästhesiologie, operative Intensivmedizin und Schmerztherapie Ted-Frage 1 Welche Erreger sind Ihrer Ansicht
Multiresistente Keime - Therapie Dr. med. Christian Lanckohr, EDIC ABS-Experte (DGI) Klinik für Anästhesiologie, operative Intensivmedizin und Schmerztherapie Ted-Frage 1 Welche Erreger sind Ihrer Ansicht
NOXAFIL (POSACONAZOL) ORALSUSPENSION IN DER EUROPÄISCHEN UNION ZUR BEHANDLUNG INVASIVER PILZINFEKTIONEN ZUGELASSEN
 NOXAFIL (POSACONAZOL) ORALSUSPENSION IN DER EUROPÄISCHEN UNION ZUR BEHANDLUNG INVASIVER PILZINFEKTIONEN ZUGELASSEN München, den 14. November 2005 Die Europäische Kommission hat NOXAFIL (Posaconazol) Oralsuspension
NOXAFIL (POSACONAZOL) ORALSUSPENSION IN DER EUROPÄISCHEN UNION ZUR BEHANDLUNG INVASIVER PILZINFEKTIONEN ZUGELASSEN München, den 14. November 2005 Die Europäische Kommission hat NOXAFIL (Posaconazol) Oralsuspension
GIFTIGER DONNERSTAG. 12. Mai 2016, Wien Van-Swieten-Saal, Wien IX. 13. Oktober 2016, Wien Van-Swieten-Saal, Wien IX
 GIFTIGER DONNERSTAG 12. Mai 2016, Wien Van-Swieten-Saal, Wien IX 13. Oktober 2016, Wien Van-Swieten-Saal, Wien IX Hörsaalzentrum, LKH/MedUni Graz Hospital Jeweils Donnerstag von 17.00 s.t. ca. 19.15 Uhr
GIFTIGER DONNERSTAG 12. Mai 2016, Wien Van-Swieten-Saal, Wien IX 13. Oktober 2016, Wien Van-Swieten-Saal, Wien IX Hörsaalzentrum, LKH/MedUni Graz Hospital Jeweils Donnerstag von 17.00 s.t. ca. 19.15 Uhr
Empirische antibiotische Therapie bei schwerer Sepsis
 MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
Klinik und Surveillance bei nosokomialen Infektionen auf Intensivstationen
 Klinik und Surveillance bei nosokomialen Infektionen auf Intensivstationen Alexandra Petre Univ.-Prof. Dr.med.univ. Michael Hiesmayr Medizinische Universität Wien Universitätsklinik für Herz-, Thorax-
Klinik und Surveillance bei nosokomialen Infektionen auf Intensivstationen Alexandra Petre Univ.-Prof. Dr.med.univ. Michael Hiesmayr Medizinische Universität Wien Universitätsklinik für Herz-, Thorax-
Alte und neue Pilze im Blickwinkel des klinischen Alltags
 Alte und neue Pilze im Blickwinkel des klinischen Alltags Birgit Willinger Abteilung für Klinische Mikrobiologie Klinisches Institut für Labormedizin Medizinische Universität Wien 2009 erstmalig in Japan
Alte und neue Pilze im Blickwinkel des klinischen Alltags Birgit Willinger Abteilung für Klinische Mikrobiologie Klinisches Institut für Labormedizin Medizinische Universität Wien 2009 erstmalig in Japan
Immunsuppression in der Organtransplantation. Diagnostik schnell gehört, schnell gewusst
 Immunsuppression in der Organtransplantation Diagnostik schnell gehört, schnell gewusst Einsatzgebiete und Verabreichung Immunsuppressiva (ISD) sind Medikamente, welche die Funktionen des Immunsystems
Immunsuppression in der Organtransplantation Diagnostik schnell gehört, schnell gewusst Einsatzgebiete und Verabreichung Immunsuppressiva (ISD) sind Medikamente, welche die Funktionen des Immunsystems
Harnwegsinfektionen. Luigia Elzi und Felix Burkhalter Infektiologie & Nephrologie
 Harnwegsinfektionen Luigia Elzi und Felix Burkhalter Infektiologie & Nephrologie Asymptomatische Bakteriurie Population Prävalenz Komplikationen Screening und Therapie Gesunde prämenopausale Frau 1-5%
Harnwegsinfektionen Luigia Elzi und Felix Burkhalter Infektiologie & Nephrologie Asymptomatische Bakteriurie Population Prävalenz Komplikationen Screening und Therapie Gesunde prämenopausale Frau 1-5%
HINWEISE FÜR MEDIZINISCHES FACHPERSONAL ZUR ANWENDUNG VON TENOFOVIRDISOPROXIL BEI HIV-INFIZIERTEN JUGENDLICHEN
 HINWEISE FÜR MEDIZINISCHES FACHPERSONAL ZUR ANWENDUNG VON TENOFOVIRDISOPROXIL BEI HIV-INFIZIERTEN JUGENDLICHEN Dieses Informationsmaterial zur Anwendung von Tenofovirdisoproxil wurde als Teil der Zulassungsauflagen
HINWEISE FÜR MEDIZINISCHES FACHPERSONAL ZUR ANWENDUNG VON TENOFOVIRDISOPROXIL BEI HIV-INFIZIERTEN JUGENDLICHEN Dieses Informationsmaterial zur Anwendung von Tenofovirdisoproxil wurde als Teil der Zulassungsauflagen
Antimykotika-Therapie heute
 Antimykotika-Therapie heute Hans Jürgen Dornbusch Abteilung für Pädiatrische Hämatologie/Onkologie Universitätsklinik für Kinder- und Jugendheilkunde Graz Invasive Candida-Infektionen Candida albicans
Antimykotika-Therapie heute Hans Jürgen Dornbusch Abteilung für Pädiatrische Hämatologie/Onkologie Universitätsklinik für Kinder- und Jugendheilkunde Graz Invasive Candida-Infektionen Candida albicans
Antibiotikatherapie bei Intensivpatienten - Mit Tigecyclin kalkuliert behandeln
 Antibiotikatherapie bei Intensivpatienten Mit Tigecyclin kalkuliert behandeln Neue Studienergebnisse, aktuelle ICAAC-Daten und das Update der PEG-Empfeh lungen unterstreichen den Stellenwert des ersten
Antibiotikatherapie bei Intensivpatienten Mit Tigecyclin kalkuliert behandeln Neue Studienergebnisse, aktuelle ICAAC-Daten und das Update der PEG-Empfeh lungen unterstreichen den Stellenwert des ersten
Stellenwert neuer Antimykotika
 Stellenwert neuer Antimykotika Gudrun Just - Nübling Zentrum der Inneren Medizin - Infektiologie Johann Wolfgang Goethe-Universität Frankfurt am Main Invasive Pilz-Infektionen Erhebliche Zunahme weltweit
Stellenwert neuer Antimykotika Gudrun Just - Nübling Zentrum der Inneren Medizin - Infektiologie Johann Wolfgang Goethe-Universität Frankfurt am Main Invasive Pilz-Infektionen Erhebliche Zunahme weltweit
Sepsis/Endokarditis im Alter. Bad Honnef Symposium der PEG April 2011
 Sepsis/Endokarditis im Alter Bad Honnef Symposium der PEG April 2011 Sepsis/Endokarditis im Alter Sind sie häufiger im Alter als es dem Anteil der Bevölkerung entspricht? Welche Risikofaktoren gibt es
Sepsis/Endokarditis im Alter Bad Honnef Symposium der PEG April 2011 Sepsis/Endokarditis im Alter Sind sie häufiger im Alter als es dem Anteil der Bevölkerung entspricht? Welche Risikofaktoren gibt es
Herausforderungen in der Infektiologie bei immunsupprimierten Patienten. Heinz Burgmann
 Herausforderungen in der Infektiologie bei immunsupprimierten Patienten Heinz Burgmann 1 Patientensicherheit Laut ECDC infizieren sich ca. 4.1 Mill Patienten pro Jahr mit nosokomialen Infektionen 5-10%
Herausforderungen in der Infektiologie bei immunsupprimierten Patienten Heinz Burgmann 1 Patientensicherheit Laut ECDC infizieren sich ca. 4.1 Mill Patienten pro Jahr mit nosokomialen Infektionen 5-10%
Inhaltsverzeichnis. KDL_Thalheimer_Haematologie.indb :45:27
 Inhaltsverzeichnis Vorwort 2018... 5 1 Allgemeine Kodierregeln...15 1.1 Definition der Hauptdiagnose...15 1.2 Definition der Nebendiagnose...17 1.3 Prozeduren...21 1.4 Allgemeiner Prüfalgorithmus...22
Inhaltsverzeichnis Vorwort 2018... 5 1 Allgemeine Kodierregeln...15 1.1 Definition der Hauptdiagnose...15 1.2 Definition der Nebendiagnose...17 1.3 Prozeduren...21 1.4 Allgemeiner Prüfalgorithmus...22
Inhaltsverzeichnis. Fragen und Antworten. 1 Allgemeines Allgemeine Hygiene- und Präventionsmaßnahmen... 31
 I Fragen und Antworten 1 Allgemeines................................. 3 1.1 Rechtliche Grundlagen........................... 3 1.2 Grundlagen der mikrobiologischen Diagnostik und Epidemiologie..............................
I Fragen und Antworten 1 Allgemeines................................. 3 1.1 Rechtliche Grundlagen........................... 3 1.2 Grundlagen der mikrobiologischen Diagnostik und Epidemiologie..............................
Stellungnahme zur Nutzenbewertung des IQWiG gemäß 35a SGB V. Isavuconazol. Vorgangsnummer D-192
 DGHO e.v. Alexanderplatz 1 10178 Berlin Gemeinsamer Bundesausschuss Wegelystr. 8 10623 Berlin Prof. Dr. med. Carsten Bokemeyer Geschäftsführender Vorsitzender Prof. Dr. med. Michael Hallek Vorsitzender
DGHO e.v. Alexanderplatz 1 10178 Berlin Gemeinsamer Bundesausschuss Wegelystr. 8 10623 Berlin Prof. Dr. med. Carsten Bokemeyer Geschäftsführender Vorsitzender Prof. Dr. med. Michael Hallek Vorsitzender
Was von der Antibiotika-Therapie übrig bleibt. opportunistische Pilzinfektionen durch Candida
 Was von der Antibiotika-Therapie übrig bleibt. opportunistische Pilzinfektionen durch Candida E. Presterl Univ.-Klinik für Innere Medizin I, Klin. Abt. für Infektionen und Chemotherapie, Medizinische Universität
Was von der Antibiotika-Therapie übrig bleibt. opportunistische Pilzinfektionen durch Candida E. Presterl Univ.-Klinik für Innere Medizin I, Klin. Abt. für Infektionen und Chemotherapie, Medizinische Universität
Zeitliche Umsetzung des Europäischen Ausbildungscurriculums im primären Ausbildungszentrum ZKJM
 Zeitliche Umsetzung des Europäischen Ausbildungscurriculums Anlage 1 Zeitliche Umsetzung des Europäischen Ausbildungscurriculums im primären Ausbildungszentrum ZKJM Pflicht-Module Krankenhaus Labor Forschung
Zeitliche Umsetzung des Europäischen Ausbildungscurriculums Anlage 1 Zeitliche Umsetzung des Europäischen Ausbildungscurriculums im primären Ausbildungszentrum ZKJM Pflicht-Module Krankenhaus Labor Forschung
Experten Statement. Invasive Pilzinfektionen Nonresponder und Durchbruchinfektionen. Medikation. Juli 2017
 Juli 2017 Invasive Pilzinfektionen Nonresponder und Durchbruchinfektionen unter antimykotischer Medikation Experten Statement Autoren: Univ.-Prof. Dr. Cornelia Lass-Flörl, Univ.-Prof. Dr. Florian Thalhammer,
Juli 2017 Invasive Pilzinfektionen Nonresponder und Durchbruchinfektionen unter antimykotischer Medikation Experten Statement Autoren: Univ.-Prof. Dr. Cornelia Lass-Flörl, Univ.-Prof. Dr. Florian Thalhammer,
Chemoprävention der Tuberkulose
 Chemoprävention der Tuberkulose Dr. med. Hilte Geerdes-Fenge Universitätsklinikum Rostock, Abt. für Infektiologie und Tropenmedizin Tuberkulose bei Kindern 0-9 Jahre in D. insgesamt 0-9 Jahre 2008 4531
Chemoprävention der Tuberkulose Dr. med. Hilte Geerdes-Fenge Universitätsklinikum Rostock, Abt. für Infektiologie und Tropenmedizin Tuberkulose bei Kindern 0-9 Jahre in D. insgesamt 0-9 Jahre 2008 4531
Optimierung der Therapie des kolorektalen Karzinoms durch Panitumumab
 Neues und Wissenswertes aus der Onkologie Optimierung der Therapie des kolorektalen Karzinoms durch Panitumumab München (26. Juli 2012) - Deutliche Fortschritte in der Tumortherapie haben in den letzten
Neues und Wissenswertes aus der Onkologie Optimierung der Therapie des kolorektalen Karzinoms durch Panitumumab München (26. Juli 2012) - Deutliche Fortschritte in der Tumortherapie haben in den letzten
2.2. Empirische intravenöse Therapie gemäss vermutetem Fokus
 2.2. Empirische intravenöse Therapie gemäss vermutetem Fokus Abdominal nosokomial (> 48h Hospitalisation) Amoxicillin/Clavulansäure i.v. 2.2 g i.v. 3x/Tag oder Ceftriaxon 2 g i.v. + Metronidazol 500 mg
2.2. Empirische intravenöse Therapie gemäss vermutetem Fokus Abdominal nosokomial (> 48h Hospitalisation) Amoxicillin/Clavulansäure i.v. 2.2 g i.v. 3x/Tag oder Ceftriaxon 2 g i.v. + Metronidazol 500 mg
