Klinik und Poliklinik für Urologie, Uroonkologie und Kinderurologie Direktor: Prof. Dr. med. Dr. h.c. H. Rübben
|
|
|
- Alexander Frei
- vor 7 Jahren
- Abrufe
Transkript
1 Klinik und Poliklinik für Urologie, Uroonkologie und Kinderurologie Direktor: Prof. Dr. med. Dr. h.c. H. Rübben Ansprechpartner: Dr. med. F. vom Dorp Hufelandstraße Essen Tel Fax Verfahrensanleitungen zu den Leitlinien der Deutschen Gesellschaft für Urologie (DGU) und der Europäischen Gesellschaft für Urologie (EAU) Urothelkarzinom 2007 Urologische Universitätsklinik Essen Westdeutschen Tumorzentrum Essen e.v. (WTZE) in Kooperation mit Sektion Leitlinien des Arbeitskreises - Uroonkologie Duisburg, Essen, Gelsenkirchen, Krefeld, Mönchengladbach, Mülheim, Neuss, Oberhausen, Troisdorf, Velbert Dr. med. Bröcheler Dr. med. Buck Prof. Dr. med. Fichtner Prof. Dr. med. Goepel Dr. med. Hautkappe Prof. Dr. med. Höfner Prof. Dr. med. Hutschenreiter Prof. Dr. med. Jacobi PD Dr. med. Krege Dr. med. Krüger PD Dr. med. Lümmen Prof. Dr. med. Meyer-Schwickerath PD Dr. med. Miller Prof. Dr. med. Otto Dr. med. Rabs Prof. Dr. med. Dr. h.c. Rübben Prof. Dr. med. Schmid PD Dr. med. Sperling Dr. med. Stöblen Prof. Dr. med. Stuschke Prof. Dr. med. Wammack
2
3 3
4 Teil 1 Einleitung Diagnostik Mit Neuerkrankungen/Jahr in der BRD macht das Harnblasenkarzinom 3% aller bösartigen Tumoren aus. Seit 1950 wird bei nachweisbarer beruflicher Exposition das Harnblasenkarzinom als Berufskrankheit anerkannt (siehe Tabelle 1). Ein weiterer Risikofaktor ist der Nikotinabusus. Patienten mit G3 Harnblasentumoren sind in der Mehrzahl starke Raucher (Chinegwundoh et al. 1996). Tabelle 1: Gefährdete Berufsgruppen (Rübben und Otto, 2001, Mc Cahy 1997) Farb- /Kunststoffindustrie Gummiverarbeitende Industrie (Kabel u.a.) Gasproduktion in der Kohleindustrie Kammerjäger Laboratoriumsangestellte Aluminiumindustrie Textilindustrie Druckindustrie Kimonomaler, Friseure Strahlenindustrie Diagnostik bei symptomatischen Patienten (Abb.1) Die rechtzeitige Erkennung des Tumors verbessert die Prognose der Patienten. Das häufigste Symptom des Blasentumors ist die Hämaturie, wobei das Ausmaß der 4
5 Blutbeimengung nicht mit dem Tumorstadium korreliert. Jede Form der Hämaturie fordert die Abklärung des Harntraktes (Sultana et al. 1996). Neben der Hämaturie können Dysurie, Algurie oder Pollakisurie auf einen Harnblasentumor hindeuten. Vor allem bei persistierender Symptomatik und fehlendem Infektnachweis muss ein Blasentumor und ein Carcinoma in situ ausgeschlossen werden (Cummings et al. 1992). Die Klinische Untersuchung ist wenig ergiebig. Harnanalyse und Harnkultur Die Analyse auf Erythrozyten und Leukozyten erfolgt durch Sedimentuntersuchung oder Teststreifen. Eine Urinkultur zum Ausschluß eines Harnwegsinfekts erfolgt bei bestehender symptomatischer Leukozyturie. Laboruntersuchungen des Serums Serumkreatinin als Parameter für die globale Nierenfunktion. Blutbild und Gerinnung im Rahmen der OP-Vorbereitung zur diagnostischen transurethralen Resektion. Sonographie des Abdomens Nieren: Der Nachweis einer Harnstauungsniere ist ein Hinweis auf ein invasives Harnblasenkarzinom. Blase: Die Sonographie der gefüllten Harnblase kann Blasentumoren bei bis zu 90% der Patienten nachweisen. Falsch negative Befunde ergeben sich bei maximal 40% der Patienten, falsch positive Befunde durch Blasentrabekulierung oder Blutkoagel bei ca. 10%. 5
6 Urethro-Zystoskopie Die endoskopische Untersuchung lokalisiert den Tumor, stellt die Anzahl und den Wachstumstyp fest und kann in 95% zwischen oberflächlichen oder muskelinvasiven Tumoren differenzieren (Oosterlinck et al. 1993). Akzeptiert ist die zytologische und histologische Abklärung durch transurethrale Resektion (s.u.). Der zusätzliche Nutzen der 5-ALA (Aminolävulinsäure)-induzierten Fluoreszenzzystoskopie ist nicht allgemein akzeptiert. Urographie Da bis zu 5% der Urothelkarzinome im oberen Harntrakt wachsen, ist das Urogramm bzw. die retrograde Untersuchung akzeptierter Bestandteil der präoperativen Diagnostik. Eine Harnstauung kann auf einen Tumor des Harnleiters oder auf einen muskelinvasiven Tumor im Bereich der Uretermündung hindeuten (Dershaw et al. 1990, See et al. 1992). Die positive Fallfindung im Urogramm liegt jedoch bei unter 0,5% (Holmäng et al. 1998). Urinzytologie und uringebundene Markersysteme Die Urinzytologie und uringebundene Markersysteme können in etwa 90% ein Carcinoma in situ nachweisen. Eine alleinige Urinzytologie ist zum Ausschluß eines Tumors ungeeignet und ersetzt nicht die Zystoskopie: Gut differenzierte Tumoren entgehen in etwa 50% der Fälle der urinzytologischen Diagnostik. Eine positive Zytologie ohne Korrelation eines Tumors sollte eine weitere Abklärung bedingen, ggf. erneute TUR und/oder retrograde Darstellung des oberen Harntraktes. Zur Qualtitätssicherung der Urinzytologie werden durch die Sektion Urinzytologie des Arbeitskreises Onkologie der Deutschen Gesellschaft für Urologie Seminare und Ringversuche angeboten. 6
7 Markersystem n Sensitivität % Spezifität % Zytologie (48-62) 94 (90-96) BTA stat (66-74) 75 (64-84) BTA Trak (62-71) 65 (45-81) NMP (60-73) 78 (72-83) Telomerase (71-79) 86 (71-94) Vysis Urovysion ,5 Ziel neuer Testverfahren, wie z.b. der BTA stat Test, der NMP 22 Test oder der Telomerase Test ist, die schwache diagnostische Treffsicherheit der Urinzytologie im hochdifferenzierten Tumorspektrum zu verbessern. Vor allem die Spezifität der uringebundenen Markersysteme, also die korrekte Erkennung gesunder Patienten, liegt unter der der zytologischen Diagnostik. Dies hätte bei konsequentem Einsatz ein kostenintensiveres Aufkommen invasiver Diagnostik zur Folge ungeachtet der psychologischen Auswirkungen für den Patienten. Ein ausreichend sensitives und spezifisches System, wie es die Zystoskopie in Kombination mit der Urinzytologie darstellt, ist noch nicht gefunden (Glas et al. 2003, Sarosdy et al 2002). 7
8 Ausbreitungsdiagnostik (Abb.1) Primärtumordiagnose Transurethrale Elektroresektion (TUR): Die TUR hat bei oberflächlichen Tumoren diagnostische und therapeutische Bedeutung. Drei Fragen müssen durch die Resektion beantwortet werden: Welche Tumorart und Tumordifferenzierung liegen vor? (Histologischer Typ, G- Kategorie) Wie tief ist der Tumor in die Blasenwand vorgewachsen? (T-Kategorie) Finden sich neben dem exophytischen Tumor noch Tumorausläufer in der normal aussehenden umgebenden Blasenschleimhaut (Tis)? Nachdem der exophytische Tumoranteil abgetragen und das resezierte Gewebe mit der Blasenspritze evakuiert wurde, werden getrennte Biopsien aus Tumorgrund inklusive Blasenmuskulatur und Tumorrändern entnommen. So kann der Pathologe oberflächliche von muskelinfiltrierenden Tumoren unterscheiden. Randbiopsien sind aus 2 Gründen erforderlich: Althausen et al. (1976) konnten zeigen, daß Biopsien aus dem unmittelbaren Umfeld des Urotheltumors eine prognostische Aussage hinsichtlich des zu erwartenden Rezidivs und der Progression ermöglichen. Bei hochgradigen Urotheldysplasien oder Tis ist in bis zu 80% innerhalb von 12 Monaten ein Rezidiv zu erwarten. Zusätzlich informiert die Randbiopsie über die komplette Tumorentfernung. Fallweise nützliche Verfahren Biopsie der prostatischen Harnröhre: Das Urothelkarzinom der Harnblase kann sich per continuitatem in die prostatische Harnröhre und die Prostata erstrecken. Darüber hinaus kann ein synchroner Schleimhautbefall der prostatischen Harnröhre bzw. eine Infiltration in das Prostataparenchym auftreten. Die transurethrale Resektionsbiopsie der prostatischen Harnröhre ist angezeigt bei Verdacht auf Tis der Harnblase (blasenerhaltende Therapie?) Verdacht auf muskelinfiltrierendes Karzinom (orthotope Darmblase?) 8
9 Bimanuelle Untersuchung: Die bimanuelle Untersuchung in Narkose wird als diagnostische Maßnahme im TNM-System angeführt, um den organüberschreitenden bzw. den im kleinen Becken fixierten Tumor (T4) zu erfassen. Das Untersuchungsergebnis ist von der Ausdehnung und Lokalisation des Tumors, von vorangegangenen Operationen im Unterbauch, Fettleibigkeit des Patienten und der Erfahrung des Untersuchers abhängig (Wijkstrom et al 1998). Oberflächliches Harnblasenkarzinom (Ta,T1,Tis) Bei pta-tumoren ist eine weitere Ausbreitungsdiagnostik nicht erforderlich. Eine generelle Indikation zur Nachresektion besteht nicht. Bei pta G1-G2 und solitären pt1g1 Tumoren besteht keine generelle Indikation zur Nachresektion, da keine Progression des Tumors zu erwarten ist. Tumoren, die ein mittleres oder hohes Risikoprofil haben (s.u.), insbesondere solche mit positiver Randbiopsie, sollten einer Nachresektion zugeführt werden. Diese erfolgt 1 bis 6 Wochen nach dem Ersteingriff. Beim Tis und Persistenz der positiven Zytologie ist durch ureterale Spülzytologie und ggf. Ureteroskopie ein Befall des oberen Harntrakts auszuschließen. Oberflächliche Blasenkarzinome werden nach Prognosefaktoren wie Anzahl der Tumoren bei Diagnosestellung, Rezidivrate, Größe und Differenzierung des Tumors in 3 Risikogruppen eingeteilt (EAU-Guidelines, Oosterlinck et al 2002): Niedrig-Risiko: singuläre Ta,G1, < 3 cm Durchmesser Mittleres-Risiko: Ta-T1, G1-G2, multifokal, > 3 cm Durchmesser Hoch-Risiko: T1, G3, mulitfokal oder rasch rezidivierend, Carcinoma in situ. Muskelinvasives Harnblasenkarzinom (T2) T-Kategorie: Die Invasion des Tumors in andere Organe wird mit 80% iger Sensitivität und Spezifität diagnostiziert (Barentsz et al. 1996). Die verschiedenen technischen Möglichkeiten der MRT zeigen bisher keinen diagnostischen Vorteil gegenüber der CT. Die transabdominelle Sonographie kann zur Beurteilung der T-Kategorie wenig beitragen. 9
10 N-Kategorie: Die Sensitivität von CT und MRT zur Aufdeckung von Lymphknotenmetastasen im kleinen Becken ist niedrig (Barentsz 1997, Paik et al. 2000): beide sind für diese Indikation als alleinige Untersuchung ungeeignet. Diese Limitierung ergibt sich aus der Tatsache, daß sowohl im CT als auch im MRT lediglich vergrößerte Lymphknoten erkannt werden können. Vergrößerte Lymphknoten werden im CT/MRT ab einer Größe von 1 cm detektiert. Von sicher positiven Lymphknoten im Sinne einer Metastasierung ist ab einer Größe von 3 cm auszugehen. In der Positronenemissionstomographie (PET) können Stoffwechselvorgänge und morphologische Veränderungen untersucht werden. Die erhöhte Glykolyse in Tumoren kann mittels radioaktiv markierter Glukose und PET nachgewiesen werden. Beim Harnblasenkarzinom ergab sich eine Sensitivität dieses Verfahrens für die Detektion von Lymphknotenmetastasen von 67%, eine Spezifität von 86% und eine Treffsicherheit von 80%. Somit waren die PET-CT-Ergebnisse besser als die der klassischen Stagingverfahren, wie CT und MRT (Bachor et al. 1999). Neuere MRT-Untersuchungen mit eisenenthaltenden superparamagnetischen Nanopartikeln zeigte eine Sensitivität in der Detektion von Lymphknotenmetastasen von 90,5% im Vergleich zu 35,4% eines konventionellen MRT (Harisinghani et al. 2003). M-Kategorie: Die Untersuchung zum Ausschluß von Lungenmetastasen ist die Röntgenaufnahme der Thoraxorgane in zwei Ebenen. In Einzelfällen ohne Nachweis anderer Metastasen kann die CT indiziert sein. Die Inzidenz von Knochenmetastasen beim muskelinvasiven Harnblasenkarzinom wird in der Literatur zwischen 2% (Berger et al. 1981) und 12% (Davey et al. 1985) angegeben, wobei eine alleinige Knochenmetastasierung mit einer Häufigkeit von unter 2% anzunehmen ist (Wallmeroth et al. 1999). Eine Knochenszintigrafie ist bei skelettsymptomatischen Patienten angezeigt. Eine Abklärung von Lebermetastasen mittels Sonographie ist zu empfehlen. Besteht bei geplanter kontinenter Harnableitung der Verdacht auf Darmerkrankungen, kann eine Computertomographie des Abdomens und/oder eine Koloskopie bzw. virtuelle Koloskopie in Form einer Magnetresonanztomographie durchgeführt werden. 10
11 Pathologische Diagnostik (s. Tab. 2,3) Materialbehandlung und Information des Pathologen, histologische Bearbeitung sowie pathologische Begutachtung und Dokumentation Makroskopische Beschreibung Die makroskopische Beschreibung umfaßt: Übersandtes Material: totale oder partielle Zystektomie, mitentfernte andere Organe,Maßangaben einschl. Länge der entfernten Ureteren und Urethralanteile, Versand in frischem oder fixiertem Zustand Tumorzahl und -lokalisation größte Tumorausdehnung makroskopischer Tumortyp Beziehung zu Ureterostien und Blasenausgang Minimale Entfernung zu Resektionsflächen: bei totaler Zystektomie: urethral, Ureter links, Ureter rechts; bei partieller Zystektomie: seitliche Resektionsränder Zuschneiden Eingebettet werden: 1. Urethrale Resektionsfläche sowie Resektionsflächen der Ureteren, bei partieller Zystektomie seitliche Resektionsflächen 2. Etwaige durch den Urologen markierte oder makroskopisch auf Tumor verdächtige Stellen an der pelvinen Oberfläche des Präparates (lokal unradikal?) 3. Beide Ureterostien 4. Trigonum 5. Rechte und linke Seitenwand 6. Blasenscheitel 7. Alle tumorösen, tumorverdächtigen und ulzerösen Areale, jeweils mit gesamter Wand, um die Tiefenausdehnung exakt feststellen zu können 11
12 8. Beim Mann: je drei Blöcke aus rechtem und linkem Prostatalappen (zum Ausschluß einer intraprostatischen Ausbreitung des Urothelkarzinoms bzw. zum Ausschluß eines gleichzeitig bestehenden Prostatakarzinoms), intraprostatische Harnröhre 9. Sämtliche Lymphknoten, getrennt nach Stationen (Lymphknoten mit > 5 mm Dicke werden äquatorial halbiert bzw. in bis 5 mm dicke Schreiben lamelliert und einzeln eingebettet, kleinere Lymphknoten einer Station können jeweils ungeteilt zusammen in einer Kapsel eingebettet werden. Die Größe von metastatischen Lymphknoten ist zu dokumentieren, sofern > 2 cm.) Pathohistologische Begutachtung und Dokumentation (Tab. 5) Das Suffix y wird der ptnm-formel vorangesetzt, wenn eine präoperative Radio und/ oder Chemotherapie vorangegangen ist. Bei Vorliegen mehrerer synchroner Karzinome wird bei der ptnm-klassifikation der am weitesten fortgeschrittene Tumor berücksichtigt und der pt-kategorie entweder (m) (für multipel) oder die Zahl synchroner Karzinome in Klammern zugesetzt. Dabei werden papilläre Karzinome (invasiv und nichtinvasiv) und nichtpapilläre invasive Karzinome gezählt. Das Vorkommen zusätzlicher in-situ- Karzinome wird durch den Zusatz is angezeigt. Fakultativ kann das Vorkommen ausschließlich von Mikrometastasen (2 mm) durch Zusatz von (mi) zu pn oder pm angegeben werden. Isolierte (disseminierte) Tumorzellen in Knochenmarksbiopsien werden mit (i) gekennzeichnet (UICC 1993). Erweitertes Programm Hier werden die oben angeführten weiteren histomorphologischen Parameter beschrieben sowie gegebenenfalls die histopathologische Response-Beurteilung nach präoperativer Radio- und / oder Chemotherapie vorgenommen. 12
13 Abb. 1 Diagnostischer Algorithmus beim Harnblasenkarzinom Symptomatischer Patient -Hämaturie -Irritative Miktionssympt. Primärtumordiagnostik Klinische Untersuchung Sonographie Abdomen/Becken Urographie Urinlabor Serumkreatinin Zytologie Urethro-Zystoskopie Transurethrale Resektion Biopsie bei pos. Zytologie Fallweise nützlich: -Bimanuelle Untersuchung X1 -Biopsie prostat. Harnröhre x2 Ausbreitungsdiagnostik Oberflächlicher Tumor (Ta, T1, Tis) Muskelinvasiver Tumor (>T1) fallweise Nachresektion x3 -Röntgen Thoraxorgane -Leber-Sono Fallweise nützlich: -Becken CT/MRT bei lokal fortgeschrittenem Tumor -Knochenszintigraphie bei Symptomatik X1: insbesondere vor Zystektomie X2: insbesondere vor geplantem orthotopen Blasenersatz X3: Mittleres-Risiko: Ta-T1, G1-G2, multifokal, > 3 cm Durchmesser; Hoch-Risiko: T1, G3, mulitfokal oder rasch rezidivierend, Carcinoma in situ 13
14 Tabelle 2 TNM Klassifikation und Stadieneinteilung des Harnblasenkarzinoms (UICC 2002) T Primärtumor TX Primärtumor kann nicht beurteilt werden Oberflächliches Karzinom T0 Kein Anhalt für Primärtumor Oberflächliches Ta Nicht-invasiver papillärer Tumor Tis Carcinoma in situ (»flat tumor«) T1 Tumor infiltriert subepitheliales Bindegewebe T2 Tumor infiltriert Muskulatur Muskelinvasives Karzinom T2a Tumor infiltriert oberflächliche Muskulatur (innere Hälfte) T2b Tumor infiltriert äußere Muskulatur (äußere Hälfte) T3 Tumor infiltriert perivesikales Fettgewebe Karzinom T3a Mikroskopisch T3b Makroskopisch (extravesikaler Tumor) T4Tumor infiltriert Prostata oder Uterus oder Vagina oder Becken- oder Bauchwand T4a Tumor infiltriert Prostata oder Uterus oder Vagina T4b Tumor infiltriert Becken- oder Bauchwand Der Zusatz (m) soll bei der entspr.t-kategorie verwendet werden, um multiple Läsionen anzuzeigen. Der Zusatz (is) kann zu jeder T-Kategorie verwendet werden, um das Vorliegen eines assoziierten Cis anzuzeigen. N Regionäre Lymphknoten Regionäre Lymphknoten sind die Lymphknoten des kleinen Beckens,die im wesentlichen den Beckenlymphknoten unter der Bifurkation der Aa. iliacae communes entsprechen. Die Seitenlokalisation beeinflußt die N-Klassifikation nicht. NX Regionäre Lymphknoten können nicht beurteilt werden N0 Keine regionären Lymphknotenmetastasen Größte Ausdehnung Zahl befallener Lymphknoten befallener Lymphknoten Solitär Multipel 2 cm oder weniger N1 mehr als 2 cm, aber nicht mehr als 5 cm N2 N2 mehr als 5 cm N3 M Fernmetastasen MX Fernmetastasen können nicht beurteilt werden M0 Keine Fernmetastasen M1 Fernmetastasen ptnm Pathologische Klassifikation Die pt-, pn- und pm-kategorien entsprechen den T-, N- und M-Kategorien Erfordernisse für ptnm pt: Histologische Untersuchung des Präparates einer partiellen oder totalen Zystektomie ohne makroskopisch erkennbaren Tumor an den Resektionsrändern oder mikroskopische Bestätigung der Invasion von Prostata, Uterus,Vagina, Beckenwand,Bauchwand,Darm pn0: Histologische Untersuchung von acht oder mehr regionären Lymphknoten pn1: Mikroskopische Bestätigung einer oder mehrerer Metastasen in einem solitären regionären Lymphknoten, Metastasengröße <2 cm pn2: Mikroskopische Bestätigung einer oder mehrerer Metastasen in einem solitären regionären Lymphknoten, Metastasengröße >2 cm, aber nicht >5cm oder mikroskopische Bestätigung von Metastasen in mindestens zwei regionären Lymphknoten. Metastasengröße nicht >5 cm pn3: Mikroskopische Bestätigung einer regionären Lymphknotenmetastase, die >5 cm ist pm1: Mikroskopischer (histologischer oder zytologischer) Nachweis von Fernmetastasen 14
15 Tabelle 3 Einteilung urothelialer Tumoren WHO Typisierung der Tumoren der Harnblase in derzeit gültigen Fassung (Eble et al., 2004) Histologische Klassifikation von Tumoren der Harnblase 1. Urotheliale Tumoren ICD-O 1.1 Non invasive urotheliale Neoplasien Urotheliales Papillom 8120/ Urotheliales Papillom, invertierter Typ 8121/ Nicht invasive urotheliale Neoplasie mit niedrig malignem 8130/1 Potenzial Nicht invasives papilläres Urothelkarzinom, low grade 8130/ Nicht invasives papilläres Urothelkarzinom, high grade 8130/ Urotheliales Carcinoma in situ 8120/2 1.2 Invasive urotheliale Neoplasien Infiltrierendes Urothelkarzinom 8120/3 Grading der Tumoren der ableitenden Harnwege Das Grading urothelialer Tumoren unterliegt seit Jahrzehnten einem kontinuierlichen Wandel. Die kürzlich publizierte WHO-Klassifikation (Eble et al., 2004) entspricht praktisch der WHO-ISUP-Klassifikation (1998); sie grenzt bei den papillären urothelialen Tumoren neben dem Papillom drei weitere Entitäten ab (siehe Tabelle 4). Die Neueinführung der Kategorie des nicht invasiven papillären urothelialen Tumors mit niedrig malignem Potenzial (LMP) hat jedoch eine Reihe von Kontroversen hervorgerufen. Morphologisch fällt bei Anwendung der alten WHO Kriterien ein Teil der ehemaligen pta G1-Tumoren in die LMP-Kategorie. Die Problematik der neuen WHO- Klassifikation (2004) wird auch dadurch verdeutlicht, dass in zwei Textbüchern (Murphy et al. 2004; Foster und Ross, 2004) das Urothelkarzinom nicht in Übereinstimmung mit der WHO-Klassifikation klassifiziert wird. Zur Zeit wird der Vorschlag eines Grading System für pta Tumoren diskutiert, welches analog dem Gleason Grading beim Prostatakarzinom die Tumorheterogenität insofern berücksichtigt, indem ein Score aus einem primären und einem sekundären Grading gebildet wird; das Ergebnis dieser Diskussion bleibt aber noch abzuwarten. Bisher vorliegende Ergebnisse zeigte aber signifikante Unterschiede im progressfreien Überleben nach durchschnittlich 7 Jahren zwischen den vorgeschlagenen Score- Gruppen (Cheng et al., 2000). Das Grading von Urotheltumoren erfolgt nach folgenden Prinzipien: Das Grading sowohl für nicht invasive als auch invasive Tumoren angewendet. Bei papillären Tumoren dürfen nur orthograd getroffene Tumorabschnitte zum Grading verwendet werden. Bereits in der Übersichtsvergrößerung wird entschieden, ob und wieweit die Textur der papillären Formationen erhalten ist oder nicht. 15
16 Papilläre Tumoren werden immer nach dem höchsten Tumorgrad bewertet (d. h. auch ein kleiner high grade Focus reicht aus um einen high grade Tumor zu diagnostizieren). Das urotheliale Carcinoma in situ ist definitionsgemäß immer ein niedrig differenziertes Karzinom. Grading-Kriterien für papilläre Urotheltumoren (WHO,2004) Eine vereinfachte Gegenüberstellung verschiedener angewandter Grading-Systeme der letzten Jahrzehnte ist in der folgenden Tabelle dargestellt (Busch und Algaba, 2000). Das modifizierte Bergqvist Grading von Malmström et al. (1987) stellte die Basis für die Grading - Einteilungen der WHO von 1998 und 1999 dar. Die terminologische Beschränkung der neuen WHO Klassifikation (2004) in low grade und high grade Urothelkarzinome ist prinzipiell begrüßenswert. Der publizierte Einwand der Arbeitsgruppe um Bostwick (Cheng und Bostwick, 2000) ist aber sicherlich mehr als berechtigt, dass die Schaffung einer neuen Kategorie des papillären Tumors mit niedrig malignem Potenzial (= LMP), die kein klar definierte Tumorentität repräsentiert und zudem nur schwer von pta GI-Karzinomen abgrenzbar ist, nicht sinnvoll ist und daher im klinischen Alltag schwer einführbar sein wird. Tabelle 4: Gegenüberstellung verschiedener Grading Systeme WHO 1973 Malmström 1987 ISUP/WHO 1998 WHO 1999 WHO 2004 Papillom Papillom Papillom Papillom Grad 1 LMP LMP LMP Grad 1 Grad 2A Low grade Ca Low grade Grad 1 Low grade Ca Grad 2 Grad 2B High grade Ca High grade Grad 2 Grad 3 Grad 3-4 High grade Ca High grade Grad 3 High grade Ca Ein prognostisch multivariat unabhängiger Stellenwert des Grading nach zytologischen oder nukleären Kriterien für muskelinvasive Urotheltumoren ist zur Zeit nicht gegeben, da bei über 80% der muskelinvasiven Urothelkarzinome zytologisch ein hochmaligner Tumor vorliegt. Ob ein analog dem Gleason-Grading beim Prostatakarzinom durchgeführtes Scoringsystem, bei dem das Wachstumsmuster der invasiven Komponente (nodulär, trabekulär oder netzförmig infiltrierend) als Grundlage benützt wird, hier eine Verbesserung herbeiführt, kann noch nicht abschließend beurteilt werden. Zur Zeit sind beim muskelinvasiven Harnblasenkarzinom das Staging und der Lymphknotenstatus die besten Indikatoren für ein aggressives biologisches Verhalten des Tumors. 16
17 Tabelle 5 Pathohistologisches Gutachten bei Harnblasenkarzinom Minimalprogramm Patientendaten E.-Nr. 1.Angaben zur R-Klassifikation F = Tumorfrei T = Tumorbefall X = Nicht untersucht a) Befunde an Resektionslinien Totale Ureter rechts o Zystektomie Ureter links o Urethra o Perivesikal o Partielle Harnblase seitl. o Zystekt. Perivesikal o b) Falls verbindl.aussagen über die klinische R-Klassifikation vorliegen: Definitive R-Klassifikation 0 = Kein Residualtumor (R0) 1 = Nur mikroskopischer Residualtumor (R1) 2 = Makroskopischer Residualtumor, mikroskopisch nicht bestätigt (R2a) 3 = Makroskopischer Residualtumor, auch mikroskopisch bestätigt (R2b) Falls Residualtumor, Lokalisation N = Nein J = Ja Lokoregionär o o Fernmetastasen o o 2.Bei Operation Schnitt durch Tumorgewebe? o Nein o Ja 3.pTNM-Klassifikation - (y) _ pt _ _ _ (m) _ (is) _ pn _ (mi) _ pm _ (mi) _ (i) _ Zahl untersuchter Lymphknoten _ _ Zahl befallener Lymphknoten _ _ 4. Histologischer Typ (WHO) Übergangszellkarzinom in situ 1820/2 Papilläres Übergangszellkarzinom 8130/3 Nicht papilläres invasives Übergangszellkarzinom 8120/3 Sonstiges 5. Histologischer Differenzierungsgrad G1 G2 G3 X = GX 6. Assoziierte Harnblasenveränderungen, vom Tumor getrennt o Gering- und mäßiggradige Dysplasie o Hochgradige Dysplasie/Carcinoma in situ (Datum) (Unterschrift) 17
18 Teil 2 Therapie Empfehlungen zur operativen Therapie des oberflächlichen Karzinoms (Ta-T1, Tis) TUR Die TUR ist beim oberflächlichen Harnblasenkarzinom ein Eingriff mit diagnostischer und kurativer Zielsetzung. Repräsentatives Gewebe wird für die pathologischhistologische Beurteilung gewonnen und eine vollständige Entfernung des Tumorgewebes im Gesunden angestrebt. Die photodynamische Therapie (PDT) des oberflächlichen Harnblasenkarzinoms ist derzeit noch als experimentell anzusehen (Benson 1991, Kriegmair et al. 1995, 1996b). Adjuvante Instillationstherapie Ziel der intravesikalen Rezidivprophylaxe ist, Rezidivhäufigkeit und Progressionsrate zu senken. Rezidiv- und Progressionshäufigkeit sowie Metastasierung korrelieren mit der T-Kategorie und der Tumordifferenzierung. Weitere prognostisch relevante Faktoren sind: Multifokales Tumorwachstum (Rübben et al. 1988), Tumorgröße über 5 cm, begleitende Urotheldysplasien (Torti u. Lum 1984) und begleitendes Tis (Utz u. Farrow 1984). In Abhängigkeit von den prognostischen Kriterien wird nach TUR die Indikation zur adjuvanten Therapie oberflächlicher Harnblasenkarzinome (intravesikale Rezidivprophylaxe) gestellt (Tab. 1). Bei solitären oder wenigen primären pta G1-2- Tumoren und solitären pt1 G1-Tumoren ist keine Instillationstherapie indiziert. Eine Indikation zur Instillationstherapie ergibt sich bei pta G3, pt1 G2-3 und ptis (falls keine Zystektomie geplant ist) und rasch rezidivierenden pta G2-3- und pt1-tumoren. 18
19 Zur intravesikalen Rezidivprophylaxe stehen Zytostatika (Doxorubicin, Mitomycin C) und der Immunmodulator BCG (Bacillus Calmette-Guérin) zur Verfügung. Die intravesikale Therapie erzielt keinen Effekt auf die Progression der Erkrankung. Die Rezidivrate kann nach einer Metaanalyse signifikant um 6% gesenkt werden (Pawinski et al. 1996). Ein Chemotherapeutikum der ersten Wahl zur Rezidivprophylaxe oberflächlicher Blasenkarzinome läßt sich aus den vorhandenen Daten nicht ableiten Während bei Patienten mit niedrigem Progressionsrisiko die Chemo- und Immuntherapie als gleichwertig anzusehen ist (Rübben et al. 1990, Vegt et al. 1995), wird bei hohem Progressionsrisiko (G3-Tumoren, Rezidivtumoren) die intravesikale Behandlung mit BCG vorgezogen (Lamm et al. 1991, Lamm u. Griffith 1992). Die Therapieschemata für die intravesikale Chemo- und Immunprophylaxe sind nicht standardisiert. Gemeinsamer Nenner sind eine Induktionsphase über 6 bis 8 Wochen und eine Erhaltungsphase im Sinne einer Langzeittherapie (Tab. 2). Für die Chemoprophylaxe ist ein früher Beginn unmittelbar nach TUR vorteilhaft und ohne Gefahr möglich. Hierdurch kann die Dauer der Erhaltungsphase auf maximal 6 Monate verkürzt werden (Bouffioux et al. 1995). Bisher ist nicht geklärt, in wie weit eine einzige Frühinstillation einer nachfolgenden Induktions- und Erhaltungsphase unterlegen ist (Tolley et al. 1996; Solsona et al. 1999). Nach einer Metaanalyse reduziert eine Frühinstillation bei Tumoren mit niedrigem Progressionsrisiko das Rezidivrisiko um 11% gegenüber einer alleinigen TUR-B (Sylvester et al. 2004). Der Therapiebeginn mit BCG sollte frühestens zwei Wochen nach TUR erfolgen, um systemische Nebenwirkungen zu vermeiden. Im Rahmen einer Metaanalyse zeigte der Einsatz von BCG eine Reduktion der Tumorprogression um lediglich 4%, ohne Einfluß auf das Überleben der Patienten. Dieser Effekt war nur mit einer BCG- Erhaltungstherapie über 36 Monate zu erzielen. Es zeigte sich kein signifikanter Unterschied gegenüber einer intravesikalen Chemotherapie mit Mitomycin (Sylvester et al. 2002). Die Ergebnisse der intravesikalen Chemo- bzw. Immunprophylaxe sind aus den Tabellen 3-5 ersichtlich. Patienten mit pt1g3-tumoren sind eine besondere Risikogruppe, da der Tumor häufig progredient wird. Nach vollständiger TUR ist der Versuch der organerhaltenden Therapie mittels intravesikaler BCG-Instillationsprophylaxe erlaubt. Bei dem Rezidiv des 19
20 pt1g3-tumors innerhalb von 3 bis 6 Monaten ist die Zystektomie indiziert, da das Progressionsrisiko in diesem Fall hoch ist (Jakse et al. 1985). Bei T1G3 Tumoren kann eine adjuvante Radiotherapie der Harnblase mit 50 Gy erfolgen. Bei Patienten, die eine Zystektomie ablehnen oder aus anderen Gründen nicht dafür in Frage kommen, ist die definitive Radiotherapie eine akzeptierte Behandlung. Einen Sonderfall stellt das Carcinoma in situ (Tis) dar: Das Rezidiv- und Progressionsrisiko ist hoch und beträgt nach alleiniger TUR bis zu 80%. Die intravesikale Therapie mit BCG nach der TUR ist als Teil der Primärbehandlung anzusehen. Bei etwa 70% der Patienten wird damit eine Vollremission über die Dauer von fünf Jahren erreicht. Versagt diese Therapie, ist die radikale Zystektomie möglich. Muskelinvasives Karzinom (T2-T4,NX,M0) Die Prognose muskelinvasiver Harnblasenkarzinome korreliert mit der T Kategorie (Infiltrationstiefe) und dem Behandlungsverfahren. Standardtherapie ist die radikale Zystektomie; Sonderformen sind TUR, organerhaltende Tumorresektion, Radiotherapie und Chemotherapie. Radikale Zystektomie Pelvine Lymphadenektomie: Die pelvine Lymphadenektomie ist Bestandteil der radikalen Zystektomie. Die Zielsetzung ist primär diagnostisch und es gibt zunehmend Hinweise auch auf einen therapeutischen Wert. Die histo-pathologische Beurteilung umfaßt das Ausmaß des Tumorbefalls und die Anzahl der tumorbefallenen Lymphknoten. Die Lymphknotendissektion erstreckt sich auf die Lymphknoten in der Fossa obturatoria und der Vasa iliaca externa bis zum Abgang der A. iliaca interna. Fakultativ kann der Eingriff bis in Höhe der Aortenbifurkation ausgedehnt werden. Retrospektive Untersuchungen zeigen, dass die Anzahl der entfernten Lymphknoten mit einem signifikanten Überlebensvorteil korreliert (Leissner et al. 2003). Im Rahmen einer prospektiven Arbeit konnte Leissner et al. zeigen, daß Lymphknotenmetastasen in Höhe der Aortenbifurkation in bis zu 18% der Fälle auftraten (Leissner et al. 2004). Operatives Vorgehen beim Mann: 20
21 Entfernt werden Blase, Prostata und Samenblasen. Der Versuch der Potenzerhaltung mit Schonung des neurovaskulären Bündels ist fakultativ, er kann je nach Tumorlokalisation die Radikalität des Eingriffs kompromittieren. Empfehlenswert ist ein Absetzungsrand der Harnleiter und der Harnröhre. Ist dieser positiv, muss ein erneuter Absetzungsrand genommen werden. Die Urethrektomie ist obligat bei bestehendem positivem Harnröhrenabsetzungsrand oder Tumorbefall der prostatischen Harnröhre. Bei einer zuvor negativer Biopsie der prostatischen Harnröhre im Rahmen einer TUR-P kann auf die intraoperative Schnellschnittuntersuchung verzichtet werden. Urethrale Tumorrezidive nach radikaler Zystektomie beim Mann mit orthotopen Blasenersatz liegen bei ca. 3% (Freeman et al 1995) Operatives Vorgehen bei der Frau: Entfernt werden Blase und aus Gründen der Radikalität ist das bisher akzeptierte Verfahren die Entfernung von Uterus, beide Adnexen (bei jüngeren Patienten wird 1 Adnexe belassen), Vaginaldach und Urethra. In Abhängigkeit von der Tumorlokalisation und der Tumorausdehnung kann auf die Entfernung von Uterus, Adnexen und Vaginaldach verzichtet werden. Bei Anlage einer Neoblase bei der Frau werden die Urethra mit dem Sphinkter sowie das Vaginaldach erhalten. Dabei sollte der urethale Absetzungsrand in der intraoperativen Schnellschnittdiagnostik tumorfrei sein, und präoperativ kein Tumor im Bereich des Blasenhalses und der Urethra (Stein et al. 1997; Stenzl et al. 1997). Ergebnisse: Die Verbesserung der operativen Technik und perioperativen Maßnahmen hat die Mortalitätsrate der radikalen Zystektomie auf 1,5% verringert. Die tumorspezifische 5- JahresÜberlebensrate für Patienten mit muskelinvasivem Harnblasenkarzinom ist abhängig von der Infiltrationstiefe des Tumors und beträgt für den auf die Muskulatur begrenzten Tumor (pt2, pn0 (1997)) 70-80%, für den über die Muskulatur hinaus infiltrierenden Tumor (pt3, pn0 (1997)) 20-36% (Miller 1994). 21
22 Harnableitung nach Zystektomie Inkontinente Harnableitungen: Die einfachste Form der Harnableitung ist das Ureterhautstoma. Nachteil ist die hohe Inzidenz an ischämiebedingten Strikturen im Hautniveau und die dauerhafte Versorgung des Stomas mit einem DJ-Katheter. Die Indikation zur Ureterokutaneostomie ist auf Risikopatienten beschränkt, denen eine Darmoperation nicht mehr zugemutet werden kann (Koontz et al. 1986). Bei einer Harnableitung über ein intestinales Conduit ist die Stenosegefahr gering. Als Darmanteile eignen sich Ileum (Abb. 1), Colon sigmoideum oder Colon transversum. Ausschlaggebend für die Wahl ist die Darmbeschaffenheit nach evtl. Vorbestrahlung. Bei Strahlenschäden des Dünndarms ist das Colon transversum vorzuziehen (Hautmann 1986). Ileum Conduit: Kontinente Harnableitungen: Beim orthotopen Blasenersatz (Neoblase) wird das Darmreservoir aus Ileum oder Colon an die Harnröhre anastomosiert. Die Miktion erfolgt durch Bauchpresse, die Kontinenz ist durch den externen urethralen Sphinkter gewährleistet (Abb. 2)(Studer et al. 1997). 22
23 Bei der kontinenten, supravesikalen Harnableitung (Pouch) wird das Darmreservoir aus Ileum und/oder Colon über ein kontinentes Stoma an die Bauchdecke (z.b. umbilikal) angeschlossen. Die Entleerung erfolgt durch Einmalkatheterismus (Abb. 3)(Monti et al. 1997). Eine weitere Möglichkeit der kontinenten Harnableitung ist die Harnleiterdarmimplantation (Ureterosigmoideostomie) mit der Modifikation des autoaugmentierten Sigmas. Kontinenzmechanismus ist in diesem Fall der anale Schließmuskel (Fisch et al. 1996). Die Vielzahl der möglichen Harnableitungsformen ermöglicht es, die individuellen Bedürfnisse des Patienten zu berücksichtigen. Ileum Neoblase: 23
24 Sonderformen der operativen Therapie invasiver Tumoren Transurethrale Blasentumorresektion: Selektionierte Patienten (solitärer Tumor, < pt3a, R0-Resektion) können durch TUR geheilt werden. Die 5-Jahres-Überlebensraten liegen bei 80% (Herr 1987, Solsona et al. 1992). Die Schwierigkeit einer sicheren Patientenselektion ist jedoch erheblich. Blasenteilresektion: Bei der Blasenteilresektion wird der Tumor mit einer umgebenden Blasenmanschette durch Schnittoperation entfernt. Zum Ausschluß von Lymphknotenmetastasen ist die pelvine Lymphadenektomie obligat. Einzige Indikation zur Blasenteilresektion ist der solitäre muskelinvasive Tumor ohne assoziertes Carcinoma in situ mit Lokalisation im Bereich des Blasendaches. Es gibt keine Daten, die bei dieser Indikation eine Unterbzw. Überlegenheit gegenüber der radikalen Zystektomie zeigen. Aktuelle Daten belegen ein 5 Jahrekrankheitsfreies Überleben von 69% (Holzbeierlein et al. 2004). Radiotherapie bzw. multimodaler organerhaltender Therapie Multimodale Konzepte unter Einschluss einer möglichst kompletten transurethralen Tumorresektion gefolgt von einer konventionell fraktionierten Radiotherapie (5 x wöchentlich 1,8 2,0 Gy) mit einer sequentiellen oder simultanen Chemotherapie (vor allem Cis- oder Carboplatin evtl. kombiniert mit 5-FU + Leucovorin) zeigen in einigen Phase-II- und in einer Phase-III-Studie signifikant verbesserte Remissions- und lokale Tumorkontrollraten gegenüber der alleinigen Radiotherapie. Moderne klinische Studien mit multimodaler Therapie erzielen 5-Jahres-Überlebensraten im Bereich von 50-60%; sie erreichen damit heute Überlebensraten, die denen der radikalen Operation fast ebenbürtig sind. Ein Überlebensvorteil gegenüber der radikalen Zystektomie ist aber mangels randomisierter Studien nicht nachgewiesen (Tabelle 9,10) Bis zu drei Viertel der überlebenden Patienten können die eigene, gut funktionierende Blase behalten. Bei diesen Therapiekonzepten erfolgt die Entfernung der Blase nur noch als Salvage-Zystektomie, wenn ein inkomplettes Tumoransprechen vorliegt oder bei nachgewiesenen invasiven Lokalrezidiven. 24
25 Neue klinische Studien zeigen, dass hyperfraktionierte und akzelerierte Bestrahlungskonzepte (d.h. 2 x tägliche Bestrahlung mit 1,2 1,8Gy) der konventionell fraktionierten Radiotherapie wahrscheinlich überlegen sind. Dies gilt aber nur dann, wenn keine simultane Chemotherapie verabreicht wird. Ein Überlebensvorteil gegenüber der radikalen Zystektomie ist nicht belegt. Wesentliche Voraussetzung für die blasenerhaltende Vorgehensweise ist die Anwendung von modernen Standards in Planung (CT-Simulation, 3D-Planung) und Ausführung der Bestrahlung (Linear-beschleuniger mit > 10 MV Photonenenergie, Mehrfelder-Technik mit Individualkollimatoren, niedrige Einzeldosen von 1,8 2,0Gy und ausreichend hohe Gesamtdosen von 50 59Gy). Es bestehen damit folgende Indikationen zu einer adjuvanten (R0-TUR) bzw. additiven (R1/2-TUR) oder ggf. palliativen Radio- oder Radiochemotherapie: - Prophylaktische adjuvanteradio-/radiochemotherapie nach R0-TUR ab T1G3-Stadium, falls der Patient den Blasenerhalt als Alternative zur Zystektomie wünscht - AdditiveRadio-/Radiochemotherapie nach R1/2-TUR ab T2-3-Stadium, falls der Patient den Blasenerhalt als Alternative zur Zystektomie wünscht - primär definitiv bei Inoperabilität des Patienten - primär palliativ bei fortgeschrittenen, organüberschreitenden T4-Tumoren, Nach Abschluss der Behandlung sind regelmäßige Verlaufskontrollen erforderlich, um die Blasenfunktion zu prüfen (bei Pollakisurie z.b. Ausschluß einer radiogenen Schrumpfblase ) und invasive Lokalrezidive rechtzeitig zu erkennen; im letzteren Fall sollten die operablen Patienten einer Salvage-Zystektomie zugeführt werden. Systemische Chemotherapie bei Patienten mit Fernmetastasen Cisplatin, Methotrexat, Gemcitabin und Taxane erreichen als wirksame Einzelsubstanzen Gesamtremissionsraten von ca. 30% bzw % mit Anteilen kompletter Remissionen (CR) von jeweils etwa 5% und medianen Remissionsintervallen von 3 bis 6 Monaten ( Stadler et al. 1997; Papamichael et al. 1997). Kombinationen methotrexat- und cisplatinhaltiger Schemata weisen eine Remissionsrate von 56-65% 25
26 auf (Loehrer et al. 1990). Im Rahmen einer prospektiv randomisierten Studie wurde das MVAC-Protokoll mit der Kombination aus Gemcitabine und Cisplatin verglichen. Hierbei zeigte sich kein Unterschied der beiden Protokolle hinsichtlich des Gesamtüberlebens, der medianen Überelebenszeit (12-14 Monate), der Zeit bis zur Progression und der Ansprechrate. Der Gemcitabine-Cisplatin-Arm hatte ein reduziertes Toxizitätsprofil gegenüber MVAC (van der Maase et al. 2000). In Phase II-Studien hat die Kombination von Gemcitabine und Taxol als second-line Therapie objektive Remissionen bis zu 60% erzielt (Sternberg et al. 2000). Die Kombination aus Gemcitabine, Cisplatin und Taxanen erscheint in Phase II-Studien vielversprechend (Bellmunt et al. 2000). Bei manifester Metastasierung ist die Polychemotherapie die aktzeptierte Behandlungsform mit initial 2 Zyklen. Eine Fortführung der Therapie ist nur bei objektivem und subjektivem Ansprechen angezeigt, andernfalls sollte eine Umstellung der Therapie erfolgen. Bei ca % der Patienten mit metastasierter Erkrankung kann eine komplette Remission erzielt werden, die bei ca. 13% länger anhaltend ist. Das bedeutet einen maximalen Vorteil für den Patienten von 10-15% bei hoher therapieinduzierter Toxizität. Die durch Chemotherapie verursachte Knochenmarkdepression limitiert häufig die zeitgerechte Behandlung mit erhaltener Dosisintensität. Durch eine begleitende Applikation von Granulocyte Colony-Stimulating Factor (G-CSF) ist es möglich, das Auftreten, die Dauer und die Schwere von Grad-3-Leukopenien nach WHO zu reduzieren (Glaspy u.golde 1992). Der sog. kalkuliert prophylaktische G-CSF-Einsatz ist indiziert bei einer stark ausgeprägten Myelosuppression (<1000 Leukozyten, <500 Granulozyten/µl Blut) während eines vorangegangenen Zyklus. Dies bedeutet, daß im Folgezyklus G-CSF in einem bestimmten Zeitintervall verabreicht wird. Adjuvante Chemotherapie Zahlreiche Studien, die eine Kombinationschemotherapie in adjuvanter Absicht untersuchen scheinen einen Vorteil für die Chemotherapie zu zeigen. Aufgrund der geringen Fallzahl jedoch sind die Ergebnisse kontrovers. Ausgehend von der EORTC wird eine prospektive Studie, die 1344 Patienten rekrutieren soll, durchgeführt, welche 4 Zyklen sofortiger Chemotherapie gegen eine verzögerte Therapie bei Rezidiv testet. 26
27 Drei Chemotherapieregime werden durchgeführt: Hochdosis MVAC, MVAC und Gemcitabin/Cisplatin. Neoadjuvante Chemotherapie Es kann bezüglich der neoadjuvanten Chemotherapie keine Aussage gemacht werden, da klinische Studien derzeit kontroverse Ergebnisse zeigen. Besondere Situationen Urothelkarzinom der prostatischen Harnröhre Ein Befall der Prostata bei Vorliegen eines Blasenkarzinoms wird in 8-42% der Fälle beobachtet und ist meist mit einem Tis assoziiert (Badalament et al. 1992). Da sich ein prognostischer Unterschied zwischen einem mukösen, duktalen und stromalem Befall der Prostata findet (Schellhammer et al. 1995), ist in jedem Fall zunächst die TUR durchzuführen. Eine anschließende intravesikale Rezidivprophylaxe ist nur bei einem auf die Mukosa beschränkten oder bei einem duktalen in-situ Karzinom indiziert (Hillyard et al. 1988, Orihuela et al. 1989). Durch die Resektion des Blasenhalses herrscht eine Kommunikation zwischen Blase und prostatischer Harnröhre, so daß das Agens auch hier seine Wirkung entfalten kann (Bretton et al. 1989).Bei Vorliegen eines gleichzeitigen infiltrierenden Harnblasenkarzinoms besteht die Indikation zur gleichzeitigen Urethrektomie bei radikaler Zystektomie. Die stromale Invasion des Urothelkarzinoms der Prostata ist mit hohem Progressionsrisiko verbunden, so dass die radikale Zystektomie mit Urethrektomie indiziert ist. Das sehr seltene primäre Übergangszellkarzinom der prostatischen Harnröhre und Prostata (ohne Harnblasenkarzinom) wird bei der Therapie des Prostatakarzinoms besprochen. Urothelkarzinom im oberen Harntrakt Das Urothelkarzinom im oberen Harntrakt tritt bei etwa 5% der Patienten mit Blasenkarzinom auf, während die Patienten mit einem Urothelkarzinom im oberen Harntrakt weitere Tumoren in der Blase in etwa 50-75% der Fälle aufweisen (Otto et al. 27
28 1993). Die Abklärung erfolgt durch retrograde Ureteropyelographie, Zytologie und Ureterorenoskopie ggf. mit Biopsie. Eine korrekte Stagingresektion, wie in der Blase, ist ureteroskopisch nicht möglich. Bei monofokalen Tumoren im distalen Harnleiterdrittel ist die Ureterteilresektion mit Ureterozystoneostomie in Psoas-Bladder-Hitch-Technik indiziert. Bei höhergelegenen oder multifokalen Tumoren ist die Therapie der Wahl bei intakter kontralateraler Nierenfunktion die Nephroureterektomie mit Entnahme einer Blasenmanschette (Johannson u. Wahlquist 1979) und diagnostischer regionaler Lymphadenektomie. Die einfache Nephrektomie mit subtotaler Ureterektomie ist keine adäquate Therapiemaßnahme, da sie mit einem hohen Risiko von Lokalrezidiven im Harnleiterstumpf oder im ostiumnahen Blasenbereich einhergeht (Johannson u. Wahlquist 1979, Cummings et al. 1980). Nur in Ausnahmefällen kann die endoskopische organerhaltende Therapie mittels perkutaner oder ureteroskopischer Elektroresektion und/oder Laserkoagulation durchgeführt werden. Histologische Sonderformen Adenokarzinom 2% der primären Blasentumoren, Ätiologie unklar (chronische Entzündungen und Irritationen). Urachuskarzinom Aus Anteilen des Urachus, somit prinzipiell extravesikal lokalisiert. 95% Adenokarzinom, selten Urothelkarzinom, Plattenepithelkarzinom oder Sarkom. Prognose schlechter als die für das primäre Adenokarzinom der Harnblase. Indikation zur radikalen Zystektomie mit En-bloc-Exzision des Urachus. Plattenepithelkarzinom In westlichen Ländern 1-5%, in Ägypten 75% der Blasenkarzinome (El-Bolkainy et al. 1981). Assoziation mit der Schistosomiasis. Indikation zur radikalen Zystektomie (Ghoneim u. Assad 1980). Auftreten bei chronischen Dauerkatheterträgern, bei Blasenextrophie-Patienten und bei Schistosomiasis (Anderstrom et al. 1983). Indikation zur radikalen Zystektomie. 28
29 Palliative Therapie Eine Makrohämaturie, die durch endoskopische Eingriffe in Narkose nicht beherrschbar ist, kann durch Instillation von 2- bis 5%igem Formalin in die Blase behandelt werden. Ein vesiko-ureteraler Reflux muß zuvor ausgeschlossen sein, da sonst die Gefahr des akuten Nierenversagens gegeben ist (Brown 1970). Diese Maßnahme muß in Narkose erfolgen und kann bei Bedarf wiederholt werden. Bei Versagen aller lokalen Maßnahmen, kann die transfemorale Embolisation einer oder beider Arteriae iliacae internae versucht werden (Carmienani et al. 1980). Bei lokalen Schmerzen kann eine Symptombesserung durch eine palliative Strahlentherapie erreicht werden. Indikationen zur palliativen supravesikalen Harnableitung sind tumorbedingte Harnstauung, Blutungen und lokale Symptome, die häufig durch Ausschaltung der Blase aus dem Harntrakt gebessert werden. Zu bedenken ist, ob einfache Formen der Harnableitung (Nephrostomie, Ureterokutaneostomie) dem Patienten eine akzeptable Lebensqualität ermöglichen. Bei einer Lebenserwartung von mehr als sechs Monaten ist eine permanente Harnableitung unter Verwendung von Darmanteilen vorzuziehen. Das Belassen der Harnblase ist mit einer nicht unerheblichen Morbidität belastet (persistierende Blutung, Pyozystis, lokale Symptome). Indikationen zur palliativen Zystektomie sind nicht beherrschbare Blutungen und lokale Symptome, die durch eine supravesikale Harnableitung alleine nicht zu beseitigen sind. Ziel ist die Verbesserung der Lebensqualität, die lokale Tumorkontrolle sowie die Beseitigung bzw. Linderung tumorbedingter Komplikationen. 29
30 Tabelle 1 Empfehlung zur möglichen adjuvanten intravesikalen Instillationstherapie Stadium Diff.-Grad Primär-/Rezidivtumor Adj. Intravesikale Therapie pta G1/2 Primärtumor o. solitär nein G1/2 Primärtumor/Rezidiv, multifokal ja Tis G3 ja pt1 G1/2 Primärtumor/Rezidiv ja G3 Primärtumor/Rezidiv ja, wenn keine aggressivere Therapie Tabelle 2 Therapieschemata zur intravesikalen Rezidivprophylaxe Substanz Dosierung Induktionstherapie Langzeittherapie Doxorubicin 40 mg Wöchentlich (6-8 Wochen) Monatlich (6-12 Monate) Mitomycin 20 mg Wöchentlich (6-8 Wochen) Monatlich (6-12 Monate) BCG 81 mg Wöchentlich (6 Wochen) Wöchentlich (3 Wochen) 1-5 mal 2. Zyklus bei Rezidiv mit nach 3 und 6 Monaten 10 8 Keime niedrigem Progressions- dann ½ jährlich bis 3 Jahre potential Tabelle 3 Ergebnisse kontrollierter klinischer Studien zur intravesikalen Chemotherapie. Die Senkung der Rezidive beträgt im Mittel 15% im Vergleich zu nur mit TUR behandelten Patienten (kumulative Daten) % Rezidive Kontrolle Therapie % Vorteil n Mitomycin C Gesamt % [Huland et al (1984), Niijama et al. (1983), Akaza et al. (1987), Kim u. Lee (1989), Tolley et al (1988), Rübben et al. (1990)] Doxorubicin Gesamt % [Niijma et al. (1983), Zincke et al. (1983), Kurth et al. (1985), Akaza et al. (1987), Rübben et al (1988)] 30
31 Tabelle 4 BCG versus Chemotherapeutika vergleichende randomisierte Studien (Adriamycin=ADM, Mitomycin C=MMC, Epirubicin=EPI) Autor Therapie n CR Signifikanz Martinez-Pineiro et al. (1990b) BCG 67 87% p<0.002 (BCG/ADM) ADM 53 57% p<0.003 (BCG/Thio.) Thiotepa 56 64% v.d. Meijden et al. (1989) BCG-RIVM % n.s. MMC % Lamm et al (1991) BCG 63 37% p=0.015 (SWOG) (ptag1) ADM 17% (CIS) BCG % p<0.001 ADM 67 18% Lamm et al. (1992) (SWOG) BCG % p=0.005 MMC % Vegt et al. (1995) BCG Tice % p=0.01 (MMC/Tice) BCG RIVM % p=0.01 (RIVM/Tice) MMC % n.s. (MMC/RIVM) Lundholm et al. (1996) BCG % p<0.03 MMC % 31
32 Tabelle 5: Gebräuchliche Chemotherapieschemata beim fortgeschrittenen Harnblasenkarzinom: MVAC 28 Tage Zyklus Methotrexat 30mg/qm Tag 1, 15, 22 Vinblastin 3mg/qm Tag 1, 15, 22 Cisplatin 70mg/qm Tag 2 Doxorubicin 30mg/qm Tag 2 CM 21 Tage Zyklus Cisplatin 70mg/qm Tag 1 Methotrexat 40mg/qm Tag 1, 8, 15 CMV 21 Tage Zyklus Cisplatin 100mg/qm Tag 2 Methotrexate 30mg/qm Tag 1, 8 Vinbalstin 3mg/qm Tag 1, 8 CisCA 21 Tage Zyklus Cisplatin 70mg/qm Tag 2 Cyclophodphsmid 650mg/qm Tag 1 Doxorubicin 50mg/qm Tag 2 Paclitaxel, Carboplatin 21 Tage Zyklus Paclitaxel 80mg/qm Tag 1, 8, 15 Carboplatin AUC 6 Tag 1 Gemcitabine, Cisplatin 28 Tage Zyklus Gemcitabine 1000mg/qm Tag 1, 8, 15 Cisplatin 70mg/qm Tag 2 32
33 Tabelle 6 Klinische Studie (Jahr) [Quelle] Europäische Studien zur kombinierten Radiochemotherapie Zahl (N) TNM Neoadjuvante Therapie RT-Konzept ( + Konsolidierung ) Komplette Remission 5-Jahres- Überleben 5-Jahres-ÜL mit Blase Sauer et al. (1998) 333 T l 4 TURBT 50,4 59Gy / 1,8Gy 71% 56% 41% + Carbo-/Cisplatin Zapatero et al. (2000) 40 T 2 4 TURBT 60 Gy / 2 Gy 70% 84% (4 Jahre) + 3 Zyklen MCV 83% (4 Jahre) Arias et al. (2000)] Rodel et al. (2002) Chen et al. (2003)] Peyromaure et al. (2004)] 50 T 2 4 TURBT 45 Gy / 1,8 Gy + 20 Gy / 2 Gy (CR) 68% 48% K.A. + 2 Zyklen MVAC + Cisplatin T l 4 TURBT 50,4 59Gy / 1,8 Gy 72% 50% 42% + Carbo / Cisplatin 23 T 3 4 TURBT 60 61,2 Gy / 1,8 Gy / 2Gy + Cisplatin / 5-FU / Leucovorin 43 T 2 TURBT 24 Gy / 3 Gy (+ 2 x RCT; K.A.) 89% 69% (3 Jahre) K.A. 74% 60% Krebs- K.A. 26% mit ZE + Cisplatin / 5-FU spezifisch Legende: ZE = Zystektomie; TURBT =Transurethrale Resektion des Blasentumors; K.A. = keine Angaben; 33
34 Tabelle 7 Studie (Jahr) [Quelle] Amerikanische klinische Studien zur kombinierten Radiochemotherapie Zahl (N) TNM Initiale Therapie RT-Konzept ( + Konsolidierung ) Komplette Remission 5-Jahres- Überleben 5-Jahres- ÜL mit Blase RTOG T2-4a TURBT + 39,6 Gy / 1,8 Gy (Tester et al. 96) 2 cycles MCV (25,2 Gy / 1,8 Gy) Cisplatin 75% 62% (4 Jahre) 44% (4 Jahre) RTOG T2-4a TURBT + 39,6 Gy / 1,8 Gy 61% 49% 36% (Shipley et al cycles MCV (25,2 Gy / 1,8 Gy) versus no chemotherapy + Cisplatin vs. 55% vs. 48% vs. 40% RTOG (Kaufman 2000) 34 T2-4a TURBT 24 Gy / 2 x RT/d : 3 Gy + 3 Gy 67% 83% (3 Jahre) 66% (3 Jahre) Gy / 2 x RT/d : 2,5 Gy + 2,5 Gy + 5-FU / Cisplatin RTOG (Hagan et al. `03) 47 T2-4a TURBT 40,8 Gy / 2 x RT/d : 1,8 Gy + 1,6 Gy Gy / 2 x RT/d : 1,5 Gy + 1,5 Gy + Cisplatin + 3 x MCV (adjuv) 74% 61% (3 Jahre) 48% (3 Jahre) 34
Harnblasenkrebs (1) C C67.9 entsprechen den Lokalisationsschlüsseln nach ICD-O-3 von 2013.
 Harnblasenkrebs (1) Epidemiologie: Das Robert-Koch-Institut in Berlin gibt für 2008 die Zahl der Harnblasenkrebs-Neuerkrankungen pro 100 000 Einwohner für Männer mit 28,5 und für Frauen mit 10,8 pro Jahr
Harnblasenkrebs (1) Epidemiologie: Das Robert-Koch-Institut in Berlin gibt für 2008 die Zahl der Harnblasenkrebs-Neuerkrankungen pro 100 000 Einwohner für Männer mit 28,5 und für Frauen mit 10,8 pro Jahr
Das Blasenkarzinom - Keine Seltenheit
 Das Blasenkarzinom - Keine Seltenheit Interdisziplinäre Fortbildung 28. August 2013 Dr. med. Robin Ruszat 9.9.2013 Häufigkeit von Tumorerkrankungen (RKI 2006) Männer Frauen 2 Neuerkrankungs- und Sterberaten/Ländervergleich
Das Blasenkarzinom - Keine Seltenheit Interdisziplinäre Fortbildung 28. August 2013 Dr. med. Robin Ruszat 9.9.2013 Häufigkeit von Tumorerkrankungen (RKI 2006) Männer Frauen 2 Neuerkrankungs- und Sterberaten/Ländervergleich
Harnröhrentumor (1) D09.1 Carcinoma in situ sonstiger und nicht näher bezeichneter Harnorgane
 Harnröhrentumor (1) Epidemiologie: Malignome der Urethra sind sehr selten. Ihre Inzidenz pro 100 000 Einwohner und Jahr wird auf 0,4 bei Männern und 1,5 bei Frauen geschätzt. Frauen sind aufgrund ihrer
Harnröhrentumor (1) Epidemiologie: Malignome der Urethra sind sehr selten. Ihre Inzidenz pro 100 000 Einwohner und Jahr wird auf 0,4 bei Männern und 1,5 bei Frauen geschätzt. Frauen sind aufgrund ihrer
Pathologie, Typisierung, Ausbreitungsstadien
 1 24 Anal(kanal)karzinom H. Wiesinger Pathologie, Typisierung, Ausbreitungsstadien Tumoren der Analregion werden in solche des Analkanals und des Analrandes unterteilt. Der Analkanal erstreckt sich vom
1 24 Anal(kanal)karzinom H. Wiesinger Pathologie, Typisierung, Ausbreitungsstadien Tumoren der Analregion werden in solche des Analkanals und des Analrandes unterteilt. Der Analkanal erstreckt sich vom
KPK - Harnblase und Prostata
 KPK - Harnblase und Prostata Klinisch/pathologische Aspekte zur Tumorpathologie des unteren Urogenitaltraktes am praktischen Beispiel von zwei Fällen PDF auf www.pathologie-owl.de abrufbar Prof. Dr. H.-J.
KPK - Harnblase und Prostata Klinisch/pathologische Aspekte zur Tumorpathologie des unteren Urogenitaltraktes am praktischen Beispiel von zwei Fällen PDF auf www.pathologie-owl.de abrufbar Prof. Dr. H.-J.
Uterine Leiomyosarkome
 Uterine Leiomyosarkome U. A. Ulrich Martin-Luther-Krankenhaus, Berlin AGO State-of-the-Art München, 6. 8. April 2017 LMS: Epidemiologie 1,3 % der uterinen Malignome, 50 % der uterinen Sarkome medianes
Uterine Leiomyosarkome U. A. Ulrich Martin-Luther-Krankenhaus, Berlin AGO State-of-the-Art München, 6. 8. April 2017 LMS: Epidemiologie 1,3 % der uterinen Malignome, 50 % der uterinen Sarkome medianes
Aktuelle Entwicklungen in der Chemotherapie des Harnblasenkarzinoms
 Aktuelle Entwicklungen in der Chemotherapie des Harnblasenkarzinoms Sächsische Krebsgesellschaft e.v. 2007 A. Krause Klinik für Urologie und Kinderurologie Freiberg Wann? Chemotherapie Welche? Kombinierte
Aktuelle Entwicklungen in der Chemotherapie des Harnblasenkarzinoms Sächsische Krebsgesellschaft e.v. 2007 A. Krause Klinik für Urologie und Kinderurologie Freiberg Wann? Chemotherapie Welche? Kombinierte
Blutung ex ano, Druckgefühl insbesondere beim längeren Sitzen, Analer Pruritus Tenesmen, Dranggefühl vor Stuhlentleerung. Universitäts- Klinikum Jena
 Blutung ex ano, Druckgefühl insbesondere beim längeren Sitzen, Analer Pruritus Tenesmen, Dranggefühl vor Stuhlentleerung 2 Lokalisationen: Analkanals Palpatorischer Verdacht dann Endoskopie mit ggf. Probeexcision
Blutung ex ano, Druckgefühl insbesondere beim längeren Sitzen, Analer Pruritus Tenesmen, Dranggefühl vor Stuhlentleerung 2 Lokalisationen: Analkanals Palpatorischer Verdacht dann Endoskopie mit ggf. Probeexcision
HARNBLASE (C67, D09.0, D41.4)
 HARNBLASE (C67, D09.0, D41.4) BASISSTATISTIK LEISTUNGSJAHR 2016 ANZAHL DER MELDUNGEN NACH MELDUNGSTYP MELDEANLASS n % Erstdiagnose 1.385 25,7 Operation 1.029 19,1 Strahlentherapie 20 0,4 Systemtherapie
HARNBLASE (C67, D09.0, D41.4) BASISSTATISTIK LEISTUNGSJAHR 2016 ANZAHL DER MELDUNGEN NACH MELDUNGSTYP MELDEANLASS n % Erstdiagnose 1.385 25,7 Operation 1.029 19,1 Strahlentherapie 20 0,4 Systemtherapie
Originalarbeit: James et al., N Engl J Med 2012; 366:
 Originalarbeit: James et al., N Engl J Med 2012; 366: 1477-1488 Kommentar zur Originalarbeit: Shipley & Zietman N Engl J Med 2012; 366: 1540-41 Meilenstein BC2001-Studie: Design randomisierte Studie mit
Originalarbeit: James et al., N Engl J Med 2012; 366: 1477-1488 Kommentar zur Originalarbeit: Shipley & Zietman N Engl J Med 2012; 366: 1540-41 Meilenstein BC2001-Studie: Design randomisierte Studie mit
Mistelextrakt in der Instillationstherapie des Urothelkarzinoms der Blase
 Mistelextrakt in der Instillationstherapie des Urothelkarzinoms der Blase Dr. med. Achim Rose, Helios Kliniken Duisburg Epidemiologie in Deutschland: ca. 16.000 ED/a, über 25.000 Diagnosen/a 75 % bei ED
Mistelextrakt in der Instillationstherapie des Urothelkarzinoms der Blase Dr. med. Achim Rose, Helios Kliniken Duisburg Epidemiologie in Deutschland: ca. 16.000 ED/a, über 25.000 Diagnosen/a 75 % bei ED
Epidemiologie Harnblasenkarzinom
 Epidemiologie Harnblasenkarzinom life time risk Männer 3,7% Frauen 1,2% Zweithäufigster urologischer Tumor 20 000 Neuerkrankungen/J. Mortalität 4000/J. (Abnahme 1/3 zwischen 1985-2000) Steigende Inzidenz
Epidemiologie Harnblasenkarzinom life time risk Männer 3,7% Frauen 1,2% Zweithäufigster urologischer Tumor 20 000 Neuerkrankungen/J. Mortalität 4000/J. (Abnahme 1/3 zwischen 1985-2000) Steigende Inzidenz
Universität zu Lübeck Institut für Krebsepidemiologie e.v.
 Universität zu Lübeck Institut für Krebsepidemiologie e.v. Gibt es Unterschiede in der medizinischen Versorgung von Patientinnen und Patienten mit Brustkrebs, Malignem Melanom der Haut oder Prostatakrebs
Universität zu Lübeck Institut für Krebsepidemiologie e.v. Gibt es Unterschiede in der medizinischen Versorgung von Patientinnen und Patienten mit Brustkrebs, Malignem Melanom der Haut oder Prostatakrebs
DIAGNOSTIK UND THERAPIE NICHTSEMINOMATÖSER HODENTUMOREN
 DIAGNOSTIK UND THERAPIE NICHTSEMINOMATÖSER HODENTUMOREN Allgemeines Wesentlich in der Therapie der Hodentumore sind: die exakte histologische Untersuchung die Bestimmung des Stadiums die Festlegung der
DIAGNOSTIK UND THERAPIE NICHTSEMINOMATÖSER HODENTUMOREN Allgemeines Wesentlich in der Therapie der Hodentumore sind: die exakte histologische Untersuchung die Bestimmung des Stadiums die Festlegung der
Inhaltsverzeichnis. I. Einleitung Seite
 Inhaltsverzeichnis Seite I. Einleitung 11-61 1. Maligne Tumoren der Harnblase 11 1.1. Epidemiologie 11 1.2. Ätiologie und Risikofaktoren 11 1.3. Histologische Einteilung der Harnblasenneoplasien 12 1.4.
Inhaltsverzeichnis Seite I. Einleitung 11-61 1. Maligne Tumoren der Harnblase 11 1.1. Epidemiologie 11 1.2. Ätiologie und Risikofaktoren 11 1.3. Histologische Einteilung der Harnblasenneoplasien 12 1.4.
Nachsorge in der Uroonkologie nach kurativer Therapie. Zusammenfassung aktueller Literatur.
 Zusammenfassung aktueller Literatur Nachsorge in der Uroonkologie nach kurativer Therapie Helios Klinikum Pirna Klinik für Urologie und Kinderurologie Priv.-Doz. Dr. med. Volker Janitzky 1. Auflage 2018
Zusammenfassung aktueller Literatur Nachsorge in der Uroonkologie nach kurativer Therapie Helios Klinikum Pirna Klinik für Urologie und Kinderurologie Priv.-Doz. Dr. med. Volker Janitzky 1. Auflage 2018
Tumor des Gebärmutterhalses (Zervixtumor) (1)
 Tumor des Gebärmutterhalses (Zervixtumor) (1) Epidemiologie: Die Inzidenz des Zervixkarzinoms wird vom Robert-Koch-Institut für 2004 mit 14,7 pro 100 000 Frauen pro Jahr angegeben (rohe Rate+). Eine Abnahme
Tumor des Gebärmutterhalses (Zervixtumor) (1) Epidemiologie: Die Inzidenz des Zervixkarzinoms wird vom Robert-Koch-Institut für 2004 mit 14,7 pro 100 000 Frauen pro Jahr angegeben (rohe Rate+). Eine Abnahme
8. Anhang. Bezeichnung Erläuterung der Abkürzungen pt Primärtumor. Tab. 8 1: ptnm Klassifizierung von Mammakarzinomen. pt0
 Kapitel 8 Anhang 126 8. Anhang Tab. 8 1: ptnm Klassifizierung von Mammakarzinomen. ptis Carcinoma in situ Tumor ohne direkte Ausdehnung auf Brustwand oder Haut, Tumor 2 cm a Tumor mit Durchmesser von 0,5
Kapitel 8 Anhang 126 8. Anhang Tab. 8 1: ptnm Klassifizierung von Mammakarzinomen. ptis Carcinoma in situ Tumor ohne direkte Ausdehnung auf Brustwand oder Haut, Tumor 2 cm a Tumor mit Durchmesser von 0,5
Indikationsspezifischer Bericht zum Mammakarzinom für die Gemeinsame Einrichtung
 Indikationsspezifischer Bericht zum Mammakarzinom für die Gemeinsame Einrichtung Ausgabe für den Berichtszeitraum 01.01.2006 bis 30.06.2006 Erstellungstag: 30.06.2006 Erstellungssoftware: Rückmeldesystem
Indikationsspezifischer Bericht zum Mammakarzinom für die Gemeinsame Einrichtung Ausgabe für den Berichtszeitraum 01.01.2006 bis 30.06.2006 Erstellungstag: 30.06.2006 Erstellungssoftware: Rückmeldesystem
Indikationsspezifischer Bericht zum Mammakarzinom für die Gemeinsame Einrichtung
 Indikationsspezifischer Bericht zum Mammakarzinom für die Gemeinsame Einrichtung Ausgabe für den Berichtszeitraum 01.07.2005 bis 31.12.2005 Erstellungstag: 15.05.2006 Erstellungssoftware: Rückmeldesystem
Indikationsspezifischer Bericht zum Mammakarzinom für die Gemeinsame Einrichtung Ausgabe für den Berichtszeitraum 01.07.2005 bis 31.12.2005 Erstellungstag: 15.05.2006 Erstellungssoftware: Rückmeldesystem
Postoperative Bestrahlung nach Mastektomie und brusterhaltender Operation: Vergleich prognostischer Faktoren und Bedeutung des Lokalrezidivs.
 Aus der Universitätsklinik und Poliklinik für Strahlentherapie an der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. Jürgen Dunst) Postoperative Bestrahlung nach Mastektomie und brusterhaltender
Aus der Universitätsklinik und Poliklinik für Strahlentherapie an der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. Jürgen Dunst) Postoperative Bestrahlung nach Mastektomie und brusterhaltender
Das Harnblasenkarzinom
 -Epidemiologie Das Harnblasenkarzinom M. D. Sachs -Ätiologische Faktoren -Klinik -Prognostische Faktoren -Diagnostik (Marker, Zytologie, Zystoskopie, Fluoreszenz, Radiologie) Klinik für Urologie, Charité
-Epidemiologie Das Harnblasenkarzinom M. D. Sachs -Ätiologische Faktoren -Klinik -Prognostische Faktoren -Diagnostik (Marker, Zytologie, Zystoskopie, Fluoreszenz, Radiologie) Klinik für Urologie, Charité
Was ist Strahlentherapie?
 Was ist Strahlentherapie? Ionisierende Strahlen werden gezielt eingesetzt um Tumorgewebe zu beeinflussen / zu zerstören Wirkung erfolgt über zellbiologische Mechanismen lokale / lokoregionäre Therapieform
Was ist Strahlentherapie? Ionisierende Strahlen werden gezielt eingesetzt um Tumorgewebe zu beeinflussen / zu zerstören Wirkung erfolgt über zellbiologische Mechanismen lokale / lokoregionäre Therapieform
Radio-/Chemotherapie beim fortgeschrittenen Harnblasenkarzinom Blasenerhalt und Lebensqualität
 KLINIK UND POLIKLINIK FÜR STRAHLENTHERAPIE UND RADIO-ONKOLOGIE UNIVERSITÄTSKLINIKUM LEIPZIG Radio-/Chemotherapie beim fortgeschrittenen Harnblasenkarzinom Blasenerhalt und Lebensqualität T2 4a Harnblasenkarzinom
KLINIK UND POLIKLINIK FÜR STRAHLENTHERAPIE UND RADIO-ONKOLOGIE UNIVERSITÄTSKLINIKUM LEIPZIG Radio-/Chemotherapie beim fortgeschrittenen Harnblasenkarzinom Blasenerhalt und Lebensqualität T2 4a Harnblasenkarzinom
Was steht in meinem Befund?
 Basiskurs Krebswissen 09.11.2016 Was steht in meinem Befund? (Staging, Grading, TNM, ) Rainer Hamacher, MUW-AKH, Univ. Klinik für Innere Medizin I / Onkologie TNM STAGING & GRADING Tumorstaging (=Staging)
Basiskurs Krebswissen 09.11.2016 Was steht in meinem Befund? (Staging, Grading, TNM, ) Rainer Hamacher, MUW-AKH, Univ. Klinik für Innere Medizin I / Onkologie TNM STAGING & GRADING Tumorstaging (=Staging)
Grundprinzipien der Chirurgischen Therapie
 Grundprinzipien der Chirurgischen Therapie Ulrich Liebeskind Klinikum der Region Hannover Krankenhaus Siloah Klinik für Viszeralchirurgie und Zentrum Minimal Invasive 1 Darstellung einer Brustamputation
Grundprinzipien der Chirurgischen Therapie Ulrich Liebeskind Klinikum der Region Hannover Krankenhaus Siloah Klinik für Viszeralchirurgie und Zentrum Minimal Invasive 1 Darstellung einer Brustamputation
kurativ (Ziel der langdauernden Tumorfreiheit, z. B. nach 5 oder 10 Jahren) bei lokal begrenztem Karzinom, Alternative zur Prostatektomie palliativ
 WS 2014/2015 kurativ (Ziel der langdauernden Tumorfreiheit, z. B. nach 5 oder 10 Jahren) bei lokal begrenztem Karzinom, Alternative zur Prostatektomie palliativ (zur Symptomlinderung) wenn lokale Beschwerden
WS 2014/2015 kurativ (Ziel der langdauernden Tumorfreiheit, z. B. nach 5 oder 10 Jahren) bei lokal begrenztem Karzinom, Alternative zur Prostatektomie palliativ (zur Symptomlinderung) wenn lokale Beschwerden
Tumor des Gebärmutterkörpers (1)
 Tumor des Gebärmutterkörpers (1) Epidemiologie: Das Korpuskarzinom (auch Endometriumkarzinom) ist der häufigste weibliche Genitaltumor. Das Robert-Koch-Institut gibt die Inzidenz in Deutschland für 2004
Tumor des Gebärmutterkörpers (1) Epidemiologie: Das Korpuskarzinom (auch Endometriumkarzinom) ist der häufigste weibliche Genitaltumor. Das Robert-Koch-Institut gibt die Inzidenz in Deutschland für 2004
Indikation zur Operation der VAIN und des invasiven Vaginalkarzinoms
 State of the Art: Vaginalkarzinom Indikation zur Operation der VAIN und des invasiven Vaginalkarzinoms Wolfgang Weikel Johannes Gutenberg - Universität Mainz Themenbereiche Operative Therapie der VAIN
State of the Art: Vaginalkarzinom Indikation zur Operation der VAIN und des invasiven Vaginalkarzinoms Wolfgang Weikel Johannes Gutenberg - Universität Mainz Themenbereiche Operative Therapie der VAIN
Kleinzelliges Lungenkarzinom (SCLC)
 Kleinzelliges Lungenkarzinom (SCLC) Verantwortlich: Prof. Dr. Nestle, Dr. Rawluk, Prof. Waller, Dr. Wiesemann Freigabe: interdisziplinärer Qualitätszirkel Stand: 04/2016, gültig bis 10/2017 Version 3.2
Kleinzelliges Lungenkarzinom (SCLC) Verantwortlich: Prof. Dr. Nestle, Dr. Rawluk, Prof. Waller, Dr. Wiesemann Freigabe: interdisziplinärer Qualitätszirkel Stand: 04/2016, gültig bis 10/2017 Version 3.2
Die Klassifikation gilt nur für Karzinome. Histologische Diagnosesicherung
 Magen 59 Magen (ICD-O C16) Regeln zur Klassifikation Die Klassifikation gilt nur für Karzinome. Histologische Diagnosesicherung ist erforderlich. Verfahren zur Bestimmung der T-, N- und M-Kategorien sind:
Magen 59 Magen (ICD-O C16) Regeln zur Klassifikation Die Klassifikation gilt nur für Karzinome. Histologische Diagnosesicherung ist erforderlich. Verfahren zur Bestimmung der T-, N- und M-Kategorien sind:
45. Symposium der Deutschen Abteilung der IAP e. V. Histologie und Zytologie urothelialer Tumoren (gehören zusammen)
 Internationale Akademie für Pathologie DEUTSCHE ABTEILUNG E.V. International Academy of Pathology GERMAN DIVISION INC. 45. Symposium der Deutschen Abteilung der IAP e. V. vom 27. Februar 01. März 2009
Internationale Akademie für Pathologie DEUTSCHE ABTEILUNG E.V. International Academy of Pathology GERMAN DIVISION INC. 45. Symposium der Deutschen Abteilung der IAP e. V. vom 27. Februar 01. März 2009
Analtumor (1) D01.3 Carcinoma in situ des Analkanals und des Anus (ohne Haut)
 Analtumor (1) Epidemiologie: Das Analkarzinom tritt eher selten auf. Insgesamt erkranken in Deutschland pro Jahr 0,5-1,5 pro 100.000 Einwohner daran, mit steigender Tendenz. Frauen sind etwa dreimal so
Analtumor (1) Epidemiologie: Das Analkarzinom tritt eher selten auf. Insgesamt erkranken in Deutschland pro Jahr 0,5-1,5 pro 100.000 Einwohner daran, mit steigender Tendenz. Frauen sind etwa dreimal so
Interdisziplinäre Behandlung der Karzinome des gastroösophagealen Übergangs und der Magenkarzinome
 Interdisziplinäre Behandlung der Karzinome des gastroösophagealen Übergangs und der Magenkarzinome Priv.-Doz. Dr. René Hennig Klinik für Allgemein und Viszeralchirurgie Bad Cannstatt Magenkarzinom & AEG
Interdisziplinäre Behandlung der Karzinome des gastroösophagealen Übergangs und der Magenkarzinome Priv.-Doz. Dr. René Hennig Klinik für Allgemein und Viszeralchirurgie Bad Cannstatt Magenkarzinom & AEG
Welche Untersuchungen führt der Urologe bei Verdacht auf einen Hodentumor durch?
 Hodenkrebs Was ist ein Hodentumor, was ist Hodenkrebs? Ein Hodentumor ist ein in der Regel bösartiges Geschwulst (Tumor) im Hoden, der potentiell über den Blut oder Lymphweg Tochtergeschwulste (Metastasen)
Hodenkrebs Was ist ein Hodentumor, was ist Hodenkrebs? Ein Hodentumor ist ein in der Regel bösartiges Geschwulst (Tumor) im Hoden, der potentiell über den Blut oder Lymphweg Tochtergeschwulste (Metastasen)
Diagnostik und Therapie primärer und metastasierter Mammakarzinome
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Loko-regionäres Rezidiv Version 2002-2009: Brunnert / Simon/ Audretsch / Bauerfeind / Costa / Dall/ Gerber / Göhring / Lisboa / Rezai
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Loko-regionäres Rezidiv Version 2002-2009: Brunnert / Simon/ Audretsch / Bauerfeind / Costa / Dall/ Gerber / Göhring / Lisboa / Rezai
BRUST. Einführende Bemerkungen. Klassifiziert Erprobungszeitraum
 BRUST Klassifiziert 1972. Erprobungszeitraum 1973-1977 Einführende Bemerkungen 1. Größe: Es ist anerkannt, daß alle Tumoren, die größer als 5 cm im Durchmesser sind, dieselbe Prognose haben. Es erscheint
BRUST Klassifiziert 1972. Erprobungszeitraum 1973-1977 Einführende Bemerkungen 1. Größe: Es ist anerkannt, daß alle Tumoren, die größer als 5 cm im Durchmesser sind, dieselbe Prognose haben. Es erscheint
Gewebeproben von 52 Tumoren der Niere und 52 Proben von Nierennormalgewebe wurden mittels TRAP-Assay auf Telomeraseaktivität untersucht.
 37 3 ERGEBNISSE 3.1 Telomeraseaktivität bei Nierentumoren Gewebeproben von 52 Tumoren der Niere und 52 Proben von Nierennormalgewebe wurden mittels TRAP-Assay auf Telomeraseaktivität untersucht. Die histologische
37 3 ERGEBNISSE 3.1 Telomeraseaktivität bei Nierentumoren Gewebeproben von 52 Tumoren der Niere und 52 Proben von Nierennormalgewebe wurden mittels TRAP-Assay auf Telomeraseaktivität untersucht. Die histologische
VII. Inhalt. Vorwort...
 VII Inhalt Vorwort.................................... V Fragen zur Funktion und Anatomie der Prostata 1. Warum heißt die Prostata auch Vorsteherdrüse?.. 2 2. Wo ist die Prostata lokalisiert?..................
VII Inhalt Vorwort.................................... V Fragen zur Funktion und Anatomie der Prostata 1. Warum heißt die Prostata auch Vorsteherdrüse?.. 2 2. Wo ist die Prostata lokalisiert?..................
Therapie und Nachsorge differenzierter Schilddrüsenkarzinome in Göttingen Abteilung Nuklearmedizin
 Therapie und Nachsorge differenzierter Schilddrüsenkarzinome in Göttingen 1990-2008 Abteilung Nuklearmedizin Hintergrund Therapie differenzierter SD-CAs: multimodal und interdisziplinär (Chirurgie und
Therapie und Nachsorge differenzierter Schilddrüsenkarzinome in Göttingen 1990-2008 Abteilung Nuklearmedizin Hintergrund Therapie differenzierter SD-CAs: multimodal und interdisziplinär (Chirurgie und
Chemotherapie des metastasierten Mammakarzinoms
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Chemotherapie des metastasierten Mammakarzinoms Chemotherapie bei metastasiertem Mammakarzinom Version 2002: von Minckwitz Version 2003
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Chemotherapie des metastasierten Mammakarzinoms Chemotherapie bei metastasiertem Mammakarzinom Version 2002: von Minckwitz Version 2003
GI-ONCOLOGY INTERDISZIPLINÄRES UPDATE. Die neue TNM-Klassifikation von Tumoren. des oberen Gastrointestinaltrakts
 GI-ONCOLOGY 2010 6. INTERDISZIPLINÄRES UPDATE Die neue TNM-Klassifikation von Tumoren des oberen Gastrointestinaltrakts Christian Wittekind, Institut für Pathologie des UKL, Liebigstrasse 26, 04103 Leipzig
GI-ONCOLOGY 2010 6. INTERDISZIPLINÄRES UPDATE Die neue TNM-Klassifikation von Tumoren des oberen Gastrointestinaltrakts Christian Wittekind, Institut für Pathologie des UKL, Liebigstrasse 26, 04103 Leipzig
Studienzentrum der Deutschen Gesellschaft für f. SYNCHRONOUS Trial
 Studienzentrum der Deutschen Gesellschaft für f Chirurgie SYNCHRONOUS Trial Resection of the primary tumor vs. no resection prior to systemic therapy in patients with colon cancer and synchronous unresectable
Studienzentrum der Deutschen Gesellschaft für f Chirurgie SYNCHRONOUS Trial Resection of the primary tumor vs. no resection prior to systemic therapy in patients with colon cancer and synchronous unresectable
Operative Therapie des Mammakarzinoms unter onkologischen Aspekten
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Operative Therapie des Mammakarzinoms unter onkologischen Aspekten Operative Therapie des Mammakarzinoms unter onkologischen Aspekten
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Operative Therapie des Mammakarzinoms unter onkologischen Aspekten Operative Therapie des Mammakarzinoms unter onkologischen Aspekten
Krebs der großen Speicheldrüsen (1)
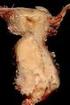
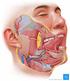 Krebs der großen Speicheldrüsen (1) Epidemiologie: Nur etwa 0,3 % aller Tumoren sind epitheliale Speicheldrüsentumoren mit einer geschätzten Inzidenz von 1-3 pro 100 000 Einwohner pro Jahr. Sie kommen
Krebs der großen Speicheldrüsen (1) Epidemiologie: Nur etwa 0,3 % aller Tumoren sind epitheliale Speicheldrüsentumoren mit einer geschätzten Inzidenz von 1-3 pro 100 000 Einwohner pro Jahr. Sie kommen
Die Pankreasoperation - Indikation zur Operation nach Whipple PD Dr. med. Jan Langrehr
 Die Pankreasoperation - Indikation zur Operation nach Whipple PD Dr. med. Jan Langrehr Klinik für Allgemein-, Visceral- und Transplantationschirurgie Charité, Campus Virchow-Klinikum Universitätsmedizin
Die Pankreasoperation - Indikation zur Operation nach Whipple PD Dr. med. Jan Langrehr Klinik für Allgemein-, Visceral- und Transplantationschirurgie Charité, Campus Virchow-Klinikum Universitätsmedizin
Ösophaguskarzinom Ist die Chirurgie beim Adeno- und Plattenepithelkarzinom gleichermaßen noch zeitgemäß?
 Ösophaguskarzinom Ist die Chirurgie beim Adeno- und Plattenepithelkarzinom gleichermaßen noch zeitgemäß? Prof. Dr. Jörg Köninger Klinik für Allgemein- und Viszeralchirurgie Katharinenhospital Klinikum
Ösophaguskarzinom Ist die Chirurgie beim Adeno- und Plattenepithelkarzinom gleichermaßen noch zeitgemäß? Prof. Dr. Jörg Köninger Klinik für Allgemein- und Viszeralchirurgie Katharinenhospital Klinikum
Operative Therapie des Mammakarzinoms unter onkologischen Aspekten
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Operative Therapie des Mammakarzinoms unter onkologischen Aspekten Operative Therapie des Mammakarzinoms unter onkologischen Aspekten
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Operative Therapie des Mammakarzinoms unter onkologischen Aspekten Operative Therapie des Mammakarzinoms unter onkologischen Aspekten
TNM Klassifikation maligner Tumoren
 UICC International Union Against Cancer TNM Klassifikation maligner Tumoren Bearbeitet von Ch Wittekind, H.-J Meyer, F Bootz, G Wagner Neuausgabe 2005. Taschenbuch. xxii, 225 S. Paperback ISBN 978 3 540
UICC International Union Against Cancer TNM Klassifikation maligner Tumoren Bearbeitet von Ch Wittekind, H.-J Meyer, F Bootz, G Wagner Neuausgabe 2005. Taschenbuch. xxii, 225 S. Paperback ISBN 978 3 540
Absolute Neuerkrankungszahlen und Neuerkrankungsraten je Einwohner
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016
Absolute Neuerkrankungszahlen und Neuerkrankungsraten je Einwohner
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016
Nachsorge und adjuvante Chemotherapie des Dickdarmkarzinoms. Sankt Marien-Hospital Buer
 Nachsorge und adjuvante Chemotherapie des Dickdarmkarzinoms Grundlagen und Ziele Nachsorgemethoden Wertigkeit der Nachsorgetests Stadienadaptierte Nachsorgepläne Adjuvante Chemotherapie Leitliniengemässe
Nachsorge und adjuvante Chemotherapie des Dickdarmkarzinoms Grundlagen und Ziele Nachsorgemethoden Wertigkeit der Nachsorgetests Stadienadaptierte Nachsorgepläne Adjuvante Chemotherapie Leitliniengemässe
Mikrohämaturie aus urologischer Sicht
 Fortbildungsreihe Basis-Onkologie Mikrohämaturie aus urologischer Sicht Praxis für Urologie Traunstein Abteilung für Urologie, Kliniken Südostbayern AG Prostatakrebszentrum Traunstein Schwerpunkt Urogenitale
Fortbildungsreihe Basis-Onkologie Mikrohämaturie aus urologischer Sicht Praxis für Urologie Traunstein Abteilung für Urologie, Kliniken Südostbayern AG Prostatakrebszentrum Traunstein Schwerpunkt Urogenitale
URO-CA im radiologischen Fokus
 Frank Mosler Radiologie Inselspital Heute: Urothelkarzinom Nierenzellkarzinom Insel Gruppe 29.04.2019 2 Als Urothelkarzinom, auch Übergangszellkarzinom oder Transitionalzellkarzinom genannt, werden maligne
Frank Mosler Radiologie Inselspital Heute: Urothelkarzinom Nierenzellkarzinom Insel Gruppe 29.04.2019 2 Als Urothelkarzinom, auch Übergangszellkarzinom oder Transitionalzellkarzinom genannt, werden maligne
Duktales Carcinoma in situ (DCIS)
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Duktales Carcinoma in situ (DCIS) Duktales Carcinoma In Situ (DCIS) Version 2002: Gerber Version 2003 2011: Audretsch / Brunnert / Costa
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Duktales Carcinoma in situ (DCIS) Duktales Carcinoma In Situ (DCIS) Version 2002: Gerber Version 2003 2011: Audretsch / Brunnert / Costa
Klassifikation Tumorstadium
 Klassifikation Tumorstadium Klinische Klassifikation Tumorstadium mit Details, Performance Status Tumorstadien TNM Klassifikation, Staging, G-Grading, Zusätzliche Kennzeichen, C-Faktor, optionale Deskriptoren
Klassifikation Tumorstadium Klinische Klassifikation Tumorstadium mit Details, Performance Status Tumorstadien TNM Klassifikation, Staging, G-Grading, Zusätzliche Kennzeichen, C-Faktor, optionale Deskriptoren
Absolute Neuerkrankungszahlen und Neuerkrankungsraten je Einwohner
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016
Universität zu Lübeck Institut für Krebsepidemiologie e.v.
 Universität zu Lübeck Institut für Krebsepidemiologie e.v. Gibt es Unterschiede in der medizinischen Versorgung von Patientinnen und Patienten mit Brustkrebs, Malignem Melanom der Haut oder Prostatakrebs
Universität zu Lübeck Institut für Krebsepidemiologie e.v. Gibt es Unterschiede in der medizinischen Versorgung von Patientinnen und Patienten mit Brustkrebs, Malignem Melanom der Haut oder Prostatakrebs
Mammakarzinom. Manual Diagnostik und Therapie. Bearbeitet von Anne Constanze Regierer, Kurt Possinger
 Mammakarzinom Manual Diagnostik und Therapie Bearbeitet von Anne Constanze Regierer, Kurt Possinger 1. Auflage 2005. Taschenbuch. 120 S. Paperback ISBN 978 3 7691 0487 5 Format (B x L): 16,5 x 23,8 cm
Mammakarzinom Manual Diagnostik und Therapie Bearbeitet von Anne Constanze Regierer, Kurt Possinger 1. Auflage 2005. Taschenbuch. 120 S. Paperback ISBN 978 3 7691 0487 5 Format (B x L): 16,5 x 23,8 cm
Absolute Neuerkrankungen und Neuerkrankungsraten je Einwohner
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter 2012-2016 männlich 52 3,5
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter 2012-2016 männlich 52 3,5
Seite Diskussion
 Seite 99 4 Diskussion In der Behandlung lokal fortgeschrittener oder inflammatorischer Mammakarzinome gilt die neoadjuvante Chemotherapie schon lange als Standard. Dass diese Therapieform in Hinblick auf
Seite 99 4 Diskussion In der Behandlung lokal fortgeschrittener oder inflammatorischer Mammakarzinome gilt die neoadjuvante Chemotherapie schon lange als Standard. Dass diese Therapieform in Hinblick auf
Absolute Neuerkrankungszahlen und Neuerkrankungsraten je Einwohner
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter 2011-2015 28 1,3,6 72,5 77,2.
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter 2011-2015 28 1,3,6 72,5 77,2.
arithm. Alter Jahre medianes Alter Jahre
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter 2011-2016 118 2,7 1,6 69,5
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter 2011-2016 118 2,7 1,6 69,5
Chemotherapie bei metastasiertem Mammakarzinom
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Chemotherapie bei metastasiertem Mammakarzinom Chemotherapie bei metastasiertem Mammakarzinom Version 2002: von Minckwitz Version 2003
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Chemotherapie bei metastasiertem Mammakarzinom Chemotherapie bei metastasiertem Mammakarzinom Version 2002: von Minckwitz Version 2003
Das urotheliale Harnblasenkarzinom Der schwierige Weg zu einer Standardisierungsleitlinie
 Das urotheliale Harnblasenkarzinom Der schwierige Weg zu einer Standardisierungsleitlinie Bettina Eisinger Gemeinsames Krebsregister der Länder Berlin, Brandenburg, Mecklenburg-Vorpommern, Sachsen-Anhalt
Das urotheliale Harnblasenkarzinom Der schwierige Weg zu einer Standardisierungsleitlinie Bettina Eisinger Gemeinsames Krebsregister der Länder Berlin, Brandenburg, Mecklenburg-Vorpommern, Sachsen-Anhalt
Leitlinie Bronchialkarzinom 2011 IOZ Passau (adaptiert an S3-Leitlinie Bronchialkarzinom 2010) UICC-Klassifikation 2009
 Nr 27724 Version 1-0-0 Datum 29.08.11 Seite 1 von 5 Leitlinie Bronchialkarzinom 2011 Passau (adaptiert an S3-Leitlinie Bronchialkarzinom 2010) UICC-Klassifikation 2009 Tab.1: Beschreibung der TNM-Parameter
Nr 27724 Version 1-0-0 Datum 29.08.11 Seite 1 von 5 Leitlinie Bronchialkarzinom 2011 Passau (adaptiert an S3-Leitlinie Bronchialkarzinom 2010) UICC-Klassifikation 2009 Tab.1: Beschreibung der TNM-Parameter
Optimierung der Tumorklassifikation durch klinische Krebsregister: Die pn-kategorie beim Rektumkarzinom
 Optimierung der Tumorklassifikation durch klinische Krebsregister: Die pn-kategorie beim Rektumkarzinom S. Merkel, W. Hohenberger Erlangen 03.04.2003 Merkel Patientengut 1382 Patienten mit Rektumkarzinom
Optimierung der Tumorklassifikation durch klinische Krebsregister: Die pn-kategorie beim Rektumkarzinom S. Merkel, W. Hohenberger Erlangen 03.04.2003 Merkel Patientengut 1382 Patienten mit Rektumkarzinom
Tumor-Pathologie allgemeine
 Tumor-Pathologie allgemeine Systematisches Vorgehen bei der Diagnostik (1): Tumoren werden beurteilt anhand folgender Ebenen: - Gewebe-Ebene - Zell-Ebene - Klinisches Verhalten Systematisches Vorgehen
Tumor-Pathologie allgemeine Systematisches Vorgehen bei der Diagnostik (1): Tumoren werden beurteilt anhand folgender Ebenen: - Gewebe-Ebene - Zell-Ebene - Klinisches Verhalten Systematisches Vorgehen
Chemnitz, Stadt, Erzgebirgskreis, Mittelsachsen, Zwickau. medianes Alter Jahre. arithm. Alter Jahre
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter 2011-2015 52 2,5 1,5 69,3
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter 2011-2015 52 2,5 1,5 69,3
Absolute Neuerkrankungszahlen und Neuerkrankungsraten je Einwohner
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter 2012-2016 49 1,3,6 73,5 78,1.
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter 2012-2016 49 1,3,6 73,5 78,1.
Tumorzentrum Zwickau Zervixkarzinom C53. Durchschnittlich erfasste Erkrankungszahlen. Anzahl Neuerkrankungen
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2011-2015
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2011-2015
Neoadjuvante (Primäre) systemische Therapie
 Diagnosis Diagnostik and und Treatment Therapie of primärer Patients with und Primary metastasierter and Metastatic Mammakarzinome Breast Cancer Neoadjuvante (Primäre) systemische Therapie Neoadjuvante
Diagnosis Diagnostik and und Treatment Therapie of primärer Patients with und Primary metastasierter and Metastatic Mammakarzinome Breast Cancer Neoadjuvante (Primäre) systemische Therapie Neoadjuvante
Chemnitz, Stadt, Erzgebirgskreis, Mittelsachsen, Zwickau. arithm. Alter Jahre. medianes Alter Jahre
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2013-2017
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2013-2017
Absolute Neuerkrankungen und Neuerkrankungsraten je Einwohner
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter 2012-2016 männlich 143 4,0
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter 2012-2016 männlich 143 4,0
Radioonkologie ( ) Therapieoptionen gegen den Krebs. Frank Zimmermann und Mitarbeiter
 Radioonkologie ( 13.1.4.15 ) Therapieoptionen gegen den Krebs Frank Zimmermann und Mitarbeiter Institut für Radioonkologie, Universitätsspital Basel Petersgraben 4, CH 4031 Basel radioonkologie basel Was
Radioonkologie ( 13.1.4.15 ) Therapieoptionen gegen den Krebs Frank Zimmermann und Mitarbeiter Institut für Radioonkologie, Universitätsspital Basel Petersgraben 4, CH 4031 Basel radioonkologie basel Was
Klinik für Urologie und Kinderurologie
 Klinik für Urologie und Kinderurologie Mehr als gute Medizin. Krankenhaus Schweinfurt D ie Klinik für Urologie und Kinderurologie ist auf die Behandlung von Erkrankungen bestimmter Organe spezialisiert.
Klinik für Urologie und Kinderurologie Mehr als gute Medizin. Krankenhaus Schweinfurt D ie Klinik für Urologie und Kinderurologie ist auf die Behandlung von Erkrankungen bestimmter Organe spezialisiert.
Gastrointestinale Stromatumoren (GIST) Dr. Dietmar Reichert, Westerstede
 1 Gastrointestinale Stromatumoren (GIST) Dr. Dietmar Reichert, Westerstede 2 ESMO: Klinische Empfehlungen 2009 Diagnose, Behandlung und Nachsorge 3 Diagnose GIST = 2 cm (wenn mgl.) endoskopische Biopsie
1 Gastrointestinale Stromatumoren (GIST) Dr. Dietmar Reichert, Westerstede 2 ESMO: Klinische Empfehlungen 2009 Diagnose, Behandlung und Nachsorge 3 Diagnose GIST = 2 cm (wenn mgl.) endoskopische Biopsie
Uterine Sarkome. S2k Leitlinie AWMF-Nummer 015/074
 S2k Leitlinie AWMF-Nummer 015/074 Version 1 Gültig 08/15 07/18 Federführende Autoren: Dominik Denschlag Falk C. Thiel Matthias W. Beckmann Mitglieder der Arbeitsgruppe: Sven Ackermann Lars Christian Horn
S2k Leitlinie AWMF-Nummer 015/074 Version 1 Gültig 08/15 07/18 Federführende Autoren: Dominik Denschlag Falk C. Thiel Matthias W. Beckmann Mitglieder der Arbeitsgruppe: Sven Ackermann Lars Christian Horn
2. Material und Methodik Eigenes Material Tumorausbreitung Tumorklassifikation Qualitätsindikatoren und Referenzbereiche 5
 Referat Ausgehend von der Feststellung des Gesundheitsprogramms des Ministeriums für Arbeit, Soziales und Gesundheit des Landes Sachsen-Anhalt 1997 Sachsen-Anhalt liegt beim Vergleich der allgemeinen Sterblichkeit
Referat Ausgehend von der Feststellung des Gesundheitsprogramms des Ministeriums für Arbeit, Soziales und Gesundheit des Landes Sachsen-Anhalt 1997 Sachsen-Anhalt liegt beim Vergleich der allgemeinen Sterblichkeit
Kontrollen notwendig, erneute Biopsie, ggf. psychische Belastung, intensiver Beratungsbedarf. belastender Eingriff, stationäre Behandlung.
 lokal begrenztes Prostatakarzinom (T1T2 N0 M0) niedriges Risiko Aktive Überwachung Nebenwirkungen radikale Gute Chance auf vollständige Prostatektomie Tumorentfernung. Genauere Stadieneinteilung und Optimierung
lokal begrenztes Prostatakarzinom (T1T2 N0 M0) niedriges Risiko Aktive Überwachung Nebenwirkungen radikale Gute Chance auf vollständige Prostatektomie Tumorentfernung. Genauere Stadieneinteilung und Optimierung
Aus der Urologischen Klinik und Poliklinik der Ludwig-Maximilians-Universität München. Direktor: Prof. Dr. med. Christian Stief
 Aus der Urologischen Klinik und Poliklinik der Ludwig-Maximilians-Universität München Direktor: Prof. Dr. med. Christian Stief Die Zuverlässigkeit der Computertomographie beim Staging vor radikaler Zystektomie:
Aus der Urologischen Klinik und Poliklinik der Ludwig-Maximilians-Universität München Direktor: Prof. Dr. med. Christian Stief Die Zuverlässigkeit der Computertomographie beim Staging vor radikaler Zystektomie:
Strahlentherapie des Endometriumkarzinoms. Dirk Vordermark Universitätsklinik für Strahlentherapie Martin-Luther-Universität Halle-Wittenberg
 Strahlentherapie des Endometriumkarzinoms Dirk Vordermark Universitätsklinik für Strahlentherapie Martin-Luther-Universität Halle-Wittenberg Übersicht Aktuelle Empfehlungen: risikoadaptierter Einsatz der
Strahlentherapie des Endometriumkarzinoms Dirk Vordermark Universitätsklinik für Strahlentherapie Martin-Luther-Universität Halle-Wittenberg Übersicht Aktuelle Empfehlungen: risikoadaptierter Einsatz der
Absolute Neuerkrankungen und Neuerkrankungsraten je Einwohner
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate alterstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016 männlich
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate alterstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016 männlich
3 Ergebnisse 3.1 Klinische Befunde Alter und Geschlecht in Abhängigkeit von der Überlebenszeit
 13 3 Ergebnisse 3.1 Klinische Befunde 3.1.1 Alter und Geschlecht in Abhängigkeit von der Überlebenszeit Es wurden die klinischen Daten von 33 Patienten ausgewertet. Es handelte sich um 22 Frauen (66,7
13 3 Ergebnisse 3.1 Klinische Befunde 3.1.1 Alter und Geschlecht in Abhängigkeit von der Überlebenszeit Es wurden die klinischen Daten von 33 Patienten ausgewertet. Es handelte sich um 22 Frauen (66,7
Pathologie und Prognoseparameter. AGO e.v. in der DGGG e.v. sowie in der DKG e.v. Dietmar Schmidt Institut für Pathologie A2,2; Mannheim
 Pathologie und Prognoseparameter Dietmar Schmidt Institut für Pathologie A2,2; Mannheim Endometriales Adenokarzinom Histologische Typen (WHO 2003) Endometrioid Muzinös Serös Klarzellig Undifferenziert
Pathologie und Prognoseparameter Dietmar Schmidt Institut für Pathologie A2,2; Mannheim Endometriales Adenokarzinom Histologische Typen (WHO 2003) Endometrioid Muzinös Serös Klarzellig Undifferenziert
Karzinome in der Urologie
 VIII. Onkologisches Fachtagung Berlin, 11.-13. 13. Juni 2005 Karzinome in der Urologie PD Dr. med. J. Roigas Klinik und Poliklinik für Urologie Campus Mitte Charité Universitätsmedizin Berlin wichtige
VIII. Onkologisches Fachtagung Berlin, 11.-13. 13. Juni 2005 Karzinome in der Urologie PD Dr. med. J. Roigas Klinik und Poliklinik für Urologie Campus Mitte Charité Universitätsmedizin Berlin wichtige
8. PLZ String 5 Postleitzahl 9. Diagnosedatum Datumsformat yyyymmdd Diagnosedatum Frühestes Datum mit mindestens klinischer Sicherung
 grundsätzlich jedes im definierten Zeitraum (2000-2008) neu diagnostizierte Mammakarzinom melden; Mammatumoren bds. extra melden 1. Importquelle String 30 Datenherkunft, Register Benutzung von Kürzeln
grundsätzlich jedes im definierten Zeitraum (2000-2008) neu diagnostizierte Mammakarzinom melden; Mammatumoren bds. extra melden 1. Importquelle String 30 Datenherkunft, Register Benutzung von Kürzeln
Absolute Neuerkrankungen und Neuerkrankungsraten je Einwohner
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016
Absolute Neuerkrankungen und Neuerkrankungsraten je Einwohner
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate alterstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2011-2015 männlich
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate alterstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2011-2015 männlich
Ab durch die Mitte: Radiotherapie beim Pankreaskarzinom
 Ab durch die Mitte: Radiotherapie beim Pankreaskarzinom Alexandros Papachristofilou Pankreaskarzinom: Eine Herausforderung 0 1 Pankreaskarzinom: Eine Herausforderung 7.8/8.7 = 90% 10.1/10.7 = 94% 0 23.9/110.5
Ab durch die Mitte: Radiotherapie beim Pankreaskarzinom Alexandros Papachristofilou Pankreaskarzinom: Eine Herausforderung 0 1 Pankreaskarzinom: Eine Herausforderung 7.8/8.7 = 90% 10.1/10.7 = 94% 0 23.9/110.5
Absolute Neuerkrankungen und Neuerkrankungsraten je Einwohner
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter 2011-2015 männlich 52 3,5
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter 2011-2015 männlich 52 3,5
Klinische Angaben. Lehrserie Nr. 219
 INTERNATIONALE AKADEMIE FÜR PATHOLOGIE DEUTSCHE ABTEILUNG e.v. INTERNATIONAL ACADEMY OF PATHOLOGY GERMAN DIVISION INC. Klinische Angaben Lehrserie Nr. 219 Pathologie der Tumoren der ableitenden Harnwege
INTERNATIONALE AKADEMIE FÜR PATHOLOGIE DEUTSCHE ABTEILUNG e.v. INTERNATIONAL ACADEMY OF PATHOLOGY GERMAN DIVISION INC. Klinische Angaben Lehrserie Nr. 219 Pathologie der Tumoren der ableitenden Harnwege
EB Chemnitz-Zwickau (Westsachsen) Zervixkarzinom C53. Durchschnittlich erfasste Erkrankungszahlen. Anzahl Neuerkrankungen
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2011-2015
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2011-2015
Behandlungspfade Interdisziplinäres Onkologisches Zentrum Klinikum Ernst von Bergmann Potsdam. Hodgkin- Lymphom. Stand Dezember 2017
 Hodgkin- Lymphom Stand Dezember 2017 Erstdiagnose Notwendige Diagnostik Risikofaktoren Hodgkin- Lymphom Referenzhistologie obligat Klinische Untersuchung Anamnese (Alkoholschmerz) B- Symptome Fieber Nachtschweiß
Hodgkin- Lymphom Stand Dezember 2017 Erstdiagnose Notwendige Diagnostik Risikofaktoren Hodgkin- Lymphom Referenzhistologie obligat Klinische Untersuchung Anamnese (Alkoholschmerz) B- Symptome Fieber Nachtschweiß
Aktuelle Studie zeigt positive Effekte präoperativer Maßnahmen bei zuvor nicht operablen Tumoren
 Neoadjuvante Therapie bei Pankreaskrebs Aktuelle Studie zeigt positive Effekte präoperativer Maßnahmen bei zuvor nicht operablen Tumoren Patienten mit nicht operablen Pankreastumoren profitieren von einer
Neoadjuvante Therapie bei Pankreaskrebs Aktuelle Studie zeigt positive Effekte präoperativer Maßnahmen bei zuvor nicht operablen Tumoren Patienten mit nicht operablen Pankreastumoren profitieren von einer
Prostatakarzinom. Einführung
 Prostatakarzinom Einführung Das Prostatakarzinom oder Prostatakrebs ist die häufigste Krebserkrankung des Mannes. In Deutschland macht es etwa ein Viertel aller bei Männern diagnostizierten Krebserkrankungen
Prostatakarzinom Einführung Das Prostatakarzinom oder Prostatakrebs ist die häufigste Krebserkrankung des Mannes. In Deutschland macht es etwa ein Viertel aller bei Männern diagnostizierten Krebserkrankungen
Absolute Neuerkrankungen und Neuerkrankungsraten je Einwohner
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter 2012-2016 männlich 91 4,3
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter 2012-2016 männlich 91 4,3
Chemnitz, Stadt, Erzgebirgskreis, Mittelsachsen, Vogtlandkreis, Zwickau. arithm. Alter Jahre. medianes Alter Jahre
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2012-2016
Fallbesprechungen Lebermetastasen von KRK. Dieter Köberle
 Fallbesprechungen Lebermetastasen von KRK Dieter Köberle Fall 1: 54 jähriger Mann MRI bei Diagnosestellung: Singuläre Lebermetastase bei synchronem Adenokarzinom des Kolon descendens (G2) Lebermetastase
Fallbesprechungen Lebermetastasen von KRK Dieter Köberle Fall 1: 54 jähriger Mann MRI bei Diagnosestellung: Singuläre Lebermetastase bei synchronem Adenokarzinom des Kolon descendens (G2) Lebermetastase
Welche Informationen finden Sie in Ihrem Befund?
 Welche Informationen finden Sie in Ihrem Befund? Impressum Herausgeberin UniversitätHamburg,MIN-Fakultät,Gesundheitswissenschaften Martin-Luther-King-Platz6 20146Hamburg Internet: www.spupeo.de www.chemie.uni-hamburg.de/igtw/gesundheit/gesundheit.htm
Welche Informationen finden Sie in Ihrem Befund? Impressum Herausgeberin UniversitätHamburg,MIN-Fakultät,Gesundheitswissenschaften Martin-Luther-King-Platz6 20146Hamburg Internet: www.spupeo.de www.chemie.uni-hamburg.de/igtw/gesundheit/gesundheit.htm
