ANTIBIOTIKAPROPHYLAXE UND -THERAPIE ANTIBIOTIKAPROPHYLAXE UND -THERAPIE. A. Antibiotikaprophylaxe in der Neurochirurgie
|
|
|
- Georg Linden
- vor 7 Jahren
- Abrufe
Transkript
1 ANTIBIOTIKAPROPHYLAXE UND -THERAPIE A. Antibiotikaprophylaxe in der Neurochirurgie Die Infektrate bei sauberen Eingriffen in der Neurochirurgie beträgt unter 3%. Das Risiko hängt von einer Reihe von Faktoren ab, wobei die bedeutendsten prädisponierenden Faktoren außer den in der Tabelle angegeben Patienteneigenen Risikofaktoren die Dauer der Operation, Gewebetraumatisierung, Blutverlust, und die allfällige Verwendung von Fremdmaterial sind. Eine Serie von kontrollierten Untersuchungen hat gezeigt, dass mittels intraoperativer Antibiotikaprophylaxe das Risiko deutlich vermindert werden kann. Bei sauberen neurochirurgischen Eingriffen unter intraoperativer Einmalprophylaxe liegt das Risiko noch in der Größenordnung von 1 %. Eine postoperative Ausweitung der Antibiotikatherapie bringt keinen zusätzlichen Schutz. Auswahl an patienteneigenen Risikofaktoren. Alter > 70 Jahre Dialysepatient Diabetes mellitus Immuninkompetenz Reduzierter AZ Übergewicht Mangelernährung MRSA Träger Fieber/Schüttelfrost innert einer Woche vor OP Arterielle Mangeldurchblutung Periphere Ödeme Intraoperative Risikofaktoren Unerfahrenes OP Team OP Dauer > 2 Std. Infizierter OP Bereich Kontaminierter OP Bereich Ausgedehnte Blutungen Transfusionen Lange Anästhesiedauer Ausgedehnte Diathermie Unterkühlung Sauerstoffabfall Unvorhersehbare Komplikationen Eine explizite Indikation für eine perioperative Antibiotikaprophylaxe ist bei 2 oder mehr Risikofaktoren gegeben. Aufgrund der Datenlage scheint es aber sinnvoll, grundsätzlich allen neurochirurgischen Operationen eine peri- bzw. intraoperative Prophylaxe durchzuführen. Dabei ist zu beachten, dass das Antibiotikum mit der Narkoseeinleitung ( 30 min. bis 60 min. vor Beginn der OP) gegeben wird, damit bei der Inzision wirksame Gewebespiegel erreicht sind. Jede Antibiotikagabe nach Wundverschluss hat keinen Einfluss auf die Wundinfektionsrate und erhöht lediglich die Rate der Nebenwirkungen, z.b. den Selektionsdruck und damit das Ausmaß der Resistenzbildungen. Dauert die Operation lange im Verhältnis zu den wirksamen Plasmaspiegeln (> 3 Std.), so muss die Applikation gegebenenfalls intraoperativ 1
2 wiederholt werden. Das Antibiotikum soll gegen die häufigsten Keime effektiv sein, wenig toxisch und kostengünstig sein. Es ist nicht von Bedeutung. dass bei einer Prophylaxe alle potentiell möglichen Keime abgedeckt werden. Grundlage für die Auswahl eines untoxischen und möglichst kostengünstigen Antibiotikums zur perioperativen Prophylaxe ist das Spektrum der zu erwartenden Erreger. Substanzen mit breitem Spektrum wie beispielsweise die Cephalosporine der 3.Generation oder Carbapeneme sollten nur bei speziellen individuellen Risiken eingesetzt werden. Ebenso restriktiv ist die Verwendung von Vancomycin zu halten. In der Neurochirurgie ist der häufigste Keim Staphylokokkus aureus. Aus diesen Gründen hat sich die Verwendung eines Cephalosporins der 1. und 2. Generation (z.b. Cefazolin = Gramaxin ) durchgesetzt. Bei Allergie gegen Cephalosporine und/oder Penizilline wird Clindamycin evtl. kombiniert mit einem Aminoglykosid verwendet. Das potentielle Erregerspektrum bei Operationen mit Beteiligung der Nasennebenhöhlen oder des Bauchraumes (V.P.-Shunt) ist etwas anders (Staphylokokken, Streptokokken, Propionibakterien). Dies rechtfertigt aber nicht die Einführung eines komplexen Schemas. Bei Shuntoperationen hat zusätzlich eine lokale Instillation von Vancomycin 10 mg in 1 ml H2O zu erfolgen und der Katheter antimikrobiell beschichtet zu sein oder vor Implantation in Vancomycin eingelegt zu werden. Bei allen weiteren Operation soll folgendes einheitliches Schema für alle sauberen elektiven Eingriffe verwendet werden: Allgemeines prophylaktisches Antibiotikaschema 1.Wahl 2.Wahl(**) 3.Wahl(**) Substanz Cefazolin Clindamycin Fluorchinilon Gruppe 4 Dosis 2g 600 mg 400 mg Päd. Dosis 30 mg/kg 10 mg/kg 5 mg/kg 2. Appl.(*) 3 Std. 3 Std. 3 Std. (*) Gabe nur bei Operation länger als 3 Stunden (**) Bei Schwangerschaft als Prophylaxe nicht gerechtfertigt B. Metaprophylaxe bei kontaminierten Wunden 1. Intraoperative Kontamination bei primär sauberen Verhältnissen Eine intraoperative Kontamination einer sauberen Operation führt zu einer deutlichen Erhöhung der Infektrate. Die Kontamination kommt durch Eröffnung nicht desinfizierter Haut- oder Schleimhautareale, durch Hautkontakt von Seiten des Operationsteams oder durch Kontamination des Knochenlappens zustande. Das potentielle Keimspektrum dieser Kontaminationsformen deckt sich im wesentlichen mit dem 2
3 Zielspektrum der Primärprophylaxe, so dass auch dort die perioperative Prophylaxe ggf. erweitert um ein Aminoglykosid ausreicht. Wichtig ist aber auf jeden Fall die 2. Gabe falls die Operation bis zum Wundverschluss länger als 3 Std. dauert. 2. Verschmutzte Wunden nach Trauma Rissquetschwunden und Ablederungsverletzungen sind durch die Gefahr einer Superinfektion vor allem mit Staphylokokken und Streptokokken belastet. Bei diesen Wunden sollte die Therapiedauer 3 Tage nicht unterschreiten. 3. Potentielle postoperative Infektionspforte (Schädelbasisrekonstruktionen) Wenn bei ausgedehnten Rekonstruktionen der Schädelbasis eine absolute Abdichtung initial nicht mit Sicherheit vorliegt und bei Verdacht auf eine Liquorfistel, ist nach dem heutigen Stand der Literatur eine prophylaktische Antibiotikagabe nicht indiziert. Es kann mit keinem Antibiotikum die Kolonisierung des Oropharynx verhindert werden. Metaprophylaxe bei kontaminierten Eingriffen 1.Wahl 2.Wahl Medikament/ Einzeldosis Cefazolin/2,0g Clindamycin/600 mg Tagesdosen Dauer bei sauberer Kontamination 1 Tag 1 Tag Verschmutzte Wunde 3 Tage 3 Tage Postop. potentielle Infektpforte keine AB keine AB (Schädelbasisrekonstruktion) C. Endokarditisprophylaxe bei Begleiteingriffen Bei Patienten mit einem Endokarditisrisiko ist außer bei den spezifisch neurochirurgischen Operationen auch bei andern Manipulationen und Eingriffen eine Antibiotikaprophylaxe indiziert. Wichtigster Erreger der 3
4 Endokarditis sind im Oropharynx Streptokokken der Viridans-Gruppe, im Intestinal- und Urogenitaltrakt Enterokokken, an der Haut Staphylokokken. 1. Risikogruppen: hohes Endokarditisrisiko: - Herzklappenprothesen - Z. n. bakterieller Endokarditis - Kongenital-zyanotische Vitien - pulmonale Shunts mäßiges Risiko: -KongenitaleHerzvitien (außer Vorhofseptumdefekt vom Sekundumtyp) - Erworbene Klappenvitien - Operierte Herzfehler mit Restbefund; ohne Restbefund nur für 1 Jahr - Mitralklappenprolaps mit Mitralinsuffizienz - Hypertrophe Kardiomyopathie kein Risiko: - Mitralklappenprolaps ohne Mitralinsuffizienz - Zustand nach ACVB Zustand nach Verschluß eines Ductis Botalli Operierte Herzfehler ohne Restbefund nach einem Jahr 2. Indikation zur Prophylaxe: - Eingriffe am Oropharynx, oberen Respirationstrakt und oberen Verdauungstrakt, z. B. Zahnbehandlungen, Bronchoskopie, Tonsillektomie, Chirurgische Eingriffe an den oberen Luftwegen. - Eingriffe am Urogenitaltrakt, z. B. Zystoskopie, Lithotripsie - Eingriffe am Gastrointestinaltrakt, z. B. Proktoskopie, Lithotripsie Endokarditisprophylaxe bei Oropharynx, Respirations-, Gastrointestinal-, Urogenitaltrakt 1.Wahl 2.Wahl ohne Allgemeinnarkose Amoxycillin 3g p. o.>70kg Clindamycin 600 mg 1 Stunde vor OP 1 Stunde vor OP (nur bei Oropharynxeingriffen) 2g oral < 70kg Vancomycin 1 g inf. über 1h mindestens 1 h vor OP mit Allgemeinnarkose Amoxycillin 2 g i. v. Vancomycin 1 g i. v. 30 Min. vor OP, nach Beginn 1 Stunde 6 Stunden 1 g i. v./p. o. vor OP 4
5 Endokarditisprophylaxe bei infizierten Herden der Haut und langdauernder Katheteruntersuchung Clindamycin 600 mg oral Vancomycin 1 g als KI über 1h 1h vor OP mindestens 1 h vor OP Endokarditisprophylaxe bei Erwachsenen mit besonders hohem Endokarditis Risiko und hospitalisierten Patienten 1.Wahl 2.Wahl Amoxycillin 2 g i. v. + Gentamycin 1,5 mg/kg Vancomycin 1 g i. v. 1h vor 30 Min. vor OP,Beginn 1 Stunde vor OP + OP und 12h nach OP plus nach 6 Stunden Amoxycillin 1 g i. v./p. o. Gentamycin plus ebenfalls Gentamycin 1,5 mg/kg jeweils D. Initialtherapie bei nosokomial erworbenen lebensbedrohlichen Zuständen (Sepsis, schwerer Pneumonie, Harntrakt, Darm, Haut/Weichteile, Katheter assoziiert) Liegt ein Hinweis auf eine Infektion vor und werden zwei oder mehr der folgenden Kriterien erfüllt, muss in der Differentialdiagnose von einer Sepsis ausgegangen werden: 1. Temperatur: > 38 C oder < 36 C 2. Herzfrequenz: > 90/min 3. Atemfrequenz: >20/min oder pco 2 < 32 mmhg spontan 4. Leukocytenzahl: > /mm 3 oder < 4.000/mm 3 oder > 10% Stabkernige Bei intrakraniellen Infekten, Sepsis, schwerer Pneumonie, Peritonitis oder anderen ernsten Infektionen muss mit einer Breitbandtherapie begonnen werden, welche dann sekundär angepasst werden muss. Sie richtet sich nach dem zu erwartenden Erreger und seiner Empfindlichkeit. Kalkulierte Initialtherapie bei Sepsis ohne bekannten Erreger Erwachsene Päd. Dosierung 1. Acylaminopenicillin/BLI z. B. Pip-Com 3x4,5 g i. v. 3x 60 mg/kg i. v. 2. Aminoglykosid 3-5mg/kg i.v. 1x/Tag 5
6 Bei Hirnabszessen sollen wegen der häufigen Beteiligung von Bacteroides fragil Metronidazol in einer Dosierung von 2x 0.5g i. v. bzw. 2x 10 mg/kg i. v. hinzugefügt werden. Weitere Empfehlungen zur Primärtherapie bei unbekanntem Erreger sortiert nach Infektionsherd finden sich in der Tabelle am Ende des Kapitels. E. Empirische Antibiotikatherapie Unter empirischer Antibiotikatherapie versteht man das Behandlungsschema, das erfahrungsgemäß bei einer typischen Infektion am besten wirkt. Dabei spielt das jeweilige typische Keimspektrum und die Gewebepenetranz die wesentliche Rolle. Weitere Faktoren sind Verträglichkeit und Kostengünstigkeit. Die angegebenen Schemata gelten im Einzelfall immer nur unter Vorbehalt einer eventuellen Keimresistenz. Bei nicht lebensbedrohlichen Infekten, die die obige Kombination initial rechtfertigen, wird mit dem empirischem Schema begonnen und bei Erhalten der Resistenz eventuell später korrigiert. Empirisches Therapieschema bei kranialen und spinalen Infekten Isolierte Keime 1.Wahl Alternativen S. aureus Penicillin-sensitiv Penicillin G 30 M/ d Cefuroxim 3x 1,5 g Cefazolin 3x 2g Clindamycin 4x 600 mg Penicillin-resistent Flucloxacillin 3x 2-4 g Cefuroxim 3x 1,5 g Cefazolin 3x 2g Clindamycin 4x 600 mg Methicillin-resistent Vancomycin 2x 1 g Teicoplanin 400 mg/d (2x 400 mg an Tag 1) Streptokokken Penicillin G 24 M/d Clindamycin 4x 600 mg Bei Allergie: Cefazolin 3x 2g Erythromycin 4x 500 mg Pneumokokken Penicillin G 3x 10 Mega Cefotaxim 3 x 2-4g 6
7 Viridans Streptokokken Penicillin G 3x 10 Mega + Imipenem 3x 0,5-1g + Gentamycin 2-5mg/kg KG Gentamycin 2-5mg/kgKG Enterococcus faecalis Aminopenicillin/BLI (Unacid 3x 3g) + Acylaminopenicillin ( Pipril 3x 4g) + Gentamycin 2-5 mg/kgkg Gentamycin2-5mg/kgKG E. coli Cephalosporin Gr. 3 (Claforan 3x 4g, Fluorchinolon Gr. 2/3 (Ciprobay 2x 400mg, Klebsiella pneumoniae Rocephin2x 2g) Tavanic 2x 0,5g) Proteus mirabilis Acylaminopenicillin / BLI (Tazobac 3x 4,5g) Carbapenem (Imipenem 3x 0,5g oder Meropenem 3x 1g) Hämophilus influenzae Cephalosporin Gruppe 3 ( Rocephin, Claforan) Fluorchinolon Gr. 2/3 (Ciprobay, Tavanic) Citrobacter freundii Carbapenem (Imipenem 3x 0,5-1g Cephalosporin Gr. 3b (Ceftazidim 3x 2g) Enterobacter species oder Meropenem 3x 1g) Fluorchinolon Gr. 2/3 (Ciprobay 2x 400mg) Serratia marescens Acylaminopenicillin/BLI (Tazobac 3x 4,5g) Pseudomonas aeruginosa Ceftazidime (Fortum 3x 2 g) + Acylaminopenicillin/BLI (Tazobac) + Fluorchinolon Gr.2/3 (Cipro/Tavanic) Fluorchinolin Gr.2/3 (Ciprobay, Tavanic) oder Aminoglykosid (Genta-, Tobramycin) Carbapenem (Imipenem, Meropenem) + Fluorchinolon (Ciprobay, Tavanic) Acinetobacter species Carbapenem (Imipenem, Meropenem) Fluorchinolon Gr. 2/3 (Ciprobay, Tavanic) Anaerobier allgemein Moxifloxacin (Avalox1x 400mg) Clindamycin 3 x 600 mg Bacteroides fragilis Carbapenem (Imipenem, Meropenem) Metronidazol (Clont 2x 500mg) + oder Acylaminopenicilllin/BLI (Tazobac) Acylaminopenicillin/BLI (Tazobac) Mycobacterium Tuberc. Isoniazid, Rifampizin + Ethambutol Borrelia Burgdorferi Ceftriaxon 1-2x 2 g (ab Stadium 2) Penicillin G 24 M/d Doxycyclin p.o. /bei Stadium 1) Pilzinfektionen Aspergillus fumigatus V Fend 1.Tagl 6mg/kgKG/12Std.,ab 2.Tag 4mg/kgKG/12 Std. Oral 1.Tag 400mg/12Std., ab 2.Tag 200mg/12Std. Kinder:i.v. gleiche Dosierung, oral 1.Tag 6mg/kgKG/12Std., dann 4mg/kgKG/12Std. Cryptococcus neoformans Fluconazol (Difucan 2x 400 mg) Ambisone Candida albicans Fluconazol (Diflucan1x 400mg) Candida glabrata, krusei V Fend (Dosierung siehe oben) Parasiten Toxoplasma gondii Sufadiazine+Pyrimethamine+Folinsäure Clindamycin+Pyrimethamin+Folinsäure Alle Therapien außer spezifisch bezeichnet müssen intravenös erfolgen. Die Therapiedauer beträgt bei Knochenbeteiligung oder Abszessen 4-8 Wochen. 7
8 F. Therapie bei Aspirationspneumonie Bei bewusstseinsgetrübten neurochirurgischen Patienten oder bei Schluckproblemen durch Schädigung der kaudalen Hirnnerven ist Aspiration der häufigste Grund für Pneumonien. Eine Antibiotikatherapie ist nur bei Vorliegen einer Pneumonie gerechtfertigt, nicht alleine prophylaktisch bei Aspiration ohne Infektzeichen. Die Gramfärbung von Sputum und Trachealsekret ist für die Auswahl des Antibiotikums kritisch. Die Kulturen sind normalerweise negativ für die häufig beteiligten Anaerobier. Die häufigsten Keime sind Klebsiella pneumoniae, Enterobacteriaceen, Anaerobier, Bacteroides fragilis, Streptokokken, Pneumokokken und Pseudomonas Bei unbekannter Bakteriologie wird als erste Therapie Tazobac(Pip+Com) 3x 4,5g +Metronidazol 2x 500mg oder Ciprofloxacin 2x 400mg + Clindamycin 3x 600mg i. v. in Frage. Als Alternative Carbapenem (Imipenem 3x 0,5-1g, Meropenem 3x 1g) i. v. G. Therapie von Harnwegsinfekten Harnwegsinfekte kommen relativ häufig in Kombination mit Blasenkathetern vor. Behandlungsbedürftig sind Pyelonephritiden und Zystitiden mit systemischen Infektzeichen. Die Harnwegsinfekte sind im allgemeinen durch E. coli, Klebsiella, Enterobakterien, Enterokokken, S. aureus, Streptokokken und Pseudomonas bedingt. Als Therapie 1. Wahl wird ein Fluorochinolon (Ciprofloxacin oder Levofloxacin) p. o. verwendet. Bei einer schweren Form kommt auch ein Acylaminopenicillin/BLI (Tazobac 3x 4,5g i.v.) oder ein Cephalosporin Gr. 3A/B ( Rocephin 1-2x 2g, Claforan 3x 2g, Fortum 3x 2g) i. v. in Frage. 8
9 Therapie bei schwerer Sepsis und unbekanntem Erreger Infektionsherd Nosokomial (+ =schwere Sepsis Ambulant erworben (+ = schwere Sepsis häufigster Erreger und/oder Spektrumserweiterung) und/oder Spektrumserweiterung) Infektionsherd unbekannt Staph. aureus Pip+Com + Ciprobay oder + Aminoglykosid Claforan oder Rocephin + Ciprobay Streptococcus spp. Fortum + Ciprobay oder + Aminoglykosid oder + Aminoglykosid E. coli Unacid + Ciprobay oder + Aminoglykosid Koagul.neg.Staphylokokken Ciprobay + Fortum oder Maxipime Enterokokken Tazobac + Ciprobay oder + Aminoglykosid Klebsiellen Zienam oder Meronem + Ciprobay Pseudomonaden oder + Aminoglykosid Atemwege Streptococcus pneumoniae Maxipime +/- Metronidazol Avalox Haemophilus influenza Imipenem Staphylococcus aureus Ciprobay / Tavanic +/- Clindamycin Unacid + Klacid oder Erythromycin Enterobacteriaceae Tazobac Anaerobier Cefotaxim plus Aminoglykosid Avalox Pseudomonaden Ceftazidim plus Ainoglykosid Zienam + Klacid oder Erythromycin Harntrakt E. coli Ciprofloxacin/Levofloxacin Cotrimoxazol forte Proteus mirabilis Ciprofloxacin/Levofloxacin Oralcephalosporin Pseudomonaden Ciprofloxacin/Levofloxacin Enterobacteriaceae Rocephin/Tazobac (Reserve) Zienam (als Reserve) Haut/Weichteile Streptococcus pyogenes Imipenem/ Clindamycin+Gyrasehemmer Gramaxin + Clindamycin Staphylococcus aureus Clindamycin / Cefuroxim Anaerobier Clindamycin+Gyrasehemmer Enterobacteriaceae Ciprobay + Zinacef oder Clindamycoin Pseudomonaden Zienam oder Meronem Katheter-assoziiert Koag. neg. Staphylokokken Vancomycin oder Zyvoxid + Pip+Com Staph. Aureus oder Claforan / Rocephin + Zienam Wob/Stg, Juli 03 Wille, Jan 10 9
Resistenzbericht Manfred Fille
 Resistenzbericht 216 Manfred Fille gefährli hste Erreger ( a h WHO, Februar 217) Kritische Priorität: Acinetobacter baumannii, resistent gegen Carbapeneme Pseudomonas aeruginosa, resistent gegen Carbapeneme
Resistenzbericht 216 Manfred Fille gefährli hste Erreger ( a h WHO, Februar 217) Kritische Priorität: Acinetobacter baumannii, resistent gegen Carbapeneme Pseudomonas aeruginosa, resistent gegen Carbapeneme
ENDOKARDITIS-PROPHYLAXE FÜR ERWACHSENE
 ENDOKARDITIS-PROPHYLAXE FÜR ERWACHSENE Sie benötigen gemäss den geltenden Empfehlungen eine vorbeugende Behandlung gegen eine bakterielle Endokarditis. Vorname Name Geburtsdatum Herzfehler Penicillin-Allergie
ENDOKARDITIS-PROPHYLAXE FÜR ERWACHSENE Sie benötigen gemäss den geltenden Empfehlungen eine vorbeugende Behandlung gegen eine bakterielle Endokarditis. Vorname Name Geburtsdatum Herzfehler Penicillin-Allergie
Die folgende Tabelle (empfohlene Antibiotika und Dosierungen; intravenös und oral) richtet sich nach EUCAST und NAK.
 Antibiotika Dosierungen Stand:Januar 2017 Die folgende Tabelle (empfohlene Antibiotika und Dosierungen; intravenös und oral) richtet sich nach EUCAST und NAK. Penicilline iv Standarddosierung Höhere Dosierung
Antibiotika Dosierungen Stand:Januar 2017 Die folgende Tabelle (empfohlene Antibiotika und Dosierungen; intravenös und oral) richtet sich nach EUCAST und NAK. Penicilline iv Standarddosierung Höhere Dosierung
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST. Karlsruhe, im März Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege,
 EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im März 2019 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im März 2019 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
1 Infektion der Atemwege
 1 Infektion der Atemwege 1.1 Infektexazerbation bei COPD Ca. 50% der Exazerbationen einer COPD werden durch Infektionserreger ausgelöst, überwiegend durch respiratorische Viren. Die häufigsten bakteriellen
1 Infektion der Atemwege 1.1 Infektexazerbation bei COPD Ca. 50% der Exazerbationen einer COPD werden durch Infektionserreger ausgelöst, überwiegend durch respiratorische Viren. Die häufigsten bakteriellen
Prophylaxe der bakteriellen Endokarditis mit Antibiotika
 AMB 1997, 31, 60 Prophylaxe der bakteriellen Endokarditis mit Antibiotika Für Erwachsene mit Endokarditis-Risiko gibt es einen Herzpaß, der über die Paul- Ehrlich-Gesellschaft, Lindwurmstraße 4, 80337
AMB 1997, 31, 60 Prophylaxe der bakteriellen Endokarditis mit Antibiotika Für Erwachsene mit Endokarditis-Risiko gibt es einen Herzpaß, der über die Paul- Ehrlich-Gesellschaft, Lindwurmstraße 4, 80337
RESISTENZANALYSE Atemwegsinfekte
 RESISTENZANALYSE Atemwegsinfekte NEU - aktuelle Daten aus 2016 Die Daten geben einen Überblick der ausgebildeten Resistenzen bei den am häufigsten aufgetretenen Keimen Nur ambulante Patienten Antibiotika
RESISTENZANALYSE Atemwegsinfekte NEU - aktuelle Daten aus 2016 Die Daten geben einen Überblick der ausgebildeten Resistenzen bei den am häufigsten aufgetretenen Keimen Nur ambulante Patienten Antibiotika
Antibiotikatherapie - Grundlagen
 KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Antibiotikatherapie - Grundlagen B. Salzberger Hemmung der Zellwandsynthese: Penicilline, Cephalosporine, Glykopeptid-AB, Fosfomycin Proteinsynthese (Translation)
KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Antibiotikatherapie - Grundlagen B. Salzberger Hemmung der Zellwandsynthese: Penicilline, Cephalosporine, Glykopeptid-AB, Fosfomycin Proteinsynthese (Translation)
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST. Karlsruhe, im August Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege,
 EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im August 2018 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im August 2018 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
Mirkobiologische Diagnostik und Befundung bei MRGN Dr. med. Martin Chwoika
 Mirkobiologische Diagnostik und Befundung bei MRGN Dr. med. Martin Chwoika Fortbildungsveranstaltung Netzwerk MRE Landkreis Stendal 14.06.2017 Gramnegative Bakterien Enterobakterien* Pseudomonas aeruginosa
Mirkobiologische Diagnostik und Befundung bei MRGN Dr. med. Martin Chwoika Fortbildungsveranstaltung Netzwerk MRE Landkreis Stendal 14.06.2017 Gramnegative Bakterien Enterobakterien* Pseudomonas aeruginosa
Resistenzepidemiologie 2015
 Resistenzepidemiologie 215 Arne C. Rodloff Erreger Chirurgie Escherichia coli 386 Staphylococcus aureus 39 Enterococcus faecalis 31 Staphylococcus epidermidis 227 Proteus mirabilis 134 Pseudomonas aeruginosa
Resistenzepidemiologie 215 Arne C. Rodloff Erreger Chirurgie Escherichia coli 386 Staphylococcus aureus 39 Enterococcus faecalis 31 Staphylococcus epidermidis 227 Proteus mirabilis 134 Pseudomonas aeruginosa
ANTIBIOGRAMME - Interpretationshilfe -
 Institut für Medizinische Mikrobiologie und Hygiene Abteilung: Klinische Diagnostik ANTIBIOGRAMME - Interpretationshilfe - Institut für Medizinische Mikrobiologie und Hygiene Abteilung: Klinische Diagnostik
Institut für Medizinische Mikrobiologie und Hygiene Abteilung: Klinische Diagnostik ANTIBIOGRAMME - Interpretationshilfe - Institut für Medizinische Mikrobiologie und Hygiene Abteilung: Klinische Diagnostik
UNIVERSALINSTRUMENT ANTIBIOTIKUM?
 CAMPUS GROSSHADERN CAMPUS INNENSTADT UNIVERSALINSTRUMENT ANTIBIOTIKUM? Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene 02.04.2014 B. Grabein DIE INSTRUMENTE Daptomycin Aminoglykoside
CAMPUS GROSSHADERN CAMPUS INNENSTADT UNIVERSALINSTRUMENT ANTIBIOTIKUM? Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene 02.04.2014 B. Grabein DIE INSTRUMENTE Daptomycin Aminoglykoside
Empirische antibiotische Therapie bei schwerer Sepsis
 MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
Erregerhäufigkeit bei akuter bakterieller Meningitis
 Erregerhäufigkeit bei akuter bakterieller Meningitis 70 60 % 50 40 30 20 10 Listeria B-Streptok. N. meningitidis S. pneumoniae H. influenzae 0 60 J. Schuchat et al
Erregerhäufigkeit bei akuter bakterieller Meningitis 70 60 % 50 40 30 20 10 Listeria B-Streptok. N. meningitidis S. pneumoniae H. influenzae 0 60 J. Schuchat et al
Häufige Infektionen im Erwachsenalter: Diagnostik & DD
 Häufige Infektionen im Erwachsenalter: Diagnostik & DD Dr. Boris Ehrenstein Infektiologie / Rheumatologie Klinik und Poliklinik für Innere Medizin I Häufige ambulant erworbene Infektionen Sinusitis, Otitis
Häufige Infektionen im Erwachsenalter: Diagnostik & DD Dr. Boris Ehrenstein Infektiologie / Rheumatologie Klinik und Poliklinik für Innere Medizin I Häufige ambulant erworbene Infektionen Sinusitis, Otitis
Laboratoriumsmedizin Dortmund Dr.med.Eberhard und Partner Abteilung MIKROBIOLOGIE (www.labmed.de /
 Laboratoriumsmedizin Dortmund Dr.med.Eberhard und Partner Abteilung MIKROBIOLOGIE (www.labmed.de / mikro@labmed.de) seit April 2003 Akkreditierung (aktuell DIN EN ISO 15189; DACH) 1 1. Problematik multiresistenter
Laboratoriumsmedizin Dortmund Dr.med.Eberhard und Partner Abteilung MIKROBIOLOGIE (www.labmed.de / mikro@labmed.de) seit April 2003 Akkreditierung (aktuell DIN EN ISO 15189; DACH) 1 1. Problematik multiresistenter
Perioperative Antibiotikaprophylaxe (PAP) AOZ-Operateurstreffen Jörg Schneider - AOZ Allgäu Kempten
 Perioperative Antibiotikaprophylaxe (PAP) AOZ-Operateurstreffen 10.10.2013 Jörg Schneider - AOZ Allgäu Kempten Hintergrund Ca. 400.000 600.000 noskomiale Infektionen/Jahr in Deutschland Pneumonie, Sepsis,
Perioperative Antibiotikaprophylaxe (PAP) AOZ-Operateurstreffen 10.10.2013 Jörg Schneider - AOZ Allgäu Kempten Hintergrund Ca. 400.000 600.000 noskomiale Infektionen/Jahr in Deutschland Pneumonie, Sepsis,
ftf schweizerische (Exanthem) './ ENDOKART}ITI S.PROPHYLAXE FüR ERWACHSENE Herzstiftung Penicillin-Allergie vom Spättyp* Ja E
 ENDOKART}ITI S.PROPHYLAXE FüR ERWACHSENE Sie benötigen gemäss den geltenden Empfehlungen eine vorbeugende Behandlung gegen eine bakterielle Endokarditis. Vorname Name Geburtsdaturn Herzfehler Penicillin-Allergie
ENDOKART}ITI S.PROPHYLAXE FüR ERWACHSENE Sie benötigen gemäss den geltenden Empfehlungen eine vorbeugende Behandlung gegen eine bakterielle Endokarditis. Vorname Name Geburtsdaturn Herzfehler Penicillin-Allergie
Antibiotikatherapie im Kassenärztlichen Notdienst. Dr. Bettina Tiemer Laborärztliche Gemeinschaftspraxis www. mrsaplus.
 Antibiotikatherapie im Kassenärztlichen Notdienst Dr. Bettina Tiemer Laborärztliche Gemeinschaftspraxis www.labor-luebeck.de www. mrsaplus.de MRSAplus 10. Fallkonferenz 16.09.2015 85-90% der Antibiotika-Verordnungen
Antibiotikatherapie im Kassenärztlichen Notdienst Dr. Bettina Tiemer Laborärztliche Gemeinschaftspraxis www.labor-luebeck.de www. mrsaplus.de MRSAplus 10. Fallkonferenz 16.09.2015 85-90% der Antibiotika-Verordnungen
Pseudomonas aeruginosa. Pseudomonas aeruginosa. Optimales Wachstum
 Pseudomonas aeruginosa Pseudomonas aeruginosa Optimales Wachstum Kü/2002 10 Jahre DFS im Raum Trier Dr. med. Dipl. Biol. E. Kühnen, 13.12.20 in Mainz Diabetisches Fußsyndrom Infektionen der Haut und
Pseudomonas aeruginosa Pseudomonas aeruginosa Optimales Wachstum Kü/2002 10 Jahre DFS im Raum Trier Dr. med. Dipl. Biol. E. Kühnen, 13.12.20 in Mainz Diabetisches Fußsyndrom Infektionen der Haut und
Hygiene in der Arztpraxis
 Hygiene in der Arztpraxis 3MRGN/4MRGN Gefahr durch multiresistente Erreger? 22.04.2015 Multiresistente Erreger Welche sollen es denn diesmal sein? MRGN = Multiresistente Gramnegative Stäbchen Stäbchen?
Hygiene in der Arztpraxis 3MRGN/4MRGN Gefahr durch multiresistente Erreger? 22.04.2015 Multiresistente Erreger Welche sollen es denn diesmal sein? MRGN = Multiresistente Gramnegative Stäbchen Stäbchen?
Dr. med. Stefan Schmitt MVZ Dr. Klein Dr. Schmitt & Kollegen, Kaiserslautern AGIL e.v. Grünstadt
 Passgenauigkeit in der Antibiotikatherapie Aktuelle regionale und bundesweite Daten zur Infektionslage bzw. Resistenzentwicklung als Grundlage einer rationellen Antibiotikatherapie Dr. med. Stefan Schmitt
Passgenauigkeit in der Antibiotikatherapie Aktuelle regionale und bundesweite Daten zur Infektionslage bzw. Resistenzentwicklung als Grundlage einer rationellen Antibiotikatherapie Dr. med. Stefan Schmitt
Hier ist eine Zusammenstellung der vom RKI ermittelten Daten der Keime, bei denen jeweils mindestes 50 Proben auf Resistenzen getestet wurden.
 Keime und Resistenzen ARS 2011 oder Vorsicht, Antibiotika! Quelle: Robert Koch-Institut: ARS, https://ars.rki.de, Datenstand: 04.01.2012 Zusammenstellung und mehr zum Thema: www.krankenhhasser.de Die Datenbank
Keime und Resistenzen ARS 2011 oder Vorsicht, Antibiotika! Quelle: Robert Koch-Institut: ARS, https://ars.rki.de, Datenstand: 04.01.2012 Zusammenstellung und mehr zum Thema: www.krankenhhasser.de Die Datenbank
Perioperative Antibiotikaprophylaxe AOP. Marianne Abele-Horn München
 Perioperative Antibiotikaprophylaxe im AOP Marianne Abele-Horn München Chirurgische Wundinfektionen 2012 Etwa 13 Millionen Operationen im Jahr ; 50% der Operationen erfolgen ambulant. Postoperative Wundinfektionsrate:
Perioperative Antibiotikaprophylaxe im AOP Marianne Abele-Horn München Chirurgische Wundinfektionen 2012 Etwa 13 Millionen Operationen im Jahr ; 50% der Operationen erfolgen ambulant. Postoperative Wundinfektionsrate:
Perioperative Antibiotikaprophylaxe im ambulanten Bereich. Marianne Abele-Horn München
 Perioperative Antibiotikaprophylaxe im ambulanten Bereich Marianne Abele-Horn München Kurzzeitige, meist einmalige Gabe eines Antibiotikum vor oder in Ausnahmefällen spätestens während des operativen Eingriffs
Perioperative Antibiotikaprophylaxe im ambulanten Bereich Marianne Abele-Horn München Kurzzeitige, meist einmalige Gabe eines Antibiotikum vor oder in Ausnahmefällen spätestens während des operativen Eingriffs
ANTIBIOTIKATHERAPIE BEI IMPLANTATERHALTUNGSVERSUCH
 CAMPUS GROSSHADERN CAMPUS INNENSTADT ANTIBIOTIKATHERAPIE BEI IMPLANTATERHALTUNGSVERSUCH Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene WANN KOMMT EIN IMPLANTATERHALTUNGSVERSUCH
CAMPUS GROSSHADERN CAMPUS INNENSTADT ANTIBIOTIKATHERAPIE BEI IMPLANTATERHALTUNGSVERSUCH Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene WANN KOMMT EIN IMPLANTATERHALTUNGSVERSUCH
Prävention der Ausbreitung von multiresistenten gramnegativen
 Landesamt für Gesundheit und Soziales Abteilung Gesundheit Krankenhaushygiene, Allgemeine Hygiene Prävention der Ausbreitung von multiresistenten gramnegativen Erregern (MRGNE) Internetversion ohne Photos
Landesamt für Gesundheit und Soziales Abteilung Gesundheit Krankenhaushygiene, Allgemeine Hygiene Prävention der Ausbreitung von multiresistenten gramnegativen Erregern (MRGNE) Internetversion ohne Photos
Multiresistente Erreger. Welche sollen es denn diesmal sein? Stäbchen? Kokken? Spiralen?
 Hygiene in der Arztpraxis 3MRGN/4MRGN was ist das nun wieder?? 17.04.2013 Multiresistente Erreger Welche sollen es denn diesmal sein? Stäbchen? Kokken? Spiralen? Multiresistente Erreger Welche sollen
Hygiene in der Arztpraxis 3MRGN/4MRGN was ist das nun wieder?? 17.04.2013 Multiresistente Erreger Welche sollen es denn diesmal sein? Stäbchen? Kokken? Spiralen? Multiresistente Erreger Welche sollen
Therapeutische Optionen bei Multiresistenten Erregern. OA Dr. Michael Siemann Zentrallabor Städtisches Krankenhaus Kiel
 Therapeutische Optionen bei Multiresistenten Erregern OA Dr. Michael Siemann Zentrallabor Städtisches Krankenhaus Kiel Themen Multiresistente Erreger MRSA MRGN VRE Therapeutische Optionen MRE-Netzwerk
Therapeutische Optionen bei Multiresistenten Erregern OA Dr. Michael Siemann Zentrallabor Städtisches Krankenhaus Kiel Themen Multiresistente Erreger MRSA MRGN VRE Therapeutische Optionen MRE-Netzwerk
Mikrobiologisches Labor Doz. Möst Erreger- und Resistenzstatistik Harnkulturen. Erregerspektrum
 Harnkulturen Harnproben gesamt: 13117 Erregerspektrum Enterobakterien Escherichia coli 3718 davon ESBL bildend 281 (=8,1%) Klebsiella sp. 3 davon ESBL bildend 10 (=2,2%) Proteus mirabilis 290 Enterobacter
Harnkulturen Harnproben gesamt: 13117 Erregerspektrum Enterobakterien Escherichia coli 3718 davon ESBL bildend 281 (=8,1%) Klebsiella sp. 3 davon ESBL bildend 10 (=2,2%) Proteus mirabilis 290 Enterobacter
Nationales Referenzzentrum für gramnegative Krankenhauserreger. MRGN-Klassifikation und Meldepflicht: Hinweise und Fallstricke
 Nationales Referenzzentrum für gramnegative Krankenhauserreger MRGN-Klassifikation und Meldepflicht: Hinweise und Fallstricke Was sind die Konsequenzen von Resistenz? Antibiotika gegen E. coli Ampicillin/Amoxicillin
Nationales Referenzzentrum für gramnegative Krankenhauserreger MRGN-Klassifikation und Meldepflicht: Hinweise und Fallstricke Was sind die Konsequenzen von Resistenz? Antibiotika gegen E. coli Ampicillin/Amoxicillin
Infektiöse Endokarditis
 1. Epidemiologie 2. Klinik 3. Diagnostik 4. Antimikrobielle Therapie 5. Endokarditis-Prophylaxe - Epidemiologie - Inzidenz ca. 3/100.000 Einwohner Männer doppelt so häufig betroffen, typisches Alter 60.
1. Epidemiologie 2. Klinik 3. Diagnostik 4. Antimikrobielle Therapie 5. Endokarditis-Prophylaxe - Epidemiologie - Inzidenz ca. 3/100.000 Einwohner Männer doppelt so häufig betroffen, typisches Alter 60.
Bedeutung von Kreuzresistenz und Mehrfachresistenz bei bakteriellen Erregern für die Initialtherapie Michael Kresken. 21./22. März 2016, Königswinter
 Bad Honnef-Symposium 2016 Paul-Ehrlich-Gesellschaft für Chemotherapie e. V. Empfehlungen zur kalkulierten Initialtherapie bakterieller Erkrankungen bei Erwachsenen 21./22. März 2016, Königswinter Bedeutung
Bad Honnef-Symposium 2016 Paul-Ehrlich-Gesellschaft für Chemotherapie e. V. Empfehlungen zur kalkulierten Initialtherapie bakterieller Erkrankungen bei Erwachsenen 21./22. März 2016, Königswinter Bedeutung
Tabelle 4-01: Absolute und relative Verteilung der Patienten nach Altersklassen
 Die in den XLS-Dateien vorhandene ATB-Streifen-Bezeichnungen sowie die Köpfe der einzelnen Spalten werden, da in der Access-Tabelle nicht gebraucht, verworfen. Um zu gewährleisten, daß keine neuen Streifen,
Die in den XLS-Dateien vorhandene ATB-Streifen-Bezeichnungen sowie die Köpfe der einzelnen Spalten werden, da in der Access-Tabelle nicht gebraucht, verworfen. Um zu gewährleisten, daß keine neuen Streifen,
Antibiotika im perioperativen Setting
 Antibiotika im perioperativen Setting Referent: Dr. Michael Sturm Mikrobiologe, Prüfstellenleiter und allg. beeideter gerichtlich beeideter SV für Hygiene und Mikrobiologie Hygienezentrum Dr. Sturm GmbH
Antibiotika im perioperativen Setting Referent: Dr. Michael Sturm Mikrobiologe, Prüfstellenleiter und allg. beeideter gerichtlich beeideter SV für Hygiene und Mikrobiologie Hygienezentrum Dr. Sturm GmbH
Regionale Resistenzsituation am Beispiel der Kreisklinik Mühldorf
 Regionale Resistenzsituation am Beispiel der Kreisklinik Mühldorf - Effekte eines intensivierten MRSA screenings- J.Mattes 14 November 2012 Mühldorf The Epidemic of Antibiotic-Resistant Infections: A Call
Regionale Resistenzsituation am Beispiel der Kreisklinik Mühldorf - Effekte eines intensivierten MRSA screenings- J.Mattes 14 November 2012 Mühldorf The Epidemic of Antibiotic-Resistant Infections: A Call
2.2. Empirische intravenöse Therapie gemäss vermutetem Fokus
 2.2. Empirische intravenöse Therapie gemäss vermutetem Fokus Abdominal nosokomial (> 48h Hospitalisation) Amoxicillin/Clavulansäure i.v. 2.2 g i.v. 3x/Tag oder Ceftriaxon 2 g i.v. + Metronidazol 500 mg
2.2. Empirische intravenöse Therapie gemäss vermutetem Fokus Abdominal nosokomial (> 48h Hospitalisation) Amoxicillin/Clavulansäure i.v. 2.2 g i.v. 3x/Tag oder Ceftriaxon 2 g i.v. + Metronidazol 500 mg
Trends und Resistenzeckdaten 2010
 Trends und Resistenzeckdaten 21 21 hat sich die Resistenzsituation weiter verschlechtert. Diese Tatsache ist vor allem auf den Anstieg von gramnegativen Darmbakterien zurückzuführen, die in der Lage sind,
Trends und Resistenzeckdaten 21 21 hat sich die Resistenzsituation weiter verschlechtert. Diese Tatsache ist vor allem auf den Anstieg von gramnegativen Darmbakterien zurückzuführen, die in der Lage sind,
ESBL heißt jetzt MRGN Neues über multiresistente gramnegative Erreger. Prof. Dr. C. Wendt
 ESBL heißt jetzt MRGN Neues über multiresistente gramnegative Erreger Prof. Dr. C. Wendt Weitere Co-Resistenzen E. coli ESBL+ / Chin-S E. coli ESBL+ / Chin-R Klebsiella spp. ESBL+ / Chin-S Klebsiella spp.
ESBL heißt jetzt MRGN Neues über multiresistente gramnegative Erreger Prof. Dr. C. Wendt Weitere Co-Resistenzen E. coli ESBL+ / Chin-S E. coli ESBL+ / Chin-R Klebsiella spp. ESBL+ / Chin-S Klebsiella spp.
Fachinformation Harnwegsinfektionen Regionale Erreger- und Resistenzstatistik 2016 für Urine
 Fachinformation Harnwegsinfektionen Regionale Erreger- und Resistenzstatistik 206 für Urine September 206 Sehr geehrte Kolleginnen und Kollegen, die klinische Leitlinie Unkomplizierte Harnwegsinfektionen
Fachinformation Harnwegsinfektionen Regionale Erreger- und Resistenzstatistik 206 für Urine September 206 Sehr geehrte Kolleginnen und Kollegen, die klinische Leitlinie Unkomplizierte Harnwegsinfektionen
Echokardiographie-Beispiele
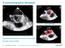 Echokardiographie-Beispiele Abszess-Höhle Ausgedehnte Endokarditis der nativen Aortenklappe mit großer Abszess-Höhle 20 Endokardits bei klappentragendem Conduit 21 Echokardiographie-Beispiele Tricuspidalklappe
Echokardiographie-Beispiele Abszess-Höhle Ausgedehnte Endokarditis der nativen Aortenklappe mit großer Abszess-Höhle 20 Endokardits bei klappentragendem Conduit 21 Echokardiographie-Beispiele Tricuspidalklappe
Antibiotika im Krankenhaus
 APOTHEKE ARZNEIMITTELINFORMATION Antibiotika im Krankenhaus Dr. Alexandra Weber, Apotheke Apotheke Klinikum der Universität München Wechselbeziehungen PATIENT ERREGER Resistenz Wirkung ANTIBIOTIKUM 2 1
APOTHEKE ARZNEIMITTELINFORMATION Antibiotika im Krankenhaus Dr. Alexandra Weber, Apotheke Apotheke Klinikum der Universität München Wechselbeziehungen PATIENT ERREGER Resistenz Wirkung ANTIBIOTIKUM 2 1
Tabelle 1.2 Antiinfektiva-Dosierungen (Auswahl)* Gruppe Appl. Patient Dosis in 24 Std. ED max. 1. Penicilline
 Allgemeines. Antiinfektiva und Dosierungen Tabelle. Antiinfektiva-Dosierungen (Auswahl)*. Penicilline Penicillin G Mo. hoch Penicillin V Mo. 0, 0, Mio. IE/kg 0, 0, Mio. IE/kg Mio. IE 8 Mio. IE 0, Mio.
Allgemeines. Antiinfektiva und Dosierungen Tabelle. Antiinfektiva-Dosierungen (Auswahl)*. Penicilline Penicillin G Mo. hoch Penicillin V Mo. 0, 0, Mio. IE/kg 0, 0, Mio. IE/kg Mio. IE 8 Mio. IE 0, Mio.
Informationen für Ärzte und Apotheker zur rationalen Infektionstherapie 37. Jahrgang
 WWW.INFEKTIO.DE Informationen für Ärzte und Apotheker zur rationalen Infektionstherapie 37. Jahrgang Register 2016 Heft 1 Heft 2 Heft 3 Heft 4 Heft 5 Heft 6 Seiten 1-10 Seiten 11-20 Seiten 21-30 Seiten
WWW.INFEKTIO.DE Informationen für Ärzte und Apotheker zur rationalen Infektionstherapie 37. Jahrgang Register 2016 Heft 1 Heft 2 Heft 3 Heft 4 Heft 5 Heft 6 Seiten 1-10 Seiten 11-20 Seiten 21-30 Seiten
Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I
 Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I Risikostratifizierung in der Praxis Definition individuelles Therapieziel Klinische Evaluation,
Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I Risikostratifizierung in der Praxis Definition individuelles Therapieziel Klinische Evaluation,
S3-Leitlinie. Kurzfassung. 1. Auflage. S3-Leitlinie schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG.
 S3-Leitlinie Kurzfassung 1. Auflage S3-Leitlinie schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG Thieme 2005 Verlag C.H. Beck im Internet: www.beck.de ISBN 978 3 13 133711 5 Inhaltsverzeichnis:
S3-Leitlinie Kurzfassung 1. Auflage S3-Leitlinie schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG Thieme 2005 Verlag C.H. Beck im Internet: www.beck.de ISBN 978 3 13 133711 5 Inhaltsverzeichnis:
Resistenzsituation im Krankenhausbereich -
 2. estagung der PEG Antibiotikaverbrauch und Resistenz Wo steht Deutschland Resistenzsituation im Krankenhausbereich - Datenquellen, Entwicklung und aktuelle Situation Michael Kresken Antiinfectives Intelligence
2. estagung der PEG Antibiotikaverbrauch und Resistenz Wo steht Deutschland Resistenzsituation im Krankenhausbereich - Datenquellen, Entwicklung und aktuelle Situation Michael Kresken Antiinfectives Intelligence
_Alle Laboruntersuchungen _Mikrobiologie, Genanalysen _Alle Kassen und Privat _Zertifiziert nach ISO 9001 & ISO 14001
 _Alle Laboruntersuchungen _Mikrobiologie, Genanalysen _Alle Kassen und Privat _Zertifiziert nach ISO 9001 & ISO 14001 ANTIBIOTIKA-EMPFINDLICHKEIT HÄUFIGER BAKTERIELLER ERREGER JAHRESBERICHT 2018 INHALT
_Alle Laboruntersuchungen _Mikrobiologie, Genanalysen _Alle Kassen und Privat _Zertifiziert nach ISO 9001 & ISO 14001 ANTIBIOTIKA-EMPFINDLICHKEIT HÄUFIGER BAKTERIELLER ERREGER JAHRESBERICHT 2018 INHALT
Rationale und rationelle Antibiotika-Therapie
 Rationale und rationelle Antibiotika-Therapie C. Berg Med. Klinik Abt. I = vernünftige nftige und zweckmäß äßige / wirtschaftliche Antibiotika-Therapie Vancomycin Zyvoxid Sobelin Penicilin G Staphylex
Rationale und rationelle Antibiotika-Therapie C. Berg Med. Klinik Abt. I = vernünftige nftige und zweckmäß äßige / wirtschaftliche Antibiotika-Therapie Vancomycin Zyvoxid Sobelin Penicilin G Staphylex
PEG-Blutkultur-Studien. Eberhard Straube, Jena Andrea Becker, Karlsruhe Erika J. K. Rosenthal, Wiesbaden Eberhard Kniehl, Karlsruhe Ines Noll, Berlin
 PEG-Blutkultur-Studien Eberhard Straube, Jena Andrea Becker, Karlsruhe Erika J. K. Rosenthal, Wiesbaden Eberhard Kniehl, Karlsruhe Ines Noll, Berlin PEG-Blutkultur-Studien Teilnehmer: Mikrobiologische
PEG-Blutkultur-Studien Eberhard Straube, Jena Andrea Becker, Karlsruhe Erika J. K. Rosenthal, Wiesbaden Eberhard Kniehl, Karlsruhe Ines Noll, Berlin PEG-Blutkultur-Studien Teilnehmer: Mikrobiologische
Ambulant erworbene Pneumonie
 Ambulant erworbene Pneumonie AWMF-Leitlinien-Register Nr. 82/001 Pneumologie. 2009 Oct;63(10):e1-68 Pneumologie. 2010 Mar;64(3):149-54 20, 21 Risikostratifizierung mit Hilfe des CRB- 65 Score C onfusion
Ambulant erworbene Pneumonie AWMF-Leitlinien-Register Nr. 82/001 Pneumologie. 2009 Oct;63(10):e1-68 Pneumologie. 2010 Mar;64(3):149-54 20, 21 Risikostratifizierung mit Hilfe des CRB- 65 Score C onfusion
Mikrobiologisches Labor Doz. Möst Erreger- und Resistenzstatistik Harnkulturen
 Harnkulturen Harnproben gesamt: 10869 Erregerspektrum Enterobakterien Escherichia coli 2967 davon ESBL bildend 245 (=8,2%) Klebsiella sp. 380 davon ESBL bildend 12 (=3,2%) Proteus mirabilis 221 Enterobacter
Harnkulturen Harnproben gesamt: 10869 Erregerspektrum Enterobakterien Escherichia coli 2967 davon ESBL bildend 245 (=8,2%) Klebsiella sp. 380 davon ESBL bildend 12 (=3,2%) Proteus mirabilis 221 Enterobacter
Einführung in die Mikrobiologie DR. KAREN-ANJA MODER
 Einführung in die Mikrobiologie DR. KAREN-ANJA MODER Inhalt Allgemeines Übertragung Resistenzen MRE Allgemeines Allgemeine Bakteriologie Bakterien Formen Aufbau Bakterien Prokaryonten Keinen echten, mit
Einführung in die Mikrobiologie DR. KAREN-ANJA MODER Inhalt Allgemeines Übertragung Resistenzen MRE Allgemeines Allgemeine Bakteriologie Bakterien Formen Aufbau Bakterien Prokaryonten Keinen echten, mit
Klinik und Poliklinik für Mund, Kiefer, Plastische Gesichtschirurgie Direktor: Prof. Dr. Dr. A. Kübler
 Antibiotika in der zahnärztlichen Praxis Urs Müller Richter Wirkgruppen β Lactame (Penicilline, Aminopenicilline, Cephalosporine) β Lactamaseinhibitoren (Clavulansäure Clavulansäure, Sulbactam) Lincosamide
Antibiotika in der zahnärztlichen Praxis Urs Müller Richter Wirkgruppen β Lactame (Penicilline, Aminopenicilline, Cephalosporine) β Lactamaseinhibitoren (Clavulansäure Clavulansäure, Sulbactam) Lincosamide
Antibiotika: Wie bleibe ich am besten schlank?
 GESUNDHEIT Infekttag, 22. Februar 2018 Antibiotika: Wie bleibe ich am besten schlank? Ambulant-erworbene Pneumonie und unkomplizierte Harnwegsinfekte Philipp Kohler Parsimonitäts-Prinzip (Sparsamkeitsprinzip)
GESUNDHEIT Infekttag, 22. Februar 2018 Antibiotika: Wie bleibe ich am besten schlank? Ambulant-erworbene Pneumonie und unkomplizierte Harnwegsinfekte Philipp Kohler Parsimonitäts-Prinzip (Sparsamkeitsprinzip)
_Alle Laboruntersuchungen _Mikrobiologie, Genanalysen _Alle Kassen und Privat _Zertifiziert nach ISO 9001 & ISO 14001
 _Alle Laboruntersuchungen _Mikrobiologie, Genanalysen _Alle Kassen und Privat _Zertifiziert nach ISO 9001 & ISO 14001 ANTIBIOTIKA-EMPFINDLICHKEIT HÄUFIGER BAKTERIELLER ERREGER JAHRESBERICHT 2017 INHALT
_Alle Laboruntersuchungen _Mikrobiologie, Genanalysen _Alle Kassen und Privat _Zertifiziert nach ISO 9001 & ISO 14001 ANTIBIOTIKA-EMPFINDLICHKEIT HÄUFIGER BAKTERIELLER ERREGER JAHRESBERICHT 2017 INHALT
Harnkulturen. Resistenzraten von E.coli in Harnkulturen (n=3797)
 Harnkulturen Harnproben gesamt: 439 Erregerspektrum (nur Erstisolate) Enterobakterien Escherichia coli 3797 davon ESBL bildend 239 (=6,3%) Klebsiella sp. 42 davon ESBL bildend 9 (=4,6%) Proteus mirabilis
Harnkulturen Harnproben gesamt: 439 Erregerspektrum (nur Erstisolate) Enterobakterien Escherichia coli 3797 davon ESBL bildend 239 (=6,3%) Klebsiella sp. 42 davon ESBL bildend 9 (=4,6%) Proteus mirabilis
Antibiotikarichtlinie. des St. Vincenz-Krankenhauses Limburg
 ntibiotikarichtlinie des St. Vincenz-Krankenhauses Limburg Inhaltsübersicht 05 I. Respiratorische Infektionen 05 kute Exacerbation der COPD/ECOPD (ambulant erworben) 07 Mittel- bis schwergradige ECOPD
ntibiotikarichtlinie des St. Vincenz-Krankenhauses Limburg Inhaltsübersicht 05 I. Respiratorische Infektionen 05 kute Exacerbation der COPD/ECOPD (ambulant erworben) 07 Mittel- bis schwergradige ECOPD
Max von Pettenkofer-Institut für Hygiene und Medizinische Mikrobiologie Außenstelle Großhadern. Béatrice Grabein
 Antibiotika als Tranquilizer und Antipyretika Der sinnvolle Einsatz von Antibiotika bei Knochen-, Gelenk- und Weichteilinfektionen Dr. med. Béatrice Grabein Max von Pettenkofer-Institut für Hygiene und
Antibiotika als Tranquilizer und Antipyretika Der sinnvolle Einsatz von Antibiotika bei Knochen-, Gelenk- und Weichteilinfektionen Dr. med. Béatrice Grabein Max von Pettenkofer-Institut für Hygiene und
Highlights der PEG- Resistenzstudie 2007
 Jahrestagung der PEG Sektion Grundlagen Bonn, 1. Oktober 28 Highlights der PEG- Resistenzstudie 27 Michael Kresken Antiinfectives Intelligence Gesellschaft für klinisch-mikrobiologische Forschung und Kommunikation,
Jahrestagung der PEG Sektion Grundlagen Bonn, 1. Oktober 28 Highlights der PEG- Resistenzstudie 27 Michael Kresken Antiinfectives Intelligence Gesellschaft für klinisch-mikrobiologische Forschung und Kommunikation,
Update antimikrobielle Therapie
 Update antimikrobielle Therapie Klinische Abteilung für Infektionen und Tropenmedizin Universitätsklinik für Innere Medizin 1 Bad Bugs No Drugs E Enterococcus faecium S Staphylococcus aureus C Clostridium
Update antimikrobielle Therapie Klinische Abteilung für Infektionen und Tropenmedizin Universitätsklinik für Innere Medizin 1 Bad Bugs No Drugs E Enterococcus faecium S Staphylococcus aureus C Clostridium
Kurstag 5. -Infektionen mit gramnegativen Erregern. -Therapie. -Auswertung der letzten Stunde. -Differenzierung gramnegativer Erreger
 Kurstag 5 -Infektionen mit gramnegativen Erregern -Therapie -Auswertung der letzten Stunde -Differenzierung gramnegativer Erreger Antibiotika-Seminar Freitag: Vorbesprechung Praktischer Teil Dienstag:
Kurstag 5 -Infektionen mit gramnegativen Erregern -Therapie -Auswertung der letzten Stunde -Differenzierung gramnegativer Erreger Antibiotika-Seminar Freitag: Vorbesprechung Praktischer Teil Dienstag:
Multiresistente Erreger (MRE) bei stationär behandelten Kindern mit lebensbedrohlicher Erkrankung. (PALLINI Studie)
 8. DKST 20.03.2015 Multiresistente Erreger (MRE) bei stationär behandelten Kindern mit lebensbedrohlicher Erkrankung (PALLINI Studie) Carola Hasan Pia Schmidt Arne Simon 1 Boris Zernikow 1 Abteilung für
8. DKST 20.03.2015 Multiresistente Erreger (MRE) bei stationär behandelten Kindern mit lebensbedrohlicher Erkrankung (PALLINI Studie) Carola Hasan Pia Schmidt Arne Simon 1 Boris Zernikow 1 Abteilung für
M. Mielke, N.-O. Hübner, RKI
 Nosokomiale und schwierig zu therapierende Infektionen IfSG und aktuelle Empfehlungen der KRINKO Aufmerksamkeit - Wissen - Verantwortung MRGN Was ist das? Was ist zu tun? M. Mielke, N.-O. Hübner, RKI Novellierung
Nosokomiale und schwierig zu therapierende Infektionen IfSG und aktuelle Empfehlungen der KRINKO Aufmerksamkeit - Wissen - Verantwortung MRGN Was ist das? Was ist zu tun? M. Mielke, N.-O. Hübner, RKI Novellierung
Evidenzbasierte Antibiotikatherapie
 Evidenzbasierte Antibiotikatherapie EbM-Guidelines für Allgemeinmedizin 2014 Artikel ID: ebd00023 (001.016) 2011 Duodecim Medical Publications Ltd Tonsillitis (Streptokokken) 1. Penicillin V (nicht verfügbar)
Evidenzbasierte Antibiotikatherapie EbM-Guidelines für Allgemeinmedizin 2014 Artikel ID: ebd00023 (001.016) 2011 Duodecim Medical Publications Ltd Tonsillitis (Streptokokken) 1. Penicillin V (nicht verfügbar)
Bakterielle Infektionen des ZNS
 Bakterielle Infektionen des ZNS Hans-Walter Pfister Neurologische Klinik, Klinikum Großhadern, Ludwig-Maximilians-Universität, München Bremen 18.10.2007 DGN, 22.9.2010 Vorgehen bei Verdacht auf bakterielle
Bakterielle Infektionen des ZNS Hans-Walter Pfister Neurologische Klinik, Klinikum Großhadern, Ludwig-Maximilians-Universität, München Bremen 18.10.2007 DGN, 22.9.2010 Vorgehen bei Verdacht auf bakterielle
Antibiotikaverbrauch im ambulanten Versorgungsbereich. Königswinter, / 1
 Antibiotikaverbrauch im ambulanten Versorgungsbereich Königswinter, 14.4.14 / 1 Verordnungsdichte im ambulanten Bereich, 2006-2011 (in DDD pro 1.000 Versicherte und Tag) Königswinter, 14.4.14 / 2 Antibiotika-Verordnungsdichten
Antibiotikaverbrauch im ambulanten Versorgungsbereich Königswinter, 14.4.14 / 1 Verordnungsdichte im ambulanten Bereich, 2006-2011 (in DDD pro 1.000 Versicherte und Tag) Königswinter, 14.4.14 / 2 Antibiotika-Verordnungsdichten
Antibiotikaverbrauch und Resistenzsituation in der ambulanten Versorgung
 Infektiologie Update 2012 23. Jahrestagung der Paul-Ehrlich-Gesellschaft für Chemotherapie e. V. Symposium V: Infektionen in der Primärversorgung 13. Oktober 2012, Dresden Antibiotikaverbrauch und Resistenzsituation
Infektiologie Update 2012 23. Jahrestagung der Paul-Ehrlich-Gesellschaft für Chemotherapie e. V. Symposium V: Infektionen in der Primärversorgung 13. Oktober 2012, Dresden Antibiotikaverbrauch und Resistenzsituation
10 Antibiotikatherapie der wichtigsten Infektionen bei Kindern und Erwachsenen
 10 Antibiotikatherapie der wichtigsten Infektionen bei Kindern und Erwachsenen Im Folgenden werden Antibiotikadosierungen nur angegeben, wenn sie von den Dosierungsempfehlungen in Kap. 9 abweichen. 10
10 Antibiotikatherapie der wichtigsten Infektionen bei Kindern und Erwachsenen Im Folgenden werden Antibiotikadosierungen nur angegeben, wenn sie von den Dosierungsempfehlungen in Kap. 9 abweichen. 10
Neue Wege zur Reduktion der Antibiotikaverordnung bei Atemwegsinfektionen.
 Neue Wege zur Reduktion der Antibiotikaverordnung bei Atemwegsinfektionen. Epidemiologie der antimikrobiellen Resistenzen in Deutschland und Europa Miriam Wiese-Posselt Institut für Hygiene und Umweltmedizin
Neue Wege zur Reduktion der Antibiotikaverordnung bei Atemwegsinfektionen. Epidemiologie der antimikrobiellen Resistenzen in Deutschland und Europa Miriam Wiese-Posselt Institut für Hygiene und Umweltmedizin
Antibiotikaresistenzen in der Humanmedizin
 BVL-Symposium Herausforderungen 24: Tierarzneimittel im Fokus Nutzen, Risiken, Resistenzen 5./6. November 23, Berlin Antibiotikaresistenzen in der Humanmedizin Michael Kresken Paul-Ehrlich-Gesellschaft
BVL-Symposium Herausforderungen 24: Tierarzneimittel im Fokus Nutzen, Risiken, Resistenzen 5./6. November 23, Berlin Antibiotikaresistenzen in der Humanmedizin Michael Kresken Paul-Ehrlich-Gesellschaft
_Alle Laboruntersuchungen _Mikrobiologie, Genanalysen _Alle Kassen und Privat _Zertifiziert nach ISO 9001 & ISO 14001
 _Alle Laboruntersuchungen _Mikrobiologie, Genanalysen _Alle Kassen und Privat _Zertifiziert nach ISO 9001 & ISO 14001 ANTIBIOTIKA RESISTENZBERICHT 2016 INHALT Resistenzstatistik 2016....3 Einleitung....3
_Alle Laboruntersuchungen _Mikrobiologie, Genanalysen _Alle Kassen und Privat _Zertifiziert nach ISO 9001 & ISO 14001 ANTIBIOTIKA RESISTENZBERICHT 2016 INHALT Resistenzstatistik 2016....3 Einleitung....3
- Das Leitlinien-Komitee gibt keine spezifischen Empfehlungen bezüglich des Katheterdesigns in Bezug auf die Prävention einer Peritonitis.
 ISPD PERITONITIS Empfehlungen 2016 Update zur Prävention und Behandlung Peritonitis-Rate - Wir empfehlen, dass jede Dialyseeinheit mindestens jährlich die Peritonitis-Inzidenz überprüfen sollte (1C). -
ISPD PERITONITIS Empfehlungen 2016 Update zur Prävention und Behandlung Peritonitis-Rate - Wir empfehlen, dass jede Dialyseeinheit mindestens jährlich die Peritonitis-Inzidenz überprüfen sollte (1C). -
Übersicht der getesteten Antibiotika
 Übersicht der getesteten Antibiotika Penicilline (bakteriozid) Schmalspektrum-Penicilline Orale Penicilline (Penicillin V und Propicillin) sind bei Infektionen mit Keimen des "klassischen Penicillin-G-
Übersicht der getesteten Antibiotika Penicilline (bakteriozid) Schmalspektrum-Penicilline Orale Penicilline (Penicillin V und Propicillin) sind bei Infektionen mit Keimen des "klassischen Penicillin-G-
Hygienemaßnahmen bei 3 und 4 MRGN Erreger in der stationären und ambulanten Versorgung
 Hygienemaßnahmen bei 3 und 4 MRGN Erreger in der stationären und ambulanten Versorgung Vortrag von Nicole Demuth-Werner HFK in der Kath. Krankenhaus Hagen gem. GmbH 2 3 Was Sie erwartet: Erregervorstellung
Hygienemaßnahmen bei 3 und 4 MRGN Erreger in der stationären und ambulanten Versorgung Vortrag von Nicole Demuth-Werner HFK in der Kath. Krankenhaus Hagen gem. GmbH 2 3 Was Sie erwartet: Erregervorstellung
Referat Aufgabe der Arbeit ist, durch die retrospektive Analyse von 1544 Patienten, die von 1988 bis 1992 und 1996 wegen Urolithiasis in der
 Referat Aufgabe der Arbeit ist, durch die retrospektive Analyse von 1544 Patienten, die von 1988 bis 1992 und 1996 wegen Urolithiasis in der Universitätsklinik und Poliklinik für Urologie der Medizinischen
Referat Aufgabe der Arbeit ist, durch die retrospektive Analyse von 1544 Patienten, die von 1988 bis 1992 und 1996 wegen Urolithiasis in der Universitätsklinik und Poliklinik für Urologie der Medizinischen
Antibiotika-Empfindlichkeit von HWI-Erregern
 Bad Honnef-Symposium 212, 16./17. April 212 Venerologische und urogenitale Infektionen Antibiotika-Empfindlichkeit von HWI-Erregern Michael Kresken Paul-Ehrlich-Gesellschaft für Chemotherapie e.v., Campus
Bad Honnef-Symposium 212, 16./17. April 212 Venerologische und urogenitale Infektionen Antibiotika-Empfindlichkeit von HWI-Erregern Michael Kresken Paul-Ehrlich-Gesellschaft für Chemotherapie e.v., Campus
U N I V E R S I T Ä T S M E D I Z I N B E R L I N
 U N I V E R S I T Ä T S M E D I Z I N B E R L I N Intravenöse Medikamente - Antibiotika, Antimykotika, Virustatika - Immunsuppresiva - Schulung für Pflegepersonal Grundlagen Allgemeine Infektionszeichen:
U N I V E R S I T Ä T S M E D I Z I N B E R L I N Intravenöse Medikamente - Antibiotika, Antimykotika, Virustatika - Immunsuppresiva - Schulung für Pflegepersonal Grundlagen Allgemeine Infektionszeichen:
Nosokomiale und schwierig zu therapierende Infektionen DART, Novellierung des IfSG Empfehlungen der KRINKO; Kommission ART Regionale Netzwerke
 Nosokomiale und schwierig zu therapierende Infektionen DART, Novellierung des IfSG Empfehlungen der KRINKO; Kommission ART Regionale Netzwerke M. Mielke, RKI Novellierung IfSG Hintergründe Nosokomiale
Nosokomiale und schwierig zu therapierende Infektionen DART, Novellierung des IfSG Empfehlungen der KRINKO; Kommission ART Regionale Netzwerke M. Mielke, RKI Novellierung IfSG Hintergründe Nosokomiale
The Abnormal Flag (Field 8) is N = normal, A = abnormal, AA = very abnormal
 Introduction Microbiolocical reports are treated like other results in OBX segments. Each sample is a OBX segment. The esult Type is a formatted text. The Antibiogramm is not divided by organsim --> needed
Introduction Microbiolocical reports are treated like other results in OBX segments. Each sample is a OBX segment. The esult Type is a formatted text. The Antibiogramm is not divided by organsim --> needed
Antibiotika bei sekundärer abdomineller Infektion Wann, wie lange, wie breit und wieviel? Wolfgang Hartl
 Antibiotika bei sekundärer abdomineller Infektion Wann, wie lange, wie breit und wieviel? Wolfgang Hartl Chirurgische Klinik und Poliklinik der Universität, Campus Großhadern, Klinikum der LMU Definitionen
Antibiotika bei sekundärer abdomineller Infektion Wann, wie lange, wie breit und wieviel? Wolfgang Hartl Chirurgische Klinik und Poliklinik der Universität, Campus Großhadern, Klinikum der LMU Definitionen
Antibiotikaresistenz und -einsatz in der Humanmedizin
 Europäischer Antibiotikatag Interdisziplinäres Symposium: Antibiotikaeinsatz - Wie wenig ist (noch) zu viel? 9. November 212, BVL, Berlin Antibiotikaresistenz und -einsatz in der Humanmedizin Michael Kresken
Europäischer Antibiotikatag Interdisziplinäres Symposium: Antibiotikaeinsatz - Wie wenig ist (noch) zu viel? 9. November 212, BVL, Berlin Antibiotikaresistenz und -einsatz in der Humanmedizin Michael Kresken
Endokarditisbehandlung Diagnose der infektiösen Endokarditis I. Diagnose der infektiösen Endokarditis II
 Mit Therapie 12.11.2016 10. Kardiologie-Symposium Luzern Daptomycin vs. Standard Therapy for Bacteremia and Endocarditis caused by Staphylococcus aureus Endokarditisbehandlung 2016 Michael Petzsch Medizinische
Mit Therapie 12.11.2016 10. Kardiologie-Symposium Luzern Daptomycin vs. Standard Therapy for Bacteremia and Endocarditis caused by Staphylococcus aureus Endokarditisbehandlung 2016 Michael Petzsch Medizinische
Antibiotikatherapie bei Wundinfektionen in der ambulanten Medizin - Probeentnahme/Abstrichtechnik
 Workshop Wundzentrum Hamburg 20. August 2010 Antibiotikatherapie bei Wundinfektionen in der ambulanten Medizin - Probeentnahme/Abstrichtechnik Dr. J. Ungeheuer Tel.: 040-76696-103 www.labor-froreich.de
Workshop Wundzentrum Hamburg 20. August 2010 Antibiotikatherapie bei Wundinfektionen in der ambulanten Medizin - Probeentnahme/Abstrichtechnik Dr. J. Ungeheuer Tel.: 040-76696-103 www.labor-froreich.de
EARS-Net QC Ergebnisse und feed-back 2015 und 2016 Nationales Referenzzentrum für NI und AMR Ordensklinikum Linz Elisabethinen
 EARS-Net QC Ergebnisse und feed-back 21 und 216 Nationales Referenzzentrum für NI und AMR Ordensklinikum Linz Elisabethinen Univ. Prof. Dr. Petra Apfalter EARS-Net Qualitätskontrolle 216 3676 E. coli 3677
EARS-Net QC Ergebnisse und feed-back 21 und 216 Nationales Referenzzentrum für NI und AMR Ordensklinikum Linz Elisabethinen Univ. Prof. Dr. Petra Apfalter EARS-Net Qualitätskontrolle 216 3676 E. coli 3677
Zu unterscheiden ist zwischen Sepsis, schwerer Sepsis und septischem Schock.
 Sepsis in Deutschland Aktueller Stand und Perspektiven in Diagnose, Epidemiologie und Therapie der Sepsis Von Professor Dr. Michael Quintel München München (3. Mai 2007) - Der Verdacht auf eine Sepsis
Sepsis in Deutschland Aktueller Stand und Perspektiven in Diagnose, Epidemiologie und Therapie der Sepsis Von Professor Dr. Michael Quintel München München (3. Mai 2007) - Der Verdacht auf eine Sepsis
Resistenzmechanismen multiresistenter, gramnegativer Erreger und Einhaltung der Meldepflicht bei MRGN
 Resistenzmechanismen multiresistenter, gramnegativer Erreger und Einhaltung der Meldepflicht bei MRGN Dr. Miriam Korte-Berwanger Nationales Referenzzentrum für gramnegative Krankenhauserreger Medizinische
Resistenzmechanismen multiresistenter, gramnegativer Erreger und Einhaltung der Meldepflicht bei MRGN Dr. Miriam Korte-Berwanger Nationales Referenzzentrum für gramnegative Krankenhauserreger Medizinische
N O. Betalaktam-Ring. Penizilline. Carbapeneme. Cephalosporine. Gram negative Resistenzkeime. Mikrobiologie für Nicht-Mikrobiologen
 Übersicht Gram negative esistenzkeime Mikrobiologie für icht-mikrobiologen ygienesymposium 2013 Morschach Betalaktam Chinolone Cotrimoxazol Aminoglykoside Tetrazykline Gerhard Eich, Stadtspital Triemli
Übersicht Gram negative esistenzkeime Mikrobiologie für icht-mikrobiologen ygienesymposium 2013 Morschach Betalaktam Chinolone Cotrimoxazol Aminoglykoside Tetrazykline Gerhard Eich, Stadtspital Triemli
Modul 3: Rationale Antibiotikatherapie bei Infektionen der unteren Atemwege
 Online-Fragebogen zur Fortbildung Modul 3: Rationale Antibiotikatherapie bei Infektionen der unteren Atemwege Bitte bearbeiten Sie die folgenden Multiple-Choice-Fragen. Beachten Sie, dass pro Frage nur
Online-Fragebogen zur Fortbildung Modul 3: Rationale Antibiotikatherapie bei Infektionen der unteren Atemwege Bitte bearbeiten Sie die folgenden Multiple-Choice-Fragen. Beachten Sie, dass pro Frage nur
Bakterielle Entzündung des ZNS Antibiotikawahl nach Erreger bei der akuten eitrigen Meningitis
 Bakterielle Entzündung des ZNS Antibiotikawahl nach Erreger bei der akuten eitrigen Meningitis Meningokokken - Penicillin G - Cefotaxim oder Ceftriaxon Pneumokokken - Penicillin G - Cefotaxim oder Ceftriaxon
Bakterielle Entzündung des ZNS Antibiotikawahl nach Erreger bei der akuten eitrigen Meningitis Meningokokken - Penicillin G - Cefotaxim oder Ceftriaxon Pneumokokken - Penicillin G - Cefotaxim oder Ceftriaxon
Zwischenbericht zur ESPED Studie. Invasive Infektionen durch multiresistente Erreger (MRE) bei Kindern
 Zwischenbericht zur ESPED Studie Invasive Infektionen durch multiresistente Erreger (MRE) bei Kindern Einleitung: Bei Routineabstrichen werden gelegentlich multiresistente bakterielle Infektionserreger
Zwischenbericht zur ESPED Studie Invasive Infektionen durch multiresistente Erreger (MRE) bei Kindern Einleitung: Bei Routineabstrichen werden gelegentlich multiresistente bakterielle Infektionserreger
Resistenzbericht Dorothea Orth-Höller Sektion für Hygiene und Medizinische Mikrobiologie Medizinische Universität Innsbruck
 Resistenzbericht 2017 Dorothea Orth-Höller Sektion für Hygiene und Medizinische Mikrobiologie Medizinische Universität Innsbruck Inhalt Überblick über Vorkommen von Multiresistenten Keimen in Tirol in
Resistenzbericht 2017 Dorothea Orth-Höller Sektion für Hygiene und Medizinische Mikrobiologie Medizinische Universität Innsbruck Inhalt Überblick über Vorkommen von Multiresistenten Keimen in Tirol in
PALLINI Ein palliativpflegerisches Hygienekonzept
 PALLINI Ein palliativpflegerisches Hygienekonzept 12. APS-Jahrestagung Berlin, 4. und 5. Mai MRE Nachweis: STOPP! Zimmerisolierung Kittel- und Handschuhpflege Weiteres Vorgehen 1. Modifizierte Hygienevorschriften
PALLINI Ein palliativpflegerisches Hygienekonzept 12. APS-Jahrestagung Berlin, 4. und 5. Mai MRE Nachweis: STOPP! Zimmerisolierung Kittel- und Handschuhpflege Weiteres Vorgehen 1. Modifizierte Hygienevorschriften
Vorschläge des NAK zur Kommentierung von Ergebnissen der Resistenztestung
 Vorschläge des NAK zur Kommentierung von Ergebnissen der Resistenztestung Version 1.1, Stand 21.07.2018 Änderung: H. alvei hinzugefügt; Änderungen im Text sind farblich gekennzeichnet. Spezies Indikator
Vorschläge des NAK zur Kommentierung von Ergebnissen der Resistenztestung Version 1.1, Stand 21.07.2018 Änderung: H. alvei hinzugefügt; Änderungen im Text sind farblich gekennzeichnet. Spezies Indikator
Klebsiella pneumoniae
 Enterobakterien E. coli Klebsiella spp., Klebsiella pneumoniae Enterobacter spp. (Serratia spp., Citrobacter spp., Proteus spp., Morganella morganii) Enterobakterien allgemein Natürliche Darmflora von
Enterobakterien E. coli Klebsiella spp., Klebsiella pneumoniae Enterobacter spp. (Serratia spp., Citrobacter spp., Proteus spp., Morganella morganii) Enterobakterien allgemein Natürliche Darmflora von
Perioperative Endokarditisprophylaxe in der Dialyseshuntchirurgie Krankheitsbilder, Medikamente, Therapiedauer. 2. Symposium Dialyseshuntchirurgie
 Perioperative Endokarditisprophylaxe in der Dialyseshuntchirurgie Krankheitsbilder, Medikamente, Therapiedauer 2. Symposium Dialyseshuntchirurgie HELIOS Klinik Blankenhain Was ist Endokarditisprophylaxe?
Perioperative Endokarditisprophylaxe in der Dialyseshuntchirurgie Krankheitsbilder, Medikamente, Therapiedauer 2. Symposium Dialyseshuntchirurgie HELIOS Klinik Blankenhain Was ist Endokarditisprophylaxe?
Situation im Antibiotikaverbrauch und Erregerresistenz in der Humanmedizin
 Interdisziplinäres Symposium Antibiotikaresistenz Vom Wissen zum Handeln 19. / 20. September 2012 - Erlangen Situation im Antibiotikaverbrauch und Erregerresistenz in der Humanmedizin Michael Kresken Paul-Ehrlich-Gesellschaft
Interdisziplinäres Symposium Antibiotikaresistenz Vom Wissen zum Handeln 19. / 20. September 2012 - Erlangen Situation im Antibiotikaverbrauch und Erregerresistenz in der Humanmedizin Michael Kresken Paul-Ehrlich-Gesellschaft
POCKET GUIDE. Prothesen- und Osteosynthesematerial Infektionen
 CKET GUIDE Prothesen- und Osteosynthesematerial Infektionen 1. Definition Protheseninfektion (PJI Prosthetic Joint Infection) Bei erfüllen von 1 Kriterium, ist eine periprothetische Infektion wahrscheinlich
CKET GUIDE Prothesen- und Osteosynthesematerial Infektionen 1. Definition Protheseninfektion (PJI Prosthetic Joint Infection) Bei erfüllen von 1 Kriterium, ist eine periprothetische Infektion wahrscheinlich
