Die mechanische Kreislaufunterstützung (MKU) wird heute bei verschiedenen Indikationen. Überschneidungen und Änderungen der Therapieziele.
|
|
|
- Lena Ursler
- vor 7 Jahren
- Abrufe
Transkript
1 10 Kapitel 2 Indikationen zur mechanischen Kreislaufunterstützung 2.1 Therapieziele (BTB, BTT, BTR, DT) 2 Die mechanische Kreislaufunterstützung (MKU) wird heute bei verschiedenen Indikationen eingesetzt:»bridge to Bridge«(BTB) MKU als Überbrückung bis zur endgültigen Therapieentscheidung,»Bridge to Transplantation«(BTT) MKU als Überbrückung bis zur Herztransplantation,»Bridge to Recovery«(BTR) MKU als Überbrückung bis zur Erholung der Herzfunktion,»Destination Therapy«(DT) MKU als definitive Therapie. Je nach Indikation werden verschiedene Systeme in verschiedener Funktion (LVAD, RVAD, BiVAD, pulsatil, nichtpulsatil, para-, intrakorporal, TAH [Total Artificial Heart], ECMO [extrakorporale Membranoxigenierung], perkutane Systeme) eingesetzt (7 Kap. 3 bis 7 Kap. 7). Zwischen den einzelnen Kategorien gibt es nicht selten Überschneidungen und Änderungen der Therapieziele Bridge-to-Bridge (BTB) bzw. Bridge-to-Decision (BTD) Man versteht darunter die kurzfristige (meist notfallmäßige) Implantation eines»assist Device«, um die Zeit bis zur endgültigen Therapieentscheidung bzw. Implantation des definitiven Unterstützungssystems zu überbrücken. Häufig können die Patienten bis zum Zeitpunkt der Implantation nicht genau evaluiert werden (z. B. neurologisches Outcome nach Reanimation). Dabei kann die endgültige Therapie in Richtung Ausbau des Systems (BTR), Herztransplantation (BTT) oder Langzeitunterstützung (DT) gehen. Das System, das für die BTB-Indikation meist eingesetzt wird, ist die venoarterielle ECMO Bridge-to-Transplantation (BTT) Zirca 80 % der Assist Devices werden in dieser Indikation implantiert (Kirklin et al. 2010, Kirklin et al. 2011). Betroffen sind z. B. Patienten auf der Warteliste für die Herztransplantation im NYHA-IV-Stadium mit hämodynamischer Instabilität. Kriterien sind systolischer Blutdruck geringer als 80 mmhg (p syst < 80 mmhg), pulmonalka-
2 2.1 Therapieziele (BTB, BTT, BTR, DT) 11 2 pillärer Verschlussdruck (PCWP) > 20 mmhg, Herzindex kleiner als 2 l/min/m 2 (HI < 2 l/min/m 2 ) trotz maximaler medikamentöser Therapie mit Inotropika und Unterstützung durch intraaortale Ballonpumpe sowie Oligurie mit weniger als 20 ml/h trotz Diuretikagabe (Oz et al. 1995, Williams u. Oz 2001). Es darf keine Kontraindikation gegen eine Herztransplantation vorliegen (fixierter pulmonaler Hypertonus > 6 Wood-Einheiten, psychiatrische Erkrankung, unkontrollierte Sepsis, Schwangerschaft etc.). Widersprüchliche Studien gibt es über die Auswirkung mechanischer Kreislaufunterstützung auf das Überleben nach der Transplantation. Ob die Sensibilisierung (messbar in der Erhöhung der panel-reactive-antibodies) der Assist-Patienten die Abstoßungsinzidenz erhöht bzw. das Überleben nach der Transplantation reduziert, ist nicht abschließend geklärt (Bull et al. 2010). Mittlerweile existieren auch Daten, die implizieren, dass die BTT-Therapie das Ergebnis nach einer Herztransplantation verbessert, da die Perfusion sämtlicher Organe verbessert wird (Russell et al. 2009) und der Patient damit prä transplantationem in eine verbesserte Ausgangssituation gebracht wird. Zudem kann ein pulmonaler Hypertonus durch VAD-Therapie gesenkt werden (John et al. 2010). Bei der Entscheidung, ob bei einem Patienten vor der Transplantation ein VAD implantiert wird, ist auf jeden Fall die Wartezeit zu beachten, die u. a. von der Blutgruppe, dem Gewicht und dem Dringlichkeitsstatus abhängt. Eine Reihe verschiedener Systeme können zum Einsatz kommen, z. B. Berlin Heart Excor (uni- oder biventrikulär), Berlin Heart Incor, Thoratec, Medos, Abiomed, Heart Mate II, HeartWare, Jarvik 2000 etc Bridge-to-Recovery (BTR) Bei dieser Patientengruppe muss man zwei Untergruppen differenzieren. Zunächst gibt es das Herzversagen nach Operationen mit Herz-Lungen-Maschine, das Reperfusionssyndrom nach Herztransplantation oder den akuten Myokardinfarkt (notfallmäßig versorgt mittels PCI oder Bypass). Hier dauert die Erholung des Myokards lediglich einige Tage. Diese Zeit wird benötigt, bis die verbrauchten ATP-Reserven wieder durch De-novo-Synthese aufgefüllt sind und damit wieder eine normale Kontraktilität möglich ist. Eine passagere Kreislaufunterstützung mit der veno-arteriellen ECMO (extrakorporale Membranoxygenierung) ist meist ausreichend. Die zweite Gruppe ist die der Myokarditiden, von denen manche ein Potential zur Erholung besitzen, die dann aber längere Zeit in Anspruch nimmt (Frazier
3 12 Kapitel 2 Indikationen zur mechanischen Kreislaufunterstützung 2 u. Myers 1999). Ischämische Kardiomyopathien haben weniger Erholungspotential. Es gibt Evidenz dafür, dass eine fast komplette Entlastung des linken Ventrikels mit Hilfe eines LVAD (left ventricular assist device) über eine längere Zeit hinweg mit einem strukturellen reverse-remodeling und auch einer funktionellen Verbesserung der Ventrikelfunktion einhergeht (Dipla et al. 1998), die in Einzelfällen bis hin zum möglichen Wiederausbau des Systems führen kann. Beobachtet werden können auf zellulärer Ebene ein Rückgang der Myozytengröße sowie eine Normalisierung des Kollagen-I-Gehalts und auf molekularer Ebene eine Normalisierung der myokardialen TNF-α- und Interleukin-8-Spiegel (proinflammatorische Zytokine). Diese Veränderungen gehen echokardiographisch mit einer Reduzierung des enddiastolischen Ventrikeldurchmessers (LVEDD) und einer Verbesserung der linksventrikulären Pumpfunktion (LV-EF) einher (Torre-Amione u. Loebe 2006). Verwendet werden können sämtliche LVAD-Typen (Heart Mate, Incor etc.). Eine diffizile Weaning-Phase ist immer Bestandteil der Therapie. Additiv werden Pharmaka eingesetzt, die das»reverse-remodeling«unterstützen (ß 1 -Blocker, ACE-Hemmer, AT1-Antagonisten, Aldosteronantagonisten und der ß 2 -Agonist Clenbuterol). Im Falle des Scheiterns muss die Bridge-to-recovery Strategie dann doch in die Bridge-totransplantation- bzw. Destination-Therapie geändert werden Destination-Therapy (DT) Ein Herzunterstützungssystem als endgültige Therapie ist indiziert bei Patienten mit terminaler Herzinsuffizienz (NYHA IV, EF<25 %) trotz optimaler medikamentöser Therapie, sofern Kontraindikationen für die Herztransplantation vorliegen. Die häufigsten Kontraindikationen sind fortgeschrittenes Alter, Niereninsuffizienz, Adipositas, fixierter pulmonaler Hypertonus, Alkohol- und Drogenabusus sowie bösartige Tumorerkrankungen (Kirklin et al. 2011). Die Möglichkeiten der konservativen Therapie müssen ausgeschöpft sein, d. h. der Patient verfügt bereits über die komplette Herzinsuffizienzmedikation bestehend aus ß-Blocker, Diuretika, ACE-Hemmer und Aldosteronantagonist. Sofern der Patient die Kriterien erfüllt, sollte der Versuch einer Resynchronisationstherapie (CRT) unternommen worden sein. Bei ischämischer Kardiomyopathie muss im Vorfeld mittels Myokardszintigraphie abgeklärt sein, ob noch reversibel ischämisches Myokard vorhanden ist, welches revaskularisiert werden könnte, um die Pumpfunktion zu erhöhen. Bei Narben bzw. Aneurysmata in anterolateralen Segmenten des linken Ventrikels kann der Patient unter Umständen von einer chirurgischen Ventrikelreduktionsplastik nach Dor profitieren. Hierbei
4 2.2 Indikationsstellung 13 2 sind Steigerungen der LV-EF um % beschrieben (Dor 2004, Westaby 2000). Eine vorliegende Mitralinsuffizienz (meist auf dem Boden einer Annulusdilatation) kann mit einem Ring versorgt werden. Sind alle diese Möglichkeiten ausgeschöpft, ist es sinnvoll, den Patienten möglichst frühzeitig, d. h. bevor Endorganschäden durch die Kreislaufinsuffizienz entstehen, mit einem Herzunterstützungssystem zu versorgen. Zum Einsatz kommen z. B. Berlin Heart Incor, Jarvik 2000 oder HeartMate II. In Zukunft könnte die MKU in Kombination mit der besten medikamentösen Herzinsuffizienzmedikation bei Nichttransplantationspatienten zu einer gewissen Erholung des Myokards führen, welches dann im Anschluss durch Stammzelltherapie regeneriert wird. 2.2 Indikationsstellung Bei der Indikationsstellung zum Einbau eines Herzunterstützungssystems spielt das sog. INTERMACS-Profil (Interagency Registry for Mechanically Assisted Circulatory Support = US-Register von Patienten, die Assist Devices erhalten) eine zentrale Rolle. Dieses Profil charakterisiert die Notwendigkeit und den zeitlichen Rahmen, in dem ein Assist Device implantiert werden sollte. INTERMACS-Profil 1 Diese Patienten befinden sich im kritischen kardiogenen Schock; selbst unter hohen Katecholamindosen und mittels Unterstützung durch die intraaortale Ballonpumpe (IABP) gelingt keine suffiziente Kreislaufstabilisierung. Häufig liegen bereits ein Nierenversagen und ein beginnendes Leberversagen mit Azidose und erhöhten Lactatwerten vor. Hier muss innerhalb weniger Stunden ein Assist Device implantiert werden, um das Leben des Patienten zu retten. z z INTERMACS-Profil 2 Diese Patienten weisen unter Katecholamintherapie oder IABP akzeptable hämodynamische Parameter auf, verschlechtern sich jedoch zusehends in ihrer Nierenfunktion, Flüssigkeitsretention und ihrem Ernährungszustand. In diese Kategorie fallen auch Patienten, die die Katecholamintherapie nicht vertragen (Tachyarrhythmie, Ischämie, etc.). Die Implantation eines Assist Device innerhalb von Tagen ist anzustreben.
5 14 Kapitel 2 Indikationen zur mechanischen Kreislaufunterstützung 2 INTERMACS-Profil 3 Klinisch stabile Patienten, die jedoch von einer mittleren Katecholamindosis (bis zu 5 µg/kg/min Dobutamin oder < 0,5 µg/kg/min Milrinon) nicht zu weanen sind, werden dem Profil 3 zugeordnet. Sobald man versucht, die Katecholamintherapie schrittweise zu beenden, verschlechtern sich die Symptome mit beginnendem peripherem Organversagen. In ausgewählten Fällen kann die intravenöse Katecholamintherapie unter regelmäßiger ärztlicher Kontrolle zu Hause durchgeführt werden. Die Patienten sollten innerhalb von Wochen, evtl. Monaten einer MKU zugeführt werden. INTERMACS-Profil 4 Patienten der Kategorie 4 sind nur ab und zu katecholaminpflichtig und hospitalisiert. Grundsätzlich leben sie im NYHA-III-Stadium (Dyspnoe bei leichter Belastung des täglichen Lebens) zu Hause. Meist liegen trotz oraler Herzinsuffizienzmedikation Unterschenkelödeme und ein reduzierter Allgemeinzustand vor. Auch hier muss innerhalb von Wochen bzw. Monaten die Implantation eines Assist Device vorausschauend geplant werden, um bleibende Organschäden zu vermeiden. INTERMACS-Profil 5 Diese Patienten sind stabil im NYHA-III-Stadium ohne Beschwerden in Ruhe, jedoch bei leichter Belastung. Sie haben bereits Schwierigkeiten, normale Aktivitäten des täglichen Lebens zu bewältigen und sind dadurch ans Haus gebunden. Es liegen Ödeme vor. Der Zeitrahmen bis zur Implantation eines Herzunterstützungssystems ist variabel. INTERMACS-Profil 6 Patienten der Kategorie 6 befinden sich im NYHA-II-III-Stadium (Dyspnoe bei stärkerer Belastung, nur leichte Beschwerden bei geringer Belastung) und haben keine Ödeme. In der Regel können sie das Haus noch verlassen. z z INTERMACS-Profil 7 Diese Patienten haben eine erniedrigte Auswurffraktion, sind in der Vergangenheit bereits dekompensiert, im Moment jedoch klinisch komplett stabil, so dass eine Transplantation oder ein Assist Device derzeit nicht indiziert sind. 70 % der Patienten befinden sich zum Zeitpunkt der Implantation im INTER- MACS-Level 1 und 2. Die 1-Jahres-Überlebensrate liegt hier je nach Zentrum zwischen 50 und 70 %. Die häufigsten Todesursachen sind (Rechts-)Herzversagen, Infektionen, Schlaganfälle und Multiorganversagen.
6 2.2 Indikationsstellung 15 2 Zusätzlich zur Einteilung in die 7 Profilebenen gibt es Modifizierungskriterien, die weiteren Aufschluss über das individuelle Risiko des Patienten geben Auftreten maligner Arrhythmien (ventrikuläre Tachykardien bzw. Kammerflimmern), die des Öfteren zum Auslösen eines implantierten Defibrillators führen; dieses Modifizierungskriterium ist anwendbar für alle 7 Profile, Notwendigkeit der temporären Kreislaufunterstützung (IABP, ECMO, Impella, Levitronix), anwendbar für die Profile 1 3, Notwendigkeit häufiger Rehospitalisationen aufgrund von Volumenüberladung und Ödemen, dieser sog. frequent flyer muss 2-mal in 3 Monaten bzw. 3-mal in 6 Monaten zur Rekompensation stationär aufgenommen werden (anwendbar für die Profile 3 6). Übersicht: INTERMACS-Level Level 1. Kardiogener Schock trotz Katecholaminen und IABP; sofortige Assist-Device-Implantation indiziert. Level 2. Hämodynamische Stabilität mit Katecholaminen/IABP; beginnendes Nierenversagen; Assist-Device-Implantation innerhalb von Tagen indiziert. Level 3. Klinisch stabil unter moderaten Katecholamindosen, weaning jedoch nicht möglich; Assist-Device-Implantation innerhalb von Wochen/Monaten indiziert. Level 4. Wiederholt katecholaminpflichtig, weaning jedoch immer möglich; Assist-Device-Implantation innerhalb von Wochen/Monaten. Level 5. Zu Hause mit Beschwerden bei leichter Belastung; Zeitpunkt zur Assist-Device-Implantation variabel. Level 6. Kann das Haus verlassen, eingeschränkte Belastbarkeit; Zeitpunkt zur Assist-Device-Implantation variabel. Level 7. Ejektionsfraktion reduziert, klinisch stabil; keine Assist-Device-Indikation. Hämodynamische Kriterien zur Implantation eines Assist Device Generell sollte bei folgenden hämodynamischen Werten ein Herzunterstützungssystem implantiert werden systolischer Blutdruck geringer als 80 mmhg, pulmonalkapillärer Verschlussdruck (PCWP) größer als 20 mmhg und Herzindex kleiner als 2 l/min/m 2 trotz maximaler medikamentöser Therapie mit Inotropika und Unterstützung mit intraaortaler Ballonpumpe (Oz et al. 1995; Williams u. Oz 2001).
7 16 Kapitel 2 Indikationen zur mechanischen Kreislaufunterstützung 2 Die schwierigste Frage, die man (idealerweise) präoperativ abklären muss, ist, ob eine zusätzliche rechtsventrikuläre Unterstützung nötig ist, da ein Rechtsherzversagen nach LVAD-Implantation die Mortalität, die Dauer des Intensivaufenthaltes und die gesamte Aufenthaltsdauer im Krankenhaus deutlich erhöht (Patel et al. 2008). Die rechtsventrikuläre Unterstützung kann für einen begrenzten Zeitraum (passageres RVAD) oder dauerhaft erforderlich sein. In diesem Fall wird primär ein BiVAD implantiert. Dazu sollte man sich immer entscheiden, wenn die Patienten bereits präoperativ im Multiorganversgen sind, da nur mit biventrikulärer Unterstützung eine ausreichende Reduzierung des zentralen Venendrucks (rechtsventrikuläre Vorlast) erreicht werden kann. Wird in dieser Situation lediglich ein LVAD implantiert, erreicht man zwar eine Reduktion der rechtsventrikulären Nachlast durch Reduktion des linksatrialen Drucks, die rechtsventrikuläre Vorlast wird jedoch erhöht und eine bestehende Trikuspidalinsuffizienz verstärkt. Klinische Orientierungsparameter sind präoperative Bilirubinwerte > 2 mg/dl, GOT-Werte > 80 IU/l und Kreatininwerte > 2,3 mg/dl (Matthews et al. 2008). Hohe präoperative PAP alleine hingegen sind keine ausreichende Indikation für eine zusätzliche rechtsventrikuläre Unterstützung, da durch das LVAD der pulmonalarterielle Widerstand durch Senkung des Wedge-Drucks und Erhöhung des HZV gesenkt wird. Die Reduzierung des pulmonalvaskulären Widerstands (PVR) kann zusätzlich pharmakologisch mit NO-Vernebelung, Milrinon, Prostazyklinen und Sildenafil unterstützt werden. Die Senkung der rechtsventrikulären Nachlast und damit des rechtsventrikulären Drucks reduziert die Dauer des rechtsventrikulären Aktionspotentials und damit auch das Auftreten von rechtsventrikulären Arrhythmien (Taggart et al. 1992). Bei Patienten mit LVAD-Unterstützung konnte man sogar histologisch ein positives»reverse-remodeling«im rechten Ventrikel nachweisen (Kucuker et al. 2004). Indikator für ein postoperativ drohendes Rechtsherzversagen ist also ein präoperativ hoher ZVD in Kombination mit niedrigen PAP. Ein hohes Risiko für ein Rechtsherzversagen stellt auch der präkapilläre pulmonale Hypertonus (sehr hoher PAP und normaler bzw. nur leicht erhöhter PCWP-Druck) dar, da er durch ein LVAD nicht gesenkt werden kann. Die besten Resultate werden erzielt, wenn das Herzunterstützungssystem möglichst elektiv eingebaut wird und noch kein kardiogenes Schockgeschehen vorliegt, das die übrigen Organe (Niere, Leber, ZNS) bereits geschädigt hat. Um dieses oft enge Zeitfenster nicht zu verpassen, sollten die Patienten regelmäßig in einer speziellen
8 2.3 Kontraindikationen 17 2 Herzinsuffizienzambulanz vorstellig werden und damit bereits im frühen Stadium eng an ein Herentrum angebunden sein. 2.3 Kontraindikationen Es ist problematisch, absolute Kontraindikationen für den Einsatz von Herzunterstützungssystemen zu formulieren, da eine Entscheidung gegen den Einsatz zumindest im INTERMACS-Profil 1 immer mit dem Tod des Patienten einhergeht. Obwohl dieses Thema auch von Fachleuten v. a. unter dem Gesichtspunkt eines zunehmenden wirtschaftlichen Drucks und begrenzter finanzieller Ressourcen im Gesundheitswesen kontrovers diskutiert wird, gibt es natürlich einige Orientierungspunkte für den sinnvollen Gebrauch bzw. Nichtgebrauch von mechanischen Kreislaufunterstützungssystemen. Vor diesem Hintergrund ist es sicher fraglich, Patienten, die sich bereits im Vollbild des Leber-, Lungen-, Multiorganversagens oder in der fulminanten Sepsis befinden, ein Kunstherz zu implantieren. In solch einer Situation muss man sehr genau abwägen, ob sich bei minimalen Erfolgsaussichten der extrem hohe Einsatz von Mensch und Material lohnt. Dasselbe gilt für Patienten mit einer malignen Grunderkrankung und einer Lebenserwartung von unter 2 Jahren. Es gibt Patienten, bei denen sich zumindest für einen gewissen Zeitraum jegliche Antikoagulation verbietet, z. B. bei frischer Hirnblutung oder aktiver gastrointestinaler Blutung auf dem Boden eines Ulkus. Hier ist eine VAD-Implantation für diesen Zeitraum nicht möglich. Eine schwere Lungen- oder Lebererkrankung (z. B. FEV1 < 1 l oder Leberzirrhose mit eingeschränkter Syntheseleistung), die die generelle Operabilität des Patienten in Frage stellt, ist ebenfalls eine Kontraindikation für die Implantation eines Assist Device. Schwere Gefäßerkrankungen, wie z. B. ein unbehandeltes Bauchaortenaneurysma > 5 cm oder eine periphere arterielle Verschlusskrankheit im Endstadium mit Extremitätenulcera, machen nicht nur die Kanülierung der Leistengefäße bei der VAD- Implantation problematisch, sondern erhöhen auch Morbidität und Mortaltität bei diesem Eingriff. Psychiatrische Erkrankungen, die mit einer eingeschränkten compliance des Patienten einhergehen oder die Suizidalität erhöhen (z. B. Sucht, Schizophrenie, Depression) disqualifizieren für ein Kunstherz nicht weniger als für eine Herztransplantation. Bei jedem Akkuwechsel ist der Patient theoretisch in der Lage, sich das Leben
9 18 Kapitel 2 Indikationen zur mechanischen Kreislaufunterstützung 2 zu nehmen. Eine genaue psychiatrische Evaluation sollte daher möglichst präoperativ erfolgen. Neben dem vielfach erwähnten fixierten (präkapillären) pulmonalen Hypertonus gibt es noch einige weitere Kontraindikationen speziell für LVAD: Im akuten Infarktgeschehen oder bei vorhandenen Ventrikelthromben ist die Insertion einer Apexkanüle zwar nicht unmöglich, jedoch mit einem nicht zu unterschätzenden Risiko verbunden. In solchen Fällen ist genauso wie beim Vorliegen einer floriden Endokarditis, bösartigen kardialen Tumoren oder therapierefraktären malignen Rhythmusstörungen die Kardiektomie und damit ein TAH indiziert. Eine vorliegende Aortenklappeninsuffizienz sollte auf jeden Fall korrigiert werden, da die Funktionstüchtigkeit des LVAD durch die Rezirkulation nicht gewährleistet ist. Eine biologische Prothese ist wegen geringerer thromboembolsicher Komplikationen einer mechanischen vorzuziehen. Um eine gute Füllung des Device zu garantieren, muss auch eine vorliegende Mitralstenose mit korrigiert werden. Da ein LVAD die rechtsventrikuläre Vorlast erhöht, wird eine vorliegende Trikuspidalinsuffizienz verstärkt und sollte korrigiert werden. Nur so kann der rechtsventrikuläre Auswurf und damit die linksventrikuläre Füllung des Device garantiert werden. Kardiale Shunts (ASD, VSD) führen nach einer LVAD-Implantation zu einem rechts-links- Shunt und können eine nicht gewünschte Entsättigung des Blutes zur Folge haben, weshalb sie intraoperativ mitversorgt werden sollten. 2.4 Pulmonale Hypertonie und mechanische Kreislaufunterstützung > > Zwei der wichtigsten Faktoren, die bei Patienten für eine Herztransplantation evaluiert werden müssen, sind der PVR und die rechtsventrikuläre Pumpfunktion. Dies liegt daran, dass ein präoperativ erhöhter PVR ein unabhängiger Risikofaktor für ein frühes Sterben nach orthotoper Herztransplantation ist. Der rechte Ventrikel des Spenders ist nicht in der Lage, die hohe»nachlast«zu bewältigen, woraus ein hohes Risiko für ein postoperatives oft tödliches Rechtsherzversagen resultiert (Kirklin et al. 1988). Die rechtsventrikuläre Dysfunktion bzw. das Rechtsherzversagen ist für bis zu 50 % der kardialen Komplikationen nach einer
10 2.4 Pulmonale Hypertonie und MKU 19 2 Herztransplantation verantwortlich und trägt mit bis zu 20 % entscheidend zur Frühletalität bei (Erickson et al. 1990). Im Register der internationalen Gesellschaft für Herz- und Lungentransplantation wird ein signifikant besseres Überleben für Patienten nach Herztransplantation berichtet, die vor der Operation einen PVR von 1 3 Wood-Einheiten hatten, verglichen mit den Patienten, die vor der Operation einen PVR von 3 5 Wood-Einheiten hatten. In umfangreichen Studien konnte gezeigt werden, dass eine Transplantation ohne ein erhöhtes Risiko für ein postoperatives Rechtsherzversagen durchgeführt werden kann, wenn der PVR vor der Transplantation in einen Bereich um 2,5 Wood- Einheiten pharmakologisch gesenkt werden kann (Taylor et al. 2007; Costard-Jackle u. Fowler 1992; Espinoza et al. 1999). Da sich die moderne pharmakologische Therapie der Herzinsuffizienz in den letzten Jahren signifikant verbessert hat, entwickeln Patienten oft erst die Symptome einer chronischen Herzinsuffizienz, wenn sich ein pulmonaler Hochdruck bereits entwickelt hat und in einigen Fällen auch nicht mehr pharmakologisch behandeln lässt (Zakliczynski et al. 2005; Klotz et al. 2003). Bei der chronischen Herzinsuffizienz steigt der Druck in der Pulmonalarterie zunächst proportional zum PCWP (Wedge- Druck) wohingegen der PVR vorerst normal bleibt. Schlussendlich führt jedoch die langfristige Erhöhung des PCWP zu einem Anstieg des PVR woraus sich ein überhöhter transpulmonaler Druckgradient ergibt. Dieser wird in Kombination mit dem erhöhten PVR für die erhöhte postoperative Komplikationsrate in dieser Patientengruppe verantwortlich gemacht (Tenderich et al. 1998). Zum Zeitpunkt der Evaluation zur Transplantation haben bereits bis zu 40 % der Patienten eine sekundäre pulmonale Hypertonie entwickelt. Es werden daher im Rahmen der Transplantationsvorbereitung Pharmaka wie Nitroglycerin, Milrinon, Prostaglandine, Sildenafil oder auch die Inhalation von Sauerstoff oder Stickstoffmonoxyd eingesetzt, um die Reversibilität eines solchen pulmonalen Hochdrucks zu testen. Diese medikamentöse Behandlung bewirkt üblicherweise die Senkung des PVR um % (Klotz et al. 2006; Murali et al. 1993; Wasler et al. 1993). Im Fall eines lange bestehenden pulmonalen Hochdrucks senken diese Pharmaka oft den PVR nicht in Bereiche, die eine sichere Transplantation erlauben. Obwohl bis zu 70 % der Patienten mit einer sekundären pulmonalen Hypertonie durch die pharmakologische Senkung des PVR im Endeffekt doch noch einer Transplantation zugeführt werden können, besteht diese Therapieoption für 30 % der Patienten nicht (Zakliczynski et al. 2005; Klotz et al. 2003).
11
EINSATZ DER IABP IN DER HERZCHIRURGIE
 FRAGEBOGEN ZUR ERSTELLUNG EINER LEITLINIE ZUM EINSATZ DER IABP IN DER HERZCHIRURGIE UNTER FEDERFÜHRUNG DER DEUTSCHEN GESELLSCHAFT FÜR THORAX-, HERZ - UND GEFÄßCHIRURGIE (DGTHG) Frage 1: Wieviele Operationen
FRAGEBOGEN ZUR ERSTELLUNG EINER LEITLINIE ZUM EINSATZ DER IABP IN DER HERZCHIRURGIE UNTER FEDERFÜHRUNG DER DEUTSCHEN GESELLSCHAFT FÜR THORAX-, HERZ - UND GEFÄßCHIRURGIE (DGTHG) Frage 1: Wieviele Operationen
Linksventrikuläre Assist Devices: auch langfristig bei schwererer Herzinsuffizienz?
 KARDIOLOGIE UPDATE 2012 München 16.Dezember Linksventrikuläre Assist Devices: auch langfristig bei schwererer Herzinsuffizienz? Bernhard Voss Deutsches Herzzentrum München Klinik für Herz- und Gefäßchirurgie
KARDIOLOGIE UPDATE 2012 München 16.Dezember Linksventrikuläre Assist Devices: auch langfristig bei schwererer Herzinsuffizienz? Bernhard Voss Deutsches Herzzentrum München Klinik für Herz- und Gefäßchirurgie
Mechanische Herz-Kreislauf- Unterstützung
 Udo Boeken Alexander Assmann Frank Born Christof Schmid (Hrsg.) Mechanische Herz-Kreislauf- Unterstützung Indikationen, Systeme, Implantationstechniken Mit 133 Abbildungen und 28Tabellen Springer IX Inhaltsverzeichnis
Udo Boeken Alexander Assmann Frank Born Christof Schmid (Hrsg.) Mechanische Herz-Kreislauf- Unterstützung Indikationen, Systeme, Implantationstechniken Mit 133 Abbildungen und 28Tabellen Springer IX Inhaltsverzeichnis
Mechanische Herz-Kreislauf-Unterstützung
 Mechanische Herz-Kreislauf-Unterstützung Indikationen, Systeme, Implantationstechniken Bearbeitet von Udo Boeken, Alexander Assmann, Frank Born, Christof Schmid 1. Auflage 2012. Taschenbuch. xxii, 370
Mechanische Herz-Kreislauf-Unterstützung Indikationen, Systeme, Implantationstechniken Bearbeitet von Udo Boeken, Alexander Assmann, Frank Born, Christof Schmid 1. Auflage 2012. Taschenbuch. xxii, 370
Herz-Unterstützungs-Systeme Kunstherz
 Herz-Unterstützungs-Systeme Kunstherz PD Dr. A. Rastan HKZ Rotenburg Jahrestagung des Bundesverbandes Defibrillator (ICD) Deutschland e.v. 08.03.2014 Unser Herz Minute 60 Stunde 3600 Tag 86,400 Monat 2,592,000
Herz-Unterstützungs-Systeme Kunstherz PD Dr. A. Rastan HKZ Rotenburg Jahrestagung des Bundesverbandes Defibrillator (ICD) Deutschland e.v. 08.03.2014 Unser Herz Minute 60 Stunde 3600 Tag 86,400 Monat 2,592,000
Neues aus der Intensivmedizin: Kardiogener Schock
 Klinische Präsentation der akuten Herzinsuffizienz Medizinische Klinik und Poliklinik I Direktor: Prof. Dr. G. Ertl Einteilung nach ESC-Leitlinien Neues aus der Intensivmedizin: Kardiogener Schock Stefan
Klinische Präsentation der akuten Herzinsuffizienz Medizinische Klinik und Poliklinik I Direktor: Prof. Dr. G. Ertl Einteilung nach ESC-Leitlinien Neues aus der Intensivmedizin: Kardiogener Schock Stefan
Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden?
 Nottwil, 13. April 2013 Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden? René Lerch, Genève Spätkomplikationen des Herzinfarkts Erneuter Infarkt Plötzlicher Herztod 10 30 %
Nottwil, 13. April 2013 Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden? René Lerch, Genève Spätkomplikationen des Herzinfarkts Erneuter Infarkt Plötzlicher Herztod 10 30 %
Leitfaden Herztransplantation
 Leitfaden Herztransplantation Interdisziplinäre Betreuung vor, während und nach Herztransplantation Bearbeitet von Christof Schmid, Stephan Hirt, Hans Heinrich Scheld 3. Aufl. 2009. Taschenbuch. xi, 208
Leitfaden Herztransplantation Interdisziplinäre Betreuung vor, während und nach Herztransplantation Bearbeitet von Christof Schmid, Stephan Hirt, Hans Heinrich Scheld 3. Aufl. 2009. Taschenbuch. xi, 208
Sonstige Maßnahmen. S. Treskatsch. Universitätsklinik für Anästhesiologie mit Schwerpunkt operative Intensivmedizin Campus Charité Mitte
 Sonstige Maßnahmen S. Treskatsch Universitätsklinik für Anästhesiologie mit Schwerpunkt operative Intensivmedizin Campus Charité Mitte U N I V E R S I T Ä T S M E D I Z I N B E R L I N Richtlinien Ponikowski
Sonstige Maßnahmen S. Treskatsch Universitätsklinik für Anästhesiologie mit Schwerpunkt operative Intensivmedizin Campus Charité Mitte U N I V E R S I T Ä T S M E D I Z I N B E R L I N Richtlinien Ponikowski
Herztransplantation und Herzersatzsysteme
 Herztransplantation und Herzersatzsysteme Dr. med. N. Pizanis Klinik für Thorax- und Kardiovaskuläre Chirurgie nikolaus.pizanis@uk-essen.de www.whze.de Do Fr Mo Di Fr 22.10.09 23.10.09 26.10.09 27.10.09
Herztransplantation und Herzersatzsysteme Dr. med. N. Pizanis Klinik für Thorax- und Kardiovaskuläre Chirurgie nikolaus.pizanis@uk-essen.de www.whze.de Do Fr Mo Di Fr 22.10.09 23.10.09 26.10.09 27.10.09
MEDOS VAD III -System. mobiles Herzunterstützungssystem für Erwachsene, Kinder und Säuglinge
 MEDOS VAD III -System mobiles Herzunterstützungssystem für Erwachsene, Kinder und Säuglinge MEDOS VAD III -System mobiles Herzunterstützungssystem für Erwachsene, Kinder und Säuglinge Das MEDOS VAD III
MEDOS VAD III -System mobiles Herzunterstützungssystem für Erwachsene, Kinder und Säuglinge MEDOS VAD III -System mobiles Herzunterstützungssystem für Erwachsene, Kinder und Säuglinge Das MEDOS VAD III
Bundesauswertung zum Erfassungsjahr Herzunterstützungssysteme/Kunstherzen. Qualitätsindikatoren
 Bundesauswertung zum Erfassungsjahr 2015 Herzunterstützungssysteme/Kunstherzen Qualitätsindikatoren Erstellt am: 25.05.2016 Impressum Impressum Herausgeber: IQTIG Institut für Qualitätssicherung und Transparenz
Bundesauswertung zum Erfassungsjahr 2015 Herzunterstützungssysteme/Kunstherzen Qualitätsindikatoren Erstellt am: 25.05.2016 Impressum Impressum Herausgeber: IQTIG Institut für Qualitätssicherung und Transparenz
Arbeitsgruppe Kardiovaskuläre Intensiv- und Notfallmedizin : Der kardiogene Schock. Pharmakologische Therapie und Mikrozirkulation
 Arbeitsgruppe Kardiovaskuläre Intensiv- und Notfallmedizin : Der kardiogene Schock Pharmakologische Therapie und Mikrozirkulation Christian Jung Klinik für Innere Medizin I, Friedrich-Schiller-Universität
Arbeitsgruppe Kardiovaskuläre Intensiv- und Notfallmedizin : Der kardiogene Schock Pharmakologische Therapie und Mikrozirkulation Christian Jung Klinik für Innere Medizin I, Friedrich-Schiller-Universität
Hämodynamisches Monitoring nach Herzoperationen. PD Dr. J. Weipert
 Hämodynamisches Monitoring nach Herzoperationen PD Dr. J. Weipert Anforderungen an das Monitoring postoperativ - Überwachung der Extubationsphase - Kontrolle der Volumen- und Flüssigkeitszufuhr - Behandlung
Hämodynamisches Monitoring nach Herzoperationen PD Dr. J. Weipert Anforderungen an das Monitoring postoperativ - Überwachung der Extubationsphase - Kontrolle der Volumen- und Flüssigkeitszufuhr - Behandlung
Eine der häufigsten internistischen Folgeerkrankungen
 Herzinsuffizienz Epidemiologie Eine der häufigsten internistischen Folgeerkrankungen Steigende Prävalenz hohe Morbidität und Mortalität 2% der Gesamtbevölkerung altersabhängige Prävalenz Epidemiologie
Herzinsuffizienz Epidemiologie Eine der häufigsten internistischen Folgeerkrankungen Steigende Prävalenz hohe Morbidität und Mortalität 2% der Gesamtbevölkerung altersabhängige Prävalenz Epidemiologie
Anästhesie bei Bauchaortenaneurysma
 Anästhesie bei Bauchaortenaneurysma BAA-Operationen im AKA Anzahl 140 120 100 80 110 86 84 113 100 100 125 109 60 40 20 0 1991 1992 1993 1994 1995 1996 1997 1998 Ursachen für BAA Arteriosklerose Marfan
Anästhesie bei Bauchaortenaneurysma BAA-Operationen im AKA Anzahl 140 120 100 80 110 86 84 113 100 100 125 109 60 40 20 0 1991 1992 1993 1994 1995 1996 1997 1998 Ursachen für BAA Arteriosklerose Marfan
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie
 Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Patient mit Schock/Kreislaufversagen [45] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. S.
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Patient mit Schock/Kreislaufversagen [45] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. S.
Die Bedeutung des Shuntvolumens bei linksventrikulärer Funktionseinschränkung
 Die Bedeutung des Shuntvolumens bei linksventrikulärer Funktionseinschränkung Dr. med. Michael Liebetrau Gliederung Definition Herzinsuffizienz Shuntfluß und Cardiac Output Beziehung zwischen Herzinsuffizienz
Die Bedeutung des Shuntvolumens bei linksventrikulärer Funktionseinschränkung Dr. med. Michael Liebetrau Gliederung Definition Herzinsuffizienz Shuntfluß und Cardiac Output Beziehung zwischen Herzinsuffizienz
Die Delegationen erhalten in der Anlage das Dokument D043528/02 Annex.
 Rat der Europäischen Union Brüssel, den 8. März 2016 (OR. en) 6937/16 ADD 1 TRANS 72 ÜBERMITTLUNGSVERMERK Absender: Europäische Kommission Eingangsdatum: 7. März 2016 Empfänger: Nr. Komm.dok.: Betr.: Generalsekretariat
Rat der Europäischen Union Brüssel, den 8. März 2016 (OR. en) 6937/16 ADD 1 TRANS 72 ÜBERMITTLUNGSVERMERK Absender: Europäische Kommission Eingangsdatum: 7. März 2016 Empfänger: Nr. Komm.dok.: Betr.: Generalsekretariat
CESAR-Studie: Was gibt es Neues in der ECMO-Therapie?
 CESAR-Studie: Was gibt es Neues in der ECMO-Therapie? Einleitung Akutes schweres Lungenversagen ist trotz Fortschritten in der Intensivmedizin mit einer hoher Mortalität verbunden (ca. 40-70%) In zumeist
CESAR-Studie: Was gibt es Neues in der ECMO-Therapie? Einleitung Akutes schweres Lungenversagen ist trotz Fortschritten in der Intensivmedizin mit einer hoher Mortalität verbunden (ca. 40-70%) In zumeist
6. Qualitätssicherungskonferenz
 6. Qualitätssicherungskonferenz Externe stationäre Qualitätssicherung Herz- und Lungentransplantation Berlin, 23.09.2014 Prof. Dr. Martin Strüber Universität Leipzig, Herzzentrum 2014 AQUA-Institut GmbH
6. Qualitätssicherungskonferenz Externe stationäre Qualitätssicherung Herz- und Lungentransplantation Berlin, 23.09.2014 Prof. Dr. Martin Strüber Universität Leipzig, Herzzentrum 2014 AQUA-Institut GmbH
Echokardiographie. Definition: Verschiedene Verfahren: Lernhilfen zur Blockpraktikum Kardiologie WS 2015/2016 Mahabadi/Schmidt/Baars
 Definition: Def.: Echokardiographie : Echokardiographie Sonographisches Verfahren zur Beurteilung von Herz und Perikard Liefert detaillierte Informationen über Struktur und Funktion der Herzwände und klappen,
Definition: Def.: Echokardiographie : Echokardiographie Sonographisches Verfahren zur Beurteilung von Herz und Perikard Liefert detaillierte Informationen über Struktur und Funktion der Herzwände und klappen,
6 Nebenwirkungen der Beatmung
 344 6 Nebenwirkungen der Beatmung Neben den positiven Effekten der maschinellen Beatmung, nämlich der Verbesserung des Gasaustausches mit gesteigerter O 2 -Transportkapazität und der Reduzierung der Atemarbeit,
344 6 Nebenwirkungen der Beatmung Neben den positiven Effekten der maschinellen Beatmung, nämlich der Verbesserung des Gasaustausches mit gesteigerter O 2 -Transportkapazität und der Reduzierung der Atemarbeit,
Voruntersuchungen. Klinik für Anästhesiologie und Intensivmedizin
 Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
NEUE WEGE BEI DER BEHANDLUNG VON HERZINSUFFIZIENZ. VAD-Therapie
 NEUE WEGE BEI DER BEHANDLUNG VON HERZINSUFFIZIENZ VAD-Therapie WELTWEIT ENTWICKELT SICH DIE VAD-THERAPIE ZU EINEM WESENTLICHEN BESTANDTEIL IN DER BEHANDLUNG VON HERZINSUFFIZIENZ. Bei Patienten mit fortgeschrittener
NEUE WEGE BEI DER BEHANDLUNG VON HERZINSUFFIZIENZ VAD-Therapie WELTWEIT ENTWICKELT SICH DIE VAD-THERAPIE ZU EINEM WESENTLICHEN BESTANDTEIL IN DER BEHANDLUNG VON HERZINSUFFIZIENZ. Bei Patienten mit fortgeschrittener
T. Neumann. Universität Duisburg- Essen, Westdeutsches Herzzentrum Essen. Jahressymposium Kompetenznetzwerk Herzinsuffizienz
 Westdeutsches Herzzentrum Essen T. Neumann Universität Duisburg- Essen, Westdeutsches Herzzentrum Essen hressymposium Kompetenznetzwerk Charite, Berlin 19. Februar 2005 Fallbeispiel Fallvorstellung - 75
Westdeutsches Herzzentrum Essen T. Neumann Universität Duisburg- Essen, Westdeutsches Herzzentrum Essen hressymposium Kompetenznetzwerk Charite, Berlin 19. Februar 2005 Fallbeispiel Fallvorstellung - 75
1.1 Diagnostik und Therapie des sekundären pulmonalvaskulären Hypertonus bei Patienten mit geplanter Herztransplantation
 5 1 1.1 Diagnostik und Therapie des sekundären pulmonalvaskulären Hypertonus bei Patienten mit geplanter Herztransplantation Mehr als 50% der Patienten, die auf eine Herztransplantation warten, weisen
5 1 1.1 Diagnostik und Therapie des sekundären pulmonalvaskulären Hypertonus bei Patienten mit geplanter Herztransplantation Mehr als 50% der Patienten, die auf eine Herztransplantation warten, weisen
Kardiogener Schock. Interventionelle und kreislaufunterstützende Therapie
 Kardiogener Schock Interventionelle und kreislaufunterstützende Therapie Ralf Westenfeld Klinik für Kardiologie, Pneumologie und Angiologie Heinrich-Heine-Universität Düsseldorf 2010_Kardiogener_Schock.ppt
Kardiogener Schock Interventionelle und kreislaufunterstützende Therapie Ralf Westenfeld Klinik für Kardiologie, Pneumologie und Angiologie Heinrich-Heine-Universität Düsseldorf 2010_Kardiogener_Schock.ppt
QSB Notfallmedizin - 3. Klinisches Jahr 2006/2007, mittwochs Uhr / HS Chirurgie. Das Akute Abdomen
 Das Akute Abdomen - Chirurgie - Gynäkologie und Geburtshilfe - Anästhesiologie Messungen zur Einschätzung des Schweregrades des Schockes: Herzfrequenz Arterieller Druck Zentraler Venendruck Pulmonaler
Das Akute Abdomen - Chirurgie - Gynäkologie und Geburtshilfe - Anästhesiologie Messungen zur Einschätzung des Schweregrades des Schockes: Herzfrequenz Arterieller Druck Zentraler Venendruck Pulmonaler
Mitralklappen-Clipping bei Hochrisikopatienten mit degenerativer oder funktioneller Mitralklappeninsuffizienz
 Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
ECLSSYMPOSIUM II. Hamburger Symposium Mechanische Kreislaufunterstützung bei Herz- und Lungenversagen PROGRAMM
 ECLSSYMPOSIUM II Chirurgie Perfusion Kardiologie Anästhesie Hamburger Symposium Mechanische Kreislaufunterstützung bei Herz- und Lungenversagen in Kooperation mit dem Universitären Herzzentrum Hamburg,
ECLSSYMPOSIUM II Chirurgie Perfusion Kardiologie Anästhesie Hamburger Symposium Mechanische Kreislaufunterstützung bei Herz- und Lungenversagen in Kooperation mit dem Universitären Herzzentrum Hamburg,
Herzinsuffizienz als Syndrom
 Herzinsuffizienz Elektrische Erregung und Kontraktion Westfälische Wilhelms- Universität Münster Herzinsuffizienz als Syndrom Prof. Dr. med. Paulus Kirchhof Medizinische Klinik und Poliklinik C Universitätsklinikum
Herzinsuffizienz Elektrische Erregung und Kontraktion Westfälische Wilhelms- Universität Münster Herzinsuffizienz als Syndrom Prof. Dr. med. Paulus Kirchhof Medizinische Klinik und Poliklinik C Universitätsklinikum
Herzinsuffizienz und Vorhofflimmern
 und Vorhofflimmern Herzinsuffizienz - braucht jeder einen ICD? Hans-Joachim Trappe Med. Univ.-Klinik II II (Kardiologie/Angiologie) Ruhr-Universität Bochum 23. 23. Bielefelder Seminar über über aktuelle
und Vorhofflimmern Herzinsuffizienz - braucht jeder einen ICD? Hans-Joachim Trappe Med. Univ.-Klinik II II (Kardiologie/Angiologie) Ruhr-Universität Bochum 23. 23. Bielefelder Seminar über über aktuelle
In vitro Evaluation des DLR BVADs: Entwicklung eines neuen implantierbaren, pulsatilen und biventrikulären Herzunterstützungssystems
 In vitro Evaluation des DLR BVADs: Entwicklung eines neuen implantierbaren, pulsatilen und biventrikulären Herzunterstützungssystems Inaugural-Dissertation zur Erlangung des Doktorgrades der Hohen Medizinischen
In vitro Evaluation des DLR BVADs: Entwicklung eines neuen implantierbaren, pulsatilen und biventrikulären Herzunterstützungssystems Inaugural-Dissertation zur Erlangung des Doktorgrades der Hohen Medizinischen
Inhalt. 1 Lage, Größe und Form des Herzens Diagnostische Möglichkeiten 15
 Inhalt 1 Lage, Größe und Form des Herzens 13 2 Diagnostische Möglichkeiten 15 2.1 Inspektion 15 2.2 Palpation 16 2.3 EKG 16 2.3.1 Belastungs-EKG 17 2.3.2 Langzeit-EKG 18 2.4 Herzkatheter 19 2.4.1 Diagnostische
Inhalt 1 Lage, Größe und Form des Herzens 13 2 Diagnostische Möglichkeiten 15 2.1 Inspektion 15 2.2 Palpation 16 2.3 EKG 16 2.3.1 Belastungs-EKG 17 2.3.2 Langzeit-EKG 18 2.4 Herzkatheter 19 2.4.1 Diagnostische
Herzinsuffizienz. Edited by Michael Böhm. von Michael Böhm. 1. Auflage
 Herzinsuffizienz Edited by Michael Böhm von Michael Böhm 1. Auflage Herzinsuffizienz Böhm schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG Thematische Gliederung: Kardiologie, Angiologie,
Herzinsuffizienz Edited by Michael Böhm von Michael Böhm 1. Auflage Herzinsuffizienz Böhm schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG Thematische Gliederung: Kardiologie, Angiologie,
Inhaltsverzeichnis _Frankenstein_KDL_Kardiologie.indb :56:01
 Inhaltsverzeichnis Vorwort...5 Abkürzungsverzeichnis...13 1 Einführung...15 1.1 Hauptdiagnose...15 1.2 Nebendiagnose...16 1.3 Symptome...16 1.4 Beispielfälle Symptome...17 1.5 Prozedur...18 2 Chronisch
Inhaltsverzeichnis Vorwort...5 Abkürzungsverzeichnis...13 1 Einführung...15 1.1 Hauptdiagnose...15 1.2 Nebendiagnose...16 1.3 Symptome...16 1.4 Beispielfälle Symptome...17 1.5 Prozedur...18 2 Chronisch
13.04.2015. Mechanische Herzunterstützung AKH Wien. Das Wichtigste für den betreuenden Arzt Herzunterstützungssysteme technisch
 Das Wichtigste für den betreuenden Arzt Herzunterstützungssysteme technisch Thomas Schlöglhofer, BSc. Zentrum für Medizinische Physik und Biomedizinische Technik, Medizinische Universität Wien; Abteilung
Das Wichtigste für den betreuenden Arzt Herzunterstützungssysteme technisch Thomas Schlöglhofer, BSc. Zentrum für Medizinische Physik und Biomedizinische Technik, Medizinische Universität Wien; Abteilung
Lernhilfen zur Hauptvorlesung Kardiologie WS 2015/2016 Schmidt/Baars. Kardiogener Schock
 Kardiogener Schock Definition: Kardiogener Schock auch: kardiales Pumpversagen Durch eine verminderte Auswurfleistung des Herzens kommt es zu einem verminderten Herz-Zeit-Volumen (-> systolischer RR unter
Kardiogener Schock Definition: Kardiogener Schock auch: kardiales Pumpversagen Durch eine verminderte Auswurfleistung des Herzens kommt es zu einem verminderten Herz-Zeit-Volumen (-> systolischer RR unter
Lebensrettende Pumpen und Kunstherzen
 Jahrestagung der Deutschen Gesellschaft für Kardiologie Lebensrettende Pumpen und Kunstherzen Mannheim (1. April 2016) Mechanische Pumpen, die die Funktion des Herzens ganz oder zumindest teilweise übernehmen,
Jahrestagung der Deutschen Gesellschaft für Kardiologie Lebensrettende Pumpen und Kunstherzen Mannheim (1. April 2016) Mechanische Pumpen, die die Funktion des Herzens ganz oder zumindest teilweise übernehmen,
Diastolisches versus systolisches Pumpversagen
 Diastolisches versus systolisches Pumpversagen Dr. Velik-Salchner Corinna Univ.- Klinik für Anästhesie und Intensivmedizin Medizinische Universität Innsbruck Fallbeispiel 2a, aufrecht sitzend,, SpO 2 85%
Diastolisches versus systolisches Pumpversagen Dr. Velik-Salchner Corinna Univ.- Klinik für Anästhesie und Intensivmedizin Medizinische Universität Innsbruck Fallbeispiel 2a, aufrecht sitzend,, SpO 2 85%
Herztransplantation Interdisz. Vorlesung Prof. Albert Schütz, Deutsches Herzzentrum München
 Herztransplantation Interdisz. Vorlesung 11.05.2005 Prof. Albert Schütz, Deutsches Herzzentrum München Anfänge der Herztransplanation 3.12.1967 Capetown Überleben 18 d 6.12.1967 New York Überleben 6 d
Herztransplantation Interdisz. Vorlesung 11.05.2005 Prof. Albert Schütz, Deutsches Herzzentrum München Anfänge der Herztransplanation 3.12.1967 Capetown Überleben 18 d 6.12.1967 New York Überleben 6 d
DEUTSCHE GESELLSCHAFT FÜR KARDIOLOGIE HERZ- UND KREISLAUFFORSCHUNG e.v. German Cardiac Society
 Die Herz-Magnet-Resonanz-Tomographie kann Kosten um 50% senken gegenüber invasiven Tests im Rahmen der Abklärung und Behandlung von Patienten mit Verdacht auf eine koronare Herzkrankheit: Resultate von
Die Herz-Magnet-Resonanz-Tomographie kann Kosten um 50% senken gegenüber invasiven Tests im Rahmen der Abklärung und Behandlung von Patienten mit Verdacht auf eine koronare Herzkrankheit: Resultate von
HZV-Monitoring. HZV-Monitoring 2. Linksherzmonitorring 3. Pulmonaler Kapillardruck ( Wedge -Druck, PCWP): 3 Totaler pulmonaler Widerstand (TPR): 3
 -Monitoring -Monitoring 2 Linksherzmonitorring 3 Pulmonaler Kapillardruck ( Wedge -Druck, PCWP): 3 Totaler pulmonaler Widerstand (TPR): 3 und PVR/ PAP mittel 4 Rechtsherzmonitoring 4 Vorlast: 4 Kontraktilität:
-Monitoring -Monitoring 2 Linksherzmonitorring 3 Pulmonaler Kapillardruck ( Wedge -Druck, PCWP): 3 Totaler pulmonaler Widerstand (TPR): 3 und PVR/ PAP mittel 4 Rechtsherzmonitoring 4 Vorlast: 4 Kontraktilität:
II. ERKRANKUNGEN DES PERIKARDS KARDIOMYOPATHIEN MYOKARDHYPERTROPHIE HERZINSUFFIZIENZ
 Herz, Kreislauf, Gefässe II. ERKRANKUNGEN DES PERIKARDS KARDIOMYOPATHIEN MYOKARDHYPERTROPHIE HERZINSUFFIZIENZ PERIKARD Aufbau Viszerales Blatt (=Epikard) Parietales Blatt (=Perikard) Funktion Schutzfunktion
Herz, Kreislauf, Gefässe II. ERKRANKUNGEN DES PERIKARDS KARDIOMYOPATHIEN MYOKARDHYPERTROPHIE HERZINSUFFIZIENZ PERIKARD Aufbau Viszerales Blatt (=Epikard) Parietales Blatt (=Perikard) Funktion Schutzfunktion
S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT
 S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT Stand: 30. September 2015 95% der Fälle durch Arteriosklerose Herzinfarkt, Schlaganfall und PAVK In ungefähr
S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT Stand: 30. September 2015 95% der Fälle durch Arteriosklerose Herzinfarkt, Schlaganfall und PAVK In ungefähr
CRT-Device-Optimierung mit Echo-Guiding
 CRT-Device-Optimierung mit Echo-Guiding Prof. Dr. med. Christof Kolb Deutsches Herzzentrum München Klinik für Herz- und Kreislauferkrankungen Abteilung für Elektrophysiologie Interessenskonflikte Reisekostenunterstützung
CRT-Device-Optimierung mit Echo-Guiding Prof. Dr. med. Christof Kolb Deutsches Herzzentrum München Klinik für Herz- und Kreislauferkrankungen Abteilung für Elektrophysiologie Interessenskonflikte Reisekostenunterstützung
Leitliniengerechte Gerinnungshemmung bei Vorhofflimmern und KHK
 Leitliniengerechte Gerinnungshemmung bei Vorhofflimmern und KHK Dr. med. Murat Nar Ambulantes Herz-Kreislaufzentrum Wolfsburg Vorhofflimmern - Inzidenz Vorhofflimmern ist die häufigste anhaltende Herzrhythmusstörung.
Leitliniengerechte Gerinnungshemmung bei Vorhofflimmern und KHK Dr. med. Murat Nar Ambulantes Herz-Kreislaufzentrum Wolfsburg Vorhofflimmern - Inzidenz Vorhofflimmern ist die häufigste anhaltende Herzrhythmusstörung.
» 10 Arterielle Hypotonie
 » 10 Arterielle Hypotonie 10.1.1 Klinische Bedeutung Beurteilung des Krankheitswertes 10.1.2 Pathophysiologie normale und gestörte orthostatische Blutdruckregulation 10.1.3 Symptomatik Symptome und wesentliche
» 10 Arterielle Hypotonie 10.1.1 Klinische Bedeutung Beurteilung des Krankheitswertes 10.1.2 Pathophysiologie normale und gestörte orthostatische Blutdruckregulation 10.1.3 Symptomatik Symptome und wesentliche
am Was ist neu in der Kardiologie? H.Reuter
 am 22.5.2007 Seite 1 Körperliche Belastung bei Herzerkrankungen: Ist Sport wirklich Mord? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Körperliche Belastung bei Herzerkrankungen:
am 22.5.2007 Seite 1 Körperliche Belastung bei Herzerkrankungen: Ist Sport wirklich Mord? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Körperliche Belastung bei Herzerkrankungen:
Was ist neu in der Elektrophysiologie? Antikoagulation bei VH-Flimmern Indikation, Medikamentenwahl, interventionelle Alternativen.
 Herzzentrum der Universität zu Köln Klinik III für Innere Medizin Was ist neu in der Elektrophysiologie? Antikoagulation bei VH-Flimmern Indikation, Medikamentenwahl, interventionelle Alternativen Fikret
Herzzentrum der Universität zu Köln Klinik III für Innere Medizin Was ist neu in der Elektrophysiologie? Antikoagulation bei VH-Flimmern Indikation, Medikamentenwahl, interventionelle Alternativen Fikret
Interventionelle Behandlung der Aortenklappenstenose
 Innovationsgipfel 07.05.2009 Interventionelle Behandlung der Aortenklappenstenose Prof. Dr. H. Drexler Aortenstenose Aortenstenose: Verengung des Auslassventils der linken Herzkammer Aortenstenose Aortenstenose
Innovationsgipfel 07.05.2009 Interventionelle Behandlung der Aortenklappenstenose Prof. Dr. H. Drexler Aortenstenose Aortenstenose: Verengung des Auslassventils der linken Herzkammer Aortenstenose Aortenstenose
Therapie der Herzinsuffizienz S. Achenbach, Medizinische Klinik 2, Universitätsklinikum Erlangen
 Therapie der Herzinsuffizienz 2013 S. Achenbach, Medizinische Klinik 2, Universitätsklinikum Erlangen Häufigkeit der Herzinsuffizienz 10-20% der 70-80 jährigen 15 Millionen Patienten in der EU Überleben
Therapie der Herzinsuffizienz 2013 S. Achenbach, Medizinische Klinik 2, Universitätsklinikum Erlangen Häufigkeit der Herzinsuffizienz 10-20% der 70-80 jährigen 15 Millionen Patienten in der EU Überleben
1.1 Herzinsuffizienz, ihre Inzidenz und aktuelle Therapiemöglichkeiten.
 1. Einleitung 1.1 Herzinsuffizienz, ihre Inzidenz und aktuelle Therapiemöglichkeiten. Herzinsuffizienz ist ein klinisches Syndrom, das durch verschiedene Krankheiten verursacht werden kann, wie z.b. Hypertonie,
1. Einleitung 1.1 Herzinsuffizienz, ihre Inzidenz und aktuelle Therapiemöglichkeiten. Herzinsuffizienz ist ein klinisches Syndrom, das durch verschiedene Krankheiten verursacht werden kann, wie z.b. Hypertonie,
Herzinsuffizienztherapie Die neuen ESC-Leitlinien. Roman Pfister
 Herzinsuffizienztherapie Die neuen ESC-Leitlinien Roman Pfister Herr XY, 73 Jahre Ischämische Kardiomyopathie (EF 28%) Koronare 2-Gefässerkrankung, Z.n. Vorderwandinfarkt `93 ICD Implantation 2010 (primärprophylaktisch)
Herzinsuffizienztherapie Die neuen ESC-Leitlinien Roman Pfister Herr XY, 73 Jahre Ischämische Kardiomyopathie (EF 28%) Koronare 2-Gefässerkrankung, Z.n. Vorderwandinfarkt `93 ICD Implantation 2010 (primärprophylaktisch)
Erythrozytensubstitution M.Neuss Quelle: UptoDate 14.1 (4.2006)
 Erythrozytensubstitution 2006 M.Neuss Quelle: UptoDate 14.1 (4.2006) Physiologie Sauerstoffangebot DO 2 = kardialer Output * O 2 -Gehalt O 2 -Gehalt gelöst Hämoglobin-gebunden DO 2 = kardialer Output *
Erythrozytensubstitution 2006 M.Neuss Quelle: UptoDate 14.1 (4.2006) Physiologie Sauerstoffangebot DO 2 = kardialer Output * O 2 -Gehalt O 2 -Gehalt gelöst Hämoglobin-gebunden DO 2 = kardialer Output *
1. Die medikamentöse Behandlung von arteriellen Durchblutungsstörungen (pavk) umfasst u.a.: c. Immer eine systemische Antikoagulation (z.b.
 Klausur Kardiologie - 1-24.02.2006 1. Die medikamentöse Behandlung von arteriellen Durchblutungsstörungen (pavk) umfasst u.a.: a. Thrombozytenaggregationshemmer (Aspirintyp) b. Thrombozytenaggregationshemmer
Klausur Kardiologie - 1-24.02.2006 1. Die medikamentöse Behandlung von arteriellen Durchblutungsstörungen (pavk) umfasst u.a.: a. Thrombozytenaggregationshemmer (Aspirintyp) b. Thrombozytenaggregationshemmer
Katecholamine in der Intensivmedizin
 Katecholamine in der Intensivmedizin Dr. Hendrik Bachmann Intensivstation II am Klinikum Bamberg Schock-Definition Verschiedene Perspektiven: Beobachtungskonzept: Schock = Hypotonie und Tachykardie Hämodynamikkonzept:
Katecholamine in der Intensivmedizin Dr. Hendrik Bachmann Intensivstation II am Klinikum Bamberg Schock-Definition Verschiedene Perspektiven: Beobachtungskonzept: Schock = Hypotonie und Tachykardie Hämodynamikkonzept:
Malnutrition und Indikation von enteraler Ernährung über PEG-Sonden aus Sicht der Altersmedizin (Geriatrie)
 Malnutrition und Indikation von enteraler Ernährung über PEG-Sonden aus Sicht der Altersmedizin (Geriatrie) Fachtagung Ernährung in der stationären Altenpflege - zwischen Wunschkost und Sondennahrung -
Malnutrition und Indikation von enteraler Ernährung über PEG-Sonden aus Sicht der Altersmedizin (Geriatrie) Fachtagung Ernährung in der stationären Altenpflege - zwischen Wunschkost und Sondennahrung -
Impella -Mikroaxialpumpen effektive hämodynamische Unterstützung in der klinischen Praxis
 Kardiologie Impella -Mikroaxialpumpen effektive hämodynamische Unterstützung in der klinischen Praxis Mannheim (31. März 2016) - Eine zeitweise mechanische Unterstützung der Herzventrikel durch perkutane
Kardiologie Impella -Mikroaxialpumpen effektive hämodynamische Unterstützung in der klinischen Praxis Mannheim (31. März 2016) - Eine zeitweise mechanische Unterstützung der Herzventrikel durch perkutane
Kardiologische Leistungen
 Versorgungs- und Leistungsinhalte Kardiologie in Verbindung mit der hausarztzentrierten Versorgung (HZV) 1. Kardiologische Versorgung mit bedarfsgerechter Diagnostik (z.b. EKG, Echo) - hier allgemeiner
Versorgungs- und Leistungsinhalte Kardiologie in Verbindung mit der hausarztzentrierten Versorgung (HZV) 1. Kardiologische Versorgung mit bedarfsgerechter Diagnostik (z.b. EKG, Echo) - hier allgemeiner
T-Lymphozytensubpopulationen aufzeigen. So wiesen Yndestad et al. nach, dass bei Patienten mit chronischer Herzinsuffizienz ischämischer und
 5 Diskussion Die hier vorliegende Dissertation zeigt, dass eine kardiale Resynchronisationstherapie bei Patienten mit chronischer Herzinsuffizienz innerhalb des Beobachtungszeitraumes von sechs Monaten
5 Diskussion Die hier vorliegende Dissertation zeigt, dass eine kardiale Resynchronisationstherapie bei Patienten mit chronischer Herzinsuffizienz innerhalb des Beobachtungszeitraumes von sechs Monaten
Behandlung der arteriellen Hypertonie. Wie lautet der Zielwert 2017? Hypertensive Herzkrankheit und diastolische Herzinsuffizienz.
 Toggenburger Symposium 20.09.2017 Hypertensive Herzkrankheit und diastolische Herzinsuffizienz Maximilian Graw Gliederung Hypertonie-Definition und Behandlungsziel Hypertensive Herzerkrankung: Pathophysiologie
Toggenburger Symposium 20.09.2017 Hypertensive Herzkrankheit und diastolische Herzinsuffizienz Maximilian Graw Gliederung Hypertonie-Definition und Behandlungsziel Hypertensive Herzerkrankung: Pathophysiologie
Pathomechanismen der Herzinsuffizienz (Part I)
 Pathomechanismen der Herzinsuffizienz (Part I) myokardiale Hypertrophie und ventrikuläre Dilatation sympathoadrenerge Aktivierung Aktivierung des Renin-Angiotensin-Systems (RAS) Alterspezifische Todesursachen
Pathomechanismen der Herzinsuffizienz (Part I) myokardiale Hypertrophie und ventrikuläre Dilatation sympathoadrenerge Aktivierung Aktivierung des Renin-Angiotensin-Systems (RAS) Alterspezifische Todesursachen
Aktuelles aus der Herztransplantation. Prof. Dr. med. Christof Schmid Herz, Thorax- u. herznahe Gefäßchirurgie Universitätsklinikum Regensburg
 Aktuelles aus der Herztransplantation Prof. Dr. med. Christof Schmid Herz, Thorax- u. herznahe Gefäßchirurgie Universitätsklinikum Regensburg Als Indikation für eine Herztransplantation wird das terminale
Aktuelles aus der Herztransplantation Prof. Dr. med. Christof Schmid Herz, Thorax- u. herznahe Gefäßchirurgie Universitätsklinikum Regensburg Als Indikation für eine Herztransplantation wird das terminale
Perioperative Hypertonie Was ist zu beachten?
 Perioperative Hypertonie Was ist zu beachten? FORTGESCHRITTENENKURS SAALFELDEN 2017 PD. OÄ. DR. SABINE PERL UNIVERSITÄTSKLINIK FÜR INNERE MEDIZIN GRAZ, ABTEILUNG FÜR KARDIOLOGIE Intraoperative Veränderungen
Perioperative Hypertonie Was ist zu beachten? FORTGESCHRITTENENKURS SAALFELDEN 2017 PD. OÄ. DR. SABINE PERL UNIVERSITÄTSKLINIK FÜR INNERE MEDIZIN GRAZ, ABTEILUNG FÜR KARDIOLOGIE Intraoperative Veränderungen
Nuklearmedizinische Untersuchungen des Herzens
 Nuklearmedizinische Untersuchungen des Herzens R. Kluge Klinik und Poliklinik für Nuklearmedizin Methoden Perfusionsszintigraphie 18-F-FDG-PET Katecholaminumsatz Fettsäureumsatz Myokardperfusionsszintigraphie
Nuklearmedizinische Untersuchungen des Herzens R. Kluge Klinik und Poliklinik für Nuklearmedizin Methoden Perfusionsszintigraphie 18-F-FDG-PET Katecholaminumsatz Fettsäureumsatz Myokardperfusionsszintigraphie
Akuter Myokardinfarkt Leitlinien und ihre Umsetzbarkeit im Rettungsdienst
 Akuter Myokardinfarkt Leitlinien und ihre Umsetzbarkeit im Rettungsdienst 23. Leipzig-Probstheidaer Notfalltag Nicolas Majunke Universität Leipzig - Herzzentrum Papyrus Ebers (1600 BC) Triffst du einen
Akuter Myokardinfarkt Leitlinien und ihre Umsetzbarkeit im Rettungsdienst 23. Leipzig-Probstheidaer Notfalltag Nicolas Majunke Universität Leipzig - Herzzentrum Papyrus Ebers (1600 BC) Triffst du einen
Sachverzeichnis. Stypmann J. Everolimus 80 Fragen zur Anwendung nach Herztransplantation (ISBN 9783131473820), 2013 Georg Thieme Verlag KG
 120 Sachverzeichnis A A2310-Studie 6 Abstoßung, rekurrierende zelluläre 62 f Ciclosporin-Spiegel 12 CMV-Infektion 27ff Design 12 Endpunkte 11 Ergebnis nach 2 Jahren 73ff Everolimus-CNI-Kombination 18f
120 Sachverzeichnis A A2310-Studie 6 Abstoßung, rekurrierende zelluläre 62 f Ciclosporin-Spiegel 12 CMV-Infektion 27ff Design 12 Endpunkte 11 Ergebnis nach 2 Jahren 73ff Everolimus-CNI-Kombination 18f
KHK bei Dialysepatienten aktuelle Aspekte / Antianginöse Therapie
 06.12.2013 Berliner Dialyse Seminar KHK bei Dialysepatienten aktuelle Aspekte / Antianginöse Therapie Georg Schlieper gschlieper@ukaachen.de Nephrologie & Klinische Immunologie Todesursachen bei Dialysepatienten
06.12.2013 Berliner Dialyse Seminar KHK bei Dialysepatienten aktuelle Aspekte / Antianginöse Therapie Georg Schlieper gschlieper@ukaachen.de Nephrologie & Klinische Immunologie Todesursachen bei Dialysepatienten
Präoperative Diagnostik und Management kardiovaskulärer und pulmonaler Erkrankungen
 Präoperative Diagnostik und Management kardiovaskulärer und pulmonaler Erkrankungen Dr. Johann Kainz, MSc, MBA Universitätsklinik k f. Anästhesiologie u. Intensivmedizin Universitätsklinikum LKH Graz Ziel
Präoperative Diagnostik und Management kardiovaskulärer und pulmonaler Erkrankungen Dr. Johann Kainz, MSc, MBA Universitätsklinik k f. Anästhesiologie u. Intensivmedizin Universitätsklinikum LKH Graz Ziel
Beschreibung der Qualitätsindikatoren für das Erfassungsjahr Herzunterstützungssysteme/Kunstherzen. Indikatoren 2015
 Beschreibung der Qualitätsindikatoren für das Erfassungsjahr 2015 Herzunterstützungssysteme/Kunstherzen Indikatoren 2015 Stand: 04.05.2016 HTXMMKU Herzunterstützungssysteme/Kunstherzen Inhaltsverzeichnis
Beschreibung der Qualitätsindikatoren für das Erfassungsjahr 2015 Herzunterstützungssysteme/Kunstherzen Indikatoren 2015 Stand: 04.05.2016 HTXMMKU Herzunterstützungssysteme/Kunstherzen Inhaltsverzeichnis
Jahresauswertung 2011 Implantierbare Defibrillatoren-Implantation 09/4. Sachsen Gesamt
 09/4 Sachsen Teilnehmende Krankenhäuser (Sachsen): 42 Anzahl Datensätze : 1.632 Datensatzversion: 09/4 2011 14.0 Datenbankstand: 29. Februar 2012 2011 - D11668-L76947-P36360 Eine Auswertung des BQS-Instituts
09/4 Sachsen Teilnehmende Krankenhäuser (Sachsen): 42 Anzahl Datensätze : 1.632 Datensatzversion: 09/4 2011 14.0 Datenbankstand: 29. Februar 2012 2011 - D11668-L76947-P36360 Eine Auswertung des BQS-Instituts
Jahrestagung der Deutschen Gesellschaft für Kardiologie: Kardiogener Schock: Überlebenschancen werd
 Jahrestagung der Deutschen Gesellschaft für Kardiologie Kardiogener Schock: Überlebenschancen werden besser Mannheim (1. April 2016) - Die Akut-Sterblichkeit von Patienten im kardiogenen Schock konnte
Jahrestagung der Deutschen Gesellschaft für Kardiologie Kardiogener Schock: Überlebenschancen werden besser Mannheim (1. April 2016) - Die Akut-Sterblichkeit von Patienten im kardiogenen Schock konnte
Kardiologische Leistungen
 Versorgungs- und Leistungsinhalte Kardiologie in Verbindung mit der hausarztzentrierten Versorgung (HZV) 1. Kardiologische Versorgung mit bedarfsgerechter Diagnostik (z.b. EKG, Echo) - hier allgemeiner
Versorgungs- und Leistungsinhalte Kardiologie in Verbindung mit der hausarztzentrierten Versorgung (HZV) 1. Kardiologische Versorgung mit bedarfsgerechter Diagnostik (z.b. EKG, Echo) - hier allgemeiner
Kardiomyopathien. Kardiomyopathien -I- Dilatative, hypertrophe, restriktive und andere. Prof. Dr. med. Matthias Paul
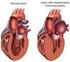 Kardiomyopathien Kardiomyopathien -I- -I- Dilatative, hypertrophe, restriktive und andere Dilatative, hypertrophe, restriktive und andere Prof. Dr. med. Matthias Paul Department für Kardiologie und Angiologie
Kardiomyopathien Kardiomyopathien -I- -I- Dilatative, hypertrophe, restriktive und andere Dilatative, hypertrophe, restriktive und andere Prof. Dr. med. Matthias Paul Department für Kardiologie und Angiologie
ESC München Schrittmacher, ICD, kardiale Resynchronisation ( CRT ) Dr. Dorothee Meyer zu Vilsendorf
 ESC München 2008 Schrittmacher, ICD, kardiale Resynchronisation ( CRT ) Dr. Dorothee Meyer zu Vilsendorf Klinik für Kardiologie und Internistische Intensivmedizin, Städtische Kliniken Bielefeld ESC München
ESC München 2008 Schrittmacher, ICD, kardiale Resynchronisation ( CRT ) Dr. Dorothee Meyer zu Vilsendorf Klinik für Kardiologie und Internistische Intensivmedizin, Städtische Kliniken Bielefeld ESC München
Inhaltsverzeichnis _Frankenstein_KDL_Kardiologie.indb :56:44
 Inhaltsverzeichnis Vorwort...5 Abkürzungsverzeichnis...15 1 Einführung...17 1.1 Hauptdiagnose...17 1.2 Nebendiagnose...18 1.3 Symptome...18 1.4 Beispielfälle Symptome...19 1.5 Prozedur...20 2 Chronisch
Inhaltsverzeichnis Vorwort...5 Abkürzungsverzeichnis...15 1 Einführung...17 1.1 Hauptdiagnose...17 1.2 Nebendiagnose...18 1.3 Symptome...18 1.4 Beispielfälle Symptome...19 1.5 Prozedur...20 2 Chronisch
Kardiale Unterstützungssysteme
 T. Pier, St. Seiler, St. Klotz, Ch. Schmid, Ch. D. Etz, H. H. Scheld Klinik und Poliklinik für Thorax-, Herz- und Gefäßchirurgie Westfälische Wilhelms-Universität Münster (Direktor: Prof. Dr. H. H. Scheld)
T. Pier, St. Seiler, St. Klotz, Ch. Schmid, Ch. D. Etz, H. H. Scheld Klinik und Poliklinik für Thorax-, Herz- und Gefäßchirurgie Westfälische Wilhelms-Universität Münster (Direktor: Prof. Dr. H. H. Scheld)
Stellenwert extrakorporaler Verfahren bei Herzinsuffizienz. Roman Pfister Herzzentrum, Uniklinik Köln
 Stellenwert extrakorporaler Verfahren bei Herzinsuffizienz Roman Pfister Herzzentrum, Uniklinik Köln Akute Herzinsuffizienz European Heart Failure Survey II: Patienten hospitalisiert mit akuter HI (N=3580)
Stellenwert extrakorporaler Verfahren bei Herzinsuffizienz Roman Pfister Herzzentrum, Uniklinik Köln Akute Herzinsuffizienz European Heart Failure Survey II: Patienten hospitalisiert mit akuter HI (N=3580)
HERZ- UND LUNGENTRANSPLANTATION Herz- und Lungenunterstützungssysteme
 Studentenvorlesung WS 2007/2008 Universitätsklinikum Essen Klinik für Thorax- und Kardiovaskuläre Chirurgie HERZ- UND LUNGENTRANSPLANTATION Herz- und Lungenunterstützungssysteme Historie Erste erfolgreiche
Studentenvorlesung WS 2007/2008 Universitätsklinikum Essen Klinik für Thorax- und Kardiovaskuläre Chirurgie HERZ- UND LUNGENTRANSPLANTATION Herz- und Lungenunterstützungssysteme Historie Erste erfolgreiche
Krankheitsbild und Epidemiologie des akuten Koronarsyndroms
 Krankheitsbild und Epidemiologie des akuten Koronarsyndroms Uwe Zeymer Herzzentrum Ludwigshafen Institut für Herzinfarktforschung Ludwigshafen Forum Herz: Versorgung bei Akutem Koronarsyndrom Berlin, 26.11.2015
Krankheitsbild und Epidemiologie des akuten Koronarsyndroms Uwe Zeymer Herzzentrum Ludwigshafen Institut für Herzinfarktforschung Ludwigshafen Forum Herz: Versorgung bei Akutem Koronarsyndrom Berlin, 26.11.2015
HERZINSUFFIZIENZ NEUE THERAPIEOPTIONEN
 HERZINSUFFIZIENZ NEUE THERAPIEOPTIONEN M.Lukat Ltd. Oberarzt MKII Kardiologie Was bedeutet Herzinsuffizienz? Welche Ursachen gibt es? Welche Behandlungsmöglichkeiten gibt es? Was gibt es Neues in der Behandlung
HERZINSUFFIZIENZ NEUE THERAPIEOPTIONEN M.Lukat Ltd. Oberarzt MKII Kardiologie Was bedeutet Herzinsuffizienz? Welche Ursachen gibt es? Welche Behandlungsmöglichkeiten gibt es? Was gibt es Neues in der Behandlung
Vorwort Abkürzungsverzeichnis. 1. Einführung Hauptdiagnose Nebendiagnose Symptome Beispielfälle Symptome
 Inhaltsverzeichnis Vorwort Abkürzungsverzeichnis xi xiii 1. Einführung 1 1.1. Hauptdiagnose 1 1.2. Nebendiagnose 2 1.3. Symptome 2 1.4. Beispielfälle Symptome 2 1.5. Prozedur 3 2. Chronisch ischämische
Inhaltsverzeichnis Vorwort Abkürzungsverzeichnis xi xiii 1. Einführung 1 1.1. Hauptdiagnose 1 1.2. Nebendiagnose 2 1.3. Symptome 2 1.4. Beispielfälle Symptome 2 1.5. Prozedur 3 2. Chronisch ischämische
Vom unklaren Symptomkomplex zur ganzheitlichen Diagnose
 Morbus Fabry - Niereninsuffizienz Kardiomyopathie Neurologische Störungen - Vom unklaren Sympto Morbus Fabry Niereninsuffizienz Kardiomyopathie Neurologische Störungen Vom unklaren Symptomkomplex zur ganzheitlichen
Morbus Fabry - Niereninsuffizienz Kardiomyopathie Neurologische Störungen - Vom unklaren Sympto Morbus Fabry Niereninsuffizienz Kardiomyopathie Neurologische Störungen Vom unklaren Symptomkomplex zur ganzheitlichen
3.1 Altersabhängige Expression der AGE-Rezeptoren auf mrna und Proteinebene
 3 Ergebnisse 3.1 Altersabhängige Expression der AGE-Rezeptoren auf mrna und Proteinebene 3.1.1 Altersabhängige Genexpression der AGE-Rezeptoren Es wurde untersucht, ob es am menschlichen alternden Herzen
3 Ergebnisse 3.1 Altersabhängige Expression der AGE-Rezeptoren auf mrna und Proteinebene 3.1.1 Altersabhängige Genexpression der AGE-Rezeptoren Es wurde untersucht, ob es am menschlichen alternden Herzen
Neues vom WCC 2006 Herzinsuffizienz und CRT
 Neues vom WCC 2006 Herzinsuffizienz und CRT Euro Heart Failure Survey I Herzinsuffizienztherapie im höheren Lebensalter (>80 J.) 100 90 80 70 60 50 40 30 20 10 0 Je p
Neues vom WCC 2006 Herzinsuffizienz und CRT Euro Heart Failure Survey I Herzinsuffizienztherapie im höheren Lebensalter (>80 J.) 100 90 80 70 60 50 40 30 20 10 0 Je p
5. Bestimmung der linksventrikulären Funktionsparameter Vergleich der Magnetresonanztomographie mit der Elektronenstrahl- Computertomographie
 15 5. Bestimmung der linksventrikulären Funktionsparameter 5.1. Vergleich der Magnetresonanztomographie mit der Elektronenstrahl- Computertomographie Die MRT ist in der Lage, den gesamten linken Ventrikel
15 5. Bestimmung der linksventrikulären Funktionsparameter 5.1. Vergleich der Magnetresonanztomographie mit der Elektronenstrahl- Computertomographie Die MRT ist in der Lage, den gesamten linken Ventrikel
KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse
 Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
Renale Anämie und kardiale Morbidität bei Niereninsuffizienz
 Renale Anämie und kardiale Morbidität bei Niereninsuffizienz Roland E. Winkler Rostock C 1 Diabetische Nephropathie und Mortalität Diabetiker mit Proteinurie haben eine 40fach höhere Mortalität als Patienten
Renale Anämie und kardiale Morbidität bei Niereninsuffizienz Roland E. Winkler Rostock C 1 Diabetische Nephropathie und Mortalität Diabetiker mit Proteinurie haben eine 40fach höhere Mortalität als Patienten
Verfasser: Prof. A. Hagendorff
 Förderung durch die DEGUM Bericht über die Studie: Analyse der Schlaganfall-Gefährdung bei Patienten mit Indikationsstellung zur transösophagealen Echokardiographie anhand der Vorhofohr- Flussgeschwindigkeiten
Förderung durch die DEGUM Bericht über die Studie: Analyse der Schlaganfall-Gefährdung bei Patienten mit Indikationsstellung zur transösophagealen Echokardiographie anhand der Vorhofohr- Flussgeschwindigkeiten
Fallbeispiel: Herr HG 75-jährig
 Fallbeispiel: Herr HG 75-jährig Dekompensierte Herzinsuffizienz bei ischämischer Kardiomyopathie - Status n. rez. Myokardinfarkten 2x1990, 1993 - Schwer reduzierte LV-Funktion (LVEF 20%) - St. n. ICD-Implantation
Fallbeispiel: Herr HG 75-jährig Dekompensierte Herzinsuffizienz bei ischämischer Kardiomyopathie - Status n. rez. Myokardinfarkten 2x1990, 1993 - Schwer reduzierte LV-Funktion (LVEF 20%) - St. n. ICD-Implantation
Komplikationen der Transplantat-Nephrektomie
 Komplikationen der Transplantat-Nephrektomie Stefan Hauser Klinik und Poliklinik für Urologie und Kinderurologie AK Nierentransplantation am 22.11-23.11.13 Ergebnisse Nierentransplantation Verlust der
Komplikationen der Transplantat-Nephrektomie Stefan Hauser Klinik und Poliklinik für Urologie und Kinderurologie AK Nierentransplantation am 22.11-23.11.13 Ergebnisse Nierentransplantation Verlust der
Inhaltsverzeichnis. Vorwort Benutzungshinweise: Abkürzungsverzeichnis
 Inhaltsverzeichnis Vorwort Benutzungshinweise: Abkürzungsverzeichnis xi xii xiii 1. Einführung 1 1.1. Hauptdiagnose 1 1.2. Nebendiagnose 2 1.3. Symptome 2 1.4. Beispielfälle Symptome 3 1.5. Prozedur 3
Inhaltsverzeichnis Vorwort Benutzungshinweise: Abkürzungsverzeichnis xi xii xiii 1. Einführung 1 1.1. Hauptdiagnose 1 1.2. Nebendiagnose 2 1.3. Symptome 2 1.4. Beispielfälle Symptome 3 1.5. Prozedur 3
Evidenz der koronaren Revaskularisation
 Universitätsherzzentrum Thüringen Evidenz der koronaren Revaskularisation PD Dr. T. Pörner und Prof. Dr. T. Doenst Universitätsherzzentrum Thüringen Koronare Herzkrankheit - Anatomie LCA (Hauptstamm) RCA
Universitätsherzzentrum Thüringen Evidenz der koronaren Revaskularisation PD Dr. T. Pörner und Prof. Dr. T. Doenst Universitätsherzzentrum Thüringen Koronare Herzkrankheit - Anatomie LCA (Hauptstamm) RCA
THERAPIE DER HERZINSUFFIZIENZ MICHAEL M. HIRSCHL LANDESKLINIKUM ZWETTL ABTEILUNG FÜR INNERE MEDIZIN
 THERAPIE DER HERZINSUFFIZIENZ MICHAEL M. HIRSCHL LANDESKLINIKUM ZWETTL ABTEILUNG FÜR INNERE MEDIZIN THERAPIE DER HERZINSUFFIZIENZ MEDIKAMENTÖSE THERAPIE ACE-HEMMER/ANGIOTENSIN-REZEPTOR-BLOCKER (I) BETABLOCKER
THERAPIE DER HERZINSUFFIZIENZ MICHAEL M. HIRSCHL LANDESKLINIKUM ZWETTL ABTEILUNG FÜR INNERE MEDIZIN THERAPIE DER HERZINSUFFIZIENZ MEDIKAMENTÖSE THERAPIE ACE-HEMMER/ANGIOTENSIN-REZEPTOR-BLOCKER (I) BETABLOCKER
Deutsche Gesellschaft für Kardiologie - Herz- und Kreislaufforschung. Katecholamine im kardiogenen Schock: hilfreich, nutzlos oder gefährlich?
 Deutsche Gesellschaft für Kardiologie - Herz- und Kreislaufforschung Goethestr.38a, 4237 Düsseldorf Geschäftsstelle: Tel: 211 6692 Fax: 211 66921 mail : info@dgkardio.de Pressestelle: Tel: 211 56693- Fax:
Deutsche Gesellschaft für Kardiologie - Herz- und Kreislaufforschung Goethestr.38a, 4237 Düsseldorf Geschäftsstelle: Tel: 211 6692 Fax: 211 66921 mail : info@dgkardio.de Pressestelle: Tel: 211 56693- Fax:
Management auf der Intensivstation
 Management auf der Intensivstation Inhalte Beurteilung & Monitoring Inotropika & Vasoaktiva Left ventricular assist devices (LVAD s): IABP Impella 2.5 2 Was erwartet uns? Trends in treatment of STEMI,
Management auf der Intensivstation Inhalte Beurteilung & Monitoring Inotropika & Vasoaktiva Left ventricular assist devices (LVAD s): IABP Impella 2.5 2 Was erwartet uns? Trends in treatment of STEMI,
Jahresauswertung 2012 Implantierbare Defibrillatoren-Implantation 09/4. Sachsen Gesamt
 09/4 Sachsen Teilnehmende Krankenhäuser (Sachsen): 45 Anzahl Datensätze : 1.801 Datensatzversion: 09/4 2012 15.0 Datenbankstand: 28. Februar 2013 2012 - D12527-L82643-P39267 Eine Auswertung des BQS-Instituts
09/4 Sachsen Teilnehmende Krankenhäuser (Sachsen): 45 Anzahl Datensätze : 1.801 Datensatzversion: 09/4 2012 15.0 Datenbankstand: 28. Februar 2013 2012 - D12527-L82643-P39267 Eine Auswertung des BQS-Instituts
Dieser Beschluss wird auf den Internetseiten des Gemeinsamen Bundesausschusses unter veröffentlicht.
 Beschluss des Gemeinsamen Bundesausschusses zur Abnahme des Abschlussberichts der Institution nach 137a SGB V: Weiterentwicklung des Leistungsbereichs Herztransplantation (Herzunterstützungssysteme) Vom
Beschluss des Gemeinsamen Bundesausschusses zur Abnahme des Abschlussberichts der Institution nach 137a SGB V: Weiterentwicklung des Leistungsbereichs Herztransplantation (Herzunterstützungssysteme) Vom
