Antiinfektiva Leitlinien für die Therapie und Prophylaxe
|
|
|
- Elmar Sauer
- vor 8 Jahren
- Abrufe
Transkript
1 Universitätsklinikum Ulm Comprehensive Infectious Diseases Center (CIDC) Antiinfektiva Leitlinien für die Therapie und Prophylaxe 10. Auflage, Juli 2009 Arzneimittelkommission des Universitätsklinikums Ulm
2 Die 10. Auflage der Leitlinien zur antiinfektiven Therapie und Prophylaxe berücksichtigt aktuelle Leitlinien verschiedener Fachgesellschaften. Sie wurde durch das Comprehensive Infectious Diseases Center (CIDC) und Mitglieder der Arbeitsgruppe "Antiinfektive Substanzen" der Arzneimittelkommission unter redaktioneller Bearbeitung durch Herrn Dr. Georg Härter erstellt. Die Verwendung dieser klinikinternen Leitlinien ist nach Beschluss des Klinikumsvorstandes eine Dienstanweisung. Abweichungen sind nur aus strenger medizinischer Indikation zugelassen und im Einzelfall unverzüglich im Infektionsboard des CIDC vorzustellen. Antiinfektiva - Leitlinien für die Therapie und Prophylaxe 10. Auflage Juli 2009 Herausgeber: Redaktion: Mitarbeit: Copyright: Arzneimittelkommission des Universitäsklinikums Ulm Dr. med. Georg Härter, Prof. Dr. P. Kern, Henriette Gemballa Sektion Infektiologie und Klinische Immunologie Comprehensive Infectious Diseases Center (CIDC) Ulm Mitglieder der Arbeitsgruppe "Antiinfektive Substanzen" Arzneimittelkommission des Universitätsklinikums Ulm 1987, 1989, 1991, 1993, 1995, 1999, 2002, 2003, 2006, 2009 Für das Comprehensive Infectious Diseases Center (CIDC): Prof. Dr. Peter Kern (Sprecher) Prof. Dr. S. Stenger (Stellvertretender Sprecher) Dr. Georg Härter (Boardarzt) Für die Arzneimittelkommission: Prof. Dr. Guido Adler Vorsitzender Dr. Ludwig Maier Geschäftsführer
3 INHALTSVERZEICHNIS Einleitung Krankheiten / Symptome / Erreger Abdominelle Infektionen Peritonitis (incl. CAPD) Akute Cholezystitis / Cholangitis Helicobacter pylori-assoziierte Gastritis Akute Pankreatitis Enteritis / Enterocolitis I Seite I-VIII 2. Borreliose 6 3. Endokarditis Augen Endophthalmitis Urogenitalinfektionen Harnwegsinfekt/Urosepsis Epididymitis, Prostatitis Gonorrhoe, Syphilis, Chlamydien Adnexitis Hals-Nasen-Ohren Angina Plaut Vincent Diphtherie Erysipel Epiglottitis acuta Furunkel Lymphadenitis colli Mundbodenphlegmone Otitis externa necroticans Otitis media acuta / chronica Perichondritis Sialadenitis Mastoiditis Sinusitits purulenta acuta Tonsillitis acuta 7. Katheter- und Fremdkörperinfektionen Haut- und Weichteilinfektionen Erysipel Abszess, Furunkel Hautphlegmone Postoperative Wundinfektionen Nekrotisierende Fasziitis Impetigo contagiosa Diabetischer Fuß
4 Herpesviren bei Erwachsenen Herpes simplex-virus (HSV) - Infektion Varizella zoster-virus (VZV) - Infektion CMV-Infektion 10. HIV - Infektion Leber-Infektionen Echinokokkose Hepatitis B Hepatitis C Hepatitis B und C bei HIV-Koinfektion Leberabszess 12. Malaria Neutropenie und Fieber (Empirische Therapie) Knochen und Wirbelsäule Osteomyelitis Spondylodiszitis Pilzinfektionen Candida-Infektionen Invasive Aspergillose Pulmonale Infektionen Akute Bronchitis Pneumonie Pneumocystis jiroveci Pneumonie Influenza Pleuraempyem Tuberkulose 17. Schwere Sepsis ohne erkennbare Eintrittspforte / Fokus ZNS-Infektionen Meningitis Toxoplasmose-Enzephalitis Infektionen bei Kindern Angina tonsillaris / Scharlach bei Kindern Borreliose bei Kindern Cystische Fibrose Empirische Therapie bei Fieber und Neutropenie bei Kindern Epiglottitis bei Kindern Harnwegsinfektionen bei Kindern Herpesviren bei Kindern Meningitis bei Kindern Osteomyelitis / septische Arthritis bei Kindern Otitis media, akut, bei Kindern Pneumonie bei Kindern Sepsis bei Kindern II
5 Perioperative Prophylaxe bei Kindern Endokarditis-Prophylaxe bei Kindern Infektionen in der Schwangerschaft Toxoplasmose in der Schwangerschaft Antimikrobielle Substanzen in der Schwangerschaft Virusinfektionen mit Gefährdung des Kindes Harnwegsinfektionen in der Schwangerschaft Antimikrobielle Prophylaxe Endokarditis-Prophylaxe Infektionsprophylaxe bei längerdauernder Neutropenie Spezielle primäre Infektionsprophylaxe nach PBSCT Perioperative Prophylaxe bei Erwachsenen Infektionsprophylaxe bei HIV-Infektion Umgebungsprophylaxe bei Meningitis Prophylaxe nach Bissverletzung (incl. Rabies) Antibiotikaprophylaxe in der Gynäkologie 22. Multiresistente Erreger (MRSA, VRE, ESBL, Stenotrophomonas) Vorgehensweise bei Verletzungen mit Infektionsgefahr Dosierungsempfehlungen bei Niereninsuffizienz Präparate, Darreichungsform, Kosten III
6 ALLGEMEINE HINWEISE FÜR DIE ANWENDUNG VON ANTIINFEKTIVEN SUBSTANZEN 1. Die Indikation zur Anwendung von antiinfektiven Substanzen ist so streng wie möglich zu stellen. Eine gezielte Behandlung bei nachgewiesenen Erregern ist immer anzustreben. 2. Vor Beginn jeder antiinfektiven Therapie sollte eine dem Fokus entsprechende mikrobiologische bzw. virologische Diagnostik veranlasst werden. Bei Sepsis und bakteriämischen Infektionen sind Blutkulturen unbedingt abzunehmen. 3. Die aktuelle Resistenzsituation sollte bei der Wahl der Antiinfektiva berücksichtigt werden. Die Resistenzstatistik für das Universitätsklinikum kann im Intranet im Hygieneplan unter Sonstiges abgerufen werden. 4. Die in den Leitlinien angegebenen Dosierungen sollen eingehalten werden, auch wenn vom Hersteller niedrigere ggf. höhere empfohlen werden. 5. Hinsichtlich der Therapiedauer gibt es Empfehlungen zur Mindestdauer. Diese wurden in der aktuellen Auflage erstmals neu aufgenommen (4. Spalte der Tabellen). 6. Die Infusionsdauer ist üblicherweise eine Kurzinfusion und sollte 30 Minuten betragen, bei abweichenden Infusionsdauern, z.b. bei Carbapenemen und Vancomycin, ist dies entsprechend angegeben. 7. Bei einer längerdauerenden (>1 Woche) Anwendung von Aminoglykosiden und von Vancomycin müssen die Medikamentenspiegel regelmäßig kontrolliert werden (siehe Intranet unter Klinische Chemie). 8. Bei nachgewiesener/dokumentierter Penicillin-/Betalaktam-Allergie sollte aufgrund der Gefahr anaphylaktischer Reaktionen eine antimikrobielle Substanz aus einer anderen Substanzgruppe (z.b. Chinolone Carbapeneme) gewählt werden. 9. Eine ausbleibende Entfieberung 2-3 Tage nach Therapiebeginn muss Anlass sein, eine eingeleitete Behandlung zu überdenken. Bei Unklarheit wird die Vorstellung im Infektionsboard empfohlen. 10. Am Comprehensive Infectious Diseases Center (CIDC) des Universitätsklinikums sind Infektionsboards eingerichtet, in denen interdisziplinär Therapieentscheidungen im Einzelfall getroffen werden. Ebenso werden Behandlungspfade und Algorithmen entwickelt, die im Intranet unter Klinikstruktur Zentren/Departments CIDC Leitlinien bzw. im Internet unter Für Mediziner Leitlinien (passwortgeschützter Bereich) abgerufen werden können. Die Anmeldung zu den Infektionsboards erfolgt im Intranet unter CIDC Infektionsboard telefonisch per über Dr. Härter bzw. das Sekretariat der Infektiologie (siehe Adressen). IV
7 ANTIBIOTIKABERATUNG WICHTIGE ADRESSEN, TELEFONANSCHLÜSSE, FAX - Oberer Eselsberg Michelsberg Safranberg APOTHEKE - Arzneimittelinformation und Logistik INFEKTIONSAMBULANZEN - Anmeldung Impfambulanz (Mo, Mi, Fr Uhr, Kabine 2, Ambulanz, OE) - Anrufbeantworter / Impf- und Reiseberatung ANMELDUNG ZUM INFEKTIONSBOARD Dr. Georg Härter Sekretariat Sektion Infektiologie Anmeldung per infektionsboard.cidc@uniklinik-ulm.de INFEKTIONSSTATIONEN Zentrum für Innere Medizin - Stationsarzt Stationszimmer Kinderklinik Mobil Stationsarzt Stationszimmer LABOR INFEKTIOLOGIE /KLINISCHE IMMUNOLOGIE Fax Immundiagnostik/Klinische Immunologie Parasitologie/Zytologie V
8 HINWEISE ZUR MIKROBIOLOGISCHEN DIAGNOSTIK Das Institut für Medizinische Mikrobiologie und Hygiene (Ärztlicher Direktor: Prof. Dr. Steffen Stenger, Tel ) führt als extern akkreditiertes Laboratorium die mikrobiologische Diagnostik (Bakteriologie, Mykologie, Serologie, Molekularbiologie, Parasitologie) für das Universitätsklinikum Ulm durch. Ausführliches Leistungsverzeichnis mit detaillierten Informationen zur Probenentnahme, Lagerung und Transport auf der Startseite des Intranets unter dem Link Diagnostik von Infektionskrankheiten sowie unter Dienstzeiten des Labors: Mo-Fr 7.30 Uhr bis Uhr Sa 8.00 Uhr bis Uhr, So 8.00 Uhr bis Uhr Ansprechpartner und wichtige Telefonnummern: Laborleiter: Prof. Dr. Andreas Essig, Tel Klinikhygiene: Prof. Dr. Heike von Baum, Tel Ärztlicher Rufbereitschaftsdienst: Sa und So bis Uhr, Tel Materialannahme: Tel Blutkultur-Labor: Tel Varia-Labor und Urin-Labor: Tel Stuhl-Labor: Tel Serologie und Molekularbiologie: Tel Tbc-Labor: Tel Hygienefachkräfte Fr. Kroh Tel , Fr. Peper Tel , Hr. Siegl Tel Lagerung der Probenmaterialien (falls kein sofortiger Transport an das Labor): Stuhl, Nativ-Urin, Katheterspitzen: im Kühlschrank Urikult, GO-Slide: im Brutschrank alle anderen Materialien (z. B. Sputum, Liquor, Abstriche, Punktate, Blutkulturen): bei Raumtemperatur Bei infektiologischen Notfällen, wie Endokarditis, nekrotisierende Fasziitis, Diphtherie, Malaria (s.a. Labordiagnostik Infektiologie) etc., muss stets eine telefonische Information des Labors erfolgen, um eine zeitnahe Diagnostik zu ermöglichen! VI
9 HINWEISE ZUR VIROLOGISCHEN DIAGNOSTIK Das Institut für Virologie (Ärztlicher Direktor: Prof. Dr. Thomas Mertens, Tel ) führt die virologische Diagnostik (Virusisolierung, Antigennachweis, Serologie, molekulare Diagnostik) für das Universitätsklinikum Ulm durch. Ausführliches Leistungsverzeichnis mit detaillierten Informationen zur Probenentnahme, Lagerung und Transport unter Dienstzeiten des Labors: Mo-Fr Uhr bis Uhr Notfalldienst nur nach Rücksprache über Notfallhandy: Samstag, Sonntag und an Feiertagen Uhr bis Uhr Ansprechpartner und wichtige Telefonnummern: Laborleiter: Prof. Dr. Detlef Michel, Tel Stellvertr. Laborleiter: Dr. Axel Schubert, Tel Diagnostiklabor: Tel Notfallhandy: Tel ): Mo Fr bis Uhr, Sa und So bis Uhr Materialannahme: Tel Serologie, Molekularbiologie und Stuhl-Labor: Tel Virusisolierung: Tel Lagerung der Probenmaterialien (falls kein sofortiger Transport an das Labor): alle Materialien (z. B. EDTA-Blut, Serum, Liquor, Abstriche, Urin, Stuhl): im Kühlschrank, nicht einfrieren Bei infektiologischen Notfällen, wie z. B. V.a. Herpes-Enzephalitis, Vogelgrippe etc., muss stets eine telefonische Information des Labors erfolgen, um eine optimale zeitnahe Diagnostik zu ermöglichen! VII
10 SONDERREZEPTREGELUNG Die Anforderung wird - unterschrieben vom verantwortlichen Arzt - an die Apotheke weitergeleitet. Die Apotheke liefert die bestellte Substanz für einen Zeitraum von 5 Tagen, bei den mit markierten Arzneimitteln patientenbezogen applikationsfertig zubereitet für den bestellten Zeitraum. Sie benachrichtigt den infektiologischen Konsiliardienst, der über die Indikation und Weiterbehandlung entscheidet. Alle antiinfektiven Substanzen, die aufgrund der vorliegenden Leitlinien nicht gelistet sind, gegebenenfalls auch andere (nach Beschluss der Arzneimittelkommission), müssen über Sonderrezept bestellt werden (siehe Abbildung). Folgende antiinfektive Substanzen sollen derzeit über Sonderrezept bestellt werden: 1. AmBisome (liposomales Amphotericin B) 8. Tygacil (Tigecyclin) 2. Cancidas (Caspofungin) 9. Zyvoxid (Linezolid) 3. Ecalta (Anidulafungin) 10. Alle weiteren Substanzen, die 4. Mycamine (Micafungin) nicht in der Hausliste geführt 5. Noxafil (Posaconazol) werden. 6. Vfend (Voriconazol) 7. Tavanic (Levofloxacin) i.v. VIII
11 KRANKHEITEN / SYMPTOME / ERREGER Die nachfolgenden Tabellen sind folgendermaßen gegliedert: Krankheit ANTIINFEKTIVE SUBSTANZ Dosierung Empfohlene Mindesttherapiedauer
12 1. ABDOMINELLE INFEKTIONEN 1.1. PERITONITIS (incl. CAPD) Aktualisiert 03/2009 Spontane bakterielle Peritonitis bei Patienten mit Leberzirrhose CEFTRIAXON METRONIDAZOL LEVOFLOXACIN METRONIDAZOL 1 x 2 g Kurzinf. 3 x 500 mg Kurzinf. 1 x 500 mg Kurzinf. 3 x 500 mg Kurzinf. 7 Tage Diffuse schwere Peritonitis, PIPERACILLIN- TAZOBACTAM 3 x 4,5 g Kurzinf. 10 Tage IMIPENEM-CILASTATIN 4 x 500 mg Inf. über 2h Eventuell zusätzlich initial CAPD-Peritonitis (Zellzahl im Dialysat, Dialysat Kultur Gram-Präparat dringend zu empfehlen!) GENTAMICIN 1 x 4.5 mg/kg Kurzinf. 1. ABDOMINELLE INFEKTIONEN
13 Ambulante Behandlung a) Milde systemische Infektionszeichen (Leukozyten < /µl, Temperaturen < 38,5 C) Stationäre Behandlung b) Mit schwerer Allgemeinreaktion zusätzliche Gabe von CEFAZOLIN 1 x 2000 mg i.p. CEFAZOLIN GENTAMICIN 1 x 2000 mg Inf über 1h täglich Startdosis 1 x 160 mg Kurzinf. Erhaltungsdosis 1 x 80 mg Kurzinf c) Bei Nachweis einer CAPD-Peritonitis durch Candida (frühzeitige Entscheidung zur Kathetherentfernung treffen!) alternativ VANCOMYCIN GENTAMICIN FLUCONAZOL Startdosis 1g Inf. über 1h Startdosis 120 mg Kurzinf. Dosierungen bei Dialyse, siehe Kapitel mg p.o. Dosierungen bei Dialyse, siehe Kapitel 24 NB Bei gram-negativen Stäbchen (insbesondere Pseudomonas spp.) evtl. CEFTAZIDIM (2 g i.v. initial, dann 1x1g täglich i.p.). 1. ABDOMINELLE INFEKTIONEN
14 1.2. AKUTE CHOLEZYSTITIS / CHOLANGITIS Aktualisiert 03/2009 Akute Cholezystitis / Cholangitis LEVOFLOXACIN METRONIDAZOL CEFTRIAXON METRONIDAZOL 1 x 500mg Kurzinf. ab Tag 2: 500 mg p.o. 3 x 500 mg Kurzinf. 1 x 2 g Kurzinf. 3 x 500 mg Kurzinf. 7 Tage HELICOBACTER PYLORI-ASSOZIIERTE GASTRITIS Aktualisiert 03/2009 Indikationen zur H.pylori-Eradikation: peptisches Ulkus, blutendes Ulkus, MALT-Lymphom, atrophische Gastritis, nach Resektion eines Magen-Ca, Verwandte 1. Grades von Patienten mit Magen-Ca. Primärtherapie AMOXICILLIN 2 x 1000 mg p.o. 7 Tage (bei sehr ausgedehnten Magen- Duodenalulzera: Gabe von PANTOPRAZOL CLARITHROMYCIN 2 x 500 mg p.o. 1 x 40 mg p.o. für einige Wochen) PANTOPRAZOL 2 x 40 mg p.o. Empfohlene sequentielle Zweitlinientherapie: AMOXICILLIN 2 x 1000 mg p.o. LEVOFLOXACIN 500 mg p.o. PANTOPRAZOL 2 x 40 mg p.o. für 10 Tage. 1. ABDOMINELLE INFEKTIONEN
15 1.4. AKUTE PANKREATITIS Aktualisiert 03/ Akute Pankreatis ohne Organkomplikation, sekundär Infektion 2. Akute Pankreatitis mit infizierten Nekrosen, Abszess infizierter Pseudozyste [gekennzeichnet durch sekundären CRP Anstieg Bildgebung (Sonographie), respiratorische Infekte beachten] KEINE ANTIBIOTIKA IMIPENEM- CILASTATIN LEVOFLOXACIN METRONIDAZOL 4 x 500 mg Inf. über 2h 1 x 500 mg Kurzinf. 3 x 500 mg Kurzinf. Eine prophylaktische Antibiotikagabe ist bei leichten Verlaufsformen nicht gerechtfertigt Tage Die Verschlechterung des klinischen Bildes im Verlauf rechtfertigt die Annahme einer Nekroseninfektion bei Ausschluss extrapankreatischer Infektionen durch: neu aufgetretener Temperaturanstieg/Fieber, neu aufgetretenes Organversagen in Verbindung mit einem Leukozyten- CRP-Anstieg. Im KM-CT dokumentierte Gaseinschlüsse in Nekrosezonen sind für eine Infektion beweisend. Gezielte Feinnadelaspiration (FNA) (Ultraschall- CT-gesteuert) zum Nachweis einer Nekroseinfektion sowie zur Keimgewinnung. Bei Nachweis (FNA) einer Nekroseinfektion Drainage anstreben. 1. ABDOMINELLE INFEKTIONEN
16 ENTERITIS / ENTEROCOLITIS Aktualisiert 03/2009 Diagnostik: - mind. eine Stuhlkultur (Bakterielle Gastroenteritis-Erreger und Resistenz), ggf. Untersuchung auf Protozoen. - bei pseudoappendizitischen Bildern: Stuhl auf Yersinien (Kälteanreicherung) und Yersinia-Serologie - bei zunehmend blutigen Durchfällen: EHEC-Toxin (mögliche Assoziation mit HUS/TTP). 1. Verdacht auf Lebensmittelvergiftung (kurze Inkubationszeit, kein Fieber, Anamnese) 2. Verdacht auf infektiöse Enteritis - Fieber, Leukozyten im Stuhl, Alter > 60 Jahre, blutige Durchfälle mit schwerem Verlauf / system. Reaktion - Reisediarrhoe KEINE ANTIBIOTIKA LEVOFLOXACIN LEVOFLOXACIN RIFAXIMIN 1 x 500 mg p.o. 1 x 500 mg p.o. 3 x 200 mg 3-5 Tage 3 Tage - andere Formen KEINE ANTIBIOTIKA 3. Antibiotika-assoziierte Colitis (Nachweis von Clostridium difficile-toxin A) Leichte Form: Leukozyten < 20 Giga/l METRONIDAZOL 3 x 400 mg p.o. 10 Tage Schwere Form: Leukozyten > 20 Giga/l NB Erfolg der Therapie ist nur klinisch beurteilbar, mehrmaliger Toxinnachweis nicht empfohlen. Bei Rezidiv Vorstellung Infektionsboard! VANCOMYCIN 4 x 250 mg p.o. (Trinken der Infusionslösung) 1. ABDOMINELLE INFEKTIONEN
17 2. BORRELIOSE Aktualisiert 03/ Frühstadium Erythema migrans, regionale Lymphadenopathie, konstitutionelle Symptome, Facialisparese, isolierter AV-Block I DOXYCYCLIN* AMOXICILLIN 2 x 100 mg p.o. 3 x 750 mg p.o. 21 Tage 2. Disseminiertes Stadium, "Organ"-Stadium, Neuroborreliose (lymphozytäre Meningoradikulitis, Meningitis, Enzephalitis), Karditis (Tachyarrhythmie AV-Block>I ) CEFTRIAXON 1 x 2 g Kurzinf. 21 Tage Spätsyndrome Lyme-Arthritis, Acrmatitis chronica atrophicans Orales Regime (siehe 1.) CEFTRIAXON 28 Tage 1 x 2 g Kurzinf. 21 Tage * DOXYCYCLIN: Monohydrat-Präparate besser verträglich als Hyclat-Präparate. Für eine prolongierte Therapie über die angegebene Dauer liegt kein Beleg für einen Nutzen vor, die Nebenwirkungen steigen aber erheblich. Serologische Kontrollen sind zur Verlaufskontrolle nicht geeignet! 2. BORRELIOSE
18 3. ENDOKARDITIS Aktualisiert 04/2009 Bitte Vorstellung im Infektionsboard Mikrobiologische Diagnostik: Grundsätzlich 3-5 separat entnommene Blutkulturen vor Beginn der antimikrobiellen Therapie Entnahme von Blutkulturen unabhängig von der Körpertemperatur, keine Entnahme aus Verweilkathetern Unbedingt Vermerk des Verdachts einer Endokarditis an das mikrobiologische Labor (verlängerte Bebrütung!) Kulturnegative Endokarditis (bis 10% der Fälle) v.a. nach vorausgegangener Antibiotikatherapie bei atypischen Erregern (Chlamydia, Coxiella, Brucella, Bartonella), Pilzen HACEK. Serologische Nachweise verfügbar für Chlamydia, Coxiella, Brucella, Bartonella und Legionella. Operationsindikationen frühzeitiges herzchirurgisches Konsil Klappeninsuffizienzen mit Lungenödem / Schock Perivalvulärer Abszess, Fistelbildung Endokarditis durch Pilze ( MRSA) Rezidivierende Embolien nach adäquater antibiotischer Therapie Große Vegetationen (> 10 mm) an Aorten- Mitralklappe Größenzunahme der Vegetation, lokal destruierender Verlauf Akute zerebrale Embolie Kunstklappen-Endokarditis 3. ENDOKARDITIS
19 1. Endokarditis ohne Erregernachweis Nativklappe AMPICILLIN GENTAMICIN CEFTRIAXON 3 x 5 g Kurzinf. 3 x 80 mg Kurzinf. 1 x 2 g Kurzinf. 4-6 Wochen 4-6 Wochen 4-6 Wochen Kunstklappe VANCOMYCIN GENTAMICIN RIFAMPICIN 2 x 1 g Inf. über 1h 3 x 80 mg Kurzinf. 2 x 450 mg Kurzinf./p.o 6 Wochen 4-6 Wochen 6 Wochen Endokarditis durch Penicillin-empfindliche (MHK 0,125 mg/l) Viridans-Streptokokken und S. bovis Standard PENICILLIN G 3 x 10 Mio. IE Kurzinf. 4 Wochen CEFTRIAXON 1 x 2 g Kurzinf. Verkürzte Therapie Siehe Standard 2 Wochen GENTAMICIN 1 x 240 mg Kurzinf. 2 Wochen Penicillinunverträglichkeit VANCOMYCIN 2 x 1 g Inf. über 1h 4 Wochen 3. ENDOKARDITIS
20 3. Endokarditis durch Penicillin-resistente (MHK > 0,125 mg/l) Streptokokken Standard PENICILLIN G 3 x 10 Mio. IE Kurzinf. 4 Wochen GENTAMICIN 1 x 240 mg Kurzinf. 2 Wochen Penicillinunverträglichkeit VANCOMYCIN 2 x 1 g Inf. über 1h 4 Wochen GENTAMICIN 1 x 240 mg Kurzinf. 2-4 Wochen 4. Endokarditis durch Enterokokken Standard AMPICILLIN 4 x 5 g Kurzinf. 4-6 Wochen Penicillinunverträglichkeit GENTAMICIN VANCOMYCIN GENTAMICIN 3 x 80 mg Kurzinf. 2 x 1 g Inf. über 1h 3 x 80 mg Kurzinf. 4-6 Wochen 4-6 Wochen 4-6 Wochen 5. Endokarditis durch Methicillin empfindliche Staphylokokken (MSSA) Nativklappe FLUCLOXACILLIN 6 x 2 g Kurzinf. 4-6 Wochen GENTAMICIN 3 x 80 mg Kurzinf. 3-5 Tage Nativklappe, Penicillinunverträglichkeit VANCOMYCIN GENTAMICIN 2 x 1 g Inf. über 1h 3 x 80 mg Kurzinf. 4-6 Wochen 3-5 Tage 3. ENDOKARDITIS
21 Kunstklappe FLUCLOXACILLIN 6 x 2 g Kurzinf. 6 Wochen GENTAMICIN RIFAMPICIN 3 x 80 mg Kurzinf. 2 x 450 mg Kurzinf./p.o. 2 Wochen 6 Wochen Kunstklappe, Penicillinunverträglichkeit VANCOMYCIN GENTAMICIN RIFAMPICIN 2 x 1 g Inf. über 1h 3 x 80 mg Kurzinf. 2 x 450 mg Kurzinf./p.o. 6 Wochen 2 Wochen 6 Wochen 6. Endokarditis durch Methicillin resistente Staphylokokken (MRSA) Nativklappe VANCOMYCIN 2 x 1 g Inf. über 1h 4-6 Wochen GENTAMICIN 3 x 80 mg Kurzinf. 3-5 Tage DAPTOMYCIN-Mono 1 x 6-8 mg/kg Kurzinf. 4-6 Wochen Kunstklappe VANCOMYCIN GENTAMICIN RIFAMPICIN 2 x 1 g Inf. über 1h 3 x 80 mg Kurzinf. 2 x 450 mg Kurzinf./p.o. 6 Wochen 2 Wochen 6 Wochen 3. ENDOKARDITIS
22 7. Endokarditis durch Pilze Candida AMPHOTERICIN B 5-FLUCYTOSIN 1 x 0,8 1,0 mg/kg Kurzinf. 4 x 25 mg/kg Kurzinf. 6 Wochen 6 Wochen CASPOFUNGIN-Mono 1. Tag: 70 mg Inf. über 1h (nach Rücksprache mit Infektiologie bzw. Vorstellung Infektionsboard) ab 2. Tag: 50 mg Inf. über 1h 8. Endokarditis durch seltene Erreger HACEK (Haemophilus parainfluenzae, H.aphrophilus, Actinobacillus, Cardiobacterium, Eikenella, Kingella) Coxiella burnetii (Q-Fieber) CEFTRIAXON 1 x 2 g Kurzinf. 4 Wochen DOXYCYCLIN 2 x 100 mg p.o. 18 Monate HYROXYCHLOROQUIN 3 x 200 mg p.o. 3. ENDOKARDITIS
23 4. AUGEN 4.1. ENDOPHTHALMITIS Aktualisiert 04/ Posttraumatische Endophthalmitis-Prophylaxe (häufig: S.aureus, Bacillus cereus, andere Anaerobier) CEFUROXIM 3 x 1,5 g Kurzinf. nach Klinik 2. Postoperative Endophthalmitis CEFTAZIDIM 3 x 2 g Kurzinf. nach Klinik (häufig: S.epidermidis, S.aureus, P.aeruginosa) VANCOMYCIN 2 x 1 g Inf. über 1h Intraokuläre Gabe von Ceftazidim (2,24 mg in 100 µl) und VANCOMYCIN (1 mg in 100 µl) empfohlen; Effektivität einer gleichzeitigen systemischen Therapie nicht gesichert. In schweren Fällen frühzeitige Vitrektomie. 3. Verdacht auf hämatogene Endophthalmitis CEFTRIAXON 1 x 2 g Kurzinf. nach Klinik Behandlung je nach Erreger (Blutkulturen!) und primärem Infektionsherd (z.b. Endocarditis); frühe Vitrektomie diskutieren!!! Intravitreale Antibiotika wie oben. IMIPENEM- CILASTATIN jeweils 4 x 500 mg Inf. über 2h VANCOMYCIN 2 x 1 g Inf. über 1h 4. AUGEN
24 4. Candida Endophthalmitis AMPHOTERICIN B FLUCYTOSIN FLUCONAZOL 1 x 0,6 mg/kg KG Kurzinf. 4 x 25 mg/kg KG Kurzinf mg p.o. 6 Wochen Jeweils Intravitreale Gabe von AMPHOTERICIN B 10 µg intravitreal NB: Bei Candida-Endophthalmitis kann nach Tagen auf FLUCONAZOL 1 x 400 mg p.o. umgestellt werden. Intravitreale AMPHOTERICIN B-Dosis ist 0.01 mg in 100 µl. 4. AUGEN
25 5. UROGENITAL-INFEKTIONEN 5.1. HARNWEGSINFEKT / UROSEPSIS Aktualisiert 04/2009 Definitionen: Unkomplizierte Harnwegsinfektion: Frauen bis Menopause Komplizierte Harnwegsinfektion: Frauen ab Menopause, Männer, Harnabflusstörungen, Schwangerschaft (siehe Kapitel Infektionen in der Schwangerschaft), Urosepsis, Immunsuppression, D. mellitus Diagnostik: Urinkultur vor empirischer Therapie, urologische Abklärung bei komplizierten Harnwegsinfektionen. Unkomplizierte Harnwegsinfektionen Frauen bis Menopause: Schwangere Frauen: siehe Kapitel Infektionen in der Schwangerschaft LEVOFLOXACIN CEFUROXIM 1 x 250 mg p.o. 2 x 250 mg p.o. 3 Tage 3 Tage Fieberhafte komplizierte Harnwegsinfektionen 1. Frauen ab Menopause, obstruktive Miktion, D. mellitus, u.a. LEVOFLOXACIN CEFUROXIM 1 x 250 mg p.o. 2 x 250 mg p.o. 2. Männer LEVOFLOXACIN 1 x 250 mg p.o. (<100 kg) 1 x 500 mg p.o. (> 100 kg) 7 Tage 7-14 Tage 5. UROGENITAL-INFEKTIONEN
26 3. Schwere klinische Infektionen LEVOFLOXACIN CEFUROXIM 4. Urosepsis PIPERACILLIN- TAZOBACTAM 1 x 500 mg Kurzinf.* 3 x 1,5 g Kurzinf.* 5. Rezidivierende Harnwegsinfektionen (> 3/Jahr > 2/ 6 Monate) NITROFURANTOIN CEFUROXIM mg p.o. 125 mg p.o. * bei gutem klinischen Ansprechen, rasche Umstellung auf orale Gabe nach 1-2 Tagen Tage 3 x 4,5 g Kurzinf Tage 6 Monate (abendliche Einnahme) EPIDIDYMITIS, PROSTATITIS Aktualisiert 04/2009 Empirische Therapie LEVOFLOXACIN 1 x 250 mg p.o. 14 Tage NB Bei hochfieberhaften Infektionen und schlechtem Allgemeinzustand evtl. auch initiale i.v. Therapie (1 x 250 mg/die) orale Therapie (1 x 500 mg/die). Bei Restharn (> 100 ml): suprapubische Harnableitung indiziert. 5. UROGENITAL-INFEKTIONEN
27 5.3. GONORRHOE, SYPHILIS, CHLAMYDIEN Aktualisiert 04/2009 Diagnostik: Abstrich auf Gonokokken-PCR und Chlamydien-PCR (Spezialabstrich-System). 1. Gonorrhoe CEFTRIAXON 1 x 125 mg i.m. 1 x 1 g i.v. einmalig AZITHROMYCIN (Bei V.a. Chlamydien- Koinfektion!) 1 x 1 g p.o Syphilis Stadium I und II* bei HIV PENICILLIN-BENZATHIN PENICILLIN-BENZATHIN 2,4 Mio IE i.m. 2,4 Mio IE i.m. Einmalig Tag 1, 8, 15 bei Penicillin-Allergie DOXYCYCLIN 2 x 100 mg p.o. 14 Tage Neurosyphilis/Spätstadien PENICILLIN G 3 x 10 Mio IE Kurzinf Tage CEFTRIAXON 1 x 4 g Kurzinf. (Initialdosis) dann 1 x 2 g Kurzinf Tage 5. UROGENITAL-INFEKTIONEN
28 3. Urogenitale Chlamydien-Infektionen: DOXYCYCLIN 2 x 100 mg p.o. 7 Tage in der Schwangerschaft: CLARITHROMYCIN AZITHROMYCIN 2 x 250 mg p.o. 1 x 1 g p.o. * CAVE: Jarisch-Herxheimer-Reaktion zu Beginn der Behandlung, v.a. im Stadium II: ggf. Gabe von 50 mg Prednisolon p.o. vor der ersten Antibiotikagabe 7 Tage Einmalig 5.4. ADNEXITIS Aktualisiert 04/ Empirische Therapie möglichst nach Abnahme von Kulturen AMOXICILLIN- CLAVULANSÄURE DOXYCYCLIN * bei gutem klinischen Ansprechen Umstellung auf orale Gabe. 3 x 2,2 g Kurzinf. * 2 x 100 mg Kurzinf. * 14 Tage 5. UROGENITAL-INFEKTIONEN
29 6. HALS - NASEN OHREN Aktualisiert 02/ Angina Plaut-Vincent Bei leichtem Verlauf Lokaltherapie, sonst PENICILLIN CLINDAMYCIN 3 x 1 Mega p.o. 3 x 600 mg p.o Tage 6.2. Diphtherie (Meldepflicht!) PENICILLIN G 3 x 10 Mio IE Kurzinf. mind.14 Tage bei Penicillinallergie DIPHTHERIE ANTITOXIN (bereits bei Verdacht) Krankenhauseinweisung, Isolierung, Verdacht meldepflichtig CLARITHROMYCIN IE Inf. über 1h 2 x 500 mg Kurzinf. DIPHTHERIE ANTITOXIN IE Inf. über 1h 6.3 Erysipel (siehe auch Kapitel 8.1) PENICILLIN G CLINDAMYCIN (bei Penicillinallergie) 3 x 5-10 Mio IE Kurzinf. 3 x 600 mg Kurzinf./p.o Tage Cave: Rezidiv! 6.4 Epiglottitis acuta AMOXICILLIN-CLAVULANSÄURE CEFTRIAXON 3 x 2,2 g Kurzinf. 1 x 2 g Kurzinf. Je nach Klinik Oralisierung ggf. nach 4-7 Tagen 6. HALS - NASEN OHREN
30 6.5 Furunkel (Nase / Gehörgang) Antiseptische Lokaltherapie, ggf. Stichinzision FLUCLOXACILLIN 4 x 2 g Kurzinf Tage je nach Klinik 6.6 Lymphadenitis colli (cave: DD Tbc) AMOXICILLIN-CLAVULANSÄURE 3 x 2,2 g Kurzinf Tage CEFUROXIM 3 x 1,5 g Kurzinf. 6.7 Mundbodenphlegmone obligat chirurgische Behandlung AMOXICILLIN-CLAVULANSÄURE CLINDAMYCIN 3 x 2,2 g Kurzinf 3 x 600 mg Kurzinf. mind. 5 7 Tage i.v., dann je nach Klinik 1 Woche p.o Otitis externa maligna (necroticans) CEFTAZIDIM 3 x 2 g Kurzinf. mind. 6 Wochen CIPROFLOXACIN 2 x 400 mg Kurzinf. 6.9 Otitis media acuta (Erwachsene) AMOXICILLIN-CLAVULANSÄURE CEFUROXIM 3 x 2,2 g Kurzinf. 3 x 1,5 g Kurzinf. Für 7 10 Tage, Oralisierung nach Klinik Otitis media chronica Lokaltherapie mit CIPROFLOXACIN Ohrentropfen (möglichst Therapie nach Antibiogramm) CIPROFLOXACIN 2 x 750 mg p.o Tage 6. HALS - NASEN OHREN
31 6.10 Perichondritis (Vor allem nach Ohr OPs Verbrennungen) CIPROFLOXACIN 6.11 Sialadenitis CEFUROXIM CLINDAMYCIN 6.12 Mastoiditis CEFTRIAXON AMOXICILLIN-CLAVULANSÄURE 2 x 400 mg Kurzinf. 3 x 1,5 g Kurzinf. 3 x 600 mg Kurzinf. 1 x 2 g Kurzinf. 3 x 2,2 g Kurzinf. 1 2 Wochen 7 10 Tage, Oralisierung nach Klinik Tage ggf. länger 6.13 Sinusitis purulenta acuta AMOXICILLIN-CLAVULANSÄURE 3 x 1 g p.o. (>70 kg) 2 x 1 g p.o. (<70 kg) 7-14 Tage ggf. länger Tonsillitis acuta PENICILLIN V 3 x 1 Mega p.o Tage Peritonsillarabszess CEFUROXIM 3 x 1,5 g Kurzinf. (CAVE: Bei Mononucleose Aminopenicillin kontraindiziert) AMOXICILLIN-CLAVULANSÄURE 3 x 2,2 g Kurzinf. 6. HALS - NASEN OHREN
32 7. KATHETER- UND FREMDKÖRPERINFEKTIONEN Aktualisiert 06/ Katheter-assoziierte Infektionen sind ein häufiges Problem bei zentralen Kathetern. Definitionen: Gesicherte Katheter-assoziierte Infektion: Nachweis desselben Erregers an der Katheterspitze und in der Blutkultur Erregernachweis in peripherer und zentraler Blutkultur (siehe Diagnostik). Wahrscheinliche Katheter-assoziierte Infektion: Vorliegen einer lokalen Katheterinfektion und positive Blutkultur Sistieren von Fieber innerhalb 48 h nach Entfernung des Katheters. Mögliche Katheter-assoziierte Infektion: Nachweis eines Erregers in Blutkultur, der typischerweise Katheterinfektionen verursacht (siehe häufigste Erreger) positive Blutkultur ohne anderen Fokus bei liegendem zentralen Katheter. Diagnostik: Blutkulturen peripher und zentral - vergleichende Zeit bis Kulturpositivität ( time to positivity ): zentrale BK positiv vor peripherer BK (> 2h) - Abstrich Einstichstelle - Kultur der Katheterspitze Häufigste Erreger: Koagulase-negative Staphylokokken (KNS), Enterokokken, S. aureus, Candida spezies, seltener Enterobacteriaceae, P. aeruginosa, E. coli und andere. Therapie: - Wichtigste Massnahme: Katheterentfernung, sofern möglich! Bei S. aureus und Candida spp. obligat! - Antimikrobielle Therapie in Abhängigkeit vom Erreger! - Antibiotic lock Therapie (z.b. mit VANCOMYCIN 5mg/ml) nur nach Rücksprache mit infektiologischem Konsiliarius! 7. KATHETER- UND FREMDKÖRPERINFEKTIONEN
33 Empirische Therapie bei dringendem Verdacht; Keine antibiotische Vortherapie in den letzten 4 Wo. Empirische Therapie bei dringendem Verdacht; antibiotische Vortherapie in den letzten 4 Wo. Spezifische Therapie (wichtigste Erreger) - Nachweis von KNS - Nachweis von S. aureus (MSSA) - Nachweis von MRSA - Nachweis von Enterokokken - Nachweis von Candida ssp Dialyse-Katheter (z.b. Shaldon) * VANCOMYCIN 2 x 1 g Inf. über 1h 2 Wochen VANCOMYCIN DAPTOMYCIN jeweils PIPERACILLIN- TAZOBACTAM VANCOMYCIN FLUCLOXACILLIN VANCOMYCIN VANCOMYCIN GENTAMICIN FLUCONAZOL VANCOMYCIN GENTAMICIN 2 x 1 g Inf. über 1h 1 x 6 mg/kg Kurzinf. 3 x 4,5 g Kurzinf. 2 x 1 g Inf. über 1h 6 x 2 g Kurzinf. 2 x 1g Inf. über 1h 2 x 1 g Inf. über 1h 1 x 240 mg Kurzinf. 400 mg Kurzinf. (Initial loading dose mit 2 x 400 mg Kurzinf.) 1 x 500 mg Inf. über 1h 2 Wochen Bei Katheter- Entfernung: 5-7 Tage 2 Wo. 2 Wo Tage 5-7 Tage 2 Wo. nach Entfieberung 3 Wo. 1 x 120 mg Kurzinf. * Katheter-Entfernung wenn möglich. Falls nicht möglich Blutkulturen 2-4 Tage nach Beginn der antimikrobiellen Therapie, falls immer noch positive Blutkulturen Katheter-Entfernung. 7. KATHETER- UND FREMDKÖRPERINFEKTIONEN
34 8. HAUT- UND WEICHTEILINFEKTIONEN Aktualisiert 03/ Erysipel (Extremität ruhig stellen und hochlagern) PENICILLIN G* 3 x 5-10 Mio IE Kurzinf Tage Prophylaxe bei häufigen Rezidiven PENICILLIN-BENZATHIN * 1,2 MU / Monat i.m. PENICILLIN V* 2 x 1 g p.o. *PENICILLIN-Allergie: CLARITHROMYCIN 2 x 500 mg Abszess / Furunkel In der Regel KEINE Antibiotikagabe (Inzision, Entleerung, trocken verbinden) Therapieindikation bei Immunsuppression, system. Infektionszeichen, hohem Fieber, Gesicht (ggf. Weiterbehandlung p.o.) AMOXICILLIN-CLAVULANSÄURE CEFUROXIM 8.3 Hautphlegmone CEFUROXIM AMOXICILLIN-CLAVULANSÄURE CLINDAMYCIN 3 x 2.2 g Kurzinf. 3 x 1.5 g Kurzinf. 3 x 1,5 g Kurzinf. 3 x 2,2 g Kurzinf. 3 x 600 mg p.o Tage 7-10 Tage 8. HAUT- UND WEICHTEILINFEKTIONEN
35 8.4 Postoperative Wundinfektionen (Antibiotika nur bei Fieber > 4 Tage nach OP, Erythem > 5cm vom Inzisionsrand) CEFUROXIM AMOXYCILLIN-CLAVULANSÄURE 3 x 1,5 g Kurzinf. 3 x 2,2 g Kurzinf. 7 Tage 8.5 Nekrotisierende Fasziitis AMOXYCILLIN-CLAVULANSÄURE 3 x 2,2 g Kurzinf. 14 Tage plus CLINDAMYCIN CIPROFLOXACIN 3 x 600 mg Kurzinf. 2 x 400 mg Kurzinf Umstellung nach Antibiogramm, bei gram-positiven Infektionen Kombinationstherapie aus einem PENICILLIN CLINDAMYCIN 8.6 Impetigo contagiosa (falls S. aureus => zusätzlich Mupirocin-Nasensalbe) MUPIROCIN-Salbe 2-3 x tgl. auftragen 8. HAUT- UND WEICHTEILINFEKTIONEN
36 8.8. DIABETISCHER FUSS Aktualisiert 03/2009 Probengewinnung: Keine oberflächlichen Abstriche, sondern nach Wundsäuberung vom Wundgrund, alternativ Materialgewinnung durch Debridement, Exzision Aspiration aus der Wundtiefe. Bei systemischen Infektionszeichen Blutkulturen (2 Paare). Erhöhte Sensitivität der Detektion einer Knochenbeteiligung durch MRT. Leicht-mittelgradige Infektion (bereits initial orale Therapie möglich) LEVOFLOXACIN CLINDAMYCIN 1 x 500 mg p.o. 3 x 600 mg p.o. 1-2 Wochen*/ 4-6 Wochen** Bei V.a. MRSA * ohne Beteiligung Sehnen / Knochen ** mit Beteiligung Sehnen / Knochen Schwere Infektion LINEZOLID PIPERACILLIN-TAZOBACTAM IMIPENEM-CILASTATIN 2 x 600 mg p.o. 3 x 4,5 g Kurzinf. 4 x 500 mg Inf. Max. 4 Wo. 2-4 Wochen*/ 4-6 Wochen** Bei V.a. MRSA * ohne Beteiligung Sehnen / Knochen ** mit Beteiligung Sehnen / Knochen zusätzlich DAPTOMYCIN Umstellung auf TIGECYCLIN 6 mg/kg Kurzinf. 2 x 50 mg Kurzinf. (100 mg loading dose) 8. HAUT- UND WEICHTEILINFEKTIONEN
37 9. HERPESVIREN ( HSV, VZV, CMV ) bei Erwachsenen Aktualisiert 03/ HERPES SIMPLEX VIRUS (HSV) INFEKTION* Diagnostik: Direktnachweis: Antigennachweis (Objektträgerpräparat luftgetrocknet und unfixiert) und Virusisolierung (Material in Virustransportmedium) aus Abstrich und/ Bläscheninhalt. PCR: Liquor bei V.a. HSV-Enzephalitis (hohe Sensitivität in den ersten 3 Tagen) und Abstrich bei V.a. Herpes genitalis vor Geburt Kurzzeitkultur (KZK) und Virusisolierung: Das Ergebnis der KZK liegt nach 24-48h vor; die Virusisolierung ist eine Voraussetzung für HSV-Resistenztestung Herpes labialis / facialis (Rezidiv) ACICLOVIR Creme 5 x täglich auftragen (nicht in Mund, Scheide Auge anwenden) 5-7 Tage ausgedehnte/schwere Manifestation, Primärinfektion (Gingivostomatitis herpetica) ACICLOVIR 3 x 400 mg p.o. * 5-7 Tage Bei Immunsuppression ACICLOVIR 3 x 5-10 mg/kg Kurzinf. 7 Tage 5 x 400 mg p.o. 9. HERPESVIREN
38 Herpes genitalis Primärinfektion ACICLOVIR FAMCICLOVIR 3 x 400 mg p.o. 3 x 250 mg p.o. 7 Tage Bei Immunsuppression ACICLOVIR FAMCICLOVIR 3 x 5-10 mg/kg Kurzinf. * 5 x 400 mg p.o. 2 x 500 mg p.o Tage 7-10 Tage Rezidiverkrankungen - Erwachsene Prophylaxe d. Herpes genitalis (>6 Rezidive / Jahr) ACICLOVIR FAMCICLOVIR ACICLOVIR FAMCICLOVIR 3 x 800 mg p.o. anschließend 3 x 400 mg p.o. 2 x 250 mg p.o. anschließend 1 x 250 mg p.o. (bis zur Abheilung) 2 x 400 mg p.o. 2 x 250 mg p.o. 2 Tage 5 Tage max. 6 Monate 9. HERPESVIREN
39 Herpes-Enzephalitis ACICLOVIR 3 x mg/kg Kurzinf** Tage Ekzema herpeticatum ACICLOVIR 3 x mg/kg Kurzinf** 7 Tage Keratokonjunktivitis herpetica ACICLOVIR - Augensalbe 5 x täglich in unteren Bindehautsack einbringen NB: Bei Rezidiv/Aggravierung Anmeldung im Infektionsboard! * Bei ausgedehnter/schwerer Manifestation, bei Immunsuppression und bei V.a. Resorptionsstörung soll vorzugsweise i.v. behandelt werden. ** Bei verzögertem Therapieansprechen ggf. Tagesdosis als kontinuierliche Infusion. (Spiegelbestimmung empfohlen!) 14 Tage max VARICELLA ZOSTER VIRUS (VZV) INFEKTION Diagnostik: Direktnachweis: Antigennachweis (Objektträgerpräparat luftgetrocknet und unfixiert) und Virusisolierung (Material in Virustransportmedium) aus Abstrich und/ Bläscheninhalt. PCR: Liquor bei V.a. Enzephalitis, BAL bei V.a. Pneumonie, Bläscheninhalt bei Immunsupprimierten Schwangerschaft 9. HERPESVIREN
40 Zoster (Befall > 1 Dermatom) ACICLOVIR FAMCICLOVIR VALACYCLOVIR 5 x 800 mg p.o. 3 x 500 mg p.o. 3 x 1000 mg p.o. 7 Tage Schwere Infektionen Zoster ophthalmicus ACICLOVIR anschließend 3 x mg/kg Kurzinf. 7 Tage Zoster generalisatus VZV-Erkrankungen bei Immunsuppression Schwere Primärinfektion (Enzephalitis, Pneumonie) ACICLOVIR VALACYCLOVIR 5 x 800 mg p.o. 3 x 1000 mg p.o. 7 Tage Verdacht auf konnatale (neonatale) Varizellen (Mutter innerhalb 5 Tagen vor bzw. 2 Tagen nach Geburt an Varizellen erkrankt) ACICLOVIR ZOSTER IMMUNGLOBULIN 3 x 20 mg/kg Kurzinf. (max. Tagesdosis 2500 mg) 1 ml/kg i.v. 0,2 ml/kg i.m.** 5 Tage einmalig Postexpositionsprophylaxe von VZVseronegativen Schwangeren ZOSTER IMMUNGLOBULIN 1 ml/kg i.v. 0,2 ml/kg i.m.** (innerhalb von 96h) einmalig NB: Bei Nicht-Ansprechen Vorstellung im Infektionsboard! * Bei verzögertem Therapieansprechen ggf. Tagesdosis als kontinuierliche Infusion. (Spiegelbestimmung empfohlen) ** in Abhängigkeit vom verwendeten Präparat (i.v. i.m.) bzw. nach Angabe des Herstellers! 9. HERPESVIREN
41 CMV-INFEKTION Diagnostik: - Monitoring aktive syst. Infektion: quantitativer pp65-antigen- Genomnachweis (PCR) im EDTA-Blut. - Kurzzeitkultur, Virusisolierung und PCR aus Sekreten, Exkreten und Gewebebiopsien bei Organsymptomatik - Genotypische (PCR/Sequenzierung) und phänotypische (Virusisolat!) Resistenztestung. - Serologie: CMV-IgG-Antikörperavidität bzw. neutralisierende Antikörper (Titer): Eingrenzung des Infektionszeitpunkt, v.a. zum Nachweis / Ausschluss der CMV-Primärinfektion in der Schwangerschaft. Pränatale / perinatale CMV-Erkrankung: Symptomat. kongenitale CMV-Infektion GANCICLOVIR 2 x 6 mg/kg Inf. über 1h 6 Wo. CMV bei Immunsuppression: Mittel der 1. Wahl GANCICLOVIR* 2 x 5 mg/kg Inf. über 1h Tage Alternativen** FOSCARNET CIDOFOVIR 2 x 90 mg/kg Inf. über 2h 5 mg/kg Inf. über 1h (1 x wöchentlich) Tage 2 Wo. CMV-Erhaltungstherapie bei Immunsuppr.: VALGANCICLOVIR GANCICLOVIR 2 x 450 mg p.o. (Einnahme zur Mahlzeit) 1 x 6 mg/kg Inf. über 1h 5 x/wo. 9. HERPESVIREN
42 CIDOFOVIR** FOSCARNET 5 mg/kg Inf. über 1h (2 wöchentlich) 1 x 90 mg/kg Inf. über 2h * Bei gutem Ansprechen kann ggf. nach 7 Tagen auf VALGANCICLOVIR 2 x 900 mg p.o. (Einnahme zur Mahlzeit) umgestellt werden. Bei Nicht-Ansprechen o. Anstieg der pp65-antigenämie unter antiviraler Therapie Vorstellung im Infektionsboard! ** bei spezifischen Ganciclovir-Kontraindikationen (z.b. KM-Toxizität) bei Ganciclovir-Resistenz (UL97- Mutationen) HERPESVIREN
43 10. HIV - INFEKTION Aktualisiert 03/ Therapieindikationen 1. Akutes retrovirales Syndrom Behandeln* 2. HIV-Infektion Stadium A-B (CDC-Klassifikation) 3. HIV-Infektion Stadium A-B (CDC-Klassifikation) 4. HIV-Infektion Stadium C (CDC-Klassifikation) * im Rahmen von Studien CD4-Zellen > 350 /µl (wiederholt) CD4-Zellen < 350 /µl (wiederholt) AIDS-definierende Erkrankung unabhängig von CD4-Zellzahl Beobachten (Behandlung anbieten, falls - CD4 mit stark fallender Tendenz - Viruslast > Kopien/ml) Behandeln Behandeln 10. HIV-INFEKTION
44 Primärtherapie der HIV-Infektion 1. Nukleosidische Reverse Transkriptase- Inhibitoren (NRTI) TENOFOVIR EMTRICITABINE ZIDOVUDIN LAMIVUDIN 1 x mg p.o. 2 x mg p.o. dauerhaft PLUS 2. Nicht-Nukleosidische Reverse Transkriptase-Inhibitoren (NNRTI) EFAVIRENZ 1 x 600 mg p.o. zur Nacht dauerhaft Proteaseinhibitoren (PI) FOSAMPRENAVIR plus 2 x 700 mg p.o. plus dauerhaft RITONAVIR 2 x 100 mg p.o. NB Infektiologisches Konsil unbedingt erforderlich. Initial und bei Unwirksamkeit der antiretroviralen Therapie: genotypische Resistenztestung. Zusätzlich Spiegelbestimmung der antiretroviralen Medikamente. Umstellung der antiretroviralen Medikation nur nach infektiologischem Konsil/Einbringen ins Infektionsboard! 10. HIV-INFEKTION
45 11. LEBERINFEKTIONEN ECHINOKOKKOSE Aktualisiert 04/2009 Die chirurgische Resektion in toto ist die einzige kurative Option und muss geprüft werden. Patienten mit einer Echinokokkose sollen in der Spezialsprechstunde in der Sektion Infektiologie vorgestellt werden Echinococcus granulosus (Zystische Echinokokkose, Hundebandwurm) 1. Postoperative Therapie bei intraperitonealer Aussaat 2. Inoperable zystische Echinokokkose und Komplikationen 2. Echinococcus multilocularis (Alveoläre Echinokokkose, Kleiner Fuchsbandwurm) ALBENDAZOL 2 x 400 mg p.o. 6 Monate ALBENDAZOL 2 x 400 mg p.o. 6 Monate 1. Inoperable Echinokokkose ALBENDAZOL 2 x 400 mg p.o. kontinuierlich, lebenslang 2. Postoperativ nach kurativem Eingriff ALBENDAZOL 2 x 400 mg p.o. kontinuierlich, 2 Jahre NB Alternativ MEBENDAZOL 3 x 15 bis 20 mg/kg KG p.o. Einnahme jeweils mit fettreicher Kost. Spiegelbestimmungen empfohlen (4h nach Einnahme, postprandial). 11. LEBERINFEKTIONEN
46 11.2. HEPATITIS B Aktualisiert 04/ HBV-DNA < 10 6 Kopien/ml (2 x 10 5 IU/ml), HBeAg positiv, HBV Genotyp A/B, ALT > 2,5 x UNL, Fibrose < III PEGYLIERTES INTERFERON alpha 2a 180 µg s.c. 1 x/wo. alpha 2b 1,5 µg/kg s.c. 1 x/wo. 12 Monate (falls innerhalb der ersten 6 Monate HBV- DNA negativ) Andere Konstellationen a) Bevorzugte Erstlinientherapie. Hohe antivirale Potenz, niedrige Resistenraten! b) Niedrige antivirale Potenz, hohe Resistenzraten. Add-on von ADEFOVIR zu LAMIVUDIN bei LAMIVUDIN-Resistenz Nukleosid- Nukleotidanaloga a) TENOFOVIR a) ENTECAVIR a) TELBIVUDIN 2. Wahl b) ADEFOVIR b) LAMIVUDIN 245 mg p.o. 0,5 mg p.o. (1 mg bei LAMIVUDIN -Vortherapie) 600 mg p.o. 10 mg p.o. 100 mg p.o. Unbegrenzt (falls innerhalb der ersten 6 Monate HBV- DNA negativ) 11. LEBERINFEKTIONEN
47 1.3 Prophylaxe einer HBV- Reaktivierung*: HBs-Ag positive Patienten vor geplanter Immunsuppression, Chemotherapie Organtransplantation LAMIVUDIN ADEFOVIR 100 mg p.o. 10 mg p.o. dauerhaft Bei hoher HBV-DNA > 10 6 Kopien/ml ggf.: (2 x 10 5 IU/ml) TENOFOVIR ENTECAVIR 245 mg p.o. 0,5 mg p.o. (1 mg bei LAMIVUDIN -Vortherapie) * Bei HbsAg negativen, Anti-HBs positiven Patienten mit erheblicher Immunsuppression Monitoring entsprechend Leitlinien ( 11. LEBERINFEKTIONEN
48 11.3. HEPATITIS C Aktualisiert 04/ Akute Hepatitis C (HCV-RNA positiv und ALT Erhöhung kürzer als 6 Monate) PEGYLIERTES INTERFERON alpha 2b 1,5 µg/kg s.c. 1 x/wo. 24 Wochen alpha 2a 180 µg s.c. 1 x/wo. 2. Chronische Hepatitis C Genotyp 1 4 HCV-RNA vor Therapie < IU/ml (niedrig) und Rapid virologic response HCV-RNA negativ nach 4 Wochen PEGYLIERTES INTERFERON RIBAVIRIN alpha 2a 180 µg s.c. 1 x/woche alpha 2b 1,5 µg/kg s.c. 1 x/woche mg p.o. verteilt auf 2 Dosen 24 Wochen 2.2 Genotyp 1 4 HCV-RNA vor Therapie > IU/ml (hoch) und/ Early virologic response HCV-RNA positiv nach 4 Wochen und negativ nach 12 Wochen PEGYLIERTES INTERFERON RIBAVIRIN alpha 2a 180 µg s.c. 1 x/woche alpha 2b 1,5 µg/kg s.c. 1 x/woche mg p.o. verteilt auf 2 Dosen 48 Wochen 11. LEBERINFEKTIONEN
49 2.3 Genotyp 1 4 HCV-RNA vor Therapie < IU/ml (niedrig) > IU/ml (hoch) und Slow virologic response HCV-RNA positiv nach 12 Wochen und negativ nach 24 Wochen PEGYLIERTES INTERFERON RIBAVIRIN alpha 2a 180 µg s.c. 1 x/woche alpha 2b 1,5 µg/kg s.c. 1 x/woche mg p.o. verteilt auf 2 Dosen 72 Wochen Genotyp 2 3 HCV-RNA vor Therapie < IU/ml (niedrig) und Rapid virologic response HCV-RNA negativ nach 4 Wochen PEGYLIERTES INTERFERON RIBAVIRIN alpha 2a 180 µg s.c. 1 x/woche alpha 2b 1,5 µg/kg s.c. 1 x/woche mg p.o. verteilt auf 2 Dosen Wochen 2.5 Genotyp 2 3 HCV-RNA vor Therapie > IU/ml (hoch) und/ Early virologic response HCV-RNA positiv nach 4 Wochen und negativ nach 12 Wochen PEGYLIERTES INTERFERON RIBAVIRIN alpha 2a 180 µg s.c. 1 x/woche alpha 2b 1,5 µg/kg s.c. 1 x/woche mg p.o. verteilt auf 2 Dosen 24 Wochen 11. LEBERINFEKTIONEN
50 11.4. HEPATITIS B und C bei HIV-Koinfektion Aktualisiert 04/2009 HEPATITIS B 1. HIV ohne Behandlungsindikation 1.1 HBV-DNA < 10 4 Kopien/ml (< 2000 IU/ml) Keine THERAPIE Kontrolle alle 6 Monate 1.2 HBV-DNA > 10 4 Kopien/ml (> 2000 IU/ml) ALT normal Kontrolle ALT alle 3 Monate Ggf. Leberbiopsie ALT erhöht PEGYLIERTES INTERFERON (bei HBeAg, niedrige HBV- DNA, Genotyp A) Beginn antiretrovirale Therapie alpha 2a180 µg s.c. 1 x/wo. alpha 2b 1,5 µg/kg s.c. 1 x/wo. 48 Wo. TENOFOVIR EMTRICITABINE FOSAMPRENAVIR plus RITONAVIR 1 x mg p.o. 2 x 700 mg p.o. plus 2 x 100 mg p.o. dauerhaft 11. LEBERINFEKTIONEN
51 2. HIV mit Behandlungsindikation unabhängig von HBV-DNA und ALT Beginn antiretrovirale Therapie TENOFOVIR EMTRICITABINE FOSAMPRENAVIR plus RITONAVIR 1 x mg p.o. 2 x 700 mg p.o. plus 2 x 100 mg p.o. dauerhaft HEPATITIC C 1. HIV ohne Behandlungsindikation PEGYLIERTES INTERFERON RIBAVIRIN alpha 2a 180 µg s.c. 1 x/wo mg* p.o. verteilt auf 2 Dosen GT 1/ Wo. GT 2/ Wo. 2. HIV mit Behandlungsindikation Beginn antiretrovirale Therapie TENOFOVIR 1 x mg dauerhaft EMTRICITABINE p.o. Nach Immunrekonstitution FOSAMPRENAVIR 2 x 700 mg p.o. plus plus (CD4-Zellzahl > 350/µl bzw. > 25%) RITONAVIR 2 x 100 mg p.o. Therapie der Hepatitis C (s.o.) * RIBAVIRIN-Dosis abhängig vom Körpergewicht : < 75 kg: 1000 mg, > 75 kg: 1200 mg, > 105 kg: 1400 mg 11. LEBERINFEKTIONEN
52 11.5. LEBERABSZESS Aktualisiert 02/2009 Häufigste Entstehung cholangiogen, seltener portal-hämatogen bei anderen intraabdominellen Infektionen arteriell-hämatogen bei verschiedenen bakteriämischen Infektionen. Die Infektion ist in vielen Fällen polymikrobiell. Differentialdiagnostisch ist immer an einen Amöbenleberabszess zu denken (Serologie). Zu den wichtigsten Maßnahmen gehört die diagnostische und (bei pyogenem Abszess) therapeutische perkutane Drainage Punktion. 1. Verdacht auf pyogenen Leberabszess PIPERACILLIN- TAZOBACTAM 3 x 4,5 g Kurzinf Tage Amöben-Leberabszess METRONIDAZOL 3 x 750 mg Kurzinf. initial, später oral, insg. 10 Tage 10 Tage PAROMOMYCIN 3 x 500 mg für 7 Tage (Kinder 50 mg/kg in 3 ED) 7 Tage 11. LEBERINFEKTIONEN
53 12. MALARIA Aktualisiert 04/2009 Die importierte Malaria tertiana und quartana führt bei Erwachsenen selten zu lebensbedrohlichen Komplikationen. Patienten mit Malaria tropica sind als vital gefährdet einzustufen. Die Therapie der Malaria tropica bei nicht-immunen Reisenden berücksichtigt neben dem klinischen Bild (komplizierte Malaria!) auch die Herkunft (Resistenzsituation!) Kriterien für eine komplizierte Malaria tropica sind: Klinisch: 1. Deutliche Bewusstseinsstörung bis Koma/Krampfanfälle 2. Akutes Nierenversagen 3. Respiratorische Insuffizienz, Hypoxie, unregelmäßige Atmung, Lungenödem 4. Hypotonie/Schock 5. Ikterus 6. Blutungszeichen 7. Makroskopische Hämoglobinurie Labor: 1. Serum-Kreatinin (> 250 µmol/l) 2. Metabolische Azidose (ph < 7,25, Bikarbonat < 15 mmol/l) 3. Hyperparasitämie (> 5%) 4. erhöhte Transaminasen (AST/ALT > 3fach oberer Normwert) 5. Hyperbilirubunämie (Bilirubin > 50 µmol/l) 6. DIC 7. Laktaterhöhung (> 4mmol/l) 8. Hypoglykämie (< 40 mg/dl) 9. schwere Anämie (< 8 g/dl) Medikamente zur Malariatherapie befinden sich in speziellem Depot: Zentrum für Innere Medizin, Station M1c. 12. MALARIA
54 1. Unkomplizierte Malaria tropica aus Gebieten ohne Chloroquinresistenz Malaria tertiana und quartana (Nachbehandlung der Malaria tertiana über 14 Tage mit PRIMAQUIN 30 mg Base pro Tag. Hierfür G6PD- Mangel ausschließen!) CHLOROQUIN 4 x 250 mg p.o. 2 x 250 mg 2 x 250 mg 2 x 250 mg Initial nach 6h nach 12h nach 24h 2. Patienten mit unkomplizierter Malaria tropica aus Gebieten mit Chloroquinresistenz MEFLOQUIN Tbl. à 250 mg 0, 8, 16 Stunden Bei neuropsychiatrischen Vorerkrankungen Nebenwirkungen Rückkehr aus Südostasien (Mefloquin- Resistenz-Gebiete) ARTEMETHER- LUMEFANTRIN ATOVAQUON- PROGUANIL Je 4 Tbl. Je 4 Tbl. 0, 8, 24, 36, 48, 60 Stunden Tag 1, 2, 3 3. Patienten mit komplizierter Malaria tropica: - Kreislauffunktionen kompensiert, Patient orientiert und orale Flüssigkeitsaufnahme möglich: ZVD < 5 cm H 2 O, parenterale Flüssigkeitszufuhr zurückhaltend ARTESUNATE 2,4 mg/kg KG als Bolus i.v. weitere i.v. Gabe nur nach Rücksprache; 0, 12, 24, 48, 72 Stunden - Kreislauffunktionen dekompensiert/schock:, schwere Azidose, Bewusstseinstrübung: Volumentherapie, Katecholamine, Azidose- Korrektur, Nierenersatztherapie, invasive Beatmung DOXYCYCLIN anschließend 2 x 100 mg Kurzinf./ p.o. 7 Tage 12. MALARIA
55 ARTEMETHER- LUMEFANTRIN Je 4 Tbl. Siehe unter 2. Falls Artesunate nicht verfügbar: CHININ 7 mg/kg KG Inf. über 30 Minuten 10 mg/kg KG Inf. über 4 Stunden Initial dann 3 x 10 mg/kg KG Inf. über 4 Stunden sofern möglich auf orale Gabe umstellen 7 Tage DOXYCYCLIN 2 x 100 mg Kurzinf./ p.o. 7 Tage 12. MALARIA
56 Definition: 13. NEUTROPENIE UND FIEBER (EMPIRISCHE THERAPIE) Aktualisiert 04/2009 einmalige Körpertemperatur > 38,3 C bzw. zweimalig Temperatur > 38 C innerhalb 12 Stunden (kurzfristige Nachmessungen!!!) Neutrophile Granulozyten < 500/µl < 1000/µl mit einem erwarteten Abfall < 500/µl Diagnostik: CRP, IL-8, Galaktomannan, Blutkulturen Röntgen-Thorax Weitere Diagnostik nach Klinik Fieber in Neutropenie ist eine dringliche Indikation zu einer prompten (innerhalb 1-2 h) empirischen Therapie. Empirische Initialtherapie Hochrisiko: Neutropenie > 10 Tage AML Induktion I und II, allogene Stammzelltransplantation Intermediärrisiko: Neutropenie 5-10 Tage ALL (Ind. I u. II, Reinduktion I u. II, Kons. I), AML in Konsolidierung, Mobilisierungstherapie, IEV, Dexa-BEAM, BEACOPP eskaliert, ICE, PEI, Doxo-Ifo, DHAB, GM-ALL, autologe PBSZT Fluorochinolonprophylaxe orale Therapie nicht möglich PIPERACILLIN - TAZOBACTAM bzw. bei allogener PBSZT IMIPENEM-CILASTATIN IL-8 > 2000 pg/ml klinisch Sepsis AMIKACIN 3 x 4,5 g Kurzinf. 4 x 500 mg Inf. über 2h 1 x 15 mg/kg = mg Kurzinf. Nach Klinik 13. NEUTROPENIE UND FIEBER (EMPIRISCHE THERAPIE)
57 Niedrigrisiko: erwartete Neutropeniedauer 5 Tage (CHOP, BENDA, ALL (außer den unter Intermediärrisiko genannten Zyklen), EC, etc.) keine Fluorochinolonprophylaxe, keine schwere Sepsis, orale Therapie möglich, Rücksprache Oberarzt Hämatologie IL-8 < 2000 pg/ml CIPROFLOXACIN AMOXICILLIN- CLAVULANSÄURE 2 x 750 mg p.o. 2 x 1 g p.o. NB Bei Penicillin-Allergie erfolgt die initiale Therapie mit CEFTAZIDIM 3 x 2g Kurzinfusion Nach Klinik Modifikation bei persistierendem Fieber u. Neutropenie ohne Erregernachweis Thorax-CT am Tag 3/4 empfohlen, zusätzlich Voriconazol Klinisch stabil: keine positiven Blutkulturen, klinisch kein sicherer Fokus, d.h. FUO nach 4 Tagen (96h) Initialtherapie Hoch- Intermediär- Niedrigrisiko Zunächst Initialtherapie weiterführen VORICONAZOL 1.Tag 2 x 400 mg p.o. (2 x 6 mg / kg i.v. bei Resorptionsstörungen) dann 2 x 200 mg < 70 kg (3 x 200 mg bei >70 kg) (2 x 4 mg / kg i.v. bei Resorptionsstörungen) Nach Klinik 13. NEUTROPENIE UND FIEBER (EMPIRISCHE THERAPIE)
2.2. Empirische intravenöse Therapie gemäss vermutetem Fokus
 2.2. Empirische intravenöse Therapie gemäss vermutetem Fokus Abdominal nosokomial (> 48h Hospitalisation) Amoxicillin/Clavulansäure i.v. 2.2 g i.v. 3x/Tag oder Ceftriaxon 2 g i.v. + Metronidazol 500 mg
2.2. Empirische intravenöse Therapie gemäss vermutetem Fokus Abdominal nosokomial (> 48h Hospitalisation) Amoxicillin/Clavulansäure i.v. 2.2 g i.v. 3x/Tag oder Ceftriaxon 2 g i.v. + Metronidazol 500 mg
Ziele der Hepatitis C-Therapie
 Behandlung der Hepatitis C Zur Behandlung der Hepatitis C stehen heute neben pegyliertem Interferon alfa (PEG-INF) und Ribavirin auch Proteaseinhibitoren (direkt antiviral wirksame Substanzen) zur Verfügung.
Behandlung der Hepatitis C Zur Behandlung der Hepatitis C stehen heute neben pegyliertem Interferon alfa (PEG-INF) und Ribavirin auch Proteaseinhibitoren (direkt antiviral wirksame Substanzen) zur Verfügung.
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST. Karlsruhe, im März Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege,
 EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im März 2019 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im März 2019 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST. Karlsruhe, im August Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege,
 EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im August 2018 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im August 2018 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
Tabelle 1.2 Antiinfektiva-Dosierungen (Auswahl)* Gruppe Appl. Patient Dosis in 24 Std. ED max. 1. Penicilline
 Allgemeines. Antiinfektiva und Dosierungen Tabelle. Antiinfektiva-Dosierungen (Auswahl)*. Penicilline Penicillin G Mo. hoch Penicillin V Mo. 0, 0, Mio. IE/kg 0, 0, Mio. IE/kg Mio. IE 8 Mio. IE 0, Mio.
Allgemeines. Antiinfektiva und Dosierungen Tabelle. Antiinfektiva-Dosierungen (Auswahl)*. Penicilline Penicillin G Mo. hoch Penicillin V Mo. 0, 0, Mio. IE/kg 0, 0, Mio. IE/kg Mio. IE 8 Mio. IE 0, Mio.
Pädiatrische Antiinfektiva direkt
 Pädiatrische Antiinfektiva direkt Ein Leitfaden Bearbeitet von Horst Schroten, Tobias Tenenbaum 1. Auflage 2010. Taschenbuch. 128 S. Paperback ISBN 978 3 13 150031 1 Format (B x L): 10,5 x 14,5 cm Weitere
Pädiatrische Antiinfektiva direkt Ein Leitfaden Bearbeitet von Horst Schroten, Tobias Tenenbaum 1. Auflage 2010. Taschenbuch. 128 S. Paperback ISBN 978 3 13 150031 1 Format (B x L): 10,5 x 14,5 cm Weitere
5. Isolierungsmaßnahmen
 5. Isolierungsmaßnahmen 5.1 Übertragungsweg-abhängige Isolierungsmaßnahmen Übertragungsweg-abhängige Isolierungsmaßnahmen Institut für Hygiene und Umweltmedizin Der Begriff Isolierung (engl. isolation)
5. Isolierungsmaßnahmen 5.1 Übertragungsweg-abhängige Isolierungsmaßnahmen Übertragungsweg-abhängige Isolierungsmaßnahmen Institut für Hygiene und Umweltmedizin Der Begriff Isolierung (engl. isolation)
Infektiöse Endokarditis
 1. Epidemiologie 2. Klinik 3. Diagnostik 4. Antimikrobielle Therapie 5. Endokarditis-Prophylaxe - Epidemiologie - Inzidenz ca. 3/100.000 Einwohner Männer doppelt so häufig betroffen, typisches Alter 60.
1. Epidemiologie 2. Klinik 3. Diagnostik 4. Antimikrobielle Therapie 5. Endokarditis-Prophylaxe - Epidemiologie - Inzidenz ca. 3/100.000 Einwohner Männer doppelt so häufig betroffen, typisches Alter 60.
Antibiotikatherapie - Grundlagen
 KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Antibiotikatherapie - Grundlagen B. Salzberger Hemmung der Zellwandsynthese: Penicilline, Cephalosporine, Glykopeptid-AB, Fosfomycin Proteinsynthese (Translation)
KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Antibiotikatherapie - Grundlagen B. Salzberger Hemmung der Zellwandsynthese: Penicilline, Cephalosporine, Glykopeptid-AB, Fosfomycin Proteinsynthese (Translation)
Die folgende Tabelle (empfohlene Antibiotika und Dosierungen; intravenös und oral) richtet sich nach EUCAST und NAK.
 Antibiotika Dosierungen Stand:Januar 2017 Die folgende Tabelle (empfohlene Antibiotika und Dosierungen; intravenös und oral) richtet sich nach EUCAST und NAK. Penicilline iv Standarddosierung Höhere Dosierung
Antibiotika Dosierungen Stand:Januar 2017 Die folgende Tabelle (empfohlene Antibiotika und Dosierungen; intravenös und oral) richtet sich nach EUCAST und NAK. Penicilline iv Standarddosierung Höhere Dosierung
1 Infektion der Atemwege
 1 Infektion der Atemwege 1.1 Infektexazerbation bei COPD Ca. 50% der Exazerbationen einer COPD werden durch Infektionserreger ausgelöst, überwiegend durch respiratorische Viren. Die häufigsten bakteriellen
1 Infektion der Atemwege 1.1 Infektexazerbation bei COPD Ca. 50% der Exazerbationen einer COPD werden durch Infektionserreger ausgelöst, überwiegend durch respiratorische Viren. Die häufigsten bakteriellen
Rationaler Einsatz von Antibiotika in der Humanmedizin
 Rationaler Einsatz von Antibiotika in der Humanmedizin Werner Handrick September 2011 Einsatz von Antibiotika in der Humanmedizin Antibiotika spielen eine wichtige Rolle in der klinischen Infektionsmedizin
Rationaler Einsatz von Antibiotika in der Humanmedizin Werner Handrick September 2011 Einsatz von Antibiotika in der Humanmedizin Antibiotika spielen eine wichtige Rolle in der klinischen Infektionsmedizin
Cytomegalie & Co. Häufige Virusinfektionen in der Schwangerschaft. Deutsches Grünes Kreuz e.v.
 Cytomegalie & Co Häufige Virusinfektionen in der Schwangerschaft Schwangerschaft Eine ganz besondere Zeit der Vorfreude Verantwortung Sorge Die werdenden Eltern möchten alles richtig machen für das Wohl
Cytomegalie & Co Häufige Virusinfektionen in der Schwangerschaft Schwangerschaft Eine ganz besondere Zeit der Vorfreude Verantwortung Sorge Die werdenden Eltern möchten alles richtig machen für das Wohl
Informationen für Ärzte und Apotheker zur rationalen Infektionstherapie 37. Jahrgang
 WWW.INFEKTIO.DE Informationen für Ärzte und Apotheker zur rationalen Infektionstherapie 37. Jahrgang Register 2016 Heft 1 Heft 2 Heft 3 Heft 4 Heft 5 Heft 6 Seiten 1-10 Seiten 11-20 Seiten 21-30 Seiten
WWW.INFEKTIO.DE Informationen für Ärzte und Apotheker zur rationalen Infektionstherapie 37. Jahrgang Register 2016 Heft 1 Heft 2 Heft 3 Heft 4 Heft 5 Heft 6 Seiten 1-10 Seiten 11-20 Seiten 21-30 Seiten
Gefahren bei unsterilem Arbeiten. Dr. Gerhard Eich Abteilung Infektiologie und Spitalhygiene Stadtspital Triemli
 Gefahren bei unsterilem Arbeiten Dr. Gerhard Eich Abteilung Infektiologie und Spitalhygiene Stadtspital Triemli Injektion von Bakterien Pyrogene Reaktion Beispiel: Infusion von bakteriell kontaminierten
Gefahren bei unsterilem Arbeiten Dr. Gerhard Eich Abteilung Infektiologie und Spitalhygiene Stadtspital Triemli Injektion von Bakterien Pyrogene Reaktion Beispiel: Infusion von bakteriell kontaminierten
ZEITSCHRIFT FÜR. Informationen für Ärzte und Apotheker zur rationalen Infektionstherapie 28. Jahrgang
 WWW.ZCT-BERLIN.DE ZEITSCHRIFT FÜR Informationen für Ärzte und Apotheker zur rationalen Infektionstherapie 28. Jahrgang Register 2007 A ACE-Hemmer Acinetobacter baumannii - Carbapenem-Resistenz 47 - Tigecyclin-Resistenz
WWW.ZCT-BERLIN.DE ZEITSCHRIFT FÜR Informationen für Ärzte und Apotheker zur rationalen Infektionstherapie 28. Jahrgang Register 2007 A ACE-Hemmer Acinetobacter baumannii - Carbapenem-Resistenz 47 - Tigecyclin-Resistenz
10 Antibiotikatherapie der wichtigsten Infektionen bei Kindern und Erwachsenen
 10 Antibiotikatherapie der wichtigsten Infektionen bei Kindern und Erwachsenen Im Folgenden werden Antibiotikadosierungen nur angegeben, wenn sie von den Dosierungsempfehlungen in Kap. 9 abweichen. 10
10 Antibiotikatherapie der wichtigsten Infektionen bei Kindern und Erwachsenen Im Folgenden werden Antibiotikadosierungen nur angegeben, wenn sie von den Dosierungsempfehlungen in Kap. 9 abweichen. 10
Institut für Medizinische Mikrobiologie und Hygiene
 B-35.1 Allgemeine Angaben Fachabteilung: Art: Institut für Medizinische Mikrobiologie und Hygiene Nicht betten-führende Abteilung Ärztlicher Direktor: Prof. Dr. Steffen Stenger Ansprechpartner: Michaela
B-35.1 Allgemeine Angaben Fachabteilung: Art: Institut für Medizinische Mikrobiologie und Hygiene Nicht betten-führende Abteilung Ärztlicher Direktor: Prof. Dr. Steffen Stenger Ansprechpartner: Michaela
Hygienemaßnahmen bei 3 und 4 MRGN Erreger in der stationären und ambulanten Versorgung
 Hygienemaßnahmen bei 3 und 4 MRGN Erreger in der stationären und ambulanten Versorgung Vortrag von Nicole Demuth-Werner HFK in der Kath. Krankenhaus Hagen gem. GmbH 2 3 Was Sie erwartet: Erregervorstellung
Hygienemaßnahmen bei 3 und 4 MRGN Erreger in der stationären und ambulanten Versorgung Vortrag von Nicole Demuth-Werner HFK in der Kath. Krankenhaus Hagen gem. GmbH 2 3 Was Sie erwartet: Erregervorstellung
Grundlagen der klinischen Diagnostik bei Infektionsanfälligkeit
 Grundlagen der klinischen Diagnostik bei Infektionsanfälligkeit Johannes Liese Pädiatrische Infektiologie und Immunologie / Universitäts-Kinderklinik Würzburg Kinderklinik und Poliklinik Direktor: Prof.
Grundlagen der klinischen Diagnostik bei Infektionsanfälligkeit Johannes Liese Pädiatrische Infektiologie und Immunologie / Universitäts-Kinderklinik Würzburg Kinderklinik und Poliklinik Direktor: Prof.
Auszug aus dem Strukturierten Qualitätsbericht
 Auszug aus dem Strukturierten Qualitätsbericht gemäß 137 Abs. 3 Satz 1 Nr. 4 SGB V für das Berichtsjahr 2010 Institut für Virologie B-37 Institut für Virologie B-37.1 Allgemeine Angaben : Institut für
Auszug aus dem Strukturierten Qualitätsbericht gemäß 137 Abs. 3 Satz 1 Nr. 4 SGB V für das Berichtsjahr 2010 Institut für Virologie B-37 Institut für Virologie B-37.1 Allgemeine Angaben : Institut für
«Schmerzhaftes Wasserlassen» Vom Symptom zur Diagnose. Dr. med. Christine Gutmann Oberärztin FB Infektiologie/Spitalhygiene
 «Schmerzhaftes Wasserlassen» Vom Symptom zur Diagnose Dr. med. Christine Gutmann Oberärztin FB Infektiologie/Spitalhygiene Übersicht Wo schmerzt es und warum? Wie diagnostiziere ich eine Urethritis/ HWI?
«Schmerzhaftes Wasserlassen» Vom Symptom zur Diagnose Dr. med. Christine Gutmann Oberärztin FB Infektiologie/Spitalhygiene Übersicht Wo schmerzt es und warum? Wie diagnostiziere ich eine Urethritis/ HWI?
Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I
 Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I Risikostratifizierung in der Praxis Definition individuelles Therapieziel Klinische Evaluation,
Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I Risikostratifizierung in der Praxis Definition individuelles Therapieziel Klinische Evaluation,
Erregerhäufigkeit bei akuter bakterieller Meningitis
 Erregerhäufigkeit bei akuter bakterieller Meningitis 70 60 % 50 40 30 20 10 Listeria B-Streptok. N. meningitidis S. pneumoniae H. influenzae 0 60 J. Schuchat et al
Erregerhäufigkeit bei akuter bakterieller Meningitis 70 60 % 50 40 30 20 10 Listeria B-Streptok. N. meningitidis S. pneumoniae H. influenzae 0 60 J. Schuchat et al
3.14. Maßnahmen bei Patienten mit cystischer Fibrose (Mukoviszidose-Patienten)
 3.14. Maßnahmen bei Patienten mit cystischer Fibrose (Mukoviszidose-Patienten) Allgemein: Für Patienten mit Cystischer Fibrose (CF) sind insbesondere folgende Erreger von Bedeutung: Burkholderia cepacia
3.14. Maßnahmen bei Patienten mit cystischer Fibrose (Mukoviszidose-Patienten) Allgemein: Für Patienten mit Cystischer Fibrose (CF) sind insbesondere folgende Erreger von Bedeutung: Burkholderia cepacia
WAS finde ich WO im Beipackzettel
 WAS finde ich WO im Beipackzettel Sie haben eine Frage zu Ihrem? Meist finden Sie die Antwort im Beipackzettel (offiziell "Gebrauchsinformation" genannt). Der Aufbau der Beipackzettel ist von den Behörden
WAS finde ich WO im Beipackzettel Sie haben eine Frage zu Ihrem? Meist finden Sie die Antwort im Beipackzettel (offiziell "Gebrauchsinformation" genannt). Der Aufbau der Beipackzettel ist von den Behörden
Der HIV-Antikörper-Schnelltest aus Sicht des Labormediziners. Dr. Thomas Berg, Berlin www.bergdoctor.de
 Der HIV-Antikörper-Schnelltest aus Sicht des Labormediziners Was untersucht der HIV-Antikörper- Schnelltest? (am Beispiel Vitest HIV) Der HIV-Antikörper-Schnelltest ist ein SUCHTEST, der untersucht, ob
Der HIV-Antikörper-Schnelltest aus Sicht des Labormediziners Was untersucht der HIV-Antikörper- Schnelltest? (am Beispiel Vitest HIV) Der HIV-Antikörper-Schnelltest ist ein SUCHTEST, der untersucht, ob
Epstein-Barr-Virus-Infektion: Möglichkeiten und Grenzen der serologischen Diagnostik von Reaktivierungen und chronischen Verläufen
 Epstein-Barr-Virus-Infektion: Möglichkeiten und Grenzen der serologischen Diagnostik von Reaktivierungen und chronischen Verläufen Dr. Claudia Wolff Viramed Biotech AG 1 Akute EBV-Primärinfektion Erster
Epstein-Barr-Virus-Infektion: Möglichkeiten und Grenzen der serologischen Diagnostik von Reaktivierungen und chronischen Verläufen Dr. Claudia Wolff Viramed Biotech AG 1 Akute EBV-Primärinfektion Erster
Infektionen des Zentralnervensystems: Klinik
 : Klinik Leitsymptome Meningitis Enzephalitis Abszess Meningismus Kopfschmerzen Fieber Veränderungen der Bewusstseinslage Reizsymptome (Epilepsie) Fokus, periphere neurologische Defizite Hirnlokales Psychosyndrom
: Klinik Leitsymptome Meningitis Enzephalitis Abszess Meningismus Kopfschmerzen Fieber Veränderungen der Bewusstseinslage Reizsymptome (Epilepsie) Fokus, periphere neurologische Defizite Hirnlokales Psychosyndrom
Fallstricke in der HIV-Diagnostik. Elisabeth Puchhammer-Stöckl Department für Virologie Medizinische Universität Wien
 Fallstricke in der HIV-Diagnostik Elisabeth Puchhammer-Stöckl Department für Virologie Medizinische Universität Wien HIV-Infektion: Diagnostik- Zeitverlauf Nach Pilcher et al, 2004 HIV-Infektion: Diagnostik-
Fallstricke in der HIV-Diagnostik Elisabeth Puchhammer-Stöckl Department für Virologie Medizinische Universität Wien HIV-Infektion: Diagnostik- Zeitverlauf Nach Pilcher et al, 2004 HIV-Infektion: Diagnostik-
10.000 10.000. an Masern erkrankt. an Mumps erkrankt. mit Röteln infiziert
 Nutzen: Bei Viruskontakt ist mein geimpftes Kind auch künftig besser gegen Masern, Mumps und Röteln geschützt. Je mehr Menschen geimpft sind, desto unwahrscheinlicher werden Kontakte mit dem Virus. ohne
Nutzen: Bei Viruskontakt ist mein geimpftes Kind auch künftig besser gegen Masern, Mumps und Röteln geschützt. Je mehr Menschen geimpft sind, desto unwahrscheinlicher werden Kontakte mit dem Virus. ohne
ANTIBIOTIKATHERAPIE BEI IMPLANTATERHALTUNGSVERSUCH
 CAMPUS GROSSHADERN CAMPUS INNENSTADT ANTIBIOTIKATHERAPIE BEI IMPLANTATERHALTUNGSVERSUCH Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene WANN KOMMT EIN IMPLANTATERHALTUNGSVERSUCH
CAMPUS GROSSHADERN CAMPUS INNENSTADT ANTIBIOTIKATHERAPIE BEI IMPLANTATERHALTUNGSVERSUCH Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene WANN KOMMT EIN IMPLANTATERHALTUNGSVERSUCH
Antibiotikatherapie im Kassenärztlichen Notdienst. Dr. Bettina Tiemer Laborärztliche Gemeinschaftspraxis www. mrsaplus.
 Antibiotikatherapie im Kassenärztlichen Notdienst Dr. Bettina Tiemer Laborärztliche Gemeinschaftspraxis www.labor-luebeck.de www. mrsaplus.de MRSAplus 10. Fallkonferenz 16.09.2015 85-90% der Antibiotika-Verordnungen
Antibiotikatherapie im Kassenärztlichen Notdienst Dr. Bettina Tiemer Laborärztliche Gemeinschaftspraxis www.labor-luebeck.de www. mrsaplus.de MRSAplus 10. Fallkonferenz 16.09.2015 85-90% der Antibiotika-Verordnungen
UNIVERSALINSTRUMENT ANTIBIOTIKUM?
 CAMPUS GROSSHADERN CAMPUS INNENSTADT UNIVERSALINSTRUMENT ANTIBIOTIKUM? Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene 02.04.2014 B. Grabein DIE INSTRUMENTE Daptomycin Aminoglykoside
CAMPUS GROSSHADERN CAMPUS INNENSTADT UNIVERSALINSTRUMENT ANTIBIOTIKUM? Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene 02.04.2014 B. Grabein DIE INSTRUMENTE Daptomycin Aminoglykoside
Sinnvolle Diagnostik und kalkulierte antibiotische Therapie bei rezidivierenden Atemwegs- und Harnwegsinfekten
 KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Sinnvolle Diagnostik und kalkulierte antibiotische Therapie bei rezidivierenden Atemwegs- und Harnwegsinfekten 2011 - Dr. Christine Dierkes Überblick Atemwegsinfektion
KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Sinnvolle Diagnostik und kalkulierte antibiotische Therapie bei rezidivierenden Atemwegs- und Harnwegsinfekten 2011 - Dr. Christine Dierkes Überblick Atemwegsinfektion
Vorwort 11. Bibliografische Informationen digitalisiert durch
 Vorwort 11 I INFEKTIONEN DURCH BAKTERIEN 1 (Marianne Abele-Horn) A Allgemeine Hinweise für die Anwendung von mikrobiellen Substanzen 1 B Empirische Therapie organbezogener Infektionen 1 1 Infektionen des
Vorwort 11 I INFEKTIONEN DURCH BAKTERIEN 1 (Marianne Abele-Horn) A Allgemeine Hinweise für die Anwendung von mikrobiellen Substanzen 1 B Empirische Therapie organbezogener Infektionen 1 1 Infektionen des
GEBRAUCHSINFORMATION: INFORMATION FÜR PATIENTEN. Legalon SIL - Trockensubstanz zur Infusionsbereitung
 PACKUNGSBEILAGE 1 GEBRAUCHSINFORMATION: INFORMATION FÜR PATIENTEN Legalon SIL - Trockensubstanz zur Infusionsbereitung Wirkstoff: Silibinin-C-2,3-bis(hydrogensuccinat), Dinatriumsalz Lesen Sie die gesamte
PACKUNGSBEILAGE 1 GEBRAUCHSINFORMATION: INFORMATION FÜR PATIENTEN Legalon SIL - Trockensubstanz zur Infusionsbereitung Wirkstoff: Silibinin-C-2,3-bis(hydrogensuccinat), Dinatriumsalz Lesen Sie die gesamte
RSV. RSV kennen. Das Virus, das Eltern kennen sollten. Informationen. Kinder schützen
 RSV kennen Kinder schützen RSV Das Virus, das Eltern kennen sollten. Informationen zu einem wenig bekannten Virus sowie praktische Ratschläge, wie Sie das Risiko einer RSV-Infektion verringern können.
RSV kennen Kinder schützen RSV Das Virus, das Eltern kennen sollten. Informationen zu einem wenig bekannten Virus sowie praktische Ratschläge, wie Sie das Risiko einer RSV-Infektion verringern können.
Methicillin Resistenter Staphylococcus Aureus (MRSA)
 Methicillin Resistenter Staphylococcus Aureus (MRSA) Allgemein Ihr Kind wurde in das UMC St Radboud in Nijmegen aufgenommen, nachdem es einige Zeit in einem anderen, wahrscheinlich ausländischen Krankenhaus
Methicillin Resistenter Staphylococcus Aureus (MRSA) Allgemein Ihr Kind wurde in das UMC St Radboud in Nijmegen aufgenommen, nachdem es einige Zeit in einem anderen, wahrscheinlich ausländischen Krankenhaus
Häufige Infektionen im Erwachsenalter: Diagnostik & DD
 Häufige Infektionen im Erwachsenalter: Diagnostik & DD Dr. Boris Ehrenstein Infektiologie / Rheumatologie Klinik und Poliklinik für Innere Medizin I Häufige ambulant erworbene Infektionen Sinusitis, Otitis
Häufige Infektionen im Erwachsenalter: Diagnostik & DD Dr. Boris Ehrenstein Infektiologie / Rheumatologie Klinik und Poliklinik für Innere Medizin I Häufige ambulant erworbene Infektionen Sinusitis, Otitis
Vorgehensweise bei einer Varizelleninfektion in der Schwangerschaft
 Allgemeines Krankenhaus der Stadt Wien Universitätsklinik für Frauenheilkunde Abteilung für Geburtshilfe und feto-maternale Medizin A-1090 Wien, Währinger Gürtel 18-20 DVR: 0000191 Vorgehensweise bei einer
Allgemeines Krankenhaus der Stadt Wien Universitätsklinik für Frauenheilkunde Abteilung für Geburtshilfe und feto-maternale Medizin A-1090 Wien, Währinger Gürtel 18-20 DVR: 0000191 Vorgehensweise bei einer
Klinik und Poliklinik für Innere Medizin I, Universität Regensburg. Endokarditis. F. Hanses
 Klinik und Poliklinik für Innere Medizin I, Endokarditis F. Hanses Endokarditis - Epidemiologie Häufigkeit: 2-10 Fälle pro 100.000 Personenjahre (Gesamtbevölkerung), ca. 68% Männer Klappenverteilung: Mitral
Klinik und Poliklinik für Innere Medizin I, Endokarditis F. Hanses Endokarditis - Epidemiologie Häufigkeit: 2-10 Fälle pro 100.000 Personenjahre (Gesamtbevölkerung), ca. 68% Männer Klappenverteilung: Mitral
Mikrobiologisches Labor Doz. Möst Erreger- und Resistenzstatistik Harnkulturen. Erregerspektrum
 Harnkulturen Harnproben gesamt: 13117 Erregerspektrum Enterobakterien Escherichia coli 3718 davon ESBL bildend 281 (=8,1%) Klebsiella sp. 3 davon ESBL bildend 10 (=2,2%) Proteus mirabilis 290 Enterobacter
Harnkulturen Harnproben gesamt: 13117 Erregerspektrum Enterobakterien Escherichia coli 3718 davon ESBL bildend 281 (=8,1%) Klebsiella sp. 3 davon ESBL bildend 10 (=2,2%) Proteus mirabilis 290 Enterobacter
Enterovirus/Parechovirus Infektionen. Daniela Huzly Institut für Virologie Freiburg
 Enterovirus/Parechovirus Infektionen Daniela Huzly Institut für Virologie Freiburg Virologie Beide gehören zur Familie der PICORNAVIRIDAE Enteroviren werden traditionell unterteilt in: Poliovirus 1 3 Echoviren
Enterovirus/Parechovirus Infektionen Daniela Huzly Institut für Virologie Freiburg Virologie Beide gehören zur Familie der PICORNAVIRIDAE Enteroviren werden traditionell unterteilt in: Poliovirus 1 3 Echoviren
aktive / passive Immunisierung
 FS 2010 aktive / passive Immunisierung DTP-Impfstoff Michelle, Andrea 3Ma Überblick Wo befinden wir uns eigentlich? 10 000 Mia. Zellen Nerven-, Muskel-, Bindegewebsoder Blutzellen weißes BK (Leukozyt)
FS 2010 aktive / passive Immunisierung DTP-Impfstoff Michelle, Andrea 3Ma Überblick Wo befinden wir uns eigentlich? 10 000 Mia. Zellen Nerven-, Muskel-, Bindegewebsoder Blutzellen weißes BK (Leukozyt)
Befunderhebungsfehler aus der Sicht des niedergelassenen Arztes
 Befunderhebungsfehler aus der Sicht des niedergelassenen Arztes erarbeitet von Dr. med. Werner Jörgenshaus Arzt für Allgemeinmedizin 41366 Schwalmtal Für einen möglichen Schadensersatzanspruch müssen drei
Befunderhebungsfehler aus der Sicht des niedergelassenen Arztes erarbeitet von Dr. med. Werner Jörgenshaus Arzt für Allgemeinmedizin 41366 Schwalmtal Für einen möglichen Schadensersatzanspruch müssen drei
Institut für Infektionskrankheiten. Universität Bern. Richtlinien für den Gebrauch von antimikrobiellen Substanzen. Resistenzübersicht
 Institut für Infektionskrankheiten Universität Bern Richtlinien für den Gebrauch von antimikrobiellen Substanzen Resistenzübersicht 202 Inhalt Einleitung 6 Allgemeine Bemerkungen 7. Erwachsene Patienten
Institut für Infektionskrankheiten Universität Bern Richtlinien für den Gebrauch von antimikrobiellen Substanzen Resistenzübersicht 202 Inhalt Einleitung 6 Allgemeine Bemerkungen 7. Erwachsene Patienten
Nodales Marginalzonen Lymphom Leitlinie
 Nodales Marginalzonen Lymphom Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie
Nodales Marginalzonen Lymphom Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie
Lungenentzündung noch immer tödlich? Dr. Christian Pox. WAZ-Nachtforum Wenn die Luft wegbleibt...
 WAZ-Nachtforum Wenn die Luft wegbleibt... Lungenentzündung noch immer tödlich? Dr. Christian Pox Medizinische Universitätsklinik Knappschaftskrankenhaus Bochum Lungenentzündung Bedeutung In Deutschland:
WAZ-Nachtforum Wenn die Luft wegbleibt... Lungenentzündung noch immer tödlich? Dr. Christian Pox Medizinische Universitätsklinik Knappschaftskrankenhaus Bochum Lungenentzündung Bedeutung In Deutschland:
Mikrobiologisches Labor Doz. Möst Erreger- und Resistenzstatistik Harnkulturen
 Harnkulturen Harnproben gesamt: 10869 Erregerspektrum Enterobakterien Escherichia coli 2967 davon ESBL bildend 245 (=8,2%) Klebsiella sp. 380 davon ESBL bildend 12 (=3,2%) Proteus mirabilis 221 Enterobacter
Harnkulturen Harnproben gesamt: 10869 Erregerspektrum Enterobakterien Escherichia coli 2967 davon ESBL bildend 245 (=8,2%) Klebsiella sp. 380 davon ESBL bildend 12 (=3,2%) Proteus mirabilis 221 Enterobacter
HIV. Dr. med. Stefan Esser Universitäts-Hautklinik Essen
 HIV Dr. med. Stefan Esser Universitäts-Hautklinik Essen HIV-Übertragung Die statistische Wahrscheinlichkeit einer HIV-Übertragung liegt für die unterschiedlichen Übertragungswege zwischen 1 Infektion pro
HIV Dr. med. Stefan Esser Universitäts-Hautklinik Essen HIV-Übertragung Die statistische Wahrscheinlichkeit einer HIV-Übertragung liegt für die unterschiedlichen Übertragungswege zwischen 1 Infektion pro
Liquor- und Punktatdiagnostik Inhaltsverzeichnis
 Inhaltsverzeichnis Liquordiagnostik...2 Albumin...2 Chlorid...2 Gesamteiweiß...2 Glucose...2 Immunglobulin A...2 Immunglobulin G...2 Immunglobulin M...2 Lactat...2 NSE...3 TPHA...3 Zellzahl / Zellart...3
Inhaltsverzeichnis Liquordiagnostik...2 Albumin...2 Chlorid...2 Gesamteiweiß...2 Glucose...2 Immunglobulin A...2 Immunglobulin G...2 Immunglobulin M...2 Lactat...2 NSE...3 TPHA...3 Zellzahl / Zellart...3
Stammzelltransplantation
 Cornelie Haag Medizinische Klinik und Poliklinik 1 Universitätsklinikum Carl-Gustav-Carus Dresden 1 Klinische Einteilung - Begriffsbestimmung Autologe Quelle: Patient selbst KM oder peripheres Blut (Apherese)
Cornelie Haag Medizinische Klinik und Poliklinik 1 Universitätsklinikum Carl-Gustav-Carus Dresden 1 Klinische Einteilung - Begriffsbestimmung Autologe Quelle: Patient selbst KM oder peripheres Blut (Apherese)
11. Kölner Antibiotika-Tag: Was gibt es Neues in der Klinischen Infektiologie?
 11. Kölner Antibiotika-Tag: Was gibt es Neues in der Klinischen Infektiologie? Samstag, 18. Januar 2014 9.00-13.30 Uhr Tagungsort (geändert): Hörsaal I LFI der Universität zu Köln Joseph-Stelzmann-Straße
11. Kölner Antibiotika-Tag: Was gibt es Neues in der Klinischen Infektiologie? Samstag, 18. Januar 2014 9.00-13.30 Uhr Tagungsort (geändert): Hörsaal I LFI der Universität zu Köln Joseph-Stelzmann-Straße
Zunehmende Gefahren durch resistente Bakterien in Deutschland: 7 Schritte zur Vermeidung unnötiger Antibiotikatherapie
 Zunehmende Gefahren durch resistente Bakterien in Deutschland: 7 Schritte zur Vermeidung unnötiger Antibiotikatherapie Prof. Mathias Herrmann Universitätskliniken des Saarlandes Homburg/Saar Mikrobielle
Zunehmende Gefahren durch resistente Bakterien in Deutschland: 7 Schritte zur Vermeidung unnötiger Antibiotikatherapie Prof. Mathias Herrmann Universitätskliniken des Saarlandes Homburg/Saar Mikrobielle
Künstlicher Hüftgelenksersatz
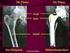 Künstlicher Hüftgelenksersatz Künstlicher Hüftgelenksersatz Was ist eine Hüftgelenk-Arthrose? Das Hüftgelenk ist eine bewegliche Verbindung zwischen dem Becken- und dem Oberschenkelknochen. Die am Gelenk
Künstlicher Hüftgelenksersatz Künstlicher Hüftgelenksersatz Was ist eine Hüftgelenk-Arthrose? Das Hüftgelenk ist eine bewegliche Verbindung zwischen dem Becken- und dem Oberschenkelknochen. Die am Gelenk
Empirische antibiotische Therapie bei schwerer Sepsis
 MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
Regionale Resistenzsituation am Beispiel der Kreisklinik Mühldorf
 Regionale Resistenzsituation am Beispiel der Kreisklinik Mühldorf - Effekte eines intensivierten MRSA screenings- J.Mattes 14 November 2012 Mühldorf The Epidemic of Antibiotic-Resistant Infections: A Call
Regionale Resistenzsituation am Beispiel der Kreisklinik Mühldorf - Effekte eines intensivierten MRSA screenings- J.Mattes 14 November 2012 Mühldorf The Epidemic of Antibiotic-Resistant Infections: A Call
Fieber nach Tropenreise
 Fieber nach Tropenreise Dr. A. Kuhlencord 3wöchige Reise durch Indonesien, keine Malariaprophylaxe 3 Tage nach Rückflug Beginn eines Exanthems unter den Achseln, Ausbreitung über den ganzen Körper bis
Fieber nach Tropenreise Dr. A. Kuhlencord 3wöchige Reise durch Indonesien, keine Malariaprophylaxe 3 Tage nach Rückflug Beginn eines Exanthems unter den Achseln, Ausbreitung über den ganzen Körper bis
Leitfaden Kalkulierte Antibiotikatherapie Version 2.0
 Fotos: Peter Pulkowski Arbeitskreis Infektionsmedizin (AKIM) Leitfaden Kalkulierte Antibiotikatherapie Version 2.0 Unser Wissen für Ihre Gesundheit 1 2Vorwort 2 Liebe Kolleginnen und Kollegen, bei dem
Fotos: Peter Pulkowski Arbeitskreis Infektionsmedizin (AKIM) Leitfaden Kalkulierte Antibiotikatherapie Version 2.0 Unser Wissen für Ihre Gesundheit 1 2Vorwort 2 Liebe Kolleginnen und Kollegen, bei dem
Ausfüllanleitung. zum indikationsspezifischen Datensatz. für das strukturierte Behandlungsprogramm KHK
 Ausfüllanleitung zum indikationsspezifischen Datensatz für das strukturierte Behandlungsprogramm KHK Stand der letzten Bearbeitung: 10-11-2014 Version 4.1 Anamnese- und Befunddaten Angina pectoris Bitte
Ausfüllanleitung zum indikationsspezifischen Datensatz für das strukturierte Behandlungsprogramm KHK Stand der letzten Bearbeitung: 10-11-2014 Version 4.1 Anamnese- und Befunddaten Angina pectoris Bitte
ZEITSCHRIFT FÜR. Amphotericin B bei Aspergillus-Infektion 3, 36 bei systemischen Mykosen 35 versus Voriconazol 36
 WWW.ZCT-BERLIN.DE ZEITSCHRIFT FÜR Information für Ärzte und Apotheker zur rationalen Infektionstherapie 23. Jahrgang Register 2002 Die Zahlen hinter den Stichworten sind Seitenzahlen A Abacavir (Tabelle)
WWW.ZCT-BERLIN.DE ZEITSCHRIFT FÜR Information für Ärzte und Apotheker zur rationalen Infektionstherapie 23. Jahrgang Register 2002 Die Zahlen hinter den Stichworten sind Seitenzahlen A Abacavir (Tabelle)
Therapieoptionen Hepatitis B
 Therapieoptionen Hepatitis B Interferon alpha Viral entry Uncoating Nuclear import Assembly & budding cccdna HBsAg ER Positive strand synthesis Removal of pregenome Lamivudin Adefovir Entecavir Tenofovir
Therapieoptionen Hepatitis B Interferon alpha Viral entry Uncoating Nuclear import Assembly & budding cccdna HBsAg ER Positive strand synthesis Removal of pregenome Lamivudin Adefovir Entecavir Tenofovir
Der Gesundheitskompass für die junge Frau
 Haarausfall? Blutentnahme zu Hormonlabor, Eisenwerte, Schilddrüsenwerte, Biotin und Zink 86,87 EURO Wiederholte Scheideninfektionen? Mit dem Vaginalstatus können Infektionen durch spezielle Kulturen auf
Haarausfall? Blutentnahme zu Hormonlabor, Eisenwerte, Schilddrüsenwerte, Biotin und Zink 86,87 EURO Wiederholte Scheideninfektionen? Mit dem Vaginalstatus können Infektionen durch spezielle Kulturen auf
Erkältung / Pharyngitis häufig: Adenoviren, EBV, Influenza-Viren, Parainfluenza-Viren, Picornaviren, RSV seltener: Bordetella pertussis
 Arthritis (Reaktiv) Borrelien, Campylobacter, Chlamydia trachomatis, Salmonellen, Streptokokken (ASL), Yersinien seltener: Brucellen, Hepatitis B-Virus, Mykoplasma hominis, Parvovirus B19, Röteln-Virus,
Arthritis (Reaktiv) Borrelien, Campylobacter, Chlamydia trachomatis, Salmonellen, Streptokokken (ASL), Yersinien seltener: Brucellen, Hepatitis B-Virus, Mykoplasma hominis, Parvovirus B19, Röteln-Virus,
Richtlinie. des Gemeinsamen Bundesausschusses. zur Umsetzung der Regelungen in 62 für schwerwiegend chronisch Erkrankte ( Chroniker-Richtlinie )
 Richtlinie des Gemeinsamen Bundesausschusses zur Umsetzung der Regelungen in 62 für schwerwiegend chronisch Erkrankte ( Chroniker-Richtlinie ) in der Fassung vom 22. Januar 2004 veröffentlicht im Bundesanzeiger
Richtlinie des Gemeinsamen Bundesausschusses zur Umsetzung der Regelungen in 62 für schwerwiegend chronisch Erkrankte ( Chroniker-Richtlinie ) in der Fassung vom 22. Januar 2004 veröffentlicht im Bundesanzeiger
Zu dieser Folie: Schulungsziel: TN kennen wesentliche diagnostische und therapeutische Maßnahmen bei Harnund Stuhlinkontinenz
 Schulungsziel: TN kennen wesentliche diagnostische und therapeutische Maßnahmen bei Harnund Stuhlinkontinenz Zielgruppe: Pflegefachkräfte Zeitrahmen: 90 Minuten Dokumente: Foliensatz 3 Relevante Kapitel:
Schulungsziel: TN kennen wesentliche diagnostische und therapeutische Maßnahmen bei Harnund Stuhlinkontinenz Zielgruppe: Pflegefachkräfte Zeitrahmen: 90 Minuten Dokumente: Foliensatz 3 Relevante Kapitel:
Zertifizierungskriterien der Regionalen und Überregionalen Stroke Units in Deutschland. Präambel:
 Zertifizierungskriterien der Regionalen und Überregionalen Stroke Units in Deutschland Regionale Stroke Units Präambel: Regionale Stroke Units sollen vorzugsweise an neurologischen Kliniken, können aber
Zertifizierungskriterien der Regionalen und Überregionalen Stroke Units in Deutschland Regionale Stroke Units Präambel: Regionale Stroke Units sollen vorzugsweise an neurologischen Kliniken, können aber
Intraoperative Strahlentherapie bei Brustkrebs
 Intraoperative Strahlentherapie bei Brustkrebs Uniklinik Köln 1 Kein Grund für Verzweiflung Wenn die Diagnose Brustkrebs festgestellt wird, ist erst einmal die Sorge groß. Beruhigend zu wissen, dass es
Intraoperative Strahlentherapie bei Brustkrebs Uniklinik Köln 1 Kein Grund für Verzweiflung Wenn die Diagnose Brustkrebs festgestellt wird, ist erst einmal die Sorge groß. Beruhigend zu wissen, dass es
Perikarditis - Was sagen die neuen Leitlinien?
 Perikarditis - Was sagen die neuen Leitlinien? M. Pauschinger Ärztlicher Leiter Universitätsklinik für Innere Medizin 8 Schwerpunkt Kardiologie Paracelsus Medizinische Privatuniversität Nürnberg EHJ 2015,
Perikarditis - Was sagen die neuen Leitlinien? M. Pauschinger Ärztlicher Leiter Universitätsklinik für Innere Medizin 8 Schwerpunkt Kardiologie Paracelsus Medizinische Privatuniversität Nürnberg EHJ 2015,
Syphilis Treponema pallidum
 Syphilis Treponema pallidum! infizierte unbehandelte Mütter! Abort, Totgeburt, Frühgeburt oder! syphilitischen Manifestation Hutchinson-Trias! Hutchinson-Zähne! Hornhauttrübung! Innenohrschwerhörigkeit
Syphilis Treponema pallidum! infizierte unbehandelte Mütter! Abort, Totgeburt, Frühgeburt oder! syphilitischen Manifestation Hutchinson-Trias! Hutchinson-Zähne! Hornhauttrübung! Innenohrschwerhörigkeit
GEBRAUCHSINFORMATION: INFORMATION FÜR DEN ANWENDER. Viscosan - Augentropfen Wirkstoff: Hypromellose
 GEBRAUCHSINFORMATION: INFORMATION FÜR DEN ANWENDER Viscosan - Augentropfen Wirkstoff: Hypromellose Lesen Sie die gesamte Packungsbeilage sorgfältig durch, denn sie enthält wichtige Informationen für Sie.
GEBRAUCHSINFORMATION: INFORMATION FÜR DEN ANWENDER Viscosan - Augentropfen Wirkstoff: Hypromellose Lesen Sie die gesamte Packungsbeilage sorgfältig durch, denn sie enthält wichtige Informationen für Sie.
Prüfungsrelevante Kriterien bezüglich der Hygiene in stationären und ambulanten Einrichtungen
 Fachtagung MRE in Pflegeheimen und ambulanter Pflege Prüfungsrelevante Kriterien bezüglich der Hygiene in stationären und ambulanten Einrichtungen Claudia Meinz, 11.06.2015 Pflegefachkraft, Dipl. Pflegewirtin
Fachtagung MRE in Pflegeheimen und ambulanter Pflege Prüfungsrelevante Kriterien bezüglich der Hygiene in stationären und ambulanten Einrichtungen Claudia Meinz, 11.06.2015 Pflegefachkraft, Dipl. Pflegewirtin
WEGWEISER ZUR EINLAGERUNG VON NABELSCHNURBLUT UND -GEWEBE
 WEGWEISER ZUR EINLAGERUNG VON NABELSCHNURBLUT UND -GEWEBE Nabelschnurblut ist wertvoll! Wenn sich Eltern dafür entscheiden, das Nabelschnurblut ihres Kindes aufzubewahren, können sie damit dem Kind selbst,
WEGWEISER ZUR EINLAGERUNG VON NABELSCHNURBLUT UND -GEWEBE Nabelschnurblut ist wertvoll! Wenn sich Eltern dafür entscheiden, das Nabelschnurblut ihres Kindes aufzubewahren, können sie damit dem Kind selbst,
Hinweis zur Ergänzung im Fall schwerer Erkrankung. Anpassung der PATIENTENVERFÜGUNG für den Fall schwerer Krankheit
 40 Hinweis zur Ergänzung im Fall schwerer Erkrankung Liegt bereits eine schwere Erkrankung vor, bedarf es einer hieran angepassten Patientenverfügung. Diese kann nur in engem Zusammenwirken mit dem behandelnden
40 Hinweis zur Ergänzung im Fall schwerer Erkrankung Liegt bereits eine schwere Erkrankung vor, bedarf es einer hieran angepassten Patientenverfügung. Diese kann nur in engem Zusammenwirken mit dem behandelnden
Dr. Jung und Dr. Mansfeld informieren: Erweiterte Schwangerschaftsvorsorge
 Dr. Jung und Dr. Mansfeld informieren: Erweiterte Schwangerschaftsvorsorge Der Grundgedanke Durch die gesetzlichen Krankenversicherungen erhalten Sie nach wie vor alle notwendigen ärztlichen Leistungen
Dr. Jung und Dr. Mansfeld informieren: Erweiterte Schwangerschaftsvorsorge Der Grundgedanke Durch die gesetzlichen Krankenversicherungen erhalten Sie nach wie vor alle notwendigen ärztlichen Leistungen
Labortests für Ihre Gesundheit. Suchtests bei Schwangeren und Neugeborenen 25
 Labortests für Ihre Gesundheit Suchtests bei Schwangeren und Neugeborenen 25 01IPF Labortests für Ihre Gesundheit Suchtests bei Schwangeren und Neugeborenen Schutz für Mutter und Kind Werdende Eltern wünschen
Labortests für Ihre Gesundheit Suchtests bei Schwangeren und Neugeborenen 25 01IPF Labortests für Ihre Gesundheit Suchtests bei Schwangeren und Neugeborenen Schutz für Mutter und Kind Werdende Eltern wünschen
zu Euer Wahl.. dass Ihr Eure eigene Praxis haben wollt an forderster Front mit den Menschen und ich hoffe, dass Ihr Eure Chance nutzt, denn..
 Als erstes meinen Glückwunsch zu Euer Wahl.. dass Ihr Eure eigene Praxis haben wollt an forderster Front mit den Menschen persönlich arbeiten wollt und ich hoffe, dass Ihr Eure Chance nutzt, denn.. die
Als erstes meinen Glückwunsch zu Euer Wahl.. dass Ihr Eure eigene Praxis haben wollt an forderster Front mit den Menschen persönlich arbeiten wollt und ich hoffe, dass Ihr Eure Chance nutzt, denn.. die
Hygiene und Infektionsvorbeugung
 Hygiene und Infektionsvorbeugung Isolierung Beter voor elkaar 2 Einleitung Diese Broschüre ist für Patienten gedacht, die isoliert gepflegt werden und für deren Angehörige/sonstige Personen, die diese
Hygiene und Infektionsvorbeugung Isolierung Beter voor elkaar 2 Einleitung Diese Broschüre ist für Patienten gedacht, die isoliert gepflegt werden und für deren Angehörige/sonstige Personen, die diese
Harnkulturen. Resistenzraten von E.coli in Harnkulturen (n=3797)
 Harnkulturen Harnproben gesamt: 439 Erregerspektrum (nur Erstisolate) Enterobakterien Escherichia coli 3797 davon ESBL bildend 239 (=6,3%) Klebsiella sp. 42 davon ESBL bildend 9 (=4,6%) Proteus mirabilis
Harnkulturen Harnproben gesamt: 439 Erregerspektrum (nur Erstisolate) Enterobakterien Escherichia coli 3797 davon ESBL bildend 239 (=6,3%) Klebsiella sp. 42 davon ESBL bildend 9 (=4,6%) Proteus mirabilis
Patienteninformationsbroschüre Valproat
 Patienteninformationsbroschüre Valproat Informationen für Patientinnen Die Informationen in dieser Broschüre sind für Frauen bestimmt, denen Valproat verschrieben wird und die schwanger werden können (Frauen
Patienteninformationsbroschüre Valproat Informationen für Patientinnen Die Informationen in dieser Broschüre sind für Frauen bestimmt, denen Valproat verschrieben wird und die schwanger werden können (Frauen
Screening-Umsetzung: Screening als Versicherung CONSTANZE WENDT
 Screening-Umsetzung: Screening als Versicherung CONSTANZE WENDT Warum screenen wir nicht Die Empfehlungen sind nicht eindeutig Wir müssen viele Abstrichorte inkl. Rektalabstriche berücksichtigen Es besteht
Screening-Umsetzung: Screening als Versicherung CONSTANZE WENDT Warum screenen wir nicht Die Empfehlungen sind nicht eindeutig Wir müssen viele Abstrichorte inkl. Rektalabstriche berücksichtigen Es besteht
IQM auch das noch? Erfahrungsbericht. Dr. med. Henrike Rohlfing, Fachärztin für Chirurgie und Viszeralchirurgie / Spezielle Viszeralchirurgie
 IQM auch das noch? Erfahrungsbericht Dr. med. Henrike Rohlfing, Fachärztin für Chirurgie und Viszeralchirurgie / Spezielle Viszeralchirurgie IQM auch das noch? Henrike Rohlfing, UKB 04.05.2015 Seite 1
IQM auch das noch? Erfahrungsbericht Dr. med. Henrike Rohlfing, Fachärztin für Chirurgie und Viszeralchirurgie / Spezielle Viszeralchirurgie IQM auch das noch? Henrike Rohlfing, UKB 04.05.2015 Seite 1
Umgang mit chronischen Infektionskrankheiten (Hepatitis/HIV-Infektion/AIDS) in der Fachklinik Briese
 Umgang mit chronischen Infektionskrankheiten (Hepatitis/HIV-Infektion/AIDS) in der Fachklinik Briese Stationäre Entwöhnungsbehandlung/ Medizinische Rehabilitation Häufigkeit der Infektionen (nach Diagnose
Umgang mit chronischen Infektionskrankheiten (Hepatitis/HIV-Infektion/AIDS) in der Fachklinik Briese Stationäre Entwöhnungsbehandlung/ Medizinische Rehabilitation Häufigkeit der Infektionen (nach Diagnose
encathopedia Volume 1 Harnwegsinfektionen Vermeidung einer HWI Was ist eine HWI? Symptome einer HWI
 encathopedia Volume 1 Harnwegsinfektionen Was ist eine HWI? Vermeidung einer HWI Symptome einer HWI Symptome einer HWI Eine Harnwegsinfektion beinhaltet in der Regel eine Veränderung des Ausscheidungsverhaltens.
encathopedia Volume 1 Harnwegsinfektionen Was ist eine HWI? Vermeidung einer HWI Symptome einer HWI Symptome einer HWI Eine Harnwegsinfektion beinhaltet in der Regel eine Veränderung des Ausscheidungsverhaltens.
Gefährlich hohe Blutzuckerwerte
 Gefährlich hohe Blutzuckerwerte In besonderen Situationen kann der Blutzuckerspiegel gefährlich ansteigen Wenn in Ausnahmefällen der Blutzuckerspiegel sehr hoch ansteigt, dann kann das für Sie gefährlich
Gefährlich hohe Blutzuckerwerte In besonderen Situationen kann der Blutzuckerspiegel gefährlich ansteigen Wenn in Ausnahmefällen der Blutzuckerspiegel sehr hoch ansteigt, dann kann das für Sie gefährlich
Was ist Progesteron?
 Was ist Progesteron? Das C 21 -Steroidhormon Progesteron ist der wichtigste Vertreter der Gestagene (Gelbkörperhormone) Die Verbindung gehört zur Gruppe der Sexualhormone Quelle Dr.Kade Pharma Wo wird
Was ist Progesteron? Das C 21 -Steroidhormon Progesteron ist der wichtigste Vertreter der Gestagene (Gelbkörperhormone) Die Verbindung gehört zur Gruppe der Sexualhormone Quelle Dr.Kade Pharma Wo wird
Erratum Benkert, Pocket Guide, Psychopharmaka von A bis Z. 3.Aufl. ISBN (print): 978-3-642-54766-9/ DOI 10.1007/978-3-642-54767-6
 Erratum Benkert, Pocket Guide, Psychopharmaka von A bis Z. 3.Aufl. ISBN (print): 978-3-642-54766-9/ DOI 10.1007/978-3-642-54767-6 Trotz sorgfältiger Erstellung des Buchs Benkert, Pocket Guide, Psychopharmaka
Erratum Benkert, Pocket Guide, Psychopharmaka von A bis Z. 3.Aufl. ISBN (print): 978-3-642-54766-9/ DOI 10.1007/978-3-642-54767-6 Trotz sorgfältiger Erstellung des Buchs Benkert, Pocket Guide, Psychopharmaka
MRSA, ESBL und mehr ProblemKeime (und Niere) J.Mattes 5.Mai 2012 Rosenheim
 MRSA, ESBL und mehr ProblemKeime (und Niere) J.Mattes 5.Mai 2012 Rosenheim The Epidemic of Antibiotic-Resistant Infections: A Call to Action for the Medical Community from the Infectious Diseases Society
MRSA, ESBL und mehr ProblemKeime (und Niere) J.Mattes 5.Mai 2012 Rosenheim The Epidemic of Antibiotic-Resistant Infections: A Call to Action for the Medical Community from the Infectious Diseases Society
Antibiotikamanagement und Hygiene im ambulanten Bereich. Resistenzentwicklung (1) Resistenzentwicklung (2) 09.05.2011
 Antibiotikamanagement und Hygiene im ambulanten Bereich Einsatz von Makroliden und Makrolidresistenz bei S.pyogenes J.Mattes Frankfurt 27.April 2011 JAC 2000 46 959-964 2 Die Antibiotikaresistenz ist längst
Antibiotikamanagement und Hygiene im ambulanten Bereich Einsatz von Makroliden und Makrolidresistenz bei S.pyogenes J.Mattes Frankfurt 27.April 2011 JAC 2000 46 959-964 2 Die Antibiotikaresistenz ist längst
10 Antworten zum Thema Generika
 10 Antworten zum Thema Generika Die mit dem Regenbogen Liebe Leserin, Lieber Leser Immer mehr Schweizerinnen und Schweizer leiden unter den jährlich steigenden Gesundheitskosten und Krankenkassenprämien.
10 Antworten zum Thema Generika Die mit dem Regenbogen Liebe Leserin, Lieber Leser Immer mehr Schweizerinnen und Schweizer leiden unter den jährlich steigenden Gesundheitskosten und Krankenkassenprämien.
Beschluss. des Bewertungsausschusses nach 87 Abs. 1 Satz 1 SGB V in seiner 195. Sitzung
 Beschluss des Bewertungsausschusses nach 87 Abs. 1 Satz 1 SGB V in seiner 195. Sitzung zur Finanzierung der Diagnostik bei konkreten Verdachtsfällen der Infektion mit der sogenannten neuen Grippe (Schweineinfluenza)
Beschluss des Bewertungsausschusses nach 87 Abs. 1 Satz 1 SGB V in seiner 195. Sitzung zur Finanzierung der Diagnostik bei konkreten Verdachtsfällen der Infektion mit der sogenannten neuen Grippe (Schweineinfluenza)
6 Schulungsmodul: Probenahme im Betrieb
 6 Schulungsmodul: Probenahme im Betrieb WIEDNER Wie schon im Kapitel VI erwähnt, ist die Probenahme in Betrieben, die Produkte nach dem Lebensmittel- und Futtermittelgesetzbuch herstellen oder in den Verkehr
6 Schulungsmodul: Probenahme im Betrieb WIEDNER Wie schon im Kapitel VI erwähnt, ist die Probenahme in Betrieben, die Produkte nach dem Lebensmittel- und Futtermittelgesetzbuch herstellen oder in den Verkehr
NEU NEU. Das Wirkprinzip:
 Das Wirkprinzip: D-Mannose gelangt über den Blutkreislauf unverändert in Blase und Harnwege D-Mannose und Cranberry binden sich gemeinsam an die Fimbrien der entzündungsverursachenden Bakterien (zu 90%
Das Wirkprinzip: D-Mannose gelangt über den Blutkreislauf unverändert in Blase und Harnwege D-Mannose und Cranberry binden sich gemeinsam an die Fimbrien der entzündungsverursachenden Bakterien (zu 90%
Wissenswertes und Aktuelles zur GOÄ
 GOÄ heute Leistungsverzeichnis veraltet Wissenswertes und Aktuelles zur GOÄ zahlreiche unbestimmte Rechtsbegriffe zunehmende Finanznot bei den Trägern der Beihilfe und bei privaten Krankenversicherungen
GOÄ heute Leistungsverzeichnis veraltet Wissenswertes und Aktuelles zur GOÄ zahlreiche unbestimmte Rechtsbegriffe zunehmende Finanznot bei den Trägern der Beihilfe und bei privaten Krankenversicherungen
Screening Das Programm. zur Früherkennung von Brustkrebs
 Mammographie Screening Das Programm zur Früherkennung von Brustkrebs das Mammographie Screening Programm Wenn Sie zwischen 50 und 69 Jahre alt sind, haben Sie alle zwei Jahre Anspruch auf eine Mammographie-Untersuchung
Mammographie Screening Das Programm zur Früherkennung von Brustkrebs das Mammographie Screening Programm Wenn Sie zwischen 50 und 69 Jahre alt sind, haben Sie alle zwei Jahre Anspruch auf eine Mammographie-Untersuchung
Labortests für Ihre Gesundheit. Vorsorge-Impfungen bei Kindern 29
 Labortests für Ihre Gesundheit Vorsorge-Impfungen bei Kindern 29 01IPF Labortests für Ihre Gesundheit Vorsorge-Impfungen bei Kindern Schutz von Anfang an Kinder: Wenn sie das Licht der Welt erblicken,
Labortests für Ihre Gesundheit Vorsorge-Impfungen bei Kindern 29 01IPF Labortests für Ihre Gesundheit Vorsorge-Impfungen bei Kindern Schutz von Anfang an Kinder: Wenn sie das Licht der Welt erblicken,
MS und Impfungen. DAS KLEINE IMPF-1x1. DAS KLEINE IMPF-1x1. Christian Lampl. Abteilung für Allgemeine Neurologie und Schmerzmedizin
 MS und Impfungen Christian Lampl Abteilung für Allgemeine Neurologie und Schmerzmedizin DAS KLEINE IMPF-1x1 Impfungen stellen sehr wirksame und wichtige präventivmedizinische Maßnahmen dar. Das unmittelbare
MS und Impfungen Christian Lampl Abteilung für Allgemeine Neurologie und Schmerzmedizin DAS KLEINE IMPF-1x1 Impfungen stellen sehr wirksame und wichtige präventivmedizinische Maßnahmen dar. Das unmittelbare
