ITS-KISS Kasuistiken 2014
|
|
|
- Helene Armbruster
- vor 7 Jahren
- Abrufe
Transkript
1 LimeSurvey - ITS-KISS Kasuistiken von 11 ITS-KISS Kasuistiken 2014 Wir haben 10 Kasuistiken für Sie vorbereitet. Bitte entscheiden Sie anhand dieser Kasuistiken, ob eine, mehrere oder keine nosokomiale Indikatorinfektion (Atemweginfektionen ////, Harnweginfektionen ////, primäre Sepsis /, Meningitis ) für die Intensivstation nach den CDC-Definitionen vorliegt. Andere Infektionen, auch andere nosokomiale Infektionen (z. B. postoperative Wundinfektion, sekundäre Sepsis) müssen nicht angegeben werden. Hinweise: Bitte wenden Sie auch für optional auszuwählende Indikatorinfektionsarten () die CDC Definitionen an und treffen hierfür eine Entscheidung. Trifft mehr als eine Definition für eine Infektionsgruppe zu (z.b. und für die Pneumonie), bitte auf eine festlegen (z.b. nur angeben). Meist schließen sich die Definitionen gegenseitig aus ( bei Vorliegen von ausreichend Symptomen für Pneumonie nicht anwendbar, bei positiver Blutkultur nicht anwendbar usw.). Der Online-Fragebogen muss innerhalb einer Sitzung komplett bearbeitet werden und kann nicht in Teilen zwischengespeichert werden. Wir empfehlen, sich zunächst eine Druckversion des Fragebogens auf Papier auszudrucken und den Online-Fragebogen erst zu bearbeiten, wenn Sie alle Antworten in der ausgedruckten Version eingetragen haben. Um die Umfrage online zu beantworten, klicken Sie auf die entsprechenden Antworten bzw. füllen die Freitextfelder aus und wählen Sie [Absenden] am unteren Ende des Formulars, wenn alle Angaben vervollständigt sind. Vielen Dank, Ihr KISS-Team Pflichtfragen sind mit * gekennzeichnet.
2 LimeSurvey - ITS-KISS Kasuistiken von 11 Trainingskasuistik 1 Eine 1985 geborene Patientin kommt mit Enzephalitis und Ovarialkarzinom auf die chirurgische Intensivstation 1. Tag Intubation, Anlage von ZVK und transurethralem HWK. Temp. >38,3 C, Leukozyten 9,3/nl, Beginn einer Antibiotikatherapie mit Ceftriaxon 7. Tag Rö-Thorax, V.a. Infiltrate, Trachealsekret (TS) weißlich mäßig, im Liquor Nachweis von koagulase-negativen Staphylokokken, inspiratorischer Sauerstoffanteil am Beatmungsgerät FiO2 35%, keine Rasselgeräusche (RG) 9. Tag Anlage einer Trachealkanüle, Mikrobiologie TS: kein Erregernachweis 10. Tag Rö Thorax- Verdacht auf Infiltrate rechtes Unterfeld, Temp. bis 37,8 C, Leukozyten 10,4/nl, Trachealsekret: weißlich wenig, FiO2 35%, keine RG's 11. Tag Rö-Thorax: Infiltrate, Mikrobiologie TS: unauffällig 14. Tag Rö-Thorax: geringe Infiltrate, TS: wenig, weiß,; keine RG s, Temp. 37,4 C. Antibiotkatherapie abgesetzt. 15. Tag Rö-Thorax: eventuell geringes Infiltrat re basal, TS wenig, weiß 20. Tag Rö-Thorax: V.a. Infiltrat, Lunge gestaut, FiO2 45%, TS weiß, mäßig, Leukozyten 8,4/nl,Temp. 37,6 C, keine RG s 31. Tag Rö-Thorax: Infiltrate möglich, Leukozyten 4,6/nl, Temp. 37,5 C, FiO2 30% 39. Tag Urinkultur: Serratia marcescens KBE/ml, Temp 38,3 C, Leukozyten 3,8/nl, Beginn Antibiotikatherapie mit Meropenem 40. Tag 52. Tag 69. Tag 88. Tag Rö-Thorax: keine Infiltrate, TS vereinzelt Serratia marcescens, auskultatorisch vesikuläres Atemgeräusch, Temp. 38,3 C, Leukozyten 3,9/nl, in der Blutkultur (BK) 1x Staphylococcus epidermidis BK 2x Staphylococcus epidermidis aus Abnahme um 8:00 Uhr und 1x Staphylococcus epidermidis in BK aus Abnahme von 10:30 Uhr, Temp. 39,3 C, Leukozyten 4,6/nl, Antibiotikatherapie um Vancomycin erweitert, Patientin atmet an feuchter Nase suffizient. Temp. weiterhin >38 C, Leukozyten 12,4/nl, Urinbefund: Serratia marcescens >10 4 KBE/ml im Urin, Meropenem und Vancomycin abgesetzt, Umstellung der Therapie auf Levofloxacin. Rö-Thorax: o.b. Temp. 38, 7 C, Leukozyten 5,3/nl, Urinkultur: Acinetobacter baumanii 10 5 KBE/ml, Nachweis von Acinetobacter baumanii in einer BK, Meropenem wird wieder angesetzt, der Harnwegskatheter wird gewechselt Tag Leukozyten 4,3/nl, Temp. 37,3 C, 132. Tag Pat. wird in ein anderes Krankenhaus verlegt Antwort zu Kasuistik 1 *
3 LimeSurvey - ITS-KISS Kasuistiken von 11 Trainingskasuistik 2 Aufnahme eines 52 jährigen deliranten Patienten über die Rettungsstelle mit akutem Abdomen und Beinparesen. Bei Aufnahme pulmonal grobblasige Rasselgeräusche (RG) basal, Beine massiv volumenexpandiert. Diagnosestellung : Akutes Leriche Syndrom (kompletter Verschluss der Aorta distal des Abganges der Nierenarterien). Umgehende operative Thrombektomie via A.fermoralis bds. 1. Tag Übernahme aus OP, kardiopulmonal instabil, intubiert und beatmet, liegender transurethraler HWK und ZVK's, Drainagen, Magensonde, Beginn CVVH (kontinuierliche venovenöse Hämofiltration), Trachealsekret (TS) weiß, wenig; Rö-Thorax: keine Infiltrate, Temp C, Aufnahmescreening MRE 2. Tag Operative Spaltung des vorderen Tibialis-Kompartments, beatmet, TS zäh, rahmig, viel abzusagen, Temp. 37,5 C, CVVH 4. Tag 7. Tag 9. Tag Katecholaminbedarf hoch, Herzenzyme erhöht, Herzkatheteruntersuchung, Rö-Thorax: unauffällig, Extubation und noninvasive Atemunterstützung des Pat. Temp. 37,2 C, Aufnahmescreening MRE neg., Infektionsparameter ansteigend, Start AB-Therapie (Sultamicillin), TS: gelb, wässrig Temp. 39,5 C; TS: zäh, eitrig abzusaugen, Abnahme von TS zur mikrobiologischen Untersuchung, Rö-Thorax: zunehmende Stauungszeichen. Lavage Unterschenkel rechts, Sekundärnaht in Intubationsnarkose (ITN), Temp.38,5 C, keine RG's, Leuko: 17,7/nl; post-op: Extubation, CPAP, Rö-Thorax : zunehmendes Infiltrat Temp. 39,0 C, Tachypnoe, Rö-Thorax : zunehmendes Infiltrat, Mikrobiologie aus TS von Tag 6: E. cloacae, ( kein MRE), gelb abzusaugen, Umstellung der AB-Therapie auf Ciprofloxacin, Meropenem 12. Tag Streckung der Dialyseintervalle, Temp. 37,8 C, TS: weiß 14. Tag 15. Tag Temp. 37,8 C, Rö-Thorax: keine Infiltrate, Intubation/Extubation zur Wundversorgung, Dialyse weiter, TS von Tag 11: vereinzelt Wachstum von Sproßpilzen Temp. 39,0 C; Leukozyten 30/nl, CT: Thorax, Abdomen, Beine in ITN, ZVK Wechsel, Abnahme von Blutkulturen (BK) aus ZVK im OP, Bronchoskopie: Sekret zäh,weiß, Extubation 1 Komplettierende Sekundärnaht Unterschenkel rechts in ITN, Extubation 20. Tag 2 BK vom Tag 15: Blutkultur: aerob und anerob: Staphylococcus epidermidis, AB Therapie um Vancomycin erweitert, Rö-Thorax: abnehmende Belüftungsstörung. Verlegung externe Station, kardiopulmonal stabil, rückläufige Parese der unteren Extremität, subjektives Wohlbefinden, Wundverhältnisse unauffällig, zunehmende Diurese Antwort zu Kasuistik 2 *
4 LimeSurvey - ITS-KISS Kasuistiken von 11 Trainingskasuistik 3 Ein 53-jähriger Patient wird nach einem Verkehrsunfall mit Polytrauma (als behelmter Motorradfahrer frontal gegen Auto) aufgenommen. Eine mesenterialarterielle Blutung im rechten Unterbauch wurde operativ versorgt. Patient kommt beatmet, mit ZVK und transurethralem HWK auf die ITS. 1. Tag Pat. stabil, Rö-Thorax: keine Infiltrate; Temp. 37,5 C 2. Tag Wegen Fieber (Temp. 39,0 C) erneute Rö-Thorax Kontrolle: keine Infiltrate 3. Tag Temp. 37,8 C, Leukozyten 11,3/nl 5. Tag Temp. 38,6 C; Stuhl, Nase und Rachen sind MRGN negativ Absaugsekret : zäh, rahmig, eitrig. Abnahme von Trachealsekret (TS) zur mikrobiologischen Untersuchung. Auskultation: o.b. Rö-Thorax: Belüftungsstörungen beidseits (Unterfelder); Nachweis im TS: vereinzelt Wachstum von Sproßpilzen und mässiges Wachstum von Enterobacter cloacae 7. Tag Rö-Thorax: kein konfluierendes Infiltrat ; Temp. 37,2 C. Extubation des Patienten. 8. Tag Patient wird auf eine andere Intensivstation verlegt. Antwort zu Kasuistik 3 *
5 LimeSurvey - ITS-KISS Kasuistiken von 11 Trainingskasuistik 4 Ein 6 Monate altes Kind wird mit zunehmendem Ascites und respiratorischer Insuffizienz auf die Kinderintensivstation verlegt. Z.n. Zwillings-Frühgeburt, Adams-Oliver-Syndrom (angeborene Fehlbildung), Portale Hypertension 1. Tag Versorgung mit ZVK, Anlage eines Tenckhoff-Katheters zur Peritonealdialyse; das Röntgenbild ist bei submaximaler Inspiration weitgehend unauffällig; Temp. (rektal) 37,6 C; Postoperative Antibiotikaprophylaxe mit Cefuroxim für 24 Stunden 4. Tag Temp. (rektal) 38,8 C; Leukozyten 12,8/nl; CRP 15,3 mg/dl Beginn einer antibiotischen Therapie 5. Tag 8. Tag 10. Tag 12. Tag 15. Tag ZVK-Wechsel; Temp. (rektal) 39.2 C; Rö-Thorax: neu aufgetretener mantelförmiger Pleuraerguss re.; Legen einer Pleuradrainage re. Kein Erreger-Nachweis im Pleurapunktat; Ascitespunktat: kein Erreger-Nachweis; Blutkultur (BK): kein Wachstum Rö-Thorax: weitgehend Befundkonstanz; wegen mehrfacher subfebriler Temp. (trotz fehlender laborchemischer Entzündungszeichen) ZVK-Entfernung; Umstellung der Antibiotikatherapie auf Vancomycin Temp. (rektal) 37,2 C; BK: kein Wachstum, Leukozyten 8,8/nl; kein Erreger-Nachweis im Pleurapunktat; kein Erreger-Nachweis im Ascitespunktat Temp. (rektal) 37,6 C; zunehmende Leberfunktionsstörung, dazu Bauchumfangszunahme und eingeschränkte Nieren-arterielle Perfusion; deshalb Bauchdeckenerweiterung; hierunter zunächst Besserung des klinischen AZ; Rö-Thorax: weitgehend Befundkonstanz; Temp. (rektal) 39,3 C; CRP 28,4mg/dl BK: E.faecalis; Ascitespunktat: P. aeruginosa und E. faecalis; Rö Thorax: V.a. rechtsbetonte Belüftungsstörung; Antibiotikatherapie wird um Imipenem ergänzt; hierunter tritt intermittierend Fieber auf 17. Tag Im Sinne einer palliativen Versorgungssituation wurde mit den Eltern ein Verzicht auf jegliche Reanimationsmaßnahmen besprochen Antwort zu Kasuistik 4 *
6 LimeSurvey - ITS-KISS Kasuistiken von 11 Trainingskasuistik 5 Eine 78-jährige Patientin wird mit Subarachnoidalblutung aufgenommen. Sie wird operativ versorgt (Kraniotomie und Anlegen einer externen Ventrikeldrainage (EVD)) und postoperativ auf die Neurochirurgische Intensivstation aufgenommen. 1. Tag Temp. <36,5 C, das Trachealsekret ist klar. Röntgen-Thorax: kein Nachweis eines Infiltrats. Leukozyten 8/nl, CRP 0,57 mg/dl Patientin hat einen ZVK, transurethralen HWK und ist intubiert und beatmet. 3. Tag Temp. 37,3 C, Kultur des Trachealsekrets (TS) vom Aufnahmetag: kein Wachstum 4. Tag 5. Tag CRP Anstieg auf 18 mg/dl, Leukozyten 17,3/nl. Weiter beatmet, keine erhöhte Temperatur, vesikuläres Atemgeräusch, keine Rasselgeräusche (RG) auskultierbar Temp. 37,8 C, Trachealsekret eitrig. Auskultatorisch jetzt dezente trockene RG's. Röntgen-Thorax: Infiltrate nicht sicher auszuschließen. Beginn einer AB-Therapie mit Piperacillin/ Tazobactam Temp. 38,2 C. Trachealsekret jetzt zunehmend, weiter eitrig. Mikrobiologie des TS: reichlich Wachstum von K. pneumoniae. AB-Therapie: Umstellung auf Cefuroxim. 7. Tag Temperaturen bis 37,9 C, weiter beatmet. 8. Tag Tag 11. Tag 12. Tag 19. Tag Röntgen-Thorax: Stauungszeichen, Infiltrate nicht sicher auszuschließen. Trachealsekret wenig und weiß. Pulmonale Situation zufriedenstellend. Temp. bis 37,4 C Erneuter Temperaturanstieg auf 38,6 C, Blutkultur und Liquor für Mikrobiologie abgenommen. Rö-Thorax: ohne pathologischen Befund Temperatur 38,5 C, vorab Information von der Mikrobiologie: reichlich positive Kokken im Liquor: Zellzahl 1600, Glucose 33 mg/dl, Lactat 28,7 mg/dl, Antibiotikatherapie: Meropenem. In der Blutkultur kein Wachstum. Anruf von der Mikrobiologie: Im Liquor: Staphylococcus epidermidis, EVD entfernt. CRP 6 mg/dl. AB-Umstellung auf Fosfomycin und Vancomycin 21. Tag Patientin ist weiter beatmet. CRP und Leukozyten rückläufig. 25. Tag Patientin verstorben Antwort zu Kasuistik 5 *
7 LimeSurvey - ITS-KISS Kasuistiken von 11 Trainingskasuistik 6 Die Aufnahme eines 69 jährigen Patienten auf die ITS erfolgte postoperativ nach notfallmäßiger Laparotomie bei Magenperforation und akutem Abdomen. Es waren bereits ein Dialysekatheter, transurethraler Harnwegskatheter und Drainagen vorhanden. Der Patient kam intubiert mit liegender Magensonde aus dem OP auf die Station. Bei dem Patienten ist eine Besiedelung mit 3MRGN Klebsiella pneumoniae und mit 3MRGN Pseudomonas aeruginosa bekannt. 1. Tag Patient beatmet, ZVK Anlage erfolgt, Temperatur 38,2 C, Leukozyten 22,1/nl, Wundabstrich intraoperativ abgenommen 2. Tag Temperatur 37,8 C, Extubation erfolgt, Rö-Thorax: Infiltrate möglich, Trachealsekret weißlich 3. Tag Temperatur 37,5 C, pulmonal stabil 4. Tag Rö-Thorax: Volumenbelastung und Ergüsse bds., Temperatur 38,0 C, Leukozyten 23/nl, Oxygenierung besser werdend 5. Tag Temperatur 38,2 C, Abnahme von Blutkulturen, CT-Thorax: keine Infiltrate Erneute Abnahme von Blutkulturen, Temperatur 39 C, Leukozyten 30,5/nl 10. Tag 11. Tag Rö-Thorax: Keine Infiltrate, Leukozyten 49,5/nl, bds. abgeschwächtes Atemgeräusch, respiratorisch noch kompromittiert, Mikrobiologische Befundmitteilung des intraoperativen Wundabstrichs: mässig Wachstum von Enterococcus faecium (VRE) und 3MRGN Klebsiella pneumoniae. BK: bislang kein Wachstum Aerobe und anaerobe Blutkultur von Tag 5: Enterococcus faecium (VRE), Verlegung des Patienten über den OP auf eine andere Intensivstation Antwort zu Kasuistik 6 *
8 LimeSurvey - ITS-KISS Kasuistiken von 11 Trainingskasuistik 7 Eine 43-jährige Patientin mit Endokarditis wird nach erfolgter Herzklappenoperation (Ersatz der Mitralklappe), intubiert und beatmet auf die Intensivstation aufgenommen. Die Patientin hat einen ZVK, mehrere Thoraxdrainagen und einen transurethralen Harnwegkatheter. 1. Tag Temp. 37,3 C, Röntgen-Thorax. Erguß rechts, keine Infiltrate 2. Tag Extubation, Umstellung auf CPAP- Beatmung, Leukozyten 9,2/nl, Temp. bis 37 C 3. Tag Abnahme von Blutkulturen (BK), Rö-Thorax: Erguß rechts regredient, Entfernung der Thoraxdrainagen 5. Tag Kaum Trachealsekret, Temp. 38,2 C Temp. 38,8 C, viel eitriges Trachealsekret (TS), mikrobiologische Untersuchung des TS: kein Wachstum, BK von Tag 3: kein Wachstum. Im Röntgen-Thorax: Nachweis neuer pneum. Infiltrate bds., Leukozyten 13,2/nl, Beginn kalkulierte Antibiose mit Fosfomycin und Rifampicin 8. Tag Temp. 38,6 C, reichlich zähes eitriges Sekret abzusaugen, auskultatorisch feuchte Rasselgeräusche. 10. Tag Temp. 39 C, Abnahme von BK, weiterhin eitriges TS, häufiges Absaugen, mikrobiologische Untersuchung des TS ergab kein Wachstum 15. Tag Temp. 37,9 C, Rö-Thorax: pneumonische Infiltrate bds., Ergebnis der BK-Diagnostik von Tag 10: kein Wachstum, DK- Urin: Klebsiella pneumoniae 10 5 KBE/ml; Beginn AB-Therapie mit Ciprofloxacin 17. Tag Aerobe Blutkultur: Sproßpilze, Beginn einer antimykotischen Therapie mit Anidulafungin 22. Tag Im Rö-Thorax weiterhin pneumonische Infiltrate, Temp. 37,8 C, klinisch deutlich besser. 27. Tag Verlegung der Patientin in stabilem AZ auf Normalstation Antwort zu Kasuistik 7 *
9 LimeSurvey - ITS-KISS Kasuistiken von 11 Trainingskasuistik 8 Ein 69-jähriger Patient wird postoperativ nach biologischem Mitralklappenersatz sediert und beatmet auf der kardiochirurgischen Intensivstation aufgenommen. Er hat einen transurethralen Harnwegkatheter, 3 Pleuradrainagen und 2 ZVK. Die stationäre Aufnahme erfolgte wegen kardialer Dekompensation und hochgradiger Mitral- und Trikuspidalklappeninsuffizienz. Der Patient beschrieb zunehmende Dyspnoe seit Wochen. 1. Tag 3. Tag 4. Tag Die perioperative AB-Prophylaxe mit Cefuroxim wurde am 1. postoperativen Tag beendet. Temp. 37,3 C, Röntgen Thorax: ohne pathologischen Befund Hämodynamik unter Katecholamingaben stabil, Trachealsekret mäßig viel und zäh, problemlose Extubation, Beginn enterale Kost Leukozyten: 17,4/nl, Röntgen Thorax: ohne pathologischen Befund Trachealsekret viel, eitrig, Temp. 37,7 C; wegen Vd. auf Pneumonie Beginn Antibiotikatherapie mit Piperacillin/Tazobactam. Rö-Thorax: Infiltrate. Bei Erschöpfung und Verschlechterung der Oxygenierung: Reintubation 5. Tag Durchführung einer BAL: Mikrobiologischer Befund ergibt mäßig Candida dubliniensis, Temp. 38,3 C 11. und 14. Tag 21. Tag 29. Tag Bei steigenden Infektionsparametern ZVK- Wechsel; Leukozyten 12,1/nl, Temp. 38,7 C. Mikrobiologischer Befund TBS: geringes Wachstum von Sproßpilzen, Rö-Thorax: pneumonische Infiltrate re. Unterlappen Hämofiltration, da keine Eigendiurese (CVVH) Temp. um 38,8 C, jeweils Abnahme mehrerer Blutkulturen (BK) ohne mikrobiologisches Wachstum. Rö- Thorax: keine pneumonischen Infiltrate Temp. 38,1 C, Leukozyten 8,1/nl, Abnahme Blutkultur wegen Neuanlage ZVK : in der aeroben BK Nachweis von Staphylococcus epidermidis Temp. 38,6 C, CRP 61,5mg/l, Leukozyten 12,2/nl, Abnahme von Blutkulturen mit Wachstum von Staphylococcus epidermidis in der aeroben BK, ZVK-Wechsel 31. Tag Beginn Vancomycin-Therapie 45. Tag Temp. 37,2 C, kardial stabil. Verlegung auf periphere Station Antwort zu Kasuistik 8 *
10 LimeSurvey - ITS-KISS Kasuistiken von 11 Trainingskasuistik 9 Eine 65-jährige Patientin wird postoperativ sediert und beatmet (Z. n. pyloruserhaltender Pankreaskopfresektion) auf die ITS aufgenommen. Die Patientin ist bei Übernahme bereits mit einem ZVK, Tubus, transurethralem HWK, Magensonde und einer Thorax-Drainage versorgt. Eine perioperative AB-Prophylaxe war nicht erfolgt. 1. Tag 3. Tag 4. Tag 5. Tag Temp. 38,3 C, Sekret beim Absaugen unauffällig, feuchte Rasselgeräusche (RG's) li>re, Rö-Thorax: Belüftungsstörungen, Dystelektasen DD: fragliche Infiltrate. Tracheobronchialsekret (TS): Stenotrophomonas maltophilia. Blutkultur (BK): kein Wachstum Temp. 39,5 C, TS eitrig abzusaugen, im TS: vereinzelt Wachstum von Stenotrophomonas maltophilia und Sproßpilze. Rö-Thorax: zunehmende Belüftungsstörungen, Verdichtungen DD: fragliche Infiltrate. BK: kein Wachstum Temp. 39,0 C, feuchte RG's beidseits, TS: vereinzelt Wachstum von Stenotrophomonas maltophilia und Sproßpilze, TS: grün und viel, Rö-Thorax: fragliche Infiltrate. BK: kein Wachstum Temp. 38,6 C, RG's bds., TS: vereinzelt Wachstum von Stenotrophomonas maltophilia und Sproßpilze, Rö-Thorax: Verdichtung und fragliche Infiltrate. BK: Staphylococcus haemolyticus. Laparatomie-Wunde: gerötet, gespannt und dehiszent. Mikrobiologischer Befund vom tiefen Wundabstrich aus Bereich der Dehiszenz: reichlich Wachstum von Enterobacter cloacae, mäßig Wachstum von Enterococcus faecium und Sproßpilzen. Beginn einer AB-Therapie mit Ertapenem. Temp. 38,4 C, RG's bds., Rö-Thorax: Infiltrate bds. BK: Staphylococcus haemolyticus AB-Therapie um Vancomycin erweitert. 7. Tag Temp. 38,2 C, RG's bds., TS: gelb und viel, 2 x BK (aerob und anaerob): Staphylococcus haemolyticus und Staphylococcus epidermidis 9. Tag Temp. 37,5 C, Pulmonal deutlich gebessert, Rö-Thorax: Infiltrate im Vergleich zu Voraufnahmen rückläufig 12. Tag Temp. 37,8 C, AB-Therapie beendet 15. Tag Temp. 38,6 C, DK-Urin: KBE/ml Candida albicans und Enterobacter cloacae 19. Tag Temp. 38,1 C, Verlegung des stabilen Patienten auf periphere Station Antwort zu Kasuistik 9 *
11 LimeSurvey - ITS-KISS Kasuistiken von 11 Trainingskasuistik 10 Ein 72-jähriger Patient wird postoperativ bei Z.n. Ösophagusresektion und Magenhochzug auf die ITS übernommen. 1. Tag Bei Aufnahme ist der Pat. beatmet, hat einen ZVK, einen transurethralen HWK und eine Magensonde. Temp. 37,2 C 4. Tag 5. Tag 7. Tag Temperatur 38,5 C, Trachealsekret (TS) geringes Wachstum von Sproßpilzen und E. coli, abgeschwächtes Atemgeräusch (AG), Leukozyten 14,2/nl, Rö-Thorax: Dystelektasen bds. Weiterhin hohe Temperaturen (>38,0 C), abgeschwächtes AG, beim Absaugen viel putrides Sekret, Verschlechterung der pulmonalen Situation in Krankenakte dokumentiert Temp. 38,5 C, Leukozyten 15,1/nl, Rö-Thorax: neues Infiltrat re Unterlappen, TS: eitrig und viel; mikrobiologischer Befund des TS: reichlich Wachstum von E. coli Weiterhin hohe Temperaturen (>38,0 C), Beginn Antibiotikatherapie: Piperacillin/ Tazobactam und Ciprofloxacin, weiterhin zähes gelbes Sekret beim Absaugen, grobe Rasselgeräusche (RG's) 8. Tag RG's re>li, TS: gelb und viel abzusaugen, Rö-Thorax: Infiltrat re Unterlappen unverändert und neues Infiltrat Oberlappen re 9. Tag Temperaturen 37,6 C, Sekret beim Absaugen mäßig und gelb, Urin: KBE/ml Candida albicans 12. Tag Temperaturen 37,8 C, Infektparameter rückläufig, leichtes Giemen, Rö-Thorax: Infiltrate deutlich rückläufig. Beginn des Weanings 17. Tag Temperatur 37,4 C, Leukozyten 9,6/nl, Patient kardio-pulmonal stabil 23. Tag Verlegung in stabilem Zustand auf periphere Station Antwort zu Kasuistik 10 *
ITS-KISS Kasuistiken 2015
 ITS-KISS Kasuistiken 2015 Wir haben 10 Kasuistiken für Sie vorbereitet. Bitte entscheiden Sie anhand dieser Kasuistiken, ob eine, mehrere oder keine nosokomiale Indikatorinfektion (Atemweginfektionen ////,
ITS-KISS Kasuistiken 2015 Wir haben 10 Kasuistiken für Sie vorbereitet. Bitte entscheiden Sie anhand dieser Kasuistiken, ob eine, mehrere oder keine nosokomiale Indikatorinfektion (Atemweginfektionen ////,
Anamnese. Vielen Dank, Ihr KISS-Team. Pflichtfragen sind mit * gekennzeichnet.
 1 von 21 Wir haben 10 Kasuistiken für Sie vorbereitet. Bitte entscheiden Sie anhand dieser Kasuistiken, ob eine, mehrere oder keine nosokomiale Indikatorinfektion (Atemweginfektionen C1a/C1b/C1c/C1d/J1,
1 von 21 Wir haben 10 Kasuistiken für Sie vorbereitet. Bitte entscheiden Sie anhand dieser Kasuistiken, ob eine, mehrere oder keine nosokomiale Indikatorinfektion (Atemweginfektionen C1a/C1b/C1c/C1d/J1,
KISS Krankenhaus-Infektions-Surveillance-System
 Referenzdaten Erstellungsdatum: 4.April 2018 Nationales Referenzzentrum für Surveillance von nosokomialen Infektionen Hindenburgdamm 27 12203 Berlin Tel.: 030 / 8445 3680 Fax: 030 / 8445 3682 www.nrz-hygiene.de
Referenzdaten Erstellungsdatum: 4.April 2018 Nationales Referenzzentrum für Surveillance von nosokomialen Infektionen Hindenburgdamm 27 12203 Berlin Tel.: 030 / 8445 3680 Fax: 030 / 8445 3682 www.nrz-hygiene.de
Resistenzepidemiologie 2015
 Resistenzepidemiologie 215 Arne C. Rodloff Erreger Chirurgie Escherichia coli 386 Staphylococcus aureus 39 Enterococcus faecalis 31 Staphylococcus epidermidis 227 Proteus mirabilis 134 Pseudomonas aeruginosa
Resistenzepidemiologie 215 Arne C. Rodloff Erreger Chirurgie Escherichia coli 386 Staphylococcus aureus 39 Enterococcus faecalis 31 Staphylococcus epidermidis 227 Proteus mirabilis 134 Pseudomonas aeruginosa
Multiresistente Erreger (MRE) bei stationär behandelten Kindern mit lebensbedrohlicher Erkrankung. (PALLINI Studie)
 8. DKST 20.03.2015 Multiresistente Erreger (MRE) bei stationär behandelten Kindern mit lebensbedrohlicher Erkrankung (PALLINI Studie) Carola Hasan Pia Schmidt Arne Simon 1 Boris Zernikow 1 Abteilung für
8. DKST 20.03.2015 Multiresistente Erreger (MRE) bei stationär behandelten Kindern mit lebensbedrohlicher Erkrankung (PALLINI Studie) Carola Hasan Pia Schmidt Arne Simon 1 Boris Zernikow 1 Abteilung für
ESBL heißt jetzt MRGN Neues über multiresistente gramnegative Erreger. Prof. Dr. C. Wendt
 ESBL heißt jetzt MRGN Neues über multiresistente gramnegative Erreger Prof. Dr. C. Wendt Weitere Co-Resistenzen E. coli ESBL+ / Chin-S E. coli ESBL+ / Chin-R Klebsiella spp. ESBL+ / Chin-S Klebsiella spp.
ESBL heißt jetzt MRGN Neues über multiresistente gramnegative Erreger Prof. Dr. C. Wendt Weitere Co-Resistenzen E. coli ESBL+ / Chin-S E. coli ESBL+ / Chin-R Klebsiella spp. ESBL+ / Chin-S Klebsiella spp.
Fallbericht 2: Sepsis bei bronchopulmonalem Infekt. Dr. med. Roland Widmer, Präklinik, Klinikum Bogenhausen
 Fallbericht 2: Sepsis bei bronchopulmonalem Infekt Dr. med. Roland Widmer, Präklinik, Klinikum Bogenhausen Grund der Vorstellung Seit 2 Monaten Singultus, seit einer Woche zunehmende Dyspnoe, massive Verschlechterung
Fallbericht 2: Sepsis bei bronchopulmonalem Infekt Dr. med. Roland Widmer, Präklinik, Klinikum Bogenhausen Grund der Vorstellung Seit 2 Monaten Singultus, seit einer Woche zunehmende Dyspnoe, massive Verschlechterung
Hier ist eine Zusammenstellung der vom RKI ermittelten Daten der Keime, bei denen jeweils mindestes 50 Proben auf Resistenzen getestet wurden.
 Keime und Resistenzen ARS 2011 oder Vorsicht, Antibiotika! Quelle: Robert Koch-Institut: ARS, https://ars.rki.de, Datenstand: 04.01.2012 Zusammenstellung und mehr zum Thema: www.krankenhhasser.de Die Datenbank
Keime und Resistenzen ARS 2011 oder Vorsicht, Antibiotika! Quelle: Robert Koch-Institut: ARS, https://ars.rki.de, Datenstand: 04.01.2012 Zusammenstellung und mehr zum Thema: www.krankenhhasser.de Die Datenbank
Übungen zur Anwendung der Definitionen. Auf der Grundlage des ECDC Point Prevalence Surveys zu nosokomialen Infektionen und
 Übungen zur Anwendung der Definitionen Auf der Grundlage des ECDC Point Prevalence Surveys zu nosokomialen Infektionen und Antibiotikaanwendung in Europa Kasuistik 1: Ein 59-jähriger Patient wird mit dem
Übungen zur Anwendung der Definitionen Auf der Grundlage des ECDC Point Prevalence Surveys zu nosokomialen Infektionen und Antibiotikaanwendung in Europa Kasuistik 1: Ein 59-jähriger Patient wird mit dem
Zwischenbericht zur ESPED Studie. Invasive Infektionen durch multiresistente Erreger (MRE) bei Kindern
 Zwischenbericht zur ESPED Studie Invasive Infektionen durch multiresistente Erreger (MRE) bei Kindern Einleitung: Bei Routineabstrichen werden gelegentlich multiresistente bakterielle Infektionserreger
Zwischenbericht zur ESPED Studie Invasive Infektionen durch multiresistente Erreger (MRE) bei Kindern Einleitung: Bei Routineabstrichen werden gelegentlich multiresistente bakterielle Infektionserreger
Klinische Fälle. Stefanie Döbele, Innere Medizin I Gastroenterologie, Hepatologie und Infektiologie Universitätsklinikum Tübingen
 Klinische Fälle Stefanie Döbele, Innere Medizin I Gastroenterologie, Hepatologie und Infektiologie Universitätsklinikum Tübingen 13. Symposium Infektionsmedizin in Tübingen - 07.03.2015 Fall 1 Männlich,
Klinische Fälle Stefanie Döbele, Innere Medizin I Gastroenterologie, Hepatologie und Infektiologie Universitätsklinikum Tübingen 13. Symposium Infektionsmedizin in Tübingen - 07.03.2015 Fall 1 Männlich,
Konventionelle Röntgendiagnostik des Thorax. Fallbeispiele aus der Praxis
 INSTITUT FÜR ROENTGENDIAGNOSTIK UND KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Konventionelle Röntgendiagnostik des Thorax Fallbeispiele aus der Praxis S. Thieler/ J. Rennert Fallbeispiel 1 Patient MT
INSTITUT FÜR ROENTGENDIAGNOSTIK UND KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Konventionelle Röntgendiagnostik des Thorax Fallbeispiele aus der Praxis S. Thieler/ J. Rennert Fallbeispiel 1 Patient MT
PALLINI Ein palliativpflegerisches Hygienekonzept
 PALLINI Ein palliativpflegerisches Hygienekonzept 12. APS-Jahrestagung Berlin, 4. und 5. Mai MRE Nachweis: STOPP! Zimmerisolierung Kittel- und Handschuhpflege Weiteres Vorgehen 1. Modifizierte Hygienevorschriften
PALLINI Ein palliativpflegerisches Hygienekonzept 12. APS-Jahrestagung Berlin, 4. und 5. Mai MRE Nachweis: STOPP! Zimmerisolierung Kittel- und Handschuhpflege Weiteres Vorgehen 1. Modifizierte Hygienevorschriften
Klebsiella pneumoniae
 Enterobakterien E. coli Klebsiella spp., Klebsiella pneumoniae Enterobacter spp. (Serratia spp., Citrobacter spp., Proteus spp., Morganella morganii) Enterobakterien allgemein Natürliche Darmflora von
Enterobakterien E. coli Klebsiella spp., Klebsiella pneumoniae Enterobacter spp. (Serratia spp., Citrobacter spp., Proteus spp., Morganella morganii) Enterobakterien allgemein Natürliche Darmflora von
Empirische antibiotische Therapie bei schwerer Sepsis
 MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
KISS Krankenhaus-Infektions-Surveillance-System
 Referenzdaten Erstellungsdatum: 28.März 2017 Nationales Referenzzentrum für Surveillance von nosokomialen Infektionen Hindenburgdamm 27 12203 Berlin Tel.: 030 / 8445 3680 Fax: 030 / 8445 3682 www.nrz-hygiene.de
Referenzdaten Erstellungsdatum: 28.März 2017 Nationales Referenzzentrum für Surveillance von nosokomialen Infektionen Hindenburgdamm 27 12203 Berlin Tel.: 030 / 8445 3680 Fax: 030 / 8445 3682 www.nrz-hygiene.de
Infektionserfassung -
 Infektionserfassung - Flow Charts zur Übersicht und Zusammenfassung Bei der Verwendung der Flow Charts müssen zusätzlich die im ONKO-KISS Protokoll bei jeder Definition aufgeführten detaillierten Hinweise
Infektionserfassung - Flow Charts zur Übersicht und Zusammenfassung Bei der Verwendung der Flow Charts müssen zusätzlich die im ONKO-KISS Protokoll bei jeder Definition aufgeführten detaillierten Hinweise
Anamnese. Verlauf. LimeSurvey - OP-KISS Kasuistiken von 7. Antwort zu Kasuistik 1 *
 LimeSurvey - OP-KISS Kasuistiken 2014 1 von 7 Wir haben 7 Kasuistiken für Sie vorbereitet. Bitte legen Sie für jede Kasuistik fest, ob nach den CDC-Definitionen eine postoperative Wundinfektion vorliegt
LimeSurvey - OP-KISS Kasuistiken 2014 1 von 7 Wir haben 7 Kasuistiken für Sie vorbereitet. Bitte legen Sie für jede Kasuistik fest, ob nach den CDC-Definitionen eine postoperative Wundinfektion vorliegt
Empfehlungen der KRINKO zum Umgang mit ESBL MRGN. Prof. Dr. C. Wendt
 Empfehlungen der KRINKO zum Umgang mit ESBL MRGN Prof. Dr. C. Wendt Alle Krankenhäuser MRSA 3/4 MRGN E. coli und Klebs. Trend MRSA Trend 4/4 MRGN E. coli Klbes. 3500 3000 2500 Patienten 2000 1500 1000
Empfehlungen der KRINKO zum Umgang mit ESBL MRGN Prof. Dr. C. Wendt Alle Krankenhäuser MRSA 3/4 MRGN E. coli und Klebs. Trend MRSA Trend 4/4 MRGN E. coli Klbes. 3500 3000 2500 Patienten 2000 1500 1000
Klinik und Surveillance bei nosokomialen Infektionen auf Intensivstationen
 Klinik und Surveillance bei nosokomialen Infektionen auf Intensivstationen Alexandra Petre Univ.-Prof. Dr.med.univ. Michael Hiesmayr Medizinische Universität Wien Universitätsklinik für Herz-, Thorax-
Klinik und Surveillance bei nosokomialen Infektionen auf Intensivstationen Alexandra Petre Univ.-Prof. Dr.med.univ. Michael Hiesmayr Medizinische Universität Wien Universitätsklinik für Herz-, Thorax-
KISS Krankenhaus-Infektions-Surveillance-System
 Referenzdaten Erstellungsdatum: 28.April 2016 Nationales Referenzzentrum für Surveillance von nosokomialen Infektionen Hindenburgdamm 27 12203 Berlin Tel.: 030 / 8445 3680 Fax: 030 / 8445 3682 www.nrz-hygiene.de
Referenzdaten Erstellungsdatum: 28.April 2016 Nationales Referenzzentrum für Surveillance von nosokomialen Infektionen Hindenburgdamm 27 12203 Berlin Tel.: 030 / 8445 3680 Fax: 030 / 8445 3682 www.nrz-hygiene.de
Definition der Multiresistenz
 Neue Empfehlung der Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO) beim Robert Koch-Institut (RKI): Hygienemaßnahmen bei Infektionen oder Besiedlung mit multiresistenten gramnegativen
Neue Empfehlung der Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO) beim Robert Koch-Institut (RKI): Hygienemaßnahmen bei Infektionen oder Besiedlung mit multiresistenten gramnegativen
NEO-KISS Kasuistiken 2016
 Seite 1 von 10 NEO-KISS Kasuistiken 2016 Wir haben 10 Kasuistiken für Sie vorbereitet. Hinweise: Der Online-Fragebogen muss innerhalb einer Sitzung komplett bearbeitet werden und kann nicht in Teilen zwischengespeichert
Seite 1 von 10 NEO-KISS Kasuistiken 2016 Wir haben 10 Kasuistiken für Sie vorbereitet. Hinweise: Der Online-Fragebogen muss innerhalb einer Sitzung komplett bearbeitet werden und kann nicht in Teilen zwischengespeichert
M. Mielke, N.-O. Hübner, RKI
 Nosokomiale und schwierig zu therapierende Infektionen IfSG und aktuelle Empfehlungen der KRINKO Aufmerksamkeit - Wissen - Verantwortung MRGN Was ist das? Was ist zu tun? M. Mielke, N.-O. Hübner, RKI Novellierung
Nosokomiale und schwierig zu therapierende Infektionen IfSG und aktuelle Empfehlungen der KRINKO Aufmerksamkeit - Wissen - Verantwortung MRGN Was ist das? Was ist zu tun? M. Mielke, N.-O. Hübner, RKI Novellierung
PEG-Blutkultur-Studien. Eberhard Straube, Jena Andrea Becker, Karlsruhe Erika J. K. Rosenthal, Wiesbaden Eberhard Kniehl, Karlsruhe Ines Noll, Berlin
 PEG-Blutkultur-Studien Eberhard Straube, Jena Andrea Becker, Karlsruhe Erika J. K. Rosenthal, Wiesbaden Eberhard Kniehl, Karlsruhe Ines Noll, Berlin PEG-Blutkultur-Studien Teilnehmer: Mikrobiologische
PEG-Blutkultur-Studien Eberhard Straube, Jena Andrea Becker, Karlsruhe Erika J. K. Rosenthal, Wiesbaden Eberhard Kniehl, Karlsruhe Ines Noll, Berlin PEG-Blutkultur-Studien Teilnehmer: Mikrobiologische
Resistenzbericht Manfred Fille
 Resistenzbericht 216 Manfred Fille gefährli hste Erreger ( a h WHO, Februar 217) Kritische Priorität: Acinetobacter baumannii, resistent gegen Carbapeneme Pseudomonas aeruginosa, resistent gegen Carbapeneme
Resistenzbericht 216 Manfred Fille gefährli hste Erreger ( a h WHO, Februar 217) Kritische Priorität: Acinetobacter baumannii, resistent gegen Carbapeneme Pseudomonas aeruginosa, resistent gegen Carbapeneme
Prävention der Ausbreitung von multiresistenten gramnegativen
 Landesamt für Gesundheit und Soziales Abteilung Gesundheit Krankenhaushygiene, Allgemeine Hygiene Prävention der Ausbreitung von multiresistenten gramnegativen Erregern (MRGNE) Internetversion ohne Photos
Landesamt für Gesundheit und Soziales Abteilung Gesundheit Krankenhaushygiene, Allgemeine Hygiene Prävention der Ausbreitung von multiresistenten gramnegativen Erregern (MRGNE) Internetversion ohne Photos
OP-KISS Kasuistiken 2015
 1 OP-KISS Kasuistiken 2015 Wir haben 10 Kasuistiken für Sie vorbereitet. Bitte legen Sie für jede Kasuistik fest, ob nach den CDC-Definitionen eine postoperative Wundinfektion vorliegt oder nicht (,,,
1 OP-KISS Kasuistiken 2015 Wir haben 10 Kasuistiken für Sie vorbereitet. Bitte legen Sie für jede Kasuistik fest, ob nach den CDC-Definitionen eine postoperative Wundinfektion vorliegt oder nicht (,,,
Akute myeloische Leukämie 61 Akute lymphatische Leukämie 9 Non Hodgkin Lymphom 12 Plasmozytom 10 Hodgkin Lymphom 4 Andere 4
 4. Ergebnisse 4.1. Patientencharakteristika In der vorliegenden Arbeit wurden 100 Patienten, davon 49 Frauen und 51 Männer untersucht. Es wurden hauptsächlich Patienten mit langer Neutropeniedauer in die
4. Ergebnisse 4.1. Patientencharakteristika In der vorliegenden Arbeit wurden 100 Patienten, davon 49 Frauen und 51 Männer untersucht. Es wurden hauptsächlich Patienten mit langer Neutropeniedauer in die
Pädiatrische Antiinfektiva direkt
 Pädiatrische Antiinfektiva direkt Ein Leitfaden Bearbeitet von Horst Schroten, Tobias Tenenbaum 1. Auflage 2010. Taschenbuch. 128 S. Paperback ISBN 978 3 13 150031 1 Format (B x L): 10,5 x 14,5 cm Weitere
Pädiatrische Antiinfektiva direkt Ein Leitfaden Bearbeitet von Horst Schroten, Tobias Tenenbaum 1. Auflage 2010. Taschenbuch. 128 S. Paperback ISBN 978 3 13 150031 1 Format (B x L): 10,5 x 14,5 cm Weitere
(1 3)-β-D-Glucan: Ein Biomarker mit Potenzial und Fallstricken. Dr. med. Jürgen Held (Dipl. Biochem.) Mikrobiologisches Institut
 (1 3)-β-D-Glucan: Ein Biomarker mit Potenzial und Fallstricken Dr. med. Jürgen Held (Dipl. Biochem.) Mikrobiologisches Institut Vorkommen von (1 3)-β-D-Glucan (1 6)- und (1 3)-β-D-Glucan Viel Candida Aspergillus
(1 3)-β-D-Glucan: Ein Biomarker mit Potenzial und Fallstricken Dr. med. Jürgen Held (Dipl. Biochem.) Mikrobiologisches Institut Vorkommen von (1 3)-β-D-Glucan (1 6)- und (1 3)-β-D-Glucan Viel Candida Aspergillus
Multiresistente Erreger. Welche sollen es denn diesmal sein? Stäbchen? Kokken? Spiralen?
 Hygiene in der Arztpraxis 3MRGN/4MRGN was ist das nun wieder?? 17.04.2013 Multiresistente Erreger Welche sollen es denn diesmal sein? Stäbchen? Kokken? Spiralen? Multiresistente Erreger Welche sollen
Hygiene in der Arztpraxis 3MRGN/4MRGN was ist das nun wieder?? 17.04.2013 Multiresistente Erreger Welche sollen es denn diesmal sein? Stäbchen? Kokken? Spiralen? Multiresistente Erreger Welche sollen
Neue Wege zur Reduktion der Antibiotikaverordnung bei Atemwegsinfektionen.
 Neue Wege zur Reduktion der Antibiotikaverordnung bei Atemwegsinfektionen. Epidemiologie der antimikrobiellen Resistenzen in Deutschland und Europa Miriam Wiese-Posselt Institut für Hygiene und Umweltmedizin
Neue Wege zur Reduktion der Antibiotikaverordnung bei Atemwegsinfektionen. Epidemiologie der antimikrobiellen Resistenzen in Deutschland und Europa Miriam Wiese-Posselt Institut für Hygiene und Umweltmedizin
Sepsis aus der Sicht des Klinikers
 Sepsis aus der Sicht des Klinikers Prof. Dr. Jörg Beyer, Chefarzt Klinik für Hämatologie und Onkologie, Vivantes Klinikum Am Urban, Dieffenbachstrasse 1, 10967 Berlin Telefon: 1302 22100 Fax: 1302 22105
Sepsis aus der Sicht des Klinikers Prof. Dr. Jörg Beyer, Chefarzt Klinik für Hämatologie und Onkologie, Vivantes Klinikum Am Urban, Dieffenbachstrasse 1, 10967 Berlin Telefon: 1302 22100 Fax: 1302 22105
Gilt die Tarragonastrategie noch unverändert? S. Geiger
 Gilt die Tarragonastrategie noch unverändert? S. Geiger Tarragona Strategie hit hard get to the point focus, focus, focus listen to your hospital look at your patient ELBLANDKLINIKEN 2014 2 Tarragona Strategie
Gilt die Tarragonastrategie noch unverändert? S. Geiger Tarragona Strategie hit hard get to the point focus, focus, focus listen to your hospital look at your patient ELBLANDKLINIKEN 2014 2 Tarragona Strategie
Es ist fünf vor zwölf gramnegative multiresistente Erreger im Blickpunkt. Prof. Dr. C. Wendt
 Es ist fünf vor zwölf gramnegative multiresistente Erreger im Blickpunkt Prof. Dr. C. Wendt Definition der Multiresistenz Resistenz gegen mehrere Antibiotikaklassen MDRO-Guideline 2006 Resistenz gegenüber
Es ist fünf vor zwölf gramnegative multiresistente Erreger im Blickpunkt Prof. Dr. C. Wendt Definition der Multiresistenz Resistenz gegen mehrere Antibiotikaklassen MDRO-Guideline 2006 Resistenz gegenüber
Nosokomiale Infektionen bei neuen Verfahren in der Intensivmedizin. Teodor Bachleda Markus Plimon
 Nosokomiale Infektionen bei neuen Verfahren in der Intensivmedizin Teodor Bachleda Markus Plimon ECMO - extrakorporale Membranoxygenierung Veno-venöse ECMO (vv-ecmo) respiratorische Unterstützung (akutes
Nosokomiale Infektionen bei neuen Verfahren in der Intensivmedizin Teodor Bachleda Markus Plimon ECMO - extrakorporale Membranoxygenierung Veno-venöse ECMO (vv-ecmo) respiratorische Unterstützung (akutes
Protokoll. Surveillance nosokomialer Infektionen auf Intensivstationen
 Protokoll Surveillance nosokomialer Infektionen auf Intensivstationen Nationales Referenzzentrum für Surveillance von nosokomialen Infektionen am Institut für Hygiene und Umweltmedizin Charité - Universitätsmedizin
Protokoll Surveillance nosokomialer Infektionen auf Intensivstationen Nationales Referenzzentrum für Surveillance von nosokomialen Infektionen am Institut für Hygiene und Umweltmedizin Charité - Universitätsmedizin
Welche Labordaten werden gebraucht?
 Welche Labordaten werden gebraucht? A 1 Postoperative oberflächliche Wundinfektion Infektion an der Inzisionsstelle innerhalb von 3 Tagen nach der Operation, die nur Haut oder subkutanes Gewebe mit einbezieht,
Welche Labordaten werden gebraucht? A 1 Postoperative oberflächliche Wundinfektion Infektion an der Inzisionsstelle innerhalb von 3 Tagen nach der Operation, die nur Haut oder subkutanes Gewebe mit einbezieht,
Highlights der PEG- Resistenzstudie 2007
 Jahrestagung der PEG Sektion Grundlagen Bonn, 1. Oktober 28 Highlights der PEG- Resistenzstudie 27 Michael Kresken Antiinfectives Intelligence Gesellschaft für klinisch-mikrobiologische Forschung und Kommunikation,
Jahrestagung der PEG Sektion Grundlagen Bonn, 1. Oktober 28 Highlights der PEG- Resistenzstudie 27 Michael Kresken Antiinfectives Intelligence Gesellschaft für klinisch-mikrobiologische Forschung und Kommunikation,
«Dogmen» in der Infektiologie:
 «Dogmen» in der Infektiologie: Mikrobiologische Diagnostik oder empirische Therapie?The role of host and viral determinants Dominique L. Braun und Huldrych Günthard Klinik für Infektionskrankheiten und
«Dogmen» in der Infektiologie: Mikrobiologische Diagnostik oder empirische Therapie?The role of host and viral determinants Dominique L. Braun und Huldrych Günthard Klinik für Infektionskrankheiten und
Indikationen: Fremdmaterial. Pleuraerguss Stauung Infiltrat Metastasen / Primärtumor Sonstige
 Thoraxpathologien. Thoraxpathologien. Indikationen: Fremdmaterial Pneumothorax Pleuraerguss Stauung Infiltrat Metastasen / Primärtumor Sonstige p g Thoraxpathologien. Schema: Von außen nach innen Von innen
Thoraxpathologien. Thoraxpathologien. Indikationen: Fremdmaterial Pneumothorax Pleuraerguss Stauung Infiltrat Metastasen / Primärtumor Sonstige p g Thoraxpathologien. Schema: Von außen nach innen Von innen
Nosokomiale und schwierig zu therapierende Infektionen DART, Novellierung des IfSG Empfehlungen der KRINKO; Kommission ART Regionale Netzwerke
 Nosokomiale und schwierig zu therapierende Infektionen DART, Novellierung des IfSG Empfehlungen der KRINKO; Kommission ART Regionale Netzwerke M. Mielke, RKI Novellierung IfSG Hintergründe Nosokomiale
Nosokomiale und schwierig zu therapierende Infektionen DART, Novellierung des IfSG Empfehlungen der KRINKO; Kommission ART Regionale Netzwerke M. Mielke, RKI Novellierung IfSG Hintergründe Nosokomiale
Fieber nach Infiltration
 Fieber nach Infiltration Ostschweizer Notfallsymposium 2019 Bodo Giannone, OA ZNA Vorgeschichte 51 jähriger Patient, 180 cm, 87 kg, BMI 26.9 kg/m 2 20 pack years Medikation: Truxal (Chlorprothixen) bei
Fieber nach Infiltration Ostschweizer Notfallsymposium 2019 Bodo Giannone, OA ZNA Vorgeschichte 51 jähriger Patient, 180 cm, 87 kg, BMI 26.9 kg/m 2 20 pack years Medikation: Truxal (Chlorprothixen) bei
Hygienemaßnahmen bei 3 und 4 MRGN Erreger in der stationären und ambulanten Versorgung
 Hygienemaßnahmen bei 3 und 4 MRGN Erreger in der stationären und ambulanten Versorgung Vortrag von Nicole Demuth-Werner HFK in der Kath. Krankenhaus Hagen gem. GmbH 2 3 Was Sie erwartet: Erregervorstellung
Hygienemaßnahmen bei 3 und 4 MRGN Erreger in der stationären und ambulanten Versorgung Vortrag von Nicole Demuth-Werner HFK in der Kath. Krankenhaus Hagen gem. GmbH 2 3 Was Sie erwartet: Erregervorstellung
Resistenzsituation im Krankenhausbereich -
 2. estagung der PEG Antibiotikaverbrauch und Resistenz Wo steht Deutschland Resistenzsituation im Krankenhausbereich - Datenquellen, Entwicklung und aktuelle Situation Michael Kresken Antiinfectives Intelligence
2. estagung der PEG Antibiotikaverbrauch und Resistenz Wo steht Deutschland Resistenzsituation im Krankenhausbereich - Datenquellen, Entwicklung und aktuelle Situation Michael Kresken Antiinfectives Intelligence
Mikrobiologische Surveillance oder nicht, das ist hier die Frage,. Heinz Burgmann
 Mikrobiologische Surveillance oder nicht, das ist hier die Frage,. Mikrobiologische Untersuchungen auf der ICU Diagnostisch: Klinische Indikation Material aus normalerweise sterilen Bereich (Blut, Blase,
Mikrobiologische Surveillance oder nicht, das ist hier die Frage,. Mikrobiologische Untersuchungen auf der ICU Diagnostisch: Klinische Indikation Material aus normalerweise sterilen Bereich (Blut, Blase,
Mirkobiologische Diagnostik und Befundung bei MRGN Dr. med. Martin Chwoika
 Mirkobiologische Diagnostik und Befundung bei MRGN Dr. med. Martin Chwoika Fortbildungsveranstaltung Netzwerk MRE Landkreis Stendal 14.06.2017 Gramnegative Bakterien Enterobakterien* Pseudomonas aeruginosa
Mirkobiologische Diagnostik und Befundung bei MRGN Dr. med. Martin Chwoika Fortbildungsveranstaltung Netzwerk MRE Landkreis Stendal 14.06.2017 Gramnegative Bakterien Enterobakterien* Pseudomonas aeruginosa
Kosten nosokomialer Pneumonien mit und ohne multiresistente Erreger (MRE)
 Kosten nosokomialer Pneumonien mit und ohne multiresistente Erreger (MRE) 2. Hygienetag Köln 12.10.2011 Häufigkeit nosokomialer Pneumonien auf Intensivstationen Gepoolter arithm. Mittelwert Pneumonie HWI
Kosten nosokomialer Pneumonien mit und ohne multiresistente Erreger (MRE) 2. Hygienetag Köln 12.10.2011 Häufigkeit nosokomialer Pneumonien auf Intensivstationen Gepoolter arithm. Mittelwert Pneumonie HWI
Fachinformation Harnwegsinfektionen Regionale Erreger- und Resistenzstatistik 2016 für Urine
 Fachinformation Harnwegsinfektionen Regionale Erreger- und Resistenzstatistik 206 für Urine September 206 Sehr geehrte Kolleginnen und Kollegen, die klinische Leitlinie Unkomplizierte Harnwegsinfektionen
Fachinformation Harnwegsinfektionen Regionale Erreger- und Resistenzstatistik 206 für Urine September 206 Sehr geehrte Kolleginnen und Kollegen, die klinische Leitlinie Unkomplizierte Harnwegsinfektionen
Tabelle 4-01: Absolute und relative Verteilung der Patienten nach Altersklassen
 Die in den XLS-Dateien vorhandene ATB-Streifen-Bezeichnungen sowie die Köpfe der einzelnen Spalten werden, da in der Access-Tabelle nicht gebraucht, verworfen. Um zu gewährleisten, daß keine neuen Streifen,
Die in den XLS-Dateien vorhandene ATB-Streifen-Bezeichnungen sowie die Köpfe der einzelnen Spalten werden, da in der Access-Tabelle nicht gebraucht, verworfen. Um zu gewährleisten, daß keine neuen Streifen,
(K)ein klarer Fall. Dr. med. Jean-Marie Schnyder. Facharzt für Pneumologie, innere Medizin, physikalische Medizin & Rehabilitation
 (K)ein klarer Fall Dr. med. Jean-Marie Schnyder Facharzt für Pneumologie, innere Medizin, physikalische Medizin & Rehabilitation Luzerner Höhenklinik Montana 2017 Fall : 49-jähriger Portugiese Im Herbst
(K)ein klarer Fall Dr. med. Jean-Marie Schnyder Facharzt für Pneumologie, innere Medizin, physikalische Medizin & Rehabilitation Luzerner Höhenklinik Montana 2017 Fall : 49-jähriger Portugiese Im Herbst
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST. Karlsruhe, im August Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege,
 EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im August 2018 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im August 2018 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
RESISTENZANALYSE Atemwegsinfekte
 RESISTENZANALYSE Atemwegsinfekte NEU - aktuelle Daten aus 2016 Die Daten geben einen Überblick der ausgebildeten Resistenzen bei den am häufigsten aufgetretenen Keimen Nur ambulante Patienten Antibiotika
RESISTENZANALYSE Atemwegsinfekte NEU - aktuelle Daten aus 2016 Die Daten geben einen Überblick der ausgebildeten Resistenzen bei den am häufigsten aufgetretenen Keimen Nur ambulante Patienten Antibiotika
Definitionen zur Erfassung der NI und der Anwendung von Antibiotika
 Definitionen zur Erfassung der NI und der Anwendung von Antibiotika Auf der Grundlage des ECDC Point Prevalence Surveys zu nosokomialen Infektionen und Antibiotikaanwendung in Europa Definitionen zur Erfassung
Definitionen zur Erfassung der NI und der Anwendung von Antibiotika Auf der Grundlage des ECDC Point Prevalence Surveys zu nosokomialen Infektionen und Antibiotikaanwendung in Europa Definitionen zur Erfassung
Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I
 Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I Risikostratifizierung in der Praxis Definition individuelles Therapieziel Klinische Evaluation,
Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I Risikostratifizierung in der Praxis Definition individuelles Therapieziel Klinische Evaluation,
Krankenhaus-Hygiene Aktuell
 Krankenhaus-Hygiene Aktuell Juni 2015 Gundi Heuschen Weltweite Situation Globaler Reiseverkehr: Schnelle Verbreitung weltweit innerhalb weniger Stunden Steigende Infektionsraten Zunehmende Antibiotikaresistenzen
Krankenhaus-Hygiene Aktuell Juni 2015 Gundi Heuschen Weltweite Situation Globaler Reiseverkehr: Schnelle Verbreitung weltweit innerhalb weniger Stunden Steigende Infektionsraten Zunehmende Antibiotikaresistenzen
Nosokomiale Infektionen: Die Fakten
 Geffers U N I V E R S I T Ä T S M E D I Z I N B E R L I N Nosokomiale Infektionen: Die Fakten Christine Geffers Institut für Hygiene und Umweltmedizin, Charité-Universitätsmedizin Berlin Nationales Referenzzentrum
Geffers U N I V E R S I T Ä T S M E D I Z I N B E R L I N Nosokomiale Infektionen: Die Fakten Christine Geffers Institut für Hygiene und Umweltmedizin, Charité-Universitätsmedizin Berlin Nationales Referenzzentrum
1 Infektion der Atemwege
 1 Infektion der Atemwege 1.1 Infektexazerbation bei COPD Ca. 50% der Exazerbationen einer COPD werden durch Infektionserreger ausgelöst, überwiegend durch respiratorische Viren. Die häufigsten bakteriellen
1 Infektion der Atemwege 1.1 Infektexazerbation bei COPD Ca. 50% der Exazerbationen einer COPD werden durch Infektionserreger ausgelöst, überwiegend durch respiratorische Viren. Die häufigsten bakteriellen
Surveillance: Erfassung und Bewertung von nosokomialen Infektionen
 Institut für Medizinische Mikrobiologie und Hygiene Seite 1 von 10 Surveillance: Erfassung und Bewertung von nosokomialen Infektionen Nach den Vorgaben des Sozialgesetzbuches V und des Gesundheitsstrukturgesetzes
Institut für Medizinische Mikrobiologie und Hygiene Seite 1 von 10 Surveillance: Erfassung und Bewertung von nosokomialen Infektionen Nach den Vorgaben des Sozialgesetzbuches V und des Gesundheitsstrukturgesetzes
CLINICAL PATHWAY Ambulant erworbene Pneumonie (CAP)
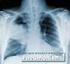 Definition Jede Lungenentzündung eines immunkompetenten, d. h. nicht abwehrgeschwächten Patienten, deren Erreger im privaten oder beruflichen Umfeld "zu Hause" erworben wurde, wird als Ambulant Erworbene
Definition Jede Lungenentzündung eines immunkompetenten, d. h. nicht abwehrgeschwächten Patienten, deren Erreger im privaten oder beruflichen Umfeld "zu Hause" erworben wurde, wird als Ambulant Erworbene
2.2. Empirische intravenöse Therapie gemäss vermutetem Fokus
 2.2. Empirische intravenöse Therapie gemäss vermutetem Fokus Abdominal nosokomial (> 48h Hospitalisation) Amoxicillin/Clavulansäure i.v. 2.2 g i.v. 3x/Tag oder Ceftriaxon 2 g i.v. + Metronidazol 500 mg
2.2. Empirische intravenöse Therapie gemäss vermutetem Fokus Abdominal nosokomial (> 48h Hospitalisation) Amoxicillin/Clavulansäure i.v. 2.2 g i.v. 3x/Tag oder Ceftriaxon 2 g i.v. + Metronidazol 500 mg
Ethische Herausforderungen auf der Intensivstation. Heike Henne-Marino Chirurgische Intensivstation 1 Klinikum Kassel
 Ethische Herausforderungen auf der Intensivstation Heike Henne-Marino Chirurgische Intensivstation 1 Klinikum Kassel Fall 1 Heike Henne-Marino c Klinikum Kassel 2 Fall 1 Diagnosen Ösophagus Karzinom Z.
Ethische Herausforderungen auf der Intensivstation Heike Henne-Marino Chirurgische Intensivstation 1 Klinikum Kassel Fall 1 Heike Henne-Marino c Klinikum Kassel 2 Fall 1 Diagnosen Ösophagus Karzinom Z.
AUSGABE Dezember
 AUSGABE Dezember 2010 www.nrz-hygiene.de Vor Ihnen liegt eine neue Ausgabe des KISS-Newsletter. Es werden wichtige Neuerungen für die einzelnen Module beschrieben und anstehende Fragebögen und Veranstaltungen
AUSGABE Dezember 2010 www.nrz-hygiene.de Vor Ihnen liegt eine neue Ausgabe des KISS-Newsletter. Es werden wichtige Neuerungen für die einzelnen Module beschrieben und anstehende Fragebögen und Veranstaltungen
Die folgende Tabelle (empfohlene Antibiotika und Dosierungen; intravenös und oral) richtet sich nach EUCAST und NAK.
 Antibiotika Dosierungen Stand:Januar 2017 Die folgende Tabelle (empfohlene Antibiotika und Dosierungen; intravenös und oral) richtet sich nach EUCAST und NAK. Penicilline iv Standarddosierung Höhere Dosierung
Antibiotika Dosierungen Stand:Januar 2017 Die folgende Tabelle (empfohlene Antibiotika und Dosierungen; intravenös und oral) richtet sich nach EUCAST und NAK. Penicilline iv Standarddosierung Höhere Dosierung
Antibiotikaresistenzen in der Humanmedizin
 BVL-Symposium Herausforderungen 24: Tierarzneimittel im Fokus Nutzen, Risiken, Resistenzen 5./6. November 23, Berlin Antibiotikaresistenzen in der Humanmedizin Michael Kresken Paul-Ehrlich-Gesellschaft
BVL-Symposium Herausforderungen 24: Tierarzneimittel im Fokus Nutzen, Risiken, Resistenzen 5./6. November 23, Berlin Antibiotikaresistenzen in der Humanmedizin Michael Kresken Paul-Ehrlich-Gesellschaft
Bessere Diagnostik von Lungeninfekten durch Multiplex-PCR?
 Bessere Diagnostik von Lungeninfekten durch Multiplex-PCR? Dr. med. Reno Frei Klinische Mikrobiologie Universitätsspital Basel CH-4031 Basel reno.frei@usb.ch Pneumonie Ambulant erworbene P. (CAP): 3-8/1000
Bessere Diagnostik von Lungeninfekten durch Multiplex-PCR? Dr. med. Reno Frei Klinische Mikrobiologie Universitätsspital Basel CH-4031 Basel reno.frei@usb.ch Pneumonie Ambulant erworbene P. (CAP): 3-8/1000
Begriffsverwirrung ESBL KPC VRE MDR NDM XDR PDR
 M R G N Begriffsverwirrung VRE ESBL KPC XDR MDR PDR NDM Multiresistenz Bisher definiert nach genotypische Resistenzmechanismen, z.b. Extended-spectrum β-lactamasen (ESBL) Klebsiella pneum. Carbapenemasen
M R G N Begriffsverwirrung VRE ESBL KPC XDR MDR PDR NDM Multiresistenz Bisher definiert nach genotypische Resistenzmechanismen, z.b. Extended-spectrum β-lactamasen (ESBL) Klebsiella pneum. Carbapenemasen
Hygiene in der Arztpraxis
 Hygiene in der Arztpraxis 3MRGN/4MRGN Gefahr durch multiresistente Erreger? 22.04.2015 Multiresistente Erreger Welche sollen es denn diesmal sein? MRGN = Multiresistente Gramnegative Stäbchen Stäbchen?
Hygiene in der Arztpraxis 3MRGN/4MRGN Gefahr durch multiresistente Erreger? 22.04.2015 Multiresistente Erreger Welche sollen es denn diesmal sein? MRGN = Multiresistente Gramnegative Stäbchen Stäbchen?
MRE. multiresistente Erreger. Sicht des Klinikers. PD Dr. Andreas Bastian Chefarzt Pneumologie / Intensivmedizin / Infektiologie
 MRE multiresistente Erreger Sicht des Klinikers PD Dr. Andreas Bastian Chefarzt Pneumologie / Intensivmedizin / Infektiologie Anteil der MRSA (%) an allen Staphylococcus aureus Infektionen in Deutschland
MRE multiresistente Erreger Sicht des Klinikers PD Dr. Andreas Bastian Chefarzt Pneumologie / Intensivmedizin / Infektiologie Anteil der MRSA (%) an allen Staphylococcus aureus Infektionen in Deutschland
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST. Karlsruhe, im März Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege,
 EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im März 2019 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im März 2019 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
Krankenhaus-Infektions- Surveillance-System (KISS)
 Krankenhaus-Infektions- Surveillance-System (KISS) ITS-KISS: Surveillance- Protokoll Intensivstationen Nationales Referenzzentrum für Surveillance von nosokomialen Infektionen am Institut für Hygiene und
Krankenhaus-Infektions- Surveillance-System (KISS) ITS-KISS: Surveillance- Protokoll Intensivstationen Nationales Referenzzentrum für Surveillance von nosokomialen Infektionen am Institut für Hygiene und
Krankenhaushygiene. Studentenvorlesung 26. Januar Walter Popp
 Krankenhaushygiene Studentenvorlesung 26. Januar 2018 Walter Popp Seite 1 Adolf Neubauer (1850-1932) Trennung von septischen und aseptischen OPs. Einführung von OP-Sälen mit abwaschbaren Wänden. Curt Schimmelbusch
Krankenhaushygiene Studentenvorlesung 26. Januar 2018 Walter Popp Seite 1 Adolf Neubauer (1850-1932) Trennung von septischen und aseptischen OPs. Einführung von OP-Sälen mit abwaschbaren Wänden. Curt Schimmelbusch
Bedeutung von Kreuzresistenz und Mehrfachresistenz bei bakteriellen Erregern für die Initialtherapie Michael Kresken. 21./22. März 2016, Königswinter
 Bad Honnef-Symposium 2016 Paul-Ehrlich-Gesellschaft für Chemotherapie e. V. Empfehlungen zur kalkulierten Initialtherapie bakterieller Erkrankungen bei Erwachsenen 21./22. März 2016, Königswinter Bedeutung
Bad Honnef-Symposium 2016 Paul-Ehrlich-Gesellschaft für Chemotherapie e. V. Empfehlungen zur kalkulierten Initialtherapie bakterieller Erkrankungen bei Erwachsenen 21./22. März 2016, Königswinter Bedeutung
Umgang mit multiresistenten Erregern (MRE) aus der Sicht des Mikrobiologischen Labor. Dr. med. Arno Köster
 Umgang mit multiresistenten Erregern (MRE) aus der Sicht des Mikrobiologischen Labor Dr. med. Arno Köster Definition Multiresistenz (MRE) ICD-10-GM Version 2010 U81! Bakterien mit Multiresistenz gegen
Umgang mit multiresistenten Erregern (MRE) aus der Sicht des Mikrobiologischen Labor Dr. med. Arno Köster Definition Multiresistenz (MRE) ICD-10-GM Version 2010 U81! Bakterien mit Multiresistenz gegen
Harnwegsinfektionen von der Hausarztpraxis bis zur Intensivstation. Professor Christian Ruef Institut für Infektiologie und Spitalhygiene
 Harnwegsinfektionen von der Hausarztpraxis bis zur Intensivstation Professor Christian Ruef Institut für Infektiologie und Spitalhygiene 1 Themen Fallbeispiel Epidemiologie der Antibiotikaresistenz - International
Harnwegsinfektionen von der Hausarztpraxis bis zur Intensivstation Professor Christian Ruef Institut für Infektiologie und Spitalhygiene 1 Themen Fallbeispiel Epidemiologie der Antibiotikaresistenz - International
Antimikrobielle Abschirmung bei jeder kardialen ECMO? Ansichten einer Infektiologin, Mikrobiologin & Hygienikerin
 Antimikrobielle Abschirmung bei jeder kardialen ECMO? Ansichten einer Infektiologin, Mikrobiologin & Hygienikerin Elisabeth Presterl Klinisches Institut für Krankenhaushygiene Nosocomial infections in
Antimikrobielle Abschirmung bei jeder kardialen ECMO? Ansichten einer Infektiologin, Mikrobiologin & Hygienikerin Elisabeth Presterl Klinisches Institut für Krankenhaushygiene Nosocomial infections in
Tipps zum Aktenstudium für interne Fallanalysen
 Tipps zum Aktenstudium für interne Fallanalysen Initiative Qualitätsmedizin Prof. Dr. Jochen Strauß HELIOS Klinikum Berlin Buch Dr. Oda Rink FA Peer Review IQM Der Kriterienkatalog Waren Diagnostik und
Tipps zum Aktenstudium für interne Fallanalysen Initiative Qualitätsmedizin Prof. Dr. Jochen Strauß HELIOS Klinikum Berlin Buch Dr. Oda Rink FA Peer Review IQM Der Kriterienkatalog Waren Diagnostik und
Bogen III (postoperativ)
 Bogen III (postoperativ) III 03 Intensivaufenthalt kein Aufenthalt 197 3,23 bis 12 Stunden 337 5,53 bis 24 Stunden 2.170 35,59 bis 48 Stunden 1.160 19,02 bis 72 Stunden 679 11,13 länger als 72 Stunden
Bogen III (postoperativ) III 03 Intensivaufenthalt kein Aufenthalt 197 3,23 bis 12 Stunden 337 5,53 bis 24 Stunden 2.170 35,59 bis 48 Stunden 1.160 19,02 bis 72 Stunden 679 11,13 länger als 72 Stunden
Pro Multiplex PCR bei Sepsis
 Pro Multiplex PCR bei Sepsis Klinik für Interdisziplinäre Intensivmedizin und Intermediate Care PD Dr. med. habil. T. Bingold HELIOS Dr. Horst Schmidt Kliniken GmbH Blutkultur, der Goldstandard Prepepsin
Pro Multiplex PCR bei Sepsis Klinik für Interdisziplinäre Intensivmedizin und Intermediate Care PD Dr. med. habil. T. Bingold HELIOS Dr. Horst Schmidt Kliniken GmbH Blutkultur, der Goldstandard Prepepsin
Aktuelle Resistenzsituation in Klinik und Praxis
 Bad Honnef-Symposium 2014 15. April 2014, Königswinter Aktuelle Resistenzsituation in Klinik und Praxis Ines Noll Robert Koch-Institut Fachgebiet Nosokomiale Infektionen, Surveillance von Antibiotikaresistenz
Bad Honnef-Symposium 2014 15. April 2014, Königswinter Aktuelle Resistenzsituation in Klinik und Praxis Ines Noll Robert Koch-Institut Fachgebiet Nosokomiale Infektionen, Surveillance von Antibiotikaresistenz
Der Harnwegsinfekt - Therapie -
 Der Harnwegsinfekt - Therapie - Harnwegsinfektion Verhältnis Frauen/Männer Mindestens 50 % der Frauen entwickeln wenigstens einmal einen Harnwegsinfekt Seit 8 Monaten immer wieder Harnwegsinfekte 29 jährige
Der Harnwegsinfekt - Therapie - Harnwegsinfektion Verhältnis Frauen/Männer Mindestens 50 % der Frauen entwickeln wenigstens einmal einen Harnwegsinfekt Seit 8 Monaten immer wieder Harnwegsinfekte 29 jährige
EUCAST reloaded 4.0. Prof. Dr. Elisabeth Presterl MBA Klinisches Institut für Krankenhaushygiene Med. Universität Wien
 EUCAST reloaded 4.0 Prof. Dr. Elisabeth Presterl MBA Klinisches Institut für Krankenhaushygiene Med. Universität Wien Grundmodell für die Übertragung von Infektionen Infektionsquelle Erreger direkt indirekt
EUCAST reloaded 4.0 Prof. Dr. Elisabeth Presterl MBA Klinisches Institut für Krankenhaushygiene Med. Universität Wien Grundmodell für die Übertragung von Infektionen Infektionsquelle Erreger direkt indirekt
Hygienemaßnahmen bei multiresistenten Erregern
 Hygienemaßnahmen bei multiresistenten Erregern Elisabeth Meyer Institut für Hygiene und Umweltmedizin Charité - Universitätsmedizin Berlin Überblick Definition & Epidemiologie Entstehung Übertragung Änderungen
Hygienemaßnahmen bei multiresistenten Erregern Elisabeth Meyer Institut für Hygiene und Umweltmedizin Charité - Universitätsmedizin Berlin Überblick Definition & Epidemiologie Entstehung Übertragung Änderungen
Surveillance postoperativer Atemweginfektionen
 Surveillance postoperativer Atemweginfektionen Nationales Referenzzentrum für Surveillance von nosokomialen Infektionen am Institut für Hygiene und Umweltmedizin Charité Universitätsmedizin Berlin Internet:
Surveillance postoperativer Atemweginfektionen Nationales Referenzzentrum für Surveillance von nosokomialen Infektionen am Institut für Hygiene und Umweltmedizin Charité Universitätsmedizin Berlin Internet:
Erregerhäufigkeit bei akuter bakterieller Meningitis
 Erregerhäufigkeit bei akuter bakterieller Meningitis 70 60 % 50 40 30 20 10 Listeria B-Streptok. N. meningitidis S. pneumoniae H. influenzae 0 60 J. Schuchat et al
Erregerhäufigkeit bei akuter bakterieller Meningitis 70 60 % 50 40 30 20 10 Listeria B-Streptok. N. meningitidis S. pneumoniae H. influenzae 0 60 J. Schuchat et al
Dr. med. Andreas F. Wendel Institut für Hygiene. Carbapenemasen - search and detect
 Carbapenemasen - search and detect Dr. med. Andreas F. Wendel Institut für Hygiene Klinisch relevante Carbapenemase-bildende gramnegative Bakterien (CDC) Carbapenemaseproduzierende Enterobakterien (VERY)
Carbapenemasen - search and detect Dr. med. Andreas F. Wendel Institut für Hygiene Klinisch relevante Carbapenemase-bildende gramnegative Bakterien (CDC) Carbapenemaseproduzierende Enterobakterien (VERY)
Pilotprojekt. Surveillance postoperativer Atemweginfektionen
 Pilotprojekt Surveillance postoperativer Atemweginfektionen Nationales Referenzzentrum für Surveillance von nosokomialen Infektionen am Institut für Hygiene und Umweltmedizin Charité Universitätsmedizin
Pilotprojekt Surveillance postoperativer Atemweginfektionen Nationales Referenzzentrum für Surveillance von nosokomialen Infektionen am Institut für Hygiene und Umweltmedizin Charité Universitätsmedizin
Die tiefe Atemwegsinfektion 1. Diagnostik, Fallbeispiele und Pitfalls
 Kongress für Außerklinische Intensivpflege und Beatmung KAI Berlin 2017 Die tiefe Atemwegsinfektion 1. Diagnostik, Fallbeispiele und Pitfalls Achim Lies Ltd. Oberarzt Vivantes Klinikum Neukölln - Berlin
Kongress für Außerklinische Intensivpflege und Beatmung KAI Berlin 2017 Die tiefe Atemwegsinfektion 1. Diagnostik, Fallbeispiele und Pitfalls Achim Lies Ltd. Oberarzt Vivantes Klinikum Neukölln - Berlin
MRSA, ESBL und mehr ProblemKeime (und Niere) J.Mattes 5.Mai 2012 Rosenheim
 MRSA, ESBL und mehr ProblemKeime (und Niere) J.Mattes 5.Mai 2012 Rosenheim The Epidemic of Antibiotic-Resistant Infections: A Call to Action for the Medical Community from the Infectious Diseases Society
MRSA, ESBL und mehr ProblemKeime (und Niere) J.Mattes 5.Mai 2012 Rosenheim The Epidemic of Antibiotic-Resistant Infections: A Call to Action for the Medical Community from the Infectious Diseases Society
KISS Newsletter Dezember 2015
 KISS Newsletter Dezember 2015 Sehr geehrte KISS Teilnehmer, mit diesem KISS Newsletter möchten wir Sie zu aktuellen Informationen und kommenden Änderungen in KISS informieren. Achten Sie zudem bitte auch
KISS Newsletter Dezember 2015 Sehr geehrte KISS Teilnehmer, mit diesem KISS Newsletter möchten wir Sie zu aktuellen Informationen und kommenden Änderungen in KISS informieren. Achten Sie zudem bitte auch
Nationales Referenzzentrum für gramnegative Krankenhauserreger. MRGN-Klassifikation und Meldepflicht: Hinweise und Fallstricke
 Nationales Referenzzentrum für gramnegative Krankenhauserreger MRGN-Klassifikation und Meldepflicht: Hinweise und Fallstricke Was sind die Konsequenzen von Resistenz? Antibiotika gegen E. coli Ampicillin/Amoxicillin
Nationales Referenzzentrum für gramnegative Krankenhauserreger MRGN-Klassifikation und Meldepflicht: Hinweise und Fallstricke Was sind die Konsequenzen von Resistenz? Antibiotika gegen E. coli Ampicillin/Amoxicillin
Spondylodiscitis PRO Konservative Therapie
 Spondylodiscitis PRO Konservative Therapie Peter Vajkoczy (peter.vajkoczy@charite.de) NEUROCHIRURGISCHE KLINIK DIREKTOR: P Vajkoczy U N I V E R S I T Ä T S M E D I Z I N B E R L I N Über welchen Fall diskutieren
Spondylodiscitis PRO Konservative Therapie Peter Vajkoczy (peter.vajkoczy@charite.de) NEUROCHIRURGISCHE KLINIK DIREKTOR: P Vajkoczy U N I V E R S I T Ä T S M E D I Z I N B E R L I N Über welchen Fall diskutieren
Die Entwicklung der MRE-Meldepflicht in Hessen
 Die Entwicklung der MRE-Meldepflicht in Hessen FoBi: Multiresistente Erreger im One Health -Kontext am 06.12.2017 im Klinikum Darmstadt Jürgen Krahn MRE-Netzwerk Südhessen Bis 31.12.2000: - Bundes-Seuchengesetz
Die Entwicklung der MRE-Meldepflicht in Hessen FoBi: Multiresistente Erreger im One Health -Kontext am 06.12.2017 im Klinikum Darmstadt Jürgen Krahn MRE-Netzwerk Südhessen Bis 31.12.2000: - Bundes-Seuchengesetz
Mikrobiologisches Labor Doz. Möst Erreger- und Resistenzstatistik Harnkulturen
 Harnkulturen Harnproben gesamt: 10869 Erregerspektrum Enterobakterien Escherichia coli 2967 davon ESBL bildend 245 (=8,2%) Klebsiella sp. 380 davon ESBL bildend 12 (=3,2%) Proteus mirabilis 221 Enterobacter
Harnkulturen Harnproben gesamt: 10869 Erregerspektrum Enterobakterien Escherichia coli 2967 davon ESBL bildend 245 (=8,2%) Klebsiella sp. 380 davon ESBL bildend 12 (=3,2%) Proteus mirabilis 221 Enterobacter
Das Problem der Antibiotikaresistenzen. Dr. G. Schwarzkopf-Steinhauser Ltd. Arzt, Stabsstelle Klinikhygiene
 Das Problem der Antibiotikaresistenzen Dr. G. Schwarzkopf-Steinhauser Ltd. Arzt, Stabsstelle Klinikhygiene Themen Erreger Epidemiologie Screening Hygienemaßnahmen im klinischen Alltag Ärzte
Das Problem der Antibiotikaresistenzen Dr. G. Schwarzkopf-Steinhauser Ltd. Arzt, Stabsstelle Klinikhygiene Themen Erreger Epidemiologie Screening Hygienemaßnahmen im klinischen Alltag Ärzte
Akute Dyspnoe aus Sicht des Notfallmediziners
 Akute Dyspnoe aus Sicht des Notfallmediziners Jörg Scheler OAmbF ZNA Jean Paul (1763-1825): 2 Dinge braucht der Mensch im Leben - Luft zum Atmen und Liebe zum Leben Crit Care. 2006;10:R82 Crit Care. 2006;10:R82
Akute Dyspnoe aus Sicht des Notfallmediziners Jörg Scheler OAmbF ZNA Jean Paul (1763-1825): 2 Dinge braucht der Mensch im Leben - Luft zum Atmen und Liebe zum Leben Crit Care. 2006;10:R82 Crit Care. 2006;10:R82
Regionale Resistenzsituation am Beispiel der Kreisklinik Mühldorf
 Regionale Resistenzsituation am Beispiel der Kreisklinik Mühldorf - Effekte eines intensivierten MRSA screenings- J.Mattes 14 November 2012 Mühldorf The Epidemic of Antibiotic-Resistant Infections: A Call
Regionale Resistenzsituation am Beispiel der Kreisklinik Mühldorf - Effekte eines intensivierten MRSA screenings- J.Mattes 14 November 2012 Mühldorf The Epidemic of Antibiotic-Resistant Infections: A Call
Aus Sicht der Krankenhaushygiene
 Universitätsinstitut für Klinikhygiene, Medizinische Mikrobiologie und Klinische Infektiologie Paracelsus Medizinische Privatuniversität Klinikum Nürnberg Multidisziplinärer Umgang mit Hygiene an einem
Universitätsinstitut für Klinikhygiene, Medizinische Mikrobiologie und Klinische Infektiologie Paracelsus Medizinische Privatuniversität Klinikum Nürnberg Multidisziplinärer Umgang mit Hygiene an einem
Update antimikrobielle Therapie
 Update antimikrobielle Therapie Klinische Abteilung für Infektionen und Tropenmedizin Universitätsklinik für Innere Medizin 1 Bad Bugs No Drugs E Enterococcus faecium S Staphylococcus aureus C Clostridium
Update antimikrobielle Therapie Klinische Abteilung für Infektionen und Tropenmedizin Universitätsklinik für Innere Medizin 1 Bad Bugs No Drugs E Enterococcus faecium S Staphylococcus aureus C Clostridium
