Leitlinie Lungenerkrankung bei Mukoviszidose
|
|
|
- Elizabeth Brinkerhoff
- vor 7 Jahren
- Abrufe
Transkript
1 Konsensuspapiere Monatsschr Kinderheilkd : DOI /s Online publiziert: 5. Juni 2015 Springer-Verlag Berlin Heidelberg 2015 Redaktion A. Borkhardt, Düsseldorf S. Wirth, Wuppertal F.-M. Müller 1 J. Bend 2 I. Huttegger 3 A. Möller 4 C. Schwarz 5 M. Abele-Horn 6 M. Ballmann 7 J. Bargon 8 I. Baumann 9 W. Bremer 10 R. Bruns 11 F. Brunsmann 12 R. Fischer 13 C. Geidel 14 H. Hebestreit 15 T.O. Hirche 16 M. Hogardt 17 S. Illing 18 A. Koitschev 19 M. Kohlhäufl 20 R. Mahlberg 21 J.G. Mainz 22 S. Pfeiffer-Auler 10 M. Puderbach 23 J. Riedler 24 B. Schulte-Hubbert 25 L. Sedlacek 26 H. Sitter 27 C. Smaczny 28 D. Staab 5 B. Tümmler 29 R.-P. Vonberg 26 T.O.F. Wagner 28 J. Zerlik 30 E. Rietschel 31 S3-Leitlinie Lungenerkrankung bei Mukoviszidose Modul 1: Diagnostik und Therapie nach dem ersten Nachweis von Pseudomonas aeruginosa Mukoviszidose (zystische Fibrose, CF) ist eine der häufigsten autosomal-rezessiv vererbten Erkrankungen der kaukasischen Bevölkerung. In Deutschland sind ca Patienten betroffen; die Inzidenz liegt bei etwa 1:2500. Zugrunde liegt der Erkrankung eine Mutation im CFTR -Gen (CFTR: cystic fibrosis transmembrane conductance regulator ). Folge ist ein fehlerhafter Transport von Chlorid durch die Zellmembran, was zu einer Dehydrierung des epithelialen Flüssigkeitsfilms in wichtigen Organen führt. Typische Manifestationen sind die Inflammation und die häufigen Infektionen der Lunge, exokrine Pankreasinsuffizienz und sekundäre Erkrankungen wie Osteoporose, Diabetes u. Ä. Auch andere Organe wie Leber und Gallenwege, männliche Geschlechtsorgane und die oberen Atemwege sind oft betroffen. Der Median der Überlebenswahrscheinlichkeit lag 2012 in Deutschland bei ca. 40 hren [1] und hat sich mit der verbesserten Therapie in den letzten hren stetig gesteigert. Die pulmonale Manifestation ist die dominierende Todesursache. Es ist bekannt, dass eine (chronische) Infektion mit Pseudomonas aeruginosa (PA) zu einem Abfall in der Lungenfunktion führt und sich direkt negativ auf die Überlebenswahrscheinlichkeit auswirkt [1]. Der Diagnostik und Therapie bei einem ersten Nachweis von PA (ICD-10: B96.5) kommt deshalb eine besondere Bedeutung zu, da zu diesem Zeitpunkt eine Eradikation des Erregers oft noch möglich ist. Die S3-Leitlinie hat Gültigkeit für Deutschland, Öster reich und die Schweiz und zielt auf Patienten mit CF aller Altersstufen (Neugeborenen- bis Erwachsenenalter) und beider Geschlechter, unabhängig von der Art der CFTR -Mutation. Sowohl die ambulante als auch stationäre Behandlung (Akutversorgung) fallen unter die vorliegende Leitlinie. Methoden Angeregt durch die AG Mukoviszidose der Gesellschaft für Pädiatrische Pneumologie (GPP) und der Arbeitsgemeinschaft der Ärzte im Mukoviszidose e. V. (AGAM) wurde die Entwicklung der S3- Leitlinie Lungenerkrankung bei Mukoviszidose unter Verantwortung der Deutschen Gesellschaft für Kinder- und Jugendmedizin (DGKJ) mit Beteiligung zahlreicher Fachgesellschaften initiiert (. Infobox. 1). Aufgrund des Umfangs der Inhalte beim Thema Lungenerkrankung bei Mukoviszidose wurde im August 2009 entschieden, das Thema modular aufzuarbeiten und mit dem Modul 1 Diagnostik und Therapie beim ersten Nachweis von Pseudomonas aeruginosa zu beginnen. Auf der Grundlage eines Cochrane-Reviews wurde eine umfassende aktualisierte Literaturrecherche nach den Stichwörtern Pseudomonas, Antibiotika und CF durchgeführt. Von den 286 Studien wurden mittels Abstract- und Volltextscreening nach den Kriterien klinische Therapiestudie, Frühtherapie/Eradikation von P. aeruginosa 14 Eradikationsstudien, welche 6 RCT mit insgesamt 841 Patienten beinhalten, identifiziert ([2 9];. Abb. 1a). Im Rahmen von zwei Konsensuskonferenzen wurden dann 36 evidenzbasierte Empfehlungen ausgesprochen. Inzwischen liegt eine Aktualisierung des Cochrane-Reviews vor. Die letzte Literaturrecherche wurde am 8. September 2014 durchgeführt. Über die in der Leitlinie berücksichtigten Studien hinaus wurden lediglich ein Update [4] und eine neu publizierte Studie [10] identifi- 590 Monatsschrift Kinderheilkunde
2 Institutsadressen 1 Heidelberg 2 Mukoviszidose Institut, Bonn 3 Universitätsklinik für Kinder- und Jugendheilkunde, Paracelsus Medizinische Privatuniversität, Salzburg 4 Fachbereich Pneumologie, Universitäts-Kinderklinik Zürich 5 Christiane Herzog-Zentrum, Charité Universitätsmedizin Berlin, Campus Virchow Klinikum, Berlin 6 München 7 DRK Kinderklinik Siegen 8 Katharina-Kasper ggmbh, St. Elisabethen Krankenhaus Frankfurt 9 Hals-Nasen-Ohrenklinik, Universität Heidelberg 10 Mukoviszidose e. V., Bonn 11 Zentrum für Kinder- und Jugendmedizin, Universitätsmedizin, Ernst-Moritz-Arndt-Universität, Greifswald 12 Charite Universitätsmedizin, Berlin 13 Mukoviszidose-Zentrum München-West, München 14 Wetzlar 15 Universitäts-Kinderklinik Würzburg 16 Zentrum für Pneumologie, Allergologie, Schlaf- und Beatmungsmedizin, Deutsche Klinik für Diagnostik GmbH, Wiesbaden 17 Institut für Medizinische Mikrobiologie und Krankenhaushygiene, Klinikum der Johann Wolfgang Goethe-Universität, Frankfurt a.m. 18 CF-Zentrum Jugendliche/ Erwachsene Olgahospital, Klinikum Stuttgart 19 Klinik für Hals-Nasen-Ohrenkrankheiten, Klinikum Stuttgart Standort Olgahospital, Stuttgart 20 Zentrum für Pneumologie und Thoraxchirurgie, Klinik Schillerhöhe, Stuttgart 21 Innere Medizin, Klinikum Mutterhaus der Borromäerinnen, Trier 22 Mukoviszidosezentrum/Pädiatrische Pneumologie, Universitätsklinikum, Jena 23 Abteilung für Diagnostische und Interventionelle Radiologie, Hufeland Klinikum GmbH, Bad Langensalza 24 Kardinal Schwarzenberg sches Krankenhaus, Schwarzach im Pongau 25 Medizinische Klinik und Poliklinik I, Pneumologie, Universitätsklinikum Dresden 26 Institut für Medizinische Mikrobiologie und Krankenhaushygiene, Medizinische Hochschule Hannover 27 Institut für theoretische Medizin, Philipps-Universität, Marburg 28 Zentrum der Inneren Medizin, Schwerpunkt Pneumologie und Allergologie, Universitätsklinikum, Goethe-Universität, Frankfurt a. M. 29 Klinische Forschergruppe OE 6710, Klinik für Pädiatrische Pneumologie und Neonatologie, Medizinische Hochschule Hannover 30 Abteilung Physiotherapie, Altonaer Kinderkrankenhaus ggmbh, Hamburg 31 Mukoviszidosezentrum, Klinik für Kinder-und Jugendmedizin, Universitätskliniken Köln ziert (. Abb. 1b). Die Metaanalyse konnte jedoch nicht aktualisiert werden, und auch die Schlussfolgerungen der Autoren des Cochrane-Reviews haben sich nicht verändert. Die Leitlinienempfehlungen haben unter Berücksichtigung aktueller Studiendaten unverändert Gültigkeit. Die genaue Methodik kann dem Leitlinienreport entnommen werden, der auf der Seite der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften ( zusammen mit dem vollständigen Leitlinientext eingesehen werden kann. Als nächstes Modul ist die Diagnostik und Therapie bei der chronischen Infektion mit Pseudomonas aeruginosa bereits im November 2013 begonnen worden. Auch die Kommunikation zwischen Arzt und Patient und die Information des Patienten über die medizinischen Inhalte der Leitlinie wurden unter Beteiligung von Patientenvertretern besonders berücksichtigt. Erstnachweis von Pseudomonas aeruginosa Im Rahmen des EuroCareCF-Projekts wurde eine Definition der chronischen sowie intermittierenden PA-Infektion vorgenommen und die Gruppe der PA-freien Patienten definiert (. Infobox. 2; [11]). Die Definition in der Leitlinie wird an die Definition der EuroCareCF-Gruppe angelehnt. Alle Definitionen hängen von der Häufigkeit und Art der Probenentnahme ab. Es ist schwierig, zwischen Kolonisation und Infektion mit PA zu unterscheiden. Eine Erstkolonisation kann klinisch stumm verlaufen. Bei Infektionszeichen kann klinisch nicht zwischen PA und anderen Erregern als Hauptursache unterschieden werden. Es gibt auch keine typischen Infektionskomplikationen, die auf PA hinweisen. Eine Differenzierung zwischen Erstkolonisation und Infektion durch serologischen Nachweis ist nicht möglich. Eine Aussage über eine Erstinfektion ist nur möglich für Patienten, bei denen jährlich mindestens 6 Proben aus den Atemwegen [Sputum, induziertes Sputum, tiefer Rachenabstrich, bronchoalveoläre Lavage (BAL)] bakteriologisch untersucht wurden und in keiner Probe PA nachgewiesen werden konnte. F Wenn die oben genannten Voraussetzungen erfüllt sind, liegt ein Erstnachweis von PA vor, wenn zum ersten Mal in einer bakteriologisch untersuchten Probe PA nachgewiesen wurde. Ein positiver Titer gegen ein speziesspezifisches Pseudomonas -Epitop kann einen Hinweis auf eine Kolonisation/ Infektion mit PA geben. F Wenn die oben genannten Voraussetzungen nicht erfüllt sind, lassen sich, streng genommen, keine Aussagen zum Erstnachweis von PA treffen. Wenn ein CF-Patient nach dem ersten Lebensjahr diagnostiziert wurde und zum ersten Mal in einer bakteriologisch untersuchten Probe PA nachgewiesen wurde, wird dies im Rahmen dieser Leitlinie jedoch ebenfalls als Erstnachweis betrachtet, da sich die Therapieempfehlung für diese Patientengruppe nicht unterscheidet (Empfehlungsgrad A). Monatsschrift Kinderheilkunde
3 Konsensuspapiere Zusammenfassung Summary Monatsschr Kinderheilkd : Springer-Verlag Berlin Heidelberg 2015 DOI /s F.-M. Müller J. Bend I. Huttegger A. Möller C. Schwarz M. Abele-Horn M. Ballmann J. Bargon I. Baumann W. Bremer R. Bruns F. Brunsmann R. Fischer C. Geidel H. Hebestreit T.O. Hirche M. Hogardt S. Illing A. Koitschev M. Kohlhäufl R. Mahlberg J.G. Mainz S. Pfeiffer-Auler M. Puderbach J. Riedler B. Schulte-Hubbert L. Sedlacek H. Sitter C. Smaczny D. Staab B. Tümmler R.-P. Vonberg T.O.F. Wagner J. Zerlik E. Rietschel S3-Leitlinie Lungenerkrankung bei Mukoviszidose. Modul 1: Diagnostik und Therapie nach dem ersten Nachweis von Pseudomonas aeruginosa Zusammenfassung Hintergrund. Mukoviszidose (zystische Fibrose, CF) ist eine der häufigsten autosomal-rezessiv vererbten Erkrankungen der kaukasischen Bevölkerung. Der genetische Defekt im CFTR -Gen führt zu einer Verringerung des Chloridionentransports an der Zellmembran. Die resultierende Dehydrierung des epithelialen Flüssigkeitsfilms bedingt ihrerseits eine Reduktion der Sekret-Clearance. Die Folge ist eine Multiorganerkrankung. Die pulmonale Manifestation mit chronischen Infektionen und der Inflammation ist hierbei die dominierende Todesursache. Akute und chronische Infektion mit Pseudomonas aeruginosa (PA) können zu einem Abfall in der Lungenfunktion führen und sich direkt negativ auf die Überlebenswahrscheinlichkeit auswirken. Ziel der Arbeit. Die Entwicklung der ersten klinischen S3-Leitlinie für die Mukoviszidose hat das Ziel, die Diagnostik und Therapie bei einem ersten Nachweis von PA in Deutschland, Österreich und der Schweiz zu vereinheitlichen und zu optimieren. Zugleich sollen Impulse für weitere Forschungsaktivitäten und Leitlinienentwicklungen gegeben werden. Material und Methode. Auf der Grundlage eines Cochrane-Reviews wurde eine systematische Literaturrecherche im Zeitraum von 1995 bis November 2011 (Update September 2014) durchgeführt. Von den 286 resultierenden Originalarbeiten wurden 6 randomisierte klinische Studien und 8 weitere Eradikationsstudien niedrigerer Evidenz als relevant identifiziert und ausgewertet. Experten aus 13 wissenschaftlich-medizinischen Fachgesellschaften und Verbänden prüften anhand dieser Originalarbeiten und unter Zuhilfenahme von nationalen und internatio nalen Leitlinien und Konsensuspapieren die Evidenz als Grundlage für die Formulierung von 36 Empfehlungen in einem nominalen Gruppenprozess. Ergebnisse. Die Auswertung der Eradikationsstudien zeigt, dass eine frühe antibiotische Eradikationstherapie für Patienten mit CF effektiv ist. Welches Therapieregime am erfolgversprechendsten ist, kann aufgrund von zu wenigen Daten aus vergleichenden Untersuchungen nicht entschieden werden. Nach Auswertung aller Hinweise konnten jedoch die folgenden Kernempfehlungen getroffen werden: Die frühe Eradikation sollte mittels Tobramycin inhalativ für 4 Wochen oder mittels Ciprofloxacin p.o., kombiniert mit Colistin inhalativ über 3 Wochen, durchgeführt werden. Für den Fall, dass eine Inhalation nicht möglich ist, sollte eine i.v.-kombinationstherapie als Möglichkeit in Betracht gezogen werden. Falls eine Therapie mit inhalativen und oralen Antibiotika nicht zur Eradikation führt, sollte eine Kombinationstherapie aus i.v.-antibiotika und inhalativem Colistin durchgeführt werden. Bei einer pulmonalen Exazerbation und erstem Nachweis von PA wird eine sequenzielle Kombination aus i.v.- und inhalativem Antibiotikum empfohlen. Schlussfolgerungen. Die frühe Eradikationstherapie von PA bei Mukoviszidose ist effektiv und kann nach der vorliegenden Leitlinie durchgeführt werden. Es konnte in den vorliegenden Studien keine Überlegenheit eines Therapieregimes gezeigt werden. Weitere vergleichende sowie Studien zur Beteiligung der oberen Atemwege sollten in Zukunft durchgeführt werden Schlüsselwörter Zystische Fibrose Kolonisation Eradikation Antikörper Antibiotika S3 guidelines on pulmonary disease in cystic fibrosis. Module 1: diagnostics and therapy after initial detection of Pseudomonas aeruginosa Abstract Background. Cystic fibrosis (CF) is one of the most frequent autosomal recessive inherited diseases in the Caucasian population. A genetic defect in the CFTR gene leads to a reduction in chloride ion transport in cell membranes. The resulting dehydration of the wet epithelial film causes a reduction in secretion clearance. The consequence is a multiorgan disease. The pulmonary manifestation with chronic infections and inflammation is the leading cause of death. Acute and chronic infections caused by Pseudomonas aeruginosa (PA) can lead to a decline in lung function and have a direct negative effect on the chances of survival. Aim. The development of the first clinical S3 guideline for cystic fibrosis aims at standardizing and optimizing the diagnostics and therapy in Germany, Austria and Switzerland after the initial detection of P. aeruginosa. Simultaneously, this should provide an impulse for further research activities and developments of guidelines. Material and methods. On the basis of a Cochrane review a comprehensive up to date literature search was carried out for the period from 1995 to November 2011 (updated September 2014). Of the resulting 286 original papers, 6 randomized clinical trials and 8 additional eradication trials with low evidence were identified as relevant and were evaluated. Experts from 13 scientific and medical societies and associations evaluated the evidence by means of these original articles and with the help of national and international guidelines and consensus documents as a basis for the formulation of 36 recommendations in a nominal group process. Results. The evaluation of the eradication studies demonstrated that early antibiotic eradication therapy is effective for patients with CF. Which therapy regimen is the most promising, cannot be decided due to a limited number of comparative studies. After evaluation of all the evidence the following core recommendations are given: the early eradication should be carried out by means of inhaled tobramycin for 4 weeks or by means of oral ciprofloxacin combined with inhaled colistin for 3 weeks. In cases where inhalation is not possible, an intravenous combination therapy should be taken into consideration as a possibility. If a therapy with inhalative and oral antibiotics does not lead to eradication, a combination therapy should be carried out with intravenous antibiotics and inhalative colistin. A sequential combination of intravenous and inhalative antibiotics is recommended for a pulmonary exacerbation and initial detection of PA. Conclusion. The early eradication therapy of PA is effective in cystic fibrosis and can be carried out according to the current guidelines. In the studies available no superiority of one particular therapy regimen could be shown. Further comparative studies as well as studies on the involvement of the upper respiratory tract should be performed in the future. Keywords Cystic fibrosis Colonization Eradication Antibodies Antibiotics 592 Monatsschrift Kinderheilkunde
4 Infobox 1 Leitliniengruppe Infobox 1 Leitliniengruppe (Fortsetzung) Verantwortlich für die S3-Leitlinie Deutsche Gesellschaft für Kinder- und Jugendmedizin (Deutsche Gesellschaft für Kinder- und Jugendmedizin e. V.) Koordination Prof. Dr. med. Frank-Michael Müller, Gesellschaft für Pädiatrische Pneumologie e. V., Deutschland Dr. rer. nat. Jutta Bend, Mukoviszidose Institut, Deutschland PD Dr. med. Ernst Rietschel, Deutsche Gesellschaft für Kinder- und Jugendmedizin e. V., Deutschland Mitglieder der Arbeitsgruppe Prof. Dr. med. Dr. rer. nat. Marianne Abele-Horn, Deutsche Gesellschaft für Hygiene und Mikrobiologie e. V., Deutschland Prof. Dr. med. Manfred Ballmann, Gesellschaft für Pädiatrische Pneumologie e. V., Deutschland Prof. Dr. med. Joachim Bargon, Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin e. V., Deutschland Prof. Dr. med. Ingo Baumann, Deutsche Gesellschaft für HNO-Heilkunde, Kopf- und Hals-Chirurgie e. V., Deutschland Wilhelm Bremer, Mukoviszidose e. V., Deutschland (Patientenvertreter) PD Dr. med. Roswitha Bruns, Deutsche Gesellschaft für Pädiatrische Infektiologie e. V., Deutschland Dr. rer. medic. Frank Brunsmann, Deutschland (Patientenvertreter) PD Dr. med. Rainald Fischer, Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin e. V., Deutschland Dr. med. Christian Geidel, Swiss Working Group for Cystic Fibrosis, Davos, Schweiz Prof. Dr. med. Helge Hebestreit, Deutsche Gesellschaft für Kinder- und Jugendmedizin e. V., Deutschland PD Dr. med. Tim O. Hirche, Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin e. V., Deutschland PD Dr. med. Michael Hogardt, Deutsche Gesellschaft für Hygiene und Mikrobiologie e. V., Deutschland Dr. med. Isidor Huttegger, Österreichische Gesellschaft für Kinder- und Jugendheilkunde, Österreich Dr. med. Stephan Illing, Gesellschaft für Pädiatrische Pneumologie e. V., Deutschland PD Dr. med. Assen Koitschev, Deutsche Gesellschaft für HNO-Heilkunde, Kopf- und Hals-Chirurgie e. V., Deutschland Prof. Dr. med. Martin Kohlhäufl, International Society for Aerosols in Medicine, Deutschland Dr. med. Rolf Mahlberg, Deutsche Gesellschaft für Infektiologie e. V., Deutschland PD Dr. med. Jochen G. Mainz, Gesellschaft für Pädiatrische Pneumologie e. V., Deutschland PD Dr. med. Alexander Möller, Swiss Working Group for Cystic Fibrosis, Schweiz Susanne Pfeiffer-Auler, Mukoviszidose e. V., Deutschland (Patientenvertreterin) PD Dr. med. Michael Puderbach, Deutsche Röntgengesellschaft e. V., Deutschland Prof. Dr. med. Josef Riedler, Österreichische Gesellschaft für Kinder- und Jugendheilkunde, Österreich Dr. med. Bernhard Schulte-Hubbert, Paul-Ehrlich-Gesellschaft für Chemotherapie e. V., Deutschland Dr. med. Carsten Schwarz, Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin e. V., Deutschland Dr. med. Ludwig Sedlacek, Deutsche Gesellschaft für Hygiene und Mikrobiologie e. V., Deutschland PD Dr. med. Helmut Sitter, Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e. V., Deutschland Dr. med. Christina Smaczny, Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin e. V., Deutschland PD Dr. med. Doris Staab, Gesellschaft für Pädiatrische Pneumologie e. V., Berlin, Deutschland Prof. Dr. med. Dr. rer. nat. Burkhard Tümmler, Gesellschaft für Pädiatrische Pneumologie e. V., Deutschland Prof. Dr. med. Ralf-Peter Vonberg, Deutsche Gesellschaft für Hygiene und Mikrobiologie e. V., Deutschland Prof. Thomas O.F. Wagner, Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin e. V., Frankfurt, Deutschland Jovita Zerlik, Deutscher Verband für Physiotherapie e. V., Deutschland Mikrobiologische Diagnostik Ein frühzeitiger Erregernachweis mit Anfertigung eines Antibiogramms stellt die Basis für eine erfolgreiche antibiotische Therapie dar. Zur Abklärung einer Besiedlung oder Infektion der unteren Atemwege ist Sputum ein geeignetes Material, da dies einfach durch spontane Expektoration zu gewinnen ist und somit für den Patienten wenig belastend erscheint. Bei Patienten mit CF, die nicht spontan oder erst nach Induktion expektorieren, wird in der Regel ein tiefer Rachenabstrich verwendet (. Infobox. 2). Ein negativer Rachenabstrich bei Kindern unter 5 hren wird allgemein als Hinweis auf nichterfolgte PA-Kolonisation der unteren Atemwege gewertet. Geeignete Materialien: F Zur Erfassung der Kolonisation der oberen Atemwege kann eine diagnostische nasale Lavage oder ein tiefer Nasenabstrich erfolgen. F Zur Erfassung der Kolonisation der unteren Atemwege sollte bei expektorierenden Patienten mindestens alle 2 Monate und bei Exazerbation primär Sputum untersucht werden. F Bei allen PA-negativen Patienten, die kein Sputum haben, aber Sputum expektorieren können, sollte induziertes Sputum anstelle eines tiefen Rachenabstrichs versucht werden. Induziertes Sputum ist als höherwertiges Material einzustufen als ein tiefer Monatsschrift Kinderheilkunde
5 Konsensuspapiere Recherche aus Cochrane- Review 2009 [18]: MEDLINE, EMBASE plus händische Suche in Pediatric Pulmonology und Journal of Cystic Fibrosis; Stichwörter antibiotics AND pseudomonas ( ) N = 286 Update-Recherche in MEDLINE; Stichwörter antibiotics AND pseudomonas AND cystic fibrosis (2008 bis ) Cochrane-Review 2014 [29]: Letzte Literaturrecherche Neu im Cochrane-Review 2014: - Proesmans et al (Update der Studie, die bereits in Leitlinie berücksichtigt wurde) - Taccetti et al (keine Überlegenheit einer Therapie) - Ratjen et al (bereits in Leitlinie berücksichtigt) - Treggiari et al. 2011(bereits in Leitlinie berücksichtigt) Abstract- und Volltextscreening durch 3 Experten nach den folgenden Kriterien: klinische Therapiestudie; Frühtherapie/ Eradikation von Pseudomonas aeruginosa Ergebnis: keine neue Metaanalyse durchgeführt; keine neuen Erkenntnisse zum überlegenen Therapieregime 19 internationale Konsensuspapiere N = 14 Studien, davon 6 RCT mit insgesamt 841Patienten Trotz zusätzlicher Daten aus 2 RCT mit 281 Patienten a Bewertung aller Publikationen mit Vergabe von Evidenzklassen in Anlehnung an das Centre for Evidence-Based Medicine, Oxford b Derzeit kein Aktualisierungsbedarf der Leitlinie Abb. 1 8 Literaturrecherche zur Kernfragestellung. a Eradikationsstudien der Erstinfektion mit Pseudomonas aeruginosa bei Mukoviszidose (für die 36 einzelnen Fragekomplexe wurden zusätzlich einzelne Literaturrecherchen durchgeführt mit 1929 Treffern und 49 ausgewerteten Referenzen), b Status November 2014 Rachenabstrich und soll somit in der mikrobiologischen Diagnostik bevorzugt werden (Empfehlungsgrad A). Induziertes Sputum soll mit 3 ml einer 3- bis 7 %igen NaCl-Lösung gewonnen werden. Direkt vor der Inhalation wird ein Bronchodilatator (z. B. Salbutamol) inhalativ angewendet (Empfehlungsgrad A). F Andere Materialien sollten insbesondere bei klinischer Verschlechterung des Patienten und wiederholt negativen Sputum- bzw. Rachenabstrichbefunden untersucht werden. Hierzu gehören induziertes Sputum und Materialien, die ggf. instrumentell aus verschiedenen Abschnitten der Lunge gewonnen werden (Tracheal- und Bronchialsekret, BAL; Empfehlungsgrad B). Eine BAL kann durchgeführt werden, wenn keine Möglichkeit besteht, andere Proben aus Atemwegssekreten zu gewinnen, z. B. bei nichtexpektorierenden Kindern [12, 13]. Es wird auf die Gefahr der Kontamination der Proben verwiesen. In einer Studie mit Kindern nach Neugeborenenscreening bis zum Alter von 5 hren, in der der Effekt einer BAL-basierten Therapie mit der Standarddiagnostik verglichen wurde, ergab sich kein signifikanter Unterschied in der Häufigkeit der PA Infektionen ([14]; Empfehlungsgrad A). Eine häusliche Probenentnahme (z. B. für Kontrolluntersuchungen oder bei vermehrtem Sekret im Rahmen von respiratorischen Infektionen) ist nach gründlicher Unterweisung der Eltern bzw. des Patienten selbst durch das Ambulanzpersonal v. a. hinsichtlich geeigneter Entnahmetechnik, Probenbeschriftung und Verpackung möglich, um mikrobiologische Kontrolluntersuchungen zum kulturellen Nachweis von PA zu ermöglichen. Geeignete Untersuchungsmaterialien sind Sputum, induziertes Sputum und ausnahmsweise auch ein tiefer Rachenabstrich. Ein (Post-)Versand der Probe innerhalb von 24 h (über Nacht) ist möglich Antikörpernachweis Je früher eine erste PA-Infektion nachgewiesen werden kann, umso größer ist das Zeitfenster für eine mögliche Eradikation, bevor es zu einer chronischen Infektion durch PA kommt. Der Nachweis von Antikörpern im Serum kann z. T. bereits erfolgen, wenn in den respiratorischen Proben noch kein PA nachweisbar ist [15, 16]. Deshalb kommt der Bestimmung der Antikörper gegen PA in der Diagnostik des Erstnachweises von PA große Bedeutung zu. Der einzige kommerziell erhältliche Test ist ein Antikörpertest mit ELISA. Hierbei werden die drei Pseudomonas -Epitope alkalische Protease, Elastase und Exotoxin A bestimmt. Die folgenden Aussagen beziehen sich entsprechend nur auf diesen Test, da zu anderen Testverfahren keine allgemeingültigen Aussagen getroffen werden können. Es sollten alle drei Antikörper (alkalische Protease, Elastase und Exotoxin A) bestimmt werden. Cut-off -Werte werden wie folgt festgelegt: Liegt einer der Antikörper > 500, wird der Test als positiv gewertet; ein negatives Ergebnis liegt vor, wenn alle drei Antikörpertiter kleiner als 500 sind (Empfehlungsgrad B). Für PA-negative Patienten wird vor dem PA- 594 Monatsschrift Kinderheilkunde
6 Resp. Proben a, PA-Antikörpertiter einmal p.a. PA-Nachweis in resp. Proben a? 2 Antibiotikatherapie 1 0 PA- Antikörpertiter erhöht? Exazerbation c? BAL (evtl. mit PCR), ggf. Nasenspülung Exazerbation c? 3 Intravenöse Kombinationstherapie für 14 Tage, anschließend: Ist Inhalation möglich? Colistin inhalativ plus Ciprofloxacin p.o. für 3 Wochen oder Tobramycin inhalativ für 4 Wochen PA-Nachweis in resp. Proben b nach Intervention negativ? Resp. Proben a (ab 4 Wochen nach Interventionsende), PA-Antikörpertiter nach 3 Monaten 7 6 Intravenöse Kombinationstherapie für 14 Tage Rescue e 12 PA-Nachweis? Resp. Proben a ; PA-Antikörpertiter nach 3 Monaten Erfolgreiche Eradikation? (Innerhalb von 6 Monaten 3 konsekutive negative resp. Proben) 8 Zweiter Eradikationszyklus d bereits durchlaufen? 9 11 Chronische Infektion anzunehmen/wahrscheinlich 10 Intravenöse Kombinationstherapie oder Tobramycin inhalativ über 4 Wochen in hoher Dosis f oder Ciprofloxacin p.o. und Colistin inhalativ für 3 Monate in hoher Dosis f Abb. 2 8 Lungenerkrankung bei zystischer Fibrose: Diagnostik und Therapie beim ersten Nachweis von Pseudomonas aeruginosa (PA ; Dosierungen und Zulassungen der Antibiotika:. Tab. 1 BAL bronchoalveoläre Lavage, resp. respiratorisch, p.a. per anno, PCR polymerase chain reaction (Polymerase-Kettenreaktion). a Kultur von Sputum, induziertem Sputum, tiefem Rachenabstrich oder ggf. BAL. Eine mikrobiologische Untersuchung der Proben sollte routinemäßig mindestens 6-mal im hr durchgeführt werden; mindestens 4 davon beim Routineambulanztermin und möglichst regelmäßig über das hr verteilt. b Kultur von Sputum, induziertem Sputum, tiefem Rachenabstrich oder ggf. BAL. c Exazerbation s. Definitionen (. Infobox. 2). d Erster Eradikationszyklus: Boxen 4/5 oder 5 oder 14; zweiter Eradikationszyklus: 9/10. e Eine Rescue -Therapie wird eingeleitet, wenn PA auch zum Ende der Therapie noch nachweisbar ist. Bei der Rescue-Therapie wird die bisherige Therapie mit Colistin inhalativ und Ciprofloxacin p.o. nicht nach 3 Wochen, sondern erst nach 3 Monaten beendet. f 2-mal 300 mg (Tobramycin) und 3-mal 2 Mio. IE (Colistin) Monatsschrift Kinderheilkunde
7 Konsensuspapiere Infobox 2 Definitionen Tiefer Rachenabstrich (Hustenabstrich) Zur Optimierung der Sensitivität von tiefen Rachenabstrichen ist Folgendes festzustellen: Nicht das einfache Abstreichen des Rachens ist ausreichend, sondern die Gewinnung von Material aus den unteren Atemwegen mit einem Abstrich-Set ist anzustreben. Hierzu sind spontanes oder durch Touchieren der Rachenhinterwand ausgelöstes Husten und Aufnahme des hochgehusteten Materials aus den unteren Atemwegen Methode der Wahl Induziertes Sputum Die Sputuminduktion erfolgt mittels Inhalation hypertoner Kochsalzlösung; vor dieser Inhalation wird ein β 2 -Sympathomimetikum zur Bronchodilatation inhaliert Bronchoalveoläre Lavage Eine bronchoalveoläre Lavage (BAL) dient der Gewinnung von Proben aus Atemwegssekreten im Rahmen einer Bronchoskopie. Für die Durchführung einer BAL: [28] Pseudomonas -Erstnachweis Eine mikrobiologische Untersuchung der Proben aus Atemwegssekreten sollte routinemäßig mindestens 6-mal im hr durchgeführt werden; mindestens 4 davon beim Routineambulanztermin und möglichst regelmäßig über das hr verteilt Ein Erstnachweis von PA liegt dann vor, wenn zum ersten Mal in einer Probe aus Atemwegssekreten PA nachgewiesen wurde. Ein PA-Antikörper-Titer > 1:500 (positiv) gegen ein speziesspezifisches Pseudomonas -Epitop kann einen Hinweis auf eine Kolonisation/Infektion mit PA geben Intermittierende Infektion Eine intermittierende Infektion mit PA liegt vor, wenn PA in weniger als 50 % der Proben aus Atemwegssekreten (mindestens 6/hr) aus dem letzten hr nachgewiesen wurde Chronische Infektion Eine chronische Infektion mit PA liegt vor, wenn in 50 % oder mehr der Proben aus Atemwegssekreten (mindestens 6/hr) aus dem letzten hr PA nachgewiesen wurde Exazerbation a Eine pulmonale infektionsbedingte Exazerbation wird definiert als Notwendigkeit für eine zusätzliche Antibiotikatherapie, die angezeigt ist aufgrund einer kürzlichen Änderung in mindestens 2 der folgenden Symptome: F Veränderung der Sputummenge oder -farbe F Vermehrter Husten F Zunehmende Abgeschlagenheit und Krankheitsgefühl F Signifikanter Gewichtsverlust F Abfall der Lungenfunktion um mehr als 10 % und/oder Zunahme der radiologischen Veränderungen F Zunehmende Atemnot Eradikation Von einer erfolgreichen Eradikation wird ausgegangen, wenn in 3 konsekutiven Proben aus Atemwegssekreten in einem Gesamtzeitraum von 6 Monaten kein PA nachweisbar ist a Modifizierte Fuchskriterien nach [28] Infobox 3 Empfohlene Antibiotika für die In-vitro-Resistenztestung von Pseudomonas aeruginosa Erste Wahl Piperacillin, Ceftazidim, Meropenem, Tobramycin, Ciprofloxacin, Colistin Alternativen Piperacillin/Tazobactam, Cefepim, Gentamicin, Amikacin, Aztreonam, Fosfomycin, Doripenem Empfehlungsgrad A Erstnachweis die jährliche Bestimmung der Antikörper entsprechend den oben genannten Kriterien empfohlen. Nach erfolgreicher Eradikationstherapie sollte die Kontrolle der PA-Antikörper nach 3 Monaten erfolgen und dann wieder einmal jährlich (Empfehlungsgrad B). Wenn bei einem Patienten ohne Nachweis von PA in den Atemwegssekreten die Antikörpertiter positiv sind und eine Exazerbation vorliegt, wird eine Eradikationstherapie empfohlen (. Infobox 3). Sind die Antikörpertiter positiv, eine klinische Verschlechterung ist aber nicht aufgetreten, sollte ggf. eine Zusatzdiagnostik wie BAL, Nasenspülung durchgeführt werden. Bei einem PA-Nachweis durch die Zusatzdiagnostik wird eine Antibiotikatherapie empfohlen. Lässt sich PA so nicht nachweisen, wird empfohlen, den Patienten weiter zu beobachten (erneute Antikörperbestimmung nach 3 Monaten; Empfehlungsgrad B). Die In-vitro-Antibiotikaresistenz-Testung beim Erstnachweis von PA in der Routinediagnostik wird trotz bekannter Einschränkungen in der klinischen Aussagekraft empfohlen (Empfehlungsgrad B). Die in. Tab. 1 aufgelisteten Antibiotika werden zur Testung empfohlen (Empfehlungsgrad A). Eradikationstherapie Die Effektivität der frühen Eradikationstherapie kann als belegt gelten [17]. In den bislang verfügbaren Studien konnte jedoch keine Überlegenheit eines Eradikationsschemas gezeigt werden [18]. Die Strategien unterscheiden sich in der Wahl der Antibiotika, der Dosis und Dauer der Therapie. Die Medikamente wurden inhalativ, oral oder i.v. oder in verschiedenen Kombinationen verwendet. Die Effektivität betrug meist zwischen 75 und 90 (100)%. F Für die Inhalationstherapie mit Tobramycin wurde gezeigt, dass die Inhalation über 56 Tage keinen Vorteil 596 Monatsschrift Kinderheilkunde
8 Tab. 1 Dosierung, Dosisintervall und Zulassung der zur Eradikation verwendeten Antibiotika a ; für altersabhängige Therapie bitte die jeweils einschlägigen länderspezifischen Fachinformationen beachten Antibiotikum Dosis/Tag Ceftazidim i.v mg/kg (max. ED 4 g); 150 mg/kg/tag kontinuierliche Infusion (maximal 12 g für Erwachsene) Ciprofloxacin p.o. 40 mg/kg (maximale ED 750 mg) gegenüber einer Therapie von 28 Tagen bringt ([9], Evidenzstufe 1b). F Die zusätzliche Gabe von Ciprofloxacin zu einer Tobramycininhalation führte zu keiner Verbesserung der Eradikationsrate ([8, 7]; Evidenzstufe 1b). F Für die Kombinationstherapie mit Ciprofloxacin und Colistin gibt es Hinweise, dass eine Therapie über 3 Monate wirksamer ist als eine über 3 Wochen ([19]; Evidenzstufe 2b). F Es gibt eine schwache Evidenz aus nichtkontrollierten Studien über die Wirksamkeit von i.v.-therapien ([20, 21]; Evidenzstufe 2b). F Eine Überlegenheit von Tobramycin gegenüber Colistin konnte nicht gezeigt werden ([10]; Evidenzstufe 1b). Die Autoren des vorliegenden Beitrags empfehlen die frühe Eradikation mittels Tobramycin inhalativ für 4 Wochen oder mittels Ciprofloxacin p.o kombiniert mit Colistin inhalativ über 3 Wochen (. Abb. 1). Für den Fall, dass eine Inhalation nicht möglich ist, sollte eine i.v.- Kombinationstherapie als Möglichkeit in Betracht gezogen werden (Empfehlungsgard A)(Dosierungen/Therapiedauer der einzelnen Antibiotika:. Tab. 1). Dosisintervall (h) 8-12 bzw. Kontinuierlich Darreichungsform Therapiedauer (Wochen) Colistin Inhalativ 2 6 Mio. IE Meropenem i.v. 120 mg/kg (maximale ED 2 g) 8 2 Piperacillin/ Tazobactam i.v mg/kg (maximale ED 4,5 g) 8 2 Tobramycin i.v mg/kg b 24 2 Inhalativ mg 12 4 Für altersabhängige Therapie bitte die jeweils einschlägigen länderspezifischen Fachinformationen beachten. ED Einzeldosis. a Nicht alle zur i.v.- Applikation verwendeten Antibiotika sind aufgeführt. b Spiegelbestimmung erforderlich; Zielbereich Talspiegel < 2 mg/l. Bei nicht erfolgreicher Eradikation kann die Kombinationstherapie ggf. unter Wechsel der gewählten Antibiotika wiederholt werden. Eine primär i.v.-verabreichte Eradikationstherapie über 2 Wochen sollte auch bei Patienten durchgeführt werden, bei denen im Rahmen des Erstnachweises eine, wenn auch milde, pulmonale Exazerbation besteht [22]. Falls eine Eradikation mit inhalativen und oralen Antibiotika zu keinem Erfolg führt, sollte eine Kombinationstherapie aus i.v.- Antibiotika und inhalativem Colistin durchgeführt werden (. Abb. 1; [23]; Empfehlungsgrad B). Es gibt eine schwache Evidenz aus nichtkontrollierten Studien, dass die i.v.- Therapie, gefolgt von einer inhalativen Therapie, zu einer weiteren Verbesserung führt. Die i.v.-therapie wurde hierbei mit einer anschließenden Inhalation von Colistin oder Tobramycin kombiniert [20, 21]. Es wird eine sequenzielle Kombination aus i.v.- und inhalativem Antibiotikum bei Patienten mit pulmonaler Exazerbation im Rahmen des PA-Erstnachweises empfohlen (. Abb. 1; Empfehlungsgrad B) Wenn der Eradikationsversuch mit inhalativen und oralen Antibiotika erfolglos ist oder es im Rahmen des Erstnachweises zu einer pulmonalen Exazerbation kommt, erfolgt eine antibiotische i.v.-therapie meist in einer Kombination eines Aminopenicillins oder Dritte-Generation-Cephalosporins mit einem Aminoglykosid ([22]; Dosierungen sowie Dosisintervalle:. Tab. 1). Es wird empfohlen, die antibiotische Therapie laut Fachinformation durchzuführen. Bereits bei Säuglingen und kleinen Kindern kann eine inhalative Antibiotikatherapie über eine Maske erfolgen (Empfehlungsgrad B). Bei der Inhalationstherapie bei Säuglingen und Kleinkindern muss man bedenken, dass die oberen und unteren Atemwege kleiner, die Atemfrequenz höher und das Atemzugvolumen geringer sind. Bei kleinen Kindern wird über eine Maske inhaliert, wobei jedoch wegen der Atmung durch die Nase die Lungendeposition reduziert sein kann. Manche Kinder werden unruhig und schreien, was die Deposition weiter reduziert. Zur Verbesserung der pulmonalen Deposition sollte so früh wie möglich ein Mundstück verwendet werden [24]. Grundsätzlich sollen die Inhalationsgeräte verwendet werden, die für die Applikation der entsprechenden Medikamente zugelassen sind (Empfehlungsgrad A). Es wird empfohlen, die erste Inhalation mit einem Antibiotikum aufgrund der Möglichkeit einer Bronchokonstriktion in der Klinik oder Praxis durchzuführen sowie nach Möglichkeit die Lungenfunktionswerte vor und nach der Inhalation zu überprüfen. Bei Anwendung von Aminoglykosiden sollte bei Risikopatienten oder bei der Verwendung von bestimmten Antibiotikakombinationen eine Untersuchung der Nierenfunktionsparameter und der Serumkonzentration erfolgen. Aufgrund der ototoxischen Potenz von Aminoglykosiden ist vor der ersten i.v.- oder inhalativen Anwendung eine audiologische Diagnostik durchzuführen. Ebenso einmal jährlich bei regelmäßigen i.v.- Aminoglykosid-Therapien. Empfohlen wird hierbei die Messung der otoakustischen Emissionen als objektives Messverfahren (OAE; Empfehlungsgrad A). Zur Kontrolle der Eradikation ist eine Kultur von Proben aus den Atemwegen (Sputum, induziertes Sputum, tiefer Rachenabstrich, v. a.) erforderlich. Bei nichtexpektorierenden Patienten (z. B. Säuglingen und Kleinkindern) können ein tiefer Rachenabstrich sowie evtl. eine BAL durchgeführt werden. Es gibt keine klare Evidenz dafür, welche der letztgenannten Methoden bei nichtexpektorierenden Patienten angewendet werden soll (Empfehlungsgrad A). Da sich Pseudomonaden in sehr geringen Konzentrationen in den Atemwegen Monatsschrift Kinderheilkunde
9 Konsensuspapiere befinden können, ist es schwierig, eine Eradikation zweifelsfrei nachzuweisen. Eine einzelne negative Probe wird demnach nicht als Beweis für eine Eradikation angesehen. Sind 3 konsekutive respiratorische Proben in einem Gesamtzeitraum von 6 Monaten PA-negativ, wird von einem Behandlungserfolg ausgegangen. Die Aussagekraft ist jedoch bei tiefem Rachenabstrich nicht gleich hoch zu werten wie bei der Untersuchung von Sputum oder der BAL. In diesen Fällen ist die Bestimmung von spezifischen PA-Antikörpern sinnvoll ([11, 17, 25]; Empfehlungsgrad A). Nach durchgeführter Eradikationstherapie sollten Sputumproben (bzw. tiefer Rachenabstrich) mindestens alle 2 Monate genommen und auf PA untersucht werden. Nach erfolgreicher Eradikationstherapie ist es sinnvoll, eine Kontrolle der PA-Antikörper nach 3 Monaten und dann wieder einmal jährlich durchzuführen (Empfehlungsgrad A). 598 Monatsschrift Kinderheilkunde Eradikationszyklus nach erfolgloser Ersttherapie Die Erfolgsquote der Ersttherapie bei PA mit Tobramycin (300 mg; 2-mal täglich) über 4 Wochen ist hoch (93 % [9], 100 % [2]). Allerdings erfolgt bei über 50 % der Patienten eine Rekolonisierung nach durchschnittlich 18 Monaten, zumeist durch einen anderen PA-Genotyp [26]. Mit einer Kombinationstherapie (Ciprofloxacin oral und Colistininhalation 2-mal 1 Mio. IE für 3 Wochen) konnte die Zahl der chronisch Infizierten nach 2 hren bei den behandelten Patienten von 58 auf 14 % im Vergleich zur unbehandelten Gruppe gesenkt werden [5]. Bei neuerlichem PA-Nachweis wird die Inhalationstherapie mit Colistin auf 3-mal 2 Mio. IE täglich erhöht, und bei einem 3. positiven Keimnachweis wird die Kombinationstherapie über 3 Monate durchgeführt. Bei 80 % der Patienten konnte mit dem dänischen Stufenschema eine chronische PA- Infektion verhindert werden [27]. Die derzeitige Datenlage erlaubt keine evidenzbasierten Empfehlungen, da keine doppelblinden randomisierten kontrollierten Studien an einem größeren Patientenkollektiv zur Effektivität eines 2. Eradikationszyklus nach erfolgloser Ersttherapie vorliegen. Bei Nichterfolg eines ersten Eradikationszyklus sollten folgende Therapiealternativen erwogen werden: eine antibiotische i.v.-therapie über 2 Wochen oder eine Therapie mit inhalativem Colistin und oralem Ciprofloxacin mit hoher Dosis (3-mal 2 Mio. IE) plus orales Ciprofloxacin über 3 Monate oder Tobramycin inhalativ in einer Dosierung von 2-mal 300 mg über 4 Wochen (. Abb. 2; Empfehlungsgrad A). Ist eine Inhalation nicht möglich, sollten die i.v.-therapie über 14 Tage wiederholt und ggf. andere Antibiotikakombinationen genutzt werden (Expertenmeinung). Die S3-Leitlinie ist abrufbar auf der Website der AWMF: org/leitlinien/detail/ll/ html Korrespondenzadresse Prof. Dr. F.-M. Müller Schwarzwaldstr. 69, Heidelberg frankmichael.mueller@gmail.com Einhaltung ethischer Richtlinien Interessenkonflikt. J. Bend erhielt Reisekosten für die Teilnahme an einer CF-Tagung von der Fa. Vertex erstattet. I. Huttegger erhielt ein Honorar für Beratertätigkeit der Fa. Gilead sowie Reisekostenerstattung für die Teilnahme an einem CF-Kongress durch die Fa. Novartis. A. Möller erhielt Honorare für Beratertätigkeiten der Firmen Gilead, Novartis und Vitor. F.M. Müller erhielt Honorare für Beratertätigkeiten der Firmen Chiesi, Forest und Gilead sowie Vortragshonorare der Firmen Astellas und MSD. E. Rietschel erhielt Honorare für Vorträge und Beratertätigkeiten der Firmen Chiesi, Forest, Gilead, Novartis, Pharmaxis und Vertex. C. Schwarz erhielt Honorare für Beratertätigkeiten der Firmen Forest, Gilead, Novartis, Pharmaxis und Vertex sowie Vortragshonorare und Reisekostenerstattungen zur Teilnahme an CF-Kongressen von den Firmen Gilead, Novartis und Pharmaxis. Dieser Beitrag beinhaltet keine Studien an Menschen oder Tieren. Danksagung. Die Leitlinie wurde erarbeitet mit Unterstützung der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF, PD Dr. Helmut Sitter) und des Leitlinienentwicklungsportals ( einem gemeinsamen Projekt der Charité Universitätsmedizin und der TMF Technologie- und Methodenplattform für die vernetzte medizinische Forschung e. V.). Die Leitlinienentwicklung wurde finanziell unterstützt durch die Arbeitsgemeinschaft der Ärzte im Mukoviszidose e. V. (AGAM), die Gesellschaft für Pädiatrische Pneumologie e. V. (GPP) und die Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin e. V. (DGP). Die Deutsche Gesellschaft für Hygiene und Mikrobiologie e. V. hat sich an den Reisekosten der Delegierten beteiligt. Wir danken Dr. Sylvia Hafkemeyer für die Durchführung von Literaturrecherchen Literatur 1. Sens B, Stern M (2012) Qualitätssicherung Mukoviszidose Z.f.Q.u.M.i. Gesundheitswesen, M. e. V., and M.I. ggmbh. Hippocampus, Bad Honnef 2. Gibson RL et al (2003) Significant microbiological effect of inhaled tobramycin in young children with cystic fibrosis. Am J Respir Crit Care Med 167(6): Proesmans M, Boulanger L, Vermeulen F, De Boeck K (2008) Eradication of recent Pseudomonas aeruginosa isolation: TOBI versus colistin/ciprofloxacin (abstract). J Cyst Fibros 7(Suppl 2):S64 4. Proesmans M, Vermeulen F, Boulanger L et al (2013) Comparison of two treatment regimens for eradication of Pseudomonas aeruginosa infection in children with cystic fibrosis. J Cyst Fibros 12: Valerius NH, Koch C, Hoiby N (1991) Prevention of chronic Pseudomonas aeruginosa colonisation in cystic fibrosis by early treatment. Lancet 338(8769): Wiesemann HG et al (1998) Placebo-controlled, double-blind, randomized study of aerosolized tobramycin for early treatment of Pseudomonas aeruginosa colonization in cystic fibrosis. Pediatr Pulmonol 25(2): Treggiari MM et al (2009) Early anti-pseudomonal acquisition in young patients with cystic fibrosis: rationale and design of the EPIC clinical trial and observational study. Contemp Clin Trials 30(3): Treggiari MM et al (2011) Comparative efficacy and safety of 4 randomized regimens to treat early Pseudomonas aeruginosa infection in children with cystic fibrosis. Arch Pediatr Adolesc Med 165(9): Ratjen F et al (2010) Treatment of early Pseudomonas aeruginosa infection in patients with cystic fibrosis: the ELITE trial. Thorax 65(4): Taccetti G et al (2012) Early antibiotic treatment for Pseudomonas aeruginosa eradication in patients with cystic fibrosis: a randomised multicentre study comparing two different protocols. Thorax 67(10): Pressler T et al (2011) Chronic Pseudomonas aeruginosa infection definition: EuroCareCF Working Group report. J Cyst Fibros 10(Suppl 2): Kerem E et al (2005) Standards of care for patients with cystic fibrosis: a European consensus. J Cyst Fibros 4(1): Blic J de et al (2000) Bronchoalveolar lavage in children. ERS Task Force on bronchoalveolar lavage in children. European Respiratory Society. Eur Respir J 15(1): Wainwright CE et al (2011) Effect of bronchoalveolar lavage-directed therapy on Pseudomonas aeruginosa infection and structural lung injury in children with cystic fibrosis: a randomized trial. JAMA 306(2): West SE et al (2002) Respiratory infections with Pseudomonas aeruginosa in children with cystic fibrosis: early detection by serology and assessment of risk factors. JAMA 287(22): Hogardt M et al (2006) Heft 24: Atemwegsinfektionen bei Mukoviszidose. In: Podbielski A, Herrmann M Kniehl E et al (Hrsg) MiQ: Qualitätsstandards in der mikrobiologisch-infektiologischen Diagnostik. Im Auftrag der Deutschen Gesellschaft für Hygiene und Mikrobiologie. Elsevier, Urban & Fischer, München
10 Buchbesprechungen 17. Doring G, Hoiby N; Consensus Study Group (2004) Early intervention and prevention of lung disease in cystic fibrosis: a European consensus. J Cyst Fibros 3(2): Langton Hewer SC, Smyth AR (2009) Antibiotic strategies for eradicating Pseudomonas aeruginosa in people with cystic fibrosis. Cochrane Database Syst Rev (4):CD Frederiksen B, Koch C, Hoiby N (1997) Antibiotic treatment of initial colonization with Pseudomonas aeruginosa postpones chronic infection and prevents deterioration of pulmonary function in cystic fibrosis. Pediatr Pulmonol 23(5): Douglas TA et al (2009) Acquisition and eradication of P. aeruginosa in young children with cystic fibrosis. Eur Respir J 33(2): Munck A et al (2001) Genotypic characterization of Pseudomonas aeruginosa strains recovered from patients with cystic fibrosis after initial and subsequent colonization. Pediatr Pulmonol 32(4): Cystic Fibrosis Trust (2009) Antibiotic treatment for cystic fibrosis. Report of the UK Cystic Fibrosis Trust Antibiotic Working Group, 3. Aufl. Cystic Fibrosis Trust, Bromley UK 23. Littlewood J, CF Trust (2004) Pseudomonas aeruginosa infection in people with cystic fibrosis, suggestions for prevention and infection control, 2. Aufl. Cystic Fibrosis Trust, Bromley UK 24. Heijerman H et al (2009) Inhaled medication and inhalation devices for lung disease in patients with cystic fibrosis: a European consensus. J Cyst Fibros 8(5): Ratjen F, Döring G, Nikolaizik WH (2001) Effect of inhaled tobramycin on early Pseudomona aeruginosa colonisation in patients with cystic fibrosis. Lancet 358: Taccetti G et al (2005) Early eradication therapy against Pseudomonas aeruginosa in cystic fibrosis patients. Eur Respir J 26(3): Hansen CR, Pressler T, Hoiby N (2008) Early aggressive eradication therapy for intermittent Pseudomonas aeruginosa airway colonization in cystic fibrosis patients: 15 years experience. J Cyst Fibros 7(6): Bilton D et al (2011) Pulmonary exacerbation: towards a definition for use in clinical trials. Report from the EuroCareCF Working Group on outcome parameters in clinical trials. J Cyst Fibros 10(Suppl 2):S79 S Langton Hewer SC, Smyth AR (2014) Antibiotic strategies for eradicating Pseudomonas aeruginosa in people with cystic fibrosis. Cochrane Database Syst Rev (11):CD J. Rosenecker (Hrsg.) Pädiatrische Differenzialdiagnostik Berlin, Heidelberg: Springer-Verlag 2014, 1. Aufl., 306 S., 111 Abb., 90 Tab., (ISBN ), Gebunden, EUR Wie erlange ich diagnostische Gewissheit? Mit dieser Frage macht Prof. Josef Rosenecker den Leser auf sein im hr 2014 in der 1. Auflage im Springer-Verlag erschienenes Buch Pädiatrische Differenzialdiagnostik neugierig. Josef Rosenecker hat aus jahrzehntelanger Erfahrung in der klinischen Pädiatrie mit 36 weiteren Autoren, überwiegend aus dem Umfeld der Kinderklinik und Kinderpoliklinik im Dr. von Haunerschen Kinderspital der LMU München, ein Buch herausgegeben, dass sowohl Ärztinnen und Ärzten in der pädiatrischen Weiterbildung als auch erfahrenen Fachärzten die Orientierung im Dschungel der pädiatrischen Differenzialdiagnosen erleichtert. Der besondere Reiz des Buches liegt in seinem übersichtlichen Aufbau. Es ist gegliedert in insgesamt 12 Funktionssysteme, angefangen von Unspezifischen Symptomen, mit der Aufarbeitung von Fieber, Schmerzen, Abgeschlagenheit, chronischem Müdigkeitssyndrom und Lymphknotenschwellung, über Kapitel wie Herz und Kreislauf (Thoraxschmerzen, Hypertonie, Palpitationen, Synkope, Hypotonie-Fehlender Puls-Schock und Arrhythmien) bis zum Komplex der Psychischen Auffälligkeiten (Fütter- und Essstörungen, Hyperaktivitäts- und Konzentrationsstörungen, Ängste). Charakteristisch für jedes Kapitel ist die Unterteilung nach Definition, Anamnese, Ätiologie und differenzialdiagnostischer Abklärung. Das klinisch-diagnostische Vorgehen folgt der Darstellung in Flussdiagrammen und Tabellen. Das Buch enthält 111 Algorithmen, z.b. zu dem Symptom Exanthem in dem Funktionssystem Haut und äußeres Erscheinungsbild. Dies lässt eine schnelle Unterteilung in generalisierte, disseminierte und lokalisierte Exantheme zu und führt den Leser rasch zu einer diagnostischen Einschätzung. Im Funktionssystem Verdauung und Leber hat der Autor Thomas Lang Bauchschmerzen anhand eines gelungenen Algorithmus in akute und chronische Beschwerden aufgeteilt und mit Querverweisen auf Tabellen ergänzt. Im Praxistest erweist sich die symptomorientierte Aufarbeitung mit Flussdiagrammen bzw. Algorithmen als nützlich und zeitsparend, um den Blick auf das Wesentliche zu fokussieren. Das vorliegende Buch ist im Zweifarbendruck gehalten und könnte durch farbliche Heraushebungen wichtiger Informationen in einer weiteren Auflage noch gewinnen. Die Autoren schaffen es jedoch durchgängig, durch die zahlreichen Algorithmen den Leser auf die essenziellen Aussagen hinzuweisen. Das Sachwortverzeichnis erfordert zum Teil ein Umdenken, da passend zur Struktur des Buches - im Gegensatz zu klassischen Lehrbüchern - die Auflistung symptomorientiert vorgenommen wurde und somit Krankheiten teilweise erst über die Symptomatik gefunden werden. Für die Vermittlung von Hintergrundwissen bleibt die ausführliche Konsultation klassischer Lehrbücher der Kinder- und Jugendmedizin unersetzlich, und auch die dargestellten Algorithmen sollten nicht als verbindliche Behandlungspfade gelten. Der Preis des gebundenen Buches erscheint mit 79,99 Euro für den facettenreichen Inhalt attraktiv. Prof. Josef Rosenecker ist es gelungen, mit der 1. Auflage Pädiatrische Differenzialdiagnostik ein nützliches Nachschlagewerk zu kreieren, das allen in der Behandlung von Kindern und Jugendlichen tätigen Ärztinnen und Ärzten eine wertvolle Hilfe im Berufsalltag liefern kann. S. Gaus, M. Weiß (Köln) Monatsschrift Kinderheilkunde
Name Gruppenmitglied potentieller Interessenskonflikt laut Formblatt Eigenbewertung Bewertung der Leitlinienleitung
 Name Gruppenmitglied potentieller laut Formblatt Eigenbewertung Bewertung der Leitlinienleitung Prof. Dr. med. Frank- Michael Müller, Klinik für Kinder- Jugendmedizin, Neonatologie Päd. Intensivmedizin,
Name Gruppenmitglied potentieller laut Formblatt Eigenbewertung Bewertung der Leitlinienleitung Prof. Dr. med. Frank- Michael Müller, Klinik für Kinder- Jugendmedizin, Neonatologie Päd. Intensivmedizin,
Antibiotikatherapie Pseudomonas
 Antibiotikatherapie Pseudomonas PA H103,TEM x35000 Dr. Tim O. Hirche Mukoviszidose-Erwachsenenambulanz Klinikum der J.W. Goethe Universität Frankfurt am Main Definition Kolonisation/Infektion Doering et
Antibiotikatherapie Pseudomonas PA H103,TEM x35000 Dr. Tim O. Hirche Mukoviszidose-Erwachsenenambulanz Klinikum der J.W. Goethe Universität Frankfurt am Main Definition Kolonisation/Infektion Doering et
Der Pulsierende. Die neue Welle in der Sinusitistherapie. Ausgabe speziell für CF-Patienten
 Die neue Welle in der Sinusitistherapie Ausgabe speziell für CF-Patienten Der Pulsierende punktgenau, befreiend und für die sanfte Therapie bei Sinusitis PARI SINUS Inhalationstherapie bei akuten und chronischen
Die neue Welle in der Sinusitistherapie Ausgabe speziell für CF-Patienten Der Pulsierende punktgenau, befreiend und für die sanfte Therapie bei Sinusitis PARI SINUS Inhalationstherapie bei akuten und chronischen
Inhalatives Levofloxacin: Was können wir nach 12 Monaten Therapie erwarten. Dr. Carsten Schwarz
 Inhalatives Levofloxacin: Was können wir nach 12 Monaten Therapie erwarten Dr. Carsten Schwarz Leitung Sektion Cystische Fibrose, Endoskopie und Lungentransplantation Charité Universitätsmedizin Berlin
Inhalatives Levofloxacin: Was können wir nach 12 Monaten Therapie erwarten Dr. Carsten Schwarz Leitung Sektion Cystische Fibrose, Endoskopie und Lungentransplantation Charité Universitätsmedizin Berlin
Patient mit Husten: Klinische Unterscheidung von akuter Bronchitis und Pneumonie
 Alkoholmissbrauch Patient mit Husten: Klinische Unterscheidung von akuter Bronchitis und Pneumonie TGAM-Weiterbildung Bronchitis, 19. 11. 2014 Vortrag Herbert Bachler 1 Akute Bronchitis In den ersten Tagen
Alkoholmissbrauch Patient mit Husten: Klinische Unterscheidung von akuter Bronchitis und Pneumonie TGAM-Weiterbildung Bronchitis, 19. 11. 2014 Vortrag Herbert Bachler 1 Akute Bronchitis In den ersten Tagen
AWMF-Register Nr. 026/022 Klasse: S3
 publiziert bei: AWMF-Register Nr. 026/022 Klasse: S3 S3 - Leitlinie Lungenerkrankung bei Mukoviszidose, Modul 1: Diagnostik und Therapie nach dem ersten Nachweis von Pseudomonas aeruginosa - Kurzfassung
publiziert bei: AWMF-Register Nr. 026/022 Klasse: S3 S3 - Leitlinie Lungenerkrankung bei Mukoviszidose, Modul 1: Diagnostik und Therapie nach dem ersten Nachweis von Pseudomonas aeruginosa - Kurzfassung
Patientenseminar Bronchiektasen Studienübersicht. Jessica Rademacher Klinik für Pneumologie
 Patientenseminar Bronchiektasen Studienübersicht Jessica Rademacher Studien Übersicht - Diagnostik - Therapie - Mukolytika - Inhalative Antibiotika - systemisch wirksame Antibiotika - Nicht-Tuberkulöse
Patientenseminar Bronchiektasen Studienübersicht Jessica Rademacher Studien Übersicht - Diagnostik - Therapie - Mukolytika - Inhalative Antibiotika - systemisch wirksame Antibiotika - Nicht-Tuberkulöse
Information zum Patientenregister im Rahmen des Deutschen Netzwerks für mitochondriale Erkrankungen (mitonet)
 Information zum Patientenregister im Rahmen des Deutschen Netzwerks für mitochondriale Erkrankungen (mitonet) Das wesentliche Ziel des mitonet ist der Aufbau eines deutschlandweiten Netzwerks aus Klinikern
Information zum Patientenregister im Rahmen des Deutschen Netzwerks für mitochondriale Erkrankungen (mitonet) Das wesentliche Ziel des mitonet ist der Aufbau eines deutschlandweiten Netzwerks aus Klinikern
Erreger-Wirt Interaktionen
 Erreger-Wirt Interaktionen (Infektion vs Inflammation) Johannes Schulze Klinik I Allgemeine Pädiatrie Johann Wolfgang Goethe-Universität Frankfurt am Main Defektes CFTR Gen ASL Submuköse Drüsen Adhäsion
Erreger-Wirt Interaktionen (Infektion vs Inflammation) Johannes Schulze Klinik I Allgemeine Pädiatrie Johann Wolfgang Goethe-Universität Frankfurt am Main Defektes CFTR Gen ASL Submuköse Drüsen Adhäsion
Allergische bronchopulmonale Aspergillose - ABPA bei Mukoviszidose
 Allergische bronchopulmonale Aspergillose - ABPA bei Mukoviszidose 2. Winterschool, Mukoviszidose beim Erwachsenen Obergurgl, 5.-7. März 2007 Isidor Huttegger Universitätsklinik für Kinder- und Jugendheilkunde,
Allergische bronchopulmonale Aspergillose - ABPA bei Mukoviszidose 2. Winterschool, Mukoviszidose beim Erwachsenen Obergurgl, 5.-7. März 2007 Isidor Huttegger Universitätsklinik für Kinder- und Jugendheilkunde,
Problemkeime bei CF. Joachim Bargon Frankfurt
 Problemkeime bei CF Joachim Bargon Frankfurt Problemkeime bei CF Pseudomonoas aeruginosa multiresistent B. Gleiber cepacia MRSA nicht tuberkulöse Mykobakterien (NTM) Aspergillus Hutegger Stenotrophomonas
Problemkeime bei CF Joachim Bargon Frankfurt Problemkeime bei CF Pseudomonoas aeruginosa multiresistent B. Gleiber cepacia MRSA nicht tuberkulöse Mykobakterien (NTM) Aspergillus Hutegger Stenotrophomonas
Impfungen bei Mukoviszidose. Sandy Kujumdshiev Pneumologie/Allergologie Johann Wolfgang Goethe Universität Frankfurt am Main
 Impfungen bei Mukoviszidose Sandy Kujumdshiev Pneumologie/Allergologie Johann Wolfgang Goethe Universität Frankfurt am Main Viele Untersuchungen haben gezeigt, daß CF- Patienten eine Gesunden vergleichbare
Impfungen bei Mukoviszidose Sandy Kujumdshiev Pneumologie/Allergologie Johann Wolfgang Goethe Universität Frankfurt am Main Viele Untersuchungen haben gezeigt, daß CF- Patienten eine Gesunden vergleichbare
Spezielle Studiendesigns bei Seltenen Erkrankungen
 Spezielle Studiendesigns bei Seltenen Erkrankungen T.O.F. Wagner Berlin, 25. Januar 2007 Besonderheiten bei Seltenen Erkrankungen Patientenzahl chronisch schwer Therapie confounder Mathematik Statistik
Spezielle Studiendesigns bei Seltenen Erkrankungen T.O.F. Wagner Berlin, 25. Januar 2007 Besonderheiten bei Seltenen Erkrankungen Patientenzahl chronisch schwer Therapie confounder Mathematik Statistik
Mukoviszidose T.O.F. Wagner. Pneumologie/Allergologie Johann Wolfgang Goethe-Universität Frankfurt am Main. DGP Berlin, 17.
 Mukoviszidose 2005 T.O.F. Wagner DGP Berlin, 17. März 2005 Mukoviszidose wichtig für Pneumologen? Seltene Erkrankung Entwicklung Pathophysiologie Forschung Ausblick Modellcharakter Keine Kinderkrankheit
Mukoviszidose 2005 T.O.F. Wagner DGP Berlin, 17. März 2005 Mukoviszidose wichtig für Pneumologen? Seltene Erkrankung Entwicklung Pathophysiologie Forschung Ausblick Modellcharakter Keine Kinderkrankheit
Neue Wege zur Reduktion der Antibiotikaverordnung bei Atemwegsinfektionen.
 Neue Wege zur Reduktion der Antibiotikaverordnung bei Atemwegsinfektionen. Reduktion der Antibiotikaverordnungen bei akuten Atemwegserkrankungen 1. Basis für rationale Antibiotikaverordnungen: Leitlinien
Neue Wege zur Reduktion der Antibiotikaverordnung bei Atemwegsinfektionen. Reduktion der Antibiotikaverordnungen bei akuten Atemwegserkrankungen 1. Basis für rationale Antibiotikaverordnungen: Leitlinien
PROBASE: Große deutsche Studie zum Prostatakrebs-Screening. PROBASE Große deutsche Studie zum Prostatakrebs-Screening
 PROBASE Große deutsche Studie zum Prostatakrebs-Screening Dresden (27. September 2013) Ziel der PROBASE-Studie (Risk-adapted prostate cancer early detection study based on a baseline PSA value in young
PROBASE Große deutsche Studie zum Prostatakrebs-Screening Dresden (27. September 2013) Ziel der PROBASE-Studie (Risk-adapted prostate cancer early detection study based on a baseline PSA value in young
Non-CF-Bronchiektasen
 Non-CF-Bronchiektasen 2014... Dr. med. Felix C. Ringshausen Klinik für Pneumologie ... immer noch eine Erkrankung ohne zugelassene Therapie!!! Ausblick und aktuelle klinische Studien (an der MHH) Dr. med.
Non-CF-Bronchiektasen 2014... Dr. med. Felix C. Ringshausen Klinik für Pneumologie ... immer noch eine Erkrankung ohne zugelassene Therapie!!! Ausblick und aktuelle klinische Studien (an der MHH) Dr. med.
Kongress der European Respiratory Society 2012: Neues Positionspapier zum Paradigmen wechsel in de. in der COPD-Therapie
 Kongress der European Respiratory Society 2012 Neues Positionspapier zum Paradigmen wechsel in der COPD-Therapie Wien, Österreich (2. September 2012) Internationale Experten auf dem Gebiet der Pneumologie
Kongress der European Respiratory Society 2012 Neues Positionspapier zum Paradigmen wechsel in der COPD-Therapie Wien, Österreich (2. September 2012) Internationale Experten auf dem Gebiet der Pneumologie
Neueste Studienergebnisse in der Therapie der PAH
 Dualer Endothelin-Rezeptor-Antagonismus: Neueste Studienergebnisse in der Therapie der PAH Von Prof. Ralf Ewert, Greifswald Lübeck (10. April 2008) - Das Wissen um die Pathophysiologie der Pulmonalen Arteriellen
Dualer Endothelin-Rezeptor-Antagonismus: Neueste Studienergebnisse in der Therapie der PAH Von Prof. Ralf Ewert, Greifswald Lübeck (10. April 2008) - Das Wissen um die Pathophysiologie der Pulmonalen Arteriellen
POST MARKET CLINICAL FOLLOW UP
 POST MARKET CLINICAL FOLLOW UP (MEDDEV 2.12-2 May 2004) Dr. med. Christian Schübel 2007/47/EG Änderungen Klin. Bewertung Historie: CETF Report (2000) Qualität der klinischen Daten zu schlecht Zu wenige
POST MARKET CLINICAL FOLLOW UP (MEDDEV 2.12-2 May 2004) Dr. med. Christian Schübel 2007/47/EG Änderungen Klin. Bewertung Historie: CETF Report (2000) Qualität der klinischen Daten zu schlecht Zu wenige
Neue Lungenfunktionstechniken vom Labor in die Klinik Philipp Latzin 24. Januar 2013
 Neue Lungenfunktionstechniken vom Labor in die Klinik Philipp Latzin 24. Januar 2013 PD Dr. med. Dr. phil. nat. Philipp Latzin Universitätskinderklinik Bern Abteilung für Pädiatrische Pneumologie Neue
Neue Lungenfunktionstechniken vom Labor in die Klinik Philipp Latzin 24. Januar 2013 PD Dr. med. Dr. phil. nat. Philipp Latzin Universitätskinderklinik Bern Abteilung für Pädiatrische Pneumologie Neue
Neues vom ASCO beim metastasierten Mammakarzinom
 Neues vom ASCO 2008 beim metastasierten Mammakarzinom 04.07.2008 Dorit Lässig Medizinische Klinik und Poliklinik III (Direktor: Prof. Dr. med. W. Hiddemann) Universität München - Standort Großhadern Übersicht
Neues vom ASCO 2008 beim metastasierten Mammakarzinom 04.07.2008 Dorit Lässig Medizinische Klinik und Poliklinik III (Direktor: Prof. Dr. med. W. Hiddemann) Universität München - Standort Großhadern Übersicht
S3-Leitlinie. Kurzfassung. 1. Auflage. S3-Leitlinie schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG.
 S3-Leitlinie Kurzfassung 1. Auflage S3-Leitlinie schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG Thieme 2005 Verlag C.H. Beck im Internet: www.beck.de ISBN 978 3 13 133711 5 Inhaltsverzeichnis:
S3-Leitlinie Kurzfassung 1. Auflage S3-Leitlinie schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG Thieme 2005 Verlag C.H. Beck im Internet: www.beck.de ISBN 978 3 13 133711 5 Inhaltsverzeichnis:
Von Light -Linie zur Leitlinie. Leitlinien in der Physiotherapie
 Von Light -Linie zur Leitlinie Leitlinien in der Physiotherapie Dr. Claudia Kemper DEFINITION Leitlinien sind systematisch entwickelte, wissenschaftlich begründete und praxisorientierte Entscheidungshilfen
Von Light -Linie zur Leitlinie Leitlinien in der Physiotherapie Dr. Claudia Kemper DEFINITION Leitlinien sind systematisch entwickelte, wissenschaftlich begründete und praxisorientierte Entscheidungshilfen
Was ist eine klinische Studie? Was bringt sie Patienten und Wissenschaftlern? Tobias Welte Klinik für Pneumologie und Infektionsmedizin
 Was ist eine klinische Studie? Was bringt sie Patienten und Wissenschaftlern? Tobias Welte Klinik für Pneumologie und Infektionsmedizin Was gibt es überhaupt für klinische Studien? Medikamenten und Device
Was ist eine klinische Studie? Was bringt sie Patienten und Wissenschaftlern? Tobias Welte Klinik für Pneumologie und Infektionsmedizin Was gibt es überhaupt für klinische Studien? Medikamenten und Device
Die Transition der Mukoviszidose-Patienten am Klinikum Stuttgart aus Sicht der Patienten
 5. Kongress der Deutschen Gesellschaft für Transitionsmedizin e.v. 11. 12. November 2016 in Stuttgart Die Transition der Mukoviszidose-Patienten am Klinikum Stuttgart aus Sicht der Patienten Dr. Christina
5. Kongress der Deutschen Gesellschaft für Transitionsmedizin e.v. 11. 12. November 2016 in Stuttgart Die Transition der Mukoviszidose-Patienten am Klinikum Stuttgart aus Sicht der Patienten Dr. Christina
The Cochrane Library
 The Cochrane Library Was ist die Cochrane Library? Die Cochrane Library bietet hochwertige, evidenzbasierte medizinische Fachinformation zur fundierten Unterstützung bei Diagnose und Behandlung. http://www.cochranelibrary.com/
The Cochrane Library Was ist die Cochrane Library? Die Cochrane Library bietet hochwertige, evidenzbasierte medizinische Fachinformation zur fundierten Unterstützung bei Diagnose und Behandlung. http://www.cochranelibrary.com/
Tabelle E1: In Cochrane Review eingeschlossene Studien ( ); (Langton-Hewer et al. 2009) Intervention/ Vergleich.
 Anhang Evidenztabellen Zur S3 - Leitlinie Lungenerkrankung bei Mukoviszidose, Modul 1: Diagnostik und Therapie nach dem ersten Nachweis von Pseudomonas aeruginosa AWMF-Registrierungsnummer: 026-022 Tabelle
Anhang Evidenztabellen Zur S3 - Leitlinie Lungenerkrankung bei Mukoviszidose, Modul 1: Diagnostik und Therapie nach dem ersten Nachweis von Pseudomonas aeruginosa AWMF-Registrierungsnummer: 026-022 Tabelle
Botulinumtoxin bei Hyperhidrose
 Botulinumtoxin bei Hyperhidrose EVIDENZ KOMPAKT Stand: 17.10.2017 EVIDENZ KOMPAKT Botulinumtoxin bei Hyperhidrose Stand: 17.10.2017 Autoren Dr. Dawid Pieper, MPH Institut für Forschung in der Operativen
Botulinumtoxin bei Hyperhidrose EVIDENZ KOMPAKT Stand: 17.10.2017 EVIDENZ KOMPAKT Botulinumtoxin bei Hyperhidrose Stand: 17.10.2017 Autoren Dr. Dawid Pieper, MPH Institut für Forschung in der Operativen
Deutsches Zentrum für Lungenforschung
 Heidelberg, den 16. Februar 2011 Deutsches Zentrum für Lungenforschung Heidelberg ist Partnerstandort Mukoviszidose ein Schwerpunkt Das Heidelberg Translational Lung Research Center nimmt am Deutschen
Heidelberg, den 16. Februar 2011 Deutsches Zentrum für Lungenforschung Heidelberg ist Partnerstandort Mukoviszidose ein Schwerpunkt Das Heidelberg Translational Lung Research Center nimmt am Deutschen
fortgeschrittenem Lungenemphysem
 PneumRx Coils: Neue randomisierte klinische Studien bestätigen wiederholt positive Ergebnisse bei Pa PneumRx Coils Neue randomisierte klinische Studien bestätigen wiederholt positive Ergebnisse bei Patienten
PneumRx Coils: Neue randomisierte klinische Studien bestätigen wiederholt positive Ergebnisse bei Pa PneumRx Coils Neue randomisierte klinische Studien bestätigen wiederholt positive Ergebnisse bei Patienten
Gesetzliche Grundlagen der Arzneimittelentwicklung national/ international
 Gesetzliche Grundlagen der Arzneimittelentwicklung national/ international Dr. med. Dirk Mentzer Referatsleiter Arzneimittelsicherheit Facharzt für Kinder- und Jugendmedizin Paul-Ehrlich-Institut Bundesinstitut
Gesetzliche Grundlagen der Arzneimittelentwicklung national/ international Dr. med. Dirk Mentzer Referatsleiter Arzneimittelsicherheit Facharzt für Kinder- und Jugendmedizin Paul-Ehrlich-Institut Bundesinstitut
PROCALCITONIN (PCT) ALS WICHTIGE KOMPONENTE KLINISCHER ENTSCHEIDUNGSALGORITHMEN ZUR STEUERUNG DER ANTIBIOTIKA-THERAPIE
 PROCALCITONIN (PCT) ALS WICHTIGE KOMPONENTE KLINISCHER ENTSCHEIDUNGSALGORITHMEN ZUR STEUERUNG DER ANTIBIOTIKA-THERAPIE Dr. Jutta Odarjuk, Global Marketing Thermo Scientific Biomarkers Workshop Infektionsdiagnostik
PROCALCITONIN (PCT) ALS WICHTIGE KOMPONENTE KLINISCHER ENTSCHEIDUNGSALGORITHMEN ZUR STEUERUNG DER ANTIBIOTIKA-THERAPIE Dr. Jutta Odarjuk, Global Marketing Thermo Scientific Biomarkers Workshop Infektionsdiagnostik
Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten
 Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten Dr. Ralph Kallmayer, Innere Abteilung Kardiologie HELIOS Klinik Lutherstadt Eisleben Das therapeutische Dilemma: Patient
Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten Dr. Ralph Kallmayer, Innere Abteilung Kardiologie HELIOS Klinik Lutherstadt Eisleben Das therapeutische Dilemma: Patient
Projekt PEG/DMykG Leitlinien zur Therapie von invasiven Candidosen
 Projekt PEG/DMykG Leitlinien zur Therapie von invasiven Candidosen Bonn, PEG-Tagung 4.4.2008 Professor Markus Ruhnke Medizinische Klinik II - Charité Berlin - Expertengruppe Leitungsgruppe für die DMykG
Projekt PEG/DMykG Leitlinien zur Therapie von invasiven Candidosen Bonn, PEG-Tagung 4.4.2008 Professor Markus Ruhnke Medizinische Klinik II - Charité Berlin - Expertengruppe Leitungsgruppe für die DMykG
Früher Einsatz sichert protektive Wirkung von Tiotropium
 Früher Einsatz sichert protektive Wirkung von Tiotropium Mannheim (19. März 2009) Die chronisch obstruktive Lungenerkrankung (COPD) hat große Auswirkungen auf die Lebensqualität der betroffenen Patienten.
Früher Einsatz sichert protektive Wirkung von Tiotropium Mannheim (19. März 2009) Die chronisch obstruktive Lungenerkrankung (COPD) hat große Auswirkungen auf die Lebensqualität der betroffenen Patienten.
Training können den Behandlungserfolg steigern
 Bewegung in der COPD Therapie: Lang wirksames Anticholinergikum und körperliches Training können Bewegung in der COPD Therapie Lang wirksames Anticholinergikum und körperliches Training können den Behandlungserfolg
Bewegung in der COPD Therapie: Lang wirksames Anticholinergikum und körperliches Training können Bewegung in der COPD Therapie Lang wirksames Anticholinergikum und körperliches Training können den Behandlungserfolg
Zürcher RehaZentren. Rehabilitation Pulmonale Hypertonie UniversitätsSpital Zürich Zürcher RehaZentrum Wald
 Zürcher RehaZentren Rehabilitation Pulmonale Hypertonie UniversitätsSpital Zürich Zürcher RehaZentrum Wald Programm Das spezialisierte, stationäre Rehabilitationsprogramm ist speziell ausgerichtet für
Zürcher RehaZentren Rehabilitation Pulmonale Hypertonie UniversitätsSpital Zürich Zürcher RehaZentrum Wald Programm Das spezialisierte, stationäre Rehabilitationsprogramm ist speziell ausgerichtet für
Indikationserweiterungen für JANUVIA (Sitagliptin, MSD) in der EU - Kombination mit Sulfonylharnstoff n
 Indikationserweiterungen für JANUVIA (Sitagliptin, MSD) in der EU Kombination mit Sulfonylharnstoff nun ebenfalls zugelassen Haar (März 2008) - Die europäische Arzneimittelbehörde EMEA hat JANUVIA für
Indikationserweiterungen für JANUVIA (Sitagliptin, MSD) in der EU Kombination mit Sulfonylharnstoff nun ebenfalls zugelassen Haar (März 2008) - Die europäische Arzneimittelbehörde EMEA hat JANUVIA für
Latente Tuberkuloseinfektion. Donnerstags-Fortbildung W. Gleiber
 Latente Tuberkuloseinfektion Donnerstags-Fortbildung 14.08.2003 W. Gleiber Latente Tuberkuloseinfektion Definition Tuberkulin Hauttest Therapie American Thoracic Society: Targeted Tuberculin Testing and
Latente Tuberkuloseinfektion Donnerstags-Fortbildung 14.08.2003 W. Gleiber Latente Tuberkuloseinfektion Definition Tuberkulin Hauttest Therapie American Thoracic Society: Targeted Tuberculin Testing and
Was ist gesichert, was ist obsolet? bei inhalativen Kortikoiden bei COPD?
 Was ist gesichert, was ist obsolet? bei inhalativen Kortikoiden bei COPD? Was ist gesichert, was ist obsolet? bei inhalativen Kortikoiden bei COPD? Claus F. Vogelmeier COPD Behandlungsalgorithmen Möglichkeiten
Was ist gesichert, was ist obsolet? bei inhalativen Kortikoiden bei COPD? Was ist gesichert, was ist obsolet? bei inhalativen Kortikoiden bei COPD? Claus F. Vogelmeier COPD Behandlungsalgorithmen Möglichkeiten
Zu unterscheiden ist zwischen Sepsis, schwerer Sepsis und septischem Schock.
 Sepsis in Deutschland Aktueller Stand und Perspektiven in Diagnose, Epidemiologie und Therapie der Sepsis Von Professor Dr. Michael Quintel München München (3. Mai 2007) - Der Verdacht auf eine Sepsis
Sepsis in Deutschland Aktueller Stand und Perspektiven in Diagnose, Epidemiologie und Therapie der Sepsis Von Professor Dr. Michael Quintel München München (3. Mai 2007) - Der Verdacht auf eine Sepsis
Neuer Mukoviszidose-Test bietet Chance auf frühzeitige Behandlung
 Neuer Mukoviszidose-Test bietet Chance auf frühzeitige Behandlung Heidelberg (16. Februar 2011) - Je früher die Erbkrankheit Mukoviszidose diagnostiziert und behandelt wird, desto höher sind die Chancen
Neuer Mukoviszidose-Test bietet Chance auf frühzeitige Behandlung Heidelberg (16. Februar 2011) - Je früher die Erbkrankheit Mukoviszidose diagnostiziert und behandelt wird, desto höher sind die Chancen
Procalcitonin-gesteuerte Antibiotikatherapie in der Intensivmedizin
 Procalcitonin-gesteuerte Antibiotikatherapie in der Intensivmedizin Stefan Schröder Klinik für Anästhesiologie, operative Intensivmedizin, Notfallmedizin und Schmerztherapie Krankenhaus Düren gem. GmbH
Procalcitonin-gesteuerte Antibiotikatherapie in der Intensivmedizin Stefan Schröder Klinik für Anästhesiologie, operative Intensivmedizin, Notfallmedizin und Schmerztherapie Krankenhaus Düren gem. GmbH
Michael Pfeifer Regensburg/ Donaustauf. Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin
 Michael Pfeifer Regensburg/ Donaustauf Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin Telefonmonitoring Gerätemonitoring Homemonitoring Kommunikation mit Haus-, Facharzt u. Krankenhaus Telemedizinische
Michael Pfeifer Regensburg/ Donaustauf Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin Telefonmonitoring Gerätemonitoring Homemonitoring Kommunikation mit Haus-, Facharzt u. Krankenhaus Telemedizinische
ebm info.at ärzteinformationszentrum Goldimplantate (Berlockimplantate) zur Behandlung von Gelenksschmerzen
 ebm info.at ärzteinformationszentrum EbM Ärzteinformationszentrum www.ebm info.at Department für Evidenzbasierte Medizin und Klinische Epidemiologie Donau-Universität Krems Antwortdokument zur Anfrage
ebm info.at ärzteinformationszentrum EbM Ärzteinformationszentrum www.ebm info.at Department für Evidenzbasierte Medizin und Klinische Epidemiologie Donau-Universität Krems Antwortdokument zur Anfrage
Diagnose und Management der Influenza.
 23. Symposium «Infektionskrankheiten in der Praxis» 02. Dezember 2017 Zürich Diagnose und Management der Influenza. Hugo Sax Stefan Kuster Klinik für Infektionskrankheiten und Spitalhygiene Disclaimer.
23. Symposium «Infektionskrankheiten in der Praxis» 02. Dezember 2017 Zürich Diagnose und Management der Influenza. Hugo Sax Stefan Kuster Klinik für Infektionskrankheiten und Spitalhygiene Disclaimer.
Azilsartan ist potenter Blutdrucksenker
 Hochwirksam bei essentieller Hypertonie Azilsartan ist potenter Blutdrucksenker Berlin (6. Dezember 2012) - Azilsartan bindet stärker als andere Sartane am AT1-Rezeptor und kann so eine besonders ausgeprägte
Hochwirksam bei essentieller Hypertonie Azilsartan ist potenter Blutdrucksenker Berlin (6. Dezember 2012) - Azilsartan bindet stärker als andere Sartane am AT1-Rezeptor und kann so eine besonders ausgeprägte
(K)ein klarer Fall. Dr. med. Jean-Marie Schnyder. Facharzt für Pneumologie, innere Medizin, physikalische Medizin & Rehabilitation
 (K)ein klarer Fall Dr. med. Jean-Marie Schnyder Facharzt für Pneumologie, innere Medizin, physikalische Medizin & Rehabilitation Luzerner Höhenklinik Montana 2017 Fall : 49-jähriger Portugiese Im Herbst
(K)ein klarer Fall Dr. med. Jean-Marie Schnyder Facharzt für Pneumologie, innere Medizin, physikalische Medizin & Rehabilitation Luzerner Höhenklinik Montana 2017 Fall : 49-jähriger Portugiese Im Herbst
Chronischer Husten Was ist praxisrelevant?
 Chronischer Husten Was ist praxisrelevant? Prof. Dr. Volker Stephan Sana Klinikum Lichtenberg, Klinik für Kinder- Jugendmedizin Präsentation unter: www.sana-kl.de/info/kkj ERS Task Force: The diagnosis
Chronischer Husten Was ist praxisrelevant? Prof. Dr. Volker Stephan Sana Klinikum Lichtenberg, Klinik für Kinder- Jugendmedizin Präsentation unter: www.sana-kl.de/info/kkj ERS Task Force: The diagnosis
Zur S3 - Leitlinie Lungenerkrankung bei Mukoviszidose, Modul 1: Diagnostik und Therapie nach dem ersten Nachweis von Pseudomonas aeruginosa
 publiziert bei: AWMF-Register Nr. 026/022 Klasse: S3 Anhang Informationsstrategie Zur S3 - Leitlinie Lungenerkrankung bei Mukoviszidose, Modul 1: Diagnostik und Therapie nach dem ersten Nachweis von Pseudomonas
publiziert bei: AWMF-Register Nr. 026/022 Klasse: S3 Anhang Informationsstrategie Zur S3 - Leitlinie Lungenerkrankung bei Mukoviszidose, Modul 1: Diagnostik und Therapie nach dem ersten Nachweis von Pseudomonas
Therapie von Infektionen beim alten Menschen
 Bad Honnef-Symposium 2011 Therapie von Infektionen beim alten Menschen 18./19. April 2011, Königswinter Resistenzsituation bei Harnwegsisolaten von älteren Patienten Ergebnisse aus der Resistenzstudie
Bad Honnef-Symposium 2011 Therapie von Infektionen beim alten Menschen 18./19. April 2011, Königswinter Resistenzsituation bei Harnwegsisolaten von älteren Patienten Ergebnisse aus der Resistenzstudie
Elocon mometasone mometasone furoate monohydrate Nasonex Sch Sch rinelom
 Titel Nachrecherche zu Kapitel 4 (Wirkstoffe) - Mometason Fragestellung Welche Evidenz gibt es für die Wirksamkeit / Sicherheit für Mometason bei Patienten mit Asthma bronchiale im Vergleich zu herkömmlichen
Titel Nachrecherche zu Kapitel 4 (Wirkstoffe) - Mometason Fragestellung Welche Evidenz gibt es für die Wirksamkeit / Sicherheit für Mometason bei Patienten mit Asthma bronchiale im Vergleich zu herkömmlichen
Antibiotika im perioperativen Setting
 Antibiotika im perioperativen Setting Referent: Dr. Michael Sturm Mikrobiologe, Prüfstellenleiter und allg. beeideter gerichtlich beeideter SV für Hygiene und Mikrobiologie Hygienezentrum Dr. Sturm GmbH
Antibiotika im perioperativen Setting Referent: Dr. Michael Sturm Mikrobiologe, Prüfstellenleiter und allg. beeideter gerichtlich beeideter SV für Hygiene und Mikrobiologie Hygienezentrum Dr. Sturm GmbH
Palliative Chemotherapie First line 04.Februar 2006
 Klinikum der Johann Wolfgang Goethe Universität Zentrum für Innere Medizin Medizinische Klinik I Pneumologie/Allergologie Palliative Chemotherapie First line 04.Februar 2006 W. Gleiber Klinikum der Johann
Klinikum der Johann Wolfgang Goethe Universität Zentrum für Innere Medizin Medizinische Klinik I Pneumologie/Allergologie Palliative Chemotherapie First line 04.Februar 2006 W. Gleiber Klinikum der Johann
Femara schützt wirksam vor Brustkrebsrezidiven, auch wenn die Behandlung erst Jahre nach Abschluss einer Tamoxifen-Therapie einsetzt
 Femara schützt wirksam vor Brustkrebsrezidiven, auch wenn die Behandlung erst Jahre nach Abschluss einer Tamoxifen-Therapie einsetzt - Analyse der entblindeten MA-17-Studiendaten zeigt Vorteile einer Behandlungsauf
Femara schützt wirksam vor Brustkrebsrezidiven, auch wenn die Behandlung erst Jahre nach Abschluss einer Tamoxifen-Therapie einsetzt - Analyse der entblindeten MA-17-Studiendaten zeigt Vorteile einer Behandlungsauf
Pilzpneumonie. CT Diagnostik
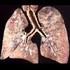 Pilzpneumonie CT Diagnostik Radiologie Prof. Dr. Claus-Peter Heussel Diagnostische und Interventionelle Radiologie Thoraxklinik Heidelberg Das CT Thorax ist eine sensitive Methode zum Nachweis pulmonaler
Pilzpneumonie CT Diagnostik Radiologie Prof. Dr. Claus-Peter Heussel Diagnostische und Interventionelle Radiologie Thoraxklinik Heidelberg Das CT Thorax ist eine sensitive Methode zum Nachweis pulmonaler
EVIDENZ KOMPAKT. PSA-Test zur Früherkennung von Prostata-Krebs
 EVIDENZ KOMPAKT PSA-Test zur Früherkennung von Prostata-Krebs Stand: 04.04.2017 Autoren Dr. Silke Thomas, MPH Medizinischer Dienst des Spitzenverbandes Bund der Krankenkassen e.v. (MDS), Essen Review Dr.
EVIDENZ KOMPAKT PSA-Test zur Früherkennung von Prostata-Krebs Stand: 04.04.2017 Autoren Dr. Silke Thomas, MPH Medizinischer Dienst des Spitzenverbandes Bund der Krankenkassen e.v. (MDS), Essen Review Dr.
Aktualisierte Leitlinien für pulmonal (arterielle) Hypertonie (PAH): Zielorientierte PAH-Therapie: Treat to T
 Aktualisierte Leitlinien für pulmonal (arterielle) Hypertonie (PAH): Zielorientierte PAH-Therapie: Treat to Target ist das Gebot der Stunde Freiburg (2. März 2010) Seit 2009 gelten die neuen Leitlinien
Aktualisierte Leitlinien für pulmonal (arterielle) Hypertonie (PAH): Zielorientierte PAH-Therapie: Treat to Target ist das Gebot der Stunde Freiburg (2. März 2010) Seit 2009 gelten die neuen Leitlinien
Verbesserung des Tuberkulose-Screenings bei Patienten mit rheumatischen Erkrankungen vor Beginn einer Therapie mit TNFα-Blockern
 Rheumatologie / Klinische Immunologie Prof. Dr. H.P. Tony (Leiter des Schwerpunktes) Prof. Dr. med. Ch. Kneitz Medizinische Poliklinik Klinikstr. 6-8 97070 Würzburg Abstract: 1 / 10 Verbesserung des Tuberkulose-Screenings
Rheumatologie / Klinische Immunologie Prof. Dr. H.P. Tony (Leiter des Schwerpunktes) Prof. Dr. med. Ch. Kneitz Medizinische Poliklinik Klinikstr. 6-8 97070 Würzburg Abstract: 1 / 10 Verbesserung des Tuberkulose-Screenings
Zur S3 - Leitlinie Lungenerkrankung bei Mukoviszidose, Modul 1: Diagnostik und Therapie nach dem ersten Nachweis von Pseudomonas aeruginosa
 publiziert bei: AWMF-Register Nr. 026/022 Klasse: S3 Anhang Leitlinienreport Zur S3 - Leitlinie Lungenerkrankung bei Mukoviszidose, Modul 1: Diagnostik und Therapie nach dem ersten Nachweis von Pseudomonas
publiziert bei: AWMF-Register Nr. 026/022 Klasse: S3 Anhang Leitlinienreport Zur S3 - Leitlinie Lungenerkrankung bei Mukoviszidose, Modul 1: Diagnostik und Therapie nach dem ersten Nachweis von Pseudomonas
Der Pulsierende. Die neue Welle in der Sinusitistherapie. punktgenau, befreiend und für die sanfte Therapie bei Sinusitis
 Die neue Welle in der Sinusitistherapie Der Pulsierende punktgenau, befreiend und für die sanfte Therapie bei Sinusitis Pari SINUS Inhalationstherapie bei akuten und chronischen Erkrankungen der oberen
Die neue Welle in der Sinusitistherapie Der Pulsierende punktgenau, befreiend und für die sanfte Therapie bei Sinusitis Pari SINUS Inhalationstherapie bei akuten und chronischen Erkrankungen der oberen
Medizin im Vortrag. Herausgeber: Prof. Dr. med. Christoph Frank Dietrich. Chronisch obstruktive Lungenerkrankung (COPD)
 Medizin im Vortrag Herausgeber: Prof. Dr. med. Christoph Frank Dietrich Chronisch obstruktive Lungenerkrankung (COPD) Autoren: Dr. med. Manfred Oestreicher Priv.-Doz. Dr. med. Christoph Frank Dietrich
Medizin im Vortrag Herausgeber: Prof. Dr. med. Christoph Frank Dietrich Chronisch obstruktive Lungenerkrankung (COPD) Autoren: Dr. med. Manfred Oestreicher Priv.-Doz. Dr. med. Christoph Frank Dietrich
Immundefektzentren in Deutschland
 Immundefektzentren in Deutschland Berlin ImmunDefektCentrum der Charité, Berlin IDCC, Berlin Klinik für Pädiatrie mit Schwerpunkt Pneumologie und Immunologie Leiter: Prof. Dr. Volker Wahn Augustenburger
Immundefektzentren in Deutschland Berlin ImmunDefektCentrum der Charité, Berlin IDCC, Berlin Klinik für Pädiatrie mit Schwerpunkt Pneumologie und Immunologie Leiter: Prof. Dr. Volker Wahn Augustenburger
Herausforderungen in der individualisierten Therapie beim mcrc
 Erstlinientherapie des kolorektalen Karzinoms Herausforderungen in der individualisierten Therapie beim mcrc Berlin (2. Oktober 2010) Beim metastasierten kolorektalen Karzinom (mcrca) mit nicht-mutiertem
Erstlinientherapie des kolorektalen Karzinoms Herausforderungen in der individualisierten Therapie beim mcrc Berlin (2. Oktober 2010) Beim metastasierten kolorektalen Karzinom (mcrca) mit nicht-mutiertem
Spiriva Respimat erhält Zulassung für die Asthma-Therapie in Deutschland
 Pneumologie Spiriva Respimat erhält Zulassung für die Asthma-Therapie in Deutschland - Trotz verfügbaren Therapieoptionen* hat fast jeder zweite Asthma-Patient weiterhin Symptome1,2,3 - Spiriva Respimat
Pneumologie Spiriva Respimat erhält Zulassung für die Asthma-Therapie in Deutschland - Trotz verfügbaren Therapieoptionen* hat fast jeder zweite Asthma-Patient weiterhin Symptome1,2,3 - Spiriva Respimat
Unspezifische Nackenschmerzen
 Bachelorthesis Unspezifische Nackenschmerzen Die Wirkung von verschiedenen therapeutischen Übungs- bzw. Trainingsinterventionen in der Behandlung von unspezifischen Nackenschmerzen in Bezug auf Schmerz
Bachelorthesis Unspezifische Nackenschmerzen Die Wirkung von verschiedenen therapeutischen Übungs- bzw. Trainingsinterventionen in der Behandlung von unspezifischen Nackenschmerzen in Bezug auf Schmerz
10. Kölner Antibiotika-Tag: Was gibt es Neues in der Klinischen Infektiologie?
 10. Kölner Antibiotika-Tag: Was gibt es Neues in der Klinischen Infektiologie? Samstag, 26. Januar 2013 9.00-13.30 Uhr Tagungsort (geändert): Hörsaal I der Anatomie Zentrum für Anatomie der Universität
10. Kölner Antibiotika-Tag: Was gibt es Neues in der Klinischen Infektiologie? Samstag, 26. Januar 2013 9.00-13.30 Uhr Tagungsort (geändert): Hörsaal I der Anatomie Zentrum für Anatomie der Universität
Aktuelle Publikation im Chest-Journal Signifikant weniger kardiovaskuläre Ereignisse unter Roflumilast (Daxas )
 Aktuelle Publikation im Chest-Journal Signifikant weniger kardiovaskuläre Ereignisse unter Roflumilast (Daxas ) Berlin (6. Mai 2013) Eine Add-on-Therapie mit Roflumilast (Daxas ) kann positiven Einfluss
Aktuelle Publikation im Chest-Journal Signifikant weniger kardiovaskuläre Ereignisse unter Roflumilast (Daxas ) Berlin (6. Mai 2013) Eine Add-on-Therapie mit Roflumilast (Daxas ) kann positiven Einfluss
Standard zur Diagnosestellung eines Asthma bronchiale bei Kindern im Alter von 2 bis 5 Jahren
 Standard zur Diagnosestellung eines Asthma bronchiale bei Kindern im Alter von 2 bis 5 Jahren Dokumentation und Würdigung der Stellungnahmen zum Berichtsplan Auftrag V06-02A Stand: Impressum Herausgeber:
Standard zur Diagnosestellung eines Asthma bronchiale bei Kindern im Alter von 2 bis 5 Jahren Dokumentation und Würdigung der Stellungnahmen zum Berichtsplan Auftrag V06-02A Stand: Impressum Herausgeber:
Erfahrungen mit wissenschaftlichen Leitlinien aus Sicht der DGP
 Erfahrungen mit wissenschaftlichen Leitlinien aus Sicht der DGP LL Workshop, DGAUM, 19.6.09, Rostock Helmut Teschler Ruhrlandklinik Abt. Pneumologie Universitätsklinikum Essen Medizinische Leitlinien (LL)
Erfahrungen mit wissenschaftlichen Leitlinien aus Sicht der DGP LL Workshop, DGAUM, 19.6.09, Rostock Helmut Teschler Ruhrlandklinik Abt. Pneumologie Universitätsklinikum Essen Medizinische Leitlinien (LL)
Stand der Forschung. Jahresversammlung CFCH Philipp Latzin
 Stand der Forschung Jahresversammlung CFCH 2015 Philipp Latzin Forschung bei CF In 2014: 1981 Publikationen Nur eine Auswahl kann vorgestellt werden Diese Auswahl ist sehr subjektiv Versuch, einen Bezug
Stand der Forschung Jahresversammlung CFCH 2015 Philipp Latzin Forschung bei CF In 2014: 1981 Publikationen Nur eine Auswahl kann vorgestellt werden Diese Auswahl ist sehr subjektiv Versuch, einen Bezug
Moxifloxacin hat auch immunmodulierende Wirkungen: Ist kürzer krank länger gesund? - Paradigmenwec
 Moxifloxacin hat auch immunmodulierende Wirkungen Ist kürzer krank länger gesund? Paradigmenwechsel in der antibiotischen Therapie von Atemwegsinfektionen Hamburg (6. März 2006) - Ein Paradigmenwechsel
Moxifloxacin hat auch immunmodulierende Wirkungen Ist kürzer krank länger gesund? Paradigmenwechsel in der antibiotischen Therapie von Atemwegsinfektionen Hamburg (6. März 2006) - Ein Paradigmenwechsel
Primäre Ziliäre Dyskinesie. wie kann der HNO-Arzt helfen? Assen Koitschev und Stephan Illing. 9. Mai 2013, Nürnberg
 Primäre Ziliäre Dyskinesie wie kann der HNO-Arzt helfen? Assen Koitschev und Stephan Illing 9. Mai 2013, Nürnberg PCD/ Kartagener-Syndrom KS: Trias von Situs inversus, Bronchiektasen und chron. Sinusitis
Primäre Ziliäre Dyskinesie wie kann der HNO-Arzt helfen? Assen Koitschev und Stephan Illing 9. Mai 2013, Nürnberg PCD/ Kartagener-Syndrom KS: Trias von Situs inversus, Bronchiektasen und chron. Sinusitis
Gute Überlebensqualität Trastuzumab beim metastasierten Magenkarzinom
 Gute Überlebensqualität Trastuzumab beim metastasierten Magenkarzinom München (24. April 2012) - Mit dem monoklonalen Antikörper Trastuzumab (Herceptin ) steht bislang die einzige zielgerichtete Substanz
Gute Überlebensqualität Trastuzumab beim metastasierten Magenkarzinom München (24. April 2012) - Mit dem monoklonalen Antikörper Trastuzumab (Herceptin ) steht bislang die einzige zielgerichtete Substanz
COPD : IN s OUT s der
 COPD : IN s OUT s der Abklärung und Behandlung in der Grundversorgung Dr.med.Stefan Zinnenlauf FMH Innere Medizin und PD Dr.med. Claudia Steurer-Stey FMH Pneumologie und Innere Medizin 64 jähriger Mann
COPD : IN s OUT s der Abklärung und Behandlung in der Grundversorgung Dr.med.Stefan Zinnenlauf FMH Innere Medizin und PD Dr.med. Claudia Steurer-Stey FMH Pneumologie und Innere Medizin 64 jähriger Mann
Dr. Christian Stock Institut für Medizinische Biometrie und Informatik (IMBI) Universitätsklinikum Heidelberg
 Was wäre wenn in allen Krankenhäusern die gleichen Behandlungsentscheidungen getroffen würden wie in spezialisierten Zentren? Eine Untersuchung zum Potential der Thrombolysetherapie bei Hirninfarkt Dr.
Was wäre wenn in allen Krankenhäusern die gleichen Behandlungsentscheidungen getroffen würden wie in spezialisierten Zentren? Eine Untersuchung zum Potential der Thrombolysetherapie bei Hirninfarkt Dr.
Empirische antibiotische Therapie bei schwerer Sepsis
 MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
Galaktomannan, Beta-D-Glucan und PCR-basierte Tests für die frühzeitige Diagnose von IFI bei Kindern mit Krebserkrankungen und bei Kindern nach HSZT
 Galaktomannan, Beta-D-Glucan und PCR-basierte Tests für die frühzeitige Diagnose von IFI bei Kindern mit Krebserkrankungen und bei Kindern nach HSZT Thomas Lehrnbecher Pädiatrische Hämatologie und Onkologie
Galaktomannan, Beta-D-Glucan und PCR-basierte Tests für die frühzeitige Diagnose von IFI bei Kindern mit Krebserkrankungen und bei Kindern nach HSZT Thomas Lehrnbecher Pädiatrische Hämatologie und Onkologie
Aus dem echten Leben - praktische Erfahrungen mit Lumacaftor/Ivacaftor
 19. Deutsche Mukoviszidose Tagung 2016 Aus dem echten Leben - praktische Erfahrungen mit Lumacaftor/Ivacaftor Dr. med. Krystyna Poplawska Pädiatrische Pneumologie, Allergologie & Mukoviszidose Interessenkonflikte
19. Deutsche Mukoviszidose Tagung 2016 Aus dem echten Leben - praktische Erfahrungen mit Lumacaftor/Ivacaftor Dr. med. Krystyna Poplawska Pädiatrische Pneumologie, Allergologie & Mukoviszidose Interessenkonflikte
Prävention posttraumatischer Belastung bei jungen brandverletzten Kindern: Erste Ergebnisse einer randomisiert-kontrollierten Studie
 Prävention posttraumatischer Belastung bei jungen brandverletzten Kindern: Erste Ergebnisse einer randomisiert-kontrollierten Studie M.Sc. Ann-Christin Haag CCMH Symposium 26.01.2017 Einleitung Ca. 80%
Prävention posttraumatischer Belastung bei jungen brandverletzten Kindern: Erste Ergebnisse einer randomisiert-kontrollierten Studie M.Sc. Ann-Christin Haag CCMH Symposium 26.01.2017 Einleitung Ca. 80%
Impulse für die Leitlinienentwicklung aus der Genderperspektive am Beispiel von internationalen Leitlinien zur Depression
 Impulse für die Leitlinienentwicklung aus der Genderperspektive am Beispiel von internationalen Leitlinien zur Depression Jahrestagung des Deutschen Netzwerks Evidenzbasierte Medizin DNebM, Berlin 25.
Impulse für die Leitlinienentwicklung aus der Genderperspektive am Beispiel von internationalen Leitlinien zur Depression Jahrestagung des Deutschen Netzwerks Evidenzbasierte Medizin DNebM, Berlin 25.
THE RIGHT CHOICE. Dr. Béatrice Grabein Department Clinical Microbiology and Infection Prevention University Hospital Munich
 CAMPUS GROSSHADERN CAMPUS INNENSTADT THE RIGHT CHOICE Dr. Béatrice Grabein Department Clinical Microbiology and Infection Prevention University Hospital Munich Mortality (%) INADEQUATE ANTIMICROBIAL THERAPY
CAMPUS GROSSHADERN CAMPUS INNENSTADT THE RIGHT CHOICE Dr. Béatrice Grabein Department Clinical Microbiology and Infection Prevention University Hospital Munich Mortality (%) INADEQUATE ANTIMICROBIAL THERAPY
Isolated patellofemoral osteoarthritis A systematic review of treatment options using the GRADE approach
 Isolated patellofemoral osteoarthritis A systematic review of treatment options using the GRADE approach Interpretiert von: Sophie Narath, Birgit Reihs Inhalt Hintergrund & Thema Material & Methods Results
Isolated patellofemoral osteoarthritis A systematic review of treatment options using the GRADE approach Interpretiert von: Sophie Narath, Birgit Reihs Inhalt Hintergrund & Thema Material & Methods Results
Journal: Journal of Clinical Oncology Publikationsjahr: 2012 Autoren: Paulo M. Hoff, Andreas Hochhaus, Bernhard C. Pestalozzi et al.
 Cediranib Plus FOLFOX/CAPOX Versus Placebo Plus FOLFOX/CAPOX in Patients With Previously Untreated Metastatic Colorectal Cancer: A Randomized, Double Blind, Phase III Study (HORIZON II) Journal: Journal
Cediranib Plus FOLFOX/CAPOX Versus Placebo Plus FOLFOX/CAPOX in Patients With Previously Untreated Metastatic Colorectal Cancer: A Randomized, Double Blind, Phase III Study (HORIZON II) Journal: Journal
Neue Zielwerte in der Therapie der Hypertonie
 49. Bayerischer Internistenkongress Neue Zielwerte in der Therapie der Hypertonie 7. November 2010 Karl F. Hilgers Medizinische Klinik 4 (Nephrologie / Hypertensiologie) - Universitätsklinikum Erlangen
49. Bayerischer Internistenkongress Neue Zielwerte in der Therapie der Hypertonie 7. November 2010 Karl F. Hilgers Medizinische Klinik 4 (Nephrologie / Hypertensiologie) - Universitätsklinikum Erlangen
ESBL heißt jetzt MRGN Neues über multiresistente gramnegative Erreger. Prof. Dr. C. Wendt
 ESBL heißt jetzt MRGN Neues über multiresistente gramnegative Erreger Prof. Dr. C. Wendt Weitere Co-Resistenzen E. coli ESBL+ / Chin-S E. coli ESBL+ / Chin-R Klebsiella spp. ESBL+ / Chin-S Klebsiella spp.
ESBL heißt jetzt MRGN Neues über multiresistente gramnegative Erreger Prof. Dr. C. Wendt Weitere Co-Resistenzen E. coli ESBL+ / Chin-S E. coli ESBL+ / Chin-R Klebsiella spp. ESBL+ / Chin-S Klebsiella spp.
Publikationsliste. Zeitschriften/Journale. Originalarbeiten
 Publikationsliste Prof. Dr. Bernhard Elsner, MPH Stand: 09.10.2014 IF = Science Citation Impact Factor 2012 * = Diese Publikation resultiert aus der Doktorarbeit. Zeitschriften/Journale Originalarbeiten
Publikationsliste Prof. Dr. Bernhard Elsner, MPH Stand: 09.10.2014 IF = Science Citation Impact Factor 2012 * = Diese Publikation resultiert aus der Doktorarbeit. Zeitschriften/Journale Originalarbeiten
Klarer Vorteil bei der Schleimbefreiung
 NEB_Pad_Präsentation_2012: Seite 1 Baustein 0 Antibiotikaverbrauch Projekt Sport vor Ort Antibiotikaverbrauch Verbesserte bei Mukoviszidose-Patienten im Vergleich zur 0,9%-igen Kochsalzlösung 1 mod. nach
NEB_Pad_Präsentation_2012: Seite 1 Baustein 0 Antibiotikaverbrauch Projekt Sport vor Ort Antibiotikaverbrauch Verbesserte bei Mukoviszidose-Patienten im Vergleich zur 0,9%-igen Kochsalzlösung 1 mod. nach
Vaccines: A success story with failures. Aims of vaccination
 Vaccines: A success story with failures Ursula Wiedermann Institute of Specific Prophylaxis and Tropical Medicine, Medical University Vienna www.meduniwien.ac.at/tropenmedizin Aims of vaccination Individual
Vaccines: A success story with failures Ursula Wiedermann Institute of Specific Prophylaxis and Tropical Medicine, Medical University Vienna www.meduniwien.ac.at/tropenmedizin Aims of vaccination Individual
Institut für Medizinische Biometrie, Epidemiologie und Informatik WIE ENTSTEHT WISSEN? EVIDENZBASIERTE MEDIZIN
 WIE ENTSTEHT WISSEN? EVIDENZBASIERTE MEDIZIN 1 Gliederung Wieso EbM? Was ist EbM? Organisatorisches Wieso EbM? Frau Müller, 37y inflammatorisches MammaCa nach 1y: Progress wünscht sich Zellkernklärung
WIE ENTSTEHT WISSEN? EVIDENZBASIERTE MEDIZIN 1 Gliederung Wieso EbM? Was ist EbM? Organisatorisches Wieso EbM? Frau Müller, 37y inflammatorisches MammaCa nach 1y: Progress wünscht sich Zellkernklärung
Neues in der Diagnose der Tuberkulose
 Neues in der Diagnose der Tuberkulose Klinische Diagnose Dr. med. Alexander Turk Zürcher Höhenklinik Wald alexander.turk@zhw.ch Tuberkulose in Homo erectus vor 500 000 Jahren? AMERICAN JOURNAL OF PHYSICAL
Neues in der Diagnose der Tuberkulose Klinische Diagnose Dr. med. Alexander Turk Zürcher Höhenklinik Wald alexander.turk@zhw.ch Tuberkulose in Homo erectus vor 500 000 Jahren? AMERICAN JOURNAL OF PHYSICAL
KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse
 Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
Rheologische Infusionstherapie beim Hörsturz
 EVIDENZ KOMPAKT Rheologische Infusionstherapie beim Hörsturz Stand: 05.01.2017 Autoren Dr. Silke Thomas, MPH Medizinischer Dienst des Spitzenverbandes Bund der Krankenkassen e.v. (MDS), Essen Review Dr.
EVIDENZ KOMPAKT Rheologische Infusionstherapie beim Hörsturz Stand: 05.01.2017 Autoren Dr. Silke Thomas, MPH Medizinischer Dienst des Spitzenverbandes Bund der Krankenkassen e.v. (MDS), Essen Review Dr.
Forschungsthema: Hypertone Kochsalzlösung Von Peter Bye, MD
 Forschungsthema: Hypertone Kochsalzlösung Von Peter Bye, MD Über hypertone Kochsalzlösung Hypertone Kochsalzlösung (HS) ist einfach eine starke Salzwasserlösung. Die Konzentration beträgt normalerweise
Forschungsthema: Hypertone Kochsalzlösung Von Peter Bye, MD Über hypertone Kochsalzlösung Hypertone Kochsalzlösung (HS) ist einfach eine starke Salzwasserlösung. Die Konzentration beträgt normalerweise
Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I
 Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I Risikostratifizierung in der Praxis Definition individuelles Therapieziel Klinische Evaluation,
Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I Risikostratifizierung in der Praxis Definition individuelles Therapieziel Klinische Evaluation,
Fallvignette Grippe. Andri Rauch Universitätsklinik für Infektiologie Inselspital Bern andri.rauch@insel.ch
 Fallvignette Grippe 72-jähriger Patient mit schwerer COPD - Status nach mehreren Infektexazerbationen, aktuell stabil - Grippeimpfung nicht durchgeführt wegen langer Hospitalisation nach Unfall - Partnerin
Fallvignette Grippe 72-jähriger Patient mit schwerer COPD - Status nach mehreren Infektexazerbationen, aktuell stabil - Grippeimpfung nicht durchgeführt wegen langer Hospitalisation nach Unfall - Partnerin
Refraktäres indolentes Non-Hodgkin-Lymphom Gazyvaro erzielt deutlich längeres progressionsfreies Überleben
 Refraktäres indolentes Non-Hodgkin-Lymphom: Gazyvaro erzielt deutlich längeres progressionsfreies Üb Refraktäres indolentes Non-Hodgkin-Lymphom Gazyvaro erzielt deutlich längeres progressionsfreies Überleben
Refraktäres indolentes Non-Hodgkin-Lymphom: Gazyvaro erzielt deutlich längeres progressionsfreies Üb Refraktäres indolentes Non-Hodgkin-Lymphom Gazyvaro erzielt deutlich längeres progressionsfreies Überleben
ANTIBIOTIKATHERAPIE BEI IMPLANTATERHALTUNGSVERSUCH
 CAMPUS GROSSHADERN CAMPUS INNENSTADT ANTIBIOTIKATHERAPIE BEI IMPLANTATERHALTUNGSVERSUCH Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene WANN KOMMT EIN IMPLANTATERHALTUNGSVERSUCH
CAMPUS GROSSHADERN CAMPUS INNENSTADT ANTIBIOTIKATHERAPIE BEI IMPLANTATERHALTUNGSVERSUCH Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene WANN KOMMT EIN IMPLANTATERHALTUNGSVERSUCH
IgY-Studie (eigentlich: PsAerIgY-Studie)
 IgY-Studie (eigentlich: PsAerIgY-Studie) IgY? Studie? Was ist das eigentlich? Wo wird die Studie durchgeführt? Kann ich/ mein Kind noch teilnehmen? Dr. Andreas Reimann Leiter des IMPACTT-Arbeitspaketes
IgY-Studie (eigentlich: PsAerIgY-Studie) IgY? Studie? Was ist das eigentlich? Wo wird die Studie durchgeführt? Kann ich/ mein Kind noch teilnehmen? Dr. Andreas Reimann Leiter des IMPACTT-Arbeitspaketes
