Geleitwort... 1 Vorwort... 4 Abkürzungen Mikrobiologische Diagnostik Prophylaktische Antibiose... 7
|
|
|
- Ralf Kneller
- vor 6 Jahren
- Abrufe
Transkript
1
2 Geleitwort... 1 Vorwort... 4 Abkürzungen Mikrobiologische Diagnostik Prophylaktische Antibiose Perioperative Antibiotikaprophylaxe... 7 Chirurgie... 9 Gynäkologie / Geburtshilfe Endokarditis-Prophylaxe Antibiotikaprophylaxe bei Schädel-Hirn-Trauma (SHT) Offene Frakturen Zahnärztliche Eingriffe bei Patienten mit Totalendoprothese (TEP) Prophylaxe / Massnahmen bei übertragbaren Infektionskrankheiten Empirische Therapie Abdominale Infekte Gynäkologische Infekte Gynäkologische Infekte Infektionen in der Schwangerschaft (SS) / postpartal Harnwegsinfektionen Haut- und Weichteilinfekte Diabetischer Fuss Durch Zecken übertragbare Infektionskrankheiten / Borreliose Osteomyelitis / Osteitis Osteomyelitis - Therapie nach Erregernachweis Infektiöse Arthritis... 43
3 3.8. Implantat-Infekte Bronchopulmonale Infekte Curb-65 Score Pneumonie, ausserhalb Spital erworben Pneumonie, im Spital erworben Andere bronchopulmonale Infekte Gastroenteritis CAPD-Peritonitis Initialtherapie CAPD-Peritonitis Therapie des Katheter-Tunnelinfektes Infekte bei Drogenabusus Therapie schwerer bakterieller Infekte unklaren Ursprungs Unklarer Status Febrilis bei Neutropenie ZNS Infekte Meningitis Hirnabszess Pilzerkrankungen Candida (Hefepilze) Aspergillus (Schimmelpilze) Gezielte Therapie bei Erregernachweis Staphylokokken Staphylococcus aureus, methicillin-sensibel Staphylococcus aureus, methicillin-resistent (MRSA) Therapiedauer bei S. aureus Infekten Staphylococcus koagulase negativ Antibiotikatherapie bei Pseudomonas aeruginosa - Infektionen Systemische Mykosen: Therapie nach Erregernachweis Wirkungsspektren Clostridium difficile assoziierte Diarrhoe/Infektion... 84
4 4.5. Helicobacter pylori (HP)-Eradikation Information zur Splenektomie Impfprophylaxe Antibiotikaprophylaxe nach Splenektomie Prophylaktische Antibiotikatherapie Perioperative Antibiotikaprophylaxe Weitere Schutzmassnahmen Therapie von Herpesinfektionen Einnahmerichtlinien und Dosierung Einnahmerichtlinien Antibiotika Einnahmerichtlinien bei nüchternen Patienten Normaldosierung, Dosierung bei Nieren- und Leberinsuffizienz Dosisempfehlung für die Therapie mit Tobramycin Tobramycin-Dosierung bei Neugeborenen Dosisempfehlung für die Therapie mit Vancomycin Stichwortregister 114
5
6 Geleitwort Seit mehr als 60 Jahren können Infektionen erfolgreich mit Medikamenten behandelt werden. Abertausenden von Patienten konnte damit das Leben gerettet werden, viel mehr noch profitierten von einer Verkürzung des infektiösen Krankheitsverlaufes und damit von einer rascheren Beschwerdelinderung und nicht zu vergessen einer rascheren Wiedererlangung ihrer Arbeitsfähigkeit. Dabei sind es vor allem bakterielle Infektionen, die mit verschiedenen Stoffklassen von Antibiotika, die im Laufe der Jahrzehnte entwickelt wurden, gezielt und mit immer weniger Nebenwirkungen verbunden behandelt werden können. Auch gegen Pilze und Parasiten verfügen wir heutzutage über eine beachtliche Medikamentenpalette. Gegen die Mehrzahl der Viren sind wir nach wie vor machtlos. Allerdings gibt es auch hier bedeutende Ausnahmen wie das HI-Virus oder die schweren Herpes- und Zytomegalieinfekte, gegen die Substanzen erfolgreich eingesetzt werden können. Allerdings hat sich der ursprüngliche Glaube, dass vor allem bakterielle Infektionen durch den Einsatz immer besserer Antibiotika schliesslich einmal praktisch ausgerottet oder zumindest dermassen beherrscht werden können, dass sie für uns keine Gefahr mehr darstellen, als Irrglauben erwiesen. Die Natur fand im Laufe der Zeit immer wieder neue, raffinierte Wege, um die Bakterien, aber auch Pilze und Viren gegen die Medikamente weniger empfindlich oder gar ganz resistent zu machen. Dieses Problem ist in den letzten 3 Jahrzehnten immer grösser geworden, zunächst in den Spitälern, seit Jahren auch ausserhalb. Hauptgrund ist der unsachgemässe, übertriebene und ungezielte Einsatz dieser so wertvollen Substanzen nicht nur in der Humanmedizin, sondern auch in der Veterinärmedizin und in der Landwirtschaft. Zunehmende Resistenzraten gegen so häufige Krankheitserreger wie Staphylokokken, Pneumokokken, Enterokokken und ver- 1
7 schiedene gramnegative Stäbchen machen uns im Alltag zu schaffen und bedingen ein enges Monitoring der Keimsensibilitäten, wie wir es an unserem Spital seit mehr als 2 Jahrzehnten tun. Seit der letzten Ausgabe dieser Therapie- Empfehlungen im Jahre 2006 sind es vor allem die gramnegativen Stäbchen, die uns durch die Bildung von so genannten extended spectrum Betalactamasen (ESBL) zunehmend Sorgen bereiten. Das Problem der Resistenzentwicklung wird im klinischen Alltag noch akzentuiert durch die Tatsache, dass die Pharmaindustrie sich seit Jahren schwer tut, neue Substanzen zu entwickeln, die gegen solche resistenten Bakterien eingesetzt werden könnten. Was können wir Ärzte in dieser ernsthaften Situation tun? Wir können durch 3 anerkannte Massnahmen einen wichtigen Beitrag dazu leisten, die Entstehung und Ausbreitung von resistenten Keimen bestmöglich zu verhindern: 1. Anwendung der Hygienemassnahmen, wie sie in unseren Hygienerichtlinien beschrieben sind. Nach wie vor stellen die korrekt durchgeführte Händehygiene und das Ergreifen von Isolations- und Schutzmassnahmen die wichtigsten Hygienemassnahmen dar. 2. Eingeschränkter und rationaler Antibiotikaeinsatz, basierend auf anerkannten Grundlagen und lokaler Erregerund Resistenzsituation. 3. Hausinterne Überwachung und Erfassung von Infektionen und der Ausbreitung resistenter Bakterien. Dank dieser von uns seit Jahren befolgten Massnahmen konnten wir die Resistenzquoten von bakteriellen Erregern in unserem Spital bis heute auf vergleichsweise sehr tiefem Niveau halten. 2
8 Die vorliegenden Empfehlungen für den rationalen Antibiotikaeinsatz fussen auf dokumentierten Resistenzraten in unserem Spital und sollen Ihnen eine Hilfestellung für den optimalen Antibiotikaeinsatz sein. Die Empfehlungen sind auf unsere lokale Resistenzsituation zugeschnitten und in anderen Spitälern unter Umständen nicht anwendbar. Aus dem gleichen Grund unterscheiden sie sich von anderorts angewendeten und/oder publizierten Richtlinien, die wir entsprechend begründbar nicht befolgen. Prof. Dr. med. Sigmund Rüttimann Chefarzt Medizinische Klinik 3
9 Vorwort Dies ist bereits die 6. Auflage der hausinternen Antibiotika- Empfehlungen. Sie wurde von der Arbeitsgruppe Antibiotika der Spitäer Schaffhausen erstellt: Dr. H. Besrour (Innere Medizin), Dr. B. Boldog (Chirurgie), Hr. C. Conrad (Spitalhygiene), Dr. U. Denzler (Anästhesie), Fr. Dr. C. Gräflein (klin. Pharmazie), PD Dr. Th. Roos (Frauenklinik), Prof. S. Rüttimann (Innere Medizin), Fr. I. Vogel (klin. Pharmazie) und Fr. M. Wehrli (Mikrobiologie). Bei Fragen wenden Sie sich bitte an eine dieser Personen. Bei der Erstellung der Therapie- und Prophylaxeschemen stützte sich die Arbeitsgruppe auf internationale Studien und Literatur, auf Expertenmeinungen (Konsensus) oder nationale Empfehlungen, sofern deren Evidenz nachvollzogen werden konnte. Alle Schemen wurden anschliessend an die hausinterne Erreger- und Resistenzstatistik angepasst. In den Richtlinien wird kein Anspruch auf Vollständigkeit erhoben. Bei jeder Antibiotikawahl müssen individuelle Aspekte des Patienten berücksichtigt werden: Indikation, Allergien, Dosis (Nieren-, Leberinsuffizienz) und Therapiedauer. Das Antibiotikabuch befindet sich auch auf dem Intranet unter Richtlinien und Standards. Wir wünschen Ihnen viel Erfolg mit diesem Buch und hoffen, dass es für Sie eine Unterstützung im Klinikalltag sein wird. Antibiotika-Gruppe 4
10 Abkürzungen min h d Mo J Minuten Stunden Tage Monate Jahre i.v. intravenös i.m. intramuskulär p.o. per os Tbl. Tabletten Amp. Ampullen Supp. Suppositorien BK Blutkulturen In den Tabellen des Kap. 3 werden folgende Spalten unterschieden: 1. Einteilung Diese Spalte bezeichnet die Diagnose, beziehungsweise das klinische Bild der Infektion. 2. häufigste Keime Mit abnehmender Häufigkeit werden hier die wichtigsten pathogenen Mikroorganismen für diese Zeile genannt. Kursiv gedruckte Keime werden durch das Standardregime nicht abgedeckt. 3. Therapie 1. Wahl 4. Therapie 2. Wahl Diese soll bei bekannten Allergien oder Überempfindlichkeitsreaktionen (auf Therapie 1. Wahl) gewählt werden. 5
11 1. Mikrobiologische Diagnostik Vor der Antibiotika-Gabe muss immer versucht werden, den klinischen Verdacht einer mikrobiologischen Infektion diagnostisch zu bestätigen, den Fokus zu suchen und mittels Kultur den Erreger zu identifizieren. Die Probeentnahme sollte am Ort der aktiven Infektion erfolgen. Nekrotisches Gewebe enfernen, Probe am Uebergang zum gesunden Gewebe entnehmen. Folgende Grundregel beachten: Gewebe ist besser als Flüssigkeit; Flüssigkeit ist besser als Abstrichtupfer; Abstrichtupfer ist besser als nichts* Richtgrössen: Gewebeproben ca. 1 cm 3 Flüssigkeit soviel wie möglich Weitere Informationen sind bei den jeweiligen Kapiteln im vorliegenden Büchlein zu finden. Aufträge an externe Labors müssen bis spätestens 11 Uhr im Zentrallabor sein, um noch am selben Tag versendet zu werden. Bei Fragen oder Problemen: Zentrallabor Tel. 2400, Bakt-Labor Tel. 8413; klinische Pharmazie Tel *Ausnahme: Abstriche bei chronischen Wunden meist unnötig, vergleiche Wundkonzept (Intranet) 6
12 2. Prophylaktische Antibiose 2.1. Perioperative Antibiotikaprophylaxe Ziel der perioperativen Antibiotikaprophylaxe ist v.a. die Verhinderung von postoperativen Wundinfektionen. Wir verabreichen die sogenannte single Shot -Prophylaxe bei Narkoseeinleitung. Bei sauberen Eingriffen (aseptische Operationen ohne Eröffnung des GI- oder Respirationstraktes, Arthroskopien, laparoskopische Cholezystektomie und diagnostische Laparoskopie) ohne Implantation von Fremdmaterial ist i.d.r. keine Antibiotika-Prophylaxe nötig. i.v.-prophylaxe min vor Schnitt verabreichen, eine Antibiotikaprophylaxe, die nicht mind. 15 min vor Schnitt bzw. Blutsperre verabreicht wurde, ist unwirksam! Kefzol bei Operationsdauer länger als 3h: Einmalige Wiederholung der Gabe von Kefzol 2g i.v. 3h nach erster Gabe. Therapiewahl bei Penicillinallergie (Allergieausweis oder systemische Reaktion auf ein Betalaktam!):wird unter Bemerkungen angegeben. Cotrimoxazol (Bactrim ) 2 Amp. 80/400mg i.v. plus Metronidazol 500mg-1000mg i.v. [Kinder: Cotrimoxazol 18mg/kg, Metronidazol 10mg/kg] oder Clindamycin 600mg i.v. [ Kinder 15mg/kg]. Jeweils keine Nachgabe nötig. Falls intraoperativ eine bakterielle Infektion erkannt wird, soll geeignetes Material zur mikrobiologischen Untersuchung gewonnen und anschliessend an die Operation mit einer adäquaten Therapie begonnen werden (siehe Kap. 3). Kefzol soll nicht in der Therapie verwendet werden. 7
13 Infusionsdauer Medikament Auflösen mit Cefazolin (Kefzol) 2g Cotrimoxazol (Bactrim) 2 Amp Clindamycin 600mg Metronidazol 500mg Vancomycin (Vancocin) 1000mg 5-10ml Aqua oder Gebr.Lsg. Gebrauchslösung (Gebr.Lsg.) ml NaCl 0.9% / Glucose 5% / Ringerfundin - 250ml NaCl 0.9% / Glucose 5% - 50ml NaCl 0.9% / Glucose 5% Infusionsdauer Min (mind. 3 Min pro 1g Kefzol) Min (mind. 20 Min) Zusätzliche Gabe, falls 1. Gabe >60 Min vor Schnitt Einmalig 2g 3h nach Ende der 1. Verabreichung [Maximaldosis innerhalb 8h: total 4g] Einmalig 2 Ampullen [Maximaldosis innerhalb 6h: total 4 Amp] 20 Min Einmalig mg [Maximaldosis innerhalb 6h: total 1200mg] - (gebrauchsfertig) 20 Min Einmalig 500mg [Maximaldosis innerhalb 8h: total 15mg/kgKG] 20ml Aqua Mind. 200ml NaCl 0.9%/ Glucose 5% Mindestens (!) 60 Min (ideal 90 Min) Keine Wiederholung (nächste Gabe von 1g frühestens 12h nach 1. Gabe) 8
14 Chirurgie Indikation Prophylaxe Bemerkungen Appendektomie (ohne Perforation) Metronidazol 500mg i.v. Kinder unter 12 Jahren: 7.5mg pro kg Körpergewicht Elektive Cholezystektomie ( offen und Keine Antibiose laparoskopisch) ERCP i.d.r. keine Prophylaxe, bei Risikopatienten gem. Verordnung Gastroenterologe: - Piperacillin/Tazobactam 4.5g i.v. - bei Penicillinallergie: Ciprofloxacin 400mg i.v. od. 500mg po. Kolonchirurgie Cefazolin (Kefzol ) 2g i.v. + Metronidazol 500mg i.v. bei Penicillinallergie: Cotrimoxazol 2 Amp i.v. + Metronidazol 500mg i.v. Implantate (Fremdmaterial) wie CAPD- Katheter; Dialyse-Shunt, Knie-TEP, Hüft- TEP, Port-a-cath, Magenband etc. Cefazolin (Kefzol ) 2g i.v. bei Penicillinallergie: Clindamycin 600mg i.v. Gefässchirurgie (Fremdmaterial) Cefazolin (Kefzol ) 2g i.v. bei Penicillinallergie: Clindamycin 600mg i.v. Plastische Chirurgie Cefazolin (Kefzol ) 2g i.v. bei Penicillinallergie: Clindamycin 600mg i.v. präemptiv: Cefuroxim 2x 500mg p.o. Elektive Leberresektion (z.b. Tumor/Metastasen) Cefazolin (Kefzol ) 2g i.v. + Metronidazol 500mg i.v. bei Penicillinallergie: Cotrimoxazol 2 Amp i.v. + Metronidazol 500mg i.v. Magen/Dünndarm (bis 20cm vor Bauhin) Cefazolin (Kefzol ) 2g i.v. bei Penicillinallergie: Clindamycin 600mg i.v. 9
15 Chirurgie Indikation Prophylaxe Bemerkungen Milzerhaltung, Lebernaht Cefazolin (Kefzol ) 2g i.v. Kinder: Cefazolin 25mg/kg Splenektomie (Notfall/elektiv) Cefazolin (Kefzol ) 2g i.v. Kinder: Cefazolin 25mg/kg Postoperative Antibiotikatherapie (siehe Splenektomie Kap. 4.6) Thoraxchirurgie Cefazolin (Kefzol ) 2g i.v. Traumatologie Cefazolin (Kefzol ) 2g i.v. Kinder: Cefazolin 25mg/kg Prophylaxe und präemptive Therapie bei offenen Frakturen siehe Kap 2.4. Gynäkologie / Geburtshilfe Indikation Prophylaxe Bemerkungen Gynäkologische Eingriffe mit DD Appendizitis Cefazolin (Kefzol ) 2g i.v. + Metronidazol 500mg i.v. Therapie bei bakterieller Infektion: siehe Kap Abdominale Infekte Hysterektomie: abdominal/vaginal/tlh operative Laparoskopie Cefazolin (Kefzol ) 2g i.v. bei Penicillinallergie: Cotrimoxazol 2 Amp i.v. + Metronidazol 500mg i.v. operative Hysteroskopie Mamma-PE/Ablatio (ein-/ zweiseitige) Cefazolin (Kefzol ) 2g i.v. Penicillinallergie: Clindamycin 600mg i.v. 10
16 Gynäkologie / Geburtshilfe Indikation Prophylaxe Bemerkungen TVT (tensionfree vaginal tape) TOT (trans-obturator tape) Prolift Cefazolin (Kefzol ) 2g i.v. Penicillinallergie: Cotrimoxazol (Bactrim ) 2 Amp. i.v. grosse, komplizierte Eingriffe im kleinen Becken (Karzinome) / Endometriose mit Septumresektion Cefazolin (Kefzol ) 2g i.v. + Metronidazol 500mg i.v. bei Penicillinallergie: Cotrimoxazol 2 Amp i.v. + Metronidazol 500mg i.v. Intraoperative Uterusperforation Präemptiv: Cefuroxim 3x 1.5g i.v. + Metronidazol 3x 500mg i.v. Vorz. Blasensprung mit Infektzeichen oder siehe Kap Infektionen in der Schwangerschaft Vorz. Blasensprung mit Strep B - Nachweis im Vaginalabstrich oder St.n. Strep B - Nachweis Plazentalösung, manuell Postpartale Curettage Amoxicillin (Clamoxyl ) 2g i.v. bei Penicillinallergie: Clindamycin 600mg i.v. Sectio caesarea Amoxicillin (Clamoxyl ) 2g i.v. nach Abnabelung bei Penicillinallergie: Clindamycin 600mg i.v. 11
17 2.2. Endokarditis-Prophylaxe (gemäss schweizerischen Richtlinien 2009) Bei Operationen hat die Endokarditis-Prophylaxe immer Vorrang vor der operationsspezifischen Antibiotikaprophylaxe. Bei grossen Eingriffen und mehreren Risikofaktoren sollen beide Antibiosen kombiniert werden. Ev. können die beiden Antibiotika durch eine einzige Substanz ersetzt werden, Anfragen an Tel Endokarditis-Prophylaxe empfohlen bei folgenden Herzleiden (Erwachsene: oranger Pass; Kinder: dunkelgelber Pass) - Patienten mit Klappenersatz (mechanische oder biologische Prothesen oder Homografts) - Patienten nach durchgemachter Endokarditis - Patienten mit / nach rekonstruierten Herzklappen a. unter Verwendung von Fremdmaterial für die Dauer von 6 Monaten nach Intervention b. mit paravalvulärem Leck - Patienten mit angeborenen Vitien a. unkorrigierte zyanotische Vitien sowie mit palliativem aortopulmonalen Shunt oder Conduit b. korrigierte Vitien mit implantiertem Fremdmaterial während der ersten 6 Monate nach chirurgischer oder perkutaner Implantation c. korrigerte Vitien mit Residualdefekten an oder nahe bei prothetischen Patches oder Prothesen (Verhinderung der Endothelialisierung) d. Ventrikelseptumdefekt und persistierender Ductus arteriosus - Patienten nach Herztransplantation mit einer neu aufgetretenen Valvulopathie 12
18 Einteilung Standardregime Regime bei Penicillinallergie Erwachsene Kinder Erwachsene Kinder Zähne / Kiefer: Manipulation des gingivalen Sulcus oder der periapikalen Region der Zähne Perforation der oralen Schleimhaut Operation bei aktiver Infektion Beispiele: - Extraktionen - operative Eingriffe - Abszesbehandlung - Intraligamentäre Anästhesie - Parodontale Therapie - Zahnsteinentfernung - Biopsien - Invasive Wurzelkanalbehandlungen über Apex hinaus - etc. Amoxicillin (Clamoxyl ) 2 g p.o. oder i.v. Amoxicillin (Clamoxyl ) 50mg/kg p.o. oder i.v. 13 Allergie vom Spättyp: Cefuroxim 1g p.o. oder Cefazolin (Kefzol ) 1g i.v. Allergie vom Soforttyp: Clindamycin 600mg p.o. oder i.v. Allergie vom Spättyp: Cefuroxim 50mg/kg p.o. oder Cefazolin (Kefzol ) 25mg/kg i.v. Allergie vom Soforttyp: Clindamycin 20mg/kg p.o. oder i.v. Orale Dosis 60 Minuten vor Intervention, parenterale Dosis 30 Minuten vor Intervention verabreichen - Penicillin-Allergie vom Spättyp: Exanthem - Penicillin-Allergie vom Soforttyp: Uritkaria, Angioödem, Bronchospasmus, Anaphylaxie
19 Einteilung Standardregime Regime bei Penicillinallergie Erwachsene Kinder Erwachsene Kinder Respirationstrakt Tonsillektomie Adenektomie Inzision oder Biopsie der Mukosa Amoxicillin (Clamoxyl ) 2 g p.o. oder i.v. Amoxicillin (Clamoxyl ) 50mg/kg p.o. oder i.v. Allergie vom Spättyp: Cefuroxim 1g p.o. oder Cefazolin (Kefzol ) 1g i.v. Allergie vom Spättyp: Cefuroxim 50mg/kg p.o. oder Cefazolin (Kefzol ) 25mg/kg i.v. Allergie vom Soforttyp: Clindamycin 600mg p.o. oder i.v. Allergie vom Soforttyp: Clindamycin 20mg/kg p.o. oder i.v. Orale Dosis 60 Minuten vor Intervention, parenterale Dosis 30 Minuten vor Intervention verabreichen - Penicillin-Allergie vom Spättyp: Exanthem - Penicillin-Allergie vom Soforttyp: Uritkaria, Angioödem, Bronchospasmus, Anaphylaxie 14
20 Einteilung Standardregime Regime bei Penicillinallergie Erwachsene Kinder Erwachsene Kinder Magen-Darm-Trakt Elektive Abdominaleingriffe (Cholezystektomie, Sigmaresektion, Appendektomie) Amoxicillin / Clavulansäure (Co- Amoxi ) 2.2g i.v. Amoxicillin / Clavulansäure (CoAmoxi ) 50/5mg/kg i.v. Endoskopien mit/ohne Biopsie Aktive intraabdominale Infektionen Therapie mit obigen Substanzen, Dosis und Dauer entsprechend Infektion, ggf. Piperacillin / Tazobactam Vancomycin (Vancocin ) 1g i.v. + Ciprofloxacin 400mg i.v. (oder Tobramycin) + Metronidazol 1g i.v. Keine Endokarditis-Prophylaxe empfohlen Vancomycin (Vancocin ) 20mg/kg + Tobramycin (Obracin ) 7.5mg/kg i.v. + Metronidazol 7.5mg/kg i.v. Therapie mit obigen Substanzen, Dosis und Dauer entsprechend Infektion Parenterale Dosis Minuten vor Intervention verabreichen. Ausnahme Vancomycin, dieses über Min verabreichen, Beginn 1h vor Eingriff. 15
21 Einteilung Standardregime Regime bei Penicillinallergie Erwachsene Kinder Erwachsene Kinder Urogenitaltrakt Elektive Eingriffe bei sterilem Urin Keine Endokarditis-Prophylaxe empfohlen (Prostatachirurgie, Zystoskopie, urethr. Dilatation) Eingriffe bei aktiver Harnwegsinfektion Gynäkologie Eingriffe bei aktiver Infektion Amoxicillin / Clavulansäure (Co- Amoxi ) 2.2g i.v., ggf. Piperacilin / Tazobactam 4.5g i.v. Amoxicillin / Clavulansäure (CoAmoxi ) 2.2g i.v., ggf. Piperacillin / Tazobactam 4.5g i.v. Amoxicillin / Clavulansäure (CoAmoxi ) 50/5mg/kg i.v. Amoxicillin / Clavulansäure (CoAmoxi ) 50/5mg/kg i.v. 16 Vancomycin (Vancocin ) 1g i.v. + Ciprofloxacin (Ciproxin ) 400mg i.v. (od. Tobramycin) Vancomycin (Vancocin ) 1g i.v. + Ciprofloxacin 400mg i.v. (oder Tobramycin) + Metronidazol 1g i.v. Vancomycin (Vancocin ) 20mg/kg + Tobramycin (Obracin ) 7.5mg/kg i.v. Vancomycin (Vancocin ) 20mg/kg + Tobramycin (Obracin ) 7.5mg/kg i.v.+ Metronidazol 7.5mg/kg i.v. Elektive Eingriffe ohne Keine Endokarditis-Prophylaxe empfohlen manifeste Infektion Parenterale Dosis Minuten vor Intervention verabreichen. Ausnahme Vancomycin, dieses über Min verabreichen, Beginn 1h vor Eingriff.
22 Einteilung Standardregime Regime bei Penicillinallergie Erwachsene Kinder Erwachsene Kinder Haut Inzision von Furunkeln, Abszessen Amoxicillin / Clavulansäure (Co- Amoxi ) 2g p.o. Amoxicillin / Clavulansäure (CoAmoxi ) 50/7-12.5mg/kg p.o. Allergie vom Spättyp: Cefuroxim 1g p.o. oder Cefazolin (Kefzol ) 1g i.v. Allergie vom Soforttyp: Clindamycin 600mg p.o. oder i.v. oder Vancomycin (Vancocin ) 1g i.v. Allergie vom Spättyp: Cefuroxim 50mg/kg p.o. oder Cefazolin (Kefzol ) 25mg/kg i.v. Allergie vom Soforttyp: Clindamycin 20mg/kg p.o. oder i.v. oder Vancomycin (Vancocin ) 20ng/kg i.v. aktive Hautinfektion mit Ind. zur AB-Therapie Therapie mit obigen Substanzen, Dosis und Dauer entsprechend Infektion Therapie mit obigen Substanzen, Dosis u. Dauer entsprechend Infektion Orale Dosis 60 Minuten vor Intervention, parenterale Dosis Minuten vor Intervention verabreichen. Ausnahme Vancomycin, dieses über Min verabreichen, Beginn 1h vor Eingriff. - Penicillin-Allergie vom Spättyp: Exanthem - Penicillin-Allergie vom Soforttyp: Uritkaria, Angioödem, Bronchospasmus, Anaphylaxie 17
23 2.3. Antibiotikaprophylaxe bei Schädel-Hirn-Trauma (SHT) Grundsätzlich sollten bei Schädel-Hirn-Trauma keine Antibiotika zur Prophylaxe verabreicht werden, denn alle Antibiotika führen zu einer mehr oder weniger starken Veränderung der Nasen-Rachen-Flora und zur Selektion resistenter Keime. Die Effektivität der zur Meningitis-Prophylaxe verabreichten Antibiotika wird nach wie vor kontrovers diskutiert. Einteilung SHT ohne Liquorrhoe SHT mit Liquorrhoe, bei persistierender Liquorfistel < 7d SHT mit Liquorrhoe, bei persistierender Liquorfistel > 7d SHT & Otitis media oder Rhinitis SHT mit multiplen Verletzungen im Gesichtsfeld, stark verschmutzte Wunden Antibiotika keine keine Evt. Antibiotikaprophylaxe ab dem 7. Tag für 1 Woche (mit Bactrim forte 2x 1 Tabl./Tag) nach Materialentnahme für Bakteriologie: sofortiger Beginn mit einer Antibiotika-Therapie (meist Rocephin ), schnelle Anpassung an Keim & Resistenzmuster Einmalige Prophylaxe mit 2 Tabletten Bactrim forte 18
24 2.4. Offene Frakturen Vor einer allfälligen antibiotischen Therapie muss Gewebe zur Mikrobiologie gewonnen werden! Indikation häufigste Keime Therapie 1. Wahl Therapie 2. Wahl (Penicilinallergie) Offene Fraktur Grad I (Hautdurchspiessung ohne weitere Kontusion, unwesentliche bakterielle Kontamination, einfache Bruchform) oder Grad II (Hautverletzung > 1cm, zusätzliche Kontusion, deutliche bakt. Kontamination, alle Bruchformen) Offene Fraktur Grad III (ausgedehnte Hautdurchtrennung und -kontusion, mögl. Gefäss-Nervenverletzung, Ischämie, starke bakt. Kontamination, Stückbruchformen, subtotale Amputation) S. aureus S. koag. neg Streptokokken Enterokokken S. aureus S. koag. neg Gram neg Erreger (inkl. Pseudomonas) Anaerobier Perioperative Prophylaxe gemäss Kapitel 2.1. Cefazolin (Kefzol ) 2g i.v. i.d. R. keine weitere Antibiotikatherapie nötig Perioperative Prophylaxe: Cefazolin (Kefzol ) 2g i.v.+ Metronidzaol 500mg i.v. Tobramycin (Obracin ) Dosierung s.kap.5.4 (1x tgl Applikation) Nachfolgende Therapie: Cefuroxim 3x 1.5g i.v. Tobramycin (Obracin ) Metronidazol 3x 500mg i.v. Perioperative Prophylaxe gemäss Kapitel 2.1. Clindamycin 600mg i.v. i.d. R. keine weitere Antibiotikatherapie nötig Perioperative Prophylaxe: Cotrimoxazol (Bactrim ) 2 Amp + Metronidazol 1000mg i.v.) Tobramycin (Obracin ) Dosierung s.kap.5.4 Nachfolgende Therapie: Cotrimoxazol (Bactrim ) 2x 1 Amp i.v. Tobramycin (Obracin ) Metronidazol 3x 500mg i.v. 19
25 2.5. Zahnärztliche Eingriffe bei Patienten mit Totalendoprothese (TEP) - Grundsätzlich keine routinemässige Antibiotika-Prophylaxe vor zahnärztlichen Eingriffen empfohlen (NNT = 1250); Nutzen-Risiko-Analyse immer durchführen! - keine Zahnsanierungen im ersten Jahr nach TEP-Implantation (sondern vorher Zähne sanieren!) - bei Verdacht auf eine Infektion braucht es eine gezielte Antibiotika-Therapie Indikation häufigste Keime Therapie 1. Wahl Therapie 2. Wahl (Penicilinallergie) Streptokokken Staphylokokken TEP-Einbau < 1 bis 2 Jahre, Eingriff ohne erhöhtes Risiko einer Bakteriämie* TEP-Einbau < 1 bis 2 Jahre, Eingriff mit erhöhtem Risiko für Bakteriämie* TEP-Einbau > 1 bis 2 Jahre, Immunkompetente Patienten, alle Eingriffe TEP-Einbau > 1 bis 2 Jahre, Eingriff mit erhöhtem Risiko für Bakteriämie* + Hochrisikopatienten (rheumatoider Arthritis, Patienten mit einem Immundefizit, Haemophilie, Status nach TEP-Infekt) *siehe nächste Seite 20 KEINE ANTIBIOTIKAPROPHYLAXE EMPFOHLEN! Augmentin 2g p.o. 1h vor dem Eingriff Keine weiteren Gaben nötig Dalacin 600mg p.o. 1h vor dem Eingriff Keine weiteren Gaben nötig KEINE ANTIBIOTIKAPROPHYLAXE EMPFOHLEN! Augmentin 2g p.o. 1h vor dem Eingriff Keine weiteren Gaben nötig Dalacin 600mg p.o. 1h vor dem Eingriff Keine weiteren Gaben nötig
26 Zahneingriffe, die mit einem erhöhten Bakteriämierisiko einhergehen: - Zahneingriff > 45 Minuten Dauer - Zahn- resp. Zahnfleischeingriffe bei sehr schlechtem Zustand des Zahnfleisches - zahnärztliche Eingriffe an Eiterherden / Abszessen - Zahnextraktion Ein entsprechendes Schema soll den Patienten zusammen mit dem Implantatpass abgegeben werden (im Zentrallager bestellen, Nr. ZL ). 21
27 2.6. Prophylaxe / Massnahmen bei übertragbaren Infektionskrankheiten Zwingend Rücksprache mit Personalarzt, Meldungen der Expositionen an die Spitalhygiene (Erfassung der betroffenen Personen in einer Liste) siehe auch Hygienerichtlinien Kapitel 5 und Kapitel 9 Indikation häufigste Keime Therapie / Massnahmen Hepatitis HIV Stichverletzungen (inkl.schnittverletzung, Spritzer ins Auge) Sofort mit Braunol / Braunoderm / Händealkohol desinfizieren; Schleimhäute, Auge mit NaCl 0.9% oder Leitungswasser spülen. Innerhalb von 24h auf der Notfallstation melden, bei starkem Verdacht auf HIV-Exposition SOFORT melden (Prophylaxe sollte innerhalb von 1-2h eingenommen werden). Meningitis/Sepsis Meningokokken Nur bei engem Kontakt (<1 Meter und invasiver Tätigkeit) notwendig: Entscheid Personalarzt Ciprofloxacin 1x 500mg p.o. einmalig / Rifampicin 2x 600mg p.o. für 2d / Ceftriaxon 1x 250mg i.m. (Schwangere) Tröpfcheninfektion / Aerogene Infektionen Mumps, Masern, Röteln, Varizella- Zoster Virus, Influenza Tuberkulose Immunstatus abklären, weitere Massnahmen gemäss Entscheid Personalarzt; siehe auch Hygienerichtlinien 5.9 Merkblätter für Infektionskrankheiten. Expositionsliste ausfüllen. Entscheid Personalarzt über Mantoux / QuantiFERON Gastrointestinale Infektionen Noroviren Bis 48h nach Symptomende zu Hause bleiben. Bei Häufung Spitalhygiene informieren. Rotaviren, Salmonella, Campylobacter, Shigella Bis Abklingen der Symptome zu Hause bleiben. Bei Häufung Spitalhygiene informieren 22
28 3. Empirische Therapie Indikationen für empirische Antibiotika-Therapie Schlechter Allgemeinzustand bei hochgradigem Verdacht auf bakteriellen Infekt Nachgewiesene Infektion mit hoher Wahrscheinlichkeit auf bakterielle Ursache Checkliste vor Therapie - Antibiotikum aufgrund des klinischen Zustandsbildes indiziert? - Alle notwendigen mikrobiologischen Entnahmen durchgeführt? o möglichst Gewebe (ca.1 cm 3 ) oder Punktat/Aspirat gewinnen; Abstrichtupfer nur, wenn keine Möglichkeit, Flüssigkeit zu gewinnen o Diagnostische Hinweise im Intranet unter Labor Analysenliste resp. Labor Dokumente Präanalytik, bei Fragen: Tel 2400 / (Labor) - Sofortige Therapie notwendig, oder können mikrobiologische Resultate abgewartet werden (z.b. Gram-Präparat)? - Welches ist das beste Antibiotikum (zu erwartendes Erregerspektrum, Resistenzlage, Pharmakokinetik, Toxizität, Preis, etc)? - Synergistische Kombination nötig? - Zusatzprobleme (z. B. Immunsuppression)? - Arzneimittelallergien, Applikationsart, Dosis, Dauer? 23
29 Merke: Intravenöse Therapie nur bei sehr schlechtem AZ, Resorptionsstörungen (Diarrhoe / Erbrechen), schwerer Rechtsherzinsuffizienz. Intravenöse Therapie so kurz wie möglich, i.d.r. genügen 2-4 Tage, anschliessend p.o. Ausnahmen: z.b. Endokarditis, Spondylitis, Meningitis, Kathetersepsis, Implantatinfekt etc. Sofortiger Wechsel auf ein anderes Regime, falls andere Erreger als Ursache gefunden werden. Therapie möglichst schnell an nachgewiesenen Erreger anpassen (schmales Spektrum!) 24
30 3.1. Abdominale Infekte Diagnostik -Biopsien, Punktate/Eiter (Aspirate) nativ in sterilem Röhrchen einsenden (wenn möglich 10-20ml) -Im Labor werden zusätzlich Blutkulturflaschen beimpft (Steigerung Sensitivität). -Nur in Ausnahmefällen Abstrichtupfer! -Intraoperative Abstriche immer als TIEFE Wunde bezeichnen (fi inkl. Anaerobierdiagnostik) -Materialentnahme nie vom nekrotischen Gewebe (sondern beim Uebergang zum vitalen Gewebe) -Abszesse/Eiter: Granulationsgewebe von Abszesswand Einteilung häufigste Keime Therapie 1. Wahl Therapie 2. Wahl Divertikulitis Appendizitis perforata, Kolonperforation / iatrogen, Peritonitis Cholangitis, Cholecystitis acuta Leberabszess Gram.neg. Stäbchen, Staphylokokken, Streptokokken, Anaerobier, Enterokokken Enterobacteriaceae, Enterokokken, Pseudomonas, Anaerobier (inkl. Bacteroides fragilis) Enterokokken Enterobacteriaceae, Anaerobier Entamoeba histolytica Cefuroxim 3x 1.5g i.v. + Metronidazol 3x 500mg i.v. (nach 3d 2x 500mg) Piperacillin / Tazobactam 3x 4.5g i.v. oder Amoxicillin / Clavulanat 3x 2.2g i.v. wie Cholangitis + Metronidazol 3x 500mg i.v. od. p.o. Cotrimoxazol 2x 2 Amp. i.v. + Metronidazol 3x 500mg i.v. (nach 3d 2x 500mg) Imipenem/Cilastatin 3-4x 500mg i.v. wie Cholangitis + Metronidazol 3x 500mg i.v. od. p.o. 25
31 Einteilung häufigste Keime Therapie 1. Wahl Therapie 2. Wahl Pankreatitis S. aureus, S. koag Imipenem 3-4x 500mg i.v. Ciprofloxacin 2x 0.2g i.v. (Antibiose nur bei infizierten neg, Enterokokken, + Metronidazol 3x 500mg Nekrosen / Abszess / infizierten gram.neg. Stäbchen, i.v. (nach 3d 2x 500mg) Pseudozysten) Anaerobier, Candida Spontane bakterielle E.coli, K. pneumoniae, Peritonitis (SBP) Pneumokokken, Streptokokken (inkl Enterokokken), S.aureus, selten Anaerobier, Mischflora Peritonitis CAPD-Patienten Siehe Kap Ceftriaxon 1x 2g i.v., sobald Ciprofloxacin 2x 0.2g i.v. möglich Amoxicillin / Clavulanat 3x 625mg p.o., Therapiedauer: bei pos Bakteriologie 14d, bei neg Bakt.: 5d 26
32 3.2. Gynäkologische Infekte Gynäkologische Infekte (Infektionen in der Schwangerschaft / postpartal siehe Kap ) Einteilung häufigste Keime Therapie 1. Wahl Therapie 2. Wahl Dauer / Bemerkungen Schwere Total 10d Symptomatik, stationäre Therapie PID (pelvic inflammatory disease) inkl. Endomyometritis Mastitis nonpuerperalis Ambulante Therapie Chlamydien, Bacteroides, H. influenzae, Mycoplasmen, Ureaplasmen, Streptokokken, E. coli Therapie nach Erregernachweis s.unten Gonokokken S.aureus, Streptokokken, Enterobacteriaceae, Anaerobier Cefuroxim 3x 1.5g i.v. + Doxycyclin 2x 100mg i.v. + Metronidazol 3x 500mg i.v. über 3d, dann Doxycyclin 2x 100mg p.o. Amoxicillin / Clavulanat 3x 625mg p.o. + Doxycyclin 2x 100mg p.o. Clindamycin 4x 600mg i.v. + Tobramycin i.v. (Dosierung s. Kap. 5.4.) über 3d, dann Doxycyclin 2x 100mg p.o. Ceftriaxon 1x 250mg i.m. Einmaldosis + Doxycyclin 2x 100mg p.o. Ceftriaxon (Rocephin ) 1x 250mg i.m. Einmaldosis Amoxicillin /Clavulanat Cotrimoxazol 3x 625mg p.o. 2x 1 Tbl forte p.o. Bei pos. Chlamydien- Nachweis: + Partnertherapie! (Azithromycin 1g p.o. Einmaldosis oder Doxycyclin 2x 100mg p.o. für 10d) Total 10d Bei Be- talactam- Allergie Konsil Gynäkologie! 7-10d 27
33 Einteilung häufigste Keime Therapie 1. Wahl Therapie 2. Wahl Dauer / Bemerkungen Gardnerella vaginalis, Peptostreptokokken, Prevotella u.a. Anaerobier Bakterielle Vaginose (BV) Metronidazol (Flagyl ) Ovula 1x 500mg für 7d oder Clindamycin Vaginalcreme 2%, 5 g (voller Applikator) 1x/d für 7d [schwächt Latex-Kondome / Diaphragma bis 5d nach Therapieende!] Clindamycin 2x 300mg p.o. für 7d oder Metronidazol 2x 500mg p.o. für 7d [Kein Alkohol bis 24h nach Therapieabschluss] PID / Endomyometritis: spezifische Therapie nach Erregernachweis Erreger Therapie 1. Wahl Therapie 2. Wahl E.coli, Klebsiella, Proteus, Cefuroxim 2x 500mg p.o. Ciprofloxacin 2x 500mg p.o. H. influenzae Strep A, Strep B Amoxicillin 3x 1000mg p.o. Clindamycin 4x 300mg p.o. (Resistenzprüfung verlangen) Enterokokken Amoxicillin 3x 1000mg p.o. Je nach Resistenz Chlamydien, Mycoplasmen, Ureaplasmen Doxycyclin 2x 100mg p.o. Nicht im Sortiment! Azithromycin 1g p.o. 1x-Dosis (Kontrolle nach 3 Monaten) Anaerobier Metronidazol 3x 500mg p.o. Clindamycin 4x 300mg p.o. Weitere Keime Je nach Mikrobiologie-Resultat und Resistenz 28
34 3.2.2 Infektionen in der Schwangerschaft (SS) / postpartal Indikation häufigste Keime Therapie 1. Wahl Therapie 2. Wahl Dauer / Bemerkungen Enterobacteriaceae Cefuroxim 2x 500mg Staphylokokken, Streptokokken, p.o. Enterokokken Bakteriurie / akute Cystits in SS (Keimzahl 10 3 ) chronische Bakteriurie in SS Urethritis und neg. bakteriologische Kultur in SS fi atypische Keime suchen Pyelonephritis in SS Bei Nachweis eines atypischen Erregers: Chlamydien, Mycoplasma genitalium selten: Ureaplasmen E. coli, Enterobacter, Klebsiella, Streptokokken erregerspezifisch Erythromycin 4x 500mg p.o. für 7d Gemäss Resistenzprüfung ; Amoxicillin Mittel der Wahl ; Fluorochinolone kontraindiziert in SS Clindamycin 3x 600mg p.o. für 10d Cefuroxim 3x 1.5g i.v. 3d, dann 2x 500mg p.o. Imipenem / Cilastatin 3-4x 500mg i.v. Enterokokken Amoxicillin 4x 1g i.v. 3d, dann 3x 1g p.o. 5d Bei Betalaktamallergie evtl. Konsil Gynäkologie 14d Cave: renale Erkrankungen! Erythromycin: Vorsicht im 1. Trimenon Vd auf erhöhtes Risiko fetaler Herzfehler Total 14d 29
35 Indikation häufigste Keime Therapie 1. Wahl Therapie 2. Wahl Dauer / Bemerkungen Bakterielle Gardnerella vaginalis, Ab 1. Trimenon lokale Therapie mit Clindamycin Vaginose (BV) in Peptostreptokokken, Creme möglich; Metronidazol Ovula (lokal) und orale Prevotella u.a. SS Therapien ab 2. Trimenon möglich: Antibiotika wie Anaerobier BV-Therapie bei Nichtschwangeren (s.kap ) Zervizitis in SS Vorz. Blasensprung mit Infektzeichen Vorz. Blasensprung mit Strep B Nachweis od. St. n. Strep B Nachweis Amnioninfekt- Syndrom / Choramnionitis in SS Chlamydien Mycoplasma genitalium Gonokokken Strepto- und Staphylokokken; Gram neg Keime, Anaerobier, Chlamydien Mycoplasmen Streptokokken Gruppe B Strep Gruppe A od. B Anaerobier Chlamydien, Mycoplasmen Erythromycin 4x 500mg p.o. 30 Clindamycin 3x 600mg p.o. Ceftriaxon 1x 250mg i.m. Einmaldosis Amoxicillin/Clavulanat Clindamycin 4x 600mg 3x 2.2g i.v. i.v. +/- Tobramycin 10d; Kontrolltest 3 Monate nach Therapie Bei Verdacht (Anamnese) auf atypische Keime: Erythromycin 1g i.v. Amoxicillin initial 2g i.v., dann 1g i.v. alle 6h bis zur Geburt < 30 SSW: Amoxicillin / Clavulanat 3x 2.2g i.v. + Erythromycin 2x 1g i.v. > 30 SSW: Amoxicillin initial 2g i.v., dann 3x 1g i.v. Clindamycin 900mg i.v. alle 8h bis zur Geburt Bei Penicillinallergie: Clindamycin 3x 900mg i.v. 5d Resistenzprüfung auf Clindamycin erforderlich 5d, bei Chlamydien: 10d
36 Indikation häufigste Keime Therapie 1. Wahl Therapie 2. Wahl Dauer / Bemerkungen Postpartale Sepsis Strep A, S.aureus, E.coli, Anaerobier Endomyometritis postpartal Mastitis puerperalis Streptokokken, Enterobacteriaceae Anamnestisch Chlamydien S. aureus, Streptokokken Imipenem/Cilastatin 4x 500mg i.v. +/- Tobramycin i.v. (Dosierung s.kap. 5.4.) Cefuroxim 2x 500mg p.o. Erythromycin 4x 500mg p.o. Flucloxacillin (Floxapen ) 4x 500mg p.o. Clindamycin 4x 600mg i.v. + Tobramycin i.v. (Dosierung s.kap. 5.4.) Bei β-lactam Allergie: Konsil Gynäkologie Clindamycin 3x 600mg p.o. Clindamycin 4x 300mg p.o. 3d 7d 5d 31
37 3.3. Harnwegsinfektionen Harnwegsinfektionen in der Schwangerschaft s. Kap ; Candida-Cystitis s. Kap. 4.3 Diagnostik Uringewinnung möglichst vor Beginn oder 2-3 Tage nach Absetzen der Antibiotikatherapie. Morgenurin oder Urin nach mindestens 4h Blasenverweildauer (sonst zu geringe Keimkonzentration) Identifikation ab Keimzahl Bemerkungen Mittelstrahlurin (MSU) 10 4 /ml (1-2 Keime) Bei 3 Keimen ist eine Kontamination mit MSU in Schwangerschaft 10 3 /ml (1 Keim) Genital-/Perianalflora wahrscheinlich Einmalkatheterurin 10 3 /ml (alle Keime) Erste Urinportion verwerfen Dauerkatheterurin 10 4 /ml (1 Keim) 10 5 /ml (Mischkultur) max. 2h abklemmen Urinkultur nach Algorithmus Immer 2 Röhrchen einsenden: Urinstix >> Urinsediment >> Urinkultur Bei folgenden Resultaten aus Stix (Nitrit+, Leuk.Esterase ab ++) resp. Sediment (Leukozyten ab 5-15/GF, mässig Bakterien, Hefen) wird automatisch eine Kultur ausgelöst; Kinder <5 J immer. Urinkultur in jedem Fall Auf Mikrobiologieformular entsprechend vermerken -Urin möglichst sofort ins Labor schicken (sonst unbedingt im Kühlschrank aufbewahren). -Verdacht auf Urosespis: + 2 Paar periphere Blutkulturen 32
38 Chinolone bleiben wegen der Gefahr der Resistenzentwicklung Reserveantibiotika! Einteilung häufigste Keime Therapie 1. Wahl Therapie 2. Wahl Dauer / Bemerkungen Asymptomatische E. coli, Proteus, keine Therapie! Bakteriurie und / oder Klebsiella, ausser bei Risikofaktoren (z.b. in Schwangerschaft, St.n. Nierentransplantation, bevorstehender mutmaßlich schleimhaut- Staphylokken, Leukozyturie Streptokokken, Enterokokken verletzender endourologischer Eingriff wie z.b. TURP) akute, unkomplizierte Zystitis: Frauen ohne Risikofaktoren Frauen mit Risiko für Komplikationen (Diabetes mellitus, postmenopausal, Antibiotikatherapie, urolog. Anomalien) Akute Zystitis: Männer Chronische Zystitis, persisitierende Symptome E. coli, Klebsiella, Proteus, Streptokokken, S. aureus, S. saprophyticus Enterokokken Trimethoprim 2x 200mg p.o. für 3d Trimethoprim 2x 200mg p.o. für 5-7d Trimethoprim 2x 200mg p.o. für 7d Cefuroxim 2x 250mg p.o. für 3-5d Cefuroxim 2x 250mg p.o. für 5-7d Cefuroxim 2x 250mg p.o. für 7d DD Prostatitis, Epididymitis, Orchits etc Konsil Urologie / Gynäkologie; Therapie gemäss Resistenzprüfung (mind. 7-10d) 33
39 Einteilung häufigste Keime Therapie 1. Wahl Therapie 2. Wahl Dauer / Bemerkungen Prostatitis, akut Enterobacteriaceae (E.coli, Klebsiella, Proteus etc) Ciprofloxacin 2x 500mg p.o. Cotrimoxazol 2x 1 Tbl forte p.o. 3-4 Wochen Prostatitis, chronisch Pyurie und / oder Bakteriurie bei liegendem Blasenkatheter symptomatisch (Fieber ohne andere Quelle, Eintrüben, Lethargie, Flankenschmerzen ) asymptomatisch Sexuell: Chlamydien, Gonokokken Enterobacteriaceae Enterokokken E. coli, Proteus, Klebsiella, Staphylokokken, Streptokokken, Enterokokken Chlamydien: Doxycyclin 2x 100mg p.o. für 7d [Gonokokken: Rücksprache Kaderarzt] 4-Gläser Probe obligat!** Therapie gemäss Resistenzprüfung Trimethoprim 2x 200mg p.o. Cefuroxim 3x 750mg i.v. oder 2x 500mg p.o. Möglichst DK entfernen! Ansonsten DK- Wechsel 48h nach Therapiebeginn Keine Therapie! 4-6 Wochen 3d falls DK 7d bei sofortigem Ansprechen, sonst 10-14d **[1] Erststrahlurin [2] Mittelstrahlurin [3] Prostataexprimat nach Prostatamassage (evtl. auf Abstrichtupfer) [4] Urin nach Prostatamassage 34
40 akute Pyelonephritis Einteilung häufigste Keime Therapie 1. Wahl Therapie 2. Wahl Dauer / Bemerkungen unkompliziert, E. coli, andere Cefuroxim Cotrimoxazol 10- ambulante Enterobacteriaceae, 2x 500mg p.o. oder 2x 1 Tbl. forte 14d Staphylokokken, Therapie Amoxicillin / Enterokokken, möglich P. aeruginosa Clavulanat unkompliziert, Hospitalisation erforderlich kompliziert (Obstruktion, Transplantat), nicht schwer kompliziert (Obstruktion, Transplantat), schwer wie oben P. aeruginosa häufiger 3x 625mg p.o. Cefuroxim 3x 750mg i.v. für 2-3d, dann Cefuroxim 2x 500mg p.o. Ciprofloxacin 2x 500mg p.o. Ciprofloxacin 2x 200mg-400mg i.v. für 2-3d, dann p.o. gemäss Resistenz Cotrimoxazol 2x 2 Amp. i.v. für 2-3d, dann 2x 1 Tbl forte p.o. Piperacillin / Tazobactam 3x 2,5 g i.v. für 2-3d, dann p.o. gemäss Resistenz Urinkultur obligat! evtl. Urinkontrolle 2 Wochen nach Therapieabschluss 10-14d total 14d 35
41 3.4. Haut- und Weichteilinfekte Diagnostik Probeentnahme möglichst am Ort der aktiven Infektion. Nekrotisches Gewebe entfernen und Probe am Übergang zum gesunden Gewebe entnehmen. Berührung von oberflächlichen (mit Normalflora kontaminierten) Strukturen vermeiden. Geschlossene Wunden/Abszesse: Darüberliegende Haut/Schleimhaut desinfizieren vor Punktion Offene Wunden: oberflächliches Wundsekret entfernen, mit sterilem NaCl 0.9% spülen, Gewinnung der Probe vom Wundgrund Wenn möglich Gewebe (ca. 1 cm 3 ) oder Punktat/Aspirat gewinnen, Abstrichtupfer nur wenn keine Möglichkeit Flüssigkeit zu gewinnen. Exsudatarme Prozesse: Aspiration vom Grund der Läsion (mit Tuberkulinspritze). Evtl. Instillation steriles NaCl und sofortige Aspiration mit derselben Spritze Multiple Proben aus versch. Bereichen erhöhen Sensitivität und Spezifität Oberflächliche Wunden (ohne Anaerobierdiagnostik): Lokalisation nicht tiefer als Dermis Tiefe Wunden (mit Anaerobierdiagnostik): Lokalisation unterhalb Dermis 36
42 Einteilung häufigste Keime Therapie 1. Wahl Therapie 2. Wahl Furunkel, Karbunkel, Follikulitis, (Spritzen-)Abszess Erysipel (scharfe Begrenzung, siehe auch Cellulitis) Zellulitis/Phlegmone (unscharf begrenzte Rötung, tiefer sitzender Infekt) Nekrotisierende Fasziitis (heftige Schmerzen, unscharf begrenztes Erythem, rötlich-livide Verfärbung der Haut) S. aureus Meist Inzision/Drainage genügend; i.d.r. keine Antibiotika nötig! (ausser ausgedehnter Befund / Immunsuppression / invasive Infektion); diagnost. Punktion auf Bakteriologie Flucloxacillin Clindamycin 4x 500mg p.o. 4x 300mg p.o. Streptokokken Gruppe A seltener: Streptokokken anderer Gruppen S. aureus, Streptokokken Gruppe A, Streptokokken anderer Gruppen Polymikrobiell: Aerobier + Anaerobier Streptokokken Gruppe A, Clostridien Penicillin G bzw. V 4x 1 Mio. i.v. oder p.o. Flucloxacillin 4x 500mg p.o. oder 4x 1 g i.v. Bei Verdacht auf Streptokokken: Penicillin (siehe Erysipel) Imipenem 4 x 500 mg i.v. Penicillin G 6x 4 Mio. i.v. + Clindamycin 4x 600mg i.v. Clindamycin 3x 600mg i.v. oder 4x 300mg p.o. Clindamycin 4x 300mg p.o. oder 4x 600mg i.v. Immer Hospitalisieren, Grampräparat & Kultur! zusätzlich: chirurgisches Débridement 37
43 Einteilung häufigste Keime Therapie 1. Wahl Therapie 2. Wahl Wundinfektion, ausserhalb Spital erworben (evtl. Tetanus-rappel!) Wundinfektion, postoperativ, Wunde NICHT im Gastrointestinal- oder Genitaltrakt Wundinfektion, postoperativ, Wunde im Gastrointestinal- oder Genitaltrakt Bisswunde Hund oder Katze Bisswunde Mensch S.aureus, Streptokokken Gruppe A, Selten Enterobacteriaceae, Anaerobier S.aureus, Streptokokken, selten: Enterobacteriaceae, Anaerobier S.aureus, Streptokokken, Enterobacteriaceae, Anaerobier, Enterokokken Pasteurella sp., Staphylokokken, Streptokokken, Bacteroides, Fusobacterien, Capnocytophaga wie Bisswunde Hund oder Katze plus Eikenella corrodens Amoxicillin / Clavulanat 3x 625mg p.o. Cotrimoxazol 2x 1 Tbl p.o. + Metronidazol 3x 500mg p.o. Möglichst chirurgische Sanierung/Eröffnung der Wunde! Häufig keine Antibiotika nötig Amoxicillin / Clavulanat Clindamycin 3x 600mg i.v. 3x 2.2g i.v. Möglichst chirurgische Sanierung/Eröffnung der Wunde! Häufig keine Antibiotika nötig Cefuroxim 3x 1.5g i.v. + Cotrimoxazol 2x 2 Amp i.v. + Metronidazol 3x 500mg Metronidazol 3x 500mg i.v. i.v. (nach 3d 2x 500mg) (nach 3d 2x 500mg) Amoxicillin / Clavulanat 3-4x 625mg p.o. (+ Tetanus-rappel) Cotrimoxazol forte 2x 1 Tbl. p.o.+ Metronidazol 2x 500mg p.o. (+ Tetanus-rappel) 38
44 3.4.1 Diabetischer Fuss Einteilung häufigste Keime Therapie 1. Wahl Therapie 2. Wahl Diabetischer Fuss ohne Osteomyelitis -leichte Infektion -moderate Infektion -schwere / lebensbedrohliche Infektion Diabetischer Fuss mit Osteomyelitis Meist Mischinfektionen: S. aureus, Streptokokken, Enterokokken, gramnegative Stäbchen (inkl. Pseudomonas aeruginosa), Anaerobier Vor Therapie: Material zur mikrobiologischen Diagnostik abnehmen. Abstriche nur aus Tiefe sinnvoll, diagnostische Knochenbiopsie erwägen. Meist 14d Therapie notwendig Amoxicillin / Clavulanat 3-4x 625mg p.o. Amoxicillin / Clavulanat 3x 2.2g i.v. Cotrimoxazol 2x 1 Tbl. forte p.o. + Metronidazol 3x 500mg p.o. (nach 3d 2x 500mg) Cotrimoxazol 2x 2 Amp i.v. + Metronidazol 3x 500mg i.v. (nach 3d 2x 500mg) Ciprofloxacin 2x 400mg i.v. + Clindamycin 4x 600mg i.v. Imipenem/Cilastatin 3-4x 500mg i.v. Diagnostik und Therapiewahl nach Erregernachweis siehe Kap ; Therapiedauer: nach Amputation 3-5d; Ohne Amputation, Knochen vital: 4-6 Wochen 39
45 3.5. Durch Zecken übertragbare Infektionskrankheiten/Borreliose Diagnostik Bei Erythema chronicum migrans (ECM) Borrelien-Serologie häufig noch negativ. Falls klinische Diagnose nicht eindeutig, kann zentral und vom Rand des ECM eine Stanzbiopsie entnommen werden und mittels PCR ein Borreliennachweis versucht werden (Set im Labor erhältlich). Weitere Hinweise betreffend Diagnostik (wann Serologie, wann PCR) siehe Analysenliste. Weitere durch Zecken übertragbare Infektionskrankheiten wie z.b. Tularämie (Francisella tularensis), Anaplasmose (Ehrlichiose), Babesiose, Rickettsiose fi Erregernachweise bzw. Serologien siehe Analysenliste Einteilung häufigste Keime Therapie 1. Wahl Therapie 2. Wahl Zeckenstich -Kleine Rötung -Erythema chronicum migrans (klinische Diagnose) -Arthritis -Fazialisparese, isoliert, früh -Neuroborreliose -schwere Karditis Borrelia sp. Doxycyclin nicht bei Kindern <9 Jahre Keine Antibiotika Doxycyclin 2x 100mg p.o. für 10d Doxycyclin 2x 100mg p.o. für 30d wenn kein Hinweis auf Befall ZNS: Doxycyclin 2x 100mg p.o. für 21d Ceftriaxon 1x 2g i.v. für 28d Amoxicillin 3x 500mg p.o. für 14d Ceftriaxon 1x 2g i.v. für 14d Ceftriaxon 1x 2g i.v. für 14d Penicillin G 4x 5 Mio E i.v. für 21d 40
46 3.6. Osteomyelitis / Osteitis Der Begriff der Osteomyelitis wird zunehmend durch den Begriff Osteitis ( Knochenentzündung ) ersetzt, da es in der Mehrheit der Fälle sich nicht nur um eine Entzündung des Knochenmarkes, sondern aller Anteile des Knochens handelt. Diagnostik Unbedingt Material für mikrobiologische Diagnostik aus vitalen Strukturen entnehmen! - Knochenbiospie (transkutane Nadelbiopsie oder offene chirurgische Biospie) & Blutkulturen vor Therapiebeginn! - bei bestehender Therapie: tägiges Therapiefenster vor Diagnostik. - Fistel: Keine Abstriche von Fisteleingang. Öffnung desinfizieren, Katheter zur Aspiration einführen oder Gewebskürettage im Fistelgang. - Rascher Probentransport! - Mehrere Proben einsenden, zusätzlich auch infiziertes Weichteilgewebe (möglichst Biospie, nicht Abstrich) häufigste Keime Initialtherapie Bemerkungen Akute Osteomyelitis (ohne Implantat) Chron. Osteomyelitis (ohne Implantat) S. aureus, selten: Streptokokken, gram neg Bakterien Anaerobier S. aureus, SKN, selten: Streptokokken, gram neg Bakterien Anaerobier, Pilze, Mykobakterien Osteomyelitis (mit Implantat) vertebrale Staphylokokken, Osteomyelitis Streptokokken, gram.neg. Bakterien (Spondylitis) Candida Flucloxacillin 4x 2g i.v. Bakt. abwarten 41 Bei S.aureus mind. 6 Wochen Therapie (davon mind. 2 Wochen i.v.), siehe auch Kap Spezifische Osteomyelitis-Therapie nach Erregernachweis: s.kap s. Kap. 3.8 Implantat-Infekte Bakt. abwarten Spezifische Osteomyelitis-Therapie nach Erregernachweis: s.kap falls Bakt nicht abgewartet werden kann: Therapie wie gemischt aerob/anaerob (s. Kap )
47 3.6.1 Osteomyelitis - Therapie nach Erregernachweis [Therapiedauer jeweils mind. 4-6 Wochen (bis 3 Monate), bei Nachweis von MRSA mind. 8 Wochen, i.d.r. initial mind. 2 Wochen i.v.] Erreger Initialtherapie Folgetherapie oder [i.d.r. 2 Wochen i.v.] Therapie 2. Wahl S. aureus, SKN Flucloxacillin 4x 2g i.v. Ciprofloxacin 2x 750mg p.o. + Rifampicin (methicillin-sensibel) 2x 300mg p.o. S. aureus, SKN Vancomycin 2x 1g i.v. oder Gemäss Resistenzprüfung (i.v. oder p.o. (methicillin-resistent) Daptomycin 1x 6mg/kgKG i.v. möglich): Bactrim (2x 4mg/kgKG) + Rifampicin 2x 450mg p.o. oder Linezolid 2x 600mg oder Clindamycin 3x 600mg Streptokokken Penicillin G 4x 5 Mio i.v. Ceftriaxon 1x 2g i.v. (ambulante Therapie) Folgetherapie : Amoxicillin 3x 1g p.o. Enterobacteriaceae Ciprofloxacin 2x 400mg i.v. Ceftazidim 2-3x 2g i.v. oder oder 2x 750mg p.o. Ceftriaxon 1x 2g i.v. (ambulante Therapie) (i.v. / p.o. gleich effektiv) Ps. aeruginosa Ceftazidim 3x 2g i.v. + Anstelle Ceftazidim: Tobramycin [1x tgl. Dosierung s. Piperacillin/Tazobactam Kap. 5.4.] für 2-4 Wochen, danach 3-4x 4.5g i.v. Ciprofloxacin 2x 750mg p.o Anaerobier Clindaymcin 4x 600mg i.v. Metronidazol 3x 500mg i.v. Gemischt aerob & Amoxicillin/Clavulanat Imipenem/Cilastatin anaerob 3x 2.2g i.v. 4x 500mg i.v. Candida albicans Fluconazol Amphothericin B 1x 400mg i.v. Dosis siehe Kompendium 42
48 3.7. Infektiöse Arthritis Die akute, infektiöse Arthritis ist immer eine Notfallsituation, weil es zu irreversiblen Knorpel-/ Knochendesktruktionen kommen kann! Infektion hämatogen (Tonsillitis, Bronchitis, etc), durch direkte Kontamination (operativer Eingriff, Injektion, Trauma) oder fortgeleitet möglich. Diagnostik Immer Materialentnahme vor Therapiebeginn! Bei Verdacht auf Protheseninfektion siehe Kap 3.8. Implantat-Infekte Neben Mikrobiologie (Gram, Kultur) Synovialflüssigkeit zusätzl. auf Zellzahl, Leukozytendiff. & Kristalle untersuchen (bei Leuk >50 000/ml und Neutrophilen >90% fi infektiöse Genese wahrscheinlich). Evtl. PCR für nicht/schwer kultivierbare Erreger. Materialentnahme unter aseptischen Bedingungen gemäss Hygienerichtline 6.3. Steriles Röhrchen für Kristalle, Bakteriologie und Genomanalysen + EDTA-Röhrchen für Zellzahl und Zelldifferenzierung (vgl. Anleitung Analysenliste Labor Gelenkspunktat Mikrobiologie ). 43
ENDOKARDITIS-PROPHYLAXE FÜR ERWACHSENE
 ENDOKARDITIS-PROPHYLAXE FÜR ERWACHSENE Sie benötigen gemäss den geltenden Empfehlungen eine vorbeugende Behandlung gegen eine bakterielle Endokarditis. Vorname Name Geburtsdatum Herzfehler Penicillin-Allergie
ENDOKARDITIS-PROPHYLAXE FÜR ERWACHSENE Sie benötigen gemäss den geltenden Empfehlungen eine vorbeugende Behandlung gegen eine bakterielle Endokarditis. Vorname Name Geburtsdatum Herzfehler Penicillin-Allergie
ftf schweizerische (Exanthem) './ ENDOKART}ITI S.PROPHYLAXE FüR ERWACHSENE Herzstiftung Penicillin-Allergie vom Spättyp* Ja E
 ENDOKART}ITI S.PROPHYLAXE FüR ERWACHSENE Sie benötigen gemäss den geltenden Empfehlungen eine vorbeugende Behandlung gegen eine bakterielle Endokarditis. Vorname Name Geburtsdaturn Herzfehler Penicillin-Allergie
ENDOKART}ITI S.PROPHYLAXE FüR ERWACHSENE Sie benötigen gemäss den geltenden Empfehlungen eine vorbeugende Behandlung gegen eine bakterielle Endokarditis. Vorname Name Geburtsdaturn Herzfehler Penicillin-Allergie
2.2. Empirische intravenöse Therapie gemäss vermutetem Fokus
 2.2. Empirische intravenöse Therapie gemäss vermutetem Fokus Abdominal nosokomial (> 48h Hospitalisation) Amoxicillin/Clavulansäure i.v. 2.2 g i.v. 3x/Tag oder Ceftriaxon 2 g i.v. + Metronidazol 500 mg
2.2. Empirische intravenöse Therapie gemäss vermutetem Fokus Abdominal nosokomial (> 48h Hospitalisation) Amoxicillin/Clavulansäure i.v. 2.2 g i.v. 3x/Tag oder Ceftriaxon 2 g i.v. + Metronidazol 500 mg
1 Infektion der Atemwege
 1 Infektion der Atemwege 1.1 Infektexazerbation bei COPD Ca. 50% der Exazerbationen einer COPD werden durch Infektionserreger ausgelöst, überwiegend durch respiratorische Viren. Die häufigsten bakteriellen
1 Infektion der Atemwege 1.1 Infektexazerbation bei COPD Ca. 50% der Exazerbationen einer COPD werden durch Infektionserreger ausgelöst, überwiegend durch respiratorische Viren. Die häufigsten bakteriellen
Evidenzbasierte Antibiotikatherapie
 Evidenzbasierte Antibiotikatherapie EbM-Guidelines für Allgemeinmedizin 2014 Artikel ID: ebd00023 (001.016) 2011 Duodecim Medical Publications Ltd Tonsillitis (Streptokokken) 1. Penicillin V (nicht verfügbar)
Evidenzbasierte Antibiotikatherapie EbM-Guidelines für Allgemeinmedizin 2014 Artikel ID: ebd00023 (001.016) 2011 Duodecim Medical Publications Ltd Tonsillitis (Streptokokken) 1. Penicillin V (nicht verfügbar)
Harnwegsinfektionen. Luigia Elzi und Felix Burkhalter Infektiologie & Nephrologie
 Harnwegsinfektionen Luigia Elzi und Felix Burkhalter Infektiologie & Nephrologie Asymptomatische Bakteriurie Population Prävalenz Komplikationen Screening und Therapie Gesunde prämenopausale Frau 1-5%
Harnwegsinfektionen Luigia Elzi und Felix Burkhalter Infektiologie & Nephrologie Asymptomatische Bakteriurie Population Prävalenz Komplikationen Screening und Therapie Gesunde prämenopausale Frau 1-5%
Der infizierte diabetische Fuss
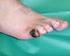 Der infizierte diabetische Fuss Einteilung/Stadien... 1 Diagnostik... 1 Osteomyelitis... 1 Therapie... 2 Info / Quellen... 3 Guidelines.ch - Medizinische Leitlinien für Diagnostik und Therapie Einteilung/Stadien
Der infizierte diabetische Fuss Einteilung/Stadien... 1 Diagnostik... 1 Osteomyelitis... 1 Therapie... 2 Info / Quellen... 3 Guidelines.ch - Medizinische Leitlinien für Diagnostik und Therapie Einteilung/Stadien
ANTIBIOTIKATHERAPIE BEI IMPLANTATERHALTUNGSVERSUCH
 CAMPUS GROSSHADERN CAMPUS INNENSTADT ANTIBIOTIKATHERAPIE BEI IMPLANTATERHALTUNGSVERSUCH Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene WANN KOMMT EIN IMPLANTATERHALTUNGSVERSUCH
CAMPUS GROSSHADERN CAMPUS INNENSTADT ANTIBIOTIKATHERAPIE BEI IMPLANTATERHALTUNGSVERSUCH Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene WANN KOMMT EIN IMPLANTATERHALTUNGSVERSUCH
Mikrobiologie der Knocheninfektion mit Problematik der multiresistenten Erreger
 Mikrobiologie der Knocheninfektion mit Problematik der multiresistenten Erreger Dr. med. Béatrice Grabein Max von Pettenkofer-Institut für Hygiene und Medizinische Mikrobiologie Außenstelle Großhadern
Mikrobiologie der Knocheninfektion mit Problematik der multiresistenten Erreger Dr. med. Béatrice Grabein Max von Pettenkofer-Institut für Hygiene und Medizinische Mikrobiologie Außenstelle Großhadern
10 Antibiotikatherapie der wichtigsten Infektionen bei Kindern und Erwachsenen
 10 Antibiotikatherapie der wichtigsten Infektionen bei Kindern und Erwachsenen Im Folgenden werden Antibiotikadosierungen nur angegeben, wenn sie von den Dosierungsempfehlungen in Kap. 9 abweichen. 10
10 Antibiotikatherapie der wichtigsten Infektionen bei Kindern und Erwachsenen Im Folgenden werden Antibiotikadosierungen nur angegeben, wenn sie von den Dosierungsempfehlungen in Kap. 9 abweichen. 10
Häufige Infektionen im Erwachsenalter: Diagnostik & DD
 Häufige Infektionen im Erwachsenalter: Diagnostik & DD Dr. Boris Ehrenstein Infektiologie / Rheumatologie Klinik und Poliklinik für Innere Medizin I Häufige ambulant erworbene Infektionen Sinusitis, Otitis
Häufige Infektionen im Erwachsenalter: Diagnostik & DD Dr. Boris Ehrenstein Infektiologie / Rheumatologie Klinik und Poliklinik für Innere Medizin I Häufige ambulant erworbene Infektionen Sinusitis, Otitis
Umgang mit multiresistenten Erregern (MRE) aus der Sicht des Mikrobiologischen Labor. Dr. med. Arno Köster
 Umgang mit multiresistenten Erregern (MRE) aus der Sicht des Mikrobiologischen Labor Dr. med. Arno Köster Definition Multiresistenz (MRE) ICD-10-GM Version 2010 U81! Bakterien mit Multiresistenz gegen
Umgang mit multiresistenten Erregern (MRE) aus der Sicht des Mikrobiologischen Labor Dr. med. Arno Köster Definition Multiresistenz (MRE) ICD-10-GM Version 2010 U81! Bakterien mit Multiresistenz gegen
«Schmerzhaftes Wasserlassen» Vom Symptom zur Diagnose. Dr. med. Christine Gutmann Oberärztin FB Infektiologie/Spitalhygiene
 «Schmerzhaftes Wasserlassen» Vom Symptom zur Diagnose Dr. med. Christine Gutmann Oberärztin FB Infektiologie/Spitalhygiene Übersicht Wo schmerzt es und warum? Wie diagnostiziere ich eine Urethritis/ HWI?
«Schmerzhaftes Wasserlassen» Vom Symptom zur Diagnose Dr. med. Christine Gutmann Oberärztin FB Infektiologie/Spitalhygiene Übersicht Wo schmerzt es und warum? Wie diagnostiziere ich eine Urethritis/ HWI?
8 Antibiotika, Antimykotika: Spektrum Dosierung Nebenwirkungen
 8 Antibiotika, Antimykotika: Spektrum Dosierung Nebenwirkungen Amoxicillin Amoxypen j Grampositive (nicht S. aureus) und gramnegative Keime (H. influenzae ca. 10 % Resistenz) * Erwachsene, Kinder 412 Jahre
8 Antibiotika, Antimykotika: Spektrum Dosierung Nebenwirkungen Amoxicillin Amoxypen j Grampositive (nicht S. aureus) und gramnegative Keime (H. influenzae ca. 10 % Resistenz) * Erwachsene, Kinder 412 Jahre
UNIVERSALINSTRUMENT ANTIBIOTIKUM?
 CAMPUS GROSSHADERN CAMPUS INNENSTADT UNIVERSALINSTRUMENT ANTIBIOTIKUM? Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene 02.04.2014 B. Grabein DIE INSTRUMENTE Daptomycin Aminoglykoside
CAMPUS GROSSHADERN CAMPUS INNENSTADT UNIVERSALINSTRUMENT ANTIBIOTIKUM? Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene 02.04.2014 B. Grabein DIE INSTRUMENTE Daptomycin Aminoglykoside
Empirische antibiotische Therapie bei schwerer Sepsis
 MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
Prävention der neonatalen Sepsis durch Streptokokken der Gruppe B
 Prävention der neonatalen Sepsis durch Streptokokken der Gruppe B Dr. med. Peter Böhi Facharzt FMH für Gynäkologie und Geburtshilfe Chefarzt am Kantonalen Spital Altstätten GBS-Kolonisation Der Gastrointestinaltrakt
Prävention der neonatalen Sepsis durch Streptokokken der Gruppe B Dr. med. Peter Böhi Facharzt FMH für Gynäkologie und Geburtshilfe Chefarzt am Kantonalen Spital Altstätten GBS-Kolonisation Der Gastrointestinaltrakt
Diabetisches Fußsyndrom
 Präanalytik Interdisziplinärer Laborworkshop 13.12.2008 Mainz Dr. med. Anne-Marie Fahr Labor Limbach Heidelberg Voraussetzungen für die Materialabnahme (und für die antimikrobielle Therapie) Diagnose Wundinfektion
Präanalytik Interdisziplinärer Laborworkshop 13.12.2008 Mainz Dr. med. Anne-Marie Fahr Labor Limbach Heidelberg Voraussetzungen für die Materialabnahme (und für die antimikrobielle Therapie) Diagnose Wundinfektion
Prophylaxe der bakteriellen Endokarditis mit Antibiotika
 AMB 1997, 31, 60 Prophylaxe der bakteriellen Endokarditis mit Antibiotika Für Erwachsene mit Endokarditis-Risiko gibt es einen Herzpaß, der über die Paul- Ehrlich-Gesellschaft, Lindwurmstraße 4, 80337
AMB 1997, 31, 60 Prophylaxe der bakteriellen Endokarditis mit Antibiotika Für Erwachsene mit Endokarditis-Risiko gibt es einen Herzpaß, der über die Paul- Ehrlich-Gesellschaft, Lindwurmstraße 4, 80337
Echokardiographie-Beispiele
 Echokardiographie-Beispiele Abszess-Höhle Ausgedehnte Endokarditis der nativen Aortenklappe mit großer Abszess-Höhle 20 Endokardits bei klappentragendem Conduit 21 Echokardiographie-Beispiele Tricuspidalklappe
Echokardiographie-Beispiele Abszess-Höhle Ausgedehnte Endokarditis der nativen Aortenklappe mit großer Abszess-Höhle 20 Endokardits bei klappentragendem Conduit 21 Echokardiographie-Beispiele Tricuspidalklappe
Universitätsklinikum Jena Zentrale Notfallaufnahme
 Seite 1 von 5 1. Fakten Zu Beginn: Sollte der Patient an die Urologie angebunden werden, bitte vor Antibiotikagabe wegen laufender Studien Kontakt mit der Urologie aufnehmen. Wenn dies medizinisch nicht
Seite 1 von 5 1. Fakten Zu Beginn: Sollte der Patient an die Urologie angebunden werden, bitte vor Antibiotikagabe wegen laufender Studien Kontakt mit der Urologie aufnehmen. Wenn dies medizinisch nicht
Keimspektrum bei HWI
 Keimspektrum bei HWI Enterobakterien 87,1% Escherichia coli 79,8% Proteus mirabilis 5,2% Klebsiella 1,8% Citrobacter 0,3% Grampositive Kokken 11,6% Staphylococcus saprophyticus 3,7% Streptokokken der Gruppe
Keimspektrum bei HWI Enterobakterien 87,1% Escherichia coli 79,8% Proteus mirabilis 5,2% Klebsiella 1,8% Citrobacter 0,3% Grampositive Kokken 11,6% Staphylococcus saprophyticus 3,7% Streptokokken der Gruppe
Antibiotikatherapie - Grundlagen
 KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Antibiotikatherapie - Grundlagen B. Salzberger Hemmung der Zellwandsynthese: Penicilline, Cephalosporine, Glykopeptid-AB, Fosfomycin Proteinsynthese (Translation)
KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Antibiotikatherapie - Grundlagen B. Salzberger Hemmung der Zellwandsynthese: Penicilline, Cephalosporine, Glykopeptid-AB, Fosfomycin Proteinsynthese (Translation)
12. St. Galler Infekttag, Leben mit Tieren. nicht immer harmlos. Patrick Schmid Infektiologie / Spitalhygiene KSSG
 12. St. Galler Infekttag, 2007 Leben mit Tieren nicht immer harmlos Patrick Schmid Infektiologie / Spitalhygiene KSSG Haustiere + Infektionen Tierbiss Bakterien fäkal oral Parasiten Toxoplasma, Echinococcus...
12. St. Galler Infekttag, 2007 Leben mit Tieren nicht immer harmlos Patrick Schmid Infektiologie / Spitalhygiene KSSG Haustiere + Infektionen Tierbiss Bakterien fäkal oral Parasiten Toxoplasma, Echinococcus...
Antibiotika in der Praxis mit Hygieneratschlägen
 Antibiotika in der Praxis mit Hygieneratschlägen Bearbeitet von Uwe Frank, Franz Daschner 9., vollst. überarb. Aufl. 2010. Taschenbuch. XII, 201 S. Paperback ISBN 978 3 642 10459 6 Weitere Fachgebiete
Antibiotika in der Praxis mit Hygieneratschlägen Bearbeitet von Uwe Frank, Franz Daschner 9., vollst. überarb. Aufl. 2010. Taschenbuch. XII, 201 S. Paperback ISBN 978 3 642 10459 6 Weitere Fachgebiete
Universitätsklinikum Jena Zentrale Notfallaufnahme
 Seite 1 von 6 1. Fakten Zu Beginn: Sollte der Patient an die Urologie angebunden werden, bitte vor Antibiotikagabe wegen laufender Studien Kontakt mit der Urologie aufnehmen. Wenn dies medizinisch nicht
Seite 1 von 6 1. Fakten Zu Beginn: Sollte der Patient an die Urologie angebunden werden, bitte vor Antibiotikagabe wegen laufender Studien Kontakt mit der Urologie aufnehmen. Wenn dies medizinisch nicht
Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I
 Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I Risikostratifizierung in der Praxis Definition individuelles Therapieziel Klinische Evaluation,
Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I Risikostratifizierung in der Praxis Definition individuelles Therapieziel Klinische Evaluation,
Perioperative Endokarditisprophylaxe in der Dialyseshuntchirurgie Krankheitsbilder, Medikamente, Therapiedauer. 2. Symposium Dialyseshuntchirurgie
 Perioperative Endokarditisprophylaxe in der Dialyseshuntchirurgie Krankheitsbilder, Medikamente, Therapiedauer 2. Symposium Dialyseshuntchirurgie HELIOS Klinik Blankenhain Was ist Endokarditisprophylaxe?
Perioperative Endokarditisprophylaxe in der Dialyseshuntchirurgie Krankheitsbilder, Medikamente, Therapiedauer 2. Symposium Dialyseshuntchirurgie HELIOS Klinik Blankenhain Was ist Endokarditisprophylaxe?
Antibiotika im perioperativen Setting
 Antibiotika im perioperativen Setting Referent: Dr. Michael Sturm Mikrobiologe, Prüfstellenleiter und allg. beeideter gerichtlich beeideter SV für Hygiene und Mikrobiologie Hygienezentrum Dr. Sturm GmbH
Antibiotika im perioperativen Setting Referent: Dr. Michael Sturm Mikrobiologe, Prüfstellenleiter und allg. beeideter gerichtlich beeideter SV für Hygiene und Mikrobiologie Hygienezentrum Dr. Sturm GmbH
Infektiöse Endokarditis
 1. Epidemiologie 2. Klinik 3. Diagnostik 4. Antimikrobielle Therapie 5. Endokarditis-Prophylaxe - Epidemiologie - Inzidenz ca. 3/100.000 Einwohner Männer doppelt so häufig betroffen, typisches Alter 60.
1. Epidemiologie 2. Klinik 3. Diagnostik 4. Antimikrobielle Therapie 5. Endokarditis-Prophylaxe - Epidemiologie - Inzidenz ca. 3/100.000 Einwohner Männer doppelt so häufig betroffen, typisches Alter 60.
Erregerhäufigkeit bei akuter bakterieller Meningitis
 Erregerhäufigkeit bei akuter bakterieller Meningitis 70 60 % 50 40 30 20 10 Listeria B-Streptok. N. meningitidis S. pneumoniae H. influenzae 0 60 J. Schuchat et al
Erregerhäufigkeit bei akuter bakterieller Meningitis 70 60 % 50 40 30 20 10 Listeria B-Streptok. N. meningitidis S. pneumoniae H. influenzae 0 60 J. Schuchat et al
Harnwegsinfekte nach Nierentransplantation Symposium 25 Jahre Transplantationszentrum Stuttgart
 Harnwegsinfekte nach Nierentransplantation Symposium 25 Jahre Transplantationszentrum Stuttgart Professor Dr. med. Andreas Kribben Klinik für Nephrologie Universitätsklinikum Essen 21. 5. 2011 Harnwegsinfektionen
Harnwegsinfekte nach Nierentransplantation Symposium 25 Jahre Transplantationszentrum Stuttgart Professor Dr. med. Andreas Kribben Klinik für Nephrologie Universitätsklinikum Essen 21. 5. 2011 Harnwegsinfektionen
Harnwegsinfektionen von der Hausarztpraxis bis zur Intensivstation. Professor Christian Ruef Institut für Infektiologie und Spitalhygiene
 Harnwegsinfektionen von der Hausarztpraxis bis zur Intensivstation Professor Christian Ruef Institut für Infektiologie und Spitalhygiene 1 Themen Fallbeispiel Epidemiologie der Antibiotikaresistenz - International
Harnwegsinfektionen von der Hausarztpraxis bis zur Intensivstation Professor Christian Ruef Institut für Infektiologie und Spitalhygiene 1 Themen Fallbeispiel Epidemiologie der Antibiotikaresistenz - International
Präoperative Antibiotikaprophylaxe, Klinik Stephanshorn
 Präoperative Antibiotikaprophylaxe, Klinik Stephanshorn Grundlagen... 1 Chirurgie... 2 Orthopädie... 5 Gynäkologie/Geburtshilfe... 6 HNO... 7 Neurochirurgie... 7 Urologie... 8 Referenzen... 9 Guidelines.ch
Präoperative Antibiotikaprophylaxe, Klinik Stephanshorn Grundlagen... 1 Chirurgie... 2 Orthopädie... 5 Gynäkologie/Geburtshilfe... 6 HNO... 7 Neurochirurgie... 7 Urologie... 8 Referenzen... 9 Guidelines.ch
Ö S T E R R E I C H I S C H E G E S E L L S C H A F T F Ü R I N F E K T I O N S K R A N K H E I T E N
 a.o. Univ.-Prof. Dr. Florian Thalhammer Klinische Abteilung für Infektionen & Tropenmedizin Univ.-Klinik für Innere Medizin I Allgemeines Krankenhaus & Medizinische Universität Wien Präsident der Österreichischen
a.o. Univ.-Prof. Dr. Florian Thalhammer Klinische Abteilung für Infektionen & Tropenmedizin Univ.-Klinik für Innere Medizin I Allgemeines Krankenhaus & Medizinische Universität Wien Präsident der Österreichischen
Wiederkehrende Harnwegsinfekte -vermeidbar oder Schicksal? Dr. Livio Mordasini Klinik für Urologie Universitätsspital Bern
 Wiederkehrende Harnwegsinfekte -vermeidbar oder Schicksal? 16.03.2012 Dr. Livio Mordasini Klinik für Urologie Universitätsspital Bern Chronisch rezidivierende Harnwegsinfekte: Einleitung/Prävalenz: 7 000
Wiederkehrende Harnwegsinfekte -vermeidbar oder Schicksal? 16.03.2012 Dr. Livio Mordasini Klinik für Urologie Universitätsspital Bern Chronisch rezidivierende Harnwegsinfekte: Einleitung/Prävalenz: 7 000
Antibiotikamanagement und Hygiene im ambulanten Bereich. Resistenzentwicklung (1) Resistenzentwicklung (2) 09.05.2011
 Antibiotikamanagement und Hygiene im ambulanten Bereich Einsatz von Makroliden und Makrolidresistenz bei S.pyogenes J.Mattes Frankfurt 27.April 2011 JAC 2000 46 959-964 2 Die Antibiotikaresistenz ist längst
Antibiotikamanagement und Hygiene im ambulanten Bereich Einsatz von Makroliden und Makrolidresistenz bei S.pyogenes J.Mattes Frankfurt 27.April 2011 JAC 2000 46 959-964 2 Die Antibiotikaresistenz ist längst
SRRWS: Präoperative Antibiotikaprophylaxe
 SRRWS: Präoperative Antibiotikaprophylaxe Grundlagen... 1 Chirurgie... 2 Orthopädie/Traumatologie... 6 Gynäkologie/Geburtshilfe... 8 HNO... 9 Urologie... 9 Referenzen... 11 Guidelines.ch - Medizinische
SRRWS: Präoperative Antibiotikaprophylaxe Grundlagen... 1 Chirurgie... 2 Orthopädie/Traumatologie... 6 Gynäkologie/Geburtshilfe... 8 HNO... 9 Urologie... 9 Referenzen... 11 Guidelines.ch - Medizinische
Richtlinien 2009 zur Prophylaxe, Diagnose und Behandlung der infektiösen Endokarditis
 Richtlinien 2009 zur Prophylaxe, Diagnose und Behandlung der infektiösen Endokarditis Dr. K. Boggian, Infektiologie KSSG Dr. P. Haager, PD Dr. H. Rickli, Kardiologie KSSG Prof. Dr. V. Falk, Herzchirurgie
Richtlinien 2009 zur Prophylaxe, Diagnose und Behandlung der infektiösen Endokarditis Dr. K. Boggian, Infektiologie KSSG Dr. P. Haager, PD Dr. H. Rickli, Kardiologie KSSG Prof. Dr. V. Falk, Herzchirurgie
Aufgabe 1 Viren und Bakterien können Infektionskrankheiten verursachen. Was unterscheidet Viren von
 10 Mikrobiologie/Stuhlanalysen Aufgabe 1 Viren und Bakterien können Infektionskrankheiten verursachen. Was unterscheidet Viren von Bakterien? Aufgabe 2 Erreger und Infektionskrankheiten: Ergänzen Sie die
10 Mikrobiologie/Stuhlanalysen Aufgabe 1 Viren und Bakterien können Infektionskrankheiten verursachen. Was unterscheidet Viren von Bakterien? Aufgabe 2 Erreger und Infektionskrankheiten: Ergänzen Sie die
Therapeutische Optionen bei Multiresistenten Erregern. OA Dr. Michael Siemann Zentrallabor Städtisches Krankenhaus Kiel
 Therapeutische Optionen bei Multiresistenten Erregern OA Dr. Michael Siemann Zentrallabor Städtisches Krankenhaus Kiel Themen Multiresistente Erreger MRSA MRGN VRE Therapeutische Optionen MRE-Netzwerk
Therapeutische Optionen bei Multiresistenten Erregern OA Dr. Michael Siemann Zentrallabor Städtisches Krankenhaus Kiel Themen Multiresistente Erreger MRSA MRGN VRE Therapeutische Optionen MRE-Netzwerk
Empfehlungen zur Antibiotikaverschreibung bei häufigen ambulant erworbenen Infektionen. Kriterien für die Antibiotikaverschreibung
 Empfehlungen zur Antibiotikaverschreibung bei häufigen ambulant erworbenen Infektionen für Sentinella Ärzte und Ärztinnen Kriterien für die Antibiotikaverschreibung Sentinella, Pediatric Infectious Disease
Empfehlungen zur Antibiotikaverschreibung bei häufigen ambulant erworbenen Infektionen für Sentinella Ärzte und Ärztinnen Kriterien für die Antibiotikaverschreibung Sentinella, Pediatric Infectious Disease
Präoperative Antibiotikaprophylaxe am KSSG
 Präoperative Antibiotikaprophylaxe am KSSG Grundlagen... 1 Chirurgie... 2 Orthopädie... 6 Gynäkologie/Geburtshilfe... 8 HNO... 9 Neurochirurgie... 9 Urologie... 11 Referenzen... 12 Guidelines.ch - Medizinische
Präoperative Antibiotikaprophylaxe am KSSG Grundlagen... 1 Chirurgie... 2 Orthopädie... 6 Gynäkologie/Geburtshilfe... 8 HNO... 9 Neurochirurgie... 9 Urologie... 11 Referenzen... 12 Guidelines.ch - Medizinische
PRÄVENTION DER INFEKTIÖSEN (BAKTERIELLEN) ENDOKARDITIS
 Ordine dei Medici Chirurghi e degli Odontoiatri della Provincia Autonoma di Bolzano Ärzte- und Zahnärztekammer der Autonomen Provinz Bozen PRÄVENTION DER INFEKTIÖSEN (BAKTERIELLEN) ENDOKARDITIS AUTONOME
Ordine dei Medici Chirurghi e degli Odontoiatri della Provincia Autonoma di Bolzano Ärzte- und Zahnärztekammer der Autonomen Provinz Bozen PRÄVENTION DER INFEKTIÖSEN (BAKTERIELLEN) ENDOKARDITIS AUTONOME
Fortschritte in der Diagnostik häufiger Infektionskrankheiten. Ursula Flückiger Zentrum Innere Medizin Hirslanden Klinik Aarau
 Fortschritte in der Diagnostik häufiger Infektionskrankheiten Ursula Flückiger Zentrum Innere Medizin Hirslanden Klinik Aarau Themen Maldi TOF: Identifikation von Bakterien Durchfall, Pneumonie Mulitplex
Fortschritte in der Diagnostik häufiger Infektionskrankheiten Ursula Flückiger Zentrum Innere Medizin Hirslanden Klinik Aarau Themen Maldi TOF: Identifikation von Bakterien Durchfall, Pneumonie Mulitplex
Zwischenbericht zur ESPED Studie. Invasive Infektionen durch multiresistente Erreger (MRE) bei Kindern
 Zwischenbericht zur ESPED Studie Invasive Infektionen durch multiresistente Erreger (MRE) bei Kindern Einleitung: Bei Routineabstrichen werden gelegentlich multiresistente bakterielle Infektionserreger
Zwischenbericht zur ESPED Studie Invasive Infektionen durch multiresistente Erreger (MRE) bei Kindern Einleitung: Bei Routineabstrichen werden gelegentlich multiresistente bakterielle Infektionserreger
Welche Labordaten werden gebraucht?
 Welche Labordaten werden gebraucht? A 1 Postoperative oberflächliche Wundinfektion Infektion an der Inzisionsstelle innerhalb von 3 Tagen nach der Operation, die nur Haut oder subkutanes Gewebe mit einbezieht,
Welche Labordaten werden gebraucht? A 1 Postoperative oberflächliche Wundinfektion Infektion an der Inzisionsstelle innerhalb von 3 Tagen nach der Operation, die nur Haut oder subkutanes Gewebe mit einbezieht,
Perioperative Antibiotikaprophylaxe (PAP) AOZ-Operateurstreffen Jörg Schneider - AOZ Allgäu Kempten
 Perioperative Antibiotikaprophylaxe (PAP) AOZ-Operateurstreffen 10.10.2013 Jörg Schneider - AOZ Allgäu Kempten Hintergrund Ca. 400.000 600.000 noskomiale Infektionen/Jahr in Deutschland Pneumonie, Sepsis,
Perioperative Antibiotikaprophylaxe (PAP) AOZ-Operateurstreffen 10.10.2013 Jörg Schneider - AOZ Allgäu Kempten Hintergrund Ca. 400.000 600.000 noskomiale Infektionen/Jahr in Deutschland Pneumonie, Sepsis,
Infekte der (oberen) Atemwege. Husten Halsschmerzen Ohrenschmerzen NNH - Entzündung
 Infekte der (oberen) Atemwege Husten Halsschmerzen Ohrenschmerzen NNH - Entzündung häufig in der Hausarztpraxis häufigste Symptome: Husten Schnupfen Halsschmerzen Ohrenschmerzen virusbedingte Infektionen
Infekte der (oberen) Atemwege Husten Halsschmerzen Ohrenschmerzen NNH - Entzündung häufig in der Hausarztpraxis häufigste Symptome: Husten Schnupfen Halsschmerzen Ohrenschmerzen virusbedingte Infektionen
Klinfor 2011 Workshop Antibiotika Katia Boggian Infektiologie/Spitalhygiene 10. November 2011
 Klinfor 2011 Workshop Antibiotika Katia Boggian Infektiologie/Spitalhygiene 10. November 2011 Kollateralschäden durch AB Resistenzentwicklungen Ungewollter Effekt der AB auf die Normalflora Darmflora Hautflora
Klinfor 2011 Workshop Antibiotika Katia Boggian Infektiologie/Spitalhygiene 10. November 2011 Kollateralschäden durch AB Resistenzentwicklungen Ungewollter Effekt der AB auf die Normalflora Darmflora Hautflora
Multiresistente Erreger. Welche sollen es denn diesmal sein? Stäbchen? Kokken? Spiralen?
 Hygiene in der Arztpraxis 3MRGN/4MRGN was ist das nun wieder?? 17.04.2013 Multiresistente Erreger Welche sollen es denn diesmal sein? Stäbchen? Kokken? Spiralen? Multiresistente Erreger Welche sollen
Hygiene in der Arztpraxis 3MRGN/4MRGN was ist das nun wieder?? 17.04.2013 Multiresistente Erreger Welche sollen es denn diesmal sein? Stäbchen? Kokken? Spiralen? Multiresistente Erreger Welche sollen
Haut-und Weichteilinfektionen Antibiotika Update 2010
 KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Haut-und Weichteilinfektionen Antibiotika Update 2010 2010 - Dr. Christine Dierkes Haut - Anatomische Struktur Epidermis (Oberhaut) Dermis (Corium, Lederhaut)
KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Haut-und Weichteilinfektionen Antibiotika Update 2010 2010 - Dr. Christine Dierkes Haut - Anatomische Struktur Epidermis (Oberhaut) Dermis (Corium, Lederhaut)
Empirische Antibiotikatherapie. π am Zuger Kantonsspital
 Empirische Antibiotikatherapie von Erwachsenen π am Zuger Kantonsspital Wichtiger Hinweis für alle Benutzer dieser Richtlinien Sämtliche Informationen, die in diesem Klinikleitfaden erwähnt sind, wurden
Empirische Antibiotikatherapie von Erwachsenen π am Zuger Kantonsspital Wichtiger Hinweis für alle Benutzer dieser Richtlinien Sämtliche Informationen, die in diesem Klinikleitfaden erwähnt sind, wurden
Antibiotika im ambulanten Bereich. Verordnungszahlen vor dem Hintergrund von Empfehlungen
 Symposium Antibiotikaresistenz mrsa Netzwerk Land Bremen, 12. September 2012 Antibiotika im ambulanten Bereich Verordnungszahlen vor dem Hintergrund von Empfehlungen Hans Wille Institut für Klinische Pharmakologie
Symposium Antibiotikaresistenz mrsa Netzwerk Land Bremen, 12. September 2012 Antibiotika im ambulanten Bereich Verordnungszahlen vor dem Hintergrund von Empfehlungen Hans Wille Institut für Klinische Pharmakologie
Aktuelle Therapie des Harnwegsinfektes bei der Frau. Prof. Dr.med. Eva-Maria Grischke Univ. Frauenklink Tübingen
 Aktuelle Therapie des Harnwegsinfektes bei der Frau Prof. Dr.med. Eva-Maria Grischke Univ. Frauenklink Tübingen Definition von Patientinnen-gruppen Gesunde nicht schwangere pämenopausale Pat Gesunde Schwangere
Aktuelle Therapie des Harnwegsinfektes bei der Frau Prof. Dr.med. Eva-Maria Grischke Univ. Frauenklink Tübingen Definition von Patientinnen-gruppen Gesunde nicht schwangere pämenopausale Pat Gesunde Schwangere
MRSA Schluss mit Mythen
 Stefan Borgmann MRSA Schluss mit Mythen Klinikum Ingolstadt Neue MRSA Antibiotika Name Wirkort Indikation Keine Indikation Nebenwirkungen Kontraindikation Dosierung Kosten / Tag Ceftarolin (Zinforo) (Teflaro)
Stefan Borgmann MRSA Schluss mit Mythen Klinikum Ingolstadt Neue MRSA Antibiotika Name Wirkort Indikation Keine Indikation Nebenwirkungen Kontraindikation Dosierung Kosten / Tag Ceftarolin (Zinforo) (Teflaro)
Empirische Antibiotikatherapie. π am Zuger Kantonsspital
 Empirische Antibiotikatherapie von Erwachsenen π am Zuger Kantonsspital Wichtiger Hinweis für alle Benutzer dieser Richtlinien Sämtliche Informationen, die in diesem Klinikleitfaden erwähnt sind, wurden
Empirische Antibiotikatherapie von Erwachsenen π am Zuger Kantonsspital Wichtiger Hinweis für alle Benutzer dieser Richtlinien Sämtliche Informationen, die in diesem Klinikleitfaden erwähnt sind, wurden
Infektionen des Zentralnervensystems: Klinik
 : Klinik Leitsymptome Meningitis Enzephalitis Abszess Meningismus Kopfschmerzen Fieber Veränderungen der Bewusstseinslage Reizsymptome (Epilepsie) Fokus, periphere neurologische Defizite Hirnlokales Psychosyndrom
: Klinik Leitsymptome Meningitis Enzephalitis Abszess Meningismus Kopfschmerzen Fieber Veränderungen der Bewusstseinslage Reizsymptome (Epilepsie) Fokus, periphere neurologische Defizite Hirnlokales Psychosyndrom
Hygiene in der Arztpraxis
 Hygiene in der Arztpraxis 3MRGN/4MRGN Gefahr durch multiresistente Erreger? 22.04.2015 Multiresistente Erreger Welche sollen es denn diesmal sein? MRGN = Multiresistente Gramnegative Stäbchen Stäbchen?
Hygiene in der Arztpraxis 3MRGN/4MRGN Gefahr durch multiresistente Erreger? 22.04.2015 Multiresistente Erreger Welche sollen es denn diesmal sein? MRGN = Multiresistente Gramnegative Stäbchen Stäbchen?
Max von Pettenkofer-Institut für Hygiene und Medizinische Mikrobiologie Außenstelle Großhadern. Béatrice Grabein
 Antibiotika als Tranquilizer und Antipyretika Der sinnvolle Einsatz von Antibiotika bei Knochen-, Gelenk- und Weichteilinfektionen Dr. med. Béatrice Grabein Max von Pettenkofer-Institut für Hygiene und
Antibiotika als Tranquilizer und Antipyretika Der sinnvolle Einsatz von Antibiotika bei Knochen-, Gelenk- und Weichteilinfektionen Dr. med. Béatrice Grabein Max von Pettenkofer-Institut für Hygiene und
Initialtherapie bei HNO-Infektionen
 Initialtherapie bei HNO-Infektionen PD Dr. Bernhard Olzowy Weitere Mitglieder der Arbeitsgruppe: HNO: Prof. Dr. Rainer Müller (Dresden), Dr. Miriam Havel (München) MKG: Prof. Dr. Dr. Bilal Al-Nawas, Dr.
Initialtherapie bei HNO-Infektionen PD Dr. Bernhard Olzowy Weitere Mitglieder der Arbeitsgruppe: HNO: Prof. Dr. Rainer Müller (Dresden), Dr. Miriam Havel (München) MKG: Prof. Dr. Dr. Bilal Al-Nawas, Dr.
17.11.2014. Proteinurie - Teststreifen - Harnproteine Normalwerte (normiert auf Harnkreatinin) mg/g Harnkreatinin. Immunglobulin G < 10.
 Abklärung einer Nierenerkrankung Prärenal? Renal? Postrenal? Sediment o.b. nephrotisch glom-prot. >3,5g/d Erythrozyten Proteinstix + Proteinstix - Glomerulär nephritisch glom.prot.
Abklärung einer Nierenerkrankung Prärenal? Renal? Postrenal? Sediment o.b. nephrotisch glom-prot. >3,5g/d Erythrozyten Proteinstix + Proteinstix - Glomerulär nephritisch glom.prot.
Perioperative Antibiotikaprophylaxe AOP. Marianne Abele-Horn München
 Perioperative Antibiotikaprophylaxe im AOP Marianne Abele-Horn München Chirurgische Wundinfektionen 2012 Etwa 13 Millionen Operationen im Jahr ; 50% der Operationen erfolgen ambulant. Postoperative Wundinfektionsrate:
Perioperative Antibiotikaprophylaxe im AOP Marianne Abele-Horn München Chirurgische Wundinfektionen 2012 Etwa 13 Millionen Operationen im Jahr ; 50% der Operationen erfolgen ambulant. Postoperative Wundinfektionsrate:
Klausur Mikrobiologie, Hygiene und Virologie SS (Humanmedizin, Universität zu Köln) Gedächtnisprotokoll Revision: v1.0 /
 Klausur Mikrobiologie, Hygiene und Virologie SS 2007 (Humanmedizin, Universität zu Köln) Gedächtnisprotokoll Revision: v1.0 / 13.07.2007 IK Studiengang: Anzahl: Format: Zeit: RSG und MSG 54 short-answer-
Klausur Mikrobiologie, Hygiene und Virologie SS 2007 (Humanmedizin, Universität zu Köln) Gedächtnisprotokoll Revision: v1.0 / 13.07.2007 IK Studiengang: Anzahl: Format: Zeit: RSG und MSG 54 short-answer-
POCKET GUIDE. Prothesen- und Osteosynthesematerial Infektionen
 CKET GUIDE Prothesen- und Osteosynthesematerial Infektionen 1. Definition Protheseninfektion (PJI Prosthetic Joint Infection) Bei erfüllen von 1 Kriterium, ist eine periprothetische Infektion wahrscheinlich
CKET GUIDE Prothesen- und Osteosynthesematerial Infektionen 1. Definition Protheseninfektion (PJI Prosthetic Joint Infection) Bei erfüllen von 1 Kriterium, ist eine periprothetische Infektion wahrscheinlich
Antibiotikaprophylaxe bei vorzeitigem Blasensprung
 Antibiotikaprophylaxe bei vorzeitigem Blasensprung Volker Briese 29/11/2011 2009 UNIVERSITÄT ROSTOCK MEDIZINISCHE FAKULTÄT Früher vorzeitiger Blasensprung (PPROM) < 31 SSW Subklinische Chorioamnionitis
Antibiotikaprophylaxe bei vorzeitigem Blasensprung Volker Briese 29/11/2011 2009 UNIVERSITÄT ROSTOCK MEDIZINISCHE FAKULTÄT Früher vorzeitiger Blasensprung (PPROM) < 31 SSW Subklinische Chorioamnionitis
Klinik und Poliklinik für Innere Medizin I, Universität Regensburg. Endokarditis. F. Hanses
 Klinik und Poliklinik für Innere Medizin I, Endokarditis F. Hanses Endokarditis - Epidemiologie Häufigkeit: 2-10 Fälle pro 100.000 Personenjahre (Gesamtbevölkerung), ca. 68% Männer Klappenverteilung: Mitral
Klinik und Poliklinik für Innere Medizin I, Endokarditis F. Hanses Endokarditis - Epidemiologie Häufigkeit: 2-10 Fälle pro 100.000 Personenjahre (Gesamtbevölkerung), ca. 68% Männer Klappenverteilung: Mitral
SVPM Antibiotikaleitlininien mit Indikations-und Dosierungsliste (exkl. Augen)
 Reduktion prophylaktischer Anwendungen; Entsprechend gezielte Wirkstoffwahl bei streng gegebener Indikation mikrobiologische Untersuchung und Verlaufskontrolle wenn immer durchführbar rationale Antibiotikatherapie
Reduktion prophylaktischer Anwendungen; Entsprechend gezielte Wirkstoffwahl bei streng gegebener Indikation mikrobiologische Untersuchung und Verlaufskontrolle wenn immer durchführbar rationale Antibiotikatherapie
Interdisziplinärer rer Workshop MRSA. Keime beim DFS. Dr. Thomas Mertes MVZ Labor Koblenz
 Interdisziplinärer rer Workshop Keime beim DFS MRSA Dr. Thomas Mertes MVZ Labor Koblenz 1 Erregerstatistik der Abstriche beim Diabetischen Fußsyndrom Erreger Nachweishäufigkeit bei 519 Materialien Nachweishäufigkeit
Interdisziplinärer rer Workshop Keime beim DFS MRSA Dr. Thomas Mertes MVZ Labor Koblenz 1 Erregerstatistik der Abstriche beim Diabetischen Fußsyndrom Erreger Nachweishäufigkeit bei 519 Materialien Nachweishäufigkeit
RESISTENZANALYSE Atemwegsinfekte
 RESISTENZANALYSE Atemwegsinfekte NEU - aktuelle Daten aus 2016 Die Daten geben einen Überblick der ausgebildeten Resistenzen bei den am häufigsten aufgetretenen Keimen Nur ambulante Patienten Antibiotika
RESISTENZANALYSE Atemwegsinfekte NEU - aktuelle Daten aus 2016 Die Daten geben einen Überblick der ausgebildeten Resistenzen bei den am häufigsten aufgetretenen Keimen Nur ambulante Patienten Antibiotika
Modul 2: Rationale Antibiotikatherapie bei Infektionen der oberen Atemwege
 Online-Fragebogen zur Fortbildung Modul 2: Rationale Antibiotikatherapie bei Infektionen der oberen Atemwege Bitte bearbeiten Sie die folgenden Multiple-Choice-Fragen. Beachten Sie, dass pro Frage nur
Online-Fragebogen zur Fortbildung Modul 2: Rationale Antibiotikatherapie bei Infektionen der oberen Atemwege Bitte bearbeiten Sie die folgenden Multiple-Choice-Fragen. Beachten Sie, dass pro Frage nur
Harnwegsinfektionen Mikrobiologische Diagnostik
 Institut für Medizinische Mikrobiologie und Hygiene Harnwegsinfektionen Mikrobiologische Diagnostik 07. Dezember 2016 Dr. med. Matthias Marschal Bereichsleitung mikrobiologische Diagnostik Fahrplan Mikrobiologische
Institut für Medizinische Mikrobiologie und Hygiene Harnwegsinfektionen Mikrobiologische Diagnostik 07. Dezember 2016 Dr. med. Matthias Marschal Bereichsleitung mikrobiologische Diagnostik Fahrplan Mikrobiologische
Antibiotika - Einsatz in der Zahnarztpraxis
 Bern 25 September 2014 Antibiotika - Einsatz in der Zahnarztpraxis simone janner s janner 1 FAHRPLAN 2 FAHRPLAN 3 Keimspektrum >500 Spezies Organisation Spezialfall Mundhöhle in Clustern oder Biofilme
Bern 25 September 2014 Antibiotika - Einsatz in der Zahnarztpraxis simone janner s janner 1 FAHRPLAN 2 FAHRPLAN 3 Keimspektrum >500 Spezies Organisation Spezialfall Mundhöhle in Clustern oder Biofilme
Erysipel / Cellulitis. Nekrotisierende Fasziitis. Ursula Flückiger. Follikulitis/Furunkel/Karbunkel/Abszess. Tierbisse
 Erysipel / Cellulitis Nekrotisierende Fasziitis Ursula Flückiger Follikulitis/Furunkel/Karbunkel/Abszess Tierbisse Trockene Haut Atopien Kontaktekzeme Fusspilz Hautdefekte Keimträgertum Definition: Akut,
Erysipel / Cellulitis Nekrotisierende Fasziitis Ursula Flückiger Follikulitis/Furunkel/Karbunkel/Abszess Tierbisse Trockene Haut Atopien Kontaktekzeme Fusspilz Hautdefekte Keimträgertum Definition: Akut,
Colin R. MacKenzie Institut für Medizinische Mikrobiologie und Krankenhaushygiene. Universitätsklinik Düsseldorf www.hhu.de
 Antibiotikagabe Indikation, Zeitpunkt, Dauer Wo kann etwas schief gehen? Colin R. MacKenzie Institut für Medizinische Mikrobiologie und Krankenhaushygiene 2 Universitätsklinik Düsseldorf Behandlungsfehler
Antibiotikagabe Indikation, Zeitpunkt, Dauer Wo kann etwas schief gehen? Colin R. MacKenzie Institut für Medizinische Mikrobiologie und Krankenhaushygiene 2 Universitätsklinik Düsseldorf Behandlungsfehler
Antibiotika in der Oralchirurgie/MKG-Chirurgie und Zahnheilkunde Winnie Pradel
 Antibiotika in der Oralchirurgie/MKG-Chirurgie und Zahnheilkunde Winnie Pradel Klinik und Poliklinik für Mund-, Kiefer- und Gesichtschirurgie (Direktor: Univ.-Prof. Dr. Dr. G. Lauer) Trends in der Medizin/Zahnmedizin:
Antibiotika in der Oralchirurgie/MKG-Chirurgie und Zahnheilkunde Winnie Pradel Klinik und Poliklinik für Mund-, Kiefer- und Gesichtschirurgie (Direktor: Univ.-Prof. Dr. Dr. G. Lauer) Trends in der Medizin/Zahnmedizin:
Laboratoriumsmedizin Dortmund Dr.med.Eberhard und Partner Abteilung MIKROBIOLOGIE (www.labmed.de /
 Laboratoriumsmedizin Dortmund Dr.med.Eberhard und Partner Abteilung MIKROBIOLOGIE (www.labmed.de / mikro@labmed.de) seit April 2003 Akkreditierung (aktuell DIN EN ISO 15189; DACH) 1 1. Problematik multiresistenter
Laboratoriumsmedizin Dortmund Dr.med.Eberhard und Partner Abteilung MIKROBIOLOGIE (www.labmed.de / mikro@labmed.de) seit April 2003 Akkreditierung (aktuell DIN EN ISO 15189; DACH) 1 1. Problematik multiresistenter
Kurstag 5. -Infektionen mit gramnegativen Erregern. -Therapie. -Auswertung der letzten Stunde. -Differenzierung gramnegativer Erreger
 Kurstag 5 -Infektionen mit gramnegativen Erregern -Therapie -Auswertung der letzten Stunde -Differenzierung gramnegativer Erreger Antibiotika-Seminar Freitag: Vorbesprechung Praktischer Teil Dienstag:
Kurstag 5 -Infektionen mit gramnegativen Erregern -Therapie -Auswertung der letzten Stunde -Differenzierung gramnegativer Erreger Antibiotika-Seminar Freitag: Vorbesprechung Praktischer Teil Dienstag:
Der Harnwegsinfekt - Therapie -
 Der Harnwegsinfekt - Therapie - Harnwegsinfektion Verhältnis Frauen/Männer Mindestens 50 % der Frauen entwickeln wenigstens einmal einen Harnwegsinfekt Seit 8 Monaten immer wieder Harnwegsinfekte 29 jährige
Der Harnwegsinfekt - Therapie - Harnwegsinfektion Verhältnis Frauen/Männer Mindestens 50 % der Frauen entwickeln wenigstens einmal einen Harnwegsinfekt Seit 8 Monaten immer wieder Harnwegsinfekte 29 jährige
Milchstau und Mastitis puerpuralis. Dorothy J. Huang Kaderärztin Poliklinik 27. Oktober 2016
 Milchstau und Mastitis puerpuralis Dorothy J. Huang Kaderärztin Poliklinik 27. Oktober 2016 Mastitis puerpuralis Häufige Komplikation während der Laktation Inzidenz: 3-20% (Academy of Breastfeeding Medicine,
Milchstau und Mastitis puerpuralis Dorothy J. Huang Kaderärztin Poliklinik 27. Oktober 2016 Mastitis puerpuralis Häufige Komplikation während der Laktation Inzidenz: 3-20% (Academy of Breastfeeding Medicine,
Sinnvolle Diagnostik und kalkulierte antibiotische Therapie bei rezidivierenden Atemwegs- und Harnwegsinfekten
 KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Sinnvolle Diagnostik und kalkulierte antibiotische Therapie bei rezidivierenden Atemwegs- und Harnwegsinfekten 2011 - Dr. Christine Dierkes Überblick Atemwegsinfektion
KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Sinnvolle Diagnostik und kalkulierte antibiotische Therapie bei rezidivierenden Atemwegs- und Harnwegsinfekten 2011 - Dr. Christine Dierkes Überblick Atemwegsinfektion
gefragt von der Divertikulitis bis hin zur Sepsis
 Infektionsmanagement nach Operationen Im Klinikbereich sind hochwirksame Antibiotika gefragt von der Divertikulitis bis hin zur Sepsis München (3. Mai 2007) - Ein effektives Infektionsmanagement setzt
Infektionsmanagement nach Operationen Im Klinikbereich sind hochwirksame Antibiotika gefragt von der Divertikulitis bis hin zur Sepsis München (3. Mai 2007) - Ein effektives Infektionsmanagement setzt
Institut für Infektionskrankheiten. Richtlinien für den Gebrauch von antimikrobiellen Substanzen. Resistenzübersicht
 Institut für Infektionskrankheiten Richtlinien für den Gebrauch von antimikrobiellen Substanzen Resistenzübersicht Inhalt Einleitung 6 Allgemeine Bemerkungen 7. Erwachsene Patienten 8.A. Empirische Therapie
Institut für Infektionskrankheiten Richtlinien für den Gebrauch von antimikrobiellen Substanzen Resistenzübersicht Inhalt Einleitung 6 Allgemeine Bemerkungen 7. Erwachsene Patienten 8.A. Empirische Therapie
Clostridium difficile Infektion
 Clostridium difficile Infektion Erstellt durch ao Univ. Prof. Dr. Christoph Högenauer und Assoc. Prof. PD Dr. Christoph Steininger am 22.10.2013 Arbeitsgruppenleiter: Assoc. Prof. PD Dr. Christoph Steininger
Clostridium difficile Infektion Erstellt durch ao Univ. Prof. Dr. Christoph Högenauer und Assoc. Prof. PD Dr. Christoph Steininger am 22.10.2013 Arbeitsgruppenleiter: Assoc. Prof. PD Dr. Christoph Steininger
Institut für Infektionskrankheiten. Universität Bern. Richtlinien für den Gebrauch von antimikrobiellen Substanzen. Resistenzübersicht
 Institut für Infektionskrankheiten Universität Bern Richtlinien für den Gebrauch von antimikrobiellen Substanzen Resistenzübersicht 202 Inhalt Einleitung 6 Allgemeine Bemerkungen 7. Erwachsene Patienten
Institut für Infektionskrankheiten Universität Bern Richtlinien für den Gebrauch von antimikrobiellen Substanzen Resistenzübersicht 202 Inhalt Einleitung 6 Allgemeine Bemerkungen 7. Erwachsene Patienten
Probleme bei Langzeitantibiotikatherapie
 Probleme bei Langzeitantibiotikatherapie 15. Berner Infektiologie Symposium 6 Dezember 2012 Parham Sendi Fremdkörper-assoziierte Infektionen Therapiedauer kurativ suppressiv unsicher/uneinig 6 Wochen bis
Probleme bei Langzeitantibiotikatherapie 15. Berner Infektiologie Symposium 6 Dezember 2012 Parham Sendi Fremdkörper-assoziierte Infektionen Therapiedauer kurativ suppressiv unsicher/uneinig 6 Wochen bis
Moderne Therapie im Kindesalter
 Moderne Therapie im Kindesalter u UNI-MED Vertag AG Bremen - London - Boston Inhaltsverzeichnis Grundlagen 12 1.1. 1.1.1. 1.1.2. 1.1.3. 1.1.4. 1.1.4.1. 1.1.4.2. 1.1.4.3. 1.1.4.4. 1.1.4.5. 1.1.4.6. 1.1.4.7.
Moderne Therapie im Kindesalter u UNI-MED Vertag AG Bremen - London - Boston Inhaltsverzeichnis Grundlagen 12 1.1. 1.1.1. 1.1.2. 1.1.3. 1.1.4. 1.1.4.1. 1.1.4.2. 1.1.4.3. 1.1.4.4. 1.1.4.5. 1.1.4.6. 1.1.4.7.
Revidierte schweizerische Richtlinien für die Endokarditis-Prophylaxe 1
 Kardiovaskuläre Medizin 2008;11(12):392 400 Ursula Flückiger, Andres Jaussi Für die Schweiz. Gesellschaft für Infektiologie, Schweiz. Gesellschaft für Kardiologie, Schweiz. Gesellschaft für Pädiatrische
Kardiovaskuläre Medizin 2008;11(12):392 400 Ursula Flückiger, Andres Jaussi Für die Schweiz. Gesellschaft für Infektiologie, Schweiz. Gesellschaft für Kardiologie, Schweiz. Gesellschaft für Pädiatrische
:35 Bei einem Blasensprung ab 36+0 SSW ist eine antibiotische Prophylaxe bis zur Geburt indiziert, wenn die Dauer des Blasensprunges 18
 1 12.10.2010 14:35 AWMF online Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften Deutsche Gesellschaft für Gynäkologie und Geburtshilfe (DGGG) AWMF-Leitlinien-Register Nr. 015/029
1 12.10.2010 14:35 AWMF online Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften Deutsche Gesellschaft für Gynäkologie und Geburtshilfe (DGGG) AWMF-Leitlinien-Register Nr. 015/029
Rationale Antibiotikatherapie Lenkerwoche Hansjakob Furrer Universitätsklinik für Infektiologie Inselspital
 Rationale Antibiotikatherapie Lenkerwoche 24.5.14 Hansjakob Furrer Universitätsklinik für Infektiologie Inselspital Hansjakob.furrer@insel.ch Infektionen Kolonisation Exposition Infektion Immunsuppression
Rationale Antibiotikatherapie Lenkerwoche 24.5.14 Hansjakob Furrer Universitätsklinik für Infektiologie Inselspital Hansjakob.furrer@insel.ch Infektionen Kolonisation Exposition Infektion Immunsuppression
Multiresistente Keime in medizinischen Institutionen ausserhalb Akutspital
 Multiresistente Keime in medizinischen Institutionen ausserhalb Akutspital Gültigkeit... 1 Definitionen multiresistente Keime... 1 Vorkommen, Übertragung... 2 Indikationen für zusätzliche Massnahmen...
Multiresistente Keime in medizinischen Institutionen ausserhalb Akutspital Gültigkeit... 1 Definitionen multiresistente Keime... 1 Vorkommen, Übertragung... 2 Indikationen für zusätzliche Massnahmen...
Gonokokken. Klinik, Diagnostik, Resistenzlage, Therapie Dr. Peter Kleemann 1
 Gonokokken Klinik, Diagnostik, Resistenzlage, Therapie 24.05.2013 Dr. Peter Kleemann 1 Gonokokken Gonokokken sind gramnegative, unbewegliche, nierenförmige, meist paarweise gelagerte Kokken (Diplokokken)
Gonokokken Klinik, Diagnostik, Resistenzlage, Therapie 24.05.2013 Dr. Peter Kleemann 1 Gonokokken Gonokokken sind gramnegative, unbewegliche, nierenförmige, meist paarweise gelagerte Kokken (Diplokokken)
Pro Multiplex PCR bei Sepsis
 Pro Multiplex PCR bei Sepsis Klinik für Interdisziplinäre Intensivmedizin und Intermediate Care PD Dr. med. habil. T. Bingold HELIOS Dr. Horst Schmidt Kliniken GmbH Blutkultur, der Goldstandard Prepepsin
Pro Multiplex PCR bei Sepsis Klinik für Interdisziplinäre Intensivmedizin und Intermediate Care PD Dr. med. habil. T. Bingold HELIOS Dr. Horst Schmidt Kliniken GmbH Blutkultur, der Goldstandard Prepepsin
Endokarditis. Endokarditis-Erreger und Epidemiologie Prophylaxe, Diagnose und Therapie
 Endokarditis Prophylaxe, Diagnose und Therapie Endokarditis-Erreger und Epidemiologie Häufigkeit: 3-10 Episoden/100.000 Patientenjahre mit deutlicher Altersabhängigkeit Männer>Frauen (2:1) Einteilung nach
Endokarditis Prophylaxe, Diagnose und Therapie Endokarditis-Erreger und Epidemiologie Häufigkeit: 3-10 Episoden/100.000 Patientenjahre mit deutlicher Altersabhängigkeit Männer>Frauen (2:1) Einteilung nach
Narren atemlos. Alltägliche Maskeraden oder das Spektrum unterer Atemwegsinfektionen. 22. St.Galler Infekttag Eva Lemmenmeier
 Narren atemlos Alltägliche Maskeraden oder das Spektrum unterer Atemwegsinfektionen 22. St.Galler Infekttag Eva Lemmenmeier Definition Pneumonie Akute Erkrankung mit Husten und einem der folgenden Symptome
Narren atemlos Alltägliche Maskeraden oder das Spektrum unterer Atemwegsinfektionen 22. St.Galler Infekttag Eva Lemmenmeier Definition Pneumonie Akute Erkrankung mit Husten und einem der folgenden Symptome
AkuterHarnwegsinfekt(Erwachsene)
 Guidelines AkuterHarnwegsinfekt(Erwachsene) Erstellt von: Simone Erni, Felix Huber Erstellt/zuletzt revidiert: Oktober 2006 Epidemiologie Im Gegensatz zu Männern sind Frauen doppelt so häufig von HWI betroffen.
Guidelines AkuterHarnwegsinfekt(Erwachsene) Erstellt von: Simone Erni, Felix Huber Erstellt/zuletzt revidiert: Oktober 2006 Epidemiologie Im Gegensatz zu Männern sind Frauen doppelt so häufig von HWI betroffen.
Ambulante Therapie bei Fieber: wann? wie? Andrea Duppenthaler
 Ambulante Therapie bei Fieber: wann? wie? Andrea Duppenthaler andrea.duppenthaler@insel.ch Universitätsklinik für Kinderheilkunde Teamwork: Dr. med. Silvana Speck Bürki Fachärztin Kinder und Jugendmedizin
Ambulante Therapie bei Fieber: wann? wie? Andrea Duppenthaler andrea.duppenthaler@insel.ch Universitätsklinik für Kinderheilkunde Teamwork: Dr. med. Silvana Speck Bürki Fachärztin Kinder und Jugendmedizin
Multiresistente Bakterien. Was bedeuten sie für uns?
 Multiresistente Bakterien Was bedeuten sie für uns? Hygiene im Langzeitpflegebereich, PZ Gerenholz, 19.5.2016 Gerhard Eich Infektiologie/Spitalhygiene Stadtspitäler Triemli & Waid Patient, geb. 1949 Persönliche
Multiresistente Bakterien Was bedeuten sie für uns? Hygiene im Langzeitpflegebereich, PZ Gerenholz, 19.5.2016 Gerhard Eich Infektiologie/Spitalhygiene Stadtspitäler Triemli & Waid Patient, geb. 1949 Persönliche
