Antithrombotische Therapie und Thromboseprophylaxe bei akutem ischämischem Schlaganfall und zerebraler Sinusvenenthrombose
|
|
|
- Magdalena Keller
- vor 6 Jahren
- Abrufe
Transkript
1 Antithrombotische Therapie und Thromboseprophylaxe bei akutem ischämischem Schlaganfall und zerebraler Sinusvenenthrombose M. Busch and F. Masuhr Klinik für Neurologie, Charité, Humboldt-Universität zu Berlin Abstract: Bislang konnte in klinischen Studien weder für eine Behandlung mit unfraktioniertem Heparin (UFH), noch für den Einsatz von niedermolekularen Heparinen (low-molecular-weight heparins, LMWH) eine Senkung der Mortalität oder eine Verbesserung hinsichtlich des Ausmaßes der Behinderung bei Patienten mit akutem ischämischem Schlaganfall nachgewiesen werden. Obwohl durch eine Therapie mit subkutan appliziertem unfraktioniertem Heparin die Rate früher Schlaganfallrezidive reduziert werden konnte, wurde dieser günstige Effekt durch eine Zunahme an intrakraniellen Blutungskomplikationen in gleicher Größenordnung aufgehoben. Placebo-kontrollierte Studien mit niedermolekularen Heparinen zeigten keine Unterschiede zwischen Plazebo und Verum, so dass die Wirksamkeit von LMWH zur Prävention früher Rezidive in der Akutphase des ischämischen Schlaganfalls ebenfalls nicht belegt ist. Obwohl möglicherweise ein Nutzen für bestimmte Untergruppen von Schlaganfallpatienten besteht, die ein besonders hohes Risiko für frühe Rezidive aufweisen, müssen diese Patientengruppen in der Zukunft noch besser definiert werden. Derzeit kann der Einsatz von unfraktioniertem Heparin und niedermolekularen Heparinen in der Akutphase der zerebralen Ischämie nur zur Prävention einer tiefen Beinvenenthrombose bei immobilisierten Patienten oder solchen mit anderen prothrombotischen Faktoren empfohlen werden. Für Patienten mit zerebralen Sinusvenenthrombosen wird auf der Basis der vorliegenden Studiendaten die Antikoagulation als Therapie der ersten Wahl empfohlen, da hierdurch die Mortalität und das Risiko eines schweren bleibenden neurologischen Defizits reduziert werden kann, ohne dass es zu einer Zunahme von intrakraniellen Blutungen kommt. Einleitung Die Behandlung mit antithrombotischen Medikamenten ist ein essentieller Bestandteil moderner Behandlungskonzepte des ischämischen Schlaganfalls und umfasst sowohl in der Akutphase als auch in der weiteren Sekundärprävention neben dem Einsatz von Thrombozytenfunktionshemmern insbesondere auch die Therapie mit Antikoagulanzien. Während die orale Antikoagulation einen gesicherten Platz in der Sekundärprävention von kardioembolischen Schlaganfällen besitzt, wird die frühe Antikoagulation 209
2 mit Heparin während der Akutphase des ischämischen Schlaganfalls jedoch immer noch kontrovers diskutiert. Der mögliche Nutzen einer frühen Antikoagulation umfasst die Reduktion von frühen Schlaganfallrezidiven, die Verminderung des Ausmaßes von Behinderung und funktioneller Einschränkung sowie die Prävention von tiefen Beinvenenthrombosen (TVT) und Lungenembolien (LE) bei immobilisierten Patienten. Diesen günstigen Effekten steht jedoch ein möglicherweise substantiell erhöhtes Risiko schwerer Blutungen, insbesondere von Hirnblutungen entgegen. Klinisch Studien zur Prävention venöser Thrombembolien (VTE) und bei Patienten mit akutem Koronarsyndrom haben gezeigt, dass niedermolekulare Heparine (LMWH) dem unfraktionierten Heparin (UFH) überlegen sind, da sie weniger Blutungskomplikationen und andere schwere Nebenwirkungen verursachen (Cohen et al. 1997, Geerts et al. 2001, Leizorovicz et al. 1992, Lensing et al. 1995). Dieser Unterschied zwischen unfraktioniertem und niedermolekularem Heparin beruht wahrscheinlich auf unterschiedlichen pharmakokinetischen Eigenschaften und Wirkmechanismen (Bath 1998). LMWH haben eine höhere Bioverfügbarkeit, eine längere Halbwertzeit und eine reduzierte Plasmaeiweißbindung, so dass ihr gerinnungshemmender Effekt weniger Schwankungen aufweist und eine sichere ein- bis zweimal tägliche subkutane Gabe erfolgen kann, ohne dass ein Antikoagulationsmonitoring notwendig wäre. Darüber hinaus besitzen LMWH eine geringere antiaggregatorische Wirkung als unfraktioniertes Heparin und führen nicht zu einer Erhöhung der Gefäßpermeabilität, was möglicherweise ebenfalls zu einem reduzierten Blutungsrisiko führt. Mit Blick auf diese pharmakologischen Vorteile von LMWH gegenüber unfraktioniertem Heparin erscheint es möglich, dass LMWH auch zu einer Verbesserung von Sicherheit und Effektivität einer frühen Antikoagulation bei Patienten mit akuten ischämischen Schlaganfällen führen. Während der letzten Jahre haben zahlreiche klinische Studien die Wirksamkeit und Sicherheit einer frühen Antikoagulation mit UFH oder LMWH bei Patienten mit akutem ischämischen Schlaganfall untersucht. Die vorliegende Übersichtsarbeit fasst diese Ergebnisse zusammen und fokussiert dabei auf die vorliegende Evidenz bezüglich der Anwendung von LMWH bei Patienten mit akutem ischämischen Schlaganfall. Effekt einer frühen Antikoagulation auf die schlaganfallbezogene Mortalität und Morbidität Bislang konnte in klinischen Studien bei Patienten mit akutem ischämischem Schlaganfall weder für eine Behandlung mit unfraktioniertem Heparin, noch für den Einsatz von LMWH eine Senkung der schlaganfallbezogenen Mortalität oder eine Verbesserung hinsichtlich des Ausmaßes von Behinderung und funktioneller Einschränkung nachgewiesen werden. Für die Behandlung mit UFH erbrachte der 210
3 große International Stroke Trial (IST) ein negatives Ergebnis (International Stroke Trial Collaborative Group 1997). In dieser randomisierten offenen Studie, in die insgesamt fast Patienten eingeschlossen worden waren, wurde die Sicherheit und Effektivität von subkutan appliziertem UFH und Aspirin innerhalb von 48 Stunden nach Schlaganfallbeginn nach einem multifaktoriellen Design in vier verschiedenen Behandlungsgruppen untersucht: (1) Aspirin 300 mg einmal täglich, (2) Heparin in zwei Dosierungen (5.000 oder IU zweimal täglich), (3) Aspirin und Heparin und (4) weder Aspirin noch Heparin. Die Behandlung erfolgte über 14 Tage und die primären Studienendpunkte waren Tod innerhalb von 14 Tagen sowie Tod oder Pflegebedürftigkeit nach 6 Monaten. Eine Behandlung mit Heparin (Niedrig- und Hochdosisgruppe kombiniert) führte zu einer nichtsignifikanten Absenkung der Mortalität innerhalb der ersten 14 Tage (9,0 % Heparin vs. 9,3 % kein Heparin). Der prozentuale Anteil von Patienten, die nach 6 Monaten entweder verstorben oder pflegebedürftig waren, war in beiden Gruppen identisch (62,9 %). Dabei führte die Behandlung mit Heparin jedoch zu einem signifikanten Anstieg von transfusionspflichtigen oder tödlichen extrakraniellen Blutungen (9 schwere Blutungskomplikationen auf behandelte Patienten). Die Gabe von UFH zeigte damit in dieser größten Studie zur frühen antithrombotischen Therapie bei akutem Hirninfarkt keinen statistisch signifikanten Behandlungseffekt auf die primären Zielgrößen, d.h. es fand sich keine Reduktion der Mortalität und keine Verbesserung des funktionellen Status nach 6 Monaten. Die Behandlung mit Aspirin führte in IST zwar ebenfalls nur zu einer nicht-signifikanten Reduktion früher Todesfälle innerhalb von 14 Tagen (9,0 % Aspirin vs. 9,4 % kein Aspirin), jedoch war der Anteil von verstorbenen oder pflegebedürftigen Patienten nach 6 Monaten signifikant reduziert (14 pro behandelte Patienten). Für eine Behandlung mit Aspirin in der Akutphase eines ischämischen Schlaganfalls ergab sich somit ein geringer, aber klinisch relevanter Behandlungsnutzen nach 6 Monaten. Zur Behandlung der akuten zerebralen Ischämie mit niedermolekularen Heparinen wurden mittlerweile 6 große Studien abgeschlossen und publiziert (siehe Tabelle 1). Eine erste kleine Studie mit Nadoparin (4100 IU anti-faktor Xa zweimal täglich vs IU einmal täglich vs. Placebo innerhalb von 48 h nach Symptombeginn) zeigte einen signifikanten und dosisabhängigen Effekt bezüglich eines besseren klinischen Ergebnisses (Tod oder Pflegebedürftigkeit) 6 Monate nach dem Schlaganfall für die Patienten der Hochdosisgruppe ohne einen signifikanten Anstieg an Blutungskomplikationen (Kay et al. 1995). Dieser positive Effekt konnte jedoch durch eine größere europäische Folgestudie mit ähnlichem Studienprotokoll nicht bestätigt werden (Hommel et al. 1998). Weitere prospektive Studien mit LMWH zeigten keinen Unterschied bezüglich Behinderung und funktioneller Einschränkung zwischen Patienten die antikoaguliert waren oder Placebo erhielten (Moonis and Fisher 2002). Die TOAST-Studie randomisierte Patienten inner- 211
4 halb von 24 h nach akutem Schlaganfall für eine Behandlung mit dem niedermolekularen Heparinoid Danaproid oder mit Placebo (The Publications Committee for the TOAST Investigators 1998). Der primäre Studienendpunkt war ein günstiges klinisches Ergebnis nach drei Monaten, bewertet anhand einer Kombination der Glasgow-Outcome-Scale und des modifizierten Barthel-Index. Obwohl abschließend ein signifikanter positiver Effekt nach 7 Tagen nachgewiesen werden konnte, zeigte sich nach drei Monaten kein statistisch signifikanter Unterschied zwischen Placebo- und Verumgruppe : 75,2 % der Patienten in der Danaproid-Gruppe und 73,7 % in der Placebo-Gruppe wiesen ein günstiges funktionelles Ergebnis auf. Zusätzlich waren signifikant mehr symptomatische intrakranielle Blutungen bei antikoagulierten Patienten aufgetreten (2,3 % vs. 0,8 %). Die TOPAS-Studie war eine Dosisfindungsstudie, die 4 verschiedene Dosierungen von Certoparin (3.000 IU anti-faktor Xa einmal täglich, IU zweimal täglich, IU zweimal täglich und IU zweimal täglich), jeweils appliziert innerhalb von 12 h nach Beginn des ischämischen Schlaganfalls, in einer Studienpopulation von 404 Patienten miteinander verglich (Diener et al. 2001). In dieser Studie gab es keine Placebo-Gruppe. Es zeigte sich keine Korrelation zwischen der Certoparin-Dosierung und einer Verbesserung des neurologischen und funktionellen Ergebnisses nach drei Monaten. Schwere Blutungen traten jedoch tendenziell häufiger in der Patientengruppe auf, die die höchste Dosis Certoparin erhielt. Die TAIST-Studie randomisierte Patienten mit akutem ischämischem Schlaganfall für eine Therapie mit Hochdosis-Tinzaparin (175 IU anti-faktor Xa /kg), Niedrigdosis-Tinzaparin (100 IU anti-faktor Xa /kg) oder 300 mg Aspirin innerhalb von 48 h nach Symptombeginn; Bath et al. 2001). Der primäre Zielpunkt der Studie (gemessen mit der modifizierten Rankin-Skala) war Unabhängigkeit, Pflegebedürftigkeit oder Tod nach 6 Monaten. Die Studie konnte keinen Unterschied bezüglich dieses Endpunktes zwischen den drei Behandlungsgruppen nachweisen. Die HAEST-Studie war eine randomisierte, doppelblinde Studie, bei der die Effektivität von Dalteparin und Aspirin bei Patienten mit akutem ischämischen Schlaganfall und Vorhofflimmern miteinander verglichen wurde (Berge et al. 2000). Die Behandlung wurde innerhalb von 30 h nach dem Schlaganfall begonnen und für 14 Tage fortgesetzt. Abschließend zeigte sich zwischen den Behandlungsgruppen kein signifikanter Unterschied bezüglich der anhand der modifizierten Rankin-Skala gemessenen funktionellen Einschränkung nach 3 Monaten. Der Prozentsatz der Patienten, die zu diesem Zeitpunkt tot oder pflegebedürftig waren, war 66,1 % in der mit Dalteparin behandelten Gruppe und 64,8 % in der mit Aspirin behandelten Patientengruppe. Die Therapie mit Dalteparin war dabei mit einem signifikant höheren extrazerebralen Blutungsrisiko assoziiert (5,8 % vs. 1,8 %). Übereinstimmend mit den Studienergebnissen der Einzelstudien konnte auch eine kürzlich publizierte Cochrane-Metaanalyse, die insgesamt 21 Studien mit 212
5 Tabelle 1. Studien zur Anwendung von LMWH bei Patienten mit akutem ischämischem Schlaganfall. FISS FISS bis TOAST HAEST TOPAS TAIST LMWH Nadroparin Nadroparin Danaparoid Dalteparin Certoparin Tinzaparin Dosis (IU anti-xa) 4100 einmal/d U/kg einmal/d anti-xa 100 U/kg zweimal/d 3000 einmal/d 100 U/kg einmal/d zweimal/d 85 U/kg zweimal/d 0.6 to zweimal/d 175 U/kg einmal/d 5000 zweimal/d 8000 zweimal/d Applikation s.c. s.c. i.v. s.c. s.c. s.c. Kontrolle Placebo Placebo Placebo ASS - ASS Patienten (n) Einschlußzeit (h) Behandlungsdauer (d) Follow up (Monate) Endpunkte Tod oder Tod oder GCS und Barthel Index, Barthel Index modifizierte Rankin Pflegebedürftigkeit Pflegebedürftigkeit modifizerter Barthel- Hirninfarkt Skala Index Zitat Kay 1995 Hommel 1998 TOAST 1998 Berge 2000 Diener 2001 Bath
6 Patienten umfasste, keinen positiven Effekt auf Mortalität oder Pflegebedürftigkeit durch eine frühe Behandlung mit unfraktioniertem Heparin, niedermolekularem Heparin, Heparinoiden oder oralen Antikoagulanzien bei Patienten mit einem akuten ischämischen Schlaganfall nachweisen (Gubitz et al. 2004). Obwohl eine weitere neuere systematische Metaanalyse für den Einsatz von LMWH bei Patienten mit akutem ischämischem Schlaganfall eine nicht-signifikante Reduktion des kombinierten Endpunktes Tod oder Pflegebedürftigkeit fand, wurde dieser positive Effekt erneut durch eine Zunahme symptomatischer intrakranieller Blutungen aufgehoben (Bath et al. 2000). Zusammenfassend kann gesagt werden, dass mit der Ausnahme einer einzigen kleinen Studie bisher keine kontrollierte Studie und keine Metaanalyse zeigen konnten, dass die Behandlung mit UFH oder LMWH bei Patienten mit akutem ischämischem Schlaganfall zu einer reduzierten Mortalität oder zu einem verbesserten funktionellen Ergebnis führt. Derzeit kann weder die Behandlung mit unfraktioniertem Heparin noch mit niedermolekularem Heparin für die Behandlung der schlaganfallbezogenen Mortalität oder Morbidität empfohlen werden. Wirksamkeit der Antikoagulation in der frühen Schlaganfallsekundärprävention in Abhängigkeit vom Schlaganfallsubtyp Obwohl die Behandlung mit UFH oder LMWH nicht zu einer Reduktion der schlaganfallbezogenen Morbidität oder Mortalität führt, wurde die frühe Schlaganfallsekundärprävention häufig als ein weiteres wichtiges mögliches Indikationsgebiet vorgeschlagen. In der internationalen Schlaganfallstudie (International Stroke Trial Collaborative Group 1997) traten bei Patienten, die mit subcutan appliziertem UFH behandelt worden waren, signifikant weniger Rezidive innerhalb der ersten 14 Tage auf (2,9 % vs. 3,8 %). Dieser günstige Behandlungseffekt wurde jedoch durch eine signifikante Zunahme von hämorrhagischen Schlaganfällen (1,2 % vs. 0,4 % ) aufgehoben. Im Gegensatz dazu wurde die unter Aspirin ebenfalls beobachtete signifikante Abnahme von Frührezidiven (2,8 % vs. 3,9%) nicht durch einen Anstieg von hämorrhagischen Schlaganfällen zunichte gemacht (0,8 % vs. 0,9%). In der Cochrane-Metaanalyse war der Einsatz von Antikoagulanzien mit einer signifikanten Abnahme von Frührezidiven um 9 Schlaganfälle auf behandelte Patienten assoziiert, wobei dieser günstige Behandlungseffekt erneut durch einen gleichgroßen Anstieg (9 auf behandelte Patienten) an symptomatischen intrakraniellen Blutungen aufgehoben wurde (Gubitz et al. 2004). Der Anstieg an hämorrhagischen Schlaganfällen bei Heparin-behandelten Patienten der IST-Studie muss jedoch mit Blick auf Schwächen des Studiendesigns der IST-Studie kritisch beurteilt werden. Die Durchführung einer kraniellen Computertomographie war vor Studienein- 214
7 schluss nicht zwingend notwendig gewesen, so dass mehr als 30 % aller Patienten vor der Randomisierung keine zerebrale Bildgebung erhielten, was den Einschluss einer Anzahl von Blutungen oder bereits hämorrhagisch transformierten Infarkten sehr wahrscheinlich macht. Zudem war ein systematisches Monitoring der Intensität der Antikoagulation keine Voraussetzung, so dass insbesondere in der Patientengruppe, die zweimal täglich IE Heparin erhielt, sich möglicherweise zahlreiche Patienten während der Behandlung oberhalb des heute empfohlenen therapeutischen Bereiches befanden. Eine prospektive Studie an Patienten mit großen embolischen Hirninfarkten, die mit intravenöser Vollantikoagulation in der Akutphase behandelt wurden, zeigte, dass das Risiko einer hämorrhagischen Verschlechterung signifikant mit einer exzessiven Verlängerung der aktivierten partiellen Thromboplastinzeit (aptt) vergesellschaftet war (Chamorro et al. 1995). Die Autoren empfahlen ein rigoroses Monitoring der Antikoagulation, um die Verlängerung der aptt auf das 1,5- bis Zweifache des Ausgangswertes zu ermöglichen. Während in der IST-Studie die Hochdosis-Heparin-Behandlung mit einem nichtsignifikanten Anstieg von frühen Todesfällen und Rezidivschlaganfällen sowie einem definitiven Anstieg von transfusionspflichtigen oder fatalen extrakraniellen Blutungen assoziiert war, war die Low-Dose-Therapie mit einer signifikanten Abnahme von frühen Todesfällen oder Schlaganfällen (10,8 % vs. 12,0 %) ohne einen signifikanten Anstieg an schweren Komplikationen verbunden. Obwohl in einer unselektierten Schlaganfallpopulation die geringe Reduktion von Frührezidiven durch Heparin durch einen gleichgroßen Anstieg an symptomatischen Blutungen aufgehoben wird, weisen bestimmte Untergruppen von Patienten mit besonderen pathogenetischen Subtypen ischämischer Schlaganfälle ein höheres Rezidivrisiko auf und könnten daher trotzdem von einer frühen Antikoagulation profitieren. Eine solche Subgruppe stellen Patienten mit kardioembolischem Schlaganfall und nichtvalvulärem Vorhofflimmern dar. Für Patienten mit zerebralen oder systemischen Embolien bei Vorhofflimmern stellt die orale Antikoagulation eine sichere und effektive Behandlungsform dar. Mehrere Primärpräventionsstudien bei Patienten mit Vorhofflimmern haben klar gezeigt, dass durch eine orale Antikoagulation mit Warfarin oder Phenoprocoumon das Schlaganfallrisiko um % reduziert werden kann (Atrial Fibrillation Investigators 1994). Ein ähnlich großer Behandlungseffekt konnte in einer einzelnen Studie auch für die Schlaganfallsekundärprävention bei Patienten mit nichtvalvulärem Vorhofflimmern nachgewiesen werden (EAFT 1993), wobei jedoch der optimale Zeitpunkt für den Therapiebeginn nicht sicher festgelegt werden konnte, da die meisten Patienten eine effektive Antikoagulation erst Wochen nach dem zum Studieneinschluss führenden Schlaganfall erhielten. Patienten mit akutem Schlaganfall und Vorhofflimmern haben jedoch besonders in den ersten Wochen ein deutlich erhöhtes Risiko für ein Frührezidiv haben, das in älteren Observationsstudien % innerhalb der er- 215
8 sten 14 Tage betrug (Cerebral Embolism Task Force 1989). Neuere kontrollierte Studien zeigten zwar geringere Raten früher Schlaganfallrezidive, derzeit kann jedoch immer noch von einer Rezidivrate von 5-8 % unter Aspirin oder Placebotherapie innerhalb der ersten 14 Tage ausgegangen werden kann (Berge et al. 2000, Saxena et al. 2001, The Publications Committee for the TOAST Investigators 1998). Eine erste kleine randomisierte Studie, die die Wirksamkeit von UFH im Vergleich zu keiner antithrombotischen Behandlung bei 45 Patienten mit kardioembolischem Schlaganfall verglich, wurde vorzeitig abgebrochen, nachdem zwei Schlaganfälle und zwei hämorrhagische Transformationen in der Kontrollgruppe aufgetreten waren (Cerebral Embolism Study Group 1983). Spätere Studien konnten hingegen keinen eindeutigen Nutzen einer frühen Antikoagulation zeigen. In der internationalen Schlaganfallstudie, in der insgesamt Patienten mit Vorhofflimmern eingeschlossen wurden, konnte zwar eine eindeutige und dosisabhängige Reduktion von Frührezidiven bei den mit Heparin behandelten Patienten dieser Untergruppe gezeigt werden. Allerdings war dieser positive Effekt ähnlich wie in der Gesamtgruppe - durch einen etwa gleichgroßen Anstieg an intrakraniellen Blutungen aufgehoben worden (Saxena et al. 2001). In der HAEST-Studie, in der die Effektivität einer Behandlung mit Dalteparin und Aspirin in 449 Patienten mit ischämischem Schlaganfall und Vorhofflimmern verglichen wurde, war die Rate an ischämischen Rezidivschlaganfällen (8,5 % vs. 7,5 %) und dem Auftreten von sekundären Hirnblutungen (2,7 % vs. 1,8 %) nicht signifikant unterschiedlich. Darüber hinaus zeigte weder die HAEST-Studie noch die internationale Schlaganfallstudie einen günstigen Effekt der Antikoagulation auf Mortalität und Ausmaß der Behinderung in der Subgruppe von Schlaganfallpatienten mit Vorhofflimmern. Zusätzlich zeigte keine der anderen Studien mit LMWH einen positiven Effekt auf diese klinischen Endpunkte in den jeweiligen Untergruppen von Patienten mit kardioembolischem Schlaganfall (Berge et al. 2000, Hommel et al. 1998, Kay et al. 1995, The Publications Committee for the TOAST Investigators 1998). Daher kommen die meisten Autoren zu dem Schluss, dass Heparin nicht grundsätzlich zur frühen Antikoagulation bei Patienten mit kardioembolischem Schlaganfall und Vorhofflimmern eingesetzt werden sollte (Berge et al. 2000, Hart et al. 2002, Saxena et al. 2001). Unter pathophysiologischen Gesichtspunkten wäre eine Antikoagulation jedoch möglicherweise für diejenigen Patienten mit kardioembolischem Schlaganfall eine Therapieoption, die ein besonders hohes Risiko für ein Schlaganfallrezidiv aufweisen, wie z.b. Patienten mit mechanischen Herzklappen oder kürzlich zurückliegendem Myokardinfarkt mit intrakavitären Thromben. Daten aus Studien, die explizit diese Hochrisikogruppen untersucht haben, liegen jedoch nicht vor. Patienten mit Dissektionen der A. carotis interna oder der A. vertebralis könnten ebenfalls von einer frühen Antikoagulation profitieren, da hierdurch möglicherweise Schlaganfallrezidive aufgrund von arterio-arteriellen Embolien ausgehend von der Dissektions- 216
9 stelle verhindert werden könnten. Unkontrollierte Studien zeigten einen günstigen Effekt bei Patienten, die früh mit Heparin behandelt wurden, im Gegensatz zu denen, die kein Heparin erhielten und z.t. schwere Schlaganfälle erlitten (Sturzenegger 1995). Die TOAST-Studie konnte ein signifikant günstigeres Abschneiden der mit Danaparoid behandelten Patienten zeigen, bei denen der Schlaganfall aufgrund einer Makroangiopathie aufgetreten war. Dieses Ergebnis könnte darauf hinweisen, dass eine Antikoagulation möglicherweise günstig in der Prävention von arterio-arteriellen Embolien ist. Im Gegensatz dazu zeigte sich kein Nutzen durch eine Behandlung mit Danaparoid bei Patienten mit zerebraler Mikroangiopathie oder kardioembolischen Infarkten (The Publications Committee for the TOAST Investigators 1998). Zusammenfassend kann gesagt werden, dass eine generelle Therapie mit UFH oder LMWH auch zur Prävention von Frührezidiven nicht empfohlen werden kann. Der Grund für diese negative Empfehlung ist nicht nur der fehlende Wirksamkeitsnachweis, sondern insbesondere Sicherheitsaspekte mit einem unakzeptablen Anstieg von schweren Blutungskomplikationen, insbesondere zerebralen Blutungen. Wenn aus pathophysiologischen Erwägungen eine frühe Antikoagulation begonnen wird, sollten die Blutungsrisiken unbedingt minimiert werden. Dazu gehört neben einem engmaschigen Monitoring der Intensität der Antikoagulation die routinemäßige Anfertigung einer zerebralen Computertomographie, um Patienten mit hämorrhagischen Infarkten, großen Infarkten oder schwerer Leukenzephalopathie auszuschließen. Patienten mit systemischen Kontraindikationen wie einem schweren arteriellen Hypertonus, Gerinnungsstörungen oder potentiellen Blutungsquellen sollten ebenfalls strikt von einer frühen Antikoagulation ausgeschlossen werden. Umstellung einer frühen Antikoagulation auf eine orale Langzeitantikoagulation In der klinischen Praxis ist es ein gängiges Vorgehen, während der Einstellung auf eine orale Antikoagulation bei Patienten nach TIA oder kleinem Hirninfarkt mit Vorhofflimmern überlappend eine Behandlung mit Heparin durchzuführen, bis der therapeutische INR-Bereich erreicht ist. Dieses Vorgehen wird auch als Überbrückungstherapie ( Bridging Therapy ) von der akuten zur Langzeit-Antikoagulation bezeichnet. Eine kleine Studie an 48 Patienten hat das Risiko-Nutzen-Verhältnis eines solchen Vorgehens mit entweder UFH oder LMWH miteinander verglichen (Kalafut et al. 2000). Die Autoren zeigten, dass im Vergleich zu der mit UFH behandelten Patientengruppe weniger Patienten, die mit dem LMWH Enoxaparin behandelt wurden, eine neurologische Verschlechterung erlitten (8 % vs. 33 %), wobei gleichzeitig auch die Rate der Blutungskomplikationen niedriger war. Zudem ergab sich eine Reduktion der Verweildauer im Krankenhaus und der Gesamtkosten für die mit Enoxaparin behandelten Patienten. Grundsätzlich bleibt je- 217
10 doch festzustellen, dass alle großen prospektiven Studien mit UFH und LMWH und auch die Metaanalysen keinen Einfluss einer solchen Behandlung auf frühe Schlaganfallrezidive gezeigt haben und dass das Risiko eines frühen Rezidivs niedriger ist, als früher angenommen wurde, so dass die grundsätzliche Notwendigkeit einer solchen Überbrückungstherapie infrage gestellt werden muss. Bis vor kurzem wurde eine solche überlappende Behandlung während der Einstellung auf orale Antikoagulanzien empfohlen, da man befürchtete, dass ohne eine überlappende Heparintherapie ein prothrombotischer Zustand bei Patienten mit nicht bekanntem Protein-C-Mangel verursacht werden kann. Diese Annahme konnte jedoch durch neuere Studien nicht untermauert werden, so dass derzeit eine überlappende Heparintherapie nur dann empfohlen wird, wenn bei Patienten ein Protein-C- oder Protein-S-Mangel oder eine andere Thrombophilie bekannt ist (Ansell et al. 2001). Prävention venöser Thromboembolien nach akutem ischämischem Schlaganfall Venöse thrombembolische Komplikationen sind häufige Komplikationen und ein wichtiger Grund für eine erhöhte Mortalität und Morbidität bei Patienten mit akutem ischämischen Schlaganfall. Patienten mit Schlaganfall haben ein besonders hohes Risiko für venöse Thrombembolien aufgrund von Extremitätenparesen, verlängerter Immobilität und einer erhöhten prothrombotischen Aktivität. Tiefe Beinvenenthrombosen (TVT) wurden in randomisierten Studien bei bis zu 50 % aller Patienten mit Schlaganfall ohne Thromboseprophylaxe gefunden, die mittels Phlebographie, Ultraschall oder nuklearmedizinischen Methoden untersucht wurden (Geerts et al. 2001, Gubitz et al. 2004). Lungenembolien (LE), die die schwerwiegendsten Komplikationen einer tiefen Beinvenenthrombose darstellen, sind schätzungsweise für 5-13 % der frühen Todesfälle nach Schlaganfall verantwortlich (Geerts et al. 2001, Mazzone et al. 2004). Mehrere Studien mit UFH und LMWH haben eindeutig gezeigt, dass durch eine Antikoagulation das Risiko venöser Thrombembolien bei Schlaganfallpatienten reduziert werden kann. Neben Studien, die sich primär mit dem klinischen Ergebnis und der Schlaganfallrezidivrate beschäftigt haben, haben zahllose kleinere Studien spezifisch die Effektivität von UFH und LMWH in der Prophylaxe von tiefen Beinvenenthrombosen bei Patienten mit akutem Schlaganfall untersucht. Gesammelt ausgewertete Daten von 5 Studien mit niedrigdosiertem UFH zeigten eine relative Risikoreduktion um 56 % für das Auftreten von tiefen Beinvenenthrombosen, verglichen mit Kontrollpatienten (Geerts et al. 2001). Ähnliche Ergebnisse ergaben auch drei Studien mit LMWH, die zusammengefasst eine Risikoreduktion von 58 % für tiefe Beinvenenthrombosen bei behandelten Patienten zeigten. Zwei Studien, die direkt die Wirksamkeit des LMWH Enoxaparin (40 mg einmal tägl.) mit nie- 218
11 drigdosiertem UFH verglichen haben, zeigten einen größeren Schutz vor tiefen Beinvenenthrombosen ohne eine Zunahme des Blutungsrisikos für die Patienten, die mit dem LMWH behandelt wurden, entsprechend einer relativen Risikoreduktion von 29 bzw. 43 % (Geerts et al. 2001, Harenberg et al. 1999, Hillbom et al. 1999). Das niedermolekulare Heparinoid Danaproid war ebenfalls effektiv in der Prophylaxe von tiefen Beinvenenthrombosen im Vergleich zur Placebo, wobei sich eine relative Risikoreduktion von 44 % im Vergleich zu niedrigdosiertem UFH in zwei Studien ergab (Dumas et al. 1994, Geerts et al. 2001, Turpie et al. 1992). Alle erwähnten Studien, die die Frage der Prävention einer tiefen Beinvenenthrombose nach Schlaganfall untersucht haben, versuchten den Nachweis von Thrombosen durch technische Untersuchungen zu sichern. Die meisten dieser Thrombosen waren jedoch asymptomatisch oder klinisch irrelevant. Hingegen wären klinische Endpunkte wie Tod, funktionelles Outcome, symptomatische Lungenembolie oder schwere Blutungen wesentlich geeigneter, um den Nutzen einer Antikoagulation in der Prävention von venösen Thrombembolien bei Schlaganfallpatienten zu untersuchen (Geerts et al. 2001). Viele der bereits erwähnten klinischen Studien beurteilten neben den primären klinischen Endpunkten auch die Häufigkeit von venösen Thrombembolien. In der größten bisher durchgeführten Studie, der internationalen Schlaganfallstudie, fand sich eine signifikante Reduktion der Häufigkeit von fatalen und symptomatischen nicht-fatalen Lungenembolien in der mit Heparin behandelten Gruppe gegenüber der unbehandelten Gruppe (0,5 % vs. 0,8 %) (International Stroke Trial Collaborative Group 1997). In einer anderen großen randomisierten Studie, die die Wirksamkeit von Danaparoid mit Placebo verglich, erlitt keiner der behandelten Patienten eine klinisch relevante venöse Thrombembolie, während in der Placebogruppe die Inzidenz bei 0,4 % lag (The Publications Committee for the TOAST Investigators 1998). In beiden Studien fand sich jedoch keine Verbesserung des klinischen Ergebnisses: zum Ende der Studien war kein Unterschied hinsichtlich Tod und Behinderung zwischen Therapie- und Kontrollgruppe zu verzeichnen und der durch die Antikoagulation erreichten Reduktion an frühen Rezidiven und Lungenembolien stand eine fast gleichgroße Zunahme der Anzahl schwerer intra- und extrakranieller Blutungskomplikationen gegenüber. Studien zu niedermolekularem Heparin zeigten ähnliche Resultate. In der einzigen kleinen Studie, die einen Nutzen für die Behandlung mit LMWH Nadroparin auf das klinische Ergebnis nach 6 Monaten zeigte, war die Rate an venösen Thrombembolien zu niedrig, um relevante Unterschiede zwischen den Behandlungsgruppen zu zeigen (Kay et al. 1995). In einer größeren Folgestudie konnte ebenfalls kein Nutzen der LMWH-Therapie beobachtet werden (Hommel et al. 1998). Zwei weitere kürzlich publizierte Therapiestudien mit LMWH bei Patienten mit akutem ischämischem Schlaganfall zeigten ebenfalls keinen generellen Nutzen einer Behandlung im Bezug auf die primären klinischen Endpunkte (Bath et 219
12 al. 2001, Berge et al. 2000). Obwohl unter einer Behandlung mit hochdosiertem Tinzaparin in der TAIST-Studie keine tiefen Beinvenenthrombosen auftraten, stand diesem positiven Behandlungseffekt wiederum ein Anstieg der Rate von intrazerebralen Blutungen gegenüber und es zeigte sich keine Differenz in der Rate an Lungenembolien, Schlaganfallrezidiven, Tod oder Pflegebedürftigkeit zwischen den Patienten, die Aspirin, Hochdosis- oder Niedrigdosis-Tinzaparin erhielten (Bath et al. 2001). In der HAEST-Studie, die die Wirksamkeit von Dalteparin bei Patienten mit akutem Schlaganfall und nicht-valvulärem Vorhofflimmern untersuchte, war die Rate an venösen Thrombembolien nicht signifikant niedriger in der Patientengruppe, die mit dem niedermolekularen Heparin behandelt wurde (0,4 % im Vergleich zu 2,2 % bei Patienten, die mit Aspirin behandelt wurden) (Berge et al. 2000). Es traten jedoch mehr schwere Blutungskomplikationen in der Heparingruppe auf und es zeigte sich kein Effekt auf die Reduktion von Schlaganfallrezidiven oder bezüglich des neurologischen Ergebnisses. In der Cochrane-Metaanalyse zur Wirksamkeit von Antikoagulanzien bei Patienten mit akutem Schlaganfall zeigte sich, dass die Behandlung mit unfraktioniertem Heparin, niedermolekularem Heparin, Heparinoiden oder oralen Antikoagulanzien zu einer signifikanten Reduktion von tiefen Beinvenenthrombosen von 44 % in der Kontrollgruppe auf 15 % bei behandelten Patienten führte (Gubitz et al. 2004). Die absolute Reduktion von tiefen Beinvenenthrombosen unter Antikoagulation war substantiell: 281 tiefe Beinvenenthrombosen konnten auf behandelte Patienten verhindert werden. Insgesamt wurde jedoch nur bei 916 Patienten aus 10 Studien (3,9 % aller in die Metaanalyse eingeschlossenen Patienten) systematisch der Effekt einer Antikoagulation auf das Auftreten von symptomatischen oder asymptomatischen tiefen Beinvenenthrombosen untersucht. Darüber hinaus führte die Behandlung mit Antikoagulanzien zu einem Anstieg an symptomatischen intrakraniellen Blutungen um 9 auf behandelte Patienten. Vergleichbar hiermit konnten durch eine Antikoagulation 4 Lungenembolien auf behandelte Patienten vermieden werden, wobei es gleichzeitig jedoch zu einem Anstieg an extrakranialen Blutungskomplikationen von 9 pro behandelte Patienten kam. Eine kürzlich publizierte systematische Übersicht über die Effizienz von LMWH bei Patienten mit akutem ischämischen Schlaganfall zeigte, dass durch die Antikoagulation das Auftreten von tiefen Beinvenenthrombosen und symptomatischen Lungenembolien reduziert werden kann, es gleichzeitig jedoch zu einem Anstieg des Risikos für schwere extrakranielle Blutungen kommt (Bath et al. 2000). In einer anderen Cochrane-Metaanalyse, die 5 kleine Studien umfasste, die direkt LMWH mit UFH bei Patienten mit akutem ischämischen Schlaganfall verglich, zeigte sich, dass die Behandlung mit LMWH das Risiko einer tiefen Beinvenenthrombose von 22 auf 13 % reduziert. Es waren jedoch nichtgenügend Daten vorhanden, um ähnliche Aussagen zu wichtigeren klinischen Endpunkten zu treffen. Ins- 220
13 gesamt sind die vorliegenden Daten bezüglich der Effektivität von niedermolekularem Heparin bei Patienten mit akutem ischämischen Schlaganfall jedoch konsistent, wenn man sie mit Studien zur perioperativen Thromboseprophylaxe und zur Therapie der TVT vergleicht, die eindeutig eine Überlegenheit von niedermolekularem Heparin gegenüber unfraktioniertem Heparin mit Blick auf die Effizienz und Sicherheit zeigen (Geerts et al. 2001, Leizorovicz et al. 1992, Lensing et al. 1995). Unter Berücksichtigung der Studienlage wird der Einsatz von niedrigdosiertem UFH und von LMWH zur Thromboseprophylaxe nur bei Patienten nach akutem ischämischen Schlaganfall empfohlen, die eine schwere Einschränkung ihrer Mobilität oder andere Faktoren aufweisen, die mit einem erhöhten Risiko für venöse Thromboembolien verbunden sind (Adams et al. 2003, Geerts et al. 2001, The European Stroke Initiative 2003). Dabei deuten Ergebnisse mehrerer Einzelstudien und Metaanalysen auf eine Überlegenheit von LMWH gegenüber UFH bezüglich der Prävention von tiefen Beinvenenthrombosen hin. Dieser Umstand spiegelt sich auch in der momentanen klinischen Praxis auf deutschen Schlaganfallstationen (Stroke- Units) wieder. In einer kürzlich durchgeführten Umfrage, die an allen großen Stroke-Units in Deutschland durchgeführt wurde, zeigte sich, dass die Mehrzahl der teilnehmenden Zentren LMWH zur Prophylaxe von venösen Thrombembolien bei Patienten mit akutem ischämischen Schlaganfall einsetzen (Daffertshofer et al. 2003). Antikoagulation bei Patienten mit zerebralen Sinusvenenthrombosen Eine Antikoagulation ist effektiv in der Behandlung von Patienten mit extrazerebralen venösen Thrombosen und auch bei Patienten mit zerebralen Sinusvenenthrombosen wird seit dem ersten Bericht von Stansfield aus dem Jahr 1942 der Einsatz von Heparin empfohlen. Da jedoch bei % der Patienten mit Hirn- und Sinusvenenthrombosen (HSVT) zerebrale Blutungen auftreten, waren viele Neurologen lange zurückhaltend in der Anwendung von Heparin, da sie eine Zunahme von intrakraniellen Blutungskomplikationen unter einer Antikoagulation befürchteten. Seit der ersten Veröffentlichung von Stansfield wurden zahlreiche Einzelfälle und Serien publiziert, die eine dramatische Verbesserung von Patienten mit HSVT unter einer Antikogulation gezeigt haben (Übersicht s. Einhäupl u. Masuhr, 1994). Derzeit liegen darüber hinaus Daten aus zwei kontrollierten Studien vor, deren Ergebnisse darauf hinweisen, dass durch eine Antikoagulation das Risiko für einen letalen Ausgang oder ein schweres bleibendes neurologisches Defizit reduziert werden kann, ohne dass es zu einer Zunahme von intrakraniellen Blutungen kommt (Einhäupl et al. 1991, de Bruijn et al. 1999). In der prospektiven Studie von Einhäupl und Mitarbeitern, die eine Vollantikoagulation mit intravenös appliziertem UFH mit Placebo bei 20 Patienten verglichen 221
14 hat, kam es bei 8 der mit Heparin behandelten Patienten zu einer vollständigen klinischen Remission und zu keinem einzigen Todesfall, während in der Kontrollgruppe nur ein Patient eine vollständige Restitution zeigte und drei Patienten verstarben. Darüber hinaus kam es bei drei Patienten, die mit Heparin behandelt worden waren und die vor Therapiebeginn intrakranielle Blutungen aufwiesen, zu einer vollständigen Rückbildung ohne Auftreten von neuen Blutungen, während in der Placebo- Gruppe zwei Patienten mit zuvor bestehenden intrakraniellen Blutungen starben und bei zwei Patienten neue intrakranielle Blutungen auftraten. Die Sicherheit und das gute Ansprechen von Patienten mit Sinusvenenthrombosen auf eine Antikoagulation trotz bereits bestehender intrakranieller Blutungen kann pathophysiologisch erklärt werden (Villringer et al. 1994). Der thrombotische Verschluss von zerebralen Venen führt zu einem Anstieg des venösen und kapillären Drucks, wodurch es zu einer Diapedese von Erythrozyten in das Hirnparenchym kommt. Daher stellt die Fortdauer des thrombotischen Prozesses den Schlüsselmechanismus für die Entstehung von Blutungen bei Patienten mit HSVT dar. Eine Heparintherapie verhindert eine weitere Ausweitung des thrombotischen Prozesses und verhindert gleichzeitig den erneuten Verschluss von bereits durch die körpereigene Fibrinolyse eröffneten Venen. Die Rekanalisation der venösen Blutleiter führt zu einem Abfall des kapillären Drucks, wodurch die weitere Diapedese von Erythrozyten in das Hirnparenchym verhindert wird. Diese zugrundeliegenden pathophysiologischen Vorgänge können den Rükkgang selbst von erheblichen intrakraniellen Blutungen unter einer Antikoagulation bei Patienten mit zerebralen Hirnvenenthrombosen erklären (Abb. 1). Die Effektivität von gewichtsadaptiertem LMWH in der Behandlung zerebraler Sinusvenenthrombosen wurde in der zweiten randomisierten Studie untersucht (de Bruijn et al. 1999). Die Autoren verglichen Nadroparin (180 anti Xa U/kg pro Tag, aufgeteilt in 2 Gaben) mit Placebo bei 60 Patienten mit HSVT. Ein schlechtes klinisches Ergebnis, definiert als Tod oder Barthel-Index unter 15, wurde nach drei Wochen bei 6 von 30 behandelten Patienten (20 %) gesehen, während in der Kontrollgruppe 7 von 29 Patienten (24 %) ein schlechtes Ergebnis aufwiesen. Nach 12 Wochen fand sich bei drei Patienten (10 %), die mit Nadroparin behandelt wurden, ein schlechtes Outcome im Vergleich zu 6 Patienten (21 %) der Placebo-Gruppe. Dies entsprach einer nichtsignifikanten absoluten Risikoreduktion von 11 % zugunsten des aktiven Behandlungsarms. In der mit Heparin behandelten Gruppe traten keine neuen intrakraniellen Blutungen auf und es fand sich keine sekundäre Verschlechterung bei 10 Patienten, die vor Behandlungsbeginn intrakranielle Blutungen aufwiesen. Eine Metaanalyse der beiden Studien zeigte, dass der Einsatz von Antikoagulanzien zu einer absoluten Risikoreduktion bezüglich der Mortalität von 14 % und bezüglich der Endpunkte Tod oder Pflegebedürftigkeit von 15 % führte, was einer relativen Risikoreduktion von 70 bzw. 56 % entsprach (de Bruijn et al. 1999). Obwohl dieser Unterschied statistisch nicht signifikant war (wahrscheinlich auf- 222
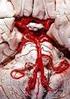
15 a b Abb.1. Kranielles Computertomogramm eines Patienten mit HSVT: (a) multiple kleine Blutungen innerhalb einer großen hypodensen Läsion, typisches Bild eines hämorrhagischen Infarktes mit begleitendem Ödem bei ausgedehnter Thrombose des Sinus sagittalis superior. (b) Abnahme von Einblutungen und Ödem 14 Tage nach Beginn einer vollwirksamen i.v.-heparinisierung. grund der kleinen Gruppengrößen mit insgesamt nur 79 Patienten), zeigten beide Studien einen konsistenten und klinisch bedeutsamen Trend zugunsten der Antikoagulation und belegten übereinstimmend die Sicherheit einer Behandlung mit Heparin bei Patienten mit HSVT. Zusammenfassend kann festgestellt werden, dass die vorhandene Datenlage für den Einsatz von Antikoagulanzien in der Behandlung von Patienten mit Hirn- und Sinusvenenthrombosen spricht. Zum gegenwärtigen Zeitpunkt ist es jedoch unklar, 223
16 ob eine Behandlung mit intravenösem unfraktioniertem Heparin und körpergewichtsadaptiertem niedermolekularem Heparin als gleichwertig zu betrachten ist, da bisher keine Studie diese beiden Behandlungsregime direkt verglichen hat. Wir empfehlen den Einsatz von intravenösem Heparin bei schwerkranken und insbesondere intensivpflichtigen Patienten, da im Falle des Auftretens von Komplikationen oder der Notwendigkeit von chirurgischen Eingriffen die Gerinnungssituation eine Stunde nach Unterbrechung der kontinuierlichen Infusion weitgehend normalisiert werden kann. Bei weniger stark betroffenen Patienten, beispielsweise gehfähigen Patienten, ist die Behandlung mit subkutan appliziertem niedermolekularem Heparin jedoch eine gute Option. Schlußfolgerung Derzeit sollten alle Patienten, bei denen keine Kontraindikationen, wie eine Allergie oder gastrointestinale Blutung vorliegen, unmittelbar nach dem Auftreten eines akuten ischämischen Schlaganfalls mit Aspirin behandelt werden. Der Einsatz von unfraktioniertem oder niedermolekularem Heparin kann derzeit nicht generell empfohlen werden, eine Ausnahme stellt die Prävention einer tiefen Beinvenenthrombose bei immobilisierten Patienten oder Patienten mit anderen Risikofaktoren für venöse Thrombembolien dar. Bei diesen Patienten könnte der gleichzeitige Einsatz von LMWH und Aspirin eine Therapieoption darstellen, die derzeit auch auf den meisten deutschen Stroke-Units praktiziert wird (Daffertshofer et al. 2003). Weitere klinische Studien sind notwendig, um Untergruppen von Patienten mit ischämischem Schlaganfall zu identifizieren, die ein besonders hohes Risiko für frühe Rezidive aufweisen und die deshalb möglicherweise von einer frühen Antikoagulation mit unfraktioniertem oder niedermolekularem Heparin profitieren könnten. Literatur Adams HP Jr, Adams RJ, Brott T et al., Stroke Council of the American Stroke Association (2003) Guidelines for the early management of patients with ischemic stroke: A scientific statement from the Stroke Council of the American Stroke Association. Stroke 34: Ansell J, Hirsh J, Dalen J et al. (2001) Managing Oral Anticoagulant Therapy. Chest 119: 22S- 38S Atrial Fibrillation Investigators (1994) Risk factors for stroke and efficacy of anti-thrombotic therapy in atrial fibrillation: analysis of pooled data from randomised controlled trials. Arch Intern Med Bath PMW (1998) Low molecular weight heparin in acute stroke. Exp Opin Invest Drugs 7: Bath PMW, Iddenden R, Bath FJ (2000) Low-molecular-weight heparins and heparinoids in acute ischemic stroke: a meta-analysis of randomized controlled trials. Stroke 31:
17 Bath PMW, Lindenstrom E, Boysen G et al. (2001) Tinzaparin in acute ischemic stroke (TAIST): a randomized aspirin controlled trial. Lancet 358: Berge E, Abdelnoor M, Nakstad PH et al., on behalf of the HAEST Study Group (2000) Low molecular-weight heparin versus aspirin in patients with acute ischemic stroke and atrial fibrillation: a double-blind randomised study. Lancet 355: Chamorro A, Vila N, Saiz A et al. (1995) Early anticoagulation after large cerebral embolic infarction: a safety study. Neurology 45: Cerebral Embolism Study Group (1983) Immediate anticoagulation of embolic stroke: a randomized trial. Stroke 14: Cerebral Embolism Task Force (1989) Cardiogenic brain embolism the second report of the Cerebral Embolism Task Force. Arch Neurol 46: Cohen M, Demers C, Gurfinkel EP et al., The Efficacy and Safety of Subcutaneous Enoxaparin in Non-Q-Wave Coronary Events Study Group (1997) A comparison of low-molecular-weight heparin with unfractionated heparin for unstable coronary artery disease. N Engl J Med 337: Counsell C, Sandercock P (2004) Low-molecular-weight heparins or heparinoids versus standard unfractionated heparin for acute ischaemic stroke (Cochrane Review). In: The Cochrane Library, Issue 1, Chichester, UK: John Wiley & Sons, Ltd. Daffertshofer M, Grips E, Dempfle CE, Hennerici M (2003) Heparin in der Akutphase des ischämischen Schlaganfalls. Datenlage und klinische Realität. Nervenarzt 74: De Bruijn SFTM, Stam J for the Cerebral Venous Sinus Thrombosis Study Group (1999) Randomized, placebo-controlled trial of anticoagulant treatment with low-molecular-weight heparin for cerebral sinus thrombosis. Stroke 30: Diener HC, Ringelstein EB, von Kummer R et al. (2001) Treatment of acute ischemic stroke with the low-molecular-weight heparin certoparin: results of the TOPAS trial. Stroke 32: Dumas R, Woitinas F, Kutnowski M, et al. (1994) A multicentre, double-blind, randomized study to compare the efficacy of once-daily ORG and twice-daily low-dose heparin in preventing deep-vein thrombosis in patients with acute ischemic stroke. Age Ageing 23: EAFT (European Atrial Fibrillation Trial) Study Group (1993) Secondary prevention in nonrheumatic atrial fibrillation after transient ischemic attack or minor ischemic stroke. Lancet 342: Einhäupl KM, Villringer A, Meister W et al. (1991) Heparin treatment in sinus venous thrombosis. Lancet 338: Einhäupl KM, Masuhr F (1994) Cerebral venous and sinus thrombosis - an update. Eur J Neurol 1: Geerts WH, Heit JA, Clagett GP et al. (2001) Prevention of Venous Thromboembolism. Chest 119: 132S-175S Gubitz G, Counsell C, Sandercock et al. (2004) Anticoagulants for acute ischaemic stroke (Cochrane Review). In: The Cochrane Library, Issue 1, Chichester, UK: John Wiley & Sons, Ltd. The European Stroke Initiative Executive Committee and the EUSI Writing Committee (2003) European Stroke Initiative Recommendations for Stroke Management-update Cerebrovasc Dis 16: Harenberg, J, Schomaker, U, Flosbach CW et al. (1999) Enoxaparin is superior to unfractionated heparin in the prevention of thromboembolic events in medical patients at increased thromboembolic risk [abstract]. Blood 94(suppl 1): 399a Hart RG, Palacio S, Pearce LA (2002) Atrial fibrillation, stroke and acute antithrombotic therapy: analysis of randomized clinical trials. Stroke 33: Hillbom, M, Erila, T, Sotaniemi CW, et al (1999) Comparison of the efficacy and safety of the low-molecular-weight heparin enoxaparin with unfractionated heparin in the prevention 225
18 of deep venous thrombosis in patients with acute ischemic stroke [abstract]. Blood 94(suppl 1): 183a Hommel M, for the FISS bis Investigators Group (1998) Fraxiparine in ischaemic stroke study (FISS bis). Cerebrovasc Dis 8: 63 Kalafut MA, Gandhi R, Kidwell CS et al. (2000) Safety and cost of low-molecular-weight heparin as bridging anticoagulant therapy in subacute cerebral ischemia. Stroke 31: Kay R, Wong KS, Yu YL et al. (1995) Low-molecular-weight heparin for the treatment of acute ischemic stroke. N Engl J Med 333: Leizorovicz A, Haugh MC, Chapuis F-R et al. (1992) Low molecular weight heparin in prevention of perioperative thrombosis. BMJ 305: Lensing WA, Prins MH, Davidson BL et al. (1995) Treatment of deep venous thrombosis with low-molecular-weight heparins: a meta-analysis. Arch Intern Med 155: Mazzone C, Chiodo Grandi F et al. (2004). Physical methods for preventing deep vein thrombosis in stroke (Cochrane Review). In: The Cochrane Library, Issue 1, Chichester, UK: John Wiley & Sons, Ltd. Moonis M, Fisher M (2002) Considering the role of heparin and low-molecular-weight heparins in acute ischemic stroke. Stroke 33: International Stroke Trial Collaborative Group (1997) The International Stroke Trial (IST): a randomised trial of aspirin, subcutaneous heparin, both, or neither among patients with acute ischemic stroke. Lancet 349: Saxena R, Lewis S, Berge E et al., for the International Stroke Trial Collaborative Group (2001) Risk of early death and recurrent stroke and effect of heparin in 3169 patients with acute ischemic stroke and atrial fibrillation in the International Stroke Trial. Stroke 32: Stansfield FR (1942) Puerperal cerebral thrombophlebitis treated by heparin. British Medical Journal 1: Sturzenegger M (1995) Spontaneous internal carotid artery dissection: early diagnosis and management in 44 patients. J Neurol 242: The Publications Committee for the Trial of ORG in Acute Stroke Treatment (TOAST) Investigators (1998) Low molecular weight heparinoid, ORG (danaparoid), and outcome after acute ischemic stroke: a randomized controlled trial. JAMA 279: Turpie ACG, Gent M, Cote R, et al. (1992) A low-molecular-weight heparinoid compared with unfractionated heparin in the prevention of deep vein thrombosis in patients with acute ischemic stroke: a randomized, double-blind study. Ann Intern Med 117: Villringer A, Mehraein S, Einhäupl KM (1994) Pathophysiological aspects of cerebral sinus venous thrombosis. J Neuroradiol 21: Korrespondenzadresse: Dr. med. Florian Masuhr Neurologische Klinik Charité Humboldt-Universität Schumannstrasse 20/ Berlin Tel: Fax: Florian.Masuhr@charite.de 226
Thromboseprophylaxe und -therapie bei akutem ischämischen Schlaganfall
 Originalie Thromboseprophylaxe und -therapie bei akutem ischämischen Schlaganfall FLORIAN MASUHR, Klinik für Neurologie, Charité, Humboldt-UNIVERSITÄT ZU BERLIN Bislang konnte in klinischen Studien weder
Originalie Thromboseprophylaxe und -therapie bei akutem ischämischen Schlaganfall FLORIAN MASUHR, Klinik für Neurologie, Charité, Humboldt-UNIVERSITÄT ZU BERLIN Bislang konnte in klinischen Studien weder
II. Möglichkeiten zur medikamentösen Behandlung des Schlaganfalls
 Hat Magnesium eine neuroprotektive Wirkung? (Ergebnisse der IMAGES-Studie) K.Wink I. Einführung Der akute Schlaganfall stellt in den entwickelten Ländern die dritthäufigste Todesursache dar. Im Alter von
Hat Magnesium eine neuroprotektive Wirkung? (Ergebnisse der IMAGES-Studie) K.Wink I. Einführung Der akute Schlaganfall stellt in den entwickelten Ländern die dritthäufigste Todesursache dar. Im Alter von
Venenthrombose. Daniel Staub Angiologie. Dimitrios Tsakiris Hämostasiologie
 Venenthrombose Daniel Staub Angiologie Dimitrios Tsakiris Hämostasiologie VTE Abklärung und Behandlung im Wandel der Zeit Früher Heute Diagnostik: Phlebographie Ultraschall Klinik unspezif. Wells + D-Dimere
Venenthrombose Daniel Staub Angiologie Dimitrios Tsakiris Hämostasiologie VTE Abklärung und Behandlung im Wandel der Zeit Früher Heute Diagnostik: Phlebographie Ultraschall Klinik unspezif. Wells + D-Dimere
Neue Leitlinien zur Dissektion hirnversorgender Arterien: Was ändert sich im klinischen Alltag?
 Neue Leitlinien zur Dissektion hirnversorgender Arterien: Was ändert sich im klinischen Alltag? Ralf Dittrich Department für Neurologie Klinik für Allgemeine Neurologie Westfälische Wilhelms-Universität
Neue Leitlinien zur Dissektion hirnversorgender Arterien: Was ändert sich im klinischen Alltag? Ralf Dittrich Department für Neurologie Klinik für Allgemeine Neurologie Westfälische Wilhelms-Universität
Antikoagulation beim ischämischen Schlaganfall: Indikationen
 Antikoagulation beim ischämischen Schlaganfall: Indikationen HEINRICH J. AUDEBERT, CENTRUM FÜR SCHLAGANFALLFORSCHUNG BERLIN, KLINIK UND HOCH- SCHULAMBULANZ FÜR NEUROLOGIE, CHARITÉ UNIVERSITÄTSMEDIZIN BERLIN
Antikoagulation beim ischämischen Schlaganfall: Indikationen HEINRICH J. AUDEBERT, CENTRUM FÜR SCHLAGANFALLFORSCHUNG BERLIN, KLINIK UND HOCH- SCHULAMBULANZ FÜR NEUROLOGIE, CHARITÉ UNIVERSITÄTSMEDIZIN BERLIN
Schlaganfall: im Zweifelsfall für die Lyse-Therapie entscheiden
 Deutsche Schlaganfall-Gesellschaft (DSG) und Deutsche Gesellschaft für Neurologie (DGN) Schlaganfall: im Zweifelsfall für die Lyse-Therapie entscheiden Berlin (17. Juli 2012) Deutlich mehr Schlaganfall-Patienten
Deutsche Schlaganfall-Gesellschaft (DSG) und Deutsche Gesellschaft für Neurologie (DGN) Schlaganfall: im Zweifelsfall für die Lyse-Therapie entscheiden Berlin (17. Juli 2012) Deutlich mehr Schlaganfall-Patienten
Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten
 Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten Dr. Ralph Kallmayer, Innere Abteilung Kardiologie HELIOS Klinik Lutherstadt Eisleben Das therapeutische Dilemma: Patient
Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten Dr. Ralph Kallmayer, Innere Abteilung Kardiologie HELIOS Klinik Lutherstadt Eisleben Das therapeutische Dilemma: Patient
Intrakranielle Stenosen: Welche Diagnostik, welche Therapie? TNH 06/07
 Intrakranielle Stenosen: Welche Diagnostik, welche Therapie? Prof. Dr. Tobias Neumann-Haefelin, Neurologie, Klinikum Fulda Asymptomatische Stenosen Asymptomatische intrakranielle Stenosen Prävalenz bei
Intrakranielle Stenosen: Welche Diagnostik, welche Therapie? Prof. Dr. Tobias Neumann-Haefelin, Neurologie, Klinikum Fulda Asymptomatische Stenosen Asymptomatische intrakranielle Stenosen Prävalenz bei
Dossierbewertung A14-28 Version 1.0 Apixaban (neues Anwendungsgebiet) Nutzenbewertung gemäß 35a SGB V
 2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Apixaban (neues Anwendungsgebiet) gemäß 35a SGB V beauftragt. Die Bewertung
2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Apixaban (neues Anwendungsgebiet) gemäß 35a SGB V beauftragt. Die Bewertung
Hintergrundinformation
 Hintergrundinformation Apixaban (Eliquis ) zeigte bei fortgesetzter einjähriger Antikoagulationstherapie Überlegenheit gegenüber Placebo bei der Reduktion des zusammengesetzten Endpunktes aus rezidivierenden
Hintergrundinformation Apixaban (Eliquis ) zeigte bei fortgesetzter einjähriger Antikoagulationstherapie Überlegenheit gegenüber Placebo bei der Reduktion des zusammengesetzten Endpunktes aus rezidivierenden
Antithrombotische Therapie nach Koronarintervention bei Vorhofflimmern
 Antithrombotische Therapie nach Koronarintervention bei Vorhofflimmern Priv.-Doz. Dr. Marcel Halbach Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Indikation zur dualen TAH und oralen
Antithrombotische Therapie nach Koronarintervention bei Vorhofflimmern Priv.-Doz. Dr. Marcel Halbach Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Indikation zur dualen TAH und oralen
Schlaganfallprävention mit oraler Antikoagulation (OAK) Lars G. Hemkens Basel Institute for Clinical Epidemiology and Biostatistics
 Schlaganfallprävention mit oraler Antikoagulation (OAK) Lars G. Hemkens Basel Institute for Clinical Epidemiology and Biostatistics Basel, März 2014 Eine 76-jährige Frau hatte kürzlich einen Schlaganfall
Schlaganfallprävention mit oraler Antikoagulation (OAK) Lars G. Hemkens Basel Institute for Clinical Epidemiology and Biostatistics Basel, März 2014 Eine 76-jährige Frau hatte kürzlich einen Schlaganfall
Dossierbewertung A11-30 Version 1.0 Apixaban Nutzenbewertung gemäß 35a SGB V
 2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat mit Schreiben vom 14.12.2011 das IQWiG mit der Nutzenbewertung des Wirkstoffs Apixaban gemäß 35a SGB V beauftragt. Die Bewertung
2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat mit Schreiben vom 14.12.2011 das IQWiG mit der Nutzenbewertung des Wirkstoffs Apixaban gemäß 35a SGB V beauftragt. Die Bewertung
Gefäßchirurgie 4.0. Best Medical Treatment. Dr. Thomas Günnewig
 Gefäßchirurgie 4.0 Best Medical Treatment 2017 Dr. Thomas Günnewig S. 1 Dr. Th. Günnewig Tel.: 02361/ 601 286 - Fax: 02361/ 601 299 - E-mail: dr.guennewig@ekonline.de Primärprävention bei Hypertonus Metaanalyse,
Gefäßchirurgie 4.0 Best Medical Treatment 2017 Dr. Thomas Günnewig S. 1 Dr. Th. Günnewig Tel.: 02361/ 601 286 - Fax: 02361/ 601 299 - E-mail: dr.guennewig@ekonline.de Primärprävention bei Hypertonus Metaanalyse,
Kein Einsatz von Acetylsalicylsäure zur venösen Thromboembolieprophylaxe
 Kein Einsatz von Acetylsalicylsäure zur venösen Thromboembolieprophylaxe JOB HARENBERG UND INGRID JÖRG, IV. MEDIZINISCHE KLINIK, UNIVERSITÄTSKLINIKUM MANNHEIM Sowohl internationale als auch nationale Konsensuskonferenzen
Kein Einsatz von Acetylsalicylsäure zur venösen Thromboembolieprophylaxe JOB HARENBERG UND INGRID JÖRG, IV. MEDIZINISCHE KLINIK, UNIVERSITÄTSKLINIKUM MANNHEIM Sowohl internationale als auch nationale Konsensuskonferenzen
Hormone replacement therapy and risk of venous thromboembolism in postmenopausal women: systematic review and meta-analysis
 Hormone replacement therapy and risk of venous thromboembolism in postmenopausal women: systematic review and meta-analysis Canonico M, Plu-Bureau G, Lowe G and Scarabin PY. BMJ May 2008;336:1227-1231
Hormone replacement therapy and risk of venous thromboembolism in postmenopausal women: systematic review and meta-analysis Canonico M, Plu-Bureau G, Lowe G and Scarabin PY. BMJ May 2008;336:1227-1231
Neue orale Antikoagulantien (NOAK) - - blutet es nun weniger im Gastrointestinaltrakt? 14. Februar FRANK SCHMITZ Klinikum Hildesheim GmbH
 Neue orale Antikoagulantien (NOAK) - - blutet es nun weniger im Gastrointestinaltrakt? 14. Februar 2014 FRANK SCHMITZ Klinikum Hildesheim GmbH Neue orale Antikoagulantien (NOAK) 1. Historie 2. Pharmakologie
Neue orale Antikoagulantien (NOAK) - - blutet es nun weniger im Gastrointestinaltrakt? 14. Februar 2014 FRANK SCHMITZ Klinikum Hildesheim GmbH Neue orale Antikoagulantien (NOAK) 1. Historie 2. Pharmakologie
KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse
 Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns
 AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
BAnz AT B4. Beschluss
 Beschluss des Gemeinsamen Bundesausschusses über eine Änderung der Arzneimittel-Richtlinie (AM-RL): Anlage XII - Beschlüsse über die utzenbewertung von Arzneimitteln mit neuen Wirkstoffen nach 35a SGB
Beschluss des Gemeinsamen Bundesausschusses über eine Änderung der Arzneimittel-Richtlinie (AM-RL): Anlage XII - Beschlüsse über die utzenbewertung von Arzneimitteln mit neuen Wirkstoffen nach 35a SGB
Antikoagulation bei Vorhofflimmern
 Orale Antikoagulation bei VHF Was kommt nach Marcumar? Köln, 17. September 2011 Antikoagulation bei Vorhofflimmern Priv.-Doz. Dr. med. Jochen Müller-Ehmsen muller.ehmsen@uni-koeln.de Klinik III für Innere
Orale Antikoagulation bei VHF Was kommt nach Marcumar? Köln, 17. September 2011 Antikoagulation bei Vorhofflimmern Priv.-Doz. Dr. med. Jochen Müller-Ehmsen muller.ehmsen@uni-koeln.de Klinik III für Innere
Vorhofflimmern Alte und Neue Konzepte zur Schlaganfallprävention
 Karl Georg Häusler Vorhofflimmern Alte und Neue Konzepte zur Schlaganfallprävention Vorhofflimmern Aktuell ca. 1 Million Patienten mit Vorhofflimmern in Deutschland Verdoppelung der Prävalenz in den nächsten
Karl Georg Häusler Vorhofflimmern Alte und Neue Konzepte zur Schlaganfallprävention Vorhofflimmern Aktuell ca. 1 Million Patienten mit Vorhofflimmern in Deutschland Verdoppelung der Prävalenz in den nächsten
Kein zusätzlicher Nutzen durch ultrafrühe Intervention mit Aspirin bei Lysepatienten
 Schlaganfall Kein zusätzlicher Nutzen durch ultrafrühe Intervention mit Aspirin bei Lysepatienten Berlin (10. September 2012) Mit immer wieder neuen Studien ringen Neurologen darum, die Behandlung von
Schlaganfall Kein zusätzlicher Nutzen durch ultrafrühe Intervention mit Aspirin bei Lysepatienten Berlin (10. September 2012) Mit immer wieder neuen Studien ringen Neurologen darum, die Behandlung von
Vit-K-Antagonisten, Heparine, Plättchenhemmer rund um die operative Medizin, insbesondere unter dem Aspekt der Dialyseshuntchirurgie
 Vit-K-Antagonisten, Heparine, Plättchenhemmer rund um die operative Medizin, insbesondere unter dem Aspekt der Dialyseshuntchirurgie Prof. Dr. med. Sebastian M. Schellong Medizinische Klinik 2 Kardiologie
Vit-K-Antagonisten, Heparine, Plättchenhemmer rund um die operative Medizin, insbesondere unter dem Aspekt der Dialyseshuntchirurgie Prof. Dr. med. Sebastian M. Schellong Medizinische Klinik 2 Kardiologie
Antikoagulation bei Vorhofflimmern Wann pausieren, wann absetzen, wann fortsetzen?
 Hannover 26. November 2016 Antikoagulation bei Vorhofflimmern Wann pausieren, wann absetzen, wann fortsetzen? Jan W. Schrickel Klinische und Experimentelle Elektrophysiologie Medizinische Klinik und Poliklinik
Hannover 26. November 2016 Antikoagulation bei Vorhofflimmern Wann pausieren, wann absetzen, wann fortsetzen? Jan W. Schrickel Klinische und Experimentelle Elektrophysiologie Medizinische Klinik und Poliklinik
Neues zur Antikoagulation bei venöser Thromboembolie (VTE) / Vorhofflimmern (VHF) Prof. D. Aujesky, Klinik für Allgemeine Innere Medizin
 Neues zur Antikoagulation bei venöser Thromboembolie (VTE) / Vorhofflimmern (VHF) Prof. D. Aujesky, Klinik für Allgemeine Innere Medizin Qualitätsmerkmale von Guidelines Zweck und Zielpopulation sind beschrieben
Neues zur Antikoagulation bei venöser Thromboembolie (VTE) / Vorhofflimmern (VHF) Prof. D. Aujesky, Klinik für Allgemeine Innere Medizin Qualitätsmerkmale von Guidelines Zweck und Zielpopulation sind beschrieben
Aspirin auch bei Typ-2-Diabetikern nur gezielt zur Sekundärprävention einsetzen
 Neue Erkenntnisse zur Prävention von Gefäßerkrankungen: Aspirin auch bei Typ-2-Diabetikern nur gezielt zur Sekundärprävention einsetzen Bochum (3. August 2009) Herzinfarkt und Schlaganfall sind eine häufige
Neue Erkenntnisse zur Prävention von Gefäßerkrankungen: Aspirin auch bei Typ-2-Diabetikern nur gezielt zur Sekundärprävention einsetzen Bochum (3. August 2009) Herzinfarkt und Schlaganfall sind eine häufige
22. Ulmer Tagung für Alter(n)sfragen Arzneimitteltherapie im Alter Evidenz und Eminenz. DOAK im Alter -Pro. Armin Imhof
 22. Ulmer Tagung für Alter(n)sfragen Arzneimitteltherapie im Alter Evidenz und Eminenz DOAK im Alter -Pro Armin Imhof Universitätsklinikum Ulm Zentrum für Innere Medizin Klinik für Innere Medizin II Kardiologie
22. Ulmer Tagung für Alter(n)sfragen Arzneimitteltherapie im Alter Evidenz und Eminenz DOAK im Alter -Pro Armin Imhof Universitätsklinikum Ulm Zentrum für Innere Medizin Klinik für Innere Medizin II Kardiologie
Indikationen zur gefäßeröffnenden DEUTSCHE. Behandlung der Carotisstenose
 Indikationen zur gefäßeröffnenden Behandlung der Carotisstenose Christoph M. Kosinski Schlaganfall Subtypen und Häufigkeit sonstige 5% Hämorrhagischer Schlaganfall 15% Ischämischer Schlaganfall 85% kryptogen
Indikationen zur gefäßeröffnenden Behandlung der Carotisstenose Christoph M. Kosinski Schlaganfall Subtypen und Häufigkeit sonstige 5% Hämorrhagischer Schlaganfall 15% Ischämischer Schlaganfall 85% kryptogen
TVT-Therapie. Bayer HealthCare: Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Präventio
 Bayer HealthCare: Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Präventio Bayer HealthCare Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Prävention
Bayer HealthCare: Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Präventio Bayer HealthCare Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Prävention
Womit haben wir es eigentlich zu tun?
 Womit haben wir es eigentlich zu tun? Wie häufig sind Thrombosen und Embolien? One of the least understood aspects of venous thrombosis risk is advancing age. Incidence rates ofvte increasedramaticallyataboutage55
Womit haben wir es eigentlich zu tun? Wie häufig sind Thrombosen und Embolien? One of the least understood aspects of venous thrombosis risk is advancing age. Incidence rates ofvte increasedramaticallyataboutage55
Rivaroxaban von Bayer zeigte besseren Schutz vor wiederkehrenden venösen Thromboembolien im Vergleich zu Aspirin in EINSTEIN CHOICE-Studie
 Investor News Bayer AG Investor Relations 51368 Leverkusen Deutschland www.investor.bayer.de Neue Late-Breaking-Studiendaten beim ACC.17 vorgestellt: Rivaroxaban von Bayer zeigte besseren Schutz vor wiederkehrenden
Investor News Bayer AG Investor Relations 51368 Leverkusen Deutschland www.investor.bayer.de Neue Late-Breaking-Studiendaten beim ACC.17 vorgestellt: Rivaroxaban von Bayer zeigte besseren Schutz vor wiederkehrenden
Oraler direkter Faktor-Xa-Inhibitor Rivaroxaban Fortschritte durch orale, direkte Faktor-Xa-Inhibition mit Rivaroxaban
 Oraler direkter Faktor-Xa-Inhibitor Rivaroxaban Fortschritte durch orale, direkte Faktor-Xa-Inhibition mit Rivaroxaban Leverkusen (6. Juni 2008) Einfacher und zugleich effektiver als bisher dürfte die
Oraler direkter Faktor-Xa-Inhibitor Rivaroxaban Fortschritte durch orale, direkte Faktor-Xa-Inhibition mit Rivaroxaban Leverkusen (6. Juni 2008) Einfacher und zugleich effektiver als bisher dürfte die
INRswiss Tag DOAK. Aktueller Stand
 INRswiss Tag DOAK - Aktueller Stand Prof. Dr. Dr. med. Walter A. Wuillemin Abteilung für Hämatologie Hämatologisches Zentrallabor Luzerner Kantonsspital Universität Bern 64. Jähriger Hausarzt Aktenkonsilium
INRswiss Tag DOAK - Aktueller Stand Prof. Dr. Dr. med. Walter A. Wuillemin Abteilung für Hämatologie Hämatologisches Zentrallabor Luzerner Kantonsspital Universität Bern 64. Jähriger Hausarzt Aktenkonsilium
Daiichi Sankyo erhält Empfehlung für die europäische Zulassung des einmal täglichen oralen Antikoagulanz Edoxaban
 Positives CHMP-Votum für Edoxaban Daiichi Sankyo erhält Empfehlung für die europäische Zulassung des einmal täglichen oralen Antikoagulanz Edoxaban - Der europäische Ausschuss für Humanarzneimittel (CHMP)
Positives CHMP-Votum für Edoxaban Daiichi Sankyo erhält Empfehlung für die europäische Zulassung des einmal täglichen oralen Antikoagulanz Edoxaban - Der europäische Ausschuss für Humanarzneimittel (CHMP)
Rivaroxaban zur Prophylaxe und Therapie von Thromboembolien: überzeugendes Nutzen-Risiko-Profil
 Breitestes Zulassungsspektrum aller neuen oralen Antikoagulanzien Rivaroxaban zur Prophylaxe und Therapie von Thromboembolien: überzeugendes Nutzen-Risiko-Profil - Schlaganfall-Prophylaxe bei Patienten
Breitestes Zulassungsspektrum aller neuen oralen Antikoagulanzien Rivaroxaban zur Prophylaxe und Therapie von Thromboembolien: überzeugendes Nutzen-Risiko-Profil - Schlaganfall-Prophylaxe bei Patienten
Adipositas, Diabetes und Schlaganfall Prof. Dr. Joachim Spranger
 Adipositas, Diabetes und Schlaganfall Prof. Dr. Joachim Spranger Charité-Universitätsmedizin Berlin Adipositas- und Stoffwechselzentrum Campus Benjamin Franklin Hindenburgdamm 30 12200 Berlin The New Yorker
Adipositas, Diabetes und Schlaganfall Prof. Dr. Joachim Spranger Charité-Universitätsmedizin Berlin Adipositas- und Stoffwechselzentrum Campus Benjamin Franklin Hindenburgdamm 30 12200 Berlin The New Yorker
Vitamin-K- Antagonisten NOAK VKA. Neue orale Antikoagulanzien. Informationen für Ärzte: Vorteile VKA gegenüber NOAK
 Vitamin-K- Antagonisten NOAK VKA vs Neue orale Antikoagulanzien Informationen für Ärzte: Vorteile VKA gegenüber NOAK Better Care. Better Life. Better Care. Better Life. Alere. Alere. Alere INRatio 2: Das
Vitamin-K- Antagonisten NOAK VKA vs Neue orale Antikoagulanzien Informationen für Ärzte: Vorteile VKA gegenüber NOAK Better Care. Better Life. Better Care. Better Life. Alere. Alere. Alere INRatio 2: Das
Orale Antikoagulation 2014: Sind wir am Ziel angekommen?
 Orale Antikoagulation 2014: Sind wir am Ziel angekommen? Mannheim (26. April 2014) Die direkten oralen Antikoagulanzien (DOAC) haben viele Aspekte der oralen Antikoagulation optimiert. DOAC sind wirksam,
Orale Antikoagulation 2014: Sind wir am Ziel angekommen? Mannheim (26. April 2014) Die direkten oralen Antikoagulanzien (DOAC) haben viele Aspekte der oralen Antikoagulation optimiert. DOAC sind wirksam,
Fallbeispiele. Fallbeispiel 1
 Fallbeispiele Prof. Dr. med. habil. Paracelsus Harz-Klinik Bad Suderode Medizinische Fakultät der Martin Luther-Universität Halle-Wittenberg 1 Fallbeispiel 1-61-Jähriger - Guter Allgemeinzustand - Adipöser
Fallbeispiele Prof. Dr. med. habil. Paracelsus Harz-Klinik Bad Suderode Medizinische Fakultät der Martin Luther-Universität Halle-Wittenberg 1 Fallbeispiel 1-61-Jähriger - Guter Allgemeinzustand - Adipöser
Dossierbewertung A15-29 Nutzenbewertung gemäß 35a SGB V Version 1.0 Edoxaban Prophylaxe von Schlaganfällen und SEE bei Patienten mit NVAF
 I 2 Nutzenbewertung I 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Edoxaban gemäß 35a SGB V beauftragt. Die Bewertung erfolgte auf Basis
I 2 Nutzenbewertung I 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Edoxaban gemäß 35a SGB V beauftragt. Die Bewertung erfolgte auf Basis
G.Zenker LKH-Bruck Kardiologie/Angiologie/Nephrologie 2013
 G.Zenker LKH-Bruck Kardiologie/Angiologie/Nephrologie 2013 Prävalenz: 1 2 % der Allgemeinbevölkerung; mehr als 6 Millionen Menschen in Europa 1 Vermutlich näher an 2 %, da VHF lange Zeit unentdeckt bleiben
G.Zenker LKH-Bruck Kardiologie/Angiologie/Nephrologie 2013 Prävalenz: 1 2 % der Allgemeinbevölkerung; mehr als 6 Millionen Menschen in Europa 1 Vermutlich näher an 2 %, da VHF lange Zeit unentdeckt bleiben
Viele Studien haben die Gleichwertigkeit Heparin (NMH) im Vergleich zu intravenös verabreichtem, APTTadjustiertem
 2003;98:xx XX (Nr. 8), Urban & Vogel, München 493 Thrombosetherapie mit niedermolekularem Heparin Vergleich von körpergewichtsadjustierter mit fixer Dosierung J Harenberg 1 ZUSAMMENFASSUNG Hintergrund:
2003;98:xx XX (Nr. 8), Urban & Vogel, München 493 Thrombosetherapie mit niedermolekularem Heparin Vergleich von körpergewichtsadjustierter mit fixer Dosierung J Harenberg 1 ZUSAMMENFASSUNG Hintergrund:
Intrakoronare Stents. Welche Prophylaxe gegen Restenosierung und Verschluß?
 AMB 1999, 33, 11 Intrakoronare Stents. Welche Prophylaxe gegen Restenosierung und Verschluß? Die intrakoronare Ballondilatation (PTCA) mit anschließender Stent-Implantation ist sicherlich ein wesentlicher
AMB 1999, 33, 11 Intrakoronare Stents. Welche Prophylaxe gegen Restenosierung und Verschluß? Die intrakoronare Ballondilatation (PTCA) mit anschließender Stent-Implantation ist sicherlich ein wesentlicher
Up-Date zur adjuvanten endokrinen Therapie des Mammakarzinoms
 Up-Date zur adjuvanten endokrinen Therapie des Mammakarzinoms München 10. Januar 2008 Franz Edler von Koch Klinik und Poliklinik für Frauenheilkunde und Geburtshilfe Großhadern Ludwig-Maximilians-Universität
Up-Date zur adjuvanten endokrinen Therapie des Mammakarzinoms München 10. Januar 2008 Franz Edler von Koch Klinik und Poliklinik für Frauenheilkunde und Geburtshilfe Großhadern Ludwig-Maximilians-Universität
Risikoadaptierte Therapie des Schlaganfalls
 114. Kongress der Deutschen Gesellschaft für Innere Medizin (DGIM) Risikoadaptierte Therapie des Schlaganfalls Ingelheim (24. April 2008) Auf dem Satellitensymposium von Boehringer Ingelheim im Rahmen
114. Kongress der Deutschen Gesellschaft für Innere Medizin (DGIM) Risikoadaptierte Therapie des Schlaganfalls Ingelheim (24. April 2008) Auf dem Satellitensymposium von Boehringer Ingelheim im Rahmen
Klinisch Pharmakologie Antithrombotische Therapie
 Klinisch Pharmakologie Antithrombotische Therapie Inhalt Pharmakologische Beeinflussung der Blutgerinnung Thrombose und Lungenembolie (Prävention + akut) Vorhofflimmern Kardiovaskuläre Implantate Switch
Klinisch Pharmakologie Antithrombotische Therapie Inhalt Pharmakologische Beeinflussung der Blutgerinnung Thrombose und Lungenembolie (Prävention + akut) Vorhofflimmern Kardiovaskuläre Implantate Switch
Zerebrale Gefäßversorgung
 Zerebrale Gefäßversorgung Zerebrale Gefäßversorgung Zerebrale Gefäßversorgung Umgehungskreisläufe Verschluss oder hämodynamisch wirksame Stenose der A. carotis interna Kontralaterale A. carotis interna
Zerebrale Gefäßversorgung Zerebrale Gefäßversorgung Zerebrale Gefäßversorgung Umgehungskreisläufe Verschluss oder hämodynamisch wirksame Stenose der A. carotis interna Kontralaterale A. carotis interna
Orales Management venöser Thromboembolien von Prof. Dr. Stavros Konstantinides, Mainz / Redaktion: CME-Verlag
 ORALES MANAGEMENT VENÖSER THROMBOEMBOLIEN www.cme-kurs.de ONLINE ERSCHIENEN AM 01.02.2015 Orales Management venöser Thromboembolien von Prof. Dr. Stavros Konstantinides, Mainz / Redaktion: CME-Verlag Zusammenfassung
ORALES MANAGEMENT VENÖSER THROMBOEMBOLIEN www.cme-kurs.de ONLINE ERSCHIENEN AM 01.02.2015 Orales Management venöser Thromboembolien von Prof. Dr. Stavros Konstantinides, Mainz / Redaktion: CME-Verlag Zusammenfassung
Herbsttagung der Deutschen Gesellschaft für Kardiologie (DGK): Orale Antikoagulation bei Vorhofflimmer
 Herbsttagung der Deutschen Gesellschaft für Kardiologie (DGK) Orale Antikoagulation bei Vorhofflimmern Update 2014 Düsseldorf (10. Oktober 2014) Nicht-VKA orale Antikoagulanzien (NOAC) haben nach Jahrzehnten
Herbsttagung der Deutschen Gesellschaft für Kardiologie (DGK) Orale Antikoagulation bei Vorhofflimmern Update 2014 Düsseldorf (10. Oktober 2014) Nicht-VKA orale Antikoagulanzien (NOAC) haben nach Jahrzehnten
Antikoagulation und Thrombozytenaggregationshemmung
 Antikoagulation und Thrombozytenaggregationshemmung Kurze Übersicht der aktuellen Therapieoptionen Peter Bobbert Innere Medizin 26. Oktober 2015 Akademisches Lehrkrankenhaus der Charité Universitätsmedizin
Antikoagulation und Thrombozytenaggregationshemmung Kurze Übersicht der aktuellen Therapieoptionen Peter Bobbert Innere Medizin 26. Oktober 2015 Akademisches Lehrkrankenhaus der Charité Universitätsmedizin
1. Prophylaxe-Seminar des KNS. Christian Nolte. Stents, OP oder konservative Behandlung der Karotisstenose? Christian H Nolte, Berlin
 Stents, OP oder konservative Behandlung der Karotisstenose? Christian H Nolte, Berlin Häufigkeit von Karotisstenosen (>50%) 1. Prophylaxe-Seminar des KNS Stenosegrad (distaler = NASCET= B-A/C) Symptomatisch
Stents, OP oder konservative Behandlung der Karotisstenose? Christian H Nolte, Berlin Häufigkeit von Karotisstenosen (>50%) 1. Prophylaxe-Seminar des KNS Stenosegrad (distaler = NASCET= B-A/C) Symptomatisch
Blutgerinnungsmanagement aus der Sicht des Gerinnungsexperten
 Blutgerinnungsmanagement aus der Sicht des Gerinnungsexperten Sabine Eichinger Univ. Klinik für Innere Medizin I Medizinische Universität Wien Direkte orale Antikoagulantien Eliquis Apixaban Lixiana Edoxaban
Blutgerinnungsmanagement aus der Sicht des Gerinnungsexperten Sabine Eichinger Univ. Klinik für Innere Medizin I Medizinische Universität Wien Direkte orale Antikoagulantien Eliquis Apixaban Lixiana Edoxaban
Antikoagulation bei erhöhtem gastro-intestinalem Blutungsrisiko
 Antikoagulation bei erhöhtem Antikoagulation bei Blutungsanamnese im GI-Trakt: Balanceakt zwischen Blutung, Ischämie und Embolie Prof. Frank M. Baer Interdisziplinäre Fortbildung, St. Antonius KH, 9.5.2012
Antikoagulation bei erhöhtem Antikoagulation bei Blutungsanamnese im GI-Trakt: Balanceakt zwischen Blutung, Ischämie und Embolie Prof. Frank M. Baer Interdisziplinäre Fortbildung, St. Antonius KH, 9.5.2012
Effektgrößen. Evidenz-basierte Medizin und Biostatistik, Prof. Andrea Berghold
 Effektgrößen 2x2Tafel Therapie Medikament 1 Medikament 2 Summe Misserfolg 450 = a 300 = c 750 = (a+c) Endpunkt Erfolg 550 = b 700 = d 1250 = (b+d) Vergleich von 2 Therapien; Endpunkt binär Summe 1000 =
Effektgrößen 2x2Tafel Therapie Medikament 1 Medikament 2 Summe Misserfolg 450 = a 300 = c 750 = (a+c) Endpunkt Erfolg 550 = b 700 = d 1250 = (b+d) Vergleich von 2 Therapien; Endpunkt binär Summe 1000 =
Kardio-Onkologie Prof. C. Tschöpe Charite
 Prof Carsten Tschöpe Kardio-Onkologie Pathophysiologie der Kardiotoxzität von Chemotherapeutika Michelle W. Bloom et al. Circ Heart Fail. 2016 Klinische Risikofaktoren für Kardiotoxizität Zamorano JL
Prof Carsten Tschöpe Kardio-Onkologie Pathophysiologie der Kardiotoxzität von Chemotherapeutika Michelle W. Bloom et al. Circ Heart Fail. 2016 Klinische Risikofaktoren für Kardiotoxizität Zamorano JL
UFH vs. NMH als Antikoagulation von Intensivpatienten: Pro NMH
 UFH vs. NMH als Antikoagulation von Intensivpatienten: Pro NMH Prof. Dr. Christian von Heymann, DEAA Klinik für Anästhesiologie, Intensivmedizin, Notfallmedizin und Schmerztherapie Vivantes Klinikum im
UFH vs. NMH als Antikoagulation von Intensivpatienten: Pro NMH Prof. Dr. Christian von Heymann, DEAA Klinik für Anästhesiologie, Intensivmedizin, Notfallmedizin und Schmerztherapie Vivantes Klinikum im
Vorhofohrverschluss anstelle von lebenslang Marcumar bei Vorhofflimmern?
 Vorhofohrverschluss anstelle von lebenslang Marcumar bei Vorhofflimmern? -10. Innovationsgipfel der MHH- Prof. Dr. med. Gunnar Klein Rhythmologie und Elektrophysiologie der Klinik für Kardiologie & Angiologie,
Vorhofohrverschluss anstelle von lebenslang Marcumar bei Vorhofflimmern? -10. Innovationsgipfel der MHH- Prof. Dr. med. Gunnar Klein Rhythmologie und Elektrophysiologie der Klinik für Kardiologie & Angiologie,
5. Prophylaxe-Seminar des KNS
 Welche Antihypertensiva für r wen? Ulrich Kintscher Center for Cardiovascular Research, CCR, Institut für Pharmakologie, Charité-Universitätsmedizin Berlin U N I V E R S I T Ä T S M E D I Z I N B E R L
Welche Antihypertensiva für r wen? Ulrich Kintscher Center for Cardiovascular Research, CCR, Institut für Pharmakologie, Charité-Universitätsmedizin Berlin U N I V E R S I T Ä T S M E D I Z I N B E R L
KHK und Vorhofflimmern: Immer noch ein heißes Eisen?! Koronare Herzkrankheit und Vorhofflimmern. Koronare Herzkrankheit und Vorhofflimmern
 Markus Seige Martha-Maria Krankenhaus Halle-Dölau KHK und Vorhofflimmern: Immer noch ein heißes Eisen?! Warum kann diese Krankheitskombination ein heißes Eisen darstellen? 1 Gemeinsames Auftreten Patienten
Markus Seige Martha-Maria Krankenhaus Halle-Dölau KHK und Vorhofflimmern: Immer noch ein heißes Eisen?! Warum kann diese Krankheitskombination ein heißes Eisen darstellen? 1 Gemeinsames Auftreten Patienten
2008, Weihs Wolfgang. Unterbrechung der antikoagulatorischen Therapie. W. Weihs Department für Kardiologie und Intensivmedizin
 Unterbrechung der antikoagulatorischen Therapie W. Weihs 30.10.2008 Agenda Unterbrechung der OAK Marcoumar Sintrom Unterbrechung der Plättchenaggregation ASS Plavix Kombination OAK + ASS + Plavix Agenda
Unterbrechung der antikoagulatorischen Therapie W. Weihs 30.10.2008 Agenda Unterbrechung der OAK Marcoumar Sintrom Unterbrechung der Plättchenaggregation ASS Plavix Kombination OAK + ASS + Plavix Agenda
Hormonersatz-Therapie nach der Menopause und die so genannte Timing- Hypothese
 AMB 2007, 41, 85 Hormonersatz-Therapie nach der Menopause und die so genannte Timing- Hypothese Vor einem Jahr haben wir in einem Leitartikel über den (vor-)letzten Stand der Debatte zur Hormonersatz-Therapie
AMB 2007, 41, 85 Hormonersatz-Therapie nach der Menopause und die so genannte Timing- Hypothese Vor einem Jahr haben wir in einem Leitartikel über den (vor-)letzten Stand der Debatte zur Hormonersatz-Therapie
Medikament nicht voreilig absetzen
 Schlaganfallvorbeugung, Dabigatran und Todesfälle Medikament nicht voreilig absetzen Berlin (23. November 2011) - Die aktuelle Diskussion um Todesfälle durch Blutungen oder eine erhöhte Herzinfarktrate
Schlaganfallvorbeugung, Dabigatran und Todesfälle Medikament nicht voreilig absetzen Berlin (23. November 2011) - Die aktuelle Diskussion um Todesfälle durch Blutungen oder eine erhöhte Herzinfarktrate
Neue orale Antikoagulanzien oder Vitamin-K-Antagonisten? Eine aktuelle Metaanalyse
 AMB 2014, 48, 41 Neue orale Antikoagulanzien oder Vitamin-K-Antagonisten? Eine aktuelle Metaanalyse Zusammenfassung: Die gepoolten Daten der vier großen Phase-III-Studien mit den verschiedenen neuen oralen
AMB 2014, 48, 41 Neue orale Antikoagulanzien oder Vitamin-K-Antagonisten? Eine aktuelle Metaanalyse Zusammenfassung: Die gepoolten Daten der vier großen Phase-III-Studien mit den verschiedenen neuen oralen
Neue Studien, neue Diskussionen, aber keine neuen Regeln: Cholesterinsenker schützen Risikopatienten
 Kommentierte Studie Neue Studien, neue Diskussionen, aber keine neuen Regeln: Cholesterinsenker schützen Risikopatienten Berlin (3. Februar 2011) - Zwei jüngst publizierte große Metaanalysen haben die
Kommentierte Studie Neue Studien, neue Diskussionen, aber keine neuen Regeln: Cholesterinsenker schützen Risikopatienten Berlin (3. Februar 2011) - Zwei jüngst publizierte große Metaanalysen haben die
Arbeitskreis Pharmakotherapie der Ärztekammer Krefeld -
 Arbeitskreis Pharmakotherapie der Ärztekammer Krefeld - zur Prophylaxe von Thrombosen und Schlaganfällen und Therapie bei thromboembolischen Erkrankungen Ersatz für Marcumar oder Heparin? Seit 2011 werden
Arbeitskreis Pharmakotherapie der Ärztekammer Krefeld - zur Prophylaxe von Thrombosen und Schlaganfällen und Therapie bei thromboembolischen Erkrankungen Ersatz für Marcumar oder Heparin? Seit 2011 werden
Antikoagulation im Alter
 Antikoagulation im Alter D. Tsakiris Biel, 1.2.2007 Epidemiologie der TVT Circulation 2003; 107:I4-I8 1 Antikoagulation 2007 ALT Heparine Liquemin Fragmin u.a. Coumarine Marcoumar Sintrom Aspirin Ticlopidin
Antikoagulation im Alter D. Tsakiris Biel, 1.2.2007 Epidemiologie der TVT Circulation 2003; 107:I4-I8 1 Antikoagulation 2007 ALT Heparine Liquemin Fragmin u.a. Coumarine Marcoumar Sintrom Aspirin Ticlopidin
Neuartige orale Gerinnungshemmer zur Schlaganfallprävention bei Vorhofflimmern: Rückblick auf das vergangene und Ausblick auf das kommende Jahr
 Neuartige orale Gerinnungshemmer (novel oral anticoagulants, NOAC) haben zu einer radikalen Veränderung der Möglichkeiten im Bereich der Schlaganfallprävention bei nicht-valvulärem Vorhofflimmern (nonvalvular
Neuartige orale Gerinnungshemmer (novel oral anticoagulants, NOAC) haben zu einer radikalen Veränderung der Möglichkeiten im Bereich der Schlaganfallprävention bei nicht-valvulärem Vorhofflimmern (nonvalvular
Bei Unterbrechung der oralen Antikoagulation: Bridging mit Heparin?
 Bei Unterbrechung der oralen Antikoagulation: Bridging mit Heparin? Patienten mit einem erhöhten Risiko für arterielle oder venöse Thromboembolien erhalten in der Regel dauerhaft eine orale Antikoagulation
Bei Unterbrechung der oralen Antikoagulation: Bridging mit Heparin? Patienten mit einem erhöhten Risiko für arterielle oder venöse Thromboembolien erhalten in der Regel dauerhaft eine orale Antikoagulation
Operativer Eingriff: Bridging
 Bridging STEFAN FRANTZ Operativer Eingriff: Bridging 1 Spezialfall: Was machen bei einem operativen Eingriff? Blutungsrisiko der Operation Schlaganfallsrisiko Was sind die Risikofaktoren für thrombembolische
Bridging STEFAN FRANTZ Operativer Eingriff: Bridging 1 Spezialfall: Was machen bei einem operativen Eingriff? Blutungsrisiko der Operation Schlaganfallsrisiko Was sind die Risikofaktoren für thrombembolische
Dr. Christian Stock Institut für Medizinische Biometrie und Informatik (IMBI) Universitätsklinikum Heidelberg
 Was wäre wenn in allen Krankenhäusern die gleichen Behandlungsentscheidungen getroffen würden wie in spezialisierten Zentren? Eine Untersuchung zum Potential der Thrombolysetherapie bei Hirninfarkt Dr.
Was wäre wenn in allen Krankenhäusern die gleichen Behandlungsentscheidungen getroffen würden wie in spezialisierten Zentren? Eine Untersuchung zum Potential der Thrombolysetherapie bei Hirninfarkt Dr.
Schlafapnoe. Dr. W. Strobel
 Schlafapnoe Dr. W. Strobel 5 min Atempausen mit erhaltenen (reduzierten) Bewegungen von Thorax und Abdomen 5 min Atempausen ohne Bewegungen von Thorax und Abdomen The Sleep, Heart, Health Study 6400 Patienten
Schlafapnoe Dr. W. Strobel 5 min Atempausen mit erhaltenen (reduzierten) Bewegungen von Thorax und Abdomen 5 min Atempausen ohne Bewegungen von Thorax und Abdomen The Sleep, Heart, Health Study 6400 Patienten
DGRh Etanercept bei Ankylosierender Spondylitis: Sicher und wirksam in der klinischen Routineversorgung
 DGRh 2008 - Etanercept bei Ankylosierender Spondylitis: Sicher und wirksam in der klinischen Routineversorgung Berlin (26. September 2008) Patienten mit Ankylosierender Spondylitis (AS) profitieren auch
DGRh 2008 - Etanercept bei Ankylosierender Spondylitis: Sicher und wirksam in der klinischen Routineversorgung Berlin (26. September 2008) Patienten mit Ankylosierender Spondylitis (AS) profitieren auch
Placeboforschung. Beschreibung der Studie. Berücksichtigt wurden nur die Placebo-Daten aus vielen Placebokontrollierten
 Science in School Issue 21: Winter 2011 1 Placeboforschung Übersetzt von Veronika Ebert, Höhere Bundeslehr- und versuchsanstalt für chemische Industrie, Wien Im Anschluss finden Sie einige Details aus
Science in School Issue 21: Winter 2011 1 Placeboforschung Übersetzt von Veronika Ebert, Höhere Bundeslehr- und versuchsanstalt für chemische Industrie, Wien Im Anschluss finden Sie einige Details aus
1. Prophylaxe-Seminar des KNS
 Karl Georg Häusler Reduktion von Schlaganfällen bei Vorhofflimmern Neue Ansätze zur Antikoagulation und zur Rhythmuskontrolle Vorhofflimmern Aktuell ca. 1 Million Patienten mit Vorhofflimmern in Deutschland
Karl Georg Häusler Reduktion von Schlaganfällen bei Vorhofflimmern Neue Ansätze zur Antikoagulation und zur Rhythmuskontrolle Vorhofflimmern Aktuell ca. 1 Million Patienten mit Vorhofflimmern in Deutschland
Wirksamkeit und Sicherheit von Thalidomid in der primären Therapie des multiplen Myeloms
 AMB 2006, 40, 89 Wirksamkeit und Sicherheit von Thalidomid in der primären Therapie des multiplen Myeloms Mit Thalidomid, Lenalidomid und Bortezomib (Velcade ) stehen inzwischen neue Wirkstoffe für die
AMB 2006, 40, 89 Wirksamkeit und Sicherheit von Thalidomid in der primären Therapie des multiplen Myeloms Mit Thalidomid, Lenalidomid und Bortezomib (Velcade ) stehen inzwischen neue Wirkstoffe für die
ATS Basel Sekundärprophylaxe nach Schlaganfall. Stefan Engelter 26. April 2012
 ATS Basel Sekundärprophylaxe nach Schlaganfall Stefan Engelter 26. April 2012 Stroke- Rezidivprävention Prinzipien ANTITROMBOTIKA Übersicht Aetiologie und Number needed to treat OAK versus ASS/Clopidogrel
ATS Basel Sekundärprophylaxe nach Schlaganfall Stefan Engelter 26. April 2012 Stroke- Rezidivprävention Prinzipien ANTITROMBOTIKA Übersicht Aetiologie und Number needed to treat OAK versus ASS/Clopidogrel
Die Lungenembolie im Jahre Leitlinie und praktische Behandlungsrealität
 56. Kongress der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin (DGP): Die Lungenem 56. Kongress der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin (DGP) Die Lungenembolie im
56. Kongress der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin (DGP): Die Lungenem 56. Kongress der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin (DGP) Die Lungenembolie im
Systematische Reviews und Meta-Analysen
 Systematische Reviews und Meta-Analysen Univ.-Prof. DI Dr. Andrea Berghold Institut für Med. Informatik, Statistik und Dokumentation Medizinische Universität Graz Szenario Sollen wir Julians Mittelohrentzündung
Systematische Reviews und Meta-Analysen Univ.-Prof. DI Dr. Andrea Berghold Institut für Med. Informatik, Statistik und Dokumentation Medizinische Universität Graz Szenario Sollen wir Julians Mittelohrentzündung
Tumor und Thrombose. Referat
 Tumor und Thrombose REVIEW VON HILLER E Das thromboembolische Risiko liegt bei Tumorpatien ten nach operativen Eingriffen etwa zweimal so hoch wie bei Nicht- Tumor patien ten, das Risiko für postoperative
Tumor und Thrombose REVIEW VON HILLER E Das thromboembolische Risiko liegt bei Tumorpatien ten nach operativen Eingriffen etwa zweimal so hoch wie bei Nicht- Tumor patien ten, das Risiko für postoperative
Relevanz der Gestagenkomponente und niedrige Dosierungen beschäftigen die HRT-Forschung
 Hormonersatztherapie (HRT) weiterhin im Fokus der Gynäkologie Relevanz der Gestagenkomponente und niedrige Dosierungen beschäftigen die HRT-Forschung London/Hannover (7. September 2009) Die Hormonersatztherapie
Hormonersatztherapie (HRT) weiterhin im Fokus der Gynäkologie Relevanz der Gestagenkomponente und niedrige Dosierungen beschäftigen die HRT-Forschung London/Hannover (7. September 2009) Die Hormonersatztherapie
Ischämischer Schlaganfall, Myokardinfarkt und venöse Thromboembolie unter hormonalen Kontrazeptiva
 AMB 2012, 46, 57 Ischämischer Schlaganfall, Myokardinfarkt und venöse Thromboembolie unter hormonalen Kontrazeptiva Zusammenfassung: Während unter Ethinylestradiol (EE)-haltigen oralen Kontrazeptiva (OK)
AMB 2012, 46, 57 Ischämischer Schlaganfall, Myokardinfarkt und venöse Thromboembolie unter hormonalen Kontrazeptiva Zusammenfassung: Während unter Ethinylestradiol (EE)-haltigen oralen Kontrazeptiva (OK)
Neue Antikoagulanzien
 1. Unabhängiger Fortbildungskongress der Ärztekammer Berlin, Berlin 1.12.2012 Workshop 2: Neue Antikoagulanzien Hans Wille Institut für Klinische Pharmakologie Klinikum Bremen Mitte ggmbh www.pharmakologie
1. Unabhängiger Fortbildungskongress der Ärztekammer Berlin, Berlin 1.12.2012 Workshop 2: Neue Antikoagulanzien Hans Wille Institut für Klinische Pharmakologie Klinikum Bremen Mitte ggmbh www.pharmakologie
Femara schützt wirksam vor Brustkrebsrezidiven, auch wenn die Behandlung erst Jahre nach Abschluss einer Tamoxifen-Therapie einsetzt
 Femara schützt wirksam vor Brustkrebsrezidiven, auch wenn die Behandlung erst Jahre nach Abschluss einer Tamoxifen-Therapie einsetzt - Analyse der entblindeten MA-17-Studiendaten zeigt Vorteile einer Behandlungsauf
Femara schützt wirksam vor Brustkrebsrezidiven, auch wenn die Behandlung erst Jahre nach Abschluss einer Tamoxifen-Therapie einsetzt - Analyse der entblindeten MA-17-Studiendaten zeigt Vorteile einer Behandlungsauf
Klinfor 2011 Klinische Fortbildungstage St. Gallen
 Klinfor 2011 Klinische Fortbildungstage St. Gallen 11.11.2011 Workshop 43 Periinterventionelle antithrombotische Therapie Hans Rickli Fachbereich Kardiologie Miodrag Filipovic Institut für Anästhesiologie
Klinfor 2011 Klinische Fortbildungstage St. Gallen 11.11.2011 Workshop 43 Periinterventionelle antithrombotische Therapie Hans Rickli Fachbereich Kardiologie Miodrag Filipovic Institut für Anästhesiologie
Neue Zielwerte in der Therapie der Hypertonie
 49. Bayerischer Internistenkongress Neue Zielwerte in der Therapie der Hypertonie 7. November 2010 Karl F. Hilgers Medizinische Klinik 4 (Nephrologie / Hypertensiologie) - Universitätsklinikum Erlangen
49. Bayerischer Internistenkongress Neue Zielwerte in der Therapie der Hypertonie 7. November 2010 Karl F. Hilgers Medizinische Klinik 4 (Nephrologie / Hypertensiologie) - Universitätsklinikum Erlangen
Medikamentöse Thromboseprophylaxe Bedeutung der DOAKs
 Medikamentöse Thromboseprophylaxe Bedeutung der DOAKs Knut Kröger Klinik für Gefäßmedizin HELIOS Klinikum Krefeld Primärprophylaxe: primäre perioperative oder passagere VTE-Prophylaxe bei akut erkrankten
Medikamentöse Thromboseprophylaxe Bedeutung der DOAKs Knut Kröger Klinik für Gefäßmedizin HELIOS Klinikum Krefeld Primärprophylaxe: primäre perioperative oder passagere VTE-Prophylaxe bei akut erkrankten
PFO Update. Stefan Kiechl Univ.-Klinik für Neurologie. PFO Update
 PFO Update Stefan Kiechl Univ.-Klinik für Neurologie PFO Update 5.2.2011 Historisches zum Thema 1564 Leonardo Botalli Beschreibung des PFO 1877 Cohnheim Paradoxe Embolie (Erstbeschreibung, Autopsie einer
PFO Update Stefan Kiechl Univ.-Klinik für Neurologie PFO Update 5.2.2011 Historisches zum Thema 1564 Leonardo Botalli Beschreibung des PFO 1877 Cohnheim Paradoxe Embolie (Erstbeschreibung, Autopsie einer
Koronare Herzkrankheit: optimales Management
 ZÜRICH REVIEW-KURS KLINISCHE KARDIOLOGIE 9.April 2015 Koronare Herzkrankheit: optimales Management Orale Antikoagulation und Thrombozytenaggregationshemmer: was ist zu viel? Klinik für Kardiologie Hans
ZÜRICH REVIEW-KURS KLINISCHE KARDIOLOGIE 9.April 2015 Koronare Herzkrankheit: optimales Management Orale Antikoagulation und Thrombozytenaggregationshemmer: was ist zu viel? Klinik für Kardiologie Hans
Herzrhythmusstörungen und Schlaganfall: Primär- und Sekundärprophylaxe
 Bayerischer Internistenkongress Herzrhythmusstörungen und Schlaganfall: Primär- und Sekundärprophylaxe Samstag, 17.10.2015 T. Korte Herz-Gefäss-Zentrum Nymphenburg am Klinikum Dritter Orden Vorhofflimmern
Bayerischer Internistenkongress Herzrhythmusstörungen und Schlaganfall: Primär- und Sekundärprophylaxe Samstag, 17.10.2015 T. Korte Herz-Gefäss-Zentrum Nymphenburg am Klinikum Dritter Orden Vorhofflimmern
Stellenwert alternativer Methoden zur oralen Antikoagulation
 Stellenwert alternativer Methoden zur oralen Antikoagulation Prof. Dr. med. Axel Bauer Leitender Oberarzt 1. Medizinische Klinik Klinikum der Universität München Gut Ising 19.9.2015 Charybdis Quelle: bookpalace.com
Stellenwert alternativer Methoden zur oralen Antikoagulation Prof. Dr. med. Axel Bauer Leitender Oberarzt 1. Medizinische Klinik Klinikum der Universität München Gut Ising 19.9.2015 Charybdis Quelle: bookpalace.com
 Antikoagulation bei DermatochirurgischenEingriffen Bochum 9.9.2017 Dr. Pia Dücker Dilemma -Risikoabwägung Thrombembolieim arteriellen Bereich 20% tödlich, 40% bleibende Behinderung Venöse Thrombembolie6%
Antikoagulation bei DermatochirurgischenEingriffen Bochum 9.9.2017 Dr. Pia Dücker Dilemma -Risikoabwägung Thrombembolieim arteriellen Bereich 20% tödlich, 40% bleibende Behinderung Venöse Thrombembolie6%
Neue Therapieoptionen der oralen Antikoagulation. Inselspital Bern
 Neue Therapieoptionen der oralen Antikoagulation Ilk Rü W lt Ilka Rüsges-Wolter Inselspital Bern Neue Therapieoptionen p der oralen Antikoagulation Exkurs Hämostase Wirkungsweise bisheriger Antikoagulantien
Neue Therapieoptionen der oralen Antikoagulation Ilk Rü W lt Ilka Rüsges-Wolter Inselspital Bern Neue Therapieoptionen p der oralen Antikoagulation Exkurs Hämostase Wirkungsweise bisheriger Antikoagulantien
UNIVERSITÄTSKLINIKUM Schleswig-Holstein. Klinik für Neurologie
 Hintergrund intrakranielle atherosklerotische Gefäßstenosen gehören zu den häufigsten Schlaganfallursachen nach TIA / Stroke aufgrund einer intrakraniellen Stenose von 70-99% besteht ein 23%-iges Risiko
Hintergrund intrakranielle atherosklerotische Gefäßstenosen gehören zu den häufigsten Schlaganfallursachen nach TIA / Stroke aufgrund einer intrakraniellen Stenose von 70-99% besteht ein 23%-iges Risiko
Chicago News: Aktuelles vom ACR 2011: B-Zell-Therapie bei Rheumatoider Arthritis Medizin nach Maß
 Chicago News: Aktuelles vom ACR 2011 B-Zell-Therapie bei Rheumatoider Arthritis Medizin nach Maß Frankfurt am Main (22. November 2011) - Auf dem diesjährigen ACR-Kongress untermauerten gleich drei Studien
Chicago News: Aktuelles vom ACR 2011 B-Zell-Therapie bei Rheumatoider Arthritis Medizin nach Maß Frankfurt am Main (22. November 2011) - Auf dem diesjährigen ACR-Kongress untermauerten gleich drei Studien
