Grosse Bedeutung der linksventrikulären Auswurffraktion
|
|
|
- Jörg Böhmer
- vor 6 Jahren
- Abrufe
Transkript
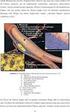
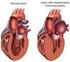
1 Therapie der chronischen Herzinsuffizienz Grosse Bedeutung der linksventrikulären Auswurffraktion Die Herzinsuffizienz ist ein im klinischen Alltag sehr häufiges Syndrom, welches durch die Auswirkungen einer gestörten Füllung und/oder Auswurfleistung des Herzens (primär des linken Ventrikels) zustande kommt. Die Prognose ist ernster als diejenige von vielen Tumorleiden. Im vorliegenden Artikel wird die Therapie der chronischen Herzinsuffizienz gemäss den aktuellen Richtlinien (1) zusammengefasst. Diagnostik Wenn auch nicht primäres Thema des Artikels, so ist eine korrekte Diagnostik doch unabdingbare Voraussetzung für eine adäquate und differenzierte Therapie. Die Diagnostik muss 1) das Syndrom erfassen und es von anderen Krankheitsbildern abgrenzen, und 2) die zugrunde liegenden Mechanismen charakterisieren. Für die Diagnose sind einerseits Symptome und/oder klinische Zeichen und andererseits der objektive Nachweis einer kardialen Dysfunktion notwendig. EKG, Thorax-Röntgenbild und die Bestimmung des B-type natriuretic peptide (BNP) oder des N-terminal-pro-BNP (NT-proBNP) sind die Basisuntersuchungen. Falls diese unauffällig ausfallen, ist eine Herzinsuffizienz unwahrscheinlich. Falls sich Hinweise auf eine Herzinsuffizienz ergeben, muss anschliessend eine Echokardiografie erfolgen. Diese ist bei einer Erstabklärung zwingend (vgl. «Prinzipien der Therapie»). Oft müssen im Verlauf weiterführende Untersuchungen erfolgen (Koronarangiografie, Rechtsherzkatheter, kardiales MRI, Holter-EKG) mit der Frage nach einer in der Echokardiografie nicht offensichtlichen kausalen Therapie-Möglichkeit. Für eine detaillierte Diskussion der Diagnostik wird auf zwei andere Übersichtsartikel verwiesen (2, 3). ABB. 1 Schematischer Vergleich von Struktur und Funktion des linken Ventrikels bei Patienten mit Herzinsuffizienz Herzinsuffizienz mit eingeschränkter (HFrEF) im Unterschied zu Herzinsuffizienz mit erhaltener (HFpEF) linksventrikulärer Auswurffraktion PD Dr. med. Micha T. Maeder Dr. med. Roman Brenner Prof. Dr. med. Hans Rickli Prinzipien der Therapie Zunächst muss immer die Möglichkeit eines kausalen/mechanischen Therapieansatzes geprüft werden. Diese besteht beispielsweise bei einem schweren Klappenvitium (Klappenersatz/-rekonstruktion) oder einer schweren Koronaren Herzkrankheit (Bypass-Operation). Falls dies nicht der Fall ist, kommt eine primär medikamentöse Therapie (und im Verlauf kommen ggf. «Devices») zum Einsatz, wobei die Unterscheidung zwischen Herzinsuffizienz mit reduzierter und erhaltener linksventrikulärer Auswurffraktion (heart failure with reduced versus preserved ejection fraction; HFrEF versus HFpEF) absolut entscheidend ist. Patienten mit HFrEF (jünger, häufiger zugrunde liegende Koronare Herzkrankheit) und HFpEF (älter, häufiger zugrunde liegende hypertensive Herzkrankheit) unterscheiden sich demografisch bezüglich kardialer Struktur und Funktion (Abb. 1) grundlegend. Zu beachten ist, dass die aktuelle HFrEF-Therapie aus Studien mit Patienten mit einer LVEF < 35% oder <40% abgeleitet ist, während es für Patienten mit einer LVEF 40 49% kaum Daten gibt. Die aktuellen Richtlinien (1) definieren daher eine dritte Kategorie einer Herzinsuffizienz mit einer LVEF in diesem Graubereich (heart failure with mid-range ejection fraction; HFmrEF). Vieles spricht aber trotzdem dafür, dass Patienten mit HFmrEF medikamentös wie HFrEF-Patienten behandelt werden sollen. Wichtig für die Differentialtherapie ist die Definition der Symptomatik gemäss New York Heart Association (NYHA)-Klasse (I: keine Symptome bei alltäglichen Belastungen, II: Symptome bei alltäglichen Belastungen wie Treppensteigen, III: Symptome schon bei kleinen Belastungen wie Geradeausgehen, IV: Symptome in Ruhe). Therapie der HFrEF (Tab. 1) Angiotensin-Converting-Enzyme-Inhibitoren (ACE-I) /Blocker (ARB) Die ACE-I stellen neben Betablockern und Mineralokortikoid- Rezeptor-Antagonisten (MRA) einen der drei Grundpfeiler der HFrEF-Therapie dar (Abb. 2). Diese drei Medikamentenklassen der informierte arzt _ 12_
2 ABB. 2 Darstellung der schrittweisen Etablierung der Therapie (Medikamente, Devices) von Patienten mit Herzinsuffizienz mit eingeschränkter Auswurffraktion (HFrEF) (vereinfacht gemäss (1)). Siehe auch Tabelle 1 und Text Abkürzungen: ACE-I=Angiotensin Converting Enzyme-Inhibitor, ARB: Blocker, ARNI=Neprilysin-Inhibitor, CRT=kardiale Resynchronisationstherapie, HTPL=Herztransplantation, LVEF=left ventricular ejection fraction (linksventrikuläre Auswurffraktion), MRA=Mineralokortikoid-Rezeptor-Antagonist, NYHA=New York Heart Association. Kommentare: 1 ARB nur bei echter ACE-I-Unverträglichkeit 2 Differentialtherapie nach initialer NYHA-Klasse gemäss Design der beiden grossen Studien, die Richtlinien legen sich diesbezüglich aber nicht fest 3 gemäss Studiendesign B-type natriuretic peptide (BNP) >150 ng/l oder N-terminal-pro-BNP (NT-proBNP) >600 ng/l (falls nicht hospitalisiert innert 12 Monaten) oder BNP>100 ng/l oder NT-proBNP>400 ng/l falls hospitalisiert wegen Herzinsuffizienz innert der letzten 12 Monate 4 beste Wirksamkeit bei Patienten mit Linksschenkelblock und QRS-Dauer >150 ms 5 ARNI, CRT und Ivabradin können und sollen schrittweise kombiniert werden solange NYHA II und das Indikationsprofil stimmt. Zu beachten ist, dass die Datenlage für ARNI und CRT besser ist als für Ivabradin antagonisieren die hochregulierten, zur Krankheitsprogression führenden Systeme (Renin-Angiotensin-Aldosteron-System und sympathisches Nervensystem) im Sinne einer «neurohumoralen» und führen zu einem «reversen Remodeling» (Regredienz der pathologischen linksventrikulären Dilatation/Dysfunktion, vgl. Abb. 1). Ein ACE-I ist grundsätzlich für alle Patienten mit HFrEF indiziert. Ein ARB soll nicht primär, sondern nur bei echter ACE-I-Unverträglichkeit (z.b. ACE-I-Husten) eingesetzt werden. Die ACE-I sollen tief dosiert begonnen und unter Kontrolle von Klinik, Kreatinin und Kalium langsam gesteigert werden (z.b. Lisinopril: Beginn mit 1 x 2.5 mg/d, Dosis verdoppeln alle 14 Tage bis max. 1 x 20 bis 1 x 30 mg/d). Patienten ohne vorbestehende Hypertonie werden unter ACE-I oft hypoton, was per se (ohne Symptome) nicht zum Absetzen bzw. zur Dosis-Reduktion führen soll. Zu symptomatischen Hypotonien kommt es vor allem, wenn die Patienten zu stark mit Schleifendiuretika vorbehandelt sind. Entsprechend sollen die Schleifendiuretika, die per se keinen Effekt auf die Prognose haben, beim Erreichen eines euvolämen Zustands, zwecks besserer Verträglichkeit des ACE-I reduziert werden. Die Kombination eines ACE-I mit einem ARB kommt nur in Frage, wenn ein MRA nicht toleriert wird. Betablocker Betablocker sollen nur in stabilem Zustand (d.h. nicht im Rahmen der akuten Dekompensation) niedrig dosiert begonnen und ebenfalls langsam aufdosiert werden (z.b. Bisoprolol 1 x 1.25 mg/d, verdoppeln alle 14 Tage bis 5 10 mg/d). Symptomatisch profitieren Patienten mit HFrEF in der Regel nicht/kaum vom Betablocker; initial überwiegen oft Nebenwirkungen. Der prognostische Nutzen ist aber sehr gut belegt (gilt aber streng genommen nur für Patienten im Sinusrhythmus), weshalb das Etablieren eines Betablockers (Bisoprolol, Metoprolol-Tartrat, Carvedilol, Nebivolol) in einer möglichst hohen Dosierung bei allen HFrEF-Patienten angestrebt werden muss. Mineralokortikoidrezeptor-Antagonisten Eine prognostischer Benefit der MRA ist für das gesamte Symptomspektrum nachgewiesen, weshalb alle HFrEF-Patienten, die nach Etablieren eines ACE-I und eines Betablockers noch symptomatisch sind (NYHA II), mit einem MRA behandelt werden sollen (Abb. 2; Dosierungen s. Tab. 1). Zu beachten ist die Gefahr einer Hyperkaliämie unter ACE-I und MRA. Die Kombination ACEI+ARB+MRA ist aus diesem Grund kontraindiziert. Das Auftreten einer Gynäkomastie ist unter Eplerenon deutlich seltener als unter Spironolacton. Weitere Optionen Falls Patienten unter ACE-I, Betablocker und MRA in optimalen Dosierungen symptomatisch bleiben (auch wenn «nur» NYHA II), muss aus prognostischen Gründen ein Ausbau der Therapie angestrebt werden (Abb. 2). Dafür gibt es primär drei Optionen: den Neprilysin-Inhibitor (ARNI) Sacubitril/ Valsartan, den If-Kanal-Hemmer Ivabradin und die kardiale Resynchronisationstherapie (CRT). Diese Therapien können und sollen (falls möglich) im Verlauf kombiniert werden. ARNI: Sacubitril/Valsartan ist die Kombination eines ARB mit einem Neprilysin-Inhibitor. Letzterer hemmt den Abbau von BNP und erhöht somit die Verfügbarkeit dieses endogenen natriuretischen und vasodilatierenden Peptids. Sacubitril/Valsartan ist dem Standard-ACE-I Enalapril bezüglich Überlebens und Rehospitalisationen bei Patienten überlegen, die zuvor mit ACE-I oder ARB der informierte arzt _ 12_
3 behandelt wurden (keine Daten für ACE-I-/ARB-naive Patienten). Somit muss die Umstellung auf Sacubitril/Valsartan erwogen werden, falls der Patient unter einer maximal ausdosierten Therapie mit ACE-I/ARB, Betablocker und MRA symptomatisch bleibt (NYHA II), und BNP oder NT-proBNP mindestens noch leicht erhöht sind (gemäss Studien-Design, Abb. 2). Bei der Umstellung von ACE-I auf ARNI ist aufgrund des Risikos eines Angioödems ein mindestens 36 h ACE-I-freies Intervall zu beachten (gilt nicht für die Umstellung von ARB auf ARNI). Sacubitril/Valsartan ist relativ stark blutdrucksenkend und wurde nur bei Patienten untersucht, die unter einem ACE-I oder ARB in einer Dosis äquivalent zu Enalapril 2 x1 0 mg einen systolischen Blutdruck von mindestens mmhg aufweisen. Zu beachten ist zudem, dass sich das BNP bei Therapie mit einem ARNI nicht mehr als Verlaufsparameter der Herzinsuffizienz eignet (falsch hohe Werte), während das NT-proBNP unbeeinflusst bleibt. Ivabradin: Ivabradin senkt selektiv die Herzfrequenz im Sinusknoten (wirkt nur bei Sinusrhythmus, nicht bei Vorhofflimmern) und führt ähnlich wie ein Betablocker zu einem günstigen «reversen Remodeling» (kann aber nicht gleichwertig zum Betablocker angesehen werden; klar weniger gute Evidenz). Ivabradin reduziert bei Patienten mit einer Herzfrequenz 70/min unter ACE-I/ARB, MRA und Betablocker in der maximalen tolerierten Dosis (oder ohne Betablocker bei echter Intoleranz) das Risiko von Re-Hospitalisationen. CRT: Bei Patienten mit breitem QRS-Komplex (Tab. 1) optimiert CRT («biventrikulärer Schrittmacher») den linksventrikulären Kontraktionsablauf und führt zu einem reversen Remodeling. Patienten mit Sinusrhythmus, Linksschenkelblock und sehr breitem QRS-Komplex (> 150 ms) profitieren am meisten. Patienten mit schmalem QRS-Komplex (< 130 ms) profitieren nicht. Tab. 1 Übersicht über Medikamente und andere Massnahmen zur Behandlung der Herzinsuffizienz mit reduzierter Auswurffraktion (heart failure with reduced ejection fraction, HFrEF; siehe auch Abb. 2) Medikamentenklasse Dosierung Wirkprinzip Indikation Schleifendiuretika Angiotensin-Converting Enzyme (ACE)-Inhibitoren (ACE-I) Blocker (ARB) Betablocker Mineralokortikoid-Rezeptor-Antagonisten (MRA) Neprilysin-Antagonist (ARNI) Ivabradin (If-Kanal-Hemmer) Digoxin Implantierbarer Kardioverter-Defibrillator (ICD) Kardiale Resynchronisationstherapie (CRT) Aerobes Training z.b. Torasemid mg/d (in der Regel 1 Dosis am Morgen; langfristig möglichst tiefe Dosierung anstreben) z.b. Lisinopril 1 x mg/d (möglichst hohe Dosierung anstreben) z.b. Valsartan 2 x 40 mg bis 2 x 160 mg (möglichst hohe Dosierung anstreben) z.b. Bisoprolol mg/d (möglichst hohe Dosierung anstreben) NYHA III/IV: Spironolacton 1 x 25 mg/d NYHA II: Eplerenon 1 x mg/d Sacubitril/Valsartan 2 x 50 2 x 200 mg/d Start mit 2 x 5 mg/d (je nach Herzfrequenz Reduktion auf 2 x 2.5 mg oder Steigerung auf 2 x 7.5 mg) 1 x mg/d, selten mehr (Dosierung abhängig von Nierenfunktion) Zunächst im Rahmen eines strukturierten Rehabilitationsprogramms Diurese/Natriurese Nachlastsenkung, neurohumorale Nachlastsenkung, neurohumorale, neurohumorale Kalium-Retention, neurohumorale Valsartan: vgl. ARB Sacubitril: Neprilysin-Hemmung (Hemmung des Abbaus von BNP) (nur bei Sinusrhythmus) Kein Effekt auf Blutdruck, positiv inotrop Verhinderung plötzlicher Herztod Verbesserung linksventrikuläre Funktion durch Optimierung des Kontraktionsablaufs Verbesserung Leistungsfähigkeit Weiterführende Informationen zu all diesen Aspekten sind in den aktuellen Richtlinien verfügbar (3) Symptomatische Behandlung chronische HFrEF Alle Patienten mit chronischer HFrEF (Verbesserung der Prognose) Patienten mit chronischer HFrEF, die keinen ACE-I tolerieren können (Verbesserung der Prognose); gleichzeitige Gabe mit ACE-I nur in Ausnahmefällen sinnvoll (MRA-Unverträglichkeit) Alle Patienten mit chronischer HFrEF (Verbesserung der Prognose) Alle Patienten mit chronischer HFrEF (Verbesserung der Prognose) Chronische HFrEF-Patienten, die unter ACE-I (oder ARB) + Betablocker + MRA noch symptomatisch sind (NYHA II) Patienten mit HFrEF (LVEF 35%), die unter ACE-I, Betablocker (maximal mögliche Dosis) und MRA noch symptomatisch sind (NYHA II) und eine Herzfrequenz 70/min aufweisen Reservemedikament für Patienten mit HFrEF und Sinusrhythmus, die unter ACEI/ARB, Betablocker und MRA noch symptomatisch sind Primärprophylaxe: HFrEF mit LVEF 35% unter optimaler medikamentöser Therapie Sekundärprophylaxe: überlebter plötzlicher Herztod, unabhängig von LVEF HFrEF mit breitem QRS-Komplex (> 130 ms; beste Wirksamkeit für Patienten mit Linksschenkelblock und QRS > 150 ms) und NYHA II trotz Standardtherapie Alle Patienten mit HFrEF (Verbesserung Leistungsfähigkeit, Reduktion Risiko Hospitalisation) _ 2016 _ der informierte arzt
4 Tab. 2 Situation Vorhofflimmern Bradykardie / Pausen Diabetes (Typ 2) Hypertonie Anämie/ Eisenmangel Niereninsuffizienz COPD / Asthma Schlafbezogene Atemstörungen Schmerzen Spezielle Situationen bei Patienten mit HFrEF Kommentar Orale Antikoagulation in der Regel indiziert (Vitamin K-Antagonisten oder neue orale Antikoagulantien [NOACs]; NOACs aber kontraindiziert bei mechanischen Klappen oder mindestens mittelschwerer Mitralstenose sowie bei schwerer Niereninsuffizienz) Rhythmuskontrolle ist Frequenzkontrolle prinzipiell nicht überlegen Frequenzkontrolle: Ziel-Herzfrequenz / min (ev. 110 / min), primär durch Betablocker, Digoxin Diltiazem und Verapamil kontraindiziert (gilt nicht für HFpEF) gewisse Patienten profitieren symptomatisch vom Sinusrhythmus (d. h. Rhythmuskontrolle); in diesem Fall kommen Amiodarone, elektrische Kardioversion oder Pulmonalveneninsolation in Frage Dronedarone und Klasse I-Antiarrhythmika kontraindiziert bei therapierefraktärem Vorhofflimmern: Option der AV-Knoten-Ablation nach Schrittmacher-Implantation (CRT) generell: bei asymptomatischen Pausen < 3 Sekunden kein zwingender Handlungsbedarf, allerdings müssen «unnötige»/nicht indizierte / kontraindizierte Medikamente gestoppt/reduziert werden (Nicht-Dihydropyridin-Kalziumkanalblocker, Ivabradin, Digoxin), und das Kalium muss überprüft werden Sinusrhythmus: Reduktion der Frequenz-senkenden Medikamente (Betablocker zuletzt) um Pacing-Indikation zu vermeiden Vorhofflimmern: Reduktion der Frequenz-senkenden Medikamente (inklusive Betablocker da der prognostische Nutzen bei HFrEF und Vorhofflimmern nicht bewiesen ist) falls trotzdem Indikation für Pacing (Pausen, höhergradiger AV-Block, Brady-Tachy-Syndrom): CRT bei vermutetem hohen Anteil an rechtsventrikulärem Pacing Glitazone kontraindiziert (Risiko der Verschlechterung der Herzinsuffizienz-Symptomatik) Metformin wird als Medikament der ersten Wahl empfohlen sehr vielversprechende Daten für Empagliflozin primär Therapie mit den prognostisch wichtigen Medikamenten, d. h. ACE-I (oder ARB oder Sacubitril / Valsartan), Betablocker und MRA sowie Schleifendiuretikum bei ungenügender Wirkung: Amlodipin 5 10 mg / d Diltiazem und Verapamil kontraindiziert (gilt nicht für HFpEF) zunächst Suche nach Ursache keine Rolle für Erythropoese-stimulierende Substanzen Gabe von iv Eisencarboxymaltose (gemäss Eisendefizit) bei Patienten, die unter Standard-Therapie noch symptomatisch sind und einen Eisenmangel aufweisen (Ferritin < 100 mcg / l oder mcg / l+transferrin-sättigung < 20%) (Verbesserung Symptomatik und Leistungsfähigkeit) wenig Daten für Patienten mit schwerer Niereninsuffizienz (egfr <30 ml / min / 1.73 m 2 ), interdisziplinäre Betreuung sinnvoll bei egfr ml / min / 1.73 m 2 : engmaschige Kontrolle von Nierenfunktion und Kalium; bei Absinken der egfr: kritische Überprüfung von klinischem Status (Hypovolämie?) und Medikation; kein sofortiges Absetzen aller Medikamente, sondern Diskussion mit Herzinsuffizienz-Spezialisten / Nephrologen keine Kontraindikation für Betablocker bei COPD relative Kontraindikation für Betablocker bei Asthma bronchiale zentrale Schlafapnoe: adaptive Servoventilation kontraindiziert (erhöhte Mortalität) obstruktive Schlafapnoe (OSA): Behandlung mit continuous positive airway pressure (CPAP) für Patienten mit symptomatischer OSA, weitere Indikationen noch unklar Nicht-steroidale Antirheumatika / COX-2-Inhibitoren kontraindiziert (Gefahr der Flüssigkeitsretention) egfr: estimated glomerular filtration rate, geschätzte glomeruläre Filtrationsrate HFpEF: heart failure with preserved ejection fraction, Herzinsuffizienz mit erhaltener Pumpfunktion Implantierbarer Kardioverter-Defibrillator (ICD): Der ICD hat keinen Einfluss auf die linksventrikuläre Dysfunktion und die Symptome, sondern verhindert den plötzlichen Herztod. Alle HFrEF-Patienten mit anhaltend tiefer LVEF < 35% haben grundsätzlich eine primärprophylaktische Indikation für einen ICD (mit / ohne CRT). Ein ICD soll nicht früh (innert 40 Tagen) nach Myokardinfarkt implantiert werden, da zu diesem Zeitpunkt das Erholungspotential des linken Ventrikels noch nicht abgeschätzt werden kann. In dieser Periode könnten Patienten unter Umständen mit einer «Life-West» (tragbarer Defibrillator) geschützt werden. Ein ICD ist nicht sinnvoll für schwer kranke Patienten (NYHA IV) ohne Optionen für die Behandlung der Pumpschwäche bzw. für Patienten mit einer Lebenserwartung unter einem 1 Jahr. Spezielle Situationen In Tabelle 2 sind einige Massnahmen in speziellen, aber häufigen Situationen zusammengefasst. Der Umfang des Artikels erlaubt keine weitere Diskussion dieser Aspekte. Dafür wird auf die aktuellen Richtlinien (1) verwiesen. Therapie der HFpEF (Tab. 3) Im Gegensatz zu HFrEF gibt es für Patienten mit HFpEF nach wie vor keine Therapie, welche das Überleben nachweislich verbessert. Insbesondere Studien zu ACE-I und ARB sind neutral ausgefallen. Für Betablocker ist die Datenlage sehr spärlich. Der MRA Spironolacton verbessert das Überleben von HFpEF-Patienten ebenfalls nicht, vermag aber das Risiko von Re-Hospitalisationen wegen Herzinsuffizienz zu reduzieren. Somit hat dieses Medikament einen _ 2016 _ der informierte arzt
5 Tab. 3 Übersicht über Medikamente, die bei der Behandlung von Patienten mit Herzinsuffizienz mit erhaltener Auswurffraktion (heart failure with preserved ejection fraction, HFpEF) zum Einsatz kommen können (kein Medikament mit nachgewiesener Mortalitätsreduktion) Medikamentenklasse Dosierung Wirkprinzip Indikation Schleifendiuretika z.b. Torasemid mg/d (in der Regel 1 Dosis am Morgen; langfristig möglichst tiefe Dosierung anstreben) Angiotensin-converting enzyme (ACE)-Inhibitoren (ACE-I) Diurese/Natriurese Symptomatische Behandlung chronische HFpEF z.b. Lisinopril 1 x mg/d Blutdruck-Senkung Arterielle Hypertonie Blocker (ARB) z.b. Candesartan 1 x 4 mg bis 1 x 32 mg Blutdruck-Senkungen Arterielle Hypertonie Betablocker z.b. Bisoprolol mg/d Frequenz-Kontrolle bei Vorhofflimmern Mineralokortikoidrezeptor- Antagonisten (MRA) Spironolacton 1 x 25 mg/d neurohumorale Option bei Patienten mit chronischer HFpEF (Reduktion Re-Hospitalisationen) Digoxin 1 x mg/d, selten mehr (Dosierung abhängig von Nierenfunktion) Frequenz-Kontrolle bei Vorhofflimmern Amlodipin 1 x 5 10 mg/d Blutdruck-Senkung Arterielle Hypertonie Kalziumkanalblocker vom Nicht-Dihydropyridin-Typ Verapamil: 3 x 40 mg bis 2 x 240 mg (retardiert) Diltiazem: 2 x 90 mg bis 2 x 120 mg Blutdruck-Senkung Frequenz-Kontrolle bei Vorhofflimmern Positiv lusitrope Wirkung (verbesserte linksventrikuläre Relaxation, klinischer Nutzen aber unklar) Alle Patienten mit HFpEF (Verbesserung Leistungsfähigkeit) Aerobes Training Zunächst im Rahmen eines strukturierten Rehabilitationsprogramms Verbesserung Leistungsfähigkeit gewissen Stellenwert. Symptomatisch sind Schleifendiuretika oft wirksam, wobei deren schmale therapeutische Breite bei HFpEF zu beachten ist (kleiner hypertropher linker Ventrikel mit steiler end-diastolischer Druck-Volumenbeziehung, Risiko der Über-, aber auch Unterfüllung). Hypertensive Patienten sollen primär mit ACE-I oder ARB behandelt werden da diese zumindest sicher sind. Bei Patienten mit Vorhofflimmern muss eine optimale Frequenzoder Rhythmuskontrolle angestrebt werden, wobei es unklar ist, welche Medikamente sich dafür am besten eignen. Wichtig ist auch bei diesen Patienten die Suche nach und ggf. Behandlung einer myokardialen Ischämie. Komorbiditäten sind häufig (z.b. Übergewicht, Lungenerkrankungen, Schlafapnoe) und müssen optimal behandelt werden. Die wesentlichen Aspekte sind in Tabelle 3 zusammengefasst. Für eine detaillierte Diskussion des Themas wird auf einen früheren Artikel in einer Zeitschrift dieses Verlags verwiesen (4). PD Dr. med. Micha T. Maeder Dr. med. Marc Buser Med. pract. Thomas Kaiser Dr. med. Roman Brenner Prof. Dr. med. Hans Rickli Klinik für Kardiologie, Kantonsspital Rorschacherstrasse 95, 9007 micha.maeder@kssg.ch B Interessenkonflikt: Der Erstautor deklariert eine honorierte Advisory Board-Tätigkeit für Novartis, Hersteller von Entresto (Sacubitril/Valsartan) Take-Home Message Die Standard-Therapie bei Patienten mit Herzinsuffizienz mit verminderter linksventrikulärer Auswurffraktion umfasst Angiotensin-Converting- Enzyme-Inhibitoren (ACE-I) bzw. Blocker (ARB), Betablocker und Mineralokortikoid-Rezeptor-Antagonisten (MRA) Der Neprilysin-Inhibitor Sacubitril/Valsartan, der If-Kanal-Inhibitor Ivabradin, die kardiale Resynchronisationstherapie sowie die Implantation eines Kardioverter-Defibrillators sind weitere Medikamente / Massnahmen, die bei geeigneten Patienten die Prognose verbessern Eine Umstellung von einem ACE-I oder einem ARB auf Sacubitril/ Valsartan ist sinnvoll, wenn der Patient unter der Standard-Therapie (ACE-I oder ARB, Betablocker, MRA) noch symptomatisch ist (mindestens NYHA II) Bei der Umstellung von ACE-I/ARB auf Sacubitril/Valsartan sind ein 36-stündiges ACE-I-freies Intervall (gilt nicht für ARB) und der im Vergleich zu ACE-I/ARB stärker blutdrucksenkende Effekt von Sacubitril/ Valsartan zu beachten Für Patienten mit Herzinsuffizienz mit erhaltener linksventrikulärer Auswurffraktion gibt es nach wie vor keine Therapie, welche das Überleben verlängert. Diese Patienten müssen symptomatisch behandelt werden Literatur: 1. Ponikowski P, Voors AA, Anker SD, Bueno H, Cleland JG, Coats AJ, Falk V, González-Juanatey JR, Harjola VP, Jankowska EA, Jessup M, Linde C, Nihoyannopoulos P, Parissis JT, Pieske B, Riley JP, Rosano GM, Ruilope LM, Ruschitzka F, Rutten FH, van der Meer P ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: The Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC). Developed with the special contribution of the Heart Failure Association (HFA) of the ESC. Eur Heart J 2016;37: Maeder MT, Rickli H. Diagnostik der Herzinsuffizienz. Ther Umsch 2011;68: Maeder MT, Rickli H. Herzinsuffizienz mit erhaltener linksventrikulärer Pumpfunktion. Praxis 2013;102: Maeder MT, Rickli H. Herzinsuffizienz mit erhaltener linksventrikulärer Pumpfunktion. Info@herz+gefäss 2015;2:15-9 der informierte arzt _ 12_
Herzinsuffizienz Update
 Herzinsuffizienz Update Otmar Pfister Kardiologie USB Fallbeispiel: Herr C 68-jährig Ischämische Herzkrankheit mit neu schwer reduzierter Pumpfunktion (LVEF 25%, Vorwert 42%, 2013) Bekannte koronare 2-Asterkrankung
Herzinsuffizienz Update Otmar Pfister Kardiologie USB Fallbeispiel: Herr C 68-jährig Ischämische Herzkrankheit mit neu schwer reduzierter Pumpfunktion (LVEF 25%, Vorwert 42%, 2013) Bekannte koronare 2-Asterkrankung
Herzinsuffizienztherapie Die neuen ESC-Leitlinien. Roman Pfister
 Herzinsuffizienztherapie Die neuen ESC-Leitlinien Roman Pfister Herr XY, 73 Jahre Ischämische Kardiomyopathie (EF 28%) Koronare 2-Gefässerkrankung, Z.n. Vorderwandinfarkt `93 ICD Implantation 2010 (primärprophylaktisch)
Herzinsuffizienztherapie Die neuen ESC-Leitlinien Roman Pfister Herr XY, 73 Jahre Ischämische Kardiomyopathie (EF 28%) Koronare 2-Gefässerkrankung, Z.n. Vorderwandinfarkt `93 ICD Implantation 2010 (primärprophylaktisch)
Herzinsuffizienz ESC-Leitlinien 2016
 Herzinsuffizienz ESC-Leitlinien 2016 Gregor Simonis Name der Veranstaltung Ort, Datum Muster heller HG Was ist neu: HFmrEF neu definierte Gruppe zwischen HFpEF und HFrEF Klare diagnostische Kriterien für
Herzinsuffizienz ESC-Leitlinien 2016 Gregor Simonis Name der Veranstaltung Ort, Datum Muster heller HG Was ist neu: HFmrEF neu definierte Gruppe zwischen HFpEF und HFrEF Klare diagnostische Kriterien für
Herzinsuffizienz Update
 Herzinsuffizienz Update Kardiologie Symposium, Herzzentrum Hirslanden Zentralschweiz Donnerstag 5. November 2015 PD Dr. med. Otmar Pfister Leiter Herzinsuffizienz und Rehabilitation Klinik für Kardiologie
Herzinsuffizienz Update Kardiologie Symposium, Herzzentrum Hirslanden Zentralschweiz Donnerstag 5. November 2015 PD Dr. med. Otmar Pfister Leiter Herzinsuffizienz und Rehabilitation Klinik für Kardiologie
Herz und Niereninsuffizienz
 Herz und Niereninsuffizienz MTE 418 Michael Mayr, Nephrologie Thilo Burkard, Kardiologie & Medizinische Poliklinik USB ACE-Inhibitoren oder Angiotensin-Rezeptor- Antagonisten (ARB) und Kreatininanstieg
Herz und Niereninsuffizienz MTE 418 Michael Mayr, Nephrologie Thilo Burkard, Kardiologie & Medizinische Poliklinik USB ACE-Inhibitoren oder Angiotensin-Rezeptor- Antagonisten (ARB) und Kreatininanstieg
Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden?
 Nottwil, 13. April 2013 Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden? René Lerch, Genève Spätkomplikationen des Herzinfarkts Erneuter Infarkt Plötzlicher Herztod 10 30 %
Nottwil, 13. April 2013 Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden? René Lerch, Genève Spätkomplikationen des Herzinfarkts Erneuter Infarkt Plötzlicher Herztod 10 30 %
Herzinsuffizienz. 2 State of the art lectures. Epidemiologie. Definition der Herzinsuffizienz. Häufigste Aetiologien. Diagnostisches Vorgehen
 Epidemiologie Herzinsuffizienz Otmar Pfister Klinik für Kardiologie 0 Prävalenz (%) 14 12 10 8 6 4 2 2004 80er Jahre 70er Jahre 40 50 60 70 80 Alter (Jahre) Prävalenz: Bevölkerung: 2-3% 70-80-jährige:
Epidemiologie Herzinsuffizienz Otmar Pfister Klinik für Kardiologie 0 Prävalenz (%) 14 12 10 8 6 4 2 2004 80er Jahre 70er Jahre 40 50 60 70 80 Alter (Jahre) Prävalenz: Bevölkerung: 2-3% 70-80-jährige:
Herz- und Niereninsuffizienz
 Herz- und Niereninsuffizienz Michael Mayr, Thilo Burkard Nephrologie, Kardiologie und Medizinische Poliklinik ACE-Inhibitoren oder Angiotensin-Rezeptor- Antagonisten (ARB) und Kreatininanstieg Ein Anstieg
Herz- und Niereninsuffizienz Michael Mayr, Thilo Burkard Nephrologie, Kardiologie und Medizinische Poliklinik ACE-Inhibitoren oder Angiotensin-Rezeptor- Antagonisten (ARB) und Kreatininanstieg Ein Anstieg
Herzinsuffizienz Update. Mortalitätssenkung durch HI Therapie. Aldosteron Antagonisten bei Herzinsuffizienz
 Senkung der Mortalität (%) Klassifizierung der Einteilung gemäss Auswurffraktion (LVEF) Update Kardiologie Symposium, Herzzentrum Hirslanden Zentralschweiz Donnerstag 5. ovember 2015 PD Dr. med. tmar Pfister
Senkung der Mortalität (%) Klassifizierung der Einteilung gemäss Auswurffraktion (LVEF) Update Kardiologie Symposium, Herzzentrum Hirslanden Zentralschweiz Donnerstag 5. ovember 2015 PD Dr. med. tmar Pfister
Therapie der Herzinsuffizienz S. Achenbach, Medizinische Klinik 2, Universitätsklinikum Erlangen
 Therapie der Herzinsuffizienz 2013 S. Achenbach, Medizinische Klinik 2, Universitätsklinikum Erlangen Häufigkeit der Herzinsuffizienz 10-20% der 70-80 jährigen 15 Millionen Patienten in der EU Überleben
Therapie der Herzinsuffizienz 2013 S. Achenbach, Medizinische Klinik 2, Universitätsklinikum Erlangen Häufigkeit der Herzinsuffizienz 10-20% der 70-80 jährigen 15 Millionen Patienten in der EU Überleben
Herzinsuffizienz. Otmar Pfister Klinik für Kardiologie
 Herzinsuffizienz Otmar Pfister Klinik für Kardiologie Prävalenz: 14 12 2004 Bevölkerung: 2-3% 70-80- jährige: 10-20% Prävalenz (%) 10 8 6 4 80er Jahre 70er Jahre Mortalität: 50% innerhalb 4 Jahren 2 0
Herzinsuffizienz Otmar Pfister Klinik für Kardiologie Prävalenz: 14 12 2004 Bevölkerung: 2-3% 70-80- jährige: 10-20% Prävalenz (%) 10 8 6 4 80er Jahre 70er Jahre Mortalität: 50% innerhalb 4 Jahren 2 0
Kardiomyopathien. Kardiomyopathien -I- Dilatative, hypertrophe, restriktive und andere. Prof. Dr. med. Matthias Paul
 Kardiomyopathien Kardiomyopathien -I- -I- Dilatative, hypertrophe, restriktive und andere Dilatative, hypertrophe, restriktive und andere Prof. Dr. med. Matthias Paul Department für Kardiologie und Angiologie
Kardiomyopathien Kardiomyopathien -I- -I- Dilatative, hypertrophe, restriktive und andere Dilatative, hypertrophe, restriktive und andere Prof. Dr. med. Matthias Paul Department für Kardiologie und Angiologie
Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns
 AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
Neuigkeiten zur Herzinsuffizienz
 Herzinsuffizienz Epidemiologie Neuigkeiten zur Herzinsuffizienz Tiroler Ärztetage, 24.09.2016 OA Priv.-Doz. Dr. Alois Süssenbacher a.ö. Krankenhaus Innere Medizin alois.suessenbacher@krankenhaus-zams.at
Herzinsuffizienz Epidemiologie Neuigkeiten zur Herzinsuffizienz Tiroler Ärztetage, 24.09.2016 OA Priv.-Doz. Dr. Alois Süssenbacher a.ö. Krankenhaus Innere Medizin alois.suessenbacher@krankenhaus-zams.at
Kardiologische Notfälle. Micha T. Maeder Kardiologie KSSG
 Kardiologische Notfälle Micha T. Maeder Kardiologie KSSG Akutes Koronarsyndrom Schmerz 12-Ableitungs-EKG ST-Hebung >1 mm in 2 benachbarten Extremitätenableitungen oder >2 mm in zwei benachbarten Brustwandableitungen
Kardiologische Notfälle Micha T. Maeder Kardiologie KSSG Akutes Koronarsyndrom Schmerz 12-Ableitungs-EKG ST-Hebung >1 mm in 2 benachbarten Extremitätenableitungen oder >2 mm in zwei benachbarten Brustwandableitungen
Prävention der Herzinsuffizienz und ihrer Komplikationen Integrierte Forschung und Versorgung
 Bedeutung von Diagnostik, Therapie und interdisziplinärer Betreuung und Aufklärung für die Prävention der Herzinsuffizienz und ihrer Komplikationen Integrierte Forschung und Versorgung Stefan Störk Bayerischer
Bedeutung von Diagnostik, Therapie und interdisziplinärer Betreuung und Aufklärung für die Prävention der Herzinsuffizienz und ihrer Komplikationen Integrierte Forschung und Versorgung Stefan Störk Bayerischer
KHK bei Dialysepatienten aktuelle Aspekte / Antianginöse Therapie
 06.12.2013 Berliner Dialyse Seminar KHK bei Dialysepatienten aktuelle Aspekte / Antianginöse Therapie Georg Schlieper gschlieper@ukaachen.de Nephrologie & Klinische Immunologie Todesursachen bei Dialysepatienten
06.12.2013 Berliner Dialyse Seminar KHK bei Dialysepatienten aktuelle Aspekte / Antianginöse Therapie Georg Schlieper gschlieper@ukaachen.de Nephrologie & Klinische Immunologie Todesursachen bei Dialysepatienten
Die Bedeutung des Shuntvolumens bei linksventrikulärer Funktionseinschränkung
 Die Bedeutung des Shuntvolumens bei linksventrikulärer Funktionseinschränkung Dr. med. Michael Liebetrau Gliederung Definition Herzinsuffizienz Shuntfluß und Cardiac Output Beziehung zwischen Herzinsuffizienz
Die Bedeutung des Shuntvolumens bei linksventrikulärer Funktionseinschränkung Dr. med. Michael Liebetrau Gliederung Definition Herzinsuffizienz Shuntfluß und Cardiac Output Beziehung zwischen Herzinsuffizienz
Dossierbewertung A15-60 Version 1.0 Sacubitril/Valsartan Nutzenbewertung gemäß 35a SGB V
 2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Sacubitril/Valsartan gemäß 35a SGB V beauftragt. Die Bewertung erfolgte auf
2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Sacubitril/Valsartan gemäß 35a SGB V beauftragt. Die Bewertung erfolgte auf
ACE-Hemmer. AT1-Rezeptorblocker. www.herzschwaeche-info.de
 ACE-Hemmer Generelles: Sind bei Patienten mit einer Auswurfschwäche des Herzens (sogenannte systolische Herzinsuffizienz) prinzipiell in allen Phasen der Erkrankung sinnvoll Substanznamen: z. B. Captopril,
ACE-Hemmer Generelles: Sind bei Patienten mit einer Auswurfschwäche des Herzens (sogenannte systolische Herzinsuffizienz) prinzipiell in allen Phasen der Erkrankung sinnvoll Substanznamen: z. B. Captopril,
ESC München Schrittmacher, ICD, kardiale Resynchronisation ( CRT ) Dr. Dorothee Meyer zu Vilsendorf
 ESC München 2008 Schrittmacher, ICD, kardiale Resynchronisation ( CRT ) Dr. Dorothee Meyer zu Vilsendorf Klinik für Kardiologie und Internistische Intensivmedizin, Städtische Kliniken Bielefeld ESC München
ESC München 2008 Schrittmacher, ICD, kardiale Resynchronisation ( CRT ) Dr. Dorothee Meyer zu Vilsendorf Klinik für Kardiologie und Internistische Intensivmedizin, Städtische Kliniken Bielefeld ESC München
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie
 Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Schwindel [75] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. V.T. Schulze Version 02.10.2013
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Schwindel [75] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. V.T. Schulze Version 02.10.2013
Pharmakotherapie der chron. Herzinsuffizienz
 Pharmakotherapie der chron. Herzinsuffizienz T. Hohlfeld SS 07 Institut für Pharmakologie und Klinische Pharmakologie HHU Düsseldorf Herzinsuffizienz Definition: Klinisches Syndrom, das durch spez. Symptome(Dyspnoe,
Pharmakotherapie der chron. Herzinsuffizienz T. Hohlfeld SS 07 Institut für Pharmakologie und Klinische Pharmakologie HHU Düsseldorf Herzinsuffizienz Definition: Klinisches Syndrom, das durch spez. Symptome(Dyspnoe,
Optimale Herzinsuffizienztherapie: Fazit für die Praxis
 Optimale Herzinsuffizienztherapie: Fazit für die Praxis Essenz der neuen ESC-Leitlinien für den praktischen Alltag Prof. Dr. Stefan Kääb Klinikum der Ludwig-Maximilians-Universität München Medizinische
Optimale Herzinsuffizienztherapie: Fazit für die Praxis Essenz der neuen ESC-Leitlinien für den praktischen Alltag Prof. Dr. Stefan Kääb Klinikum der Ludwig-Maximilians-Universität München Medizinische
Medikamentöse Therapie: Was brauche ich wirklich?
 Medikamentöse Therapie: Was brauche ich wirklich? Nebenwirkungen Dr. Christoph Hammerstingl Medizinische Klinik und Poliklinik II Universitätsklinikum tsklinikum Bonn Direktor Prof. Dr. G. Nickenig AGENDA
Medikamentöse Therapie: Was brauche ich wirklich? Nebenwirkungen Dr. Christoph Hammerstingl Medizinische Klinik und Poliklinik II Universitätsklinikum tsklinikum Bonn Direktor Prof. Dr. G. Nickenig AGENDA
Herzinsuffizienz: Neue Behandlungsempfehlungen der Europäischen Kardiologen-Gesellschaft
 Herbsttagung der Deutschen Gesellschaft für Kardiologie Herzinsuffizienz: Neue Behandlungsempfehlungen der Europäischen Kardiologen-Gesellschaft Hamburg (12. Oktober 2012) - Vergleicht man die Sterblichkeit
Herbsttagung der Deutschen Gesellschaft für Kardiologie Herzinsuffizienz: Neue Behandlungsempfehlungen der Europäischen Kardiologen-Gesellschaft Hamburg (12. Oktober 2012) - Vergleicht man die Sterblichkeit
Anlage 4a Versorgungsinhalte Modul HI
 Anlage 4a Versorgungsinhalte Modul HI zum Vertrag zur Durchführung des Strukturierten Behandlungsprogramms (DMP) nach 137f SGB V Koronare Herzkrankheit (KHK) zwischen der Kassenärztlichen Vereinigung Sachsen
Anlage 4a Versorgungsinhalte Modul HI zum Vertrag zur Durchführung des Strukturierten Behandlungsprogramms (DMP) nach 137f SGB V Koronare Herzkrankheit (KHK) zwischen der Kassenärztlichen Vereinigung Sachsen
Therapierefraktäre Herzinsuffizienz mit interventrikulärer Asynchronie und asymptomatischer Kammertachykardie
 10.06.2003 Herzinsuffizienz mit Synkopen: Patient (53 Jahre), nach längerem Auslandaufenthalt, mit akutem Herzinfarkt Keywords: Refraktäre Herzinsuffizienz, NYHA III-IV, Bradyarrhythmus, interventrikuläre
10.06.2003 Herzinsuffizienz mit Synkopen: Patient (53 Jahre), nach längerem Auslandaufenthalt, mit akutem Herzinfarkt Keywords: Refraktäre Herzinsuffizienz, NYHA III-IV, Bradyarrhythmus, interventrikuläre
Anlage 3: Arbeitshilfe zum Umgang mit Multimedikation Stand:
 Anlage 3: Arbeitshilfe zum Umgang mit Multimedikation Stand: 21.1.2014 Arbeitshilfen aus der hausärztlichen Leitlinie Multimedikation der Leitliniengruppe Hessen, Stand: 29.10.2013 (http://www.arztbibliothek.de/bibliothek/leitlinie/multimedikation-hausaerztliche-leitlinie)
Anlage 3: Arbeitshilfe zum Umgang mit Multimedikation Stand: 21.1.2014 Arbeitshilfen aus der hausärztlichen Leitlinie Multimedikation der Leitliniengruppe Hessen, Stand: 29.10.2013 (http://www.arztbibliothek.de/bibliothek/leitlinie/multimedikation-hausaerztliche-leitlinie)
Arzneimittel im Blickpunkt 43
 LANR : «LANR» istockphoto.com/davidf Arzneimittel im Blickpunkt 43 Eine Information der Kassenärztlichen Vereinigung Bayerns Verordnungsberatung@kvb.de www.kvb.de/verordnungen Stand: Neuer Wirkansatz in
LANR : «LANR» istockphoto.com/davidf Arzneimittel im Blickpunkt 43 Eine Information der Kassenärztlichen Vereinigung Bayerns Verordnungsberatung@kvb.de www.kvb.de/verordnungen Stand: Neuer Wirkansatz in
C Calcium-Antagonisten 60 ff Nebenwirkungen 61 Captopril 46, 50 Prevention Project 51 Carvedilol 59 Claudicatio intermittens 48
 Sachverzeichnis Sachverzeichnis 87 A Abdomen-Sonographie 38 ACE-Hemmer s. Angiotensin- Converting-Enzym-Hemmer Adipositas 5 Adressen 81 Aktivität, körperliche 44 Albuminurie Definition 37 Rückgang unter
Sachverzeichnis Sachverzeichnis 87 A Abdomen-Sonographie 38 ACE-Hemmer s. Angiotensin- Converting-Enzym-Hemmer Adipositas 5 Adressen 81 Aktivität, körperliche 44 Albuminurie Definition 37 Rückgang unter
P a t i e n t W. S.,, 54 Jahre
 08.02.2012 P a t i e n t W. S.,, 54 Jahre 24 Std. Durchschnittswerte 163 mmhg 126 mmhg 94 mmhg Seite 1 08.02.2012 P a t i e n t W. S.,, 54 Jahre Ursachen einer sekundären Hypertonie, inklusive Schlafapnoe
08.02.2012 P a t i e n t W. S.,, 54 Jahre 24 Std. Durchschnittswerte 163 mmhg 126 mmhg 94 mmhg Seite 1 08.02.2012 P a t i e n t W. S.,, 54 Jahre Ursachen einer sekundären Hypertonie, inklusive Schlafapnoe
Von Asystolie bis Kammerflimmern. Till Heine
 Von Asystolie bis Kammerflimmern Till Heine Erregungsbildung und -leitungssystem bradykarde Herzrhythmusstörungen Bradykardie = HF < 60/min (symptomatisch meist HF < 40/min) Schwindel; Prä-synkopen ( Schwarz-werden-vor-Augen
Von Asystolie bis Kammerflimmern Till Heine Erregungsbildung und -leitungssystem bradykarde Herzrhythmusstörungen Bradykardie = HF < 60/min (symptomatisch meist HF < 40/min) Schwindel; Prä-synkopen ( Schwarz-werden-vor-Augen
Therapierevolution Herzinsuffizienz
 Herzzentrum Therapierevolution Herzinsuffizienz Welche Patienten profitieren von Sacubitril/Valsartan? 14, Zürcher Review Kurs in Klinischer Kardiologie, Donnerstag 14 April 2016 PD Dr. med. Otmar Pfister
Herzzentrum Therapierevolution Herzinsuffizienz Welche Patienten profitieren von Sacubitril/Valsartan? 14, Zürcher Review Kurs in Klinischer Kardiologie, Donnerstag 14 April 2016 PD Dr. med. Otmar Pfister
Fortbildungsveranstaltung Ärztlicher Kreisverband Traunstein Mittwoch , Uhr Klinikum Traunstein
 Fortbildungsveranstaltung Ärztlicher Kreisverband Traunstein Mittwoch 29.6.2016, 19.00 Uhr Klinikum Traunstein Angiotensin-Rezeptor-Neprilysin Hemmung (ARNI) als neue Therapieoption in der Herzinsuffizienztherapie
Fortbildungsveranstaltung Ärztlicher Kreisverband Traunstein Mittwoch 29.6.2016, 19.00 Uhr Klinikum Traunstein Angiotensin-Rezeptor-Neprilysin Hemmung (ARNI) als neue Therapieoption in der Herzinsuffizienztherapie
Update Antihypertensiva
 Update Antihypertensiva Dr. med. Markus Diethelm 26.11.2015 Blutdruck-Zielwerte für Europa ESC/ESH 2004 2007 2013 < 140/90 < 140/90 < 140/90 Vaskuläre Erkrankung* < 130/80 < 130/80 < 140/90 Diabetes mellitus
Update Antihypertensiva Dr. med. Markus Diethelm 26.11.2015 Blutdruck-Zielwerte für Europa ESC/ESH 2004 2007 2013 < 140/90 < 140/90 < 140/90 Vaskuläre Erkrankung* < 130/80 < 130/80 < 140/90 Diabetes mellitus
Entwicklungsstand und Einsatz elektromedizinischer Therapieverfahren
 Entwicklungsstand und Einsatz elektromedizinischer Therapieverfahren L. Károlyi PRAXISKLINIK HERZ UND GEFÄSSE Kardiologie Angiologie Radiologie Nuklearmedizin AKAD. LEHRPRAXISKLINIK DER TU DRESDEN Fortbildung
Entwicklungsstand und Einsatz elektromedizinischer Therapieverfahren L. Károlyi PRAXISKLINIK HERZ UND GEFÄSSE Kardiologie Angiologie Radiologie Nuklearmedizin AKAD. LEHRPRAXISKLINIK DER TU DRESDEN Fortbildung
Neue Therapien in der Herzinsuffizienz
 Herzzentrum Neue Therapien in der Herzinsuffizienz Herzinsuffizienzlunch 30.09.2014 Otmar Pfister Goldstandard Therapie bei syst. HI VAD / HTx ICD (CRT bei LSB mit QRS > 120ms) LVEF 35% Aldosteron Antagonist
Herzzentrum Neue Therapien in der Herzinsuffizienz Herzinsuffizienzlunch 30.09.2014 Otmar Pfister Goldstandard Therapie bei syst. HI VAD / HTx ICD (CRT bei LSB mit QRS > 120ms) LVEF 35% Aldosteron Antagonist
Herzinsuffizienz bei alten Menschen
 Herzinsuffizienz bei alten Menschen Dr. med. Bozana Popovic Sesartic Version 2, Juli 2011 Epidemiologie Die Herzinsuffizienz ist seit Jahrhunderten als Krankheitsbild bekannt und ist durch eine hohe Mortalität
Herzinsuffizienz bei alten Menschen Dr. med. Bozana Popovic Sesartic Version 2, Juli 2011 Epidemiologie Die Herzinsuffizienz ist seit Jahrhunderten als Krankheitsbild bekannt und ist durch eine hohe Mortalität
Inhalte des DMP Koronare Herzkrankheit aktualisiert Neues Modul zur Behandlung von Patienten mit chronischer Herzinsuffizienz
 Inhalte des DMP Koronare Herzkrankheit aktualisiert Neues Modul zur Behandlung von Patienten mit chronischer Herzinsuffizienz Der Gemeinsame Bundesausschuss hat die Inhalte des Disease-Management-Programms
Inhalte des DMP Koronare Herzkrankheit aktualisiert Neues Modul zur Behandlung von Patienten mit chronischer Herzinsuffizienz Der Gemeinsame Bundesausschuss hat die Inhalte des Disease-Management-Programms
Erstellung eines eines Beispiels einer einer kostensensiblen Leitlinie (KSLL) in in der der Kardiologie im im Hinblick auf auf den den Einsatz
 Erstellung eines eines Beispiels einer einer kostensensiblen Leitlinie (KSLL) in in der der Kardiologie im im Hinblick auf auf den den Einsatz von von ICDs ICDs Dipl.-Kffr. Daniela Freyer Janine Biermann,
Erstellung eines eines Beispiels einer einer kostensensiblen Leitlinie (KSLL) in in der der Kardiologie im im Hinblick auf auf den den Einsatz von von ICDs ICDs Dipl.-Kffr. Daniela Freyer Janine Biermann,
Thema: DMP Koronare Herzkrankheit Juni 2010
 DMP Koronare Herzkrankheit aktualisiert: Neues Modul zur Behandlung von Patienten mit chronischer Herzinsuffizienz Der Gemeinsame Bundesausschuss (G-BA) hat die Anforderungen an das Disease-Management-Programm
DMP Koronare Herzkrankheit aktualisiert: Neues Modul zur Behandlung von Patienten mit chronischer Herzinsuffizienz Der Gemeinsame Bundesausschuss (G-BA) hat die Anforderungen an das Disease-Management-Programm
Vorhofflimmern. rungen
 Vorhofflimmern eine der häufigsten h Rhythmusstörungen rungen Praxis für Innere Medizin Gastroenterologie Kardiologie - Angiologie Rheumatologie - Nephrologie Himmelreichallee 37-41 48149 Münster Dr. med.
Vorhofflimmern eine der häufigsten h Rhythmusstörungen rungen Praxis für Innere Medizin Gastroenterologie Kardiologie - Angiologie Rheumatologie - Nephrologie Himmelreichallee 37-41 48149 Münster Dr. med.
Indikationsstellung bei Schrittmacher- und DEFI-Implantation - von der Leitlinie zum Qualitätsindikator
 Bund-Land-Konferenz Kardiologie 2013 Frankfurt, 21. November 2013 Indikationsstellung bei Schrittmacher- und DEFI-Implantation - von der Leitlinie zum Qualitätsindikator Prof. Dr. Uwe K. H. Wiegand Sana-Klinikum
Bund-Land-Konferenz Kardiologie 2013 Frankfurt, 21. November 2013 Indikationsstellung bei Schrittmacher- und DEFI-Implantation - von der Leitlinie zum Qualitätsindikator Prof. Dr. Uwe K. H. Wiegand Sana-Klinikum
Neues aus der Intensivmedizin: Kardiogener Schock
 Klinische Präsentation der akuten Herzinsuffizienz Medizinische Klinik und Poliklinik I Direktor: Prof. Dr. G. Ertl Einteilung nach ESC-Leitlinien Neues aus der Intensivmedizin: Kardiogener Schock Stefan
Klinische Präsentation der akuten Herzinsuffizienz Medizinische Klinik und Poliklinik I Direktor: Prof. Dr. G. Ertl Einteilung nach ESC-Leitlinien Neues aus der Intensivmedizin: Kardiogener Schock Stefan
SGMO - Schweizerische Gesellschaft für medizinische Onkologie
 SGMO - Schweizerische Gesellschaft für medizinische Onkologie Seminar: Neue Medikamente neue Nebenwirkungen Kardiovaskuläre Nebenwirkungen Prof. Thomas M. Suter, Leitender Arzt, Universitätsklink für Kardiologie,
SGMO - Schweizerische Gesellschaft für medizinische Onkologie Seminar: Neue Medikamente neue Nebenwirkungen Kardiovaskuläre Nebenwirkungen Prof. Thomas M. Suter, Leitender Arzt, Universitätsklink für Kardiologie,
Voruntersuchungen. Klinik für Anästhesiologie und Intensivmedizin
 Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Herzinsuffizienz. R. Schoeller Klinik für Innere Medizin Schwerpunkt Kardiologie der DRK Kliniken Berlin Westend
 Herzinsuffizienz R. Schoeller Klinik für Innere Medizin Schwerpunkt Kardiologie der DRK Kliniken Berlin Westend nach M. Böhm, INTERNIST 2000. 41; 283-291 Herzinsuffizienz Akute Dekompensation bei
Herzinsuffizienz R. Schoeller Klinik für Innere Medizin Schwerpunkt Kardiologie der DRK Kliniken Berlin Westend nach M. Böhm, INTERNIST 2000. 41; 283-291 Herzinsuffizienz Akute Dekompensation bei
Anforderungen an ein Modul Chronische Herzinsuffizienz für strukturierte Behandlungsprogramme für Koronare Herzkrankheit (KHK)
 Anlage 8 zur Vereinbarung nach 73a SGB V zur Optimierung der Versorgung der Versorgung von Versicherten mit Koronarer Herzkrankheit (KHK) und chronischer Herzinsuffizienz im Rahmen strukturierter Behandlungsprogramme
Anlage 8 zur Vereinbarung nach 73a SGB V zur Optimierung der Versorgung der Versorgung von Versicherten mit Koronarer Herzkrankheit (KHK) und chronischer Herzinsuffizienz im Rahmen strukturierter Behandlungsprogramme
Leitliniengerechte Gerinnungshemmung bei Vorhofflimmern und KHK
 Leitliniengerechte Gerinnungshemmung bei Vorhofflimmern und KHK Dr. med. Murat Nar Ambulantes Herz-Kreislaufzentrum Wolfsburg Vorhofflimmern - Inzidenz Vorhofflimmern ist die häufigste anhaltende Herzrhythmusstörung.
Leitliniengerechte Gerinnungshemmung bei Vorhofflimmern und KHK Dr. med. Murat Nar Ambulantes Herz-Kreislaufzentrum Wolfsburg Vorhofflimmern - Inzidenz Vorhofflimmern ist die häufigste anhaltende Herzrhythmusstörung.
Anlage 6a Versorgungsinhalte für das Modul chronische Herzinsuffizienz
 Anlage 6a Versorgungsinhalte für das Modul chronische Herzinsuffizienz zum Vertrag über eine strukturierte Versorgung von Patienten mit einer Koronaren Herzkrankheit gemäß 137f SGB V auf der Grundlage
Anlage 6a Versorgungsinhalte für das Modul chronische Herzinsuffizienz zum Vertrag über eine strukturierte Versorgung von Patienten mit einer Koronaren Herzkrankheit gemäß 137f SGB V auf der Grundlage
Therapie-resistente Hypertonie Blutdrucksenkung durch elektrische Baroreflex-Stimulation
 Therapie-resistente Hypertonie Blutdrucksenkung durch elektrische Baroreflex-Stimulation Prof. Dr. Hermann Haller Klinik für Nieren- und Hochdruckerkrankungen Hypertonie Systolischer Blutdruck 140 mmhg
Therapie-resistente Hypertonie Blutdrucksenkung durch elektrische Baroreflex-Stimulation Prof. Dr. Hermann Haller Klinik für Nieren- und Hochdruckerkrankungen Hypertonie Systolischer Blutdruck 140 mmhg
am Was ist neu in der Kardiologie? H.Reuter
 am 22.5.2007 Seite 1 Körperliche Belastung bei Herzerkrankungen: Ist Sport wirklich Mord? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Körperliche Belastung bei Herzerkrankungen:
am 22.5.2007 Seite 1 Körperliche Belastung bei Herzerkrankungen: Ist Sport wirklich Mord? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Körperliche Belastung bei Herzerkrankungen:
Vorhofflimmern Alte und Neue Konzepte zur Schlaganfallprävention
 Karl Georg Häusler Vorhofflimmern Alte und Neue Konzepte zur Schlaganfallprävention Vorhofflimmern Aktuell ca. 1 Million Patienten mit Vorhofflimmern in Deutschland Verdoppelung der Prävalenz in den nächsten
Karl Georg Häusler Vorhofflimmern Alte und Neue Konzepte zur Schlaganfallprävention Vorhofflimmern Aktuell ca. 1 Million Patienten mit Vorhofflimmern in Deutschland Verdoppelung der Prävalenz in den nächsten
Fallbeispiel: Herr HG 75-jährig
 Fallbeispiel: Herr HG 75-jährig Dekompensierte Herzinsuffizienz bei ischämischer Kardiomyopathie - Status n. rez. Myokardinfarkten 2x1990, 1993 - Schwer reduzierte LV-Funktion (LVEF 20%) - St. n. ICD-Implantation
Fallbeispiel: Herr HG 75-jährig Dekompensierte Herzinsuffizienz bei ischämischer Kardiomyopathie - Status n. rez. Myokardinfarkten 2x1990, 1993 - Schwer reduzierte LV-Funktion (LVEF 20%) - St. n. ICD-Implantation
Wenn der Druck zunimmt - Bluthochdruck und Übergewicht
 Wenn der Druck zunimmt - Bluthochdruck und Übergewicht Dr. med. Arnd J. Busmann Dobbenweg 12, 28203 Bremen praxis-dobbenweg.de Themen des Vortrags Ursachen und Folgen von Übergewicht und Bluthochdruck
Wenn der Druck zunimmt - Bluthochdruck und Übergewicht Dr. med. Arnd J. Busmann Dobbenweg 12, 28203 Bremen praxis-dobbenweg.de Themen des Vortrags Ursachen und Folgen von Übergewicht und Bluthochdruck
S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT
 S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT Stand: 30. September 2015 95% der Fälle durch Arteriosklerose Herzinfarkt, Schlaganfall und PAVK In ungefähr
S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT Stand: 30. September 2015 95% der Fälle durch Arteriosklerose Herzinfarkt, Schlaganfall und PAVK In ungefähr
Hot messages from ESC London. Heart Failure Prof. Dr. Johann Bauersachs Klinik für Kardiologie und Angiologie
 Hot messages from ESC London Heart Failure 2015 Presenter Disclosure Information Hot messages from ESC London Heart Failure 2015 DISCLOSURE INFORMATION: The following relationships exist related to this
Hot messages from ESC London Heart Failure 2015 Presenter Disclosure Information Hot messages from ESC London Heart Failure 2015 DISCLOSURE INFORMATION: The following relationships exist related to this
In der Fassung der 20. RSA-ÄndV (Version BVA, Stand: 22.07.2009)
 In der Fassung der 20. RSA-ÄndV (Version BVA, Stand: 22.07.2009) Anlage 5a (zu 28b bis 28g) Anforderungen an ein Modul für chronische Herzinsuffizienz für strukturierte Behandlungsprogramme für koronare
In der Fassung der 20. RSA-ÄndV (Version BVA, Stand: 22.07.2009) Anlage 5a (zu 28b bis 28g) Anforderungen an ein Modul für chronische Herzinsuffizienz für strukturierte Behandlungsprogramme für koronare
Ich habe Vorhofflimmern! Was nun?
 Ich habe Vorhofflimmern! T. Meinertz Universitäres Herzzentrum Hamburg Klinik und Poliklinik für allgemeine und interventionelle Kardiologie Überblick I. Was ist Vorhofflimmern? II. Welche Prävalenz hat
Ich habe Vorhofflimmern! T. Meinertz Universitäres Herzzentrum Hamburg Klinik und Poliklinik für allgemeine und interventionelle Kardiologie Überblick I. Was ist Vorhofflimmern? II. Welche Prävalenz hat
Innovative und multifaktorielle Therapie des Diabetes mellitus Typ 2
 Innovative und multifaktorielle Therapie des Diabetes mellitus Typ 2 Prim. Dr. Edwin Halmschlager Stoffwechsel-Rehabilitation Lebens.Resort Ottenschlag Zahl der Diabetiker weltweit nach Daten der WHO 1980
Innovative und multifaktorielle Therapie des Diabetes mellitus Typ 2 Prim. Dr. Edwin Halmschlager Stoffwechsel-Rehabilitation Lebens.Resort Ottenschlag Zahl der Diabetiker weltweit nach Daten der WHO 1980
Atemnot Herzinsuffizienz oder ACS?
 Atemnot Herzinsuffizienz oder ACS? Michael J. Zellweger Kardiologische Klinik Universitätsspital Basel Breite DD Brainstorming Ruhedyspnoe Husten Schwäche Miktionsprobleme HIV unbehandelt CDC B3 Adipositas
Atemnot Herzinsuffizienz oder ACS? Michael J. Zellweger Kardiologische Klinik Universitätsspital Basel Breite DD Brainstorming Ruhedyspnoe Husten Schwäche Miktionsprobleme HIV unbehandelt CDC B3 Adipositas
Herzinsuffizienz. Herzinsuffizienz Quiz. ClaraUpdate, PD Dr. med. Lukas Altwegg Chefarzt Kardiologie 14/11/2013
 Herzinsuffizienz ClaraUpdate, 14.11.2013 PD Dr. med. Lukas Altwegg Chefarzt Kardiologie 14/11/2013 Herzinsuffizienz Quiz Herzinsuffizienz Quiz Mary Evans Picture Library Broken Heart Syndrome (Takotsubo-
Herzinsuffizienz ClaraUpdate, 14.11.2013 PD Dr. med. Lukas Altwegg Chefarzt Kardiologie 14/11/2013 Herzinsuffizienz Quiz Herzinsuffizienz Quiz Mary Evans Picture Library Broken Heart Syndrome (Takotsubo-
Symposium Herzinsuffizienz Modernes Management in Klinik und Praxis
 Symposium Herzinsuffizienz Modernes Management in Klinik und Praxis Donnerstag, 17. September 2015, 14.15 18.15 Uhr UniversitätsSpital Zürich Grosser Hörsaal OST Einleitung Begrüssung Liebe Kolleginnen,
Symposium Herzinsuffizienz Modernes Management in Klinik und Praxis Donnerstag, 17. September 2015, 14.15 18.15 Uhr UniversitätsSpital Zürich Grosser Hörsaal OST Einleitung Begrüssung Liebe Kolleginnen,
Risikobewertungsverfahren zur dualen Inhibition des Renin-Angiotensin-System-(RAS) 74. Routinesitzung, 22. Mai 2014
 Risikobewertungsverfahren zur dualen Inhibition des Renin-Angiotensin-System-(RAS) 74. Routinesitzung, 22. Mai 2014 Hinsichtlich der dualen Blockade bewertete Wirkstoffe Kombinationen aus zwei der folgenden,
Risikobewertungsverfahren zur dualen Inhibition des Renin-Angiotensin-System-(RAS) 74. Routinesitzung, 22. Mai 2014 Hinsichtlich der dualen Blockade bewertete Wirkstoffe Kombinationen aus zwei der folgenden,
Antiarrhythmika. Dr. med. Frank Scherff
 Antiarrhythmika Dr. med. Frank Scherff 1 Zellphysiologie - Myokard: Erregungsablauf durch Ionenverschiebung (Na, K, Ca) - Depolarisation: Na-Einstrom über spezifische Na-Kanäle - sequentiell verschiedene
Antiarrhythmika Dr. med. Frank Scherff 1 Zellphysiologie - Myokard: Erregungsablauf durch Ionenverschiebung (Na, K, Ca) - Depolarisation: Na-Einstrom über spezifische Na-Kanäle - sequentiell verschiedene
DMP Koronare Herzkrankheit aktualisiert Neues Modul zur Behandlung von Patienten mit chronischer Herzinsuffizienz
 DMP Koronare Herzkrankheit aktualisiert Neues Modul zur Behandlung von Patienten mit chronischer Herzinsuffizienz Der Gemeinsame Bundesausschuss (G-BA) 1 hat die Anforderungen an das Disease- Management-Programm
DMP Koronare Herzkrankheit aktualisiert Neues Modul zur Behandlung von Patienten mit chronischer Herzinsuffizienz Der Gemeinsame Bundesausschuss (G-BA) 1 hat die Anforderungen an das Disease- Management-Programm
Interaktiver Workshop
 Anlass der Präsentation HERZINSUFFIZIENZ Interaktiver Workshop Dr. med. Raphael Koller, Facharzt FMH für Kardiologie, herzteam wil, 05.11.2009 Fall 1: B.C., 1930, Pater Langjährige Hypertonie Th mit Aprovel
Anlass der Präsentation HERZINSUFFIZIENZ Interaktiver Workshop Dr. med. Raphael Koller, Facharzt FMH für Kardiologie, herzteam wil, 05.11.2009 Fall 1: B.C., 1930, Pater Langjährige Hypertonie Th mit Aprovel
Behandlung der arteriellen Hypertonie - Wie lautet der Zielwert 2016?
 Behandlung der arteriellen Hypertonie - Wie lautet der Zielwert 2016? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Patient 1 Risikofaktoren: Blutdruck 167/96 mmhg Typ
Behandlung der arteriellen Hypertonie - Wie lautet der Zielwert 2016? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Patient 1 Risikofaktoren: Blutdruck 167/96 mmhg Typ
Vorhofflimmern : Neue Behandlungsmöglichkeiten?
 Arzt - Patientenseminar Frankfurt, 11.07.2015 Vorhofflimmern : Neue Behandlungsmöglichkeiten? Dr. med. P. Matic, Dr. med. M. Reinartz Dr. med. I. Hofmann, L. Vaskelyte, Prof. Dr. med. H. Sievert CardioVasculäres
Arzt - Patientenseminar Frankfurt, 11.07.2015 Vorhofflimmern : Neue Behandlungsmöglichkeiten? Dr. med. P. Matic, Dr. med. M. Reinartz Dr. med. I. Hofmann, L. Vaskelyte, Prof. Dr. med. H. Sievert CardioVasculäres
Therapie der akuten Herzinsuffizienz. Medikamentöse Therapie. Neue Therapieansätze. Device-Therapie
 Medikamentöse Therapie - ACE-Hemmer, BB, MRA - Ivabradin Therapie der akuten Herzinsuffizienz Kein Stellenwert für: - Ultrafiltration - Levosimendan - Milrinon 1 Device-Therapie - MADIT-RIT - RAFT-Trial
Medikamentöse Therapie - ACE-Hemmer, BB, MRA - Ivabradin Therapie der akuten Herzinsuffizienz Kein Stellenwert für: - Ultrafiltration - Levosimendan - Milrinon 1 Device-Therapie - MADIT-RIT - RAFT-Trial
Sport bei Herzerkrankungen: additiv oder alternativ zu Medikamenten?
 Sport bei Herzerkrankungen: additiv oder alternativ zu Medikamenten? Martin Halle Klinikum rechts der Isar Prävention und Sportmedizin Technische Universität München www.sport.med.tum.de Sport bei Herzerkrankungen:
Sport bei Herzerkrankungen: additiv oder alternativ zu Medikamenten? Martin Halle Klinikum rechts der Isar Prävention und Sportmedizin Technische Universität München www.sport.med.tum.de Sport bei Herzerkrankungen:
Anforderungen an ein Modul Chronische Herzinsuffizienz für strukturierte Behandlungsprogramme für Koronare Herzkrankheit (KHK)
 Anforderungen an ein Modul Chronische Herzinsuffizienz für strukturierte Behandlungsprogramme für Koronare Herzkrankheit (KHK) Empfehlungen des Gemeinsamen Bundesausschusses gemäß 137f Abs. 2 SGB V für
Anforderungen an ein Modul Chronische Herzinsuffizienz für strukturierte Behandlungsprogramme für Koronare Herzkrankheit (KHK) Empfehlungen des Gemeinsamen Bundesausschusses gemäß 137f Abs. 2 SGB V für
Herzinsuffizienz modernes Krankheitsmanagement
 PATIENTENINFORMATION Herzinsuffizienz modernes Krankheitsmanagement 1. Herzinsuffizienz - Definition Herzinsuffizienz ist eine Erkrankung des Herzmuskels, es handelt sich um eine Verminderung der Pumpfunktion
PATIENTENINFORMATION Herzinsuffizienz modernes Krankheitsmanagement 1. Herzinsuffizienz - Definition Herzinsuffizienz ist eine Erkrankung des Herzmuskels, es handelt sich um eine Verminderung der Pumpfunktion
Neu aufgetretenes Vorhofflimmern in der Notaufnahme. Markus Wehler Zentrale Notaufnahme Klinikum Augsburg
 Neu aufgetretenes Vorhofflimmern in der Notaufnahme Markus Wehler Zentrale Notaufnahme Klinikum Augsburg Neu aufgetretenes Vorhofflimmern Übersicht Epidemiologie Differentialdiagnostik Akutmaßnahmen-Algorithmus
Neu aufgetretenes Vorhofflimmern in der Notaufnahme Markus Wehler Zentrale Notaufnahme Klinikum Augsburg Neu aufgetretenes Vorhofflimmern Übersicht Epidemiologie Differentialdiagnostik Akutmaßnahmen-Algorithmus
Interaktive Fallbesprechung
 Interaktive Fallbesprechung Die Leiden des Franklin Delano Roosevelt Ch. Baumgartner T. Birrenbach E. Huber Universitätsklinik für Allgemeine Innere Medizin The only thing we have to fear is fear itself
Interaktive Fallbesprechung Die Leiden des Franklin Delano Roosevelt Ch. Baumgartner T. Birrenbach E. Huber Universitätsklinik für Allgemeine Innere Medizin The only thing we have to fear is fear itself
Neue Herzinsuffizienztherapie mit LCZ696 (Entresto )
 Herzzentrum Neue Herzinsuffizienztherapie mit LCZ696 (Entresto ) Was gilt es zu beachten? Herzinsuffizienz Lunch 06.10.2015 Otmar Pfister Klinik für Kardiologie Universitätsspital Basel Mortalität bei
Herzzentrum Neue Herzinsuffizienztherapie mit LCZ696 (Entresto ) Was gilt es zu beachten? Herzinsuffizienz Lunch 06.10.2015 Otmar Pfister Klinik für Kardiologie Universitätsspital Basel Mortalität bei
Koronare Herzkrankheit Ziffer 5 Dokumentation
 Koronare Herzkrankheit Ziffer 5 Dokumentation 1 DMP-Fallnummer vom Arzt zu vergeben Administrative Daten 2 Krankenkasse bzw. Kostenträger Name der Kasse Name der Kasse 3 Name, Vorname des Versicherten
Koronare Herzkrankheit Ziffer 5 Dokumentation 1 DMP-Fallnummer vom Arzt zu vergeben Administrative Daten 2 Krankenkasse bzw. Kostenträger Name der Kasse Name der Kasse 3 Name, Vorname des Versicherten
Klappenerkrankungen und Herzinsuffizienz. Hans Rickli St.Gallen
 Klappenerkrankungen und Herzinsuffizienz Hans Rickli St.Gallen Klappenerkrankungen und Herzinsuffienz = in der Regel Hochrisiko - Patienten Decision making beim Hochrisikopatienten Natürlicher Verlauf
Klappenerkrankungen und Herzinsuffizienz Hans Rickli St.Gallen Klappenerkrankungen und Herzinsuffienz = in der Regel Hochrisiko - Patienten Decision making beim Hochrisikopatienten Natürlicher Verlauf
Anlage 2.1 Strukturqualität fachärztlicher Versorgungssektor
 Anlage 2.1 Strukturqualität fachärztlicher Versorgungssektor zur Durchführung des strukturierten Behandlungsprogramms nach 73a i.v. mit 137f SGB V Koronare Herzkrankheit zwischen der vdek- Landesvertretung,
Anlage 2.1 Strukturqualität fachärztlicher Versorgungssektor zur Durchführung des strukturierten Behandlungsprogramms nach 73a i.v. mit 137f SGB V Koronare Herzkrankheit zwischen der vdek- Landesvertretung,
Jahresauswertung 2011 Implantierbare Defibrillatoren-Implantation 09/4. Sachsen Gesamt
 09/4 Sachsen Teilnehmende Krankenhäuser (Sachsen): 42 Anzahl Datensätze : 1.632 Datensatzversion: 09/4 2011 14.0 Datenbankstand: 29. Februar 2012 2011 - D11668-L76947-P36360 Eine Auswertung des BQS-Instituts
09/4 Sachsen Teilnehmende Krankenhäuser (Sachsen): 42 Anzahl Datensätze : 1.632 Datensatzversion: 09/4 2011 14.0 Datenbankstand: 29. Februar 2012 2011 - D11668-L76947-P36360 Eine Auswertung des BQS-Instituts
Anlage 4a Versorgungsinhalte Modul HI
 Anlage 4a Versorgungsinhalte Modul HI zu dem Vertrag zur Durchführung des Strukturierten Behandlungsprogramms (DMP) nach 137f SGB V Koronare Herzkrankheit (KHK) zwischen der Kassenärztlichen Vereinigung
Anlage 4a Versorgungsinhalte Modul HI zu dem Vertrag zur Durchführung des Strukturierten Behandlungsprogramms (DMP) nach 137f SGB V Koronare Herzkrankheit (KHK) zwischen der Kassenärztlichen Vereinigung
Nierenerkrankung - Welchen Einfluss hat der Bluthochdruck?
 Nierenerkrankung - Welchen Einfluss hat der Bluthochdruck? Dr. med. Arnd J. Busmann Dobbenweg 12, 28203 Bremen praxis-dobbenweg.de Chronische Niereninsuffizienz = Nierenschwäche Ursachen: Diabetes mellitus,
Nierenerkrankung - Welchen Einfluss hat der Bluthochdruck? Dr. med. Arnd J. Busmann Dobbenweg 12, 28203 Bremen praxis-dobbenweg.de Chronische Niereninsuffizienz = Nierenschwäche Ursachen: Diabetes mellitus,
Herzstolpern. Christian Sticherling Kardiologie USB. medart basel `15
 Herzstolpern Christian Sticherling Kardiologie USB Fallvignette 1 v 42 jähriger Mann ohne Vorerkrankungen (keine auffällige Familienanamnese) v Bereitet sich nach auf einen Marathon vor v Spürt bei höheren
Herzstolpern Christian Sticherling Kardiologie USB Fallvignette 1 v 42 jähriger Mann ohne Vorerkrankungen (keine auffällige Familienanamnese) v Bereitet sich nach auf einen Marathon vor v Spürt bei höheren
Neue Grenzwerte zur Hypertoniebehandlung Prof. N. Rodondi, Leiter MedPol & Chefarzt
 Neue Grenzwerte zur Hypertoniebehandlung, Leiter MedPol & Chefarzt Universitätsklinik und Poliklinik für Allgemeine Innere Medizin Inselspital, Bern Seekongress 2015, Luzern, 10.09.2015 MC Welche Antworten
Neue Grenzwerte zur Hypertoniebehandlung, Leiter MedPol & Chefarzt Universitätsklinik und Poliklinik für Allgemeine Innere Medizin Inselspital, Bern Seekongress 2015, Luzern, 10.09.2015 MC Welche Antworten
Vorhofflimmern 2014 Zürcher Update Innere Medizin
 Zürcher Update Innere Medizin Dr. Stefan Christen Abteilungsleiter Kardiologie Chefarzt-Stellvertreter Medizin Stadtspital Waid Zürich Einthoven W. Le telecardiogramme. Arch Int Physiol 1906;4:132-64.
Zürcher Update Innere Medizin Dr. Stefan Christen Abteilungsleiter Kardiologie Chefarzt-Stellvertreter Medizin Stadtspital Waid Zürich Einthoven W. Le telecardiogramme. Arch Int Physiol 1906;4:132-64.
Einfluss einer Niereninsuffizienz auf die Korrelation von NTproBNP mit dem Schweregrad der Herzinsuffizienz
 Einfluss einer Niereninsuffizienz auf die Korrelation von NTproBNP mit dem Schweregrad der Herzinsuffizienz Dr. Andreas Rieth, et al, Bad Nauheim Hintergrund: Der Biomarker NTproBNP ist für die Diagnostik
Einfluss einer Niereninsuffizienz auf die Korrelation von NTproBNP mit dem Schweregrad der Herzinsuffizienz Dr. Andreas Rieth, et al, Bad Nauheim Hintergrund: Der Biomarker NTproBNP ist für die Diagnostik
update Belastungs-EKG
 update Belastungs-EKG 27. Mai 2014 Neue Hochtaunuskliniken Dr. Michael Coch Klinik am Südpark Michael Coch MEDIAN Klinik am Südpark Bad Nauheim - 1 Sensitivität 60-80% 1. Fehlende Ausbelastung 2. EKG
update Belastungs-EKG 27. Mai 2014 Neue Hochtaunuskliniken Dr. Michael Coch Klinik am Südpark Michael Coch MEDIAN Klinik am Südpark Bad Nauheim - 1 Sensitivität 60-80% 1. Fehlende Ausbelastung 2. EKG
1. Herzinsuffizienz. 1.1 Epidemiologie und Grundlagen
 1. Herzinsuffizienz 1.1 Epidemiologie und Grundlagen Die Herzinsuffizienz, die mit wiederkehrenden Hospitalisationen, hoher Morbidität und Mortalität verbunden ist, hat sich parallel zum Altersanstieg
1. Herzinsuffizienz 1.1 Epidemiologie und Grundlagen Die Herzinsuffizienz, die mit wiederkehrenden Hospitalisationen, hoher Morbidität und Mortalität verbunden ist, hat sich parallel zum Altersanstieg
Naim Abujarour Facharzt für Innere Medizin und Kardiologie
 Herz und Diabetes Naim Abujarour Facharzt für Innere Medizin und Kardiologie Inhalt Definition Diabetes Zahlen und Fakten Diabetestherapie Folgen von Diabetes KHK (Definition, Symptome, Folgen, Diagnostik,
Herz und Diabetes Naim Abujarour Facharzt für Innere Medizin und Kardiologie Inhalt Definition Diabetes Zahlen und Fakten Diabetestherapie Folgen von Diabetes KHK (Definition, Symptome, Folgen, Diagnostik,
Dossier zur Nutzenbewertung gemäß 35a SGB V
 Dokumentvorlage, Version vom 18.04.2013 Dossier zur Nutzenbewertung gemäß 35a SGB V Sacubitril/Valsartan (Entresto ) Novartis Pharma GmbH Modul 2 Allgemeine Angaben zum Arzneimittel, zugelassene Anwendungsgebiete
Dokumentvorlage, Version vom 18.04.2013 Dossier zur Nutzenbewertung gemäß 35a SGB V Sacubitril/Valsartan (Entresto ) Novartis Pharma GmbH Modul 2 Allgemeine Angaben zum Arzneimittel, zugelassene Anwendungsgebiete
HOCM. Diagnostik, Risiko, Therapie. PD Dr. Marcel Halbach. Klinik III für Innere Medizin. Herzzentrum der Universität zu Köln
 HOCM Diagnostik, Risiko, Therapie PD Dr. Marcel Halbach Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Definition und Ätiologie der HCM Erhöhung der Wanddicke, die nicht allein durch
HOCM Diagnostik, Risiko, Therapie PD Dr. Marcel Halbach Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Definition und Ätiologie der HCM Erhöhung der Wanddicke, die nicht allein durch
Herzinsuffizienz als Syndrom
 Herzinsuffizienz Elektrische Erregung und Kontraktion Westfälische Wilhelms- Universität Münster Herzinsuffizienz als Syndrom Prof. Dr. med. Paulus Kirchhof Medizinische Klinik und Poliklinik C Universitätsklinikum
Herzinsuffizienz Elektrische Erregung und Kontraktion Westfälische Wilhelms- Universität Münster Herzinsuffizienz als Syndrom Prof. Dr. med. Paulus Kirchhof Medizinische Klinik und Poliklinik C Universitätsklinikum
gefördert durch das BMBF Lehrstuhl für Medizinmanagement Universität Duisburg-Essen
 Entwicklung einer kostensensiblen Leitlinie als Instrument der expliziten Leistungsbegrenzung in der Primärprävention kardialer Rhythmusstörungen bei chronischer Herzinsuffizienz durch Implantation eines
Entwicklung einer kostensensiblen Leitlinie als Instrument der expliziten Leistungsbegrenzung in der Primärprävention kardialer Rhythmusstörungen bei chronischer Herzinsuffizienz durch Implantation eines
Jahresauswertung 2012 Implantierbare Defibrillatoren-Implantation 09/4. Sachsen Gesamt
 09/4 Sachsen Teilnehmende Krankenhäuser (Sachsen): 45 Anzahl Datensätze : 1.801 Datensatzversion: 09/4 2012 15.0 Datenbankstand: 28. Februar 2013 2012 - D12527-L82643-P39267 Eine Auswertung des BQS-Instituts
09/4 Sachsen Teilnehmende Krankenhäuser (Sachsen): 45 Anzahl Datensätze : 1.801 Datensatzversion: 09/4 2012 15.0 Datenbankstand: 28. Februar 2013 2012 - D12527-L82643-P39267 Eine Auswertung des BQS-Instituts
Diagnostik und medikamentöse Therapie der Herzinsuffizienz: Der Hausarzt stellt wichtige Weichen
 Zurich Open Repository and Archive University of Zurich Main Library Strickhofstrasse 39 CH-8057 Zurich www.zora.uzh.ch Year: 2010 Diagnostik und medikamentöse Therapie der Herzinsuffizienz: Der Hausarzt
Zurich Open Repository and Archive University of Zurich Main Library Strickhofstrasse 39 CH-8057 Zurich www.zora.uzh.ch Year: 2010 Diagnostik und medikamentöse Therapie der Herzinsuffizienz: Der Hausarzt
3. Prophylaxe-Seminar des KNS. Walter Zidek. Differentialindikation von Antihypertensiva. W. Zidek. Med. Klinik IV
 Differentialindikation von Antihypertensiva W. Zidek Med. Klinik IV Trends in der Hypertonietherapie Nelson & Knapp 2000 Trends in der Hypertonietherapie Ho et al 2010 Antihypertensiva der ersten Wahl
Differentialindikation von Antihypertensiva W. Zidek Med. Klinik IV Trends in der Hypertonietherapie Nelson & Knapp 2000 Trends in der Hypertonietherapie Ho et al 2010 Antihypertensiva der ersten Wahl
Niereninsuffizienz als kardiovaskulärer Risikofaktor
 Bayerischer Internistenkongress München, 07.-08.11.2009 Niereninsuffizienz als kardiovaskulärer Risikofaktor Ulf Schönermarck Schwerpunkt Nephrologie Medizinische Klinik I Klinikum der Universität München
Bayerischer Internistenkongress München, 07.-08.11.2009 Niereninsuffizienz als kardiovaskulärer Risikofaktor Ulf Schönermarck Schwerpunkt Nephrologie Medizinische Klinik I Klinikum der Universität München
DMP - Intensiv Seminar. Lernerfolgskontrolle
 DMP - Intensiv Seminar Lernerfolgskontrolle A DIABETES 1. Für einen 84 jährigen Mann mit Diabetes mellitus Typ 2, Herzinsuffizienz bei Z.n. 2-maligem Myokardinfarkt, art. Hypertonie, M. Parkinson, Kachexie
DMP - Intensiv Seminar Lernerfolgskontrolle A DIABETES 1. Für einen 84 jährigen Mann mit Diabetes mellitus Typ 2, Herzinsuffizienz bei Z.n. 2-maligem Myokardinfarkt, art. Hypertonie, M. Parkinson, Kachexie
