Glomerulonephritis. Der konkrete Fall. Glomerulonephritis. CME Beitrag. Anamnese. Klinischer Untersuchungsbefund. Weiterführende Diagnostik
|
|
|
- Kirsten Kneller
- vor 7 Jahren
- Abrufe
Transkript
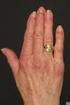
1 Nephrologie Der konkrete Fall Anamnese Ein temperamentvoller, 58-jähriger Grieche kam wegen zunehmender peripherer Ödeme und Oligurie zur Aufnahme. Vor 7 Tagen hatte ein grippaler Infekt bestanden, die Temperatur war nicht gemessen. Vom Hausarzt waren Tetrazyklin und ein Hustensaft verschrieben worden. Davor war der Patient beschwerdefrei. Vor 6 Monaten waren Serum-Kreatinin und Urinteststreifen normal. Auf detailliertes Befragen wurden keine weiteren renalen oder andere Organsymptome angegeben. Vor 2 Jahren hatte der Patient einen Schlaganfall rechtshirnig erlitten, der ohne Residuen blieb. Bis zu diesem Zeitpunkt hatte der Patient geraucht. Er lebe seit mehr als 30 Jahren in Deutschland, sei Lagerarbeiter und verheiratet. Im Ausland außer Griechenland habe er sich nicht aufgehalten. In der Familie seien keine Krankheiten bekannt. Seit 2 Jahren nehme er 300mg ASS pro Tag ein. Klinischer Untersuchungsbefund Der Patient wog 116kg bei einer Körpergröße vom 176cm. Der Blutdruck lag bei 140/95 mmhg bei einem Puls von 88/min. Die Körpertemperatur betrug 36,8 C, die Atemfrequenz 14/min. Auffällig waren massive Ödeme der Beine, die auch Oberschenkel und Genitalien betrafen. Auskultatorisch waren über der Lunge vereinzelt basale feuchte Rasselgeräusche hörbar. Die weitere internistische und neurologische Untersuchung war unauffällig. Weiterführende Diagnostik U. Dendorfer J. Mann Harnbefunde bei Aufnahme: Eiweiß 6,6 g/24h bzw. 5,4 g pro g Kreatinin. Teststreifen: Blut + bis ++, Eiweiß ++ bis +++. Sediment: 3 5 eumorphe Erythrozyten, keine Zellzylinder. Laborbefunde bei Aufnahme: Kreatinin 2,8mg/dl, Harnstoff 215mg/dl, Harnsäure 12mg/dl, Glucose 81mg/dl, Cholesterin 300mg/dl, Albumin 1,9 g/dl, Calcium 1,9 mmol/l, Kalium 4,9 mmol/l, Natrium 133 mmol/l, HCO 3 20 mmol/l, anorganisches Phosphat 6mg/dl, GOT 57 U/l, GPT 71 U/l, γ-gt 48 U/l, CRP 31mg/l, Rheumafaktor 34 IU/ml (Norm bis 10 IU/ml). Rotes und weißes Blutbild inklusive Thrombozyten und Leukozytendifferenzierung waren normal. Eiweißelektrophorese: Gesamteiweiß 5,5 g/dl, Albumin 31,2%, α 2 - Globuline 19%, β Globuline 19,6%, γ-globuline 24,5%. Parathormon: intaktes Parathormon 20,3 pmol/l. Eisenhaushalt: Eisen 153µg/dl, Ferritin 794µg/l, Transferrin 141mg/dl. Serologie: Strepto- und Staphylokokken: Antistreptolysin 84 IU/ ml, Antistrepto-DNase B 90 IU/l, Antistaphylolysin<1 IU/l. Hepatitis: Anti-HAV positiv, HBs-Antigen negativ, Anti-HBs>180 IU/l, Anti-HBc positiv, Anti-Hbe positiv, Anti-HCV negativ, Hepatitis-B- PCR negativ. HIV-ELISA negativ. Herpes: HSV-IgM fraglich positiv, IgG E/l, KBR 1/20. CMV: IgM fraglich positiv, IgG 1700 E/l. Normalbefunde bzw. negativ: Komplement C3, C4, Autoantikörper gegen Zellkerne (ANAs), neutrophile Granulozyten (ANCAs) und glomeruläre Basalmembranen (GBM). Bildgebende Verfahren: Sonographie: Nieren groß, ansonsten o.b., geringer Aszites, deutlicher Pleuraerguss beidseits, Lebervenen etwas erweitert, V. cava mit verminderter Atemschwankung. Farbduplexsonographie der Nierenarterien, Röntgen-Thorax und Echokardiographie waren ohne pathologischen Befund. Als diagnostischer Eingriff wurde eine Nierenbiopsie durchgeführt, nachdem ASS 6 Tage lang abgesetzt worden war. Sie erbrachte in der Elektronenmikroskopie den Befund einer Minimal-Change-Glomerulopathie. 93 ai go r tliorhp eb Ne CME Institut 6. Medizinische Abteilung, Klinikum Schwabing Korrespondenz Priv.-Doz. Dr. med. Ulrich Dendorfer Städtisches Klinikum München GmbH, Klinikum Schwabing 6. Medizinische Abteilung Kölner Platz München Tel.: 089/ Fax: 089/ Ulrich.Dendorfer@kms.mhn.de eingereicht: akzeptiert: Bibliografie DOI: /s Dtsch Med Wochenschr 2006;131: Georg Thieme Verlag Stuttgart New York ISSN
2 94 Therapie und Verlauf Die Behandlung der erfolgte mit Prednisolon 80mg pro Tag p.o. Innerhalb von 3 Wochen normalisierten sich die exkretorische Nierenfunktion und die Proteinurie unter Therapie und der Patient wurde entlassen. Bei Kontrollen waren Urinstatus, Elektrolyte und Retentionswerte unauffällig. Eineinhalb Jahre nach Erstaufnahme wurde, bei konstant unauffälligen renalen Befunden, die Diagnose eines Non-Hodgkin-Lymphoms gestellt. Kurze Zeit nach Einleitung der zytostatischen Therapie verstarb der Patient an einer Pneumonie. Fazit Glomerulonephritiden können sich mit geringen Beschwerden und Urinbefunden manifestieren. Nicht selten ist der Beginn aber abrupt mit Ödemen, erhöhtem Blutdruck, Hämaturie und Proteinurie. Infolge der glomerulären Entzündung und der oft massiven Flüssigkeitsverschiebungen aus dem intravasalen Raum kann es zum akuten Nierenversagen kommen. Die exakte Diagnose bedarf in der Regel einer Nierenbiopsie. Gerade bei akutem Verlauf sind therapeutische Maßnahmen oft sehr effektiv. Die meisten Glomerulonephritiden sind idiopathisch oder treten im Rahmen von Systemerkrankungen wie Lupus erythematodes etc., selten auch als Folge von malignen Erkrankungen auf. Im vorliegenden Fall kann man diskutieren, ob das später diagnostizierte Lymphom schon bei der Manifestation der Minimal- Change- okkult vorhanden war. Dann wäre die als paraneoplastisches Syndrom zu interpretieren und solche Fälle sind beschrieben, auch für andere histologische Formen der. Dagegen spricht, dass die Nephritis bei klinischer Manifestation des Lymphoms nicht rezidivierte. Diagnostik Klinische Präsentation Dieser Fall zeigt uns die Ödembildung als eine der typischen Manifestationen der (GN). Beim nephrotischen Ödem (Urineiweiß 3,5 g pro Tag) bemerkt der Patient häufig als erstes eine morgendliche Schwellung der Augenlider. Diese Besonderheit eignet sich zur Unterscheidung von Ödemen kardialer und hepatischer Genese. Im weiteren Verlauf lagert sich die Ödemflüssigkeit in den Extremitäten, den Genitalien und der Bauchwand ein. Schließlich können noch Aszites und Pleuraergüsse hinzukommen. Bei Erwachsenen bleibt die Ansammlung von bis zu 4l Flüssigkeit oft unbemerkt, ab einer Menge von 10% des Körpergewichts werden Ödeme offensichtlich. Es besteht eine Korrelation zwischen dem Grad der Proteinurie, der Hypalbuminämie und der Flüssigkeitsretention. Beim älteren Patienten treten Ödeme im Allgemeinen früher auf als beim jüngeren, und sie sind mehr in den abhängigen Körperpartien lokalisiert. Die Proteinurie selbst äußert sich durch ein Schäumen des Urins (7,8). Ein zweites wichtiges Symptom der GN ist die Hämaturie. Sie wird entweder als Makrohämaturie vom Patienten selbst bemerkt oder als Mikrohämaturie in einem Stix-Test identifiziert. Hier stellt sich immer die Aufgabe, eine glomeruläre Hämaturie von nicht-glomerulären Blutungsquellen zu unterscheiden. Die weiteren Kardinalsymptome der GN sind die Niereninsuffizienz und die arterielle Hypertonie. Es handelt sich um unspezifische Symptome, die eine Vielzahl verschiedener Ursachen haben können. Jedoch darf bei der differentialdiagnostischen Aufarbeitung von Niereninsuffizienz und arterieller Hypertonie die GN natürlich nicht außer Acht gelassen werden. Die klinische Präsentation von Patienten mit GN umfasst ein weites Spektrum, das von minimalen Befunden zu Ödemen und Hämaturie und schließlich zu schweren systemischen Krankheitsbildern mit Beteiligung mehrerer Organe reicht. Beispiele hierfür sind Arthralgien und Hauteffloreszenzen bei systemischem Lupus erythematodes, blutiger Schnupfen bei M. Wegener oder Hämoptysen bei pulmo-renalem Syndrom (5,11). Häufig ergeben sich auch bei beschwerdefreien Patienten Hinweise auf eine GN, wenn der Urinstatus untersucht oder die Retentionsparameter bestimmt werden, z.b. bei Operationsvorbereitungen. kurzgefasst: Die Kardinalsymptome der sind Ödeme, Hämaturie, Niereninsuffizienz und arterielle Hypertonie. Die klinischen Manifestationen reichen von asymptomatischen Urinbefunden bis hin zu lebensbedrohlichen systemischen Krankheitsbildern. Anamnestische Informationen Wenn der Verdacht auf eine GN vorliegt, müssen bei der Anamneseerhebung einige gezielte Fragen gestellt werden. Sie betreffen die Einnahme von Medikamenten oder Drogen, die verschiedene glomeruläre Erkrankungen auslösen können. Beispiele hierfür sind nicht-steroidale Antiphlogistika (Minimal-Change-Nephropathie, membranöse GN), Interferon, Cyclosporin A und Heroin. Akute oder persistierende Infektionen können mit einer GN assoziiert sein; ebenso muss v.a. bei älteren Patienten an eine maligne Grunderkrankung gedacht werden (Karzinome der Lunge, Brust, Niere oder des Gastrointestinaltraktes sowie Lymphome). Besonders wichtig ist der Systemüberblick hinsichtlich einer möglichen Kollagenose oder systemischen Vaskulitis. Schließlich sollte nach Nierenerkrankungen in der Verwandtschaft gefragt werden, da es auch familiäre Formen von Glomerulopathien gibt (z.b. Alport-Syndrom) bzw. Glomerulopathien, die familiär auftreten können (z.b. IgA-Nephropathie, fokal-segmentale Glomerulosklerose und hämolytisch-urämisches Syndrom) (7, 8). Körperliche Untersuchung Beim nephrotischen Syndrom (Ödeme, große Proteinurie, Hypalbuminämie und Hyperlipidämie) bleiben die Ödeme eindrückbar, auch wenn sie massiv ausgeprägt sind. Lediglich nach langem, unbehandeltem Verlauf kann es im Unterschenkel- und Knöchelbereich zur Induration kommen. Eine asymmetrische Beinschwellung kann auf eine tiefe Beinvenenthrombose hinweisen, die beim nephrotischen Syndrom gehäuft auftritt. Striae können auch ohne Glucocorticoid-Behandlung beobachtet werden. Aszites und Pleuraergüsse können bei Kindern und jüngeren Erwachsenen bereits vorliegen, wenn die peripheren Ödeme noch gering ausgeprägt sind. Weiße Querstreifen der Fingernägel entstehen als Folge rezidivierender Episoden von Hypalbuminämie.
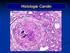
3 Die Ödembildung beim nephrotischen Syndrom beruht in erster Linie auf einer renalen Salz- und Wasserretention, so dass das intravasale Volumen in den meisten Fällen nicht vermindert ist ( Overflow -Hypothese) (7). Der Jugularvenendruck liegt oft im Normalbereich, der Blutdruck kann normal oder deutlich erhöht sein. Insbesondere bei Patienten mit Amyloidose oder Minimal-Change- kann es auch durch eine Abnahme des Intravasalvolumens und Aktivierung des Renin-Angiotensin-Systems zur Ödembildung kommen ( Underfill -Theorie). Eine arterielle Hypotonie mit orthostatischer Dysregulation weckt den Verdacht auf das Vorliegen einer Amyloidose mit autonomer Neuropathie; eine Herzbeteiligung kann dann mit Dyspnoe und Jugularvenenstauung einhergehen. Die weiteren Komplikationen des nephrotischen Syndroms sind Infektionen und thromboembolische Ereignisse, auf die bei der körperlichen Untersuchung besonderes Augenmerk gelegt werden muss. Zu den typischen Infektionen gehören die spontanbakterielle Peritonitis (v.a. bei Kindern) und das Erysipel. Wenn eine GN mit höhergradiger Niereninsuffizienz einhergeht, ist neben den Ödemen auch eine arterielle Hypertonie zu erwarten. Schließlich können sich bei der körperlichen Untersuchung Hinweise auf eine Systemkrankheit ergeben; hier sind insbesondere pulmonale Befunde (Infiltrate), Hauteffloreszenzen wie z.b. Schmetterlingserythem oder palpable Purpura sowie das rote Auge zu nennen (5,11). kurzgefasst: Anamnese und körperliche Untersuchung geben Hinweise auf Verlauf, Schwere und mögliche Komplikationen der sowie auf zugrunde liegende Systemkrankheiten. Labordiagnostik In Tab.1 wird ein Routineprogramm für die Labordiagnostik bei Verdacht auf GN vorgeschlagen. Die Bestimmungen dienen zunächst zur Beurteilung der Nierenfunktion und damit eventuell zusammenhängender Elektrolytstörungen. Zudem werden die Manifestationen des nephrotischen Syndroms erfasst (Hypoproteinämie, Hypalbuminämie, Hyperlipidämie). Andere Parameter können Hinweise auf eine entzündliche Systemkrankheit (Zytopenien im Blutbild, Hämolyse, Muskelschädigung) oder eine Infektion (CRP, Leberwerte) geben. Die antinukleären Antikörper (ANAs) und antineutrophilen zytoplasmatischen Antikörper gegen Granulozyten (ANCAs), die mit der indirekten Immunfluoreszenz nachgewiesen werden, erlauben bereits spezifischere Rückschlüsse auf die Ätiologie der GN. So deuten die ANAs auf eine Kollagenose, die ANCAs auf eine systemische Vaskulitis hin. Sie werden ggf. durch ELISA-Tests gegen definierte Antigene (doppelsträngige DNA, Sm (SLE), Proteinase 3 (PR3, M. Wegener) und Myeloperoxidase (MPO, mikroskopische Polyangiitis)) genauer differenziert (14). Beim pulmo-renalen Syndrom müssen zusätzlich die Antikörper gegen glomeruläre Basalmembranen (GBM) bestimmt werden (M. Goodpasture). Schließlich beziehen sich die Laboruntersuchungen auch auf einige differenzialdiagnostische Erwägungen wie z. B. Diabetes mellitus, hämolytisch-urämisches Syndrom, thrombotisch-thrombozytopenische Purpura und monoklonale Gammopathie. Tab.1 Laboruntersuchungen bei V. a.. Standarddiagnostik BKS, CRP Blutbild Natrium, Kalium, Chlorid Calcium, anorganisches Phosphat Kreatinin, Harnstoff Blutglukose Gesamteiweiß, Serumelektrophorese Leberwerte: Bilirubin, GOT, GPT, γ-gt, AP CK, LDH Cholesterin, Triglyceride Die Bestimmung der Komplementfaktoren ermöglicht u.u. eine erhebliche Eingrenzung der Differenzialdiagnose. Die Glomerulonephritiden mit erniedrigten Komplement-Konzentrationen sind die membranoproliferative GN, die Lupus-Nephritis, die Infektions-assoziierten Glomerulonephritiden (Poststreptokokken-GN, Endokarditis etc.) und die GN bei gemischter essentieller Kryoglobulinämie. Darüber hinaus findet sich auch beim hämolytisch-urämischen Syndrom eine Erniedrigung der Komponente C3 (18). Urinuntersuchungen erweiterte Diagnostik Anti-GBM-Antikörper Antikörper gegen doppelsträngige DNA ANA-Differenzierung (ENAs) Anti-Cardiolipin-Antikörper Anti-PR3- und -MPO-Antikörper Hepatitis- und HIV-Serologie AK gegen Streptokokken-Antigene (Streptolysin O, DNase B, Hyaluronidase, Streptokinase) Kryoglobuline Blutkulturen Quick, PTT, Lupus-Antikoagulans ANAs, ANCAs Haptoglobin Komplement C3 und C4 Immunfixation bzw. Leichtkettennachweis im Urin Die glomeruläre Schädigung führt zur Beeinträchtigung der selektiven Filtereigenschaften der Niere und oft zur Verminderung der glomerulären Filtrationsrate. Es gelangen Blutkomponenten, die normalerweise nicht filtriert werden, in den Urin und werden ausgeschieden. Der Stix-Test bietet einen raschen und kostengünstigen Überblick über pathologische Harnbestandteile, insbesondere Erythrozyten und Eiweiß. Da das Stix-Resultat für die Proteinurie jedoch sehr stark von der Konzentration des Urins abhängig ist, verwendet man zur quantitativen Beurteilung das Eiweiß/Kreatinin- Verhältnis im Spontanurin. Die Genauigkeit dieses Messwertes ist für alle praktischen Zwecke ausreichend, so dass die Urin-Sammlung über 24 Stunden meist nicht mehr notwendig ist. Findet sich eine isolierte Proteinurie mit normaler Nierenfunktion bei einem asymptomatischen Patienten, so sollte zuerst mittels Untersuchung des ersten Morgenurins eine orthostatische Proteinurie ausgeschlossen werden. Einen zentralen Stellenwert in der Diagnostik der GN hat die Analyse des Urinsedimentes im Phasenkontrast-Mikroskop. Hier wird zunächst die Erythrozytenmorphologie beurteilt, um zwischen glomerulärer und nicht-glomerulärer Hämaturie unterscheiden zu können. Glomeruläre Erythrozyten sind durch ein dysmorphes Erscheinungsbild gekennzeichnet, d.h. Größe, Form und Hämoglobingehalt sind sehr variabel. Allerdings können auch bei glomerulärer Hämaturie bis zu 80% reguläre ( eumorphe ) Erythrozyten beobachtet werden. Besonders spezifisch sind die Akanthozyten mit ihren charakteristischen bläschenartigen Ausstülpungen, wie sie in Abb.1 dargestellt sind (15). Sind >5% der Erythrozyten im Urin Akanthozyten, dann besteht eine sehr hohe Wahrscheinlichkeit einer GN. Das Auffinden von Erythrozyten-Zylindern ist beweisend für eine renale 95
4 Tab.2 Die sechs glomerulären Syndrome (nach 4, 8 und 13). klinisches Bild Beispiele asymptomatische Urinabnormalitäten Proteinurie im nichtnephrotischen Bereich (< 3,5 g/tag) und/oder mikroskopische Hämaturie, ohne Niereninsuffizienz, Ödeme oder arterielle Hypertonie milde Verlaufsform aller Glomerulopathien 96 Abb.1 Akanthozyten im Phasenkontrastmikroskop. Urinsediment bei glomerulärer Hämaturie. Vergrößerung 400fach (Abb. von Frau Dr. E. Wandel, Medizinische Univ.-Klinik Mainz. Aus Kuhlmann: Nephrologie, Georg Thieme Verlag 2003). Blutung. Hyaline und granulierte Zylinder im Harnsediment treten bei Glomerulonephritiden vermehrt auf, können aber auch bei anderen Arten von Nierenerkrankungen und im Normalharn vorkommen. Beim nephrotischen Syndrom sieht man neben zahlreichen Zylindern Lipide und Tubuluszellen, aber nur wenige Erythrozyten. Die sechs glomerulären Syndrome Aufgrund der bisher dargestellten Basis-Untersuchungen können die klinischen Manifestationen der GN in sechs Kategorien eingeteilt werden (Tab.2). Anhand dieser Klassifizierung werden die Weichen hinsichtlich der Differenzialdiagnose und des weiteren Vorgehens gestellt. So ist insbesondere die rasch progrediente GN als Notfall zu betrachten, der unverzügliche diagnostische (ANCA-Bestimmung und Nierenbiopsie) und therapeutische Maßnahmen erfordert (28). Die asymptomatischen Urinabnormalitäten sind zwar wesentlich häufiger, aber auch unspezifischer. Hier ist unter Umständen ein abwartendes Verhalten gerechtfertigt, wobei bei persistierender Proteinurie die optimale Blutdruckeinstellung und Blockierung des Renin-Angiotensin-Systems nicht vernachlässigt werden dürfen. kurzgefasst: Die nicht-invasive Diagnostik mittels Blut- und Urinuntersuchungen ermöglicht bei in vielen Fällen weitreichende Rückschlüsse zur diagnostischen Einordnung, Differenzialdiagnose und zum weiteren Vorgehen. Nierensonographie und weitere Untersuchungen Im Rahmen der Diagnostik der GN wird eine Nierensonographie durchgeführt, um das Vorhandensein von zwei Nieren zu bestätigen, eine Harnwegsobstruktion oder anatomische Abnormalitäten auszuschließen und die Nierengröße zu beurteilen. Vergrößerte Nieren (> 14 cm) können bei allen entzündlichen Nierenerkrankungen gefunden werden. Wenn die Nieren verkleinert sind, liegt wahrscheinlich eine chronische und eher irreversible Nierenerkrankung vor. Wenn eine Hämaturie besteht, muss besonders auch auf Hinweise für nicht-nephritische Ursachen, z.b. neoplastische Prozesse oder Steine im Urogenitaltrakt geachtet werden. rezidivierende makroskopische Hämaturie akutes nephritisches Syndrom rasch-progrediente nephrotisches Syndrom chronische Zusätzliche Untersuchungen sind v.a. bei Verdacht auf weitere Organmanifestationen indiziert. Hier ist insbesondere die Bildgebung der Lunge bei pulmo-renalem Syndrom zu nennen (5, 11). Nierenbiopsie schmerzlose Makrohämaturie, häufig mit Infektionen assoziiert; zwischen den Episoden asymptomatische Hämaturie ± Proteinurie Oligurie mit Salz- und Wasserretention, Ödemen und arterieller Hypertonie, Hämaturie (Erythrozytenzylinder) und Proteinurie (< 3,5 g/tag), rascher Beginn, selbstlimitierender Verlauf Kreatinin-Anstieg innerhalb von Tagen bis wenigen Wochen, nephritisches Harnsediment und Proteinurie, evtl. mit anderen Symptomen einer Vaskulitis Proteinurie>3,5 g/tag, Hypalbuminämie, Hyperlipidämie, Ödeme persistierende Proteinurie mit oder ohne Hämaturie, über Jahre progrediente Niereninsuffizienz, arterielle Hypertonie IgA-Nephropathie Poststreptokokken-GN postinfektiöse GN SLE-Nephritis ANCA-positive Vaskulitiden wie z.b. M. Wegener, mikroskopische Polyangiitis oder ANCA-assoziierte GN, Goodpasture-Syndrom, SLE, Purpura Schönlein-Henoch membranöse GN, Minimal- Change-Nephropathie, fokal-segmentale Glomerulosklerose Endzustand aller Glomerulonephritiden Die Nierenbiopsie bei Vorliegen einer GN verfolgt folgende Zielsetzungen: histologische Klassifizierung der glomerulären Läsionen, Hinweise auf systemische Grunderkrankung (wie z.b. Amyloidose) sowie Differenzierung zwischen akuten, potenziell reversiblen und chronischen, irreversiblen Veränderungen. Prinzipiell sollte bei GN immer die diagnostische Nierenbiopsie angestrebt werden, weil die klinischen Befunde das histopathologische Bild nur unzureichend widerspiegeln, und weil nur dann eine fundierte Therapieentscheidung getroffen werden kann. Die Indikation ist weniger dringlich bei geringgradigen asymptomatischen Urinabnormalitäten und bei jahrelangen Krankheitsverläufen mit bereits erheblich eingeschränkter Nierenfunktion, weil hier eine erfolgreiche immunsuppressive Behandlung von vornherein unwahrschein-
5 Tab.3 glomeruläre Beteiligung zelluläre Beteiligung lich ist. Bei Vorliegen von Schrumpfnieren wird zudem meist diagnostisch nicht verwertbares Material gefunden, weil ein vernarbtes Endstadium mit diffuser Glomerulosklerose und interstitieller Fibrose erreicht ist. Zu den wichtigen Kontraindikationen zählen unkontrollierte arterielle Hypertonie und Blutungsneigung (einschließlich der Einnahme von Thrombozyten-Aggregationshemmern), multiple Nierenzysten und Pyelonephritis. Bei entsprechender Fragestellung ist auch die Biopsie einer (funktionellen) Einzelniere in perkutaner Technik unter sonographischer Kontrolle gerechtfertigt. Die histologischen Typen der Das gewonnene Nierengewebe wird routinemäßig mittels Lichtmikroskopie, Immunfluoreszenz und Elektronenmikroskopie untersucht. Die pathologische Beschreibung umfasst das Muster der glomerulären Beteiligung, die zellulären Schädigungen sowie die Veränderungen der nicht-zellulären glomerulären Komponenten (Tab.3). Darüber hinaus werden die weiteren Strukturen der Niere, also das Gefäßsystem und das tubulointerstitielle Kompartiment, beurteilt. Daraus ergibt sich eine Einteilung der Glomerulonephritiden, die in Tab.4 dargestellt ist (27). Die GN beim systemischen Lupus erythematodes weist sehr unterschiedliche histologische Befunde auf. Von der WHO wurden sechs Kategorien definiert, die von minimalen Veränderungen (Klasse I) über mesangiale und endokapilläre Zellvermehrung (Klassen III und IV) und membranöse Nephropathie (Klasse V) bis zu fortgeschrittenen sklerosierenden Veränderungen (Klasse VI) reichen (9). Therapie Pathologische Klassifizierung der Glomerulonephritiden (nach 4). alle Glomeruli (diffus) oder nur einige (fokal) Ausmaß der Erkrankung innerhalb befallener Glomeruli: nur einzelne (segmental) oder alle Kapillarschlingen Vermehrung der Zellzahl (proliferativ) Ansammlung von neutrophilen Granulozyten (exsudativ) Zellschädigung lichtmikroskopisch sichtbare Zellnekrose (nekrotisierend) ultrastrukturelle Schädigung, nur im Elektronenmikroskop sichtbar (Verschmelzung der Fußfortsätze, dünne Basalmembran) Veränderungen nicht-zellulärer Strukturen der Glomeruli Matrixvermehrung (Hyalinose) oder Immunkomplex- Ablagerungen Ort der Ablagerungen (mesangial, subendothelial oder subepithelial) Die GN ist in Deutschland und weltweit die zweithäufigste Ursache der terminalen Niereninsuffizienz. Übertroffen wird sie nur von der diabetischen Nephropathie. Deshalb ist es sehr wichtig, alle therapeutischen Möglichkeiten auszunutzen, um das Fortschreiten der GN zu verlangsamen oder zum Stillstand zu bringen. Symptomatische Behandlung Neben den Krankheits-spezifischen Therapieformen müssen supportive Maßnahmen ergriffen werden, um die klinischen Manifestationen und Komplikationen des nephrotischen Syndroms zu behandeln (24). Dazu gehört zunächst die Ödemtherapie mittels Diuretika und salzarmer Ernährung (3 4,5 g NaCl pro Tag). Beim nephrotischen Syndrom besteht auch bei normaler glomerulärer Filtrationsrate nicht selten eine Diuretika-Resistenz, weil die Verfügbarkeit der Substanzen an der luminalen Membran der Tubuluszellen herabgesetzt ist. Die Therapiekontrolle erfolgt durch tägliches Wiegen: Ein Gewichtsverlust von 1 2kg pro Tag wird angestrebt. In der Praxis folgt man einem Stufenschema: Dieses beginnt mit einem oralen Schleifendiuretikum, z.b. Furosemid 2 40mg, Torasemid 1 20mg oder Bumetanid 2 1mg. Bei Bedarf werden die Dosierungen verdoppelt bis zum Erreichen der Höchstdosen (Furosemid 2 250mg, Torasemid 1 200mg, Bumetanid 2 5 mg); ferner kann ein im distalen Tubulus wirksames Diuretikum hinzugegeben werden, z.b. Hydrochlorothiazid, Metolazon oder Xipamid. Der nächste Schritt ist die intravenöse Applikation des Schleifendiuretikums, in der Regel als Dauerinfusion. Wenn auch diese Maßnahme nicht ausreicht, muss auf die kombinierte Gabe von Humanalbumin mit einem Schleifendiuretikum (z.b. 200ml 25%iges Albumin + 250mg Furosemid i.v. über 3 4 Tage) oder die extrakorporale Ultrafiltration zurückgegriffen werden. Patienten mit nephrotischem Syndrom haben ein erhöhtes Risiko für thrombotische Ereignisse, u.a. weil antikoagulatorische Substanzen im Urin verloren werden, z.b. Antithrombin III. Der Nutzen einer generellen Antikoagulation mit Phenprocoumon ist nicht überzeugend belegt. In Phasen mit besonders hohem Risiko (Ödemausschwemmung, Immobilisation im Krankenhaus, akute Infektion) sollte jedoch eine prophylaktische Behandlung mit subkutanem Heparin durchgeführt werden. Bei dokumentierter Thrombose oder Lungenembolie ist eine dauerhafte orale Antikoagulation mit einer Ziel-INR von 2 3 angezeigt, solange das nephrotische Syndrom fortbesteht. Die Behandlung der Hyperlipidämie bei nephrotischem Syndrom erfolgt in Analogie zur Allgemeinbevölkerung. Statine sind die wirksamsten Substanzen, als zusätzliche Optionen kommen fett- und cholesterinarme Ernährung und Fibrate in Betracht. kurzgefasst: Bei der symptomatischen Behandlung des nephrotischen Syndroms stehen die diuretische Therapie, die Antikoagulation (bei entsprechender Indikation) und die lipidsenkende Therapie im Vordergrund. Strategien zur Verzögerung der Progression Unabhängig von der histologischen Klassifizierung der GN im Einzelfall müssen Maßnahmen ergriffen werden, um die Entwicklung einer Niereninsuffizienz zu verhindern bzw. ihre Progression zu verzögern (8, 24). Die beste Messlatte für den Therapieerfolg ist die Proteinurie: Je geringer die Proteinurie unter Behandlung, desto besser der Erhalt der Nierenfunktion. Hier ist zunächst die Gabe eines 97
6 Tab.4 Die histologischen Typen der (nach (13)). GBM = glomeruläre Basalmembran. 98 histologischer Typ Lichtmikroskopie Immunfluoreszenz Elektronenmikroskopie Verlauf/Beispiele Minimal-Change- Nephropathie fokal-segmentale Glomerulosklerose membranöse Nephropathie mesangioproliferative GN membranoproliferative (mesangiokapilläre) GN extrakapillärproliferierende GN unauffällig Fehlen von Immunglobulinen Verschmelzung der Fußfortsätze der Podozyten Kapillarsklerose bzw. -hyalinose mit fokal-segmentalem Muster Verdickung der Basalmembran, keine wesentliche Zellproliferation Vermehrung von Mesangialund Endothelzellen mesangiale Zell- und Matrixvermehrung + GBM-Verdickung (Doppelkontur) Halbmondbildung durch Proliferation von parietalen Epithelzellen und mononukleären Phagozyten IgM- und C3- Ablagerungen in den sklerosierten Bezirken granuläre GBM-Anfärbung mit Immunglobulinen und Komplement Immunkomplex-Ablagerungen mit IgG, IgA, IgM und C3-Komplement mesangial und an den Kapillarschlingen vorwiegend C3 mesangial und an den Kapillarschlingen, manchmal auch Ig und C4 pauci-immun oder mit Immunkomplex-Ablagerungen an der GBM entweder linear oder granulär ACE-Hemmers oder eines AT 1 -Rezeptorantagonisten zu nennen, wodurch mehrere günstige Effekte erzielt werden können: Durch die Dilatation der efferenten glomerulären Arteriole kann die Proteinurie um 40 50% reduziert werden. Außerdem wirken diese Substanzen nephroprotektiv bei chronischer Niereninsuffizienz und senken zusätzlich den Blutdruck. Von einer Kombination aus ACE- Hemmer und AT 1 -Rezeptorantagonist ist ein additiver Effekt zu erwarten. Gleichzeitig sollte eine kochsalzarme Diät eingehalten werden; durch Anwendung eines Diuretikums kann ebenfalls eine negative Natriumbilanz erzielt werden. Weitere Möglichkeiten zur Senkung der Proteinurie sind eiweißreduzierte Ernährung sowie die Einnahme eines nicht-steroidalen Antiphlogistikums oder von Pentoxifyllin. Wegen der potenziellen Nebenwirkungen (Malnutrition, GFR-Abfall) werden diese drei Interventionen jedoch nur in Ausnahmefällen eingesetzt. Wie bei allen chronischen Nierenerkrankungen ist die arterielle Hypertonie auch bei der GN sehr häufig. Die antihypertensive Behandlung zielt nicht nur auf die Prävention kardiovaskulärer Komplikationen, sondern auch auf den möglichst langfristigen Erhalt der Nierenfunktion. In den meisten Fällen kann die Therapie gleich mit einer Kombination aus ACE-Hemmer und Diuretikum eingeleitet werden. Als Zielbereich des Blutdrucks gelten Werte unterhalb 130/80 mmhg, bei Proteinurie von mehr als 1 g pro Tag <125/<75 mmhg. Es gibt Hinweise darauf, dass die Progression einer chronischen Niereninsuffizienz auch durch eine lipidsenkende Therapie verzögert werden kann. Diese Behandlungsindikation kann jedoch derzeit nicht beurteilt werden, weil die entsprechenden klinischen Studien noch nicht abgeschlossen sind. kurzgefasst: Etablierte Möglichkeiten zur Verlangsamung des Fortschreitens der Niereninsuffizienz sind die Anwendung von ACE-Hemmern und AT 1 -Rezeptorantagonisten, die Senkung der Proteinurie und die antihypertensive Behandlung. Immunsuppressive Behandlung In der Pathogenese der meisten Formen von GN spielen autoimmune und inflammatorische Prozesse eine zentrale Rolle. Deshalb werden immunsuppressive Medikamente eingesetzt, um die systemischen und lokalen Auswirkungen dieser Vorgänge zu unterbinden. Die Tab.5 gibt stichwortartige Hinweise auf übliche Therapien, listet aber nicht alle Alternativen auf. Wenn die GN auf die ineffektive Elimination eines Fremdantigens zurückzuführen ist, wie z.b. bei der Endokarditis oder der chronischen Hepatitis C, muss in erster Linie die zugrunde liegende Infektion behandelt werden. Im Allgemeinen ist ein umso besseres Ansprechen auf die Therapie zu erwarten, je akuter und schwerer sich die GN präsentiert. Bei chronischen Verläufen sind die Erfolge der immunsuppressiven Behandlung geringer, so dass hier Nutzen und Risiko sorgfältig gegeneinander abgewogen werden müssen. Zudem ist zu beachten, dass bei Vorschädigung der Glomeruli die Proteinurie und progrediente Verschlechterung der Nierenfunktion durch nicht-immunologische Mechanismen aufrechterhalten werden können, auch wenn der entzündliche Prozess bereits zum Stillstand gekommen ist. Glucocorticoide mesangiale Sklerose subepitheliale Immundepots (elektronendicht) mit zwischengelagerten GBM-Ausläufern (Spikes) große noduläre Immundepots ( Humps ) an der Außenseite der Basalmembran (subepithelial) subendotheliale Immundepots (Typ I) oder Dense Deposit Disease (Typ II) keine Zusatzinformationen gute Langzeitprognose deutlich ungünstigere Prognose Spontanremissionen möglich IgA-Nephropathie Poststreptokokken-GN SLE-Nephritis im Allgemeinen chronischprogredienter Verlauf M. Wegener mikroskopische Polyangiitis Churg-Strauss-Syndrom Goodpasture-Syndrom Glucocorticoide sind auch heute das Fundament der Therapie bei den meisten primären Glomerulonephritiden und bei den sekundären Formen im Rahmen von entzündlichen Systemerkrankungen. Die eingesetzten Dosierungen zum Behandlungsbeginn reichen von 0,5 1,5mg pro kg Körpergewicht pro Tag p.o. bei Minimal-Change- Glomerulopathie bis zu 1000mg i.v. an drei aufeinander folgenden Tagen bei Lupus- und rapid-progredienter GN mit drohender Dialysepflichtigkeit oder schwerer ZNS- oder Lungenbeteiligung. Die oralen Corticosteroide werden in der Regel nach 4 6 Wochen erstmals reduziert und dann im Verlauf von etwa 6 Monaten weiter ausgeschlichen. Falls eine Erhaltungstherapie indiziert ist, sollte die Dosierung unterhalb der Cushingschwelle (z.b. 7,5mg Prednisolon) liegen. Die Minimal-Change-Erkrankung und die fokal-segmentale Glomerulosklerose bilden hinsichtlich der Therapie ein Kontinuum, wobei die erstere in über 80% der Fälle innerhalb von 3 12 Wochen
7 Tab.5 Typ Minimal-Change- Glomerulopathie Immunsuppressive Behandlung der Glomerulonephritiden (nach (4)). fokal-segmentale Glomerulosklerose membranöse GN membranoproliferative proliferative Lupus- Nephritis (WHO- Klassen III und IV) ANCA-assoziierte rasch-progrediente Goodpasture- Syndrom (Anti-GBM) IgA-Nephropathie Behandlungsstrategie auf Steroide anspricht. Die letztere ist charakterisiert durch schwerere klinische Symptomatik, häufigere Steroid-Resistenz und höheres Risiko für Niereninsuffizienz. Die fokal-segmentale Glomerulosklerose mit nephrotischem Syndrom spricht beim Erwachsenen nur langsam auf Glucocorticoide an, so dass die Therapie über mindestens 3 4 Monate in voller Dosis durchgeführt werden muss. In der anschließenden Phase der langsamen Dosisreduktion zeigt sich oft eine Steroid-Abhängigkeit. Zur Verminderung des Corticosteroid- Bedarfs können dann Cyclophosphamid, Chlorambucil oder Cyclosporin A eingesetzt werden (16, 20). Zytotoxische Substanzen orales Prednisolon 1,0mg/kg einmal täglich über 6 12 Wochen, dann ausschleichen. Bei Steroid-resistenter Erkrankung oder Patienten mit häufigen Rezidiven Cyclophosphamid oder Cyclosporin A orales Prednisolon 1,0mg/kg pro Tag über mindestens 6 Monate, evtl. Reduktion nach 3 Monaten. In Steroid-resistenten Fällen Cyclophosphamid Cyclophosphamid oder Chlorambucil p.o. im monatlichen Wechsel mit Prednisolon kein etabliertes Therapieschema, Glucocorticoide bei Erwachsenen nicht wirksam zunächst Methylprednisolon i.v., dann Cyclophosphamid monatlich i.v. oder täglich p.o. + Prednisolon über 3 6 Monate (Remissionsinduktion), Erhaltungstherapie mit Azathioprin oder Mycophenolat und niedrig-dosiertem Prednisolon Methylprednisolon i.v., dann Cyclophosphamid (entweder 2mg pro kg Körpergewicht p.o. oder Bolustherapie i.v. einmal monatlich) und Prednisolon p.o. (Initialdosis 1mg pro kg Körpergewicht); evtl. Plasmapherese bei hochgradiger Niereninsuffizienz wie bei ANCA-assoziierter rasch progredienter GN, zusätzlich Plasmapherese evtl. Prednisolon (23), bei raschem Verlauf zusätzlich Cyclophosphamid (1) Bei der membranösen GN kommt es in einigen Fällen, manchmal auch erst nach Jahren, zu einer Spontanremission. Deshalb sollte der Verlauf zunächst unter unspezifischer Behandlung über mindestens 6 Monate beobachtet werden, falls die Nierenfunktion stabil bleibt. Die Anwendung immunsuppressiver Medikamente richtet sich nach der Risikobeurteilung hinsichtlich der Entwicklung einer chronischen Niereninsuffizienz. Da Glucocorticoide alleine nicht ausreichen, um eine Remission zu erzielen, erfolgt die Therapie nach dem Schema einer italienischen Studiengruppe mit (Methyl)prednisolon und Cyclophosphamid (oder Chlorambucil) im monatlichen Wechsel (22). Cyclosporin A hat sich in einigen Studien ebenfalls als wirksam erwiesen, in der Erprobung befinden sich Mycophenolat und der monoklonale Antikörper Rituximab (3, 21,26). Die IgA-Nephropathie ist weltweit die häufigste GN-Form und führt bei 20 40% der Patienten zur terminalen Niereninsuffizienz nach 5 25-jährigem Verlauf. Da es sich in der Regel um eine langsam progrediente Erkrankung handelt und die klinische Ausprägung sehr heterogen ist, muss die Entscheidung zur immunsuppressiven Therapie immer unter sorgfältiger Nutzen-Risiko-Abwägung erfolgen (6,19). Zur Verfügung stehen ein Schema mit intravenösen Methylprednisolon-Boli und Prednison 0,5mg/kg jeden zweiten Tag für 6 Monate bei Patienten mit mäßiger Proteinurie und normaler Nierenfunktion (23) sowie die Kombinationsbehandlung mit Prednison und Cyclophosphamid bei Patienten mit progredienter Niereninsuffizienz (1). Die Studien zur hochdosierten Glucocorticoid-Therapie sind jedoch umstritten, weil eine optimale Blutdruckeinstellung mit ACE-Hemmern nur teilweise erfolgt war. Wenn bereits 50 60% der glomerulären Filtrationsrate verloren sind, ist eine Immunsuppression meist nicht mehr indiziert. Die Domäne der zytotoxischen Therapie mit Cyclophosphamid ist die proliferative Lupus-Nephritis (Klassen III und IV) (10) und die rapid-progrediente GN (2, 14, 25), weil in den meisten Fällen eine Remission induziert und dadurch die Prognose entscheidend verbessert werden kann. Cyclophosphamid wird entweder einmal täglich oral (2mg/kg Körpergewicht) oder als I.v.-Infusion in zweiwöchigen bis monatlichen Abständen verabreicht (Dosisbereich 500 mg 1000mg pro m 2 Körperoberfläche) und immer initial mit hochdosierten Corticosteroiden kombiniert. Die Therapiedauer beträgt 3 6 Monate. Zur Erhaltungstherapie nach der Cyclophosphamid- Phase werden heute meist Azathioprin oder Mycophenolat angewendet. Aufgrund des beträchtlichen Nebenwirkungsspektrums von Cyclophosphamid (Übelkeit, Erbrechen, Haarausfall, Zytopenie, Infektionen, hämorrhagische Zystitis, Neoplasmen und Unfruchtbarkeit) wurde Mycophenolat-Mofetil auch zur Induktionsbehandlung bei systemischem Lupus erythematodes mit Erfolg eingesetzt (9,12). kurzgefasst: Die Entscheidung für eine immunsuppressive Therapie bei erfordert immer eine sorgfältige Nutzen-Risiko-Abwägung. Glucocorticoide und Cyclophosphamid spielen in der Initialtherapie die wichtigste Rolle, als weitere Medikamente werden Azathioprin, Mycophenolat-Mofetil und Cyclosporin A angewendet. Plasmaaustausch Bei der rapid-progredienten GN mit Antikörpern gegen die glomeruläre Basalmembran (bei Mitbeteiligung der Lunge: Goodpasture- Syndrom) wird als zusätzliche Therapiemodalität der Plasmaaustausch benötigt, um die pathogenen Antikörper rasch zu entfernen. Eine Indikation für die Plasmapherese besteht auch bei ANCA-assoziierter nekrotisierender GN mit hochgradiger Niereninsuffizienz (Kreatinin >5,7mg/dl) (2,5,18). Bei anderen Nephritiden, auch bei SLE, werden die Vorteile des Plasmaaustausches von den Nebenwirkungen aufgehoben. 99
8 Konsequenz für Klinik und Praxis Literatur 100 Die klinische Symptomatik der Glomerulonephritiden umfasst ein weites Spektrum sowohl wegweisender als auch unspezifischer Befunde, die richtig interpretiert werden müssen, um möglichst frühzeitig zur Diagnose zu kommen. Die Klassifizierung des Krankheitsbildes als eines von sechs glomerulären Syndromen ist bereits aufgrund von einfachen Labor- und Urinuntersuchungen möglich. Die Nierenbiopsie ist die Methode der Wahl zur definitiven diagnostischen Einordnung, zur Beurteilung der Prognose und zur Festlegung der Behandlung. In der Therapie der Glomerulonephritiden sind zunächst unspezifische Maßnahmen zur Besserung der subjektiven Symptome und zur Behandlung möglicher Komplikationen wichtig. Alle Optionen zur Verzögerung der Krankheitsprogression müssen ausgeschöpft werden, da die die zweithäufigste Ursache der terminalen Niereninsuffizienz darstellt. Die immunsuppressive Therapie ist v.a. bei akuten Erkrankungsverläufen wirksam. Am häufigsten eingesetzt werden Corticosteroide und Cyclophosphamid, bei bestimmten Indikationen stehen weitere Immunsuppressiva wie z.b. Cyclosporin A als Alternativen zur Verfügung. Autorenerklärung: Die Autoren erklären, dass sie keine finanziellen Verbindungen mit einer Firma haben, deren Produkt in dem Artikel eine wichtige Rolle spielt (oder mit einer Firma, die ein Konkurrenzprodukt vertreibt). 1 Ballardie FW, Roberts IS. Controlled prospective trial of prednisolone and cytotoxics in progressive IgA nephropathy. J Am Soc Nephrol 2002; 13: Buhaescu I, Covic A, Levy J. Systemic vasculitis: still a challenging disease. Am J Kidney Dis 2005; 46: Cattran DC. Idiopathic membranous glomerulonephritis. Kidney Int 2001; 59: Chadban SJ, Atkins RC.. Lancet 2005; 365: de Groot K, Schnabel A. Das pulmorenale Syndrom. Internist 2005; 46: Donadio JV, Grande JP. IgA nephropathy. N Engl J Med 2002; 347: Donckerwolcke RAMG, Cameron JS. The nephrotic syndrome: management, complications, and pathophysiology. 3. Auflage (Hrsg). Oxford: Oxford University Press, In: Davison AM, Cameron JS, Grünfeld J-P et al., Hrsg. Oxford Textbook of Clinical Nephrology. 2005: Feehally J, Johnson RJ. Introduction to glomerular disease: clinical presentations. London: Mosby, In: Johnson RJ, Feehally J, Hrsg. Comprehensive Clinical Nephrology. 2000; 21: Fine DM. Pharmacological therapy of lupus nephritis. JAMA 2005; 293: Flanc RS, Roberts MA, Strippoli GF, Chadban SJ, Kerr PG, Atkins RC. Treatment of diffuse proliferative lupus nephritis: a meta-analysis of randomized controlled trials. Am J Kidney Dis 2004; 43: Hellmich B, Merkel F, Weber M, Gross WL. Frühdiagnostik chronisch entzündlicher Systemerkrankungen. Internist 2005; 46: Houssiau FA. Management of lupus nephritis: an update. J Am Soc Nephrol 2004; 15: Hricik DE, Chung-Park M, Sedor JR.. N Engl J Med 1998; 339: Jennette JC. Rapidly progressive crescentic glomerulonephritis. Kidney Int 2003; 63: Köhler H, Wandel E, Brunck B. Acanthocyturia a characteristic marker for glomerular bleeding. Kidney Int 1991; 40: Korbet SM. Treatment of primary focal segmental glomerulosclerosis. Kidney Int 2002; 62: Levy JB, Turner AN, Rees AJ, Pusey CD. Long-term outcome of anti-glomerular basement membrane antibody disease treated with plasma exchange and immunosuppression. Ann Intern Med 2001; 134: Madaio MP, Harrington JT. The diagnosis of glomerular diseases: acute glomerulonephritis and the nephrotic syndrome. Arch Intern Med 2001; 161: Mertens PR, Floege J. IgA-Nephropathie: Die häufigste -Form. Dtsch Med Wochenschr 2003; 128: Meyrier A. Nephrotic focal segmental glomerulosclerosis in 2004: an update. Nephrol Dial Transplant 2004; 19: Perna A, Schieppati A, Zamora J, Giuliano GA, Braun N, Remuzzi G. Immunosuppressive treatment for idiopathic membranous nephropathy: a systematic review. Am J Kidney Dis 2004; 44: Ponticelli C, Zuccelli P, Passerini P et al. A 10 year follow-up of a randomized study with methylprednisolone and chlorambucil in membranous nephropathy. Kidney Int 1995; 48: Pozzi C, Andrulli S, del Vecchio L et al. Corticosteroid effectiveness in IgA nephropathy: long-term results of a randomized, controlled trial. J Am Soc Nephrol 2004; 15: Risler T, Braun N, Erley CM. Therapie der. Internist 2003; 44: Savage CO. ANCA-associated renal vasculitis. Kidney Int 2001; 60: Scheidat S, Stahl RAK. Membranöse. Internist 2003; 44: Schmidt U, Franke J, Thomae U, Mann J.. Internist 2002; 43: Wolf G. Rasch progrediente ein nephrologischer Notfall. Dt Ärztebl 2003; 100: A
Definition. Entzündliche abakterielle Nierenerkrankungen mit Befall unterchiedlicher glomerulärer Strukturen
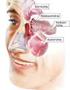 Glomerulonephritis Definition Entzündliche abakterielle Nierenerkrankungen mit Befall unterchiedlicher glomerulärer Strukturen Ursachen Insgesamt eher seltene Erkrankung Zweithäufigste Ursache einer chronischen
Glomerulonephritis Definition Entzündliche abakterielle Nierenerkrankungen mit Befall unterchiedlicher glomerulärer Strukturen Ursachen Insgesamt eher seltene Erkrankung Zweithäufigste Ursache einer chronischen
Die IgA Nephropathie. Produktion von mukosalem piga1 im Knochenmark
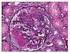 Die IgA Nephropathie Prof. Dr. H. Pavenstädt Direktor Medizinische Klinik und Poliklinik D UKM Münster Albert-Schweitzer-Str. 33 48149 Münster T: 0251-83-47517 e-mail: pavensth@mednet.uni-muenster.de Einleitung:
Die IgA Nephropathie Prof. Dr. H. Pavenstädt Direktor Medizinische Klinik und Poliklinik D UKM Münster Albert-Schweitzer-Str. 33 48149 Münster T: 0251-83-47517 e-mail: pavensth@mednet.uni-muenster.de Einleitung:
(Sub)akuter Kreatininanstieg wie weiter? Prof. Thomas Fehr
 Klinik und Poliklinik für Innere Medizin Lunch-Symposium Medizin kompakt Fall-basierte Praxis-Fortbildungen mit Lunch-Apéro im Dick and Davy (Sub)akuter Kreatininanstieg wie weiter? Prof. Thomas Fehr Chefarzt
Klinik und Poliklinik für Innere Medizin Lunch-Symposium Medizin kompakt Fall-basierte Praxis-Fortbildungen mit Lunch-Apéro im Dick and Davy (Sub)akuter Kreatininanstieg wie weiter? Prof. Thomas Fehr Chefarzt
Therapieempfehlungen ohne Gewähr, Verantwortung liegt bei behandelnder Ärztin / Arzt! Management der RPGN
 Management der RP PD Dr. Martin Bek, Medizinische Klinik und Poliklinik D, UKM, Münster 1) Klinische Definition Funktionell: Rascher Verlust der Nierenfunktion (50% GFR) in 3 Monaten Labor: nephritisches
Management der RP PD Dr. Martin Bek, Medizinische Klinik und Poliklinik D, UKM, Münster 1) Klinische Definition Funktionell: Rascher Verlust der Nierenfunktion (50% GFR) in 3 Monaten Labor: nephritisches
29/10/2014 Peter Reismann
 29/10/2014 Peter Reismann Definition: vermehrte Vorkommen von Erythrozyten in Urin 2-5 Blutkörperchen pro Gesichtsfeld (400fache Vergrösserung), andere: max. 5 Erythrozyten/Mikroliter Markohämaturie vs.
29/10/2014 Peter Reismann Definition: vermehrte Vorkommen von Erythrozyten in Urin 2-5 Blutkörperchen pro Gesichtsfeld (400fache Vergrösserung), andere: max. 5 Erythrozyten/Mikroliter Markohämaturie vs.
Nierenerkrankungen Teil 2
 Nierenerkrankungen Teil 2 Chronische Nierenerkrankungen Gemeinschaftspraxis Drs. Gäckler/ Jäkel/ Fricke/ Reinsch Nephrologische und diabetologische Schwerpunktpraxis Bürkle-de-la-Camp-Platz 2, 44789 Bochum
Nierenerkrankungen Teil 2 Chronische Nierenerkrankungen Gemeinschaftspraxis Drs. Gäckler/ Jäkel/ Fricke/ Reinsch Nephrologische und diabetologische Schwerpunktpraxis Bürkle-de-la-Camp-Platz 2, 44789 Bochum
NEPHROTISCHES SYNDROM
 NEPHROTISCHES SYNDROM Dr. med. Peter Igaz PhD Klinik II. der Inneren Medizin Medizinische Fakultät Semmelweis Universität Definition Proteinurie >3.5g/24 h/1.73 m 2, in der Praktik: >3.5 g/24 h. Mikroalbuminurie:
NEPHROTISCHES SYNDROM Dr. med. Peter Igaz PhD Klinik II. der Inneren Medizin Medizinische Fakultät Semmelweis Universität Definition Proteinurie >3.5g/24 h/1.73 m 2, in der Praktik: >3.5 g/24 h. Mikroalbuminurie:
Glomerulonephritis. Prof. Dr. Tamás Decsi Kinderklinik, UNI Pécs
 Prof. Dr. Tamás Decsi Kinderklinik, UNI Pécs im Kindesalter Akute (Poststreptokokken ) Rasch progrediente ("Rapid progressive GN, rpgn, extrakapilläre mesangioproliferative GN mit diffuser Halbmondbildung)
Prof. Dr. Tamás Decsi Kinderklinik, UNI Pécs im Kindesalter Akute (Poststreptokokken ) Rasch progrediente ("Rapid progressive GN, rpgn, extrakapilläre mesangioproliferative GN mit diffuser Halbmondbildung)
Philipp Moog Abteilung für Nephrologie Klinikum rechts der Isar Technische Universität München. IVL2 glomeruläre Erkrankungen II
 Philipp Moog Abteilung für Nephrologie Klinikum rechts der Isar Technische Universität München IVL2 glomeruläre Erkrankungen II 25.10.2018 Die glomeruläre Filtrationsbarriere nephritisch Erkrankung Klinik/Befunde
Philipp Moog Abteilung für Nephrologie Klinikum rechts der Isar Technische Universität München IVL2 glomeruläre Erkrankungen II 25.10.2018 Die glomeruläre Filtrationsbarriere nephritisch Erkrankung Klinik/Befunde
Proteinurie. von Nicolas Terliesner stellvertretend für das Nephro-Team
 Proteinurie von Nicolas Terliesner stellvertretend für das Nephro-Team Rot?! Hilfe! Was wird nachgewiesen? v.a. Albumin Bindung: Aminogruppen an Indikator Warum zusätzlicher Test für Mikroalbuminurie?
Proteinurie von Nicolas Terliesner stellvertretend für das Nephro-Team Rot?! Hilfe! Was wird nachgewiesen? v.a. Albumin Bindung: Aminogruppen an Indikator Warum zusätzlicher Test für Mikroalbuminurie?
Diabetes und Niere WS 2016/2017
 Diabetes und Niere WS 2016/2017 http://www.homburg.de/media/gallery/282 61.jpg,w600 Priv - Doz Dr Sarah Seiler-Mußler Sarah Seiler Fallbeispiel Herr R., A. 66 Jahre alte Funktionelle Einzelniere links
Diabetes und Niere WS 2016/2017 http://www.homburg.de/media/gallery/282 61.jpg,w600 Priv - Doz Dr Sarah Seiler-Mußler Sarah Seiler Fallbeispiel Herr R., A. 66 Jahre alte Funktionelle Einzelniere links
Spezielle Pathologie des Harntraktes. 11. Teil
 Spezielle Pathologie des Harntraktes 11. Teil Einteilung der Glomerulonephritiden: I. Exsudative GN Mesangioproliferative GN II. Membranöse GN Membranoproliferative GN III. Rapid-progressive GN IV. Mesangial-sklerosierende
Spezielle Pathologie des Harntraktes 11. Teil Einteilung der Glomerulonephritiden: I. Exsudative GN Mesangioproliferative GN II. Membranöse GN Membranoproliferative GN III. Rapid-progressive GN IV. Mesangial-sklerosierende
Die IgA Nephropathie
 Die IgA Nephropathie Prof. Dr. H. Pavenstädt Direktor Medizinische Klinik und Poliklinik D UKM Münster Albert-Schweitzer-Str. 33 48149 Münster T: 0251-83-47517 e-mail: pavensth@mednet.uni-muenster.de Einleitung:
Die IgA Nephropathie Prof. Dr. H. Pavenstädt Direktor Medizinische Klinik und Poliklinik D UKM Münster Albert-Schweitzer-Str. 33 48149 Münster T: 0251-83-47517 e-mail: pavensth@mednet.uni-muenster.de Einleitung:
Die richtige geburtshilfliche Diagnose auf den zweiten Blick
 Die richtige geburtshilfliche Diagnose auf den zweiten Blick Prof. Dr. med. Michael Abou-Dakn Chefarzt der Transparenzerklärung Vortragshonorar und Reisekosten durch die Firma Alexion Anamnese Erika Erika
Die richtige geburtshilfliche Diagnose auf den zweiten Blick Prof. Dr. med. Michael Abou-Dakn Chefarzt der Transparenzerklärung Vortragshonorar und Reisekosten durch die Firma Alexion Anamnese Erika Erika
Hämaturie harmlos oder ernst?
 Pädiatrische Traunseeklausur 2015 Hämaturie harmlos oder ernst? Ekkehard Ring Kindernephrologie Univ.-Klinik für Kinder- und Jugendheilkunde Medizinische Universität Graz Nitrittest (1964) Leukozyten (1982)
Pädiatrische Traunseeklausur 2015 Hämaturie harmlos oder ernst? Ekkehard Ring Kindernephrologie Univ.-Klinik für Kinder- und Jugendheilkunde Medizinische Universität Graz Nitrittest (1964) Leukozyten (1982)
Aufbau! Begriffe! Hämaturie. Makrohämaturie! Hämaturie! Mikrohämaturie! Begriffe Aetiologie Evaluation Glomerulär versus nicht glomerulär
 procurement manager Hämaturie J. Steiger Klinik für Transplantationsimmunologie und Nephrologie Begriffe! Makrohämaturie! = rot / brauner Urin Makrohämaturie! Hämaturie! Mikrohämaturie! glomerulär! nicht-!
procurement manager Hämaturie J. Steiger Klinik für Transplantationsimmunologie und Nephrologie Begriffe! Makrohämaturie! = rot / brauner Urin Makrohämaturie! Hämaturie! Mikrohämaturie! glomerulär! nicht-!
Hämaturie, Proteinurie und Niereninsuffizienz...
 Fallvorstellung Nephrologie Hämaturie, Proteinurie und Niereninsuffizienz... Georg Georges Fall 1 22jähriger BWL-Student Praktikum in Singapur Routineuntersuchung: Mikrohämaturie + Proteinurie Vorstellung
Fallvorstellung Nephrologie Hämaturie, Proteinurie und Niereninsuffizienz... Georg Georges Fall 1 22jähriger BWL-Student Praktikum in Singapur Routineuntersuchung: Mikrohämaturie + Proteinurie Vorstellung
Komplexerkrankungen. Querschnitt Immunologie-Infektiologie Mittwochs Uhr Hörsaal 3 (Pathologie) Bergmannsheil. Albrecht Bufe
 Querschnitt Immunologie-Infektiologie Mittwochs 10.15 Uhr Hörsaal 3 (Pathologie) Bergmannsheil Komplexerkrankungen Albrecht Bufe www.ruhr-uni-bochum.de/homeexpneu Typ-III Hypersensitivität (Verzögerte
Querschnitt Immunologie-Infektiologie Mittwochs 10.15 Uhr Hörsaal 3 (Pathologie) Bergmannsheil Komplexerkrankungen Albrecht Bufe www.ruhr-uni-bochum.de/homeexpneu Typ-III Hypersensitivität (Verzögerte
Diabetes mellitus und Niereninsuffizienz: Ein Überblick
 Diabetes mellitus und Niereninsuffizienz: Ein Überblick Folgekrankheiten in den USA Diabetiker mit Visusstörung: Diabetiker neu an HD ab 1980 Folgeerkrankungen beim Diabetes NEJM 2014; 1514 Anteil Diabetiker
Diabetes mellitus und Niereninsuffizienz: Ein Überblick Folgekrankheiten in den USA Diabetiker mit Visusstörung: Diabetiker neu an HD ab 1980 Folgeerkrankungen beim Diabetes NEJM 2014; 1514 Anteil Diabetiker
Abklärung Niereninsuffizienz
 1. Frage Abklärung Niereninsuffizienz Niereninsuffizienz ja oder nein? Soll man die Kreatinin Clearance messen oder berechnen?? Definition Niereninsuffizienz GFR / Kreatinin Clearance < 60 ml/min/ 1,73m
1. Frage Abklärung Niereninsuffizienz Niereninsuffizienz ja oder nein? Soll man die Kreatinin Clearance messen oder berechnen?? Definition Niereninsuffizienz GFR / Kreatinin Clearance < 60 ml/min/ 1,73m
PATHOLOGIE der NIERE II.
 PATHOLOGIE der NIERE II. dr. Andras Kiss med. habil. Ph.D., D.Sc. Semmelweis Universität, Budapest II. Institut für Pathologie den 10. März 2018 Pathologie der Niere Nephrotisches Syndrom: Proteinurie,
PATHOLOGIE der NIERE II. dr. Andras Kiss med. habil. Ph.D., D.Sc. Semmelweis Universität, Budapest II. Institut für Pathologie den 10. März 2018 Pathologie der Niere Nephrotisches Syndrom: Proteinurie,
Neue Klassifikationssysteme in der Nierenpathologie
 Neue Klassifikationssysteme in der Nierenpathologie Kerstin Amann Abt. Nephropathologie Pathologisches Institut der Universität Erlangen-Nürnberg Krankenhausstr. 12 91054 Erlangen Histologische Klassifikationssysteme
Neue Klassifikationssysteme in der Nierenpathologie Kerstin Amann Abt. Nephropathologie Pathologisches Institut der Universität Erlangen-Nürnberg Krankenhausstr. 12 91054 Erlangen Histologische Klassifikationssysteme
Aufbau. Begriffe. Mikrohämaturie. Makrohämaturie. Hämaturie. Wichtig bei der Hämaturie. Makrohämaturie. Hämaturie. Mikrohämaturie
 procurement manager Wichtig bei der Nicht gefährlich per se J. Steiger Klinik für Transplantationsimmunologie und Nephrologie Symptom einer Krankheit Transiente in Patienten über 50 5 von 23 Karzinom und
procurement manager Wichtig bei der Nicht gefährlich per se J. Steiger Klinik für Transplantationsimmunologie und Nephrologie Symptom einer Krankheit Transiente in Patienten über 50 5 von 23 Karzinom und
Die diabetische Niere
 Die diabetische Niere wann den Nephrologen zuziehen? Urs Odermatt 21.3.2019 Diskussionspunkte Diagnose: Diabetische Nephropathie, wie sicher bin ich? Kriterien? Wann braucht es eine Biopsie? hat der Patient
Die diabetische Niere wann den Nephrologen zuziehen? Urs Odermatt 21.3.2019 Diskussionspunkte Diagnose: Diabetische Nephropathie, wie sicher bin ich? Kriterien? Wann braucht es eine Biopsie? hat der Patient
Institut für Labormedizin IFLM. eine - auch labormedizinische - Wanderung mit Folgen?
 Institut für Labormedizin IFLM eine - auch labormedizinische - Wanderung mit Folgen? Patientin 53 Jahre: Nach einer Wanderung 4 Wochen zuvor zunehmende Wadenschmerzen links (muskelkaterähnlich) mit Wadenkrämpfen
Institut für Labormedizin IFLM eine - auch labormedizinische - Wanderung mit Folgen? Patientin 53 Jahre: Nach einer Wanderung 4 Wochen zuvor zunehmende Wadenschmerzen links (muskelkaterähnlich) mit Wadenkrämpfen
GFR / Kreatinin Clearance < 60 ml/min/ 1,73m 2. Δ Serum Kreatinin Anstieg > 50% Niereninsuffizienz ja oder nein? Wie heisst der Referent?
 Quelle: youtube.com Wie heisst der Referent? Niereninsuffizienz ja oder nein? GFR / Kreatinin Clearance < 60 ml/min/ 1,73m 2 Soll man die Kreatinin Clearance messen oder berechnen?? Δ Serum Kreatinin Anstieg
Quelle: youtube.com Wie heisst der Referent? Niereninsuffizienz ja oder nein? GFR / Kreatinin Clearance < 60 ml/min/ 1,73m 2 Soll man die Kreatinin Clearance messen oder berechnen?? Δ Serum Kreatinin Anstieg
Spezielle Pathologie des Harntraktes. 10. Teil
 Spezielle Pathologie des Harntraktes 10. Teil Glomerulonephritis (GN) Glomerulonephritis (1): Def: Erkrankung, bei der die entzündlichen Veränderungen primär in den Glomerula auftreten Glomerulonephritis
Spezielle Pathologie des Harntraktes 10. Teil Glomerulonephritis (GN) Glomerulonephritis (1): Def: Erkrankung, bei der die entzündlichen Veränderungen primär in den Glomerula auftreten Glomerulonephritis
Herztransplanation erste erfolgreiche kurative Herztransplantation am Menschen am 3. Dezember 1967 Christiaan Barnard im Groote Schuur Hospital in Kap
 HERZTRANSPLANTATION Herztransplanation erste erfolgreiche kurative Herztransplantation am Menschen am 3. Dezember 1967 Christiaan Barnard im Groote Schuur Hospital in Kapstadt. 1968 transplantierte Norman
HERZTRANSPLANTATION Herztransplanation erste erfolgreiche kurative Herztransplantation am Menschen am 3. Dezember 1967 Christiaan Barnard im Groote Schuur Hospital in Kapstadt. 1968 transplantierte Norman
Paclitaxel Gemcitabin
 135 16 16.2 Fortgeschrittener Harnblasen tumor Zweitlinientherapie 16.2 Fortgeschrittener Harnblasen tumor Zweitlinientherapie 16.2.1 Paclitaxel Gemcitabin Paclitaxel Gemcitabin Fortgeschrittenes Urothelkarzinom
135 16 16.2 Fortgeschrittener Harnblasen tumor Zweitlinientherapie 16.2 Fortgeschrittener Harnblasen tumor Zweitlinientherapie 16.2.1 Paclitaxel Gemcitabin Paclitaxel Gemcitabin Fortgeschrittenes Urothelkarzinom
Update Glomerulonephritis Karl Lhotta Nephrologie und Dialyse
 Update Glomerulonephritis 2012 Karl Lhotta Sicherheit und Komplikationsrate der perkutanen Nierenbiopsie (Norwegen 1988-2010) Tondel, CJASN 7:1591, 2012 Risikofaktoren für Komplikationen Risikofaktor Alter
Update Glomerulonephritis 2012 Karl Lhotta Sicherheit und Komplikationsrate der perkutanen Nierenbiopsie (Norwegen 1988-2010) Tondel, CJASN 7:1591, 2012 Risikofaktoren für Komplikationen Risikofaktor Alter
Nephrologische Notfälle. Nierenleiden schmerzen NICHT! Nephrologische Notfälle. Take home massage. Ausnahmen:
 Dr. med. Reto Venzin Leiter Nephrologie/Dialyse Kantonsspital Graubünden Schaan, März 2017 Take home massage Ausnahmen: Nierenleiden schmerzen NICHT! Urolithiasis ( Nephrolithiasis) Pyelonephritis Niereninfarkt
Dr. med. Reto Venzin Leiter Nephrologie/Dialyse Kantonsspital Graubünden Schaan, März 2017 Take home massage Ausnahmen: Nierenleiden schmerzen NICHT! Urolithiasis ( Nephrolithiasis) Pyelonephritis Niereninfarkt
Glomerulonephritiden. Frau K., 36 J. GNs: Verschiedene Einteilungen. Nephrotisches Syndrom
 Frau K., 36 J. Assistentenweiterbildung Glomerulonephritiden Clemens D. Cohen Klinik für Nephrologie und Institut für Physiologie Patientin ist Lehrerin. Morgens erstmals Lidschwellung. Innerhalb einer
Frau K., 36 J. Assistentenweiterbildung Glomerulonephritiden Clemens D. Cohen Klinik für Nephrologie und Institut für Physiologie Patientin ist Lehrerin. Morgens erstmals Lidschwellung. Innerhalb einer
Ultraschallgesteuerte Punktion der Niere und von Gefäßen zur Katheteranlage
 3. Brandenburger Nephrologie Kolleg 06. Juni 2013 Ultraschallgesteuerte Punktion der Niere und von Gefäßen zur Katheteranlage Karsten Schlieps St. Joseph Krankenhaus, Berlin Tempelhof Nierenbiopsie Indikationen
3. Brandenburger Nephrologie Kolleg 06. Juni 2013 Ultraschallgesteuerte Punktion der Niere und von Gefäßen zur Katheteranlage Karsten Schlieps St. Joseph Krankenhaus, Berlin Tempelhof Nierenbiopsie Indikationen
ICD Klartext Bemerkung
 Der Einschluss gilt für Patienten mit den folgenden Indikationen. I. Liste der Einschreibediagnosen ICD Klartext Bemerkung Nephrotisches Syndrom N04.0 Nephrotisches Syndrom, minimale glomeruläre Läsion
Der Einschluss gilt für Patienten mit den folgenden Indikationen. I. Liste der Einschreibediagnosen ICD Klartext Bemerkung Nephrotisches Syndrom N04.0 Nephrotisches Syndrom, minimale glomeruläre Läsion
Autoimmundermatosen. Bullöse Dermatosen. Kollagenosen
 Autoimmundermatosen Bullöse Dermatosen Kollagenosen Kollagenosen Sklerodermie Systemische Sklerodermie: ca. 10/Mio Einwohner/Jahr Lupus erythematodes Chronisch diskoider LE (CDLE): 50/Mio Einwohner/Jahr
Autoimmundermatosen Bullöse Dermatosen Kollagenosen Kollagenosen Sklerodermie Systemische Sklerodermie: ca. 10/Mio Einwohner/Jahr Lupus erythematodes Chronisch diskoider LE (CDLE): 50/Mio Einwohner/Jahr
Die in den Mundspeicheldrüsen und im Pankreas gebildete Alpha- Amylase (α-amylase) ist ein Enzym der Kohlenhydratverdauung.
 16 2 Laborwerte A Z 2.1 α-amylase Die in den Mundspeicheldrüsen und im Pankreas gebildete Alpha- Amylase (α-amylase) ist ein Enzym der Kohlenhydratverdauung. 2.1.1 Normalbereich im Blut < 140 U/l. Messung
16 2 Laborwerte A Z 2.1 α-amylase Die in den Mundspeicheldrüsen und im Pankreas gebildete Alpha- Amylase (α-amylase) ist ein Enzym der Kohlenhydratverdauung. 2.1.1 Normalbereich im Blut < 140 U/l. Messung
Glomerulonephritis. Frank Eitner. Nephrologie Update Compact Stuttgart Februar Klinik für Nephrologie und Immunologie
 Nephrologie Update Compact Stuttgart Februar 2010 Glomerulonephritis Frank Eitner feitner@ukaachen.de Klinik für Nephrologie und Immunologie K. Zerres 2004 Update Glomerulonephritis IgA Nephropathie Pathogenese
Nephrologie Update Compact Stuttgart Februar 2010 Glomerulonephritis Frank Eitner feitner@ukaachen.de Klinik für Nephrologie und Immunologie K. Zerres 2004 Update Glomerulonephritis IgA Nephropathie Pathogenese
Therapeutische Optionen und Limitationen bei Lupusnephritis. Univ.-Prof. Dr. A. Schwarting. Bad Kreuznach
 BdRh 2012 Satellitensymposium 28. April 2012 Therapeutische Optionen und Limitationen bei Lupusnephritis Univ.-Prof. Dr. A. Schwarting I. Medizinische Klinik Mainz- Bad Kreuznach Rheumazentrum RL-P Nierenbeteiligung
BdRh 2012 Satellitensymposium 28. April 2012 Therapeutische Optionen und Limitationen bei Lupusnephritis Univ.-Prof. Dr. A. Schwarting I. Medizinische Klinik Mainz- Bad Kreuznach Rheumazentrum RL-P Nierenbeteiligung
Kleine Laborkunde. Prof. Dr. Bernhard Wörmann. Plasmozytom / Multiples Myelom NRW Schwelm, 6. April 2019
 Kleine Laborkunde Prof. Dr. Bernhard Wörmann Plasmozytom / Multiples Myelom NRW Schwelm, 6. April 2019 Kleine Laborkunde Plasmazellen - Immunglobuline Produktion von Immunglobulinen Röteln Jede Plasmazelle
Kleine Laborkunde Prof. Dr. Bernhard Wörmann Plasmozytom / Multiples Myelom NRW Schwelm, 6. April 2019 Kleine Laborkunde Plasmazellen - Immunglobuline Produktion von Immunglobulinen Röteln Jede Plasmazelle
2 Glomerulonephritis. 2.3 Pathogenese. 2.1 Definition und Einteilung. 2.2 Epidemiologie Immunologische Pathomechanismen
 U. Kuhlmann Die Einteilung der Glomerulonephritiden (GN) ist nach ätiologischen, pathogenetischen, histopathologischen und klinischen Kriterien möglich. Diese verschiedenen Betrachtungsweisen und die Schwierigkeit,
U. Kuhlmann Die Einteilung der Glomerulonephritiden (GN) ist nach ätiologischen, pathogenetischen, histopathologischen und klinischen Kriterien möglich. Diese verschiedenen Betrachtungsweisen und die Schwierigkeit,
Pulmorenale Syndrome. Kasuistik 38 Jahre
 Pulmorenale Syndrome Diagnostisches Vorgehen Therapie J.Steinhoff Nephrologie Medizinische Klinik I Universitätsklinikum SH Campus Lübeck 01.11.2008 Kasuistik 38 Jahre Chirurgie Weber C Fraktur und Dyspnoe
Pulmorenale Syndrome Diagnostisches Vorgehen Therapie J.Steinhoff Nephrologie Medizinische Klinik I Universitätsklinikum SH Campus Lübeck 01.11.2008 Kasuistik 38 Jahre Chirurgie Weber C Fraktur und Dyspnoe
Übersichtsarbeit. Rasch progrediente Glomerulonephritis- ein nephrologischer Notfall. Gunter Wolf. Zentrum Innere Medizin, Medizinische Klinik IV
 Übersichtsarbeit Rasch progrediente Glomerulonephritis- ein nephrologischer Notfall Gunter Wolf Zentrum Innere Medizin, Medizinische Klinik IV (Direktor: Prof. Dr. med. Rolf A.K. Stahl) Universitätsklinikum
Übersichtsarbeit Rasch progrediente Glomerulonephritis- ein nephrologischer Notfall Gunter Wolf Zentrum Innere Medizin, Medizinische Klinik IV (Direktor: Prof. Dr. med. Rolf A.K. Stahl) Universitätsklinikum
Aus der Universitätsklinik und Poliklinik für Innere Medizin II an der Martin-Luther-Universität Halle Wittenberg (Direktor: Prof. Dr. med. B.
 Aus der Universitätsklinik und Poliklinik für Innere Medizin II an der Martin-Luther-Universität Halle Wittenberg (Direktor: Prof. Dr. med. B. Osten) Klinischer Vergleich verschiedener Diuretika bei niereninsuffizienten
Aus der Universitätsklinik und Poliklinik für Innere Medizin II an der Martin-Luther-Universität Halle Wittenberg (Direktor: Prof. Dr. med. B. Osten) Klinischer Vergleich verschiedener Diuretika bei niereninsuffizienten
Befundbogen für Abklärungsuntersuchungen bei potentiellen Lebendnierenspendern
 Befundbogen für Abklärungsuntersuchungen bei potentiellen Lebendnierenspendern Spender: Name: Vorname: geb.: Wohnort: Straße: Tel.: Empfängerbeziehung: verwandt nicht verwandt Verwandtschaftsgrad: Empfänger:
Befundbogen für Abklärungsuntersuchungen bei potentiellen Lebendnierenspendern Spender: Name: Vorname: geb.: Wohnort: Straße: Tel.: Empfängerbeziehung: verwandt nicht verwandt Verwandtschaftsgrad: Empfänger:
Glomerulonephritis Gürkan Sengölge
 Glomerulonephritis Gürkan Sengölge Klinische Abteilung für Nephrologie und Dialyse Universitätsklinik für Innere Medizin III guerkan.sengoelge@meduniwien.ac.at Da haben wir wahrscheinlich eine GN NephrologIn:
Glomerulonephritis Gürkan Sengölge Klinische Abteilung für Nephrologie und Dialyse Universitätsklinik für Innere Medizin III guerkan.sengoelge@meduniwien.ac.at Da haben wir wahrscheinlich eine GN NephrologIn:
Wie sich die schleichende Autoimmunerkrankung kontrollieren lässt
 Vaskulitiden wenn Blutgefäße sich entzünden Wie sich die schleichende Autoimmunerkrankung kontrollieren lässt Hamburg (24. August 2010) - Fieber, Nachtschweiß und Gewichtsverlust, rheumatische Beschwerden
Vaskulitiden wenn Blutgefäße sich entzünden Wie sich die schleichende Autoimmunerkrankung kontrollieren lässt Hamburg (24. August 2010) - Fieber, Nachtschweiß und Gewichtsverlust, rheumatische Beschwerden
Untersuchungsmethoden in der Nephrologie
 Untersuchungsmethoden in der Nephrologie Dr. med. Peter Igaz Univ. Semmelweis Klinik II. der Inneren Medizin Leitende Symptome der Nierenkrankheiten1. Allgemein: Schwache, Müdigkeit, Appetitslosigkeit,
Untersuchungsmethoden in der Nephrologie Dr. med. Peter Igaz Univ. Semmelweis Klinik II. der Inneren Medizin Leitende Symptome der Nierenkrankheiten1. Allgemein: Schwache, Müdigkeit, Appetitslosigkeit,
Mikro- und Makroproteinurie. Sabine Schmaldienst SMZ-Süd, Kaiser Franz Josef Spital 1. Medizinische Abteilung
 Mikro- und Makroproteinurie Sabine Schmaldienst SMZ-Süd, Kaiser Franz Josef Spital 1. Medizinische Abteilung 29. Grazer Fortbildungstage der ÄK 2018 Warum ist die Niere krank? S-Kreatinin, egfr zeigt eine
Mikro- und Makroproteinurie Sabine Schmaldienst SMZ-Süd, Kaiser Franz Josef Spital 1. Medizinische Abteilung 29. Grazer Fortbildungstage der ÄK 2018 Warum ist die Niere krank? S-Kreatinin, egfr zeigt eine
Diuretikatherapie. Hubert Gantenbein
 Hubert Gantenbein Kein Update! Nichts Neues! Medizin ohne Diuretika nicht vorstellbar Jeder setzt Diuretika ein Diuretika haben viele Nebenwirkungen, manchmal sind sie auch tödlich Betagte Patienten im
Hubert Gantenbein Kein Update! Nichts Neues! Medizin ohne Diuretika nicht vorstellbar Jeder setzt Diuretika ein Diuretika haben viele Nebenwirkungen, manchmal sind sie auch tödlich Betagte Patienten im
Diagnostik bei Glomerulonephritis
 Leitthema Nephrologe 2007 2:6 13 DOI 10.1007/s11560-006-0050-2 Online publiziert: 15. Dezember 2006 Springer Medizin Verlag 2006 Redaktion R.P. Wüthrich, Zürich D. Varga 1 M. Körner 2 H.-P. Marti 1 1 Klinik
Leitthema Nephrologe 2007 2:6 13 DOI 10.1007/s11560-006-0050-2 Online publiziert: 15. Dezember 2006 Springer Medizin Verlag 2006 Redaktion R.P. Wüthrich, Zürich D. Varga 1 M. Körner 2 H.-P. Marti 1 1 Klinik
GERIATRIE. ÜBERRASCHEND VIELFÄLTIG.
 GERIATRIE. ÜBERRASCHEND VIELFÄLTIG. KASUISTIK Rückenschmerzen unklarer Genese bei einem 71-jährigen Mann Ein Fall von Dr. med. Gabriele Röhrig, Oberärztin Lehrstuhl für Geriatrie an der Universität zu
GERIATRIE. ÜBERRASCHEND VIELFÄLTIG. KASUISTIK Rückenschmerzen unklarer Genese bei einem 71-jährigen Mann Ein Fall von Dr. med. Gabriele Röhrig, Oberärztin Lehrstuhl für Geriatrie an der Universität zu
NEPHROLOGISCHE SYNDROME. Jürg Steiger
 NEPHROLOGISCHE SYNDROME Jürg Steiger Nephrologische Syndrome 1. Nephro@sches Syndrom Proteinurie 2. Nephri@sches Syndrom Hämaturie 3. Orthosta@sche Proteinurie 4. Renovaskuläre Hypertonie 5. Hypertonie
NEPHROLOGISCHE SYNDROME Jürg Steiger Nephrologische Syndrome 1. Nephro@sches Syndrom Proteinurie 2. Nephri@sches Syndrom Hämaturie 3. Orthosta@sche Proteinurie 4. Renovaskuläre Hypertonie 5. Hypertonie
Urinstreifentest. Jürg Steiger Transplantationsimmunologie & Nephrologie Bereich Medizin USB
 Urinstreifentest Jürg Steiger Transplantationsimmunologie & Nephrologie Bereich Medizin USB Urinstreifentest 1. Technische Aspekte des Urinstreifentest a. Hämaturie b. Proteinurie c. Leukozyturie Und Nitrit
Urinstreifentest Jürg Steiger Transplantationsimmunologie & Nephrologie Bereich Medizin USB Urinstreifentest 1. Technische Aspekte des Urinstreifentest a. Hämaturie b. Proteinurie c. Leukozyturie Und Nitrit
Akute Dekompensation der Niere bei Herzinsuffizienz. Uwe Heemann Abteilung für Nephrologie Klinikum rechts der Isar Technische Universität München
 Akute Dekompensation der Niere bei Herzinsuffizienz Uwe Heemann Abteilung für Nephrologie Klinikum rechts der Isar Technische Universität München Das Cardiorenale Syndrom Einleitung Pathophysiologie Therapeutische
Akute Dekompensation der Niere bei Herzinsuffizienz Uwe Heemann Abteilung für Nephrologie Klinikum rechts der Isar Technische Universität München Das Cardiorenale Syndrom Einleitung Pathophysiologie Therapeutische
Porcines Dermatitis Nephropathie Syndrom. Postweaning Multisystemic Wasting Disease
 Porcines Dermatitis Nephropathie Syndrom PDNS Postweaning Multisystemic Wasting Disease PMWS Ätiologie (1): - derzeitig wird eine Reihe von Krankheitsbildern mit dem Porcinen Circovirus-2 assoziiert -
Porcines Dermatitis Nephropathie Syndrom PDNS Postweaning Multisystemic Wasting Disease PMWS Ätiologie (1): - derzeitig wird eine Reihe von Krankheitsbildern mit dem Porcinen Circovirus-2 assoziiert -
Hepatitis C im Dialog
 Hepatitis C im Dialog 100 Fragen - 100 Antworten Herausgegeben von Stefan Zeuzem 2008 AGI-Information Management Consultants May be used for personal purporses only or by libraries associated to dandelon.com
Hepatitis C im Dialog 100 Fragen - 100 Antworten Herausgegeben von Stefan Zeuzem 2008 AGI-Information Management Consultants May be used for personal purporses only or by libraries associated to dandelon.com
Befundbogen für Abklärungsuntersuchungen bei potentiellen Lebendnierenspendern
 Befundbogen für Abklärungsuntersuchungen bei potentiellen Lebendnierenspendern Spender: Name: Vorname: geb.: Wohnort: Straße: Tel.: Empfängerbeziehung: verwandt nicht verwandt Verwandtschaftsgrad: Empfänger:
Befundbogen für Abklärungsuntersuchungen bei potentiellen Lebendnierenspendern Spender: Name: Vorname: geb.: Wohnort: Straße: Tel.: Empfängerbeziehung: verwandt nicht verwandt Verwandtschaftsgrad: Empfänger:
Sie möchten gegen Barbezahlung kostengünstige Analysen aus unserem Analysenkatalog machen lassen. Unkompliziert-einfach-schnell-in hoher Qualität.
 Analysenangebot Was bietet Ihnen das Walk-In Labor? Sie möchten gegen Barbezahlung kostengünstige Analysen aus unserem Analysenkatalog machen lassen. Unkompliziert-einfach-schnell-in hoher Qualität. Verlaufskontrolle
Analysenangebot Was bietet Ihnen das Walk-In Labor? Sie möchten gegen Barbezahlung kostengünstige Analysen aus unserem Analysenkatalog machen lassen. Unkompliziert-einfach-schnell-in hoher Qualität. Verlaufskontrolle
Voruntersuchungen. Klinik für Anästhesiologie und Intensivmedizin
 Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Frau S.K., *10/1962, 37 Jahre
 Frau S.K., *10/1962, 37 Jahre Hinterzarten, 28.12.2015 Jan H. Bräsen, Pathologie Anke Schwarz, Nephrologie Frau S.K., *1962, 37 Jahre 1981 Schweres nephrotisches Syndrom, histologisch FSGS (19jr) Therapieversuche
Frau S.K., *10/1962, 37 Jahre Hinterzarten, 28.12.2015 Jan H. Bräsen, Pathologie Anke Schwarz, Nephrologie Frau S.K., *1962, 37 Jahre 1981 Schweres nephrotisches Syndrom, histologisch FSGS (19jr) Therapieversuche
Harnwegsinfekte nach Nierentransplantation Symposium 25 Jahre Transplantationszentrum Stuttgart
 Harnwegsinfekte nach Nierentransplantation Symposium 25 Jahre Transplantationszentrum Stuttgart Professor Dr. med. Andreas Kribben Klinik für Nephrologie Universitätsklinikum Essen 21. 5. 2011 Harnwegsinfektionen
Harnwegsinfekte nach Nierentransplantation Symposium 25 Jahre Transplantationszentrum Stuttgart Professor Dr. med. Andreas Kribben Klinik für Nephrologie Universitätsklinikum Essen 21. 5. 2011 Harnwegsinfektionen
Myositis - Erfahrungen mit Immunglobulintherapie
 Myositis - Erfahrungen mit Immunglobulintherapie Dr. med. S. Geisenhof Klinikum Dritter Orden, München Städtisches Klinikum München - Klinikum Schwabing 1 Portkatheter - Was ist das? Reservoir (Port) dauerhaft
Myositis - Erfahrungen mit Immunglobulintherapie Dr. med. S. Geisenhof Klinikum Dritter Orden, München Städtisches Klinikum München - Klinikum Schwabing 1 Portkatheter - Was ist das? Reservoir (Port) dauerhaft
Allgemeine Hinweise zu Untersuchungen in Punktaten:
 Allgemeine Hinweise zu Untersuchungen in Punktaten: Die nachfolgend aufgeführten Untersuchungsverfahren sind etablierte Parameter zur Beurteilung von Gelenk-, Pleura- und Ascitespunktaten, für die im Labor
Allgemeine Hinweise zu Untersuchungen in Punktaten: Die nachfolgend aufgeführten Untersuchungsverfahren sind etablierte Parameter zur Beurteilung von Gelenk-, Pleura- und Ascitespunktaten, für die im Labor
Minisymposium B. Bucher Mikrohämaturie - erste Schritte zur Abklärung in der Praxis, wann soll eine Zuweisung erfolgen?
 Minisymposium 23.06.2016 B. Bucher Mikrohämaturie - erste Schritte zur Abklärung in der Praxis, wann soll eine Zuweisung erfolgen? Medizinische Universitätskinderklinik Definition Hämaturie Mikrohämaturie:
Minisymposium 23.06.2016 B. Bucher Mikrohämaturie - erste Schritte zur Abklärung in der Praxis, wann soll eine Zuweisung erfolgen? Medizinische Universitätskinderklinik Definition Hämaturie Mikrohämaturie:
Albumin sparende Apherese- Plasmabehandlung
 Albumin sparende Apherese- techniken in der therapeutischen Plasmabehandlung Ao Univ.Prof. Dr. Nina Worel Univ. Klinik für Blutgruppenserologie und Transfusionsmedizin Medizinische Universität Wien Definition
Albumin sparende Apherese- techniken in der therapeutischen Plasmabehandlung Ao Univ.Prof. Dr. Nina Worel Univ. Klinik für Blutgruppenserologie und Transfusionsmedizin Medizinische Universität Wien Definition
US-WQ 1 (E-RV Urinsediment) Autor(en): Schürer
 US-WQ 1 (E-RV Urinsediment) Autor(en): Schürer Karte 1: Proteinurie, Urinsediment 76-jähriger Mann, Aufnahme auf die urologische Station mit Hämaturie, Dysurie, Harndrang und Pollakisurie. Kein Ansprechen
US-WQ 1 (E-RV Urinsediment) Autor(en): Schürer Karte 1: Proteinurie, Urinsediment 76-jähriger Mann, Aufnahme auf die urologische Station mit Hämaturie, Dysurie, Harndrang und Pollakisurie. Kein Ansprechen
Repetitorium. 1. Definition Nephrotisches Syndrom? 3. DD glomeruläre und nicht-glomeruläre Hämaturie. 5. Frühform der diabetischen N.? Therapie??
 Repetitorium 1. Definition Nephrotisches Syndrom? 2. Ursachen? 3. DD glomeruläre und nicht-glomeruläre Hämaturie 4. Proteinurie 5. Frühform der diabetischen N.? Therapie?? Proteinurie IgG Transferrin Albumin
Repetitorium 1. Definition Nephrotisches Syndrom? 2. Ursachen? 3. DD glomeruläre und nicht-glomeruläre Hämaturie 4. Proteinurie 5. Frühform der diabetischen N.? Therapie?? Proteinurie IgG Transferrin Albumin
MEDIZINISCHE KLINIK II CAMPUS GROßHADERN HÄTTEN SIE ES GEWUSST? Akutes Nieren- und Leberversagen. Stephanie-Susanne Stecher
 MEDIZINISCHE KLINIK II CAMPUS GROßHADERN HÄTTEN SIE ES GEWUSST? Akutes Nieren- und Leberversagen Stephanie-Susanne Stecher ANAMNESE Männlich 60 Jahre Übernahme auf ITS einen Tag nach Laserlithotripsie
MEDIZINISCHE KLINIK II CAMPUS GROßHADERN HÄTTEN SIE ES GEWUSST? Akutes Nieren- und Leberversagen Stephanie-Susanne Stecher ANAMNESE Männlich 60 Jahre Übernahme auf ITS einen Tag nach Laserlithotripsie
Nierenerkrankung - Welchen Einfluss hat der Bluthochdruck?
 Nierenerkrankung - Welchen Einfluss hat der Bluthochdruck? Dr. med. Arnd J. Busmann Dobbenweg 12, 28203 Bremen praxis-dobbenweg.de Chronische Niereninsuffizienz = Nierenschwäche Ursachen: Diabetes mellitus,
Nierenerkrankung - Welchen Einfluss hat der Bluthochdruck? Dr. med. Arnd J. Busmann Dobbenweg 12, 28203 Bremen praxis-dobbenweg.de Chronische Niereninsuffizienz = Nierenschwäche Ursachen: Diabetes mellitus,
bei Katzen und Hunden Chronische Nieren insuffizienz
 bei Katzen und Hunden Chronische Nieren insuffizienz Aufgabe der Niere Ausscheidung von Stoffwechselprodukten und Giftstoffen Produktion von Hormonen wie Erythropoetin und Renin Regulation des Säure-Basen-Haushaltes
bei Katzen und Hunden Chronische Nieren insuffizienz Aufgabe der Niere Ausscheidung von Stoffwechselprodukten und Giftstoffen Produktion von Hormonen wie Erythropoetin und Renin Regulation des Säure-Basen-Haushaltes
Fall 3 - Vorerkrankungen
 Fall 3 1967 geborener Mann Bei der Gartenarbeit, bemerkte der Patient ein leichtes Ziehen auf der Brust. Keine Dyspnoe Keine vegetative Begleitsymptomatik. Keine kardialen Vorerkrankungen. Fall 3 - Vorerkrankungen
Fall 3 1967 geborener Mann Bei der Gartenarbeit, bemerkte der Patient ein leichtes Ziehen auf der Brust. Keine Dyspnoe Keine vegetative Begleitsymptomatik. Keine kardialen Vorerkrankungen. Fall 3 - Vorerkrankungen
Möglichkeiten und sinnvolle Grenzen der präoperativen Diagnostik des multimorbiden Dialysepatienten aus internistisch-kardiologischer Sicht
 Möglichkeiten und sinnvolle Grenzen der präoperativen Diagnostik des multimorbiden Dialysepatienten aus internistisch-kardiologischer Sicht Dr. med. Michael Liebetrau 1 Kardiovaskuläre Risikofaktoren 2
Möglichkeiten und sinnvolle Grenzen der präoperativen Diagnostik des multimorbiden Dialysepatienten aus internistisch-kardiologischer Sicht Dr. med. Michael Liebetrau 1 Kardiovaskuläre Risikofaktoren 2
Autoimmundiagnostik der Niere
 Autoimmundiagnostik der Niere Dr. Anna Habringer Institut für medizinische und chemische Labordiagnostik - AKh Linz Leitung: Prim. Dr. H. Stekel Autoimmunerkrankungen Krankheiten, die durch Immunreaktionen
Autoimmundiagnostik der Niere Dr. Anna Habringer Institut für medizinische und chemische Labordiagnostik - AKh Linz Leitung: Prim. Dr. H. Stekel Autoimmunerkrankungen Krankheiten, die durch Immunreaktionen
Glomerulonephritis N E P H R O T I S C H
 Glomerulonephritis Ätiologisch, pathologisch und klinisch uneinheitliche Nephropathie Entzündliche Erkrankungen der Glomeruli können durch Schädigung aller in den Filtereinheiten vertretenen Zellen und
Glomerulonephritis Ätiologisch, pathologisch und klinisch uneinheitliche Nephropathie Entzündliche Erkrankungen der Glomeruli können durch Schädigung aller in den Filtereinheiten vertretenen Zellen und
erst ganzheitliche Heilpraktikerschule Braunschweig Seite 1 von 6
 1 Kaliummangel (Hypokallämie) durch Diuretika zeigt: A) Durchfall B) erhöhten Muskeltonus C) Herzrhythmusstörungen D) Hyperreflexie 2 Wann spricht man von einer Bakteriurie im Spontanurin einer Frau? A)
1 Kaliummangel (Hypokallämie) durch Diuretika zeigt: A) Durchfall B) erhöhten Muskeltonus C) Herzrhythmusstörungen D) Hyperreflexie 2 Wann spricht man von einer Bakteriurie im Spontanurin einer Frau? A)
Gemcitabin Carboplatin
 155 16 16.4 Fortgeschrittener Harnblasen tumor Niereninsuffizienz 16.4 Fortgeschrittener Harnblasen tumor Niereninsuffizienz 16.4.1 Gemcitabin Carboplatin Gemcitabin Carboplatin Fortgeschrittenes Urothelkarzinom
155 16 16.4 Fortgeschrittener Harnblasen tumor Niereninsuffizienz 16.4 Fortgeschrittener Harnblasen tumor Niereninsuffizienz 16.4.1 Gemcitabin Carboplatin Gemcitabin Carboplatin Fortgeschrittenes Urothelkarzinom
Patient mit Husten: Klinische Unterscheidung von akuter Bronchitis und Pneumonie
 Alkoholmissbrauch Patient mit Husten: Klinische Unterscheidung von akuter Bronchitis und Pneumonie TGAM-Weiterbildung Bronchitis, 19. 11. 2014 Vortrag Herbert Bachler 1 Akute Bronchitis In den ersten Tagen
Alkoholmissbrauch Patient mit Husten: Klinische Unterscheidung von akuter Bronchitis und Pneumonie TGAM-Weiterbildung Bronchitis, 19. 11. 2014 Vortrag Herbert Bachler 1 Akute Bronchitis In den ersten Tagen
Klinikum Vest GmbH Der besondere Fall Gintarė Kaklauskaitė Assistenzärztin für Neurologie
 Klinikum Vest GmbH Der besondere Fall Gintarė Kaklauskaitė Assistenzärztin für Neurologie 1 Paroxysmale nächtliche Hämoglobinurie (PNH) erworbene klonale Erkrankung der hämatopoetischen Stammzellen Mutation
Klinikum Vest GmbH Der besondere Fall Gintarė Kaklauskaitė Assistenzärztin für Neurologie 1 Paroxysmale nächtliche Hämoglobinurie (PNH) erworbene klonale Erkrankung der hämatopoetischen Stammzellen Mutation
IgA-Glomerulonephritis
 960 CME Rolf Stahl, Elion Hoxha Glomerulonephritiden sind Erkrankungen, die in unterschiedlichsten Formen auftreten: Während bei manchen Patienten eine symptomatische Behandlung ausreicht, handelt es sich
960 CME Rolf Stahl, Elion Hoxha Glomerulonephritiden sind Erkrankungen, die in unterschiedlichsten Formen auftreten: Während bei manchen Patienten eine symptomatische Behandlung ausreicht, handelt es sich
Proteinuriediagnostik
 Proteinuriediagnostik Dr. Monika Börner Labor Würmtal diagnostics Proteinurie: Allgemeines Leitsymptom: vermehrte Ausscheidung von Eiweiß im Urin. (Gesamteiweiß > 10 mg/dl Eiweiß oder Albumin >20 mg/g
Proteinuriediagnostik Dr. Monika Börner Labor Würmtal diagnostics Proteinurie: Allgemeines Leitsymptom: vermehrte Ausscheidung von Eiweiß im Urin. (Gesamteiweiß > 10 mg/dl Eiweiß oder Albumin >20 mg/g
Diabetische Nephropathie
 Diabetische Nephropathie Dr. Alexander Woywodt Consultant Physician and Nephrologist Lancashire Teaching Hospitals NHS Foundation Trust, UK Diabetische Nephropathie 1836: Bright, R. Cases and observations
Diabetische Nephropathie Dr. Alexander Woywodt Consultant Physician and Nephrologist Lancashire Teaching Hospitals NHS Foundation Trust, UK Diabetische Nephropathie 1836: Bright, R. Cases and observations
Niereninsuffizienz und Dialyse
 SVEN-DAVID MÜLLER CHRISTIANE WEISSENBERGER Ernährungsratgeber Niereninsuffizienz und Dialyse Genießen erlaubt 14 Unsere Nieren das müssen Sie wissen Sie sind an der Bildung von aktivem Vitamin D 3 beteiligt
SVEN-DAVID MÜLLER CHRISTIANE WEISSENBERGER Ernährungsratgeber Niereninsuffizienz und Dialyse Genießen erlaubt 14 Unsere Nieren das müssen Sie wissen Sie sind an der Bildung von aktivem Vitamin D 3 beteiligt
Therapie von Patienten über 65 Jahren mit fortgeschrittener chronischer lymphatischer Leukämie mit Fludarabin versus Chlorambucil
 CLL5-Protokoll der deutschen CLL-Studiengruppe 15 Therapie von Patienten über 65 Jahren mit fortgeschrittener chronischer lymphatischer Leukämie mit Fludarabin versus Chlorambucil - CLL5-Protokoll der
CLL5-Protokoll der deutschen CLL-Studiengruppe 15 Therapie von Patienten über 65 Jahren mit fortgeschrittener chronischer lymphatischer Leukämie mit Fludarabin versus Chlorambucil - CLL5-Protokoll der
HYPONATRIÄMIE. Michael Dickenmann Klinik für Transplantationsimmunologie und Nephrologie
 HYPONATRIÄMIE Michael Dickenmann Klinik für Transplantationsimmunologie und Nephrologie Quiz 700 650 600 550 500 450 400 2010 2011 2012 2013 2014 2015 2016 2017 Auflösung Quiz 700 Anzahl Publikationen/Jahr
HYPONATRIÄMIE Michael Dickenmann Klinik für Transplantationsimmunologie und Nephrologie Quiz 700 650 600 550 500 450 400 2010 2011 2012 2013 2014 2015 2016 2017 Auflösung Quiz 700 Anzahl Publikationen/Jahr
Kindernormwerte Stand 01/2019
 Kindernormwerte Stand 01/2019 Leukozyten pro nl 0 bis 14 Tage 8,0-15,4 8,2-14,6 15-30 Tage 7,8-15,9 8,4-14,4 31-60 Tage 8,1-15,0 7,1-14,7 61-180 Tage 6,5-13,3 6,0-13,3 6 Monate - 2 Jahre 6,0-13,5 6,5-13,0
Kindernormwerte Stand 01/2019 Leukozyten pro nl 0 bis 14 Tage 8,0-15,4 8,2-14,6 15-30 Tage 7,8-15,9 8,4-14,4 31-60 Tage 8,1-15,0 7,1-14,7 61-180 Tage 6,5-13,3 6,0-13,3 6 Monate - 2 Jahre 6,0-13,5 6,5-13,0
Niereninsuffizienz und Dialyse
 SVEN-DAVID MÜLLER CHRISTIANE WEISSENBERGER Ernährungsratgeber Niereninsuffizienz und Dialyse Genießen erlaubt 18 Unsere Nieren das müssen Sie wissen produkte (Urämietoxine) im Blut das Allgemeinbefinden
SVEN-DAVID MÜLLER CHRISTIANE WEISSENBERGER Ernährungsratgeber Niereninsuffizienz und Dialyse Genießen erlaubt 18 Unsere Nieren das müssen Sie wissen produkte (Urämietoxine) im Blut das Allgemeinbefinden
Arbeitsanleitung arterielle Hypertonie im Kindes- und Jugendalter
 Arbeitsanleitung arterielle Hypertonie im Kindes- und Jugendalter Definition: RR > P 95: Hypertonie RR > P 90 und < P 95: prähypertensiver Wert Werte ab 120/80 mmhg sollten immer mindestens als prähypertensiv
Arbeitsanleitung arterielle Hypertonie im Kindes- und Jugendalter Definition: RR > P 95: Hypertonie RR > P 90 und < P 95: prähypertensiver Wert Werte ab 120/80 mmhg sollten immer mindestens als prähypertensiv
Orale Target-Therapie mit dem Tyrosinkinaseinhibitor Sunitinib (Sutent )
 202 Kapitel 18 Nierentumor 18.1.2 Orale Target-Therapie mit dem Tyrosinkinaseinhibitor Sunitinib (Sutent ) Orale Target-Therapie mit dem Tyrosinkinaseinhibitor Sunitinib (Sutent ) Fortgeschrittenes Nierenzellkarzinom
202 Kapitel 18 Nierentumor 18.1.2 Orale Target-Therapie mit dem Tyrosinkinaseinhibitor Sunitinib (Sutent ) Orale Target-Therapie mit dem Tyrosinkinaseinhibitor Sunitinib (Sutent ) Fortgeschrittenes Nierenzellkarzinom
Vom unklaren Symptomkomplex zur ganzheitlichen Diagnose
 Morbus Fabry - Niereninsuffizienz Kardiomyopathie Neurologische Störungen - Vom unklaren Sympto Morbus Fabry Niereninsuffizienz Kardiomyopathie Neurologische Störungen Vom unklaren Symptomkomplex zur ganzheitlichen
Morbus Fabry - Niereninsuffizienz Kardiomyopathie Neurologische Störungen - Vom unklaren Sympto Morbus Fabry Niereninsuffizienz Kardiomyopathie Neurologische Störungen Vom unklaren Symptomkomplex zur ganzheitlichen
76 Jahre alter Patient mit Verschlechterung der Nierentransplantatfunktion und zunehmender Proteinurie
 76 Jahre alter Patient mit Verschlechterung der Nierentransplantatfunktion und zunehmender Proteinurie Kiel, 10. September 2005 Aufnahmegrund Einweisung durch niedergelassenen Arzt: Zunehmende Proteinurie
76 Jahre alter Patient mit Verschlechterung der Nierentransplantatfunktion und zunehmender Proteinurie Kiel, 10. September 2005 Aufnahmegrund Einweisung durch niedergelassenen Arzt: Zunehmende Proteinurie
Befundbogen für Abklärungsuntersuchungen zur Nieren-und/oder Pankreastransplantation
 Befundbogen für Abklärungsuntersuchungen zur Nieren-und/oder Pankreastransplantation Stammdaten: Name: Vorname: geb.: Geburtsname: Geschlecht: männlich weiblich Staatsangehörigkeit: Straße: Wohnort: Tel.:
Befundbogen für Abklärungsuntersuchungen zur Nieren-und/oder Pankreastransplantation Stammdaten: Name: Vorname: geb.: Geburtsname: Geschlecht: männlich weiblich Staatsangehörigkeit: Straße: Wohnort: Tel.:
Labor und apparative Diagnostik. kompakt-information. detail-information. 6.1 Labor. 6.2 Infektionsdiagnostik. 6.3 Befunde aus apparativer Diagnostik
 Labor und apparative Diagnostik kompakt-information detail-information 6.1 Labor 6.2 Infektionsdiagnostik 6.3 Befunde aus apparativer Diagnostik Labor und apparative Diagnostik kompakt Untersuchungen klären
Labor und apparative Diagnostik kompakt-information detail-information 6.1 Labor 6.2 Infektionsdiagnostik 6.3 Befunde aus apparativer Diagnostik Labor und apparative Diagnostik kompakt Untersuchungen klären
5 Nephrologie und Hochdruck
 5 Nephrologie und Hochdruck 5. Nierenphysiologische Grundlagen 500 5.2 Renale Diagnostik 50 5.3 Glomerulonephritis 506 5.4 Systemerkrankungen mit Glomerulonephritis 57 5.5 Diabetische Nephropathie (DN)
5 Nephrologie und Hochdruck 5. Nierenphysiologische Grundlagen 500 5.2 Renale Diagnostik 50 5.3 Glomerulonephritis 506 5.4 Systemerkrankungen mit Glomerulonephritis 57 5.5 Diabetische Nephropathie (DN)
Was gibt es Neues in der Therapie? YAEL Arzt-Patientenseminar, Hamburg Christoph Schramm I. Medizinische Klinik und Poliklinik, UKE
 Was gibt es Neues in der Therapie? YAEL Arzt-Patientenseminar, Hamburg 2011 Christoph Schramm I. Medizinische Klinik und Poliklinik, UKE Autoimmune Lebererkrankungen Autoimmune Lebererkrankungen Autoimmune
Was gibt es Neues in der Therapie? YAEL Arzt-Patientenseminar, Hamburg 2011 Christoph Schramm I. Medizinische Klinik und Poliklinik, UKE Autoimmune Lebererkrankungen Autoimmune Lebererkrankungen Autoimmune
Workshop. Aktuelles zu Anämieabklärung, Eiweisselektrophorese, Gerinnung & Co. 42. Aerztekongress Arosa
 Workshop Aktuelles zu Anämieabklärung, Eiweisselektrophorese, Gerinnung & Co 42. Aerztekongress Arosa 29.3.2019 bernhard.gerber@eoc.ch Anämieabklärung JA Andere Auffälligkeiten im Blutbild? (Leukozyten,
Workshop Aktuelles zu Anämieabklärung, Eiweisselektrophorese, Gerinnung & Co 42. Aerztekongress Arosa 29.3.2019 bernhard.gerber@eoc.ch Anämieabklärung JA Andere Auffälligkeiten im Blutbild? (Leukozyten,
