Originalarbeit 467. Abstract! Zusammenfassung!
|
|
|
- Matthias Bieber
- vor 6 Jahren
- Abrufe
Transkript
1 Originalarbeit 467 Einfluss der Adaptiven Servoventilation auf das BNP bei Patienten mit Cheyne-Stokes-Atmung und leicht- bis mittelgradiger systolischer und diastolischer Herzinsuffizienz Influence of Adaptive Servoventilation on B-Type Natriuretic Petide in Patients with Cheyne-Stokes Respiration and Mild to Moderate Systolic and Diastolic Heart Failure Autoren M. Westhoff 1,M.Arzt 2, P. Litterst 1 Institute eingereicht akzeptiert nach Revision Bibliografie DOI /s Online-Publikation: Pneumologie 2010; 64: Georg Thieme Verlag KG Stuttgart New York ISSN Korrespondenzadresse Dr. Michael Westhoff Klinik für Pneumologie, Schwerpunkt Schlaf-, Beatmungs- und Intensivmedizin, Lungenklinik Hemer Theo-Funccius-Str Hemer michael.westhoff@lkhemer.de 1 Klinik für Pneumologie, Schwerpunkt Schlaf-, Beatmungs- und Intensivmedizin, Lungenklinik Hemer, Hemer 2 Zentrum für Schlafmedizin, Department für Innere Medizin II, Abteilung für Pneumologie, Universität Regensburg Zusammenfassung Hintergrund: CPAP hat unterschiedliche Effekte auf eine zentrale Schlafapnoe mit Cheyne-Stokes-Atmung (), während die Adaptive Servoventilation (ASV) effektiver in der Normalisierung der Atmung bei Herzinsuffizienzpatienten ist. Ziel der Untersuchung war es nachzuweisen, dass eine AHI-Normalisierung durch ASV erhöhte BNP-Werte auch von Patienten mit milder systolischer und diastolischer Herzinsuffizienz reduziert. Methode: Von April 2004 bis Oktober 2006 wurden Patienten mit ohne und mit begleitender obstruktiver Schlafapnoe (OSA), klinischen Zeichen der Herzinsuffizienz unabhängig von der EF und erhöhten BNP-Werten (> 100 pg/ml) mit ASV therapiert, sofern CPAP nicht zu einer AHI-Reduktion < 15/h geführt hatte. Nach 6 Wochen erfolgten eine Polysomnografie und BNP-Bestimmung. Resultate: 15 männliche Patienten (AHI 48,3 ± 14,6/h) erfüllten die Einschlusskriterien; 7 hatten eine + OSA, 8 eine. Nach 6- wöchiger ASV-Therapie sank das BNP von 415 ± 196 pg/ml auf 264 ± 146 pg/ml (p = 0,0009). Die BNP-Reduktion war nur signifikant in der CSA- CSR + OSA Subgruppe (p = 0,0002). Schlussfolgerung: ASV kann den AHI von Patienten mit milder systolischer und diastolischer Herzinsuffizienz und ±OSA normalisieren. Dies führt zu einer signifikanten BNP-Reduktion und legt nahe, dass auch in dieser Herzinsuffizienzgruppe eine Beseitigung der zentralen Schlafapnoe eine Verbesserung der Herzfunktion bewirkt. Abstract Background: CPAP therapy has a variable effect on central sleep apnea with Cheyne-Stokes respiration (). Adaptive servoventilation (ASV) is more effective in normalising breathing in patients with heart failure. We hypothesised that, by normalising AHI, ASV reduces elevated BNP levels in patients with mild systolic and diastolic heart failure. Methods: From April 2004 to October 2006, patients with with and without concomitant obstructive sleep apnea (OSA), clinical evidence of heart failure, regardless EF, and elevated BNP levels (> 100 pg/ml) were selected for treatment with ASV, unless CPAP therapy had reduced AHI to < 15 per hour of sleep. Follow-up polysomnographies and BNP analyses were performed after 6 weeks. Results: 15-male patients (AHI 48.3 ± 14.6/h) fulfilled all inclusion criteria; 7 patients had CSA- CSR + OSA, 8 had. After 6 weeks of ASV, BNP decreased from 415 ± 196 pg/ml to 264 ± 146 pg/ml (p = ). There was only a significant BNP reduction in the +OSA subgroup (p = ). Conclusion: ASV can normalise AHI in patients with mild systolic and diastolic heart failure and ± OSA, thus leading to a significant reduction of BNP levels. These findings suggest that effective suppression of sleep apnoea in such heart failure patients improves cardiac function.
2 468 Originalarbeit Einleitung Epidemiologische Daten zeigen eine hohe Prävalenz der Schlafapnoe bei Patienten mit Herzinsuffizienz. In Abhängigkeit vom NYHA-Stadium und den diagnostischen Methoden variiert sie zwischen 53 % [1] and 76 % [2]. Das Auftreten einer Cheyne-Stokes-Atmung mit zentraler Schlafapnoe (), die einen Marker für den Schweregrad und die Prognose der Herzinsuffizienz darstellt, wird in 15 % [3] bis 40 % beobachtet [4]. Neben den reinen Formen mit OSA auf der einen und auf der anderen Seite gibt es eine Koexistenz von obstruktiver Schlafapnoe (OSA) und bei Herzinsuffizienz [5, 6]. Das OSA verschlechtert die Prognose bei Herzinsuffizienz und erhöht die Empfänglichkeit für das Auftreten einer. Eine CPAP-Therapie führt bei Patienten mit Herzinsuffizienz und OSA zu einer Verbesserung der kardialen Funktion und Prognose [7 11], hat aber nur einen variablen Einfluss auf. Der Canadian Continuous Positive Airway Pressure for Patients with Central Sleep Apnea and Heart Failure Trial (CANPAP trial) hat gezeigt, dass eine längerfristige CPAP-Behandlung nur in etwa 50 % eine bei Herzinsuffizienz beseitigen kann. Bei nur inkompletter Beseitigung der schlafbezogenen Atemstörung verbessert CPAP die linksventrikuläre Funktion (LVEF) nur mäßig und zeigt keinen signifikanten Effekt auf die Mortalität [12]. Allerdings zeigt eine Subgruppenanalyse, dass bei früher Normalisierung der durch CPAP eine signifikante Verbesserung der LVEF und des transplantationsfreien Überlebens auftritt [13]. Diese [13] sowie frühere Daten [14] legen nahe, dass eine effektive Behandlung der Schlafapnoe eine Schlüsselrolle in der Verbesserung des kardiovaskulären Outcomes darstellt. Die Adaptive Servoventilation (ASV) ist effektiver in der Normalisierung der Atmung bei Patienten mit Herzinsuffizienz und CSA- CSR, ob mit oder ohne begleitende OSA, als eine reine CPAP Therapie [15 19]. Sie gewährleistet eine Durchgängkeit der oberen Atemwege durch einen suffizienten exspiratorischen Atemwegsdruck (EPAP), um obstruktive ventilatorische Ereignisse zu behandeln. Darüber hinaus leistet sie eine inspiratorische Druckunterstützung, die invers zur Atmung des Patienten ist. Dies reduziert die Gesamtventilation, erhöht dadurch den arteriellen pco 2 und vermeidet pco 2 -Absenkungen unter die Apnoeschwelle [15]. Auf diese Weise stabilisiert sie die Ventilation und bietet ein pathophysiologisch basiertes Konzept zur effektiven Behandlung der. Wir haben deshalb untersucht, ob 1. ASV die Atmung von Herzinsuffizienzpatienten mit erhöhtem BNP und unabhängig von der EF normalisiert und 2. die Normalisierung der Atmung sich günstig auf die neurohumorale Aktivierung auswirkt, indem es ein erhöhtes BNP, das einen sensitiven und prognostischen Marker sowohl einer diastolischen als auch systolischen Herzinsuffizienz darstellt [20 22], signifikant reduziert. Da die obstruktive Schlafapnoe selbst einen negativen Einfluss auf die Herzinsuffizienz hat, wurde zusätzlich eine Subgruppenanalyse der -Patienten mit und ohne begleitende obstruktive Ereignisse ( + OSA und ) durchgeführt. Material and Methoden Studiendesign Im Zeitraum vom bis wurden Patienten, die in der Nativpolysomnografie eine mit oder ohne OSA zeigten, klinische Zeichen einer Herzinsuffizienz boten und ein erhöhtes BNP (Biosite ) aufwiesen, für eine Behandlung mit ASV vorgesehen, wenn eine CPAP-Therapie (Druckbereich 5 10 mbar) über 2 Nächte nicht zu einer Normalisierung des Atemmusters geführt hatte. Die Patienten gaben ihr schriftliches Einverständnis. Das BNP wurde nach 6-wöchiger ASV-Therapie kontrolliert. In die endgültige Auswertung wurden nur Patienten mit einer Mindestnutzung der ASV-Therapie von 4 Stunden/Nacht eingeschlossen. Ein- und Ausschlusskriterien Die Einschlusskriterien für die klinische Evaluation waren: (1) stabile Herzinsuffizienz NYHA I III aufgrund ischämischer, idiopathischer dilatativer oder hypertensiver Kardiomyopathie (die Diagnose der Herzinsuffizienz erfolgte gemäß der aktuellen Leitlinie der Europäischen Gesellschaft für Kardiologie [23]), (2) BNP > 100 pg/ml, (3) (zentraler Apnoe-Index (CAI) > 5/h; zentraler Apnoe-Hypopnoe-Index (CAHI) > 15/h) unter CPAP; (4) Apnoe-Hypopnoe-Index (AHI) < 15/h unter ASV; (5) Nutzung der ASV > 4 h/nacht; (6) unveränderte kardiale Medikation seit 8 Wochen vor dem Einschluss in die Untersuchung. Ausschlusskriterien waren: (1) klinische Zeichen einer dekompensierten Herzinsuffizienz, (2) Krankenhausaufenthalt wegen Herzinsuffizienz innerhalb 2 Monaten vor Aufnahme in das Schlaflabor, (3) vorausgegangene CPAP- oder Bilevel-Therapie, (4) Nutzung der ASV < 4 h/nacht. Protokoll wurden im Schlaflabor einer Nativ-Polysomnografie (PSG) unterzogen. In der zweiten Nacht erfolgte eine CPAP-Titration mit einem auto-adaptiven System (Somnosmart II, Fa. Weinmann), das auf einer Oszilloresistometrie mit Analyse von Druck, Flow und Schnarchereignissen basiert. In einer weiteren Therapienacht wurde unter PSG-Aufzeichnung und unter Zugrundelegung der Ergebnisse der ersten Therapienacht eine Einstellung mit einem festen CPAP-Druck gewählt, der obstruktive Ereignisse effektiv beseitigte. ASV (Auto-CS Fa. Resmed, Australien) wurde unter polysomnografischer Kontrolle eingesetzt. Als exspiratorischer positiver Atemwegsdruck (EPAP) wurde der Druck gewählt, der im Rahmen der CPAP-Therapie obstruktive Apnoen und Hypopnoen sowie bei gemischtförmigen Apnoen die obstruktiven Anteile effektiv unterdrückte. Die inspiratorische Druckunterstützung wurde auf 3 10 cm H 2 O mit einer Atemfrequenz von 15/min eingestellt. Polysomnografie Die Polysomnografie wurde mit dem Alice 3.5 System (Respironics, Murrysville, PA) durchgeführt. Folgende Parameter wurden aufgezeichnet: EEG C4A1 und C3A2, submentale und prätibiale Elektromyografie, Elektrooculografie, EKG, Atembewegungen (thorakale und abdominelle Induktionsplethysmografie), Atemfluss mit Druckflow-Monitor (Heinen und Löwenstein, Bad Ems, Germany) und mit einem oralen/nasalen Thermistor (Respironics, Murrysville, PA), Schnarchereignisse (Alice laryngeales Mikrofon und Backelektret Mikrofon Typ ME 2/V 413, Peiker Inc.), Sauerstoffsättigung mittels Fingerpulsoxymetrie (Fa. Novametrix ). Der Luftfluss während der PSG unter CPAP und ASV wurde mit einem Druckflowmonitor erfasst. Die PSGs wurden manuell ausgewertet (M.W. und P.L). Schlafstudien- und Arousal-Analyse erfolgten nach Rechtschaffen und Kales [24] und den Empfehlungen der American Sleep Disorders Association [25].
3 Originalarbeit 469 n=15 + OSA n=7 n=8 Alter (Jahre) 68,9 ± 7,1 71,1 ± 5,6 66,9 ± 8,0 0,26 = n. s. BMI (kg/m 2 ) 31,3±5,0 32,9±6,3 29,9±3,1 0,26=n.s. ESS 9,7 ± 5,0 12,0 ± 3,6 7,4 ± 4,8 0,06 = n.s. LA (cm) 4,9 ± 0,6 4,6 ± 0,4 5,2 ± 0,6 0,04 LVEF (%) 47,8 ± 10,3 45,9 ± 10,8 49,5 ± 10,3 0,54 = n. s. pco 2 (mm Hg) 35,6 ± 3,1 36,5 ± 2,8 34,6 ± 3,3 0,28 = n. s. p-wert Tab. 1 Anthropometrische und echokardiografische Daten, ESS und pco 2 im gesamten Kollektiv und unterteilt nach Subgruppen ( + OSA und ) (n.s. = nicht signifikant). Eine zentrale Apnoe wurde definiert als ein Fehlen von Atemfluss für 10 s, assoziiert mit einem Fehlen thorakaler und abdomineller Exkursionen; eine zentrale Hypopnoe als eine Reduktion des Atemflusses um mindestens 50 % gegenüber dem Ausgangsflow für 10 s oder eine Amplitudenreduktion von < 50 % zusammen mit entweder einer Sauerstoffdesaturation von > 3% oder einem Arousal, beides ohne Hinweis auf eine Flusslimitation. Eine obstruktive Apnoe wurde definiert als ein Fehlen von Atemfluss für 10 s bei erhaltenen Atemanstrengungen und eine obstruktive Hypopnoe als eine Atemflussreduktion um mindestens 50 % im Vergleich zum Ausgangsflow für 10 s oder ein Amplitudenreduktion von < 50 % assoziiert entweder mit einer Desaturation von > 3% oder einem Arousal. Gemischte Apnoen wurden definiert als Apnoen von 10 s Dauer, die sowohl zentrale als auch obstruktive Anteile aufwiesen. Schnarchen, das mittels einer online Audio-Video-Aufzeichnung nachgewiesen wurde, stellte ein zusätzliches Kriterium für eine begleitende obstruktive Komponente bei gemischten Apnoen und Hypopnoen dar. Der Apnoe/ Hypopnoe-Index (AHI) wurde definiert als die gesamte Zahl von Apnoen und Hypopnoen im Verhältnis zur gesamten Schlafzeit. Die Polysomnografie wurde in einem von der DGSM akkreditierten Schlaflabor durchgeführt. Statistische Analyse Die Werte wurden als Mittelwerte ± Standardabweichung berechnet. Für das gesamte Untersuchungskollektiv sowie für die Untergruppen ( mit und ohne OSA) wurden die präund posttherapeutischen Werte von BNP, AHI, Arousal-Index, Schlafstadien, ESS auf Normalverteilung geprüft und mittels paarigem Student-t-Test verglichen. Signfikanz wurde bei einem p < 0,05 festgesetzt. Tab. 2 Erkrankungen aller Patienten und unterteilt nach Subgruppen ( + OSA und ). +OSA Vorhofflimmern 9 (60) 3 (43) 6 (67) Hypertonus 13 (87) 7 (100) 6 (75) Diabetes 7 (47) 4 (57) 3 (38) KHK 12 (80) 5 (71) 7 (88) Tab. 3 Kardiale Medikation aller Patienten und unterteilt nach Subgruppen ( + OSA und ) (n. s. = nicht signifikant). + OSA β-blocker 14 (93) 6 (86) 8 (100) ACE 15 (100) 7 (100) 8 (100) Diuretika 14 (93) 7 (100) 7 (88) Digitalis 4 (27) 2 (28) 2 (25) Ca-Antagonist 5 (33) 3 (43) 2 (25) Ergebnisse Patienten- und Schlafdaten Im Beobachtungszeitraum wurde bei 1348 Patienten die Diagnose einer behandlungspflichtigen schlafbezogenen Atemstörung gestellt. Davon hatten 31 Patienten (2,3 %) auch nach CPAP-Therapie noch eine zentrale Atemstörung vom Cheyne-Stokes Typ und ein erhöhtes BNP. Fünf Patienten erfüllten wegen kardialer Dekompensation nicht die Einschlusskriterien, 2 weitere Patienten mussten wegen Intoleranz der CPAP-Therapie bzw. Ablehnung der ASV ausgeschlossen werden. 24 Patienten unterzogen sich der ASV-Therapie. 3 Patienten tolerierten die ASV-Therapie nicht, 1 Patient hatte nach 6 Wochen einen AHI > 15/h, 2 Patienten nutzten das Gerät weniger als 4 h/nacht und 3 lehnten eine weitere Teilnahme an der Untersuchung ab, so dass 15 Patienten in die Auswertung eingingen. Von diesen verbleibenden männlichen Patienten hatten 8 eine reine und 7 eine mit zusätzlichen obstruktiven bzw. gemischtförmigen Apnoen in der Nativ-PSG ( " Tab. 1). Zwischen den Subgruppen ergaben sich keine signifikanten Unterschiede im Alter, BMI, ESS und in der LVEF. Der linke Vorhof (LA) war in der Gruppe größer (5,2 ± 0,6) als in der + OSA Gruppe (4,6 ± 0,4) (p = 0,04) ( " Tab. 2). Die Therapie der Herzinsuffizienz erfolgte leitliniengerecht mit β-blockern, ACE-Hemmern und Diuretika im Gesamtkollektiv und den Subgruppen ( " Tab. 3). AHI, Arousal-Index und Schlafstadien unterschieden sich in den Subgruppen nicht signifikant, während die Desaturationen in der Subgruppe mit begleitenden obstruktiven Ereignissen ausgeprägter waren (p = 0,04) ( " Tab. 4). Im Rahmen der CPAP-Therapie wurden bei allen Patienten CPAP- Drucke bis 10 mbar appliziert, ohne dass bei den in die Studie eingeschlossenen Patienten die zentralen Ereignisse beseitigt werden konnten. Unter einem mittleren CPAP von 5,6 ± 1,0 cm H 2 O waren die obstruktiven Apnoen und obstruktiven Anteile der gemischtförmigen Apnoen in der + OSA Gruppe effektiv unterdrückt und es persistierte eine typische Cheyne-Stokes-Atmung. Der AHI sank darunter auf 37,0 ± 16,1/h und entsprach damit dem AHI der -Gruppe unter CPAP (36,7 ± 15,5 n/h). Effekte von ASV auf AHI und BNP Die ASV-Therapie mit einem EPAP von 5,6 ± 1,0 cm H 2 O, einer Druckunterstützung von 3 10 cm H 2 O und einer back-up Atemfrequenz von 15/min normalisierte den AHI in der ersten Nacht auf 4,4 ± 5,5/h. Nach 6-wöchiger ASV-Therapie und einer durchschnittlichen nächtlichen Nutzung von 5,5 ± 1,0 h zeigten sich der AHI (2,8 ± 3,8/h p < 0,001) und der Arousal-Index (16,5 ± 9,5/h p < 0,01) normalisiert ( " Abb. 1).
4 470 Originalarbeit n=15 + OSA n=7 Die Reduktion der Tagesschläfrigkeit (ESS-score: von 9,7 ± 5,0 auf 7,9 ± 5,0, p = 0,40) und die Änderung der Schlafstadienverteilung (NREM 1/2 : 80,7 ± 11,2% auf 69,3 ± 24,9 %, NREM 3/4 : 8,7 ± 10,8 % auf 14,2 ± 20,7 % und REM-Schlaf: 9,3 ± 6,1% auf 13,8 ± 9,0 %) waren statistisch nicht signifikant. Das BNP zeigte einen signifikanten Rückgang von 415 ± 196 pg/ml auf 264 ± 146 pg/ml (p = 0,0009) im Gesamtkollektiv ( " Abb. 2). Obwohl der AHI und Arousal-Index in beiden Subgruppen normalisiert war, war die BNP-Reduktion in der Subgruppe der Patienten mit begleitenden obstruktiven bzw. gemischtförmigen Ereignissen ausgeprägter; so zeigte sich ein BNP-Rückgang von 518,3 ± 208,9 auf 269,6 ± 156,1 pg/ml (p = 0,0002). Die prätherapeutischen BNP-Spiegel der -OSA-Gruppe lagen im Vergleich zu der -Gruppe durchschnittlich höher, posttherapeutisch bestand kein Unterschied. In der CSR-CSA-Subgruppe ohne OSA wiesen 7 von 8 Patienten eine BNP-Reduktion auf, während 1 Patient trotz regelmäßiger Nutzung der ASV-Therapie, Normalisierung des AHI und klinischer Verbesserung einen Anstieg des BNP aufwies. Die BNP-Reduktion unter Einschluss aller Patienten der Subgruppe (324,6 ± 139,7 auf 259,4 ± 147,6 pg/ ml) zeigte zwar einen Trend, war jedoch nicht (p = 0,15) signifikant. Bei keinem der Patienten kam es unter der Therapie zu einer Änderung des Herzrhythmus. n=8 AHI (n/h) 48,3 ± 14,6 55,6 ± 9,0 42,0 ± 16,2 0,07 = n.s. CAI (n/h) 14,8 ± 12,8 11,5 ± 15,4 17,3 ± 10,8 0,42 = n.s. OAI + MAI (n/h) 11,1 ± 12,6 22,0 ± 10,4 1,6 ± 1,4 0,0006 CHI 16,5 ± 13,3 10,0 ± 10,2 22,2 ± 13,7 0,21 = n.s. OHI 6,8 ± 11,6 13,7 ± 14,5 0,8 ± 1,6 0,007 Arousals (n/h) 45,5 ± 20,9 44,9 ± 14,8 46,1 ± 26,1 0,92 = n.s. NREM 1/ 2 (%) 80,7 ± 11,1 82,2 ± 9,5 79,3 ± 13,0 0,64 = n.s. NREM 3/ 4 (%) 8,7 ± 10,8 3,9 ± 6,0 12,9 ± 12,6 0,11 = n.s. REM(%) 9,3±6,1 9,7±7,1 9,0±5,5 0,83=n.s. Nadir SaO 2 (%) 76,3 ± 10,0 70,9 ± 8,4 81,0 ± 9,2 0,04 n/h BNP bei allen Patienten (n = 15) vor und nach 6 Wochen ASV-The- Abb. 1 rapie. nativ p < 0,001 AHI ASV 6 Wochen p < 0,01 Arousal-Index pg/ml nativ p-wert Tab. 4 Schlafdaten aller Patienten und unterteilt nach Subgruppen ( + OSA und ) (n. s. = nicht signifikant). p < 0,001 BNP (pg/ml) ASV 6 Wochen Abb. 2 AHI und Arousal-Index bei allen Patienten (n = 15) vor und nach 6 Wochen ASV-Therapie. Diskussion Die Daten zeigen, dass die ASV-Therapie bei Patienten mit erhöhtem BNP-Spiegel infolge einer Herzinsuffizienz und begleitender CPAP-resistenter zentraler Schlafapnoe vom Cheyne-Stokes-Typ den AHI normalisiert. Gleichzeitig kommt es zu einer signfikanten Reduktion erhöhter BNP-Spiegel nach einer Therapiedauer von 6 Wochen. Dies betrifft Patienten mit systolischer und diastolischer Herzinsuffizienz unabhängig von der EF, die die ASV-Therapie mehr als 4 Stunden in der Nacht nutzen. Die Normalisierung der Atmung bewirkt einen günstigen Effekt auf die neurohumorale Aktivierung, insbesondere auch bei Patienten mit einer Cheyne-Stokes-Atmung und einer EF > 40 %. Weiterhin zeigen die Daten, dass Patienten mit Herzinsuffizienz neben reinen zentralen Apnoen einen hohen Anteil von Hypopnoen und zumindest in einer Subgruppe auch einen relevanten Anteil obstruktiver bzw. gemischt zentral-obstruktiver Apnoen aufweisen. Neue Konzepte in der Interpretation der Herzinsuffizienz und der Schlafapnoe gehen davon aus, dass 1. im Falle einer Koexistenz der Effekt der Schlafapnoe sowie der Herzinsuffizienz auf das sympathische Nervensystem additiv ist und 2. die Behandlung der Schlafapnoe bei diesen Patienten eine Abschwächung der Aktivierung des sympathischen Nervensystems herbeiführt [26]. Mehrere Marker der neurohumoralen Aktivierung finden sich bei Patienten mit Herzinsuffizienz und Schlafapnoe hochreguliert. Solin et al. [27] zeigten, dass Herzinsuffizienzpatienten eine höhere Norepinephrinauscheidung im Urin als Patienten mit Schlafapnoe aufweisen. Allerdings hatte eine OSA keinen weiteren Einfuss auf die Norepinephrinausscheidung bei Herzinsuffizienz und eine Subgruppe mit wurde nicht untersucht. Plasmaendothelinspiegel [28] und BNP [29, 30] wurden bei Herzinsuffizienz und erhöht gefunden. Das BNP zeigt eine unabhängige und signifikante Korrelation mit dem
5 Originalarbeit 471 AHI, dem Desaturationsindex und der Schwere der kardialen Erkrankung [31, 32]. Es wird als der zweidimensionalen Echokardiografie überlegen in der Identifikation einer Herzinsuffizienz beschrieben [31] und stellt einen sensitiven Marker nicht nur für die systolische, sondern auch für die diastolische Herzinsuffizienz dar [20 22]. Aus diesen Gründen wurde in der eigenen Untersuchung das erhöhte BNP als Marker für die Schwere der Herzinsuffizienz herangezogen. Dies wird unterstützt durch neuere Ergebnisse, die zeigen, dass Veränderungen der BNP-Werte signifkant mit der klinischen Verbesserung unter einer Herzinsuffizienztherapie korrelieren [32]. Zu Studienbeginn lagen keine vergleichbaren Literaturdaten über den Einfluss der ASV-Therapie auf das BNP bei Patienten mit milder systolischer und diastolischer Herzinsuffizienz vor. Die meisten therapeutischen Interventionen bei Herzinsuffizienz und wurden bei Patienten mit mäßiger und schwerer systolischer Herzinsuffizienz, festgelegt durch eine LVEF < 40 %, durchgeführt [12, 15 19]. Pepperell et al [16] berichteten über einen signifikanten BNP-Rückgang von 56 pg/ml und ein Absinken der Urinausscheidung von Metadrenalin unter der ASV-Therapie im Vergleich zu einer subtherapeutischen ASV-Therapie bei Patienten mit Herzinsuffizienz mit und einer EF < 40 %. Oldenburg et al. [33] beobachteten einen signifikanten Rückgang von NT-pro-BNP durch ASV. Dies war assoziiert mit einem Anstieg der LVEF, der Belastbarkeit und der peak-vo 2 während einer Spiroergometrie. Aber auch hier handelte es sich durchweg um Patienten mit einer LVEF < 40 %. Allerdings ist eine nicht nur auf Patienten mit einer EF < 40 % beschränkt, sondern wird auch bei einer Herzinsuffizienz mit einer LVEF > 40 % oder sogar bei reiner diastolischer Herzinsuffizienz beobachtet. Diese Patientengruppe ist aber bislang nicht entsprechend untersucht, obwohl sie einen vergleichbaren Schweregrad der Atemstörung und auch relevante BNP-Erhöhungen aufweisen kann. Aus diesem Grunde erfolgte die Selektion der Patienten für die dargestellte Untersuchung bewusst allein durch das Auftreten einer und einer damit gekoppelten BNP-Erhöhung. Darüber hinaus spiegelt das gewählte Kollektiv die reale Situation in einem Schlaflabor wider. Klinische Daten zeigen eine erhöhte Mortalität bei Herzinsuffizienz und OSA mit einem AHI > 15/h [34] und eine signifikante Reduktion der Mortalität von Herzinsuffizienzpatienten durch eine Therapie der OSA mit CPAP [7, 8]. Eskafi et al. [35] berichteten, dass bei Herzinsuffizienzpatienten die Behandlung einer Schlafapnoe mit einer Protrusionschiene sogar zu einer Reduktion des BNP um 47,7 pg/ml führt, obwohl der AHI nicht komplett normalisiert wurde. Deshalb ist das Ausmaß einer BNP-Erhöhung bei Patienten mit Herzinsuffizienz und auch durch eine koexistente OSA erklärbar. Epidemiologische Daten über die Prävalenz der Schlafapnoe bei Herzinsuffizienz beschränken sich weitgehend auf eine Unterscheidung von und OSA [1 3, 36, 37]. Oldenburg et al. [2] schließen eine relevante Überlappung von und OSA aus, wobei die Ergebnisse auf polygrafischen Untersuchungen basieren, die nach Apelt et al. [42] in der Diagnostik schlafbezogener Atemstörung bei Patienten mit Herzinsuffizienz der Polysomnografie an Genauigkeit unterlegen ist. Darüber hinaus muss eine relevante obstruktive Komponente nicht zwangsläufig einen Einfluss auf die dominante Form der Atemstörung haben. Obwohl die Koexistenz von OSA und CSA bei Herzinsuffizienzpatienten beschrieben ist, ist diese Subgruppe der Patienten mit nicht genauer untersucht. Unsere Daten legen nahe, dass eine BNP-Reduktion bei im Zusammenhang mit der Koexistenz begleitender obstruktiver Ereignisse, die sich bei den Patienten der Studie vorwiegend in Form gemischtförmiger Apnoen manifestierte, diskutiert werden sollte. So bestand nur für die Gesamtgruppe und die Subgruppe mit + OSA eine signifikante BNP-Reduktion, während sich für die Subgruppe mit reiner nur ein deutlicher Trend in der BNP-Reduktion zeigte. Da die posttherapeutischen BNP-Werte für beide Subgruppen nicht signifikant unterschiedlich waren, ist die Absenkung durch die primär höheren prätherapeutischen BNP-Spiegel in der OSA-Subgruppe zu erklären. Dies wiederum kann als Hinweis gewertet werden, dass das Auftreten von Obstruktionen der oberen Atemwege bei zu einer zusätzlichen neurohumoralen Aktivierung mit vermehrter BNP-Ausschüttung führt. Diese Beobachtungen stimmen mit früheren Untersuchungsergebnissen überein, nach denen eine Therapie mit positivem Atemwegsdruck die kardiale Funktion von Herzinsuffizienzpatienten deutlicher bei prädominant obstruktiven Ereignissen zu verbessern scheint [9, 11] als bei Patienten mit prädominanter CSA [12,38]. Während Oldenburg et al. [39] nur eine geringe Nacht-zu-Nacht- Variabilität von schlafbezogenen Atemstörungen bei Einsatz der Polygrafie sahen, berichten andere Autoren [40 42] relevante Nacht-zu-Nacht-Veränderungen im Schlafapnoe-Typ. Tkacova et al. [5] beschrieben einen overnight shift des Schlafapnoetyps bei Patienten mit Herzinsuffizienz. Deshalb wurde in der eigenen Untersuchung vor Initiierung der ASV-Therapie mindestens eine Diagnostiknacht mit einer Nativ-Polysomnografie einschließlich einer Audio-Video-Dokumentation zur Interpretation der zugrundeliegenden Atemstörungen eingesetzt. Dieses Vorgehen findet seine Bestätigung durch die Ergebnisse einer aktuellen Untersuchung von Apelt et al. [42] zur Genauigkeit von Polygrafie und Polysomnografie bei der Diagnostik von Atemstörungen bei Patienten mit Herzinsuffizienz. Da CPAP nicht nur eine bei Patienten mit primärer Prädominanz einer OSA demaskieren, sondern auch effektiv in der Behandlung einer sein kann [13], erhielten alle Patienten in unserer Studie zwei CPAP- Therapienächte vor Einleitung der ASV-Therapie. Insofern stellen die untersuchten Patienten eine streng selektierte Gruppe dar, die gekennzeichnet ist durch eine Cheyne-Stokes-Atmung, die unter CPAP persistiert oder eindeutiger zu Tage tritt. Die Tatsache, dass nur Patienten mit unter ASV normalisiertem AHI und einer Therapieadhärenz von mindestens 4 h/nacht eingeschlossen wurden, erklärt ebenfalls die kleine Studienpopulation. Aufgrund der geringen Patientenzahl in den Subgruppen ist die Aussage zur fehlenden Signifikanz der BNP-Absenkung in der -Gruppe mit gewisser Vorsicht zu sehen. Die fehlende Absenkung des BNP bei einem Patienten mit guter Compliance und AHI-Normalisierung bei reiner ist nicht erklärbar und beeinflusst das Gesamtergebnis der BNP-Senkung für diese Subgruppe. Unabhängig davon weisen beide Gruppen unter ASV-Therapie im Mittel einen nahezu identischen BNP-Wert auf, während der prätherapeutische Wert in der + OSA- Gruppe signifikant höher ist, ähnlich den AHI-Werten. Da lediglich eine CPAP-Titration bzw. -Therapie über 2 Nächte durchgeführt wurde, kann keine Aussage dazu gemacht werden, ob eine reine CPAP-Therapie schon zu einer BNP-Reduktion, insbesondere in der Subgruppe mit begleitenden Obstruktionen, geführt hätte. Allerdings war die Beantwortung dieser Fragestellung nicht die primäre Zielsetzung der Untersuchung. Weiterhin ist die Klassifikation der Hypopnoen allein aufgrund von Flusslimitationen schwierig und mit einem Unsicherheitsfaktor behaftet, da auch bei primär zentraler Genese der Hypo-
6 472 Originalarbeit pnoen pharyngeale Einengungen auftreten können [43]. Die Zuordnung der Patienten zu einer reinen zentralen Atemstörung oder einer zentralen Atemstörung mit obstruktiven orientierte sich deshalb im Wesentlichen an den Apnoen und zusätzlicher Video-Auswertung. Die Untersuchung kann nur bedingt eine Aussage zu einem möglichen Stufenkonzept in der Therapie der zentralen Schlafapnoe vom Cheyne-Stokes-Typ, insbesondere bei begleitender obstruktiver Komponente, geben. Insgesamt zeigt sich im untersuchten Gesamtkollektiv der behandlungspflichtigen Patienten mit schlafbezogener Atemstörung nur eine geringe Zahl von Patienten mit Persistenz einer Cheyne-Stokes-Atmung bei Anwendung des Konzeptes einer CPAP-Titration, insbesondere bei begleitender obstruktiver Atemstörung, vor Einleitung einer ASV-Therapie. Deshalb kann zumindest geschlussfolgert werden, dass vor Initiierung einer ASV-Therapie ein CPAP-Therapieversuch vorausgehen sollte. Dabei erweist sich der Einsatz eines Auto-adjust-Gerätes mit FOT-Signal zumindest in einer Titrationsnacht nicht als negativ, wenn auf dieser Basis eine weitere Festdrucktherapienacht durchgeführt wird. Ob die initiale CPAP-Therapie sich auf 2 Nächte beschränken oder gegebenenfalls auf einen Zeitraum von 6 Wochen bis 3 Monaten ausgedehnt werden muss, um Spätresponder zu erfassen, muss offen bleiben. Für weitere Aussagen bezüglich der BNP-Reduktion durch ASV in unterschiedlichen Subgruppen ( mit und ohne OSA bei rein diastolischer Herzinsuffizienz vs. leicht vs. schwergradige Herzinsuffizienz) sind größere Patientenkollektive und längere Beobachtungszeiten erforderlich. Dabei ist zu berücksichtigen, dass sich in Abhängigkeit von einer wenn auch nur geringen EF- Verbesserung eine Änderung in der dominanten Atemstörung in Form eines Shift von der Cheyne-Stokes-Atmung zu einer vorherrschend obstruktiven Atemstörung ergeben kann [44]. Schlussfolgerung ASV kann den AHI bei Patienten, die eine Cheyne-Stokes-Atmung mit oder ohne begleitende obstruktive Ereignisse bei milder systolischer und diastolischer Herzinsuffizienz aufweisen, normalisieren. Darüber bewirkt eine ASV-Therapie eine signifikante Reduktion von erhöhten BNP-Spiegeln. Dies legt nahe, dass eine effektive Beseitigung schlafbezogener Atemstörungen in dieser Gruppe der Herzinsuffizienzpatienten die kardiale Funktion verbessert. Eine bei Herzinsuffizienzpatienten mit einer LVEF > 40 % ist klinisch relevant und bedarf der weiteren Aufmerksamkeit und Untersuchung in kontrollierten Studien, ebenso wie der Einfluss begleitender obstruktiver Ereignisse auf BNP-Erhöhungen bei. Abkürzungen VHF: Vorhofflimmern; AHI: Apnoe-Hypopnoe-Index; ASV: Adaptive Servoventilation; BMI: Body mass index; BNP: brain natriuretic peptide; CAI: Centraler Apnoe-Index; CAHI: Centraler apnoe-hypopnoe-index; CANPAP: Canadian Continuous Positive Airway Pressure for Patients with Central Sleep Apnea and Heart Failure Trial; CPAP: continuous positive airway pressure; CSA: Zentrale Schlafapnoe; : Zentrale Schlafapnoe und Cheyne-Stokes-Atmung; EEG: Elektroenzephalogramm; ESS: Epworth Sleepiness Scale; LA: Linker Vorhof; LVEF: linksventrikuläre Ejektionsfraktion; MAI: Gemischter Apnoe-Index; NREM: Non-rapid eye movement; NT-pro-BNP: N-terminal pro-brain natriuretic peptide; REM: Rapid eye movement; OAI: obstruktiver Apnoe- Index; OSA: obstruktive Schlafapnoe; SAS: Schlafbezogene Atemstörung; UNE: Urin Norepinephrin Ausscheidung Interessenkonflikte M. Westhoff erhält Vortragshonorare der Firmen H & L und Res- Med GmbH & Co. KG. M. Arzt erhält Forschungsunterstützung sowie Vortragshonorare der Firmen Respironics, Inc. (d/b/a Philips Healthcare) und Res- Med GmbH & Co. KG. P. Litterst gibt an, dass kein Interessenkonflikt besteht. Literatur 1 Vazir A, Hastings PC, Dayer M et al. A high prevalence of sleep disordered breathing in men with mild symptomatic chronic heart failure due to left ventricular systolic dysfunction. Eur J Heart Fail 2007; 9: Oldenburg O, Lamp B, Töpfer V et al. Prevalence of sleep-related breathing disorders in ischemic and non-ischemic heart failure. Dtsch Med Wochenschr 2007; 132: Ferrier K, Campbell A, Yee B et al. Sleep-disordered breathing occurs frequently in stable outpatients with congestive heart failure. Chest 2005; 128: Oldenburg O, Lamp B, Faber L et al. Sleep-disordered breathing in patients with symptomatic heart failure: a contemporary study of prevalence in and characteristics of 700 patients. Eur J Heart Fail 2007; 9: Tkacova R, Niroumand M, Lorenzi-Filho G et al. Overnight shift from obstructive to central apneas in patients with heart failure: role of PCO2 and circulatory delay. Circulation 2001; 103: Ryan CM, Bradley TD. Periodicity of obstructive sleep apnea in patients with and without heart failure. Chest 2005; 127: Kasai T, Narui K, Dohi T et al. Prognosis of patients with heart failure and obstructive sleep apnea treated with continuous positive airway pressure. Chest 2008; 133: Egea CJ, Aizpuru F, Pinto JA et al. Spanish Group of Sleep Breathing Disorders: Cardiac function after CPAP therapy in patients with chronic heart failure and sleep apnea: A multicenter study. Sleep Med 2008; 9: Mansfield DR, Gollogly NC, Kaye DM et al. Controlled trial of continuous positive airway pressure in obstructive sleep apnea and heart failure. Am J Respir Crit Care Med 2004; 169: Khayat RN, Abraham WT, Patt B et al. Cardiac effects of continuous and bilevel positive airway pressure for patients with heart failure and obstructive sleep apnea: a pilot study. Chest 2008; 134: Kaneko Y, Floras JS, Usui K et al. Cardiovascular effects of continuous positive airway pressure in patients with heart failure and obstructive sleep apnea. N Engl J Med 2003; 348: Bradley TD, Logan AG, Kimoff RJ et al. CANPAP Investigators. Continuous positive airway pressure for central sleep apnea and heart failure. N Engl J Med 2005; 353: Arzt M, Floras JS, Logan AG et al. CANPAP Investigators. Suppression of central sleep apnea by continuous positive airway pressure and transplant-free survival in heart failure: a post hoc analysis of the Canadian Continuous Positive Airway Pressure for Patients with Central Sleep Apnea and Heart Failure Trial (CANPAP). Circulation 2007; 115: Sin DD, Logan AG, Fitzgerald FS et al. Effects of continuous positive airway pressure on cardiovascular outcomes in heart failure patients with and without Cheyne-Stokes respiration. Circulation 2000; 102: Teschler H, Döhring J, Wang YM et al. Adaptive pressure support servoventilation: a novel treatment for Cheyne-Stokes respiration in heart failure. Am J Respir Crit Care Med 2001; 164: Pepperell JC, Maskell NA, Jones DR et al. A randomized controlled trial of adaptive ventilation for Cheyne-Stokes breathing in heart failure. Am J Respir Crit Care Med 2003; 168:
7 Originalarbeit Phillippe C, Stoica-Herman M, Drouot X et al. Compliance with and effectiveness of adaptive servoventilation versus continuous positive airway pressure in the treatment of Cheyne-Stokes respiration in heart failure over a six month period. 2006; 92: Allam JS, Olson EJ, Gay PC et al. Efficacy of adaptive servoventilation in treatment of complex and central sleep apnea syndromes. Chest 2007; 132: Zhang XL, Yin KS, Li XL et al. Efficacy of adaptive servoventilation in patients with congestive heart failure and Cheyne-Stokes respiration. Chin Med J 2006; 119: McDonagh TA, Robb SD, Murdoch DR et al. Biochemical detection of leftventricular systolic dysfunction. Lancet 1998; 351: Lubien E, DeMaria A, Krishnaswamy P et al. Utility of B-natriuretic peptide in detecting diastolic dysfunction: comparison with Doppler velocity recording. Circulation 2002; 105: Maisel A, Mueller C, Adams K Jr. et al. State of the art: using natriuretic peptide levels in clinical practice. Eur J Heart Fail 2008; 10: Dickstein K, Cohen-Solal A, Fillipatos G et al. ESC guidelines for the diagnosis and treatment of acute and chronic heart failure Eur Heart J 2008; 29: Rechtschaffen A, Kales A. A manual of standardized terminology, techniques and scoring system for sleep stages of human subjects. Bethesda, Maryland: U.S. Department of Health, Education, and Welfare Public Health service National Institutes of Health, Sleep-related breathing disorders in adults: recommendations for syndrome definition and measurement techniques in clinical research. The Report of an American Academy of Sleep Medicine Task Force. Sleep 1999; 22: Floras JS. Sleep apnea in heart failure: implications of sympathetic nervous system activation for disease progression and treatment. Curr Heart Fail Rep 2005; 2: Solin P, Kaye DM, Little PJ et al. Impact of sleep apnea on sympathetic nervous system activity in heart failure. Chest 2003; 123: El-Solh AA, Bozkanat E, Mador J et al. Association between plasma endothelin-1 levels and Cheyne-Stokes respiration in patients with congestive heart failure. Chest 2002; 121: Carmona-Bernal C, Quintana-Gallego E, Villa-Gil M et al. Brain natriuretic peptide in patients with congestive heart failure and central sleep apnea. Chest 2005; 127: Christ M, Sharkova Y, Fenske H et al. Brain natriuretic peptide for prediction of Cheyne-Stokes respiration in heart failure patients. Int J Cardiol 2007; 116: Steg PG, Joubin L, McCord J et al. B-type natriuretic peptide and echocardiographic determination of ejection fraction in the diagnosis of congestive heart failure in patients with acute dyspnea. Chest 2005; 128: Pfister M, Buser P, Rickli H et al. for the TIME-CHF Investigators: BNPguided vs. symptom-guided heart failure therapy: the trial of intensified vs standard medial therapy in elderly patients with congestive heart failure (TIME-CHF) randomized trial. JAMA 2009; 301: Oldenburg O, Lamp B, Bitter T et al. Adaptive servoventilation improves cardiac function in patients with chronic heart failure and Cheyne-Stokes respiration. Eur J Heart Fail 2008; 10: Wang H, Parker JD, Newton GE et al. Influence of obstructive sleep apnea on mortality in patients with heart failure. J Am Coll Cardiol 2007; 49: Eskafi M, Cline C, Nilner M et al. Treatment of sleep apnea in congestive heart failure with a dental device: the effect on brain natriuretic peptide and quality of life. Sleep Breath 2006; 10: Chan J, Sanderson J, Chan W et al. Prevalence of sleep-disordered breathing in diastolic heart failure. Chest 1997; 111: Javaheri S. Sleep disorders in systolic heart failure: a prospective study of 100 male patients. The final report. Int J Cardiol 2006; 106: Fietze I, Blau A, Glos M et al. Bi-level positive pressure ventilation and adaptive servo ventilation in patients with heart failure and Cheyne- Stokes respiration. Sleep Med 2008; 9: Oldenburg O, Lamp B, Freivogel K et al. Low night-to-night variability of sleep disordered breathing in patients with stable congestive heart failure. Clin Res Cardiol 2008; 97: Tkacova R, Wang H, Bradley TD. Night-to-night alterations in sleep apnea type in patients with heart failure. J Sleep Res 2006; 15: Vazir A, Hastings PC, Papaioannou I et al. Variation in serverity and type of sleep-disordered breathing throughout 4 nights in patients with heart failure. Respir Med 2008; 102: Apelt S, Canisius S, Cassel W et al. Die diagnostische Genauigkeit der Polygraphie bei Patienten mit Herzinsuffizienz. Ein Vergleich zur Polysomnographie. Somnologie 2009; 13: Sankri-Tarbichi AG, Rowley JA, Badr MS. Expiratory pharyngeal narrowing during central hypocapnic hypopnea. Am J Respir Crit Care Med 2009; 179: Ryan CM, Floras JS, Logan AG et al. Shift in sleep apnoea type in heart failure patients in the CANPAP trial. Eur Respir J 2010; 35:
Diagnostik und Therapie Schlafbezogener Atmungsstörungen
 Diagnostik und Therapie Schlafbezogener Atmungsstörungen Cheyne-Stokes-Atmung und Herzinsuffizienz Ulrich Heidland Preventicum The Fat Boy in The Pickwick Papers (Charles Dickens, London, 1837) 1 Erstbeschreibung
Diagnostik und Therapie Schlafbezogener Atmungsstörungen Cheyne-Stokes-Atmung und Herzinsuffizienz Ulrich Heidland Preventicum The Fat Boy in The Pickwick Papers (Charles Dickens, London, 1837) 1 Erstbeschreibung
Schlafapnoe. Dr. W. Strobel
 Schlafapnoe Dr. W. Strobel 5 min Atempausen mit erhaltenen (reduzierten) Bewegungen von Thorax und Abdomen 5 min Atempausen ohne Bewegungen von Thorax und Abdomen The Sleep, Heart, Health Study 6400 Patienten
Schlafapnoe Dr. W. Strobel 5 min Atempausen mit erhaltenen (reduzierten) Bewegungen von Thorax und Abdomen 5 min Atempausen ohne Bewegungen von Thorax und Abdomen The Sleep, Heart, Health Study 6400 Patienten
Schlafmedizinische Untersuchungen im NRZ Rosenhügel im Jahr 2008 Bericht von: Dr. Michael Saletu Schlafqualität in der Neurorehabilitation:
 Schlafmedizinische Untersuchungen im NRZ Rosenhügel im Jahr 2008 Bericht von: Dr. Michael Saletu Schlafqualität in der Neurorehabilitation: Hintergrund: Nach einer Untersuchung der Österreichischen Gesellschaft
Schlafmedizinische Untersuchungen im NRZ Rosenhügel im Jahr 2008 Bericht von: Dr. Michael Saletu Schlafqualität in der Neurorehabilitation: Hintergrund: Nach einer Untersuchung der Österreichischen Gesellschaft
Baden 04/2012 PD Dr. med. J-P Schmid 2
 Neue Erkenntnisse zum Ausdauertraining beim Herzpatienten PD Dr. med. Jean-Paul Schmid Bestimmung der Belastungsintensität Negatives Remodeling (Zunahme des Durch- messers des linken Ventrikels) Arrhythmien
Neue Erkenntnisse zum Ausdauertraining beim Herzpatienten PD Dr. med. Jean-Paul Schmid Bestimmung der Belastungsintensität Negatives Remodeling (Zunahme des Durch- messers des linken Ventrikels) Arrhythmien
Chronische Niereninsuffizienz. Nicht jeder der pinkelt hat auch gesunde Nieren.
 Chronische Niereninsuffizienz Nicht jeder der pinkelt hat auch gesunde Nieren. Chronische Niereninsufizienz 1) 1) Was hat sich nicht geändert? 2) 2) Was hat sich geändert? 3) 3) Was könnte sich ändern?
Chronische Niereninsuffizienz Nicht jeder der pinkelt hat auch gesunde Nieren. Chronische Niereninsufizienz 1) 1) Was hat sich nicht geändert? 2) 2) Was hat sich geändert? 3) 3) Was könnte sich ändern?
KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse
 Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
ASV-Therapie nach SERVE-HF
 Vorwort Holger Woehrle Ergebnisse der SERVE-HF Studie Bedeutung der Ergebnisse Prof. Dr. med. H. Teschler Klinischer Algorithmus für die ASV-Therapie Prof. Dr. med. W. Randerath Aus Sicht der Kardiologen
Vorwort Holger Woehrle Ergebnisse der SERVE-HF Studie Bedeutung der Ergebnisse Prof. Dr. med. H. Teschler Klinischer Algorithmus für die ASV-Therapie Prof. Dr. med. W. Randerath Aus Sicht der Kardiologen
ESC München Schrittmacher, ICD, kardiale Resynchronisation ( CRT ) Dr. Dorothee Meyer zu Vilsendorf
 ESC München 2008 Schrittmacher, ICD, kardiale Resynchronisation ( CRT ) Dr. Dorothee Meyer zu Vilsendorf Klinik für Kardiologie und Internistische Intensivmedizin, Städtische Kliniken Bielefeld ESC München
ESC München 2008 Schrittmacher, ICD, kardiale Resynchronisation ( CRT ) Dr. Dorothee Meyer zu Vilsendorf Klinik für Kardiologie und Internistische Intensivmedizin, Städtische Kliniken Bielefeld ESC München
Obstruktive Schlafapnoe: Risikofaktoren, Therapie und kardiovaskuläre Konsequenzen
 Obstruktive Schlafapnoe: Risikofaktoren, Therapie und kardiovaskuläre Konsequenzen Bernd Sanner Agaplesion Bethesda Krankenhaus Wuppertal Schlafapnoe - Epidemiologie 2-4% der erwachsenen Bevölkerung sind
Obstruktive Schlafapnoe: Risikofaktoren, Therapie und kardiovaskuläre Konsequenzen Bernd Sanner Agaplesion Bethesda Krankenhaus Wuppertal Schlafapnoe - Epidemiologie 2-4% der erwachsenen Bevölkerung sind
Anwendung des Schlafstörungs-Index bei klinisch relevanten Schlafstörungen
 Klinik für nnere Medizin mit Schwerpunkt neumologie Schlafmedizinisches Zentrum Abschlussveranstaltung Virtuelles nstitut Transportation Noise ffects on Sleep and erformance (VNSH) Anwendung des Schlafstörungs-ndex
Klinik für nnere Medizin mit Schwerpunkt neumologie Schlafmedizinisches Zentrum Abschlussveranstaltung Virtuelles nstitut Transportation Noise ffects on Sleep and erformance (VNSH) Anwendung des Schlafstörungs-ndex
Kardiomyopathien. Kardiomyopathien -I- Dilatative, hypertrophe, restriktive und andere. Prof. Dr. med. Matthias Paul
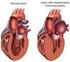 Kardiomyopathien Kardiomyopathien -I- -I- Dilatative, hypertrophe, restriktive und andere Dilatative, hypertrophe, restriktive und andere Prof. Dr. med. Matthias Paul Department für Kardiologie und Angiologie
Kardiomyopathien Kardiomyopathien -I- -I- Dilatative, hypertrophe, restriktive und andere Dilatative, hypertrophe, restriktive und andere Prof. Dr. med. Matthias Paul Department für Kardiologie und Angiologie
Prävalenz und Prädiktoren von schlafbezogenen Atmungsstörungen in der kardiologischen Rehabilitation- Ergebnisse des Reha-Sleep-Register der DGPR
 Prävalenz und Prädiktoren von schlafbezogenen Atmungsstörungen in der kardiologischen Rehabilitation- Ergebnisse des Reha-Sleep-Register der DGPR Dr. med. Wolfram Kamke et al., Burg Die zunehmende Bedeutung
Prävalenz und Prädiktoren von schlafbezogenen Atmungsstörungen in der kardiologischen Rehabilitation- Ergebnisse des Reha-Sleep-Register der DGPR Dr. med. Wolfram Kamke et al., Burg Die zunehmende Bedeutung
Diagnos(k und Therapie Schla5ezogener Atmungsstörungen
 Diagnos(k und Therapie Schla5ezogener Atmungsstörungen Cheyne-Stokes-Atmung und Herzinsuffizienz Dr. Ulrich Heidland EPC/Kardiologische Privatpraxis Medical Center Düsseldorf The Fat Boy in The Pickwick
Diagnos(k und Therapie Schla5ezogener Atmungsstörungen Cheyne-Stokes-Atmung und Herzinsuffizienz Dr. Ulrich Heidland EPC/Kardiologische Privatpraxis Medical Center Düsseldorf The Fat Boy in The Pickwick
Identifikation schlafbezogener Atemstörungen bei Patienten mit Herzinsuffizienz mittels Langzeit-Elektrokardiografie
 Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
1 99 % Häufigkeit und Einteilung der Schlafstörungen. Häufigkeit von Schlafstörungen
 Häufigkeit und Einteilung der Schlafstörungen Patientenkongress Berlin, 16. 6. 2007 Peter Geisler Schlafmedizinisches Zentrum Psychiatrische Universitätsklinik am Bezirksklinikum Regensburg Häufigkeit
Häufigkeit und Einteilung der Schlafstörungen Patientenkongress Berlin, 16. 6. 2007 Peter Geisler Schlafmedizinisches Zentrum Psychiatrische Universitätsklinik am Bezirksklinikum Regensburg Häufigkeit
Schlafapnoe Diagnostik und Therapie 2011
 17. Engadiner Fortbildungstage 2011 Schlafapnoe Diagnostik und Therapie 2011 Otto Schoch, PD Dr. med. LA Pneumologie / Zentrum für Schlafmedizin April 1981 Otto Schoch Schlaf-Apnoe Syndrom: CPAP Obere
17. Engadiner Fortbildungstage 2011 Schlafapnoe Diagnostik und Therapie 2011 Otto Schoch, PD Dr. med. LA Pneumologie / Zentrum für Schlafmedizin April 1981 Otto Schoch Schlaf-Apnoe Syndrom: CPAP Obere
Epidemiologie der chronischen Herzinsuffizienz
 Epidemiologie der chronischen Herzinsuffizienz Professor H.W. Hense Bereich Klinische Epidemiologie Institut für Epidemiologie & Sozialmedizin Universität Münster und Sprecher Teilprojekt Epidemiologie
Epidemiologie der chronischen Herzinsuffizienz Professor H.W. Hense Bereich Klinische Epidemiologie Institut für Epidemiologie & Sozialmedizin Universität Münster und Sprecher Teilprojekt Epidemiologie
Berliner Dialyse Seminar. Therapie der Herzinsuffizienz mit Hilfe von Nierenersatzverfahren aus nephrologischer Sicht
 Berliner Dialyse Seminar 7. - 8. Dezember 2012 Therapie der Herzinsuffizienz mit Hilfe von Nierenersatzverfahren aus nephrologischer Sicht Lars Christian Rump Klinik für Nephrologie Universitätsklinik
Berliner Dialyse Seminar 7. - 8. Dezember 2012 Therapie der Herzinsuffizienz mit Hilfe von Nierenersatzverfahren aus nephrologischer Sicht Lars Christian Rump Klinik für Nephrologie Universitätsklinik
Polysomnographie. Grundlagen des Schlafes. PSG - Indikationen. PSG - Indikationen. Schw. Gesellschaft für Pneumologie
 PSG - Indikationen Polysomnographie Schw. Gesellschaft für Pneumologie Polysomnographie Die vollständige, überwachte nächtliche Polysomnographie im Schlaflabor ist zur Zeit die "Goldstandard"-Untersuchung
PSG - Indikationen Polysomnographie Schw. Gesellschaft für Pneumologie Polysomnographie Die vollständige, überwachte nächtliche Polysomnographie im Schlaflabor ist zur Zeit die "Goldstandard"-Untersuchung
Obstruktive Schlafapnoe und oxidativer Stress * H 2 O 2 im Atemkondensat vor und im Verlauf einer CPAP-Therapie
 610 Originalarbeit Obstruktive Schlafapnoe und oxidativer Stress * im Atemkondensat vor und im Verlauf einer CPAP-Therapie Obstructive Sleep Apnoea and Oxidative Stress in Breath Condensate before and
610 Originalarbeit Obstruktive Schlafapnoe und oxidativer Stress * im Atemkondensat vor und im Verlauf einer CPAP-Therapie Obstructive Sleep Apnoea and Oxidative Stress in Breath Condensate before and
Renale Denervierung hält die Methode was sie verspricht?
 25. Berliner Dialyse Seminar Dezember 2012 Renale Denervierung hält die Methode was sie verspricht? M. Zeier Abt. Nephrologie Medizinische Universitätsklinik Physiologische Grundlagen HYPERTONIE UND SYMPATHIKUS
25. Berliner Dialyse Seminar Dezember 2012 Renale Denervierung hält die Methode was sie verspricht? M. Zeier Abt. Nephrologie Medizinische Universitätsklinik Physiologische Grundlagen HYPERTONIE UND SYMPATHIKUS
The impact of iron deficiency and anaemia on exercise capacity and outcomes in patients with chronic heart failure
 The impact of iron deficiency and anaemia on exercise capacity and outcomes in patients with chronic heart failure Dipl.-Biol. Nicole Ebner und PD Dr. Dr. Stephan von Haehling, Berlin Begleiterkrankungen
The impact of iron deficiency and anaemia on exercise capacity and outcomes in patients with chronic heart failure Dipl.-Biol. Nicole Ebner und PD Dr. Dr. Stephan von Haehling, Berlin Begleiterkrankungen
Wichtige Information des BSD für seine Mitglieder vom 19. Mai 2015
 1 Wichtige Information des BSD für seine Mitglieder vom 19. Mai 2015 BSD nimmt Stellung zu teilweise verkürzten und missverständlichen Pressemeldungen zu den vorläufigen Ergebnissen der von ResMed durchgeführten
1 Wichtige Information des BSD für seine Mitglieder vom 19. Mai 2015 BSD nimmt Stellung zu teilweise verkürzten und missverständlichen Pressemeldungen zu den vorläufigen Ergebnissen der von ResMed durchgeführten
Update Antihypertensiva
 Update Antihypertensiva Dr. med. Markus Diethelm 26.11.2015 Blutdruck-Zielwerte für Europa ESC/ESH 2004 2007 2013 < 140/90 < 140/90 < 140/90 Vaskuläre Erkrankung* < 130/80 < 130/80 < 140/90 Diabetes mellitus
Update Antihypertensiva Dr. med. Markus Diethelm 26.11.2015 Blutdruck-Zielwerte für Europa ESC/ESH 2004 2007 2013 < 140/90 < 140/90 < 140/90 Vaskuläre Erkrankung* < 130/80 < 130/80 < 140/90 Diabetes mellitus
Der Beitrag der arteriellen Hypertonie für die Pathogenese der Herzinsuffizienz
 Essener Herbstsymposium des Kompetenznetzes Essen, den 29. Oktober 25 Der Beitrag der arteriellen Hypertonie für die Pathogenese der Th. Philipp Universitätsklinikum Essen Vom Bluthochdruck zur Gesundheitszustand/
Essener Herbstsymposium des Kompetenznetzes Essen, den 29. Oktober 25 Der Beitrag der arteriellen Hypertonie für die Pathogenese der Th. Philipp Universitätsklinikum Essen Vom Bluthochdruck zur Gesundheitszustand/
6. Internationales Schlaganfallsymposium des KNS und CSB
 Komplikationen und Spätfolgen nach Schlaganfall: Schlafstörungen Farid Salih Klinik für Neurologie Charité-Universitätsmedizin Berlin Principles & Practice of sleep medicine, 5th edition Schlafstörung
Komplikationen und Spätfolgen nach Schlaganfall: Schlafstörungen Farid Salih Klinik für Neurologie Charité-Universitätsmedizin Berlin Principles & Practice of sleep medicine, 5th edition Schlafstörung
Schlafapnoe Screenen einfach zu Hause
 Screeninggerät für SAS ApneaLink Air Schlafapnoe Screening Schlafapnoe Screenen einfach zu Hause Das neue ResMed ApneaLink Air Gerät ist ein kleines, validiertes und einfach zu bedienendes Gerät für das
Screeninggerät für SAS ApneaLink Air Schlafapnoe Screening Schlafapnoe Screenen einfach zu Hause Das neue ResMed ApneaLink Air Gerät ist ein kleines, validiertes und einfach zu bedienendes Gerät für das
Sekundäre Hypertonie bei Nierenarterienstenose
 Sekundäre Hypertonie bei Nierenarterienstenose Daniel Staub Angiologie Stefan Schaub Nephrologie Prävalenz der NAS 1% bis 3% bei unselektionierten Hypertonikern 6.8% (5.5% w; 9.1% m) bei >65 Jährigen Pävalenz
Sekundäre Hypertonie bei Nierenarterienstenose Daniel Staub Angiologie Stefan Schaub Nephrologie Prävalenz der NAS 1% bis 3% bei unselektionierten Hypertonikern 6.8% (5.5% w; 9.1% m) bei >65 Jährigen Pävalenz
Mitralklappen-Clipping bei Hochrisikopatienten mit degenerativer oder funktioneller Mitralklappeninsuffizienz
 Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
auto TriLevel BiLevel neu erfunden: Unser autotrilevel-prinzip
 BiLevel neu erfunden: Unser -Prinzip in den Schlaftherapiegeräten SOMNOvent -S, SOMNOvent -ST und SOMNOvent CR Das -Prinzip von Weinmann 2 Inhalt 3 die 3 Druckniveaus 4 versus BiLevel 5 Die 3 Therapiegeräte
BiLevel neu erfunden: Unser -Prinzip in den Schlaftherapiegeräten SOMNOvent -S, SOMNOvent -ST und SOMNOvent CR Das -Prinzip von Weinmann 2 Inhalt 3 die 3 Druckniveaus 4 versus BiLevel 5 Die 3 Therapiegeräte
Prognostische Bedeutung zentraler Schlafapnoen bei Patienten mit chronischer Herzinsuffizienz
 Aus dem Medizinischen Zentrum für Innere Medizin, Schwerpunkt Kardiologie des Fachbereichs Medizin der Philipps-Universität Marburg (Hochschulkennziffer 1180) in Zusammenarbeit mit dem Universitätsklinikum
Aus dem Medizinischen Zentrum für Innere Medizin, Schwerpunkt Kardiologie des Fachbereichs Medizin der Philipps-Universität Marburg (Hochschulkennziffer 1180) in Zusammenarbeit mit dem Universitätsklinikum
Neues vom WCC 2006 Herzinsuffizienz und CRT
 Neues vom WCC 2006 Herzinsuffizienz und CRT Euro Heart Failure Survey I Herzinsuffizienztherapie im höheren Lebensalter (>80 J.) 100 90 80 70 60 50 40 30 20 10 0 Je p
Neues vom WCC 2006 Herzinsuffizienz und CRT Euro Heart Failure Survey I Herzinsuffizienztherapie im höheren Lebensalter (>80 J.) 100 90 80 70 60 50 40 30 20 10 0 Je p
Driving Pressure: Das neue Allheilmittel?
 Ventilator Induced Lung Injury Driving Pressure: Das neue Allheilmittel? Prof. R. Dembinski Ventilator-Induced Lung Injury, VILI ventral Überblähung Baby Lung Kollaptische Atelektasen konsolidierte Atelektasen
Ventilator Induced Lung Injury Driving Pressure: Das neue Allheilmittel? Prof. R. Dembinski Ventilator-Induced Lung Injury, VILI ventral Überblähung Baby Lung Kollaptische Atelektasen konsolidierte Atelektasen
SleepStrip. Einweg Schlafapnoe Sensor
 SleepStrip Einweg Schlafapnoe Sensor up2dent.com pixel-town OHG Monheimer Straße 16 D-50737 Köln - Germany fon & fax: 07000-UP2DENT fon: 0221-9742833 fax: +49-221-9742832 www.up2dent.com info@up2dent.com
SleepStrip Einweg Schlafapnoe Sensor up2dent.com pixel-town OHG Monheimer Straße 16 D-50737 Köln - Germany fon & fax: 07000-UP2DENT fon: 0221-9742833 fax: +49-221-9742832 www.up2dent.com info@up2dent.com
Eine der häufigsten internistischen Folgeerkrankungen
 Herzinsuffizienz Epidemiologie Eine der häufigsten internistischen Folgeerkrankungen Steigende Prävalenz hohe Morbidität und Mortalität 2% der Gesamtbevölkerung altersabhängige Prävalenz Epidemiologie
Herzinsuffizienz Epidemiologie Eine der häufigsten internistischen Folgeerkrankungen Steigende Prävalenz hohe Morbidität und Mortalität 2% der Gesamtbevölkerung altersabhängige Prävalenz Epidemiologie
SCHLAFAPNOE - EINE HEIMTÜCKISCHE KRANKHEIT MIT FOLGEN FÜRS HERZ
 SCHLAFAPNOE - EINE HEIMTÜCKISCHE KRANKHEIT MIT FOLGEN FÜRS HERZ Fachtagung Schweizerische Herzstiftung 09.04.2016 Dr. med. Urs Bürgi, Pneumologie USZ Was Sie erwartet Hintergrund: Wie misst man Müdigkeit
SCHLAFAPNOE - EINE HEIMTÜCKISCHE KRANKHEIT MIT FOLGEN FÜRS HERZ Fachtagung Schweizerische Herzstiftung 09.04.2016 Dr. med. Urs Bürgi, Pneumologie USZ Was Sie erwartet Hintergrund: Wie misst man Müdigkeit
4.1. NT-proBNP als bester unabhängiger Prädiktor des 28-Tage- Überlebens im Vergleich zu den anderen Biomarkern
 4. Diskussion 4.1. NT-proBNP als bester unabhängiger Prädiktor des 28-Tage- Überlebens im Vergleich zu den anderen Biomarkern Es konnten mehrere Faktoren bestimmt werden, die mit einer ungünstigen Prognose
4. Diskussion 4.1. NT-proBNP als bester unabhängiger Prädiktor des 28-Tage- Überlebens im Vergleich zu den anderen Biomarkern Es konnten mehrere Faktoren bestimmt werden, die mit einer ungünstigen Prognose
Schlafapnoe und Arbeitsunfälle
 Dritter bundesweiter Betriebsärztetag, rztetag, Osnabrück 24./25.02.2007 Schlafapnoe und Arbeitsunfälle W. Galetke Krankenhaus Bethanien Solingen Klinik für Pneumologie und Allergologie Zentrum für Schlaf-
Dritter bundesweiter Betriebsärztetag, rztetag, Osnabrück 24./25.02.2007 Schlafapnoe und Arbeitsunfälle W. Galetke Krankenhaus Bethanien Solingen Klinik für Pneumologie und Allergologie Zentrum für Schlaf-
Lösungen für Frauen. a new beginning in therapy for women. ResMed.com/AirSolutions
 Lösungen für Frauen a new beginning in therapy for women ResMed.com/AirSolutions Verstärktes Bewusstsein OSA wurde traditionell als eher männliche Krankheit angesehen, es wird jedoch immer deutlicher,
Lösungen für Frauen a new beginning in therapy for women ResMed.com/AirSolutions Verstärktes Bewusstsein OSA wurde traditionell als eher männliche Krankheit angesehen, es wird jedoch immer deutlicher,
Therapie der Cheyne-Stokes-Atmung bei Herzinsuffizienz
 CURRICULUM Schweiz Med Forum 2006;6:1092 1096 1092 Therapie der Cheyne-Stokes-Atmung bei Herzinsuffizienz Thomas Brack Klinik für Innere Medizin, Kantonsspital Glarus Quintessenz Die Cheyne-Stokes-Atmung
CURRICULUM Schweiz Med Forum 2006;6:1092 1096 1092 Therapie der Cheyne-Stokes-Atmung bei Herzinsuffizienz Thomas Brack Klinik für Innere Medizin, Kantonsspital Glarus Quintessenz Die Cheyne-Stokes-Atmung
Kardio-CT im akuten Koronarsyndrom Gegenwart und Zukun. Hamburg Heart View,
 Kardio-CT im akuten Koronarsyndrom Gegenwart und Zukun. Hamburg Heart View, 05.11.2016 Prof. Dr. Gunnar Lund, Klinik und Poliklinik für diagnostische und interventionelle Radiologie, Universitätskrankenhaus
Kardio-CT im akuten Koronarsyndrom Gegenwart und Zukun. Hamburg Heart View, 05.11.2016 Prof. Dr. Gunnar Lund, Klinik und Poliklinik für diagnostische und interventionelle Radiologie, Universitätskrankenhaus
Grundbegriffe der Schlafmedizin
 1 Grundbegriffe der Schlafmedizin 24.09.2014 Dr. A. Breitenbücher LA Pneumologie und Schlafmedizin KSBL - Bruderholz Themen 1. Uebersicht über die Schlafmedizinischen Erkrankungen 2. OSAS: Klinische Aspekte
1 Grundbegriffe der Schlafmedizin 24.09.2014 Dr. A. Breitenbücher LA Pneumologie und Schlafmedizin KSBL - Bruderholz Themen 1. Uebersicht über die Schlafmedizinischen Erkrankungen 2. OSAS: Klinische Aspekte
Neueste Studienergebnisse in der Therapie der PAH
 Dualer Endothelin-Rezeptor-Antagonismus: Neueste Studienergebnisse in der Therapie der PAH Von Prof. Ralf Ewert, Greifswald Lübeck (10. April 2008) - Das Wissen um die Pathophysiologie der Pulmonalen Arteriellen
Dualer Endothelin-Rezeptor-Antagonismus: Neueste Studienergebnisse in der Therapie der PAH Von Prof. Ralf Ewert, Greifswald Lübeck (10. April 2008) - Das Wissen um die Pathophysiologie der Pulmonalen Arteriellen
Vorkommen und Risiken der Herzinsuffizienz Stellenwert von KHK, Diabetes und Hypertonie
 Vorkommen und Risiken der Herzinsuffizienz Stellenwert von KHK, Diabetes und Hypertonie J o a c h i m E h r l i c h S t. J o s e f s - H o s p i t a l W i e s b a d e n DEFINITION Herzinsuffizienz ist
Vorkommen und Risiken der Herzinsuffizienz Stellenwert von KHK, Diabetes und Hypertonie J o a c h i m E h r l i c h S t. J o s e f s - H o s p i t a l W i e s b a d e n DEFINITION Herzinsuffizienz ist
Sport bei Herzerkrankungen: additiv oder alternativ zu Medikamenten?
 Sport bei Herzerkrankungen: additiv oder alternativ zu Medikamenten? Martin Halle Klinikum rechts der Isar Prävention und Sportmedizin Technische Universität München www.sport.med.tum.de Sport bei Herzerkrankungen:
Sport bei Herzerkrankungen: additiv oder alternativ zu Medikamenten? Martin Halle Klinikum rechts der Isar Prävention und Sportmedizin Technische Universität München www.sport.med.tum.de Sport bei Herzerkrankungen:
 Willkommen im Marlborocountry COPD COPD - Einfluss der Noxen auf die Noxen z.b. Zigarettenrauch Pathogenese - Zytokine und chemotaktische Factoren (TNF, IL-8, LTB 4, etc) sensorische Nerven alveolärer
Willkommen im Marlborocountry COPD COPD - Einfluss der Noxen auf die Noxen z.b. Zigarettenrauch Pathogenese - Zytokine und chemotaktische Factoren (TNF, IL-8, LTB 4, etc) sensorische Nerven alveolärer
Schlafbezogene Atmungsstörungen bei Patienten mit Herzinsuffizienz: Epiphänomen oder wechselseitige Krankheitsbeeinflussung
 150 Schlafbezogene Atmungsstörungen bei Patienten mit Herzinsuffizienz: Epiphänomen oder wechselseitige Krankheitsbeeinflussung Sleep-Disordered Breathing in Patients with Chronic Heart Failure: Epiphenomenon
150 Schlafbezogene Atmungsstörungen bei Patienten mit Herzinsuffizienz: Epiphänomen oder wechselseitige Krankheitsbeeinflussung Sleep-Disordered Breathing in Patients with Chronic Heart Failure: Epiphenomenon
CRT-Device-Optimierung mit Echo-Guiding
 CRT-Device-Optimierung mit Echo-Guiding Prof. Dr. med. Christof Kolb Deutsches Herzzentrum München Klinik für Herz- und Kreislauferkrankungen Abteilung für Elektrophysiologie Interessenskonflikte Reisekostenunterstützung
CRT-Device-Optimierung mit Echo-Guiding Prof. Dr. med. Christof Kolb Deutsches Herzzentrum München Klinik für Herz- und Kreislauferkrankungen Abteilung für Elektrophysiologie Interessenskonflikte Reisekostenunterstützung
Ischämie und Remodeling der Infarktnarbe aus Sicht des Interventionellen Kardiologen. Prof. Dr. Peter Wenaweser, FEAPCI, FESC
 Ischämie und Remodeling der Infarktnarbe aus Sicht des Interventionellen Kardiologen Prof. Dr. Peter Wenaweser, FEAPCI, FESC PRÄVALENZ BEISPIELE KHK UND REMODELING PATHO PHYSIOLOGIE/ MEDIKAMENTE ARRHYTHMIEN
Ischämie und Remodeling der Infarktnarbe aus Sicht des Interventionellen Kardiologen Prof. Dr. Peter Wenaweser, FEAPCI, FESC PRÄVALENZ BEISPIELE KHK UND REMODELING PATHO PHYSIOLOGIE/ MEDIKAMENTE ARRHYTHMIEN
Humanes-GLP-1 Analogon Liraglutid ist DPP-IV Inhibitor Sitagliptin signifikant überlegen
 Blutzuckerkontrolle Humanes-GLP-1 Analogon Liraglutid ist DPP-IV Inhibitor Sitagliptin signifikant überlegen Mainz (27. April 2010) Die erste direkte Vergleichsstudie eines GLP-1-Analogons mit einem DPP-IV-Inhibitor
Blutzuckerkontrolle Humanes-GLP-1 Analogon Liraglutid ist DPP-IV Inhibitor Sitagliptin signifikant überlegen Mainz (27. April 2010) Die erste direkte Vergleichsstudie eines GLP-1-Analogons mit einem DPP-IV-Inhibitor
Neue Zielwerte in der Therapie der Hypertonie
 49. Bayerischer Internistenkongress Neue Zielwerte in der Therapie der Hypertonie 7. November 2010 Karl F. Hilgers Medizinische Klinik 4 (Nephrologie / Hypertensiologie) - Universitätsklinikum Erlangen
49. Bayerischer Internistenkongress Neue Zielwerte in der Therapie der Hypertonie 7. November 2010 Karl F. Hilgers Medizinische Klinik 4 (Nephrologie / Hypertensiologie) - Universitätsklinikum Erlangen
Behandlung der arteriellen Hypertonie - Wie lautet der Zielwert 2016?
 Behandlung der arteriellen Hypertonie - Wie lautet der Zielwert 2016? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Patient 1 Risikofaktoren: Blutdruck 167/96 mmhg Typ
Behandlung der arteriellen Hypertonie - Wie lautet der Zielwert 2016? Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Patient 1 Risikofaktoren: Blutdruck 167/96 mmhg Typ
Nächtliche Pulsoxymetrie mit Datenspeicherung Thomas Rothe, ZHD
 Nächtliche Pulsoxymetrie mit Datenspeicherung Dr. Thomas Rothe Chefarzt Innere Medizin & Pneumologie Zürcher Höhenklinik Davos + Ltd. Arzt Pneumologie Spital Davos Nächtliche Pulsoxymetrie mit Datenspeicherung
Nächtliche Pulsoxymetrie mit Datenspeicherung Dr. Thomas Rothe Chefarzt Innere Medizin & Pneumologie Zürcher Höhenklinik Davos + Ltd. Arzt Pneumologie Spital Davos Nächtliche Pulsoxymetrie mit Datenspeicherung
THERAPIE DER HERZINSUFFIZIENZ MICHAEL M. HIRSCHL LANDESKLINIKUM ZWETTL ABTEILUNG FÜR INNERE MEDIZIN
 THERAPIE DER HERZINSUFFIZIENZ MICHAEL M. HIRSCHL LANDESKLINIKUM ZWETTL ABTEILUNG FÜR INNERE MEDIZIN THERAPIE DER HERZINSUFFIZIENZ MEDIKAMENTÖSE THERAPIE ACE-HEMMER/ANGIOTENSIN-REZEPTOR-BLOCKER (I) BETABLOCKER
THERAPIE DER HERZINSUFFIZIENZ MICHAEL M. HIRSCHL LANDESKLINIKUM ZWETTL ABTEILUNG FÜR INNERE MEDIZIN THERAPIE DER HERZINSUFFIZIENZ MEDIKAMENTÖSE THERAPIE ACE-HEMMER/ANGIOTENSIN-REZEPTOR-BLOCKER (I) BETABLOCKER
Cheyne-Stokes-Atmung bei Herzinsuffizienz
 Cheyne-Stokes-Atmung bei Herzinsuffizienz Signum mali ominis oder innocent bystander? Thomas Brack Klinik für Innere Medizin, Kantonsspital, Glarus Quintessenz P Cheyne-Stokes-Atmung bei Herzinsuffizienz
Cheyne-Stokes-Atmung bei Herzinsuffizienz Signum mali ominis oder innocent bystander? Thomas Brack Klinik für Innere Medizin, Kantonsspital, Glarus Quintessenz P Cheyne-Stokes-Atmung bei Herzinsuffizienz
Procalcitonin-gesteuerte Antibiotikatherapie in der Intensivmedizin
 Procalcitonin-gesteuerte Antibiotikatherapie in der Intensivmedizin Stefan Schröder Klinik für Anästhesiologie, operative Intensivmedizin, Notfallmedizin und Schmerztherapie Krankenhaus Düren gem. GmbH
Procalcitonin-gesteuerte Antibiotikatherapie in der Intensivmedizin Stefan Schröder Klinik für Anästhesiologie, operative Intensivmedizin, Notfallmedizin und Schmerztherapie Krankenhaus Düren gem. GmbH
AVAPS Average Volume Assured Pressure Support AVAPS
 AVAPS Average Volume Assured Pressure Support AVAPS Der richtige Druck zur richtigen Zeit für verbesserten Patientenkomfort und effizientere Beatmung Was ist AVAPS? AVAPS ist eine Unterstützungsfunktion,
AVAPS Average Volume Assured Pressure Support AVAPS Der richtige Druck zur richtigen Zeit für verbesserten Patientenkomfort und effizientere Beatmung Was ist AVAPS? AVAPS ist eine Unterstützungsfunktion,
Herzinsuffizienz Sehen, worauf es ankommt
 Herzinsuffizienz Sehen, worauf es ankommt NEUE LEITLINIEN DER E U R O P E A N S O C I E T Y I O L O G Y O F C A R D NT-proBNP für eine frühere Diagnose und bessere Therapieüberwachung Könnte es vom Herzen
Herzinsuffizienz Sehen, worauf es ankommt NEUE LEITLINIEN DER E U R O P E A N S O C I E T Y I O L O G Y O F C A R D NT-proBNP für eine frühere Diagnose und bessere Therapieüberwachung Könnte es vom Herzen
Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden?
 Nottwil, 13. April 2013 Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden? René Lerch, Genève Spätkomplikationen des Herzinfarkts Erneuter Infarkt Plötzlicher Herztod 10 30 %
Nottwil, 13. April 2013 Herzinsuffizienz wie kann das Pumpversagen vermieden (und behandelt) werden? René Lerch, Genève Spätkomplikationen des Herzinfarkts Erneuter Infarkt Plötzlicher Herztod 10 30 %
Herzinsuffizienz und Vorhofflimmern
 und Vorhofflimmern Herzinsuffizienz - braucht jeder einen ICD? Hans-Joachim Trappe Med. Univ.-Klinik II II (Kardiologie/Angiologie) Ruhr-Universität Bochum 23. 23. Bielefelder Seminar über über aktuelle
und Vorhofflimmern Herzinsuffizienz - braucht jeder einen ICD? Hans-Joachim Trappe Med. Univ.-Klinik II II (Kardiologie/Angiologie) Ruhr-Universität Bochum 23. 23. Bielefelder Seminar über über aktuelle
Pharmakotherapie der Herzinsuffizienz - Vom Klassiker Digitalis zu neuen Optionen?
 Pharmakotherapie der Herzinsuffizienz - Vom Klassiker Digitalis zu neuen Optionen? Gründungssymposium, Herzzentrum Lübeck 6. Februar 2016 Univ.-Prof. Dr. med. Christian Schulze Kardiologie, Angiologie,
Pharmakotherapie der Herzinsuffizienz - Vom Klassiker Digitalis zu neuen Optionen? Gründungssymposium, Herzzentrum Lübeck 6. Februar 2016 Univ.-Prof. Dr. med. Christian Schulze Kardiologie, Angiologie,
Nachhaltiges reverse remodeling in Patienten mit kardialer Resynchronisationstherapie: Schweizer Langzeit-Daten
 Nachhaltiges reverse remodeling in Patienten mit kardialer Resynchronisationstherapie: Schweizer Langzeit-Daten Simon Frey et al., Basel Hintergrund: Kardiale Resynchronisationstherapie (CRT) ist eine
Nachhaltiges reverse remodeling in Patienten mit kardialer Resynchronisationstherapie: Schweizer Langzeit-Daten Simon Frey et al., Basel Hintergrund: Kardiale Resynchronisationstherapie (CRT) ist eine
Das Arzt-Patienten-Verhältnis 4.0
 Das Arzt-Patienten-Verhältnis 4.0 Prof. Dr. med. Friedrich Köhler Charité Universitätsmedizin Berlin Symposium des Wissenschaftlichen Beirates der Gesellschaft für Versicherungswissenschaft und -gestaltung
Das Arzt-Patienten-Verhältnis 4.0 Prof. Dr. med. Friedrich Köhler Charité Universitätsmedizin Berlin Symposium des Wissenschaftlichen Beirates der Gesellschaft für Versicherungswissenschaft und -gestaltung
Adipositas, Diabetes und Schlaganfall Prof. Dr. Joachim Spranger
 Adipositas, Diabetes und Schlaganfall Prof. Dr. Joachim Spranger Charité-Universitätsmedizin Berlin Adipositas- und Stoffwechselzentrum Campus Benjamin Franklin Hindenburgdamm 30 12200 Berlin The New Yorker
Adipositas, Diabetes und Schlaganfall Prof. Dr. Joachim Spranger Charité-Universitätsmedizin Berlin Adipositas- und Stoffwechselzentrum Campus Benjamin Franklin Hindenburgdamm 30 12200 Berlin The New Yorker
Mammakarzinom AGO State of the Art 2015
 Mammakarzinom AGO State of the Art 2015 S. Wojcinski Franziskus Hospital Bielefeld Klinik für Frauenheilkunde und Geburtshilfe 1 2 3 Prävention 4 Rauchen HR BC-mortality HR All-cause-mortality Nichraucher
Mammakarzinom AGO State of the Art 2015 S. Wojcinski Franziskus Hospital Bielefeld Klinik für Frauenheilkunde und Geburtshilfe 1 2 3 Prävention 4 Rauchen HR BC-mortality HR All-cause-mortality Nichraucher
Herzinsuffizienz und Depression was ist notwendig zu beachten
 Herzinsuffizienz und Depression was ist notwendig zu beachten 1 8. 1 1. 2 0 1 6 D R E S D E N H I L K A G U N O L D H E R Z Z E N T R U M L E I P Z I G U N I V E R S I T Ä T L E I P Z I G Hintergründe
Herzinsuffizienz und Depression was ist notwendig zu beachten 1 8. 1 1. 2 0 1 6 D R E S D E N H I L K A G U N O L D H E R Z Z E N T R U M L E I P Z I G U N I V E R S I T Ä T L E I P Z I G Hintergründe
3.2 Auswertung der 12-Kanal-Langzeit-EKGs über 24 Stunden
 16 3 Ergebnisse 3.1 Patientenkollektiv In unserer Studie wurden insgesamt 55 Patientinnen und Patienten untersucht. Darunter fanden sich 18 Gesunde, das sogenannte Kontrollkollektiv, 12 Patienten mit koronarer
16 3 Ergebnisse 3.1 Patientenkollektiv In unserer Studie wurden insgesamt 55 Patientinnen und Patienten untersucht. Darunter fanden sich 18 Gesunde, das sogenannte Kontrollkollektiv, 12 Patienten mit koronarer
Praxis Kardiologie-Angiologie Wuppertal
 Statistisches Bundesamt 2011 Praxis Kardiologie-Angiologie Wuppertal Pathophysiologie der Herzinsuffizienz. Hochhaus/Liebermeister:Die Krankheiten des Herzens und der Gefäße Springer, Berlin,
Statistisches Bundesamt 2011 Praxis Kardiologie-Angiologie Wuppertal Pathophysiologie der Herzinsuffizienz. Hochhaus/Liebermeister:Die Krankheiten des Herzens und der Gefäße Springer, Berlin,
Probleme? Mechanik. Ventilation. Medikation. Prognose. Lagerung, Transport, Punktion. Lagerung, Beatmungsdruck. Verteilungsräume, Resorption
 Probleme? Mechanik Lagerung, Transport, Punktion Ventilation Lagerung, Beatmungsdruck Medikation Verteilungsräume, Resorption Prognose Wie schlecht? Venus von Willendorf Österreich, 25.000 v. Chr BMI und
Probleme? Mechanik Lagerung, Transport, Punktion Ventilation Lagerung, Beatmungsdruck Medikation Verteilungsräume, Resorption Prognose Wie schlecht? Venus von Willendorf Österreich, 25.000 v. Chr BMI und
Kongress der European Respiratory Society 2012: Neues Positionspapier zum Paradigmen wechsel in de. in der COPD-Therapie
 Kongress der European Respiratory Society 2012 Neues Positionspapier zum Paradigmen wechsel in der COPD-Therapie Wien, Österreich (2. September 2012) Internationale Experten auf dem Gebiet der Pneumologie
Kongress der European Respiratory Society 2012 Neues Positionspapier zum Paradigmen wechsel in der COPD-Therapie Wien, Österreich (2. September 2012) Internationale Experten auf dem Gebiet der Pneumologie
Wenn der CPAP nicht funktioniert
 Wenn der CPAP nicht funktioniert Hintergrundinfo für Hausärzte Wissenswertes hinter der Maske Dr.med. Michael Witschi FMH Pneumologie 1 Schlafapnoe Zentrale Schlafapnoe: - Reduktion/Fehlen eines Atemflusses
Wenn der CPAP nicht funktioniert Hintergrundinfo für Hausärzte Wissenswertes hinter der Maske Dr.med. Michael Witschi FMH Pneumologie 1 Schlafapnoe Zentrale Schlafapnoe: - Reduktion/Fehlen eines Atemflusses
Zusammenfassung. Einleitung: Studienkollektiv und Methoden: Ergebnisse:
 Zusammenfassung Einleitung: Bei Patienten mit chronischer Niereninsuffizienz werden duplexsonographisch bestimmte intrarenale Widerstandsindices zur Prognoseeinschätzung des Voranschreitens der Niereninsuffizienz
Zusammenfassung Einleitung: Bei Patienten mit chronischer Niereninsuffizienz werden duplexsonographisch bestimmte intrarenale Widerstandsindices zur Prognoseeinschätzung des Voranschreitens der Niereninsuffizienz
Einfluss einer Niereninsuffizienz auf die Korrelation von NTproBNP mit dem Schweregrad der Herzinsuffizienz
 Einfluss einer Niereninsuffizienz auf die Korrelation von NTproBNP mit dem Schweregrad der Herzinsuffizienz Dr. Andreas Rieth, et al, Bad Nauheim Hintergrund: Der Biomarker NTproBNP ist für die Diagnostik
Einfluss einer Niereninsuffizienz auf die Korrelation von NTproBNP mit dem Schweregrad der Herzinsuffizienz Dr. Andreas Rieth, et al, Bad Nauheim Hintergrund: Der Biomarker NTproBNP ist für die Diagnostik
Herzinsuffizienztherapie Die neuen ESC-Leitlinien. Roman Pfister
 Herzinsuffizienztherapie Die neuen ESC-Leitlinien Roman Pfister Herr XY, 73 Jahre Ischämische Kardiomyopathie (EF 28%) Koronare 2-Gefässerkrankung, Z.n. Vorderwandinfarkt `93 ICD Implantation 2010 (primärprophylaktisch)
Herzinsuffizienztherapie Die neuen ESC-Leitlinien Roman Pfister Herr XY, 73 Jahre Ischämische Kardiomyopathie (EF 28%) Koronare 2-Gefässerkrankung, Z.n. Vorderwandinfarkt `93 ICD Implantation 2010 (primärprophylaktisch)
Der Typ 2 Diabetiker mit arterieller Hypertonie. 1. zu spät gehandelt. 2. zu spät behandelt. 3. zu ineffektiv therapiert.
 1. zu spät gehandelt 2. zu spät behandelt 3. zu ineffektiv therapiert Torsten Schwalm Häufige Koinzidenz, Problemstellung - gemeinsame pathogenetische Grundlagen - Diabetiker sind 3 x häufiger hyperton
1. zu spät gehandelt 2. zu spät behandelt 3. zu ineffektiv therapiert Torsten Schwalm Häufige Koinzidenz, Problemstellung - gemeinsame pathogenetische Grundlagen - Diabetiker sind 3 x häufiger hyperton
Hypertonie. Prof. Dr. David Conen MPH Innere Medizin
 Hypertonie Prof. Dr. David Conen MPH Innere Medizin Erstkonsultation eines 65-jährigen Mannes, ohne relevante Vorerkrankungen, keine Medikamente, klinischer Blutdruck 170/100 mmhg, EKG mit LVH. Welches
Hypertonie Prof. Dr. David Conen MPH Innere Medizin Erstkonsultation eines 65-jährigen Mannes, ohne relevante Vorerkrankungen, keine Medikamente, klinischer Blutdruck 170/100 mmhg, EKG mit LVH. Welches
Validierung von NT-proBNP Cut-off-Werten für die Risikostratifizierung von Nicht-Hochrisiko Patienten mit akuter Lungenembolie
 Validierung von NT-proBNP Cut-off-Werten für die Risikostratifizierung von Nicht-Hochrisiko Patienten mit akuter Lungenembolie Dr. Mareike Lankeit et.al, Mainz Erweiterte Zusammenfassung In der Bundesrepublik
Validierung von NT-proBNP Cut-off-Werten für die Risikostratifizierung von Nicht-Hochrisiko Patienten mit akuter Lungenembolie Dr. Mareike Lankeit et.al, Mainz Erweiterte Zusammenfassung In der Bundesrepublik
Scientific Publications
 Sommermeyer D., Hedner J., Zou D., Ficker J.H., Randerath W., Penzel T., Sanner B., Overnight pulse wave analysis in patients with suspected sleep apnea and diabetes mellitus J Sleep Res, Abstract 166,
Sommermeyer D., Hedner J., Zou D., Ficker J.H., Randerath W., Penzel T., Sanner B., Overnight pulse wave analysis in patients with suspected sleep apnea and diabetes mellitus J Sleep Res, Abstract 166,
Sind calciumhaltige Phosphatbinder noch zeitgemäß? PRO. Prof. Dr. D. Fliser Universitätsklinikum des Saarlandes Homburg/Saar
 Sind calciumhaltige Phosphatbinder noch zeitgemäß? PRO Prof. Dr. D. Fliser Universitätsklinikum des Saarlandes Homburg/Saar CKD-MBD KDIGO Normbereich Gesunde (Probenmaterial) KDIGO-Leitlinien Überwachungsintervalle
Sind calciumhaltige Phosphatbinder noch zeitgemäß? PRO Prof. Dr. D. Fliser Universitätsklinikum des Saarlandes Homburg/Saar CKD-MBD KDIGO Normbereich Gesunde (Probenmaterial) KDIGO-Leitlinien Überwachungsintervalle
Unverändert höheres Risikoprofil von Frauen in der Sekundärprävention der KHK Sechs-Jahres-Verlauf an Patienten
 Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 6006920 Fax: 0211 60069267 mail : info@dgk.org Pressestelle:
Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 6006920 Fax: 0211 60069267 mail : info@dgk.org Pressestelle:
Inspire Atemwegstimulation Ein neues Behandlungsverfahren für Obstruktive Schlafapnoe.
 Inspire Atemwegstimulation Ein neues Behandlungsverfahren für Obstruktive Schlafapnoe. INFORMATIONEN FÜR PATIENTEN Informieren Sie sich. Was ist Obstruktive Schlafapnoe? Obstruktive Schlafapnoe (OSA) ist
Inspire Atemwegstimulation Ein neues Behandlungsverfahren für Obstruktive Schlafapnoe. INFORMATIONEN FÜR PATIENTEN Informieren Sie sich. Was ist Obstruktive Schlafapnoe? Obstruktive Schlafapnoe (OSA) ist
Langzeitergebnisse nach LAUP / UPPP bei Patienten mit obstruktiver Schlafapnoe und primärem Schnarchen
 Medizinische Fakultät der Charité Universitätsmedizin Berlin Campus Benjamin Franklin aus der Klinik für Hals-Nasen-Ohren-Heilkunde Direktor: Univ.-Prof. Dr. med. Scherer Langzeitergebnisse nach LAUP /
Medizinische Fakultät der Charité Universitätsmedizin Berlin Campus Benjamin Franklin aus der Klinik für Hals-Nasen-Ohren-Heilkunde Direktor: Univ.-Prof. Dr. med. Scherer Langzeitergebnisse nach LAUP /
News. Intelligent und einfach zu bedienen BiPAP autosv Advanced System One: aktiv, bevor Ereignisse stattfinden
 News AUSGABE 04. 2012 Intelligent und einfach zu bedienen BiPAP autosv Advanced System One: aktiv, bevor Ereignisse stattfinden Für die Behandlung zentraler Schlafapnoen, aber auch der Cheyne-Stokes-Atmung
News AUSGABE 04. 2012 Intelligent und einfach zu bedienen BiPAP autosv Advanced System One: aktiv, bevor Ereignisse stattfinden Für die Behandlung zentraler Schlafapnoen, aber auch der Cheyne-Stokes-Atmung
Therapie der Herzinsuffizienz S. Achenbach, Medizinische Klinik 2, Universitätsklinikum Erlangen
 Therapie der Herzinsuffizienz 2013 S. Achenbach, Medizinische Klinik 2, Universitätsklinikum Erlangen Häufigkeit der Herzinsuffizienz 10-20% der 70-80 jährigen 15 Millionen Patienten in der EU Überleben
Therapie der Herzinsuffizienz 2013 S. Achenbach, Medizinische Klinik 2, Universitätsklinikum Erlangen Häufigkeit der Herzinsuffizienz 10-20% der 70-80 jährigen 15 Millionen Patienten in der EU Überleben
Klinik für Anästhesiologie. Der Patient mit chronischer Herzinsuffizienz im operativen Setting. Matthias Heringlake
 Klinik für Anästhesiologie Der Patient mit chronischer Herzinsuffizienz im operativen Setting Matthias Heringlake Agenda Klinische Relevanz Pathophysiologische Aspekte Hämodynamische Ziele und Monitoring
Klinik für Anästhesiologie Der Patient mit chronischer Herzinsuffizienz im operativen Setting Matthias Heringlake Agenda Klinische Relevanz Pathophysiologische Aspekte Hämodynamische Ziele und Monitoring
Behandlung der arteriellen Hypertonie. Wie lautet der Zielwert 2017? Hypertensive Herzkrankheit und diastolische Herzinsuffizienz.
 Toggenburger Symposium 20.09.2017 Hypertensive Herzkrankheit und diastolische Herzinsuffizienz Maximilian Graw Gliederung Hypertonie-Definition und Behandlungsziel Hypertensive Herzerkrankung: Pathophysiologie
Toggenburger Symposium 20.09.2017 Hypertensive Herzkrankheit und diastolische Herzinsuffizienz Maximilian Graw Gliederung Hypertonie-Definition und Behandlungsziel Hypertensive Herzerkrankung: Pathophysiologie
Behandlung der arteriellen Hypertonie Perspektiven und Pitfalls
 Behandlung der arteriellen Hypertonie 2015 - Perspektiven und Pitfalls Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Seite 2 Bluthochdruck in Deutschland 2000 vs. 2010:
Behandlung der arteriellen Hypertonie 2015 - Perspektiven und Pitfalls Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Seite 2 Bluthochdruck in Deutschland 2000 vs. 2010:
Sollte Vorhofflimmern bei einem herzinsuffizienten Patienten abladiert werden?
 Sollte Vorhofflimmern bei einem herzinsuffizienten Patienten abladiert werden? A. Langbein PRAXISKLINIK HERZ UND GEFÄSSE Kardiologie Angiologie Radiologie Nuklearmedizin AKADEMISCHE LEHRPRAXISKLINIK DER
Sollte Vorhofflimmern bei einem herzinsuffizienten Patienten abladiert werden? A. Langbein PRAXISKLINIK HERZ UND GEFÄSSE Kardiologie Angiologie Radiologie Nuklearmedizin AKADEMISCHE LEHRPRAXISKLINIK DER
Biochemical relapse after local treatment for prostate cancer: isolated or systemic relapse?
 Biochemical relapse after local treatment for prostate cancer: isolated or systemic relapse? Christian Gratzke LMU Munich Disclosures Grants/research support from AMS, Astellas, Bayer HealthCare, Lilly,
Biochemical relapse after local treatment for prostate cancer: isolated or systemic relapse? Christian Gratzke LMU Munich Disclosures Grants/research support from AMS, Astellas, Bayer HealthCare, Lilly,
3. Fortbildungstag Forum für klinische Notfallmedizin
 3. Fortbildungstag Forum für klinische Notfallmedizin Die forum Pearls klinische Fälle klinische Perle 1 Vortrag Therapie der akuten Ateminsuffizienz Problemstellung Klassische Therapieformen Alternativen
3. Fortbildungstag Forum für klinische Notfallmedizin Die forum Pearls klinische Fälle klinische Perle 1 Vortrag Therapie der akuten Ateminsuffizienz Problemstellung Klassische Therapieformen Alternativen
KHK-Patienten mit erhöhter Herzfrequenz profitieren von Ivabradin
 KHK-Patienten mit erhöhter Herzfrequenz profitieren von Ivabradin Weimar (15. Mai 2009) - Eine Herzfrequenz über 70 Schläge pro Minute verschlechtert die Prognose von KHK-Patien ten. Leitliniengerecht
KHK-Patienten mit erhöhter Herzfrequenz profitieren von Ivabradin Weimar (15. Mai 2009) - Eine Herzfrequenz über 70 Schläge pro Minute verschlechtert die Prognose von KHK-Patien ten. Leitliniengerecht
Waist-to-height Ratio als Prädiktor für kardiovaskuläre Erkrankungen
 Waist-to-height Ratio als Prädiktor für kardiovaskuläre Erkrankungen Rapid Assessment zum Vergleich anthropometrischer Messmethoden Department für Evidenzbasierte Medizin und Klinische Epidemiologie Autorin
Waist-to-height Ratio als Prädiktor für kardiovaskuläre Erkrankungen Rapid Assessment zum Vergleich anthropometrischer Messmethoden Department für Evidenzbasierte Medizin und Klinische Epidemiologie Autorin
COAT Continuous Open Airway Therapy SomnoDent Schlafapnoe-Schiene. Eine Alternative zur CPAP-Therapie
 COAT Continuous Open Airway Therapy SomnoDent Schlafapnoe-Schiene Eine Alternative zur CPAP-Therapie Obstruktive Schlafapnoe Begriffserklärung Bestimmte Muskeln kontrollieren während des Schlafes die Zunge
COAT Continuous Open Airway Therapy SomnoDent Schlafapnoe-Schiene Eine Alternative zur CPAP-Therapie Obstruktive Schlafapnoe Begriffserklärung Bestimmte Muskeln kontrollieren während des Schlafes die Zunge
NT-proBNP Klarheit bei Herzinsuffizienz. Test early. Treat right. Save lives.
 NT-proBNP Klarheit bei Test early. Treat right. Save lives. Eine unterschätzte Krankheit Die Zahl der patienten nimmt zu Etwa 450 000 Patienten wurden in Deutschland im Jahr 2015 aufgrund einer stationär
NT-proBNP Klarheit bei Test early. Treat right. Save lives. Eine unterschätzte Krankheit Die Zahl der patienten nimmt zu Etwa 450 000 Patienten wurden in Deutschland im Jahr 2015 aufgrund einer stationär
Klappenerkrankungen und Herzinsuffizienz. Hans Rickli St.Gallen
 Klappenerkrankungen und Herzinsuffizienz Hans Rickli St.Gallen Klappenerkrankungen und Herzinsuffienz = in der Regel Hochrisiko - Patienten Decision making beim Hochrisikopatienten Natürlicher Verlauf
Klappenerkrankungen und Herzinsuffizienz Hans Rickli St.Gallen Klappenerkrankungen und Herzinsuffienz = in der Regel Hochrisiko - Patienten Decision making beim Hochrisikopatienten Natürlicher Verlauf
3.1 Hämodynamische Parameter (Fahrradergometrie während
 3 Ergebnisse 3.1 Hämodynamische Parameter (Fahrradergometrie während RNV) Die während der Fahrradergometrie maximal erreichte Wattzahl ist in Tabelle 3.1 für alle Patienten zusammengefasst. Bei einem Patienten
3 Ergebnisse 3.1 Hämodynamische Parameter (Fahrradergometrie während RNV) Die während der Fahrradergometrie maximal erreichte Wattzahl ist in Tabelle 3.1 für alle Patienten zusammengefasst. Bei einem Patienten
Wie wirkt Laufen gegen Depression? Prof. Dr. Gerhard Huber Institut für Sport und Sportwissenschaft Universität Heidelberg
 Wie wirkt Laufen gegen Depression? Prof. Dr. Gerhard Huber Institut für Sport und Sportwissenschaft Universität Heidelberg Sport is one part, but is probably not a large part of lifetime physical activity.
Wie wirkt Laufen gegen Depression? Prof. Dr. Gerhard Huber Institut für Sport und Sportwissenschaft Universität Heidelberg Sport is one part, but is probably not a large part of lifetime physical activity.
