Die gastrale Dekompression nach Anlage einer großlumigen PEG-Sonde eine Analyse des Patientenguts der Chirurgischen Klinik
|
|
|
- Christoph Beckenbauer
- vor 7 Jahren
- Abrufe
Transkript
1 Aus der Chirurgischen Klinik mit Poliklinik Der Friedrich-Alexander-Universität Erlangen/Nürnberg Direktor: Prof. Dr. Dr. h. c. W. Hohenberger Thema: Die gastrale Dekompression nach Anlage einer großlumigen PEG-Sonde eine Analyse des Patientenguts der Chirurgischen Klinik Inaugural-Dissertation zur Erlangung der Doktorwürde an der Medizinischen Fakultät der Friedrich-Alexander-Universität Erlangen/Nürnberg vorgelegt von: Thomas Wunder aus Fürth
2 2 Gedruckt mit Erlaubnis der Medizinischen Fakultät der Friedrich-Alexander-Universität Erlangen-Nürnberg Dekan: Referent: Korreferent: Prof. Dr. med. Dr. h.c. J. Schüttler PD Dr. Thomas Horbach Prof. Dr. Dr. h.c. W. Hohenberger Tag der mündlichen Prüfung:
3 Meiner Frau und meinen Eltern gewidmet
4 4 Inhaltsverzeichnis 1. Zusammenfassung S Einleitung S Grundlagen Die perkutane endoskopische Gastrostomie Indikationen, Kontraindikationen und Anlagetechniken der PEG Komplikationen bei einer PEG Zielsetzung der Studie S S S S S Patienten und Untersuchungskriterien S Ergebnisse Ergebnisse in Bezug auf Alter und Geschlecht Ergebnisse bezüglich Voroperationen, Anamnesen und Diagnosestellungen Ergebnisse bezüglich der Indikationsstellung zur Anlage der Ableit-PEG einschließlich nachfolgender Therapien während des Klinikaufenthalts Ergebnisse bezüglich Handhabung, Größe und Anlagetechniken der Ableitungs-PEG Ergebnisse in Bezug auf Komplikationen im Zeitraum während und nach der PEG-Anlage Ergebnisse bezüglich der Auswirkungen auf die Lebensqualität und den Zeitraum nach dem Setzen der Ableit-PEG S S S S S S S Diskussion S Ausblick/Statement S
5 5 8. Literaturverzeichnis S Abkürzungsverzeichnis S Danksagung S. 105
6 6 1. Zusammenfassung Hintergrund und Ziele PEG-Sonden werden weltweit seit nun bereits mehr als 30 Jahren erfolgreich eingesetzt und deren Anlage zählt mit zu den in den Kliniken am häufigsten angewandten Maßnahmen. Sie stellen das Mittel der Wahl zur Aufrechterhaltung der enteralen Ernährung bei Patienten dar, denen aus verschiedensten Gründen die Nahrungsaufnahme über den natürlichen oralen Weg nicht mehr möglich ist, etwa bei Tumor- oder Demenzpatienten. Dass bei der Anwendung und der Anlage nur mit sehr geringen Komplikationsraten gerechnet werden kann ist außerdem seit längerem in der Literatur bekannt. Zusätzlich zu der Tatsache, dass die PEG-Sondensysteme in den letzten Jahren mehrfach modifiziert und verbessert worden sind, erschließt die Forschung immer weitere Anwendungsgebiete, etwa den Einsatz von PEG-Sonden zur gastralen Dekompression. Verschiedene neue Anlagetechniken wie etwa die CTgesteuerte Punktion und anschließende Implantation der Sonden wurden bereits vorgestellt. Dennoch lassen sich in der Literatur bis jetzt gezielte Angaben über die mit der gastralen Dekompression verbundenen Komplikationen nur selten finden, anhand derer die Effektivität und der Nutzen dieser Therapievariante dargestellt und bewertet werden könnten. Lediglich zu Obstruktionen aus dem gynäkologischen Bereich treten vereinzelt Angaben dazu auf. Ebenfalls sind kaum Angaben über das Patientenklientel, bei dem erfolgreich gastral abgeleitet werden kann, zu finden. Das Ziel der vorliegenden Studie war, retrospektiv die am Universitätsklinikum Erlangen-Nürnberg in der endoskopischen Abteilung der Chirurgie im Zeitraum vom bis zum angelegten Sonden darzustellen, die jeweiligen Krankengeschichten der Patienten auszuwerten und die Indikationen, Anlagetechniken sowie die dabei oder danach aufgetretenen Komplikation zu beschreiben. Besonderes Augenmerk wurde dabei auf die Gruppe der Patienten mit Peritonealkarzinose gelegt, bei der die Anlage bisher als kontraindiziert bewertet worden war. Patienten und Untersuchungskriterien Im untersuchten Zeitraum vom bis zum hatten sich genau 100 Patienten eine Dekompressions-PEG anlegen lassen. Davon litten 56 an Peritonealkarzinose, die restlichen Patienten waren an verschiedenen Tumoren, die im Gastrointestinaltrakt Stenosen hervorrufen, erkrankt. Von diesen Patienten wurden die
7 7 Krankengeschichten aus den stationären und ambulanten Akten ermittelt, auf insgesamt 44 verschiedene Aspekte hin untersucht und anschließend ausführlich ausgewertet. Ergebnisse Bei der Analyse der gefunden Daten zeigte sich, dass die Effektivität der PEG-Sonden sowie deren niedrige Komplikationsraten während oder nach der Anlage laut den in der Literatur gefundenen Angaben bestätigt oder sogar noch verbessert dargestellt werden konnten. Die Anlage einer PEG-Sonde zur gastralen Dekompression kann somit als sehr erfolgreich und äußerst komplikationsarm bezeichnet werden. Die meist an schwerwiegenden Tumoren des Gastrointestinaltraktes erkrankten Patienten hatten sich wegen massiver und anhaltender Übelkeit und zum Teil unstillbarem Erbrechen in der Klinik vorgestellt, was auch bei fast 80 Prozent aller Fälle die Indikation zur Anlage der Sonden dargestellt hatte. Als Anlage der Wahl stellte sich die sogenannte Fadendurchzugsmethode mit Diaphanoskopie heraus. Auch die CT- gesteuerten Anlagen verliefen komplikationsfrei und erfolgreich. Bei Frauen und Männern wurden annähernd gleich viele Sonden bei gleicher Alterslage in der zweiten Lebenshälfte gesetzt. Besonders nachdrücklich muss die ausschließliche Verwendung großlumiger PEG-Sonden von Ch. 18 bis Ch. 28 zur Dekompression empfohlen werden, da bei diesen Sondendurchmessern bei guter Sondenhygiene eigentlich keine Okklusionen zu befürchten sind, und im untersuchten Zeitraum damit gute Ergebnisse erzielt werden konnten. Es traten nur in ein bis drei Prozent aller Fälle leichte klinische und technische Komplikationen während und nach der Anlage der Sonden auf, in lediglich einem Fall musste die PEG-Sonde gänzlich entfernt werden. Außerdem konnte gefunden werden, dass sehr lange Liegedauern von bis zu 658 Tagen post OP möglich waren, und dass die Patienten nicht an von der Sonde bedingten Gründen, sondern aufgrund der fortgeschrittenen Tumorerkrankungen verstorben waren. Besonders auffallend war die große Zahl von an Peritonealkarzinose erkrankten Patienten, bei denen fast so erfolgreich PEG-Sonden zur gastralen Dekompression gesetzt werden konnten wie bei den nicht an dieser Krankheit leidenden Patienten. Auch die Anlagen der Sonden bei dieser Gruppe gestalteten sich problemlos. Obwohl die Anwendung einer PEG-Sonde nicht primär als palliative Therapie verstanden wird, konnte den in dieser Studie untersuchten Patienten in palliativer Absicht sehr erfolgreich geholfen werden, da sich durch die gastrale Dekompression die aufgetretenen Beschwerden deutlich lindern
8 8 ließen. Somit kann geschlussfolgert werden, dass die Patienten durch diese Therapie einen deutlichen Zugewinn an Lebensqualität erhielten. Praktische Schlussfolgerungen Nachdem die Angaben aus der Literatur bezüglich der Indikationen, Techniken und Komplikationen während und nach der Anlage einer PEG-Sonde bestätigt werden konnten, ist es in dieser Arbeit zusätzlich gelungen, dies auch für die gastrale Dekompression mittels PEG-Sonden zu zeigen. Die Fadendurchzugsmethode mit Diaphanoskopie stellte sich ebenfalls als effektiv und sicher für die Anlage einer Ableitungs-PEG heraus. Wenn die Standarttechnik aufgrund mangelnder Diaphanoskopie nicht angewendet werden kann, bietet sich die CT- gesteuerte Variante an, die sich in dieser Arbeit ebenfalls als erfolgreich und sinnvoll erwiesen hatte. Außerdem wurde eruiert, dass auch bei Patienten mit kritischen Erkrankungen wie Aszites und Peritonealkarzinose nach reiflicher Überlegung und Abwägen der Vor- und Nachteile zu dieser Therapie gegriffen werden kann, nicht nur, weil die Komplikationsraten bei dieser Patientengruppe nicht höher waren als bei den nicht an Peritonealkarzinose Erkrankten, oder weil dort keine schwerwiegenderen Komplikationen aufgetreten waren, sondern vor allem auch aufgrund der Tatsache, dass durch die Anlage der PEG-Sonden zur gastralen Dekompression die Lebensqualität der meist Schwerkranken in entscheidendem Maße gesteigert worden war. Die Patienten hatten sich fast immer wegen massiver Übelkeit und zum Teil unstillbaren Erbrechens in der Klinik zur Anlage vorgestellt, und diese Beschwerden konnten damit behoben oder zumindest deutlich reduziert werden. Mit einer nur um durchschnittlich zwei Wochen verminderten Liegedauer der Peritonealkarzinosepatienten gegenüber den restlichen, nicht an dieser Krankheit leidenden Patienten, zeigte sich die Anlage auch bei schwierigen Fällen effektiv und sinnvoll. Darüber hinaus wurde die Überlebensdauer mit den Dekompressionssonden auf bis zu 658 Tage erhöht, was vermutlich auf die durch die Dekompressionssonden wieder gewonnene Lebensqualität zurückzuführen ist. Zusammenfassend kann festgestellt werden, dass die Anlage einer Ableitungs- PEG eine sichere und effektive Möglichkeit darstellt, Patienten die gastrale Dekompression zu ermöglichen, wenn das Pflegepersonal die notwendige Sondenhygiene konsequent umsetzt, der Patient bereit ist, die nötige Compliance aufzubringen und wenn ausschließlich PEG-Sonden von mindestens 18 Charríere zur Anwendung kommen.
9 Background and Objectives 9 PEG probes have been used around the world for more than 30 years until now and the implantation is one of the most frequently used therapies in the clinics of today. They represent the very therapy for maintenance of enteral nutrition in patients who, for various reasons, were not capable of the ingestion by natural oral route, such as cancer or dementia patients. It has long been known that for the use and the application of PEG tubes low complication rates can be expected. In addition to the fact that the PEG tube systems have been modified and improved several times in recent years, the research reveals more and more applications, such as the use of PEG-probes for gastric decompression. Several new investment techniques such as CT-guided puncture and subsequent implantation of the probes have already been presented. Nevertheless, in the literature until now targeted information on the complications associated with gastric decompression, are quite rare, on the basis of which the effectiveness and benefits of this treatment option could be presented and evaluated. What is more, only little information about the patient clientele, with successful gastric decompression can be found in literature. The aim of this study was to evaluate retrospectively the patients who had come to subject a PEG therapy to the University Hospital of Erlangen-Nuremberg in endoscopic surgery department in the period from to , to evaluate the respective histories of the patients and the indications and techniques, and to describe the complications that could be found. Particular attention was paid to the group of patients with peritoneal carcinomatosis, in which the plant had been previously rated as contraindicated. Patients and study criteria In the evaluated period from to had exactly 100 patients underwent a decompression by PEG. Of these, 56 suffered from peritoneal carcinomatosis. Of these patients, the medical records from inpatient and outpatient files were identified and a total of 44 different aspects were treated and evaluated in detail. Results In analyzing the data it could be found that the effectiveness of PEG-probes and their low complication rates could be approved, according to the data found in literature or were even better represented. The construction of a PEG tube for gastric decompression
10 10 can thus be described as very successful and shows a low complication rate. In almost 80% the patients underwent PEG therapy because of severe diseases like cancer in gastrointestinal tract. Even the CT-guided systems were done successfully and without complications. We highly recommend the usage of only large-bore PEG tubes from Ch. 18 to Ch. 28 as the risk of an occlusion is hereby very low. There have only been in one to three percent of all cases of mild clinical and technical complications during and after the installation of the probes, in only one case the PEG tube had to be removed entirely. Furthermore, it was found that very long periods of clinical stay of up to 658 days after surgery were possible, and that the patients had died because of advanced cancer and not because of reasons connected with the PEG tube. The large number of patients who suffered from peritoneal carcinomatosis, but had a successful PEG setting and an almost similar to the patients without peritoneal carcinomatosis complication rate, was astonishing. Although the application of a PEG tube is not seen primarily as a palliative therapy, this study shows that patients in palliative intention could be helped very successfully by this. It can thus be concluded that the patients received by this therapy a significant gain in quality of life. Practical conclusions It can be concluded that the implantation of a PEG tube, is a safe and effective way to allow patients to have gastric decompression, if importance is attached to hygiene by nursing staff, patient is willing to put the necessary compliance and when only PEG tubes from at least 18 Charriere are applied.
11 11 2. Einleitung Sich durch Essen und Trinken zu ernähren ist für jeden gesunden Menschen selbstverständlich. Die verschiedenen Mahlzeiten gliedern den Tag in feste Abschnitte, sind für einen geregelten Tagesablauf mitverantwortlich und stellen eine wichtige soziale Komponente, sowohl im beruflichen als auch im privaten Leben dar. Auch wenn beispielsweise das Mittagessen aus medizinischer Sicht nicht zwingend notwendig wäre, ist es dennoch in unserer westlichen Gesellschaft fest verankert. Dass sich die Prävalenz der Adipositas in den letzten 20 Jahren in den großen Industriestaaten nahezu verdoppelt hat, verdeutlich zudem, dass auf Mahlzeiten ungern verzichtet wird- Essen gehört eben dazu [Quelle 35]. Wird allerdings die tägliche Ernährung durch äußere Umstände, wie etwa Krankheiten, Stress oder psychische Probleme, eingeschränkt oder gar unmöglich, so leiden die Betroffenen meist erheblich. Insbesondere Tumorerkrankungen, allen voran die Gruppe derer, welche den Gastrointestinaltrakt betreffen oder sich auf diesen auswirken, stellen die Hauptursachen der Unfähigkeit zur normalen, also enteralen Ernährung dar. Die Aufgabe der Ärzte besteht nun darin, die Ernährung auf eine für den Patienten konforme, möglichst einfache und am besten selbstständig zu erbringende Art und Weise zu ermöglichen und sicherzustellen. Dafür existieren heute bereits verschiedene Therapieformen, die zum Teil in der Lage sind, die Lebensqualität der Patienten signifikant zu erhöhen. Da allerdings die Patienten immer älter werden, und die Anzahl der Krebserkrankungen stetig ansteigt, allein im Jahre 2004 wurden in Deutschland ca Erstdiagnosen einer malignen Erkrankung gestellt, muss bei der Auswahl der Therapie heutzutage leider auch der finanzielle Aspekt bedacht werden. [Quelle 37] Im Allgemeinen werden zwei verschiedene Arten der Nahrungsaufnahme unterschieden. Die natürliche Variante auf oralem Wege wird als enterale Ernährung bezeichnet. Bei der zweiten, der so genannten parenteralen Ernährung wird der Patient ausschließlich künstlich über einen venösen Zugang nutriert. Dies ist meist nach der Entfernung großer Teile des Darmes notwendig.
12 12 Anders hingegen gestaltet es sich für Patienten, deren Gastrointestinaltrakt noch intakt ist, die jedoch zu einer oralen Nahrungsaufnahme aus verschiedenen Gründen, etwa nach kompletter Entfernung des Kehlkopfes oder des Unterkiefers, nicht mehr in der Lage sind, da sie nicht schlucken können. In solchen Situationen kann die Anlage einer perkutanen endoskopischen Gastrostomie- Sonde indiziert sein, wodurch wieder eine enterale Ernährung ermöglicht wird. Diese so genannte PEG-Sonde ist ein Kunststoffschlauch, mit dem breiige Nahrung, Flüssigkeit oder bestimmte Medikamente verabreicht werden können. Dadurch, dass seit 1980 der Umgang mit der PEG-Sonde mehrfach modifiziert und deutlich verbessert worden ist, stellt sie heute das Mittel der Wahl zur Sondenernährung dar. Durch sie wurden ältere chirurgische Gastrostomieverfahren, wie etwa die Witzel-Fistel oder auch die Magen- Fistel nach Stamm, komplett verdrängt. [Quelle 59] Eine weitere Art der Anwendung einer PEG-Sonde besteht darin, sie nicht zur Ernährung, sondern zur Dekompression des Magens zu verwenden. Dabei wird der Mageninhalt (oder auch nur Luft) über eine großlumige Sonde nach außen entleert. Vor allem für Patienten mit chronischen Magen-Darm-Stenosen oder Ileus ist eine PEG- Sonde zur Dekompression des Gastrointestinaltrakts indiziert. Speziell Patienten mit Peritonealkarzinose könnte das ständige und unangenehme Erbrechen des Mageninhalts mittels der Dekompression über die PEG-Sonde erspart werden, was deren Lebensqualität deutlich erhöhen würde. Da die Patienten nach wie vor schmecken und riechen können, sowie Hunger und Durst verspüren, könnte die Dekompression des Magens die Lebensqualität erhöhen, da dadurch wieder kleine Mengen gegessen oder getrunken werden könnten. Vielen schwerkranken Patienten bleibt häufig nicht mehr als die Freude auf ein gutes Essen! Allerdings stellt die Dekompression des Magens über die PEG-Sonde einen erheblichen Flüssigkeits- und Säureverlust dar, die den Säure-Base-Haushalt des Organismus aus dem Gleichgewicht bringen können. Deshalb müssen diese Patienten unter engmaschiger ärztlicher Kontrolle, vor allem im Bezug auf Elektrolyte und Nierenparameter stehen. Diese retrospektive Studie soll aus dem Patientengut der chirurgischen Kliniken der Universitätsklinik Erlangen die Daten von Patienten mit einer Ableit-PEG innerhalb der letzten zwölf Jahre erheben, die jeweiligen Indikationen, Komplikationen und Applikationsformen darstellen und vergleichen und die Lebensdauer der Patienten post OP aufzeigen.
13 13 3. Grundlagen 3.1. Die perkutane endoskopische Gastrostomie Die Vermeidung einer katabolen Stoffwechsellage mit Gewichtsverlust durch Aufrechterhaltung der physiologischen enteralen Ernährung ist bei Patienten mit malignen Grunderkrankungen oder auch benignen Schluck- und Passagestörungen ein wichtiges Therapieziel und eng mit der Lebensqualität dieser Patienten verknüpft. Die noch vor etwa 50 Jahren allgemeingültige Hypothese, dass durch Nahrungsabstinenz der kranke Organismus entlastet werden würde und die Zuführung von Nährstoffen gerade im katabolen Zustand zwecklos und eher belastend sei, ist heute vollständig widerlegt. Gerade der kranke Organismus, der vor allem bei Tumorerkrankungen einen z. T. erhöhten Energiebedarf hat, ist auf eine adäquate und ausreichende Ernährung angewiesen. Wird diese nicht erreicht, besteht für den Patienten häufig die Gefahr, in den Zustand der Auszehrung, der so genannten Tumorkachexie zu gelangen, außerdem werden Heilung und Rekonvaleszenz verzögert. [Quellen 33 und 112] Heutzutage stehen verschiedene Therapiemethoden zur Verfügung, um die Ernährung des Patienten sicherzustellen. Sowohl die parenterale als auch die enterale Nutrition müssen hierzu genannt werden. Bei der parenteralen Variante wird den fast immer schwerkranken Patienten ein meist als Cavakatheter bezeichneter intravenöser Zugang zur direkten Zufuhr von Flüssigkeit und Nährstoffen in den Blutkreislauf gelegt. Diese von Meyers [Quelle 74] und Zimmermann [Quelle 122] im Jahre 1945 erstmals beschriebene Methode wurde und wird bis heute, natürlich in weiterentwickelter Form, weltweit angewandt. Die Indikationsliste zur parenteralen Ernährung in der inneren Medizin betrifft vornehmlich Krankheiten aus der Gastroenterologie wie etwa die Pankreasfibrose, Karzinome und Resektion des Pankreas, Magen- und Dünndarmresektionen sowie Zöliakie, Tuberkulose oder Darmkarzinomatosen. [Quelle 121] Die Indikationsstellung zur parenteralen Ernährung auf medizinischen Intensivstationen erfolgt nach Gärtner in circa 30 % der Fälle aufgrund cerebral bedingter Zustände, danach folgen die urämische Gastroenteritis und künstlich beatmete Patienten. [Quelle 25] Die physiologische Art der Nahrungsaufnahme wird als enteral bezeichnet und meint die Aufnahme von Nährstoffen über den Darm, in Bezug auf die künstliche Ernährung
14 14 steht dieser Begriff für die Infusion von Nährlösungen mittels in den oberen Gastrointestinaltrakt eingebrachter Ernährungssonden. Grundsätzlich sollte die enterale der parenteralen Nutrition, wenn möglich, vorgezogen werden. [Quelle 100] Sie kann allerdings nur dann eingesetzt werden, wenn der Patient noch in ausreichendem Maße funktionsfähige Anteile des Verdauungssystems besitzt, und hat die nachfolgend aufgelisteten Indikationen [Quelle 51]: >Intensivpatienten (Verbrennungen, Polytrauma, Sepsis) >Präoperativ bei vor bestehender Mangelernährung >Postoperativ, z. T. überlappend mit der parenteralen Ernährung >Kurzdarmsyndrom >chronische Pankreatitis >Stenosen im Oropharynx oder im oberen Verdauungstrakt Die enterale Nutrition wird auch zur Langzeiternährung eingesetzt, vor allem bei: >Zerebrovaskulären Erkrankungen mit Schluckunfähigkeit >Anorexia nervosa >Geriatriepatienten >Tumorkachexie >anderen Störungen mit Schluckunfähigkeit (v. a. tumorbedingt) >anderen Magen-Darm-Krankheiten. Die heute für die enterale Ernährung zur Verfügung stehenden Sonden können in nasale, also über die Nase eingeführte und perkutane, gleichbedeutend mit durch die Haut ins Körperinnere reichende, Sondensysteme eingeteilt werden. Daneben wird noch benannt, ob die Sonde in den Magen (z.b. nasogastral) oder in das Jejunum (z.b. nasojejunal) eingelegt wurde, und wie sie appliziert worden ist, also beispielsweise sonographisch, CT- gesteuert oder während einer Laparoskopie platziert. Die Anwendung von Sonden zur enteralen Ernährung kann auf eine lange Geschichte zurückblicken. Die erste Beschreibung dazu findet sich bereits in den Werken des arabischen Arztes Avenzoar, der von 1126 bis 1162 lebte, und einen an einem Ösophaguskarzinom leidenden Patienten mittels einer in den Pharynx eingeführten Silberkanüle versorgte. Im Jahre 1598 verwendeten Cappivacceus und 1617 Fabricius
15 15 von Aquapendente dünne Silberkanülen, die transnasal in den Pharynx eingeführt wurden, zur enteralen Ernährung Kranker. [Quellen 92, 110 und 118] Nachdem 1644 durch J.B. v. Helmont ein flexibler Katheter aus Leder entwickelt worden war, wurde ab 1646 damit begonnen, flexible Lederschläuche über die Nase in den Magen einzuführen. [Quelle 1] Da allerdings die Anlagetechniken äußerst unangenehm, und die Materialien auf Dauer nicht zu tragen waren, setzten sich diese Methoden weder durch, noch fanden sie große Akzeptanz bei den Patienten. Das Fehlen geeigneter Nährlösungen erschwerte die ohnehin schon unkomfortable Therapie zusätzlich. [Quelle 18] Darauf folgte im Jahre 1797 die erste Erwähnung einer so genannten Magenpumpe durch Alexander Monro junior, der den Gebrauch einer Magensonde in Kombination mit einer Spritze sowohl zur Entfernung von Giften, als auch zur Applikation von Nahrung bei dem Beschwerdebild der Dysphagie empfahl beschrieb der französische Chirurg M. Surmay erstmalig einen chirurgischen Eingriff, bei dem eine Ernährungssonde in eine operativ freigelegte Jejunumschlinge implantiert und dann an der Bauchhaut fixiert wurde folgte die nach ihrem Entwickler O. Witzel benannte Ernährungsfistel am Magen. Zu Beginn des 20. Jahrhunderts betrafen die Weiterentwicklungen im Bereich der Sondenernährung in erster Linie die Art der zugeführten Nahrung und die Applikationsformen. M. Einhorn empfahl bereits 1910 die langsame intraduodenale Applikation spezieller Nährlösungen in 2-stündigen Intervallen. Bis zu dieser Zeit wurden im Wesentlichen nasale oder über ein Stoma in den Magen oder das Jejunum platzierte Sonden appliziert. Dennoch muss erwähnt werden, dass erst mit der Entwicklung geeigneter Materialien wie Silikonkautschuk und Polyethylen, durch die Schläuche mit permanenter Flexibilität und Stabilität auch bei kleineren Querschnitten hergestellt werden konnten, die Anlage nasaler Sonden breite klinische Akzeptanz fand. [Quellen 95 und 110] Der Stellenwert der bisher erwähnten Sondensysteme, insbesondere der nasaler Sonden, hat allerdings stark an Bedeutung verloren, seitdem im Jahre 1980 Gauderer und Ponsky zum ersten Mal die endoskopisch gesteuerte perkutane Einlage einer Sonde in den Magen beschrieben haben, einer so genannten PEG. [Quelle 26] Auch die seit dem letzten Jahrhundert angewandten chirurgischen Gastrostomieverfahren für die Ernährung direkt in den Magen, wie etwa die Witzel-Fistel oder die Magenfistel nach Stamm, sind durch die PEG fast vollständig verdrängt worden, da diese eine deutlich
16 16 höhere Komplikationsrate aufweisen. Hinzu kommt noch, dass das Tragen einer PEG- Sonde von Außenstehenden nicht wahrgenommen wird. Im Gegensatz dazu kann eine nasale Sonde für den Patienten als psychische Belastung empfunden werden, da das offensichtliche Tragen selbiger im sozialen Umfeld auf das Kranksein des Patienten schließen lässt, was insbesondere bei ambulanten Patienten für deren Selbstwertgefühl ein Problem darstellen kann. [Quelle 110] Die mehrfachen Modifikationen der Methoden von damals sowie die breite Palette von chemisch- und nährstoffdefinierten Diäten und Sondenkostformen ermöglichen zusammen mit den gewebefreundlichen und einfach zu applizierenden PEG- Sondensystemen aus Polyurethan oder Silikonkautschuk zahlreiche Optionen einer individuell auf den Patienten abgestimmten, komplikationsarmen Ernährungstherapie. Wegen ihrer technisch einfachen und sehr sicheren Anlagemöglichkeit und der hohen Akzeptanz seitens der Patienten, hat die PEG weltweit innerhalb kürzester Zeit eine starke Verbreitung gefunden. Mittlerweile stellt die Anlage einer PEG-Sonde die Methode der Wahl für die mittel- bis langfristige künstliche enterale Ernährung von Patienten dar, welche aufgrund benigner oder maligner Grunderkrankungen nicht mehr ausreichend Flüssigkeit und/oder Nahrung zu sich nehmen können. Allein in Deutschland wurden 2001 über PEG-Sonden gelegt, wobei die jährliche Zuwachsrate weiterhin im zweistelligen Bereich liegt. [Quellen 54, 64, 100 und 106] Auch die mit der Anlage und Handhabung einer PEG-Sonde verbundenen relativ niedrigen Kosten sollten an dieser Stelle Erwähnung finden. Der kurze, meist sogar ambulant durchführbare Eingriff der PEG-Anlage ist, verglichen mit anderen länger dauernden chirurgischen Operationen, eher mit geringen Kosten behaftet, und die heute meist aus Polyurethan gefertigten Sondenanteile sind ebenfalls nicht überteuert. Die für die Applikation hilfreiche Sedierung des Patienten, etwa mit Midazolam, erlaubt zudem den ambulanten Eingriff ohne längeren Krankenhausaufenthalt. Dies alles trägt dazu bei, dass die Kosten für die enterale Ernährung mittels einer PEG-Sonde nur etwa 1/10 der parenteralen Nutrition betragen, was angesichts der finanziellen Situation im Gesundheitswesen durchaus von Belang sein kann. [Quellen 10 und 100] Die Entscheidung darüber, ob ein Patient künstlich ernährt werden soll, und die Art und Weise, wie er ernährt werden kann, muss stets mit Bedacht und größter Sorgfalt getroffen werden. Als oberstes Prinzip steht hierbei die Vermeidung einer Malnutrition im Vordergrund. Es muss bedacht werden, in wie weit eine Ernährungstherapie die
17 17 Lebensqualität verbessern, oder die Chancen der Rekonvaleszenz aus lebensbedrohlichen Situationen erhöhen kann. Mindestens % der hospitalisierten Patienten lassen eine Gefährdung durch Malnutrition erkennen. Einige dieser Patienten würden von einer auf sie abgestimmten Ernährung profitieren, allerdings ist der körperliche Verfall für andere Patienten ein unvermeidbarer Bestandteil ihrer terminalen Erkrankung. Die differenzierte Anwendung der verschiedenen Möglichkeiten verlangt nach einer kritischen klinischen und vor allem auf die individuellen Bedürfnisse des Patienten ausgerichteten Bewertung. Da grundsätzlich das Wohl des Patienten im Vordergrund steht, sind nicht alle Therapien identisch, und es müssen zeitweise Kompromisse eingegangen oder sogar neuartige Therapieverfahren angewandt werden, um die Ansprüche des Kranken zu befriedigen. [Quelle 100] Ob nun enteral oder parenteral ernährt werden soll, hängt von verschiedenen Faktoren ab. Darunter sind der Funktionszustand des Gastrointestinaltraktes, die zu Grunde liegende Erkrankung, die Dauer der notwendigen Nutrition, die Verfügbarkeit von Materialien und Überwachungsmöglichkeiten und natürlich die Wünsche des Patienten zu nennen. Auch unter schwierigen Bedingungen ist es heute meistens möglich, adäquat enteral zu ernähren. Es muss unterstrichen werden, dass die enterale und die parenterale Nutrition nicht miteinander konkurrieren, sondern sich vielmehr ergänzen. Beide haben jeweils ihre Indikationen und Kontraindikationen. In speziellen Situationen können sie auch kombiniert oder überlappend angewandt werden. [Quelle 51] Während in der Vergangenheit sämtliche Störungen natürlicher Barrieren als potentielle Infektionswege angesehen wurden, so zum Beispiel Venenkatheter, perkutane Sonden, nasotracheale Tuben oder Hautläsionen wie Dekubitalulzera, durch die Erreger oder Toxine ins Körperinnere gelangen konnten, beginnt man heute, auch den Zusammenbruch der intestinalen Barriere des Gastrointestinaltraktes als eine wesentliche, eventuell sogar als die wichtigste Eintrittsstelle für Erreger und Toxine zu verstehen. Hierzu ist der Begriff der bakteriellen Translokation zu nennen, der den Durchtritt von lebenden Bakterien und Toxinen durch die Darmwand in die Pfortader und die mesenterialen Lymphknoten beschreibt. Dieses Phänomen wurde in den letzten Jahren intensiver untersucht und gilt tierexperimentell und zunehmend auch klinisch als akzeptiert. Nach neuen Erkenntnissen ist die Aufrechterhaltung von Struktur und Funktion der intestinalen Mukosa eine wesentliche Vorraussetzung zur Vermeidung einer bakteriellen Translokation. [Quellen 9, 45 und 84] Des Weiteren gibt es Hinweise, dass allerdings auch ernährungsbedingte Faktoren, wie beispielsweise
18 18 Mangelernährungszustände [Quellen 2, 18 und 56] oder eine fehlende enterale Ernährung, die Entwicklung einer bakteriellen Translokation einschließlich der sich aus ihr ergebenden systemischen Infektionen begünstigen können. [Quelle 56] Folglich lassen sich also durch die enterale Nutrition die digestive und absorptive Funktion des Gastrointestinaltraktes sowie außerdem die immunologische Barriere des Darmes aufrechterhalten. Die immunologischen und ernährenden Funktionen des Darmes werden durch luminale Nährstoffe, die normalen gastrointestinalen Hormone, den Blutfluss und die neuronale Stimulation aufrechterhalten, welche alle wiederum selbst durch die enterale Ernährung stimuliert werden. Um die Schrankenfunktion des Darmes zu unterstützen, und um die wichtigen Funktionen des Gastrointestinaltraktes zu bewahren, sollte, wann immer es möglich ist, eine enterale Ernährung angestrebt und durchgeführt werden, selbst wenn zusätzlich die Notwendigkeit zur parenteralen Ernährung gegeben ist. Allein damit können die intestinale Barriere erhalten, und die Inzidenz von Infektionen und Organdysfunktionen auf dem Boden eines reduzierten intestinalen Translokationsgeschehens minimiert werden. [Quellen 100 und 115] Während die Sondensysteme, allen voran seit 1980 die PEG, in der Vergangenheit vornehmlich zur enteralen Nutrition verwendet wurden, finden sich heute weitere Bereiche, in denen die PEG zum Einsatz kommen kann. Neben den etablierten Indikationen für die endoskopische Anlage enteraler Sonden, die im Folgenden aufgeführt werden, existiert eine Vielzahl von speziellen, zum Teil sehr spezifischen Indikationsstellungen und Indikationsbereichen. Gerade im Bereich der kurativen und palliativen Tumortherapie findet die PEG breite Anwendung. [Quellen 57 und 60] Einer dieser Teilbereiche, und das Thema dieser Studie, ist die Anlage einer PEG- Sonde zur gastrointestinalen Dekompression, einer so genannten Ableit-PEG, über welche der Mageninhalt, Luft oder auch der verschluckte Speichel nach außen abgeleitet werden können, ähnlich wie bei Stomapatienten, die allerdings ihren Darminhalt über den künstlichen Ausgang abführen. Vor allem im Rahmen chronisch gastrointestinaler Obstruktionen, die häufig zum Beispiel bei metastasierenden Tumoren des Abdomens auftreten können, wird eine PEG zur gastralen Dekompression eingesetzt. [Quellen 5, 59 und 117] Scheidbach et al. konnten an 24 konsekutiven Patienten belegen, dass die Anlage einer PEG eine sehr effektive, minimalinvasive und außerdem kostengünstige Methode zur gastrointestinalen Dekompression bei Patienten mit fortgeschrittenen inkurablen Tumorerkrankungen des Abdomens darstellt. [Quelle 98] Diese meist in der
19 19 Palliativmedizin angewandte Therapieform ermöglicht den Patienten nach der kurzen, meist ambulant durchgeführten Anlage der Ableit-PEG, ihren Mageninhalt nach außen auf äußerst elegante und unkomplizierte Art und Weise abzuleiten. Ohne die gastrale Ableitung tritt vor allem bei Patienten mit Stenosen im Bereich des Magens das Phänomen des unstillbaren Erbrechens auf. Da der Mageninhalt auf Grund der Stenosierung nicht durch die Peristaltik auf natürlichem Wege in den Darmtrakt weitergeleitet werden kann, erbrechen sich die betroffenen Patienten zum Teil bis zu 15 mal am Tag, was die Lebensqualität der ohnehin schon schwerkranken Personen zusätzlich vermindert. Daran schließt sich bei fast all diesen Patienten die Unfähigkeit zur enteralen Ernährung auf oralem Wege an. Da bei der gastralen Dekompression über eine PEG-Sonde, im Gegensatz zu einem Stoma, der Mageninhalt abgeführt wird, welcher vornehmlich aus den Verdauungssäften des Magens, Speiseboli und verschlucktem Speichel besteht, ergibt sich die Notwendigkeit, die Patienten vor allem laborchemisch regelmäßig zu überwachen. Der große Flüssigkeits- und Elektrolytverlust, der mit der gastralen Dekompression verbunden ist, erfordert besonders die Kontrolle der klinischen Chemie, also von Natrium, Kalium, Chlor, etc, aber auch die Nierenparameter wie etwa das Kreatinin müssen konsequent überprüft werden. [Quellen 12, 63, und 98] Folglich sollte der Patient nach der Entlassung durch den weiterbehandelnden Hausarzt regelmäßig laborchemisch überwacht werden Indikationen, Kontraindikationen und Anlagetechniken der PEG Wie vor allen anderen chirurgischen Eingriffen sind auch vor der Anlage einer PEG- Sonde eine ausführliche Anamnese und eine exakte Diagnostik durch zu führen. Außerdem müssen die Wünsche und Vorstellungen des Patienten mit in die Therapie einbezogen werden. Generell stellt heute die Anlage einer PEG-Sonde zur Gewährleistung der enteralen Ernährung das Mittel der Wahl dar, und ist bei Patienten in Erwägung zu ziehen, denen eine quantitativ und/oder qualitativ ausreichende orale Nahrungsaufnahme über einen längeren Zeitraum absehbar nicht möglich sein wird, soweit dies mit der Erkrankung der Patienten vereinbar ist. Als primäre Ziele der Nutrition via PEG stehen hierbei die Vermeidung einer Malnutrition und deren Folgen mit der konsekutiven Reduktion der Lebensqualität der Patienten mit inadäquater oraler Nahrungsaufnahme im Vordergrund. Daran schließt sich theoretisch, als sekundäres Ziel, die häufig erwünschte Gewichtszunahme an, die ebenfalls die Lebensqualität der Patienten
20 20 erhöhen kann. In neueren Zeiten kamen dazu noch weitere Einatzgebiete, wie etwa die gastrale Dekompression. Aus dieser Zielsetzung ergibt sich ein breit gefächertes Indikationsspektrum für die Anlage einer PEG-Sonde, welches in ca. 60% der Fälle durch eine benigne, und in etwa 40% durch eine maligne Grunderkrankung begründet wird. [Quellen 10, 60 und 64]. Allerdings ist zu berücksichtigen, dass für die klinische Praxis kein Standard- Indikationsschema erstellt werden kann, sondern vielmehr für jeden Patienten individuell die für ihn beste Therapievariante gewählt werden muss. Die Anlage einer PEG muss nicht immer nur bei Patienten zur palliativen Versorgung zum Beispiel bei einer Tumorerkrankung indiziert sein, sondern kann, da sie sowohl leicht zu applizieren als auch einfach zu entfernen ist, ebenso bei Bedarf für terminale Therapien eingesetzt werden, sofern diese länger als vier Wochen dauern. Im Folgenden werden die häufigsten Indikationen zur Anlage einer PEG-Sonde aufgeführt: Onkologische Erkrankungen (stenosierende Tumoren im HNO-Bereich sowie im oberen Gastrointestinaltrakt, Chemotherapie/ Radiatio mit zu erwartendem Gewichtsverlust, Tumorkachexie, inadäquate orale Nahrungsaufnahme, etc.) Erkrankungen aus dem HNO-Bereich (Tumoren mit Schluckstörungen und Gewichtsverlust, Gesichts- und Kopftraumata, rekonstruktive Chirurgie, etc.) Neurologische Erkrankungen (Z. n. Apoplex, Schädel-Hirn-Trauma/Polytrauma, potentiell reversible und irreversible Schluckstörungen, Hirntumoren, apallisches Syndrom, Bulbärparalyse, multiple Sklerose, etc) Internistische Erkrankungen (Wasting bei AIDS, prolongiertes Koma bei nichtinfauster Prognose) Erkrankungen aus der Gastroenterologie (Tumoren des oberen Gastrointestinaltraktes, Kurzdarmsyndrom, Morbus Crohn, schwere Resorptionsstörungen) Die Anlage einer PEG-Sonde kann außerdem zur palliativen Ableitung von Magensaft oder Dünndarmsekret bei chronischen Magen-Darm-Stenosen oder Ileus indiziert sein. Gerade bei massiven Stenosen gelingt es, dass damit das Phänomen des unstillbaren Erbrechens verhindert, oder zumindest auf ein für den Patienten erträgliches Ausmaß reduziert werden kann. Die kombinierte Anlage einer PEG-Sonde in Verbindung mit einem jejunalen Schenkel kann als Sonderform außerdem die gastrale Ableitung bei
21 21 gleichzeitiger jejunaler und somit enteraler Ernährung ermöglichen [Quellen 57, 89 und 120]. Gerade bei einer aggressiven, palliativen Tumortherapie, die meist aus einer Chemotherapie und/ oder Bestrahlung besteht, ist auf eine ausreichende Nutrition der Patienten zu achten. Somit sollte die Indikation zur Anlage einer Ernährungssonde großzügig gestellt werden, da sich eine konsequente enterale Ernährung gegenüber einer alleinigen parenteralen Ernährung bei länger dauernder Chemo- oder Strahlentherapie als überlegen erwiesen hat. [Quelle 100] Die Anlage einer PEG zur Ableitung ist zudem auch bei parenteraler Ernährung möglich und behindert diese nicht. Es sollte allerdings bedacht werden, dass die bei der Nutrition üblichen Sondengrößen von Ch. 9 für die Dekompression häufig zu klein sind und deshalb verlegt werden würden. Daher wird eine Größe von mind. Ch. 14 empfohlen. [Quellen 12 und 36] Der Ausdruck Charríere (Ch.) bezeichnet den Außendurchmesser der PEG-Sonde. Dabei entspricht ein Charríere einer Länge von 0,33 Millimetern. Die neue Einheit für diese Größe wird in French (F) angegeben, und stellt die englische Bezeichnung mit identischer Länge in Millimetern dafür da. Auf weitere Sonderindikationen wie etwa die Applikation einer PEG zur Korrektur des Magenvolumens oder zur Drainage von Pankreaspseudozysten, die bislang nur von einigen erfahrenen Zentren durchgeführt werden können, soll hier nicht weiter eingegangen werden. [Quellen 12, 13, 15 und 23, sowie Quellen 29, 37, 48, 59, 60, 64, 98 und 110] Die Indikation für eine PEG-Sonde sollte in der Regel für mehr als vier Wochen gegeben sein. Bei Patienten mit einer Lebenserwartung von unter vier Wochen wird angeraten, von der Anlage einer PEG abzusehen. Eine strenge und konsequente Beachtung der Kontraindikationen und der mit der Anlage verbundenen Risiken hat die PEG zu einer außerordentlich risikoarmen Methode werden lassen. Zum Ausschluss lokaler Kontraindikationen wird vor jeder Anlage einer PEG-Sonde routinemäßig eine Gastroskopie durchgeführt. Ein dabei entdecktes, aktives Ulcus ventriculi oder eine schwere erosiv- hämorrhagische Gastritis sollten vorher zur Abheilung gebracht werden.
22 22 Als Kontraindikationen gelten üblicherweise: Fehlende Diaphanoskopie bei gleichzeitig positivem Nadelaspirationstest Positiver Nadelaspirationstest Schwerwiegende Gerinnungsstörung: Quick < 50%, ptt >45 s und Thrombozyten unter /mm 3 Peritonitis Ausgeprägte Peritonealkarzinose Massiver Aszites Generelle Kontraindikationen für eine enterale Ernährung, z. B: Ileus (mit Ausnahme des Einsatzes der PEG zur lokalen Dekompression) Endoskopischer Lokalbefund (etwa aktives Ulkus, schwere erosive Gastritis, ausgeprägte Tumorinfiltration des Magens) Fehlendes Einverständnis des Patienten bzw. des rechtlichen Vertreters Deutlich eingeschränkte Lebenserwartung (< vier Wochen) Anorexia nervosa Schwere Psychose Während in der Vergangenheit das Fehlen einer Diaphanoskopie an der Punktionsstelle als absolute Kontraindikation angesehen wurde, gilt dies heute als revidiert. Vielmehr belegen klinische Studien, dass die geeignete Punktionsstelle durch einen negativen Nadelaspirationstest ebenso sicher wie bei der Diaphanoskopie bestimmt werden kann. [Quellen 59, 87 und 114]. Folglich kann entweder von vornherein oder aber bei fehlender Diaphanoskopie ein Nadelaspirationstest durchgeführt werden. Die vor der Anlage routinemäßig durchgeführte Gastroskopie erlaubt zudem die Möglichkeit, zu eruieren, ob eine Diaphanoskopie möglich ist oder nicht. Dabei geht man an der vorgesehenen Punktsstelle unter vorsichtiger Aspiration mittels einer mit Kochsalzlösung gefüllten 10 ml- Spritze langsam in Richtung auf den vorher endoskopisch mit Luft gefüllten Magen vor. Falls es gelingt, ohne vorherige Luftaspiration den endoskopisch mit Luft gefüllten Magen zu punktieren, so kann diese Stelle problemlos als Einstichstelle für die PEG-Sonde genutzt werden. Auch das Vorhandensein von Aszites stellt nur noch eine relative Kontraindikation dar, nachdem ebenfalls in Studien gezeigt werden konnte, dass ein leichter bis mäßiger Aszites keine höhere Komplikationsrate bedingt. Dies ist von Vorteil, da gerade bei tumorösen Prozessen im Abdominalbereich, die häufig mit Aszites einhergehen, eine
23 23 PEG-Sonde zur Nutrition oder Ableitung hilfreich wäre. Technisch ist die Anlage einer PEG bei Aszites durchaus möglich, bei stärkerem Aszites sollte jedoch vor der PEG eine Parazentese durchgeführt werden. Außerdem sollte die Punktion nicht direkt in den Magen und nicht gerade, sondern schräg unter mehrfachen seitlichen Richtungswechseln der Kanülenspitze erfolgen. Somit kann das Risiko einer Leckage des Aszites am Katheter entlang vermindert werden. [Quelle 62] Ein massiver Aszites hingegen stellt nach wie vor eine absolute Kontraindikation dar, ebenso wie eine ausgeprägte Peritonealkarzinose. Die früher als Kontraindikation bewertete Durchführung einer Peritonealdialyse stellt heute, nachdem gerade in der Pädiatrie damit gute Erfahrungen gemacht wurden, ebenfalls lediglich eine relative Kontraindikation dar. Auch Ösophagusstenosen müssen keine Kontraindikation mehr darstellen, sofern sie endoskopisch bougiert werden können. Nach Abwägung des individuellen Nutzens sollten zusätzlich bei der PEG-Anlage hochgradige Ösophagusstenosen nach Bougierung gegebenenfalls mit einem Tubus oder Stent versehen werden, um die Lebensqualität wie etwa Schlucken von Speichel oder Trinken bei Verlangen des Patienten aufrecht zu erhalten. Bei massiven Stenosen kann die Verwendung eines pädiatrischen Endoskops indiziert sein, wodurch die Anlage erheblich erleichtert werden kann. [Quellen 29, 37, 60, 62, 64, 87, 110 und 114] Einerseits kann die Anlage einer PEG- Sonde, egal ob zur Nutrition oder Dekompression, zu einer wesentlichen Reduktion nahrungsabhängiger Beschwerden führen, andererseits muss die Indikation besonders bei Schwerkranken kritisch gestellt werden, da gerade bei diesen Patienten mit einer höheren Morbidität und Mortalität zu rechnen ist. [Quelle 121] Generell muss auf Grund der individuellen Gesamtsituation des Patienten über die Therapie entschieden, und die für den Patienten bestmögliche Therapievariante gefunden werden. Da der Fall bei jedem Patienten neu ist, kann sich auch die Situation ergeben, dass eventuelle Kontraindikationen abgeschwächt oder unter neuen Gesichtspunkten betrachtet werden müssen, sofern dies für den Patienten hilfreich ist, was gerade in der Palliativmedizin immer wieder angetroffen wird. [Quelle 78] Während des Erstellens eines für den Patienten optimalen Therapieplans sollten nicht nur Indikationen und Kontraindikationen gegeneinander abgewogen werden, sondern auch die für die Gesamtsituation des Patienten passende Anlagetechnik der geplanten PEG-Sonde gefunden werden, da heute mehrere Methoden dafür zur Verfügung stehen.
24 24 Nach einem ausführlichen Aufklärungsgespräch und einer diagnostischen Gastroskopie kann dann schließlich die jeweils für den Patienten beste Anlagetechnik ausgewählt werden. Die folgenden Vorbereitungen sollten vor jeder PEG-Anlage getroffen werden: Kontraindikationen sollten ausgeschlossen bzw. abgeklärt sein, ein aktueller Gerinnungswert im vorgeschriebenen Bereich (Quick > 50%, PTT < 50 s, Thrombozyten >50.000/mm 3 ) sollte vorliegen und der Patient muss eine schriftliche Einverständniserklärung unterzeichnet haben. Außerdem ist es wichtig, dass der Patient vor der PEG-Anlage seit mindestens acht Stunden nüchtern ist, bei Verdacht auf gastrale Motilitätsstörungen gegebenenfalls auch länger. Ob eine generelle prophylaktische Antibiotikagabe (etwa 2g eines Cephalosporins i.v.) einen effektiven Schutz vor einer entzündlichen Komplikation darstellt und somit indiziert wäre, ist derzeit ein in der Literatur kontrovers diskutierter Aspekt. Es liegen zurzeit sowohl Studien vor, die eine Antibiotikaprophylaxe anraten, als auch solche, die den Nutzen davon nicht eindeutig nachweisen können oder diesen in Frage stellen. Im Zweifelsfall, und vor allem bei Risikopatienten, sollte allerdings die Indikation großzügig gestellt werden. Auf die Antibiotikaprophylaxe kann allerdings verzichtet werden, wenn der Patient bereits aus anderen Gründen eine Antibiose erhält. [Quellen 64 und 66] Es ist außerdem nicht belegt, ob es notwendig ist, dass Medikamente, welche die Magensäuresekretion beeinflussen, wie etwa H 2 -Rezeptorantagonisten oder auch Protonenpumpenhemmer, vor einer PEG-Anlage abgesetzt werden müssen. Des Weiteren muss dem Patienten ein intravenöser Zugang in Form einer venösen Verweilkanüle gelegt werden, der für eventuell auftretende Probleme notwendig ist, und um eine adäquate intravenöse Sedierung (etwa 3-5mg Midazolam i. v.) und Analgesie (z.b. mit 0,05 mg Fentanyl i. v.) zu ermöglichen. [Quelle 59] Eine Sedierung sollte stets bedarfsgerecht und eher großzügig erfolgen [Quelle 46]. Falls sich die Notwendigkeit einer stärkeren Sedierung ergibt, wird die gleichzeitige Kontrolle der Sauerstoffsättigung des Blutes (mittels eines Pulsoxymeters) und der Herzfrequenz angeraten. Vor dem Eingriff ist das Areal um die beabsichtigte Punktionsstelle, falls es notwendig ist, gründlich zu rasieren. Schließlich wird der Patient für den Eingriff auf dem Rücken gelagert, und dessen Kopf in Seitenlage gebracht. Bei verschleimten Patienten oder bei vermehrter Sekretbildung ist ein Absauggerät während der Untersuchung sinnvoll. Selbstverständlich findet auch die PEG-Anlage nach chirurgischem Standard unter sterilen Kautelen statt, also mit Hautdesinfektion, sterilem Schlitztuch, sterilen Handschuhen, etc. [Quelle 59]
25 25 Heute steht dem Patienten und dem behandelnden Arzt eine Vielzahl verschiedenster PEG-Sondensysteme und Anlagetechniken zur Verfügung, die mit einer technischen Erfolgsrate von über 99% bei einer methodenbedingten Letalität von fast 0% durch einen erfahrenen Endoskopiker angelegt werden können. [Quellen 5 und 6, Quellen 20, 47 und 60 sowie Quellen 66, 107 und 114] Im Allgemeinen werden heute drei verschiedene Anlagetechniken unterschieden: Eine PEG-Anlage kann entweder als Fadendurchzugsmethode, der sogenannten Pull- Technik, in Seldinger-Technik, die als Push-Technik bezeichnet wird, oder als Direktpunktion, der sogenannten Introducer-Methode, durchgeführt werden. Die seit der Erstbeschreibung der PEG 1980 durch Gauderer und Ponsky, und der Einführung in Deutschland durch Keymling im Jahre 1986 weltweit am häufigsten angewandte Anlagetechnik ist davon die Fadendurchzugsmethode, da sie die technisch einfachste und sicherste Methode darstellt, und sich somit gegenüber den anderen Varianten durchgesetzt hat. Bei dieser Methode, die auch als Standardverfahren bezeichnet werden kann, wird nach Durchführung der weiter oben erwähnten Vorbereitungsmaßnahmen unter gastroskopischer Sicht an der Magenvorderwand im distalen Korpusbereich des Magens entweder mittels Diaphanoskopie oder durch einen Nadelaspirationstest eine geeignete Punktionsstelle gesucht und anschließend markiert. Nach ausreichender Lokalanästhesie und adäquater Stichinzision von etwa acht Millimetern wird dann die Punktionskanüle, weiterhin unter endoskopischer Kontrolle, in den vorher mit Luft prall gefüllten Magen gestochen. Durch die Kanüle wird nun ein Faden bzw. Draht in den Magen vorgeschoben, dort mit einer Biopsiezange des endoskopischen Instrumentariums gefasst und zusammen mit dem Gastroskop nach peroral wieder herausgezogen. Mit seiner Schlaufe wird der Faden dann am externen Ende der PEG-Sonde festgebunden und unter kontinuierlichem Zug vorsichtig transösophago-gastral durch den Stichkanal so lange nach außen gezogen, bis die innere Halteplatte die Magenvorderwand an der Bauchdecke adaptiert. [Quellen 39, 59, 64, 65 und 110]. Während des Durchzugs der Sonde soll die Kanülenscheide bis zur Ankopplung der konischen Sondenspitze im Punktionskanal bleiben, um fadenbedingte Schleimhautläsion zu vermeiden. Anschließend wird der Führungsfaden durchgeschnitten, eine Y-Kompresse sowie die äußere Halteplatte locker angelegt, die Sondenspitze abgeschnitten, die externe Verschlusskappe angebracht und ein steriler Wundverband angelegt. Sofern keine Komplikationen auftreten, ist eine erneute gastroskopische oder radiologische Kontrolle nicht notwendig. [Quellen 37, 64 und 110]
26 26 Löser et al. konnten in einer prospektiven Studie an 210 Patienten zeigen, dass eine komplette PEG-Anlage routinemäßig nur etwa eine Zeit von Minuten in Anspruch nimmt. [Quelle 67] Die als Seldinger-Technik ( Push-Technik )bezeichnetet Variante stellt eine relevante Modifikation der PEG-Anlage dar. Hierbei ist das Procedere mit dem der Fadendurchzugsmethode bis zum peroralen Herausziehen des endoskopisch gegriffenen Führungsdrahtes identisch, dann allerdings wird nicht die PEG-Sonde am Draht verknotet und nach intragastral gezogen, sondern die PEG-Sonde auf den ca. 140 cm peroral nach extrakorporal herausgezogenen Führungsdraht vollständig aufgefädelt und dann kontinuierlich über den Führungsdraht nach gastral vorgeschoben. Dabei muss der Führungsdraht während der Anlage der PEG-Sonde an beiden Enden fest- und unter leichtem Zug gehalten werden. Es muss kontinuierlich weitergeschoben werden, bis das konisch zulaufende distale Ende der Sonde die Seldinger-Kanüle durch die Magenwand und die Bauchdecke zurückschiebt und nach perkutanem Durchtritt nach außen manuell bis zur Adaptation der inneren Halteplatte an der Magen- und Abdominalwand herausgezogen werden kann. Die Seldinger-Technik ist, obwohl sich die Fadendurchzugsmethode klinisch durchgesetzt hat, eine ebenso sichere und etablierte Anlagetechnik für PEG-Sonden. [Quellen 37, 59, 64 und 110] Neben den bereits oben erwähnten beiden Anlagetechniken existiert auch noch das so genannte Direktpunktionsverfahren. Dieses kann sowohl unter endoskopischer, sonographischer oder radiologischer Kontrolle, also CT- gesteuert, erfolgen, und ist vor allem dann indiziert, wenn die anderen beiden Methoden nicht angewendet werden können. Der Magen wird dabei mit dem Sondensystem direkt punktiert und anschließend wird die Sonde, meist durch einen T-Schenkel, einen luftinsufflierbaren Ballon oder auch eine spiralförmige Konfigurationsänderung des nach gastral vorgeschobenen Sondenendes nach thermischer Induktion (Memo-Sonden-PEG) an der Innenseite des Magens adaptiert. [Quelle 59] Die endoskopisch gesteuerte Anlage einer PEG stellt heute allerdings das Standardverfahren zur Platzierung enteraler Sondensysteme dar. Diese Methode wird jedoch erschwert oder sogar unmöglich, wenn Obstruktionen vorliegen und somit die Passage des Endoskops nicht mehr möglich ist, was häufig bei Rupturgefahr, Blutungsrisiko oder ungünstiger Lage der Stenose mundbodennah im oberen Drittel des Ösophagus der Fall ist.
27 27 Die sonographische Anlage der PEG, kurz PSG, ist vor allem bei Patienten indiziert, die Stenosen im Bereich des Mundbodens, Larynx, Pharynx oder Ösophagus aufwiesen, welche eine endoskopische Passage verwehren und bei denen eine Dilatation zu risikoreich wäre. Auch bei Patienten, die eine endoskopische Prozedur respiratorisch nicht tolerieren würden, wie etwa Mukoviszidosepatienten, die kurz vor einer Lungentransplantation stehen, kann diese Art der Direktpunktion indiziert sein. Bei Koagulopathien, Aszites und massiver Tumorinfiltration sollte jedoch von der Anlage abgesehen werden. [Quelle 8] Für die PSG-Anlage muss der Magen mit ml Kochsalzlösung über eine liegende Punktionsnadel oder eine liegende Magensonde aufgefüllt werden. Es folgt in Seldinger-Technik die Einführung des Drahtes, die Bougierung über den liegenden Draht und dann schließlich die Sondeneinführung unter sonographischer Kontrolle. Am Ende folgt zur äußeren Fixation der Sonde mit Pflasterankern eine zusätzliche Hautnaht. An sich gelten die gleichen Indikationen und Kontraindikationen wie bei der Seldinger- Technik, ebenso sind die gleichen Vorbereitungsmaßnahmen zu treffen. Allerdings muss die Indikation zu einer sonographischen Anlage bei nichtkooperativen Patienten und Kleinkindern mit Bedacht gestellt und kritisch abgewogen, da die PSG gegenüber der klassischen PEG schlechter im Magen fixiert werden kann. [Quelle 8] Wenn die endoskopische Anlage scheitert oder nicht durchführbar ist, besteht radiologisch die Möglichkeit der durchleuchtungsgestützten oder computertomographisch gesteuerten Anlage einer perkutanen endoskopischen Gastrostomiesonde. Indiziert ist diese CT-gesteuerte Anlage nach frustranem Anlageversuch bei nicht überwindbaren Stenosen des Oro- und Hypopharynx sowie des Ösophagus, bei fehlender Diaphanoskopie und gleichzeitig negativem Nadelaspirationstest aufgrund eines großen linken Leberlappens, bei Interposition des Kolons sowie bei lokalen Problemen nach abdominellen Voroperationen (Magenhochzug, Bilroth I und Bilroth II). Außerdem kann diese Art der Anlage bei kardial und/oder pulmonal insuffizienten Patienten indiziert sein, welche die für die Applikation notwendige Sedierung nicht tolerieren würden, da die radiologische Anlageform unter Lokalanästhesie erfolgt. [Quellen 32, 41, 75, 104 und 105] Im Gegensatz zur endoskopischen Anlage sind die Kontraindikationen für die CTgesteuerte Variante stark dezimiert, da lediglich ein ausgedehnter perigastrischer Aszites und eine nicht behebbare Gerinnungsstörung als Kontraindikationen angesehen werden. [Quellen 38, 81, 97, 104 und 105]
28 28 Die Vorbereitungen sind hier ebenfalls wieder identisch zu denen der perkutanen Anlage in der Fadendurchzugsmethode oder Seldinger-Technik, es muss jedoch noch eine nasale Sonde gelegt werden. Die CT-gesteuerte Direktpunktion zur Anlage einer enteralen Ernährungssonde beginnt mit dem Lagern des Patienten rücklings auf dem CT-Tisch. Über den intravenösen Zugang werden dann etwa mg Butylscopolamin bzw. 1 g Glucagon zur Distension des Magens appliziert. Anschließend sollen circa ml Raumluft über die liegende Magen- oder auch, bei Vorhandensein, Jejunalsonde insuffliert werden. Um den Zugangsweg besser lokalisieren zu können, werden auf Höhe des im Topogramm sichtbaren Magens axiale, circa zehn Millimeter dicke Schichten akquiriert. Nach steriler Abdeckung erfolgt die Lokalanästhesie des Punktionsweges mit ml Lidocain 1% über eine 21 Gauge(G)-Nadel. Danach erfolgt die Punktion des Magens mit der Nadel des Ankerfaden-Sets und die Freisetzung des T-Ankers im Magenlumen mithilfe eines steifen 80 cm langen 0,035 Führungsdrahtes, welcher in den Magen bzw. das Jejunum durch das Nadellumen eingebracht wird. Es folgt die Entfernung der Punktionsnadel. Die Magenvorderwand wird dann durch Zug am Ankerfaden an der Bauchdecke fixiert, und der Zugangsweg mittels einer kleinen Hautinzision und anschießendem Weiten in kleinen Schritten (2-3 French) mit 8 French beginnend bis auf 16 French durch Dilatatoren erweitert. Nun wird die Magensonde eingelegt und durch den am Ende des Katheters gelegenen Ballon verblockt. Die Blockung erfolgt mit 5 ml 0,9 %iger Kochsalzlösung, welche über den Blockungskanal injiziert wird. Abschließend folgen die Entfernung des Führungsdrahtes und die Durchtrennung des Haltefadens auf Hautniveau, wobei der Anker in den Magen fällt und via naturalis ausgeschieden wird. Der Ballonkatheter selbst wird unter Zug mit der externen Halteplatte und einem sterilen Verband fixiert. Nachdem nun auch die nasale Sonde nicht mehr von Nöten ist, kann diese ebenfalls entfernt werden. Die Vorteile der CT-gesteuerten Anlage sind darin zu sehen, dass die Punktion auch bei sehr schmalen Zugangsfenstern möglich ist, Organe, Gefäße und der Darm sicher abgegrenzt werden, die Punktion auch des nicht oder nur unvollständig luftgefüllten Magens möglich wird und bei modernen Geräten sogar Online kontrolliert werden kann, was als Care Vision bezeichnet wird. Alles in allem ermöglicht die CTgesteuerte Anlage einer PEG eine Anlage fast immer auch dort, wo die Standardmethoden versagen würden. [Quellen 39, 88, 104 und 113]
29 29 Als letztes soll noch kurz auf die laparoskopisch platzierten Sonden eingegangen werden. Diese Art der Anlage ist nur dann indiziert, wenn alle anderen konventionellen Applikationstechniken versagen, da die transluminal endoskopischen Verfahren aufgrund ihrer geringeren Patientenbelastung, und vor allem wegen ihrer methodisch bedingten geringeren Komplikationsraten bevorzugt werden sollten. [Quellen 43, 44 und 116] Üblicherweise werden Laparoskopien in Allgemeinanästhesie durchgeführt. Daraus ergibt sich neben den dafür ebenfalls notwendigen aseptischen Kautelen die Notwendigkeit, diesen Eingriff in einem Operationssaal durchzuführen, was aus gesundheitsökonomischen Aspekten ebenfalls wieder eher für die konventionelle Anlage spricht. Somit sollte die laparoskopische Anlage einer Ernährungssode nur einigen ausgewählten Sonderindikationen vorenthalten bleiben. Diese sind endoskopisch nicht passierbare Stenosen, die selbst mit pädiatrischen Endoskopen nicht zu überwinden sind, ausgedehnte HNO-Tumoren, darunter vor allem Tumorrezidive und Stenosen nach massiver Radiatio, bei denen eine konventionelle Anlage auch nach Dilatationsmaßnahmen unmöglich ist und fehlende Diaphanoskopie und /oder ein negativer Aspirationstest auch beim zweiten Versuch der PEG- Anlage. Außerdem können Patienten nach kieferchirurgischen Interventionen, bei denen eine transnasale Ösophagogastroskopie nicht möglich ist, für eine laparoskopische Anlage einer PEG- Sonde in Frage kommen. Es muss bei der Indikationsstellung jedoch bedacht werden, dass auch bei fehlender Verfügbarkeit von flexibler Endoskopie, was etwa in einer nichtchirurgischen Fachabteilung der Fall sein könnte, dies nicht als Indikation für die laparoskopische Anlage angesehen werden darf. Vielmehr muss dann der Patient einer chirurgischen Abteilung mit den entsprechenden Mitteln überwiesen werden. In den Jahren waren im Krankengut der chirurgischen Universitätsklinik Erlangen lediglich 6,8% aller Gastrostomien bei einer Laparoskopie gelegt worden. [Quellen 43 und 44] Die von einigen Arbeitsgruppen vorgelegten sehr hohen Fallzahlen der laparoskopischen Anlage scheinen hingegen eher von einer wohl zu großzügigen Indikationsstellung für das operative Vorgehen her zu rühren [Quelle 79]. Eine aufwändige Anlagemöglichkeit ist die von Peitgen und Walz 1994 vorgestellte Methode. Dabei wird der Patient wie bei jeder Laparoskopie gelagert, der Magen an vier Punkten des Peritoneums der Bauchdecke mittels eines resorbierbaren Fadens fixiert und anschließend der gastrokutane Kanal durch Punktion, Vorlegen eines Führungsdrahtes und schrittweises Bougieren angelegt. Als Zugang wird dann
30 30 abschließend ein so genannter Foley-Katheter eingebracht. Allerdings sind bei dieser Methode die Kosten für das Einmalset fast dreimal so hoch wie die einer konventionellen PEG-Sonde. [Quelle 82] Horbach et al haben an der Erlanger Universitätsklinik für die Anlage einer PLG eine von den minimal invasiven Kolonresektionen her geläufige und sehr einfache Technik adaptiert, die im Folgenden kurz beschrieben werden soll. [Quellen 43, 44 und 101] Dabei wird die Magenvorderwand mittels einer Tabaksbeutelklemme, die über einen Trokar eingeführt worden ist, in einem geeigneten Areal gefasst und sehr fest verschlossen. Es werden Nadeln, die über einen monophilen Faden verbunden sind, in die Öffnungen der Tabaksbeutelklemme eingebracht und komplett durchgestochen. Anschließend folgen die Entfernung der Nadeln und die Eröffnung des Magens (Magenwand mitsamt der Schleimhaut!) auf maximal 15 mm Länge mittels Inzision durch Diathermie. Nun wird die Tabaksbeutelnahtklemme entfernt und die PEG-Sonde zusammen mit der inneren Halteplatte eingeführt. Diese entfaltet sich wie ein Regenschirm im Magenlumen. Danach kann die Trokarspitze wieder aus dem Magenlumen herausgezogen werden. Die Verwendung eines Trokars beschleunigt die sichere Platzierung der inneren Halteplatte erheblich und weist deutliche Vorteile gegenüber der manuellen Einführung mit einem Greifinstrument auf. Abschließend wird die Tabaksbeutelnaht sicher geknotet und dann mit einer Aale an einer geeigneten, der Eintrittsstelle in den Magen möglichst gegenüberliegenden Ausleitungsstelle nach vorheriger Hautinzision in die Bauchhöhle eingestochen, die Zugschlaufe der PLG gefasst und die Sonde transkutan knickfrei ausgeleitet. Die Magenwand legt sich dann nach Ablassen des Peritoneums der inneren Bauchwand direkt an, und die PLG kann mit dem üblichen äußeren Andruckplattensystem armiert werden. Der Zug der Andruckplatte darf wie üblich am ersten postoperativen Tag gelockert werden. [Quellen 43 und 44] 3.3. Komplikationen bei der Anlage und Anwendung einer PEG Die Komplikationen, die bei und nach einer PEG-Anlage auftreten können, lassen sich in technische und klinische Komplikationen einteilen, letztere können dann noch in leichte und schwere Komplikationen eingeteilt werden. [Quellen 8, 64 und 102] Meist treten diese Komplikationen innerhalb einer Woche nach der Anlage auf. [Quelle 71] Bei den technischen Problemen ist zuerst das Zeltdachphänomen zu nennen, bei dem es sich um Penetrationsschwierigkeiten mit der Punktionsnadel in den Magen handelt. Dabei weicht meist die Magenvorderwand vor der Punktionsnadel aus, weshalb diese
31 31 sich dann nicht ins Magenlumen einbringen lässt, was vor allem bei sehr kachektischen Patienten vorkommen kann. Um dies zu verhindern, sollte versucht werden, die Stichrichtung in die Längsachse des Magens zu führen, damit größerer Druck aufgebaut werden kann, und ausschließlich scharfes Punktionsbesteck zum Einsatz kommen. Während der Anlage kann auch der Zugfaden der PEG reißen- eine Komplikation, die bei mäßigem Zug und bedachtem Vorgehen, vor allem mit Blick auf scharfe Kanten, fast immer auszuschließen ist, da gerade die modernen Fäden eine extreme Zugfestigkeit aufweisen. Treten bei der Anlage Passagestörungen des Gastroskops auf, was etwa durch eine Kiefersperre oder proximale Stenosen verursacht werden kann, schafft meist die Verwendung eines pädiatrischen Gastroskops Abhilfe. Eine vorherige Dilatation der Stenose bzw. andere palliative Therapien wie thermische Verfahren oder eine Stentimplantation sind zu empfehlen, da die Fähigkeit zu schlucken erhalten werden muss. Aufgrund der Tatsache, dass PEG-Sonden heute aus modernsten Materialien wie Silikonkautschuk oder Polyurethan gefertigt werden, können sie Dank ihrer Flexibilität und Elastizität mühelos den normalen mechanischen Belastungen standhalten. Dennoch werden, wenn auch sehr selten, Katheterbrüche beschrieben, die allerdings in den meisten Fällen durch eine unsachgemäße oder sehr grobe Handhabung verursacht worden sind. Auch die Gabe falscher, etwa stark alkoholhaltiger Substanzen oder diverser Medikamente kann zu Katheterbrüchen führen. Tritt diese Komplikation ein, sollte unverzüglich eine Ösophagogastroduodenoskopie durchgeführt, dabei der gastrale Katheteranteil entfernt und anschließend eine neue PEG-Sonde angelegt werden. [Quelle 8] Gerade bei Sonden mit kleineren Lumina von 9 bis 14 Charríere kann es, vor allem bei faserreicher Kost, zu Okklusionen, also Verlegungen, kommen. Auch unregelmäßiges Spülen kann, besonders in Verbindung mit diversen Medikamenten, zur Okklusion des Sondensystems führen. Die beste Prophylaxe gegen einen Verschluss stellt nach wie vor das regelmäßige und gründliche Spülen des Sondensystems dar. Kommt es dennoch zu einer Okklusion der Ernährungssonde, sollte diese ausgewechselt werden, von forciertem Durchspülen bzw. der Reinigung mit Bürsten oder Drähten wird jedoch dringend abgeraten, da hierbei wieder die Gefahr eines Katheterbruchs gegeben ist. Als eine weitere technische Komplikation kann zuweilen die Dislokation des Gastrostomiekatheters auftreten, die sowohl nach innen wie auch nach außen möglich ist. Da heute allerdings die Materialien haltbarer sind, und die Katheter durch innere und äußere Halteplatten fixiert werden, tritt dieses Problem nur sehr selten auf, ein Aspekt, der gerade für die enterale Nutrition geriatrischer Patienten von Bedeutung ist,
32 32 da die PEG im Gegensatz zu nasoenteralen Sonden deutlich seltener disloziert. [Quelle 81] Einer Dislokation nach innen kann vorgebeugt werden, wenn die äußere Halteplatte regelmäßig gelockert und dann wieder ohne Zug von außen fixiert wird, wobei die außen angegebenen Längenmaße berücksichtigt werden müssen. Generell ist bekannt, dass eine Fixierung mittels eines Ballons eher zu Undichtigkeiten führen, die Spannung nachlassen und somit schneller dislozieren kann. Eine in der letzten Zeit immer häufiger zu beobachtende Komplikation stellt das Einwachsen der inneren Halteplatte dar, welche im angelsächsischen Raum als Burried-Bumper-Syndrom bezeichnet wird. Vor allem durch mangelnde Pflege, aber auch durch zu starken Zug auf den Halteapparat der Sonde kann dies zustande kommen. Der übermäßige Zug kann dann die Mikrozirkulation in diesem Bereich stören und dadurch sowohl zu Drucknekrosen mit Blutungsgefahr, aber auch zu einem Überwuchern der Halteplatte mit Mukosa führen. [Quelle 14] Um dies zu verhindern oder vielmehr dieser Komplikation vorzubeugen, sollte der Katheter regelmäßig durch leichtes Drehen sowie vorsichtiges in das Magenlumen Hinein- und wieder Herausbewegen gelockert werden. Außerdem ist zu beachten, dass der Verband auf den inneren Haltemechanismus keinen zu starken Druck ausüben darf. Wenn es jedoch trotz prophylaktischer Maßnahmen zu einem Einwachsen gekommen ist, bleibt keine Alternative, der Katheter muss entfernt werden. Dazu kann, wenn das distale Katheterostium noch sichtbar ist, versucht werden, einen Draht unter endoskopischer Kontrolle von außen in den Katheter ein zu führen, bis dieser endoskopisch in Erscheinung tritt. Dadurch kann dann ein Ballon, etwa ein Gallengangsdilatationsballon eingeführt und anschließend im PEG-Katheter geblockt werden. Es folgen das Fassen des distalen Endes des Katheters mittels einer Polypektomieschlinge und gleichzeitiges Ziehen von innen und Schieben von außen, bis die Halteplatte wieder im Inneren des Magens sichtbar ist. Um Verletzungen vorzubeugen, sollte dabei mit größter Vorsicht gearbeitet werden. Schlägt dieser Versuch fehl, so kann ein erfahrener Gastroenterologe mit einem Nadelmesserpapillotom den Versuch einer Mukosainzision unternehmen, um die Halteplatte zu mobilisieren, wobei die Risiken einer Blutung oder auch einer Magenwandperforation bedacht werden müssen. Kann auch durch diese Maßnahmen der Katheter nicht frei bekommen werden, ist meistens davon auszugehen, dass die Haltescheibe gänzlich durch die Magenwand hindurch gewandert sein kann. In diesem Fall sollte der Chirurg von außen die Haltescheibe lösen und den Katheter komplett entfernen.
33 33 Bei Kathetern, die sonographisch oder radiologisch appliziert wurden, und deshalb mit so genannten Ankern befestigt sind, bleibt als Therapie des Burried-Bumper- Syndroms ausschließlich das chirurgische Vorgehen. [Quelle 61] Neben den technischen Komplikationen bei der Anlage und Handhabung einer PEG- Sonde können ebenso klinische Probleme auftreten. Zuerst sollen die möglichen leichten klinischen Komplikationen näher betrachtet werden. Allgemein versteht man unter leichten klinischen Komplikationen solche, die das Allgemeinbefinden des Kranken nicht besonders beeinträchtigen, und die mit lokalen oder konservativen Mitteln ohne größeren Aufwand in den Griff zu bekommen sind. Die Gesundheit sowie auch die Prognose des Patienten werden durch diese Art der Komplikation meist gar nicht oder nur unwesentlich beeinflusst. Nach aktuellen Literaturangaben treten leichte Komplikationen bei etwa 8-30% der Patienten auf. [Quellen 61 und 67 Die häufigste Komplikation nach einer PEG-Anlage stellt die Lokalinfektion dar, die bei etwa 5-25 % der Fälle post OP auftritt. Allerdings muss dieser Prozentsatz differenziert betrachtet werden, da der Begriff Lokalinfektion nicht an allen Kliniken gleich definiert wird. Von einer Lokalinfektion sollte bei Austritt eitrigen Sekrets oder Pus aus der Einstichstelle gesprochen werden. Sie kann sowohl kurzfristig, also in den ersten Tagen nach der Operation, als auch nach einem Zeitraum von bis zu mehreren Monaten oder sogar Jahren in Erscheinung treten. Wenn der Patient systemische Reaktionen wie etwa Fieber zeigt, so muss dies gerade bei multimorbiden Patienten nicht zwingen die PEG-Anlage als Ursache haben, sondern kann vielmehr auch durch andere Prozesse wie etwa eine Pneumonie nach Aspiration entstanden sein. Eine systemische Antibiotikagabe ist hier dringend indiziert. Schlägt die antibiotische Therapie nicht in gewünschtem Maße an, können massive peristomale Infektionen die chirurgische Entfernung der PEG notwendig machen. Es ist mittlerweile belegt, dass die Punktions- und Verbandstechniken ebenfalls die Komplikationsrate beeinflussen können, realistisch erscheint eine Lokalinfektionsquote von 5-10% [Quelle 61], wobei diese bei den verschiedenen Punktionstechniken annähernd gleich ist, und somit der Direktpunktion bei der Vermeidung von Komplikationen eher weniger Bedeutung zukommt. Vielmehr scheint sich die Verbandstechnik in höherem Maße auf die Entstehung einer Lokalinfektion auswirken zu können, da weniger die eventuell bei der Anlage auftretende Keimverschleppung, als vielmehr eine durch einen Verband provozierte feuchte Kammer als ursächlich für eine Lokalinfektion angesehen werden muss.
34 34 Daneben kann ebenfalls die vor der Anlage der PEG-Sonde notwendige Stichinzision eine Lokalinfektion verursachen. Dies kann gerade bei stark kachektischen Patienten auftreten, wenn bei der Inzision gleichzeitig die Magenvorderwand verletzt wird, was ein Blutungsrisiko ebenso wie die Gefahr eines nicht vollständigen Wandschlusses der Magenwand mit eventuell folgender Peritonitis oder Fistel in sich birgt. Auch Mikrozirkulationsstörungen, verursacht durch einen zu fest angelegten Verband, im Bereich der PEG- Durchtrittsstelle können eine Lokalinfektion auslösen. [Quelle 14] Um dem ganzen vorzubeugen, sollten die Verbände regelmäßig, in den ersten Tagen einmal täglich, gewechselt sowie steril und trocken angelegt werden. Dabei soll die Halteplatte nur bis zu einem leichten Widerstand angezogen werden und es empfiehlt sich, die Sonde beim Verbandswechsel ein wenig zu drehen. [Quelle 16] Auch Schmerzen zählen zu den leichten klinischen Komplikationen. Direkte postinterventionelle Schmerzen an der Punktionsstelle können auftreten und sollten gegebenenfalls analgetisch therapiert werden [Quelle 27]. Über die Häufigkeit dieser Komplikation sind in der Literatur keine genauen Angaben zu finden, da postinterventionelle Schmerzen von den meisten Autoren nicht als Komplikation angesehen werden. Die Schmerzen sind meist auf den Zeitraum weniger Tage begrenzt und nur selten in Kombination mit Fieber anzutreffen. Anfänglich stärkere Schmerzen hingegen können mit einer so genannten lokalen peristomalen Abwehrspannung einhergehen, bei deren Auftreten eine engmaschige Kontrolle notwendig ist, um die Entwicklung einer Peritonitis zu verhindern. Das Auftreten stärkerer Schmerzen im Verlauf der späteren nutritiven Therapie kann auf schwere klinische Komplikationen wie Fistel, Abszess oder auch eine eingewachsene Halteplatte hinweisen, auf die weiter unten eingegangen wird. Des Weiteren ist auch das Pneumoperitoneum zu nennen, welches nach regelrechter Anlage asymptomatisch in bis zu 50 % der Fälle auftreten kann [Quellen 70, 85, 103 und 109]. Es handelt sich hierbei um eine meistens harmlose Luftansammlung intraperitoneal, die auf die Punktion und die anschließende Luftinsufflation während der Anlage zurückzuführen ist, und im Regelfall innerhalb weniger Tage resorbiert wird. Jedoch kann dieses Phänomen Probleme bereiten, wenn es zeitgleich mit postinterventionellen Schmerzen einhergeht, da in diesem Fall die Abgrenzung zur Peritonitis schwierig wird. Um unnötige Laparoskopien zu vermeiden, wird angeraten, bei einer Koinzidenz von Pneumoperitoneum und abdominellen Schmerzen zu warten und intensiv zu beobachten, ob sich der Peritonitisverdacht bestätigt.
35 35 Als weitere leichte Komplikation wird die Peritonealreizung beschrieben, bei der das Peritoneum durch die Verletzung während der Punktion oder etwas ausgetretene Magenflüssigkeit, was als Leckage bezeichnet wird, einer lokalen Reizung ausgesetzt ist. Therapiebedürftige postinterventionelle Schmerzen sind in circa 5 % der Fälle beschrieben und treten mit dem Nachlassen der Wirkung der Lokalanästhesie auf [Quelle 27]. Eine Lokale Abwehrspannung kann ebenfalls bei manchen Patienten beobachtet werden. Die Patienten sollten intensiv beobachtet, und wenn nötig, analgetisch, etwa mit Tramadol, behandelt werden. Auch hier sind sofortige Laparoskopien meist übereilt und häufig unnötig. [Quelle 109] Als letztes soll noch das Hautemphysem Erwähnung finden, für dessen Entstehung die gleichen Überlegungen wie für das Pneumoperitoneum gelten. Auch hier stellt das kontrollierte Abwarten unter intensiver klinischer Kontrolle das Mittel der Wahl dar. [Quelle 70] Während die bisher erwähnten Problematiken eher einen leichten Verlauf zeigen, beeinträchtigen die nun folgenden schweren klinischen Komplikationen das Allgemeinbefinden der Patienten erheblich und stellen eine ernsthafte Gefahr für Gesundheit und Prognose der meist Schwerkranken dar. Angaben aus der Literatur berichten über eine Häufigkeit von 1-3 %. [Quelle 61] Eine besonders gravierende, jedoch seltene Komplikation stellt die klinisch relevante postinterventionelle Blutung dar, die in weniger als einem Prozent der Fälle post OP auftritt. Zur Reduzierung des Blutungsrisikos sollte eine sorgfältige Punktionstechnik angewandt werden. Grundvoraussetzung dafür ist eine gute Diaphanoskopie [Quelle 53], die sicherstellt, dass zwischen Bauchdecke und Magenvorderwand ein direkter Kontakt ohne andere dazwischen liegende Organstrukturen besteht. Die Lokalisation der Diaphanoskopie ist egal, dort wo sie gut hergestellt werden kann, ist die Punktion möglich. Der darauffolgende Nadelaspirationstest stellt sicher, dass keine Organteile oder Gefäße bei der Punktion verletzt worden sind. Falls sich keine Diaphanoskopie erzeugt lässt, kann, wie bereits oben erwähnt, auf alternative Techniken, etwa der CTgesteuerten Anlage, zurückgegriffen werden, um akzidentielle Verletzungen intraabdomineller Strukturen zu vermeiden. Gefäßverletzungen sind bei der Punktion aufgrund der anatomischen Nähe zu größeren Gefäßen wie den Vv. und Aa. epigastriccae sowie den Vv. und Aa. epiploicae nicht völlig auszuschließen. Gerade bei einer Verschlechterung des Allgemeinbefindens des Patienten in den ersten Stunden nach der Punktion muss an eine mögliche Blutung gedacht, und diese gegebenenfalls sonographisch ausgeschlossen werden. Therapeutisch ist im Falle einer Blutung mit Hb-
36 36 Abfall und Kreislaufzeichen eine Laparotomie nicht zu umgehen. Neben der sorgfältigen Punktionstechnik ist die geeignete Auswahl des Kathetersystems von besonderer Bedeutung. Punktionsbestecke mit Trokaren, die keine Kontrollaspiration zulassen, sind obsolet. Als eine weitere schwere klinische Komplikation ist hier die allgemeine Peritonitis zu nennen. Sie stellt eine klinisch schwere und lebensbedrohliche Situation dar [Quellen 34 und 119], deren Häufigkeit mit unter einem Prozent angegeben wird. Der Entstehungsmechanismus bzw. die Frage, warum der Abschluss der Magenwand nicht funktioniert und ein Keimübertritt am Stoma in die freie Bauchhöhle stattfinden kann, bleibt in den meisten Fällen ungeklärt. Die Letalität der PEG- begleitenden Peritonitis kann, abhängig von Grunderkrankung, Alter und Zeitpunkt der chirurgischen Intervention, bis zu 25 % betragen. In einem solchen Fall ist eine umgehende operative Sanierung nicht zu umgehen. Der Patient muss in jedem Fall interdisziplinär beobachtet und die Indikation zur Laparotomie von Gastroenterologen und Chirurgen gemeinsam getragen werden, da zwar differentialdiagnostische Schwierigkeiten gegenüber heftigen Schmerzen direkt nach der Katheteranlage bestehen, ein Zeitverlust bei akuter Peritonitis jedoch vital gefährdend sein kann. Zusammen mit der Blutung stellt die Peritonitis eine potentiell schwerwiegende Komplikation dar, die bei der Indikationsstellung und Durchführung bedacht und mit dem Patienten vorab im Aufklärungsgespräch erörtert werden muss. Auch Abszesse nach der PEG-Anlage werden beschrieben, sind aber nur in unter einem Prozent der Fälle zu verzeichnen. [Quellen 19 und 111] Ursächlich ist meist eine unsachgemäße oder ungenügende Katheterpflege. Diagnostisch muss eine Ösophagogastroduodenoskopie durchgeführt werden, um eine eingewachsene Halteplatte auszuschließen, oft ist die chirurgische Katheterentfernung nicht zu umgehen. Auch Fisteln können nach einer PEG-Anlage entstehen. Es muss eine Fistel angenommen werden, wenn Nahrung und Mageninhalt neben dem Katheter aus dem Soma austreten, was mit einer Wahrscheinlichkeit von etwa 2-10 % angegeben wird. [Quellen 21 und 68] Ursächlich für die Entstehung einer Fistel muss eine Lokalinfektion angenommen werden, doch auch eine versehentliche Punktion des Kolons kann zu dieser Komplikation führen. [Quelle 54] Auch hier ist eine Ösophagogastroduodenoskopie erforderlich, um eine eingewachsene Halteplatte auszuschließen. Wenn ohne Entzündungszeichen peristomal Sondenkost austritt, kann durch vorübergehenden Zug auf die Halteplatte versucht werden, den Fistelfluss zu stoppen. Meistens jedoch sollte an eine Neuanlage gedacht werden. Zur Vermeidung
37 37 von Fisteln muss neben einer korrekten Punktionstechnik auch eine exakte Stomapflege durchgeführt werden. Eine weitere schwere Komplikation stellen Impfmetastasen dar. Gerade bei Tumoren im HNO-Bereich und bei Ösaphaguskarzinomen wird häufig die Indikation zur Anlage einer perkutanen Gastrostomie gestellt. Dies erfolgt sowohl palliativ als auch Therapie begleitend. [Quelle 77] Ob es bei einer Gastrostomie mittels Fadendurchzugsmethode bei einem Tumor im Bereich der Sondenpassage zu einer Tumorzellverschleppung mit nachfolgender Impfmetastase im Stichkanal kommen kann, ist bis heute nicht eindeutig zu verneinen. Selbst wenn das Risiko für einen derartigen Zwischenfall sehr gering erscheint, sind dennoch einige Fälle beschrieben worden. [Quelle 17] Um Impfmetastasen zu vermeiden, kann man auf alternative Anlagetechniken zurück greifen. Es bietet sich hier vor allem die Direktpunktion an, oder auch eine modifizierte Variante der Fadendurchzugsmethode. Dabei wird das Gastroskop vor der Endoskopie, ähnlich wie eine Sonde zur transösophagealen Echokardiographie, mit einem Schutzschlauch überzogen, dieser am distalen Ende geöffnet und über einen Faden mit einer Fasszange gehalten. Der Haltefaden wird im Magen frei gelassen, der Führungsfaden der PEG erfasst und mit dem Endoskop durch den in situ verbleibenden Schutzschlauch wieder aus dem Mund herausgezogen. Über den liegenden Schlauch kann der PEG- Katheter in den Magen gezogen werden, ohne dass Faden oder Katheter mit dem Tumor in Berührung kommen. [Quelle 61] Eine gefürchtete Komplikation der Gastrostomie ist die Aspiration, die sowohl peri- als auch postinterventionell auftreten kann. In der Literatur wir deren Häufigkeit mit zwei Prozent angegeben. [Quelle 22] Periinterventionell kann diese Komplikation durch geeignete Lagerung des Patienten, Prämedikation und besonders durch eine erhöhte Absaugbereitschaft der Assistenz während des Eingriffs vermieden werden. Daneben spielen ebenso der Einfluss von Applikationsort der Nahrung, der Applikationsmodus sowie die Begleitmedikationen und die Grunderkrankung eine wichtige Rolle. Insgesamt ist die Komplikationsrate während und nach einer PEG-Anlage relativ niedrig, gerade die schweren Komplikationen treten meist nur in unter einem Prozent der Fälle auf. Wenn ebenfalls die Hygiene und korrekte Handhabung der PEG-Sonde durch den Patienten oder das Pflegepersonal professionell und gewissenhaft ausgeführt werden, stellt die PEG-Anlage eine äußerst komplikationsarme Therapievariante dar.
38 3.4. Zielsetzung dieser Studie 38 Die Anlage einer PEG-Sonde stellt heute das Mittel der Wahl zur Aufrechterhaltung der enteralen Ernähung und damit Vermeidung einer Malnutrition dar. Durch die für den Patienten ebenso simple wie auch wenig komplikationsanfällige Handhabung hat die PEG seit ihrer Einführung durch Gauderer und Ponsky im Jahre 1980 fast alle anderen Arten der therapeutischen enteralen Nutrition verdrängt. Da die Anlage einer PEG von einem erfahrenen Endoskopiker mit einer nahezu an Null Prozent grenzenden Komplikationsrate durchgeführt werden kann, ist sie auch für den behandelnden Arzt eine ausgezeichnete Therapievariante. Die Anlagetechniken wurden seit 1980 mehrfach modifiziert und stetig verbessert, mit der immer weiter fortschreitenden Medizintechnik ist heute sogar die Anlage bei sehr komplexen und schwierigen Fällen möglich, die noch vor 20 Jahren undenkbar gewesen wäre. Durch die Kombination diagnostischer und therapeutischer Methoden stehen nun auch sonographische und CT-gesteuerte Anlagetechniken zur Verfügung, die Patienten mit Kontraindikationen unter Umständen auch die Anlage einer Ernährungssonde ermöglichen könnten. Zusätzlich zu den Verbesserungen der Anlagetechniken wurden ebenfalls die Materialien weiterentwickelt, und somit steht heute dem Arzt und Patienten eine Vielzahl verschiedenster Sondensysteme aus modernsten und sehr haltbaren Kunststoffen zur Verfügung. Die im Vergleich zu anderen Eingriffen relativ günstige und unkomplizierte Anlage einer PEG wird durch die Tatsache unterstützt, dass sowohl die Gebrauchsmaterialien während der Anwendung als auch die Sonde selbst sehr preisgünstig hergestellt und verkauft werden können. Die Anlage einer PEG-Sonde wird seit einiger Zeit jedoch nicht nur zum Erhalt der enteralen Nutrition eingesetzt, sondern erfährt auch in anderen Gebieten neue Aufmerksamkeit. So kann beispielsweise eine PEG auch zur Ableitung des Mageninhalts eingesetzt werden. Allerdings ist dieses neue Indikationsspektrum des Einsatzes einer PEG zur gastralen Dekompression noch nicht weitreichend erforscht und gerade bei Grenzfällen wird häufig auf den Einsatz einer PEG-Sonde zur Ableitung verzichtet. Zielsetzung dieser Studie soll die Erfassung der Patienten des Universitätsklinikums Erlangen-Nürnberg sein, die sich in den letzten zwölf Jahren eine großlumige PEG (also größer als Ch. 15) haben setzten lassen, und wie viele davon zur Dekompression des Magens angelegt wurden. Außerdem sollen die jeweiligen Indikationen zur Anlage, mögliche Komplikationen, die jeweilige Anlagetechnik, vor bestehende Krankheiten,
39 39 die Auswirkungen auf die Lebensqualität und die Lebensdauer der Patienten nach dem Setzen der Sonden untersucht werden.
40 40 4. Patienten und Untersuchungskriterien Für diese retrospektive Studie mit dem Thema Die gastrale Dekompression nach Anlage einer großlumigen PEG-Sonde wurde ein Teil des Patientengutes der chirurgischen Klinik und Poliklinik der Universität Erlangen Nürnberg untersucht. Aus über Patientinnen und Patienten, die sich in der Zeit zwischen bis in der endoskopischen Abteilung vorgestellt hatten, wurden insgesamt 420 Patienten gefunden, welche sich während einer Gastroskopie eine großlumige PEG- Sonde, also eine solche mit einem Durchmesser von mehr als Ch. 15, haben setzen lassen. Das Gesamtpatientenkollektiv dieser Arbeit setzt sich aus 100 Patienten dieser letzten Gruppe zusammen, bei denen die großlumige PEG-Sonde nicht als Ernährungssonde genutzt, oder später eine perkutane endoskopische Jejunalsonde, kurz PEJ, angelegt werden sollte, sondern stattdessen zur Dekompression des Magens als Ableit-PEG gesetzt wurde. Die Daten dieser Patienten wurden dann zusammengetragen und nach speziellen Gesichtspunkten untersucht. Es wurden ausnahmslos alle Patienten, die in diesem Zeitraum in Behandlung waren, aufgenommen und anschließend untersucht. Es soll unterstrichen werden, dass nicht nur Patienten, bei denen besondere Vorkommnisse oder Komplikationen während des Krankenhausaufenthaltes auftraten, ausgesucht wurden, sondern dass alle Patienten, egal ob die Therapie erfolgreich war oder nicht, in diese Studie aufgenommen wurden. Um die Analyse zu standardisieren und jeden Patienten nach den exakt gleichen Kriterien zu betrachten, wurde ein Fragebogen erstellt, der die folgenden Aspekte enthielt. Zuerst wurden das Geschlecht der Patienten und deren Geburtsdatum aufgenommen, um beurteilen zu können, in welchem Alter die Patienten sich die Sonde haben setzen lassen, und ob das Alter für den weiteren Verlauf eine Rolle spielen könnte. Auch die Dauer des Krankenhausaufenthaltes nach dem Setzen der PEG wurde betrachtet, da gerade bei Schwerkranken der Nutzen, aber auch die Wirtschaftlichkeit einer Therapie untersucht werden müssen. Dann wurde notiert, wie lange die Patienten nach der Anlage der Ableit-PEG noch lebten. Außerdem sollte aufgenommen werden, ob sich die Lebensqualität der Patienten nach dem Eingriff verändert hatte. Um spätere Komplikationen zu greifen, wurden darüber hinaus noch eventuelle nachfolgende sowohl stationäre als auch ambulante Klinikaufenthalte daraufhin untersucht. Die komplette Diagnose einschließlich aller Vorerkrankungen wurde ebenso aufgenommen, wie die während der Zeit in der Klinik neben der PEG-Anlage durchgeführten
41 41 Therapien. Besonderes Augenmerk wurde auf die Indikationsstellung zur Anlage der Ableit-PEG gelegt. Histologische Befunde über Tumorstadien oder arten konnten nur vereinzelt gefunden werden. Des Weiteren wurden die Anlagetechnik der Ableit-PEG, besondere Hilfsmittel oder Sondertechniken während der Anlage, die anatomische Punktionsstelle, der Sondendurchmesser in Charríere und eventuelle Voroperationen, wie etwa Laparoskopien, Laparotomien oder auch Whipple`sche Operationen, aufgenommen. Dann wurde untersucht, ob die Patienten bereits vorher schon eine PEG- Sonde hatten, um zu erkennen, ob diese eventuell besser mit Handhabung und Pflege der Sonde zurechtkämen. Außerdem wurde untersucht, ob während oder auch nach der Anlage der PEG-Sonde Komplikationen aufgetreten sind, und welcher Art diese waren, bzw. wie diese therapiert wurden. Auch die Häufigkeit von Übelkeit und Erbrechen vor und nach Anlage der Ableit-PEG sowie das täglich abgeleitete Flüssigkeitsvolumen wurden notiert, und ebenso, ob die Patienten permanent oder nur nach Bedarf ableiteten. Letzteres konnte vor allem den Patientenkurven, welche das Pflegepersonal während eines Krankenhausaufenthaltes für jeden Patienten zu führen hat, entnommen werden. Weitere allgemeine und für die Studie wichtige Aspekte, die nicht in dieses Raster einzuordnen waren, etwa die zusätzliche Anlage einer Jejunalsonde zur Ernährung, wurden unter dem Punkt Sonstiges aufgenommen. Ebenso wurde die klinische Ernährung der Patienten genauer betrachtet, damit erkannt werden konnte, ob die Patienten noch zusätzlich parenteral oder über eine Jejunalsonde enteral nutriert wurden. Auch der Frage, ob die Patienten nach der Anlage der Ableit-PEG wieder trinken oder leichte Kost zu sich nehmen konnten, wurde Rechnung getragen, da diese Fähigkeiten die Lebensqualität deutlich erhöhen können. Als letztes Kriterium wurde noch die Abschlussdiagnose untersucht, um Aufschluss über die Perspektive und den Allgemeinzustand des Patienten zum Zeitpunkt der Entlassung zu erhalten, bzw. zu erfahren, wie eine eventuelle Weiterbehandlung gestaltet sein könnte. Spezielle Beachtung fand auch die Gruppe der an Peritonealkarzinose leidenden Patientinnen und Patienten, da während der Auswertung erkannt wurde, dass ein nicht zu verachtender Anteil der Untersuchten an Peritonealkarzinose erkrankt war, und sich gerade bei diesen Patienten die Anlage einer Ableit-PEG bisher meist als sehr schwierig oder gar unmöglich erwiesen hat - ein Sachverhalt, der in der Literatur bis jetzt nur wenig Beachtung fand, und somit für die Betroffenen keine wirkliche Lösung ihrer Probleme bedeutete.
42 42 5. Ergebnisse Für diese Studie wurden aus über Patienten, die sich im Zeitraum vom bis zum in der endoskopischen Abteilung der chirurgischen Klinik der Universität Erlangen-Nürnberg vorgestellt hatten und therapiert wurden, genau 100 Patienten gefunden, die sich eine großlumige PEG-Sonde mit einem Durchmesser von mindestens Ch. 15 zur Ableitung haben setzen lassen. Die Untersuchungen dafür wurden Ende Juni des Jahres 2009 abgeschlossen. Die in der Studie angegebenen Daten und Zeiträume beziehen sich somit entweder auf das Todesdatum der Patienten oder auf den Zeitpunkt des Abschlusses der Studie für diejenigen, die zu dieser Zeit noch am Leben waren. Die Prozentangaben im Folgenden beziehen sich entweder auf das Gesamtpatientenkollektiv der Studie, also auf 100 Patienten, oder anteilig auf eine bestimmte Gruppe, was dann jeweils immer aus dem Text hervor geht. Es handelt sich hierbei um absolute Prozentwerte, Messfehler oder Standardabweichungen sind bei dieser Analyse aufgrund der exakt greifbaren Kriterien nicht vorhanden. Um der Analyse eine übersichtlichere Struktur zu verleihen, und um die Ergebnisse prägnanter formulieren zu können, wurde versucht, eindeutige Kriterien zu finden, die dabei gleichzeitig so weitläufig zu verstehen sind, dass eine größere Anzahl von Patienten darin zu greifen ist. Dadurch musste nicht für jeden Einzelnen alles ausführlich aufgeführt werden, wodurch die Aussagekraft der jeweiligen Punkte gesteigert werden konnte. Alle Ergebnisse wurden mit zwei Nachkommastellen angegeben, gerundet wurde ebenfalls auf zwei Stellen nach dem Komma Ergebnisse in Bezug auf Alter und Geschlecht Von den insgesamt 100 Patienten waren 52 weiblichen Geschlechts, 48 davon waren männlich. Bei insgesamt drei Patienten war die Anlage einer Ableit-PEG nicht möglich, und zwar bei zwei Männern und bei einer Frau. Folglich wurden bei 51 Frauen und 46 Männern PEG- Sonden zur Dekompression des Grafik 1: Verteilung der Geschlechter in der Studie 48% 52% männlich weiblich
PEG in der Geriatrie. Dr. S. K. Gölder III. Medizinische Klinik Klinikum Augsburg
 PEG in der Geriatrie Dr. S. K. Gölder III. Medizinische Klinik Klinikum Augsburg Perkutane Endoskopische Gastrostomie Gauderer MW, Ponsky JL, Izant RJ. Gastrostomy without laparotomy: a percutaneous endoscopic
PEG in der Geriatrie Dr. S. K. Gölder III. Medizinische Klinik Klinikum Augsburg Perkutane Endoskopische Gastrostomie Gauderer MW, Ponsky JL, Izant RJ. Gastrostomy without laparotomy: a percutaneous endoscopic
Aufklärung über die endoskopische Einlage einer Ernährungssonde durch die Haut in den Magen (Perkutane endoskopische Gastrostomie = PEG)
 Aufklärung über die endoskopische Einlage einer Ernährungssonde durch die Haut in den Magen (Perkutane endoskopische Gastrostomie = PEG) Sehr geehrte Patientin, sehr geehrter Patient, Bei Ihnen ist im
Aufklärung über die endoskopische Einlage einer Ernährungssonde durch die Haut in den Magen (Perkutane endoskopische Gastrostomie = PEG) Sehr geehrte Patientin, sehr geehrter Patient, Bei Ihnen ist im
Malnutrition und Indikation von enteraler Ernährung über PEG-Sonden aus Sicht der Altersmedizin (Geriatrie)
 Malnutrition und Indikation von enteraler Ernährung über PEG-Sonden aus Sicht der Altersmedizin (Geriatrie) Fachtagung Ernährung in der stationären Altenpflege - zwischen Wunschkost und Sondennahrung -
Malnutrition und Indikation von enteraler Ernährung über PEG-Sonden aus Sicht der Altersmedizin (Geriatrie) Fachtagung Ernährung in der stationären Altenpflege - zwischen Wunschkost und Sondennahrung -
1.1 Angefragte Untersuchungs- und Behandlungsmethode (Kurzbezeichnung, max. 200 Zeichen)
 NUB 1/4 1.1 Angefragte Untersuchungs- und Behandlungsmethode (Kurzbezeichnung, max. 200 Zeichen) Magenschrittmacher 1.2 Alternative Bezeichnunge(en) der Methode Enterra 1.3 Beschreibung der Methode Die
NUB 1/4 1.1 Angefragte Untersuchungs- und Behandlungsmethode (Kurzbezeichnung, max. 200 Zeichen) Magenschrittmacher 1.2 Alternative Bezeichnunge(en) der Methode Enterra 1.3 Beschreibung der Methode Die
Portversorgung: Ernährung Schmerzbehandlung.
 Wenn zur Symptomkontrolle in der Palliativversorgung hochindividualisierte und komplexe Arzneimittel & Ernährungs- formen eingesetzt werden, stehen wir, die Pflegefachkräfte vor Herausforderungen. Wenn
Wenn zur Symptomkontrolle in der Palliativversorgung hochindividualisierte und komplexe Arzneimittel & Ernährungs- formen eingesetzt werden, stehen wir, die Pflegefachkräfte vor Herausforderungen. Wenn
Sondenernährung zu Hause: Unterstützung und Beratung
 Sondenernährung zu Hause: Unterstützung und Beratung Beginn der Sondenernährung. Wir verstehen Ihre Bedenken. Die Entscheidung für eine Sondenernährung kann manchmal sehr plötzlich fallen. Es ist daher
Sondenernährung zu Hause: Unterstützung und Beratung Beginn der Sondenernährung. Wir verstehen Ihre Bedenken. Die Entscheidung für eine Sondenernährung kann manchmal sehr plötzlich fallen. Es ist daher
Wirksamkeit der Komplementärmedizin am Beispiel der Akupunktur - Möglichkeiten der Integration in die Schulmedizin
 Institut für Sozialmedizin, Epidemiologie und Gesundheitsökonomie (Direktor: Prof. Dr. med. Stefan N. Willich), Charité - Universitätsmedizin Berlin HABILITATIONSSCHRIFT Wirksamkeit der Komplementärmedizin
Institut für Sozialmedizin, Epidemiologie und Gesundheitsökonomie (Direktor: Prof. Dr. med. Stefan N. Willich), Charité - Universitätsmedizin Berlin HABILITATIONSSCHRIFT Wirksamkeit der Komplementärmedizin
(Perkutane endoskopische Gastrostomie)
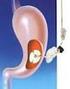 PEG (Perkutane endoskopische Gastrostomie) Indikationen (wann wird eine PEG notwendig?) Eine PEG ist eine Ernährunssonde. Immer dann, wenn Nahrung nicht mehr ausreichend oral zugeführt werden kann, sollte
PEG (Perkutane endoskopische Gastrostomie) Indikationen (wann wird eine PEG notwendig?) Eine PEG ist eine Ernährunssonde. Immer dann, wenn Nahrung nicht mehr ausreichend oral zugeführt werden kann, sollte
Formen der Ernährungstherapie
 Formen der Ernährungstherapie Enterale Ernährung Parenterale Ernährung oral über Sonde gastral zentralvenös periphervenös jejunal Kombination enteral/parenteral Enterale Ernährung 1.1. Enterale Ernährung
Formen der Ernährungstherapie Enterale Ernährung Parenterale Ernährung oral über Sonde gastral zentralvenös periphervenös jejunal Kombination enteral/parenteral Enterale Ernährung 1.1. Enterale Ernährung
Die Thrombin-Therapie beim Aneurysma spurium nach arterieller Punktion
 Aus der Universitätsklinik und Poliklinik für Innere Medizin III der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. K. Werdan) und dem Herzzentrum Coswig Klinik für Kardiologie und
Aus der Universitätsklinik und Poliklinik für Innere Medizin III der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. K. Werdan) und dem Herzzentrum Coswig Klinik für Kardiologie und
Perkutane Endoskopische Gastrostomie beim alten Menschen und drohender Pflegenotstand
 Perkutane Endoskopische Gastrostomie beim alten Menschen und drohender Pflegenotstand Romana Lenzen-Großimlinghaus Ernst-von-Bergmann Klinikum Potsdam 19. Oktober 2013 Osnabrück Internationaler Tag der
Perkutane Endoskopische Gastrostomie beim alten Menschen und drohender Pflegenotstand Romana Lenzen-Großimlinghaus Ernst-von-Bergmann Klinikum Potsdam 19. Oktober 2013 Osnabrück Internationaler Tag der
Studienzentrum der Deutschen Gesellschaft für f. SYNCHRONOUS Trial
 Studienzentrum der Deutschen Gesellschaft für f Chirurgie SYNCHRONOUS Trial Resection of the primary tumor vs. no resection prior to systemic therapy in patients with colon cancer and synchronous unresectable
Studienzentrum der Deutschen Gesellschaft für f Chirurgie SYNCHRONOUS Trial Resection of the primary tumor vs. no resection prior to systemic therapy in patients with colon cancer and synchronous unresectable
WEITERE THERAPIEANSÄTZE. Hormontherapie
 WEITERE THERAPIEANSÄTZE Hormontherapie Verschiedene Untersuchungen lassen vermuten, dass Sexualhormone auch für die Funktion bzw. das Wachstum der Bauchspeicheldrüse Bedeutung haben können. Im wesentlichen
WEITERE THERAPIEANSÄTZE Hormontherapie Verschiedene Untersuchungen lassen vermuten, dass Sexualhormone auch für die Funktion bzw. das Wachstum der Bauchspeicheldrüse Bedeutung haben können. Im wesentlichen
FIVNAT-CH. Annual report 2002
 FIVNAT-CH Schweizerische Gesellschaft für Reproduktionsmedizin Annual report 2002 Date of analysis 15.01.2004 Source: FileMaker Pro files FIVNAT_CYC.FP5 and FIVNAT_PAT.FP5 SUMMARY TABLE SUMMARY RESULTS
FIVNAT-CH Schweizerische Gesellschaft für Reproduktionsmedizin Annual report 2002 Date of analysis 15.01.2004 Source: FileMaker Pro files FIVNAT_CYC.FP5 and FIVNAT_PAT.FP5 SUMMARY TABLE SUMMARY RESULTS
Außerklinische Intensivpflege
 Außerklinische Intensivpflege Ein Leitfaden von Frank Oehmichen, Marcus Pohl, Dirk Koschel 1. Auflage W. Zuckschwerdt 2012 Verlag C.H. Beck im Internet: www.beck.de ISBN 978 3 86371 047 7 Zu Inhaltsverzeichnis
Außerklinische Intensivpflege Ein Leitfaden von Frank Oehmichen, Marcus Pohl, Dirk Koschel 1. Auflage W. Zuckschwerdt 2012 Verlag C.H. Beck im Internet: www.beck.de ISBN 978 3 86371 047 7 Zu Inhaltsverzeichnis
Verbesserte Lebensqualität für Brustkrebspatientinnen unter Chemotherapie
 Neue Studie zu Iscador Verbesserte Lebensqualität für Brustkrebspatientinnen unter Chemotherapie Schwäbisch-Gmünd (2. Dezember 2009) - Eine prospektive randomisierte offene Pilotstudie ergab eine Verbesserung
Neue Studie zu Iscador Verbesserte Lebensqualität für Brustkrebspatientinnen unter Chemotherapie Schwäbisch-Gmünd (2. Dezember 2009) - Eine prospektive randomisierte offene Pilotstudie ergab eine Verbesserung
Die Aufgaben des Arztes im Behandlungsprozess. Betreuungsgerichtstag Mitte. Kassel 16. Juni 2010
 Die Aufgaben des Arztes im Behandlungsprozess Betreuungsgerichtstag Mitte Kassel 16. Juni 2010 Kernfragen für die ärztliche Behandlungsplanung 1.Besteht eine medizinische Indikation für die geplante Maßnahme?
Die Aufgaben des Arztes im Behandlungsprozess Betreuungsgerichtstag Mitte Kassel 16. Juni 2010 Kernfragen für die ärztliche Behandlungsplanung 1.Besteht eine medizinische Indikation für die geplante Maßnahme?
Ernährung und Flüssigkeitszufuhr im Alter, nach Schlaganfall, bei chronischen neurodeg. Erkrankungen und persist. Wachkoma Christoph Fuchs
 Ernährung und Flüssigkeitszufuhr im Alter, nach Schlaganfall, bei chronischen neurodeg. Erkrankungen und persist. Wachkoma Christoph Fuchs Zentrum für Akutgeriatrie und Frührehabilitation SAPV Team Christophorus
Ernährung und Flüssigkeitszufuhr im Alter, nach Schlaganfall, bei chronischen neurodeg. Erkrankungen und persist. Wachkoma Christoph Fuchs Zentrum für Akutgeriatrie und Frührehabilitation SAPV Team Christophorus
Palliative Maßnahmen. Caritas Ambulanter Hospizdienst Sr. M. Therese Jäger Romanstraße München
 Palliative Maßnahmen Caritas Ambulanter Hospizdienst Sr. M. Therese Jäger Romanstraße 93 80639 München Grundbedürfnisse des Menschen in der letzten Lebensphase menschliche Nähe eigener Raum Ruhe und Zurückgezogenheit
Palliative Maßnahmen Caritas Ambulanter Hospizdienst Sr. M. Therese Jäger Romanstraße 93 80639 München Grundbedürfnisse des Menschen in der letzten Lebensphase menschliche Nähe eigener Raum Ruhe und Zurückgezogenheit
Ernährungstherapie. Krebs. Informationsbroschüre der Diätologie
 Ernährungstherapie bei Krebs Informationsbroschüre der Diätologie 02 Ernährungstherapie in der Onkologie Welche Rolle spielt die Ernährung bei Krebserkrankungen? Je nach Tumorart spielt die Ernährung eine
Ernährungstherapie bei Krebs Informationsbroschüre der Diätologie 02 Ernährungstherapie in der Onkologie Welche Rolle spielt die Ernährung bei Krebserkrankungen? Je nach Tumorart spielt die Ernährung eine
Paradigmenwechsel in der Gastroenterologie
 Paradigmenwechsel in der Gastroenterologie Akute Pankreatitis Prof. Dr. med. Christian Löser Rotes Kreuz Krankenhaus Kassel Bad Wilhelmshöhe Akute Pankreatitis - Ernährung Das Dogma Ruhigstellung der Bauchspeicheldrüse
Paradigmenwechsel in der Gastroenterologie Akute Pankreatitis Prof. Dr. med. Christian Löser Rotes Kreuz Krankenhaus Kassel Bad Wilhelmshöhe Akute Pankreatitis - Ernährung Das Dogma Ruhigstellung der Bauchspeicheldrüse
Frauen mit Brustkrebs könnten von einer autologen Stammzelltransplantation profitieren
 Frauen mit Brustkrebs könnten von einer autologen Stammzelltransplantation profitieren IQWiG findet Belege für längeres ereignisfreies Überleben aber auch Hinweise auf schwerwiegende Komplikationen Berlin
Frauen mit Brustkrebs könnten von einer autologen Stammzelltransplantation profitieren IQWiG findet Belege für längeres ereignisfreies Überleben aber auch Hinweise auf schwerwiegende Komplikationen Berlin
Fast-track-Management aus anästhesiologischer Sicht
 Fast-track-Management aus anästhesiologischer Sicht Prim. Univ. Doz. Günther Weber Krankenhaus der Barmherzigen Brüder Graz Fast Track (Schneller Pfad) multimodale interdisziplinäre Patientenpfade Optimierung
Fast-track-Management aus anästhesiologischer Sicht Prim. Univ. Doz. Günther Weber Krankenhaus der Barmherzigen Brüder Graz Fast Track (Schneller Pfad) multimodale interdisziplinäre Patientenpfade Optimierung
Zum Für F r und Wider einer künstlichen Ernährung
 Zum Für F r und Wider einer künstlichen Ernährung PEG-Sonde ja oder nein? Christian Kolb Krankenpfleger www.nahrungsverweigerung.de Milieugestaltung DAS ESSEN SOLL ZUERST DAS AUGE ERFREUEN UND DANN DEN
Zum Für F r und Wider einer künstlichen Ernährung PEG-Sonde ja oder nein? Christian Kolb Krankenpfleger www.nahrungsverweigerung.de Milieugestaltung DAS ESSEN SOLL ZUERST DAS AUGE ERFREUEN UND DANN DEN
Künstliche Ernährung und Flüssigkeitszufuhr: Ethische Grundlagen der Entscheidungsfindung
 Künstliche Ernährung und Flüssigkeitszufuhr: Ethische Grundlagen der Entscheidungsfindung Georg Marckmann Institut für Ethik, Geschichte und Theorie der Medizin Ludwig-Maximilians-Universität München Vizepräsident
Künstliche Ernährung und Flüssigkeitszufuhr: Ethische Grundlagen der Entscheidungsfindung Georg Marckmann Institut für Ethik, Geschichte und Theorie der Medizin Ludwig-Maximilians-Universität München Vizepräsident
Gemeinschaftspraxis Dr. med. Ulrich Klüppelberg-Basting Facharzt für Innere Medizin Prof. Dr. med. Carl Albrecht Schirren
 und Gastroenterologie Liebe Patientin, lieber Patient, zur wirksamen Behandlung Ihres Übergewichtes haben Sie sich zur Einsetzung eines Orbera - Magenballon entschlossen. Der Ballon soll zur Reduktion
und Gastroenterologie Liebe Patientin, lieber Patient, zur wirksamen Behandlung Ihres Übergewichtes haben Sie sich zur Einsetzung eines Orbera - Magenballon entschlossen. Der Ballon soll zur Reduktion
Interdisziplinäres Zentrum für Palliativmedizin.
 Interdisziplinäres Zentrum für Palliativmedizin www.izp-muenchen.de Palliativmedizin dient der Verbesserung der Lebensqualität von Patienten und ihren Familien, die mit einer lebensbedrohlichen Erkrankung
Interdisziplinäres Zentrum für Palliativmedizin www.izp-muenchen.de Palliativmedizin dient der Verbesserung der Lebensqualität von Patienten und ihren Familien, die mit einer lebensbedrohlichen Erkrankung
Fast Track ein neues Konzept zur beschleunigten und komplikationsärmeren Chirurgie bei CED
 Fast Track ein neues Konzept zur beschleunigten und komplikationsärmeren Chirurgie bei CED Was ist das, wann kommt es in Frage? Dr. med. Jörn Gröne Definition Unter Fast Track fasst man ein Therapiekonzept
Fast Track ein neues Konzept zur beschleunigten und komplikationsärmeren Chirurgie bei CED Was ist das, wann kommt es in Frage? Dr. med. Jörn Gröne Definition Unter Fast Track fasst man ein Therapiekonzept
SwissHPN: Prospektive multizentrische Beobachtungsstudie
 SwissHPN: Prospektive multizentrische Beobachtungsstudie Carla Aeberhard, Doktorandin Eidg. dipl. Apothekerin Universitätspoliklinik für Endokrinologie, Diabetologie und Klinische Ernährung Aufbau Hintergrund
SwissHPN: Prospektive multizentrische Beobachtungsstudie Carla Aeberhard, Doktorandin Eidg. dipl. Apothekerin Universitätspoliklinik für Endokrinologie, Diabetologie und Klinische Ernährung Aufbau Hintergrund
Trink- und Sondennahrung zu Hause Mit etp junior kinderleicht
 Trink- und Sondennahrung zu Hause Mit etp junior kinderleicht Eine Information für die Eltern unserer kleinen Patienten Das Ernährungsteam speziell für Kinder Liebe Eltern! Essen und Trinken zählt zu den
Trink- und Sondennahrung zu Hause Mit etp junior kinderleicht Eine Information für die Eltern unserer kleinen Patienten Das Ernährungsteam speziell für Kinder Liebe Eltern! Essen und Trinken zählt zu den
Klinik für Allgemein-, Viszeral- und Transplantationschirurgie der Chirurgischen Universitätsklinik Heidelberg
 Klinik für Allgemein-, Viszeral- und Transplantationschirurgie der Chirurgischen Universitätsklinik Heidelberg Ärztlicher Direktor: Prof. Dr. med. Markus W. Büchler Abteilung für Allgemeine, Viszerale
Klinik für Allgemein-, Viszeral- und Transplantationschirurgie der Chirurgischen Universitätsklinik Heidelberg Ärztlicher Direktor: Prof. Dr. med. Markus W. Büchler Abteilung für Allgemeine, Viszerale
Aus der Klinik für Allgemein-, Viszeral- und Gefäßchirurgie der Martin-Luther-Universität Halle-Wittenberg Direktor: Prof. Dr. med. H.
 Aus der Klinik für Allgemein-, Viszeral- und Gefäßchirurgie der Martin-Luther-Universität Halle-Wittenberg Direktor: Prof. Dr. med. H. Dralle Gastric-banding als Operationsmethode bei morbider Adipositas
Aus der Klinik für Allgemein-, Viszeral- und Gefäßchirurgie der Martin-Luther-Universität Halle-Wittenberg Direktor: Prof. Dr. med. H. Dralle Gastric-banding als Operationsmethode bei morbider Adipositas
Funktion der Mindestreserve im Bezug auf die Schlüsselzinssätze der EZB (German Edition)
 Funktion der Mindestreserve im Bezug auf die Schlüsselzinssätze der EZB (German Edition) Philipp Heckele Click here if your download doesn"t start automatically Download and Read Free Online Funktion
Funktion der Mindestreserve im Bezug auf die Schlüsselzinssätze der EZB (German Edition) Philipp Heckele Click here if your download doesn"t start automatically Download and Read Free Online Funktion
Jejunalsonde ist of wünschenswert: aber wie anlegen?
 Jejunalsonde ist of wünschenswert: w aber wie anlegen? Christian Madl Universitätsklinik für Innere Medizin IV Intensivmedizin / Gastroenterologie und Hepatologie AKH-Wien christian.madl@meduniwien.ac.at
Jejunalsonde ist of wünschenswert: w aber wie anlegen? Christian Madl Universitätsklinik für Innere Medizin IV Intensivmedizin / Gastroenterologie und Hepatologie AKH-Wien christian.madl@meduniwien.ac.at
POST MARKET CLINICAL FOLLOW UP
 POST MARKET CLINICAL FOLLOW UP (MEDDEV 2.12-2 May 2004) Dr. med. Christian Schübel 2007/47/EG Änderungen Klin. Bewertung Historie: CETF Report (2000) Qualität der klinischen Daten zu schlecht Zu wenige
POST MARKET CLINICAL FOLLOW UP (MEDDEV 2.12-2 May 2004) Dr. med. Christian Schübel 2007/47/EG Änderungen Klin. Bewertung Historie: CETF Report (2000) Qualität der klinischen Daten zu schlecht Zu wenige
Grundlagen der Medizinischen Klinik I + II. Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska
 Grundlagen der Medizinischen Klinik I + II Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska 1 Magen Darmtrakt I. Teil 2 Ösophaguserkrankungen a) Dysphagie (Schluckstörung) b) Achalasie (Schlucklähmung)
Grundlagen der Medizinischen Klinik I + II Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska 1 Magen Darmtrakt I. Teil 2 Ösophaguserkrankungen a) Dysphagie (Schluckstörung) b) Achalasie (Schlucklähmung)
Einverständniserklärung für die. Ösophago-Gastro-Duodenoskopie (Magenspiegelung) Patient: Name, Vorname: Geburtsdatum:
 Prim. Dr. Harald Oschmautz Facharzt für Innere Medizin Gastroenterologie und Hepatologie Sportarzt Radetzkystraße 35 9020 Klagenfurt, Austria M: +43 (0)676 88 57 514 81 dr.harald.oschmautz@aon.at www.droschmautz.at
Prim. Dr. Harald Oschmautz Facharzt für Innere Medizin Gastroenterologie und Hepatologie Sportarzt Radetzkystraße 35 9020 Klagenfurt, Austria M: +43 (0)676 88 57 514 81 dr.harald.oschmautz@aon.at www.droschmautz.at
Die Pankreasoperation - Indikation zur Operation nach Whipple PD Dr. med. Jan Langrehr
 Die Pankreasoperation - Indikation zur Operation nach Whipple PD Dr. med. Jan Langrehr Klinik für Allgemein-, Visceral- und Transplantationschirurgie Charité, Campus Virchow-Klinikum Universitätsmedizin
Die Pankreasoperation - Indikation zur Operation nach Whipple PD Dr. med. Jan Langrehr Klinik für Allgemein-, Visceral- und Transplantationschirurgie Charité, Campus Virchow-Klinikum Universitätsmedizin
Berichte über klinische Einsätze der CLINY Ileus Tube
 Universitätsklinikum Hamburg-Eppendorf Berichte über klinische Einsätze der CLINY Ileus Tube 1 Ein mit einer CLINY Ileus Tube behandelter 66 Jahre alter Patient Der Patient wurde vom 22. Mai bis zum 16
Universitätsklinikum Hamburg-Eppendorf Berichte über klinische Einsätze der CLINY Ileus Tube 1 Ein mit einer CLINY Ileus Tube behandelter 66 Jahre alter Patient Der Patient wurde vom 22. Mai bis zum 16
Kurzdarmsyndrom Stoma und Fisteln Definitionen und Pathophysiologie.
 Kurzdarmsyndrom Stoma und Fisteln Definitionen und Pathophysiologie reinhard.imoberdorf@ksw.ch Definition Darmversagen Unfähigkeit, wegen einer eingeschränkten resorptiven Kapazität des Darms (Obstruktion,
Kurzdarmsyndrom Stoma und Fisteln Definitionen und Pathophysiologie reinhard.imoberdorf@ksw.ch Definition Darmversagen Unfähigkeit, wegen einer eingeschränkten resorptiven Kapazität des Darms (Obstruktion,
Paradigmenwechsel in der Gastroenterologie. Akute Pankreatitis. Prof. Dr. med. Christian Löser. Rotes Kreuz Krankenhaus Kassel Bad Wilhelmshöhe
 Paradigmenwechsel in der Gastroenterologie Akute Pankreatitis Prof. Dr. med. Christian Löser Rotes Kreuz Krankenhaus Kassel Bad Wilhelmshöhe Akute Pankreatitis - klinische Bedeutung steigende Inzidenz
Paradigmenwechsel in der Gastroenterologie Akute Pankreatitis Prof. Dr. med. Christian Löser Rotes Kreuz Krankenhaus Kassel Bad Wilhelmshöhe Akute Pankreatitis - klinische Bedeutung steigende Inzidenz
Behandlung und Prävention der Kachexie: Aber wie?
 Behandlung und Prävention der Kachexie: Aber wie? PD Dr. Britta Wilms Dipl. Ökotrophologin, Sportwissenschaftlerin, M.A. 9. Geriatrischer Ernährungstag 2017 Kachexie Allgemeine Kennzeichen Ungewollter
Behandlung und Prävention der Kachexie: Aber wie? PD Dr. Britta Wilms Dipl. Ökotrophologin, Sportwissenschaftlerin, M.A. 9. Geriatrischer Ernährungstag 2017 Kachexie Allgemeine Kennzeichen Ungewollter
PONS DIE DREI??? FRAGEZEICHEN, ARCTIC ADVENTURE: ENGLISCH LERNEN MIT JUSTUS, PETER UND BOB
 Read Online and Download Ebook PONS DIE DREI??? FRAGEZEICHEN, ARCTIC ADVENTURE: ENGLISCH LERNEN MIT JUSTUS, PETER UND BOB DOWNLOAD EBOOK : PONS DIE DREI??? FRAGEZEICHEN, ARCTIC ADVENTURE: Click link bellow
Read Online and Download Ebook PONS DIE DREI??? FRAGEZEICHEN, ARCTIC ADVENTURE: ENGLISCH LERNEN MIT JUSTUS, PETER UND BOB DOWNLOAD EBOOK : PONS DIE DREI??? FRAGEZEICHEN, ARCTIC ADVENTURE: Click link bellow
Curriculum für das Praktische Jahr. Klinik und Poliklinik für Kinderchirurgie
 Curriculum für das Praktische Jahr Klinik und Poliklinik für Kinderchirurgie Einführung Sehr geehrte Studierende, mit diesem Curriculum möchten wir Ihnen die Klinik und Poliklinik für Kinderchirurgie vorstellen,
Curriculum für das Praktische Jahr Klinik und Poliklinik für Kinderchirurgie Einführung Sehr geehrte Studierende, mit diesem Curriculum möchten wir Ihnen die Klinik und Poliklinik für Kinderchirurgie vorstellen,
Berichte über klinische Einsätze der CLINY Ileus Tube 1. Ein mit einer CLINY Ileus Tube behandelter 52 Jahre alter Patient
 Universitätsklinikum Hamburg-Eppendorf Berichte über klinische Einsätze der CLINY Ileus Tube 1. Ein mit einer CLINY Ileus Tube behandelter 52 Jahre alter Patient Der Patient wurde vom 07. Juni bis zum
Universitätsklinikum Hamburg-Eppendorf Berichte über klinische Einsätze der CLINY Ileus Tube 1. Ein mit einer CLINY Ileus Tube behandelter 52 Jahre alter Patient Der Patient wurde vom 07. Juni bis zum
Die Behandlung von Aszites
 Die Behandlung von Aszites Informationen für Patienten und Angehörige über Aszites und dessen neuartige Behandlung durch das alfapump System. Informationen für Patienten Refraktärer Aszites Aszites ist
Die Behandlung von Aszites Informationen für Patienten und Angehörige über Aszites und dessen neuartige Behandlung durch das alfapump System. Informationen für Patienten Refraktärer Aszites Aszites ist
Gastroenterologie Spital Netz Bern Angebotsübersicht
 Gastroenterologie Spital Netz Bern Angebotsübersicht Einleitung Die Gastroenterologie Spital Netz Bern bietet Ihnen in der Abklärung und Behandlung von Speiseröhren-, Magen-, Darm-, Leber-, Gallen- und
Gastroenterologie Spital Netz Bern Angebotsübersicht Einleitung Die Gastroenterologie Spital Netz Bern bietet Ihnen in der Abklärung und Behandlung von Speiseröhren-, Magen-, Darm-, Leber-, Gallen- und
Aufklärung und Einverständniserklärung für die
 Prim. Dr. Harald Oschmautz Facharzt für Innere Medizin Gastroenterologie und Hepatologie Sportarzt Radetzkystraße 35 9020 Klagenfurt, Austria M: +43 (0)676 88 57 514 81 dr.harald.oschmautz@aon.at www.droschmautz.at
Prim. Dr. Harald Oschmautz Facharzt für Innere Medizin Gastroenterologie und Hepatologie Sportarzt Radetzkystraße 35 9020 Klagenfurt, Austria M: +43 (0)676 88 57 514 81 dr.harald.oschmautz@aon.at www.droschmautz.at
Ernährung in der Palliativmedizin
 Ernährung in der Palliativmedizin Andreas Lanzendörfer, Oberarzt Innere Medizin KH Witzenhausen Facharzt für Innere Medizin, Rettungsmedizin, Palliativmedizin Kachexie als Leitsymptom der fortgeschrittenen
Ernährung in der Palliativmedizin Andreas Lanzendörfer, Oberarzt Innere Medizin KH Witzenhausen Facharzt für Innere Medizin, Rettungsmedizin, Palliativmedizin Kachexie als Leitsymptom der fortgeschrittenen
Versorgung einer perkutanen endoskopischen Gastrostomie (PEG)
 Versorgung einer perkutanen endoskopischen Gastrostomie (PEG) Versorgung einer PEG Herzlich willkommen zur Schulung! Thema: Dauer: Ziel: Versorgung einer perkutanen endoskopischen Gastrostomie (PEG) ca.
Versorgung einer perkutanen endoskopischen Gastrostomie (PEG) Versorgung einer PEG Herzlich willkommen zur Schulung! Thema: Dauer: Ziel: Versorgung einer perkutanen endoskopischen Gastrostomie (PEG) ca.
Patienteninformation. Magenoperation
 Patienteninformation Magenoperation Eintritt zur Operation Eintritt am Tag vor der Operation Kommen Sie pünktlich zum abgemachten Termin und melden Sie sich an der Rezeption im Erdgeschoss. Das Pflegepersonal
Patienteninformation Magenoperation Eintritt zur Operation Eintritt am Tag vor der Operation Kommen Sie pünktlich zum abgemachten Termin und melden Sie sich an der Rezeption im Erdgeschoss. Das Pflegepersonal
Peptamen HN 1.3 glutenfrei chronisch entzündliche Darmerkrankungen x x Pankreasinsuffizienz Nestlé hochkalorisch lactosearm cystischer Fibros
 Impact Enteral 1 glutenfrei Wundinfektionen, Verbrennungspatienten x x cholesterinfrei 22 25 53 postoperative Ernährung von Intensivpatienten Nestlé isokalorisch lactosearm Beatmungspatienten Impact Glutamin
Impact Enteral 1 glutenfrei Wundinfektionen, Verbrennungspatienten x x cholesterinfrei 22 25 53 postoperative Ernährung von Intensivpatienten Nestlé isokalorisch lactosearm Beatmungspatienten Impact Glutamin
Palliativer Einsatz von Analgetika & Anxiolytika. Analgesie Analgosedierung Palliative Sedierung
 Palliativer Einsatz von Analgetika & Anxiolytika Analgesie Analgosedierung Palliative Sedierung Grundsätze Bei Patienten mit schwerer Symptomlast, wie z.b. Schmerzen und Dyspnoe. Die oberflächliche Sedierung
Palliativer Einsatz von Analgetika & Anxiolytika Analgesie Analgosedierung Palliative Sedierung Grundsätze Bei Patienten mit schwerer Symptomlast, wie z.b. Schmerzen und Dyspnoe. Die oberflächliche Sedierung
Entyvio (Vedolizumab) Der darmselektiv wirkende Integrin-Hemmer bei Colitis ulcerosa und Morbus Crohn 1 4
 Entyvio (Vedolizumab) Der darmselektiv wirkende Integrin-Hemmer bei Colitis ulcerosa und Morbus Crohn 1 4 INTERAKTIVES PDF Gelangen Sie per Klick auf die gewünschte Seite. NUR FÜR ACROBAT Chronisch-entzündliche
Entyvio (Vedolizumab) Der darmselektiv wirkende Integrin-Hemmer bei Colitis ulcerosa und Morbus Crohn 1 4 INTERAKTIVES PDF Gelangen Sie per Klick auf die gewünschte Seite. NUR FÜR ACROBAT Chronisch-entzündliche
Sinn und Unsinn künstlicher Ernährung am Lebensende
 Ich esse meine Suppe nicht...! Sinn und Unsinn künstlicher Ernährung am Lebensende Dr. Christine Wagner Lößnitz Fakt: ca. 1/3 aller Demenzpatienten sind unterernährt! Mögliche Ursachen: - kein Appetit
Ich esse meine Suppe nicht...! Sinn und Unsinn künstlicher Ernährung am Lebensende Dr. Christine Wagner Lößnitz Fakt: ca. 1/3 aller Demenzpatienten sind unterernährt! Mögliche Ursachen: - kein Appetit
Rehabilitation nach Operationen in Bauch- und Brustraum
 Rehabilitation nach Operationen in Bauch- und Brustraum Sehr geehrte Patientin, sehr geehrter Patient, in den nächsten Tagen wird bei Ihnen in unserem Hause eine Operation in der Bauch- oder Brustkorbhöhle
Rehabilitation nach Operationen in Bauch- und Brustraum Sehr geehrte Patientin, sehr geehrter Patient, in den nächsten Tagen wird bei Ihnen in unserem Hause eine Operation in der Bauch- oder Brustkorbhöhle
Ernährung in der Onkologie Sinn und Unsinn
 Ernährung in der Onkologie Sinn und Unsinn Christian Madl 4. Medizinische Abteilung mit Gastroenterologie, Hepatologie und Zentralendoskopie KA Rudolfstiftung Gewichtsverlust onkologischer Patienten in
Ernährung in der Onkologie Sinn und Unsinn Christian Madl 4. Medizinische Abteilung mit Gastroenterologie, Hepatologie und Zentralendoskopie KA Rudolfstiftung Gewichtsverlust onkologischer Patienten in
Dossierbewertung A15-28 Version 1.0 Netupitant/Palonosetron Nutzenbewertung gemäß 35a SGB V
 2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Netupitant/Palonosetron gemäß 35a SGB V beauftragt. Die Bewertung erfolgte
2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Netupitant/Palonosetron gemäß 35a SGB V beauftragt. Die Bewertung erfolgte
Schlaganfall: im Zweifelsfall für die Lyse-Therapie entscheiden
 Deutsche Schlaganfall-Gesellschaft (DSG) und Deutsche Gesellschaft für Neurologie (DGN) Schlaganfall: im Zweifelsfall für die Lyse-Therapie entscheiden Berlin (17. Juli 2012) Deutlich mehr Schlaganfall-Patienten
Deutsche Schlaganfall-Gesellschaft (DSG) und Deutsche Gesellschaft für Neurologie (DGN) Schlaganfall: im Zweifelsfall für die Lyse-Therapie entscheiden Berlin (17. Juli 2012) Deutlich mehr Schlaganfall-Patienten
Ernährungstherapie beim onkologischen Patienten
 2010 Ernährungstherapie beim onkologischen Patienten Referent: Tommaso Cimeli dipl. Ernährungsberater HF, Erwachsenenbildner 1 Ernährungs-Screening 2 Ernährungstherapie Gezielte Nahrungsmittelauswahl /
2010 Ernährungstherapie beim onkologischen Patienten Referent: Tommaso Cimeli dipl. Ernährungsberater HF, Erwachsenenbildner 1 Ernährungs-Screening 2 Ernährungstherapie Gezielte Nahrungsmittelauswahl /
Intraoperative Strahlentherapie bei Brustkrebs
 Intraoperative Strahlentherapie bei Brustkrebs Uniklinik Köln 1 Kein Grund für Verzweiflung Wenn die Diagnose Brustkrebs festgestellt wird, ist erst einmal die Sorge groß. Beruhigend zu wissen, dass es
Intraoperative Strahlentherapie bei Brustkrebs Uniklinik Köln 1 Kein Grund für Verzweiflung Wenn die Diagnose Brustkrebs festgestellt wird, ist erst einmal die Sorge groß. Beruhigend zu wissen, dass es
in vivo -- Das Magazin der Deutschen Krebshilfe vom
 Seite 1/5 in vivo -- Das Magazin der Deutschen Krebshilfe vom 10.06.2008 Expertengespräch zum Thema Magenkrebs Und zu diesem Thema begrüße ich jetzt Privatdozent Dr. Markus Möhler, Oberarzt der ersten
Seite 1/5 in vivo -- Das Magazin der Deutschen Krebshilfe vom 10.06.2008 Expertengespräch zum Thema Magenkrebs Und zu diesem Thema begrüße ich jetzt Privatdozent Dr. Markus Möhler, Oberarzt der ersten
RASTERZEUGNIS GASTROENTEROLOGIE UND HEPATOLOGIE
 An die Ärztekammer RASTERZEUGNIS FÜR DIE AUSBILDUNG IN EINEM ADDITIVFA C H GASTROENTEROLOGIE UND HEPATOLOGIE IM HAUPTFACH INNERE MEDIZIN Herr/Frau geboren am hat sich gemäß den Bestimmungen des Ärztegesetz
An die Ärztekammer RASTERZEUGNIS FÜR DIE AUSBILDUNG IN EINEM ADDITIVFA C H GASTROENTEROLOGIE UND HEPATOLOGIE IM HAUPTFACH INNERE MEDIZIN Herr/Frau geboren am hat sich gemäß den Bestimmungen des Ärztegesetz
DEUTSCHE GESELLSCHAFT FÜR KARDIOLOGIE HERZ- UND KREISLAUFFORSCHUNG e.v. German Cardiac Society
 Die Herz-Magnet-Resonanz-Tomographie kann Kosten um 50% senken gegenüber invasiven Tests im Rahmen der Abklärung und Behandlung von Patienten mit Verdacht auf eine koronare Herzkrankheit: Resultate von
Die Herz-Magnet-Resonanz-Tomographie kann Kosten um 50% senken gegenüber invasiven Tests im Rahmen der Abklärung und Behandlung von Patienten mit Verdacht auf eine koronare Herzkrankheit: Resultate von
Aufklärung über Dilatation/Stenteinlage
 Aufklärung über Dilatation/Stenteinlage Sehr geehrte Patientin, sehr geehrter Patient, Bei Ihnen ist eine Dilatation, allenfalls auch eine Stenteinlage, vorgesehen. Diese Massnahme(n) soll(en) im Rahmen
Aufklärung über Dilatation/Stenteinlage Sehr geehrte Patientin, sehr geehrter Patient, Bei Ihnen ist eine Dilatation, allenfalls auch eine Stenteinlage, vorgesehen. Diese Massnahme(n) soll(en) im Rahmen
Die Periduralkatheter-Therapie nach SALIM. Eine neue Methode der minimalinvasiven Behandlung von Bandscheibenvorfällen
 Seite1 Die Periduralkatheter-Therapie nach SALIM Eine neue Methode der minimalinvasiven Behandlung von Bandscheibenvorfällen Rückenschmerzen aufgrund von Wirbelsäulenerkrankungen gehören zu den häufigsten
Seite1 Die Periduralkatheter-Therapie nach SALIM Eine neue Methode der minimalinvasiven Behandlung von Bandscheibenvorfällen Rückenschmerzen aufgrund von Wirbelsäulenerkrankungen gehören zu den häufigsten
Non users after Cochlear Implantation in Single Sided Deafness
 Non users after Cochlear Implantation in Single Sided Deafness W. Pethe*, J. Langer*, S. Lissel**, K. Begall* *HNO-Klinik, AMEOS Klinikum Halberstadt **Cochlear Implant Rehabilitationszentrum Sachsen-Anhalt
Non users after Cochlear Implantation in Single Sided Deafness W. Pethe*, J. Langer*, S. Lissel**, K. Begall* *HNO-Klinik, AMEOS Klinikum Halberstadt **Cochlear Implant Rehabilitationszentrum Sachsen-Anhalt
Das Fast Track Konzept
 Das Fast Track Konzept DGKS Maria Weiß, Innsbruck 1.Juni 2007 Unser Krankenhaus: Chirurgische Abteilung Schwerpunkt: Bauchchirurgie Interne Abteilung Schwerpunkt: Gastroenterologie, Onkologie, allgem.
Das Fast Track Konzept DGKS Maria Weiß, Innsbruck 1.Juni 2007 Unser Krankenhaus: Chirurgische Abteilung Schwerpunkt: Bauchchirurgie Interne Abteilung Schwerpunkt: Gastroenterologie, Onkologie, allgem.
Franke & Bornberg award AachenMünchener private annuity insurance schemes top grades
 Franke & Bornberg award private annuity insurance schemes top grades Press Release, December 22, 2009 WUNSCHPOLICE STRATEGIE No. 1 gets best possible grade FFF ( Excellent ) WUNSCHPOLICE conventional annuity
Franke & Bornberg award private annuity insurance schemes top grades Press Release, December 22, 2009 WUNSCHPOLICE STRATEGIE No. 1 gets best possible grade FFF ( Excellent ) WUNSCHPOLICE conventional annuity
MIC * & MIC-KEY * Einführsets DIE EFFIZIENTE LÖSUNG FÜR DIE ENTERALE ERNÄHRUNG
 DIE EFFIZIENTE LÖSUNG FÜR DIE ENTERALE ERNÄHRUNG DIE EFFIZIENTE LÖSUNG FÜR DIE ENTERALE ERNÄHRUNG INTUITIV ANWENDBAR Ein praktisches Set erleichtert die Platzierung eines breiten Spektrums an MIC * & MIC-KEY
DIE EFFIZIENTE LÖSUNG FÜR DIE ENTERALE ERNÄHRUNG DIE EFFIZIENTE LÖSUNG FÜR DIE ENTERALE ERNÄHRUNG INTUITIV ANWENDBAR Ein praktisches Set erleichtert die Platzierung eines breiten Spektrums an MIC * & MIC-KEY
VAC eine neue Therapieoption bei enteralen Fisteln?
 VAC eine neue Therapieoption bei enteralen Fisteln? Dr. med. Ch. Weiher SRH Waldklinikum Gera / Klinik für allgemeine, viszerale und Kinderchirurgie Enterale Fisteln = schwere Komplikation nach abdominellen
VAC eine neue Therapieoption bei enteralen Fisteln? Dr. med. Ch. Weiher SRH Waldklinikum Gera / Klinik für allgemeine, viszerale und Kinderchirurgie Enterale Fisteln = schwere Komplikation nach abdominellen
Wann Regelversorgung, wann SAPV? Qualitätszirkel Pflege
 Wann Regelversorgung, wann SAPV? 25.11.2015 Qualitätszirkel Pflege Zielsetzung der Palliative Care Symptomkontrolle und -behandlung in der Umgebung der Wahl des Betroffenen (ambulant, stationär, zu Hause,
Wann Regelversorgung, wann SAPV? 25.11.2015 Qualitätszirkel Pflege Zielsetzung der Palliative Care Symptomkontrolle und -behandlung in der Umgebung der Wahl des Betroffenen (ambulant, stationär, zu Hause,
Welche Untersuchungen führt der Urologe bei Verdacht auf einen Hodentumor durch?
 Hodenkrebs Was ist ein Hodentumor, was ist Hodenkrebs? Ein Hodentumor ist ein in der Regel bösartiges Geschwulst (Tumor) im Hoden, der potentiell über den Blut oder Lymphweg Tochtergeschwulste (Metastasen)
Hodenkrebs Was ist ein Hodentumor, was ist Hodenkrebs? Ein Hodentumor ist ein in der Regel bösartiges Geschwulst (Tumor) im Hoden, der potentiell über den Blut oder Lymphweg Tochtergeschwulste (Metastasen)
Vom unklaren Symptomkomplex zur ganzheitlichen Diagnose
 Morbus Fabry - Niereninsuffizienz Kardiomyopathie Neurologische Störungen - Vom unklaren Sympto Morbus Fabry Niereninsuffizienz Kardiomyopathie Neurologische Störungen Vom unklaren Symptomkomplex zur ganzheitlichen
Morbus Fabry - Niereninsuffizienz Kardiomyopathie Neurologische Störungen - Vom unklaren Sympto Morbus Fabry Niereninsuffizienz Kardiomyopathie Neurologische Störungen Vom unklaren Symptomkomplex zur ganzheitlichen
Mehr Energie bei der Krebstherapie
 Mehr Energie bei der Krebstherapie Ein Ernährungsratgeber für Krebspatienten und ihre Angehörigen Welche Rolle spielt eine ausreichende Ernährung bei der Krebstherapie? Unsere Nahrung, die wir täglich
Mehr Energie bei der Krebstherapie Ein Ernährungsratgeber für Krebspatienten und ihre Angehörigen Welche Rolle spielt eine ausreichende Ernährung bei der Krebstherapie? Unsere Nahrung, die wir täglich
PALLIATIVBETREUUNG GESTERN HEUTE - MORGEN HERBERT WATZKE ABTEILUNG FÜR PALLIATIVMEDIZIN MEDIZINISCHE UNIVERSITÄT UND ALLGEMEINES KRANKENHAUS WIEN WIEN
 PALLIATIVBETREUUNG GESTERN HEUTE - MORGEN HERBERT WATZKE ABTEILUNG FÜR PALLIATIVMEDIZIN MEDIZINISCHE UNIVERSITÄT UND ALLGEMEINES KRANKENHAUS WIEN WIEN WAS IST EIGENTLICH LEBENSQUALITÄT DAS CALMAN GAP ERWARTUNG
PALLIATIVBETREUUNG GESTERN HEUTE - MORGEN HERBERT WATZKE ABTEILUNG FÜR PALLIATIVMEDIZIN MEDIZINISCHE UNIVERSITÄT UND ALLGEMEINES KRANKENHAUS WIEN WIEN WAS IST EIGENTLICH LEBENSQUALITÄT DAS CALMAN GAP ERWARTUNG
Bürgerforum Guter Darm; schlechter Darm Wie sieht s aus?! Dr. med. Max Kaplan Präsident der Bayerischen Landesärztekammer (BLÄK)
 Grußwort Bürgerforum Guter Darm; schlechter Darm Wie sieht s aus?! Dr. med. Max Kaplan Präsident der Bayerischen Landesärztekammer (BLÄK) am 15. Juli 2011 im PresseClub Nürnberg Es gilt das gesprochene
Grußwort Bürgerforum Guter Darm; schlechter Darm Wie sieht s aus?! Dr. med. Max Kaplan Präsident der Bayerischen Landesärztekammer (BLÄK) am 15. Juli 2011 im PresseClub Nürnberg Es gilt das gesprochene
ERFAHRUNGEN MIT DER MRI-GESTEUERTEN PROSTATABIOPSIE IN DER RE-BIOPSIE
 Fehr J.-L., Möckel C., Hailemariam S. 2, Haldemann R. 3, Koch E. 3, Porcellini B. 3 Uroviva Zentrum für Zentrum Urologie für Urologie Hirslanden, Hirslanden, Klinik Hirslanden, Klinik Hirslanden, Zürich,
Fehr J.-L., Möckel C., Hailemariam S. 2, Haldemann R. 3, Koch E. 3, Porcellini B. 3 Uroviva Zentrum für Zentrum Urologie für Urologie Hirslanden, Hirslanden, Klinik Hirslanden, Klinik Hirslanden, Zürich,
Die Bedeutung neurowissenschaftlicher Erkenntnisse für die Werbung (German Edition)
 Die Bedeutung neurowissenschaftlicher Erkenntnisse für die Werbung (German Edition) Lisa Johann Click here if your download doesn"t start automatically Download and Read Free Online Die Bedeutung neurowissenschaftlicher
Die Bedeutung neurowissenschaftlicher Erkenntnisse für die Werbung (German Edition) Lisa Johann Click here if your download doesn"t start automatically Download and Read Free Online Die Bedeutung neurowissenschaftlicher
Wer bin ich - und wenn ja wie viele?: Eine philosophische Reise. Click here if your download doesn"t start automatically
 Wer bin ich - und wenn ja wie viele?: Eine philosophische Reise Click here if your download doesn"t start automatically Wer bin ich - und wenn ja wie viele?: Eine philosophische Reise Wer bin ich - und
Wer bin ich - und wenn ja wie viele?: Eine philosophische Reise Click here if your download doesn"t start automatically Wer bin ich - und wenn ja wie viele?: Eine philosophische Reise Wer bin ich - und
Zurich Open Repository and Archive. Anatomie von Kommunikationsrollen. Methoden zur Identifizierung von Akteursrollen in gerichteten Netzwerken
 University of Zurich Zurich Open Repository and Archive Winterthurerstr. 190 CH-8057 Zurich http://www.zora.uzh.ch Year: 2008 Anatomie von Kommunikationsrollen. Methoden zur Identifizierung von Akteursrollen
University of Zurich Zurich Open Repository and Archive Winterthurerstr. 190 CH-8057 Zurich http://www.zora.uzh.ch Year: 2008 Anatomie von Kommunikationsrollen. Methoden zur Identifizierung von Akteursrollen
Harry gefangen in der Zeit Begleitmaterialien
 Episode 011 Grammar 1. Plural forms of nouns Most nouns can be either singular or plural. The plural indicates that you're talking about several units of the same thing. Ist das Bett zu hart? Sind die
Episode 011 Grammar 1. Plural forms of nouns Most nouns can be either singular or plural. The plural indicates that you're talking about several units of the same thing. Ist das Bett zu hart? Sind die
Ein Stern in dunkler Nacht Die schoensten Weihnachtsgeschichten. Click here if your download doesn"t start automatically
 Ein Stern in dunkler Nacht Die schoensten Weihnachtsgeschichten Click here if your download doesn"t start automatically Ein Stern in dunkler Nacht Die schoensten Weihnachtsgeschichten Ein Stern in dunkler
Ein Stern in dunkler Nacht Die schoensten Weihnachtsgeschichten Click here if your download doesn"t start automatically Ein Stern in dunkler Nacht Die schoensten Weihnachtsgeschichten Ein Stern in dunkler
Patienteninformation. Leberoperation
 Patienteninformation Leberoperation Ambulante Vorbereitung und Eintritt zur Operation Ambulante Sprechstunde In der ambulanten chirurgischen Sprechstunde wird die Operation mit Ihnen besprochen und Sie
Patienteninformation Leberoperation Ambulante Vorbereitung und Eintritt zur Operation Ambulante Sprechstunde In der ambulanten chirurgischen Sprechstunde wird die Operation mit Ihnen besprochen und Sie
Quality and Experience
 Quality and Experience ASEPT Drainage System ASEPT Pleural/Peritoneal Drainage System ASEPT Drainage Kits (600 ml + 000 ml) ASEPT Drainage Kits L (600 ml + 000 ml + 3000 ml) Zubehör Die Drainage rezidiver
Quality and Experience ASEPT Drainage System ASEPT Pleural/Peritoneal Drainage System ASEPT Drainage Kits (600 ml + 000 ml) ASEPT Drainage Kits L (600 ml + 000 ml + 3000 ml) Zubehör Die Drainage rezidiver
Wie man heute die Liebe fürs Leben findet
 Wie man heute die Liebe fürs Leben findet Sherrie Schneider Ellen Fein Click here if your download doesn"t start automatically Wie man heute die Liebe fürs Leben findet Sherrie Schneider Ellen Fein Wie
Wie man heute die Liebe fürs Leben findet Sherrie Schneider Ellen Fein Click here if your download doesn"t start automatically Wie man heute die Liebe fürs Leben findet Sherrie Schneider Ellen Fein Wie
Therapeutische Maßnahmen am Lebensende. Dr. Johann Zoidl Palliativstation
 Therapeutische Maßnahmen am Lebensende Dr. Johann Zoidl Palliativstation Begriffsklärung Θεραπεία: Dienen, Achtungsbezeigung, mit Aufmerksamkeit behandeln, Pflegen, Heilung. Lebensende A prospective cohort
Therapeutische Maßnahmen am Lebensende Dr. Johann Zoidl Palliativstation Begriffsklärung Θεραπεία: Dienen, Achtungsbezeigung, mit Aufmerksamkeit behandeln, Pflegen, Heilung. Lebensende A prospective cohort
S3-Leitlinie Exokrines Pankreaskarzinom : Empfehlung für die Kombinationstherapie mit Tarceva
 S3-Leitlinie Exokrines Pankreaskarzinom : Empfehlung für die Kombinationstherapie mit Tarceva München (20. Mai 2008) - Die Zulassung von Erlotinib (Tarceva ) in der Indikation Pankreaskarzinom gilt als
S3-Leitlinie Exokrines Pankreaskarzinom : Empfehlung für die Kombinationstherapie mit Tarceva München (20. Mai 2008) - Die Zulassung von Erlotinib (Tarceva ) in der Indikation Pankreaskarzinom gilt als
Cycling. and / or Trams
 Cycling and / or Trams Experiences from Bern, Switzerland Roland Pfeiffer, Departement for cycling traffic, City of Bern Seite 1 A few words about Bern Seite 2 A few words about Bern Capital of Switzerland
Cycling and / or Trams Experiences from Bern, Switzerland Roland Pfeiffer, Departement for cycling traffic, City of Bern Seite 1 A few words about Bern Seite 2 A few words about Bern Capital of Switzerland
in vivo -- Das Magazin der Deutschen Krebshilfe vom
 Seite 1/5 in vivo -- Das Magazin der Deutschen Krebshilfe vom 11.11.2008 Expertengespräch zum Thema Leberkrebs Und zu diesem Thema begrüße ich jetzt Prof. Dr. Michael Manns, Direktor der Klinik für Gastroenterologie,
Seite 1/5 in vivo -- Das Magazin der Deutschen Krebshilfe vom 11.11.2008 Expertengespräch zum Thema Leberkrebs Und zu diesem Thema begrüße ich jetzt Prof. Dr. Michael Manns, Direktor der Klinik für Gastroenterologie,
Screening und Assessment des Ernährungsstatus: Schwerpunkt Mangelernährung
 Screening und Assessment des Ernährungsstatus: Schwerpunkt Mangelernährung O. Galvan, M. Joannidis Univ.-HNO-Klinik Univ.-Klinik für Innere Medizin www.ake-nutrition.at O. Galvan 2005 1 Auszug aus den
Screening und Assessment des Ernährungsstatus: Schwerpunkt Mangelernährung O. Galvan, M. Joannidis Univ.-HNO-Klinik Univ.-Klinik für Innere Medizin www.ake-nutrition.at O. Galvan 2005 1 Auszug aus den
Einwilligungsunfähige Patienten in der Notfallmedizin
 Einwilligungsunfähige Patienten in der Notfallmedizin Michael-Jürgen Polonius Im Rahmen des mir gestellten Themas werde ich mich nicht auf das Glatteis der Jurisprudenz begeben. Ich will vielmehr die folgenden
Einwilligungsunfähige Patienten in der Notfallmedizin Michael-Jürgen Polonius Im Rahmen des mir gestellten Themas werde ich mich nicht auf das Glatteis der Jurisprudenz begeben. Ich will vielmehr die folgenden
Ärztlicher Leiter: Prof. Dr. P. A. Fasching
 Pertuzumab in First Line Treatment of HER2-positive metastatic breast Cancer patients: A cohort study of patients treated either with docetaxel and EudraCT 2015-003157-17, UKT-FFG-2015-II, SEN2015-02,
Pertuzumab in First Line Treatment of HER2-positive metastatic breast Cancer patients: A cohort study of patients treated either with docetaxel and EudraCT 2015-003157-17, UKT-FFG-2015-II, SEN2015-02,
VDD Symposium Expertentreff Onkologie. Krefeld
 Ernährung 2012 11. Dreiländertagung der Deutschen Gesellschaft für Ernährungsmedizin e.v. (DGEM), der Österreichischen Arbeitsgemeinschaft Klinische Ernährung (AKE) und der Gesellschaft für Klinische Ernährung
Ernährung 2012 11. Dreiländertagung der Deutschen Gesellschaft für Ernährungsmedizin e.v. (DGEM), der Österreichischen Arbeitsgemeinschaft Klinische Ernährung (AKE) und der Gesellschaft für Klinische Ernährung
Aus FanLiebe zu Tokio Hotel: von Fans fã¼r Fans und ihre Band
 Aus FanLiebe zu Tokio Hotel: von Fans fã¼r Fans und ihre Band Click here if your download doesn"t start automatically Aus FanLiebe zu Tokio Hotel: von Fans fã¼r Fans und ihre Band Aus FanLiebe zu Tokio
Aus FanLiebe zu Tokio Hotel: von Fans fã¼r Fans und ihre Band Click here if your download doesn"t start automatically Aus FanLiebe zu Tokio Hotel: von Fans fã¼r Fans und ihre Band Aus FanLiebe zu Tokio
