Die operative Behandlung der Azetabulum-T-Fraktur über eine chirurgische Hüftluxation oder einen Stoppa-Zugang
|
|
|
- Bertold Heidrich
- vor 5 Jahren
- Abrufe
Transkript
1 Operative Orthopädie und Traumatologie Die operative Behandlung der Azetabulum-T-Fraktur über eine chirurgische Hüftluxation oder einen Stoppa-Zugang Moritz Tannast, Klaus-Arno Siebenrock 1 Zusammenfassung Operationsziel Anatomische Reposition und stabile Osteosynthese mit weichteilschonenden Zugängen. Indikationen Dislozierte Azetabulum-T-Frakturen. Chirurgische Hüftluxation: Bei größerer Dislokation des hinteren Pfeilers im Vergleich zum vorderen Pfeiler, transtektalen Frakturen, zusätzlichen intraartikulären Fragmenten, Gelenkimpaktion. Stoppa-Zugang: Bei größerer Dislokation des vorderen Pfeilers im Vergleich zum hinteren Pfeiler. Bei schwieriger Reposition sind u.u. zwei Zugänge notwendig. Kontraindikationen Alter der Frakturen > 15 Tage (dann eher klassischer ilio inguinaler oder erweiterter iliofemoraler Zugang). Stoppa-Zugang: Suprapubischer Blasenkatheter und abdominale Problematik, z.b. nach Laparotomie aufgrund viszeraler Verletzungen (dann eher klassischer ilioinguinaler Zugang). Operationstechnik Chirurgische Hüftluxation: Seitenlage. Gerade laterale Inzision über Trochanter major und Spalten des Gibson-Intervalls. Digastrische Trochanterosteotomie unter Schonung der Arteria circumflexa femoris medialis. Eröffnung des Intervalls zwischen Musculus piriformis und Musculus gluteus minimus. Z-förmige Kapsulotomie. Luxation des Femurkopfes. Reposition des hinteren Pfeilers und Osteosynthese mit einer Rekonstruktionsplatte über dem dorsalen Pfeiler. Reposition des vorderen Pfeilers und Fixation mit Zugschraube in Richtung des oberen Schambeinasts. Stoppa-Zugang: Rückenlage. Pfannenstiel-Inzision, Längsspalten der Rektusscheide. Spalten des Musculus rectus abdominis. Stumpfe Eröffnung des Retzius-Raums. Ligatur einer allfälligen Corona mortis. Stumpfe Präparation der quadrilateralen Fläche und des vorderen Pfeilers. Reposition des vorderen Pfeilers und Fixation mit einer Rekonstruktionsplatte. Fixation des hinteren Pfeilers über Schrauben. Falls notwendig, zusätzliche Eröffnung des ersten Fensters des klassischen ilioinguinalen Zugangs. Weiterbehandlung Während der Hospitalisation regelmäßige Behandlung auf der passiven Bewegungsschiene mit maximal 90 Flexion. Nach chirurgischer Hüftluxation keine aktive Abduktion, keine passive Adduktion über die Mittellinie mit Überkreuzen der Beine, kein Heben des gestreckten Beins kg Teilbelastung an zwei Unterarmgehstöcken während 8 Wochen. Anschließend erste klinische und radiologische Nachkontrolle und je nach Befund schrittweiser Übergang zur Vollbelastung. Thromboseprophylaxe bis zur Vollbelastung. Ergebnisse 17 Patienten mit einem mittleren Nachuntersuchungszeitraum von 3,2 Jahren. Zehn Patienten wurden via chirurgische Hüftluxation, zwei über Stoppa-Zugang und fünf über einen kombinierten oder alternativen Zugang operiert. Anatomische Reposition gemäß Matta-Kriterien bei zehn der zwölf Patienten (83%) ohne primäre endoprothetische Versorgung. Mittlere Operationszeit 3,3 h für chirurgische Hüftluxation und 4,2 h für Stoppa-Zugang. Komplikationen umfassten eine verzögerte Trochanterheilung, heterotope Ossifikationen Grad II III nach Brooker bei einem Patienten sowie einen sekundären Repositionsverlust. Es wurden keine Hüftkopfnekrosen beobachtet. Bei zwei Patienten musste im Verlauf trotz anatomischer Rekonstruktion des Gelenks aufgrund einer sekundären Koxarthrose eine Hüfttotalprothese implantiert werden. Schlüsselwörter Azetabulumfraktur T-Fraktur Chirurgische Hüftluxation Stoppa-Zugang Oper Orthop Traumatol 2009;21: DOI /s Klinik und Poliklinik für Orthopädische Chirurgie, Inselspital, Universität Bern, Schweiz. 251
2 Operative Treatment of T-Type Fractures of the Acetabulum via Surgical Hip Dislocation or Stoppa Approach Abstract Objective Anatomic reduction and stable fixation by means of tissue-preserving surgical approaches. Indications Displaced acetabular fractures. Surgical hip dislocation approach with larger displacement of the posterior column in comparison to the anterior column, transtectal fractures, additional intraarticular fragments, marginal impaction. Stoppa approach with larger displacement of the anterior column in comparison to the posterior column. A combined approach might be necessary with difficult reduction. Contraindications Fractures > 15 days (then ilioinguinal or extended iliofemoral approaches). Suprapubic catheters and abdominal problems (e.g., previous laparotomy due to visceral injuries) with Stoppa approach (then switch to classic ilioinguinal approach). Surgical Technique Surgical hip dislocation: lateral decubitus position. Straight lateral incision centered over the greater trochanter. Entering of the Gibson interval. Digastric trochanteric osteotomy with protection of the medial circumflex femoral artery. Opening of the interval between the piriformis and the gluteus minimus muscle. Z-shaped capsulotomy. Dislocation of the femoral head. Reduction and fixation of the posterior column with plate and screws. Fixation of the anterior column with a lag screw in direction of the superior pubic ramus. Stoppa approach: supine position. Incision according to Pfannenstiel. Longitudinal splitting of the anterior portion of the rectus sheet and the rectus abdominis muscle. Blunt dissection of the space of Retzius. Ligation of the corona mortis, if present. Blunt dissection of the quadrilateral plate and the anterior column. Reduction of the anterior column and fixation with a reconstruction plate. Fixation of the posterior column with lag screws. If necessary, the first window of the ilioinguinal approach can be used for reduction and fixation of the posterior column. Postoperative Management During hospital stay, intensive mobilization of the hip joint using a continuous passive motion machine with a maximum flexion of 90. No active abduction and passive adduction over the body s midline, if a surgical dislocation was performed. Maximum weight bearing kg for 8 weeks. Then, first clinical and radiographic follow-up. Deep venous thrombosis prophylaxis for 8 weeks postoperatively. Results 17 patients with a mean follow-up of 3.2 years. Ten patients were operated via surgical hip dislocation, two patients with a Stoppa approach, and five using a combined or alternative approach. Anatomic reduction was achieved in ten of the twelve patients (83%) without primary total hip arthroplasty. Mean operation time 3.3 h for surgical hip dislocation and 4.2 h for the Stoppa approach. Complications comprised one delayed trochanteric union, one heterotopic ossification, and one loss of reduction. There were no cases of avascular necrosis. In two patients, a total hip arthroplasty was performed due to the development of secondary hip osteoarthritis. Key Words Acetabular fracture T-type Surgical hip dislocation Stoppa approach Vorbemerkungen Eine T-Fraktur des Azetabulums findet sich in etwa 3 12% aller Azetabulumfrakturen. Sie ist definiert als eine transversale Azetabulumfraktur in Verbindung mit einem vertikalen Frakturspalt, welcher den vorderen vom hinteren Pfeiler separiert. Obwohl beide Pfeiler frakturiert sind, unterscheidet sich die T-Fraktur per definitionem von einer Zwei-Pfeiler-Fraktur dadurch, dass noch ein Teil der azetabulären Gelenkfläche im stabilen Verbund mit dem iliakalen Beckenring steht. Abhängig von der Höhe der transversalen Frakturlinie unterscheidet man eine transtektale (ca. 27%), eine juxtatektale (ca. 45%) und eine infratektale (ca. 28%) Fraktur (Abbildung 1a). Der vertikale Spaltbruch (Abbildung 1b) läuft in den meisten Fällen durch das Foramen obturatum (ca. 62%), selten anterior durch den Ramus inferior ossis pubis (ca. 18%) oder posterior durch das Tuber ischiadicum (ca. 20%), wobei dieser Anteil der Fraktur auch inkomplett sein kann. Konventionell radiologisch zeigt sich in der Beckenübersichtsaufnahme (Abbildungen 2a bis 2c) eine Unterbrechung der ilioischialen und iliopektinealen Linie 252
3 Abbildungen 1a und 1b a) Klassifikation der transversalen Frakturkomponente der Azetabulum-T-Fraktur. Die transtektale Fraktur verläuft durch die Facies lunata des Azetabulumsdachs. Die juxtatektale Fraktur verläuft durch den kranialen Anteil der Fossa acetabuli. Die infratektale Fraktur schneidet den inferioren Anteil des Vorder- und Hinterhorns. b) Je nach Richtung des T-Stiels wird eine anteriore, vertikale und posteriore T-Fraktur unterschieden. Dabei können die Frakturen auch inkomplett sein. a Transtektal Juxtatektal Infratektal b Posteriore T-Fraktur Vertikale T-Fraktur Anteriore T-Fraktur Abbildungen 2a bis 2d a) Radiologische Präsentation einer Azetabulum-T-Fraktur bei einer 33-jährigen Frau. Die ilioischiale und die iliopektineale Linie sind unterbrochen. b) Obturatoraufnahme: Der vertikale Stiel des T verläuft durch das Foramen obturatum. c) Die Überkreuzung des vorderen und hinteren Pfeilers ist auf der Alaaufnahme ansatzweise zu erkennen. d) Die transversale Komponente verläuft in der axialen Schichtung der Computertomographie in anteroposteriorer Richtung. a b c d sowie der Kontur des Foramen obturatum, außer dann, wenn der Stiel des T posterior durch das Tuber ischiadicum verläuft. Falls die vertikale Frakturlinie konventionell radiologisch nicht sicher identifiziert werden kann, sind folgende indirekte Zeichen hilfreich: 1. Überlappung der inferioren Fragmente beider Säulen im anteroposterioren Strahlengang, 2. Dislokation der Tränenfigur relativ zur ilioischialen Linie und 3. eine X-förmige Überlappung beider Säulen auf der Alaaufnahme (Abbildung 2c). Im Computertomogramm verläuft die Frakturlinie der transversalen Komponente in den axialen Schichten typischerweise in anteroposteriorer Richtung (Abbildung 2d). Differentialdiagnostisch muss die posteriore T-Fraktur von einer transversalen Fraktur mit Beteiligung der Hinterwand unterschieden werden. Der Unterschied besteht darin, dass Frakturen der Hinterwand nicht bis in die quadrilaterale Fläche oder die Fossa acetabuli reichen und der inferiore Schambeinast intakt bleibt (Abbildungen 3a und 3b). 253
4 Abbildungen 3a und 3b Differentialdiagnose zwischen einer posterioren T-Fraktur und einer transversalen Azetabulumfraktur mit Beteiligung der Hinterwand (links dreidimensionales Schema; rechts zweidimensionale Präsentation analog einem axialen CT-Schnitt). a) Relativ vertikal orientierte posteriore T-Fraktur. b) Posteriore T-Fraktur. (Position C: Transversale Azetabulumfraktur mit Beteiligung der Hinterwand.) a b Azetabulum-T-Frakturen sind meist durch ein Hochenergietrauma bedingt und daher häufig mit einer zentralen Dislokation des Femurkopfes kombiniert. Der dadurch oft auftretende Knorpelschaden sowie die schwierige operative Rekonstruktion des Gelenks tragen dazu bei, dass die azetabulären T-Frakturen die schlechteste Prognose aller Azetabulumfrakturen haben. Um den sekundären postakzidentellen Schaden zu minimieren, sollte bei stark dislozierten Frakturen bis zur definitiven Versorgung eine Extension (Weichteilextension oder suprakondyläre Extension) angelegt werden. Das Problem der Frakturversorgung liegt darin, dass der vordere vom hinteren Pfeiler komplett separiert ist. Die technische Schwierigkeit besteht darin, eine Reposition des vorderen Pfeilers über einen hinteren Zugang oder eine Reposition des hinteren Pfeilers über einen vorderen Zugang zu erreichen. In der klassischen Literatur wird hierfür entweder ein Kocher-Langenbeck- Zugang, ein ilioinguinaler Zugang, eine Kombination der beiden oder ein erweiterter iliofemoraler Zugang verwendet. Wir beschreiben zwei weichteilschonende Modifikationen der bisherigen Zugänge für die Osteosynthese von Azetabulum-T-Frakturen: die chirurgische Hüftluxation und den Stoppa-Zugang. Gegebenenfalls können beide Zugänge auch kombiniert werden. Die chirurgische Hüftluxation als Zugang der Wahl wurde 2001 von Ganz et al. [2] beschrieben und erstmals von Siebenrock et al. für die Behandlung von Azetabulumfrakturen in einer Publikation zusammengefasst [7]. Diese Technik erlaubt die gefahrlose Luxation des Hüftkopfes mit einer vollständigen intraartikulären Visualisierung sowie einen zusätzlichen Zugang zum vorderen Azetabulum, was mit dem traditionellen Kocher- Langenbeck-Zugang nicht möglich ist. Für einige spezielle Indikationen kann auch der Stoppa-Zugang als intrapelviner Zugang verwendet werden, welcher zum ersten Mal 1994 von Cole & Bolhofner beschrieben wurde [1]. Operationsprinzip und -ziel Anatomische Reposition der Gelenkfragmente der Hüftpfanne und Stabilisierung mit (Zug-)Schrauben und Platten über einen posterioren Zugang mit chirurgischer Hüftluxation und/oder über einen anterioren Zugang (Stoppa-Zugang). Die Wahl des Zugangs richtet sich nach dem Ausmaß der Dislokation der Pfeiler: Chirurgische Hüftluxation bei stark disloziertem hinterem Pfeiler, Verwendung des Stoppa-Zugangs bei stark disloziertem vorderem Pfeiler (Abbildung 4). 254
5 Abbildung 4 Die Wahl des Zugangs richtet sich nach dem Ausmaß der Dislokation. Eine überwiegende Dislokation des vorderen Pfeilers (Pfeil) mit einer Frakturöffnung nach ventral erfordert meist einen ventralen Stoppa-Zugang. Für eine vorwiegende Dislokation des hinteren Pfeilers mit einer Frakturöffnung nach dorsal (Pfeile) wird ein Zugang via chirurgische Hüftluxation empfohlen. Vorteile Chirurgische Hüftluxation Schonender intermuskulärer Zugang. Direkte intraartikuläre Visualisierung der gesamten azetabulären und femoralen Gelenkfläche. Zugang zur gesamten dorsalen Säule und zum kranialen Anteil des Azetabulums. Zusätzlich Zugang zur Vorderwand und zum vorderen Pfeiler. Möglichkeit der Refixation des Labrums. Möglichkeit der Therapie von Verletzungen des Femurkopfes. Möglichkeit der anatomischen Reposition bei zusätzlich impaktiertem Domfragment. Möglichkeit der Implantation einer primären Hüftprothese über denselben Zugang. Direkter visueller Ausschluss einer intraartikulären Schraubenlage. Stoppa-Zugang Schnelle Rehabilitation. Relativ einfache und sichere chirurgische Präparation des Zugangs. Weniger invasiv als der klassische ilioinguinale Zugang oder der ausgedehnte iliofemorale Zugang. Einfacher Wundverschluss. Sehr geringe Tendenz zu heterotopen Ossifikationen. Keine Verletzungsgefahr des Nervus ischiadicus sowie des Nervus cutaneus femoris lateralis. Geringes Risiko einer Verletzung der großen iliakalen Gefäße. Kann zu einem vollständigen ilioinguinalen Zugang erweitert werden. Geringerer Blutverlust. Nachteile Chirurgische Hüftluxation Nur beschränkte Reposition des vorderen Pfeilers möglich. Trochanterosteotomie notwendig. Minimale Gefahr einer avaskulären Nekrose des Hüftkopfes. Stoppa-Zugang Teilweise schwierige Osteosynthese. Nur limitierte Reposition des hinteren Pfeilers möglich. Keine Objektivierung des intraartikulären Schadens. Keine Möglichkeit der gleichzeitigen primären Prothesenimplantation über denselben Zugang. Indikationen Chirurgische Hüftluxation Größere Dislokation des hinteren im Vergleich zum vorderen Pfeiler mit nach posterior offenem transversalem Frakturspalt (s. Abbildung 4). Minimale Dislokation des vorderen Pfeilers; die Stabilisierung des vorderen Pfeilers mit Zugschrauben ist möglich. Je kranialer die transversale Komponente der T-Fraktur, desto eher sollte ein posteriorer Zugang mit chirurgischer Luxation des Hüftgelenks zur anatomischen Reposition in Erwägung gezogen werden. Stoppa-Zugang Minimale Dislokation des hinteren Pfeilers. Größere Dislokation des vorderen im Vergleich zum hinteren Pfeiler mit nach anterior offenem transversalem Frakturspalt (s. Abbildung 4). Kontraindikationen Chirurgische Hüftluxation Weit dislozierter vorderer Pfeiler. Stoppa-Zugang Abdominale Problematik, inbesondere Ileus oder begleitende Verletzungen. Alter der Fraktur > 15 Tage. 255
6 Transtektale Frakturlinie: Hier sollte eine chirurgische Hüftluxation als Zugang gewählt werden, um eine direkte Visualisierung der Reposition der Hauptbelastungszone zu gewährleisten. Suprapubischer Blasenkatheter. Patientenaufklärung Allgemeine Risiken Thrombose, Embolie, Wundinfektion, Hämatom. Bei relevantem Blutverlust Gabe von Blutkonserven. Entwicklung einer posttraumatischen Koxarthrose: T-Frakturen haben die schlechteste Prognose aller Azetabulumfrakturen. Mögliche Notwendigkeit von zwei chirurgischen Zugängen. Frakturen, die über zwei Zugänge angegangen werden müssen, sollten einzeitig operiert werden, da u.u. Osteosynthesematerial der zuerst rekonstruierten Säule eine anatomische Reposition der zweiten Säule behindern kann. Mögliche Notwendigkeit einer primären Hüftprothese, je nach Ausmaß des sichtbaren intraartikulären Schadens. Chirurgische Hüftluxation Neurapraxie des Nervus ischiadicus. Trochanterpseudarthrose. Heterotope Ossifikationen. Reithosendeformität des subkutanen Gewebes. Minimales Risiko einer iatrogenen Hüftkopfnekrose. Stoppa-Zugang Verletzung der Peritoneums oder der Harnblase. Neurapraxie des Nervus obturatorius. Entwicklung einer Inguinalhernie. Nachbehandlung Rasche postoperative Mobilisation in der passiven Bewegungsschiene zur Verhinderung von intraartikulären Adhäsionen. Hospitalisationsdauer ca Tage (bei Monotraumen). 8 Wochen Teilbelastung von 5 10 kg der betroffenen Extremität an zwei Unterarmgehstöcken mit Thromboseprophylaxe. Maximale Flexion 90. Nach chirurgischer Hüftluxation keine aktive Abduktion, keine passive Adduktion, kein Überkreuzen der Beine während den ersten 6 8 postoperativen Wochen. Wiederaufnahme der Arbeitstätigkeit je nach Aktivitätsgrad nach 2 4 Monaten. Das definitive Ergebnis hängt direkt mit dem Ausmaß des traumatischen intraartikulären Schadens und der Genauigkeit der anatomischen Rekonstruktion zusammen. Operationsvorbereitungen Standardröntgenbilder: Anteroposteriore Beckenübersicht, Ala- und Obturatoraufnahme. Die Abbildung der gesunden Gegenseite kann zu Vergleichszwecken sehr hilfreich sein. Präoperatives Computertomogramm mit dreidimensionalen Rekonstruktionen. Sorgfältige präoperative Planung des Zugangs, der Repositionstechniken und der anschließenden Os - teosynthese. Blasendauerkatheter. Rasur des Operationsgebiets. Perioperative Antibiotikaprophylaxe mit Cefuroxim (3 1 g i.v./tag), insgesamt 2 Tage postoperativ. Instrumentarium und Implantate Knochen-, Weichteil- und Bauchsieb. Oszillierende Säge. Eventuell röntgendurchlässiger Operationstisch. Bildverstärker oder intraoperatives Röntgen. Beckengrundinstrumentarium, Beckenrepositionsinstrumentarium, kolineare Repositionszange (Synthes GmbH, Eimattstraße 3, 4436 Oberdorf, Schweiz). Zusätzlich oder alternativ: Matta pelvic system (Stryker Osteonics SA, C.P. 916, 5 Ch. des Aulx, 1212 Grand-Lancy I, Schweiz). In den meisten Fällen genügen Kleinfragmentimplantate mit selbstschneidenden 3,5-mm-Kortikalisschrauben zur Fixation. 4,5-mm-Kortikalisschrauben und Kleinfragmentimplantate werden nur selten benötigt. Anästhesie und Lagerung Chirurgische Hüftluxation Allgemeinanästhie mit guter intraoperativer Relaxation. Seitenlage. Stoppa-Zugang Allgemeinanästhie mit guter intraoperativer Relaxation. Rückenlage. 256
7 Operationstechnik Abbildungen 5 bis 27 Offene Reposition und Osteosynthese via chirurgische Hüftluxation (Abbildungen 5 bis 18) Abbildung 5 Das gesamte Bein wird beweglich steril abgedeckt. Der Operateur steht dorsal des Patienten. Die Hautinzision verläuft lateral gerade zentriert über dem Trochanter major auf einer Länge von ca. 20 cm. 2. Assistenz Tunnelkissen 1. Assistenz Chirurg Abbildung 6 Proximal wird das Gibson-Intervall zwischen den Musculi glutei medius und maximus aufgesucht und gespalten. Als anatomische Landmarke dienen hierzu die Vasa perforantia, welche zwischen diesen beiden Muskeln verlaufen. Die Vasa perforantia werden derart präpariert, dass sie in einer Faszienschicht auf der Innenseite des Musculus gluteus maximus verlaufen. Distal wird die Fascia lata längs inzidiert, und nach Inzision der Bursa trochanterica wird der posteriore Anteil des Musculus gluteus medius und des Musculus vastus lateralis bei innenrotiertem Bein aufgesucht. Der Musculus vastus lateralis wird an seinem dorsalen Rand inzidiert und angehoben. M. gluteus med. Gibson- Intervall Trochanter major M. vastus lat. M. gluteus max. 257
8 Abbildung 7 Anschließend zeigt sich ein konstanter Trochanterast der Arteria circumflexa femoris medialis, welcher kranial des Musculus quadratus femoris und kaudal des Musculus triceps coxae verläuft. Danach erfolgt eine gerade oder Z-förmige Osteotomie des Trochanter major mit der oszillierenden Säge. Um eine zu mediale Osteotomie und dadurch eine Verletzung der Arteria circumflexa femoris medialis (arterielle Hauptversorgung des Femurkopfes) zu vermeiden, wird ein kleiner Streifen des dorsalen Sehnenanteils des Musculus gluteus medius zunächst am proximalen Femur belassen (Pfeil). Der distale Zielpunkt der Osteotomie liegt mediokaudal des Tuberculum innominatum. Der letzte Anteil der Kortikalis sollte anschließend mit geraden Meißeln kontrolliert frakturiert werden. Dies schafft ideale Referenzen für eine spätere anatomische Refixation. Nach der Osteo tomie können die belassenen Fasern des Musculus gluteus medius scharf durchtrennt werden, so dass sich das Trochanterfragment nach ventral verschieben lässt. M. gluteus med. Trochanter major M. quadratus fem. M. triceps coxae (M. gemellus sup., M. obturatorius int., M. gemellus inf.) M. vastus lat. A. circumflexa fem. med. (tiefer Ast) Abbildung 8 Der tiefe Ast der Arteria circumflexa femoris medialis ist durch die kleinen Außenrotatoren geschützt. Das Trochantermedaillon wird weiter nach ventral mobilisiert, indem die Musculi gluteus minimus und vastus lateralis von der darunterliegenden Kapsel und dem Knochen abgelöst werden. Von dorsal erscheint zuerst der Musculus piriformis und anschließend der Musculus gluteus minimus. M. gluteus minim. M. gluteus med. Capsula articularis M. quadratus fem. M. piriformis M. triceps coxae A. circumflexa fem. med. (tiefer Ast) Abbildung 9 Durch das Intervall zwischen dem Musculus gluteus minimus und dem Musculus piriformis wird die Gelenkkapsel präpariert. Capsula articularis Trochanter major M. quadratus fem. M. gluteus med. M. gluteus minim. M. piriformis A. circumflexa fem. med. (tiefer Ast) M. triceps coxae 258
9 Abbildung 10 Die Präparation der ventralen Gelenkkapsel wird durch Flexion und Außenrotation des Beins erleichtert. Außenrotation Abbildung 11 Die Gelenkkapsel wird Z-förmig eröffnet. Trochanter major Capsula articularis Flexion M. gluteus med. M. gluteus minim. M. piriformis Abbildung 12 Durch Außenrotation, Adduktion und Flexion kann nach Durchtrennung des Ligamentum capitis femoris mit einer gebogenen Schere der Femurkopf mit Hilfe eines Einzinkerhakens luxiert werden. 259
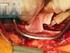
10 Abbildung 13 Zur Darstellung des Gelenks wird meist ein Retraktor über den vorderen Pfeiler eingesetzt und durch einen weiteren Retraktor in der Incisura acetabuli das Calcar femorale retrahiert. Der Zugang erlaubt eine vollständige Visualisierung der intraartikulären Frakturkonfiguration sowie eine Quantifizierung des Schadensmusters an Knorpel und Labrum. Trochanter major Capsula articularis M. gluteus med. M. gluteus minim. Fraktur Abbildung 14 Intraoperativer Situs bei luxierter Hüfte (gleiche Patientin wie in Abbildung 2). Blick auf die transtektale, vertikale T-Fraktur. Abbildungen 15a bis 15f Zunächst wird der hintere Pfeiler reponiert. Die Mobilisation der Fragmente erfolgt über Hebeln mit einem Raspatorium/Elevatorium oder über einen Distraktor, welche in die Frakturfläche eingeführt werden (a). Intraartikuläre Fragmente oder Debris werden entfernt und die Frakturflächen sorgfältig kürettiert. Je nach Frakturkonfiguration reponieren wir den hinteren Pfeiler mit axialem Zug am Bein, Weber-Klemmen (b, c) oder Matta-Repositionsklemmen. Ein Rotationsfehler des hinteren Pfeilers kann indirekt über eine Schanz-Schraube im Tuber ischiadicum korrigiert werden (d). Eine Kompression der Fraktur kann über zwei Schrauben erfolgen, die kranial und kaudal des Gelenkspalts verankert und mit einer Faraboeuf-Zange manipuliert werden können (e). Im Unterschied dazu kann man mit der Jungbluth-Zange, welche fix mit den verankerten Schrauben verbunden ist, zudem Torsion und allenfalls Distraktion ausüben (f). Die Reposition ist der entscheidende Schritt der Operation und die Voraussetzung für eine korrekte Fixation. a b c d e f 260
11 Abbildung 16 Der hintere Pfeiler kann mit Zugschrauben, anschließender Neutralisierungsplatte oder direkt über eine angebogene Rekonstruktionsplatte fixiert werden. Der vordere Pfeiler wird entweder direkt mit einem Einzinkerhaken oder durch Manipulationen mit einem Hohmann-Haken reponiert. Die Haken werden dabei über die vordere azetabuläre Lippe angesetzt. Mit einer nicht ganz vorkonturierten Platte kann zudem zusätzliche Kompression der Fragmente erreicht werden. Zugschraube von kraniodorsal in den vorderen Pfeiler Vorderer Pfeiler Rekonstruktionsplatte Luxierter Femurkopf Abbildung 17 Eine von kraniodorsal in den vorderen Pfeiler in Richtung des Schambeinasts eingebrachte Zug- oder Stellschraube fixiert diesen Teil der Fraktur. Eine intraartikuläre Perforation kann durch optische Kontrolle ausgeschlossen werden. Zugschraube Abbildung 18 Es ist darauf zu achten, dass die Schrauben zur Fixation des hinteren Pfeilers die Reposition des vorderen Pfeilers nicht behindern. Nach Reposition und Stabilisierung schrittweiser Wundverschluss. Die Gelenkkapsel wird mit einem resorbierbaren Faden genäht. Anschließend wird das Trochantermedaillon mit zwei 3,5-mm-Kortikalisschrauben refixiert, und der Tractus iliotibialis wird mit einer resorbierbaren PDS-Kordel verschlossen. Subkutan- und Kutannaht. Einlage einer tiefen und einer oberflächlichen Drainage. Steriler Verband mit Longuetten und einem Fixiervlies. 261
12 Offene Reposition und Osteosynthese via Stoppa-Zugang (Abbildungen 19 bis 27) Abbildung 19 Das gesamte Hypogastrium inklusive der Spinae iliacae anteriores superiores und der Symphyse wird abgedeckt. Das ipsilaterale Bein wird beweglich abgedeckt. Der Operateur steht auf der der Fraktur gegenüberliegenden Seite. Transversale, gerade oder leicht geschwungene Inzision ca. 2 cm kranial der Symphyse über eine Länge von etwa 15 cm. Abbildung 20 Nach Präparation des subkutanen Fettgewebes wird die vordere Rektusscheide identifiziert und längs gespalten. Vorderes Blatt der Rektusscheide Abbildung 21 Der Musculus rectus abdominis und der Musculus pyramidalis werden identifiziert, und das Intervall zwischen den beiden Muskelbäuchen wird auf einer Länge von ca. 15 cm längs gespalten, wodurch das extraperitoneale Fett zum Vorschein kommt. Es ist sorgfältig darauf zu achten, das Peritoneum vor allem im kranialen Teil des Situs nicht zu verletzen. Extraperitoneales Fett M. rectus abdom. M. pyramidalis 262
13 Abbildung 22 Durch stumpfe Präparation des extraperitonealen Fetts mit einem Stieltupfer wird der prävesikale Retzius-Raum präpariert, und die Harnblase wird mit einem Bauchspatel geschützt. Bei liegendem Dauerkatheter kann bei klarem Urin eine Verletzung der Harnblase ausgeschlossen werden. Bei einer allfälligen Verletzung der Harnblase kann diese über denselben Zugang direkt angegangen werden. Bauchspatel Harnblase Symphyse Retzius-Raum Abbildung 23 Der Ansatz des Musculus rectus abdominis wird vom oberen Schambeinast mobilisiert. Falls notwendig, kann er ipsilateral auch komplett scharf von seinem Ansatz abgetrennt werden. Weitere stumpfe Präparation nach lateral entlang dem Pecten ossis pubis unter Ablösung des kraniomedialen Anteils des Musculus pectineus bis zur Linea arcuata. Meist zeigt sich eine kräftige arteriovenöse Anastomose zwischen der Arteria obturatoria und der Arteria epigastrica inferior an der Innenfläche des Schambeinasts [3, 5, 6]. Diese als Corona mortis bekannte Konfiguration sollte freipräpariert, unterbunden und durchtrennt werden, um eine lebensgefährliche Blutung zu vermeiden. A./V. obturatoria, N. obturatorius A. epigastrica inf. Corona mortis Abbildung 24 Die Vasa obturatoria und der Nervus obturatorius, welche durch beide Anteile des Musculus obturatorius in den Canalis obturatorius einmünden, werden aufgesucht und geschont. Die weitere Präparation und Darstellung der Fraktur erfolgen viszeral der iliakalen Gefäße, des Nervus femoralis und des Musculus iliopsoas, welche mit einem Haken über dem kranialen Schambeinast nach lateral retrahiert werden. Leichte Hüftflexion von ca auf einer Kniestütze entspannt den Musculus iliopsoas und erleichtert die weitere Präparation. A./V. obturatoria, N. obturatorius M. iliopsoas M. rectus abdom. M. obturatorius M. rectus abdom. 263
14 Abbildung 25 Eine weitere stumpfe Elevation des Musculus iliopsoas eröffnet die Sicht auf die Fossa iliaca. Bevor der posteriore Anteil des Musculus iliacus mobilisiert wird, sollte der das Azetabulum versorgende Ramus iliacus der Arteria iliolumbalis ligiert oder koaguliert werden, falls er nicht bereits durch die Frakturränder durchtrennt ist. Dies verringert den Blutverlust aus der Fraktur und verbessert die Übersicht. R. superior A. lumbalis IV Versorgende Gefäße zum Acetabulum A. iliolumbalis R. inferior Abbildung 26 Der Musculus obturatorius internus wird stumpf vom seinem Ursprung an der quadrilateralen Fläche abgelöst, was die transversale Komponente der T-Fraktur freilegt. Der Musculus obturatorius wird zusammen mit den Vasa obturatoria und dem Nervus obturatorius mit einem Bauchspatel sorgfältig nach medial retrahiert. Insgesamt erlaubt dieser Zugang eine vollständige Darstellung des oberen Schambeinasts, der quadrilateralen Fläche sowie der Linea arcuata bis hin zum Iliosakralgelenk. Sorgfältiges Freipräparieren der Frakturränder mit Ablösen des Periosts zur besseren Visualisierung und Auskürettieren der Frakturflächen. Je nach Frakturkonfiguration Reposition des vorderen Pfeilers in lateraler Richtung mit Stößeln oder einem Raspatorium, axialem Zug am Bein, Matta-Klemmen oder anderen Repositionszangen. M. iliopsoas M. rectus abdom. M. obturatorius A./V. obturatoria, N. obturatorius 264
15 Abbildungen 27a und 27b a) Der hintere Pfeiler kann mit einer kolinearen Zange durch das (später beschriebene) erste Fenster des ilioinguinalen Zugangs reponiert werden. b) Die exakte Lage der Repositionsklemmen hängt dabei von der individuellen Frakturkonfiguration ab. Ziel ist es, eine anatomische Reposition und provisorische Fixation des vorderen Pfeilers z.b. mit Kirschner-Drähten zu erreichen und anschließend den hinteren Pfeiler mit Zugschrauben zu fassen. Die Neutralisationsplatte kann dabei je nach Frakturkonfiguration supra- oder infrapektineal angelegt werden. Falls sich keine anatomische Reposition des hinteren Pfeilers erreichen lässt, muss er über einen zusätzlichen dorsalen Zugang nach Umlagerung reponiert und stabilisiert werden. Nach vollständiger Fixierung der Fraktur wird der allenfalls abgelöste Musculus rectus abdominis wieder transossär am Schambeinast refixiert. Die Rektusscheide wird mit einem resorbierbaren Faden verschlossen. Einlage einer Drainage in den Retzius-Raum. Subkutan- und Kutannaht. Steriler Verband mit Longuetten und einem Fixiervlies. a Kolineare Zange b Besonderheiten (Abbildungen 28 und 29) Bei ausgedehntem intraartikulärem Schaden, der nach Luxation des Femurkopfes bei einer chirurgischen Hüftluxation sichtbar wird, kann über diesen Zugang nach Reposition und Osteosynthese auch primär eine Hüftprothese eingesetzt werden. Abbildung 28 Ist mit dem Stoppa-Zugang keine Schraubeneinbringung in gewünschter Richtung in den hinteren Pfeiler möglich, wird zusätzlich das erste Fenster des klassischen ilioinguinalen Zugangs eröffnet. Hierfür wird eine etwa 10 cm lange Inzision, ausgehend von der Spina iliaca anterior superior, entlang dem Beckenkamm nach dorsal angelegt. 265
16 Abbildung 29 Nach Dissektion der Subkutis werden die gemeinsamen Insertionen der Abdominalmuskeln und der Hüftabduktoren entlang dem Beckenkamm inzidiert. Die Darstellung der Fossa iliaca interna wird durch subperiostale Ablösung des Musculus iliacus komplettiert, wodurch die eingeschobene Platte sichtbar werden sollte. Nach Reposition des hinteren Pfeilers Einbringen der ein bis zwei Zugschrauben von kraniolateral. Wundverschluss über transossäre Refixation der Bauchwandmuskulatur. Einlage einer Redon-Drainage. Subkutan- und Kutannaht. M. iliacus Postoperative Behandlung Erster Verbandswechsel und Entfernung der Redon-Drainage(n) nach 48 h. Antibiotikaprophylaxe mit Cefuroxim 3 1 g i.v./tag für 48 h oder bis zur definitiven Entfernung der Redon-Drainagen. Erstmobilisation nach h. Darmstimulanzien bei postoperativer Darmatonie (Dexpanthenol i.v., maximal 4 1 g). Passive Bewegungsschiene zur Verhinderung intraartikulärer Adhäsionen nach h mit einer maximalen Hüftflexion von 90. Je nach Ausmaß des traumatischen Muskelschadens Ossifikationsprophylaxe mit Indometacin 3 25 mg/tag oder 1 75 mg/tag für 3 Wochen. Fadenentfernung nach 14 Tagen. Mobilisation an zwei Unterarmgehstöcken mit einer Teilbelastung von kg für 8 Wochen. Erste klinische und radiologische Verkaufskontrolle nach 8 Wochen; bei unveränderten Stellungsverhältnissen der Fraktur sowie der Trochanterosteotomie sukzessiver Übergang zur Vollbelastung für weitere 4 Wochen. Thromboembolieprophylaxe mit niedermolekularem Heparin bis zum Erreichen der Vollbelastung. Bei Trochanterosteotomie gezielte aktive Übungen zur Stärkung der Abduktorenmuskulatur nach 8 Wochen. Nächste Kontrollen 4 und 12 Monate postoperativ, anschließend in regelmäßigen Abständen von ca. 2 3 Jahren. Störende Trochanterschrauben sollten frühestens nach 6 Monaten entfernt werden; das Osteosynthesematerial periazetabulär wird in der Regel belassen. Fehler, Gefahren, Komplikationen Peritoneumperforation: Intraoperative Naht des Peritoneums. Verletzung der Harnblase: Primäre Naht. Intraoperative Verletzung der hüftkopfernährenden Gefäße: Mehrmaliges Anbohren des Hüftkopfes oder intraoperative Laser-Doppler-Messung der Hüftkopfdurchblutung. Bei Restperfusion keine Maßnahmen notwendig; bei Ausbleiben einer pulsativen Blutung respektive eines pulsativen Signals Wechsel auf primäre Hüftprothese. Verletzung des Nervus obturatorius mit Adduktorenschwäche und Dys-/Anästhesien im Versorgungsgebiet: Bei einer iatrogenen, akzidentellen Neurotmesis ist eine Nervennaht indiziert. Eine Neurapraxie infolge eines Traktionsschadens durch den Bauchspatel ist meist passager. Postoperative Darmatonie: Gabe von Darmstimulanzien. Trochanterpseudarthrose nach 8 Wochen: Vorerst Abwarten einer Spontanheilung mit Fortführung der Teilbelastung für weitere 4 Wochen. Bei ausbleibender Heilung Trochanterrevision. Auftreten von heterotopen Ossifikationen bei der ersten Verlaufskontrolle: Abwarten der Ausreifung der Ossifikationen, welche nach einigen Monaten abgeschlossen ist. Entfernung der Ossifikationen 266
17 Tabelle 1 Ergebnisse. CHL: chirurgische Hüftluxation; M: männlich; W: weiblich. Patient Ge- Alter Unfall Mono-/ Traumatische Zugang Primär- Operations- Reposition Verlaufs- Komplikationen/ schlecht (Jahre) Polytrauma Luxation prothese zeit (h) kontrolle Reoperationen (Jahre) A.S. M 18,8 Verkehrsunfall Monotrauma Ja CHL Nein 4,5 Anatomisch 2,3 Keine B.M. M 59,8 Verkehrsunfall Polytrauma Ja CHL Ja 2,4 0,4 Keine B.M. W 77,3 Sturz Polytrauma Nein CHL Ja 3,0 2,0 Keine B.K. W 53,4 Verkehrsunfall Polytrauma Nein CHL + Stoppa/ Nein 4,5 Anatomisch 2,3 Hüftprothese 2,3 ilioinguinal Jahre postoperativ (zweizeitig) B.M. M 19,9 Sturz Polytrauma Nein CHL + Stoppa Nein 4,0 Anatomisch 1,0 Keine (zweizeitig) C.M. W 54,6 Verkehrsunfall Polytrauma Nein CHL + Stoppa Nein 10,0 Anatomisch 2,3 Heterotope Ossifika - tionen Grad II III C.D. W 33,0 Unbekannt Polytrauma Nein CHL Nein 3,0 Anatomisch 6,2 Keine G.M. M 58,5 Skiunfall Monotrauma Nein Stoppa Nein 3,0 Anatomisch 2,4 Repositionsverlust H.Y. W 82,7 Niederenergie- Monotrauma Nein CHL Ja 3,0 Keine Keine trauma K.M. W 64,0 Skiunfall Monotrauma Nein CHL Ja 2,5 7,0 Keine L.C. M 34,9 Verkehrsunfall Monotrauma Ja CHL Nein 4,0 Anatomisch Keine Keine L.G. W 51,4 Sturz Monotrauma Nein Ilioinguinal Nein 3,5 Anatomisch 2,5 Hüftprothese 8 Monate postoperativ M.R. W 44,8 Verkehrsunfall Polytrauma Nein CHL + Smith- Nein 8,0 Zufrieden- Keine Keine Petersen stellend N.W. M 74,6 Skiunfall Monotrauma Nein Stoppa + Ja 5,0 Keine Keine ilioinguinal S.H. M 55,7 Unbekannt Monotrauma Nein CHL Nein 1,5 Anatomisch 7,4 Verzögerte Trochanterheilung T.D. M 20,7 Verkehrsunfall Polytrauma Nein CHL Nein 7,0 Anatomisch 2,3 Keine Z.M. M 24,8 Verkehrsunfall Polytrauma Nein CHL Nein 1,5 Zufrieden- Keine Keine stellend nur bei eingeschränkter Beweglichkeit des Gelenks. Reithosendeformität des subkutanen Gewebes: Falls vom Patienten gewünscht, plastische Korrektur. Entwicklung einer Inguinalhernie: Hernienrepair. Sekundärer Repositionsverlust: Je nach Ausmaß des Repositionsverlusts in den ersten 10 Tagen erneute Osteosynthese, ansonsten Abwarten der Spontanheilung. Sekundäre Koxarthrose: Hüftprothese frühestens nach 3 Monaten. Ergebnisse Von Juni 1997 bis August 2006 wurden insgesamt 17 Patienten mit einer Azetabulum-T-Fraktur chirurgisch versorgt und im Verlauf retrospektiv analysiert (Tabelle 1). Zehn Patienten (59%) wurden via chirurgische Hüftluxation (Abbildung 30), zwei Patienten (12%) über einen Stoppa-Zugang und fünf Patienten (29%) über einen kombinierten (Abbildung 31) oder alternativen Zugang (klassischer ilioinguinaler Zugang) operiert. Das Patientenkollektiv umfasst acht Frauen und neun Männer mit einem mittleren Alter von 48,8 ± 20,5 Jahren (19 83 Jahre). Der Traumamechanismus war in der Mehrzahl der Fälle ein Verkehrsunfall (n = 8 [47%]), seltener ein Sturz aus großer Höhe (n = 3 [18%]), ein Skiunfall (n = 3 [18%]), ein Niederenergietrauma (n = 1 [6%]) oder unbekannt (n = 2 [11%]). In drei Fällen (18%) war zudem eine traumatische, posteriore Hüftluxation vorhanden, welche innerhalb von 6 h postakzidentell geschlossen reponiert wurde. Die mittlere Operationszeit betrug 3,3 ± 1,7 h (1,5 7 h) für Osteosynthesen mit chirurgischer Hüftluxation, 4,2 ± 1,0 h (3 5 h) für einen Stoppa-Zugang und 6,4 ± 3,1 h (3,5 10 h) für einen kombinierten oder alternativen Zugang. In fünf Fällen (29%) wurde im Rahmen der Erstoperation durch eine chirurgische Hüftluxation direkt nach der Osteosynthese eine primäre Hüfttotalprothese implantiert, da der intraartikuläre Schaden derart ausgeprägt war, dass ein gelenkerhaltendes Verfahren wenig erfolgversprechend gewesen wäre. 267
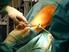
18 a b c Abbildungen 30a bis 30e a c) Postoperative Bilder der 33-jährigen Patientin aus Abbildung 2. Mittels einer chirurgischen Hüftluxation wurde eine anatomische Reposition erreicht. Die etwas überstehenden Schrauben spielten für das klinische Ergebnis keine Rolle. d) Die intraoperative Ansicht des Femurkopfes zeigt deutliche sekundäre Schäden des Gelenkknorpels. e) In der Verlaufskontrolle 3 Jahre postoperativ d e stationäre Gelenkverhältnisse ohne Zeichen einer sekundären Koxarthrose oder Femurkopfnekrose. a b c Abbildungen 31a bis 31e a, b) 19,9-jähriger polytraumatisierter Patient mit T-Fraktur des Azetabulums mit Ausläufer in den vorderen Pfeiler. c) Via Stoppa-Zugang primäre Fixation des vorderen Pfeilers. Hierunter zeigen sich im postoperativen Bild eine mögliche intraartikuläre Schraubenlage (weißer Pfeil) und eine nichtanatomische Reposition mit einem verbleibenden intraartikulären Frakturspalt (schwarzer Pfeil). d) Das postoperative Computertomogramm zeigt zudem eine Gelenkimpaktion. d e e) Anatomische Reposition nach chirurgischer Hüftluxation mit Anhebung des impaktierten Fragments, Visualisierung der intraartikulären Schraubenlage und Komplettierung der Osteosynthese. 268
19 In der Regel wurden bei den Patienten postoperativ zur Repositionskontrolle eine anteroposteriore Beckenübersichtsaufnahme sowie beide Letournel-Aufnahmen angefertigt. Die Reposition wurde nach Matta [4] klassifiziert. Bei Patienten mit einer chirurgischen Hüftluxation wurde zudem die direkte intraoperative Visualisierung zur Objektivierung der Gelenkreposition verwendet (Abbildung 30). Insgesamt konnte in zehn der zwölf Osteosynthesen (ohne Primärprothese) eine anatomische Reposition erreicht werden. In zwei Fällen wurde eine zufriedenstellende Reposition konstatiert. Intraoperativ zeigten sich keine relevanten chirurgischen Komplikationen. Es kam bei keinem Patienten zu einem iatrogenen Schaden des Nervus ischiadicus oder des Nervus obturatorius. Im postoperativen Verlauf zeigten sich insgesamt bei drei Patienten relevante Komplikationen: eine verzögerte Trochanterheilung ohne Notwendigkeit eines Zweiteingriffs, heterotope Ossifikationen Grad II III nach Brooker bei einem Patienten sowie ein sekundärer Repositionsverlust. Alle bis auf fünf Patienten, die entweder verstorben (n = 1) oder unbekannt verzogen (n = 4) waren, wurden im Rahmen unsere Polikliniksprechstunde klinisch und radiologisch nachkontrolliert. Der mittlere Nachuntersuchungszeitraum betrug 3,2 ± 2,3 Jahre (0,4 7,4 Jahre). Im Rahmen der Verlaufskontrolle wurden routinemäßig eine anteroposteriore Beckenübersicht und eine axiale Aufnahme des Hüftgelenks angefertigt. Bei zwei Patienten musste im Verlauf das Gelenk aufgrund einer sekundären Koxarthrose endoprothetisch versorgt werden (8 Monate und 2,3 Jahre nach der Erstoperation). Im Verlauf wurden keine avaskulären Nekrosen des Femurkopfes detektiert. Aufgrund der eher geringen Prävalenz von T-Frakturen gibt es derzeit noch keine größeren Studien über Azetabulum-T-Frakturen, welche über eine chirurgische Hüftluxation und/oder einen Stoppa-Zugang angegangen worden sind. Die chirurgische Hüftluxation sowie der Stoppa-Zugang sind jedoch vielversprechende Erweiterungen/Abänderungen der klassischen Zugänge zur Behandlung von Azetabulumfrakturen mit geringer Morbidität. Literatur 1. Cole JD, Bolhofner BR. Acetabular fracture fixation via a modified Stoppa limited intrapelvic approach. Description of operative technique and preliminary treatment results. Clin Orthop 1994;305: Ganz R, Gill TJ, Gautier E, et al. Surgical dislocation of the adult hip. J Bone Joint Surg Br 2001;83: Hong HX, Pan ZJ, Chen X, et al. An anatomical study of corona mortis and its clinical significance. Chin J Traumatol 2004;7: Matta JM. Fractures of the acetabulum: accuracy of reduction and clinical results in patients managed operatively within three weeks after the injury. J Bone Joint Surg Am 1996;78: Okcu G, Erkan S, Yercan HS, et al. The incidence and location of corona mortis: a study on 75 cadavers. Acta Orthop Scand 2004;75: Siebenrock KA, Gautier E, Woo AK, et al. Surgical dislocation of the femoral head for joint debridement and accurate reduction of fractures of the acetabulum. J Orthop Trauma 2002;16: Siebenrock KA, Gautier E, Ziran BH, et al. Trochanteric flip osteotomy for cranial extension and muscle protection in acetabular fracture fixation using a Kocher-Langenbeck approach. J Orthop Trauma 1998;12: Korrespondenzanschrift Dr. Moritz Tannast Klinik für Orthopädische Chirurgie Inselspital Universität Bern Freiburgstraße 3010 Bern Schweiz Telefon (+41/31) , Fax moritz.tannast@insel.ch 269
Posteriore Zugänge zum Acetabulum
 Unfallchirurg 2013 116:221 226 DOI 10.1007/s00113-012-2333-6 Online publiziert: 15. März 2013 Springer-Verlag Berlin Heidelberg 2013 Redaktion M.J.B. Keel, Bern K.-A. Siebenrock M. Tannast J.D. Bastian
Unfallchirurg 2013 116:221 226 DOI 10.1007/s00113-012-2333-6 Online publiziert: 15. März 2013 Springer-Verlag Berlin Heidelberg 2013 Redaktion M.J.B. Keel, Bern K.-A. Siebenrock M. Tannast J.D. Bastian
Osteotomien um das Hüftgelenk. Martin Beck, Prof. Dr.med.. Klinik für Orthopädie und Unfallchirurgie Luzerner Kantonsspital Luzern
 Osteotomien um das Hüftgelenk Martin Beck, Prof. Dr.med.. Klinik für Orthopädie und Unfallchirurgie Luzerner Kantonsspital Luzern > Beckenosteotomien Hüftdysplasie Acetabuläre Retroversion > Osteotomien
Osteotomien um das Hüftgelenk Martin Beck, Prof. Dr.med.. Klinik für Orthopädie und Unfallchirurgie Luzerner Kantonsspital Luzern > Beckenosteotomien Hüftdysplasie Acetabuläre Retroversion > Osteotomien
Femoroacetabuläres Impingement
 Femoroacetabuläres Impingement Femoroacetabuläres Impingement Einklemmung zwischen den beiden Gelenkpartnern des Hüftgelenks Femur Acetabulum Ausgelöst entweder durch zu viel Knochen am Femur oder Acetabulum
Femoroacetabuläres Impingement Femoroacetabuläres Impingement Einklemmung zwischen den beiden Gelenkpartnern des Hüftgelenks Femur Acetabulum Ausgelöst entweder durch zu viel Knochen am Femur oder Acetabulum
Portalanlage / Vermeidung von Labrum und Knorpelläsionen
 Portalanlage / Vermeidung von Labrum und Knorpelläsionen J. Schröder Charité Universitätsmedizin Berlin Centrum für Muskuloskeletale Chirurgie Direktor: Univ.-Prof. Dr. med. N.P. Haas Einleitung Anatomische
Portalanlage / Vermeidung von Labrum und Knorpelläsionen J. Schröder Charité Universitätsmedizin Berlin Centrum für Muskuloskeletale Chirurgie Direktor: Univ.-Prof. Dr. med. N.P. Haas Einleitung Anatomische
Arterien. Möller/Reif, Taschenatlas der Schnittbildanatomie, Band III (ISBN ) 2006 Georg Thieme Verlag KG
 Farblegende: Untere Bein Extremität axial 5 Arterien Nerven Venen Knochen Fettgewebe Knorpel Sehne Meniskus, Labrum usw. Flüssigkeit Darm Hüft- und Oberschenkelmuskeln M. sartorius M. tensor fasciae latae
Farblegende: Untere Bein Extremität axial 5 Arterien Nerven Venen Knochen Fettgewebe Knorpel Sehne Meniskus, Labrum usw. Flüssigkeit Darm Hüft- und Oberschenkelmuskeln M. sartorius M. tensor fasciae latae
Untere Extremität I Beckengürtel, Hüftgelenk
 Untere Extremität I Beckengürtel, Hüftgelenk David P. Wolfer Institut für Bewegungswissenschaften und Sport, D-HEST, ETH Zürich Anatomisches Institut, Medizinische Fakultät, Universität Zürich 7-0905-00
Untere Extremität I Beckengürtel, Hüftgelenk David P. Wolfer Institut für Bewegungswissenschaften und Sport, D-HEST, ETH Zürich Anatomisches Institut, Medizinische Fakultät, Universität Zürich 7-0905-00
Der Pararectus-Zugang Innovation in der Azetabulumchirurgie
 616 WISSENSCHAFT / RESEARCH Übersichtsarbeit / Review Marius J.B. Keel 1, Andreas Thannheimer 2 Der Pararectus-Zugang Innovation in der Azetabulumchirurgie Zusammenfassung: Während über Jahrzehnte der
616 WISSENSCHAFT / RESEARCH Übersichtsarbeit / Review Marius J.B. Keel 1, Andreas Thannheimer 2 Der Pararectus-Zugang Innovation in der Azetabulumchirurgie Zusammenfassung: Während über Jahrzehnte der
Funktionelle Anatomie Vorlesung , FS 2013
 Funktionelle Anatomie Vorlesung 376-0905-00, FS 2013 B. Untere Extremität D.P. Wolfer, I. Amrein, A. Rhyner, M.M. Müntener Bei den Zeichenvorlagen handelt es sich zum Teil um modifizierte Abbildungen aus
Funktionelle Anatomie Vorlesung 376-0905-00, FS 2013 B. Untere Extremität D.P. Wolfer, I. Amrein, A. Rhyner, M.M. Müntener Bei den Zeichenvorlagen handelt es sich zum Teil um modifizierte Abbildungen aus
Dorsale Zugänge zur Wirbelsäule
 35 Dorsale Zugänge zur Wirbelsäule M. Shousha, V. Quack.1 Hinterer Zugang zur Halswirbelsäule 36.1.1.1..1.3.1.4.1.5.1.6 Indikationen 36 Lagerung 36 Schnittführung 36 Präparation 37 Wundverschluss 38 Gefahren
35 Dorsale Zugänge zur Wirbelsäule M. Shousha, V. Quack.1 Hinterer Zugang zur Halswirbelsäule 36.1.1.1..1.3.1.4.1.5.1.6 Indikationen 36 Lagerung 36 Schnittführung 36 Präparation 37 Wundverschluss 38 Gefahren
MicroHip: Minimal-invasive Hüftendoprothetik
 MicroHip: Minimal-invasive Hüftendoprothetik Dr. Markus Michel aus dem Orthopädischen Zentrum in Münsingen (Schweiz) skizziert die Technik seines minimal-invasiven Zugangs und berichtet über seine Erfahrungen.
MicroHip: Minimal-invasive Hüftendoprothetik Dr. Markus Michel aus dem Orthopädischen Zentrum in Münsingen (Schweiz) skizziert die Technik seines minimal-invasiven Zugangs und berichtet über seine Erfahrungen.
Zugänge zum vorderen Beckenring
 Zugänge zum vorderen Beckenring Christian Minarski, Ulrich Stöckle, Markus A. Küper, Alexander Trulson, Fabian M. Stuby Ziel eines chirurgischen Zugangsweges ist die Schaffung einer guten intraoperativen
Zugänge zum vorderen Beckenring Christian Minarski, Ulrich Stöckle, Markus A. Küper, Alexander Trulson, Fabian M. Stuby Ziel eines chirurgischen Zugangsweges ist die Schaffung einer guten intraoperativen
Klassifikation von Azetabulumfrakturen
 Klassifikation von Azetabulumfrakturen Manfred Römer, Bernd Wittner Zusammenfassung Die Frakturmorphologie der Azetabulumfrakturen ist sehr vielfältig, entsprechend komplex ist die Klassifikation dieser
Klassifikation von Azetabulumfrakturen Manfred Römer, Bernd Wittner Zusammenfassung Die Frakturmorphologie der Azetabulumfrakturen ist sehr vielfältig, entsprechend komplex ist die Klassifikation dieser
149. Außenknöchel-Osteosynthese
 Unfallchirurgie 609 1 Indikation Absolut: jede dislozierte Außenknöchelfraktur. Kontra: schwerer Weichteilschaden, extreme Osteoporose. Alternativverfahren: konservative Behandlung bei nicht dislozierten
Unfallchirurgie 609 1 Indikation Absolut: jede dislozierte Außenknöchelfraktur. Kontra: schwerer Weichteilschaden, extreme Osteoporose. Alternativverfahren: konservative Behandlung bei nicht dislozierten
Muskulatur, Faszien und besondere Einrichtungen
 Muskulatur, Faszien und besondere Einrichtungen Muskeln der Hüfte und des Oberschenkels Einteilung der Muskeln (A C) ei der Hüftmuskulatur kann eine Einteilung nach verschiedenen Gesichtspunkten vorgenommen
Muskulatur, Faszien und besondere Einrichtungen Muskeln der Hüfte und des Oberschenkels Einteilung der Muskeln (A C) ei der Hüftmuskulatur kann eine Einteilung nach verschiedenen Gesichtspunkten vorgenommen
UNIVERSITÄTSKLINIKUM HAMBURG-EPPENDORF
 UNIVERSITÄTSKLINIKUM HAMBURG-EPPENDORF Klinik und Poliklinik für Unfall-, Hand und Wiederherstellungschirurgie Prof. Dr. med. Rueger Einfluss von Frakturklassifikation und operativem Zugangsweg auf das
UNIVERSITÄTSKLINIKUM HAMBURG-EPPENDORF Klinik und Poliklinik für Unfall-, Hand und Wiederherstellungschirurgie Prof. Dr. med. Rueger Einfluss von Frakturklassifikation und operativem Zugangsweg auf das
Plexus lumbalis. Nerven im Überblick: Nerven mit Einzelheiten:
 Plexus lumbalis Nerven im Überblick: - N. iliohypogastricus - N. ilioinguinalis - N. genitofemoralis - N. cutaneus femoris lateralis - N. femoralis - N. obturatorius - (Rr. musculares) Merksatz: In Indien
Plexus lumbalis Nerven im Überblick: - N. iliohypogastricus - N. ilioinguinalis - N. genitofemoralis - N. cutaneus femoris lateralis - N. femoralis - N. obturatorius - (Rr. musculares) Merksatz: In Indien
Methodenwahl zur Versorgung komplizierter Beckenfrakturen Cornelius von Werthern
 Methodenwahl zur Versorgung komplizierter Beckenfrakturen Cornelius von Werthern 1.1 Beckenfrakturen Beckenfrakturen treten bei Hunden und Katzen häufig in Folge von Autounfällen auf. Bei Katzen sind es
Methodenwahl zur Versorgung komplizierter Beckenfrakturen Cornelius von Werthern 1.1 Beckenfrakturen Beckenfrakturen treten bei Hunden und Katzen häufig in Folge von Autounfällen auf. Bei Katzen sind es
Untere Extremität I Beckengürtel, Hüftgelenk
 Untere Extremität I Beckengürtel, Hüftgelenk David P. Wolfer Institut für Bewegungswissenschaften und Sport, D-HEST, ETH Zürich Anatomisches Institut, Medizinische Fakultät, Universität Zürich 7-0905-00
Untere Extremität I Beckengürtel, Hüftgelenk David P. Wolfer Institut für Bewegungswissenschaften und Sport, D-HEST, ETH Zürich Anatomisches Institut, Medizinische Fakultät, Universität Zürich 7-0905-00
Traumatologie am Schultergürtel
 Traumatologie am Schultergürtel 54 instruktive Fälle Bearbeitet von Rainer-Peter Meyer, Fabrizio Moro, Hans-Kaspar Schwyzer, Beat René Simmen 1. Auflage 2011. Buch. xvi, 253 S. Hardcover ISBN 978 3 642
Traumatologie am Schultergürtel 54 instruktive Fälle Bearbeitet von Rainer-Peter Meyer, Fabrizio Moro, Hans-Kaspar Schwyzer, Beat René Simmen 1. Auflage 2011. Buch. xvi, 253 S. Hardcover ISBN 978 3 642
Black or white - Systematische Beurteilung des konventionellen Becken-Röntgenbildes
 Black or white - Systematische Beurteilung des konventionellen Becken-Röntgenbildes Markus Hanke 1 1 Universitätsklinik für Orthopädische Chirurgie und Traumatologie, Inselspital, Universität Bern 3D zu
Black or white - Systematische Beurteilung des konventionellen Becken-Röntgenbildes Markus Hanke 1 1 Universitätsklinik für Orthopädische Chirurgie und Traumatologie, Inselspital, Universität Bern 3D zu
Schultermuskulatur. M. subclavius Unterschlüsselbeinmuskel Ursprung: 1. Rippe Ansatz: clavicula Funktion: Senken der Clavicula
 Schultermuskulatur M. pectoralis major großer Brustmuskel Clavicula pars clavicularis Sternum pars sternocostalis Rektusscheide: pars abdominis Tuberculum major (Oberarm) Adduktion, Innenrotation, Anteversion
Schultermuskulatur M. pectoralis major großer Brustmuskel Clavicula pars clavicularis Sternum pars sternocostalis Rektusscheide: pars abdominis Tuberculum major (Oberarm) Adduktion, Innenrotation, Anteversion
Femoroacetabuläres Impingement
 Femoroacetabuläres Impingement 1. Einführung 2. Krankheitsbilder 3. Anatomie 4. Leistenschmerz 5. FAI Femoroacetabuläres Impingement 5.1 Formen 5.1.1 Cam - Impingement 5.1.2 Pincer - Impingement 5.2 Ursachen
Femoroacetabuläres Impingement 1. Einführung 2. Krankheitsbilder 3. Anatomie 4. Leistenschmerz 5. FAI Femoroacetabuläres Impingement 5.1 Formen 5.1.1 Cam - Impingement 5.1.2 Pincer - Impingement 5.2 Ursachen
Case-Report K. Perner
 421 Case-Report K. Perner Fall 1: Als Folge einer OS-Fraktur in der Jugend kam es beim Patienten zu einer bajonettförmigen Deformierung des rechten Femurs im proximalen Drittel. Die daraus resultierende
421 Case-Report K. Perner Fall 1: Als Folge einer OS-Fraktur in der Jugend kam es beim Patienten zu einer bajonettförmigen Deformierung des rechten Femurs im proximalen Drittel. Die daraus resultierende
Ventraler Oberschenkel
 Ventraler Oberschenkel Allgemein ventrale Muskeln z.t. zweigelenkig (Knie- und Hüftgelenk) Muskeln von Plexus lumbosacralis Nerven innerviert am Kniegelenk muss der Quadriceps femoris beim Gehen und Laufen
Ventraler Oberschenkel Allgemein ventrale Muskeln z.t. zweigelenkig (Knie- und Hüftgelenk) Muskeln von Plexus lumbosacralis Nerven innerviert am Kniegelenk muss der Quadriceps femoris beim Gehen und Laufen
Unfallchirurgischer Alltag
 Die chirurgische Versorgung hüftnaher Frakturen: Therapieoptionen und Behandlungsziele Prim. Priv.-Doz. Dr. Thomas HAUSNER 1,2,3 (1) UKH Lorenz Böhler, Unfallchirurgie, Wien (2) Ludwig Boltzmann Institut
Die chirurgische Versorgung hüftnaher Frakturen: Therapieoptionen und Behandlungsziele Prim. Priv.-Doz. Dr. Thomas HAUSNER 1,2,3 (1) UKH Lorenz Böhler, Unfallchirurgie, Wien (2) Ludwig Boltzmann Institut
Hüfttotalprothesen. Prof. Dr. med. K. A. Siebenrock. Universitätsklinik für Orthopädische Chirurgie & Traumatologie Inselspital Bern
 Hüfttotalprothesen! Prof. Dr. med. K. A. Siebenrock Universitätsklinik für Orthopädische Chirurgie & Traumatologie Inselspital Bern Kontakt: klaus.siebenrock@insel.ch Zukunft Demographie in Europa Anteil
Hüfttotalprothesen! Prof. Dr. med. K. A. Siebenrock Universitätsklinik für Orthopädische Chirurgie & Traumatologie Inselspital Bern Kontakt: klaus.siebenrock@insel.ch Zukunft Demographie in Europa Anteil
Hüftprothesenimplantation nach Azetabulumfraktur Klinische und radiologische Outcomeanalyse
 Aus der Berufsgenossenschaftlichen Unfallklinik Tübingen Klinik für Unfall- und Wiederherstellungschirurgie Ärztlicher Direktor: Professor Dr. U. Stöckle Hüftprothesenimplantation nach Azetabulumfraktur
Aus der Berufsgenossenschaftlichen Unfallklinik Tübingen Klinik für Unfall- und Wiederherstellungschirurgie Ärztlicher Direktor: Professor Dr. U. Stöckle Hüftprothesenimplantation nach Azetabulumfraktur
pathologische Anatomie und Sonoanatomie
 25 Entwicklung, Anatomie, pathologische Anatomie und Sonoanatomie Bereits am Ende der 4. Embryonalwoche ist die aussprossende Beinanlage als kapillarisierter Mesenchymkern zu erkennen. Zwischen der 6.
25 Entwicklung, Anatomie, pathologische Anatomie und Sonoanatomie Bereits am Ende der 4. Embryonalwoche ist die aussprossende Beinanlage als kapillarisierter Mesenchymkern zu erkennen. Zwischen der 6.
Aufbauund Mechanikdes Beckens. DasHüftgelenkund die darauf wirkendenmuskeln.
 Aufbauund Mechanikdes Beckens. DasHüftgelenkund die darauf wirkendenmuskeln. Dr. Tamás Ruttkay Anatomisches, Histologisches- und Embryologisches Institut 2016. Articulatio sacroiliaca Sacrum (Kreuzbein)
Aufbauund Mechanikdes Beckens. DasHüftgelenkund die darauf wirkendenmuskeln. Dr. Tamás Ruttkay Anatomisches, Histologisches- und Embryologisches Institut 2016. Articulatio sacroiliaca Sacrum (Kreuzbein)
Welche Erkrankungen können durch Hüftarthroskopie behandelt werden?
 Die Hüftarthroskopie Was ist eine Hüftarthroskopie? Die Hüftarthroskopie wird auch Gelenkspiegelung genannt. Die Operation erfolgt in Vollnarkose. Für eine Arthroskopie der Hüfte ist die Lagerung auf einem
Die Hüftarthroskopie Was ist eine Hüftarthroskopie? Die Hüftarthroskopie wird auch Gelenkspiegelung genannt. Die Operation erfolgt in Vollnarkose. Für eine Arthroskopie der Hüfte ist die Lagerung auf einem
Umstellungsosteotomien an der kindlichen Hüfte
 7. OP AN Pflegetag & 12. Steri Fach Forum, Klinikum Großhadern, 15. März 2016 Umstellungsosteotomien an der kindlichen Hüfte unter besonderer Berücksichtigung der Beckenosteotomien Instrumentarium Knochengrundsieb
7. OP AN Pflegetag & 12. Steri Fach Forum, Klinikum Großhadern, 15. März 2016 Umstellungsosteotomien an der kindlichen Hüfte unter besonderer Berücksichtigung der Beckenosteotomien Instrumentarium Knochengrundsieb
Hauptvorlesung Unfallchirurgie SS 2005
 Hauptvorlesung Unfallchirurgie SS 2005 Prof. Dr. med. C. Krettek, FRACS Direktor der Unfallchirurgischen Klinik der MHH Hauptvorlesung Unfallchirurgie Verletzungen der unteren Extremität SS 2005 Prof.
Hauptvorlesung Unfallchirurgie SS 2005 Prof. Dr. med. C. Krettek, FRACS Direktor der Unfallchirurgischen Klinik der MHH Hauptvorlesung Unfallchirurgie Verletzungen der unteren Extremität SS 2005 Prof.
Distale mehrfragmentäre intraartikuläre Humerusfraktur, sogenannte vertical shear fracture
 9 2 Distale mehrfragmentäre intraartikuläre Humerusfraktur, sogenannte vertical shear fracture R.P. Meyer, F. Moro Klinischer Fall Ein 35-jähriger Mann stürzt am 24.03.2011 auf glatter Unterlage und kontusioniert
9 2 Distale mehrfragmentäre intraartikuläre Humerusfraktur, sogenannte vertical shear fracture R.P. Meyer, F. Moro Klinischer Fall Ein 35-jähriger Mann stürzt am 24.03.2011 auf glatter Unterlage und kontusioniert
Operationstechnik. Krallenplatten 3.5. Reposition und Fixation kleiner Knochenfragmente.
 Operationstechnik Krallenplatten 3.5. Reposition und Fixation kleiner Knochenfragmente. Inhaltsverzeichnis Einführung Krallenplatten 3.5 / Indikationen 2 AO Prinzipien 3 Operationstechnik Klinische Problemstellung
Operationstechnik Krallenplatten 3.5. Reposition und Fixation kleiner Knochenfragmente. Inhaltsverzeichnis Einführung Krallenplatten 3.5 / Indikationen 2 AO Prinzipien 3 Operationstechnik Klinische Problemstellung
Minimal invasive Endoprothetik - nur Marketing?
 Minimal invasive Endoprothetik - nur Marketing? F.Göbel, A. Hagel Orthopädie Uni-Halle Definition Schonung der Muskulatur Geringes Weichteiltrauma Geringer Knochenverlust Niedriger Blutverlustes Verbesserte
Minimal invasive Endoprothetik - nur Marketing? F.Göbel, A. Hagel Orthopädie Uni-Halle Definition Schonung der Muskulatur Geringes Weichteiltrauma Geringer Knochenverlust Niedriger Blutverlustes Verbesserte
Chirurgische Blutungskontrolle bei Verletzung des Beckens
 Chirurgische Blutungskontrolle bei Verletzung des Beckens C. Arnscheidt, Prof. U. Stöckle Berufsgenossenschaftliche Unfallklinik 03.07.2015 Klassifikation Beckenring A B C Stabile Verletzung Inkomplette
Chirurgische Blutungskontrolle bei Verletzung des Beckens C. Arnscheidt, Prof. U. Stöckle Berufsgenossenschaftliche Unfallklinik 03.07.2015 Klassifikation Beckenring A B C Stabile Verletzung Inkomplette
Beckenregion SIG von dorsal
 Anatomie dorsalen Beckenregion SIG von dorsal In verschiedenen Modulen wird immer wie davon gesprochen, dass die ISG palpiert werden o dass wir die ISG anschauen sollen. Wie ich schon mehrfach erwähnt
Anatomie dorsalen Beckenregion SIG von dorsal In verschiedenen Modulen wird immer wie davon gesprochen, dass die ISG palpiert werden o dass wir die ISG anschauen sollen. Wie ich schon mehrfach erwähnt
13.1 Beckenringfrakturen ] 145. Abb Stabilisierung der Iliosakralfugensprengung.
![13.1 Beckenringfrakturen ] 145. Abb Stabilisierung der Iliosakralfugensprengung. 13.1 Beckenringfrakturen ] 145. Abb Stabilisierung der Iliosakralfugensprengung.](/thumbs/75/71807944.jpg) 13.1 Beckenringfrakturen ] 145 zierung schwierig. Eine laterale, eine anteriorposteriore, Inlet - und Outlet -Projektion ist notwendig, um eine Fehlplatzierung im Spinalkanal, den Neuroforamina oder Perforation
13.1 Beckenringfrakturen ] 145 zierung schwierig. Eine laterale, eine anteriorposteriore, Inlet - und Outlet -Projektion ist notwendig, um eine Fehlplatzierung im Spinalkanal, den Neuroforamina oder Perforation
DensAccess. Anteriore Kompressionstechnik mit Zugschrauben für die Fixation von Dens- und Transversalfrakturen.
 DensAccess. Anteriore Kompressionstechnik mit Zugschrauben für die Fixation von Dens- und Transversalfrakturen. Operationstechnik Dieses Dokument ist nicht zur Verteilung in den USA bestimmt. Instrumente
DensAccess. Anteriore Kompressionstechnik mit Zugschrauben für die Fixation von Dens- und Transversalfrakturen. Operationstechnik Dieses Dokument ist nicht zur Verteilung in den USA bestimmt. Instrumente
AMIS. Operative Therapie. Minimalinvasive Hüftendoprothetik über den anterioren Zugang
 Operative Therapie AMIS Minimalinvasive Hüftendoprothetik über den anterioren Zugang einem minimalen Luxationsrisiko von unter 1 % vergesellschaftet ist [4]. Die schnelle Rehabilitation spiegelt sich in
Operative Therapie AMIS Minimalinvasive Hüftendoprothetik über den anterioren Zugang einem minimalen Luxationsrisiko von unter 1 % vergesellschaftet ist [4]. Die schnelle Rehabilitation spiegelt sich in
Sakrumfraktur und Osteoporose
 Die Ursache der Sakrumfrakturen stellen im allgemeinen Hochrasanzunfälle dar, wie sie im Straßenverkehr bei Fußgängern oder bei Stürzen aus größerer Höhe auftreten. Hierbei stellt die Sakrumfraktur einen
Die Ursache der Sakrumfrakturen stellen im allgemeinen Hochrasanzunfälle dar, wie sie im Straßenverkehr bei Fußgängern oder bei Stürzen aus größerer Höhe auftreten. Hierbei stellt die Sakrumfraktur einen
Sonographie der Säuglingshüfte und therapeutische Konsequenzen
 Sonographie der Säuglingshüfte und therapeutische Konsequenzen Ein Kompendium Bearbeitet von Reinhard Graf, Florian Baumgartner, Kurt Lercher, Florian Plattner, Christian Tschauner 1. Auflage 2009. Buch.
Sonographie der Säuglingshüfte und therapeutische Konsequenzen Ein Kompendium Bearbeitet von Reinhard Graf, Florian Baumgartner, Kurt Lercher, Florian Plattner, Christian Tschauner 1. Auflage 2009. Buch.
Seminar Aorta (Pars abdominalis) 2. Bifurcatio aortae 6. A. iliaca communis 7. A. iliaca externa 8. A. iliaca interna
 Seminar 4 4.4 1. Aorta (Pars abdominalis) 2. Bifurcatio aortae 6. A. iliaca communis 7. A. iliaca externa 8. A. iliaca interna 4.5 3. A. brachialis 18. A. radialis 20. A. ulnaris 11. A. interossea anterior
Seminar 4 4.4 1. Aorta (Pars abdominalis) 2. Bifurcatio aortae 6. A. iliaca communis 7. A. iliaca externa 8. A. iliaca interna 4.5 3. A. brachialis 18. A. radialis 20. A. ulnaris 11. A. interossea anterior
Atlasfrakturen (C1) Verletzung der Wirbelsäule H 06
 Der erste und zweite Halswirbel, Atlas (C1) und Axis (C2), heben sich im Gegensatz zu den anderen Wirbeln durch ihre Form deutlich ab, um die Befestigung und Beweglichkeit des Kopfes zu gewährleisten.
Der erste und zweite Halswirbel, Atlas (C1) und Axis (C2), heben sich im Gegensatz zu den anderen Wirbeln durch ihre Form deutlich ab, um die Befestigung und Beweglichkeit des Kopfes zu gewährleisten.
Definition. Zeichnung: Hella Maren Thun, Grafik-Designerin Typische Ursachen
 Definition Der Oberschenkelknochen besteht aus vier Anteilen: dem Kniegelenk, dem Schaft, dem Hals und dem Kopf, der zusammen mit dem Beckenknochen das Hüftgelenk bildet. Bei einem Oberschenkelhalsbruch
Definition Der Oberschenkelknochen besteht aus vier Anteilen: dem Kniegelenk, dem Schaft, dem Hals und dem Kopf, der zusammen mit dem Beckenknochen das Hüftgelenk bildet. Bei einem Oberschenkelhalsbruch
Beckenfrakturen. Die Hüftgelenkspfanne wird von den 3 Knochenanteilen gemeinsam gebildet: Darmbein Sitzbein, Schambein.
 Beckenfrakturen Ursache Überwiegend Verkehrsunfälle mit Sturz, Quetschung, Verschüttung. Indirekt entstehen Beckenfrakturen durch Muskel, Sehnen- oder Bänderzug (fortgeleitete Gewalt). Einteilung Das Becken
Beckenfrakturen Ursache Überwiegend Verkehrsunfälle mit Sturz, Quetschung, Verschüttung. Indirekt entstehen Beckenfrakturen durch Muskel, Sehnen- oder Bänderzug (fortgeleitete Gewalt). Einteilung Das Becken
Inhaltsverzeichnis. 1 Historische Entwicklung der Abdominoplastik Konfiguration des Abdomens... 7
 Inhaltsverzeichnis 1 Historische Entwicklung der Abdominoplastik... 1 2 Konfiguration des Abdomens... 7 Ideale ästhetische Abdominalkontur und geschlechtsspezifische Unterschiede... 7 Altersveränderungen
Inhaltsverzeichnis 1 Historische Entwicklung der Abdominoplastik... 1 2 Konfiguration des Abdomens... 7 Ideale ästhetische Abdominalkontur und geschlechtsspezifische Unterschiede... 7 Altersveränderungen
Inaugural-Dissertation zur Erlangung des Doktorgrades der Medizin. der Medizinischen Fakultät der Eberhard-Karls-Universität zu Tübingen
 Aus der Berufsgenossenschaftlichen Unfallklinik Tübingen Klinik für Unfall- und Wiederherstellungschirurgie Ärztlicher Direktor: Professor Dr. K. Weise Funktionelle Langzeitergebnisse operativ versorgter
Aus der Berufsgenossenschaftlichen Unfallklinik Tübingen Klinik für Unfall- und Wiederherstellungschirurgie Ärztlicher Direktor: Professor Dr. K. Weise Funktionelle Langzeitergebnisse operativ versorgter
Vergleichende biomechanische Untersuchung zur internen Stabilisierung der Azetabulumquerfrakturen
 Aus der Klinik für Unfall-, Hand- und Wiederherstellungschirurgie der Medizinischen Fakultät der Universität des Saarlandes, Homburg/Saar Vergleichende biomechanische Untersuchung zur internen Stabilisierung
Aus der Klinik für Unfall-, Hand- und Wiederherstellungschirurgie der Medizinischen Fakultät der Universität des Saarlandes, Homburg/Saar Vergleichende biomechanische Untersuchung zur internen Stabilisierung
Schultermuskulatur. M. subclavius Unterschlüsselbeinmuskel Ursprung: 1. Rippe Ansatz: clavicula Funktion: Senken der Clavicula
 Schultermuskulatur M. pectoralis major großer Brustmuskel Clavicula pars clavicularis Sternum pars sternocostalis Rektusscheide: pars abdominis Tuberculum major (Oberarm) Adduktion, Innenrotation, Anteversion
Schultermuskulatur M. pectoralis major großer Brustmuskel Clavicula pars clavicularis Sternum pars sternocostalis Rektusscheide: pars abdominis Tuberculum major (Oberarm) Adduktion, Innenrotation, Anteversion
Fortbildung für Rettungsdienst- Mitarbeiter Sana Klinik Bethesda Stuttgart
 Fortbildung für Rettungsdienst- Mitarbeiter Sana Klinik Bethesda Stuttgart Traumaversorgung rund um die Hüfte E. Ramms, Assistenzärztin Klinik für Unfallchirurgie und Orthopädie Traumaversorgung rund ums
Fortbildung für Rettungsdienst- Mitarbeiter Sana Klinik Bethesda Stuttgart Traumaversorgung rund um die Hüfte E. Ramms, Assistenzärztin Klinik für Unfallchirurgie und Orthopädie Traumaversorgung rund ums
Definition. Entsprechend der Anatomie des Oberarms kann der Bruch folgende vier Knochenanteile betreffen: = Schultergelenkanteil des Oberarms
 Definition Die proximale Humerusfraktur ist ein Bruch des schulternahen Oberarmknochens, der häufig bei älteren Patienten mit Osteoporose diagnostiziert wird. Entsprechend der Anatomie des Oberarms kann
Definition Die proximale Humerusfraktur ist ein Bruch des schulternahen Oberarmknochens, der häufig bei älteren Patienten mit Osteoporose diagnostiziert wird. Entsprechend der Anatomie des Oberarms kann
Schulterluxation & Schulterinstabilität
 Universitätsklinik Balgrist Schulter- und Ellbogenchirurgie Schulterluxation & Schulterinstabilität Schulterluxation & Schulterinstabilität Abb. 1: Bankart Läsion Abb. 2: Bankart Refixation Was ist eine
Universitätsklinik Balgrist Schulter- und Ellbogenchirurgie Schulterluxation & Schulterinstabilität Schulterluxation & Schulterinstabilität Abb. 1: Bankart Läsion Abb. 2: Bankart Refixation Was ist eine
DIE MENSCHLICHE MUSKULATUR
 DIE MENSCHLICHE MUSKULATUR UNTERE EXTREMITÄT 1. m. iliopsoas: Hüftbeuger 2. m. glutaeus maximus: Gesäßmuskel 3. Abduktoren 4. Adduktoren: Schenkelanzieher 5. m. quadrizeps: vierköpfiger Beinstrecker 6.
DIE MENSCHLICHE MUSKULATUR UNTERE EXTREMITÄT 1. m. iliopsoas: Hüftbeuger 2. m. glutaeus maximus: Gesäßmuskel 3. Abduktoren 4. Adduktoren: Schenkelanzieher 5. m. quadrizeps: vierköpfiger Beinstrecker 6.
1. Zielstellung und theoretische Grundlagen 1.1. Vorbemerkungen und Aufgabenstellung
 1 1. Zielstellung und theoretische Grundlagen Es soll untersucht werden, in wie weit das Management der Versorgung das Spätergebnis von Frakturen der Hüftgelenkspfanne beeinflusst. 1.1. Vorbemerkungen
1 1. Zielstellung und theoretische Grundlagen Es soll untersucht werden, in wie weit das Management der Versorgung das Spätergebnis von Frakturen der Hüftgelenkspfanne beeinflusst. 1.1. Vorbemerkungen
Operationstechnik. Quadrilaterale Platten 3.5. Teil des Low Profile 3.5 Beckensystems.
 Operationstechnik Quadrilaterale Platten 3.5. Teil des Low Profile 3.5 Beckensystems. Inhaltsverzeichnis Einführung Quadrilaterale Platten 3.5 2 AO Prinzipien 4 Indikationen 5 Operationstechnik Planung
Operationstechnik Quadrilaterale Platten 3.5. Teil des Low Profile 3.5 Beckensystems. Inhaltsverzeichnis Einführung Quadrilaterale Platten 3.5 2 AO Prinzipien 4 Indikationen 5 Operationstechnik Planung
Besonderheiten der Frakturversorgung beim Kleintier
 Besonderheiten der Frakturversorgung beim Kleintier Dr. Miriam Biel 03.10.2013 14. Hofheimer Tierärztetag 1 Frakturformen 03.10.2013 14. Hofheimer Tierärztetag 2 Implantate 03.10.2013 14. Hofheimer Tierärztetag
Besonderheiten der Frakturversorgung beim Kleintier Dr. Miriam Biel 03.10.2013 14. Hofheimer Tierärztetag 1 Frakturformen 03.10.2013 14. Hofheimer Tierärztetag 2 Implantate 03.10.2013 14. Hofheimer Tierärztetag
Radiusköpfchenfrakturen Was ist richtig? Martin Panzica
 Radiusköpfchenfrakturen Was ist richtig? Martin Panzica 1 Einleitung Klinik Diagnostik Klassifikation Differenzialtherapie 2 Epidemiologie - 4% aller Frakturen -33% aller Ellenbogenfrakturen -33% regionale
Radiusköpfchenfrakturen Was ist richtig? Martin Panzica 1 Einleitung Klinik Diagnostik Klassifikation Differenzialtherapie 2 Epidemiologie - 4% aller Frakturen -33% aller Ellenbogenfrakturen -33% regionale
Ellenbogenluxation. Medizinische Hochschule Hannover Unfallchirurgische Klinik Direktor Prof. Dr. med. C. Krettek
 Ellenbogenluxation 2. häufigste Luxation (häufigste: Schulter) meist Sturz auf gestrecktem / überstreckten Olecranon stößt in Fossa an = Hypomochlion häufigste Lux. dorsal / dorsoradial / dorsoulnar Komplikationen
Ellenbogenluxation 2. häufigste Luxation (häufigste: Schulter) meist Sturz auf gestrecktem / überstreckten Olecranon stößt in Fossa an = Hypomochlion häufigste Lux. dorsal / dorsoradial / dorsoulnar Komplikationen
PROXIMALE HUMERUSFRAKTUR
 SCHULTER- UND ELLENBOGENCHIRURGIE PROXIMALE HUMERUSFRAKTUR Diagnostik und Therapieentscheidung Tobias Helfen TRAUMA 2 KLINISCHE DIAGNOSTIK 3 RADIOLOGISCHE DIAGNOSTIK Primär: konventionelles Röntgen in
SCHULTER- UND ELLENBOGENCHIRURGIE PROXIMALE HUMERUSFRAKTUR Diagnostik und Therapieentscheidung Tobias Helfen TRAUMA 2 KLINISCHE DIAGNOSTIK 3 RADIOLOGISCHE DIAGNOSTIK Primär: konventionelles Röntgen in
Muskulatur der unteren Extremität
 Muskulatur der unteren Extremität Inhalt 1. Hüft- und Gesäßmuskulatur 2. Oberschenkelmuskulatur 3. Unterschenkelmuskulatur 4. Fußmuskulatur Ich mache Dich zum absoluten Muskelexperten! + Quiz + Lernvideos
Muskulatur der unteren Extremität Inhalt 1. Hüft- und Gesäßmuskulatur 2. Oberschenkelmuskulatur 3. Unterschenkelmuskulatur 4. Fußmuskulatur Ich mache Dich zum absoluten Muskelexperten! + Quiz + Lernvideos
Muskelfunktionstests
 Muskelfunktionstests Philipp Binder Lena Stoffel Tina Barth Inhalt Seite Einleitung 3 Untere Extremität M. iliopsoas 4 M. rectus femoris 5 M. tensor fasciae latae 7 Mm. ischiocurales (Haimstrings) 8 M.
Muskelfunktionstests Philipp Binder Lena Stoffel Tina Barth Inhalt Seite Einleitung 3 Untere Extremität M. iliopsoas 4 M. rectus femoris 5 M. tensor fasciae latae 7 Mm. ischiocurales (Haimstrings) 8 M.
Chirurgische und urologische Komplikationen nach Nierentransplantation eine monozentrische, retrospektive Analyse
 Klinik und Poliklinik für Urologie Chirurgische und urologische Komplikationen nach Nierentransplantation eine monozentrische, retrospektive Analyse Torsten Gruschwitz Klinik und Poliklinik für Urologie,
Klinik und Poliklinik für Urologie Chirurgische und urologische Komplikationen nach Nierentransplantation eine monozentrische, retrospektive Analyse Torsten Gruschwitz Klinik und Poliklinik für Urologie,
Patienten Prozent [%] zur Untersuchung erschienen 64 65,3
![Patienten Prozent [%] zur Untersuchung erschienen 64 65,3 Patienten Prozent [%] zur Untersuchung erschienen 64 65,3](/thumbs/98/135702962.jpg) 21 4 Ergebnisse 4.1 Klinische Ergebnisse 4.1.1 Untersuchungsgruppen In einer prospektiven Studie wurden die Patienten erfasst, die im Zeitraum von 1990 bis 1994 mit ABG I- und Zweymüller SL-Hüftendoprothesen
21 4 Ergebnisse 4.1 Klinische Ergebnisse 4.1.1 Untersuchungsgruppen In einer prospektiven Studie wurden die Patienten erfasst, die im Zeitraum von 1990 bis 1994 mit ABG I- und Zweymüller SL-Hüftendoprothesen
Herniensonografie. Refresher - Kurs für Hausärzte im Rahmen der Entlebucher Hausärztetage
 Refresher - Kurs für Hausärzte im Rahmen der Entlebucher Hausärztetage Herniensonografie Warum ist diese in den Händen der Chirurgen im LUKS Wolhusen? Dr. med. B. Herrmann OÄ Chirurgie FMH und Sportmedizin
Refresher - Kurs für Hausärzte im Rahmen der Entlebucher Hausärztetage Herniensonografie Warum ist diese in den Händen der Chirurgen im LUKS Wolhusen? Dr. med. B. Herrmann OÄ Chirurgie FMH und Sportmedizin
Die Gelenkspiegelung (=Arthroskopie)
 Die Gelenkspiegelung (=Arthroskopie) Die Funktionsfähigkeit unseres Bewegungsapparates basiert neben der tragenden Fähigkeit unserer Knochen und der Kraft unserer Muskulatur auf der Beweglichkeit unserer
Die Gelenkspiegelung (=Arthroskopie) Die Funktionsfähigkeit unseres Bewegungsapparates basiert neben der tragenden Fähigkeit unserer Knochen und der Kraft unserer Muskulatur auf der Beweglichkeit unserer
Regional anatomy of the lower limb
 Regional anatomy of the lower limb Dorsum pedis (dorsalis) Planta pedis (plantaris) Regio glutea Regio femoris anterior Regio femoris posterior Regio genus anterior Regio genus posterior Regio cruris anterior
Regional anatomy of the lower limb Dorsum pedis (dorsalis) Planta pedis (plantaris) Regio glutea Regio femoris anterior Regio femoris posterior Regio genus anterior Regio genus posterior Regio cruris anterior
Minimal-invasives Entnahmesystem für die Quadrizepssehne ART /2015-D
 Minimal-invasives Entnahmesystem für die Quadrizepssehne ART 52 4.0 07/2015-D Minimal-invasives Entnahmesystem für die Quadrizepssehne Die Quadrizepssehne wird in der Kreuzbandrevisions-Chirurgie sowie
Minimal-invasives Entnahmesystem für die Quadrizepssehne ART 52 4.0 07/2015-D Minimal-invasives Entnahmesystem für die Quadrizepssehne Die Quadrizepssehne wird in der Kreuzbandrevisions-Chirurgie sowie
Proximale Humerusplatte. Für komplexe und instabile Frakturen.
 Proximale Humerusplatte. Für komplexe und instabile Frakturen. Eigenschaften und Vorteile Anatomisch vorgeformte Platte und niedriges Profil (2,2mm) 95 Kein Biegen erforderlich Minimierte Weichteilirritation
Proximale Humerusplatte. Für komplexe und instabile Frakturen. Eigenschaften und Vorteile Anatomisch vorgeformte Platte und niedriges Profil (2,2mm) 95 Kein Biegen erforderlich Minimierte Weichteilirritation
Untere Extremität III Hüftgelenk, Kniegelenk
 Untere Extremität III Hüftgelenk, Kniegelenk David P. Wolfer Institut für Bewegungswissenschaften und Sport, D-HEST, ETH Zürich Anatomisches Institut, Medizinische akultät, Universität Zürich 376-0905-00
Untere Extremität III Hüftgelenk, Kniegelenk David P. Wolfer Institut für Bewegungswissenschaften und Sport, D-HEST, ETH Zürich Anatomisches Institut, Medizinische akultät, Universität Zürich 376-0905-00
6.17 Insertionstendopathien (Enthesiopathien)
 Abb. 6.57 Plicae des Hüftgelenks. a Ligamentäre Plica (Pfeil) parallel zum Lig. teres. b Labrumplika (Pfeil) zwischen Labrum und Gelenkkapsel. c Schenkelhalsplika (Pfeil). ßerdem enthalten Plicae neurovaskuläre
Abb. 6.57 Plicae des Hüftgelenks. a Ligamentäre Plica (Pfeil) parallel zum Lig. teres. b Labrumplika (Pfeil) zwischen Labrum und Gelenkkapsel. c Schenkelhalsplika (Pfeil). ßerdem enthalten Plicae neurovaskuläre
Schulterluxation & Schulterinstabilität
 Schulterluxation & Schulterinstabilität Schulterluxation & Schulterinstabilität Was ist eine Schulterluxation? Bei einer ausgerenkten (luxierten) Schulter ist der Oberarmkopf aus der Pfanne ausgekugelt,
Schulterluxation & Schulterinstabilität Schulterluxation & Schulterinstabilität Was ist eine Schulterluxation? Bei einer ausgerenkten (luxierten) Schulter ist der Oberarmkopf aus der Pfanne ausgekugelt,
Schmerz-Wegweiser: Mittlerer Rücken, unterer Rücken und Gesäß
 Kapitel 8: Schmerzen im mittleren Rücken, unteren Rücken und Gesäß 243 Schmerz-Wegweiser: Mittlerer Rücken, unterer Rücken und Gesäß Ein primäres Schmerzmuster ist in Fettschrift gesetzt. In Normalschrift
Kapitel 8: Schmerzen im mittleren Rücken, unteren Rücken und Gesäß 243 Schmerz-Wegweiser: Mittlerer Rücken, unterer Rücken und Gesäß Ein primäres Schmerzmuster ist in Fettschrift gesetzt. In Normalschrift
Herkömmliche vs. minimalinvasive
 Leitthema Orthopäde 2006 35:761 768 DOI 10.1007/s00132-006-0969-z Online publiziert: 9. Mai 2006 Springer Medizin Verlag 2006 S. B. Murphy 1 M. Tannast 1, 2 1 Orthopedic Surgery, Center for Computer Assisted
Leitthema Orthopäde 2006 35:761 768 DOI 10.1007/s00132-006-0969-z Online publiziert: 9. Mai 2006 Springer Medizin Verlag 2006 S. B. Murphy 1 M. Tannast 1, 2 1 Orthopedic Surgery, Center for Computer Assisted
Distale Radiusplatte 2.4/2.7 dorsal und volar
 Distale Radiusplatte 2.4/2.7 dorsal und volar Operationstechnik Originalinstrumente und -implantate der Arbeitsgemeinschaft für Osteosynthesefragen AO/ASIF Distale Radiusplatte 2.4/2.7 Inhaltsverzeichnis
Distale Radiusplatte 2.4/2.7 dorsal und volar Operationstechnik Originalinstrumente und -implantate der Arbeitsgemeinschaft für Osteosynthesefragen AO/ASIF Distale Radiusplatte 2.4/2.7 Inhaltsverzeichnis
Der Sturz im Alter. Klinik für Unfall-, Hand und Wiederherstellungschirurgie. Direktor: Prof. Dr. Steffen Ruchholtz
 Der Sturz im Alter Klinik für Unfall-, Hand und Direktor: Prof. Dr. Steffen Ruchholtz Der Sturz im Alter Deutschland bis 2050 Statistisches Bundesamt 2007 Frakturen im Alter Kombination aus 2 Faktoren!
Der Sturz im Alter Klinik für Unfall-, Hand und Direktor: Prof. Dr. Steffen Ruchholtz Der Sturz im Alter Deutschland bis 2050 Statistisches Bundesamt 2007 Frakturen im Alter Kombination aus 2 Faktoren!
Sprunggelenkfrakturen
 Dr. med. K. Kimminus, Abt. Unfall-, Hand- und Wiederherstellungschirurgie, Katholisches Klinikum Brüderhaus Koblenz, Abteilungsleiter: Dr. med. T. Rudy Sprunggelenkfrakturen Aktuelles zu Therapie und Nachbehandlung
Dr. med. K. Kimminus, Abt. Unfall-, Hand- und Wiederherstellungschirurgie, Katholisches Klinikum Brüderhaus Koblenz, Abteilungsleiter: Dr. med. T. Rudy Sprunggelenkfrakturen Aktuelles zu Therapie und Nachbehandlung
.. Muller Geradschaft. Hüftschaft zementiert Operationstechnik
 .. Hüftschaft zementiert Operationstechnik .. Inhalt Einleitung und Produktbeschreibung 4 Indikationen für den Einsatz des Müller Geradschaftes 4 Kontraindikationen für den Einsatz des Müller Geradschaftes
.. Hüftschaft zementiert Operationstechnik .. Inhalt Einleitung und Produktbeschreibung 4 Indikationen für den Einsatz des Müller Geradschaftes 4 Kontraindikationen für den Einsatz des Müller Geradschaftes
Untere Extremität III Hüftgelenk, Kniegelenk
 Untere Extremität III Hüftgelenk, Kniegelenk David P. Wolfer Institut für Bewegungswissenschaften und Sport, D-HEST, ETH Zürich Anatomisches Institut, Medizinische akultät, Universität Zürich 376-0905-00
Untere Extremität III Hüftgelenk, Kniegelenk David P. Wolfer Institut für Bewegungswissenschaften und Sport, D-HEST, ETH Zürich Anatomisches Institut, Medizinische akultät, Universität Zürich 376-0905-00
KORREKTUR DER BEINACHSE ZUR BALANCIERUNG DER BELASTUNG BEI ÜBERLASTUNG DER INNENSEITE AM KNIEGELENK
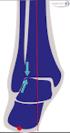 KORREKTUR DER BEINACHSE ZUR BALANCIERUNG DER BELASTUNG BEI ÜBERLASTUNG DER INNENSEITE AM KNIEGELENK SYMPTOME Sie spüren schon seit längerem Ihr Kniegelenk nach grösseren Belastungen. Das orthopädische
KORREKTUR DER BEINACHSE ZUR BALANCIERUNG DER BELASTUNG BEI ÜBERLASTUNG DER INNENSEITE AM KNIEGELENK SYMPTOME Sie spüren schon seit längerem Ihr Kniegelenk nach grösseren Belastungen. Das orthopädische
ERG. Österreichische Röntgengesellschaft Gesellschaft fu r Medizinische Radiologie und Nuklearmedizin
 Rheuma des Hüftgelenks von Martin Breitenseher 1. Allgemeines Von Patienten werden oft chronische Schmerzen an den Gelenken als Rheuma bezeichnet. Die häufigsten Beschwerden am Hüftgelenk betreffen neben
Rheuma des Hüftgelenks von Martin Breitenseher 1. Allgemeines Von Patienten werden oft chronische Schmerzen an den Gelenken als Rheuma bezeichnet. Die häufigsten Beschwerden am Hüftgelenk betreffen neben
5 Nachuntersuchung und Ergebnisse
 Therapie bei ipsilateraler Hüft- u. Knie-TEP Anzahl n HTEP-Wechsel Femurtotalersatz konservative Therapie Diagramm 4: Verteilung der Therapieverfahren bei ipsilateraler HTEP und KTEP 4.7. Komplikationen
Therapie bei ipsilateraler Hüft- u. Knie-TEP Anzahl n HTEP-Wechsel Femurtotalersatz konservative Therapie Diagramm 4: Verteilung der Therapieverfahren bei ipsilateraler HTEP und KTEP 4.7. Komplikationen
Patienteninformation Schulterluxation und Schulterinstabilität. Orthopädie
 Patienteninformation Schulterluxation und Schulterinstabilität Orthopädie Schulterluxation und Schulterinstabilität Von einer Schulterluxation wird gesprochen, wenn der Oberarmkopf aus seiner Pfanne, dem
Patienteninformation Schulterluxation und Schulterinstabilität Orthopädie Schulterluxation und Schulterinstabilität Von einer Schulterluxation wird gesprochen, wenn der Oberarmkopf aus seiner Pfanne, dem
ALIANS PROXIMALER HUMERUS INNOVATION MEANS MOTION DUALTEC SYSTEM
 INNOVATION MEANS MOTION ALIANS PROXIMALER HUMERUS WINKELSTABILE POLYAXIALE VERRIEGELUNG MIT HILFE DES EINZIGARTIGEN DUALTEC SYSTEM Polyaxiale Winkelstabilität von 25 Anatomisches Plattendesign (rechts/
INNOVATION MEANS MOTION ALIANS PROXIMALER HUMERUS WINKELSTABILE POLYAXIALE VERRIEGELUNG MIT HILFE DES EINZIGARTIGEN DUALTEC SYSTEM Polyaxiale Winkelstabilität von 25 Anatomisches Plattendesign (rechts/
Inhaltsverzeichnis. A. Allgemeine Anatomie
 Inhaltsverzeichnis A. Allgemeine Anatomie A1 A2 A3 A4 A5 A6 A7 A8 A9 A10 A11 A12 A13 A14 A15 A16 Allgemeine Ausdrücke, Richtungen im Raum Allgemeine Ausdrücke, Bewegungen, Ebenen Knochenentwicklung Enchondrale
Inhaltsverzeichnis A. Allgemeine Anatomie A1 A2 A3 A4 A5 A6 A7 A8 A9 A10 A11 A12 A13 A14 A15 A16 Allgemeine Ausdrücke, Richtungen im Raum Allgemeine Ausdrücke, Bewegungen, Ebenen Knochenentwicklung Enchondrale
Symphysen-Fraktur der Mandibula bei einem Pferd: instabiler und stabiler Fixationsversuch Ein Fallbericht
 Symphysen-Fraktur der Mandibula bei einem Pferd: instabiler und stabiler Fixationsversuch Ein Fallbericht Vorgeschichte: Der Patient, eine 1 Jahr alte CH-Warmblutstute namens Aurora, wurde am 13. März
Symphysen-Fraktur der Mandibula bei einem Pferd: instabiler und stabiler Fixationsversuch Ein Fallbericht Vorgeschichte: Der Patient, eine 1 Jahr alte CH-Warmblutstute namens Aurora, wurde am 13. März
Ist Winkelstabilität in jedem Fall vorteilhaft? Eine biomechanische Untersuchung an der distalen Fibula.
 Ist Winkelstabilität in jedem Fall vorteilhaft? Eine biomechanische Untersuchung an der distalen Fibula. J Hallbauer 1,3, K Klos 1, A Gräfenstein 4, F Wipf 5, C Beimel 6, GO Hofmann 1, 2, T Mückley 4 1
Ist Winkelstabilität in jedem Fall vorteilhaft? Eine biomechanische Untersuchung an der distalen Fibula. J Hallbauer 1,3, K Klos 1, A Gräfenstein 4, F Wipf 5, C Beimel 6, GO Hofmann 1, 2, T Mückley 4 1
Bevor die eigentliche Aufgabe diskutiert werden kann, muss überprüft werden,
 1 Problematik des Minus - Hüftgelenksabstandes im funktionellen Zusammenhang Bevor die eigentliche Aufgabe diskutiert werden kann, muss überprüft werden, 1. wie der Hüftgelenksabstand festgestellt werden
1 Problematik des Minus - Hüftgelenksabstandes im funktionellen Zusammenhang Bevor die eigentliche Aufgabe diskutiert werden kann, muss überprüft werden, 1. wie der Hüftgelenksabstand festgestellt werden
Die hintere Kreuzbandläsion Indikationen zur konservativen und operativen Therapie
 Die hintere Kreuzbandläsion Indikationen zur konservativen und operativen Therapie L.-P. Götz Klinik für Unfall- und Wiederherstellungschirurgie Ernst von Bergmann Klinikum Potsdam Anatomie und Biomechanik
Die hintere Kreuzbandläsion Indikationen zur konservativen und operativen Therapie L.-P. Götz Klinik für Unfall- und Wiederherstellungschirurgie Ernst von Bergmann Klinikum Potsdam Anatomie und Biomechanik
Krallenplatten 3.5. Reposition und Fixation kleiner Knochenfragmente.
 Krallenplatten 3.5. Reposition und Fixation kleiner Knochenfragmente. Operationstechnik Dieses Dokument ist nicht zur Verteilung in den USA bestimmt. Instrumente und Implantate geprüft und freigegeben
Krallenplatten 3.5. Reposition und Fixation kleiner Knochenfragmente. Operationstechnik Dieses Dokument ist nicht zur Verteilung in den USA bestimmt. Instrumente und Implantate geprüft und freigegeben
- 1 - Muskel: Deltamuskel, vorderer Anteil S. 130 M. deltoideus pars clavicularis. Anmerkungen. Typ : --- Kräftigung
 - 1 - Muskel: Deltamuskel, vorderer Anteil S. 130 M. deltoideus pars clavicularis --- eingelenkig, über das Schultergelenk Schlüsselbein Außenseite des Oberarms Aktion(en): Anteversion der Arme Abduktion
- 1 - Muskel: Deltamuskel, vorderer Anteil S. 130 M. deltoideus pars clavicularis --- eingelenkig, über das Schultergelenk Schlüsselbein Außenseite des Oberarms Aktion(en): Anteversion der Arme Abduktion
1. Welcher Muskel macht sowohl Pronation als auch Supination bis in die Neutralstellung? M. brachioradialis
 Übungsfragen zum 2. Anatomie Testat (mit LÖSUNGEN) 1. Welcher Muskel macht sowohl Pronation als auch Supination bis in die Neutralstellung? M. brachioradialis 2. Wie verläuft das Retinaculum flexorum?
Übungsfragen zum 2. Anatomie Testat (mit LÖSUNGEN) 1. Welcher Muskel macht sowohl Pronation als auch Supination bis in die Neutralstellung? M. brachioradialis 2. Wie verläuft das Retinaculum flexorum?
Teilbelastung nach hüftgelenksnaher Fraktur- Sinn oder Unsinn?
 Teilbelastung nach hüftgelenksnaher Fraktur- Sinn oder Unsinn? Dr. med. Alexander Eickhoff Assistenzarzt Bevölkerungsentwicklung 60 % Stürze ca. 6 Mio. p. a. > 30% der über 65 Jährigen betroffen 10 % behandlungsbedürftige
Teilbelastung nach hüftgelenksnaher Fraktur- Sinn oder Unsinn? Dr. med. Alexander Eickhoff Assistenzarzt Bevölkerungsentwicklung 60 % Stürze ca. 6 Mio. p. a. > 30% der über 65 Jährigen betroffen 10 % behandlungsbedürftige
Operationstechnik. Sakrum-Stäbe. Fixation des posterioren Beckens bei Frakturen oder Fraktur - dislokationen des Sakroiliakalgelenks.
 Operationstechnik Sakrum-Stäbe. Fixation des posterioren Beckens bei Frakturen oder Fraktur - dislokationen des Sakroiliakalgelenks. Inhaltsverzeichnis Einführung Sakrum-Stäbe 2 AO Prinzipien 3 Indikationen
Operationstechnik Sakrum-Stäbe. Fixation des posterioren Beckens bei Frakturen oder Fraktur - dislokationen des Sakroiliakalgelenks. Inhaltsverzeichnis Einführung Sakrum-Stäbe 2 AO Prinzipien 3 Indikationen
