Ernährungssonden bei kritisch kranken Patienten
|
|
|
- Philipp Sauer
- vor 6 Jahren
- Abrufe
Transkript
1 Intensivmedizin Anaesthesist : DOI /s Online publiziert: 8. Dezember 2010 Springer-Verlag 2010 Redaktion J. Briegel, München M. Quintel, Göttingen K.E. Unertl, Tübingen J. Braun T. Bein C.H.R. Wiese B.M. Graf Y.A. Zausig Klinik für Anästhesiologie, Universitätsklinikum Regensburg Ernährungssonden bei kritisch kranken Patienten Die enterale Ernährung stellt den bevorzugten Weg zur Ernährung kritisch erkrankter Patienten dar, wenn ein oraler Kostaufbau qualitativ und/ oder quantitativ nicht zufriedenstellend sichergestellt werden kann. In den aktuellen Leitlinien hinsichtlich der Ernährung von kritisch kranken Patienten wird auf der Grundlage von evidenz- und konsensusbasierten Expertenmeinungen die enterale Ernährung der parenteralen Ernährung wenn möglich immer vorgezogen [27]. Zahlreiche experimentelle und auch klinische Untersuchungen unterstützen die These, dass die frühe enterale Ernährung die physiologische Darmintegrität erhält und somit die sequenzielle bakterielle Translokation vermindert. Es ließ sich zeigen, dass durch diese Maßnahme die Morbidität und Letalität bei kritisch kranken Patienten signifikant gesenkt und das klinische Outcome bzw. die Behandlungsdauer der Patienten verbessert bzw. verkürzt werden konnte [27, 28, 31, 39]. Aus diesem Grund werden Ernährungssonden heutzutage in vielen Sparten der modernen Medizin als temporäre oder endgültige Lösung angewendet und kommen dementsprechend in allen Disziplinen vor [17, 27, 63]. Im Jahr 2006 wurden von der Europäischen Gesellschaft für klinische Ernährung und Stoffwechsel, ESPEN, Leitlinien zur enteralen Ernährung systematisch in einem vordefinierten, evidenzund konsensusbasierten Prozess entwickelt und herausgegeben [27]. Sie reflektieren das aktuelle medizinische Wissen und Expertenmeinungen auf dem Gebiet 352 Der Anaesthesist der enteralen Ernährungstherapie und können als Informations- und Entscheidungshilfe dienen, wann eine enterale Ernährung indiziert ist und welche therapeutischen Ziele erreicht werden können. Diese Leitlinien sind kostenlos elektronisch verfügbar ( oder Sie umfassen sämtliche intensivmedizinische, operative, infektiologische, onkologische und weitere internistische Gebiete, in denen kritische Überlegungen über den Einsatz enteraler Ernährungssonden erfolgen müssen [27, 63]. In der Intensivmedizin wird daher beispielsweise bei hämodynamisch stabilen Patienten mit intaktem Gastrointestinaltrakt ein früher Kostaufbau (<24 h) über Ernährungssonden empfohlen, wenn sie erwartungsgemäß nicht bis zum dritten (postoperativen) Tag vollständig mit normaler Kost ernährt werden können. Bei einer im weiteren Verlauf fortbestehenden Mangelernährung kann zusätzlich eine supplementierende parenterale Ernährung in Betracht gezogen werden. Im Folgenden muss die Ernährungstherapie dem Krankheitsverlauf und der Darmtoleranz angepasst werden. So gefährden beispielsweise Gastroparesen, Vigilanzminderungen oder metabolische Entgleisungen (Hyperglykämie etc.) nicht nur die Genesung des Patienten, sondern auch die weitere nutritive Versorgung. In der intensivmedizinischen Frühphase der enteralen Ernährung wird eine exogene Energiezufuhr von kcal/kgkg/tag empfohlen, die erst in der anabolen Erholungsphase des Organismus (Beginn ca. 4. bis 8. Tag) auf kcal/kgkg/tag gesteigert werden sollte. Menge und Art der zu applizierenden enteralen Ernährung sollten sich auch an der zugrunde liegenden Erkrankung, der Komorbidität, der Immunsituation sowie an den klinikinternen Bedürfnissen und Standards orientieren. Die deutliche Trennung der Leitlinien der enteralen Ernährung in den jeweiligen Bereichen unterstreicht die vielseitigen Aspekte der Ernährung und den unterschiedlichen bzw. individuellen Bedarf der Patienten in Abhängigkeit von seiner Grund- bzw. Begleiterkrankung [27, 57]. Indikationen Wenn bei einem Patienten nicht in ausreichendem Maß Nahrung oder Flüssigkeit in physiologischer Art und Weise verabreicht werden kann, ist bei medizinischer Indikation der Einsatz von Ernährungssonden sinnvoll [25, 63]. Dabei hat die enterale Ernährung zum Ziel, einem weiteren Gewichtsverlust entgegenzuwirken, eine bestehende Mangelernährung auszugleichen, zu rehydrieren, Wachstumsstörungen bei Kindern zu verhindern und dort die Lebensqualität zu steigern, wo eine inadäquate Ernährung dieses verhindern würde [34]. Der Einsatz von Ernährungssonden aller Art basiert auf einer individuellen medizinischen Entscheidung in Abhängigkeit der zugrunde liegenden Grund- und Begleiterkrankungen, der klinischen Situation, ethischer Grundsätze, der Gesamtprognose und selbstverständlich dem (mutmaßlichen) Willen des Patien ten [26, 51]. Somit unterscheiden sich Indikationen und Kontraindikationen (. Tab. 1) zwischen naso-/ oroenteralen und perkutanen Sonden nicht grundsätzlich voneinander, sondern v. a. im Hinblick auf die Invasivität und Dauer der Anlage sowie die Lebens
2 Zusammenfassung Abstract qualität des Patienten. Ein weiterer wichtiger Gesichtspunkt bei der Wahl der Ernährungssonde ist die Entscheidung zur Lage des distalen Schenkels der jeweiligen Sonde. Mögliche Indikationen und Einsatzgebiete für die prä- und postpylorische Lage sind in. Tab. 2 dargestellt. Sondenarten Unterschiedliche Arten von Ernährungssonden können zur Applikation von Nahrung, Flüssigkeit und Medikamenten beim Patienten verwendet werden. Grundsätzlich unterscheidet man den nasoenteralen von dem perkutanen Zugang zum Gastrointestinaltrakt. Die Wahl der Sonde ist in erster Linie von der geplanten Dauer der Ernährung abhängig. Weitere wichtige Aspekte, wie der gewünschte bzw. mögliche Zugangsweg zum Gastrointestinaltrakt oder potenzielle Gefahren bzw. Kontraindikationen bei der Anlage bestimmen zusätzlich die Sondenart und die Anlagetechnik (. Abb. 1). Am häufigsten und wenigsten invasiv ist der Zugang zum Magen oder Jejunum über die Nase bzw. den Mund. Hier kommen sogenannte nasoenterale Ernährungssonden (NES) zum Einsatz. Die Verwendung von NES ist mit einer deutlich höheren Rate an Beschwerden und Komplikationen (Irritationen und Ulzerationen der Schleimhaut, Blutung, Dislokation, Verstopfung etc.) assoziiert, während perkutane Sonden eine höhere subjektive sowie soziale Akzeptanz besitzen und mit einer geringeren Inzidenz an Reflux und Aspiration vergesellschaftet sind [43]. Der nasoenterale Zugangsweg wird in der Regel bei einer kurzzeitigen Ernährung (<2 bis 4 Wochen) gewählt. Diese NES unterscheiden sich nicht nur in ihrer Materialbeschaffenheit, sondern insbesondere durch die unterschiedliche Indikationen und den Aufbau der Sonde (. Abb. 2). Nasoenterale Ernährungssonden können auf konventionelle Art blind am Patientenbett gastral platziert werden; in bestimmten Fällen insbesondere, wenn eine intestinale Lage angestrebt wird bedürfen sie der Hilfe komplementierender Methoden (z. B. Durchleuchtung, magnetische Methoden, Endoskopie; s. Abschn. Postpylorische Anlage von Ernährungssonden ). Anaesthesist : Springer-Verlag 2010 DOI /s J. Braun T. Bein C.H.R. Wiese B.M. Graf Y.A. Zausig Ernährungssonden bei kritisch kranken Patienten Zusammenfassung Die Verwendung von enteralen Ernährungssonden (EN) gehört mittlerweile zum Standardverfahren zur Unterstützung eines frühzeitigen enteralen Kostaufbaus in der Intensivmedizin. Auch in Bereichen mit nichtkritisch kranken Patienten, wie z. B. der (Tumor-) Chirurgie, Neurologie, Pädiatrie oder Palliativmedizin werden in gebotenen Situationen EN als temporäre oder dauerhafte Lösung verwendet. Mithilfe dieser Sonden ist eine gesicherte Gabe von Ernährung, Flüssigkeit und Medikamenten auf annähernd physiologische Weise möglich. Dieser Ernährungsweg scheint im Hinblick auf eine geringere Infektionsrate, eine verbesserte Mukosafunktion, eine gesteigerte Immunfunktion, eine mögliche kürzere Behandlungsdauer und damit verbundene niedrigere Kosten vorteilhaft Enteral feeding tubes for critically ill patients Abstract The use of enteral feeding tubes is an important part of early enteral feeding in intensive care medicine. In other faculties with noncritically ill patients, such as (oncologic) surgery, neurology, paediatrics or even in palliative care medicine feeding tubes are used under various circumstances as a temporary or definite solution. The advantage of enteral feeding tubes is the almost physiologic administration of nutrition, liquids and medication. Enteral nutrition is thought to be associated with a reduced infection rate, increased mucosal function, improved immunologic function, reduced length of hospital stay and reduced costs. However, the insertion and zu sein. Dennoch sind sowohl die Anlage als auch die Verwendung von enteralen Sonden mit potenziellen Gefahren verbunden, die mit teilweise lebensbedrohlichen Komplikationen (Blutung, Perforation, Peritonitis etc.) einhergehen können. Der folgende Beitrag gibt einen Überblick über die verschiedenen Arten der EN und deren Einsatzgebiete sowie über Indikationen, Kontraindikationen und Vorgehen bei der Anlage von EN. Schlüsselwörter Nasogastrale/nasojejunale Ernährungssonden Perkutane endoskopische Gastrostomie Intubation, gastrointestinal Messtechnik Medizinischer Fehler use of feeding tubes is potentially dangerous and may be associated with life-threatening complications (bleeding, perforation, peritonitis, etc.). Therefore, the following article will give a summary of the different types of enteral feeding tubes and their range of application. Additionally, a critical look on indication and contraindication is given as well as how to insert an enteral feeding tube. Keywords Nasogastric/nasojejunal feeding tube Percutaneous endoscopic gastrostomy Intubation, gastrointestinal Instrumentation Medical errors Der Anaesthesist
3 Intensivmedizin Tab. 1 Allgemeine Indikationen und Kontraindikationen sowie mögliche Vorund Nachteile der Ernährungstherapie mithilfe von Ernährungssonden. (Mod. nach [27, 34, 63]) Indikation/Kontraindikation Allgemeine Indikationen - Unzureichender Kostaufbau >3. postoperativer Tag - Bestehende Malnutrition - Verhinderung eines (weiteren) Gewichtverlusts oder einer Wachstumsstörung Vor-/Nachteile a Mögliche Vorteile der enteralen Ernährung - Anregung der Magen-Darm-Motilität - Aufrechterhaltung der intestinalen Integrität - Verbesserte Wundheilung - Gesteigerte Immunkompetenz - Geringere Katheterkomplikationen - Kürzere Behandlungsdauer - Geringere Letalität - Geringere Kosten Allgemeine Kontraindikationen - Schock und schwere Sepsis/Schock - Akutphase des Stressstoffwechsels - Metabolische Entgleisung (Hyperlaktatämie, Hypoxie, schwere Acidose) - Nichtüberwindbare Stenosen - Hochgradige Resorptionsstörung - Erhöhte Perforations-/Verletzungsgefahr - Intestinale Perfusionsstörung/Ischämie - Peritonitis, toxisches Megakolon - Frische Darmanastomose - Akutes Abdomen, Verdacht auf Ileus Mögliche Nachteile der enteralen Ernährung - Schleimhautläsionen/Druckschäden - Diarrhö - Tube-feeding -Syndrom (hyperosmolar bedingte akute Niereninsuffizienz) - Regurgitation und Aspiration - Metabolische und diabetische Entgleisung a Jeweils in Abhängigkeit des Zeitpunkts der Ernährung und oder im Vergleich zur rein parenteralen Ernährung. Es wird angemerkt, dass trotz aller scheinbar möglichen Vorteile der frühen enteralen Ernährung die Grundlage für diese Empfehlung v. a. auf Expertenmeinungen basiert. Tab. 2 Klinische Beispiele für den Einsatz von oro-/nasogastralen bzw. -jejunalen und perkutanen Ernährungssonden. (Mod. nach [10, 27]) Präpylorisch - Anatomische oder funktionelle Störungen des oropharyngealen-ösophagealen Verdauungswegs -- Chirurgie, z. B. Hals-Nasen-Ohren-Chirurgie, Mund-Kiefer-Gesichts-Chirurgie, Viszeralchirurgie -- Onkologie, z. B. prä- oder postoperativ nach Tumorchirurgie, Inoperabilität mit Indikation zur Radiochemotherapy -- Neurologie, v. a. Dsyphagie, bei Zustand nach Schädel- Hirn-Trauma, Schlaganfall, Morbus Parkinson, Sedierung, Langzeitkoma -- Andere, z. B. Motilitätsstörungen (z. B. Achalasie), Kurzdarmsyndrom, Morbus Crohn, zystische Fibrose, tracheoösophageale Fistel, Kachexie bei Tumoren oder Erkrankung (z. B. AIDS), Geriatrie a, Palliativmedizin a etc. - Kontrollierter Ablauf von Mageninhalt -- Präoperativ, z. B. Ileus -- Intraoperativ, z. B. Bauchlage, Darmoperation, Pneumoperitoneum -- Postoperativ, z. B. Darmeingriff, PONV - Führungsschiene, z. B. Ösophaguseingriffe - Aerophagie, z. B. NIV-Beatmung Postpylorisch b - Zusätzliche anatomische oder funktionelle Störungen des Magens -- Operation im Bereich Ösophagus, Magen etc. -- Tumoren, z. B. Magenkarzinom -- Motilitätsstörungen, z. B. Gastroparese -- Stenosen, z. B. Pylorusstenose - Kontrollierter Ablauf von Duodenalinhalt - Gesteigerter Reflux oder Aspiration a - Akute und chronische Pankreatitis a Indikationen entsprechen jenen bei perkutanen Sonden, sollten sich aber zusätzlich an der Gesamtdauer der Ernährung, der Grunderkrankung, der Gesamtprognose, dem Zeitpunkt der Ernährung und den Kontraindikationen (. Tab. 5) orientieren. Bei einer Ernährung >2 bis 4 Wochen sollte primär ein perkutanes Verfahren erwogen oder auf ein solches gewechselt werden [34]. AIDS acquired immune deficiency syndrome, NIV non-invasive ventilation, PONV post-operative nausea and vomiting. a Datenlage uneinheitlich oder Indikation in der aktuellen Diskussion. b Bei Passagehindernissen bei der postpylorische Anlage sind perkutane Sonden zu erwägen. Obwohl die gastrale Ernährung weiterhin die erste Wahl sein sollte, ist in den letzten Jahren die intestinale Lage und somit die Verwendung von jejunalen Sonden zunehmend in das Interesse des Intensivmediziners gerückt. In gesonderten Indikationen wie beispielsweise dem therapierefraktären (trotz Oberkörperhochlage und Prokinetikagabe) gesteigerten Reflux mit Gefahr der Aspiration sollte eine postpylorische Ernährungssondenlage erwogen werden (. Tab. 2; [47]). Neben der aufwendigen endoskopischen Technik gibt es seit geraumer Zeit eine vielversprechende Möglichkeit der Anlage durch sogenannte selbstwandernde jejunale Ernährungssonden [z. B. Flocare Bengmark-Sonde, Pfrimmer Nutricia GmbH, Erlangen, Deutschland; Tiger Tube Sonde Typ 2 (Typ 1 wurde wegen Fehler bei der Produktklassifikation 2005 vom Markt genommen, Cook, Limerick, Ireland)]. Diese aus Polyurethan bestehenden transnasalen/-oralen Jejunalsonden besitzen seitliche Laschen ( flaps ), oder sie formen sich nach Entfernung des Mandrins zu einer Spirale am distalen Ende und erreichen hiermit durch Anhaften an die Magen-Darm- Schleimhaut selbstständig das postpylorische Ziel (. Abb. 2). Bezüglich der Erfolgsraten gibt es wider sprüchliche Angaben. So weisen Schröder et al. [56] eine produkt- und motilitätsabhängige Erfolgsrate im Mittel nach h in 13 83% der Anlagen nach. Die im Gegensatz zur Flocare -Bengmark-Sonde höhere Anlageerfolgsrate bei der Tiger-Tube-Sonde 1 wird den Autoren zufolge auf die unterschiedliche Bauart der jeweiligen Sonde und das Vorhandensein einer Restperistaltik zurückgeführt. Aktuelle Untersuchungen zeigen eine 67%ige Erfolgsrate innerhalb der ersten 24 h für die Tiger-Tube-Sonde 2 [21]. Eine interessante Weiterentwicklung der Flocare -Bengmark-Sonde ist die Flocare -Duo-Tube- Sonde (Pfrimmer Nurticia GmbH). Diese transnasale doppellumige jejunale Sonde aus Polyurethan ermöglicht eine Dünndarmernährung bei gleichzeitiger Entlastung des Magens. Somit stellt dieses wenig aufwendige und schonende Verfahren eine Bereicherung für die Ernährungsmedizin dar und kann den 354 Der Anaesthesist
4 Ernährung < 2 bis 4 Wochen Nasoenterale Ernährung Risikofaktoren, Fehllage Tab. 4, Abb. 5 personal- sowie kostenintensiven Einsatz einer Endoskopie reduzieren. Ist eine Ernährung längerfristig nötig (>2 bis 4 Wochen) werden initial oder sekundär über eine Gastrostomie Ernährungssonden interventionell eingebracht (perkutane endoskopische Gastrostomie, PEG) oder Jejunostomie (perkutane endoskopische Jejunostomie, PEJ; kombinierte perkutane endoskopische Gastrojejunostomie, PEG/J; chirurgische Feinnadel-Katheter-Jejunostsomie, FKJ;. Abb. 1, 2). In der Regel werden diese Sonden mithilfe endoskopischer Techniken angelegt oder wenn die Endoskopie nicht möglich oder kontraindiziert ist mithilfe alternativer Techniken (Laparatomie, Laparoskopie, Sonographie, Durchleuchtung/CT-gesteuert bzw. operative Verfahren; [34]). Nach vollständiger Abheilung und Vernarbung eines gut ausgebildeten Gastrostomas (in der Regel nach >4 Wochen) können sog. gastrale Austauschsonden ersatzweise perkutan zur weiteren Ernährung oder als Platzhalter in der Phase der Remission eingebracht werden (. Abb. 2; [25, 34, 63]). Diese Austauschsonden, wie Button oder Gastrotube, sind im Vergleich zu einer PEG-Sonde leichter zu pflegen, einfacher zu platzieren und angenehmer zu tragen. Besonders die Button-Sonde wird aufgrund der Orale Ernährung Unmöglich Inadäquat Indikation und Kontraindikation Tab. 1 & Tab. 2 Sondenarten Tab. 3, Abb. 2 Ernährung > 2 bis 4 Wochen Perkutane Ernährung Kontraindikation Tab. 5 Nasogastral Nasojejunal Gastrostomie Jejunostomie (PVC)* PUR SIL ENDO SELBST PEG PSG PRG CG Jet-PEG PE/S/RJ CJ/FKJ Anlagemethoden Abb. 3+4 Abb. 1 8 Entscheidungsbaum für Ernährungssonden. CG chirurgische Gastrostomie, CJ chirurgische Jejunostomie, ENDO und SELBST: endoskopisch bzw. selbstwandernd angelegt, FKJ Feinnadel-Katheter-Jejunostsomie, JET-PEG jejunal tube through PEG, PEG perkutane endoskopische Gastrostomie, PE/S/RJ perkutane endoskopische/sonographische/radiologische Jejunostomien, PRG: perkutane radiologische Gastrostomie, PSG perkutane sonographische Gastrostomie, PUR Polyurethan, PVC Polyvinylchlorid, SIL Silikon, Asterix zur enteralen Ernährung in der Regel nicht empfohlen. (Mod. nach [20, 34]) hohen Bewegungsfreiheit und der kosmetischen Vorteile im zunehmenden Maß in der Pädiatrie eingesetzt [8]. Eine primäre Buttonanlage scheint ebenso erfolgreich möglich zu sein. Inwiefern dieses Vorgehen vorteilhaft ist und generell empfohlen werden kann, bleibt abzuwarten [11]. Materialbeschaffenheit Ernährungssonden werden aus unterschied lichen Materialien angefertigt. Dies muss beachtet werden, wenn es um die Verweildauer und die Auswahl der Anlagetechnik der jeweiligen Sonden geht. Nasogastrale Sonden bestehen aus Polyvinylchlorid (PVC), Polyurethan oder Silikonkautschuk. Nasojejunale und perkutane Sonden (PEG oder FKJ) werden in der Regel aus Polyurethan hergestellt. Bei den perkutanen Sonden sind die innere und die äußere Halteplatte aus Silikonkautschuk angefertigt (. Tab. 3). Silikonkautschuk ist ein sehr weiches und flexibles Material ohne Zusatz von Weichmachern. Aufgrund ihrer Weichheit und Flexibilität reduzieren Silikonsonden das Fremdkörpergefühl; sie sollen darüber hinaus weniger Druckschäden und/oder Ulzerationen induzieren [49]. Polyurethan ist ein weicher und durchsichtiger Kunststoff. Dieses Material enthält keinerlei zusätzliche Weichmacher und wird daher zur Herstellung von nasoenteralen und perkutanen Ernährungssonden genutzt. Diese Sondenart besteht aus einem Polyurethan mit speziel ler Zusammensetzung (hoher Carbotananteil), wodurch die se Sonde eine sehr hohe Biostabilität und damit eine deutliche längere Lebensdauer bekommt. So zeigt sich, dass perkutane Polyurethansonden im Vergleich zu jenen aus Silikon einen geringeren Grad der Abnutzung über die Zeit (Abnahme der Elastizität, Versprödung, Risse und Bruch) verbunden mit einer doppelt so langen Liegedauer aufweisen [55]. Eine wichtige Ursache für die schnellere Alterung von Silikonsonden scheint eine Pilzkolonisation zu sein. Iber et al. [22] belegten bei Silikonsonden eine Korrelation zwischen Pilzkolonisation und Sondenverschleiß im Laufe der Liegedauer. Polyvinylchlorid dagegen ist ein relativ harter und durchsichtiger Kunststoff. Um den Kunststoff flexibler und weicher zu gestalten, wird PVC-Material häufig mit sog. Weichmachern versetzt. Diese Weichmacher können sich aus dem Material lösen. Dadurch werden die Sonden hart und spröde und können Druckstellen an der Nase sowie an den Schleimhäuten im gesamten Verlauf verursachen. Darüber hinaus können nichtunerhebliche Mengen des potenziell kanzerogenen und als fruchtschädigend geltenden Diäthylhexylphthalat (DEHP; [13, 23, 65]) frei gesetzt werden. Moderne PVC-Sonden (und die Ernährungsapplikationssysteme) sind in der Regel mit Weichmachern wie Acetyltributylzitrat (ATBC) oder Diisononylzyklohexan-1,2-dicarboxylat (DINCH) versetzt, die eine deutlich geringere Toxizität aufweisen und nur minimal frei gesetzt werden. Silikon oder Polyurethansonden sollten allein aufgrund der Biostabilität bei nasoenteraler Ernährung bevorzugt zur Anwendung kommen. Nasogastrale PVC- Sonden eignen sich daher v. a. zum Ablauf von Mageninhalt. Komplikationen Typische Komplikationen bei der Anlage und beim Umgang mit NES sind frustrane Anlageversuche, Fehlanlage, Epistaxis, Aspirationspneumonie, Blutung, Si Der Anaesthesist
5 Intensivmedizin Abb. 2 8 Typische und außergewöhnliche Ernährungssonden. a, b Naso-/oroenterale Ernährungssonden (a Gastroduodenalsonde, Typ Salem, mit zusätzlichem Ablaufschenkel, PVC oder PUR, Vygon GmbH & Co. KG; b Flocare Nutrisoft, Silikon, Pfrimmer Nutricia GmbH). c, d Naso-/oroenterale Jejunalsonden [c Tiger Tube 2, links mit seitlichen flaps (Laschen), in Detailansicht rechts, PUR, Cook Medical, Inc.; d Flocare Bengmark (links) mit Bengmark-Spirale zur intestinalen FIxierung, PUR; Flocare Duo-Tube (rechts) doppellumige Jejunalsonde mit gastralen und jejunalen Schenkel, PUR, Pfrimmer Nutricia GmbH]. e, f Perkutane Sonden (e Flocare PEG Set, Durchzugsmethode, PUR, Pfrimmer Nutricia GmbH; f Freka Pexact gastral, gastrale Direktpunktion per Gastropexie, SIL, Fresenius Kabi Deutschland GmbH). g, h Perkutane Austauschsonden (g Gastrotube, SIL, Pfrimmer Nutricia GmbH; h Freka Button, SIL, Fresenius Kabi Deutschland GmbH). i Chirurgische Sonden, Feinnadel-Katheter-Jejunostomie (Flocare Jejunokath PUR mit SIL-Halteplatte, Pfrimmer Nutricia GmbH). PUR Polyurethan, PVC Polyvinylchlorid, SIL Silikon. (Abbildungen mit freundlicher Genehmigung von Cook Medical, Inc., Pfrimmer Nutricia GmbH, Fresenius Kabi Deutschland GmbH und Vygon GmbH & Co. KG) nusitis, unbeabsichtigte Entfernung der NES durch Personal oder den Patienten, Verlegung des Lumens der NES sowie Komplikationen, die mit der Verabreichung der Sondenkost assoziiert sind (Unverträglichkeit, Diarrhö, intestinale Ischämie bei Überforderung der Mukosa, unbeabsichtigte Medikamenteninteraktionen; [3]). Die allgemeine Inzidenz von anlagebedingten Komplikationen bei NES wurde mit ca. 7,6% angegeben. Davon entfielen ca. 1,8 4,7% der Fälle auf Epistaxis. In ca. 3,2% der Fälle kommt es zu Fehlanlagen, am häufigsten in der Trachea bis hinunter in die tracheobronchiale Aufzweigung (in 64 84% der Fälle in der rechten Lunge;. Abb. 3a; [2, 42]). Andere Arbeiten geben eine intrabronchiale Fehlanlage mit 0,3 15% der Fälle an [60]. In einer aktuellen retrospektiven Studie von Marderstein et al. [38] wurden in einem Zeitraum von 3 Jahren bei 4190 Patien ten nasoenterale Ernährungssonden gelegt. Dabei fanden sich in Abhängigkeit von der Anlagetechnik in 1,4 2,6% der Fälle eine intrabronchiale Lage und bei 0,09 0,38% der Patienten sogar ein Pneumothorax. Es korrelierte die Anzahl der Fehlanlagen mit der Inzidenz eines Pneumothorax. Valentine u. Turner [61] zeigten, dass die intrabronchiale Fehlanlage von NES be 356 Der Anaesthesist
6 sonders bei Patien ten mit endotrachealem Beatmungstubus, einem reduzierten Bewusstseinszustand, einem verminderten Schluck- und Hustenreflex sowie bei geringer Erfahrung der Ärzte und Pflegekräfte beim Legen der NES zu beobachten war. Weitere Risikofaktoren für eine Fehllage der Ernährungssonde sind in. Tab. 4 zusammengefasst [64, 75]. Durch diese Fehlanlagen von NES erhöht sich die Zahl mitunter kritischer bis tödlich verlaufender Komplikationen wie Pneumonie, Pneumothorax, Mediastinitis oder Empyem wesentlich. In der Literatur werden regelmäßig allseits bekannte Fehllagen, wie die intrakranielle Lage bei Patienten mit Schädel-Hirn- Trauma (. Abb. 3b; [16]), aber auch außergewöhnliche Fehllagen, wie beispielsweise bei pädiatrischen Patien ten über die Eustach-Röhre in das Mittelohr [71] oder gar in den ableitenden Harnwegen (. Abb. 3c; [1]) beschrieben. Diese durch Fehllagen bedingten Komplikationen sind bei korrektem Vorgehen und sorgfältiger Überprüfung des Anlagewegs vermeidbar. Applikation und Lagekontrolle Tab. 3 Sondenart Tab. 4 Risikofaktoren für die Fehlanlage durch Ernährungssonden. (Mod. nach [64]) Risikofaktoren Alter des Patienten Sondenart Anatomie Art, Material und empfohlene Liegedauer von Ernährungssonden Reduzierter Bewusstseinszustand Verminderung des Schluck- und Hustenreflexes Zahl der Anlageversuche Endotrachelaer Tubus oder Trachestoma Ungenügende Erfahrung des Anwenders Sondenmaterial b Empfohlene Liegedauer b (Herstellerangaben) Naso-/oroenterale Ernährungssonde Polyvinylchlorid 3 bis 7 Tage Polyurethan 42 Tage Silikon 56 Tage Naso-/oroenterale Jejunalsonde Polyurethan 42 Tage Perkutane Sonde, PEG, PEJ Polyurethan a Keine Angabe c Perkutane Austauschsonden, Gastrotube, Button Chirurgische Sonden, Feinnadelkatheterjejunostomie Silikon Polyurethan a Tägliche Routinekontrolle sinnvoll PEG perkutane endoskopische Gastrostomie, PEJ perkutane endoskopische Jejunostomie. a Halteplatte in der Regel aus Silikon. b Bitte die jeweiligen Herstellerangaben beachten. c Ein genereller Austausch ist nicht zwingend nötig. Bei guter Pflege und in Abhängigkeit des Materials werden derartige Sonden 1 bis 3 (bis 10) Jahre belassen [34, 55]. Anmerkungen Erhöhtes Risiko bei Neugeboren und alten Patienten Je härter die Sonde, desto größere Verletzungen sind möglich Ösophagustumor, Ösophagusvarizen, Mund-Kiefer-Gesichtsoperation Zerebrale Läsion, Delir, Zustand nach Schlaganfall, Sedierung Zustand nach Langzeitbeatmung, Tracheotomie, Opiatgabe, Extubation Erhöhte Anzahl der intratrachealen Fehlplatzierungen steigert das Risiko für einen Pneumothorax um das 7-Fache Langzeitintubation vermindert Schluck- und Hustenreflex Trainierte Anwender weisen seltener Komplikationen auf Strategien und Techniken Um die Anlage von nasogastralen Sonden zu erleichtern und mögliche Komplikationen zu vermeiden, sollte der Anwender nach einem bestimmten Schema vorgehen. Es hat sich gezeigt, dass solche Standards ( standards operating procedures, SOP) erlernt und trainiert werden können und dass die Einhaltung dieser zu einer Steigerung der Patientensicherheit führt [38, 50, 74]. Allerdings gibt es derzeit keine Ausbildungsphantome oder gar Simulatoren, an denen die bettseitige Anlage und Lagekontrolle von nasogastralen Sonden realitätsnah trainiert werden können, sodass ein standardisiertes und sicheres Vorgehen am Patienten dementsprechend unerlässlich ist. Eine der gefürchteten Komplikationen bei der Anlage von Ernährungssonden ist die unbemerkte endotracheale Fehllage. Um diese zu vermeiden, gibt es verschiedene Ansätze. Zur Vorbeugung dieser Fehllage wird empfohlen, den Patienten sitzend oder in 30 -Oberkörperhochlage zu positionieren. Das Nach-vorn- Beugen des Kopfes und, sofern möglich, das aktive oder reflektorische Schlucken des Patienten ( schlückchenweise Gabe von Wasser) erleichtern außerdem die Einführung der Sonde [12]. Ein Hustenreflex deutet meist auf eine tracheale Fehllage hin; die Sonde müsste dann bis in den Oropharynx zurückgezogen und neu platziert werden. Bei Patienten mit eingeschränkter Vigilanz oder vermindertem Schluck- bzw. Hustenreflex empfiehlt sich beim Vorschieben der Sonde eine erste Lagekontrolle bei einer Markierung von cm. Die Wahrnehmung des Atemgeräusches am Sondenende kann zur Verifizierung der Lage der Sonde dienen. Es ist zu beachten, dass diese Art der Kontrolle bei einer Verlegung des Lumens durch Mukosa, Schleim oder Sekret eine Fehllage nicht 100%ig ausschließen kann. Ein Röntgenbild des Thorax zum Ausschluss einer tracheobronchialen Fehllage wird propagiert, ist aber sehr aufwendig und belastend [38]. Wenn mithilfe der ersten Lagekontrolle eine intratracheale Lage ausgeschlossen ist, wird die Nasensonde weiter bis zu einer Markierung von ca cm je nach Körpergröße des Patienten vorgeschoben. Die geeignete Länge kann anhand des Ohr-Nase-Processus-xiphoideus-Abstands abgeschätzt werden. Um die gastrale Lage zu verifizieren, werden in einer zweiten Lagekontrolle standardgemäß mit einer Blasenspitze ml Luft bei gleichzeitiger gastraler Auskultation in den Magen insuffluiert. Dieses Vorgehen entspricht dem allgemeinen Standard. Eine Röntgenkontrolle vor der Erstanwendung wird nicht routinemäßig empfohlen. Bei nichtzweifelsfreier Lagekontrolle (gastrale Auskultation) und/oder frustranen wiederholten Anlageversuchen kann sie erwogen werden. Insbesondere sollten bei schwieriger bis unmöglicher konventioneller Platzierung von Magen Der Anaesthesist
7 Intensivmedizin Abb. 3 8 Beispiele für Fehllagen von Ernährungssonden. a Neu aufgetretener Pneumothorax (1) bei intrabronchialer Fehlanlage einer nasoenteralen Sonde (2) [75]. b Intrakranielle Einlage einer nasoenteralen Ernährungssonde bei einer Patientin mit Schädel-Hirn-Trauma. [16]. c Fehlanlage einer Ernährungssonde bei pädiatrischen Patienten. Die Sonde liegt im Ösophagus und Duodenum und endet im rechten Nierenbecken [1]. [Mit freundlicher Genehmigung von Edizioni Minerva Medica (a) und Wolters Kluwer (b)] Abb. 4 8 Kohlendioxid- (CO 2 -)Messung am Sondenende zum Ausschluss einer endotrachealen Lage der Ernährungssonde. a CO2nfirm Now, kleiner und kompakter CO 2 -Detektor mit Ansaugbalg zur korrekten Platzierung von Magensonden. (Mit freundlicher Genehmigung der Covidien Deutschland GmbH). b Denkbare Alternative: Konnektion von CO 2 -Messgerät und Sonde über Luer-Lock-System via Adapter der Ernährungssystems. Es ist zu beachten, dass in diesem Fall eine Entfremdung der Zweckbestimmung der einzelnen Produkte nach Medizinproduktegesetz möglich ist sonden bzw. gastralen oder jejunalen Ernährungssonden alternative Methoden zur Anwendung kommen. Alternativen Wenn die blind konventionelle Anlage bzw. Lagekontrolle der Sonde misslingt, gibt es unterschiedliche Hilfsmethoden und Handgriffe, die einzusetzen sind. Der Goldstandard bei intubierten und sedierten Patienten ist die direkte Laryngoskopie, bei der u. U. die Sonde mithilfe einer Magill Zange unter Sicht in den Ösophagus vorgeschoben wird. Auch ist es möglich, einen größeren Schlauch wie z. B. einen Endotrachealtubus als Einführhilfe zu benutzen; hier ist jedoch die erhöhte Blutungsgefahr zu beachten. Einzelfallberichte beschreiben, dass eine Erhöhung der Steifigkeit von Ernährungssonden mithilfe der Verwendung steiferer Führungsstäbe (z. B. Gastroskopie /Bronchoskopiebiopsiezange) oder durch Tiefkühlung der Sonde im Vorfeld die Anlage deutlich erleichtern kann. Im Hinblick auf eine erhöhte Perforationsgefahr und eine mögliche Missachtung des Medizinproduktgesetzes kann hierzu jedoch keine Empfehlung ausgesprochen werden [53, 75]. Dagegen empfehlen sich eher alltagstaugliche und zugelassene Verfahren, die in den letzten Jahren entwickelt worden sind und im Folgenden vorgestellt werden sollen. Bei unüberwindbaren Schwierigkeiten und wiederholten Anlageversuchen von nasogastralen Sonden müssen auch mögliche alternative perku 358 Der Anaesthesist
8 tane Zugangswege überlegt und bei Bedarf zeitnah durchgeführt werden. Methode der ph-messung. Eine Möglichkeit der indirekten Lagekontrolle besteht in der Gewinnung von Magensaft und der Bestimmung des ph-werts der aspirierten Flüssigkeit. Bei kontinuierlicher ph-messung während der Ösophagus-Magen-Darm-Passage beginnt der ph-wert bei ca. 7 (Ösophagus), bevor er im Magen auf ungefähr 3 5 absinkt und erst beim Eintritt ins Duodenum sowie nachfolgend in das Jejunum wieder ansteigt (ca. 7 8). Jedoch setzt diese Methode ein Aspirat voraus, und zudem bestätigen Untersuchungen Schwierigkeiten bei der Interpretation des ph-werts bei Patienten mit medikamentöser Hemmung der Magensäureproduktion. Zudem sind auch bei intrabronchialen Lagen ph-werte von 6 7 beschrieben worden [44]. Methode der Kohlendioxidmessung. Die exspiratorische Kohlendioxid- (CO 2 -) Messung am Lumenende bei intrabronchialer Lage ist eine einfache, kostengünstige und sichere Bedside -Methode. Hier kann mithilfe kommerziell erhältlicher Produkte durch Farbumschlag (kolorimetrische CO 2 -Detektion) oder durch direkte Messung beispielsweise am Respirator (Infrarot- oder Massenspektroskopie) die fehlerhafte Lage der Ernährungssonde sicher und zeitnah festgestellt werden (. Abb. 4). Durch die Kombination einer zweizeitigen Messung (erstes Mal bei ca. 20-cm- bis 35-cm- und zweites Mal bei >50-cm-Sondentiefe) in Kombination mit der gastralen Auskultation werden ein negativer Voraussagewert zum Ausschluss einer intrabronchialen Lage von 100%, bei einem positiven Voraussagewert einer korrekten Lage im Magen von ebenfalls 100% angegeben [46]. So können Fehllagen und evtl. unnötige Lagekontrollen durch Röntgenaufnahmen vermieden werden. Alternativ kann auch die Ausatemluft am Lumenende durch direkte Auskultation oder durch Sichtbarmachen der Luft in Form des Beschlagens eines einfachen Taschenspiegels bzw. der Blasenbildung in einem Wasserglas dargestellt werden [3, 9, 53]. Jedoch funktionieren alle diese Methoden nur so gut, wie das Lumen der Sonde frei von Schleim oder Flüssigkeiten ist. Abb. 5 8 Verifizierung der gastralen bzw. jejunalen Sondenlage durch technische Hilfsmittel. Links Anlage mithilfe magnetischer Führung, Syncro Blue Tube [ magnetically guided feeding tube (MGFT) nach Gabriel, Syncro Medical Innovations, Inc., Macon, GA; mit freundlicher Genehmigung]. Rechts Monitorunterstützte Platzierung von Ernährungssonden, Cortrak [ electromagnetic tube placement device (ETPD), Porta Medical Eutin, Deutschland bzw. Corpak Medsystem, IL, USA; mit freundlicher Genehmigung von Porta Medical Eutin, Deutschland] Sonographische Methode. Unmittelbar nach der Sondeneinlage kann neben der üblichen auskultatorischen Kontrolle eine Sonographie des auf dem Rücken und etwas auf der linken Seite liegenden Patienten durchgeführt werden. Die gastrale Positionierung der Sonde wird durch direkte Darstellung der Sonde oder durch Darstellung eines über die Sonde applizierten 50-ml-Luft-Jet bzw. einer definierten Menge an Flüssigkeit verifiziert. In 72% der Fälle kann so die korrekte Lage bestätigt werden. Zwar ist diese Methode der röntgenologischen Darstellung bei Fehllagen unterlegen, jedoch stellt sie eine weitere Hilfe zur Kontrolle der korrekten Lage einer Ernährungssonde dar und ermöglicht es so in vielen Fällen, auf die röntgenologische Kontrolle zu verzichten [32]. Darüber hinaus ist diese Methode dem blinden Vorschieben bei der postpylorischen Platzierung von Ernährungssonden überlegen (26 vs. 85%; [18]). Postpylorische Anlage Die postpylorische Anlage ist v. a. bei Gastroparese und/oder therapierefraktärem Reflux mit erhöhter Aspirationsgefahr indiziert (. Tab. 2; [3, 14, 40, 73]). Neben der oben genannten (ph-gesteuerten) blinden oder sonographischen Methode stehen unterschiedliche Anlagetechniken zur Verfügung. Diese Anlagetechniken empfehlen sich natürlich auch für die einfache gastrale Sondenanlage. Endoskopische Methode. Hierbei wird eine NES bis in den Magen konventionell platziert. Danach erfolgt eine endoskopische Intubation von Ösophagus und Magen. Im Magen wird die Spitze der Sonde mit einer Schlinge umfasst und unter endoskopischer Kontrolle bis möglichst weit in den postbulbären Bereich vorgeschoben. Nach vorsichtiger Extraktion des Endoskops wird der Führungsdraht der Sonde entfernt, und die Sonde ist unmittelbar einsetzbar. Diese Methode macht eine schnelle sowie exakte Platzierung der Sonde möglich und stellt aufgrund der Überlegenheit gegenüber anderen Methoden den Goldstandard dar. Jedoch ist die Methode personell und organisatorisch aufwendig sowie zeitintensiv und kann nur dem geübten Anwender vorbehalten bleiben [21, 69]. Radiologische Methode. Neben einer bettseitigen Röntgenkontrolle besteht Der Anaesthesist
9 Tab. 5 Kontraindikationen zur Anlage von perkutanen Sonden. (Mod. nach [24, 34, 43, 51]) - Fehlendes Einverständnis des Patienten - Unkooperativer Patient - Manifeste Gerinnungsstörungen (INR>1,5, Quick-Wert <50%, PTT>50 s., Thrombozytenzahl <50.000/µl) - Floride gastroduodenale Entzündung/Ulkus - Massiver Aszites a - Ausgeprägte Peritonealkarzinose - Interpositionierte Organe, z. B. Leber, Kolon etc. - Akutes Abdomen, Peritonitis, Ileus - Anorexia nervosa, schwere Psychose - Finales Erkrankungsstadium a - Adipositas permagna a - Ausgeprägte respiratorische Insuffizienz - Unkontrollierte systemische Entzündung - Lokale Entzündung/Tumorinfiltration - Peritonealdialyse a - Entzündliche Darmerkrankung a, z. B. Morbus Crohn (Fistelbildung) - Deutliche gastro-/ösophageale Obstruktion a, b - Wandveränderungen b der Speiseröhre, Ösophagusperforation, Ösophagusvarizen, Divertikel, Entzündung, Stenose a Aktuellen Untersuchungen zufolge sind Peritonealdialyse, Morbus Crohn oder Vorhandensein eines ventrikulärenperitonealen Shunt keine Kontraindikationen mehr [24, 34]. Im Rahmen der Gesamtbeurteilung zur Indikation einer perkutanen Sonde sollten diese Besonderheiten jedoch berücksichtigt werden. INR international normalized ratio, PTT partielle Thromboplastinzeit. a Relative Kontraindikationen. b Vor allem bei endoskopischer Anlage bzw. Anlage einer nasogastralen/-jejunalen Sonde. auch die Möglichkeit der Anlage unter Durchleuchtung (Fluoroskopie). Es ist sicher eine erfolgreiche Methode, die NES radiologisch zu platzieren, jedoch ist sie umstritten. So erfordert sie den Transport eines kritisch kranken Patienten, der mit Komplikationen behaftet sein kann, über meist lange Distanzen in das radiologische Zentrum [66]. Ferner ist die Methode mit zusätzlichen Kosten und einer hohen Strahlenexposition verbunden. Um die Komplikationen des Transports zu minimieren, kann eine bettseitige Intervention mithilfe eines C-Bogens oder die besagte bettseitige Röntgenkontrolle erwogen werden [72]. Intensivmedizin Magnetische Methode. Diese Methode erlaubt es, mithilfe eines externen Magneten eine spezielle Ernährungssonde beim ersten Versuch in 60 88% der Fälle innerhalb von 15 min in die entsprechende Position zu manövrieren und durch ein optisches Signal zu verifizieren (. Abb. 5, links). Die Ernährungssonde wird konventionell vorgeschoben. Durch Auflage des Magneten im Bereich des Magens kommt es zum Schluss eines Stromkreises, der visuell über eine Lichtquelle am proximalen Sondenende dargestellt wird. Durch weiteres Vorschieben unter magnetischer Führung ist eine postpylorische Anlage der Sonde möglich. Ein besonderer Nachteil der Magnet anwendung ist die Einschränkung bei Patienten mit Schrittmachern und Defibrillatoren [5, 53]. Prinzipiell ist die Anlage von postpylorischen Sonden zur enteralen Ernährung bei einigen Patienten sinnvoll und wünschenswert. Leider zeigt aber die klinische Erfahrung, dass diese Sonden besonders gern präpylorisch zurückwandern, sodass einem aufwendigen Verfahren nicht selten nur eine kurze gewünschte Positionierungsdauer gegenübersteht. Es bleibt abzuwarten, ob technische Innovationen wie die selbstplatzierende postpylorische Sonde diesen Nachteil abmildern oder gar aufheben können. Elektromagnetische Methode. Seit einigen Jahren gibt es eine Technik der elektromagnetischen Bestimmung der Lage einer NES im Körper des Patienten (. Abb. 5, rechts). Für den Einsatz der elektromagnetischen Sondentechnologie muss ein spezieller Führungsmandrin aus Kupfer in eine gesonderte Ernährungssonde eingebracht werden. Die relative Lage der NES kann in Echtzeit durch den über dem Processus xiphoideus liegenden Receiver elektromagnetisch geortet und daraufhin auf einem Computerbildschirm angezeigt werden. Diese Methode ist der reinen Auskultation im Hinblick auf eine supradiaphragmale Lage überlegen, und eine korrekte Anlage ist in bis zu 90% der Fälle möglich. Durch das einfache Weitervorschieben der EN ist eine postpylorische Lage möglich. Der Zeitaufwand bis zur postpylorischen Lage beträgt im Mittel 18 min [30, 53]. Perkutane Sonden Die Einführung der PEG vor mehr als 25 Jahren hat entscheidende Verbesserungen für den enteralen Zugangsweg mit sich gebracht, indem eine patientensichere, erfolgreiche Sondenapplikation für die Durchführung enteraler Ernährung bei denjenigen Patienten ermöglicht wurde, bei denen eine orale Nahrungsaufnahme schwierig oder letztendlich gänzlich unmöglich war [15]. Seit der Einführung der PEG ist die Zahl ihrer Anwendungen exponenziell gestiegen, sodass die se Prozedur beispielsweise in Deutschland mehr als mal/Jahr durchgeführt wird [68, 69]. Unter Beachtung der Indikationen und Kontraindikationen (. Tab. 5) sind Komplikationen selten und bewegen sich in Abhängigkeit des Schweregrads zwischen 8 und 30% (lokale Wundinfektion mit bis zu 15% der Fälle; [3]). Schwerere therapieerfordernde Komplikationen treten dagegen nur in 1 4% der Fälle auf. Jene Komplikationen (Perforation, Peritonitis, Blutung etc.), die eine chirurgische Intervention benötigen, werden mit 0,5% beschrieben. Eine interventionsbedingte Letalität besteht unter Normalbedingungen nicht [34]. Daneben treten typische Komplikationen wie die Aspiration im Rahmen der Anlage auf. Risikofaktoren hierfür sind höheres Alter, eingeschränkte Vigilanz, herabgesetzte Sensibilität/Motorik im Pharynxbereich, Sedierung oder flache Rückenlage. (Es empfiehlt sich die Seitenlagerung mit adäquater Betreuung.) Durch die Punktion können in sehr seltenen Fällen umliegende Organe (z. B. Dünndarm, Kolon, Leber) verletzt werden; Blutungen, anhaltende Schmerzen oder Fistelbildungen sind beschrieben [6]. Ebenso wurde über die Streuung von Tumorzellen (Impfmetastasen bzw. Implantationsmetastasen), besonders bei Tumorleiden im Kopf-Hals-Gebiet, berichtet [3]. In diesen Fällen wird eine Durchführung der perkutanen Sondenanlage unter beispielsweise laparo skopischer, sonographischer oder radiologischer Kontrolle empfohlen (CT-gesteuert oder Durchleuchtung; [34]). Die endoskopische Anlage von perkutanen Sonden ist der Goldstandard. Sie ist in der Regel in 99% der Fälle erfolgreich. Nur bei jenen Patienten, die eine 360 Der Anaesthesist
10
11 Intensivmedizin gastrointestinale Voroperation (z. B. Zustand nach Billroth-I- oder Billroth-II- Operation, Gastrektomie) aufweisen, ist die Erfolgsrate geringer. Die Anlagetechnik besteht in der Fadendurchzugsmethode nach Gauderer ( Pull -Methode), Seldinger-Technik ( Push -Methode) oder durch direkte Punktion [15, 25]. Die endoskopische Durchzugsmethode gilt als die sicherste und einfachste Technik. Unter endoskopischer Sicht wird die vordere Wand des Magens inspiziert und dargestellt. Mithilfe der Diaphonskopie (Transillumination durch die Lichtquelle des Endoskops) und/oder direkter Vorpunktion wird die Punktionsstelle festgelegt. Nach Insufflation von Luft zur optimalen Ausdehnung des Magen-Darm-Trakts erfolgt die eigentliche Punktion. Ein Zugfaden wird durch die Punktionshohlnadel in den Magen geschoben, mit dem Endoskop gefasst und durch den Mund herausgezogen. Die eigentliche Sonde wird dann peroral-transösophageal wieder in den Magen durch die Magen bzw. Bauchwand gezogen. Eine innere Halteplatte liegt als Widerlager der Magenmukosa an. In der Regel dauert die eigentliche Prozedur ca. 15 min [34]. In Fällen, in denen die endoskopische Anlage erschwert oder nicht möglich ist (z. B. hochgradige maligne Ösophagusstenose), werden alternativ laparoskopisch oder radiologisch assistierte Techniken verwendet. In diesem Zusammenhang wird auf die Durchzugsmethode verzichtet und abweichend das Verfahren der perkutanen Direktpunktionstechnik durchgeführt. Hier wird nach Ausschluss einer Magenausgangsstenose in Seldinger-Technik ein spezieller Sondenkatheter eingebracht. Ein intragastraler Ballon entspricht der inneren Halteplatte. Die innere Fixierung der Sonde und eine mögliche Beschädigung des Ballons werden derzeit als problematisch und kritisch angesehen [54]. Seit 2003 kommt ein neueres System, Freka Pexact (Fresenius Kabi Deutschland GmbH), zum Einsatz. Der Vorteil dieses System liegt v. a. in einer zweifachen Gastropexie. Diese doppelte Fixierung ermöglicht eine gezielte Punktion, eine Erweiterung der Indikation (z. B. Patienten mit Aszites) und vermag Sondendislokationen zu vermindern [11]. Die PEG-Anlage erfolgt nach ausreichender Nüchternheit (ca. 8 h) und unter einer Single-shot -Antbiotikaprophylaxe (z. B. Cephalosporin; [52]). Bei Patienten mit erhöhtem Risiko für Infektionen (z. B. Immunsuppression, Neutropenie) sollte die prophylaktische Gabe eines Antibiotikums >24 h erwogen werden. In Abhängigkeit der hausinternen Leitlinien bzw. dem Zustand des Patienten (z. B. Motilität des Gastrointestinaltrakts) kann nach unproblematischer Anlage postinterventionell die Nahrungsgabe bereits nach 1 6 h begonnen werden [34]. Unter diesen Bedingungen ist ein früher Kostaufbau meist komplikationsarm und beugt zudem der Entstehung eines Ileus vor [41]. In der Regel können alle primären Gastrostomieverfahren in einer zweiten Sitzung durch die endoskopische Platzierung einer längeren jejunalen Sonde jenseits des Treitz- Bands in eine Jejunostomie umgewandelt werden ( jejunal tube through PEG, J-PEG; [20, 34]). Nach erfolgreicher Anlage treten bisweilen Diarrhö, akute gastrale Dilatation, Ileus, lokale oder generalisierte Infektion, Pneumoperitoneum, PEG-Leckage, Peritonitis oder Nekrose der Magenschleimhaut auf. Im Rahmen der Anwendung kann es zudem bei unsachgemäßer Medikamentengabe zur Okklusion der PEG- Sonde kommen; auch die Dislokation der PEG bis hin zum unbeabsichtigten Entfernen sind möglich [41]. Operative Verfahren Die chirurgische invasive Anlage kommt bei medizinischer Indikation zur längerfristigen enteralen Sondenernährung (>2 bis 4 Wochen) und bei speziellen Operationen (z. B. Gastrektomie, Ösophagusresektion, Whipple-Operation), v. a. wenn ein (frühzeitiger) Kostaufbau gewünscht bzw. sonst nicht möglich ist, in Betracht (. Abb. 1). Im Vordergrund steht hier die Verwendung von speziellen Sonden (FKJ; [3, 7, 14]), die bereits intraoperativ eingebracht werden und so einen schnellen postoperativen enteralen Kostaufbau sicherstellen [59]. Die chirurgischen Gastrostomieverfahren (z. B. Witzel-Fistel, Magenfistel nach Stamm) wurden aufgrund der im Vergleich zur Technik der PEG weitaus höheren Komplikationsrate durch diese weitgehend abgelöst. So weisen operative Gastrostomieverfahren eine mehrfach höhere Inzidenz an Letalität und Morbidität mit chirurgischer Reinterventionsbedürftigkeit auf (z. B. Blutung, Wundinfektion, Aspiration, Leackage; [19]). In Fällen, in denen ein perkutanes Verfahren nicht möglich ist oder misslingt, werden moderne operative Verfahren, wie z. B. die laparoskopische Gastrostomie nach Janeway und Kader oder chirurgische bzw. laparoskopische FKJ als komplikationsärmere Alternativen eingesetzt [45, 48]. Pflege Der sorgsame Umgang mit Ernährungssonden umfasst zum einen die regelmäßige Kontrolle auf Funktion, Lage und Unversehrtheit, zum anderen die tägli che adäquate Pflege. Im Folgenden soll das Augenmerk besonders auf die Pflege der perkutan angelegten Sonden gerichtet werden. In allen Fällen sind die Einführung von medizinischen Entscheidungshilfen (SOP), die Schulung der Mitarbeiter im sorgsamen Umgang und das Vorhalten einer Stomafachkraft insbesondere für die erste Zeit nach der Anlage erstrebenswert [34, 41]. Entsprechende Hilfen zur optimalen Sondenpflege sind ebenso elektronisch über die Internetauftritte der jeweiligen Gesellschaft zur Ernährung erhältlich ( oder Bei der täglich durchzuführenden klinischen Untersuchung der perkutanen Sonde sollte die Einstichstelle trocken und sauber sein; es sollte kein Hinweis auf ein Erythem, Exsudat oder anderweitige pathologische Veränderungen geben. Die PEG-Sonde sollte ca. 0,5 1 cm verschieblich sein und täglich bewegt werden (Drehen der Sonde um 180 ). Dieses beugt insbesondere dem Buried-bumper -Syndrom, einem Einwachsen (Prävalenz ca. 0,3 3%) der inneren Halteplatte der PEG-Sonde in die Magenwand, vor. Lokale Entzündungen mit Dekubitus und Nekrosen der Mukosa des Magens, steife Sonden, Malnutrition, Störung der Gewebeheilung (z. B. Diabetes mellitus oder Bestrahlung) oder exzessive Gewichtszunahme können zusätzlich die Entstehung dieser Komplikation begünstigen [41]. 362 Der Anaesthesist
12 Es wird empfohlen, einen täglichen trockenen Verbandwechsel mit Wundkontrolle und Desinfektion in den ersten 7 bis 10 Tagen nach Anlage durchzuführen. Nach initialer Wundheilung kann die Pflege der Wundverhältnisse auf alle 2 bis 3 Tage ausgedehnt werden. Nach 1 bis 2 Wochen adäquater Wundheilung ist die Reinigung mit Wasser und Seife ausreichend. Ein trockener Wundverband ist obligat, jedoch sollte auf einen okklusiven Verband verzichtet werden. Eine ständige Reinigung der Einstichstelle mit Wasserstoffsuperperoxid oder parfümierten Seifen (Alkoholgehalt!) birgt die Gefahr der Austrocknung mit Irritation bis hin zu Einrissen der Haut; deswegen sollte hierauf verzichtet werden. Diese Verletzungen können mit einem erhöhten Infektionsrisiko, starken Schmerzen an der Einstichstelle sowie Nekrosen und Dislokationen der Sonde assoziiert sein. Bei Hinweisen auf eine Infektion muss ein mikrobiologischer Abstrich erfolgen und im Anschluss ggf. eine lokale oder gar systemische Antibiotikatherapie begonnen werden [34, 35, 41]. Der regelmäßige Wechsel der Sonde ist heutzutage aufgrund des Materials und der Anlagetechnik nicht mehr erforderlich. Dementsprechend wird eine mittlere Liegedauer einer PEG-Sonde mit 287 bis 574 Tagen angegeben [55]. Der Austausch kann aus kosmetischen Gründen (Gastrotube, Gastrobutton) erfolgen und muss in jedem Fall bei Funktionsverlust der Sonde (Verstopfung, Einrisse, etc.) oder gewissen auftretenden Komplikationen ( Burried-bumper -Syndrom) durchgeführt werden. Die Langzeitprognose einer PEG-Sonde ist demnach primär von der Sorgfalt und Pflege beim Umgang abhängig. Nahrungsapplikation und Medikamentengabe Eine sorgfältige Applikation der Nahrung und Medikamente stellt einerseits einen wesentlichen Beitrag zur Langlebigkeit der Sonde dar, andererseits können Komplikationen durch Interaktionen der Medikamente untereinander und direkt mit der Sondennahrung provoziert werden. Der vorliegende Beitrag kann dieses wichtige Thema nur anschneiden; an dieser Stelle soll noch einmal auf andere wichtige Übersichtsarbeiten und weiterführende Literatur verwiesen werden [4, 37, 62, 67, 70]. Eine der häufigsten Komplikationen (bis zu 20%) bei der Verwendung der PEG ist die Verstopfung des Lumens. Risikofaktoren hierfür sind die Länge der Sonden, Lumendurchmesser, unzureichendes oder unregelmäßiges Durchspülen der Sonde oder eine kontinuierliche statt bolusweise Ernährungsgabe [25, 41]. Schon bei der Anlage der Ernährungssonden sollten demnach der Durchmesser und die Länge der Sonden beachtet werden. In der Regel werden kleinere Sonden (>10 Charr) in der Pädiatrie oder für die jejunale Lage verwendet. Kleine Sonden werden von Patienten besser toleriert. Größere Sonden (>10 Charr) werden vorwiegend für die gastrale Nahrungs- und Medikamentenapplikation angelegt und eignen sich zudem zur Dekompression von Magen-Darm-Inhalt. Bei der PEG- Anlage werden aktuellen Empfehlungen zufolge zur Vermeidung von Sondenverstopfungen, wann immer möglich, großlumige Sonden ( 15 Charr) schon initial eingebracht [34]. Eine abschließende Beurteilung der Vor- und Nachteile einer kontinuierlichen, zyklischen, intermittierenden oder bolusweisen Gabe der Nahrung mit Befürwortung einer Applikationsform kann bis dato nicht gestellt werden [29, 33, 36, 58]. Es kann jedoch festgestellt werden, dass mit Zunahme der Kontinuität der Nahrungsapplikation eine leitliniengerechte Medikamentengabe erschwert ist und die Gefahr der Interaktionen mit diesen Substanzen oder der intraluminalen Verlegung der Sonde hierdurch erhöht ist [67]. Bei gleichzeitiger Verabreichung verschiedener Medikamente mit oder ohne Nahrung kann aufgrund der unterschiedlichen ph-werte, Viskositäten und Osmolaritäten sowie den jeweiligen Zusätzen an Alkohol und Mineralstoffen die Gefahr der Okklusion einer Sonde verstärkt werden. Außerdem können bei unsachgemäßer Verabreichung ausgeprägte pharmakochemische Interaktionen bzw. Nebenwirkungen auftreten (z. B. reduzierter oder ausgeprägter therapeutischer Effekt, begleitet von Diarrhö, Hypotension oder Bradykardien; [37, 62, 67, 70]). Zur Vermeidung von Verstopfungen und Interaktionen empfehlen sich folgende Prinzipien der Medikamentenund Nahrungsverabreichung über Ernährungssonden (mod. nach [64, 67]): 1. Orale Applikation ist der Gabe über Ernährungssonden vorzuziehen. 2. Gastrale Gabe ist der jejunalen Gabe von Medikamenten vorzuziehen. 3. Flüssige Nahrung ist fester Sondenkost vorzuziehen. 4. Elixiere oder Suspensionen sind Sirupen vorzuziehen. 5. Dosisanpassung der Medikamente nach Ort der Applikation und nur (sofern möglich) zugelassene Tabletten bzw. Kapseln zerkleinern. (Der Apotheker im Haus bzw. hausinterne Standards sollten hierzu Auskunft geben können. Arzneimittelinformationen für die Medikamentengabe über Sonde von den Vertreibern von Ernährungssonden können nach Absprache mit dem Haus-/Apotheker hilfreiche Dienste erweisen.) 6. Tabletten bzw. Kapseln nur in speziellen Spritzen auflösen (Cave: Verwechslungsgefahr mit i.v.-spritzen!). 7. Hypertone Medikamente sollten mit mindestens ml Wasser verdünnt werden. Es sollten keine säurehaltigen Flüssigkeiten (Früchtetee, Obstsäfte), schwarzer, grüner oder Käutertee verwendet werden, da diese mit bestimmten Medikamenten- und Nahrungsbestandteilen interagieren (z. B. Ausflockung) können. 8. Medikamente und enterale Ernährung nicht zusammen und jeweils gefolgt von ml Wasser verabreichen. 9. Medikamente mit hohem Sorbitolgehalt verkleinern und verdünnen; ggf. auf i.v.-gabe umstellen. 10. Kontinuierliche Ernährung: Empfehlung zur Durchspülung der Sonde alle 4 h. 11. Ernährungspausen jeweils min vor und nach Medikamentengabe erwägen. An dieser Stelle soll auf das wichtige Thema der möglichen unerwünschten Interaktionen bei der Medikamentengabe über Ernährungssonden hingewiesen werden. So können beispielsweise Aufberei Der Anaesthesist
PEG-Fibel. Informationen und Pflegetipps für PatientInnen und ihre Angehörigen
 PEG-Fibel Informationen und Pflegetipps für PatientInnen und ihre Angehörigen Sehr geehrte Patientin, sehr geehrter Patient! Sie, bzw. Ihr/e Angehörige/r haben, in unserem Krankenhaus eine PEG- Sonde (perkutane
PEG-Fibel Informationen und Pflegetipps für PatientInnen und ihre Angehörigen Sehr geehrte Patientin, sehr geehrter Patient! Sie, bzw. Ihr/e Angehörige/r haben, in unserem Krankenhaus eine PEG- Sonde (perkutane
Formen der Ernährungstherapie
 Formen der Ernährungstherapie Enterale Ernährung Parenterale Ernährung oral über Sonde gastral zentralvenös periphervenös jejunal Kombination enteral/parenteral Enterale Ernährung 1.1. Enterale Ernährung
Formen der Ernährungstherapie Enterale Ernährung Parenterale Ernährung oral über Sonde gastral zentralvenös periphervenös jejunal Kombination enteral/parenteral Enterale Ernährung 1.1. Enterale Ernährung
Paradigmenwechsel in der Gastroenterologie
 Paradigmenwechsel in der Gastroenterologie Akute Pankreatitis Prof. Dr. med. Christian Löser Rotes Kreuz Krankenhaus Kassel Bad Wilhelmshöhe Akute Pankreatitis - Ernährung Das Dogma Ruhigstellung der Bauchspeicheldrüse
Paradigmenwechsel in der Gastroenterologie Akute Pankreatitis Prof. Dr. med. Christian Löser Rotes Kreuz Krankenhaus Kassel Bad Wilhelmshöhe Akute Pankreatitis - Ernährung Das Dogma Ruhigstellung der Bauchspeicheldrüse
Ernährung bei akuter Pankreatitis: Was gibt es Neues?
 Ernährung bei akuter Pankreatitis: Was gibt es Neues? Prof. Dr J. Ockenga Medizinische Klinik II Gastroenterologie, Hepatologie, Endokrinologie & Ernährungsmedizin Klinikum Bremen Mitte DGEM/ESPEN, Guidelines
Ernährung bei akuter Pankreatitis: Was gibt es Neues? Prof. Dr J. Ockenga Medizinische Klinik II Gastroenterologie, Hepatologie, Endokrinologie & Ernährungsmedizin Klinikum Bremen Mitte DGEM/ESPEN, Guidelines
Komplikationen bei gastralen und intestinalen Ernährungssonden. Elke Lainka
 Komplikationen bei gastralen und intestinalen Ernährungssonden Elke Lainka Themen Ernährungssonden Material der Sonden Gastrale Sonden PEG Komplikationsmanagement Intestinale Sonden J-PEG Ballonsonden
Komplikationen bei gastralen und intestinalen Ernährungssonden Elke Lainka Themen Ernährungssonden Material der Sonden Gastrale Sonden PEG Komplikationsmanagement Intestinale Sonden J-PEG Ballonsonden
Enterale Ernährungssonden von A Z. Wissenswertes. auf den Punkt gebracht
 Enterale Ernährungssonden von A Z Wissenswertes auf den Punkt gebracht A Ablaufsonde Ablaufsonden werden in den Magen gelegt, damit Magensaft aus dem Magen ablaufen kann. Dies ist bei Patienten mit eingeschränkter
Enterale Ernährungssonden von A Z Wissenswertes auf den Punkt gebracht A Ablaufsonde Ablaufsonden werden in den Magen gelegt, damit Magensaft aus dem Magen ablaufen kann. Dies ist bei Patienten mit eingeschränkter
Essen ohne Nebenwirkung: Gesunde und natürliche Ernährung bei chronisch entzündlichen Darmerkrankungen
 Essen ohne Nebenwirkung: Gesunde und natürliche Ernährung bei chronisch entzündlichen Darmerkrankungen Autoren: Gabriele Grünebaum Sven-David Müller Inhaltsverzeichnis Vorwort.......................................................
Essen ohne Nebenwirkung: Gesunde und natürliche Ernährung bei chronisch entzündlichen Darmerkrankungen Autoren: Gabriele Grünebaum Sven-David Müller Inhaltsverzeichnis Vorwort.......................................................
Zusammenfassung. 5 Zusammenfassung
 5 Zusammenfassung Die Diskussion über den optimalen Operationszeitpunkt der frakturierten Hüfte wird seit langem kontrovers geführt. Ziel dieser Arbeit war zu überprüfen, ob die in Deutschland derzeit
5 Zusammenfassung Die Diskussion über den optimalen Operationszeitpunkt der frakturierten Hüfte wird seit langem kontrovers geführt. Ziel dieser Arbeit war zu überprüfen, ob die in Deutschland derzeit
Ernährung und Flüssigkeitszufuhr im Alter, nach Schlaganfall, bei chronischen neurodeg. Erkrankungen und persist. Wachkoma Christoph Fuchs
 Ernährung und Flüssigkeitszufuhr im Alter, nach Schlaganfall, bei chronischen neurodeg. Erkrankungen und persist. Wachkoma Christoph Fuchs Zentrum für Akutgeriatrie und Frührehabilitation SAPV Team Christophorus
Ernährung und Flüssigkeitszufuhr im Alter, nach Schlaganfall, bei chronischen neurodeg. Erkrankungen und persist. Wachkoma Christoph Fuchs Zentrum für Akutgeriatrie und Frührehabilitation SAPV Team Christophorus
Behandlung der feuchten altersabhängigen Makuladegeneration (feuchte AMD) mit VEGF-Hemmern durch operative Medikamenteneingabe in das Auge
 Augenarztpraxis AltenKirchen Dr. med. Thomas Wehler Facharzt für Augenheilkunde Wilhelmstr. 32 Schlossweg 2 57610 Altenkirchen Tel 02681-1651 Fax 02681-6094 Mail info@ak-augenarzt.de Net www.ak-augenarzt.de
Augenarztpraxis AltenKirchen Dr. med. Thomas Wehler Facharzt für Augenheilkunde Wilhelmstr. 32 Schlossweg 2 57610 Altenkirchen Tel 02681-1651 Fax 02681-6094 Mail info@ak-augenarzt.de Net www.ak-augenarzt.de
Implantation eines ICD- oder CRT-Systems
 Implantation eines ICD- oder CRT-Systems Patient: Sehr geehrte Patientin, sehr geehrter Patient, bei Ihnen ist die Implantation eines ICD- (implantierbarer Kadioverter- Defibrillator) oder CRT-(cardiale
Implantation eines ICD- oder CRT-Systems Patient: Sehr geehrte Patientin, sehr geehrter Patient, bei Ihnen ist die Implantation eines ICD- (implantierbarer Kadioverter- Defibrillator) oder CRT-(cardiale
Kapitel 14 Der Magen-Darm-Trakt bei Fanconi-Anämie
 149 Kapitel 14 Der Magen-Darm-Trakt bei Fanconi-Anämie Priv. Doz. Dr. med. Sarah Jane Schwarzenberg Universität von Minnesota, Kinderklinik, Minneapolis, USA Bei der Fanconi-Anämie können sowohl anatomische
149 Kapitel 14 Der Magen-Darm-Trakt bei Fanconi-Anämie Priv. Doz. Dr. med. Sarah Jane Schwarzenberg Universität von Minnesota, Kinderklinik, Minneapolis, USA Bei der Fanconi-Anämie können sowohl anatomische
Schlüsselloch-Operationen bei chronisch-entzündlichen Darmerkrankungen
 Schlüsselloch-Operationen bei chronisch-entzündlichen Darmerkrankungen Robert Rosenberg Klinik für Allgemein-, Viszeral-, Gefäss- und Thoraxchirurgie Kantonsspital Baselland Liestal Verdacht auf chronisch-entzündliche
Schlüsselloch-Operationen bei chronisch-entzündlichen Darmerkrankungen Robert Rosenberg Klinik für Allgemein-, Viszeral-, Gefäss- und Thoraxchirurgie Kantonsspital Baselland Liestal Verdacht auf chronisch-entzündliche
PEG-Systeme Nachsorge und Komplikationen 23.Oktober 2010
 PEG-Systeme Nachsorge und Komplikationen 23.Oktober 2010 Inge Werling Zentrale Endoskopie Einheit Universitätsklinikum Tübingen PEG - Percutane Endoskopische Gastrostomie Fadendurchzugmethode System mit
PEG-Systeme Nachsorge und Komplikationen 23.Oktober 2010 Inge Werling Zentrale Endoskopie Einheit Universitätsklinikum Tübingen PEG - Percutane Endoskopische Gastrostomie Fadendurchzugmethode System mit
Operative Therapie der krankhaften Adipositas
 Operative Therapie der krankhaften Adipositas Prof. Dr. med. Thomas Carus Klinik für Allgemeine, Visceral- und Unfallchirurgie Zentrum für minimal-invasive Chirurgie Klinikum Bremen-Ost Indikation zur
Operative Therapie der krankhaften Adipositas Prof. Dr. med. Thomas Carus Klinik für Allgemeine, Visceral- und Unfallchirurgie Zentrum für minimal-invasive Chirurgie Klinikum Bremen-Ost Indikation zur
Klinikum Kassel. Neurologische/Neurochirurgische Intensivstation. Frühe Enterale Ernährung bei Intensivpatienten J.Frank /A.Schmidt
 Klinikum Kassel Neurologische/Neurochirurgische Intensivstation Frühe Enterale Ernährung bei Intensivpatienten J.Frank /A.Schmidt 05.04.2014 1 Frühe Enterale Ernährung Problematik: mangelndes Bewusstsein
Klinikum Kassel Neurologische/Neurochirurgische Intensivstation Frühe Enterale Ernährung bei Intensivpatienten J.Frank /A.Schmidt 05.04.2014 1 Frühe Enterale Ernährung Problematik: mangelndes Bewusstsein
Patienteninformation zur Ernährungssonde (PEG)
 Patienteninformation zur Ernährungssonde (PEG) 1 Sehr geehrte Patientinnen und Patienten, mit dieser Broschüre möchten wir Ihnen einige wichtige Hinweise zum Thema Ernährungssonde (PEG) geben. Falls Sie
Patienteninformation zur Ernährungssonde (PEG) 1 Sehr geehrte Patientinnen und Patienten, mit dieser Broschüre möchten wir Ihnen einige wichtige Hinweise zum Thema Ernährungssonde (PEG) geben. Falls Sie
GEHT ES ÜBERHAUPT NOCH OHNE????
 Die nicht invasive Beatmung auf der Intensivstation! GEHT ES ÜBERHAUPT NOCH OHNE???? DGKP Markus Heigl Univ. Klinikum für Chirurgie Herz Transplant Intensivstation/ ICU1 LKH Graz DEFINITON: Eine maschinelle
Die nicht invasive Beatmung auf der Intensivstation! GEHT ES ÜBERHAUPT NOCH OHNE???? DGKP Markus Heigl Univ. Klinikum für Chirurgie Herz Transplant Intensivstation/ ICU1 LKH Graz DEFINITON: Eine maschinelle
2.1 Airwaymanagement. Airwaymanagement Larynxtubus
 2.1 2.1.1 Larynxtubus Grundlagen: Alternativen zur Maskenbeatmung und zur Intubation spielen seit mehreren Jahren eine zunehmende Rolle bei den Überlegungen zur Optimierung der Atemwegssicherung im präklinischen
2.1 2.1.1 Larynxtubus Grundlagen: Alternativen zur Maskenbeatmung und zur Intubation spielen seit mehreren Jahren eine zunehmende Rolle bei den Überlegungen zur Optimierung der Atemwegssicherung im präklinischen
Dr. med. Ioannis Pilavas, Patientenuniversität Essen, 7. April Chronische Erkrankungen der Bauchspeicheldrüse Stent oder Operation?
 Dr. med. Ioannis Pilavas, Patientenuniversität Essen, 7. April 2015 Chronische Erkrankungen der Bauchspeicheldrüse Stent oder Operation? Häufigkeit der chronischen Pankreatitis (Bauchspeicheldrüsenentzündung)
Dr. med. Ioannis Pilavas, Patientenuniversität Essen, 7. April 2015 Chronische Erkrankungen der Bauchspeicheldrüse Stent oder Operation? Häufigkeit der chronischen Pankreatitis (Bauchspeicheldrüsenentzündung)
Kurzdarmsyndrom Stoma und Fisteln Definitionen und Pathophysiologie.
 Kurzdarmsyndrom Stoma und Fisteln Definitionen und Pathophysiologie reinhard.imoberdorf@ksw.ch Definition Darmversagen Unfähigkeit, wegen einer eingeschränkten resorptiven Kapazität des Darms (Obstruktion,
Kurzdarmsyndrom Stoma und Fisteln Definitionen und Pathophysiologie reinhard.imoberdorf@ksw.ch Definition Darmversagen Unfähigkeit, wegen einer eingeschränkten resorptiven Kapazität des Darms (Obstruktion,
Weiterbildungsordnung der Ärztekammer Berlin - Richtlinien über den Inhalt der Weiterbildung.
 Weiterbildungsordnung der Ärztekammer Berlin - Richtlinien über den Inhalt der Weiterbildung. Allgemeine Bestimmungen der Weiterbildungsordnung der Ärztekammer Berlin vom 18.02.2004 und vom 16.06.2004
Weiterbildungsordnung der Ärztekammer Berlin - Richtlinien über den Inhalt der Weiterbildung. Allgemeine Bestimmungen der Weiterbildungsordnung der Ärztekammer Berlin vom 18.02.2004 und vom 16.06.2004
Berichte über klinische Einsätze der CLINY Ileus Tube 1. Ein mit einer CLINY Ileus Tube behandelter 52 Jahre alter Patient
 Universitätsklinikum Hamburg-Eppendorf Berichte über klinische Einsätze der CLINY Ileus Tube 1. Ein mit einer CLINY Ileus Tube behandelter 52 Jahre alter Patient Der Patient wurde vom 07. Juni bis zum
Universitätsklinikum Hamburg-Eppendorf Berichte über klinische Einsätze der CLINY Ileus Tube 1. Ein mit einer CLINY Ileus Tube behandelter 52 Jahre alter Patient Der Patient wurde vom 07. Juni bis zum
Palliativer Einsatz von Analgetika & Anxiolytika. Analgesie Analgosedierung Palliative Sedierung
 Palliativer Einsatz von Analgetika & Anxiolytika Analgesie Analgosedierung Palliative Sedierung Grundsätze Bei Patienten mit schwerer Symptomlast, wie z.b. Schmerzen und Dyspnoe. Die oberflächliche Sedierung
Palliativer Einsatz von Analgetika & Anxiolytika Analgesie Analgosedierung Palliative Sedierung Grundsätze Bei Patienten mit schwerer Symptomlast, wie z.b. Schmerzen und Dyspnoe. Die oberflächliche Sedierung
Der häufigste Hautkrebs
 Der häufigste Hautkrebs Das Basalzellkarzinom = Basaliom ist der häufigste Hautkrebs und die häufigste Form von Krebs überhaupt. Das Basaliom entwickelt sich meist aus den Haarwurzelanlagen, die sich nahe
Der häufigste Hautkrebs Das Basalzellkarzinom = Basaliom ist der häufigste Hautkrebs und die häufigste Form von Krebs überhaupt. Das Basaliom entwickelt sich meist aus den Haarwurzelanlagen, die sich nahe
Aktuelle Behandlung bei M. Parkinson: Update Früh - bis Spätphase. Prof. Dr. J. Kassubek Klinik für Neurologie, Universitätsklinikum Ulm
 Aktuelle Behandlung bei M. Parkinson: Update Früh - bis Spätphase Prof. Dr. J. Kassubek Klinik für Neurologie, Universitätsklinikum Ulm Hawkes et al., Parkinsonism Rel Dis 2010 Morbus Parkinson: Therapie-Prinzipien
Aktuelle Behandlung bei M. Parkinson: Update Früh - bis Spätphase Prof. Dr. J. Kassubek Klinik für Neurologie, Universitätsklinikum Ulm Hawkes et al., Parkinsonism Rel Dis 2010 Morbus Parkinson: Therapie-Prinzipien
Trink- und Sondennahrung zu Hause Mit etp junior kinderleicht
 Trink- und Sondennahrung zu Hause Mit etp junior kinderleicht Eine Information für die Eltern unserer kleinen Patienten Das Ernährungsteam speziell für Kinder Liebe Eltern! Essen und Trinken zählt zu den
Trink- und Sondennahrung zu Hause Mit etp junior kinderleicht Eine Information für die Eltern unserer kleinen Patienten Das Ernährungsteam speziell für Kinder Liebe Eltern! Essen und Trinken zählt zu den
Gastroenterologie Spital Netz Bern Angebotsübersicht
 Gastroenterologie Spital Netz Bern Angebotsübersicht Einleitung Die Gastroenterologie Spital Netz Bern bietet Ihnen in der Abklärung und Behandlung von Speiseröhren-, Magen-, Darm-, Leber-, Gallen- und
Gastroenterologie Spital Netz Bern Angebotsübersicht Einleitung Die Gastroenterologie Spital Netz Bern bietet Ihnen in der Abklärung und Behandlung von Speiseröhren-, Magen-, Darm-, Leber-, Gallen- und
Dentale Implantate und Kieferaugmentationen
 1 Dentale Implantate und Kieferaugmentationen N. Jakse a.o. Univ.-Prof. Dr. Dr. Norbert Jakse Department für Zahnärztliche Chriurgie und Röntgenologie Universitätsklinik für Zahn-, Mund- und Kieferheilkunde
1 Dentale Implantate und Kieferaugmentationen N. Jakse a.o. Univ.-Prof. Dr. Dr. Norbert Jakse Department für Zahnärztliche Chriurgie und Röntgenologie Universitätsklinik für Zahn-, Mund- und Kieferheilkunde
Strukturierte Blutzucker- Selbstmessung bei Diabetes Typ 2 Eine Anleitung für die tägliche Messpraxis
 Strukturierte Blutzucker- Selbstmessung bei Diabetes Typ 2 Eine Anleitung für die tägliche Messpraxis nach den Empfehlungen der Schweizerischen Gesellschaft für Diabetologie und Endokrinologie (SGED) 1
Strukturierte Blutzucker- Selbstmessung bei Diabetes Typ 2 Eine Anleitung für die tägliche Messpraxis nach den Empfehlungen der Schweizerischen Gesellschaft für Diabetologie und Endokrinologie (SGED) 1
Abschlußbericht Anwendungsbeobachtung Biatain Silikon Ag. Dr. rer.nat. Horst Braunwarth, Hamburg 21.Mai 2012
 1 Abschlußbericht Anwendungsbeobachtung Biatain Silikon Ag Dr. rer.nat. Horst Braunwarth, Hamburg 21.Mai 12 2 Gliederung Allgemeines 3 Ziel der Anwendungsbeobachtung 3 Durchführung der Anwendungsbeobachtung
1 Abschlußbericht Anwendungsbeobachtung Biatain Silikon Ag Dr. rer.nat. Horst Braunwarth, Hamburg 21.Mai 12 2 Gliederung Allgemeines 3 Ziel der Anwendungsbeobachtung 3 Durchführung der Anwendungsbeobachtung
Als Leseprobe erhalten Sie
 HPA Heimversorgung und Pflege in der Apothekenpraxis Zum direkten Reinlesen: Als Leseprobe erhalten Sie 1. Für Ihre Präsentation: die ersten acht Folien des PowerPoint-Vortrags Verabreichen von Arzneimitteln
HPA Heimversorgung und Pflege in der Apothekenpraxis Zum direkten Reinlesen: Als Leseprobe erhalten Sie 1. Für Ihre Präsentation: die ersten acht Folien des PowerPoint-Vortrags Verabreichen von Arzneimitteln
Name des Weiterzubildenden: Geb.-Datum: Name der/des Weiterbildungsbefugten: Weiterbildungsstätte: Berichtszeitraum:
 Dieser Vordruck ist nur für ein Weiterbildungsjahr gültig und sollte kontinuierlich (z.b. alle 2 Monate) geführt werden. Bei Wechsel der/des Weiterbildungsbefugten, ist ebenfalls ein neuer Vordruck anzuwenden.
Dieser Vordruck ist nur für ein Weiterbildungsjahr gültig und sollte kontinuierlich (z.b. alle 2 Monate) geführt werden. Bei Wechsel der/des Weiterbildungsbefugten, ist ebenfalls ein neuer Vordruck anzuwenden.
3. Fortbildungstag Forum für klinische Notfallmedizin
 3. Fortbildungstag Forum für klinische Notfallmedizin Die forum Pearls klinische Fälle klinische Perle 1 Vortrag Therapie der akuten Ateminsuffizienz Problemstellung Klassische Therapieformen Alternativen
3. Fortbildungstag Forum für klinische Notfallmedizin Die forum Pearls klinische Fälle klinische Perle 1 Vortrag Therapie der akuten Ateminsuffizienz Problemstellung Klassische Therapieformen Alternativen
Endokrines Zentrum Gelsenkirchen. Schilddrüse Nebenschilddrüse Nebenniere Bauchspeicheldrüse Neuroendokrine Drüsen
 Endokrines Zentrum Gelsenkirchen Schilddrüse Nebenschilddrüse Nebenniere Bauchspeicheldrüse Neuroendokrine Drüsen Endokrines Zentrum Gelsenkirchen Das Endokrine Zentrum Gelsenkirchen widmet sich der Therapie
Endokrines Zentrum Gelsenkirchen Schilddrüse Nebenschilddrüse Nebenniere Bauchspeicheldrüse Neuroendokrine Drüsen Endokrines Zentrum Gelsenkirchen Das Endokrine Zentrum Gelsenkirchen widmet sich der Therapie
Patienteninformation
 Medizinische Klinik C Direktor: Prof. Dr. R. Jakobs Patienteninformation zur äußeren Drainage der Gallenwege ( Yamakawa-Drainage, PTCD ) 1 Liebe Patientin, lieber Patient, mit dieser Broschüre möchten
Medizinische Klinik C Direktor: Prof. Dr. R. Jakobs Patienteninformation zur äußeren Drainage der Gallenwege ( Yamakawa-Drainage, PTCD ) 1 Liebe Patientin, lieber Patient, mit dieser Broschüre möchten
Zu den pathologischen Ursachen eines Eisenmangels gehören Blutungen sowie Aufnahmestörungen.
 Pathologische Ursachen Zu den pathologischen Ursachen eines Eisenmangels gehören Blutungen sowie Aufnahmestörungen. Blutungen Während Regelblutungen zu den natürlichen Ursachen gehören, ist jegliche sonstige
Pathologische Ursachen Zu den pathologischen Ursachen eines Eisenmangels gehören Blutungen sowie Aufnahmestörungen. Blutungen Während Regelblutungen zu den natürlichen Ursachen gehören, ist jegliche sonstige
ü r c h o s b r i s a f e 2 n s t r i o a t n u r m f o I n
 t r n s b r i s a f e 2 o s c h ü r e n u i o a t r m f o I n Inhaltsverzeichnis Seite Herausforderung der enteralen Ernährung in der Neonatologie und Pädiatrie...3 Die Lösung: Sicherheitssystem...4 Anwendungshinweise...6
t r n s b r i s a f e 2 o s c h ü r e n u i o a t r m f o I n Inhaltsverzeichnis Seite Herausforderung der enteralen Ernährung in der Neonatologie und Pädiatrie...3 Die Lösung: Sicherheitssystem...4 Anwendungshinweise...6
Der große Patientenratgeber Morbus Crohn und Colitis ulcerosa
 Der große Patientenratgeber Morbus Crohn und Colitis ulcerosa von Prof. Dr. Julia Seiderer-Nack 1. Auflage Der große Patientenratgeber Morbus Crohn und Colitis ulcerosa Seiderer-Nack schnell und portofrei
Der große Patientenratgeber Morbus Crohn und Colitis ulcerosa von Prof. Dr. Julia Seiderer-Nack 1. Auflage Der große Patientenratgeber Morbus Crohn und Colitis ulcerosa Seiderer-Nack schnell und portofrei
Alle meine Kinder. Eine Information für die Eltern unserer kleinen Patienten
 Alle meine Kinder Diana Mehrnährungsexpertin junior Meine Leidenschaft ist es, Kinder zu versorgen. Profitieren Sie von der Erfahrung der Ernährungsspezialisten von NUTRICIA. Eine Information für die Eltern
Alle meine Kinder Diana Mehrnährungsexpertin junior Meine Leidenschaft ist es, Kinder zu versorgen. Profitieren Sie von der Erfahrung der Ernährungsspezialisten von NUTRICIA. Eine Information für die Eltern
 Nichtinvasive Beatmung Empfehlungen zur pneumo-/kardiologischen Differentialtherapie C.Lesch OA Innere Med.-Pneumologie NIV Herausgeber: Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin Leitlinienprojekt
Nichtinvasive Beatmung Empfehlungen zur pneumo-/kardiologischen Differentialtherapie C.Lesch OA Innere Med.-Pneumologie NIV Herausgeber: Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin Leitlinienprojekt
Grundlagen der Medizinischen Klinik I + II. Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska
 Grundlagen der Medizinischen Klinik I + II Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska 1 Magen Darmtrakt I. Teil 2 Ösophaguserkrankungen a) Dysphagie (Schluckstörung) b) Achalasie (Schlucklähmung)
Grundlagen der Medizinischen Klinik I + II Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska 1 Magen Darmtrakt I. Teil 2 Ösophaguserkrankungen a) Dysphagie (Schluckstörung) b) Achalasie (Schlucklähmung)
Fragebogen zur Darmspiegelung (Koloskopie)
 Fragebogen zur Darmspiegelung (Koloskopie) Lieber Patient, zur Abklärung Ihrer Beschwerden bzw. als Vorsorgeuntersuchung ist eine Darmspiegelung (Koloskopie) vorgesehen. Zuvor bitten wir Sie um einige
Fragebogen zur Darmspiegelung (Koloskopie) Lieber Patient, zur Abklärung Ihrer Beschwerden bzw. als Vorsorgeuntersuchung ist eine Darmspiegelung (Koloskopie) vorgesehen. Zuvor bitten wir Sie um einige
Die Periduralkatheter-Therapie nach SALIM. Eine neue Methode der minimalinvasiven Behandlung von Bandscheibenvorfällen
 Seite1 Die Periduralkatheter-Therapie nach SALIM Eine neue Methode der minimalinvasiven Behandlung von Bandscheibenvorfällen Rückenschmerzen aufgrund von Wirbelsäulenerkrankungen gehören zu den häufigsten
Seite1 Die Periduralkatheter-Therapie nach SALIM Eine neue Methode der minimalinvasiven Behandlung von Bandscheibenvorfällen Rückenschmerzen aufgrund von Wirbelsäulenerkrankungen gehören zu den häufigsten
Behandlungspflege. Grundlagen, Bronchialtoilette und Prophylaxen
 Behandlungspflege Tracheotomie Grundlagen, Bronchialtoilette und Prophylaxen Indikationen zur Tracheotomie Absehbare längerfristige Beatmung Blockaden der oberen Atemwege Längerfristige Erleichterung der
Behandlungspflege Tracheotomie Grundlagen, Bronchialtoilette und Prophylaxen Indikationen zur Tracheotomie Absehbare längerfristige Beatmung Blockaden der oberen Atemwege Längerfristige Erleichterung der
Ernährung in der medizinischen Rehabilitation Deutsche Rentenversicherung Bund
 Ernährung in der medizinischen Rehabilitation Deutsche Rentenversicherung Bund Leitfaden der Ernährungstherapie in Klinik und Praxis 2016 (LEKuP 2016) Teil II Evelyn Beyer-Reiners Geschäftsführung Verband
Ernährung in der medizinischen Rehabilitation Deutsche Rentenversicherung Bund Leitfaden der Ernährungstherapie in Klinik und Praxis 2016 (LEKuP 2016) Teil II Evelyn Beyer-Reiners Geschäftsführung Verband
Ernährung in der Palliativmedizin
 Ernährung in der Palliativmedizin Andreas Lanzendörfer, Oberarzt Innere Medizin KH Witzenhausen Facharzt für Innere Medizin, Rettungsmedizin, Palliativmedizin Kachexie als Leitsymptom der fortgeschrittenen
Ernährung in der Palliativmedizin Andreas Lanzendörfer, Oberarzt Innere Medizin KH Witzenhausen Facharzt für Innere Medizin, Rettungsmedizin, Palliativmedizin Kachexie als Leitsymptom der fortgeschrittenen
Dekubitus / Druckwunden / Liegewunden
 D Dekubitus / Druckwunden / Liegewunden Vorbeugung Behandlung Wie hoch ist mein Risiko? Was kann ich zur Vorbeugung oder Behandlung beitragen? St. Nikolaus-Hospital Hufengasse 4-8 4700 Eupen Tel. 087/599
D Dekubitus / Druckwunden / Liegewunden Vorbeugung Behandlung Wie hoch ist mein Risiko? Was kann ich zur Vorbeugung oder Behandlung beitragen? St. Nikolaus-Hospital Hufengasse 4-8 4700 Eupen Tel. 087/599
6. Geriatrischer Ernährungstag
 6. Geriatrischer Ernährungstag Enterale Ernährung: Was tun, wenn s mal nicht so klappt? Dr. rer. physiol. Bettina Jagemann Die individuelle Betrachtung des Patienten ist notwendig, um eine bestehende Mangelernährung
6. Geriatrischer Ernährungstag Enterale Ernährung: Was tun, wenn s mal nicht so klappt? Dr. rer. physiol. Bettina Jagemann Die individuelle Betrachtung des Patienten ist notwendig, um eine bestehende Mangelernährung
(noch) von Bedeutung in der Routine?
 INSTITUT FÜR RÖNTGENDIAGNOSTIK 14. Radiologisch-Internistisches Forum 9. Juli 2008 Konventionelles Röntgen R und CT (noch) von Bedeutung in der Routine? C. Menzel Konventionelle Techniken Abdomenübersichtsaufnahme
INSTITUT FÜR RÖNTGENDIAGNOSTIK 14. Radiologisch-Internistisches Forum 9. Juli 2008 Konventionelles Röntgen R und CT (noch) von Bedeutung in der Routine? C. Menzel Konventionelle Techniken Abdomenübersichtsaufnahme
EINWILLIGUNG DES INFORMIERTEN PATIENTEN ZU EINER DARMRESEKTION PER OFFENER CHIRURGIE
 EINWILLIGUNG DES INFORMIERTEN PATIENTEN ZU EINER DARMRESEKTION PER OFFENER CHIRURGIE PATIENTENDATEN: Vor- und Nachnamen des Patienten:... Krankengeschichte Nr.:... Vor- und Nachnamen des Vertreters (ggf.):...
EINWILLIGUNG DES INFORMIERTEN PATIENTEN ZU EINER DARMRESEKTION PER OFFENER CHIRURGIE PATIENTENDATEN: Vor- und Nachnamen des Patienten:... Krankengeschichte Nr.:... Vor- und Nachnamen des Vertreters (ggf.):...
Standardisierte Portanlagen, Indikation und Komplikation aus Chirurgensicht 5. GHD Symposium Portkatheter & krankheitsbedingte Mangelernährung
 Standardisierte Portanlagen, Indikation und Komplikation aus Chirurgensicht 5. GHD Symposium Portkatheter & krankheitsbedingte Mangelernährung 18.09.2013 in Bremen R.Hennes Gliederung Bedeutung von Portkatheter-Systemen
Standardisierte Portanlagen, Indikation und Komplikation aus Chirurgensicht 5. GHD Symposium Portkatheter & krankheitsbedingte Mangelernährung 18.09.2013 in Bremen R.Hennes Gliederung Bedeutung von Portkatheter-Systemen
vorsorgen selbst bestimmen e.v.
 vorsorgen selbst bestimmen e.v. Patientenverfügung 1. Zu meiner Person Name: Vorname: Geburtsdatum: Wohnort: Straße: Geburtsort: 2. Reichweite dieser Patientenverfügung Die folgende Verfügung bedeutet
vorsorgen selbst bestimmen e.v. Patientenverfügung 1. Zu meiner Person Name: Vorname: Geburtsdatum: Wohnort: Straße: Geburtsort: 2. Reichweite dieser Patientenverfügung Die folgende Verfügung bedeutet
Chronisch entzündliche Darmerkrankungen. Prof. Dr. Tamás Decsi Kinderklinik, UNI Pécs
 Chronisch entzündliche Darmerkrankungen Prof. Dr. Tamás Decsi Kinderklinik, UNI Pécs Häufigkeit: Morbus Crohn In den letzten Jahren haben die Inzidenz und die Prävalenz (verbesserte Lebenserwartung) stetig
Chronisch entzündliche Darmerkrankungen Prof. Dr. Tamás Decsi Kinderklinik, UNI Pécs Häufigkeit: Morbus Crohn In den letzten Jahren haben die Inzidenz und die Prävalenz (verbesserte Lebenserwartung) stetig
MRSA. (Methicillin-resistenter Staphylococcus aureus)
 MRSA (Methicillin-resistenter Staphylococcus aureus) Gemeinsam auf Nummer sicher Liebe Patientin, lieber Patient, herzlich willkommen in der Fachklinik 360 Die Klinik für Orthopädie und Rheumatologie der
MRSA (Methicillin-resistenter Staphylococcus aureus) Gemeinsam auf Nummer sicher Liebe Patientin, lieber Patient, herzlich willkommen in der Fachklinik 360 Die Klinik für Orthopädie und Rheumatologie der
Endosonographie (EUS)
 Endosonographie (EUS) Die Endosonographie ist ein Untersuchungsverfahren, bei dem bestimmte Regionen und Organe des Körpers von innen heraus mit Ultraschall betrachtet werden. Der Vorteil dieses Verfahrens
Endosonographie (EUS) Die Endosonographie ist ein Untersuchungsverfahren, bei dem bestimmte Regionen und Organe des Körpers von innen heraus mit Ultraschall betrachtet werden. Der Vorteil dieses Verfahrens
Patientenverfügung. Ich Familienname:... Vorname:... Geburtsdatum:... Adresse:...
 Patientenverfügung Ich Familienname:... Vorname:... Geburtsdatum:... Adresse:... bestimme für den Fall, dass ich vorübergehend oder dauerhaft außerstande bin, meinen Willen zu bilden oder verständlich
Patientenverfügung Ich Familienname:... Vorname:... Geburtsdatum:... Adresse:... bestimme für den Fall, dass ich vorübergehend oder dauerhaft außerstande bin, meinen Willen zu bilden oder verständlich
DARMKREBS VERHINDERN. Eine Patienteninformation zur Darmspiegelung
 DARMKREBS VERHINDERN Eine Patienteninformation zur Darmspiegelung WCP, Mannheim Bismarckplatz 1 68165 Mannheim Tel. 0621/123475-0 Fax 0621/123475-75 www.enddarm-zentrum.de Am effektivsten lässt sich Darmkrebs
DARMKREBS VERHINDERN Eine Patienteninformation zur Darmspiegelung WCP, Mannheim Bismarckplatz 1 68165 Mannheim Tel. 0621/123475-0 Fax 0621/123475-75 www.enddarm-zentrum.de Am effektivsten lässt sich Darmkrebs
Begriffsbestimmung: Allgemein-, Viszeral- und Gefäßchirurgie. Allgemeines Diagnostik. Differential- diagnostik Therapie Allgemein Speziell Schluß-
 Ernährungsblock, 2008 2008 Akutes Abdomen R. Albrecht Klinik für HELIOS Klinikum Aue roland.albrecht@helios-kliniken.de es Begriffsbestimmung: Der Begriff akutes Abdomen ist eine durch Zeitnot diktierte
Ernährungsblock, 2008 2008 Akutes Abdomen R. Albrecht Klinik für HELIOS Klinikum Aue roland.albrecht@helios-kliniken.de es Begriffsbestimmung: Der Begriff akutes Abdomen ist eine durch Zeitnot diktierte
Was muss ich über meinen Gefäßzugang wissen? Katheter. Avitum
 Was muss ich über meinen Gefäßzugang wissen? Katheter Avitum Warum benötige ich einen Gefäßzugang? Für eine Dialyse muss eine Möglichkeit geschaffen werden, Ihrem Körper Blut zu entnehmen, es zur Reinigung
Was muss ich über meinen Gefäßzugang wissen? Katheter Avitum Warum benötige ich einen Gefäßzugang? Für eine Dialyse muss eine Möglichkeit geschaffen werden, Ihrem Körper Blut zu entnehmen, es zur Reinigung
Gingivitis / Stomatitis
 Gingivitis / Stomatitis Informationen für den Katzenhalter Entzündungen im Maulbereich bei Katzen Ursachen der Zahnfleischentzündung Was bedeutet eigentlich Gingivitis / Stomatitis? Katzen leiden häufig
Gingivitis / Stomatitis Informationen für den Katzenhalter Entzündungen im Maulbereich bei Katzen Ursachen der Zahnfleischentzündung Was bedeutet eigentlich Gingivitis / Stomatitis? Katzen leiden häufig
PJ-Logbuch Anästhesiologie und Intensivmedizin
 PJ-Logbuch Anästhesiologie und Intensivmedizin PJ-Logbuch Anästhesiologie und Intensivmedizin Lehrkrankenhaus Beginn des Tertials Ende des Tertials 1. Tertial 2. Tertial 3. Tertial 2 PJ-Logbuch Anästhesiologie
PJ-Logbuch Anästhesiologie und Intensivmedizin PJ-Logbuch Anästhesiologie und Intensivmedizin Lehrkrankenhaus Beginn des Tertials Ende des Tertials 1. Tertial 2. Tertial 3. Tertial 2 PJ-Logbuch Anästhesiologie
Langzeitergebnisse der perkutanen radiologischen
 Aus der Klinik für Strahlendiagnostik Geschäftsführender Direktor: Prof. Dr. med. Klaus Jochen Klose des Fachbereichs Medizin der Philipps-Universität Marburg Langzeitergebnisse der perkutanen radiologischen
Aus der Klinik für Strahlendiagnostik Geschäftsführender Direktor: Prof. Dr. med. Klaus Jochen Klose des Fachbereichs Medizin der Philipps-Universität Marburg Langzeitergebnisse der perkutanen radiologischen
Behandlung mit Medikamenten-Pumpen
 Eberhard-Karls-Universität UKT Universitätsklinikum Tübingen Behandlung mit Medikamenten-Pumpen bei fortgeschrittener Parkinson-Krankheit Prof. Dr. Rejko Krüger Abteilung mit Schwerpunkt Neurodegenerative
Eberhard-Karls-Universität UKT Universitätsklinikum Tübingen Behandlung mit Medikamenten-Pumpen bei fortgeschrittener Parkinson-Krankheit Prof. Dr. Rejko Krüger Abteilung mit Schwerpunkt Neurodegenerative
Mein Kind hat etwas verschluckt. Verschlucken und Einatmen von Fremdkörpern Informationen für Eltern.
 Mein Kind hat etwas verschluckt Verschlucken und Einatmen von Fremdkörpern Informationen für Eltern www.kliniken-koeln.de Verschlucken von Fremdkörpern Das Verschlucken von Fremdkörpern Das versehentliche
Mein Kind hat etwas verschluckt Verschlucken und Einatmen von Fremdkörpern Informationen für Eltern www.kliniken-koeln.de Verschlucken von Fremdkörpern Das Verschlucken von Fremdkörpern Das versehentliche
Epilation oder Dauerhafte Haarentfernung mit IPL Laser
 DR. RICHARD NAGELSCHMITZ FACHARZT FÜR HALS-NASEN-OHRENHEILKUNDE ÄSTHETISCHE MEDIZIN Epilation oder Dauerhafte Haarentfernung mit IPL Laser Mit dieser Aufklärung möchte ich Sie vorab über die modernen Möglichkeiten
DR. RICHARD NAGELSCHMITZ FACHARZT FÜR HALS-NASEN-OHRENHEILKUNDE ÄSTHETISCHE MEDIZIN Epilation oder Dauerhafte Haarentfernung mit IPL Laser Mit dieser Aufklärung möchte ich Sie vorab über die modernen Möglichkeiten
Hormone replacement therapy and risk of venous thromboembolism in postmenopausal women: systematic review and meta-analysis
 Hormone replacement therapy and risk of venous thromboembolism in postmenopausal women: systematic review and meta-analysis Canonico M, Plu-Bureau G, Lowe G and Scarabin PY. BMJ May 2008;336:1227-1231
Hormone replacement therapy and risk of venous thromboembolism in postmenopausal women: systematic review and meta-analysis Canonico M, Plu-Bureau G, Lowe G and Scarabin PY. BMJ May 2008;336:1227-1231
Jejunalsonde - zu wenig verwendet?
 Jejunalsonde - zu wenig verwendet? Christian Madl Universitätsklinik für Innere Medizin IV Intensivstation / Gastroenterologie und Hepatologie AKH-Wien Vorteile der enteralen Ernährung Prävention der Zottenatrophie
Jejunalsonde - zu wenig verwendet? Christian Madl Universitätsklinik für Innere Medizin IV Intensivstation / Gastroenterologie und Hepatologie AKH-Wien Vorteile der enteralen Ernährung Prävention der Zottenatrophie
Interdisziplinäre Behandlung der Karzinome des gastroösophagealen Übergangs und der Magenkarzinome
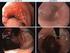 Interdisziplinäre Behandlung der Karzinome des gastroösophagealen Übergangs und der Magenkarzinome Priv.-Doz. Dr. René Hennig Klinik für Allgemein und Viszeralchirurgie Bad Cannstatt Magenkarzinom & AEG
Interdisziplinäre Behandlung der Karzinome des gastroösophagealen Übergangs und der Magenkarzinome Priv.-Doz. Dr. René Hennig Klinik für Allgemein und Viszeralchirurgie Bad Cannstatt Magenkarzinom & AEG
Brustkrebserkrankung. Definition verschiedener Situationen
 Brustkrebserkrankung 3 Brustkrebserkrankung Definition verschiedener Situationen Frühe Brustkrebserkrankung Erstmals wird die Diagnose Brustkrebs gestellt. Im Allgemeinen ist die Erkrankung auf die Brust
Brustkrebserkrankung 3 Brustkrebserkrankung Definition verschiedener Situationen Frühe Brustkrebserkrankung Erstmals wird die Diagnose Brustkrebs gestellt. Im Allgemeinen ist die Erkrankung auf die Brust
Wenn der Magen brennt. Volker Stenz 06/2012
 Wenn der Magen brennt Volker Stenz 06/2012 Magenbrennen Was ist das? Rückfluss von Mageninhalt in die Speiseröhre Symptome als Folge Warum Magenbrennen? Ungenügender Verschluss der Speiseröhre gegen den
Wenn der Magen brennt Volker Stenz 06/2012 Magenbrennen Was ist das? Rückfluss von Mageninhalt in die Speiseröhre Symptome als Folge Warum Magenbrennen? Ungenügender Verschluss der Speiseröhre gegen den
Nichtinvasive Notfallbeatmung. Aus : Der Notarzt, 5/2009, S.168ff; C. Dodt
 Nichtinvasive Notfallbeatmung Aus : Der Notarzt, 5/2009, S.168ff; C. Dodt Einleitung Häufigste Ursachen der respiratorischen Insuffizienz in der Präklinik : - akut exacerbierte COPD ( aecopd ) - Lungenödem
Nichtinvasive Notfallbeatmung Aus : Der Notarzt, 5/2009, S.168ff; C. Dodt Einleitung Häufigste Ursachen der respiratorischen Insuffizienz in der Präklinik : - akut exacerbierte COPD ( aecopd ) - Lungenödem
Absauggerät für Netzbetrieb Größe (H x B x T): ca. 270 mm x 180 mm x 220 mm Gewicht: 3,4 kg Saugleistung: 26 l/min
 Produktgruppe: 01 Absauggeräte 01. 24. 01. 1 015 SERVOPORT HF, Art.-Nr. 16AG3020 SERVOX Artikel: Absauggerät für Netzbetrieb Größe (H x B x T): ca. 270 mm x 180 mm x 220 mm Gewicht: 3,4 kg Saugleistung:
Produktgruppe: 01 Absauggeräte 01. 24. 01. 1 015 SERVOPORT HF, Art.-Nr. 16AG3020 SERVOX Artikel: Absauggerät für Netzbetrieb Größe (H x B x T): ca. 270 mm x 180 mm x 220 mm Gewicht: 3,4 kg Saugleistung:
Multiple-Choice-Fragen zu Kapitel 12
 12.1.1 Fragetyp B, eine Antwort falsch Einer der folgenden Faktoren ist nicht typisch für das metabolische Syndrom. Welcher? a. Bauchbetontes Übergewicht b. Erhöhte bzw. veränderte Blutfettwerte c. niedriger
12.1.1 Fragetyp B, eine Antwort falsch Einer der folgenden Faktoren ist nicht typisch für das metabolische Syndrom. Welcher? a. Bauchbetontes Übergewicht b. Erhöhte bzw. veränderte Blutfettwerte c. niedriger
Surveillance Postoperative Wundinfektionen in Österreich 2.5.2016 Tag der Händehygiene im BMG Prof. Dr. Elisabeth Presterl MBA
 Surveillance Postoperative Wundinfektionen in Österreich 2.5.2016 Tag der Händehygiene im BMG Prof. Dr. Elisabeth Presterl MBA Harnwegsinfektionen 20% Harnkatheter, Eingriffe Alter Schwere Grundkrankheit
Surveillance Postoperative Wundinfektionen in Österreich 2.5.2016 Tag der Händehygiene im BMG Prof. Dr. Elisabeth Presterl MBA Harnwegsinfektionen 20% Harnkatheter, Eingriffe Alter Schwere Grundkrankheit
Atemnot Ein belastendes, therapierbares Symptom
 Methode: Vortrag Zeit: 45 Minuten ist ein subjektiv vom Patienten empfundener Luftmangel, der als sehr bedrohlich empfunden werden kann. Rund ein Drittel aller Schwerkranken und Sterbenden leiden im Verlauf
Methode: Vortrag Zeit: 45 Minuten ist ein subjektiv vom Patienten empfundener Luftmangel, der als sehr bedrohlich empfunden werden kann. Rund ein Drittel aller Schwerkranken und Sterbenden leiden im Verlauf
Akutes Abdomen. Bildungszentrum Rettungsdienst. Akutes Abdomen.
 Definition Das akute Abdomen definiert sich durch einen Symptomkomplex einzelner Abdomenerkrankungen mit plötzlich einsetzender Schmerzsymptomatik und potientieller Lebensbedrohung 1.Leitsymptom Schmerz
Definition Das akute Abdomen definiert sich durch einen Symptomkomplex einzelner Abdomenerkrankungen mit plötzlich einsetzender Schmerzsymptomatik und potientieller Lebensbedrohung 1.Leitsymptom Schmerz
Neues aus Diagnostik und Therapie beim Lungenkrebs. Jürgen Wolf Centrum für Integrierte Onkologie Universitätsklinikum Köln
 Neues aus Diagnostik und Therapie beim Lungenkrebs Jürgen Wolf Centrum für Integrierte Onkologie Universitätsklinikum Köln Über was ich Ihnen heute berichten will: Lungenkrebs ist nicht gleich Lungenkrebs
Neues aus Diagnostik und Therapie beim Lungenkrebs Jürgen Wolf Centrum für Integrierte Onkologie Universitätsklinikum Köln Über was ich Ihnen heute berichten will: Lungenkrebs ist nicht gleich Lungenkrebs
Übersicht über medizinische Maßnahmen und technische Geräte auf der Intensivstation
 Übersicht über medizinische Maßnahmen und technische Geräte auf der Intensivstation Sehr geehrte Damen und Herren, sehr geehrte Besucher unserer Intensivstation, in dieser kleinen Übersicht stellen wir
Übersicht über medizinische Maßnahmen und technische Geräte auf der Intensivstation Sehr geehrte Damen und Herren, sehr geehrte Besucher unserer Intensivstation, in dieser kleinen Übersicht stellen wir
idealer Fluss ein Dauerkatheter Harnableitung und pflegende Angehörige Informationen für Betroffene Deutsche Kontinenzgesellschaft e.v.
 Dauerkatheter Harnableitung ein idealer Fluss Überreicht durch: Die Angaben entsprechen unserem Kenntnisstand bei Drucklegung. Produktänderungen aufgrund technischen Fortschritts vorbehalten. 12/2009 UROMED
Dauerkatheter Harnableitung ein idealer Fluss Überreicht durch: Die Angaben entsprechen unserem Kenntnisstand bei Drucklegung. Produktänderungen aufgrund technischen Fortschritts vorbehalten. 12/2009 UROMED
EINWILLIGUNG DES INFORMIERTEN PATIENTEN ZU EINER OFFENEN ANTI-REFLUX-CHIRURGIE
 EINWILLIGUNG DES INFORMIERTEN PATIENTEN ZU EINER OFFENEN ANTI-REFLUX-CHIRURGIE PATIENTENDATEN: Vor- und Nachnamen des Patienten:... Krankengeschichte Nr.:... Vor- und Nachnamen des Vertreters (ggf.):...
EINWILLIGUNG DES INFORMIERTEN PATIENTEN ZU EINER OFFENEN ANTI-REFLUX-CHIRURGIE PATIENTENDATEN: Vor- und Nachnamen des Patienten:... Krankengeschichte Nr.:... Vor- und Nachnamen des Vertreters (ggf.):...
Gastrointestinale Blutungen Bildgebung Peter Heiss
 Institut für Röntgendiagnostik Gastrointestinale Blutungen Bildgebung Peter Heiss 2 Gastrointestinale Blutungen: Bildgebung Indikationen für die Bildgebung (Angiographie, CT, MRT): 1) Major-Blutung oder
Institut für Röntgendiagnostik Gastrointestinale Blutungen Bildgebung Peter Heiss 2 Gastrointestinale Blutungen: Bildgebung Indikationen für die Bildgebung (Angiographie, CT, MRT): 1) Major-Blutung oder
GEHT DA MEHR? Fragen und Antworten zum Thema Erektionsstörung
 GEHT DA MEHR? Fragen und Antworten zum Thema Erektionsstörung EREKTIONSSTÖRUNGEN Gute Nachrichten: Man(n) kann was tun! Wenn die Liebe auf kleiner Flamme brennt, kann dies eine vorübergehende Abkühlung
GEHT DA MEHR? Fragen und Antworten zum Thema Erektionsstörung EREKTIONSSTÖRUNGEN Gute Nachrichten: Man(n) kann was tun! Wenn die Liebe auf kleiner Flamme brennt, kann dies eine vorübergehende Abkühlung
EnteraleErnährung und orale M e dikation: Wie geht man damit um? Dr.Doris Stahl Apotheke des Universitätskliniku m s Gießen
 EnteraleErnährung und orale M e dikation: Wie geht man damit um? Dr.Doris Stahl Apotheke des Universitätskliniku m s Gießen Übersicht Ernährung über Sonden Arzneimittelanwendung über Sonden Welche Patienten
EnteraleErnährung und orale M e dikation: Wie geht man damit um? Dr.Doris Stahl Apotheke des Universitätskliniku m s Gießen Übersicht Ernährung über Sonden Arzneimittelanwendung über Sonden Welche Patienten
Schulungseinheit Durchführung einer 135-Grad-Lagerung
 Schulungseinheit Durchführung einer 135-Grad-Lagerung Folie 1 Begrüßung Seite 1/23 Folie 2 Lernziel Schulungsziel Zielgruppe Zeitrahmen Dokumente Teilnehmer beherrschen 135-Grad-Lagerung Pflegefachkräfte
Schulungseinheit Durchführung einer 135-Grad-Lagerung Folie 1 Begrüßung Seite 1/23 Folie 2 Lernziel Schulungsziel Zielgruppe Zeitrahmen Dokumente Teilnehmer beherrschen 135-Grad-Lagerung Pflegefachkräfte
Thrombosemanagement mit NMH Wichtiges worauf Sie achten sollten
 Thrombosemanagement mit NMH Wichtiges worauf Sie achten sollten Thrombosemanagement mit niedermolekularem Heparin (NMH) bei Niereninsuffizienz: Worauf Sie unbedingt achten sollten. Beantworten Sie die
Thrombosemanagement mit NMH Wichtiges worauf Sie achten sollten Thrombosemanagement mit niedermolekularem Heparin (NMH) bei Niereninsuffizienz: Worauf Sie unbedingt achten sollten. Beantworten Sie die
r u n g r n ä h r a E n f e s a r i u t
 r n ä h r u n g E l e 2 r a f e t e s a r i E n u t N Inhalt Seite Einleitung Enterale Ernährung Sicherheitskonzept... 3 nutrisafe2 -Sonden Sonden PUR Pädiatrie... 4 Sonden PUR Erwachsene... 5 Sonden Silikon...
r n ä h r u n g E l e 2 r a f e t e s a r i E n u t N Inhalt Seite Einleitung Enterale Ernährung Sicherheitskonzept... 3 nutrisafe2 -Sonden Sonden PUR Pädiatrie... 4 Sonden PUR Erwachsene... 5 Sonden Silikon...
BAGEH FORUM Kinderreanimation paediatric life support. Dipl. Med. Raik Schäfer, Referent der medizinischen Leitung
 BAGEH FORUM 2006 Kinderreanimation paediatric life support Dipl. Med. Raik Schäfer, Referent der medizinischen Leitung Wiederbelebungs-Leitlinien 2006 PROBLEME Häufigkeit Schwierigkeit Ursachen respiratorisch
BAGEH FORUM 2006 Kinderreanimation paediatric life support Dipl. Med. Raik Schäfer, Referent der medizinischen Leitung Wiederbelebungs-Leitlinien 2006 PROBLEME Häufigkeit Schwierigkeit Ursachen respiratorisch
Perorale und enterale Ernährungstherapie flüssige Zusatznahrung, Sonde oder PEG?
 Perorale und enterale Ernährungstherapie flüssige Zusatznahrung, Sonde oder PEG? Dr. Matthias Engelmann Oberarzt Gastroenterologie Kantonsspital Luzern Perorale und enterale Ernährungstherapie Der gesunde
Perorale und enterale Ernährungstherapie flüssige Zusatznahrung, Sonde oder PEG? Dr. Matthias Engelmann Oberarzt Gastroenterologie Kantonsspital Luzern Perorale und enterale Ernährungstherapie Der gesunde
M. SJÖGREN AUS SICHT DES HNO-ARZTES
 Klinik und Poliklinik für Hals-Nasen-Ohren-Heilkunde Direktor: Prof. Dr. med. Alexander Berghaus M. SJÖGREN AUS SICHT DES HNO-ARZTES Dr. med. Florian Schrötzlmair WANN BEGEGNET EIN SJÖGREN-PATIENT DEM
Klinik und Poliklinik für Hals-Nasen-Ohren-Heilkunde Direktor: Prof. Dr. med. Alexander Berghaus M. SJÖGREN AUS SICHT DES HNO-ARZTES Dr. med. Florian Schrötzlmair WANN BEGEGNET EIN SJÖGREN-PATIENT DEM
Möglichkeiten der palliativen Versorgung zuhause. Petra Anwar - Palliativmedizin
 Möglichkeiten der palliativen Versorgung zuhause Cicely Saunders Sie sind bis zum letzten Augenblick Ihres Lebens wichtig. Und wir werden alles tun, damit Sie nicht nur in Frieden sterben, sondern auch
Möglichkeiten der palliativen Versorgung zuhause Cicely Saunders Sie sind bis zum letzten Augenblick Ihres Lebens wichtig. Und wir werden alles tun, damit Sie nicht nur in Frieden sterben, sondern auch
Leben mit Luftnot bei COPD
 CAMPUS GROSSHADERN CAMPUS INNENSTADT Leben mit Luftnot bei COPD Prof. Dr. Claudia Bausewein PhD MSc Atemnot ist Atemnot Bei fast allen COPD-Patienten im Lauf der Krankheit Subjektive Erfahrung von Atembeschwerden,
CAMPUS GROSSHADERN CAMPUS INNENSTADT Leben mit Luftnot bei COPD Prof. Dr. Claudia Bausewein PhD MSc Atemnot ist Atemnot Bei fast allen COPD-Patienten im Lauf der Krankheit Subjektive Erfahrung von Atembeschwerden,
Peer Review Aspiration im St. Josef Krankenhaus Moers
 Peer Review Aspiration im St. Josef Krankenhaus Moers von Michaela Weigelt und Oliver Wittig, Pflegedienstleitung Köln, 06. November 2009 Was ist ein Peer Review? Ein Peer Review ist eine kontinuierliche,
Peer Review Aspiration im St. Josef Krankenhaus Moers von Michaela Weigelt und Oliver Wittig, Pflegedienstleitung Köln, 06. November 2009 Was ist ein Peer Review? Ein Peer Review ist eine kontinuierliche,
Therapeutische Infiltration an der Wirbelsäule
 Wir machen mobil Die Schulthess Klinik ist Swiss Olympic Medical Center und FIFA Medical Centre of Excellence Therapeutische Infiltration Zur Behandlung hartnäckiger Rückenschmerzen Wir machen mobil Krankhafte
Wir machen mobil Die Schulthess Klinik ist Swiss Olympic Medical Center und FIFA Medical Centre of Excellence Therapeutische Infiltration Zur Behandlung hartnäckiger Rückenschmerzen Wir machen mobil Krankhafte
Anästhesiologische Herausforderungen bei adipösen Patienten
 aus der Klinik für Anästhesiologie mit Schwerpunkt operative Intensivmedizin Campus Virchow Klinikum Campus Charité Mitte Anästhesiologische Herausforderungen bei adipösen Patienten Jacqueline Romanowski
aus der Klinik für Anästhesiologie mit Schwerpunkt operative Intensivmedizin Campus Virchow Klinikum Campus Charité Mitte Anästhesiologische Herausforderungen bei adipösen Patienten Jacqueline Romanowski
5 Zusammenfassung und Schlussfolgerung
 5 Zusammenfassung und Schlussfolgerung Einleitung In der Schwangerschaft vollziehen sich Veränderungen des Kohlenhydratstoffwechsels im Sinne einer Insulinresistenz sowie eines Anstieges der Blutfettwerte.
5 Zusammenfassung und Schlussfolgerung Einleitung In der Schwangerschaft vollziehen sich Veränderungen des Kohlenhydratstoffwechsels im Sinne einer Insulinresistenz sowie eines Anstieges der Blutfettwerte.
Die Implantation und der Umgang mit dem Dialysevorhofkatheter unter dem Aspekt der Mitwirkungspflicht des Dialysepatienten
 Die Implantation und der Umgang mit dem Dialysevorhofkatheter unter dem Aspekt der Mitwirkungspflicht des Dialysepatienten 4. Informations- und Fortbildungsveranstaltung Weimar, den 25. August 2012 HELIOS
Die Implantation und der Umgang mit dem Dialysevorhofkatheter unter dem Aspekt der Mitwirkungspflicht des Dialysepatienten 4. Informations- und Fortbildungsveranstaltung Weimar, den 25. August 2012 HELIOS
Der auffällige PAP-Abstrich in der Schwangerschaft
 Der auffällige PAP-Abstrich in der Schwangerschaft Prim. Univ.-Prof. Dr. Lukas Hefler, MBA Karl Landsteiner Institut für gynäkologische Chirurgie und Onkologie Landesklinikum Weinviertel Mistelbach/ Gänserndorf
Der auffällige PAP-Abstrich in der Schwangerschaft Prim. Univ.-Prof. Dr. Lukas Hefler, MBA Karl Landsteiner Institut für gynäkologische Chirurgie und Onkologie Landesklinikum Weinviertel Mistelbach/ Gänserndorf
er kratzt sich viel?
 er kratzt sich viel? knabbert an seiner haut? reibt sein gesicht? kaut an seinen pfoten? Hört sich das nach Ihrem Hund an? Es könnte sich um eine Hauterkrankung handeln: Sprechen Sie noch heute mit Ihrem
er kratzt sich viel? knabbert an seiner haut? reibt sein gesicht? kaut an seinen pfoten? Hört sich das nach Ihrem Hund an? Es könnte sich um eine Hauterkrankung handeln: Sprechen Sie noch heute mit Ihrem
