Sekundärprophylaxe der tiefen Venenthrombose
|
|
|
- Georg Richter
- vor 7 Jahren
- Abrufe
Transkript
1 Sekundärprophylaxe der tiefen Venenthrombose UNIVERSITÄTS BERLIN, Bei einer Rezidivthrombose beträgt die Dauer der OAK mindestens ein Jahr. Über Jahrzehnte wurden zur Antikoagulation bei der tiefen Venenthrombose (TVT) Vitamin-K- Antagonisten (VKA) und unfraktionierte Heparine (UFH) eingesetzt. Erst in den achtziger Jahren wurden die niedermolekularen Heparine (NMH) eingeführt. Sie sind mittlerweile Standard zur Prophylaxe und Therapie tiefer Beinvenenthrombosen. Gemäß den gültigen internationalen Leitlinien (Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy, September 2004) werden NMH vornehmlich zur Thromboseprävention bei chirurgischen und internistischen Risikopatienten und zur Therapie venöser Thromboembolien angewendet. Mit dem Pentasaccharid Fondaparinux steht ein weiteres Präparat zur Verfügung, dessen Effektivität bereits bewiesen ist [22]. Auch neue Substanzen, zum Beispiel der direkte Thrombininhibitor (Xi-)Melagatran, sind für ausgewählte Indikationen zur zeitlich begrenzten Thromboseprophylaxe bereits zugelassen [11]. Eine Übersicht über die aktuell verfügbaren Antikoagulanzien wurde kürzlich publiziert [42]. Obwohl die Anwendung von oralen Antikoagulanzien in Form von Vitamin-K-Antagonisten zur Thrombosetherapie und Rezidivprophylaxe seit vielen Jahrzehnten zum medizinischen Standard gehört, werden Intensität und Dauer der Antikoagulation weiterhin kontrovers diskutiert. Die Inzidenzrate für ein Thromboserezidiv liegt innerhalb des ersten Jahres im Durchschnitt bei 5 bis 10% [4, 32]; sie beträgt nach zwei Jahren 17,5% und nach acht Jahren 30,3% [34]. Die Rezidivinzidenz soll bei Männern 3,6-fach höher sein als bei Frauen [21], andere Autoren finden keinen Geschlechtsunterschied [1]. Patienten mit passageren expositionellen Risikofaktoren haben ein Rezidivrisiko von unter 3% [4]. Das Rezidivrisiko ist in den ersten Monaten nach der Thrombose am höchsten und nimmt anschließend deutlich ab, so dass nach dem Erstereignis meist eine zeitlich begrenzte Antikoagulation sinnvoll ist. Inwieweit das Thromboserisikos durch einen dispositionellen thrombophilen Defekt zunimmt, ist abschätzbar. Liegen mehrere dispositionelle thrombophile Risikofaktoren (erhöhte FVIII- und FXI-Werte, ACE-, tpa-, PAI-Polymorphismus, Hyperhomocysteinämie, etc.) vor, ist das individuelle Gesamtrisiko kaum mehr kalkulierbar. Das Gesamtrisiko aber entscheidet über die Intensität und Dauer der oralen Antikoagulation. In dieser Übersichtsarbeit werden die bisher gültigen Leitlinien und anerkannte Studien kritisch diskutiert und praktische Therapievorschläge abgeleitet. Leitlinien zur Dauer und Intensität der Antikoagulation Auszug aus den Leitlinien zur Diagnostik und Therapie der Venenthrombose und Lungenembolie der Deutschen Gesellschaft für Angiologie Gesellschaft für Gefäßmedizin [24]: Nach Ausschluss von Kontraindikationen kann die orale Antikoagulation (OAK) bereits am ersten Behandlungstag eingeleitet werden. Der therapeutische Zielbereich der INR liegt in der Regel zwischen 2,0 bis 3,0. Die Dauer der OAK beträgt nach der ersten Thrombose in der Regel sechs Monate, bei ausgedehnten Thrombosen oder Lungenembolien im Einzelfall länger und bei distalen sowie bei sekundären Thrombosen (mit auslösendem Risikofaktor) im Regelfall nur drei Monate. Bei einer Rezidivthrombose beträgt die Dauer der OAK mindestens ein Jahr. Bei der Durchführung einer längerfristigen Antikoagulation muss in regelmäßigen Abständen das individuelle Blutungsrisiko gegenüber dem individuellen Risiko einer erneuten Thrombose oder Lungenembolie abgewogen werden. 62
2 Richtlinien der antithrombotischen Therapie zur Prophylaxe und Behandlung von Thrombosen des American College of Chest Physicians [9]: Diese umfangreichen internationalen Leitlinien empfehlen eine dreimonatige Antikoagulation, wenn die Thrombose durch ein zeitlich befristetes expositionelles Ereignis wie eine Operation ausgelöst wurde. Bei idiopathischen Thromboembolien, die zum ersten Mal aufgetreten sind, wird eine mindestens sechsmonatige Therapie empfohlen. Bei rezidivierenden idiopathischen Thromboembolien oder Thromboembolien bei Patienten mit zusätzlichen Risikofaktoren wie Thrombophilie oder malignen Erkrankungen werden zwölfmonatige oder auch längere Antikoagulationsbehandlungen empfohlen. Bei Patienten mit Thrombophilie (Protein-C/S- Mangel, homozygoter F-V-Leiden etc.) muss die Behandlungsdauer individuell festgelegt werden. Der INR-Bereich wird mit 2 bis 3 angegeben. Studien zur Dauer der Antikoagulation mit Vitamin- K-Antagonisten In den letzten Jahren wurden Studien veröffentlicht, die sowohl einen Nutzen einer prolongierten Antikoagulation zeigen [16, 17, 37, 38, 41] als auch diesen verneinen [2, 33]. Die Meta- Analyse von PINEDÉ et al. zeigte, dass grundsätzlich eine mindestens sechsmonatige Antikoagulation einer kürzeren Behandlungsdauer bei nicht erhöhter Blutungsneigung überlegen ist [32]. Ein COCHRANE-Report kommt hinsichtlich der Effektivität zum gleichen Ergebnis, postuliert jedoch ein erhöhtes Blutungsrisiko bei längerer Behandlungsdauer [14]. Dieser Report berücksichtigte insbesondere auch zwei Studien mit einer sehr langen Behandlungsdauer von 27 [41] bzw. 48 Monaten [40]. Ein Sonderfall ist die Therapie von Patienten mit isolierten Unterschenkelvenen-Thrombosen verursacht durch passagere Risikofaktoren. Die internationalen Leitlinien in ihrer neuesten Fassung unterscheiden nicht mehr zwischen isolierten Unterschenkel- und proximalen Beinvenenthrombosen und empfehlen eine dreimonatige Antikoagulationstherapie [9]. Eine randomisierte Studie zeigte in einer Untergruppe von 252 Patienten mit isolierter Unterschenkelvenen-Thrombose, dass die Antikoagulation über sechs Wochen einer Behandlung über zwölf Wochen nicht unterlegen ist [33] und bestätigte damit eine frühere Studie [40]. Demzufolge ist bei unkompliziertem Verlauf die Beschränkung auf eine sechswöchige Behandlung vertretbar. Wegen der Gefahr einer Thrombusausbreitung in die tiefen Leitvenen gelten diese Empfehlungen auch für Patienten mit Muskelvenenthrombosen [20, 42]. Bei proximalen tiefen Beinvenenthrombosen oder Lungenembolien ist die dreimonatige Antikoagulation bei hoher Rezidivrate nicht ausreichend [16], so dass hier eine längere Therapiedauer von sechs bis zwölf Monaten indiziert ist. In einer Studie wurden 267 Patienten nach erstmaliger Beinvenenthrombose für drei oder zwölf Monate mit einer International Normalised Ratio (INR) von 2,0 bis 3,0 oral antikoaguliert. Unter laufender Antikoagulation trat nur eine Rezidivthrombose auf, alle weiteren Rethrombosen entstanden erst nach Behandlungsende. Am Ende des Beobachtungszeitraums von 37 Monaten unterschieden sich die Inzidenzraten der Rezidivthrombose-Ereignisse nicht (15,7% versus 15,8%) [2]. Daraus folgt, dass nur die laufende Antikoagulation effektiv vor einem thromboembolischen Rezidiv schützt. Bei proximalen tiefen Beinvenenthrombosen oder Lungenembolien ist die dreimonatige Antikoagulation bei hoher Rezidivrate nicht ausreichend, so dass hier eine längere Therapiedauer von sechs bis zwölf Monaten indiziert ist. 63
3 UNIVERSITÄTS BERLIN, In einer größeren Studie (PREVENT) mit 508 Patienten konnte gezeigt werden, dass nach 6,5-monatiger Antikoagulation mit einer INR zwischen 2,0 und 3,0 durch eine fortgesetzte Low-intensity-Antikoagulation im INR-Bereich von 1,5 bis 2,0 eine signifikante Rezidivminderung erreicht werden kann. Studien zur Intensität der Antikoagulation mit Vitamin-K- Antagonisten Die Diskussion um einen möglichst niedrigen INR-Wert mit optimalem antithrombotischen Effekt bei niedriger Blutungsneigung mit Vitamin-K-Antagonisten läuft bereits seit dem Jahr 1982 [13] und wurde durch zwei kürzlich publizierte Studien neu angeregt [17, 38]. HULL et al. konnten zeigen, dass die Thromboseprophylaxe bei einer INR von 2,0 bis 2,5 genauso effektiv ist wie bei einer höheren Ratio von 3,0 bis 4,0. Bei niedriger INR ist das Blutungsrisiko niedriger als in hohen INR-Bereichen. In einer später durchgeführten Pilotstudie bei Patienten mit milden klinischen Beschwerden nach tiefer Beinvenenthrombose wurde schon eine Antikoagulation im INR-Bereich von 1,4 bis 2,0 als sicher eingestuft [18]. In einer größeren Studie (PREVENT) mit 508 Patienten konnte gezeigt werden, dass nach 6,5-monatiger Antikoagulation mit einer INR zwischen 2,0 und 3,0 durch eine fortgesetzte Low-intensity-Antikoagulation im INR-Bereich von 1,5 bis 2,0 eine signifikante Rezidivminderung erreicht werden kann [38]. In dieser Studie wurden Patienten mit idiopathischer venöser Thromboembolie, die bereits im Durchschnitt für 6,5 Monate eine Conventional-intensity - Antikoagulation mit INR 2,0 bis 3,0 erhalten hatten, entweder einer Plazebogruppe oder einer "Low-intensity"-Warfarin-Gruppe (Ziel-INR: 1,5 2,0) randomisiert zugeordnet. Nach einer Beobachtungszeit von bis zu 4,3 Jahren (Mittel 2,1 Jahre) musste die Studie vorzeitig abgebrochen werden. Von den 253 Patienten in der Plazebogruppe erlitten 37 rezidivierende venöse Thromboembolien (7,2 pro 100 Patientenjahre), in der "Low-intensity"- Warfarin-Gruppe jedoch nur 14 von 255 Patienten (2,6 pro 100 Patientenjahre). Die Risikosenkung war in allen Subgruppen (mit oder ohne erbliche Thrombophilie) ähnlich. Blutungen waren in beiden Gruppen gleich häufig (0,9 Blutungen pro 100 Patientenjahre in der Verum- und 0,4 in der Plazebogruppe, p<0,2). KEARON et al. lehnen die fortführende Lowintensity -Antikoagulation nach der Behandlung in einem INR-Bereich von 2,0 bis 3,0 ab [17]. In ihrer Arbeit wurden 738 Patienten untersucht. Eine Gruppe erhielt eine über drei Monate hinausgehende Antikoagulation im INR-Bereich von 2,0 bis 3,0, in der anderen Gruppe wurde die INR nach drei Monaten auf 1,5 bis 1,9 reduziert. In beiden Gruppen lagen die Blutungsereignisse bei etwa 1%. Dies ist im Vergleich zu anderen publizierten Untersuchungen deshalb sehr niedrig, weil Patienten mit hohem Blutungsrisiko aus der Studie ausgeschlossen waren. In der Low-intensity-Gruppe traten nach 2,4 Jahren 16 Rethrombosen (1,9 pro 100 Patientenjahre), in der Conventional-intensity-Gruppe sechs Rethrombosen (0,7 pro 100 Patientenjahre) auf. Die Schlussfolgerung der Autoren, die Lowintensity-Antikoagulation abzulehnen, ist nur bedingt nachvollziehbar. Die Ergebnisse bestätigen zunächst die PREVENT-Studie, da das Risiko einer Rethrombose bei einem INR-Bereich von 1,5 bis 1,9 auf 1,9 Rethrombosen pro 100 Patientenjahre reduziert wird (PREVENT-Studie 2,6 Rethrombosen pro 100 Patientenjahre). Der Vorteil der prolongierten Standardtherapie mit Erniedrigung der Thrombose-Rezidivrate auf 0,7 pro 100 Patientenjahre wird mit einer höheren Inzidenz für Blutungen erkauft [4, 12, 25, 28]. KEARON et al. fanden nur deshalb eine vergleichbare Blutungsrate in beiden Behandlungsgruppen, weil Patienten mit erhöhtem Blutungsrisiko ausgeschlossen wurden. 64
4 Blutungsrisiko versus Thrombose-Rezidivrisiko Da die Anwendung von Antikoagulanzien mit Nebenwirkungen verbunden ist, ist die Intensität und Dauer einer Antikoagulation eine Abwägung zwischen individuellem Rezidiv- und Nebenwirkungsrisiko. Für die orale Antikoagulation mit Vitamin-K-Antagonisten wird bei einer INR von 2,0 bis 3,0 ein Blutungsrisiko von 1% pro Jahr für Patienten mit niedrigem dispositionellen Risiko und von 3% pro Jahr für Patienten mit mittlerem Risiko beschrieben [4, 8, 25, 26]. Die Blutungsneigung wird durch individuelle dispositionelle Risikofaktoren (Alter, Komorbidität, Z.n. Blutungsereignis) erhöht [8] und kann bei Begleiterkrankungen bis auf etwa 13% pro Jahr ansteigen [8, 25]. Das kumulative Blutungsrisiko ist mit der Behandlungsdauer assoziiert [25], so dass die Dauer einer oralen Antikoagulation dem individuellen Nutzen-Risiko-Verhältnis angepasst werden muss. Aus unserer Sicht ist die aktuelle Meta-Analyse zum Zusammenhang zwischen der Intensität der OAK und der Mortalität von entscheidender Bedeutung [30]. Die Mortalität von mehr als oral antikoagulierten Patienten mit Vorhofflimmern, venöser Thrombose oder Lungenembolie, Schlaganfall oder Herzklappenersatz wurde in Abhängigkeit von ihrer INR-Einstellung erfasst. Die Ergebnisse sind in der Abbildung und in Tabelle 1 dargestellt. Abbildung: Mortalitätsrisiko in Abhängigkeit von INR [übernommen aus 30] Die Risikoverminderung für Thromboserezidive beträgt unter OAK 80 bis 90% [13, 35]. Daher werden die Blutungs- und Thrombose-Rezidivraten direkt gegeneinander abgewogen. Bei Patienten mit einer Thrombose-Rezidivrate unter 3% pro Jahr und einem mindestens mittleren Blutungsrisiko ist das Blutungsrisiko höher einzuschätzen als das Thromboserisiko. Da bei diesen Patienten ein ungünstiges Risikoverhältnis (Thrombose versus Blutung) vorliegt, sollten sie nur zeitlich begrenzt antikoaguliert werden. Das höchste Thrombose-Rezidivrisiko haben Patienten mit einem lebensbedrohlichen thromboembolischen Ereignis in Kombination mit einem thrombophilen Risiko. Diese sollten deshalb unbegrenzt antikoaguliert werden. Gleiches gilt für Patienten mit zwei bzw. drei unabhängigen idiopathischen thromboembolischen Ereignissen [9]. Tabelle 1: Mortalitätsrisiko in Abhängigkeit von INR [übernommen aus 30] Mortalität/1000 Patientenjahre INR Gesamt Blutung 1,5-1,9 60,2 2,9 2,0-2,4 42,3 2,7 2,5-2,9 47,4 3,7 3,0-3,4 67,9 6,0 65
5 UNIVERSITÄTS BERLIN, Die Therapiesicherheit der OAK hängt neben der Intensität maßgeblich von der Komedikation ab. Nach sechs Monaten hatten 27 von 336 Patienten in der Heparin-Gruppe und 53 von 336 Patienten in der OAK- Gruppe ein thromboembolisches Rezidiv. Die Mortalität verdoppelt sich bei einer INR von über 2,5 im Vergleich zum niedrigsten Risiko bei einer INR von 2,2. [30]. Die Therapiesicherheit der OAK hängt neben der Intensität maßgeblich von der Komedikation ab. Das Risiko spontaner schwerwiegender Blutungen unter Low-intensity-OAK wird durch die zusätzliche Einnahme von 80 mg Acetylsalicylsäure verdoppelt [36]. Die Abschätzung des Blutungsrisikos vor der Einleitung einer Antikoagulation ist zu empfehlen. Hier kommen ein einfacher Anamnesebogen (auch nach der Selbstmedikation mit freiverkäuflichen Schmerzmitteln ist unbedingt zu fragen) und gegebenenfalls die zusätzliche Bestimmung der Blutungszeit und eines Thrombozytenfunktionstests in Frage [19]. Sekundärprophylaxe bei Malignompatienten Eine orale Antikoagulation bei Patienten mit malignen Erkrankungen ist problematisch, da gastrointestinale Begleitbeschwerden und Arzneimittelwechselwirkungen eine suffiziente Therapieeinstellung erschweren und die Möglichkeit von invasiven Maßnahmen eingeschränkt wird. Allerdings wird die Inzidenz thromboembolischer Erkrankungen durch Malignome etwa um den Faktor 4, bei gleichzeitiger Chemotherapie um den Faktor 200 erhöht [23]. Eine Antikoagulation als Primär- und Sekundärprophylaxe ist daher bei diesem Patientengut notwendig. In die multizentrische CLOT-Studie wurden 676 Patienten mit frischer Beinvenenthrombose und einer floriden Krebserkrankung eingeschlossen. Nach Therapie mit Dalteparin (200 I.E./kg Körpergewicht) über fünf Tage wurde die Behandlung entweder auf eine OAK mit einer Ziel-INR von 2,0 bis 3,0 umgestellt oder mit Dalteparin fortgeführt. In der Heparin-Gruppe wurde nach vierwöchiger Therapie die Dalteparin-Dosis auf 150 I.E./kg Körpergewicht reduziert [23]. Nach sechs Monaten hatten 27 von 336 Patienten in der Heparin-Gruppe und 53 von 336 Patienten in der OAK-Gruppe ein thromboembolisches Rezidiv. Es bestand kein signifikanter Unterschied in der Rate von Blutungsereignissen. Die Autoren schlossen hieraus, dass die Antikoagulation mit Dalteparin bei Malignompatienten mit tiefer Beinvenenthrombose effektiver ist als mit OAK [23]. Gestützt wird der Schluss dadurch, dass für die niedermolekularen Heparine das Gesamtblutungsrisiko bei therapeutischer Dosierung nur zwischen 0 und 3% liegt [4, 25]. Basierend auf den Daten der CLOT- Studie wurde in den 7. ACCP-Guidelines in dieser Indikation eine 1A-Empfehlung für Dalteparin ausgesprochen. Antikoagulation bei Thrombophlebitis oder Muskelvenenthrombose Obwohl oberflächliche Venenthrombosen bei Thrombophlebitiden im Allgemeinen als harmlose Krankheit gesehen werden, sind thromboembolische Komplikationen im tiefen Venensystem mehrfach beschrieben. Die Häufigkeit dieser Koinzidenz beträgt nach aktuelleren Literaturangaben bis zu 25% [7, 10,15, 27, 31]. Daher ist auch hier eine ausreichende Antikoagulation notwendig. Obwohl nicht steroidale Antirheumatika einem NMH in der Behandlung der Beschwerden gleichwertig waren [6], erscheint die Antikoagulation sinnvoll, um ein Thrombuswachstums und gegebenenfalls eine Mitbeteiligung des tiefen Venensystems zu verhindern. 66
6 Die Empfehlungen zur Therapiedauer richten sich nach dem klinischen Verlauf; sie sollte wenigstens sechs Wochen bei Thrombophlebitiden oberhalb des Knies betragen [29]. Eine Verkürzung der Therapie kann von Lokalisation und Dopplerbefund abhängig gemacht werden. Das Ausdehnungs- und Embolierisiko isolierter Muskelvenenthrombosen liegt vermutlich zwischen dem einer Thrombophlebitis und einer Unterschenkelvenen-Thrombose, so dass ebenfalls eine Antikoagulation von mindestens sechs Wochen zu empfehlen ist [9, 20]. Schlussfolgerung Der anzustrebende INR-Bereich zur Thrombose-Rezidivprophylaxe kann nach vorliegender Studienlage nicht exakt definiert werden. Er liegt jedoch unter 3,0. Die niedrigste Mortalitätsrate ist bei einer INR von 2,2 zu beobachten. Bei mehreren dispositionellen thrombogenen Risikofaktoren wird es schwierig, das thrombogene Gesamtrisiko zu beurteilen. Um Intensität und Dauer der Antikoagulation festzulegen, müssen deshalb weitere Möglichkeiten einer individuellen Risikostratifizierung genutzt werden. Hierzu gehören der Nachweis der D-Dimere als Maß für den Verlauf der Gerinnungsaktivität und die dopplersonografische Kontrolle der Ausstrombahn mit Beurteilung des klinischen Verlaufs. Der anzustrebende INR- Bereich zur Thrombose- Rezidivprophylaxe kann nach vorliegender Studienlage nicht exakt definiert werden. Bei langer Antikoagulationsbehandlung müssen das Thrombose- und das Blutungsrisiko sorgfältig gegeneinander abgewogen werden. Auf der Basis der vorgestellten Literaturdaten führt diese Abwägung zu einer anzustrebenden Ziel-INR von 2,2, und zwar in einem praktikablen Bereich von 1,8 bis 2,4. Dieser Bereich stellt einen guten Kompromiss zwischen Thrombose- und Blutungsrisiko dar. Es muss jedoch betont werden, dass dieser Therapiebereich von den gültigen Leitlinien abweicht und hierzu keine gültigen Studien vorliegen. Die obere Grenze von 2,4 ist sinnvoll, da ODÉN in seiner großen Meta-Analyse eine Verdopplung der Mortalität bei INR-Werten über 2,5 findet [30]. Die Einstellung eines INR-Bereichs von 2,0 bis 2,4 ist sogar leitlinienkonform. Patienten mit schwerwiegenden Thrombophilien wie AT-Mangel oder Antiphospholipid-Antikörpern (APA) mit akuter Venenthrombose mit der Indikation einer Dauerantiko- 67
7 UNIVERSITÄTS BERLIN, agulation sollten dennoch weiterhin mit einer INR zwischen 2,0 und 3,0 behandelt werden. Treten unter dieser Therapie idiopathische Rezidivthrombosen auf, muss die Antikoaglation in einem INR-Bereich von 2,5 bis 3,5 fortgesetzt werden [3]. Bei Patienten mit Blutungsneigung, Malignomen, Kinderwunsch, Schwangeren und Stillenden sowie bei unerwünschten Ereignissen unter OAK sind um Rezidivereignisse auch über einen längeren Zeitraum zu vermeiden NMH die Therapie der Wahl. In Tabelle 2 sind die sich nach neuestem wissenschaftlichen Kenntnisstand ergebenden Vorschläge zur Therapie und Rezidivprophylaxe venöser Thrombosen mit OAK zusammengefasst. Es handelt sich um Richtwerte, die in Abhängigkeit einer begleitenden Blutungs- oder Thrombophilieneigung und je nach klinischem und laborchemischem Verlauf sowie den Abflussverhältnissen variieren können. Um das Blutungsrisiko zu minimieren, sollten als Schmerzmittel ausschließlich Paracetamol, Celecoxib, Valdecoxib oder zentral wirkende Opiate wie Tramadol und Tilidinphosphat verwendet werden. Tabelle 2: Empfehlungen zur Therapie und Sekundärprophylaxe venöser Thrombosen Erkrankung Intensität Dauer Dauerantikoagulation der OAK-Therapie der OAK-Therapie nach Rezidivereignis (INR) (INR) Thrombophlebitis 1,8 2,4* 6 Wochen Muskelvenenthrombose 1,8 2,4* 6 Wochen Unterschenkel-TVT 1,8 2,4* 6 Wochen 1,8 2,4* Unterschenkel-Poplitea-Thrombose 1,8 2,4* 3 Monate 1,8 2,4* Distale Oberschenkelvenen-Thrombose 1,8 2,4* 6 Monate 1,8 2,4* Proximale Oberschenkelvenen-Thrombose 2,0 3,0 6 Monate 1,8 2,4* Beckenthrombose / Lungenarterienembolie 2,0 3,0 12 Monate 1,8 2,4* AT-Mangel 2,0 3,0 dauerhaft 2,5 3,5 Antiphospholipid-Antikörper 2,0 3,0 dauerhaft 2,5 3,5 Homozygotes F-V-Leiden 2,0 3,0 dauerhaft 2,5 3,5 * bei hohem Blutungssrisiko INR 1,5 bis 1,9 68
8 Literatur [1] Agnelli G, Becattini C, Prandoni P: Recurrent venous thromboembolism in men and women. N Engl J Med. Nov 4; 351 (19): (2004) ; author reply [2] Agnelli G, Prandoni P, Santamaria MG, Bagatella P, Iorio A, Bazzan M, Moia M, Guazzaloca G, Bertoldi A, Tomasi C, Scannapieco G, Ageno W and the Warfarin Optimal Duration Italian Trial Investigators: Three months versus one year of oral anticoagulant therapy for idiopathic deep venous thrombosis. N Engl J Med 345 (2001) [3] Ansell J, Hirsh J, Poller L, Bussey H, Jacobson A, Hylek E: The pharmacology and management of the vitamin K antagonists: the Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy. Chest. Sep 126 (3 Suppl) (2004) 204S 233S [4] Bates SM, Ginsberg JS: Clinical practice. Treatment of deep-vein thrombosis. N Engl J Med. Jul 15; 351 (3) (2004) [5] Bauersachs RM: Therapie der Beinvenenthrombose. Internist (Berl) Dec 45 (12) (2004) [6] Belcaro G: Evolution of superficial vein thrombosis treated with defibrotide: comparison with low dose subcutaneous heparin. Int J Tissue React 12 (1990) [7] Bergquist D, Jaroszewski H: Deep vein thormbosis in patients with superficial thrombophlebitis of the leg. Br Med J 292 (1986) [8] Beyth RJ, Quinn LM, Landefeld CS: Prospective evaluation of an index for predicting the risk of major bleeding in outpatients treated with warfarin. Am J Med 105 (1998) 91 9 [9] Bueller HR, Agnelli G, Hull RD, Hyers TM, Prins MH, Raskob GE: Antithrombotic therapy for venous thromboembolic disease: the Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy. Chest. Sep 126 (3 Suppl) (2004) 401S 428S [10] Chengelis DL, Bendick PJ, Glowver JL, Borwn OW, Ranval TJ: Progression of superficial venous thrombosis to deep vein thrombosis. J Vasc Surg 24 (1996) [11] Eriksson H, Wahlander K, Gustafsson D, Welin LT, Frison L, Schulman S, Thrive Investigators: A randomized, controlled, doseguiding study of the oral direct thrombin inhibitor ximelagatran compared with standard therapy for the treatment of acute deep vein thrombosis: THRIVE I. J Thromb Haemost. Jan 1 (1) (2003) 41 7 [12] Fihn SD, Callahan CM, Martin DC, McDonell MB, Henikoff JG, White RH: The risk for and severity of bleeding complications in elderly patients treated with warfarin. Ann Intern Med 124 (1996) [13] Hull R, Hirsh J, Jay R, Carter C, England C, Gent M, Turpie AGG, Mc-Loughlin D, Dodd P, Thoomas M, Raskob G, Ockelford P: Different intensities of oral anticoagulant therapy in the treatment of proximal vein thrombosis. N Engl J Med 307 (1982) [14] Hutten BA, Prins MH: Duration of treatment with vitamin K antagonists in symptomatic venous thromboembolism (Cochrane Review). In: The Coch-rane Library, Oxford: Update Software, (2002) [15] Jörgensen JO, Hanel KC, Morgan AM, Hunt JM: The incidence of deep venous thrombosis in patients with the superficial thrombophlebitis of the lower limbs. J Vasc Surg 18 (1993) 70 3 [16] Kearon C, Gent M, Hirsh J, Weitz J, Kovacs MJ, Anderson DR, Turpie AG, Green D, Ginsberg JS, Wells P, MacKinnon B, Julian JA: A comparison of three months of anticoagulation with extended anticoagulation for a first episode of idiopathic venous thromboembolism. N Engl J Med 340 (1999) [17] Kearon C, Ginsberg JS, Kovacs MJ, Anderson DR, Wells P, Julian JA, MacKinnon B, Weitz JI, Crowther MA, Dolan S, Turpie AG, Geerts W, So-lymoss S, van Nguyen P, Demers C, Kahn SR, Kassis J, Rodger M, Hambleton J, Gent M: Comparison of low-intensity warfarin therapy with conventional-intensity warfarin therapy for long-term prevention of recurrent venous thromboembolism. N Engl J Med. Aug 14; 349 (7) (2003) [18] Klein KL, Berdeaux DH, Milhollen JD, Hilden JT, Obernuefemann NJ, Koch MA, LoCicero RJ, Brehm WT: Equal effectiveness of verylowintensity anticoagulation and standard low-intensity anticoagulation: a pilot study. South Med J 88 (1995) [19] Koscielny J, von Tempelhoff GF, Ziemer S, Radtke H, Schmutzler M, Sinha P, Salama A, Kiesewetter H, Latza R: A practical concept for preoperative management of patients with impaired primary hemostasis. Clin Appl Thromb Hemost. Apr 10 (2) (2004) [20] Krunes U, Teubner K, Knipp H, Holzapfel R: Thrombosis of the muscular calf veins reference to a syndrome which receives little attention. Vasa. Aug; 27 (3) (1998) [21] Kyrle PA, Minar E, Bialonczyk C, Hirschl M, Weltermann A, Eichinger S: Recurrent venous thromboembolism in men and women. N Engl J Med. Nov 4; 351 (19) (2004) [22] Lassen MR, Bauer KA, Eriksson BI, Turpie AG: European Pentasaccharide Elective Surgery Study (EPHESUS) Steering Committee. Postoperative fondaparinux versus preoperative enoxaparin for prevention of venous thromboembolism in elective hipreplacement surgery: a randomised double-blind comparison. Lancet. May 18; 359 (9319) (2002) [23] Lee AY, Levine MN, Baker RI, Bowden C, Kakkar AK, Prins M, Rickles FR, Julian JA, Haley S, Kovacs MJ, Gent M: Randomized Comparison of Low-Molecular-Weight Heparin versus Oral Anticoagulant Therapy for the Prevention of Recurrent Venous Thromboembolism in Patients with Cancer (CLOT) Investigators. N Engl J Med. Jul 10; 349 (2) (2003) [24] Leitlinie Deutsche Gesellschaft für Angiologie Ges. f. Gefäßmedizin. VASA Band 31, Supplement 60, Mai (2002) 69
9 UNIVERSITÄTS BERLIN, [25] Levine M, Raskob G, Landefeld S, Kearon C: Hemorrhagic Complications of Anticoagulant Treatment. CHEST 119 (2001) 108S 121S [26] Linkins LA, Choi PT, Douketis JD: Clinical impact of bleeding in patients taking oral anticoagulant therapy for venous thromboembolism: a meta-analysis. Ann Intern Med. Dec 2; 139 (11) (2003) [27] Lutter KS, Kerr THM, Rodersheimer LR, Lohr JM, Sampson MG, Cranley JJ: Superficial thrombophlebitis diagnosed by Duplex scanning. Surgery 110 (1991) 42 6 [28] McMahan DA, Smith DM, Carey MA, Zhou XH: Risk of major hemorrhage for outpatients treated with warfarin. J Gen Intern Med 13 (1998) [29] Neher JO, Safranek S: What is the best therapy for superficial thrombophlebitis? J Fam Pract. Jul; 53 (7) (2004) 583 5; discussion 584 [30] Odén A, Fahlen M: Oral anticoagulation and risk of death: a medical record linkage study. BMJ. Nov 9; 325 (7372) (2002) [31] Partsch H, Mostbeck A: Lungenembolien bei oberfächlicher Thrombophlebitis? Acta Med Austr 6 (1979) [32] Pinedé L, Duhaut P, Cucherat M, Ninet J, Pasquier J, Boissel JP: Comparison of long versus short duration of anticoagulant therapy after a first episode of venous thromboembolism: a meta-analysis of randomized, controlled trials. J Intern Med 247 (2000) [33] Pinedé L, Ninet J, Duhaut P, Chabaut S, Demolombe-Rague S, Durieu I, Nony P, Sanson C, Boissel J-P for the Investigators of the Dure e Optimale du Traitement AntiVitamines K (DOTAVK) Study. Comparison of 3 and 6 months of oral anticoagulant therapy after a first episode of proximal deep vein thrombosis or pulmonary embolism and comparison of 6 and 12 weeks of therapy after isolated calf deep vein thrombosis. Circulation 103 (2001) [34] Prandoni P, Lensing AWA, Cogo A, et al: The long term clinical course of acute deep veni thrombosi. Ann Intern Med 125 (1996) 1 7 [35] Prins MH, Hutten BA, Koopman MM, Buller HR: Long-term treatment of venous thromboembolic disease. Thromb Haemost. Aug; 82 (2) (1999) [36] Randomised double-blind trial of fixed low-dose warfarin with aspirin after myocardial infarction. Coumadin Aspirin Reinfarction Study (CARS) Investigators. Lancet. Aug 9; 350 (9075) (1997) [37] Research Committee of the British Thoracic Society: Optimum duration of anticoagulation for deep-vein thrombosis and pulmonary embolism. Lancet 340 (1992) [38] Ridker PM, Goldhaber SZ, Danielson E, Rosenberg Y, Eby CS, Deitcher SR, Cushman M, Moll S, Kessler CM, Elliott CG, Paulson R, Wong T, Bauer KA, Schwartz BA, Miletich JP, Bounameaux H, Glynn RJ: PREVENT Investigators. Long-term, low-intensity warfarin therapy for the prevention of recurrent venous thromboembolism. N Engl J Med 348 (2003) [39] Schulman S and the Duration of Anticoagulation Study Group: The effect of the duration of anticoagulation and other risk factors on the recurrence of venous thromboembolism. Wien med Wschr 149 (1999) 66 9 [40] Schulman S, Granqvist S, Holmström M, Carlsson A, Lindmarker P, Nicol P, Eklund S-G, Nordlander S, Larfars G, Leijd B, Linder O, Loogna E: The duration of oral anticoagulant therapy after a second episode of venous thromboembolism. N Engl J Med 336 (1997) [41] Schulman S, Rhedin AS, Lindmarker P, Carlsson A, Larfars G, Nicol P, Loogna E, Svensson E, Ljungberg B, Walter H: A comparison of six weeks with six months of oral anticoagulant therapy after a first episode of venous thromboembolism. N Engl J Med 332 (1995) [42] Stein A, Volkert B, Rassner G, Jünger M: Die Bedeutung der Farbduplexsonographie in der Diagnostik von Muskelvenenthrombosen. Phlebologie 31 (2002) 91 3 Anschrift des Verfassers: Dr. med. Ulrich Kalus Charité Universitätsmedizin Berlin Institut für Transfusionsmedizin Luisenstraße Berlin 70
Venenthrombose. Daniel Staub Angiologie. Dimitrios Tsakiris Hämostasiologie
 Venenthrombose Daniel Staub Angiologie Dimitrios Tsakiris Hämostasiologie VTE Abklärung und Behandlung im Wandel der Zeit Früher Heute Diagnostik: Phlebographie Ultraschall Klinik unspezif. Wells + D-Dimere
Venenthrombose Daniel Staub Angiologie Dimitrios Tsakiris Hämostasiologie VTE Abklärung und Behandlung im Wandel der Zeit Früher Heute Diagnostik: Phlebographie Ultraschall Klinik unspezif. Wells + D-Dimere
Mit Hilfe: i Thromboseanamnese i Thrombophilen Risikofaktoren
 Marcumar nach Venenthrombose - Wie lange? Heparin in der Schwangerschaft Wann? Wer? Wie lange? Ziel: Risikostratifizierung für Thrombosen Mit Hilfe: i Thromboseanamnese i Thrombophilen Risikofaktoren Rainer
Marcumar nach Venenthrombose - Wie lange? Heparin in der Schwangerschaft Wann? Wer? Wie lange? Ziel: Risikostratifizierung für Thrombosen Mit Hilfe: i Thromboseanamnese i Thrombophilen Risikofaktoren Rainer
Medikamentöse Thromboseprophylaxe Bedeutung der DOAKs
 Medikamentöse Thromboseprophylaxe Bedeutung der DOAKs Knut Kröger Klinik für Gefäßmedizin HELIOS Klinikum Krefeld Primärprophylaxe: primäre perioperative oder passagere VTE-Prophylaxe bei akut erkrankten
Medikamentöse Thromboseprophylaxe Bedeutung der DOAKs Knut Kröger Klinik für Gefäßmedizin HELIOS Klinikum Krefeld Primärprophylaxe: primäre perioperative oder passagere VTE-Prophylaxe bei akut erkrankten
Orales Management venöser Thromboembolien von Prof. Dr. Stavros Konstantinides, Mainz / Redaktion: CME-Verlag
 ORALES MANAGEMENT VENÖSER THROMBOEMBOLIEN www.cme-kurs.de ONLINE ERSCHIENEN AM 01.02.2015 Orales Management venöser Thromboembolien von Prof. Dr. Stavros Konstantinides, Mainz / Redaktion: CME-Verlag Zusammenfassung
ORALES MANAGEMENT VENÖSER THROMBOEMBOLIEN www.cme-kurs.de ONLINE ERSCHIENEN AM 01.02.2015 Orales Management venöser Thromboembolien von Prof. Dr. Stavros Konstantinides, Mainz / Redaktion: CME-Verlag Zusammenfassung
Dossierbewertung A14-28 Version 1.0 Apixaban (neues Anwendungsgebiet) Nutzenbewertung gemäß 35a SGB V
 2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Apixaban (neues Anwendungsgebiet) gemäß 35a SGB V beauftragt. Die Bewertung
2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Apixaban (neues Anwendungsgebiet) gemäß 35a SGB V beauftragt. Die Bewertung
Schlaganfallprävention mit oraler Antikoagulation (OAK) Lars G. Hemkens Basel Institute for Clinical Epidemiology and Biostatistics
 Schlaganfallprävention mit oraler Antikoagulation (OAK) Lars G. Hemkens Basel Institute for Clinical Epidemiology and Biostatistics Basel, März 2014 Eine 76-jährige Frau hatte kürzlich einen Schlaganfall
Schlaganfallprävention mit oraler Antikoagulation (OAK) Lars G. Hemkens Basel Institute for Clinical Epidemiology and Biostatistics Basel, März 2014 Eine 76-jährige Frau hatte kürzlich einen Schlaganfall
Rivaroxaban zur Prophylaxe und Therapie von Thromboembolien: überzeugendes Nutzen-Risiko-Profil
 Breitestes Zulassungsspektrum aller neuen oralen Antikoagulanzien Rivaroxaban zur Prophylaxe und Therapie von Thromboembolien: überzeugendes Nutzen-Risiko-Profil - Schlaganfall-Prophylaxe bei Patienten
Breitestes Zulassungsspektrum aller neuen oralen Antikoagulanzien Rivaroxaban zur Prophylaxe und Therapie von Thromboembolien: überzeugendes Nutzen-Risiko-Profil - Schlaganfall-Prophylaxe bei Patienten
INRswiss Tag DOAK. Aktueller Stand
 INRswiss Tag DOAK - Aktueller Stand Prof. Dr. Dr. med. Walter A. Wuillemin Abteilung für Hämatologie Hämatologisches Zentrallabor Luzerner Kantonsspital Universität Bern 64. Jähriger Hausarzt Aktenkonsilium
INRswiss Tag DOAK - Aktueller Stand Prof. Dr. Dr. med. Walter A. Wuillemin Abteilung für Hämatologie Hämatologisches Zentrallabor Luzerner Kantonsspital Universität Bern 64. Jähriger Hausarzt Aktenkonsilium
Kein Einsatz von Acetylsalicylsäure zur venösen Thromboembolieprophylaxe
 Kein Einsatz von Acetylsalicylsäure zur venösen Thromboembolieprophylaxe JOB HARENBERG UND INGRID JÖRG, IV. MEDIZINISCHE KLINIK, UNIVERSITÄTSKLINIKUM MANNHEIM Sowohl internationale als auch nationale Konsensuskonferenzen
Kein Einsatz von Acetylsalicylsäure zur venösen Thromboembolieprophylaxe JOB HARENBERG UND INGRID JÖRG, IV. MEDIZINISCHE KLINIK, UNIVERSITÄTSKLINIKUM MANNHEIM Sowohl internationale als auch nationale Konsensuskonferenzen
Womit haben wir es eigentlich zu tun?
 Womit haben wir es eigentlich zu tun? Wie häufig sind Thrombosen und Embolien? One of the least understood aspects of venous thrombosis risk is advancing age. Incidence rates ofvte increasedramaticallyataboutage55
Womit haben wir es eigentlich zu tun? Wie häufig sind Thrombosen und Embolien? One of the least understood aspects of venous thrombosis risk is advancing age. Incidence rates ofvte increasedramaticallyataboutage55
Schlüsselwörter Venöse Rezidivthrombose
 Übersichtsarbeit Bewertung des Rezidivthrombose - risikos venöser Thromboembolien E. Lindhoff-Last Schwerpunkt Angiologie/Hämostaseologie, Med. Klinik III, Klinikum der J. W. Goethe-Universität Frankfurt
Übersichtsarbeit Bewertung des Rezidivthrombose - risikos venöser Thromboembolien E. Lindhoff-Last Schwerpunkt Angiologie/Hämostaseologie, Med. Klinik III, Klinikum der J. W. Goethe-Universität Frankfurt
Neues zur Antikoagulation bei venöser Thromboembolie (VTE) / Vorhofflimmern (VHF) Prof. D. Aujesky, Klinik für Allgemeine Innere Medizin
 Neues zur Antikoagulation bei venöser Thromboembolie (VTE) / Vorhofflimmern (VHF) Prof. D. Aujesky, Klinik für Allgemeine Innere Medizin Qualitätsmerkmale von Guidelines Zweck und Zielpopulation sind beschrieben
Neues zur Antikoagulation bei venöser Thromboembolie (VTE) / Vorhofflimmern (VHF) Prof. D. Aujesky, Klinik für Allgemeine Innere Medizin Qualitätsmerkmale von Guidelines Zweck und Zielpopulation sind beschrieben
Die Lungenembolie im Jahre Leitlinie und praktische Behandlungsrealität
 56. Kongress der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin (DGP): Die Lungenem 56. Kongress der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin (DGP) Die Lungenembolie im
56. Kongress der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin (DGP): Die Lungenem 56. Kongress der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin (DGP) Die Lungenembolie im
Verlängerte Sekundärprophylaxe venöser Thromboembolien Headlineund spezielle Patientengruppen
 Verlängerte Sekundärprophylaxe venöser Thromboembolien Headlineund spezielle Patientengruppen Subheadlinetext Teil 2 Autoren: PD Dr. med. Peter Kuhlencordt Prof. Dr. med. Ulrich Hoffmann Seite 2 Verlängerte
Verlängerte Sekundärprophylaxe venöser Thromboembolien Headlineund spezielle Patientengruppen Subheadlinetext Teil 2 Autoren: PD Dr. med. Peter Kuhlencordt Prof. Dr. med. Ulrich Hoffmann Seite 2 Verlängerte
Antikoagulation im Alter
 Antikoagulation im Alter D. Tsakiris Biel, 1.2.2007 Epidemiologie der TVT Circulation 2003; 107:I4-I8 1 Antikoagulation 2007 ALT Heparine Liquemin Fragmin u.a. Coumarine Marcoumar Sintrom Aspirin Ticlopidin
Antikoagulation im Alter D. Tsakiris Biel, 1.2.2007 Epidemiologie der TVT Circulation 2003; 107:I4-I8 1 Antikoagulation 2007 ALT Heparine Liquemin Fragmin u.a. Coumarine Marcoumar Sintrom Aspirin Ticlopidin
Verlängerte Sekundärprophylaxe venöser Thromboembolien Headlineund spezielle Patientengruppen
 Verlängerte Sekundärprophylaxe venöser Thromboembolien Headlineund spezielle Patientengruppen Subheadlinetext Teil 2 Autoren: PD Dr. med. Peter Kuhlencordt Prof. Dr. med. Ulrich Hoffmann Seite 2 Verlängerte
Verlängerte Sekundärprophylaxe venöser Thromboembolien Headlineund spezielle Patientengruppen Subheadlinetext Teil 2 Autoren: PD Dr. med. Peter Kuhlencordt Prof. Dr. med. Ulrich Hoffmann Seite 2 Verlängerte
Thrombus Torsten Schwalm
 Rationale Diagnostik und moderne Therapie tiefer Venenthrombosen Thrombus Torsten Schwalm Diagnostik 1. Klinik: Wells-score 2.Labor: D-Dimere 3.Bildgebung: Kompressionssonographie (Phlebographie) Wells-score
Rationale Diagnostik und moderne Therapie tiefer Venenthrombosen Thrombus Torsten Schwalm Diagnostik 1. Klinik: Wells-score 2.Labor: D-Dimere 3.Bildgebung: Kompressionssonographie (Phlebographie) Wells-score
Die CALISTO-Studie R. M. Bauersachs Medizinische Klinik IV, Max Ratschow Klinik für Angiologie, Klinikum Darmstadt GmbH
 Übersichtsarbeiten Die CALISTO-Studie R. M. Bauersachs Medizinische Klinik IV, Max Ratschow Klinik für Angiologie, Klinikum Darmstadt GmbH Schattauer 2011 79 Schlüsselwörter oberflächliche Venenthrombose,
Übersichtsarbeiten Die CALISTO-Studie R. M. Bauersachs Medizinische Klinik IV, Max Ratschow Klinik für Angiologie, Klinikum Darmstadt GmbH Schattauer 2011 79 Schlüsselwörter oberflächliche Venenthrombose,
Nach Einschätzung der klinischen Wahrscheinlichkeit setzt der diagnostische Prozess ein hier bedient man sich expliziter Scores.
 Lungenembolie Definition: Partielle oder vollständige Verlegung der Lungenarterien durch eingeschwemmte Blutgerinnsel aus der peripheren venösen Strombahn Frühletalität abhängig vom Ausmaß der LE und Begleiterkrankungen
Lungenembolie Definition: Partielle oder vollständige Verlegung der Lungenarterien durch eingeschwemmte Blutgerinnsel aus der peripheren venösen Strombahn Frühletalität abhängig vom Ausmaß der LE und Begleiterkrankungen
Aktuelle Therapie der venösen Thromboembolie (VTE)-Was ist zu beachten?
 ZERTIFIZIERTE FORTBILDUNG www.cme-kurs.de ONLINE ERSCHIENEN AM 15.05.2017 Aktuelle Therapie der venösen Thromboembolie (VTE)-Was ist zu beachten? Prof. Dr. C. Tiefenbacher; Redaktion: CME-Verlag Zusammenfassung
ZERTIFIZIERTE FORTBILDUNG www.cme-kurs.de ONLINE ERSCHIENEN AM 15.05.2017 Aktuelle Therapie der venösen Thromboembolie (VTE)-Was ist zu beachten? Prof. Dr. C. Tiefenbacher; Redaktion: CME-Verlag Zusammenfassung
Ulf Brunnemer. 58. Unfallseminar, 06. Dezember Klinik für Unfallchirurgie Prof. Dr. C. Krettek, FRACS
 58. Unfallseminar, 06. Dezember 2008 Klinischer Fall Anamnese Zentrale Notaufnahme: Patientin, 75 Jahre 19.Tag post OP Implantation Bipolarer Hüftprothese R nach medialer Schenkelhals-Fraktur R Klinischer
58. Unfallseminar, 06. Dezember 2008 Klinischer Fall Anamnese Zentrale Notaufnahme: Patientin, 75 Jahre 19.Tag post OP Implantation Bipolarer Hüftprothese R nach medialer Schenkelhals-Fraktur R Klinischer
Fallbeispiele. Fallbeispiel 1
 Fallbeispiele Prof. Dr. med. habil. Paracelsus Harz-Klinik Bad Suderode Medizinische Fakultät der Martin Luther-Universität Halle-Wittenberg 1 Fallbeispiel 1-61-Jähriger - Guter Allgemeinzustand - Adipöser
Fallbeispiele Prof. Dr. med. habil. Paracelsus Harz-Klinik Bad Suderode Medizinische Fakultät der Martin Luther-Universität Halle-Wittenberg 1 Fallbeispiel 1-61-Jähriger - Guter Allgemeinzustand - Adipöser
Perioperative Thromboseprophylaxe neue Studien, neue Leitlinien P. KUJATH
 Originalie Perioperative Thromboseprophylaxe neue Studien, neue Leitlinien P. KUJATH Im Zuge dieser Risikoaufklärung sollte der Arzt auch das individuelle Thromboserisiko des Patienten abschätzen; dieses
Originalie Perioperative Thromboseprophylaxe neue Studien, neue Leitlinien P. KUJATH Im Zuge dieser Risikoaufklärung sollte der Arzt auch das individuelle Thromboserisiko des Patienten abschätzen; dieses
UFH vs. NMH als Antikoagulation von Intensivpatienten: Pro NMH
 UFH vs. NMH als Antikoagulation von Intensivpatienten: Pro NMH Prof. Dr. Christian von Heymann, DEAA Klinik für Anästhesiologie, Intensivmedizin, Notfallmedizin und Schmerztherapie Vivantes Klinikum im
UFH vs. NMH als Antikoagulation von Intensivpatienten: Pro NMH Prof. Dr. Christian von Heymann, DEAA Klinik für Anästhesiologie, Intensivmedizin, Notfallmedizin und Schmerztherapie Vivantes Klinikum im
Hormone replacement therapy and risk of venous thromboembolism in postmenopausal women: systematic review and meta-analysis
 Hormone replacement therapy and risk of venous thromboembolism in postmenopausal women: systematic review and meta-analysis Canonico M, Plu-Bureau G, Lowe G and Scarabin PY. BMJ May 2008;336:1227-1231
Hormone replacement therapy and risk of venous thromboembolism in postmenopausal women: systematic review and meta-analysis Canonico M, Plu-Bureau G, Lowe G and Scarabin PY. BMJ May 2008;336:1227-1231
Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten
 Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten Dr. Ralph Kallmayer, Innere Abteilung Kardiologie HELIOS Klinik Lutherstadt Eisleben Das therapeutische Dilemma: Patient
Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten Dr. Ralph Kallmayer, Innere Abteilung Kardiologie HELIOS Klinik Lutherstadt Eisleben Das therapeutische Dilemma: Patient
Antikoagulation bei Vorhofflimmern Wann pausieren, wann absetzen, wann fortsetzen?
 Hannover 26. November 2016 Antikoagulation bei Vorhofflimmern Wann pausieren, wann absetzen, wann fortsetzen? Jan W. Schrickel Klinische und Experimentelle Elektrophysiologie Medizinische Klinik und Poliklinik
Hannover 26. November 2016 Antikoagulation bei Vorhofflimmern Wann pausieren, wann absetzen, wann fortsetzen? Jan W. Schrickel Klinische und Experimentelle Elektrophysiologie Medizinische Klinik und Poliklinik
Neue Risikofaktoren für den Schlaganfall jenseits des CHA 2 DS 2 -VASc Scores
 Neue Risikofaktoren für den Schlaganfall jenseits des CHA 2 DS 2 -VASc Scores Claudius Jacobshagen Klinik für Kardiologie und Pneumologie Universitätsmedizin Göttingen Kirchoff P et al. Eur Heart J 2016
Neue Risikofaktoren für den Schlaganfall jenseits des CHA 2 DS 2 -VASc Scores Claudius Jacobshagen Klinik für Kardiologie und Pneumologie Universitätsmedizin Göttingen Kirchoff P et al. Eur Heart J 2016
Die neue Leitlinie zur Diagnostik und Therapie der tiefen Venenthrombose
 Die neue Leitlinie zur Diagnostik und Therapie der tiefen Venenthrombose T. Noppeney Versorgungszentrum Gefäßmedizin: Praxisklinik Obere Turnstraße Abteilung für Gefäßchirurgie Krankenhaus Martha-Maria
Die neue Leitlinie zur Diagnostik und Therapie der tiefen Venenthrombose T. Noppeney Versorgungszentrum Gefäßmedizin: Praxisklinik Obere Turnstraße Abteilung für Gefäßchirurgie Krankenhaus Martha-Maria
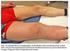
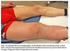
# $( Der rote Streifen wandert nach oben.
 !"#$%&' # $( 76 Jährige Dame mit schmerzhaftem Strang an der Medialseite der Oberschenkels seit mehreren Tagen. Trotz Heparinsalbe durch Hausarzt Zunahme der Entzündung und Schmerzen: Der rote Streifen
!"#$%&' # $( 76 Jährige Dame mit schmerzhaftem Strang an der Medialseite der Oberschenkels seit mehreren Tagen. Trotz Heparinsalbe durch Hausarzt Zunahme der Entzündung und Schmerzen: Der rote Streifen
Hintergrundinformation
 Hintergrundinformation Apixaban (Eliquis ) zeigte bei fortgesetzter einjähriger Antikoagulationstherapie Überlegenheit gegenüber Placebo bei der Reduktion des zusammengesetzten Endpunktes aus rezidivierenden
Hintergrundinformation Apixaban (Eliquis ) zeigte bei fortgesetzter einjähriger Antikoagulationstherapie Überlegenheit gegenüber Placebo bei der Reduktion des zusammengesetzten Endpunktes aus rezidivierenden
Bei Unterbrechung der oralen Antikoagulation: Bridging mit Heparin?
 Bei Unterbrechung der oralen Antikoagulation: Bridging mit Heparin? Patienten mit einem erhöhten Risiko für arterielle oder venöse Thromboembolien erhalten in der Regel dauerhaft eine orale Antikoagulation
Bei Unterbrechung der oralen Antikoagulation: Bridging mit Heparin? Patienten mit einem erhöhten Risiko für arterielle oder venöse Thromboembolien erhalten in der Regel dauerhaft eine orale Antikoagulation
Antikoagulation bei Vorhofflimmern
 Orale Antikoagulation bei VHF Was kommt nach Marcumar? Köln, 17. September 2011 Antikoagulation bei Vorhofflimmern Priv.-Doz. Dr. med. Jochen Müller-Ehmsen muller.ehmsen@uni-koeln.de Klinik III für Innere
Orale Antikoagulation bei VHF Was kommt nach Marcumar? Köln, 17. September 2011 Antikoagulation bei Vorhofflimmern Priv.-Doz. Dr. med. Jochen Müller-Ehmsen muller.ehmsen@uni-koeln.de Klinik III für Innere
ANDREAS TIEDE ZENTRUM INNERE MEDIZIN KLINIK FÜR HÄMATOLOGIE, HÄMOSTASEOLOGIE, ONKOLOGIE UND STAMMZELLTRANSPLANTATION TIEDE.ANDREAS@MH-HANNOVER.
 Thrombose und Lungenembolie 1 ANDREAS TIEDE ZENTRUM INNERE MEDIZIN KLINIK FÜR HÄMATOLOGIE, HÄMOSTASEOLOGIE, ONKOLOGIE UND STAMMZELLTRANSPLANTATION TIEDE.ANDREAS@MH-HANNOVER.DE Thrombose und Lungenembolie
Thrombose und Lungenembolie 1 ANDREAS TIEDE ZENTRUM INNERE MEDIZIN KLINIK FÜR HÄMATOLOGIE, HÄMOSTASEOLOGIE, ONKOLOGIE UND STAMMZELLTRANSPLANTATION TIEDE.ANDREAS@MH-HANNOVER.DE Thrombose und Lungenembolie
Sekundärprävention von TVT/LE
 Sekundärprävention von TVT/LE Sekundärprävention TVT/ LE Studienlage Rivaroxaban (Xarelto ) Dabigatranetexilat (Pradaxa ) Apixaban (Eliquis ) Edoxaban (Lixiana ) Vergleich der 4 Substanzen bezogen auf
Sekundärprävention von TVT/LE Sekundärprävention TVT/ LE Studienlage Rivaroxaban (Xarelto ) Dabigatranetexilat (Pradaxa ) Apixaban (Eliquis ) Edoxaban (Lixiana ) Vergleich der 4 Substanzen bezogen auf
22. Ulmer Tagung für Alter(n)sfragen Arzneimitteltherapie im Alter Evidenz und Eminenz. DOAK im Alter -Pro. Armin Imhof
 22. Ulmer Tagung für Alter(n)sfragen Arzneimitteltherapie im Alter Evidenz und Eminenz DOAK im Alter -Pro Armin Imhof Universitätsklinikum Ulm Zentrum für Innere Medizin Klinik für Innere Medizin II Kardiologie
22. Ulmer Tagung für Alter(n)sfragen Arzneimitteltherapie im Alter Evidenz und Eminenz DOAK im Alter -Pro Armin Imhof Universitätsklinikum Ulm Zentrum für Innere Medizin Klinik für Innere Medizin II Kardiologie
Daiichi Sankyo erhält Empfehlung für die europäische Zulassung des einmal täglichen oralen Antikoagulanz Edoxaban
 Positives CHMP-Votum für Edoxaban Daiichi Sankyo erhält Empfehlung für die europäische Zulassung des einmal täglichen oralen Antikoagulanz Edoxaban - Der europäische Ausschuss für Humanarzneimittel (CHMP)
Positives CHMP-Votum für Edoxaban Daiichi Sankyo erhält Empfehlung für die europäische Zulassung des einmal täglichen oralen Antikoagulanz Edoxaban - Der europäische Ausschuss für Humanarzneimittel (CHMP)
Kurt A. Jäger Angiologie
 Kurt A. Jäger Angiologie jaegerk@uhbs.ch Hat die VTE ihren Schrecken verloren? Nicht diagnostiziert/behandelt: 70% LE, 10-30% fatale LE 20-80% PTS Nicht indiziert behandelt: schwere Blutung 1% / Jahr leichte
Kurt A. Jäger Angiologie jaegerk@uhbs.ch Hat die VTE ihren Schrecken verloren? Nicht diagnostiziert/behandelt: 70% LE, 10-30% fatale LE 20-80% PTS Nicht indiziert behandelt: schwere Blutung 1% / Jahr leichte
Aspirin auch bei Typ-2-Diabetikern nur gezielt zur Sekundärprävention einsetzen
 Neue Erkenntnisse zur Prävention von Gefäßerkrankungen: Aspirin auch bei Typ-2-Diabetikern nur gezielt zur Sekundärprävention einsetzen Bochum (3. August 2009) Herzinfarkt und Schlaganfall sind eine häufige
Neue Erkenntnisse zur Prävention von Gefäßerkrankungen: Aspirin auch bei Typ-2-Diabetikern nur gezielt zur Sekundärprävention einsetzen Bochum (3. August 2009) Herzinfarkt und Schlaganfall sind eine häufige
www.kup.at/kardiologie Homepage: Online-Datenbank mit Autoren- und Stichwortsuche
 Neue Aspekte zur Therapie der venösen Thromboembolie Stümpflen A Journal für Kardiologie - Austrian Journal of Cardiology 2004; 11 (3), 100-104 Offizielles Organ des Österreichischen Herzfonds Homepage:
Neue Aspekte zur Therapie der venösen Thromboembolie Stümpflen A Journal für Kardiologie - Austrian Journal of Cardiology 2004; 11 (3), 100-104 Offizielles Organ des Österreichischen Herzfonds Homepage:
Der antikoagulierte Patient im Praxisalltag. Dr. Gerhard Janßen Medizinische Klinik I Städtisches Klinikum Brandenburg
 Der antikoagulierte Patient im Praxisalltag Dr. Gerhard Janßen Medizinische Klinik I Städtisches Klinikum Brandenburg Indikation zur OAK Thrombose/ Lungenembolie Prävention der tiefen Venenthrombose: INR
Der antikoagulierte Patient im Praxisalltag Dr. Gerhard Janßen Medizinische Klinik I Städtisches Klinikum Brandenburg Indikation zur OAK Thrombose/ Lungenembolie Prävention der tiefen Venenthrombose: INR
Tumor und Thrombose. Referat
 Tumor und Thrombose REVIEW VON HILLER E Das thromboembolische Risiko liegt bei Tumorpatien ten nach operativen Eingriffen etwa zweimal so hoch wie bei Nicht- Tumor patien ten, das Risiko für postoperative
Tumor und Thrombose REVIEW VON HILLER E Das thromboembolische Risiko liegt bei Tumorpatien ten nach operativen Eingriffen etwa zweimal so hoch wie bei Nicht- Tumor patien ten, das Risiko für postoperative
Viele Studien haben die Gleichwertigkeit Heparin (NMH) im Vergleich zu intravenös verabreichtem, APTTadjustiertem
 2003;98:xx XX (Nr. 8), Urban & Vogel, München 493 Thrombosetherapie mit niedermolekularem Heparin Vergleich von körpergewichtsadjustierter mit fixer Dosierung J Harenberg 1 ZUSAMMENFASSUNG Hintergrund:
2003;98:xx XX (Nr. 8), Urban & Vogel, München 493 Thrombosetherapie mit niedermolekularem Heparin Vergleich von körpergewichtsadjustierter mit fixer Dosierung J Harenberg 1 ZUSAMMENFASSUNG Hintergrund:
Orale Antikoagulation 2014: Sind wir am Ziel angekommen?
 Orale Antikoagulation 2014: Sind wir am Ziel angekommen? Mannheim (26. April 2014) Die direkten oralen Antikoagulanzien (DOAC) haben viele Aspekte der oralen Antikoagulation optimiert. DOAC sind wirksam,
Orale Antikoagulation 2014: Sind wir am Ziel angekommen? Mannheim (26. April 2014) Die direkten oralen Antikoagulanzien (DOAC) haben viele Aspekte der oralen Antikoagulation optimiert. DOAC sind wirksam,
Vit-K-Antagonisten, Heparine, Plättchenhemmer rund um die operative Medizin, insbesondere unter dem Aspekt der Dialyseshuntchirurgie
 Vit-K-Antagonisten, Heparine, Plättchenhemmer rund um die operative Medizin, insbesondere unter dem Aspekt der Dialyseshuntchirurgie Prof. Dr. med. Sebastian M. Schellong Medizinische Klinik 2 Kardiologie
Vit-K-Antagonisten, Heparine, Plättchenhemmer rund um die operative Medizin, insbesondere unter dem Aspekt der Dialyseshuntchirurgie Prof. Dr. med. Sebastian M. Schellong Medizinische Klinik 2 Kardiologie
Update 2017: Behandlung tumorassoziierter Thromboembolien
 ZERTIFIZIERTE FORTBILDUNG www.cme-kurs.de ONLINE ERSCHIENEN AM 23.05.2017 Update 2017: Behandlung tumorassoziierter Thromboembolien Prof. Dr. med. Hanno Riess, Berlin Zusammenfassung Das VTE-Risiko bei
ZERTIFIZIERTE FORTBILDUNG www.cme-kurs.de ONLINE ERSCHIENEN AM 23.05.2017 Update 2017: Behandlung tumorassoziierter Thromboembolien Prof. Dr. med. Hanno Riess, Berlin Zusammenfassung Das VTE-Risiko bei
Update Antihypertensiva
 Update Antihypertensiva Dr. med. Markus Diethelm 26.11.2015 Blutdruck-Zielwerte für Europa ESC/ESH 2004 2007 2013 < 140/90 < 140/90 < 140/90 Vaskuläre Erkrankung* < 130/80 < 130/80 < 140/90 Diabetes mellitus
Update Antihypertensiva Dr. med. Markus Diethelm 26.11.2015 Blutdruck-Zielwerte für Europa ESC/ESH 2004 2007 2013 < 140/90 < 140/90 < 140/90 Vaskuläre Erkrankung* < 130/80 < 130/80 < 140/90 Diabetes mellitus
Neue Therapieoptionen der oralen Antikoagulation. Inselspital Bern
 Neue Therapieoptionen der oralen Antikoagulation Ilk Rü W lt Ilka Rüsges-Wolter Inselspital Bern Neue Therapieoptionen p der oralen Antikoagulation Exkurs Hämostase Wirkungsweise bisheriger Antikoagulantien
Neue Therapieoptionen der oralen Antikoagulation Ilk Rü W lt Ilka Rüsges-Wolter Inselspital Bern Neue Therapieoptionen p der oralen Antikoagulation Exkurs Hämostase Wirkungsweise bisheriger Antikoagulantien
Antithrombotische Therapie nach Koronarintervention bei Vorhofflimmern
 Antithrombotische Therapie nach Koronarintervention bei Vorhofflimmern Priv.-Doz. Dr. Marcel Halbach Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Indikation zur dualen TAH und oralen
Antithrombotische Therapie nach Koronarintervention bei Vorhofflimmern Priv.-Doz. Dr. Marcel Halbach Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Indikation zur dualen TAH und oralen
BERNER KLINIK MONTANA
 BERNER KLINIK MONTANA Klinischer Fall Dr. Devine Frundi Leitender Arzt Medizin - Patientin (76 J.) aus einem Spital im Kanton Wallis bei St. n. Knie-TEP links am 16.02.2017 wegen immobilisierenden Schmerzen
BERNER KLINIK MONTANA Klinischer Fall Dr. Devine Frundi Leitender Arzt Medizin - Patientin (76 J.) aus einem Spital im Kanton Wallis bei St. n. Knie-TEP links am 16.02.2017 wegen immobilisierenden Schmerzen
Schlaganfall: im Zweifelsfall für die Lyse-Therapie entscheiden
 Deutsche Schlaganfall-Gesellschaft (DSG) und Deutsche Gesellschaft für Neurologie (DGN) Schlaganfall: im Zweifelsfall für die Lyse-Therapie entscheiden Berlin (17. Juli 2012) Deutlich mehr Schlaganfall-Patienten
Deutsche Schlaganfall-Gesellschaft (DSG) und Deutsche Gesellschaft für Neurologie (DGN) Schlaganfall: im Zweifelsfall für die Lyse-Therapie entscheiden Berlin (17. Juli 2012) Deutlich mehr Schlaganfall-Patienten
 Antikoagulation bei DermatochirurgischenEingriffen Bochum 9.9.2017 Dr. Pia Dücker Dilemma -Risikoabwägung Thrombembolieim arteriellen Bereich 20% tödlich, 40% bleibende Behinderung Venöse Thrombembolie6%
Antikoagulation bei DermatochirurgischenEingriffen Bochum 9.9.2017 Dr. Pia Dücker Dilemma -Risikoabwägung Thrombembolieim arteriellen Bereich 20% tödlich, 40% bleibende Behinderung Venöse Thrombembolie6%
Endovenös thermische Ablation
 Endovenös thermische Ablation T. Noppeney, J. Noppeney Versorgungszentrum Gefäßmedizin: Praxisklinik Obere Turnstraße Abteilung für Gefäßchirurgie Krankenhaus Martha-Maria Nürnberg Disclosures TN Consultant
Endovenös thermische Ablation T. Noppeney, J. Noppeney Versorgungszentrum Gefäßmedizin: Praxisklinik Obere Turnstraße Abteilung für Gefäßchirurgie Krankenhaus Martha-Maria Nürnberg Disclosures TN Consultant
Thrombose- und Thromboserezidiv-Prophylaxe bei Tumorpatienten
 Thrombose- und Thromboserezidiv-Prophylaxe bei Tumorpatienten Patienten mit malignen Erkrankungen haben ein hohes Risiko, thromboembolische Erkrankungen zu erleiden. Patienten mit malignen Erkrankungen
Thrombose- und Thromboserezidiv-Prophylaxe bei Tumorpatienten Patienten mit malignen Erkrankungen haben ein hohes Risiko, thromboembolische Erkrankungen zu erleiden. Patienten mit malignen Erkrankungen
Gerinnungsstörungen in der Praxis. Dr. med. E. Bächli
 Gerinnungsstörungen in der Praxis Dr. med. E. Bächli Gerinnungsstörungen Blutungsneigung Abklären? Blutungstyp Wann? Anamnese Was? Anamnese Wie? Test Thromboseneigung Abklären? welchen Patienten Wann?
Gerinnungsstörungen in der Praxis Dr. med. E. Bächli Gerinnungsstörungen Blutungsneigung Abklären? Blutungstyp Wann? Anamnese Was? Anamnese Wie? Test Thromboseneigung Abklären? welchen Patienten Wann?
Relevanz der Gestagenkomponente und niedrige Dosierungen beschäftigen die HRT-Forschung
 Hormonersatztherapie (HRT) weiterhin im Fokus der Gynäkologie Relevanz der Gestagenkomponente und niedrige Dosierungen beschäftigen die HRT-Forschung London/Hannover (7. September 2009) Die Hormonersatztherapie
Hormonersatztherapie (HRT) weiterhin im Fokus der Gynäkologie Relevanz der Gestagenkomponente und niedrige Dosierungen beschäftigen die HRT-Forschung London/Hannover (7. September 2009) Die Hormonersatztherapie
Therapie der Beinvenenthrombose
 Schwerpunkt: Was ist gesichert in der Therapie? Internist 2004 45:1345 1355 DOI 10.1007/s00108-004-1302-8 Online publiziert: 23. Oktober 2004 Springer Medizin Verlag 2004 Schwerpunktherausgeber J. Schölmerich,
Schwerpunkt: Was ist gesichert in der Therapie? Internist 2004 45:1345 1355 DOI 10.1007/s00108-004-1302-8 Online publiziert: 23. Oktober 2004 Springer Medizin Verlag 2004 Schwerpunktherausgeber J. Schölmerich,
Intensivkurs Pneumologie 17. Juni 2016 Bonn Lungenembolie - Praktisches Assessment, Guidelines, Therapien
 Intensivkurs Pneumologie 17. Juni 2016 Bonn Lungenembolie - Praktisches Assessment, Guidelines, Therapien Dirk Skowasch Medizinische Klinik und Poliklinik II Sektion Pneumologie Universitätsklinikum Bonn
Intensivkurs Pneumologie 17. Juni 2016 Bonn Lungenembolie - Praktisches Assessment, Guidelines, Therapien Dirk Skowasch Medizinische Klinik und Poliklinik II Sektion Pneumologie Universitätsklinikum Bonn
Therapie bei tiefer Bein- und Beckenvenenthrombose Viola Hach-Wunderle, Florian Präve, Markus Düx, Anja Hoffmann, Max Zegelman, Wolfgang Hach
 12 a Therapie bei tiefer Bein- und Beckenvenenthrombose Viola Hach-Wunderle, Florian Präve, Markus Düx, Anja Hoffmann, Max Zegelman, Wolfgang Hach ZUSAMMENFASSUNG Einleitung Die tiefe Bein- und Beckenvenenthrombose
12 a Therapie bei tiefer Bein- und Beckenvenenthrombose Viola Hach-Wunderle, Florian Präve, Markus Düx, Anja Hoffmann, Max Zegelman, Wolfgang Hach ZUSAMMENFASSUNG Einleitung Die tiefe Bein- und Beckenvenenthrombose
Therapie der venösen Thromboembolie
 Schwerpunkt: Venenerkrankungen Internist 2010 51:335 343 DOI 10.1007/s00108-009-2514-8 Online publiziert: 28. Januar 2010 Springer-Verlag 2010 Schwerpunktherausgeber S. Schellong, Dresden A. Creutzig,
Schwerpunkt: Venenerkrankungen Internist 2010 51:335 343 DOI 10.1007/s00108-009-2514-8 Online publiziert: 28. Januar 2010 Springer-Verlag 2010 Schwerpunktherausgeber S. Schellong, Dresden A. Creutzig,
Neue orale Antikoagulantien (NOAK) - - blutet es nun weniger im Gastrointestinaltrakt? 14. Februar FRANK SCHMITZ Klinikum Hildesheim GmbH
 Neue orale Antikoagulantien (NOAK) - - blutet es nun weniger im Gastrointestinaltrakt? 14. Februar 2014 FRANK SCHMITZ Klinikum Hildesheim GmbH Neue orale Antikoagulantien (NOAK) 1. Historie 2. Pharmakologie
Neue orale Antikoagulantien (NOAK) - - blutet es nun weniger im Gastrointestinaltrakt? 14. Februar 2014 FRANK SCHMITZ Klinikum Hildesheim GmbH Neue orale Antikoagulantien (NOAK) 1. Historie 2. Pharmakologie
Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns
 AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
TVT-Therapie. Bayer HealthCare: Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Präventio
 Bayer HealthCare: Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Präventio Bayer HealthCare Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Prävention
Bayer HealthCare: Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Präventio Bayer HealthCare Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Prävention
5. Prophylaxe-Seminar des KNS
 Welche Antihypertensiva für r wen? Ulrich Kintscher Center for Cardiovascular Research, CCR, Institut für Pharmakologie, Charité-Universitätsmedizin Berlin U N I V E R S I T Ä T S M E D I Z I N B E R L
Welche Antihypertensiva für r wen? Ulrich Kintscher Center for Cardiovascular Research, CCR, Institut für Pharmakologie, Charité-Universitätsmedizin Berlin U N I V E R S I T Ä T S M E D I Z I N B E R L
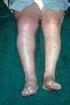
Tiefe Venenthrombose. Ein kleiner Ratgeber für Patienten und Angehörige
 Tiefe Venenthrombose Ein kleiner Ratgeber für Patienten und Angehörige Liebe Patientin, lieber Patient! Sie haben diese Broschüre von Ihrer Ärztin oder Ihrem Arzt bekommen. Sie soll Ihre möglichen Fragen
Tiefe Venenthrombose Ein kleiner Ratgeber für Patienten und Angehörige Liebe Patientin, lieber Patient! Sie haben diese Broschüre von Ihrer Ärztin oder Ihrem Arzt bekommen. Sie soll Ihre möglichen Fragen
Antikoagulantien. Dieser Patient wird behandelt mit. Präparat: Straße und Hausnr.: Wohnort:
 Dieser Patient wird behandelt mit Antikoagulantien Präparat: Name: Straße und Hausnr.: Wohnort: Vorname: Mit Hinweisen und Dokumentationsmöglichkeit zur Überbrückungstherapie Stempel bzw. Anschrift des
Dieser Patient wird behandelt mit Antikoagulantien Präparat: Name: Straße und Hausnr.: Wohnort: Vorname: Mit Hinweisen und Dokumentationsmöglichkeit zur Überbrückungstherapie Stempel bzw. Anschrift des
Vitamin-K- Antagonisten NOAK VKA. Neue orale Antikoagulanzien. Informationen für Ärzte: Vorteile VKA gegenüber NOAK
 Vitamin-K- Antagonisten NOAK VKA vs Neue orale Antikoagulanzien Informationen für Ärzte: Vorteile VKA gegenüber NOAK Better Care. Better Life. Better Care. Better Life. Alere. Alere. Alere INRatio 2: Das
Vitamin-K- Antagonisten NOAK VKA vs Neue orale Antikoagulanzien Informationen für Ärzte: Vorteile VKA gegenüber NOAK Better Care. Better Life. Better Care. Better Life. Alere. Alere. Alere INRatio 2: Das
Antikoagulation und Thrombozytenaggregationshemmung
 Antikoagulation und Thrombozytenaggregationshemmung Kurze Übersicht der aktuellen Therapieoptionen Peter Bobbert Innere Medizin 26. Oktober 2015 Akademisches Lehrkrankenhaus der Charité Universitätsmedizin
Antikoagulation und Thrombozytenaggregationshemmung Kurze Übersicht der aktuellen Therapieoptionen Peter Bobbert Innere Medizin 26. Oktober 2015 Akademisches Lehrkrankenhaus der Charité Universitätsmedizin
2008, Weihs Wolfgang. Unterbrechung der antikoagulatorischen Therapie. W. Weihs Department für Kardiologie und Intensivmedizin
 Unterbrechung der antikoagulatorischen Therapie W. Weihs 30.10.2008 Agenda Unterbrechung der OAK Marcoumar Sintrom Unterbrechung der Plättchenaggregation ASS Plavix Kombination OAK + ASS + Plavix Agenda
Unterbrechung der antikoagulatorischen Therapie W. Weihs 30.10.2008 Agenda Unterbrechung der OAK Marcoumar Sintrom Unterbrechung der Plättchenaggregation ASS Plavix Kombination OAK + ASS + Plavix Agenda
NMH als Standardantikoagulativum auf der Intensivstation: pro
 DIVI 2014: pro und contra NMH als Standardantikoagulativum auf der Intensivstation: pro Prof. Dr. Sebastian M. Schellong II. Medizinische Klinik Lehrkrankenhaus der ICU Antikoagulanzien UFH NMH Fondaparinux
DIVI 2014: pro und contra NMH als Standardantikoagulativum auf der Intensivstation: pro Prof. Dr. Sebastian M. Schellong II. Medizinische Klinik Lehrkrankenhaus der ICU Antikoagulanzien UFH NMH Fondaparinux
Bridging der Antikoagulation bei Vorhofflimmern. J o a c h i m E h r l i c h M e d. K l i n i k I S t. J o s e f s - H o s p i t a l
 Bridging der Antikoagulation bei Vorhofflimmern Vor und nach Operationen wann absetzen, wann nicht? J o a c h i m E h r l i c h M e d. K l i n i k I S t. J o s e f s - H o s p i t a l PRÄVALENZ VON VHF
Bridging der Antikoagulation bei Vorhofflimmern Vor und nach Operationen wann absetzen, wann nicht? J o a c h i m E h r l i c h M e d. K l i n i k I S t. J o s e f s - H o s p i t a l PRÄVALENZ VON VHF
Apixaban (neues Anwendungsgebiet)
 Gemeinsamer Bundesausschuss Wegelystr. 8 10623 Berlin 22. Dezember 2014 Stellungnahme zur Nutzenbewertung des IQWiG gemäß 35a SGB V Apixaban (neues Anwendungsgebiet) Vorgangsnummer 2014-09-01-D-126 IQWiG
Gemeinsamer Bundesausschuss Wegelystr. 8 10623 Berlin 22. Dezember 2014 Stellungnahme zur Nutzenbewertung des IQWiG gemäß 35a SGB V Apixaban (neues Anwendungsgebiet) Vorgangsnummer 2014-09-01-D-126 IQWiG
Große Subgruppen-Analyse der Phase-3-Studie HOKUSAI-VTE von Krebspatienten zeigte verminderte Inz
 Große Subgruppen-Analyse der Phase-3-Studie HOKUSAI-VTE von Krebspatienten zeigte verminderte Inz Jahrestagung der American Society of Hematology 2013: Große Subgruppen-Analyse der Phase-3-Studie HOKUSAI-VTE
Große Subgruppen-Analyse der Phase-3-Studie HOKUSAI-VTE von Krebspatienten zeigte verminderte Inz Jahrestagung der American Society of Hematology 2013: Große Subgruppen-Analyse der Phase-3-Studie HOKUSAI-VTE
Oraler direkter Faktor-Xa-Inhibitor Rivaroxaban Fortschritte durch orale, direkte Faktor-Xa-Inhibition mit Rivaroxaban
 Oraler direkter Faktor-Xa-Inhibitor Rivaroxaban Fortschritte durch orale, direkte Faktor-Xa-Inhibition mit Rivaroxaban Leverkusen (6. Juni 2008) Einfacher und zugleich effektiver als bisher dürfte die
Oraler direkter Faktor-Xa-Inhibitor Rivaroxaban Fortschritte durch orale, direkte Faktor-Xa-Inhibition mit Rivaroxaban Leverkusen (6. Juni 2008) Einfacher und zugleich effektiver als bisher dürfte die
Vorhofflimmern Alte und Neue Konzepte zur Schlaganfallprävention
 Karl Georg Häusler Vorhofflimmern Alte und Neue Konzepte zur Schlaganfallprävention Vorhofflimmern Aktuell ca. 1 Million Patienten mit Vorhofflimmern in Deutschland Verdoppelung der Prävalenz in den nächsten
Karl Georg Häusler Vorhofflimmern Alte und Neue Konzepte zur Schlaganfallprävention Vorhofflimmern Aktuell ca. 1 Million Patienten mit Vorhofflimmern in Deutschland Verdoppelung der Prävalenz in den nächsten
tumorassoziierte venöse Thromboembolien
 Tumorassoziierte venöse Thrombosen REVIEW VON ER O, ZACHARSKI L Venöse Thromboembolien (VTE) kommen bei Tumorpatienten häufig vor. Etwa 15 bis 20 % aller auftreten den VTE stehen im Zusammen hang mit einer
Tumorassoziierte venöse Thrombosen REVIEW VON ER O, ZACHARSKI L Venöse Thromboembolien (VTE) kommen bei Tumorpatienten häufig vor. Etwa 15 bis 20 % aller auftreten den VTE stehen im Zusammen hang mit einer
Was ist eine positive Familienanamnese für venöse Thromboembolien im Kontext mit der Verschreibung kombinierter hormonaler Kontrazeptiva?
 Was ist eine positive Familienanamnese für venöse Thromboembolien im Kontext mit der Verschreibung kombinierter hormonaler Kontrazeptiva? und was könnte das bedeuten für die Verschreibung kombinierter
Was ist eine positive Familienanamnese für venöse Thromboembolien im Kontext mit der Verschreibung kombinierter hormonaler Kontrazeptiva? und was könnte das bedeuten für die Verschreibung kombinierter
Thrombosemanagement mit NMH Wichtiges worauf Sie achten sollten
 Thrombosemanagement mit NMH Wichtiges worauf Sie achten sollten Thrombosemanagement mit niedermolekularem Heparin (NMH) bei Niereninsuffizienz: Worauf Sie unbedingt achten sollten. Beantworten Sie die
Thrombosemanagement mit NMH Wichtiges worauf Sie achten sollten Thrombosemanagement mit niedermolekularem Heparin (NMH) bei Niereninsuffizienz: Worauf Sie unbedingt achten sollten. Beantworten Sie die
Fortschritte in der Akutbehandlung und der Sekundärprophylaxe Headlinevenöser Thromboembolien
 Fortschritte in der Akutbehandlung und der Sekundärprophylaxe Headlinevenöser Thromboembolien Subheadlinetext Teil 1 Autoren: PD Dr. med. Peter Kuhlencordt Prof. Dr. med. Ulrich Hoffmann Seite 2 Fortschritte
Fortschritte in der Akutbehandlung und der Sekundärprophylaxe Headlinevenöser Thromboembolien Subheadlinetext Teil 1 Autoren: PD Dr. med. Peter Kuhlencordt Prof. Dr. med. Ulrich Hoffmann Seite 2 Fortschritte
Thromboseprophylaxe bei Thrombozytopenie: Wie geht das? Sirak Petros Interdisziplinäre Internistische Intensivmedizin Zentrum für Hämostaseologie
 Thromboseprophylaxe bei Thrombozytopenie: Wie geht das? Sirak Petros Interdisziplinäre Internistische Intensivmedizin Zentrum für Hämostaseologie Warum keine pharmakologische Thromboseprophylaxe? Häufigkeit
Thromboseprophylaxe bei Thrombozytopenie: Wie geht das? Sirak Petros Interdisziplinäre Internistische Intensivmedizin Zentrum für Hämostaseologie Warum keine pharmakologische Thromboseprophylaxe? Häufigkeit
vascular care Ulcus cruris: Niedermolekulare Heparine beeinflussen möglicherweise die Wundheilung Niedermolekulare Heparine im Trend
 Herausgeber: Univ.-Prof. Dr. Dr. Holger Kiesewetter PD Dr. med. Jürgen Koscielny Univ.-Prof. Dr. med. Abdulgabar Salama Charité Universitätsmedizin Berlin Institut für Transfusionsmedizin Luisenstraße
Herausgeber: Univ.-Prof. Dr. Dr. Holger Kiesewetter PD Dr. med. Jürgen Koscielny Univ.-Prof. Dr. med. Abdulgabar Salama Charité Universitätsmedizin Berlin Institut für Transfusionsmedizin Luisenstraße
Mehrfache Gerinnungshemmung bei Vorhofflimmern und KHK - Wie geht man heute vor? Dr. med. D. Enayat
 Mehrfache Gerinnungshemmung bei Vorhofflimmern und KHK - Wie geht man heute vor? Dr. med. D. Enayat An der Blutgerinnung sind beteiligt: Blutplättchen (Thrombozyten) Gerinnungsfaktoren - im Blutplasma
Mehrfache Gerinnungshemmung bei Vorhofflimmern und KHK - Wie geht man heute vor? Dr. med. D. Enayat An der Blutgerinnung sind beteiligt: Blutplättchen (Thrombozyten) Gerinnungsfaktoren - im Blutplasma
Behandlung der venösen Thromboembolie, Fokus tiefe Venenthrombose
 AKTUELL 732 Schweizer Expertenkommentare zu den 10. ACCP-Richtlinien über antithrombotische Therapie Behandlung der venösen Thromboembolie, Fokus tiefe Venenthrombose PD Dr. med. Rolf P. Engelberger a,b,
AKTUELL 732 Schweizer Expertenkommentare zu den 10. ACCP-Richtlinien über antithrombotische Therapie Behandlung der venösen Thromboembolie, Fokus tiefe Venenthrombose PD Dr. med. Rolf P. Engelberger a,b,
Die Beinvenenthrombose Eine klinische Herausforderung im Praxisalltag
 Die Beinvenenthrombose Eine klinische Herausforderung im Praxisalltag Dr. Stefan Kleinschmidt, Klinikum Arnsberg Akademisches Lehrkrankenhaus Westfälische Wilhelms-Universität Münster Gliederung Definition
Die Beinvenenthrombose Eine klinische Herausforderung im Praxisalltag Dr. Stefan Kleinschmidt, Klinikum Arnsberg Akademisches Lehrkrankenhaus Westfälische Wilhelms-Universität Münster Gliederung Definition
Auszug: Was bedeutet Thrombose?
 Folie 1 Präsentation / Produktvorstellung der EXPLANATIO GmbH Berlin Auszug: Die Thrombose in der Statistik Das behaupten die Studien Welche Fragen stellen sich? Folie 2 Erhebungen des statistischen Bundesamtes
Folie 1 Präsentation / Produktvorstellung der EXPLANATIO GmbH Berlin Auszug: Die Thrombose in der Statistik Das behaupten die Studien Welche Fragen stellen sich? Folie 2 Erhebungen des statistischen Bundesamtes
Praktische Konsequenzen für f r die Therapie Herz und Gefässe. Alexander Staudt, Greifswald
 Praktische Konsequenzen für f r die Therapie Herz und Gefässe - Thrombozytenaggregation oder Antikoagulation - Leitliniengerechte Therapien der pavk Alexander Staudt, Greifswald Nutzen von ASS bei der
Praktische Konsequenzen für f r die Therapie Herz und Gefässe - Thrombozytenaggregation oder Antikoagulation - Leitliniengerechte Therapien der pavk Alexander Staudt, Greifswald Nutzen von ASS bei der
SOP Unterbrechung der oralen Antikoagulation und Bridging. Gültig ab
 Unterbrechung der oralen Antikoagulation und Bridging Gültig ab 01.03.2016 Ein aktuelles Positionspapier der European Heart Rhythm Society (EHRA), der amerikanischen Heart Rythm Society (HRS) und der Asia
Unterbrechung der oralen Antikoagulation und Bridging Gültig ab 01.03.2016 Ein aktuelles Positionspapier der European Heart Rhythm Society (EHRA), der amerikanischen Heart Rythm Society (HRS) und der Asia
KHK und Vorhofflimmern: Immer noch ein heißes Eisen?! Koronare Herzkrankheit und Vorhofflimmern. Koronare Herzkrankheit und Vorhofflimmern
 Markus Seige Martha-Maria Krankenhaus Halle-Dölau KHK und Vorhofflimmern: Immer noch ein heißes Eisen?! Warum kann diese Krankheitskombination ein heißes Eisen darstellen? 1 Gemeinsames Auftreten Patienten
Markus Seige Martha-Maria Krankenhaus Halle-Dölau KHK und Vorhofflimmern: Immer noch ein heißes Eisen?! Warum kann diese Krankheitskombination ein heißes Eisen darstellen? 1 Gemeinsames Auftreten Patienten
Realistisches Thromboserisiko bei Pille und HRT
 Realistisches Thromboserisiko bei Pille und HRT Ekkehard Schleußner Klinik für Frauenheilkunde und Geburtshilfe Universitätsklinikum Jena Freidrich-Schiller-Universität jena Was ist das Problem? Hormonelle
Realistisches Thromboserisiko bei Pille und HRT Ekkehard Schleußner Klinik für Frauenheilkunde und Geburtshilfe Universitätsklinikum Jena Freidrich-Schiller-Universität jena Was ist das Problem? Hormonelle
Hämatologie KSL. Klinik und Labor. Literatur / Evidenz. Literatur / Evidenz. Neue Antikoagulantien. Alte Antikoagulantien. Antikoagulation: womit?
 7. Frühlingszyklus Departement Medizin Antikoagulation: womit? Hämatologie LUKS Klinik und Labor Immunhämatologie Prof. Dr. Dr. Walter A. Wuillemin Chefarzt Abteilung Hämatologie, Hämatologisches Zentrallabor
7. Frühlingszyklus Departement Medizin Antikoagulation: womit? Hämatologie LUKS Klinik und Labor Immunhämatologie Prof. Dr. Dr. Walter A. Wuillemin Chefarzt Abteilung Hämatologie, Hämatologisches Zentrallabor
Operativer Eingriff: Bridging
 Bridging STEFAN FRANTZ Operativer Eingriff: Bridging 1 Spezialfall: Was machen bei einem operativen Eingriff? Blutungsrisiko der Operation Schlaganfallsrisiko Was sind die Risikofaktoren für thrombembolische
Bridging STEFAN FRANTZ Operativer Eingriff: Bridging 1 Spezialfall: Was machen bei einem operativen Eingriff? Blutungsrisiko der Operation Schlaganfallsrisiko Was sind die Risikofaktoren für thrombembolische
Medikament nicht voreilig absetzen
 Schlaganfallvorbeugung, Dabigatran und Todesfälle Medikament nicht voreilig absetzen Berlin (23. November 2011) - Die aktuelle Diskussion um Todesfälle durch Blutungen oder eine erhöhte Herzinfarktrate
Schlaganfallvorbeugung, Dabigatran und Todesfälle Medikament nicht voreilig absetzen Berlin (23. November 2011) - Die aktuelle Diskussion um Todesfälle durch Blutungen oder eine erhöhte Herzinfarktrate
Peri und postoperative Behandlungsempfehlungen. bei perforierender Keratoplastik. der Sektion Kornea der DOG
 Peri und postoperative Behandlungsempfehlungen bei perforierender Keratoplastik der Sektion Kornea der DOG Behandlungsempfehlungen bei perforierender Normalrisiko Keratoplastik Lokale Therapie OP Beginn
Peri und postoperative Behandlungsempfehlungen bei perforierender Keratoplastik der Sektion Kornea der DOG Behandlungsempfehlungen bei perforierender Normalrisiko Keratoplastik Lokale Therapie OP Beginn
Anamnese Patient P.E.
 Anamnese Patient P.E. 45a männl., COPD kommt wegen Atemnot in die Akutaufnahme. Kein Fieber, kein Auswurf, auskultatorisch mäßgigradig spastische RG`s bds Bei Autopsien können Pulmonalembolien bei Patienten,
Anamnese Patient P.E. 45a männl., COPD kommt wegen Atemnot in die Akutaufnahme. Kein Fieber, kein Auswurf, auskultatorisch mäßgigradig spastische RG`s bds Bei Autopsien können Pulmonalembolien bei Patienten,
Therapie bei tiefer Bein- und Beckenvenenthrombose Viola Hach-Wunderle, Markus Düx, Anja Hoffmann, Florian Präve, Max Zegelman, Wolfgang Hach
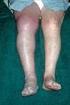 DAE MEDIZIN TE 213-07-NEUES LAYOUT SF FST/ET 14.11.2007 MEDIZIN Therapie bei tiefer Bein- und Beckenvenenthrombose Viola Hach-Wunderle, Markus Düx, Anja Hoffmann, Florian Präve, Max Zegelman, Wolfgang
DAE MEDIZIN TE 213-07-NEUES LAYOUT SF FST/ET 14.11.2007 MEDIZIN Therapie bei tiefer Bein- und Beckenvenenthrombose Viola Hach-Wunderle, Markus Düx, Anja Hoffmann, Florian Präve, Max Zegelman, Wolfgang
