6 Infektiologie, spezielle Erreger und Multiresistenz
|
|
|
- Peter Gehrig
- vor 6 Jahren
- Abrufe
Transkript
1 128 Infektiologie, spezielle Erreger und Multiresistenz 6 Infektiologie, spezielle Erreger und Multiresistenz Grundlagen der Resistenzentwicklung 129 Welche Aussagen zur Resistenzentwicklung sind richtig? a) Eine Antibiotikaresistenz kann durch Antibiotika inaktivierende Enzyme entstehen. b) Eine Antibiotikaresistenz kann durch Veränderungen der Zielstrukturen entstehen. c) Eine Antibiotikaresistenz kann durch veränderten Zugang zu den Zielstrukturen, z. B. durch gesteigerten Efflux oder reduzierten Influx der Substanz entstehen. d) Die Resistenz von Enterococcus faecium gegen Vancomycin wird häufig durch den Erwerb eines zusätzlichen plasmidkodierten Gens (vana, vanb) hervorgerufen. e) Die New-Delhi Metallo-β-Laktamase (NDM 1) wird plasmidkodiert übertragen und ist bislang vor allem bei Stämmen von E. coli und Klebsiella pneumoniae nachgewiesen worden a) Richtig. Wichtigstes Beispiel ist hier die Produktion von β-laktamase. b) Richtig. Die Veränderung der Mureinstruktur im Rahmen der Vancomycinresistenz wäre hier ein klassisches Beispiel. c) Richtig. Ein Beispiel ist der RND-Transporter (»resistance-nodulation-cell division«), wovon Escherichia coli alleine 7 verschiedene Varianten besitzt. d) Richtig. In Europa ist der vana-typ vorherrschend. e) Richtig. Es ist aber anzunehmen, dass die Übertragung auch auf andere gramnegative Spezies erfolgen kann. 130 Welche Aussagen zu Resistenzen bei grampositiven Keimen sind richtig? a) Etwa 80 % der methicillinsensiblen Staph. aureus (MSSA) sind penicillinempfindlich.
2 129 b) MSSA zeichnen sich durch ein zusätzliches chromosomales Gen (meca-gen) innerhalb eines mobilen genetischen Elements (SCCmec- Kassette) aus. c) Penicillinresistente Pneumokokken (Streptococcus pneumoniae) sind in Deutschland sehr häufig. d) Staphylococcus epidermidis und Staph. haemolyticus sind meist methicillinsensibel. e) Carbapeneme wirken besonders gut gegen Enterococcus faecium. a) Falsch. Etwa 80 % der MSSA bilden Penicillinase und gelten daher als resistent gegenüber penicillinaselabilen Penicillinen. b) Falsch. Das meca-gen bewirkt die Methicillinresistenz und macht daher aus einem MSSA einen MRSA. c) Falsch. Penicillinresistente Pneumokokken sind in Deutschland bislang sehr selten (maximal 2 %). d) Falsch. Die beiden genannten koagulasenegativen Staphylokokkenstämme sind zu über 70 % (Staph. epidermidis) bzw. 90 % (Staph. haemolyticus) methicillinresistent. e) Falsch. Enterococcus faecium ist fast immer carbapenemresistent (»Enterokokkenlücke«) 131 Welche Aussagen zu Resistenzen bei gramnegativen Organismen sind richtig? a) Stenotrophomonas maltophilia ist meist resistent gegen β-laktame und nicht selten auch gegenüber Carbapenemen. b) Proteus mirabilis gehört zu den primär multiresistenten Keimen. c) Bei Klebsiella spp. ist eine Zunahme der Chinolonresistenz und von ESBL-Bildnern zu beobachten. d) Die Tigecyclinresistenz bei Klebsiella pneumoniae beträgt ca. 10 %. e) E. coli ist meist empfindlich gegenüber älteren Standardantibiotika wie Ampicillin.
3 130 Infektiologie, spezielle Erreger und Multiresistenz a) Richtig. Die Carbapenemresistenz ist auch induzierbar. Zum Teil besteht auch bei multiresistenten Stämmen noch Sensibilität gegenüber Cotrimoxazol, Chinolonen und Tigecyclin. b) Falsch. Proteus mirabilis ist gegen die meisten Antibiotika empfindlich und weist nur selten ESBL-Bildung auf. c) Richtig. Außerdem kommt es weltweit zunehmend zur Carbapenemresistenz, die in Deutschland aber noch sehr selten ist. d) Richtig. Auch bei ESBL-bildenden Klebsiellen ist Tigecyclin häufig wirksam, sollte aber nach Möglichkeit nicht bei lebensbedrohlichen Infektionen eingesetzt werden bzw. nur dann, wenn keine andere Substanz zur Verfügung steht. e) Falsch. E. coli ist meist resistent gegenüber Ampicillin oder Trimethoprim/Sulfamethoxazol. Auch ist eine Zunahme der Chinolonresistenz (30 %), häufig auch mit Multiresistenz sowie der ESBL-bildenden Stämme zu beobachten. MRSA 132 Welche Aussagen zur MRSA-Epidemiologie sind richtig? a) Klinisch bedeutsam sind nur im Krankenhaus erworbene (»hospital acquired«) MRSA-Stämme (HA-MRSA). b) Neben den im Krankenhaus endemischen Stämmen gibt es auch in der Allgemeinbevölkerung auftretende (»community acquired«) Stämme (CA-MRSA). c) Eine Übertragung von MRSA von Tieren (z. B. Schweine) ist kein Risikofaktor für die Kolonisation mit MRSA. d) Der Anteil der MRSA-Isolate an allen Staph.-aureus-Isolaten liegt in Deutschland in den letzten Jahren bei %. e) Für den Nachweis von MRSA aus primär sterilen Isolaten (z. B. Blutkulturen, Liquorproben) besteht eine Meldepflicht. a) Falsch. Zwar stellen die typischen Hospitalstämme nach wie vor die Mehrheit der MRSA-Isolate dar, aber auch CA-MRSA haben mitunter hohe klinische Signifikanz aufgrund der spezifischen Krankheitsbilder
4 131 (rezidivierende Abszesse, nekrotisierende Pneumonie), die im Zusammenhang mit der Exprimierung von PVL (Panton-Validin-Leukozidin) hervorgerufen werden. b) Richtig. Es sind mehrere Ausbrüche, z. B. bei Kontaktsportarten oder in Gemeinschaftseinrichtungen, insbesondere in den USA und Kanada, aber auch in Deutschland, beschrieben worden. c) Falsch. Unter dem Begriff»livestock-associated«oder LA-MRSA werden derartige Übertragungen vom Tier auf den Menschen zusammengefasst. Etabliert ist dieser Übertragungswert für Personen mit engem Kontakt zu Schweinemastbetrieben, insbesondere solchen mit mehr als 600 Tieren. Hier liegt der Kolonisationsgrad der Schweinepopulation mitunter über 80 %. Allerdings sind meist nur die unmittelbaren Kontaktpersonen betroffen, während eine weitergehende Übertragung von Mensch zu Mensch selten zu sein scheint. d) Richtig. In Deutschland hat sich in den letzten Jahren ein gewisses Plateau eingestellt. In den USA hat sich hingegen ein sehr hoher MRSA-Anteil bis zu 65 % aller Isolate entwickelt. e) Richtig. Mit dieser Meldepflicht will man verbesserte Daten zu den klinisch bedeutsamen MRSA-Infektionen gewinnen. 133 Welche Aussagen zum MRSA-Screening sind richtig? a) Ein Eingangsscreening für alle Patienten einer psychosomatischen Rehaklinik mit Abstrichen von Nase, Rachen, Leisten und der Axilla ist besonders wichtig, da hier Gemeinschaftstherapien besucht werden. b) Ein routinemäßiges Screening im Krankenhaus wird für bestimmte Risikopopulationen, z. B. Patienten mit Trachealkanüle, PEG (perkutane endoskopische Gastrostomie), wiederholten Aufenthalten in Krankenhäusern oder Pflegeeinrichtungen und solchen mit engem Kontakt zur Schweinemast, empfohlen. c) Wird ein nasales MRSA-Screening durchgeführt, sollte auch ein Rachenabstrich erfolgen, da ansonsten ca. 20 % der Kolonisationen unerkannt bleiben. d) Ein Zusammenhang zwischen der nasalen Kolonisationsrate von Intensivpatienten und dem Auftreten nosokomialer klinisch manifester MRSA-Infektionen konnte nicht gezeigt werden. e) Die Teilnahme an MRSA-KISS ermöglicht die Analyse der Belastung mit MRSA von außen, der Inzidenz nosokomialer Übertragungen und damit auch die Abschätzung der Effektivität von Hygienemaßnahmen.
5 132 Infektiologie, spezielle Erreger und Multiresistenz a) Falsch. Patienten einer psychosomatischen Rehaklinik haben ein extrem niedriges Risiko für eine nosokomiale MRSA-Infektion und werden in der Regel mehr im Sinne eines Hotelcharakters untergebracht. Ein MRSA-Screening ist hier nicht sinnvoll. b) Richtig. Das risikoadaptierte Screening hat sich in Deutschland bewährt. In einzelnen Institutionen mit hoher MRSA-Last im Einzugsgebiet ist auch ein generelles Screening sinnvoll. Wichtig ist die Einhaltung strikter Standardhygienemaßnahmen bei allen Patienten. c) Richtig. Neben den nasalen und pharyngealen Abstrichen sind z. B. bei Intensivpatienten perineale oder Leistenabstriche und Abstriche von Wunden und Deviceeintrittsstellen sinnvoll. d) Richtig. Die Screeningergebnisse geben einen Anhalt für die Gesamtbelastung mit MRSA einer Einrichtung und ermöglichen so, den Umfang von Schutzmaßnahmen festzulegen. Ein statistisch signifikanter, direkter Zusammenhang zwischen nasaler Besiedlung und manifesten nosokomialen MRSA-Infektionen beim selben Patienten im Verlauf eines Intensivaufenthalts konnte jedoch nicht nachgewiesen werden. e) Richtig. Die Teilnahme an MRSA-KISS ist insbesondere für Einrichtungen mit hoher MRSA-Belastung sehr sinnvoll. 134 Welche Aussagen zum Umgang mit MRSA-kolonisierten Patienten und Mitarbeitern in einem Krankenhaus sind richtig? a) Ein Verwaltungsmitarbeiter eines Krankenhauses, der sich überwiegend mit Fragen der Abrechnung und des Controllings beschäftigt und bei dem bei einer Operation in einem auswärtigen Krankenhaus eine nasale MRSA-Besiedlung festgestellt wird, darf bis zum erfolgreichen Abschluss der Dekolonisierungsbehandlung die Klinik nicht betreten. b) Die Isolierungsmaßnahmen bei einem Patienten mit MRSA können aufgehoben werden, wenn 3 Folgeabstriche der ursprünglich betroffenen Körperregion unter antibiotischer Therapie mit Vancomycin MRSA-frei sind. c) In Ausbruchssituationen kann ein MRSA-Screening des Personals sinnvoll sein, um unerkannte»spreader«zu identifizieren und einer Dekolonisierungsbehandlung zuzuführen.
6 133 d) Wird ein Patient mit nasaler MRSA-Besiedlung mit Mupirocin behandelt, sollte die Behandlung für 5 Tage durchgeführt werden. Der Dekolonisierungserfolg wird durch 3 Abstriche im Abstand von jeweils 48 h nach Beendigung der Therapie nachgewiesen. e) Ein Patient mit MRSA-Nachweis in der Blutkultur, aber negativen Abstrichen von Nase, Rachen, Perineum und Wunden muss dennoch bis zum Ende des Krankenhausaufenthalts isoliert bleiben, da es sich um einen meldepflichtigen Befund gemäß Infektionsschutzgesetz handelt. a) Falsch. Bei Tätigkeiten ohne direkten Patientenkontakt spielt die nasale MRSA-Besiedlung keine Rolle. Selbst ein Mitarbeiter mit direktem Patientenkontakt kann während der Dekolonisierung unter Beachtung strikter Händehygienemaßnahmen weiter im Krankenhaus arbeiten. Hier sollte eine individuelle Risikoabschätzung und Beratung durch das Hygieneteam und die Betriebsmedizin erfolgen. Sollte ein derartiger Mitarbeiter starken Heuschnupfen oder einen Infekt der oberen Atemwege erleiden, ist das Tragen eines Mund- Nasen-Schutzes anzuraten. b) Falsch. Die Kontrollabstriche dürfen erst nach Beendigung einer MRSA-wirksamen antibiotischen Behandlung abgenommen werden. c) Richtig. Dies ist eine der wenigen Indikationen für ein Personalscreening. Außerhalb der genannten Konstellation sollte vor einem Personalscreening immer ein Krankenhaushygieniker zu Rate gezogen werden. Das Vorgehen im Falle positiver Befunde muss im Voraus durch die Hygienekommission unter Einbeziehung der Betriebsmedizin und der Mitarbeitervertretung festgelegt werden. d) Richtig. Allerdings besteht auch nach erfolgreicher primärer Dekolonisierung ein Rezidivrisiko, und es werden mitunter auch temporäre Rezidive (On-off-Besiedlung) beobachtet. In solchen Fällen kann eine Analyse des Umfelds (z. B. Kosmetikartikel, Haustiere etc.) sinnvoll sein. e) Falsch. Die Meldepflicht des Befundes spielt hinsichtlich der Isolierungsmaßnahmen keine Rolle. Da in der genannten Konstellation keine Übertragungswahrscheinlichkeit besteht, kann nach 3-mal negativen Abstrichserien die Isolierung aufgehoben werden.
7 134 Infektiologie, spezielle Erreger und Multiresistenz 135 Welche Aussagen zu Isolierungsmaßnahmen bei Patienten mit MRSA sind richtig? a) Werden Patienten mit MRSA-Kolonisation von einem Akutkrankenhaus in eine Pflegeeinrichtung verlegt, sollten Transportpersonal und aufnehmende Einrichtung im Rahmen der datenschutzrechtlichen Bestimmungen über den Kolonisationszustand und die bereits eingeleiteten Maßnahmen informiert werden. b) Wird ein Patient mit MRSA in einem Krankenhaus im Einzelzimmer isoliert, wird die Pflegequalität und die ärztliche Betreuung dadurch in der Regel verbessert. c) Zu den Schutzmaßnahmen des Personals bei Patienten mit MRSA muss immer das Tragen eines Mund-Nasen-Schutzes und einer Haarhaube gehören, unabhängig von der Art der Besiedlung und der Tätigkeit. d) Werden im Rahmen der Kontaktschutzmaßnahmen bei einem Patienten mit MRSA im Zimmer immer Einmalhandschuhe getragen, kann auf die Händedesinfektion verzichtet werden. e) Ist ein Angehöriger des Patienten gleichzeitig Mitarbeiter im Krankenhaus, darf er den Patienten nicht besuchen, da durch den intensiven Umgang eine besondere Übertragungsgefahr besteht. a) Richtig. Viele MRE-Netzwerke (MRE = multiresistente Erreger) haben hierfür inzwischen datenschutzrechtlich geprüfte spezielle Begleitzettel entwickelt. b) Falsch. Leider verschlechtert sich die Qualität der ärztlichen und pflegerischen Betreuung durch Isolierungsmaßnahmen eher. Dem sollte gezielt entgegengewirkt werden. Insbesondere sollten die Isolierungsmaßnahmen den Übertragungsrisiken angepasst werden, d. h. bei MRSA-Besiedlung ohne Streupotenzial (Husten, Inkontinenz, Diarrhö) kann der Patient nach Händehygiene das Zimmer verlassen, wohingegen ein Patient mit akuter Norovirusinfektion strikt isoliert bleibt. c) Falsch. Das Tragen von Mund-und-Nasen-Schutz und Haarhaube sollte sich am Risikopotenzial und der Art der Tätigkeit orientieren (Standardhygiene und Personalschutz). d) Falsch. Im Gegenteil: Die Händedesinfektion nach dem Ausziehen der Handschuhe ist hier besonders wichtig.
8 135 e) Falsch. Es macht keinen Unterschied, ob ein Angehöriger gleichzeitig Klinikmitarbeiter ist. VRE 136 Welche Aussagen zu Isolierungs- und Therapiemaßnahmen bei VRE sind richtig? a) Bei VRE werden ähnlich wie bei MRSA Kontaktisolierungsmaßnahmen durchgeführt. b) Finden sich bei einem im Rektalabstrich ursprünglich VRE-positiven Patienten 3 negative Abstriche, können die Isolierungsmaßnahmen aufgehoben werden. c) Bei positivem VRE-Screening sollte eine Antibiotikatherapie mit Vancomycin für eine nosokomiale MRSA-Pneumonie kritisch überdacht werden. d) Bei VRE-positivem Rektalabstrich sollte immer ein Dekolonisierungsversuch mit selektiver Darmdekontamination gemacht werden. e) VRE-positive Patienten können mit MRSA-positiven Patienten in einer Kohorte isoliert werden, da es sich bei beiden MRE um grampositive Bakterien handelt. a) Richtig. Auch hier gilt es, das individuelle Streupotenzial des Patienten zu beachten. b) Richtig. Allerdings sollten inkontinente und wenig kooperative Patienten ggf. während des gesamten Krankenhausaufenthalts isoliert werden, da mit einer gewissen Persistenz trotz des negativen Screenings gerechnet werden muss. c) Richtig. Hier sollten Alternativsubstanzen wie Linezolid zum Einsatz kommen. d) Falsch. Derzeit gibt es keine wirksame Dekolonisierungstherapie für VRE. e) Falsch. Eine derartige Kohortierung wäre kontraindiziert, da die Übertragung eines weiteren multiresistenten Erregers die Situation jedes einzelnen Patienten deutlich verschlechtern kann und auch ein Austausch der Resistenzgene denkbar ist (VRSA = vancomycinresistenter Staph. aureus)
9 136 Infektiologie, spezielle Erreger und Multiresistenz 137 Welche Aussagen zur klinischen Bedeutung und Epidemiologie von VRE sind richtig? a) VRE hat MRSA als wichtigster Erreger von nosokomialen Infektionen mit MRE in Deutschland abgelöst. b) In den USA sind ca. 15 % der E.-faecium-Isolate VRE. c) Infektionen mit VRE weisen durch einen zusätzlich erworbenen Virulenzfaktor eine deutlich höhere Mortalität auf als Infektionen durch vancomycinsensible Enterokokken. d) VRE kommen besonders häufig bei Schweinezüchtern vor. e) VRE ist ein häufiger Erreger der Endokarditis lenta. a) Falsch. VRE kommen in Deutschland noch relativ selten vor, allerdings sind in manchen Regionen Ausbruchssituationen beobachtet worden. Hier kann dann auch lokal eine gehäufte Anzahl von Infektionen verzeichnet werden, die kurzzeitig die durch MRSA hervorgerufenen Fälle übersteigen können. b) Richtig. Die VRE-Rate in den Vereinigten Staaten stieg im Gefolge der MRSA-Epidemie und des ungezielten Vancomycineinsatzes insbesondere in der perioperativen Prophylaxe deutlich an. c) Falsch. Durch die Vancomycinresistenz ergibt sich keine veränderte Virulenz. Eine veränderte Virulenz findet sich bei vielen CA-MRSA- Stämmen, die PVL-positiv sind. d) Falsch. Dies ist bei»livestock-associated«(la-)mrsa der Fall. e) Falsch. Hier spielen besonders koagulasenegative Staphylokokken, Staph. aureus und orale Streptokokken eine Rolle, aber selten VRE. ESBL und Carbapenemresistente gramnegative Keime 138 Welche Aussagen zur Epidemiologie von ESBL und Carbapenemresistenz sind richtig? a) ESBL ist insbesondere in Deutschland weit verbreitet. b) Carbapenemresistente Klebsiellen finden sich in hohem Maße in Griechenland, Israel und Teilen der Ostküste der USA. c) Carbapenemresistente, multiresistente E. coli stellen eine besondere epidemiologische Gefahr dar, da sie sich vor allem im ambulanten
10
Umgang mit multiresistenten Erregern (MRE) aus der Sicht des Mikrobiologischen Labor. Dr. med. Arno Köster
 Umgang mit multiresistenten Erregern (MRE) aus der Sicht des Mikrobiologischen Labor Dr. med. Arno Köster Definition Multiresistenz (MRE) ICD-10-GM Version 2010 U81! Bakterien mit Multiresistenz gegen
Umgang mit multiresistenten Erregern (MRE) aus der Sicht des Mikrobiologischen Labor Dr. med. Arno Köster Definition Multiresistenz (MRE) ICD-10-GM Version 2010 U81! Bakterien mit Multiresistenz gegen
Hygienemaßnahmen bei multiresistenten Erregern
 Hygienemaßnahmen bei multiresistenten Erregern Elisabeth Meyer Institut für Hygiene und Umweltmedizin Charité - Universitätsmedizin Berlin Überblick Definition & Epidemiologie Entstehung Übertragung Änderungen
Hygienemaßnahmen bei multiresistenten Erregern Elisabeth Meyer Institut für Hygiene und Umweltmedizin Charité - Universitätsmedizin Berlin Überblick Definition & Epidemiologie Entstehung Übertragung Änderungen
Informationen über Multiresistente Erreger
 Informationen über Multiresistente Erreger 3 4 MRGN ESBL-Bildner GESUNDHEIT PERSÖNLICH Allgemeines Bakterien gelten als Krankheitserreger, doch sie gefährden nicht immer unsere Gesundheit. Sie gehören
Informationen über Multiresistente Erreger 3 4 MRGN ESBL-Bildner GESUNDHEIT PERSÖNLICH Allgemeines Bakterien gelten als Krankheitserreger, doch sie gefährden nicht immer unsere Gesundheit. Sie gehören
ESBL und VRE berühmt und berüchtigt. Carola Schönborn Fachkrankenschwester für f r Hygiene, Charité
 ESBL und VRE berühmt und berüchtigt Carola Schönborn Fachkrankenschwester für f r Hygiene, Charité Walk of Fame der MRE ESBL VRE Was ist ESBL? Extended Spectrum ß-Lactamasen Betrifft nur gramnegative Bakterien,
ESBL und VRE berühmt und berüchtigt Carola Schönborn Fachkrankenschwester für f r Hygiene, Charité Walk of Fame der MRE ESBL VRE Was ist ESBL? Extended Spectrum ß-Lactamasen Betrifft nur gramnegative Bakterien,
49. Fortbildungsveranstaltung für Hals-Nasen- Ohrenärzte
 Multiresistente Keime: Mikrobiologie, Hygiene Autor: Prof. Dr. med. Wolfgang Pfister, Universitätsklinikum Jena, Institut für Medizinische Mikrobiologie, Erlanger Allee 101, 07747 Jena, E-Mail: Wolfgang.Pfister@med.uni-jena.de
Multiresistente Keime: Mikrobiologie, Hygiene Autor: Prof. Dr. med. Wolfgang Pfister, Universitätsklinikum Jena, Institut für Medizinische Mikrobiologie, Erlanger Allee 101, 07747 Jena, E-Mail: Wolfgang.Pfister@med.uni-jena.de
Gliederung Good news, bad news, sad news MRSA nehmen nicht weiter zu, aber ESBL und auch carbapenemresistente Erreger sind
 Good news, bad news, sad news MRSA nehmen nicht weiter zu, aber ESBL und auch carbapenemresistente Erreger sind auf dem Vormarsch. Was tun? Gliederung Epidemiologische Entwicklung MRSA, ESBL, MRGN Maßnahmen
Good news, bad news, sad news MRSA nehmen nicht weiter zu, aber ESBL und auch carbapenemresistente Erreger sind auf dem Vormarsch. Was tun? Gliederung Epidemiologische Entwicklung MRSA, ESBL, MRGN Maßnahmen
Multiresistente Keime in medizinischen Institutionen ausserhalb Akutspital
 Multiresistente Keime in medizinischen Institutionen ausserhalb Akutspital Gültigkeit... 1 Definitionen multiresistente Keime... 1 Vorkommen, Übertragung... 2 Indikationen für zusätzliche Massnahmen...
Multiresistente Keime in medizinischen Institutionen ausserhalb Akutspital Gültigkeit... 1 Definitionen multiresistente Keime... 1 Vorkommen, Übertragung... 2 Indikationen für zusätzliche Massnahmen...
Zwischenbericht zur ESPED Studie. Invasive Infektionen durch multiresistente Erreger (MRE) bei Kindern
 Zwischenbericht zur ESPED Studie Invasive Infektionen durch multiresistente Erreger (MRE) bei Kindern Einleitung: Bei Routineabstrichen werden gelegentlich multiresistente bakterielle Infektionserreger
Zwischenbericht zur ESPED Studie Invasive Infektionen durch multiresistente Erreger (MRE) bei Kindern Einleitung: Bei Routineabstrichen werden gelegentlich multiresistente bakterielle Infektionserreger
Umgang mit multiresistenten Erregern in heilpädagogischen Einrichtungen. Lebenshilfe Euskirchen,
 Umgang mit multiresistenten Erregern in heilpädagogischen Einrichtungen Lebenshilfe Euskirchen, 18.04.2012 Bakterien im menschlichen Körper Human Microbiome Project In und auf dem menschlichen Körper ca.
Umgang mit multiresistenten Erregern in heilpädagogischen Einrichtungen Lebenshilfe Euskirchen, 18.04.2012 Bakterien im menschlichen Körper Human Microbiome Project In und auf dem menschlichen Körper ca.
MRE, Bedeutung und Umgang in Pflegeheimen und zu Hause. von Regina Nöbel
 MRE, Bedeutung und Umgang in Pflegeheimen und zu Hause von Inhalt Grundlagen Multiresistenter Erreger (MRE) Arten MRSA MRGN ESBL usw. VRE Clostridium difficile Umsetzung in der Praxis Gesetzliche Forderungen
MRE, Bedeutung und Umgang in Pflegeheimen und zu Hause von Inhalt Grundlagen Multiresistenter Erreger (MRE) Arten MRSA MRGN ESBL usw. VRE Clostridium difficile Umsetzung in der Praxis Gesetzliche Forderungen
Update multiresistente Erreger Konsequenzen für Mitarbeiter im Krankenhaus und in der Altenpflege
 Update multiresistente Erreger Konsequenzen für Mitarbeiter im Krankenhaus und in der Altenpflege Dr. med. Stefanie Kampmeier Institut für Hygiene Universitätsklinikum Münster Definition MRE = multiresistente
Update multiresistente Erreger Konsequenzen für Mitarbeiter im Krankenhaus und in der Altenpflege Dr. med. Stefanie Kampmeier Institut für Hygiene Universitätsklinikum Münster Definition MRE = multiresistente
48. Fortbildungsveranstaltung für Hals-Nasen- Ohrenärzte
 Multiresistente Keime in der Praxis von Dr. Ute Helke Dobermann Autorin: Dr. Ute Helke Dobermann, Universitätsklinikum Jena, Erlanger Allee 101, 07740 Jena, Helke.Dobermann@med.uni-jena.de Einleitung:
Multiresistente Keime in der Praxis von Dr. Ute Helke Dobermann Autorin: Dr. Ute Helke Dobermann, Universitätsklinikum Jena, Erlanger Allee 101, 07740 Jena, Helke.Dobermann@med.uni-jena.de Einleitung:
Multiresistente Erreger
 Multiresistente Erreger MRSA, VRE, ESBL Sept. 2009 1 zeitliches Auftreten der Resistenzen 1960 HA-MRSA Methicillinresistenter Staphylococcus aureus 1993 CA-MRSA 1986 VRE Vancomycinresistanter Enterococcus
Multiresistente Erreger MRSA, VRE, ESBL Sept. 2009 1 zeitliches Auftreten der Resistenzen 1960 HA-MRSA Methicillinresistenter Staphylococcus aureus 1993 CA-MRSA 1986 VRE Vancomycinresistanter Enterococcus
Umgang mit MRSA in der Arztpraxis
 Infomarkt der Kassenärztlichen Vereinigung Berlin 06.04.2011 Umgang mit MRSA in der Arztpraxis Dr. Levke Quabeck Ärztliche Referentin im Ref. Infektionsschutz Senatsverwaltung für Gesundheit, Umwelt und
Infomarkt der Kassenärztlichen Vereinigung Berlin 06.04.2011 Umgang mit MRSA in der Arztpraxis Dr. Levke Quabeck Ärztliche Referentin im Ref. Infektionsschutz Senatsverwaltung für Gesundheit, Umwelt und
Universitätsklinikum Düsseldorf. Informationen für Patienten mit multiresistenten Bakterien sowie für deren Angehörige und Besucher
 Universitätsklinikum Düsseldorf Informationen für Patienten mit multiresistenten Bakterien sowie für deren Angehörige und Besucher V o r w o r t 1 Liebe Patientin, Lieber Patient Liebe Angehörige, Besucherinnen
Universitätsklinikum Düsseldorf Informationen für Patienten mit multiresistenten Bakterien sowie für deren Angehörige und Besucher V o r w o r t 1 Liebe Patientin, Lieber Patient Liebe Angehörige, Besucherinnen
ESBL heißt jetzt MRGN Neues über multiresistente gramnegative Erreger. Prof. Dr. C. Wendt
 ESBL heißt jetzt MRGN Neues über multiresistente gramnegative Erreger Prof. Dr. C. Wendt Weitere Co-Resistenzen E. coli ESBL+ / Chin-S E. coli ESBL+ / Chin-R Klebsiella spp. ESBL+ / Chin-S Klebsiella spp.
ESBL heißt jetzt MRGN Neues über multiresistente gramnegative Erreger Prof. Dr. C. Wendt Weitere Co-Resistenzen E. coli ESBL+ / Chin-S E. coli ESBL+ / Chin-R Klebsiella spp. ESBL+ / Chin-S Klebsiella spp.
Klassifizierung multiresistenter Keime. Dr. Ingrid Heller Sektion für Hygiene und Medizinische Mikrobiologie Hygieneteam LKI
 Klassifizierung multiresistenter Keime Dr. Ingrid Heller Sektion für Hygiene und Medizinische Mikrobiologie Hygieneteam LKI Definition Multiresistenz Mycobacteriumtuberculosis: MDR: Resistenz gegen INH
Klassifizierung multiresistenter Keime Dr. Ingrid Heller Sektion für Hygiene und Medizinische Mikrobiologie Hygieneteam LKI Definition Multiresistenz Mycobacteriumtuberculosis: MDR: Resistenz gegen INH
Vortrag. Aktuelle Zahlen zu Screening und multiresistenten Erregern aus den Kliniken Mühldorf
 Vortrag Aktuelle Zahlen zu Screening und multiresistenten Erregern aus den Kliniken Mühldorf Thomas Kitzeder - 10.11.2015 (Quelle: FAZ-Net_25.08.2010_Christiane Pfohlmann_ Tag der Offenen Tür ) Der Zufall
Vortrag Aktuelle Zahlen zu Screening und multiresistenten Erregern aus den Kliniken Mühldorf Thomas Kitzeder - 10.11.2015 (Quelle: FAZ-Net_25.08.2010_Christiane Pfohlmann_ Tag der Offenen Tür ) Der Zufall
Multiresistente Erreger (MRE) Informationen für Patienten und Besucher. Düsseldorf. MRE-Ne zwerk. MRE-Broschüre.indd
 Multiresistente Erreger (MRE) Informationen für Patienten und Besucher Düsseldorf MRE-Ne zwerk MRE-Broschüre.indd 1 26.10.2011 11:18:08 MRE-Broschüre.indd 2 26.10.2011 11:18:08 Einführung Dies ist eine
Multiresistente Erreger (MRE) Informationen für Patienten und Besucher Düsseldorf MRE-Ne zwerk MRE-Broschüre.indd 1 26.10.2011 11:18:08 MRE-Broschüre.indd 2 26.10.2011 11:18:08 Einführung Dies ist eine
MRE AK Krankenhäuser Punktprävalenz-Untersuchung MRE Netzwerk Metropolregion Rhein-Neckar
 MRE AK Krankenhäuser Punktprävalenz-Untersuchung MRE Netzwerk Metropolregion Rhein-Neckar Warum sind wir hier? Wir möchten Ihnen eine Untersuchung vorstellen, die zeigt dass die Zahl der von multiresistenten
MRE AK Krankenhäuser Punktprävalenz-Untersuchung MRE Netzwerk Metropolregion Rhein-Neckar Warum sind wir hier? Wir möchten Ihnen eine Untersuchung vorstellen, die zeigt dass die Zahl der von multiresistenten
ESBL. Konsequenzen für die ambulante Pflege
 ESBL Konsequenzen für die ambulante Pflege ESBL = Extended spectrum Betalaktamase ß Laktamase: Ein Enzym, das von den Bakterien gebildet wird und den ß-Laktam Ring der folgenden ß-Laktam Antibiotika. Diese
ESBL Konsequenzen für die ambulante Pflege ESBL = Extended spectrum Betalaktamase ß Laktamase: Ein Enzym, das von den Bakterien gebildet wird und den ß-Laktam Ring der folgenden ß-Laktam Antibiotika. Diese
Dr. med. Yasemin Albayram Oberärztin der Med. Klinik
 WAZ-Nachtforum 23.06.2016 Was holt man sich, was bringt man mit? Erfassung und Prävention von multiresistenten Erregern im Knappschaftskrankenhaus Bochum Dr. med. Yasemin Albayram Oberärztin der Med. Klinik
WAZ-Nachtforum 23.06.2016 Was holt man sich, was bringt man mit? Erfassung und Prävention von multiresistenten Erregern im Knappschaftskrankenhaus Bochum Dr. med. Yasemin Albayram Oberärztin der Med. Klinik
Hygiene- und Vorsichtsmassnahmen bei Patienten mit multiresistenten Erregern
 Hygiene- und Vorsichtsmassnahmen bei Patienten mit multiresistenten Erregern Margrith Bühler Expertin für Infektionsverhütung + Spitalhygiene Email: stebul@swissonline.ch Folgende Fragen werden beantwortet:
Hygiene- und Vorsichtsmassnahmen bei Patienten mit multiresistenten Erregern Margrith Bühler Expertin für Infektionsverhütung + Spitalhygiene Email: stebul@swissonline.ch Folgende Fragen werden beantwortet:
Multiresistente Keime in Einrichtungen des Gesundheitswesens
 Multiresistente Keime in Einrichtungen des Gesundheitswesens Quelle Internet und Epidemiologisches Bulletin 1 MRSA sowie andere antibiotikaresistente Erreger sind ein ernst zu nehmendes infektiologisches
Multiresistente Keime in Einrichtungen des Gesundheitswesens Quelle Internet und Epidemiologisches Bulletin 1 MRSA sowie andere antibiotikaresistente Erreger sind ein ernst zu nehmendes infektiologisches
MRE außerhalb des Krankenhauses: wer übernimmt die Verantwortung. Constanze Wendt Hygiene-Institut Heidelberg
 MRE außerhalb des Krankenhauses: wer übernimmt die Verantwortung Constanze Wendt Hygiene-Institut Heidelberg Ärztliche Versorgung Die ärztliche Grundversorgung im ambulanten Bereich wird durch den Hausarzt
MRE außerhalb des Krankenhauses: wer übernimmt die Verantwortung Constanze Wendt Hygiene-Institut Heidelberg Ärztliche Versorgung Die ärztliche Grundversorgung im ambulanten Bereich wird durch den Hausarzt
Neue Wege zur Reduktion der Antibiotikaverordnung bei Atemwegsinfektionen.
 Neue Wege zur Reduktion der Antibiotikaverordnung bei Atemwegsinfektionen. Epidemiologie der antimikrobiellen Resistenzen in Deutschland und Europa Miriam Wiese-Posselt Institut für Hygiene und Umweltmedizin
Neue Wege zur Reduktion der Antibiotikaverordnung bei Atemwegsinfektionen. Epidemiologie der antimikrobiellen Resistenzen in Deutschland und Europa Miriam Wiese-Posselt Institut für Hygiene und Umweltmedizin
Ausbruchsmanagement des Gesundheitsamtes Leipzig am Beispiel KPC-Erreger
 Ausbruchsmanagement des Gesundheitsamtes Leipzig am Beispiel KPC-Erreger Hygienekongress 2013 Datum: 28.09.2013 Vortrag von: Dr. med. Ingrid Möller, Leiterin der Abteilung Hygiene, Vortrag von: Stadt Leipzig,
Ausbruchsmanagement des Gesundheitsamtes Leipzig am Beispiel KPC-Erreger Hygienekongress 2013 Datum: 28.09.2013 Vortrag von: Dr. med. Ingrid Möller, Leiterin der Abteilung Hygiene, Vortrag von: Stadt Leipzig,
Krankenhaushygiene und Infektionsschutz: Gefahren erkennen: Neue Erreger auf dem Vormarsch
 Krankenhaushygiene und Infektionsschutz: Gefahren erkennen: Neue Erreger auf dem Vormarsch Petra Gastmeier Institut für Hygiene und Umweltmedizin, Charité Universitätsmedizin Berlin Die wichtigsten Erreger
Krankenhaushygiene und Infektionsschutz: Gefahren erkennen: Neue Erreger auf dem Vormarsch Petra Gastmeier Institut für Hygiene und Umweltmedizin, Charité Universitätsmedizin Berlin Die wichtigsten Erreger
Multiresistente Erreger MRSA (MRE) Hygienemaßnahmen an der
 Multiresistente Erreger MRSA (MRE) Hygienemaßnahmen an der Schnittstelle Hausarztpraxis/stationäre und ambulante Pflege Dörte Lübke -Hygienefachkraft - Gesundheitsamt StädteRegion Aachen 1 Dörte Lübke
Multiresistente Erreger MRSA (MRE) Hygienemaßnahmen an der Schnittstelle Hausarztpraxis/stationäre und ambulante Pflege Dörte Lübke -Hygienefachkraft - Gesundheitsamt StädteRegion Aachen 1 Dörte Lübke
Surveillanceergebnisse von Carbapenemase-bildenden Enterobacteriaceae
 Surveillanceergebnisse von Carbapenemase-bildenden Enterobacteriaceae 4. Kölner Hygienetag 20.01.2014 Christina Weßels Folie 1 20.01.2014 Christina Weßels Folie 2 CRE = Carbapenem-resistente Enterobakteriaceae
Surveillanceergebnisse von Carbapenemase-bildenden Enterobacteriaceae 4. Kölner Hygienetag 20.01.2014 Christina Weßels Folie 1 20.01.2014 Christina Weßels Folie 2 CRE = Carbapenem-resistente Enterobakteriaceae
Fallbeispiele aus dem Alltag zur MRE Prävention. Dr. Giuseppe Valenza
 Fallbeispiele aus dem Alltag zur MRE Prävention Dr. Giuseppe Valenza Fallbeispiel 1: Management eines 4MRGN-Ausbruchsgeschehens Fallbeispiel 2: MRE, Screening und Sanierung www.lgl.bayern.de Deggendorfer
Fallbeispiele aus dem Alltag zur MRE Prävention Dr. Giuseppe Valenza Fallbeispiel 1: Management eines 4MRGN-Ausbruchsgeschehens Fallbeispiel 2: MRE, Screening und Sanierung www.lgl.bayern.de Deggendorfer
Multiresistente Erreger. Welche sollen es denn diesmal sein? Stäbchen? Kokken? Spiralen?
 Hygiene in der Arztpraxis 3MRGN/4MRGN was ist das nun wieder?? 17.04.2013 Multiresistente Erreger Welche sollen es denn diesmal sein? Stäbchen? Kokken? Spiralen? Multiresistente Erreger Welche sollen
Hygiene in der Arztpraxis 3MRGN/4MRGN was ist das nun wieder?? 17.04.2013 Multiresistente Erreger Welche sollen es denn diesmal sein? Stäbchen? Kokken? Spiralen? Multiresistente Erreger Welche sollen
HELIOS Kliniken. Hygiene bei HELIOS. Information für Patienten, Besucher und Angehörige
 HELIOS Kliniken Hygiene bei HELIOS Information für Patienten, Besucher und Angehörige Liebe Patienten, Angehörige und Besucher, etwa 600.000 Patienten infizieren sich jedes Jahr in deutschen Krankenhäusern
HELIOS Kliniken Hygiene bei HELIOS Information für Patienten, Besucher und Angehörige Liebe Patienten, Angehörige und Besucher, etwa 600.000 Patienten infizieren sich jedes Jahr in deutschen Krankenhäusern
MRGN praktische Umsetzung und offene Fragen aus krankenhaushygienischer Sicht
 MRGN praktische Umsetzung und offene Fragen aus krankenhaushygienischer Sicht Dr. med. Georg-Christian Zinn Zentrum für und Infektionsprävention, Bioscientia KPC 7. Juni 2012 12:00 Uniklinikum Leipzig
MRGN praktische Umsetzung und offene Fragen aus krankenhaushygienischer Sicht Dr. med. Georg-Christian Zinn Zentrum für und Infektionsprävention, Bioscientia KPC 7. Juni 2012 12:00 Uniklinikum Leipzig
ESBL. Konsequenzen für die stationäre Pflege
 ESBL Konsequenzen für die stationäre Pflege ESBL-Bildner ESBL = Extended spectrum Betalaktamase ß Laktamase: Ein Enzym, das von den Bakterien gebildet wird und den ß-Laktam Ring der folgenden ß-Laktam
ESBL Konsequenzen für die stationäre Pflege ESBL-Bildner ESBL = Extended spectrum Betalaktamase ß Laktamase: Ein Enzym, das von den Bakterien gebildet wird und den ß-Laktam Ring der folgenden ß-Laktam
Pseudomonas aeruginosa Acinetobacter Baumannii. Gramnegative MRE. Bedeutung und Hygienemaßnahmen
 Pseudomonas aeruginosa Acinetobacter Baumannii Gramnegative MRE E. Coli Stenotrophomonas maltophilia Bedeutung und Hygienemaßnahmen Dr. Gabriele Sinn Gesundheitsamt Charlottenburg-Wilmersdorf von Berlin
Pseudomonas aeruginosa Acinetobacter Baumannii Gramnegative MRE E. Coli Stenotrophomonas maltophilia Bedeutung und Hygienemaßnahmen Dr. Gabriele Sinn Gesundheitsamt Charlottenburg-Wilmersdorf von Berlin
Informationsblatt. Methicillin-resistente Staphylococcus aureus (MRSA) Rettungs- und Krankentransportdienste
 des Niedersächsischen Landesgesundheitsamtes in Zusammenarbeit mit dem Fachausschuß Infektionsschutz des Landesverbandes Niedersachsen der Ärztinnen und Ärzte des Öffentlichen Gesundheitsdienstes aktualisiert
des Niedersächsischen Landesgesundheitsamtes in Zusammenarbeit mit dem Fachausschuß Infektionsschutz des Landesverbandes Niedersachsen der Ärztinnen und Ärzte des Öffentlichen Gesundheitsdienstes aktualisiert
Multiresistente Erreger in Alten- und Pflegeheimen - aktueller Stand der Dinge -
 Multiresistente Erreger in Alten- und Pflegeheimen - aktueller Stand der Dinge - 13. Fachtagung Hygiene Caritas Bildungswerk Ahaus 31. Mai 2017 Coesfeld Prof. Dr. J. Ohme Grampositive Kokken Staphylokokken
Multiresistente Erreger in Alten- und Pflegeheimen - aktueller Stand der Dinge - 13. Fachtagung Hygiene Caritas Bildungswerk Ahaus 31. Mai 2017 Coesfeld Prof. Dr. J. Ohme Grampositive Kokken Staphylokokken
Ratgeber für Patienten und Angehörige
 Gesundheit und P ege im starken Verbund. Ratgeber für Patienten und Angehörige VRE Vancomycin-resistente Enterokokken ESBL Enterobakterien mit erweiterter Resistenz gegen Beta-Laktam-Antibiotika MRSA Methicillin-resistenter
Gesundheit und P ege im starken Verbund. Ratgeber für Patienten und Angehörige VRE Vancomycin-resistente Enterokokken ESBL Enterobakterien mit erweiterter Resistenz gegen Beta-Laktam-Antibiotika MRSA Methicillin-resistenter
Anforderung an Hygienekonzepte aus der Sicht einer Rehabilitationsklinik
 700 Betten hygienisch sehr heterogen! Neurologie (neurologische Frühreha/ Phase B = Akutkrankenhaus; Phase C; Phase D = AHB) Kardiologie Orthopädie Psychosomatik Wachkomazentrum Pflegeheime Neurologie
700 Betten hygienisch sehr heterogen! Neurologie (neurologische Frühreha/ Phase B = Akutkrankenhaus; Phase C; Phase D = AHB) Kardiologie Orthopädie Psychosomatik Wachkomazentrum Pflegeheime Neurologie
ESBL ESBL. Dies bedeutet eine Resistenz gegenüber Antibiotika! Übersicht. Übersicht. Was genau? Besiedlung / Infektion. Ursachen. Infektion.
 Besiedlung / Extended Spectrum Beta Lactamasen Zu deutsch: Diese Darmbakterien bilden von sich aus ein: extended spectrum = ein erweitertes Spektrum, einen erweiterten Bereich von Beta Lactamasen aus.
Besiedlung / Extended Spectrum Beta Lactamasen Zu deutsch: Diese Darmbakterien bilden von sich aus ein: extended spectrum = ein erweitertes Spektrum, einen erweiterten Bereich von Beta Lactamasen aus.
Multiresistente Erreger eine Herausforderung an das Gesundheitswesen
 Multiresistente Erreger eine Herausforderung an das Gesundheitswesen Karl-Heinz Stegemann Fachkrpfl. für Hygiene und Infektionsprävention (RbP) Diplom-Pflegepädagoge MRE eine Herausforderung an das Gesundheitswesen
Multiresistente Erreger eine Herausforderung an das Gesundheitswesen Karl-Heinz Stegemann Fachkrpfl. für Hygiene und Infektionsprävention (RbP) Diplom-Pflegepädagoge MRE eine Herausforderung an das Gesundheitswesen
MULTIRESISTENTE GRAMPOSITIVE UND GRAMNEGATIVE ERREGER. Dr. O. Janata FA für Infektionskrankheiten Hygieneteam des DSP Wien
 MULTIRESISTENTE GRAMPOSITIVE UND GRAMNEGATIVE ERREGER Dr. O. Janata FA für Infektionskrankheiten Hygieneteam des DSP Wien WARUM SIND ERREGER GEGEN ANTIBIOTIKA RESISTENT? Meropenem as predictive risk
MULTIRESISTENTE GRAMPOSITIVE UND GRAMNEGATIVE ERREGER Dr. O. Janata FA für Infektionskrankheiten Hygieneteam des DSP Wien WARUM SIND ERREGER GEGEN ANTIBIOTIKA RESISTENT? Meropenem as predictive risk
Ambulante MRSA-Versorgung - aktuelle Situation und ungelöste Probleme
 Ambulante MRSA-Versorgung - aktuelle Situation und ungelöste Probleme 15. Göttinger Forum Krankenhaus- und Kommunalhygiene für den öffentlichen Gesundheitsdienst 24. und 25. November 2016 Dr. Jörg Herrmann
Ambulante MRSA-Versorgung - aktuelle Situation und ungelöste Probleme 15. Göttinger Forum Krankenhaus- und Kommunalhygiene für den öffentlichen Gesundheitsdienst 24. und 25. November 2016 Dr. Jörg Herrmann
12. Ulmer Symposium Krankenhausinfektionen Cornelia Otto, Bernarda Lindner, Sabine Gleich
 Multiresistente gramnegative Erreger (MRGN) Neue Meldepflichten nach dem Infektionsschutzgesetz (IfSG) Daten 2016 in München und Probleme bei der praktischen Umsetzung 12. Ulmer Symposium Krankenhausinfektionen
Multiresistente gramnegative Erreger (MRGN) Neue Meldepflichten nach dem Infektionsschutzgesetz (IfSG) Daten 2016 in München und Probleme bei der praktischen Umsetzung 12. Ulmer Symposium Krankenhausinfektionen
Probleme mit multiresistenten Krankheitserregern: Was ist zu tun?
 AMB 2007, 41, 57 Probleme mit multiresistenten Krankheitserregern: Was ist zu tun? Zusammenfassung: Infektionen mit multiresistenten Erregern führen weltweit zu erhöhter Letalität und steigenden Kosten.
AMB 2007, 41, 57 Probleme mit multiresistenten Krankheitserregern: Was ist zu tun? Zusammenfassung: Infektionen mit multiresistenten Erregern führen weltweit zu erhöhter Letalität und steigenden Kosten.
Was tun bei Patienten mit multiresistenten Keimen? Deutscher 2013 Fachpflegekongress
 Was tun bei Patienten mit multiresistenten Keimen? Deutscher 2013 Fachpflegekongress Diplom-Pflegewirt Bernd Gruber 27.06.2013 1 Definition MRE = Multi Resistente Erreger MRSA = Methicillin Resistente
Was tun bei Patienten mit multiresistenten Keimen? Deutscher 2013 Fachpflegekongress Diplom-Pflegewirt Bernd Gruber 27.06.2013 1 Definition MRE = Multi Resistente Erreger MRSA = Methicillin Resistente
Empfehlungen der KRINKO zum Umgang mit ESBL MRGN. Prof. Dr. C. Wendt
 Empfehlungen der KRINKO zum Umgang mit ESBL MRGN Prof. Dr. C. Wendt Alle Krankenhäuser MRSA 3/4 MRGN E. coli und Klebs. Trend MRSA Trend 4/4 MRGN E. coli Klbes. 3500 3000 2500 Patienten 2000 1500 1000
Empfehlungen der KRINKO zum Umgang mit ESBL MRGN Prof. Dr. C. Wendt Alle Krankenhäuser MRSA 3/4 MRGN E. coli und Klebs. Trend MRSA Trend 4/4 MRGN E. coli Klbes. 3500 3000 2500 Patienten 2000 1500 1000
MRSA in der Arztpraxis
 Eine neue Herausforderung MRSA in der Arztpraxis Übertragung mit den richtigen Massnahmen verhindern Barbara Schöbi Spitalhygiene Spitalregion St.Gallen Rorschach barbara.schoebi@kssg.ch MRSA M R S A ethicillin
Eine neue Herausforderung MRSA in der Arztpraxis Übertragung mit den richtigen Massnahmen verhindern Barbara Schöbi Spitalhygiene Spitalregion St.Gallen Rorschach barbara.schoebi@kssg.ch MRSA M R S A ethicillin
Epidemiologie multiresistenter Erreger
 Epidemiologie multiresistenter Erreger Axel Kola Institut für Hygiene und Umweltmedizin Charité Universitätsmedizin Berlin Workshop Infektionsdiagnostik 25. Januar 2012 Immanuel Klinik Rüdersdorf Einfuhr
Epidemiologie multiresistenter Erreger Axel Kola Institut für Hygiene und Umweltmedizin Charité Universitätsmedizin Berlin Workshop Infektionsdiagnostik 25. Januar 2012 Immanuel Klinik Rüdersdorf Einfuhr
MRSA. (Methicillin-resistenter Staphylococcus aureus)
 MRSA (Methicillin-resistenter Staphylococcus aureus) Gemeinsam auf Nummer sicher Liebe Patientin, lieber Patient, herzlich willkommen in der Fachklinik 360 Die Klinik für Orthopädie und Rheumatologie der
MRSA (Methicillin-resistenter Staphylococcus aureus) Gemeinsam auf Nummer sicher Liebe Patientin, lieber Patient, herzlich willkommen in der Fachklinik 360 Die Klinik für Orthopädie und Rheumatologie der
ESBL ESBL ESBL. Hygieneforum Bern,
 Hygieneforum Bern, 24.05.2011 ESBL Multi-resistente Keime ( MRSA/ESBL ) Ihre Referentin zum Thema Frau Sabine Günther, Co-Leiterin Betreuung & Pflege im 1 ESBL Escherichia coli und Klebsiella pneumonia
Hygieneforum Bern, 24.05.2011 ESBL Multi-resistente Keime ( MRSA/ESBL ) Ihre Referentin zum Thema Frau Sabine Günther, Co-Leiterin Betreuung & Pflege im 1 ESBL Escherichia coli und Klebsiella pneumonia
1. Bamberger Intensivpflegetagung. Multiresistente Erreger in der Intensivpflege
 1. Bamberger Intensivpflegetagung Multiresistente Erreger in der Intensivpflege Referent: Alexander Müller Datum: 19.12.2013 Folie 1 Inhalte 1. Einleitung 2. Erreger und Epidemiologie 3. Risikofaktoren
1. Bamberger Intensivpflegetagung Multiresistente Erreger in der Intensivpflege Referent: Alexander Müller Datum: 19.12.2013 Folie 1 Inhalte 1. Einleitung 2. Erreger und Epidemiologie 3. Risikofaktoren
Hygiene im Krankenhaus 2014 Alles beim Alten oder gibt es Neuerungen? Xaver Krah, , Weimar
 Hygiene im Krankenhaus 2014 Alles beim Alten oder gibt es Neuerungen? Xaver Krah, 12.12.2014, Weimar Bundesgesundheitsminister 08.07.2011 Gesetz zur Änderung des Infektionsschutzgesetzes Umsetzung Landessache
Hygiene im Krankenhaus 2014 Alles beim Alten oder gibt es Neuerungen? Xaver Krah, 12.12.2014, Weimar Bundesgesundheitsminister 08.07.2011 Gesetz zur Änderung des Infektionsschutzgesetzes Umsetzung Landessache
Hygiene in der Arztpraxis
 Hygiene in der Arztpraxis 3MRGN/4MRGN Gefahr durch multiresistente Erreger? 22.04.2015 Multiresistente Erreger Welche sollen es denn diesmal sein? MRGN = Multiresistente Gramnegative Stäbchen Stäbchen?
Hygiene in der Arztpraxis 3MRGN/4MRGN Gefahr durch multiresistente Erreger? 22.04.2015 Multiresistente Erreger Welche sollen es denn diesmal sein? MRGN = Multiresistente Gramnegative Stäbchen Stäbchen?
Multiresistente Keime in medizinischen Institutionen ausserhalb Akutspital
 Multiresistente Keime in medizinischen Institutionen ausserhalb Akutspital Gültigkeit... 1 Definitionen multiresistente Keime... 1 Vorkommen, Übertragung... 2 Indikationen für zusätzliche Massnahmen...
Multiresistente Keime in medizinischen Institutionen ausserhalb Akutspital Gültigkeit... 1 Definitionen multiresistente Keime... 1 Vorkommen, Übertragung... 2 Indikationen für zusätzliche Massnahmen...
MRSA und MRE Eine Herausforderung für die Region
 MRSA und MRE Eine Dr. med. Arthur Pranada Facharzt für Mikrobiologie, Virologie und Infektionsepidemiologie Antibiotic Stewardship-Experte (DGI) Medizinisches Versorgungszentrum Dr. Eberhard & Partner
MRSA und MRE Eine Dr. med. Arthur Pranada Facharzt für Mikrobiologie, Virologie und Infektionsepidemiologie Antibiotic Stewardship-Experte (DGI) Medizinisches Versorgungszentrum Dr. Eberhard & Partner
Multiresistente Gram-negative Bakterien (MRGN) Problemkeime des 21. Jahrhunderts
 Multiresistente Gram-negative Bakterien (MRGN) Problemkeime des 21. Jahrhunderts Prävention der Ausbreitung Präzise und rasche Diagnostik Konsequente Infektionskontrolle Rationaler Antibiotika- Einsatz
Multiresistente Gram-negative Bakterien (MRGN) Problemkeime des 21. Jahrhunderts Prävention der Ausbreitung Präzise und rasche Diagnostik Konsequente Infektionskontrolle Rationaler Antibiotika- Einsatz
Hygiene und Umgang mit Erregern in der Radiologie. Sylvia Ryll Greifswald,
 Hygiene und Umgang mit Erregern in der Radiologie Sylvia Ryll Greifswald, 05.09.2015 Basishygienemaßnahmen Personalhygiene o Händehygiene Flächendesinfektion o Oberflächen o Aufbereitung von Medizinprodukten
Hygiene und Umgang mit Erregern in der Radiologie Sylvia Ryll Greifswald, 05.09.2015 Basishygienemaßnahmen Personalhygiene o Händehygiene Flächendesinfektion o Oberflächen o Aufbereitung von Medizinprodukten
Nosokomiale Infektionen
 Definitionen Nosokomiale Infektion Infektion, die bei Aufnahme ins Krankenhaus weder vorhanden noch in Inkubation war Healthcare-associated Infektionen werden nicht nur im Krankenhaus, sondern auch außerhalb
Definitionen Nosokomiale Infektion Infektion, die bei Aufnahme ins Krankenhaus weder vorhanden noch in Inkubation war Healthcare-associated Infektionen werden nicht nur im Krankenhaus, sondern auch außerhalb
ESBL in Alten- und Pflegeheimen Multiresistente gramnegative Erreger (MRGE)
 ENNEPE-RUHR-KREIS Fachbereich Soziales und Gesundheit Gesundheitsaufsicht und gesundheitlicher Umweltschutz ESBL in Alten- und Pflegeheimen Multiresistente gramnegative Erreger (MRGE) Wer oder was ist
ENNEPE-RUHR-KREIS Fachbereich Soziales und Gesundheit Gesundheitsaufsicht und gesundheitlicher Umweltschutz ESBL in Alten- und Pflegeheimen Multiresistente gramnegative Erreger (MRGE) Wer oder was ist
Update. Multiresistente Erreger. Dr. med. Bettina Tiemer Laborärztliche Gemeinschaftspraxis Lübeck
 Multiresistente Erreger Update Dr. med. Bettina Tiemer Laborärztliche Gemeinschaftspraxis Lübeck Nationales Referenzzentrum für Surveillance von nosokomialen Infektionen Jährlich infizieren sich bis zu
Multiresistente Erreger Update Dr. med. Bettina Tiemer Laborärztliche Gemeinschaftspraxis Lübeck Nationales Referenzzentrum für Surveillance von nosokomialen Infektionen Jährlich infizieren sich bis zu
Informationen für Patienten und Angehörige
 Informationen für Patienten und Angehörige Die richtige Händedesinfektion in 30 Sekunden Eine hohle Hand voll Händedesinfektionsmittel (ca. 3-5 ml = 2-3 Spenderhübe) bis zur Trocknung einreiben. Besonders
Informationen für Patienten und Angehörige Die richtige Händedesinfektion in 30 Sekunden Eine hohle Hand voll Händedesinfektionsmittel (ca. 3-5 ml = 2-3 Spenderhübe) bis zur Trocknung einreiben. Besonders
Multiresistente Keime. Hygienemanagement bei multiresistentem Staphylococcus aureus und multiresistenten Erregern
 Multiresistente Keime Hygienemanagement bei multiresistentem Staphylococcus aureus und multiresistenten Erregern Staphylococcus aureus grampositive Kokken in Haufen oder Trauben angeordnet bildet keine
Multiresistente Keime Hygienemanagement bei multiresistentem Staphylococcus aureus und multiresistenten Erregern Staphylococcus aureus grampositive Kokken in Haufen oder Trauben angeordnet bildet keine
Antibiotikaresistenz und multiresistente Erreger
 Institut für medizinische Mikrobiologie Antibiotikaresistenz und multiresistente Erreger Seminar für Studierende der Humanmedizin SS2017 Steffen Höring Themenübersicht Seminar 1. Molekulare Resistenzmechanismen
Institut für medizinische Mikrobiologie Antibiotikaresistenz und multiresistente Erreger Seminar für Studierende der Humanmedizin SS2017 Steffen Höring Themenübersicht Seminar 1. Molekulare Resistenzmechanismen
Definition der Multiresistenz
 Neue Empfehlung der Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO) beim Robert Koch-Institut (RKI): Hygienemaßnahmen bei Infektionen oder Besiedlung mit multiresistenten gramnegativen
Neue Empfehlung der Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO) beim Robert Koch-Institut (RKI): Hygienemaßnahmen bei Infektionen oder Besiedlung mit multiresistenten gramnegativen
Laboratoriumsmedizin Dortmund Dr.med.Eberhard und Partner Abteilung MIKROBIOLOGIE (www.labmed.de /
 Laboratoriumsmedizin Dortmund Dr.med.Eberhard und Partner Abteilung MIKROBIOLOGIE (www.labmed.de / mikro@labmed.de) seit April 2003 Akkreditierung (aktuell DIN EN ISO 15189; DACH) 1 1. Problematik multiresistenter
Laboratoriumsmedizin Dortmund Dr.med.Eberhard und Partner Abteilung MIKROBIOLOGIE (www.labmed.de / mikro@labmed.de) seit April 2003 Akkreditierung (aktuell DIN EN ISO 15189; DACH) 1 1. Problematik multiresistenter
Hygienemaßnahmen bei 3 und 4 MRGN Erreger in der stationären und ambulanten Versorgung
 Hygienemaßnahmen bei 3 und 4 MRGN Erreger in der stationären und ambulanten Versorgung Vortrag von Nicole Demuth-Werner HFK in der Kath. Krankenhaus Hagen gem. GmbH 2 3 Was Sie erwartet: Erregervorstellung
Hygienemaßnahmen bei 3 und 4 MRGN Erreger in der stationären und ambulanten Versorgung Vortrag von Nicole Demuth-Werner HFK in der Kath. Krankenhaus Hagen gem. GmbH 2 3 Was Sie erwartet: Erregervorstellung
Zentralinstitut für Klinische Chemie und Laboratoriumsmedizin Ärztlicher Direktor Prof. Dr. med. Eberhard Wieland
 LabTOPs Wissenswertes aus der Laboratoriumsmedizin Ausgabe 5 Januar 2009 Redaktion Elke Schernikau Hepatitis B Serologische Diagnostik Die serologische Diagnostik der Hepatitis B stützt sich auf den gleichzeitigen
LabTOPs Wissenswertes aus der Laboratoriumsmedizin Ausgabe 5 Januar 2009 Redaktion Elke Schernikau Hepatitis B Serologische Diagnostik Die serologische Diagnostik der Hepatitis B stützt sich auf den gleichzeitigen
Multiresistenz sind wir noch zu retten?
 Multiresistenz sind wir noch zu retten? Dr. med. Béatrice Grabein Max von Pettenkofer-Institut für Hygiene und Medizinische Mikrobiologie Außenstelle Großhadern Béatrice Grabein Aktuelle Situation Resistenz-Entwicklung
Multiresistenz sind wir noch zu retten? Dr. med. Béatrice Grabein Max von Pettenkofer-Institut für Hygiene und Medizinische Mikrobiologie Außenstelle Großhadern Béatrice Grabein Aktuelle Situation Resistenz-Entwicklung
Therapeutische Optionen bei Multiresistenten Erregern. OA Dr. Michael Siemann Zentrallabor Städtisches Krankenhaus Kiel
 Therapeutische Optionen bei Multiresistenten Erregern OA Dr. Michael Siemann Zentrallabor Städtisches Krankenhaus Kiel Themen Multiresistente Erreger MRSA MRGN VRE Therapeutische Optionen MRE-Netzwerk
Therapeutische Optionen bei Multiresistenten Erregern OA Dr. Michael Siemann Zentrallabor Städtisches Krankenhaus Kiel Themen Multiresistente Erreger MRSA MRGN VRE Therapeutische Optionen MRE-Netzwerk
Der MRSA-Fall im Klinikalltag. T. Hartel, 2. Workshop MRSA-Netzwerk
 Der MRSA-Fall im Klinikalltag T. Hartel, 2. Workshop MRSA-Netzwerk 08.10.2010 Seite 2 Fallbeispiel 81-jährige Patientin stürzt im Pflegeheim auf die Hüfte. Anamnestisch vor 4 Monaten ein Krankenhausaufenthalt
Der MRSA-Fall im Klinikalltag T. Hartel, 2. Workshop MRSA-Netzwerk 08.10.2010 Seite 2 Fallbeispiel 81-jährige Patientin stürzt im Pflegeheim auf die Hüfte. Anamnestisch vor 4 Monaten ein Krankenhausaufenthalt
Multiresistente Erreger. Patienteninformation zu multiresistenten Infektionserregern: MRSA, MRGN und VRE.
 Multiresistente Erreger Patienteninformation zu multiresistenten Infektionserregern: MRSA, MRGN und VRE www.klinikumevb.de Impressum 3. Ausgabe Veröffentlichung 03.2014 Herausgeber Klinikum Ernst von Bergmann
Multiresistente Erreger Patienteninformation zu multiresistenten Infektionserregern: MRSA, MRGN und VRE www.klinikumevb.de Impressum 3. Ausgabe Veröffentlichung 03.2014 Herausgeber Klinikum Ernst von Bergmann
50. Fortbildungsveranstaltung für Hals-Nasen- Ohrenärzte
 Expertenrunde: Informationen zu aktuellen medizinischen Themen: Evidente Therapie bei Infektionen Antibiotikaeinsatz, Indikationen für antivirale Therapie in der HNO Autor: Prof. Dr. med. Wolfgang Pfister,
Expertenrunde: Informationen zu aktuellen medizinischen Themen: Evidente Therapie bei Infektionen Antibiotikaeinsatz, Indikationen für antivirale Therapie in der HNO Autor: Prof. Dr. med. Wolfgang Pfister,
Bedeutung, Behandlung, Prophylaxe
 ESBL und andere mulitresistente gramnegative Keime Bedeutung, Behandlung, Prophylaxe Dr. Martin Kaase NRZ für gramnegative Krankenhauserreger Ruhr-Universität Bochum martin.kaase@rub.de E. coli Wildtyp
ESBL und andere mulitresistente gramnegative Keime Bedeutung, Behandlung, Prophylaxe Dr. Martin Kaase NRZ für gramnegative Krankenhauserreger Ruhr-Universität Bochum martin.kaase@rub.de E. coli Wildtyp
Acylureido-Penicilline Cephalosporine Carbapeneme Fluorchinolone anhand von Leitsubstanzen - wie in Tabelle 1 dargestellt - vorgeschlagen.
 Einleitung : Nachdem die letzten Jahrzehnte durch eine zunehmende Ausbreitung grampositiver nosokomialer Infektionserreger gekennzeichnet waren, zeichnet sich in den letzten Jahren eine Zunahme der Resistenzen
Einleitung : Nachdem die letzten Jahrzehnte durch eine zunehmende Ausbreitung grampositiver nosokomialer Infektionserreger gekennzeichnet waren, zeichnet sich in den letzten Jahren eine Zunahme der Resistenzen
Fachinformation synlab.vet. Multiresistente Erreger. MRS(A), ESBL & Co
 Fachinformation synlab.vet Multiresistente Erreger MRS(A), ESBL & Co Multiresistente Erreger, MRS(A), ESBL & Co Einleitung Ein gravierendes und hochaktuelles Problem ist die Entstehung und Ausbreitung
Fachinformation synlab.vet Multiresistente Erreger MRS(A), ESBL & Co Multiresistente Erreger, MRS(A), ESBL & Co Einleitung Ein gravierendes und hochaktuelles Problem ist die Entstehung und Ausbreitung
Empirische antibiotische Therapie bei schwerer Sepsis
 MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
und Linezolid sind mit hohen Tagestherapiekosten verbunden und auch resistente MRSA-Stämme gegen diese Substanzen sind bereits aufgetreten [28,29].
![und Linezolid sind mit hohen Tagestherapiekosten verbunden und auch resistente MRSA-Stämme gegen diese Substanzen sind bereits aufgetreten [28,29]. und Linezolid sind mit hohen Tagestherapiekosten verbunden und auch resistente MRSA-Stämme gegen diese Substanzen sind bereits aufgetreten [28,29].](/thumbs/54/33822289.jpg) 1. EINLEITUNG Methicillin-resistente Stämme der Spezies Staphylococcus aureus (MRSA) wurden erstmals 1961 in Großbritannien beschrieben [1,2]. Das semisynthetische Penicillin Methicillin wurde erst zwei
1. EINLEITUNG Methicillin-resistente Stämme der Spezies Staphylococcus aureus (MRSA) wurden erstmals 1961 in Großbritannien beschrieben [1,2]. Das semisynthetische Penicillin Methicillin wurde erst zwei
EUCAST reloaded 4.0. Prof. Dr. Elisabeth Presterl MBA Klinisches Institut für Krankenhaushygiene Med. Universität Wien
 EUCAST reloaded 4.0 Prof. Dr. Elisabeth Presterl MBA Klinisches Institut für Krankenhaushygiene Med. Universität Wien Grundmodell für die Übertragung von Infektionen Infektionsquelle Erreger direkt indirekt
EUCAST reloaded 4.0 Prof. Dr. Elisabeth Presterl MBA Klinisches Institut für Krankenhaushygiene Med. Universität Wien Grundmodell für die Übertragung von Infektionen Infektionsquelle Erreger direkt indirekt
Leseprobe zum Download
 Leseprobe zum Download Eisenhans / fotolia.com Sven Vietense / fotlia.com Picture-Factory / fotolia.com Liebe Besucherinnen und Besucher unserer Homepage, tagtäglich müssen Sie wichtige Entscheidungen
Leseprobe zum Download Eisenhans / fotolia.com Sven Vietense / fotlia.com Picture-Factory / fotolia.com Liebe Besucherinnen und Besucher unserer Homepage, tagtäglich müssen Sie wichtige Entscheidungen
MRSA Ursachen, Wirkung, Strategien
 MRSA Ursachen, Wirkung, Strategien Karl-Heinz Stegemann - Fachkrpfl. für Hygiene und Infektionsprävention (RbP) - Diplom-Pflegepädagoge - 1 MRSA Ursachen, Wirkung, Strategien MRSA Allgemeine Informationen
MRSA Ursachen, Wirkung, Strategien Karl-Heinz Stegemann - Fachkrpfl. für Hygiene und Infektionsprävention (RbP) - Diplom-Pflegepädagoge - 1 MRSA Ursachen, Wirkung, Strategien MRSA Allgemeine Informationen
Hinweise zum Management von multiresistenten Erregern (MRE) in Heimen. auf Basis der Empfehlungen der KRINKO und von Fachgesellschaften
 Hinweise zum Management von multiresistenten Erregern (MRE) in Heimen auf Basis der Empfehlungen der KRINKO und von Fachgesellschaften Stand: 01.07.12 Lebensqualität Schutz der Mitbewohner Quelle: Caritas
Hinweise zum Management von multiresistenten Erregern (MRE) in Heimen auf Basis der Empfehlungen der KRINKO und von Fachgesellschaften Stand: 01.07.12 Lebensqualität Schutz der Mitbewohner Quelle: Caritas
Nosokomiale Infektionen in Deutschland und Häufigkeit von Infektionen durch multiresistente Erreger
 Nosokomiale Infektionen in Deutschland und Häufigkeit von Infektionen durch multiresistente Erreger Petra Gastmeier Institut für Hygiene Charité - Universitätsklinikum Berlin 2011 2012 2012 Prävalenzstudie
Nosokomiale Infektionen in Deutschland und Häufigkeit von Infektionen durch multiresistente Erreger Petra Gastmeier Institut für Hygiene Charité - Universitätsklinikum Berlin 2011 2012 2012 Prävalenzstudie
Vorstellung des MRE Netzwerkes Vogtlandkreis
 Vorstellung des MRE Netzwerkes Vogtlandkreis 04.12.2013 6. Netzwerkkonferenz Pflegenetzwerk Vogtlandkreis Hintergrund Nosokomiale Infektionen 3-5 % nosokomiale Infektionen (ITS: 15 20 %) (d. h. jährlich
Vorstellung des MRE Netzwerkes Vogtlandkreis 04.12.2013 6. Netzwerkkonferenz Pflegenetzwerk Vogtlandkreis Hintergrund Nosokomiale Infektionen 3-5 % nosokomiale Infektionen (ITS: 15 20 %) (d. h. jährlich
Bedeutung von Kreuzresistenz und Mehrfachresistenz bei bakteriellen Erregern für die Initialtherapie Michael Kresken. 21./22. März 2016, Königswinter
 Bad Honnef-Symposium 2016 Paul-Ehrlich-Gesellschaft für Chemotherapie e. V. Empfehlungen zur kalkulierten Initialtherapie bakterieller Erkrankungen bei Erwachsenen 21./22. März 2016, Königswinter Bedeutung
Bad Honnef-Symposium 2016 Paul-Ehrlich-Gesellschaft für Chemotherapie e. V. Empfehlungen zur kalkulierten Initialtherapie bakterieller Erkrankungen bei Erwachsenen 21./22. März 2016, Königswinter Bedeutung
Multiresistente Erreger (MRE) Allgemeine Entwicklung Regionale Daten Patienten mit MRE in der Praxis - Hygiene
 Multiresistente Erreger (MRE) Allgemeine Entwicklung Regionale Daten Patienten mit MRE in der Praxis - Hygiene Prof. Dr. Ursel Heudorf MRE-Netz Rhein-Main Gesundheitsamt, Frankfurt am Main ursel.heudorf@stadt-frankfurt.de
Multiresistente Erreger (MRE) Allgemeine Entwicklung Regionale Daten Patienten mit MRE in der Praxis - Hygiene Prof. Dr. Ursel Heudorf MRE-Netz Rhein-Main Gesundheitsamt, Frankfurt am Main ursel.heudorf@stadt-frankfurt.de
MRSA Informationen für Patienten und Angehörige
 Die richtige Händedesinfektion in 30 Sekunden Eine hohle Hand voll Händedesinfektionsmittel (ca. 35 ml = 23 Spenderhübe) bis zur Trocknung einreiben. Informationen für Patienten und Angehörige Besonders
Die richtige Händedesinfektion in 30 Sekunden Eine hohle Hand voll Händedesinfektionsmittel (ca. 35 ml = 23 Spenderhübe) bis zur Trocknung einreiben. Informationen für Patienten und Angehörige Besonders
Hygieneplan. MRGN (multiresistente gramnegative Erreger)
 namentliche Meldung bei gehäuftem Auftreten von nosokomialen Infektionen ( 6 Abs. 3 IfSG), d. h. bei mehr als 2 Erkrankungen in zeitlichem und örtlichem Zusammenhang; Aufzeichnungspflicht ( 23 IfSG) Erreger
namentliche Meldung bei gehäuftem Auftreten von nosokomialen Infektionen ( 6 Abs. 3 IfSG), d. h. bei mehr als 2 Erkrankungen in zeitlichem und örtlichem Zusammenhang; Aufzeichnungspflicht ( 23 IfSG) Erreger
Krankenhaus-Hygiene Aktuell
 Krankenhaus-Hygiene Aktuell Juni 2015 Gundi Heuschen Weltweite Situation Globaler Reiseverkehr: Schnelle Verbreitung weltweit innerhalb weniger Stunden Steigende Infektionsraten Zunehmende Antibiotikaresistenzen
Krankenhaus-Hygiene Aktuell Juni 2015 Gundi Heuschen Weltweite Situation Globaler Reiseverkehr: Schnelle Verbreitung weltweit innerhalb weniger Stunden Steigende Infektionsraten Zunehmende Antibiotikaresistenzen
Patienteninformation. Hygiene im Krankenhaus
 Patienteninformation Hygiene im Krankenhaus Als Patient oder Angehöriger können Sie auch einen Beitrag zur Krankenhaushygiene leisten. Warum die Hygiene im Krankenhaus so wichtig ist und wie Sie selbst
Patienteninformation Hygiene im Krankenhaus Als Patient oder Angehöriger können Sie auch einen Beitrag zur Krankenhaushygiene leisten. Warum die Hygiene im Krankenhaus so wichtig ist und wie Sie selbst
Verletzt aus dem Urlaub Welche Hygienemaßnahmen muss das Krankenhaus treffen?
 Verletzt aus dem Urlaub Welche Hygienemaßnahmen muss das Krankenhaus treffen? W. Voelckel Insitut für Anästhesiologie und Intensivmedizin AUVA Traumazentrum Salzburg Versorgung von Kriegsopfern aus
Verletzt aus dem Urlaub Welche Hygienemaßnahmen muss das Krankenhaus treffen? W. Voelckel Insitut für Anästhesiologie und Intensivmedizin AUVA Traumazentrum Salzburg Versorgung von Kriegsopfern aus
Problembewusstsein Antibiotikaresistenz:...aus Sicht der Humanmedizin. alte Geschichte - neues Problem. Robert Krause
 Problembewusstsein Antibiotikaresistenz:...aus Sicht der Humanmedizin alte Geschichte - neues Problem Robert Krause Sektion Infektiologie und Tropenmedizin Universitätsklinik f. Innere Medizin (UKIM) Medizinische
Problembewusstsein Antibiotikaresistenz:...aus Sicht der Humanmedizin alte Geschichte - neues Problem Robert Krause Sektion Infektiologie und Tropenmedizin Universitätsklinik f. Innere Medizin (UKIM) Medizinische
MRSA (Methicillin-Resistenter- Staphylococcus-Aureus)
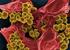 MRSA (Methicillin-Resistenter- Staphylococcus-Aureus) Dr. Bettina Tiemer Staphylococcus aureus grampositive Haufenkokken (Staphylos gr.= Traube) wachsen auf Blutagar gold-gelb gelb (lat. aureum=gold gold)
MRSA (Methicillin-Resistenter- Staphylococcus-Aureus) Dr. Bettina Tiemer Staphylococcus aureus grampositive Haufenkokken (Staphylos gr.= Traube) wachsen auf Blutagar gold-gelb gelb (lat. aureum=gold gold)
Gramnegative multiresistente Erreger eine unterschätzte Gefahr
 Gramnegative multiresistente Erreger eine unterschätzte Gefahr Dr. Martin Kaase NRZ für gramnegative Krankenhauserreger Ruhr-Universität Bochum martin.kaase@rub.de E. coli Wildtyp Ampicillin Piperacillin
Gramnegative multiresistente Erreger eine unterschätzte Gefahr Dr. Martin Kaase NRZ für gramnegative Krankenhauserreger Ruhr-Universität Bochum martin.kaase@rub.de E. coli Wildtyp Ampicillin Piperacillin
Problemkeime in der niedergelassenen Praxis
 Problemkeime in der niedergelassenen Praxis Prof. Dr. med. Ines Kappstein Krankenhaushygiene Kliniken Südostbayern AG Klinikum Traunstein Cuno-Niggl-Str. 3 83278 Traunstein E-Mail: ines.kappstein@kliniken-sob.de
Problemkeime in der niedergelassenen Praxis Prof. Dr. med. Ines Kappstein Krankenhaushygiene Kliniken Südostbayern AG Klinikum Traunstein Cuno-Niggl-Str. 3 83278 Traunstein E-Mail: ines.kappstein@kliniken-sob.de
Hygienemaßnahmen bei Infektionen oder Besiedlung mit multiresistenten gramnegativen Stäbchen
 Hygienemaßnahmen bei Infektionen oder Besiedlung mit Empfehlung der Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO) beim RKI Bundesgesundheitsblatt 2012, 55:1311-1354 20.02.2013 Dr.
Hygienemaßnahmen bei Infektionen oder Besiedlung mit Empfehlung der Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO) beim RKI Bundesgesundheitsblatt 2012, 55:1311-1354 20.02.2013 Dr.
Umgang mit Patienten, die mit multiresistenten gramnegativen Stäbchenbakterien (3MRGN, 4MRGN) besiedelt/ infiziert sind
 Umgang mit Patienten, die mit multiresistenten gramnegativen Stäbchenbakterien (3MRGN, 4MRGN) besiedelt/ infiziert sind Erregerdefinition In den letzten Jahren ist unter den gramnegativen Stäbchenbakterien
Umgang mit Patienten, die mit multiresistenten gramnegativen Stäbchenbakterien (3MRGN, 4MRGN) besiedelt/ infiziert sind Erregerdefinition In den letzten Jahren ist unter den gramnegativen Stäbchenbakterien
