European Paediatric Life Support
|
|
|
- Kirsten Bieber
- vor 9 Jahren
- Abrufe
Transkript
1 European Paediatric Life Support Kartenset 2010
2 Paediatric Basic Life Support Paediatric Basic Life Support SIHERHEIT BEWUSSTSEINSPRÜFUNG HILFERUF Reaktion Beobachten SIHERHEIT BEWUSSTSEINSPRÜFUNG HILFERUF Reaktion Beobachten Keine Reaktion Keine Reaktion ATEMWEGE ÖFFNEN ATEMWEGE ÖFFNEN NORMALE ATMUNG Stabile Seitenlage NORMALE ATMUNG Stabile Seitenlage 5 INTIALE BEATMUNGEN Falls kein Heben des Brustkorbs, Neupositionierung des Kopfes: Weiterhin ineffektiv? 5 INTIALE BEATMUNGEN Falls kein Heben des Brustkorbs, Neupositionierung des Kopfes: Weiterhin ineffektiv? Wenn Lebenszeichen vorhanden, fahre mit A und B fort und prüfe LEBENSZEIHEN (Puls prüfen) Keine Lebenszeichen Wenn Lebenszeichen vorhanden, fahre mit A und B fort und prüfe LEBENSZEIHEN (Puls prüfen) Keine Lebenszeichen 15 HERZDRUKMASSAGEN 2 BEATMUNGEN 15 HERZDRUKMASSAGEN 2 BEATMUNGEN Fortführen der PR über 1 Minute Fortführen der PR über 1 Minute WIEDERBEURTEILUNG Fortführung der Maßnahmen, wenn erforderlich WIEDERBEURTEILUNG Fortführung der Maßnahmen, wenn erforderlich ALARMIERUNG RETTUNGSDIENST / NOTFALLTEAM ALARMIERUNG RETTUNGSDIENST / NOTFALLTEAM Paediatric Basic Life Support Paediatric Basic Life Support SIHERHEIT BEWUSSTSEINSPRÜFUNG HILFERUF Reaktion Beobachten SIHERHEIT BEWUSSTSEINSPRÜFUNG HILFERUF Reaktion Beobachten Keine Reaktion Keine Reaktion ATEMWEGE ÖFFNEN ATEMWEGE ÖFFNEN NORMALE ATMUNG Stabile Seitenlage NORMALE ATMUNG Stabile Seitenlage 5 INTIALE BEATMUNGEN Falls kein Heben des Brustkorbs, Neupositionierung des Kopfes: Weiterhin ineffektiv? 5 INTIALE BEATMUNGEN Falls kein Heben des Brustkorbs, Neupositionierung des Kopfes: Weiterhin ineffektiv? Wenn Lebenszeichen vorhanden, fahre mit A und B fort und prüfe LEBENSZEIHEN (Puls prüfen) Keine Lebenszeichen Wenn Lebenszeichen vorhanden, fahre mit A und B fort und prüfe LEBENSZEIHEN (Puls prüfen) Keine Lebenszeichen 15 HERZDRUKMASSAGEN 2 BEATMUNGEN 15 HERZDRUKMASSAGEN 2 BEATMUNGEN Fortführen der PR über 1 Minute Fortführen der PR über 1 Minute WIEDERBEURTEILUNG Fortführung der Maßnahmen, wenn erforderlich WIEDERBEURTEILUNG Fortführung der Maßnahmen, wenn erforderlich ALARMIERUNG RETTUNGSDIENST / NOTFALLTEAM ALARMIERUNG RETTUNGSDIENST / NOTFALLTEAM
3 Paediatric Advanced Life Support Paediatric Advanced Life Support Keine Reaktion? Schnappatmung bzw. keine Atmung Keine Reaktion? Schnappatmung bzw. keine Atmung PR (5 initiale Beatmungen, dann15:2) Defi/Monitor anschließen Reanimationsteam verständigen (Falls alleine zuerst 1 min PR) PR (5 initiale Beatmungen, dann15:2) Defi/Monitor anschließen Reanimationsteam verständigen (Falls alleine zuerst 1 min PR) EKG-Rhythmus beurteilen EKG-Rhythmus beurteilen Schockbar (VF/Pulslose VT) Nicht-Schockbar (PEA/Asystolie) Schockbar (VF/Pulslose VT) Nicht-Schockbar (PEA/Asystolie) 1 Schock 4 J/Kg Wiederherstellung eines Spontankreislaufs 1 Schock 4 J/Kg Wiederherstellung eines Spontankreislaufs POSTARDIA ARREST MASSNAHMEN ABDE-Schema Kontrollierte Sauerstoffgabe und Beatmung Diagnostik Ursachen behandeln Temperaturkontrolle Therapeutische Hypothermie? POSTARDIA ARREST MASSNAHMEN ABDE-Schema Kontrollierte Sauerstoffgabe und Beatmung Diagnostik Ursachen behandeln Temperaturkontrolle Therapeutische Hypothermie? WÄHREND PR: Optimale PR (Frequenz, Tiefe, Entlastung) Maßnahmen planen bevor PR- Unterbrechung Sauerstoffgabe Gefäßzugang (intravenös, intraossär) Adrenalin alle 3-5 min Invasives Atemwegsmanagement und Kapnographie erwägen Ununterbrochene Herzdruckmassage sobald Atemweg gesichert Reversible Ursachen beheben REVERSIBLE URSAHEN: Hypoxie Hypovolämie Hypo-/Hyperkaliämie/metabolische Störungen Hypothermie Herzbeuteltamponade Intoxikation Thrombembolie Spannungspneumothorax WÄHREND PR: Optimale PR (Frequenz, Tiefe, Entlastung) Maßnahmen planen bevor PR- Unterbrechung Sauerstoffgabe Gefäßzugang (intravenös, intraossär) Adrenalin alle 3-5 min Invasives Atemwegsmanagement und Kapnographie erwägen Ununterbrochene Herzdruckmassage sobald Atemweg gesichert Reversible Ursachen beheben REVERSIBLE URSAHEN: Hypoxie Hypovolämie Hypo-/Hyperkaliämie/metabolische Störungen Hypothermie Herzbeuteltamponade Intoxikation Thrombembolie Spannungspneumothorax Paediatric Advanced Life Support Paediatric Advanced Life Support Keine Reaktion? Schnappatmung bzw. keine Atmung Keine Reaktion? Schnappatmung bzw. keine Atmung PR (5 initiale Beatmungen, dann15:2) Defi/Monitor anschließen Reanimationsteam verständigen (Falls alleine zuerst 1 min PR) PR (5 initiale Beatmungen, dann15:2) Defi/Monitor anschließen Reanimationsteam verständigen (Falls alleine zuerst 1 min PR) EKG-Rhythmus beurteilen EKG-Rhythmus beurteilen Schockbar (VF/Pulslose VT) Nicht-Schockbar (PEA/Asystolie) Schockbar (VF/Pulslose VT) Nicht-Schockbar (PEA/Asystolie) 1 Schock 4 J/Kg Wiederherstellung eines Spontankreislaufs 1 Schock 4 J/Kg Wiederherstellung eines Spontankreislaufs POSTARDIA ARREST MASSNAHMEN ABDE-Schema Kontrollierte Sauerstoffgabe und Beatmung Diagnostik Ursachen behandeln Temperaturkontrolle Therapeutische Hypothermie? POSTARDIA ARREST MASSNAHMEN ABDE-Schema Kontrollierte Sauerstoffgabe und Beatmung Diagnostik Ursachen behandeln Temperaturkontrolle Therapeutische Hypothermie? WÄHREND PR: Optimale PR (Frequenz, Tiefe, Entlastung) Maßnahmen planen bevor PR- Unterbrechung Sauerstoffgabe Gefäßzugang (intravenös, intraossär) Adrenalin alle 3-5 min Invasives Atemwegsmanagement und Kapnographie erwägen Ununterbrochene Herzdruckmassage sobald Atemweg gesichert Reversible Ursachen beheben REVERSIBLE URSAHEN: Hypoxie Hypovolämie Hypo-/Hyperkaliämie/metabolische Störungen Hypothermie Herzbeuteltamponade Intoxikation Thrombembolie Spannungspneumothorax WÄHREND PR: Optimale PR (Frequenz, Tiefe, Entlastung) Maßnahmen planen bevor PR- Unterbrechung Sauerstoffgabe Gefäßzugang (intravenös, intraossär) Adrenalin alle 3-5 min Invasives Atemwegsmanagement und Kapnographie erwägen Ununterbrochene Herzdruckmassage sobald Atemweg gesichert Reversible Ursachen beheben REVERSIBLE URSAHEN: Hypoxie Hypovolämie Hypo-/Hyperkaliämie/metabolische Störungen Hypothermie Herzbeuteltamponade Intoxikation Thrombembolie Spannungspneumothorax
4 Bewusstlos 5 Beatmungen Beginn mit PR 15 : 2 Ineffektives Husten Bei Bewusstsein 5 Rückenschläge 5 Kompressionen (Thorax beim Säugling) (Oberbauch beim Kind) SHWEREGRAD EINSHÄTZEN Effektives Husten Zum Husten ermutigen Kontinuierliche Beobachtung des Kindes. Auf Bewusstseinstrübung, Zeichen für ineffektives Husten bzw. Abhusten eines Fremdkörpers achten! Fremdkörperalgorithmus Bewusstlos 5 Beatmungen Beginn mit PR 15 : 2 Ineffektives Husten Bei Bewusstsein 5 Rückenschläge 5 Kompressionen (Thorax beim Säugling) (Oberbauch beim Kind) SHWEREGRAD EINSHÄTZEN Effektives Husten Zum Husten ermutigen Kontinuierliche Beobachtung des Kindes. Auf Bewusstseinstrübung, Zeichen für ineffektives Husten bzw. Abhusten eines Fremdkörpers achten! Fremdkörperalgorithmus Bewusstlos 5 Beatmungen Beginn mit PR 15 : 2 Ineffektives Husten Bei Bewusstsein 5 Rückenschläge 5 Kompressionen (Thorax beim Säugling) (Oberbauch beim Kind) SHWEREGRAD EINSHÄTZEN Effektives Husten Zum Husten ermutigen Kontinuierliche Beobachtung des Kindes. Auf Bewusstseinstrübung, Zeichen für ineffektives Husten bzw. Abhusten eines Fremdkörpers achten! Fremdkörperalgorithmus Bewusstlos 5 Beatmungen Beginn mit PR 15 : 2 Ineffektives Husten Bei Bewusstsein 5 Rückenschläge 5 Kompressionen (Thorax beim Säugling) (Oberbauch beim Kind) SHWEREGRAD EINSHÄTZEN Effektives Husten Zum Husten ermutigen Kontinuierliche Beobachtung des Kindes. Auf Bewusstseinstrübung, Zeichen für ineffektives Husten bzw. Abhusten eines Fremdkörpers achten! Fremdkörperalgorithmus
5 Formeln Formeln Gewicht (kg) = 2 x [Alter in n + 4] Gewicht (kg) = 2 x [Alter in n + 4] Tubusgröße: Ungecufft Gecufft Tubusgröße: Ungecufft Gecufft Frühgeborene Gestationswoche /10 - Frühgeborene Gestationswoche /10 - Reif Neugeborene Reif Neugeborene Säuglinge Säuglinge Kinder Kinder Kinder >2 Alter/4 + 4 Alter/ Kinder >2 Alter/4 + 4 Alter/ Tubustiefe oral = [Alter in n / 2] + 12 Tubustiefe oral = [Alter in n / 2] + 12 Tubustiefe nasal = [Alter in n / 2] + 15 Tubustiefe Neugeborene: Tiefe ab Unterlippe = Gewicht (kg) + 6 Tubustiefe nasal = [Alter in n / 2] + 15 Tubustiefe Neugeborene: Tiefe ab Unterlippe = Gewicht (kg) + 6 Formeln Formeln Gewicht (kg) = 2 x [Alter in n + 4] Gewicht (kg) = 2 x [Alter in n + 4] Tubusgröße: Ungecufft Gecufft Tubusgröße: Ungecufft Gecufft Frühgeborene Gestationswoche /10 - Frühgeborene Gestationswoche /10 - Reif Neugeborene Reif Neugeborene Säuglinge Säuglinge Kinder Kinder Kinder >2 Alter/4 + 4 Alter/ Kinder >2 Alter/4 + 4 Alter/ Tubustiefe oral = [Alter in n / 2] + 12 Tubustiefe oral = [Alter in n / 2] + 12 Tubustiefe nasal = [Alter in n / 2] + 15 Tubustiefe Neugeborene: Tiefe ab Unterlippe = Gewicht (kg) + 6 Tubustiefe nasal = [Alter in n / 2] + 15 Tubustiefe Neugeborene: Tiefe ab Unterlippe = Gewicht (kg) + 6
6 Vorgehen bei Arrhythmien Vorgehen bei Arrhythmien ALS Algorithmus KREISLAUFZEIHEN? ALS Algorithmus KREISLAUFZEIHEN? DEKOMPENSIERTER SHOK? DEKOMPENSIERTER SHOK? Monitor anlegen, wenn nicht schon geschehen. Monitoring Expertenrat einholen Bedenke Vagotonus Erwäge Adenosin Monitor anlegen, wenn nicht schon geschehen. Monitoring Expertenrat einholen Bedenke Vagotonus Erwäge Adenosin BRADYKARDIE? TAHYKARDIE? BRADYKARDIE? TAHYKARDIE? Oxygenierung sicherstellen Schmalkomplex Breitkomplex Oxygenierung sicherstellen Schmalkomplex Breitkomplex Sinus SVT Sinus SVT Adrenalin/Epinephrin (Erwäge Atropin wenn Vagus-Reiz wahrscheinlich) Ursache beheben Adenosin? Synchronisierte Kardioversion? Adrenalin/Epinephrin (Erwäge Atropin wenn Vagus-Reiz wahrscheinlich) Ursache beheben Adenosin? Synchronisierte Kardioversion? Alter Tachykardie Bradykardie <1 hr >180 /min <80 /min >1 hr >160 /min <60 /min Alter Tachykardie Bradykardie <1 hr >180 /min <80 /min >1 hr >160 /min <60 /min Vorgehen bei Arrhythmien Vorgehen bei Arrhythmien ALS Algorithmus KREISLAUFZEIHEN? ALS Algorithmus KREISLAUFZEIHEN? DEKOMPENSIERTER SHOK? DEKOMPENSIERTER SHOK? Monitor anlegen, wenn nicht schon geschehen. Monitoring Expertenrat einholen Bedenke Vagotonus Erwäge Adenosin Monitor anlegen, wenn nicht schon geschehen. Monitoring Expertenrat einholen Bedenke Vagotonus Erwäge Adenosin BRADYKARDIE? TAHYKARDIE? BRADYKARDIE? TAHYKARDIE? Oxygenierung sicherstellen Schmalkomplex Breitkomplex Oxygenierung sicherstellen Schmalkomplex Breitkomplex Sinus SVT Sinus SVT Adrenalin/Epinephrin (Erwäge Atropin wenn Vagus-Reiz wahrscheinlich) Ursache beheben Adenosin? Synchronisierte Kardioversion? Adrenalin/Epinephrin (Erwäge Atropin wenn Vagus-Reiz wahrscheinlich) Ursache beheben Adenosin? Synchronisierte Kardioversion? Alter Tachykardie Bradykardie <1 hr >180 /min <80 /min >1 hr >160 /min <60 /min Alter Tachykardie Bradykardie <1 hr >180 /min <80 /min >1 hr >160 /min <60 /min
7 Glasgow-oma-Scale Kind > 5 HRE < 5 HRE Augen öffnen E4 Spontan Spontan E3 Auf Ansprache Auf Ansprache E2 Auf Auf E1 Keine Keine Glasgow-oma-Scale Kind > 5 HRE < 5 HRE Augen öffnen E4 Spontan Spontan E3 Auf Ansprache Auf Ansprache E2 Auf Auf E1 Keine Keine Beste verbale Antwort Beste verbale Antwort V5 Orientiert Wach, plappert oder spricht (altersentsprechend) V5 Orientiert Wach, plappert oder spricht (altersentsprechend) V4 Verwirrt Gedämpft, schreit V4 Verwirrt Gedämpft, schreit V3 Inadäquate Worte Schreien auf V3 Inadäquate Worte Schreien auf V2 Unverständlich Stöhnen V2 Unverständlich Stöhnen V1 Keine Keine V1 Keine Keine Beste motorische Antwort Beste motorische Antwort M6 Befolgt Aufforderungen Normale Spontanbewegung M6 Befolgt Aufforderungen Normale Spontanbewegung M5 Gezielte Abwehr Gezielte Abwehr M5 Gezielte Abwehr Gezielte Abwehr M4 M4 M3 Beugen auf Beugen auf M3 Beugen auf Beugen auf M2 Strecken auf Strecken auf M2 Strecken auf Strecken auf M1 Keine Reaktion Keine Reaktion M1 Keine Reaktion Keine Reaktion Glasgow-oma-Scale Kind Glasgow-oma-Scale Kind > 5 HRE < 5 HRE > 5 HRE < 5 HRE Augen öffnen Augen öffnen E4 Spontan Spontan E4 Spontan Spontan E3 Auf Ansprache Auf Ansprache E3 Auf Ansprache Auf Ansprache E2 Auf Auf E2 Auf Auf E1 Keine Keine E1 Keine Keine Beste verbale Antwort Beste verbale Antwort V5 Orientiert Wach, plappert oder spricht (altersentsprechend) V5 Orientiert Wach, plappert oder spricht (altersentsprechend) V4 Verwirrt Gedämpft, schreit V4 Verwirrt Gedämpft, schreit V3 Inadäquate Worte Schreien auf V3 Inadäquate Worte Schreien auf V2 Unverständlich Stöhnen V2 Unverständlich Stöhnen V1 Keine Keine V1 Keine Keine Beste motorische Antwort Beste motorische Antwort M6 Befolgt Aufforderungen Normale Spontanbewegung M6 Befolgt Aufforderungen Normale Spontanbewegung M5 Gezielte Abwehr Gezielte Abwehr M5 Gezielte Abwehr Gezielte Abwehr M4 M4 M3 Beugen auf Beugen auf M3 Beugen auf Beugen auf M2 Strecken auf Strecken auf M2 Strecken auf Strecken auf M1 Keine Reaktion Keine Reaktion M1 Keine Reaktion Keine Reaktion
8 Stabilisierung und Transport Stabilisierung und Transport - Atemweg sichern - DOPES - Tubus sichern - Beatmungsgerät - Sauerstoffreserven - Pulsoxymetrie - Kapnometrie / Kapnographie - EKG - Katecholamine - Gefäßzugänge sichern - Perfusoren - Urinausscheidung - GS / AVPU bestimmen - Analgesie - Sedierung - Hypothermie Enviroment / Exposure (Umgebung, Patientenuntersuchung) - Patientenuntersuchung - Angehörige - Dokumentation - Vorverständigung des Zielkrankenhauses - Rettungsgerät zum Abtransport - Atemweg sichern - DOPES - Tubus sichern - Beatmungsgerät - Sauerstoffreserven - Pulsoxymetrie - Kapnometrie / Kapnographie - EKG - Katecholamine - Gefäßzugänge sichern - Perfusoren - Urinausscheidung - GS / AVPU bestimmen - Analgesie - Sedierung - Hypothermie Enviroment / Exposure (Umgebung, Patientenuntersuchung) - Patientenuntersuchung - Angehörige - Dokumentation - Vorverständigung des Zielkrankenhauses - Rettungsgerät zum Abtransport DOPES : Displacement (Extubiert?, Tubus einseitig?) Obstruktion (Verlegung des Tubus) Pneumothorax Equipment failure (Respirator, Sauerstoff, Beatmungsbeutel) Stomach (abdominaler Druck) DOPES : Displacement (Extubiert?, Tubus einseitig?) Obstruktion (Verlegung des Tubus) Pneumothorax Equipment failure (Respirator, Sauerstoff, Beatmungsbeutel) Stomach (abdominaler Druck) Stabilisierung und Transport Stabilisierung und Transport - Atemweg sichern - DOPES - Tubus sichern - Beatmungsgerät - Sauerstoffreserven - Pulsoxymetrie - Kapnometrie / Kapnographie - EKG - Katecholamine - Gefäßzugänge sichern - Perfusoren - Urinausscheidung - GS / AVPU bestimmen - Analgesie - Sedierung - Hypothermie Enviroment / Exposure (Umgebung, Patientenuntersuchung) - Patientenuntersuchung - Angehörige - Dokumentation - Vorverständigung des Zielkrankenhauses - Rettungsgerät zum Abtransport - Atemweg sichern - DOPES - Tubus sichern - Beatmungsgerät - Sauerstoffreserven - Pulsoxymetrie - Kapnometrie / Kapnographie - EKG - Katecholamine - Gefäßzugänge sichern - Perfusoren - Urinausscheidung - GS / AVPU bestimmen - Analgesie - Sedierung - Hypothermie Enviroment / Exposure (Umgebung, Patientenuntersuchung) - Patientenuntersuchung - Angehörige - Dokumentation - Vorverständigung des Zielkrankenhauses - Rettungsgerät zum Abtransport DOPES : Displacement (Extubiert?, Tubus einseitig?) Obstruktion (Verlegung des Tubus) Pneumothorax Equipment failure (Respirator, Sauerstoff, Beatmungsbeutel) Stomach (abdominaler Druck) DOPES : Displacement (Extubiert?, Tubus einseitig?) Obstruktion (Verlegung des Tubus) Pneumothorax Equipment failure (Respirator, Sauerstoff, Beatmungsbeutel) Stomach (abdominaler Druck)
9 Newborn Life Support Newborn Life Support IN JEDER PHASE: BRAUHE IH HILFE? Trocknen Feuchte Tücher entfernen und in warme Tücher wickeln Uhr starten und Zeit notieren Beurteilen von Muskeltonus, Atmung und Herzfrequenz Bei Schnappatmung oder fehlender Atmung 5 initiale Beatmungen Keine Thoraxbewegungen unter Beatmung? Kopfposition überprüfen und ggf. repositionieren Zweihelfer-Esmarch-Handgriff oder Hilfsmittel zum Öffnen der Atemwege erwägen Wiederholen der initialen 5 Beatmungen Anstieg der Herzfrequenz oder Spontanatmung? Wenn Thoraxbewegungen sichtbar unter Beatmung, aber keine Herzfrequenz feststellbar oder <60 /min Herzdruckmassagen beginnen 3 Thoraxkompressionen : 1 Beatmung Wiederbeurteilung der Herzfrequenz alle 30 s Keine Herzfrequenz feststellbar oder < 60 /min? Reanimationsmaßnahmen fotführen Zugang und Medikamente erwägen 30 sec 60 sec Akzeptable* präduktale SpO 2 2 min: 60% 3 min: 70% 4 min: 80% 5 min: 85% 10 min: 90% IN JEDER PHASE: BRAUHE IH HILFE? Trocknen Feuchte Tücher entfernen und in warme Tücher wickeln Uhr starten und Zeit notieren Beurteilen von Muskeltonus, Atmung und Herzfrequenz Bei Schnappatmung oder fehlender Atmung 5 initiale Beatmungen Keine Thoraxbewegungen unter Beatmung? Kopfposition überprüfen und ggf. repositionieren Zweihelfer-Esmarch-Handgriff oder Hilfsmittel zum Öffnen der Atemwege erwägen Wiederholen der initialen 5 Beatmungen Anstieg der Herzfrequenz oder Spontanatmung? Wenn Thoraxbewegungen sichtbar unter Beatmung, aber keine Herzfrequenz feststellbar oder <60 /min Herzdruckmassagen beginnen 3 Thoraxkompressionen : 1 Beatmung Wiederbeurteilung der Herzfrequenz alle 30 s Keine Herzfrequenz feststellbar oder < 60 /min? Reanimationsmaßnahmen fotführen Zugang und Medikamente erwägen 30 sec 60 sec Akzeptable* präduktale SpO 2 2 min: 60% 3 min: 70% 4 min: 80% 5 min: 85% 10 min: 90% * * Newborn Life Support Newborn Life Support IN JEDER PHASE: BRAUHE IH HILFE? Trocknen Feuchte Tücher entfernen und in warme Tücher wickeln Uhr starten und Zeit notieren Beurteilen von Muskeltonus, Atmung und Herzfrequenz Bei Schnappatmung oder fehlender Atmung 5 initiale Beatmungen Keine Thoraxbewegungen unter Beatmung? Kopfposition überprüfen und ggf. repositionieren Zweihelfer-Esmarch-Handgriff oder Hilfsmittel zum Öffnen der Atemwege erwägen Wiederholen der initialen 5 Beatmungen Anstieg der Herzfrequenz oder Spontanatmung? Wenn Thoraxbewegungen sichtbar unter Beatmung, aber keine Herzfrequenz feststellbar oder <60 /min Herzdruckmassagen beginnen 3 Thoraxkompressionen : 1 Beatmung Wiederbeurteilung der Herzfrequenz alle 30 s Keine Herzfrequenz feststellbar oder < 60 /min? Reanimationsmaßnahmen fotführen Zugang und Medikamente erwägen 30 sec 60 sec Akzeptable* präduktale SpO 2 2 min: 60% 3 min: 70% 4 min: 80% 5 min: 85% 10 min: 90% IN JEDER PHASE: BRAUHE IH HILFE? Trocknen Feuchte Tücher entfernen und in warme Tücher wickeln Uhr starten und Zeit notieren Beurteilen von Muskeltonus, Atmung und Herzfrequenz Bei Schnappatmung oder fehlender Atmung 5 initiale Beatmungen Keine Thoraxbewegungen unter Beatmung? Kopfposition überprüfen und ggf. repositionieren Zweihelfer-Esmarch-Handgriff oder Hilfsmittel zum Öffnen der Atemwege erwägen Wiederholen der initialen 5 Beatmungen Anstieg der Herzfrequenz oder Spontanatmung? Wenn Thoraxbewegungen sichtbar unter Beatmung, aber keine Herzfrequenz feststellbar oder <60 /min Herzdruckmassagen beginnen 3 Thoraxkompressionen : 1 Beatmung Wiederbeurteilung der Herzfrequenz alle 30 s Keine Herzfrequenz feststellbar oder < 60 /min? Reanimationsmaßnahmen fotführen Zugang und Medikamente erwägen 30 sec 60 sec Akzeptable* präduktale SpO 2 2 min: 60% 3 min: 70% 4 min: 80% 5 min: 85% 10 min: 90% * *
10 Mekoniumaspiration Mekoniumaspiration IN JEDER PHASE: BRAUHE IH HILFE? Kind vital? Guter Muskeltonus Suffiziente Spontanatmung Herzfrequenz > 100/min Kein tracheales Absaugen Mekoniumhaltiges Fruchtwasser? Sofortbeurteilung Kind nicht vital? Hypotoner Muskeltonus Keine Spontanatmung Herzfrequenz < 100/min Sofortiges tracheales Absaugen* Erst dann beatmen, Intubation erwägen * bei anhaltender Bradykardie absaugen beenden und beatmen IN JEDER PHASE: BRAUHE IH HILFE? Kind vital? Guter Muskeltonus Suffiziente Spontanatmung Herzfrequenz > 100/min Kein tracheales Absaugen Mekoniumhaltiges Fruchtwasser? Sofortbeurteilung Kind nicht vital? Hypotoner Muskeltonus Keine Spontanatmung Herzfrequenz < 100/min Sofortiges tracheales Absaugen* Erst dann beatmen, Intubation erwägen * bei anhaltender Bradykardie absaugen beenden und beatmen Mekoniumaspiration Mekoniumaspiration IN JEDER PHASE: BRAUHE IH HILFE? Kind vital? Guter Muskeltonus Suffiziente Spontanatmung Herzfrequenz > 100/min Kein tracheales Absaugen Mekoniumhaltiges Fruchtwasser? Sofortbeurteilung Kind nicht vital? Hypotoner Muskeltonus Keine Spontanatmung Herzfrequenz < 100/min Sofortiges tracheales Absaugen* Erst dann beatmen, Intubation erwägen * bei anhaltender Bradykardie absaugen beenden und beatmen IN JEDER PHASE: BRAUHE IH HILFE? Kind vital? Guter Muskeltonus Suffiziente Spontanatmung Herzfrequenz > 100/min Kein tracheales Absaugen Mekoniumhaltiges Fruchtwasser? Sofortbeurteilung Kind nicht vital? Hypotoner Muskeltonus Keine Spontanatmung Herzfrequenz < 100/min Sofortiges tracheales Absaugen* Erst dann beatmen, Intubation erwägen * bei anhaltender Bradykardie absaugen beenden und beatmen
11 Medikamente Medikamente Medikament Dosierung Medikament Dosierung Adrenalin 10 mcg/kg i.v./i.o. max. 1mg (0,1 ml/kg der 1: Lösung) Adrenalin 10 mcg/kg i.v./i.o. max. 1mg (0,1 ml/kg der 1: Lösung) Adenosin 100 mcg/kg i.v./i.o. max. 6mg 200 mcg/kg i.v./i.o. max. 12 mg Adenosin 100 mcg/kg i.v./i.o. max. 6mg 200 mcg/kg i.v./i.o. max. 12 mg Amiodaron 5 mg/kg i.v./i.o. Amiodaron 5 mg/kg i.v./i.o. Atropin 20 mcg/kg i.v./i.o. min. 100 mcg; max 3 mg Atropin 20 mcg/kg i.v./i.o. min. 100 mcg; max 3 mg Naloxon < 5 LJ 100 mcg/kg max. 2mg > 5 LJ 2mg Naloxon < 5 LJ 100 mcg/kg max. 2mg > 5 LJ 2mg Volumen 20 ml/kg KG Volumen 20 ml/kg KG Magnesium 0,5 ml/kg KG (10% Lösung) Magnesium 0,5 ml/kg KG (10% Lösung) alcium Gluc 1ml/kg KG (10% Lösung) alcium Gluc 1ml/kg KG (10% Lösung) Na Bikarbonat 1ml/kg KG (8,4% Lösung) Na Bikarbonat 1ml/kg KG (8,4% Lösung) Medikamente Medikamente Medikament Dosierung Medikament Dosierung Adrenalin 10 mcg/kg i.v./i.o. max. 1mg (0,1 ml/kg der 1: Lösung) Adrenalin 10 mcg/kg i.v./i.o. max. 1mg (0,1 ml/kg der 1: Lösung) Adenosin 100 mcg/kg i.v./i.o. max. 6mg 200 mcg/kg i.v./i.o. max. 12 mg Adenosin 100 mcg/kg i.v./i.o. max. 6mg 200 mcg/kg i.v./i.o. max. 12 mg Amiodaron 5 mg/kg i.v./i.o. Amiodaron 5 mg/kg i.v./i.o. Atropin 20 mcg/kg i.v./i.o. min. 100 mcg; max 3 mg Atropin 20 mcg/kg i.v./i.o. min. 100 mcg; max 3 mg Naloxon < 5 LJ 100 mcg/kg max. 2mg > 5 LJ 2mg Naloxon < 5 LJ 100 mcg/kg max. 2mg > 5 LJ 2mg Volumen 20 ml/kg KG Volumen 20 ml/kg KG Magnesium 0,5 ml/kg KG (10% Lösung) Magnesium 0,5 ml/kg KG (10% Lösung) alcium Gluc 1ml/kg KG (10% Lösung) alcium Gluc 1ml/kg KG (10% Lösung) Na Bikarbonat 1ml/kg KG (8,4% Lösung) Na Bikarbonat 1ml/kg KG (8,4% Lösung)
12 Perfusoren Perfusoren 3 er Regel 3 er Regel 1 ml/h = 1 mcg/kg/min kg KG x 3 = mg/50ml 1 ml/h = 1 mcg/kg/min kg KG x 3 = mg/50ml 1 ml/h= 0,1 mcg/kg/min kg KG x 0,3 = mg/50ml 1 ml/h= 0,1 mcg/kg/min kg KG x 0,3 = mg/50ml klassische Regel klassische Regel 0,1 mcg/kg/min 1mg / 50 ml 0,1 mcg/kg/min 1mg / 50 ml 5 mcg/kg/min 50 mg / 50 ml 5 mcg/kg/min 50 mg / 50 ml Perfusoren Perfusoren 3 er Regel 3 er Regel 1 ml/h = 1 mcg/kg/min kg KG x 3 = mg/50ml 1 ml/h = 1 mcg/kg/min kg KG x 3 = mg/50ml 1 ml/h= 0,1 mcg/kg/min kg KG x 0,3 = mg/50ml 1 ml/h= 0,1 mcg/kg/min kg KG x 0,3 = mg/50ml klassische Regel klassische Regel 0,1 mcg/kg/min 1mg / 50 ml 0,1 mcg/kg/min 1mg / 50 ml 5 mcg/kg/min 50 mg / 50 ml 5 mcg/kg/min 50 mg / 50 ml
13 Das kritisch kranke Kind Das kritisch kranke Kind A B - offen und sicher - gefährdet - verlegt - Atemfrequenz - Tidalvolumen - Atemarbeit - Oxygenierung 3 Fragen 4 Fragen A B - offen und sicher - gefährdet - verlegt - Atemfrequenz - Tidalvolumen - Atemarbeit - Oxygenierung 3 Fragen 4 Fragen D E - Rekapillarisation - Vorlast - Puls zentral/peripher - AVPU - GS - metabolische Ursachen Environment (Entkleiden und Umgebung) - Untersuchung 5 Fragen D E - Rekapillarisation - Vorlast - Puls zentral/peripher - AVPU - GS - metabolische Ursachen Environment (Entkleiden und Umgebung) - Untersuchung 5 Fragen Das kritisch kranke Kind Das kritisch kranke Kind A B - offen und sicher - gefährdet - verlegt - Atemfrequenz - Tidalvolumen - Atemarbeit - Oxygenierung 3 Fragen 4 Fragen A B - offen und sicher - gefährdet - verlegt - Atemfrequenz - Tidalvolumen - Atemarbeit - Oxygenierung 3 Fragen 4 Fragen D E - Rekapillarisation - Vorlast - Puls zentral/peripher - AVPU - GS - metabolische Ursachen Environment (Entkleiden und Umgebung) - Untersuchung 5 Fragen D E - Rekapillarisation - Vorlast - Puls zentral/peripher - AVPU - GS - metabolische Ursachen Environment (Entkleiden und Umgebung) - Untersuchung 5 Fragen
14 Das traumatisierte Kind Das traumatisierte Kind Atemwegssicherung und HWS Stabilisierung - offen/gefährdet/obstruiert - achsengerechte Stabilisierung - AF, Tidalvolumen, Atemarbeit, SaO 2 - Pneumothorax - Pulsqualität, HF, RR, RF, Vorlast - Blutstillung (Beckengurt, Schienung, Druckverband) - Zugang - Reevaluation - AVPU, GS, Pupillen, metabolische Ursachen Environment (Entkleiden und Umgebung) - Traumacheck (log roll) - Unfallhergang Atemwegssicherung und HWS Stabilisierung - offen/gefährdet/obstruiert - achsengerechte Stabilisierung - AF, Tidalvolumen, Atemarbeit, SaO 2 - Pneumothorax - Pulsqualität, HF, RR, RF, Vorlast - Blutstillung (Beckengurt, Schienung, Druckverband) - Zugang - Reevaluation - AVPU, GS, Pupillen, metabolische Ursachen Environment (Entkleiden und Umgebung) - Traumacheck (log roll) - Unfallhergang Das traumatisierte Kind Das traumatisierte Kind Atemwegssicherung und HWS Stabilisierung - offen/gefährdet/obstruiert - achsengerechte Stabilisierung - AF, Tidalvolumen, Atemarbeit, SaO 2 - Pneumothorax - Pulsqualität, HF, RR, RF, Vorlast - Blutstillung (Beckengurt, Schienung, Druckverband) - Zugang - Reevaluation - AVPU, GS, Pupillen, metabolische Ursachen Environment (Entkleiden und Umgebung) - Traumacheck (log roll) - Unfallhergang Atemwegssicherung und HWS Stabilisierung - offen/gefährdet/obstruiert - achsengerechte Stabilisierung - AF, Tidalvolumen, Atemarbeit, SaO 2 - Pneumothorax - Pulsqualität, HF, RR, RF, Vorlast - Blutstillung (Beckengurt, Schienung, Druckverband) - Zugang - Reevaluation - AVPU, GS, Pupillen, metabolische Ursachen Environment (Entkleiden und Umgebung) - Traumacheck (log roll) - Unfallhergang
European Paediatric Life Support
 European Paediatric Life Support Kartenset 2010 Paediatric Basic Life Support SICHERHEIT Reaktion BEWUSSTSEINSPRÜFUNG Beobachten HILFERUF Keine Reaktion ATEMWEGE ÖFFNEN NORMALE ATMUNG Ja Stabile Seitenlage
European Paediatric Life Support Kartenset 2010 Paediatric Basic Life Support SICHERHEIT Reaktion BEWUSSTSEINSPRÜFUNG Beobachten HILFERUF Keine Reaktion ATEMWEGE ÖFFNEN NORMALE ATMUNG Ja Stabile Seitenlage
Paediatric Basic Life Support
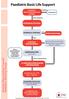 Paediatric Basic Life Support SICHERHEIT BEWUSSTSEINSPRÜFUNG HILFERUF Reaktion Beobachten Keine Reaktion ATEMWEGE ÖFFNEN NORMALE ATMUNG Ja Stabile Seitenlage Nein 5 INTIALE BEATMUNGEN Wenn Lebenszeichen
Paediatric Basic Life Support SICHERHEIT BEWUSSTSEINSPRÜFUNG HILFERUF Reaktion Beobachten Keine Reaktion ATEMWEGE ÖFFNEN NORMALE ATMUNG Ja Stabile Seitenlage Nein 5 INTIALE BEATMUNGEN Wenn Lebenszeichen
Fortbildung First-Responder
 Puls tasten- WO? Säuglinge Kinder > 1 Jahr A. brachialis A. carotis communis Herzdruckmassage Frequenz: zwischen 100 und 120 Mindestens 1/3 des Thoraxdurchmessers Säuglinge: 4cm Kinder > 1 Jahr: 5cm Herzdruckmassage
Puls tasten- WO? Säuglinge Kinder > 1 Jahr A. brachialis A. carotis communis Herzdruckmassage Frequenz: zwischen 100 und 120 Mindestens 1/3 des Thoraxdurchmessers Säuglinge: 4cm Kinder > 1 Jahr: 5cm Herzdruckmassage
PALS Basic Life Support
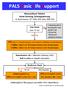 PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 97 1301 (IPS OA); 999 555 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR
PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 97 1301 (IPS OA); 999 555 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR
European Resuscitation Council
 European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
Reanimation: Advanced Life Support (ERC 2015)
 Reanimation: Advanced Life Support (ERC 2015) Keine Reaktion? keine normale Atmung? Notarzt alarmieren Kardiopulmonale Reanimation (CPR) 30:2 Defibrillator / EKG - Monitor anschließen EKG - Rhythmus beurteilen
Reanimation: Advanced Life Support (ERC 2015) Keine Reaktion? keine normale Atmung? Notarzt alarmieren Kardiopulmonale Reanimation (CPR) 30:2 Defibrillator / EKG - Monitor anschließen EKG - Rhythmus beurteilen
ALS- Advanced Life Support
 ALS- Advanced Life Support - Update der ERC-Leitlinien 2010 - Anne Osmers Klinik für Anästhesiologie und Intensivtherapie Universitätsklinikum Dresden ALS - Themen Minimale Unterbrechungen einer effektiven
ALS- Advanced Life Support - Update der ERC-Leitlinien 2010 - Anne Osmers Klinik für Anästhesiologie und Intensivtherapie Universitätsklinikum Dresden ALS - Themen Minimale Unterbrechungen einer effektiven
Erweiterte Reanimationsmaßnahmen. Uwe Kreimeier, München
 Erweiterte Reanimationsmaßnahmen Uwe Kreimeier, München Bedeutung der Chain of Survival Thoraxkompressionen Minimale Unterbrechung der Thoraxkompressionen! Qualitativ hochwertig Drucktiefe 5 6 cm aber
Erweiterte Reanimationsmaßnahmen Uwe Kreimeier, München Bedeutung der Chain of Survival Thoraxkompressionen Minimale Unterbrechung der Thoraxkompressionen! Qualitativ hochwertig Drucktiefe 5 6 cm aber
PROTOKOLLE KINDERINTENSIVSTATION SMZO. Inhaltsverzeichnis
 Inhaltsverzeichnis Seite High Quality 2-3 Kinder Algorithmus BLS (ILCOR/AHA) 4 Kinder Algorithmus ALS (ILCOR/AHA) 5 Kinder Algorithmus BLS (ERC) 6 Kinder Algorithmus ALS (ERC) 7 Asystolie Algorithmus (ERC)
Inhaltsverzeichnis Seite High Quality 2-3 Kinder Algorithmus BLS (ILCOR/AHA) 4 Kinder Algorithmus ALS (ILCOR/AHA) 5 Kinder Algorithmus BLS (ERC) 6 Kinder Algorithmus ALS (ERC) 7 Asystolie Algorithmus (ERC)
L e i t L i n i e n erc Algorithmen
 Leitlinien ERC Algorithmen 2010 ZOLL Medical Deutschland GmbH - www.zollmedical.de Basismaßnahmen Erwachsene - BLS Keine Reaktion? Um Hilfe rufen Atemwege freimachen Keine normale Atmung? Notruf 112* AED
Leitlinien ERC Algorithmen 2010 ZOLL Medical Deutschland GmbH - www.zollmedical.de Basismaßnahmen Erwachsene - BLS Keine Reaktion? Um Hilfe rufen Atemwege freimachen Keine normale Atmung? Notruf 112* AED
Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen
 Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen WANN? Erkennen einer respiratorischen Störung - Atemfrequenz zu hoch oder zu niedrig - Atemarbeit:
Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen WANN? Erkennen einer respiratorischen Störung - Atemfrequenz zu hoch oder zu niedrig - Atemarbeit:
PALS Basic Life Support
 PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 144 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR bei Puls
PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 144 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR bei Puls
Kinder - Reanimation by J. Hucke - Göttingen im April 2013
 Kinder - Reanimation by J. Hucke - Göttingen im April 2013 Inhalt: Seite 3 - Altereinteilung - Ursachen - Ablauf der Maßnahmen Seite 4 - Maßnahmen im Überblick Seite 5 - während der Reanimation - medikamentöse
Kinder - Reanimation by J. Hucke - Göttingen im April 2013 Inhalt: Seite 3 - Altereinteilung - Ursachen - Ablauf der Maßnahmen Seite 4 - Maßnahmen im Überblick Seite 5 - während der Reanimation - medikamentöse
European Resuscitation Council
 European Resuscitation Council Advanced life support 1. Atemwegsmanagment und Beatmung 2. Unterstützung des Herzens 3. Gefässzugange und Medikamente 4. Diagnostik und Therapie von Arrhythmien 5. Stabilisierung
European Resuscitation Council Advanced life support 1. Atemwegsmanagment und Beatmung 2. Unterstützung des Herzens 3. Gefässzugange und Medikamente 4. Diagnostik und Therapie von Arrhythmien 5. Stabilisierung
Übersicht. Neue PBLS-Sequenz Neue FBAO Algorithmen AED bei Kindern Neue ALS Algorithmen Veränderungen bei Neugeborenen
 Übersicht Neue PBLS-Sequenz Neue FBAO Algorithmen AED bei Kindern Neue ALS Algorithmen Veränderungen bei Neugeborenen Was ist sicher? Kinder erholen sich gut von eine sek. CPR Bradykardie ist führende
Übersicht Neue PBLS-Sequenz Neue FBAO Algorithmen AED bei Kindern Neue ALS Algorithmen Veränderungen bei Neugeborenen Was ist sicher? Kinder erholen sich gut von eine sek. CPR Bradykardie ist führende
Inhaltsverzeichnis. I Basismaßnahmen der Reanimation bei Erwachsenen i. II Erweiterte Maßnahmen der Reanimation bei Erwachsenen 19.
 Inhaltsverzeichnis I Basismaßnahmen der Reanimation bei Erwachsenen i Einführung 2 1 Diagnostik des Kreislaufstillstands 3 1.1 Prüfung der Bewusstseinslage - 3 1.2 Prüfung der Atmung - 3 1.2.1 Freimachen
Inhaltsverzeichnis I Basismaßnahmen der Reanimation bei Erwachsenen i Einführung 2 1 Diagnostik des Kreislaufstillstands 3 1.1 Prüfung der Bewusstseinslage - 3 1.2 Prüfung der Atmung - 3 1.2.1 Freimachen
Medikamentengabe zur. Reanimation von Säuglingen & Kindern
 SOP Standardanweisung für alle Rettungsassistenten in RLP schnell kompetent mitmenschlich Gültig ab 2014-10-01 Medikamentengabe zur erweiterten Versorgung während der Reanimation von Säuglingen & Kindern
SOP Standardanweisung für alle Rettungsassistenten in RLP schnell kompetent mitmenschlich Gültig ab 2014-10-01 Medikamentengabe zur erweiterten Versorgung während der Reanimation von Säuglingen & Kindern
BAGEH FORUM Kinderreanimation paediatric life support. Dipl. Med. Raik Schäfer, Referent der medizinischen Leitung
 BAGEH FORUM 2006 Kinderreanimation paediatric life support Dipl. Med. Raik Schäfer, Referent der medizinischen Leitung Wiederbelebungs-Leitlinien 2006 PROBLEME Häufigkeit Schwierigkeit Ursachen respiratorisch
BAGEH FORUM 2006 Kinderreanimation paediatric life support Dipl. Med. Raik Schäfer, Referent der medizinischen Leitung Wiederbelebungs-Leitlinien 2006 PROBLEME Häufigkeit Schwierigkeit Ursachen respiratorisch
Kinderreanimation. Eine Einführung nach den Richtlinien des ERC 2005
 Kinderreanimation Eine Einführung nach den Richtlinien des ERC 2005 Was führt beim Kind zur Reanimation? Sepsis Alarmzeichen Verlängerte Rekapillarisierungszeit > 3 sec Rettungskette Altersklassen Neugeborene
Kinderreanimation Eine Einführung nach den Richtlinien des ERC 2005 Was führt beim Kind zur Reanimation? Sepsis Alarmzeichen Verlängerte Rekapillarisierungszeit > 3 sec Rettungskette Altersklassen Neugeborene
Innerklinische Reanimation Michael Müller, Freiburg
 Innerklinische Reanimation 2015 Michael Müller, Freiburg Innerklinische Reanimation: Das Problem Die Überlebensrate nach innerklinischem Kreislaufstillstand liegt bei unter 20% Der innerklinische Kreislaufstillstand
Innerklinische Reanimation 2015 Michael Müller, Freiburg Innerklinische Reanimation: Das Problem Die Überlebensrate nach innerklinischem Kreislaufstillstand liegt bei unter 20% Der innerklinische Kreislaufstillstand
Anlage 2 - SOP Reanimation
 a Konzept und Vorgaben (SOP) für Medikamentengaben und ausgewählte rettungsdienstliche Maßnahmen durch RA / NotSan EVM-Konzept Bezeichnung der SOP Reanimation Erwachsene - ALS 2 Reanimation Kinder PLS
a Konzept und Vorgaben (SOP) für Medikamentengaben und ausgewählte rettungsdienstliche Maßnahmen durch RA / NotSan EVM-Konzept Bezeichnung der SOP Reanimation Erwachsene - ALS 2 Reanimation Kinder PLS
Update 2010 Reanimationsrichtlinien
 Update 2010 Reanimationsrichtlinien Im Folgenden haben wir für Sie die aktuellen Reanimationsrichtlinien des European Resuscitation Councils zusammengefasst. Diese stammen aus der Übersetzung der offiziellen
Update 2010 Reanimationsrichtlinien Im Folgenden haben wir für Sie die aktuellen Reanimationsrichtlinien des European Resuscitation Councils zusammengefasst. Diese stammen aus der Übersetzung der offiziellen
Kardiopulmonale Reanimation (ERC-Leitlinien 2010)
 30 Kapitel 5 Kardiopulmonale Reanimation (ERC-Leitlinien 2010) Kardiopulmonale Reanimation (ERC-Leitlinien 2010) Alarmierungsbild: Zumeist respiratorische, selten zirkulatorische Ursachen (Schock) mit
30 Kapitel 5 Kardiopulmonale Reanimation (ERC-Leitlinien 2010) Kardiopulmonale Reanimation (ERC-Leitlinien 2010) Alarmierungsbild: Zumeist respiratorische, selten zirkulatorische Ursachen (Schock) mit
Kardiopulmonale Reanimation von Kindern ERC Leitlinien des European Pediatric Life Support 2010
 Kardiopulmonale Reanimation von Kindern ERC Leitlinien des European Pediatric Life Support 2010 Florian Hoffmann Kinderintensivstation Kindernotarztdienst Dr. von Haunersches Kinderspital der LMU München
Kardiopulmonale Reanimation von Kindern ERC Leitlinien des European Pediatric Life Support 2010 Florian Hoffmann Kinderintensivstation Kindernotarztdienst Dr. von Haunersches Kinderspital der LMU München
ERC Guidelines. Zur Cardio-Pulmonalen Reanimation unter Einsatz des Larynxtubus
 ERC Guidelines Zur Cardio-Pulmonalen Reanimation unter Einsatz des Larynxtubus ERC Guidelines Ziel der Reanimation nach den neuen Leitlinien ist: No Flow Time verkürzen Ausreichenden koronaren und zerebralen
ERC Guidelines Zur Cardio-Pulmonalen Reanimation unter Einsatz des Larynxtubus ERC Guidelines Ziel der Reanimation nach den neuen Leitlinien ist: No Flow Time verkürzen Ausreichenden koronaren und zerebralen
Leitlinien Reanimation 2015
 Leitlinien Reanimation 2015 Basismaßnahmen Überlebenskette Leitstelle Die neuen Leitlinien 2015 betonen die Interaktion zwischen Leitstelle, dem Wiederbelebung durchführenden Zeugen und der zeitnahen Verfügbarkeit
Leitlinien Reanimation 2015 Basismaßnahmen Überlebenskette Leitstelle Die neuen Leitlinien 2015 betonen die Interaktion zwischen Leitstelle, dem Wiederbelebung durchführenden Zeugen und der zeitnahen Verfügbarkeit
Aktuelle Richtlinien der kardiopulmonalen Reanimation Daniel Kiblböck
 Aktuelle Richtlinien der kardiopulmonalen Reanimation Daniel Kiblböck Abteilung für Innere Medizin II - Kardiologie Themenübersicht Epidemiologie Cardiac Arrests Algorithmus Adult Advanced Life Support
Aktuelle Richtlinien der kardiopulmonalen Reanimation Daniel Kiblböck Abteilung für Innere Medizin II - Kardiologie Themenübersicht Epidemiologie Cardiac Arrests Algorithmus Adult Advanced Life Support
Paediatric und Newborn Life Support Michael Sasse, Hannover
 Paediatric und Newborn Life Support 2015 Michael Sasse, Hannover Schwere Kindernotfälle: Das Problem Schwere Kindernotfälle sind selten Sie sind meist vermeidbar Der Behandlerhat wenig Eigenerfahrung Die
Paediatric und Newborn Life Support 2015 Michael Sasse, Hannover Schwere Kindernotfälle: Das Problem Schwere Kindernotfälle sind selten Sie sind meist vermeidbar Der Behandlerhat wenig Eigenerfahrung Die
European Resuscitation Council
 European Resuscitation Council Definition Neu - Geborenes bezieht sich spezifisch auf den neugeborenen Säugling in dessen ersten Lebensminuten bzw. Lebensstunden International guidelines for neonatal resuscitation
European Resuscitation Council Definition Neu - Geborenes bezieht sich spezifisch auf den neugeborenen Säugling in dessen ersten Lebensminuten bzw. Lebensstunden International guidelines for neonatal resuscitation
FRRP. Kinderreanimation. Reanimation. Nach den aktuellen Guidelines 2010. Dr. M. Schiffer, Dr. C. Voigt, Simone Felgenheier 1
 Reanimation Nach den aktuellen Guidelines 2010 Dr. M. Schiffer, Dr. C. Voigt, Simone Felgenheier 1 Reanimation Kinder nach den Guidelines 2010. Mit freundlicher Genehmigung D. Schmidt, Simulatorzentrum
Reanimation Nach den aktuellen Guidelines 2010 Dr. M. Schiffer, Dr. C. Voigt, Simone Felgenheier 1 Reanimation Kinder nach den Guidelines 2010. Mit freundlicher Genehmigung D. Schmidt, Simulatorzentrum
1.3 Beurteilung und Versorgung des Neugeborenen
 1.3 Beurteilung und Versorgung des Neugeborenen Für die Beurteilung des Neugeborenen hat sich das von Virginia Apgar beschriebene Schema etabliert (Tab. 1). Tab. 1: APGAR-Schema zur Beurteilung von Neugeborenen
1.3 Beurteilung und Versorgung des Neugeborenen Für die Beurteilung des Neugeborenen hat sich das von Virginia Apgar beschriebene Schema etabliert (Tab. 1). Tab. 1: APGAR-Schema zur Beurteilung von Neugeborenen
Reanimation Empfehlungen & Leitlinien. Der Notfallpatient lt. Definition bei: Kontrolle: Bewusstsein
 Handlungskompetenz in akuten Notfallsituationen, Dr. med. M. Rettig Reanimation Empfehlungen & Leitlinien Definition: Notfallpatient Erkennen von Notfällen Erstbehandlung Reanimation, Theorie Praktische
Handlungskompetenz in akuten Notfallsituationen, Dr. med. M. Rettig Reanimation Empfehlungen & Leitlinien Definition: Notfallpatient Erkennen von Notfällen Erstbehandlung Reanimation, Theorie Praktische
Besonderheiten bei Kindern
 Was ist sicher? Retter vermeiden aus Angst Reanimation Kinder erholen sich gut von einer sek. CPR Überleben bei resp. Stillstand ist gut (circa 70% sind normal nach 1 Jahr) Bradykardie ist führende Arrhythmie
Was ist sicher? Retter vermeiden aus Angst Reanimation Kinder erholen sich gut von einer sek. CPR Überleben bei resp. Stillstand ist gut (circa 70% sind normal nach 1 Jahr) Bradykardie ist führende Arrhythmie
Wissenschaftliche Leitung. Referententeam.
 Telefon: 0 30-42 85 17 93 Telefax: 0 30-42 85 17 94 Reanimation und psychologischen Casemanagement im nephrologischen Zentrum Fulda; Oktober 2007 Agentur Notruf 16 Jahre Ausbildungserfahrung im nephrologischen
Telefon: 0 30-42 85 17 93 Telefax: 0 30-42 85 17 94 Reanimation und psychologischen Casemanagement im nephrologischen Zentrum Fulda; Oktober 2007 Agentur Notruf 16 Jahre Ausbildungserfahrung im nephrologischen
Störung vitaler Funktionen Herz-Kreislauf. Herzkreislaufstillstand
 Störung vitaler Funktionen Herz-Kreislauf Herzkreislaufstillstand Als Kreislaufstillstand bezeichnet man den gleichzeitigen Ausfall aller Vitalfunktionen Folie 1 Ursachen Kardiale Ursachen Z.B. akutes
Störung vitaler Funktionen Herz-Kreislauf Herzkreislaufstillstand Als Kreislaufstillstand bezeichnet man den gleichzeitigen Ausfall aller Vitalfunktionen Folie 1 Ursachen Kardiale Ursachen Z.B. akutes
Wesentliche Änderungen beim Basic Life Support (Basismaßnahmen)
 Eckpunkte der Bundesärztekammer für die Reanimation 2010 im Vergleich zu den Eckpunkten 2006, basierend auf den ERC-Leitlinien für die Wiederbelebung vom 18.10.2010, Stand 10.11.2010 1 Im Oktober 2010
Eckpunkte der Bundesärztekammer für die Reanimation 2010 im Vergleich zu den Eckpunkten 2006, basierend auf den ERC-Leitlinien für die Wiederbelebung vom 18.10.2010, Stand 10.11.2010 1 Im Oktober 2010
Ursachen für Bewußtlosigkeit
 Ursachen für Bewußtlosigkeit Kreislaufstillstand VF / pvt (30-90 %) Gasaustauschstörung (Hypoxie, Hypercapnie) Hirninfarkt intracranielle Blutung Intoxikation Hypoglycämie Epilepsie psychogener Zustand
Ursachen für Bewußtlosigkeit Kreislaufstillstand VF / pvt (30-90 %) Gasaustauschstörung (Hypoxie, Hypercapnie) Hirninfarkt intracranielle Blutung Intoxikation Hypoglycämie Epilepsie psychogener Zustand
Herz-Lungen- Wiederbelebung (CPR)
 HEER LEHRVERBAND LOGISTIK 2 FORCES TERRESTRES FORMATION D'APPLICATION DE LA LOGISTIQUE 2 Nr 1006 Herz-Lungen- Wiederbelebung im Rahmen des Basic Life Support (BLS) www.sanitaetstruppen.ch www.troupessanitaires.ch
HEER LEHRVERBAND LOGISTIK 2 FORCES TERRESTRES FORMATION D'APPLICATION DE LA LOGISTIQUE 2 Nr 1006 Herz-Lungen- Wiederbelebung im Rahmen des Basic Life Support (BLS) www.sanitaetstruppen.ch www.troupessanitaires.ch
Reanimation im Kindesalter
 Reanimation im Kindesalter W. Mottl Abtl. Anästhesie und Intensivmedizin KH. der Barmh. Schwestern Linz Wovor haben Notärzte Angst? Bujard M. DAC 2002 1 IST - Zustand Einsätze selten 1,5% Rettungs- und
Reanimation im Kindesalter W. Mottl Abtl. Anästhesie und Intensivmedizin KH. der Barmh. Schwestern Linz Wovor haben Notärzte Angst? Bujard M. DAC 2002 1 IST - Zustand Einsätze selten 1,5% Rettungs- und
Vorgehen am Patienten Das ABCDE-Schema
 Vorgehen am Patienten Das ABCDE-Schema Version 1.0 - Stand 02.04.2012 1 Holger Harbs Klinik für Anästhesiologie und Operative Intensivmedizin Universitätsklinikum Schleswig-Holstein Campus Kiel Komm. Direktor:
Vorgehen am Patienten Das ABCDE-Schema Version 1.0 - Stand 02.04.2012 1 Holger Harbs Klinik für Anästhesiologie und Operative Intensivmedizin Universitätsklinikum Schleswig-Holstein Campus Kiel Komm. Direktor:
Rufen Sie laut «Hilfe», wenn andere Personen in der Nähe sind, die Ihnen behilflich sein könnten.
 HERZ-LUNGEN-WIEDERBELEBUNG (HLW) Wenn ein Kind das Bewusstsein verliert und nicht mehr atmet, treten Gehirnschäden und Herzstillstand ein. Sorgen Sie dafür, dass das Kind Luft bekommt und das Herz schlägt.
HERZ-LUNGEN-WIEDERBELEBUNG (HLW) Wenn ein Kind das Bewusstsein verliert und nicht mehr atmet, treten Gehirnschäden und Herzstillstand ein. Sorgen Sie dafür, dass das Kind Luft bekommt und das Herz schlägt.
Notfallversorgung im Neugeborenen- und Kindesalter
 Notfallversorgung im Neugeborenen- und Kindesalter 1. Auflage Taschenbuch. Paperback ISBN 978 3 609 20207 5 Weitere Fachgebiete > Medizin > Klinische und Innere Medizin > Pädiatrie, Neonatologie Zu Inhaltsverzeichnis
Notfallversorgung im Neugeborenen- und Kindesalter 1. Auflage Taschenbuch. Paperback ISBN 978 3 609 20207 5 Weitere Fachgebiete > Medizin > Klinische und Innere Medizin > Pädiatrie, Neonatologie Zu Inhaltsverzeichnis
Adult Advanced Life Support Aktuelle Richtlinien der Herz-Kreislauf- Wiederbelebung
 Adult Advanced Life Support Aktuelle Richtlinien der Herz-Kreislauf- Wiederbelebung Ass. Dr. Daniel Kiblböck Interne II Kardiologie Krankenhaus d. barmherzigen Schwestern Linz FA. Dr. Henrik Fischer Abt.
Adult Advanced Life Support Aktuelle Richtlinien der Herz-Kreislauf- Wiederbelebung Ass. Dr. Daniel Kiblböck Interne II Kardiologie Krankenhaus d. barmherzigen Schwestern Linz FA. Dr. Henrik Fischer Abt.
Das Thema: Reanimation bei Kindern: Selten, schwierig und meistens frustran. AGBF Niedersachsen.
 Zertifizierte Fortbildung Teil 4 Das Thema: Reanimation bei Kindern: Selten, schwierig und meistens frustran Teilnahme online: 1. bis 30. April Die Zertifizierte Fortbildung wird anerkannt von AGBF Niedersachsen
Zertifizierte Fortbildung Teil 4 Das Thema: Reanimation bei Kindern: Selten, schwierig und meistens frustran Teilnahme online: 1. bis 30. April Die Zertifizierte Fortbildung wird anerkannt von AGBF Niedersachsen
BASIC LIFE SUPPORT Die Erste Hilfe
 BASIC LIFE SUPPORT Die Erste Hilfe Dr. Helmut Pailer VITALBEDROHUNGEN Bewusstlosigkeit Atemstillstand Herzkreislaufstillstand Lebensrettende Sofortmassnahmen Basic Life Support Alarmierung Notfall-Check
BASIC LIFE SUPPORT Die Erste Hilfe Dr. Helmut Pailer VITALBEDROHUNGEN Bewusstlosigkeit Atemstillstand Herzkreislaufstillstand Lebensrettende Sofortmassnahmen Basic Life Support Alarmierung Notfall-Check
Notfälle auf der Dialyse- Erweiterte lebensrettende Maßnahmen
 Notfälle auf der Dialyse- Erweiterte lebensrettende Maßnahmen Adult Advanced Life Support (AALS) Nach den Richtlinien des European ResuscitationCouncils 2010 Wagner Thomas Univ. Klinik für Notfallmedizin
Notfälle auf der Dialyse- Erweiterte lebensrettende Maßnahmen Adult Advanced Life Support (AALS) Nach den Richtlinien des European ResuscitationCouncils 2010 Wagner Thomas Univ. Klinik für Notfallmedizin
Vorwort Abkürzungsverzeichnis Abbildungsverzeichnis Tabellenverzeichnis Geschichte Pre-Test...
 Vorwort... 5 Abkürzungsverzeichnis... 12 Abbildungsverzeichnis... 14 Tabellenverzeichnis... 16 1 Geschichte... 17 2 Pre-Test... 21 3 Gesetzliche Grundlagen... 22 3.1 Rettungsassistentengesetz... 22 3.2.
Vorwort... 5 Abkürzungsverzeichnis... 12 Abbildungsverzeichnis... 14 Tabellenverzeichnis... 16 1 Geschichte... 17 2 Pre-Test... 21 3 Gesetzliche Grundlagen... 22 3.1 Rettungsassistentengesetz... 22 3.2.
Basis - Wiederbelebung im Kindesalter und frühe Defibrillation
 DEUTSCHER RAT FÜR WIEDERBELEBUNG IM KINDESALTER E.V. GERMAN PAEDIATRIC RESUSCITATION COUNCIL Basis - Wiederbelebung im Kindesalter und frühe Defibrillation Paediatric Basic Life Support - Early Defibrillation
DEUTSCHER RAT FÜR WIEDERBELEBUNG IM KINDESALTER E.V. GERMAN PAEDIATRIC RESUSCITATION COUNCIL Basis - Wiederbelebung im Kindesalter und frühe Defibrillation Paediatric Basic Life Support - Early Defibrillation
No#allnarkose bei Kindern 1
 No#allnarkose bei Kindern 1 Paulino - System Anwenderschulung Autor : U. Trappe, 2015, alle Rechte vorbehalten Beispiel Balkonsturz Einsatzmeldung: August ca 16.00 Tyler, 1 Jahr alt, Sturz vom Balkon 30
No#allnarkose bei Kindern 1 Paulino - System Anwenderschulung Autor : U. Trappe, 2015, alle Rechte vorbehalten Beispiel Balkonsturz Einsatzmeldung: August ca 16.00 Tyler, 1 Jahr alt, Sturz vom Balkon 30
Ersteinschätzung und initiale Beurteilung Patient ABCDE
 Ersteinschätzung und initiale Beurteilung Patient ABCDE Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen vorliegt oder wesentliche Folgeschäden zu erwarten sind
Ersteinschätzung und initiale Beurteilung Patient ABCDE Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen vorliegt oder wesentliche Folgeschäden zu erwarten sind
WIEDERBELEBUNG. Reanimation nach den Leitlinien des ERC (European Resuscitation Council) 2005
 WIEDERBELEBUNG Reanimation nach den Leitlinien des ERC (European Resuscitation Council) 2005 European Resuscitation Council Guidelines for Resuscitation 2005. Resuscitation (2005) 67 S1:1-146 Sicherheit
WIEDERBELEBUNG Reanimation nach den Leitlinien des ERC (European Resuscitation Council) 2005 European Resuscitation Council Guidelines for Resuscitation 2005. Resuscitation (2005) 67 S1:1-146 Sicherheit
SIMULATIONSTRAINING. für Neugeborenen- und Kindernotfälle.
 SIMULATIONSTRAINING für Neugeborenen- und Kindernotfälle www.simcharacters.com Unser Training ist eingebettet in ein Gesamtkonzept: Patientensicherheit. Wir haben uns zum Ziel gesetzt, die Versorgungsqualität
SIMULATIONSTRAINING für Neugeborenen- und Kindernotfälle www.simcharacters.com Unser Training ist eingebettet in ein Gesamtkonzept: Patientensicherheit. Wir haben uns zum Ziel gesetzt, die Versorgungsqualität
Teil 1 Allgemeine Hinweise 1
 Inhalt Teil 1 Allgemeine Hinweise 1 Einführung 1 Zweck dieses Handbuchs Farbig unterlegte Felder und Algorithmen Hinweise für internationale Leser Teil 2 Herz-Lungen-Wiederbelebung (CPR) bei Erwachsenen
Inhalt Teil 1 Allgemeine Hinweise 1 Einführung 1 Zweck dieses Handbuchs Farbig unterlegte Felder und Algorithmen Hinweise für internationale Leser Teil 2 Herz-Lungen-Wiederbelebung (CPR) bei Erwachsenen
Klausur Akute Notfälle Sommersemester 2013
 Klausur Akute Notfälle Sommersemester 2013 1. Sie werden als Stationsarzt einer chirurgischen Normalstation zu einem Patienten gerufen, der von der Nachtschwester leblos im Bett aufgefunden wurde. Welche
Klausur Akute Notfälle Sommersemester 2013 1. Sie werden als Stationsarzt einer chirurgischen Normalstation zu einem Patienten gerufen, der von der Nachtschwester leblos im Bett aufgefunden wurde. Welche
Erste Hilfe beim Säugling. Peter Jahn Klinik für Kinder und Jugendliche
 Erste Hilfe beim Säugling Peter Jahn Klinik für Kinder und Jugendliche Schwangerschaft und Geburt = Glückliche Eltern Eltern haben große Angst vor lebensbedrohlicher Erkrankung ihrer Kinder Gefühl der
Erste Hilfe beim Säugling Peter Jahn Klinik für Kinder und Jugendliche Schwangerschaft und Geburt = Glückliche Eltern Eltern haben große Angst vor lebensbedrohlicher Erkrankung ihrer Kinder Gefühl der
WORKSHOP NEUGEBORENEN-REANIMATION
 WORKSHOP NEUGEBORENEN-REANIMATION Universität Zürich Irchel 27.03.2010 Workshop A: 08:45-09:45 Workshop B: 12:00-13:00 Kursleitung: Fr. PD Dr. med. Vera Bernet, Zürich Organisation: Anästhesieabteilung,
WORKSHOP NEUGEBORENEN-REANIMATION Universität Zürich Irchel 27.03.2010 Workshop A: 08:45-09:45 Workshop B: 12:00-13:00 Kursleitung: Fr. PD Dr. med. Vera Bernet, Zürich Organisation: Anästhesieabteilung,
Das Polytrauma. Erstversorgung & Management Erstellt von G. Kubiak (Referent Sanitätswesen DLRG Bezirk Bochum) 1
 Das Polytrauma Erstversorgung & Management 01.10.1998 Erstellt von G. Kubiak (Referent Sanitätswesen DLRG Bezirk Bochum) 1 Definition Polytrauma Gleichzeitige Verletzungen mehrerer Körperregionen oder
Das Polytrauma Erstversorgung & Management 01.10.1998 Erstellt von G. Kubiak (Referent Sanitätswesen DLRG Bezirk Bochum) 1 Definition Polytrauma Gleichzeitige Verletzungen mehrerer Körperregionen oder
Reanimation im Kindesalter jenseits der Neugeborenenperiode/(Basismaßnahmen und erweiterte Maßnahmen)
 Leitlinie 16/2003 24.07.03 H. Stopfkuchen Reanimation im Kindesalter jenseits der Neugeborenenperiode/(Basismaßnahmen und erweiterte Maßnahmen) Klassifikationsschema der Empfehlungen 2000 : I. Einhellige
Leitlinie 16/2003 24.07.03 H. Stopfkuchen Reanimation im Kindesalter jenseits der Neugeborenenperiode/(Basismaßnahmen und erweiterte Maßnahmen) Klassifikationsschema der Empfehlungen 2000 : I. Einhellige
European Resuscitation Council
 D European Resuscitation Council Unfälle im Kindesalter: Inzidenz Weltweit die häufigste Ursache für Tod und neurologisches Defizit bei Kindern nach dem 1. Lebensjahr Systematisches Vorgehen Elementardiagnostik
D European Resuscitation Council Unfälle im Kindesalter: Inzidenz Weltweit die häufigste Ursache für Tod und neurologisches Defizit bei Kindern nach dem 1. Lebensjahr Systematisches Vorgehen Elementardiagnostik
Lehr-Rettungswache Osterode Schandor Weers. Herzlich willkommen zur Fortbildung
 Lehr-Rettungswache Osterode Schandor Weers Herzlich willkommen zur Fortbildung CardioPulmonaleReanimationeanimation A k t u e l l e L e i t l i n i e n Q u e l l e n ERC Guidelines for Resuscitation 2005
Lehr-Rettungswache Osterode Schandor Weers Herzlich willkommen zur Fortbildung CardioPulmonaleReanimationeanimation A k t u e l l e L e i t l i n i e n Q u e l l e n ERC Guidelines for Resuscitation 2005
Checkliste Notfallmedizin
 Checkliste Notfallmedizin von Thomas Ziegenfuß überarbeitet Thieme 2004 Verlag C.H. Beck im Internet: www.beck.de ISBN 978 3 13 109033 1 schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG
Checkliste Notfallmedizin von Thomas Ziegenfuß überarbeitet Thieme 2004 Verlag C.H. Beck im Internet: www.beck.de ISBN 978 3 13 109033 1 schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG
Versorgung und Reanimation des Neugeborenen
 Monatsschr Kinderheilkd 2011 159:865 874 DOI 10.1007/s00112-011-2410-x Online publiziert: 3. September 2011 Springer-Verlag 2011 Redaktion A. Borkhardt, Düsseldorf S. Wirth, Wuppertal J.-C. Schwindt 1,
Monatsschr Kinderheilkd 2011 159:865 874 DOI 10.1007/s00112-011-2410-x Online publiziert: 3. September 2011 Springer-Verlag 2011 Redaktion A. Borkhardt, Düsseldorf S. Wirth, Wuppertal J.-C. Schwindt 1,
Ersteinschätzung und initiale Beurteilung Patient ABCDE
 Ersteinschätzung und initiale Beurteilung Patient ABCDE Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen vorliegt oder wesentliche Folgeschäden zu erwarten sind
Ersteinschätzung und initiale Beurteilung Patient ABCDE Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen vorliegt oder wesentliche Folgeschäden zu erwarten sind
Kinderheilkunde. Monatsschrift. Elektronischer Sonderdruck für J.-C. Schwindt. Versorgung und Reanimation des Neugeborenen
 Monatsschrift Kinderheilkunde Zeitschrift für Kinder- und Jugendmedizin Organ der Deutschen Gesellschaft für Kinder- und Jugendmedizin Organ der Österreichischen Gesellschaft für Kinder- und Jugendheilkunde
Monatsschrift Kinderheilkunde Zeitschrift für Kinder- und Jugendmedizin Organ der Deutschen Gesellschaft für Kinder- und Jugendmedizin Organ der Österreichischen Gesellschaft für Kinder- und Jugendheilkunde
Reanimation im Kindesalter: Standardisiertes Vorgehen hilft Leben retten. Michael Sasse, Hannover
 Reanimation im Kindesalter: Standardisiertes Vorgehen hilft Leben retten Michael Sasse, Hannover Schwere Kindernotfälle: Das Problem Schwere Kindernotfälle sind selten Sie sind meist vermeidbar Der Behandler
Reanimation im Kindesalter: Standardisiertes Vorgehen hilft Leben retten Michael Sasse, Hannover Schwere Kindernotfälle: Das Problem Schwere Kindernotfälle sind selten Sie sind meist vermeidbar Der Behandler
Basismaßnahmen der Cardio-Pulmonalen Reanimation. gemäß ERC-Guidelines 2005 Konsens der ÄLRD OWL 2006
 Basismaßnahmen der Cardio-Pulmonalen Reanimation gemäß ERC-Guidelines 2005 Konsens der ÄLRD 2006 Chronologie Jan. 2005: ILCOR Consensus on Science Nov. 2005: ERC Guidelines for Resuscitation April 2006:
Basismaßnahmen der Cardio-Pulmonalen Reanimation gemäß ERC-Guidelines 2005 Konsens der ÄLRD 2006 Chronologie Jan. 2005: ILCOR Consensus on Science Nov. 2005: ERC Guidelines for Resuscitation April 2006:
Mühlethaler Beat 2011 BLS: Rettungsablauf Vers. 1.0
 Mühlethaler Beat 2011 BLS: Rettungsablauf Vers. 1.0 1 Einführung BLS / CPR 15.12.2009 BLS: Rettungsablauf Vers. 1.0 2 BLS / CPR BLS: Basic Life Support Grundlagen der Lebensrettenden Sofortmassnahmen CPR:
Mühlethaler Beat 2011 BLS: Rettungsablauf Vers. 1.0 1 Einführung BLS / CPR 15.12.2009 BLS: Rettungsablauf Vers. 1.0 2 BLS / CPR BLS: Basic Life Support Grundlagen der Lebensrettenden Sofortmassnahmen CPR:
Erläuterungen zur OSCE-Prüfung Säuglings- und Kinder- Reanimation
 UNIKLINIK KÖLN Klinik und Poliklinik für Kinder- und Jugendmedizin Erläuterungen zur OSCE-Prüfung Säuglings- und Kinder- Reanimation Stand Februar 2013 Erläuterungen zur OSCE-Prüfung Säuglings-Reanimation
UNIKLINIK KÖLN Klinik und Poliklinik für Kinder- und Jugendmedizin Erläuterungen zur OSCE-Prüfung Säuglings- und Kinder- Reanimation Stand Februar 2013 Erläuterungen zur OSCE-Prüfung Säuglings-Reanimation
Das ABCDE- Schema. Veranstaltungen des Bildungsinstituts. Folie 1
 Das ABCDE- Schema Folie 1 Untersuchung mittels ABCDE-Schema - A Airway (Atemwegssicherung) - B Breathing (Belüftung) - C Circulation (Kreislauf) - D Disability (Differenziernde Maßnahmen/Neurologie) -
Das ABCDE- Schema Folie 1 Untersuchung mittels ABCDE-Schema - A Airway (Atemwegssicherung) - B Breathing (Belüftung) - C Circulation (Kreislauf) - D Disability (Differenziernde Maßnahmen/Neurologie) -
Wiederbelebungsrichtlinien für den Sanitätsdienst
 Wiederbelebungsrichtlinien für den Sanitätsdienst In Anlehnung an die Guidelines 2005 des European Resuscitation Council (ERC) Freigabe für alle internen Ausbildungsebenen des BRK durch Landesarzt Prof.
Wiederbelebungsrichtlinien für den Sanitätsdienst In Anlehnung an die Guidelines 2005 des European Resuscitation Council (ERC) Freigabe für alle internen Ausbildungsebenen des BRK durch Landesarzt Prof.
Grundlagen der Erstversorgung von Neugeborenen im Kreissaal
 Grundlagen der Erstversorgung von Neugeborenen im Kreissaal Dr. Agnes Messerschmidt Medizinische Universität Wien 08.02.2011 Obergurgl respiratorische Umstellung Luftfüllung der Lunge Aufbau der funktionellen
Grundlagen der Erstversorgung von Neugeborenen im Kreissaal Dr. Agnes Messerschmidt Medizinische Universität Wien 08.02.2011 Obergurgl respiratorische Umstellung Luftfüllung der Lunge Aufbau der funktionellen
Erste Hilfe am Kind. Erste Hilfe am Säugling und Kleinkind. Lehrgangsunterlagen. Sicher handeln bei Notfällen im Säuglings- und Kleinkindalter
 Erste Hilfe am Säugling und Kleinkind Lehrgangsunterlagen Sicher handeln bei Notfällen im Säuglings- und Kleinkindalter Das Vorgehen am Notfallort Situation erfassen Notfallort sichern B A Sofortmaßnahmen
Erste Hilfe am Säugling und Kleinkind Lehrgangsunterlagen Sicher handeln bei Notfällen im Säuglings- und Kleinkindalter Das Vorgehen am Notfallort Situation erfassen Notfallort sichern B A Sofortmaßnahmen
Im Notfall richtig handeln
 Im Notfall richtig handeln Jede Sekunde zählt Die Erste Hilfe vor Ort kann Leben retten Nach den ERC (European Resuscitation Council) Richtlinien von 2010 Warum ist es so wichtig bei einer bewusstlosen
Im Notfall richtig handeln Jede Sekunde zählt Die Erste Hilfe vor Ort kann Leben retten Nach den ERC (European Resuscitation Council) Richtlinien von 2010 Warum ist es so wichtig bei einer bewusstlosen
3 Spezielle Notfallmaßnahmen
 3 Spezielle Notfallmaßnahmen Beatmung 3.1 3 Spezielle Notfallmaßnahmen 3.1 Beatmung s. a. Beatmung, S. 38 Richtgrößen Atemfrequenz und Atemzugvolumen können bei Säuglingen und Kindern stark variieren.
3 Spezielle Notfallmaßnahmen Beatmung 3.1 3 Spezielle Notfallmaßnahmen 3.1 Beatmung s. a. Beatmung, S. 38 Richtgrößen Atemfrequenz und Atemzugvolumen können bei Säuglingen und Kindern stark variieren.
Basic Life Support bei Erwachsenen modifiziert für Professionals. Nach den SRC- Richtlinien (Swiss Resuscitation Council)
 Basic Life Support bei Erwachsenen modifiziert für Professionals Nach den SRC- Richtlinien (Swiss Resuscitation Council) Ziele des BLS Sicherstellung von: Atemwegsoffenheit Atemunterstützung Kreislaufunterstützung
Basic Life Support bei Erwachsenen modifiziert für Professionals Nach den SRC- Richtlinien (Swiss Resuscitation Council) Ziele des BLS Sicherstellung von: Atemwegsoffenheit Atemunterstützung Kreislaufunterstützung
Kinderreanimation Paediatric. Life
 Kinderreanimation Paediatric Life Support gemäß ERC-Guidelines 2005 Konsens der ÄLRD OWL 2007 Kinderreanimation ERC-Guidelines 2005 Vereinfachung Minimierung der no-flow-phasen während HDM und Beatmung
Kinderreanimation Paediatric Life Support gemäß ERC-Guidelines 2005 Konsens der ÄLRD OWL 2007 Kinderreanimation ERC-Guidelines 2005 Vereinfachung Minimierung der no-flow-phasen während HDM und Beatmung
Beim Notfalleinsatz entfällt der Beleg Verordnung der Krankenbeförderung
 Beim Notfalleinsatz entfällt der Beleg Verordnung der Krankenbeförderung v vv v Gebühr frei Zu beziehen bei: Richard Scherpe Grafische Betriebe GmbH Stormarnstraße 34 22844 Norderstedt Tel. 040 / 52 11
Beim Notfalleinsatz entfällt der Beleg Verordnung der Krankenbeförderung v vv v Gebühr frei Zu beziehen bei: Richard Scherpe Grafische Betriebe GmbH Stormarnstraße 34 22844 Norderstedt Tel. 040 / 52 11
Postreanimationsbehandlung
 Postreanimationsbehandlung Die Reanimation ist geglückt, was nun? Dr. Thomas Gufler, FA für Anästhesie und Intensivmedizin, Krankenhaus Zams keine Interessenskonflikte Postreanimationsbehandlung früher
Postreanimationsbehandlung Die Reanimation ist geglückt, was nun? Dr. Thomas Gufler, FA für Anästhesie und Intensivmedizin, Krankenhaus Zams keine Interessenskonflikte Postreanimationsbehandlung früher
Die neuen Leitlinien der Reanimation
 Die neuen Leitlinien der Reanimation Müssen wir alles neu Lernen?? Dr. med. Sebastian Russo Zentrum Anaesthesiologie, Rettungs- und Intensivmedizin Georg-August-Universität Göttingen Reanimation bei Erwachsenen:
Die neuen Leitlinien der Reanimation Müssen wir alles neu Lernen?? Dr. med. Sebastian Russo Zentrum Anaesthesiologie, Rettungs- und Intensivmedizin Georg-August-Universität Göttingen Reanimation bei Erwachsenen:
Wiederbelebungsrichtlinien für den Rettungsdienst
 Wiederbelebungsrichtlinien für den Rettungsdienst In Anlehnung an die Guidelines 2005 des European Resuscitation Council (ERC) Freigabe für alle internen Ausbildungsebenen des BRK durch Landesarzt Prof.
Wiederbelebungsrichtlinien für den Rettungsdienst In Anlehnung an die Guidelines 2005 des European Resuscitation Council (ERC) Freigabe für alle internen Ausbildungsebenen des BRK durch Landesarzt Prof.
REANIMATION 2 HELFER VERFAHRENSANWEISUNG. Ärztlicher Leiter Rettungsdienst. Check Vitalfkt: Ansage: REANIMATION. Thoraxkompression kontinuierlich
 2 HELFER Helfer 1 (Teamleiter) Erläuterung Check Vitalfkt: Ansage: kontinuierlich Check Vitalfunktionen: Ansprechbar? Atmet? (Carotispuls?) AED-Paddles aufkleben FÜR : Frequenz mind 100 / min. Tiefe: mind.
2 HELFER Helfer 1 (Teamleiter) Erläuterung Check Vitalfkt: Ansage: kontinuierlich Check Vitalfunktionen: Ansprechbar? Atmet? (Carotispuls?) AED-Paddles aufkleben FÜR : Frequenz mind 100 / min. Tiefe: mind.
Physiologische Werte
 Physiologische Werte FiO 2 der Einatemluft = 21% O 2 Zufuhr, CO 2 Elimination Atemantrieb über CO 2 O 2 Gehalt abhg FiO 2 + Lungenzustand Hyperkapnie führt Azidose u. Bewusstseinsstörungen 1 Kleines Vokabular
Physiologische Werte FiO 2 der Einatemluft = 21% O 2 Zufuhr, CO 2 Elimination Atemantrieb über CO 2 O 2 Gehalt abhg FiO 2 + Lungenzustand Hyperkapnie führt Azidose u. Bewusstseinsstörungen 1 Kleines Vokabular
SOP Krampfanfall. Patienten: Alle Patienten mit einem bekannten Krampfleiden oder einem erstmals aufgetretenen Krampfanfall.
 1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit einem Krampfanfall oder eines Status Epilepticus an den Rettungsdienst wenden, ein standardisiertes
1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit einem Krampfanfall oder eines Status Epilepticus an den Rettungsdienst wenden, ein standardisiertes
Advanced Life Support (ALS)
 Die neuen Leitlinien zur Reanimation 2010 Advanced Life Support (ALS) Uwe Kreimeier Klinik für Anaesthesiologie Klinikum der Universität München Die neuen Leitlinien zur Reanimation 2010 Basismaßnahmen
Die neuen Leitlinien zur Reanimation 2010 Advanced Life Support (ALS) Uwe Kreimeier Klinik für Anaesthesiologie Klinikum der Universität München Die neuen Leitlinien zur Reanimation 2010 Basismaßnahmen
5.x Kammerflimmern. Definition
 5.x Kammerflimmern Definition Tachykarde, ventrikuläre Herzrhythmusstörungen Breitkomplextachykardie (BKT): ventrikuläre Frequenz >100/min mit Verbreiterung des QRS- Komplex im Oberflächen-EKG (>120 msec)
5.x Kammerflimmern Definition Tachykarde, ventrikuläre Herzrhythmusstörungen Breitkomplextachykardie (BKT): ventrikuläre Frequenz >100/min mit Verbreiterung des QRS- Komplex im Oberflächen-EKG (>120 msec)
Wiederbelebung für Schülerinnen und Schüler
 Unterrichtsinhalte! Grundverständnis Kreislauf! Grundverständnis Kreislaufstillstand! Erkennen des Kreislaufstillstandes! Aktivieren von Hilfe! Strukturierte Alarmierung des Rettungsdienstes! Verständnis
Unterrichtsinhalte! Grundverständnis Kreislauf! Grundverständnis Kreislaufstillstand! Erkennen des Kreislaufstillstandes! Aktivieren von Hilfe! Strukturierte Alarmierung des Rettungsdienstes! Verständnis
Was gibt es Neues zum Management des kritisch kranken Kindes? Kinderärztefortbildung, UKT, Juni 2011"
 Kinderärztefortbildung UKT 6/2011 Neue Trends in der pädiatrischen Notfallversorgung 1. Was gibt es Neues zum Management des kritisch kranken Kindes? 2. Was gibt es Neues zur kardiopulmonalen Reanimation?
Kinderärztefortbildung UKT 6/2011 Neue Trends in der pädiatrischen Notfallversorgung 1. Was gibt es Neues zum Management des kritisch kranken Kindes? 2. Was gibt es Neues zur kardiopulmonalen Reanimation?
Notfälle in der Praxis - Kardiopulmonale Reanimation
 Notfälle in der Praxis - Kardiopulmonale Reanimation Theorie und praktische Übungen Bochum, 16.2.2011 in Zusammenarbeit mit der Akademie für f ärztliche Fortbildung der ÄKWL der Medizinischen Klinik II,
Notfälle in der Praxis - Kardiopulmonale Reanimation Theorie und praktische Übungen Bochum, 16.2.2011 in Zusammenarbeit mit der Akademie für f ärztliche Fortbildung der ÄKWL der Medizinischen Klinik II,
Kardiopulmonale Reanimation unter Einsatz des Larynxtubus
 Reanimation mit Larynxtubus Seite 1 Kardiopulmonale Reanimation unter Einsatz des Larynxtubus Beschreibung Der Larynxtubus (LT) ist ein Hilfsmittel zur Atemwegsicherung und Beatmung bei schwieriger Intubation.
Reanimation mit Larynxtubus Seite 1 Kardiopulmonale Reanimation unter Einsatz des Larynxtubus Beschreibung Der Larynxtubus (LT) ist ein Hilfsmittel zur Atemwegsicherung und Beatmung bei schwieriger Intubation.
Notfallsanitäter werden!
 Notfallsanitäter werden! 1000 rettende Antworten für Prüfung und Praxis Bearbeitet von Jan-Thorsten Gräsner, Jan Wnent, Johannes Löcker 1. Auflage 201. Buch. 3 S. ISBN 9 3 13 20141 9 Format (B x L): 1
Notfallsanitäter werden! 1000 rettende Antworten für Prüfung und Praxis Bearbeitet von Jan-Thorsten Gräsner, Jan Wnent, Johannes Löcker 1. Auflage 201. Buch. 3 S. ISBN 9 3 13 20141 9 Format (B x L): 1
Reanimation - Empfehlungen für die Wiederbelebung
 Reanimation - Empfehlungen für die Wiederbelebung Herausgegeben von der Bundesärztekammer Bearbeitet von Bundesärztekammer überarbeitet 2006. Taschenbuch. 176 S. Paperback ISBN 978 3 7691 0529 2 Format
Reanimation - Empfehlungen für die Wiederbelebung Herausgegeben von der Bundesärztekammer Bearbeitet von Bundesärztekammer überarbeitet 2006. Taschenbuch. 176 S. Paperback ISBN 978 3 7691 0529 2 Format
Inhalt. Inhalt. 3 Zugangswege zum Kreislaufsystem Atemwege... 39
 Inhalt 1 Neugeborenenversorgung... 11 1.1 Physiologische Besonderheiten und Erkrankungen des Neugeborenen... 11 1.1.1 Respiratorische Besonderheiten... 11 1.1.2 Hämodynamische Besonderheiten... 15 1.1.3
Inhalt 1 Neugeborenenversorgung... 11 1.1 Physiologische Besonderheiten und Erkrankungen des Neugeborenen... 11 1.1.1 Respiratorische Besonderheiten... 11 1.1.2 Hämodynamische Besonderheiten... 15 1.1.3
y Schnell: y Organisiert: y Strukturiert: y Puls suchen, y Druckpunkt suchen,
 1 Inhalt 1.1 Herzrhythmusstörungen... 2 1.1.1 Kammerflimmern.... 4 1.1.2 Asystolie/pulslose elektrische Aktivität....................... 4 1.1.3 Ventrikuläre Tachykardie (VT)... 4 1.1.4 Bradykardie...
1 Inhalt 1.1 Herzrhythmusstörungen... 2 1.1.1 Kammerflimmern.... 4 1.1.2 Asystolie/pulslose elektrische Aktivität....................... 4 1.1.3 Ventrikuläre Tachykardie (VT)... 4 1.1.4 Bradykardie...

 PALS Basic Life Support Bewusstloser Pa
PALS Basic Life Support Bewusstloser Pa