Lungenödem / Kardiale Dekompensation
|
|
|
- Marcus Fürst
- vor 8 Jahren
- Abrufe
Transkript
1 D R K R E T T U N G S D I E N S T RHEIN-MAIN-TAUNUS ggmbh R e t t u n g s w a c h e B a d S c h w a l b a c h F o r t b i l d u n g QUALITÄTS- MANAGEMENT W ir sind zertifiziert Fortbildungsmail 2/ Juli 2015 Thema Juni/Juli: Atemnot Lungenödem / Kardiale Dekompensation Beim Thema B-Problem müssen wir uns natürlich auch einem sehr häufigen und deshalb sehr wichtigen Thema im Rettungsdienst zuwenden: dem Lungenödem, bzw. der kardialen Dekompensation, z.b. bei Tachyarrhythmia absoluta (TAA). Wie erkennen Sie hierbei schon vor dem EKG, was Sache ist? Wie lauten die Differenzialdiagnosen? Was bereiten Sie für den Notarzt vor, wenn Sie diesen erst nachbestellen und auf ihn warten müssen? Welche Abstufungen gibt es in der Behandlung, wie sieht das "volle Programm" aus? Fallbeispiel - Schritt für Schritt abgearbeitet Sie werden zu einer AZ-Verschlechterung ins Pflegeheim gerufen; bei Ihrer Ankunft finden Sie eine ältere Dame vor, die keuchend angibt, seit einigen Tagen zunehmende Belastungsdyspnoe zu verspüren; normalerweise sei sie am Rollator mobil, dies sei momentan unmöglich, da Sie bereits beim Aufstehen nach Luft schnappen müsse. Seit heute morgen nun habe sie auch in Ruhe das Gefühl, sie müsse gleich ersticken. Somit erster Eindruck schon bei Betreten des Zimmers, als Sie das Keuchen hören: kritischer Patient. Kein A-Problem (Patientin spricht mit Ihnen, kein Stridor), aber offenbar ein B-Problem, das Sie nun sofort näher untersuchen müssen: Die Patientin hat eine Atemfrequenz von 30/min und hierunter eine Sättigung von 90%. Sie auskultieren die Lunge und finden ubiquitär ein Pfeifen und Giemen. Oha - also COPD? Steht die Diagnose hiermit schon fest? Nein, und bevor Sie auch nur einen Gedanken an eine Diagnose verschwenden, halten Sie sich bitte ans ABCDE-Schema! Sie haben ein akutes B-Problem diagnostiziert, somit ist der nächste Schritt, der Patientin hochdosiert Sauerstoff anzubieten, und dann erst geht es weiter zum nächsten Buchstaben: 1
2 Der Puls ist sehr schnell und unregelmäßig, aber gut tastbar. Dennoch liegt allein aufgrund des viel zu schnellen Pulses ein C-Problem vor, somit folgt jetzt und hier eine eingehendere Diagnostik des C-Problems: der Blutdruck beträgt 100 mmhg systolisch, der Puls ist sehr schnell, das EKG zeigt eine TAA von bis zu 160 Schlägen/min. Sie können nun weiter gehen zum Punkt D (noch unauffällig, aber eine Eintrübung aufgrund der Hypoxie wäre denkbar, deshalb engmaschige ABCDE-Kontrolle) und bilden schließlich das Resümee: Patient ist ernsthaft krank, Sie benötigen ein NEF, vorläufige Diagnose: Dyspnoe. Denken Sie bei der ersten vorläufigen Diagnose daran: Nicht zu früh festlegen! Sie sollten zu diesem Zeitpunkt erst alle möglichen Differenzialdiagnosen erwägen: Exazerbierte COPD, Asthma, Pneumonie, Pneumothorax, Pleuraerguß, Lungenembolie oder kardiale Dekompensation mit beginnendem Lungenödem. Lassen Sie sich nicht irritieren - am Anfang fast jedes Lungenödems finden sich keine Rasselgeräusche, sondern vorübergehend stattdessen eine Obstruktion mit Pfeifen und Giemen. Das Rasseln folgt dann bald... Sie sammeln also mit gezielten Handgriffen und präzisen Fragen weitere Informationen: Es besteht kein Fieber, kein Husten, sie sei nicht erkältet, mit der Lunge sei nichts bekannt, sie nehme auch keine Sprays zu sich. Somit werden Pneumonie und COPD schon mal etwas unwahrscheinlicher. Auch für ein Asthma spricht nichts Handfestes. Weiter: Die Lunge hatten Sie ja auskultiert und keine Seitendifferenz entdeckt, außerdem gibt sie keine Schmerzen an spricht gegen einen Pneumothorax und gegen einen Pleuraerguß. Sie schauen nach Unterschenkel-Ödemen: Aha, Ihr Daumen hinterläßt eine deutliche Delle. Ein Punkt für kardiale Dekompensation. Der Blutdruck beträgt 100 mmhg systolisch, der Puls ist sehr schnell. Beides kann auch für eine Lungenembolie sprechen. Keine Schmerzen in den Beinen, nie eine Thrombose gehabt, nicht bettlägerig, keine OP in den letzten Wochen, keine bösartige Erkrankung bekannt - das wiederum spricht eher dagegen. Was bleibt somit als wahrscheinliche Verdachtsdiagnose übrig? Die kardiale Dekompensation mit beginnendem Lungenödem. Das Feststellen dieser Verdachtsdiagnose hat keine fünf Minuten gedauert, denn Sie und Ihr Kollege sind ein gut eingespieltes Team. Wie nutzen Sie jetzt die Zeit bis zum 2
3 Eintreffen des Notarztes? Die Patientin braucht auf alle Fälle weiterhin Sauerstoff, nach Möglichkeit mit Maske und hochdosiert. Vorsicht bei bekannter COPD, in dem Fall dann lieber mit Nasenbrille und etwas sparsamer mit O2, dennoch gilt: Bei niedriger Sättigung ist O2 natürlich auch bei einem COPDler zwingend erforderlich, er braucht aber keine 98%-Sättigung! Sollte ein solcher Patient bereits eingetrübt sein (beginnende CO2-Narkose), wird er bebeutelt. Dies wirkt meist ausgezeichnet. Nebenbei brauchen Sie natürlich auf alle Fälle auch einen Zugang. Vorsicht mit Flüssigkeit, die Infusion bitte sehr langsam tröpfeln lassen. An Medikamenten bereitlegen: Furosemid ist klar, aber noch wichtiger sind bei Lungenödem Nitrospray (wenn der RR nicht wie bei unserer Patientin schon zu niedrig ist!) und Morphin (letzteres gibt's natürlich nur auf dem NEF), denn bei einem Lungenödem hilft insbesondere die Senkung der Vorlast - Nitrospray und Morphin schaffen dies hervorragend. Weitere Medikamente: Der Grund für die kardiale Dekompensation unserer Patientin ist ja vermutlich die TAA; stellen wir eine Normofrequenz her, bessern sich Luftnot, Blutdruck und Zustand des Patienten meist erheblich. Hierfür kommen aber mehrere Medikamente in Frage (insbesondere Betablocker ODER Isoptin, niemals beides zusammen!!), deshalb besser noch nichts aufziehen, bzw. sich an die Dauermedikation der Patientin halten: Nimmt sie bereits Betablocker, macht Metoprolol als i.v.-gabe nun am meisten Sinn, dies können Sie bei längerer Wartezeit auch ruhig schonmal aufziehen. Haben Sie noch genügend Zeit und genügend Manpower, können Sie schon einmal erwägen, CPAP vorzubereiten - zumindest schonmal mental... ;-) Der Notarzt trifft ein. Inzwischen haben sich das Giemen und Brummen in feuchte Rasselgeräusche umgewandelt, die man auch ohne Stethoskop bereits deutlich hören kann (Distanzrasseln). Der letzte Blutdruck beträgt knapp 100 systolisch. Der Notarzt wägt kurz ab: Kardioversion aufgrund der beginnenden hämodynamischen Instabilität? Dies macht man vor allem präklinisch aber nur sehr ungern: zum einen wissen wir nicht, wie lange das Vorhofflimmern schon besteht. Vielleicht ja schon seit langem - die Chance, durch Kardioversion einen SR wiederherzustellen, ist dann minimal, und wir richten mehr 3
4 Schaden als Nutzen an. Zum anderen, wenn das Vorhofflimmern seit über 48 Stunden besteht, hat sich vielleicht schon ein Thrombus gebildet, den wir durch die Kardioversion bzw. durch den wiederhergestellten Sinusrhythmus womöglich lösen und ausschwemmen - dann können wir die Patientin anschließend mit frischem Apoplex zur nächsten Stroke Unit oder mit einer Extremitätenembolie in die nächste Gefäßchirurgie bringen... Noch haben wir hier eine weitere, schonendere Option: Erfahrungsgemäß steigt der Blutdruck meist wieder an, wenn aus der TAA eine normfrequente AA geworden ist, da die hohe Frequenz für einen niedrigen Auswurf verantwortlich ist. Darum ist ein Versuch einer vorsichtigen medikamentösen Frequenzkontrolle auch in einem solchen Fall gerechtfertigt, obwohl die entsprechenden Medikamente ja eigentlich auch blutdrucksenkend wirken - aber das dann normfrequente und dadurch nicht mehr so überlastete Herz kann endlich wieder kräftiger pumpen. Unser Notarzt entscheidet sich also wie folgt: Zunächst wird vorsichtig (!) unter EKG- Monitoring und RR-Kontrolle die Frequenz gesenkt. Hat der Patient bereits Metoprolol oder Verapamil in der Dauermedikation, bietet es sich an, dies nun auch i.v. zu geben (nie beides gleichzeitig! Man riskiert sonst einen totalen AV-Block...!!) Geschafft: Frequenz sinkt, Blutdruck steigt. Nun sind auch Furosemid und Nitrospray als Mittel gegen das Lungenödem problemlos verabreichbar (bei Hypotonie ist sonst beides kontraindiziert!) Bei jedem Lungenödem gehört Morphin unbedingt dazu: Es ist erstens ein sehr potenter Vorlastsenker, und genau das brauchen wir bei einem Lungenödem. Zweitens nimmt es das subjektive Gefühl der Luftnot. Drittens nimmt es dem Patienten die Panik - und dies brauchen wir insbesondere für "Plan B", dem CPAP. Mit den bisher besprochenen Maßnahmen gelingt es meiner Erfahrung nach in 80-90% der Fälle, eine deutliche klinische Besserung zu bewirken. Die Besserung ist dabei meist auch bei anfangs dramatisch wirkenden Fällen so ausgeprägt, dass das bestellte Intensivbett mit Beatmungsmöglichkeit gar nicht mehr benötigt wird; bei Ankunft in der Klinik genügt ein ganz normales peripheres Bett in der Inneren. Darum bin ich persönlich auch etwas zurückhaltend mit CPAP, denn dies hilft zwar deutlich, allerdings müssen wir dann die Sache mit dem Beatmungsbett auch wirklich 4
5 durchziehen: einmal mit CPAP begonnen, sollte dies das auch in der Klinik konsequent noch über längere Zeit weitergeführt werden. Viele Patienten tolerieren die Maske zudem nur schlecht auch da wirkt Morphin durch die sedierende Komponente gut. Intubation bei Lungenödem ist ultima ratio! Fast allen Patienten kann man dies ersparen (und senkt damit nachgewiesenermaßen auch die Mortalität, also die Sterblichkeit in der Klinik). Den allermeisten hilft wie gesagt "normale" Maske mit hochdosiert Sauerstoff plus Medikamente, wenn das noch nicht reicht bekommt man praktisch alle mit CPAP ausgezeichnet oxygeniert, und nur die allerschwersten Fälle benötigen in ganz seltenen Fällen einen Tubus. Quellen: NAEMT: Advanced Medical Life Support Präklinisches und Klinisches Notfallmanagement, Urban & Fischer 2011 Dr. Barbara Gorißen Fachärztin für Innere Medizin, Palliativmedizin, Notfallmedizin Im Auftrag für das DRK Rhein Main Taunus ggmbh 5
Exazerbierte COPD. Fallbeispiel
 D R K R E T T U N G S D I E N S T RHEIN-MAIN-TAUNUS ggmbh R e t t u n g s w a c h e F o r t b i l d u n g B a d S c h w a l b a c h Heute befassen wir uns mit einem sehr häufigen B-Problem im Rettungsdienst.
D R K R E T T U N G S D I E N S T RHEIN-MAIN-TAUNUS ggmbh R e t t u n g s w a c h e F o r t b i l d u n g B a d S c h w a l b a c h Heute befassen wir uns mit einem sehr häufigen B-Problem im Rettungsdienst.
Akute Dyspnoe. Hirslanden Academy Notfallmedizin, , Zürich. Dr. Ulrich Bürgi Interdiszipinäres Notfallzentrum Kantonsspital 5001 Aarau
 Ort, Datum, Seite 1 Akute Dyspnoe Dr. Ulrich Bürgi Interdiszipinäres Notfallzentrum Kantonsspital 5001 Aarau Hirslanden Academy Notfallmedizin, 22.03.12, Zürich Ort, Datum, Seite 2 Antike Griechen Dyspnoia
Ort, Datum, Seite 1 Akute Dyspnoe Dr. Ulrich Bürgi Interdiszipinäres Notfallzentrum Kantonsspital 5001 Aarau Hirslanden Academy Notfallmedizin, 22.03.12, Zürich Ort, Datum, Seite 2 Antike Griechen Dyspnoia
Ein 66 jähriger Patient kommt in die Praxis und klagt über Schwindel, Kopfschmerz und Flimmern vor den Augen
 Fall 1 A Ein 66 jähriger Patient kommt in die Praxis und klagt über Schwindel, Kopfschmerz und Flimmern vor den Augen Bekannter arterieller Hypertonus, Hyperurikämie, Adipositas Dauermedikation: Valsartan,
Fall 1 A Ein 66 jähriger Patient kommt in die Praxis und klagt über Schwindel, Kopfschmerz und Flimmern vor den Augen Bekannter arterieller Hypertonus, Hyperurikämie, Adipositas Dauermedikation: Valsartan,
Pulmonale Notfälle. Veranstaltungen des Bildungsinstituts. Folie 1
 Pulmonale Notfälle Folie 1 Pulmonale Notfälle Jede Störung des pulmonalen Gasaustausches mit anschließendem Sauerstoffmangel im Gewebe Folie 2 Asthma bronchiale Ursachen allergische Reaktion auf Fremdeiweiße
Pulmonale Notfälle Folie 1 Pulmonale Notfälle Jede Störung des pulmonalen Gasaustausches mit anschließendem Sauerstoffmangel im Gewebe Folie 2 Asthma bronchiale Ursachen allergische Reaktion auf Fremdeiweiße
Kardiologische Notfälle: Schmalkomplextachykardie
 Medizinische Klinik und Poliklinik I Klinikum der Universität München Campus Grosshadern Kardiologische Notfälle: Schmalkomplextachykardie Reza Wakili Update Kardiologie 2013 Klinikum der Universität München,
Medizinische Klinik und Poliklinik I Klinikum der Universität München Campus Grosshadern Kardiologische Notfälle: Schmalkomplextachykardie Reza Wakili Update Kardiologie 2013 Klinikum der Universität München,
European Resuscitation Council
 European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
DR. ARZT MUSTER MEIN TEAM MEIN TEAM MEIN TEAM. Herzlich willkommen in meiner Ordination! Frau Muster Assistentin. Dr. Arzt Muster. FA für Pneumologie
 1 DR. ARZT MUSTER FA für Pneumologie 2 Herzlich willkommen in meiner Ordination! MEIN TEAM 3 4 Dr. Arzt Muster Frau Muster Assistentin Frau Muster Assistentin Frau Muster Assistentin Medizinstudium in
1 DR. ARZT MUSTER FA für Pneumologie 2 Herzlich willkommen in meiner Ordination! MEIN TEAM 3 4 Dr. Arzt Muster Frau Muster Assistentin Frau Muster Assistentin Frau Muster Assistentin Medizinstudium in
K. Papadopoulos-Schmitt Elsenfeld OT Rück-Schippach Tel
 Prüfungsfragen Atmungsorgane (Lunge) 1. Bei der allgemeinen körperlichen Untersuchung eines jungen Erwachsenen findet (finden) sich über der normalen gesunden Lunge typischerweise welche(r ) Befund(e)?
Prüfungsfragen Atmungsorgane (Lunge) 1. Bei der allgemeinen körperlichen Untersuchung eines jungen Erwachsenen findet (finden) sich über der normalen gesunden Lunge typischerweise welche(r ) Befund(e)?
Notfallmedikamente-in-der- hausärztlichen-praxis- Steffen-Schlüter- - Arzt-in-Weiterbildung- Notarzt- ALS?Provider-
 Notfallmedikamente-in-der- hausärztlichen-praxis- Steffen-Schlüter- - Arzt-in-Weiterbildung- Notarzt- ALS?Provider- Anaphylaktische-Reaktion- Schweregrade- Schweregrade- Schweregrade- Akute&Lebensgefahr&
Notfallmedikamente-in-der- hausärztlichen-praxis- Steffen-Schlüter- - Arzt-in-Weiterbildung- Notarzt- ALS?Provider- Anaphylaktische-Reaktion- Schweregrade- Schweregrade- Schweregrade- Akute&Lebensgefahr&
Moderne Therapie der Herzinsuffizienz und Asthma/COPD zwei unvereinbare Entitäten. Stefan Hammerschmidt Klinikum Chemnitz ggmbh
 Moderne Therapie der Herzinsuffizienz und Asthma/COPD zwei unvereinbare Entitäten Stefan Hammerschmidt Klinikum Chemnitz ggmbh Obstruktive Atemwegserkrankungen Differentialdiangose wahrscheinlicher Asthma
Moderne Therapie der Herzinsuffizienz und Asthma/COPD zwei unvereinbare Entitäten Stefan Hammerschmidt Klinikum Chemnitz ggmbh Obstruktive Atemwegserkrankungen Differentialdiangose wahrscheinlicher Asthma
Pink puffer. Blue bloater
 Chronisch - obstruktive Lungenerkrankungen Lang andauernde entzündliche Erkrankungen der Bronchien und des Lungengewebes, mit Verlegung (= Obstruktion) der Atemwege COLE = COLD = COPD Chronisch obstruktive
Chronisch - obstruktive Lungenerkrankungen Lang andauernde entzündliche Erkrankungen der Bronchien und des Lungengewebes, mit Verlegung (= Obstruktion) der Atemwege COLE = COLD = COPD Chronisch obstruktive
Konventionelle Röntgendiagnostik des Thorax. Fallbeispiele aus der Praxis
 INSTITUT FÜR ROENTGENDIAGNOSTIK UND KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Konventionelle Röntgendiagnostik des Thorax Fallbeispiele aus der Praxis S. Thieler/ J. Rennert Fallbeispiel 1 Patient MT
INSTITUT FÜR ROENTGENDIAGNOSTIK UND KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Konventionelle Röntgendiagnostik des Thorax Fallbeispiele aus der Praxis S. Thieler/ J. Rennert Fallbeispiel 1 Patient MT
Möglichkeiten und sinnvolle Grenzen der präoperativen Diagnostik des multimorbiden Dialysepatienten aus internistisch-kardiologischer Sicht
 Möglichkeiten und sinnvolle Grenzen der präoperativen Diagnostik des multimorbiden Dialysepatienten aus internistisch-kardiologischer Sicht Dr. med. Michael Liebetrau 1 Kardiovaskuläre Risikofaktoren 2
Möglichkeiten und sinnvolle Grenzen der präoperativen Diagnostik des multimorbiden Dialysepatienten aus internistisch-kardiologischer Sicht Dr. med. Michael Liebetrau 1 Kardiovaskuläre Risikofaktoren 2
Kardiologische Notfälle. Micha T. Maeder Kardiologie KSSG
 Kardiologische Notfälle Micha T. Maeder Kardiologie KSSG Akutes Koronarsyndrom Schmerz 12-Ableitungs-EKG ST-Hebung >1 mm in 2 benachbarten Extremitätenableitungen oder >2 mm in zwei benachbarten Brustwandableitungen
Kardiologische Notfälle Micha T. Maeder Kardiologie KSSG Akutes Koronarsyndrom Schmerz 12-Ableitungs-EKG ST-Hebung >1 mm in 2 benachbarten Extremitätenableitungen oder >2 mm in zwei benachbarten Brustwandableitungen
- Bessere Prognose durch neue Versorgungsstrukturen. Die goldenen Stunden der Sepsis
 "" - Bessere Prognose durch neue Versorgungsstrukturen DV 27.9.2012 Krankheitskaskade Infektion Infektion + SIRS = Sepsis Infektion + SIRS + Organdysfunktion = Schwere Sepsis Infektion + SIRS + Organdysfunktion
"" - Bessere Prognose durch neue Versorgungsstrukturen DV 27.9.2012 Krankheitskaskade Infektion Infektion + SIRS = Sepsis Infektion + SIRS + Organdysfunktion = Schwere Sepsis Infektion + SIRS + Organdysfunktion
Akute Dyspnoe aus Sicht des Notfallmediziners
 Akute Dyspnoe aus Sicht des Notfallmediziners Jörg Scheler OAmbF ZNA Jean Paul (1763-1825): 2 Dinge braucht der Mensch im Leben - Luft zum Atmen und Liebe zum Leben Crit Care. 2006;10:R82 Crit Care. 2006;10:R82
Akute Dyspnoe aus Sicht des Notfallmediziners Jörg Scheler OAmbF ZNA Jean Paul (1763-1825): 2 Dinge braucht der Mensch im Leben - Luft zum Atmen und Liebe zum Leben Crit Care. 2006;10:R82 Crit Care. 2006;10:R82
Nichtinvasive Notfallbeatmung. Aus : Der Notarzt, 5/2009, S.168ff; C. Dodt
 Nichtinvasive Notfallbeatmung Aus : Der Notarzt, 5/2009, S.168ff; C. Dodt Einleitung Häufigste Ursachen der respiratorischen Insuffizienz in der Präklinik : - akut exacerbierte COPD ( aecopd ) - Lungenödem
Nichtinvasive Notfallbeatmung Aus : Der Notarzt, 5/2009, S.168ff; C. Dodt Einleitung Häufigste Ursachen der respiratorischen Insuffizienz in der Präklinik : - akut exacerbierte COPD ( aecopd ) - Lungenödem
Notfallmedizin Crashkurs. Dr. Joachim Unger Oberarzt Zentrale Notaufnahme Facharzt Anästhesie Rettungsmedizin
 Notfallmedizin Crashkurs Dr. Joachim Unger Oberarzt Zentrale Notaufnahme Facharzt Anästhesie Rettungsmedizin Notfallmedizin Crashkurs Reanimation Notfall- EKG Herangehensweise an einen Notfallpatienten
Notfallmedizin Crashkurs Dr. Joachim Unger Oberarzt Zentrale Notaufnahme Facharzt Anästhesie Rettungsmedizin Notfallmedizin Crashkurs Reanimation Notfall- EKG Herangehensweise an einen Notfallpatienten
Sie werden als Notärztin/Notarzt von der Besatzung eines Rettungswagens (RTW) nachgefordert. Die Einsatzmeldung lautet Herzrhythmusstörungen.
 Fallbeschreibung Sie werden als Notärztin/Notarzt von der Besatzung eines Rettungswagens (RTW) nachgefordert. Die Einsatzmeldung lautet Herzrhythmusstörungen. Bei Eintreffen an der Einsatzstelle treffen
Fallbeschreibung Sie werden als Notärztin/Notarzt von der Besatzung eines Rettungswagens (RTW) nachgefordert. Die Einsatzmeldung lautet Herzrhythmusstörungen. Bei Eintreffen an der Einsatzstelle treffen
Teil 2 Typische Notfälle
 Teil 2 Typische Notfälle Typische Notfälle Typische Notfälle Allergische Reaktion Herzinfarkt Schlaganfall Epileptischer Anfall Asthma-Anfall Synkope/Kreislaufdysregulation Typische Notfälle Symptome Gefahren
Teil 2 Typische Notfälle Typische Notfälle Typische Notfälle Allergische Reaktion Herzinfarkt Schlaganfall Epileptischer Anfall Asthma-Anfall Synkope/Kreislaufdysregulation Typische Notfälle Symptome Gefahren
Universitätskliniken des Saarlandes. Notfälle in der Hausarztpraxis
 Universitätskliniken des Saarlandes Notfälle in der Hausarztpraxis Notfälle in der Hausarztpraxis Notfälle in der Hausarztpraxis sind nicht selten und stellen je nach Lage der Praxis eine erhebliche Belastung
Universitätskliniken des Saarlandes Notfälle in der Hausarztpraxis Notfälle in der Hausarztpraxis Notfälle in der Hausarztpraxis sind nicht selten und stellen je nach Lage der Praxis eine erhebliche Belastung
Parkinson und Kreislaufprobleme
 Parkinson und Kreislaufprobleme Referent: Dr. Gabor Egervari Leiter der Kardiologie, Klinik für Innere Medizin Übersicht 1. Ursachen für Kreislaufprobleme bei M. Parkinson 2. Diagnostische Maßnahmen bei
Parkinson und Kreislaufprobleme Referent: Dr. Gabor Egervari Leiter der Kardiologie, Klinik für Innere Medizin Übersicht 1. Ursachen für Kreislaufprobleme bei M. Parkinson 2. Diagnostische Maßnahmen bei
Universitätskliniken des Saarlandes. Notfälle in der Hausarztpraxis
 Universitätskliniken des Saarlandes Notfälle in der Hausarztpraxis Notfälle in der Hausarztpraxis Notfälle in der Hausarztpraxis sind nicht selten und stellen je nach Lage der Praxis eine erhebliche Belastung
Universitätskliniken des Saarlandes Notfälle in der Hausarztpraxis Notfälle in der Hausarztpraxis Notfälle in der Hausarztpraxis sind nicht selten und stellen je nach Lage der Praxis eine erhebliche Belastung
Perioperative Hypertonie Was ist zu beachten?
 Perioperative Hypertonie Was ist zu beachten? FORTGESCHRITTENENKURS SAALFELDEN 2017 PD. OÄ. DR. SABINE PERL UNIVERSITÄTSKLINIK FÜR INNERE MEDIZIN GRAZ, ABTEILUNG FÜR KARDIOLOGIE Intraoperative Veränderungen
Perioperative Hypertonie Was ist zu beachten? FORTGESCHRITTENENKURS SAALFELDEN 2017 PD. OÄ. DR. SABINE PERL UNIVERSITÄTSKLINIK FÜR INNERE MEDIZIN GRAZ, ABTEILUNG FÜR KARDIOLOGIE Intraoperative Veränderungen
Bronchospastik COPD & Asthma
 Version: 2011-02-01 Änderungen Bronchospastik COPD & Asthma Info 1 ÄLRD in Rheinland-Pfalz 1 SOP Bronchospastik (1) Vitalparameter erheben Atmung Bewusstsein Kreislauf (Circulation) Info 2.1 Der Patient
Version: 2011-02-01 Änderungen Bronchospastik COPD & Asthma Info 1 ÄLRD in Rheinland-Pfalz 1 SOP Bronchospastik (1) Vitalparameter erheben Atmung Bewusstsein Kreislauf (Circulation) Info 2.1 Der Patient
Notfälle im Kindesalter
 Notfälle im Kindesalter Uwe Klingkowski, Innsbruck Was ist ein Notfall? ohne sofortige Hilfeleistung sind erhebliche gesundheitliche Schäden oder Tod des Patienten zu befürchten Akut lebensbedrohliche
Notfälle im Kindesalter Uwe Klingkowski, Innsbruck Was ist ein Notfall? ohne sofortige Hilfeleistung sind erhebliche gesundheitliche Schäden oder Tod des Patienten zu befürchten Akut lebensbedrohliche
Version: SOP - Standardarbeitsanweisung für Rettungsassistenten. Änderungen. Kardiales Lungenödem. Info 1.1. ÄLRD in Rheinland-Pfalz
 SOP - Standardarbeitsanweisung für Rettungsassistenten Version: 2011-02-01 Änderungen Kardiales Lungenödem Info 1.1 ÄLRD in Rheinland-Pfalz 1 SOP Kardiales Lungenödem (1) Vitalparameter erheben Atmung
SOP - Standardarbeitsanweisung für Rettungsassistenten Version: 2011-02-01 Änderungen Kardiales Lungenödem Info 1.1 ÄLRD in Rheinland-Pfalz 1 SOP Kardiales Lungenödem (1) Vitalparameter erheben Atmung
Kardiales Lungenödem. SOP Kardiales Lungenödem (1) SOP Kardiales Lungenödem (2) SOP Kardiales Lungenödem (3)
 SOP - Standardarbeitsanweisung für Rettungsassistenten ÄLRD in Rheinland-Pfalz Kardiales Lungenödem Version: 2011-02-01 Info 1.1 Änderungen 1 SOP Kardiales Lungenödem (1) Vitalparameter erheben Atmung
SOP - Standardarbeitsanweisung für Rettungsassistenten ÄLRD in Rheinland-Pfalz Kardiales Lungenödem Version: 2011-02-01 Info 1.1 Änderungen 1 SOP Kardiales Lungenödem (1) Vitalparameter erheben Atmung
Volkskrankheit Vorhofflimmern Prof. Dr. Frank M. Baer
 Medizinische Klinik & Kölner Kardio-Diabetes Zentrum Antoniusforum 14.4.2018 Volkskrankheit Vorhofflimmern Prof. Dr. Frank M. Baer Was ist eine Volkskrankheit? Bevölkerung der BRD 2016: 82,64 Mio. Lebenszeitbezogene
Medizinische Klinik & Kölner Kardio-Diabetes Zentrum Antoniusforum 14.4.2018 Volkskrankheit Vorhofflimmern Prof. Dr. Frank M. Baer Was ist eine Volkskrankheit? Bevölkerung der BRD 2016: 82,64 Mio. Lebenszeitbezogene
Hypoglykämie Unterzuckerung Info 1.1
 SOP Standardarbeitsanweisung Für Rettungsassistenten Version: 2011-02-01 Änderungen Hypoglykämie Unterzuckerung Info 1.1 ÄLRD in Rheinland-Pfalz 1 Vitalparameter erheben Atmung Bewusstsein Kreislauf (Circulation)
SOP Standardarbeitsanweisung Für Rettungsassistenten Version: 2011-02-01 Änderungen Hypoglykämie Unterzuckerung Info 1.1 ÄLRD in Rheinland-Pfalz 1 Vitalparameter erheben Atmung Bewusstsein Kreislauf (Circulation)
Der hypertensive Notfall
 Der hypertensive Notfall Update Kardiologie 2013 Stefan Brunner Medizinische Klinik und Poliklinik I Stefan Brunner Anamnese 62 jähriger Patient Angestellter Kreisverwaltungsreferat Anamnese Akut aufgetretene
Der hypertensive Notfall Update Kardiologie 2013 Stefan Brunner Medizinische Klinik und Poliklinik I Stefan Brunner Anamnese 62 jähriger Patient Angestellter Kreisverwaltungsreferat Anamnese Akut aufgetretene
Kardiales Lungenödem. SOP Kardiales Lungenödem (1) SOP Kardiales Lungenödem (2) Version:
 SOP - Standardarbeitsanweisung für Rettungsassistenten Version: 2011-02-01 Änderungen Kardiales Lungenödem Info 1.1 Dr. med. Guido Scherer, ÄLRD Rettungsdienstbereiche Rheinhessen & Bad Kreuznach 1 SOP
SOP - Standardarbeitsanweisung für Rettungsassistenten Version: 2011-02-01 Änderungen Kardiales Lungenödem Info 1.1 Dr. med. Guido Scherer, ÄLRD Rettungsdienstbereiche Rheinhessen & Bad Kreuznach 1 SOP
Kardiale Diagnostik und Therapie Was brauchen wir- und wie schnell?
 Kardiale Diagnostik und Therapie Was brauchen wir- und wie schnell? Alexander Becker Medizinische Klinik und Poliklinik I Campus Grosshadern Ludwig-Maximilians-Universität München Medizinische Klinik I
Kardiale Diagnostik und Therapie Was brauchen wir- und wie schnell? Alexander Becker Medizinische Klinik und Poliklinik I Campus Grosshadern Ludwig-Maximilians-Universität München Medizinische Klinik I
Klinischer Untersuchungskurs Modul 3
 Klinischer Untersuchungskurs Modul 3 AUSKULTATION VON HERZ UND LUNGE Daniel Wünsch Dr. Jörg Felber Studiendekanat der Medizinischen Fakultät 03641-934304 SkillsLab Jena 03641-934305 Bachstrasse 18 skilslab@med.uni-jena.de
Klinischer Untersuchungskurs Modul 3 AUSKULTATION VON HERZ UND LUNGE Daniel Wünsch Dr. Jörg Felber Studiendekanat der Medizinischen Fakultät 03641-934304 SkillsLab Jena 03641-934305 Bachstrasse 18 skilslab@med.uni-jena.de
Fragebogen zur Schlaflaboruntersuchung
 Fragebogen zur Schlaflaboruntersuchung Name: Vorname: Geburtsdatum: Sehr geehrter Herr/ Frau, Sie sind im Rahmen einer Schlafapnoe- Diagnostik in unserer Klinik. Um ein Maximum an Informationen über Ihre
Fragebogen zur Schlaflaboruntersuchung Name: Vorname: Geburtsdatum: Sehr geehrter Herr/ Frau, Sie sind im Rahmen einer Schlafapnoe- Diagnostik in unserer Klinik. Um ein Maximum an Informationen über Ihre
Station 3 - Multiple-Choice-Fragen
 Anlage 2 Station 3 - Multiple-Choice-Fragen 1. Bewerten Sie jede Aussage nach richtig oder falsch. Markieren Sie die richtigen Antworten. Andere Begriffe für eine Thrombose der tiefen Bein- und Beckenvenen
Anlage 2 Station 3 - Multiple-Choice-Fragen 1. Bewerten Sie jede Aussage nach richtig oder falsch. Markieren Sie die richtigen Antworten. Andere Begriffe für eine Thrombose der tiefen Bein- und Beckenvenen
Fitnessbezogene Bestandsaufnahme Allgemeines
 Fitnessbezogene Bestandsaufnahme Allgemeines diese Notizen beziehen sich auf das Buch FutterdichFit von Cordula Nentwig, das bei der Umstellung auf weitgehend rohkostvegane Ernährung und artgerechte Lebensweise
Fitnessbezogene Bestandsaufnahme Allgemeines diese Notizen beziehen sich auf das Buch FutterdichFit von Cordula Nentwig, das bei der Umstellung auf weitgehend rohkostvegane Ernährung und artgerechte Lebensweise
!!! Mein Gespräch mit dem Arzt
 Ist es Ihnen schon einmal so ergangen, dass Sie nach einem Arzttermin enttäuscht waren, weil Sie einiges nicht richtig verstanden haben? Oder hatten Sie eine besondere Frage auf dem Herzen, die Sie nicht
Ist es Ihnen schon einmal so ergangen, dass Sie nach einem Arzttermin enttäuscht waren, weil Sie einiges nicht richtig verstanden haben? Oder hatten Sie eine besondere Frage auf dem Herzen, die Sie nicht
Sepsis aus der Sicht des Klinikers
 Sepsis aus der Sicht des Klinikers Prof. Dr. Jörg Beyer, Chefarzt Klinik für Hämatologie und Onkologie, Vivantes Klinikum Am Urban, Dieffenbachstrasse 1, 10967 Berlin Telefon: 1302 22100 Fax: 1302 22105
Sepsis aus der Sicht des Klinikers Prof. Dr. Jörg Beyer, Chefarzt Klinik für Hämatologie und Onkologie, Vivantes Klinikum Am Urban, Dieffenbachstrasse 1, 10967 Berlin Telefon: 1302 22100 Fax: 1302 22105
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie
 Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Atemnot (pulmonal) [52] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf Version 02.10.2013 Krankheitsbilder in Verbindung
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Atemnot (pulmonal) [52] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf Version 02.10.2013 Krankheitsbilder in Verbindung
Beobachtung der Atmung (D 3; S. 8 13)
 Beobachtung der Atmung (D 3; S. 8 13) 10 Beobachtungskriterien Nachfolgende Kriterien sind zur Einschätzung der Atmungssituation von Bedeutung: 1. (Atem-) Typ 6. Rhythmus 2. Frequenz 7. Geruch 3. (Atem-)
Beobachtung der Atmung (D 3; S. 8 13) 10 Beobachtungskriterien Nachfolgende Kriterien sind zur Einschätzung der Atmungssituation von Bedeutung: 1. (Atem-) Typ 6. Rhythmus 2. Frequenz 7. Geruch 3. (Atem-)
Herzlich Willkommen. Pharmakologische Besonderheiten in der Notfallmedizin
 Praktische Pharmakotherapie im Notfalldienst Karl Peter Ittner Anästhesiologe, Klinischer Pharmakologe Klinik für Anästhesiologie (Prof. Dr. B. Graf) Universitätsklinikum Regensburg karl-peter.ittner@klinik.uni-r.de
Praktische Pharmakotherapie im Notfalldienst Karl Peter Ittner Anästhesiologe, Klinischer Pharmakologe Klinik für Anästhesiologie (Prof. Dr. B. Graf) Universitätsklinikum Regensburg karl-peter.ittner@klinik.uni-r.de
AUS DER PRAXIS: DYSPNOE HERZ ODER LUNGE
 AUS DER PRAXIS: DYSPNOE HERZ ODER LUNGE Prim. Doz. DDr. Manfred Wonisch Ärztlicher Direktor des Franziskus Spitals, Abteilungsleiter der Internen Abteilung des Franziskus Spital Margareten. 2 FRANZISKUS
AUS DER PRAXIS: DYSPNOE HERZ ODER LUNGE Prim. Doz. DDr. Manfred Wonisch Ärztlicher Direktor des Franziskus Spitals, Abteilungsleiter der Internen Abteilung des Franziskus Spital Margareten. 2 FRANZISKUS
Atemnot Ein belastendes, therapierbares Symptom
 Methode: Vortrag Zeit: 45 Minuten ist ein subjektiv vom Patienten empfundener Luftmangel, der als sehr bedrohlich empfunden werden kann. Rund ein Drittel aller Schwerkranken und Sterbenden leiden im Verlauf
Methode: Vortrag Zeit: 45 Minuten ist ein subjektiv vom Patienten empfundener Luftmangel, der als sehr bedrohlich empfunden werden kann. Rund ein Drittel aller Schwerkranken und Sterbenden leiden im Verlauf
Lungenembolie. Lungenembolien sind häufig. Sie kommen bei ein bis zwei Prozent aller Patienten vor, die im Krankenhaus behandelt werden.
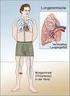 Wird ein Blutgerinnsel (Thrombose) vom Blutstrom in anderen Blutgefäßen mitgenommen und setzt sich dort fest, spricht man von Embolie. Bleibt ein solches Blutgerinnsel in den Lungenarterien stecken, so
Wird ein Blutgerinnsel (Thrombose) vom Blutstrom in anderen Blutgefäßen mitgenommen und setzt sich dort fest, spricht man von Embolie. Bleibt ein solches Blutgerinnsel in den Lungenarterien stecken, so
Dyspnoe - Therapieleitlinien SAPV
 Dyspnoe - Therapieleitlinien SAPV Stephanie Rapp 06.07.2011 Symptome bei Tumorpatienten Zech D et al, Pain, 1995 Dyspnoe beschreibt den Zustand subjektiv erlebter Atemnot, dessen Schwere und Einschränkung
Dyspnoe - Therapieleitlinien SAPV Stephanie Rapp 06.07.2011 Symptome bei Tumorpatienten Zech D et al, Pain, 1995 Dyspnoe beschreibt den Zustand subjektiv erlebter Atemnot, dessen Schwere und Einschränkung
was will ich sagen? Notfallmanagement bei Belastungsuntersuchungen J. Körfer, H. Körperich Mannheim 13. November 2013
 Notfallmanagement bei Belastungsuntersuchungen J. Körfer, H. Körperich Mannheim 13. November 2013 Institut für Radiologie, Nuklearmedizin und Molekulare Bildgebung was will ich sagen? 1 1. welche Notfälle
Notfallmanagement bei Belastungsuntersuchungen J. Körfer, H. Körperich Mannheim 13. November 2013 Institut für Radiologie, Nuklearmedizin und Molekulare Bildgebung was will ich sagen? 1 1. welche Notfälle
Defibrillation durch den Notarzt setzt bei dem Patienten der Herzschlag wieder ein und er wird zur weiteren Beobachtung in eine Klinik verbracht.
 Fall 1: Elektrounfall Auf einer Feier brüstet sich ein (betrunkener) Mann damit, dass er als ausgebildeter Elektriker immun gegen Strom sei und steckt zum Beweis einen Metallstab in eine Steckdose. Der
Fall 1: Elektrounfall Auf einer Feier brüstet sich ein (betrunkener) Mann damit, dass er als ausgebildeter Elektriker immun gegen Strom sei und steckt zum Beweis einen Metallstab in eine Steckdose. Der
Von Asystolie bis Kammerflimmern. Till Heine
 Von Asystolie bis Kammerflimmern Till Heine Erregungsbildung und -leitungssystem bradykarde Herzrhythmusstörungen Bradykardie = HF < 60/min (symptomatisch meist HF < 40/min) Schwindel; Prä-synkopen ( Schwarz-werden-vor-Augen
Von Asystolie bis Kammerflimmern Till Heine Erregungsbildung und -leitungssystem bradykarde Herzrhythmusstörungen Bradykardie = HF < 60/min (symptomatisch meist HF < 40/min) Schwindel; Prä-synkopen ( Schwarz-werden-vor-Augen
Koronare Herzerkrankung Diagnostik nicht-invasiv
 nicht-invasiv 25. November 2014 Univ.-Prof. Dr. med. Johannes Waltenberger Professor für Innere Medizin, Kardiologie und Angiologie Direktor der Klinik für Kardiologie Leiter des Departments für Kardiologie
nicht-invasiv 25. November 2014 Univ.-Prof. Dr. med. Johannes Waltenberger Professor für Innere Medizin, Kardiologie und Angiologie Direktor der Klinik für Kardiologie Leiter des Departments für Kardiologie
Medikamentenkunde. San Lehrgang 2006 / 2007
 Medikamentenkunde Stefan Lange San Lehrgang 2006 / 2007 Lernziele Applikationswege Applikationsformen Vorbereiten einer Injektion und Medikamente 5 R Regel Medikamente der Notkompetenz Wichtige Notfallmedikamente
Medikamentenkunde Stefan Lange San Lehrgang 2006 / 2007 Lernziele Applikationswege Applikationsformen Vorbereiten einer Injektion und Medikamente 5 R Regel Medikamente der Notkompetenz Wichtige Notfallmedikamente
Wohnort: Telefonnummer / Handy: Beruf: Versicherungsgeber:
 e-mail: sabine.walbrodt@osteopathie-walbrodt.de Tel: 06233 /496 0 495 Anamnesebogen Datum: Allgemeine Angaben: Name: Straße: Vorname: Postleitzahl: Wohnort: Telefonnummer / Handy: Beruf: Wie sind Sie versichert?
e-mail: sabine.walbrodt@osteopathie-walbrodt.de Tel: 06233 /496 0 495 Anamnesebogen Datum: Allgemeine Angaben: Name: Straße: Vorname: Postleitzahl: Wohnort: Telefonnummer / Handy: Beruf: Wie sind Sie versichert?
PATIENTENAUFKLÄRUNG UND EINVERSTÄNDNISERKLÄRUNG zur Basistherapie mit Abatacept
 PATIENTENAUFKLÄRUNG UND EINVERSTÄNDNISERKLÄRUNG zur Basistherapie mit Abatacept Sehr geehrte Patientin! Sehr geehrter Patient! Sie leiden an einer chronischen Polyarthritis (Rheumatoiden Arthritis). Ihr
PATIENTENAUFKLÄRUNG UND EINVERSTÄNDNISERKLÄRUNG zur Basistherapie mit Abatacept Sehr geehrte Patientin! Sehr geehrter Patient! Sie leiden an einer chronischen Polyarthritis (Rheumatoiden Arthritis). Ihr
Patient mit Husten: Klinische Unterscheidung von akuter Bronchitis und Pneumonie
 Alkoholmissbrauch Patient mit Husten: Klinische Unterscheidung von akuter Bronchitis und Pneumonie TGAM-Weiterbildung Bronchitis, 19. 11. 2014 Vortrag Herbert Bachler 1 Akute Bronchitis In den ersten Tagen
Alkoholmissbrauch Patient mit Husten: Klinische Unterscheidung von akuter Bronchitis und Pneumonie TGAM-Weiterbildung Bronchitis, 19. 11. 2014 Vortrag Herbert Bachler 1 Akute Bronchitis In den ersten Tagen
Symptomorientierte Notfallbehandlung anhand von Fallbeispielen. - Kardiologie - Martin Hinterseer Medizinische Klinik Klinik Füssen
 Symptomorientierte Notfallbehandlung anhand von Fallbeispielen - Kardiologie - Martin Hinterseer Medizinische Klinik Klinik Füssen Symptomorientierte Notfallbehandlung anhand von Fallbeispielen - Kardiologie
Symptomorientierte Notfallbehandlung anhand von Fallbeispielen - Kardiologie - Martin Hinterseer Medizinische Klinik Klinik Füssen Symptomorientierte Notfallbehandlung anhand von Fallbeispielen - Kardiologie
Darf ein Arzt irren? Gutachterkommission für Ärztliche Behandlungsfehler bei der Gutachterkommission Nordrhein
 Darf ein Arzt irren? Gutachterkommission für Ärztliche Behandlungsfehler bei der Gutachterkommission Nordrhein Fehldiagnose Vertretbare Fehlinterpretation Unvertretbare Fehlinterpretation = Fehler bei
Darf ein Arzt irren? Gutachterkommission für Ärztliche Behandlungsfehler bei der Gutachterkommission Nordrhein Fehldiagnose Vertretbare Fehlinterpretation Unvertretbare Fehlinterpretation = Fehler bei
Respiratorische Symptomkontrolle und Mundpflege in der Palliativen Situation
 Björn Sütterlin Respiratorische Symptomkontrolle und Mundpflege in der Palliativen Situation Dyspnoe - Tracheales Rasseln Haemoptoe von Gliederung Übersicht Palliative Pflege Definition Dyspnoe Ursachen
Björn Sütterlin Respiratorische Symptomkontrolle und Mundpflege in der Palliativen Situation Dyspnoe - Tracheales Rasseln Haemoptoe von Gliederung Übersicht Palliative Pflege Definition Dyspnoe Ursachen
Krankenhaus Düren ggmbh Dürener Anästhesie-Symposium Dr. med. Ingo Zillessen.
 Krankenhaus Düren ggmbh Dürener Anästhesie-Symposium 30.1.2016 Dr. med. Ingo Zillessen www.herzstiftung.de Thema Die TOP 7 EKG- Veränderungen Rhythmus, wo bist Du? Präklinische Notfallmedizin Wichtigste
Krankenhaus Düren ggmbh Dürener Anästhesie-Symposium 30.1.2016 Dr. med. Ingo Zillessen www.herzstiftung.de Thema Die TOP 7 EKG- Veränderungen Rhythmus, wo bist Du? Präklinische Notfallmedizin Wichtigste
Bronchospastik COPD & Asthma
 SOP - Standardarbeitsanweisung Für alle im Rettungsdienst als Rettungsassistenten eingesetzte Mitarbeiter in den Rettungsdienstbereichen Rheinhessen & Bad Kreuznach Version: 2011-02-01 Änderungen Bronchospastik
SOP - Standardarbeitsanweisung Für alle im Rettungsdienst als Rettungsassistenten eingesetzte Mitarbeiter in den Rettungsdienstbereichen Rheinhessen & Bad Kreuznach Version: 2011-02-01 Änderungen Bronchospastik
Akuter Myokardinfarkt Leitlinien und ihre Umsetzbarkeit im Rettungsdienst
 Akuter Myokardinfarkt Leitlinien und ihre Umsetzbarkeit im Rettungsdienst 23. Leipzig-Probstheidaer Notfalltag Nicolas Majunke Universität Leipzig - Herzzentrum Papyrus Ebers (1600 BC) Triffst du einen
Akuter Myokardinfarkt Leitlinien und ihre Umsetzbarkeit im Rettungsdienst 23. Leipzig-Probstheidaer Notfalltag Nicolas Majunke Universität Leipzig - Herzzentrum Papyrus Ebers (1600 BC) Triffst du einen
Die körperliche Untersuchung zeigt einen Klopfschmerz etwa in Höhe des 11. Brustwirbels. Es liegen keine sensiblen oder motorischen Störungen vor.
 Fallbeschreibung 78-jähriger Patient. Aufgrund starker Rückenschmerzen wird er in die Notaufnahme gebracht. Die Schmerzen waren unmittelbar nach einer unglücklichen Bewegung aufgetreten und sind nun drückend
Fallbeschreibung 78-jähriger Patient. Aufgrund starker Rückenschmerzen wird er in die Notaufnahme gebracht. Die Schmerzen waren unmittelbar nach einer unglücklichen Bewegung aufgetreten und sind nun drückend
Hypoglykämie Unterzuckerung Info 1.1
 SOP - Standardarbeitsanweisung Für alle im Rettungsdienst als Rettungsassistenten eingesetzte Mitarbeiter in den Rettungsdienstbereichen Rheinhessen & Bad Kreuznach Version: 2012-01-01 Hypoglykämie Unterzuckerung
SOP - Standardarbeitsanweisung Für alle im Rettungsdienst als Rettungsassistenten eingesetzte Mitarbeiter in den Rettungsdienstbereichen Rheinhessen & Bad Kreuznach Version: 2012-01-01 Hypoglykämie Unterzuckerung
Chronische Bronchitis
 Chronische Bronchitis Die Hauptursache der chronischen Bronchitis ist das Rauchen! 90 Prozent aller Menschen mit chronischer Bronchitis sind Raucher oder Ex-Raucher. Jeder zweite Raucher über 40 Jahre
Chronische Bronchitis Die Hauptursache der chronischen Bronchitis ist das Rauchen! 90 Prozent aller Menschen mit chronischer Bronchitis sind Raucher oder Ex-Raucher. Jeder zweite Raucher über 40 Jahre
Empfehlungen zur Antibiotikaverschreibung bei häufigen ambulant erworbenen Infektionen. Kriterien für die Antibiotikaverschreibung
 Empfehlungen zur Antibiotikaverschreibung bei häufigen ambulant erworbenen Infektionen für Sentinella Ärzte und Ärztinnen Kriterien für die Antibiotikaverschreibung Sentinella, Pediatric Infectious Disease
Empfehlungen zur Antibiotikaverschreibung bei häufigen ambulant erworbenen Infektionen für Sentinella Ärzte und Ärztinnen Kriterien für die Antibiotikaverschreibung Sentinella, Pediatric Infectious Disease
Wenn der Druck zunimmt - Bluthochdruck und Übergewicht
 Wenn der Druck zunimmt - Bluthochdruck und Übergewicht Dr. med. Arnd J. Busmann Dobbenweg 12, 28203 Bremen praxis-dobbenweg.de Themen des Vortrags Ursachen und Folgen von Übergewicht und Bluthochdruck
Wenn der Druck zunimmt - Bluthochdruck und Übergewicht Dr. med. Arnd J. Busmann Dobbenweg 12, 28203 Bremen praxis-dobbenweg.de Themen des Vortrags Ursachen und Folgen von Übergewicht und Bluthochdruck
Bürgertag zur Altershospizarbeit
 Bürgertag zur Altershospizarbeit 28.04.17 Hausärztliche Versorgung am Ende des Lebens Dr. med. Michael Christian Schulze, MPH FA für Allgemeinmedizin Geriatrie Palliativmedizin Suchtmedizin Hausarztpraxis
Bürgertag zur Altershospizarbeit 28.04.17 Hausärztliche Versorgung am Ende des Lebens Dr. med. Michael Christian Schulze, MPH FA für Allgemeinmedizin Geriatrie Palliativmedizin Suchtmedizin Hausarztpraxis
Notarzt und Palliativmediziner Ein Widerspruch?
 Notarzt und Palliativmediziner Ein Widerspruch? 2. Österreichischer Interdisziplinärer Palliativkongress Salzburg, 8.12. 2006 C. Madler, T. Luiz, K. Danner Institut für Anaesthesiologie & Notfallmedizin
Notarzt und Palliativmediziner Ein Widerspruch? 2. Österreichischer Interdisziplinärer Palliativkongress Salzburg, 8.12. 2006 C. Madler, T. Luiz, K. Danner Institut für Anaesthesiologie & Notfallmedizin
Die Lungenembolie in der Notfallaufnahme. Oana-Maria Driga
 Die Lungenembolie in der Notfallaufnahme Oana-Maria Driga Definition: partieller oder vollständiger Verschluss eines Lungenarterienastes durch einen verschleppten (Thromb)embolus in ca. 90% sind Becken-Bein-
Die Lungenembolie in der Notfallaufnahme Oana-Maria Driga Definition: partieller oder vollständiger Verschluss eines Lungenarterienastes durch einen verschleppten (Thromb)embolus in ca. 90% sind Becken-Bein-
Bluthochdruck. (Hypertonie)
 (Hypertonie) Copyright by HEXAL AG 2008 Was ist der Blutdruck? Damit das Blut alle Organe und auch die kleinsten Kapillargefäße erreichen kann, muss es mit einem gewissen Druck aus dem Herzen gepumpt werden.
(Hypertonie) Copyright by HEXAL AG 2008 Was ist der Blutdruck? Damit das Blut alle Organe und auch die kleinsten Kapillargefäße erreichen kann, muss es mit einem gewissen Druck aus dem Herzen gepumpt werden.
!!! Regelmäßig bewegen
 Zusammen mit einer gesunden Ernährung ist die Bewegung eine der wertvollsten Gewohnheiten, die Sie sich zulegen können, wenn Sie Bluthochdruck haben. Durch Bewegung wird Ihr Herz gestärkt. Es kann mit
Zusammen mit einer gesunden Ernährung ist die Bewegung eine der wertvollsten Gewohnheiten, die Sie sich zulegen können, wenn Sie Bluthochdruck haben. Durch Bewegung wird Ihr Herz gestärkt. Es kann mit
Luftnot Schnelle Diagnose durch radiologische Bilder
 Luftnot Schnelle Diagnose durch radiologische Bilder Prof. Dr. Lothar Heuser E-mail: Radiologie@kk-bochum.de www.radiologie-bochum.de 1 Luftnot Erkrankungen mit Verschattungen der Lunge Lungenentündung
Luftnot Schnelle Diagnose durch radiologische Bilder Prof. Dr. Lothar Heuser E-mail: Radiologie@kk-bochum.de www.radiologie-bochum.de 1 Luftnot Erkrankungen mit Verschattungen der Lunge Lungenentündung
Störung vitaler Funktionen Atmung
 Störung vitaler Funktionen Atmung Folie 1 Störungen treten auf im Bereich der: Ventilationsstörung / Störung des Sauerstoffangebots: (z.b. Ertrinken, Bolus, CO² Narkose) Diffusionsstörung (z.b. Lungenödem)
Störung vitaler Funktionen Atmung Folie 1 Störungen treten auf im Bereich der: Ventilationsstörung / Störung des Sauerstoffangebots: (z.b. Ertrinken, Bolus, CO² Narkose) Diffusionsstörung (z.b. Lungenödem)
Lernhilfen zur Hauptvorlesung Kardiologie WS 2015/2016 Schmidt/Baars. Kardiogener Schock
 Kardiogener Schock Definition: Kardiogener Schock auch: kardiales Pumpversagen Durch eine verminderte Auswurfleistung des Herzens kommt es zu einem verminderten Herz-Zeit-Volumen (-> systolischer RR unter
Kardiogener Schock Definition: Kardiogener Schock auch: kardiales Pumpversagen Durch eine verminderte Auswurfleistung des Herzens kommt es zu einem verminderten Herz-Zeit-Volumen (-> systolischer RR unter
Klausur Akute Notfälle Sommersemester 2013
 Klausur Akute Notfälle Sommersemester 2013 1. Sie werden als Stationsarzt einer chirurgischen Normalstation zu einem Patienten gerufen, der von der Nachtschwester leblos im Bett aufgefunden wurde. Welche
Klausur Akute Notfälle Sommersemester 2013 1. Sie werden als Stationsarzt einer chirurgischen Normalstation zu einem Patienten gerufen, der von der Nachtschwester leblos im Bett aufgefunden wurde. Welche
Dein Asthma-Tagebuch
 Dein Asthma-Tagebuch Hallo, ich bin Emil und habe genau wie Du Asthma. Und das leider ziemlich doll. Wie Du ja vielleicht schon weißt, muss man für eine gute Behandlung genau aufschreiben, wie es einem
Dein Asthma-Tagebuch Hallo, ich bin Emil und habe genau wie Du Asthma. Und das leider ziemlich doll. Wie Du ja vielleicht schon weißt, muss man für eine gute Behandlung genau aufschreiben, wie es einem
Übergabekonzept Dortmund
 Übergabekonzept Dortmund nach SBAR AG Übergabe ZNA / Rettungsdienst Einführung Fehlervermeidung durch Übergabestandards Übergabe nach SBAR Übergabe an Arzt / Pflegekraft bei bestimmten Kriterien Übergabe
Übergabekonzept Dortmund nach SBAR AG Übergabe ZNA / Rettungsdienst Einführung Fehlervermeidung durch Übergabestandards Übergabe nach SBAR Übergabe an Arzt / Pflegekraft bei bestimmten Kriterien Übergabe
!!! Medikamente richtig einnehmen
 Für viele Patienten mit Bluthochdruck spielen Blutdruck-senkende Medikamente bei der Behandlung eine große Rolle. Sie müssen diese meist lebenslang einnehmen und die erfolgreiche Senkung des Blutdrucks
Für viele Patienten mit Bluthochdruck spielen Blutdruck-senkende Medikamente bei der Behandlung eine große Rolle. Sie müssen diese meist lebenslang einnehmen und die erfolgreiche Senkung des Blutdrucks
Narkose im Rettungsdienst
 Stephan Uhl Klinik für Anaesthesie und Operative Intensivmedizin Klinikum Passau Narkose, besser Anaesthesie, beschreibt einen reversiblen Zustand der Unempfindlichkeit gegenüber Schmerz und anderen äußeren
Stephan Uhl Klinik für Anaesthesie und Operative Intensivmedizin Klinikum Passau Narkose, besser Anaesthesie, beschreibt einen reversiblen Zustand der Unempfindlichkeit gegenüber Schmerz und anderen äußeren
25. Leipziger Notfalltag
 25. Leipziger Notfalltag Synkope differenzierte Vorgehensweise und Risikostratifizierung Katharina Schöne 0 Hintergrund 1.5% aller Notaufnahmevorstellungen bei Synkope 1 Hintergrund 1.5% aller Notaufnahmevorstellungen
25. Leipziger Notfalltag Synkope differenzierte Vorgehensweise und Risikostratifizierung Katharina Schöne 0 Hintergrund 1.5% aller Notaufnahmevorstellungen bei Synkope 1 Hintergrund 1.5% aller Notaufnahmevorstellungen
(K)ein klarer Fall. Dr. med. Jean-Marie Schnyder. Facharzt für Pneumologie, innere Medizin, physikalische Medizin & Rehabilitation
 (K)ein klarer Fall Dr. med. Jean-Marie Schnyder Facharzt für Pneumologie, innere Medizin, physikalische Medizin & Rehabilitation Luzerner Höhenklinik Montana 2017 Fall : 49-jähriger Portugiese Im Herbst
(K)ein klarer Fall Dr. med. Jean-Marie Schnyder Facharzt für Pneumologie, innere Medizin, physikalische Medizin & Rehabilitation Luzerner Höhenklinik Montana 2017 Fall : 49-jähriger Portugiese Im Herbst
Atmen Dr. Peter Reichenpfader.
 Atmen Dr. Peter Reichenpfader. www.lungenarzt.cc Viele Patienten in der Sterbephase leiden unter Dyspnoe und empfinden dies viel qua lender und angstmachender als sta rkste Schmerzen (Borasio & Volkenandt
Atmen Dr. Peter Reichenpfader. www.lungenarzt.cc Viele Patienten in der Sterbephase leiden unter Dyspnoe und empfinden dies viel qua lender und angstmachender als sta rkste Schmerzen (Borasio & Volkenandt
In Industrieländern wichtigster Risikofaktor für Tod und schwere Erkrankungen
 Bluthochdruck (arterielle Hypertonie): Staatsfeind Nr.1 In Industrieländern wichtigster Risikofaktor für Tod und schwere Erkrankungen Welchen Blutdruck sollen Patienten haben?
Bluthochdruck (arterielle Hypertonie): Staatsfeind Nr.1 In Industrieländern wichtigster Risikofaktor für Tod und schwere Erkrankungen Welchen Blutdruck sollen Patienten haben?
Ursachen: - Allergische Asthma (Tierhaare, Pollen, etc.) - Nichtallergisches Asthma (Anstrengung, Kälte, etc.)
 1. 1.1. Atemnot Unter Atemnot (Dyspnoe) versteht man die subjektiv empfundene Störung der Einatmung und, bzw. der Ausatmung. Eine Maßeinheit dieser Störung existiert nicht. Allgemeine - Kontrolle und Überwachung
1. 1.1. Atemnot Unter Atemnot (Dyspnoe) versteht man die subjektiv empfundene Störung der Einatmung und, bzw. der Ausatmung. Eine Maßeinheit dieser Störung existiert nicht. Allgemeine - Kontrolle und Überwachung
Wie stelle ich eine Herzinsuffizienz fest. Ein Diagnostikvortrag
 Herzinsuffizienz fest Ein Diagnostikvortrag Die Vortragsordnung Definition Klinik Elektrokardiogramm Bildgebung Labor Invasive Funktionsuntersuchungen Definition Eine Herzinsuffizienz ist Folge einer verringerten
Herzinsuffizienz fest Ein Diagnostikvortrag Die Vortragsordnung Definition Klinik Elektrokardiogramm Bildgebung Labor Invasive Funktionsuntersuchungen Definition Eine Herzinsuffizienz ist Folge einer verringerten
Feuerwehr Remscheid. SAA Lungenödem. 1. Ziel und Zweck. 2. Geltungs- und Verantwortungsbereich. 3. Beschreibung
 1. Ziel und Zweck Diese SAA soll bei allen Patienten, die im zuständigen Rettungsdienstbereich sich mit der Symptomatik eines Lungenödems an den Rettungsdienst wenden, ein standardisiertes sowie leitlinienkonformes
1. Ziel und Zweck Diese SAA soll bei allen Patienten, die im zuständigen Rettungsdienstbereich sich mit der Symptomatik eines Lungenödems an den Rettungsdienst wenden, ein standardisiertes sowie leitlinienkonformes
Kompressionstherapie
 Kompressionstherapie Alexander Poloczek Leitender Arzt, Klinik für Angiologie Ostschweizer Gefässzentrum / Interdisziplinäres Wundzentrum J.W. Goethe 1817 von einem Ulcus cruris geheilt ein von Serenissimo
Kompressionstherapie Alexander Poloczek Leitender Arzt, Klinik für Angiologie Ostschweizer Gefässzentrum / Interdisziplinäres Wundzentrum J.W. Goethe 1817 von einem Ulcus cruris geheilt ein von Serenissimo
Messen Sie immer in der gleichen Körperhaltung. Also immer im Stehen oder immer im Sitzen. Schieben Sie die Anzeigemarke der Skala auf Null.
 Mein COPD Tagebuch Mein COPD Tagebuch Das COPD-Tagebuch soll dazu dienen, dass Sie und Ihr Arzt genau verfolgen können, wie gut Sie Ihre Erkrankung unter Kontrolle haben. Sie können hier täglich notieren:
Mein COPD Tagebuch Mein COPD Tagebuch Das COPD-Tagebuch soll dazu dienen, dass Sie und Ihr Arzt genau verfolgen können, wie gut Sie Ihre Erkrankung unter Kontrolle haben. Sie können hier täglich notieren:
Wie oft sollten Sie Ihre Peak-Flow-Werte messen?
 Mein Asthmatagebuch Asthma Tagebuch Das Asthmatagebuch soll dazu dienen, dass Sie und Ihr Arzt genau verfolgen können, wie gut Sie Ihr Asthma unter Kontrolle haben. Sie können hier täglich notieren: wie
Mein Asthmatagebuch Asthma Tagebuch Das Asthmatagebuch soll dazu dienen, dass Sie und Ihr Arzt genau verfolgen können, wie gut Sie Ihr Asthma unter Kontrolle haben. Sie können hier täglich notieren: wie
IHRE PERSÖNLICHEN DATEN
 Liebe Patientin, lieber Patient, wir heißen Sie herzlich in unserer Praxis willkommen. Wir werden uns bemühen Ihren Aufenthalt in unserem Hause so angenehm wie möglich zu gestalten. Bevor wir uns in aller
Liebe Patientin, lieber Patient, wir heißen Sie herzlich in unserer Praxis willkommen. Wir werden uns bemühen Ihren Aufenthalt in unserem Hause so angenehm wie möglich zu gestalten. Bevor wir uns in aller
Koronare Herzerkrankungen
 Mitschrieb vom Webex-Unterricht mit Isolde für Fortgeschrittene am 23.4.2010 ( ich hoffe, ihr könnt etwas mit dem Mitschrieb anfangen, er ist hauptsächlich von dem mündlich Besprochenen, aber auch die
Mitschrieb vom Webex-Unterricht mit Isolde für Fortgeschrittene am 23.4.2010 ( ich hoffe, ihr könnt etwas mit dem Mitschrieb anfangen, er ist hauptsächlich von dem mündlich Besprochenen, aber auch die
Vorhofflimmern. rungen
 Vorhofflimmern eine der häufigsten h Rhythmusstörungen rungen Praxis für Innere Medizin Gastroenterologie Kardiologie - Angiologie Rheumatologie - Nephrologie Himmelreichallee 37-41 48149 Münster Dr. med.
Vorhofflimmern eine der häufigsten h Rhythmusstörungen rungen Praxis für Innere Medizin Gastroenterologie Kardiologie - Angiologie Rheumatologie - Nephrologie Himmelreichallee 37-41 48149 Münster Dr. med.
Grundlagen der Medizinischen Klinik I + II. Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska
 Grundlagen der Medizinischen Klinik I + II Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska 1 Was ist Bluthochdruck? Der ideale Blutdruck liegt bei 120/80 mmhg. Bluthochdruck (Hypertonie) ist eine
Grundlagen der Medizinischen Klinik I + II Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska 1 Was ist Bluthochdruck? Der ideale Blutdruck liegt bei 120/80 mmhg. Bluthochdruck (Hypertonie) ist eine
Innerklinische Reanimation Michael Müller, Freiburg
 Innerklinische Reanimation 2015 Michael Müller, Freiburg Innerklinische Reanimation: Das Problem Die Überlebensrate nach innerklinischem Kreislaufstillstand liegt bei unter 20% Der innerklinische Kreislaufstillstand
Innerklinische Reanimation 2015 Michael Müller, Freiburg Innerklinische Reanimation: Das Problem Die Überlebensrate nach innerklinischem Kreislaufstillstand liegt bei unter 20% Der innerklinische Kreislaufstillstand
Dyspnoe. Dr. GanglWolfgang MAS Palliativteam Süd
 Dyspnoe Dr. GanglWolfgang MAS Palliativteam Süd Definition Dyspnoe ist ein subjektives Empfinden von Atemnot, sie kann sich zu einer akut bedrohlichen Situation entwickeln und mit Todesangst verbunden
Dyspnoe Dr. GanglWolfgang MAS Palliativteam Süd Definition Dyspnoe ist ein subjektives Empfinden von Atemnot, sie kann sich zu einer akut bedrohlichen Situation entwickeln und mit Todesangst verbunden
Präklinische Versorgung von Schlaganfallpatienten im Landkreis Fulda. Roland Stepan (Ärztlicher Leiter Rettungsdienst) April / Mai 2012
 Präklinische Versorgung von Schlaganfallpatienten im Landkreis Fulda Roland Stepan (Ärztlicher Leiter Rettungsdienst) April / Mai 2012 1 Inhalte Fakten und Zahlen Definition Beurteilung von Patienten mit
Präklinische Versorgung von Schlaganfallpatienten im Landkreis Fulda Roland Stepan (Ärztlicher Leiter Rettungsdienst) April / Mai 2012 1 Inhalte Fakten und Zahlen Definition Beurteilung von Patienten mit
Mein persönliches Bluthochdruck-Tagebuch.
 www.aliud.de Mein persönliches Bluthochdruck-Tagebuch. Name Gesunde Kompetenz. Editorial Liebe Patientin, lieber Patient, wenn Sie unter Bluthochdruck leiden, ist das Führen eines Tagebuchs eine wertvolle
www.aliud.de Mein persönliches Bluthochdruck-Tagebuch. Name Gesunde Kompetenz. Editorial Liebe Patientin, lieber Patient, wenn Sie unter Bluthochdruck leiden, ist das Führen eines Tagebuchs eine wertvolle
