14G Orange 343 ml/min / 16G Grau 196 ml / 18G Grün 96 ml / 20G Rosa 61 ml / 22G Blau 36 ml, 26G Gelb 13 ml / I.O. bis 250ml/min
|
|
|
- Daniela Bretz
- vor 5 Jahren
- Abrufe
Transkript
1 14G Orange 4 ml/min / 16G Grau 196 ml / 18G Grün 96 ml / 20G Rosa 61 ml / 22G Blau 6 ml, 26G Gelb 1 ml / I.O. bis 250ml/min (Nor)adrenalin 1mg/50ml 0,5mg/h > 25ml/h 1mg/h > 50ml/h (Nor)adrenalin 5mg/50ml 1mg/h > 10ml/h 5mg/h > 50ml/h Propofol 1% 10mg/ml 00mg/h > 0ml/h 500mg/h > 50ml/h 1% Massenanfall / MANV!! Eigenschutz!! Parkland 8h (4*kgKG*KOF)/ 2 1. Rückmeldung auf Sicht 2. Kommunikation Einsatzleiter RD. Ablage festlegen, Sichtung Start (I. Gehfähig? II. Kommando befolgt?) 4. Übergabe an LNA Gefahrenstoffe (Immer: Sicherheit? Absperrung!) Entzündlich Übergabe S ituation+daten B ackground/anamnese A ssessment/treatment R ecommendation/plan Recap 80kg 10% KOF: 1,6l/8h (200ml/h) +50%: 8l/8h (1000ml/h) Vision/Aphasia/Neglect: -> Armvorhalteversuch V: Blickfeld, Skew, Doppelb A: 2 Obj, 1 Satz, 2 Kmd. N: Blickwend? Extr.? 50kg 10%: 1l/8h (125ml/h) + 50%: 5l/8h (625ml/h) Giftig Biphasische Ts LSB+ konkord. ST-Hebung >1mm Hohe Ts, ST-Senk ant, ev ST-Heb avr PädGCS < 6 Mon 6 Spontane Bewegung 4 Beugeabwehr auf Schmerzreiz Abnormale Abwehr Schmerz 2 Strecksynergismen Schmerz auf Schmerz 5 Plappern, Brabbeln 4 Schreien (tröstbar) Schreien (untröstbar) 2 Stöhnen / unverständlich Auf Ansprache Tief invertierte Ts LSB+ konkord. ST-Senk V1- >1 LSB+ diskonkord. ST-Heb >5mm Hypothermie Keine Reaktion: 1 Min. Puls-Suche + EKG No one is dead until warm + dead, unless already dead CPR Hypothermie Rasche Intubation, ev mechan. CPR-Device <0 C -> Keine Medis, max Schocks 0-5 -> Adrenalin doppelter Zeitraum >5 C -> Normale CPR I - mild 5-2 C: Wach, Zittern - Passive Erwärmung / Wärmeverlust vermeiden II - mittel 2-28 C: Somnolent, kein Zittern III - schwer C: Bewusstlos, Puls tastbar - Immobilisation, O2, Intubation,Transport Zentrum IV - CPR <24 C: Herzstillstand o. low flow V - Tod <1,7 C: Tod, irreversibel Tox Betablocker / Ca-Antagonisten -> Supra/Nor, Insulin/Glu, (Lipidrescue), (Ca) Trizyklika (Amitrypt/Saroten/Doxepin/ pramin) -> NaBi 8,4% 100ml, Kohle, Airway, EKG Cyanid- /CO-Vergiftung -> Cyanokit 5g (1A Hydroxyc.) / NaCl / 0min Päd: 70mg/kg (10kg=700mg; 0kg= 2100mg) Rainbow SpCO norm -6(-12%), Met <% Opiat -> langs. Naloxon / Benzo: Sympt. Anticholinergisch (Warm, Trocken, Flush, Mydriasis, Krampf): TCA, Antipsych/park -> Sympt + Physostigmin 2mg langsam Cholinergisch (Miosis, Brady, Schwitzen, Bronchospas): Muscarin, Dünger, Gas -> Atropin 2-5mg à 5min, ev Toxogonin (1-2g) HyperK+ (Dialysepat, ANV ) -> NaBi 8,4% 100ml, Ca+, Betamim inhal Flusssäure -> Kortison, Ca-Gluconat 10% (10-20ml iv + 0,5ml pro 10cm 2 unterspritzen) Giftnotruf München Explosiv UN-Nr. (Stoffbezeichnung) 1057 Feuerzeuggas 107 Sauerstoff flüss Heizöl/Diesel 120 Benzin 122 Kerosin 1965 Flüssiggas Tafel ohne Zahlen: Sammeltransport gefährliche Güter 1.Trim 1-12 SSW 2.Trim 1-24 SSW.Trim SSW 120 Gesundheits- schädlich/reizend Gefahr-Nr. (Kemler-Nr.) 1. Zahl: Hauptgefahr 2 Entweichen Gas Entzündbarkeit Flüss. 4 Entzündbarkeit Fest 5 Brandfördernd 6 Giftig / ansteckend 7 Radioaktiv 8 Ätzend 9 1.Pos: Umweltgefährd. 9 2/.Pos: Spont. Reakt. X Gefährlich mit Wasser Neugeborenen CPR :1 1.) Trocknen / Stimulieren / Wärme (+ Uhrzeit) 2.) Beatmung.) < 60 HF nach > 1 Min: CPR SpO2 OK = 2min: 60%, : 70%, 4: 80%, 5: 85%, 10: 90% Medikamente (Schwangere) In Ordnung: Paracetamol Katecholamine / Atropin / Atrovent+Betamim. Betablocker / Ajmalin / Lidocain / Adenosin Urapidil / Furosemid / Torasemid Kortison / Fenistil / Ranitidin Naloxon / Flumazenil / Kohle Ondansetron / MCP / Buscopan CAVE: Ketamin (Uterustonus+, Cave Eklampsie) Benzos/Opiate (Atemdepression Kind) ASS (nur Einmalgabe) CONTRA: Amiodaron (nur bei Lebensbedrohung) Ibuprofen (nur 1. u. 2. Trimenon ok) Vomex (ev. frühzeitige Wehen!) Metamizol, Nifedipin / Nitrendipin Narkose (Schwangere) OK 0 / ev Krikoiddruck / ab 18 SSW- 15 Li-Lage Prop 1,5-2mg/kg ( mg) oder Ketamin 2mg/kg (150mg) (Cave Eklampsie) Succi 1mg/kg (50-100mg) Tokolyse: Fenoterol -5µg alle min i.v. Eklampsie RR>170 + Neuro-Sympt. > max - 10% +Krampfanfall: 4-6g Mg Kurzinfusion dann Benzos. (Antidot: 10ml CaGlu 10%) Postpartale Bltg: Oxytocin IE (1A) iv Spatel 0 Tubus,5u (8-9cm) Larytu. 0 (transparent) Rekap < 2,5 sec AF 40 AZV 18ml Perimortale Sectio nach 4-5min / 24 SSW Skalpell + Schere + Klemmen
2 Narkose (Schwangere) 1.Trim 1-12 SSW Medikamente OK: Paracetamol Katecholamine / Atropin Betablocker / Ajmalin / Lidocain / Adenosin Urapidil / Furosemid / Torasemid Kortison / Fenistil / Ranitidin Naloxon / Flumazenil / Kohle Ondansetron / MCP / Buscopan Atrovent / Salbutamol CAVE: Ketamin (Uterustonus+, Cave Eklampsie) Benzos/Opiate (Atemdepression Kind) ASS (nur Einmalgabe) CONTRA: Amiodaron (nur bei Lebensbedrohung) Ibuprofen (nur 1. u. 2. Trimenon ok) Vomex (ev. frühzeitige Wehen!) Metamizol, Nifedipin/Nitrendipin ACE-Hemm ( pril), AT1-Hemm (Sartane) Gefahrenstoffe (Immer: Sicherheit? Absperrung!) Entzündlich Explosiv UN-Nr. (Stoffbezeichnung) 1995 Ammoniak 1057 Feuerzeuggas 107 Sauerstoff flüss Heizöl/Diesel 120 Benzin 122 Kerosin 1950 Sprühdosen 1965 Flüssiggas Tafel ohne Zahlen: Sammeltransport gefährliche Güter 2.Trim Trim Giftig Gesundheits- schädlich/reizend Gefahr-Nr. (Kemler-Nr.) 1. Zahl: Hauptgefahr Zahl doppelt = mehr Gefahr 2 Entweichen Gas Entzündbarkeit Flüss. 4 Entzündbarkeit Fest 5 Brandfördernd 6 Giftig / ansteckend 7 Radioaktiv 8 Ätzend 9 Spontane heftige Reakt. X Gefährlich mit Wasser OK 0 / ev Krikoiddruck / ab 18 SSW- 15 Li-Lage Prop 1,5-2mg/kg ( mg) oder Ketamin 2mg/kg (150mg) (Cave Eklampsie) Succi 1mg/kg (50-100mg) Tokolyse Fenoterol -5µg alle min i.v. Betamimetika Spray / Inhal. Eklampsie RR>170 + Neuro-Sympt.: -10% (Urapidil) +Krampfanfall: 4-6g Mg Kurzinfusion dann Benzos. (Antidot: 10ml CaGlu 10%) Postpartale Blutung Oxytocin IE(1A) iv Perimortale Sectio nach 4-5min / 24 SSW Skalpell + Schere + Klemmen ÜBERGABE ZNA Stop - Team Time Out S ituation / Daten B ackground / Anamnese A ssessment / Treament RECAP / Recommendation MANV EINTREFFEN - Rückmeldung Leitstelle - Verletzte schätzen (ca.) AM EINSATZORT (Erster NA) - Weste anziehen, GEFAHREN?? BEIM EINSATZLEITER - Allg. Infos holen (Lage, Specials, Gefahr) - Vorsichtung Start, Pat-Ablage festlegen - Nachforderung Personal / Spezialkräfte ÜBERGABE AN LNA - Lage, Organisation + Patientenablagen SICHTUNG (Field Triage Score) 1.) Gehfähig? -> III (Grün) 2.) Kommando / Bewegung? -> II (Gelb).) Rest: -> Kritisch I (Rot): Tourniquet/SSL 20 16
3 Tox Betablocker / Ca-Antagonisten -> Supra, Insulin/Gluc, (Lipidrescue) Trizyklika (Amitrypt/Saroten/Doxepin/ pramin) -> NaBi 8,4% 100ml, Kohle, Airway, EKG Cyanid- /CO-Vergiftung -> Cyanokit 5g (1Amp) / 500ml NaCl / 0min Päd: 70mg/kg (10kg=700mg; 0kg= 2100mg) Rainbow SpCO norm -6(-12%), Met <% Opiat -> langs. Naloxon / Benzo: Sympt. Anticholinergisch (Warm, Trocken, Flush, Mydriasis, Krampf): TCA, Antipsych/park -> Sympt + Physostigmin 2mg langsam Cholinergisch (Miosis, Brady, Schwitzen, Bronchospas): Muscarin, Dünger, Gas -> Atropin 2-5mg à 5min, ev Toxogonin (1-2g) HyperK+ (Dialysepat, ANV ) -> NaBi 8,4% 100ml, Ca+, Betamim inhal Flusssäure -> Kortison, Ca-Gluconat 10% (10-20ml iv + 0,5ml pro 10cm 2 unterspritzen) Perfusoren / Katecholamine Dosis (mg/h) Verdünnung Laufrate (ml/h) Propofol 1% + Analgetikum! zb. S-Ketamin 25mg alle 10min 00mg/h Narkose 500mg/h Narkose Pur 10mg/ml Noradrenalin (Schock) 0 ml/h 50 ml/h 0,5 mg/h (Start) 25 ml/h 1mg/50ml 1 mg/h 50 ml/h 1 mg/h 5mg/50ml 10ml/h Adrenalin (anaphylakt. Schock / Periarrest) 0, mg/h (Start) 15 ml/h 1mg/50ml 1 mg/h 50 ml/h Push Dose Pressors (Katecholamine aus der Hand ) Akrinor Nor/ Adrenalin Pur (2ml à 200/10mg) 1mg auf 100ml NaCl milliliterweise Stroke (V.a. großes Gefäß) -> Arm-Vorhalteversuch auffällig? Neuro-Notfall VAN (Vision/Aphasia/Neglect): 1.) Vision Blickfeld (4 Quadr.) Skew Deviation? Doppelbilder? 2.) Aphasie 2 Obkte benennen 1 Satz wiederholen 2 Kommandos befolgen.) Neglect Blickwendung? Augen zu + Extr. berühren Blickfeld Sprache Bringing Bad News Vision Verstehen Gesicht Arm Bein Neglect Umgebung möglichst optimieren! F ragen (Informationsstand, Pat- Baseline ) E instellungen (von Patient und Familie) I nformieren (Einschätzung, Prognose) N achfragen (ermutigen zu Fragen) V.a. Schlaganfall - Zeitfenster - Vorerkrankungen - Antikoagulation 1 - Meningitis / SAB 2 - (Akuter) Hirndruck - Schlaganfall 4 - Akuter Querschnitt
4 Beatmung invasiv (INV) RSI - Intubation Quick n dirty INV (Volumenkontrolliert) PEEP 5, AF 15, VT 500 / MV 7,5 ("5/15/500") Kind: AF+AMV nach Tabelle / Pmax 20 CPR (Volumenkontrolliert) PEEP 5, AF 12, VT 500, Pmax hoch Allgemein / Lungenprotektiv (Druckkontr.) PEEP 5, Pinsp 20, AF 15, IE 1:1,5, flache Rampe, (PEEP an FiO2 anpassen) Status Asthmaticus (+COPD) (Druckkontr.) PEEP <5, Pinsp 20, AF 8, IE 1:, steile Rampe, (FiO2 - Ziel SpO %) Beatmung nichtinvasiv (NIV) LÖ / Pneumonie (Oxygenierungsproblem) PEEP 5 -> dann schrittweise auf 10 Psup 5, FiO2 primär hoch COPD / Asthma (Ventilationsproblem) PEEP, Psup 7, FiO2 nach Bedarf PGCS Kinder ( < 6 Mon) 6 Spontane Bewegung 4 Beugeabwehr auf Schmerzreiz Abnormale Abwehr auf Schmerz 2 Strecksynergismen auf Schmerz auf Schmerz 5 Plappern, Brabbeln 4 Schreien (tröstbar) Schreien (untröstbar) 2 Stöhnen / unverständliche Laute Auf Ansprache / Kontakt Quick n dirty RSI 5mg Midazolam (1A) 100mg Ketanest (2A) ev + Fenta 100mg Rocuronium (2A) oder Succi 1-2ml Akrinor (10 Theoph / 200 Cafedrin) TEAM Plan A, B (Backup), C (Chir. Atemweg) UMGEBUNG / PATIENT Ausreichend Platz / Licht / Sicherheit "Ear to sternal notch" Lagerung Zahnprothesen draussen? 2 iv-zugänge o. 1 io-zugang (+ Infusion) MONITORING EKG, RR + Intervall, Pulsoxy + Ton Kapnographie EQUIPMENT Ambubeutel + Sauerstoff (voll!) Absauger Beatmungsgerät Tubus, Laryngoskop (Video?), Fixation GCS Erwachsene - GCS 6 Befolgt Aufforderungen 4 Ungezielt auf Schmerzreiz Beugesynergismen auf Schmerz 2 Strecksynergismen auf Schmerz auf Schmerz 5 Konversation, orientiert 4 Konversation, desorientiert Unzusammenhängende Worte 2 Stöhnen / unverständliche Laute Auf Ansprache / Kontakt
5 EKG + Ischämie PQ ms. QRS <110ms. QTC <50% RR Brugada (Synkope): Typ 1 (V2/ gewölbt) Typ 2/ (V2/ Sattel ) STE-ACS: 1mm ST+; V2/: 1,5, 2mm I, II, avl, V1(-V6): Anterior / lateral II, III, avf, (V7-V9): Posterior (ev nur V7-9!) avr Hebung: Ev Hauptstamm! Schmerzen? Rus: Боль? ألم Türk: Ağrı? Luftnot? Übersetzer Rus: Одышка? ضيق التنفس Türk: nefes darlığı? Biphasische Ts Tief invertierte Ts Hohe Ts, ST-Senk. anterior, ev ST-Heb avr Allergien? Rus: Аллергии? الحساسية Türk: alerjiler? LSB+ konkord. ST-Hebung >1mm LSB+ konkord. ST-Senk V1- >1mm LSB+ diskonkord. ST-Heb >5mm Ja / да / ama نعم Nein / нет / hayır ال Hypothermie Verbrennung Keine Reaktion: 1 Min. Puls-Suche + EKG No one is dead until warm + dead, unless already dead CPR bei Hypothermie Rasche Intubation, ev mechan. CPR-Device <0 C -> Keine Medis, max Schocks 0-5 -> Adrenalin doppelter Zeitraum >5 C -> Normale CPR Stadieneinteilung I - mild 5-2 C: Wach, Zittern - Passive Erwärmung / Wärmeverlust vermeiden II - mittel 2-28 C: Somnolent, kein Zittern III - schwer C: Bewusstlos, Puls tastbar - Immobilisation, O2, Intubation,Transport Zentrum IV - CPR <24 C: Herzstillstand o. low flow V - Tod <1,7 C: Tod, irreversibel 14G Orange 4 ml/min / 16G Grau 196 ml/min, 18G Grün 96 ml/min / 20G Rosa 61 ml/min, 22G Blau 6 ml/min / 26G Gelb 1 ml/min, I.O. (Prox./dist. Tibia, Femur) bis 250ml/min 1% Parkland-Formel (4*kgKG*KOF):2 80kg + 10% KOF: 1600ml/8h (200ml/h) + 50% = 8000ml/8h (1000ml/h) 50kg + 10% KOF: 1000ml/8h (125ml/h) + 50% KOF: 5000ml/8h (625ml/h)
14G Orange 343 ml/min / 16G Grau 196 ml / 18G Grün 96 ml / 20G Rosa 61 ml / 22G Blau 36 ml, 26G Gelb 13 ml / I.O. bis 250ml/min
 14G Orange 343 ml/min / 16G Grau 196 ml / 18G Grün 96 ml / 20G Rosa 61 ml / 22G Blau 36 ml, 26G Gelb 13 ml / I.O. bis 250ml/min (Nor)adrenalin 1mg/50ml 0,5mg/h > 25ml/h 1mg/h > 50ml/h (Nor)adrenalin 5mg/50ml
14G Orange 343 ml/min / 16G Grau 196 ml / 18G Grün 96 ml / 20G Rosa 61 ml / 22G Blau 36 ml, 26G Gelb 13 ml / I.O. bis 250ml/min (Nor)adrenalin 1mg/50ml 0,5mg/h > 25ml/h 1mg/h > 50ml/h (Nor)adrenalin 5mg/50ml
Anästhesie Famulatur Curriculum. Notfallmedikamente
 Anästhesie Notfallmedikamente Inhalt Notfallkoffer Notfallkoffer Medikamente Anzahl Zubehör Anzahl Adrenalin 1:1000 5 Amp. Ambubeutel (Erw.) 1 Akrinor 1 Amp. Beatmungsmaske 2 1 Alupent 0,5 2 Amp. Beatmungsmaske
Anästhesie Notfallmedikamente Inhalt Notfallkoffer Notfallkoffer Medikamente Anzahl Zubehör Anzahl Adrenalin 1:1000 5 Amp. Ambubeutel (Erw.) 1 Akrinor 1 Amp. Beatmungsmaske 2 1 Alupent 0,5 2 Amp. Beatmungsmaske
Medikamente im Rettungsdienstbereich Halle/Saalkreis (Gültig: ab 01. Oktober 2006)
 Medikamente im Rettungsdienstbereich Halle/Saalkreis (Gültig: ab 01. Oktober 2006) 1. Medikamente im Notfallrucksack NEF - Standard Medikamente parenteral, enteral, peroral, inhalativ Acetylsalicylsäure
Medikamente im Rettungsdienstbereich Halle/Saalkreis (Gültig: ab 01. Oktober 2006) 1. Medikamente im Notfallrucksack NEF - Standard Medikamente parenteral, enteral, peroral, inhalativ Acetylsalicylsäure
2. N o t a r z t r u c k s a c k
 2. N o t a r z t r u c k s a c k Lagerungsort: Aufrüstung und Pflege: Pforte Chirurgische Klinik RA des NEF nach Rücksprache mit dem 2. Notarzt Stand: 09/2007 Fach A Infusionssysteme Dreiwegehähne 2 Ringerlösung
2. N o t a r z t r u c k s a c k Lagerungsort: Aufrüstung und Pflege: Pforte Chirurgische Klinik RA des NEF nach Rücksprache mit dem 2. Notarzt Stand: 09/2007 Fach A Infusionssysteme Dreiwegehähne 2 Ringerlösung
European Resuscitation Council
 European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
ß-Sypathomimetikum mit antihypotoner Wirkung. Antidot vs Psychopharmaka + Antihistamin-Intoxikation. Analgetika, Thrombozytenaggregationshemmer
 3. Rettungsdienst, Brandund Fahrzeug Fahrzeug / Tox-Box Akrinor 1 Ampulle zu ml enthält 00mg Cafedrin- HCl und 10mg Theodrenalin-HCl ß-Sypathomimetikum mit antihypotoner Wirkung 1-1 - - Anticholium 1 Ampulle
3. Rettungsdienst, Brandund Fahrzeug Fahrzeug / Tox-Box Akrinor 1 Ampulle zu ml enthält 00mg Cafedrin- HCl und 10mg Theodrenalin-HCl ß-Sypathomimetikum mit antihypotoner Wirkung 1-1 - - Anticholium 1 Ampulle
PALS Basic Life Support
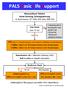 PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 97 1301 (IPS OA); 999 555 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR
PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 97 1301 (IPS OA); 999 555 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR
Version: 3/2017 Stand: Seite 1 von 5
 Akrinor Mischpräparat 200mg/ 10mg 2ml ß-Sypathomimetikum mit antihypotoner Wirkung ratiopharm 1 1-1 - - - Anticholium Injektionslösung Physostigminsalicylat 2mg 5ml Antidot vs Psychopharmaka + Antihistamin-Intoxikation
Akrinor Mischpräparat 200mg/ 10mg 2ml ß-Sypathomimetikum mit antihypotoner Wirkung ratiopharm 1 1-1 - - - Anticholium Injektionslösung Physostigminsalicylat 2mg 5ml Antidot vs Psychopharmaka + Antihistamin-Intoxikation
Version: Seite 1 von 5
 Akrinor Mischpräparat 200mg/ 10mg 2ml ß-Sypathomimetikum mit antihypotoner Wirkung ratiopharm 1 1-1 - - - Anticholium Physostigminsalicylat 2mg 5ml Antidot vs Psychopharmaka + Antihistamin-Intoxikation
Akrinor Mischpräparat 200mg/ 10mg 2ml ß-Sypathomimetikum mit antihypotoner Wirkung ratiopharm 1 1-1 - - - Anticholium Physostigminsalicylat 2mg 5ml Antidot vs Psychopharmaka + Antihistamin-Intoxikation
European Resuscitation Council
 European Resuscitation Council Advanced life support 1. Atemwegsmanagment und Beatmung 2. Unterstützung des Herzens 3. Gefässzugange und Medikamente 4. Diagnostik und Therapie von Arrhythmien 5. Stabilisierung
European Resuscitation Council Advanced life support 1. Atemwegsmanagment und Beatmung 2. Unterstützung des Herzens 3. Gefässzugange und Medikamente 4. Diagnostik und Therapie von Arrhythmien 5. Stabilisierung
Selbstklebeetiketten. Spritzenkennzeichnung nach ISO und DGAI/ DIVI-Empfehlungen. Selbstklebeetiketten
 Selbstklebeetiketten Spritzenkennzeichnung nach 26825 und DGAI/ DIVI-Empfehlungen Selbstklebeetiketten Vermeidung von Fehlmedikationen durch standardisierte farbliche Kennzeichnung von Wirkstoffgruppen
Selbstklebeetiketten Spritzenkennzeichnung nach 26825 und DGAI/ DIVI-Empfehlungen Selbstklebeetiketten Vermeidung von Fehlmedikationen durch standardisierte farbliche Kennzeichnung von Wirkstoffgruppen
Medikamenten- Etiketten nach ISO-Norm 26825
 Medikamenten- Etiketten nach ISO-Norm 26825 ISO-Norm 26825 Um die Gefahr einer Medikamentenverwechslung/Fehlmedikation weiter zu verringern, empfiehlt die Deutsche Gesellschaft für Anästhesiologie und
Medikamenten- Etiketten nach ISO-Norm 26825 ISO-Norm 26825 Um die Gefahr einer Medikamentenverwechslung/Fehlmedikation weiter zu verringern, empfiehlt die Deutsche Gesellschaft für Anästhesiologie und
ISO-Norm standardisierte Medizin-Etiketten
 Wir sind der kompetente Partner - wenn es um die Erstellung von Spritzenetiketten nach der ISO-Norm 26825 geht. Um die Gefahr einer Medikamentenverwechslung/Fehlmedikation weiter zu verringern, empfiehlt
Wir sind der kompetente Partner - wenn es um die Erstellung von Spritzenetiketten nach der ISO-Norm 26825 geht. Um die Gefahr einer Medikamentenverwechslung/Fehlmedikation weiter zu verringern, empfiehlt
Analgesie und Narkose im Rettungsdienst. Dr. med. Norman Philipp Hecker
 Analgesie und Narkose im Rettungsdienst Dr. med. Norman Philipp Hecker Ziel Vermittlung von sicheren Kochrezepten zur Analgesie Narkose Analgesie ist eine elementare Hilfeleistung Die beste Schmerztherapie
Analgesie und Narkose im Rettungsdienst Dr. med. Norman Philipp Hecker Ziel Vermittlung von sicheren Kochrezepten zur Analgesie Narkose Analgesie ist eine elementare Hilfeleistung Die beste Schmerztherapie
A C D G H L M Q V W Æ A C D G H L M Q V W Æ
 A C D G H L M Q V W Æ A C D G H L M Q V W Æ Paulino - System Anwenderschulung- Medikamentenroute Autor: Dr. med. U Trappe, 2015 alle Rechte, insbesondere an Abbildungen vorbehalten, VervielfälGgung nur
A C D G H L M Q V W Æ A C D G H L M Q V W Æ Paulino - System Anwenderschulung- Medikamentenroute Autor: Dr. med. U Trappe, 2015 alle Rechte, insbesondere an Abbildungen vorbehalten, VervielfälGgung nur
Etiketten, die stark kleben
 Übersicht Medizin- Etiketten für Spritzen und Perfusoren Nach ISONorm 26835 und/oder Divi-Standard Etiketten, die stark kleben Tel. Beratung unter: 05221 12253-0 www.anaesthesieprodukte.com MIC GmbH D-32049
Übersicht Medizin- Etiketten für Spritzen und Perfusoren Nach ISONorm 26835 und/oder Divi-Standard Etiketten, die stark kleben Tel. Beratung unter: 05221 12253-0 www.anaesthesieprodukte.com MIC GmbH D-32049
Notfallpharmakotherapie bei Anaphylaxie. Ruth Koeniger Notfallzentrum München Bogenhausen SKM ÄLRD RD-B München
 Notfallpharmakotherapie bei Anaphylaxie Ruth Koeniger Notfallzentrum München Bogenhausen SKM ÄLRD RD-B München Was wissen wir? Erhebung 2012 Auswertung 2014 Inzidenz 4,5:100.000 (Berlin) USA-> 50:100.000
Notfallpharmakotherapie bei Anaphylaxie Ruth Koeniger Notfallzentrum München Bogenhausen SKM ÄLRD RD-B München Was wissen wir? Erhebung 2012 Auswertung 2014 Inzidenz 4,5:100.000 (Berlin) USA-> 50:100.000
Reanimation Empfehlungen & Leitlinien. Der Notfallpatient lt. Definition bei: Kontrolle: Bewusstsein
 Handlungskompetenz in akuten Notfallsituationen, Dr. med. M. Rettig Reanimation Empfehlungen & Leitlinien Definition: Notfallpatient Erkennen von Notfällen Erstbehandlung Reanimation, Theorie Praktische
Handlungskompetenz in akuten Notfallsituationen, Dr. med. M. Rettig Reanimation Empfehlungen & Leitlinien Definition: Notfallpatient Erkennen von Notfällen Erstbehandlung Reanimation, Theorie Praktische
Auf finden Sie eine größere Aufnahme von diesem Bild. Makroskopie. Pupillenreaktion
 Fallbeschreibung 53-jähriger Alkoholiker. Er stürzt unter 3.4 zu Hause die Treppe herunter und ist sofort bewusstlos. Der Notarzt untersucht den Patienten und dokumentiert, dass dieser auf Schmerzreize
Fallbeschreibung 53-jähriger Alkoholiker. Er stürzt unter 3.4 zu Hause die Treppe herunter und ist sofort bewusstlos. Der Notarzt untersucht den Patienten und dokumentiert, dass dieser auf Schmerzreize
Sono-Grundkurs für Tiermediziner
 Sono-Grundkurs für Tiermediziner Bearbeitet von Wencke DuPlessis 1. Auflage 2013. Taschenbuch. 168 S. Paperback ISBN 978 3 7945 2798 4 Format (B x L): 21 x 28 cm Weitere Fachgebiete > Medizin > Veterinärmedizin
Sono-Grundkurs für Tiermediziner Bearbeitet von Wencke DuPlessis 1. Auflage 2013. Taschenbuch. 168 S. Paperback ISBN 978 3 7945 2798 4 Format (B x L): 21 x 28 cm Weitere Fachgebiete > Medizin > Veterinärmedizin
Pädiatrische Dosierung. Wie macht man sich das Leben leichter
 Pädiatrische Dosierung Wie macht man sich das Leben leichter Wie macht man sich das Leben leichter Inhalt 1, oder 3 ml/10kg 1.? kg 2. Analgosedierung 1ml/10kg 3. Narkoseeinleitung 3ml/10kg 4. Reanimation
Pädiatrische Dosierung Wie macht man sich das Leben leichter Wie macht man sich das Leben leichter Inhalt 1, oder 3 ml/10kg 1.? kg 2. Analgosedierung 1ml/10kg 3. Narkoseeinleitung 3ml/10kg 4. Reanimation
No#allnarkose bei Kindern 1
 No#allnarkose bei Kindern 1 Paulino - System Anwenderschulung Autor : U. Trappe, 2015, alle Rechte vorbehalten Beispiel Balkonsturz Einsatzmeldung: August ca 16.00 Tyler, 1 Jahr alt, Sturz vom Balkon 30
No#allnarkose bei Kindern 1 Paulino - System Anwenderschulung Autor : U. Trappe, 2015, alle Rechte vorbehalten Beispiel Balkonsturz Einsatzmeldung: August ca 16.00 Tyler, 1 Jahr alt, Sturz vom Balkon 30
Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen
 Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen WANN? Erkennen einer respiratorischen Störung - Atemfrequenz zu hoch oder zu niedrig - Atemarbeit:
Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen WANN? Erkennen einer respiratorischen Störung - Atemfrequenz zu hoch oder zu niedrig - Atemarbeit:
Akute Dyspnoe aus Sicht des Notfallmediziners
 Akute Dyspnoe aus Sicht des Notfallmediziners Jörg Scheler OAmbF ZNA Jean Paul (1763-1825): 2 Dinge braucht der Mensch im Leben - Luft zum Atmen und Liebe zum Leben Crit Care. 2006;10:R82 Crit Care. 2006;10:R82
Akute Dyspnoe aus Sicht des Notfallmediziners Jörg Scheler OAmbF ZNA Jean Paul (1763-1825): 2 Dinge braucht der Mensch im Leben - Luft zum Atmen und Liebe zum Leben Crit Care. 2006;10:R82 Crit Care. 2006;10:R82
Narkose im Rettungsdienst
 Stephan Uhl Klinik für Anaesthesie und Operative Intensivmedizin Klinikum Passau Narkose, besser Anaesthesie, beschreibt einen reversiblen Zustand der Unempfindlichkeit gegenüber Schmerz und anderen äußeren
Stephan Uhl Klinik für Anaesthesie und Operative Intensivmedizin Klinikum Passau Narkose, besser Anaesthesie, beschreibt einen reversiblen Zustand der Unempfindlichkeit gegenüber Schmerz und anderen äußeren
Notfallmedikamente-in-der- hausärztlichen-praxis- Steffen-Schlüter- - Arzt-in-Weiterbildung- Notarzt- ALS?Provider-
 Notfallmedikamente-in-der- hausärztlichen-praxis- Steffen-Schlüter- - Arzt-in-Weiterbildung- Notarzt- ALS?Provider- Anaphylaktische-Reaktion- Schweregrade- Schweregrade- Schweregrade- Akute&Lebensgefahr&
Notfallmedikamente-in-der- hausärztlichen-praxis- Steffen-Schlüter- - Arzt-in-Weiterbildung- Notarzt- ALS?Provider- Anaphylaktische-Reaktion- Schweregrade- Schweregrade- Schweregrade- Akute&Lebensgefahr&
Medikamentenkunde. San Lehrgang 2006 / 2007
 Medikamentenkunde Stefan Lange San Lehrgang 2006 / 2007 Lernziele Applikationswege Applikationsformen Vorbereiten einer Injektion und Medikamente 5 R Regel Medikamente der Notkompetenz Wichtige Notfallmedikamente
Medikamentenkunde Stefan Lange San Lehrgang 2006 / 2007 Lernziele Applikationswege Applikationsformen Vorbereiten einer Injektion und Medikamente 5 R Regel Medikamente der Notkompetenz Wichtige Notfallmedikamente
Inhalt. Inhalt. 3 Zugangswege zum Kreislaufsystem Atemwege... 39
 Inhalt 1 Neugeborenenversorgung... 11 1.1 Physiologische Besonderheiten und Erkrankungen des Neugeborenen... 11 1.1.1 Respiratorische Besonderheiten... 11 1.1.2 Hämodynamische Besonderheiten... 15 1.1.3
Inhalt 1 Neugeborenenversorgung... 11 1.1 Physiologische Besonderheiten und Erkrankungen des Neugeborenen... 11 1.1.1 Respiratorische Besonderheiten... 11 1.1.2 Hämodynamische Besonderheiten... 15 1.1.3
Praktische Beispiele verbesserter AMTS auf einer neonatologischen Intensivstation
 Praktische Beispiele verbesserter AMTS auf einer neonatologischen Intensivstation Workshop zur Arzneimitteltherapiesicherheit APS - Jahrestagung in Berlin 27. April 2012 Michael Welsch Checkliste Arzneitherapiesicherheit
Praktische Beispiele verbesserter AMTS auf einer neonatologischen Intensivstation Workshop zur Arzneimitteltherapiesicherheit APS - Jahrestagung in Berlin 27. April 2012 Michael Welsch Checkliste Arzneitherapiesicherheit
ERC Guidelines. Zur Cardio-Pulmonalen Reanimation unter Einsatz des Larynxtubus
 ERC Guidelines Zur Cardio-Pulmonalen Reanimation unter Einsatz des Larynxtubus ERC Guidelines Ziel der Reanimation nach den neuen Leitlinien ist: No Flow Time verkürzen Ausreichenden koronaren und zerebralen
ERC Guidelines Zur Cardio-Pulmonalen Reanimation unter Einsatz des Larynxtubus ERC Guidelines Ziel der Reanimation nach den neuen Leitlinien ist: No Flow Time verkürzen Ausreichenden koronaren und zerebralen
Medikamentengabe zur. Reanimation Info 1
 SOP - Standardarbeitsanweisung für Rettungsassistenten Version: 2011-02-01 Änderungen Medikamentengabe zur erweiterten Versorgung während der Reanimation Info 1 Dr. med. Guido Scherer, ÄLRD Rettungsdienstbereiche
SOP - Standardarbeitsanweisung für Rettungsassistenten Version: 2011-02-01 Änderungen Medikamentengabe zur erweiterten Versorgung während der Reanimation Info 1 Dr. med. Guido Scherer, ÄLRD Rettungsdienstbereiche
Selbstklebeetiketten Spritzenkennzeichnung nach ISO 26825 und DGAI/ DIVI-Empfehlungen
 Selbstklebeetiketten Spritzenkennzeichnung nach 26825 und DGAI/ DIVI-Empfehlungen Vermeidung von Fehlmedikationen durch standardisierte farbliche Kennzeichnung von Wirkstoffgruppen Konsequente Abgrenzung
Selbstklebeetiketten Spritzenkennzeichnung nach 26825 und DGAI/ DIVI-Empfehlungen Vermeidung von Fehlmedikationen durch standardisierte farbliche Kennzeichnung von Wirkstoffgruppen Konsequente Abgrenzung
Nachweiskatalog Mindestzahl. mindestens 50 x am Patienten
 Eigenveran t-wortlich Mitwirkung Anlage 2 Katalog Invasive Maßnahmen durch Notfallsanitäterinnen und -sanitäter Die Vermittlung der praktischen Durchführung wird in einem Nachweisheft dokumentiert, wobei
Eigenveran t-wortlich Mitwirkung Anlage 2 Katalog Invasive Maßnahmen durch Notfallsanitäterinnen und -sanitäter Die Vermittlung der praktischen Durchführung wird in einem Nachweisheft dokumentiert, wobei
Teil 2 Typische Notfälle
 Teil 2 Typische Notfälle Typische Notfälle Typische Notfälle Allergische Reaktion Herzinfarkt Schlaganfall Epileptischer Anfall Asthma-Anfall Synkope/Kreislaufdysregulation Typische Notfälle Symptome Gefahren
Teil 2 Typische Notfälle Typische Notfälle Typische Notfälle Allergische Reaktion Herzinfarkt Schlaganfall Epileptischer Anfall Asthma-Anfall Synkope/Kreislaufdysregulation Typische Notfälle Symptome Gefahren
FRRP. Kinderreanimation. Reanimation. Nach den aktuellen Guidelines 2010. Dr. M. Schiffer, Dr. C. Voigt, Simone Felgenheier 1
 Reanimation Nach den aktuellen Guidelines 2010 Dr. M. Schiffer, Dr. C. Voigt, Simone Felgenheier 1 Reanimation Kinder nach den Guidelines 2010. Mit freundlicher Genehmigung D. Schmidt, Simulatorzentrum
Reanimation Nach den aktuellen Guidelines 2010 Dr. M. Schiffer, Dr. C. Voigt, Simone Felgenheier 1 Reanimation Kinder nach den Guidelines 2010. Mit freundlicher Genehmigung D. Schmidt, Simulatorzentrum
PALS Basic Life Support
 PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 144 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR bei Puls
PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 144 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR bei Puls
Geburtshilfe in der Notfallmedizin
 Geburtshilfe in der Notfallmedizin Dr. med. Maurice Kaufmann Facharzt für Anästhesie, Intensiv- und Notfallmedizin Facharzt für Geburtshilfe und Gynäkologie Klinikum Ludwigshafen/Rhein 11. März 2017 Häufigkeit
Geburtshilfe in der Notfallmedizin Dr. med. Maurice Kaufmann Facharzt für Anästhesie, Intensiv- und Notfallmedizin Facharzt für Geburtshilfe und Gynäkologie Klinikum Ludwigshafen/Rhein 11. März 2017 Häufigkeit
Reanimation: Advanced Life Support (ERC 2015)
 Reanimation: Advanced Life Support (ERC 2015) Keine Reaktion? keine normale Atmung? Notarzt alarmieren Kardiopulmonale Reanimation (CPR) 30:2 Defibrillator / EKG - Monitor anschließen EKG - Rhythmus beurteilen
Reanimation: Advanced Life Support (ERC 2015) Keine Reaktion? keine normale Atmung? Notarzt alarmieren Kardiopulmonale Reanimation (CPR) 30:2 Defibrillator / EKG - Monitor anschließen EKG - Rhythmus beurteilen
was will ich sagen? Notfallmanagement bei Belastungsuntersuchungen J. Körfer, H. Körperich Mannheim 13. November 2013
 Notfallmanagement bei Belastungsuntersuchungen J. Körfer, H. Körperich Mannheim 13. November 2013 Institut für Radiologie, Nuklearmedizin und Molekulare Bildgebung was will ich sagen? 1 1. welche Notfälle
Notfallmanagement bei Belastungsuntersuchungen J. Körfer, H. Körperich Mannheim 13. November 2013 Institut für Radiologie, Nuklearmedizin und Molekulare Bildgebung was will ich sagen? 1 1. welche Notfälle
ALS- Advanced Life Support
 ALS- Advanced Life Support - Update der ERC-Leitlinien 2010 - Anne Osmers Klinik für Anästhesiologie und Intensivtherapie Universitätsklinikum Dresden ALS - Themen Minimale Unterbrechungen einer effektiven
ALS- Advanced Life Support - Update der ERC-Leitlinien 2010 - Anne Osmers Klinik für Anästhesiologie und Intensivtherapie Universitätsklinikum Dresden ALS - Themen Minimale Unterbrechungen einer effektiven
TRAUMA EPIDEMIOLOGIE: TRAUMA. 3-gipfelige Letalitätskurve. Letalität: Trauma NOTARZT REFRESHERKURS 2017
 MARC KAUFMANN ANÄSTHESIE UND INTENSIVMEDIZIN INNSBRUCK EPIDEMIOLOGIE: TRAUMA Unfallverletzte pro Jahr Österreich ca. 800.000 ca. 8.000 Polytraumen NOTARZT REFRESHERKURS 2017 TRAUMA Deutschland ca. 8,2
MARC KAUFMANN ANÄSTHESIE UND INTENSIVMEDIZIN INNSBRUCK EPIDEMIOLOGIE: TRAUMA Unfallverletzte pro Jahr Österreich ca. 800.000 ca. 8.000 Polytraumen NOTARZT REFRESHERKURS 2017 TRAUMA Deutschland ca. 8,2
Algorithmen im Rettungsdienst Dortmund
 Algorithmen im Rettungsdienst Dortmund Version 2.1 Stand 08.09.2009 gültig vom 01.10.2009 bis 30.09.2010 (keine Änderungen zur Vorversion Vorwort zur Version 2.1 gültig vom 01.10.2009 bis 30.09.2010: Die
Algorithmen im Rettungsdienst Dortmund Version 2.1 Stand 08.09.2009 gültig vom 01.10.2009 bis 30.09.2010 (keine Änderungen zur Vorversion Vorwort zur Version 2.1 gültig vom 01.10.2009 bis 30.09.2010: Die
Übergabekonzept Dortmund
 Übergabekonzept Dortmund nach SBAR AG Übergabe ZNA / Rettungsdienst Einführung Fehlervermeidung durch Übergabestandards Übergabe nach SBAR Übergabe an Arzt / Pflegekraft bei bestimmten Kriterien Übergabe
Übergabekonzept Dortmund nach SBAR AG Übergabe ZNA / Rettungsdienst Einführung Fehlervermeidung durch Übergabestandards Übergabe nach SBAR Übergabe an Arzt / Pflegekraft bei bestimmten Kriterien Übergabe
Dr. Ruth Krumpholz LKH Bludenz. Postoperative Schmerztherapie bei. Kindern
 Dr. Ruth Krumpholz LKH Bludenz Postoperative Schmerztherapie bei Kindern Inhalt Präoperative Vorbereitung Intraoperative Möglichkeiten - Regionalanästhesiologische Verfahren Postoperative medikamentöse
Dr. Ruth Krumpholz LKH Bludenz Postoperative Schmerztherapie bei Kindern Inhalt Präoperative Vorbereitung Intraoperative Möglichkeiten - Regionalanästhesiologische Verfahren Postoperative medikamentöse
Notfälle während Schwangerschaft und Geburt Notarzt-Refresher BHS Linz. Prim. Dr. Harald Gründling. Freitag, 19. Oktober 2012. Symptomatik.
 Notfälle während Schwangerschaft und Geburt Notarzt-Refresher BHS Linz Prim. Dr. Harald Gründling Freitag, 19. Oktober 2012 1 Symptomatik Blutung Schmerz Krampf Koma Geburt 2 1 Blutungen Frühschwangerschaft
Notfälle während Schwangerschaft und Geburt Notarzt-Refresher BHS Linz Prim. Dr. Harald Gründling Freitag, 19. Oktober 2012 1 Symptomatik Blutung Schmerz Krampf Koma Geburt 2 1 Blutungen Frühschwangerschaft
Fortbildung First-Responder
 Puls tasten- WO? Säuglinge Kinder > 1 Jahr A. brachialis A. carotis communis Herzdruckmassage Frequenz: zwischen 100 und 120 Mindestens 1/3 des Thoraxdurchmessers Säuglinge: 4cm Kinder > 1 Jahr: 5cm Herzdruckmassage
Puls tasten- WO? Säuglinge Kinder > 1 Jahr A. brachialis A. carotis communis Herzdruckmassage Frequenz: zwischen 100 und 120 Mindestens 1/3 des Thoraxdurchmessers Säuglinge: 4cm Kinder > 1 Jahr: 5cm Herzdruckmassage
PROTOKOLLE KINDERINTENSIVSTATION SMZO. Inhaltsverzeichnis
 Inhaltsverzeichnis Seite High Quality 2-3 Kinder Algorithmus BLS (ILCOR/AHA) 4 Kinder Algorithmus ALS (ILCOR/AHA) 5 Kinder Algorithmus BLS (ERC) 6 Kinder Algorithmus ALS (ERC) 7 Asystolie Algorithmus (ERC)
Inhaltsverzeichnis Seite High Quality 2-3 Kinder Algorithmus BLS (ILCOR/AHA) 4 Kinder Algorithmus ALS (ILCOR/AHA) 5 Kinder Algorithmus BLS (ERC) 6 Kinder Algorithmus ALS (ERC) 7 Asystolie Algorithmus (ERC)
Akutschmerztherapie bei Kindern
 Akutschmerztherapie bei Kindern 7. Grazer Schmerztag, 29.09.2015 Sebastian Bauchinger Zur Verfügung stehende Analgetika (Glucose 33%) Paracetamol NSAR (Ibuprofen, Mefenaminsäure, Diclofenac (+ Orphenadrin),...)
Akutschmerztherapie bei Kindern 7. Grazer Schmerztag, 29.09.2015 Sebastian Bauchinger Zur Verfügung stehende Analgetika (Glucose 33%) Paracetamol NSAR (Ibuprofen, Mefenaminsäure, Diclofenac (+ Orphenadrin),...)
Medikamentengabe zur. Reanimation (1) Reanimation (1) Version: 2012-01-01. erweiterten Versorgung während der Reanimation Info 1
 SOP - Standardarbeitsanweisung Für alle im Rettungsdienst als Rettungsassistenten eingesetzten Mitarbeiter in Rheinhessen & Bad Kreuznach Version: 2012-01-01 Medikamentengabe zur erweiterten Versorgung
SOP - Standardarbeitsanweisung Für alle im Rettungsdienst als Rettungsassistenten eingesetzten Mitarbeiter in Rheinhessen & Bad Kreuznach Version: 2012-01-01 Medikamentengabe zur erweiterten Versorgung
Vorgehen am Patienten Das ABCDE-Schema
 Vorgehen am Patienten Das ABCDE-Schema Version 1.0 - Stand 02.04.2012 1 Holger Harbs Klinik für Anästhesiologie und Operative Intensivmedizin Universitätsklinikum Schleswig-Holstein Campus Kiel Komm. Direktor:
Vorgehen am Patienten Das ABCDE-Schema Version 1.0 - Stand 02.04.2012 1 Holger Harbs Klinik für Anästhesiologie und Operative Intensivmedizin Universitätsklinikum Schleswig-Holstein Campus Kiel Komm. Direktor:
1. Fall. Akute Bewusstseinsstörung. Akute Bewusstseinstörung. Akute Bewusstseinstörungen. Akute Bewusstseinstörungen. Akute Bewusstseinsstörungen
 1. Fall Akute Bewusstseinsstörung T. Händl 21 jährige Patientin von Mitbewohnerin im Badezimmer bewusstlos aufgefunden Vitalparameter: RR 110/70mmHg, HF 85/min AF 16/min, Temp. 36.5, so2 93% Befund: GCS
1. Fall Akute Bewusstseinsstörung T. Händl 21 jährige Patientin von Mitbewohnerin im Badezimmer bewusstlos aufgefunden Vitalparameter: RR 110/70mmHg, HF 85/min AF 16/min, Temp. 36.5, so2 93% Befund: GCS
Stellenwert des Neurostatus bei Subarachnoidalblutung. Dr. Christian Dorfer / Dr. Wolfgang Thomae MUW/AKH Wien
 Stellenwert des Neurostatus bei Subarachnoidalblutung Dr. Christian Dorfer / Dr. Wolfgang Thomae MUW/AKH Wien Subarachnoidalblutung SAB Einblutung in den mit Liquor gefüllten Raum zwischen Arachnoidea
Stellenwert des Neurostatus bei Subarachnoidalblutung Dr. Christian Dorfer / Dr. Wolfgang Thomae MUW/AKH Wien Subarachnoidalblutung SAB Einblutung in den mit Liquor gefüllten Raum zwischen Arachnoidea
NOTFALLMEDIKAMENTE. PD Dr. Sinikka Münte Zentrum Anästhesiologie Medizinische Hochschule Hannover
 NOTFALLMEDIKAMENTE PD Dr. Sinikka Münte Zentrum Anästhesiologie Medizinische Hochschule Hannover NOTFÄLLE Aufteilung nach Fachgebieten 5.019 NEF Einsätze ORTH AUG HNO GYN PSY PÄD NCH 0,1 0,2 0,2 0,8 2,2
NOTFALLMEDIKAMENTE PD Dr. Sinikka Münte Zentrum Anästhesiologie Medizinische Hochschule Hannover NOTFÄLLE Aufteilung nach Fachgebieten 5.019 NEF Einsätze ORTH AUG HNO GYN PSY PÄD NCH 0,1 0,2 0,2 0,8 2,2
Therapie der Herzinsuffizienz S. Achenbach, Medizinische Klinik 2, Universitätsklinikum Erlangen
 Therapie der Herzinsuffizienz 2013 S. Achenbach, Medizinische Klinik 2, Universitätsklinikum Erlangen Häufigkeit der Herzinsuffizienz 10-20% der 70-80 jährigen 15 Millionen Patienten in der EU Überleben
Therapie der Herzinsuffizienz 2013 S. Achenbach, Medizinische Klinik 2, Universitätsklinikum Erlangen Häufigkeit der Herzinsuffizienz 10-20% der 70-80 jährigen 15 Millionen Patienten in der EU Überleben
SAA Krampfanfall. Patienten: Alle Patienten mit einem bekannten Krampfleiden oder einem erstmals aufgetretenen Krampfanfall.
 1. Ziel und Zweck Diese SAA soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit einem Krampfanfall oder eines Status Epilepticus an den Rettungsdienst wenden, ein standardisiertes
1. Ziel und Zweck Diese SAA soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit einem Krampfanfall oder eines Status Epilepticus an den Rettungsdienst wenden, ein standardisiertes
Akuter Myokardinfarkt Leitlinien und ihre Umsetzbarkeit im Rettungsdienst
 Akuter Myokardinfarkt Leitlinien und ihre Umsetzbarkeit im Rettungsdienst 23. Leipzig-Probstheidaer Notfalltag Nicolas Majunke Universität Leipzig - Herzzentrum Papyrus Ebers (1600 BC) Triffst du einen
Akuter Myokardinfarkt Leitlinien und ihre Umsetzbarkeit im Rettungsdienst 23. Leipzig-Probstheidaer Notfalltag Nicolas Majunke Universität Leipzig - Herzzentrum Papyrus Ebers (1600 BC) Triffst du einen
Ertrinkungsunfälle. Definitionen 1. Ertrinkungsformen. Wassernotfälle. Wassernotfälle Fortbildung für den Rettungsdienst. Ertrinken.
 Ertrinkungsunfälle Wassernotfälle Fortbildung für den Rettungsdienst Wassernotfälle Ertrinkungsnotfälle Formen des Ertrinkens Begriffsdefinitionen Physiologie Rettung Weitere Gefahren Maßnahmen Definitionen
Ertrinkungsunfälle Wassernotfälle Fortbildung für den Rettungsdienst Wassernotfälle Ertrinkungsnotfälle Formen des Ertrinkens Begriffsdefinitionen Physiologie Rettung Weitere Gefahren Maßnahmen Definitionen
Fortschritte in der Therapie der Vergiftungen
 Fortschritte in der Therapie der Vergiftungen Prof. Dr. Th. Zilker Ehem.Leiter der Toxikologischen Abteilung II. Med. Klinik Klinikum rechts der Isar TUM Weniger ist mehr Die primäre Giftentfernung wurde
Fortschritte in der Therapie der Vergiftungen Prof. Dr. Th. Zilker Ehem.Leiter der Toxikologischen Abteilung II. Med. Klinik Klinikum rechts der Isar TUM Weniger ist mehr Die primäre Giftentfernung wurde
REANIMATION 2 HELFER VERFAHRENSANWEISUNG. Ärztlicher Leiter Rettungsdienst. Check Vitalfkt: Ansage: REANIMATION. Thoraxkompression kontinuierlich
 2 HELFER Helfer 1 (Teamleiter) Erläuterung Check Vitalfkt: Ansage: kontinuierlich Check Vitalfunktionen: Ansprechbar? Atmet? (Carotispuls?) AED-Paddles aufkleben FÜR : Frequenz mind 100 / min. Tiefe: mind.
2 HELFER Helfer 1 (Teamleiter) Erläuterung Check Vitalfkt: Ansage: kontinuierlich Check Vitalfunktionen: Ansprechbar? Atmet? (Carotispuls?) AED-Paddles aufkleben FÜR : Frequenz mind 100 / min. Tiefe: mind.
Der Notfall-Patient mit Rhythmusstörungen. Kurt Höllinger Interne II Kardiologie Barmherzige Schwestern Linz
 Der Notfall-Patient mit Rhythmusstörungen Kurt Höllinger Interne II Kardiologie Barmherzige Schwestern Linz Rhythmusstreifen zur Bestimmung des Rhythmus geeignet? SVT oder VT? AV-Dissoziation = VT Rhythmusstreifen
Der Notfall-Patient mit Rhythmusstörungen Kurt Höllinger Interne II Kardiologie Barmherzige Schwestern Linz Rhythmusstreifen zur Bestimmung des Rhythmus geeignet? SVT oder VT? AV-Dissoziation = VT Rhythmusstreifen
I Allgemeine Notfallmaßnahmen 1. II Erweiterte Notfallmaßnahmen 33
 I Allgemeine Notfallmaßnahmen 1 1 Retten und Lagern 2 1.1 Rautek-Griff 2 1.2 Bedeutung des Airbags 3 1.3 Abnehmen des Schutzhelms 4 1.4 Immobilisierung der Wirbelsäule 5 1.5 Stabile Seitenlagerung 10 1.6
I Allgemeine Notfallmaßnahmen 1 1 Retten und Lagern 2 1.1 Rautek-Griff 2 1.2 Bedeutung des Airbags 3 1.3 Abnehmen des Schutzhelms 4 1.4 Immobilisierung der Wirbelsäule 5 1.5 Stabile Seitenlagerung 10 1.6
HLW und Erste Hilfe für die Paddler Teil II
 HLW und Erste Hilfe für die Paddler Teil II ...um was geht s denn heute... offene Fragen von letzter Woche Ertrinkungsunfall Unterkühlung Kopfverletzung Herzinfarkt und Schlaganfall Herz-Lungen-Wiederbelebung
HLW und Erste Hilfe für die Paddler Teil II ...um was geht s denn heute... offene Fragen von letzter Woche Ertrinkungsunfall Unterkühlung Kopfverletzung Herzinfarkt und Schlaganfall Herz-Lungen-Wiederbelebung
Der hypertensive Notfall
 Der hypertensive Notfall Update Kardiologie 2013 Stefan Brunner Medizinische Klinik und Poliklinik I Stefan Brunner Anamnese 62 jähriger Patient Angestellter Kreisverwaltungsreferat Anamnese Akut aufgetretene
Der hypertensive Notfall Update Kardiologie 2013 Stefan Brunner Medizinische Klinik und Poliklinik I Stefan Brunner Anamnese 62 jähriger Patient Angestellter Kreisverwaltungsreferat Anamnese Akut aufgetretene
Das Patientenprotokoll
 September 2015 1 Warum ein Patientenprotokoll? Informationsfluss vom Ersthelfer bis zum Krankenhaus Vereinfachte Notizen, vom Bergretter bis zum Bergrettungsarzt Schwindelzettel Durchschlag für die Ortsstelle
September 2015 1 Warum ein Patientenprotokoll? Informationsfluss vom Ersthelfer bis zum Krankenhaus Vereinfachte Notizen, vom Bergretter bis zum Bergrettungsarzt Schwindelzettel Durchschlag für die Ortsstelle
Bestellliste für Spritzenetiketten nach DIVI-Standard und ISO 26825:2008
 Etiketten für Spritzen 38 x 12 mm Anz. G1.1 Unbedruckt, gelb G1.2 Unbedruckt, gelb G1.3 Thiopental G1.3A Thiopental 25 G1.4 Esketamin G1.4A Esketamin 5 G1.4B Esketamin 25 G1.5 Etomidat G1.5A Etomidat 2
Etiketten für Spritzen 38 x 12 mm Anz. G1.1 Unbedruckt, gelb G1.2 Unbedruckt, gelb G1.3 Thiopental G1.3A Thiopental 25 G1.4 Esketamin G1.4A Esketamin 5 G1.4B Esketamin 25 G1.5 Etomidat G1.5A Etomidat 2
H. Voges, ÄLRD Landkreis Peine
 Inhalt Grundsätzliches Rolle der Leitstelle Basisreanimation Erweiterte Reanimationsmaßnahmen Besondere Umstände Besondere Patienten Postreanimationsbehandlung Akutes Koronarsyndrom Ausbildung in Reanimation
Inhalt Grundsätzliches Rolle der Leitstelle Basisreanimation Erweiterte Reanimationsmaßnahmen Besondere Umstände Besondere Patienten Postreanimationsbehandlung Akutes Koronarsyndrom Ausbildung in Reanimation
Leitlinien Reanimation 2015
 Leitlinien Reanimation 2015 Basismaßnahmen Überlebenskette Leitstelle Die neuen Leitlinien 2015 betonen die Interaktion zwischen Leitstelle, dem Wiederbelebung durchführenden Zeugen und der zeitnahen Verfügbarkeit
Leitlinien Reanimation 2015 Basismaßnahmen Überlebenskette Leitstelle Die neuen Leitlinien 2015 betonen die Interaktion zwischen Leitstelle, dem Wiederbelebung durchführenden Zeugen und der zeitnahen Verfügbarkeit
Benzodiazepine Clonazepam Pantone Orange 151 / Pantone Process Black
 Gruppe Wirkstoff Farbe 1 Farbe 2 Schriftfarbe Anästhetika Dexmedetomidin Pantone Process Yellow C / Pantone Process Black am 1.10.12 hinzugefügt Esketamin Pantone Process Yellow C / Pantone Process Black
Gruppe Wirkstoff Farbe 1 Farbe 2 Schriftfarbe Anästhetika Dexmedetomidin Pantone Process Yellow C / Pantone Process Black am 1.10.12 hinzugefügt Esketamin Pantone Process Yellow C / Pantone Process Black
4.3 Anaphylaxie (anaphylaktischer Schock)
 4 Notfälle in Anaphylaxie 4.3 4.3 Anaphylaxie Definition Die Anaphylaxie wird definiert als eine schwere, lebensbedrohliche und generalisierte Hypersensitivitätsreaktion. Wenngleich pathophysiologisch
4 Notfälle in Anaphylaxie 4.3 4.3 Anaphylaxie Definition Die Anaphylaxie wird definiert als eine schwere, lebensbedrohliche und generalisierte Hypersensitivitätsreaktion. Wenngleich pathophysiologisch
Liechtensteinisches Landesgesetzblatt
 Liechtensteinisches Landesgesetzblatt 812.102.1 Jahrgang 2015 Nr. 131 ausgegeben am 5. Mai 2015 Verordnung vom 28. April 2015 über Arzneimittel und Medizinprodukte (Heilmittelverordnung; HMV) Aufgrund
Liechtensteinisches Landesgesetzblatt 812.102.1 Jahrgang 2015 Nr. 131 ausgegeben am 5. Mai 2015 Verordnung vom 28. April 2015 über Arzneimittel und Medizinprodukte (Heilmittelverordnung; HMV) Aufgrund
Pädiatrische Notfallsituationen
 Pädiatrische Notfallsituationen Dr. Sergio Stocker Praxis für Kinder- und Jugendmedizin Leitender Arzt für Pädiatrie am KS Schaffhausen sergio.stocker@hin.ch Ein Kind stirbt im Gegensatz zum Erwachsenen
Pädiatrische Notfallsituationen Dr. Sergio Stocker Praxis für Kinder- und Jugendmedizin Leitender Arzt für Pädiatrie am KS Schaffhausen sergio.stocker@hin.ch Ein Kind stirbt im Gegensatz zum Erwachsenen
Notfallmedikamente Arztkoffer und Hausarztpraxis Was gehört dazu? Wie wende ich die Medikamente an?
 Notfallmedikamente Arztkoffer und Hausarztpraxis Was gehört dazu? Wie wende ich die Medikamente an? PD Dr. med. Mathias Zürcher Leitender Arzt für Rettungs- und Katastrophenmedizin Anästhesiologie Universitätsspital
Notfallmedikamente Arztkoffer und Hausarztpraxis Was gehört dazu? Wie wende ich die Medikamente an? PD Dr. med. Mathias Zürcher Leitender Arzt für Rettungs- und Katastrophenmedizin Anästhesiologie Universitätsspital
Der Atemweg - mit oder ohne Tubus
 Kölner Notfalltag 2009 Der Atemweg - mit oder ohne Tubus Dr. Ralf Blomeyer Leiter: Prof. Dr. Dr. A. Lechleuthner Scheibenstraße 13, 50737 Köln, Telefon: +49 221 9748 4200 Email: ifn@gmx.de Indikation zur
Kölner Notfalltag 2009 Der Atemweg - mit oder ohne Tubus Dr. Ralf Blomeyer Leiter: Prof. Dr. Dr. A. Lechleuthner Scheibenstraße 13, 50737 Köln, Telefon: +49 221 9748 4200 Email: ifn@gmx.de Indikation zur
vom 28. April 2015 Art. 1 Gegenstand
 812.102.1 Liechtensteinisches Landesgesetzblatt Jahrgang 2015 Nr. 131 ausgegeben am 5. Mai 2015 Verordnung vom 28. April 2015 über Arzneimittel und Medizinprodukte (Heil- mittelverordnung; HMV) Aufgrund
812.102.1 Liechtensteinisches Landesgesetzblatt Jahrgang 2015 Nr. 131 ausgegeben am 5. Mai 2015 Verordnung vom 28. April 2015 über Arzneimittel und Medizinprodukte (Heil- mittelverordnung; HMV) Aufgrund
Feuerwehr Remscheid. SAA Lungenödem. 1. Ziel und Zweck. 2. Geltungs- und Verantwortungsbereich. 3. Beschreibung
 1. Ziel und Zweck Diese SAA soll bei allen Patienten, die im zuständigen Rettungsdienstbereich sich mit der Symptomatik eines Lungenödems an den Rettungsdienst wenden, ein standardisiertes sowie leitlinienkonformes
1. Ziel und Zweck Diese SAA soll bei allen Patienten, die im zuständigen Rettungsdienstbereich sich mit der Symptomatik eines Lungenödems an den Rettungsdienst wenden, ein standardisiertes sowie leitlinienkonformes
Schlaganfall. Nicole Kotzailias. Nicole Kotzailias. FÄ für Neurologie Wahlärztin Heinrich-Waßmuth-Straße Perchtoldsdorf Tel.Nr:
 Schlaganfall Nicole Kotzailias Nicole Kotzailias FÄ für Neurologie Wahlärztin Heinrich-Waßmuth-Straße 1 2380 Perchtoldsdorf Tel.Nr: 06991 73 60 669 Diskussion Ohne Lyse: Hemiplegie li maligner Mediainfarkt?
Schlaganfall Nicole Kotzailias Nicole Kotzailias FÄ für Neurologie Wahlärztin Heinrich-Waßmuth-Straße 1 2380 Perchtoldsdorf Tel.Nr: 06991 73 60 669 Diskussion Ohne Lyse: Hemiplegie li maligner Mediainfarkt?
European Paediatric Life Support
 European Paediatric Life Support Kartenset 2010 Paediatric Basic Life Support SICHERHEIT Reaktion BEWUSSTSEINSPRÜFUNG Beobachten HILFERUF Keine Reaktion ATEMWEGE ÖFFNEN NORMALE ATMUNG Ja Stabile Seitenlage
European Paediatric Life Support Kartenset 2010 Paediatric Basic Life Support SICHERHEIT Reaktion BEWUSSTSEINSPRÜFUNG Beobachten HILFERUF Keine Reaktion ATEMWEGE ÖFFNEN NORMALE ATMUNG Ja Stabile Seitenlage
ERC Guidelines CPR 2010
 ERC Guidelines CPR 2010 Zusammenfassung der wichtigsten Neuerungen Fortbildung 2011 1 Lernziele - Kennenlernen der wichtigsten Neuerungen der ERC Guidelines - Verstehen warum sich etwas geändert hat -
ERC Guidelines CPR 2010 Zusammenfassung der wichtigsten Neuerungen Fortbildung 2011 1 Lernziele - Kennenlernen der wichtigsten Neuerungen der ERC Guidelines - Verstehen warum sich etwas geändert hat -
Ich darf Sie bitten alle Fahrzeuge auf den aktuellen Stand zu bringen.
 Akademisches Lehrkrankenhaus Der Universität Tübingen Klinikum Stuttgart. Katharinenhospital. Postfach 102644. D-70022 Stuttgart An alle Rettungsdienstorganisationen - DRK Stuttgart: Hr Klenk, Hr. Braun
Akademisches Lehrkrankenhaus Der Universität Tübingen Klinikum Stuttgart. Katharinenhospital. Postfach 102644. D-70022 Stuttgart An alle Rettungsdienstorganisationen - DRK Stuttgart: Hr Klenk, Hr. Braun
Von Asystolie bis Kammerflimmern. Till Heine
 Von Asystolie bis Kammerflimmern Till Heine Erregungsbildung und -leitungssystem bradykarde Herzrhythmusstörungen Bradykardie = HF < 60/min (symptomatisch meist HF < 40/min) Schwindel; Prä-synkopen ( Schwarz-werden-vor-Augen
Von Asystolie bis Kammerflimmern Till Heine Erregungsbildung und -leitungssystem bradykarde Herzrhythmusstörungen Bradykardie = HF < 60/min (symptomatisch meist HF < 40/min) Schwindel; Prä-synkopen ( Schwarz-werden-vor-Augen
Delegation: IV Zugang, Infusion, verletzte Person
 Delegation: IV Zugang, Infusion, verletzte Person Trauma Checkbox S3 LL Polytrauma systolischer Blutdruck unter 90 mmhg (altersadaptiert bei Kindern)nach Trauma Vorliegen von penetrierenden Verletzungen
Delegation: IV Zugang, Infusion, verletzte Person Trauma Checkbox S3 LL Polytrauma systolischer Blutdruck unter 90 mmhg (altersadaptiert bei Kindern)nach Trauma Vorliegen von penetrierenden Verletzungen
Arbeitsanleitung arterielle Hypertonie im Kindes- und Jugendalter
 Arbeitsanleitung arterielle Hypertonie im Kindes- und Jugendalter Definition: RR > P 95: Hypertonie RR > P 90 und < P 95: prähypertensiver Wert Werte ab 120/80 mmhg sollten immer mindestens als prähypertensiv
Arbeitsanleitung arterielle Hypertonie im Kindes- und Jugendalter Definition: RR > P 95: Hypertonie RR > P 90 und < P 95: prähypertensiver Wert Werte ab 120/80 mmhg sollten immer mindestens als prähypertensiv
Bestellliste für Spritzenetiketten nach DIVI-Standard 2010 und 2012
 Etiketten für Spritzen 38 x 12 mm Kategorie 1 Hypnotika DIVI 2010 G1.1 Unbedruckt, gelb G1.2 Unbedruckt, gelb G1.3 Thiopental G1.3A Thiopental 25 G1.3B Thiopental 50 G1.4 Esketamin G1.4A Esketamin 5 G1.4B
Etiketten für Spritzen 38 x 12 mm Kategorie 1 Hypnotika DIVI 2010 G1.1 Unbedruckt, gelb G1.2 Unbedruckt, gelb G1.3 Thiopental G1.3A Thiopental 25 G1.3B Thiopental 50 G1.4 Esketamin G1.4A Esketamin 5 G1.4B
Intoxikationen im Notarztdienst
 Intoxikationen im Notarztdienst Ronald Koschny Medizinische Klinik Abteilung für Gastroenterologie, Infektionskrankheiten & Vergiftungen Unsere Antidots Matthias Bender 2014 Paracetamol-Intoxikation Antidotgabe
Intoxikationen im Notarztdienst Ronald Koschny Medizinische Klinik Abteilung für Gastroenterologie, Infektionskrankheiten & Vergiftungen Unsere Antidots Matthias Bender 2014 Paracetamol-Intoxikation Antidotgabe
GfKT-Fachtagung 13.11.2015. Antagonisierung und Substitution von Opioiden: Fallstricke bzw. ausgewählte Besonderheiten
 GfKT-Fachtagung 13.11.2015 Antagonisierung und Substitution von Opioiden: Fallstricke bzw. ausgewählte Besonderheiten Dr. med. Andreas U N I V E Vagt, R S I T Ä Giftnotruf T S M E D I Z I N Berlin, B E
GfKT-Fachtagung 13.11.2015 Antagonisierung und Substitution von Opioiden: Fallstricke bzw. ausgewählte Besonderheiten Dr. med. Andreas U N I V E Vagt, R S I T Ä Giftnotruf T S M E D I Z I N Berlin, B E
Notfälle im Kindesalter
 Notfälle im Kindesalter Uwe Klingkowski, Innsbruck Was ist ein Notfall? ohne sofortige Hilfeleistung sind erhebliche gesundheitliche Schäden oder Tod des Patienten zu befürchten Akut lebensbedrohliche
Notfälle im Kindesalter Uwe Klingkowski, Innsbruck Was ist ein Notfall? ohne sofortige Hilfeleistung sind erhebliche gesundheitliche Schäden oder Tod des Patienten zu befürchten Akut lebensbedrohliche
EINSATZ BEIM DEVICE PATIENTEN
 EINSATZ BEIM DEVICE PATIENTEN Herzschrittmacher- & (s)icd-träger in der Notfallmedizin Harald Ecker FA in Ausbildung Innere Medizin VB (Kardiologie/Nephrologie) Schrittmacherambulanz Notfallmedizin: NEF-GM,
EINSATZ BEIM DEVICE PATIENTEN Herzschrittmacher- & (s)icd-träger in der Notfallmedizin Harald Ecker FA in Ausbildung Innere Medizin VB (Kardiologie/Nephrologie) Schrittmacherambulanz Notfallmedizin: NEF-GM,
Label. Beste Klinik Allgemeine Chirurgie. Patientenblatt. Seite 1 von 7. Patient: Mustermann, Erika Geb-Dat: 12.08.1964, OP-Dat: 11.09.2013.
 Seite 1 von 7 Patientenblatt Geschlecht: weiblich Adresse: 51147 Köln Heidestrasse 17 OP-Dat: 11.09.2013 Saal: 2 Behandlung: Stationär Krankenkasse: AOK Diagnose: Magen-TM Größe: 165 cm Gewicht: 60 kg
Seite 1 von 7 Patientenblatt Geschlecht: weiblich Adresse: 51147 Köln Heidestrasse 17 OP-Dat: 11.09.2013 Saal: 2 Behandlung: Stationär Krankenkasse: AOK Diagnose: Magen-TM Größe: 165 cm Gewicht: 60 kg
Leitlinien für den Rettungsassistenten des DRK Landesverbandes Baden- Württemberg bis zum Eintreffen des Arztes (Stand 29.10.2012)
 Leitlinien für den Rettungsassistenten des DRK Landesverbandes Baden- Württemberg bis zum Eintreffen des Arztes (Stand 29.10.2012) Inhaltsverzeichnis Inhaltsverzeichnis 1 Leitsymptome für die nachfolgenden
Leitlinien für den Rettungsassistenten des DRK Landesverbandes Baden- Württemberg bis zum Eintreffen des Arztes (Stand 29.10.2012) Inhaltsverzeichnis Inhaltsverzeichnis 1 Leitsymptome für die nachfolgenden
Paediatric Basic Life Support
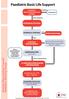 Paediatric Basic Life Support SICHERHEIT BEWUSSTSEINSPRÜFUNG HILFERUF Reaktion Beobachten Keine Reaktion ATEMWEGE ÖFFNEN NORMALE ATMUNG Ja Stabile Seitenlage Nein 5 INTIALE BEATMUNGEN Wenn Lebenszeichen
Paediatric Basic Life Support SICHERHEIT BEWUSSTSEINSPRÜFUNG HILFERUF Reaktion Beobachten Keine Reaktion ATEMWEGE ÖFFNEN NORMALE ATMUNG Ja Stabile Seitenlage Nein 5 INTIALE BEATMUNGEN Wenn Lebenszeichen
Beim Notfalleinsatz entfällt der Beleg Verordnung der Krankenbeförderung
 Beim Notfalleinsatz entfällt der Beleg Verordnung der Krankenbeförderung v vv v Gebühr frei Zu beziehen bei: Richard Scherpe Grafische Betriebe GmbH Stormarnstraße 34 22844 Norderstedt Tel. 040 / 52 11
Beim Notfalleinsatz entfällt der Beleg Verordnung der Krankenbeförderung v vv v Gebühr frei Zu beziehen bei: Richard Scherpe Grafische Betriebe GmbH Stormarnstraße 34 22844 Norderstedt Tel. 040 / 52 11
Epidemiologie. Epidemiologie. Häufigste Ursachen. Re-Evaluierung Gibt es Gemeinsamkeiten?
 HELIOS Klinikum Berlin-Buch Epidemiologie Reanimation im esalter Sirka Mattick FÄ für Anästhesiologie HELIOS Klinikum Berlin Buch Klinik für Anästhesie, perioperative Medizin und Schmerztherapie sirka.mattick@helios-kliniken.de
HELIOS Klinikum Berlin-Buch Epidemiologie Reanimation im esalter Sirka Mattick FÄ für Anästhesiologie HELIOS Klinikum Berlin Buch Klinik für Anästhesie, perioperative Medizin und Schmerztherapie sirka.mattick@helios-kliniken.de
Notfallmedizin Crashkurs. Dr. Joachim Unger Oberarzt Zentrale Notaufnahme Facharzt Anästhesie Rettungsmedizin
 Notfallmedizin Crashkurs Dr. Joachim Unger Oberarzt Zentrale Notaufnahme Facharzt Anästhesie Rettungsmedizin Notfallmedizin Crashkurs Reanimation Notfall- EKG Herangehensweise an einen Notfallpatienten
Notfallmedizin Crashkurs Dr. Joachim Unger Oberarzt Zentrale Notaufnahme Facharzt Anästhesie Rettungsmedizin Notfallmedizin Crashkurs Reanimation Notfall- EKG Herangehensweise an einen Notfallpatienten
SOP Tachykardie. Patienten: Alle Patienten, die sich mit einer vitalen Bedrohung aufgrund oder in Kombination mit einer Tachykardie präsentieren.
 1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit einer vital relevanten Tachykardie an den Rettungsdienst wenden, ein standarisiertes sowie leitlinienkonformes
1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit einer vital relevanten Tachykardie an den Rettungsdienst wenden, ein standarisiertes sowie leitlinienkonformes
Notfälle mit Gifttieren
 Notfälle mit Gifttieren OA Dr.med. Gernot Rücker Klinik und Poliklinik für Anästhesiologie und Intensivtherapie (Direktorin Frau Prof. Dr.med. G. Nöldge-Schomburg) Wie misst man Giftigkeit? Beispielsweise
Notfälle mit Gifttieren OA Dr.med. Gernot Rücker Klinik und Poliklinik für Anästhesiologie und Intensivtherapie (Direktorin Frau Prof. Dr.med. G. Nöldge-Schomburg) Wie misst man Giftigkeit? Beispielsweise
Narkose bei der VATS und Analgosedierung bei der internistischen Thorakoskopie aus Sicht des Anästhesisten
 Bitte hier Ihr Kliniklogo platzieren oder Feld löschen! Narkose bei der VATS und Analgosedierung bei der internistischen Thorakoskopie aus Sicht des Anästhesisten E. Beyer, H. Liedtke KRANKENHAUS ST. ELISABETH
Bitte hier Ihr Kliniklogo platzieren oder Feld löschen! Narkose bei der VATS und Analgosedierung bei der internistischen Thorakoskopie aus Sicht des Anästhesisten E. Beyer, H. Liedtke KRANKENHAUS ST. ELISABETH
Produkt 6 % HES. oder. 1.4 Kanülenpflaster, steril Infusionsbesteck 1.200
 Überregionale Versorgung Anlage 2 (zu 1 Abs. 2)x 1. Volumensubstitution 1.1 Kristalloid, Isotonische balancierte Lösung / 1000 ml 1 l 1.2 Stärkepräparat als künstliche kolloidale Volumenersatzlösung 6
Überregionale Versorgung Anlage 2 (zu 1 Abs. 2)x 1. Volumensubstitution 1.1 Kristalloid, Isotonische balancierte Lösung / 1000 ml 1 l 1.2 Stärkepräparat als künstliche kolloidale Volumenersatzlösung 6
