Antibiotika-Therapie-Richtlinien
|
|
|
- Alexandra Gehrig
- vor 8 Jahren
- Abrufe
Transkript
1 Antibiotika-Therapie-Richtlinien des Kantonsspitales Winterthur Dezember 2006
2 Inhaltsverzeichnis Seite Einführung 3 Allgemeines 3 Aufbau & Anwendung dieser Richtlinien 4 Wechsel von intravenöser auf perorale Therapie ( Switch ) 4 Korrekte perorale Einnahme spezifischer Antiinefktiva 5 Harnwegsinfekte 6 Gynäkologie/Geburtshilfe-Infekte 7 ORL-Infekte 8 Respiratorische Infekte 9 10 Gastrointestinale Infektionen Haut- und Weichteilinfekte Gelenks- und Knocheninfekte 14 Bakteriämie und Sepsis 15 Endokarditis 16 ZNS-Infektionen 17 Fieber bei Neutropenie 18 Antivirale Therapie 19 Aminoglykosid-Therapie Einmaldosierung Resistenzlage der Bakterien am KSW Am KSW verwendete Antiinfektiva (Wirkstoffe + Markenname) und Standarddosierungen Tagestherapiekosten der wichtigsten Antiinfektiva-Standarddosierungen Seite 2 von 28
3 Einführung Diese Richtlinien wurden in Zusammenarbeit mit allen Kliniken und Instituten erarbeitet und haben zum Ziel, dem Arzt Hilfe im klinischen Alltag zu vermitteln. Sie sollen eine einheitliche Verschreibung von Antibiotika am KSW fördern mit dem Ziel der Qualitätsverbesserung unter Berücksichtigung oekonomischer Aspekte. Diese Richtlinien ersetzen keinesfalls die sorgfältige klinische Beurteilung des Patienten, allenfalls unter Beibezug von Spezialisten. Verbesserungsvorschläge werden jederzeit gerne entgegengenommen. Zürich, im Dezember 2006 J. Gubler, F. Möll Allgemeines 1. Diese Richtlinien sind verbindlich. Abweichungen vom Schema müssen begründet sein und brauchen die Zustimmung des OA/LA. 2. Vor Antibiotikatherapie soll immer versucht werden, den Verdacht einer bakteriellen Infektion mittels Kulturen zu bestätigen. Bei möglicher Bakteriämie sind vor Therapie unabhängig von vorhandenem Fieber in der Regel 2 Blutkulturen abzunehmen. 3. Maximaldosierungen sind nur in schweren Fällen notwendig. Wo immer möglich wird eine perorale Therapie bevorzugt bzw. wird auf eine solche umgestellt. 4. Die Empfehlungen gelten für die empirische Therapie. Bei bekanntem Erreger muss gemäss Resultat der Empfindlichkeitsprüfung auf das Präparat mit dem schmalsten Spektrum bzw. dem besten Kosten/Nutzenprofil umgestellt werden. 5. Für jede Patientin ist Rücksicht auf Unverträglichkeiten und Allergien zu nehmen. Die Dosis soll an Körpermasse, Leber- und Nierenfunktion unter Berücksichtigung der Konfektionsgrössen (Ampullen) angepasst werden! Die Angaben dieser Richtlinien müssen immer bezüglich Kontraindikationen und Maximaldosen kontrolliert und verifiziert werden. 6. Diese Richtlinien gelten für Erwachsene. Die Antibiotikatherapie von Kindern wird in einer separaten Richtlinie geregelt. Seite 3 von 28
4 Aufbau und Anwendung dieser Richtlinien Angaben der Dauer (immer in Tagen) der Therapie bedeuten folgendes: zb 0 / 3-5 / 3-5 keinen Tag parenterale Therapie / 3-5 Tage perorale Therapie / 3-5 Tage gesamte Dauer der Therapie. X bedeutet unbestimmte Zeit Therapielänge abhängig vom Verlauf. Es wird oft eine erste, zweite und ggf auch eine dritte Alternative von Antibiotika angegeben: diese Wahl ist dann nummeriert. Die Wahl hängt v.a. von der Resistenzlage und der Verträglichkeit (zb Allergie) ab. Wechsel von intravenöser auf perorale Therapie ( Switch ) Erwägen des Wechsels täglich bei jeder Visite, spätestens jedoch nach 72 h. Bedingungen für einen Wechsel von iv zu po Antibiotikatherapie (SWITCH) : Patient bei Bewusstsein und kann schlucken, enterale Aufnahme gewährleistet (kein Erbrechen, Ileus, Durchfall, Malabsorption etc) klinische Besserung und stabiler Allgemeinzustand Erreger auf orale Antibiotika empfindlich Kontraindikationen für orale Antibiotikatherapie: Meningitis Sepsis mit positiver Blutkultur Endokarditis schwere Neutropenie (Granulozyten <100/mm3) Seite 4 von 28
5 Korrekte perorale Einnahme spezifischer Antiinfektiva (Auswahl): Bei diesen Medikamenten ist die entsprechende Gabe zwingend, da sonst die gewünschten Plasmaspiegel nicht erreicht werden. Nüchtern bedeutet: 1 Stunde vor dem Essen 2 Stunden nach dem Essen Mit dem Essen bedeutet: Einnahme mit nach dem Essen Wirkstoff Brand Einnahme Antibiotika Cefuroxim-axetil Zinat mit dem Essen Erythromycine Erythrocin, Erios, Rovamycin u.a. nüchtern, kein Grapefruitsaft Ciprofloxacin Ciproxin u.a. nüchtern, keine Milch! Norfloxacin Noroxin. Norsol, Noxufen, Norfloxacin div. nüchtern Phenoxymethylpenicillin; Penicillin V Penicillin Spirig, Ospen nüchtern Nitrofurantoin Furadantin mit dem Essen Anti-HIV-Medikamente Didanosin Videx ED nüchtern Indinavir Crixivan nüchtern Lopinavir/Ritonavir Kaletra mit dem Essen (v.a. mit Fett) Nelvinavir Viracept mit dem Essen Saquinavir Invirase mit dem Essen, kein Grapefruitsaft Stavudin Zerit nüchtern Antimalariamittel diverse wie: Riamet, Lariam, Nivaquin mit dem Essen (v.a. mit Fett) Tuberkulostatika Isoniazid (INH) Rimifon nüchtern INH/Rifampicin/Pyrazinamid (PZN) Rifater nüchtern Rifampicin (RMP) Rimactan nüchtern Seite 5 von 28
6 Harnwegsinfekte SWITCH i.v. (i.m.) Oral Bemerkungen Dauer (d) iv/po/total Einfache Cystitis 0/3/3 1. Cotrimoxazol forte 1/12h 2. Norfloxacin 400mg/12h 3. Cefuroxim-Axetil 250mg/12h Komplizierte Cystitis (Funkt./anatom.Anomalie, Diabetes, Männer) 0/7/7 1. Cotrimoxazol forte 1/12h 2. Norfloxacin 400mg/12h 3. Cefuroxim-Axetil 250mg/12h Rezidivierende Cystitis Cotrimoxazol forte 1/24h (Prophylaxe) Infektion bei Katheter 0/5/5 1. Cotrimoxazol forte 1/12h 2. Amoxi.-Clav mg/8h Pyelonephritis, leicht 0/7-14/ Cotrimoxazol f. 1/12h x14d od. 2. Ciprofloxacin 500mg/12hx7d Pyelonephritis, schwer inkl. Urosepsis 2-3/(7-)14/14 1. Amoxi.-Clav. 1.2g/8h plus Tobramycin 4-6 mg/kgkg /24h für 3d 2. Ceftriaxon initial 2g, dann 1. Ciprofloxacin 500mg/12h 2. Cotrimoxazol forte 1/12h Epididymo-Orchitis und akute Prostatitis <35J Epididymo-Orchitis und akute Prostatitis > 35 J analer GV 0-1/10/ /1/1 1g/24h Ceftriaxon 250mg im 0-3/11-14/14 Ciprofloxacin 200mg- 400mg/12h 1. plus Doxycyclin 100mg/12hx10d 2. Ciprofloxacin 500mg 1x plus Azithromycin 1g 1x Ciprofloxacin 500mg/12h Path. U-Status alleine genügt nicht zur Dg HWI und zur Therapieindikation Obstruktion ausschliessen Männer und Makrohämature urolog. Abklärung Infekt vorher behandeln Postmenopause: Oestrogene DK Entfernen nach Therapiebeginn Wechseln Behandlung nur bei Symptomen Je nach Resistenzprüfung! Obstruktion ausschliessen Suche nach N. gonorrhoeae, Mycoplasma h. / Ureaplasma Chlamydia trachomatis Suche nach N. gonorrhoeae, Mycoplasma h. / Ureaplasma Chlamydia trachomatis Urolog. Abklärung chronische Prostatitis 0/42/42 1. Ciprofloxacin 500mg/12h 2. Cotrimoxazol forte 1/12h Candidurie ohne DK 0/3/3 Fluconazol 200mg/24h Therapie nur bei mehrfach. Nachweis und Symptomen Seite 6 von 28
7 Infekte Gyn/Geb.-Hilfe SWITCH Dauer (d) i.v. (i.m.) Oral Bemerkungen iv/po/total Adnexitis 0-5/9-14/14 Amoxi.-Clav. 1.2g/8h plus Doxycyclin 100mg/12h Amoxi.-Clav. 625 mg/8h plus Doxycyclin 100mg/12h Mastitis non puerperalis 0-3/4-7/7 1. Amoxi.-Clav. 1.2g/8h Amoxi.-Clav. 625mg/8h 2. Flucloxacillin 1g / 8h Mastitis puerperalis 0-3/4-7/7 Amoxi.Clav. 1.2g/8h Amoxi.Clav. 625/6-8h Zuerst 24 h konservative Therapie, falls keine Besserung AB-Therapie iv nur bei schwerer Klinik Postpart. Endometritis 0-3/4-7/ Amoxi.Clav g/8h +/- Clindamycin 600mg/8h +/- Tobramycin 4-6mg/kgKG für 3-5d Amoxi.Clav. 625/6-8h Zudem : Methergin Drg bis /d hohe Dosis Amoxi-Clav., Clindamycin und Tobramycin nur bei schwerster Klinik Kolpitis - Bakt. Vaginose - Soor - Trichomonaden 0/1.+3./2x 0/1/1 0/1/1 1. Metronidazol 2 g Tag 1 u Clindamycin vaginal 7d Fluconazol 150mg Einmaldosis Metronidazol 2g Einmaldosis fehlenden Therapieansprechen eine andere Creme/Ovula : - Clotrimazol - Miconazol - Terconazol Seite 7 von 28
8 ORL-Infekte SWITCH i.v. (i.m.) Oral Bemerkungen Dauer (d) iv/po/total Sinusitis, akut 0/5-10/ Amoxi.-Clav. 1g/12h 2. Cefuroxim-Axetil 250 mg/12h 3. Cotrimoxazol forte 1/12h Primär 5-7d abschwellende / analgetische Therapie! (Vasokonstriktiva und topische Steroide) Sinusitis, chronisch ORL Sinusitis, nosokomial 5/X/X 1. Cefepime 2g/12h 2. Imipenem 500mg /8h je nach Erreger Entfernung Tubus / Nasensonde. ORL-Konsilium Angina tonsillaris (Strepto A, ev. C+G) Cephalosporine, Clindamycin und Makrolide nur Reserve! 0/10/10 1. Penicillin V 1Mio/8h 2. Cefuroxim-Axetil 250mg/12h (Allergie) 3. Clindamycin 300mg/8h (Allergie) Otitis media 0/7-10/ Amoxi.-Clav. 1g/12h 2. Cefuroxim-Axetil 250mg/12h 3. Cotrimoxazol forte 1/12h Otitis externa (akut lokalisierter Furunkel) Ev. primär Analgetica / Beobachtung 0/5-7/5-7 Ev. Flucloxacillin 500mg/8h Lokale Therapie durch ORL Ohrentropfen topisch Otitis externa (akut diffus) 0/0/0 Lokale Therapie Polymyxin/Netilmicin Otitis externa necroticans 5/X/X Cefepime 2g/12h plus Amikacin 1000mg/24h für 3d je nach Resistenz Blutkultur, Gehörgangskultur Betreuung ORL / Infektiologie Soor-Stomatitis 0/0/1 Fluconazol 200mg Einmaldosis Soor-Oesophagitis 0/0/1 Fluconazol 400mg Einmaldosis AIDS: 200mg d1, dann 100mg/dx14d Seite 8 von 28
9 Respiratorische Infekte SWITCH Dauer (d) i.v. (i.m.) Oral Bemerkungen iv/po/total Bronchitis, akut Keine Antibiotika akute mucopurulente Exazerbation COPD Pneumonie, ohne Risiko, ambulant Pneumonie, schwer (hospitalisiert), ohne Risiko Pneumonie, schwer (hospitalisiert), bei Risikopatienten Nosokomiale Pneumonie, einfache Nosokomiale Pneumonie, bei > 5 Tage Intubation / Tracheotomie 0/5-7/ Cotrimoxazol forte 1/12h 2. Amoxicillin 750mg/12h 3. Amoxi.-Clav. 1000mg/12h 4. Clarithromycin 250mg/12h 0/5-10/ Amoxicillin 750mg/8h 2. Clarithromycin mg/12h 3. Cefuroxim-Axetil 500mg/12h 4. Doxycyclin 100mg/12h 2-3/5-14/ (5) /10-14/ Amoxicillin 1-2g/8h 2. Amoxi.-Clav. 1.2g/6-8h 3. Ceftriaxon 2g/24h je ± Clarithrom. 500mg/12h 1. Amoxi.-Clav g/8h 2. Ceftriaxon 2g/24h je + Clarithrom. 500mg/12h 3. Levofloxacin 500mg / 12h 3-5/10-14/14 1. Amoxi.-Clav. 1.2g/6-8h 2. Ceftriaxon 2g/24h 3. Cefepime 2g/12h >5/10-14/ Cefepime 2g/12h 2. Imipenem 500mg/6-8h Pneumonie, bei Aplasie >5/10-14/14 Cefepime 2g/12h plus Amikacin 15mg/kgKG /24h für 3d plus ev. Amphotericin B 1. Amoxicillin 750mg/8h 2. Amoxi.-Clav. 1g/12h 3. Cefuroxim-Axetil 500mg/12h je ± Clarithrom. 250mg/12h 1. Amoxicillin 750mg/8h 2. Amoxi.-Clav. 1g/12h 3. Cefuroxim-Axetil 500mg/12h je ± Clarithromyc. 250mg/12h 4. Levofloxacin 500mg/24h orale Therapie je nach Erreger: 1. Amoxi.-Clav. 1g/12h 2. Levofloxacin 500mg/12h bei sehr schwerer COPD / Bronchiektasen cave Pseudomonas! Dauer je nach Klinik / Alter, kurze Therapie von 5 d möglich. Dauer: Pneumokokken 2-3d fieberfrei ( 5d) Mycoplasmen 14d Legionellen 14-21d (Chinolon) Anpassung an Kulturresultate Legionellen-Pneumonie: Therapie Tage (Chinolon) Bewiesene Pneumokokken Penicillin G i.v. Amoxicillin pos Schweregrad der Klinik und Dauer der Hospitalisationszeit beachten! je nach Erreger ev. quantitative BAL! plus Metronidazol bei Cefepime erwägen je nach Erreger / Verlauf Seite 9 von 28
10 Aspirationspneumonie ausserhalb des Spitals Aspirationspneumonie schwer, im Spital erworben 0-7/7-14/14 Amoxi.-Clav. 1.2g/8h 1. Amoxi.-Clav. 1g/12h 2. Clindamycin 300mg/6h bei Allergie 7/7/14 1. Cefepime 2g/12h plus Metronidazol 500mg/8h 2. Imipenem 500mg/6-8h 1. Amoxi.-Clav. 1g/12h 2. Clindamycin 300mg/6h bei Allergie Aspiration per se keine Therapieindikation. Abwarten bis klinische Pneumonie möglich. Kultur vor Therapie Seite 10 von 28
11 Gastrointestinale Infekte SWITCH Dauer (d) i.v. (i.m.) Oral Bemerkungen iv/po/total Gastroenteritis, einfache keine keine Antibiotika Gastroenteritis, schwere febrile C. difficile Colitis 0/10-14/ /3/3 1. Cotrimoxazol forte 1/12h 2. Norfloxacin 400mg/12h 3. Ciprofloxacin 500mg/12h Cholecystitis 3-5/9-11/14 1. Amoxi.-Clav. 1.2g/8h 2.Ceftriaxon 2g/24h ev. plus Metronidazol 500mg/8h Cholangitis ± Instrumentation Diverticulitis, leicht ohne Wandabszess 5-X/10-X/X 1. Amoxi.-Clav. 1.2g/8h plus Tobramycin 4-6 mg/kgkg/24h für 3-5d 2. Cefepime 2g/12h plus Metronidazol 500mg/8h 3. Ceftriaxon 2g/24h plus Metronidazol Metronidazol 500mg/8h je nach Verlauf je nach Erreger und Resistenzprüfung 0/7-10/ Cotrimoxazol forte 1/12h plus Metronidazol 500mg/8h 2. Amoxi.-Clav. 625mg/8h Campylobacter ev. chinolonresistent Clarithromycin 250mg/12h Cave multiresistente Erreger Ausland! Cave Beruf in der Lebensmittelbranche! Hygienemassnahmen! Perenterol. Vancomycin enteral nur in seltenen Ausnahmen! Blutkulturen abnehmen Bei Gas Metronidazol zusetzen Behebung der Obstruktion Therapie bis 3d afebril Seite 11 von 28
12 Diverticulitis, schwer inkl. lokalisierte Wandabszesse Peritonitis, ausserhalb des Spitals erworben, inkl. Darmperforation Peritonitis, sekundär im Spital erworben Peritonitis, spontan bakteriell bei Zirrhose Pankreatitis, schwerst, nekrotisierend Helicobacter pylori Therapie 5-7/7-9/ /7-9/ Amoxi.-Clav g/8h plus Tobramycin 4-6mg/kgKG/24h x3-5d 2. Ceftriaxon 2g/24h plus Metronidazol 500mg/8h 1. Amoxi.-Clav g/8h ev. plus Tobramycin 4-6mg/kgKG/24x3-5d 2. Cefepime 2g/12h plus Metronidazol 500mg/8h 3. Piperacillin-Tazobactam 4.5 g/8h 5-7/7-9/14 1. Cefepime 2g/12h plus Metronidazol 500mg/8h 2. Imipenem 500mg/(6) - 8h 3-5/4-10/7-14 Amoxi.-Clav. 1.2g/8h Ceftriaxon 2g/24h 1. Cotrimoxazol forte 1/12h plus Metronidazol 500mg/8h 2. Ciprofloxacin 500mg/12h plus Metronidazol 500mg/8h 1. Cotrimoxazol forte 1/12h plus Metronidazol 500mg/8h 2. Amoxi.-Clav. 625 mg/8h 3. Ciprofloxacin 500mg/12h plus Metronidazol 500mg/8h je nach Erreger 1. Cotrimoxazol forte 1/12h 2. Amoxi.-Clav. 1g/12h 3. Ciprofloxacin 500mg/12h Therapie bis 3d afebril Bei Niereninsuffizienz Ceftriaxon + Metronidazol Therapie bis 3d afebril Dauer und Schwere der Peritonitis berücksichtigen Magen-/Dünndarmperforation ev. Amoxi.-Clav. alleine Antimykotika bei Revisionsoperation und anhaltender Sepsis Antimykotika bei Revisionsoperation und anhaltender Sepsis Asziteskultur je 7-10ml in BK- Flaschen! Falls Lc<250/ml nach 48h Stop nach 5d möglich. orale Th je nach Erreger. Sekundärprohylaxe!! 7-14/0/7-14 Imipenem 500mg/8h Indikation zur prophylaktischen Antibiotikagabe umstritten 0/10/10 Clarithromycin 500mg/12hx10d bei gegebener Indikation plus Amoxicillin 1g/12hx10d plus Pantozol 20mg/12h x10d Seite 12 von 28
13 Haut- & Weichteil-Infekte SWITCH Dauer (d) i.v. (i.m.) Oral Bemerkungen iv/po/total (Spritzen)abszess ohne Lymphangitis 0/0/0 Chirurgische Drainage, keine Antibiotika Panaritium, Paronychie 0/0/0 Ruhigstellung, Chirurgie Erysipel 0-2/7-10/7- Penicillin 2 Mio/6h Penicillin V 1Mio/8h Cave richtige Diagnose! 10 Allergie: Cefazolin 1g/8h Allergie: Clindamycin 400mg/8h Phlegmone Lymphangitis Bisswunde mit Infekt Tier/Mensch Diabetischer Fuss ohne Phlegmone Diabetischer Fuss mit Phlegmone Diabetischer Fuss mit Osteomyelitis Wundinfekt nach Laparotomie, leicht 5/5/10 1. Flucloxacillin 1-2g/6h 2. Amoxi.-Clav. 1.2g/8h 1. Amoxi.-Clav. 625mg/8h 2. Cefuroxim-Axetil 500mg/12h 3. Cotrimoxazol forte 1/12h Gram-negative Erreger v.a. bei Diabetes Ulcera plus Clindamycin bei Vd auf invasive Streptokokken Gruppe A-Infektion X/X/X Amoxi.-Clav. 1.2g/8h Amoxi.-Clav. 625mg/8h Chir. Debridement! Vorgehen je nach Art des Bisses! Dauer AB abhängig von Klinik und Verlauf, i.a Tage 0/14/14 1. Amoxi.-Clav. 625mg/8h 2. Cotrimoxazol forte 1/12h 3. Clindamycin 300mg/6-8h 7/X/X 14/X/X>42 1. Amoxi.-Clav g/8h 2. Cefepime 1-2g/12h plus Metronidazol 500mg/8h 1. Amoxi.-Clav g/8h 2. Cefepime 1-2g/12h plus Metronidazol 500mg/8h gemäss Antibiogramm gemäss Antibiogramm 0/5-7/5-7 Amoxi.-Clav. 625mg/8h Entlastung (GIPS)! Kultur aus der Tiefe (nicht Abstrich) Entlastung (GIPS)! Anpassung an Antibiogramm, mehrwöchige Therapie! Entlastung (GIPS)! Seite 13 von 28
14 Wundinfekt nach Laparotomie, schwer (Fasziitis) Erythema chronicum migrans 5-10/0-10/ /10-14/ Amoxi.-Clav. 2.2g/8h 2. Cefepime 2g/12h je ± Clindamycin 600mg/8h Amoxi.-Clav. 625mg/8h 1. Doxycyclin 100mg/12h 2. Amoxicillin 500mg/8h 3. Cefuroxim-Axetil 500mg/12h Chirurgisches Debridement! Keine Serologie! Klinische Diagnose Gelenks- und Knochen- Infekte Septische Arthritis, nicht nosokomial Lyme-Arthritis 0/30-(60)/30- (60)s 14/0/14 Gonokokken, disseminiert Prothesen-Infekt, empirisch Osteomyelitis/ Spondylodiscitis, akut Erwachsene Osteomyelitis, chronisch Erwachsene Dauer (d) iv/po/total 14/0-7/ Amoxi.-Clav. 1.2g/8h ± Tobramycin 3-6mg/ kgkg/24h x3-5d 2. Ceftriaxon 2g/24h SWITCH i.v. (i.m.) Oral Bemerkungen (Ceftriaxon 2g/24h) Je nach Erreger 1. Doxycyclin 100mg/12h 2. Amoxicillin 500mg/8h Vor Therapie immer Kulturen (Punktion + BK). Anpassung an Erreger! Ev. Suche nach Gonokokken urogenital/anal/oral (PCR) parenterale Gabe nicht bewiesen besser als orale! 2/5/7 Ceftriaxon 1g/24h iv/im Ciprofloxacin 500mg/12h Suche nach Gonokokken urogenital/anal/oral (PCR) X/X/>90 Flucloxacillin 2g/6h Nach Resistenzprüfung vor Therapie immer Kulturen (Punktion!). Rimactan Ciprofloxacin erst nach Sicherung Empfindlichkeit. je nach Erreger 14-28/14-28/42 Flucloxacillin 2g/4h plus ev. Tobramycin 3-6mg /kgkg/24h (IVDA) für 3-5d Kultur essentiell! Anpassung an Resistenzprüfung, Tobramycin nicht Langzeittherapie. Kulturnegative Osteomyelitis: Rücksprache Infektiologie X/X/X je nach Erreger je nach Erreger keine Therapie vor Kulturresultat (Biopsie!) Therapiedauer nach Klinik Seite 14 von 28
15 Bakteriämie und Sepsis SWITCH Dauer (d) iv/po/total ZV-Katheterinfektion mit neg. Blutkulturen 0/0/0 BK mit koag-neg. Staph /0/10-14 Vancomycin 7.5mg/kgKG/6h i.v. (i.m.) Oral Bemerkungen BK mit Staph. aureus 14/14/28 Flucloxacillin 1g/6h 1. Flucloxacillin 1g/8h 2. Amoxi.-Clav. 625mg/8h BK mit gramnegativen 5-7/5-7/10- Ceftazidim 1g/8h: gemäss Antibiogramm Erregern 14 Anpassung gemäss Antibiogramm BK mit Candida species Sepsis, nicht im Spital erworben Sepsis, im Spital erworben Sepsis bei schwerer Immunsuppression keine Therapie ausser Risikosituation Therapie nur bei Risikositutationen (frische Prothesen, Neutropenie) immer Therapie wegen Sekundärinfektionen 2/12/14 Fluconazol 400mg/24h Fluconazol 400mg/24h ausser C. krusei / C. glabrata 3/X/X 3/X/X 3/X/X Amoxi.-Clav. 2.2g/8h plus Tobramycin 4-6mg/kgKG/24h für 3-5d 1. Cefepime 2g/12h 2. Imipenem 500mg/6h Cefepime 2g/12h plus Amikacin 15mg/kgKG/24h ± Vancomycin 1g/12h Septischer Schock X/X/X 1. Imipenem 500mg/6h 2. Piperacillin-Tazobactam 4.5g/8h Sepsis bei Neutropenie 3/X/X Cefepime 2g/12h plus Amikacin 15mg/kgKG/24h ± Vancomycin 7.5mg/kgKG/6h ± Metronidazol 500mg/8h gemäss Ursache und Antibiogramm gemäss Ursache und Antibiogramm gemäss Ursache und Antibiogramm gemäss Ursache und Antibiogramm Fokussuche + Vancomycin bei hohem MRSA-Risiko für Cefepime: plus Metronidazol bei abdominaler Quelle Anpassung an vorangegangene Therapie und wahrscheinlichste Ursache! plus Vancomycin bei hohem MRSA-Risiko gemäss Ursache, Antibiogramm und speziellen Richtlinien "Neutropenie" Seite 15 von 28
16 Endokarditis SWITCH Endokarditis mit akutem Verlauf, Nativklappen Endokarditis mit akutem Verlauf, Prothesenklappen Endokarditis mit subakutem Verlauf, Nativklappen Endokarditis mit subakutem Verlauf, Prothesen Endokarditis, relevante Penicillinallergie Rechtsherz- Endokarditis, IVDA Dauer (d) iv/po/total 28-42/0/28-42 i.v. (i.m.) Oral Bemerkungen Penicillin G 3 Mio/4h plus Gentamicin 1mg/kgKG/8h plus Flucloxacillin 2g/6h 42/0/42 Vancomycin 7.5mg/kgKG/6h plus Gentamicin 1mg/kgKG/8h plus Rimactan 600mg/12h pos 14-28/0/ /0/ /0/ /0-14/28 Penicillin G 3Mio/4h plus Gentamicin 1mg/kgKG/8h Penicillin G 3Mio/4h plus Gentamicin 1mg/kgKG/8h 1. Ceftriaxon 2g/24h 2. Cefazolin 1g/6h je plus Gentamicin 1mg/kgKG/8h 3. Vancomycin 7.5mg/kgKG/6h Flucloxacillin 2g/6h plus Gentamicin 1mg/kgKG/8hx5d Im Prinzip keine orale Therapie bei Endokarditis! (Ciprofloxacin 750mg/12h plus Rimactan 300mg/12h) Vorgängig immer 3 BK! Anpassung an Erreger und Antibiogramm Vorgängig immer 3 BK, wenn mögl. über 12h! Anpassung an Erreger und Antibiogramm Subakute Endokarditis braucht nicht immer unmittelbare Therapie (Kultur abwarten!) Dauer und Antibiotika abhängig von MHK Penicillin des Erregers Dauer und Antibiotika abhängig von MHK des Erregers je nach klinischer Situation, Erreger und Antibiogramm Ausnahmsweise oral! Nur bei sensiblem Staph. aureus und guter Compliance Seite 16 von 28
17 ZNS-Infektionen SWITCH Meningitis, ohne Risikofaktoren und <60J Dauer (d) iv/po/total 7-14/0/ Ceftriaxon 2g/12h 2. Penicillin G 3-4Mio/4h Meningitis mit Listerien- Risiko 7-14/0/7-14 Ceftriaxon 2g/12h plus Amoxicillin 2g/4h Listerien-Meningitis 5-7/14-16/21 1. Cotrimoxazol 2 Amp à 80/400mg /8h 2. Amoxicillin 2g/4h plus Tobramycin 4-6mg/kgKG/24h Posttraumatische 10-14/0/10- Ceftriaxon 2g/12h Meningitis (Fistel) 14 Meningitis nach 10-21/0/10- Vancomycin 7.5mg/kgKG/6h Neurochirurgie 21 plus 1. Cefepime 2g/8h Hirnabszess, nicht nosokomial (nicht HIV) Facialisparese, isoliert, früh (Borrelia sp.) 28/0/ 28 (14)/0/14 0/21/21 Neuroborreliose 14-28/0/14-28 i.v. (i.m.) Oral Bemerkungen 2. Meropenem 2g/8h Ceftriaxon 2g/12h plus Metronidazol 500mg/8h plus Vancomycin 7.5mg/kgKG/6h (Ceftriaxon 2g/24h) Ceftriaxon 2g/24h Cotrimoxazol forte 1½/12h 1. Doxycyclin 100mg/12h 2. Amoxicillin 500mg/8h Penicillin G erst bei bekannter Resistenzlage. Vancomycin bei Penicillin- Resistenz-Risiko Meningokokken 7d, Pneumokokken 10-14d Anpassung sobald Erreger bekannt Vancomycin-Dosis anpassen! Vorgängig früh Abszesspunktion. Flucloxacillin alternativ zu Vancomycin erwägen idiopathische Form häufiger! (Prednison + Valacyclovir) iv-therapie selten indiziert Seite 17 von 28
18 Fieber bei Neutropenie SWITCH Granulozyten < 500 <1000 mit sinkender Tendenz; T >38 C 2x innert 1h >38.4 C ohne andere Ursache Risiko tief PMN 200, erwartete Aplasiedauer 5d, PMN Nadir 100, keine Steroide, AZ gut Risiko hoch PMN<200, erwartete Aplasiedauer >5d, PMN Nadir <100, keine Monocyten, AZ ( ) Risiko hoch, spezielle Situation Dauer (d) iv/po/total i.v. (i.m.) Oral Bemerkungen Siehe spezielle Richtlinien bezügl. Dauer und Anpassung 0-X/X/X Ciprofloxacin 750mg/12h plus Amoxi.-Clav. 625mg/8h 3/X/X X/0/X 1. Cefepime 2g/8-12h 2. Imipenem 500mg/6h 3. Ceftazidim 2g/6h je ± Tobramycin 5mg/kgKG/24h 1. Imipenem 500mg/(6) - 8h 2. Cefepime 2g/8-12h 3. Ceftazidim 2g/6h je plus *Vancomycin 7.5mg/kgKG/6h Sepsis bei Neutropenie 3/X/X Cefepime 2g/8h plus Amikacin 15mg/kgKG/24 ± Vancomycin 1g/12h ± Metronidazol 500mg/8h Gingivitis / Stomatitis hoher Herpes simplex Verdacht *Ciprofloxacin 750mg/12h plus Amoxi.-Clav. 625mg/8h ambulante Therapie bei gutem AZ und Compliance * in Nieder-Risiko-Patienten ab 3. Tag falls afebril Aminoglycoside bei schwer eingeschränktem AZ und/ hämodynamischer Instabilität *nur bei dokumentiertem Infekt mit koag-neg. Staph., bewiesenem ZVK-Infekt bei Infekt / Kolonisation mit MRSA gemäss Ursache, Antibiogramm und speziellen Richtlinien "Neutropenie" 0-7/7/7 Acyclovir 5mg/kgKG/8h Valacyclovir 500mg/8h intravenös nur bei fehlender intestinaler Resorption Seite 18 von 28
19 Antivirale Therapie SWITCH Herpes labialis, immunkompetent Dauer (d) iv/po/total i.v. (i.m.) Oral Bemerkungen In der Regel keine antivirale Therapie, Nutzen topischer Therapie gering. Sonnenschutz! Herpes genitalis inkl. Proctitis 0/5-10/5-10 Valacyclovir 500mg/12h Erste Episode 10d, Rezidiv 5 d Herpes Encephalitis 14-21/0/14-21 Acyclovir 12-15mg/kgKG/8h Therapie ev. länger, solange PCR im Liquor positiv Herpes simplex, mucocutan (immunsupprimiert) 0/10/10 Valacyclovir 500mg/12h Acyclovir iv. nur bei schwerer Immunsuppression, 7 d Varizellen, immunkompetent, viszeraler Befall Varizellen, immunsupprimiert Herpes Zoster, immunkompetent / immunsupprimiert 10/0/10 Acyclovir mg/kgKG/8h nur bei viszeralem Befall (Pneumonie, Encephalitis, Retinitis). Sonst i.d.r. keine Therapie indiziert 0-10/0-10/10 Acyclovir mg/kgKGkg/8h Valacyclovir 1g/8h intravenöse Therapie bei schwerem Verlauf 0/7/7 Valacyclovir 1g/8h Beginn innert 48h (72h) nach Exanthem, v.a. bei Zoster ophthalmicus/oticus indiziert. Ev. plus Prednison bei >65J Seite 19 von 28
20 AMINOGLYKOSID - THERAPIE Prinzip: Einmaldosierung pro Tag Ausnahmen: Kinder, Schwangerschaft, Endokarditis, Ascites >500ml, schwere Verbrennung, Dialyse, Cystische Fibrose Grundlagen: Durch die einmalige Dosierung werden hohe Spitzenspiegel und damit ein guter bakterizider Effekt erreicht. Dank des postantibiotischen Effektes auf die (in erster Linie gram-negativen) Erreger hält diese Wirkung lange an. Die tieferen Dauerspiegel vermindern wahrscheinlich die Oto- und Nephrotoxizität. Voraussetzungen: Richtige Indikation für Aminoglykosid-Therapie Keine Kontraindikationen Kombinationstherapie mit Beta-Lactam ( anderem wirksamen Mittel bei Pseudomonas) Infusionsdauer 60 Minuten (Gefahr der neuromuskulären Blockade) Dauer kurz empirisch 3d (ausser Synergie bei Endokarditis u.ä.) Dosierung: Dosisempfehlungen sind Richtwerte, welche im Individualfall anzupassen sind! 1. Normale Nierenfunktion (Kreatinin < 120umol/l, Kreatinin-Clearance berechnet gemessen > 50ml/min und Gewicht < 150% Idealgewicht): Tobramycin (OBRA): 5 (-7) mg / kg KG / Tag (max. 500 mg) Amikacin (AMK): 15 (-30) mg / kgkg / Tag (maximal 1500 mg) Dosisreduktion bei zu hohem Talspiegel: Kontrolle Talspiegel nach 24h, nächste Gabe erst wenn Spiegel < 4 umol/l OBRA bzw <9 umol/l. AMK gewünschte Konzentration neue Dosis = bisherige Dosis x gemessene Konzentration Seite 20 von 28
21 2. Eingeschränkte Nierenfunktion: (Kreatinin >150 umol/l Clearance < 30 ml/min) Spiegelbestimmungen grosszügig. Minimale Einzeldosis Tobramycin 80 mg, Amikacin 350 mg. Tag 1 Tag 2: Kreatinin-Clearance falls Talspiegel nach 24h ml/min ml/min <10 ml/min Tobramycin 4 mg/kgkg <4 umol/l 4mg/kgKG/48h 3mg/kgKG/48h 2mg/kgKG/48h Amikacin 10mg/kg/KG <9umol/l 7.5mg/kgKG/48h 4mg/kgKG/48h 3mg/kgKG/48h Spiegelbestimmung: In der Regel nur Talspiegel, d.h. 24h nach letzter Gabe, unmittelbar vor nächster Gabe. Tal-Spiegelbestimmung bei normaler, stabiler Nierenfunktion: frühestens nach 5-7 Tagen, vor nächster Gabe (Ausschluss einer Akkumulation, nicht am Wochenende), bei stabiler Nierenfunktion 1x / Woche. Spitzenspiegel nur in ausgewählten Fällen, v.a. bei Niereninsuffizienz, unmittelbar am Schluss der 60 minütigen Kurzinfusion. Talspiegel muss < 4 umol/l für Netilmicin, Gentamicin, Tobramycin bzw < 9 umol/l für Amikacin sein Kreatinin-Clearance Schätzungen: Kreatinin-Clearance = (140 - Alter) x Gewicht in kg Serum-Kreatinin in umol/l Männer: + 10 % Frauen: - 10 % Seite 21 von 28
22 Empfindlichkeit (%) gegenüber Antibiotika am Kantonsspital Winterthur (Januar 2005 bis Juni 2005) Ampicillin Amoxicillin/ Clavulansäure Piperacillin/ Clavulansäure 1. Generation Cephalosporine Cefuroxim parenteral Ceftazidim Cefepim Ceftriaxon Imipenem Meropenem Tobramycin Cotrimoxazol Ciprofloxacin Escherichia coli (84) Klebsiella pneumoniae (24) R* Enterobacter sp. (16) R* R* 88 R* Serratia sp. (6) R* Proteus mirabilis (7) Proteus vulgaris (9) R* R* R* Morganella morganii (5) R* R* 100 R* Citrobacter spp. (9) R* Pseudomonas aeruginosa (35) R* R* 100 R* R* R* 91 Acinetobacter sp. (5) Haemophilus influenzae (23) 96 Ampicillin Penicillin Oxacillin Gentamicin Cotrimoxazol Makrolide Clindamycin Rifampicin Teicoplanin/ Vancomycin Ciprofloxacin Levofloxacin Staphylococcus aureus (147) Koagulase-neg. Staphylokokken (75) Enterokokken (10) Pneumokokken (25) R*= Resistent, Werte unter 10% Daten Institut für Medizinische Mikrobiologie der Universität Zürich. Alle Isolate ausser Urine. Seite 22 von 28
23 Empfindlichkeit (%) der Urinisolate gegenüber Antibiotika am Kantonsspital Winterthur (Jan.- Dez. 2005) Ampicillin Amoxicillin/ Clavulansäure 1. Generation Cephalosporine Gentamicin Ceftazidim Ceftriaxon Tetrazyklin Imipenem Norfloxacin Tobramycin Cotrimoxazol Ciprofloxacin Escherichia coli (499) Pseudomonas aeruginosa (41) R* R* R* R* R* R* 85 Klebsiella pneumoniae (47) R* Klebsiella oxytoca (14) R* Citrobacter spp. (incl. C. koseri) (25) R* Enterobacter spp. (18) R* Enterokokken (102) 100 R*= Resistent, Werte unter 10% Daten Hämatologisches Zentrallabor Seite 23 von 28
24 Am KSW verwendete Antiinfektiva (Wirkstoffe + Markenname) und Standarddosierungen: Reihenfolge: schmales Spektrum breiteres Spektrum + Zunahme der Tagestherapiekosten Wirkstoff Im Sortiment zzt verwendeter Markenname (Hersteller) Standard-Dosis peroral Standard-Dosis intravenös Tageskosten in Franken (SL-Preis 2006) Penicillin G Penicillin G (Grünenthal) 6 x 3 (4) Mio IE 3 x 10 Mio IE = Penicillin V Penicillin 1 Mio (Spirig) 4 x 1 Mio IE 4 x 1 Mio IE = 5.70 Amoxicillin Clamoxyl (GSK) 3 x 375mg x 750mg (4) x 1g (40.25) Doxycylin Vibramycin (Pfizer) 2 x 100mg 2.45 Vibravenös (Pfizer) 2 x 100mg Amoxicillin +Clavulansäure Co-Amoxi (Mepha) 3 x 625mg x 1g (4) x 1.2g (22.-) 3 x 2.2g 24.- Clarithromycin Klacid (Abbott) 2 x 250mg x 500mg Flucloxacillin Floxapen (GSK) 4 x 500mg x 1g Cotrimoxazol Bactrim (Roche) 2 x 1 forte x 2 Amp Cefazolin Kefzol (Teva) 4 x 1g Cefuroxim Zinacef (GSK) 3 x 1.5g Cefuroxim-axetil Zinat (GSK) 2 x 500mg 8.05 Norfloxacin Noroxin (MSD) 2 x 400mg 1.95 Ciprofloxacin Ciproxin (Bayer) 2 x 250mg x 500mg 8.10 Ciproxin (Bayer) 2 x 200mg x 400mg Seite 24 von 28
25 Am KSW verwendete Antiinfektiva (Wirkstoffe + Markenname) und Standarddosierungen: Reihenfolge: schmales Spektrum breiteres Spektrum + Zunahme der Tagestherapiekosten Wirkstoff Im Sortiment zzt verwendeter Markenname (Hersteller Standard-Dosis peroral Standard-Dosis intravenös Tageskosten in Franken (SL-Preis 2006) Amikacin Amikin (BMS) 1 x 15mg / kgkg 2 x 500mg = Tobramicin Obracin (Teva) 1 x 5mg / kgkg 300mg = Clindamycin Dalacin C (Pfizer) 4 x 300mg Dalacin C Phosphat (Pfizer) 3 x 600mg Metronidazol Flagyl (BBraun) 3 x 500mg x 500mg Fluconazol Diflucan (Pfizer) 1 x 200mg x 400mg Valacyclovir Valtrex (GSK) 3 x 1000mg Acyclovir Zovirax (GSK) 3 x 10mg/kgKG 4 x 250mg = Ceftriaxon Rocephin (Roche) 1 x 1 (2)g (42.05) Gentamicin Garamycin (Essex) 3 x 1mg / kgkg 3 x 80mg = Cefepime Maxipime (Import!) 2 x 2g Levofloxacin Tavanic (Sanofi) 2 x 500mg x 500mg Ceftazidim Fortam (GSK) 3 x 1 (2)g (149.10) Teicoplanin Targocid (SanofI) 2 x 200mg Imipenem Tienam 4 x 500mg Meropenem Meronem (Astra-Zeneca) 3 x 1g Piperacillin-Tazobactam Tazobac (Wyeth) 3 x 4.5g Vancomycin Vancocin (Teva) 4 x 500mg Seite 25 von 28
26 Tagestherapiekosten der wichtigsten Antiinfektiva-Standarddosierungen Preisbasis = SL-Preis resp. Publikumspreis ohne Arbeit und Material. Dort wo Generika möglich, wurde Generikapreis vewendet q~öéëâçëíéå=^åíáäáçíáâ~ q~öéëâçëíéå=áå=cêk Acyclovir 250mg Vial - 4 x 250mg Amikacin 500mg Vial - 2 x 500mg Amoxicillin 1000mg Vial - 3 x 1000mg Amoxicillin 750mg Tabl - 3 x 750mg Amoxi-Clav 1.2g Vial - 3 x 1.2g Amoxi-Clav 2.2g Vial - 3 x 2.2g Amoxi-Clav 625mg Tabl - 3 x 625mg Amoxi-Clav 1g Tabl -2 x 1g Cefazolin 1g Vial - 4 x 1g Cefepim 2g Inf - 2 x 2g m ê é~ê~íé=l=açë áéêìåö Ceftazidim 1g Vial - 3 x 1g Ceftriaxon 1g Vial - 1 x 1g Cefuroxim 1.5g Vial - 3 x 1.5g Cefuroxim-axetil 500mg Tabl - 2 x 500mg Seite 26 von 28
27 q~öéëâçëíéå=^åíáäáçíáâ~ q~öéë âçë íéå=áå=c êk Ciprofloxacin 400mg Inf - 2 x 400mg Ciprofloxacin 500mg Tabl - 2 x 500mg Clarithromycin 500mg Vial - 2 x 500mg Clarithromycin 250mg Tabl - 2 x 250mg Clindamycin 600mg Amp - 3 x 600mg Clindamycin 300mg Kaps - 4 x 300mg Cotrimoxazol 480mg Amp - 2 x 2 x 480mg Cotrimoxazol 960mg forte Tabl - 2 x 960mg Doxycyclin 100mg Amp - 2 x 100mg Doxycyclin 100mg Tabs - 2 x 100mg Flucloxacillin 1000mg Vial - 4 x 1g Flucloxacillin 500mg Kaps - 4 x 500mg mê é~ê~íé=l=açëáéêìåöéå Fluconazol 400mg Vial - 1 x 400mg Fluconazol 200mg Tabl - 1 x 200mg Gentamycin 80mg Vial - 3 x 80mg Imipenem 500mg - 4 x 500mg Seite 27 von 28
28 q~öéëâçëíéå=^åíáäáçíáâ~ q~öéë âçë íéå=áå=c êk Levofloxacin 500mg Inf - 2 x 500mg Levofloxacin 500mg Tabl - 2 x 500mg M eropenem 1g Inf - 3 x 1g M etronidazol 500mg Inf -3 x 500mg M etronidazol 500mg Tabl - 3 x 500mg Norfloxacin 400mg Tabl - 2 x 400mg Penicllin G 1 M io E Vial - 6 x 4 M io Penicillin G 10 M io E Vial - 3 x 10 M io Penicillin V 1 M io E Tabl - 4 x 1 M io Piperacillin-Tazobact 4.5g Inf - 3 x 4.5g Teicoplanin 200mg Vial - 2 x 200mg mê é~ê~íé=l=açëáéêìåöéå Teicoplanin 400mg Vial - 1 x 400mg Tobramycin 80mg Vial - 2 x 150mg Valacyclovir 500mg Tabl - 6 x 500mg Vancomycin 500mg Vial - 4 x 500mg Seite 28 von 28
2.2. Empirische intravenöse Therapie gemäss vermutetem Fokus
 2.2. Empirische intravenöse Therapie gemäss vermutetem Fokus Abdominal nosokomial (> 48h Hospitalisation) Amoxicillin/Clavulansäure i.v. 2.2 g i.v. 3x/Tag oder Ceftriaxon 2 g i.v. + Metronidazol 500 mg
2.2. Empirische intravenöse Therapie gemäss vermutetem Fokus Abdominal nosokomial (> 48h Hospitalisation) Amoxicillin/Clavulansäure i.v. 2.2 g i.v. 3x/Tag oder Ceftriaxon 2 g i.v. + Metronidazol 500 mg
Antibiotikatherapie - Grundlagen
 KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Antibiotikatherapie - Grundlagen B. Salzberger Hemmung der Zellwandsynthese: Penicilline, Cephalosporine, Glykopeptid-AB, Fosfomycin Proteinsynthese (Translation)
KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Antibiotikatherapie - Grundlagen B. Salzberger Hemmung der Zellwandsynthese: Penicilline, Cephalosporine, Glykopeptid-AB, Fosfomycin Proteinsynthese (Translation)
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST. Karlsruhe, im März Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege,
 EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im März 2019 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im März 2019 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST. Karlsruhe, im August Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege,
 EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im August 2018 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
EINSENDERINFORMATION ANTIBIOTIKA-DOSIERUNGEN NACH EUCAST Sehr verehrte Frau Kollegin, sehr geehrter Herr Kollege, Karlsruhe, im August 2018 in den nachfolgenden Tabellen möchten wir Sie über die Antibiotika-Dosierungen
Die folgende Tabelle (empfohlene Antibiotika und Dosierungen; intravenös und oral) richtet sich nach EUCAST und NAK.
 Antibiotika Dosierungen Stand:Januar 2017 Die folgende Tabelle (empfohlene Antibiotika und Dosierungen; intravenös und oral) richtet sich nach EUCAST und NAK. Penicilline iv Standarddosierung Höhere Dosierung
Antibiotika Dosierungen Stand:Januar 2017 Die folgende Tabelle (empfohlene Antibiotika und Dosierungen; intravenös und oral) richtet sich nach EUCAST und NAK. Penicilline iv Standarddosierung Höhere Dosierung
Antibiotikatherapie im Kassenärztlichen Notdienst. Dr. Bettina Tiemer Laborärztliche Gemeinschaftspraxis www. mrsaplus.
 Antibiotikatherapie im Kassenärztlichen Notdienst Dr. Bettina Tiemer Laborärztliche Gemeinschaftspraxis www.labor-luebeck.de www. mrsaplus.de MRSAplus 10. Fallkonferenz 16.09.2015 85-90% der Antibiotika-Verordnungen
Antibiotikatherapie im Kassenärztlichen Notdienst Dr. Bettina Tiemer Laborärztliche Gemeinschaftspraxis www.labor-luebeck.de www. mrsaplus.de MRSAplus 10. Fallkonferenz 16.09.2015 85-90% der Antibiotika-Verordnungen
1 Infektion der Atemwege
 1 Infektion der Atemwege 1.1 Infektexazerbation bei COPD Ca. 50% der Exazerbationen einer COPD werden durch Infektionserreger ausgelöst, überwiegend durch respiratorische Viren. Die häufigsten bakteriellen
1 Infektion der Atemwege 1.1 Infektexazerbation bei COPD Ca. 50% der Exazerbationen einer COPD werden durch Infektionserreger ausgelöst, überwiegend durch respiratorische Viren. Die häufigsten bakteriellen
Evidenzbasierte Antibiotikatherapie
 Evidenzbasierte Antibiotikatherapie EbM-Guidelines für Allgemeinmedizin 2014 Artikel ID: ebd00023 (001.016) 2011 Duodecim Medical Publications Ltd Tonsillitis (Streptokokken) 1. Penicillin V (nicht verfügbar)
Evidenzbasierte Antibiotikatherapie EbM-Guidelines für Allgemeinmedizin 2014 Artikel ID: ebd00023 (001.016) 2011 Duodecim Medical Publications Ltd Tonsillitis (Streptokokken) 1. Penicillin V (nicht verfügbar)
10 Antibiotikatherapie der wichtigsten Infektionen bei Kindern und Erwachsenen
 10 Antibiotikatherapie der wichtigsten Infektionen bei Kindern und Erwachsenen Im Folgenden werden Antibiotikadosierungen nur angegeben, wenn sie von den Dosierungsempfehlungen in Kap. 9 abweichen. 10
10 Antibiotikatherapie der wichtigsten Infektionen bei Kindern und Erwachsenen Im Folgenden werden Antibiotikadosierungen nur angegeben, wenn sie von den Dosierungsempfehlungen in Kap. 9 abweichen. 10
Erregerhäufigkeit bei akuter bakterieller Meningitis
 Erregerhäufigkeit bei akuter bakterieller Meningitis 70 60 % 50 40 30 20 10 Listeria B-Streptok. N. meningitidis S. pneumoniae H. influenzae 0 60 J. Schuchat et al
Erregerhäufigkeit bei akuter bakterieller Meningitis 70 60 % 50 40 30 20 10 Listeria B-Streptok. N. meningitidis S. pneumoniae H. influenzae 0 60 J. Schuchat et al
Hygienemaßnahmen bei 3 und 4 MRGN Erreger in der stationären und ambulanten Versorgung
 Hygienemaßnahmen bei 3 und 4 MRGN Erreger in der stationären und ambulanten Versorgung Vortrag von Nicole Demuth-Werner HFK in der Kath. Krankenhaus Hagen gem. GmbH 2 3 Was Sie erwartet: Erregervorstellung
Hygienemaßnahmen bei 3 und 4 MRGN Erreger in der stationären und ambulanten Versorgung Vortrag von Nicole Demuth-Werner HFK in der Kath. Krankenhaus Hagen gem. GmbH 2 3 Was Sie erwartet: Erregervorstellung
Resistenzbericht Manfred Fille
 Resistenzbericht 216 Manfred Fille gefährli hste Erreger ( a h WHO, Februar 217) Kritische Priorität: Acinetobacter baumannii, resistent gegen Carbapeneme Pseudomonas aeruginosa, resistent gegen Carbapeneme
Resistenzbericht 216 Manfred Fille gefährli hste Erreger ( a h WHO, Februar 217) Kritische Priorität: Acinetobacter baumannii, resistent gegen Carbapeneme Pseudomonas aeruginosa, resistent gegen Carbapeneme
Tabelle 1.2 Antiinfektiva-Dosierungen (Auswahl)* Gruppe Appl. Patient Dosis in 24 Std. ED max. 1. Penicilline
 Allgemeines. Antiinfektiva und Dosierungen Tabelle. Antiinfektiva-Dosierungen (Auswahl)*. Penicilline Penicillin G Mo. hoch Penicillin V Mo. 0, 0, Mio. IE/kg 0, 0, Mio. IE/kg Mio. IE 8 Mio. IE 0, Mio.
Allgemeines. Antiinfektiva und Dosierungen Tabelle. Antiinfektiva-Dosierungen (Auswahl)*. Penicilline Penicillin G Mo. hoch Penicillin V Mo. 0, 0, Mio. IE/kg 0, 0, Mio. IE/kg Mio. IE 8 Mio. IE 0, Mio.
Mikrobiologisches Labor Doz. Möst Erreger- und Resistenzstatistik Harnkulturen
 Harnkulturen Harnproben gesamt: 10869 Erregerspektrum Enterobakterien Escherichia coli 2967 davon ESBL bildend 245 (=8,2%) Klebsiella sp. 380 davon ESBL bildend 12 (=3,2%) Proteus mirabilis 221 Enterobacter
Harnkulturen Harnproben gesamt: 10869 Erregerspektrum Enterobakterien Escherichia coli 2967 davon ESBL bildend 245 (=8,2%) Klebsiella sp. 380 davon ESBL bildend 12 (=3,2%) Proteus mirabilis 221 Enterobacter
Mikrobiologisches Labor Doz. Möst Erreger- und Resistenzstatistik Harnkulturen. Erregerspektrum
 Harnkulturen Harnproben gesamt: 13117 Erregerspektrum Enterobakterien Escherichia coli 3718 davon ESBL bildend 281 (=8,1%) Klebsiella sp. 3 davon ESBL bildend 10 (=2,2%) Proteus mirabilis 290 Enterobacter
Harnkulturen Harnproben gesamt: 13117 Erregerspektrum Enterobakterien Escherichia coli 3718 davon ESBL bildend 281 (=8,1%) Klebsiella sp. 3 davon ESBL bildend 10 (=2,2%) Proteus mirabilis 290 Enterobacter
Empirische Antibiotikatherapie. π am Zuger Kantonsspital
 Empirische Antibiotikatherapie von Erwachsenen π am Zuger Kantonsspital Wichtiger Hinweis für alle Benutzer dieser Richtlinien Sämtliche Informationen, die in diesem Klinikleitfaden erwähnt sind, wurden
Empirische Antibiotikatherapie von Erwachsenen π am Zuger Kantonsspital Wichtiger Hinweis für alle Benutzer dieser Richtlinien Sämtliche Informationen, die in diesem Klinikleitfaden erwähnt sind, wurden
Informationen für Ärzte und Apotheker zur rationalen Infektionstherapie 37. Jahrgang
 WWW.INFEKTIO.DE Informationen für Ärzte und Apotheker zur rationalen Infektionstherapie 37. Jahrgang Register 2016 Heft 1 Heft 2 Heft 3 Heft 4 Heft 5 Heft 6 Seiten 1-10 Seiten 11-20 Seiten 21-30 Seiten
WWW.INFEKTIO.DE Informationen für Ärzte und Apotheker zur rationalen Infektionstherapie 37. Jahrgang Register 2016 Heft 1 Heft 2 Heft 3 Heft 4 Heft 5 Heft 6 Seiten 1-10 Seiten 11-20 Seiten 21-30 Seiten
SARI http://www.antibiotika-sari.de 1
 Daten zum Verbrauch der teilnehmenden Intensivstationen im Zeitverlauf Antibiotikaverbrauch: n=116 Antimykotikaverbrauch: n=94 Institut für Umweltmedizin und Krankenhaushygiene Breisacher Str. 115 b 7916
Daten zum Verbrauch der teilnehmenden Intensivstationen im Zeitverlauf Antibiotikaverbrauch: n=116 Antimykotikaverbrauch: n=94 Institut für Umweltmedizin und Krankenhaushygiene Breisacher Str. 115 b 7916
8 Antibiotika, Antimykotika: Spektrum Dosierung Nebenwirkungen
 8 Antibiotika, Antimykotika: Spektrum Dosierung Nebenwirkungen Amoxicillin Amoxypen j Grampositive (nicht S. aureus) und gramnegative Keime (H. influenzae ca. 10 % Resistenz) * Erwachsene, Kinder 412 Jahre
8 Antibiotika, Antimykotika: Spektrum Dosierung Nebenwirkungen Amoxicillin Amoxypen j Grampositive (nicht S. aureus) und gramnegative Keime (H. influenzae ca. 10 % Resistenz) * Erwachsene, Kinder 412 Jahre
RESISTENZANALYSE Atemwegsinfekte
 RESISTENZANALYSE Atemwegsinfekte NEU - aktuelle Daten aus 2016 Die Daten geben einen Überblick der ausgebildeten Resistenzen bei den am häufigsten aufgetretenen Keimen Nur ambulante Patienten Antibiotika
RESISTENZANALYSE Atemwegsinfekte NEU - aktuelle Daten aus 2016 Die Daten geben einen Überblick der ausgebildeten Resistenzen bei den am häufigsten aufgetretenen Keimen Nur ambulante Patienten Antibiotika
Oberflächendesinfektion Die Erreger kommen rasch zurück
 Oberflächendesinfektion Die Erreger kommen rasch zurück Ruth Meinke Diplom-Biologin, Beraterin f. Infektprävention Klinik für Infektiologie & Spitalhygiene Unterschiede Desinfektionsmittel 2 10/9/2012
Oberflächendesinfektion Die Erreger kommen rasch zurück Ruth Meinke Diplom-Biologin, Beraterin f. Infektprävention Klinik für Infektiologie & Spitalhygiene Unterschiede Desinfektionsmittel 2 10/9/2012
The Abnormal Flag (Field 8) is N = normal, A = abnormal, AA = very abnormal
 Introduction Microbiolocical reports are treated like other results in OBX segments. Each sample is a OBX segment. The esult Type is a formatted text. The Antibiogramm is not divided by organsim --> needed
Introduction Microbiolocical reports are treated like other results in OBX segments. Each sample is a OBX segment. The esult Type is a formatted text. The Antibiogramm is not divided by organsim --> needed
Dr. med. Stefan Schmitt MVZ Dr. Klein Dr. Schmitt & Kollegen, Kaiserslautern AGIL e.v. Grünstadt
 Passgenauigkeit in der Antibiotikatherapie Aktuelle regionale und bundesweite Daten zur Infektionslage bzw. Resistenzentwicklung als Grundlage einer rationellen Antibiotikatherapie Dr. med. Stefan Schmitt
Passgenauigkeit in der Antibiotikatherapie Aktuelle regionale und bundesweite Daten zur Infektionslage bzw. Resistenzentwicklung als Grundlage einer rationellen Antibiotikatherapie Dr. med. Stefan Schmitt
Harnwegsinfektionen von der Hausarztpraxis bis zur Intensivstation. Professor Christian Ruef Institut für Infektiologie und Spitalhygiene
 Harnwegsinfektionen von der Hausarztpraxis bis zur Intensivstation Professor Christian Ruef Institut für Infektiologie und Spitalhygiene 1 Themen Fallbeispiel Epidemiologie der Antibiotikaresistenz - International
Harnwegsinfektionen von der Hausarztpraxis bis zur Intensivstation Professor Christian Ruef Institut für Infektiologie und Spitalhygiene 1 Themen Fallbeispiel Epidemiologie der Antibiotikaresistenz - International
Häufige Infektionen im Erwachsenalter: Diagnostik & DD
 Häufige Infektionen im Erwachsenalter: Diagnostik & DD Dr. Boris Ehrenstein Infektiologie / Rheumatologie Klinik und Poliklinik für Innere Medizin I Häufige ambulant erworbene Infektionen Sinusitis, Otitis
Häufige Infektionen im Erwachsenalter: Diagnostik & DD Dr. Boris Ehrenstein Infektiologie / Rheumatologie Klinik und Poliklinik für Innere Medizin I Häufige ambulant erworbene Infektionen Sinusitis, Otitis
1g / 24h. an Dialysetagen nach HD verabreichen 1.2g / 24h. an Dialysetagen nach HD verabreichen 1g / 24h an Dialysetagen nach HD verabreichen 1g / 24h
 bei schweren Infektionen auf der Intensivstation (für Erwachsene): Guidelines zur bei, Hämodialyse und Diese Richtlinien beruhen u.a. auf einer Synthese von Empfehlungen aus dem Schweizerischen Arzneimittelkompendium
bei schweren Infektionen auf der Intensivstation (für Erwachsene): Guidelines zur bei, Hämodialyse und Diese Richtlinien beruhen u.a. auf einer Synthese von Empfehlungen aus dem Schweizerischen Arzneimittelkompendium
Harnkulturen. Resistenzraten von E.coli in Harnkulturen (n=3797)
 Harnkulturen Harnproben gesamt: 439 Erregerspektrum (nur Erstisolate) Enterobakterien Escherichia coli 3797 davon ESBL bildend 239 (=6,3%) Klebsiella sp. 42 davon ESBL bildend 9 (=4,6%) Proteus mirabilis
Harnkulturen Harnproben gesamt: 439 Erregerspektrum (nur Erstisolate) Enterobakterien Escherichia coli 3797 davon ESBL bildend 239 (=6,3%) Klebsiella sp. 42 davon ESBL bildend 9 (=4,6%) Proteus mirabilis
Antibiotika in der Praxis mit Hygieneratschlägen
 Antibiotika in der Praxis mit Hygieneratschlägen Bearbeitet von Uwe Frank, Franz Daschner 9., vollst. überarb. Aufl. 2010. Taschenbuch. XII, 201 S. Paperback ISBN 978 3 642 10459 6 Weitere Fachgebiete
Antibiotika in der Praxis mit Hygieneratschlägen Bearbeitet von Uwe Frank, Franz Daschner 9., vollst. überarb. Aufl. 2010. Taschenbuch. XII, 201 S. Paperback ISBN 978 3 642 10459 6 Weitere Fachgebiete
Laboratoriumsmedizin Dortmund Dr.med.Eberhard und Partner Abteilung MIKROBIOLOGIE (www.labmed.de /
 Laboratoriumsmedizin Dortmund Dr.med.Eberhard und Partner Abteilung MIKROBIOLOGIE (www.labmed.de / mikro@labmed.de) seit April 2003 Akkreditierung (aktuell DIN EN ISO 15189; DACH) 1 1. Problematik multiresistenter
Laboratoriumsmedizin Dortmund Dr.med.Eberhard und Partner Abteilung MIKROBIOLOGIE (www.labmed.de / mikro@labmed.de) seit April 2003 Akkreditierung (aktuell DIN EN ISO 15189; DACH) 1 1. Problematik multiresistenter
Empirische antibiotische Therapie bei schwerer Sepsis
 MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
MEDIZINISCHE KLINIK TÜBINGEN Empirische antibiotische Therapie bei schwerer Sepsis Infektionsmedizin 2011 Reimer Riessen Internistische Intensivstation Bedeutung einer raschen Antibiotikatherapie Jede
diabetischen Fuss, Okt. / Nov. 2013
 5. Balgristsymposium zum diabetischen Fuss 2013 Mikrobiologische Diagnostik und Antibiotikatherapie IDSA Guideline for Diabetic Foot Infection / CID 2012:54 (15 June) Lipsky et al Fallbeispiel 68-jähriger
5. Balgristsymposium zum diabetischen Fuss 2013 Mikrobiologische Diagnostik und Antibiotikatherapie IDSA Guideline for Diabetic Foot Infection / CID 2012:54 (15 June) Lipsky et al Fallbeispiel 68-jähriger
Empirische Antibiotikatherapie. π am Zuger Kantonsspital
 Empirische Antibiotikatherapie von Erwachsenen π am Zuger Kantonsspital Wichtiger Hinweis für alle Benutzer dieser Richtlinien Sämtliche Informationen, die in diesem Klinikleitfaden erwähnt sind, wurden
Empirische Antibiotikatherapie von Erwachsenen π am Zuger Kantonsspital Wichtiger Hinweis für alle Benutzer dieser Richtlinien Sämtliche Informationen, die in diesem Klinikleitfaden erwähnt sind, wurden
Infektionen des Zentralnervensystems: Klinik
 : Klinik Leitsymptome Meningitis Enzephalitis Abszess Meningismus Kopfschmerzen Fieber Veränderungen der Bewusstseinslage Reizsymptome (Epilepsie) Fokus, periphere neurologische Defizite Hirnlokales Psychosyndrom
: Klinik Leitsymptome Meningitis Enzephalitis Abszess Meningismus Kopfschmerzen Fieber Veränderungen der Bewusstseinslage Reizsymptome (Epilepsie) Fokus, periphere neurologische Defizite Hirnlokales Psychosyndrom
Initiale antimikrobielle Therapie. UniversitätsSpital Zürich
 Initiale antimikrobielle Therapie 2008 UniversitätsSpital Zürich Inhaltsverzeichnis 2 3 Merksätze 6 Monitoring bei Therapie mit Aminoglykosiden bzw. Glykopeptiden 8 Antibiotikadosierung bei kontinuierlicher
Initiale antimikrobielle Therapie 2008 UniversitätsSpital Zürich Inhaltsverzeichnis 2 3 Merksätze 6 Monitoring bei Therapie mit Aminoglykosiden bzw. Glykopeptiden 8 Antibiotikadosierung bei kontinuierlicher
Antibiotika-Empfindlichkeit von HWI-Erregern
 Bad Honnef-Symposium 212, 16./17. April 212 Venerologische und urogenitale Infektionen Antibiotika-Empfindlichkeit von HWI-Erregern Michael Kresken Paul-Ehrlich-Gesellschaft für Chemotherapie e.v., Campus
Bad Honnef-Symposium 212, 16./17. April 212 Venerologische und urogenitale Infektionen Antibiotika-Empfindlichkeit von HWI-Erregern Michael Kresken Paul-Ehrlich-Gesellschaft für Chemotherapie e.v., Campus
9 Antibiotika, Antimykotika: Spektrum Dosierung Nebenwirkungen Kosten
 9 Antibiotika, Antimykotika: Spektrum Dosierung Nebenwirkungen Kosten 9 Amikacin Amikacin j Grampositive (Staphylokokken, nicht: Pneumokokken, Streptokokken, Enterokokken), gramnegative Keime, insbesondere
9 Antibiotika, Antimykotika: Spektrum Dosierung Nebenwirkungen Kosten 9 Amikacin Amikacin j Grampositive (Staphylokokken, nicht: Pneumokokken, Streptokokken, Enterokokken), gramnegative Keime, insbesondere
Resistenzepidemiologie 2015
 Resistenzepidemiologie 215 Arne C. Rodloff Erreger Chirurgie Escherichia coli 386 Staphylococcus aureus 39 Enterococcus faecalis 31 Staphylococcus epidermidis 227 Proteus mirabilis 134 Pseudomonas aeruginosa
Resistenzepidemiologie 215 Arne C. Rodloff Erreger Chirurgie Escherichia coli 386 Staphylococcus aureus 39 Enterococcus faecalis 31 Staphylococcus epidermidis 227 Proteus mirabilis 134 Pseudomonas aeruginosa
Antibiotika im ambulanten Bereich. Verordnungszahlen vor dem Hintergrund von Empfehlungen
 Symposium Antibiotikaresistenz mrsa Netzwerk Land Bremen, 12. September 2012 Antibiotika im ambulanten Bereich Verordnungszahlen vor dem Hintergrund von Empfehlungen Hans Wille Institut für Klinische Pharmakologie
Symposium Antibiotikaresistenz mrsa Netzwerk Land Bremen, 12. September 2012 Antibiotika im ambulanten Bereich Verordnungszahlen vor dem Hintergrund von Empfehlungen Hans Wille Institut für Klinische Pharmakologie
Institut für Infektionskrankheiten. Universität Bern. Richtlinien für den Gebrauch von antimikrobiellen Substanzen. Resistenzübersicht
 Institut für Infektionskrankheiten Universität Bern Richtlinien für den Gebrauch von antimikrobiellen Substanzen Resistenzübersicht 202 Inhalt Einleitung 6 Allgemeine Bemerkungen 7. Erwachsene Patienten
Institut für Infektionskrankheiten Universität Bern Richtlinien für den Gebrauch von antimikrobiellen Substanzen Resistenzübersicht 202 Inhalt Einleitung 6 Allgemeine Bemerkungen 7. Erwachsene Patienten
Hier ist eine Zusammenstellung der vom RKI ermittelten Daten der Keime, bei denen jeweils mindestes 50 Proben auf Resistenzen getestet wurden.
 Keime und Resistenzen ARS 2011 oder Vorsicht, Antibiotika! Quelle: Robert Koch-Institut: ARS, https://ars.rki.de, Datenstand: 04.01.2012 Zusammenstellung und mehr zum Thema: www.krankenhhasser.de Die Datenbank
Keime und Resistenzen ARS 2011 oder Vorsicht, Antibiotika! Quelle: Robert Koch-Institut: ARS, https://ars.rki.de, Datenstand: 04.01.2012 Zusammenstellung und mehr zum Thema: www.krankenhhasser.de Die Datenbank
Harnwegsinfektionen. Luigia Elzi und Felix Burkhalter Infektiologie & Nephrologie
 Harnwegsinfektionen Luigia Elzi und Felix Burkhalter Infektiologie & Nephrologie Asymptomatische Bakteriurie Population Prävalenz Komplikationen Screening und Therapie Gesunde prämenopausale Frau 1-5%
Harnwegsinfektionen Luigia Elzi und Felix Burkhalter Infektiologie & Nephrologie Asymptomatische Bakteriurie Population Prävalenz Komplikationen Screening und Therapie Gesunde prämenopausale Frau 1-5%
Fachinformation Harnwegsinfektionen Regionale Erreger- und Resistenzstatistik 2016 für Urine
 Fachinformation Harnwegsinfektionen Regionale Erreger- und Resistenzstatistik 206 für Urine September 206 Sehr geehrte Kolleginnen und Kollegen, die klinische Leitlinie Unkomplizierte Harnwegsinfektionen
Fachinformation Harnwegsinfektionen Regionale Erreger- und Resistenzstatistik 206 für Urine September 206 Sehr geehrte Kolleginnen und Kollegen, die klinische Leitlinie Unkomplizierte Harnwegsinfektionen
Antibiotika: Wie bleibe ich am besten schlank?
 GESUNDHEIT Infekttag, 22. Februar 2018 Antibiotika: Wie bleibe ich am besten schlank? Ambulant-erworbene Pneumonie und unkomplizierte Harnwegsinfekte Philipp Kohler Parsimonitäts-Prinzip (Sparsamkeitsprinzip)
GESUNDHEIT Infekttag, 22. Februar 2018 Antibiotika: Wie bleibe ich am besten schlank? Ambulant-erworbene Pneumonie und unkomplizierte Harnwegsinfekte Philipp Kohler Parsimonitäts-Prinzip (Sparsamkeitsprinzip)
Resistenzsituation im Krankenhausbereich -
 2. estagung der PEG Antibiotikaverbrauch und Resistenz Wo steht Deutschland Resistenzsituation im Krankenhausbereich - Datenquellen, Entwicklung und aktuelle Situation Michael Kresken Antiinfectives Intelligence
2. estagung der PEG Antibiotikaverbrauch und Resistenz Wo steht Deutschland Resistenzsituation im Krankenhausbereich - Datenquellen, Entwicklung und aktuelle Situation Michael Kresken Antiinfectives Intelligence
Regionale Resistenzsituation am Beispiel der Kreisklinik Mühldorf
 Regionale Resistenzsituation am Beispiel der Kreisklinik Mühldorf - Effekte eines intensivierten MRSA screenings- J.Mattes 14 November 2012 Mühldorf The Epidemic of Antibiotic-Resistant Infections: A Call
Regionale Resistenzsituation am Beispiel der Kreisklinik Mühldorf - Effekte eines intensivierten MRSA screenings- J.Mattes 14 November 2012 Mühldorf The Epidemic of Antibiotic-Resistant Infections: A Call
Trends und Resistenzeckdaten 2010
 Trends und Resistenzeckdaten 21 21 hat sich die Resistenzsituation weiter verschlechtert. Diese Tatsache ist vor allem auf den Anstieg von gramnegativen Darmbakterien zurückzuführen, die in der Lage sind,
Trends und Resistenzeckdaten 21 21 hat sich die Resistenzsituation weiter verschlechtert. Diese Tatsache ist vor allem auf den Anstieg von gramnegativen Darmbakterien zurückzuführen, die in der Lage sind,
ESBL heißt jetzt MRGN Neues über multiresistente gramnegative Erreger. Prof. Dr. C. Wendt
 ESBL heißt jetzt MRGN Neues über multiresistente gramnegative Erreger Prof. Dr. C. Wendt Weitere Co-Resistenzen E. coli ESBL+ / Chin-S E. coli ESBL+ / Chin-R Klebsiella spp. ESBL+ / Chin-S Klebsiella spp.
ESBL heißt jetzt MRGN Neues über multiresistente gramnegative Erreger Prof. Dr. C. Wendt Weitere Co-Resistenzen E. coli ESBL+ / Chin-S E. coli ESBL+ / Chin-R Klebsiella spp. ESBL+ / Chin-S Klebsiella spp.
Mirkobiologische Diagnostik und Befundung bei MRGN Dr. med. Martin Chwoika
 Mirkobiologische Diagnostik und Befundung bei MRGN Dr. med. Martin Chwoika Fortbildungsveranstaltung Netzwerk MRE Landkreis Stendal 14.06.2017 Gramnegative Bakterien Enterobakterien* Pseudomonas aeruginosa
Mirkobiologische Diagnostik und Befundung bei MRGN Dr. med. Martin Chwoika Fortbildungsveranstaltung Netzwerk MRE Landkreis Stendal 14.06.2017 Gramnegative Bakterien Enterobakterien* Pseudomonas aeruginosa
ANTIBIOGRAMME - Interpretationshilfe -
 Institut für Medizinische Mikrobiologie und Hygiene Abteilung: Klinische Diagnostik ANTIBIOGRAMME - Interpretationshilfe - Institut für Medizinische Mikrobiologie und Hygiene Abteilung: Klinische Diagnostik
Institut für Medizinische Mikrobiologie und Hygiene Abteilung: Klinische Diagnostik ANTIBIOGRAMME - Interpretationshilfe - Institut für Medizinische Mikrobiologie und Hygiene Abteilung: Klinische Diagnostik
_Alle Laboruntersuchungen _Mikrobiologie, Genanalysen _Alle Kassen und Privat _Zertifiziert nach ISO 9001 & ISO 14001
 _Alle Laboruntersuchungen _Mikrobiologie, Genanalysen _Alle Kassen und Privat _Zertifiziert nach ISO 9001 & ISO 14001 ANTIBIOTIKA-EMPFINDLICHKEIT HÄUFIGER BAKTERIELLER ERREGER JAHRESBERICHT 2018 INHALT
_Alle Laboruntersuchungen _Mikrobiologie, Genanalysen _Alle Kassen und Privat _Zertifiziert nach ISO 9001 & ISO 14001 ANTIBIOTIKA-EMPFINDLICHKEIT HÄUFIGER BAKTERIELLER ERREGER JAHRESBERICHT 2018 INHALT
 Staphylococcus aureus o Häufiger Erreger bakterieller Infektionen. o Natürlicher Standort ist die Haut und Schleimhaut von Mensch und Tier, vor allem der Nasen-Rachenraum. o o Keine besondere Gefährdung
Staphylococcus aureus o Häufiger Erreger bakterieller Infektionen. o Natürlicher Standort ist die Haut und Schleimhaut von Mensch und Tier, vor allem der Nasen-Rachenraum. o o Keine besondere Gefährdung
Lungenentzündung noch immer tödlich? Dr. Christian Pox. WAZ-Nachtforum Wenn die Luft wegbleibt...
 WAZ-Nachtforum Wenn die Luft wegbleibt... Lungenentzündung noch immer tödlich? Dr. Christian Pox Medizinische Universitätsklinik Knappschaftskrankenhaus Bochum Lungenentzündung Bedeutung In Deutschland:
WAZ-Nachtforum Wenn die Luft wegbleibt... Lungenentzündung noch immer tödlich? Dr. Christian Pox Medizinische Universitätsklinik Knappschaftskrankenhaus Bochum Lungenentzündung Bedeutung In Deutschland:
Gefahren bei unsterilem Arbeiten. Dr. Gerhard Eich Abteilung Infektiologie und Spitalhygiene Stadtspital Triemli
 Gefahren bei unsterilem Arbeiten Dr. Gerhard Eich Abteilung Infektiologie und Spitalhygiene Stadtspital Triemli Injektion von Bakterien Pyrogene Reaktion Beispiel: Infusion von bakteriell kontaminierten
Gefahren bei unsterilem Arbeiten Dr. Gerhard Eich Abteilung Infektiologie und Spitalhygiene Stadtspital Triemli Injektion von Bakterien Pyrogene Reaktion Beispiel: Infusion von bakteriell kontaminierten
5. Isolierungsmaßnahmen
 5. Isolierungsmaßnahmen 5.1 Übertragungsweg-abhängige Isolierungsmaßnahmen Übertragungsweg-abhängige Isolierungsmaßnahmen Institut für Hygiene und Umweltmedizin Der Begriff Isolierung (engl. isolation)
5. Isolierungsmaßnahmen 5.1 Übertragungsweg-abhängige Isolierungsmaßnahmen Übertragungsweg-abhängige Isolierungsmaßnahmen Institut für Hygiene und Umweltmedizin Der Begriff Isolierung (engl. isolation)
10 Antworten zum Thema Generika
 10 Antworten zum Thema Generika Die mit dem Regenbogen Liebe Leserin, Lieber Leser Immer mehr Schweizerinnen und Schweizer leiden unter den jährlich steigenden Gesundheitskosten und Krankenkassenprämien.
10 Antworten zum Thema Generika Die mit dem Regenbogen Liebe Leserin, Lieber Leser Immer mehr Schweizerinnen und Schweizer leiden unter den jährlich steigenden Gesundheitskosten und Krankenkassenprämien.
_Alle Laboruntersuchungen _Mikrobiologie, Genanalysen _Alle Kassen und Privat _Zertifiziert nach ISO 9001 & ISO 14001
 _Alle Laboruntersuchungen _Mikrobiologie, Genanalysen _Alle Kassen und Privat _Zertifiziert nach ISO 9001 & ISO 14001 ANTIBIOTIKA-EMPFINDLICHKEIT HÄUFIGER BAKTERIELLER ERREGER JAHRESBERICHT 2017 INHALT
_Alle Laboruntersuchungen _Mikrobiologie, Genanalysen _Alle Kassen und Privat _Zertifiziert nach ISO 9001 & ISO 14001 ANTIBIOTIKA-EMPFINDLICHKEIT HÄUFIGER BAKTERIELLER ERREGER JAHRESBERICHT 2017 INHALT
Multiresistente Bakterien. Was bedeuten sie für uns?
 Multiresistente Bakterien Was bedeuten sie für uns? Hygiene im Langzeitpflegebereich, PZ Gerenholz, 19.5.2016 Gerhard Eich Infektiologie/Spitalhygiene Stadtspitäler Triemli & Waid Patient, geb. 1949 Persönliche
Multiresistente Bakterien Was bedeuten sie für uns? Hygiene im Langzeitpflegebereich, PZ Gerenholz, 19.5.2016 Gerhard Eich Infektiologie/Spitalhygiene Stadtspitäler Triemli & Waid Patient, geb. 1949 Persönliche
Antibiotikaresistenzen in der Humanmedizin
 BVL-Symposium Herausforderungen 24: Tierarzneimittel im Fokus Nutzen, Risiken, Resistenzen 5./6. November 23, Berlin Antibiotikaresistenzen in der Humanmedizin Michael Kresken Paul-Ehrlich-Gesellschaft
BVL-Symposium Herausforderungen 24: Tierarzneimittel im Fokus Nutzen, Risiken, Resistenzen 5./6. November 23, Berlin Antibiotikaresistenzen in der Humanmedizin Michael Kresken Paul-Ehrlich-Gesellschaft
3.14. Maßnahmen bei Patienten mit cystischer Fibrose (Mukoviszidose-Patienten)
 3.14. Maßnahmen bei Patienten mit cystischer Fibrose (Mukoviszidose-Patienten) Allgemein: Für Patienten mit Cystischer Fibrose (CF) sind insbesondere folgende Erreger von Bedeutung: Burkholderia cepacia
3.14. Maßnahmen bei Patienten mit cystischer Fibrose (Mukoviszidose-Patienten) Allgemein: Für Patienten mit Cystischer Fibrose (CF) sind insbesondere folgende Erreger von Bedeutung: Burkholderia cepacia
Rationaler Einsatz von Antibiotika in der Humanmedizin
 Rationaler Einsatz von Antibiotika in der Humanmedizin Werner Handrick September 2011 Einsatz von Antibiotika in der Humanmedizin Antibiotika spielen eine wichtige Rolle in der klinischen Infektionsmedizin
Rationaler Einsatz von Antibiotika in der Humanmedizin Werner Handrick September 2011 Einsatz von Antibiotika in der Humanmedizin Antibiotika spielen eine wichtige Rolle in der klinischen Infektionsmedizin
Infektiologie Sexuell übertragbare Infektionen: diagnostisches und therapeutisches Vorgehen
 Infektiologie Sexuell übertragbare Infektionen: diagnostisches und therapeutisches Vorgehen Geltungsbereich: ganzes KSB Herausgeber: Infektiologie Erstellt am: 14.6.2018 /af Freigegeben am: 14.6.2018 Faustregeln:
Infektiologie Sexuell übertragbare Infektionen: diagnostisches und therapeutisches Vorgehen Geltungsbereich: ganzes KSB Herausgeber: Infektiologie Erstellt am: 14.6.2018 /af Freigegeben am: 14.6.2018 Faustregeln:
«Dogmen» in der Infektiologie:
 «Dogmen» in der Infektiologie: Mikrobiologische Diagnostik oder empirische Therapie?The role of host and viral determinants Dominique L. Braun und Huldrych Günthard Klinik für Infektionskrankheiten und
«Dogmen» in der Infektiologie: Mikrobiologische Diagnostik oder empirische Therapie?The role of host and viral determinants Dominique L. Braun und Huldrych Günthard Klinik für Infektionskrankheiten und
Methicillin Resistenter Staphylococcus Aureus (MRSA)
 Methicillin Resistenter Staphylococcus Aureus (MRSA) Allgemein Ihr Kind wurde in das UMC St Radboud in Nijmegen aufgenommen, nachdem es einige Zeit in einem anderen, wahrscheinlich ausländischen Krankenhaus
Methicillin Resistenter Staphylococcus Aureus (MRSA) Allgemein Ihr Kind wurde in das UMC St Radboud in Nijmegen aufgenommen, nachdem es einige Zeit in einem anderen, wahrscheinlich ausländischen Krankenhaus
Screening-Umsetzung: Screening als Versicherung CONSTANZE WENDT
 Screening-Umsetzung: Screening als Versicherung CONSTANZE WENDT Warum screenen wir nicht Die Empfehlungen sind nicht eindeutig Wir müssen viele Abstrichorte inkl. Rektalabstriche berücksichtigen Es besteht
Screening-Umsetzung: Screening als Versicherung CONSTANZE WENDT Warum screenen wir nicht Die Empfehlungen sind nicht eindeutig Wir müssen viele Abstrichorte inkl. Rektalabstriche berücksichtigen Es besteht
Risiken und Revisionsoperationen nach einem künstlichen Kniegelenksersatz
 Risiken und Revisionsoperationen nach einem künstlichen Kniegelenksersatz Dies bedeutet eine ausgedehntere Operation mit mehr Blutverlust. Der Ersatz einer Teilprothese mit einer Totalprothese ist relativ
Risiken und Revisionsoperationen nach einem künstlichen Kniegelenksersatz Dies bedeutet eine ausgedehntere Operation mit mehr Blutverlust. Der Ersatz einer Teilprothese mit einer Totalprothese ist relativ
LA GRANDE BOUFFE. Wie lange, soll was, womit behandelt werden? Katia Boggian Leitende Ärztin Infektiologie/Spitalhygiene
 LA GRANDE BOUFFE Wie lange, soll was, womit behandelt werden? Katia Boggian Leitende Ärztin Infektiologie/Spitalhygiene Das grosse Buffet: Was gibt s denn Gutes? Womit fangen wir an? Was kleckert mich
LA GRANDE BOUFFE Wie lange, soll was, womit behandelt werden? Katia Boggian Leitende Ärztin Infektiologie/Spitalhygiene Das grosse Buffet: Was gibt s denn Gutes? Womit fangen wir an? Was kleckert mich
Antibiotikaresistenz Wie ernst ist die Lage?
 Antibiotikaresistenz Wie ernst ist die Lage? Dr med Olivier Dubuis, Viollier AG Antibiotikum Einführung Resistenzentwicklung Viollier AG 4123 Allschwil 09.08.2016 / 1 Staphylococcus aureus Trägerrate 20-40%
Antibiotikaresistenz Wie ernst ist die Lage? Dr med Olivier Dubuis, Viollier AG Antibiotikum Einführung Resistenzentwicklung Viollier AG 4123 Allschwil 09.08.2016 / 1 Staphylococcus aureus Trägerrate 20-40%
Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I
 Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I Risikostratifizierung in der Praxis Definition individuelles Therapieziel Klinische Evaluation,
Was gibt es neues in der Therapie der Pneumonie? M. Kolditz Universitätsklinikum Dresden Medizinische Klinik I Risikostratifizierung in der Praxis Definition individuelles Therapieziel Klinische Evaluation,
S3-Leitlinie. Kurzfassung. 1. Auflage. S3-Leitlinie schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG.
 S3-Leitlinie Kurzfassung 1. Auflage S3-Leitlinie schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG Thieme 2005 Verlag C.H. Beck im Internet: www.beck.de ISBN 978 3 13 133711 5 Inhaltsverzeichnis:
S3-Leitlinie Kurzfassung 1. Auflage S3-Leitlinie schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG Thieme 2005 Verlag C.H. Beck im Internet: www.beck.de ISBN 978 3 13 133711 5 Inhaltsverzeichnis:
MRSA, ESBL und mehr ProblemKeime (und Niere) J.Mattes 5.Mai 2012 Rosenheim
 MRSA, ESBL und mehr ProblemKeime (und Niere) J.Mattes 5.Mai 2012 Rosenheim The Epidemic of Antibiotic-Resistant Infections: A Call to Action for the Medical Community from the Infectious Diseases Society
MRSA, ESBL und mehr ProblemKeime (und Niere) J.Mattes 5.Mai 2012 Rosenheim The Epidemic of Antibiotic-Resistant Infections: A Call to Action for the Medical Community from the Infectious Diseases Society
Religion. Die 10 Gebote der Infektiologie Antibiotika in der Praxis
 Religion Die 10 Gebote der Infektiologie Antibiotika in der Praxis Religion Medizin Glaube Evidenz Du sollst (nicht) Warum braucht es Gebote? Antibiotika Eine der am häufigsten eingesetzten Medikamentengruppe
Religion Die 10 Gebote der Infektiologie Antibiotika in der Praxis Religion Medizin Glaube Evidenz Du sollst (nicht) Warum braucht es Gebote? Antibiotika Eine der am häufigsten eingesetzten Medikamentengruppe
_Alle Laboruntersuchungen _Mikrobiologie, Genanalysen _Alle Kassen und Privat _Zertifiziert nach ISO 9001 & ISO 14001
 _Alle Laboruntersuchungen _Mikrobiologie, Genanalysen _Alle Kassen und Privat _Zertifiziert nach ISO 9001 & ISO 14001 ANTIBIOTIKA RESISTENZBERICHT 2016 INHALT Resistenzstatistik 2016....3 Einleitung....3
_Alle Laboruntersuchungen _Mikrobiologie, Genanalysen _Alle Kassen und Privat _Zertifiziert nach ISO 9001 & ISO 14001 ANTIBIOTIKA RESISTENZBERICHT 2016 INHALT Resistenzstatistik 2016....3 Einleitung....3
3. Hygienetag Köln 31. Oktober 2012 Multiresistenzen bei Erregern im Krankenhaus und in Lebensmitteln
 3. Hygienetag Köln 31. Oktober 2012 Multiresistenzen bei Erregern im Krankenhaus und in Lebensmitteln Multiresistente Erreger (MRE) bei Kindern Michael Weiß, Reinhold Cremer, Frauke Mattner Klinik für
3. Hygienetag Köln 31. Oktober 2012 Multiresistenzen bei Erregern im Krankenhaus und in Lebensmitteln Multiresistente Erreger (MRE) bei Kindern Michael Weiß, Reinhold Cremer, Frauke Mattner Klinik für
Antibiotikaverbrauch im ambulanten Versorgungsbereich. Königswinter, / 1
 Antibiotikaverbrauch im ambulanten Versorgungsbereich Königswinter, 14.4.14 / 1 Verordnungsdichte im ambulanten Bereich, 2006-2011 (in DDD pro 1.000 Versicherte und Tag) Königswinter, 14.4.14 / 2 Antibiotika-Verordnungsdichten
Antibiotikaverbrauch im ambulanten Versorgungsbereich Königswinter, 14.4.14 / 1 Verordnungsdichte im ambulanten Bereich, 2006-2011 (in DDD pro 1.000 Versicherte und Tag) Königswinter, 14.4.14 / 2 Antibiotika-Verordnungsdichten
Leitfaden Kalkulierte Antibiotikatherapie Version 2.0
 Fotos: Peter Pulkowski Arbeitskreis Infektionsmedizin (AKIM) Leitfaden Kalkulierte Antibiotikatherapie Version 2.0 Unser Wissen für Ihre Gesundheit 1 2Vorwort 2 Liebe Kolleginnen und Kollegen, bei dem
Fotos: Peter Pulkowski Arbeitskreis Infektionsmedizin (AKIM) Leitfaden Kalkulierte Antibiotikatherapie Version 2.0 Unser Wissen für Ihre Gesundheit 1 2Vorwort 2 Liebe Kolleginnen und Kollegen, bei dem
Antibiotikaverbrauch in der Arztpraxis in Hessen
 Weniger ist mehr Antibiotika verantwortungsvoll einsetzen Antibiotikaresistenzen vermeiden Antibiotikaverbrauch in der Arztpraxis in Hessen 2008-2015 Dr. med. Harald Herholz, MPH Kassenärztliche Vereinigung
Weniger ist mehr Antibiotika verantwortungsvoll einsetzen Antibiotikaresistenzen vermeiden Antibiotikaverbrauch in der Arztpraxis in Hessen 2008-2015 Dr. med. Harald Herholz, MPH Kassenärztliche Vereinigung
Multiresistente Erreger. Welche sollen es denn diesmal sein? Stäbchen? Kokken? Spiralen?
 Hygiene in der Arztpraxis 3MRGN/4MRGN was ist das nun wieder?? 17.04.2013 Multiresistente Erreger Welche sollen es denn diesmal sein? Stäbchen? Kokken? Spiralen? Multiresistente Erreger Welche sollen
Hygiene in der Arztpraxis 3MRGN/4MRGN was ist das nun wieder?? 17.04.2013 Multiresistente Erreger Welche sollen es denn diesmal sein? Stäbchen? Kokken? Spiralen? Multiresistente Erreger Welche sollen
Bedeutung von Kreuzresistenz und Mehrfachresistenz bei bakteriellen Erregern für die Initialtherapie Michael Kresken. 21./22. März 2016, Königswinter
 Bad Honnef-Symposium 2016 Paul-Ehrlich-Gesellschaft für Chemotherapie e. V. Empfehlungen zur kalkulierten Initialtherapie bakterieller Erkrankungen bei Erwachsenen 21./22. März 2016, Königswinter Bedeutung
Bad Honnef-Symposium 2016 Paul-Ehrlich-Gesellschaft für Chemotherapie e. V. Empfehlungen zur kalkulierten Initialtherapie bakterieller Erkrankungen bei Erwachsenen 21./22. März 2016, Königswinter Bedeutung
WAS finde ich WO im Beipackzettel
 WAS finde ich WO im Beipackzettel Sie haben eine Frage zu Ihrem? Meist finden Sie die Antwort im Beipackzettel (offiziell "Gebrauchsinformation" genannt). Der Aufbau der Beipackzettel ist von den Behörden
WAS finde ich WO im Beipackzettel Sie haben eine Frage zu Ihrem? Meist finden Sie die Antwort im Beipackzettel (offiziell "Gebrauchsinformation" genannt). Der Aufbau der Beipackzettel ist von den Behörden
Sinnvolle Diagnostik und kalkulierte antibiotische Therapie bei rezidivierenden Atemwegs- und Harnwegsinfekten
 KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Sinnvolle Diagnostik und kalkulierte antibiotische Therapie bei rezidivierenden Atemwegs- und Harnwegsinfekten 2011 - Dr. Christine Dierkes Überblick Atemwegsinfektion
KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Sinnvolle Diagnostik und kalkulierte antibiotische Therapie bei rezidivierenden Atemwegs- und Harnwegsinfekten 2011 - Dr. Christine Dierkes Überblick Atemwegsinfektion
MRSA Schluss mit Mythen
 Stefan Borgmann MRSA Schluss mit Mythen Klinikum Ingolstadt Neue MRSA Antibiotika Name Wirkort Indikation Keine Indikation Nebenwirkungen Kontraindikation Dosierung Kosten / Tag Ceftarolin (Zinforo) (Teflaro)
Stefan Borgmann MRSA Schluss mit Mythen Klinikum Ingolstadt Neue MRSA Antibiotika Name Wirkort Indikation Keine Indikation Nebenwirkungen Kontraindikation Dosierung Kosten / Tag Ceftarolin (Zinforo) (Teflaro)
UNIVERSALINSTRUMENT ANTIBIOTIKUM?
 CAMPUS GROSSHADERN CAMPUS INNENSTADT UNIVERSALINSTRUMENT ANTIBIOTIKUM? Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene 02.04.2014 B. Grabein DIE INSTRUMENTE Daptomycin Aminoglykoside
CAMPUS GROSSHADERN CAMPUS INNENSTADT UNIVERSALINSTRUMENT ANTIBIOTIKUM? Dr. Béatrice Grabein Stabsstelle Klinische Mikrobiologie und Krankenhaushygiene 02.04.2014 B. Grabein DIE INSTRUMENTE Daptomycin Aminoglykoside
RSV. RSV kennen. Das Virus, das Eltern kennen sollten. Informationen. Kinder schützen
 RSV kennen Kinder schützen RSV Das Virus, das Eltern kennen sollten. Informationen zu einem wenig bekannten Virus sowie praktische Ratschläge, wie Sie das Risiko einer RSV-Infektion verringern können.
RSV kennen Kinder schützen RSV Das Virus, das Eltern kennen sollten. Informationen zu einem wenig bekannten Virus sowie praktische Ratschläge, wie Sie das Risiko einer RSV-Infektion verringern können.
Keimspektrum bei HWI
 Keimspektrum bei HWI Enterobakterien 87,1% Escherichia coli 79,8% Proteus mirabilis 5,2% Klebsiella 1,8% Citrobacter 0,3% Grampositive Kokken 11,6% Staphylococcus saprophyticus 3,7% Streptokokken der Gruppe
Keimspektrum bei HWI Enterobakterien 87,1% Escherichia coli 79,8% Proteus mirabilis 5,2% Klebsiella 1,8% Citrobacter 0,3% Grampositive Kokken 11,6% Staphylococcus saprophyticus 3,7% Streptokokken der Gruppe
ENDOKARDITIS-PROPHYLAXE FÜR ERWACHSENE
 ENDOKARDITIS-PROPHYLAXE FÜR ERWACHSENE Sie benötigen gemäss den geltenden Empfehlungen eine vorbeugende Behandlung gegen eine bakterielle Endokarditis. Vorname Name Geburtsdatum Herzfehler Penicillin-Allergie
ENDOKARDITIS-PROPHYLAXE FÜR ERWACHSENE Sie benötigen gemäss den geltenden Empfehlungen eine vorbeugende Behandlung gegen eine bakterielle Endokarditis. Vorname Name Geburtsdatum Herzfehler Penicillin-Allergie
Prävalenz und klinische Bedeutung von Staphylococcus aureus small colony variants im Rahmen chronischer Lungeninfektionen bei Cystischer Fibrose
 Prävalenz und klinische Bedeutung von Staphylococcus aureus small colony variants im Rahmen chronischer Lungeninfektionen bei Cystischer Fibrose S. Besier, C. Smaczny, C. von Mallinckodt, A. Krahl, H.
Prävalenz und klinische Bedeutung von Staphylococcus aureus small colony variants im Rahmen chronischer Lungeninfektionen bei Cystischer Fibrose S. Besier, C. Smaczny, C. von Mallinckodt, A. Krahl, H.
Klinik und Poliklinik für Innere Medizin I, Universität Regensburg. Endokarditis. F. Hanses
 Klinik und Poliklinik für Innere Medizin I, Endokarditis F. Hanses Endokarditis - Epidemiologie Häufigkeit: 2-10 Fälle pro 100.000 Personenjahre (Gesamtbevölkerung), ca. 68% Männer Klappenverteilung: Mitral
Klinik und Poliklinik für Innere Medizin I, Endokarditis F. Hanses Endokarditis - Epidemiologie Häufigkeit: 2-10 Fälle pro 100.000 Personenjahre (Gesamtbevölkerung), ca. 68% Männer Klappenverteilung: Mitral
Update antimikrobielle Therapie
 Update antimikrobielle Therapie Klinische Abteilung für Infektionen und Tropenmedizin Universitätsklinik für Innere Medizin 1 Bad Bugs No Drugs E Enterococcus faecium S Staphylococcus aureus C Clostridium
Update antimikrobielle Therapie Klinische Abteilung für Infektionen und Tropenmedizin Universitätsklinik für Innere Medizin 1 Bad Bugs No Drugs E Enterococcus faecium S Staphylococcus aureus C Clostridium
Künstlicher Hüftgelenksersatz
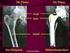 Künstlicher Hüftgelenksersatz Künstlicher Hüftgelenksersatz Was ist eine Hüftgelenk-Arthrose? Das Hüftgelenk ist eine bewegliche Verbindung zwischen dem Becken- und dem Oberschenkelknochen. Die am Gelenk
Künstlicher Hüftgelenksersatz Künstlicher Hüftgelenksersatz Was ist eine Hüftgelenk-Arthrose? Das Hüftgelenk ist eine bewegliche Verbindung zwischen dem Becken- und dem Oberschenkelknochen. Die am Gelenk
Die Behandlung (bzw. Nichtbehandlung) von Pneumonien im Agnes Karll Krankenhaus Laatzen.
 Mehr darüber auf www.krankenhaushasser.de Die Behandlung (bzw. Nichtbehandlung) von Pneumonien im Agnes Karll Krankenhaus Laatzen. Diese Behandlung war lt. dem Gutachten von Prof. Dr. Klinschar von der
Mehr darüber auf www.krankenhaushasser.de Die Behandlung (bzw. Nichtbehandlung) von Pneumonien im Agnes Karll Krankenhaus Laatzen. Diese Behandlung war lt. dem Gutachten von Prof. Dr. Klinschar von der
Besser leben mit Gicht. Seite 3 Seite 4 Seite 5 Seite 6. Zu starke Schweißbildung. besser natürlich behandeln. Gicht-Telegramm
 Besser leben mit Gicht GT II-2014 Seite 3 Seite 4 Seite 5 Seite 6 Purinrechner jetzt auf i-phone und Android Warnung vor dem Einsatz von NSAR wie Diclofenac Zu starke Schweißbildung besser natürlich behandeln
Besser leben mit Gicht GT II-2014 Seite 3 Seite 4 Seite 5 Seite 6 Purinrechner jetzt auf i-phone und Android Warnung vor dem Einsatz von NSAR wie Diclofenac Zu starke Schweißbildung besser natürlich behandeln
«Schmerzhaftes Wasserlassen» Vom Symptom zur Diagnose. Dr. med. Christine Gutmann Oberärztin FB Infektiologie/Spitalhygiene
 «Schmerzhaftes Wasserlassen» Vom Symptom zur Diagnose Dr. med. Christine Gutmann Oberärztin FB Infektiologie/Spitalhygiene Übersicht Wo schmerzt es und warum? Wie diagnostiziere ich eine Urethritis/ HWI?
«Schmerzhaftes Wasserlassen» Vom Symptom zur Diagnose Dr. med. Christine Gutmann Oberärztin FB Infektiologie/Spitalhygiene Übersicht Wo schmerzt es und warum? Wie diagnostiziere ich eine Urethritis/ HWI?
NEU NEU. Das Wirkprinzip:
 Das Wirkprinzip: D-Mannose gelangt über den Blutkreislauf unverändert in Blase und Harnwege D-Mannose und Cranberry binden sich gemeinsam an die Fimbrien der entzündungsverursachenden Bakterien (zu 90%
Das Wirkprinzip: D-Mannose gelangt über den Blutkreislauf unverändert in Blase und Harnwege D-Mannose und Cranberry binden sich gemeinsam an die Fimbrien der entzündungsverursachenden Bakterien (zu 90%
Umgang mit multiresistenten Erregern (MRE) aus der Sicht des Mikrobiologischen Labor. Dr. med. Arno Köster
 Umgang mit multiresistenten Erregern (MRE) aus der Sicht des Mikrobiologischen Labor Dr. med. Arno Köster Definition Multiresistenz (MRE) ICD-10-GM Version 2010 U81! Bakterien mit Multiresistenz gegen
Umgang mit multiresistenten Erregern (MRE) aus der Sicht des Mikrobiologischen Labor Dr. med. Arno Köster Definition Multiresistenz (MRE) ICD-10-GM Version 2010 U81! Bakterien mit Multiresistenz gegen
Nationales Referenzzentrum für gramnegative Krankenhauserreger. MRGN-Klassifikation und Meldepflicht: Hinweise und Fallstricke
 Nationales Referenzzentrum für gramnegative Krankenhauserreger MRGN-Klassifikation und Meldepflicht: Hinweise und Fallstricke Was sind die Konsequenzen von Resistenz? Antibiotika gegen E. coli Ampicillin/Amoxicillin
Nationales Referenzzentrum für gramnegative Krankenhauserreger MRGN-Klassifikation und Meldepflicht: Hinweise und Fallstricke Was sind die Konsequenzen von Resistenz? Antibiotika gegen E. coli Ampicillin/Amoxicillin
Befunderhebungsfehler aus der Sicht des niedergelassenen Arztes
 Befunderhebungsfehler aus der Sicht des niedergelassenen Arztes erarbeitet von Dr. med. Werner Jörgenshaus Arzt für Allgemeinmedizin 41366 Schwalmtal Für einen möglichen Schadensersatzanspruch müssen drei
Befunderhebungsfehler aus der Sicht des niedergelassenen Arztes erarbeitet von Dr. med. Werner Jörgenshaus Arzt für Allgemeinmedizin 41366 Schwalmtal Für einen möglichen Schadensersatzanspruch müssen drei
Lineargleichungssysteme: Additions-/ Subtraktionsverfahren
 Lineargleichungssysteme: Additions-/ Subtraktionsverfahren W. Kippels 22. Februar 2014 Inhaltsverzeichnis 1 Einleitung 2 2 Lineargleichungssysteme zweiten Grades 2 3 Lineargleichungssysteme höheren als
Lineargleichungssysteme: Additions-/ Subtraktionsverfahren W. Kippels 22. Februar 2014 Inhaltsverzeichnis 1 Einleitung 2 2 Lineargleichungssysteme zweiten Grades 2 3 Lineargleichungssysteme höheren als
ZEITSCHRIFT FÜR. Informationen für Ärzte und Apotheker zur rationalen Infektionstherapie 28. Jahrgang
 WWW.ZCT-BERLIN.DE ZEITSCHRIFT FÜR Informationen für Ärzte und Apotheker zur rationalen Infektionstherapie 28. Jahrgang Register 2007 A ACE-Hemmer Acinetobacter baumannii - Carbapenem-Resistenz 47 - Tigecyclin-Resistenz
WWW.ZCT-BERLIN.DE ZEITSCHRIFT FÜR Informationen für Ärzte und Apotheker zur rationalen Infektionstherapie 28. Jahrgang Register 2007 A ACE-Hemmer Acinetobacter baumannii - Carbapenem-Resistenz 47 - Tigecyclin-Resistenz
