Rettungsdienstliche Algorithmen
|
|
|
- Frida Bach
- vor 9 Jahren
- Abrufe
Transkript
1 Schule für Rettungssanität Rettungsdienstliche Algorithmen Arbeitshilfen für die Ausbildung und die praktische Arbeit 5. Auflage - Februar 2006
2 Inhaltsverzeichnis Einführung Über die fünfte Auflage Algorithmus 1: Einstieg: a.) Situationsbeurteilung und b.) Erstuntersuchung Algorithmus 2: Zweituntersuchung: Bodycheck & Anamnese Algorithmus 3: Bewusstseinsstörung (GCS 8, kein Trauma) Algorithmus 4: Kreislaufstillstand bei Erwachsenen / ACLS Algorithmus 5: Kreislaufstillstand bei Kindern / PALS Algorithmus 6: Herzrhythmusstörungen Algorithmus 7: Akuter Brustschmerz / Lungenödem Algorithmus 8: Hypertensive Kreislaufstörung Algorithmus 9: Krampfanfall Algorithmus 10: Asthmaanfall Algorithmus 11: Allergische Reaktion Algorithmus 12: Schmerzen nichtkardialer Ursache Algorithmus 13: Stroke Algorithmus 14: Extremitätentrauma / Frakturen / Luxationen Algorithmus 15: Verbrennung / Verätzung Algorithmus 16: Hämorrhagischer Schock / Bedrohliche Blutung Algorithmus 17: Wirbelsäulentrauma Algorithmus 18: Schädelhirntrauma Algorithmus 19: Polytrauma Algorithmus 20: Hypothermie Algorithmus 21: Geburt und Neugeborenenversorgung Algorithmus 22: Verlegung beatmeter Patienten Algorithmus 23: Massenanfall von Verletzten Anhang: Quellenverzeichnis
3 Arbeiten mit Algorithmen Algorithmen dienen der Vereinheitlichung der Ausbildung und der praktischen Arbeit und damit der Qualitätsentwicklung und -sicherung. Ein Algorithmus bezeichnet ein Flussschema, das i.d.r drei wesentliche Elemente verknüpft. Erstens formuliert ein Algorithmus gestufte Handlungsanweisungen, die eine schrittweise Untergliederung eines umfangreichen Prozesses beschreiben. Zweitens werden mit Hilfe von Verzweigungen entscheidungsabhängige Handlungsvarianten angeboten. Die einfachste Version ist hier eine / Verzweigung. Drittens ermöglicht die Einbindung von Wiederholungsschleifen das bedarfsweise mehrfache Durchlaufen eines Teiles oder eines ganzen Algorithmus. Nicht alle Algorithmen weisen aber alle diese Merkmale auf, speziell wenn sie einfacher aufgebaut sind und weniger verzweigten, als geradlinigen Charakter haben. Die hier vorgelegten Algorithmen sind als Richtlinien für die Ausbildung zu betrachten, eine abweichende Handlungsweise muss begründbar sein. Ihrem Charakter nach geben sie Hilfestellungen für Handlungsentscheide. Sie gehen davon aus, dass der Anwender die aufgeführten technischen Verrichtungen, wie z.b. Sauerstoffapplikation, Anlage venöser Zugänge, Lagerungen und Immobilisationsverfahren sicher beherrscht, weshalb gesonderte Beschreibungen hierüber nicht gemacht werden. Keinesfalls können Algorithmen eine fundierte Ausbildung ersetzen - ihre Anwendung setzt Sachverstand und situative Flexibilität voraus. Algorithmen müssen im Grad ihrer Verbindlichkeit innerhalb eines Rettungsdienstbereiches für alle Mitarbeiter in Kraft gesetzt werden, um Arbeitsweisen zu vereinheitlichen. Zuständig für die Inkraftsetzung ist zumeist der Leiter Rettungsdienst, für die ärztlich delegierten Massnahmen der ärztliche Leiter Rettungsdienst. Medikamente sind in allen unseren Algorithmen mit einem Stern (*) gekennzeichnet. Dies bedeutet, dass die gemachten Angaben entweder bezüglich verwendetem Präparat und Dosierung für den jeweiligen Rettungsdienst spezifiziert, oder b.b. geändert werden sollen. Beispiel: Algorithmus Akuter Brustschmerz: Nitrate* soll spezifiziert werden wie z.b. Glyceroltrinitrat 0,8 mg s.l.. Ähnliches gilt für den Algorithmus Krampfanfall Benzodiazepine*. Eine mögliche Delegation durch den ärztlichen Leiter wäre hier z.b. Diazepam 10 mg i.v. Deshalb werden hier grundsätzlich keine Dosierungen angegeben. Die Anwendung von Medikamenten durch Rettungssanitäter setzt eine genaue Beurteilung insbesondere der Indikation, Kontraindikation, Wechselwirkungen und die Beherrschung möglicher Nebenwirkungen voraus, ohne dass hierauf gesondert hingewiesen wird. Es sind z.t. lediglich hochrelevante Kontraindikationen (ohne Anspruch auf Vollständigkeit) aufgeführt. Es sei an dieser Stelle eindringlich darauf verwiesen, dass insbesondere die Anwendung sog. delegierter Massnahmen eine umfassende Dokumentation erfordert.
4 Über die fünfte Auflage Die 1998 eingeführten Algorithmen für die rettungsdienstliche Ausbildung gehen nun bereits in die fünfte Auflage. Seit 2004 werden sie von mehreren Ausbildungsinstitutionen gemeinsam herausgegeben. Die vorliegenden Algorithmen dienen primär der Vereinheitlichung der Ausbildung, sollen darüber hinaus aber natürlich auch für die praktische rettungsdienstliche Arbeit hilfreich sein. Die Gründe für Änderungen der bestehenden Algorithmen waren wiederum fachliche Aktualisierung, speziell der Einbezug der 2005er ERC-Guidelines. Wir hoffen, auch mit dieser Ausgabe einen nützlichen Beitrag zur strukturierten Ausbildung und Arbeit im Rettungsdienst zu leisten. Wir verwenden folgende international gebräuchliche Symbolik überall dort, wo nicht Gründe der Übersichtlichkeit dagegen sprechen: Prozess Ende Verzweigung Verbindung Die Quellenangaben wurden wiederum aktualisiert, ergänzt und den jeweiligen Algorithmen zugeordnet um die Belegbarkeit zu dokumentieren. Die vorliegenden Algorithmen werden auch weiterhin etwa alle zwei bis drei Jahre oder bei Bedarf überarbeitet und können von allen Ausbildungspartnern bei den unterzeichnenden Schulen bezogen werden. Für konstruktive Kritik sind wir im Sinne einer fortwährenden Verbesserung dieses Arbeitshilfsmittels dankbar und offen. Achtung: Trotz aller Sorgfalt bei der redaktionellen Bearbeitung können Fehler nie gänzlich ausgeschlossen werden. Eine juristische Gewähr für die gemachten Angaben kann daher nicht übernommen werden. Der Anwender muss sich beispielsweise in Bezug auf Medikamentendosierungen oder potenziell schädigende Massnahmen immer anhand der aktuellen Fachliteratur auf dem Laufenden halten. EMERGENCY Schulungszentrum AG, Zofingen Ausbildungszentrum Insel Bern, Schule für Rettungssanität Fachschule für Rettungsberufe, Schutz & Rettung Zürich Schweizer Institut für Rettungsmedizin, Sirmed, Nottwil
5 Algorithmus 1: Einstieg a.)situationsbeurteilung und b.)erstuntersuchung a.) Rascher Überblick über die Örtlichkeit (ggf. Unfallmechanismus ergründen) Akute oder drohende Gefahren für Retter oder Patient? Ggf. Sofortmassnahmen Hauptproblem? Patientenzahl? Weitere Kräfte und Material erforderlich? (frühe Nachalarmierung RD, NA, Pol, FW) Schutz vor Verletzung und Infektion steht über jeglichen anderen Massnahmen! Entscheid scoop and run jederzeit möglich! b.) Airway? Atemwege frei? Atemwege freimachen, ggf. HWS-Fixation Breathing? Atmung /, ausreichend? Frequenz, Tiefe, Thoraxexkursion? (Auskultation) Sauerstoffapplikation, ggf. beatmen Circulation & Bleeding? Puls, Rekapillarisierungszeit, Hauttemperatur, -kolorit Blutungszeichen? Circulation unterstützen, ggf. herstellen (CPR) Disability? Bewusstseinslage und Pupillen prüfen Defibrillation? Expose? Patient bei Trauma entkleiden und vor Witterungseinflüssen schützen Alg.4/5 Entscheidung über scoop and run vs. stay and play Hauptproblem? Reassessment bei Änderung Spezieller Algorithmus Basisversorgung: Beruhigung, angepasste Lagerung Sauerstoff 4 12 l / min Monitoring (nach Situation: Blutdruck, Pulsoximetrie, EKG u.a.) Venöser Zugang (ggf. Blutentnahme) Langsam laufende Elektrolytlösung Literatur: 2, 6, 7, 14, 23, 24
6 Algorithmus 2: Zweituntersuchung: Bodycheck & Anamnese Zügig, systematisch, vollständig (Leitlinie: Von Kopf bis Fuss) Unterbrechung bei Vitalfunktionsstörung V.a. Inspektion und Palpation auf: Blutungen / Hämatome / Schwellungen / Prellmarken / Stabilität / Fehlstellungen / Deformitäten / Schmerz / Puls / Motorik / Sensibilität / Funktionseinschränkung Anamnese Begleitend und angepasst S Symptome A Allergien M P L E Medikation Grunderkrankungen Letzte orale Einnahme Ereignisse Kopf -Blutungen / Liquorfluss aus Nase / Ohr -Mund / Rachenraum auf Verletzungen -Foetor -Bulbi auf Verletzung -Brillen- / Monokelhämatom -Blickrichtung / Augenbewegung -Pupillenkontrolle: Grösse (Angabe in mm) Seitenvergleich Lichtreaktion Abdomen -Kontusionsmarken -Schmerzlokalisation, -ausstrahlung und -charakter -Abwehrspannung, Pulsationen -Nierenlager Becken -Femoralispulse Hals -Mittellinie -Halsvenenstauung -Hautemphysem -HWS auf Verletzungen Schultergürtel, Thorax -Hautemphysem -Thoraxexkursion -Einziehungen / paradoxe o. inverse Bewegungen -Atemabhängige Brustschmerzen Extremitäten -Sensibilität, Puls, Motorik im Seitenvergleich prüfen Rücken und Wirbelsäule Erforderliche Massnahmen ableiten Reassessment nach Situation Zeitfenster 2-4 Minuten Literatur: 7, 23
7 Algorithmus 3: Bewusstseinsstörung (GCS 8, kein Trauma) Spezielles: Achtung auf Noxen Seitenlagerung erwägen Blutzucker < 3 mmol / l V.a. Hypoglycämie: Glucose nach Wirkung i.v.* Miosis V.a. Opiatintoxikation: Naloxon i.v.* (ggf. Depot i.m.) Krampfanfall Alg.9 Benzodiazepinintox? Flumazenil i.v. (Anexate )* Apoplexie? 3 Körpertemperatur > 41 C / < 35 C Hypo-/ Hyperthermieversorgung Alg.20 Wiederhole ggf. Anamnese und Untersuchung Überwachung und Transport Wenn erfolglos ziehe in Betracht: Intrakranielle Blutung, andere Intoxikation, Mischintoxikation, Koma anderer Genese, wenn GCS < 8 bleibt: erwäge Intubation Literatur: 6, 7, 14, 24
8 Algorithmus 4: Kreislaufstillstand bei Erwachsenen / ACLS Bei Bewusstlosigkeit: Atemwege öffnen Suche nach Lebenszeichen CPR 30:2 bis Defibrillator angeschlossen Rhythmusanalyse Defibrillierbar Kammertachykardie Kammerflimmern Nicht defibrillierbar Asystolie bzw. PEA 1 Defibrillation Sofortige CPR 30:2 für 2 min während der CPR: korrigiere reversible Ursachen # Prüfe: Elektrodenposition und Kontakt Atemwege freimachen und freihalten, O 2 -Gabe venöser Zugang, ununterbrochene Thoraxkompression nach Atemwegssicherung, Adrenalin alle 3-5 min erwäge: Amiodaron, Atropin, Magnesium* Sofortige CPR 30:2 für 2 min # Potenziell reversible Ursachen: Hypoxie Hypovolämie Hypothermie Hypo- Hyperkaliämie / metabolische Störungen Spannungspneumothorax Perikardtamponade Intoxikationen Akutes Koronarsyndrom, Lungenembolie Literatur: 2, 10
9 Algorithmus 5: Kreislaufstillstand bei Kindern / PALS Bei Bewusstlosigkeit: BLS (Oxigenieren und Ventilieren) CPR 15:2 bis Defibrillator angeschlossen Rhythmusanalyse Defibrillierbar Kammertachykardie Kammerflimmern 1 Defibrillation (4 J / kg KG oder AED) Sofortige CPR 15:2 für 2 min während der CPR: korrigiere reversible Ursachen # Prüfe: Elektrodenposition und Kontakt Atemwege freimachen und freihalten, O 2 -Gabe i.v. / i.o. Zugang, ununterbrochene Thoraxkompression nach Intubation, Adrenalin i.v./ i.o. 0,01 mg/ kg (e.b. 0,1 mg/ kg) alle 3 5 min* erwäge: Amiodaron, Atropin, Magnesium* Nicht defibrillierbar Asystolie bzw. PEA Sofortige CPR 15:2 für 2 min # Potenziell reversible Ursachen: Hypoxie Hypovolämie Hypothermie Hypo- Hyperkaliämie / metabolische Störungen Spannungspneumothorax Perikardtamponade Intoxikationen Akutes Koronarsyndrom, Lungenembolie Literatur: 2, 11
10 Algorithmus 6: Herzrhythmusstörungen instabil # / Asystolierisiko Bradykardie Frequenz? Tachykardie instabil? # Atropin i.v.* Pharmakologische Intervention Elektrische Alternative Transcutaner Pacer* Adrenalin i.v.* Kardioversion* breit Kammerkomplex? schmal regelmässig? regelmässig? Erwäge Amiodaron i.v.* Bei Torsade des pointes: erwäge Magnesium i.v.* Vagusreiz Erwäge Adenosin i.v.* Erwäge Betablocker i.v.* Erwäge Amiodaron i.v.* Überwachung und Transport # Zeichen einer Instabilität: bei komplexen Arrhythmien: Reduziertes Bewusstsein, Schwindel, Übelkeit - konsultiere Experten Systolischer Blutdruck < 90 mmhg - erwäge 12-Kanal EKG Thoraxschmerzen Literatur: 14, 30
11 Algorithmus 7: Akuter Brustschmerz / Lungenödem Arrhythmie? Alg.6 Suche und versorge andere Ursachen des thorakalen Schmerzes Symptome eines AKS? Nitrate*s.l. wenn RR syst >90 mmhg ggf. wdh. Morphium i.v.* Acetylsalicylsäure i.v.* Bei Lungenödem: Furosemid i.v.* Wenn verfügbar: 12 Kanal EKG STEMI Überwachung und zügiger Transport in geeignetes Zielspital Erwäge geeignete Intervention Strebe Akut PTCA innert 90 min an Erwäge Betablocker, Heparin, Antiemetikum Keine Nitrate bei Viagra, Cialis und Levitra, sowie bei Rechtsherzinfarkt und LE Erwäge Volumen bei Rechtsherzinfarkt Literatur: 2, 3, 8, 9, 22, 24
12 Algorithmus 8: Hypertensive Kreislaufstörung RR syst >230 mmhg? RR diast >120 mmhg? Thoraxschmerz? Lungenödem? alternativ Alg.7 Urapidil i.v.* Nitrate s.l.* wenn RR > 100 mmhg Besserung? RR syst >230 mmhg? RR diast >120 mmhg? Überwachung und Transport Urapidil i.v.* Bei Myokardischämie oder Lungenödem Nitrate s.l.* Cave: keine Blutdrucksenkung unter 180 / 100 mmhg Literatur: 19
13 Algorithmus 9: Krampfanfall Spezielles: Schutz vor Selbstverletzung Anfallsbeobachtung ggf. Alg. 3 Blutzucker < 3 mmol / l Glucose nach Wirkung i.v.* Besserung? Benzodiazepine i.v. (bei Kindern alternativ rectal)* Besserung? Benzodiazepine i.v. (bei Kindern alternativ rectal)* Überwachung und Transport Suche nach Ursachen: Anamnese, ggf. nochmaliger BZ-Test, SHT...? Bei kindlichem Fieberkrampf Paracetamol rectal, Wenn St. epilepticus nicht durchbrochen werden kann, ggf. Wechsel des Antikonvulsivums Literatur: 6, 19, 24
14 Algorithmus 10: Asthmaanfall Inhalatives β 2 -Sympathomimetikum* (möglichst mittels Spacer) Infusion zügig laufen lassen Kortikosteroid i.v.* Besserung? Adrenalininhalation* Ggf. assistierte Beatmung Überwachung und Transport Ultima ratio: Narkoseeinleitung mit Ketamin* Erwäge β 2 -Sympathomimetika s.c.* und Theophyllingabe* Literatur: 6, 27
15 Algorithmus 11: Allergische Reaktion Spezielles: Auslöser ergründen und wenn möglich beseitigen Leitsymptom? Hautreaktion Bronchokonstriktion Kreislaufreaktion (RR syst < 100 mmhg) H 1 -Antihistaminikum i.v.* Inhalatives β2- Sympathomimetikum* Schnelle Volumenzufuhr Kortikoid i.v.* H1-Antihistaminikum i.v.* Adrenalin i.v. nach Wirkung* Volumengabe i.v. H 1 -Antihistaminikum i.v.* Adrenalininhalation* ggf. auch s.c. Applikation Kortikoid i.v.* Überwachung und Transport Kortikoid i.v.* Erwäge: bei akuter Bedrohung: Intubation bei cannot intubate cannot ventilate Situation: Notkoniotomie zusätzlich H 2 -Antagonisten Literatur: 23, 31
16 Algorithmus 12: Schmerzen nichtkardialer Ursache Alg.2 Schmerzursache ergründen und wenn möglich physikalisch angehen durch Lagerung, Immobilisation, Kühlung o.ä. Schmerzintensität erfassen (Score) Schmerzcharakter? Kolikartig / abdominell Andere Schmerzen Spasmolytikum i.v.* Erwäge andere Analgetika i.v.* Opiat* oder andere Analgetika* Besserung nach 2 min? Repetition Überwachung und Transport Ggf. Kombination des Analgetikums mit einem Antiemetikum, erwäge ggf. auch frühzeitig Ketamin/Midazolam, bei Kindern Nubain i.v.* Literatur: 1
17 Algorithmus 13: Stroke Ggf. Alg.3 Spezielles: Beurteilung der neurologischen Situation (Cincinnati Stroke Scale) Elektrolytlösung bei Exsikkose zügig laufen lassen Blutzucker < 3 mmol / l Glucose i.v.* Cave: Hyperglycämien vermeiden RR syst >230 mmhg? RR diast >120 mmhg? Erwäge Blutdruckregulation z.b. Urapidil i.v.* (nicht unter 180 / 100 mmhg) Überwachung und Transport mit Voranmeldung in das nächste Zentrum mit Strokeunit Lysekandidat? # Überwachung und Transport in das nächste Spital # Lyseein- und -ausschlusskriterien der zuständigen Strokeunit abklären Achtung: präklinisch kein Heparin und keine Acetylsalicylsäure Literatur: 14, 18, 19
18 Algorithmus 14: Extremitätentrauma / Frakturen / Luxationen Alg.2 Analgesie erforderlich? 2 Reposition? Reposition unter achsengerechtem Längszug: OSG und Patellaluxation Frakturen in Fehlstellung Keine Reposition: Schulter, Hüfte, Knie Steriler Verband bei offenen Frakturen (wenn möglich Bilddokumentation) Verband bis zur definitiven Versorgung nicht mehr öffnen! Kühlung Anlage von Extremitätenschienen (Erwäge Extensionsschienen an der unteren Extremität) Ggf. Einsatz von Schaufeltrage, Vakuummatratze und anderen Immobilisationshilfsmitteln Überwachung und Transport Suche nach möglichen versorgungsbedürftigen Ursachen des Geschehens Literatur: 23
19 Algorithmus 15: Verbrennung / Verätzung Spezielles: Ggf. Feuer löschen, ätzende Substanzen meiden, Schutzmöglichkeiten nutzen Person unter Selbstschutz aus der Gefahrenzone bringen Ggf. auf Einsatz der Feuerwehr warten Ggf. Alg.2 Verbrennung Ereignis? Verätzung Frühe lokale Kühlung mit Wasser: Unterkühlung vermeiden (v.a. bei > 10% KOF) Frühe Spülung mit Wasser oder speziellen Spüllösungen Früh 2 grosslumige venöse Zugänge mit Elektrolytlösung # (Richtgrösse 1000 ml in der ersten Stunde) Bei Schockzeichen: Schocklagerung Erweitertes Monitoring 6 Analgesie und ggf. Sedierung 2 Sterile Wundverbände (ggf. mit speziellen Verbandstoffen) Einschätzung der Schwere (Grad und Ausdehnung) und Indikation für Transport in Spezialklinik abklären Überwachung und Transport # 4 x KG in kg x % verbrannte Oberfläche = ml Kristalloidinfusion (Parklandformel) Frühzeitig Helikoptertransport erwägen und organisieren Literatur: 17, 23
20 Algorithmus 16: Hämorrhagischer Schock / Bedrohliche Blutung Scoop and run vs. Stay and play entscheiden Speziell: Wenn möglich Blutung stillen Früh 2 grosslumige venöse Zugänge (Testblut) schnelllaufende Elektrolytlösung, Analgesie Alg.2 2 Arm / Bein Hochhalten Abdrücken Druckverband Kopf / Rumpf Wenn RR syst < 90 mmhg ml Elektrolytlösung schnell infundieren Aufpressen Druckverband Wenn weiter RR syst < 90 mmhg Erwäge nochmals raschen Transport ml Elektrolytlösung schnell infundieren Amputation Aufpressen Stumpfverband Trockene Amputatversorgung und Kühlung Blutdruck? RR syst < 90 mmhg Zielgrösse: RR syst > 90 mmhg Kolloidale Infusionen Überwachung und Transport Kristalloide und Kolloide im Verhältnis 2:1 bis 3:1 Erwäge MAST bei schwerer intraabdomineller Blutung, nicht beherrschbarer Hypovolämie oder Beckenfraktur Literatur: 4, 23
21 Algorithmus 17: Wirbelsäulentrauma Alg.2 HWS-Immobilisation (ggf. Helmabnahme) Bei GCS < 8 Intubation erwägen Ggf. mit manueller HWS-Fixation Analgesie erforderlich? 2 Spinaler Schock? Vasopressiva* und Volumen i.v. Methylprednisolon i.v.* # Neurolog. Ausfälle? Einsatz von Schaufeltrage, Vakuummatratze, Rettungsbrett, KED oder anderen Immobilisationshilfsmittel Überwachung und Transport Frühzeitig Helikoptertransport und Transport in Spezialklinik erwägen und organisieren # Nach Absprache mit Regionalzentrum Literatur: 6, 16, 23, 24
22 Algorithmus 18: Schädelhirntrauma Alg.2 HWS-Immobilisation (ohne Rotation, Reklination und Zug) GCS > < 8 Mittelgesichtsfrakturen Schutzreflexe erloschen Einklemmungszeichen Narkoseeinleitung Intubation veranlassen (HWS-Fixation!) Normoventilation Kontinuierliche Überwachung Steriler Verband bei offenem SHT Blutdruck: RR syst von >120 mmhg anstreben Transport in das nächstgelegene Zentrumspital (CT, Neurochirurgie) Rechtzeitig Helikoptertransport und Transport in Spezialklinik erwägen und organisieren Literatur: 6, 23, 25, 29
23 Algorithmus 19: Polytrauma Alg.2 Spezielles: technische Rettung mit Feuerwehr koordinieren Prioritäten setzen Schock SHT WS-Trauma Frakturen Zügiger Transport in geeignetes Spital unter kontinuierlicher Überwachung und Fortführung der Massnahmen (erwäge scoop and run) Frühe und umfassende Immobilisation Beachte das enge Zeitfenster der Polytraumaversorgung ( the golden period of shock ) Literatur: 23
24 Algorithmus 20: Hypothermie Spezielles: Nasse Kleidung entfernen Gegen Wärmeverlust schützen In horizontaler Position belassen und Bewegung vermeiden Körperkerntemperatur (KKT) messen Kreislaufstillstand? Alg.4/5 Körperkerntemperatur? Folge den Standardalgorithmen Spezielles: Max. 3 Defibrillationen Vorgewärmte Infusionen C: Milde Hypothermie Passive Erwärmung Aktive externe Erwärmung < 30 C Kerntemperatur? > 30 C C: Mässige Hypothermie Passive Erwärmung Aktive externe Erwärmung des Stammes < 30 C: Schwere Hypothermie Aktive interne Erwärmung Reanimation fortführen Keine i.v. Medikation Transport erwägen Reanimation fortführen Medikamente wie üblich (aber mit doppeltem Intervall) Defibrillationen fortführen, wenn KKT steigt Aktive innere Erwärmung Warme Infusionen Geeignetes Spital für weitere Versorgung auswählen (Peritoneallavage, Extrakorporale Zirkulation etc.) Überwachung und Transport Versorgung von Begleitverletzungen Literatur: 12
25 Algorithmus 21: Geburt und Neugeborenenversorgung Soweit erforderlich: Spezielles: Wievielte Geburt? Welche SSW? Bekannte Komplikationen? Fruchtwasser- oder Blutabgang? Wehenabstand? Wehentätigkeit Dauer 1 min und Abstand 5 min Dauer 1 min und Abstand 5 min Schwangerschaftswoche Beckenhochlagerung Einladen: Füsse voraus Scoop and run Am Ort bleiben, Hebamme organisieren und Geburt vorbereiten Mutter beim Pressen unterstützen, Dammschutz Apnoe oder Herzfrequenz <100/min Nach Geburt: Kind abtrocknen, abnabeln, wärmen, Mutter nach Bedarf versorgen bei Bedarf Atemwege freimachen, Sauerstoff und Beatmung Herzfrequenz < 60/min Überwachung und Transport mit Voranmeldung Alg.5 Spezielles: Thoraxkompression und Beatmung im Verhältnis 3:1 Frequenz 120 / Minute Literatur: 13, 20, 24
26 Algorithmus 22: Verlegung beatmeter Patienten Organisatorische Vorbereitungen Fahrzeug voll einsatzfähig (Treibstoff...) Zeitpunkt und Dauer des Transportes Anmeldebestätigung im Zielspital einholen Zeitaufwand zwischen Bett und Fahrzeug Angehörige, IPS/Anästhesie-Personal, Arzt Genügend Sauerstoff, Medikamente, Strom Kompatibilität des Materiales Strassenverkehrssituation Fremdsprachige Destination? Grenzübertritt Spitäler für Zwischenlandungen? Übergabe / Übernahme Verlegungsgrund Diagnose und Nebendiagnosen Bisheriger Verlauf & momentaner Zustand Infektionskrankheit? Kopien aller Unterlagen Patienteneffekten Gerätschaften tauschen oder übernehmen Dosierung von Spritzenpumpen Mögliche Komplikationen Therapie-Limiten (Reanimation /) Material und Medikamente vorbereiten Anschluss des Patienten an Transportrespirator (möglichst an O 2 -Zentralversorgung) Vor und nach Respiratorwechsel: BGA-Kontrolle, ggf. Anpassung der Respiratoreinstellung Reduktion verzichtbarer Spritzen- und Infusionspumpen Ggf. Reduktion oder Erweiterung des Monitoring Reduktion oder Übernahme von Sonden und Drainagen Ggf. wiederholt: BGA-Kontrolle, ggf. Anpassung der Respiratoreinstellung Umlagerung Anschluss an alle Bordgeräte Dokumentation aller Messgrössen Anmeldung im Zielspital mit voraussichtlicher Eintreffzeit Transportbeginn Die letzte Entscheidung zur Durchführung eines Interhospitaltransfer trifft der patientenverantwortliche Begleiter! Literatur: 7, 21, 26
27 Algorithmus 23: Massenanfall von Verletzten Massnahmen erstes RD-Team a Absicherung der Unfallstelle - Eigenschutz Kontaktaufnahme mit anderen Diensten (Feuerwehr, Polizei...) Erster Überblick Erstmeldung an die Einsatzzentrale (Ereignisart, geschätzte Patientenzahl, Gefahren) Situationsbeurteilung (grob und zügig) Zweite Rückmeldung an die Einsatzzentrale: Art des Schadens Schweregrad der Schädigung Anzahl von Verletzten Zusatzgefahren eingeleitete Massnahmen Anforderung: Personal, Gerät, Material Zufahrtsmöglichkeiten für nachfolgende Kräfte Nicht behandeln, sondern organisieren (priorisieren) Initialführung bis zur Übernahme durch Führungspersonal Koordination der Laienhilfe Spontanabtransporte verhindern Panik vermeiden weitere Einsatzkräfte einweisen und Aufgaben zuteilen Übergabe an Einsatzleiter Aufbau situationsangepasster Strukturen Checkliste allgemeine Organisation: Sichere Entfernung von möglichen Gefahrenbereichen (Einsturzgefahr, Brandausbreitungsgefahr, Atemgifte...) einhalten Fluchtwege planen Angemessene Entfernung zum Schadenraum gewährleisten Witterungsschutz -so erforderlich- inkl. Heizung primär in Gebäuden / Hallen oder durch Zelte Gute An- und Abfahrtsmöglichkeiten ohne Blockierung der Rettungswege Aufgabenverteilung an das Personal Benennung von Chefs und abgeben von Checklisten Führungsstruktur und Verbindungen sicherstellen Triage und Registrierung veranlassen Kennzeichnung vornehmen Aufbau der Infrastruktur (Zelt, Licht...) Ergonomische räumliche Anordnung von Tragen und Material Betreuung Unverletzter organisieren Wasserzugang sicherstellen (Hydrant) Kontinuierlicher (Funk)kontakt zur Einsatzzentrale Literatur: 5
28 Quellenverzeichnis 1. Adams (2001) Analgesie, Sedierung und Anästhesie in der Notfallmedizin, Uni-Med-Verlag 2. American Heart Association, Guidelines 2005 for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care, in Currents Vol. 16, No. 4, Winter Antmann et al. (2004) ACC/AHA Guidelines for the Management of Patients with ST-Elevation Myocardial Infarction, American College of Cardiologie Foundation and American Heart Association 4. Brambrink, Noppens (2001) Der Notfallpatient im Schock, Notfall & Rettungsmedizin, 4/2001, 4-15, Springer 5. Crespin, Peter (2002) Handbuch für organisatorische Leiter, 2. Auflage, SK Verlag, Edewecht 6. Dick, Ahnefeld, Knuth (2003) Logbuch der Notfallmedizin, 3. Auflage, Springer, Berlin 7. Domres, Enke, Lipp (2005) Lehrbuch für präklinische Notfallmedizin, 3. Auflage, SK Verlag, Edewecht 8. Ellinger (2003) Leitlinien der European Society of Cardiology zum Management beim akuten Myokardinfarkt, Der Notarzt, , Thieme 9. European Resuscitation Council (2005) Guidelines for Resuscitation 2005, Section 5: Initial management of acute coronary syndromes, Resuscitation 67S1, S87-S96, Elsevier science Ireland 10. European Resuscitation Council (2005) Guidelines for Resuscitation 2005, Section 4: Adult advanced life support, Resuscitation 67S1, S39-S89, Elsevier science Ireland 11. European Resuscitation Council (2005) Guidelines for Resuscitation 2005, Section 6: Pediatric life support, Resuscitation 67S1, S97-S133, Elsevier science Ireland 12. European Resuscitation Council (2005) Guidelines for Resuscitation 2005, Section 7d: Cardiac arrest in special circumstances, Resuscitation 67S1, S144-S146, Elsevier science Ireland 13. European Resuscitation Council (2005) Guidelines for Resuscitation 2005, Section 6: Neonatal Resuscitation, Resuscitation 67S1, S117-S133, Elsevier science Ireland 14. European Resuscitation Council (2005) Guidelines for Resuscitation 2005, Elsevier science Ireland 15. Federazione Cantonale Ticinese Servizi Autoambulanze Commissione Medica (2004) Atti Medicodelegati dell Emergenza preospedaliera, Breganzona 16. Felleiter et al. (2004) Das traumatische Querschnittssyndrom, in: Schweiz Med Forum, 4: Gliwitzky, Veith (2000) Präklinische Therapie von thermisch Verletzten, Rettungsdienst 12/2000, 46 49, SK Verlag, Edewecht 18. Hacke et al. (2003) European Stroke Initiative Recommendations for Stroke Management, Der Notarzt, Thieme Verlag 19. Heidenreich, Rahn (2001) Hypertensiver Notfall, Notfall und Rettungsmedizin, 4/2001, , Springer 20. Hitz (2002) Notfall in der Schwangerschaft, Fallstudie zum Abschluss der Ausbildung zur dipl. Rettungssanitäterin 21. Mrugalla, Samberger (2003) Übergabemanagement für Beatmungspatienten im Luftrettungsdienst, Notfall und Rettungsmedizin, 6/2003, , Springer 22. Mutschler (Hrsg.) (2003) Tadalafil und Vardenafil, Arzneimitteltherapie Beilage Neue Arzneimittel, 6/2003, Wissenschaftliche Verlagsgesellschaft 23. NAEMT (2003) Pre Hospital Trauma Life Support Basic and Advanced Prehospital Trauma Life Support Revised, 5th Edition, Mosby 24. Peters, Runggaldier (2003) Algorithmen im Rettungsdienst, Urban und Fischer, München 25. Piek (2002) Schädel-Hirn-Trauma, Notfall und Rettungsmedizin, 5/2002, & , Springer 26. Poloczek, Madler (2000) Transport des Intensivpatienten, Notfall und Rettungsmedizin, 3/2000, , Springer 27. Scottish Intercollegiate Guidelines Network (1999) Emergency Management of acute Asthma Prehospital treatment, Edinburgh 28. Schweizerisches Rotes Kreuz (2000) Mindestanforderungen an die diplomierten Rettungssanitäterinnen und Rettungssanitäter 29. Stocker, Bürgi et al (2000) Akute Schädel-Hirn-Verletzungen, Anaesthesist, 49, , Springer 30. Trappe (2001) Tachykarde Herzrhythmusstörungen, Notfall & Rettungsmed., 4/2001, , Springer 31. Werdan, Müller-Werdan (1999) Anaphylaxie und Allergie, Notfall- und Rettungsmedizin 7/99, S
Reanimationsalgorithmus im Kindesalter. Bei Kammerflimmern und Pulsloser Ventrikulärer Tachykardie
 Reanimationsalgorithmus im Kindesalter Bei Kammerflimmern und Pulsloser Ventrikulärer Tachykardie Aufgabenverteilung Teamführer: Rettungsassistent Notarzt Seitenhelfer: Rettungsassistent Rettungssanitäter
Reanimationsalgorithmus im Kindesalter Bei Kammerflimmern und Pulsloser Ventrikulärer Tachykardie Aufgabenverteilung Teamführer: Rettungsassistent Notarzt Seitenhelfer: Rettungsassistent Rettungssanitäter
Reanimation: Advanced Life Support (ERC 2015)
 Reanimation: Advanced Life Support (ERC 2015) Keine Reaktion? keine normale Atmung? Notarzt alarmieren Kardiopulmonale Reanimation (CPR) 30:2 Defibrillator / EKG - Monitor anschließen EKG - Rhythmus beurteilen
Reanimation: Advanced Life Support (ERC 2015) Keine Reaktion? keine normale Atmung? Notarzt alarmieren Kardiopulmonale Reanimation (CPR) 30:2 Defibrillator / EKG - Monitor anschließen EKG - Rhythmus beurteilen
Logbuch der Notfallmedizin
 W.F.Dick F.W. Ahnefeld P. Knuth (Hrsg.) Logbuch der Notfallmedizin Algorithmen und Checklisten Springer Einleitung Kapitel 1 Systematisches Vorgehen am Notfallort R. ROSSI Checkliste I Systematisches Vorgehen
W.F.Dick F.W. Ahnefeld P. Knuth (Hrsg.) Logbuch der Notfallmedizin Algorithmen und Checklisten Springer Einleitung Kapitel 1 Systematisches Vorgehen am Notfallort R. ROSSI Checkliste I Systematisches Vorgehen
Reanimation Empfehlungen & Leitlinien. Der Notfallpatient lt. Definition bei: Kontrolle: Bewusstsein
 Handlungskompetenz in akuten Notfallsituationen, Dr. med. M. Rettig Reanimation Empfehlungen & Leitlinien Definition: Notfallpatient Erkennen von Notfällen Erstbehandlung Reanimation, Theorie Praktische
Handlungskompetenz in akuten Notfallsituationen, Dr. med. M. Rettig Reanimation Empfehlungen & Leitlinien Definition: Notfallpatient Erkennen von Notfällen Erstbehandlung Reanimation, Theorie Praktische
ALS- Advanced Life Support
 ALS- Advanced Life Support - Update der ERC-Leitlinien 2010 - Anne Osmers Klinik für Anästhesiologie und Intensivtherapie Universitätsklinikum Dresden ALS - Themen Minimale Unterbrechungen einer effektiven
ALS- Advanced Life Support - Update der ERC-Leitlinien 2010 - Anne Osmers Klinik für Anästhesiologie und Intensivtherapie Universitätsklinikum Dresden ALS - Themen Minimale Unterbrechungen einer effektiven
Schule für Rettungssanität Rettungsdienstliche Algorithmen
 Schule für Rettungssanität Rettungsdienstliche Algorithmen Rettungsdienst RSE Bearbeitet und angepasst für den Rettungsdienst RSE 2008 Inhaltsverzeichnis Alarmierung Alarmierungsschema RD RSE ab 2008
Schule für Rettungssanität Rettungsdienstliche Algorithmen Rettungsdienst RSE Bearbeitet und angepasst für den Rettungsdienst RSE 2008 Inhaltsverzeichnis Alarmierung Alarmierungsschema RD RSE ab 2008
PALS Basic Life Support
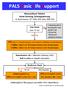 PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 97 1301 (IPS OA); 999 555 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR
PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 97 1301 (IPS OA); 999 555 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR
Inhaltsverzeichnis. I Basismaßnahmen der Reanimation bei Erwachsenen i. II Erweiterte Maßnahmen der Reanimation bei Erwachsenen 19.
 Inhaltsverzeichnis I Basismaßnahmen der Reanimation bei Erwachsenen i Einführung 2 1 Diagnostik des Kreislaufstillstands 3 1.1 Prüfung der Bewusstseinslage - 3 1.2 Prüfung der Atmung - 3 1.2.1 Freimachen
Inhaltsverzeichnis I Basismaßnahmen der Reanimation bei Erwachsenen i Einführung 2 1 Diagnostik des Kreislaufstillstands 3 1.1 Prüfung der Bewusstseinslage - 3 1.2 Prüfung der Atmung - 3 1.2.1 Freimachen
European Resuscitation Council
 European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
Algorithmen im Rettungsdienst Dortmund
 Algorithmen im Rettungsdienst Dortmund Version 2.1 Stand 08.09.2009 gültig vom 01.10.2009 bis 30.09.2010 (keine Änderungen zur Vorversion Vorwort zur Version 2.1 gültig vom 01.10.2009 bis 30.09.2010: Die
Algorithmen im Rettungsdienst Dortmund Version 2.1 Stand 08.09.2009 gültig vom 01.10.2009 bis 30.09.2010 (keine Änderungen zur Vorversion Vorwort zur Version 2.1 gültig vom 01.10.2009 bis 30.09.2010: Die
Algorithmen für professionelle Helfer in präklinischen Notfallsituationen. Mit freundlicher Unterstützung
 Algorithmen für professionelle Helfer in präklinischen Notfallsituationen Mit freundlicher Unterstützung Seine Krankheit kann man sich nicht aussuchen. Seine Klinik schon. In der Privatklinikgruppe Hirslanden
Algorithmen für professionelle Helfer in präklinischen Notfallsituationen Mit freundlicher Unterstützung Seine Krankheit kann man sich nicht aussuchen. Seine Klinik schon. In der Privatklinikgruppe Hirslanden
Medikamentengabe zur. Reanimation von Säuglingen & Kindern
 SOP Standardanweisung für alle Rettungsassistenten in RLP schnell kompetent mitmenschlich Gültig ab 2014-10-01 Medikamentengabe zur erweiterten Versorgung während der Reanimation von Säuglingen & Kindern
SOP Standardanweisung für alle Rettungsassistenten in RLP schnell kompetent mitmenschlich Gültig ab 2014-10-01 Medikamentengabe zur erweiterten Versorgung während der Reanimation von Säuglingen & Kindern
Störung vitaler Funktionen Herz-Kreislauf. Herzkreislaufstillstand
 Störung vitaler Funktionen Herz-Kreislauf Herzkreislaufstillstand Als Kreislaufstillstand bezeichnet man den gleichzeitigen Ausfall aller Vitalfunktionen Folie 1 Ursachen Kardiale Ursachen Z.B. akutes
Störung vitaler Funktionen Herz-Kreislauf Herzkreislaufstillstand Als Kreislaufstillstand bezeichnet man den gleichzeitigen Ausfall aller Vitalfunktionen Folie 1 Ursachen Kardiale Ursachen Z.B. akutes
Notfallsituationen Vitalfunktionen und ihre Störungen
 Dr. M. Roessler, D.E.A.A. Oberarzt Rettungsmedizin Zentrum Anästhesiologie, Rettungs- und Intensivmedizin Georg-August-Universität Göttingen Notfallsituationen Vitalfunktionen und ihre Störungen Dr. Markus
Dr. M. Roessler, D.E.A.A. Oberarzt Rettungsmedizin Zentrum Anästhesiologie, Rettungs- und Intensivmedizin Georg-August-Universität Göttingen Notfallsituationen Vitalfunktionen und ihre Störungen Dr. Markus
3 Lebensrettende Sofortmaßnahmen Diagnostik der vitalen Funktionsstörungen Konsequenzen aus der Prüfung der Vitalfunktionen 18
 Inhaltsverzeichnis Vorwort 11 1 Einleitung 13 2 Definition des Notfalls 14 3 Lebensrettende Sofortmaßnahmen 16 3.1 Diagnostik der vitalen Funktionsstörungen 16 3.1.1 Prüfung der Bewusstseinslage 16 3.1.2
Inhaltsverzeichnis Vorwort 11 1 Einleitung 13 2 Definition des Notfalls 14 3 Lebensrettende Sofortmaßnahmen 16 3.1 Diagnostik der vitalen Funktionsstörungen 16 3.1.1 Prüfung der Bewusstseinslage 16 3.1.2
Fortbildung First-Responder
 Puls tasten- WO? Säuglinge Kinder > 1 Jahr A. brachialis A. carotis communis Herzdruckmassage Frequenz: zwischen 100 und 120 Mindestens 1/3 des Thoraxdurchmessers Säuglinge: 4cm Kinder > 1 Jahr: 5cm Herzdruckmassage
Puls tasten- WO? Säuglinge Kinder > 1 Jahr A. brachialis A. carotis communis Herzdruckmassage Frequenz: zwischen 100 und 120 Mindestens 1/3 des Thoraxdurchmessers Säuglinge: 4cm Kinder > 1 Jahr: 5cm Herzdruckmassage
Nachweiskatalog Mindestzahl. mindestens 50 x am Patienten
 Eigenveran t-wortlich Mitwirkung Anlage 2 Katalog Invasive Maßnahmen durch Notfallsanitäterinnen und -sanitäter Die Vermittlung der praktischen Durchführung wird in einem Nachweisheft dokumentiert, wobei
Eigenveran t-wortlich Mitwirkung Anlage 2 Katalog Invasive Maßnahmen durch Notfallsanitäterinnen und -sanitäter Die Vermittlung der praktischen Durchführung wird in einem Nachweisheft dokumentiert, wobei
Adult Advanced Life Support Aktuelle Richtlinien der Herz-Kreislauf- Wiederbelebung
 Adult Advanced Life Support Aktuelle Richtlinien der Herz-Kreislauf- Wiederbelebung Ass. Dr. Daniel Kiblböck Interne II Kardiologie Krankenhaus d. barmherzigen Schwestern Linz FA. Dr. Henrik Fischer Abt.
Adult Advanced Life Support Aktuelle Richtlinien der Herz-Kreislauf- Wiederbelebung Ass. Dr. Daniel Kiblböck Interne II Kardiologie Krankenhaus d. barmherzigen Schwestern Linz FA. Dr. Henrik Fischer Abt.
Paediatric und Newborn Life Support Michael Sasse, Hannover
 Paediatric und Newborn Life Support 2015 Michael Sasse, Hannover Schwere Kindernotfälle: Das Problem Schwere Kindernotfälle sind selten Sie sind meist vermeidbar Der Behandlerhat wenig Eigenerfahrung Die
Paediatric und Newborn Life Support 2015 Michael Sasse, Hannover Schwere Kindernotfälle: Das Problem Schwere Kindernotfälle sind selten Sie sind meist vermeidbar Der Behandlerhat wenig Eigenerfahrung Die
Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen
 Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen WANN? Erkennen einer respiratorischen Störung - Atemfrequenz zu hoch oder zu niedrig - Atemarbeit:
Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen WANN? Erkennen einer respiratorischen Störung - Atemfrequenz zu hoch oder zu niedrig - Atemarbeit:
Delegation: IV Zugang, Infusion, verletzte Person
 Delegation: IV Zugang, Infusion, verletzte Person Trauma Checkbox S3 LL Polytrauma systolischer Blutdruck unter 90 mmhg (altersadaptiert bei Kindern)nach Trauma Vorliegen von penetrierenden Verletzungen
Delegation: IV Zugang, Infusion, verletzte Person Trauma Checkbox S3 LL Polytrauma systolischer Blutdruck unter 90 mmhg (altersadaptiert bei Kindern)nach Trauma Vorliegen von penetrierenden Verletzungen
SOP Tachykardie. Patienten: Alle Patienten, die sich mit einer vitalen Bedrohung aufgrund oder in Kombination mit einer Tachykardie präsentieren.
 1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit einer vital relevanten Tachykardie an den Rettungsdienst wenden, ein standarisiertes sowie leitlinienkonformes
1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit einer vital relevanten Tachykardie an den Rettungsdienst wenden, ein standarisiertes sowie leitlinienkonformes
Vorwort Abkürzungsverzeichnis Abbildungsverzeichnis Tabellenverzeichnis Geschichte Pre-Test...
 Vorwort... 5 Abkürzungsverzeichnis... 12 Abbildungsverzeichnis... 14 Tabellenverzeichnis... 16 1 Geschichte... 17 2 Pre-Test... 21 3 Gesetzliche Grundlagen... 22 3.1 Rettungsassistentengesetz... 22 3.2.
Vorwort... 5 Abkürzungsverzeichnis... 12 Abbildungsverzeichnis... 14 Tabellenverzeichnis... 16 1 Geschichte... 17 2 Pre-Test... 21 3 Gesetzliche Grundlagen... 22 3.1 Rettungsassistentengesetz... 22 3.2.
Notfallmedizin. Bearbeitet von Thomas Ziegenfuß
 Notfallmedizin Bearbeitet von Thomas Ziegenfuß 7., überarbeitete Auflage 2016. Buch. XX, 572 S. Softcover ISBN 978 3 662 52774 0 Format (B x L): 12,7 x 19 cm Weitere Fachgebiete > Medizin > Sonstige Medizinische
Notfallmedizin Bearbeitet von Thomas Ziegenfuß 7., überarbeitete Auflage 2016. Buch. XX, 572 S. Softcover ISBN 978 3 662 52774 0 Format (B x L): 12,7 x 19 cm Weitere Fachgebiete > Medizin > Sonstige Medizinische
Ersteinschätzung und initiale Beurteilung Patient ABCDE
 Ersteinschätzung und initiale Beurteilung Patient ABCDE Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen vorliegt oder wesentliche Folgeschäden zu erwarten sind
Ersteinschätzung und initiale Beurteilung Patient ABCDE Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen vorliegt oder wesentliche Folgeschäden zu erwarten sind
REANIMATION 2 HELFER VERFAHRENSANWEISUNG. Ärztlicher Leiter Rettungsdienst. Check Vitalfkt: Ansage: REANIMATION. Thoraxkompression kontinuierlich
 2 HELFER Helfer 1 (Teamleiter) Erläuterung Check Vitalfkt: Ansage: kontinuierlich Check Vitalfunktionen: Ansprechbar? Atmet? (Carotispuls?) AED-Paddles aufkleben FÜR : Frequenz mind 100 / min. Tiefe: mind.
2 HELFER Helfer 1 (Teamleiter) Erläuterung Check Vitalfkt: Ansage: kontinuierlich Check Vitalfunktionen: Ansprechbar? Atmet? (Carotispuls?) AED-Paddles aufkleben FÜR : Frequenz mind 100 / min. Tiefe: mind.
European Resuscitation Council
 European Resuscitation Council Advanced life support 1. Atemwegsmanagment und Beatmung 2. Unterstützung des Herzens 3. Gefässzugange und Medikamente 4. Diagnostik und Therapie von Arrhythmien 5. Stabilisierung
European Resuscitation Council Advanced life support 1. Atemwegsmanagment und Beatmung 2. Unterstützung des Herzens 3. Gefässzugange und Medikamente 4. Diagnostik und Therapie von Arrhythmien 5. Stabilisierung
Inhalt. Inhalt. 3 Zugangswege zum Kreislaufsystem Atemwege... 39
 Inhalt 1 Neugeborenenversorgung... 11 1.1 Physiologische Besonderheiten und Erkrankungen des Neugeborenen... 11 1.1.1 Respiratorische Besonderheiten... 11 1.1.2 Hämodynamische Besonderheiten... 15 1.1.3
Inhalt 1 Neugeborenenversorgung... 11 1.1 Physiologische Besonderheiten und Erkrankungen des Neugeborenen... 11 1.1.1 Respiratorische Besonderheiten... 11 1.1.2 Hämodynamische Besonderheiten... 15 1.1.3
Medikamentengabe zur. Reanimation Info 1
 SOP - Standardarbeitsanweisung für Rettungsassistenten Version: 2011-02-01 Änderungen Medikamentengabe zur erweiterten Versorgung während der Reanimation Info 1 Dr. med. Guido Scherer, ÄLRD Rettungsdienstbereiche
SOP - Standardarbeitsanweisung für Rettungsassistenten Version: 2011-02-01 Änderungen Medikamentengabe zur erweiterten Versorgung während der Reanimation Info 1 Dr. med. Guido Scherer, ÄLRD Rettungsdienstbereiche
30./ Notfälle im Betrieb Gedanken aus der Sicht des Rettungsdienstes
 30./31.05.2007 Notfälle im Betrieb Gedanken aus der Sicht des Rettungsdienstes 30./31.05.2007 Notfälle im Betrieb Gedanken aus der Sicht des Rettungsdienstes Notfälle im Betrieb Gedanken aus der Sicht
30./31.05.2007 Notfälle im Betrieb Gedanken aus der Sicht des Rettungsdienstes 30./31.05.2007 Notfälle im Betrieb Gedanken aus der Sicht des Rettungsdienstes Notfälle im Betrieb Gedanken aus der Sicht
Sedierungsleitlinien Wann wie viele Personen? Christian Madl
 Sedierungsleitlinien Wann wie viele Personen? Christian Madl 4. Medizinische Abteilung mit Gastroenterologie, Hepatologie und Zentralendoskopie KA Rudolfstiftung, Wien & Zentrum für Gastrointestinale Endoskopie,
Sedierungsleitlinien Wann wie viele Personen? Christian Madl 4. Medizinische Abteilung mit Gastroenterologie, Hepatologie und Zentralendoskopie KA Rudolfstiftung, Wien & Zentrum für Gastrointestinale Endoskopie,
ERC Guidelines. Zur Cardio-Pulmonalen Reanimation unter Einsatz des Larynxtubus
 ERC Guidelines Zur Cardio-Pulmonalen Reanimation unter Einsatz des Larynxtubus ERC Guidelines Ziel der Reanimation nach den neuen Leitlinien ist: No Flow Time verkürzen Ausreichenden koronaren und zerebralen
ERC Guidelines Zur Cardio-Pulmonalen Reanimation unter Einsatz des Larynxtubus ERC Guidelines Ziel der Reanimation nach den neuen Leitlinien ist: No Flow Time verkürzen Ausreichenden koronaren und zerebralen
Wissenschaftliche Leitung. Referententeam.
 Telefon: 0 30-42 85 17 93 Telefax: 0 30-42 85 17 94 Reanimation und psychologischen Casemanagement im nephrologischen Zentrum Fulda; Oktober 2007 Agentur Notruf 16 Jahre Ausbildungserfahrung im nephrologischen
Telefon: 0 30-42 85 17 93 Telefax: 0 30-42 85 17 94 Reanimation und psychologischen Casemanagement im nephrologischen Zentrum Fulda; Oktober 2007 Agentur Notruf 16 Jahre Ausbildungserfahrung im nephrologischen
Beim Notfalleinsatz entfällt der Beleg Verordnung der Krankenbeförderung
 Beim Notfalleinsatz entfällt der Beleg Verordnung der Krankenbeförderung v vv v Gebühr frei Zu beziehen bei: Richard Scherpe Grafische Betriebe GmbH Stormarnstraße 34 22844 Norderstedt Tel. 040 / 52 11
Beim Notfalleinsatz entfällt der Beleg Verordnung der Krankenbeförderung v vv v Gebühr frei Zu beziehen bei: Richard Scherpe Grafische Betriebe GmbH Stormarnstraße 34 22844 Norderstedt Tel. 040 / 52 11
Sven-P. Augustin. OV Rendsburg. Neuer Reanimationsallgorithmus - ein Update? Facharzt für Anästhesiologie. Augustin Handout Betriebsärztetag 2006
 Sven-P. Augustin Facharzt für Anästhesiologie Klinik für Anästhesiologie und Operative Intensivmedizin Universitätsklinikum Schleswig-Holstein Campus Kiel Direktor: Prof. Dr. J. Scholz OV Rendsburg Leitlinien?
Sven-P. Augustin Facharzt für Anästhesiologie Klinik für Anästhesiologie und Operative Intensivmedizin Universitätsklinikum Schleswig-Holstein Campus Kiel Direktor: Prof. Dr. J. Scholz OV Rendsburg Leitlinien?
Algorithmen für professionelle Helfer in präklinischen Notfallsituationen Reanimations-Guidelines 2010
 Algorithmen für professionelle Helfer in präklinischen Notfallsituationen Reanimations-Guidelines 2010 Mit freundlicher Unterstützung Seine Krankheit kann man sich nicht aussuchen. Seine Klinik schon.
Algorithmen für professionelle Helfer in präklinischen Notfallsituationen Reanimations-Guidelines 2010 Mit freundlicher Unterstützung Seine Krankheit kann man sich nicht aussuchen. Seine Klinik schon.
Ersteinschätzung und initiale Beurteilung Patient ABCDE
 ERSTEINSCHÄTZUNG und INITIALE BEURTEILUNG PATIENT ABCDE Ersteinschätzung und initiale Beurteilung Patient ABCDE NotSan Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen
ERSTEINSCHÄTZUNG und INITIALE BEURTEILUNG PATIENT ABCDE Ersteinschätzung und initiale Beurteilung Patient ABCDE NotSan Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen
Reanimation - Empfehlungen für die Wiederbelebung
 Reanimation - Empfehlungen für die Wiederbelebung Herausgegeben von der Bundesärztekammer Bearbeitet von Bundesärztekammer überarbeitet 2006. Taschenbuch. 176 S. Paperback ISBN 978 3 7691 0529 2 Format
Reanimation - Empfehlungen für die Wiederbelebung Herausgegeben von der Bundesärztekammer Bearbeitet von Bundesärztekammer überarbeitet 2006. Taschenbuch. 176 S. Paperback ISBN 978 3 7691 0529 2 Format
PALS Basic Life Support
 PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 144 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR bei Puls
PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 144 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR bei Puls
Das Polytrauma. Erstversorgung & Management Erstellt von G. Kubiak (Referent Sanitätswesen DLRG Bezirk Bochum) 1
 Das Polytrauma Erstversorgung & Management 01.10.1998 Erstellt von G. Kubiak (Referent Sanitätswesen DLRG Bezirk Bochum) 1 Definition Polytrauma Gleichzeitige Verletzungen mehrerer Körperregionen oder
Das Polytrauma Erstversorgung & Management 01.10.1998 Erstellt von G. Kubiak (Referent Sanitätswesen DLRG Bezirk Bochum) 1 Definition Polytrauma Gleichzeitige Verletzungen mehrerer Körperregionen oder
Notfälle im Kindesalter
 Notfälle im Kindesalter Uwe Klingkowski, Innsbruck Was ist ein Notfall? ohne sofortige Hilfeleistung sind erhebliche gesundheitliche Schäden oder Tod des Patienten zu befürchten Akut lebensbedrohliche
Notfälle im Kindesalter Uwe Klingkowski, Innsbruck Was ist ein Notfall? ohne sofortige Hilfeleistung sind erhebliche gesundheitliche Schäden oder Tod des Patienten zu befürchten Akut lebensbedrohliche
Handbuch First-Responder Rettungsdienst Spital STS AG
 Ersetzt First-Responder Rettungsdienst Spital STS AG Seite 1 von 9 Ersetzt Inhaltsverzeichnis 1. ARBEITEN MIT ALGORITHMEN (ABLAUFSCHEMA)... 3 2. ALARMIERUNGSABLAUF FIRST-RESPONDER... 4 3. EINSATZABLAUF...
Ersetzt First-Responder Rettungsdienst Spital STS AG Seite 1 von 9 Ersetzt Inhaltsverzeichnis 1. ARBEITEN MIT ALGORITHMEN (ABLAUFSCHEMA)... 3 2. ALARMIERUNGSABLAUF FIRST-RESPONDER... 4 3. EINSATZABLAUF...
Modul 1 (Grundsätze, Erstdiagnostik, Hygiene, Dokumentation, Bewusstlosigkeit,
 Modul 1 (Grundsätze, Erstdiagnostik, Hygiene, Dokumentation, Bewusstlosigkeit, Kreislaufstillstand) Einstieg in den Lehrgang 14:00-14:45 - organisatorischer Rahmen, Gruppenregeln, Unterrichtsmaterial -
Modul 1 (Grundsätze, Erstdiagnostik, Hygiene, Dokumentation, Bewusstlosigkeit, Kreislaufstillstand) Einstieg in den Lehrgang 14:00-14:45 - organisatorischer Rahmen, Gruppenregeln, Unterrichtsmaterial -
Hypoglykämie Unterzuckerung Info 1.1
 SOP - Standardarbeitsanweisung Für alle im Rettungsdienst als Rettungsassistenten eingesetzte Mitarbeiter in den Rettungsdienstbereichen Rheinhessen & Bad Kreuznach Version: 2012-01-01 Hypoglykämie Unterzuckerung
SOP - Standardarbeitsanweisung Für alle im Rettungsdienst als Rettungsassistenten eingesetzte Mitarbeiter in den Rettungsdienstbereichen Rheinhessen & Bad Kreuznach Version: 2012-01-01 Hypoglykämie Unterzuckerung
Große unstillbare Blutung
 kriterien Notfälle am Telefon und an der Anmeldung erkennen: Akutes Auftreten der Symptome (maximal in den letzten Tagen) Heftigkeit der Symptome Deutliche, schnell fortschreitende Verschlechterung (in
kriterien Notfälle am Telefon und an der Anmeldung erkennen: Akutes Auftreten der Symptome (maximal in den letzten Tagen) Heftigkeit der Symptome Deutliche, schnell fortschreitende Verschlechterung (in
5.x Kammerflimmern. Definition
 5.x Kammerflimmern Definition Tachykarde, ventrikuläre Herzrhythmusstörungen Breitkomplextachykardie (BKT): ventrikuläre Frequenz >100/min mit Verbreiterung des QRS- Komplex im Oberflächen-EKG (>120 msec)
5.x Kammerflimmern Definition Tachykarde, ventrikuläre Herzrhythmusstörungen Breitkomplextachykardie (BKT): ventrikuläre Frequenz >100/min mit Verbreiterung des QRS- Komplex im Oberflächen-EKG (>120 msec)
Basismaßnahmen zur Wiederbelebung Erwachsener und Verwendung automatisierter externer Defibrillatoren (AED) (Basic Life Support)
 Basismaßnahmen zur Wiederbelebung Erwachsener und Verwendung automatisierter externer Defibrillatoren (AED) (Basic Life Support) Quelle: Kapitel 2 der Leitlinien zur Reanimation 2015 des European Resuscitation
Basismaßnahmen zur Wiederbelebung Erwachsener und Verwendung automatisierter externer Defibrillatoren (AED) (Basic Life Support) Quelle: Kapitel 2 der Leitlinien zur Reanimation 2015 des European Resuscitation
Hypoglykämie Unterzuckerung Info 1.1
 SOP Standardarbeitsanweisung Für Rettungsassistenten Version: 2011-02-01 Änderungen Hypoglykämie Unterzuckerung Info 1.1 ÄLRD in Rheinland-Pfalz 1 Vitalparameter erheben Atmung Bewusstsein Kreislauf (Circulation)
SOP Standardarbeitsanweisung Für Rettungsassistenten Version: 2011-02-01 Änderungen Hypoglykämie Unterzuckerung Info 1.1 ÄLRD in Rheinland-Pfalz 1 Vitalparameter erheben Atmung Bewusstsein Kreislauf (Circulation)
Sono-Grundkurs für Tiermediziner
 Sono-Grundkurs für Tiermediziner Bearbeitet von Wencke DuPlessis 1. Auflage 2013. Taschenbuch. 168 S. Paperback ISBN 978 3 7945 2798 4 Format (B x L): 21 x 28 cm Weitere Fachgebiete > Medizin > Veterinärmedizin
Sono-Grundkurs für Tiermediziner Bearbeitet von Wencke DuPlessis 1. Auflage 2013. Taschenbuch. 168 S. Paperback ISBN 978 3 7945 2798 4 Format (B x L): 21 x 28 cm Weitere Fachgebiete > Medizin > Veterinärmedizin
Medikamentenkunde. San Lehrgang 2006 / 2007
 Medikamentenkunde Stefan Lange San Lehrgang 2006 / 2007 Lernziele Applikationswege Applikationsformen Vorbereiten einer Injektion und Medikamente 5 R Regel Medikamente der Notkompetenz Wichtige Notfallmedikamente
Medikamentenkunde Stefan Lange San Lehrgang 2006 / 2007 Lernziele Applikationswege Applikationsformen Vorbereiten einer Injektion und Medikamente 5 R Regel Medikamente der Notkompetenz Wichtige Notfallmedikamente
Der akute Notfall in der Arbeitsmedizin
 Der akute Notfall in der Arbeitsmedizin Silke Kretzschmar Fachärztin für Arbeitsmedizin Gera 1 Notfälle in der Prävention? 2 Akute Notfälle in der arbeitsmedizinischen Praxis Kollaps/ Kreislaufstillstand
Der akute Notfall in der Arbeitsmedizin Silke Kretzschmar Fachärztin für Arbeitsmedizin Gera 1 Notfälle in der Prävention? 2 Akute Notfälle in der arbeitsmedizinischen Praxis Kollaps/ Kreislaufstillstand
Reanimation des Polytraumatisierten vergebene Liebesmühe?
 Reanimation des Polytraumatisierten vergebene Liebesmühe? D. A. S. 4. Dürener Anästhesie Symposium Andreas Hohn Klinik für Anästhesiologie, Intensiv-, Pallia:v- und Schmerzmedizin Direktor: Prof. Dr. med.
Reanimation des Polytraumatisierten vergebene Liebesmühe? D. A. S. 4. Dürener Anästhesie Symposium Andreas Hohn Klinik für Anästhesiologie, Intensiv-, Pallia:v- und Schmerzmedizin Direktor: Prof. Dr. med.
SCHÄDEL HIRN TRAUMA. Autor: Dr. Fidel Elsensohn. Österreichischer Bergrettungsdienst
 SCHÄDEL HIRN TRAUMA Autor: Dr. Fidel Elsensohn Unfallmechanismus: Aufprall Schlag, Stoss Folgen Hautwunde Schädelfraktur Hirnschädigung Schädel-Hirn-Trauma 2 Definition des SHT Gewalteinwirkung auf den
SCHÄDEL HIRN TRAUMA Autor: Dr. Fidel Elsensohn Unfallmechanismus: Aufprall Schlag, Stoss Folgen Hautwunde Schädelfraktur Hirnschädigung Schädel-Hirn-Trauma 2 Definition des SHT Gewalteinwirkung auf den
Klinik für Anaesthesiologie Prof. Dr. U. Kreimeier. Postresuscitation Care
 Klinik für Anaesthesiologie Prof. Dr. U. Kreimeier Postresuscitation Care Leitlinien zur Reanimation 2015 Conflict of Interest (COI) Statement keine Interessenskonflikte Leitlinien zur Reanimation 2015
Klinik für Anaesthesiologie Prof. Dr. U. Kreimeier Postresuscitation Care Leitlinien zur Reanimation 2015 Conflict of Interest (COI) Statement keine Interessenskonflikte Leitlinien zur Reanimation 2015
Automatische Externe Defibrillation
 Automatische Externe Defibrillation Skriptum zur Vorlesung Erste Hilfe Dr. Thorsten Haas Der Inhalt bezieht sich auf die Stellungnahmen des Basic Life Support and Automated External Defibrillation Working
Automatische Externe Defibrillation Skriptum zur Vorlesung Erste Hilfe Dr. Thorsten Haas Der Inhalt bezieht sich auf die Stellungnahmen des Basic Life Support and Automated External Defibrillation Working
HLW und Erste Hilfe für die Paddler Teil II
 HLW und Erste Hilfe für die Paddler Teil II ...um was geht s denn heute... offene Fragen von letzter Woche Ertrinkungsunfall Unterkühlung Kopfverletzung Herzinfarkt und Schlaganfall Herz-Lungen-Wiederbelebung
HLW und Erste Hilfe für die Paddler Teil II ...um was geht s denn heute... offene Fragen von letzter Woche Ertrinkungsunfall Unterkühlung Kopfverletzung Herzinfarkt und Schlaganfall Herz-Lungen-Wiederbelebung
Leitlinien Reanimation Kärntner Notfalltage 2016 Dr. Alexander EGGER Landesklinikum Scheibbs
 Leitlinien Reanimation 2015 22.04.2016 Kärntner Notfalltage 2016 Dr. Alexander EGGER Landesklinikum Scheibbs Kapitel 4 Spezielle Umstände Kapitel 4 Gliederung Spezielle Ursachen Hypoxie, Elektrolytstörungen,
Leitlinien Reanimation 2015 22.04.2016 Kärntner Notfalltage 2016 Dr. Alexander EGGER Landesklinikum Scheibbs Kapitel 4 Spezielle Umstände Kapitel 4 Gliederung Spezielle Ursachen Hypoxie, Elektrolytstörungen,
Ersteinschätzung und initiale Beurteilung Patient ABCDE
 Ersteinschätzung und initiale Beurteilung Patient ABCDE Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen vorliegt oder wesentliche Folgeschäden zu erwarten sind
Ersteinschätzung und initiale Beurteilung Patient ABCDE Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen vorliegt oder wesentliche Folgeschäden zu erwarten sind
Reanimation. Hintergrund und Basismaßnahmen. Die Reanimationsleitlinien 2010 auf: ww.erc.edu und
 UNIVERSITÄTSKLINIKUM Reanimation Hintergrund und Basismaßnahmen Die Reanimationsleitlinien 2010 auf: ww.erc.edu und www.grc-org.de Carsten Thee Klinik für Anästhesiologie und Operative Intensivmedizin
UNIVERSITÄTSKLINIKUM Reanimation Hintergrund und Basismaßnahmen Die Reanimationsleitlinien 2010 auf: ww.erc.edu und www.grc-org.de Carsten Thee Klinik für Anästhesiologie und Operative Intensivmedizin
PROTOKOLLE KINDERINTENSIVSTATION SMZO. Inhaltsverzeichnis
 Inhaltsverzeichnis Seite High Quality 2-3 Kinder Algorithmus BLS (ILCOR/AHA) 4 Kinder Algorithmus ALS (ILCOR/AHA) 5 Kinder Algorithmus BLS (ERC) 6 Kinder Algorithmus ALS (ERC) 7 Asystolie Algorithmus (ERC)
Inhaltsverzeichnis Seite High Quality 2-3 Kinder Algorithmus BLS (ILCOR/AHA) 4 Kinder Algorithmus ALS (ILCOR/AHA) 5 Kinder Algorithmus BLS (ERC) 6 Kinder Algorithmus ALS (ERC) 7 Asystolie Algorithmus (ERC)
Notfallpharmakotherapie bei Anaphylaxie. Ruth Koeniger Notfallzentrum München Bogenhausen SKM ÄLRD RD-B München
 Notfallpharmakotherapie bei Anaphylaxie Ruth Koeniger Notfallzentrum München Bogenhausen SKM ÄLRD RD-B München Was wissen wir? Erhebung 2012 Auswertung 2014 Inzidenz 4,5:100.000 (Berlin) USA-> 50:100.000
Notfallpharmakotherapie bei Anaphylaxie Ruth Koeniger Notfallzentrum München Bogenhausen SKM ÄLRD RD-B München Was wissen wir? Erhebung 2012 Auswertung 2014 Inzidenz 4,5:100.000 (Berlin) USA-> 50:100.000
Präklinische Erstversorgung bei akutem Koronarsyndrom
 Fortbildung für den Rettungsdienst Präklinische Erstversorgung bei akutem Koronarsyndrom Der Einsatz in Bild und Wort Autor: Dr. med. Ralf Schnelle, Facharzt Innere Medizin, Notfallmedizin- Malteser Hilfsdienst
Fortbildung für den Rettungsdienst Präklinische Erstversorgung bei akutem Koronarsyndrom Der Einsatz in Bild und Wort Autor: Dr. med. Ralf Schnelle, Facharzt Innere Medizin, Notfallmedizin- Malteser Hilfsdienst
SOP allergische Reaktion Erwachsene
 1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit der Symptomatik einer schweren allergischen/anaphylaktischen Reaktion an den Rettungsdienst wenden,
1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit der Symptomatik einer schweren allergischen/anaphylaktischen Reaktion an den Rettungsdienst wenden,
ALS Team Ausbildung und Ausstattung
 ALS Team Ausbildung und Ausstattung Wien SMZ Süd KFJ Spital Anästhesie Seite 1 ALS Team wer ist das? Seite 2 ALS Team wer ist das? Herzalarmteam Critical care outreach team Resuscitation team Cardiac arrest
ALS Team Ausbildung und Ausstattung Wien SMZ Süd KFJ Spital Anästhesie Seite 1 ALS Team wer ist das? Seite 2 ALS Team wer ist das? Herzalarmteam Critical care outreach team Resuscitation team Cardiac arrest
Aktuelle Guidelines der kardiopulmonalen Reanimation
 Aktuelle Guidelines der kardiopulmonalen Reanimation Daniel Kiblböck ERC Advanced Life Support Instructor Abteilung Interne II Kardiologie Krankenhaus der barmherzigen Schwestern Linz Themenübersicht Algorithmus
Aktuelle Guidelines der kardiopulmonalen Reanimation Daniel Kiblböck ERC Advanced Life Support Instructor Abteilung Interne II Kardiologie Krankenhaus der barmherzigen Schwestern Linz Themenübersicht Algorithmus
Arzneimittelliste 1 Notfallsanitäter, SanGesetz 10. (1) 3
 Version Arzneimittelliste 1 Notfallsanitäter, SanGesetz 10. (1) 3 Schmerzen / Fieber Leichte bis mittelstarke Schmerzen Temperatur > 38,5 C Paracetamol 10-20 mg/kg KG oral bzw. rektal z.b. Mexalen supp.
Version Arzneimittelliste 1 Notfallsanitäter, SanGesetz 10. (1) 3 Schmerzen / Fieber Leichte bis mittelstarke Schmerzen Temperatur > 38,5 C Paracetamol 10-20 mg/kg KG oral bzw. rektal z.b. Mexalen supp.
Basic Life Support bei Erwachsenen modifiziert für Professionals. Nach den SRC- Richtlinien (Swiss Resuscitation Council)
 Basic Life Support bei Erwachsenen modifiziert für Professionals Nach den SRC- Richtlinien (Swiss Resuscitation Council) Ziele des BLS Sicherstellung von: Atemwegsoffenheit Atemunterstützung Kreislaufunterstützung
Basic Life Support bei Erwachsenen modifiziert für Professionals Nach den SRC- Richtlinien (Swiss Resuscitation Council) Ziele des BLS Sicherstellung von: Atemwegsoffenheit Atemunterstützung Kreislaufunterstützung
Herz-Lungen- Wiederbelebung (CPR)
 HEER LEHRVERBAND LOGISTIK 2 FORCES TERRESTRES FORMATION D'APPLICATION DE LA LOGISTIQUE 2 Nr 1006 Herz-Lungen- Wiederbelebung im Rahmen des Basic Life Support (BLS) www.sanitaetstruppen.ch www.troupessanitaires.ch
HEER LEHRVERBAND LOGISTIK 2 FORCES TERRESTRES FORMATION D'APPLICATION DE LA LOGISTIQUE 2 Nr 1006 Herz-Lungen- Wiederbelebung im Rahmen des Basic Life Support (BLS) www.sanitaetstruppen.ch www.troupessanitaires.ch
Feuerwehr Remscheid. SOP Lungenödem. 1. Ziel und Zweck. 2. Geltungs- und Verantwortungsbereich. 3. Beschreibung
 1. Ziel und Zweck Diese SOP soll bei allen Patienten, die im zuständigen Rettungsdienstbereich sich mit der Symptomatik eines Lungenödems an den Rettungsdienst wenden, ein standarisiertes sowie leitlinienkonformes
1. Ziel und Zweck Diese SOP soll bei allen Patienten, die im zuständigen Rettungsdienstbereich sich mit der Symptomatik eines Lungenödems an den Rettungsdienst wenden, ein standarisiertes sowie leitlinienkonformes
RettSan-Ausbildung Rettungswachenpraktikum Anlage 2
 1. Dauer: 160 Stunden 2. Gesamtausbildungsziel: Im gesicherten Umfeld einer Lehrrettungswache müssen die in der schulischen und klinischen Ausbildung erworbenen Kenntnisse und Fertigkeiten unter Anleitung
1. Dauer: 160 Stunden 2. Gesamtausbildungsziel: Im gesicherten Umfeld einer Lehrrettungswache müssen die in der schulischen und klinischen Ausbildung erworbenen Kenntnisse und Fertigkeiten unter Anleitung
20. Ludwigshafener Kompaktkurs Notfallmedizin 2018
 Samstag, 09. Juni 2018 Städtisches Klinikum Ludwigshafen, Konferenzraum Herzzentrum, Haus H, EG Tagesleitung: F. Köhler 07:30-07:45 Teilnehmerregistrierung 07:45-08:00 Begrüßung und Organisatorisches zum
Samstag, 09. Juni 2018 Städtisches Klinikum Ludwigshafen, Konferenzraum Herzzentrum, Haus H, EG Tagesleitung: F. Köhler 07:30-07:45 Teilnehmerregistrierung 07:45-08:00 Begrüßung und Organisatorisches zum
y Schnell: y Organisiert: y Strukturiert: y Puls suchen, y Druckpunkt suchen,
 1 Inhalt 1.1 Herzrhythmusstörungen... 2 1.1.1 Kammerflimmern.... 4 1.1.2 Asystolie/pulslose elektrische Aktivität....................... 4 1.1.3 Ventrikuläre Tachykardie (VT)... 4 1.1.4 Bradykardie...
1 Inhalt 1.1 Herzrhythmusstörungen... 2 1.1.1 Kammerflimmern.... 4 1.1.2 Asystolie/pulslose elektrische Aktivität....................... 4 1.1.3 Ventrikuläre Tachykardie (VT)... 4 1.1.4 Bradykardie...
Notarztindikationskatalog
 01 Empfehlung des ÄLRD-Ausschusses Bayern an die ILS Bayern und an das BayStMI Notarztindikationskatalog Verfahrensbeschreibung ausgearbeitet von der AG Disposition Seite 1 / 7 Version 1.0 vom 25.11.2014
01 Empfehlung des ÄLRD-Ausschusses Bayern an die ILS Bayern und an das BayStMI Notarztindikationskatalog Verfahrensbeschreibung ausgearbeitet von der AG Disposition Seite 1 / 7 Version 1.0 vom 25.11.2014
Rettungsdienstliche Algorithmen
 Rettungsdienstliche Algorithmen Stand 2013 Inhaltsverzeichnis 1. Erstmassnahmen 2. Bewusstseinsstörungen 3. Kreislauf und Hypothermie 4. Atemweg 5. Trauma 6. Varia 7. Anhang 1. Primäres ABC: Situationsbeurteilung,
Rettungsdienstliche Algorithmen Stand 2013 Inhaltsverzeichnis 1. Erstmassnahmen 2. Bewusstseinsstörungen 3. Kreislauf und Hypothermie 4. Atemweg 5. Trauma 6. Varia 7. Anhang 1. Primäres ABC: Situationsbeurteilung,
Erste Hilfe und Notfall
 Erste Hilfe und Notfall Handout zum Vortrag am 26.02.2016 Bruckdorfer Str. 7a 93161 Sinzing Tel: 0941 280 40 50 Häufige Unfall- und Notfallsituationen: Klassische Haushaltsunfälle Schnittwunde / Amputation
Erste Hilfe und Notfall Handout zum Vortrag am 26.02.2016 Bruckdorfer Str. 7a 93161 Sinzing Tel: 0941 280 40 50 Häufige Unfall- und Notfallsituationen: Klassische Haushaltsunfälle Schnittwunde / Amputation
Pitfall aus dem Alltag?
 Pitfall aus dem Alltag? 5. Ostschweizer Notfallsymposium am 16. März 2017 in St. Gallen Sebastian Fenner Oberarzt ZNA Spital Grabs Notarzt Alarmierung und Eintreffen Mitte Februar 2017, Wochentag, Alarm
Pitfall aus dem Alltag? 5. Ostschweizer Notfallsymposium am 16. März 2017 in St. Gallen Sebastian Fenner Oberarzt ZNA Spital Grabs Notarzt Alarmierung und Eintreffen Mitte Februar 2017, Wochentag, Alarm
Teil 2 Typische Notfälle
 Teil 2 Typische Notfälle Typische Notfälle Typische Notfälle Allergische Reaktion Herzinfarkt Schlaganfall Epileptischer Anfall Asthma-Anfall Synkope/Kreislaufdysregulation Typische Notfälle Symptome Gefahren
Teil 2 Typische Notfälle Typische Notfälle Typische Notfälle Allergische Reaktion Herzinfarkt Schlaganfall Epileptischer Anfall Asthma-Anfall Synkope/Kreislaufdysregulation Typische Notfälle Symptome Gefahren
Erweiterte Reanimationsmaßnahmen. Uwe Kreimeier, München
 Erweiterte Reanimationsmaßnahmen Uwe Kreimeier, München Bedeutung der Chain of Survival Thoraxkompressionen Minimale Unterbrechung der Thoraxkompressionen! Qualitativ hochwertig Drucktiefe 5 6 cm aber
Erweiterte Reanimationsmaßnahmen Uwe Kreimeier, München Bedeutung der Chain of Survival Thoraxkompressionen Minimale Unterbrechung der Thoraxkompressionen! Qualitativ hochwertig Drucktiefe 5 6 cm aber
Feuerwehr Remscheid. SAA Lungenödem. 1. Ziel und Zweck. 2. Geltungs- und Verantwortungsbereich. 3. Beschreibung
 1. Ziel und Zweck Diese SAA soll bei allen Patienten, die im zuständigen Rettungsdienstbereich sich mit der Symptomatik eines Lungenödems an den Rettungsdienst wenden, ein standardisiertes sowie leitlinienkonformes
1. Ziel und Zweck Diese SAA soll bei allen Patienten, die im zuständigen Rettungsdienstbereich sich mit der Symptomatik eines Lungenödems an den Rettungsdienst wenden, ein standardisiertes sowie leitlinienkonformes
Notfallsanitäter. Diagnosestellung. B. Hossfeld. Sektion Notfallmedizin Klinik für Anästhesiologie & Intensivmedizin Bundeswehrkrankenhaus Ulm
 Notfallsanitäter Diagnosestellung B. Hossfeld Sektion Notfallmedizin Klinik für Anästhesiologie & Intensivmedizin Bundeswehrkrankenhaus Ulm Conflict of interest Rettungshelfer Rettungssanitäter Rettungsassistent
Notfallsanitäter Diagnosestellung B. Hossfeld Sektion Notfallmedizin Klinik für Anästhesiologie & Intensivmedizin Bundeswehrkrankenhaus Ulm Conflict of interest Rettungshelfer Rettungssanitäter Rettungsassistent
Neurologische Notfälle
 Neurologische Notfälle Folie 1 Apoplexie (Schlaganfall) Akute Hypoxie von Hirngewebe aufgrund einer cerebralen Mangeldurchblutung mit neurologischen Ausfällen Ursachen Arterielle Mangeldurchblutung (Hirnischämie)
Neurologische Notfälle Folie 1 Apoplexie (Schlaganfall) Akute Hypoxie von Hirngewebe aufgrund einer cerebralen Mangeldurchblutung mit neurologischen Ausfällen Ursachen Arterielle Mangeldurchblutung (Hirnischämie)
RettSan-Ausbildung Rettungswachenpraktikum Anlage 2
 1. Dauer: 160 Stunden 2. Gesamtausbildungsziel: Im gesicherten Umfeld einer Lehrrettungswache müssen die in der schulischen und klinischen Ausbildung erworbenen Kenntnisse und Fertigkeiten unter Anleitung
1. Dauer: 160 Stunden 2. Gesamtausbildungsziel: Im gesicherten Umfeld einer Lehrrettungswache müssen die in der schulischen und klinischen Ausbildung erworbenen Kenntnisse und Fertigkeiten unter Anleitung
Ausgerichtet an Anlage 5 der gemeinsamen Grundsätze der BAGEH-HO in der jeweils gültigen Fassung
 Anlage 1 zum Info-Blatt Ausgerichtet an Anlage 5 der gemeinsamen Grundsätze der BAGEH-HO in der jeweils gültigen Fassung Unterweisung in lebensrettenden Sofortmaßnahmen; Lernziele, theoretische und praktische
Anlage 1 zum Info-Blatt Ausgerichtet an Anlage 5 der gemeinsamen Grundsätze der BAGEH-HO in der jeweils gültigen Fassung Unterweisung in lebensrettenden Sofortmaßnahmen; Lernziele, theoretische und praktische
Medikamentengabe zur. Reanimation (1) Reanimation (1) Version: 2012-01-01. erweiterten Versorgung während der Reanimation Info 1
 SOP - Standardarbeitsanweisung Für alle im Rettungsdienst als Rettungsassistenten eingesetzten Mitarbeiter in Rheinhessen & Bad Kreuznach Version: 2012-01-01 Medikamentengabe zur erweiterten Versorgung
SOP - Standardarbeitsanweisung Für alle im Rettungsdienst als Rettungsassistenten eingesetzten Mitarbeiter in Rheinhessen & Bad Kreuznach Version: 2012-01-01 Medikamentengabe zur erweiterten Versorgung
Krankenhaus Düren ggmbh Dürener Anästhesie-Symposium Dr. med. Ingo Zillessen.
 Krankenhaus Düren ggmbh Dürener Anästhesie-Symposium 30.1.2016 Dr. med. Ingo Zillessen www.herzstiftung.de Thema Die TOP 7 EKG- Veränderungen Rhythmus, wo bist Du? Präklinische Notfallmedizin Wichtigste
Krankenhaus Düren ggmbh Dürener Anästhesie-Symposium 30.1.2016 Dr. med. Ingo Zillessen www.herzstiftung.de Thema Die TOP 7 EKG- Veränderungen Rhythmus, wo bist Du? Präklinische Notfallmedizin Wichtigste
eigenhändig Draufschau
 eigenhändig Draufschau Bereich Anzahl Tätigkeit 10 Betreuung von Intensivpatienten mit invasiver Beatmung mit Diskussion der Beatmungseinstellung mit dem verantwortlichen Facharzt 10 Patienten mit Nicht
eigenhändig Draufschau Bereich Anzahl Tätigkeit 10 Betreuung von Intensivpatienten mit invasiver Beatmung mit Diskussion der Beatmungseinstellung mit dem verantwortlichen Facharzt 10 Patienten mit Nicht
AGNN. AGNN Arbeitsgemeinschaft in Norddeutschland tätiger Notärzte Traumamanagement. Alte Zöpfe? conflict of interest. Hauptsache Schnell!?
 conflict of interest Traumamanagement Ein Kurskonzept stellt sich vor Jochen Hoedtke Abteilung für Anästhesie & operative Intensivmedizin Asklepiosklinik Barmbek Barmbek (Hamburg) AGNN Arbeitsgemeinschaft
conflict of interest Traumamanagement Ein Kurskonzept stellt sich vor Jochen Hoedtke Abteilung für Anästhesie & operative Intensivmedizin Asklepiosklinik Barmbek Barmbek (Hamburg) AGNN Arbeitsgemeinschaft
Ursachen für Bewußtlosigkeit
 Ursachen für Bewußtlosigkeit Kreislaufstillstand VF / pvt (30-90 %) Gasaustauschstörung (Hypoxie, Hypercapnie) Hirninfarkt intracranielle Blutung Intoxikation Hypoglycämie Epilepsie psychogener Zustand
Ursachen für Bewußtlosigkeit Kreislaufstillstand VF / pvt (30-90 %) Gasaustauschstörung (Hypoxie, Hypercapnie) Hirninfarkt intracranielle Blutung Intoxikation Hypoglycämie Epilepsie psychogener Zustand
ERC Guidelines CPR 2010
 ERC Guidelines CPR 2010 Zusammenfassung der wichtigsten Neuerungen Fortbildung 2011 1 Lernziele - Kennenlernen der wichtigsten Neuerungen der ERC Guidelines - Verstehen warum sich etwas geändert hat -
ERC Guidelines CPR 2010 Zusammenfassung der wichtigsten Neuerungen Fortbildung 2011 1 Lernziele - Kennenlernen der wichtigsten Neuerungen der ERC Guidelines - Verstehen warum sich etwas geändert hat -
Herz-Lungen Wiederbelebung. und. Frühdefibrillation durch Laien
 Herz-Lungen Wiederbelebung und Frühdefibrillation durch Laien Plötzlicher Herztod - Definition! Plötzlich: Herz-Kreislauf-Stillstand max. 1 Stunde nach Beginn der Symptome! Herztod: Ausschluss von (anderen)
Herz-Lungen Wiederbelebung und Frühdefibrillation durch Laien Plötzlicher Herztod - Definition! Plötzlich: Herz-Kreislauf-Stillstand max. 1 Stunde nach Beginn der Symptome! Herztod: Ausschluss von (anderen)
Wie viel Management braucht ein Trauma?
 20 Jahre DRK-Berufsfachschule für Rettungsassistenz, Hamburg Jährlich erleiden in der Bundesrepublik Deutschland rund 33.00038.000 Patienten ein schweres Trauma = ca 3000 / Monat = 100 / Tag = 6/Bundesland
20 Jahre DRK-Berufsfachschule für Rettungsassistenz, Hamburg Jährlich erleiden in der Bundesrepublik Deutschland rund 33.00038.000 Patienten ein schweres Trauma = ca 3000 / Monat = 100 / Tag = 6/Bundesland
Universitätskliniken des Saarlandes. Notfälle in der Hausarztpraxis
 Universitätskliniken des Saarlandes Notfälle in der Hausarztpraxis Notfälle in der Hausarztpraxis Notfälle in der Hausarztpraxis sind nicht selten und stellen je nach Lage der Praxis eine erhebliche Belastung
Universitätskliniken des Saarlandes Notfälle in der Hausarztpraxis Notfälle in der Hausarztpraxis Notfälle in der Hausarztpraxis sind nicht selten und stellen je nach Lage der Praxis eine erhebliche Belastung
Sie werden als Notärztin/Notarzt von der Besatzung eines Rettungswagens (RTW) nachgefordert. Die Einsatzmeldung lautet Herzrhythmusstörungen.
 Fallbeschreibung Sie werden als Notärztin/Notarzt von der Besatzung eines Rettungswagens (RTW) nachgefordert. Die Einsatzmeldung lautet Herzrhythmusstörungen. Bei Eintreffen an der Einsatzstelle treffen
Fallbeschreibung Sie werden als Notärztin/Notarzt von der Besatzung eines Rettungswagens (RTW) nachgefordert. Die Einsatzmeldung lautet Herzrhythmusstörungen. Bei Eintreffen an der Einsatzstelle treffen
Schutz & Rettung. Präklinische Notfallversorgung Hirslanden Academy h Immer für Sie im Einsatz. Dr. med. Stefan Müller
 Schutz & Rettung 24h Immer für Sie im Einsatz Präklinische Notfallversorgung 22.3. Dr. med. Stefan Müller FMH Anästhesie Notarzt SGNOR Leitender Notarzt CEFOCA-SFG Ärztlicher Leiter Schutz & Rettung Zürich
Schutz & Rettung 24h Immer für Sie im Einsatz Präklinische Notfallversorgung 22.3. Dr. med. Stefan Müller FMH Anästhesie Notarzt SGNOR Leitender Notarzt CEFOCA-SFG Ärztlicher Leiter Schutz & Rettung Zürich
SAA ACS. Patienten: Alle Patienten mit typischen Symptomen eines akuten Koronarsyndroms (ACS):
 1. Ziel und Zweck Diese SAA soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit der Symptomatik eines ACS an den Rettungsdienst wenden, ein standardisiertes sowie leitlinienkonformes
1. Ziel und Zweck Diese SAA soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit der Symptomatik eines ACS an den Rettungsdienst wenden, ein standardisiertes sowie leitlinienkonformes
Advanced Life Support (ALS)
 Die neuen Leitlinien zur Reanimation 2010 Advanced Life Support (ALS) Uwe Kreimeier Klinik für Anaesthesiologie Klinikum der Universität München Die neuen Leitlinien zur Reanimation 2010 Basismaßnahmen
Die neuen Leitlinien zur Reanimation 2010 Advanced Life Support (ALS) Uwe Kreimeier Klinik für Anaesthesiologie Klinikum der Universität München Die neuen Leitlinien zur Reanimation 2010 Basismaßnahmen
Notfallmedizin Crashkurs. Dr. Joachim Unger Oberarzt Zentrale Notaufnahme Facharzt Anästhesie Rettungsmedizin
 Notfallmedizin Crashkurs Dr. Joachim Unger Oberarzt Zentrale Notaufnahme Facharzt Anästhesie Rettungsmedizin Notfallmedizin Crashkurs Reanimation Notfall- EKG Herangehensweise an einen Notfallpatienten
Notfallmedizin Crashkurs Dr. Joachim Unger Oberarzt Zentrale Notaufnahme Facharzt Anästhesie Rettungsmedizin Notfallmedizin Crashkurs Reanimation Notfall- EKG Herangehensweise an einen Notfallpatienten
