Multiples Myelom Leitlinie
|
|
|
- Erich Graf
- vor 9 Jahren
- Abrufe
Transkript
1 Multiples Myelom Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen
2 Herausgeber DGHO Deutsche Gesellschaft für Hämatologie und Medizinische Onkologie e.v. Alexanderplatz Berlin Geschäftsführender Vorsitzender: Prof. Dr. med. Carsten Bokemeyer Telefon: +49 (0) Telefax: +49 (0) [email protected] Ansprechpartner Prof. Dr. med. Bernhard Wörmann Medizinischer Leiter Quelle Die Empfehlungen der DGHO für die Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen entbinden die verantwortliche Ärztin / den verantwortlichen Arzt nicht davon, notwendige Diagnostik, Indikationen, Kontraindikationen und Dosierungen im Einzelfall zu überprüfen! Die DGHO übernimmt für Empfehlungen keine Gewähr.
3 Inhaltsverzeichnis 1 Was ist das? Was ist ein Multiples Myelom? Wie häufig ist die Krankheit? Welche Formen gibt es? Krankheitszeichen Welche Krankheitszeichen sind typisch? Untersuchungen Wann spricht man von einem Multiplen Myelom? Was bedeuten die verschiedenen Krankheitsstadien? Welche Untersuchungen sind erforderlich? Was könnte es sonst noch sein? Behandlung Wann muss behandelt werden? Wie wird behandelt? Für Hochdosistherapie geeignete Patienten Was ist eine Hochdosistherapie mit autologer Stammzelltransplantation? Was ist eine allogene Stammzelltransplantation? Nicht für Hochdosistherapie geeignete Patienten Ist eine weitere Behandlung erforderlich, wenn die Krankheit nicht oder kaum noch nachweisbar ist? Welche Medikamente gibt es? Wie wirken sie? Wie wird bei einem Rückfall behandelt? Was tun bei Nierenschwäche oder Nierenversagen? Ergänzende Behandlung Wann ist eine Bestrahlung oder eine Operation sinnvoll? Welche Medikamente gibt es zum Schutz der Knochen? Nachsorge Welche Kontrollen sind erforderlich? Wie wird das Ansprechen auf die Behandlung gemessen? Weitere Infos Wer behandelt? Onkologische Zentren DGHO Mitgliederdatenbank Anschriften der Verfasser
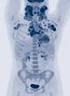
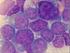
4 Multiples Myelom Stand: September 2013 Stand der Version: September Was ist das? Knochenmarkpunktat mit zwei Myelomzellen ( Spiegelei-Form ) 1.1 Was ist ein Multiples Myelom? Das Multiple Myelom ist eine Erkrankung des Knochenmarks. Andere Namen sind Plasmozytom oder Morbus Kahler. Das Multiple Myelom entsteht durch die bösartige Entartung von Plasmazellen. Plasmazellen sind zuständig für die Herstellung von Eiweißstoffen des Immunsystems, den Immunglobulinen. Die bösartigen Plasmazellen vermehren sich im Knochenmark. Das führt zu Verdrängung anderer Zellen im Knochenmark Zerstörung von Knochen Herstellung großer Mengen von krankhaftem Eiweiß (Protein) Diese krankhaften Eiweißstoffe (Proteine) lassen sich im Blut und im Urin finden. Im Blut werden sie auch als Paraprotein, als monoklonales Protein oder als M- Gradient bezeichnet. Der Name für das krankhafte Eiweiß im Urin ist Bence Jones Eiweiß oder Bence Jones Protein Wie häufig ist die Krankheit? Das Multiple Myelom ist eine seltene Krankheit. Jährlich erkranken in Deutschland etwa Männer und Frauen. Ab dem 50. Lebensjahr steigt das Risiko 2
5 deutlich an. Das mittlere Erkrankungsalter liegt bei 71 Jahren. In der schwarzen Bevölkerung der USA tritt ein Multiples Myelom doppelt so häufig wie in der weißen Bevölkerung auf. Abbildung 1 zeigt die Häufigkeit des Multiplen Myeloms in verschiedenen Altersgruppen. Abbildung 1: Häufigkeit und Altersverteilung des Multiplen Myeloms in Deutschland Legende: Katalinic A, Pritzkuleit R: Hochrechnung des institut für Krebsepidemiologie e.v., Lübeck für icd10: C90 auf Basis der Daten der Krebsregister BY, BR, HB, HH, MV, NI, NW (Reg.Bez. Münster) SL, SN, SH ( ), Vorstufe des Multiplen Myeloms ist die Monoklonale Gammopathie unklarer Signifikanz (MGUS), siehe Leitlinie Monoklonale Gammopathie unklarer Signifikanz. Bei vielen Patienten wird das Multiple Myelom aber nicht im Stadium dieser Vorstufe, sondern erst nach Ausbruch der Erkrankung entdeckt Welche Formen gibt es? Normale Plasmazellen sind für die Herstellung von Eiweißstoffen des Immunsystems, den Immunglobulinen oder Antikörpern, zuständig. Vollständige Immunglobuline bestehen aus einer schweren Kette und aus einer leichten Kette. Darüber hinaus gibt es bei den schweren Ketten fünf Unterformen mit den Buchstaben A (Alpha), D (Delta), E (Epsilon), G (Gamma) und M (Mu) und bei den leichten Ketten die zwei Unterformen Kappa (K) und Lambda (L). Daraus leiten sich die Bezeichnungen der Immunglobuline ab. Ein Immunglobulin mit einer schweren Kette G und einer leichten Kette kappa heißt IgG kappa. Ein Immunglobulin mit einer schweren Kette A und einer leichten Kette lambda heißt IgA lambda, usw.. 3
6 Jede Gruppe oder jeder Klon von Plasmazellen kann ein bestimmtes Immunglobulin produzieren. Wenn innerhalb dieser Gruppe eine Zelle bösartig wird und sich ungehindert verbreitet, wird auch dieser Typ von Immunglobulinen in großer Menge hergestellt. Bei etwa 80 % der Patienten werden die vollständigen Immunglobuline gebildet. Am häufigsten beim Multiplen Myelom sind die Typen Immunglobulin G (IgG) und Immunglobulin A (IgA). Immunglobulin D (IgD), Immunglobulin E (IgE) und Immunglobulin M (IgM) werden selten gefunden. Bei etwa 20 % der Patienten werden nicht die vollständigen Eiweiße, sondern nur die leichten Ketten von den Myelomzellen hergestellt. Diese Erkrankung wird als Leichtketten Myelom bezeichnet. Der Eiweiß Typ eines Multiplen Myeloms wird am Anfang festgestellt und ändert sich im Verlauf der Krankheit in der Regel nicht. Das Multiple Myelom ist eine Erkrankung des Knochenmarks und findet sich bei den meisten Patienten an verschiedenen Stellen des Körpers. Sonderformen sind asekretorisches Myelom: Bei 1 3 % der Patienten werden die Eiweißstoffe in den bösartigen Plasmazellen zwar hergestellt, aber nicht in das Blut abgegeben oder im Urin ausgeschieden. Bei diesen Patienten sind weder die kompletten Immunglobuline noch Leichtketten nachweisbar extramedulläres Myelom: insbesondere in späteren Krankheitsstadien kann sich das Multiple Myelom auch außerhalb des Knochens zeigen solitäres Myelom: bei dieser Form ist nur ein einzelner Knochenherd nachweisbar. Selten kann sich ein solcher Herd auch außerhalb des Knochens finden, siehe extramedulläres Myelom. Das Knochenmark ist bei diesen Patienten nicht betroffen. Plasmazell Leukämie: bösartige Myelomzellen (Plasmazellen) sind im Blut wie bei einer Leukämie nachweisbar. 4
7 2 Krankheitszeichen Sinterung des zweiten Lendenwirbelkörpers 2.1 Welche Krankheitszeichen sind typisch? Das Multiple Myelom kann sich bei Patienten sehr unterschiedlich zeigen. Die typischen Krankheitszeichen sind durch das Verhalten der bösartigen Zellen im Knochenmark zu erklären, siehe Was ist ein Multiples Myelom? Häufige Krank heitszeichen sind Fatigue (allgemeine Müdigkeit) (ca. 40%), oft durch Blutarmut (Anämie) bedingt 5
8 Knochenschmerzen (ca. 60%); Die Zerstörung des Knochens kann zu Knochenschmerzen, aber auch bis zu Knochenbrüchen oder zum Zusammensacken (Sinterung) von Wirbelkörpern mit Abnahme der Körpergröße führen. Durch den gesteigerten Knochenabbau steigt auch das Kalzium im Blut. Stark erhöhtes Kalzium führt zu psychischen Veränderungen, gesteigertem Durstgefühl, vermehrter Urinausscheidung und zu Muskelkrämpfen. vermehrtes Auftreten von Infekten (ca %) durch eine Verminderung von weißen Blutkörperchen und Antikörpermangel Gewichtsverlust (ca. 25%) schäumender Urin Wenn das Blut zu viel krankhaftes Eiweiß enthält, wird es dickflüssig. Diese Patienten können unter Sehstörungen, Gedächtnisstörungen, Schwindel, Engegefühl in der Brust (Angina pectoris), Krämpfen im Bauch oder einer vermehrten Blutungsneigung leiden. Etwa 20 % der Patienten haben keine Beschwerden. Bei ihnen wird die Krankheit zufällig bei einer Blutuntersuchung festgestellt. 3 Untersuchungen Eiweiß-Elektrophorese mit einem hohen Paraprotein 3.1 Wann spricht man von einem Multiplen Myelom? Es gibt verschiedene Formen des Multiplen Myeloms. Die Merkmale zu ihrer Unterscheidung sind in Abbildung 2 zusammengefasst. 6
9 Abbildung 2: Formen des Multiplen Myeloms Legende: 1 MGUS - monoklonale Gammopathie unklarer Signifikanz; 2 Endorganschäden - CRAB Kriterien: Hyperkalzämie (hypercalcemia) und/oder Niereninsuffizienz ( renal insufficiency ) und/oder Anämie (normochrom, normozytär) ( anemia ) und/oder osteolytische oder diffuse Knochendestruktion ( bone lesions) Was bedeuten die verschiedenen Krankheitsstadien? Im Jahre 1975 haben die beiden amerikanischen Ärzte Salmon und Durie eine Einteilung des Multiplen Myeloms in die Stadien I bis III eingeführt, siehe Tabelle 1. Mit dieser Einteilung ist eine grobe Abschätzung der Masse kranker Zellen im Körper möglich. Zusätzlich werden die beiden Bezeichnungen A und B unterschieden, diese richten sich nach der Nierenfunktion. Tabelle 1: Stadieneinteilung nach Salmon und Durie Kriterien Stadium I Hämoglobin über 10 g / dl und Kalzium im Blut normal und normale Struktur der Knochen oder höchstens ein Herd und krankhaftes Eiweiß niedrig, d. h. IgG unter 50 g / l im Blut oder IgA unter 30 g / l im Blut oder Bence Jones Eiweiß unter 4 g / 24 Stunden im Urin Stadium II Stadium III Wenn die Krankheit eines Patienten weder in das Stadium I noch in das Stadium III eingeordnet werden kann, wird sie als Stadium II bezeichnet. Hämoglobin unter 8,5 g / dl oder Kalzium im Blut erhöht oder 7
10 mehrere, fortgeschrittene Herde im Knochen oder krankhaftes Eiweiß hoch, d. h. IgG über 70 g / l im Blut oder IgA über 50 g / l im Blut oder Bence Jones Eiweiß über 12 g / 24 Stunden im Urin Zusatzbezeichnung A Nierenfunktion normal Zusatzbezeichnung B Nierenfunktion eingeschränkt, d. h. Kreatinin größer als 2 mg / dl Eine Internationale Arbeitsgruppe hat 2005 ein neues System entwickelt, das eine bessere Unterscheidung nach der Prognose erlaubt. Dieses System stützt sich auf Beta 2-Mikroglobulin und auf Albumin, siehe Tabelle 2. Tabelle 2: International Staging System (ISS) Stadium I Konzentration im Blut Beta 2-Mikroglobulin 3,5 mg/l und Albumin 3,5 g/dl mittlere Überlebenszeit (Monate) 62 Stadium II weder Stadium I noch Stadium III 44 Stadium III Beta 2-Mikroglobulin > 5,5 mg / l 29 Anmerkung: Die mittleren Überlebenszeiten stammen aus der Zeit vor dem Einsatz der neuen Medikamente Welche Untersuchungen sind erforderlich? Wenn der Verdacht auf ein Multiples Myelom besteht, werden folgende Untersuchungen empfohlen: Allgemein Labor Krankengeschichte gründliche körperliche Untersuchung großes Blutbild Gerinnung Natrium, Kalium, Kalzium Nierenwerte (Kreatinin einschl. berechneter Filtrationsrate, Harnstoff) Gesamteiweiß und Albumin im Blut Elektrophorese (Auftrennung der Eiweiße) mit Bestimmung des M-Gradienten; Immunfixations-Elektrophorese im Blut und im Urin 8
11 Immunglobuline (IgG, IgA, IgM) freie Kappa- Leichtketten und Lambda-Leichtketten im Blut 24 h-sammelurin zur Messung der Eiweißausscheidung und zur Messung der Leichtkettenausscheidung LDH, GPT Beta 2-Mikroglobulin im Blut Bilder (Röntgen und anderes) oder Röntgenaufnahmen folgender Knochen nach dem sogenannten Pariser Schema : Schädel, Halswirbelsäule, Brustwirbelsäule, Lendenwirbelsäule, Oberarme, Oberschenkel, Becken, Rippen Computertomographie (CT), sogenanntes Niedrigdosis Knochen CT; die Computertomographie ist empfindlicher als Röntgenaufnahmen, bedeutet aber auch eine höhere Strahlenbelastung Weitere Untersuchungsverfahren Kernspintomographie (oder Magnetresonanztomographie (MRT)) bei Verdacht auf ein Multiples Myelom außerhalb der Knochen; die Kernspintomographie ist keine Standarduntersuchung bei Patiente mit Multiplen Myelom Die Fluordeoxyglukose-Positronen-Emissions-Tomographie (FDG-PET) ist eine empfindliche Methode zum Nachweis von Multiplem Myelom außerhalb der Knochen. Sie liefert auch frühzeitig Informationen über das Ansprechen auf die Behandlung. Die FDG-PET ist keine Standarduntersuchung bei Patienten mit Multiplem Myelom. Ultraschall des Herzens (Echokardiographie) vor Verdacht auf eine Herzbelastung durch Eiweißstoffe (Amyloidose), vor Chemotherapie mit Anthrazyklinen und vor Hochdosistherapie. Probeentnahme oder Entnahme von Gewebe aus dem Knochenmark (Knochenmarkpunktion) Entnahme von Gewebe aus einem anderen Bereich, wenn der Verdacht auf ein solitäres Myelom oder ein extramedulläres Multiples Myelom besteht Genetische Untersuchung aus dem Knochenmark Aus dem Knochenmark können heute weitergehende genetische Untersuchungen durchgeführt werden. Dazu gehört auch die Untersuchung der Chromosomen in den bösartigen Plasmazellen. Bestimmte Veränderungen können auf einen ungünstigen Verlauf der Krankheit hindeuten. Einfluss auf die Behandlung haben 9
12 der Nachweis einer Translokation t(4;14)(p16;q32) und die Deletion del(17p). Beide Veränderungen werden mit der FISH Methode untersucht Was könnte es sonst noch sein? Bei den meisten Patienten wird zuerst ein Paraprotein gefunden, daraus ergibt sich der Verdacht auf ein Multiples Myelom. Es gibt andere Krankheiten, bei denen Paraproteine auftreten können. Hierzu gehören unter anderem: Monoklonale Gammopathie unklarer Signifikanz (MGUS) Morbus Waldenström plasmozytisches Marginalzonenlymphom primäre AL-Amyloidose POEMS-Syndrom 4 Behandlung 4.1 Wann muss behandelt werden? Nicht jeder Patient mit einem Multiplen Myelom muss sofort behandelt werden! Entscheidend ist, ob das Multiple Myelom im Körper Schäden angerichtet hat. Eine internationale Arbeitsgruppe (International Myeloma Working Group (IMWG)) hat Vorschläge erarbeitet, ab wann eine Behandlung erforderlich ist und benutzt dafür die sogenannten CRAB Kriterien. Diese vier Buchstaben leiten sich aus englischen Begriffen ab: C für hypercalcemia = erhöhtes Kalzium im Blut R für renal insufficiency = Nierenversagen A für anemia = Blutarmut B für bone lesions = Knochenbeteiligung Wenn eines dieser Krankheitszeichen bei Patienten mit Multiplem Myelom auftritt, ist der Beginn der Behandlung sinnvoll. Weitere Gründe sind Dickflüssigkeit des Blutes (Hyperviskositätssyndrom) 10
13 allgemeine Krankheitszeichen, z. B. Gewichtabnahme von mehr als 10 % in den letzten 6 Monaten, Nachtschweiß, Fieber mit Temperatur > 38,5 0 C ohne erkennbare Ursache andere Komplikationen, die durch Zurückdrängen der Myelom Erkrankung gebessert werden können. 4.2 Wie wird behandelt? Die Regeln für die Behandlung von Patienten mit Multiplem Myelom haben sich in den letzten Jahren verändert. Hauptgrund sind neue, wirksamere Medikamente. Viele Fragen dieser neuen Behandlungen sind noch nicht abschließend geklärt. Ein Gerüst für Entscheidungen ist in Abbildung 3 dargestellt. Wenn möglich, sollten Patienten im Rahmen von klinischen Studien behandelt werden. Abbildung 3: Empfehlungen für die erste Behandlung Legende: 1 w&w - watch and wait: abwartendes Verhalten; 2 Therapie: A - Doxorubicin, Auto SZT - autologe Stammzelltransplantation, Auto-Allo SZT autologe und nachfolgend allogene Stammzelltransplantation, Bo - Bortezomib, C Cyclophosphamid, CRAB Kriterien, siehe Kapitel Kapitel 5.1; D hochdosiertes Dexamethason, d niedrigdosiertes Dexamethason; L Lenalidomid; M - Melphalan, P - Prednisolon, T - Thalidomid Ziel der Behandlung ist zuerst die Kontrolle des Multiplen Myeloms und die Rückbildung aller Komplikationen, die durch die Erkrankung verursacht wurden, z. B. Einschränkung der Nierenfunktion, erhöhtes Kalzium oder Blutarmut. Bei Planung der Behandlung muss die Krankheits- und Lebenssituation des Patienten berücksichtigt werden. Kurz- und langfristige Nebenwirkungen sollen weitest möglich vermieden werden. 11
14 Vor Beginn der Behandlung sollten die behandelnden Ärzte einen Gesamtplan erstellen, in dem auch spätere Behandlungen wie eine Hochdosistherapie und eine Stammzelltransplantation berücksichtigt werden. Beim Ziel der Verlängerung der progressionsfreien Überlebenszeit und der Gesamtüberlebenszeit sollte die Hochdosistherapie mit autologer Stammzelltransplantation angestrebt werden. Es ist schwierig, eine obere Altersgrenze für die Hochdosistherapie festzulegen. Wichtige Anhaltspunkte sind das biologische Alter mit guten Organfunktionen und das Fehlen anderer schwerer Krankheiten. 4.3 Für Hochdosistherapie geeignete Patienten Die neuen Medikamente Bortezomib, Lenalidomid und Thalidomid verbessern die Ansprechraten im Vergleich zur klassischen, heute nicht mehr empfohlenen Chemotherapie. Ihr Einsatz muss gegen das Risiko von späteren Nebenwirkungen abgewogen werden. Dazu gehören auch mögliche Spätnebenwirkungen, die heute noch nicht bekannt sind. Lenalidomid wird in den USA häufig in der Erstlinientherapie eingesetzt, ist in Deutschland, Österreich und der Schweiz aber nicht zur Erstlinientherapie zugelassen. Auch für Bortezomib gibt es bisher keine Zulassung Induktionstherapie vor Stammzelltransplantation, trotzdem wird die Substanz eingesetzt und von den Kostenträgern in Deutschland vergütet. Wichtige Gesichtspunkte für die Erstlinientherapie sind: Wahl der Medikamente derart, dass eine Stammzellgewinnung zum späteren Zeitpunkt nicht beeinträchtigt wird, d. h. Vermeidung von Melphalan Berücksichtigung von besonderen Risikofaktoren, z.b. Bortezomib bei t(4;14) Berücksichtigung zusätzlich bestehender Erkrankungen. Häufig erfolgt die Stammzellsammlung nach 3 Behandlungszyklen. Die Erstlinientherapie sollte nicht mehr als 6 Zyklen umfassen. 4.4 Was ist eine Hochdosistherapie mit autologer Stammzelltransplantation? Die Hochdosistherapie mit eigenen Stammzellen wird als autologe Stammzelltransplantation bezeichnet. Die Hochdosistherapie selbst wird mit Medikamenten der Chemotherapie durchgeführt. Gelegentlich wird zusätzlich auch eine Bestrahlung eingesetzt. Durch die intensive Behandlung werden die Zellen des Multiplen Myeloms sehr wirksam abgetötet. Die Hochdosistherapie führt aber auch zu einer massiven Unterdrückung des normalen Knochenmarks. Deshalb müssen dem Patienten vorher Knochenmarksstammzellen entnommen und eingefroren werden. Diese Knochenmarksstammzellen werden heute aus dem Blut gewonnen und in flüssigem Stickstoff eingefroren. Nach der Hochdosistherapie werden sie aufgetaut und den Patienten wie bei einer Blutübertragung zurückgegeben. Dadurch wird eigenes Knochenmark in ungefähr 10 Tagen wieder aufgebaut. 12
15 Maßnahmen zur Stammzellmobilisierung sind G-CSF, ohne direkt vorgehende Chemotherapie nach Chemotherapie, z. B. Cyclophosphamid oder Vinorelbin, gefolgt von G- CSF ggf. Kombination von G-CSF und Plerixafor Die Stammzellsammlung sollte binnen 2-8 Wochen nach Abschluss der Erstlinientherapie erfolgen. Die Hochdosistherapie und die autologe Transplantation sollten zeitnah nach erfolgreicher Stammzellsammlung durchgeführt werden. Die Transplantation kann als Einzel- oder Tandemtransplantation durchgeführt werden. Bei der Tandemtransplantation erfolgt die Durchführung einer zweiten autologen Transplantation im zeitlichen Abstand von <12 Monaten und vor Eintritt eines Rückfalls. Es ist zurzeit nicht klar, welche Patienten von einer Tandemtransplantation profitieren. 4.5 Was ist eine allogene Stammzelltransplantation? Als allogen wird die Transplantation mit Stammzellen von einem passenden Familien-oder Fremdspender bezeichnet. Die allogene Stammzelltransplantation ist die einzige Behandlung, mit der eine Heilung von Patienten mit Multiplen Myelom erreicht werden kann. Bei der allogenen Stammzelltransplantation werden auch Zellen übertragen, die eine Immunreaktion gegen die Myelomzellen vermitteln. Dieser Effekt kann durch die spätere Gabe von Donorlymphozyten verstärkt werden. Begrenzt wird der Nutzen der allogenen Stammzelltransplantation durch schwere Nebenwirkungen und das Risiko, an Folgen der Transplantation zu versterben. Derzeit wird nur empfohlen, bei Patienten mit einer del(17p) frühzeitig die Möglichkeiten einer allogenen Stammzelltransplantation zu prüfen. Diese Prüfung wird auch empfohlen bei jüngeren Patienten ohne weitere Erkrankungen, die nach einem frühen Rückfall (<1Jahr) gut auf eine erneute Behandlung angesprochen haben. 4.6 Nicht für Hochdosistherapie geeignete Patienten Auch bei Patienten, die aufgrund anderer Erkrankungen nicht für eine Hochdosistherapie geeignet sind, richtet sich der Behandlungsbeginn nach den Krankheitszeichen des Multiplen Myeloms. Standard ist die Verwendung von Melphalan in Kombination mit neuen Substanzen (Bortezomib, Lenalidomid, Thalidomid). Bei einem Teil dieser Patienten kann sich der Allgemeinzustand durch die erfolgreiche Behandlung soweit verbessern, dass auch eine Hochdosistherapie mit autologer Stammzelltransplantation durchführbar ist (insbesondere bei jungen Patienten). Bei diesen Kandidaten für eine Hochdosistherapie sollte kein Melphalan eingesetzt werden, um die Stammzellsammlung nicht zu gefährden. Kritisch kranken Patienten mit schwersten Komorbiditäten oder Patienten, die trotz umfassender Aufklärung eine myelomspezifische Therapie ablehnen, soll frühzeitig optimale palliativmedizinische Betreuung angeboten werden. 13
16 4.7 Ist eine weitere Behandlung erforderlich, wenn die Krankheit nicht oder kaum noch nachweisbar ist? Trotz einer erfolgreichen ersten Behandlung ist das Rückfallrisiko bei Patienten mit Multiplem Myelom hoch. Deshalb wird intensiv über eine sogenannte Erhaltungstherapie diskutiert. Sie soll Reste der Erkrankung im Körper unterdrücken und dadurch einen Rückfall verzögern. Eine Erhaltungstherapie mit Steroiden, klassischer Chemotherapie oder Interferon-alpha hat unter Berücksichtigung der Nebenwirkungen keinen relevanten Vorteil gezeigt und wird daher nicht empfohlen. Die Erhaltungstherapie mit den neuen Substanzen Lenalidomid, Bortezomib, und Thalidomid ist Gegenstand der aktuellen Diskussion. Für alle drei Substanzen liegen positive Studienergebnisse mit Verlängerung des progressionsfreien und des Gesamtüberlebens vor. Bei längerfristiger Lenalidomid- und Thalidomidtherapie wurde ein geringer Anstieg von Zweittumoren beobachtet. Für Patienten mit Translokation t(4;14)(p16;q32) konnte nur in den Studien ein klinisch relevanter Überlebensvorteil gezeigt werden, die eine Bortezomib-haltige Erhaltungstherapie beinhalteten. Eine Erhaltungstherapie scheint für einzelne Patientengruppen sinnvoll zu sein. Aktuell können jedoch keine allgemeinen Empfehlungen gegeben werden. Weitere Studienergebnisse zur Erhaltungstherapie sind abzuwarten. 4.8 Welche Medikamente gibt es? Wie wirken sie? Bortezomib Bortezomib ist der erste Vertreter einer neuen Gruppe von Medikamenten, den Proteasomen-Inhibitoren. Es kann auch bei Patienten mit eingeschränkter Nierenfunktion unter engmaschiger Überwachung eingesetzt werden. Sehr häufige Nebenwirkung ist eine Nervenschädigung (Neuropathie). Die subkutane Gabe von Bortezomib verringert das Risiko für diese Nervenschädigung, verglichen mit der intravenösen Gabe. Weitere häufige Nebenwirkungen sind ein Rückgang der Blutplättchen (Thrombozyten) und Herpes-Infektionen, z. B. eine Gürtelrose. Zur Vorbeugung der Herpes-Infektionen wird die regelmäßige Einnahme von Aciclovir empfohlen. Seltene Nebenwirkungen sind eine chemische Lungenentzündung oder ein akutes Lungenversagen. Lenalidomid Lenalidomid ist eine Weiterentwicklung von Thalidomid. Es wird in Tablettenform eingenommen. Sehr häufige Nebenwirkungen sind Rückgang der weißen Blutkörperchen (Leukozyten) und der Blutplättchen (Thrombozyten) sowie Thrombosen und Embolien. Aktuell wird über ein erhöhtes Risiko für das Auftreten von Zweittumoren diskutiert. Zur Vorbeugung der Thrombosen und Embolien wird die regelmäßige Gabe von gerinnungshemmenden Medikamenten empfohlen. Am häufigsten wird Heparin gegeben. Alternativ ist auch ASS bei Patienten mit niedrigem Risiko wirksam. 14
17 Lenalidomid darf nur auf besonderen Rezepten, sogenannten T-Rezepten, von dafür registrierten Ärzten verordnet werden. Thalidomid Thalidomid war in Deutschland in den 50er Jahren als Schlafmittel zugelassen. Bei Einnahme in der frühen Schwangerschaft führte es zu schweren Knochenmissbildungen bei den Neugeborenen. In den 90er Jahren wurde Thalidomid als eines der wirksamsten Medikamente zur Behandlung des Multiplen Myeloms wiederentdeckt. Sehr häufige Nebenwirkungen sind Infektionen, Nervenschädigung (Neuropathie), Müdigkeit, Fatigue, Thrombosen und Embolien. Zur Vorbeugung der Thrombosen und Embolien wird die regelmäßige Gabe von gerinnungshemmenden Medikamenten während der ersten 4 Behandlungskurse empfohlen. Am häufigsten wird Heparin gegeben. Wegen der Contergan Vorgeschichte darf Thalidomid nur auf besonderen Rezepten, sogenannten T-Rezepten, von dafür registrierten Ärzten verordnet werden. 4.9 Wie wird bei einem Rückfall behandelt? Bei einem Rückfall oder bei einem Nicht-Ansprechen auf die Erstlinientherapie werden in Deutschland und Österreich folgende Behandlungen empfohlen: Bortezomib allein oder in Kombination mit liposomalem Doxorubicin plus Dexamethason Lenalidomid plus Dexamethason Bendamustin Auch andere Kombinationen von Bortezomib oder Lenalidomid können eingesetzt werden. Die Wahl der Medikamente wird wesentlich durch andere, vorbestehende Erkrankungen des Patienten und durch bisher aufgetretene Nebenwirkungen beeinflusst Was tun bei Nierenschwäche oder Nierenversagen? Das krankhafte Eiweiß belastet die Nieren. Wenn die Funktion durch das Multiple Myelom eingeschränkt wird, muss umgehend behandelt werden. Ziel ist eine möglichst schnelle Rückbildung des Multiplen Myeloms und damit eine schnelle Verminderung der schädigenden Eiweiße. Tritt ein akutes Nierenversagen auf, ist umgehend mit einem Regime zu behandeln, welches neue Substanzen beinhalten sollte. Weitere Maßnahmen zur Vermeidung von Nierenschäden sind Alkalisierung des Urins, Verminderung der Harnsäure, Verminderung erhöhten Kalziums und Gabe von Flüssigkeit. Die Gabe weiterer Medikamente muss an die eingeschränkte Nierenfunktion angepasst werden und erst nach Normalisierung der Nierenfunktion voll dosiert werden. Die Rolle der Plasmapherese bei einem Nierenversagen ist umstritten. 15
18 4.11 Ergänzende Behandlung Wann ist eine Bestrahlung oder eine Operation sinnvoll? Das Multiple Myelom spricht auf eine Bestrahlung gut an. Sie wirkt aber nur am Ort der Bestrahlung. Die Bestrahlung wird eingesetzt wenn ein Knochenbruch droht bei chirurgisch versorgten Knochenbrüchen bei einem Wirbelbruch mit Verletzung des Rückenmarks bei Multiplem Myelom außerhalb der Knochen bei starken Schmerzen. Das Bestrahlungsfeld sollte klein wie möglich sein, um eine Schädigung des Knochenmarks zu vermeiden. Diese Zurückhaltung betrifft vor allem Patienten, bei denen eine Stammzellsammlung geplant ist. Bei Patienten mit Bruch oder Sinterung von Wirbelkörpern kann die Stabilität durch eine Operation gesichert werden, die sogenannte Kyphoplastie Welche Medikamente gibt es zum Schutz der Knochen? Bisphosphonate sind eine eigene Gruppe von Medikamenten. Sie werden empfohlen für Patienten, bei denen mindestens eine Knochenveränderung nachweisbar ist. Bisphosphonate vermindern das Risiko von Komplikationen aufgrund einer Zerstörung der Knochen, z. B. Knochenbrüche, Wirbelbrüche mit Verletzung des Rückenmarks, Notwendigkeit einer Bestrahlung oder einer Operation, erhöhtes Kalzium. Als Medikamente zugelassen sind Pamidronat (intravenös), Zoledronat (intravenös) und Clodronat (Tabletten). Diese Medikamente sollen über zwei Jahre gegeben werden. Danach wird individuell über eine Fortsetzung der Behandlung entschieden. Bei einem Rückfall wird die Bisphosphonat- Therapie wieder aufgenommen. Eine Behandlung mit dem neuen Medikament Denosumab wird bei Patienten mit Multiplem Myelom nicht empfohlen. Eine belastende Nebenwirkung von Bisphosphonaten ist die Zerstörung von Kieferknochen, sog. Kieferosteonekrosen. Sie können bei bis zu 5 % der Patienten auftreten. Durch optimale Zahnpflege und Mundhygiene kann das Risiko deutlich gesenkt werden. Notwendige zahnärztliche Behandlungen sollten vor einer Bisphosphonattherapie durchgeführt werden. Während einer Bisphosphonattherapie sollten möglichst keine Zähne gezogen werden. Wenn eine solche Maßnahme unvermeidlich ist, sollte die Bisphosphonattherapie gestoppt und erst nach der Wundheilung wieder aufgenommen werden. Bei einer deutlichen Einschränkung der Nierenfunktion können Bisphosphonate nur in niedrigerer Dosis oder gar nicht gegeben werden. 16
19 5 Nachsorge 5.1 Welche Kontrollen sind erforderlich? Im Verlauf werden vor allem die Befunde kontrolliert, die vor einer Behandlung auffällig waren. Dazu gehören regelmäßige Untersuchungen von Blut, Urin und Knochenmark Wie wird das Ansprechen auf die Behandlung gemessen? Wichtig für die Prognose der Patienten ist, wie weit das Multiple Myelom durch die Behandlung zurückgedrängt werden konnte. Dabei werden verschiedene Grade der Rückbildung (Remission) unterschieden. Sie wurden im Jahre 2006 durch die International Myeloma Working Group (IMWG) vereinbart, siehe Tabelle 3. Tabelle 3: Ansprechen auf eine Behandlung nach der International Myeloma Working Group (IMWG) Kriterien Status M Protein Elektrophorese M Protein Immunfixation Freie Leichtketten (FLC-Quotient 1 ) Weichteil- Manifestation Plasmazellen im Knochenmark scr 2 stringente komplette Rückbildung (alle Kriterien sind erfüllt) nicht nachweisbar in Serum und Urin normalisiert nicht nachweisbar 5 %; keine klonalen Plasmazellen nachweisbar (Immunhistochemie) CR 3 komplette Rückbildung (alle Kriterien sind erfüllt) nicht nachweisbar in Serum und Urin nicht nachweisbar 5 % VGPR 4 - sehr gute teilweise Rückbildung (alle Kriterien sind erfüllt) 90% Reduktion im Serum und < 100 mg/24h im Urin oder kein M Protein in Serum und Urin nachweisbar nachweisbar PR 5 teilweise Rückbildung 50% Reduktion im Serum und 90% Reduktion im Urin oder < 200 mg/24h im Urin > 50 % Reduktion des Quotienten, falls M-Protein nicht bestimmbar > 50 % Reduktion (obligates Kriterium) > 50 % Reduktion der Infiltration, falls Anteil vor Therapie > 30% und falls M-Protein und FLC Quotient nicht bestimmbar 17
20 SD 6 stabile Erkrankung weder Kriterien von scr, CR, VGPR, PR noch PD erfüllt PD 7 fortschreitende Erkrankung (mindestens ein Kriterium ist erfüllt, oder neue Symptome 8 ) 25% Anstieg im Serum und absolut 0,5 g/dl und/oder 25% Reduktion im Urin oder absolut 200 mg/24h > 25 % Anstieg des Quotienten Neuauftreten oder Progress > 25 % Anstieg und absolut um > 10% Legende: 1 FLC (Free Light Chain) Quotient: Quotient aus beteiligter und nicht-beteiligter Leichtkette; 2 scr (stringent Complete Remission) stringente komplette Remission; 3 CR (Complete Remission) komplette Remission; 4 VGPR (Very Good Partial Remission) sehr gute partielle Remission; 5 PR (Partial Remission) partielle Remission; 6 SD (Stable Disease) stabile Erkrankung; 7 PD (Progressive Disease) progrediente Erkrankung; 8 weitere Kriterien sind: Neuauftreten oder Progress ossärer Manifestationen, MM-bedingte Hyperkalzämie; 7 Weitere Infos Arbeitsgemeinschaft Plasmozytom / Multiples Myelom: Deutsche Leukämie- & Lymphom-Hilfe: 8 Wer behandelt? 8.1 Onkologische Zentren Liste zertifizierter Onkologischer Zentren: DGHO Mitgliederdatenbank DGHO Mitgliederverzeichnis: 18
21 9 Anschriften der Verfasser Dr. Martin Kortüm Universitätsklinik Würzburg Med. Klinik und Polikinik II Oberdürrbacherstr Würzburg Tel: [email protected] Prof. Dr. med. Christoph Driessen Kantonsspital St. Gallen Fachbereich Onkologie/Hämatologie CH-9007 St. Gallen Tel: [email protected] Prof. Dr. med. Hermann Einsele Universitätsklinikum Würzburg Medizinische Klinik und Poliklinik II Oberdürrbacher Str Würzburg Tel: Fax: [email protected] Prof. Dr. med. Hartmut Goldschmidt Universitätsklinikum Heidelberg Medizinische Klinik V Im Neuenheimer Feld Heidelberg Tel: Fax: [email protected] Prof. Dr. med. Eberhard Gunsilius Medizinische Universität Innsbruck Universitätsklinik f. Innere Medizin V Hämatologie und Onkologie Anichstr. 35 A-6020 Innsbruck Tel: [email protected] 19
22 PD Dr. Martin Kropff Universitätsklinikum Münster Med. Klinik A Onkologische Tagesklinik Albert-Schweitzer-Campus 1, Gebäude A Münster Tel: Fax: [email protected] Prof. Dr. med. Nicolaus Kröger Universitätsklinikum Hamburg-Eppendorf Klinik für Stammzelltransplantation Onkologische Station Martinistr Hamburg Tel: Fax: [email protected] PD Dr. med. Peter Liebisch Hämato-Onkologische Praxis Moers Xantener Str Moers Tel: Fax: [email protected] Prof. Dr. med. Heinz Ludwig Wilhelminenspital Wien Zentrum für Onkologie und Hämatologie Pavillon 23 Montleartstr. 37 A-1160 Wien Tel: [email protected] Prof. Dr. med. Ralph Naumann Gemeinschaftsklinikum Mittelrhein, Evangelisches Stift St. Martin Innere Medizin Johannes-Müller-Str Koblenz Tel: Fax: [email protected] 20
23 Prof. Dr. med. Dietrich Peest Medizinische Hochschule Hannover Zentrum für Innere Medizin und Dermatologie Abteilung Hämamtologie und Onkologie Carl-Neuberg-Str Hannover Tel: Fax: [email protected] Dr. med. Christian Taverna Kantonsspital Münsterlingen Medizinische Klinik - Onkologie CH-8596 Münsterlingen Tel: [email protected] Prof. Dr. med. Bernhard Josef Wörmann Amb. Gesundheitszentrum d. Charité Campus Virchow-Klinikum Med. Klinik m.s. Hämatologie & Onkologie Augustenburger Platz Berlin Tel: [email protected] Disclaimer Mein Onkopedia richtet sich an Patienten, Angehörige und alle Interessierten. Es basiert auf den aktuellen Leitlinien der DGHO Deutsche Gesellschaft für Hämatologie und Medizinische Onkologie e. V. für Ärzte, zusammengefasst in Onkopedia. Diese werden in Kooperation mit der OeGHO Österreichische Gesellschaft für Hämatologie und Medizinische Onkologie, der SGMO Schweizerische Gesellschaft für Medizinische Onkologie, der SGH+SSH Schweizerische Gesellschaft für Hämatologie und der GPOH Gesellschaft für Pädiatrische Onkologie und Hämatologie, erstellt. Fachbegriffe und Medikamente sind in einem getrennten Verzeichnis erklärt. Mein Onkopedia bietet Informationen, es ersetzt in keinem Fall die persönliche ärztliche Betreuung bei Erkrankung und Beschwerden. 21
Monoklonale Gammopathie Unklarer Signifikanz (MGUS)
 Monoklonale Gammopathie Unklarer Signifikanz (MGUS) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft
Monoklonale Gammopathie Unklarer Signifikanz (MGUS) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft
Monoklonale Gammopathie Unklarer Signifikanz (MGUS) Leitlinie
 Monoklonale Gammopathie Unklarer Signifikanz (MGUS) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft
Monoklonale Gammopathie Unklarer Signifikanz (MGUS) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft
Multiples Myelom Leitlinie
 Multiples Myelom Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie und Medizinische
Multiples Myelom Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie und Medizinische
Kleine Laborkunde. Prof. Dr. Bernhard Wörmann. Plasmozytom / Multiples Myelom NRW Schwelm, 6. April 2019
 Kleine Laborkunde Prof. Dr. Bernhard Wörmann Plasmozytom / Multiples Myelom NRW Schwelm, 6. April 2019 Kleine Laborkunde Plasmazellen - Immunglobuline Produktion von Immunglobulinen Röteln Jede Plasmazelle
Kleine Laborkunde Prof. Dr. Bernhard Wörmann Plasmozytom / Multiples Myelom NRW Schwelm, 6. April 2019 Kleine Laborkunde Plasmazellen - Immunglobuline Produktion von Immunglobulinen Röteln Jede Plasmazelle
Multiples Myelom: Diagnose und Therapie Fortschritte in den letzten 15 Jahren Aussicht auf die Zukunft Personalisierte Therapie Immuntherapie
 Multiples Myelom: Diagnose und Therapie Fortschritte in den letzten 15 Jahren Aussicht auf die Zukunft Personalisierte Therapie Immuntherapie Dr. med. Christian Taverna Leitender Arzt Onkologie Kantonsspital
Multiples Myelom: Diagnose und Therapie Fortschritte in den letzten 15 Jahren Aussicht auf die Zukunft Personalisierte Therapie Immuntherapie Dr. med. Christian Taverna Leitender Arzt Onkologie Kantonsspital
Das multiple Myelom Allgemeine Grundlagen. Dr. med. Christian Taverna Leitender Arzt Onkologie
 Das multiple Myelom Allgemeine Grundlagen Dr. med. Christian Taverna Leitender Arzt Onkologie Inhalt Was ist ein multiples Myelom? Welches sind mögliche Symptome? Welche Untersuchungen sind notwendig?
Das multiple Myelom Allgemeine Grundlagen Dr. med. Christian Taverna Leitender Arzt Onkologie Inhalt Was ist ein multiples Myelom? Welches sind mögliche Symptome? Welche Untersuchungen sind notwendig?
Kontrolluntersuchungen Welche und wie oft?
 Internationales Multiples Myelom Symposium für PatientInnen und Angehörige 5.Mai 2007 Kardinal König Haus in Wien Ein Vortrag von Dr. med. Christian Taverna Kantonsspital Münsterlingen Kontrolluntersuchungen
Internationales Multiples Myelom Symposium für PatientInnen und Angehörige 5.Mai 2007 Kardinal König Haus in Wien Ein Vortrag von Dr. med. Christian Taverna Kantonsspital Münsterlingen Kontrolluntersuchungen
Morbus Waldenström. Leitlinie. Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen
 Morbus Waldenström Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie und Medizinische
Morbus Waldenström Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie und Medizinische
Multiples Myelom. Neues zu Diagnostik und Therapie. MKgS/Luzern PD Dr. med. Andreas Himmelmann. Zentrum Zug & OnkoZentrum Luzern
 Multiples Myelom Neues zu Diagnostik und Therapie MKgS/Luzern 22.10.2009 PD Dr. med. Andreas Himmelmann OHZ Onko-Hämatologisches Zentrum Zug & OnkoZentrum Luzern Übersicht: Allgemeine Einführung Neues
Multiples Myelom Neues zu Diagnostik und Therapie MKgS/Luzern 22.10.2009 PD Dr. med. Andreas Himmelmann OHZ Onko-Hämatologisches Zentrum Zug & OnkoZentrum Luzern Übersicht: Allgemeine Einführung Neues
Aktuelle und künftige Therapieoptionen beim Multiplen Myelom Therapieeinleitung ja oder nein?
 Aktuelle und künftige Therapieoptionen beim Multiplen Myelom Vortrag vom Prof. Dr. med. Hermann Einsele, Direktor der Med. Klinik und Poliklinik II der Universität Würzburg, der AMM-Online zur Verfügung
Aktuelle und künftige Therapieoptionen beim Multiplen Myelom Vortrag vom Prof. Dr. med. Hermann Einsele, Direktor der Med. Klinik und Poliklinik II der Universität Würzburg, der AMM-Online zur Verfügung
Mammakarzinom - Zulassungsstatus von Medikamenten Leitlinie
 Mammakarzinom - Zulassungsstatus von Medikamenten Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft
Mammakarzinom - Zulassungsstatus von Medikamenten Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft
Behandlungspfade Interdisziplinäres Onkologisches Zentrum Klinikum Ernst von Bergmann Potsdam. Multiples Myelom Stand Dezember 2017
 Multiples Myelom Stand Dezember 2017 Multiples Myelom: Diagnosesicherung Klinische Untersuchung Geriatrisches Assessment bei 70 J. Verdachtsdiagnose Myelom Labor-Untersuchung (Blut): Blutbild mit Differentialblutbild
Multiples Myelom Stand Dezember 2017 Multiples Myelom: Diagnosesicherung Klinische Untersuchung Geriatrisches Assessment bei 70 J. Verdachtsdiagnose Myelom Labor-Untersuchung (Blut): Blutbild mit Differentialblutbild
Free light chain und Heavylight chain Tests zur Krankheitsbeurteilung beim multiplem Myelom
 Free light chain und Heavylight chain Tests zur Krankheitsbeurteilung beim multiplem Myelom H. Ludwig I. Medizinische Abteilung, Zentrum für Onkologie, Hämatologie und Palliativmedizin Wilhelminenspital,
Free light chain und Heavylight chain Tests zur Krankheitsbeurteilung beim multiplem Myelom H. Ludwig I. Medizinische Abteilung, Zentrum für Onkologie, Hämatologie und Palliativmedizin Wilhelminenspital,
Diagnostik bei multiplem Myelom
 Diagnostik bei multiplem Myelom OÄ Dr.Daniela Voskova, PhD Klinik für Interne 3 Schwerpunkt Hämatologie und Onkologie 31.1.2017 20.01.2017 Hier können Sie unter dem Reiter "Einfügen" bei "Kopf- und Fußzeile"
Diagnostik bei multiplem Myelom OÄ Dr.Daniela Voskova, PhD Klinik für Interne 3 Schwerpunkt Hämatologie und Onkologie 31.1.2017 20.01.2017 Hier können Sie unter dem Reiter "Einfügen" bei "Kopf- und Fußzeile"
5. Entlebucher Hausärztetage. Von der EW-Elektrophorese zum Multiplen Myelom. 42. jährige Frau. Elektrophorese-Anwendung
 5. Entlebucher Hausärztetage Elektrophorese-Anwendung Von der EW-Elektrophorese zum Multiplen Myelom Prof. Dr. Dr. med. Walter A. Wuillemin Chefarzt Abteilung Hämatologie und Hämatologisches Zentrallabor
5. Entlebucher Hausärztetage Elektrophorese-Anwendung Von der EW-Elektrophorese zum Multiplen Myelom Prof. Dr. Dr. med. Walter A. Wuillemin Chefarzt Abteilung Hämatologie und Hämatologisches Zentrallabor
Diagnostik und Prognose des multiplen Myeloms
 Diagnostik und Prognose des multiplen Myeloms Priv.-Doz. Dr. med. Christian Straka Chefarzt Abteilung Hämatologie H und Onkologie Argirov Klinik Starnberger See Multiples Myelom: Epidemiologie Inzidenz
Diagnostik und Prognose des multiplen Myeloms Priv.-Doz. Dr. med. Christian Straka Chefarzt Abteilung Hämatologie H und Onkologie Argirov Klinik Starnberger See Multiples Myelom: Epidemiologie Inzidenz
Multiples Myelom. Dr. med. Matthias Grube. Klinik und Poliklinik für Innere Medizin III Klinikum der Universität Regensburg
 Multiples Myelom Dr. med. Matthias Grube Klinik und Poliklinik für Innere Medizin III Klinikum der Universität Regensburg Allgemeines Multiples Myelom (MM, Plasmozytom, Morbus Kahler) in Mitteleuropa ca.
Multiples Myelom Dr. med. Matthias Grube Klinik und Poliklinik für Innere Medizin III Klinikum der Universität Regensburg Allgemeines Multiples Myelom (MM, Plasmozytom, Morbus Kahler) in Mitteleuropa ca.
Aktueller Stand zur Therapie des MM
 KEM. Kompetenz. Exzellenz. Menschlichkeit. Patiententag Multiples Myelom Aktueller Stand zur Therapie des MM Prof. Dr. med. Peter Reimer Direktor der Klinik für Hämatologie, Intern. Onkologie und Stammzelltransplantation
KEM. Kompetenz. Exzellenz. Menschlichkeit. Patiententag Multiples Myelom Aktueller Stand zur Therapie des MM Prof. Dr. med. Peter Reimer Direktor der Klinik für Hämatologie, Intern. Onkologie und Stammzelltransplantation
Neues bei Multiplem Myelom und Nierenbeteiligung
 Neues bei Multiplem Myelom und Nierenbeteiligung 9. Oberbayrische Nephrologietagung 15. Juni 2013 Dr. T. Unterweger Nomenklatur Multiples Myelom - Akkumulation eines Plasmazellklons (meist im KM) mit Bildung
Neues bei Multiplem Myelom und Nierenbeteiligung 9. Oberbayrische Nephrologietagung 15. Juni 2013 Dr. T. Unterweger Nomenklatur Multiples Myelom - Akkumulation eines Plasmazellklons (meist im KM) mit Bildung
Das Multiple Myelom. Erkrankung, Diagnose und Therapie. Unser Service für Menschen mit Krebs und ihre Angehörigen
 Das Multiple Myelom Erkrankung, Diagnose und Therapie Unser Service für Menschen mit Krebs und ihre Angehörigen Liebe Leserin, lieber Leser, mit der Diagnose Multiples Myelom ergeben sich für Betroffene
Das Multiple Myelom Erkrankung, Diagnose und Therapie Unser Service für Menschen mit Krebs und ihre Angehörigen Liebe Leserin, lieber Leser, mit der Diagnose Multiples Myelom ergeben sich für Betroffene
Workshop. Aktuelles zu Anämieabklärung, Eiweisselektrophorese, Gerinnung & Co. 42. Aerztekongress Arosa
 Workshop Aktuelles zu Anämieabklärung, Eiweisselektrophorese, Gerinnung & Co 42. Aerztekongress Arosa 29.3.2019 [email protected] Anämieabklärung JA Andere Auffälligkeiten im Blutbild? (Leukozyten,
Workshop Aktuelles zu Anämieabklärung, Eiweisselektrophorese, Gerinnung & Co 42. Aerztekongress Arosa 29.3.2019 [email protected] Anämieabklärung JA Andere Auffälligkeiten im Blutbild? (Leukozyten,
Das Multiple Myelom. Erkrankung, Diagnose und Therapie. Unser Service für Menschen mit Krebs und ihre Angehörigen
 Das Multiple Myelom Erkrankung, Diagnose und Therapie Unser Service für Menschen mit Krebs und ihre Angehörigen Liebe Leserin, lieber Leser, mit der Diagnose Multiples Myelom ergeben sich für Betroffene
Das Multiple Myelom Erkrankung, Diagnose und Therapie Unser Service für Menschen mit Krebs und ihre Angehörigen Liebe Leserin, lieber Leser, mit der Diagnose Multiples Myelom ergeben sich für Betroffene
MULTIPLES MYELOM UND ANDERE PARAPROTEINAEMIEN. Dr. med. Peter Reismann Zweite Medizinische Klinik Semmelweis Universitaet
 MULTIPLES MYELOM UND ANDERE PARAPROTEINAEMIEN Dr. med. Peter Reismann Zweite Medizinische Klinik Semmelweis Universitaet PLASMAZELLEN Zentrale Zellen der humorale Immunabwehrsystem B-Zellen Ursprung Spezielle
MULTIPLES MYELOM UND ANDERE PARAPROTEINAEMIEN Dr. med. Peter Reismann Zweite Medizinische Klinik Semmelweis Universitaet PLASMAZELLEN Zentrale Zellen der humorale Immunabwehrsystem B-Zellen Ursprung Spezielle
Das Multiple Myelom (Plasmozytom)
 Das Multiple Myelom (Plasmozytom) Diagnose und Therapie UNI-MED Verlag AG Bremen - London - Boston Inhaltsverzeichnis Inhaltsverzeichnis ^J Terminologie und Historie 12 1.1. Terminologie 12 1.2. Historie
Das Multiple Myelom (Plasmozytom) Diagnose und Therapie UNI-MED Verlag AG Bremen - London - Boston Inhaltsverzeichnis Inhaltsverzeichnis ^J Terminologie und Historie 12 1.1. Terminologie 12 1.2. Historie
Multiples Myelom. Beschreibung. Diagnose. Therapie gefördert vom
 Multiples Myelom Beschreibung Diagnose Therapie 1999-2009 gefördert vom www.lymphome.de Multiples Myelom 1 Multiples Myelom was ist das? Das Multiple Myelom ist eine Erkrankung, bei der sich bösartig veränderte
Multiples Myelom Beschreibung Diagnose Therapie 1999-2009 gefördert vom www.lymphome.de Multiples Myelom 1 Multiples Myelom was ist das? Das Multiple Myelom ist eine Erkrankung, bei der sich bösartig veränderte
Monoklonale Gammopathien: Paraproteindiagnos5k. Dr. Janina Hintze Frankfurt am Main, 16.09.2014 [email protected]
 Monoklonale Gammopathien: Paraproteindiagnos5k Dr. Janina Hintze Frankfurt am Main, 16.09.2014 [email protected] Übersicht ProdukAon der Immunglobuline (Ig) Nachweis monoklonaler Ig und Freier
Monoklonale Gammopathien: Paraproteindiagnos5k Dr. Janina Hintze Frankfurt am Main, 16.09.2014 [email protected] Übersicht ProdukAon der Immunglobuline (Ig) Nachweis monoklonaler Ig und Freier
Multiples Myelom: Behandlungsmöglichkeiten im Rezidiv. Univ.-Doz. Dr. Eberhard Gunsilius Hämatologie & Onkologie Universitätsklinik Innsbruck
 Multiples Myelom: Behandlungsmöglichkeiten im Rezidiv Univ.-Doz. Dr. Eberhard Gunsilius Hämatologie & Onkologie Universitätsklinik Innsbruck Myelom: Therapeutisches Arsenal Verbesserung der Prognose Interferon,
Multiples Myelom: Behandlungsmöglichkeiten im Rezidiv Univ.-Doz. Dr. Eberhard Gunsilius Hämatologie & Onkologie Universitätsklinik Innsbruck Myelom: Therapeutisches Arsenal Verbesserung der Prognose Interferon,
Indolente Non Hodgkin- Lymphome (NHL) Leitlinie
 Indolente Non Hodgkin- Lymphome (NHL) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie
Indolente Non Hodgkin- Lymphome (NHL) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie
Diffuses großzelliges B-Zell Lymphom - Medikamentöse Tumortherapie - Protokolle
 Diffuses großzelliges B-Zell Lymphom - Medikamentöse Tumortherapie - Protokolle Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber
Diffuses großzelliges B-Zell Lymphom - Medikamentöse Tumortherapie - Protokolle Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber
Indolente Non Hodgkin- Lymphome (NHL) Leitlinie
 Indolente Non Hodgkin- Lymphome (NHL) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie
Indolente Non Hodgkin- Lymphome (NHL) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie
Multiples Myelom (Plasmozytom) (1)
 Multiples Myelom (Plasmozytom) (1) Definition: Das Multiple Myelom (MM) gehört zu den Non-Hodgkin-Lymphomen, ist eine Erkrankung des Knochenmarks und ist gekennzeichnet durch eine bösartige Vermehrung
Multiples Myelom (Plasmozytom) (1) Definition: Das Multiple Myelom (MM) gehört zu den Non-Hodgkin-Lymphomen, ist eine Erkrankung des Knochenmarks und ist gekennzeichnet durch eine bösartige Vermehrung
Das Multiple Myelom Einführung in die Erkrankung und ihre Behandlung
 Prof. Dr. med. Peter Reimer Das Multiple Myelom Einführung in die Erkrankung und ihre Behandlung 32. Patienten - und Angehörigenseminar Essen, 9. November 2013 Multiples Myelom - Definition Maligne (bösartige)
Prof. Dr. med. Peter Reimer Das Multiple Myelom Einführung in die Erkrankung und ihre Behandlung 32. Patienten - und Angehörigenseminar Essen, 9. November 2013 Multiples Myelom - Definition Maligne (bösartige)
Indolente Non Hodgkin- Lymphome (NHL) Leitlinie
 Indolente Non Hodgkin- Lymphome (NHL) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie
Indolente Non Hodgkin- Lymphome (NHL) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie
Diagnostische Abklärung des multiplen Myeloms
 Diagnostische Abklärung des multiplen Myeloms Heinz Gisslinger Univ. Klinik für Innere Medizin I Medizinische Universität Wien Abt. f. Hämatologie u. Hämostaseologie Wichtigste Herausforderung Differentialdiagnose
Diagnostische Abklärung des multiplen Myeloms Heinz Gisslinger Univ. Klinik für Innere Medizin I Medizinische Universität Wien Abt. f. Hämatologie u. Hämostaseologie Wichtigste Herausforderung Differentialdiagnose
Vorwort der Autoren. Geschätzte Leserin, geschätzter Leser
 Das Multiple Myelom Vorwort der Autoren Geschätzte Leserin, geschätzter Leser Aus zahlreichen Gesprächen wissen wir, dass es für Betroffene und Angehörige oft sehr schwierig ist, sich ein klares Bild über
Das Multiple Myelom Vorwort der Autoren Geschätzte Leserin, geschätzter Leser Aus zahlreichen Gesprächen wissen wir, dass es für Betroffene und Angehörige oft sehr schwierig ist, sich ein klares Bild über
HD6 Studie der GMMG-Studiengruppe (German-Speaking Myeloma Multicenter Group) in Heidelberg rekrutiert seit Juni 2015
 HD6 Studie der GMMG-Studiengruppe (German-Speaking Myeloma Multicenter Group) in Heidelberg rekrutiert seit Juni 2015 - ein Beitrag von Dr. Annemarie Angerer, Dr. Uta Bertsch, Dr. Jana Schlenzka, Dr. Barbara
HD6 Studie der GMMG-Studiengruppe (German-Speaking Myeloma Multicenter Group) in Heidelberg rekrutiert seit Juni 2015 - ein Beitrag von Dr. Annemarie Angerer, Dr. Uta Bertsch, Dr. Jana Schlenzka, Dr. Barbara
KliChi. Klinische Chemie & Laboratoriumsdiagnostik Vorlesung: Monoklonale Gammopathie. Dr. med. Bernhard Schlüter. Sommersemester
 Sommersemester 2009 Sommersemester 2012-1 - Klinische Chemie & Laboratoriumsdiagnostik Vorlesung: Monoklonale Gammopathie Dr. med. Bernhard Schlüter Centrum für Laboratoriumsmedizin Zentrallaboratorium
Sommersemester 2009 Sommersemester 2012-1 - Klinische Chemie & Laboratoriumsdiagnostik Vorlesung: Monoklonale Gammopathie Dr. med. Bernhard Schlüter Centrum für Laboratoriumsmedizin Zentrallaboratorium
Multiples Myelom
 Multiples Myelom - 2013 Rudolf Weide Praxisklinik für Hämatologie und Onkologie Neversstrasse 5 56068 Koblenz Stammbaum der Blutbildung Myelomzelle Kaushansky K. N Engl J Med 2006;354:2034-2045 1 Entstehung
Multiples Myelom - 2013 Rudolf Weide Praxisklinik für Hämatologie und Onkologie Neversstrasse 5 56068 Koblenz Stammbaum der Blutbildung Myelomzelle Kaushansky K. N Engl J Med 2006;354:2034-2045 1 Entstehung
Behandlungspfade Interdisziplinäres Onkologisches Zentrum Klinikum Ernst von Bergmann Potsdam. Hodgkin- Lymphom. Stand Dezember 2017
 Hodgkin- Lymphom Stand Dezember 2017 Erstdiagnose Notwendige Diagnostik Risikofaktoren Hodgkin- Lymphom Referenzhistologie obligat Klinische Untersuchung Anamnese (Alkoholschmerz) B- Symptome Fieber Nachtschweiß
Hodgkin- Lymphom Stand Dezember 2017 Erstdiagnose Notwendige Diagnostik Risikofaktoren Hodgkin- Lymphom Referenzhistologie obligat Klinische Untersuchung Anamnese (Alkoholschmerz) B- Symptome Fieber Nachtschweiß
in vivo -- Das Magazin der Deutschen Krebshilfe vom
 Seite 1/5 in vivo -- Das Magazin der Deutschen Krebshilfe vom 10.03.2009 Expertengespräch zum Thema Plasmozytom Wir haben ihn eben schon im Film gesehen zusammen mit Wolfgang S., heute ist er hier: Prof.
Seite 1/5 in vivo -- Das Magazin der Deutschen Krebshilfe vom 10.03.2009 Expertengespräch zum Thema Plasmozytom Wir haben ihn eben schon im Film gesehen zusammen mit Wolfgang S., heute ist er hier: Prof.
Mantelzell-Lymphom Leitlinie
 Mantelzell-Lymphom Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie und Medizinische
Mantelzell-Lymphom Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie und Medizinische
Morbus Waldenström Leitlinie
 Morbus Waldenström Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie und Medizinische
Morbus Waldenström Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie und Medizinische
GERIATRIE. ÜBERRASCHEND VIELFÄLTIG.
 GERIATRIE. ÜBERRASCHEND VIELFÄLTIG. KASUISTIK Rückenschmerzen unklarer Genese bei einem 71-jährigen Mann Ein Fall von Dr. med. Gabriele Röhrig, Oberärztin Lehrstuhl für Geriatrie an der Universität zu
GERIATRIE. ÜBERRASCHEND VIELFÄLTIG. KASUISTIK Rückenschmerzen unklarer Genese bei einem 71-jährigen Mann Ein Fall von Dr. med. Gabriele Röhrig, Oberärztin Lehrstuhl für Geriatrie an der Universität zu
Textskript Monoklonale Gammopathie Dr. med. Bernhard Schlüter
 Textskript Monoklonale Gammopathie Dr. med. Bernhard Schlüter Definition Der Begriff Monoklonale Gammopathie beschreibt die Vermehrung eines durch Entartung eines B- Zell-Klones gebildeten monoklonalen
Textskript Monoklonale Gammopathie Dr. med. Bernhard Schlüter Definition Der Begriff Monoklonale Gammopathie beschreibt die Vermehrung eines durch Entartung eines B- Zell-Klones gebildeten monoklonalen
(C) Hypercalcämie. (R) Niereninsuffizienz. (A) Unklare Anämie (meist normochrom, normozytär) (B) Knochenschmerzen (Osteopenie, pathologische
 Steckbrief Paraprotein 2. Pilatus-Symposium 9. November 2017 Diagnostik von Paraproteinämien Dr. Kornelius Arn, Oberarzt m.b.f. Abteilung Hämatologie und Hämatologisches Zentrallabor, Luzern Abnormes Immunglobulin
Steckbrief Paraprotein 2. Pilatus-Symposium 9. November 2017 Diagnostik von Paraproteinämien Dr. Kornelius Arn, Oberarzt m.b.f. Abteilung Hämatologie und Hämatologisches Zentrallabor, Luzern Abnormes Immunglobulin
Morbus Waldenström. PD Dr. Manfred Hensel Medizinische Klinik und Poliklinik V Universität Heidelberg
 Morbus Waldenström PD Dr. Manfred Hensel Medizinische Klinik und Poliklinik V Universität Heidelberg Jan Gösta Waldenström 1906-1996 Biographie: Jan Gösta Waldenström war der Sohn von Johann Henning Waldenström
Morbus Waldenström PD Dr. Manfred Hensel Medizinische Klinik und Poliklinik V Universität Heidelberg Jan Gösta Waldenström 1906-1996 Biographie: Jan Gösta Waldenström war der Sohn von Johann Henning Waldenström
Multiples Myelom für Anfänger
 Internationales Multiples Myelom Symposium für PatientInnen und Angehörige 5.Mai 2007 Kardinal König Haus in Wien Ein Vortrag von Univ. Prof. Dr. Heinz Ludwig Wilhelminenspital Wien Multiples Myelom für
Internationales Multiples Myelom Symposium für PatientInnen und Angehörige 5.Mai 2007 Kardinal König Haus in Wien Ein Vortrag von Univ. Prof. Dr. Heinz Ludwig Wilhelminenspital Wien Multiples Myelom für
Grundlagen und Therapieoptionen bei Non-Hodgkin Lymphomen
 Grundlagen und Therapieoptionen bei Non-Hodgkin Lymphomen Univ. Prof. Dr. Johannes Drach AKH Wien Univ. Klinik für Innere Medizin I Klinische Abteilung für Onkologie NHL: Grundlagen der Behandlungsmöglichkeiten
Grundlagen und Therapieoptionen bei Non-Hodgkin Lymphomen Univ. Prof. Dr. Johannes Drach AKH Wien Univ. Klinik für Innere Medizin I Klinische Abteilung für Onkologie NHL: Grundlagen der Behandlungsmöglichkeiten
Multiples Myelom. Therapie älterer, nichttransplantierbarer Patienten. Christoph Renner
 Multiples Myelom Therapie älterer, nichttransplantierbarer Patienten Christoph Renner Altersdefinition beim Myelom? 1. Wann ist man alt? 1. Wann ist man nicht mehr transplantierbar? Altersdefinition beim
Multiples Myelom Therapie älterer, nichttransplantierbarer Patienten Christoph Renner Altersdefinition beim Myelom? 1. Wann ist man alt? 1. Wann ist man nicht mehr transplantierbar? Altersdefinition beim
Inhalt. Manual Multiples Myelom
 Manual Multiples Myelom 2012 by Tumorzentrum München und W. Zuckschwerdt Verlag München VII Inhalt Geschichte des multiplen Myeloms... 1 H. Dietzfelbinger, C. Straka Erste Fallberichte... 1 Bence Jones
Manual Multiples Myelom 2012 by Tumorzentrum München und W. Zuckschwerdt Verlag München VII Inhalt Geschichte des multiplen Myeloms... 1 H. Dietzfelbinger, C. Straka Erste Fallberichte... 1 Bence Jones
Sicherheitsrelevante Hinweise für medizinische Fachkreise
 Sicherheitsrelevante Hinweise für medizinische Fachkreise für die Therapie des multiplen Myeloms mit Bortezomib in Abhängigkeit von den unterschiedlichen Indikationen im Rahmen der Indikationserweiterung
Sicherheitsrelevante Hinweise für medizinische Fachkreise für die Therapie des multiplen Myeloms mit Bortezomib in Abhängigkeit von den unterschiedlichen Indikationen im Rahmen der Indikationserweiterung
Aktuelle Therapiestrategien bei Patienten mit multiplem Myelom
 Aktuelle strategien bei Patienten mit multiplem Myelom Univ. Prof. Dr. Heinz Ludwig I. Medizinische Abteilung Zentrum für Onkologie und Hämatologie Wilhelminenspital Wer benötigt eine Behandlung? Patienten
Aktuelle strategien bei Patienten mit multiplem Myelom Univ. Prof. Dr. Heinz Ludwig I. Medizinische Abteilung Zentrum für Onkologie und Hämatologie Wilhelminenspital Wer benötigt eine Behandlung? Patienten
Allgemeine Anforderungen
 Allgemeine Anforderungen Allogene Stammzelltransplantation Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche
Allgemeine Anforderungen Allogene Stammzelltransplantation Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche
Begrüßung und Einführung
 Begrüßung und Einführung Hubert Schrezenmeier Institut für Klinische Transfusionsmedizin und Immungenetik Ulm DRK-Blutspendedienst Baden-Württemberg Hessen Institut für Transfusionsmedizin, Universität
Begrüßung und Einführung Hubert Schrezenmeier Institut für Klinische Transfusionsmedizin und Immungenetik Ulm DRK-Blutspendedienst Baden-Württemberg Hessen Institut für Transfusionsmedizin, Universität
Responsbeurteilung beim Myelom
 Responsbeurteilung beim Myelom Dr. Niklas Zojer 1.Medizinische Abteilung Zentrum für Onkologie und Hämatologie Wilhelminenspital Wien Myelom- und Lymphom-Symposium 26. Juni 2009 Monoklonales Paraprotein
Responsbeurteilung beim Myelom Dr. Niklas Zojer 1.Medizinische Abteilung Zentrum für Onkologie und Hämatologie Wilhelminenspital Wien Myelom- und Lymphom-Symposium 26. Juni 2009 Monoklonales Paraprotein
Praxisrelevante Fortschritte bei MM PatientInnen, die für eine Transplantation in Frage kommen. Braille Haus 18. Februar 2016
 Praxisrelevante Fortschritte bei MM PatientInnen, die für eine Transplantation in Frage kommen OA Priv. Doz. Dr. Niklas Zojer 1.Medizinische Abteilung Zentrum für Onkologie und Hämatologie & Palliativmedizin
Praxisrelevante Fortschritte bei MM PatientInnen, die für eine Transplantation in Frage kommen OA Priv. Doz. Dr. Niklas Zojer 1.Medizinische Abteilung Zentrum für Onkologie und Hämatologie & Palliativmedizin
Akute Myeloische Leukämie (AML)
 Akute Myeloische Leukämie (AML) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie
Akute Myeloische Leukämie (AML) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie
Nodales Marginalzonen Lymphom Leitlinie
 Nodales Marginalzonen Lymphom Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie
Nodales Marginalzonen Lymphom Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie
AMLSG Amendment Nr. 3 vom zur Version der Protokollanhänge vom
 Studie: Randomisierte Phase II-Studie zu All-trans-Retinsäure bei der Induktions- und Konsolidierungstherapie sowie Pegfilgrastim in der Konsolidierungstherapie bei jüngeren Patienten mit neu diagnostizierter
Studie: Randomisierte Phase II-Studie zu All-trans-Retinsäure bei der Induktions- und Konsolidierungstherapie sowie Pegfilgrastim in der Konsolidierungstherapie bei jüngeren Patienten mit neu diagnostizierter
Wichtige Laborparameter beim Myelom
 Wichtige Laborparameter beim Myelom OA Dr. Adalbert Weißmann 1. Medizinische Abteilung mit Onkologie Zentrum für Onkologie und Hämatologie Wilhelminenspital Wien exposed surface hidden surface Kappa exposed
Wichtige Laborparameter beim Myelom OA Dr. Adalbert Weißmann 1. Medizinische Abteilung mit Onkologie Zentrum für Onkologie und Hämatologie Wilhelminenspital Wien exposed surface hidden surface Kappa exposed
Hautschädigung. Leitlinie. Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen
 Hautschädigung Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie und Medizinische
Hautschädigung Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie und Medizinische
Wirksamkeit und Sicherheit von Thalidomid in der primären Therapie des multiplen Myeloms
 AMB 2006, 40, 89 Wirksamkeit und Sicherheit von Thalidomid in der primären Therapie des multiplen Myeloms Mit Thalidomid, Lenalidomid und Bortezomib (Velcade ) stehen inzwischen neue Wirkstoffe für die
AMB 2006, 40, 89 Wirksamkeit und Sicherheit von Thalidomid in der primären Therapie des multiplen Myeloms Mit Thalidomid, Lenalidomid und Bortezomib (Velcade ) stehen inzwischen neue Wirkstoffe für die
Düsseldorfer Ergebnisse zur Hochdosis-Chemotherapie mit autologer Blutstammzelltransplantation bei Patienten mit Multiplem Myelom.
 Aus der Klinik für Hämatologie, Onkologie und Klinische Immunologie Direktor: Univ.-Prof. Dr. med. Rainer Haas Düsseldorfer Ergebnisse zur Hochdosis-Chemotherapie mit autologer Blutstammzelltransplantation
Aus der Klinik für Hämatologie, Onkologie und Klinische Immunologie Direktor: Univ.-Prof. Dr. med. Rainer Haas Düsseldorfer Ergebnisse zur Hochdosis-Chemotherapie mit autologer Blutstammzelltransplantation
Therapie von Patienten bis 65 Jahren mit fortgeschrittener chronischer lymphatischer Leukämie mit Fludarabin versus Fludarabin/Cyclophosphamid
 10 CLL4-Protokoll der deutschen CLL-Studiengruppe Therapie von Patienten bis 65 Jahren mit fortgeschrittener chronischer lymphatischer Leukämie mit Fludarabin versus Fludarabin/Cyclophosphamid - CLL4-Protokoll
10 CLL4-Protokoll der deutschen CLL-Studiengruppe Therapie von Patienten bis 65 Jahren mit fortgeschrittener chronischer lymphatischer Leukämie mit Fludarabin versus Fludarabin/Cyclophosphamid - CLL4-Protokoll
Neue Substanzen beim Multiplen Myelom
 Neue Substanzen beim Multiplen Myelom A. Weltermann Abteilung für Innere Medizin I Zentrum für Hämatologie und Stammzelltransplantation, Hämostaseologie und medizinische Onkologie Krankenhaus der Elisabethinen
Neue Substanzen beim Multiplen Myelom A. Weltermann Abteilung für Innere Medizin I Zentrum für Hämatologie und Stammzelltransplantation, Hämostaseologie und medizinische Onkologie Krankenhaus der Elisabethinen
Follikuläres Lymphom. Leitlinie. Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen
 Follikuläres Lymphom Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie und Medizinische
Follikuläres Lymphom Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie und Medizinische
Multiples Myelom aktuelle Therapiestudien
 Multiples Myelom aktuelle Therapiestudien Martin Schreder 1.Med. Abteilung Zentrum für Onkologie und Hämatologie, Wilhelminenspital Wien Wien, 16.Oktober 2010 Klinische Studien Ablauf kontrollierte Behandlung
Multiples Myelom aktuelle Therapiestudien Martin Schreder 1.Med. Abteilung Zentrum für Onkologie und Hämatologie, Wilhelminenspital Wien Wien, 16.Oktober 2010 Klinische Studien Ablauf kontrollierte Behandlung
Bakterielle Infektionen und Pneumocystis jirovecii Pneumonie - Prophylaxe
 Bakterielle Infektionen und Pneumocystis jirovecii Pneumonie - Prophylaxe Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber
Bakterielle Infektionen und Pneumocystis jirovecii Pneumonie - Prophylaxe Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber
Wirken, Handeln, Begegnen, von Mensch zu Mensch, Gemeinsam in christlicher Gesinnung.
 NEBENWIRKUNGSMANAGEMENT BEI DER THERAPIE DES MULTIPLEN MYELOMS Mathias Nietzke Leiter Zytostatika-Abteilung Zentral-Apotheke St.-Johannes-Hospital Dortmund Wirken, Handeln, Begegnen, von Mensch zu Mensch,
NEBENWIRKUNGSMANAGEMENT BEI DER THERAPIE DES MULTIPLEN MYELOMS Mathias Nietzke Leiter Zytostatika-Abteilung Zentral-Apotheke St.-Johannes-Hospital Dortmund Wirken, Handeln, Begegnen, von Mensch zu Mensch,
Umgang mit der gezielten Krebstherapie lernen
 Pfizer nimmt Bosulif vom deutschen Markt Nutzen, Nebenwirkungen und Kosten - den Umgang mit der gezielten Krebstherapie lernen Berlin (15. November 2013) Heute wurde die Marktrücknahme des gezielten Medikamentes
Pfizer nimmt Bosulif vom deutschen Markt Nutzen, Nebenwirkungen und Kosten - den Umgang mit der gezielten Krebstherapie lernen Berlin (15. November 2013) Heute wurde die Marktrücknahme des gezielten Medikamentes
MULTIPLES MYELOM Partizipier in Genesung
 MULTIPLES MYELOM Partizipier in Genesung Lerne mehr und Spende Marlies Van Hoef, MD, PhD, MBA Multiples Myelom Krankheit von Kahler wurde zuerst diagnostiziert in 1848 Bösartige Abnormalität des Plasmazellen;
MULTIPLES MYELOM Partizipier in Genesung Lerne mehr und Spende Marlies Van Hoef, MD, PhD, MBA Multiples Myelom Krankheit von Kahler wurde zuerst diagnostiziert in 1848 Bösartige Abnormalität des Plasmazellen;
Behandlung des Rezidives
 Internationales Multiples Myelom Symposium für PatientInnen und Angehörige 5.Mai 2007 Kardinal König Haus in Wien Ein Vortrag von Univ. Prof. Dr. Heinz Ludwig Wilhelminenspital Wien Behandlung des Rezidives
Internationales Multiples Myelom Symposium für PatientInnen und Angehörige 5.Mai 2007 Kardinal König Haus in Wien Ein Vortrag von Univ. Prof. Dr. Heinz Ludwig Wilhelminenspital Wien Behandlung des Rezidives
Multiples Myelomeine chronische Erkrankung?
 Multiples Myelomeine chronische Erkrankung? Dr. med. Gabriela Totok Medizinische Klinik und Poliklinik III Klinikum der Universität München - Großhadern 08.11.2009 Monoklonale Gammopathien Osteolysen B
Multiples Myelomeine chronische Erkrankung? Dr. med. Gabriela Totok Medizinische Klinik und Poliklinik III Klinikum der Universität München - Großhadern 08.11.2009 Monoklonale Gammopathien Osteolysen B
Colestilan (BindRen) bei chronischem Nierenversagen
 verstehen abwägen entscheiden Colestilan (BindRen) bei chronischem Nierenversagen Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) Inhaltsverzeichnis Überblick Einleitung Anwendung
verstehen abwägen entscheiden Colestilan (BindRen) bei chronischem Nierenversagen Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) Inhaltsverzeichnis Überblick Einleitung Anwendung
HINWEISE FÜR MEDIZINISCHES FACHPERSONAL ZUR ANWENDUNG VON TENOFOVIRDISOPROXIL BEI HIV-INFIZIERTEN JUGENDLICHEN
 HINWEISE FÜR MEDIZINISCHES FACHPERSONAL ZUR ANWENDUNG VON TENOFOVIRDISOPROXIL BEI HIV-INFIZIERTEN JUGENDLICHEN Dieses Informationsmaterial zur Anwendung von Tenofovirdisoproxil wurde als Teil der Zulassungsauflagen
HINWEISE FÜR MEDIZINISCHES FACHPERSONAL ZUR ANWENDUNG VON TENOFOVIRDISOPROXIL BEI HIV-INFIZIERTEN JUGENDLICHEN Dieses Informationsmaterial zur Anwendung von Tenofovirdisoproxil wurde als Teil der Zulassungsauflagen
Bakterielle Infektionen und Pneumocystis jirovecii Pneumonie - Prophylaxe Leitlinie
 Bakterielle Infektionen und Pneumocystis jirovecii Pneumonie - Prophylaxe Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber
Bakterielle Infektionen und Pneumocystis jirovecii Pneumonie - Prophylaxe Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber
Morbus Waldenström. Morbus Waldenström
 Morbus Waldenström Bundesverband der Selbsthilfeorganisationen zur Unterstützung von Erwachsenen mit Leukämien und Lymphomen e.v. Unter der Schirmherrschaft von DLH-Geschäftsstelle: Thomas-Mann-Str. 40,
Morbus Waldenström Bundesverband der Selbsthilfeorganisationen zur Unterstützung von Erwachsenen mit Leukämien und Lymphomen e.v. Unter der Schirmherrschaft von DLH-Geschäftsstelle: Thomas-Mann-Str. 40,
Hautschädigung Leitlinie
 Hautschädigung Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie und Medizinische
Hautschädigung Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie und Medizinische
Bildgebung beim Multiplen Myelom - MRT/ CT/ Röntgen Dr. Jens Hillengaß
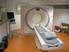 Bildgebung beim Multiplen Myelom - MRT/ CT/ Röntgen Dr. Jens Hillengaß Sektion Multiples Myelom Medizinische Universitätsklinik Heidelberg und Abteilung E010 Radiologie Deutsches Krebsforschungszentrum
Bildgebung beim Multiplen Myelom - MRT/ CT/ Röntgen Dr. Jens Hillengaß Sektion Multiples Myelom Medizinische Universitätsklinik Heidelberg und Abteilung E010 Radiologie Deutsches Krebsforschungszentrum
