Der Olsberger Schluck-Beobachtungs-Bogen (O-SBB)
|
|
|
- Krista Fertig
- vor 6 Jahren
- Abrufe
Transkript
1 Ines Hiddemann, Matthias Moriz und Judith Zink Der Olsberger Schluck-Beobachtungs-Bogen (O-SBB) Ein Verfahren zur systematisierten Bewertung von Essensbegleitung bei Dysphagie The Olsberger Schluck-Beobachtungs-Bogen (O-SBB) An instrument for the systematic evaluation of eating in dysphagia Schlüsselwörter: klinische Dysphagiediagnostik, Aspirationsrisiko, Kostformempfehlung, Dysphagiemanagement, Nahrungskonsistenz Keywords: clinical swallowing assessment, aspiration risk, diet recommendation, dysphagia management, food consistency Zusammenfassung: Hintergrund: Im Bereich der klinischen Dysphagiediagnostik steht inzwischen eine Reihe von Screeningverfahren zur Einschätzung des Aspirationsrisikos zur Verfügung. Auf der Grundlage der jeweiligen Testergebnisse erfolgt die Empfehlung einer geeigneten Koststufe. Darüber hinaus werden für gewöhnlich therapeutische Essensbegleitungen zur Absicherung der Kostformempfehlung durchgeführt, die jedoch einer hohen Variabilität und Subjektivität unterliegen. Fragestellung/Ziel: In diesem Artikel möchten wir ein leicht anwendbares Verfahren vorstellen, das auf systematische und standardisierte Weise einen vergleichbaren Eindruck schlucktherapeutischer Essensbeobachtung ermöglicht. Methode: Es wurde ein neuartiger Untersuchungsbogen konzipiert, mit dem auf der Grundlage klinisch beobachtbarer Parameter des Schluckvorgangs und in Abhängigkeit von der getesteten Nahrungskonsistenz das PatientInnenverhalten während einer Mahlzeit numerisch erfasst werden kann. Ergebnisse: Mit dem Olsberger Schluck-Beobachtungs-Bogen kann eine alltagsbezogene, vergleich- und quantifizierbare Evaluation dysphagischer Symptome während der Einnahme einer vollständigen Mahlzeit erfolgen. Die Resultate liefern dem/der Therapeuten/in Anhaltspunkte für eine Kostformempfehlung. Diskussion/Schlussfolgerungen: Ergänzend zu gängigen Bildgebungs- und Screeningassessments mit hoher Spezifität und Sensitivität sowie resultierender Kostformempfehlung im Dysphagiemanagement ist der vorgestellte Beobachtungsbogen ein praktikables Instrument zur Beurteilung der Schluckfunktion in einer Alltagssituation. Abstract: Background: Several clinical bedside swallowing assessments have been introduced lately to rate the aspiration risk in dysphagic patients. Based on the results of such screenings a suitable diet is recommended. Furthermore, the patient s swallowing performance while eating a meal is usually observed by a therapist to ensure the diet recommendation. However, this procedure involves a great amount of variability and subjectivity. Aim: In this paper we introduce an easy-to-use instrument that allows in a systematic and standardised manner a comparable assessment of the eating habits of dysphagic patients. Methods: We developed a new questionnaire to record the swallowing ability of a patient while eating a meal based on the clinical parameters and dependent upon the food consistency tested. Results: The Olsberger Schluck-Beobachtungs-Bogen evaluates the presence of dysphagic symptoms in the setting of eating a meal. Furthermore, the results provide clues for diet recommendation in a comparable and quantifiable way. Discussion/Conclusions: In addition to common highly specific and sensitive imaging and screening assessments which lead to diet recommendation, we introduce a practicable method to measure patients swallowing ability in a real-life situation. 190 Logos Jg. 21 Ausg
2 Einleitung Bekanntlich gehören Essen und Trinken zu den selbstverständlichsten, zugleich komplexesten und genussvollsten Aktivitäten des täglichen Lebens. Dabei sind die physiologischen Strukturen und die Funktion der oralen Nahrungsaufnahme im eigentlichen Sinne durch Krankheiten vielfältig störbar. Sie werden als Dysphagien bezeichnet (z. B. Bartolome & Schröter-Morasch, 2010). Alle bisherigen Verfahren zur Untersuchung von Dysphagien konzentrieren sich folgerichtig auf die Beurteilung eben dieser Strukturen und der Funktion der oralen Nahrungsaufnahme. So werden zum Beispiel die orofaziale Inspektion, verschiedene Screeningverfahren (u. a. Daniels, McAdam, Brailey, & Foundas, 1997; DePippo, Holas, & Reding, 1992; Leder & Espinosa, 2002; Perry & Love, 2001; Tohara, Mays, Kuhlemeier, & Palmer, 2003) und instrumentelle Diagnostiken wie die Fiberendoskopische Evaluation des Schluckaktes (FEES) (z.b. Langmore, 2001) oder die Videofluoroskopie des Schluckens (VFS) (z. B. Logemann, 1998) angewandt. Die meisten dieser Screeninginstrumente ermöglichen eine valide Einschätzung des Aspirationsrisikos bzw. eine Entscheidung darüber, ob eine Dysphagie vorliegt oder nicht. Da jedoch häufig nur eine Nahrungskonsistenz (flüssig) getestet wird, kann keine direkte Ableitung einer Kostformempfehlung aus den Ergebnissen erfolgen. Trapl und Kollegen (2007) nahmen sich dieser Herausforderung an und entwickelten mit dem Gugging Swallowing Screen (GUSS) ein dreistufiges Verfahren, in dem die Schluckfunktion für breiige (bzw. angedickte), feste und flüssige Konsistenzen untersucht wird. Die Auswertung erfolgt in einem Punktesystem, mit dem das individuelle Aspirationsrisiko gemessen werden kann. Dem so ermittelten Score wird sowohl der Dysphagieschweregrad als auch eine Kostformempfehlung zugeordnet. Es ist jedoch nicht ohne weiteres möglich, aufgrund solcher Befunde unmittelbar auf die Performanz im Alltag zu schließen. Strukturen und Funktion der oralen Nahrungsaufnahme müssen sich auch außerhalb der Screening- oder Testsituation real bewähren. Hinzu kommt, dass eine Mahlzeit einnehmen auch neuropsychologisch (emotional-motivational und kognitiv) wesentlich komplexer ist als Schlucken in einer Untersuchungssituation (zum Konzept der kognitiv bedingten Dysphagie vgl. z. B. Heidler, 2009). Nach der Internationalen Klassifikation der Funktionsfähigkeit, Behinderung und Gesundheit (ICF) der Weltgesundheitsorganisation (WHO) basiert die Möglichkeit zur Teilhabe unter anderem auch auf der Aktivität der Einnahme einer kulturell typischen Mahlzeit (vgl. hierzu Hofmayer, Burek, & Stanschus, 2009). Um diesen Aspekten gerecht zu werden, finden in der schlucktherapeutischen Praxis routinemäßig Essensbegleitungen während einer Mahlzeit statt, bei denen Kostformempfehlungen überprüft werden. Die Durchführung und Auswertung eines solchen Beobachtungssettings unterliegt jedoch einer hohen Variabilität und Subjektivität. Mit dem hier vorgeschlagenen Olsberger Schluck-Beobachtungs-Bogen (O-SBB) wurde versucht, ein Verfahren zu entwickeln, mit dessen Hilfe ein ökologisch valider Eindruck einer schlucktherapeutischen Essensbegleitung systematisiert und standardisiert werden kann. Dabei soll die Beobachtung klinisch praktikabel und beliebig wiederholbar sein, Hilfe für den/die Therapeuten/in bei der Auforalisierungsentscheidung bieten und eine alltagsbezogene Eintritts- und Verlaufsevaluation der Fähigkeit zur Einnahme einer Mahlzeit bei Dysphagie ermöglichen. Entwicklung des O-SBB Der Testbogen wurde in der sprachtherapeutischen Abteilung der Klinik am Stein in Olsberg entwickelt. Ein erster Entwurf entstand im Rahmen einer Abschlussarbeit des Postgraduiertenpraktikums (LinguistIn im Praktikum) des Bundesverbandes für Klinische Linguistik (Zink, 2011). Die vorliegende Fassung ist Ergebnis einer Erprobung und Überarbeitung im Praxisalltag. Eine zu Beginn des Projektes durchgeführte Recherche ergab, dass, neben den eingangs erwähnten Screeningverfahren, mit dem Kölner Befundsystem für Schluckstörungen (Kö.Be.S.) ein sehr ausführliches klinisches Assessment veröffentlicht wurde (Birkmann, 2007). In diesem Verfahren werden sowohl die Anamnese, Angaben zur Haltung, Atmung, orofazialen Beweglichkeit und Sensibilität sowie zu Reflexen als auch Beobachtungen der Nahrungsaufnahme bei Menschen mit Dysphagie in einer Screeningsituation dokumentiert. Dabei werden vier Konsistenzen nacheinander getestet: Götterspeise, angedickter Obstsaft, ein Stück Apfel und ein trockener Keks. Für jede Testbedingung erfolgt eine qualitative Bewertung der Schluckfunktion des/der Patienten/in anhand festgelegter, konsistenzspezifischer Parameter. Zudem wird die Fähigkeit der Testperson zur Kompensation beurteilt. Der Aufbau der Bögen entspricht dabei dem chronologischen Ablauf des Schluckvorgangs. Mit dem Kö.Be.S. werden also klinisch relevante Teilprozesse der oralen Nahrungsaufnahme untersucht. Diese Herangehensweise erscheint grundsätzlich geeignet für eine systematische Beurteilung einer dysphagietherapeutischen Essensbegleitung, sodass bei der inhaltlichen Konzeption des O- SBB folgende Punkte Berücksichtigung finden: - die angebotene Kostformstufe, - die Betrachtung klinisch beobachtbarer Parameter in den Schluckphasen und - die Evaluation von Kompensationsmanövern. Um darüber hinaus die im Schluck-Beobachtungs-Bogen erfassten Daten messbar zu machen, wurde ein nummerisches Auswertungsprofil erstellt. Die Bewertung der Testparameter erfolgt durch ein mehrstufiges Punktesystem und orientiert sich konzeptionell am Barthel-Index (Mahoney & Barthel, 1965). KURZBIOGRAFIE Ines Hiddemann ist Diplom-Patholinguistin und schloss ihr Studium im Jahr 2000 an der Universität Potsdam ab. Seitdem ist sie als Sprachtherapeutin klinisch tätig, zunächst im Bereich der neurologischen Frührehabilitation in Bad Wildungen und seit Ende 2001 in der Klinik am Stein in Olsberg, einer neuro-geriatrischen Rehabilitationsklinik. Logos Jg. 21 Ausg
3 A Festkost Mittagessen: Normalkost Homogene Kost Homogene Kost und passiertes Fleisch Frühstück: Brötchen Brot mit Rinde und homogener Auflage Brot ohne Rinde mit Streichauflage Anhand des Barthel-Index lässt sich die Pflegebedürftigkeit eines/r Patienten/in in Bezug auf verschiedene Alltagshandlungen numerisch beurteilen. Für das Einnehmen von Mahlzeiten wird beispielsweise eine dreistufige Einteilung vorgenommen: nimmt der/die PatientIn seine/ihre Mahlzeiten selbstständig ein bzw. beschickt/versorgt er/sie seine/ihre Perkutane Endoskopische Gastrostomie (PEG) selbst, so werden zehn Punkte vergeben. Ist Hilfe bei der mundgerechten Vorbereitung bzw. der PEG-Beschickung erforderlich, das Essen wird aber selbstständig eingenommen, ergeben sich fünf Punkte. Besteht komplette Hilfsbedürftigkeit bei der Nahrungsaufnahme, entspricht dies einem Punktwert von null. Im O-SBB ergibt sich die Punktwertverteilung in den Skalen aus einer Gewichtung der Schluckparameter hinsichtlich ihrer Relevanz für die Einschätzung des Aspirationsrisikos. Das heißt, je höher der im Test vergebene Punktwert, desto weniger ausgeprägt ist die Dysphagiesymptomatik. Dies gilt sowohl für die getestete Rubrik als auch in Bezug auf den Gesamtvorgang des Schluckens. Aufbau Der O-SBB ist in vier Abschnitte (A, B, C und D) unterteilt, welche sich auf die zur Auswahl stehenden Nahrungskonsistenzen Festkost, Weichkost, Flüssigkeit und Mischkonsistenz beziehen (Tab. 1a). Aufbau der Abschnitte B Weichkost warme passierte Kost kalte passierte Kost Jeder der vier Testbögen ist untergliedert in die Rubriken präorale, orale und pharyngeale Phase. Desweiteren werden kompensatorische Verfahren evaluiert und Messwerte erhoben. C Flüssigkeit dickflüssig/ angedickt dünnflüssig Tabelle 1a Zuordnung der Kostformen zu den Nahrungskonsistenzen Für jede Rubrik sind Bewertungsskalen vorgegeben. Die zu erreichenden Maximalpunktwerte unterscheiden sich in Abhängigkeit von der getesteten Nahrungskonsistenz und den damit verbundenen Anforderungen an den/die Patienten/in (Tab. 1b). Aufbau der Skalen D Mischkonsistenz Suppe mit Einlage Mischen von Boli aus A & C (z. B. Brot und Kaffee) Im Folgenden soll die Struktur des Testbogens im Hinblick auf die oben genannten Rubriken/Skalen vorgestellt und jeweils anhand eines Fallbeispiels veranschaulicht werden. Um den Gesamtaufbau des Bogens zu verdeutlichen, befindet sich im Anhang exemplarisch der Protokollbogen für die Kategorie Festkost. A Festkost Skala Präorale Phase In dieser Phase muss die Nahrung vor der oralen Aufnahme wahrgenommen, gegebenenfalls vorbereitet, zerkleinert und/oder zum Mund geführt werden. Dies erfordert die Koordination von Haltung und Bewegung und ist abhängig von subjektiver Wahrnehmung sowie psychosozialen Faktoren (vgl. Bartolome & Schröter-Morasch, 2010). Im O-SBB wird die Fähigkeit des/der Patienten/in zur selbstständigen Nahrungsaufnahme berücksichtigt und einem Punktwert zugeordnet. In Verbindung mit Festkost werden Punktabzüge vorgenommen, wenn die Kost auf dem Teller nicht selbst mundgerecht vorbereitet werden kann (Tab. 2). Für die anderen Konsistenzen entfällt die Vorbereitung, sodass dort zehn Punkte (Essen selbstständig) oder null Punkte (Essen nicht selbstständig) vergeben werden können. Unter dem Punkt präorale Auffälligkeiten kann der/die UntersucherIn Beobachtungen zum Patientenverhalten (z. B. Haltungsauffälligkeiten, Apraxie, stigmaträchtige Handlungen, mangelnde Aufmerksamkeit) notieren. Beispiel: Der/die PatientIn ist, aufgrund einer Hemiparese, nicht in der Lage sein/ ihr Brot selbst zu schmieren, kann es aber in vorbereiteter Form und nach verbaler Aufforderung selbst zum Mund führen. Skala Orale Phase Im Testbogen werden Aspekte der oralen Vorbereitungsphase und der eigentlichen oralen Phase zusammengefasst (vgl. Bartolome & Schröter-Morasch, 2010). Zum einen wird das Symptom des Drooling, also des Austritts von Nahrung aus dem Mund (vgl. Gröne, 2009), gegebenenfalls dessen Ausmaß und die Reaktion des/der Patienten/in beobachtet und bewertet. In den Untersuchungsbedingungen Festkost und Mischkonsistenz wird außerdem die Fähigkeit zur oralen Bolusvorbereitung und -formung im Testbereich Zerkleinerung des Bolus beurteilt. Bolusreste im Mundraum nach erfolgter Schluckreflexauslösung sowie das Management seitens des/der Patienten/in werden unter dem Punkt Orale Residuen (vgl. Bartolome & Schröter-Morasch, 2010) bewertet (Tab. 3). B Weichkost C Flüssigkeit D Mischkonsistenz Maximalwert präorale Phase orale Phase pharyngeale Phase kompensatorische Verfahren Tabelle 1b Punktwertverteilung in den Nahrungskonsistenzen 192 Logos Jg. 21 Ausg
4 Beispiel: Der/die PatientIn zeigt einen leichten oralen Nahrungsaustritt ohne Reaktion (d. h. ohne selbstständiges Entfernen durch Wegwischen o. ä.). Klinisch deutet diese Symptomatik auf eine reduzierte periorale Sensorik hin. In diesem Fall werden 15 von 25 Punkten vergeben. Selbstständiges Essen möglich? ja, wenn vorbereitet 5 nein 0 Präorale Auffälligkeiten: PatientIn muss zum Essen aufgefordert werden. gesamt 5 Tabelle 2 Beispiel Präorale Phase Festkost Beispiel: Die Zerkleinerung eines festen Bolus gelingt dem/der Patienten/in nur unzureichend (Dieses Phänomen ist häufig assoziiert mit einer verlängerten oralen Transportphase und oralen Residuen nach dem Schluckvorgang und tritt beispielsweise bei Einschränkungen der Kaubewegungen und/oder der Zungenmotorik auf.). Beispiel: Verbleiben nach abgeschlossenem Schluckvorgang Nahrungsreste im Mund, die aber vom/von der Patienten/in selbstständig entfernt werden, ergeben sich 15 Punkte. Skala Pharyngeale Phase Das Auftreten klinisch beobachtbarer Zeichen für Penetration bzw. Aspiration (z. B. Husten, Räuspern, belegte Stimme; vgl. hierzu Bartolome & Schröter-Morasch, 2010) wird vermerkt. Aufgrund der besonderen Relevanz dieses Parameters erfolgt im O-SBB eine Gewichtung in Form eines hohen Maximalpunktwertes. Die Auftretenshäufigkeit und Ausprägung der Hinweise auf Verschlucken führen zu entsprechenden Punktabzügen (Tab. 4). Beispiel: Zeigt der/die PatientIn während einer Mahlzeit zweimal Anzeichen einer Aspiration, i. S. eines leicht ausgeprägten Hustenstoßes, so werden vom Gesamtscore 40 und 20 Punkte subtrahiert. Skala Kompensatorische Verfahren Therapeutisch angeleitete Haltungsänderungen oder Schluckmanöver sowie adaptive Verfahren sollen zu einer Modifikation des Schluckablaufs führen und das Aspirationsrisiko senken (detaillierte Übersicht bei Prosiegel & Weber, 2010). Die Anwendung von Schlucktechniken während einer Mahlzeit wird im O-SBB für jede Nahrungskonsistenz evaluiert. Der Maximalpunktwert in dieser Rubrik (30 Punkte) wird vergeben, wenn keine Kompensation erforderlich ist. Punktabzüge werden vorgenommen, sollte die Kompensation nicht oder nur teilweise Drooling nein 25 wenn ja, leicht 5 massiv 0 Reaktion? ja 5 nein 0 gesamt 15 Zerkleinerung des Bolus ausreichend 20 nicht ausreichend 10 wird ausgespuckt 0 gesamt 10 Orale Residuen nein 20 wenn ja, selbstständ. entfernt 5 werden ausgespuckt 0 gesamt 15 Tabelle 3 Beispiel Orale Phase Anzeichen für Penetration/Aspiration keine 100 wie oft? 1x -20 2x -40 3x -60 wie stark? schwach -20 stark -40 gesamt 40 Tabelle 4 Beispiel Pharyngeale Phase Schlucktechnik benötigt? nein 30 ja 15 wenn ja, angewandt 10 teilweise angewandt 5 nicht angewandt 0 welche? Mendelsohn- Manöver gesamt 20 Tabelle 5 Beispiel Evaluation Schlucktechnik vom/von der Patienten/in umgesetzt werden. In einer Textzeile wird festgehalten, welches Schluckmanöver Anwendung findet (Tab. 5). Beispiel: Der/die PatientIn wendet die zuvor angebahnte Schlucktechnik des Mendelsohn-Manövers nicht konsequent an. Es werden 20 von 30 Punkten vergeben. Messwerte Am Ende jedes Testabschnittes werden Messwerte erhoben, die nicht in die Gesamtpunktzahl einfließen. Die Werte beziehen sich auf die Dauer der Mahlzeit gemessen in Minuten, Angaben zur ungefähren Menge der zugeführten Nahrung (z. B. 4 Kartoffeln, 1 Wurst, 5 EL Gemüse) sowie auf die Dauer einer Logos Jg. 21 Ausg
5 oralen Vorbereitungsphase gemessen in Sekunden in Verbindung mit der getesteten Konsistenz in der jeweiligen Rubrik (Dabei wird zum Beispiel bei der Kostform homogene Kost mit passiertem Fleisch einmal exemplarisch die benötigte Zeit zwischen abgeschlossener präoraler Phase und Schluckreflextriggerung für Kartoffeln oder Gemüse erfasst.). Benötigte Materialien In Abhängigkeit von der zu prüfenden Kostform werden die entsprechenden Testbögen (A, B, C oder D) ausgewählt und während der Essensbegleitung mitgeführt. Hierbei sei angemerkt, dass die Testbögen in sich geschlossen sind und unabhängig voneinander eingesetzt werden können. Da sich eine Mahlzeit jedoch meist aus verschiedenen Konsistenzen zusammensetzt, werden sie oft in Kombination verwendet. Dies ermöglicht dem/der UntersucherIn zudem eine vergleichende Beurteilung verschiedener Bedingungen (Kostformen) innerhalb eines Settings. Für den zu erhebenden Messwert der Dauer einer oralen Vorbereitungsphase ist eine Stoppuhr erforderlich. Dauer der Durchführung Die therapeutische Essensbegleitung, und damit auch die Beobachtung des/ der Patienten/in mit Dysphagie unter Anwendung des O-SBB, sollte sich stets auf die gesamte Dauer der getesteten Mahlzeit beziehen. Anders als in einer klassischen Screeningsituation können somit eventuelle Fluktuationen der Symptomatik (beispielsweise bedingt durch KURZBIOGRAFIE Matthias Moriz ist Klinischer Linguist (BKL) und Supervisor (BKL). Er schloss 1992 sein Studium in Freiburg ab und promovierte Es folgten klinische Tätigkeiten unter anderem in Elzach, Bayreuth und Olsberg ( ), parallel hierzu Lehrtätigkeit u. a. in Idstein ( ). Seit April 2012 ist er in der Rheinfelden AG in der Schweiz tätig. Score präorale Phase 5 / 15 orale Phase 35 / 65 pharyngeale Phase 40 / 100 kompensatorische Verfahren 20 / 30 Gesamtpunktwert 100 / 205 Tabelle 6 Beispiel Störungsprofil Festkost Ermüdung oder schwankende Aufmerksamkeitsleistung) erfasst werden. Durchführung Die Zielgruppe des Verfahrens sind PatientInnen mit neurogenen und/oder funktionellen oropharyngealen Dysphagien unterschiedlichen Schweregrades. Voraussetzung für die Anwendung des O- SBB ist ein Oralisierungsniveau, das die Aufnahme einer vollständigen Mahlzeit erlaubt (mindestens Score 5 im Bogenhausener Dysphagiescore BODS-2; vgl. Bartolome & Schröter-Morasch, 2010). Zudem müssen eine ausreichende Wachheit und Prothesenversorgung sowie der aufrechte Sitz des Menschen mit Dysphagie gegeben sein. Da eine schlucktherapeutische Essensbegleitung spezielle Kenntnisse in der Beurteilung dysphagischer Symptome erfordert, sollte der O-SBB nur von ausgebildeten SchlucktherapeutInnen durchgeführt werden. Im Klinikalltag findet die therapeutische Essensbegleitung meist im PatientInnenzimmer statt. Der/Die UntersucherIn sitzt neben dem/der Patienten/in. Im Kopf des Bogens wird der Name des/der Patienten/ in, die getestete Mahlzeit (Frühstück oder Mittagessen) und die Kostform vermerkt. Die einzelnen Testparameter werden direkt während der Nahrungsaufnahme beobachtet und erfasst bzw. bewertet. Die Messwerte zur Dauer der Mahlzeit und der Menge der aufgenommenen Nahrung werden am Ende der Sitzung im Bogen festgehalten. Auswertung Im Anschluss an die Untersuchung werden die vergebenen Punktwerte zu einer Summe addiert. Dieser Gesamtwert kann zur Verlaufsdokumentation in der PatientInnenakte festgehalten werden. Für eine Kostformempfehlung sind vor allem die Zwischenergebnisse in den einzelnen Rubriken relevant. Durch die vorgegebene Einteilung in die angenommenen Schluckphasen und anhand der Punktwertgewichtung kann ein Störungsprofil abgelesen und einzelfallabhängig das Aspirationsrisiko beurteilt werden. In Bezug auf das in den Tabellen 2-5 erläuterte Fallbeispiel ergibt sich das in Tabelle 6 dargestellte Störungsprofil für die Aufnahme einer festen Nahrungskonsistenz. Aus dem Profil wird ersichtlich, dass bei dem/der untersuchten Patienten/in ein übergreifendes Dysphagiestörungsbild vorliegt, das heißt, in allen Teilprozessen des Schluckvorgangs zeigen sich dysphagische Symptome, die zu Punktabzügen geführt haben. Das Aspirationsrisiko ist in Verbindung mit der getesteten Nahrungskonsistenz als hoch einzustufen, da mehrfach Hinweise auf Verschlucken zu beobachten waren und auch kompensatorische Techniken nicht konsequent angewendet wurden. Wie bereits oben erwähnt, kann ein Vergleich der Performanz in den unterschiedlichen Nahrungskonsistenzen, aus denen sich die Mahlzeit zusammensetzt, ein Indikator für die passende Koststufe sein. Hierfür werden die Ergebnisprofile der jeweiligen Konsistenzen gegenübergestellt und miteinander verglichen. Ergeben sich dabei Differenzen, insbesondere im aspirationsrelevanten Bereich der pharyngealen Phase, so ist die Koststufe mit dem höheren Gesamtpunktwert und dem somit geringeren Aspirationsrisiko für den/die Patienten/in zu empfehlen. Die ermittelten Messwerte können ebenfalls in den Entscheidungsprozess für eine Kostformempfehlung einbezogen werden. Benötigt der/die PatientIn beispielsweise unverhältnismäßig viel Zeit für Festkost bzw. unterscheidet sich die Dauer einer oralen Vorbereitungsphase extrem von der einer weicheren Konsistenz und führt dies zu einer geringen Menge der aufgenommenen Nahrung, so müsste eine geplante Auforalisierung überdacht werden. Zusammenfassend erfolgt eine Kostformempfehlung unter Anwendung des O-SBB aufgrund einer objektiven Betrachtung 194 Logos Jg. 21 Ausg
6 Olsberger Schluck-Beobachtungs-Bogen Protokoll (Voraussetzung: Wachheit, ausreichende Prothesenversorgung und aufrechter Sitz) Patient: Therapeut: Datum: Mahlzeit: Frühstück Mittagessen A. Festkost Normalkost Brötchen Homogene Kost Brot mit Rinde, homogener Aufstrich Homogene Kost + passiertes Fleisch Brot ohne Rinde, mit Streichaufstrich 1. Präorale Phase: Selbstständiges Essen möglich ja, wenn vorbereitet 5 nein 0 Präorale Auffälligkeiten: gesamt 2. Orale Phase: Drooling nein 25 wenn ja, leicht 5 massiv 0 Reaktion? ja 5 nein 0 gesamt Zerkleinerung des Bolus gelingt ausreichend 20 nicht ausreichend 10 wird ausgespuckt 0 gesamt Retentionen nein 20 wenn ja, selbstständig entfernt 5 nicht entfernt 0 gesamt Schlucktechnik benötigt? nein 30 ja 15 wenn ja, angewandt 10 teilweise angewandt 5 nicht angewandt 0 welche? gesamt 3. Pharyngeale Phase: Anzeichen für Penetration/ Aspiration nichts 100 wie oft? 1x -20 2x -40 3x -60 wie stark? schwach -20 stark -40 gesamt Zeit für Festkost: Min. Gesamtpunkte Festkost: Ungefähre Menge: (max. 205) Orale Phase (festeste Kost): Sek. Logos Jg. 21 Ausg
7 des individuellen Störungsprofils, der Kompensationsfähigkeit des/der Patienten/in und des daraus resultierenden Aspirationsrisikos in Verbindung mit der getesteten Nahrungskonsistenz. Diskussion Mit dem O-SBB wird für die schlucktherapeutische Praxis ein neuartiges Verfahren zur systematischen Beurteilung einer gängigen therapeutischen Essensbegleitung vorgestellt. Anhand der Ergebnisse erhält der/die erfahrene SchlucktherapeutIn vergleichund quantifizierbare Anhaltspunkte für eine Kostformempfehlung (bzw. zur Auforalisierung) anhand eines Störungsprofils und Hinweise auf zugrundeliegende Pathomechanismen. Für das Dysphagiemanagement ist der O-SBB somit eine praktikable Ergänzung zu eingangs erwähnten Bildgebungs- und Screeningverfahren, die zwar eine hohe Spezifität und Sensitivität aufweisen und teilweise auch zu Kostformempfehlungen führen, jedoch nicht die Performanz des Menschen mit Dysphagie in einer Alltagssituation abbilden. Neben dem zentralen Ziel der Aspirationsvermeidung in der Schlucktherapie ist jene Alltagskompetenz jedoch entscheidend für die Frage der Teilhabe des/der Dysphagiepatienten/in an einer sozialen Verzehrsituation durch die akzeptable, also unauffällige und relativ flüssige Aufnahme einer Mahlzeit, ganz im Sinne des ICF-Partizipationsbegriffs. Noch ausstehende psychometrische Analysen hinsichtlich einer Beobachterübereinstimmung bei der Beurteilung der Testparameter sollen die Objektivität des O-SBB gewährleisten. Methodisch denkbar wäre dabei eine Videoaufnahme der Testsituation mit nachfolgender unabhängiger Beurteilung durch mehrere UntersucherInnen. Während der Testentwicklung wurde die Möglichkeit einer direkten Ableitung einer Kostformempfehlung aus den Punktwerten diskutiert. Unserer klinischen Erfahrung nach ist eine solche Entscheidung jedoch Ergebnis einer Abwägung verschiedener Faktoren und somit nicht auf einen Score reduzierbar (vgl. hierzu auch den Textabschnitt Auswertung). Mit unserem Entschluss, dieses im KURZBIOGRAFIE Judith Zink ist Klinische Linguistin (BKL). Sie schloss 2010 ihr Studium der Linguistik an der Universität Freiburg ab und beendete 2011 ihr LiP in der Klinik am Stein in Olsberg. Zurzeit arbeitet sie in der BDH-Klinik Elzach in der Frührehabilitation mit den Schwerpunkten Dysphagie und Trachealkanülen-Management. Praxisalltag entwickelte Verfahren zu veröffentlichen, verfolgen wir das Ziel, möglichst viele praktisch arbeitende KollegInnen zu erreichen und würden uns deshalb insbesondere über Rückmeldungen aus der therapeutischen Praxis freuen. Danksagung Wir danken unseren Teamkolleginnen Petra Lübbers, Anna Laumanns und Gaby Kreutzmann für ihre Mitarbeit bei der Entwicklung des Testbogens und einem/r anonymen Gutachter/in für konstruktive Änderungsvorschläge an einer früheren Version des Artikels. Literatur Bartolome, G., & Schröter-Morasch, H. (2010). Schluckstörungen: Diagnostik und Rehabilitation. München: Elsevier. Birkmann, U. (2007). Kö.Be.S.: Kölner Befundsystem für Schluckstörungen. Köln: ProLog. Daniels, S. K., McAdam, C. P., Brailey, K., & Foundas, A. L. (1997). Clinical assessment of swallowing and prediction of dysphagia severity. American Journal of Speech-Language Pathology, 6, DePippo, K. L., Holas, M. A., & Reding, M. J. (1992). Validation of the 3-oz water swallow test for aspiration following stroke. Archives of Neurology, 49, Gröne, B. (2009). Schlucken und Schluckstörungen: Eine Einführung. München: Urban & Fischer. Heidler, M.-D. (2009). Kognitiv bedingte Dysphagien in der Geriatrie: Ein Fall für die Sprachtherapie? L.O.G.O.S. INTERDISZIPLI NÄR, 1, Hofmayer A., Burek, A., & Stanschus, S. (2009). ICF in der Dysphagietherapie. In H. Grötzbach, & C. Iven (Hrsg.), ICF in der Sprachtherapie: Umsetzung und Anwendung in der logopädischen Praxis (S ). Idstein: Schulz-Kirchner. Langmore, S. E. (2001). Endoscopic evaluation and treatment of swallowing disorders. New York: Thieme Med Pub. Leder, S. B., & Espinosa, J. F. (2002). Aspiration risk after acute stroke: Comparison of clinical examination and fiberoptic endoscopic evaluation of swallowing. Dysphagia, 17, Logemann, J. A. (1998). Evaluation and treatment of swallowing disorders. Austin: Pro-Ed Publishers. Mahoney, F., & Barthel, D. (1965). Functional evaluation: The Barthel Index. Maryland State Medical Journal, 14, Perry, L., & Love, C. P. (2001). Screening for dysphagia and aspiration in acute stroke: A systematic review. Dysphagia, 16, Prosiegel, M., & Weber, S. (2010). Dysphagie: Diagnostik und Therapie: Ein Wegweiser für kompetentes Handeln. Berlin: Springer. Tohara, H., Mays, K. A., Kuhlemeier, K., & Palmer, J. B. (2003). Three tests for predicting aspiration without videofluorography. Dysphagia, 18, Trapl, M., Enderle, P., Nowotny, M., Teuschl, Y., Matz, K., Dachenhausen, A., & Brainin, M. (2007). Dysphagia bedside screening for acute-stroke patients: The Gugging Swallowing Screen. Stroke, 38, Zink, J. (2011). Schluckbeobachtungsbogen: Entwicklung eines Verlaufsbogens zur therapeutischen Essensbegleitung. Unveröffentlichte Abschlussarbeit im Rahmen des Postgraduiertenpraktikums LiP des BKL, Klinik am Stein, Olsberg. AutorInnen Ines Hiddemann (Diplom-Patholinguistin) Abteilung Sprachtherapie, Klinik am Stein Wattmecke 1-7, D Olsberg i.hiddemann@klinik-am-stein.de Dr. phil. Matthias Moriz Klinischer Linguist (BKL) Abteilung Logopädie, Reha Rheinfelden Salinenstr. 98, CH-4310 Rheinfelden m.moriz@reha-rhf.ch Judith Zink (M.A.), Klinische Linguistin (BKL) BDH Klinik Elzach,Sprachtherapie D Elzach/Schwarzwald jzink@neuroklinik-elzach.de DOI dieses Beitrags ( /prolog Logos Jg. 21 Ausg
G U S S. 1. Voruntersuchung / Indirekter Schluckversuch. Datum: Zeit: Untersucher:
 Datum: Patientenetikett Zeit: Untersucher: 1. Voruntersuchung / Indirekter Schluckversuch VIGILANZ (Der Patient muss mindestens 15 Minuten wach sein können) 1 0 HUSTEN und/oder RÄUSPERN (Willkürlicher
Datum: Patientenetikett Zeit: Untersucher: 1. Voruntersuchung / Indirekter Schluckversuch VIGILANZ (Der Patient muss mindestens 15 Minuten wach sein können) 1 0 HUSTEN und/oder RÄUSPERN (Willkürlicher
Kostaufbau bei Dysphagie
 Kostaufbau bei Dysphagie edi 2009 Berlin 27. Februar 2009 VDD-Workshop Claudia Menebröcker, Bielefeld Themen Häufigkeit und Ursachen von Dysphagien Physiologie und Pathophysiologie des Schluckvorgangs
Kostaufbau bei Dysphagie edi 2009 Berlin 27. Februar 2009 VDD-Workshop Claudia Menebröcker, Bielefeld Themen Häufigkeit und Ursachen von Dysphagien Physiologie und Pathophysiologie des Schluckvorgangs
Dysphagie-Kost-Formen: Worauf kommt es an?
 Dysphagie-Kost-Formen: Worauf kommt es an? Christina Grimm-Einhoff Akademische Sprachtherapeutin 9. November 2016 Bausteine der funktionellen Dysphagietherapie Kompensatorische Verfahren (z.b. Haltungsänderung)
Dysphagie-Kost-Formen: Worauf kommt es an? Christina Grimm-Einhoff Akademische Sprachtherapeutin 9. November 2016 Bausteine der funktionellen Dysphagietherapie Kompensatorische Verfahren (z.b. Haltungsänderung)
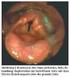
Schluckdiagnostik bei Kindern (FiberEndoskpicExamination of Swallowing)
 Universtitätsklinik für Kinder- und Jugendmedizin Tübingen Schluckdiagnostik bei Kindern (FiberEndoskpicExamination of Swallowing) Dr. med. Winfried Baden Kinderheilkunde 2 (Kardiologie, Pulmonologie,
Universtitätsklinik für Kinder- und Jugendmedizin Tübingen Schluckdiagnostik bei Kindern (FiberEndoskpicExamination of Swallowing) Dr. med. Winfried Baden Kinderheilkunde 2 (Kardiologie, Pulmonologie,
GERIATRIE. ÜBERRASCHEND VIELFÄLTIG
 GERIATRIE. ÜBERRASCHEND VIELFÄLTIG KASUISTIK Wiederkehrende Lungenentzündung bei einem 74-jährigen Mann Was steckt dahinter? Ein Fall von Dr. med. Gabriele Röhrig, Oberärztin Lehrstuhl für Geriatrie an
GERIATRIE. ÜBERRASCHEND VIELFÄLTIG KASUISTIK Wiederkehrende Lungenentzündung bei einem 74-jährigen Mann Was steckt dahinter? Ein Fall von Dr. med. Gabriele Röhrig, Oberärztin Lehrstuhl für Geriatrie an
Biofeedback in der Dysphagietherapie: Unterstützung therapeutischer Maßnahmen durch Oberflächen-Elektromyographie (semg)
 Spektrum Patholinguistik 8 (2015) 243 247 Biofeedback in der Dysphagietherapie: Unterstützung therapeutischer Maßnahmen durch Oberflächen-Elektromyographie (semg) 1 Einleitung Mady Thonicke & Ulrike Frank
Spektrum Patholinguistik 8 (2015) 243 247 Biofeedback in der Dysphagietherapie: Unterstützung therapeutischer Maßnahmen durch Oberflächen-Elektromyographie (semg) 1 Einleitung Mady Thonicke & Ulrike Frank
Dysphagie Prävalenz-Bedeutung-Diagnose-Therapie
 GESKES Zertifikationskurs 2014 Dysphagie Prävalenz-Bedeutung-Diagnose-Therapie Esther Thür Physiotherapie Nord 1+2 Inhalt Dysphagieformen Bedeutung Dysphagie Erkennen Behandlungsmöglichkeiten Dysphagie
GESKES Zertifikationskurs 2014 Dysphagie Prävalenz-Bedeutung-Diagnose-Therapie Esther Thür Physiotherapie Nord 1+2 Inhalt Dysphagieformen Bedeutung Dysphagie Erkennen Behandlungsmöglichkeiten Dysphagie
FEES - Was ist das und welche Möglichkeiten bietet es?
 FEES - Was ist das und welche Möglichkeiten bietet es? Ingo Schwarz-Gewallig Atmungstherapeut(SHB) Staatlich anerkannter Logopäde Übersicht 1. Definition 2. Ziele der FEES 3. FEES-relevante Anatomie 4.
FEES - Was ist das und welche Möglichkeiten bietet es? Ingo Schwarz-Gewallig Atmungstherapeut(SHB) Staatlich anerkannter Logopäde Übersicht 1. Definition 2. Ziele der FEES 3. FEES-relevante Anatomie 4.
Aktuelles aus der Schlucktherapie - Diagnose von Schluckstörungen
 20 Jahre Geriatrie am St. Marien-Hospital und Einrichtung des Lehrstuhls der Geriatrie an der Universität zu Köln Aktuelles aus der Schlucktherapie - Diagnose von Schluckstörungen Sandra Winkler Diplom-Sprachheilpädagogin,
20 Jahre Geriatrie am St. Marien-Hospital und Einrichtung des Lehrstuhls der Geriatrie an der Universität zu Köln Aktuelles aus der Schlucktherapie - Diagnose von Schluckstörungen Sandra Winkler Diplom-Sprachheilpädagogin,
FIBEROPTISCHE UNTERSUCHUNG DES SCHLUCKENS Berliner Dysphagie Index. Name: geb.: Diagnosen:
 Name: geb.: Diagnosen: Datum: Etikett Fragestellung: Stat.: Amb.: Erstuntersuchung Verlaufskontrolle Videodokumentation Ernährung Oral Enteral PEG Enteral MS Parenteral Trachealkanüle Keine Sprechkanüle
Name: geb.: Diagnosen: Datum: Etikett Fragestellung: Stat.: Amb.: Erstuntersuchung Verlaufskontrolle Videodokumentation Ernährung Oral Enteral PEG Enteral MS Parenteral Trachealkanüle Keine Sprechkanüle
Evaluation eines Bioimpedanz-EMG-Messsystems zur Schluckerkennung während der pharyngealen Schluckphase
 Spektrum Patholinguistik 6 (2013) 225 231 Evaluation eines Bioimpedanz-EMG-Messsystems zur Schluckerkennung während der pharyngealen Schluckphase Corinna Schultheiss 1, Holger Nahrstaedt 2, Thomas Schauer
Spektrum Patholinguistik 6 (2013) 225 231 Evaluation eines Bioimpedanz-EMG-Messsystems zur Schluckerkennung während der pharyngealen Schluckphase Corinna Schultheiss 1, Holger Nahrstaedt 2, Thomas Schauer
Klinische Schluckuntersuchung und Aspirationsschnelltest
 Klinische Schluckuntersuchung und Aspirationsschnelltest Natascha Leisi, Logopädin MSc Neurorehabilitation Kantonsspital St. Gallen, Hals-Nasen-Ohrenklinik Definition Klinisch = stützt sich auf die von
Klinische Schluckuntersuchung und Aspirationsschnelltest Natascha Leisi, Logopädin MSc Neurorehabilitation Kantonsspital St. Gallen, Hals-Nasen-Ohrenklinik Definition Klinisch = stützt sich auf die von
Leitfaden zur Beurteilung einer sicheren Nahrungsaufnahme bei PatientInnen mit erworbenen Hirnschädigungen inkl. physiotherapeutischen Massnahmen
 Leitfaden zur Beurteilung einer sicheren Nahrungsaufnahme bei PatientInnen mit erworbenen Hirnschädigungen inkl. physiotherapeutischen Massnahmen Bettina von Bidder, Kaspar Herren, Marianne Schärer, Heike
Leitfaden zur Beurteilung einer sicheren Nahrungsaufnahme bei PatientInnen mit erworbenen Hirnschädigungen inkl. physiotherapeutischen Massnahmen Bettina von Bidder, Kaspar Herren, Marianne Schärer, Heike
Freitag, den
 Freitag, den 26.10.2012 Abstract zum Workshop Presbyphagie, Kompensation und Schluckplanung N. Rüffer & J. Wilmskötter Max. 25 Teilnehmer Vor dem physiologischen Hintergrund des presbyphagischen Systems,
Freitag, den 26.10.2012 Abstract zum Workshop Presbyphagie, Kompensation und Schluckplanung N. Rüffer & J. Wilmskötter Max. 25 Teilnehmer Vor dem physiologischen Hintergrund des presbyphagischen Systems,
Interdisziplinäres Dysphagiemanagement
 Gutes tun und es gut tun Herausforderungen der Pflege im. Jahrhundert Interdisziplinäres Dysphagiemanagement bei Insultpatienten DGKS Alexandra Colditz, BScN Dipl. Logopädin Teresa Peer Dysphagie ca. 65
Gutes tun und es gut tun Herausforderungen der Pflege im. Jahrhundert Interdisziplinäres Dysphagiemanagement bei Insultpatienten DGKS Alexandra Colditz, BScN Dipl. Logopädin Teresa Peer Dysphagie ca. 65
2.4 Dysphagieabklärung (Stroke C.)
 Seite 1 von 7 2.4 Dysphagieabklärung (Stroke C.) Beteiligte Organisationseinheiten Bemerkungen Input Prozessbezeichnung Output Eintreffen Patient 2.4 Dysphagieabklärung Freies Essen V=Verantwortlich für
Seite 1 von 7 2.4 Dysphagieabklärung (Stroke C.) Beteiligte Organisationseinheiten Bemerkungen Input Prozessbezeichnung Output Eintreffen Patient 2.4 Dysphagieabklärung Freies Essen V=Verantwortlich für
Dysphagia Bedside Screening for Acute-Stroke Patients
 Dysphagia Bedside Screening for Acute-Stroke Patients The Gugging Swallowing Screen Michaela Trapl, SLT, MSc; Paul Enderle, MD, MSc; Monika Nowotny, MD; Yvonne Teuschl, PhD; Karl Matz, MD; Alexandra Dachenhausen,
Dysphagia Bedside Screening for Acute-Stroke Patients The Gugging Swallowing Screen Michaela Trapl, SLT, MSc; Paul Enderle, MD, MSc; Monika Nowotny, MD; Yvonne Teuschl, PhD; Karl Matz, MD; Alexandra Dachenhausen,
48. Fortbildungsveranstaltung für Hals-Nasen- Ohrenärzte
 Schluckdiagnostik mittels Ultraschall von Prof. Dr. med. Bernhard Schick Autor: Prof. Dr. med. Bernhard Schick, Klinik für Hals-Nasen- und Ohrenheilkunde, Universitätsklinikum des Saarlandes, Kirrberger
Schluckdiagnostik mittels Ultraschall von Prof. Dr. med. Bernhard Schick Autor: Prof. Dr. med. Bernhard Schick, Klinik für Hals-Nasen- und Ohrenheilkunde, Universitätsklinikum des Saarlandes, Kirrberger
Erfassung von Lebensqualität in der Neurorehabilitation
 VII. Verbundtagung Ergebnismessung in der neurologischen Rehabilitation Schaufling, 12.12.-13.12.2002 Erfassung von Lebensqualität in der Neurorehabilitation Dipl.-Psych. Wilmar Igl Rehabilitationswissenschaftlicher
VII. Verbundtagung Ergebnismessung in der neurologischen Rehabilitation Schaufling, 12.12.-13.12.2002 Erfassung von Lebensqualität in der Neurorehabilitation Dipl.-Psych. Wilmar Igl Rehabilitationswissenschaftlicher
Das Zusammenspiel von Ess- und Schlucktraining praxisnah veranschaulicht. Nahrungsaufnahme zielgerichtet in der Ergotherapie einsetzen
 Das Zusammenspiel von Ess- und Schlucktraining praxisnah veranschaulicht Nahrungsaufnahme zielgerichtet in der Ergotherapie einsetzen Über den Tellerrand schauen Zusammenspiel Interdisziplinarität Planung
Das Zusammenspiel von Ess- und Schlucktraining praxisnah veranschaulicht Nahrungsaufnahme zielgerichtet in der Ergotherapie einsetzen Über den Tellerrand schauen Zusammenspiel Interdisziplinarität Planung
Ländlepflegetag, 15.November 2013 Panoramasaal im LKHF. Johannes Gächter, HNO-FA/Phoniater in Bregenz Karin Arzbacher, Logopädin im LKHR
 Ländlepflegetag, 15.November 2013 Panoramasaal im LKHF Johannes Gächter, HNO-FA/Phoniater in Bregenz Karin Arzbacher, Logopädin im LKHR Wir schlucken... hunderte Male pro Tag; >50 Muskelpaare, 4 Sinne!
Ländlepflegetag, 15.November 2013 Panoramasaal im LKHF Johannes Gächter, HNO-FA/Phoniater in Bregenz Karin Arzbacher, Logopädin im LKHR Wir schlucken... hunderte Male pro Tag; >50 Muskelpaare, 4 Sinne!
Logopädie in der Geriatrie
 Logopädie in der Geriatrie Kommunikations- und Schluckstörungen Bearbeitet von, 1. Auflage 2017. Buch inkl. Online-Nutzung. 296 S. Softcover ISBN 978 3 13 175401 1 Format (B x L): 17 x 24 cm Weitere Fachgebiete
Logopädie in der Geriatrie Kommunikations- und Schluckstörungen Bearbeitet von, 1. Auflage 2017. Buch inkl. Online-Nutzung. 296 S. Softcover ISBN 978 3 13 175401 1 Format (B x L): 17 x 24 cm Weitere Fachgebiete
FEES Basiskurs, Oldenburg
 FEES Basiskurs, Oldenburg 28. 30. Juni 2019 Hintergrund Neurologische Erkrankungen wie Schlaganfall, Parkinson-Syndrome, Demenzen und neuromuskuläre Erkrankungen sind die häufigsten Ursachen von Schluckstörungen
FEES Basiskurs, Oldenburg 28. 30. Juni 2019 Hintergrund Neurologische Erkrankungen wie Schlaganfall, Parkinson-Syndrome, Demenzen und neuromuskuläre Erkrankungen sind die häufigsten Ursachen von Schluckstörungen
DATUM VORTRAGSTITEL ORT. "Früherkennung von sprachlichen und sprachassoziierten Störungen nach akutem Schlaganfall"
 DATUM VORTRAGSTITEL ORT 26.04.01 Schlucksymposium: Vortrag: "Therapieansätze bei neurogenen Dysphagien" Workshop: "Therapie bei neurogenen Dysphagien" Bad Pirawarth 08.10.-10.10.2004 1. Wiener Logopädenkongress
DATUM VORTRAGSTITEL ORT 26.04.01 Schlucksymposium: Vortrag: "Therapieansätze bei neurogenen Dysphagien" Workshop: "Therapie bei neurogenen Dysphagien" Bad Pirawarth 08.10.-10.10.2004 1. Wiener Logopädenkongress
Schluckstörungen und Medikamenteneinnahme bei M. Parkinson
 Schluckstörungen und Medikamenteneinnahme bei M. Parkinson Logopädische Aspekte Corina Wyss (Inselspital) Der normale Schluckakt Schlucken ist der Prozess für den Transport von Speichel, Nahrung und Flüssigkeit
Schluckstörungen und Medikamenteneinnahme bei M. Parkinson Logopädische Aspekte Corina Wyss (Inselspital) Der normale Schluckakt Schlucken ist der Prozess für den Transport von Speichel, Nahrung und Flüssigkeit
Die Selbstbeurteilung als Methode zur Erfassung der Kommunikationsfähigkeit bei Aphasie
 Die Selbstbeurteilung als Methode zur Erfassung der Kommunikationsfähigkeit bei Aphasie Aktuelle Situation in der Aphasiediagnostik Verfahren beurteilen meist die Störungsebene; Bereiche Aktivität und
Die Selbstbeurteilung als Methode zur Erfassung der Kommunikationsfähigkeit bei Aphasie Aktuelle Situation in der Aphasiediagnostik Verfahren beurteilen meist die Störungsebene; Bereiche Aktivität und
19. August Kantonsspital Luzern
 19. August 2010 Kantonsspital Luzern Dysphagietestung Andrea Furrer, Pflegefachfrau Med IPS Claudia Gabriel, Pflegefachfrau Rehab Inhalte Einige Zahlen zur Dysphagie Ziele und Herausforderungen bei der
19. August 2010 Kantonsspital Luzern Dysphagietestung Andrea Furrer, Pflegefachfrau Med IPS Claudia Gabriel, Pflegefachfrau Rehab Inhalte Einige Zahlen zur Dysphagie Ziele und Herausforderungen bei der
Bitte stellen Sie für inhaltlich nicht unmittelbar zusammenhängende Änderungsvorschläge getrennte Anträge!
 Änderungsvorschlag für den OPS 2010 Hinweise zum Ausfüllen und Benennen des Formulars Bitte füllen Sie dieses Vorschlagsformular elektronisch aus und schicken Sie es als E-Mail-Anhang an vorschlagsverfahren@dimdi.de.
Änderungsvorschlag für den OPS 2010 Hinweise zum Ausfüllen und Benennen des Formulars Bitte füllen Sie dieses Vorschlagsformular elektronisch aus und schicken Sie es als E-Mail-Anhang an vorschlagsverfahren@dimdi.de.
Dysphagie-Diagnostik in der Praxis
 Dysphagie-Diagnostik in der Praxis Die Ursachen einer Dysphagie können vielfältig sein. Sie sind häufig neurologischen Ursprungs und reichen hier von Schlaganfällen, Störungen der neuromuskulären Übertragung,
Dysphagie-Diagnostik in der Praxis Die Ursachen einer Dysphagie können vielfältig sein. Sie sind häufig neurologischen Ursprungs und reichen hier von Schlaganfällen, Störungen der neuromuskulären Übertragung,
6a Assessment Dysphagie Basisversion
 6a Assessment Dysphagie Basisversion Unterstützt Prozess Dysphagie Schluckstörung: Prozess Schritte V bis X Ziel Instrument 6a: Zielpublikum: Diagnostik und Verlaufsevaluation bei Klienten mit Dysphagie
6a Assessment Dysphagie Basisversion Unterstützt Prozess Dysphagie Schluckstörung: Prozess Schritte V bis X Ziel Instrument 6a: Zielpublikum: Diagnostik und Verlaufsevaluation bei Klienten mit Dysphagie
Schlucken, Dysphagie: Diagnostik und Therapie. A. Keilmann
 Schlucken, Dysphagie: Diagnostik und Therapie A. Keilmann Präorale Phase Auswahl der Nahrung Zubereitung (Kochen, Zerkleinern, Würzen) Löffeln, Zerschneiden, Abbeißen, Schlürfen, Blasen, Trinken Temperatur,
Schlucken, Dysphagie: Diagnostik und Therapie A. Keilmann Präorale Phase Auswahl der Nahrung Zubereitung (Kochen, Zerkleinern, Würzen) Löffeln, Zerschneiden, Abbeißen, Schlürfen, Blasen, Trinken Temperatur,
Logopädische Dysphagietherapie
 Logopädische Dysphagietherapie bei radio onkologischen PatientInnen Theorie und Praxis A. Krug, U. Schwarz, R. Rosenberger, E. Lorenz Ordensklinikum Linz Barmherzige Schwestern LOGOPÄDIE Lokalisation von
Logopädische Dysphagietherapie bei radio onkologischen PatientInnen Theorie und Praxis A. Krug, U. Schwarz, R. Rosenberger, E. Lorenz Ordensklinikum Linz Barmherzige Schwestern LOGOPÄDIE Lokalisation von
Schlucken und Haltung
 www.neurologos.de Schlucken und Haltung Jana Kmetzsch & Ulrich Agster (Logopädin) (Physiotherapeut) 1 Schlucken und Haltung 1. Aspekte physiologischen Schluckens 2. Haltungsanalyse 3. Erarbeitung des dynamischen
www.neurologos.de Schlucken und Haltung Jana Kmetzsch & Ulrich Agster (Logopädin) (Physiotherapeut) 1 Schlucken und Haltung 1. Aspekte physiologischen Schluckens 2. Haltungsanalyse 3. Erarbeitung des dynamischen
Kriterien zum Einbeziehen interdisziplinärer Fachpersonen
 Direktion Pflege, medizinisch-technische und medizinisch-therapeutische Bereiche Bereich Fachentwicklung und Forschung Anhang 7 Kriterien zum Einbeziehen interdisziplinärer Fachpersonen Kriterien zum Einbezug
Direktion Pflege, medizinisch-technische und medizinisch-therapeutische Bereiche Bereich Fachentwicklung und Forschung Anhang 7 Kriterien zum Einbeziehen interdisziplinärer Fachpersonen Kriterien zum Einbezug
Der Schluckakt aus Sicht der Logopädin oder Schlucken ist ein komplizierter Ablauf
 05.09.2015: Ostschweizer MTRA Symposium Der Schluckakt aus Sicht der Logopädin oder Schlucken ist ein komplizierter Ablauf Marlise Müller-Baumberger Leitung Logopädie Was ist Logopädie? Logopädie = Lehre
05.09.2015: Ostschweizer MTRA Symposium Der Schluckakt aus Sicht der Logopädin oder Schlucken ist ein komplizierter Ablauf Marlise Müller-Baumberger Leitung Logopädie Was ist Logopädie? Logopädie = Lehre
Schlucken und Sprechen Logopädische Therapie bei Menschen mit Amyotropher Lateralsklerose
 Schlucken und Sprechen Logopädische Therapie bei Menschen mit Amyotropher Lateralsklerose Marlise Müller - Baumberger Leiterin Logopädie Zusammenarbeit HNO Klinik / Logopädie mit Muskelzentrum / ALS clinic
Schlucken und Sprechen Logopädische Therapie bei Menschen mit Amyotropher Lateralsklerose Marlise Müller - Baumberger Leiterin Logopädie Zusammenarbeit HNO Klinik / Logopädie mit Muskelzentrum / ALS clinic
SOPs Dysphagiemanagement an der Stroke Unit
 Österreichische Schlaganfall-Gesellschaft www.oegsf.at SOPs Dysphagiemanagement an der Stroke Unit Zusammenfassung Definiert Standards des Dysphagiescreenings und Dysphagiemanagements bei PatientInnen
Österreichische Schlaganfall-Gesellschaft www.oegsf.at SOPs Dysphagiemanagement an der Stroke Unit Zusammenfassung Definiert Standards des Dysphagiescreenings und Dysphagiemanagements bei PatientInnen
Dysphagie-Pass. Instrument zur optimierten Versorgung von Patienten mit Schluckstörungen. Vor-, Zuname. Geburtsdatum. Straße, Nr. PLZ, Ort.
 Dysphagie-Pass Instrument zur optimierten Versorgung von Patienten mit Schluckstörungen Vor-, Zuname Geburtsdatum Straße, Nr. PLZ, Ort Telefon Krankenkasse Behandelnder Hausarzt / Telefon: Bezugsperson
Dysphagie-Pass Instrument zur optimierten Versorgung von Patienten mit Schluckstörungen Vor-, Zuname Geburtsdatum Straße, Nr. PLZ, Ort Telefon Krankenkasse Behandelnder Hausarzt / Telefon: Bezugsperson
Weniger ist mehr. und es heißt Schluckventil!
 Weniger ist mehr und es heißt Schluckventil! Trachealkanüle & Schlucken? Schlucken mit gecuffter TK Larynxelevation mechanisch eingeschränkt herabgesetzte Sensibilität im Pharynx Atem-Schluck-Koordination
Weniger ist mehr und es heißt Schluckventil! Trachealkanüle & Schlucken? Schlucken mit gecuffter TK Larynxelevation mechanisch eingeschränkt herabgesetzte Sensibilität im Pharynx Atem-Schluck-Koordination
2 Grundlagen der Schluckanatomie und -physiologie 5
 IX Inhaltsverzeichnis 1 Erfahrungsbericht einer Patientin 1 2 Grundlagen der Schluckanatomie und -physiologie 5 2.1 Definitionen 6 2.2 Schluckphasen und anatomische Grundlagen 8 2.2.1 Orale Vorbereitungsphase
IX Inhaltsverzeichnis 1 Erfahrungsbericht einer Patientin 1 2 Grundlagen der Schluckanatomie und -physiologie 5 2.1 Definitionen 6 2.2 Schluckphasen und anatomische Grundlagen 8 2.2.1 Orale Vorbereitungsphase
Teil Methodische Überlegungen Zur Dysgrammatismus-Forschung... 17
 Inhaltsverzeichnis Dysgrammatismus EINLEITUNG Teil 1... 9 A Phänomen des Dysgrammatismus... 13 Methodische Überlegungen... 15 Zur Dysgrammatismus-Forschung... 17 B Die Sprachstörung Dysgrammatismus...
Inhaltsverzeichnis Dysgrammatismus EINLEITUNG Teil 1... 9 A Phänomen des Dysgrammatismus... 13 Methodische Überlegungen... 15 Zur Dysgrammatismus-Forschung... 17 B Die Sprachstörung Dysgrammatismus...
Aber der schluckt doch! Risiken und Chancen in der Versorgung geriatrischer Patienten mit Dysphagie. Dr. med. Ulrich Vahle
 Aber der schluckt doch! Risiken und Chancen in der Versorgung geriatrischer Patienten mit Dysphagie Dr. med. Ulrich Vahle Wo ist das Problem? Geschluckt wird doch immer! Geschluckt wird im Durchschnitt
Aber der schluckt doch! Risiken und Chancen in der Versorgung geriatrischer Patienten mit Dysphagie Dr. med. Ulrich Vahle Wo ist das Problem? Geschluckt wird doch immer! Geschluckt wird im Durchschnitt
InterdisziplinäresDysphagiezentrumEssen
 Dysphagie bei neurologischen Erkrankungen- Diagnostik und Therapie InterdisziplinäresDysphagiezentrumEssen Abteilung für Sprachtherapie Matthias Suchanek (ärztl. Leitung) Nina Hoffmann Alexandra Fortmann
Dysphagie bei neurologischen Erkrankungen- Diagnostik und Therapie InterdisziplinäresDysphagiezentrumEssen Abteilung für Sprachtherapie Matthias Suchanek (ärztl. Leitung) Nina Hoffmann Alexandra Fortmann
Persönliche Ziele von Psychotherapeuten
 1M 3 Frank Meyer Persönliche Ziele von Psychotherapeuten Determinanten von Therapieprozeß und Therapieerfolg Mit einem Geleitwort von Prof. Dr. Dietmar Schulte fplftw DeutscherUniversitätsVerlag I J< A
1M 3 Frank Meyer Persönliche Ziele von Psychotherapeuten Determinanten von Therapieprozeß und Therapieerfolg Mit einem Geleitwort von Prof. Dr. Dietmar Schulte fplftw DeutscherUniversitätsVerlag I J< A
Schluckdiagnostik in Partnerschaft mit der Neurologie
 Schluckdiagnostik in Partnerschaft mit der Neurologie Dr. med. Olaf Schwarz Stroke Unit der Neurologischen Klinik am Bürgerhospital, Klinikum Stuttgart 15. Geriatrietag 27. September 2006 Stuttgart Einleitung
Schluckdiagnostik in Partnerschaft mit der Neurologie Dr. med. Olaf Schwarz Stroke Unit der Neurologischen Klinik am Bürgerhospital, Klinikum Stuttgart 15. Geriatrietag 27. September 2006 Stuttgart Einleitung
Schlucktraining bei Essstörung
 Schlucktraining bei Essstörung Schlucktraining bei Essstörung Herzlich willkommen zur Schulung! Thema: Dauer: Ziel: Schlucktraining bei Essstörung ca. 30 Minuten Fachgerechte Durchführung eines Schlucktrainings
Schlucktraining bei Essstörung Schlucktraining bei Essstörung Herzlich willkommen zur Schulung! Thema: Dauer: Ziel: Schlucktraining bei Essstörung ca. 30 Minuten Fachgerechte Durchführung eines Schlucktrainings
Veranstaltungen zum Thema Dysphagie
 Veranstaltungen in der Schweiz 2019 Titel der Veranstaltung Dozent(en) Zielgruppe Datum (mit Uhrzeiten) Ort Name des Homepage des Strukturelle Zusammenhänge die therapie: Faszinierende Faszien und spannende
Veranstaltungen in der Schweiz 2019 Titel der Veranstaltung Dozent(en) Zielgruppe Datum (mit Uhrzeiten) Ort Name des Homepage des Strukturelle Zusammenhänge die therapie: Faszinierende Faszien und spannende
Dysphagie in der Geriatrie
 Kreiskrankenhaus Mosbach Akademisches Lehrkrankenhaus der Universität Heidelberg Geriatrischer Schwerpunkt des Neckar-Odenwald-Kreises Ltd. Arzt Dr. med. M. Jäger Dysphagie in der Geriatrie Jahrestagung
Kreiskrankenhaus Mosbach Akademisches Lehrkrankenhaus der Universität Heidelberg Geriatrischer Schwerpunkt des Neckar-Odenwald-Kreises Ltd. Arzt Dr. med. M. Jäger Dysphagie in der Geriatrie Jahrestagung
Case Management in der Geriatrie
 Case Management in der Geriatrie Dr. med. Karin Ehlert St. Marien-Hospital Klinik für Geriatrie Kunibertskloster 11-13 50668 Köln Case Management in der Geriatrie Warum Case Management in der Geriatrie?
Case Management in der Geriatrie Dr. med. Karin Ehlert St. Marien-Hospital Klinik für Geriatrie Kunibertskloster 11-13 50668 Köln Case Management in der Geriatrie Warum Case Management in der Geriatrie?
Synopse. Titel: Zielsetzungen:
 Synopse Titel: Eine prospektive, einarmige klinische Anwendungsbeobacht ungs und FollowupStudie bezüglich der Anwendung elektrischer Stimulation des Pharynx für die Therapie der neurogenen Dysphagie: eine
Synopse Titel: Eine prospektive, einarmige klinische Anwendungsbeobacht ungs und FollowupStudie bezüglich der Anwendung elektrischer Stimulation des Pharynx für die Therapie der neurogenen Dysphagie: eine
Evidenzbasiertes Vorgehen bei Schluckstörungen
 Evidenzbasiertes Vorgehen bei Schluckstörungen Unser Ziel im Dysphagienetzwerk Südsachsen Vorstellung Roy Eike Logopäde, Geschäftsführer der Logopädischen Praxis R. Eike GmbH mit Praxen in - Marienberg
Evidenzbasiertes Vorgehen bei Schluckstörungen Unser Ziel im Dysphagienetzwerk Südsachsen Vorstellung Roy Eike Logopäde, Geschäftsführer der Logopädischen Praxis R. Eike GmbH mit Praxen in - Marienberg
Test of Masticating and Swallowing Solids (TOMASS): Normdatenerhebung an in Deutschland lebenden Erwachsenen im Alter von 20 bis 94 Jahren
 Spektrum Patholinguistik 10 (2017) 141 156 Test of Masticating and Swallowing Solids (TOMASS): Normdatenerhebung an in Deutschland lebenden Erwachsenen im Alter von 20 bis 94 Jahren Hella Kaps 1, Ulrike
Spektrum Patholinguistik 10 (2017) 141 156 Test of Masticating and Swallowing Solids (TOMASS): Normdatenerhebung an in Deutschland lebenden Erwachsenen im Alter von 20 bis 94 Jahren Hella Kaps 1, Ulrike
Alltagsrelevante Diagnostik. Dr. Matthias Moriz Klinik am Stein Olsberg
 Dr. Matthias Moriz Klinik am Stein Olsberg Aphasics probably communicate better than they talk. (Holland 1977, zit. n. Herrmann 1989) Alltagsrelevanz von Diagnostik und Therapie! ICF Struktur / neuro(psycho)physiologische
Dr. Matthias Moriz Klinik am Stein Olsberg Aphasics probably communicate better than they talk. (Holland 1977, zit. n. Herrmann 1989) Alltagsrelevanz von Diagnostik und Therapie! ICF Struktur / neuro(psycho)physiologische
HERZLICH WILLKOMMEN TRINKEN BEI CHOREA HUNTINGTON URSACHEN, SYMPTOME UND UMGANG MIT SCHLUCKSTÖRUNGEN ZUM WORKSHOP ESSEN UND
 HERZLICH WILLKOMMEN ZUM WORKSHOP ESSEN UND TRINKEN BEI CHOREA HUNTINGTON URSACHEN, SYMPTOME UND UMGANG MIT SCHLUCKSTÖRUNGEN Logopädinnen Edith Gangl & Ulrike Rohrmanstorfer, DGKP Jochen Puchner, DGKS Barbara
HERZLICH WILLKOMMEN ZUM WORKSHOP ESSEN UND TRINKEN BEI CHOREA HUNTINGTON URSACHEN, SYMPTOME UND UMGANG MIT SCHLUCKSTÖRUNGEN Logopädinnen Edith Gangl & Ulrike Rohrmanstorfer, DGKP Jochen Puchner, DGKS Barbara
Endoskopie zur Diagnose und Therapieplanung bei oropharyngealen Dysphagien
 Endoskopie zur Diagnose und Therapieplanung bei oropharyngealen Dysphagien 30 min Theorie 30 min Praxis Download der Folien: www.schoenweiler.de Tantalos (Tantalus) Relevanz Physiologie/Ursachen Diagnostik/Therapie
Endoskopie zur Diagnose und Therapieplanung bei oropharyngealen Dysphagien 30 min Theorie 30 min Praxis Download der Folien: www.schoenweiler.de Tantalos (Tantalus) Relevanz Physiologie/Ursachen Diagnostik/Therapie
Exemplarisch: Ernährungsmanagement zur Sicherung und Förderung der oralen Ernährung in der Pflege
 Exemplarisch: Ernährungsmanagement zur Sicherung und Förderung der oralen Ernährung in der Pflege Entwicklung durch DNQP Erstauflage: 2010 Evaluierte Fassung: Februar 2017 Fokus: orale Ernährung Mangelernährung
Exemplarisch: Ernährungsmanagement zur Sicherung und Förderung der oralen Ernährung in der Pflege Entwicklung durch DNQP Erstauflage: 2010 Evaluierte Fassung: Februar 2017 Fokus: orale Ernährung Mangelernährung
Die Pflegereform 2017 Fragen und Antworten
 Die Pflegereform 2017 Fragen und Antworten 1. Warum ist eine Pflegereform notwendig? Die Beurteilung der Pflegebedürftigkeit orientiert sich heute vor allem an den körperlichen Einschränkungen des Betroffenen
Die Pflegereform 2017 Fragen und Antworten 1. Warum ist eine Pflegereform notwendig? Die Beurteilung der Pflegebedürftigkeit orientiert sich heute vor allem an den körperlichen Einschränkungen des Betroffenen
Darmstadt. FEES -Workshop zur Erlangung des FEES -Zertifikats der DGN/DSG April 2018
 Darmstadt FEES -Workshop zur Erlangung des FEES -Zertifikats der DGN/DSG 12. - 14. April 2018 Klinik für Neurologie und Neurointensivmedizin, Klinikum Darmstadt Klinik für Neurologie, Universitätsklinikum
Darmstadt FEES -Workshop zur Erlangung des FEES -Zertifikats der DGN/DSG 12. - 14. April 2018 Klinik für Neurologie und Neurointensivmedizin, Klinikum Darmstadt Klinik für Neurologie, Universitätsklinikum
22. Reha-Kolloquium 2013
 Mainz, Congress Centrum (CCM), 6. März 2013 22. Reha-Kolloquium 2013 Teilhabe 2.0 Reha neu denken? Symposium des Bundesverbands Geriatrie Frühzeitige Identifikation des geriatrischen Patienten: ISAR als
Mainz, Congress Centrum (CCM), 6. März 2013 22. Reha-Kolloquium 2013 Teilhabe 2.0 Reha neu denken? Symposium des Bundesverbands Geriatrie Frühzeitige Identifikation des geriatrischen Patienten: ISAR als
Standardisiertes Testverfahren im Eingangsverfahren zur Eingliederung der HW
 Standardisiertes Testverfahren im Eingangsverfahren zur Eingliederung der HW Der folgende Test ist in einer Papierversion durchführbar. Parallel steht er auch in einer Programmerweiterung für ProSD von
Standardisiertes Testverfahren im Eingangsverfahren zur Eingliederung der HW Der folgende Test ist in einer Papierversion durchführbar. Parallel steht er auch in einer Programmerweiterung für ProSD von
Logopädische Handlungsmöglichkeiten bei selektivem Mutismus im Kindes- und Jugendalter
 HAWK Hochschule für angewandte Wissenschaft und Kunst Fachhochschule Hildesheim/Holzminden/Göttingen Fakultät Soziale Arbeit und Gesundheit BSc-Studiengang Ergotherapie, Logopädie, Physiotherapie Tina
HAWK Hochschule für angewandte Wissenschaft und Kunst Fachhochschule Hildesheim/Holzminden/Göttingen Fakultät Soziale Arbeit und Gesundheit BSc-Studiengang Ergotherapie, Logopädie, Physiotherapie Tina
Apparative Diagnostik der Dysphagie mittels FEES. Rainer Dziewas Klinik und Poliklinik für Neurologie Universitätsklinikum Münster
 Apparative Diagnostik der Dysphagie mittels FEES Rainer Dziewas Klinik und Poliklinik für Neurologie Universitätsklinikum Münster Gliederung 1. Einleitung 2. Untersuchungsablauf und Befundung 3. Fallbeispiele
Apparative Diagnostik der Dysphagie mittels FEES Rainer Dziewas Klinik und Poliklinik für Neurologie Universitätsklinikum Münster Gliederung 1. Einleitung 2. Untersuchungsablauf und Befundung 3. Fallbeispiele
AVWS Diagnostik aus sprachtherapeutischer Sicht
 AVWS Diagnostik aus sprachtherapeutischer Sicht Birke Peter, Klinische Sprechwissenschaftlerin Klinik und Poliklinik für Hals-, Nasen-, Ohrenheilkunde Universitätsmedizin Leipzig Direktor: Univ.-Prof.
AVWS Diagnostik aus sprachtherapeutischer Sicht Birke Peter, Klinische Sprechwissenschaftlerin Klinik und Poliklinik für Hals-, Nasen-, Ohrenheilkunde Universitätsmedizin Leipzig Direktor: Univ.-Prof.
Das Logopädische Assessment
 Das Logopädische Assessment Ein validiertes Instrument zur wissenschaftlich basierten Dokumentation, Diagnostik, Therapieplanung, Evaluation und Informationsorganisation. Geeignet für den gesamten Bereich
Das Logopädische Assessment Ein validiertes Instrument zur wissenschaftlich basierten Dokumentation, Diagnostik, Therapieplanung, Evaluation und Informationsorganisation. Geeignet für den gesamten Bereich
Dysphagie Ursachen, Diagnostik und Behandlung
 11. Aachener Diätetik Fortbildung 109 Dysphagie Ursachen, Diagnostik und Behandlung Melanie Weinert, Manuela Motzko Der Schluckvorgang eines jeden Menschen ist ein hoch komplexer physiologischer Prozess,
11. Aachener Diätetik Fortbildung 109 Dysphagie Ursachen, Diagnostik und Behandlung Melanie Weinert, Manuela Motzko Der Schluckvorgang eines jeden Menschen ist ein hoch komplexer physiologischer Prozess,
Automatisierte Schluckerkennung durch EMG und Bioimpedanz
 Automatisierte Schluckerkennung durch EMG und Bioimpedanz Seidl RO 1, Nahrstaedt H 2, Schauer Th 2, Schultheiss C 1 1 Klinik für Hals-Nasen-Ohren-Krankheiten, ukb 2 Fachgebiet Regelungssysteme, TU Berlin
Automatisierte Schluckerkennung durch EMG und Bioimpedanz Seidl RO 1, Nahrstaedt H 2, Schauer Th 2, Schultheiss C 1 1 Klinik für Hals-Nasen-Ohren-Krankheiten, ukb 2 Fachgebiet Regelungssysteme, TU Berlin
Dysphagiemanagement in der außerklinischen Intensivpflege aus therapeutischer Sicht.
 Dysphagiemanagement in der außerklinischen Intensivpflege aus therapeutischer Sicht Schlucktherapeutischer Rehabilitationsverlauf Klinik Ambulante Therapie Klinik Klinische Diagnostik Apparative Diagnostik
Dysphagiemanagement in der außerklinischen Intensivpflege aus therapeutischer Sicht Schlucktherapeutischer Rehabilitationsverlauf Klinik Ambulante Therapie Klinik Klinische Diagnostik Apparative Diagnostik
«Das neue Konzept definiert ein Entwicklungsmodell, mit welchem sich das komplexe Zusammenspiel unterschiedlicher Faktoren in Bezug auf Behinderung
 12 «Das neue Konzept definiert ein Entwicklungsmodell, mit welchem sich das komplexe Zusammenspiel unterschiedlicher Faktoren in Bezug auf Behinderung abbilden und erklären lässt.» 2Geschichte des Konzepts
12 «Das neue Konzept definiert ein Entwicklungsmodell, mit welchem sich das komplexe Zusammenspiel unterschiedlicher Faktoren in Bezug auf Behinderung abbilden und erklären lässt.» 2Geschichte des Konzepts
 Was ist Unter Dysphagie versteht man eine Störung der Nahrungsaufnahme / Schluckstörung, die sich auf den gesamten Prozess der Nahrungsaufnahme auswirken kann vom Aufnehmen der Nahrung, über das Kauen,
Was ist Unter Dysphagie versteht man eine Störung der Nahrungsaufnahme / Schluckstörung, die sich auf den gesamten Prozess der Nahrungsaufnahme auswirken kann vom Aufnehmen der Nahrung, über das Kauen,
Die Behandlung tracheotomierter Patienten mit schwerer Dysphagie
 Ulrike Frank Die Behandlung tracheotomierter Patienten mit schwerer Dysphagie Eine explorative Studie zur Evaluation eines interdisziplinären Interventionsansatzes Universitätsverlag Potsdam Bibliografische
Ulrike Frank Die Behandlung tracheotomierter Patienten mit schwerer Dysphagie Eine explorative Studie zur Evaluation eines interdisziplinären Interventionsansatzes Universitätsverlag Potsdam Bibliografische
Abgerufen am von anonymous. Management Handbuch für die Psychotherapeutische Praxis
 Dieses Werk, einschließlich aller seiner Teile, ist urheberrechtlich geschützt. Jede Verwertung außerhalb der engen Grenzen des Urheberrechtsgesetzes ist ohne Zustimmung des Verlages unzulässig und strafbar.
Dieses Werk, einschließlich aller seiner Teile, ist urheberrechtlich geschützt. Jede Verwertung außerhalb der engen Grenzen des Urheberrechtsgesetzes ist ohne Zustimmung des Verlages unzulässig und strafbar.
Das Rapid Upper Limb Assessment (RULA) 1
 Das Rapid Upper Limb Assessment (RULA) RULA wurde von McAtamney und Corlett zur ergonomischen Begutachtung von Arbeitsplätzen entwickelt, die in Verbindung mit WRULD (work-related upper limb disorders)
Das Rapid Upper Limb Assessment (RULA) RULA wurde von McAtamney und Corlett zur ergonomischen Begutachtung von Arbeitsplätzen entwickelt, die in Verbindung mit WRULD (work-related upper limb disorders)
Diagnostische Möglichkeiten der Abklärung von Schluckstörungen
 Diagnostische Möglichkeiten der Abklärung von Schluckstörungen Herwig Swoboda, Thomas Herbst HNO-Abteilung KH Hietzing mit Neurologischem Zentrum Rosenhügel Jahrestagung 2006 Österreichische Wachkoma Gesellschaft
Diagnostische Möglichkeiten der Abklärung von Schluckstörungen Herwig Swoboda, Thomas Herbst HNO-Abteilung KH Hietzing mit Neurologischem Zentrum Rosenhügel Jahrestagung 2006 Österreichische Wachkoma Gesellschaft
48. Fortbildungsveranstaltung für Hals-Nasen- Ohrenärzte
 von Dr. Heidrun Schröter-Morasch Autorin Dr. Heidrun Schröter-Morasch, Entwicklungsgruppe Klinische Neuropsychologie (EKN), Städt.- Klinikum München GmbH, Klinikum Bogenhausen, Kölner Platz 1, Haus 19,
von Dr. Heidrun Schröter-Morasch Autorin Dr. Heidrun Schröter-Morasch, Entwicklungsgruppe Klinische Neuropsychologie (EKN), Städt.- Klinikum München GmbH, Klinikum Bogenhausen, Kölner Platz 1, Haus 19,
Die fiberendoskopische Evaluation des Schluckens (FEES ) in der Geriatrie mit besonderer Berücksichtigung des akuten Schlaganfalls
 NeuroGeriatrie 2010; 7 (2_3): 59 64 Die fiberendoskopische Evaluation des Schluckens (FEES ) in der Geriatrie mit besonderer Berücksichtigung des akuten Schlaganfalls Beobachtbare Symptome und therapeutische
NeuroGeriatrie 2010; 7 (2_3): 59 64 Die fiberendoskopische Evaluation des Schluckens (FEES ) in der Geriatrie mit besonderer Berücksichtigung des akuten Schlaganfalls Beobachtbare Symptome und therapeutische
M1 Gesundheitsberufe als Wissenschaftsdisziplin. Aisha Boettcher, M.Sc.
 M1 Gesundheitsberufe als Wissenschaftsdisziplin Aisha Boettcher, M.Sc. Agenda Übung Assessment Input Assessment Übung Planung& Intervention Input Planung& Intervention Arten der Behandlungsevaluation Übergreifende
M1 Gesundheitsberufe als Wissenschaftsdisziplin Aisha Boettcher, M.Sc. Agenda Übung Assessment Input Assessment Übung Planung& Intervention Input Planung& Intervention Arten der Behandlungsevaluation Übergreifende
FEES Schluckdiagnostik. Lösungen von KARL STORZ
 FEES Schluckdiagnostik Lösungen von KARL STORZ CMOS Video-Rhino-Laryngoskop mit C-MAC Monitor Die Kombination mit dem leichten und mobilen Universal-Monitor macht das CMOS Video-Rhino- Laryngoskop zu einer
FEES Schluckdiagnostik Lösungen von KARL STORZ CMOS Video-Rhino-Laryngoskop mit C-MAC Monitor Die Kombination mit dem leichten und mobilen Universal-Monitor macht das CMOS Video-Rhino- Laryngoskop zu einer
Bochumer Performanz- Bewertung (BoPeB) Ein Verfahren zur Bewertung therapeutischer Performanz
 Bochumer Performanz- Bewertung (BoPeB) Ein Verfahren zur Bewertung therapeutischer Performanz S. Brenner 09.03.2017 1 Ausgangslage Formale Anforderungen Modellstudiengang: Integration LogAPrO Praktische
Bochumer Performanz- Bewertung (BoPeB) Ein Verfahren zur Bewertung therapeutischer Performanz S. Brenner 09.03.2017 1 Ausgangslage Formale Anforderungen Modellstudiengang: Integration LogAPrO Praktische
Wiebke Herbst Neurogene Dysphagien und ihre Therapie bei Patienten mit Trachealkanüle
 Wiebke Herbst Neurogene Dysphagien und ihre Therapie bei Patienten mit Trachealkanüle Die Autorin: Wiebke Herbst, Jahrgang 1967, beendete 1989 ihre Ausbildung zur Logopädin. Anschließend sammelte sie in
Wiebke Herbst Neurogene Dysphagien und ihre Therapie bei Patienten mit Trachealkanüle Die Autorin: Wiebke Herbst, Jahrgang 1967, beendete 1989 ihre Ausbildung zur Logopädin. Anschließend sammelte sie in
Abkürzungsverzeichnis... IV Abbildungsverzeichnis V Tabellenverzeichnis... VI. 1 Einleitung. 10
 Inhalt Abkürzungsverzeichnis.... IV Abbildungsverzeichnis V Tabellenverzeichnis...... VI 1 Einleitung. 10 1.1 Motivation für die Thematik 10 1.2 Thematik im Rahmen von Theorie und Praxis..... 11 1.3 Aufbau,
Inhalt Abkürzungsverzeichnis.... IV Abbildungsverzeichnis V Tabellenverzeichnis...... VI 1 Einleitung. 10 1.1 Motivation für die Thematik 10 1.2 Thematik im Rahmen von Theorie und Praxis..... 11 1.3 Aufbau,
Vorschläge, die die externe Qualitätssicherung betreffen, sollten mit der dafür zuständigen Organisation abgestimmt werden.
 Änderungsvorschlag für den OPS 2017 Bearbeitungshinweise 1. Bitte füllen Sie für inhaltlich nicht zusammenhängende Änderungsvorschläge jeweils ein eigenes Formular aus. 2. Füllen Sie dieses Formular elektronisch
Änderungsvorschlag für den OPS 2017 Bearbeitungshinweise 1. Bitte füllen Sie für inhaltlich nicht zusammenhängende Änderungsvorschläge jeweils ein eigenes Formular aus. 2. Füllen Sie dieses Formular elektronisch
Das FINE-Angebot der BDH-Klinik Hess. Oldendorf
 Das FINE-Angebot der BDH-Klinik Hess. Oldendorf Laatzen, 08.09.15 Prof. Dr. Jens D. Rollnik Ärztlicher Direktor der BDH-Klinik Hessisch Oldendorf ggmbh Inhalt 1. Einleitung 2. Die medizinisch-berufliche
Das FINE-Angebot der BDH-Klinik Hess. Oldendorf Laatzen, 08.09.15 Prof. Dr. Jens D. Rollnik Ärztlicher Direktor der BDH-Klinik Hessisch Oldendorf ggmbh Inhalt 1. Einleitung 2. Die medizinisch-berufliche
Schluckstörungen bei alten Menschen: Erkennen und angemessen handeln
 Schluckstörungen bei alten Menschen: Erkennen und angemessen handeln Rahel Becker Praxis für Logopädie Mittelstr. 2 D-78224 Singen logopraxis@becker-singen.de - Einleitung - Funktion des Schluckens: 1.
Schluckstörungen bei alten Menschen: Erkennen und angemessen handeln Rahel Becker Praxis für Logopädie Mittelstr. 2 D-78224 Singen logopraxis@becker-singen.de - Einleitung - Funktion des Schluckens: 1.
Informationen zu den Änderungen des Pflegestärkungsgesetz II
 Informationen zu den Änderungen des Pflegestärkungsgesetz II 26.09.2016 1 Definition der Pflegebedürftigkeit 14 Abs. 1 SGB XI Pflegebedürftig sind Personen, die gesundheitlich bedingte Beeinträchtigungen
Informationen zu den Änderungen des Pflegestärkungsgesetz II 26.09.2016 1 Definition der Pflegebedürftigkeit 14 Abs. 1 SGB XI Pflegebedürftig sind Personen, die gesundheitlich bedingte Beeinträchtigungen
Neurogene Dysphagien. Aufbau des weiterbildenden Masterstudiengangs "Evidenzbasierte Logopädie" im Rahmen des BMBF-Verbundprojektes PuG
 Neurogene Dysphagien Aufbau des weiterbildenden Masterstudiengangs "Evidenzbasierte Logopädie" im Rahmen des BMBF-Verbundprojektes PuG Ulrich Birkmann»Neurogene Dysphagien« IMPRESSUM Autor: Dipl. Sprachheilpädagoge
Neurogene Dysphagien Aufbau des weiterbildenden Masterstudiengangs "Evidenzbasierte Logopädie" im Rahmen des BMBF-Verbundprojektes PuG Ulrich Birkmann»Neurogene Dysphagien« IMPRESSUM Autor: Dipl. Sprachheilpädagoge
Stfmmstörungen im Kindesalter
 Stfmmstörungen im Kindesalter Ursachen, Diagnose, Therapiemöglichkeiten Helga Spital 42 Abbildungen 9 Tabellen medtenverbund. phsg Georg Thieme Verlag Stuttgart New York Inhaltsverzeichnis Theorie 1 Stimmentwicklung
Stfmmstörungen im Kindesalter Ursachen, Diagnose, Therapiemöglichkeiten Helga Spital 42 Abbildungen 9 Tabellen medtenverbund. phsg Georg Thieme Verlag Stuttgart New York Inhaltsverzeichnis Theorie 1 Stimmentwicklung
Gemeinsam gestaltetes Vorstellungsverfahren für Kinder eineinhalb Jahre vor der Einschulung
 Gemeinsam gestaltetes Vorstellungsverfahren für Kinder eineinhalb Jahre vor der Einschulung Ausgangslage In Hamburg werden alle Kinder ca. eineinhalb Jahre vor ihrer voraussichtlichen Einschulung zu einem
Gemeinsam gestaltetes Vorstellungsverfahren für Kinder eineinhalb Jahre vor der Einschulung Ausgangslage In Hamburg werden alle Kinder ca. eineinhalb Jahre vor ihrer voraussichtlichen Einschulung zu einem
Informationsheft für Patienten mit Schluckstörungen / Dysphagie und deren Angehörige
 Informationsheft für Patienten mit Schluckstörungen / Dysphagie und deren Angehörige Hüttenhospital Dortmund Klinik für Innere Medizin und Geriatrie mit Tagesklinik Leitung des Schwerpunktes Dysphagie:
Informationsheft für Patienten mit Schluckstörungen / Dysphagie und deren Angehörige Hüttenhospital Dortmund Klinik für Innere Medizin und Geriatrie mit Tagesklinik Leitung des Schwerpunktes Dysphagie:
Dysphagie. Überblick von Assessment und Behandlung. Allison Gorecki, Ergotherapeutin B.Sc.OT Tiefenau Spital: Spitalnetz Bern
 Dysphagie Überblick von Assessment und Behandlung Allison Gorecki, Ergotherapeutin B.Sc.OT Tiefenau Spital: Spitalnetz Bern Schlucken: Definition Schlucken ist ein komplexer, semiautomatischer Vorgang,
Dysphagie Überblick von Assessment und Behandlung Allison Gorecki, Ergotherapeutin B.Sc.OT Tiefenau Spital: Spitalnetz Bern Schlucken: Definition Schlucken ist ein komplexer, semiautomatischer Vorgang,
Fragestellung Fragestellungen
 Fragestellung 107 7 Fragestellungen Im Fokus dieser Studie steht die Frage, welche Auswirkungen individualisierte Rückmeldungen über den aktuellen Cholesterin- und Blutdruckwert auf die Bewertung der eigenen
Fragestellung 107 7 Fragestellungen Im Fokus dieser Studie steht die Frage, welche Auswirkungen individualisierte Rückmeldungen über den aktuellen Cholesterin- und Blutdruckwert auf die Bewertung der eigenen
Befund- und Dokumentationsbogen - Neurologie
 Akademie für Physiotherapie Wels 1 Befundbogen Neurologie 2007 Befund- und Dokumentationsbogen - Neurologie Datum der Befundaufnahme: Patientenname: Diagnose: Arzt: Freizeit/ Sport/ Soziale Situation/
Akademie für Physiotherapie Wels 1 Befundbogen Neurologie 2007 Befund- und Dokumentationsbogen - Neurologie Datum der Befundaufnahme: Patientenname: Diagnose: Arzt: Freizeit/ Sport/ Soziale Situation/
Food for Stroke gibt es neue Daten? Rainer Dziewas Klinik und Poliklinik für Neurologie Universitätsklinikum Münster
 Food for Stroke gibt es neue Daten? Rainer Dziewas Klinik und Poliklinik für Neurologie Universitätsklinikum Münster Übersicht Epidemiologie Klinische Dysphagiediagnostik FEES Aspirationsprävention Epidemiologie
Food for Stroke gibt es neue Daten? Rainer Dziewas Klinik und Poliklinik für Neurologie Universitätsklinikum Münster Übersicht Epidemiologie Klinische Dysphagiediagnostik FEES Aspirationsprävention Epidemiologie
2 Terminologie Tatjana Schütz Einleitung Screening und Assessment Ernährungsbedingtes Risiko Literatur...
 6 Inhalt Inhalt Vorwort... 11 Sabine Bartholomeyczik 1 Gesellschaftliche und gesundheitspolitische Relevanz von Mangelernährung Die Bedeutung von Essen und Trinken in gesellschaftlicher Hinsicht... 13
6 Inhalt Inhalt Vorwort... 11 Sabine Bartholomeyczik 1 Gesellschaftliche und gesundheitspolitische Relevanz von Mangelernährung Die Bedeutung von Essen und Trinken in gesellschaftlicher Hinsicht... 13
Evaluation eines ICF basierten Instruments zur Einschätzung des Reha Bedarfs
 Evaluation eines ICF basierten Instruments zur Einschätzung des Reha Bedarfs Kliniken Wied 28. Kongress des Fachverbandes Sucht e.v. Heidelberg 2015 Heute geht es um. 1. Wie kann Reha Bedarf eingeschätzt/gemessen
Evaluation eines ICF basierten Instruments zur Einschätzung des Reha Bedarfs Kliniken Wied 28. Kongress des Fachverbandes Sucht e.v. Heidelberg 2015 Heute geht es um. 1. Wie kann Reha Bedarf eingeschätzt/gemessen
Als Betreuungskraft in der Altenpflege
 Jürgen Link Als Betreuungskraft in der Altenpflege Individuell betreuen prüfungssicher dokumentieren teamorientiert arbeiten pflege kolleg 19 Die Pflegestärkungsgesetze I und II Betreuung für alle Lernen
Jürgen Link Als Betreuungskraft in der Altenpflege Individuell betreuen prüfungssicher dokumentieren teamorientiert arbeiten pflege kolleg 19 Die Pflegestärkungsgesetze I und II Betreuung für alle Lernen
Dysphagie bei Patienten mit Trachealkanüle Klinische Diagnostik Pflegerelevante Therapiebausteine
 Dysphagie bei Patienten mit Trachealkanüle Klinische Diagnostik Pflegerelevante Therapiebausteine Workshop für den 3. Bamberger Intensivpflegetag 30.11.2017 Marion Seuling, M.A. Klinische Linguistin (BKL)
Dysphagie bei Patienten mit Trachealkanüle Klinische Diagnostik Pflegerelevante Therapiebausteine Workshop für den 3. Bamberger Intensivpflegetag 30.11.2017 Marion Seuling, M.A. Klinische Linguistin (BKL)
Demenzscreening oder Screening zur Identifikation von Menschen mit kognitiven Einschränkungen workshop
 Demenzscreening oder Screening zur Identifikation von Menschen mit kognitiven Einschränkungen workshop 19.09.2014 Univ.-Prof. Dr. med. Andreas Fellgiebel Universitätsmedizin Mainz Klinik für Psychiatrie
Demenzscreening oder Screening zur Identifikation von Menschen mit kognitiven Einschränkungen workshop 19.09.2014 Univ.-Prof. Dr. med. Andreas Fellgiebel Universitätsmedizin Mainz Klinik für Psychiatrie
