Infektionen: Lyme-Borreliose, Leptospirose und Rückfallfieber
|
|
|
- Marta Schuster
- vor 5 Jahren
- Abrufe
Transkript
1 Infektionen: Lyme-Borreliose, Leptospirose und Rückfallfieber Robert Müllegger 1 Lyme-Borreliose Definition Die Lyme-Borreliose ist eine multisystemische Infektionskrankheit, verursacht durch Spirochäten des Borrelia-burgdorferi-sensu-lato-Komplexes, die durch Schildzecken (Ixodes) von Wirtstieren auf den Menschen übertragen werden. Geschichte Obwohl erst die Beschreibung einer endemischen Arthritis mit anulären Erythemen nach Zeckenstich durch Allen Steere in Lyme, Old Lyme und East Haddam/Connecticut (1977) und die nachfolgende Entdeckung von Borrelien im Mitteldarm von Zecken durch Willy Burgdorfer et al. (1982) zur ätiopathogenetischen Klärung der Lyme-Borreliose geführt hat, waren die einzelnen Entitäten dieses Krankheitskomplexes schon lange zuvor in Europa bekannt. Die Benennung des Krankheitserregers (Borrelia burgdorferi) und des Krankheitskomplexes (Lyme-Borreliose) gehen auf Willy Burgdorfer und das Fischerdorf Lyme zurück. R. Müllegger (*) Abteilung für Dermatologie und Venerologie, Landesklinikum Wiener Neustadt, Wiener Neustadt, Österreich robert.muellegger@wienerneustadt.lknoe.at Epidemiologie Die Lyme-Borreliose tritt endemisch akkumuliert in den gemäßigten Klimazonen von Europa, Nordamerika und Asien vorwiegend zwischen nördlichen Breitengrad auf, wo sie die häufigste durch Vektoren vermittelte Krankheit darstellt. Die hauptsächlichen Verbreitungsgebiete umfassen Zentraleuropa (einschließlich Deutschland, Österreich, Schweiz), Skandinavien sowie den Nordosten und die nördlichen Zentralstaaten der USA. Die Durchseuchungsrate von Ixodes- Zecken mit Borrelien schwankt in weiten Grenzen und liegt in Endemiegebieten bei durchschnittlich 20 %. In unterschiedlichen Regionen sind verschiedene Zeckenarten für die Übertragung verantwortlich: Europa Ixodes ricinus ( gemeiner Holzbock ) Ostküste der USA I. scapularis Westküste der USA I. pacificus Osteuropa und Asien I. persulcatus Ixodes-Zecken entwickeln sich in einem Zweijahreszyklus aus Eiern zu Larven und häuten sich dann zweimal zu Nymphen und schließlich geschlechtsreifen, adulten Tieren. In jedem Stadium nimmt die Zecke eine Blutmahlzeit, wobei Larven vorwiegend Vögel und Mäuse befallen, Nymphen größere Nage- und Säugetiere und adulte Zecken besonders größere Wirbeltiere wie Haus- und Wildtiere und den Menschen. Hauptvektoren sind Nymphen und adulte weibliche Zecken. Eine Übertragung durch fliegende Insekten wie Bremsen ist sehr fragwürdig. Beim Menschen kommt es nach Stich durch eine infizierte Zecke in etwa 5 % zu einer Infektion und in 2 % zu einer manifesten Borreliose. Aufgrund des Fehlens einer bundesweiten Meldepflicht und von flächendeckenden epidemiologischen Studien sind in den deutschsprachigen Ländern keine genauen Zahlen zur Inzidenz bekannt. Robuste Berechnungen gehen für Deutschland von < Fällen/ Einwohnern und Jahr aus. In Slowenien und Ostösterreich sind die Fallzahlen noch größer. Die Spanne über alle Länder, in denen die Erkrankung endemisch ist, liegt zwischen >50 und >400 Fällen pro Einwohnern und Jahr. Der Hauptaktivität der Zecken entsprechend treten die meisten Fälle zwischen April und September auf. Aufgrund des speziellen Risikos wird bei Personen, die in der Land- und Forstwirtschaft, dem Gartengewerbe oder als Jäger tätig sind, bei Erfüllung der diagnostischen und berufskrankenrechtlichen Voraussetzungen, die Lyme-Borreliose als Berufskrankheit anerkannt (von Tieren auf den Menschen übertragene Erkrankungen, in Deutschland BK Gruppe 3102). # Springer-Verlag GmbH Deutschland 2017 G. Plewig et al. (Hrsg.), Braun-Falco's Dermatologie, Venerologie und Allergologie, Springer Reference Medizin, 1
2 2 R. Müllegger Ätiopathogenese Erreger und Immunreaktion B. burgdorferi sensu lato und Rückfallfieber-Borrelien repräsentieren die Gattung Borrelien innerhalb der Familie Spirochaetaceae (Ordnung Spirochaetales). Borrelien sind flexible, bewegliche Schraubenbakterien mit wenigen unregelmäßigen Windungen. Sie sind etwa 20 μm lang, aber nur 0,3 μm dick, weshalb sie nur im Dunkelfeldmikroskop, aber nicht im Lichtmikroskop darstellbar sind. Von innen nach außen besteht B. burgdorferi aus einem Protoplasmazylinder, der von einer Zytoplasmamembran umhüllt und dann von einem periplasmatischen Spalt umgeben ist. In diesem liegen 7 12 Endoflagellen, die subterminal am Protoplasmazylinder inserieren, sich in Längsachse um den Protoplasmazylinder winden und der Fortbewegung dienen. Abschließend folgt eine Hüllmembran mit distinkten Lipoproteinen (Outer surface lipoproteins, OspA OspG), die hauptverantwortlich für die Pathogenese und die Immunreaktion des Wirts sind. Die für Infektiosität und Immunogenität wichtigsten der insgesamt 853 Gene von B. burgdorferi sind auf Plasmiden lokalisiert. B. burgdorferi lässt sich unter mikroaerophilen Bedingungen in künstlichen Kulturmedien (Barbour-Stoenner-Kelly-Medium, modifiziertes Kelly-Pettenkofer-Medium) anzüchten, stellt aber hohe Ansprüche an das Nährmedium. Wegen der langen Generationszeit von h werden Kulturen meist erst nach 3 5 Wochen positiv. Bei der Abwehrreaktion gegen Borrelien ist das angeborene Immunsystem für die frühe Kontrolle der Infektion wie auch die Einleitung einer komplexen zellulären und humoralen erworbenen Immunantwort verantwortlich. Die Immunantwort ist beim Erythema migrans bevorzugt auf die Stelle der Infektion und die Lymphknoten fokussiert. B-Lymphozyten, die durch intakte Borrelienantigene spezifisch aktiviert werden, sind für eine systemische Antikörperproduktion zuständig, und zwar speziell dann, wenn es zu einer Dissemination der Infektion kommt. Diese ist ebenso wie eine gelegentliche Persistenz des Erregers trotz der Immunreaktion möglich, vor allem durch die Fähigkeit von Borrelien, ihre Antigenexpression zu variieren. Borreliensubtypen B. burgdorferi sensu lato ist genetisch und immunologisch sehr heterogen. Zur Einteilung wird meist die Genotypisierung herangezogen. Es sind mindestens 15 Genospezies bekannt, fünf davon sind gesichert humanpathogen. Wie in Tab. 1 dargestellt, unterscheiden sich die einzelnen Genospezies durch ihre geografische Verteilung, hauptsächliche Vektoren, Gewebetropismus und pathogenetisches Potenzial sowie daraus resultierende Auslösung differenter Krankheitsmanifestationen. Die drei wichtigsten humanpathogenen Spezies sind B. afzelii, B. garinii und B. burgdorferi sensu stricto. In Europa verursachen alle drei Spezies Lyme-Borreliose, in den USA nur B. burgdorferi sensu stricto, was Unterschiede der Lyme-Borreliose zwischen den beiden Kontinenten erklärt. Hierzu zählen das Überwiegen der Lyme-Arthritis und intensiverer assoziierter Symptome beim Erythema migrans in den USA, während die Acrodermatitis chronica atrophicans nur in Europa vorkommt. Grundsätzlich können alle drei Spezies jede der drei charakteristischen Hautmanifestationen der Lyme-Borreliose verursachen, der häufigste Erreger ist jedoch B. afzelii. Übertragung und Koinfektionen Zecken verweilen vornehmlich an der Unterseite von Pflanzen bis zu etwa 1 m über dem Boden und nehmen potenzielle Wirte mittels Chemorezeptoren für Milchsäure, Kohlendioxid und Ammoniak wahr. Nach Kontaktnahme suchen sie für den Stich warme Körperregionen mit möglichst dünner Haut auf. Beim Stich wird das widerhakenbewehrte Hypostoma (Stachel) in die Haut gebohrt und damit einerseits (erregerhaltiger) Speichel an den Wirt abgegeben, andererseits Blut gesaugt. Für die Übertragung von Borrelien bedarf es einer minimalen Zeckenanhaftung von h. Die geringe Größe von Nymphen und der praktisch reizfreie Stich erklären, warum von Patienten oft eine negative Zeckenstich-Anamnese angegeben wird (bis zu zwei Drittel). Neben Borrelien können in Europa durch dieselbe Zeckenart (I. ricinus) die folgenden weiteren Krankheitserreger auf den Menschen übertragen werden (Koinfektion), was zu einer Modulation des klinischen Bildes der Lyme-Borreliose führen kann: 1. FSME-Virus, ein Flavivirus. Erreger der Frühsommer- Meningoenzephalitis, 2. Babesien, in Erythrozyten parasitierende Protozoen. Erreger der Babesiose, einer Malaria-ähnlichen Krankheit mit Fieber, Anämie und Ikterus, 3. Anaplasma phagocytophilum, ein obligat intrazelluläres Gram-negatives Bakterium der Ordnung Rickettsiales. Erreger der humanen granulozytären Anaplasmose (früher Ehrlichiose), 4. Rezent wurde die Koinfektion mit der Rückfallfieberspirochäte B. miyamotoi beschrieben (USA, Japan), die meist Fieber, Schüttelfrost, Fatigue, Kopfschmerzen, Myalgien, Arthralgien und Nausea, manchmal aber auch eine Meningoenzephalitis auslösen kann. Anaplasmen befallen in erster Linie neutrophile Granulozyten und Endothelzellen und etablieren dadurch eine systemische Infektion, die zu je etwa einem Drittel asymptomatisch, leicht oder schwer (selten letale Verläufe bei Immunsupprimierten) verläuft. Im typischsten Fall kommt es innerhalb von 30 Tagen nach Zeckenstich zu transienten, heftigen grippeähnlichen Krankheitserscheinungen inklusive Fieber, Schüttelfrost, Kopfschmerzen, Krankheitsgefühl, Myalgien und Abgeschlagenheit. Im Labor sind häufig
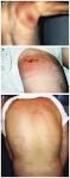
3 Infektionen: Lyme-Borreliose, Leptospirose und Rückfallfieber 3 Tab. 1 Genospezies von Borrelia burgdorferi sensu lato. Geografische Verteilung, Vektoren und vorwiegend assoziierte Krankheitsmanifestationen Genospezies Vorkommen Zeckenvektor Klinische Manifestation B. afzelii Europa Ixodes ricinus Dermatoborreliosen Asien, Japan Ixodes persulcatus B. garinii Europa Ixodes ricinus Neuroborreliose, Dermatoborreliosen Asien, Japan Ixodes persulcatus B. burgdorferi sensu stricto Nordamerika Ixodes scapularis, Ixodes pacificus Arthritis, Dermatoborreliosen Europa Ixodes ricinus B. bavariensis Europa Ixodes ricinus Neuroborreliose, Arthritis Asien Ixodes persulcatus B. spielmanii Europa Ixodes ricinus Erythema migrans Weitere Genospezies: B. valaisiana, B. lusitaniae, B, bissettii (letztere drei sind fraglich humanpathogen), B. andersonii, B. japonica, B. tanukii, B. turdi, B. sinica Thrombozytopenie, Transaminasenerhöhung und CRP-Erhöhung festzustellen, immer wieder auch eine Leukopenie und geringgradige Anämie. Hautveränderungen im Rahmen einer Anaplasmose finden sich bei wenigen Prozent bis maximal einem Drittel der Patienten und sind schlecht charakterisiert. Am ehesten ist mit einem makulopapulösen Exanthem, manchmal petechialen Erythemen oder Sweet-artigen Effloreszenzen zu rechnen. Sie treten vorwiegend an Stamm und Beinen auf und scheinen bei Kindern häufiger zu sein. Die Diagnose wird durch eine Serokonversion oder 4-fachen Serum-Titeranstieg innerhalb von 2 3 Wochen erhärtet, sowie durch eine Polymerasekettenreaktion aus dem Blut oder den färberischen Nachweis (Giemsa oder Wright) von Morulae (intrazelluläre Bakterienaggregation) im Blutausstrich. Klinik Im Rahmen einer Borrelieninfektion kann es zu kutanen (Dermatoborreliosen) und/oder extrakutanen Krankheitsmanifestationen kommen (Tab. 2), die in einem regellos stadienhaften Verlauf auftreten. Die Klinik wird unter anderem von der Genospezies des Erregers, der Immunantwort des Wirts und diversen prädisponierenden Faktoren determiniert. In der Regel beginnt die Lyme-Borreliose lokalisiert mit einem Erythema migrans, das selbstlimitiert sein kann, oder die Borreliose wird durch eine antibiotische Therapie zu diesem Zeitpunkt ausgeheilt. Bei Dissemination des Erregers jedoch ist innerhalb von Tagen bis Wochen (Monaten) ein Übergang in ein früh disseminiertes Stadium möglich. Neben der Haut (>85 % aller Fälle) können das muskuloskelettale System, Nervensystem, Herz und Augen befallen werden. Komplizierte Verläufe werden zu diesem Zeitpunkt in der Regel durch eine adäquate Therapie vermieden. Ohne Behandlung kann sich aber in Monaten bis Jahren eine späte (chronische) Manifestation entwickeln. An der Haut gibt es neben dem Erythema migrans zwei weitere Entitäten, das Borrelienlymphozytom und die Acrodermatitis chronica atrophicans. Seit geraumer Zeit wird in der Literatur sehr kontrovers über eine ätiopathogenetische Rolle von B. burgdorferi bei verschiedenen anderen Hauterkrankungen berichtet, zum Beispiel bei kutanen Lymphomen und der zirkumskripten Sklerodermie (Morphea). 1.1 Klinik der Dermatoborreliosen Erythema migrans (Afzelius 1910; Lipschütz 1913) Klinik Das Erythema migrans, die Markerdermatose der frühen Lyme-Borreliose, ist ein expandierendes, rundovales, scharf begrenztes, rotes bis rot-blaues Erythem von mindestens 5 cm Größe. Definitionsgemäß wird der Ausdruck Erythema migrans benutzt, und nicht Erythema chronicum migrans. Letzterer nur, wenn diese Hautveränderung länger als 6 Monate besteht. Die meisten Läsionen sind zwischen cm im Längsdurchmesser. Im Einzelfall können Erytheme bis 80 cm beobachtet werden. Die Größe ist vor allem von der Bestandsdauer abhängig. Das Erythem entsteht durchschnittlich 2 Wochen nach Zeckenstich (Spanne: Tage), der die Prädilektionsstelle des Erythems bestimmt. Dieses kann grundsätzlich überall lokalisiert sein (Ausnahme Palmae und Plantae), bevorzugt betroffen sind aber folgende Regionen: Knie/Unterschenkel, Leiste/Gesäß und Achsel/Schulter/Brust. Bei Kindern findet es sich häufig in der Kopf-Hals-Region. Die Krankheitsdauer bis zum Aufsuchen des Arztes beträgt im Mittel 10 Tage. Das Erythema migrans kann als solitäre Läsion oder multilokulär auftreten (Abb. 1, 2, 3, und 4). Das solitäre Erythema migrans ist entweder ringförmig mit zentraler Abblassung (anulärer Typ) oder, häufiger, über den gesamten Verlauf persistierend homogen (makulöser Typ). In der Kniekehle ist es oft bandartig livide. Selten nimmt es eine schießscheibenartige (bull s eye Typ) oder atypische Morphologie an (elevierte oder fleckige Erytheme, inkomplette Ringbildung, Vesikelformation oder hämorrhagische Note).
4 4 R. Müllegger Tab. 2 Krankheitsmanifestationen der Lyme-Borreliose nach Stadien Lokalisation Lokalisierte Frühinfektion Disseminierte Frühinfektion Spätinfektion Haut Erythema migrans Acrodermatitis chronica atrophicans Multiple Erythemata migrantia Borrelienlymphozytom Nervensystem Polyradikuloneuritis Meningitis Hirnnervenparesen Periphere Neuropathie Chronische Enzephalomyelitis (sehr selten) Zerebrale Vaskulitis (sehr selten) Enzephalitis Myelitis Muskuloskelettales System Arthritis Myositis Chronische Arthritis Fibromyalgien Herz Karditis Kardiomyopathie AV-Block I III Auge Konjunktivitis Iritis Chorioretinitis Keratitis Neuritis nervi optici Keratitis Abb. 1 Erythema migrans vom solitär anulären Typ Abb. 2 Erythema migrans vom solitär makulären Typ Leichter Juckreiz oder Brennen begleiten das Erythema migrans in etwa der Hälfte der Fälle. Selten ist eine im Bereich des Erythems lokalisierte sehr schmerzhafte Oligoneuritis von bis zu mehreren Wochen Dauer. Extrakutane Krankheitssymptome entwickeln sich initial bei einem bis zwei Drittel der Patienten. Sie sind unspezifisch, moderat, von kurzer Dauer (Tage) und umfassen Müdigkeit, Krankheitsgefühl, Arthralgien, Myalgien, Kopfschmerzen, (regionale) Lymphadenopathie und Temperaturerhöhung. Sie sind von den Erscheinungen einer frühen extrakutanen Organmanifestation wie einer Neuroborreliose sowie einer Koinfektion (siehe Ätiopathogenese) zu trennen. Das Vorhandensein oder Fehlen extrakutaner Symptome korreliert nicht zwingend mit einer eventuellen Dissemination von Borrelien. Multiple Krankheitsherde, die bei maximal 20 % aller Erythema-migrans-Patienten auftreten und in den USA und bei Kindern häufiger sind, können durch hämatogene Dissemination von Borrelien bedingt sein. Hier folgen sekundäre, oft kleinere und weniger entzündliche Läsionen einem typischen primären Erythema migrans nach einer Latenz von wenigen Tagen. Multiple Läsionen können aber auch durch multiple infektiöse Zeckenstiche oder eine lokale Dissemination von Borrelien bedingt sein. Dann sind weniger Erytheme vorzugsweise gruppiert angeordnet. Die durchschnittliche Gesamtzahl an Erythemen pro Patient schwankt zwischen 2 und 70. Extrakutane Symptome oder andere Organmanifestationen sind nicht signifikant häufiger als bei solitären Läsionen. Je nach zugrunde liegendem Pathomechanismus sind multiple Erytheme eher der disseminierten oder der lokalisierten Frühinfektion zuzurechnen (Tab. 2). Differenzialdiagnose Trotz des klinischen Variantenreichtums ist das Erythema migrans meist klinisch eindeutig zu diagnostizieren (Tab. 3) (Abschn. 1.2). Die wichtigste Differenzialdiagnose betrifft die
5 Infektionen: Lyme-Borreliose, Leptospirose und Rückfallfieber 5 unspezifische (gesteigerte) Arthropodenreaktion, die ebenfalls ein Erythem mit mehr als 5 cm Durchmesser ist. Im Unterschied zum Erythema migrans, welches sich erst nach einer Latenz von einigen Tagen entwickelt und eine zentrifugale Ausdehnung zeigt, entsteht die Arthropodenreaktion sofort nach dem Stich und verkleinert sich in den folgenden Tagen von der Peripherie her. Arthropodenstiche jucken auch meist stärker. Histopathologie Die histopathologische Untersuchung läsioneller Haut ist bei allen drei Dermatoborreliosen diagnostisch wertvoll. In den meisten Fällen gelingt es, wichtige Differenzialdiagnosen auszuschließen. Oft ist die Histopathologie sogar diagnostisch. Die Biopsie wird beim Erythema migrans vom Rand entnommen. Man findet ein superfizielles (und tiefes) dermales, unterschiedlich intensives fleckiges, mononukleäres Entzündungsinfiltrat, das vorwiegend perivaskulär lokalisiert ist, aber auch periglandulär und interstitiell verteilt ist. Die Blutgefäße können dilatiert sein. Das Infiltrat besteht vorwiegend aus Lymphozyten und Histiozyten. Plasmazellen sind in unterschiedlicher Zahl beigemengt, initial auch einige Eosinophile. Die Epidermis ist unauffällig. Abb. 3 Erythema migrans in der Kniekehle Verlauf Trotz der potenziellen klinischen Selbstlimitierung ist die prompte antibiotische Therapie jedes Erythema migrans indiziert, um eine Persistenz des Erregers in der Haut und/ oder dessen Dissemination zu verhindern. Mit einer adäquaten Behandlung heilt das Erythem innerhalb von 1 4 Wochen ab. Eine Persistenz von meist milden bis moderaten extrakutanen Symptomen, in erster Linie Arthralgien, kommt bei wenigen Patienten vor, speziell dann, wenn zu Beginn der Erkrankung stärkere Symptome bestanden. Die Symptome vergehen innerhalb maximal eines Jahres. Gravierende Folgeerscheinungen wie eine Meningitis sind eine Rarität und heilen letztlich ebenfalls aus Borrelienlymphozytom (Burckhardt 1911; Bäfverstedt 1943) Abb. 4 Multilokuläres Erythema migrans Ätiopathogenese Das Borrelienlymphozytom ist ein B-Zell-Pseudolymphom in Reaktion auf die Präsenz von Borrelien-Antigenen in der Haut. Während B. burgdorferi in für Lyme-Borreliose endemischen Regionen Europas die häufigste Ursache solcher Pseudolymphome ist, wird das Borrelienlymphozytom in den USA nur extrem selten gesehen. Der Verlauf ist subakut, das Kindesalter bevorzugt betroffen. Die Zeckenstichanamnese ist in den meisten Fällen negativ, was die Beurteilung erschwert, ob eine lokale Frühinfektion an der Stelle eines unbemerkten Zeckenstichs vorliegt oder eine früh-disseminierte Form mit Hautveränderungen an bestimmten Prädilektionsstellen nach Zeckenstich an anderer Stelle.
6 6 R. Müllegger Tab. 3 Differenzialdiagnosen der Dermatoborreliosen Dermatoborreliose Differenzialdiagnosen Unterscheidungskriterien zur Dermatoborreliose Solitäres Erythema migrans Unspezifische Arthropodenreaktion Rasches Auftreten, Juckreiz, Rückbildung innert Tagen Erysipel Intensiv rot, überwärmt, Fieber, Schüttelfrost, CRP-Erhöhung Zirkumskripte Sklerodermie Elfenbeinfarben, induriert, lilac Ring Granuloma anulare Papulös elevierter Rand Interstitielles G. anulare Träger Verlauf Tinea corporis Randbetont schuppend, Dermatophytennachweis Erysipeloid Meist Hände, langsame Expansion, kleine Verletzung Fixes Arzneimittelexanthem Medikamentenanamnese, blaubräunlich, Brennen, Akren, Rezidiv in loco Multilokuläres Erythema Multilokuläres fixes Arzneimittelexanthem Medikamentenanamnese, blaubräunlich, Schleimhäute migrans Urtikaria Flüchtig E. anulare centrifugum Eleviert, schuppend, polyzyklisch E. infectiosum Girlandenförmig konfluierend, symmetrische Wangenrötung Borrelienlymphozytom Arthropodenreaktion Transient, Juckreiz Kutanes Lymphom Zusatzuntersuchungen nötig Lupus erythematodes tumidus Photosensitivität, oft mehrere Läsionen, kaum bei Kindern Sarkoidose Lupoides Infiltrat bei Glasspatel-Druck Kutane Metastase Sehr derb Keloid Derb, Traumaanamnese Perichondritis Schmerzhaft, nur in Knorpelzone Granuloma faciale Oft multipel, auch polyzyklisch Morbus Paget (Brust) Schuppenkruste Chronische venöse Insuffizienz Varizen, ankle flare, diffuse Schwellung, geringere Rötung (außer bei Stasisdermatitis) Frühe Acrodermatitis chronica Beinvenenthrombose (Sub)akuter Schmerz, Zyanose atrophicans Akrozyanose Symmetrisch, vorwiegend bei Jüngeren und Kälte Perniones Schmerzhaft, ödematös, vegetative Symptome Erysipeloid Scharf begrenzt, Exposition gegen zum Beispiel Fisch, Geflügel Chilblainlupus Keratosen, eventuell diskoider Lupus erythematodes Erythromelalgie Anfallsartig, Hyperthermie, starker Schmerz, Besserung durch Kälte Späte Acrodermatitis chronica Periphere arterielle Verschlusskrankheit Pulse schwach, verminderte Hauttemperatur, Claudicatio atrophicans Hautalterung Keine Entzündungszeichen Komplexes regionales Schmerzsyndrom Anamnese von Trauma oder Operation (Morbus Sudeck) Acroangiodermatitis Chronische Stase Klinik Das Borrelienlymphozytom tritt meist solitär auf, obschon multiple (gruppierte) Läsionen berichtet sind. Stereotypisch und für die klinische Diagnose sehr hilfreich ist die Lokalisation. Diese betrifft vornehmlich das Ohr (häufiger bei Kindern), wo es oft dem Ohrläppchen tropfenförmig anzuhängen scheint (Abb. 5), oder die Brust, vor allem Brustwarze und Areola mammae (häufiger bei Erwachsenen). Gelegentlich sind äußeres Genitale oder die (vordere) Axillarfalte befallen. Klinisch findet sich ein indolenter, weicher, blauroter Knoten bis Plaque von 1 5 cm Größe mit scharfer Begrenzung und eventuell leicht atropher Oberfläche. Extrakutane Symptome sind sehr selten. Das Borrelienlymphozytom persistiert unbehandelt für viele Monate bis zu einem Jahr. Nach meist raschem erstem Ansprechen auf eine Antibiose dauert es bis zur kompletten Abheilung gewöhnlich mehrere Wochen (bis Monate). Spätfolgen sind nicht zu erwarten. Zur Histopathologie des Borrelienlymphozytoms Kap. Pseudolymphome Acrodermatitis chronica atrophicans (Buchwald 1883; Herxheimer und Hartmann 1902) Epidemiologie Die Acrodermatitis chronica atrophicans ist die kutane Manifestation der späten Lyme-Borreliose in Europa, wo <10 Fälle pro Einwohner und Jahr auftreten. In den USA ist sie eine Rarität. Die Acrodermatitis betrifft gehäuft das höhere Lebensalter und Frauen. Für gewöhnlich besteht keine Anamnese eines Zeckenstichs in konkretem zeitlichen oder topografischen Zusammenhang zur Acrodermatitis. Wohl aber handelt es
7 Infektionen: Lyme-Borreliose, Leptospirose und Rückfallfieber 7 Abb. 5 Borrelienlymphozytom sich meist um Patienten, die sich sehr häufig in der Natur aufhalten und jährlich mehrfach Zeckenstiche an unterschiedlichen Körperstellen haben. Abb. 6 Acrodermatitis chronica atrophicans, akutes Stadium Klinik Die Acrodermatitis chronica atrophicans ist bevorzugt an den Streckseiten der distalen Extremitätenabschnitte einschließlich der Ellenbogen, Knie und Hand- und Fußrücken lokalisiert. Sie zeigt einen langsam progressiven Verlauf über viele Wochen bis Monate von einer frühen inflammatorischen Phase zu einer chronisch atrophen Phase mit irreversiblen Schädigungen. Mit der Progredienz ist eine lokale Expansion und Ausbreitung auf weitere Extremitäten verbunden. Sie erklärt sich aus einer in ihrer Ursache ungeklärten Persistenz von B. burgdorferi im dermalen Bindegewebe über Jahre bis Jahrzehnte. Von einer spontanen Erregerelimination ist nicht auszugehen. Nur die antibiotische Therapie kann den Prozess aufhalten. Zu Beginn der Acrodermatitis zeigt sich eine gut abgrenzbare, rot-blaue Verfärbung mit Irisblendenphänomen mit oder ohne teigige, nicht eindrückbare Schwellung (Abb. 6). Gelegentlich wird eine retikuläre Variante beobachtet. Ohne antibiotische Behandlung wird im Weiteren die Haut durch epidermale und dermale Atrophie dünn und gefältelt. Man spricht von einem Bratapfel- oder Zigarettenpapier-artigen Aspekt. Subkutane Blutgefäße werden stärker sichtbar, es bilden sich multiple Teleangiektasien und Pigmentverschiebungen aus (Abb. 7). Haarfollikel, Talgdrüsen und Schweißdrüsen können zugrunde gehen, es resultiert eine trockene, haarlose Haut. Bei % der Patienten kommt es durch eine gesteigerte dermale Kollagensynthese zu derben Knoten oder bandartiger Pseudosklerodermie. Die solitären oder multiplen fibrotischen Knoten sind halbkugelig, hautfarben bis blaurot und juxtaartikulär lokalisiert, speziell über Ellenbogen oder Knie. Die morpheaartigen Areale sind indurierte, weißlich glänzende, scharf begrenzte Flecken oder Bänder innerhalb oder benachbart zu einer Acrodermatitis-Läsion, meist entlang der Ulna oder Tibia (Ulnar- oder Tibiastreifen). Die Entwicklung von Plattenepithelkarzinomen im Zusammenhang mit schlecht heilenden Wunden innerhalb einer Acrodermatitis oder von B-Zell-Lymphomen ist eine extreme Rarität. Die Acrodermatitis chronica atrophicans kann von verschiedenen extrakutanen Symptomen begleitet sein. Etwa 50 % der Patienten leiden unter einer axonalen peripheren Neuropathie, meist an der von der Hautveränderung befallenen Extremität. Manchmal kann auch eine disseminierte Polyneuropathie auftreten. Sie äußert sich zunächst mit Schmerzen und Sensibilitätsstörungen, später treten geringgradige Paresen hinzu. Ein charakteristisches Symptom der Acrodermatitis ist die Allodynie, eine übersteigerte nozizeptive brennende Schmerzreaktion auf minimale Reize. Arthralgien und/oder Myalgien betreffen ein Drittel bis die Hälfte der Patienten. Bei etwa 20 % der Patienten können bei langer Krankheitsdauer, meist im Bereich der dermatologischen Affektion, Subluxationen bis Luxationen kleiner Hand- und Fußgelenke auftreten, ferner eine Arthritis großer Gelenke, rezidivierende Gelenksergüsse, Bursitis, Achillessehnenentzündung und Periostverdickung. Eine zentralnervöse Beteiligung mit kognitiven Defiziten, depressivem Syndrom, chronischer Erschöpfung oder Persönlichkeitsstörungen ist umstritten. Differenzialdiagnose Aufgrund der nicht sehr spezifischen Klinik und wegen ihrer Seltenheit wird die Acrodermatitis in einem hohen Prozentsatz verkannt (Tab. 3) (Abschn. 1.2). Die richtige Diagnose wird oft erst nach Monaten bis Jahren gestellt. Das Differenzialdiagnosespektrum ist groß und vom Stadium der Erkrankung abhängig. Am häufigsten sind Verwechslungen mit phlebologischen Leiden, peripheren Durchblutungsstörungen, Hautalterung oder, bei Vorliegen von fibrotischen Veränderungen, mit zirkumskripter Sklerodermie und eosinophi-
8 8 R. Müllegger 1.2 Diagnostik und Therapie der Dermatoborreliosen Abb. 7 Acrodermatitis chronica atrophicans, chronisches Stadium ler Fasziitis. Juxtaartikuläre Knoten werden immer wieder für Rheumaknoten gehalten. " Entscheidend ist, bei blau-roten Veränderungen an den Extremitäten mit oder ohne Schwellung und Atrophiezeichen stets die Möglichkeit einer Acrodermatitis chronica atrophicans zu bedenken. Histopathologie Die Biopsie wird bei der Acrodermatitis aus der Zone mit der deutlichsten Entzündung gewonnen. Anfangs dominiert ein unterschiedlich intensives Infiltrat aus Lymphozyten, Histiozyten und stets einer größeren Anzahl von Plasmazellen, welches entweder mehr fleckig oder eher bandartig subepidermal angeordnet ist. Das Infiltrat ist in der oberen Dermis akzentuiert, reicht jedoch teilweise bis in die Subkutis. Es ist vornehmlich perivaskulär, aber auch interstitiell lokalisiert. Die Gefäße sind meist erweitert. In der atrophen Phase wird das Entzündungsinfiltrat schwächer. Es tritt eine Atrophie der Epidermis mit Homogenisierung und Schwund des Kollagens ein. Elastische Fasern und Haartalgdrüseneinheiten gehen verloren. Vielkernige Riesenzellen mit Elastophagozytose sind erkennbar. Die pseudosklerodermiformen und juxtaartikulären Läsionen zeigen eine deutliche Fibrose, bei letzteren oft mit zwiebelschalenartigem Muster der Kollagenbündel. Verlauf Mit der antibiotischen Therapie kann die Eradikation von Borrelien sowie die Beseitigung von entzündlichen Hautveränderungen und der Allodynie erreicht werden. Letzteres nimmt etliche Monate bis über ein Jahr in Anspruch. Fibröse Knoten sprechen sehr gut an. Hingegen persistieren Atrophie, Teleangiektasien und Pseudosklerodermie. Die Abheilung einer assoziierten Neuropathie ist zögerlich und nicht selten inkomplett. Diagnostisches Vorgehen Mit Ausnahme des Erythema migrans ist der klinische Verdacht auf eine Lyme-Borreliose durch Laboruntersuchungen zu bestätigen, wobei manchmal die Kombination verschiedener Methoden notwendig ist (Tab. 5). Beim Erythema migrans sollte eine Zusatzdiagnostik nur bei klinischer Unsicherheit angewendet werden. Die Serologie wird nicht zur Routinediagnostik empfohlen. Man erhält vor Therapie aufgrund der Serokonversionsdauer von mindestens 2 5 Wochen für IgM- Antikörper und 3 8 Wochen für IgG-Antikörper bei nur etwa 60 % der Patienten ein positives Resultat. Zumal nach Therapie bei über zwei Drittel der Patienten Antikörper gefunden werden, kann in Einzelfällen die Analyse von Seren vor und nach Therapie (Rekonvaleszenzserum) hilfreich sein. Histopathologisch kann man die Diagnose eines Erythema migrans mit hoher Wahrscheinlichkeit stellen. Beim Borrelienlymphozytom ergeben serologische Tests meist ein positives Resultat für IgG- (und IgM-) Antikörper. Die histopathologische Untersuchung wird speziell dann empfohlen, wenn klinisches Bild und Serologie nicht übereinstimmen. Immunhistologisch exprimieren die zahlreichen Plasmazellen gleichermaßen Kappa- und Lambda-Immunglobulin-Leichtketten. Die Polymerasekettenreaktion des IgH- Gen-Rearrangements ergibt üblicherweise ein polyklonales Muster der infiltrierenden Zellen. Der klinische Verdacht einer Acrodermatitis chronica atrophicans muss ausnahmslos serologisch und (wegen der Möglichkeit eines falsch positiven Antikörpertiters) histopathologisch verifiziert werden. Ein signifikant erhöhter IgG-Antikörper-Titer gegen B. burgdorferi ist für die Diagnose unerlässlich, ein positiver IgM-Titer aber bei höchstens einem Viertel der Patienten zu finden. Manchmal kann bei allen drei Formen der Dermatoborreliose ein direkter Erregernachweis aus läsioneller Haut notwendig werden. Die Polymerasekettenreaktion ist der Kultivierung hinsichtlich Sensitivität, Arbeitsaufwand und Geschwindigkeit überlegen. Für die Diagnose der extrakutanen Manifestationen der Lyme-Borreliose (Neuroborreliose, Lyme- Arthritis, Karditis) ist eine positive Serologie zu fordern. Beweisend für eine zentralnervöse Manifestation ist der Nachweis intrathekal gebildeter Antikörper gegen Borrelien im Liquor cerebrospinalis. Labordiagnostik Neben der (indirekten) serologischen Diagnostik (Analyse von IgG- und IgM-Antikörpern gegen B. burgdorferi) gibt es direkte Methoden zum Nachweis von B. burgdorferi oder deren DNA. Die Sensitivität der Kultur liegt in Europa zwischen % für das Erythema migrans und zwischen
9 Infektionen: Lyme-Borreliose, Leptospirose und Rückfallfieber 9 Tab. 4 Borrelia burgdorferi-antigene und ihre diagnostische Relevanz im Verlauf einer Lyme-Borreliose Frühes Infektionsstadium Spätes Infektionsstadium kda Antigen Stadium kda Antigen Stadium 14 p41i Früh Osp17 (p21) = DbpA Spät 19 OspE Früh/spät 30 p30 Spät OspC Sehr früh 31 OspA Spät 35 VlsE Früh/spät 34 OspB Spät 39 p39 = BmpA Früh 43 p43 Spät 41 p41 = FlaB Flagellin Früh 45 p45 Spät 47 Meningitis 55/56 Spät 58 p58 Spät 83/100 p83/100 Spät BmpA, Borrelia membrane protein A; DbpA, Decorin binding protein; kda, Kilodalton; Osp, Outer surface protein; p41i, internal p41; VlsE, Variable major protein-like sequence, expressed % für die Acrodermatitis chronica atrophicans. Die Polymerasekettenreaktion ergibt bei den drei Dermatoborreliosen in durchschnittlich 70 % ein positives Resultat. Neue Leitlinien fordern einen molekularbiologischen Bestätigungstest der Spezifität eines positiven Ergebnisses von Kultur oder Polymerasekettenreaktion (Sondenhybridisierung, Sequenzierung). Die histopathologische Untersuchung läsionaler Haut erbringt wertvolle Informationen bei allen drei Formen der Dermatoborreliose, wie auch die chemische und zytologische Untersuchung des Liquor- oder Gelenkpunktats bei Verdacht auf Neuroborreliose oder Lyme-Arthritis. Die serologische Diagnostik ist durch die Möglichkeit falsch negativer und falsch positiver Resultate mit Unsicherheiten behaftet. Ersteres findet sich vorwiegend bei der frühen Lyme-Borreliose (Erythema migrans, fehlende Serokonversion). Letztere sind auf Kreuzreaktionen bei anderen spirochätalen Infektionen (Treponemen, Leptospiren) oder eine polyklonale Immunstimulation im Rahmen einer anderen viralen oder bakteriellen Infektion (Epstein-Barr-Virus, Zytomegalievirus, Parvovirus, Influenzaviren, HIV) oder Autoimmunerkrankungen (Lupus erythematodes, rheumatoide Arthritis, systemische Sklerodermie) zurückzuführen. In Endemiegebieten kann einem falsch positiven Resultat auch eine Seroprävalenz zugrunde liegen, die meist von einer asymptomatischen früheren Infektion herrührt. Die Seroprävalenzrate beträgt abhängig von Lebensalter, Geografie und Bevölkerungsgruppe <10 bis >20 %. Die Serologie kann auch nicht exakt zwischen einer aktiven und einer vergangenen Infektion unterscheiden. So bleiben Antikörper auch nach adäquater Therapie oft Monate bis Jahre nachweisbar. Daher muss in unklaren klinischen Situationen ein positives serologisches Resultat auf seine Spezifität geprüft werden. Es wird daher ein zweischrittiges Testverfahren empfohlen (Stufendiagnostik, Two-tier-Analyse). Als erster Test wird ein Enzyme-linked-immunosorbent- Assay (ELISA) eingesetzt, der grundsätzlich eine höhere Sensitivität als Spezifität (80 90 %) besitzt. Bei einem grenzwertigen oder positiven ELISA-Resultat wird dieselbe Probe mit einem Immunoblot (Westernblot) nachgetestet, der Nachweis und Diskrimination spezifischer Antikörper gegen verschiedene Borrelien-Antigene ermöglicht, also ein qualitativer Test mit nahezu 100 %iger Spezifität ist. Die wichtigsten, durch Immunoblotanalyse voneinander unterscheidbaren immundominanten B. burgdorferi-antigene von diagnostischer Relevanz umfassen die in Tab. 4 aufgeführten (Lipo)proteine. Eine Immunantwort gegenüber einigen dieser Antigene tritt vorzugsweise während der akuten Infektion auf, gegenüber anderen Antigenen wiederum eher später im Krankheitsverlauf, sodass die Beurteilung des Typs, der Zahl und der Kombination der Banden bis zu einem gewissen Grad eine Abschätzung der Aktualität beziehungsweise des Stadiums der Lyme-Borreliose erlaubt. Ein schmales Spektrum erkannter Banden gegen Frühphase-Antigene ist typisch für eine kurz zurückliegende Infektion. Ein breites Bandenspektrum, das auch Spätphase-Antigene inkludiert, spricht für eine länger zurückliegende Infektion. Der Einsatz des C6-ELISA statt des Immunoblot im Zweistufenverfahren hat sich noch nicht durchgesetzt. Das C6-Peptid von VlsE ist ein an der Borrelienoberfläche exprimiertes Lipoprotein, das durch antigenische Variationen der Immunevasion dient. Es löst unabhängig von der Spezies von B. burgdorferi sensu lato konstant eine starke Immunantwort des Wirts aus. Der C6-ELISA hat eine exzellente Spezifität und Sensitivität auch in frühen Krankheitsstadien. Der Vorteil gegenüber dem Westernblot ist die Automatisierung und der Wegfall der Subjektivität in der Beurteilung. " Für die Serologie ist zu beachten: Ein positives ELISA-Resultat bestätigt nicht notwendigerweise, dass bei einem Patienten eine Lyme-Borreliose vorliegt. Ein negatives ELISA-Resultat schließt eine Lyme-Borreliose im Frühstadium nicht aus, macht die Diagnose bei längerer Krankheitsdauer aber sehr unwahrscheinlich.
10 10 R. Müllegger Tab. 5 Diagnostisches und therapeutisches Management von Dermatoborreliosen Manifestation Erythema migrans Borrelienlymphozytom Acrodermatitis chronica atrophicans Diagnose Therapie Obligat Optional Antibiotikum Tagesdosis/Erwachsene Dauer Klinische Histopathologie Doxycyclin 100 mg 2-mal od. 200 mg 2 Wochen Untersuchung 1-mal Serologie in der Amoxicillin mg 3-mal Rekonvaleszenz Borrelien-PCR (Kultur) Cefuroxim- 500 mg 2-mal Axetil Azithromycin 250 mg 2-mal 5 10 Tage Klinische Histopathologie Doxycyclin 100 mg 2-mal od. 200 mg 3 4 Untersuchung 1-mal Wochen Serologie Immunhistologie Amoxicillin mg 3-mal Borrelien-PCR (Kultur) Azithromycin 250 mg 2-mal 5 10 Tage IgH Gen-Rearrangement Klinische Borrelien-PCR (Kultur) Doxycyclin 100 mg 2-mal oder 200 mg 4 Wochen Untersuchung 1-mal Serologie Amoxicillin mg 3-mal Histopathologie Cefuroxim- 500 mg 2-mal Axetil Ein positiver Immunoblot-Befund bestätigt eine spezifische immunologische Reaktion gegen B. burgdorferi. Ein negativer Immunoblot macht eine Lyme-Borreliose in hohem Maße unwahrscheinlich. Eine Borrelienserologie soll nicht bei unspezifischen oder untypischen Krankheitserscheinungen nur zum Ausschluss einer Lyme-Borreliose eingesetzt werden. Therapie Die Standardtherapien der Dermatoborreliosen sind in Tab. 5 zusammengestellt. Die Antibiotika der Wahl zur Behandlung des Erythema migrans sind orales Doxycyclin und Amoxicillin. Auch für Cefuroxim-Axetil ist die Effektivität auf Evidenzlevel I bewiesen, jedoch hat dieses eine geringe Bioverfügbarkeit. Doxycyclin penetriert gut in den Liquor ein Vorteil, wenn man die mögliche Dissemination von Borrelien in das Zentralnervensystem bedenkt. Zusätzlich ist es effektiv gegen A. phagocytophilum und B. miyamotoi, die im Sinne einer Koinfektion gemeinsam mit B. burgdorferi übertragen werden können. Wenn Ultraviolettstrahlung nicht vermieden werden kann oder bei initialer Unsicherheit in der Differenzierung gegenüber einem Erysipel, sind Amoxicillin oder Cefuroxim-Axetil vorzuziehen, da Doxycyclin phototoxische Reaktionen hervorrufen kann. Die Behandlungsdauer beträgt 2 Wochen, bei multiplen Läsionen oder extrakutanen Symptomen eventuell 3 Wochen. Antibiotika zweiter Wahl umfassen das Makrolid Azithromycin, Phenoxymethylpenicillin und Minocyclin. Der Einsatz von Ceftriaxon (1-mal 2 g täglich i.v.) ist Fällen einer neurologischen oder schweren kardiologischen Mitbeteiligung vorbehalten. Eine Jarisch- Herxheimer-Reaktion ist eine Rarität. Bei Kindern unter dem 8. Lebensjahr ist Doxycyclin kontraindiziert (beeinträchtigte Zahnschmelzbildung). Hier werden Amoxicillin (50 mg/kg pro Tag in drei geteilten Dosen), Cefuroxim-Axetil (30 mg/kg pro Tag in zwei geteilten Dosen), Azithromycin (20 mg/kg am ersten Tag, gefolgt von 10 mg/kg pro Tag für weitere 4 Tage) oder Phenoxymethylpenicillin ( IE/kg pro Tag in drei geteilten Dosen) gegeben. Neuere Daten sprechen auch für den Einsatz von Clarithromycin. Während der Schwangerschaft und Laktation besteht die Therapie der Wahl in Amoxicillin (FDA Kategorie B). Mittel zweiter Wahl sind Cefuroxim- Axetil, Azithromycin und Phenoxymethylpenicillin (alle FDA Kategorie B). Auch intravenöses Ceftriaxon wird in der Schwangerschaft erfolgreich eingesetzt. Doxycyclin ist kontraindiziert. Einzelfälle eines Therapieversagens (Persistenz einer klinischen Manifestation und/oder des Erregers) machen eine zweite Antibiose nötig, vorzugsweise mit einem anderen Wirkstoff als dem primären. Antikörper-Titerverläufe nach Therapie sind variabel und unvorhersehbar und müssen keinesfalls mit dem klinischen Verlauf korrelieren. Die Serologie ist deshalb nicht geeignet, über die Effektivität der Therapie zu urteilen. Nach Therapie können Serum-IgGwie auch -IgM-Antikörpertiter abfallen, andererseits sich auch erstmals entwickeln, ansteigen oder für Monate bis Jahre persistieren. Zwischen einer persistierenden Infektion und einer persistierenden Immunantwort muss klinisch unterschieden werden. Wenn keine assoziierte Symptomatik besteht, ist keine weitere Behandlung nötig. Etwa die Hälfte der Patienten wird niemals im Verlauf seronegativ.
11 Infektionen: Lyme-Borreliose, Leptospirose und Rückfallfieber 11 Auch das Borrelienlymphozytom wird primär mit Doxycyclin, Amoxicillin oder Cefuroxim-Axetil behandelt. Alternativen sind Azithromycin, Phenoxymethylpenicillin und Ceftriaxon. Aufgrund des subakuten Verlaufs des Borrelienlymphozytoms ist eine längere Behandlungsdauer (3 4 Wochen) zu bevorzugen. Wegen des progredienten Verlaufes muss jeder Patient mit Acrodermatitis chronica atrophicans möglichst rasch behandelt werden. Die Acrodermatitis kann effektiv oral mit Doxycyclin, Amoxicillin und Cefuroxim-Axetil angegangen werden. Alternativen sind Minocyclin und Phenoxymethylpenicillin. Intravenös wird vor allem bei neurologischen Begleitsymptomen behandelt: Cefotaxim (3-mal 2 g pro Tag), Ceftriaxon (1-mal 2 g pro Tag) oder Penicillin G (4-mal 5 Mio. pro Tag). Eine Therapie über 4 Wochen ist in der Regel ausreichend. Die Antikörpertiter gegen B. burgdorferi fallen zwar nach etwa 1 Jahr signifikant ab, bleiben aber beim großen Teil der Patienten für viele Jahre (hoch)positiv. Auch hier korreliert die Titerentwicklung nicht mit dem klinischen Verlauf und ist daher ungeeignet zur Kontrolle der Therapie. Die Behandlung extrakutaner Manifestationen obliegt den neurologischen oder internistischen Fachkollegen. Die Neuroborreliose wird meist intravenös therapiert (Ceftriaxon, Cefotaxim, Penicillin). Orales Doxycyclin ( mg pro Tag) scheint der parenteralen Medikation nicht unterlegen zu sein. Kardioborreliose (ausgenommen höhergradiger AV-Block) und Lyme-Arthritis können peroral behandelt werden, in der Regel für 3 4 Wochen. Prophylaxe Ein zugelassener Impfstoff zur Anwendung beim Menschen ist nicht verfügbar. Somit ist man in der Vorbeugung auf geeignetes Verhalten im Freien (schützende Kleidung), Meiden von zeckenkontaminierten Haus- und Wildtieren und Gartenpflege (Kurzhalten des Rasens, Laubentfernung) angewiesen. Nach Aufenthalt im Freien empfiehlt sich das sofortige Absuchen des gesamten Körpers (Kopf bei Kindern nicht vergessen) nach Zecken und deren prompte Entfernung. Dabei soll die Zecke entweder abrasiert (Einmalrasierer) oder unter vorsichtiger steter Traktion mit einer geeigneten Pinzette (Zecken- oder Splitterpinzette) aus der Haut gezogen werden. Aufgrund der Verankerung des Stachels mit Widerhaken kann dieser zurückbleiben, was bedenkenlos ist, weil er keine nennenswerten Mengen an Krankheitserregern enthält. Hilfsmittel wie Öl oder Klebstoffe sind zu vermeiden. Repellentien (zum Beispiel Icaridin oder DEET = Diethylethanoltoluamid) haben nur eine beschränkte und kurze (etwa 4 h) Wirkung gegen Zecken und können irritierend auf die Haut wirken. Die prophylaktische Einmalgabe von Doxycyclin nach Zeckenstich in einem endemischen Gebiet wird in den USA propagiert, wird aber in Europa eindeutig nicht empfohlen (fehlende Langzeitdaten, schlechte Praktikabilität, Nebenwirkungspotenzial). " Mit Nachdruck ist in endemischen Gebieten die FSME- Impfung zu empfehlen, dabei jedoch darauf aufmerksam zu machen, dass diese nicht gegen zeckenvermittelte Krankheiten im Allgemeinen schützt, wie vom Laien oft angenommen. 1.3 Extrakutane Manifestationen Zu den extrakutanen Organmanifestationen der Lyme-Borreliose zählt die Neuroborreliose (in Europa etwa 10 % der Fälle), die sich im Stadium der frühen Dissemination mit Entzündungen unterschiedlicher Teile des Zentralnervensystems und peripherer Nerven äußert. Charakteristisch sind Polyradikulitis und periphere Neuritiden mit heftigen asymmetrischen reißend-brennenden, nächtlich akzentuierten Schmerzen, Paresen und Sensibilitätsstörungen von Extremitäten oder Körperstamm. Weiterhin typisch ist eine aseptische (lymphozytäre) Meningitis und Paresen von Hirnnerven, am häufigsten des N. facialis, gefolgt von N. abducens, N. trochlearis und N. oculomotorius. Das Vollbild der Neuroborreliose im Erwachsenenalter ist das Garin- Bujadoux-Bannwarth-Syndrom (Garin und Bujadoux 1922; Bannwarth 1941) (Meningopolyradikuloneuritis). Die Lyme-Karditis manifestiert sich in Form von Rhythmusstörungen, meist als AV-Blockierung unterschiedlichen Grades. Vereinzelt können solche Patienten transient schrittmacherpflichtig werden. Die Lyme-Arthritis befällt vornehmlich die großen Gelenke als Mono- oder Oligoarthritis. Am häufigsten ist das Kniegelenk betroffen (>80 %). Klinisch zeigt sich eine schmerzhafte, starke Gelenksschwellung ohne Rötung mit schubweisem Verlauf, wobei Anzahl und Dauer (Tage bis Wochen) der einzelnen Episoden sehr variabel sind und auch abwechselnd verschiedene Gelenke betroffen sein können. Tendinitis, Enthesitis und Bursitis sind gelegentlich anzutreffen. Die unbehandelte Arthritis sistiert meist nach Monaten bis Jahren und kann Gelenkschädigungen zurücklassen. Zur Chronifizierung trotz Therapie kommt es in Europa viel seltener als in den USA. Ein genetischer Hintergrund (beispielsweise HLA-DR2- oder -DR4-Phänotyp), der zur Entwicklung einer autoimmunologischen Entzündungskaskade disponiert, scheint dabei eine Rolle zu spielen. Neben chronischer Arthritis können bei ausbleibender Erregerelimination oder Abheilung einer früheren Krankheitsmanifestation selten Fibromyalgien oder neurologische Spätfolgen wie periphere Neuropathien und Enzephalopathie (kognitive Störungen, Depression, spastische Paraparese) entstehen.
12 12 R. Müllegger Fälle an den Extremitäten. Extrakutane Begleitsymptome sind selten. 1.6 Posttreatment-Lyme-Disease-Syndrom Abb. 8 Erythema migrans im Gesicht bei einem 7-jährigen Jungen 1.4 Lyme-Borreliose bei Kindern Die Lyme-Borreliose im Kindesalter unterscheidet sich teilweise erheblich von der des Erwachsenen. Der Inzidenzgipfel liegt zwischen dem Lebensjahr. Auch bei Kindern sind dermatologische Manifestationen die häufigsten. Das Erythema migrans kommt in über einem Drittel der Fälle im Kopf-Hals-Nacken-Bereich vor (bevorzugte Zeckenstichstelle bei der geringeren Körpergröße) (Abb. 8), gefolgt von Gesäß und Beinen. Es tritt schon nach einer durchschnittlichen Inkubationszeit von 1 Woche auf und ist im Gesicht oft wechselnd intensiv, bogen- bis bandförmig und von kurzer Dauer. Multilokuläre Erythemata migrantia und Borrelienlymphozytom sind bei Kindern häufiger, hingegen gibt es die Acrodermatitis chronica atrophicans nur in seltensten Fällen. Bei etwa 10 % der Kinder mit multilokulären Erythemen tritt eine aseptische Meningitis auf. Letztere ist die häufigste neurologische Manifestation bei Kindern. Sie kann mit einer peripheren Fazialisparese assoziiert sein, welche gelegentlich mit einem ipsilateralen Erythema migrans im Gesicht vergesellschaftet ist. Arthritiden sind häufig und sprechen gut auf Antibiotika an. Das Garin-Bujadoux-Bannwarth-Syndrom gibt es bei Kindern fast nie. 1.5 Lyme-Borreliose in der Schwangerschaft B. burgdorferi kann die Plazenta passieren. Große Studien an Schwangeren und ihren Kindern konnten jedoch kein erhöhtes Risiko für Missbildungen, Prämaturität, Fruchttod oder erniedrigtes Geburtsgewicht nachweisen, sofern eine adäquate antibiotische Therapie erfolgte. Es ist zu folgern, dass eine Schwangere mit Lyme-Borreliose auf jeden Fall antibiotisch behandelt werden muss. In der Schwangerschaft ist das Erythema migrans meist makulös und sitzt in über 80 % der Der Begriff beschreibt den wenigstens 6-monatigen Fortbestand von teilweise schweren Beschwerden oder Symptomen wie Arthritis/Arthralgien, Myalgien, Kopfschmerzen, Krankheitsgefühl, Fatigue, Parästhesien, kognitiver Dysfunktion und Schlafstörungen nach adäquater antibiotischer Therapie einer meist früh disseminierten oder späten Manifestation der Lyme-Borreliose. Die Ursache hierfür ist unklar. Mehrere Studien konnten den häufig vorgebrachten Grund einer persistierenden Infektion mit Borrelien weitestgehend widerlegen. Der Terminus chronische Lyme-Borreliose ist daher im strengen Sinne falsch, weil er eine Persistenz der Infektion mit B. burgdorferi suggeriert. Andere Theorien gehen von einer Koinfektion mit Anaplasmen oder Babesien, einer durch die Borrelien-Infektion angestoßenen Autoimmunreaktion oder einer immunologischen Dysregulation (stärkere Th17-Antwort) aus. Bewiesen ist, dass solche Patienten nicht von einer wiederholten oder Langzeit-Antibiotikatherapie profitieren. Eine nach Antibiose persistierende Lyme- Arthritis kann gut mit Hydroxychloroquin oder Methotrexat behandelt werden. Intraartikuläre Kortikosteroidinjektionen werden nicht empfohlen. Patienten mit chronischen, neuropathischen Schmerzen sprechen gut auf eine Gabapentin- Monotherapie an. 2 Leptospirose (Weil 1886) Synonyme Morbus Weil, Canicola Fieber Epidemiologie Die Leptospirose ist eine akute, fieberhafte, meldepflichtige Zoonose, die durch Bakterien des Leptospira-interrogans- Komplexes hervorgerufen wird. Die primären Wirte des Erregers sind verschiedenste Tierarten (>160 Spezies), vor allem Nagetiere (Ratten, Mäuse), ferner Haus-/Nutztiere (Hunde, Katzen, Pferde, Schweine, Rinder) und Wildtiere (zum Beispiel Rotwild, Igel). Der Erreger persistiert in den renalen Tubuli des klinisch oft asymptomatischen Wirts und wird lange mit dem Urin ausgeschieden, was zur Kontamination der Umwelt führt. In Gewässern und feuchtem Boden können Leptospiren wochen- bis monatelang überleben. Die Übertragung auf den Menschen erfolgt durch direkten Kontakt mit Urin, Blut oder Gewebe der infizierten Tiere oder häufiger indirekt über urinkontaminiertes Wasser/Abwasser, Schlamm
13 Infektionen: Lyme-Borreliose, Leptospirose und Rückfallfieber 13 oder Erdreich. Dementsprechend gibt es typische Habitate und Risikogruppen, zu denen Abwasserarbeiter, Landwirte und Feldarbeiter, Metzger, Tierärzte und -wärter, Bergbauarbeiter, Jäger, Fischer, Laborpersonal, Wassersportler und Camper zählen. In bestimmten Regionen und Risikogruppen beträgt die Seroprävalenzrate bis zu 30 %. Die Leptospirose ist weltweit verbreitet. Die Häufigkeit korreliert mit dem Ausmaß von schweren Regenfällen/Überflutungen und warmer Temperatur. In den Subtropen und Tropen ist sie mit einer Inzidenz von Fällen pro Einwohnern und Jahr endemisch. In gemäßigten Klimazonen kommt sie selten vor (Inzidenz 0,1 1 Fall pro Einwohner), zumeist im (Spät)Sommer und Herbst. Die Tendenz ist steigend (Klimawandel). In Deutschland sind etwa drei Viertel der Fälle autochthon, der Rest importiert. Die Dunkelziffer dürfte erheblich sein. Die Leptospirose ist bei Menschen mit berufsbedingt engem Umgang mit Tieren und Tierabfällen sowie Kanal- und Abwasserarbeitern in Deutschland als Berufskrankheit (BK-Gruppe 3102) anerkannt. Ätiopathogenese Die Bakteriengattung der Leptospiren gehört gemeinsam mit Borrelien und Treponemen der Ordnung der Spirochaetales an. Es sind obligat aerobe, dünne (Durchmesser 0,1 μm) und lange (6 25 μm), Gram-negative, bewegliche, spiralig gedrehte Schraubenbakterien mit langsamem Wachstum. Für den Menschen pathogen ist L. interrogans sensu lato, von dem mehr als 20 Serogruppen mit über 50 Serovaren bekannt sind (unterschiedliche antigene Eigenschaften). In der modernen, genetisch basierten Nomenklatur werden 21 verschiedene Spezies unterschieden, von denen 14 pathogen sind. Die einzelnen Serogruppen finden sich bevorzugt in unterschiedlichen Reservoirtieren und geografischer Verbreitung und lösen teilweise verschiedene Krankheitserscheinungen aus. Einige wichtige Serovare sind: L. interrogans serovar canicola (Canicola-Fieber, mittelschwere, meist ikterische Verlaufsform mit Meningitis) L. icterohaemorrhagiae (Morbus Weil) L. grippotyphosa (Überwiegen gastrointestinaler Symptome; Ausbrüche in Deutschland 2007 und 2014) L. bratislava L. autumnalis (Fort-Bragg-Fever) L. pomona (Schweinehüterkrankheit mit Meningitis) L. bataviae (Feld-, Schlamm- oder Erntefieber; benigne, meist anikterische Verlaufsform) L. sejroe L. hardjo Leptospiren dringen durch kleine Hautverletzungen, die Schleimhäute von Nase und Mund oder die Konjunktiven in den Menschen ein. Nach Übertritt in die Blutbahn vermehren sie sich 1 4 Wochen lang. Von der Leptospirämie sind vornehmlich Leber und Nieren betroffen. Die Symptomatik ist anfangs durch den Krankheitserreger selbst bestimmt und umfasst zentrolobuläre Lebernekrosen, interstitielle Nephritis und Tubulusnekrosen. Im weiteren Verlauf (zweite Phase) führt die Immunantwort neben der Erregereradikation zu einer systemischen Entzündungsreaktion, die für sekundäre Endorganschäden verantwortlich ist. Hierbei provozieren zirkulierende Immunkomplexe kapilläre Endothelschädigungen mit disseminierter Vaskulitis. Leptospiren können von Erkrankten bis zu zwei Wochen nach Erkrankungsbeginn ausgeschieden werden. Klinik Die meisten Fälle einer Infektion verlaufen milde oder klinisch inapparent und selbstlimitiert. Bei symptomatischer Ausprägung verläuft die Leptospirose meist zweiphasig. Nach einer Inkubationszeit von durchschnittlich 7 14 Tagen tritt akut die erste oder septikämische Phase auf, die etwa 3 7 Tage anhält. Sie äußert sich mit einem unterschiedlich schweren, grippeartigen Bild mit hohem Fieber (bis 40 C), Schüttelfrost, intensiven Kopfschmerzen, Meningismus, Arthralgien, heftigen Myalgien (vor allem der Waden), Thoraxschmerzen, Husten, Konjunktivitis (sehr typisch), Episkleritis, Lymphadenopathie, Hypotonie und relativer Bradykardie. In der ersten Phase treten auch Hauterscheinungen auf. Es folgt ein wenige Tage dauerndes relativ asymptomatisches/fieberfreies Intervall. Nun geht die Krankheit in die zweite Phase über. Begleitet durch (niedrigeres) Fieber entwickeln sich diverse Organmanifestationen. Je nach Serovar und Virulenz kommt es in verschiedenem Ausmaß zu Leberschädigung mit Ikterus, gastrointestinalen Symptomen (Diarrhoe oder Obstipation, abdominelle Schmerzen), hämorrhagischer Diathese mit Purpura, aseptischer Meningitis (bis zu einem Viertel der Fälle), Meningoenzephalitis, Nephritis (50 % der Patienten), Iridozyklitis, Uveitis, akutem respiratorischen Distress-Syndrom, Peri- und Myokarditis. Zunehmend werden pulmonale Blutungen beobachtet. Schwere Krankheitsverläufe mit hoher Mortalität treten vor allem bei Menschen ab dem 60. Lebensjahr auf. Die schwerste Ausprägung der Leptospirose ist der Morbus Weil (5 10 % der Fälle), der mit Leber- und Nierenversagen, Splenomegalie, Lungenbeteiligung und hämorrhagischer Diathese einhergeht und eine Mortalitätsrate bis zu 30 % hat. Hautbefunde In der ersten Krankheitsphase treten bei der Hälfte der Patienten Hautveränderungen auf. Es handelt sich um ein unspezifisches, stammbetontes Exanthem von urtikariellem, makulösem (morbilliform) oder makulopapulösem Charakter, gelegentlich mit petechialer Note. Hämorrhagien können auch am Gaumen
Sachgerechte Interpretation von Borrelien-Antikörper-Immunoblots. Dr. Claudia Wolff Viramed Biotech AG
 Sachgerechte Interpretation von Borrelien-Antikörper-Immunoblots Dr. Claudia Wolff Viramed Biotech AG 1 Ixodes ricinus und Borrelia burgdorferi 2 Borrelia burgdorferi - Nomenklatur Borrelia burgdorferi
Sachgerechte Interpretation von Borrelien-Antikörper-Immunoblots Dr. Claudia Wolff Viramed Biotech AG 1 Ixodes ricinus und Borrelia burgdorferi 2 Borrelia burgdorferi - Nomenklatur Borrelia burgdorferi
Borrelienerkrankungen
 Borrelienerkrankungen Dr. Bettina Tiemer Willy Burgdorfer Entdeckungs- geschichte Ixodes scapularis /ricinus Lyme in Connecticut Borrelia burgdorferi (1982) GERINNUNG TUMORMARKER BLUTGRUPPEN MEDIKAMENTEN
Borrelienerkrankungen Dr. Bettina Tiemer Willy Burgdorfer Entdeckungs- geschichte Ixodes scapularis /ricinus Lyme in Connecticut Borrelia burgdorferi (1982) GERINNUNG TUMORMARKER BLUTGRUPPEN MEDIKAMENTEN
Borreliose. Borrelien und Arthritis. Erreger. Vektor (Europa) Gerrit Mohrmann. Labor Lademannbogen
 Borrelien und Arthritis Gerrit Mohrmann Borreliose Erreger Borrelia burgdorferi s.l.-komplex (verschiedene Genospezies) Vektor (Europa) Ixodes ricinus (Holzbock) Gesichert humanpathogen B. garinii B. afzelii
Borrelien und Arthritis Gerrit Mohrmann Borreliose Erreger Borrelia burgdorferi s.l.-komplex (verschiedene Genospezies) Vektor (Europa) Ixodes ricinus (Holzbock) Gesichert humanpathogen B. garinii B. afzelii
Zecken & Borreliose Die unterschätzte Gefahr
 Herzlich willkommen zum Vortrag Zecken & Borreliose Die unterschätzte Gefahr Deutsches Grünes Kreuz e.v. 2019 Borreliose Die unterschätzte Gefahr man kann sich überall in Deutschland mit Borrelien infizieren.
Herzlich willkommen zum Vortrag Zecken & Borreliose Die unterschätzte Gefahr Deutsches Grünes Kreuz e.v. 2019 Borreliose Die unterschätzte Gefahr man kann sich überall in Deutschland mit Borrelien infizieren.
Zeckenmonster - Monsterzecken
 Zeckenmonster - Monsterzecken Andrea Duppenthaler andrea.duppenthaler@insel.ch Lisa Kottanattu lisa.kottanattu@insel.ch Universitätsklinik für Kinderheilkunde Entwicklungszyklus Dauer: ca. 3 Jahre temperaturabhängig
Zeckenmonster - Monsterzecken Andrea Duppenthaler andrea.duppenthaler@insel.ch Lisa Kottanattu lisa.kottanattu@insel.ch Universitätsklinik für Kinderheilkunde Entwicklungszyklus Dauer: ca. 3 Jahre temperaturabhängig
Borreliose (Lyme-Krankheit)
 Inhaltsverzeichnis Erreger... 1 Vorkommen und Übertragung... 2 Reservoir... 2 Übertragung in Europa... 2 Inkubationszeit... 2 Dauer der Ansteckungsfähigkeit... 2 Klinische Manifestationen und Diagnosekriterien...
Inhaltsverzeichnis Erreger... 1 Vorkommen und Übertragung... 2 Reservoir... 2 Übertragung in Europa... 2 Inkubationszeit... 2 Dauer der Ansteckungsfähigkeit... 2 Klinische Manifestationen und Diagnosekriterien...
Nachweis einer zellulären Sensibilisierung zur Diagnostik der aktiven Lyme-Borreliose, insbesondere Neuroborreliose
 Nachweis einer zellulären Sensibilisierung zur Diagnostik der aktiven Lyme-Borreliose, insbesondere Neuroborreliose Dr. med. Andreas Gerritzen Facharzt für Mikrobiologie und Infektionsepidemiologie Facharzt
Nachweis einer zellulären Sensibilisierung zur Diagnostik der aktiven Lyme-Borreliose, insbesondere Neuroborreliose Dr. med. Andreas Gerritzen Facharzt für Mikrobiologie und Infektionsepidemiologie Facharzt
Zeckenübertragene Erkrankungen: ein Update zu Diagnostik und Therapie
 Zeckenübertragene Erkrankungen: ein Update zu Diagnostik und Therapie Dr. med. Matthias Hoffmann Infektiologie / Spitalhygiene Kantonsspital Olten Schulmedizinische Fortbildungsveranstaltung Kt. Solothurn
Zeckenübertragene Erkrankungen: ein Update zu Diagnostik und Therapie Dr. med. Matthias Hoffmann Infektiologie / Spitalhygiene Kantonsspital Olten Schulmedizinische Fortbildungsveranstaltung Kt. Solothurn
«Lyme-Borrelien» Stefano Bassetti Medizinische Klinik
 «Lyme-Borrelien» Stefano Bassetti Medizinische Klinik «Lyme-Borrelien»: Borrelia burgdorferi sensu lato 18 Spezies, 5-8 davon pathogen; Vektor: Ixodes Zecken Pathogene Borrelien Nord-Amerika: Nur Borrelia
«Lyme-Borrelien» Stefano Bassetti Medizinische Klinik «Lyme-Borrelien»: Borrelia burgdorferi sensu lato 18 Spezies, 5-8 davon pathogen; Vektor: Ixodes Zecken Pathogene Borrelien Nord-Amerika: Nur Borrelia
Impressum. Zarenga GmbH, Bonn Zarenga GmbH, Pfaffenweg 15, Bonn. Alle Rechte sind vorbehalten.
 BORRELIOSE RATGEBER Impressum Zarenga GmbH, Bonn 2015 Zarenga GmbH, Pfaffenweg 15, 53227 Bonn Alle Rechte sind vorbehalten. Dieses Buch, einschließlich seiner einzelnen Teile ist urheberrechtlich geschützt.
BORRELIOSE RATGEBER Impressum Zarenga GmbH, Bonn 2015 Zarenga GmbH, Pfaffenweg 15, 53227 Bonn Alle Rechte sind vorbehalten. Dieses Buch, einschließlich seiner einzelnen Teile ist urheberrechtlich geschützt.
Infektionen durch Zecken (und Mücken) beim Pferd
 Infektionen durch Zecken (und Mücken) beim Pferd Dr. med. vet. Gunter Wiese Reitverein Luzern, 9.5.2019 Inhalt Lyme Disease (Borreliose) Anaplasmose (Ehrlichiose) Piroplasmose- Babesiose FSME Potomac Horse
Infektionen durch Zecken (und Mücken) beim Pferd Dr. med. vet. Gunter Wiese Reitverein Luzern, 9.5.2019 Inhalt Lyme Disease (Borreliose) Anaplasmose (Ehrlichiose) Piroplasmose- Babesiose FSME Potomac Horse
Kasuistiken aus der Rheumatologie
 Fortbildung der SLÄK zur Lyme-Borreliose Dresden, 20.02.2013 Kasuistiken aus der Rheumatologie Dr. Christoph Lübbert Fachbereich Infektions- und Tropenmedizin Prof. Dr. Christoph Baerwald Sektion Rheumatologie
Fortbildung der SLÄK zur Lyme-Borreliose Dresden, 20.02.2013 Kasuistiken aus der Rheumatologie Dr. Christoph Lübbert Fachbereich Infektions- und Tropenmedizin Prof. Dr. Christoph Baerwald Sektion Rheumatologie
Knacknuss Neuroborreliose
 Knacknuss Neuroborreliose Hausarzt-Fortbildung 29.03.2012 Dr. Franziska Marti Borreliose in der Schweiz Borrelia burgdorferi sensu lato - B. burgdorferi sensu stricto (USA) - B. afzelii (dermatotrop) -
Knacknuss Neuroborreliose Hausarzt-Fortbildung 29.03.2012 Dr. Franziska Marti Borreliose in der Schweiz Borrelia burgdorferi sensu lato - B. burgdorferi sensu stricto (USA) - B. afzelii (dermatotrop) -
Chronische Lyme-Borreliose mit Erregernachweis von Walter Berghoff
 1 Chronische Lyme-Borreliose mit Erregernachweis von Walter Berghoff Die vorliegende Studie bezieht sich auf Patienten mit chronischer Lyme-Borreliose, bei denen im Verlauf der Krankheit der Erreger Borrelia
1 Chronische Lyme-Borreliose mit Erregernachweis von Walter Berghoff Die vorliegende Studie bezieht sich auf Patienten mit chronischer Lyme-Borreliose, bei denen im Verlauf der Krankheit der Erreger Borrelia
Erreger. Verbreitung. Vorkommen. Infektionsweg. Dauer der Inkubation. Symptomatik. Leptospirose (Morbus Weil, Schweinehüterkrankheit)
 Erreger Leptospira interrogans ist ein gramnegatives Bakterium (>50 Serovare, 25 Serogruppen). Verbreitung Weltweit. Vorkommen Hauptsächlich im feuchten Milieu (Süßwasserseen, Reisfelder u.ä.). Als Reservoir
Erreger Leptospira interrogans ist ein gramnegatives Bakterium (>50 Serovare, 25 Serogruppen). Verbreitung Weltweit. Vorkommen Hauptsächlich im feuchten Milieu (Süßwasserseen, Reisfelder u.ä.). Als Reservoir
Lyme-Borreliose Krankheitserreger, Labordiagnostik, Prävention
 Lyme-Borreliose Krankheitserreger, Labordiagnostik, Prävention Gerold Stanek Medizinische Universität Wien Institut für Hygiene und Angewandte Immunologie Krankheitserreger in Europa B. afzelii B. garinii
Lyme-Borreliose Krankheitserreger, Labordiagnostik, Prävention Gerold Stanek Medizinische Universität Wien Institut für Hygiene und Angewandte Immunologie Krankheitserreger in Europa B. afzelii B. garinii
Vortrag über Borreliose in der Schwangerschaft. Diana Kysela
 Vortrag über Borreliose in der Schwangerschaft Diana Kysela Definition Borrelien Borrelien sind schraubenförmige Bakterien und gehören zusammen mit den Treponemen und Leptospiren zur Familie der Spirochäten.
Vortrag über Borreliose in der Schwangerschaft Diana Kysela Definition Borrelien Borrelien sind schraubenförmige Bakterien und gehören zusammen mit den Treponemen und Leptospiren zur Familie der Spirochäten.
Lyme Borreliose Prophylaxe: Wie funktioniert der Impfstoff und wie sinnvoll ist die Impfung
 Bild: H.D.Volz Fotolia.com Lyme-Borreliose-Prophylaxe: Wie funktioniert der Impfstoff und wie sinnvoll ist die Impfung Prof. Dr. Reinhard K. Straubinger, Ph.D. Lehrstuhl für Bakteriologie und Mykologie
Bild: H.D.Volz Fotolia.com Lyme-Borreliose-Prophylaxe: Wie funktioniert der Impfstoff und wie sinnvoll ist die Impfung Prof. Dr. Reinhard K. Straubinger, Ph.D. Lehrstuhl für Bakteriologie und Mykologie
Herzlich willkommen zum Vortrag. Zecken & Borreliose Die unterschätzte Gefahr
 Herzlich willkommen zum Vortrag Zecken & Borreliose Die unterschätzte Gefahr Deutsches Grünes Kreuz e.v. 2006 Borreliose Die unterschätzte Gefahr man kann sich überall in Deutschland mit Borrelien infizieren.
Herzlich willkommen zum Vortrag Zecken & Borreliose Die unterschätzte Gefahr Deutsches Grünes Kreuz e.v. 2006 Borreliose Die unterschätzte Gefahr man kann sich überall in Deutschland mit Borrelien infizieren.
Das Krankheitsbild der Borreliose - Gibt es weitere Übertragungswege?
 Medizin Volker Haverkamp Das Krankheitsbild der Borreliose - Gibt es weitere Übertragungswege? Examensarbeit Abgabetermin: 2.12.2002 (Universität Hamburg) Inhaltsangabe 1. Einleitung S. 1 2. Namensgebung,
Medizin Volker Haverkamp Das Krankheitsbild der Borreliose - Gibt es weitere Übertragungswege? Examensarbeit Abgabetermin: 2.12.2002 (Universität Hamburg) Inhaltsangabe 1. Einleitung S. 1 2. Namensgebung,
LYME-ARTHRITIS
 www.pediatric-rheumathology.printo.it LYME-ARTHRITIS Was ist das? Die Lyme-Arthritis ist eine der Erkrankungen, die durch das Bakterium Borrelia burgdorferi ausgelöst wird. Alle Erkrankungen, die von diesem
www.pediatric-rheumathology.printo.it LYME-ARTHRITIS Was ist das? Die Lyme-Arthritis ist eine der Erkrankungen, die durch das Bakterium Borrelia burgdorferi ausgelöst wird. Alle Erkrankungen, die von diesem
Ariane Biebl
 Ariane Biebl 16.3.2016 Neuroanatomie Kerngebiet des N.VII liegt am Boden der Rautengrube oberer und unterer Anteil des Kerngebietes oberer Kernanteil erhält Impulse durch korikobulbäre Bahnen BEIDER Hirnhälften,
Ariane Biebl 16.3.2016 Neuroanatomie Kerngebiet des N.VII liegt am Boden der Rautengrube oberer und unterer Anteil des Kerngebietes oberer Kernanteil erhält Impulse durch korikobulbäre Bahnen BEIDER Hirnhälften,
Ixodes ricinus ( Holzbock )
 Borreliose Definition Bakterielle Infektionserkrankung, welche durch Borrelia burgdorferi und einige andere Borrelienarten verursacht und durch Zecken übertragen wird. Die Erkrankung kann die Haut, die
Borreliose Definition Bakterielle Infektionserkrankung, welche durch Borrelia burgdorferi und einige andere Borrelienarten verursacht und durch Zecken übertragen wird. Die Erkrankung kann die Haut, die
Borreliose- Sinn und Unsinn der Labordiagnose PROF. DR.PAUL CULLEN HAUSÄRZTETAG MÜNSTERLAND
 Borreliose- Sinn und Unsinn der Labordiagnose PROF. DR.PAUL CULLEN HAUSÄRZTETAG MÜNSTERLAND 10. 09.2016 Fazit Lyme-Borreliose Wird in weiten Kreisen der Bevölkerung, aber auch bei vielen Kollegen, als
Borreliose- Sinn und Unsinn der Labordiagnose PROF. DR.PAUL CULLEN HAUSÄRZTETAG MÜNSTERLAND 10. 09.2016 Fazit Lyme-Borreliose Wird in weiten Kreisen der Bevölkerung, aber auch bei vielen Kollegen, als
Hungerreaktion von B. burgdorferi (Polymorphismus)
 Stillhalten Hungerreaktion von B. burgdorferi (Polymorphismus) - Voraussetzung: - Entzug von Serum, Fettsäuren O 2 - Toxine (Antbiotika: Penicillin, Ceftriaxone) - Saures Milieu - Folgen: - Einschränkung
Stillhalten Hungerreaktion von B. burgdorferi (Polymorphismus) - Voraussetzung: - Entzug von Serum, Fettsäuren O 2 - Toxine (Antbiotika: Penicillin, Ceftriaxone) - Saures Milieu - Folgen: - Einschränkung
rmedizinisch elevante Serologie er Lyme-Borreliose n Europa: erzeitiger Stand, robleme und Ausblick eterinärmedizinisch
 eterinärmedizinisch rmedizinisch elevante Serologie er Lyme-Borreliose n Europa: erzeitiger Stand, robleme und Ausblick Veterinärmedizinische Fakultät Institut für Immunologie Biotechnologisch-Biomedizinisches
eterinärmedizinisch rmedizinisch elevante Serologie er Lyme-Borreliose n Europa: erzeitiger Stand, robleme und Ausblick Veterinärmedizinische Fakultät Institut für Immunologie Biotechnologisch-Biomedizinisches
15. FSME (Frühsommer-Meningo-Encephalitis) Tick-borne Encephalitis (TBE)
 1 15. FSME (Frühsommer-Meningo-Encephalitis) Tick-borne Encephalitis (TBE) Die FSME ist eine durch Viren hervorgerufene Erkrankung des zentralen Nervensystems. Entsprechend der Verbreitung werden drei
1 15. FSME (Frühsommer-Meningo-Encephalitis) Tick-borne Encephalitis (TBE) Die FSME ist eine durch Viren hervorgerufene Erkrankung des zentralen Nervensystems. Entsprechend der Verbreitung werden drei
Blutsauger aus dem Unterholz Landesverband Bayern
 Blutsauger aus dem Unterholz Die Zecke oder der Holzbock (ixodes ricinus) Mrz-07 1 Lebensraum Zecken leben im Gras, auf Sträuchern und im Unterholz bis ca. 1,5m Höhe. In dichtem feuchtem Wuchs fühlen sich
Blutsauger aus dem Unterholz Die Zecke oder der Holzbock (ixodes ricinus) Mrz-07 1 Lebensraum Zecken leben im Gras, auf Sträuchern und im Unterholz bis ca. 1,5m Höhe. In dichtem feuchtem Wuchs fühlen sich
Werte für Menschen, Tiere und Umwelt. Borreliose. Mit den Zecken kehren auch die Borrelien zurück synlab.vet Fachinformation
 Werte für Menschen, Tiere und Umwelt Borreliose Mit den Zecken kehren auch die Borrelien zurück synlab.vet Fachinformation Borreliose Mit den Zecken kehren auch die Borrelien zurück Sie sind wieder da
Werte für Menschen, Tiere und Umwelt Borreliose Mit den Zecken kehren auch die Borrelien zurück synlab.vet Fachinformation Borreliose Mit den Zecken kehren auch die Borrelien zurück Sie sind wieder da
The clinical and epidemiological profile of Lyme neuroborreliosis in Denmark
 1 Publikation Hansen und Lebech (1992) Epikrise in deutscher Übersetzung von W. Berghoff Hansen K, Lebech A The clinical and epidemiological profile of Lyme neuroborreliosis in Denmark 1985-1990 Brain
1 Publikation Hansen und Lebech (1992) Epikrise in deutscher Übersetzung von W. Berghoff Hansen K, Lebech A The clinical and epidemiological profile of Lyme neuroborreliosis in Denmark 1985-1990 Brain
Neuroborreliose: Vom Kind bis zum Greis
 Neuroborreliose: Vom Kind bis zum Greis Dr. med. Sandra Bigi Sandra.Bigi@insel.ch Prof. Dr. med. Andrew Chan Andrew. Chan@insel.ch Silvia 13 Jahre September plötzlich akute Gesichtsasymmetrie Subfebril
Neuroborreliose: Vom Kind bis zum Greis Dr. med. Sandra Bigi Sandra.Bigi@insel.ch Prof. Dr. med. Andrew Chan Andrew. Chan@insel.ch Silvia 13 Jahre September plötzlich akute Gesichtsasymmetrie Subfebril
Department für Virologie
 ZikaVirus Stephan Aberle, Medizinsiche Universität Wien Nationale Referenzzentrale für Arboviren Zika Virus Flavivirus Nah verwandt mit Dengue, West Nil, Gelbfieber, FSME Virus Zwei Subtypen: afrikanisch
ZikaVirus Stephan Aberle, Medizinsiche Universität Wien Nationale Referenzzentrale für Arboviren Zika Virus Flavivirus Nah verwandt mit Dengue, West Nil, Gelbfieber, FSME Virus Zwei Subtypen: afrikanisch
Sozialausschuss-Sitzung am TOP 7 Borreliose in Schleswig-Holstein, Antrag der Fraktion der FDP
 Sozialausschuss-Sitzung am 16.05.2013 TOP 7 Borreliose in Schleswig-Holstein, Antrag der Fraktion der FDP Sachstand: Für die Lyme-Borreliose besteht keine bundesweite Meldepflicht gemäß Infektionsschutzgesetz
Sozialausschuss-Sitzung am 16.05.2013 TOP 7 Borreliose in Schleswig-Holstein, Antrag der Fraktion der FDP Sachstand: Für die Lyme-Borreliose besteht keine bundesweite Meldepflicht gemäß Infektionsschutzgesetz
1. Borreliose. Erreger und Überträger. Die Borreliose wird durch den Holzbock übertragen.
 Die Zeckensaison steht vor der Tür!!! Auch heuer werden sie durch den viel zu milden Winter wieder zur Plage! Sie sind nicht nur für uns Menschen eine Gefahr, sondern auch Tiere können mit heimtückischen,
Die Zeckensaison steht vor der Tür!!! Auch heuer werden sie durch den viel zu milden Winter wieder zur Plage! Sie sind nicht nur für uns Menschen eine Gefahr, sondern auch Tiere können mit heimtückischen,
HIV Diagnostik und Symptome
 HIV Diagnostik und Symptome 1. 2. 3. 4. 1 Diagnostik Klinische Stadien Symptome AIDS definierende Krankheiten (2 Bsp.) 4.1 Enzephalopatie - PML 4.2 cerebrale Toxoplasmose 4.3 Tuberkulose 1 Diagnostik -
HIV Diagnostik und Symptome 1. 2. 3. 4. 1 Diagnostik Klinische Stadien Symptome AIDS definierende Krankheiten (2 Bsp.) 4.1 Enzephalopatie - PML 4.2 cerebrale Toxoplasmose 4.3 Tuberkulose 1 Diagnostik -
FSME (Frühsommermeningoenzephalitis) West-Nil-Virus (WNV) West-Nil-Virus Foto: CNN
 FSME (Frühsommermeningoenzephalitis) West-Nil-Virus (WNV) 95 West-Nil-Virus Foto: CNN West-Nil-Virus (WNV) DEFINITION Das West Nile Fieber ist eine wenig charakteristische grippeartige Infektion, die von
FSME (Frühsommermeningoenzephalitis) West-Nil-Virus (WNV) 95 West-Nil-Virus Foto: CNN West-Nil-Virus (WNV) DEFINITION Das West Nile Fieber ist eine wenig charakteristische grippeartige Infektion, die von
Borreliose 2014 Untersuchungs- und Behandlungsergebnisse aus der Praxis Kellner Anton Kellner
 Borreliose 2014 Untersuchungs- und Behandlungsergebnisse aus der Praxis Kellner Anton Kellner 1 Borreliose 2014 Patienten und Methoden: Alle PatientInnen, die in der Praxis Kellner bezüglich Borreliose
Borreliose 2014 Untersuchungs- und Behandlungsergebnisse aus der Praxis Kellner Anton Kellner 1 Borreliose 2014 Patienten und Methoden: Alle PatientInnen, die in der Praxis Kellner bezüglich Borreliose
Leptospiren-Antikörper- Diagnostik bei Pferden
 Leptospiren-Antikörper- Diagnostik bei Pferden Dipl. Tzt. Jutta Pikalo, BSc. Institut für Veterinärmedizinische Untersuchung Abteilung Virologie Infektionskrankheiten beim Pferd Mödling, 02.12.2015 Österreichische
Leptospiren-Antikörper- Diagnostik bei Pferden Dipl. Tzt. Jutta Pikalo, BSc. Institut für Veterinärmedizinische Untersuchung Abteilung Virologie Infektionskrankheiten beim Pferd Mödling, 02.12.2015 Österreichische
Erkrankungen nach Zeckenstich
 Erkrankungen nach Zeckenstich Gerold Stanek Medizinische Universität Wien Klinisches Institut für Hygiene und Medizinische Mikrobiologie 11.05.2007 gerold.stanek@meduniwien.ac.at 1 Zeckensammeln in der
Erkrankungen nach Zeckenstich Gerold Stanek Medizinische Universität Wien Klinisches Institut für Hygiene und Medizinische Mikrobiologie 11.05.2007 gerold.stanek@meduniwien.ac.at 1 Zeckensammeln in der
Millionenfach bewährt!
 Millionenfach bewährt! Borreliose-Impfung von MERIAL JETZT IMPFEN! E IHRE FRAGEN SI / IHREN TIERÄRZTINARZT TIER www.merial.com Was ist Zecken-Borreliose? Die Borreliose ist eine durch Zecken übertragene
Millionenfach bewährt! Borreliose-Impfung von MERIAL JETZT IMPFEN! E IHRE FRAGEN SI / IHREN TIERÄRZTINARZT TIER www.merial.com Was ist Zecken-Borreliose? Die Borreliose ist eine durch Zecken übertragene
Definition... 1 Entstehung... 1 Häufigkeit... 2 Symptome... 2 Stadium I... 2 Stadium III... 3
 arztpraxis limmatplatz Definition... 1 Entstehung... 1 Häufigkeit... 2 Symptome... 2 Stadium I... 2 Stadium II... 3 Stadium III... 3 Diagnose... 3 Krankengeschichte und klinischer Befund... 3 Antikörpernachweis
arztpraxis limmatplatz Definition... 1 Entstehung... 1 Häufigkeit... 2 Symptome... 2 Stadium I... 2 Stadium II... 3 Stadium III... 3 Diagnose... 3 Krankengeschichte und klinischer Befund... 3 Antikörpernachweis
Strategien zur Entwicklung eines Impfstoffes gegen die Lyme-Borreliose
 Strategien zur Entwicklung eines Impfstoffes gegen die Lyme-Borreliose Fortbildungsveranstaltung für den Öffentlichen Gesundheitsdienst 26. - 28. März 2003 Berlin Bedeutung der Lyme-Borreliose der Erreger
Strategien zur Entwicklung eines Impfstoffes gegen die Lyme-Borreliose Fortbildungsveranstaltung für den Öffentlichen Gesundheitsdienst 26. - 28. März 2003 Berlin Bedeutung der Lyme-Borreliose der Erreger
Nach wie vor kursieren viele falsche Vorstellungen von Zecken und den von ihnen übertragenen Krankheiten.
 Waldzecken, auch Holzbock genannt, sind 1-2 mm kleine blutsaugende Parasiten aus der Familie der S Zecken sind normalerweise ungefährlich, es sei denn, sie sind mit Krankheitserregern infiziert. Zu den
Waldzecken, auch Holzbock genannt, sind 1-2 mm kleine blutsaugende Parasiten aus der Familie der S Zecken sind normalerweise ungefährlich, es sei denn, sie sind mit Krankheitserregern infiziert. Zu den
Zecken. Bedrohung für den Imker
 Zecken Bedrohung für den Imker Bild: Zecken.de Die sechs häufigsten Irrtümer über Zecken Nach wie vor kursieren viele falsche Vorstellungen von Zecken und den von ihnen übertragenen Krankheiten.. 1.
Zecken Bedrohung für den Imker Bild: Zecken.de Die sechs häufigsten Irrtümer über Zecken Nach wie vor kursieren viele falsche Vorstellungen von Zecken und den von ihnen übertragenen Krankheiten.. 1.
Jeder Zeckenstich ein Treffer? Aktuelles zur Diagnostik und Therapie der Borrelien- Infektion
 4. Püttlinger Rheuma-Symposium Jeder Zeckenstich ein Treffer? Aktuelles zur Diagnostik und Therapie der Borrelien- Infektion Prof. Dr. Andreas Krause Immanuel Krankenhaus Berlin Klinik für Innere Medizin
4. Püttlinger Rheuma-Symposium Jeder Zeckenstich ein Treffer? Aktuelles zur Diagnostik und Therapie der Borrelien- Infektion Prof. Dr. Andreas Krause Immanuel Krankenhaus Berlin Klinik für Innere Medizin
FSME * -Vorsorge? Na selbstverständlich. Denn FSME kann ursächlich nicht behandelt werden. Mit FSME-Verbreitungskarte für Deutschland und Europa
 FSME * -Vorsorge? Na selbstverständlich. Denn FSME kann ursächlich nicht behandelt werden. Mit FSME-Verbreitungskarte für Deutschland und Europa *Frühsommer-Meningoenzephalitis zecken.de zeckenschule.de
FSME * -Vorsorge? Na selbstverständlich. Denn FSME kann ursächlich nicht behandelt werden. Mit FSME-Verbreitungskarte für Deutschland und Europa *Frühsommer-Meningoenzephalitis zecken.de zeckenschule.de
Immunbiologie Zecken und Krankheiten
 Immunbiologie Zecken und Krankheiten Borreliose Benannt nach dem französischen Bakteriologen Amedee Borrel Wird hauptsächlich von Läusen und Zecken übertragen Wird von Bakterien aus der Gruppe der Borrelien(Spirochäten)
Immunbiologie Zecken und Krankheiten Borreliose Benannt nach dem französischen Bakteriologen Amedee Borrel Wird hauptsächlich von Läusen und Zecken übertragen Wird von Bakterien aus der Gruppe der Borrelien(Spirochäten)
VIRUSEPIDEMIOLOGISCHE INFORMATION NR. 14/18
 VIRUSEPIDEMIOLOGISCHE INFORMATION NR. 4/8 Für den Inhalt verantwortlich: Prof. Dr. J. Aberle, Prof. Dr. St. Aberle, Prof. Dr. H. Holzmann, Prof. Dr. Th. Popow-Kraupp, Prof. Dr. E. Puchhammer Redaktion:
VIRUSEPIDEMIOLOGISCHE INFORMATION NR. 4/8 Für den Inhalt verantwortlich: Prof. Dr. J. Aberle, Prof. Dr. St. Aberle, Prof. Dr. H. Holzmann, Prof. Dr. Th. Popow-Kraupp, Prof. Dr. E. Puchhammer Redaktion:
Porcines Dermatitis Nephropathie Syndrom. Postweaning Multisystemic Wasting Disease
 Porcines Dermatitis Nephropathie Syndrom PDNS Postweaning Multisystemic Wasting Disease PMWS Ätiologie (1): - derzeitig wird eine Reihe von Krankheitsbildern mit dem Porcinen Circovirus-2 assoziiert -
Porcines Dermatitis Nephropathie Syndrom PDNS Postweaning Multisystemic Wasting Disease PMWS Ätiologie (1): - derzeitig wird eine Reihe von Krankheitsbildern mit dem Porcinen Circovirus-2 assoziiert -
Entwicklung von Impfstoffen gegen Borreliose bisher noch keine Erfolgsstory
 FREIE UND HANSESTADT HAMBURG Zentrum für Impfmedizin und Infektionsepidemiologie des Hygiene Institutes Hygiene Institut Hamburg Im Dienste der Gesundheit INFEKT-INFO Herausgeber: Infektionsepidemiologie
FREIE UND HANSESTADT HAMBURG Zentrum für Impfmedizin und Infektionsepidemiologie des Hygiene Institutes Hygiene Institut Hamburg Im Dienste der Gesundheit INFEKT-INFO Herausgeber: Infektionsepidemiologie
Stille Wasser sind gefährlich
 Stille Wasser sind gefährlich Zeitgemäßer Schutz vor Leptospirose www.leptospirose-hund.de Leptospirose gefahrvoll für Hund und Mensch Bei der Leptospirose handelt es sich um eine Zoonose, das bedeutet,
Stille Wasser sind gefährlich Zeitgemäßer Schutz vor Leptospirose www.leptospirose-hund.de Leptospirose gefahrvoll für Hund und Mensch Bei der Leptospirose handelt es sich um eine Zoonose, das bedeutet,
Deutschland und Europa sind Hochendemiegebiet. Humanpathogene Borrelienspezies: Borrelia burgdorferi s.s., B. afzelii, B. garinii, B. spielmanii.
 1 Lyme-Borreliose: Forschungsbedarf und Forschungsansätze (Ergebnisse eines interdisziplinären Expertentreffens am Robert-Koch-Institut, Bundesgesundheitsblatt-Gesundheitsbl.-Gesundheitsforsch.-Gesundheitsschutz
1 Lyme-Borreliose: Forschungsbedarf und Forschungsansätze (Ergebnisse eines interdisziplinären Expertentreffens am Robert-Koch-Institut, Bundesgesundheitsblatt-Gesundheitsbl.-Gesundheitsforsch.-Gesundheitsschutz
Klinische Angaben. Lehrserie Nr. 191
 INTERNATIONALE AKADEMIE FÜR PATHOLOGIE DEUTSCHE ABTEILUNG e.v. INTERNATIONAL ACADEMY OF PATHOLOGY GERMAN DIVISION INC. Klinische Angaben Lehrserie Nr. 191 Klinik und Morphologie entzündlicher Hauterkrankungen
INTERNATIONALE AKADEMIE FÜR PATHOLOGIE DEUTSCHE ABTEILUNG e.v. INTERNATIONAL ACADEMY OF PATHOLOGY GERMAN DIVISION INC. Klinische Angaben Lehrserie Nr. 191 Klinik und Morphologie entzündlicher Hauterkrankungen
Therapeutische Sofortmassnahmen und Behandlungsstrategien bei Biss- & Kratzverletzungen Stiftung Katzenheim Schnurrli
 Therapeutische Sofortmassnahmen und Behandlungsstrategien bei Biss- & Kratzverletzungen 2018 - Stiftung Katzenheim Schnurrli In der Tierpflege wird man häufig von Katzen gekratzt meist ohne gravierende
Therapeutische Sofortmassnahmen und Behandlungsstrategien bei Biss- & Kratzverletzungen 2018 - Stiftung Katzenheim Schnurrli In der Tierpflege wird man häufig von Katzen gekratzt meist ohne gravierende
Herpes simplex Virus A C H T U N G S C H L Ä F E R! M. Janiec
 Herpes simplex Virus A C H T U N G S C H L Ä F E R! M. Janiec Beschreibung Auch als Lippenherpes bekannt Viruserkrankung durch Herpes-simplex-Virus Typ 1 (HSV Typ1) kleine nässende Bläschen, empfindlich,
Herpes simplex Virus A C H T U N G S C H L Ä F E R! M. Janiec Beschreibung Auch als Lippenherpes bekannt Viruserkrankung durch Herpes-simplex-Virus Typ 1 (HSV Typ1) kleine nässende Bläschen, empfindlich,
 1 von 5 18.06.2004 13:04 Ratgeber Infektionskrankheiten Im Rahmen dieser Reihe präsentiert das Robert Koch-Institut in Zusammenarbeit mit den Nationalen Referenzzentren, Konsiliarlaboratorien und weiteren
1 von 5 18.06.2004 13:04 Ratgeber Infektionskrankheiten Im Rahmen dieser Reihe präsentiert das Robert Koch-Institut in Zusammenarbeit mit den Nationalen Referenzzentren, Konsiliarlaboratorien und weiteren
Clinical Infectious Diseases 2017;65(10): Journal Club vom 22. Januar 2018 Stefan Erb
 Clinical Infectious Diseases 2017;65(10):1689 94 Journal Club vom 22. Januar 2018 Stefan Erb Hintergrund Unklar ob persistierende unspezifische/atypische Beschwerden nach möglicherweise unbemerkter Lyme-Borreliose
Clinical Infectious Diseases 2017;65(10):1689 94 Journal Club vom 22. Januar 2018 Stefan Erb Hintergrund Unklar ob persistierende unspezifische/atypische Beschwerden nach möglicherweise unbemerkter Lyme-Borreliose
Informationen zum serologischen Nachweis einer Borrelien- Infektion im DCL
 Informationen zum serologischen Nachweis einer Borrelien- Infektion im DCL Autor: Dr. Gerhard Czech-Schmidt Der eindeutige Nachweis einer Infektion kann nur durch den direkten Erregernachweis (z.b. PCR,
Informationen zum serologischen Nachweis einer Borrelien- Infektion im DCL Autor: Dr. Gerhard Czech-Schmidt Der eindeutige Nachweis einer Infektion kann nur durch den direkten Erregernachweis (z.b. PCR,
Zecken übertragen Krankheiten
 Zecken übertragen Krankheiten Bevor die Zecke sticht - macht Impfen Sinn? Dr. Willi Kohlhepp - Bad Waldsee Neurologe u Psychiater Gesundheitstag in Bad Waldsee am 24. April 2013 Zecken stellen eine große
Zecken übertragen Krankheiten Bevor die Zecke sticht - macht Impfen Sinn? Dr. Willi Kohlhepp - Bad Waldsee Neurologe u Psychiater Gesundheitstag in Bad Waldsee am 24. April 2013 Zecken stellen eine große
Labortests für Ihre Gesundheit. Durch Zecken übertragene Infektionskrankheiten 31
 Labortests für Ihre Gesundheit Durch Zecken übertragene Infektionskrankheiten 31 01IPF Labortests für Ihre Gesundheit Durch Zecken übertragene Infektionskrankheiten Borreliose und Frühsommer-Meningoenzephalitis
Labortests für Ihre Gesundheit Durch Zecken übertragene Infektionskrankheiten 31 01IPF Labortests für Ihre Gesundheit Durch Zecken übertragene Infektionskrankheiten Borreliose und Frühsommer-Meningoenzephalitis
Typische Erkrankungen an Fallbeispielen. Dr. med. A. Friedl Leitende Ärztin Infektiologie/Spitalhygiene Kantonsspital Baden
 Typische Erkrankungen an Fallbeispielen Dr. med. A. Friedl Leitende Ärztin Infektiologie/Spitalhygiene Kantonsspital Baden Herr A. 1.1.1990 Stammt aus Pakistan seit 3 Tagen Malaise, Fieber trockener Husten
Typische Erkrankungen an Fallbeispielen Dr. med. A. Friedl Leitende Ärztin Infektiologie/Spitalhygiene Kantonsspital Baden Herr A. 1.1.1990 Stammt aus Pakistan seit 3 Tagen Malaise, Fieber trockener Husten
Behandlung der Lyme-Borreliose. PD Dr. med. Walter Berghoff
 Behandlung der Lyme-Borreliose PD Dr. med. Walter Berghoff Antibiotische Behandlung der LB Handicaps Erregerresistenz (angeboren, erworben) Aufenthalt von Bb - intrazellulär - ZNS - wenig durchblutete
Behandlung der Lyme-Borreliose PD Dr. med. Walter Berghoff Antibiotische Behandlung der LB Handicaps Erregerresistenz (angeboren, erworben) Aufenthalt von Bb - intrazellulär - ZNS - wenig durchblutete
Inhalt. Die Zecke 05. Die Borreliose 06. Die FSME 07
 Vorsicht, Zecken! Inhalt Die Zecke 05 Die Borreliose 06 Die FSME 07 Massnahmen 08/09 Vor Zeckenstichen schützen Übertragung von Erregern vermeiden Impfen Arzt aufsuchen Versicherung informieren Vorsicht,
Vorsicht, Zecken! Inhalt Die Zecke 05 Die Borreliose 06 Die FSME 07 Massnahmen 08/09 Vor Zeckenstichen schützen Übertragung von Erregern vermeiden Impfen Arzt aufsuchen Versicherung informieren Vorsicht,
Lyme Borreliose Therapie, Therapiedauer und Therapiekontrolle
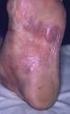 Lyme Borreliose Therapie, Therapiedauer und Therapiekontrolle Heidelore Hofmann Klinik und Poliklinik für Dermatologie und Allergologie am Biederstein Technische Universität München PEG Weimar 181014 Infektionen
Lyme Borreliose Therapie, Therapiedauer und Therapiekontrolle Heidelore Hofmann Klinik und Poliklinik für Dermatologie und Allergologie am Biederstein Technische Universität München PEG Weimar 181014 Infektionen
Multiple Sklerose (MS)
 Bild: Kurzlehrbuch Neurologie, Thieme Multiple Sklerose 2 Multiple Sklerose (MS) Inhalt» Pathogenese» Symptome» Diagnostik» Therapie Multiple Sklerose 4 Multiple Sklerose 3 Definition und Pathogenese»
Bild: Kurzlehrbuch Neurologie, Thieme Multiple Sklerose 2 Multiple Sklerose (MS) Inhalt» Pathogenese» Symptome» Diagnostik» Therapie Multiple Sklerose 4 Multiple Sklerose 3 Definition und Pathogenese»
Dr. med. H. Bustami. Brüder-Grimm-Straße Mainhausen Tel.:
 Dr. med. H. Bustami Brüder-Grimm-Straße 23 63533 Mainhausen Tel.: 06182-23544 email: dr.hbustami@gmx.de Die Borreliose Fallvorstellung 51 Jahre alte Patientin (ehemalige Lehrerin, heute im Familienbetrieb
Dr. med. H. Bustami Brüder-Grimm-Straße 23 63533 Mainhausen Tel.: 06182-23544 email: dr.hbustami@gmx.de Die Borreliose Fallvorstellung 51 Jahre alte Patientin (ehemalige Lehrerin, heute im Familienbetrieb
Tropenmedizin und Reisemedizin
 Fortbildung 14.03.2019 Tropenmedizin und Reisemedizin KANTONALE AERZTEGESELLSCHAFT SCHAFFHAUSEN KANTONSSPITAL SCHAFFHAUSEN Fortbildungskommission 08.15 Begrüssung Dr. med. Alex Crivelli 08.20 08.50 Fall
Fortbildung 14.03.2019 Tropenmedizin und Reisemedizin KANTONALE AERZTEGESELLSCHAFT SCHAFFHAUSEN KANTONSSPITAL SCHAFFHAUSEN Fortbildungskommission 08.15 Begrüssung Dr. med. Alex Crivelli 08.20 08.50 Fall
Medical Center * Salzburg * Bad Aussee * Venen & Gesundheits Zentrum
 Borreliose - Eine Erkrankung mit vielen Gesichtern von Dr. Ansgar Krebber Die Borreliose ist eine durch Insekten übertragene Erkrankung. Krankheitserreger sind Bakterien, die sog. Borrelien. Das Risiko
Borreliose - Eine Erkrankung mit vielen Gesichtern von Dr. Ansgar Krebber Die Borreliose ist eine durch Insekten übertragene Erkrankung. Krankheitserreger sind Bakterien, die sog. Borrelien. Das Risiko
Warum Borreliose Selbsthilfe?
 Warum Borreliose Selbsthilfe? April 2008 Borreliose Selbsthilfe e. V. Berlin-Brandenburg Selbsthilfegruppen bilden sich in der Regel immer dann, wenn die etablierten Wissenschaftler nur unbefriedigende
Warum Borreliose Selbsthilfe? April 2008 Borreliose Selbsthilfe e. V. Berlin-Brandenburg Selbsthilfegruppen bilden sich in der Regel immer dann, wenn die etablierten Wissenschaftler nur unbefriedigende
Wenn die Zecken wieder zuschlagen
 Abbildung 1: Elektronenmikroskopische Aufnahme der Mundwerkzeuge einer Ixodes-ricinus-Larve Wenn die Zecken wieder zuschlagen Als wahre Multisystemkrankheit beschäftigt die nahezu alle medizinischen Fachdisziplinen.
Abbildung 1: Elektronenmikroskopische Aufnahme der Mundwerkzeuge einer Ixodes-ricinus-Larve Wenn die Zecken wieder zuschlagen Als wahre Multisystemkrankheit beschäftigt die nahezu alle medizinischen Fachdisziplinen.
Die Lyme-Borreliose: Schreckgespenst einer Krankheit bei Mensch und Hund?
 Die Lyme-Borreliose: Schreckgespenst einer Krankheit bei Mensch und Hund? Keine anderen Parasiten ärgern Hundebesitzer mehr als Zecken: Außer im kalten Winter kommen unsere Hunde nach fast jedem Spaziergang
Die Lyme-Borreliose: Schreckgespenst einer Krankheit bei Mensch und Hund? Keine anderen Parasiten ärgern Hundebesitzer mehr als Zecken: Außer im kalten Winter kommen unsere Hunde nach fast jedem Spaziergang
Vorbeugen + Schützen RZ_Virbagen_canisB_seb.indd :58:40 Uhr
 Schon immun gegen Borreliose? Vorbeugen + Schützen Nehmen Sie Zecken den Schrecken Beugen Sie den Folgen von Zeckenbissen vor und schützen Sie Ihren Hund vor Erkrankungen. Es liegt auch in Ihrer Hand,
Schon immun gegen Borreliose? Vorbeugen + Schützen Nehmen Sie Zecken den Schrecken Beugen Sie den Folgen von Zeckenbissen vor und schützen Sie Ihren Hund vor Erkrankungen. Es liegt auch in Ihrer Hand,
Infektionen des Zentralnervensystems: Klinik
 : Klinik Leitsymptome Meningitis Enzephalitis Abszess Meningismus Kopfschmerzen Fieber Veränderungen der Bewusstseinslage Reizsymptome (Epilepsie) Fokus, periphere neurologische Defizite Hirnlokales Psychosyndrom
: Klinik Leitsymptome Meningitis Enzephalitis Abszess Meningismus Kopfschmerzen Fieber Veränderungen der Bewusstseinslage Reizsymptome (Epilepsie) Fokus, periphere neurologische Defizite Hirnlokales Psychosyndrom
Anmerkungen zur Lyme-Borreliose im Rahmen der Schmerztherapie
 1 Anmerkungen zur Lyme-Borreliose im Rahmen der Schmerztherapie Die Lyme-Borreliose (LB) ist eine Infektionskrankheit die durch den Erreger Borrelia burgdorferi hervorgerufen wird. In etwa 30% der Fälle
1 Anmerkungen zur Lyme-Borreliose im Rahmen der Schmerztherapie Die Lyme-Borreliose (LB) ist eine Infektionskrankheit die durch den Erreger Borrelia burgdorferi hervorgerufen wird. In etwa 30% der Fälle
Was man nicht erklären kann, sieht man gern als Borreliose an
 Vermeintliche und echte Folgen eines Zeckenstichs Was man nicht erklären kann, sieht man gern als Borreliose an Allzu oft wird die Borreliose als Erklärung für alle Übel dieser Welt verwendet und oft auch
Vermeintliche und echte Folgen eines Zeckenstichs Was man nicht erklären kann, sieht man gern als Borreliose an Allzu oft wird die Borreliose als Erklärung für alle Übel dieser Welt verwendet und oft auch
Neuroborreliose Symptome, Diagnostik und Therapie
 Neuroborreliose Symptome, Diagnostik und Therapie Prof. Dr. med. F. W. Schardt Electron micrograph of the tapered end of cell of Borrelia DK1. a danish skin isolate from an EM. F denotes the bundle of
Neuroborreliose Symptome, Diagnostik und Therapie Prof. Dr. med. F. W. Schardt Electron micrograph of the tapered end of cell of Borrelia DK1. a danish skin isolate from an EM. F denotes the bundle of
NEUE BEHANDLUNGSMÖGLICHKEITEN MONOKLONALE ANTIKÖRPER
 NEUE BEHANDLUNGSMÖGLICHKEITEN MONOKLONALE ANTIKÖRPER Was sind Antikörper? Antikörper patrouillieren wie Wächter im Blutkreislauf des Körpers und achten auf Krankheitserreger wie Bakterien, Viren und Parasiten
NEUE BEHANDLUNGSMÖGLICHKEITEN MONOKLONALE ANTIKÖRPER Was sind Antikörper? Antikörper patrouillieren wie Wächter im Blutkreislauf des Körpers und achten auf Krankheitserreger wie Bakterien, Viren und Parasiten
Eine kritische Stellungnahme von W. Berghoff
 1 Leitlinie Neuroborreliose der Deutschen Gesellschaft für Neurologie (Leitlinie für Diagnostik und Therapie in der Neurologie, Neuroborreliose, Entwicklungsstufe S1, Stand September 2012, gültig bis 2015)
1 Leitlinie Neuroborreliose der Deutschen Gesellschaft für Neurologie (Leitlinie für Diagnostik und Therapie in der Neurologie, Neuroborreliose, Entwicklungsstufe S1, Stand September 2012, gültig bis 2015)
Innovative Laborparameter für die urologische Praxis
 Innovative Laborparameter für die urologische Praxis Chlamydia trachomatis Antikörper Darmkrebsvorsorge M2-PK-Quick Dr. Monika Börner UCM 9. Herbstklausurtagung 21. November 2009 Kloster Seeon Innovative
Innovative Laborparameter für die urologische Praxis Chlamydia trachomatis Antikörper Darmkrebsvorsorge M2-PK-Quick Dr. Monika Börner UCM 9. Herbstklausurtagung 21. November 2009 Kloster Seeon Innovative
FSME*-Vorsorge? Selbstverständlich für die ganze Familie!
 Mit FSME- Verbreitungskarte für Deutschland und Europa Wir Minivampire lauern fast ÜBERALL! * Frühsommer-Meningoenzephalitis FSME*-Vorsorge? Selbstverständlich für die ganze Familie! FSME kann lebensgefährlich
Mit FSME- Verbreitungskarte für Deutschland und Europa Wir Minivampire lauern fast ÜBERALL! * Frühsommer-Meningoenzephalitis FSME*-Vorsorge? Selbstverständlich für die ganze Familie! FSME kann lebensgefährlich
TECHNISCHE UNIVERSITÄT MÜNCHEN Fakultät für Medizin Lehrstuhl und Institut für Umweltmedizin, UNIKA-T (Direktorin: Univ.-Prof. Dr. C.
 TECHNISCHE UNIVERSITÄT MÜNCHEN Fakultät für Medizin Lehrstuhl und Institut für Umweltmedizin, UNIKA-T (Direktorin: Univ.-Prof. Dr. C. Traidl-Hoffmann) Etablierung und Validierung einer neuen durchflusszytometrischen
TECHNISCHE UNIVERSITÄT MÜNCHEN Fakultät für Medizin Lehrstuhl und Institut für Umweltmedizin, UNIKA-T (Direktorin: Univ.-Prof. Dr. C. Traidl-Hoffmann) Etablierung und Validierung einer neuen durchflusszytometrischen
GÜRTELROSE (HERPES ZOSTER) kann man mit einer Impfung vorbeugen.
 GÜRTELROSE (HERPES ZOSTER) kann man mit einer Impfung vorbeugen. GÜRTELROSE WAS IST DAS? Die Gürtelrose, auch Herpes Zoster genannt, ist eine Viruserkrankung, die von dem selben Varizella - Zoster - Virus
GÜRTELROSE (HERPES ZOSTER) kann man mit einer Impfung vorbeugen. GÜRTELROSE WAS IST DAS? Die Gürtelrose, auch Herpes Zoster genannt, ist eine Viruserkrankung, die von dem selben Varizella - Zoster - Virus
Guidelines. Boreliose (Bakterien) Ehrlichiose (Bakterien) Vorkommen:?
 Guidelines ZeckenübertrageneKrankheiten: FSMEundBoreliose Erstellt von: Armand Rapp, Felix Huber Erstellt/zuletzt revidiert am 21.6.04 Im QZ Wipkingen und Dübendorf besprochen (Zeckenbiss = Unfall!) Über
Guidelines ZeckenübertrageneKrankheiten: FSMEundBoreliose Erstellt von: Armand Rapp, Felix Huber Erstellt/zuletzt revidiert am 21.6.04 Im QZ Wipkingen und Dübendorf besprochen (Zeckenbiss = Unfall!) Über
Infektiologie / Rheumatologie: Rationales Management der Lyme-Borreliose
 Infektiologie / Rheumatologie: Rationales Management der Lyme-Borreliose Hans-Iko Huppertz Prof.-Hess-Kinderklinik Bremen hans-iko.huppertz@med.uni-goettingen.de Welche Aussage ist richtig? 1. Die Borreliose
Infektiologie / Rheumatologie: Rationales Management der Lyme-Borreliose Hans-Iko Huppertz Prof.-Hess-Kinderklinik Bremen hans-iko.huppertz@med.uni-goettingen.de Welche Aussage ist richtig? 1. Die Borreliose
Die Zecke 5. Die Borreliose 6. Die FSME 7. Massnahmen 8/9. Vorsicht, Zecken! So können Sie sich schützen 10
 Vorsicht, Zecken! Von Zecken übertragene Krankheiten haben in den letzten Jahren zugenommen. Sie können schwerwiegende Folgen haben. Das Risiko lässt sich jedoch mit einfachen Massnahmen verringern. Diese
Vorsicht, Zecken! Von Zecken übertragene Krankheiten haben in den letzten Jahren zugenommen. Sie können schwerwiegende Folgen haben. Das Risiko lässt sich jedoch mit einfachen Massnahmen verringern. Diese
D I E B O R R E L I O S E - I M P F U N G F ü R D E N H U N D
 D I E B O R R E L I O S E - I M P F U N G F ü R D E N H U N D Eine kritische Betrachtung Borrelienarten (Genospezies) Die Borrelien sind schraubförmige Bakterien, die verschiedene Krankheiten beim Tier
D I E B O R R E L I O S E - I M P F U N G F ü R D E N H U N D Eine kritische Betrachtung Borrelienarten (Genospezies) Die Borrelien sind schraubförmige Bakterien, die verschiedene Krankheiten beim Tier
Wie sich die schleichende Autoimmunerkrankung kontrollieren lässt
 Vaskulitiden wenn Blutgefäße sich entzünden Wie sich die schleichende Autoimmunerkrankung kontrollieren lässt Hamburg (24. August 2010) - Fieber, Nachtschweiß und Gewichtsverlust, rheumatische Beschwerden
Vaskulitiden wenn Blutgefäße sich entzünden Wie sich die schleichende Autoimmunerkrankung kontrollieren lässt Hamburg (24. August 2010) - Fieber, Nachtschweiß und Gewichtsverlust, rheumatische Beschwerden
Dr. Jochen Süss. Was man über FSME und Borreliose wissen muss RISIANA. Prophylaxe Impfung - -neueste Behandlungsmethoden
 Dr. Jochen Süss Was man über FSME und Borreliose wissen muss Prophylaxe Impfung - -neueste Behandlungsmethoden RISIANA öoulhic Vorwort 9 Zaclkoira EktopssrasofeffUj IBlyftsaiyges' mondl Kirainiklhieiiftsülbeirfträgeir
Dr. Jochen Süss Was man über FSME und Borreliose wissen muss Prophylaxe Impfung - -neueste Behandlungsmethoden RISIANA öoulhic Vorwort 9 Zaclkoira EktopssrasofeffUj IBlyftsaiyges' mondl Kirainiklhieiiftsülbeirfträgeir
Der Problematik liegen drei Publikationen zu Grunde:
 1 Diagnostische Wertigkeit des Lymphozytentransformationstests (LTT) bei Lyme-Borreliose Kontroverse von Baehr, 2014 und Dessau et al, 2014 von W. Berghoff Der Problematik liegen drei Publikationen zu
1 Diagnostische Wertigkeit des Lymphozytentransformationstests (LTT) bei Lyme-Borreliose Kontroverse von Baehr, 2014 und Dessau et al, 2014 von W. Berghoff Der Problematik liegen drei Publikationen zu
Ausführliche Richtlinien zur mikrobiologischen Diagnostik der Lyme-Borreliose wurden von der
 Diagnostik Ausführliche Richtlinien zur mikrobiologischen Diagnostik der Lyme-Borreliose wurden von der Deutschen Gesellschaft für Hygiene und Mikrobiologie (DGHM) publiziert. Untersuchungsmaterial Geignete
Diagnostik Ausführliche Richtlinien zur mikrobiologischen Diagnostik der Lyme-Borreliose wurden von der Deutschen Gesellschaft für Hygiene und Mikrobiologie (DGHM) publiziert. Untersuchungsmaterial Geignete
Malaria. Vorkommen. Informationen für AmtsärztInnen und medizinisches Fachpersonal
 Inhaltsverzeichnis Vorkommen... 1 Erreger... 2 Infektionszyklus... 2 Infektionsweg:... 2 Inkubationszeit:... 2 Dauer der Ansteckungsfähigkeit... 2 Klinische Symptomatik... 2 tropica, Falciparum-... 3 tertiana...
Inhaltsverzeichnis Vorkommen... 1 Erreger... 2 Infektionszyklus... 2 Infektionsweg:... 2 Inkubationszeit:... 2 Dauer der Ansteckungsfähigkeit... 2 Klinische Symptomatik... 2 tropica, Falciparum-... 3 tertiana...
Synergien gegen Borreliose
 Rath international 02-2016 Neuer Durchbruch des Dr. Rath Forschungsinstituts! Synergien gegen Borreliose Mit den steigenden Frühlingstemperaturen beginnt in vielen Regionen wieder die Zeckensaison. Diese
Rath international 02-2016 Neuer Durchbruch des Dr. Rath Forschungsinstituts! Synergien gegen Borreliose Mit den steigenden Frühlingstemperaturen beginnt in vielen Regionen wieder die Zeckensaison. Diese
Serologisches Untersuchungsspektrum. Allgemeine Hinweise:
 Serologisches Untersuchungsspektrum Anaplasma phagocytophilum Bartonella henselae Brucella spp. Chlamydia trachomatis Mycobacterium tuberculosis Salmonella spp. Yersinia enterocolitica Allgemeine Hinweise:
Serologisches Untersuchungsspektrum Anaplasma phagocytophilum Bartonella henselae Brucella spp. Chlamydia trachomatis Mycobacterium tuberculosis Salmonella spp. Yersinia enterocolitica Allgemeine Hinweise:
71 Die Resultate dieser Arbeit zeigen, dass die Lyme-Borreliose in ganz Deutschland endemisch auftritt und somit eine Erkrankung von großer Bedeutung
 70 5. Diskussion Bei der Lyme-Borreliose handelt es sich um eine von Zecken übertragene Multiorganerkrankung, deren klinisches Erscheinungsbild äußerst vielfältig sein kann. Relativ einfach ist die Diagnostik
70 5. Diskussion Bei der Lyme-Borreliose handelt es sich um eine von Zecken übertragene Multiorganerkrankung, deren klinisches Erscheinungsbild äußerst vielfältig sein kann. Relativ einfach ist die Diagnostik
