DGAInfo Aus den Verbänden S615. Die intraossäre Infusion in der Notfallmedizin*
|
|
|
- Cornelius Walter
- vor 7 Jahren
- Abrufe
Transkript
1 Aus den Verbänden S615 Die intraossäre Infusion in der Notfallmedizin* Empfehlungen des Wissenschaftlichen Arbeitskreises Notfallmedizin und des Wissenschaftlichen Arbeitskreises Kinderanästhesie der Deutschen Gesellschaft für Anästhesiologie und Intensivmedizin Für den Wissenschaftlichen Arbeitskreis Notfallmedizin: M. Bernhard 1 J.-T. Gräsner 2 A. Gries 1 M. Fischer 3 B.W. Böttiger 4 M. Helm 5 1 Zentrale Notaufnahme, Klinikum Fulda gag (Direktor: Prof. Dr. A. Gries) 2 Klinik für Anästhesiologie und Operative Intensivmedizin, Universitätsklinikum Schleswig-Holstein, Campus Kiel (Komm. Direktor: Prof. Dr. M. Steinfath) 3 Klinik für Anästhesiologie, Operative Intensivmedizin, Notfallmedizin und Schmerztherapie, Klinik am Eichert, Göppingen (Chefarzt: Prof. Dr. M. Fischer) 4 Klinik für Anästhesiologie und Operative Intensivmedizin, Universitätsklinikum Köln (AöR) (Direktor: Prof. Dr. B.W. Böttiger) 5 Abteilung für Anästhesiologie und Intensivmedizin, Sektion Notfallmedizin, Bundeswehrkrankenhaus Ulm (Direktor: Prof. Dr. L. Lampl) Für den Wissenschaftlichen Arbeitskreis Kinderanästhesie: C. Eich 1 B. Landsleitner 2 M. Weiss 3 J. Strauß 4 K. Becke 2 1 Zentrum Anaesthesiologie, Rettungs- und Intensivmedizin, Universitätsmedizin Göttingen (Direktor: Prof. Dr. M. Quintel) 2 Abteilung für Anästhesie und Intensivmedizin, Klinik Hallerwiese/Cnopf sche Kinderklinik, Nürnberg (Chefärztin: Dr. K. Becke) 3 Anästhesieabteilung, Universitäts-Kinderkliniken Zürich (Chefarzt: Prof. Dr. M. Weiss) 4 Klinik für Anästhesie, perioperative Medizin und Schmerztherapie, Helios Klinikum Berlin-Buch (Chefarzt: Prof. Dr. J. Strauß) * Beschluss des Engeren Präsidiums der DGAI vom in Bremen. Einleitung Die vorliegende Empfehlung zur intraossären Infusion in der Notfallmedizin wurde von den Wissenschaftlichen Arbeitskreisen Notfallmedizin und Kinderanästhesie der Deutschen Gesellschaft für Anästhesiologie und Intensivmedizin (DGAI) gemeinsam erarbeitet und richtet sich an alle, die mit der prähospitalen und frühen innerklinischen Notfallversorgung von Kindern und Erwachsenen betraut sind. Die Empfehlungen sind das Ergebnis von wissenschaftlichen Untersuchungen, systematischen Literaturrecherchen und der klinischen Erfahrung zahlreicher Notfallmediziner und Anästhesisten. Die Empfehlungen sollen dazu beitragen, die intraossäre Punktion und die intraossäre Medikamenten- und Infusionstherapie bei pädiatrischen und erwachsenen Notfallpatienten korrekt zu indizieren sowie sicher und effektiv durchzuführen. In einzelnen Fällen kann es sich allerdings als notwendig erweisen, von diesen Empfehlungen abzuweichen. Nicht behandelt wird hier die semi-elektive Anwendung der intraossären Infusion im Rahmen der Kinderanästhesie. Die Empfehlungen sollen in regelmäßigen Zeitintervallen überprüft und bei Bedarf aktualisiert werden. Die vorliegende schriftliche Zusammenfassung wurde ausgewählten Mitgliedern der Wissenschaftlichen Arbeits kreise Notfallmedizin und Kinderanästhesie zur Begutachtung vorgelegt und vom Präsidium der DGAI genehmigt. Problematik des Gefäßzuganges in der Notfallmedizin Die zeitgerechte Etablierung eines Gefäßzuganges bei der notfallmedizinischen Versorgung von kritisch kranken bzw. schwerverletzten Kindern und Erwachsenen ist oftmals von zentraler Bedeutung, um eine spezifische Pharmako- und Infusionstherapie durchführen zu können [1,2,34,36,37]. Die in Notfallsituationen assoziierten patientenbezogenen und umfeldbedingten Konstellationen können selbst den Erfahrenen vor große Schwierigkeiten stellen. Aggraviert wird die Situation dadurch, dass die physiologischen und anatomischen Besonderheiten insbesondere bei pädiatrischen Notfallpatienten spezielle Kenntnisse und manuelle Fähigkeiten erfordern [31]. Insbesondere besteht auch unter Berücksichtigung des Zeitdrucks in der Notfallsituation häufig die Schwierigkeit, einen intravenösen Zugang zu etablieren [18]. Dies liegt mitunter an den kleineren anatomischen Strukturen, der dickeren subkutanen Schicht sowie schnelleren Dehydratation vor allem bei Säuglingen und Kleinkindern, die dazu führen, dass die Venen häufig nicht sichtbar, tastbar oder punktierbar sind. Zudem wird der Notfall gerade beim Säugling und Kleinkind vom medizinischen Personal emotional häufig als sehr belastend empfunden [32]. Darüber hinaus kann sowohl bei
2 S616 Aus den Verbänden Kindern als auch bei Erwachsenen im Schock, bei Hypovolämie, Vasokonstriktion oder Hypothermie sowie bei sonstigen Ursachen für eine schwierige Gefäßpunktion (z.b. i.v.-drogenabusus) die zeitgerechte Etablierung eines Gefäßzuganges bedeutend erschwert sein. Hier kann die intraossäre Punktion als rasches, effektives und sicheres Verfahren zur Applikation von Medikamenten, Infusionslösungen und Blutprodukten in Notfallsituationen die Lösung des Problems sein [33]. Funktionsweise der intraossären Punktion Die intraossäre Punktion stellt vom Funktionsprinzip grundsätzlich nichts anderes dar als die Punktion einer knöchernden Vene, die auch bei Kälte, Vasokonstriktion oder Hypovolämie nicht kollabiert [9,13,15]. Mittels einer Stahlkanüle wird bei der intraossären Punktion die Substantia corticalis des Knochens durchbohrt, so dass die intraossäre Nadel in der Cavitas medullaris der Markhöhle zu liegen kommt. Nach intraossärer Infusion von Medikamenten, Infusionslösungen oder Blutprodukten werden diese über die venösen Marksinusoide, die Zentralvenen des Knochenmarks und die ableitenden Venen des Knochens (Vv. nutrientes) in den Systemkreislauf eingeschwemmt (Abb.1). Abbildung 1 Vv. nutrientes Aa. nutrientes Zentralvenöser Kanal Venöse Marksinusoide Schematische Darstellung der Zirkulationsverhältnisse am langen Röhrenknochen (proximale Tibia) (nach [9], mit freundlicher Genehmigung des Springer-Verlages). Nach intraossärer Medikamentengabe wird ein nachfolgender Flüssigkeitsbolus von 5-10 ml (z.b. NaCl 0,9 %) zur unmittelbaren systemischen Einschwemmung empfohlen [9,15]. Grundsätzlich können fast alle für die Behandlung von pädiatrischen und erwachsenen Notfallpatienten eingesetzten intravenösen Medikamente auch intraossär appliziert werden [9,13,15]. Dies beinhaltet alle Arten von Notfallmedikamenten (inkl. Katecholaminen, Infusionslösungen, Blutprodukten und Anästhetika) [15]. Einschränkungen existieren nur im Rahmen der Anwendung von hypertonen oder alkalischen Lösungen, da diese möglicherweise mit einer erhöhten Rate an lokalen Infektionen, Osteomyelitiden und Myonekrosen am Injektionsort assoziiert sind [27,34,35]. Für Thrombolytika existiert bisher keine klare Datenlage [12]. Hinsichtlich der Zirkulationszeit, der Bioäquivalenz und der Effektivität wurde kein Unterschied zwischen der zentralvenösen und intraossären Medikamentenapplikation nachgewiesen [15,28]. Die intravenösen Medikamentendosierungen gelten damit auch für die intraossäre Applikation [9,15]. Berücksichtigt werden muss, dass intraossäre Nadeln in situ nur über eine relativ geringe spontane Durchflussrate verfügen [16]. Die Laufrate hängt vom Infusionsdruck, dem Innendurchmesser der Punktionskanüle, der Art der Infusionslösung und dem Ort der intraossären Infusion ab. Daher lässt sich üblicherweise keine hohe Laufrate der intraossären Infusion etablieren. Demzufolge ist die intraossäre Infusion zwar im Kindesalter für eine akute Volumentherapie geeignet, kann jedoch im Erwachsenenalter ggf. nur unzureichend für größere Infusionsmengen mit hoher Laufrate genutzt werden [12]. In besonderen Fällen kann daher die Anlage von zwei intraossären Infusionen an unterschiedlichen Punktionsstellen oder beim Erwachsenen die Anlage eines großlumigen zentralvenösen Zuganges durch den Geübten (spätestens in der Klinik) sinnvoll sein. Internationale Empfehlungen zur Indikation der intraossären Infusion Eine Vielzahl nationaler und internationaler Untersuchungen belegen die sichere, effektive und rasche Etablierung der intraossären Infusion in pädiatrischen und erwachsenen Notfallsituationen [4,5,6,19,20]. Ziel der intraossären Punktion ist die unmittelbare Schaffung eines Zugangs zum Gefäßsystem zur sofortigen Medikamentenapplikation und Infusionstherapie. In den aktuellen Empfehlungen des European Resuscitation Council (ERC) und der American Heart Association (AHA) sowie im Konsensus des International Liaison Committee on Resuscitation (ILCOR) wird die intraossäre Infusion im Rahmen der kardiopulmonalen Reanimation als Methode der Wahl bei verzögerter oder misslungener Anlage eines intravenösen Zuganges sowohl im Kindes- als auch im Erwachsenalter empfohlen [1,2,3]. Zahlreiche weitere Stellungnahmen und Positionspapiere nationaler und internationaler Fachgesellschaften schließen sich den Empfehlungen der Reanimationsgesellschaften an [7,8,9,13,14,25]. Gemäß den aktuellen Leitlinien 2005 des ERC ist die Anlage einer intraossären Infusion empfohlen bei vitaler Gefährdung von Kindern und Erwachsenen (z.b. bei Herzkreislaufstillstand und akuter hämodynamischer Instabilität), wenn der intravenöse Zugang misslingt oder die Verzögerung in der Anlage des intravenösen Zuganges die zeitgerechte Versorgung des Notfallpatienten gefährdet. Hier sollte spätestens nach drei frustranen periphervenösen Punktionsversuchen oder nach Sekunden auf den intraossären Zugang gewechselt werden [1,2,7,13,25]. Eine Indikationsübersicht bietet Tabelle 1:
3 Aus den Verbänden S617 Tabelle 1 Indikation zur Anlage einer intraossären Infusion im Kindes- bzw. Erwachsenenalter. Herzkreislaufstillstand ausgeprägte hypovolämische Schockzustände kritisch Kranke oder Verletzte, bei denen zur Wiederherstellung der Vitalfunktionen eine Medikamenten- oder Volumengabe notwendig ist spätestens nach 3 erfolglosen intravenösen Punktionsversuchen bzw. nach sec. mit Indikation zur Anlage einer intraossären Infusion. Die korrekte klinische Indikation und die medizinische Notwendigkeit einer intraossären Infusion müssen sowohl im Kindes- als auch im Erwachsenenalter in jedem Einzelfall gegeben sein. Die prophylaktische Etablierung eines intraossären Zuganges ohne unmittelbar notwendige Medikamentenapplikation oder Infusionstherapie ist nicht sinnvoll und sollte daher unterlassen werden. Tabelle 2 Empfohlene Punktionsstellen Der ideale Punktionsort zur Etablierung der intraossären Infusion muss in Abhängigkeit vom Patientenalter, dem ver - wendeten Verfahren (manuell, halb- oder vollautomatisch) und der Altersgruppe sowie unter Berücksichtigung patientenseitiger Einschränkungen gewählt wer - den (Tab. 2) [9,10,11,13,15]. In der Altersgruppe 6 Jahren wird die proximale mediale Tibia rund 1 (-2) cm unterhalb der Tuberositas tibiae als Insertionsort der ersten Wahl empfohlen (Abb. 2). Alternativ können die distale Tibia an der medialen Fläche 1-2 cm oberhalb des Malleolus medialis oder der distale Femur 1-2 cm oberhalb der Patella punktiert werden. Bei Kindern >6 Jahren wird die Kortikalis der proximalen Tibia zunehmend dicker, so dass Schwierigkeiten für manuelle Punktionssysteme entstehen können. Daher sollten bei älteren Kindern entweder halbautoma tische Systeme verwendet oder auf die genannten alternativen Punktionsstellen ausgewichen werden (alle Systeme) (Abb. 2). Aus anatomischen Gründen verbietet sich im Kindesalter die sternale Punktion. Beim erwachsenen Notfallpatienten wird ebenfalls die Punktion der proximalen medialen Tibia auf Höhe der Tuberositas tibiae (halbautomatische Systeme), an der distalen Tibia an der medialen Fläche 1-2 cm oberhalb des Malleolus medialis oder des proximalen Humerus empfohlen (alle Systeme). Nach Erfahrung der Autoren dieser Empfehlung kann im Alter >6 Jahren und bei Erwachsenen in den meisten Fällen die proximale Tibia erfolgreich mittels eines halbautomatischen Systems punktiert werden. Verfahrensbedingt stellt das F.A.S.T.1-System (Pyng Med. Corp., Vancouver, Canada) als ein originär sternales Punktionsverfahren hier eine Ausnahme dar, da dieses Verfahren nur für die sternale Punktion im Erwachsenenalter zugelassen ist [17]. Aktuell empfohlene intraossäre Punktionsstellen unter Berücksichtigung verschiedener Altersgruppen (modifiziert nach [9]). 6 Jahre >6 Jahre Erwachsene Erwachsene - spezielle Systeme 1. Wahl proximale Tibia distale oder proximale Tibia* distale oder proximale Tibia* 2. Wahl distale Tibia proximale Tibia proximale Tibia 3. Wahl distaler Femur distaler Femur proximaler Humerus Sternum 1 proximaler Humerus 2 (Alternative zur proximalen bzw. distalen Tibia) 1 F.A.S.T.-System 2 EZ-IO-System * Die Corticalis der distalen Tibia bei Kinder >6 Jahren und Erwachsenen ist etwas dünner als die der proximalen Tibia; bei halbautomatischen Systemen besteht aber eine vergleichbare Punktierbarkeit. Abbildung cm lateral 2-3 cm Tuberositas tibiae EZ-IO-Nadel medial Cook IO-Kanüle Malleolus medialis Schematische Darstellung der Punktionslokalisationen an der proximalen und distalen Tibia (nach [25]). Material und Technik der intraossären Punktion Zur intraossären Punktion steht eine Vielzahl an Systemen zur Verfügung. Die verfügbaren intraossären Kanülierungssysteme werden nach ihrem Funktionsprinzip in manuelle (z.b. Cook-Kanüle, Cook Critical Care, Bloomington, IN, USA), halbautomatische (z.b. EZ-IO, Vidacare, San Antonio, Texas, USA) und automatische (z.b. BIG, Waismed, Caesarea, Israel) Systeme unterteilt [12,13]. Die meisten verfügbaren Kanülierungssysteme ermöglichen eine hohe Erfolgsrate, eine rasche Insertionszeit und bieten eine gute Anwenderfreundlichkeit. Halbautomatische Systeme scheinen unter Berücksichtigung eines adäquaten Trainings besonders günstige Ergebnisse zu gewährleisten [22,23]. Grundsätzlich sollte die Einstichstelle gründlich desinfiziert werden und die Anlage der intraossären Infusion unter möglichst sterilen Kautelen erfolgen [15]. Unter Berücksichtigung des Grades der Vitalgefährdung und der Risiko/Nutzen- Bewertung muss bei weniger dringlichen/
4 S618 Aus den Verbänden weicheren Indikationen ein strenges aseptisches Vorgehen gefordert werden. Bei bewusstseinsklaren Patienten sollte eine Lokalanästhesie der Einstichstelle bis zum Periost durchgeführt werden [15]. Während die eigentliche Punktion des Knochens weniger schmerzhaft ist, schildern viele Patienten jedoch bei der Applikation von Flüssigkeit in den Gefäßraum des Knochenmarks einen großen Injektionsschmerz. Auch hier kann bei bewusstseinsklaren Patienten die vorherige intraossäre Applikation eines Lokalanästhetikums (z.b. 1-2 ml Lidocain 1 %) zur Schmerzreduktion sinnvoll sein. Zeichen der korrekten Lage der intraossären Kanüle sind [9,25]: Widerstandsverlust beim Durchdringen der Kortikalis des Knochens (Cave: nur bei manuellen Systemen, bei halbautomatischen Systemen weniger deutlich, bei automatischen Systemen nicht existent), fester Sitz der intraossären Nadel im Knochen, Aspiration von Knochenmark (Cave: nicht bei allen Patienten möglich; daher kein obligates Kriterium und Gefahr der Kanülenobstruktion), Injektion von 10 ml Infusionslösung ohne unüberwindbaren Widerstand und ohne Paravasat. Um eine akzeptable Infusionsrate zu erreichen, muss der intraossären Punktion die Applikation eines initialen sog. Flushs (Flüssigkeitsbolus) folgen, d.h. hier werden unter Druck 5-10 ml Infusionsvolumen injiziert [15]. Dieses dient einerseits der Freispülung des lokalen Knochenmarksraumes, andererseits wird damit die korrekte Kanülenlage kontrolliert (Schwellung bei Paravasat). Das Vorgehen ist noch einmal zusammengefasst in Tabelle 3 aufgeführt. Weitere Sicherheitsregeln Zur Verhinderung einer Dislokation sollte das Infusionsbesteck nicht direkt an die intraossäre Kanüle konnektiert werden, sondern ein Dreiwegehahn mit kurzer Schlauchleitung dazwischen geschaltet sein (Abb. 3). Tabelle 3 Schematische Darstellung des Vorgehens bei der intraossären Punktion. Identifizierung der anatomischen Landmarken steriles Arbeiten und Hautdesinfektion Lokalanästhesie (falls erforderlich) Einbringen des intraossären Punktionssystems Aspiration von Knochenmark zur Verifizierung der Kanülenlage (Cave: nicht in allen Fällen möglich), ggf. Entnahme zur Diagnostik (z.b. BGA, Hb, Gerinnung, Elektrolyte, Blutkulturen) Injektion von Lokalanästhestikum (falls erforderlich) Injektion eines Flüssigkeitsbolus (z.b ml NaCl 0,9%) regelmäßige Kontrollen zur Erkennung einer Fehllage (Schwellung/Paravasat, freier kutaner Abfluss) Sicherung des Zugangs mittels an der Haut fixierter Verlängerung und zusätzlich eines Drei-Wege-Hahns Der Punktionszeitpunkt sollte dokumentiert und kann beispielsweise mittels eines Bändchen in der Nähe des Punktionsortes auch im innerklinischen Verlauf jederzeit nachvollzogen werden. Die intraossäre Kanüle sollte nach maximal 24 h, möglichst jedoch binnen 2 h nach Klinikaufnahme oder im innerklinischen Verlauf entfernt und durch einen peripher- oder zentralvenösen Zugang ersetzt werden [8,15]. Die Entfernung der intraossären Nadel erfolgt unter aseptischen Kautelen, sobald unter optimierten Bedingungen ein peripher- oder zentralvenöser Zugang sicher etabliert ist. Anschließend wird die Insertionsstelle für 48 h steril verbunden. Die ehemalige Punktionsstelle sollte in der Folge auf entzündliche Zeichen (Schwellung, Rötung, Sekret) kontrolliert werden. Bei Knochenschmerzen wird zudem eine bildgebende Diagnostik zum Ausschluss einer Osteomyelitis oder Fraktur empfohlen. Konnte unter Notfallbedingungen die Einwirkzeit des Desinfektionsmittels nicht abgewartet werden, so sollte die Einmalgabe eines Antibiotikums (z.b. Cefuroxim oder Cephazolin) über die intraossäre Kanüle erwogen werden [15,25]. Kontraindikationen Bei der Behandlung akut lebensbedrohlicher Notfallsituationen bestehen gegenüber der intraossären Infusion keine Kontraindikationen. Patientenseits können jedoch Bedingungen vorliegen, welche die erfolgreiche Anwendung dieses Verfahrens einschränken. Bei folgenden Konstellationen sollte eine intraossäre Punktion nicht durchgeführt werden [9,15,19]: Knochenfraktur am oder proximal des Punktionsort (Paravasat), vorangegangene intraossäre Punktionsversuche an der gleichen Lokalität binnen der letzten h (Paravasat), proximal der Punktionsstelle vorliegende Gefäßverletzungen (Paravasat), einliegendes Osteosynthesematerial am Punktionsort (Unmöglichkeit des Einbringens der Punktionsnadel). Relative Kontraindikationen zur intraossären Punktion gelten im Prinzip nur bei nichtlebensbedrohlichen Situationen, die eine besonders sorgfältige Risiko-Nutzen- Abwägung erfordern [9,12,19,21]: Knochenerkrankungen (Osteogenesis imperfecta, Osteopetrose), lokale bakterielle Infektionen, Bakteriämie und Sepsis, intrakardialer Rechts-Links-Shunt (Cave: paradoxe Knochenmark-/Luft-/ Fettembolie). Komplikationen Vor dem Hintergrund der immer größer werdenden Anzahl an durchgeführten intraossären Infusionen in der prähospitalen und frühen innerklinischen Notfallmedizin steigt auch die Wahrscheinlichkeit des Auftretens von Komplikationen. Um das Verfahren der intraossären Infusion nicht in Verruf zu bringen, müssen alle Anwender die Indikationen, Durchführung, Kontraindikationen und Sicherheitsmaßnahmen sorgfältig be - rücksichtigen. Die häufigsten Komplikationen der intraossären Punktion sind die Fehlpunktion,
5 Aus den Verbänden S619 Abbildung 3 Fixierung und Nutzung eines Drei-Wege- Hahnes mit kurzer Schlauchleitung zur Vermeidung einer Dislokation der intraossären Nadel. der Nadelbruch bzw. die Nadelverbie gung sowie die Extravasation oder Schwellung [9,13]. Am ehesten entstehen diese Komplikationen im Rahmen eines Technikversagens (z.b. Nadelbruch) oder bei einer fehlerhaften Anwendung [9,13]. Die mögliche Folge einer Extravasation durch Fehllage, Leckage, Knochenfraktur oder Perforation der gegenüberliegenden Kortikalis kann ein Kompartmentsyndrom an der punktierten Extremität sein [40]. Darüber hinaus sind Knochenfrakturen an der Extremität verursacht durch die intraossäre Punktion beschrieben worden [9,13,41,42]. In jedem Fall müssen unter intraossärer Infusion regelmäßige Kontrollen auf Schwellungen und Zeichen eines Kompartmentsyndroms sowie auf Dislokation der intraossären Kanüle erfolgen. Durch die Injektion in den Knochenmarkraum können auch Knochenmarks-, Fett- oder Luftembolien hervorgerufen werden [24, 39]. Bei Kindern kann es zur Verletzung der Epiphysenfuge kommen, dies kann jedoch durch eine korrekte Anlagetechnik verhindert werden [15]. Eine der in der Literatur gefürchtete Komplikation nach intraossärer Infusion ist die Osteomyelitis. Deren Inzidenz hängt jedoch insbesondere von der Liegedauer des intraossären Zugangs ab und betrug in großen Studien 0,6 % (27 Osteomyelitiden auf intraossäre Punktionen) [38]. Vor diesem Hintergrund muss einerseits die Anlage einer intraossären Infusion auch in Notfallsituationen unter möglichst sterilen Bedingungen erfolgen und anschließend gehandhabt werden, andererseits sollte die intraossäre Kanüle so rasch wie möglich nach Etablierung eines peripher- oder zentralvenösen Zugangs wieder entfernt werden. Der intraossäre Zugang ist somit immer nur ein überbrückendes Verfahren. Bei der sternalen Punktion im Kindesalter sind Todesfälle beschrieben [26]. Diese Technik ist daher bei Kindern absolut kontraindiziert. Training Alle ärztlichen und nichtärztlichen Mitarbeiter einer medizinischen Einrichtung, die prähospital oder in der frühen innerklinischen Versorgung mit pädi atrischen oder adulten Notfallpatienten konfrontiert werden, müssen in die Technik der intraossären Punktion eingeführt und regelmäßig trainiert werden [9,12,30]. Lokale ( einrichtungseigene ) Algorithmen zum Vorgehen bei schwieriger Venenpunktion können helfen, dem Anwender eine hohe Sicherheit in der Indikationsstellung und zur Wahl des besten Zeitpunktes für eine intraossäre Punktion zu geben. In den vergangenen Jahren haben sich hierzu verschiedene Ausbildungskonzepte etabliert, die am Phantommodell, Tierknochen oder am Leichenpräparat die Technik der intraossären Punktion realitätsnah vermitteln können [29, 30]. Ganz besonders wichtig erscheint zudem die mentale Auseinandersetzung mit dieser hilfreichen Technik, um in der entsprechenden Notfallsituation rasch die Indikation zur Abwendung zu stellen und diese dann professionell und zielstrebig umsetzen zu können. Vorhaltung Die erfolgreiche Anwendung der intraossären Punktion verlangt neben einer adäquaten Schulung und dem Training dieser Technik die unmittelbare Verfügbarkeit der notwendigen Ausrüstung. Be - sonders günstig ist es, wenn es in einem medizinischen System (z.b. Notarzt - einsatzfahrzeug, Rettungshubschrauber, Schockraum, Notaufnahme, Operationsbereich, Intensivstation, Reanimationsteam), welches funktionell durch das gleiche Personal besetzt wird, die jeweils gleiche Ausrüstung zur Verfügung steht. So lässt sich besser erreichen, dass die Anwender mit der entsprechenden Technik und der vorgehaltenen Ausstattung vertraut sind. Literatur 1. Biarent D, Bingham R, Richmond S, et al. European Resuscitation Council Guidelines for Resuscitation Section 6. Paediatric life support. Resuscitation 2005;67S1:S Nolan JP, Deakin CD, Soar J, Böttiger BW, Smith G. European Resuscitation Council Guidelines for Resuscitation Section 4. Adult advanced life support. Resuscitation 2005;67S1:S ILCOR. Paediatric basic and advanced life support. Resuscitation 2005;67: Banerjee S, Singhi SC, Singh S, Singh M. The intraosseous route is a suitable alternative to intravenous route for fluid resuscitation in severely dehydrated children. Indian Pediatr 1994;31: Helm M, Hauke J, Bippus N, Lampl L. Die intraossäre Punktion in der präklinischen Notfallmedizin. 10-jährige Erfahrungen im Luftrettungsdienst. Anaesthesist 2007;56: Brenner T, Gries A, Helm M, Bernhard M. Intraosseous infusion systems in the prehospital setting. Resuscitation 2009;80: Fowler R, Gallagher JV, Isaacs SM, et al. The role of intraossesous vascular access in the out-of-hospital environement (resource document to NAEMSP Position Statement). Prehosp Emerg Care 2007;11: Helm M, Gries A, Fischer S, Hauke J, Lampl L. Invasive Techniken in der Notfallmedizin. III. Die intraossäre Punktion Ein alternativer Gefäßzugang in pädiatrischen Notfallsituationen. Anaesthesist 2007;56: Helm M, Fischer S, Hauke J, et al. Invasive Techniken in der Notfallmedizin Der intraossäre Zugang. Notfall Rettungsmed 2008;11: Hodge D. Intraosseous infusions: a review. Pediat Emerg Care 1985;1: Spivey WH. Intraosseous infusions. J Pediatric 1987;111: Bernhard M, Hossfeld B, Brenner T, Helm M. Die intraossäre Punktion- Renaissance einer vergessenen Technik? Intensiv- und Notfallbehandlung 2008;4:
6 S620 Aus den Verbänden 13. Weiss M, Gächter-Angehm J, Neuhaus D. Intraossäre Infusionstechnik. Notfall Rettungsmed 2007;10: Cotton BA, Jerome R, Collier BR. Guidelines for prehospital fluid resuscitation in the injured patient. J Trauma 2009;67: Tobias JD, Ross AK. Intraosseous infusions: A review for the anesthesiologist with a focus on pediatric use. Anesth Analg 2010;110: Spivey WH. Intraosseous infusions. J Pediatr 1987: LaRocco B, Wang HE. Intraosseous infusion. Prehosp Emerg Care 2003;7: Bernhard M, Aul A, Helm M, et al. Invasive Notfalltechniken in der Notfallmedizin. Indikationen und Ausbildungskonzepte. Notfall Rettungsmed 2008;11: Blumberg M, Gorn M, Crain EF. Intraosseous infusion. A review of methods and novel devices. Ped Emerg Care 2008;24: Leidel BA, Kirchhoff C, Bogner V, et al. Is the intraosseous access route fast and efficacious compared to conventional central venous catheterization in adult patients under resuscitation in the emergency department? A prospective observational pilot study. Patient Safety Surgery 2009;3: Nutbeam T, Ferrgusson A. Intraosseous access in osteogenesis imperfecta. Resuscitation 2009;88: Brenner T, Bernhard M, Helm M, et al. Comparison of two intraosseous infusion systems for adult emergency medical use. Resuscitation 2008;78: Shavit I, Hoffmann Y, Galbraith R, Waisman Y. Comparison of two mechanical intraosseous infusion devices: a pilot, randomized crossover trial. Resuscitation. 2009;80: Hillweg E, Aghayev E, Jackowski AC, Plattner T, Thali MJ. Gas embolism following medication application proven by post-mortem multislice computed tomography and autopsy. Resuscitation 2007;72: Eich C, Weiss M, Neuhaus D et al. Die intraossäre Punktion in der Kindernotfallmedizin und Kinderanästhesie. Anästh Intensivmed 2010;51: Orlowski JP (1994) Emergency alternatives to intravenous access. Intraosseous, intratracheal, sublingual and other site drug administration. Ped Crit Care 41: Alam HB, Punzalan CM, Koustova E, Bowyer MW, Rhee P. Hypertonic saline: intraosseous infusion causes myonecrosis in a dehydrated swine model of uncontrolled hemorrhagic shock. J Trauma 2002;52: Von Hoff DD, Kuhn JG, Burris HA, Miller LJ. Does intraosseous equal intravenous? A pharmacokinetic study. Am J Emerg Med 2008;26: Bernhard M, Zink W, Sikinger M et al. Das Heidelberger Seminar Invasive Notfalltechniken (INTECH) Detaillierte Auswertung eines praxisorientierten notfallmedizinischen Ausbildungskonzeptes. Notfall Rettungsmed 2005;8: Pfister CA, Egger L, Wirthmüller B, Greif R. Structured training in intraosseous infusion to improve potentially life saving skills in pediatric emergencies Results of an open prospective national quality development project over 3 years. Pediatr Anesth 2008;18: Meyburg J, Bernhard M, Hoffmann GF, Motsch J. Grundlagen für die Behandlung von Notfällen im Kindesalter. Dtsch Arztbl Int 2009;106: Zink W, Völkl A, Martin E, Gries A. Die INTECH -Studiengruppe: Invasive Notfalltechniken (INTECH) Ein Aus - bildungskonzept in der Notfallmedizin? Anaesthesist 2002;51: Helm M, Breschinski W, Lampl L, Frey W, Bock KH. Die intraossäre Punktion in der präklinischen Notfallmedizin. Anaesthesist 1996;45: Fiser DH. Intraosseous infusion. New Engl J Med 1990;322: Guy J, Haley K, Zuspan SJ. Use of intraosseous infusion in the pediatric trauma patient. J Pediatr Surg 1993;23: Kruse JA, Vyskocil JJ, Haupt MT. Intraosseous infusions: a flexible option for the adult or child with delayed, difficult or impossible conventional vascular access. Crit Care Med 1994;22: Rosetti V, Thompson BM, Aprahamian C, Darin JC, Mateer JR. Difficulty and delay in intravascular access in pediatric arrests. Ann Emerg Med 1984;13: Rosetti VA, Thompson BM, Miller J, et al. Intraosseous infusion: An alternative route of pediatric intravascular access. Ann Emerg Med 1985;104: Hasan MY, Kissoon N, Khan TM, et al. Intraosseous infusion and pulmonary fat embolism. Pediatr Crit Care Med 2001;2: Rimer S, Westry JA, Rodriguez RL. Compartment syndrome in an infant following emergency intraosseous infusion. Clin Pediatr 1988;27: Bowley DM, Loveland J, Pitcher GJ. Tibial fracture as a complication of intraosseous infusion during pediatric resuscitation. J Trauma 2003;55: Melker RJ, Miller G, Gearen P, Mollita L. Complications of intraosseous infusion. Ann Emerg Med 1990;19: Korrespondenzadresse Dr. med. Matthias Helm, OTA Abteilung für Anästhesiologie und Intensivmedizin, Sektion Notfallmedizin Bundeswehrkrankenhaus Ulm Oberer Eselsberg 40, Ulm, Deutschland Tel.: (Zentrale) matthias.helm@extern.uni-ulm.de Internet-Adressen mit weiterführenden Informationen zur intraossären Punktion Intraossäre Punktionssysteme Intraossäre Trainingsmodelle Seminar für invasive Notfalltechniken Universität Heidelberg (INTECH) Notfallmedizin e-learning Praktische Beispiele (Videos)
Die intraossäre Infusion in der Notfallmedizin* 1
 Die intraossäre Infusion in der Notfallmedizin* 1 Empfehlungen des Wissenschaftlichen Arbeitskreises Notfallmedizin und des Wissenschaftlichen Arbeitskreises Kinderanästhesie Einleitung Die vorliegende
Die intraossäre Infusion in der Notfallmedizin* 1 Empfehlungen des Wissenschaftlichen Arbeitskreises Notfallmedizin und des Wissenschaftlichen Arbeitskreises Kinderanästhesie Einleitung Die vorliegende
Schulungsprogramm. Intraossärer Zugang. im Rettungsdienst. Teil , Version 1 AG MedizinTECHNK der ÄLRD Bayern 1
 Schulungsprogramm Intraossärer Zugang im Rettungsdienst Teil 1 AG MedizinTECHNK der ÄLRD Bayern 1 Warum intraossär? Schlechte Venenverhältnisse! Herzkreislaufstillstand Anatomische und physiologische Besonderheiten
Schulungsprogramm Intraossärer Zugang im Rettungsdienst Teil 1 AG MedizinTECHNK der ÄLRD Bayern 1 Warum intraossär? Schlechte Venenverhältnisse! Herzkreislaufstillstand Anatomische und physiologische Besonderheiten
Intraossärer Zugang Auch im Kinder OP? Markus Weiss Anästhesieabteilung Universitäts Kinderkliniken Zürich/Schweiz
 Intraossärer Zugang Auch im Kinder OP? Markus Weiss Anästhesieabteilung Universitäts Kinderkliniken Zürich/Schweiz Kind ohne Venen Die tägliche Routine Kleine Gefässe Babyspeck Dunkle Hautfarbe Lange Nüchternzeiten
Intraossärer Zugang Auch im Kinder OP? Markus Weiss Anästhesieabteilung Universitäts Kinderkliniken Zürich/Schweiz Kind ohne Venen Die tägliche Routine Kleine Gefässe Babyspeck Dunkle Hautfarbe Lange Nüchternzeiten
Schulungsprogramm. Intraossärer Zugang. im Rettungsdienst. Teil , Version 1 AG MedizinTECHNK der ÄLRD Bayern 1
 Schulungsprogramm Intraossärer Zugang im Rettungsdienst Teil 2 AG MedizinTECHNK der ÄLRD Bayern 1 Indikationen Unmöglichkeit der periphervenösen Punktion innerhalb von 2 Minuten oder nach 3 frustranen
Schulungsprogramm Intraossärer Zugang im Rettungsdienst Teil 2 AG MedizinTECHNK der ÄLRD Bayern 1 Indikationen Unmöglichkeit der periphervenösen Punktion innerhalb von 2 Minuten oder nach 3 frustranen
Die intraossäre Infusion in der Notfallmedizin
 publiziert bei: AWMF-Register Nr. 001/042 Klasse: S1 Die intraossäre Infusion in der Notfallmedizin Aktualisierte Handlungsempfehlungen des Wissenschaftlichen Arbeitskreises Notfallmedizin (WAKN) und des
publiziert bei: AWMF-Register Nr. 001/042 Klasse: S1 Die intraossäre Infusion in der Notfallmedizin Aktualisierte Handlungsempfehlungen des Wissenschaftlichen Arbeitskreises Notfallmedizin (WAKN) und des
Die intraossäre Infusion in der Notfallmedizin* (AWMF-Register-Nr. 001/042) Im Jahr 2010 wurden von den Wissenschaftlichen
 Aus den Verbänden 667 S1-Leitlinie: Die intraossäre Infusion in der Notfallmedizin* (AWMF-Register-Nr. 001/042) Aus den Wiss. Arbeitskreisen Kinderanästhesie sowie Notfallmedizin Aktualisierte Handlungsempfehlungen
Aus den Verbänden 667 S1-Leitlinie: Die intraossäre Infusion in der Notfallmedizin* (AWMF-Register-Nr. 001/042) Aus den Wiss. Arbeitskreisen Kinderanästhesie sowie Notfallmedizin Aktualisierte Handlungsempfehlungen
aus dem Markraum heraus in die Systemzirkulation
 Leitthema Notfall Rettungsmed 2011 14:543 548 DOI 10.1007/s10049-011-1445-9 Online publiziert: 27. Juli 2011 Springer-Verlag 2011 Redaktion T. Nicolai, München M. Weiss, Zürich D. Neuhaus Anästhesieabteilung,
Leitthema Notfall Rettungsmed 2011 14:543 548 DOI 10.1007/s10049-011-1445-9 Online publiziert: 27. Juli 2011 Springer-Verlag 2011 Redaktion T. Nicolai, München M. Weiss, Zürich D. Neuhaus Anästhesieabteilung,
FRRP Fortbildung Rettungsdienst Rheinland Pfalz
 FRRP Versorgung von Kindernotfällen Erstellt: Alexander Cranshaw, MA, M.A. Christian Elsenbast, stud. MA schnell kompetent - mitmenschlich ... Begriffsdefinitionen Seite 2 Begriffsdefinitionen PALS (ERC)
FRRP Versorgung von Kindernotfällen Erstellt: Alexander Cranshaw, MA, M.A. Christian Elsenbast, stud. MA schnell kompetent - mitmenschlich ... Begriffsdefinitionen Seite 2 Begriffsdefinitionen PALS (ERC)
Invasive Maßnahmen. Ordner Rettungsdienstliche Grundlagen Kapitel 4-13 Invasive Maßnahmen. 1. Vorbemerkungen. 2. Invasive Notfalltechniken
 Invasive Maßnahmen 1. Vorbemerkungen Bei bestimmten Krankheitsbildern und Notfallsituationen ist es in der Notfallmedizin notwendig, für den Patienten sehr invasive Maßnahmen durchzuführen. Hierzu zählt
Invasive Maßnahmen 1. Vorbemerkungen Bei bestimmten Krankheitsbildern und Notfallsituationen ist es in der Notfallmedizin notwendig, für den Patienten sehr invasive Maßnahmen durchzuführen. Hierzu zählt
Der intraossäre Zugang als Alternative bei Patienten mit Hypothermie
 Zusammenfassung: Im Rahmen eines Notfallgeschehens ist es häufig nötig den Patienten einer intravenösen pharmakologischen Therapie zuzuführen. Dies gestaltet sich unter bestimmten Umständen, wozu vor allem
Zusammenfassung: Im Rahmen eines Notfallgeschehens ist es häufig nötig den Patienten einer intravenösen pharmakologischen Therapie zuzuführen. Dies gestaltet sich unter bestimmten Umständen, wozu vor allem
My kingdom for an intravenous line
 My kingdom for an intravenous line Paracetamol rektal oder besser gleich Fentanyl intraosssär? Dr. Matthias Kuch Zugang ins Venensystem - Evergreen seit 350 Jahren Delinatio instrumenti infusorii, cum
My kingdom for an intravenous line Paracetamol rektal oder besser gleich Fentanyl intraosssär? Dr. Matthias Kuch Zugang ins Venensystem - Evergreen seit 350 Jahren Delinatio instrumenti infusorii, cum
Ist die intraossäre Punktion ein alternativer Gefäßzugang beim Notfall in der zahnärztlichen Praxis?
 Notfall Rettungsmed 2012 DOI 10.1007/s10049-012-1629-y Springer-Verlag 2012 M. Helm 1 D. Richter 1, 2 A. Schramm 3 L. Lampl 1 B. Hossfeld 1 1 Abteilung für Anästhesiologie und Intensivmedizin, Sektion
Notfall Rettungsmed 2012 DOI 10.1007/s10049-012-1629-y Springer-Verlag 2012 M. Helm 1 D. Richter 1, 2 A. Schramm 3 L. Lampl 1 B. Hossfeld 1 1 Abteilung für Anästhesiologie und Intensivmedizin, Sektion
Gefäßzugänge. c) Er sollte möglichst proximal an der oberen Extremität platziert werden.
 37 Gefäßzugänge? 28 Welche Aussagen zum peripher-venösen Notfallzugang sind richtig? a) Der peripher-venöse Notfallzugang gehört zu den obligaten ersten Schritten jeder Notfallbehandlung. b) Er ist auch
37 Gefäßzugänge? 28 Welche Aussagen zum peripher-venösen Notfallzugang sind richtig? a) Der peripher-venöse Notfallzugang gehört zu den obligaten ersten Schritten jeder Notfallbehandlung. b) Er ist auch
Medikamentengabe zur. Reanimation Info 1
 SOP - Standardarbeitsanweisung für Rettungsassistenten Version: 2011-02-01 Änderungen Medikamentengabe zur erweiterten Versorgung während der Reanimation Info 1 Dr. med. Guido Scherer, ÄLRD Rettungsdienstbereiche
SOP - Standardarbeitsanweisung für Rettungsassistenten Version: 2011-02-01 Änderungen Medikamentengabe zur erweiterten Versorgung während der Reanimation Info 1 Dr. med. Guido Scherer, ÄLRD Rettungsdienstbereiche
Klinik für Anaesthesiologie Prof. Dr. U. Kreimeier. Postresuscitation Care
 Klinik für Anaesthesiologie Prof. Dr. U. Kreimeier Postresuscitation Care Leitlinien zur Reanimation 2015 Conflict of Interest (COI) Statement keine Interessenskonflikte Leitlinien zur Reanimation 2015
Klinik für Anaesthesiologie Prof. Dr. U. Kreimeier Postresuscitation Care Leitlinien zur Reanimation 2015 Conflict of Interest (COI) Statement keine Interessenskonflikte Leitlinien zur Reanimation 2015
Abstract: Mechanische Reanimationshilfen in der Luftrettung - sinnvoller Einsatz oder exotische Spielerei?
 Abstract: Mechanische Reanimationshilfen in der Luftrettung - sinnvoller Einsatz oder exotische Spielerei? Marcus Münch, Marco Strohm, Priv.-Doz. Dr. med. Rudolf Hering Marcus Münch Klinik für Anästhesiologie,
Abstract: Mechanische Reanimationshilfen in der Luftrettung - sinnvoller Einsatz oder exotische Spielerei? Marcus Münch, Marco Strohm, Priv.-Doz. Dr. med. Rudolf Hering Marcus Münch Klinik für Anästhesiologie,
Innerklinische Reanimation aus Fehlern lernen
 Innerklinische Reanimation aus Fehlern lernen Jan Thorsten Gräsner Universitätsklinikum Schleswig-Holstein Einführung Im Jahre 2013 wurden 18,8 Mio. Patienten vollstationär in deutschen Krankenhäusern
Innerklinische Reanimation aus Fehlern lernen Jan Thorsten Gräsner Universitätsklinikum Schleswig-Holstein Einführung Im Jahre 2013 wurden 18,8 Mio. Patienten vollstationär in deutschen Krankenhäusern
ALS Team Ausbildung und Ausstattung
 ALS Team Ausbildung und Ausstattung Wien SMZ Süd KFJ Spital Anästhesie Seite 1 ALS Team wer ist das? Seite 2 ALS Team wer ist das? Herzalarmteam Critical care outreach team Resuscitation team Cardiac arrest
ALS Team Ausbildung und Ausstattung Wien SMZ Süd KFJ Spital Anästhesie Seite 1 ALS Team wer ist das? Seite 2 ALS Team wer ist das? Herzalarmteam Critical care outreach team Resuscitation team Cardiac arrest
Sven-P. Augustin. OV Rendsburg. Neuer Reanimationsallgorithmus - ein Update? Facharzt für Anästhesiologie. Augustin Handout Betriebsärztetag 2006
 Sven-P. Augustin Facharzt für Anästhesiologie Klinik für Anästhesiologie und Operative Intensivmedizin Universitätsklinikum Schleswig-Holstein Campus Kiel Direktor: Prof. Dr. J. Scholz OV Rendsburg Leitlinien?
Sven-P. Augustin Facharzt für Anästhesiologie Klinik für Anästhesiologie und Operative Intensivmedizin Universitätsklinikum Schleswig-Holstein Campus Kiel Direktor: Prof. Dr. J. Scholz OV Rendsburg Leitlinien?
SOP allergische Reaktion Erwachsene
 1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit der Symptomatik einer schweren allergischen/anaphylaktischen Reaktion an den Rettungsdienst wenden,
1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit der Symptomatik einer schweren allergischen/anaphylaktischen Reaktion an den Rettungsdienst wenden,
können Notfälle vermeiden
 Deutscher Anästhesiekongress vom 14. bis 16. April 2016 in Leipzig Medizinische Einsatzteams in Krankenhäusern können Notfälle vermeiden Leipzig (14. April 2016) In Deutschland etablieren sich zunehmend
Deutscher Anästhesiekongress vom 14. bis 16. April 2016 in Leipzig Medizinische Einsatzteams in Krankenhäusern können Notfälle vermeiden Leipzig (14. April 2016) In Deutschland etablieren sich zunehmend
Notfallsanitäter. Diagnosestellung. B. Hossfeld. Sektion Notfallmedizin Klinik für Anästhesiologie & Intensivmedizin Bundeswehrkrankenhaus Ulm
 Notfallsanitäter Diagnosestellung B. Hossfeld Sektion Notfallmedizin Klinik für Anästhesiologie & Intensivmedizin Bundeswehrkrankenhaus Ulm Conflict of interest Rettungshelfer Rettungssanitäter Rettungsassistent
Notfallsanitäter Diagnosestellung B. Hossfeld Sektion Notfallmedizin Klinik für Anästhesiologie & Intensivmedizin Bundeswehrkrankenhaus Ulm Conflict of interest Rettungshelfer Rettungssanitäter Rettungsassistent
Kindernotfallmedizin Stress für Kind und Notarzt?
 Kinderanästhesie aktuell Köln 24. März 2012 Kindernotfallmedizin Stress für Kind und Notarzt? Christoph Bernhard Eich Abteilung Anästhesie, Kinderintensiv- und Notfallmedizin Kinder- und Jugendkrankenhaus
Kinderanästhesie aktuell Köln 24. März 2012 Kindernotfallmedizin Stress für Kind und Notarzt? Christoph Bernhard Eich Abteilung Anästhesie, Kinderintensiv- und Notfallmedizin Kinder- und Jugendkrankenhaus
Universität Heidelberg. Medizinische Klinik (Ärztl. Direktor: Prof. Dr. H Katus) Klinik für Anästhesiologie (Ärztl. Direktor: Prof. Dr. E.
 Universität Heidelberg Medizinische Klinik (Ärztl. Direktor: Prof. Dr. H Katus) Klinik für Anästhesiologie (Ärztl. Direktor: Prof. Dr. E. Martin) Präklinische Lyse bei akutem Myokardinfarkt durch das Heidelberger
Universität Heidelberg Medizinische Klinik (Ärztl. Direktor: Prof. Dr. H Katus) Klinik für Anästhesiologie (Ärztl. Direktor: Prof. Dr. E. Martin) Präklinische Lyse bei akutem Myokardinfarkt durch das Heidelberger
Reanimation. Stephan Marsch Intensivmedizin
 Reanimation Stephan Marsch Intensivmedizin Die aktuellen Richtlinien für die Kardiopulmonale Reanimation on 2010 empfehlen folgende Massnahmen ausser? A) Beginn der Reanimation mit 2 Atemstössen B) Herzmassage
Reanimation Stephan Marsch Intensivmedizin Die aktuellen Richtlinien für die Kardiopulmonale Reanimation on 2010 empfehlen folgende Massnahmen ausser? A) Beginn der Reanimation mit 2 Atemstössen B) Herzmassage
Vom Notfallort über den Schockraum auf die Intensivstation Worauf kommt es an?
 Vom Notfallort über den Schockraum auf die Intensivstation Worauf kommt es an? Michael Sasse, Abteilung Kinderkardiologie und pädiatrische Intensivmedizin MHH Deutscher Rat für Wiederbelebung GRC und DRWiKi
Vom Notfallort über den Schockraum auf die Intensivstation Worauf kommt es an? Michael Sasse, Abteilung Kinderkardiologie und pädiatrische Intensivmedizin MHH Deutscher Rat für Wiederbelebung GRC und DRWiKi
Bernhard M, Hossfeld B, Motsch J, Martin E, Gries A, Helm M. Schock im Kindesalter. Notarzt 2009; 25: 109-116
 2009 Bernhard M, Freerksen N, Hainer C, Rom J, Schreckenberger R, Sohn C, Martin E, Maul H. Prähospitale geburtshilfliche Notfälle in einem bodengebundenen städtischen Notarztsystem. Anaesthesist 2009;
2009 Bernhard M, Freerksen N, Hainer C, Rom J, Schreckenberger R, Sohn C, Martin E, Maul H. Prähospitale geburtshilfliche Notfälle in einem bodengebundenen städtischen Notarztsystem. Anaesthesist 2009;
AGNN. AGNN Arbeitsgemeinschaft in Norddeutschland tätiger Notärzte Traumamanagement. Alte Zöpfe? conflict of interest. Hauptsache Schnell!?
 conflict of interest Traumamanagement Ein Kurskonzept stellt sich vor Jochen Hoedtke Abteilung für Anästhesie & operative Intensivmedizin Asklepiosklinik Barmbek Barmbek (Hamburg) AGNN Arbeitsgemeinschaft
conflict of interest Traumamanagement Ein Kurskonzept stellt sich vor Jochen Hoedtke Abteilung für Anästhesie & operative Intensivmedizin Asklepiosklinik Barmbek Barmbek (Hamburg) AGNN Arbeitsgemeinschaft
Bad Boller Reanimationsgespräche. 10. und Programm -
 Bad Boller Reanimationsgespräche 10. und 11.01. 2014 - Programm - Bad Boller Reanima-onsgespräche 2014 "Wie können wir gemeinsam 10.000 Leben pro Jahr in Deutschland re=en? Konsensuskonferenz zur ReanimaConsversorgung
Bad Boller Reanimationsgespräche 10. und 11.01. 2014 - Programm - Bad Boller Reanima-onsgespräche 2014 "Wie können wir gemeinsam 10.000 Leben pro Jahr in Deutschland re=en? Konsensuskonferenz zur ReanimaConsversorgung
Fehler beim Anlegen von zentralen Zugängen
 Fehler beim Anlegen von zentralen Zugängen Priv.-Doz. Dr. med. Johannes Bickenbach Indikationen Fluid challenge Venenreizung TPE Vasoaktive Substanzen Hämodynamisches Monitoring Hämofiltration/-dialyse
Fehler beim Anlegen von zentralen Zugängen Priv.-Doz. Dr. med. Johannes Bickenbach Indikationen Fluid challenge Venenreizung TPE Vasoaktive Substanzen Hämodynamisches Monitoring Hämofiltration/-dialyse
Kinderreanimation. Eine Einführung nach den Richtlinien des ERC 2005
 Kinderreanimation Eine Einführung nach den Richtlinien des ERC 2005 Was führt beim Kind zur Reanimation? Sepsis Alarmzeichen Verlängerte Rekapillarisierungszeit > 3 sec Rettungskette Altersklassen Neugeborene
Kinderreanimation Eine Einführung nach den Richtlinien des ERC 2005 Was führt beim Kind zur Reanimation? Sepsis Alarmzeichen Verlängerte Rekapillarisierungszeit > 3 sec Rettungskette Altersklassen Neugeborene
Die neue Surgicric VBM. 3 Techniken 3 Koniotomie Sets zur Sicherung der Atemwege in cannot intubate cannot ventilate -Situationen
 Intuitiv Klare Zusammenstellung der Sets. Keine Verwechslung der unterschiedlichen Techniken Atraumatisch Spezielles Design von Dilatator und Trachealtubus Individuelle Anpassung Höhenverstellbarer Flansch
Intuitiv Klare Zusammenstellung der Sets. Keine Verwechslung der unterschiedlichen Techniken Atraumatisch Spezielles Design von Dilatator und Trachealtubus Individuelle Anpassung Höhenverstellbarer Flansch
Publikationen Prof. Dr. med. Lorenz Lampl Stand: März 2008 Leitender Arzt der Abteilung für Anästhesiologie und Intensivmedizin
 Publikationen Prof. Dr. med. Lorenz Lampl Stand: März 2008 Leitender Arzt der Abteilung für Anästhesiologie und Intensivmedizin Die folgende Publikationsliste ist eine Auswahl von Originalarbeiten in peer-reviewed
Publikationen Prof. Dr. med. Lorenz Lampl Stand: März 2008 Leitender Arzt der Abteilung für Anästhesiologie und Intensivmedizin Die folgende Publikationsliste ist eine Auswahl von Originalarbeiten in peer-reviewed
Die neuen Reanimations-Leitlinien Dr. med. S. Wiese
 schon wieder? Die neuen Reanimations-Leitlinien Dr. med. S. Wiese Was sind eigentlich Leitlinien systematisch entwickelte Entscheidungshilfen über die angemessene Vorgehensweise bei speziellen gesundheitlichen
schon wieder? Die neuen Reanimations-Leitlinien Dr. med. S. Wiese Was sind eigentlich Leitlinien systematisch entwickelte Entscheidungshilfen über die angemessene Vorgehensweise bei speziellen gesundheitlichen
Gefäßzugänge bei Intensivpatienten
 Gefäßzugänge bei Intensivpatienten Folie Nr. 1 Gefäßzugänge bei Intensivpatienten Zentraler Venenkatheter Shaldonkatheter Demerskatheter Shunt (arterio-venös) Port Venöse Schleuse Folie Nr. 2 Zentraler
Gefäßzugänge bei Intensivpatienten Folie Nr. 1 Gefäßzugänge bei Intensivpatienten Zentraler Venenkatheter Shaldonkatheter Demerskatheter Shunt (arterio-venös) Port Venöse Schleuse Folie Nr. 2 Zentraler
Paediatric und Newborn Life Support Michael Sasse, Hannover
 Paediatric und Newborn Life Support 2015 Michael Sasse, Hannover Schwere Kindernotfälle: Das Problem Schwere Kindernotfälle sind selten Sie sind meist vermeidbar Der Behandlerhat wenig Eigenerfahrung Die
Paediatric und Newborn Life Support 2015 Michael Sasse, Hannover Schwere Kindernotfälle: Das Problem Schwere Kindernotfälle sind selten Sie sind meist vermeidbar Der Behandlerhat wenig Eigenerfahrung Die
3. Jahrestagung der IAD 8. Symposium Dialyseshuntchirugie Weimar, 11./12. Dezember 2015
 3. Jahrestagung der IAD 8. Symposium Dialyseshuntchirugie Weimar, 11./12. Dezember 2015 Der Shuntchirurgische Notfall und seine Bearbeitung Ernst. U. Metzler, Shuntzentrum St. Joseph Krankenhaus Berlin
3. Jahrestagung der IAD 8. Symposium Dialyseshuntchirugie Weimar, 11./12. Dezember 2015 Der Shuntchirurgische Notfall und seine Bearbeitung Ernst. U. Metzler, Shuntzentrum St. Joseph Krankenhaus Berlin
WOHIN MUSS ZWINGEND DER NOTARZT?
 CAMPUS GROSSHADERN CAMPUS INNENSTADT WOHIN MUSS ZWINGEND DER NOTARZT? Interprofessionalität in der Präklinik ZUR PERSON Oberarzt der Klinik für Anaesthesiologie Bis 31. Juli 2016 Ärztlicher Leiter Rettungsdienst
CAMPUS GROSSHADERN CAMPUS INNENSTADT WOHIN MUSS ZWINGEND DER NOTARZT? Interprofessionalität in der Präklinik ZUR PERSON Oberarzt der Klinik für Anaesthesiologie Bis 31. Juli 2016 Ärztlicher Leiter Rettungsdienst
DISSOZIATION UND GEGENWART
 Langeooger Fortbildungswochen 2018 25. Woche der 16. Langeooger Fortbildungswoche der Kinder- und Jugendpsychiatrie NOTFALLund Psychotherapie MEDIZIN DISSOZIATION UND GEGENWART 6. 11. Mai 2018 19. 26.
Langeooger Fortbildungswochen 2018 25. Woche der 16. Langeooger Fortbildungswoche der Kinder- und Jugendpsychiatrie NOTFALLund Psychotherapie MEDIZIN DISSOZIATION UND GEGENWART 6. 11. Mai 2018 19. 26.
O 2. Lunge. Vielen Dank! Wo liegt Göttingen? Universitätsmedizin Göttingen. Rettungsdienst in Göttingen. Einfache Aufgabe.
 Wo liegt Göttingen? Der schwierige Atemweg - präklinisch - Göttingen Dr. Eike Nickel Zentrum Anaesthesiologie, Rettungs- und Intensivmedizin Universitätsmedizin Göttingen Universitätsmedizin Göttingen
Wo liegt Göttingen? Der schwierige Atemweg - präklinisch - Göttingen Dr. Eike Nickel Zentrum Anaesthesiologie, Rettungs- und Intensivmedizin Universitätsmedizin Göttingen Universitätsmedizin Göttingen
Perioperative Volumentherapie: Less is more?
 Arbeitskreis für klinische Ernährung Herbsttagung 2008 Perioperative Volumentherapie: Less is more? Dr. med. Aarne Feldheiser Universitätsklinik für Anästhesiologie mit Schwerpunkt operative Intensivmedizin
Arbeitskreis für klinische Ernährung Herbsttagung 2008 Perioperative Volumentherapie: Less is more? Dr. med. Aarne Feldheiser Universitätsklinik für Anästhesiologie mit Schwerpunkt operative Intensivmedizin
ZVK Implantierbare Kathetersysteme Periphere Venenzugänge
 ZVK Implantierbare Kathetersysteme Periphere Venenzugänge 1.Indikation 2.Kontraindikationen 3.Vorbereitung 4.Vorgehensweise 5.Komplikationen 6.Pflege Allgemein ZVK Volumensubstitution, Transfusion, Herz-Kreislauf
ZVK Implantierbare Kathetersysteme Periphere Venenzugänge 1.Indikation 2.Kontraindikationen 3.Vorbereitung 4.Vorgehensweise 5.Komplikationen 6.Pflege Allgemein ZVK Volumensubstitution, Transfusion, Herz-Kreislauf
Medikamentengabe zur. Reanimation von Säuglingen & Kindern
 SOP Standardanweisung für alle Rettungsassistenten in RLP schnell kompetent mitmenschlich Gültig ab 2014-10-01 Medikamentengabe zur erweiterten Versorgung während der Reanimation von Säuglingen & Kindern
SOP Standardanweisung für alle Rettungsassistenten in RLP schnell kompetent mitmenschlich Gültig ab 2014-10-01 Medikamentengabe zur erweiterten Versorgung während der Reanimation von Säuglingen & Kindern
Teil A Teil A Basismaßnahmen der Reanimation bei Kindern. praktische Übungen Szenarien
 Otto-Heubner-Centrum für Kinder- und Jugendmedizin der Charité Campus Virchow Charité-Universitätsmedizin Berlin Universtätsklinik für Anästhesiologie m.s. operative Intensivmedizin Campus Virchow & Campus
Otto-Heubner-Centrum für Kinder- und Jugendmedizin der Charité Campus Virchow Charité-Universitätsmedizin Berlin Universtätsklinik für Anästhesiologie m.s. operative Intensivmedizin Campus Virchow & Campus
Der intraossäre Zugang beim Kind
 Der intraossäre Zugang beim Kind Was sind die Vor- und Nachteile dieses Zugangs? Daniela Meisch NDS HF Anästhesiepflege Kurs S12 UniversitätsSpital Zürich, IFA Anästhesie Datum: Zürich den, 21.02.2014
Der intraossäre Zugang beim Kind Was sind die Vor- und Nachteile dieses Zugangs? Daniela Meisch NDS HF Anästhesiepflege Kurs S12 UniversitätsSpital Zürich, IFA Anästhesie Datum: Zürich den, 21.02.2014
Wie viel Management braucht ein Trauma?
 20 Jahre DRK-Berufsfachschule für Rettungsassistenz, Hamburg Jährlich erleiden in der Bundesrepublik Deutschland rund 33.00038.000 Patienten ein schweres Trauma = ca 3000 / Monat = 100 / Tag = 6/Bundesland
20 Jahre DRK-Berufsfachschule für Rettungsassistenz, Hamburg Jährlich erleiden in der Bundesrepublik Deutschland rund 33.00038.000 Patienten ein schweres Trauma = ca 3000 / Monat = 100 / Tag = 6/Bundesland
DISSOZIATION UND GEGENWART
 Langeooger Fortbildungswochen 2018 25. Woche der 16. Langeooger Fortbildungswoche der Kinder- und Jugendpsychiatrie NOTFALLund Psychotherapie MEDIZIN DISSOZIATION UND GEGENWART 6. 11. Mai 2018 19. 26.
Langeooger Fortbildungswochen 2018 25. Woche der 16. Langeooger Fortbildungswoche der Kinder- und Jugendpsychiatrie NOTFALLund Psychotherapie MEDIZIN DISSOZIATION UND GEGENWART 6. 11. Mai 2018 19. 26.
Medikamentengabe zur. Reanimation (1) Reanimation (1) Version: 2012-01-01. erweiterten Versorgung während der Reanimation Info 1
 SOP - Standardarbeitsanweisung Für alle im Rettungsdienst als Rettungsassistenten eingesetzten Mitarbeiter in Rheinhessen & Bad Kreuznach Version: 2012-01-01 Medikamentengabe zur erweiterten Versorgung
SOP - Standardarbeitsanweisung Für alle im Rettungsdienst als Rettungsassistenten eingesetzten Mitarbeiter in Rheinhessen & Bad Kreuznach Version: 2012-01-01 Medikamentengabe zur erweiterten Versorgung
Die Thrombin-Therapie beim Aneurysma spurium nach arterieller Punktion
 Aus der Universitätsklinik und Poliklinik für Innere Medizin III der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. K. Werdan) und dem Herzzentrum Coswig Klinik für Kardiologie und
Aus der Universitätsklinik und Poliklinik für Innere Medizin III der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. K. Werdan) und dem Herzzentrum Coswig Klinik für Kardiologie und
Airway-Management. HWS-Verletzungen. bei. Wann, wie und womit? M. Münch
 Airway-Management bei HWS-Verletzungen Wann, wie und womit? M. Münch Klinik für Anästhesiologie, Operative Intensivmedizin, Schmerztherapie und Notfallmedizin CA PD Dr. R. Hering Kreiskrankenhaus Mechernich
Airway-Management bei HWS-Verletzungen Wann, wie und womit? M. Münch Klinik für Anästhesiologie, Operative Intensivmedizin, Schmerztherapie und Notfallmedizin CA PD Dr. R. Hering Kreiskrankenhaus Mechernich
Trauma Guide Lines Wirbelsäule
 Altersverteilung Trauma Guide Lines Wirbelsäule M. Luxl Universitätsklinik für Unfallchirurgie 1 Ursachen: Begleitverletzungen Verkehrsunfälle 40% Stürze aus großer Höhe 20% Gewalteinwirkungen 15% Sportunfälle
Altersverteilung Trauma Guide Lines Wirbelsäule M. Luxl Universitätsklinik für Unfallchirurgie 1 Ursachen: Begleitverletzungen Verkehrsunfälle 40% Stürze aus großer Höhe 20% Gewalteinwirkungen 15% Sportunfälle
Vorläufige Pressemitteilung: Bad Boller Reanimationsgespräche: 10 Thesen für Leben. 12. Januar 2014, Bad Boll
 12. Januar 2014, Bad Boll Vorläufige Pressemitteilung: Bad Boller Reanimationsgespräche: 10 Thesen für 10.000 Leben Jeden von uns kann es treffen: Bei über 75.000 Menschen in Deutschland wird jedes Jahr
12. Januar 2014, Bad Boll Vorläufige Pressemitteilung: Bad Boller Reanimationsgespräche: 10 Thesen für 10.000 Leben Jeden von uns kann es treffen: Bei über 75.000 Menschen in Deutschland wird jedes Jahr
Patient Blood Management Transfusionen vermeiden, Patientenversorgung verbessern
 Patient Blood Management Transfusionen vermeiden, Patientenversorgung verbessern Dr. Thomas Hardt Leiter Market Access & Gesundheitsökonomie Vifor Pharma Deutschland GmbH 83379 München Über Vifor Pharma
Patient Blood Management Transfusionen vermeiden, Patientenversorgung verbessern Dr. Thomas Hardt Leiter Market Access & Gesundheitsökonomie Vifor Pharma Deutschland GmbH 83379 München Über Vifor Pharma
Schriftenverzeichnis (ab 2000)
 (ab 2000) 2009 M. Bernhard, C. Pietsch und A. Gries: Die Interdisziplinäre Notfallaufnahme - Organisation, Struktur und Prozessoptimierung. Anästhesiol Intensivmed Notfallmed Schmerzther 2009; 44: 380-385
(ab 2000) 2009 M. Bernhard, C. Pietsch und A. Gries: Die Interdisziplinäre Notfallaufnahme - Organisation, Struktur und Prozessoptimierung. Anästhesiol Intensivmed Notfallmed Schmerzther 2009; 44: 380-385
Der intraossäre Zugang. im Kinder-OP? Handlungsempfehlung. Handlungsempfehlung. Handlungsempfehlung. Venensuche. 1.
 Der intraossäre Zugang Dr. med. Diego Neuhaus Anästhesieabteilung Universitäts-inderkliniken Steinwiesstrasse 75 CH-8032 Zürich im inder-op? 1. Sofortindikation frühzeitige oder primäre IO-anülierung!
Der intraossäre Zugang Dr. med. Diego Neuhaus Anästhesieabteilung Universitäts-inderkliniken Steinwiesstrasse 75 CH-8032 Zürich im inder-op? 1. Sofortindikation frühzeitige oder primäre IO-anülierung!
Innerklinische Reanimation Michael Müller, Freiburg
 Innerklinische Reanimation 2015 Michael Müller, Freiburg Innerklinische Reanimation: Das Problem Die Überlebensrate nach innerklinischem Kreislaufstillstand liegt bei unter 20% Der innerklinische Kreislaufstillstand
Innerklinische Reanimation 2015 Michael Müller, Freiburg Innerklinische Reanimation: Das Problem Die Überlebensrate nach innerklinischem Kreislaufstillstand liegt bei unter 20% Der innerklinische Kreislaufstillstand
Cardiac Arrest Zentrum und ecpr Können wir so die Prognose der Patienten nach Reanimation verbessern?
 25. Leipzig Probstheidaer Notfalltag 18.11.2017 Cardiac Arrest Zentrum und ecpr Können wir so die Prognose der Patienten nach Reanimation verbessern? Marcus Sandri Klinik für Innere Medizin/ Kardiologie
25. Leipzig Probstheidaer Notfalltag 18.11.2017 Cardiac Arrest Zentrum und ecpr Können wir so die Prognose der Patienten nach Reanimation verbessern? Marcus Sandri Klinik für Innere Medizin/ Kardiologie
Reanimation. Hintergrund und Basismaßnahmen. Die Reanimationsleitlinien 2010 auf: ww.erc.edu und
 UNIVERSITÄTSKLINIKUM Reanimation Hintergrund und Basismaßnahmen Die Reanimationsleitlinien 2010 auf: ww.erc.edu und www.grc-org.de Carsten Thee Klinik für Anästhesiologie und Operative Intensivmedizin
UNIVERSITÄTSKLINIKUM Reanimation Hintergrund und Basismaßnahmen Die Reanimationsleitlinien 2010 auf: ww.erc.edu und www.grc-org.de Carsten Thee Klinik für Anästhesiologie und Operative Intensivmedizin
SOP Tachykardie. Patienten: Alle Patienten, die sich mit einer vitalen Bedrohung aufgrund oder in Kombination mit einer Tachykardie präsentieren.
 1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit einer vital relevanten Tachykardie an den Rettungsdienst wenden, ein standarisiertes sowie leitlinienkonformes
1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit einer vital relevanten Tachykardie an den Rettungsdienst wenden, ein standarisiertes sowie leitlinienkonformes
Myositis - Erfahrungen mit Immunglobulintherapie
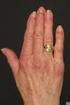 Myositis - Erfahrungen mit Immunglobulintherapie Dr. med. S. Geisenhof Klinikum Dritter Orden, München Städtisches Klinikum München - Klinikum Schwabing 1 Portkatheter - Was ist das? Reservoir (Port) dauerhaft
Myositis - Erfahrungen mit Immunglobulintherapie Dr. med. S. Geisenhof Klinikum Dritter Orden, München Städtisches Klinikum München - Klinikum Schwabing 1 Portkatheter - Was ist das? Reservoir (Port) dauerhaft
Vorhaltung von Hardpaddles zur Defibrillation auf Bayerischen Rettungsmitteln
 Empfehlung 03/03-2017 vom 21.11.2017 des Rettungsdienstausschuss Bayern Vorhaltung von Hardpaddles zur Defibrillation auf Bayerischen Rettungsmitteln Seite 1 / 5 Version 1.0 vom 21.11.2017 Empfehlung:
Empfehlung 03/03-2017 vom 21.11.2017 des Rettungsdienstausschuss Bayern Vorhaltung von Hardpaddles zur Defibrillation auf Bayerischen Rettungsmitteln Seite 1 / 5 Version 1.0 vom 21.11.2017 Empfehlung:
Anästhesiologie. Dr. med. Sebastian Krayer Vizepräsident Schweizerische Gesellschaft für Anästhesiologie und Reanimation
 Anästhesiologie Dr. med. Sebastian Krayer Vizepräsident Schweizerische Gesellschaft für Anästhesiologie und Reanimation Fachbereich Anästhesiologie Aisthesis An-Aisthesis = Ästhetik = Wahrnehmung = Nicht-Wahrnehmung
Anästhesiologie Dr. med. Sebastian Krayer Vizepräsident Schweizerische Gesellschaft für Anästhesiologie und Reanimation Fachbereich Anästhesiologie Aisthesis An-Aisthesis = Ästhetik = Wahrnehmung = Nicht-Wahrnehmung
Coolgard is cool: besseres Überleben nach Wiederbelebung
 Coolgard is cool: besseres Überleben nach Wiederbelebung Prof. Dr. med. H. Drexler Hintergrund 375.000 Menschen / Jahr erleiden einen Herzkreislaufstillstand in Europa Hypoxischer Hirnschaden ist das Hauptproblem
Coolgard is cool: besseres Überleben nach Wiederbelebung Prof. Dr. med. H. Drexler Hintergrund 375.000 Menschen / Jahr erleiden einen Herzkreislaufstillstand in Europa Hypoxischer Hirnschaden ist das Hauptproblem
Atemwegsmanagement bei Kindern. T Nicolai, F Hoffmann Dr. von Haunersches Kinderspital
 Atemwegsmanagement bei Kindern T Nicolai, F Hoffmann Dr. von Haunersches Kinderspital Einfache Hilfsmittel Beutel-Masken-Beatmung Beutel-Masken-Meatmung Ausreichend große Beatmungsbeutel (>400ml) Möglichst
Atemwegsmanagement bei Kindern T Nicolai, F Hoffmann Dr. von Haunersches Kinderspital Einfache Hilfsmittel Beutel-Masken-Beatmung Beutel-Masken-Meatmung Ausreichend große Beatmungsbeutel (>400ml) Möglichst
Notfall + Rettungsmedizin
 Notfall + Rettungsmedizin German Interdisciplinary Journal of Emergency Medicine Organ der Deutschen Interdisziplinären Vereinigung für Intensiv- und Notfallmedizin (DIVI) Organ des Deutschen Rates für
Notfall + Rettungsmedizin German Interdisciplinary Journal of Emergency Medicine Organ der Deutschen Interdisziplinären Vereinigung für Intensiv- und Notfallmedizin (DIVI) Organ des Deutschen Rates für
Curriculum für das Praktische Jahr. Klinik und Poliklinik für Kinderchirurgie
 Curriculum für das Praktische Jahr Klinik und Poliklinik für Kinderchirurgie Einführung Sehr geehrte Studierende, mit diesem Curriculum möchten wir Ihnen die Klinik und Poliklinik für Kinderchirurgie vorstellen,
Curriculum für das Praktische Jahr Klinik und Poliklinik für Kinderchirurgie Einführung Sehr geehrte Studierende, mit diesem Curriculum möchten wir Ihnen die Klinik und Poliklinik für Kinderchirurgie vorstellen,
Reanimation im Kindesalter
 Reanimation im Kindesalter W. Mottl Abtl. Anästhesie und Intensivmedizin KH. der Barmh. Schwestern Linz Wovor haben Notärzte Angst? Bujard M. DAC 2002 IST - Zustand NEF 3 NACA Score 2011:164 Kinder 2010:144
Reanimation im Kindesalter W. Mottl Abtl. Anästhesie und Intensivmedizin KH. der Barmh. Schwestern Linz Wovor haben Notärzte Angst? Bujard M. DAC 2002 IST - Zustand NEF 3 NACA Score 2011:164 Kinder 2010:144
Qualität der notärztlichen Versorgung
 KLINIK Einsätze 1991-1993 [n] KINDERKLINIK Prozentualer Anteil [%] 19.11.29 Symposium für Kinderanästhesie und Kindernotfallmedizin Celle 29 Wovor haben Notärzte Angst? HALLERWIESE Qualität der notärztlichen
KLINIK Einsätze 1991-1993 [n] KINDERKLINIK Prozentualer Anteil [%] 19.11.29 Symposium für Kinderanästhesie und Kindernotfallmedizin Celle 29 Wovor haben Notärzte Angst? HALLERWIESE Qualität der notärztlichen
Pflegeratgeber Portsysteme
 Quality and Experience Pflegeratgeber Portsysteme Dieser Pflegeratgeber beantwortet Fragen über die Pflege von Portkathetersystemen. Er ergänzt die hausinternen Pflegeprotokolle sowie die Anweisungen und
Quality and Experience Pflegeratgeber Portsysteme Dieser Pflegeratgeber beantwortet Fragen über die Pflege von Portkathetersystemen. Er ergänzt die hausinternen Pflegeprotokolle sowie die Anweisungen und
Antrag bei der Krankenkasse Zur Übernahme der Behandlungskosten - Off Label Therapie bei Uveitis - Patient:, geb. Datum:
 Antrag bei der Krankenkasse Zur Übernahme der Behandlungskosten - Off Label Therapie bei Uveitis - Patient:, geb. Datum: Augen-Diagnosen (bitte alle auflisten): Uveitis bekannt seit: Symptome durch die
Antrag bei der Krankenkasse Zur Übernahme der Behandlungskosten - Off Label Therapie bei Uveitis - Patient:, geb. Datum: Augen-Diagnosen (bitte alle auflisten): Uveitis bekannt seit: Symptome durch die
ALS- Advanced Life Support
 ALS- Advanced Life Support - Update der ERC-Leitlinien 2010 - Anne Osmers Klinik für Anästhesiologie und Intensivtherapie Universitätsklinikum Dresden ALS - Themen Minimale Unterbrechungen einer effektiven
ALS- Advanced Life Support - Update der ERC-Leitlinien 2010 - Anne Osmers Klinik für Anästhesiologie und Intensivtherapie Universitätsklinikum Dresden ALS - Themen Minimale Unterbrechungen einer effektiven
Notfallmedikamente sind Fehldosierungen vermeidbar? Dr. Jost Kaufmann
 Notfallmedikamente sind Fehldosierungen vermeidbar? Dr. Jost Kaufmann Kinderkrankenhaus Amsterdamerstraße, Kliniken der Stadt Köln ggmbh Inzidenz allgemein USA 2005: Schätzung des Institute of Medicine
Notfallmedikamente sind Fehldosierungen vermeidbar? Dr. Jost Kaufmann Kinderkrankenhaus Amsterdamerstraße, Kliniken der Stadt Köln ggmbh Inzidenz allgemein USA 2005: Schätzung des Institute of Medicine
Procalcitonin-gesteuerte Antibiotikatherapie in der Intensivmedizin
 Procalcitonin-gesteuerte Antibiotikatherapie in der Intensivmedizin Stefan Schröder Klinik für Anästhesiologie, operative Intensivmedizin, Notfallmedizin und Schmerztherapie Krankenhaus Düren gem. GmbH
Procalcitonin-gesteuerte Antibiotikatherapie in der Intensivmedizin Stefan Schröder Klinik für Anästhesiologie, operative Intensivmedizin, Notfallmedizin und Schmerztherapie Krankenhaus Düren gem. GmbH
Ausbildung im Rettungsdienst. Stand: 18. November 2012 RETTUNGSASSISTENT/IN
 Ausbildung im Rettungsdienst Stand: 18. November 2012 RETTUNGSASSISTENT/IN Rettungsassistent/in (Verkürzte Ausbildung nach RettAssG 8.2) Lernziele: Leistungen: Lehrgangsort: Umfang: Fundierte Kenntnisse
Ausbildung im Rettungsdienst Stand: 18. November 2012 RETTUNGSASSISTENT/IN Rettungsassistent/in (Verkürzte Ausbildung nach RettAssG 8.2) Lernziele: Leistungen: Lehrgangsort: Umfang: Fundierte Kenntnisse
Vorwort Abkürzungsverzeichnis Abbildungsverzeichnis Tabellenverzeichnis Geschichte Pre-Test...
 Vorwort... 5 Abkürzungsverzeichnis... 12 Abbildungsverzeichnis... 14 Tabellenverzeichnis... 16 1 Geschichte... 17 2 Pre-Test... 21 3 Gesetzliche Grundlagen... 22 3.1 Rettungsassistentengesetz... 22 3.2.
Vorwort... 5 Abkürzungsverzeichnis... 12 Abbildungsverzeichnis... 14 Tabellenverzeichnis... 16 1 Geschichte... 17 2 Pre-Test... 21 3 Gesetzliche Grundlagen... 22 3.1 Rettungsassistentengesetz... 22 3.2.
Das polytraumatisierte Kind in der Notaufnahme: Besonderheiten beim Schockraummanagement
 Das polytraumatisierte Kind in der Notaufnahme: Besonderheiten beim Schockraummanagement K.Heimann, 14. Kongress der DIVI, 3.-5. Dezember 2014, Hamburg https://www.uni-marburg.de/fb20/unfallchir/forschung/sp/trauma
Das polytraumatisierte Kind in der Notaufnahme: Besonderheiten beim Schockraummanagement K.Heimann, 14. Kongress der DIVI, 3.-5. Dezember 2014, Hamburg https://www.uni-marburg.de/fb20/unfallchir/forschung/sp/trauma
Reanimation im Kindesalter
 Reanimation im Kindesalter W. Mottl Abtl. Anästhesie und Intensivmedizin KH. der Barmh. Schwestern Linz Wovor haben Notärzte Angst? Bujard M. DAC 2002 1 IST - Zustand Einsätze selten 1,5% Rettungs- und
Reanimation im Kindesalter W. Mottl Abtl. Anästhesie und Intensivmedizin KH. der Barmh. Schwestern Linz Wovor haben Notärzte Angst? Bujard M. DAC 2002 1 IST - Zustand Einsätze selten 1,5% Rettungs- und
invasive Zugänge, alternative Atemwegssicherung, Medikamente zur Notfallnarkose
 Kindernotfälle invasive Zugänge, alternative Atemwegssicherung, Medikamente zur Notfallnarkose Hans-Peter Milz Klinik für Anästhesie und operative Intensivmedizin Städtische Kliniken Bielefeld gem. GmbH
Kindernotfälle invasive Zugänge, alternative Atemwegssicherung, Medikamente zur Notfallnarkose Hans-Peter Milz Klinik für Anästhesie und operative Intensivmedizin Städtische Kliniken Bielefeld gem. GmbH
Intraossäre Infusion beim Erwachsenen
 Übersichten Chirurg 2008 79:315 326 DOI 10.1007/s00104-007-1445-y Online publiziert: 6. Februar 2008 Springer Medizin Verlag 2008 B.A. Leidel 1, 2, 3 C. Kirchhoff 1 1 Chirurgische Klinik und Poliklinik,
Übersichten Chirurg 2008 79:315 326 DOI 10.1007/s00104-007-1445-y Online publiziert: 6. Februar 2008 Springer Medizin Verlag 2008 B.A. Leidel 1, 2, 3 C. Kirchhoff 1 1 Chirurgische Klinik und Poliklinik,
Epidemiologie. Epidemiologie. Häufigste Ursachen. Re-Evaluierung Gibt es Gemeinsamkeiten?
 HELIOS Klinikum Berlin-Buch Epidemiologie Reanimation im esalter Sirka Mattick FÄ für Anästhesiologie HELIOS Klinikum Berlin Buch Klinik für Anästhesie, perioperative Medizin und Schmerztherapie sirka.mattick@helios-kliniken.de
HELIOS Klinikum Berlin-Buch Epidemiologie Reanimation im esalter Sirka Mattick FÄ für Anästhesiologie HELIOS Klinikum Berlin Buch Klinik für Anästhesie, perioperative Medizin und Schmerztherapie sirka.mattick@helios-kliniken.de
Reanimation. Stephan Marsch Universitätsspital Basel
 Reanimation Stephan Marsch Universitätsspital Basel Ziel Sie werden zu einem Einsatz gerufen. Sie treffen auf einen ca. 60 jährigen Patienten, der bewusstlos ist und nicht atmet? Was tun sie? BLS Algorithmus
Reanimation Stephan Marsch Universitätsspital Basel Ziel Sie werden zu einem Einsatz gerufen. Sie treffen auf einen ca. 60 jährigen Patienten, der bewusstlos ist und nicht atmet? Was tun sie? BLS Algorithmus
14. Mai Fallkonferenz DAC Deutscher Anästhesiekongress, 14. Mai Andrea Denk, HELIOS Klinikum Berlin Buch 5
 Worum soll es gehen? Notfallsituation Maximale Anspannung Gefährdung des Kindes Vorgehen im OP Atemwegsmanagement Anästhesie bei TE-Nachblutung Schrittweise Handlungsempfehlung Andrea Denk 9. Symposium
Worum soll es gehen? Notfallsituation Maximale Anspannung Gefährdung des Kindes Vorgehen im OP Atemwegsmanagement Anästhesie bei TE-Nachblutung Schrittweise Handlungsempfehlung Andrea Denk 9. Symposium
Weiterbildungskonzept
 Chefarzt Dr. Volker Eichhorn Klinik für Anästhesiologie, operative Intensivmedizin und Schmerztherapie Datum & Ort Weiterbildung zum Facharzt/Fachärztin für Anästhesiologie und Intensivmedizin Im Einklang
Chefarzt Dr. Volker Eichhorn Klinik für Anästhesiologie, operative Intensivmedizin und Schmerztherapie Datum & Ort Weiterbildung zum Facharzt/Fachärztin für Anästhesiologie und Intensivmedizin Im Einklang
Notfallmedizin. Langeooger Fortbildungswochen. 27. Mai Juni 2017
 Notfallmedizin Langeooger Fortbildungswochen 27. Mai - 03. Juni 2017 Stand: 31.10. 2016 Notfallmedizin 27.05. - 03.06.2017 Veranstalter Ärztekammer Niedersachsen - Fortbildung - Berliner Allee 20 30175
Notfallmedizin Langeooger Fortbildungswochen 27. Mai - 03. Juni 2017 Stand: 31.10. 2016 Notfallmedizin 27.05. - 03.06.2017 Veranstalter Ärztekammer Niedersachsen - Fortbildung - Berliner Allee 20 30175
Originalien. Tab. 2 Fachzeitschriften, die im Thomson Reuters Journal Citation Report 2013 gelistet sind (Fortsetzung)
 ien Tab. 2 en, die im Thomson Reuters Journal Citation Report 2013 gelistet sind (Fortsetzung) Impact-Faktor Zeitschriftenkürzel Name der Zeitschrift Anästhesie/Schmerztherapie 5,644 Pain Pain 5,163 Anesthesiology
ien Tab. 2 en, die im Thomson Reuters Journal Citation Report 2013 gelistet sind (Fortsetzung) Impact-Faktor Zeitschriftenkürzel Name der Zeitschrift Anästhesie/Schmerztherapie 5,644 Pain Pain 5,163 Anesthesiology
Welche Klinikpfade eignen sich. besonders für die Gefäßchirurgie?
 Welche Prozeduren sind besonders Welche Klinikpfade eignen sich für die Erstellung von Klinikpfaden in besonders für die Gefäßchirurgie? der Gefäßchirurgie geeignet? Kai Nowak Sektion Gefäßchirurgie Universitätsklininikum
Welche Prozeduren sind besonders Welche Klinikpfade eignen sich für die Erstellung von Klinikpfaden in besonders für die Gefäßchirurgie? der Gefäßchirurgie geeignet? Kai Nowak Sektion Gefäßchirurgie Universitätsklininikum
Lokalanästhetika-Intoxikation -
 Lokalanästhetika-Intoxikation - Prävention und Detektion in der Kinderanästhesie Jacqueline Mauch 30. April 2011 Universität Zürich Vetsuisse-Fakultät Uebersicht Lokalanästhetika-Intoxikation Regionalanästhesie
Lokalanästhetika-Intoxikation - Prävention und Detektion in der Kinderanästhesie Jacqueline Mauch 30. April 2011 Universität Zürich Vetsuisse-Fakultät Uebersicht Lokalanästhetika-Intoxikation Regionalanästhesie
Prävention posttraumatischer Belastung bei jungen brandverletzten Kindern: Erste Ergebnisse einer randomisiert-kontrollierten Studie
 Prävention posttraumatischer Belastung bei jungen brandverletzten Kindern: Erste Ergebnisse einer randomisiert-kontrollierten Studie M.Sc. Ann-Christin Haag CCMH Symposium 26.01.2017 Einleitung Ca. 80%
Prävention posttraumatischer Belastung bei jungen brandverletzten Kindern: Erste Ergebnisse einer randomisiert-kontrollierten Studie M.Sc. Ann-Christin Haag CCMH Symposium 26.01.2017 Einleitung Ca. 80%
Hygiene - Pflege - Industrie
 Hygiene - Pflege - Industrie Ein innovativer Dialog Maria Flinkerbusch Dipl. Pflegewissenschaftlerin (FH) Leitung der Fachweiterbildungen Intensivpflege/Anästhesie/Pädiatrie/Onkologie 1 Praktische Probleme
Hygiene - Pflege - Industrie Ein innovativer Dialog Maria Flinkerbusch Dipl. Pflegewissenschaftlerin (FH) Leitung der Fachweiterbildungen Intensivpflege/Anästhesie/Pädiatrie/Onkologie 1 Praktische Probleme
Kindernotfälle und Kinderanästhesie
 Kindernotfälle und Kinderanästhesie Kindernotfälle und Kinderanästhesie Termine 2010 12. - 13. März 2010 (Teil A) 14. März 2010 (Teil B) 16. - 17. April 2010 (Teil A) 27. - 28. August 2010 (Teil A) 29.
Kindernotfälle und Kinderanästhesie Kindernotfälle und Kinderanästhesie Termine 2010 12. - 13. März 2010 (Teil A) 14. März 2010 (Teil B) 16. - 17. April 2010 (Teil A) 27. - 28. August 2010 (Teil A) 29.
AO Prinzipien des Frakturenmanagements
 AO Prinzipien des Frakturenmanagements 2 Bände mit CD-ROM Bearbeitet von Thomas Rüedi, Richard E. Buckley, Christopher G. Moran Neuausgabe 2008. Buch. 400 S. Hardcover ISBN 978 3 13 129662 7 Format (B
AO Prinzipien des Frakturenmanagements 2 Bände mit CD-ROM Bearbeitet von Thomas Rüedi, Richard E. Buckley, Christopher G. Moran Neuausgabe 2008. Buch. 400 S. Hardcover ISBN 978 3 13 129662 7 Format (B
DIE LEITSTELLE IM REA-REGISTER DATEN, ZAHLEN, FAKTEN.
 2.Symposium Leitstelle DIE LEITSTELLE IM REA-REGISTER DATEN, ZAHLEN, FAKTEN. Jan-Thorsten Gräsner Operative Intensivmedizin UKSH, Campus Kiel Komm. Direktor: Prof. Dr. med. M. Steinfath Was ist das für
2.Symposium Leitstelle DIE LEITSTELLE IM REA-REGISTER DATEN, ZAHLEN, FAKTEN. Jan-Thorsten Gräsner Operative Intensivmedizin UKSH, Campus Kiel Komm. Direktor: Prof. Dr. med. M. Steinfath Was ist das für
BD NexivaTM. Die Produktfamilie der Geschlossenen IV-Kathetersysteme
 BD NexivaTM Die Produktfamilie der Geschlossenen IV-Kathetersysteme Die Produktfamilie BD NexivaTM Geschlossene IV-Kathetersysteme Langlebiges Design Das Design des integrierten Systems BD Nexiva ermöglicht
BD NexivaTM Die Produktfamilie der Geschlossenen IV-Kathetersysteme Die Produktfamilie BD NexivaTM Geschlossene IV-Kathetersysteme Langlebiges Design Das Design des integrierten Systems BD Nexiva ermöglicht
Notfälle im Kindesalter
 Notfälle im Kindesalter Uwe Klingkowski, Innsbruck Was ist ein Notfall? ohne sofortige Hilfeleistung sind erhebliche gesundheitliche Schäden oder Tod des Patienten zu befürchten Akut lebensbedrohliche
Notfälle im Kindesalter Uwe Klingkowski, Innsbruck Was ist ein Notfall? ohne sofortige Hilfeleistung sind erhebliche gesundheitliche Schäden oder Tod des Patienten zu befürchten Akut lebensbedrohliche
