Servicedokument mit sichtbar eingearbeiteten Änderungen für die Sitzung des Gemeinsamen Bundesausschusses am 17. November 2017
|
|
|
- Stanislaus Morgenstern
- vor 6 Jahren
- Abrufe
Transkript
1 Beschluss des Gemeinsamen Bundesausschusses über die 10. Änderung der DMP-Anforderungen- Richtlinie (DMP-A-RL): Ergänzung der Anlage 9 (DMP Asthma bronchiale) und der Anlage 10 (Asthma bronchiale Dokumentation) Servicedokument mit sichtbar eingearbeiteten Änderungen für die am 17. November 2017 Legende: Blaue Schrift: Ergänzungen im Vergleich zur aktuell gültigen DMP-Richtlinie Durchgestrichen: Streichungen im Vergleich zur aktuell gültigen DMP-Richtlinie Vom 17. November 2017 Der Gemeinsame Bundesausschuss (G-BA) hat in seiner Sitzung am T. Monat JJJJ beschlossen, die Richtlinie des Gemeinsamen Bundesausschusses zur Zusammenführung der Anforderungen an strukturierte Behandlungsprogramme nach 137f Absatz 2 SGB V (DMP-Anforderungen-Richtlinie/DMP-A-RL) in der Fassung vom 20. März 2014 (BAnz AT B3), zuletzt geändert am 19. Oktober 2017 (BAnz AT B 2), wie folgt zu ändern: I. Die Anlagen 9 und 10 der DMP-Anforderungen-Richtlinie werden wie folgt gefasst: Anlage 9 Anforderungen an das strukturierte Behandlungsprogramm für Patientinnen und Patienten mit Asthma bronchiale (ab dem vollendeten 1. Lebensjahr) 1 Behandlung nach dem aktuellen Stand der medizinischen Wissenschaft unter Berücksichtigung von evidenzbasierten Leitlinien oder nach der jeweils besten, verfügbaren Evidenz sowie unter Berücksichtigung des jeweiligen Versorgungssektors ( 137f Absatz 2 Satz 2 Nummer 1 des Fünften Buches Sozialgesetzbuch) 1.1 Definition des Asthma bronchiale Asthma bronchiale ist eine chronische entzündliche Erkrankung der Atemwege, charakterisiert durch bronchiale Hyperreaktivitätagibilität und, variable Atemwegsobstruktion und typische Symptome.
2 1.2 Diagnostik Die Diagnostik des Asthma bronchiale basiert auf einer für die Erkrankung typischen Anamnese, ggf. dem Vorliegen charakteristischer Symptome, und dem Nachweis einer (partiell-)reversiblen Atemwegsobstruktion bzw. einer bronchialen Hyperreaktivitätreagibilität. Eine gleichzeitige Einschreibung in das DMP Asthma bronchiale und das DMP COPD ist nicht möglich. Neben dem Asthma bronchiale kann eine COPD bestehen. In Abhängigkeit des Krankheitsverlaufs sollte die behandelnde Ärztin oder der behandelnde Arzt abwägen, welche der beiden Diagnosen als vorrangig einzustufen ist. Demnach ist auch die Entscheidung für die Einschreibung in das jeweilige DMP zu treffen. Asthmatypische Symptome sind bei Kleinkindern häufig. Ein Teil der Kinder verliert die Symptome bis zum Schulalter. Oft handelt es sich dabei um Kinder, deren asthmatypische Symptome lediglich im Rahmen von Infekten auftreten. Eine sichere Aussage darüber, ob auch noch im Schulalter die Einschreibekriterien für das DMP Asthma bronchiale erfüllt sind, ist bei Aufnahme in das Behandlungsprogramm nicht möglich. Entscheidend ist die Einschränkung der Lebensqualität durch das Asthma bronchiale zum Zeitpunkt der Einschreibung. Die Einschreibekriterien für strukturierte Behandlungsprogramme ergeben sich zusätzlich aus Nummer 3. Die Ärztin oder der Arzt soll prüfen, ob die Patientin oder der Patient im Hinblick auf die in Nummer 1.3 genannten Therapieziele von der Einschreibung profitieren und aktiv an der Umsetzung mitwirken kann Anamnese, Symptomatik und körperliche Untersuchung Anamnestisch sind insbesondere folgende Faktoren zu berücksichtigen: wiederholtes Auftreten folgender - entweder gemeinsam oder einzeln gegebener - Symptome: anfallsartiger, oftmals nächtlicher oder frühmorgendliche Atemnot; Brustenge; und/oder Husten mit oder ohne Auswurf; Selbstwahrnehmung von Atemgeräuschen wie Giemen und Pfeifen, insbesondere bei Allergenexposition, während oder nach körperlicher Belastung, bei Infekten, thermischen Reizen, Rauch- und Staubexposition, jahreszeitliche Variabilität der Symptome, oft auch abhängig von der Jahreszeit, positive Familienanamnese (Allergie, Asthma bronchiale), berufs-, tätigkeits- sowie umgebungsbezogene Auslöser von Atemnot bzw. Husten, berufsbedingte Auslöser. Haben Ärzte den begründeten Verdacht, dass eine Berufskrankheit besteht, haben sie dies dem Unfallversicherungsträger oder der für den medizinischen Arbeitsschutz zuständigen Stelle nach 202 SGB VII anzuzeigen. Eine Teilnahme am DMP Asthma bronchiale ist bei einer anerkannten Berufskrankheit nicht möglich, Komorbiditäten: u. a. chronische Rhinosinusitis, gesteigerter gastroösophagealer Reflux, Adipositas, Angstzustände und Depression. Die körperliche Untersuchung zielt ab auf den Nachweis von Zeichen einer bronchialen Obstruktion, die aber auch fehlen können Lungenfunktionsanalytische Stufendiagnostik Die Basisdiagnostik umfasst die Messung der Atemwegsobstruktion, ihrer Reversibilität und Variabilität. Die Lungenfunktionsdiagnostik dient somit der Sicherung der Diagnose, der differenzialdiagnostischen Abgrenzung zu anderen obstruktiven Atemwegs- und Lungenkrankheiten sowie zur Verlaufs- und Therapiekontrolle. 2
3 Für eine Diagnosestellung im Hinblick auf die Einschreibung ist das Vorliegen einer aktuellen oder längstens zwölf Monate zurückliegenden asthmatypischen Anamnese gemäß Ziffer Nummer und das Vorliegen mindestens eines der folgenden Kriterien erforderlich: Bei Erwachsenen: Nachweis der Obstruktion bei FEV 1/VC kleiner/gleich 70 % und Nachweis der (Teil-) Reversibilität durch Zunahme der FEV 1 um mindestens 15 % und mindestens 200 ml nach Inhalation eines kurz wirksamen Beta-2-Sympathomimetikums, Zunahme der FEV 1 um mindestens 15 % und mindestens 200 ml nach bis zu 28-tägiger Gabe von inhalativen Glukokortikosteroiden oder bis zu 10-tägiger Gabe von systemischen Glukokortikosteroiden, circadiane PEF-Variabilität größer> 20 % über 3 bis 14 Tage, Nachweis einer bronchialen Hyperreaktivitätreagibilität durch einen unspezifischen, standardisierten, mehrstufigen inhalativen Provokationstest. Im Alter von 5 bis 17 Jahren: Nachweis der Obstruktion bei FEV 1/VC kleiner/gleich 75 % und Nachweis der (Teil-) Reversibilität durch Zunahme der FEV 1 um mindestens 15 % nach Inhalation eines kurz wirksamen Beta-2-Sympathomimetikums, Zunahme der FEV 1 um mindestens 15 % nach bis zu 28-tägiger Gabe von inhalativen Glukokortikosteroiden oder bis zu 10-tägiger Gabe von systemischen Glukokortikosteroiden, circadiane PEF-Variabilität größer> 20 % über 3 bis 14 Tage, Nachweis einer bronchialen Hyperreaktivitätreagibilität durch einen unspezifischen, standardisierten, nicht-inhalativen oder durch einen unspezifischen, standardisierten, mehrstufigen inhalativen Provokationstest. Kinder im Alter von 1 bis 5 Jahren: Für Klein- und Vorschulkindern, bei denen eine valide Lungenfunktion noch nicht durchführbar ist, müssen für eine Diagnosestellung im Hinblick auf die Einschreibung die folgenden Kriterien erfüllt sein: 3 asthmatypische Episoden im letzten Jahr und Ansprechen der Symptome auf einen Therapieversuch mit antiasthmatischen Medikamenten und mindestens eines der folgenden Zusatzkriterien: Giemen/Pfeifen unabhängig von Infekten, insbesondere bei körperlicher Anstrengung, stationärer Aufenthalt wegen obstruktiver Atemwegssymptome, atopische Erkrankung des Kindes, Nachweis einer Sensibilisierung, Asthma bronchiale bei Eltern oder Geschwistern. Die Diagnose gilt auch als gestellt, wenn die Einschreibekriterien entsprechend denen für Kinder ab 5 Jahren erfüllt werden. Statt des für alle Altersgruppen fixierten Grenzwertes von FEV1/VC 70 % bzw. 75 % zur Charakterisierung der Obstruktion können die neueren Sollwerte der Global Lung Initiative (GLI) eingesetzt werden, die die Altersabhängigkeit von FEV1/VC berücksichtigen. Als unterer 3
4 Grenzwert (LLN: lower limit of normal) gilt das 5. Perzentil (Sollmittelwert minus 1,64-faches der Streuung). Eine gleichzeitige Einschreibung in Teil I (Asthma bronchiale) und Teil II (COPD) des strukturierten Behandlungsprogramms ist nicht möglich. Die Einschreibekriterien für strukturierte Behandlungsprogramme ergeben sich zusätzlich aus Ziffer 3. Die Ärztin oder der Arzt soll prüfen, ob die Patientin oder der Patient im Hinblick auf die unter Ziffer 1.3 genannten Therapieziele von der Einschreibung profitieren und aktiv an der Umsetzung mitwirken kann Allergologische Stufendiagnostik Bei Verdacht auf eine allergische Genese des Asthma bronchiale ist zu prüfen, ob eine allergologische Stufendiagnostik durchzuführen ist. Die allergologische Diagnostik und Therapieentscheidung soll durch eine/einen eine allergologisch qualifizierte/n und pneumologisch kompetente/n Ärztin bzw. einen allergologisch qualifizierten und pneumologisch kompetenten Arzt oder 4 eine allergologisch und pneumologisch qualifizierte/n Ärztin bzw. einen allergologisch und pneumologisch qualifizierten Arzt Ärztin/Arzt erfolgen. 1.3 Therapieziele Ziel der Therapie ist eine optimale Symptomkontrolle. Die Therapie dient insbesondere der Steigerung der Lebenserwartung sowie der Erhaltung und der Verbesserung der asthmabezogenen Lebensqualität und der Reduktion krankheitsbedingter Risiken. Dabei sind folgende Therapieziele in Abhängigkeit von Alter und Begleiterkrankungen der Patientin oder des Patienten anzustreben: - 1. Vermeidung/Reduktion von: - von akuten und chronischen Krankheitsbeeinträchtigungen (z. B. Symptome, Asthma-Anfälle/Exazerbationen), - krankheitsbedingten Beeinträchtigungen der physischen, psychischen und geistigen Entwicklung bei Kindern/Jugendlichen, - von krankheitsbedingten Beeinträchtigungen der körperlichen und sozialen Aktivitäten im Alltag, - einer Progredienz der Krankheit, - von unerwünschten Wirkungen der Therapie, - von krankheitsbedingten Beeinträchtigungen der physischen, psychischen und geistigen Entwicklung bei Kindern/Jugendlichen bei Normalisierung bzw. Anstreben der bestmöglichen Lungenfunktion und Reduktion der bronchialen Hyperreagibilität; - 2. Reduktion der Asthma-bedingten Letalität., - adäquate Behandlung der Komorbiditäten, - das Erlernen von Selbstmanagementmaßnahmen. 1.4 Differenzierte Therapieplanung Gemeinsam mit der Patientin oder dem Patienten ist eine differenzierte Therapieplanung auf der Basis einer individuellen Risikoabschätzung vorzunehmen; dabei ist auch das Vorliegen
5 von Mischformen (Asthma bronchiale und COPD) und Komorbiditäten (z. B. Rhinosinusitis Rhinitis/Sinusitis) zu berücksichtigen. Der Leistungserbringer hat zu prüfen, ob die Patientin oder der Patient im Hinblick auf die in Ziffer Nummer 1.3 genannten Therapieziele von einer bestimmten Intervention profitieren kann. Die Durchführung der diagnostischen und therapeutischen Maßnahmen erfolgt in Abstimmung mit der Patientin oder dem Patienten nach Aufklärung über Nutzen und Risiken. Auf der Basis der individuellen Risikoabschätzung und der allgemeinen Therapieziele sind gemeinsam mit der Patientin oder dem Patienten individuelle Therapieziele festzulegen. Bei Kindern im Alter von 1 bis 5 Jahren ist insbesondere darauf hinzuweisen, dass die Einschreibung der Kontrolle der Beschwerden dient, aber noch keine endgültige Aussage über den weiteren Verlauf der Krankheitssymptome zulässt. Unter Berücksichtigung der individuellen Konstellation soll auf die Möglichkeit einer spontanen Ausheilung der Erkrankung hingewiesen werden. Entsprechend ist mindestens einmal jährlich eine mögliche Beendigung der Teilnahme an dem DMP Asthma bronchiale aufgrund veränderter Symptome zu überprüfen Asthmakontrolle Das Konzept der Asthmakontrolle beschreibt die Beeinträchtigung der oder des Erkrankten durch das Asthma bronchiale. Dieses Konzept umfasst die Symptomkontrolle sowie die Risikoabschätzung zukünftiger unerwünschter Auswirkungen des Asthma bronchiale und der Therapie (Häufigkeit von Exazerbationen, Auftreten einer durch Medikamente nicht reversiblen, fixierten Obstruktion, unerwünschte Wirkungen der Asthma-Medikation). Die Beurteilung der Symptomkontrolle erfolgt anhand der Häufigkeit von Asthmasymptomen am Tage und in der Nacht, der Häufigkeit der Nutzung der Bedarfsmedikation sowie der Einschränkung der körperlichen Aktivität. Mit den in der folgenden Tabelle genannten Kriterien kann die Güte der Asthmakontrolle, über die die medikamentöse Therapie gesteuert wird, in kontrolliert, teilweise kontrolliert und unkontrolliert eingeteilt werden. Bezugszeitraum sind jeweils die letzten 4 Wochen. Bei kontrolliertem Asthma ist die Therapie adäquat und kann eventuell sogar reduziert werden, bei teilweiser Asthmakontrolle ist eine Intensivierung der Behandlung zu prüfen. Bei unkontrolliertem Asthma sind sofortige Therapieanpassungen erforderlich. Asthmakontrolle Kontrolliert (Alle Kriterien erfüllt) Symptome tagsüber Einschränkung der Alltagsaktivitäten Nächtliche Symptome Einsatz der Bedarfsmedikation 2 mal pro Woche (bis zum vollendeten 6. Lebensjahr: 1 mal pro Woche) Keine Keine 2 mal pro Woche (bis zum vollendeten 6. Lebensjahr: 1 mal pro Woche) Teilweise kontrolliert (1 bis 2 Kriterien) > 2 mal pro Woche (bis zum vollendeten 6. Lebensjahr: > 1 mal pro Woche) Vorhanden Vorhanden > 2 mal pro Woche (bis zum vollendeten 6. Lebensjahr: > 1 mal pro Woche) Unkontrolliert 3 Kriterien des teilweise kontrollierten Asthmas innerhalb einer Woche Darüber hinaus sollten für die Therapiesteuerung auch die aktuellen Ergebnisse der Lungenfunktionsprüfung und die Häufigkeit von Exazerbationen innerhalb der letzten 12 Monate berücksichtigt werden. Hinweise auf ein teilweise kontrolliertes Asthma bronchiale oder unkontrolliertes Asthma bronchiale sind auch gegeben, wenn die Lungenfunktion 5
6 eingeschränkt ist oder mindestens eine Exazerbation innerhalb der letzten 12 Monate aufgetreten ist. Dies sollte bei der Therapiesteuerung berücksichtigt werden. Die Asthmakontrolle beruht somit auf klinisch leicht zu erfassenden Parametern und ist sowohl für die langfristige Verlaufskontrolle als auch als Grundlage der Therapie (-Anpassungen) geeignet Ärztliche Kontrolluntersuchungen Die Frequenz der Kontrolluntersuchungen orientiert sich an der medizinischen Notwendigkeit und der Schwere des Krankheitsbildes. Folgende Untersuchungen und Maßnahmen sollten bei jedem Patientenkontakt durchgeführt werden: - Anamnese und Abschätzung des Kontrollgrades, gegebenenfalls mit Prüfung der Asthmatagebücher / PEF-Protokolle ( Peak Expiratory Flow ), - Körperliche Untersuchung (Auskultation), - Prüfung der Medikation und Begleitmedikation, Medikamenten- und Notfallplan, - Prüfung der Inhalationstechnik, gegebenenfalls Einleitung von Schulungsmaßnahmen, - Entscheidung über Weiterführung, Steigerung oder Absenkung der Dosis inhalativer Glukokortikosteroide, - Entscheidung über eventuell notwendige weitere diagnostische oder therapeutische Maßnahmen nach Nummer , - Entscheidung über das zukünftige Kontrollintervall. Die Dokumentation im Rahmen dieser Richtlinie erfolgt in Absprache mit der Patientin oder dem Patienten vierteljährlich oder halbjährlich. Unabhängig vom Kontrollintervall soll ab der Vollendung des 5. Lebensjahres mindestens einmal pro Jahr eine Lungenfunktionsmessung durchgeführt und dokumentiert werden (Fluss/Volumen Kurve) Selbstmanagement Für ein effektives Selbstmanagement benötigt die Patientin oder der Patient folgende Fähigkeiten und Inhalte, die insbesondere im Rahmen von Schulungen vermittelt und vertieft werden: - ein Grundverständnis seiner Erkrankung mit Kenntnis der persönlichen Krankheitsauslöser (Allergien und/oder Triggerfaktoren), - Kompetenz zur selbstständigen Erkennung von Zeichen der Krankheitsverschlechterung (z. B. mittels Peak-flow-Protokollierung), - einen zusammen mit dem Arzt oder der Ärztin erstellten individuellen Selbstmanagementplan, - eine korrekte Inhalationstechnik. 1.5 Therapeutische Maßnahmen Nicht-medikamentöse Therapie und allgemeine Maßnahmen Die/Der behandelnde Ärztin/Arzt oder der behandelnde Arzt soll die Patientin oder den Patienten insbesondere hinweisen auf: relevante Allergene und deren Vermeidung (soweit möglich), sonstige Inhalationsnoxen und Asthmaauslöser (z. B. Aktiv- und Passivrauchen, emotionale Belastung) und deren Möglichkeiten zur Vermeidung, 6
7 Bedeutung von emotionaler Belastung, Arzneimittel (insbesondere Selbstmedikation), die zu einer Verschlechterung des Asthma bronchiale führen können. Im Rahmen der Therapie klärt die behandelnde Ärztin oder der behandelnde Arzt die Patientinnen und Patienten über die besonderen Risiken des Rauchens und des Passivrauchens bei Asthma bronchiale auf, verbunden mit den folgenden spezifischen Beratungsstrategien und der dringenden Empfehlung, das Rauchen aufzugeben. Der Raucherstatus sollte bei jeder Patientin oder jedem Patienten bei jeder Konsultation erfragt werden. Raucherinnen und Raucher sollten in einer klaren und persönlichen Form dazu motiviert werden, mit dem Rauchen aufzuhören. Es ist festzustellen, ob die Raucherin oder der Raucher zu dieser Zeit bereit ist, einen Ausstiegsversuch zu beginnen. Ausstiegsbereiten Raucherinnen und Rauchern sollen wirksame Hilfen zur Raucherentwöhnung angeboten werden. Dazu gehören nicht-medikamentöse, insbesondere verhaltensmodifizierende Maßnahmen im Rahmen einer strukturierten Tabakentwöhnung und geeignete, vom Patienten selbst zu tragende Medikamente. Jede rauchende Patientin und jeder rauchende Patient mit Asthma bronchiale soll Zugang zu einem strukturierten, evaluierten und publizierten Tabakentwöhnungsprogramm erhalten. Es sollten Folgekontakte vereinbart werden, möglichst in der ersten Woche nach dem Ausstiegsdatum. Nicht entwöhnungswillige Raucherinnen und Raucher sollen zum Rauchverzicht motiviert werden. Die Betreuungspersonen sollen über die Risiken des Passivrauchens für asthmakranke Kinder und der Notwendigkeit einer rauchfreien Umgebung informiert werden Strukturierte Schulungs- und Behandlungsprogramme Jede Patientin und jeder Patient mit Asthma bronchiale soll Zugang zu einem strukturierten, evaluierten, zielgruppenspezifischen und publizierten Behandlungs- und Schulungsprogramm erhalten. Die Schulung dient insbesondere der Einübung und Vertiefung eines adäquaten Selbstmanagements, z. B. durch ein Grundverständnis der Erkrankung mit Kenntnis der persönlichen Krankheitsauslöser, und der Kompetenz zur selbstständigen Erkennung von Zeichen der Krankheitsverschlechterung. Im Übrigen gelten die in 4 unter Ziffer 4.2 genannten Anforderungen Zugangs- und Qualitätssicherungskriterien. Bei jeder Vorstellung des Patienten und der Patientin soll im Falle einer noch nicht erfolgten Schulung geprüft werden, ob eine Schulung empfohlen werden soll Körperliche Aktivitäten Körperliche Aktivität kann zu einer Verringerung der Asthma-Symptomatik und zur Verbesserung von Belastbarkeit und Lebensqualität beitragen. Daher sollte die/der behandelnde Ärztin/Arzt oder der behandelnde Arzt regelmäßig darauf hinweisen, dass die Patientin oder der Patient in Eigenverantwortung geeignete Maßnahmen der körperlichen Aktivität ergreift. Art und Umfang der körperlichen Aktivität sollen einmal jährlich überprüft werden. Insbesondere sollte darauf hingewirkt werden, dass Schulkinder mit Asthma bronchiale unter Berücksichtigung der individuellen und aktuellen Leistungsfähigkeit regelmäßig am Schulsport teilnehmen. 7
8 1.5.4 Rehabilitation Die ambulante oder stationäre pneumologische Rehabilitation ist ein Prozess, bei dem asthmakranke Patientinnen und Patienten mit Hilfe eines multidisziplinären Teams darin unterstützt werden, die individuell bestmögliche physische und psychische Gesundheit zu erlangen und aufrechtzuerhalten sowie die Erwerbsfähigkeit zu erhalten oder wiederherzustellen und selbstbestimmt und gleichberechtigt am Leben in der Gesellschaft teilzuhaben. Eine Rehabilitationsleistung soll Benachteiligungen durch Asthma bronchiale und/oder ihre Begleit- und Folgeerkrankungen vermeiden helfen oder ihnen entgegenwirken. Dabei ist den besonderen Bedürfnissen betroffener Kinder und Jugendlicher Rechnung zu tragen. Die Rehabilitation kann Bestandteil einer am langfristigen Erfolg orientierten umfassenden Versorgung von Patientinnen und Patienten mit Asthma bronchiale sein. Die Notwendigkeit einer Rehabilitationsleistung ist gemäß Ziffer Nummer individuell zu prüfen Psychische, psychosomatische und psychosoziale Betreuung Auf Grund des komplexen Zusammenwirkens von somatischen, psychischen und sozialen Faktoren bei Patientinnen und Patienten mit Asthma bronchiale ist durch die/den Ärztin/Arzt oder den Arzt zu prüfen, inwieweit Patientinnen und Patienten von psychotherapeutischen (z. B. verhaltenstherapeutischen) und/oder psychiatrischen Behandlungen profitieren können. Bei psychischen Beeinträchtigungen mit Krankheitswert sollte die Behandlung durch qualifizierte Leistungserbringer erfolgen Somatische Komorbiditäten Erkrankungen der oberen Atemwege: Häufige und bedeutsame Komorbiditäten des Asthma bronchiale sind Rhinosinusitis, Polyposis nasi, zusätzlich bei Kindern Pseudokrupp und adenoide Vegetationen. Da diese das Asthma bronchiale ungünstig beeinflussen können, kommt ihrer frühzeitigen Diagnostik und adäquaten Therapie große Bedeutung zu. Adipositas: Asthma bronchiale wird häufiger bei übergewichtigen Patientinnen und Patienten angetroffen als bei normalgewichtigen Personen. Die Adipositas kann zu Atemnot und Giemen von Asthmakranken beitragen. Daher sollte bei übergewichtigen Patientinnen und Patienten eine Gewichtsreduktion angestrebt werden. Gastroösophageale Refluxkrankheit: Der gesteigerte gastroösophageale Reflux wird bei Asthmatikern häufiger als bei lungengesunden Personen angetroffen. Er kann trockenen Husten verursachen. Er sollte deshalb in der Verlaufskontrolle sowie in der Differenzialdiagnostik des Asthma bronchiale berücksichtigt werden. Eine medikamentöse Behandlung sollte allerdings nur bei Vorliegen von Refluxbeschwerden (Sodbrennen, saures Aufstoßen) erfolgen Besondere Maßnahmen bei Multimedikation Bei Patientinnen und Patienten, bei denen die dauerhafte Verordnung von fünf oder mehr Arzneimitteln auf Grund von Multimorbidität oder der Schwere der Erkrankung erforderlich ist oder die Anamnese Hinweise auf Einnahme von fünf oder mehr Arzneimitteln gibt, sind folgende Maßnahmen eines strukturierten Medikamentenmanagements vorzusehen: Die Ärztin oder der Arzt soll mindestens jährlich sämtliche vom Patienten tatsächlich eingenommenen Arzneimittel, einschließlich der Selbstmedikation, strukturiert erfassen und deren mögliche Nebenwirkungen und Interaktionen berücksichtigen, um Therapieänderungen oder Dosisanpassungen frühzeitig vornehmen zu können. Im Rahmen dieser strukturierten Arzneimittelerfassung kann auch eine Prüfung der Indikation für die einzelnen Verordnungen 8
9 in Rücksprache mit den weiteren an der ärztlichen Behandlung Beteiligten durch die koordinierende Ärztin oder den koordinierenden Arzt erforderlich werden. Gegebenenfalls sollte ein Verzicht auf eine Arzneimittelverordnung im Rahmen einer Priorisierung gemeinsam mit der Patientin oder dem Patienten unter Berücksichtigung der eigenen individuellen Therapieziele und der individuellen Situation erwogen werden. In der Patientinnen- oder Patientenakte soll ein aktueller Medikationsplan vorhanden sein. Dieser soll der Patientin oder dem Patienten oder einer Betreuungsperson in einer für diese verständlichen Form zur Verfügung gestellt und erläutert werden. Bei Verordnung von renal eliminierten Arzneimitteln soll bei Patientinnen und Patienten ab 65 Jahren die Nierenfunktion mindestens in jährlichen Abständen durch Berechnung der Glomerulären Filtrationsrate auf der Basis des Serum-Kreatinins nach einer Schätzformel (egfr) überwacht werden. Bei festgestellter Einschränkung der Nierenfunktion sind die Dosierung der entsprechenden Arzneimittel sowie gegebenenfalls das Untersuchungsintervall der Nierenfunktion anzupassen Medikamentöse Maßnahmen Zur medikamentösen Therapie sind mit der Patientin oder dem Patienten ein individueller Therapieplan zu erstellen und Maßnahmen zum Selbstmanagement zu erarbeiten (siehe auch strukturierte Schulungsprogramme (Nummer Ziffer 4)). Vorrangig sollen unter Berücksichtigung der Kontraindikationen und der Patientenpräferenzen Medikamente verwendet werden, deren positiver Effekt und Sicherheit im Hinblick auf die unter Nummer Ziffer 1.3 genannten Therapieziele in prospektiven, randomisierten, kontrollierten Studien nachgewiesen wurde. Dabei sollen diejenigen Wirkstoffe/Wirkstoffgruppen oder Kombinationen bevorzugt werden, die diesbezüglich den größten Nutzen erbringen. Sofern im Rahmen der individuellen Therapieplanung andere Wirkstoffgruppen oder Wirkstoffe als die in dieser Anlage genannten verordnet werden sollen, ist die Patientin oder der Patient darüber zu informieren, ob für diese Wirksamkeitsbelege bezüglich der unter Nummer Ziffer 1.3 genannten Therapieziele vorliegen. In der medikamentösen Behandlung des Asthma bronchiale werden Dauertherapeutika (Medikamente, die regelmäßig eingenommen werden) und Bedarfstherapeutika (Medikamente, die bei Bedarf, z. B. bei zu erwartenden körperlichen Belastungssituationen, zur Behandlung von Dyspnoe und insbesondere bei Asthma-Anfällen eingesetzt werden) unterschieden. In der Inhalationstherapie ist nur die im Bronchialsystem deponierte Medikamentenmenge wirksam. Diese hängt stark ab von der individuellen Anatomie der Atemwege, dem Atemmuster, der Partikelgröße und dem jeweiligen Applikationssystem Inhalationssystem. Es sollte daher das Applikationssystem Inhalationssystem und die Instruktion bezüglich der Anwendung individuell an die Bedürfnisse und Fähigkeiten (insbesondere Alter und Koordination) angepasst werden. Bei Kleinkindern und Vorschulkindern sollten Treibgasdosieraerosole mit Spacer bevorzugt werden. Eine Gesichtsmaske soll nur so lange angewendet werden, bis das Kind durch das Mundstück eines Spacers atmen kann. Darüber hinaus ist es sinnvoll, bei Verwendung mehrerer inhalativer Medikamente für alle Präparate den gleichen Typ von Applikationssystem Inhalationssystem einzusetzen. Nach einer initialen Einweisung in die Inhalationstechnik Applikationstechnik sollte diese in jedem Dokumentationszeitraum mindestens einmal überprüft werden. Bei Patientinnen und Patienten, bei denen ein Wechsel des Applikationssystems absehbar Probleme bereiten wird, kann unter Dokumentation der besonderen Gründe im Einzelfall bei der Verordnung die Substitution durch Setzen des Aut-idem-Kreuzes ausgeschlossen werden. Bei mangelnder Kontrolle der Asthma-Symptome sollte vor einer Steigerung der medikamentösen Therapie immer versucht werden, die folgenden Fragen abzuklären: - Wurden die verordneten Medikamente angewendet? 9
10 - Wurden sie richtig angewendet? - Haben sich die Risikofaktoren verändert? (Auslöser, Komorbiditäten, Interaktion mit weiteren Medikationen) - Ist die Diagnose Asthma bronchiale korrekt? - Besteht (erneuter) Bedarf an einer strukturierten Asthmaschulung? Bei guter Asthma-Kontrolle über einen längeren Zeitraum (z. B. über drei Monate bei Einsatz inhalativer Glukokortikosteroide) soll die Reduktion der Therapie erwogen werden Dauertherapie bei Erwachsenen Vorrangig sollen zur Dauertherapie die folgenden Wirkstoffgruppen verwendet werden: 1. Basistherapie - inhalative Glukokortikosteroide, 2. als Erweiterung dieser Basistherapie kommen zusätzlich zur Gabe von inhalativen Glukokortikosteroiden in Betracht: - inhalative lang wirksame Beta-2-Sympathomimetika - in begründeten Fällen Wenn trotz dieser erweiterten Basistherapie ein unkontrolliertes Asthma bronchiale besteht, stehen zur Modifikation bzw. Eskalation zur Verfügung: - langwirksame Anticholinergika - systemische Glukokortikosteroide - Leukotrien-Rezeptor-Antagonisten - Theophyllin (Darreichungsform mit verzögerter Wirkstofffreisetzung) - Anti-IgE Antikörper Bei Patientinnen und Patienten mit, trotz Ausschöpfung einer erweiterten Basistherapie nicht ausreichend kontrollierbarem, schwerem persistierendem allergischem Asthma bronchiale kann eine Behandlung mit Antikörpern (z. B. Anti- IgE-Antikörper oder Anti-IL-5-Antikörper) erwogen werden. Hierfür soll eine Überweisung zum qualifizierten Facharzt oder zur qualifizierten Fachärztin oder zur qualifizierten Einrichtung erfolgen. Anti-IgE Antikörper geprüft werden: Bei Undurchführbarkeit einer Therapie mit inhalativen Glukokortikosteroiden (z. B. Ablehnung oder Unverträglichkeit) als Basismedikation ist vor Verordnung einer unterlegenen, alternativen antientzündlichen Therapie ein Aufklärungsgespräch über Risiken dieser Therapieoptionen zu führen Dauertherapie bei 5-17 Jährigen bis zum vollendeten 18. Lebensjahr Vorrangig sollen zur Dauertherapie die folgenden Wirkstoffgruppen verwendet werden: 1. Basistherapie - Vorzugsweise niedrig dosierte inhalative Glukokortikosteroide - in begründeten Fällen alternativ Leukotrien-Rezeptor-Antagonisten 2. als Erweiterung dieser Basistherapie kommen in Betracht: - Steigerung der Dosis des inhalativen Glukokortikosteroids auf eine mittelhohe Dosis 10
11 - Kombination von inhalativen Glukokortikosteroiden und Leukotrien-Rezeptor- Antagonisten - bei Kindern ab 4 Jahren inhalative lang wirksame Beta-2-Sympathomimetika (nur in Kombination mit inhalativen Glukokortikosteroiden) 3. Im Ausnahmefall, bei sonsteinem trotz der erweiterten Basistherapie nicht ausreichend kontrolliertem baren Verläufen Asthma bronchiale können zusätzlich erwogen werden: - systemische Glukokortikosteroide - Theophyllin (Darreichungsform mit verzögerter Wirkstofffreisetzung) - eine Behandlung mit Antikörpern (z. B. Anti-IgE-Antikörper) bei schwerem persistierendem Asthma bronchiale - Anti-IgE Antikörper Bei Patientinnen und Patienten mit, trotz Ausschöpfung einer erweiterten Basistherapie nicht ausreichend kontrollierbarem, schwerem persistierendem allergischem Asthma bronchiale kann eine Behandlung mit Anti-IgE Antikörper geprüft werden. Die Verordnung von Medikamenten nach 3. sollte durch die jeweils qualifizierte Fachärztin/ oder den jeweils qualifizierten Facharzt oder durch die qualifizierte Einrichtung erfolgen. Bei der Verordnung sind die altersabhängigen Zulassungseinschränkungen zu berücksichtigen Bedarfstherapie/Anfallstherapie Therapie der Exazerbation Eine Bedarfsmedikation soll bei akuten asthmatypischen Beschwerden kann beispielsweise bei körperlicher Belastung eingesetzt werden Dyspnoe, pulmonalen Infekten oder Obstruktionen unterschiedlichen Schweregrades notwendig sein. Vorrangig sollten bei der Bedarfstherapie/Anfallstherapie Therapie der Exazerbation folgende Wirkstoffgruppen Anwendung finden: - rasch kurz wirksame Beta-2-Sympathomimetika (bevorzugt inhalativ), - kurz wirksame Anticholinergika (5-17 Jährige) Bei unzureichendem Ansprechen kommen in Betracht: - der kurzfristige Einsatz systemischer Glukokortikosteroide (maximal bis zu 2 Wochen). In der Regel ist bei Kindern ein Einsatz für 3 bis 5 Tage, bei Erwachsenen für 5 bis 7 Tage ausreichend. - kurz wirksame Anticholinergika - Theophyllin (Darreichungsform mit rascher Wirkstofffreisetzung). Dieer Asthma-AnfallExazerbation kann durch Infekte, Allergenexposition, Medikamentenunverträglichkeit, irritativ-toxische Ursachen sowie körperliche Belastung hervorgerufen werden. Die Gabe von Antibiotika ist bei der im Asthma-AnfallExazerbation in der Regel nicht indiziert Spezifische Immuntherapie/Hyposensibilisierung Wenn bei Vorliegen eines allergischen Asthma bronchiale Symptome mit Allergenkarenzversuch und Pharmakotherapie nicht ausreichend zu beseitigen sind, ist die Indikation zur Durchführung einer spezifischen Immuntherapie/Hyposensibilisierung zu prüfen. Bei Vorliegen eines allergischen Asthma bronchiale sind zeitnah zur Erstdiagnose die Möglichkeiten einer Allergenkarenz und die Indikation zur Durchführung einer spezifischen 11
12 Immuntherapie zu prüfen. Auch im Verlauf eines behandelten Asthma bronchiale soll neben der Allergenkarenz die Indikation zur spezifischen Immuntherapie geprüft werden Asthma bronchiale in der Schwangerschaft Die medikamentöse Langzeittherapie und die Bedarfstherapie des Asthma bronchiale sollen während der Schwangerschaft in der Regel in der gewohnten Weise fortgeführt werden Schutzimpfungen Schutzimpfungen gegen Influenza und Pneumokokken sollten gemäß der Richtlinie des Gemeinsamen Bundesausschusses über Schutzimpfungen nach 20d 20i Absatz. 1 SGB V (Schutzimpfungs-Richtlinie/SI-RL) bei Patientinnen und Patienten mit Asthma bronchiale erwogen werden. 1.6 Kooperation der Versorgungssektoren Die Betreuung von Patientinnen und Patienten mit chronischem Asthma bronchiale erfordert die Zusammenarbeit aller Sektoren (ambulant, stationär) und Einrichtungen. Eine qualifizierte Behandlung muss über die gesamte Versorgungskette gewährleistet sein Koordinierende/r Ärztin/Arzt oder koordinierender Arzt Die Langzeit-Betreuung der Patientin oder des Patienten und deren Dokumentation im Rahmen des strukturierten Behandlungsprogramms erfolgt grundsätzlich durch die Hausärztin oder den Hausarzt im Rahmen der im 73 des Fünften Buches Sozialgesetzbuch beschriebenen Aufgaben. In Ausnahmefällen kann eine Patientin oder ein Patient mit Asthma bronchiale eine/n zugelassene/n oder ermächtigte/n qualifizierte/n Fachärztin/Facharzt oder einen zugelassenen oder ermächtigten qualifizierten Facharzt oder eine qualifizierte Einrichtung, die für die Erbringung dieser Leistung zugelassen oder ermächtigt ist oder die nach 116b 137f Absatz 7 des Fünften Buches Sozialgesetzbuch an der ambulanten ärztlichen Versorgung teilnimmt, auch zur Langzeitbetreuung, Dokumentation und Koordination der weiteren Maßnahmen im strukturierten Behandlungsprogramm wählen. Dies gilt insbesondere dann, wenn die Patientin oder der Patient bereits vor der Einschreibung von dieser Ärztin oder diesem Arzt oder von dieser Einrichtung dauerhaft betreut worden ist oder diese Betreuung aus medizinischen Gründen erforderlich ist. Die Überweisungsregeln gemäß Nummer Ziffer sind von der gewählten Ärztin oder dem gewählten Arzt oder der gewählten Einrichtung zu beachten, wenn ihre besondere Qualifikation für eine Behandlung der Patientinnen und Patienten aus den dort genannten Überweisungsanlässen nicht ausreicht. Bei Patientinnen und Patienten, die sich in kontinuierlicher Betreuung der/des qualifizierten Fachärztin/Facharztes oder der qualifizierten Einrichtung befinden, hat diese/dieser bei einer Stabilisierung des Zustandes zu prüfen, ob eine Rücküberweisung an die Hausärztin oder den Hausarzt möglich ist Überweisung von der/dem koordinierenden Ärztin/Arzt oder vom koordinierenden Arzt zur/zum jeweils qualifizierten Fachärztin/Facharzt oder zum jeweils qualifizierten Facharzt oder zur qualifizierten Einrichtung Die Ärztin oder der Arzt hat zu prüfen, ob insbesondere bei folgenden Indikationen/Anlässen eine Überweisung/Weiterleitung zur Mitbehandlung und/oder zur erweiterten Diagnostik von Patientinnen und Patienten zur/zum jeweils qualifizierten Fachärztin/Facharzt oder zur qualifizierten Einrichtung erfolgen soll: Bei Vorliegen folgender Indikationen soll eine Überweisung/Weiterleitung zur Mitbehandlung und/oder zur erweiterten Diagnostik von Patientinnen und Patienten zur jeweils qualifizierten Fachärztin oder zum jeweils qualifizierten Facharzt oder zur qualifizierten Einrichtung erfolgen: bei schwerem unkontrolliertem Asthma bronchiale, 12
13 zur Überprüfung der Indikation einer Langzeittherapie mit systemischen Glukokortikosteroiden, bei Verschlechterung des Asthma bronchiale in der Schwangerschaft, bei Einleitung einer Therapie mit Antikörper (z. B. Anti-IgE Antikörper, Anti-IL-5 Antikörper), bei Verdacht auf berufsbedingtes Asthma bronchiale. Bei Vorliegen folgender Indikationen soll eine Überweisung zur Mitbehandlung erwogen werden: bei unzureichender Asthmakontrolle trotz intensivierter Behandlung wenn eine Langzeittherapie mit systemischen Glukokortikosteroiden begonnen oder beendet werden soll bei Kindern, bei denen ein kontrolliertes Asthma bronchiale durch eine erweiterte Basistherapie mit mittelhoch dosierten inhalativen Glukokortikosteroiden nicht zu erreichen ist, Einleitung einer Therapie mit Anti-IgE-Antikörper vorausgegangene Notfallbehandlung, bei Begleiterkrankungen (z. B. COPD, chronische Rhinosinusitis Rhinitis/Sinusitis, rezidivierender Pseudo-Kkrupp), Verdacht auf eine allergische Genese des Asthma bronchiale, zur Prüfung der Indikation zur Einleitung einer spezifischen Immuntherapie bei allergischem Asthma bronchiale. Verdacht auf berufsbedingtes Asthma bronchiale, Verschlechterung des Asthma bronchiale in der Schwangerschaft. Im Übrigen entscheidet die behandelnde Ärztin oder der behandelnde Arzt nach pflichtgemäßem Ermessen über eine Überweisung. Bei Patientinnen und Patienten, die sich in kontinuierlicher Betreuung der Fachärztin oder des Facharztes oder der qualifizierten Einrichtung befinden, hat diese bzw. dieser bei einer Stabilisierung des Zustandes zu prüfen, ob die weitere Behandlung durch die Hausärztin oder den Hausarzt möglich ist Einweisung in ein Krankenhaus Indikationen zur sofortigen stationären Behandlung bestehen insbesondere für Patientinnen und Patienten (Erwachsene und Kinder/Jugendliche) unter folgenden Bedingungen: Verdacht auf lebensbedrohlichen Anfall, schwerer, trotz initialer Behandlung persistierender Anfall. Darüber hinaus ist eine stationäre Behandlung zu erwägen insbesondere: bei Verdacht auf schwere pulmonale Infektionen, bei Erwachsenen: Absinken des Peakflows unter ca. 30 % des persönlichen Bestwertes bzw. unter 100 l/min, deutlich erniedrigte Sauerstoffsättigung, 13
14 Atemfrequenz mehr als ca. 25 pro Minute, Sprech-Dyspnoe, deutliche Abschwächung des Atemgeräusches, bei Kindern und Jugendlichen: Absinken des Peakflows unter ca. 50 % des persönlichen Bestwertes, fehlendes Ansprechen auf kurz wirksame Beta-2-Sympathomimetika, deutlicher Abfall der erniedrigte Sauerstoffsättigung, Sprech-Dyspnoe, Einsatz der Atemhilfsmuskulatur, deutliche Zunahme der Herz- und Atemfrequenz, deutliche Abschwächung des Atemgeräusches, bei Verdacht auf schwere pulmonale Infektionen, bei asthmakranken Schwangeren mit Verdacht auf Gefährdung des ungeborenen Kindes. Im Übrigen entscheidet die Ärztin oder der Arzt nach pflichtgemäßem Ermessen über eine Einweisung Veranlassung einer Rehabilitationsleistung Eine Rehabilitationsleistung ist insbesondere zu erwägen bei schweren Asthmaformen mit relevanten Krankheitsfolgen trotz adäquater medizinischer Betreuung, insbesondere bei Ausschöpfung der Therapie bei schwierigen und instabilen Verläufen mit schwerer bronchialer Obstruktion, ausgeprägter bronchialer Hyperreagibilität, psychosozialer Belastung und/oder bei schweren medikamentös bedingten Folgekomplikationen. Die Veranlassung einer Rehabilitationsleistung ist individuell zu prüfen. Dabei sind die Schwere des Asthma bronchiale, ggf. bedeutende Begleit- und Folgeerkrankungen sowie die psychosoziale Belastung zu beachten. Bei Kindern und Jugendlichen ist eine Rehabilitationsmaßnahme außerdem zu erwägen bei krankheitsbedingt drohender Leistungs- und Entwicklungsstörung. 2 Qualitätssichernde Maßnahmen ( 137f Absatz 2 Satz 2 Nummer 2 des Fünften Buches Sozialgesetzbuch) Die Ausführungen zu Ziffer 2 der Anlage 1 gelten entsprechend. Die allgemeinen Voraussetzungen für die qualitätssichernden Maßnahmen sind in 2 dieser Richtlinie geregelt. Qualitätsziele und Qualitätsindikatoren Qualitätsziel Steigerung des Hoher Anteils an Teilnehmerinnen und Teilnehmern der Patientinnen und Patienten mit kontrolliertem Asthma bronchiale mit guter Symptomkontrolle Qualitätsindikator Anteil der Teilnehmerinnen und Teilnehmer eingeschriebenen Patientinnen und Patienten mit kontrolliertem Asthma bronchiale, mit guter Symptomkontrolle bezogen auf alle eingeschriebenen Teilnehmerinnen und Teilnehmer Patientinnen und Patienten 14
15 Niedriger Anteil an Teilnehmerinnen und Teilnehmern mit unkontrolliertem Asthma bronchiale Anteil der Teilnehmerinnen und Teilnehmer mit unkontrolliertem Asthma bronchiale, bezogen auf alle Teilnehmerinnen und Teilnehmer Erhöhung des Hoher Anteils geschulter Teilnehmerinnen und Teilnehmer Patientinnen und Patienten mit Asthma bronchiale bzw. deren Betreuungspersonen Erhöhung des Hoher Anteils der an Teilnehmerinnen und Teilnehmern Patientinnen und Patienten mit Asthma bronchiale mit schriftlichem Selbstmanagement-Plan Vermeidung Niedriger Anteil ungeplanter, auch notfallmäßiger (ambulant und stationär) ärztlicher stationärer notfallmäßiger Behandlungen Erhöhung des Bei Teilnehmern und Teilnehmerinnen mit Dauermedikation: Hoher Anteils der Patientinnen und Patienten mit Asthma bronchiale mit inhalativen Glukokortikosteroiden als Bestandteil der Dauermedikation Erhöhung des Hoher Anteils an Teilnehmerinnen und Teilnehmern der Patientinnen und Patienten, bei denen die Inhalationstechnik überprüft wird Anteil der Teilnehmerinnen und Teilnehmer eingeschriebenen Patientinnen und Patienten (bzw. deren Betreuungspersonen), die an einer empfohlenen Asthma-Schulung teilgenommen haben, bezogen auf alle eingeschriebenen Teilnehmerinnen und Teilnehmer Patientinnen und Patienten, denen eine Schulung empfohlen wurde Anteil der Teilnehmerinnen und Teilnehmer eingeschriebenen Patientinnen und Patienten, die einen schriftlichen Selbstmanagement-Plan einsetzen erhalten haben, bezogen auf alle Teilnehmerinnen und Teilnehmer eingeschriebenen Patientinnen und Patienten Anteil der Teilnehmerinnen und Teilnehmer eingeschriebenen Patientinnen und Patienten mit ungeplanter, auch notfallmäßiger (ambulant und stationär) ärztlicher stationärer notfallmäßiger Behandlung des Asthma in den letzten 12 Monaten, bezogen auf alle Teilnehmerinnen und Teilnehmer eingeschriebenen Patientinnen und Patienten mit Asthma bronchiale mit Darstellung der patientenbezogenen Häufigkeiten der ungeplanten, auch notfallmäßigen (ambulant und stationär) ärztlichen stationären notfallmäßigen Behandlungen Anteil der Teilnehmerinnen und Teilnehmer eingeschriebenen Patientinnen und Patienten, die eine Dauermedikation mit inhalativen Glukokortikosteroiden erhalten, bezogen auf die Teilnehmerinnen und Teilnehmer eingeschriebenen Patientinnen und Patienten mit Dauermedikation Anteil der Teilnehmerinnen und Teilnehmer eingeschriebenen Patientinnen und Patienten, bei denen im Dokumentationszeitraum die Inhalationstechnik überprüft wird, bezogen auf alle Teilnehmerinnen und Teilnehmer eingeschriebenen Patientinnen und Patienten mit inhalativer Medikation Bei Teilnehmern und Teilnehmerinnen mit Dauermedikation: Niedriger Anteil einer Monotherapie mit langwirksamen Beta-2-Sympathomimetika Anteil der Teilnehmerinnen und Teilnehmer, die eine Monotherapie mit langwirksamen Beta-2- Sympathomimetika erhalten, bezogen auf die Teilnehmerinnen und Teilnehmer mit Dauermedikation 15
16 Niedriger Anteil an rauchenden Teilnehmerinnen und Teilnehmern Bei Teilnehmern und Teilnehmerinnen ab dem vollendeten 5. Lebensjahr: Hoher Anteil mit mindestens einmal jährlich dokumentierten FEV1-Wert 1. Anteil aktuell rauchender Teilnehmerinnen und Teilnehmer, bezogen auf alle aktuell eingeschriebenen Teilnehmerinnen und Teilnehmer 2. Anteil aktuell rauchender Teilnehmerinnen und Teilnehmer, bezogen auf alle Teilnehmerinnen und Teilnehmer, die bei Einschreibung geraucht haben Anteil der Teilnehmerinnen und Teilnehmer mit mindestens einmal jährlich dokumentierten FEV1- Wert in den letzten 12 Monaten, bezogen auf alle Teilnehmerinnen und Teilnehmer, die das 5. Lebensjahr vollendet haben 3 Teilnahmevoraussetzungen und Dauer der Teilnahme der Versicherten ( 137f Absatz 2 Satz 2 Nummer 3 des Fünften Buches Sozialgesetzbuch) Die/Der behandelnde Ärztin/Arzt oder der behandelnde Arzt soll prüfen, ob die Diagnose des Asthma bronchiale gesichert ist und ob die Patientin oder der Patient im Hinblick auf die unter Nummer Ziffer genannten Therapieziele von der Einschreibung profitieren und aktiv an der Umsetzung mitwirken kann. 3.1 Allgemeine Teilnahmevoraussetzungen Die allgemeinen Voraussetzungen für die Einschreibung Versicherter sind in 3 dieser Richtlinie geregelt. Die Ausführungen in 3 dieser Richtlinie zu Ziffer 3.1 der Anlage 1 gelten entsprechend mit der Maßgabe, dass die Teilnahmeerklärung für Versicherte bis zur Vollendung des 15. Lebensjahres durch ihre gesetzlichen Vertreter abgegeben wird. 3.2 Spezielle Teilnahmevoraussetzungen Für eine Diagnosestellung im Hinblick auf die Einschreibung ist das Vorliegen einer aktuellen oder längstens zwölf Monate zurückliegenden asthmatypischen Anamnese gemäß Nummer Ziffer und das Vorliegen mindestens eines der unter Nummer Ziffer genannten Kriterien erforderlich. Für die Einschreibung berücksichtigte Befunde dürfen nicht älter als zwölf Monate sein. Eine/EinPatientinnen und Patienten mit Asthma bronchiale, die aktuell unter Regelmedikation stehende/r Patientin/Patient mit Asthma bronchiale, können kann eingeschrieben werden, wenn die Diagnose vor Therapiebeginn wie unter Ziffer in Nummer gestellt wurde und eine asthmatypische Anamnese aus dem Zeitraum der letzten zwölf Monate vor Einschreibung vorliegt. Eine gleichzeitige Einschreibung in ein Teil I (DMP Asthma bronchiale) und ein DMP Teil II (COPD) des strukturierten Behandlungsprogramms ist nicht möglich. Nach zwölfmonatiger Symptomfreiheit ohne asthmaspezifische Therapie soll die Ärztin oder der Arzt prüfen, ob die Patientin oder der Patient im Hinblick auf die unter Ziffer in Nummer 1.3 genannten Therapieziele weiterhin von einer Einschreibung in das Programm profitieren und aktiv an der Umsetzung mitwirken kann. Für Versicherte, die auf Basis der bis zum 31. März 2018 geltenden Einschreibediagnostik vor Ablauf der Anpassungsfrist nach 137g Absatz 2 SGB V eingeschrieben wurden, ist keine erneute Durchführung der Einschreibediagnostik erforderlich. Die Teilnahme wird fortgesetzt. 16
17 4 Schulungen ( 137f Absatz 2 Satz 2 Nummer 4 des Fünften Buches Sozialgesetzbuch) Die Krankenkasse informiert Versicherte und Leistungserbringer über Ziele und Inhalte der strukturierten Behandlungsprogramme. Hierbei sind auch die vertraglich vereinbarten Versorgungsziele, Kooperations- und Überweisungsregeln, die zugrunde gelegten Versorgungsaufträge und die geltenden Therapieempfehlungen transparent darzustellen. Die Krankenkasse kann diese Aufgabe an Dritte übertragen. 4.1 Schulungen der Leistungserbringer Die Anforderungen an die Schulung der Ärztinnen und Ärzte sind in 4 dieser Richtlinie geregelt. Schulungen der Leistungserbringer dienen der Erreichung der vertraglich vereinbarten Versorgungsziele. Die Inhalte der Schulungen zielen auf die vereinbarten Management- Komponenten, insbesondere bezüglich der sektorenübergreifenden Zusammenarbeit ab. Die Vertragspartner definieren Anforderungen an die für die strukturierten Behandlungsprogramme relevante regelmäßige Fortbildung teilnehmender Leistungserbringer. Sie können die dauerhafte Mitwirkung der Leistungserbringer von entsprechenden Teilnahmenachweisen abhängig machen. 4.2 Schulungen der Versicherten Die Anforderungen an die Schulung der Versicherten sind in Nummer und 4 dieser Richtlinie geregelt. Jede Patientin und jeder Patient mit Asthma bronchiale soll Zugang zu einem strukturierten, evaluierten, zielgruppenspezifischen und publizierten Schulungs- und Behandlungsprogramm erhalten. Patientenschulungen dienen der Befähigung der Versicherten zur besseren Bewältigung des Krankheitsverlaufs und der Befähigung zu informierten Patientenentscheidungen. Hierbei ist der Bezug zu den hinterlegten strukturierten medizinischen Inhalten der Programme nach 137 f Abs. 2 Nr. 1 des Fünften Buches Sozialgesetzbuch herzustellen. Der bestehende Schulungsstand der Versicherten ist zu berücksichtigen. Bei Antragstellung müssen die Schulungsprogramme, die angewandt werden sollen, gegenüber dem Bundesversicherungsamt benannt und ihre Ausrichtung an den unter Ziffer 1.3 genannten Therapiezielen belegt werden. Schulungs- und Behandlungsprogramme müssen die individuellen Behandlungspläne berücksichtigen. Schulungsprogramme für Kinder sollen und für Jugendliche können die Möglichkeit der Schulung von ständigen Betreuungspersonen vorsehen. Die Qualifikation der Leistungserbringer ist sicherzustellen. 5 Evaluation ( 137f Absatz 2 Satz 2 Nummer 6 des Fünften Buches Sozialgesetzbuch) Die Ausführungen zu Ziffer 5 der Anlage 1 gelten entsprechend. Für die Evaluation nach 6 Absatz 2 Nummer 1 DMP-A-RL sind mindestens folgende medizinische Parameter auszuwerten: a) Tod b) Raucherquote allgemein c) Raucherquote im Kollektiv der Raucher d) Ungeplante notfallmäßige Behandlung wegen Asthma bronchiale (altersspezifische Auswertung) 17
18 e) Asthmakontrolle (kontrolliert, teilkontrolliert, unkontrolliert) (altersspezifische Auswertung) f) Medikation g) Schulungen (altersspezifische Auswertung) Eine vergleichende Evaluation nach 6 Absatz 2 Nummer 2 der DMP-Anforderungen- Richtlinie ist aufgrund einer fehlenden Rechtsgrundlage zur Nutzung von Daten für nicht in ein DMP eingeschriebene Versicherte derzeit nicht möglich. Daher wurden keine Parameter festgelegt. 18
19 Anlage 10 Asthma bronchiale - Dokumentation Lfd. Nr. Parameter Asthma bronchiale - Dokumentation Anamnese- und Befunddaten 1 In den letzten 4 Wochen: Häufigkeit von Asthma-Symptomen tagsüber 1 1a In den letzten 4 Wochen: Häufigkeit des Einsatzes der Bedarfsmedikation 4 Ausprägung Häufiger als 2mal wöchentlich / bis zu 2mal wöchentlich / Keine Häufiger als 2 mal wöchentlich / 2 mal wöchentlich / 1 mal wöchentlich / < 1 mal wöchentlich / Keine Häufiger als 2 mal wöchentlich / 2 mal wöchentlich / 1 mal wöchentlich / < 1 mal wöchentlich / Keine 2 Aktueller Peak-Flow-Wert Wert/Nicht durchgeführt 2a 2b 2c In den letzten 4 Wochen: Einschränkung von Aktivitäten im Alltag wegen Asthma bronchiale In den letzten 4 Wochen: Asthmabedingte Störung des Nachtschlafes Aktueller FEV 1-Wert (mindestens alle 12 Monate) 3 Ungeplante, auch notfallmäßige (ambulant und stationär) ärztliche Stationäre notfallmäßige Behandlung wegen Asthma bronchiale seit der letzten Dokumentation 2 Ja / Nein Ja / Nein Relevante Ereignisse Medikamente X Prozent des Soll-Wertes / Nicht durchgeführt Anzahl 4 Inhalative Glukokortikosteroide Bei Bedarf / Dauermedikation / Keine / Kontraindikation 5 Inhalative lang wirksame Beta-2- Sympathomimetika 6 Kurz wirksame inhalative Beta-2- Sympathomimetika Bei Bedarf / Dauermedikation / Keine / Kontraindikation Bei Bedarf / Dauermedikation / Keine / Kontraindikation 6a Systemische Glukokortikosteroide Bei Bedarf / Dauermedikation / Keine / Kontraindikation 7 Sonstige asthmaspezifische Medikation Nein / Leukotrien-Rezeptor-Antagonisten / Andere 8 Inhalationstechnik überprüft Ja / Nein 19
Auszug (Seite 21 bis 32)
 Auszug (Seite 1 bis 3) aus der Richtlinie des Gemeinsamen Bundesauschusses zur Regelung von Anforderungen an die Ausgestaltung von Strukturierten Behandlungsprogrammen nach 137f Abs. SGB V (DMP-Richtlinie/DMP-RL)
Auszug (Seite 1 bis 3) aus der Richtlinie des Gemeinsamen Bundesauschusses zur Regelung von Anforderungen an die Ausgestaltung von Strukturierten Behandlungsprogrammen nach 137f Abs. SGB V (DMP-Richtlinie/DMP-RL)
QUALITÄTSSICHERUNGSZIELE, -INDIKATOREN UND -MASSNAHMEN. auf der Grundlage der Datensätze der DMP-Richtlinie Teil B II. Ziffer 5 Asthma bronchiale
 Anlage 8 zur Vereinbarung zur Optimierung der Versorgung von Patienten mit Asthma bronchiale und Patienten mit chronisch obstruktiven Lungenerkrankungen (COPD) im Rahmen strukturierter Behandlungsprogramme
Anlage 8 zur Vereinbarung zur Optimierung der Versorgung von Patienten mit Asthma bronchiale und Patienten mit chronisch obstruktiven Lungenerkrankungen (COPD) im Rahmen strukturierter Behandlungsprogramme
Teil B. Anforderungen an die Ausgestaltung. von strukturierten Behandlungsprogrammen
 Anlage 7.1 Versorgungsinhalte Asthma zur Durchführung des strukturierten Behandlungsprogramms nach 73a i.v. mit 137f SGB V Asthma und COPD zwischen der AOK Sachsen-Anhalt, der IKK gesund plus, der Knappschaft,
Anlage 7.1 Versorgungsinhalte Asthma zur Durchführung des strukturierten Behandlungsprogramms nach 73a i.v. mit 137f SGB V Asthma und COPD zwischen der AOK Sachsen-Anhalt, der IKK gesund plus, der Knappschaft,
Ausfüllanleitung. zum indikationsspezifischen Datensatz. für das strukturierte Behandlungsprogramm. Asthma bronchiale
 Ausfüllanleitung zum indikationsspezifischen Datensatz für das strukturierte Behandlungsprogramm Asthma bronchiale Stand der letzten Bearbeitung: 20.11.2012 Version 4.2 Anamnese- und Befunddaten Häufigkeit
Ausfüllanleitung zum indikationsspezifischen Datensatz für das strukturierte Behandlungsprogramm Asthma bronchiale Stand der letzten Bearbeitung: 20.11.2012 Version 4.2 Anamnese- und Befunddaten Häufigkeit
Asthma bronchiale - Ziffer 5 - Dokumentation. Asthma bronchiale Erstdokumentation
 Asthma bronchiale - Ziffer 5 - Dokumentation 1 DMP-Fallnummer Vom Arzt zu vergeben Administrative Daten 2 Krankenkasse bzw. Kostenträger Name der Kasse Name der Kasse 3 Name, Vorname des Versicherten 4
Asthma bronchiale - Ziffer 5 - Dokumentation 1 DMP-Fallnummer Vom Arzt zu vergeben Administrative Daten 2 Krankenkasse bzw. Kostenträger Name der Kasse Name der Kasse 3 Name, Vorname des Versicherten 4
Auszug (Seite 33 bis 45)
 Auszug (Seite 33 bis 45) aus der Richtlinie des Gemeinsamen Bundesauschusses zur Regelung von Anforderungen an die Ausgestaltung von Strukturierten Behandlungsprogrammen nach 137f Abs. 2 SGB V (DMP-Richtlinie/DMP-RL)
Auszug (Seite 33 bis 45) aus der Richtlinie des Gemeinsamen Bundesauschusses zur Regelung von Anforderungen an die Ausgestaltung von Strukturierten Behandlungsprogrammen nach 137f Abs. 2 SGB V (DMP-Richtlinie/DMP-RL)
Anlage 8.1 Qualitätssicherung auf Grundlage der Datensätze nach Teil B Ziffer II Nr. 5 der DMP-Richtlinie
 Anlage 8.1 Qualitätssicherung auf Grundlage der Datensätze nach Teil B Ziffer II Nr. 5 der DMP-Richtlinie zur Durchführung des strukturierten Behandlungsprogramms nach 73a i.v. mit 137f SGB V Asthma und
Anlage 8.1 Qualitätssicherung auf Grundlage der Datensätze nach Teil B Ziffer II Nr. 5 der DMP-Richtlinie zur Durchführung des strukturierten Behandlungsprogramms nach 73a i.v. mit 137f SGB V Asthma und
COPD-Erstdokumentation
 COPD - Ziffer 5 - Dokumentation 1 DMP-Fallnummer Vom Arzt zu vergeben Administrative Daten 2 Krankenkasse bzw. Kostenträger Name der Kasse Name der Kasse 3 Name, Vorname des Versicherten 4 Geb. am TT.MM.JJJJ
COPD - Ziffer 5 - Dokumentation 1 DMP-Fallnummer Vom Arzt zu vergeben Administrative Daten 2 Krankenkasse bzw. Kostenträger Name der Kasse Name der Kasse 3 Name, Vorname des Versicherten 4 Geb. am TT.MM.JJJJ
Medizinische Inhalte Asthma bronchiale (Chronisch obstruktive Atemwegserkrankungen)
 Medizinische Inhalte Asthma bronchiale (Chronisch obstruktive Atemwegserkrankungen) BKK Deckblätter Broschüre Behandlungsprogramme 9-15.indd 4 17.09.15 11:22 28.09.2009 15:40:09 Uhr Anlage 5 a zum Vertrag
Medizinische Inhalte Asthma bronchiale (Chronisch obstruktive Atemwegserkrankungen) BKK Deckblätter Broschüre Behandlungsprogramme 9-15.indd 4 17.09.15 11:22 28.09.2009 15:40:09 Uhr Anlage 5 a zum Vertrag
Anlage 5a: Versorgungsinhalte Asthma bronchiale
 Anlage 5a: Versorgungsinhalte Asthma bronchiale zu dem Vertrag zur Durchführung des strukturierten Behandlungsprogramms (DMP) nach 137 f SGB V Asthma/ COPD auf der Grundlage des 73a SGB V zwischen den
Anlage 5a: Versorgungsinhalte Asthma bronchiale zu dem Vertrag zur Durchführung des strukturierten Behandlungsprogramms (DMP) nach 137 f SGB V Asthma/ COPD auf der Grundlage des 73a SGB V zwischen den
Vertrag zum DMP Asthma/COPD vom 30.06.2013 für das Vertragsgebiet Thüringen Seite 1 von 10
 Seite 1 von 10 Anlage 11b Anforderungen an strukturierte Behandlungsprogramme für Patientinnen und Patienten mit chronischen obstruktiven Atemwegserkrankungen Teil II: COPD 1 Behandlung nach dem aktuellen
Seite 1 von 10 Anlage 11b Anforderungen an strukturierte Behandlungsprogramme für Patientinnen und Patienten mit chronischen obstruktiven Atemwegserkrankungen Teil II: COPD 1 Behandlung nach dem aktuellen
DMP Asthma bronchiale - Folgedokumentation. Asthma bronchiale Folgedokumentation
 DMP Asthma bronchiale - Folgedokumentation Änderung von Anlage 10a der Elften Verordnung zur Änderung der RSAV 1 DMP-Fallnummer Von der Ärztin/vom Arzt zu vergeben Administrative Daten 2 Krankenkasse bzw.
DMP Asthma bronchiale - Folgedokumentation Änderung von Anlage 10a der Elften Verordnung zur Änderung der RSAV 1 DMP-Fallnummer Von der Ärztin/vom Arzt zu vergeben Administrative Daten 2 Krankenkasse bzw.
Anlage 5 Versorgungsinhalte
 Anlage 5 Versorgungsinhalte zu dem Vertrag zur Durchführung des Strukturierten Behandlungsprogramms (DMP) nach 137f SGB V COPD zwischen der Kassenärztlichen Vereinigung Sachsen und den Krankenkassen Teil
Anlage 5 Versorgungsinhalte zu dem Vertrag zur Durchführung des Strukturierten Behandlungsprogramms (DMP) nach 137f SGB V COPD zwischen der Kassenärztlichen Vereinigung Sachsen und den Krankenkassen Teil
chronischen obstruktiven Atemwegserkrankungen Teil II: COPD
 Anforderungen an strukturierte Behandlungsprogramme für Patientinnen und Patienten mit chronischen obstruktiven Atemwegserkrankungen Teil II: COPD Empfehlungen des Gemeinsamen Bundesausschusses zur Aktualisierung
Anforderungen an strukturierte Behandlungsprogramme für Patientinnen und Patienten mit chronischen obstruktiven Atemwegserkrankungen Teil II: COPD Empfehlungen des Gemeinsamen Bundesausschusses zur Aktualisierung
Hinweise zur Ausfüllanleitung. zum indikationsspezifischen Datensatz. für das strukturierte Behandlungsprogramm KHK
 Hinweise zur Ausfüllanleitung zum indikationsspezifischen Datensatz für das strukturierte Behandlungsprogramm KHK Für Rückfragen: Frau Claudia Scherbath, Tel. (0391) 627 63 39 Hinweis zur zusätzlichen
Hinweise zur Ausfüllanleitung zum indikationsspezifischen Datensatz für das strukturierte Behandlungsprogramm KHK Für Rückfragen: Frau Claudia Scherbath, Tel. (0391) 627 63 39 Hinweis zur zusätzlichen
Abkürzung Bezeichnung Einheit Beschreibung
 Abkürzung Bezeichnung Einheit Beschreibung FEV 1 Ein-Sekunden-Kapazität Liter (l) Luftmenge, die ein Mensch bei kräftigster Ausatmung innerhalb der ersten Sekunde ausstoßen kann (nach maximaler Einatmung)
Abkürzung Bezeichnung Einheit Beschreibung FEV 1 Ein-Sekunden-Kapazität Liter (l) Luftmenge, die ein Mensch bei kräftigster Ausatmung innerhalb der ersten Sekunde ausstoßen kann (nach maximaler Einatmung)
1.2. Hinreichende Diagnostik zur Aufnahme in das strukturierte Behandlungsprogramm COPD
 Anlage Versorgungsinhalte zur Vereinbarung über die Betreuung von am Disease-Management-Programm (DMP) COPD teilnehmenden Versicherten im Rahmen der stationären Rehabilitation Anlage 11 RSAV (zu 28b bis
Anlage Versorgungsinhalte zur Vereinbarung über die Betreuung von am Disease-Management-Programm (DMP) COPD teilnehmenden Versicherten im Rahmen der stationären Rehabilitation Anlage 11 RSAV (zu 28b bis
Qualitätssicherungsbericht. der IKK classic. für das Behandlungsprogramm. IKK Promed Brustkrebs. in Hamburg
 Qualitätssicherungsbericht der IKK classic für das Behandlungsprogramm IKK Promed Brustkrebs in Hamburg vom 01.01.2013 bis 31.12.2013 Präambel Patienten können in Deutschland auf eine leistungsfähige Medizin
Qualitätssicherungsbericht der IKK classic für das Behandlungsprogramm IKK Promed Brustkrebs in Hamburg vom 01.01.2013 bis 31.12.2013 Präambel Patienten können in Deutschland auf eine leistungsfähige Medizin
DMP Diabetes mellitus Typ1 Vertrag mit KV Hamburg Anlage 3 -, Stand: Anlage 3
 Anlage 3 - Diabetologisch qualifizierter Arzt / Einrichtung/zugelassene oder ermächtigte Krankenhausärzte/qualifizierte Einrichtungen für die Betreuung von Kindern Jugendlichen - zum Vertrag nach 137f
Anlage 3 - Diabetologisch qualifizierter Arzt / Einrichtung/zugelassene oder ermächtigte Krankenhausärzte/qualifizierte Einrichtungen für die Betreuung von Kindern Jugendlichen - zum Vertrag nach 137f
Asthma bronchiale im Kindes- und Jugendalter. K. Müller,
 Asthma bronchiale im Kindes- und Jugendalter K. Müller, 26.02.2015 Definition Das Asthma bronchiale ist eine Krankheit mit einer erhöhten Empfindlichkeit der Atemwege gegenüber verschiedenartigen Reizen
Asthma bronchiale im Kindes- und Jugendalter K. Müller, 26.02.2015 Definition Das Asthma bronchiale ist eine Krankheit mit einer erhöhten Empfindlichkeit der Atemwege gegenüber verschiedenartigen Reizen
Disease Management Programm. Koronare Herzkrankheit. Was beinhaltet das DMP KHK? Vertragspartner:
 Was beinhaltet das DMP KHK? Disease Management Programm Koronare Herzkrankheit Vertragspartner: AOK Rheinland/Hamburg Landesverband der Betriebskrankenkassen Vereinigte IKK Landwirtschaftliche Krankenkasse
Was beinhaltet das DMP KHK? Disease Management Programm Koronare Herzkrankheit Vertragspartner: AOK Rheinland/Hamburg Landesverband der Betriebskrankenkassen Vereinigte IKK Landwirtschaftliche Krankenkasse
Elterninformation AOK-Curaplan Asthma bronchiale bei Kindern
 Elterninformation AOK-Curaplan Asthma bronchiale bei Kindern Das Programm für Kindergesundheit 2 AOK-Curaplan Asthma bronchiale bei Kindern Auch Kinder können Asthma kriegen Was ist Asthma? Asthma genauer:
Elterninformation AOK-Curaplan Asthma bronchiale bei Kindern Das Programm für Kindergesundheit 2 AOK-Curaplan Asthma bronchiale bei Kindern Auch Kinder können Asthma kriegen Was ist Asthma? Asthma genauer:
Abkürzung Bezeichnung Einheit Beschreibung
 Abkürzung Bezeichnung Einheit Beschreibung FEV 1 Ein-Sekunden-Kapazität Liter (l) Luftmenge, die ein Mensch bei kräftigster Ausatmung innerhalb der ersten Sekunde ausstoßen kann (nach maximaler Einatmung)
Abkürzung Bezeichnung Einheit Beschreibung FEV 1 Ein-Sekunden-Kapazität Liter (l) Luftmenge, die ein Mensch bei kräftigster Ausatmung innerhalb der ersten Sekunde ausstoßen kann (nach maximaler Einatmung)
Vertrag. zwischen. der AOK Sachsen-Anhalt, Lüneburger Straße 4, Magdeburg
 Mit folgenden Rehabilitationseinrichtungen bestehen Verträge zur Einbindung der stationären Rehabilitationseinrichtungen in das strukturierte Behandlungsprogramm DM1: - Paracelsus-Harz-Klinik Bad Suderode
Mit folgenden Rehabilitationseinrichtungen bestehen Verträge zur Einbindung der stationären Rehabilitationseinrichtungen in das strukturierte Behandlungsprogramm DM1: - Paracelsus-Harz-Klinik Bad Suderode
Praxismanual. Eine Arbeitshilfe für die Disease-Management-Programme Asthma und COPD
 Praxismanual Eine Arbeitshilfe für die Disease-Management-Programme Asthma und COPD W I L L K O M M E N Willkommen in den strukturierten Behandlungsprogrammen für Patientinnen und Patienten mit Asthma
Praxismanual Eine Arbeitshilfe für die Disease-Management-Programme Asthma und COPD W I L L K O M M E N Willkommen in den strukturierten Behandlungsprogrammen für Patientinnen und Patienten mit Asthma
Anlage 13 Anlage 13 IGV Behandlungsmanual
 Anlage 13 IGV Behandlungsmanual zur Integrationsversorgung für Patienten mit chronischen Wunden Behandlungsablauf Patient Aufgabe bei Wundversorgung Aufgabe im Netzwerk Wunde entsteht Hausarzt wird konsultiert
Anlage 13 IGV Behandlungsmanual zur Integrationsversorgung für Patienten mit chronischen Wunden Behandlungsablauf Patient Aufgabe bei Wundversorgung Aufgabe im Netzwerk Wunde entsteht Hausarzt wird konsultiert
zwischen der Kassenärztlichen Vereinigung Berlin und der AOK Nordost Die Gesundheitskasse dem BKK Landesverband Mitte Siebstraße Hannover
 Vertrag über die Vergütung und Abrechnung von Leistungen gemäß 34 des Vertrags zur Durchführung des Strukturierten Behandlungsprogramms nach 137f SGB V Koronare Herzkrankheit (KHK) auf der Grundlage von
Vertrag über die Vergütung und Abrechnung von Leistungen gemäß 34 des Vertrags zur Durchführung des Strukturierten Behandlungsprogramms nach 137f SGB V Koronare Herzkrankheit (KHK) auf der Grundlage von
Eine Informationsbroschüre für Patienten. Asthma bronchiale
 Eine Informationsbroschüre für Patienten Asthma bronchiale Was ist Asthma? Asthma (oder auch Asthma bronchiale) ist eine chronische, entzündliche Erkrankung der Atemwege. Durch die Entzündung sind die
Eine Informationsbroschüre für Patienten Asthma bronchiale Was ist Asthma? Asthma (oder auch Asthma bronchiale) ist eine chronische, entzündliche Erkrankung der Atemwege. Durch die Entzündung sind die
Elterninformation AOK-Curaplan Asthma bronchiale bei Kindern
 Elterninformation AOK-Curaplan Asthma bronchiale bei Kindern Das Programm für Kindergesundheit 2 AOK-Curaplan Asthma bronchiale bei Kindern AOK-Curaplan Asthma bronchiale bei Kindern 3 Auch Kinder können
Elterninformation AOK-Curaplan Asthma bronchiale bei Kindern Das Programm für Kindergesundheit 2 AOK-Curaplan Asthma bronchiale bei Kindern AOK-Curaplan Asthma bronchiale bei Kindern 3 Auch Kinder können
Sozialmedizinische Nachsorge
 Sozialmedizinische Nachsorge ( 43 Abs. 2, 132c SGB V) Wenn ein chronisch oder schwerstkrankes Kind aus dem Krankenhaus oder einer Rehabilitationseinrichtung entlassen wird, sind Eltern und Betreuungspersonen
Sozialmedizinische Nachsorge ( 43 Abs. 2, 132c SGB V) Wenn ein chronisch oder schwerstkrankes Kind aus dem Krankenhaus oder einer Rehabilitationseinrichtung entlassen wird, sind Eltern und Betreuungspersonen
Medizinische Universitätsklinik Knappschaftskrankenhaus Bochum Dr. Christina Schulze. Chronische Bronchitis Atemlos, aber nicht hilflos
 Medizinische Universitätsklinik Knappschaftskrankenhaus Bochum Dr. Christina Schulze Chronische Bronchitis Atemlos, aber nicht hilflos Chronische Bronchitis/COPD/Emphysem was ist das? Chron. Bronchitis/COPD/Emphysem
Medizinische Universitätsklinik Knappschaftskrankenhaus Bochum Dr. Christina Schulze Chronische Bronchitis Atemlos, aber nicht hilflos Chronische Bronchitis/COPD/Emphysem was ist das? Chron. Bronchitis/COPD/Emphysem
Pneumologische Rehabilitation - Lungensport
 Thema: Diagnostische Prinzipien bei Asthma Von: Esther Bleise Inhalt: 1) Allgemeines zur Diagnostik 2) Anamnese und körperliche Untersuchung 3) Lungenfunktionsdiagnostik 3.1) Spirometrie 3.2) Reversibilitätstests
Thema: Diagnostische Prinzipien bei Asthma Von: Esther Bleise Inhalt: 1) Allgemeines zur Diagnostik 2) Anamnese und körperliche Untersuchung 3) Lungenfunktionsdiagnostik 3.1) Spirometrie 3.2) Reversibilitätstests
Elterninformation AOK-Curaplan Asthma bronchiale bei Kindern
 Elterninformation AOK-Curaplan Asthma bronchiale bei Kindern Das Programm für Kindergesundheit 2 AOK-Curaplan Asthma bronchiale bei Kindern Auch Kinder können Asthma kriegen Was ist Asthma für eine Krankheit?
Elterninformation AOK-Curaplan Asthma bronchiale bei Kindern Das Programm für Kindergesundheit 2 AOK-Curaplan Asthma bronchiale bei Kindern Auch Kinder können Asthma kriegen Was ist Asthma für eine Krankheit?
Die neue Psychotherapie-Richtlinie des Gemeinsamen Bundesausschuss
 Die neue Psychotherapie-Richtlinie des Gemeinsamen Bundesausschuss Prof. Dr. med. Dr. phil. Ilse Heberlein SoVD, Patientenvertreterin beim G-BA Berlin 16.03.2016 Gliederung Inhalte der Psychotherapie-Richtlinie
Die neue Psychotherapie-Richtlinie des Gemeinsamen Bundesausschuss Prof. Dr. med. Dr. phil. Ilse Heberlein SoVD, Patientenvertreterin beim G-BA Berlin 16.03.2016 Gliederung Inhalte der Psychotherapie-Richtlinie
Erkrankungen von Kehlkopf, Trachea und Bronchien. Prof. Dr. Tamás Decsi Kinderklinik, UNI Pécs
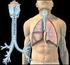 Erkrankungen von Kehlkopf, Trachea und Bronchien Prof. Dr. Tamás Decsi Kinderklinik, UNI Pécs Krupp UnterKrupp versteht man akute Erkrankungen des Respirationstraktes mit den Leitsymptomen Husten und
Erkrankungen von Kehlkopf, Trachea und Bronchien Prof. Dr. Tamás Decsi Kinderklinik, UNI Pécs Krupp UnterKrupp versteht man akute Erkrankungen des Respirationstraktes mit den Leitsymptomen Husten und
Qualitätsbericht. der IKK classic in der Region Sachsen. für das Behandlungsprogramm. IKK Promed Asthma
 Qualitätsbericht der IKK classic in der Region Sachsen für das Behandlungsprogramm IKK Promed Asthma vom 01.01.2013 bis 31.12.2013 Präambel Patienten können in Deutschland auf eine leistungsfähige Medizin
Qualitätsbericht der IKK classic in der Region Sachsen für das Behandlungsprogramm IKK Promed Asthma vom 01.01.2013 bis 31.12.2013 Präambel Patienten können in Deutschland auf eine leistungsfähige Medizin
Ausfüllanleitung zur Erst- und Folgedokumentation im strukturierten Behandlungsprogramm Asthma bronchiale
 Ausfüllanleitung zur Erst- und Folgedokumentation im strukturierten Behandlungsprogramm Asthma bronchiale Stand der letzten Bearbeitung: 11. Januar 2006 Version 1.2 Bearbeitungshinweis zur Dokumentation
Ausfüllanleitung zur Erst- und Folgedokumentation im strukturierten Behandlungsprogramm Asthma bronchiale Stand der letzten Bearbeitung: 11. Januar 2006 Version 1.2 Bearbeitungshinweis zur Dokumentation
Vereinbarung. zwischen
 Vereinbarung zwischen der Kassenärztlichen Vereinigung Bayerns, KVB Elsenheimerstr. 39, 80687 München - handelnd für im Rahmen dieser Vereinbarung teilnahmeberechtigte Ärzte - und dem Funktionellen Landesverband
Vereinbarung zwischen der Kassenärztlichen Vereinigung Bayerns, KVB Elsenheimerstr. 39, 80687 München - handelnd für im Rahmen dieser Vereinbarung teilnahmeberechtigte Ärzte - und dem Funktionellen Landesverband
VEREINBARUNG ÜBER DIE VERGÜTUNG DER STRUKTURIERTEN BEHANDLUNGSPROGRAMME ASTHMA UND COPD (VERGÜTUNGSVEREINBARUNG DMP ASTHMA/ COPD)
 VEREINBARUNG ÜBER DIE VERGÜTUNG DER STRUKTURIERTEN BEHANDLUNGSPROGRAMME ASTHMA UND COPD (VERGÜTUNGSVEREINBARUNG DMP ASTHMA/ COPD) zwischen DER AOK BADEN-WÜRTTEMBERG, STUTTGART, IM FOLGENDEN: AOK BW und
VEREINBARUNG ÜBER DIE VERGÜTUNG DER STRUKTURIERTEN BEHANDLUNGSPROGRAMME ASTHMA UND COPD (VERGÜTUNGSVEREINBARUNG DMP ASTHMA/ COPD) zwischen DER AOK BADEN-WÜRTTEMBERG, STUTTGART, IM FOLGENDEN: AOK BW und
Richtlinie. des Gemeinsamen Bundesausschusses
 Anlage Richtlinie des Gemeinsamen Bundesausschusses über Maßnahmen zur Qualitätssicherung für die stationäre Versorgung bei der Indikation Bauchaortenaneurysma (Qualitätssicherungs-Richtlinie zum Bauchaortenaneurysma,
Anlage Richtlinie des Gemeinsamen Bundesausschusses über Maßnahmen zur Qualitätssicherung für die stationäre Versorgung bei der Indikation Bauchaortenaneurysma (Qualitätssicherungs-Richtlinie zum Bauchaortenaneurysma,
Informationen zum Thema Elektronische Patientenakte (EPA)
 Gesundheitskarte AKTUELL Informationen zum Thema Elektronische Patientenakte (EPA) Röntgenbilder, Ultraschallaufnahmen, Laborbefunde, Untersuchungsberichte alles über eine Karte? Was heute noch häufig
Gesundheitskarte AKTUELL Informationen zum Thema Elektronische Patientenakte (EPA) Röntgenbilder, Ultraschallaufnahmen, Laborbefunde, Untersuchungsberichte alles über eine Karte? Was heute noch häufig
Vereinbarung zwischen. dem IKK-Landesverband Sachsen-Anhalt, und. der Kassenärztlichen Vereinigung Sachsen-Anhalt. Präambel
 Anlage 13 Vergütung Abrechnung zur Durchführung des strukturierten Behandlungsprogramms nach 73a i.v. mit 137f SGB V Diabetes mellitus Typ 2 zwischen der AOK Sachsen-Anhalt, der Knappschaft, Verwaltungsstelle
Anlage 13 Vergütung Abrechnung zur Durchführung des strukturierten Behandlungsprogramms nach 73a i.v. mit 137f SGB V Diabetes mellitus Typ 2 zwischen der AOK Sachsen-Anhalt, der Knappschaft, Verwaltungsstelle
Information zur Anschlussrehabilitation (AR) für die Patientin/den Patienten
 Information zur Anschlussrehabilitation (AR) für die Patientin/den Patienten Sehr geehrte Patientin, sehr geehrter Patient, Ihr Krankenhausarzt schlägt Ihre Weiterbehandlung in einer Rehabilitationseinrichtung
Information zur Anschlussrehabilitation (AR) für die Patientin/den Patienten Sehr geehrte Patientin, sehr geehrter Patient, Ihr Krankenhausarzt schlägt Ihre Weiterbehandlung in einer Rehabilitationseinrichtung
Merkblatt: Chronischer Husten und Atembeschwerden: Die chronisch obstruktive Lungenerkrankung COPD
 Merkblatt: Chronischer Husten und Atembeschwerden: Die chronisch obstruktive Lungenerkrankung COPD Was ist eine COPD? Unsere Lunge versorgt uns mit jedem Atemzug mit Sauerstoff. Bei einer COPD (chronisch
Merkblatt: Chronischer Husten und Atembeschwerden: Die chronisch obstruktive Lungenerkrankung COPD Was ist eine COPD? Unsere Lunge versorgt uns mit jedem Atemzug mit Sauerstoff. Bei einer COPD (chronisch
31. Nachtrag. zur Satzung der Deutschen Rentenversicherung. Knappschaft-Bahn-See
 31. Nachtrag zur Satzung der Deutschen Rentenversicherung Knappschaft-Bahn-See Die Satzung der Deutschen Rentenversicherung Knappschaft-Bahn-See vom 01.10.2005 in der Fassung des 30. Satzungsnachtrages
31. Nachtrag zur Satzung der Deutschen Rentenversicherung Knappschaft-Bahn-See Die Satzung der Deutschen Rentenversicherung Knappschaft-Bahn-See vom 01.10.2005 in der Fassung des 30. Satzungsnachtrages
HUSTEN UND ATEMNOT. Prof. Michael Tamm Chefarzt Klinik für Pneumologie Universitätsspital Basel Leiter Lungenzentrum
 HUSTEN UND ATEMNOT Prof. Michael Tamm Chefarzt Klinik für Pneumologie Universitätsspital Basel Leiter Lungenzentrum Epidemiologie Husten jede zweite Person leidet manchmal jede sechste Person leidet ständig
HUSTEN UND ATEMNOT Prof. Michael Tamm Chefarzt Klinik für Pneumologie Universitätsspital Basel Leiter Lungenzentrum Epidemiologie Husten jede zweite Person leidet manchmal jede sechste Person leidet ständig
Kooperationsvertrag gemäß 119b Abs. 1 SGB V
 Kooperationsvertrag gemäß 119b Abs. 1 SGB V Pflegeeinrichtung Vertragsärztin/Vertragsarzt Adresse Praxisanschrift Institutskennzeichen (IK) LANR BSNR 1 Gegenstand und Ziele des Kooperationsvertrages (1)
Kooperationsvertrag gemäß 119b Abs. 1 SGB V Pflegeeinrichtung Vertragsärztin/Vertragsarzt Adresse Praxisanschrift Institutskennzeichen (IK) LANR BSNR 1 Gegenstand und Ziele des Kooperationsvertrages (1)
Michael Pfeifer Regensburg/ Donaustauf. Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin
 Michael Pfeifer Regensburg/ Donaustauf Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin Telefonmonitoring Gerätemonitoring Homemonitoring Kommunikation mit Haus-, Facharzt u. Krankenhaus Telemedizinische
Michael Pfeifer Regensburg/ Donaustauf Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin Telefonmonitoring Gerätemonitoring Homemonitoring Kommunikation mit Haus-, Facharzt u. Krankenhaus Telemedizinische
Atemwegserkrankungen Asthma bronchiale chronische Bronchitis chronische obstruktive Bronchitis ASKLEPIOS NORDSEEKLINIK
 ASKLEPIOS NORDSEEKLINIK Atemwegserkrankungen Asthma bronchiale chronische Bronchitis chronische obstruktive Bronchitis Norderstraße 81 D-25980 Westerland/Sylt Telefon: 04651/84-0 (Zentrale) Telefax: 04651/84-10
ASKLEPIOS NORDSEEKLINIK Atemwegserkrankungen Asthma bronchiale chronische Bronchitis chronische obstruktive Bronchitis Norderstraße 81 D-25980 Westerland/Sylt Telefon: 04651/84-0 (Zentrale) Telefax: 04651/84-10
SOZIALKOMMISSION I, GESUNDHEITSWESEN
 SOZIALKOMMISSION I, GESUNDHEITSWESEN 07.03.2011 Stellungnahme der BAGFW zum Richtlinienentwurf der GEKO über die Anforderungen an die Qualifikation zur und die Inhalte der genetischen Beratung gemäß 23
SOZIALKOMMISSION I, GESUNDHEITSWESEN 07.03.2011 Stellungnahme der BAGFW zum Richtlinienentwurf der GEKO über die Anforderungen an die Qualifikation zur und die Inhalte der genetischen Beratung gemäß 23
Asthma und COPD 23.04.2013. COPD: Risikofaktoren. Die spirometrisch erhobene Prävalenz der COPD in Österreich beträgt. 1. 3% 3. 15% 4. 25% 5.
 Asthma und COPD COPD: Risikofaktoren A.Valipour I. Lungenabteilung mit Intensivstation Ludwig-Boltzmann-Institut für COPD und Pneumologische Epidemiologie Otto-Wagner-Spital Wien 1 Die spirometrisch erhobene
Asthma und COPD COPD: Risikofaktoren A.Valipour I. Lungenabteilung mit Intensivstation Ludwig-Boltzmann-Institut für COPD und Pneumologische Epidemiologie Otto-Wagner-Spital Wien 1 Die spirometrisch erhobene
DEGAM-Leitlinie Husten
 Die DEGAM Leitlinie Husten DEGAM-Leitlinie Husten Sabine Beck Institut für Allgemeinmedizin Charité Universitätsmedizin Berlin Sabine Beck Institut für Allgemeinmedizin U N I V E R S I T Ä T S M E D I
Die DEGAM Leitlinie Husten DEGAM-Leitlinie Husten Sabine Beck Institut für Allgemeinmedizin Charité Universitätsmedizin Berlin Sabine Beck Institut für Allgemeinmedizin U N I V E R S I T Ä T S M E D I
BAnz AT 10.07.2013 B3. Beschluss
 Beschluss des Gemeinsamen Bundesausschusses über Maßnahmen zur Qualitätssicherung bei der Enukleation der Prostata mittels Thulium-Laser (TmLEP) zur Behandlung des benignen Prostatasyndroms (BPS) 21. März
Beschluss des Gemeinsamen Bundesausschusses über Maßnahmen zur Qualitätssicherung bei der Enukleation der Prostata mittels Thulium-Laser (TmLEP) zur Behandlung des benignen Prostatasyndroms (BPS) 21. März
A Fragen zur Allergie
 Liebe Eltern, im Fragebogen zur Schuleingangsuntersuchung hatten Sie angegeben, dass Ihr Kind an einer allergischen Erkrankung leidet oder Symptome zeigt, die auf eine allergische Erkrankung wie Asthma
Liebe Eltern, im Fragebogen zur Schuleingangsuntersuchung hatten Sie angegeben, dass Ihr Kind an einer allergischen Erkrankung leidet oder Symptome zeigt, die auf eine allergische Erkrankung wie Asthma
auf der Grundlage der DMP-Anforderungen-Richtlinie (DMP-A-RL) des Gemeinsamen Bundesausschusses Indikation Diabetes mellitus Typ 2
 Bericht gemäß 137f Abs. 4 Satz 2 SGB V auf der Grundlage der DMP-Anforderungen-Richtlinie (DMP-A-RL) des Gemeinsamen Bundesausschusses zur versichertenbezogenen Qualitätssicherung Indikation Diabetes mellitus
Bericht gemäß 137f Abs. 4 Satz 2 SGB V auf der Grundlage der DMP-Anforderungen-Richtlinie (DMP-A-RL) des Gemeinsamen Bundesausschusses zur versichertenbezogenen Qualitätssicherung Indikation Diabetes mellitus
Inhaltsverzeichnis INHALT
 INHALT Inhaltsverzeichnis Spezieller Teil 1 Wie laufen die Behandlungsprogramme für Patienten mit Asthma bronchiale bzw. COPD ab?...1 1.1 Wie werden Sie teilnehmender Arzt?...1 1.2 Wie werden Ihre Patienten
INHALT Inhaltsverzeichnis Spezieller Teil 1 Wie laufen die Behandlungsprogramme für Patienten mit Asthma bronchiale bzw. COPD ab?...1 1.1 Wie werden Sie teilnehmender Arzt?...1 1.2 Wie werden Ihre Patienten
Vorstellung des Projektes zur Versorgung von Menschen mit psychischer Erkrankung im Rahmen des. NetzWerkes psychische Gesundheit
 Vorstellung des Projektes zur Versorgung von Menschen mit psychischer Erkrankung im Rahmen des NetzWerkes psychische Gesundheit Vertrag nach 140a ff SGB V mit der Techniker Krankenkasse 1 Ausgangssituation
Vorstellung des Projektes zur Versorgung von Menschen mit psychischer Erkrankung im Rahmen des NetzWerkes psychische Gesundheit Vertrag nach 140a ff SGB V mit der Techniker Krankenkasse 1 Ausgangssituation
Eine Informationsbroschüre für Patienten. Asthma bronchiale bei Kindern
 Eine Informationsbroschüre für Patienten Asthma bronchiale bei Kindern Was ist Asthma? Asthma (oder auch Asthma bronchiale) ist eine chronische, entzündliche Erkrankung der Atemwege. Durch die Entzündung
Eine Informationsbroschüre für Patienten Asthma bronchiale bei Kindern Was ist Asthma? Asthma (oder auch Asthma bronchiale) ist eine chronische, entzündliche Erkrankung der Atemwege. Durch die Entzündung
Der Einsatz von nicht-ärztlichen Praxisassistenten in Hausarztpraxen Abrechnung und Vergütung
 Der Einsatz von nicht-ärztlichen Praxisassistenten in Hausarztpraxen Abrechnung und Vergütung 18. Februar 2015 Hausärzte können seit dem 01. Januar 2015 auch in nicht unterversorgten Gebieten für die Tätigkeit
Der Einsatz von nicht-ärztlichen Praxisassistenten in Hausarztpraxen Abrechnung und Vergütung 18. Februar 2015 Hausärzte können seit dem 01. Januar 2015 auch in nicht unterversorgten Gebieten für die Tätigkeit
Anlage 1 gemäß 17 Abs. 3 des Rahmenvertrags für vollstationäre Pflege nach 75 Abs. 1 SGB XI für das Land Baden-Württemberg
 Anlage 1 gemäß 17 Abs. 3 des Rahmenvertrags für vollstationäre Pflege nach 75 Abs. 1 SGB XI für das Land Baden-Württemberg Präambel 1 Versorgungsvertrag 2 Personenkreis und persönliche Zugangsvoraussetzungen
Anlage 1 gemäß 17 Abs. 3 des Rahmenvertrags für vollstationäre Pflege nach 75 Abs. 1 SGB XI für das Land Baden-Württemberg Präambel 1 Versorgungsvertrag 2 Personenkreis und persönliche Zugangsvoraussetzungen
Qualitätsbericht. der IKK classic in der Region Sachsen. für das Behandlungsprogramm. IKK Promed Brustkrebs
 Qualitätsbericht der IKK classic in der Region Sachsen für das Behandlungsprogramm IKK Promed Brustkrebs Vom 01.01.2013 bis 31.12.2013 Präambel Patienten können in Deutschland auf eine leistungsfähige
Qualitätsbericht der IKK classic in der Region Sachsen für das Behandlungsprogramm IKK Promed Brustkrebs Vom 01.01.2013 bis 31.12.2013 Präambel Patienten können in Deutschland auf eine leistungsfähige
Asthma. Jörg D. Leuppi
 Asthma Jörg D. Leuppi Asthma ein Update Epidemiologie Pathophysiologie Diagnostik Therapie Patientenschulung ASTHMA?? Epidemiologie Schweiz Allergien bei 35% der Bevölkerung Asthma: 2-6% der erwachsenen
Asthma Jörg D. Leuppi Asthma ein Update Epidemiologie Pathophysiologie Diagnostik Therapie Patientenschulung ASTHMA?? Epidemiologie Schweiz Allergien bei 35% der Bevölkerung Asthma: 2-6% der erwachsenen
Qualitätsbericht. der IKK classic. für das Behandlungsprogramm. IKK Promed Asthma. in Nordrhein
 Qualitätsbericht der IKK classic für das Behandlungsprogramm IKK Promed Asthma in Nordrhein vom 01.01.2013 bis 31.12.2013 Präambel Patienten können in Deutschland auf eine leistungsfähige Medizin vertrauen.
Qualitätsbericht der IKK classic für das Behandlungsprogramm IKK Promed Asthma in Nordrhein vom 01.01.2013 bis 31.12.2013 Präambel Patienten können in Deutschland auf eine leistungsfähige Medizin vertrauen.
DMP - Intensiv Seminar. Lernerfolgskontrolle
 DMP - Intensiv Seminar Lernerfolgskontrolle A DIABETES 1. Für einen 84 jährigen Mann mit Diabetes mellitus Typ 2, Herzinsuffizienz bei Z.n. 2-maligem Myokardinfarkt, art. Hypertonie, M. Parkinson, Kachexie
DMP - Intensiv Seminar Lernerfolgskontrolle A DIABETES 1. Für einen 84 jährigen Mann mit Diabetes mellitus Typ 2, Herzinsuffizienz bei Z.n. 2-maligem Myokardinfarkt, art. Hypertonie, M. Parkinson, Kachexie
Wissenschaftliche Dienste. Sachstand. Einzelfragen zur Impfung gegen Hepatitis B Deutscher Bundestag WD /16
 Einzelfragen zur Impfung gegen Hepatitis B 2016 Deutscher Bundestag Seite 2 Einzelfragen zur Impfung gegen Hepatitis B Aktenzeichen: Abschluss der Arbeit: 18.5.2016 Fachbereich: WD 9: Gesundheit, Familie,
Einzelfragen zur Impfung gegen Hepatitis B 2016 Deutscher Bundestag Seite 2 Einzelfragen zur Impfung gegen Hepatitis B Aktenzeichen: Abschluss der Arbeit: 18.5.2016 Fachbereich: WD 9: Gesundheit, Familie,
Information zur CGM-Beantragung
 Information zur CGM-Beantragung im Rahmen einer sensorunterstützten Pumpentherapie (SuP) Kostenfreie Information 0800 6464633 Was sind die Voraussetzungen für eine Beantragung? * In Deutschland ist CGM
Information zur CGM-Beantragung im Rahmen einer sensorunterstützten Pumpentherapie (SuP) Kostenfreie Information 0800 6464633 Was sind die Voraussetzungen für eine Beantragung? * In Deutschland ist CGM
Vereinbarung. zwischen der. AOK Nordost Die Gesundheitskasse (AOK) -Körperschaft des öffentlichen Rechts (handelnd als Landesverband)
 Vereinbarung über die Betreuung von am Disease-Management-Programm (DMP) Asthma bronchiale teilnehmenden Versicherten im Rahmen der stationären Rehabilitation zwischen der AOK Nordost Die Gesundheitskasse
Vereinbarung über die Betreuung von am Disease-Management-Programm (DMP) Asthma bronchiale teilnehmenden Versicherten im Rahmen der stationären Rehabilitation zwischen der AOK Nordost Die Gesundheitskasse
auf der Grundlage der DMP-Anforderungen-Richtlinie (DMP-A-RL) des Gemeinsamen Bundesausschusses Indikation Diabetes mellitus Typ 2
 Bericht gemäß 137f Abs. 4 Satz 2 SGB V auf der Grundlage der DMP-Anforderungen-Richtlinie (DMP-A-RL) des Gemeinsamen Bundesausschusses zur versichertenbezogenen Qualitätssicherung Indikation Diabetes mellitus
Bericht gemäß 137f Abs. 4 Satz 2 SGB V auf der Grundlage der DMP-Anforderungen-Richtlinie (DMP-A-RL) des Gemeinsamen Bundesausschusses zur versichertenbezogenen Qualitätssicherung Indikation Diabetes mellitus
Qualitätsmanagement in der familienorientierten Asthmaschulung für Kinder, Jugendliche und deren Eltern
 Arbeitstagung des Zentrums Patientenschulung Würzburg, 29. Juni 2006 Qualitätsmanagement in der familienorientierten Asthmaschulung für Kinder, Jugendliche und deren Eltern Diplom-Psychologe / Klinischer
Arbeitstagung des Zentrums Patientenschulung Würzburg, 29. Juni 2006 Qualitätsmanagement in der familienorientierten Asthmaschulung für Kinder, Jugendliche und deren Eltern Diplom-Psychologe / Klinischer
Asthma bronchiale DAK-Gesundheitsprogramm
 Informationen für Erwachsene, Kinder und Jugendliche Asthma bronchiale DAK-Gesundheitsprogramm Lieber Versicherter, Asthma bronchiale ist eine chronisch entzündliche Erkrankung der Atemwege. Sie kann zu
Informationen für Erwachsene, Kinder und Jugendliche Asthma bronchiale DAK-Gesundheitsprogramm Lieber Versicherter, Asthma bronchiale ist eine chronisch entzündliche Erkrankung der Atemwege. Sie kann zu
Neue Versorgungsformen in der TK bei psychischen Erkrankungen
 Neue Versorgungsformen in der TK bei psychischen Erkrankungen Dr. med. Torsten Hecke MPH Workshop der : Neue Versorgungsformen Modelle für eine verbesserte Versorgung psychisch kranker Menschen Agenda
Neue Versorgungsformen in der TK bei psychischen Erkrankungen Dr. med. Torsten Hecke MPH Workshop der : Neue Versorgungsformen Modelle für eine verbesserte Versorgung psychisch kranker Menschen Agenda
DMP-Asthma. DMP Asthma. ob die Diagnose des Asthma gesichert ist
 DMP Asthma Aufnahmevoraussetzungen DMP-Asthma Erstdokumentation Dokumentationsbögen Folgedokumentation Der behandelnde Arzt soll prüfen: ob die Diagnose des Asthma gesichert ist ob der Patient im Hinblick
DMP Asthma Aufnahmevoraussetzungen DMP-Asthma Erstdokumentation Dokumentationsbögen Folgedokumentation Der behandelnde Arzt soll prüfen: ob die Diagnose des Asthma gesichert ist ob der Patient im Hinblick
Dreizehnte Verordnung zur Änderung der Arzneimittelverschreibungsverordnung
 Bundesrat Drucksache 768/12 (Beschluss) 01.02.13 Beschluss des Bundesrates Dreizehnte Verordnung zur Änderung der Arzneimittelverschreibungsverordnung Der Bundesrat hat in seiner 906. Sitzung am 1. Februar
Bundesrat Drucksache 768/12 (Beschluss) 01.02.13 Beschluss des Bundesrates Dreizehnte Verordnung zur Änderung der Arzneimittelverschreibungsverordnung Der Bundesrat hat in seiner 906. Sitzung am 1. Februar
BUCH ADHS THERAPIE GEMEINSAM BEGEGNEN MEDICE DIE ERSTE WAHL. Mein persönliches
 Autorin: Dr med Eveline Reich-Schulze leitet den Bereich Medizin am Berufsförderungswerk Hamburg, einer der größten Einrichtungen für berufliche Rehabilitation und Integration im norddeutschen Raum entwickelte
Autorin: Dr med Eveline Reich-Schulze leitet den Bereich Medizin am Berufsförderungswerk Hamburg, einer der größten Einrichtungen für berufliche Rehabilitation und Integration im norddeutschen Raum entwickelte
Anstrengungsasthma - Diagnose
 Anstrengungsasthma - Diagnose 1. Anamnese - Familiäre Belastung - Allergische Rhinokonjunktivitis - Bekanntes Asthma - Dyspnoe / Husten bei Anstrengung: Vermehrt bei Kälte und trockener Luft Symptome beginnen
Anstrengungsasthma - Diagnose 1. Anamnese - Familiäre Belastung - Allergische Rhinokonjunktivitis - Bekanntes Asthma - Dyspnoe / Husten bei Anstrengung: Vermehrt bei Kälte und trockener Luft Symptome beginnen
was ist das? Reizdarmsyndrom
 1 was ist das? 2 Was ist das? Der Begriff bezeichnet im weitesten Sinne das Zusammentreffen einer Vielzahl von unterschiedlichen Symptomen, die bei den Betroffenen auftreten. Ihr Arzt fasst diese Symptome
1 was ist das? 2 Was ist das? Der Begriff bezeichnet im weitesten Sinne das Zusammentreffen einer Vielzahl von unterschiedlichen Symptomen, die bei den Betroffenen auftreten. Ihr Arzt fasst diese Symptome
Wie wird man PsychotherapeutIn? Gesetzliche Grundlagen. Dipl.-Psych. vor dem PsychThG
 Wie wird man PsychotherapeutIn? Gesetzliche Grundlagen Psychotherapeutengesetz (PTG) vom 16.06.1998 zum Änderung des SGBV Ausbildungs- und Prüfungsverordnung (PsychTh-AprV) vom 18.12.1998 Ausbildungs-
Wie wird man PsychotherapeutIn? Gesetzliche Grundlagen Psychotherapeutengesetz (PTG) vom 16.06.1998 zum Änderung des SGBV Ausbildungs- und Prüfungsverordnung (PsychTh-AprV) vom 18.12.1998 Ausbildungs-
Informationen zur behandlung ihrer chronisch obstruktiven lungenerkrankung (copd)
 Informationen zur behandlung ihrer chronisch obstruktiven lungenerkrankung (copd) Ordinationsstempel Für Patienten, denen Daxas ärztlich verordnet wurde Nycomed Pharma GmbH, Technologiestr. 5, 1120 Wien
Informationen zur behandlung ihrer chronisch obstruktiven lungenerkrankung (copd) Ordinationsstempel Für Patienten, denen Daxas ärztlich verordnet wurde Nycomed Pharma GmbH, Technologiestr. 5, 1120 Wien
Was macht eine Therapie gut?
 Was macht eine Therapie gut? Wirksam gegen das Problem, für das sie eingesetzt wird Verhältnis von Wirkung und Nebenwirkungen akzeptabel Berücksichtigt individuelle Faktoren, z.b. Blutdruck Leber- und
Was macht eine Therapie gut? Wirksam gegen das Problem, für das sie eingesetzt wird Verhältnis von Wirkung und Nebenwirkungen akzeptabel Berücksichtigt individuelle Faktoren, z.b. Blutdruck Leber- und
Thomas Ballast, stellv. Vorsitzender des Vorstands
 Thomas Ballast, stellv. Vorsitzender des Vorstands Agenda 1. Die Erkennung psychischer Erkrankungen 2. Die Behandlung psychischer Erkrankungen 3. Psychiatrische/Psychosomatische Reha-(k)ein Thema für die
Thomas Ballast, stellv. Vorsitzender des Vorstands Agenda 1. Die Erkennung psychischer Erkrankungen 2. Die Behandlung psychischer Erkrankungen 3. Psychiatrische/Psychosomatische Reha-(k)ein Thema für die
Übersicht über die Vergütung und Abrechnung von Leistungen für die Disease-Management-Programme in Thüringen
 Schulung Typ-2-Diabetiker, seit 01.04.2005 (nur bei IKK) 97215 Schulung Diabetiker Typ 2 6,14 98015 Schulungsmaterial Typ 2 9,40 99530 HA, 99531 HA, 99532 DMP-Mitbebehandlungspauschale³ DMP Diabetes mellitus
Schulung Typ-2-Diabetiker, seit 01.04.2005 (nur bei IKK) 97215 Schulung Diabetiker Typ 2 6,14 98015 Schulungsmaterial Typ 2 9,40 99530 HA, 99531 HA, 99532 DMP-Mitbebehandlungspauschale³ DMP Diabetes mellitus
Stellungnahme der Bundesärztekammer
 Stellungnahme der Bundesärztekammer gemäß 91 Abs. 5 SGB V zur Änderung von Anlage I der Richtlinie Methoden vertragsärztliche Versorgung (MVV-RL): Berlin, 27.07.2011 Bundesärztekammer Herbert-Lewin-Platz
Stellungnahme der Bundesärztekammer gemäß 91 Abs. 5 SGB V zur Änderung von Anlage I der Richtlinie Methoden vertragsärztliche Versorgung (MVV-RL): Berlin, 27.07.2011 Bundesärztekammer Herbert-Lewin-Platz
Ausfüllanleitung. zum indikationsspezifischen Datensatz. für die strukturierten Behandlungsprogramme. Diabetes mellitus Typ 1 und 2
 Ausfüllanleitung zum indikationsspezifischen Datensatz für die strukturierten Behandlungsprogramme Diabetes mellitus Typ 1 und 2 Stand der letzten Bearbeitung: 15.08..2014 Version 4 Ausfüllanleitung Diabetes
Ausfüllanleitung zum indikationsspezifischen Datensatz für die strukturierten Behandlungsprogramme Diabetes mellitus Typ 1 und 2 Stand der letzten Bearbeitung: 15.08..2014 Version 4 Ausfüllanleitung Diabetes
Behandlungsplan für Herrn/Frau...
 Behandlungsplan für Herrn/Frau... Meine Erkrankung heißt COPD. Das ist die Abkürzung für den englischen Krankheitsnamen Chronic obstruktive pulmonary disease, zu deutsch Chronisch atemwegsverengende Lungenerkrankung.
Behandlungsplan für Herrn/Frau... Meine Erkrankung heißt COPD. Das ist die Abkürzung für den englischen Krankheitsnamen Chronic obstruktive pulmonary disease, zu deutsch Chronisch atemwegsverengende Lungenerkrankung.
Allergie-Ratgeber. Spezifische Immuntherapie (Hyposensibilisierung)
 Allergie-Ratgeber Spezifische Immuntherapie (Hyposensibilisierung) Gezielt das Immunsystem neu lernen lassen Bei einer Allergie reagiert das Immunsystem auf einen an sich harmlosen, körperfremden Stoff
Allergie-Ratgeber Spezifische Immuntherapie (Hyposensibilisierung) Gezielt das Immunsystem neu lernen lassen Bei einer Allergie reagiert das Immunsystem auf einen an sich harmlosen, körperfremden Stoff
Strukturierte Blutzucker- Selbstmessung bei Diabetes Typ 2 Eine Anleitung für die tägliche Messpraxis
 Strukturierte Blutzucker- Selbstmessung bei Diabetes Typ 2 Eine Anleitung für die tägliche Messpraxis nach den Empfehlungen der Schweizerischen Gesellschaft für Diabetologie und Endokrinologie (SGED) 1
Strukturierte Blutzucker- Selbstmessung bei Diabetes Typ 2 Eine Anleitung für die tägliche Messpraxis nach den Empfehlungen der Schweizerischen Gesellschaft für Diabetologie und Endokrinologie (SGED) 1
Empfehlungen zur Antibiotikaverschreibung bei häufigen ambulant erworbenen Infektionen. Kriterien für die Antibiotikaverschreibung
 Empfehlungen zur Antibiotikaverschreibung bei häufigen ambulant erworbenen Infektionen für Sentinella Ärzte und Ärztinnen Kriterien für die Antibiotikaverschreibung Sentinella, Pediatric Infectious Disease
Empfehlungen zur Antibiotikaverschreibung bei häufigen ambulant erworbenen Infektionen für Sentinella Ärzte und Ärztinnen Kriterien für die Antibiotikaverschreibung Sentinella, Pediatric Infectious Disease
Vertrag. nach 73c SGB V zur Förderung eines konsequenten Infektionsscreenings in der Schwangerschaft K.I.S.S.
 Vertrag nach 73c SGB V zur Förderung eines konsequenten Infektionsscreenings in der Schwangerschaft K.I.S.S. zwischen der BIG direkt gesund Markgrafenstraße 62 10969 Berlin und der Arbeitsgemeinschaft
Vertrag nach 73c SGB V zur Förderung eines konsequenten Infektionsscreenings in der Schwangerschaft K.I.S.S. zwischen der BIG direkt gesund Markgrafenstraße 62 10969 Berlin und der Arbeitsgemeinschaft
Gebrauchsinformation: Information für Anwender Apozema Dreiklang Globuli bei Heiserkeit und Reizhusten Phosphorus D4/D6/D12
 Gebrauchsinformation: Information für Anwender Apozema Dreiklang Globuli bei Heiserkeit und Reizhusten Phosphorus D4/D6/D12 Wirkstoff: Phosphorus D4/D6/D12 Lesen Sie die gesamte Packungsbeilage sorgfältig
Gebrauchsinformation: Information für Anwender Apozema Dreiklang Globuli bei Heiserkeit und Reizhusten Phosphorus D4/D6/D12 Wirkstoff: Phosphorus D4/D6/D12 Lesen Sie die gesamte Packungsbeilage sorgfältig
SWISS UNDERWATER AND HYPERBARIC MEDICAL SOCIETY ASTHMA
 SUHMS SWISS UNDERWATER AND HYPERBARIC MEDICAL SOCIETY ASTHMA EMPFEHLUNGEN 2012-2015 DER SCHWEIZERISCHEN GESELLSCHAFT FÜR UNTERWASSER- UND HYPERBARMEDIZIN "SUHMS" Schweizerische Gesellschaft für Unterwasser-
SUHMS SWISS UNDERWATER AND HYPERBARIC MEDICAL SOCIETY ASTHMA EMPFEHLUNGEN 2012-2015 DER SCHWEIZERISCHEN GESELLSCHAFT FÜR UNTERWASSER- UND HYPERBARMEDIZIN "SUHMS" Schweizerische Gesellschaft für Unterwasser-
Schweres und Schwieriges Asthma. Marisa Hübner Universitätsmedizin Mainz III.Medizinische Klinik, Schwerpunkt Pneumologie
 Schweres und Schwieriges Asthma Marisa Hübner Universitätsmedizin Mainz III.Medizinische Klinik, Schwerpunkt Pneumologie Late-onset Asthma Eosinophiles Asthma Schweres Asthma Th-2 dominiertes Asthma Allergisches
Schweres und Schwieriges Asthma Marisa Hübner Universitätsmedizin Mainz III.Medizinische Klinik, Schwerpunkt Pneumologie Late-onset Asthma Eosinophiles Asthma Schweres Asthma Th-2 dominiertes Asthma Allergisches
Integration und Gesundheit Transkulturelle Psychiatrie/ Psychotherapie (J2)
 Integration und Gesundheit Transkulturelle Psychiatrie/ Psychotherapie (J2) Psychiatrie Inhaltsverzeichnis 2 Integration und Gesundheit 3 Abklärung Beratung Therapie 5 Anmeldung/Eintritt 7 EINLEITUNG Integration
Integration und Gesundheit Transkulturelle Psychiatrie/ Psychotherapie (J2) Psychiatrie Inhaltsverzeichnis 2 Integration und Gesundheit 3 Abklärung Beratung Therapie 5 Anmeldung/Eintritt 7 EINLEITUNG Integration
Dürfen Beschäftigte während der Arbeitszeit zum Arzt?
 Geschäftsstelle für Mitarbeitervertretungen DiAG/MAV/KODA Erzdiözese Freiburg Diözesane Arbeitsgemeinschaft für Mitarbeitervertretungen Claudia Kuhner, Rechtssekretärin Stand: 15.04.2016 Dürfen Beschäftigte
Geschäftsstelle für Mitarbeitervertretungen DiAG/MAV/KODA Erzdiözese Freiburg Diözesane Arbeitsgemeinschaft für Mitarbeitervertretungen Claudia Kuhner, Rechtssekretärin Stand: 15.04.2016 Dürfen Beschäftigte
VMOR REHA FÜR KÖRPER UND PSYCHE
 Wir mobilisieren Kräfte VMOR REHA FÜR KÖRPER UND PSYCHE FÜR EINE ERFOLGREICHE MEDIZINISCHE REHABILITATION MÜSSEN PSYCHE UND KÖRPER BETRACHTET WERDEN. VMOR auch die Psyche beachten Chronische Krankheiten
Wir mobilisieren Kräfte VMOR REHA FÜR KÖRPER UND PSYCHE FÜR EINE ERFOLGREICHE MEDIZINISCHE REHABILITATION MÜSSEN PSYCHE UND KÖRPER BETRACHTET WERDEN. VMOR auch die Psyche beachten Chronische Krankheiten
Akzeptanz- Motivation- Depression Dr Dr. med. Jolanda Schottenfeld-Naor 14. Düsseldorfer Diabetes-Tag 24. September 2016
 Akzeptanz- Motivation- Depression Dr 14. Düsseldorfer Diabetes-Tag 24. September 2016 Fallbeispiel 26-jährige Typ 1- Diabetikerin, berufstätig Diabetes mell. Typ 1 seit 7. Lebensjahr Insulinpumpentherapie
Akzeptanz- Motivation- Depression Dr 14. Düsseldorfer Diabetes-Tag 24. September 2016 Fallbeispiel 26-jährige Typ 1- Diabetikerin, berufstätig Diabetes mell. Typ 1 seit 7. Lebensjahr Insulinpumpentherapie
Bremer Hausärztetag 2011
 Bremer Hausärztetag 2011 Asthma und COPD für MFA Vorstellung: Holger Schelp, Hausarzt Asthma und COPD für MFA Vorstellung: Holger Schelp, Hausarzt Ziel der Veranstaltung: Um 12:15 Uhr fertig sein, Neues
Bremer Hausärztetag 2011 Asthma und COPD für MFA Vorstellung: Holger Schelp, Hausarzt Asthma und COPD für MFA Vorstellung: Holger Schelp, Hausarzt Ziel der Veranstaltung: Um 12:15 Uhr fertig sein, Neues
4.5 Disease-Management-Programme
 4.5 Disease-Management-Programme Das Disease-Management-Programm (DMP) ist ein Organisationsansatz von medizinischer Versorgung, bei dem die Behandlungs- und Betreuungsprozesse von über den gesamten Verlauf
4.5 Disease-Management-Programme Das Disease-Management-Programm (DMP) ist ein Organisationsansatz von medizinischer Versorgung, bei dem die Behandlungs- und Betreuungsprozesse von über den gesamten Verlauf
Versorgungssysteme für psychisch kranke Menschen
 Versorgungssysteme für psychisch kranke Menschen Das psychiatrische Hilfesystem stellt sich vielfach als Dschungel dar. Die Versorgungslandschaft ist sehr differenziert, weshalb wir Ihnen eine grobe Richtlinie
Versorgungssysteme für psychisch kranke Menschen Das psychiatrische Hilfesystem stellt sich vielfach als Dschungel dar. Die Versorgungslandschaft ist sehr differenziert, weshalb wir Ihnen eine grobe Richtlinie
Anzeige Teilnahme an der ambulanten spezialfachärztlichen Versorgung nach 116b SGB V
 Anzeige Teilnahme an der ambulanten spezialfachärztlichen Versorgung nach 116b SGB V Diagnostik und Behandlung von Patientinnen und Patienten mit pulmonaler Hypertonie gemäß Beschluss des Gemeinsamen Bundesausschusses
Anzeige Teilnahme an der ambulanten spezialfachärztlichen Versorgung nach 116b SGB V Diagnostik und Behandlung von Patientinnen und Patienten mit pulmonaler Hypertonie gemäß Beschluss des Gemeinsamen Bundesausschusses
Anlage 6b Qualitätssicherung COPD
 Anlage 6b Qualitätssicherung COPD V 3.1 - Stand 03.07.2008 QUALITÄTSSICHERUNG COPD Auf Grundlage der Datensätze nach Anlage 2 RSAV in Verbindung mit Ziffer 5 der DMP-RL, Teil B III Teil 1 Bestandteil des
Anlage 6b Qualitätssicherung COPD V 3.1 - Stand 03.07.2008 QUALITÄTSSICHERUNG COPD Auf Grundlage der Datensätze nach Anlage 2 RSAV in Verbindung mit Ziffer 5 der DMP-RL, Teil B III Teil 1 Bestandteil des
