Klinische Epidemiologie ca. 7% der deutschen Gesamtbevölkerung (Kuhlmeier '94) 16-22% aller Deutschen über 55 Jahre 25% aller Schlaganfälle (Cochrane
|
|
|
- Lieselotte Kästner
- vor 7 Jahren
- Abrufe
Transkript
1 DYSPHAGIEZENTRUM ERZGEBIRGE IM HELIOS KLINIKUM AUE Evidenzbasiertes und optimales Trachealkanülenund Dysphagiemanagement in einem strukturierten, interdisziplinären Netzwerk
2 Klinische Epidemiologie ca. 7% der deutschen Gesamtbevölkerung (Kuhlmeier '94) 16-22% aller Deutschen über 55 Jahre 25% aller Schlaganfälle (Cochrane Review, Barth et al 2002) 55% der Schlaganfallpatienten zeigen eine Aspiration (Alberts '92) ca. 10% der Schlaganfallpatienten zeigen eine Aspirationspneumonie 2 Wochen nach Schlaganfall 50% der Patienten (Horner '91) 65% aller Hirnstammläsionen (Gorden et al '97)
3 Untersuchungsergebnisse aus einer Klinik für Pneumologie (40% der Betten gehören zur WEANINGSTATION) (Hiller 2012) Untersuchungszeitraum: 10 Monate N: 100 Patienten die nach NOD Konzept Pflegebogen- Auffälligkeiten beim Speichel- oder Nahrungsschluck oder nach eigenen Angaben unter Schluckbeeinträchtigungen leiden Alle Ätiologien vorwiegend internistische Patienten mit COPD Gold III und IV nur 12 Patienten mit neurologischer (Zusatz-) diagnose Altersgruppe: von 14 bis 92 Jahre, 2/3 der Patienten über 65 Jahre Über 70 Prozent der Patienten litten an Schluckstörungen. Ein beachtlicher Teil der Patienten (ca. 60 Prozent der Dysphagien) waren schwere oder schwerste Dysphagie nach dem BODS!
4 In Deutschland stellen die Krebsarten des Kopfes und des Halses 6,3% aller Tumorneuerkrankungen dar (Quelle: Universitätsmedizin Greifswald, Klinik und Poliklinik für Hals-, Nasen-, Ohrenkrankheiten, Kopf- und Halschirurgie) Bei postoperativen tumorassoziierten Schluckstörungen nach Radiatio können sich zusätzlich neurogene Dysphagien entwickeln. (Ward und Asbrooks 2007; Lin et al. 2002)
5 Essen bei Verdacht auf Schluckstörung, ist wie Laufen bei Verdacht auf Bruch Beatmete Patienten mit Verdacht auf Schluckstörungen müssen frühzeitig auf Dysphagie untersucht werden, um Aspirationen zu vermeiden, bevor die Oralisierung beginnt! (Meyers 1995, Schröter-Morasch 2006, Hiller 2008) Diagnostik & Therapie von Schluckstörungen / M.Hiller
6 Wenn die ca Schluckaktionen täglich nicht effizient ablaufen oder komplett fehlen, kann es im schlimmsten Fall zur (stillen) Aspiration von ca. 0,5-1,5 L. Speichel / Sekret kommen!
7 ille r, M Sc Patient mit (Verdacht auf) Dysphagie 15 Pneumologie / extern) (regional / überregional) M. H aus klinischen oder ambulanten Bereich (intern 20 z.b. Trachealkanülenmanagement, Untersuchungen, Monitoring bei Dekanülierung, Schlaflabor.. mobile Funktionsdiagnostik Videopharyngolaryngoskop zur Erstund Verlaufsbefundung Klinische Eingangsdiagnostik KSA/ KSU TR UM TRACHEALKANÜLEN und SEKRETMANAGEMENT und Gastroenterologie z.b. PEG-Anlage / Kontrolle oder Entfernung, Refluxbehandlung EN Koordination des weiteren Vorgehens durch HNO z.b. Anlage oder Verschluss Tracheostoma / Laryngektomie / In Zukunft auch Gaumensegelprothetik Radiologie GI EZ Logopäden z.b. Videofluoroskopie Neurologie SP HA Untersuchungen Fragestellungen Therapeuten / Praxen Logopädie / Physiotherapie / Ergotherapie DA S Allgemeinmedizin Hausarzt Facharzt DY Therapie-, Überleitungs- und Entlassungsmanagement Pflegeheime Pflegedienste Rehabilitationseinrichtungen Versorger / Industrie / Apotheker Trachealkanüle / Sekretmanagement / Ernährung / Hilfsmittel / Forschung / Entwicklung
8 Hirnstammischämie im Bereich der Medulla o. Dysphagie Pneumonie Schädigung der VII.,IX.,X.,XII. Hirnnerven PEG-Anlage Evidenz und Objektivität..., Funktionsorientiertes Vorgehen...,M.Hiller, Grunderkrankung Patient 45 Jahre (TK Anlage nach der Diagnostik) 8
9 Klinische Eingangsuntersuchung 1. Prüfung der am Schluckakt beteiligten Organe Facialisparese links eingeschränkte Zungenkraft eingeschränkte Zungenelevation eingeschränkte Velumelevation links aufgehobene Pharynxkontraktion links hypofunktionelle Stimmstörung feuchter Stimmklang erschwerte Atmung Evidenz und Objektivität..., Funktionsorientiertes Vorgehen...,M.Hiller,
10 Klinische Eingangsuntersuchung 2. Klinische Schluckprobe (Speichelschluck) keine Schluckreflextriggerung Speichelaufstau bis in den Oropharynx eingeschränkte Larynxelevation intermittiernd Speichelexpektoration gurgelnder Stimmklang Evidenz und Objektivität..., Funktionsorientiertes Vorgehen...,M.Hiller,
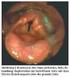
11 mögliche instrumentelle Diagnostik endoskopische Diagnostik (FEES) Bronchoskopie (Fiberoptic Endoscopic Evaluation of Swallowing; Schluckendoskopie ; Langmore et al. 1988)
12 Videopharyngolaryngoskopie (FEES) Velum-,Pharynx-,Larynxschwäche aufgehobene Schluckreflextriggerung Speichelaufstau mit Überlauf in den Additus laryngis mit V. a. Aspiration V. a. Aspiration von Nahrung und Flüssigkeiten Postdeglutitve Retentionen von Breikost in den Vallecullae und im linken Sinus piriformis V.a. Störung der Öffnung des OÖS Evidenz und Objektivität..., Funktionsorientiertes Vorgehen...,M.Hiller,
13 Bronchoskopie noch ohne TK Evidenz und Objektivität..., Funktionsorientiertes Vorgehen...,M.Hiller, Retentionen von Speichel in den Valleculae und den sinus piriformes Sekretauflagerungen im gesamten Tracheaverlauf und im linken Hauptbronchus Akute Pneumonie mit Entzündungszeichen, unzureichender O 2 Versorgung um % und erhöten CO 2 Werten über 60mmHg Fehlende Sensibilität bis auf Glottisebene 13
14 keine Schluckreflextriggerung eingeschränkte Larynxelevation reduzierte Öffnung des OÖS massive Retentionen in Valleculae und Sinus piriformes Videofluorographie mit TK postdeglutitive Penetration und Aspiration mit zu schwachem, ineffektivem Husten Evidenz und Objektivität..., Funktionsorientiertes Vorgehen...,M.Hiller,
15 Wichtigste medizinische Maßnahmen Anlage einer Trachealkanüle mit subglottischer Absaugung - Dysphagiekanüle Prima Dys / ID Größe 9 Ziel: Schutz der tiefen Atemwege, Messbarkeit im Sekretmanagement Behandlung der Pneumonie - Antibiose - Inhalation medikamentöse Speichelreduktion - Scopolamingabe (Lösung, Tropfen über PEG) Evidenz und Objektivität..., Funktionsorientiertes Vorgehen...,M.Hiller,
16 Bestimmen des Schweregrades der Dysphagie mittels Bogenhausener Dysphagiescore und Dysphagiemanagementkonzept (DMC*) BODS 1: Score 7 von 8 BODS 2: Score 7 von 8 Gesamtscore 14 von 16 Nach dem DMC *(Ickenstein, Hiller, Müller; Neurol Rehabil 2014; 20 (2): 79 89Hippocampus Verlag 2014) TK kurzzeitig entblockt weniger als 10 TL in der Therapie oral Schwerste Dysphagie massive Dysphagie 16
17 Indikation zur Tracheotomie Behinderung der Atemwege mechanische Behinderung (akut, chronisch) - strukturelle Prozesse (Fremdkörper, Traumen, entzündliche Prozesse, Tumore u.ä.) - Beeinträchtigung der Stimmlippeninnervation Zentrale Ateminsuffizienz Pulmonale respiratorische Insuffizienz Gestörter Kehlkopfverschluss (hier ungestörte Atmung möglich, jedoch Aspirationsgefahr durch Störung der Verschlussfunktion) Motorische Störung Verminderte Schluckreflexauslösung Sensibilitätsstörungen Geschwächte Atemmuskulatur
18 Schwere Schluckstörungen mit persistierenden Speichelaspirationen und Aspirationspneumonien (pathologischer Lungenbefund) mit unzureichender Sauerstoffsättigung (arterieller Zyanose) Neurologische Erkrankungen Tumorbedingte Schluckstörungen Internistische Erkrankungen Patienten im Weaning
19 Arten der Stomaanlage
20 Niemals sollte ein Patient mit einem Punktionstracheostoma in häusliche Pflege oder in Einrichtungen verbracht werden, die nicht zu einer notfallmäßigen Intervention in der Lage sind! Bei längerer Kanülenpflicht sollte ein plastisches (epithelisiertes) Tracheostoma angelegt werden!
21 Trachealkanülenarten Kunststoffkanülen ohne Ballon (Cuff) Silberkanülen ohne Ballon (Cuff)
22 Kunststoffkanülen mit Cuff / blockbar Kunststoffkanülen mit Cuff und Innenkanüle Quelle: Schwegler, Hans; clinicum 5-07 blockbare, gefensterte Kanülen mit Innenseele ( blockbare Sprechkanüle ) Indikation: z. B. bei Weaning - Patienten ohne Dysphagie Hersteller: z. B. Heimomed, Rüsch, Mallinckrodt, Portex, Fahl Vorsicht: - kein ausreichender Schutz der tiefen Atemwege auch bei Einsatz der Innenseele
23 Trachealkanülen mit Cuff
24 Wirkungsweise einer Trachealkanüle ohne subglottische Absaugmöglichkeit Luftstrom Atmung
25 Quelle: Schwegler, Hans; clinicum 5-07 TK mit Innenkanüle / Fensterung
26 Zusatzinformation Trachealkanüle mit Innenseele / Fensterung Fragestellung: Welche Vorteile hat der Einsatz einer solchen TK?
27 Fragestellung Hat der Patient (Intensivstation / Hausversorgung..) nun eine relevante Schluckstörung, die den Schutz der tiefen Atemwege notwendig macht? oder kann eine TK entfernt werden?
28 Aspirationsschnelltest bei Kanülenträgern Färbe Absaugprobe (Gilardeau et al.,1995) Anfärben von Wasser mit Lebensmittelfarbe, orale Gabe von 1ml, 3 ml, 5 ml tracheales Absaugen nach dem Schlucken 3x im Minuten Abstand Nachteil Keine Information über Störungsursache Auch bei negativem Ergebnis kann eine Aspiration nicht ausgeschlossen werden
29 ille r, M Sc EZ EN TR UM M. H Wirkungsweise einer Trachealkanüle mit subglottischer Absaugmöglichkeit Luftstrom Atmung DA S DY Subglottische Absaugung SP HA GI Sekret PRIMA DYS DYSPHAGIEKANÜLE von HEIMOMED
30 Die PRIMA-DYS Dysphagiekanüle nach Mirko Hiller eignet sich besonders für den Einsatz bei Patienten mit Schluckstörungen aller Ätiologien und Schweregrade zum Schutz der tiefen Atemwege. Hierzu zählen auch beatmete Patienten und Patienten im Weaning (Entwöhnungsprozess von der Beatmung), nach Tumorentfernung und Radatio im Kopf Hals Bereich. Durch das integrierte subglottische Absaugsystem ist eine optimale Trachealhygiene und somit eine bessere Pneumonieprophylaxe möglich.
31 Einsatz als DIAGNOSTIKINSTRUMENT Durch führen eines Absaugprotokolls Regelmäßiges (stündliches) Absaugen Evtl. regelmäßig subglottisch Spülen (zähes Sekret)
32 DEUTLICH LÄNGERE LIEGEZEIT der TK MÖGLICH Regelmäßiges subglottisches Absaugen Regelmäßiges subglottisches Spülen Inhalation Absaugprotokoll
33 ille r, M Sc Messbarkeit im Trachealkanülenmanagement: nur mit subglottischem Absaugsystem möglich M. H TRACHEALKANÜLEN und SEKRETMANAGEMENT Die Speichelmenge kann durch das Absaugen mit einer 20ml Spritze genau dokumentiert und so die Therapieintervention besser geplant werden. (Absaugprotokoll) TR UM Sekretmengen pro Stunde EN Sekretbeschaffenheit (klar, eitrig, blutig, Reflux.) GI EZ Pneumonieprophylaxe (Smulders et al., 2002) SP HA frühzeitiges und sicheres Entblocken des Cuffs DY sichere Schluckversuche, früher Kostaufbau DA S schnellere Dekanülierung
34 Mögliche Hilfsmittel zur Effektivierung der Therapie Hustenassistent (z. B. Pulsar / Cough Assist) Vibrationsweste (Sekretmobilisation) Trachealkanülen mit subglottischem Absaugsystem und genauester Messbarkeit der Sekretmenge (derzeit nur mit der Prima Dys möglich) Atemtrainer
35 Mögliche Methoden zur Überprüfung der Wirksamkeit / Effektivität der therapeutischen Interventionen Effektiver Hustenstoß LUFU, Bronchoskopie Effektiver Speichelschluck Bronchoskopie Effektiver Nahrungsschluck FEES, Bronchoskopie, (z.b. Breikost) Schluckröntgen Effektiver Flüssigkeitsschluck FEES (Blauschluck) Evidenz und Objektivität..., Funktionsorientiertes Vorgehen...,M.Hiller, Bronchoskopie Schluckröntgen
36 Therapieplan unseres Patienten Restituierende Verfahren Vorbereitende Übungen - physiologischer Haltungsaufbau im Sitzen - Kopf-Hals- Muster nach PNF Übungen zur Verbesserung - der Zungenbasisretraktion, der Zungenrückenelevation, - der Zungenkraft - der Velumelevation - der Pharynxkontraktion - der Larynxelevation und Larynxanteriorbewegung (z.b. Shaker Manöver) - Einsatz des EMG Biofeedback Ziel der Verbesserung der Effektivität des Abschluckens von Nahrung (subglottisches System) - Atemübungen zur Verbesserung des Hustenstoßes (Atemtrainer, Stimmbandschluss ) - Kontrollierter Beginn und Erweiterung der Entblockungszeiten Stimulation der Schluckreflextriggerung mit dem Ziel der Steigerung der Schluckfrequenz und der Erhöhung der Effektivität des Speichelschluckens Evidenz und Objektivität..., Funktionsorientiertes Vorgehen...,M.Hiller,
37 Therapieplan Kompensatorische Verfahren - Anbahnen der Schlucktechnik / Reinigungstechnik (Mendelsohn - Manöver kombiniert mit supraglottischem Schlucken, Anteflexion und Rotation des Kopfes nach links / Nachschlucken in Technik, Stimmkontrolle und bei Bedarf kräftig Husten) Ziel: sicheres aspirationsfreies Schlucken Messbarkeit: Endoskopische Untersuchung (FEES) Evidenz und Objektivität..., Funktionsorientiertes Vorgehen...,M.Hiller,
38 Adaptierende Verfahren Diätetischer Kostphasenaufbau von diätetischer Kostphase IV (breiig / honigartig angedickte Flüssigkeiten) zu Kostphase I (weiche Nahrung / Flüssigkeiten normal) Evidenz und Objektivität..., Funktionsorientiertes Vorgehen...,M.Hiller, Therapieplan 38
39 Entlassungsstatus Klinisch - Patient konnte erfolgreich (kontrolliert) dekanüliert werden. - Erfolgreicher Kostphasenaufbau zu weicher Kost / normalen Flüssigkeiten - Verbesserungen orofaciale Bewegungen Zungenbasisretraktion, Zungenrückenelevation Velumhebung Pharynxkontraktion Larynxelevation, Stimmqualität zeitgerechte Schluckreflextriggerung Evidenz und Objektivität..., Funktionsorientiertes Vorgehen...,M.Hiller,
40 BODS 1: Score 2 Neuer Schweregrad keine TK, intermittierend gurgelnder Stimmklang, effektives Husten und Abschlucken BODS 2: Score 5 überwiegend oral mit Kompensation endoskopisch kontrolliert, ergänzend Sonde Gesamtscore 7 von 16 Nach dem DMC Evidenz und Objektivität..., Funktionsorientiertes Vorgehen...,M.Hiller, mittelschwere Dysphagie mittelschwere Dysphagie 40
41 Nach Entlassung 5 Monate weiterführende Behandlung in logopädischer Praxis / MVZ
42 abschließende Maßnahmen PEG-Entfernung Steigerung der diätetischen Kostphase auf Normalkost DENNOCH! Beibehalten der Schlucktechnik unbedingt erforderlich Evidenz und Objektivität..., Funktionsorientiertes Vorgehen...,M.Hiller,
43 BODS 1: Score 1 keine TK, effektives Speichelschlucken BODS 2: Score 3 volle orale Ernährung mit Kompensation (Schlucktechnik) Gesamtscore 4 von 16 leichte Dysphagie Nach dem DMC Neuer Schweregrad leichte Dysphagie 43
44 mögliche Fehler und Komplikationen Inkorrekte Lage: zu hoch (unterhalb des Ringknorpels; Koniotomie - Gefahr der Kehlkopfstenosierung) Zu tief: unterhalb des 4. Trachealringes (zu nahe an der Bifurkation) Schräg: Verletzung der Trachealwand Zu enges Tracheostoma Kanülengröße unpassend Krümmung: Druck an der Trachealwand Reizung, Husten Fensterung liegt an der Trachealwand an: Gefahr der Granulombildung / Blutung
45 Möchten Sie effizient Absaugen? Trachealkanüle Quelle: Hiller, M.; Das Dysphagiezentrum; optimales Trachealkanülenmanagement Atraumatischer Absaugkatheter Visköses Sekret (zieht den Katheter an) Atraumatisch Volle Leistung Tief (wenn ohne Husten) Dünner Katheter (Atmung weiter möglich) Absaugen, bis leer Ausnahmen (Instabilität) Quelle: Dr. Diesener; Jugendwerk Hegau Gailingen
46 Quelle: Dr. Diesener; Jugendwerk Hegau Gailingen
47 Empfehlung Absaugtechnik Absaugen ohne Hustenfunktion: über die Kanülenspitze hinaus drehend und saugend weiter bis hörbar Sekret angesaugt wird. Stopp bei Widerstand. Rückzug entsprechend Absaugen mit Hustenfunktion: bis Husten ausgelöst wird, drehend und saugend verharren bis hörbar kein Sekret mehr angesaugt wird, dann den Katheter langsam drehend und saugend durch die Kanüle zurückziehen, verharren sobald Sekret hörbar etc. Quelle: Dr. Diesener; Jugendwerk Hegau Gailingen
48 G.W.ICKENSTEIN M.HILLER R.MÜLLER NEUROLOGIE & REHABILITATION 2-14; 79-89
49 Inhalt 3 Einleitung, Kontakt 4 Screening Mangelernährung (SEM) basierend auf Nutritional Risk Score (NRS) 2002, Pflegekräfte 6 Modifiziertes Schluckassessment (MSA) basierend auf Schluckassessment (SSA) 2001, Pflegekräfte 8 Schluckfragebogen (SFB) für Patienten & Angehörige als Teil der KSA, Schlucktherapeut 9 Gugging Swallowing Screen (GUSS) 10 Klinische Schluckanamnese (KSA) Schlucktherapeut 12 Klinische Schluckuntersuchungen (KSU) Schlucktherapeut 14 Flexible Transnasale Schluckendoskopie (FTS/FEES) Arzt/Schlucktherapeut 16 Videofluoroskopische Schluckuntersuchung (VFS) Arzt/Schlucktherapeut 18 Schluckversuche mit verschiedenen Konsistenzen (SVK) Arzt/Schlucktherapeut 20 Zusammenfassendes Befundungskonzept (ZBK) Arzt/Schlucktherapeut 23 Literatur Die hier geschilderte Behandlung ist ein Vorschlag, der keinesfalls Ihre gründliche Untersuchung und Ihre eigene Behandlungsentscheidung ersetzen kann! Im Interesse der Übersichtlichkeit sollen hier allgemeinere Vorschläge gegeben werden, die in sehr vielen Fällen geeignet sein werden. Es kann aber durchaus sein, dass Sie aufgrund der Besonderheiten Ihres konkreten Falles von diesen Vorschlägen deutlich abweichen müssen! 2 Handlungsempfehlung 2012 Dysphagie-Management
50 Einleitung Handlungsempfehlungen zur Diagnostik und Therapie bei neurogener Dysphagie Anliegen des diagnostischen Konzeptes ist es, Patienten mit oropharyngealer Dysphagie frühzeitig zu identifizieren und eine entsprechende Therapie zu ermöglichen. Die Handlungsempfehlungen sollen einerseits in der klinischen Versorgung einsetzbar sein, andererseits aber den wissenschaftlich-fundierten Ansprüchen an eine Schluckuntersuchung auf den verschiedenen diagnostischen Ebenen genügen. Bezüglich des Schluckscreening durch das Pflegepersonal verweisen wir auf ein modifiziertes Schluckassessment (MSA) für Schlaganfallpatienten nach Perry Kriterien, das hierfür besonders geeignet erscheint. Das dargestellte Protokoll einschließlich einer Computerversion wurde ausführlich getestet und bestätigt die effektive Durchführbarkeit im Team aus Pflegekräften, Diätassistenten, Schlucktherapeuten und Ärzten, um Komplikationen wie Aspirations pneumonie und Mangelernährung zu vermeiden. Die Erfassung der Penetration und Aspiration ist neben weiteren Auffälligkeiten wie Leaking und Retentionen einer der wesentlichen Kriterien für die Erfassung des Dysphagiegrades mit anschließendem pathophysiologisch-orientierten Vorgehen zur funktionellen, schlucktherapeutischen Behandlung einschließlich der Indikationsstellung eines invasiven Vorgehens (PEG-Anlage) bzw. enteralen Sondenernährung und/oder Tracheotomie. Wir hoffen, dass diese Handlungsempfehlungen eine Hilfestellung darstellen und damit ein standardisiertes Vorgehen in neurologischen Akut- und Rehabilitationseinrichtungen sowie insbesondere in der Stroke-Unit-Versorgung ermöglicht wird. Aue Berlin, den Priv.-Doz. Dr. med. Guntram W. Ickenstein für die Fachgruppe Neuromedizin Kontakt: Priv.-Doz. Dr. med. Guntram W. Ickenstein Fachgruppenleiter Neuromedizin Chefarzt der Klinik für Neurologie & Stroke Unit mit Dysphagiezentrum HELIOS Klinikum Aue - Technische Universität Dresden Telefon: (03771) Telefax: (03771) Gartenstraße Aue guntram.ickenstein@helios-kliniken.de Handlungsempfehlung 2012 Dysphagie-Management 3
51 Screening Mangelernährung (SEM) basierend auf Nutritional Risk Score (NRS) 2002 Pflegekräfte A Erhebung am Aufnahmetag (alle Patienten; außer Lebensalter < 18 Jahre, Schwangerschaft) a. Körpergröße: cm b. Körpergewicht bei Aufnahme: kg c. übliches Körpergewicht: kg d. Body-Mass-Index (BMI): kg/m 2 Patientenaufkleber B Vorscreening Kriterien Aufnahmetag Gesamtpunktzahl = 0, dann Wiederholung nach 1 Woche oder bei geplanter OP Datum: a. Body-Mass-Index (BMI): < 20,5 Ja = 1 Pkt. Nein = 0 Pkt. b. Gewichtsverlust in d. letzten 3 Monaten Ja = 1 Pkt. Nein = 0 Pkt. c. Verringerte Nahrungszufuhr in der Ja = 1 Pkt. vergangenen Woche Nein = 0 Pkt. d. schwere Erkrankung Ja = 1 Pkt. Nein = 0 Pkt. e. gesamtpunktzahl: > 1 Punkt = weiter zum Hauptsreening C Hauptscreening Ja = Nein = Ja = Nein = Ja = Nein = Ja = Nein = 1 Pkt. 0 Pkt. 1 Pkt. 0 Pkt. 1 Pkt. 0 Pkt. 1 Pkt. 0 Pkt. Kriterien Punkte Datum: a. Keine Störung des Ernährungszustandes 0 b. Gewichtsverlust >5% in 3 Mon. oder Nahrungszufuhr < 50 75% des Bedarfes in der vergangenen Woche 1 c. gewichtsverlust >5% in 2 Mon. oder BMI 18,5 20,5kg/m 2 und reduzierter Allgemeinzustand (AZ) 2 oder Nahrungszufuhr <25 50% des Bedarfes in der vergangenen Woche d. gewichtsverlust >5% in 1 Mon. (>15% in 3 Mon.) oder BMI <18,5kg/m 2 und reduzierter Allgemeinzustand (AZ) oder 3 Nahrungszufuhr <0 25% des Bedarfes in der vergangenen Woche e. Keine Krankheitsschwere 0 f. Schenkelhalsfraktur; chronische Erkrankung mit Komplikation; Leberzirrhose; COPD; Hämodialyse; 1 Diabetes mellitus; Knochenleiden; Tumorerkrankungen g. Schlaganfall; große Bauch-OP; Pneumonie; hämatologische Krebserkrankung 2 h. Kopfverletzung; Knochenmarktransplantation; intensivpflichtiger Patient (APACHE-II >10) 3 i. Lebensalter > 70 1 j. gesamtpunktzahl: > 3 Punkte = weiter Ernährungstherapieplan erstellen Altersbedingte Einschränkung bei der eigenständigen Nahrungsaufnahme / Vorbereitung? Ja Nein Bemerkungen: Datum unterschrift (Pflege) 4 Handlungsempfehlung 2012 Dysphagie-Management
52 Algorithmus für die Diagnose und Behandlung der Oropharyngealen Dysphagie (OD) Clavé P, Terre R, de Kraa M et al. Approaching oropharyngeal dysphagia. Rev. Esp. Enferm Dig. 2004; 96: Clavé P, Almirall J, Esteve A, Verdaguer A, Berenguer M, Serra-Prat M. Dysphagia - A team approach zu prevent and treat complications. Hospital Healthcare Europe 2005: N5-N8 MALNUTRITION - eingeschränkte Ernährungssituation? DIÄTASSISTENT - Screening Mangelernährung - Ernährungsplanung SCHLUCKGESTÖRTER PATIENT Innere, Geriatrie, Neurologie, HNO etc. PFLEGEDIENST Schluckassessment ARZTDIENST ASPIRATION UND/ODER PNEUMONIE - Aspirationsgefährdung? SCHLUCKTHERAPEUT - klinische Schluckuntersuchung (KSA + KSU) - Volumen / Viskositätstestung ARZTDIENST - gerätegestützte Diagnostik: Schluckendoskopie bzw. Videofluoroskopie unter dem Aspekt Sicherheit und Schluckeffizienz - zusammenfassende Befundung mit Therapieplanung Handlungsempfehlung 2012 Dysphagie-Management 5
53 Modifiziertes Schluckassessment (MSA) basierend auf Schluckassessment (SSA) 2001 Pflegekräfte Patientenname: Pat. Nr.: Geb.-Datum: Patientenaufkleber Datum: Untersucher: A Fragen Checkliste Schlucken (alle Patienten) Aspirationsgefährdung falls Antwort Nein Nein Ja Bemerkungen a. Ist der Patient wach und reagiert auf Ansprache? b. Kann der Patient auf Aufforderung husten? c. Kann der Patient seinen Speichel kontrollieren? d. Kann der Patient die Ober- und Unterlippe ablecken? e. Kann der Patient frei atmen (d.h. hat keine Probleme ohne Unterstützung bei guter Sauerstoff-Sättigung zu atmen)? f. Fehlen Anzeichen einer feucht/nass klingenden bzw. heiseren Stimme? B Schluckprobe mit 1 Teelöffel stillem Wasser (nur durchführbar falls in A alle Fragen mit Ja beantwortet) Aufrechte Sitzposition mit Unterstützung des Rumpfes Mund auf Reste inspizieren und auf Aufforderung Speichel schlucken lassen Palpationsgriff und auf Symptome achten mit Phonationskontrolle Funktionsstörung nach Perry-Kriterien: Abbruch wenn eine Funktion mit Ja beantwortet wird Nein Ja Bemerkungen a. Keine erkennbare Schluckaktivität? b. Wasser läuft aus dem Mund? c. Husten/Räuspern? d. Atemnot? e. nasse/gurgelige Stimme bis 1 min direkt nach dem Schlucken? f. Haben Sie Zweifel oder einen unguten Eindruck? C Schluckprobe mit 90-ml-Wassertest (nur durchführbar falls in B alle Fragen mit Nein beantwortet) Funktionsstörung nach Suiter & Leder-Kriterien: Abbruch wenn eine Funktion mit Ja beantwortet wird Nein Ja Bemerkungen a. Husten nach Schlucken? (innerhalb von 1 min) b. Erstickungsanfälle? (innerhalb von 1 min) c. Veränderte Stimmqualität? (innerhalb von 1 min /A/ phonieren lassen) d. Abbruch des Test? (bzw. nicht durchführbar) D MSA-Einschätzung a) Schluckassessment pathologisch in A, B oder C: Nein Ja falls Ja, dann c bzw. d bzw. e b) Klinischer Verdacht auf Aspirationsgefährdung gegeben: Nein Ja falls Ja, dann c bzw. d bzw. e c) Schlucktherapeut benachrichtigt: Nein Ja d) Arzt benachrichtigt: Nein Ja e) npo (non per os) / bzw. Nasogastrale Sondenernährung (NGS) bis zur Evaluation durch Schlucktherapeut bzw. Arzt Nein Ja Bemerkungen: Datum unterschrift (Pflege) 6 Handlungsempfehlung 2012 Dysphagie-Management
54 Modifiziertes Schluckassessment (MSA) Perry L. Screening swallowing function of patients with acute stroke. Part one: identification, implementation and initial evaluation of a screening tool for use by nurses. Journal of Clinical Nursing 2001; 10: Ickenstein GW, Riecker A, Höhlig C, Müller R, Becker U, Reichmann H, Prosiegel M. Pneumonia and in-hospital mortality in the context of neurogenic oropharyngeal dyspahgia (NOD) in stroke and a new NOD step-wise concept. J Neurology 2010; 257: A Fragen Checkliste Schlucken a. Ist der Patient wach und reagiert auf Ansprache? o o b. Kann der Patient auf Aufforderung husten? o o c. Kann der Patient seinen Speichel kontrollieren? o o d. Kann der Patient die Ober- und Unterlippe ablecken? o o e. Kann der Patient frei atmen (d.h. hat keine Probleme ohne o o Unterstützung bei guter Sauerstoff-Sättigung zu atmen)? f. Fehlen Anzeichen einer feucht/nass klingenden bzw. heiseren Stimme? o o Nein Ja Bemerkung B Schluckprobe mit 1 Teelöffel stillem Wasser Aufrechte Sitzposition mit Unterstützung des Rumpfes Mund auf Reste inspizieren und auf Aufforderung Speichel schlucken lassen Palpationsgriff und auf Symptome achten mit Phonationskontrolle Funktionsstörungen nach Perry-Kriterien Abbruch wenn eine Funktion mit Ja beantwortet wird a. Keine erkennbare Schluckaktivität? o o b. Wasser läuft aus dem Mund? o o c. Husten/Räuspern? o o d. Atemnot? o o e. Nasse/gurgelige Stimme bis 1 min direkt nach dem Schlucken? o o f. Haben Sie Zweifel oder einen unguten Eindruck? o o Nein Ja Bemerkung 90ml Water Swallow Test 1. Suiter DM, Leder SB. Clinical Utility of the 3-ounce Water Swallow Test. Dysphagia 2008; 23: DePippo KL, Holas MA, Reding MJ. Validation of the 3-oz water swallow test for aspiration following stroke. Archives of Neurology 1992; 49(12): Beurteilung der Schlucktestung Schluckversuch mit Abbruchkriterien 90ml = Wasserglas ohne Unterbrechung Parameter mit Sensitivität 97%, Spezifität 49% Positiv bezüglich Aspirationsgefahr wenn 1 oder mehr Prädiktoren aus a d zutreffen bzw. Negativ bei keinem Prädiktor a. Husten n. Schlucken (innerhalb von 1 min) o Nein o Ja b. Erstickungsanfälle (innerhalb von 1 min) o Nein o Ja c. Veränderte Stimmqualität o Nein o Ja (innerhalb von 1 min /A/ phonieren lassen) d. Abbruch des Test (bzw. nicht durchführbar) o Nein o Ja Handlungsempfehlung 2012 Dysphagie-Management 7
55 Schluckfragebogen (SFB) für Patienten & Angehörige als Teil der KSA Schlucktherapeut Patientenname: Pat. Nr.: Geb.-Datum: Datum: Untersucher: Patientenaufkleber Schluckfragebogen Haben Sie Schluckbeschwerden? Seit wann? Datum: Haben Sie Schwierigkeiten beim Schlucken von: - Speichel? - Flüssigkeiten? (z.b. Getränke, Suppen) - Breiigen Speisen? (z.b. Püree, Pudding) - Festen Speisen? (z.b. Brot, Kekse) Tragen Sie eine Ernährungssonde? Haben Sie im letzten Jahr an Gewicht abgenommen? Wenn ja, wieviel? Essen oder trinken Sie insgesamt weniger als früher? Hatten Sie schon einmal eine Lungenentzündung? Wie oft und wann? Haben Sie eine chronische Atemwegserkrankung? Haben Sie unklare Temperaturerhöhungen? Husten Sie mehr als früher? Müssen Sie sich oft räuspern? Bemerken Sie eine stärkere Verschleimung? Haben Sie vermehrten Speichelfluss? Hat sich Ihre Stimme verändert? (z.b. heiser, gurgelnd?) Haben Sie ein Kloß- bzw. Fremdkörpergefühl im Hals? Haben Sie Angst vor dem Schlucken? Haben Sie beim Schlucken Schmerzen? Brauchen Sie länger zum Essen oder Trinken als früher? Nehmen Sie jetzt beim Essen/ Trinken eine andere Kopf- bzw. Körperhaltung ein? Können Sie schlecht kauen? Haben Sie häufig einen trockenen Mund? Empfinden Sie kalt oder warm beim Essen/Trinken anders als früher? Hat sich Ihr Geruchs- bzw. Geschmacksinn verändert? Haben Sie Probleme die Nahrung nach hinten in den Rachen zu bringen? Kommt Ihnen beim Kauen oder Schlucken das Essen wieder aus dem Mund? Bleibt nach dem Schlucken Nahrung bzw. Flüssigkeit im Mundraum zurück? Kommt Ihnen beim Schlucken etwas in die Nase? Bleibt Ihnen bei festen Speisen etwas im Hals stecken? Haben Sie Erstickungsanfälle beim Essen oder Trinken? Müssen Sie beim Essen mehrfach schlucken, um alle Reste zu entfernen? Müssen Sie die Speisen wieder hochräuspern und ausspucken? Müssen Sie bei bzw. nach dem Essen bzw. Trinken husten? Ernähren Sie sich über Trinknahrung bzw. die Ernährungssonde? Klingt Ihre Stimme nach dem Schlucken anders? Verspüren Sie einen Druck hinter dem Brustbein? Verspüren Sie ein Brennen hinter dem Brustbein bzw. im Hals (Sodbrennen)? Kommt Ihnen Nahrung wieder hoch? Nein Ja Bemerkungen 8 Handlungsempfehlung 2012 Dysphagie-Management
56 Gugging Swallowing Screen (GUSS) GUSS Voruntersuchung Trapl M, Enderle P. Nowotny M, Teuschl Y, Matz K, Dachenhausen A, Brainin M. Dysphagia bedside screening for acute-stroke patients: the Gugging Swallowing Screen. Stroke 2007; 28(11): Ja Nein Vigilanz > Patient muss mind. 15 min. wach sein können) 1 Punkt 0 Punkte Husten und / oder Räspern (2x willkürlich) 1 Punkt 0 Punkte Speichelschluck erfolgreich 1 Punkt 0 Punkte Austritt von Speichel / Nahrung aus dem Mund 0 Punkte 1 Punkt Stimmänderung (heiser, gurgelnd, schwach, röchelnd) 0 Punkte 1 Punkt Summe: 1 4 = weitere Untersuchungen (FEES, VFS); 5 = Fortsetzung GUSS GUSS Direkter Schluckversuch Reihenfolge / Konsistenz 1 / Breiig 2 / Flüssig 3 / Fest Schluckakt Schlucken nicht möglich Verzögerter Schluckakt (< 2 sec.) (Festes > 10 sec.) Schlucken erfolgreich Husten (unwillkürlich; vor, während oder nach dem Schlucken bis 3 min. später) Drooling Stimmänderung (vor und nach dem Schluckakt auf Stimme hören Patient soll "O" sprechen Summe: 1-4 = weitere Untersuchungen (FEES, VFS); 5 = Fortsetzung Schluckversuch in o.g. Reihenfolge Ja Nein Ja Nein Ja Nein GUSS Evaluation Punkte / Ergebnisse Schweregrad Empfehlungen 20 Breiig/flüssig und feste Konsistenzen erfolgreich Breiig und flüssig erfolgreich/ Festes nicht möglich Breiig erfolgreich/ Flüssig nicht möglich 0-9 Voruntersuchung nicht möglich oder Breischluck auffällig Minimale/ Keine Dysphagie, Minimales Aspirationsrisiko Leichtgradige Dysphagie mit einem geringen Aspirationsrisiko Mittelgradige Dysphagie mit Aspirationsrisiko Schwere Dysphagie mit einem hohen Aspirationsrisiko Normales Essen Flüssigkeiten uneingeschränkt (Das erste Mal unter Supervision eines Logopäden oder einer/s neurologisch ausgebildeten Schwester/Pflegers.) Dysphagiekost (Pürierte und leichte Nahrung) Flüssigkeiten schluckweise Weiteres funktionelles Assessment wie FEES oder Videofluoroscopic Evaluation of Swallowing (VFS) Zuweisung zum Logopäden Dysphagie-Diät beginnend mit: Breiige Konsistenzen wie Babynahrung und zusätzliche parenterale Ernährung Alle Flüssigkeiten müssen eingedickt werden! Medikamente müssen zermörsert und mit ein gedickter Flüssigkeit gemischt verabreicht werden Keine flüssigen Medikamente! Weiteres funktionelles Assessment (FEES, VFS) Zuweisung zum Logopäden (SLT) Nahrungsergänzung m. Nasogastraler Sonde o. parenteral NPO (non per os) Weiteres funktionesse Assessment (FEES, VFS) Zuweisung zum Logopäden (SLT) Nahrungsergänzung m. Nasogastraler Sonde o. parenteral Handlungsempfehlung 2012 Dysphagie-Management 9
57 Klinische Schluckanamnese (KSA) Schlucktherapeut Patientenname: Pat. Nr.: Geb.-Datum: Datum: Untersucher: Patientenaufkleber A Anamnese a) Schluckfragebogen (Extrablatt): b) Fragestellung: nod nach Hirninfarkt nod nach ICB NOD nach SHT nod bei Enzephalopathie NOD bei neurodegenerativen Erkrankungen nod bei neuromuskulären NOD bei entzündlichen ZNS-Erkrankungen Erkrankungen c) Krankheitsbeginn: tag monat Jahr d) Beginn der Schluckstörung: tag monat Jahr e) Medikamente (schluckrelevante): Benzodiazepine neuroleptika Opiate Anticholinergika Antiepileptika Antiemetika muskelrelaxantien f) Zahnstatus: intakt schlechter Zahnstatus Teilprothese Vollprothese g) bisherige Schluckdiagnostik: KSU fts / FEES VFS h) Pneumonie: nein Ja von bis i) COPD: nein Ja j) Körpergewicht: kg k) Körpergröße: cm l) Body-Mass-Index (BMI): kg/m 2 m) Gewichtsabnahme: Nein Ja kg (im letzten Jahr) Bemerkungen: B Beeinträchtigung der Untersuchbarkeit a) Patient mind. 15 min untersuchbar und kooperationsfähig: Nein Ja b) quantitative Bewusstseinsstörung: wach somnolent soporös komatös c) qualitative Bewusstseinsstörung: orientiert unruhig desorientiert antriebsarm d) motorische Funktion: gehfähig Rollstuhl mobil Bett mobil bettlägerig e) Kognition/Verhalten: Neglekt Aphasie Dysarthrie bukkofaziale Apraxie kognitive Beeinträchtigung f) äußere ungünstige Einflüsse: Lage Medikamente Tubus/ Beatmung behinderte Nasenatmung Bemerkungen: C Trachealkanülenmanagement a) Tracheotomie/ Tracheostoma: nein Ja Zeitraum: von bis Bemerkungen: plastisch perkutan-dilatativ (PDT) b) Trachealkanüle dauergeblockt: nein Ja Entblockungszeiten: von bis Bemerkungen: Typ: größe: (Innendurchmesser) c) BODS-1 Score: Bemerkungen: D KSU-Beurteilung a) Klinischer Verdacht auf Aspirationsgefährdung gegeben: Nein Ja hochgradige Gefährdung b) Funktioneller Kommunikations-Index (FCM Schlucken): FCM Schlucken nach KSU: c) Gugging Schluckscreening (GUSS): GUSS nach KSU (alternativ): d) Schluckkostform (SKF) weitere Optionen siehe Befundblatt ZBK: EPL - Essen Ernährungsplanung EPL - Trinken Ernährungsplanung normalkost flüssig, nicht eingeschränkt mit Konsistenz- Einschränkung (Texture A) flüssig, unter Aufsicht grobpüriert (Texture B) angedickt...artig passiert bzw. > 50% Sonde (Texture C) non per os (NPO) bzw. 100% Sonde (Texture D) > 50% Sonde non per os (NPO) 100% Sonde Datum Unterschrift (Schlucktherapeut) 10 Handlungsempfehlung 2012 Dysphagie-Management
58 FCM Schlucken (Functional Communication Measures) National Outcomes Measurement System (NOMS): Adult Speech-Language Pathology Training Manual. ASHA Ickenstein GW, Stein J, Ambrosi D, Goldstein R, Horn M, Bogdahn U. Predictors of survival after severe dysphagic stroke. J Neurology 2005; Ickenstein GW, Höhlig C, Prosiegel M, Koch H, Dziewas R, Bodechtel U, Müller R, Reichmann H, Riecker A. Prediction of outcome in neurogenic dysphagia within 72 hours of acute stroke. J Stroke Cerebrovasc Dis 2011, PMID Score 1: Score 2: Score 3: Score 4: Score 5: Score 6: Score 7: Der Patient kann keinerlei Konsistenzen oral schlucken. Die gesamte Ernährung und Flüssigkeitszufuhr wird nicht-oral zugeführt (z.b. NGS, PEG). Der Patient kann bezüglich Ernährung und Flüssigkeitszufuhr nicht sicher oral schlucken, allerdings können einige Konsistenzen mit maximaler therapeutischer Hilfe in den Therapieeinheiten geschluckt werden. Alternative Ernährungsmethoden sind erforderlich. Alternative Ernährungsmethoden sind erforderlich, da der Patient weniger als 50% der erforderlichen Ernährung und Flüssigkeitszufuhr oral zu sich nehmen kann und/oder ist ein Schlucken mit moderater therapeutischer Hilfe durch kompensatorische Schlucktechniken bzw. maximale Diätrestriktionen möglich. Das Schlucken ist sicher oral möglich, der Patient benötigt aber eine moderate therapeutische Hilfe durch kompensatorische Schlucktechniken und/oder es bestehen moderate Diätrestriktionen und/oder ergänzend wird noch eine Sondenernährung bzw. orale zusätzliche Hilfsmittel benötigt. Das Schlucken ist mit minimalen Diätrestriktionen sicher oral möglich und/ oder gelegentlicher minimaler therapeutischer Hilfe durch kompensatorische Schlucktechniken. Das Schlucken ist sicher, der Patient isst und trinkt selbstständig und benötigt nur selten eine therapeutische Schluckhilfe. Üblicherweise kann der Patient selbst bei kleineren Problemen selbstständig ohne Gefahr abschlucken. Bestimmte Nahrungskonsistenzen (z.b. Popcorn, Nüsse etc.) sind einschränkend zu vermeiden oder führen durch die Dysphagie zu einer zusätzlichen Zeitverzögerung beim Essen. Die Fähigkeit des Patienten zur Nahrungsaufnahme ist durch die Schluckfunktion nicht eingeschränkt. Das Schlucken ist für alle Konsistenzen sicher und effizient möglich. Kompensatorische Schlucktechniken werden bei Bedarf effektiv eingesetzt. Prädiktoren der Aspiration Daniels SK, McAdam CP, Brailey K, Foundas AL. Clinical assessment of swallowing and prediction of dysphagia severity. Am J Speech Lang Pathol 1997;6: Beurteilung der Schluckuntersuchung (2 x 5 ml, 2 x 10ml, 2 x 20ml) Parameter mit Sensitivität 92%, Spezifität 67% a. Dysarthrie (vor Schlucktest) o Nein o Ja b. Dysphonie (vor Schlucktest) o Nein o Ja c. Abgeschwächter Hustenstoß (vor Schlucktest) o Nein o Ja d. Abnormaler oder ausgefallener Würgreflex o Nein o Ja (vor Schlucktest) e. Husten o Nein o Ja (direkt nach dem Schlucken von Wasser) f. Veränderte Stimmqualität (innerhalb von 1 min /A/ phonieren lassen n. Schlucken von Wasser) o Nein o Ja Schluckversuch mit Abbruchkriterien Positiv bezüglich Aspirationsgefahr: wenn 2 oder mehr Prädiktoren aus a f zutreffen bzw. Negativ bei einem oder keinem Prädiktor Handlungsempfehlung 2012 Dysphagie-Management 11
59 Klinische Schluckuntersuchung (KSU) Schlucktherapeut Patientenname: Pat. Nr.: Datum: Untersucher: Geb.-Datum: Patientenaufkleber Klinische Testung A. fazioorale motorische Funktionen (HN. V, VII, XII) B. fazioorale sensible Funktionen (HN. V) C. Inspekion Nasengänge / Mundhöhle D. SenSOmotOrische pharyngolaryngeale Funktionen (HN. IX, X) Konsistenzen: (Testung E+F) Aspirationszeichen a bis f Hinweis auf Funktionsstörung? Nein Ja a. Faziale Parese Bem.: Re Li Bds. zentral peripher b. Zungenschwäche Bem.: Re Li Bds. c. Zungenbewegungsstörung Bem.: zentral peripher apraxiebedingt hypokinetisch d. gestörte Kaufunktion Bem.: Re Li Bds. hypoton/schwäche hyperton/ Spastik a. Lippensensibilität reduziert Bem.: Re Li Bds. b. Wangeninnenseite reduziert Bem.: Re Li Bds. c. Wangeninnenseite hypersensibel Bem.: Re Li Bds. d. Wahrnehmungsstörung mit Aversion Bem.: Re Li Bds. e. Zungensensibilität reduziert Bem.: Re Li Bds. a. Nasenatmung behindert Bem.: Re Li Bds. b. Speichelaustritt Mund Bem.: Re Li Bds. c. Speichelresiduen Bem.: Re Li Bds. d. Essensreste (von vorheriger Mahlzeit) Bem.: Re Li Bds. a. abnorm. willkürlicher Husten Bem.: abgeschwächt fehlend (cave Innervationstörung C4 mit Zwerchfellparese) b. abnormer Würgreflex Bem.: gesteigert aufgehoben abgeschwächt c. gaumensegelhebung gestört (bei A-Phonation) Bem.: Re Li Bds. d. Dysphonie e. beeinträchtigte Larynxelevation (palpat. Schluckgriff bei E bis H) fest (Texture A) nein ja a b c d e f grobpüriert (Texture B) nein ja a b c d e f no test Schluckversuche mit H2O E. Schluckversuch 2 x 5 ml (5ml= 1 Teelöffel) F. Schluckversuch 2 x 10 ml (10 ml = 1 Schluck) G. Schluckversuch 2 x 20 ml (20 ml = 2 Schluck) H. Schluckversuch nach Suiter & Leder 1 x 90 ml (Wasserglas ohne Unterbrechung) passiert senfartig (Texture C ) nein ja a b c d e f Aspirationszeichen? a. husten n. Schlucken (innerhalb von 1 min) b. räuspern nach Schlucken (innerhalb von 1 min) c. reduz. Hustenstoß (nach dem Schlucken) d. reste nachschlucken (>2 mal) e. Stimmveränderung (innerhalb von 1 min /A/ phonieren lassen) f. Daniels-Prädiktoren (positiv siehe Anhang) a. husten n. Schlucken (innerhalb von 1 min) b. räuspern nach Schlucken (innerhalb von 1 min) c. reduz. Hustenstoß (nach dem Schlucken) d. reste nachschlucken (>2 mal) e. Stimmveränderung (innerhalb von 1min /A/ phonieren lassen) f. Daniels-Prädiktoren (positiv siehe Anhang) a. husten n. Schlucken (innerhalb von 1 min) b. räuspern nach Schlucken (innerhalb von 1 min) c. reduz. Hustenstoß (nach dem Schlucken) d. reste nachschlucken (>2 mal) e. Stimmveränderung (innerhalb von 1min /A/ phonieren lassen) f. Daniels-Prädiktoren (positiv siehe Anhang) a. husten n. Schlucken (innerhalb von 1 min) b. Erstickungsanfälle (innerhalb von 1 min) c. Veränderte Stimmqualität (innerhalb von 1 min /A/ phonieren lassen) d. Abbruch des Test (bzw. nicht durchführbar) passiert honigartig (Texture C ) nein ja a b c d e f Nein Ja no test passiert nektarartig (Texture C ) nein ja a b c d e f Bemerkungen: Datum unterschrift (Schlucktherapeut) 12 Handlungsempfehlung 2012 Dysphagie-Management
60 BODS-1 Score für Beeinträchtigung des Speichelschluckens Bartolome G, Schröter-Morasch H (Hrsg). Schluckstörungen Diagnostik und Rehabilitation. München: Urban & Fischer; 2006: Score Beeinträchtigung des Speichelschluckens (BODS-1) Tracheostoma o Ja o Nein von/bis / 1 keine Störung Keine Trachealkanüle, effizientes Speichelschlucken 2 leichte Störung Keine Trachealkanüle, ineffizientes Speichelschlucken, gelegentlich gurgelnder Stimmklang und/oder gelegentliche Expektoration (Abstände >1 Std.) bei ausreichenden Schutz mechanismen (effektives Rachenreinigen/Hochhusten) 3 mäßige Störung Keine Trachealkanüle, ineffizientes Speichelschlucken, häufig gurgelnder Stimmklang und/oder häufige Expektoration (Abstände <1 Std.) bei ausreichenden Schutzmechanismen (effektives Rachenreinigen/Hochhusten) 4 mittelschwere Trachealkanüle dauerhaft entblockt oder Sprechkanüle/Platzhalter (als Absaugmöglichkeit für Speichel) 5 mittelschwere Trachealkanüle länger entblockt (>12 Std. bis zu 24 Std.) 6 schwere Trachealkanüle länger entblockt (>1 Std., 12 Std.) 7 schwere Trachealkanüle kurzzeitig entblockt ( 1 Std.) 8 schwerste Trachealkanüle dauerhaft geblockt BODS-2 Score für Beeinträchtigung der Nahrungsaufnahme Bartolome G, Schröter-Morasch H (Hrsg). Schluckstörungen Diagnostik und Rehabilitation. München: Urban & Fischer; 2006: Score Beeinträchtigung der Nahrungsaufnahme (BODS-2) 1 keine Störung Voll oral ohne Einschränkung 2 leichte Störung Voll oral mit geringen Einschränkungen: mehrere Konsistenzen ohne Kompensation oder Kompensation ohne Diäteinschränkung 3 mäßige Störung Voll oral mit mäßigen Einschränkungen: mehrere Konsistenzen mit Kompensation 4 mittelschwere Voll oral mit gravierenden Einschränkungen: nur eine Konsistenz mit oder ohne Kompensation 5 mittelschwere Überwiegend oral, ergänzend Sonde/parenteral 6 schwere Partiell oral (>10 TL täglich), überwiegend Sonde/parenteral 7 schwere Geringfügig oral ( 10 TL täglich), hauptsächlich Sonde/parenteral 8 schwerste Ausschließlich Sonde/parenteral Schluckbeeinträchtigungsskala (SBS) Prosiegel M, Heintze M, Wagner-Sonntag E, Hannig C, Wuttge-Hannig A, Yassouridis A. Schluckstörungen bei neurologischen Patienten: Eine prospektive Studie zu Diagnostik, Störungsmustern, Therapie und Outcome. Nervenarzt 2002; 73: SBS-Wert Beeinträchtigung 0 Voll-orale Ernährung ohne Einschränkung 1 Voll-orale Ernährung mit Kompensation aber ohne Konsistenz einschränkung 2 Voll-orale Ernährung ohne Kompensation aber mit Konsistenz einschränkung 3 Voll-orale Ernährung mit Kompensation und mit Konsistenz einschränkung 4 Partielle orale Ernährung 5 Partielle orale Ernährung mit Kompensation (Haltungsänderungen bzw. Schlucktechniken) 6 Ernährung ausschließlich mit Sonde (NPO) Handlungsempfehlung 2012 Dysphagie-Management 13
61 Flexible Transnasale Schluckendoskopie (FTS/FEES) Arzt/Schlucktherapeut Patientenname: Pat. Nr.: Geb.-Datum: Datum: Untersucher: Patientenaufkleber Ruhebeobachtung/ Funktionsprüfung: Zugang mit Endoskop: oral nasal rechts links Spontane Schluckfrequenz/Min.: (Norm mind. 1 pro 2 min., bei Jüngeren mind. 2 3 bzw. bei alten Personen mind. 1 pro min.) Nein Ja no test A. Nasopharyngeale Strukturen pathologisch (morph. Veränderungen z.b. Beläge, Ödeme, Rötungen, Granulationen, adenoide Vegetationen, Stenosen ect.) Bemerkungen: Re Li Bds. B. Velopharyngealer Verschluss insuffizient (/DuhNuh/) a. bei Phonation b. beim Schlucken Bemerkungen: Re Li Bds. C. Oropharyngeale/Laryngeale Strukturen pathologisch (morph. Veränderungen z.b. Zungengrund, Valleculae, laterale Pharynxwand, Taschenfalten, Stimmlippen, etc.) Bemerkungen: Re Li Bds. D. Sensibilitätsprüfung pathologisch Bemerkungen: Re Li Bds. E. Stimmlippenbeweglichkeit pathologisch paramedian intermediär a. bei Respiration b. bei Phonation (/he/) Bemerkungen: Re Li Bds. F. Verschlussprüfung des Aditus laryngis pathologisch a. Glottisschluss (Atemanhalten) b. Taschenfaltenschluss (Pressen) c. Epiglottisretroflexion (Leerschluck) Bemerkungen: Re Li Bds. G. Pharyngeales Squeeze Manöver pathologisch Bemerkungen (Rachenhinterwand bei lauter Phonation): Re Li Bds. H. Speichel-/ Sekretansammlung nach Murray gering ausgeprägt a. normal (feucht, keine Ansammlung) b. Ansammlung in Valleculae/S.piriformis c. vorübergehende Ansammlung im Aditus laryngis d. dauerhafte Ansammlung im Aditus laryngis Bemerkungen: Re Li Bds. I FTS-Beurteilung (Speichel/Sekret) a) Aspiration liegt vor: Nein Ja hochgradige Gefährdung b) Penetrations-Aspirations-Skala (PAS): PAS (schlechtester FTS-Wert): Reinigung (nach Murray-Kriterien): a (effektiv) b (mässig effektiv) c (gering effektiv) d (ineffektiv) c) Fiberoptische Endoskopische Dysphagie Beeinträchtigungsskala (FEDSS): FEDSS nach FTS (alternativ): Bemerkungen: Datum unterschrift (Arzt) unterschrift (Schlucktherapeut) 14 Handlungsempfehlung 2012 Dysphagie-Management
62 FEDS Skala für Schluckendoskopie Warnecke T, Ritter MA, Kröger B, Oelenberg S, Teismann I, Heuschmann PU, Ringelstein EB, Nabavi DG, Dziewas R. Fiberoptic endoscopic dysphagia severity scale predicts outcome after acute stroke. Cerebrovasc Dis 2009; 28: Langmore SE. Endoscopic evaluation and treatment of swallowing disorders. Thieme 2001, New York FEDSS Protokoll Hauptbefunde Klinische Konsequenz Speichel Penetration/Aspiration Keine Oralisierung, Magensonde, Schutzintubation erwägen (Score 6) Halbfeste Konsistenzen Penetration/Aspiration ohne oder insuffizienter Schutzreflex Keine Oralisierung, Magensonde (Score 5) Halbfeste Konsistenzen Penetration/Aspiration mit suffizientem Schutzreflex Magensonde, Oralisierung während logopädischer Therapie (Score 4) Flüssigkeit Penetration/Aspiration ohne oder insuffizienter Schutzreflex Magensonde, Oralisierung während logopädischer Therapie (Score 4) Flüssigkeit Penetration/Aspiration mit suffizientem Schutzreflex Passierte Kost oral, Flüssigkeit intravenös (Score 3) Feste Konsistenzen Penetration/Aspiration oder hochgradige Residuen in Valleculae und/oder Sinus piriformes Passierte Kost und Flüssigkeit oral (Score 2) Feste Konsistenzen Keine Penetration/Aspiration und keine hochgradigen Residuen in Valleculae und/oder Sinus piriformes Weiche Kost und Flüssigkeit oral (Score 1) Handlungsempfehlung 2012 Dysphagie-Management 15
63 Videofluoroskopische Schluckuntersuchung (VFS) Arzt/Schlucktherapeut Patientenname: Pat. Nr.: Geb.-Datum: Datum: Untersucher: Patientenaufkleber Bolusbreischluck (laterale Aufnahmeposition): Nein Ja no test A. Orale Phase pathologisch a. Vorzeitiger Bolusverlust (posterior) b. Lippenschluss reduziert (Speichellaufen) c. Zungenbewegung gestört bzw. schwach B. Velopharyngealer Verschluss insuffizient (/DuhNuh/) a. bei Phonation b. beim Schlucken Bemerkungen: z.b. Regurgitation Re Li Bds. C. Hyolaryngeale Elevation reduziert Bemerkungen: z.b. keine ausreichende anterior-superior Bewegung D. Epiglottische Bewegung reduziert Bemerkungen: z.b. keine Invertierung E. Pharyngeale Propulsion reduziert F. Pharyngeale Residuen gering ausgeprägt a. Zunge posterior b. Valleculae c. Sinus piriformis d. Postcricoidregion Bemerkungen: Re Li Bds. G. Pharyngeale Beobachtungen a. Keine Hustenreaktion auf PEN/ASP b. Stimmlippenfunktion reduziert (ah-ah-ah) c. Obere Ösophagussphinkter-Öffnung reduziert Bemerkungen: z.b. andere Pathologika H. Schluckzeiten (jeweils </= 1 Sekunde) a. Orale Transitzeit (OTT) verzögert b. Pharyngeale Transitzeit (PTT) verzögert c. Schluckreaktionszeit (SRT) verzögert I VFS-Beurteilung a) Aspiration liegt vor: Nein Ja hochgradige Gefährdung b) Schluckzeitpunkt der Aspiration prädeglutitiv intradeglutitiv postdeglutitiv c) Penetrations-Aspirations-Skala (PAS): PAS (schlechtester VFS-Wert): Reinigung (nach Murray-Kriterien): a (effektiv) b (mässig effektiv) c (gering effektiv) d (ineffektiv) Bemerkungen: Datum unterschrift (Arzt) unterschrift (Schlucktherapeut) 16 Handlungsempfehlung 2012 Dysphagie-Management
64 Penetrations-Aspirationsskala (PAS) Rosenbek JC., Robbins JA, Roecker EB, Coyle JL, Wood JL. A penetration-aspiration scale. Dysphagia 1996; 11:93-98 Grad Charakteristika (Luftwege bedeutet hier: Larynx und Trachea) 1 Material dringt nicht in die Luftwege ein. 2 Material dringt in die Luftwege ein, verbleibt oberhalb der Stimmlippen und wird im weiteren Verlauf aus den Luftwegen entfernt. 3 * Material dringt in die Luftwege ein, verbleibt oberhalb der Stimmlippen und wird im weiteren Verlauf nicht aus den Luftwegen entfernt. 4 Material dringt in die Luftwege ein, kontaktiert die Stimmlippen und wird im weiteren Verlauf aus den Luftwegen entfernt. 5* Material dringt in die Luftwege ein, kontaktiert die Stimmlippen und wird im weiteren Verlauf nicht aus den Luftwegen entfernt. 6 Material dringt in die Luftwege ein, dringt bis unter die Stimmlippen vor und wird im weiteren Verlauf aus der Trachea in den Larynx hinein oder aus den Luftwegen entfernt. 7 Material dringt in die Luftwege ein, dringt bis unter die Stimmlippen vor und wird im weiteren Verlauf trotz Anstrengung nicht aus der Trachea entfernt. 8* Material dringt in die Luftwege ein, dringt bis unter die Stimmlippen vor und es wird keine Anstrengung zur Entfernung unternommen. * bei 3, 5 oder 8 im folgenden nach Murray-Kriterien ergänzen entweder a, b, c oder d ergänzen (z.b. 3a). Reinigung nach Aufforderung Murray J, Langmore SE, Ginsberg S, Dostie A. The significance of accumulated oropharyngeal secretions and swallowing frequency in predicting aspiration. Dysphagia 1996; 11: Grad Charakteristika Beschreibung a effektiv Material wird aus der Trachea, dem Aditus laryngis und/oder dem unteren Pharynx entfernt b mäßig effektiv Material wird aus der Trachea und/oder dem Aditus laryngis nur bis in den unteren Pharynx befördert c gering effektiv Material wird aus der Trachea nur bis in den Aditus laryngis befördert d ineffektiv Material kann weder aus der Trachea, dem Aditus laryngis und/oder dem unteren Pharynx entfernt werden Handlungsempfehlung 2012 Dysphagie-Management 17
65 Schluckversuche mit verschiedenen Konsis tenzen (SVK) Arzt/Schlucktherapeut Patientenname: Pat. Nr.: Geb.-Datum: Datum: Untersucher: Patientenaufkleber fest flüssig grobpüriert passiert senfartig passiert honigartig passiert nektarartig (Texture A) (Texture A) (Texture B) (Texture C ) (Texture C ) (Texture C ) Apfel, Brot 5 ml 1 TL 10ml 1 EL 20 ml 2 Schluck 5 ml 1 TL 10ml 1 EL 5 ml 1 TL 10 ml 1 EL 5 ml 1 TL 10 ml 1 EL 5 ml 1 TL 10 ml 1 EL keine Testung a. LeakinG (LEA) Valleculae (V) Sinus piriformis (S) Postcricoidregion (P) Nein Ja V S P Nein Ja V S P Nein Ja V S P Nein Ja V S P Nein Ja V S P Nein Ja V S P Nein Ja V S P Nein Ja V S P Nein Ja V S P Nein Ja V S P Nein Ja V S P Nein Ja V S P b. Residuen (RES) Valleculae (V) Sinus piriformis (S) Postcricoidregion (P) Nein Ja V S P Nein Ja V S P Nein Ja V S P Nein Ja V S P Nein Ja V S P Nein Ja V S P Nein Ja V S P Nein Ja V S P Nein Ja V S P Nein Ja V S P Nein Ja V S P Nein Ja V S P c. Schluckreflex (SR) Nein Ja Nein Ja Nein Ja Nein Ja Nein Ja Nein Ja Nein Ja Nein Ja Nein Ja Nein Ja Nein Ja Nein Ja verzögert (v) fehlend (f) v f v f v f v f v f v f v f v f v f v f v f v f d. PAS (1-8) Cave: Die angegebenen Mengen sollen ohne Schluckkommando geschluckt werden. Bemerkung für a + b: Re Li Bds. geringgradig hochgradig F SVK-Beurteilung a) Aspiration liegt vor: Nein Ja hochgradige Gefährdung b) Trachealkanüle Nein Ja c) Penetrations-Aspirations-Skala (PAS): PAS (schlechtester FTS- bzw. VFS-Wert): d) Fiberoptische Endoskopische Dysphagie Beeinträchtigungsskala (FEDSS): FEDSS nach FTS (alternativ): Bemerkungen: z.b. Bewertung kompensatorischer Schlucktechniken, Haltungsänderungen und Adaptationen sowie Beobachtungen bezüglich Zungengrundbewegungen, Epiglottisretroflexion, orale Residuen, Pharynxkontraktion, Symmetrie hypopharyngeale Strukturen Datum unterschrift (Arzt) unterschrift (Schlucktherapeut) 18 Handlungsempfehlung 2012 Dysphagie-Management
66 Therapieplanung (TPL) Bartolome G. Grundlagen der funktionellen Dysphagietherapie (FDT). In: Bartolome G, Schröter-Morasch H (Hrsg). Schluckstörungen Diagnostik und Rehabilitation. München Jena: Urban & Fischer; 2006: 361 a Restituierende Verfahren (RV) Ziel: Verbesserung der motorischen und sensorischen Kontrolle der am Schlucken beteiligten Muskulatur 1. Haltungsaufbau 2. Atemverlängerung/Atemvertiefung 3. Verbesserung der orofacialen Beweglichkeit 4. Tonusaufbau Wangenmuskulatur 5. Abbau pathologischer Reflexe 6. Verbesserung des Lippenschlusses/der Lippenbeweglichkeit 7. Förderung Kieferschluss/Kieferöffnung 8. Verbesserung der Zungenmotorik: 8.1. Koordination 8.2. Zungenschüsselbildung 8.3. Zungenprotraktion 8.4. Zungenspitzenelevation 8.5. Hebung des Zungenblattes/-rückens 8.6. Zungenbasisretraktion 9. Verbesserung des velopharyngealen Abschlusses 10. Förderung der extra und intraoralen Wahrnehmung/Erhöhung Sensibilität 11. Verbesserung der pharyngealen Kontraktion 12. Förderung der laryngealen Adduktion 13. Verbesserung der Schluckreflextriggerung 14. Verbesserung der Larynxelevation b Kompensatorische Verfahren (KV) Ziel: Erleichterung der Schluckvorgänge, ohne die ursächliche neuromuskuläre Störung zu beheben 1. Haltungsänderung: 1.1. Anteflexion des Kopfes 1.2. Kopfneigung nach hinten/liegeposition 1.3. Kopfdrehung zur kranken Seite 1.4. Kopfdrehung zur gesunden Seite 2. Schluckmanöver: 2.1. kräftiges Schlucken 2.2. supraglottisches Schlucken 2.3. super supraglottisches Schlucken 2.4. Mendelsohn Manöver 2.5. supraglottische Kipptechnik c Adaptative Verfahren (AV) Ziel: Nahrungszuführung erleichtern, ohne den Pathomechanismus des Schluckvorganges zu regulieren 1. Diätische Maßnahmen: 1.1. Schluckkostformen (SKF) 1.2. Andicken von Flüssigkeiten 1.3. Zyklisches Schlucken 1.4. Sequentielles Schlucken 2. Platzierung der Nahrung: 2.1. auf die Zungenmitte 2.2. auf die gesunde Zungenseite 2.3. auf die Hinterzunge 3. Trink- und Esshilfen: 3.1. Flasche nach Ramsey 3.2. Schnabelbecher 3.3. Schaukelbecher 3.4. Becher mit Nasenkerbe 3.5. Teller mit erhöhtem Rand 3.6. rutschfeste Unterlage 3.7. Nagel-/Fixierbrett 3.8. Besteck mit verstärkten Griffen 3.9. angewinkeltes Besteck d Sonstige Verfahren 1. Medikamente mit zentraler Wirkung, die den Schluckakt fördern 1.1. L-Dopa 1.2. ACE-Hemmer 1.3. Amantadine 1.4. Kalzium-Kanal Blocker 2. Medikamente mit lokaler Wirkung, die den Schluckakt fördern 2.1. Capsaicin 2.2. Zitronensäure 3. Mundhygiene 4. Angehörigenberatung & Pflegeinformation Handlungsempfehlung 2012 Dysphagie-Management 19
67 Zusammenfassendes Befundungskonzept (ZBK) Arzt/Schlucktherapeut Patientenname: Pat. Nr.: Geb.-Datum: Patientenaufkleber Datum: Untersucher: A - NOD Graduierung: a. NOD-Grad (gesamt): 0 keine Dysphagie 1 leichte Dysphagie 2 mittelschwere Dysphagie 3 schwere Dysphagie 4 massive Dysphagie b. FCM Schlucken nach KSU: (Funktioneller Kommunikationsindex) c. GUSS nach KSU (alternativ): (Gugging Schluckscreening) d. PAS schlechtester FTS- bzw. VFS-Wert: (Penetrations-Aspirations-Skala) e. FEDSS nach FTS (alternativ): (Fiberoptische Endoskopische Dysphagie Beeinträchtigungsskala) B - Ernährungsplanung (EPL) mit schluckkostform: a. Schluckbeeinträchtigungsskala (SBS) b. EPL-Essen normalkost mit Konsistenzeinschränkung (Texture A) c. EPL-Trinken flüssig nicht eingeschränkt flüssig unter Aufsicht grobpüriert (Texture B) angedickt...artig passiert bzw. > 50% Sonde (Texture C) non per os (NPO) 100% Sonde (Texture D) > 50% Sonde non per os (NPO) 100% Sonde d. EPL-Medikamente alle oral oral unter Aufsicht oral gemörsert mit Brei non per os (NPO) 100% Sonde 100% i. v. e. EPL-Sonde keine Sonde (orale Aufnahme) C - Diagnostik & Therapieplanung: nasogastrale Sonde (NGS) PEG-Sonde PEJ-Sonde i.v.-zugang / zentral-venöser Zugang (ZVK) a. Diagnostik (bisher durchgeführt) keine KSU FTS / FEES VFS Manometrie b. Therapieplanung (TPL) keine kompensatorisch restituierend adaptativ medikamentös D ZBK-Beurteilung a) Aspiration liegt vor: Nein Ja hochgradige Gefährdung b) Zeitpunkt der Befunderstellung: Aufnahme Verlauf Entlassung Bemerkungen: Datum unterschrift (Arzt) unterschrift (Schlucktherapeut) 20 Handlungsempfehlung 2012 Dysphagie-Management
68 Schluckkostformen (SKF) bzw. Texture modified diet (TMD) Normalkost d.h. Kauen und Schlucken ohne Einschränkung möglich 100% orale Ernährung alle Nahrungsmittel in natürlicher, nicht modifizierten Form Texture A ( mit Konsistenzeinschränkung bei leichtem Verschluckrisiko ) d.h. weiche Kost: weich gedünstet oder gekocht bzw. alle Speisen die sich noch mit Zunge zerdrücken lassen nicht geeignet grobkörnige krümelige, faserige oder klebrige Konsistenzen mit Gabel zerdrückbar Flüssigkeiten je nach Testung; keine Mischkonsistenz (fest-flüssig) Texture A soft Fleisch & Fisch Hackbraten mit sämiger Soße Gemüse & Beilagen Eierspeisen & Milchprodukte Getreideprodukte Mischgemüse feuchtes Rührei Mischbrot ohne/ mit Rinde Obst Banane Frikassee Hefeklöße weiche Omelettes Milchbrötchen Apfelmus weich gekochter Braten Kartoffelknödel Joghurt mit Stücken Weißbrot reife Birne Fleischklöße weiche Kartoffeln Frischkäse, Schmelzkäse weicher Kuchen weicher Pfirsich Leberwurst, Teewurst weichgekochte Nudeln Kochfisch Kartoffelknödel Mousse, Eis, Pudding Filet ohne Gräten Quark Nutella Marmelade Eierkuchen Testsubstanz bzw. hochkalorische Produkte Brot ohne Rinde, Optinuvit Fingerfood Texture B ( grobpüriert bei mittlerem Verschluckrisiko) d.h. grob püriert/breiig weiche Kost, sehr leicht mit der Zunge zerdrückbare Speisen bzw. alle Speisen, die sich zu Brei verarbeiten lassen bzw. mit Gabel leicht zerdrückbar sind keine harten, festen, trockenen, klebrigen Stücke Masse mit Stücken, mit Zunge leicht zu Bolus formbar Flüssigkeiten je nach Testung; keine Mischkonsistenz (fest-flüssig), keine zu saftigen Speisen Texture B minced & moist Fleisch & Fisch Fleischpüree Gemüse & Beilagen sehr weiches Gemüse Eierspeisen & Milchprodukte Rührei Getreideprodukte weiches Brot ohne Rinde Obst Fischpüree ohne Gräten Kartoffelpüree Milchreis Apfelmus Gulaschsuppe mit kleinen Stücken und sämiger Suppe Risotto mit weichgekochtem Reis Quarkspeisen püriert, gekochtes Obst (Pfirsich, Aprikose, Erdbeere, Banane) Smoothies Streichaufschnitte Stampfkartoffeln Hüttenkäse Marmelade ohne Körner Kartoffelsuppe Spinat Pudding Götterspeise Fruchtjoghurt mit weichen Stücken Testsubstanz bzw. hochkalorische Produkte Babybrei 4. Monat mit Brotstücken Fortimel Fruit Fresubin Crème Fertignahrung Findus Timbalinos Timbalino Rosinenbrot, Weißbrot Handlungsempfehlung 2012 Dysphagie-Management 21
69 Texture C ( passiert bei schwerem Verschluckrisiko) d.h. feinst passierte Kost: homogene, glatte, weiche Breie oder Förmchenkost nicht geeignet körnige, faserige oder klebrige Konsistenzen ohne Stücke, Kauen nicht notwendig Flüssigkeiten je nach Testung; keine Mischkonsistenz (fest-flüssig), keine zu saftigen Speisen bei Zubereitung auf Konsistenzveränderung achten (Verflüssigung, Separierung von Flüssigkeit); ggf. Andicken Texture C smooth pureed Fleisch & Fisch Gemüse & Beilagen Eierspeisen & Milchprodukte Getreideprodukte Fleischpüree Gemüsepüree Grießbrei Obstmus Kartoffelpüree feinst passiert Cremesuppen ohne Einlage Joghurt ohne Einlage Quarkdessert ohne Einlage Puddingsuppen fein püriertes Rührei Milchsuppen Obst Testsubstanz bzw. hochkalorische Produkte Fresubin YoCrème¹ Fresubin dessert fruit Fortimel Crème¹ Nutilis Complete, Stage 2 Resource dessert fruit¹ Resource Mix HP (herzhafte Fertigmahlzeit) Resource Instant Cereal (Getreidemahlzeit) Fertignahrung Findus Püree Dickungsmittel Fresubin Thick & Easy Multi-Thick Nutilis Powder Resource ThickenUp Texture D (Sondenernährung mittels NGS bzw. PEG) d.h. keine orale Ernährung möglich Sondenkost: Fresubin original fibre (isokalorisch) Fresubin complete 1500 (1800 kcal) Fresubin original (ballaststofffrei) Fresubin energy fibre (hochkalorisch) Flüssigkeiten bzw. Variationen in Texture C Beschreibung Bild unangedickt nektarartig honigartig senfartig - keine Modifikation - Flüssigkeiten in natürlicher Form - dicker als Fruchtnektar - mit Strohhalm trinkbar - hinterlässt dünnen Film auf Löffel - aus Tasse gut aber mit Strohhalm schlecht trinkbar - hinterlässt dicken Film auf Löffel - behält Form auf Löffel - fließt kaum Beispiele - Fresubin 2kcal Drink¹ (proteinreich) - Fresubin energy Drink¹ (energiereich) - Diben Drink¹ (bei gestörtem Zuckerstoffwechsel) - Fresubin Stage 1 - Nutilis Complete Stage ml Wasser mit 3 halben Löffeln Fresubin Thick &Easy - Resource Thickened Drink - Fresubin Stage 2 - Fresubin Dysphago Plus - Nutilis Complete Stage ml Wasser mit 4 halben Teelöffeln Fresubin Thick & Easy - Fresubin YoCrème - Resource Aqua - Nutilis Aqua Testsubstanz bzw. hochkalorische Produkte Wasser Fresubin Stage 1 Fresubin Stage 2 Fresubin YoCrème ¹ = verordnungsfähige Produkte 22 Handlungsempfehlung 2012 Dysphagie-Management
70 Literatur 1. Bartolome G, Schröter-Morasch H (Hrsg). Schluckstörungen-Diagnostik und Rehabilitation. München: Urban & Fischer; 2006: Colodny N. Interjudge and intrajudge reliabilities in fiberoptic endoscopic evaluation of swallowing (FEES) using the penetration-aspiration scale: a replication study. Dysphagia 2002; 17: Daniels SK, McAdam CP, Brailey K, Foundas AL. Clinical assessment of swallowing and prediction of dysphagia severity. Am J Speech Lang Pathol 1997; 6: DePippo KL, Holas MA, Reding MJ. Validation of the 3-oz water swallow test for aspiration following stroke. Archives of Neurology 1992; 49 (12): Dziewas R, Warnecke T, Olenberg S, et al. Towards a Basic Endoscopic Assessment of Swallowing in Acute Stroke Development and Evaluation of a Simple Dysphagia Score. Cerebrovasc Dis 2008; 26: Gramigna GD, Garcia J. MBS Speech Pathology Section, Boston Healthcare Ickenstein GW, Kelly PJ, Furie KL, Ambrosi D, Rallis N, Goldstein R, Horick N, Stein J. Predictors of feeding gastrostomy tube removal in stroke patients with dysphagia. J Stroke Cerebrovasc Dis. 2003;12 (4): Ickenstein GW, Stein J, Ambrosi D, Goldstein R, Horn M, Bogdahn U. Predictors of survival after severe dysphagic stroke. J Neurology 2005; Ickenstein GW, Hofmayer A, Lindner-Pfleghar B, Pluschinski P, Riecker A, Schelling A, Prosiegel M. Standardisierung des Untersuchungsablaufs bei neurogener oropharyngealer Dysphagie. Neurologie & Rehabilitation 2009; 15 (5): Ickenstein GW, Riecker A, Höhlig C, Müller R, Becker U, Reichmann H, Prosiegel M. Pneumonia and in-hospital mortality in the context of neurogenic oropharyngeal dyspahgia (NOD) in stroke and a new NOD step-wise concept. J Neurology 2010; 257: Ickenstein GW, Höhlig C, Prosiegel M, Koch H, Dziewas R, Bodechtel U, Müller R, Reichmann H, Riecker A. Prediction of outcome in neurogenic dysphagia within 72 hours of acute stroke. J Stroke Cerebrovasc Dis 2011, PMID Ickenstein GW, Isenmann S, Ende F, Müller R, Bodechtel U, Reichmann H, Meisel A. Neurogene Dysphagie im Rahmen der Neurologischen Komplexbehandlung und strukturelle Komponenten eines Dysphagieprogrammes. Klin Neurophysiol 2012; 43: Langmore SE. Endoscopic evaluation and treatment of swallowing disorders. Thieme 2001, New York 14. Murray J, Langmore SE, Ginsberg S, Dostie A. The significance of accumulated oropharyngeal secretions and swallowing frequency in predicting aspiration. Dysphagia 1996; 11: National Outcomes Measurement System (NOMS). ASHA , Rockville, Maryland 16. Perry L. Screening swallowing function of patients with acute stroke. Part one: identification, implementation and initial evaluation of a screening tool for use by nurses. Journal of Clinical Nursing 2001; 10: Prosiegel M, Bartolome G, Biniek R, Fheodoroff K, Schlaegel W, Schröter-Morasch H, Steube D, Witte U, Saltuari U (2008) Rehabilitation neurogener Dysphagien. In: Diener HC. Leitlinien für Diagnostik und Therapie in der Neurologie. Stuttgart: Thieme, ( 18. Prosiegel M, Heintze M, Wagner-Sonntag E, Hannig C, Wuttge-Hannig A, Yassouridis A. Schluckstörungen bei neurologischen Patienten: Eine prospektive Studie zu Diagnostik, Störungsmustern, Therapie und Outcome. Nervenarzt 2002; 73: Ramsey D, Smithard D, Kalra L. Silent aspiration: what do we know? Dysphagia 2005; 20: Rosenbek JC., Robbins JA, Roecker EB, Coyle JL, Wood JL. A penetration-aspiration scale. Dysphagia 1996; 11: Stanschus, S. Videofluoroskopie in der Untersuchung von oropharyngealen Dysphagien: Zur Methode des sprachtherapeutischen Aufgabenteiles. In: Stanschus S. (Hrsg.). Methoden in der klinischen Dysphagiologie. Schulz-Kirchner Verlag 2002, Idstein 22. Suiter DM, Leder SB. Clinical Utility of the 3-ounce Water Swallow Test. Dysphagia 2008; 23: Suntrup S, Meisel A, Dziewas R, Ende F, Reichmann H, Heuschmann P, Ickenstein GW. Dysphagiediagnostik und -therapie des akuten Schlaganfalls Eine bundesweite Erhebung auf zertifizierten Stroke Units. Nervenarzt 2012; DOI: /s Trapl M, Enderle P. Nowotny M, Teuschl Y, Matz K, Dachenhausen A, Brainin M. Dysphagia bedside screening for acutestroke patients: the Gugging Swallowing Screen. Stroke 2007; 28(11): Turner-Stokes L, Nyein K, Turner-Stkes T, Gatehouse C. The UK FIM+FAM: Development and Evaluation. Functional Assessment Measure. Clin Rehabil 1999; 4: Warnecke T, Teismann I, Oelenberg S, et al. The safety of fiberoptic endoscopic evaluation of swallowing in acute stroke patients. Stroke 2009; 40: Handlungsempfehlung 2012 Dysphagie-Management 23
71 PRIMA-DYS Pflegekanülen A= Größe B= Außendurchmesser in mm, an der Kanülenspitze C= Länge in mm D1= Innendurchmesser Aussenkanüle in mm, an der Kanülenspitze D2= Innendurchmesser Innenkanüle in mm, an der Kanülenspitze Dysphagiekanüle nach Mirko Hiller Details: Dysphagiekanüle ungesiebt, ohne Innenkanüle, mit festgeklebtem Universalansatz und farblicher Größenerkennung, mit Cuff, mit subglottischer Absaugung, inkl. einem Kanülenhalteband und Absaugadapter Luer-Lock-Ansatz/Trichter Die PRIMA-DYS Dysphagiekanüle nach Marko Hiller ist geeignet bei Schluckstörungen aller Ätiologien und Schweregrade, sowie für beatmete Patienten im Weaning, nach Tumorentfernung und Bestrahlung im Kopf-Hals-Bereich. Wichtige Information zur schrittweisen Größenumstellung ab Februar 2013! Servicehotline Kostenlos aus dem dt. Festnetz Tabelle mit neuen Größenangaben HiMi.Nr A B C D1 Code* REF. PZN 7 10, grün , weiß , gelb , blau , rosa Zur unterstützenden Therapieüberwachung empfehlen wir Ihnen die Dokumentation des Therapieverlaufs mit unseren nachstehenden Protokollen: Absaugprotokoll subglottisch Entblockungsprotokoll
72 HEIMOMED Helping Innovation»Selbst schwierige Indikationen entmutigen unsere Mitarbeiter nicht, sondern stellen eine besondere Herausforderung dar.«marcus Raguse und Vitus Heinze, Geschäftsführer Erfahrung aus Tradition. Kraft für Innovation. Seit 1970 HEIMOMED das bedeutet viele Jahre Erfahrung auf dem Spezialgebiet der Tracheotomie und Laryngektomie. Aus dieser Erfahrung schöpfen wir die Kraft für Innovationen und Verbesserungen unserer Produkte. Dabei steht eines immer im Vordergrund: das Wohl der Patienten und der damit einhergehende Anspruch, für jede noch so schwierige Indikation eine optimale Lösung zu finden. Viele Jahre HEIMOMED geben uns Recht und auch in Zukunft werden wir alles dafür tun, die Lebensqualität der Patienten zu verbessern und Ihnen und den Angehörigen mit unserem kompetenten Fachwissen zur Seite stehen. HELPING INNOVATION : mehr Lebensqualität für Menschen durch innovative Produkte! Wir sind Forscher und Entwickler. Aber vor allem sind wir ein starker Partner. Seit Gründung des Unternehmens hat sich HEIMOMED vom reinen Vertriebsunternehmen mehr und mehr zum Produzenten gewandelt. Heute entwickelt und produziert HEIMOMED die meisten Produkte in eigener Regie. Das garantiert den hohen Qualitätsstandard und schafft immer bessere Lösungen. Denn die enge Zusammenarbeit und der ständige Dialog mit Ärzten, Logopäden und Pflegepersonal führen zu immer wieder neuen, perfekt auf die Bedürfnisse der Patienten abgestimmten Hilfsmitteln und Produkten. DAS DYSPHAGIEZENTRUM MIRKO HILLER Es gibt guten Service. Und es gibt Service von HEIMOMED. HEIMOMED ist erst zufrieden, wenn wir jedem Patienten eine optimale Lösung für mehr Lebensqualität bieten können. Bei uns gibt es keine Lösungen von der Stange. Wir forschen und entwickeln individuell und setzen dort an, wo klassische Hilfsmittelversorgung endet. In unserer eigenen Entwicklungsabteilung feilen wir so lange an der optimalen Lösung, bis sie perfekt ist das verstehen wir unter echtem Service. Verlassen Sie sich auf HEIMOMED, wir kümmern uns um den Rest. Unser Plus an Service: Patientenschulungen im Umgang mit den Hilfsmitteln Schulungsangebote für Logopäden und Pflegekräfte individuelle Patientenlösungen ständige Forschung und Entwicklung zum Wohle der Patienten Team von Medizin-Produktberatern flächendeckend in Deutschland und Österreich eigene Entwicklungsabteilung eigene Produktion mit Qualitätsversprechen Made in Germany Kooperation mit Spezialisten aus den Bereichen: Beatmung, enterale Ernährung, Wundversorgung, Logopädie, Pflegedienste individuelle Anpassungen von Kanülen sind in hauseigener Technik schnell und unbürokratisch umsetzbar 24 Stunden Service-Hotline Anschauungsmaterial in Form von DVDs immer ganz aktuell im Internet unter 57
73 DAS DYSPHAGIEZENTRUM Mirko Hiller 2010 Absaugprotokoll Patient: Zimmer: Beginn: Tag Uhrzeit Mo. DI MI DO FR SA SO
74
75 Bei Fragen zur Anmeldung wenden Sie sich bitte telefonisch an die +49 (0) 3733 / oder +49 (0) 160 / Alle Preise inklusive umfangreichem Skript, Material und Imbiss. Stand dieser Terminliste: Basiskurs Dysphagie - Strukturierte Diagnostik und evidenzbasiertes Vorgehen bei Schluckstörungen im Akuthaus, in Rehabilitationseinrichtungen und freier Praxis Erweiterter-4-Tages-Basiskurs (inkl. Einführung Trachealkanülenmanagement) Referent: Mirko Hiller, MSc / Neurorehabilitation, Fachlicher Leiter DDZ B 02/ in Freiberg (Sachsen) 585,- B 04/ in Erfurt 585,- B 11/ in Freiberg (Sachsen) 585,- Aufbaukurs Dysphagie - Befunderhebung und Therapieplanung bei Schluckstörungen 2-Tages-Intensivkurs (mit Durchführung der FEES am Dummy) Referent: Mirko Hiller, MSc / Neurorehabilitation, Fachlicher Leiter DDZ F 01/ in Freiberg (Sachsen) 270,- F 05/ in Erding 270,- Trachealkanülenmanagement - der professionelle Umgang mit tracheotomierten Patienten - von der Diagnostik bis zur Dekanülierung 2-Tages-Intensivkurs Referent: Mirko Hiller, MSc / Neurorehabilitation, Fachlicher Leiter DDZ TK 01/ in Freiberg (Sachsen) 270,- TK 05/ in Erding 270,- TK 08/ in Schwerin 270,- TK 10/ in Erfurt 270,- Kombinieren Sie die Seminare F und TK an einem Seminarort zum günstigeren Paketpreis von 520,- statt 540,-. Erfurter Dysphagiewoche zur Spezialisierung auf den Fachbereich DYSPHAGIE (Fachtherapeut Dysphagie) 8-tägiger Kompaktkurs Referent: Mirko Hiller, MSc / Neurorehabilitation, Fachlicher Leiter DDZ D06/ in Erfurt 1035,- D09/ in Schwerin 1035,- Diagnostik, (inkl. Durchführung der FEES am Dummy) Detaillierte Befunderhebung Therapieplanung und Behandlung bei Dysphagien aller Ätiologien und Schweregrade Ausführliche Behandlung des Trachealkanülenmanagements in Theorie & Praxis Gastreferenten in mehreren Bereichen Komplette Seminarbeschreibung unter Die Behandlung von Fazialisparesen - Stimulation der mimischen Muskulatur durch PNF 1-Tages-Kurs Referent: Marco Mebus, Logopäde, Klinikum München Bogenhausen P 11/ in Erfurt 170,- DER WORTSCHATZSAMMLER - Strategietherapie lexikalischer Störungen im Vorschul- und Schulalter 2-Tages-Kurs Referent: Univ.-Prof. Dr Hans-Joachim Motsch, Universität zu Köln W04/ in Erfurt 285,- Weiterführende Informationen zu den Seminaren, eine Möglichkeit zur Anmeldung sowie aktuelle Termine finden Sie unter:
G U S S. 1. Voruntersuchung / Indirekter Schluckversuch. Datum: Zeit: Untersucher:
 Datum: Patientenetikett Zeit: Untersucher: 1. Voruntersuchung / Indirekter Schluckversuch VIGILANZ (Der Patient muss mindestens 15 Minuten wach sein können) 1 0 HUSTEN und/oder RÄUSPERN (Willkürlicher
Datum: Patientenetikett Zeit: Untersucher: 1. Voruntersuchung / Indirekter Schluckversuch VIGILANZ (Der Patient muss mindestens 15 Minuten wach sein können) 1 0 HUSTEN und/oder RÄUSPERN (Willkürlicher
FIBEROPTISCHE UNTERSUCHUNG DES SCHLUCKENS Berliner Dysphagie Index. Name: geb.: Diagnosen:
 Name: geb.: Diagnosen: Datum: Etikett Fragestellung: Stat.: Amb.: Erstuntersuchung Verlaufskontrolle Videodokumentation Ernährung Oral Enteral PEG Enteral MS Parenteral Trachealkanüle Keine Sprechkanüle
Name: geb.: Diagnosen: Datum: Etikett Fragestellung: Stat.: Amb.: Erstuntersuchung Verlaufskontrolle Videodokumentation Ernährung Oral Enteral PEG Enteral MS Parenteral Trachealkanüle Keine Sprechkanüle
Dysphagie Prävalenz-Bedeutung-Diagnose-Therapie
 GESKES Zertifikationskurs 2014 Dysphagie Prävalenz-Bedeutung-Diagnose-Therapie Esther Thür Physiotherapie Nord 1+2 Inhalt Dysphagieformen Bedeutung Dysphagie Erkennen Behandlungsmöglichkeiten Dysphagie
GESKES Zertifikationskurs 2014 Dysphagie Prävalenz-Bedeutung-Diagnose-Therapie Esther Thür Physiotherapie Nord 1+2 Inhalt Dysphagieformen Bedeutung Dysphagie Erkennen Behandlungsmöglichkeiten Dysphagie
langjährige TätigkeitT als Logopäde im Klinikum MünchenM GmbH-Klinikum München Bogenhausen in der Abteilung fürf r Neuropsychologie (Prof. Dr. G. Gold
 Neue Aspekte zur Diagnostik und Therapie von Dysphagiepatienten Aktuelle Versorgungssituation in Deutschland und SÜDSACHSEN Mirko Hiller, MSc Logopäde / Dysphagietherapeut kontakt@das-dysphagiezentrum.de
Neue Aspekte zur Diagnostik und Therapie von Dysphagiepatienten Aktuelle Versorgungssituation in Deutschland und SÜDSACHSEN Mirko Hiller, MSc Logopäde / Dysphagietherapeut kontakt@das-dysphagiezentrum.de
Fiberoptische Endoskopische Evaluation des Schluckens (FEES)
 Klebeetikett (AZ-Nummer) Fiberoptische Endoskopische Untersucher: Datum: Derzeitige Kostform Feste Kost Breiige Kost Flüssigkeiten NPO Normalkost (IDDSI: 7) Modifiziert Normalkost (IDDSI: 6) Weiche Kost
Klebeetikett (AZ-Nummer) Fiberoptische Endoskopische Untersucher: Datum: Derzeitige Kostform Feste Kost Breiige Kost Flüssigkeiten NPO Normalkost (IDDSI: 7) Modifiziert Normalkost (IDDSI: 6) Weiche Kost
Kostaufbau bei Dysphagie
 Kostaufbau bei Dysphagie edi 2009 Berlin 27. Februar 2009 VDD-Workshop Claudia Menebröcker, Bielefeld Themen Häufigkeit und Ursachen von Dysphagien Physiologie und Pathophysiologie des Schluckvorgangs
Kostaufbau bei Dysphagie edi 2009 Berlin 27. Februar 2009 VDD-Workshop Claudia Menebröcker, Bielefeld Themen Häufigkeit und Ursachen von Dysphagien Physiologie und Pathophysiologie des Schluckvorgangs
Dysphagie bei Patienten mit Trachealkanüle Klinische Diagnostik Pflegerelevante Therapiebausteine
 Dysphagie bei Patienten mit Trachealkanüle Klinische Diagnostik Pflegerelevante Therapiebausteine Workshop für den 3. Bamberger Intensivpflegetag 30.11.2017 Marion Seuling, M.A. Klinische Linguistin (BKL)
Dysphagie bei Patienten mit Trachealkanüle Klinische Diagnostik Pflegerelevante Therapiebausteine Workshop für den 3. Bamberger Intensivpflegetag 30.11.2017 Marion Seuling, M.A. Klinische Linguistin (BKL)
Interdisziplinäres Dysphagiemanagement
 Gutes tun und es gut tun Herausforderungen der Pflege im. Jahrhundert Interdisziplinäres Dysphagiemanagement bei Insultpatienten DGKS Alexandra Colditz, BScN Dipl. Logopädin Teresa Peer Dysphagie ca. 65
Gutes tun und es gut tun Herausforderungen der Pflege im. Jahrhundert Interdisziplinäres Dysphagiemanagement bei Insultpatienten DGKS Alexandra Colditz, BScN Dipl. Logopädin Teresa Peer Dysphagie ca. 65
Schluckdiagnostik bei Kindern (FiberEndoskpicExamination of Swallowing)
 Universtitätsklinik für Kinder- und Jugendmedizin Tübingen Schluckdiagnostik bei Kindern (FiberEndoskpicExamination of Swallowing) Dr. med. Winfried Baden Kinderheilkunde 2 (Kardiologie, Pulmonologie,
Universtitätsklinik für Kinder- und Jugendmedizin Tübingen Schluckdiagnostik bei Kindern (FiberEndoskpicExamination of Swallowing) Dr. med. Winfried Baden Kinderheilkunde 2 (Kardiologie, Pulmonologie,
Dysphagie-Diagnostik in der Praxis
 Dysphagie-Diagnostik in der Praxis Die Ursachen einer Dysphagie können vielfältig sein. Sie sind häufig neurologischen Ursprungs und reichen hier von Schlaganfällen, Störungen der neuromuskulären Übertragung,
Dysphagie-Diagnostik in der Praxis Die Ursachen einer Dysphagie können vielfältig sein. Sie sind häufig neurologischen Ursprungs und reichen hier von Schlaganfällen, Störungen der neuromuskulären Übertragung,
FEES - Was ist das und welche Möglichkeiten bietet es?
 FEES - Was ist das und welche Möglichkeiten bietet es? Ingo Schwarz-Gewallig Atmungstherapeut(SHB) Staatlich anerkannter Logopäde Übersicht 1. Definition 2. Ziele der FEES 3. FEES-relevante Anatomie 4.
FEES - Was ist das und welche Möglichkeiten bietet es? Ingo Schwarz-Gewallig Atmungstherapeut(SHB) Staatlich anerkannter Logopäde Übersicht 1. Definition 2. Ziele der FEES 3. FEES-relevante Anatomie 4.
Physiologie und Pathophysiologie des Schluckens edi 2011 Workshop 3: Diagnostik und Therapie der Dysphagie
 Physiologie und Pathophysiologie des Schluckens edi 2011 Workshop 3: Diagnostik und Therapie der Dysphagie Guntram W. Ickenstein 25 Muskelpaare werden beim Schluckakt in zeitlichräumlicher Hinsicht koordiniert
Physiologie und Pathophysiologie des Schluckens edi 2011 Workshop 3: Diagnostik und Therapie der Dysphagie Guntram W. Ickenstein 25 Muskelpaare werden beim Schluckakt in zeitlichräumlicher Hinsicht koordiniert
Dysphagie-Kost-Formen: Worauf kommt es an?
 Dysphagie-Kost-Formen: Worauf kommt es an? Christina Grimm-Einhoff Akademische Sprachtherapeutin 9. November 2016 Bausteine der funktionellen Dysphagietherapie Kompensatorische Verfahren (z.b. Haltungsänderung)
Dysphagie-Kost-Formen: Worauf kommt es an? Christina Grimm-Einhoff Akademische Sprachtherapeutin 9. November 2016 Bausteine der funktionellen Dysphagietherapie Kompensatorische Verfahren (z.b. Haltungsänderung)
Standardisierung des Untersuchungsablaufs bei Neurogener Oropharyngealer Dysphagie (NOD)
 Neuro Rehabil 2009; 1 (): 290 300 Staardisierung des Untersuchungsablaufs bei Neurogener Oropharyngealer Dysphagie (NOD) G. W. Ickenstein 1, A. Hofmayer 2, B. Liner-Pfleghar 3, P. Pluschinski 4, A. Riecker
Neuro Rehabil 2009; 1 (): 290 300 Staardisierung des Untersuchungsablaufs bei Neurogener Oropharyngealer Dysphagie (NOD) G. W. Ickenstein 1, A. Hofmayer 2, B. Liner-Pfleghar 3, P. Pluschinski 4, A. Riecker
GERIATRIE. ÜBERRASCHEND VIELFÄLTIG
 GERIATRIE. ÜBERRASCHEND VIELFÄLTIG KASUISTIK Wiederkehrende Lungenentzündung bei einem 74-jährigen Mann Was steckt dahinter? Ein Fall von Dr. med. Gabriele Röhrig, Oberärztin Lehrstuhl für Geriatrie an
GERIATRIE. ÜBERRASCHEND VIELFÄLTIG KASUISTIK Wiederkehrende Lungenentzündung bei einem 74-jährigen Mann Was steckt dahinter? Ein Fall von Dr. med. Gabriele Röhrig, Oberärztin Lehrstuhl für Geriatrie an
Schluckstörungen und Medikamenteneinnahme bei M. Parkinson
 Schluckstörungen und Medikamenteneinnahme bei M. Parkinson Logopädische Aspekte Corina Wyss (Inselspital) Der normale Schluckakt Schlucken ist der Prozess für den Transport von Speichel, Nahrung und Flüssigkeit
Schluckstörungen und Medikamenteneinnahme bei M. Parkinson Logopädische Aspekte Corina Wyss (Inselspital) Der normale Schluckakt Schlucken ist der Prozess für den Transport von Speichel, Nahrung und Flüssigkeit
Apparative Diagnostik der Dysphagie mittels FEES. Rainer Dziewas Klinik und Poliklinik für Neurologie Universitätsklinikum Münster
 Apparative Diagnostik der Dysphagie mittels FEES Rainer Dziewas Klinik und Poliklinik für Neurologie Universitätsklinikum Münster Gliederung 1. Einleitung 2. Untersuchungsablauf und Befundung 3. Fallbeispiele
Apparative Diagnostik der Dysphagie mittels FEES Rainer Dziewas Klinik und Poliklinik für Neurologie Universitätsklinikum Münster Gliederung 1. Einleitung 2. Untersuchungsablauf und Befundung 3. Fallbeispiele
Weniger ist mehr. und es heißt Schluckventil!
 Weniger ist mehr und es heißt Schluckventil! Trachealkanüle & Schlucken? Schlucken mit gecuffter TK Larynxelevation mechanisch eingeschränkt herabgesetzte Sensibilität im Pharynx Atem-Schluck-Koordination
Weniger ist mehr und es heißt Schluckventil! Trachealkanüle & Schlucken? Schlucken mit gecuffter TK Larynxelevation mechanisch eingeschränkt herabgesetzte Sensibilität im Pharynx Atem-Schluck-Koordination
Klinische Schluckuntersuchung und Aspirationsschnelltest
 Klinische Schluckuntersuchung und Aspirationsschnelltest Natascha Leisi, Logopädin MSc Neurorehabilitation Kantonsspital St. Gallen, Hals-Nasen-Ohrenklinik Definition Klinisch = stützt sich auf die von
Klinische Schluckuntersuchung und Aspirationsschnelltest Natascha Leisi, Logopädin MSc Neurorehabilitation Kantonsspital St. Gallen, Hals-Nasen-Ohrenklinik Definition Klinisch = stützt sich auf die von
Aktuelles aus der Schlucktherapie - Diagnose von Schluckstörungen
 20 Jahre Geriatrie am St. Marien-Hospital und Einrichtung des Lehrstuhls der Geriatrie an der Universität zu Köln Aktuelles aus der Schlucktherapie - Diagnose von Schluckstörungen Sandra Winkler Diplom-Sprachheilpädagogin,
20 Jahre Geriatrie am St. Marien-Hospital und Einrichtung des Lehrstuhls der Geriatrie an der Universität zu Köln Aktuelles aus der Schlucktherapie - Diagnose von Schluckstörungen Sandra Winkler Diplom-Sprachheilpädagogin,
Schluckdiagnostik in Partnerschaft mit der Neurologie
 Schluckdiagnostik in Partnerschaft mit der Neurologie Dr. med. Olaf Schwarz Stroke Unit der Neurologischen Klinik am Bürgerhospital, Klinikum Stuttgart 15. Geriatrietag 27. September 2006 Stuttgart Einleitung
Schluckdiagnostik in Partnerschaft mit der Neurologie Dr. med. Olaf Schwarz Stroke Unit der Neurologischen Klinik am Bürgerhospital, Klinikum Stuttgart 15. Geriatrietag 27. September 2006 Stuttgart Einleitung
Diagnostische Möglichkeiten der Abklärung von Schluckstörungen
 Diagnostische Möglichkeiten der Abklärung von Schluckstörungen Herwig Swoboda, Thomas Herbst HNO-Abteilung KH Hietzing mit Neurologischem Zentrum Rosenhügel Jahrestagung 2006 Österreichische Wachkoma Gesellschaft
Diagnostische Möglichkeiten der Abklärung von Schluckstörungen Herwig Swoboda, Thomas Herbst HNO-Abteilung KH Hietzing mit Neurologischem Zentrum Rosenhügel Jahrestagung 2006 Österreichische Wachkoma Gesellschaft
Vernetzung der ambulanten und stationären Behandlung neurogener Schluckstörungen im Evangelischen Krankenhaus Oldenburg
 Vernetzung der ambulanten und stationären Behandlung neurogener Schluckstörungen im Evangelischen Krankenhaus Oldenburg Friedrich Bergen Logopäde im Evangelischen Krankenhaus und eigener Praxis Andreas
Vernetzung der ambulanten und stationären Behandlung neurogener Schluckstörungen im Evangelischen Krankenhaus Oldenburg Friedrich Bergen Logopäde im Evangelischen Krankenhaus und eigener Praxis Andreas
Presbyphagie von der Pathophysiologie zum Therapieansatz
 Presbyphagie von der Pathophysiologie zum Therapieansatz Rainer Dziewas Klinik für Neurologie Universitätsklinikum Münster 1 Übersicht Physiologie des Schluckaktes Von Unfällen und Netzwerken Presbyphagie
Presbyphagie von der Pathophysiologie zum Therapieansatz Rainer Dziewas Klinik für Neurologie Universitätsklinikum Münster 1 Übersicht Physiologie des Schluckaktes Von Unfällen und Netzwerken Presbyphagie
Freitag, den
 Freitag, den 26.10.2012 Abstract zum Workshop Presbyphagie, Kompensation und Schluckplanung N. Rüffer & J. Wilmskötter Max. 25 Teilnehmer Vor dem physiologischen Hintergrund des presbyphagischen Systems,
Freitag, den 26.10.2012 Abstract zum Workshop Presbyphagie, Kompensation und Schluckplanung N. Rüffer & J. Wilmskötter Max. 25 Teilnehmer Vor dem physiologischen Hintergrund des presbyphagischen Systems,
Schlucken, Dysphagie: Diagnostik und Therapie. A. Keilmann
 Schlucken, Dysphagie: Diagnostik und Therapie A. Keilmann Präorale Phase Auswahl der Nahrung Zubereitung (Kochen, Zerkleinern, Würzen) Löffeln, Zerschneiden, Abbeißen, Schlürfen, Blasen, Trinken Temperatur,
Schlucken, Dysphagie: Diagnostik und Therapie A. Keilmann Präorale Phase Auswahl der Nahrung Zubereitung (Kochen, Zerkleinern, Würzen) Löffeln, Zerschneiden, Abbeißen, Schlürfen, Blasen, Trinken Temperatur,
6a Assessment Dysphagie Basisversion
 6a Assessment Dysphagie Basisversion Unterstützt Prozess Dysphagie Schluckstörung: Prozess Schritte V bis X Ziel Instrument 6a: Zielpublikum: Diagnostik und Verlaufsevaluation bei Klienten mit Dysphagie
6a Assessment Dysphagie Basisversion Unterstützt Prozess Dysphagie Schluckstörung: Prozess Schritte V bis X Ziel Instrument 6a: Zielpublikum: Diagnostik und Verlaufsevaluation bei Klienten mit Dysphagie
Das Zusammenspiel von Ess- und Schlucktraining praxisnah veranschaulicht. Nahrungsaufnahme zielgerichtet in der Ergotherapie einsetzen
 Das Zusammenspiel von Ess- und Schlucktraining praxisnah veranschaulicht Nahrungsaufnahme zielgerichtet in der Ergotherapie einsetzen Über den Tellerrand schauen Zusammenspiel Interdisziplinarität Planung
Das Zusammenspiel von Ess- und Schlucktraining praxisnah veranschaulicht Nahrungsaufnahme zielgerichtet in der Ergotherapie einsetzen Über den Tellerrand schauen Zusammenspiel Interdisziplinarität Planung
2.4 Dysphagieabklärung (Stroke C.)
 Seite 1 von 7 2.4 Dysphagieabklärung (Stroke C.) Beteiligte Organisationseinheiten Bemerkungen Input Prozessbezeichnung Output Eintreffen Patient 2.4 Dysphagieabklärung Freies Essen V=Verantwortlich für
Seite 1 von 7 2.4 Dysphagieabklärung (Stroke C.) Beteiligte Organisationseinheiten Bemerkungen Input Prozessbezeichnung Output Eintreffen Patient 2.4 Dysphagieabklärung Freies Essen V=Verantwortlich für
Ländlepflegetag, 15.November 2013 Panoramasaal im LKHF. Johannes Gächter, HNO-FA/Phoniater in Bregenz Karin Arzbacher, Logopädin im LKHR
 Ländlepflegetag, 15.November 2013 Panoramasaal im LKHF Johannes Gächter, HNO-FA/Phoniater in Bregenz Karin Arzbacher, Logopädin im LKHR Wir schlucken... hunderte Male pro Tag; >50 Muskelpaare, 4 Sinne!
Ländlepflegetag, 15.November 2013 Panoramasaal im LKHF Johannes Gächter, HNO-FA/Phoniater in Bregenz Karin Arzbacher, Logopädin im LKHR Wir schlucken... hunderte Male pro Tag; >50 Muskelpaare, 4 Sinne!
Aber der schluckt doch! Risiken und Chancen in der Versorgung geriatrischer Patienten mit Dysphagie. Dr. med. Ulrich Vahle
 Aber der schluckt doch! Risiken und Chancen in der Versorgung geriatrischer Patienten mit Dysphagie Dr. med. Ulrich Vahle Wo ist das Problem? Geschluckt wird doch immer! Geschluckt wird im Durchschnitt
Aber der schluckt doch! Risiken und Chancen in der Versorgung geriatrischer Patienten mit Dysphagie Dr. med. Ulrich Vahle Wo ist das Problem? Geschluckt wird doch immer! Geschluckt wird im Durchschnitt
Dysphagie-Pass. Instrument zur optimierten Versorgung von Patienten mit Schluckstörungen. Vor-, Zuname. Geburtsdatum. Straße, Nr. PLZ, Ort.
 Dysphagie-Pass Instrument zur optimierten Versorgung von Patienten mit Schluckstörungen Vor-, Zuname Geburtsdatum Straße, Nr. PLZ, Ort Telefon Krankenkasse Behandelnder Hausarzt / Telefon: Bezugsperson
Dysphagie-Pass Instrument zur optimierten Versorgung von Patienten mit Schluckstörungen Vor-, Zuname Geburtsdatum Straße, Nr. PLZ, Ort Telefon Krankenkasse Behandelnder Hausarzt / Telefon: Bezugsperson
SOPs Dysphagiemanagement an der Stroke Unit
 Österreichische Schlaganfall-Gesellschaft www.oegsf.at SOPs Dysphagiemanagement an der Stroke Unit Zusammenfassung Definiert Standards des Dysphagiescreenings und Dysphagiemanagements bei PatientInnen
Österreichische Schlaganfall-Gesellschaft www.oegsf.at SOPs Dysphagiemanagement an der Stroke Unit Zusammenfassung Definiert Standards des Dysphagiescreenings und Dysphagiemanagements bei PatientInnen
Logopädische Dysphagietherapie
 Logopädische Dysphagietherapie bei radio onkologischen PatientInnen Theorie und Praxis A. Krug, U. Schwarz, R. Rosenberger, E. Lorenz Ordensklinikum Linz Barmherzige Schwestern LOGOPÄDIE Lokalisation von
Logopädische Dysphagietherapie bei radio onkologischen PatientInnen Theorie und Praxis A. Krug, U. Schwarz, R. Rosenberger, E. Lorenz Ordensklinikum Linz Barmherzige Schwestern LOGOPÄDIE Lokalisation von
Diagnose und Therapie neurologisch bedingter Schluckstörungen (Dysphagie)
 Fortbildung integra Wels Wels 19.09.2008 Diagnose und Therapie neurologisch bedingter Schluckstörungen (Dysphagie) Holger Grötzbach, M. A. Asklepios Klinik Schaufling Abteilung Sprachtherapie D - 94571
Fortbildung integra Wels Wels 19.09.2008 Diagnose und Therapie neurologisch bedingter Schluckstörungen (Dysphagie) Holger Grötzbach, M. A. Asklepios Klinik Schaufling Abteilung Sprachtherapie D - 94571
Der Schluckakt aus Sicht der Logopädin oder Schlucken ist ein komplizierter Ablauf
 05.09.2015: Ostschweizer MTRA Symposium Der Schluckakt aus Sicht der Logopädin oder Schlucken ist ein komplizierter Ablauf Marlise Müller-Baumberger Leitung Logopädie Was ist Logopädie? Logopädie = Lehre
05.09.2015: Ostschweizer MTRA Symposium Der Schluckakt aus Sicht der Logopädin oder Schlucken ist ein komplizierter Ablauf Marlise Müller-Baumberger Leitung Logopädie Was ist Logopädie? Logopädie = Lehre
Ulrich Birkmann. Kurze Vorstellung: Seminare, FEES-Basis-Kurse. Schluckambulanz am Sankt Johannes Krankenhaus. Dipl. Heilpäd.
 Kurze Vorstellung: Ulrich Birkmann Schluckambulanz am Sankt Johannes Krankenhaus Team Seminare, FEES-Basis-Kurse Folgen einer endotrachealen Intubation er Anlage eines Endotrachealtubus bis zum Wechsel
Kurze Vorstellung: Ulrich Birkmann Schluckambulanz am Sankt Johannes Krankenhaus Team Seminare, FEES-Basis-Kurse Folgen einer endotrachealen Intubation er Anlage eines Endotrachealtubus bis zum Wechsel
 Was ist Unter Dysphagie versteht man eine Störung der Nahrungsaufnahme / Schluckstörung, die sich auf den gesamten Prozess der Nahrungsaufnahme auswirken kann vom Aufnehmen der Nahrung, über das Kauen,
Was ist Unter Dysphagie versteht man eine Störung der Nahrungsaufnahme / Schluckstörung, die sich auf den gesamten Prozess der Nahrungsaufnahme auswirken kann vom Aufnehmen der Nahrung, über das Kauen,
Logopädische Therapie: Essen mit geblockter Kanüle?
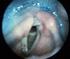 Logopädische Therapie: Essen mit geblockter Kanüle? Natascha Leisi, Logopädin MSc Neurorehabilitation Kantonsspital St. Gallen, Hals-Nasen-Ohrenklinik Indikationen für Tracheotomie Sicherung der Atmung
Logopädische Therapie: Essen mit geblockter Kanüle? Natascha Leisi, Logopädin MSc Neurorehabilitation Kantonsspital St. Gallen, Hals-Nasen-Ohrenklinik Indikationen für Tracheotomie Sicherung der Atmung
Dysphagie als Ursache für Aspirationspneumonien. Dipl. Heilpäd Ulrich Birkmann Fachlicher Leiter der Schluckambulanz im MVZ-Troisdorf-Sieglar
 Dysphagie als Ursache für Aspirationspneumonien Dipl. Heilpäd Ulrich Birkmann Fachlicher Leiter der Schluckambulanz im MVZ-Troisdorf-Sieglar Schluckambulanz im MVZ-Neurologie Fachbereiche: Trachealkanülen-Weaning
Dysphagie als Ursache für Aspirationspneumonien Dipl. Heilpäd Ulrich Birkmann Fachlicher Leiter der Schluckambulanz im MVZ-Troisdorf-Sieglar Schluckambulanz im MVZ-Neurologie Fachbereiche: Trachealkanülen-Weaning
Dysphagiemanagement in der außerklinischen Intensivpflege aus therapeutischer Sicht.
 Dysphagiemanagement in der außerklinischen Intensivpflege aus therapeutischer Sicht Schlucktherapeutischer Rehabilitationsverlauf Klinik Ambulante Therapie Klinik Klinische Diagnostik Apparative Diagnostik
Dysphagiemanagement in der außerklinischen Intensivpflege aus therapeutischer Sicht Schlucktherapeutischer Rehabilitationsverlauf Klinik Ambulante Therapie Klinik Klinische Diagnostik Apparative Diagnostik
Die Multimodale Parkinsonkomplexbehandlung
 Die Multimodale Parkinsonkomplexbehandlung Carolin Stöber Parkinson Nurse Dr. Michael Ohms - Oberarzt Stadthalle Hiltrup 20.05.2015 Ziel der Komplexbehandlung für Parkinsonpatienten ist es, die Patienten
Die Multimodale Parkinsonkomplexbehandlung Carolin Stöber Parkinson Nurse Dr. Michael Ohms - Oberarzt Stadthalle Hiltrup 20.05.2015 Ziel der Komplexbehandlung für Parkinsonpatienten ist es, die Patienten
Schlucktraining bei Essstörung
 Schlucktraining bei Essstörung Schlucktraining bei Essstörung Herzlich willkommen zur Schulung! Thema: Dauer: Ziel: Schlucktraining bei Essstörung ca. 30 Minuten Fachgerechte Durchführung eines Schlucktrainings
Schlucktraining bei Essstörung Schlucktraining bei Essstörung Herzlich willkommen zur Schulung! Thema: Dauer: Ziel: Schlucktraining bei Essstörung ca. 30 Minuten Fachgerechte Durchführung eines Schlucktrainings
Dysphagia Bedside Screening for Acute-Stroke Patients
 Dysphagia Bedside Screening for Acute-Stroke Patients The Gugging Swallowing Screen Michaela Trapl, SLT, MSc; Paul Enderle, MD, MSc; Monika Nowotny, MD; Yvonne Teuschl, PhD; Karl Matz, MD; Alexandra Dachenhausen,
Dysphagia Bedside Screening for Acute-Stroke Patients The Gugging Swallowing Screen Michaela Trapl, SLT, MSc; Paul Enderle, MD, MSc; Monika Nowotny, MD; Yvonne Teuschl, PhD; Karl Matz, MD; Alexandra Dachenhausen,
Teilhabe orientierter Umgang mit Trachealkanülen.
 Fortbildungsveranstaltung dysphagie netzwerk südwest in Zusammenarbeit mit IB-GIS Medizinische Akademie, Schule für Logopädie, Reichenau GesundHeits GmbH Deutschland, Region Blucare, Gottmadingen Modul
Fortbildungsveranstaltung dysphagie netzwerk südwest in Zusammenarbeit mit IB-GIS Medizinische Akademie, Schule für Logopädie, Reichenau GesundHeits GmbH Deutschland, Region Blucare, Gottmadingen Modul
Food for Stroke gibt es neue Daten? Rainer Dziewas Klinik und Poliklinik für Neurologie Universitätsklinikum Münster
 Food for Stroke gibt es neue Daten? Rainer Dziewas Klinik und Poliklinik für Neurologie Universitätsklinikum Münster Übersicht Epidemiologie Klinische Dysphagiediagnostik FEES Aspirationsprävention Epidemiologie
Food for Stroke gibt es neue Daten? Rainer Dziewas Klinik und Poliklinik für Neurologie Universitätsklinikum Münster Übersicht Epidemiologie Klinische Dysphagiediagnostik FEES Aspirationsprävention Epidemiologie
Leitfaden zur Beurteilung einer sicheren Nahrungsaufnahme bei PatientInnen mit erworbenen Hirnschädigungen inkl. physiotherapeutischen Massnahmen
 Leitfaden zur Beurteilung einer sicheren Nahrungsaufnahme bei PatientInnen mit erworbenen Hirnschädigungen inkl. physiotherapeutischen Massnahmen Bettina von Bidder, Kaspar Herren, Marianne Schärer, Heike
Leitfaden zur Beurteilung einer sicheren Nahrungsaufnahme bei PatientInnen mit erworbenen Hirnschädigungen inkl. physiotherapeutischen Massnahmen Bettina von Bidder, Kaspar Herren, Marianne Schärer, Heike
Neurologisch bedingte Schluckstörungen. Corinna Rolf & Dr. phil. Uta Lürßen Dipl. Sprachheilpädagoginnen
 Neurologisch bedingte Schluckstörungen Corinna Rolf & Dr. phil. Uta Lürßen Dipl. Sprachheilpädagoginnen Inhalt Begrüßung und Vorstellung Die Bedeutung des Schluckens Häufigkeit von Schluckstörungen Das
Neurologisch bedingte Schluckstörungen Corinna Rolf & Dr. phil. Uta Lürßen Dipl. Sprachheilpädagoginnen Inhalt Begrüßung und Vorstellung Die Bedeutung des Schluckens Häufigkeit von Schluckstörungen Das
Schluckstörungen bei alten Menschen: Erkennen und angemessen handeln
 Schluckstörungen bei alten Menschen: Erkennen und angemessen handeln Rahel Becker Praxis für Logopädie Mittelstr. 2 D-78224 Singen logopraxis@becker-singen.de - Einleitung - Funktion des Schluckens: 1.
Schluckstörungen bei alten Menschen: Erkennen und angemessen handeln Rahel Becker Praxis für Logopädie Mittelstr. 2 D-78224 Singen logopraxis@becker-singen.de - Einleitung - Funktion des Schluckens: 1.
Dysphagie: Diagnostik und Therapie
 Dysphagie: Diagnostik und Therapie Fokus Geriatrie Hans Schwegler Leiter Logopädie Schweizer Paraplegiker-Zentrum 6207 Nottwil Schlucken 600 2000 x pro Tag 1,5 Liter Speichel pro Tag mindestens 40 beteiligte
Dysphagie: Diagnostik und Therapie Fokus Geriatrie Hans Schwegler Leiter Logopädie Schweizer Paraplegiker-Zentrum 6207 Nottwil Schlucken 600 2000 x pro Tag 1,5 Liter Speichel pro Tag mindestens 40 beteiligte
Evidenzbasiertes Vorgehen bei Schluckstörungen
 Evidenzbasiertes Vorgehen bei Schluckstörungen Unser Ziel im Dysphagienetzwerk Südsachsen Vorstellung Roy Eike Logopäde, Geschäftsführer der Logopädischen Praxis R. Eike GmbH mit Praxen in - Marienberg
Evidenzbasiertes Vorgehen bei Schluckstörungen Unser Ziel im Dysphagienetzwerk Südsachsen Vorstellung Roy Eike Logopäde, Geschäftsführer der Logopädischen Praxis R. Eike GmbH mit Praxen in - Marienberg
Zur medigroba-fortbildung Tracheostomaversorgung
 Herzlich willkommen! Zur medigroba-fortbildung Tracheostomaversorgung Referent: Friedemann Ohnmacht examinierter Krankenpfleger und Fachkraft für außerklinische Intensivpflege Übersicht Worüber genau reden
Herzlich willkommen! Zur medigroba-fortbildung Tracheostomaversorgung Referent: Friedemann Ohnmacht examinierter Krankenpfleger und Fachkraft für außerklinische Intensivpflege Übersicht Worüber genau reden
ADSR Qualitätsindikatoren/Kennzahlen 2017
 ADSR Qualitätsindikatoren/Kennzahlen 2017 QI-ID Bezeichnung Zähler/Nenner Referenzbereich 02-003 Rehabilitation Physiotherapie Nenner: Fälle mit Paresen und deutlicher Funktionseinschränkung (operationalisiert
ADSR Qualitätsindikatoren/Kennzahlen 2017 QI-ID Bezeichnung Zähler/Nenner Referenzbereich 02-003 Rehabilitation Physiotherapie Nenner: Fälle mit Paresen und deutlicher Funktionseinschränkung (operationalisiert
Early Dysphagia Screening by Trained Nurses Reduces Pneumonia Rate in Stroke Patients A Clinical Intervention Study
 Early Dysphagia Screening by Trained Nurses Reduces Pneumonia Rate in Stroke Patients A Clinical Intervention Study DGKP C. Palli, BScN, MScN Agenda Warum darf ich APN sein? Arbeitsfeld Theoretischer Rahmen
Early Dysphagia Screening by Trained Nurses Reduces Pneumonia Rate in Stroke Patients A Clinical Intervention Study DGKP C. Palli, BScN, MScN Agenda Warum darf ich APN sein? Arbeitsfeld Theoretischer Rahmen
Biofeedback in der Dysphagietherapie: Unterstützung therapeutischer Maßnahmen durch Oberflächen-Elektromyographie (semg)
 Spektrum Patholinguistik 8 (2015) 243 247 Biofeedback in der Dysphagietherapie: Unterstützung therapeutischer Maßnahmen durch Oberflächen-Elektromyographie (semg) 1 Einleitung Mady Thonicke & Ulrike Frank
Spektrum Patholinguistik 8 (2015) 243 247 Biofeedback in der Dysphagietherapie: Unterstützung therapeutischer Maßnahmen durch Oberflächen-Elektromyographie (semg) 1 Einleitung Mady Thonicke & Ulrike Frank
Klinik für Physikalische Medizin und Rehabilitation
 Klinik für Physikalische Medizin und Rehabilitation Vortrag Thema: Dysphagietherapie und Sprachtherapie in der Frührehabilitation Dozentinnen: Olha Köpp, Petra Sievers-Nolte Univ.-Prof. Dr. med. Christoph
Klinik für Physikalische Medizin und Rehabilitation Vortrag Thema: Dysphagietherapie und Sprachtherapie in der Frührehabilitation Dozentinnen: Olha Köpp, Petra Sievers-Nolte Univ.-Prof. Dr. med. Christoph
Logopädie bei Erwachsenen
 Logopädie bei Erwachsenen BPW Club Aarau 18.09.2017 Isabelle Facchini-Baumann Logopädie Ursprünglich: Logos = Wort paideuein = erziehen Sprecherziehung Heute: Fachdisziplin für Sprach-, Sprech-, Stimm-
Logopädie bei Erwachsenen BPW Club Aarau 18.09.2017 Isabelle Facchini-Baumann Logopädie Ursprünglich: Logos = Wort paideuein = erziehen Sprecherziehung Heute: Fachdisziplin für Sprach-, Sprech-, Stimm-
Die fiberendoskopische Evaluation des Schluckens (FEES ) in der Geriatrie mit besonderer Berücksichtigung des akuten Schlaganfalls
 NeuroGeriatrie 2010; 7 (2_3): 59 64 Die fiberendoskopische Evaluation des Schluckens (FEES ) in der Geriatrie mit besonderer Berücksichtigung des akuten Schlaganfalls Beobachtbare Symptome und therapeutische
NeuroGeriatrie 2010; 7 (2_3): 59 64 Die fiberendoskopische Evaluation des Schluckens (FEES ) in der Geriatrie mit besonderer Berücksichtigung des akuten Schlaganfalls Beobachtbare Symptome und therapeutische
48. Fortbildungsveranstaltung für Hals-Nasen- Ohrenärzte
 Schluckdiagnostik mittels Ultraschall von Prof. Dr. med. Bernhard Schick Autor: Prof. Dr. med. Bernhard Schick, Klinik für Hals-Nasen- und Ohrenheilkunde, Universitätsklinikum des Saarlandes, Kirrberger
Schluckdiagnostik mittels Ultraschall von Prof. Dr. med. Bernhard Schick Autor: Prof. Dr. med. Bernhard Schick, Klinik für Hals-Nasen- und Ohrenheilkunde, Universitätsklinikum des Saarlandes, Kirrberger
Endoskopie zur Diagnose und Therapieplanung bei oropharyngealen Dysphagien
 Endoskopie zur Diagnose und Therapieplanung bei oropharyngealen Dysphagien 30 min Theorie 30 min Praxis Download der Folien: www.schoenweiler.de Tantalos (Tantalus) Relevanz Physiologie/Ursachen Diagnostik/Therapie
Endoskopie zur Diagnose und Therapieplanung bei oropharyngealen Dysphagien 30 min Theorie 30 min Praxis Download der Folien: www.schoenweiler.de Tantalos (Tantalus) Relevanz Physiologie/Ursachen Diagnostik/Therapie
Logopädie - Dysphagie. Luzia Berger;, Logopädin A.ö. Krankenhaus der Elisabethinen Linz Tel.Nr.: 0732/
 Logopädie - Dysphagie Luzia Berger;, Logopädin A.ö. Krankenhaus der Elisabethinen Linz Tel.Nr.: 0732/7676 63932 Definition - Schlucken Schlucken ist ein/e : geordneter Nahrungstransport von Mundraum in
Logopädie - Dysphagie Luzia Berger;, Logopädin A.ö. Krankenhaus der Elisabethinen Linz Tel.Nr.: 0732/7676 63932 Definition - Schlucken Schlucken ist ein/e : geordneter Nahrungstransport von Mundraum in
Darmstadt. FEES -Workshop zur Erlangung des FEES -Zertifikats der DGN/DSG April 2018
 Darmstadt FEES -Workshop zur Erlangung des FEES -Zertifikats der DGN/DSG 12. - 14. April 2018 Klinik für Neurologie und Neurointensivmedizin, Klinikum Darmstadt Klinik für Neurologie, Universitätsklinikum
Darmstadt FEES -Workshop zur Erlangung des FEES -Zertifikats der DGN/DSG 12. - 14. April 2018 Klinik für Neurologie und Neurointensivmedizin, Klinikum Darmstadt Klinik für Neurologie, Universitätsklinikum
Die Behandlung tracheotomierter Patienten mit schwerer Dysphagie
 Ulrike Frank Die Behandlung tracheotomierter Patienten mit schwerer Dysphagie Eine explorative Studie zur Evaluation eines interdisziplinären Interventionsansatzes Universitätsverlag Potsdam Bibliografische
Ulrike Frank Die Behandlung tracheotomierter Patienten mit schwerer Dysphagie Eine explorative Studie zur Evaluation eines interdisziplinären Interventionsansatzes Universitätsverlag Potsdam Bibliografische
Logopädie in der Geriatrie
 Logopädie in der Geriatrie Kommunikations- und Schluckstörungen Bearbeitet von, 1. Auflage 2017. Buch inkl. Online-Nutzung. 296 S. Softcover ISBN 978 3 13 175401 1 Format (B x L): 17 x 24 cm Weitere Fachgebiete
Logopädie in der Geriatrie Kommunikations- und Schluckstörungen Bearbeitet von, 1. Auflage 2017. Buch inkl. Online-Nutzung. 296 S. Softcover ISBN 978 3 13 175401 1 Format (B x L): 17 x 24 cm Weitere Fachgebiete
FEES Basiskurs, Oldenburg
 FEES Basiskurs, Oldenburg 28. 30. Juni 2019 Hintergrund Neurologische Erkrankungen wie Schlaganfall, Parkinson-Syndrome, Demenzen und neuromuskuläre Erkrankungen sind die häufigsten Ursachen von Schluckstörungen
FEES Basiskurs, Oldenburg 28. 30. Juni 2019 Hintergrund Neurologische Erkrankungen wie Schlaganfall, Parkinson-Syndrome, Demenzen und neuromuskuläre Erkrankungen sind die häufigsten Ursachen von Schluckstörungen
Dysphagiemanagement bei Motoneuron-Erkrankungen. Axel Riecker Neurologische Universitätsklinik Ulm (RKU)
 Dysphagiemanagement bei Motoneuron-Erkrankungen Axel Riecker Neurologische Universitätsklinik Ulm (RKU) Amyotrophe Lateralsklerose (ALS) - Allgemeines Inzidenz 1,5-2,5 / 100 000 /Jahr Prävalenz ca. 8 /
Dysphagiemanagement bei Motoneuron-Erkrankungen Axel Riecker Neurologische Universitätsklinik Ulm (RKU) Amyotrophe Lateralsklerose (ALS) - Allgemeines Inzidenz 1,5-2,5 / 100 000 /Jahr Prävalenz ca. 8 /
Fachtherapeut Dysphagie Erfurter Dysphagiewoche
 Fachtherapeut Dysphagie Erfurter Dysphagiewoche D 06/16 25.06. 02.07.2016 in Erfurt D 09/16 17.09. 24.09.2016 in Schwerin (Die Ausbildung zum Fachtherapeut Dysphagie kann gleichwertig mit dem Besuch der
Fachtherapeut Dysphagie Erfurter Dysphagiewoche D 06/16 25.06. 02.07.2016 in Erfurt D 09/16 17.09. 24.09.2016 in Schwerin (Die Ausbildung zum Fachtherapeut Dysphagie kann gleichwertig mit dem Besuch der
2 Grundlagen der Schluckanatomie und -physiologie 5
 IX Inhaltsverzeichnis 1 Erfahrungsbericht einer Patientin 1 2 Grundlagen der Schluckanatomie und -physiologie 5 2.1 Definitionen 6 2.2 Schluckphasen und anatomische Grundlagen 8 2.2.1 Orale Vorbereitungsphase
IX Inhaltsverzeichnis 1 Erfahrungsbericht einer Patientin 1 2 Grundlagen der Schluckanatomie und -physiologie 5 2.1 Definitionen 6 2.2 Schluckphasen und anatomische Grundlagen 8 2.2.1 Orale Vorbereitungsphase
Wenn Schlucken zur Herausforderung wird
 Ernährung nach dem Schlaganfall. Wenn Schlucken zur Herausforderung wird A DYSPH I G E Ein Ratgeber für Patienten und pflegende Angehörige Wenn das Schlucken schwerfällt Über das Schlucken macht sich ein
Ernährung nach dem Schlaganfall. Wenn Schlucken zur Herausforderung wird A DYSPH I G E Ein Ratgeber für Patienten und pflegende Angehörige Wenn das Schlucken schwerfällt Über das Schlucken macht sich ein
Erfurter Dysphagiewoche
 Erfurter Dysphagiewoche 1. Referent MIRKO HILLER, MSC / NEUROREHABILITATION, LEITER DDZ, Zertifizierter FEES-AUSBILDER DER DGN & DSG 2. Ziel der Fortbildung Die Zahl der Patienten, die an einer Dysphagie
Erfurter Dysphagiewoche 1. Referent MIRKO HILLER, MSC / NEUROREHABILITATION, LEITER DDZ, Zertifizierter FEES-AUSBILDER DER DGN & DSG 2. Ziel der Fortbildung Die Zahl der Patienten, die an einer Dysphagie
Mangelernährung
 Mangelernährung Mangelernährung wird unter verschiedenen Begriffen geführt. Marasmus (gr. schwach werden) Kachexie (gr. schlechter Zustand) PEM (Protein-Energie-Malnutrition) Wasting (engl. Schwund) Anorexie
Mangelernährung Mangelernährung wird unter verschiedenen Begriffen geführt. Marasmus (gr. schwach werden) Kachexie (gr. schlechter Zustand) PEM (Protein-Energie-Malnutrition) Wasting (engl. Schwund) Anorexie
Behandlungspflege. Grundlagen, Bronchialtoilette und Prophylaxen
 Behandlungspflege Tracheotomie Grundlagen, Bronchialtoilette und Prophylaxen Indikationen zur Tracheotomie Absehbare längerfristige Beatmung Blockaden der oberen Atemwege Längerfristige Erleichterung der
Behandlungspflege Tracheotomie Grundlagen, Bronchialtoilette und Prophylaxen Indikationen zur Tracheotomie Absehbare längerfristige Beatmung Blockaden der oberen Atemwege Längerfristige Erleichterung der
F.O.T.T.: Hex, hex effizient therapeutische Hilfen im Alltag bieten!
 F.O.T.T.: Hex, hex effizient therapeutische Hilfen im Alltag bieten! Ricki Nusser-Müller-Busch, MSc (Neuroreha) Instruktorin für Facio-OraleTrakt Therapie, F.O.T.T. Senior Instruktorin für Manuelle Schlucktherapie
F.O.T.T.: Hex, hex effizient therapeutische Hilfen im Alltag bieten! Ricki Nusser-Müller-Busch, MSc (Neuroreha) Instruktorin für Facio-OraleTrakt Therapie, F.O.T.T. Senior Instruktorin für Manuelle Schlucktherapie
Neue Wege in der Dysphagie-Therapie: Defektorientiert (Aspiration verhindern) oder ressourcenorientiert (Aspiration beseitigen)
 Erste Sächsische Dysphagietagung, Chemnitz, 6. und 7. Oktober 2017 Neue Wege in der Dysphagie-Therapie: Defektorientiert (Aspiration verhindern) oder ressourcenorientiert (Aspiration beseitigen) Paul Diesener,
Erste Sächsische Dysphagietagung, Chemnitz, 6. und 7. Oktober 2017 Neue Wege in der Dysphagie-Therapie: Defektorientiert (Aspiration verhindern) oder ressourcenorientiert (Aspiration beseitigen) Paul Diesener,
Ernährungs-Screening: welche Bögen sollten wir verwenden? Karin Schindler AKH Wien
 Ernährungs-Screening: welche Bögen sollten wir verwenden? Karin Schindler AKH Wien Ernährungs-Screening Verfahren zur Reihenuntersuchung 1. Stufe zur Diagnose einer Mangelernährung Anforderungen einfach
Ernährungs-Screening: welche Bögen sollten wir verwenden? Karin Schindler AKH Wien Ernährungs-Screening Verfahren zur Reihenuntersuchung 1. Stufe zur Diagnose einer Mangelernährung Anforderungen einfach
Rehabilitation nach Laryngektomie. Physiologie. Physiologie. Nach der Kehlkopfentfernung. Nach der Kehlkopfentfernung
 Rehabilitation Rehabilitation nach Laryngektomie Maria Schuster, Ulrich Eysholdt Rehabilitation bei Kommunikations- und Schluckstörungen Stimmrehabilitation nach Kehlkopfentfernung Physiologie Methoden
Rehabilitation Rehabilitation nach Laryngektomie Maria Schuster, Ulrich Eysholdt Rehabilitation bei Kommunikations- und Schluckstörungen Stimmrehabilitation nach Kehlkopfentfernung Physiologie Methoden
Wenn die Kalorienzufuhr nicht ausreicht, was dann?
 Arial Narrow 18 pt Wenn die Kalorienzufuhr nicht ausreicht, was dann? Rainer Wirth Marien Hospital Herne Universitätsklinikum der Ruhr-Universität Bochum Klinik für Altersmedizin und Frührehabilitation
Arial Narrow 18 pt Wenn die Kalorienzufuhr nicht ausreicht, was dann? Rainer Wirth Marien Hospital Herne Universitätsklinikum der Ruhr-Universität Bochum Klinik für Altersmedizin und Frührehabilitation
Evaluation eines Bioimpedanz-EMG-Messsystems zur Schluckerkennung während der pharyngealen Schluckphase
 Spektrum Patholinguistik 6 (2013) 225 231 Evaluation eines Bioimpedanz-EMG-Messsystems zur Schluckerkennung während der pharyngealen Schluckphase Corinna Schultheiss 1, Holger Nahrstaedt 2, Thomas Schauer
Spektrum Patholinguistik 6 (2013) 225 231 Evaluation eines Bioimpedanz-EMG-Messsystems zur Schluckerkennung während der pharyngealen Schluckphase Corinna Schultheiss 1, Holger Nahrstaedt 2, Thomas Schauer
Ernährung und Schlucken
 Kantonsspital St.Gallen Interdisziplinäre Medizinische Dienste Muskelzentrum/ALS clinic Direkt 071 494 35 81 Fax 071 494 63 89 muskel-als@kssg.ch Ernährung und Schlucken CH-9007 St.Gallen Tel. 071 494
Kantonsspital St.Gallen Interdisziplinäre Medizinische Dienste Muskelzentrum/ALS clinic Direkt 071 494 35 81 Fax 071 494 63 89 muskel-als@kssg.ch Ernährung und Schlucken CH-9007 St.Gallen Tel. 071 494
Dysphagie-Management- Concept (DMC)
 Dysphagie-Management- Concept (DMC) modifizierte ersion 2017 Handlungsempfehlungen zur Diagnostik und Therapie der oropharyngealen Dysphagie Die hier geschilderte Behandlung ist ein orschlag, der keinesfalls
Dysphagie-Management- Concept (DMC) modifizierte ersion 2017 Handlungsempfehlungen zur Diagnostik und Therapie der oropharyngealen Dysphagie Die hier geschilderte Behandlung ist ein orschlag, der keinesfalls
Wiebke Herbst Neurogene Dysphagien und ihre Therapie bei Patienten mit Trachealkanüle
 Wiebke Herbst Neurogene Dysphagien und ihre Therapie bei Patienten mit Trachealkanüle Die Autorin: Wiebke Herbst, Jahrgang 1967, beendete 1989 ihre Ausbildung zur Logopädin. Anschließend sammelte sie in
Wiebke Herbst Neurogene Dysphagien und ihre Therapie bei Patienten mit Trachealkanüle Die Autorin: Wiebke Herbst, Jahrgang 1967, beendete 1989 ihre Ausbildung zur Logopädin. Anschließend sammelte sie in
Fallbeispiele zum Tag der PEG an der Universitätsklinik Tübingen
 Fallbeispiele zum Tag der PEG an der Universitätsklinik Tübingen 23. Oktober 2010 Bewohner mit beginnender Demenzerkrankung. Ernährungsverhalten: - hat keine Ruhe länger bei Tisch zu sitzen - beendet Mahlzeiten
Fallbeispiele zum Tag der PEG an der Universitätsklinik Tübingen 23. Oktober 2010 Bewohner mit beginnender Demenzerkrankung. Ernährungsverhalten: - hat keine Ruhe länger bei Tisch zu sitzen - beendet Mahlzeiten
wenn JA, welche: ; mg 1x täglich 2x täglich bei Bedarf Wurde Ihnen schon einma BoTox während einer Magenspiegelung in die Speiseröhre gespritzt?
 Patientenetikett Name, Vorname: Geb. Datum: Adresse: Sehr geehrter Patient, sehr geehrte Patientin, Viszeral-, Transplantations-, Thorax- und Gefäßchirurgie Department für Operative Medizin Liebigstraße
Patientenetikett Name, Vorname: Geb. Datum: Adresse: Sehr geehrter Patient, sehr geehrte Patientin, Viszeral-, Transplantations-, Thorax- und Gefäßchirurgie Department für Operative Medizin Liebigstraße
Erschwertes Atmen - Atemnot. Dr. med Gábor Polony
 Erschwertes Atmen - Atemnot Dr. med Gábor Polony Symptome bei schwerer Atemstörung Tachypnoe Nasenflügeln Einziehungen (jugulär, intercostal, epigastral) Husten Stridor Abfall der Sauerstoffsättigung Zyanose
Erschwertes Atmen - Atemnot Dr. med Gábor Polony Symptome bei schwerer Atemstörung Tachypnoe Nasenflügeln Einziehungen (jugulär, intercostal, epigastral) Husten Stridor Abfall der Sauerstoffsättigung Zyanose
48. Fortbildungsveranstaltung für Hals-Nasen- Ohrenärzte
 von Dr. Heidrun Schröter-Morasch Autorin Dr. Heidrun Schröter-Morasch, Entwicklungsgruppe Klinische Neuropsychologie (EKN), Städt.- Klinikum München GmbH, Klinikum Bogenhausen, Kölner Platz 1, Haus 19,
von Dr. Heidrun Schröter-Morasch Autorin Dr. Heidrun Schröter-Morasch, Entwicklungsgruppe Klinische Neuropsychologie (EKN), Städt.- Klinikum München GmbH, Klinikum Bogenhausen, Kölner Platz 1, Haus 19,
Erfassung der pharyngealen Schluckphase durch Bioimpedanz
 Erfassung der pharyngealen Schluckphase durch Bioimpedanz T. Schauer 1, R.O Seidl 2, H. Nahrstaedt 1 1 Fachgebiet Regelungssysteme Technische Universität Berlin 2 Klinik für Hals-Nasen-Ohren-Krankheiten
Erfassung der pharyngealen Schluckphase durch Bioimpedanz T. Schauer 1, R.O Seidl 2, H. Nahrstaedt 1 1 Fachgebiet Regelungssysteme Technische Universität Berlin 2 Klinik für Hals-Nasen-Ohren-Krankheiten
Ernährung und Flüssigkeitszufuhr im Alter, nach Schlaganfall, bei chronischen neurodeg. Erkrankungen und persist. Wachkoma Christoph Fuchs
 Ernährung und Flüssigkeitszufuhr im Alter, nach Schlaganfall, bei chronischen neurodeg. Erkrankungen und persist. Wachkoma Christoph Fuchs Zentrum für Akutgeriatrie und Frührehabilitation SAPV Team Christophorus
Ernährung und Flüssigkeitszufuhr im Alter, nach Schlaganfall, bei chronischen neurodeg. Erkrankungen und persist. Wachkoma Christoph Fuchs Zentrum für Akutgeriatrie und Frührehabilitation SAPV Team Christophorus
Kriterien zum Einbeziehen interdisziplinärer Fachpersonen
 Direktion Pflege, medizinisch-technische und medizinisch-therapeutische Bereiche Bereich Fachentwicklung und Forschung Anhang 7 Kriterien zum Einbeziehen interdisziplinärer Fachpersonen Kriterien zum Einbezug
Direktion Pflege, medizinisch-technische und medizinisch-therapeutische Bereiche Bereich Fachentwicklung und Forschung Anhang 7 Kriterien zum Einbeziehen interdisziplinärer Fachpersonen Kriterien zum Einbezug
Diagnose und Therapie neurologisch bedingter Schluckstörungen. Holger Grötzbach, M. A. Asklepios Klinik Schaufling D 94571 Schaufling
 Diagnose und Therapie neurologisch bedingter Schluckstörungen Holger Grötzbach, M. A. Asklepios Klinik Schaufling D 94571 Schaufling integra Fachmesse Wels 22.09.2006 Agenda Anatomie und Physiologie des
Diagnose und Therapie neurologisch bedingter Schluckstörungen Holger Grötzbach, M. A. Asklepios Klinik Schaufling D 94571 Schaufling integra Fachmesse Wels 22.09.2006 Agenda Anatomie und Physiologie des
Stimme, Sprechen, Schlucken - Logopädie bei M. Parkinson
 Stimme, Sprechen, Schlucken - Logopädie bei M. Parkinson M.Schmieder & L.Pflieger Logopädinnen Logopädie-Praxis Susanne Menauer Stuttgarter Str. 51 71263 Weil der Stadt & Marktstraße 6/1. 5 71254 Ditzingen
Stimme, Sprechen, Schlucken - Logopädie bei M. Parkinson M.Schmieder & L.Pflieger Logopädinnen Logopädie-Praxis Susanne Menauer Stuttgarter Str. 51 71263 Weil der Stadt & Marktstraße 6/1. 5 71254 Ditzingen
Dysphagie in der Geriatrie
 Kreiskrankenhaus Mosbach Akademisches Lehrkrankenhaus der Universität Heidelberg Geriatrischer Schwerpunkt des Neckar-Odenwald-Kreises Ltd. Arzt Dr. med. M. Jäger Dysphagie in der Geriatrie Jahrestagung
Kreiskrankenhaus Mosbach Akademisches Lehrkrankenhaus der Universität Heidelberg Geriatrischer Schwerpunkt des Neckar-Odenwald-Kreises Ltd. Arzt Dr. med. M. Jäger Dysphagie in der Geriatrie Jahrestagung
Leitsymptome von Dysphagien
 3 Leitsymptome von Dysphagien 3.1 Leaking, Pooling 30 3.1.1 Ursachen von Leaking/Pooling 30 3.1.2 Folgen von Leaking/Pooling 30 3.2 Residuen 31 3.2.1 Lokalisation von Residuen und zugehörige Ursachen 31
3 Leitsymptome von Dysphagien 3.1 Leaking, Pooling 30 3.1.1 Ursachen von Leaking/Pooling 30 3.1.2 Folgen von Leaking/Pooling 30 3.2 Residuen 31 3.2.1 Lokalisation von Residuen und zugehörige Ursachen 31
Kritische Ernährungssituationen in der Pflege Behandeln oder Begleiten?
 Kritische Ernährungssituationen in der Pflege Behandeln oder Begleiten? 1. Fachtagung Ethikkomitee des Caritasverbandes für die Diözese Augsburg e.v. 21.01.2010 Workshop PEG bei geriatrischen Patienten
Kritische Ernährungssituationen in der Pflege Behandeln oder Begleiten? 1. Fachtagung Ethikkomitee des Caritasverbandes für die Diözese Augsburg e.v. 21.01.2010 Workshop PEG bei geriatrischen Patienten
Schlucken und Sprechen Logopädische Therapie bei Menschen mit Amyotropher Lateralsklerose
 Schlucken und Sprechen Logopädische Therapie bei Menschen mit Amyotropher Lateralsklerose Marlise Müller - Baumberger Leiterin Logopädie Zusammenarbeit HNO Klinik / Logopädie mit Muskelzentrum / ALS clinic
Schlucken und Sprechen Logopädische Therapie bei Menschen mit Amyotropher Lateralsklerose Marlise Müller - Baumberger Leiterin Logopädie Zusammenarbeit HNO Klinik / Logopädie mit Muskelzentrum / ALS clinic
Neurogene Dysphagien. Aufbau des weiterbildenden Masterstudiengangs "Evidenzbasierte Logopädie" im Rahmen des BMBF-Verbundprojektes PuG
 Neurogene Dysphagien Aufbau des weiterbildenden Masterstudiengangs "Evidenzbasierte Logopädie" im Rahmen des BMBF-Verbundprojektes PuG Ulrich Birkmann»Neurogene Dysphagien« IMPRESSUM Autor: Dipl. Sprachheilpädagoge
Neurogene Dysphagien Aufbau des weiterbildenden Masterstudiengangs "Evidenzbasierte Logopädie" im Rahmen des BMBF-Verbundprojektes PuG Ulrich Birkmann»Neurogene Dysphagien« IMPRESSUM Autor: Dipl. Sprachheilpädagoge
Zum Für F r und Wider einer künstlichen Ernährung
 Zum Für F r und Wider einer künstlichen Ernährung PEG-Sonde ja oder nein? Christian Kolb Krankenpfleger www.nahrungsverweigerung.de Milieugestaltung DAS ESSEN SOLL ZUERST DAS AUGE ERFREUEN UND DANN DEN
Zum Für F r und Wider einer künstlichen Ernährung PEG-Sonde ja oder nein? Christian Kolb Krankenpfleger www.nahrungsverweigerung.de Milieugestaltung DAS ESSEN SOLL ZUERST DAS AUGE ERFREUEN UND DANN DEN
Schlucken und Haltung
 www.neurologos.de Schlucken und Haltung Jana Kmetzsch & Ulrich Agster (Logopädin) (Physiotherapeut) 1 Schlucken und Haltung 1. Aspekte physiologischen Schluckens 2. Haltungsanalyse 3. Erarbeitung des dynamischen
www.neurologos.de Schlucken und Haltung Jana Kmetzsch & Ulrich Agster (Logopädin) (Physiotherapeut) 1 Schlucken und Haltung 1. Aspekte physiologischen Schluckens 2. Haltungsanalyse 3. Erarbeitung des dynamischen
