Algorithmen im Rettungsdienst Dortmund
|
|
|
- Adrian Kaufman
- vor 9 Jahren
- Abrufe
Transkript
1 Algorithmen im Rettungsdienst Dortmund Stadt Dortmund Feuerwehr
2 Inhalt Vorwort 3 Hinweise zum Gebrauch der Algorithmen 4 Universalalgorithmus 5 Leitsymptom Brustschmerz 7 CPR / Reanimation 8 Apoplex 9 Hypoglykämie 10 Verbrennung 11 Cerebraler Krampfanfall 12 Präklinisches Traumamanagement 13 Anlage: Zuweisungskonzept Apoplex 18 Kontakt 19
3 Vorwort Algorithmen im Rettungsdienst Dortmund Gültig vom bis Änderung zur Vorversion: Anpassung der Algorithmen und Layoutveränderung Ergänzung zum Apoplex Aufnahme der Applikation von Midazolam mittels Mucosal Atomization Device durch die/den Rettungsassistenten/-in Änderung der Bebilderung Verbrennung Implementierung Feedback-Modul in den Algorithmus CPR Senden der Telemetrie-Daten an die Kardiologie K1/K4 Die Medizin ist ständig im Fluss, was gestern noch streng verboten war, ist heute möglicherweise überlegenswert und morgen schon Standard. Es ist deshalb auch für die Mitarbeiter im Rettungsdienst unverzichtbar, sich stets über Neuerungen zu informieren. Der Besuch der 30 Pflichtfortbildungsstunden nach 5 RettG ist oft nur ein Schritt, um am Ball zu bleiben. Algorithmen bieten die Möglichkeit, Änderungen in Standardabläufen übersichtlich und verständlich darzustellen und rasch im jeweiligen Rettungsdienstbereich zu verbreiten. Sie stellen einen roten Faden dar, an dem sich der an der Notfallrettung beteiligte Mitarbeiter im Einsatz orientieren kann, wichtige Maßnahmen nicht übersehen zu haben. Trotzdem ist jeder Einsatz in der präklinischen Notfallmedizin anders und verlangt Improvisationsvermögen. Wenn man die Algorithmen beherrscht, fällt es leichter, im individuellen Fall entlang des roten Fadens bei Notwendigkeit nach links und rechts etwas abzuweichen. Algorithmen stellen also einen wichtigen Beitrag zu Qualitätssicherung im Rettungsdienst dar und können gleichzeitig ein Instrument für den medizinisch Verantwortlichen sein, Änderungen des Standards schnell bekannt zu geben und anzuweisen. Wir freuen uns deshalb sehr über dieses Engagement und bedanken uns bei allen Aktiven im Rettungsdienst, die die Entwicklung der Algorithmen voran gebracht haben. Ergänzend sind die Lektüre der Schulungsskripte und der Besuch der 30-Stunden-Fortbildung unerlässlich. Aussagen zur Notkompetenz beziehen sich teilweise auf regional abgestimmte und vom Rechtsamt der Stadt Dortmund abgesegnete Maßnahmen im Rettungsdienst Dortmund! Dr. H. Lemke ÄLRD [email protected] Dr. U. Schniedermeier Stellv. ÄLRD [email protected] Version 1.0_2014 Gültig vom bis
4 Hinweise zum Gebrauch der Algorithmen Grundsätzlich ist bei jeder Anlage eines peripher-venösen Zuganges die Durchlässigkeit mittels einer kristalloiden Infusionslösung zu prüfen. Diese Maßnahme ist besonders bei der Applikation von Glukose 40 % (stark gewebsschädigend) wichtig. Voraussetzung zur Durchführung von Maßnahmen der Notkompetenz Die Maßnahmen sind zur unmittelbaren Abwehr von Gefahren für das Leben und die Gesundheit dringend erforderlich. Rechtzeitige ärztliche Hilfe ist nicht erreichbar. Das gleiche Ziel kann durch weniger eingreifende (invasive) Maßnahmen nicht erreicht werden (Verhältnismäßigkeit der Mittel). Die Hilfeleistung ist zumutbar (Kenntnisse, Qualifikationen, Fortbildung). Medikamente der Notkompetenz kristalloide Infusionslösung Glucose 40 % (verdünnt oder zur laufenden Infusion!) Nitroglycerin-Spray ß 2 -Sympathomimetika (Dosier-Aerosol / Sultanol Inhalation) bei Asthma bronchiale Adrenalin (Suprarenin) im Rahmen der kardiopulmonalen Reanimation Midazolam mittels MAD beim Krampfanfall (Freigabe für den Rettungsdienst Dortmund durch das Rechtsamt und ÄLRD) Diazepam Rectiole Amiodaron nach Algorithmus Reanimation (Freigabe für den Rettungsdienst Dortmund durch das Rechtsamt und ÄLRD) Maßnahmen der Notkompetenz Intubation ohne Relaxanzien Defibrillation manuell (Rettungsdienst Dortmund) oder mittels automatischer Analyse Venenpunktion Anwendung des Larynxtubus (Algorithmus Reanimation 2011) ausgewählte Medikamente (siehe oben) 4 Version 1.0_2014 Gültig vom bis
5 Hinweise zum Gebrauch der Algorithmen Aufgaben des Teamleiters Aufgaben des Teamhelfers Verweis auf anderen Algorithmus, ggf. Algorithmusangabe bzw. festgestellter Messwert Invasive Maßnahme im Rahmen der Notkompetenz Warnhinweis zu invasiver Maßnahme Erste Maßnahmen und Vorkehrungen bei Eintreffen am Einsatzort bzw. Patienten Bemerkungen und Besonderheiten zu Maßnahmen und Situationen Version 1.0_2014 Gültig vom bis
6 Universalalgorithmus Eigen- und Fremdschutz beachten! ggf. Nachalarmierung weiterer Kräfte Patient ansprechbar? nein ja Atemwege freimachen ggf. Seitenlage? Cave: Trauma! ja (Fremd-)Anamnese Bodycheck Lagerung des Patienten Atmung suffizient? ja Beatmung* zentraler Puls tastbar? ja weiteres Vorgehen gem. entsprechendem Algorithmus CPR beginnen weiteres Vorgehen gem. Algorithmus CPR (Seite 8) starke Blutung / Schock? (Fremd-)Anamnese Bodycheck ja Überwachung des Patienten ggf. Übergabe an Notarzt ggf. Transport in geeignete Klinik Dauermedikation mitnehmen reversible Ursachen ausschließen Festlegung der Leitsymptomatik durch Teamleiter * Beatmung: masch. Beatmung unter CPR auf notärztliche Weisung PEEP 5 cm H 2 0 erwäge Maßnahmen im Rahmen der Notkompetenz 6 Version 1.0_2014 Gültig vom bis
7 Leitsymptom Brustschmerz Teamleiter Teamhelfer (Fremd-)Anamnese* gem. Universalalgorithmus (Seite 6) Monitoring (12-Kanal-EKG ableiten) und Beruhigung des Patienten (Sauerstoff), wenn erforderlich Lagerung: Oberkörper hoch wenn RR > 120 mm Hg: (0,8 mg Nitro s.l. = 2 Hub) Vorbereitung des peripheren i.v.-zugangs Cave: Kontraindikation vorherige Einnahme potenzsteigernder Mittel Assistenz bei der Anlage des peripheren i.v.-zugangs Legen des peripheren i.v.-zugangs Vorbereiten von Medikamente: 500 mg ASS (ggf. weitere) kontinuierliches Vitalzeichen-Monitoring bis Eintreffen NA ständige Reanimationsbereitschaft! * Ursachen für Thoraxschmerz können auch sein: - ACS/Embolie / Aortenaneurysma etc. - abdominelle / orthopädische Erkrankung - Trauma / Pneu- / Hämatothorax - Milzruptur! bei Reanimation gem. Algorithmus CPR (siehe Seite 8) Anlage des 12-Kanal-EKG Bei ST-Hebungsinfarkt Transport in Klinik mit Herzkatheter (K1, K4), mit Voranmeldung Ggf. präklinische Lyse durch Notarzt Telemetrie-Daten ggf. der Zielklinik übermitteln Version 1.0_2014 Gültig vom bis
8 CPR / Reanimation Eigen- und Fremdschutz beachten! Nachalarmierung Notarzt ca. 55 Sekunden Teamleiter Basischeck Vorbereitung & Einführung des Larynxtubus (unter laufender Thoraxkompression) Teamhelfer Thorax von Kleidung befreien Beginn Thoraxkompression von der Seite Kontinuierliche Thoraxkompression (ohne Unterbrechung) Lagekontrolle Larynxtubus Defi-Elektroden kleben Unterbrechung Thoraxkompression, Beatmung & Assistenz, Lagekontrolle LT Thoraxkompression (100 min -1 ) jede 10. Kompression wird laut angesagt Falls Larynxtubus nicht dicht 30 : 2 Gänsegurgel, Filter & O 2 visuell* Rhythmusinterpretation (Ereignistaste drücken) * Rhythmusinterpretation visuell oder automatisch möglich (AED Modus) Interpretation möglich? ja nein Einsatz AED Wiederaufnahme der Thoraxkompression während der Ladephase Asystolie/PEA KF/pulslose VT Thoraxkompression und Beatmung, jede 10. Kompression wird laut angesagt 2 Minuten Thoraxkompression Positionswechsel 1. Schock* Thoraxkompression sofort wieder für 2 Minuten aufnehmen/fortführen (Positionswechsel nach Analyse) Teamhelfer Teamleiter Feedback-Modul aufkleben Kapnometrie / Tubusfixierung Vorbereitung & Legen i.v.-zugang durch Teamleiter oder Teamhelfer Rhythmusinterpretation ggf. Defibrillation alle 2 Minuten erste Medikamentengabe: KF/pulslose VT: Suprarenin nach der 3. Defibrillation und einmalige Gabe von Amiodaron nach der 3. Defibrillation Asystolie/PEA: Suprarenin, sobald der Zugang sicher liegt Gabe von Suprarenin alle 4 Minuten 8 Version 1.0_2014 Gültig vom bis
9 Apoplex Teamleiter Teamhelfer (Fremd-)Anamnese Bodycheck einschließlich neurologischer Untersuchung* Lagerung: Oberkörper hoch Erhebung Vitalparameter HF / SpO 2 / RR O 2 -Gabe 6 15 l / min BZ-Messung *siehe Algorithmus Hypoglykämie (Seite 10) BZ nicht in Ordnung? weiteres Vorgehen gem. Algorithmus Hypoglykämie (Seite 10) Legen des peripheren i.v.-zugangs Vorbereitung des peripheren i.v.-zugangs Cave: venöser Zugang nur auf gesunder Körperseite Assistenz bei der Anlage des peripheren i.v.-zugangs kontinuierliches Vitalzeichen-Monitoring bis Eintreffen NA Transport in Klinik mit CT bzw. Stroke Unit nach Zuweisungskonzept (Seite 18) Angehörige in die Klinik mitnehmen (direkte Infoquelle für Neurologen) * Besonderheiten bei Untersuchung: Hypoglykämie bedenken Pupillen: klein/mittel/weit/isokorie/anisokorie/lichtreagibel? Kreuzgriff/Armvorhalteversuch lächeln lassen Satz sprechen lassen FAST (Face, Arms, Speech/Smile, Time) Version 1.0_2014 Gültig vom bis
10 Hypoglykämie Teamleiter Teamhelfer Untersuchung* BZ-Messung! kapillär oder venös Lanzette oder erster Blutstropfen aus der Viggo (Tupfer drunter) Achtung: Niemals aus dem Mandrin der Venenverweilkanüle! Kontaminationsrisiko nach TRBA 250 NA Alarmierung nach Patientenzustand und Kreislaufparametern Monitoring des Patienten O 2 -Gabe 6 15 l / min BZ < 50 mg/dl wenn Patient ansprechbar: orale Glukosezufuhr möglich? Vorbereitung des peripheren i.v.-zugang Legen des peripheren i.v.-zugangs** Assistenz bei der Anlage des peripheren i.v.-zugangs Gabe von Glukose 40 % zur laufenden Infusion 10 bis max. 50 ml kontinuierliches Vitalzeichen-Monitoring bis Eintreffen NA BZ-Kontrolle nach Erwachen bzw Minuten nach Gabe * Besonderheiten bei Untersuchung: bekannter Diabetes mellitus Typ I oder II? Intoxikation? Insulin-Überdosierung? Diätfehler? ** venöse Lage des Zugangs muss vor Gabe von Glukose 40 % verifiziert sein Einspülen mit zügig laufender kristalloide Infusionslösung 10 Version 1.0_2014 Gültig vom bis
11 Verbrennung Teamleiter Teamhelfer Anamnese (Fremdanamnese) kompletter Bodycheck* Erhebung Vitalparameter HF/SpO 2 /RR/BZ O 2 -Gabe 6 15 l/min Feststellung der Kreislaufsituation Kühlung der vkof** Legen von 2 x peripheren i.v.-zugängen Vorbereitung von 2 x peripherem i.v.-zugängen und kristalloide Infusion Richtwert: 1 2 l präklinisch kristalloide Infusionen Assistenz bei der Anlage des peripheren i.v.-zugänge Steriles Abdecken der verbrannten Körperoberfläche kontinuierliches Vitalzeichen-Monitoring bis Eintreffen NA Transport in Trauma-Zentrum bzw. Verbrennungszentrum * Besonderheiten bei Untersuchung: an Inhalationstrauma denken! ** Patient darf nicht unterkühlen! bis 30 % vkof max. 10 Min. moderate Kühlung (handwarmes Wasser) ab 30 % vkof/bewusstlosigkeit/beatmung keine Kühlung! Foto: Lehrbuch Rettungsdienst heute Urban & Fischer Abb Neunerregel R. Himmelhan, Heidelberg Angestrebte Flüssigkeitssubstitution bei Erwachsenen: 1 2 l Ionosteril/h Kinder: ab 10 % vkof = Volumentherapie ml Ringer x kgkg x vkof/h Version 1.0_2014 Gültig vom bis
12 Cerebraler Krampfanfall Teamleiter Teamhelfer Patientenschutz! NA-Alarmierung (Fremd-)Anamnese Bodycheck einschließlich Suche nach Ursachen & Begleitverletzungen* Erhebung Vitalparameter HF / SpO 2 / RR O 2 -Gabe 8 15l / min BZ-Messung! *siehe Algorithmus Hypoglykämie (Seite 10) anhaltender Krampf 5 mg (1 ml) Midazolam MAD nasal oder Diazepam rectal < 15 kg / KG 5 mg > 15 kg / KG 10 mg Vorbereitung des Midazolam mit MAD nasal oder Diazepam Rectiole Assistenz bei der Anlage des peripheren i.v.-zugangs Legen des peripheren i.v.-zugangs Aufziehen von 1 mg Clonazepam kontinuierliches Vitalzeichen-Monitoring bis Eintreffen NA ggf. erneute Suche nach vital bedrohlichen Veränderungen *Besonderheiten bei Untersuchung Hypoxie / Hypoglykämie bedenken bekanntes cerebrales Krampfleiden (Epilepsie)? Andere Ursachen (Tumor / Blutung / Apoplexie / Entzug / SHT)? Intoxikationen (CO, Drogen, etc.)? Nach dem Krampfanfall: Vitalzeichenkontrolle und bewusstseinsabhängige Lagerung bei Verletzung u. / o. Begleiterkrankung weiteres Vorgehen gem. entsprechendem Algorithmus 12 Version 1.0_2014 Gültig vom bis
13 Präklinisches Traumamanagement Phase 1 Traumamechanismus Gefahren an der Einsatzstelle Unfallmechanismus Patientenzahl Sofort-Rettung? Teamleiter Teamhelfer Airway Atemprobleme: Schnarchen? Gurgeln? Stridor? Apnoe? Fremdkörper? HWS stabilisieren Freimachen der Atemwege: Esmarch-Handgriff Absaugung O 2 -Gabe Guedel, Wendel Notfallintubation Breathing Beatmungsprobleme: Atmung? Frequenz < 10 o. > 30 Atemzugvolumen? Atemmechanik? Notfallintubation Beatmen: Maskenbeatmung Larynxtubus Entlastungspunktion? (Entscheidung nach Indikationen und Auskultation) Circulation Larynxtubus Entlastungspunktion? einseitig aufgehobenes Atemgeräusch fehlender Radialispuls (RR < 80 mm Hg syst.) Halsvenenstau Kreislaufprobleme: Puls? (A. radialis) Frequenz? Qualität? Hautfarbe? Körpertemperatur? starke Blutung? Blutung stillen mit TL Stifneck vorbereiten Beginn Reanimation Version 1.0_2014 Gültig vom bis
14 Präklinisches Traumamanagement Phase 2 Bodycheck Teamleiter Delegieren Durchführen Teamhelfer Kopf Verletzung? Blutung / Hämatome? Instabilität? Druckschmerz? Pupillen? HWS stabilisieren dem Teamleiter assistieren Hals Schwellung? Prellung? Stauung Halsvenen? Trachealverschiebung? Deformität? Druckschmerz? Puls? Anlage Stifneck S ymptome? A llergien? M edikamente? P atientengeschichte? L etzte Mahlzeit? E reignis? Thorax Symmetrisch? Instabil? Prellmarken? Krepitation? penetrierende Verletzungen? paradoxe Atembewegung? Atemgeräusche? SAMPLE dem Teamleiter assistieren Wunden versorgen 14 Version 1.0_2014 Gültig vom bis
15 Präklinisches Traumamanagement Phase 2 Abdomen Abwehrspannung? Hautbeschaffenheit? Prellmarken? Druckschmerz? SAMPLE dem Teamleiter assistieren Becken Instabilität? Krepitation? Achtung! bei Instabilität keine 2. Kontrolle SAMPLE dem Teamleiter assistieren Beckenschlinge vorbereiten Oberschenkel Hautbeschaffenheit? Schwellungen? Verletzungen? DIK = Druckschmerz Instabilität Krepitation dem Teamleiter assistieren Anlage Beckenschlinge Wärmeerhalt Überblick obere und untere Extremitäten Verletzungen DMS Blutungen Schwellungen DIK dem Teamleiter assistieren Anlage Beckenschlinge Wärmeerhalt Diagnose Rückmeldung Transportlogistik Version 1.0_2014 Gültig vom bis
16 Präklinisches Traumamanagement Phase 3 Bodycheck Arbeitsdiagnose / Rückmeldung Polytrauma Beginn Transportlogistik RTH / Zielklinik O 2 -Gabe / Wärmeerhalt RR-Kontrolle (Manschette verbleibt am Patienten) großlumiger Zugang Rettungsdecken, Scheinwerfer... 2 x i.v.-versuche, danach i.o. in Erwägung ziehen Volumenmanagement Monitoring EKG / Pulsoxymetrie! weitere Volumentherapie zweiter i.v.-zugang Blutkonserven BZ-Messung! Schmerztherapie Lagerung Immobilisation Beckenschlinge Kompletierung Bodycheck Verlaufskontrolle weitere Maßnahmen Wärmeerhalt Thoraxdrainage Versorgung von Einzelverletzungen Transport 16 Version 1.0_2014 Gültig vom bis
17 Präklinisches Traumamanagement Der Algorithmus Traumamanagement umfasst die Phase 1 und 2 als schnelle Einschätzung des Traumas und Festlegung der medizinischen Dringlichkeit. Die Phase 3 ist ergänzend als Checkliste gedacht. Um den Algorithmus in der Praxis anwenden zu können, ist neben der Lektüre des Schulungsskriptes auch der Besuch einer entsprechenden Schulung/Fortbildung sinnvoll. Das Schulungsskript Traumamanagement kann auf der Datenbank Rettungsdienst der Feuerwehr Dortmund oder auf der Homepage heruntergeladen werden. Mitgeltende Dokumente: Skript Traumamanagement vom Skript Reanimation Erwachsene vom Juni 2011 Skript Kinderreanimation vom November 2012 Empfehlung der präklinischen Versorgung von Verbrennungspatienten der DGV und des BV ÄLRD Deutschland e. V. vom Juni 2006 Anhang: Zuweisungskonzept Apoplex Schlaganfall (Seite 18) Version 1.0_2014 Gültig vom bis
18 Zuweisungskonzept Apoplex Schlaganfall Zuweisungskonzept Schlaganfall Rettungdienst der Stadt Dortmund Notruf 112 => RTW + NEF Ischämischer Insult eingeschränkte Behandlungsoption Volle Behandlungsoption [immer mit Voranmeldung (Symptomzeit)] Symptome > 72 h und kein Risiko oder im Vordergrund stehende schwere internistische Erkrankung Länger vorbestehende schwere Demenz dauerhaft schwere Pflegebedürftigkeit konsumierende Krankheit (nicht saniert) nächstes Krankenhaus Innere Medizin West Kath. Khs. Kirchlinde Süd Bethanien Hüttenhosp. Josefs-Hosp. Marienhosp. Mitte Klinikum DO-Mitte Ev. Khs. Lütgendortmund Johannes- Hosp. Symptombeginn < 4,5 h mit Option zur systemischen Lyse Ost Knappschaft St. Elisabeth- Khs. Kurl > 4,5 72 h oder > 72 h und Risiko: - fluktuierendem Verlauf - progredientem Verlauf - sehr schwer betroffen - Bewusstseinstrübung - Monitoringpflicht Neurologie Klinikum DO-Mitte K 1 Knappschaft K 9 (nächst gelegene Neurologie) Symptombeginn 4,5 6 h mit Option zur intraarteriellen Lyse oder V.a. Basilaristhrombose nur Neurologie Klinikum Mitte OP-bedürftige Blutung nicht traumabedingt Verdacht auf ICB, SAB traumabedingt Neurochirurg. Klinik Klinikum DO-Nord Verlegung in weiterbehandelndes Krankenhaus Risikopatient Verlegung zur Behandlung 18 Version 1.0_2014 Gültig vom bis
19 Kontakt Stadt Dortmund Feuerwehr 37/5-3 Rettungsdienstschule Seilerstraße Dortmund Dr. Hans Lemke Ärztlicher Leiter Rettungsdienst Steinstraße 25 Tel. (0231) [email protected] Dr. Udo Schniedermeier Ärztlicher Leiter Rettungsdienstschule Stv. Ärztlicher Leiter Rettungsdienst Seilerstraße 15 Tel. (0231) [email protected] Impressum Herausgeber: Stadt Dortmund, Feuerwehr, Rettungsdienst Redaktion: Dirk Aschenbrenner, Dr. Hans Lemke (verantwortlich); Dr. Udo Schniedermeier, Michael Widliczek Kommunikationskonzept, Satz, Druck: Dortmund-Agentur 04/
20
Algorithmen im Rettungsdienst Dortmund
 Algorithmen im Rettungsdienst Dortmund Version 2.1 Stand 08.09.2009 gültig vom 01.10.2009 bis 30.09.2010 (keine Änderungen zur Vorversion Vorwort zur Version 2.1 gültig vom 01.10.2009 bis 30.09.2010: Die
Algorithmen im Rettungsdienst Dortmund Version 2.1 Stand 08.09.2009 gültig vom 01.10.2009 bis 30.09.2010 (keine Änderungen zur Vorversion Vorwort zur Version 2.1 gültig vom 01.10.2009 bis 30.09.2010: Die
Algorithmen im Rettungsdienst Dortmund
 Algorithmen im Rettungsdienst Dortmund Gültig vom 01.10.2010 bis 30.09.2011 Änderung zur Vorversion: - Traumaalgorithmus zugefügt - Zuweisungskonzept Apoplex in der Anlage Die Medizin ist ständig im Fluss,
Algorithmen im Rettungsdienst Dortmund Gültig vom 01.10.2010 bis 30.09.2011 Änderung zur Vorversion: - Traumaalgorithmus zugefügt - Zuweisungskonzept Apoplex in der Anlage Die Medizin ist ständig im Fluss,
Algorithmen im Rettungsdienst Dortmund
 Algorithmen im Rettungsdienst Dortmund Gültig vom 01.04.2012 bis 31.03.2013 Änderung zur Vorversion: - Neuer Reanimationsalgorithmus - Änderungen der Notkompetenzmaßnahmen Manuelle Defibrillation nach
Algorithmen im Rettungsdienst Dortmund Gültig vom 01.04.2012 bis 31.03.2013 Änderung zur Vorversion: - Neuer Reanimationsalgorithmus - Änderungen der Notkompetenzmaßnahmen Manuelle Defibrillation nach
Algorithmen im Rettungsdienst Dortmund
 Algorithmen im Rettungsdienst Dortmund Gültig vom 01.04.2013 bis 31.03.2014 Änderung zur Vorversion: - Neuer Reanimationsalgorithmus - Anweisung zur Blutentnahme für die BZ Messung - Aufnahme der Kinder
Algorithmen im Rettungsdienst Dortmund Gültig vom 01.04.2013 bis 31.03.2014 Änderung zur Vorversion: - Neuer Reanimationsalgorithmus - Anweisung zur Blutentnahme für die BZ Messung - Aufnahme der Kinder
Algorithmen im Rettungsdienst Dortmund
 Algorithmen im Rettungsdienst Dortmund Gültig vom 01.04.2015 bis 31.03.2016 Stadt Dortmund Feuerwehr Kontakt Stadt Dortmund Feuerwehr 37/5-3 Rettungsdienstschule Seilerstraße 15 44147 Dortmund Tel. (0231)
Algorithmen im Rettungsdienst Dortmund Gültig vom 01.04.2015 bis 31.03.2016 Stadt Dortmund Feuerwehr Kontakt Stadt Dortmund Feuerwehr 37/5-3 Rettungsdienstschule Seilerstraße 15 44147 Dortmund Tel. (0231)
Algorithmen im Rettungsdienst Dortmund
 Algorithmen im Rettungsdienst Dortmund Gültig vom 01.04.2016 bis 31.03.2017 Stadt Dortmund Feuerwehr Impressum Herausgeber: Stadt Dortmund, Feuerwehr, Rettungsdienst Redaktion: Dirk Aschenbrenner, Dr.
Algorithmen im Rettungsdienst Dortmund Gültig vom 01.04.2016 bis 31.03.2017 Stadt Dortmund Feuerwehr Impressum Herausgeber: Stadt Dortmund, Feuerwehr, Rettungsdienst Redaktion: Dirk Aschenbrenner, Dr.
Reanimationsalgorithmus im Kindesalter. Bei Kammerflimmern und Pulsloser Ventrikulärer Tachykardie
 Reanimationsalgorithmus im Kindesalter Bei Kammerflimmern und Pulsloser Ventrikulärer Tachykardie Aufgabenverteilung Teamführer: Rettungsassistent Notarzt Seitenhelfer: Rettungsassistent Rettungssanitäter
Reanimationsalgorithmus im Kindesalter Bei Kammerflimmern und Pulsloser Ventrikulärer Tachykardie Aufgabenverteilung Teamführer: Rettungsassistent Notarzt Seitenhelfer: Rettungsassistent Rettungssanitäter
Das ABCDE- Schema. Veranstaltungen des Bildungsinstituts. Folie 1
 Das ABCDE- Schema Folie 1 Untersuchung mittels ABCDE-Schema - A Airway (Atemwegssicherung) - B Breathing (Belüftung) - C Circulation (Kreislauf) - D Disability (Differenziernde Maßnahmen/Neurologie) -
Das ABCDE- Schema Folie 1 Untersuchung mittels ABCDE-Schema - A Airway (Atemwegssicherung) - B Breathing (Belüftung) - C Circulation (Kreislauf) - D Disability (Differenziernde Maßnahmen/Neurologie) -
REANIMATION 2 HELFER VERFAHRENSANWEISUNG. Ärztlicher Leiter Rettungsdienst. Check Vitalfkt: Ansage: REANIMATION. Thoraxkompression kontinuierlich
 2 HELFER Helfer 1 (Teamleiter) Erläuterung Check Vitalfkt: Ansage: kontinuierlich Check Vitalfunktionen: Ansprechbar? Atmet? (Carotispuls?) AED-Paddles aufkleben FÜR : Frequenz mind 100 / min. Tiefe: mind.
2 HELFER Helfer 1 (Teamleiter) Erläuterung Check Vitalfkt: Ansage: kontinuierlich Check Vitalfunktionen: Ansprechbar? Atmet? (Carotispuls?) AED-Paddles aufkleben FÜR : Frequenz mind 100 / min. Tiefe: mind.
Ersteinschätzung und initiale Beurteilung Patient ABCDE
 Ersteinschätzung und initiale Beurteilung Patient ABCDE Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen vorliegt oder wesentliche Folgeschäden zu erwarten sind
Ersteinschätzung und initiale Beurteilung Patient ABCDE Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen vorliegt oder wesentliche Folgeschäden zu erwarten sind
Der Larynx - Tubus. Ein Schneeballsystem ist nicht zulässig. Jeder Teilnehmer erhält einen Zertifizierungsnachweis.
 Der Larynx - Tubus Liebe Kolleginnen und Kollegen, seit einigen Jahren befinden sich Larynx Tuben (im folgenden LT) zur Beherrschung des schwierigen Atemwegsmanagement auf den NEF s der Stadt Dortmund.
Der Larynx - Tubus Liebe Kolleginnen und Kollegen, seit einigen Jahren befinden sich Larynx Tuben (im folgenden LT) zur Beherrschung des schwierigen Atemwegsmanagement auf den NEF s der Stadt Dortmund.
Hypoglykämie Unterzuckerung Info 1.1
 SOP Standardarbeitsanweisung Für Rettungsassistenten Version: 2011-02-01 Änderungen Hypoglykämie Unterzuckerung Info 1.1 ÄLRD in Rheinland-Pfalz 1 Vitalparameter erheben Atmung Bewusstsein Kreislauf (Circulation)
SOP Standardarbeitsanweisung Für Rettungsassistenten Version: 2011-02-01 Änderungen Hypoglykämie Unterzuckerung Info 1.1 ÄLRD in Rheinland-Pfalz 1 Vitalparameter erheben Atmung Bewusstsein Kreislauf (Circulation)
Reanimation: Advanced Life Support (ERC 2015)
 Reanimation: Advanced Life Support (ERC 2015) Keine Reaktion? keine normale Atmung? Notarzt alarmieren Kardiopulmonale Reanimation (CPR) 30:2 Defibrillator / EKG - Monitor anschließen EKG - Rhythmus beurteilen
Reanimation: Advanced Life Support (ERC 2015) Keine Reaktion? keine normale Atmung? Notarzt alarmieren Kardiopulmonale Reanimation (CPR) 30:2 Defibrillator / EKG - Monitor anschließen EKG - Rhythmus beurteilen
Fortbildung First-Responder
 Puls tasten- WO? Säuglinge Kinder > 1 Jahr A. brachialis A. carotis communis Herzdruckmassage Frequenz: zwischen 100 und 120 Mindestens 1/3 des Thoraxdurchmessers Säuglinge: 4cm Kinder > 1 Jahr: 5cm Herzdruckmassage
Puls tasten- WO? Säuglinge Kinder > 1 Jahr A. brachialis A. carotis communis Herzdruckmassage Frequenz: zwischen 100 und 120 Mindestens 1/3 des Thoraxdurchmessers Säuglinge: 4cm Kinder > 1 Jahr: 5cm Herzdruckmassage
ERC Guidelines. Zur Cardio-Pulmonalen Reanimation unter Einsatz des Larynxtubus
 ERC Guidelines Zur Cardio-Pulmonalen Reanimation unter Einsatz des Larynxtubus ERC Guidelines Ziel der Reanimation nach den neuen Leitlinien ist: No Flow Time verkürzen Ausreichenden koronaren und zerebralen
ERC Guidelines Zur Cardio-Pulmonalen Reanimation unter Einsatz des Larynxtubus ERC Guidelines Ziel der Reanimation nach den neuen Leitlinien ist: No Flow Time verkürzen Ausreichenden koronaren und zerebralen
Störung vitaler Funktionen Herz-Kreislauf. Herzkreislaufstillstand
 Störung vitaler Funktionen Herz-Kreislauf Herzkreislaufstillstand Als Kreislaufstillstand bezeichnet man den gleichzeitigen Ausfall aller Vitalfunktionen Folie 1 Ursachen Kardiale Ursachen Z.B. akutes
Störung vitaler Funktionen Herz-Kreislauf Herzkreislaufstillstand Als Kreislaufstillstand bezeichnet man den gleichzeitigen Ausfall aller Vitalfunktionen Folie 1 Ursachen Kardiale Ursachen Z.B. akutes
Präklinische Erstversorgung bei akutem Koronarsyndrom
 Fortbildung für den Rettungsdienst Präklinische Erstversorgung bei akutem Koronarsyndrom Der Einsatz in Bild und Wort Autor: Dr. med. Ralf Schnelle, Facharzt Innere Medizin, Notfallmedizin- Malteser Hilfsdienst
Fortbildung für den Rettungsdienst Präklinische Erstversorgung bei akutem Koronarsyndrom Der Einsatz in Bild und Wort Autor: Dr. med. Ralf Schnelle, Facharzt Innere Medizin, Notfallmedizin- Malteser Hilfsdienst
Ersteinschätzung und initiale Beurteilung Patient ABCDE
 ERSTEINSCHÄTZUNG und INITIALE BEURTEILUNG PATIENT ABCDE Ersteinschätzung und initiale Beurteilung Patient ABCDE NotSan Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen
ERSTEINSCHÄTZUNG und INITIALE BEURTEILUNG PATIENT ABCDE Ersteinschätzung und initiale Beurteilung Patient ABCDE NotSan Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen
RettSan-Ausbildung Rettungswachenpraktikum Anlage 2
 1. Dauer: 160 Stunden 2. Gesamtausbildungsziel: Im gesicherten Umfeld einer Lehrrettungswache müssen die in der schulischen und klinischen Ausbildung erworbenen Kenntnisse und Fertigkeiten unter Anleitung
1. Dauer: 160 Stunden 2. Gesamtausbildungsziel: Im gesicherten Umfeld einer Lehrrettungswache müssen die in der schulischen und klinischen Ausbildung erworbenen Kenntnisse und Fertigkeiten unter Anleitung
Hypoglykämie Unterzuckerung Info 1.1
 SOP - Standardarbeitsanweisung Für alle im Rettungsdienst als Rettungsassistenten eingesetzte Mitarbeiter in den Rettungsdienstbereichen Rheinhessen & Bad Kreuznach Version: 2012-01-01 Hypoglykämie Unterzuckerung
SOP - Standardarbeitsanweisung Für alle im Rettungsdienst als Rettungsassistenten eingesetzte Mitarbeiter in den Rettungsdienstbereichen Rheinhessen & Bad Kreuznach Version: 2012-01-01 Hypoglykämie Unterzuckerung
Medikamentengabe zur. Reanimation Info 1
 SOP - Standardarbeitsanweisung für Rettungsassistenten Version: 2011-02-01 Änderungen Medikamentengabe zur erweiterten Versorgung während der Reanimation Info 1 Dr. med. Guido Scherer, ÄLRD Rettungsdienstbereiche
SOP - Standardarbeitsanweisung für Rettungsassistenten Version: 2011-02-01 Änderungen Medikamentengabe zur erweiterten Versorgung während der Reanimation Info 1 Dr. med. Guido Scherer, ÄLRD Rettungsdienstbereiche
Reanimation Empfehlungen & Leitlinien. Der Notfallpatient lt. Definition bei: Kontrolle: Bewusstsein
 Handlungskompetenz in akuten Notfallsituationen, Dr. med. M. Rettig Reanimation Empfehlungen & Leitlinien Definition: Notfallpatient Erkennen von Notfällen Erstbehandlung Reanimation, Theorie Praktische
Handlungskompetenz in akuten Notfallsituationen, Dr. med. M. Rettig Reanimation Empfehlungen & Leitlinien Definition: Notfallpatient Erkennen von Notfällen Erstbehandlung Reanimation, Theorie Praktische
FRRP. Kinderreanimation. Reanimation. Nach den aktuellen Guidelines 2010. Dr. M. Schiffer, Dr. C. Voigt, Simone Felgenheier 1
 Reanimation Nach den aktuellen Guidelines 2010 Dr. M. Schiffer, Dr. C. Voigt, Simone Felgenheier 1 Reanimation Kinder nach den Guidelines 2010. Mit freundlicher Genehmigung D. Schmidt, Simulatorzentrum
Reanimation Nach den aktuellen Guidelines 2010 Dr. M. Schiffer, Dr. C. Voigt, Simone Felgenheier 1 Reanimation Kinder nach den Guidelines 2010. Mit freundlicher Genehmigung D. Schmidt, Simulatorzentrum
RettSan-Ausbildung Rettungswachenpraktikum Anlage 2
 1. Dauer: 160 Stunden 2. Gesamtausbildungsziel: Im gesicherten Umfeld einer Lehrrettungswache müssen die in der schulischen und klinischen Ausbildung erworbenen Kenntnisse und Fertigkeiten unter Anleitung
1. Dauer: 160 Stunden 2. Gesamtausbildungsziel: Im gesicherten Umfeld einer Lehrrettungswache müssen die in der schulischen und klinischen Ausbildung erworbenen Kenntnisse und Fertigkeiten unter Anleitung
Ist der Rettungsdienst vor dem First-Responder eingetroffen?
 Ersetzt ALARMIERUNGSABLAUF FIRST-RESPONDER Notruf SNZ 144 Alarmmeldung in einer Region mit FR-Gruppe wie: Reanimation Leblose Person Bewusstlose Person mit möglichem Herz- Kreislauf-Stillstand Starke Herzschmerzen
Ersetzt ALARMIERUNGSABLAUF FIRST-RESPONDER Notruf SNZ 144 Alarmmeldung in einer Region mit FR-Gruppe wie: Reanimation Leblose Person Bewusstlose Person mit möglichem Herz- Kreislauf-Stillstand Starke Herzschmerzen
Teil 2 Typische Notfälle
 Teil 2 Typische Notfälle Typische Notfälle Typische Notfälle Allergische Reaktion Herzinfarkt Schlaganfall Epileptischer Anfall Asthma-Anfall Synkope/Kreislaufdysregulation Typische Notfälle Symptome Gefahren
Teil 2 Typische Notfälle Typische Notfälle Typische Notfälle Allergische Reaktion Herzinfarkt Schlaganfall Epileptischer Anfall Asthma-Anfall Synkope/Kreislaufdysregulation Typische Notfälle Symptome Gefahren
Reanimation des Polytraumatisierten vergebene Liebesmühe?
 Reanimation des Polytraumatisierten vergebene Liebesmühe? D. A. S. 4. Dürener Anästhesie Symposium Andreas Hohn Klinik für Anästhesiologie, Intensiv-, Pallia:v- und Schmerzmedizin Direktor: Prof. Dr. med.
Reanimation des Polytraumatisierten vergebene Liebesmühe? D. A. S. 4. Dürener Anästhesie Symposium Andreas Hohn Klinik für Anästhesiologie, Intensiv-, Pallia:v- und Schmerzmedizin Direktor: Prof. Dr. med.
Erweiterte Versorgungsmaßnahmen (früher Notkompetenz ) für Rettungsassistenten allgemein
 Information zu Standardarbeitsweisungen für alle Mitarbeiter des Rettungsdienstes in Rheinland-Pfalz Version: 2011-02-01 Änderungen Erweiterte Versorgungsmaßnahmen (früher Notkompetenz ) für Rettungsassistenten
Information zu Standardarbeitsweisungen für alle Mitarbeiter des Rettungsdienstes in Rheinland-Pfalz Version: 2011-02-01 Änderungen Erweiterte Versorgungsmaßnahmen (früher Notkompetenz ) für Rettungsassistenten
Bewusstlosigkeit. aus kinderchirurgischer Sicht
 Bewusstlosigkeit aus kinderchirurgischer Sicht Problem: Schlafendes Kind nach SHT Kinder schlafen oft zu ungewöhnlichen Zeiten ungewöhnlich lang nach banalem SHT Kinder schlafen im Krankenwagen ein DD
Bewusstlosigkeit aus kinderchirurgischer Sicht Problem: Schlafendes Kind nach SHT Kinder schlafen oft zu ungewöhnlichen Zeiten ungewöhnlich lang nach banalem SHT Kinder schlafen im Krankenwagen ein DD
ERC Guidelines CPR 2010
 ERC Guidelines CPR 2010 Zusammenfassung der wichtigsten Neuerungen Fortbildung 2011 1 Lernziele - Kennenlernen der wichtigsten Neuerungen der ERC Guidelines - Verstehen warum sich etwas geändert hat -
ERC Guidelines CPR 2010 Zusammenfassung der wichtigsten Neuerungen Fortbildung 2011 1 Lernziele - Kennenlernen der wichtigsten Neuerungen der ERC Guidelines - Verstehen warum sich etwas geändert hat -
Ersteinschätzung und initiale Beurteilung Patient ABCDE
 Ersteinschätzung und initiale Beurteilung Patient ABCDE Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen vorliegt oder wesentliche Folgeschäden zu erwarten sind
Ersteinschätzung und initiale Beurteilung Patient ABCDE Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen vorliegt oder wesentliche Folgeschäden zu erwarten sind
SAA Krampfanfall. Patienten: Alle Patienten mit einem bekannten Krampfleiden oder einem erstmals aufgetretenen Krampfanfall.
 1. Ziel und Zweck Diese SAA soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit einem Krampfanfall oder eines Status Epilepticus an den Rettungsdienst wenden, ein standardisiertes
1. Ziel und Zweck Diese SAA soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit einem Krampfanfall oder eines Status Epilepticus an den Rettungsdienst wenden, ein standardisiertes
Leitlinien Reanimation 2015
 Leitlinien Reanimation 2015 Basismaßnahmen Überlebenskette Leitstelle Die neuen Leitlinien 2015 betonen die Interaktion zwischen Leitstelle, dem Wiederbelebung durchführenden Zeugen und der zeitnahen Verfügbarkeit
Leitlinien Reanimation 2015 Basismaßnahmen Überlebenskette Leitstelle Die neuen Leitlinien 2015 betonen die Interaktion zwischen Leitstelle, dem Wiederbelebung durchführenden Zeugen und der zeitnahen Verfügbarkeit
Neurologische Notfälle
 Neurologische Notfälle Folie 1 Apoplexie (Schlaganfall) Akute Hypoxie von Hirngewebe aufgrund einer cerebralen Mangeldurchblutung mit neurologischen Ausfällen Ursachen Arterielle Mangeldurchblutung (Hirnischämie)
Neurologische Notfälle Folie 1 Apoplexie (Schlaganfall) Akute Hypoxie von Hirngewebe aufgrund einer cerebralen Mangeldurchblutung mit neurologischen Ausfällen Ursachen Arterielle Mangeldurchblutung (Hirnischämie)
Das Polytrauma. Erstversorgung & Management Erstellt von G. Kubiak (Referent Sanitätswesen DLRG Bezirk Bochum) 1
 Das Polytrauma Erstversorgung & Management 01.10.1998 Erstellt von G. Kubiak (Referent Sanitätswesen DLRG Bezirk Bochum) 1 Definition Polytrauma Gleichzeitige Verletzungen mehrerer Körperregionen oder
Das Polytrauma Erstversorgung & Management 01.10.1998 Erstellt von G. Kubiak (Referent Sanitätswesen DLRG Bezirk Bochum) 1 Definition Polytrauma Gleichzeitige Verletzungen mehrerer Körperregionen oder
Ist der Rettungsdienst vor dem First-Responder eingetroffen?
 Ersetzt ALARMIERUNGSABLAUF FIRST-RESPONDER Notruf SNZ 144 Alarmmeldung in einer Region mit FR-Gruppe wie: Reanimation Leblose Person Bewusstlose Person mit möglichem Herz- Kreislauf-Stillstand Starke Herzschmerzen
Ersetzt ALARMIERUNGSABLAUF FIRST-RESPONDER Notruf SNZ 144 Alarmmeldung in einer Region mit FR-Gruppe wie: Reanimation Leblose Person Bewusstlose Person mit möglichem Herz- Kreislauf-Stillstand Starke Herzschmerzen
Medikamentengabe zur. Reanimation von Säuglingen & Kindern
 SOP Standardanweisung für alle Rettungsassistenten in RLP schnell kompetent mitmenschlich Gültig ab 2014-10-01 Medikamentengabe zur erweiterten Versorgung während der Reanimation von Säuglingen & Kindern
SOP Standardanweisung für alle Rettungsassistenten in RLP schnell kompetent mitmenschlich Gültig ab 2014-10-01 Medikamentengabe zur erweiterten Versorgung während der Reanimation von Säuglingen & Kindern
Basismaßnahmen der Cardio-Pulmonalen Reanimation. gemäß ERC-Guidelines 2005 Konsens der ÄLRD OWL 2006
 Basismaßnahmen der Cardio-Pulmonalen Reanimation gemäß ERC-Guidelines 2005 Konsens der ÄLRD 2006 Chronologie Jan. 2005: ILCOR Consensus on Science Nov. 2005: ERC Guidelines for Resuscitation April 2006:
Basismaßnahmen der Cardio-Pulmonalen Reanimation gemäß ERC-Guidelines 2005 Konsens der ÄLRD 2006 Chronologie Jan. 2005: ILCOR Consensus on Science Nov. 2005: ERC Guidelines for Resuscitation April 2006:
Algorithmen Firstresponder
 Algorithmen Alarmierungsablauf Ersetzt Notruf 144 Einsatzstichwort: - Reanimation - bewusstlose Person - leblose Person - starke Herzschmerzen Keine Aktivierung der Alarmieren des Rettungsdienstes: Gemäss
Algorithmen Alarmierungsablauf Ersetzt Notruf 144 Einsatzstichwort: - Reanimation - bewusstlose Person - leblose Person - starke Herzschmerzen Keine Aktivierung der Alarmieren des Rettungsdienstes: Gemäss
Erste Hilfe am Kind. Erste Hilfe am Säugling und Kleinkind. Lehrgangsunterlagen. Sicher handeln bei Notfällen im Säuglings- und Kleinkindalter
 Erste Hilfe am Säugling und Kleinkind Lehrgangsunterlagen Sicher handeln bei Notfällen im Säuglings- und Kleinkindalter Das Vorgehen am Notfallort Situation erfassen Notfallort sichern B A Sofortmaßnahmen
Erste Hilfe am Säugling und Kleinkind Lehrgangsunterlagen Sicher handeln bei Notfällen im Säuglings- und Kleinkindalter Das Vorgehen am Notfallort Situation erfassen Notfallort sichern B A Sofortmaßnahmen
RettSan-Ausbildung Klinikpraktikum Anlage 1
 1. Dauer: 160 Stunden 2. Gesamtausbildungsziel: Die Praktikantin / der Praktikant muss lernen, das in der theoretischen Ausbildung erworbene Wissen in der Praxis anzuwenden. Nach Abschluss der theoretischen
1. Dauer: 160 Stunden 2. Gesamtausbildungsziel: Die Praktikantin / der Praktikant muss lernen, das in der theoretischen Ausbildung erworbene Wissen in der Praxis anzuwenden. Nach Abschluss der theoretischen
Medikamentengabe zur. Reanimation (1) Reanimation (1) Version: 2012-01-01. erweiterten Versorgung während der Reanimation Info 1
 SOP - Standardarbeitsanweisung Für alle im Rettungsdienst als Rettungsassistenten eingesetzten Mitarbeiter in Rheinhessen & Bad Kreuznach Version: 2012-01-01 Medikamentengabe zur erweiterten Versorgung
SOP - Standardarbeitsanweisung Für alle im Rettungsdienst als Rettungsassistenten eingesetzten Mitarbeiter in Rheinhessen & Bad Kreuznach Version: 2012-01-01 Medikamentengabe zur erweiterten Versorgung
Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen
 Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen WANN? Erkennen einer respiratorischen Störung - Atemfrequenz zu hoch oder zu niedrig - Atemarbeit:
Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen WANN? Erkennen einer respiratorischen Störung - Atemfrequenz zu hoch oder zu niedrig - Atemarbeit:
Handbuch First-Responder Rettungsdienst Spital STS AG
 Ersetzt First-Responder Rettungsdienst Spital STS AG Seite 1 von 9 Ersetzt Inhaltsverzeichnis 1. ARBEITEN MIT ALGORITHMEN (ABLAUFSCHEMA)... 3 2. ALARMIERUNGSABLAUF FIRST-RESPONDER... 4 3. EINSATZABLAUF...
Ersetzt First-Responder Rettungsdienst Spital STS AG Seite 1 von 9 Ersetzt Inhaltsverzeichnis 1. ARBEITEN MIT ALGORITHMEN (ABLAUFSCHEMA)... 3 2. ALARMIERUNGSABLAUF FIRST-RESPONDER... 4 3. EINSATZABLAUF...
Arzneimittelliste 1 Notfallsanitäter, SanGesetz 10. (1) 3
 Version Arzneimittelliste 1 Notfallsanitäter, SanGesetz 10. (1) 3 Schmerzen / Fieber Leichte bis mittelstarke Schmerzen Temperatur > 38,5 C Paracetamol 10-20 mg/kg KG oral bzw. rektal z.b. Mexalen supp.
Version Arzneimittelliste 1 Notfallsanitäter, SanGesetz 10. (1) 3 Schmerzen / Fieber Leichte bis mittelstarke Schmerzen Temperatur > 38,5 C Paracetamol 10-20 mg/kg KG oral bzw. rektal z.b. Mexalen supp.
Regelkompetenz - Notkompetenz Fakt und Fiktum
 Regelkompetenz - Notkompetenz Fakt und Fiktum Dr. iur. Oliver Jürgens Rechtsanwalt Göttingen Delegation Notkompetenz Regelkompetenz Delegation Anordnungsverantwortung: Notarzt Durchführungsverantwortung:
Regelkompetenz - Notkompetenz Fakt und Fiktum Dr. iur. Oliver Jürgens Rechtsanwalt Göttingen Delegation Notkompetenz Regelkompetenz Delegation Anordnungsverantwortung: Notarzt Durchführungsverantwortung:
Algorithmen Firstresponder
 Algorithmen Alarmierungsablauf Ersetzt Notruf 144 Einsatzstichwort: - Reanimation - bewusstlose Person - leblose Person - starke Herzschmerzen Keine Aktivierung der Alarmieren des Rettungsdienstes: Gemäss
Algorithmen Alarmierungsablauf Ersetzt Notruf 144 Einsatzstichwort: - Reanimation - bewusstlose Person - leblose Person - starke Herzschmerzen Keine Aktivierung der Alarmieren des Rettungsdienstes: Gemäss
Algorithmen Firstresponder
 Algorithmen Alarmierungsablauf Notruf 144 Einsatzstichwort: - Reanimation - bewusstlose Person - leblose Person - starke Herzschmerzen Keine Aktivierung der Alarmieren des Rettungsdienstes: Gemäss Weisung
Algorithmen Alarmierungsablauf Notruf 144 Einsatzstichwort: - Reanimation - bewusstlose Person - leblose Person - starke Herzschmerzen Keine Aktivierung der Alarmieren des Rettungsdienstes: Gemäss Weisung
Physiologische Werte
 Physiologische Werte FiO 2 der Einatemluft = 21% O 2 Zufuhr, CO 2 Elimination Atemantrieb über CO 2 O 2 Gehalt abhg FiO 2 + Lungenzustand Hyperkapnie führt Azidose u. Bewusstseinsstörungen 1 Kleines Vokabular
Physiologische Werte FiO 2 der Einatemluft = 21% O 2 Zufuhr, CO 2 Elimination Atemantrieb über CO 2 O 2 Gehalt abhg FiO 2 + Lungenzustand Hyperkapnie führt Azidose u. Bewusstseinsstörungen 1 Kleines Vokabular
Das Patientenprotokoll
 September 2015 1 Warum ein Patientenprotokoll? Informationsfluss vom Ersthelfer bis zum Krankenhaus Vereinfachte Notizen, vom Bergretter bis zum Bergrettungsarzt Schwindelzettel Durchschlag für die Ortsstelle
September 2015 1 Warum ein Patientenprotokoll? Informationsfluss vom Ersthelfer bis zum Krankenhaus Vereinfachte Notizen, vom Bergretter bis zum Bergrettungsarzt Schwindelzettel Durchschlag für die Ortsstelle
Beim Notfalleinsatz entfällt der Beleg Verordnung der Krankenbeförderung
 Beim Notfalleinsatz entfällt der Beleg Verordnung der Krankenbeförderung v vv v Gebühr frei Zu beziehen bei: Richard Scherpe Grafische Betriebe GmbH Stormarnstraße 34 22844 Norderstedt Tel. 040 / 52 11
Beim Notfalleinsatz entfällt der Beleg Verordnung der Krankenbeförderung v vv v Gebühr frei Zu beziehen bei: Richard Scherpe Grafische Betriebe GmbH Stormarnstraße 34 22844 Norderstedt Tel. 040 / 52 11
Positionspapier/Arbeitsgrundlage
 Positionspapier/Arbeitsgrundlage des Deutschen Berufsverbandes Rettungsdienst e.v. (DBRD) zur Ausgestaltung der künftigen Kompetenzen des Notfallsanitäters Nachfolgend stellen wir, den Änderungsvorschlägen
Positionspapier/Arbeitsgrundlage des Deutschen Berufsverbandes Rettungsdienst e.v. (DBRD) zur Ausgestaltung der künftigen Kompetenzen des Notfallsanitäters Nachfolgend stellen wir, den Änderungsvorschlägen
Klausur Akute Notfälle Sommersemester 2013
 Klausur Akute Notfälle Sommersemester 2013 1. Sie werden als Stationsarzt einer chirurgischen Normalstation zu einem Patienten gerufen, der von der Nachtschwester leblos im Bett aufgefunden wurde. Welche
Klausur Akute Notfälle Sommersemester 2013 1. Sie werden als Stationsarzt einer chirurgischen Normalstation zu einem Patienten gerufen, der von der Nachtschwester leblos im Bett aufgefunden wurde. Welche
Störung vitaler Funktionen Atmung
 Störung vitaler Funktionen Atmung Folie 1 Störungen treten auf im Bereich der: Ventilationsstörung / Störung des Sauerstoffangebots: (z.b. Ertrinken, Bolus, CO² Narkose) Diffusionsstörung (z.b. Lungenödem)
Störung vitaler Funktionen Atmung Folie 1 Störungen treten auf im Bereich der: Ventilationsstörung / Störung des Sauerstoffangebots: (z.b. Ertrinken, Bolus, CO² Narkose) Diffusionsstörung (z.b. Lungenödem)
Der Fall die Falle? Ein Epi - Anfall. OA Dr. Th. Meindl NEF 3, BHS
 Der Fall die Falle? Ein Epi - Anfall OA Dr. Th. Meindl NEF 3, BHS Ressourcen Labor: BZ Monitoring: EKG (Std., 12-Kanal) RR: NIBD, Art. SO 2 CO 2 Med.:.. Nutze die Ressourcen! 2005: Urlaubsreise mit Familie
Der Fall die Falle? Ein Epi - Anfall OA Dr. Th. Meindl NEF 3, BHS Ressourcen Labor: BZ Monitoring: EKG (Std., 12-Kanal) RR: NIBD, Art. SO 2 CO 2 Med.:.. Nutze die Ressourcen! 2005: Urlaubsreise mit Familie
Naheland gegen den Schlaganfall Die Rolle des Rettungsdienstes
 Rettungsdienstbereiche Rheinhessen & Bad Kreuznach Naheland gegen den Schlaganfall Die Rolle des Rettungsdienstes Dr. med. Guido Scherer Ärztlicher Leiter Rettungsdienst in den Bereichen Rheinhessen &
Rettungsdienstbereiche Rheinhessen & Bad Kreuznach Naheland gegen den Schlaganfall Die Rolle des Rettungsdienstes Dr. med. Guido Scherer Ärztlicher Leiter Rettungsdienst in den Bereichen Rheinhessen &
Pädiatrische Notfälle in der Präklinik
 Pädiatrische Notfälle in der Präklinik Jörg Brand Zentrum der Kinder- und Jugendmedizin Interdisziplinäre Pädiatrische Intensivstation 1 Prozentuale Verteilung von Notarzteinsätzen 60% 2% 6% 8% 9% 15%
Pädiatrische Notfälle in der Präklinik Jörg Brand Zentrum der Kinder- und Jugendmedizin Interdisziplinäre Pädiatrische Intensivstation 1 Prozentuale Verteilung von Notarzteinsätzen 60% 2% 6% 8% 9% 15%
SOP Krampfanfall. Patienten: Alle Patienten mit einem bekannten Krampfleiden oder einem erstmals aufgetretenen Krampfanfall.
 1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit einem Krampfanfall oder eines Status Epilepticus an den Rettungsdienst wenden, ein standardisiertes
1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit einem Krampfanfall oder eines Status Epilepticus an den Rettungsdienst wenden, ein standardisiertes
Präklinische Versorgung von Schlaganfallpatienten im Landkreis Fulda. Roland Stepan (Ärztlicher Leiter Rettungsdienst) April / Mai 2012
 Präklinische Versorgung von Schlaganfallpatienten im Landkreis Fulda Roland Stepan (Ärztlicher Leiter Rettungsdienst) April / Mai 2012 1 Inhalte Fakten und Zahlen Definition Beurteilung von Patienten mit
Präklinische Versorgung von Schlaganfallpatienten im Landkreis Fulda Roland Stepan (Ärztlicher Leiter Rettungsdienst) April / Mai 2012 1 Inhalte Fakten und Zahlen Definition Beurteilung von Patienten mit
SOP allergische Reaktion Erwachsene
 1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit der Symptomatik einer schweren allergischen/anaphylaktischen Reaktion an den Rettungsdienst wenden,
1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit der Symptomatik einer schweren allergischen/anaphylaktischen Reaktion an den Rettungsdienst wenden,
Entwurf! Medizinische Handlungsanweisung. Schweres Trauma. im Rettungsdienstbereich Frankfurt am Main
 Entwurf! Medizinische Handlungsanweisung Schweres Trauma im Rettungsdienstbereich Frankfurt am Main Herausgeber Amt für Gesundheit Frankfurt Ärztlicher Leiter Rettungsdienst Breite Gasse 28 60313 Frankfurt
Entwurf! Medizinische Handlungsanweisung Schweres Trauma im Rettungsdienstbereich Frankfurt am Main Herausgeber Amt für Gesundheit Frankfurt Ärztlicher Leiter Rettungsdienst Breite Gasse 28 60313 Frankfurt
Fachhandbuch für Q08 - Notfallmedizin (6. FS) Inhaltsverzeichnis. 1. Übersicht über die Unterrichtsveranstaltungen... 2
 Fachhandbuch für Q08 - Notfallmedizin (6. FS) Inhaltsverzeichnis 1. Übersicht über die Unterrichtsveranstaltungen... 2 1.1. Vorlesung... 2 1.2. Unterricht am Krankenbett... 3 2. Beschreibung der Unterrichtsveranstaltungen...
Fachhandbuch für Q08 - Notfallmedizin (6. FS) Inhaltsverzeichnis 1. Übersicht über die Unterrichtsveranstaltungen... 2 1.1. Vorlesung... 2 1.2. Unterricht am Krankenbett... 3 2. Beschreibung der Unterrichtsveranstaltungen...
Trauma & Polytrauma Info 1.1
 SOP Standardarbeitsanweisung für alle im Rettungsdienst eingesetzten Mitarbeiter Version: 2012-03-01 Trauma & Polytrauma Info 1.1 Dr. med. Guido Scherer, ÄLRD Rettungsdienstbereiche Rheinhessen & Bad Kreuznach
SOP Standardarbeitsanweisung für alle im Rettungsdienst eingesetzten Mitarbeiter Version: 2012-03-01 Trauma & Polytrauma Info 1.1 Dr. med. Guido Scherer, ÄLRD Rettungsdienstbereiche Rheinhessen & Bad Kreuznach
Algorithmen. 1.1 Alarmierungsablauf Firstresponder. Notruf 144. Einsatzstichwort: Reanimation bewusstlose Person leblose Person akute Brustschmerzen
 Ersetzt 1.1 Alarmierungsablauf Notruf 144 Einsatzstichwort: Reanimation bewusstlose Person leblose Person akute Brustschmerzen Keine Aktivierung der Alarmieren der Einsatzeröffnung über die Applikation
Ersetzt 1.1 Alarmierungsablauf Notruf 144 Einsatzstichwort: Reanimation bewusstlose Person leblose Person akute Brustschmerzen Keine Aktivierung der Alarmieren der Einsatzeröffnung über die Applikation
Notfallsanitäter. Diagnosestellung. B. Hossfeld. Sektion Notfallmedizin Klinik für Anästhesiologie & Intensivmedizin Bundeswehrkrankenhaus Ulm
 Notfallsanitäter Diagnosestellung B. Hossfeld Sektion Notfallmedizin Klinik für Anästhesiologie & Intensivmedizin Bundeswehrkrankenhaus Ulm Conflict of interest Rettungshelfer Rettungssanitäter Rettungsassistent
Notfallsanitäter Diagnosestellung B. Hossfeld Sektion Notfallmedizin Klinik für Anästhesiologie & Intensivmedizin Bundeswehrkrankenhaus Ulm Conflict of interest Rettungshelfer Rettungssanitäter Rettungsassistent
Wiederbelebungsrichtlinien für den Sanitätsdienst
 Wiederbelebungsrichtlinien für den Sanitätsdienst In Anlehnung an die Guidelines 2005 des European Resuscitation Council (ERC) Freigabe für alle internen Ausbildungsebenen des BRK durch Landesarzt Prof.
Wiederbelebungsrichtlinien für den Sanitätsdienst In Anlehnung an die Guidelines 2005 des European Resuscitation Council (ERC) Freigabe für alle internen Ausbildungsebenen des BRK durch Landesarzt Prof.
2 Arbeitsdiagnosen und häufigste Krankheitsbilder in der Zentralen Notaufnahme Ina Welk, Claudia Styrski
 XI Inhaltsverzeichnis 1 Schnelles Handeln......................... 1 1.1 Grundlagen der Zentralen Notaufnahme............ 2 1.2 Ersteinschätzung nach dem Manchester-Triage-System (MTS) 3 1.3 Der Schockraum............................
XI Inhaltsverzeichnis 1 Schnelles Handeln......................... 1 1.1 Grundlagen der Zentralen Notaufnahme............ 2 1.2 Ersteinschätzung nach dem Manchester-Triage-System (MTS) 3 1.3 Der Schockraum............................
Sondersituationen. SOP - Standardarbeitsanweisung für Rettungsassistenten. Version: ÄLRD in Rheinland-Pfalz.
 SOP - Standardarbeitsanweisung für Rettungsassistenten Version: 2011-02-01 Änderungen Sondersituationen ÄLRD in Rheinland-Pfalz 1 Grundsätze Sondersituationen wie hilflose Personen, Behandlungsverweigerung
SOP - Standardarbeitsanweisung für Rettungsassistenten Version: 2011-02-01 Änderungen Sondersituationen ÄLRD in Rheinland-Pfalz 1 Grundsätze Sondersituationen wie hilflose Personen, Behandlungsverweigerung
Anfall Unfall Notfall
 36. bvkj Pädiatreff 13. April 2013 Köln K Anfall Unfall Notfall Wenn die Praxis zum Emergency Room wird Christian Ramolla FA für Kinder- und Jugendmedizin Amtsarzt Kreis Euskirchen Leitender Notarzt Kreis
36. bvkj Pädiatreff 13. April 2013 Köln K Anfall Unfall Notfall Wenn die Praxis zum Emergency Room wird Christian Ramolla FA für Kinder- und Jugendmedizin Amtsarzt Kreis Euskirchen Leitender Notarzt Kreis
Wie viel Management braucht ein Trauma?
 20 Jahre DRK-Berufsfachschule für Rettungsassistenz, Hamburg Jährlich erleiden in der Bundesrepublik Deutschland rund 33.00038.000 Patienten ein schweres Trauma = ca 3000 / Monat = 100 / Tag = 6/Bundesland
20 Jahre DRK-Berufsfachschule für Rettungsassistenz, Hamburg Jährlich erleiden in der Bundesrepublik Deutschland rund 33.00038.000 Patienten ein schweres Trauma = ca 3000 / Monat = 100 / Tag = 6/Bundesland
Logbuch der Notfallmedizin
 W.F.Dick F.W. Ahnefeld P. Knuth (Hrsg.) Logbuch der Notfallmedizin Algorithmen und Checklisten Springer Einleitung Kapitel 1 Systematisches Vorgehen am Notfallort R. ROSSI Checkliste I Systematisches Vorgehen
W.F.Dick F.W. Ahnefeld P. Knuth (Hrsg.) Logbuch der Notfallmedizin Algorithmen und Checklisten Springer Einleitung Kapitel 1 Systematisches Vorgehen am Notfallort R. ROSSI Checkliste I Systematisches Vorgehen
PALS Basic Life Support
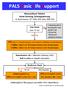 PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 97 1301 (IPS OA); 999 555 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR
PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 97 1301 (IPS OA); 999 555 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR
Checkliste für "Akuter Bauch"
 Checkliste für "Akuter Bauch" Befragung nach: - Dauer der Schmerzen - Krämpfe - Erbechen - Körpertemperatur - Durchfall - Letzter Stuhlgang, Art, - Letzte Mahlzeit und Art (wenn möglich Nahrungsresten
Checkliste für "Akuter Bauch" Befragung nach: - Dauer der Schmerzen - Krämpfe - Erbechen - Körpertemperatur - Durchfall - Letzter Stuhlgang, Art, - Letzte Mahlzeit und Art (wenn möglich Nahrungsresten
HLW und Erste Hilfe für die Paddler Teil II
 HLW und Erste Hilfe für die Paddler Teil II ...um was geht s denn heute... offene Fragen von letzter Woche Ertrinkungsunfall Unterkühlung Kopfverletzung Herzinfarkt und Schlaganfall Herz-Lungen-Wiederbelebung
HLW und Erste Hilfe für die Paddler Teil II ...um was geht s denn heute... offene Fragen von letzter Woche Ertrinkungsunfall Unterkühlung Kopfverletzung Herzinfarkt und Schlaganfall Herz-Lungen-Wiederbelebung
Generalisierter Krampfanfall des Erwachsenen
 SOP - Standardarbeitsanweisung für Rettungsassistenten Version: 2011-02-01 Änderungen Generalisierter Krampfanfall des Erwachsenen Info 1 ÄLRD in Rheinland-Pfalz 1 SOP Krampfanfall des Erwachsenen (1)
SOP - Standardarbeitsanweisung für Rettungsassistenten Version: 2011-02-01 Änderungen Generalisierter Krampfanfall des Erwachsenen Info 1 ÄLRD in Rheinland-Pfalz 1 SOP Krampfanfall des Erwachsenen (1)
Inhalt. Inhalt. 3 Zugangswege zum Kreislaufsystem Atemwege... 39
 Inhalt 1 Neugeborenenversorgung... 11 1.1 Physiologische Besonderheiten und Erkrankungen des Neugeborenen... 11 1.1.1 Respiratorische Besonderheiten... 11 1.1.2 Hämodynamische Besonderheiten... 15 1.1.3
Inhalt 1 Neugeborenenversorgung... 11 1.1 Physiologische Besonderheiten und Erkrankungen des Neugeborenen... 11 1.1.1 Respiratorische Besonderheiten... 11 1.1.2 Hämodynamische Besonderheiten... 15 1.1.3
Bronchospastik COPD & Asthma
 Version: 2011-02-01 Änderungen Bronchospastik COPD & Asthma Info 1 ÄLRD in Rheinland-Pfalz 1 SOP Bronchospastik (1) Vitalparameter erheben Atmung Bewusstsein Kreislauf (Circulation) Info 2.1 Der Patient
Version: 2011-02-01 Änderungen Bronchospastik COPD & Asthma Info 1 ÄLRD in Rheinland-Pfalz 1 SOP Bronchospastik (1) Vitalparameter erheben Atmung Bewusstsein Kreislauf (Circulation) Info 2.1 Der Patient
handlungsfehler in der präklinischen Versorgung f. Dr. A. Ferbert.2008 10. Jahrestagung der ANB
 handlungsfehler in der präklinischen Versorgung f. Dr. A. Ferbert.2008 10. Jahrestagung der ANB Häufige Fehlerarten in der Prähospitalphase Schlaganfall bzw. TIA nicht diagnostiziert. SAB nicht diagnostiziert
handlungsfehler in der präklinischen Versorgung f. Dr. A. Ferbert.2008 10. Jahrestagung der ANB Häufige Fehlerarten in der Prähospitalphase Schlaganfall bzw. TIA nicht diagnostiziert. SAB nicht diagnostiziert
PROTOKOLLE KINDERINTENSIVSTATION SMZO. Inhaltsverzeichnis
 Inhaltsverzeichnis Seite High Quality 2-3 Kinder Algorithmus BLS (ILCOR/AHA) 4 Kinder Algorithmus ALS (ILCOR/AHA) 5 Kinder Algorithmus BLS (ERC) 6 Kinder Algorithmus ALS (ERC) 7 Asystolie Algorithmus (ERC)
Inhaltsverzeichnis Seite High Quality 2-3 Kinder Algorithmus BLS (ILCOR/AHA) 4 Kinder Algorithmus ALS (ILCOR/AHA) 5 Kinder Algorithmus BLS (ERC) 6 Kinder Algorithmus ALS (ERC) 7 Asystolie Algorithmus (ERC)
Medikamentenkunde. San Lehrgang 2006 / 2007
 Medikamentenkunde Stefan Lange San Lehrgang 2006 / 2007 Lernziele Applikationswege Applikationsformen Vorbereiten einer Injektion und Medikamente 5 R Regel Medikamente der Notkompetenz Wichtige Notfallmedikamente
Medikamentenkunde Stefan Lange San Lehrgang 2006 / 2007 Lernziele Applikationswege Applikationsformen Vorbereiten einer Injektion und Medikamente 5 R Regel Medikamente der Notkompetenz Wichtige Notfallmedikamente
Universitätskliniken des Saarlandes. Notfälle in der Hausarztpraxis
 Universitätskliniken des Saarlandes Notfälle in der Hausarztpraxis Notfälle in der Hausarztpraxis Notfälle in der Hausarztpraxis sind nicht selten und stellen je nach Lage der Praxis eine erhebliche Belastung
Universitätskliniken des Saarlandes Notfälle in der Hausarztpraxis Notfälle in der Hausarztpraxis Notfälle in der Hausarztpraxis sind nicht selten und stellen je nach Lage der Praxis eine erhebliche Belastung
European Resuscitation Council
 European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
Vorwort Abkürzungsverzeichnis Abbildungsverzeichnis Tabellenverzeichnis Geschichte Pre-Test...
 Vorwort... 5 Abkürzungsverzeichnis... 12 Abbildungsverzeichnis... 14 Tabellenverzeichnis... 16 1 Geschichte... 17 2 Pre-Test... 21 3 Gesetzliche Grundlagen... 22 3.1 Rettungsassistentengesetz... 22 3.2.
Vorwort... 5 Abkürzungsverzeichnis... 12 Abbildungsverzeichnis... 14 Tabellenverzeichnis... 16 1 Geschichte... 17 2 Pre-Test... 21 3 Gesetzliche Grundlagen... 22 3.1 Rettungsassistentengesetz... 22 3.2.
3 Lebensrettende Sofortmaßnahmen Diagnostik der vitalen Funktionsstörungen Konsequenzen aus der Prüfung der Vitalfunktionen 18
 Inhaltsverzeichnis Vorwort 11 1 Einleitung 13 2 Definition des Notfalls 14 3 Lebensrettende Sofortmaßnahmen 16 3.1 Diagnostik der vitalen Funktionsstörungen 16 3.1.1 Prüfung der Bewusstseinslage 16 3.1.2
Inhaltsverzeichnis Vorwort 11 1 Einleitung 13 2 Definition des Notfalls 14 3 Lebensrettende Sofortmaßnahmen 16 3.1 Diagnostik der vitalen Funktionsstörungen 16 3.1.1 Prüfung der Bewusstseinslage 16 3.1.2
SOP Tachykardie. Patienten: Alle Patienten, die sich mit einer vitalen Bedrohung aufgrund oder in Kombination mit einer Tachykardie präsentieren.
 1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit einer vital relevanten Tachykardie an den Rettungsdienst wenden, ein standarisiertes sowie leitlinienkonformes
1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit einer vital relevanten Tachykardie an den Rettungsdienst wenden, ein standarisiertes sowie leitlinienkonformes
Universitätskliniken des Saarlandes. Notfälle in der Hausarztpraxis
 Universitätskliniken des Saarlandes Notfälle in der Hausarztpraxis Notfälle in der Hausarztpraxis Notfälle in der Hausarztpraxis sind nicht selten und stellen je nach Lage der Praxis eine erhebliche Belastung
Universitätskliniken des Saarlandes Notfälle in der Hausarztpraxis Notfälle in der Hausarztpraxis Notfälle in der Hausarztpraxis sind nicht selten und stellen je nach Lage der Praxis eine erhebliche Belastung
SCHLAGANFALL (Stroke) Regionale Ergänzung zur SOP Land vom
 ÄLRD RLP -Rettungsdienstbereich Koblenz und Montabaur- schnell kompetent mitmenschlich REGIONALE Standardarbeitsanweisung (SOP) - Für Notfallsanitäter und Rettungsassistenten und Leitstellenpersonal -
ÄLRD RLP -Rettungsdienstbereich Koblenz und Montabaur- schnell kompetent mitmenschlich REGIONALE Standardarbeitsanweisung (SOP) - Für Notfallsanitäter und Rettungsassistenten und Leitstellenpersonal -
Update Reanimationsrichtlinien Nayan Paul, Kardiologie & Angiologie / BLS Tutor
 Update Reanimationsrichtlinien 2015, Kardiologie & Angiologie / BLS Tutor Übersicht Wichtigste Änderungen der BLS-AED - Leitlinien vom 15.10.2015 Neuer Universal-Algorithmus des SRC In der Präsentation
Update Reanimationsrichtlinien 2015, Kardiologie & Angiologie / BLS Tutor Übersicht Wichtigste Änderungen der BLS-AED - Leitlinien vom 15.10.2015 Neuer Universal-Algorithmus des SRC In der Präsentation
SCHÄDEL HIRN TRAUMA. Autor: Dr. Fidel Elsensohn. Österreichischer Bergrettungsdienst
 SCHÄDEL HIRN TRAUMA Autor: Dr. Fidel Elsensohn Unfallmechanismus: Aufprall Schlag, Stoss Folgen Hautwunde Schädelfraktur Hirnschädigung Schädel-Hirn-Trauma 2 Definition des SHT Gewalteinwirkung auf den
SCHÄDEL HIRN TRAUMA Autor: Dr. Fidel Elsensohn Unfallmechanismus: Aufprall Schlag, Stoss Folgen Hautwunde Schädelfraktur Hirnschädigung Schädel-Hirn-Trauma 2 Definition des SHT Gewalteinwirkung auf den
Thorakale Messerstichverletzung Praeklinisches Versorgungsmanagement
 Thorakale Messerstichverletzung Praeklinisches Versorgungsmanagement M. W. Schneider, Notarztwache Hövelhof Penetrierendes Thoraxtrauma l... meist Folge einer Stichverletzung oder kriminellen Handlung
Thorakale Messerstichverletzung Praeklinisches Versorgungsmanagement M. W. Schneider, Notarztwache Hövelhof Penetrierendes Thoraxtrauma l... meist Folge einer Stichverletzung oder kriminellen Handlung
Basismaßnahmen zur Wiederbelebung Erwachsener und Verwendung automatisierter externer Defibrillatoren (AED) (Basic Life Support)
 Basismaßnahmen zur Wiederbelebung Erwachsener und Verwendung automatisierter externer Defibrillatoren (AED) (Basic Life Support) Quelle: Kapitel 2 der Leitlinien zur Reanimation 2015 des European Resuscitation
Basismaßnahmen zur Wiederbelebung Erwachsener und Verwendung automatisierter externer Defibrillatoren (AED) (Basic Life Support) Quelle: Kapitel 2 der Leitlinien zur Reanimation 2015 des European Resuscitation
Prähospital-Phase: Time is Brain Erkennen des cerebrovaskulären Ereignisses und schnelle Zuweisung an eine Stroke Unit
 1 Prähospital-Phase: Time is Brain Erkennen des cerebrovaskulären Ereignisses und schnelle Zuweisung an eine Stroke Unit Interdisziplinäre Fortbildung für niedergelassene Ärzte und Spezialisten Donnerstag,
1 Prähospital-Phase: Time is Brain Erkennen des cerebrovaskulären Ereignisses und schnelle Zuweisung an eine Stroke Unit Interdisziplinäre Fortbildung für niedergelassene Ärzte und Spezialisten Donnerstag,
Empfohlene Notfallausstattung. Sicherheit im Notfall
 Empfohlene Notfallausstattung Wie gefüllt ist Ihr vorhandener Notfallkoffer? DIN 13232 Diese Norm gilt für Notfall- Ausrüstungen in der Notfallmedizin. Zweck dieser Festlegung ist es, dem in der Notfallmedizin
Empfohlene Notfallausstattung Wie gefüllt ist Ihr vorhandener Notfallkoffer? DIN 13232 Diese Norm gilt für Notfall- Ausrüstungen in der Notfallmedizin. Zweck dieser Festlegung ist es, dem in der Notfallmedizin
Allgemeine Medizin Deutsch
 Allgemeine Medizin Deutsch 6. Notfallhilfe 1. Wann braucht man Notfallhilfe? Markieren Sie. Schock als lebensbedrohlicher Zustand Muskelkater Vergiftungen (z.b. mit Alkohol, Medikamenten, Kohlendioxid,
Allgemeine Medizin Deutsch 6. Notfallhilfe 1. Wann braucht man Notfallhilfe? Markieren Sie. Schock als lebensbedrohlicher Zustand Muskelkater Vergiftungen (z.b. mit Alkohol, Medikamenten, Kohlendioxid,
Generalisierter Krampfanfall des Kindes
 SOP - Standardarbeitsanweisung für Rettungsassistenten Version: 2011-02-01 Änderungen Generalisierter Krampfanfall des Kindes Info 1.1 ÄLRD in Rheinland-Pfalz 1 SOP Krampfanfall des Kindes (1) Tonisch-klonischer
SOP - Standardarbeitsanweisung für Rettungsassistenten Version: 2011-02-01 Änderungen Generalisierter Krampfanfall des Kindes Info 1.1 ÄLRD in Rheinland-Pfalz 1 SOP Krampfanfall des Kindes (1) Tonisch-klonischer
