Algorithmen im Rettungsdienst Dortmund
|
|
|
- Charlotte Franke
- vor 8 Jahren
- Abrufe
Transkript
1 Algorithmen im Rettungsdienst Dortmund Gültig vom bis Stadt Dortmund Feuerwehr
2 Impressum Herausgeber: Stadt Dortmund, Feuerwehr, Rettungsdienst Redaktion: Dirk Aschenbrenner, Dr. Hans Lemke (verantwortlich); Dr. Udo Schniedermeier, Inga Kluge, Michael Achenbach, Urs Dillenhöfer Kommunikationskonzept, Satz, Druck: Dortmund-Agentur 07/2016
3 Inhalt Vorwort 4 Hinweise zum Gebrauch der Algorithmen 6 Legende 7 Universalalgorithmus 8 Leitsymptom Brustschmerz 9 CPR / Reanimation 10 CPR / Reanimation Säuglinge bis Schulkinder 12 Apoplex 14 Cerebraler Krampfanfall 15 Hypoglykämie 16 Anaphylaktische Reaktion (Erwachsene) 17 Obstruktive Atemwegserkrankungen (Asthma/ COPD) 18 Verbrennung 19 Präklinisches Traumamanagement (Phase 1 3) 20 Thoraxentlastungspunktion 25 Versorgung und Reanimation des Neugeborenen 26 Orientierungshilfen/Schemata 28 - Sampler 28 - OPQRST 28 - Schmerz-Skalen 29-4 H / HITS 29 - Glasgow Coma Scale 30 - FAST 30 Glossar 31 Kontakt 33 Änderung zur Vorversion: Folgende Algorithmen wurden neu aufgenommen: - Anaphylaxie - Thoraxentlastungspunktion - Versorgung und Reanimation des Neugeborenen - Reanimation Säuglinge bis Schulkinder Orientierungshilfen/Schemata wurden angepasst Traumaalgorithmus wurde angepasst Version 1.0_2016 Gültig vom bis
4 Vorwort Algorithmen im Rettungsdienst Dortmund Gültig vom bis Die Medizin ist ständig im Fluss, was gestern noch streng verboten war, ist heute möglicherweise überlegenswert und morgen schon Standard. Dieses ist vor allem durch die Novellierung der gesetzlichen Grundlagen geprägt (NotSanG, NotSan-APrV, Referentenentwurf RettG NRW). Es ist deshalb auch für die Mitarbeiterinnen und Mitarbeiter im Rettungsdienst unverzichtbar, sich stets über Neuerungen zu informieren. Der Besuch der 30 Pflichtfortbildungsstunden nach 5 RettG ist oft nur ein Schritt, um am Ball zu bleiben. Algorithmen bieten die Möglichkeit, Änderungen in Standardabläufen übersichtlich und verständlich darzustellen und rasch im jeweiligen Rettungsdienstbereich zu verbreiten. Sie stellen einen roten Faden dar, an denen sich die Mitarbeiterinnen und Mitarbeiter im Einsatz orientieren und durch ein strukturiertes Arbeiten sicher sein können, wichtige Maßnahmen nicht übersehen zu haben. Trotzdem ist jeder Einsatz in der präklinischen Notfallmedizin anders und verlangt Improvisationsvermögen. Wenn man die Algorithmen beherrscht, fällt es leichter, im individuellen Fall entlang des roten Fadens bei Notwendigkeit etwas nach links und rechts abzuweichen. Algorithmen stellen also einen wichtigen Beitrag zu Qualitätssicherung im Rettungsdienst dar und können gleichzeitig ein Instrument für den medizinisch Verantwortlichen sein, Änderungen des Standards schnell bekannt zu geben und anzuweisen. 4 Version 1.0_2016 Gültig vom bis
5 Vorwort Ergänzend sind die Lektüre der Schulungsskripte, der Dienstanweisungen, der Informationen und der Besuch von Fortbildungen unerlässlich. Aussagen zur Notkompetenz beziehen sich teilweise auf regional abgestimmte und vom Rechtsamt der Stadt Dortmund abgesegnete Maßnahmen im Rettungsdienst Dortmund! Wir freuen uns deshalb sehr über dieses Engagement und bedanken uns bei allen Aktiven im Rettungsdienst, die die Entwicklung der Algorithmen voran gebracht haben. Dr. Hans Lemke Ärztlicher Leiter Rettungsdienst Dr. Udo Schniedermeier Stv. Ärztlicher Leiter Rettungsdienst und Ärztlicher Leiter Berufsfachschule Rettungsdienst Inga Kluge Stv. Ärztliche Leiterin Berufsfachschule Rettungsdienst Version 1.0_2016 Gültig vom bis
6 Hinweise zum Gebrauch der Algorithmen Zum grundsätzlichen Vorgehen sind die Verfahrensanweisungen und Verfügungen zu beachten. Hierzu zählt insbesondere die Mitnahme des CO-Warners. Die für die Notfallversorgung erforderlichen Materialien (Notfallrucksack, EKG, Beatmung, AccuVac, ggf. Ergänzungen zum Meldebild wie Kinderkoffer, Trauma-Material, etc.) sind vollständig mitzuführen. Praktischerweise sollte auch das Handsprechfunkgerät mitgeführt werden. Grundsätzlich ist bei jeder Anlage eines peripher-venösen Zuganges die Durchlässigkeit mittels einer kristalloiden Infusionslösung zu prüfen. Diese Maßnahme ist besonders bei der Applikation von Glukose 40% (stark gewebsschädigend) wichtig. Voraussetzungen zur Durchführung von Maßnahmen der Notkompetenz: die Maßnahmen sind zur unmittelbaren Abwehr von Gefahren für das Leben und die Gesundheit dringend erforderlich, rechtzeitige ärztliche Hilfe ist nicht erreichbar, das gleiche Ziel kann durch weniger eingreifende (invasive) Maßnahmen nicht erreicht werden! (Verhältnismäßigkeit der Mittel) die Hilfeleistung ist zumutbar (Kenntnisse, Qualifikationen, Fortbildung) nach dem Einsatz Rückmeldung über das Fax Rückmeldebogen Notkompetenzmaßnahmen Maßnahmen der Notkompetenz: Intubation ohne Relaxanzien Manuelle Defibrillation (Rettungsdienst Dortmund) oder mittels automatischer Analyse Punktion peripherer Venen Anwendung des Larynxtubus ausgewählte Medikamente (siehe unten) Entlastungspunktion bei Spannungspneumothorax Medikamente der Notkompetenz: kristalloide Infusionslösung (Jonosteril/NaCl) Glucose 40 % (verdünnt oder zur laufenden Infusion!) Nitroglycerin-Spray Beta-2-Sympathomimetika (Dosier-Aerosol/SalbuHexal Fertiginhalat Inhalation) im Rahmen des Asthma bronchiale/der COPD Midazolam (Dormicum) mittels MAD beim Krampfanfall Diazepam Rectiole beim Krampfanfall Adrenalin (Suprarenin) und Amiodaron (Cordarex) im Rahmen der kardiopulmonalen Reanimation und Anaphylaxie 6 Version 1.0_2016 Gültig vom bis
7 Legende Problemstellung/Ausgangssituation Bemerkungen / Besonderheiten / Hinweise Maßnahme durch Teamhelfer Maßnahme Notkompetenz Maßnahme durch Teamleiter Maßnahme nicht näher benannt, ob durch Teamleiter oder Teamhelfer Warnhinweis zur invasiven Maßnahme Erste Maßnahmen und Vorkehrungen bei Eintreffen am Einsatzort bzw. Patienten Verzweigung Ende/Verweis auf Wiederholung Verweis auf andere Algorithmen wenn/dann ja/nein wichtige Zeitangaben Version 1.0_2016 Gültig vom bis
8 Universalalgorithmus A-Problem Airway (Atemwege) Atemwege frei? ggf. HWS Immobilisation (bei Trauma) Ja A-Problem lösen Atemwege freimachen/-halten Nein B-Problem Breathing (Belüftung) Pathologie: Atemfrequenz, Atemrhythmus, Atembewegung, Atemgeräusch, SpO 2, Einflussstörung, Auskultation, Palpation Brustkorb, etc. Ja B-Problem lösen O 2, Airwaymanagement, Entlastung, sonstige Maßnahmen Nein C-Problem Circulation (Kreislauf) Pathologie: Frequenz, Rhythmus, Pulse tastbar, Haut, Rekapillarisierungszeit, Blutung (intern/extern) Ja C-Problem lösen Blutung stillen/komprimieren, sonstige Maßnahmen Nein D-Problem Disability (Neurologie/Defizite) Pathologie: GCS, DMS, Blutzucker, CO, Pupillenreaktion, etc. Ja D-Problem lösen Status erheben, ggf. O 2, Glucose, Lagerung beachten, sonstige Maßnahmen Nein E-Problem Environment/ Exposure (Umgebung, Entkleiden) Pathologie: SAMPLER, OPQRST, sonstige Faktoren, Bodycheck Umgebung beachten Gefahren der E-Stelle Auffindesituation eigene Kräfte ausreichend? ggf. nachfordern Transportlogistik 8 Version 1.0_2016 Gültig vom bis
9 Leitsymptom Brustschmerz Eigen- und Fremdschutz beachten! Nachalarmierung Notarzt Teamleiter Teamhelfer (Fremd-)Anamnese*gemäß Universalalgorithmus (Seite 8) Monitoring (12-Kanal-EKG ableiten), Beruhigung des Patienten, O 2 wenn SpO 2 < 95% Zeichen der Herzinsuffizienz/Atemnot Lagerung: Oberkörper hoch Vorbereitung peripheren i.v.-zugangs Peripherer i.v.-zugang ggf. 0,8 mg Nitro s.l.= 2 Hub (wenn RR sys > 120 mm Hg) Assistenz bei der Anlage des peripheren i.v.-zugangs CAVE: Indikation zurückhaltend stellen; Kontraindikation vorherige Einnahme potenzsteigernder Mittel Vorbereiten der Medikamente: 500 mg Aspirin i.v IE Heparin kontinuierliches Vitalzeichen-Monitoring bis Eintreffen Notarzt ständige Reanimationsbereitschaft bei STEMI oder Kreislaufinstabilität! *Ursachen für Brustschmerz können sein: - ACS/Embolie/Aortenaneurysma etc. - Abdominelle/orthopädische Erkrankung - Trauma/Pneu-/Hämatothorax - Milzruptur Bei ST-Streckenhebung Transport in Klinik mit Herzkatheter (K1, K4, K9) Telemetrie: Übertragung der Daten per Fax und Mail an Zielklinik, anschließend Rücksprache mit Klinikarzt (Verfahren wie in MBA 12/2014) Ggf. präklinische Lyse durch Notarzt bei Reanimation gem. CPR/Reanimation (Seite 10) Version 1.0_2016 Gültig vom bis
10 CPR / Reanimation Eigen- und Fremdschutz beachten! Nachalarmierung Notarzt Teamleiter Teamhelfer Basischeck Oberkörper von der Kleidung befreien ca. 55 Sekunden Vorbereitung und Einführung des Larynxtubus (unter laufender Thoraxkompression) Beginn der kontinuierlichen Thoraxkompression von der Seite aus Lagekontrolle Larynxtubus Kurzzeitige Unterbrechung der Kompression zur Beatmung, Assistenz, Lagekontrolle des Larynxtubus Keine Beatmung mit dem Larynxtubus möglich, dann 30:2 Bei endotrachealer Intubation sofortige Fixierung Defi-Elektroden kleben Thoraxkompression ( min -1 ) jede 10. Kompression wird laut angesagt Tubusverlängerung, O 2, Kapnometrie 10 Version 1.0_2016 Gültig vom bis
11 CPR / Reanimation Ereignistaste drücken Rhythmusinterpretation Interpretation möglich? Nein Einsatz AED Ja Wiederaufnahme der Thoraxkompression während der Ladephase Asystolie/PEA Thoraxkompression KF/pulslose VT 1. Schock Feedbackmodul aufkleben Thoraxkompression und Beatmung; jede 10. Kompression wird laut angesagt Vorbereitung/Legen i.v.- Zugang; alternativ i.o. Thoraxkompression sofort wieder für 2 Minuten aufnehmen/fortführen (Positionswechsel nach Analyse) alle 2 Minuten Interpretation und ggf. Defibrillation alle 2 Minuten Erste Medikamentengabe: KF/pulslose VT Suprarenin nach der 3. Defibrillation und einmalige Gabe von Amiodaron Asystolie/PEA Suprarenin, sobald der i.v.-zugang sicher liegt Tubusfixierung spätestens vor Transportbeginn Positionswechsel ggf. Ereignisspeicher nutzen (Ereignistaste gedrückt halten) Transport bei ROSC und u. U. in ein kardiologisches Zentrum Version 1.0_2016 Gültig vom bis
12 CPR / Reanimation Säuglinge bis Schulkinder Eigen- und Fremdschutz beachten! Nachalarmierung Notarzt Teamleiter Teamhelfer Basischeck, Thorax von der Kleidung befreien Vorbereitung Maskenbeatmung 15 l O 2 /min Verwendung Kinder-Notfall-Lineal ggf. Atemwege freimachen Defi-Elektroden kleben (< 8 Jahren Kinder-Patches, > 8 Jahren Erwachsenen-Patches) Lebenszeichen vorhanden Nein Ja Atmung vorhanden / ausreichend 5 effektive Beatmungen CPR 15:2 Nein Druckpunkt: untere Sternumhälfte 1/3 Thoraxdurchmesser (assistierte) Beatmung Ja kontinuierliches Vitalzeichen-Monitoring bis Eintreffen Notarzt, Universalalgorithmus, Wärmerhalt 12 Version 1.0_2016 Gültig vom bis
13 CPR / Reanimation Säuglinge bis Schulkinder Ereignistaste drücken Rhythmusinterpretation Interpretation möglich? Nein Einsatz AED CAVE: AED Zoll Erwachsenen-Pads nur Kinder > 8 Jahre/25 kg defibrillieren Corpuls3: corpatch easy Neonaten > 1 Jahr Ja Wiederaufnahme der Thoraxkompression während der Ladephase Asystolie/PEA KF/pulslose VT Thoraxkompression und Beatmung Schock 4 J/kg KG (Faustformel: Säuglinge & Kleinkinder: 50 Joule Schulkinder: 75 Joule) Thoraxkompression sofort wieder für 2 Minuten aufnehmen / fortführen (Positionswechsel nach Analyse) Vorbereitung, wenn Personal > 2 Personen: i. v. Zugang, alternativ i. o. Suprarenin < 10 kg: 1 mg auf 100 ml NaCl, davon 1 ml/kg KG > 10 kg: 1 mg auf 10 ml NaCl, davon 1 ml / 10 kg KG Jonosteril 20 ml / kg KG alle 2 Minuten Bei KF / pulsloser VT: 5 mg / kg KG Amiodaron Interpretation und ggf. Defibrillation alle 2 Minuten Positionswechsel ggf. Ereignisspeicher nutzen (Ereignistaste gedrückt halten) angelehnt an Leitlinien ERC 2015 Version 1.0_2016 Gültig vom bis
14 Apoplex Teamleiter Teamhelfer (Fremd-)Anamnese* gemäß Universalalgorithmus (Seite 8) Bodycheck einschließlich neurologischer Untersuchung, Lagerung: Oberkörper hoch Erhebung Vitalparameter HF / RR / SpO 2, O 2 -Gabe 6 15 l / min Blutzucker(BZ)-Messung (siehe Algorithmus Hypoglykämie, Seite 16) BZ < 50 mg/dl Hypoglykämie (siehe Seite 16) Vorbereitung peripherer i.v.-zugang CAVE: venöser Zugang nur auf gesunder Körperseite Peripherer i.v.-zugang Assistenz bei der Anlage des peripheren i.v.-zugangs kontinuierliches Vitalzeichen-Monitoring zügiger Transport in Stroke Unit, bei eingeschränkter Behandlungsoption ggf. andere Klinik Angehörige in die Klinik mitnehmen (direkte Infoquelle für Neurologen) *Besonderheiten bei Untersuchung: Hypoglykämie FAST (Face, Arms, Speech, Time; Pupillen: klein/mittel/weit, Isokorie/Anisokorie, siehe Seite 30) lichtreagibel? 14 Version 1.0_2016 Gültig vom bis
15 Cerebraler Krampfanfall Eigen- und Fremdschutz beachten! Nachalarmierung Notarzt Teamleiter Teamhelfer (Fremd-)Anamnese*, Bodycheck einschließlich Suche nach Ursachen und Begleitverletzungen Erhebung der Vitalparameter O 2 -Gabe 8 15 l/min BZ-Messung! (siehe Algorithmus Hypoglykämie, Seite 16) Vorbereitung: Midazolam mit MAD nasal oder Diazepam rectal nach Körpergewicht anhaltender Krampf: 5 mg (1 ml) Midazolam mit MAD nasal oder Diazepam rectal < 15 kg KG: 5 mg > 15 kg KG: 10 mg Assistenz bei der Anlage des peripheren i.v.-zugangs Legen des peripheren i.v.-zugangs kontinuierliches Vitalzeichen-Monitoring bis Eintreffen Notarzt, bewusstseinsabhängige Lagerung *Besonderheiten bei Untersuchung: Hypoxie/Hypoglykämie bedenken Bekanntes cerebrales Krampfleiden (Epilepsie)? Andere Erkrankungen (Tumor, Blutung, Apoplex, Entzug, SHT)? Intoxikation (CO, Drogen, etc.) Version 1.0_2016 Gültig vom bis
16 Hypoglykämie Teamleiter Teamhelfer Untersuchung* Blutzucker (BZ)-Messung! Kapillär oder venös, Lanzette oder erster Blutstropfen aus der Viggo (Tupfer darunter); Achtung: Niemals aus dem Mandrin der Viggo!; Kontaminationsrisiko nach TRBA250 NA Alarmierung nach Patientenzustand und Kreislaufparametern Monitoring des Patienten O 2 -Gabe 6 15 l/min BZ < 50 mg/dl Wenn Patient ansprechbar: orale Glukosegabe möglich? (kann selbst trinken) peripherer i.v.-zugang Gabe von Glukose 40 % zur laufenden Infusion (10 bis maximal 50 ml) Vorbereiten des peripheren i.v.-zugangs Assistenz bei der Anlage des peripheren i.v.-zugangs Glukose 40 % vorbereiten CAVE: Venöse Lage des Zugangs muss vor der Glukosegabe verifiziert sein; Einspülen mit zügig laufender kristalloider Infusionslösung! Kontinuierliches Vitalzeichen-Monitoring bis Eintreffen Notarzt BZ-Kontrolle nach Erwachen (alle 5 10 Minuten nach der Gabe) *Besonderheiten bei Untersuchung: bekannter Diabetes mellitus Typ I oder Typ II? Intoxikation? Fehlerhafte Insulingabe? Diätfehler? 16 Version 1.0_2016 Gültig vom bis
17 Anaphylaktische Reaktion (Erwachsene) Teamleiter Teamhelfer (Fremd-)Anamnese Universalalgorithmus Beurteilung des Stadiums (I IV) * Stadium I ggf. NA nachfordern Stadium II III mit ABC-Problematik NA nachfordern! Lagerung nach Symptomatik O 2 -Gabe 10 l/min Adrenalin 0,5 mg i.m. in den seitlichen Oberschenkel Bei A-/B-Symptomatik: Adrenalin (1:10 verdünnt), 5 ml in die Verneblermaske (=0,5 mg Adrenalin) ggf. nach Adrenalin-Gabe SalbuHexal Fertiginhalat 1,5 mg/3 ml wenn HF < 140/min Legen des peripheren i.v.-zugangs ml Jonosteril Vorbereitung: 250 mg SDH = 1 Ampulle 4 mg Fenistil (H1-Blocker) = 1 Ampulle 50 mg Ranitidin (H2-Blocker) = 1 Ampulle Stadium IV CPR gemäß Algorithmus durchführen! Anstieg der HF > 140 S/min Abbruch der Inhalation Assistenz bei der Lagerung Allergen entfernen (wenn möglich) kontinuierliches Vitalzeichen- Monitoring O 2 -Gabe vorbereiten (mit Verneblermaske) i.v.-zugang vorbereiten und assistieren keine körperliche Betätigung des Patienten! * Tabelle 2 Schweregradskala zur Klassifizierung anaphylaktischer Reaktionen (modifiziert nach [26])* Grad Haut- und subjektive Allgemeinsymptome Abdomen Respirationstrakt Herz-Kreislauf I II III IV Juckreiz Flush Urtikaria Angioödem Juckreiz Flush Urtikaria Angioödem Juckreiz Flush Urtikaria Angioödem Juckreiz Flush Urtikaria Angioödem _ Nausea Krämpfe Erbrechen Erbrechen Defäkation Erbrechen Defäkation Rhinorrhö Heiserkeit Dyspnoe Larynxödem Bronchospasmus Dyspnoe Atemstillstand * Die Klassifizierung erfolgt nach den schwersten aufgetretenen Symptomen (kein Symptom ist obligatorisch). Tachykardie (Anstieg > 20/min) Hypotension (Abfall > 20 mmhg systolisch) Arrythmie Schock Kreislaufstillstand kontinuierliches Vitalzeichen-Monitoring bis Eintreffen Notarzt, ggf. erneut Universalalgorithmus (Seite 8) / andere Algorithmen, bewusstseinsabhängige Lagerung, Airway-Management beachten! Tabelle 2, Seite 39 aus: S2-Leitlinie der Deutschen Gesellschaft für Allergologie und klinische Immunologie (DGAKI), AWMF-Leitlinien-Register-Nummer , Fertigstellung 1. Dezember 2013, Gültigkeit bis April 2019 Version 1.0_2016 Gültig vom bis
18 Obstruktive Atemwegserkrankungen (Asthma / COPD) Eigen- und Fremdschutz beachten! Nachalarmierung Notarzt Teamleiter Teamhelfer (Fremd-)Anamnese*, Universalalgorithmus (Seite 8) Erhebung der Vitalparameter, EKG-Anlage, O 2 -Gabe vorbereiten (Verneblermaske) Bei Allergie: Allergen entfernen; Lagerung: wenn möglich Oberkörper hoch, Einsatz der Atemhilfsmuskulatur, beengende Kleidung öffnen/ggf. entfernen, Lippenbremse anleiten O 2 -Gabe, wenn SpO 2 < 95 % Vorbereitung: SalbuHexal Fertiginhalat, NaCl, i.v.-zugang, Atrovent (Gabe durch NA) Herzfrequenz < 140 S/min: SalbuHexal Fertiginhalat 1,5 mg unverdünnt in die Verneblermaske geben, O 2 -Flow > 6 l/min Anstieg der Pulsfrequenz >140 S/min, Abbruch der Inhalation! Legen des peripheren i.v.-zugangs Assistenz bei der Anlage des peripheren i.v.-zugangs kontinuierliches Vitalzeichen-Monitoring bis Eintreffen Notarzt, ggf. erneut Universalalgorithmus (Seite 8) bzw. andere Algorithmen, bewusstseinsabhängige Lagerung * Besonderheiten bei der Untersuchung: Vorerkrankung hinsichtlich Bronchospasmus bekannt? Welche Medikamente wurden eingenommen (Dosieraerosole)? Allergien beachten! 18 Version 1.0_2016 Gültig vom bis
19 Verbrennung Teamleiter Teamhelfer (Fremd-)Anamnese* gemäß Universalalgorithmus (Seite 8), Bodycheck Erhebung Vitalparameter HF / RR / SpO 2 ; 0 2 -Gabe 6 15 l / min Feststellen der Kreislaufsituation Kühlung beenden Vorbereitung von 2 x peripheren i.v.-zugängen und kristalloider Infusion Peripherer i.v.-zugang Assistenz bei der Anlage der peripheren i.v.-zugänge CAVE: Erwachsene: Richtwert 1 2 l Ionosteril / h präklinisch Kinder ab 10 % vkof: Jonosteril 15 20ml / kgkg / h steriles Abdecken der verbrannten Körperoberfläche kontinuierliches Vitalzeichen-Monitoring bis Eintreffen Notarzt Transport in Trauma-Zentrum bzw. Verbrennungszentrum** *Besonderheiten bei Untersuchung: an Inhalationstrauma denken **grundsätzlicher Transport ins Verbrennungszentrum: bis 8 Jahre ins K3 (Alternativen über Leitstelle) ab 60 Jahre ins K5 (Alternativen über Leitstelle) 15 % 2.-gradig oder 10 % 3.-gradig Gesicht, Hals, Hände, Füße, Ano-Genital-Bereich, große Gelenke, Inhalationstrauma, sonstige komplizierte Lokalisation vorbestehende Erkrankungen elektrische Verletzungen Foto: Lehrbuch Rettungsdienst heute Urban & Fischer Abb Neunerregel R. Himmelhan, Heidelberg Version 1.0_2016 Gültig vom bis
20 Präklinisches Traumamanagement Phase 1 Traumamechanismus: Gefahren der Einsatzstelle Unfallmechanismus Patientenanzahl Sofort-Rettung Teamleiter Teamhelfer Airway A-Problem? Nein Ja Schnarchen Gurgeln Stridor Apnoe Fremdkörper Auskultation HWS stabilisieren, Freimachen der Atemwege: Esmarch-Handgriff Absaugen O 2 -Gabe Guedel, Wendl Assistenz Notfallintubation ggf. Notfallintubation Breathing B-Problem? Ja Atemfrequenz <10 oder >30/min Atemzugvolumen Atemmechanik Beatmen: Maskenbeatmung Assistenz Anlage Larynxtubus Assistenz Entlastungspunktion Nein Larynxtubus Entlastungspunktion gemäß Algorithmus Thoraxentlastungspunktion (Seite 25) nächste Seite nächste Seite 20 Version 1.0_2016 Gültig vom bis
21 Präklinisches Traumamanagement Phase 1 Circulation C-Problem? Ja Blutung stillen mit Teamleiter Stifneck vorbereiten Reanimation beginnen Nein Radialispuls Frequenz Qualität Hautfarbe Körpertemperatur starke Blutung Re-Kap Zeit Disability D-Problem? Ja Nein Pupillenkontrolle Glasgow Coma Scale Enviroment/ Exposure Patient entkleiden Wärmeerhalt Bodycheck Version 1.0_2016 Gültig vom bis
22 Präklinisches Traumamanagement Phase 2 Bodycheck Inspektion Kopf: Druckschmerz? Instabilität? Krepitation? Verletzung? Blutung/Hämatome? Pupillen? Körperöffnungen? HWS stabilisieren Teamleiter assistieren Inspektion Hals/Nacken: Druckschmerz? Instabilität? Krepitaion? Schwellung? Prellung? Stauung Halsvenen? Trachealverschiebung? Immobilisation HWS Symptome? Allergien? Medikamente? Patientengeschichte? Letzte Mahlzeit? Ereignis? Risikofaktoren? Inspektion Oberkörper: Druckschmerz? Instabilität? Krepitation? symmetrisch? penetrierende Verletzungen? paradoxe Atembewegungen? Atemgeräusche? SAMPLER Teamleiter assistieren Wunden versorgen nächste Seite nächste Seite 22 Version 1.0_2016 Gültig vom bis
23 Präklinisches Traumamanagement Phase 2 Inspektion Abdomen: Abwehrspannung? Hautbeschaffenheit? Prellmarken? Druckschmerz? Verletzung? SAMPLER Teamleiter assistieren Wunden versorgen Inspektion Becken: Druckschmerz Becken? großzügige Entscheidung zur Anlage einer Beckenschlinge SAMPLER Teamleiter assistieren Keine 2. Kontrolle bei Instabilität des Beckens Inspektion Oberschenkel: Druck? Instabilität? Krepitation? Hautbeschaffenheit? Schwellungen? Verletzungen? Teamleiter assistieren Diagnose / Rückmeldung / Transportlogistik Version 1.0_2016 Gültig vom bis
24 Präklinisches Traumamanagement Phase 3 Diagnose / Rückmeldung / Transportlogistik Arbeitsdiagnose/Rückmeldung Polytrauma O 2 -Gabe Wärmeerhalt, RR-Kontrolle (Manschette verbleibt am Patienten) Beginn Tansportlogistik RTH? Zielklinik? Weitere Kräfte erforderlich? Kritischer Patient = Transportpriorität! Rettungs-/Wärmedecken? Scheinwerfer? 1. großlumiger i.v.-zugang Volumentherapie 2 Versuche i.v.-zugang, danach i.o.-zugang in Erwägung ziehen, Jonosteril Monitoring EKG, Pulsoymetrie 2. großlumiger i.v.-zugang Assistenz bei Analgesie Jonosteril, Kreuzblut abnehmen?, Blutzuckermessung Analgesie durch Notarzt Lagerung, Immobilisation Vakuummatratze, Beckenschlinge? Komplettierung Bodycheck, Verlaufskontrolle Weitere Maßnahmen Wärmeerhalt, Thoraxdrainage?, Versorgung von Einzelverletzungen Transport 24 Version 1.0_2016 Gültig vom bis
25 Thoraxentlastungspunktion Untersuchung / Kriterien zur Punktion: abgeschwächtes / fehlendes Atemgeräusch fehlender Radialispuls / Hypotension obere Einflussstauung / Halsvenenstauung Teamleiter Teamhelfer ggf. Patienten aufklären, Punktionsort markieren nach Monaldi: ICR (Intercostalraum) Medioclavicularlinie Oberrand der Rippe Assistenz bei der Vorbereitung zur Punktion: Punktionsnadel (mind. 10 cm lang) 5 ml Spritze mit 2 ml NaCl Hautdesinfektion Sterile Tupfer Leukosilk-Rolle Kanülenabwurf Desinfektion der Punktionsstelle und Durchführung der Punktion: Spritze auf die Kanüle setzen, unter Aspiration punktieren, bei Aspiration von Luft Spritze abziehen und Mandrain entfernen Fixierung der Punktionsnadel (Traumatasche), Kontrolle A/B/C/D, kontinuierliche Vitalzeichenkontrolle Besonderheiten bei der Punktion Arteria Thoracica berücksichtigen (3 Finger Abstand lateral zum Sternum) Tubuskontrolle (bei beatmetem Patienten nochmals durchführen) Version 1.0_2016 Gültig vom bis
26 Versorgung und Reanimation des Neugeborenen Eigen- und Fremdschutz beachten! Nachalarmierung Notarzt, bedenke Kinder-NEF und 2. RTW Teamleiter Abtrocknen, Stimulation Wärmerhalt, zeitnah abnabeln Teamhelfer Stoppuhr starten Vorbereitung: Orosauger Beatmungsbeutel Messung SpO2 an rechter Hand Weitere Versorgung an geeigneter, vorbereiteter Versorgungsstelle (z. B. Tisch, Bett) Abnabeln: 20 cm vom Neugeborenen 2 Klemmen setzen (Abstand 5 cm) und die Nabelschnur zwischen beiden Klemmen durchtrennen Beurteilung: Muskeltonus Atmung Herzfrequenz Kritisch? Ja Freimachen der Atemwege, 5 effektive Beatmungen, weitere Stimulation Nein Wärmerhalt Erhebung APGAR 1,5,& 10 Minuten nach Geburt engmaschig Wiederbeurteilung nach ABCDE bis Eintreffen Notarzt Nein Wieder-Beurteilung: Muskeltonus Atmung Herzfrequenz Kritisch? Akzeptable Sauerstoffsättigung nach 2 min. 60 % 3 min. 70 % 4 min. 80 % 5 min. 85 % 10 min. 90 % Ja nächste Seite angelehnt an Leitlinien ERC Version 1.0_2016 Gültig vom bis
27 Versorgung und Reanimation des Neugeborenen Nochmaliges Freimachen der Atemwege und 5 x beatmen Reevaluation < 60 Herzfrequenz > 60 Reanimation 3:1 (assistierte) Beatmung Reevaluation alle 2 min. Stabiler Zustand (HF: > effektive Eigenatmung) Kontinuierliches Vitalzeichen-Monitoring bis Eintreffen Notarzt APGAR-Schema APGAR-Schema Kriterium 0 Punkte 1 Punkt 2 Punkte Herzfrequenz kein Herzschlag unter 100/min über 100/min Atemanstrengung keine unregelmäßig, flach regelmäßig, Kind schreit Reflexe keine Grimassieren kräftiges Schreien Muskeltonus schlaff leichte Beugung der Extremitäten aktive Bewegung der Extremitäten (Haut-)Farbe blau, blass Stamm rosig, Extremitäten blau gesamter Körper rosig Version 1.0_2016 Gültig vom bis
28 Orientierungshilfen/Schemata SAMPLER S Symptome Nachfolgend mit Hilfe des OPQRST-Schemas genauer dargestellt A M Allergien Hat der Patient Allergien? Medikamente/Medikation Welche Dauermedikation nimmt der Patient ein? Hat der Patient die Medikamente auch richtig eingenommen? Hat der Patient sonstige Medikamente eingenommen? (Schmerzmittel, potenzsteigernde Medikamente, Grippemittel, etc.)? Hat der Patient illegale Substanzen wie Drogen, Gifte, etc. zu sich genommen (bewusst/unbewusst)? P Patientengeschichte Welche Vorerkrankungen/Krankenhausaufenthalte sind bekannt? (nur relevante, z. B. OPs!) Befindet sich der Patient in ärztlicher/medizinischer/therapeutischer Behandlung (Hausarzt, Zahnarzt, Reha, etc.)? L Letzte Nahrungsaufnahme Wann hat der Patient zuletzt gegessen/getrunken? Bei Bedarf auch die Menge und Art erfragen! E Ereignis Gibt es Ereignisse, die diesem Vorfall vorangegangen sind bzw. diesen Vorfall ausgelöst haben? R Risikofaktoren Ist der Patient Teil einer Risikogruppe (Raucher, Diabetes mellitus, Epilepsie, Tumorpatient, Schwangerschaft, etc.)? OPQRST O Onset Wann haben die Beschwerden begonnen? Hat es einen Auslöser für die Beschwerden gegeben? Was hat der Patient zum Zeitpunkt des Auslösens getan? P Provocation/Palliation Lassen sich die Beschwerden verstärken/lindern (z.b. durch Palpieren, Bewegen, Kälte, Wärme, etc.)? Sind die Beschwerden lagerungsabhängig? Q R Quality Wie fühlt sich der Schmerz/die Beschwerden an (dumpf, stechend, drückend, brennend, etc.)? Radiation Wo sind die Beschwerden/Schmerzen genau? Strahlen die Beschwerden/Schmerzen aus? S Severity Wie stark sind die Schmerzen? (siehe Schmerz-Skalen, Seite 24) T Time Hat sich die Beschwerde/der Schmerz im zeitlichen Verlauf geändert? Gab es zu Beginn eine Schmerzspitze (Zerreißungsschmerz), nimmt der Schmerz zu und ab (Kolikschmerz)? Hat der Schmerz sukzessive zugenommen (Entzündungsschmerz)? 28 Version 1.0_2016 Gültig vom bis
29 Orientierungshilfen/Schemata Schmerz-Skalen VAS (Visuelle Analogskala): Keine Schmerzen Stärkste vorstellbare Schmerzen NRS (Numerische Rating-Skala): H / HITS Mögliche Ursachen für einen Herz-Kreislauf-Stillstand, die im Rahmen einer Reanimation eine nach der anderen als Auslöser ausgeschlossen bzw. behandelt werden sollten: H H H H Hypoxie Hypovolämie Hypothermie Hypo-, Hyperkaliämie, Hypokalziämie H I T S Herzbeuteltamponade Intoxikation Thromboembolie Spannungspneumothorax Version 1.0_2016 Gültig vom bis
30 Orientierungshilfen/Schemata Glasgow Coma Scale Augen öffnen 4 spontan 3 auf Aufforderung 2 auf Schmerzreiz 1 kein beste verbale Reaktion konversationsfähig 5 orientiert 4 desorientiert 3 inadäquate Äußerung (Wortsalat) 2 unverständliche Laute 1 keine beste motorische Reaktion 6 auf Aufforderung auf Schmerzreiz re li 5 gezielt 4 normale Beugeabwehr 3 abnorme Abwehr Arm Bein 2 Strecksynergismen 1 keine Glasgow Coma Scale Summe FAST F Face Lächeln und pfeifen lassen: Symmetrie vorhanden? Hängender Mundwinkel? Stirnrunzeln? A Arms Kreuzgriff: Gleiche Kraft in beiden Armen? Armvorhalteversuch: Werden beide Arme gleich hoch gehoben? Sinkt ein Arm ab? Dreht sich ein Arm nach innen/außen? S Speech Sprechen: Ganze Sätze? Sätze sinnvoll? Ist ein richtiges Nachsprechen von Sätzen möglich? T Time Zeitlicher Verlauf: Wann? Schleichendes oder plötzliches Auftreten? 30 Version 1.0_2016 Gültig vom bis
31 Glossar ACS AED Anamnese Anisokorie Apoplex Asystolie Cave cerebrale CT DMS HF Hypoxie i.o. Isokorie Kapnometrie KF Kontraindikation Lyse MAD Acute coronary syndrome = Akutes Koronarsyndrom Automatischer Externer Defibrillator de (lat.) ab, weg fibrillation (engl.) Flimmern Leidensgeschichte des Patienten anámnêsis (gr.) Erinnerung Ungleichheit der Pupillenweiten a-, an- (gr.) Verneinung, Unisos (gr.) gleich kore (gr.) Pupille Schlaganfall ohne Systole (Herzkontraktion) a (lat.) ohne Hüte dich! / Achtung! (lat.) das Gehirn betreffend Computertomographie Durchblutung, Motorik, Sensibilität Herzfrequenz (bpm, S/min) Unterversorgung des Körpers oder Teilen davon mit Sauerstoff intraossär = in den Knochen intra (lat.) in os (lat.) Knochen Gleichheit der Pupillenweiten isos (gr.) gleich kore (gr.) Pupille Messung des CO 2 -Gehalts in der Ausatemluft kapnos (gr.) Rauch metron (gr.) Maß Kammerflimmern Gegenanzeige contra (lat.) gegen indicare (lat.) anzeigen Lösung, Auflösung, Beendigung lýsis (gr.) Mucosal Atomization Device Verneblung des Wirkstoffs in 30μm große Tröpfchen Version 1.0_2016 Gültig vom bis
32 Glossar Palpation, palpieren PEA PEEP Peripherer i.v.-zugang präklinisch Pulslose VT Rekapillarisierungszeit RR Ruptur s.l. SHT SpO2 Stroke Unit suffizient Symptom vkof bezeichnet in der Medizin die Untersuchung des Körpers durch Betasten palpare (lat.) tasten, streicheln Pulslose Elektrische Aktivität positiver endexpiratorischer Druck, Positive End Expiratory Pressure (engl.) weiter entfernter (vom Körperstamm) intravenöser Zugang in das Gefäßsystem periphérein (gr.) Umhertragen, medizinisch: Umgebung vorklinisch prae (lat.) vor Ventrikuläre Tachykardie ohne Auswurf (Puls) Bei der Fingernagelprobe wird der Nagel für eine kurze Zeit ins Nagelbett gedrückt, sodass es sich weiß färbt. Unter physiologischen Bedingungen färbt sich das Nagelbett als Folge der zurückkehrenden Durchblutung rasch rosa bis rot. Dauert es, nachdem man den Druck nachlässt, länger als 2 Sekunden bis die rosa Farbe wieder zurückkehrt, liegt eine Durchblutungsstörung der Extremitäten oder eine insgesamt eingeschränkte Kreislaufsituation vor. Das Ergebnis kann von Nagelverletzungen verfälscht werden. Blutdruck (Riva-Rocci) Zerreißung, Durchbruch ruptura (lat.) Sublingual, unter der Zunge sub (lat.) unter lingua (lat.) Zunge Schädel-Hirn-Trauma partielle Sauerstoffsättigung Schlaganfall-Einheit genügend, ausreichend sufficere (lat.) genügen, ausreichen Zeichen, Hinweis auf Erkrankungen/Verletzungen symptoma (gr.) Zufall, Begebenheit verbrannte Körperoberfläche (in % angeben) 32 Version 1.0_2016 Gültig vom bis
33 Kontakt Stadt Dortmund Feuerwehr Berufsfachschule Rettungsdienst Seilerstraße Dortmund Tel. (0231) [email protected] Dr. Hans Lemke Ärztlicher Leiter Rettungsdienst Steinstraße Dortmund Tel. (0231) [email protected] Dr. Udo Schniedermeier Ärztlicher Leiter Berufsfachschule Rettungsdienst Stv. Ärztlicher Leiter Rettungsdienst Seilerstraße 15 Tel. (0231) [email protected] Inga Kluge Stv. Ärztliche Leiterin Berufsfachschule Rettungsdienst Seilerstraße Dortmund Tel. (0231) [email protected] Version 1.0_2016 Gültig vom bis
34 Notizen
35
36
Algorithmen im Rettungsdienst Dortmund
 Algorithmen im Rettungsdienst Dortmund Version 2.1 Stand 08.09.2009 gültig vom 01.10.2009 bis 30.09.2010 (keine Änderungen zur Vorversion Vorwort zur Version 2.1 gültig vom 01.10.2009 bis 30.09.2010: Die
Algorithmen im Rettungsdienst Dortmund Version 2.1 Stand 08.09.2009 gültig vom 01.10.2009 bis 30.09.2010 (keine Änderungen zur Vorversion Vorwort zur Version 2.1 gültig vom 01.10.2009 bis 30.09.2010: Die
Algorithmen im Rettungsdienst Dortmund
 Algorithmen im Rettungsdienst Dortmund Gültig vom 01.04.2015 bis 31.03.2016 Stadt Dortmund Feuerwehr Kontakt Stadt Dortmund Feuerwehr 37/5-3 Rettungsdienstschule Seilerstraße 15 44147 Dortmund Tel. (0231)
Algorithmen im Rettungsdienst Dortmund Gültig vom 01.04.2015 bis 31.03.2016 Stadt Dortmund Feuerwehr Kontakt Stadt Dortmund Feuerwehr 37/5-3 Rettungsdienstschule Seilerstraße 15 44147 Dortmund Tel. (0231)
Algorithmen im Rettungsdienst Dortmund
 Algorithmen im Rettungsdienst Dortmund Gültig vom 01.04.2012 bis 31.03.2013 Änderung zur Vorversion: - Neuer Reanimationsalgorithmus - Änderungen der Notkompetenzmaßnahmen Manuelle Defibrillation nach
Algorithmen im Rettungsdienst Dortmund Gültig vom 01.04.2012 bis 31.03.2013 Änderung zur Vorversion: - Neuer Reanimationsalgorithmus - Änderungen der Notkompetenzmaßnahmen Manuelle Defibrillation nach
Algorithmen im Rettungsdienst Dortmund
 Algorithmen im Rettungsdienst Dortmund Stadt Dortmund Feuerwehr Inhalt Vorwort 3 Hinweise zum Gebrauch der Algorithmen 4 Universalalgorithmus 5 Leitsymptom Brustschmerz 7 CPR / Reanimation 8 Apoplex 9
Algorithmen im Rettungsdienst Dortmund Stadt Dortmund Feuerwehr Inhalt Vorwort 3 Hinweise zum Gebrauch der Algorithmen 4 Universalalgorithmus 5 Leitsymptom Brustschmerz 7 CPR / Reanimation 8 Apoplex 9
Reanimation: Advanced Life Support (ERC 2015)
 Reanimation: Advanced Life Support (ERC 2015) Keine Reaktion? keine normale Atmung? Notarzt alarmieren Kardiopulmonale Reanimation (CPR) 30:2 Defibrillator / EKG - Monitor anschließen EKG - Rhythmus beurteilen
Reanimation: Advanced Life Support (ERC 2015) Keine Reaktion? keine normale Atmung? Notarzt alarmieren Kardiopulmonale Reanimation (CPR) 30:2 Defibrillator / EKG - Monitor anschließen EKG - Rhythmus beurteilen
Das ABCDE- Schema. Veranstaltungen des Bildungsinstituts. Folie 1
 Das ABCDE- Schema Folie 1 Untersuchung mittels ABCDE-Schema - A Airway (Atemwegssicherung) - B Breathing (Belüftung) - C Circulation (Kreislauf) - D Disability (Differenziernde Maßnahmen/Neurologie) -
Das ABCDE- Schema Folie 1 Untersuchung mittels ABCDE-Schema - A Airway (Atemwegssicherung) - B Breathing (Belüftung) - C Circulation (Kreislauf) - D Disability (Differenziernde Maßnahmen/Neurologie) -
Medikamentengabe zur. Reanimation von Säuglingen & Kindern
 SOP Standardanweisung für alle Rettungsassistenten in RLP schnell kompetent mitmenschlich Gültig ab 2014-10-01 Medikamentengabe zur erweiterten Versorgung während der Reanimation von Säuglingen & Kindern
SOP Standardanweisung für alle Rettungsassistenten in RLP schnell kompetent mitmenschlich Gültig ab 2014-10-01 Medikamentengabe zur erweiterten Versorgung während der Reanimation von Säuglingen & Kindern
Fortbildung First-Responder
 Puls tasten- WO? Säuglinge Kinder > 1 Jahr A. brachialis A. carotis communis Herzdruckmassage Frequenz: zwischen 100 und 120 Mindestens 1/3 des Thoraxdurchmessers Säuglinge: 4cm Kinder > 1 Jahr: 5cm Herzdruckmassage
Puls tasten- WO? Säuglinge Kinder > 1 Jahr A. brachialis A. carotis communis Herzdruckmassage Frequenz: zwischen 100 und 120 Mindestens 1/3 des Thoraxdurchmessers Säuglinge: 4cm Kinder > 1 Jahr: 5cm Herzdruckmassage
FRRP. Kinderreanimation. Reanimation. Nach den aktuellen Guidelines 2010. Dr. M. Schiffer, Dr. C. Voigt, Simone Felgenheier 1
 Reanimation Nach den aktuellen Guidelines 2010 Dr. M. Schiffer, Dr. C. Voigt, Simone Felgenheier 1 Reanimation Kinder nach den Guidelines 2010. Mit freundlicher Genehmigung D. Schmidt, Simulatorzentrum
Reanimation Nach den aktuellen Guidelines 2010 Dr. M. Schiffer, Dr. C. Voigt, Simone Felgenheier 1 Reanimation Kinder nach den Guidelines 2010. Mit freundlicher Genehmigung D. Schmidt, Simulatorzentrum
European Resuscitation Council
 European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
Hypoglykämie Unterzuckerung Info 1.1
 SOP Standardarbeitsanweisung Für Rettungsassistenten Version: 2011-02-01 Änderungen Hypoglykämie Unterzuckerung Info 1.1 ÄLRD in Rheinland-Pfalz 1 Vitalparameter erheben Atmung Bewusstsein Kreislauf (Circulation)
SOP Standardarbeitsanweisung Für Rettungsassistenten Version: 2011-02-01 Änderungen Hypoglykämie Unterzuckerung Info 1.1 ÄLRD in Rheinland-Pfalz 1 Vitalparameter erheben Atmung Bewusstsein Kreislauf (Circulation)
REANIMATION 2 HELFER VERFAHRENSANWEISUNG. Ärztlicher Leiter Rettungsdienst. Check Vitalfkt: Ansage: REANIMATION. Thoraxkompression kontinuierlich
 2 HELFER Helfer 1 (Teamleiter) Erläuterung Check Vitalfkt: Ansage: kontinuierlich Check Vitalfunktionen: Ansprechbar? Atmet? (Carotispuls?) AED-Paddles aufkleben FÜR : Frequenz mind 100 / min. Tiefe: mind.
2 HELFER Helfer 1 (Teamleiter) Erläuterung Check Vitalfkt: Ansage: kontinuierlich Check Vitalfunktionen: Ansprechbar? Atmet? (Carotispuls?) AED-Paddles aufkleben FÜR : Frequenz mind 100 / min. Tiefe: mind.
Medikamentengabe zur. Reanimation Info 1
 SOP - Standardarbeitsanweisung für Rettungsassistenten Version: 2011-02-01 Änderungen Medikamentengabe zur erweiterten Versorgung während der Reanimation Info 1 Dr. med. Guido Scherer, ÄLRD Rettungsdienstbereiche
SOP - Standardarbeitsanweisung für Rettungsassistenten Version: 2011-02-01 Änderungen Medikamentengabe zur erweiterten Versorgung während der Reanimation Info 1 Dr. med. Guido Scherer, ÄLRD Rettungsdienstbereiche
Klausur Akute Notfälle Sommersemester 2013
 Klausur Akute Notfälle Sommersemester 2013 1. Sie werden als Stationsarzt einer chirurgischen Normalstation zu einem Patienten gerufen, der von der Nachtschwester leblos im Bett aufgefunden wurde. Welche
Klausur Akute Notfälle Sommersemester 2013 1. Sie werden als Stationsarzt einer chirurgischen Normalstation zu einem Patienten gerufen, der von der Nachtschwester leblos im Bett aufgefunden wurde. Welche
Leitlinien Reanimation 2015
 Leitlinien Reanimation 2015 Basismaßnahmen Überlebenskette Leitstelle Die neuen Leitlinien 2015 betonen die Interaktion zwischen Leitstelle, dem Wiederbelebung durchführenden Zeugen und der zeitnahen Verfügbarkeit
Leitlinien Reanimation 2015 Basismaßnahmen Überlebenskette Leitstelle Die neuen Leitlinien 2015 betonen die Interaktion zwischen Leitstelle, dem Wiederbelebung durchführenden Zeugen und der zeitnahen Verfügbarkeit
PROTOKOLLE KINDERINTENSIVSTATION SMZO. Inhaltsverzeichnis
 Inhaltsverzeichnis Seite High Quality 2-3 Kinder Algorithmus BLS (ILCOR/AHA) 4 Kinder Algorithmus ALS (ILCOR/AHA) 5 Kinder Algorithmus BLS (ERC) 6 Kinder Algorithmus ALS (ERC) 7 Asystolie Algorithmus (ERC)
Inhaltsverzeichnis Seite High Quality 2-3 Kinder Algorithmus BLS (ILCOR/AHA) 4 Kinder Algorithmus ALS (ILCOR/AHA) 5 Kinder Algorithmus BLS (ERC) 6 Kinder Algorithmus ALS (ERC) 7 Asystolie Algorithmus (ERC)
Medikamentenkunde. San Lehrgang 2006 / 2007
 Medikamentenkunde Stefan Lange San Lehrgang 2006 / 2007 Lernziele Applikationswege Applikationsformen Vorbereiten einer Injektion und Medikamente 5 R Regel Medikamente der Notkompetenz Wichtige Notfallmedikamente
Medikamentenkunde Stefan Lange San Lehrgang 2006 / 2007 Lernziele Applikationswege Applikationsformen Vorbereiten einer Injektion und Medikamente 5 R Regel Medikamente der Notkompetenz Wichtige Notfallmedikamente
Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen
 Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen WANN? Erkennen einer respiratorischen Störung - Atemfrequenz zu hoch oder zu niedrig - Atemarbeit:
Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen WANN? Erkennen einer respiratorischen Störung - Atemfrequenz zu hoch oder zu niedrig - Atemarbeit:
Reanimation Empfehlungen & Leitlinien. Der Notfallpatient lt. Definition bei: Kontrolle: Bewusstsein
 Handlungskompetenz in akuten Notfallsituationen, Dr. med. M. Rettig Reanimation Empfehlungen & Leitlinien Definition: Notfallpatient Erkennen von Notfällen Erstbehandlung Reanimation, Theorie Praktische
Handlungskompetenz in akuten Notfallsituationen, Dr. med. M. Rettig Reanimation Empfehlungen & Leitlinien Definition: Notfallpatient Erkennen von Notfällen Erstbehandlung Reanimation, Theorie Praktische
SOP allergische Reaktion Erwachsene
 1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit der Symptomatik einer schweren allergischen/anaphylaktischen Reaktion an den Rettungsdienst wenden,
1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit der Symptomatik einer schweren allergischen/anaphylaktischen Reaktion an den Rettungsdienst wenden,
ERC Guidelines. Zur Cardio-Pulmonalen Reanimation unter Einsatz des Larynxtubus
 ERC Guidelines Zur Cardio-Pulmonalen Reanimation unter Einsatz des Larynxtubus ERC Guidelines Ziel der Reanimation nach den neuen Leitlinien ist: No Flow Time verkürzen Ausreichenden koronaren und zerebralen
ERC Guidelines Zur Cardio-Pulmonalen Reanimation unter Einsatz des Larynxtubus ERC Guidelines Ziel der Reanimation nach den neuen Leitlinien ist: No Flow Time verkürzen Ausreichenden koronaren und zerebralen
y Schnell: y Organisiert: y Strukturiert: y Puls suchen, y Druckpunkt suchen,
 1 Inhalt 1.1 Herzrhythmusstörungen... 2 1.1.1 Kammerflimmern.... 4 1.1.2 Asystolie/pulslose elektrische Aktivität....................... 4 1.1.3 Ventrikuläre Tachykardie (VT)... 4 1.1.4 Bradykardie...
1 Inhalt 1.1 Herzrhythmusstörungen... 2 1.1.1 Kammerflimmern.... 4 1.1.2 Asystolie/pulslose elektrische Aktivität....................... 4 1.1.3 Ventrikuläre Tachykardie (VT)... 4 1.1.4 Bradykardie...
Herz-Lungen- Wiederbelebung (CPR)
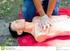 HEER LEHRVERBAND LOGISTIK 2 FORCES TERRESTRES FORMATION D'APPLICATION DE LA LOGISTIQUE 2 Nr 1006 Herz-Lungen- Wiederbelebung im Rahmen des Basic Life Support (BLS) www.sanitaetstruppen.ch www.troupessanitaires.ch
HEER LEHRVERBAND LOGISTIK 2 FORCES TERRESTRES FORMATION D'APPLICATION DE LA LOGISTIQUE 2 Nr 1006 Herz-Lungen- Wiederbelebung im Rahmen des Basic Life Support (BLS) www.sanitaetstruppen.ch www.troupessanitaires.ch
Vorgehen am Patienten Das ABCDE-Schema
 Vorgehen am Patienten Das ABCDE-Schema Version 1.0 - Stand 02.04.2012 1 Holger Harbs Klinik für Anästhesiologie und Operative Intensivmedizin Universitätsklinikum Schleswig-Holstein Campus Kiel Komm. Direktor:
Vorgehen am Patienten Das ABCDE-Schema Version 1.0 - Stand 02.04.2012 1 Holger Harbs Klinik für Anästhesiologie und Operative Intensivmedizin Universitätsklinikum Schleswig-Holstein Campus Kiel Komm. Direktor:
Ersteinschätzung und initiale Beurteilung Patient ABCDE
 Ersteinschätzung und initiale Beurteilung Patient ABCDE Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen vorliegt oder wesentliche Folgeschäden zu erwarten sind
Ersteinschätzung und initiale Beurteilung Patient ABCDE Ersteinschätzung und initiale Beurteilung Patient nach ABCDE zu n Notfallsanitäter/innen vorliegt oder wesentliche Folgeschäden zu erwarten sind
PALS Basic Life Support
 PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 144 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR bei Puls
PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 144 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR bei Puls
ALS- Advanced Life Support
 ALS- Advanced Life Support - Update der ERC-Leitlinien 2010 - Anne Osmers Klinik für Anästhesiologie und Intensivtherapie Universitätsklinikum Dresden ALS - Themen Minimale Unterbrechungen einer effektiven
ALS- Advanced Life Support - Update der ERC-Leitlinien 2010 - Anne Osmers Klinik für Anästhesiologie und Intensivtherapie Universitätsklinikum Dresden ALS - Themen Minimale Unterbrechungen einer effektiven
Arzneimittelliste 1 Notfallsanitäter, SanGesetz 10. (1) 3
 Version Arzneimittelliste 1 Notfallsanitäter, SanGesetz 10. (1) 3 Schmerzen / Fieber Leichte bis mittelstarke Schmerzen Temperatur > 38,5 C Paracetamol 10-20 mg/kg KG oral bzw. rektal z.b. Mexalen supp.
Version Arzneimittelliste 1 Notfallsanitäter, SanGesetz 10. (1) 3 Schmerzen / Fieber Leichte bis mittelstarke Schmerzen Temperatur > 38,5 C Paracetamol 10-20 mg/kg KG oral bzw. rektal z.b. Mexalen supp.
Pädiatrische Notfälle in der Präklinik
 Pädiatrische Notfälle in der Präklinik Jörg Brand Zentrum der Kinder- und Jugendmedizin Interdisziplinäre Pädiatrische Intensivstation 1 Prozentuale Verteilung von Notarzteinsätzen 60% 2% 6% 8% 9% 15%
Pädiatrische Notfälle in der Präklinik Jörg Brand Zentrum der Kinder- und Jugendmedizin Interdisziplinäre Pädiatrische Intensivstation 1 Prozentuale Verteilung von Notarzteinsätzen 60% 2% 6% 8% 9% 15%
Sie werden als Notärztin/Notarzt von der Besatzung eines Rettungswagens (RTW) nachgefordert. Die Einsatzmeldung lautet Herzrhythmusstörungen.
 Fallbeschreibung Sie werden als Notärztin/Notarzt von der Besatzung eines Rettungswagens (RTW) nachgefordert. Die Einsatzmeldung lautet Herzrhythmusstörungen. Bei Eintreffen an der Einsatzstelle treffen
Fallbeschreibung Sie werden als Notärztin/Notarzt von der Besatzung eines Rettungswagens (RTW) nachgefordert. Die Einsatzmeldung lautet Herzrhythmusstörungen. Bei Eintreffen an der Einsatzstelle treffen
Präklinische Erstversorgung bei akutem Koronarsyndrom
 Fortbildung für den Rettungsdienst Präklinische Erstversorgung bei akutem Koronarsyndrom Der Einsatz in Bild und Wort Autor: Dr. med. Ralf Schnelle, Facharzt Innere Medizin, Notfallmedizin- Malteser Hilfsdienst
Fortbildung für den Rettungsdienst Präklinische Erstversorgung bei akutem Koronarsyndrom Der Einsatz in Bild und Wort Autor: Dr. med. Ralf Schnelle, Facharzt Innere Medizin, Notfallmedizin- Malteser Hilfsdienst
Ursachen für Bewußtlosigkeit
 Ursachen für Bewußtlosigkeit Kreislaufstillstand VF / pvt (30-90 %) Gasaustauschstörung (Hypoxie, Hypercapnie) Hirninfarkt intracranielle Blutung Intoxikation Hypoglycämie Epilepsie psychogener Zustand
Ursachen für Bewußtlosigkeit Kreislaufstillstand VF / pvt (30-90 %) Gasaustauschstörung (Hypoxie, Hypercapnie) Hirninfarkt intracranielle Blutung Intoxikation Hypoglycämie Epilepsie psychogener Zustand
Bronchospastik COPD & Asthma
 Version: 2011-02-01 Änderungen Bronchospastik COPD & Asthma Info 1 ÄLRD in Rheinland-Pfalz 1 SOP Bronchospastik (1) Vitalparameter erheben Atmung Bewusstsein Kreislauf (Circulation) Info 2.1 Der Patient
Version: 2011-02-01 Änderungen Bronchospastik COPD & Asthma Info 1 ÄLRD in Rheinland-Pfalz 1 SOP Bronchospastik (1) Vitalparameter erheben Atmung Bewusstsein Kreislauf (Circulation) Info 2.1 Der Patient
Medikamentengabe zur. Reanimation (1) Reanimation (1) Version: 2012-01-01. erweiterten Versorgung während der Reanimation Info 1
 SOP - Standardarbeitsanweisung Für alle im Rettungsdienst als Rettungsassistenten eingesetzten Mitarbeiter in Rheinhessen & Bad Kreuznach Version: 2012-01-01 Medikamentengabe zur erweiterten Versorgung
SOP - Standardarbeitsanweisung Für alle im Rettungsdienst als Rettungsassistenten eingesetzten Mitarbeiter in Rheinhessen & Bad Kreuznach Version: 2012-01-01 Medikamentengabe zur erweiterten Versorgung
Aktuelle Richtlinien der kardiopulmonalen Reanimation Daniel Kiblböck
 Aktuelle Richtlinien der kardiopulmonalen Reanimation Daniel Kiblböck Abteilung für Innere Medizin II - Kardiologie Themenübersicht Epidemiologie Cardiac Arrests Algorithmus Adult Advanced Life Support
Aktuelle Richtlinien der kardiopulmonalen Reanimation Daniel Kiblböck Abteilung für Innere Medizin II - Kardiologie Themenübersicht Epidemiologie Cardiac Arrests Algorithmus Adult Advanced Life Support
Physiologische Werte
 Physiologische Werte FiO 2 der Einatemluft = 21% O 2 Zufuhr, CO 2 Elimination Atemantrieb über CO 2 O 2 Gehalt abhg FiO 2 + Lungenzustand Hyperkapnie führt Azidose u. Bewusstseinsstörungen 1 Kleines Vokabular
Physiologische Werte FiO 2 der Einatemluft = 21% O 2 Zufuhr, CO 2 Elimination Atemantrieb über CO 2 O 2 Gehalt abhg FiO 2 + Lungenzustand Hyperkapnie führt Azidose u. Bewusstseinsstörungen 1 Kleines Vokabular
Beim Notfalleinsatz entfällt der Beleg Verordnung der Krankenbeförderung
 Beim Notfalleinsatz entfällt der Beleg Verordnung der Krankenbeförderung v vv v Gebühr frei Zu beziehen bei: Richard Scherpe Grafische Betriebe GmbH Stormarnstraße 34 22844 Norderstedt Tel. 040 / 52 11
Beim Notfalleinsatz entfällt der Beleg Verordnung der Krankenbeförderung v vv v Gebühr frei Zu beziehen bei: Richard Scherpe Grafische Betriebe GmbH Stormarnstraße 34 22844 Norderstedt Tel. 040 / 52 11
Inhaltsverzeichnis. I Basismaßnahmen der Reanimation bei Erwachsenen i. II Erweiterte Maßnahmen der Reanimation bei Erwachsenen 19.
 Inhaltsverzeichnis I Basismaßnahmen der Reanimation bei Erwachsenen i Einführung 2 1 Diagnostik des Kreislaufstillstands 3 1.1 Prüfung der Bewusstseinslage - 3 1.2 Prüfung der Atmung - 3 1.2.1 Freimachen
Inhaltsverzeichnis I Basismaßnahmen der Reanimation bei Erwachsenen i Einführung 2 1 Diagnostik des Kreislaufstillstands 3 1.1 Prüfung der Bewusstseinslage - 3 1.2 Prüfung der Atmung - 3 1.2.1 Freimachen
Update 2010 Reanimationsrichtlinien
 Update 2010 Reanimationsrichtlinien Im Folgenden haben wir für Sie die aktuellen Reanimationsrichtlinien des European Resuscitation Councils zusammengefasst. Diese stammen aus der Übersetzung der offiziellen
Update 2010 Reanimationsrichtlinien Im Folgenden haben wir für Sie die aktuellen Reanimationsrichtlinien des European Resuscitation Councils zusammengefasst. Diese stammen aus der Übersetzung der offiziellen
SOP Krampfanfall. Patienten: Alle Patienten mit einem bekannten Krampfleiden oder einem erstmals aufgetretenen Krampfanfall.
 1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit einem Krampfanfall oder eines Status Epilepticus an den Rettungsdienst wenden, ein standardisiertes
1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit einem Krampfanfall oder eines Status Epilepticus an den Rettungsdienst wenden, ein standardisiertes
3 Lebensrettende Sofortmaßnahmen Diagnostik der vitalen Funktionsstörungen Konsequenzen aus der Prüfung der Vitalfunktionen 18
 Inhaltsverzeichnis Vorwort 11 1 Einleitung 13 2 Definition des Notfalls 14 3 Lebensrettende Sofortmaßnahmen 16 3.1 Diagnostik der vitalen Funktionsstörungen 16 3.1.1 Prüfung der Bewusstseinslage 16 3.1.2
Inhaltsverzeichnis Vorwort 11 1 Einleitung 13 2 Definition des Notfalls 14 3 Lebensrettende Sofortmaßnahmen 16 3.1 Diagnostik der vitalen Funktionsstörungen 16 3.1.1 Prüfung der Bewusstseinslage 16 3.1.2
Kardiopulmonale Reanimation von Kindern ERC Leitlinien des European Pediatric Life Support 2010
 Kardiopulmonale Reanimation von Kindern ERC Leitlinien des European Pediatric Life Support 2010 Florian Hoffmann Kinderintensivstation Kindernotarztdienst Dr. von Haunersches Kinderspital der LMU München
Kardiopulmonale Reanimation von Kindern ERC Leitlinien des European Pediatric Life Support 2010 Florian Hoffmann Kinderintensivstation Kindernotarztdienst Dr. von Haunersches Kinderspital der LMU München
Erste Hilfe am Kind. Erste Hilfe am Säugling und Kleinkind. Lehrgangsunterlagen. Sicher handeln bei Notfällen im Säuglings- und Kleinkindalter
 Erste Hilfe am Säugling und Kleinkind Lehrgangsunterlagen Sicher handeln bei Notfällen im Säuglings- und Kleinkindalter Das Vorgehen am Notfallort Situation erfassen Notfallort sichern B A Sofortmaßnahmen
Erste Hilfe am Säugling und Kleinkind Lehrgangsunterlagen Sicher handeln bei Notfällen im Säuglings- und Kleinkindalter Das Vorgehen am Notfallort Situation erfassen Notfallort sichern B A Sofortmaßnahmen
Leitlinien zur Notkompetenz im Rettungsdienst
 Leitlinien zur Notkompetenz im Rettungsdienst Stand 30.08.06 1. Ziel der Leitlinie Ziel der Leitlinie ist der einheitliche Umgang mit dem Begriff der Notkompetenz und der Anwendung ärztlicher Maßnahmen
Leitlinien zur Notkompetenz im Rettungsdienst Stand 30.08.06 1. Ziel der Leitlinie Ziel der Leitlinie ist der einheitliche Umgang mit dem Begriff der Notkompetenz und der Anwendung ärztlicher Maßnahmen
Sanitätsausbildung vom bis Lehrgangsleitung: Frank Schönmetzler
 Sanitätsausbildung vom 31.10. bis 29.11.2009 Lehrgangsleitung: Frank Schönmetzler Änderungen vorbehalten. Die Pausen werden von den Ausbildern im Rahmen der Unterrichtstage selber gestaltet. Für Fragen
Sanitätsausbildung vom 31.10. bis 29.11.2009 Lehrgangsleitung: Frank Schönmetzler Änderungen vorbehalten. Die Pausen werden von den Ausbildern im Rahmen der Unterrichtstage selber gestaltet. Für Fragen
Präklinische Versorgung von Schlaganfallpatienten im Landkreis Fulda. Roland Stepan (Ärztlicher Leiter Rettungsdienst) April / Mai 2012
 Präklinische Versorgung von Schlaganfallpatienten im Landkreis Fulda Roland Stepan (Ärztlicher Leiter Rettungsdienst) April / Mai 2012 1 Inhalte Fakten und Zahlen Definition Beurteilung von Patienten mit
Präklinische Versorgung von Schlaganfallpatienten im Landkreis Fulda Roland Stepan (Ärztlicher Leiter Rettungsdienst) April / Mai 2012 1 Inhalte Fakten und Zahlen Definition Beurteilung von Patienten mit
BASIC LIFE SUPPORT Die Erste Hilfe
 BASIC LIFE SUPPORT Die Erste Hilfe Dr. Helmut Pailer VITALBEDROHUNGEN Bewusstlosigkeit Atemstillstand Herzkreislaufstillstand Lebensrettende Sofortmassnahmen Basic Life Support Alarmierung Notfall-Check
BASIC LIFE SUPPORT Die Erste Hilfe Dr. Helmut Pailer VITALBEDROHUNGEN Bewusstlosigkeit Atemstillstand Herzkreislaufstillstand Lebensrettende Sofortmassnahmen Basic Life Support Alarmierung Notfall-Check
Neurologische Notfälle
 Neurologische Notfälle Folie 1 Apoplexie (Schlaganfall) Akute Hypoxie von Hirngewebe aufgrund einer cerebralen Mangeldurchblutung mit neurologischen Ausfällen Ursachen Arterielle Mangeldurchblutung (Hirnischämie)
Neurologische Notfälle Folie 1 Apoplexie (Schlaganfall) Akute Hypoxie von Hirngewebe aufgrund einer cerebralen Mangeldurchblutung mit neurologischen Ausfällen Ursachen Arterielle Mangeldurchblutung (Hirnischämie)
Paediatric und Newborn Life Support Michael Sasse, Hannover
 Paediatric und Newborn Life Support 2015 Michael Sasse, Hannover Schwere Kindernotfälle: Das Problem Schwere Kindernotfälle sind selten Sie sind meist vermeidbar Der Behandlerhat wenig Eigenerfahrung Die
Paediatric und Newborn Life Support 2015 Michael Sasse, Hannover Schwere Kindernotfälle: Das Problem Schwere Kindernotfälle sind selten Sie sind meist vermeidbar Der Behandlerhat wenig Eigenerfahrung Die
Adult Advanced Life Support Aktuelle Richtlinien der Herz-Kreislauf- Wiederbelebung
 Adult Advanced Life Support Aktuelle Richtlinien der Herz-Kreislauf- Wiederbelebung Ass. Dr. Daniel Kiblböck Interne II Kardiologie Krankenhaus d. barmherzigen Schwestern Linz FA. Dr. Henrik Fischer Abt.
Adult Advanced Life Support Aktuelle Richtlinien der Herz-Kreislauf- Wiederbelebung Ass. Dr. Daniel Kiblböck Interne II Kardiologie Krankenhaus d. barmherzigen Schwestern Linz FA. Dr. Henrik Fischer Abt.
Kinder - Reanimation by J. Hucke - Göttingen im April 2013
 Kinder - Reanimation by J. Hucke - Göttingen im April 2013 Inhalt: Seite 3 - Altereinteilung - Ursachen - Ablauf der Maßnahmen Seite 4 - Maßnahmen im Überblick Seite 5 - während der Reanimation - medikamentöse
Kinder - Reanimation by J. Hucke - Göttingen im April 2013 Inhalt: Seite 3 - Altereinteilung - Ursachen - Ablauf der Maßnahmen Seite 4 - Maßnahmen im Überblick Seite 5 - während der Reanimation - medikamentöse
Anlage 2 - SOP Reanimation
 a Konzept und Vorgaben (SOP) für Medikamentengaben und ausgewählte rettungsdienstliche Maßnahmen durch RA / NotSan EVM-Konzept Bezeichnung der SOP Reanimation Erwachsene - ALS 2 Reanimation Kinder PLS
a Konzept und Vorgaben (SOP) für Medikamentengaben und ausgewählte rettungsdienstliche Maßnahmen durch RA / NotSan EVM-Konzept Bezeichnung der SOP Reanimation Erwachsene - ALS 2 Reanimation Kinder PLS
Logbuch der Notfallmedizin
 W.F.Dick F.W. Ahnefeld P. Knuth (Hrsg.) Logbuch der Notfallmedizin Algorithmen und Checklisten Springer Einleitung Kapitel 1 Systematisches Vorgehen am Notfallort R. ROSSI Checkliste I Systematisches Vorgehen
W.F.Dick F.W. Ahnefeld P. Knuth (Hrsg.) Logbuch der Notfallmedizin Algorithmen und Checklisten Springer Einleitung Kapitel 1 Systematisches Vorgehen am Notfallort R. ROSSI Checkliste I Systematisches Vorgehen
Herzstillstand. Informationen Erste-Hilfe
 Informationen Erste-Hilfe Herzstillstand Bemerkungen zu diesem Dokument: Erstellt am: 15.01.2011 Der Inhalt dieser Unterlage ist eine Zusammenstellung Ersetzt am: Erstellt durch: C TK SMSV von diversen
Informationen Erste-Hilfe Herzstillstand Bemerkungen zu diesem Dokument: Erstellt am: 15.01.2011 Der Inhalt dieser Unterlage ist eine Zusammenstellung Ersetzt am: Erstellt durch: C TK SMSV von diversen
Wissenschaftliche Leitung. Referententeam.
 Telefon: 0 30-42 85 17 93 Telefax: 0 30-42 85 17 94 Reanimation und psychologischen Casemanagement im nephrologischen Zentrum Fulda; Oktober 2007 Agentur Notruf 16 Jahre Ausbildungserfahrung im nephrologischen
Telefon: 0 30-42 85 17 93 Telefax: 0 30-42 85 17 94 Reanimation und psychologischen Casemanagement im nephrologischen Zentrum Fulda; Oktober 2007 Agentur Notruf 16 Jahre Ausbildungserfahrung im nephrologischen
was will ich sagen? Notfallmanagement bei Belastungsuntersuchungen J. Körfer, H. Körperich Mannheim 13. November 2013
 Notfallmanagement bei Belastungsuntersuchungen J. Körfer, H. Körperich Mannheim 13. November 2013 Institut für Radiologie, Nuklearmedizin und Molekulare Bildgebung was will ich sagen? 1 1. welche Notfälle
Notfallmanagement bei Belastungsuntersuchungen J. Körfer, H. Körperich Mannheim 13. November 2013 Institut für Radiologie, Nuklearmedizin und Molekulare Bildgebung was will ich sagen? 1 1. welche Notfälle
Notfallmaßnahmen. 2.1 Kardiopulmonale Reanimation Zentraler Venenkatheter Zentraler Venendruck Arterienpunktion 38
 25 2 Notfallmaßnahmen 2.1 Kardiopulmonale Reanimation 26 2.2 Zentraler Venenkatheter 35 2.3 Zentraler Venendruck 37 2.4 Arterienpunktion 38 2.5 Pleurapunktion 38 2.6 Aszitespunktion 39 2.7 Harnblasenpunktion
25 2 Notfallmaßnahmen 2.1 Kardiopulmonale Reanimation 26 2.2 Zentraler Venenkatheter 35 2.3 Zentraler Venendruck 37 2.4 Arterienpunktion 38 2.5 Pleurapunktion 38 2.6 Aszitespunktion 39 2.7 Harnblasenpunktion
BLS-AED- SRC. (Begleitskript) Wiederbelebung von Erwachsenen und Kindern mit Kreislaufstillstand
 BLS-AED- SRC (Begleitskript) Wiederbelebung von Erwachsenen und Kindern mit Kreislaufstillstand GRUNDSÄTZLICHES Bei jedem Notfall kann unüberlegtes Handeln gefährlich für Patient und Retter sein. Deshalb
BLS-AED- SRC (Begleitskript) Wiederbelebung von Erwachsenen und Kindern mit Kreislaufstillstand GRUNDSÄTZLICHES Bei jedem Notfall kann unüberlegtes Handeln gefährlich für Patient und Retter sein. Deshalb
Kinderreanimation. Eine Einführung nach den Richtlinien des ERC 2005
 Kinderreanimation Eine Einführung nach den Richtlinien des ERC 2005 Was führt beim Kind zur Reanimation? Sepsis Alarmzeichen Verlängerte Rekapillarisierungszeit > 3 sec Rettungskette Altersklassen Neugeborene
Kinderreanimation Eine Einführung nach den Richtlinien des ERC 2005 Was führt beim Kind zur Reanimation? Sepsis Alarmzeichen Verlängerte Rekapillarisierungszeit > 3 sec Rettungskette Altersklassen Neugeborene
Kreislaufschwäche. Allergie, Anaphylaxie, Schock
 Der Patient ist/hat: blass, kalter Schweiß, kippt kurz um, bleibt ansprechbar oder wird schnell wieder ansprechbar Kreislaufschwäche Ödeme: Lid schwillt an, Knödel im Hals, Atemnot Durchfall, Erbrechen,
Der Patient ist/hat: blass, kalter Schweiß, kippt kurz um, bleibt ansprechbar oder wird schnell wieder ansprechbar Kreislaufschwäche Ödeme: Lid schwillt an, Knödel im Hals, Atemnot Durchfall, Erbrechen,
ERSTE HILFE. Consensus 2005. Consensus 2005. www.erc.edu. Basic Life Support. Selbstschutz. Rettungskette. Entwickelnde / fortbestehende Gefahren
 ERSTE HILFE Consensus 2005 www.erc.edu 2 Basic Life Support Consensus 2005 3 4 Rettungskette Selbstschutz Entwickelnde / fortbestehende Gefahren - Verkehrsunfälle - Stromunfälle - Ertrinkungsunfälle -
ERSTE HILFE Consensus 2005 www.erc.edu 2 Basic Life Support Consensus 2005 3 4 Rettungskette Selbstschutz Entwickelnde / fortbestehende Gefahren - Verkehrsunfälle - Stromunfälle - Ertrinkungsunfälle -
Leistungsnachweis 2016
 Leistungsnachweis 2016 Erste Hilfe 1. Herz-Lungen Wiederbelebung (HLW) jeweils 1 Helfer 2. Stabile Seitenlage jeweils 1 Helfer (+ 1 Patient) 3. Überheben auf eine Krankentrage jeweils 4 Helfer (+ 1 Patient)
Leistungsnachweis 2016 Erste Hilfe 1. Herz-Lungen Wiederbelebung (HLW) jeweils 1 Helfer 2. Stabile Seitenlage jeweils 1 Helfer (+ 1 Patient) 3. Überheben auf eine Krankentrage jeweils 4 Helfer (+ 1 Patient)
Innerklinische Reanimation Michael Müller, Freiburg
 Innerklinische Reanimation 2015 Michael Müller, Freiburg Innerklinische Reanimation: Das Problem Die Überlebensrate nach innerklinischem Kreislaufstillstand liegt bei unter 20% Der innerklinische Kreislaufstillstand
Innerklinische Reanimation 2015 Michael Müller, Freiburg Innerklinische Reanimation: Das Problem Die Überlebensrate nach innerklinischem Kreislaufstillstand liegt bei unter 20% Der innerklinische Kreislaufstillstand
Ist der Rettungsdienst vor dem First-Responder eingetroffen?
 Ersetzt ALARMIERUNGSABLAUF FIRST-RESPONDER Notruf SNZ 144 Alarmmeldung in einer Region mit FR-Gruppe wie: Reanimation Leblose Person Bewusstlose Person mit möglichem Herz- Kreislauf-Stillstand Starke Herzschmerzen
Ersetzt ALARMIERUNGSABLAUF FIRST-RESPONDER Notruf SNZ 144 Alarmmeldung in einer Region mit FR-Gruppe wie: Reanimation Leblose Person Bewusstlose Person mit möglichem Herz- Kreislauf-Stillstand Starke Herzschmerzen
Deckblatt. Cardio- Pulmonale- Reanimation. SK Tauchsicherheit & Rettung; Medizin-Praxis mit AED, Seite 1
 Cardio- Pulmonale- Reanimation Deckblatt Helge Weber, Michael Schenk & Christian Dickel ; DLRG Bezirk Giessen-Wetterau-Vogelsberg e.v. 1 SK Tauchsicherheit & Rettung; Medizin-Praxis mit AED, Seite 1 Christian
Cardio- Pulmonale- Reanimation Deckblatt Helge Weber, Michael Schenk & Christian Dickel ; DLRG Bezirk Giessen-Wetterau-Vogelsberg e.v. 1 SK Tauchsicherheit & Rettung; Medizin-Praxis mit AED, Seite 1 Christian
Update Reanimationsrichtlinien Nayan Paul, Kardiologie & Angiologie / BLS Tutor
 Update Reanimationsrichtlinien 2015, Kardiologie & Angiologie / BLS Tutor Übersicht Wichtigste Änderungen der BLS-AED - Leitlinien vom 15.10.2015 Neuer Universal-Algorithmus des SRC In der Präsentation
Update Reanimationsrichtlinien 2015, Kardiologie & Angiologie / BLS Tutor Übersicht Wichtigste Änderungen der BLS-AED - Leitlinien vom 15.10.2015 Neuer Universal-Algorithmus des SRC In der Präsentation
5.x Kammerflimmern. Definition
 5.x Kammerflimmern Definition Tachykarde, ventrikuläre Herzrhythmusstörungen Breitkomplextachykardie (BKT): ventrikuläre Frequenz >100/min mit Verbreiterung des QRS- Komplex im Oberflächen-EKG (>120 msec)
5.x Kammerflimmern Definition Tachykarde, ventrikuläre Herzrhythmusstörungen Breitkomplextachykardie (BKT): ventrikuläre Frequenz >100/min mit Verbreiterung des QRS- Komplex im Oberflächen-EKG (>120 msec)
Lehr-Rettungswache Osterode Schandor Weers. Herzlich willkommen zur Fortbildung
 Lehr-Rettungswache Osterode Schandor Weers Herzlich willkommen zur Fortbildung CardioPulmonaleReanimationeanimation A k t u e l l e L e i t l i n i e n Q u e l l e n ERC Guidelines for Resuscitation 2005
Lehr-Rettungswache Osterode Schandor Weers Herzlich willkommen zur Fortbildung CardioPulmonaleReanimationeanimation A k t u e l l e L e i t l i n i e n Q u e l l e n ERC Guidelines for Resuscitation 2005
Mühlethaler Beat 2011 BLS: Rettungsablauf Vers. 1.0
 Mühlethaler Beat 2011 BLS: Rettungsablauf Vers. 1.0 1 Einführung BLS / CPR 15.12.2009 BLS: Rettungsablauf Vers. 1.0 2 BLS / CPR BLS: Basic Life Support Grundlagen der Lebensrettenden Sofortmassnahmen CPR:
Mühlethaler Beat 2011 BLS: Rettungsablauf Vers. 1.0 1 Einführung BLS / CPR 15.12.2009 BLS: Rettungsablauf Vers. 1.0 2 BLS / CPR BLS: Basic Life Support Grundlagen der Lebensrettenden Sofortmassnahmen CPR:
Bewusstlosigkeit. aus kinderchirurgischer Sicht
 Bewusstlosigkeit aus kinderchirurgischer Sicht Problem: Schlafendes Kind nach SHT Kinder schlafen oft zu ungewöhnlichen Zeiten ungewöhnlich lang nach banalem SHT Kinder schlafen im Krankenwagen ein DD
Bewusstlosigkeit aus kinderchirurgischer Sicht Problem: Schlafendes Kind nach SHT Kinder schlafen oft zu ungewöhnlichen Zeiten ungewöhnlich lang nach banalem SHT Kinder schlafen im Krankenwagen ein DD
European Resuscitation Council
 European Resuscitation Council Advanced life support 1. Atemwegsmanagment und Beatmung 2. Unterstützung des Herzens 3. Gefässzugange und Medikamente 4. Diagnostik und Therapie von Arrhythmien 5. Stabilisierung
European Resuscitation Council Advanced life support 1. Atemwegsmanagment und Beatmung 2. Unterstützung des Herzens 3. Gefässzugange und Medikamente 4. Diagnostik und Therapie von Arrhythmien 5. Stabilisierung
1.3 Beurteilung und Versorgung des Neugeborenen
 1.3 Beurteilung und Versorgung des Neugeborenen Für die Beurteilung des Neugeborenen hat sich das von Virginia Apgar beschriebene Schema etabliert (Tab. 1). Tab. 1: APGAR-Schema zur Beurteilung von Neugeborenen
1.3 Beurteilung und Versorgung des Neugeborenen Für die Beurteilung des Neugeborenen hat sich das von Virginia Apgar beschriebene Schema etabliert (Tab. 1). Tab. 1: APGAR-Schema zur Beurteilung von Neugeborenen
Herz-Lungen Wiederbelebung. und. Frühdefibrillation durch Laien
 Herz-Lungen Wiederbelebung und Frühdefibrillation durch Laien Plötzlicher Herztod - Definition! Plötzlich: Herz-Kreislauf-Stillstand max. 1 Stunde nach Beginn der Symptome! Herztod: Ausschluss von (anderen)
Herz-Lungen Wiederbelebung und Frühdefibrillation durch Laien Plötzlicher Herztod - Definition! Plötzlich: Herz-Kreislauf-Stillstand max. 1 Stunde nach Beginn der Symptome! Herztod: Ausschluss von (anderen)
Aktuelle Guidelines der kardiopulmonalen Reanimation
 Aktuelle Guidelines der kardiopulmonalen Reanimation Daniel Kiblböck ERC Advanced Life Support Instructor Abteilung Interne II Kardiologie Krankenhaus der barmherzigen Schwestern Linz Themenübersicht Algorithmus
Aktuelle Guidelines der kardiopulmonalen Reanimation Daniel Kiblböck ERC Advanced Life Support Instructor Abteilung Interne II Kardiologie Krankenhaus der barmherzigen Schwestern Linz Themenübersicht Algorithmus
Institut für Notfallmedizin der Berufsfeuerwehr Köln
 2. Päd. Rettungsdienst- Symposium Bonn Thermisches Trauma Dr. Ralf Blomeyer Institut für Notfallmedizin der Berufsfeuerwehr Köln Prävention Erleben der Notfallsituation Angst und Schmerz des Patienten
2. Päd. Rettungsdienst- Symposium Bonn Thermisches Trauma Dr. Ralf Blomeyer Institut für Notfallmedizin der Berufsfeuerwehr Köln Prävention Erleben der Notfallsituation Angst und Schmerz des Patienten
Inhaltsverzeichnis. Teil A Fragen für die schriftliche Prüfung Teil B Themen für die mündliche Prüfung
 VII 1 sverzeichnis Teil A Fragen für die schriftliche Prüfung........................................... 1 1 Allgemeine medizinische Grundlagen 2 1.1 Anatomie und Physiologie............ 2 1.2 Naturwissenschaftliche
VII 1 sverzeichnis Teil A Fragen für die schriftliche Prüfung........................................... 1 1 Allgemeine medizinische Grundlagen 2 1.1 Anatomie und Physiologie............ 2 1.2 Naturwissenschaftliche
Universitätskliniken des Saarlandes. Notfälle in der Hausarztpraxis
 Universitätskliniken des Saarlandes Notfälle in der Hausarztpraxis Notfälle in der Hausarztpraxis Notfälle in der Hausarztpraxis sind nicht selten und stellen je nach Lage der Praxis eine erhebliche Belastung
Universitätskliniken des Saarlandes Notfälle in der Hausarztpraxis Notfälle in der Hausarztpraxis Notfälle in der Hausarztpraxis sind nicht selten und stellen je nach Lage der Praxis eine erhebliche Belastung
Entwurf! Medizinische Handlungsanweisung. Schweres Trauma. im Rettungsdienstbereich Frankfurt am Main
 Entwurf! Medizinische Handlungsanweisung Schweres Trauma im Rettungsdienstbereich Frankfurt am Main Herausgeber Amt für Gesundheit Frankfurt Ärztlicher Leiter Rettungsdienst Breite Gasse 28 60313 Frankfurt
Entwurf! Medizinische Handlungsanweisung Schweres Trauma im Rettungsdienstbereich Frankfurt am Main Herausgeber Amt für Gesundheit Frankfurt Ärztlicher Leiter Rettungsdienst Breite Gasse 28 60313 Frankfurt
Analgetikagabe durch Rettungsassistenten
 Version: 2011-02-01 Änderungen Analgetikagabe durch Rettungsassistenten Info 1.1 ÄLRD in Rheinland-Pfalz 1 SOP Analgesie (1) Vitalparameter stabil? Atmung Bewusstsein Kreislauf Info 2 nein Therapie wie
Version: 2011-02-01 Änderungen Analgetikagabe durch Rettungsassistenten Info 1.1 ÄLRD in Rheinland-Pfalz 1 SOP Analgesie (1) Vitalparameter stabil? Atmung Bewusstsein Kreislauf Info 2 nein Therapie wie
Notfallmedizin Crashkurs. Dr. Joachim Unger Oberarzt Zentrale Notaufnahme Facharzt Anästhesie Rettungsmedizin
 Notfallmedizin Crashkurs Dr. Joachim Unger Oberarzt Zentrale Notaufnahme Facharzt Anästhesie Rettungsmedizin Notfallmedizin Crashkurs Reanimation Notfall- EKG Herangehensweise an einen Notfallpatienten
Notfallmedizin Crashkurs Dr. Joachim Unger Oberarzt Zentrale Notaufnahme Facharzt Anästhesie Rettungsmedizin Notfallmedizin Crashkurs Reanimation Notfall- EKG Herangehensweise an einen Notfallpatienten
WORKSHOP NEUGEBORENEN-REANIMATION
 WORKSHOP NEUGEBORENEN-REANIMATION Universität Zürich Irchel 27.03.2010 Workshop A: 08:45-09:45 Workshop B: 12:00-13:00 Kursleitung: Fr. PD Dr. med. Vera Bernet, Zürich Organisation: Anästhesieabteilung,
WORKSHOP NEUGEBORENEN-REANIMATION Universität Zürich Irchel 27.03.2010 Workshop A: 08:45-09:45 Workshop B: 12:00-13:00 Kursleitung: Fr. PD Dr. med. Vera Bernet, Zürich Organisation: Anästhesieabteilung,
Leitlinien Reanimation Kärntner Notfalltage 2016 Dr. Alexander EGGER Landesklinikum Scheibbs
 Leitlinien Reanimation 2015 22.04.2016 Kärntner Notfalltage 2016 Dr. Alexander EGGER Landesklinikum Scheibbs Kapitel 4 Spezielle Umstände Kapitel 4 Gliederung Spezielle Ursachen Hypoxie, Elektrolytstörungen,
Leitlinien Reanimation 2015 22.04.2016 Kärntner Notfalltage 2016 Dr. Alexander EGGER Landesklinikum Scheibbs Kapitel 4 Spezielle Umstände Kapitel 4 Gliederung Spezielle Ursachen Hypoxie, Elektrolytstörungen,
Willkommen. Kampmüllerweg 24 A-4040 Linz Tel.: 0732 / 7099 0 Fax: 0732 / 757000 Mail: [email protected]
 Willkommen Schiller Medizintechnik GmbH Kampmüllerweg 24 A-4040 Linz Tel.: 0732 / 7099 0 Fax: 0732 / 757000 Mail: [email protected] Hotline: 0810 / 14 15 33 Schulung Laiendefibrillation Kursdauer: 1 Stunde
Willkommen Schiller Medizintechnik GmbH Kampmüllerweg 24 A-4040 Linz Tel.: 0732 / 7099 0 Fax: 0732 / 757000 Mail: [email protected] Hotline: 0810 / 14 15 33 Schulung Laiendefibrillation Kursdauer: 1 Stunde
Pädiatrische Notfälle in der Kinderarztpraxis Abbott - Frühchen-Akademie, Stuttgart, Oliver Heinzel
 Pädiatrische Notfälle in der Kinderarztpraxis Abbott - Frühchen-Akademie, Stuttgart, 2011 Übersicht 1. Erkennen des kranken Kindes 2. Hypoxie und Hypovolämie 3. Reanimation und Leitlinien 4. Pause 5. Fallbeispiele
Pädiatrische Notfälle in der Kinderarztpraxis Abbott - Frühchen-Akademie, Stuttgart, 2011 Übersicht 1. Erkennen des kranken Kindes 2. Hypoxie und Hypovolämie 3. Reanimation und Leitlinien 4. Pause 5. Fallbeispiele
Pulmonale Notfälle. Veranstaltungen des Bildungsinstituts. Folie 1
 Pulmonale Notfälle Folie 1 Pulmonale Notfälle Jede Störung des pulmonalen Gasaustausches mit anschließendem Sauerstoffmangel im Gewebe Folie 2 Asthma bronchiale Ursachen allergische Reaktion auf Fremdeiweiße
Pulmonale Notfälle Folie 1 Pulmonale Notfälle Jede Störung des pulmonalen Gasaustausches mit anschließendem Sauerstoffmangel im Gewebe Folie 2 Asthma bronchiale Ursachen allergische Reaktion auf Fremdeiweiße
Notfälle während Schwangerschaft und Geburt Notarzt-Refresher BHS Linz. Prim. Dr. Harald Gründling. Freitag, 19. Oktober 2012. Symptomatik.
 Notfälle während Schwangerschaft und Geburt Notarzt-Refresher BHS Linz Prim. Dr. Harald Gründling Freitag, 19. Oktober 2012 1 Symptomatik Blutung Schmerz Krampf Koma Geburt 2 1 Blutungen Frühschwangerschaft
Notfälle während Schwangerschaft und Geburt Notarzt-Refresher BHS Linz Prim. Dr. Harald Gründling Freitag, 19. Oktober 2012 1 Symptomatik Blutung Schmerz Krampf Koma Geburt 2 1 Blutungen Frühschwangerschaft
Notfälle auf der Dialyse- Erweiterte lebensrettende Maßnahmen
 Notfälle auf der Dialyse- Erweiterte lebensrettende Maßnahmen Adult Advanced Life Support (AALS) Nach den Richtlinien des European ResuscitationCouncils 2010 Wagner Thomas Univ. Klinik für Notfallmedizin
Notfälle auf der Dialyse- Erweiterte lebensrettende Maßnahmen Adult Advanced Life Support (AALS) Nach den Richtlinien des European ResuscitationCouncils 2010 Wagner Thomas Univ. Klinik für Notfallmedizin
Notfallmanagement Mit Defibrillatoren Leben retten!
 Notfallmanagement Mit Defibrillatoren Leben retten! Impressum www.mekontor.de mekontor GmbH & Co. KG Dammstraße 11, 47119 Duisburg Hotline: 0800 5 700 800 Mailkontakt: [email protected] Sitz: Duisburg,
Notfallmanagement Mit Defibrillatoren Leben retten! Impressum www.mekontor.de mekontor GmbH & Co. KG Dammstraße 11, 47119 Duisburg Hotline: 0800 5 700 800 Mailkontakt: [email protected] Sitz: Duisburg,
Generalisierter Krampfanfall des Erwachsenen
 SOP - Standardarbeitsanweisung für Rettungsassistenten Version: 2011-02-01 Änderungen Generalisierter Krampfanfall des Erwachsenen Info 1 ÄLRD in Rheinland-Pfalz 1 SOP Krampfanfall des Erwachsenen (1)
SOP - Standardarbeitsanweisung für Rettungsassistenten Version: 2011-02-01 Änderungen Generalisierter Krampfanfall des Erwachsenen Info 1 ÄLRD in Rheinland-Pfalz 1 SOP Krampfanfall des Erwachsenen (1)
handlungsfehler in der präklinischen Versorgung f. Dr. A. Ferbert.2008 10. Jahrestagung der ANB
 handlungsfehler in der präklinischen Versorgung f. Dr. A. Ferbert.2008 10. Jahrestagung der ANB Häufige Fehlerarten in der Prähospitalphase Schlaganfall bzw. TIA nicht diagnostiziert. SAB nicht diagnostiziert
handlungsfehler in der präklinischen Versorgung f. Dr. A. Ferbert.2008 10. Jahrestagung der ANB Häufige Fehlerarten in der Prähospitalphase Schlaganfall bzw. TIA nicht diagnostiziert. SAB nicht diagnostiziert
Begleitheft SanHelfer 2010
 Wegerecht StVO 38 Drei-Zeugen-Testament BGB 2250 Feuerschutz- und Hilfeleistungsgesetz FsHG Infektionsschutzgesetz Bewusstsein Das Bewusstsein wird in folgende Zustände gegliedert: Ansprechbar = Person
Wegerecht StVO 38 Drei-Zeugen-Testament BGB 2250 Feuerschutz- und Hilfeleistungsgesetz FsHG Infektionsschutzgesetz Bewusstsein Das Bewusstsein wird in folgende Zustände gegliedert: Ansprechbar = Person
Notfallversorgung im Neugeborenen- und Kindesalter
 Notfallversorgung im Neugeborenen- und Kindesalter 1. Auflage Taschenbuch. Paperback ISBN 978 3 609 20207 5 Weitere Fachgebiete > Medizin > Klinische und Innere Medizin > Pädiatrie, Neonatologie Zu Inhaltsverzeichnis
Notfallversorgung im Neugeborenen- und Kindesalter 1. Auflage Taschenbuch. Paperback ISBN 978 3 609 20207 5 Weitere Fachgebiete > Medizin > Klinische und Innere Medizin > Pädiatrie, Neonatologie Zu Inhaltsverzeichnis
Erste Hilfe am Hund. Festbinden - Hunde immer kurz anleinen. Kontrolle der Vitalfunktionen - TAPS T emperatur A tmung P uls S chleimhäute
 Erste Hilfe am Hund 1 Absichern - Verhaltensregeln gegenüber einem verletzten Hund ruhig ansprechen langsam und vorsichtig nähren Reaktionen beobachten Schutz der beteiligten Personen Fang zubinden - Eigenschutz
Erste Hilfe am Hund 1 Absichern - Verhaltensregeln gegenüber einem verletzten Hund ruhig ansprechen langsam und vorsichtig nähren Reaktionen beobachten Schutz der beteiligten Personen Fang zubinden - Eigenschutz
Erste Hilfe. Handzettel
 Stand 01.12.2014 Handzettel Diese sind ausdrücklich nicht zu gewerblichen Zwecken zu gebrauchen. Vervielfältigungen und Abänderungen dieses Handzettels widersprechen wir hiermit. Eigensicherung / Absicherung
Stand 01.12.2014 Handzettel Diese sind ausdrücklich nicht zu gewerblichen Zwecken zu gebrauchen. Vervielfältigungen und Abänderungen dieses Handzettels widersprechen wir hiermit. Eigensicherung / Absicherung
Reanimation im Kindesalter: Standardisiertes Vorgehen hilft Leben retten. Michael Sasse, Hannover
 Reanimation im Kindesalter: Standardisiertes Vorgehen hilft Leben retten Michael Sasse, Hannover Schwere Kindernotfälle: Das Problem Schwere Kindernotfälle sind selten Sie sind meist vermeidbar Der Behandler
Reanimation im Kindesalter: Standardisiertes Vorgehen hilft Leben retten Michael Sasse, Hannover Schwere Kindernotfälle: Das Problem Schwere Kindernotfälle sind selten Sie sind meist vermeidbar Der Behandler
Standardbogen. S: Stammdaten Patienten-Code: Interne Bemerkung: A: Präklinik V2015 (11/15) Seite 1 von 5
 S: Stammdaten Patienten-Code: Interne Bemerkung: Patientenalter am Unfalltag Geburtsdatum Geburtsdatum unbekannt geschätztes Alter.. S Jahre Geschlecht männlich weiblich Wenn weiblich, bestand eine Schwangerschaft?
S: Stammdaten Patienten-Code: Interne Bemerkung: Patientenalter am Unfalltag Geburtsdatum Geburtsdatum unbekannt geschätztes Alter.. S Jahre Geschlecht männlich weiblich Wenn weiblich, bestand eine Schwangerschaft?
Cardio- Pulmonale- Reanimation. Deckblatt. Helge Weber, Michael Schenk & Christian Dickel ; DLRG Bezirk Giessen-Wetterau-Vogelsberg e.v.
 Cardio- Pulmonale- Reanimation Deckblatt Helge Weber, Michael Schenk & Christian Dickel ; DLRG Bezirk Giessen-Wetterau-Vogelsberg e.v. 1 Christian Dickel Vorstellung DLRG-GTG * KG Giessen e.v. Rettungssanitäter
Cardio- Pulmonale- Reanimation Deckblatt Helge Weber, Michael Schenk & Christian Dickel ; DLRG Bezirk Giessen-Wetterau-Vogelsberg e.v. 1 Christian Dickel Vorstellung DLRG-GTG * KG Giessen e.v. Rettungssanitäter
EH am Kind Vers. 2.0 / Deiser 1. Erste Hilfe am Kind. Vitale Störungen. Vitale Störungen. Lehrgang: Erste Hilfe am Kind
 Lehrkraft Erste Hilfe, Erste Hilfe am Kind Rettungsassistent DRK Rettungsdienst Emmendingen Erste Hilfe am Kind Lehrgang: Erste Hilfe am Kind Lernziel: In dieser Einheit werden wir uns mit den Themen:,
Lehrkraft Erste Hilfe, Erste Hilfe am Kind Rettungsassistent DRK Rettungsdienst Emmendingen Erste Hilfe am Kind Lehrgang: Erste Hilfe am Kind Lernziel: In dieser Einheit werden wir uns mit den Themen:,
