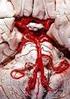
SUBARACHNOIDALBLUTUNG
|
|
|
- Etta Stieber
- vor 7 Jahren
- Abrufe
Transkript
1 SUBARACHNOIDALBLUTUNG A. Richtlinien für die Aufnahme Es ist anfragenden Ärzten immer anzuraten, alle Patienten mit Verdacht auf SAB oder gesicherter SAB sofort zuzuweisen, wenn dies der Zustand erlaubt. Von der Durchführung einer Angiographie im auswärtigen Krankenhaus ist abzuraten. Bei bewusstlosen Patienten mit raumforderndem intrazerebralen Hämatom besteht eine neurochirurgische Notfallsituation, welche eine sofortige Einweisung erforderlich macht. Gleiches gilt für SAB- Patienten mit Ventrikeleinblutung und/oder Frühhydrozephalus. Gerade Patienten mit schlechten klinischen Graden können in den ersten Tagen von einem optimalen Management profitieren. B. Aufnahmeuntersuchung von SAB-Patienten Die heute akzeptierte Einteilung der World Federation of Neurologic Surgeons verwendet die GCS zur Evaluierung der Bewußtseinslage und fokale neurologische Defizite zur Unterscheidung Grad II von Grad III. Die Gesamtbeurteilung erfolgt aufgrund des klinischen Grades sowie zusätzlicher allgemeinmedizinischer Risikofaktoren. Bei Aneurysmapatienten sind vor allem Hypertonie, koronare Herzkrankheit oder fortgeschrittenes Alter (> 65 Jahre) prognostisch ungünstig. Neben einer orientierenden neurologischen Untersuchung ist besonders Wert auf (fremd) - anamnestische Angaben zu legen und schriftlich zu dokumentieren. Blutungsereignis (Zeitpunkt, initial komatisierend?) Weiterer Verlauf nach Blutung (Verbesserung oder Verschlechterung des Grades. Hinweise auf eine evtl. vorausgegangene Blutung (minor leak). Allgemeinmedizinische Risikofaktoren (Hypertonie, KHK, D.m.). Einnahme von Medikamenten insbesondere von Schmerzmitteln (Acetylsalicylsäure?) und Antikoagulantien. Version
2 World Federation of Neurologic Surgeons (WFNS) Graduierung des klinischen Schweregrades bei SAB WFNS-Grad GCS Fokales Defizit* I 15 nein II nein III ja IV 7-12 ja oder nein V 3-6 ja oder nein * Aphasie und/oder Hemiparese C. Diagnostik Allgemeine Diagnostik bei Aufnahme: Notfallabor (Hb, Leuk., Tc, Na+, K+, Glukose, Harnstoff, Kreatinin, GOT, GPT, AP, CRP, Quick, PTT), Kreuzblut, EKG, Rö-Thorax.,Blutgruppe Kranielle Computertomographie (CCT) : zur Lokalisation und Beurteilung des Ausmaßes der Blutung (Gradeinteilung nach Fisher siehe Tabelle). Nach 4-5 Tagen wird das Blut in den basalen Zisternen isodens und ist in 50% der Fälle im CCT nicht mehr nachweisbar. In solchen Fällen ist eine Lumbalpunktion zum Nachweis xanthochromen Liquors (bis ca. 4 Wochen nach Blutung) indiziert. Bei neurologischer Verschlechterung muß das CCT wiederholt werden, um eine Reruptur oder Hydrozephalus auszuschließen. Modifizierte CT-Graduierung der SAB nach Fisher** Grad 0 Kein Blut sichtbar Grad 1 lokaler dünner Blutfilm Grad 2 diffuse dünne SAB (< 1 mm) Grad 3 Zisternale Tamponade (1 mm, lok. oder diff.) Grad 4 Intraparenchymatöse oder -ventrikuläre Einblutung mit oder ohne SAB **Die ursprüngliche Graduierung entstand Ende der 70er Jahre und entspricht nicht mehr der heutigen CT-Auflösung Version
3 Transkranielle Dopplersonographie (TCD) Bei Eintritt muß eine TCD durchgeführt werden, um einerseits Vasospasmen zu erfassen und andererseits eine Grundlage für spätere Veränderungen zu erhalten. Wichtig ist auch die Untersuchung der hochzervikalen A. carotis interna zur Bestimmung des Lindegaard-Index (VMCA / VICA > 3 = Hinweis auf Vasospasmus). Die TCD ist während der ersten Woche täglich, danach vom Verlauf abhängig zu wiederholen. Angiographie WFNS Grad I - V: Bei Aufnahme innerhalb der ersten 24 Stunden nach Blutung soll eine Panangiographie angestrebt werden (ca. 20% der Patienten haben multiple Aneurysmen). Die Panangiographie sollte jedoch nicht innerhalb der ersten 6 Stunden nach initialem Iktus stattfinden (erhöhtes Rerupturrisiko). Bei spätabends aufgenommenen Patienten ist es sinnvoll die Untersuchung auf den nächsten Tag zu verschieben. In diesen Fällen sollte eine CT-Angiographie als orientierende Untersuchung stattfinden. Nach interdisziplinärer Absprache kann gelegentlich auf eine DAS als weiterführende Diagnostik verzichtet werden. Ausnahmen In Notfällen kann auf eine Panangiographie verzichtet werden, wenn die Blutung im CCT eindeutig lateralisiert ist. Bei drohender Einklemmung soll sofort Mannit verabreicht werden und die operative Entlastung ggf. ohne Angiographie (aber CT-Angiographie!) erfolgen. Auch bei Patienten mit Frühhydrozephalus ist individuell, in Abhängigkeit von der Bewusstseinslage, darüber zu entscheiden, ob vor der Angiographie eine externe Liquordrainage angelegt werden muß. D. Timing der Aneurysmaversorgung Gute klinische Grade (WFNS I - III) Sie werden in der Regel zum ersten logistisch günstigen Zeitpunkt innerhalb 24 Stunden nach der Blutung operiert oder endovaskulär versorgt. Schlechte klinische Grade (WFNS IV - V) erhalten in der Regel (außer bei Raum forderndem Hämatom) bei Aufnahme eine externe Liquordrainage. Patienten in persistierendem Grad IV / V sollen wenn möglich für eine endovaskuläre Versorgung geplant werden. Version
4 Bei persistierend erhöhtem ICP ( 30 mmhg) ist von einer weiteren Aneurysmaversorgung abzuraten. Ausnahmen Raumfordernde intrazerebrale Massenblutung (meist aus MCA-Aneurysmen) oder akute subdurale Hämatome (meist aus ICA-Aneurysmen) müssen notfallmäßig einer Sofortoperation zugeführt werden. In diesen Fällen sollte auch eine externe Liquordrainage erst nach der Entlastung diskutiert werden, um keine zusätzliche Mittellinienverschiebung zu provozieren. E. Initiales Management (vor Aneurysmaelimination) Aufnahme: Intensivstation wenn möglich bzw. indiziert. Bei WFNS Grad I - III auch ruhiges Zimmer auf Normalstation möglich. Nüchtern: Bei geplanter Frühoperation oder Bewußtseinsstörung. Vitalparameter und Neuro-Check: Je nach Zustand des Patienten und Station stündlich bis vierstündlich. Stressreduktion: - Strikte oder relative Bettruhe (Toilette gehen) je nach Klinik. Wenig Besuch (engste Angehörige) und wenig lesen. - Rauchen, Fernsehen und in der Regel auch Telefon sind verboten. - Analgesierung, Sedierung und Stuhl softener nach Bedarf. - Keine i.m.-injektionen. - Patienten, die aus Transportgründen intubiert wurden und für eine Frühoperation in Frage kommen, sollten zwischenzeitlich nicht extubiert werden. ZVK: Version
5 Bei instabilen, komatösen oder unkooperativen Patienten bei Aufnahme noch vor der Angiographie durch den diensthabenden Neurochirurgen/Anästhesisten. Ansonsten nach Abschluß der Diagnostik innerhalb 24 Stunden (z. B. in der Einleitung bei Frühoperation) = Minimal touch Infusionen: - Nüchtern: ml/h Tutofusin (Elektrolyte, Glukose bei Bedarf). - Nicht nüchtern: Gesamtflüssigkeitszufuhr bis 3000 ml/d, Ausscheidung beachten! Standardmedikation: -Dexamethason (Fortecortin R / Decadron R ) 3 x 4 mg p.o./ i.v. (reduziert Kopfschmerzen u. Nackensteife, möglicherweise protektiv hinsichtlich Vasospasmus, Effekt auf Hirnödem wird kontrovers diskutiert). -Antazidum z. B. Ranitidin (Sostril R ) 3 x 50 mg i.v. oder bei bekannter Ulcusanemnese Omeprazol (Antra ) 1-2 x 40 mg i.v..cave Wechselwirkung mit Plavix!!! - Nimodipin (Nimotop R ) oral 6x 60 mg tgl. bei Fisher Grad 1-3. I.v.-Therapie bei Fisher Grad 3-4 (auch ohne Aneurysmanachweis) entsprechend untenstehendem Schema. Über peripheren Zugang nur vorübergehend verabreichen. Anwendung siehe Nimodipin-Schema, cave Osmolalität. - Bifiteral oder ähnliches 3 x 1 Meßbecher morgens prophylaktisch als Stuhlsoftener. Analgesie und Sedierung: Stark wirksame Analgetika und Sedativa sollten i.v. nur unter Monitorbedingungen, bzw. wenn unvermeidbar auf Normalstation als Kurzinfusion unter kontinuierlicher Überwachung, verabreicht werden. Die angegebenen Dosierungen sind als Orientierungshilfe zu verstehen. Auf der Intensivstation kann eine entsprechende Analgosedierung nach dem dort üblichen Standard - z. B. Fentanyl / Disoprivan oder Brevimytal bzw. Sufentanil - durchgeführt werden. Version
6 Analgesie: Schmerzbehandlung soll der Sedierung vorausgehen. Ben-u-ron 2-6 x 1 Tab. (500 mg Paracetamol) MST Retard Tab.: 2 x mg p.o. (Morphin) MSI Injektionslsg.: 1-5mg i.v. bis stündlich. (cave Hypotension, Obstipation, Atemdepression Sedierung Patient soll ruhig, stets erweckbar und neurologisch beurteilbar sein. Diazepam (Valium R ) : 3 x 2-10 mg p.o. z. B. 5 - (5) - 10 mg p.o. 3 x 2-5 mg i.v. z. B. 5 - (5) - 5 mg i.v. Die Wirkung muß engmaschig kontrolliert werden, da durch lange HWZ (20-40h) schlecht steuerbar. CAVE: Atemdepression, Blutdrucksenkung u. paradoxe Reaktion besonders bei alten Patienten. Daher bei i.v. - Applikation mit 1/2 Amp. antesten. Alternativ, z. B. randalierende Patienten, reaktive Psychosen mit Unruhe und Angst, sowie bei starken Schmerzen: -für jüngere Patienten Tranxilium (Dikaliumclorazepat): 3 x 5-10 mg oral, oder 3 x 5-10 mg i.v., gibt es auch als Tropfen, -für ältere Patienten Paracephan Catapresan (Clonidin)i.v. am Perfusor (auf Intensivstation) Blutdruckbehandlung Hypertonie: (Bei systolischem Blutdruck > 140 mmhg [Hypertoniker > 160 mmhg]) 1. Primär Nimodipindosisierung ausschöpfen (ggf. auf i.v. wechseln) sowie ausreichende Analgesie und Sedierung sicher stellen. 2. Nifedipin (Adalat SL R ) 3-4x 20 mg p.o. 3. Ebrantil (Urapidil) mg iv.test, dann evtl. als Perfusor, kann auch oral verabreicht werden. Deutlich besser steuerbar als Paracephan,Catapresan R da kürzer wirksam. 3. Clonidin (Paracephan,Catapresan R ) bis 4 x 0,15 mg i.v. (1 Ampulle = 0,15 mg, 1:10 verdünnt über 10 min) Version
7 4. In Ausnahmefällen stärkere Antihypertensiva. Hypotonie: (Bei systolischem Blutdruck < 100 mmhg [Hypertoniker < 120 mmhg]) 1. Infusion bis 150 ml/h (ausreichende Volumenzufuhr sicherstellen). 2. Nimodipin evtl. Dosis reduzieren. 3. HAES 130/0.4 (Voluven, Hydroxyethylstärke, mittleres Molekulargewicht , molare Substitution 0,4 in NaCl 0,9%) 3 g/kg KG/d nicht überschreiten (50 ml/kg Voluven oder 20 ml/kgkg HAES 10%). -Bei Hypernatriämie HAES-steril 10% kochsalzfrei (200/0.5), max. Infusionsrate 5ml/kgKG/Std., max. Tagesdosis 20ml/kg KG. Cave: Niereninsuffizienz; Voluven hat keine Nebenwirkungen mehr auf die Gerinnung was bei z.b. dem HAES 200/0.5 noch vorhanden ist. 4. Arterenol bzw. Dopamin, intensivstationspflichtig. Pressoren sind bei unversorgtem Aneurysma gefährlich und sollten nur in Ausnahmefällen gegeben werden. F. Operation - Bei Aneurysmen ohne raumfordernde Blutung wird nach Induktion der Anästhesie eine lumbale Liquordrainage gelegt. Nach der Kraniotomie werden ml Liquor abgelassen. - Ansatzpunkte der Mayfield-Dornen mit Mepivacain 1% (Scandicain R ) unterspritzen. Für Hautschnitt kein Ornipressin (Por 8) verwenden. Cave Blutdruckspitzen! - Beim Hautschnitt erhalten die Patienten 1,0 g/kg KG Mannitol, Ausnahme: Alte Patienten nur 0.5g/kg oder gar kein Mannitol. G. Postoperative Behandlung Medikation und Flüssigkeitstherapie - Voluven 1000ml /d während 7 Tagen zur Verbesserung der Mikrozirkulation und Thromboseprophylaxe. Bei Hypernatriämie HAES-steril 10% 1000 ml/d. Version
8 - Gesamtflüssigkeitszufuhr: 3 l pro Tag. Orale Zufuhr mit HES und Elektrolytinfusion ergänzen. - Thromboseprophylaxe: Ab 1. postoperativen Tag mit niedermolekularem Heparin (Clexane ) 20mg. (40mg bei Patienten über 70 kg oder bei Risikopatienten, bettlägerig, Hemiparese). - Dexamethason (Fortecortin/Decadron R ) (3x4 mg): 3 Tage in dieser Dosierung und dann über 3 Tage reduzieren. Während der Kortikosteroidtherapie soll ein Antazidum verabreicht werden. - Nimodipin: Wird nach Frühoperationen bei stattgehabter SAB mindestens bis zum 7. postoperativen Tag p.o. oder i.v. in voller Dosierung fortgeführt, danach über 7 Tage ausgeschlichen. Bei primär i.v. gegebenem Nimodipin wird beim Ausschleichen auf p.o. gewechselt. (Siehe Nimodipin - Schema) Patienten mit symptomatischen Vasospasmen oder Dopplergeschwindigkeiten über 150 cm/sec erhalten in jedem Fall weiter Nimodipin 2 mg/h i.v., bis eine deutliche klinische Besserungseintritt und die Dopplergeschwindigkeiten sinken. Dann überlappen und oral ausschleichen. (Siehe Nimodipin - Schema) - Untere systolische Blutdruckgrenze: 110 mmhg (Normo- bzw. Hypotoniker), MAP>70, 120 mmhg (Hypertoniker), MAP>80. - Obere systolische Blutdruckgrenze: 180 mmhg, m.e. bei Spasmen und jungen Patienten auch bis über 200 mmhg Kontrollen - TCD/zervikales Doppler täglich während der 1. Woche - Hb, Leuko, Tc, Na, K, Quick, PTT an Tag 1,3,7; Leber-Pankreaswerte an Tag 7 - CT postoperativ und bei spezieller Indikation - CT-Perfusion am Tag 1, 3-4, 9-11 und bei Vd a. Vasospasmen - Obligatorische Kontrollangiographie zwischen dem 5. und 7. postoperativen Tag Mobilisation Bei gutem neurologischen Zustand und Fehlen von Hinweisen auf Vasospasmus. H. Behandlung nach endovaskulärer Versorgung Medikation und Flüssigkeitstherapie Version
9 - Vollheparinisierung (PTT Sek.) für 48 Stunden bei spezieller Indikation. Niedermolekulares Heparin (Clexane 20mg bis 40 mg) bei Bettlägrigkeit oder Hemiparese (siehe Verordnungsblatt). - Gesamtflüssigkeit 3000 ml. Die perorale Aufnahme wird durch HES und Elektrolytinfusion ergänzt (Dosierung siehe oben). - Nimodipin wie postoperativ. - Dexamethason und Ranitidin wie nach Operation. - Blutdrucklimiten wie nach Operation. Kontrolle - TCD/zervikales Doppler täglich mindestens bis Tag 7. - PTT bzw. ACT täglich bei Vollheparinisierung, Hb, Leuk Na, K an Tag 1, 3, 7; Leber- Pankreaswerte an Tag 7. -CT postinterventionell und bei spezieller Indikation - CT-Perfusion am Tag 1, 3-4, 9-11 und bei Vd a. Vasospasmen - Obligatorische Kontrollangiographie zwischen dem 5. und 7. postoperativen Tag Mobilisation - Wie postoperativ. I. Behandlung von symptomatischen Vasospasmen Allgemeines Man unterscheidet symptomatischen (klinischen) Vasospasmus und angiographischen bzw. dopplersonographischen Vasospasmus. Symptomatischer Spasmus muss umgehend behandelt werden um einer Ausbildung von Infarkten zu begegnen. Symptome wie Bewußtseinstrübung, Hemi- oder Monoparesen, Sprachstörungen zwingen zum Ausschluß eines Vasospasmus. Beginn oft mit Kopfschmerzen, Verwirrtheit, motorischer Unruhe oder Lethargie. Asymptomatischer Spasmus zwingt nur zu Vorsichtsmassnahmen, d.h. Überwachung, ev. Nimodipinsteigerung und angemessener HHH-Behandlung. Version
10 Diagnostik - TCD Flußwerte >140 cm/sec oder ein Anstieg >30 cm/sec innerhalb 24h gelten als signifikant, wobei ein segmentaler Vasospasmus übersehen werden kann. Indirekter Hinweis für einen segmentalen oder peripheren Vasospasmus ist ein Absinken der hochzervikalen ICA- Flußgeschwindigkeit (Norm: cm/sec) bzw. ein Anstieg des Lindegaard-Index auf >3 - CT Perfusion (siehe Schema oben) - CCT Ausschluß: Hydrozephalus, Schwellung, Infarkt, Re-Blutung, operative Komplikationen - Labor: Elektrolytentgleisung insbesondere Hyponatriämie - Blutgase: Ausschluß Hypoxie Therapie (Intensivstation) - Die effektivste Therapie symptomatischer Vasospasmen ist die Plasmaexpansion (Triple-H: Hypervolämie, Hämodilution, Hypertension). Dazu muß der Patient auf die Intensivstation verlegt werden. - Strikte Bettruhe, Oberkörper 30º erhöht. - Kontrolle der arteriellen Blutgase, evtl. nasaler O l/min, ggf. Intubation und assistierte Beatmung, Normoventilation. - Invasive arterielle Blutdruckmessung und ZVD-Messung. - ICP: Die Anlage einer externen Liquordrainage zur Optimierung der zerebralen Perfusion soll frühzeitig in Erwägung gezogen werden, insbesondere wenn der Verdacht auf einen erhöhten intrakraniellen Druck besteht. Senkung des intrakraniellen Drucks (10-15 mmhg) durch Ablassen von Liquor und Analgosedierung. - Nimodipin auf 2,5-3 mg/h steigern falls BD toleriert. - Dexamethason auf 3x4 mg belassen bis Vasospasmus abklingt (Entzündliche Komponente des Vasospasmus!). - Angioplastie und intraarterielle Therapie: Die Möglichkeit der Angioplastie mit Ballon oder intraarterieller Nimodipinperfusion soll in jedem Fall von symptomatischem Vasospasmus frühzeitig erwogen werden. Günstig ist ein unilateraler segmentaler Spasmus. Version
11 TRIPLE-H (Hypervolämie, Hämodilution, Hypertension) - Plasmaexpansion Hypervolämie: -Voluven (130/0,4). Kein Albumin (extrem teuer, Infektionsrisiko, kurze Halbwertszeit). Gesamtflüssigkeitsmenge: Minimum 3l in 24 Stunden Hämodilution: Hk %, Hb ~10 g/dl (ggf. auch Erythrozytenkonzentrate) - Katecholamine, Hypertension: Wenn Volumenersatz keinen ausreichenden Erfolg bringt, muß der Blutdruck mit Dopamin und ggf. Noradrenalin (z. B. Arterenol R ) angehoben werden (Faustregel: syst. BD= mittlerer Flußwert MCA) bis klinische Besserung eintritt oder folgende Ziele erreicht sind: Versorgtes Aneurysma: ZVD cm H 2 O, BD max. 220 mmhg Unversorgtes Aneurysma: ZVD 6-10 cm H 2 O BD max. 160 mmhg J. Behandlung von Patienten mit SAB ohne angiographisch nachgewiesene Blutungsquelle - Routinebehandlung wie bei Patienten mit Aneurysmen. In der Regel ist der Verlauf unkompliziert und Vasospasmus ist selten. - Relative Bettruhe (zur Toilette gehen erlaubt) für 1 Woche nach der Blutung, Mobilisierung während der 2. Woche. - Eine Kontrollangiographie ist nur in Ausnahmefällen erforderlich, z. B. bei qualitativen Mängeln der Erstangiographie oder sehr massiver SAB. K. NIMODIPIN - SCHEMA bei SAB -Dosis des p.o. Nimodipins 6 x 60 mg/tgl. (6x 2Tabl) -Einschleichen von i.v. Nimodipin bei Fisher 3 und 4 (auch ohne Aneurysma) Version
12 - Perfusor (5 ml Infusionslösung = 1 mg Nimodipin) - Anfangsdosis 1,0 mg/h für 6 Stunden. RR-Kontrollen: die ersten 2 Stunden halbstündlich, dann 1-2 stündlich. - danach wenn keine Hypotonie (RR syst. >110 mmhg bzw. >120 mmhg bei Hypertonikern) : 1,5 mg/h, für 6 Stunden, RR-Kontrolle. - danach wenn keine Hypotonie: 2,0 mg/h Dauerinfusion, RR-Kontrolle. - Ausnahme: Bei Hypotonie (RR syst. < 110 mmhg) oder Körpergewicht deutlich unter 60 kg Beginn mit 0,5 mg/h und nach jeweils 6 Stunden um 0,5 mg unter RR-Kontrolle bis auf 1,5 mg/h steigern. - Nach 7 Tagen Kontrolle der Leber- und Pankreaswerte! -Überlappen und Ausschleichen (bei primärem i.v. und p.o. Nimodipin, wenn kein Hinweis auf Vasospasmus) 8. postop. Tag: 1,0 mg/h + 6 x 2 Tab. (beim primär p.o. nur p.o. 6 x 2) 9. postop. Tag: 6 x 2 Tab. 10. postop. Tag: 5 x 2 Tab. 11. postop. Tag: 4 x 2 Tab. 12. postop. Tag: 3 x 2 Tab. 13. postop. Tag: 2 x 2 Tab. 14. postop. Tag: 1 x 2 Tab. - In jedem Fall muß am Tag nach vollständigen Absetzen von i.v. Nimodipin-Gabe eine TCD/Doppler-Kontrolle durchgeführt werden, da häufig ein gewisser Rebound-Effekt eintritt. Ausnahmen 1. Bei nicht rupturierten und spätoperierten Aneurysmen (>14 Tage nach Blutung) ab 3. postop. Tag ausschleichen, falls die Dopplerwerte unauffällig sind. 2. Bei sonographischem Vasospasmus in der postoperativen Phase wird intravenöse Nimodipintherapie solange fortgesetzt, bis die MCA-Flußgeschwindigkeiten unter 120 cm/sec gefallen. Version
Akute Halbseitenlähmung / akute gekreuzte Symptomatik
 Akute Halbseitenlähmung / akute gekreuzte Symptomatik Meist Schädigung im Bereich der kontralateralen Hemisphäre. Bei gekreuzten Ausfällen Hirnstammschädigung. Ätiologie - überwiegend vaskulär (siehe Vaskuläre
Akute Halbseitenlähmung / akute gekreuzte Symptomatik Meist Schädigung im Bereich der kontralateralen Hemisphäre. Bei gekreuzten Ausfällen Hirnstammschädigung. Ätiologie - überwiegend vaskulär (siehe Vaskuläre
Geschrieben von: Administrator Dienstag, 14. Oktober :51 - Aktualisiert Dienstag, 14. Oktober :54
 SAB - Subarachnoidale Blutung: Es kommt zu Einblutung unter die Leptomeninx, zwischen Arachnoidea und Pia mater. - Bei ca. 10-12% aller Apoplexien findet man eine SAB. Ätiologie - 50% sackförmige Aneurysmen
SAB - Subarachnoidale Blutung: Es kommt zu Einblutung unter die Leptomeninx, zwischen Arachnoidea und Pia mater. - Bei ca. 10-12% aller Apoplexien findet man eine SAB. Ätiologie - 50% sackförmige Aneurysmen
Intrakranielle Blutungen / Subarachnoidalblutung. Aneurysmen / Angiome
 Intrakranielle Blutungen / Subarachnoidalblutung Aneurysmen / Angiome PD Dr. Ulf Nestler Klinik für Neurochirurgie Direktor: Professor Dr. med. J. Meixensberger Circulus willisii Universitätsmedizin Leipzig:
Intrakranielle Blutungen / Subarachnoidalblutung Aneurysmen / Angiome PD Dr. Ulf Nestler Klinik für Neurochirurgie Direktor: Professor Dr. med. J. Meixensberger Circulus willisii Universitätsmedizin Leipzig:
European Resuscitation Council
 European Resuscitation Council Advanced life support 1. Atemwegsmanagment und Beatmung 2. Unterstützung des Herzens 3. Gefässzugange und Medikamente 4. Diagnostik und Therapie von Arrhythmien 5. Stabilisierung
European Resuscitation Council Advanced life support 1. Atemwegsmanagment und Beatmung 2. Unterstützung des Herzens 3. Gefässzugange und Medikamente 4. Diagnostik und Therapie von Arrhythmien 5. Stabilisierung
Perioperative Hypertonie Was ist zu beachten?
 Perioperative Hypertonie Was ist zu beachten? FORTGESCHRITTENENKURS SAALFELDEN 2017 PD. OÄ. DR. SABINE PERL UNIVERSITÄTSKLINIK FÜR INNERE MEDIZIN GRAZ, ABTEILUNG FÜR KARDIOLOGIE Intraoperative Veränderungen
Perioperative Hypertonie Was ist zu beachten? FORTGESCHRITTENENKURS SAALFELDEN 2017 PD. OÄ. DR. SABINE PERL UNIVERSITÄTSKLINIK FÜR INNERE MEDIZIN GRAZ, ABTEILUNG FÜR KARDIOLOGIE Intraoperative Veränderungen
Fall x: - weiblich, 37 Jahre. Symptome: - Visusminderung, Gangunsicherheit. Neurologischer Befund: - rechtsbetonte spastische Tetraparese - Gangataxie
 Fall x: - weiblich, 37 Jahre Symptome: - Visusminderung, Gangunsicherheit Neurologischer Befund: - rechtsbetonte spastische Tetraparese - Gangataxie Fall x: Liquorbefund: unauffällig mit 2 Leukos, keine
Fall x: - weiblich, 37 Jahre Symptome: - Visusminderung, Gangunsicherheit Neurologischer Befund: - rechtsbetonte spastische Tetraparese - Gangataxie Fall x: Liquorbefund: unauffällig mit 2 Leukos, keine
Die körperliche Untersuchung zeigt einen Klopfschmerz etwa in Höhe des 11. Brustwirbels. Es liegen keine sensiblen oder motorischen Störungen vor.
 Fallbeschreibung 78-jähriger Patient. Aufgrund starker Rückenschmerzen wird er in die Notaufnahme gebracht. Die Schmerzen waren unmittelbar nach einer unglücklichen Bewegung aufgetreten und sind nun drückend
Fallbeschreibung 78-jähriger Patient. Aufgrund starker Rückenschmerzen wird er in die Notaufnahme gebracht. Die Schmerzen waren unmittelbar nach einer unglücklichen Bewegung aufgetreten und sind nun drückend
Blutdruckentgleisung wie werden Sie (be)handeln?
 Blutdruckentgleisung wie werden Sie (be)handeln? Sie werden zu einer 75 jährigen Frau gerufen wegen akuter Blutdruckentgleisung (Selbstmessung 215/95 mmhg), hatte auch Nasenbluten Sie messen 210/95 mmhg
Blutdruckentgleisung wie werden Sie (be)handeln? Sie werden zu einer 75 jährigen Frau gerufen wegen akuter Blutdruckentgleisung (Selbstmessung 215/95 mmhg), hatte auch Nasenbluten Sie messen 210/95 mmhg
Vorwort. 2 Epidemiologie Inzidenz Mortalität Prävalenz Prognose 7
 Inhalt Vorwort V 1 Definition von Krankheitsbildern 1 1.1 Stadium I (asymptomatische Stenose) 1 1.2 Stadium II (TIA) 1 1.3 Stadium III (progredienter Schlaganfall) 2 1.4 Stadium IV (kompletter Schlaganfall)
Inhalt Vorwort V 1 Definition von Krankheitsbildern 1 1.1 Stadium I (asymptomatische Stenose) 1 1.2 Stadium II (TIA) 1 1.3 Stadium III (progredienter Schlaganfall) 2 1.4 Stadium IV (kompletter Schlaganfall)
DIE HYPERTENSIVE KRISE. Prim. Univ.Prof. Dr. Michael M. Hirschl. Vorstand der Abteilung für Innere Medizin. Landesklinikum Zwettl
 DIE HYPERTENSIVE KRISE Prim. Univ.Prof. Dr. Michael M. Hirschl Vorstand der Abteilung für Innere Medizin Landesklinikum Zwettl ALLGEMEIN Patienten mit einem hypertensiven Notfall stellen einen erheblichen
DIE HYPERTENSIVE KRISE Prim. Univ.Prof. Dr. Michael M. Hirschl Vorstand der Abteilung für Innere Medizin Landesklinikum Zwettl ALLGEMEIN Patienten mit einem hypertensiven Notfall stellen einen erheblichen
Michael Lehner Neurochirurgie LNK Wagner-Jauregg Linz. Zeitbombe Aneurysma? Epidemiologie, Diagnostik und Therapie aus Sicht des Neurochirurgen
 Michael Lehner Neurochirurgie LNK Wagner-Jauregg Linz Zeitbombe Aneurysma? Epidemiologie, Diagnostik und Therapie aus Sicht des Neurochirurgen Subarachnoidalblutung bei rupturiertem Aneurysma Ergebnisse
Michael Lehner Neurochirurgie LNK Wagner-Jauregg Linz Zeitbombe Aneurysma? Epidemiologie, Diagnostik und Therapie aus Sicht des Neurochirurgen Subarachnoidalblutung bei rupturiertem Aneurysma Ergebnisse
Sehr geehrte Damen und Herren, liebe Kolleginnen und Kollegen,
 Centrum für Schlaganfall-Forschung Berlin (CSB) Campus Virchow Klinikum Augustenburger Platz, 13353 Berlin Studienleiter: Prof. Dr. med. Eric Jüttler Tel: 030/450 560257, Fax: 030/ 450 560957 Centrum für
Centrum für Schlaganfall-Forschung Berlin (CSB) Campus Virchow Klinikum Augustenburger Platz, 13353 Berlin Studienleiter: Prof. Dr. med. Eric Jüttler Tel: 030/450 560257, Fax: 030/ 450 560957 Centrum für
Arbeitsanleitung arterielle Hypertonie im Kindes- und Jugendalter
 Arbeitsanleitung arterielle Hypertonie im Kindes- und Jugendalter Definition: RR > P 95: Hypertonie RR > P 90 und < P 95: prähypertensiver Wert Werte ab 120/80 mmhg sollten immer mindestens als prähypertensiv
Arbeitsanleitung arterielle Hypertonie im Kindes- und Jugendalter Definition: RR > P 95: Hypertonie RR > P 90 und < P 95: prähypertensiver Wert Werte ab 120/80 mmhg sollten immer mindestens als prähypertensiv
Pflegerische Versorgung von SAB Patienten/innen auf einer Überwachungsstation. 27. März 2014 DPGKS Mara Eder
 Pflegerische Versorgung von SAB Patienten/innen auf einer Überwachungsstation 27. März 2014 DPGKS Mara Eder Überblick Zahlen Überwachungsmöglichkeiten auf einer Stroke Unit Komplikationen Basismaßnahmen
Pflegerische Versorgung von SAB Patienten/innen auf einer Überwachungsstation 27. März 2014 DPGKS Mara Eder Überblick Zahlen Überwachungsmöglichkeiten auf einer Stroke Unit Komplikationen Basismaßnahmen
SPONTANE INTRAZEREBRALE UND VENTRIKULÄRE BLUTUNGEN
 SPONTANE INTRAZEREBRALE UND VENTRIKULÄRE BLUTUNGEN A. Einführung Spontane intrazerebrale und ventrikuläre Blutungen bedingt durch Hypertonie, zerebrale Amyloidose, Gerinnungsanomalien, Antikoagulantien
SPONTANE INTRAZEREBRALE UND VENTRIKULÄRE BLUTUNGEN A. Einführung Spontane intrazerebrale und ventrikuläre Blutungen bedingt durch Hypertonie, zerebrale Amyloidose, Gerinnungsanomalien, Antikoagulantien
Palliativer Einsatz von Analgetika & Anxiolytika. Analgesie Analgosedierung Palliative Sedierung
 Palliativer Einsatz von Analgetika & Anxiolytika Analgesie Analgosedierung Palliative Sedierung Grundsätze Bei Patienten mit schwerer Symptomlast, wie z.b. Schmerzen und Dyspnoe. Die oberflächliche Sedierung
Palliativer Einsatz von Analgetika & Anxiolytika Analgesie Analgosedierung Palliative Sedierung Grundsätze Bei Patienten mit schwerer Symptomlast, wie z.b. Schmerzen und Dyspnoe. Die oberflächliche Sedierung
Zerebrale Notfälle. ? 93 Welches sind die typischen Hirndruckzeichen? a) Kopfschmerz. b) Emesis. c) Sehstörung. d) Miosis. e) Bewusstseinsstörung.
 118 Zerebrale Notfälle Zerebrale Notfälle? 93 Welches sind die typischen Hirndruckzeichen? a) Kopfschmerz. b) Emesis. c) Sehstörung. d) Miosis. e) Bewusstseinsstörung. a) Richtig. Kopfschmerzen gehören
118 Zerebrale Notfälle Zerebrale Notfälle? 93 Welches sind die typischen Hirndruckzeichen? a) Kopfschmerz. b) Emesis. c) Sehstörung. d) Miosis. e) Bewusstseinsstörung. a) Richtig. Kopfschmerzen gehören
Der hypertensive Patient als Notfall
 Der hypertensive Patient als Notfall OA Dr. Peter Grüner Clinical Hypertension Specialist of the ESH Leiter der Bluthochdruckambulanz Univ.-Klinik für Innere Medizin II, Kardiologie und Internistische
Der hypertensive Patient als Notfall OA Dr. Peter Grüner Clinical Hypertension Specialist of the ESH Leiter der Bluthochdruckambulanz Univ.-Klinik für Innere Medizin II, Kardiologie und Internistische
Anästhesie bei Bauchaortenaneurysma
 Anästhesie bei Bauchaortenaneurysma BAA-Operationen im AKA Anzahl 140 120 100 80 110 86 84 113 100 100 125 109 60 40 20 0 1991 1992 1993 1994 1995 1996 1997 1998 Ursachen für BAA Arteriosklerose Marfan
Anästhesie bei Bauchaortenaneurysma BAA-Operationen im AKA Anzahl 140 120 100 80 110 86 84 113 100 100 125 109 60 40 20 0 1991 1992 1993 1994 1995 1996 1997 1998 Ursachen für BAA Arteriosklerose Marfan
Westfälische Wilhems-Uni versität Münster. Hauptvorlesung Radiologie. Neuroradiologie II
 Westfälische Wilhems-Uni versität Münster Hauptvorlesung Radiologie Neuroradiologie II Themen Klinische Entitäten II Schlaganfall Zerebrale Ischämie Intrakranielle Blutung Neuroradiologische Interventionen
Westfälische Wilhems-Uni versität Münster Hauptvorlesung Radiologie Neuroradiologie II Themen Klinische Entitäten II Schlaganfall Zerebrale Ischämie Intrakranielle Blutung Neuroradiologische Interventionen
Zerebrale Gefäßversorgung
 Zerebrale Gefäßversorgung Zerebrale Gefäßversorgung Zerebrale Gefäßversorgung Umgehungskreisläufe Verschluss oder hämodynamisch wirksame Stenose der A. carotis interna Kontralaterale A. carotis interna
Zerebrale Gefäßversorgung Zerebrale Gefäßversorgung Zerebrale Gefäßversorgung Umgehungskreisläufe Verschluss oder hämodynamisch wirksame Stenose der A. carotis interna Kontralaterale A. carotis interna
Kopfschmerzen beim Patienten oder beim Arzt?
 Kopfschmerzen beim Patienten oder beim Arzt? - Wo sind die Grenzen für Abklärungen im Notfallzentrum? - Gibt es Guidelines? Dr. med. Hans Marty, Leiter Medizin Notfallzentrum Wo sind die Grenzen für Abklärungen
Kopfschmerzen beim Patienten oder beim Arzt? - Wo sind die Grenzen für Abklärungen im Notfallzentrum? - Gibt es Guidelines? Dr. med. Hans Marty, Leiter Medizin Notfallzentrum Wo sind die Grenzen für Abklärungen
Arterielle Hypertonie im Kindes- und Jugendalter. W. Siekmeyer Universitätsklinik für Kinder und Jugendliche Leipzig
 W. Siekmeyer Universitätsklinik für Kinder und Jugendliche Leipzig Definition: RR > P 95: Hypertonie RR > P 90 und < P 95: prähypertensiver Wert Werte ab 120/80 mmhg sollten immer mindestens als prähypertensiv
W. Siekmeyer Universitätsklinik für Kinder und Jugendliche Leipzig Definition: RR > P 95: Hypertonie RR > P 90 und < P 95: prähypertensiver Wert Werte ab 120/80 mmhg sollten immer mindestens als prähypertensiv
Voruntersuchungen. Klinik für Anästhesiologie und Intensivmedizin
 Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
KURZVERSION LEITLINIE SCHÄDEL-HIRN-TRAUMA IM ERWACHSENENALTER
 Deutsche Gesellschaft für Neurochirurgie DGNC Gegründet: 1950 AWMF-Register Nr. 008/001 Klasse: S2e KURZVERSION LEITLINIE SCHÄDEL-HIRN-TRAUMA IM ERWACHSENENALTER Update 2015 Autoren: R. Firsching, E. Rickels,
Deutsche Gesellschaft für Neurochirurgie DGNC Gegründet: 1950 AWMF-Register Nr. 008/001 Klasse: S2e KURZVERSION LEITLINIE SCHÄDEL-HIRN-TRAUMA IM ERWACHSENENALTER Update 2015 Autoren: R. Firsching, E. Rickels,
Umgang mit Reservemedikation. Dr. med. Evelyn Nonnenmacher
 Umgang mit Reservemedikation Dr. med. Evelyn Nonnenmacher 15.9.2016 Wo sterben alte Menschen? Nur 7% aller alten Menschen wechseln ihre Adresse im letzten Lebensjahr Über 50% aller alten Menschen sterben
Umgang mit Reservemedikation Dr. med. Evelyn Nonnenmacher 15.9.2016 Wo sterben alte Menschen? Nur 7% aller alten Menschen wechseln ihre Adresse im letzten Lebensjahr Über 50% aller alten Menschen sterben
handlungsfehler in der präklinischen Versorgung f. Dr. A. Ferbert.2008 10. Jahrestagung der ANB
 handlungsfehler in der präklinischen Versorgung f. Dr. A. Ferbert.2008 10. Jahrestagung der ANB Häufige Fehlerarten in der Prähospitalphase Schlaganfall bzw. TIA nicht diagnostiziert. SAB nicht diagnostiziert
handlungsfehler in der präklinischen Versorgung f. Dr. A. Ferbert.2008 10. Jahrestagung der ANB Häufige Fehlerarten in der Prähospitalphase Schlaganfall bzw. TIA nicht diagnostiziert. SAB nicht diagnostiziert
Der hypertensive Notfall
 Der hypertensive Notfall Update Kardiologie 2013 Stefan Brunner Medizinische Klinik und Poliklinik I Stefan Brunner Anamnese 62 jähriger Patient Angestellter Kreisverwaltungsreferat Anamnese Akut aufgetretene
Der hypertensive Notfall Update Kardiologie 2013 Stefan Brunner Medizinische Klinik und Poliklinik I Stefan Brunner Anamnese 62 jähriger Patient Angestellter Kreisverwaltungsreferat Anamnese Akut aufgetretene
GERIATRIE. ÜBERRASCHEND VIELFÄLTIG.
 GERIATRIE. ÜBERRASCHEND VIELFÄLTIG. KASUISTIK Stolpersturz mit fatalen Folgen Ein Fall von Dr. med. Kerstin Amadori, Oberärztin der Klinik für Neurologie mit Geriatrischer Tagesklinik, Klinikum Frankfurt
GERIATRIE. ÜBERRASCHEND VIELFÄLTIG. KASUISTIK Stolpersturz mit fatalen Folgen Ein Fall von Dr. med. Kerstin Amadori, Oberärztin der Klinik für Neurologie mit Geriatrischer Tagesklinik, Klinikum Frankfurt
Neurologische Notfälle
 Neurologische Notfälle Folie 1 Apoplexie (Schlaganfall) Akute Hypoxie von Hirngewebe aufgrund einer cerebralen Mangeldurchblutung mit neurologischen Ausfällen Ursachen Arterielle Mangeldurchblutung (Hirnischämie)
Neurologische Notfälle Folie 1 Apoplexie (Schlaganfall) Akute Hypoxie von Hirngewebe aufgrund einer cerebralen Mangeldurchblutung mit neurologischen Ausfällen Ursachen Arterielle Mangeldurchblutung (Hirnischämie)
Risikofaktoren für eine ernsthafte Wirbelsäulenerkrankung
 Risikofaktoren für eine ernsthafte Wirbelsäulenerkrankung Anamnese Alter 55 Trauma Bekannter Tumor Fieber Gewichtsverlust Nachtschmerzen Inkontinenz Sensibilitätsstörung perianal / Gesäss Neurologisches
Risikofaktoren für eine ernsthafte Wirbelsäulenerkrankung Anamnese Alter 55 Trauma Bekannter Tumor Fieber Gewichtsverlust Nachtschmerzen Inkontinenz Sensibilitätsstörung perianal / Gesäss Neurologisches
Prähospital-Phase: Time is Brain Erkennen des cerebrovaskulären Ereignisses und schnelle Zuweisung an eine Stroke Unit
 1 Prähospital-Phase: Time is Brain Erkennen des cerebrovaskulären Ereignisses und schnelle Zuweisung an eine Stroke Unit Interdisziplinäre Fortbildung für niedergelassene Ärzte und Spezialisten Donnerstag,
1 Prähospital-Phase: Time is Brain Erkennen des cerebrovaskulären Ereignisses und schnelle Zuweisung an eine Stroke Unit Interdisziplinäre Fortbildung für niedergelassene Ärzte und Spezialisten Donnerstag,
ADSR Qualitätsindikatoren/Kennzahlen 2017
 ADSR Qualitätsindikatoren/Kennzahlen 2017 QI-ID Bezeichnung Zähler/Nenner Referenzbereich 02-003 Rehabilitation Physiotherapie Nenner: Fälle mit Paresen und deutlicher Funktionseinschränkung (operationalisiert
ADSR Qualitätsindikatoren/Kennzahlen 2017 QI-ID Bezeichnung Zähler/Nenner Referenzbereich 02-003 Rehabilitation Physiotherapie Nenner: Fälle mit Paresen und deutlicher Funktionseinschränkung (operationalisiert
Verletzungen von Gehirn und Wirbelsäule. Dr. C. Mohr - Oberarzt / Neuroradiologie
 Verletzungen von Gehirn und Wirbelsäule Dr. C. Mohr - Oberarzt / Neuroradiologie 26.06.14 Vorlesung ausgefallen wegen Klausurfragen entfallen Erkrankungen Schädel-Hirn-Traumata (SHT) Frakturen von Gesichts-
Verletzungen von Gehirn und Wirbelsäule Dr. C. Mohr - Oberarzt / Neuroradiologie 26.06.14 Vorlesung ausgefallen wegen Klausurfragen entfallen Erkrankungen Schädel-Hirn-Traumata (SHT) Frakturen von Gesichts-
G-AEP-Kriterien. Schwere der Erkrankung
 A Schwere der Erkrankung G-AEP-Kriterien Nr. Kriterium In Verbindung mit Zusatzkriterium + B (Intensität der Behandlung) A1 Plötzliche Bewusstseinsstörung oder akuter Verwirrtheitszustand nein A2 Pulsfrequenz:
A Schwere der Erkrankung G-AEP-Kriterien Nr. Kriterium In Verbindung mit Zusatzkriterium + B (Intensität der Behandlung) A1 Plötzliche Bewusstseinsstörung oder akuter Verwirrtheitszustand nein A2 Pulsfrequenz:
TRAUMA EPIDEMIOLOGIE: TRAUMA. 3-gipfelige Letalitätskurve. Letalität: Trauma NOTARZT REFRESHERKURS 2017
 MARC KAUFMANN ANÄSTHESIE UND INTENSIVMEDIZIN INNSBRUCK EPIDEMIOLOGIE: TRAUMA Unfallverletzte pro Jahr Österreich ca. 800.000 ca. 8.000 Polytraumen NOTARZT REFRESHERKURS 2017 TRAUMA Deutschland ca. 8,2
MARC KAUFMANN ANÄSTHESIE UND INTENSIVMEDIZIN INNSBRUCK EPIDEMIOLOGIE: TRAUMA Unfallverletzte pro Jahr Österreich ca. 800.000 ca. 8.000 Polytraumen NOTARZT REFRESHERKURS 2017 TRAUMA Deutschland ca. 8,2
Die Lungenembolie in der Notfallaufnahme. Oana-Maria Driga
 Die Lungenembolie in der Notfallaufnahme Oana-Maria Driga Definition: partieller oder vollständiger Verschluss eines Lungenarterienastes durch einen verschleppten (Thromb)embolus in ca. 90% sind Becken-Bein-
Die Lungenembolie in der Notfallaufnahme Oana-Maria Driga Definition: partieller oder vollständiger Verschluss eines Lungenarterienastes durch einen verschleppten (Thromb)embolus in ca. 90% sind Becken-Bein-
Neues aus der Intensivmedizin: Kardiogener Schock
 Klinische Präsentation der akuten Herzinsuffizienz Medizinische Klinik und Poliklinik I Direktor: Prof. Dr. G. Ertl Einteilung nach ESC-Leitlinien Neues aus der Intensivmedizin: Kardiogener Schock Stefan
Klinische Präsentation der akuten Herzinsuffizienz Medizinische Klinik und Poliklinik I Direktor: Prof. Dr. G. Ertl Einteilung nach ESC-Leitlinien Neues aus der Intensivmedizin: Kardiogener Schock Stefan
Neuro-Notfälle Wie hätten Sie s gemacht? Leitsymptom Kopfschmerz / Koma. Stefan Wolf Klinik für Neurochirurgie CHARITÉ - Universitätsmedizin Berlin
 Neuro-Notfälle Wie hätten Sie s gemacht? Leitsymptom Kopfschmerz / Koma Stefan Wolf CHARITÉ - Universitätsmedizin Berlin U N I V E R S I T Ä T S M E D I Z I N B E R L I N Klinischer Fall 52jährige Frau,
Neuro-Notfälle Wie hätten Sie s gemacht? Leitsymptom Kopfschmerz / Koma Stefan Wolf CHARITÉ - Universitätsmedizin Berlin U N I V E R S I T Ä T S M E D I Z I N B E R L I N Klinischer Fall 52jährige Frau,
QSB Notfallmedizin - 3. Klinisches Jahr 2006/2007, mittwochs Uhr / HS Chirurgie. Das Akute Abdomen
 Das Akute Abdomen - Chirurgie - Gynäkologie und Geburtshilfe - Anästhesiologie Messungen zur Einschätzung des Schweregrades des Schockes: Herzfrequenz Arterieller Druck Zentraler Venendruck Pulmonaler
Das Akute Abdomen - Chirurgie - Gynäkologie und Geburtshilfe - Anästhesiologie Messungen zur Einschätzung des Schweregrades des Schockes: Herzfrequenz Arterieller Druck Zentraler Venendruck Pulmonaler
Parkinson und Kreislaufprobleme
 Parkinson und Kreislaufprobleme Referent: Dr. Gabor Egervari Leiter der Kardiologie, Klinik für Innere Medizin Übersicht 1. Ursachen für Kreislaufprobleme bei M. Parkinson 2. Diagnostische Maßnahmen bei
Parkinson und Kreislaufprobleme Referent: Dr. Gabor Egervari Leiter der Kardiologie, Klinik für Innere Medizin Übersicht 1. Ursachen für Kreislaufprobleme bei M. Parkinson 2. Diagnostische Maßnahmen bei
Narkose im Rettungsdienst
 Stephan Uhl Klinik für Anaesthesie und Operative Intensivmedizin Klinikum Passau Narkose, besser Anaesthesie, beschreibt einen reversiblen Zustand der Unempfindlichkeit gegenüber Schmerz und anderen äußeren
Stephan Uhl Klinik für Anaesthesie und Operative Intensivmedizin Klinikum Passau Narkose, besser Anaesthesie, beschreibt einen reversiblen Zustand der Unempfindlichkeit gegenüber Schmerz und anderen äußeren
Verletzungen von Gehirn und Wirbelsäule
 Verletzungen von Gehirn und Wirbelsäule Erkrankungen Schädel-Hirn-Traumata (SHT) Frakturen von Gesichts- und Hirnschädel Blutungen / Kontusionen traumatische intrakranielle Blutungen Epiduralblutung (EDH)
Verletzungen von Gehirn und Wirbelsäule Erkrankungen Schädel-Hirn-Traumata (SHT) Frakturen von Gesichts- und Hirnschädel Blutungen / Kontusionen traumatische intrakranielle Blutungen Epiduralblutung (EDH)
Perioperative Volumentherapie: Less is more?
 Arbeitskreis für klinische Ernährung Herbsttagung 2008 Perioperative Volumentherapie: Less is more? Dr. med. Aarne Feldheiser Universitätsklinik für Anästhesiologie mit Schwerpunkt operative Intensivmedizin
Arbeitskreis für klinische Ernährung Herbsttagung 2008 Perioperative Volumentherapie: Less is more? Dr. med. Aarne Feldheiser Universitätsklinik für Anästhesiologie mit Schwerpunkt operative Intensivmedizin
Hypoglykämie Unterzuckerung Info 1.1
 SOP Standardarbeitsanweisung Für Rettungsassistenten Version: 2011-02-01 Änderungen Hypoglykämie Unterzuckerung Info 1.1 ÄLRD in Rheinland-Pfalz 1 Vitalparameter erheben Atmung Bewusstsein Kreislauf (Circulation)
SOP Standardarbeitsanweisung Für Rettungsassistenten Version: 2011-02-01 Änderungen Hypoglykämie Unterzuckerung Info 1.1 ÄLRD in Rheinland-Pfalz 1 Vitalparameter erheben Atmung Bewusstsein Kreislauf (Circulation)
Kombinierte Allgemein- und Epiduralanästhesie
 Kombinierte Allgemein- und Epiduralanästhesie Summation von Komplikationen oder Synergie? Thomas Hachenberg Klinik für Anaesthesiologie und Intensivtherapie thomas.hachenberg@med.ovgu.de Lucas Cranach
Kombinierte Allgemein- und Epiduralanästhesie Summation von Komplikationen oder Synergie? Thomas Hachenberg Klinik für Anaesthesiologie und Intensivtherapie thomas.hachenberg@med.ovgu.de Lucas Cranach
Akuter Myokardinfarkt Leitlinien und ihre Umsetzbarkeit im Rettungsdienst
 Akuter Myokardinfarkt Leitlinien und ihre Umsetzbarkeit im Rettungsdienst 23. Leipzig-Probstheidaer Notfalltag Nicolas Majunke Universität Leipzig - Herzzentrum Papyrus Ebers (1600 BC) Triffst du einen
Akuter Myokardinfarkt Leitlinien und ihre Umsetzbarkeit im Rettungsdienst 23. Leipzig-Probstheidaer Notfalltag Nicolas Majunke Universität Leipzig - Herzzentrum Papyrus Ebers (1600 BC) Triffst du einen
SAA ACS. Patienten: Alle Patienten mit typischen Symptomen eines akuten Koronarsyndroms (ACS):
 1. Ziel und Zweck Diese SAA soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit der Symptomatik eines ACS an den Rettungsdienst wenden, ein standardisiertes sowie leitlinienkonformes
1. Ziel und Zweck Diese SAA soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit der Symptomatik eines ACS an den Rettungsdienst wenden, ein standardisiertes sowie leitlinienkonformes
Pädiatrische Notfälle in der Präklinik
 Pädiatrische Notfälle in der Präklinik Jörg Brand Zentrum der Kinder- und Jugendmedizin Interdisziplinäre Pädiatrische Intensivstation 1 Prozentuale Verteilung von Notarzteinsätzen 60% 2% 6% 8% 9% 15%
Pädiatrische Notfälle in der Präklinik Jörg Brand Zentrum der Kinder- und Jugendmedizin Interdisziplinäre Pädiatrische Intensivstation 1 Prozentuale Verteilung von Notarzteinsätzen 60% 2% 6% 8% 9% 15%
S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT
 S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT Stand: 30. September 2015 95% der Fälle durch Arteriosklerose Herzinfarkt, Schlaganfall und PAVK In ungefähr
S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT Stand: 30. September 2015 95% der Fälle durch Arteriosklerose Herzinfarkt, Schlaganfall und PAVK In ungefähr
Komorbidität, internistische Komplikationen, Intensivtherapie. Dr. M. Fischer, IFAI Klinik Hirslanden Zürich
 1 Komorbidität, internistische Komplikationen, Intensivtherapie Dr. M. Fischer, IFAI Klinik Hirslanden Zürich Indikationen zur Aufnahme auf die Intensivstation.bzw. wann besser nicht Indikationen zur
1 Komorbidität, internistische Komplikationen, Intensivtherapie Dr. M. Fischer, IFAI Klinik Hirslanden Zürich Indikationen zur Aufnahme auf die Intensivstation.bzw. wann besser nicht Indikationen zur
Praktische Beispiele verbesserter AMTS auf einer neonatologischen Intensivstation
 Praktische Beispiele verbesserter AMTS auf einer neonatologischen Intensivstation Workshop zur Arzneimitteltherapiesicherheit APS - Jahrestagung in Berlin 27. April 2012 Michael Welsch Checkliste Arzneitherapiesicherheit
Praktische Beispiele verbesserter AMTS auf einer neonatologischen Intensivstation Workshop zur Arzneimitteltherapiesicherheit APS - Jahrestagung in Berlin 27. April 2012 Michael Welsch Checkliste Arzneitherapiesicherheit
Volumenzufuhr bei Notfallpatienten
 W. Mottl Volumenzufuhr bei Notfallpatienten Abtl. Anästhesie und Intensivmedizin KH der Barmh. Schwestern Linz Volumenzufuhr Womit Wie Wann Wieviel Flüssigkeitsräume Plasmawasser : Interstitium = 1 : 4
W. Mottl Volumenzufuhr bei Notfallpatienten Abtl. Anästhesie und Intensivmedizin KH der Barmh. Schwestern Linz Volumenzufuhr Womit Wie Wann Wieviel Flüssigkeitsräume Plasmawasser : Interstitium = 1 : 4
Migräne. Definition. - Anfallsweise auftretende, vasomotorische bedingte schwere Kopfschmerzen (intrazerebrale Vasodilatation). Schmerzlokalisation
 Migräne Definition - Anfallsweise auftretende, vasomotorische bedingte schwere Kopfschmerzen (intrazerebrale Vasodilatation). Schmerzlokalisation - Einseitig oder beidseitig im Bereich der Stirn und Schläfe
Migräne Definition - Anfallsweise auftretende, vasomotorische bedingte schwere Kopfschmerzen (intrazerebrale Vasodilatation). Schmerzlokalisation - Einseitig oder beidseitig im Bereich der Stirn und Schläfe
Famulatur-Leitfaden. Klinik für Anästhesiologie, Intensivmedizin und Schmerztherapie. Evangelisches Krankenhaus Oldenburg
 Famulatur-Leitfaden Klinik für Anästhesiologie, Intensivmedizin und Schmerztherapie Evangelisches Krankenhaus Oldenburg Inhaltsverzeichnis: 1. Allgemeines 2. Zielsetzung 3. Theorie und Praxis der Allgemeinnarkose
Famulatur-Leitfaden Klinik für Anästhesiologie, Intensivmedizin und Schmerztherapie Evangelisches Krankenhaus Oldenburg Inhaltsverzeichnis: 1. Allgemeines 2. Zielsetzung 3. Theorie und Praxis der Allgemeinnarkose
Diagnose und Behandlung von Cushing- und Addison- Verdachtsfällen bei Hunden
 Snap Cortisol Testleitfaden Diagnose und Behandlung von Cushing- und Addison- Verdachtsfällen bei Hunden ACTH-Stimulationstest Diagnose-Protokoll für Fälle mit Verdacht auf Hypoadrenokortizismus (Addison)
Snap Cortisol Testleitfaden Diagnose und Behandlung von Cushing- und Addison- Verdachtsfällen bei Hunden ACTH-Stimulationstest Diagnose-Protokoll für Fälle mit Verdacht auf Hypoadrenokortizismus (Addison)
Mukherjee. EKG Fälle. pocket. Börm Bruckmeier Verlag
 Mukherjee EKG Fälle pocket Börm Bruckmeier Verlag Fall 34 151 Fall 34 Klinische Fallbeschreibung Ein 67 Jahre alter Mann erscheint in der Notaufnahme und klagt über Schmerzen im linken Arm während der
Mukherjee EKG Fälle pocket Börm Bruckmeier Verlag Fall 34 151 Fall 34 Klinische Fallbeschreibung Ein 67 Jahre alter Mann erscheint in der Notaufnahme und klagt über Schmerzen im linken Arm während der
Schlaganfallbehandlung Neurologische Rehabilitation
 Externe Qualitätssicherung in der stationären Versorgung Schlaganfallbehandlung Neurologische Rehabilitation Jahresauswertung 2010 Geschäftsstelle Qualitätssicherung Hessen Frankfurter Straße 10-14 65760
Externe Qualitätssicherung in der stationären Versorgung Schlaganfallbehandlung Neurologische Rehabilitation Jahresauswertung 2010 Geschäftsstelle Qualitätssicherung Hessen Frankfurter Straße 10-14 65760
Perkutane renale Denervation (PRD)
 Perkutane renale Denervation (PRD) W. Schützenberger Th. Lambert 1. Interne Abteilung AKH Linz Eine neue Methode zur Behandlung der (therapieresistenten) arteriellen Hypertonie Hintergrund Arterielle Hypertonie
Perkutane renale Denervation (PRD) W. Schützenberger Th. Lambert 1. Interne Abteilung AKH Linz Eine neue Methode zur Behandlung der (therapieresistenten) arteriellen Hypertonie Hintergrund Arterielle Hypertonie
Einführung in die klinische Medizin IV 1
 Einführung in die klinische Medizin IV 1 l Petra S., eine jetzt 59-jährige Grundschullehrerin, braucht nach sehr langer Zeit 50 Jahre wieder einmal ärztlichen Rat. Seit einigen Monaten schon hat sie Gelenkschmerzen,
Einführung in die klinische Medizin IV 1 l Petra S., eine jetzt 59-jährige Grundschullehrerin, braucht nach sehr langer Zeit 50 Jahre wieder einmal ärztlichen Rat. Seit einigen Monaten schon hat sie Gelenkschmerzen,
Haftpflichtgutachten im Grenzgebiet Neurologie/Neurochirurgie. Hans-Peter Vogel 18. Jahrestagung der DGNB Nürnberg 6./7. Mai 2016
 Haftpflichtgutachten im Grenzgebiet Neurologie/Neurochirurgie Hans-Peter Vogel 18. Jahrestagung der DGNB Nürnberg 6./7. Mai 2016 Einleitung Die ärztliche Tätigkeit ist gefahrenträchtig Zwischen Arzt und
Haftpflichtgutachten im Grenzgebiet Neurologie/Neurochirurgie Hans-Peter Vogel 18. Jahrestagung der DGNB Nürnberg 6./7. Mai 2016 Einleitung Die ärztliche Tätigkeit ist gefahrenträchtig Zwischen Arzt und
physikalische Maßnahmen (Kälte), um vor einer schmerzhaften Prozedur für Schmerzlinderung zu sorgen.
 1 2 3 Bei dem Cut-off-Punkt von > 3/10 (analog der NRS) in Ruhe und einer Schmerzintensität von > 5/10 (NRS) unter Belastung und Bewegung muss spätestens eine Schmerzbehandlung erfolgen (ein Cut-off-Punkt
1 2 3 Bei dem Cut-off-Punkt von > 3/10 (analog der NRS) in Ruhe und einer Schmerzintensität von > 5/10 (NRS) unter Belastung und Bewegung muss spätestens eine Schmerzbehandlung erfolgen (ein Cut-off-Punkt
Jenseits der Routine -
 Jenseits der Routine - Pflege eines Organspenders Hennef, 30. Januar 2015 Melanie Henkel Koordinatorin DSO Region NRW Die DSO DEUTSCHE STIFTUNG ORGANTRANSPLANTATION 7 Regionen bundesweit Koordinierungsstelle
Jenseits der Routine - Pflege eines Organspenders Hennef, 30. Januar 2015 Melanie Henkel Koordinatorin DSO Region NRW Die DSO DEUTSCHE STIFTUNG ORGANTRANSPLANTATION 7 Regionen bundesweit Koordinierungsstelle
Hypoglykämie Unterzuckerung Info 1.1
 SOP - Standardarbeitsanweisung Für alle im Rettungsdienst als Rettungsassistenten eingesetzte Mitarbeiter in den Rettungsdienstbereichen Rheinhessen & Bad Kreuznach Version: 2012-01-01 Hypoglykämie Unterzuckerung
SOP - Standardarbeitsanweisung Für alle im Rettungsdienst als Rettungsassistenten eingesetzte Mitarbeiter in den Rettungsdienstbereichen Rheinhessen & Bad Kreuznach Version: 2012-01-01 Hypoglykämie Unterzuckerung
10. Deutscher Kongress für Versorgungsforschung. Einsatz von Bedarfsmedikation in der Schmerztherapie. Köln,
 10. Deutscher Kongress für Versorgungsforschung Einsatz von Bedarfsmedikation in der Schmerztherapie Köln, 21.10.2011 Erika Sirsch Seite 1 Hintergrund zur Problematik Zukünftig wird insbesondere die pflegerische
10. Deutscher Kongress für Versorgungsforschung Einsatz von Bedarfsmedikation in der Schmerztherapie Köln, 21.10.2011 Erika Sirsch Seite 1 Hintergrund zur Problematik Zukünftig wird insbesondere die pflegerische
Fallbeispiele aus der Praxis
 INSTITUT FÜR ROENTGENDIAGNOSTIK UND KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Schnittbildtechniken in der Thoraxdiagnostik Fallbeispiele aus der Praxis H. Wobser / J. Braun Fallbericht 2 48- jähriger
INSTITUT FÜR ROENTGENDIAGNOSTIK UND KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Schnittbildtechniken in der Thoraxdiagnostik Fallbeispiele aus der Praxis H. Wobser / J. Braun Fallbericht 2 48- jähriger
Anhang III. Änderungen der entsprechenden Abschnitte der Zusammenfassung der Merkmale des Arzneimittels und der Packungsbeilagen
 Anhang III Änderungen der entsprechenden Abschnitte der Zusammenfassung der Merkmale des Arzneimittels und der Packungsbeilagen Anmerkung: Diese Änderungen der entsprechenden Abschnitte der Zusammenfassung
Anhang III Änderungen der entsprechenden Abschnitte der Zusammenfassung der Merkmale des Arzneimittels und der Packungsbeilagen Anmerkung: Diese Änderungen der entsprechenden Abschnitte der Zusammenfassung
Aus der Neurochirurgischen Klinik und Poliklinik der. Ludwig-Maximilians-Universität München. Direktor: Prof. Dr. med. J. Ch. Tonn
 Aus der Neurochirurgischen Klinik und Poliklinik der Ludwig-Maximilians-Universität München Direktor: Prof. Dr. med. J. Ch. Tonn Nimodipin versus Magnesium als Vasospasmusprophylaxe bei der Behandlung
Aus der Neurochirurgischen Klinik und Poliklinik der Ludwig-Maximilians-Universität München Direktor: Prof. Dr. med. J. Ch. Tonn Nimodipin versus Magnesium als Vasospasmusprophylaxe bei der Behandlung
«Ein gutes Sterben ermöglichen» Die Sedation mit Dormicum - ein möglicher Weg am Lebensende. Referenten
 MENSCHEN. GENERATIONEN. MITEINANDER. «Ein gutes Sterben ermöglichen» Die Sedation mit Dormicum - ein möglicher Weg am Lebensende Referenten Dr. med. René Kuhn Chefarzt Reusspark, Zentrum für Pflege und
MENSCHEN. GENERATIONEN. MITEINANDER. «Ein gutes Sterben ermöglichen» Die Sedation mit Dormicum - ein möglicher Weg am Lebensende Referenten Dr. med. René Kuhn Chefarzt Reusspark, Zentrum für Pflege und
Therapieempfehlungen für die Sterbephase
 Therapieempfehlungen für die Anmerkungen Die frühzeitige Verordnung von Bedarfsmedikationen für möglich auftretende Symptome in der gewährleistet dem Behandlungsteam ein rasches Reagieren rund um die Uhr.
Therapieempfehlungen für die Anmerkungen Die frühzeitige Verordnung von Bedarfsmedikationen für möglich auftretende Symptome in der gewährleistet dem Behandlungsteam ein rasches Reagieren rund um die Uhr.
Orale Target-Therapie mit dem Tyrosinkinaseinhibitor Sunitinib (Sutent )
 202 Kapitel 18 Nierentumor 18.1.2 Orale Target-Therapie mit dem Tyrosinkinaseinhibitor Sunitinib (Sutent ) Orale Target-Therapie mit dem Tyrosinkinaseinhibitor Sunitinib (Sutent ) Fortgeschrittenes Nierenzellkarzinom
202 Kapitel 18 Nierentumor 18.1.2 Orale Target-Therapie mit dem Tyrosinkinaseinhibitor Sunitinib (Sutent ) Orale Target-Therapie mit dem Tyrosinkinaseinhibitor Sunitinib (Sutent ) Fortgeschrittenes Nierenzellkarzinom
Warum heisst es: Sepsis- 3?
 Dritte Internationale Konsensus Definition der Sepsis und des septischen Schocks (Sepsis-3) Warum heisst es: Sepsis- 3? 3. Konsensus-Konferenz 3 Publikationen im JAMA 2016;315 (8) 3 einfache Indikatoren
Dritte Internationale Konsensus Definition der Sepsis und des septischen Schocks (Sepsis-3) Warum heisst es: Sepsis- 3? 3. Konsensus-Konferenz 3 Publikationen im JAMA 2016;315 (8) 3 einfache Indikatoren
Palliative Sedierung. Die Terminologie ist uneinheitlich Palliative Sedierung Sedierung am Lebensende Terminale Sedierung End-of-Life Sedierung
 Spitäler fmi AG Ihr Kontakt: Palliativnetz Oberland Ost Corinne von Känel Telefon direkt +41 33 826 24 08 corinne.vonkaenel@spitalfmi.ch Palliative Sedierung Definition EACP (2008) Palliative Sedierung
Spitäler fmi AG Ihr Kontakt: Palliativnetz Oberland Ost Corinne von Känel Telefon direkt +41 33 826 24 08 corinne.vonkaenel@spitalfmi.ch Palliative Sedierung Definition EACP (2008) Palliative Sedierung
Symposium des HerzZentrum Saar
 Symposium des HerzZentrum Saar Herz im Focus 2008 Für Pflege- und medizinisches Assistenzpersonal 06.Dezember 2008 Das Kard-CT Thorsten Becker Herzkatheterlabor Funktionsweise eines CT s Funktionsweise
Symposium des HerzZentrum Saar Herz im Focus 2008 Für Pflege- und medizinisches Assistenzpersonal 06.Dezember 2008 Das Kard-CT Thorsten Becker Herzkatheterlabor Funktionsweise eines CT s Funktionsweise
Schlaganfalldiagnostik
 Schlaganfalldiagnostik Michael Kirsch Institut für Diagnostische Radiologie und Neuroradiologie Ernst-Moritz-Arndt-Universität Greifswald Schlaganfall Definition Als Schlaganfall bezeichnet man die Folge
Schlaganfalldiagnostik Michael Kirsch Institut für Diagnostische Radiologie und Neuroradiologie Ernst-Moritz-Arndt-Universität Greifswald Schlaganfall Definition Als Schlaganfall bezeichnet man die Folge
PHV-issue: Hydroxyethylstärke (HES) hältige Arzneispezialitäten (Infusionen) Änderungen der Fach- und Gebrauchsinformationen
 Datum: 03.01.2014 Kontakt: Mag. pharm. Dr. Ulrike Rehberger Abteilung: Tel. / Fax: +43 (0) 505 55 36258 E-Mail: ulrike.rehberger@ages.at Unser Zeichen: 16c-140103-00002-A-PHV Ihr Zeichen: PHV-issue: Hydroxyethylstärke
Datum: 03.01.2014 Kontakt: Mag. pharm. Dr. Ulrike Rehberger Abteilung: Tel. / Fax: +43 (0) 505 55 36258 E-Mail: ulrike.rehberger@ages.at Unser Zeichen: 16c-140103-00002-A-PHV Ihr Zeichen: PHV-issue: Hydroxyethylstärke
Notfälle während Schwangerschaft und Geburt Notarzt-Refresher BHS Linz. Prim. Dr. Harald Gründling. Freitag, 19. Oktober 2012. Symptomatik.
 Notfälle während Schwangerschaft und Geburt Notarzt-Refresher BHS Linz Prim. Dr. Harald Gründling Freitag, 19. Oktober 2012 1 Symptomatik Blutung Schmerz Krampf Koma Geburt 2 1 Blutungen Frühschwangerschaft
Notfälle während Schwangerschaft und Geburt Notarzt-Refresher BHS Linz Prim. Dr. Harald Gründling Freitag, 19. Oktober 2012 1 Symptomatik Blutung Schmerz Krampf Koma Geburt 2 1 Blutungen Frühschwangerschaft
Hypoglykämie. René Schaefer 1
 Hypoglykämie René Schaefer 1 Hypoglykämie Typen Definition Glucoseangebot Glucoseverbrauch Ursachen Pathophysiologie Abgrenzung zur Hyperglykämie Nachweis und Therapie Medikament René Schaefer 2 Typen
Hypoglykämie René Schaefer 1 Hypoglykämie Typen Definition Glucoseangebot Glucoseverbrauch Ursachen Pathophysiologie Abgrenzung zur Hyperglykämie Nachweis und Therapie Medikament René Schaefer 2 Typen
Wie (un-)sicher ist die Computertomographie (Cardio-CT)? Dr. med. D. Enayat
 Wie (un-)sicher ist die Computertomographie (Cardio-CT)? Dr. med. D. Enayat Cardio-CT - Welche Untersuchungen sind möglich? Kalk-Score (Agatston-Score) = Gesamtlast der Kalkeinlagerung Koronarangiographie
Wie (un-)sicher ist die Computertomographie (Cardio-CT)? Dr. med. D. Enayat Cardio-CT - Welche Untersuchungen sind möglich? Kalk-Score (Agatston-Score) = Gesamtlast der Kalkeinlagerung Koronarangiographie
Grundlagen der Medizinischen Klinik I + II. Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska
 Grundlagen der Medizinischen Klinik I + II Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska 1 Was ist Bluthochdruck? Der ideale Blutdruck liegt bei 120/80 mmhg. Bluthochdruck (Hypertonie) ist eine
Grundlagen der Medizinischen Klinik I + II Dr. Friedrich Mittermayer Dr. Katharina Krzyzanowska 1 Was ist Bluthochdruck? Der ideale Blutdruck liegt bei 120/80 mmhg. Bluthochdruck (Hypertonie) ist eine
SOP allergische Reaktion Erwachsene
 1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit der Symptomatik einer schweren allergischen/anaphylaktischen Reaktion an den Rettungsdienst wenden,
1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit der Symptomatik einer schweren allergischen/anaphylaktischen Reaktion an den Rettungsdienst wenden,
Informationen für Patienten und Besucher. Knappschaftskrankenhaus Püttlingen.
 Informationen für Patienten und Besucher Stroke Unit Knappschaftskrankenhaus Püttlingen Akademisches Lehrkrankenhaus des Saarlandes www.kk-puettlingen.de Liebe Patienten und Besucher, Zeitpunkt und Qualität
Informationen für Patienten und Besucher Stroke Unit Knappschaftskrankenhaus Püttlingen Akademisches Lehrkrankenhaus des Saarlandes www.kk-puettlingen.de Liebe Patienten und Besucher, Zeitpunkt und Qualität
Label. Beste Klinik Allgemeine Chirurgie. Patientenblatt. Seite 1 von 7. Patient: Mustermann, Erika Geb-Dat: 12.08.1964, OP-Dat: 11.09.2013.
 Seite 1 von 7 Patientenblatt Geschlecht: weiblich Adresse: 51147 Köln Heidestrasse 17 OP-Dat: 11.09.2013 Saal: 2 Behandlung: Stationär Krankenkasse: AOK Diagnose: Magen-TM Größe: 165 cm Gewicht: 60 kg
Seite 1 von 7 Patientenblatt Geschlecht: weiblich Adresse: 51147 Köln Heidestrasse 17 OP-Dat: 11.09.2013 Saal: 2 Behandlung: Stationär Krankenkasse: AOK Diagnose: Magen-TM Größe: 165 cm Gewicht: 60 kg
Spritzenpumpe: Symptomkontrolle in der Terminalphase
 QB 13: Palliativmedizin Tropenklinik Paul-Lechler-Krankenhaus (Tag 3) Spritzenpumpe: Symptomkontrolle in der Terminalphase Thomas Schlunk Tübinger Projekt: Häusliche Betreuung Schwerkranker Tropenklinik
QB 13: Palliativmedizin Tropenklinik Paul-Lechler-Krankenhaus (Tag 3) Spritzenpumpe: Symptomkontrolle in der Terminalphase Thomas Schlunk Tübinger Projekt: Häusliche Betreuung Schwerkranker Tropenklinik
Pflege eines Kindes mit externer Ventrikeldrainage (EVD)
 Komplexer Hydrocephalus Pflege eines Kindes mit externer Ventrikeldrainage (EVD) Anja Uftring Grundsätzliches zur EVD Indikationen zur Anlage einer EVD Erhöhte Liquorproduktion auf Grund einer Intrakraniellen
Komplexer Hydrocephalus Pflege eines Kindes mit externer Ventrikeldrainage (EVD) Anja Uftring Grundsätzliches zur EVD Indikationen zur Anlage einer EVD Erhöhte Liquorproduktion auf Grund einer Intrakraniellen
Schlaganfall (Hirnschlag, Apoplex, Stroke)
 Schlaganfall (Hirnschlag, Apoplex, Stroke) Ein Schlaganfall (in der Fachsprache Apoplex oder cerebrovaskulärer Insult genannt) wird verursacht durch eine plötzliche Unterbrechung der Hirndurchblutung in
Schlaganfall (Hirnschlag, Apoplex, Stroke) Ein Schlaganfall (in der Fachsprache Apoplex oder cerebrovaskulärer Insult genannt) wird verursacht durch eine plötzliche Unterbrechung der Hirndurchblutung in
Lungenembolie. Lungenembolien sind häufig. Sie kommen bei ein bis zwei Prozent aller Patienten vor, die im Krankenhaus behandelt werden.
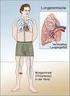 Wird ein Blutgerinnsel (Thrombose) vom Blutstrom in anderen Blutgefäßen mitgenommen und setzt sich dort fest, spricht man von Embolie. Bleibt ein solches Blutgerinnsel in den Lungenarterien stecken, so
Wird ein Blutgerinnsel (Thrombose) vom Blutstrom in anderen Blutgefäßen mitgenommen und setzt sich dort fest, spricht man von Embolie. Bleibt ein solches Blutgerinnsel in den Lungenarterien stecken, so
European Resuscitation Council
 European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
Niereninsuffizienz und die Elimination von jodhaltigem Kontrastmittel per Dialyse
 Niereninsuffizienz und die Elimination von jodhaltigem Kontrastmittel per Dialyse M. Liebetrau - Blankenhain Helios Klinik Blankenhain Akutes Nierenversagen und chronische Nierenerkrankung in Industrienationen
Niereninsuffizienz und die Elimination von jodhaltigem Kontrastmittel per Dialyse M. Liebetrau - Blankenhain Helios Klinik Blankenhain Akutes Nierenversagen und chronische Nierenerkrankung in Industrienationen
Störungen der Herzfunktionen
 Störungen der Herzfunktionen Angina Pectoris Definition: vorübergehender Sauerstoffmangel am Herzmuskel durch eine verengte oder spastische Koronararterie ohne Gewebsuntergang (reversible Myokardischämie)
Störungen der Herzfunktionen Angina Pectoris Definition: vorübergehender Sauerstoffmangel am Herzmuskel durch eine verengte oder spastische Koronararterie ohne Gewebsuntergang (reversible Myokardischämie)
3. METHODIK. 3.1 Patientenauswahl
 3. METHODIK Die vorligende Untersuchung zur Qualitätssicherung in der perioperativen Schmerztherapie basiert auf einer Stichprobenerhebung durch Fragebogen im Zeitraum von September 1997 bis September
3. METHODIK Die vorligende Untersuchung zur Qualitätssicherung in der perioperativen Schmerztherapie basiert auf einer Stichprobenerhebung durch Fragebogen im Zeitraum von September 1997 bis September
GfKT-Fachtagung 13.11.2015. Antagonisierung und Substitution von Opioiden: Fallstricke bzw. ausgewählte Besonderheiten
 GfKT-Fachtagung 13.11.2015 Antagonisierung und Substitution von Opioiden: Fallstricke bzw. ausgewählte Besonderheiten Dr. med. Andreas U N I V E Vagt, R S I T Ä Giftnotruf T S M E D I Z I N Berlin, B E
GfKT-Fachtagung 13.11.2015 Antagonisierung und Substitution von Opioiden: Fallstricke bzw. ausgewählte Besonderheiten Dr. med. Andreas U N I V E Vagt, R S I T Ä Giftnotruf T S M E D I Z I N Berlin, B E
Bewusstlosigkeit. aus kinderchirurgischer Sicht
 Bewusstlosigkeit aus kinderchirurgischer Sicht Problem: Schlafendes Kind nach SHT Kinder schlafen oft zu ungewöhnlichen Zeiten ungewöhnlich lang nach banalem SHT Kinder schlafen im Krankenwagen ein DD
Bewusstlosigkeit aus kinderchirurgischer Sicht Problem: Schlafendes Kind nach SHT Kinder schlafen oft zu ungewöhnlichen Zeiten ungewöhnlich lang nach banalem SHT Kinder schlafen im Krankenwagen ein DD
Neue (direkte) orale Antikoagulantien. (DOAKS): Wie damit umgehen? - Copyright nur zum direkten persönlichen Nachlesen bestimmt-
 Neue (direkte) orale Antikoagulantien (DOAKS): Wie damit umgehen? - Copyright nur zum direkten persönlichen Nachlesen bestimmt- vor drei Wochen im Op 67 j. Patient, Jurist, 183 cm, 79 kg latente Bluthochdruckerkrankung
Neue (direkte) orale Antikoagulantien (DOAKS): Wie damit umgehen? - Copyright nur zum direkten persönlichen Nachlesen bestimmt- vor drei Wochen im Op 67 j. Patient, Jurist, 183 cm, 79 kg latente Bluthochdruckerkrankung
TUT 3. Dr. Christoph Bichler
 TUT 3 Bauchschmerz Dr. Christoph Bichler Aktuelle Symptomatik Patient, männlich, 68 Jahre Seit drei Tagen zunehmender Bauchumfang und Völlegefühl Seit zwei Tagen auch zunehmende krampfartige Bauchschmerzen
TUT 3 Bauchschmerz Dr. Christoph Bichler Aktuelle Symptomatik Patient, männlich, 68 Jahre Seit drei Tagen zunehmender Bauchumfang und Völlegefühl Seit zwei Tagen auch zunehmende krampfartige Bauchschmerzen
Behandlung der arteriellen Hypertonie Perspektiven und Pitfalls
 Behandlung der arteriellen Hypertonie 2015 - Perspektiven und Pitfalls Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Seite 2 Bluthochdruck in Deutschland 2000 vs. 2010:
Behandlung der arteriellen Hypertonie 2015 - Perspektiven und Pitfalls Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Seite 2 Bluthochdruck in Deutschland 2000 vs. 2010:
Volumenzufuhr bei Notfallpatienten
 W. Mottl Volumenzufuhr bei Notfallpatienten Abtl. Anästhesie und Intensivmedizin KH der Barmh. Schwestern Linz Volumenzufuhr Womit Wie Wann Wieviel 1 Flüssigkeitsräume Gesamt-Körperwasser 60% KG 40% IZR
W. Mottl Volumenzufuhr bei Notfallpatienten Abtl. Anästhesie und Intensivmedizin KH der Barmh. Schwestern Linz Volumenzufuhr Womit Wie Wann Wieviel 1 Flüssigkeitsräume Gesamt-Körperwasser 60% KG 40% IZR
Erweiterung der Bauchschlagader. Die tickende Zeitbombe im Bauch?
 Erweiterung der Bauchschlagader = Die tickende Zeitbombe im Bauch? Dr. med. Anke Naumann, Oberärztin Abteilung Gefässchirurgie, Kantonsspital Aarau Aarau, 20.02.2013 Erweiterung der Bauchschlagader = Aortenaneurysma
Erweiterung der Bauchschlagader = Die tickende Zeitbombe im Bauch? Dr. med. Anke Naumann, Oberärztin Abteilung Gefässchirurgie, Kantonsspital Aarau Aarau, 20.02.2013 Erweiterung der Bauchschlagader = Aortenaneurysma
Optimierung der antiinfektiven Therapie bei Intensivpatienten
 Optimierung der antiinfektiven Therapie bei Intensivpatienten Der Beitrag des Pharmazeuten Dr. Otto Frey und A. Köberer Apotheke und Klinik für Anästhesie, operative Intensivmedizin und spezielle Schmerztherapie
Optimierung der antiinfektiven Therapie bei Intensivpatienten Der Beitrag des Pharmazeuten Dr. Otto Frey und A. Köberer Apotheke und Klinik für Anästhesie, operative Intensivmedizin und spezielle Schmerztherapie
