Die WHO-Klassifikation der Tumoren des Nervensystems
|
|
|
- Leander Pfeiffer
- vor 6 Jahren
- Abrufe
Transkript
1 MANUAL Hirntumoren und spinale Tumoren by Tumorzentrum München und W. Zuckschwerdt Verlag München WHO-Klassifikation der Tumoren des Nervensystems J. Schlegel, J. Herms, U. Schüller Abstrakt Die WHO-Klassifikation der Tumoren des Nervensystems stellt die weltweit anerkannte Einteilung der Hirntumoren in verschiedene Entitäten dar, die sich bezüglich ihres zellulären Ursprungs, ihrer Histomorphologie, ihrer Molekulargenetik und ihres klinischen Verlaufs voneinander abgrenzen. Dabei ist die Gradierung der Hirntumoren in die Grade I IV ein von der Therapie unabhängiges Maß für die klinische Prognose nach Diagnosestellung. Neue Erkenntnisse in der Erforschung der Hirntumoren führen regelmäßig zu Modifikationen der WHO-Klassifikation, die zum Ziel haben, die Behandlung der Patienten auf Grundlage einer exakten Diagnose immer weiter zu optimieren. Aktuell erfährt die Klassifikation für Hirntumoren vor allem im Bereich der Gliome und der embryonalen Tumoren Neuerungen, die auf den Erkenntnissen fußen, dass die parallele Untersuchung von Histologie und Molekulargenetik eine deutlich exaktere Einordnung der Tumoren als bislang zulässt. Prominente Beispiele hierfür sind die Gliome, für deren Diagnostik der Nachweis oder der Ausschluss einer IDH1/2-Mutation jetzt unumgänglich ist, oder die Medulloblastome, die nicht mehr rein histologisch, sondern molekular subtypisiert werden. Neben der genaueren Diagnostik werden durch die modernen neuropathologischen Methoden, die auch die molekularen Parameter mit einschließen, mitunter Zielstrukturen oder molekulare Mechanismen nachgewiesen, die die Grundlage für Therapieansätze darstellen, welche nicht nur den Phänotyp, sondern auch die Biologie eines Tumors berücksichtigen. Einleitung Die nächste Auflage der WHO-Klassifikation der Tumoren des Nervensystems soll im Jahr 2016 erscheinen und wird einige grundlegende Änderungen aufweisen. So wird die WHO-Klassifikation 2016 erstmals molekulare Befunde in die Klassifikation integrieren und wird daher zu einer biologisch schärferen und genaueren Abgrenzung der klinisch-pathologischen Entitäten führen. Die Einteilung der Tumoren wird sich jedoch weiterhin am histologischen Differenzierungsgrad orientieren und in die WHO-Grade I bis IV erfolgen. Die Richtlinien für die Erstellung der neuen Ausgabe der WHO-Klassifikation wurden auf einer Konferenz festgelegt, die 2014 in Haarlem stattfand [13]. Die Haarlem-Kriterien sollen insbesondere dazu dienen, diagnostische Entitäten so eng wie möglich zu definieren, sodass eine hohe Inter- Observer-Reproduzierbarkeit erreicht wird. Dazu sollen integrierte Diagnosen erstellt werden, in die die histologische Beurteilung, der WHO-Grad und der molekularpathologische Befund einfließen. Für die einzelnen Entitäten wurde festgelegt, ob molekulare Untersuchungen für die Diagnose nötig sind, zu empfehlen wären oder aber zurzeit noch nicht erforderlich sind. Einige pädiatrische Entitäten werden zukünftig von den histologisch gleichartigen adulten Varianten klar abgetrennt werden. Dabei werden die Befunde der molekularen Tests für die einzelnen Entitäten in einer standardisierten Form erhoben werden.
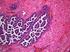
2 J. Schlegel, J. Herms, U. Schüller 2 Gliome Die weitreichendsten Konsequenzen der neuen WHO-Klassifikation betreffen die Gruppe der diffusen astrozytären und oligodendroglialen Tumoren. Der Nachweis von Mutationen der Isocitrat- Dehydro genasen 1 oder 2 (IDH1/2) in diesen Tumoren, die möglicherweise das genetische Schrittmacherereignis in ihrer Entstehung darstellen, hat zu einer Umgruppierung in der WHO-Klassifikation 2016 geführt. Die diffusen Astrozytome und die Oligodendrogliome werden nun auf der Basis der IDH- Mutation zu einer Gruppe zusammengefasst. Die kombinierte Deletion des kurzen Arms von Chromosom 1 und des langen Arms von Chromosom 19 (1p/19q) definiert die Diagnose eines Oligodendroglioms [20]. Konstant ist auch der Nachweis des Verlustes der ATRX-Expression in IDH-mutierten Astrozytomen. Konsequenz der genetischen Differenzialdiagnose ist der Wegfall der Oligoastrozytome. Bei den Glioblastomen konnte sich die WHO- Arbeitsgruppe nicht zu einem ebenso konsequenten Vorgehen einigen und unterscheidet das typische Glioblastom, das keine IDH-Mutation aufweist und mehr als 90 % der Fälle ausmacht, und das seltenere IDH-mutierte Glioblastom. Letzteres wäre aus tumorbiologischer Sicht in der Gruppe der IDHmutierten Astrozytome, aus denen es sich als sekundäres Glioblastom ableitet, besser aufgehoben. Ob sich bis zur Drucklegung der neuen WHO-Klassifikation eine Änderung ergibt, lässt sich während der Erarbeitung dieses Manuals noch nicht abschließend beurteilen. Zunächst als provisorische neue Variante könnte auch das sehr seltene epitheloide/ rhabdoide Glioblastom hinzugefügt werden. Insgesamt wurden für die Glioblastome seit jeher zahlreiche weitere genetische und zuletzt v. a. epigenetische Veränderungen nachgewiesen, die sich möglicherweise einmal als diagnostisch und therapeutisch relevant erweisen könnten. Zurzeit haben sie noch keine Relevanz für die Klassifikation dieser Entität. Als neue Entität wird das diffuse Gliom der Mittellinie mit Mutation des Lysins in Position 27 der Histon 3.3-Variante (diffuse midline glioma, H3-K27M mutant) in die Klassifikation aufgenommen werden, das bei Jugendlichen und jungen Erwachsenen auftritt. Die Gruppe der anderen astrozytären Tumoren umfasst die umschrieben wachsenden Astrozytome, namentlich das pilozytische Astrozytom, das subependymale Riesenzellastrozytom und das pleomorphe Xanthoastrozytom. Auch in dieser Gruppe konnte die konsolidiert werden, ohne dass dieses jedoch zu Veränderungen in der Klassifikation dieser Tumoren [7] geführt hat. In den letzten Jahren konnte in vielen Studien gezeigt werden, dass die modernen genetischen Hochdurchsatz-Untersuchungsmethoden, insbesondere das next generation sequencing (NGS) und die epigenetische Untersuchung mithilfe genomweiter Methylierungsanalysen (450K array), eine präzisere Zuordnung erlauben als die histologische Diagnose. Es wäre aber fatal zu glauben, dass damit die histopathologische durch eine rein genetische Diagnostik ersetzt werden könnte. So erfordert das charakteristische infiltrative Wachstum und die gewebliche Heterogenität glialer Tumoren die histologische Inaugenscheinnahme des Gewebes, um falsch negative Ergebnisse zu vermeiden. Auch die wichtige Differenzialdiagnostik nichtneoplastischer Prozesse, insbesondere beim malignen Gliom, ist mit einer rein genetischen Untersuchung nicht möglich. Die aktuelle neuroonkologische Diagnostik der neuen WHO-Klassifikation wird daher auf einem molekularpathologischen Vorgehen beruhen, das konsequent die molekulargenetischen Resultate mit den histopathologischen Befunden in der Hand des Neuropathologen integriert. Diffuse astrozytäre und oligodendrogliale Tumoren Diffuses Astrozytom, IDH-mutiert, WHO-Grad II Ein astroglialer Tumor, der histologisch durch ein hohes Maß an zellulärer Differenzierung, langsames Wachstum und diffuse Infiltration der angrenzenden Hirnstrukturen und genetisch durch eine Mutation im IDH1- oder IDH2-Gen charakterisiert ist. Diese Tumoren haben eine ausgeprägte Tendenz zur malignen Progression hin zum anaplastischen Astrozytom und zum Glioblastom. Typischerweise sind jüngere Erwachsene betroffen. Diffuse Astrozytome sind hochdifferenzierte astrogliale Tumoren mit einer lockeren, nicht selten mikrozystisch umgewandelten Tumorgewebsmatrix. Die Zellzahl übertrifft nur geringgradig die der nichtneoplastischen Astroglia und die zelluläre
3 WHO-Klassifikation der Tumoren des Nervensystems 3 Polymorphie ist lediglich diskret. Mitosen fehlen. Als histologische Variante wird nur noch das gemistozytische Astrozytom klassifiziert, die fibrilläre und die protoplasmatische Variante entfallen in der neuen WHO-Klassifikation. Gemistozytische Astrozytome, IDH-mutiert: Es dominieren großleibige astrogliale Tumorzellen mit exzentrischen Zellkernen und einem plumpen, leicht eosinophilen Zytoplasma. Vereinzelt finden sich auch mehrkernige Zellen und lymphoplasmazelluläre Infiltrate. Zysten sind selten, die Zellen exprimieren GFAP. Anaplastisches Astrozytom, IDH-mutiert, WHO-Grad III Ein diffuses Astrozytom mit fokaler oder generalisierter Anaplasie und deutlich erhöhter Proliferationstendenz. Im mittleren und höheren Lebensalter entweder als Rezidiv eines zuvor niedergradigen Astrozytoms oder primär auftretend. Im Gegensatz zu den diffusen Astrozytomen des WHO-Grades II finden sich fokal oder generalisiert Zeichen der Anaplasie: erhöhte mitotische Aktivität, Kernpolymorphie und Einzelzellnekrosen. Der Nachweis von Gefäßproliferaten und flächenhaften Nekrosen führt zur Diagnose eines Glioblastoms. Diffuses und anaplastisches Astrozytom, IDH- Wildtyp Diffuses und anaplastisches Astrozytom, NOS Die Kategorie des IDH-Wildtyp-Astrozytoms muss als ein Provisorium gewertet werden. So konnte kürzlich gezeigt werden, dass die Mehrheit dieser Tumoren anderen molekularpathologisch definierten Kategorien zugeordnet werden kann, insbesondere dem Glioblastom. Die Diagnose not otherwise specified (NOS) sollte sehr seltenen Fällen vorbehalten bleiben, bei denen eine genetische Untersuchung nicht durchgeführt werden konnte. Oligodendrogliom, IDH-mutiert, 1p/19q-kodeletiert, WHO-Grad II Ein langsam wachsender, hochdifferenzierter und diffus infiltrierender Tumor der Oligodendroglia mit bevorzugtem Auftreten im Erwachsenenalter und Vorzugslokalisation in den Großhirnhemisphären, der eine Mutation im IDH1- oder IDH2-Gen aufweist und eine Kodeletion der Chromosomen 1p und 19q. Es handelt sich um einen isomorphen, kapillarreichen Tumor mit typischer Ausbildung sogenannter Honigwaben -Architektur. Fast regelmäßig treten Mikroverkalkungen auf, vor allem in der Infiltrationszone. Häufig Nachweis von Mikrogemistozyten und/oder gliofibrillären Oligodendrozyten. Nicht selten findet sich eine Infiltration des Subarachnoidalraumes. Anaplastisches Oligodendrogliom, IDH-mutiert, 1p/19q-kodeletiert, WHO-Grad III Die WHO-Arbeitsgruppe betont, dass die Kriterien für die Abgrenzung der Oligodendrogliome des WHO-Grades II und III durch wissenschaftliche Studien geschärft werden müssen. Dennoch wird auch in der neuen WHO-Klassifikation die Graduierung beibehalten. Danach ist das anaplastische Oligodendrogliom ein Tumor mit deutlichen Zeichen der malignen Transformation. Es finden sich die histopathologischen Zeichen der Entdifferenzierung, mitunter kann die typische Honigwaben - Architektur verloren gehen. Es tritt eine erhöhte Kernpolymorphie auf, eine höhere Zelldichte und mitotische Aktivität weisen auf eine erhöhte Proliferation hin und es finden sich gelegentlich Kapillarproliferate und Einzelzellnekrosen. Glioblastom, IDH-Wildtyp, WHO-Grad IV Häufigster maligner Tumor des Zentralnervensystems, bevorzugtes Auftreten im höheren Lebensalter, Vorzugslokalisation in den Großhirnhemisphären und im Balken (Schmetterlingsgliom). Die IDH-Gene liegen unmutiert, also in Wildtyp-Konfiguration vor. Makroskopisch und histopathologisch ist das Glioblastom durch eine ausgeprägte Gewebs- und Zellpolymorphie mit strichförmigen und flächenhaften Tumorgewebsnekrosen, Gefäßproliferaten und durch eine diffuse Infiltration des angrenzenden Hirnparenchyms gekennzeichnet. Folgende Varianten können auftreten: Beim Riesenzell-Glioblastom dominieren zum Teil bizarre ein- und mehrkernige Riesenzellen, das Gliosarkom weist eine ausgeprägte, von den Gefäß-
4 J. Schlegel, J. Herms, U. Schüller 4 proliferaten ausgehende sarkomatöse Komponente auf. Als neue Variante soll das epitheloide/rhabdoide Glioblastom in die neue WHO-Klassifikation aufgenommen werden, während Glioblastome mit PNET-Komponente, kleinzellige Glioblastome und Granularzell-Glioblastome nicht als Varianten des Glioblastoms, sondern als Wachstumsform ansonsten typischer Glioblastome angesehen werden. Glioblastom, IDH-mutiert Glioblastome mit IDH-Mutation verhalten sich prognostisch identisch wie IDH-mutierte Astrozytome. Ob sich daraus Konsequenzen für die Klassifikation ergeben, ist zur Drucklegung dieses Manuals noch nicht erkennbar. Diffuses Mittellinien-Gliom, H3.3-K27M-mutiert Diese neue Entität ist ein Tumor des Kindes- und Jugendalters sowie in selteneren Fällen auch Erwachsener bis zur 5. Lebensdekade, der unter der Bezeichnung diffuses intrinsisches Ponsgliom bereits seit Längerem diagnostiziert wird. Molekularpathologisch zeigt die deutlich überwiegende Mehrheit dieser Tumoren eine Mutation des Lysins 27 des Histon 3.3 (H3F3A). Auf der Basis dieses genetischen Befundes konnte gezeigt werden, dass auch andere mittelliniennahe diffuse Gliome unterschiedlicher Malignitätsgrade bei Jugendlichen und jungen Erwachsenen dieser Entität entsprechen. Die integrierten Diagnosen der neuen WHO-Klassifikation enthalten neben dem histologischen Befund und dem WHO-Grad auch die molekularpathologische Diagnose. Für die Erhebung des molekularen Befundes stehen eine Reihe sehr gut etablierter Methoden zur Verfügung, die hier kurz dargestellt werden sollen (Abbildung 1) [13]. Die grundlegende Untersuchung ist die Erhebung des IDH-Status. Für die häufigste Mutation (p. R132H des IDH1), die über 80 % aller IDH-Mutationen ausmacht, steht ein sehr zuverlässiger Antikörper für die Immunhistochemie zur Verfügung. Bei negativem Ergebnis sollte eine Sequenzierung der Mutations-Hotspots des IDH1- und des IDH2- Gens durchgeführt werden, außer der Befund passt zu einem typischen Glioblastom (Patient über 55 Jahre alt, kein glialer Tumor anderer Provenienz in der Vorgeschichte, kein mitteliniennaher Tumor oder ein mittelliniennaher Tumor ohne H3.3-K27M- Mutation), das den IDH-Wildtyp aufweist. Alle IDH-mutierten Gliome sollten auf eine Kodeletion 1p/19q untersucht werden, auch wenn der histologische Befund nicht einem Oligodendrogliom entspricht. Für die molekulare Untersuchung stehen verschiedene Methoden zur Verfügung (Fluoreszenz In-Situ-Hybridisierung, FISH; Mikrosatelliten-Untersuchung, LOH; multiplex ligationdependent probe amplification, MLPA; arraybasierte Methoden). Die Diagnose Oligodendrogliom wird durch den Nachweis des kombinierten Verlustes der Chromosomen 1p und 19q gestellt, Teilverluste sind diagnostisch nicht ausreichend und sprechen bei anderen Entitäten eher für eine schlechtere Prognose [20]. Bei fehlendem Nachweis einer 1p/19q-Kodeletion kann der Verlust der Kernfärbung für ATRX in der Immunhistochemie als Kriterium für die Diagnose eines astrozytären Tumors gewertet werden. Auch p53-mutationen sind dafür geeignet, allerdings ist die Untersuchung sehr aufwendig und nicht ganz so konstant wie die Kodeletion bei den Oligodendrogliomen. Daher sind diese molekularen Befunde nicht obligatorisch für die Diagnose und im Moment wohl eher wissenschaftlichen Fragestellungen vorbehalten [7]. Bei Gliomen in mittelliniennaher Lokalisation, insbesondere Rückenmarks-, Pons- und Thalamusgliomen bei Jugendlichen und jüngeren Erwachsenen, die einen IDH-Wildtyp aufweisen, sollte eine Untersuchung der H3.3-K27M-Mutation erfolgen (Immunhistochemie, Sequenzierung). Schwierig gestalten sich noch die diffusen Astrozytome ohne Nachweis einer IDH-Mutation. Kürzlich konnte gezeigt werden, dass fast alle dieser Tumoren bzgl. ihres klinischen Verlaufs und ihrer Molekularbiologie anderen Entitäten zugeordnet werden konnten [16]. Insbesondere fand sich ein hoher Anteil, der ein dem Glioblastom entsprechendes molekulares Profil aufwies. Dieser Befund würde erklären, dass sich die IDH-Wildtyp-Astrozytome prognostisch deutlich schlechter verhalten als die Tumoren mit IDH-Mutation [5]. Grundsätzlich stellt sich dabei auch die Frage, ob die molekularpathologischen Befunde eine bessere prognostische Abschätzung erlauben als die histologische Diffe-
5 WHO-Klassifikation der Tumoren des Nervensystems 5 renzierung und daher die WHO-Grade ersetzen sollten oder ob die WHO-Grade den molekularen Befund wiedergeben sollten. Für die Glioblastome wurden zuletzt unterschiedliche Subgruppen aufgrund des Expressions- oder Methylierungsprofils postuliert [1]. Obwohl diese Einteilung noch keine Relevanz für die Diagnostik hat, haben die molekularen Veränderungen bei Jugendlichen und jüngeren Erwachsenen durchaus prognostische Relevanz. Neben der K27M-Mutation finden sich auch Tumoren mit einer Mutation des Glycins 34 (G34) des Histon-3.3-Gens H3F3A. Diese Tumoren weisen ein unterschiedliches Methylierungsmuster sowie ATRX-Verlust/ p53-mutationen auf und sind prognostisch ungünstig. Eine Reihe weiterer, durchaus konstanter molekularpathologischer Surrogatmarker (u. a. TERT; CIC, FUBP1 bei Oligodendrogliomen) werden noch als unzureichend für die diagnostische Verwertung eingeschätzt. Prädiktive Faktoren Als molekularer Marker mit hohem prädiktivem Wert für eine (Radio-)Chemotherapie mit Temozolomid beim Glioblastom hat sich der Nachweis der Methylierung des Promotors des Gens für die IDH1 Immunhistochemie IDH1 p.r132 nicht mutiert IDH1 mutiert (p.r132h) Histologie: Pilozytisches Astrozytom PXA Ependymom Mittellinien-naher Tumor < 40 Jahre > 55 Jahre kein Gliom in Anamnese kein Mittellinien- Tumor Mittelinien-Tumor ohne H3.3 K27M- Mutation IDH Sequenzierung IDH1 oder IDH2 mutiert BRAF RELA H3.3 Immunhistochie MGMT Promotorstatus (prädiktiv) ATRX Immunhistochemie 1p/19q BRAF-Fusion, BRAF V600E-Mutation RELA-Fusion H3.3 K27M Mutation Methylierung ATRX-Verlust 1p/19q-Kodeletion Pilozytisches Astrozytom, BRAF mutiert PXA Ependymom Ependymom, RELA- Fusion Diffuses Gliom der Mittellinie, H3.3 K27M mutiert Glioblastom, IDH-Wildtyp MGMT methyliert oder MGMT nicht-methyliert Diffuses Astrozytom (WHOII/III) Glioblastom, IDH-mutiert Oligodendrogliom (WHOII/III) Abbildung 1. Flussdiagramm molekulare Diagnostik.
6 J. Schlegel, J. Herms, U. Schüller 6 Methylguanin-Methyltransferase (MGMT) bewährt. Bei älteren Glioblastompatienten ist der MGMT- Status für die Therapieentscheidung einer Monotherapie führend. Durch die Promotormethylierung wird das Gen transkriptionell abgeschaltet, d. h. es wird kein MGMT gebildet. MGMT ist ein wichtiger Faktor für die DNA-Reparatur. Wenn also durch die Promotormethylierung kein MGMT vorhanden ist, findet keine Reparatur der therapiebedingten DNA- Schäden der Tumorzellen statt und die Therapiewirkung ist besser. Andere astrozytäre Tumoren Pilozytisches Astrozytom (WHO-Grad I) Ein relativ umschriebener, langsam wachsender, häufig zystischer Tumor der Astroglia mit bevorzugtem Auftreten im Kindes- und Jugendalter, häufig lokalisiert in mittelliniennahen Strukturen wie Hirnstamm, Stammganglien und als Optikusgliom sowie in Kleinhirn und Rückenmark. Es handelt sich um einen zellarmen, faserreichen astroglialen Tumor mit einem typischen biphasischen Wachstumsmuster mit kompakten Anteilen, die aus bipolaren (piloiden) Zellen und typischen Rosenthal schen Fasern bestehen, und lockeren Arealen, die multipolare Zellen in einer mikrozystisch aufgelockerten Matrix mit eosinophilen granulären Körperchen enthalten. Bei den sogenannten Rosenthal schen Fasern handelt es sich um korkenzieherartige eosinophile Gliafortsätze, die nicht spezifisch sind für pilozytische Astrozytome, in denen sie auch völlig fehlen können. Auch in reaktiven Prozessen treten diese Veränderungen auf. Eosinophile granuläre Körperchen sind globuläre hyaline Einschlüsse (protein droplets), die sich in den Gliafortsätzen nachweisen lassen und auch bei anderen Neoplasien auftreten können. Mitosen sind in pilozytischen Astrozytomen selten. Prominente Kernpolymorphie, Gefäßproliferation und Invasion des Subarachnoidalraumes treten häufig auf und sind im Allgemeinen nicht als prognostisch ungünstige Parameter anzusehen. Eine maligne Transformation tritt extrem selten auf, dagegen sind regressive Veränderungen, vor allem Zystenbildung, häufig. Neben der klassischen juvenilen Form treten andere Wachstumsformen, die allein durch die piloide Zytologie charakterisiert sind, selten auf. Als eigenständige Variante besteht das pilomyxoide Astrozytom, das sich durch eine myxoide Auflockerung der Tumormatrix auszeichnet und dessen Graduierung nicht ganz einfach ist. Vielfach zeichnen sich die pilomyxoiden Astrozytome durch ein aggressiveres Wachstum aus und wurden bisher dem WHO-Grad II zugeordnet. In der WHO-Klassifikation 2016 wird dagegen keine Graduierung mehr vorgeschlagen. Die pilozytischen Astrozytome zeigen häufig Mutationen des BRAF-Gens. Dabei handelt es sich in 80 % um Fusionen mit anderen Genen und seltener um die auch in anderen Tumoren, v. a. im Melanom, häufigen V600E-Punktmutationen [6]. BRAF-V600E- Mutationen sind demgegenüber die häufigsten genetischen Alterationen im pleomorphen Xanthoastrozytom (s. u.). Das pilozytische Astrozytom ist der typische zentralnervöse Tumor der Neurofibromatose Typ 1 (von Recklinghausen, NF1, MIM-No ), tritt bei etwa 15 % der Patienten am häufigsten auch bilateral im Verlauf des N. opticus auf. Etwa ein Drittel der Patienten mit Tumoren in dieser Lokalisation leidet an NF1. Pleomorphes Xanthoastrozytom, WHO-Grad II Anaplastisches pleomorphes Xanthoastrozytom, WHO-Grad III Ein oberflächlich lokalisierter astroglialer Tumor der Großhirnhemisphären mit Infiltration der Meningen. Bevorzugtes Auftreten im Kindes- und Jugendalter. Trotz deutlicher Zell- und Gewebspolymorphie mit bizarren Riesenzellen und xanthomatösen Veränderungen relativ günstige Prognose. Tumoren mit hoher mitotischer Aktivität und/oder Tumorgewebsnekrose werden in der neuen WHO- Klassifikation als anaplastisches pleomorphes Xanthoastrozytom (PXA) bezeichnet und dem WHO- Grad III zugeordnet. Subependymales Riesenzell-Astrozytom (WHO-Grad I) Üblicherweise im Rahmen einer tuberösen Sklerose auftretender, gutartiger, abgegrenzter und langsam wachsender astroglialer Tumor mit bevorzugter
7 WHO-Klassifikation der Tumoren des Nervensystems 7 Lokalisation am Boden der Seitenventrikel und in traventrikulärer Ausdehnung mit gelegentlicher Verlegung des Foramen Monroi. Etwa 30 % der Tuberöse-Sklerose-Patienten weisen Mutationen im TSC1-Gen (MIM-No ) auf Chromosom 9q34 auf, während 70 % Mutationen im TSC2-Gen (MIM-No ) auf Chromosom 16p13.3 zeigen. Nicht selten liegen biallelische Mutationen vor. Die Genprodukte Tuberin und Hamartin sind inzwischen gut funktionell charakterisiert [12]. Essentials Die aktuelle neuroonkologische Diagnostik der neuen WHO-Klassifikation beruht auf einem molekularpathologischen Vorgehen, das konsequent die molekulargenetischen Resultate mit den histopathologischen Befunden in der Hand des Neuropathologen integriert. Die diffusen Astrozytome und die Oligodendrogliome werden auf der Basis der IDH-Mutation zu einer Gruppe zusammengefasst, Glioblastome haben keine IDH-Mutationen. Oligodendrogliome weisen regelmäßig Verluste der Chromosomen 1p/19q auf, Astrozytome zeigen einen Verlust der ATRX-Expression. Als neue Entität wird das diffuse Gliom der Mittellinie mit Mutation des Lysins in Position 27 der Histon 3.3-Variante (diffuse midline glioma, H3-K27M mutant) in die Klassifikation aufgenommen, das bei Jugendlichen und jungen Erwachsenen auftritt. Die pilozytischen Astrozytome zeigen häufig Mutationen des BRAF-Gens. Als molekularer Marker mit hohem prädiktivem Wert für eine (Radio-)Chemotherapie mit Temozolomid hat sich der Nachweis der Methylierung des MGMT- Promotors bewährt. Ependymale Tumoren Ependymom, WHO-Grad II Ein langsam wachsender, differenzierter Tumor des Ventrikelependyms mit bevorzugtem Auftreten im Kindes- und Jugendalter sowie bei jungen Erwachsenen und typischem intraventrikulären Wachstum. Es handelt sich um einen mäßig zellreichen, gut abgegrenzten, isomorphen glialen Tumor mit typischer Ausbildung perivaskulärer kernfreier Räume (sogenannter Pseudo-Rosetten ), vereinzelt auch echte Rosetten und Ependymschläuche. Gelegentlich auch zellreiche Tumoren ohne gesteigerte Mitoserate (bisheriges zellreiches Ependymom, in der WHO-Klassifikation 2016 nicht mehr vorgesehen). Folgende histopathologische Varianten werden beobachtet: Papilläres Ependymom: seltener papillärer Tumor Klarzell-Ependymom: an Oligodendrogliome erinnernder Tumor, aber mit typischen Pseudo-Rosetten Tanycytisches Ependymom: spindelzellige Variante, vor allem im Rückenmark auftretend Anaplastisches Ependymom, WHO-Grad III Ependymom mit deutlichen Zeichen der malignen Transformation. Bei den anaplastischen Ependymomen finden sich erhöhte Zelldichte und Mitoserate, Kernpolymorphie, invasives Wachstum, Gefäßproliferate und gelegentlich Nekrosen. Häufig Liquoraussaat. Das Grading der Ependymome ist in der WHO- Klassifikation 2016 unverändert geblieben wenn auch weiterhin umstritten. Ependymom, RELA-Fusion, WHO-Grad III Vorwiegend bei Kindern auftretendes supratentorielles Ependymom mit molekularem Nachweis einer C11orf95/RELA-Fusion, aus der eine konstitutive Aktivierung des NFkappaB-Signalweges mit nukleärer Akkumulation von p65 resultiert [14]. Diese prognostisch ungünstigen Tumoren werden in die WHO-Klassifikation 2016 neu aufgenommen.
8 J. Schlegel, J. Herms, U. Schüller 8 Myxopapilläres Ependymom, WHO-Grad I Ein fast ausschließlich im Conus/Cauda/Filum terminale auftretender, langsam wachsender Tumor des jüngeren Erwachsenenalters, mit charakteristischer radiärer Anordnung der kuboidalen bis elongierten, GFAP-exprimierenden Tumorzellen um ein vaskuläres Stroma; zwischen den Zellkomplexen Anreicherung einer mukoiden Matrix, nur bei inkompletter Ausräumung seltene Rezidive. Subependymom, WHO-Grad I Tumor der subependymalen Glia, vor allem in der Wand des 4. Ventrikels und der Seitenventrikel auftretend mit extrem geringer Wachstumstendenz, bestehend aus Nestern isomorpher glialer Zellen in einer dichten fibrillären Matrix mit kleinzystischer Auflockerung. Auch bei den Ependymomen konnten die bisherigen Forschungsergebnisse konsolidiert werden. Anhand der Methylierungsprofile konnten zuletzt neun verschiedene Subgruppen von Tumoren identifiziert werden, die sich molekular und klinisch deutlich unterschieden [15]. Bei den supratentoriellen Tumoren finden sich am häufigsten Ependymome mit RELA-Fusion, die von der WHO-Arbeitsgruppe als neue Entität aufgenommen werden sollen. Daneben treten selten Ependymome mit einer noch unzureichend charakterisierten weiteren Fusion auf. Bei den Ependymomen der hinteren Schädelgrube können zwei Subgruppen unterschieden werden: Eine Gruppe A mit ausgeprägter genomischer Methylierung (sog. CIMP- Phänotyp) und eine Gruppe B mit erheblicher genomischer Instabilität. Zusätzlich finden sich in beiden genannten Lokalisationen Subependymome. Die spinalen Ependymome weisen häufig Mutationen im NF2-Gen auf, hier finden sich die histologisch definierten Ependymome, die anaplastischen Ependymome und myxopapillären Ependymome. Die beiden zahlenmäßig häufigsten Subgruppen, die supratentoriellen Ependymome mit RELA- Fusion und die Gruppe B der hinteren Schädelgrube, weisen die mit Abstand schlechteste Prognose auf, während sie in allen anderen Subgruppen ausgezeichnet ist. Essentials Neben den histologischen Varianten finden molekulare Parameter auch bei den Ependymomen Eingang in die integrierte Diagnostik. Die beiden zahlenmäßig häufigsten Subgruppen, die supratentoriellen Ependymome mit RELA-Fusion und die Gruppe B der hinteren Schädelgrube mit erheblicher genomischer Instabilität, weisen die mit Abstand schlechteste Prognose auf, während sie in allen anderen Subgruppen ausgezeichnet ist. Tumoren des Plexus choroideus Das Plexuspapillom (WHO-Grad I) ist ein bevorzugt im Seitenventrikel und 4. Ventrikel auftretender intraventrikulärer, hochdifferenzierter, papillärer Tumor, histologisch kaum vom Plexusepithel zu unterscheiden. Das Plexuskarzinom (WHO-Grad III) ist die extrem seltene maligne Variante des Plexuspapilloms mit raschem Wachstum und Infiltration des umgebenden Hirnparenchyms. Neuronale Tumoren und glio-neuronale Mischtumoren In dieser Gruppe fasst die WHO-Klassifikation eine Reihe seltener, meist gutartiger oder niedrigmaligner Tumoren zusammen, die überwiegend im Kindes- bis jungen Erwachsenenalter auftreten. Sie sind gekennzeichnet durch das Vorhandensein einer neuronalen oder gemischten glio-neuronalen Komponente. Am häufigsten sind hierunter noch die Gangliogliome, die auch in der hinteren Schädelgrube oder spinal auftreten können [4]. Der gliale Anteil kann selten, wie im Falle des Ganglioglioms, auch entdifferenzieren. Die Tumoren dieser Gruppe sind mit ihrem korrespondierenden WHO-Grad in Tabelle 1 zusammengefasst. Die glio-neuronalen Mischtumoren weisen auffällige molekulare Gemeinsamkeiten mit den umschrieben wachsenden Astrozytomen auf, so finden sich in % der Gangliogliome und DNTs BRAF-V600E-Mutationen. Die seltenen Ganglio-
9 WHO-Klassifikation der Tumoren des Nervensystems 9 Tabelle 1. Neuronale und glio-neuronale Mischtumoren. Entität WHO- Grad Desmoplastisches infantiles Astrozytom I (DIA) und Gangliogliom (DIG) Dysembryoplastischer neuroepithelialer I Tumor (DNT) Gangliozytom und Gangliogliom I Papillärer glio-neuronaler Tumor I Rosettenbildender glio-neuronaler Tumor I des vierten Ventrikels Zentrales und extraventrikuläres Neurozytom II Zerebelläres Liponeurozytom II Spinales Paragangliom I gliome mit BRAF-Fusion ähneln histologisch den pilozytischen Astrozytomen mit neoplastischer Ganglienzellkomponente. Pinealistumoren Histogenetisch stammen % der Tumoren im Bereich der Glandula pinealis von den Pinealozyten ab, die sowohl eine neuroendokrine, wie auch eine photosensorische Funktion besitzen. Das Ausmaß der Tumorzelldifferenzierung kann dabei ein sehr breites Spektrum umfassen und spiegelt sich im klinischen Verhalten wider. Der Rest der Tumoren der Pinealisregion sind überwiegend Keimzelltumoren oder astrozytäre Gliome. Pineozytom (WHO-Grad II) Langsam wachsender Pinealistumor des jungen Erwachsenenalters, bestehend aus kleinen, einheitlichen und reifen Tumorzellen, die Pineozyten ähneln. Meist wachsen sie in Zelllagen, können aber auch Rosetten bilden. Eine zerebrospinale Metastasierung ist beim Pineozytom nicht zu erwarten, die 5-Jahres-Überlebensrate beläuft sich auf 86 %. Pineoblastom (WHO-Grad IV) Es handelt sich um einen hochmalignen Tumor, der sich aus primitiven embryonalen Zellen zusammensetzt. Diese liegen dicht gepackt zusammen und weisen runde, irregulär geformte Kerne mit nur wenig Zytoplasma auf. Sie können Homer-Wrightund Flexner-Wintersteiner-Rosetten bilden. Sie können in jedem Lebensalter, bevorzugt jedoch in den ersten zwei Dekaden, vorkommen. Pineoblastome wachsen aggressiv und streuen Tumorzellen über den Liquorweg sowie selten nach extrakraniell. Tumoren des Pinealisparenchyms mit intermediärer Differenzierung Pinealistumoren mit intermediärer Differenzierung zeichnen sich durch ein monomorphes Zellbild aus, wobei die Tumorzelldichte sehr hoch ist und gelegentlich Mitosen vorkommen können. Sie treten in jedem Lebensalter auf und metastasieren selten. Die biologische Wertigkeit dieses Tumors ist in der WHO-Klassifikation nicht definitiv festgelegt. Sie entspricht am ehestem einem WHO-Grad III. Embryonale Tumoren Unter den embryonalen Tumoren des ZNS sind vor allem fünf Tumorgruppen bekannt: Das Medulloblastom, der atypische teratoide/rhabdoide Tumor (AT/RT), der embryonale Tumor mit vielschichtigen Rosetten (embryonal tumor with multilayered rosettes, ETMR), das ZNS Neuroblastom und das ZNS Ganglioneuroblastom. Embryonale Tumoren des ZNS, die mangels entsprechender Differenzierungsmerkmale und genetischer Veränderungen nicht in diese oder andere Gruppen fallen, werden als embryonale Tumoren des ZNS, not otherwise specified (NOS) bezeichnet. Die bislang als primitiv neuroektodermale Tumoren (PNET) bekannten Malignome verteilen sich auf die zuvor genannten und andere Tumorgruppen und stellen in der neuen WHO-Klassifikation keine spezifische Entität mehr dar. Medulloblastom, WHO-Grad IV Das Medulloblastom teilt sich in folgende vier Subgruppen auf, die jeweils eigene Entitäten darstellen. Diese Entitäten unterscheiden sich in Bezug auf ihre Molekularbiologie und ihren klinischen Verlauf. Medulloblastome entstehen ausschließlich in der hinteren Schädelgrube, WNT Medulloblastome wohl am dorsalen Hirnstamm [3] und SHH Medullo blastome an der Kleinhirnoberfläche [17].
Tumor des Zentralen Nervensystems (ZNS) (1)
 Tumor des Zentralen Nervensystems (ZNS) (1) Epidemiologie: Die Inzidenz bösartiger ZNS-Tumoren in Deutschland wird auf etwa 6 Neuerkrankungen pro 100 000 Einwohner pro Jahr geschätzt. Risikofaktoren: genetische
Tumor des Zentralen Nervensystems (ZNS) (1) Epidemiologie: Die Inzidenz bösartiger ZNS-Tumoren in Deutschland wird auf etwa 6 Neuerkrankungen pro 100 000 Einwohner pro Jahr geschätzt. Risikofaktoren: genetische
Im Fokus: F. Primäre Hirntumoren bei Erwachsenen: Gliome PAUL KLEIHUES ONKOLOGIE 5/2007 5
 Klassifikation, Grading und genetisches Profil der Gliome Astrozytome und Oligodendrogliome Das Glioblastom bleibt mit 70% aller Gliom-Diagnosen häufigster Hirntumortyp mit noch immer sehr ungünstiger
Klassifikation, Grading und genetisches Profil der Gliome Astrozytome und Oligodendrogliome Das Glioblastom bleibt mit 70% aller Gliom-Diagnosen häufigster Hirntumortyp mit noch immer sehr ungünstiger
Prognostisch wichtige Faktoren: Histologie. Lokalisation Ausdehnung/Infiltration
 Hirntumoren Prognostisch wichtige Faktoren: Histologie Malignitätsgrad Lokalisation Ausdehnung/Infiltration Die aktuelle WHO- Klassifikation der Tumoren des Nervensystem (von 2000): ca. 120 verschiedene
Hirntumoren Prognostisch wichtige Faktoren: Histologie Malignitätsgrad Lokalisation Ausdehnung/Infiltration Die aktuelle WHO- Klassifikation der Tumoren des Nervensystem (von 2000): ca. 120 verschiedene
Neuropathologie glialer Hirntumoren
 CURRICULUM Schweiz Med Forum Nr. 29/30 24. Juli 2002 698 Neuropathologie glialer Hirntumoren M. Tolnay Klassifikation und Gradierung Gliome sind pathomorphologisch als Tumoren definiert, die aufgrund ihrer
CURRICULUM Schweiz Med Forum Nr. 29/30 24. Juli 2002 698 Neuropathologie glialer Hirntumoren M. Tolnay Klassifikation und Gradierung Gliome sind pathomorphologisch als Tumoren definiert, die aufgrund ihrer
Hirntumore. Extrazerebrale Tumore. Welche Informationen sind für die Diagnose wichtig? Extra- oder intrazerebral multiplanares MRT.
 Hirntumore Welche Informationen sind für die Diagnose wichtig? Extra- oder intrazerebral multiplanares MRT Patientenalter Symptombeginn, maligne Grunderkrankung Infra- oder supratentoriell umschrieben,
Hirntumore Welche Informationen sind für die Diagnose wichtig? Extra- oder intrazerebral multiplanares MRT Patientenalter Symptombeginn, maligne Grunderkrankung Infra- oder supratentoriell umschrieben,
Molekularbasierte Therapie bei Gliomen
 Molekularbasierte Therapie bei Gliomen Interdisziplinäres onkologisches Kolloquium 09.05.2017 M. Nadji-Ohl Klinikum Stuttgart-Katharinenhospital Neurozentrum/Neurochirurgie Entwicklungen in der GBM Therapie
Molekularbasierte Therapie bei Gliomen Interdisziplinäres onkologisches Kolloquium 09.05.2017 M. Nadji-Ohl Klinikum Stuttgart-Katharinenhospital Neurozentrum/Neurochirurgie Entwicklungen in der GBM Therapie
Modul Onkologie. Interdisziplinäre Therapie der Hirntumore. Priv. Doz. Dr. med. H. C. Ludwig
 Modul Onkologie Interdisziplinäre Therapie der Hirntumore Priv. Doz. Dr. med. H. C. Ludwig Neurochirurgische Klinik und Poliklinik Direktor: Prof. Dr. med. M. Buchfelder Hirntumore 20 % aller Todesfälle
Modul Onkologie Interdisziplinäre Therapie der Hirntumore Priv. Doz. Dr. med. H. C. Ludwig Neurochirurgische Klinik und Poliklinik Direktor: Prof. Dr. med. M. Buchfelder Hirntumore 20 % aller Todesfälle
Kooperative multizentrische Studie für Kinder und Jugendliche mit einem Gliom niedrigen Malignitätsgrades
 1 von 5 15.12.2010 14:38» Home» Fachinformationen» Studien-Portal» Studien und Register der GPOH» SIOP-LGG 2004 Autor: Dr. med. Astrid Gnekow, erstellt 13.08.2003, Zuletzt geändert: 16.08.2010 Titel Erkrankung,
1 von 5 15.12.2010 14:38» Home» Fachinformationen» Studien-Portal» Studien und Register der GPOH» SIOP-LGG 2004 Autor: Dr. med. Astrid Gnekow, erstellt 13.08.2003, Zuletzt geändert: 16.08.2010 Titel Erkrankung,
Primäre intrakranielle und spinale Tumoren ISBN
 W. Wick, J.C. Tonn, M. Weller Primäre intrakranielle und spinale Tumoren ISBN 978-3-17-024557-0 Kapitel H1 aus T. Brandt, H.C. Diener, C. Gerloff (Hrsg.) Therapie und Verlauf neurologischer Erkrankungen
W. Wick, J.C. Tonn, M. Weller Primäre intrakranielle und spinale Tumoren ISBN 978-3-17-024557-0 Kapitel H1 aus T. Brandt, H.C. Diener, C. Gerloff (Hrsg.) Therapie und Verlauf neurologischer Erkrankungen
Gliederung. Diagnostik Therapie/Behandlung
 Gliome Gliederung Allgemeine Fakten Gliazellen Gliom-Was ist das? Astrozytome Glioblastoma multiforma Oligodendrogliom Ependymom Diagnostik Therapie/Behandlung Allgemeine Fakten Hirntumore in den Gliazellen
Gliome Gliederung Allgemeine Fakten Gliazellen Gliom-Was ist das? Astrozytome Glioblastoma multiforma Oligodendrogliom Ependymom Diagnostik Therapie/Behandlung Allgemeine Fakten Hirntumore in den Gliazellen
Struktur der SOP. Zeichenerklärung. Entscheidungsfrage? Diagnostik. Therapie. Tumorboard. Nachsorge. individuelle Therapie. Studienfrage?
 Gliome Verantwortlich: PD Dr. Machein, PD Dr. Schnell, Dr. Oehlke, Dr. Fritsch, Dr. Doostkam, Prof. Dr. Mader, Dr. Reinacher, Prof. Dr. Zentner, Prof. Dr. Grosu Freigabe: interdisziplinärer Qualitätszirkel
Gliome Verantwortlich: PD Dr. Machein, PD Dr. Schnell, Dr. Oehlke, Dr. Fritsch, Dr. Doostkam, Prof. Dr. Mader, Dr. Reinacher, Prof. Dr. Zentner, Prof. Dr. Grosu Freigabe: interdisziplinärer Qualitätszirkel
Tumor-Pathologie allgemeine
 Tumor-Pathologie allgemeine Systematisches Vorgehen bei der Diagnostik (1): Tumoren werden beurteilt anhand folgender Ebenen: - Gewebe-Ebene - Zell-Ebene - Klinisches Verhalten Systematisches Vorgehen
Tumor-Pathologie allgemeine Systematisches Vorgehen bei der Diagnostik (1): Tumoren werden beurteilt anhand folgender Ebenen: - Gewebe-Ebene - Zell-Ebene - Klinisches Verhalten Systematisches Vorgehen
Hirntumore - Was taugen MRT- Bilder und radiologische Befunde?
 Hirntumore - Was taugen MRT- Bilder und radiologische Befunde? G.Schuierer Zentrum Neuroradiologie des Universitätsklinikums und des Bezirksklinikums Regensburg Hirntumore - Was taugen MRT- Bilder und
Hirntumore - Was taugen MRT- Bilder und radiologische Befunde? G.Schuierer Zentrum Neuroradiologie des Universitätsklinikums und des Bezirksklinikums Regensburg Hirntumore - Was taugen MRT- Bilder und
Symptomatik bei Hirntumoren
 Symptomatik bei Hirntumoren fokal-neurologische Defizite sensomotorische Hemiparese, Hemianopsie Hirndrucksymptome Kopfschmerzen, Übelkeit/Erbrechen organisches Psychosyndrom Verlangsamung, reduzierte
Symptomatik bei Hirntumoren fokal-neurologische Defizite sensomotorische Hemiparese, Hemianopsie Hirndrucksymptome Kopfschmerzen, Übelkeit/Erbrechen organisches Psychosyndrom Verlangsamung, reduzierte
Immunhistochemische Studie von Hirntumorgewebe mit spezifischen Antikörpern gegen GFAP, MAP 2, NOGO A, OLIG 2 und WT 1
 Aus dem Department für Diagnostische Labormedizin der Universität Tübingen Institut für Pathologie und Neuropathologie Abteilung Neuropathologie Immunhistochemische Studie von Hirntumorgewebe mit spezifischen
Aus dem Department für Diagnostische Labormedizin der Universität Tübingen Institut für Pathologie und Neuropathologie Abteilung Neuropathologie Immunhistochemische Studie von Hirntumorgewebe mit spezifischen
Primäre Hirntumoren (maligne) Tumoren der Meningen (benigne und maligne) Tumoren des Rückenmarks Primär maligne Lymphome des ZNS Tumoren von
 Primäre Hirntumoren (maligne) Tumoren der Meningen (benigne und maligne) Tumoren des Rückenmarks Primär maligne Lymphome des ZNS Tumoren von Hirnnerven (benigne) sekundäre Hirntumoren (Metastasen) Tumoren
Primäre Hirntumoren (maligne) Tumoren der Meningen (benigne und maligne) Tumoren des Rückenmarks Primär maligne Lymphome des ZNS Tumoren von Hirnnerven (benigne) sekundäre Hirntumoren (Metastasen) Tumoren
Schädel-Hirn-Trauma. Univ. Prof. Dr. Eduard Auff
 Schädel-Hirn-Trauma Univ. Prof. Dr. Eduard Auff Schädel-Hirn-Trauma Inzidenz Ca. 8.000/1,000.000 EW pro Jahr Hohe Mortalität (ca. 20%) Schädel-Hirn-Trauma Phasen 1. Primäre Verletzung Abhängig von unmittelbarer
Schädel-Hirn-Trauma Univ. Prof. Dr. Eduard Auff Schädel-Hirn-Trauma Inzidenz Ca. 8.000/1,000.000 EW pro Jahr Hohe Mortalität (ca. 20%) Schädel-Hirn-Trauma Phasen 1. Primäre Verletzung Abhängig von unmittelbarer
Vorlesung Interdisziplinäre Onkologie Hirntumore bei Erwachsenen
 Vorlesung Interdisziplinäre Onkologie Hirntumore bei Erwachsenen Abteilung für Neuroradiologie Universität Würzburg Standardverfahren Konventionelle Röntgenaufnahme nur zur präoperativen Beurteilung des
Vorlesung Interdisziplinäre Onkologie Hirntumore bei Erwachsenen Abteilung für Neuroradiologie Universität Würzburg Standardverfahren Konventionelle Röntgenaufnahme nur zur präoperativen Beurteilung des
Brustkrebs aktuell - OSP am Was ist eigentlich die Aufgabe des Pathologen in Diagnostik und Therapie des Mammakarzinoms?
 Brustkrebs aktuell - OSP am 21.10.2015 Was ist eigentlich die Aufgabe des Pathologen in Diagnostik und Therapie des Mammakarzinoms? Prof. Dr. German Ott, Institut für Pathologie Robert-Bosch-Krankenhaus
Brustkrebs aktuell - OSP am 21.10.2015 Was ist eigentlich die Aufgabe des Pathologen in Diagnostik und Therapie des Mammakarzinoms? Prof. Dr. German Ott, Institut für Pathologie Robert-Bosch-Krankenhaus
Kurspräparate Teil Neuropathologie im Kurs Spezielle Pathologie (Pathologie II)
 Kurspräparate Teil Neuropathologie im Kurs Spezielle Pathologie (Pathologie II) (Dieses Skript ersetzt auf keinen Fall die Vorlesungen und dient lediglich zur Vorbereitung des Kurses und als Erinnerungshilfe
Kurspräparate Teil Neuropathologie im Kurs Spezielle Pathologie (Pathologie II) (Dieses Skript ersetzt auf keinen Fall die Vorlesungen und dient lediglich zur Vorbereitung des Kurses und als Erinnerungshilfe
Lymphomen. Bernhard Opitz Zytologiekurs KRANKENHAUS ST. ELISABETH UND ST. BARBARA HALLE (SAALE)
 Zytologei bei Non Hodgkin Lymphomen Bernhard Opitz Zytologiekurs 31.05 01.06.2013 KRANKENHAUS ST. ELISABETH UND ST. BARBARA HALLE (SAALE) WHO-Klassifikation der lymphatischen Neoplasien 2008 B-Zell-Neoplasien
Zytologei bei Non Hodgkin Lymphomen Bernhard Opitz Zytologiekurs 31.05 01.06.2013 KRANKENHAUS ST. ELISABETH UND ST. BARBARA HALLE (SAALE) WHO-Klassifikation der lymphatischen Neoplasien 2008 B-Zell-Neoplasien
Pathologie des Nervensystems IV
 Pathologie des Nervensystems IV Spezielle Immunmorphologie neurogener Geschwülste Von K. Schwechheimer Mit 53 zum Teil farbigen Abbildungen in 227 Einzeldarstellungen ' Springer-Verlag Berlin Heidelberg
Pathologie des Nervensystems IV Spezielle Immunmorphologie neurogener Geschwülste Von K. Schwechheimer Mit 53 zum Teil farbigen Abbildungen in 227 Einzeldarstellungen ' Springer-Verlag Berlin Heidelberg
Krebs - was kann ich tun?
 Krebs - was kann ich tun? von Dr. Ursula Vehling-Kaiser 1. Auflage Krebs - was kann ich tun? Vehling-Kaiser schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG W. Zuckschwerdt 2010 Verlag
Krebs - was kann ich tun? von Dr. Ursula Vehling-Kaiser 1. Auflage Krebs - was kann ich tun? Vehling-Kaiser schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG W. Zuckschwerdt 2010 Verlag
Tumor des Nervensystems (1)
 Tumor des Nervensystems (1) Epidemiologie: Die Inzidenz bösartiger Tumoren des zentralen Nervensystems in Deutschland wird auf 9,6 Neuerkrankungen bei Männern und 7,8 Neuerkrankungen bei Frauen pro 100
Tumor des Nervensystems (1) Epidemiologie: Die Inzidenz bösartiger Tumoren des zentralen Nervensystems in Deutschland wird auf 9,6 Neuerkrankungen bei Männern und 7,8 Neuerkrankungen bei Frauen pro 100
Kopf-Hals-Pathologie Teil II
 Kopf-Hals-Pathologie Teil II Kieferpathologie - neoplastisch PathoBasic 29.04.14 Daniel Baumhoer Pathologie Odontogenes Epithel mit reifem fibrösen Stroma Ameloblastom Plattenepithelialer odontogener Tumor
Kopf-Hals-Pathologie Teil II Kieferpathologie - neoplastisch PathoBasic 29.04.14 Daniel Baumhoer Pathologie Odontogenes Epithel mit reifem fibrösen Stroma Ameloblastom Plattenepithelialer odontogener Tumor
Neuroradiologie. Zerebrale Tumoren
 Neuroradiologie Zerebrale Tumoren Zerebrale Tumoren Untersuchungsmodalitäten/-technik Allgemeine Regeln zur Beurteilung Hirntumore im einzelnen Untersuchungsmethoden Computertomographie (CT) Akutdiagnostik
Neuroradiologie Zerebrale Tumoren Zerebrale Tumoren Untersuchungsmodalitäten/-technik Allgemeine Regeln zur Beurteilung Hirntumore im einzelnen Untersuchungsmethoden Computertomographie (CT) Akutdiagnostik
Bibliografische Informationen der Deutschen Bibliothek
 Hannover 2005 Aus dem Institut für Pathologie der Tierärztlichen Hochschule Hannover Immunhistologische Charakterisierung primärer Neoplasien des ZNS bei Hund und Katze Inaugural-Dissertation zur Erlangung
Hannover 2005 Aus dem Institut für Pathologie der Tierärztlichen Hochschule Hannover Immunhistologische Charakterisierung primärer Neoplasien des ZNS bei Hund und Katze Inaugural-Dissertation zur Erlangung
Hirntumoren bleiben eine große Herausforderung
 Klinik + Forschung Hirntumoren bleiben eine große Herausforderung 2010 HIT-Tagung in Münster gab erneut wichtige Impulse für Patienten, Eltern, Wissenschaftler und Ärzte H. Jürgens, K. Reismann, M. Frühwald
Klinik + Forschung Hirntumoren bleiben eine große Herausforderung 2010 HIT-Tagung in Münster gab erneut wichtige Impulse für Patienten, Eltern, Wissenschaftler und Ärzte H. Jürgens, K. Reismann, M. Frühwald
Einleitung 1. 1 Einleitung
 Einleitung 1 1 Einleitung Das maligne Melanom ist ein bösartiger Tumor des melaninbildenden Systems. Es gehört zu den aggressivsten Tumoren der Haut oder Schleimhaut und neigt zu lymphatischer und/oder
Einleitung 1 1 Einleitung Das maligne Melanom ist ein bösartiger Tumor des melaninbildenden Systems. Es gehört zu den aggressivsten Tumoren der Haut oder Schleimhaut und neigt zu lymphatischer und/oder
Klassifikation maligner Tumoren des ZNS und der Augen
 D.-K. BÖKER H.-D. MENNEL P. HERMANEK C. W. SPRAUL Klassifikation maligner Tumoren des ZNS und der Augen Mit 20 Abbildungen Springer I Maligne Tumoren des Zentralnervensystems l D.-K. BÖKER und H.-D. MENNEL
D.-K. BÖKER H.-D. MENNEL P. HERMANEK C. W. SPRAUL Klassifikation maligner Tumoren des ZNS und der Augen Mit 20 Abbildungen Springer I Maligne Tumoren des Zentralnervensystems l D.-K. BÖKER und H.-D. MENNEL
Hirntumoren. Systematik. Symptome von Hirntumoren. bildgebende Diagnostik. Therapieoptionen. Vorlesung Neurologie Peter Trillenberg
 Hirntumoren Vorlesung Neurologie 08.06.2015 Allgemeiner Teil Systematik Symptome von Hirntumoren bildgebende Diagnostik Therapieoptionen 1 WHO Klassifikation der Hirntumoren: nach Ursprung Neurofibrom
Hirntumoren Vorlesung Neurologie 08.06.2015 Allgemeiner Teil Systematik Symptome von Hirntumoren bildgebende Diagnostik Therapieoptionen 1 WHO Klassifikation der Hirntumoren: nach Ursprung Neurofibrom
Zytomorphologie und genetischer Befund beim Lungenkarzinom - gibt es eine Korrelation? Halle, Dr. M. Engels, Institut für Pathologie
 Zytomorphologie und genetischer Befund beim Lungenkarzinom - gibt es eine Korrelation? Halle, 03.11.2012 Dr. M. Engels, Institut für Pathologie Adenokarzinom Plattenepithelkarzinom molekulare Subtypen
Zytomorphologie und genetischer Befund beim Lungenkarzinom - gibt es eine Korrelation? Halle, 03.11.2012 Dr. M. Engels, Institut für Pathologie Adenokarzinom Plattenepithelkarzinom molekulare Subtypen
Sachregister. Auf die Abbildungen wird in kursiver Schrift verwiesen.
 131 Sachregister Auf die Abbildungen wird in kursiver Schrift verwiesen. A Abrissmetastasen 60, 77, 81 Abtropfmetastasen 60, 77, 81 Adenokarzinome Bronchien 107 f Cervix/Uterus 103 f Colon 101 f Gallenblasen
131 Sachregister Auf die Abbildungen wird in kursiver Schrift verwiesen. A Abrissmetastasen 60, 77, 81 Abtropfmetastasen 60, 77, 81 Adenokarzinome Bronchien 107 f Cervix/Uterus 103 f Colon 101 f Gallenblasen
Pathologie Bochum. Sarkome Pathologie und Molekularpathologie. Ingo Stricker Institut für Pathologie Ruhr-Universität Bochum
 Pathologie Bochum Sarkome Pathologie und Molekularpathologie Ingo Stricker Institut für Pathologie Ruhr-Universität Bochum Weichteiltumoren Epidemiologie Inzidenz: ca. 1,5-2 pro 100.000 Einwohner 1% aller
Pathologie Bochum Sarkome Pathologie und Molekularpathologie Ingo Stricker Institut für Pathologie Ruhr-Universität Bochum Weichteiltumoren Epidemiologie Inzidenz: ca. 1,5-2 pro 100.000 Einwohner 1% aller
Familienanamnese, Tumorlokalisation, Tumorabrenzung, Tumorgröße, TNM-Stadien
 Prognosefaktoren beim Die Prognose dieser Studie untersucht die Dauer des rezidivfreien Intervalls und die Gesamtüberlebenszeit. Folgende Prognosefaktoren wurden berücksichtigt: 1.klinische Daten 2. histopathologischer
Prognosefaktoren beim Die Prognose dieser Studie untersucht die Dauer des rezidivfreien Intervalls und die Gesamtüberlebenszeit. Folgende Prognosefaktoren wurden berücksichtigt: 1.klinische Daten 2. histopathologischer
Lobuläre Neoplasie (LN) Definition n. WHO
 Lobuläre Neoplasie vorgestellt von Dr. Beate Richter im Rahmen der interdisziplinären Mammakonferenz als anerkannte Veranstaltung der ÄK Hannover im Brustzentrum der Henriettenstiftung Hannover Hannover,
Lobuläre Neoplasie vorgestellt von Dr. Beate Richter im Rahmen der interdisziplinären Mammakonferenz als anerkannte Veranstaltung der ÄK Hannover im Brustzentrum der Henriettenstiftung Hannover Hannover,
Gliederung der Unterrichtseinheit. Charakteristika benignen und malignen Wachstums Metastasierung
 Neoplasie Gliederung der Unterrichtseinheit Definitionen und Nomenklatur Charakteristika benignen und malignen Wachstums Metastasierung Theorien der Krebsentstehung Definition der Neoplasie Neoplasie:
Neoplasie Gliederung der Unterrichtseinheit Definitionen und Nomenklatur Charakteristika benignen und malignen Wachstums Metastasierung Theorien der Krebsentstehung Definition der Neoplasie Neoplasie:
Pathologie Bochum Aktuelles zur Pathologie von Pankreastumoren (einschließlich NET)
 Pathologie Bochum Aktuelles zur Pathologie von Pankreastumoren (einschließlich NET) Andrea Tannapfel Institut für Pathologie Ruhr-Universität Bochum Andrea.Tannapfel@rub.de Neuroendokrine Tumoren (NET)
Pathologie Bochum Aktuelles zur Pathologie von Pankreastumoren (einschließlich NET) Andrea Tannapfel Institut für Pathologie Ruhr-Universität Bochum Andrea.Tannapfel@rub.de Neuroendokrine Tumoren (NET)
Zahl der weiblichen und männlichen Neuerkrankungsfällen mit einem bösartigen. männliche und weibliche Erkrankungsfallzahlen
 3. Ergebnisse 3.1. Patientengut Von den 95 Erkrankungsfällen mit einem bösartigen intrakraniellen Tumor des ZNS im Alter zwischen 0 bis
3. Ergebnisse 3.1. Patientengut Von den 95 Erkrankungsfällen mit einem bösartigen intrakraniellen Tumor des ZNS im Alter zwischen 0 bis
3 Ergebnisse. 3.1 Die Speckling-Domäne von Wt1 umfaßt die Aminosäuren
 3 Ergebnisse 3.1 Die Speckling-Domäne von Wt1 umfaßt die Aminosäuren 76-120 Die Existenz verschiedener Isoformen von WT1 ist unter anderem auf die Verwendung einer für die Aminosäuren KTS kodierenden alternativen
3 Ergebnisse 3.1 Die Speckling-Domäne von Wt1 umfaßt die Aminosäuren 76-120 Die Existenz verschiedener Isoformen von WT1 ist unter anderem auf die Verwendung einer für die Aminosäuren KTS kodierenden alternativen
3.20 Leukämien. Kernaussagen
 148 Ergebnisse zur Leukämien 3.20 Leukämien Kernaussagen Inzidenz und Mortalität: Um die tausendwende traten in Deutschland jährlich ca. 4.800 Leukämien bei n und 4.300 bei auf, 7 % bis 10 % davon bei
148 Ergebnisse zur Leukämien 3.20 Leukämien Kernaussagen Inzidenz und Mortalität: Um die tausendwende traten in Deutschland jährlich ca. 4.800 Leukämien bei n und 4.300 bei auf, 7 % bis 10 % davon bei
3.1 Ergebnisse des endoskopischen Screenings. Im Zeitraum von Mai 2000 bis August 2001 wurde bei insgesamt 148 Kopf-Hals-
 32 3. Ergebnisse 3.1 Ergebnisse des endoskopischen Screenings Im Zeitraum von Mai 2000 bis August 2001 wurde bei insgesamt 148 Kopf-Hals- Tumorpatienten eine einmalige Videoösophagoskopie mit routinemäßigen
32 3. Ergebnisse 3.1 Ergebnisse des endoskopischen Screenings Im Zeitraum von Mai 2000 bis August 2001 wurde bei insgesamt 148 Kopf-Hals- Tumorpatienten eine einmalige Videoösophagoskopie mit routinemäßigen
Neuroendokrine Tumoren des Gastrointestinaltrakts. Katharina Glatz 28. September 2011
 Neuroendokrine Tumoren des Gastrointestinaltrakts Katharina Glatz 28. September 2011 Nomenklatur neuroendokrine Neoplasien G1, G2 neuroendokriner Tumor (NET) Heissen nicht Karzinom, obwohl potentiell metastasierungsfähig
Neuroendokrine Tumoren des Gastrointestinaltrakts Katharina Glatz 28. September 2011 Nomenklatur neuroendokrine Neoplasien G1, G2 neuroendokriner Tumor (NET) Heissen nicht Karzinom, obwohl potentiell metastasierungsfähig
Neoplasien des Uterus
 Neoplasien des Uterus Cornelius Kuhnen Institut für Pathologie am Clemenshospital Münster Medical-Center Düesbergweg 128 48153 Münster www.patho-muenster.de Endometriumkarzinom: Zunahme des Endometriumkarzinoms:
Neoplasien des Uterus Cornelius Kuhnen Institut für Pathologie am Clemenshospital Münster Medical-Center Düesbergweg 128 48153 Münster www.patho-muenster.de Endometriumkarzinom: Zunahme des Endometriumkarzinoms:
Sevgi Sarikaya-Seiwert. Vorlesung
 Sevgi Sarikaya-Seiwert www.neurochirurgie.uni-duesseldorf.de Vorlesung Der kindliche Hydrozephalus - Entstehung, Diagnostik und Therapie Lernziele Entstehung 3 bis 5 Leitsymptome Diagnostik Risiken Therapieoptionen
Sevgi Sarikaya-Seiwert www.neurochirurgie.uni-duesseldorf.de Vorlesung Der kindliche Hydrozephalus - Entstehung, Diagnostik und Therapie Lernziele Entstehung 3 bis 5 Leitsymptome Diagnostik Risiken Therapieoptionen
1. Einleitung und Zielstellung
 - 1-1. Einleitung und Zielstellung 1.1. Einleitung Die Zahl von Patienten mit verschiedenen Arten des Hautkrebses steigt weltweit deutlich an. Das Umweltprogramm der Vereinten Nationen schätzt, daß mehr
- 1-1. Einleitung und Zielstellung 1.1. Einleitung Die Zahl von Patienten mit verschiedenen Arten des Hautkrebses steigt weltweit deutlich an. Das Umweltprogramm der Vereinten Nationen schätzt, daß mehr
Personalisierte Medizin
 Personalisierte Medizin Möglichkeiten und Grenzen Prof. Dr. Friedemann Horn Universität Leipzig, Institut für Klinische Immunologie, Molekulare Immunologie Fraunhofer Institut für Zelltherapie und Immunologie
Personalisierte Medizin Möglichkeiten und Grenzen Prof. Dr. Friedemann Horn Universität Leipzig, Institut für Klinische Immunologie, Molekulare Immunologie Fraunhofer Institut für Zelltherapie und Immunologie
Karzinoms. Die Unterscheidung des follikulären Karzinoms vom follikulären Adenom ist in der histologischen Untersuchung oft schwierig.
 1 Einleitung Die Erkrankungen der Schilddrüse erfordern im diagnostischen und therapeutischen Bereich eine interdiziplinäre Vorgehensweise. In Strumaendemiegebieten wie der Bundesrepublik Deutschland stellt
1 Einleitung Die Erkrankungen der Schilddrüse erfordern im diagnostischen und therapeutischen Bereich eine interdiziplinäre Vorgehensweise. In Strumaendemiegebieten wie der Bundesrepublik Deutschland stellt
Invasionsmechanismen und Metastasierung des Urothelkarzinoms. Dr. med. Karl-Ernst Ambs, Facharzt für Urologie, Parkstr.
 Invasionsmechanismen und Metastasierung des Urothelkarzinoms Dr. med. Karl-Ernst Ambs, Facharzt für Urologie, Parkstr. 6 65812 Bad Soden Allgemeines Hauptursachen der krebsspezifischen Mortalität sind
Invasionsmechanismen und Metastasierung des Urothelkarzinoms Dr. med. Karl-Ernst Ambs, Facharzt für Urologie, Parkstr. 6 65812 Bad Soden Allgemeines Hauptursachen der krebsspezifischen Mortalität sind
Krebs der großen Speicheldrüsen (1)
 Krebs der großen Speicheldrüsen (1) Epidemiologie: Nur etwa 0,3 % aller Tumoren sind epitheliale Speicheldrüsentumoren mit einer geschätzten Inzidenz von 1-3 pro 100 000 Einwohner pro Jahr. Sie kommen
Krebs der großen Speicheldrüsen (1) Epidemiologie: Nur etwa 0,3 % aller Tumoren sind epitheliale Speicheldrüsentumoren mit einer geschätzten Inzidenz von 1-3 pro 100 000 Einwohner pro Jahr. Sie kommen
Niedergradige Gliome Low Grade Glioma
 Niedergradige Gliome Low Grade Glioma 1. Definition und Basisinformation: Hierunter versteht man die von der WHO als Grad II ("semi-benigne") eingestuften differenzierten Astrozytome, Oligodendrogliome,
Niedergradige Gliome Low Grade Glioma 1. Definition und Basisinformation: Hierunter versteht man die von der WHO als Grad II ("semi-benigne") eingestuften differenzierten Astrozytome, Oligodendrogliome,
p53-menge bei 4197 nach Bestrahlung mit 4Gy Röntgenstrahlung 3,51 PAb421 PAb1801 PAb240 Do-1 Antikörper
 1.1 STRAHLENINDUZIERTE P53-MENGE 1.1.1 FRAGESTELLUNG Die Kenntnis, daß ionisierende Strahlen DNA Schäden verursachen und daß das Protein p53 an den zellulären Mechanismen beteiligt ist, die der Manifestation
1.1 STRAHLENINDUZIERTE P53-MENGE 1.1.1 FRAGESTELLUNG Die Kenntnis, daß ionisierende Strahlen DNA Schäden verursachen und daß das Protein p53 an den zellulären Mechanismen beteiligt ist, die der Manifestation
Einteilung der intrakraniellen Tumore (WHO)
 Einteilung der intrakraniellen Tumore (WHO) Die wichtigsten Tumore Hirneigene Tumoren (Gliome) Hypophysentumore Meningeome Metastasen Tumorfamilie Tumorentität Grad I Grad II Grad III Grad IV Astrozytome
Einteilung der intrakraniellen Tumore (WHO) Die wichtigsten Tumore Hirneigene Tumoren (Gliome) Hypophysentumore Meningeome Metastasen Tumorfamilie Tumorentität Grad I Grad II Grad III Grad IV Astrozytome
DIAGNOSTIK UND THERAPIE NICHTSEMINOMATÖSER HODENTUMOREN
 DIAGNOSTIK UND THERAPIE NICHTSEMINOMATÖSER HODENTUMOREN Allgemeines Wesentlich in der Therapie der Hodentumore sind: die exakte histologische Untersuchung die Bestimmung des Stadiums die Festlegung der
DIAGNOSTIK UND THERAPIE NICHTSEMINOMATÖSER HODENTUMOREN Allgemeines Wesentlich in der Therapie der Hodentumore sind: die exakte histologische Untersuchung die Bestimmung des Stadiums die Festlegung der
3 Ergebnisse 3.1 Charakterisierung der untersuchten Melanome
 3 Ergebnisse 3.1 Charakterisierung der untersuchten Melanome Untersucht wurden insgesamt 26 Melanome, die zwischen 1991 und 1997 in der Universitätsklinik und Poliklinik für Dermatologie und Venerologie
3 Ergebnisse 3.1 Charakterisierung der untersuchten Melanome Untersucht wurden insgesamt 26 Melanome, die zwischen 1991 und 1997 in der Universitätsklinik und Poliklinik für Dermatologie und Venerologie
Aus der Kinderklinik und Poliklinik der Universität Würzburg Direktor: Professor Dr. med. Christian P. Speer
 Aus der Kinderklinik und Poliklinik der Universität Würzburg Direktor: Professor Dr. med. Christian P. Speer Zytologie von Hirntumoren in der Pädiatrie Inaugural-Dissertation zur Erlangung der Doktorwürde
Aus der Kinderklinik und Poliklinik der Universität Würzburg Direktor: Professor Dr. med. Christian P. Speer Zytologie von Hirntumoren in der Pädiatrie Inaugural-Dissertation zur Erlangung der Doktorwürde
5.4 Lymphknotenzytologie
 Zytologie von Körperhöhlenergüssen, Liquor und Lymphknoten 5.4 Lymphknotenzytologie 5.4.1 Benigne Veränderungen Tastbare Schwellungen am Hals, supraklavikulär, axillär oder inguinal entsprechen häufig
Zytologie von Körperhöhlenergüssen, Liquor und Lymphknoten 5.4 Lymphknotenzytologie 5.4.1 Benigne Veränderungen Tastbare Schwellungen am Hals, supraklavikulär, axillär oder inguinal entsprechen häufig
Einleitung zur Pathologie des ZNS
 Einleitung zur Pathologie des ZNS Gehirn von dieser Ansicht ausgehend ein Querschnitt durch das Gehirn >> nächste Folie Pferd, Gehirn, aus: Ellenberger, Baum (1908) Gehirn die wichtigsten Anteile Pferd,
Einleitung zur Pathologie des ZNS Gehirn von dieser Ansicht ausgehend ein Querschnitt durch das Gehirn >> nächste Folie Pferd, Gehirn, aus: Ellenberger, Baum (1908) Gehirn die wichtigsten Anteile Pferd,
Lungenkarzinome- ein Vorschlag für die zytologische Klassifikation
 Hier Ihr gewünschtes Bilder einfügen und auf Format des grauen Bereiches beschneiden wie folgt: 1. Bild anklicken und auf gewünschte Größe skalieren 2. dann oben rechts im Menü, Format auswählen 3. dann
Hier Ihr gewünschtes Bilder einfügen und auf Format des grauen Bereiches beschneiden wie folgt: 1. Bild anklicken und auf gewünschte Größe skalieren 2. dann oben rechts im Menü, Format auswählen 3. dann
Differenzialdiagnose intra- und suprasellärer Neoplasien
 Bildessay 515 Differential Diagnosis of Intrasellar and Suprasellar Neoplasia Differenzialdiagnose intra- und suprasellärer Neoplasien Einleitung Die Differenzialdiagnose intra- und suprasellärer Tumoren
Bildessay 515 Differential Diagnosis of Intrasellar and Suprasellar Neoplasia Differenzialdiagnose intra- und suprasellärer Neoplasien Einleitung Die Differenzialdiagnose intra- und suprasellärer Tumoren
Krebs bei Kindern Leukämien ZNS-Tumoren
 Am Deutschen Kinderkrebsregister werden seit 1980 (seit 1991 auch aus den neuen Bundesländern) alle bei unter 15-Jährigen auftretende maligne Krebserkrankungen sowie histologisch gutartige Hirntumoren
Am Deutschen Kinderkrebsregister werden seit 1980 (seit 1991 auch aus den neuen Bundesländern) alle bei unter 15-Jährigen auftretende maligne Krebserkrankungen sowie histologisch gutartige Hirntumoren
Reihe, PARETO. Mamma. Bearbeitet von Uwe Fischer, Friedemann Baum. 1. Auflage Buch. 256 S. ISBN Format (B x L): 12,5 x 19 cm
 Reihe, PARETO Mamma Bearbeitet von Uwe Fischer, Friedemann Baum 1. Auflage 2006. Buch. 256 S. ISBN 978 3 13 137231 4 Format (B x L): 12,5 x 19 cm Weitere Fachgebiete > Medizin > Sonstige Medizinische Fachgebiete
Reihe, PARETO Mamma Bearbeitet von Uwe Fischer, Friedemann Baum 1. Auflage 2006. Buch. 256 S. ISBN 978 3 13 137231 4 Format (B x L): 12,5 x 19 cm Weitere Fachgebiete > Medizin > Sonstige Medizinische Fachgebiete
Zytologie der Malignen Lymphome
 Zytologie der Malignen Lymphome Henrik Griesser Fachbereich Pathologie und Zytodiagnostik 25.Tagung für Klinische Zytologie in Konstanz, 22. 26. März 2017 Indikationen der FNAC Diagnose Rezidiverkennung
Zytologie der Malignen Lymphome Henrik Griesser Fachbereich Pathologie und Zytodiagnostik 25.Tagung für Klinische Zytologie in Konstanz, 22. 26. März 2017 Indikationen der FNAC Diagnose Rezidiverkennung
Zweigbibliothek Medizin
 Sächsische Landesbibliothek - Staats- und Universitätsbibliothek Dresden (SLUB) Zweigbibliothek Medizin Diese Hochschulschrift finden Sie original in Printform zur Ausleihe in der Zweigbibliothek Medizin
Sächsische Landesbibliothek - Staats- und Universitätsbibliothek Dresden (SLUB) Zweigbibliothek Medizin Diese Hochschulschrift finden Sie original in Printform zur Ausleihe in der Zweigbibliothek Medizin
 1 von 5 17.08.2010 10:47» Home» Fachinformationen» Studien-Portal» Studien der GPOH» HIT-HGG-2007 HIT-HGG-2007 Autor: Julia Dobke, erstellt am: 19.03.2010, Zuletzt geändert: 30.06.2010 Titel Erkrankung,
1 von 5 17.08.2010 10:47» Home» Fachinformationen» Studien-Portal» Studien der GPOH» HIT-HGG-2007 HIT-HGG-2007 Autor: Julia Dobke, erstellt am: 19.03.2010, Zuletzt geändert: 30.06.2010 Titel Erkrankung,
Angebot 14 Klinische und Molekulare Tumorpathologie Wahlpflichtmodul ab Semester 7 (2700 Minuten)
 Angebot 14 Klinische und Molekulare Tumorpathologie Wahlpflichtmodul ab Semester 7 (2700 Minuten) Einrichtung CC05 - Institut für Pathologie - CCM/CBF Inhaltsbeschreibung 1. Ziel und Inhalt des Wahlpflichtmoduls
Angebot 14 Klinische und Molekulare Tumorpathologie Wahlpflichtmodul ab Semester 7 (2700 Minuten) Einrichtung CC05 - Institut für Pathologie - CCM/CBF Inhaltsbeschreibung 1. Ziel und Inhalt des Wahlpflichtmoduls
Strahlenbiologische Grundlagen
 Strahlenbiologische Grundlagen Wolfgang-Ulrich MüllerM Häufigkeit von Tumoren im Kindesalter (auf der Basis der Jahre 1997-2006) (Quelle: Robert-Koch-Institut basierend auf den Daten des Deutschen Kinderkrebsregisters,
Strahlenbiologische Grundlagen Wolfgang-Ulrich MüllerM Häufigkeit von Tumoren im Kindesalter (auf der Basis der Jahre 1997-2006) (Quelle: Robert-Koch-Institut basierend auf den Daten des Deutschen Kinderkrebsregisters,
Labor für Leukämiediagnostik Medizinische Klinik und Poliklinik III Ludwig-Maximilians-Universität München.
 Einfluss genetischer Alterationen auf die Therapieergebnisse bei 75- jährigen, intensiv behandelten AML-Patienten Subgruppenanalyse der AMLCG-1999-Studie Victoria Prassek, Maja Rothenberg-Thurley, Maria
Einfluss genetischer Alterationen auf die Therapieergebnisse bei 75- jährigen, intensiv behandelten AML-Patienten Subgruppenanalyse der AMLCG-1999-Studie Victoria Prassek, Maja Rothenberg-Thurley, Maria
12. Gemeinsame Jahrestagung, September, Radebeul. Sächsische Radiologische Gesellschaft,
 12. Gemeinsame Jahrestagung, 09. 11. September, Radebeul Sächsische Radiologische Gesellschaft, Thüringische Gesellschaft für Radiologie und Nuklearmedizin Pankreas: Von der Morphe zur Funktion 1 Normales
12. Gemeinsame Jahrestagung, 09. 11. September, Radebeul Sächsische Radiologische Gesellschaft, Thüringische Gesellschaft für Radiologie und Nuklearmedizin Pankreas: Von der Morphe zur Funktion 1 Normales
Am RPTC Bisher behandelte Tumoren
 Astrozytäre Tumoren niedriger Malignitätsgrad Anaplastisch* Glioblastom* Oligodendriogliome niedriger Malignitätsgrad Anaplastisch* Ependymale Tumoren niedriger Malignitätsgrad Anaplastisch ZNS-Tumoren
Astrozytäre Tumoren niedriger Malignitätsgrad Anaplastisch* Glioblastom* Oligodendriogliome niedriger Malignitätsgrad Anaplastisch* Ependymale Tumoren niedriger Malignitätsgrad Anaplastisch ZNS-Tumoren
Vorwort. TAKO - Neuroonkologie
 Vorwort Der Aufgabenbereich Neuroonkologie umfaßt die Diagnostik und Therapie primärer Hirn- und Rückenmarkstumoren, sowie metastatischer und nicht-metastatischer neurologischer Komplikationen extracerebraler
Vorwort Der Aufgabenbereich Neuroonkologie umfaßt die Diagnostik und Therapie primärer Hirn- und Rückenmarkstumoren, sowie metastatischer und nicht-metastatischer neurologischer Komplikationen extracerebraler
Behandlungsnetzwerk für Kinder mit Hirntumoren
 Behandlungsnetzwerk für Kinder mit Ein gemeinsames Projekt der Arbeitsgruppe für der GPOH und der Deutschen Kinderkrebsstiftung aus. Die oberhalb der hinteren Schädelgrube supratentoriell liegenden wachsen
Behandlungsnetzwerk für Kinder mit Ein gemeinsames Projekt der Arbeitsgruppe für der GPOH und der Deutschen Kinderkrebsstiftung aus. Die oberhalb der hinteren Schädelgrube supratentoriell liegenden wachsen
Hirntumoren. Christine Marosi. Klinik für Innere Medizin I Onkologie. Aufbaukurs Krebswissen Sommer Thema
 Aufbaukurs Krebswissen Sommer 2015 Hirntumoren Christine Marosi Klinik für Innere Medizin I Onkologie 1 Primäre Hirntumoren sind selten Hirnmetastasen (von einem anderen Primärtumor) sind 10x 1% der Krebsfälle
Aufbaukurs Krebswissen Sommer 2015 Hirntumoren Christine Marosi Klinik für Innere Medizin I Onkologie 1 Primäre Hirntumoren sind selten Hirnmetastasen (von einem anderen Primärtumor) sind 10x 1% der Krebsfälle
Hämatologische Erkrankungen - Neue Behandlungsmöglichkeiten bei CLL / CML
 Hämatologische Erkrankungen - Neue Behandlungsmöglichkeiten bei CLL / CML Von Priv.-Doz. Dr. R. Liersch Gemeinschaftspraxis für Hämatologie und Onkologie, Münster Innere Medizin III (Hämatologie/Onkologie)Clemenshospital
Hämatologische Erkrankungen - Neue Behandlungsmöglichkeiten bei CLL / CML Von Priv.-Doz. Dr. R. Liersch Gemeinschaftspraxis für Hämatologie und Onkologie, Münster Innere Medizin III (Hämatologie/Onkologie)Clemenshospital
GEHIRN UND ZENTRALES NERVENSYSTEM (C70-C72)
 EPIDEMIOLOGISCHE KREBSREGISTRIERUNG // EINZELNE KREBSARTEN GEHIRN UND ZENTRALES NERVENSYSTEM (C7-C72) SITUATION IN DEUTSCHLAND INZIDENZ UND MORTALITÄT MÄNNER FRAUEN Altersstandardisierte Rate (/1.) Europastandard
EPIDEMIOLOGISCHE KREBSREGISTRIERUNG // EINZELNE KREBSARTEN GEHIRN UND ZENTRALES NERVENSYSTEM (C7-C72) SITUATION IN DEUTSCHLAND INZIDENZ UND MORTALITÄT MÄNNER FRAUEN Altersstandardisierte Rate (/1.) Europastandard
5 Diskussion 5.1 Beurteilung des klinischen Verlaufs des Prostatakarzinoms anhand verschiedener Prognosefaktoren
 5 Diskussion 5.1 Beurteilung des klinischen Verlaufs des Prostatakarzinoms anhand verschiedener Prognosefaktoren Die Klinik wie die Erwartung des betroffenen Patienten suchen nach einer möglichst genauen
5 Diskussion 5.1 Beurteilung des klinischen Verlaufs des Prostatakarzinoms anhand verschiedener Prognosefaktoren Die Klinik wie die Erwartung des betroffenen Patienten suchen nach einer möglichst genauen
Zytologie der Speicheldrüsen
 Zytologie der Speicheldrüsen 25. Tagung für klinische Zytologie 2017 Konstanz Dr. med. René Schönegg Institut für Pathologie Zytopathologie Häufigkeit der Neoplasien benigne pleom. Adenom: 60-70% Warthin-Tumor:
Zytologie der Speicheldrüsen 25. Tagung für klinische Zytologie 2017 Konstanz Dr. med. René Schönegg Institut für Pathologie Zytopathologie Häufigkeit der Neoplasien benigne pleom. Adenom: 60-70% Warthin-Tumor:
Protokoll. des Kasuistischen Forums Niedersächsischer Pathologen ("Rätselecke")
 Protokoll des Kasuistischen Forums Niedersächsischer Pathologen ("Rätselecke") Samstag, den 26. April 2013 9.30 Uhr c.t. bis 13 Uhr Ort: Hörsaal S im Theoretischen Institut II der Medizinischen Hochschule
Protokoll des Kasuistischen Forums Niedersächsischer Pathologen ("Rätselecke") Samstag, den 26. April 2013 9.30 Uhr c.t. bis 13 Uhr Ort: Hörsaal S im Theoretischen Institut II der Medizinischen Hochschule
Eosinophilie. Zytologie. Prof. Dr. med. Roland Fuchs Dr. med. Stefan Wilop Medizinische Klinik IV
 Eosinophilie Zytologie Prof. Dr. med. Roland Fuchs Dr. med. Stefan Wilop Medizinische Klinik IV Eosinophilie (> 500 /µl), lutausstrich, Papp. Drei morphologisch unauffällige eosinophile Granulozyten mit
Eosinophilie Zytologie Prof. Dr. med. Roland Fuchs Dr. med. Stefan Wilop Medizinische Klinik IV Eosinophilie (> 500 /µl), lutausstrich, Papp. Drei morphologisch unauffällige eosinophile Granulozyten mit
Der Wert von nicht-invasiven pränatalen Tests (NIPT) Ein Zusatz zum Handbuch für Genetikberater
 Der Wert von nicht-invasiven pränatalen Tests (NIPT) Ein Zusatz zum Handbuch für Genetikberater NIPTs verwenden zellfreie DNA. Blutprobe von der Mutter Mütterliche cfdna Fötale cfdna NIPTs verwenden zellfreie
Der Wert von nicht-invasiven pränatalen Tests (NIPT) Ein Zusatz zum Handbuch für Genetikberater NIPTs verwenden zellfreie DNA. Blutprobe von der Mutter Mütterliche cfdna Fötale cfdna NIPTs verwenden zellfreie
Watchful waiting- Strategie
 Watchful waiting- Strategie Individualisierte Behandlung beim lokalisierten Prostatakarzinom- Welche Kriterien erlauben den Entscheid für eine watch und wait Strategie? Dr. Rudolf Morant, ärztlicher Leiter
Watchful waiting- Strategie Individualisierte Behandlung beim lokalisierten Prostatakarzinom- Welche Kriterien erlauben den Entscheid für eine watch und wait Strategie? Dr. Rudolf Morant, ärztlicher Leiter
Der Radiologe. Elektronischer Sonderdruck für. P. Papanagiotou. Intraaxiale Hirntumoren. Ein Service von Springer Medizin
 Der Radiologe Zeitschrift für diagnostische und interventionelle Radiologie, Radioonkologie, Nuklearmedizin Organ des Berufsverbandes der Deutschen Radiologen e.v. (BDR) Elektronischer Sonderdruck für
Der Radiologe Zeitschrift für diagnostische und interventionelle Radiologie, Radioonkologie, Nuklearmedizin Organ des Berufsverbandes der Deutschen Radiologen e.v. (BDR) Elektronischer Sonderdruck für
Verbindung von Test und Medikament soll Behandlungsstandard für Patienten mit nicht-kleinzelligem Lungenkarzinom (NSCLC) verbessern
 QIAGEN und Pfizer entwickeln Begleitdiagnostikum für neues Lungenkrebs-Präparat Verbindung von Test und Medikament soll Behandlungsstandard für Patienten mit nicht-kleinzelligem Lungenkarzinom (NSCLC)
QIAGEN und Pfizer entwickeln Begleitdiagnostikum für neues Lungenkrebs-Präparat Verbindung von Test und Medikament soll Behandlungsstandard für Patienten mit nicht-kleinzelligem Lungenkarzinom (NSCLC)
1.EINLEITUNG. 1.1 Gehirntumoren
 1.EINLEITUNG Astrozytäre Tumoren gehören zu den wichtigsten Forschungsgebieten der Neuroonkologie. Dies liegt zum einen daran, dass sie im Vergleich mit anderen Tumoren des zentralen Nervensystems relativ
1.EINLEITUNG Astrozytäre Tumoren gehören zu den wichtigsten Forschungsgebieten der Neuroonkologie. Dies liegt zum einen daran, dass sie im Vergleich mit anderen Tumoren des zentralen Nervensystems relativ
Studienübersicht. Leukämien
 Leukämien AIEOP-BFM-ALL 2009 Akute lymphoblastische Leukämie Beobachtungsstudie ALL-REZ BFM Rezidiv einer akuten lymphoblastischen Leukämie INTERFANT 06 Säuglinge im ersten Lebensjahr mit akuter lymphoblastischer
Leukämien AIEOP-BFM-ALL 2009 Akute lymphoblastische Leukämie Beobachtungsstudie ALL-REZ BFM Rezidiv einer akuten lymphoblastischen Leukämie INTERFANT 06 Säuglinge im ersten Lebensjahr mit akuter lymphoblastischer
Mikroskopischer Kurs Allgemeine Pathologie 3. Chronische Entzündungen. Lernziele / Agenda: Was ist heute für sie /euch drin?
 Mikroskopischer Kurs Allgemeine Pathologie 3 Chronische Entzündungen Jena, 15.12.2015 PD Dr. med. Bernd F.M. Romeike Lernziele / Agenda: Was ist heute für sie /euch drin? Arten chronischer Entzündungen
Mikroskopischer Kurs Allgemeine Pathologie 3 Chronische Entzündungen Jena, 15.12.2015 PD Dr. med. Bernd F.M. Romeike Lernziele / Agenda: Was ist heute für sie /euch drin? Arten chronischer Entzündungen
Diagnostik aufgegriffen. Dies führt zu einer präziseren Klassifikation der verschiedenen Gliome in biologisch und klinisch relevante Entitäten.
 Integrierte histologische und molekulare Diagnostik von Gliomen Bastian Malzkorn, Jörg Felsberg, Guido Reifenberger Zusammenfassung Die molekulare Klassifikation der Gliome hat in den vergangenen Jahren
Integrierte histologische und molekulare Diagnostik von Gliomen Bastian Malzkorn, Jörg Felsberg, Guido Reifenberger Zusammenfassung Die molekulare Klassifikation der Gliome hat in den vergangenen Jahren
Intramedulläre Tumoren Management- und Outcome-Analyse
 1 Intramedulläre Tumoren Management- und Outcome-Analyse Inaugural-Dissertation zur Erlangung des Doktorgrades der Hohen Medizinischen Fakultät der Rheinischen Friedrich-Wilhelms-Universität Bonn Nina-Christine
1 Intramedulläre Tumoren Management- und Outcome-Analyse Inaugural-Dissertation zur Erlangung des Doktorgrades der Hohen Medizinischen Fakultät der Rheinischen Friedrich-Wilhelms-Universität Bonn Nina-Christine
ÖÄK Spezialisierung Dermatohistopathologie zum Sonderfach Haut- und Geschlechtskrankheiten Beschluss ÖÄK-VO am
 Anlage 1 ÖÄK Spezialisierung Dermatohistopathologie zum Sonderfach Haut- und Geschlechtskrankheiten Beschluss ÖÄK-VO am 27.5.2009 1. Bezeichnung der Spezialisierung Dermatohistopathologie im Rahmen des
Anlage 1 ÖÄK Spezialisierung Dermatohistopathologie zum Sonderfach Haut- und Geschlechtskrankheiten Beschluss ÖÄK-VO am 27.5.2009 1. Bezeichnung der Spezialisierung Dermatohistopathologie im Rahmen des
Genetische Instabilität und TP53 Veränderungen bei MDS und saml mit komplex aberrantem Karyotyp,
 Genetische Instabilität und TP53 Veränderungen bei MDS und saml mit komplex aberrantem Karyotyp Roxana Schaab INDIGHO, Universitätsmedizin Göttingen Genetische Instabilität und TP53 Veränderungen bei MDS
Genetische Instabilität und TP53 Veränderungen bei MDS und saml mit komplex aberrantem Karyotyp Roxana Schaab INDIGHO, Universitätsmedizin Göttingen Genetische Instabilität und TP53 Veränderungen bei MDS
Histopathologie. Fall 30
 Histopathologie Fall 30 Präp.-Nr.: 30 Färbung: HE Organ: Knochen Tierart: Hund Allgemeines (1): Osteosarkome kommen in unterschiedlichen Lokalisationen vor Axiales Skelett: - Wirbelsäule - Rippen - Brustbein
Histopathologie Fall 30 Präp.-Nr.: 30 Färbung: HE Organ: Knochen Tierart: Hund Allgemeines (1): Osteosarkome kommen in unterschiedlichen Lokalisationen vor Axiales Skelett: - Wirbelsäule - Rippen - Brustbein
1. Einleitung 1.1. Zielstellung
 1. Einleitung 1.1. Zielstellung Unter den Tumorerkrankungen im Kindesalter nehmen die Hirntumoren nach den Leukämien in der Häufigkeit den zweiten Platz ein. Auf Grund der geringen Raumreserve innerhalb
1. Einleitung 1.1. Zielstellung Unter den Tumorerkrankungen im Kindesalter nehmen die Hirntumoren nach den Leukämien in der Häufigkeit den zweiten Platz ein. Auf Grund der geringen Raumreserve innerhalb
Maligner Polyp des Kolons/Rektums
 Wolfram Jochum Institut für Pathologie Kantonsspital St.Gallen wolfram.jochum@kssg.ch 1 2 1 Maligner Polyp Begriffsdefinitionen Maligner Polyp (= malignes Adenom): Adenom mit Übergang in ein invasives
Wolfram Jochum Institut für Pathologie Kantonsspital St.Gallen wolfram.jochum@kssg.ch 1 2 1 Maligner Polyp Begriffsdefinitionen Maligner Polyp (= malignes Adenom): Adenom mit Übergang in ein invasives
Wertigkeit der Magnetresonanztomographie in der Diagnostik von spinalen Metastasen bei Hirntumoren im Kindes- und Jugendalter
 Aus dem Institut und der Poliklinik für Radiologische Diagnostik der Universität zu Köln Direktor: Universitätsprofessor Dr. med. K.-J. Lackner Wertigkeit der Magnetresonanztomographie in der Diagnostik
Aus dem Institut und der Poliklinik für Radiologische Diagnostik der Universität zu Köln Direktor: Universitätsprofessor Dr. med. K.-J. Lackner Wertigkeit der Magnetresonanztomographie in der Diagnostik
Prognostische und prädiktive Marker beim Prostata Ca
 JOURNAL CLUB α Prognostische und prädiktive Marker beim Prostata Ca Dr. med. K.-E. Ambs Facharzt für Urologie - Urologische Privatpraxis und Praxisklinik im Medico Palais Parkstr. 6 65812 Bad Soden www.dr-ambs.com
JOURNAL CLUB α Prognostische und prädiktive Marker beim Prostata Ca Dr. med. K.-E. Ambs Facharzt für Urologie - Urologische Privatpraxis und Praxisklinik im Medico Palais Parkstr. 6 65812 Bad Soden www.dr-ambs.com
Ergebnisse Kasuistiken Beispiel für einen kurzen Krankheitsverlauf
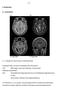 - 37-3. Ergebnisse 3.1. Kasuistiken T1 T2 3.1.1. Beispiel für einen kurzen Krankheitsverlauf 53-jähriger Mann mit einem Glioblastom des Hirnstamms. 1/5 MRT wegen einer seit 6 Monaten zunehmenden Halbseitensymptomatik.
- 37-3. Ergebnisse 3.1. Kasuistiken T1 T2 3.1.1. Beispiel für einen kurzen Krankheitsverlauf 53-jähriger Mann mit einem Glioblastom des Hirnstamms. 1/5 MRT wegen einer seit 6 Monaten zunehmenden Halbseitensymptomatik.
Thomas G. Wendt. Universitäts- Klinikum Jena
 Thomas G. Wendt 1. Meningeom 2. Hypophysenadenom, Craniopharyngeom 3. Akusticusneurinom = Vestibularisschwannom Diagnostik: Größe und Lage des Tumors sowie Beziehung zu Nachbarorganen: MRT, in Einzelfällen
Thomas G. Wendt 1. Meningeom 2. Hypophysenadenom, Craniopharyngeom 3. Akusticusneurinom = Vestibularisschwannom Diagnostik: Größe und Lage des Tumors sowie Beziehung zu Nachbarorganen: MRT, in Einzelfällen
