Vergleich des klinischen Outcomes von PatientInnen mit primärer Knietotalendoprothese - KTEP - nach verordneter Vollbelastung oder Teilbelastung
|
|
|
- Sabine Günther
- vor 6 Jahren
- Abrufe
Transkript
1 Diplomarbeit Vergleich des klinischen Outcomes von PatientInnen mit primärer Knietotalendoprothese - KTEP - nach verordneter Vollbelastung oder Teilbelastung eingereicht von Michael Böhme Geb.Dat.: zur Erlangung des akademischen Grades Doktor der gesamten Heilkunde (Dr. med. univ.) an der Medizinischen Universität Graz ausgeführt an der Universitätsklinik für Orthopädie und orthopädische Chirurgie unter der Anleitung von Priv. Doz. Dr. med. univ. Heimo Clar Ass. Dr. med. univ. Matthias Wolf Dezember 2012
2 Eidesstattliche Erklärung Ich erkläre ehrenwörtlich, dass ich die vorliegende Arbeit selbstständig und ohne fremde Hilfe verfasst habe, andere als die angegebenen Quellen nicht verwendet habe und die den benutzten Quellen wörtlich oder inhaltlich entnommenen Stellen als solche kenntlich gemacht habe. Graz, am Michael Böhme Anmerkung Um die Lesbarkeit dieser Arbeit erleichtern zu können, wurde im Folgenden das generische Maskulinum verwendet. Diese Schreibweise schließt somit das männliche und das weibliche Geschlecht gleichermaßen ein. Die verwendeten und zutreffenden Begriffe sind im Sinne der Gleichbehandlung und Gleichberechtigung für beide Geschlechter gültig. Seite 1
3 Seite 2
4 Danksagungen Als Erstes möchte ich mich bei meinen wunderbaren Eltern, Dr. Andreas Böhme und Bernadette Böhme, bedanken, die mir die Möglichkeit dieser Ausbildung gaben und mich in jeder Lebenslage tatkräftig unterstützt und immer wieder ermutigt haben. Ohne Euch wäre dieser lange Weg und ein sorgenfreies Studium nicht möglich gewesen. Danke für alles, ihr habt einen großen Teil zur Erfüllung meines Traumes beigetragen. Auch meine Brüder Philipp und Marcus Böhme, sowie meine Oma Karoline Dreier möchte ich hier erwähnen, die immer an mich und an die Erfüllung meines Traumes geglaubt haben. Dr. Horst Krenn und Mag. Ulla Krenn gebührt auch ein großer Dank für die Unterstützung während der gesamten Dauer meines Studiums. Des Weiteren geht ein großes Dankeschön an meine Freundin Anja die mich die letzten viereinhalb Jahre meines Studiums nicht nur fachlich, sondern auch in privater Hinsicht, fern der Medizin, unterstütz hat. Ein ganz besonderer Dank gebührt meinem Diplomarbeitsbetreuer Dr. Matthias Wolf für seine ausgezeichnete Hilfe und hervorragende Betreuung. Die gemeinsame Zusammenarbeit war immer und zu jedem Zeitpunkt möglich und ich konnte mich mit 100%iger Sicherheit auf ihn verlassen. Es war eine tolle und erfahrungsreiche Zeit bis zur Fertigstellung meiner Diplomarbeit. Ein weiteres großes Dankeschön geht an Herrn Privat Dozent Dr. Heimo Clar, ohne den diese Diplomarbeit niemals möglich gewesen wäre. Abschließend bedanke ich mich bei all meinen Freunden und Studienkollegen für diese tolle neue Erfahrung in meinem Leben, für die fachliche Hilfe und Unterstützung, sowie die wunderbare Studienzeit die wir gemeinsam verbracht haben. Seite 3
5 Zusammenfassung Hintergrund: Die Gonarthrose zählt zu den häufigsten Erkrankungen des älteren Menschen. Das immer höher werdende Durchschnittsalter unserer Gesellschaft, sowie der sich ändernde Lebensstil mit Übergewicht und Bewegungsmangel tragen zum Anstieg der Prävalenz der Gonarthrose bei. Durch diesen Anstieg der Prävalenz und schmerzbedingte Mobilitätseinschränkung wird vermehrt die Indikation zum endoprothetischen Gelenksersatz gestellt. Der postoperativen Therapie wird hierbei ein hoher Stellenwert für den weiteren klinischen Verlauf nach Knietotalendoprothese (KTEP) zugeschrieben. Aus diesem Grund befasst sich diese Studie mit dem Ansatz ob Vollbelastung (VB) oder Teilbelastung (TB) mit halbem Körpergewicht ein besseres postoperatives Outcome erzielt. Methode: In die prospektive Studie konnten insgesamt 23 Patienten eingeschlossen werden. Die Rekrutierung der Patienten erfolgte im Zeitraum von März 2011 bis März 2012 an der Universitätsklinik für Orthopädie und Orthopädische Chirurgie Graz nach elektiver Implantation einer primären Knietotalendoprothese. Es erfolgte eine Aufteilung in zwei Kollektive: VB (n=10) und TB mit halbem Körpergewicht (n=13). Die verordnete VB und TB wurde mittels PIERENSTEP-Gehstützen-Trainingssystems ausgewertet. Die in der Studie ermittelten Daten waren das Geschlecht, Alter, BMI, stationäre Liegedauer, Biofeedback des Pierenstep Systems. Weiters erfolgte die Erhebung des Knee Society Score, WOMAC-Score, OXFORD Score präoperativ, sowie 6 Wochen, 3 Monate und 6 Monate postoperativ. Ergebnisse: Von den insgesamt 23 Patienten waren 16 weiblich (70%) und 7 männlich (30%). Das Durchschnittsalter betrug zum Zeitpunkt der Operation 66,13 (52-80) Jahre. Der durchschnittliche BMI ergab einen Wert von 31,2 (22,2-43,9). Die stationäre Liegedauer betrug im Mittel 10,96 Tage (9-16). Insgesamt wurden im Mittel 16194,3 Schritte ( ) und eine Verwendung von im Mittel 29 (2-53) Tagen auf Seiten der VB ausgewertet. Fehlschritte fanden durchschnittlich 14587,7 ( ) mal statt, 22% < -5 kg, 23% < -10 kg und der Hauptteil 55% < -15 kg. Daraus resultiert eine Unterbelastung von im Schnitt 90,1%. Seite 4
6 Auf Seiten der TB konnte eine Verwendung der Krücken von im Mittel 5 (1-13) Tagen ausgewertet werden. Die Gesamtschrittzahl betrug im Mittel 4770,7 ( ). Davon waren 811,2 (0-7543) Schritte im verordneten Bereich (1/2 Körpergewicht ± 5kg). Insgesamt wurde eine Überbelastung von im Schnitt 97,7% ermittelt, 16% > 5kg, 18% > 10 kg, 18% > 15 kg, 17% > 20 kg, 14% > 25 kg und 14% > 30 kg. Der präoperative und postoperative Vergleich (6 Wochen, 3 Monate, 6 Monate) der erhobenen Scores (Knee Society Score, WOMAC-Score, OXFORD Score) der TB, zeigt eine eindeutige Verbesserung im postoperativen Verlauf. Die gleichen Resultate zeigen sich auch im VB Kollektiv. Im direkten Vergleich der Scores beider Kollektive zeigt sich jedoch eine Besserung im Bereich der TB. Schlussfolgerung: Anhand der erhobenen Daten konnte gezeigt werden, dass weder VB noch TB von den Patienten eingehalten wurde. Es zeigen sich bessere Werte der klinischen Scores auf Seiten der TB. Limitation der Studie waren fehlende Compliance bei der Verwendung der Gehstützen, als auch Nichteinhalten der verordneten Belastungslimits in beiden Studienkollektiven. Seite 5
7 Abstract Background: Gonarthrosis is very common in older people. The increasing life expectancy in our society and the prevailing life style with overweight and lack of exercise encourage the prevalence of gonarthrosis. As the prevalence of this disease increases, so does the indication for endoprosthetic joint replacement, whereby postoperative treatment is considered to play a major role in the further course after implantation of a knee total endoprosthesis (KTEP). In this context, this study intended to determine whether postoperative outcome is better with full weight bearing (FW) or partial weight bearing (PW) with half of the body weight. Methods: Twenty-three patients were enrolled in this prospective study between March 2011 and March 2012 following implantation of a primary knee total endoprosthesis at the Department for Orthopedics and Orthopedic Surgery, University Medical Center, Graz, Austria. The patients were divided into two groups: FW (n=10) and PW with half body weight (n=13). The prescribed FW and PW were evaluated with the PIERENSTEP Gait-Training Crutch System. Data collected were gender, age, BMI, length of hospitalization, biofeedback from the Pierenstep system, as well as the Knee Society score, WOMAC score, OXFORD score before surgery and 6 weeks, 3 months and 6 months postoperatively. Results: Of the 23 patients, 16 were female (70%) and 7 male (30%). The average age at the time of surgery was (52-80) years. Average BMI was 31.2 ( ). Average length of hospitalization was (9-16) days. In all, on the average steps ( ) and crutch use for an average of 29 (2-53) days were evaluated for FW. Missteps averaged ( ), 22% < -5 kg, 23% < -10 kg and the 55% < -15 kg. That gave underload averaging 90.1%. For PW, an average of 5 (1-13) days use of the crutches could be evaluated with an average of ( ) total steps. Of them, ( ) steps were in the prescribed range (1/2 body weight ± 5kg). In all, there was an overload averaging 97.7%, 16% > 5kg, 18% > 10 kg, 18% > 15 kg, 17% > 20 kg, 14% > 25 kg and 14% > 30 kg. Seite 6
8 Preoperative and postoperative comparison (6 weeks, 3 months, 6 months) of the scores (Knee Society Score, WOMAC score, OXFORD score) for PW showed a distinct improvement over the postoperative course. The same held for the FW group but when the scores for both groups were compared directly, the PW group showed an advantage. Conclusion: The data show that compliance was poor for both FW and PW. PW had better values. Limitation of the study was lack of compliance using crutches and failure to adhere to the prescribed loads in both groups. Seite 7
9 Inhaltsverzeichnis Danksagungen... 3 Zusammenfassung... 4 Abstract... 6 Inhaltsverzeichnis... 6 Glossar und Abkürzungen Abbildungsverzeichnis Tabellenverzeichnis Einleitung Der anatomische Aufbau des Kniegelenks Articulatio genus Gelenkskörper/-flächen Gelenkskapsel Bänder Menisci Bursae Mechanik Arthrose (Arthrosis deformans) Epidemiologie Ätiologie Pathogenese Klinik/Symptome Diagnostik Differentialdiagnose zur Arthrose Therapiemöglichkeiten Gonarthrose Epidemiologie Ätiologie Pathogenese Klinik/Symptome Diagnostik Differentialdiagnosen: Therapiemöglichkeiten Ziel der Studie Material und Methoden Allgemeine Daten Body-Mass-Index (BMI) PIERENSTEP Feedbacksystem Zusammensetzung/Komponenten Programmierung der Krücke Live Modus - Gangschulung in Echtzeit Drei-Punkt-Gang Knee Society Score WOMAC Score Oxford Knee Score (OKS) Seite 8
10 4. Ergebnisse Geschlecht der Patienten Alter der Patienten zum Zeitpunkt der Operation Gewichtsverteilung anhand des Body-Mass-Index Dauer des stationären Aufenthalts Biofeedback Pierenstep Auswertung Follow up KSS WOMAC OXFORD Diskussion Conclusio Literaturverzeichnis Anhang - Einverständniserklärung Anhang - Aushändigungsbestätigung Anhang Curriculum Vitae Seite 9
11 Glossar und Abkürzungen Abb. Abbildung Art. Articulatio BMI Body - Mass - Index CT Computertomographie et al. et alia KSS Knee Society Score KTEP Knietotalendoprothese lat. lateral/-is Lig. Ligamentum Ligg. Ligamenta M. Musculus med. medial/-is MRT Magnetresonaztomographie OSG Oberes Sprunggelenk OSK Oxford Society Score prox. proximalis TB Teilbelastung VB Vollbelastung WHO Weltgesundheitsorganisation WOMAC Western Ontario and McMaster Universities Index of Osteoarthritis Seite 10
12 Abbildungsverzeichnis Abbildung 1: Rechtes Kniegelenk von vorne [5]...14 Abbildung 2: Rechtes Kniegelenk in Beugestellung ohne Patella [5] Abbildung 3: Ausdehnung der Gelenkhöhle. Rechtes Kniegelenk, Ansicht von lateral [5] Abbildung 4: Vorderer und seitlicher Kapsel-Band-Apparat eines rechten Kniegelenks [5] Abbildung 5: Kollateralbänder und Lig. patellae eines rechten Kniegelenks, Ansicht von medial [5] Abbildung 6: Kollateralbänder und Lig. patellae eines rechten Kniegelenks, Ansicht von lateral [5] Abbildung 7: Kreuzbänder eines rechten Kniegelenks, Ansicht von vorne [5] Abbildung 8: Rechtes Tibiaplateau mit aufliegenden Menisken sowie Anheftungsstellen von Menisken und Kreuzbändern [5] Abbildung 9: Bewegungsumfang im Kniegelenk nach der Neutral-Null-Methode [4] Abbildung 10: Röntgenologische Stadieneinteilung der Gonarthrose (nach Jäger und Wirth) [19] Abbildung 11: Komponenten [30] Abbildung 12: Ganganalyse Kurvenbeispiele [30] Abbildung 13: Die 3 Phasen des 3-Pumkt-Gangs [30] Abbildung 14: allgemeine Geschlechterverteilung Abbildung 15: Geschlechterverteilung in Prozent Abbildung 16: Geschlechterverteilung VB Abbildung 17: Geschlechterverteilung VB in Prozent Abbildung 18: Geschlechterverteilung TB Abbildung 19: Geschlechterverteilung TB in Prozent Abbildung 20: Verteilung in Altersklassen...67 Abbildung 21: Prozentuale Verteilung der Altersklassen Abbildung 22: Patientenalter und Mittelwert VB Abbildung 23: Patientenalter und Mittelwert TB Abbildung 24: allgemeine Gewichtsverteilung...69 Abbildung 25: Prozentuale Gewichtsverteilung Abbildung 26: Gewichtsverteilung Kollektiv VB Abbildung 27: Gewichtsverteilung Kollektiv VB in %...70 Abbildung 28: Gewichtsverteilung Kollektiv TB...71 Abbildung 29: Gewichtsverteilung Kollektiv TB in % Abbildung 30: Stationärer Aufenthalt Abbildung 31: Stationärer Aufenthalt im Vergleich Abbildung 32: 6-wöchige Krückenverwendung Kollektiv VB...73 Abbildung 33: Fehlschritte/Unterbelastung in % Abbildung 34: 6-wöchige Krückenverwendung Kollektiv TB Abbildung 35: Fehlschritte/Unterbelastung, Überbelastung in % Abbildung 36: Verlauf des Outcomes über einen Zeitraum von 6 Monaten Abbildung 37: Knee Society Score im Verlauf über 6 Monate Abbildung 38: WOMAC Score im Verlauf über 6 Monate Abbildung 39: OXFORD Score im Verlauf über 6 Monate Seite 11
13 Tabellenverzeichnis Tabelle 1: WHO Klassifikation des Body-Mass-Index [31] Seite 12
14 1. Einleitung Das Kniegelenk ist das größte Gelenk des menschlichen Körpers [1] - ein Drehschaniergelenk - bei dem folgende Bewegungen wie Streckung, Beugung, Innen- und Außenrotation möglich sind. Zusammengesetzt wird das Kniegelenk aus mehreren Strukturen verschiedener Gewebearten, wie Knochen, Knorpel und zwei halbmondförmigen Scheiben, den Menisken. Die Muskeln mit deren Sehnen und der spezielle Kapsel-Band-Apparat stellen eine Verbindung zwischen den knöchernen Anteilen dar [2]. Somit ergibt sich ein einzigartiges Gebilde, vieler unterschiedlicher Komponenten. Das Knie besitzt die Aufgabe die gesamte Masse des menschlichen Körperskeletts mit seinen zugehörigen Strukturen zu tragen. Viele mechanische Kräfte, wie Torsions- und Scherkräfte, sowie das Gewicht des Körpers üben einen Druck auf die Gelenksflächen und die weiteren anatomischen Strukturen aus. Somit ist es hohen Belastungen im Alltag ausgesetzt. Aus diesem Grund spielt die ungestörte Funktion der jeweiligen anatomischen Strukturen für die Stabilität und Beweglichkeit [2] eine große Rolle. Des Weiteren ermöglicht dieses komplex aufgebaute Gelenk durch seine Funktion, in Verbindung mit anderen Gelenken, dem Menschen die tägliche Fortbewegung das Gehen. Seite 13
15 1.1 Der anatomische Aufbau des Kniegelenks Articulatio genus Das Kniegelenk lat. Articulatio genus ist ein sich aus drei Knochen zusammensetzendes Gelenk, bestehend aus dem Femur mit seinem distalen Anteil, der Tibia mit ihrem proximalen Anteil und der Patella [3][4]. Aus anatomischer Sicht wird das Gelenk zwischen Tibia und Fibula, das Articulatio tibiofibularis proximalis nicht zum Kniegelenk gezählt [5]. Abbildung 1: Rechtes Kniegelenk von vorne [5] Durch diese spezielle Konstitution werden zwei Teilgelenke gebildet, einerseits das Articulatio femoropatellaris und andererseits das Articulatio femorotibialis. Das Femoropatellargelenk liegt zwischen der Gelenksfläche der Patella und der Facies patellaris des Femurs. Im Femorotibialgelenk artikulieren mehrere Gelenkflächen, medialer und lateraler Femurkondylus (Condylus med. et lat. femoris), sowie medialer und lateraler Tibiakondylus miteinander [4]. (Condylus med. et lat. tibiae), dem sogenannten Tibiaplateau Seite 14
16 Bei diesem Gelenk kommt eine weitere wichtige Unterteilung zum Tragen. Man spricht hier von einem medialen und lateralen Kompartiment. Aus funktioneller Hinsicht stellt das Articulatio femorotibialis somit ein Drehschaniergelenk dar. Dadurch wir die Flexion (Beugung) und Extension (Streckung) mit einer gewissen Abrollkomponente nach dorsal, sowie Rotation um die Längsachse des Unterschenkels ermöglicht [4]. Seite 15
17 Weitere Strukturen, die zum kompletten anatomischen Aufbau des Gelenks beitragen sind: Gelenkskapsel Bänder Lig. patellae Lig. collaterale tibiale Lig. collaterale fibulare Lig. popliteum obliquum Lig. popliteum arcuatum Lig. cruciatum anterius Lig. cruciatum posterius Lig. transversum genus Menisci Meniscus lateralis Meniscus medialis Retinacula patellae Abbildung 2: Rechtes Kniegelenk in Beugestellung ohne Patella [5] Seite 16
18 1.1.1 Gelenkskörper/-flächen Der distale Anteil des Femurs mit seinen beiden bikonvexen Kondylen (Condylus med. et lat. femoris) gleitet auf der leicht konkaven Facies articularis superior des proximalen Tibiaendes [3]. Ventral gibt es zwischen den Femurkondylen eine überknorpelte Gleitrinne für die Patella, die Facies patellaris. Darüber steht der distale Anteil des Femurs mit der Facies articularis der Patella in artikulierendem Kontakt. Die walzenförmigen Femurkondylen weisen eine spiralenförmige Krümmung auf, da diese von ventral nach dorsal zunimmt [4]. Zusätzlich findet sich bei den Gelenksflächen des Tibiaplateaus eine Neigung von 3-7 nach hinten um den sogenannten Retroversionswinkel [3]. Das hat zur Folge, dass die Kontaktfläche zwischen den Femur- und Tibiakondylen bei Beugung des Kniegelenks kleiner ist, als die bei Streckung. Somit nimmt die Kongruenz zwischen den Gelenkskörpern von Femur und Tibia bei Beugung ab [4]. Um diese Inkongruenz ausgleichen zu können finden sich im Kniegelenk zwei Menisken (siehe Kapitel 1.1.4). Bei maximal durchgeführter Streckstellung kommt es dazu, dass die weniger stark gekrümmten Anteile der Femurkondylen die Tibia berühren. Daraus ergibt sich eine große Berührungs- und Druckübertragungsfläche. Im Gegenteil dazu sind bei Beugestellung des Knies die Berührungsflächen kleiner und es zeigt sich eine Begünstigung der Rotationsbewegung. Grund dafür ist, dass die stärker gekrümmten hinteren Anteile der Femurrollen mit dem Tibiakopf in Verbindung stehen [3]. Die Dicke des vorhandenen Gelenkknorpelbelages, welche im Kniegelenk, in Bezug auf alle Gelenke, am Höchsten ist, variiert und ist druckbelastungsabhängig [4]. Seite 17
19 1.1.2 Gelenkskapsel Die Gelenkskapsel (Capsula articularis) besteht aus zwei Anteilen, der Capsula synovialis (Stratum synoviale) und der Capsula fibrosa (Stratum fibrosum). An mehreren Stellen liegen sie nicht aneinander an, sondern weisen einen voneinander unabhängigen Ansatz am Knochen auf [6]. Das Stratum fibrosum ist im vorderen Bereich mit der Sehne des M. quadriceps femoris, sowie der Patella verwachsen. Die Kondylen des Femurs (Condylus med. et lat. femoris) werden lateral umlaufen und im hinteren Anteil erreicht sie die Linea intercondylaris. Den Ansatz am Knochen findet man 1 cm unterhalb der Knorpelränder an der proximalen Tibia [3]. Des Weiteren hat das Stratum fibrosum eine unterschiedlich starke Entwicklung. An der dorsalen Seite des Gelenks zeigt sich ein derber Anteil, der zusätzlich durch unterschiedliche Bänder weiter verstärkt wird. Medial findet sich eine Verstärkung durch das Lig. collaterale tibiale. Abbildung 3: Ausdehnung der Gelenkhöhle. Rechtes Kniegelenk, Ansicht von lateral [5] Seite 18
20 Die laterale Seite weist keine Verstärkung durch eine Bandstruktur auf. An der Vorderseite des Kniegelenks lässt sich eine nur ganz zarte Andeutung des Stratum fibrosum erkennen [6]. Das Stratum synoviale haftet im vorderen, medialen und lateralen Bereich, der Knorpel-Knochen-Grenze der Gelenkflächen, der proximalen Tibia an [3]. Auf der Hinterseite tritt sie zwischen den zwei Gelenksfacetten der Facies articulares superior der Tibia ein und umläuft somit die Area intercondylaris anterior. Die beiden Facies articulares werden hier gesondert vom Stratum synovialis umgeben. Dadurch kommt der zwischen ihnen liegende nicht überknorpelte Teil der proximalen Tibiafläche außerhalb der Kapsel zu liegen [3,6]. Im dorsalen Teil des Kniegelenks liegen die Kreuzbänder (Ligg. cruciata) zwischen beiden Gelenkskapselschichten, dass sie vorne und seitlich von Stratum synovialis bedeckt werden [4], d.h. sie liegen extraartikulär bzw. intrakapsulär [3]. Der Ansatz des Stratum synovialis folgt der überknorpelten Fläche des Femurs, d.h. in der Fossa intercondylaris findet sich die Befestigung an den hinteren und seitlichen Knorpelrändern der Kondylen, sowie am Rand der Facies patellaris. Die Fossa intercondylaris liegt außerhalb des Stratum synovialis. Im vorderen Abschnitt und oberhalb der Patella stülpt sich die Gelenkskapsel mit ihrer inneren Schicht aus und geht in die Bursa suprapatellaris über, in dessen Wand sie sich fortsetzt [3,6]. Unterhalb und ventral von der Patella gelegen befindet sich das Corpus adiposum infrapatellare (Hoffa-Fettkörper), welches vom Stratum synoviale umgeben wird, das an der Area intercondylaris anterior ansetzt [3,4]. Seite 19
21 1.1.3 Bänder Um die Bänder des Kniegelenks genauer klassifizieren zu können, lassen sie sich in zwei verschiedene Gruppen unterteilen. Somit gliedert man sie in Außen- und Innenbänder. Die Außenbänder besitzen die Aufgabe der Bewegungslenkung und -hemmung, sowie der Stabilisierung des Gelenks in Bezug auf unterschiedliche Ebenen. Des Weiteren verstärken sie bestimmte Bereiche der Gelenkskapsel. Die Gesamtheit der außen liegenden Bänder formt eine Art fibröses Geflecht um das Kniegelenk und übernimmt dadurch eine gewisse Schutzfunktion [1]: Ventrale Bänder (Ventraler Bänderkomplex) Lig. patellae Retinaculum patellae mediale et laterale Kollateralbänder Lig. collaterale tibiale Lig. collaterale fibulare Dorsale Bänder (Dorsaler Bänderkomplex) Lig. popliteum obliquum Lig. popliteum arcuatum Zu den im Inneren des Kniegelenks liegenden Bänder (Innen- bzw. Zentrale Bänder) gehören [1]: Zentrale Bänder (Zentraler Bänderkomplex) Lig. cruciatum anterius et posterius Ligg. meniscofemoralia Lig. transversum genus Seite 20
22 Ventrale Bänder: Lig. patellae: Das Lig. patellae, das sogenannte Kniescheibenband [3] entspringt aus der Verlängerung der Sehne des M. quadriceps femoris mit seinen vier Anteilen M. rectus femoris, M. vastus medialis et lateralis und M. vastus intermedius [4]. Es zieht als eine ca. 0,5 cm dicke und 2-3 cm breite bandförmige Struktur von der Spitze der Patella (Apex patellae) bis zum proximalen Ansatzpunkt des Schienbeins, der Tuberositas tibiae [3,7]. Retinaculum patellae mediale et laterale Abbildung 4: Vorderer und seitlicher Kapsel-Band- Apparat eines rechten Kniegelenks [5] Ein gewisser Sehnenfasernanteil des M. quadriceps femoris, hauptsächlich Fasern des M. rectus femoris und M. vastus med. et lat., verläuft auf beiden Seiten der Patella als Retinaculum patellae med. et lat. vorbei und setzt medial bzw. lateral der Tuberositas tibiae an [4,8]. Durch ihren muskulären Ursprung sichern sie über Muskelkontraktion den Gleitweg der Patella und besitzen die Funktion eines Reservestreckapparats [3,7]. Seite 21
23 Kollateralbänder: Lig. collaterale tibiale: Das Lig. collaterale tibiale, häufig auch als Innenband bezeichnet, findet seinen Ursprung am Epicondylus medialis femoris und verläuft als ein dreieckiges plattes Band [8]. Es zieht mit seinen langen Fasern schräg nach vorne und setzt an der Facies medialis tibiae an, die sich unterhalb der Tuberositas tibiae befindet. Die kurzen Fasern ziehen nach hinten und strahlen einerseits mit ihren oberen Anteilen in den Meniscus medialis ein, andererseits verlaufen die unteren Anteile schräg in Richtung des Condylus medialis tibiae. Es wird zu einem gewissen Teil vom Ansatzpunkt der Pes-anserinus-Muskeln, dem Pes anserinus superficialis bedeckt [3,4,8]. Des Weiteren ist das Band mit der Gelenkskapsel und dem medialen Meniskus fest verwachsen [7,8]. Das Kniegelenk wird durch das Lig. collaterale tibiae im medialen Bereich stabilisiert, Außen- und Innenrotation werden begrenzt und ein mediales Aufklappen des Gelenks (Valgisierung,Abduktion) wird verhindert [3,4]. Abbildung 5: Kollateralbänder und Lig. patellae eines rechten Kniegelenks, Ansicht von medial [5] Seite 22
24 Lig. collaterale fibulare: Das Außenband, das Lig. collaterale fibulare besitzt seinen Ursprung am Epicondylus lateralis femoris und zieht zum Caput fibulae wo es seinen Ansatz findet. Dabei überkreuzt es die Sehne des M. popliteus [3]. Es weist einen runden bzw. leicht ovalen Querschnitt auf und ist weder mit der Kapsel noch mit dem Meniscus lateralis verwachsen, d.h. das Band liegt extrakapsulär [4,8]. Zudem stabilisiert es das Kniegelenk im lateralen Bereich, verhindert ein laterales Aufklappen des Gelenks (Varisierung, Adduktion) und begrenzt die Außenrotation [4]. Abbildung 6: Kollateralbänder und Lig. patellae eines rechten Kniegelenks, Ansicht von lateral [5] Seite 23
25 Dorsale Bänder Lig. popliteum obliquum Dieses Band dient zur Verstärkung der hinteren Gelenkskapselwand und verläuft vom medialen Tibiakondyl schräg nach oben zum Condylus lateralis femoris [3,4]. Lig. popliteum arcuatum Durch dieses Band wird die hintere laterale Kapselwand verstärkt. Es zieht vom Caput fibulae bogenförmig nach oben medial in die Kapsel [3,4]. Innenbänder bzw. Zentrale Bänder Ligg. cruciata Die Kreuzbänder, auch Binnenbänder [3] genannt, sind zwei sich in ihrer Dicke und Stärke unterscheidende Bänder, die sowohl in topographischer als auch in funktioneller Hinsicht im Zentrum des Kniegelenks [4] liegen. Jedoch befinden sie sich wie bereits erwähnt extraartikulär bzw. intrakapsulär. Zudem sind diese Bänder die bedeutendsten passiven Stabilisatoren und fungieren als Kontakterhalter bei Drehbewegungen, d.h. sie sind für die Führung und Sicherung des Kniegelenks mitverantwortlich [1,8]. Bei Beugestellung des Kniegelenks sind sie die essenzielle Bandsicherung. Zusätzlich verringern sie, aufgrund der gegenseitigen Umwicklung, die Innenrotation und erleichtern die Außenrotation. Hauptsächlich agieren sie um eine gegenseitige Verschiebung des Femurs und der Tibia in der Sagittalebene zu verhindern [4]. Aufgrund der unterschiedlichen Fixationspunkte kann man zwischen einem vorderen und hinteren Kreuzband unterscheiden [3]. Seite 24
26 Lig. cruciatum anterius Das aus drei Faserbündel - anteromediales, intermediäres, posterolaterales - bestehende vordere Kreuzband entspringt an der hinteren Innenfläche des Condylus lateralis femoris und zieht nach vorne zur Area intercondylaris anterior der Tibia [3]. Abbildung 7: Kreuzbänder eines rechten Kniegelenks, Ansicht von vorne [5] Lig. cruciatum posterius Das dickere und stärkere hintere Kreuzband bestehend aus zwei Faserbündel anterolaterales, posteromediales verläuft von der vorderen Innenfläche des medialen Femurkondyls zur Area intercondylaris posterior nach hinten [3]. Seite 25
27 Ligg. meniscofemoralia Das seltenere Lig. meniscofemorale anterius (Humphrey) stellt die Verbindung zwischen dem hinteren Ende des lateralen Meniskus und dem Femurkondylus dar. Es ist vor dem hinteren Kreuzband gelegen. Das Lig. meniscofemorale posterius (Wrisberg) verläuft in 70% der Fälle vom Hinterrand des Meniscus lateralis an die fibulare Fläche des Condylus medialis femoris und befindet sich hinter dem Lig. cruciatum posterius [3,7]. Lig. transversum genus Es ist ein Querband, dass die beiden Menisken im vorderen Bereich miteinander verbindet [7] Menisci Zwischen dem Femorotibialgelenk (Articulatio femorotibialis) liegen zwei Menisken, der Innenmeniskus (Meniscus med.) und der Außenmeniskus (Meniscus lat.). Sie sind C-förmige bzw. halbmondförmig geformte Scheiben - bestehend aus Faserknorpel -und weisen einen keilförmigen Querschnitt auf [3]. Die größte Dicke findet sich an der Peripherie, zusätzlich sind sie im Außenbereich mit der Gelenkskapsel verwachsen [3,4]. Beide Menisci sind mit ihren Enden, dem Vorderhorn und Hinterhorn, auf den Tibiakondylen über kurze, kräftige Faserzüge fest im Knochen der Area intercondylaris verankert [3,4]. Dadurch bilden sie passende Gelenkspfannen auf den Tibikondylen und verteilen so den Druck der Femurkondylen gleichmäßiger auf die tibialen Gelenkflächen [4]. Seite 26
28 Funktion: Die Menisci gleichen die Inkongruenz des Kniegelenks, also zwischen Femurkondylen und Tibiakondylen, aus. Des Weiteren haben sie die Aufgabe als Stoßdämpfer zu fungieren, das Kniegelenk zu stabilisieren und in zentraler Stellung zu halten, den Gleitwiderstand zu limitieren und zu vermindern, sowie die Roll-Gleitbewegung des Gelenks zu optimieren [2,3]. Meniscus medialis: Der Innenmeniskus ist halbmondförmig gekrümmt und mit dem Lig. collaterale med. verwachsen, wodurch seine Beweglichkeit auf dem Tibiaplateau eingeschränkt ist [4,7]. Abbildung 8: Rechtes Tibiaplateau mit aufliegenden Menisken sowie Anheftungsstellen von Menisken und Kreuzbändern [5] Meniscus lateralis: Der Außenmeniskus ist kreisförmig, ein fast geschlossener Ring. Er weist keine Verwachsung mit dem Lig. collaterale lat. auf. Somit ist er relativ gut beweglich [7]. Seite 27
29 1.1.5 Bursae Im Kniegelenk finden sich mehrere Schleimbeutel (Bursae), die mit der Gelenkhöhle kommunizieren können oder nicht [3]: Bursa suprapatellaris: Sie ist oberhalb der Patella gelegen und wird von der Quadrizepssehne bedeckt. Ihre Wand wird vom M. articularis genus gebildet. Meist weist sie eine Verbindung zur Gelenkhöhle auf. Recessus subpopliteus: Er liegt zwischen Gelenkskapsel und der Ursprungssehne des M. popliteus. Es besteht immer eine Verbindung mit der Gelenkhöhle und eine Kommunikation mit der Art. tibiofibularis prox. ist möglich. Bursa m. semimembranosi: Liegt unterhalb der Ansatzsehne des M. semimembranosus und kommuniziert mit der Gelenkhöhle. Bursa subtendinea m. gastrocnemii medialis: Diese Bursa kann kommunizieren. Bursae prepatellares (subcutanea, subfascialis, subtendinea): Weisen keine Verbindung zur Gelenkhöhle auf, sind jedoch eine Verschiebeeinrichtung der Haut gegen die Patella. Bursa infrapatellaris profunda Mechanik Das Kniegelenk ermöglicht die Durchführung einer Streckung und Beugung, sowie einer Innen- und Außenrotation in Beugestellung. Durch den ventralen Bänderkomplex und die passive Dehnbarkeit des M. quadriceps femoris ist eine Flexion fast uneingeschränkt möglich. Aufgrund der aktiven Insuffizienz der ischiokruralen Muskulatur ist eine komplette aktive Beugung nicht möglich. Der dorsale, seitliche und zentrale Bänderkomplex lässt keine Extension über die Neutral-Null- Stellung hinaus zu [4]. Seite 28
30 Ungefähr 10 bevor die maximale Extension erreicht wird, spannen sich die Kreuzbänder so an, dass die komplette Streckung des Kniegelenks erst nach einer Außenrotation des Unterschenkels von ca erreicht wird, sogenannte Schlussrotation. Das Knie rastet nun stabil ein [4]. Der Bewegungsumfang im Kniegelenk nach der Neutral-Null-Methode beträgt ca /0 / , wobei der erste Wert für die Extension und der letzte Wert für die Flexion steht. Aktiv ist eine Flexion von 120 möglich, die passiv auf 160 gesteigert werden kann, bis eine Weichteilhemmung eintritt. Ebenso kann passiv eine Extension von 5-10 erreicht werden [3,4]. Abbildung 9: Bewegungsumfang im Kniegelenk nach der Neutral- Null-Methode [4] Die Innen- und Außenrotation ist nur in Flexionstellung möglich, da aufgrund der angespannten Seitenbänder und Kreuzbänder bei Extension keine Rotation möglich ist. Bei einem ca. 90 angewinkelten Knie sind eine Außenrotation von bis zu 40 und eine Innenrotation von etwa 10 möglich [3]. Seite 29
31 1.2 Arthrose (Arthrosis deformans) Ehe genauer auf die Arthrose des Kniegelenks, die Gonarthrose, eingegangen wird, erfolgt im Folgenden eine allgemeine Beschreibung des Krankheitsbildes der Arthrose. Der Begriff der Arthrose - Arthrosis deformans - beschreibt eine progredient verlaufende, degenerative Erkrankung der Gelenke des menschlichen Körpers. Dabei handelt es sich um einen primär nichtentzündlichen [9] langsam fortschreitenden degenerativen Prozess bei dem es zu einem Verlust des Gelenkknorpels bis hin zur kompletten Zerstörung der Oberfläche des Gelenks kommt [10,11]. Es können zusätzlich zum hyalinen Knorpel auch andere Strukturen, die am Aufbau des Kniegelenks beteiligt sind, wie Knochen, Kapsel, Synovialmembran, Bänder und Muskeln betroffen sein [11]. Grundsätzlich können alle Gelenke des Körpers eine Arthrose aufweisen, jedoch sind häufig vor allem die stark beanspruchten und gewichtsbelasteten Gelenke befallen [10,11]. Man unterscheidet zwischen einer primären bzw. idiopathischen Arthrose, d.h. es sind keine Risikofaktoren oder Ursachen für die Entstehung der Erkrankung definierbar und einer sekundären Arthrose deren Auslöser häufig auf Traumata, enorme Belastung, angeborene oder erworbene Krankheiten, Fehlstellungen, usw. zurückzuführen sind [11]. Die Gruppe der idiopathischen Arthrosen lässt sich nochmals in zwei Formen unterteilen. Ist ein Gelenk oder maximal zwei Gelenke befallen spricht man von einer lokalisierten Arthrose. Kommt es zu einem Befall von mindestens drei Gelenken oder mehr verwendet man den Begriff der generalisierten Arthrose. Zusätzlich kann man eine unbemerkte, latente Arthrose, von einer aktivierten Arthrose mit Synovitis unterscheiden [9,11]. Seite 30
32 1.2.1 Epidemiologie Laut Statistik Austria - chronische Krankeiten und Gesundheitsprobleme 2006/07 - leiden insgesamt 16,8% an einer Gelenkserkrankung wie Arthrose, Arthritis oder Gelenksrheuma. Im höheren Alter, d.h. >60 Jahre, sind es sogar fast 40% [12]. Weiters zeigt der Geschäftsbericht der Forschungsstelle für Epidemiologie rheumatischer Erkrankungen der Ludwig Bolzmann Gesellschaft aus dem Jahre 1996 am Beispiel Niederösterreichs, dass ca. 4 % der Gesamtbevölkerung an einer bestehenden Arthrose leiden. Bei fortgeschrittenem Alter, d.h. älter als 60 Jahre, steigen die Zahlen auf bis zu 30 % [13]. Weltweit gesehen ist die Arthrose die häufigste Gelenkserkrankung der erwachsenen Menschen [14] Ätiologie In aller Regel steht die Arthrose für ein bestehendes Missverhältnis zwischen Belastung und Belastbarkeit des Gelenkknorpels. Zusätzlich kann eine Minderbelastung oder Bewegungseinschränkung die Entwicklung aufgrund der Abnahme des Gelenkstoffwechsels begünstigen [15,16]. Es wird jedoch angenommen, dass viele verschiedene Faktoren die Integrität und Elastizität des hyalinen Gelenkknorpels durch Aufhebung des Gleichgewichts zwischen Synthese und Abbau der Knorpelmatrix zerstören können [15]. Einige dieser folgenden Faktoren können zur Entstehung einer Arthrose beitragen [11]: Konstitutionelle Risikofaktoren: Diese Faktoren bestimmen die Anfälligkeit der Patienten für die Entstehung eines Knorpelschadens. Hierbei sind hauptsächlich das Alter und das Geschlecht betroffen, denn ein höheres Lebensalter, als auch das weibliche Geschlecht stehen für ein zunehmendes Risiko der Arthroseentwicklung. Seite 31
33 Mechanische Risikofaktoren: Angesichts einer gestörten Krafteinleitung kommt es zu einer Diskrepanz zwischen der gesteigerten mechanischen Belastung und der physiologischen Belastbarkeit des Gelenkknorpels. Dies führt in der Folge zu einer Knorpeldegeneration, die wiederum, schlussendlich in einer Gelenksarthrose gipfelt. akute Gelenkverletzungen: Ruptur von Bändern und Menisken aufgrund von Luxationen oder Distorsionen mit draus resultierender Gelenksinstabilität, sowie Frakturen mit Gelenkflächenbeteiligung. chronische Gelenkverletzungen: sich wiederholende Mikrotraumata durch berufliche oder sportliche Überanstrengung angeborene oder erworbene Gelenkerkrankungen: z.b. Hüftdysplasie, Epiphyseolysen, Osteochondronekrosen skelettale Dysplasien: z.b. epiphysäre Dysplasie Achsenabweichungen der unteren Extremität: Genu recurvatum, sowie Genu varum und Genu valgum Hypermobilitäts-Syndrome Metabolische/endokrine Risikofaktoren: Verschiedene metabolische Erkrankungen, wie z.b. die Hämochromatose können die Anreicherung von Stoffwechselprodukten im Knorpel des Gelenks ermöglichen, was zu einer Reduktion der Belastbarkeit führen kann. Daraus resultiert häufig ein erhöhtes Arthroseriskio. Weiteren Stoffwechselerkrankungen wie z.b. Diabetes mellitus, Hyperurikämie und Hypercholesterinämie konnte man einen Zusammenhang mit der Entstehung von Hüftgelenks- und Kniegelenksarthrosen nachweisen. Eine Sonderstellung nimmt jedoch das Übergewicht ein, dem man eine Vergesellschaftung mit der Entstehung von Arthrosen belegen konnte. Hier kommen einerseits mechanische, also die Überlastung des Gelenks, sowie andererseits stoffwechselbedingte Elemente zum Tragen. Seite 32
34 Sonstige Risikofaktoren: Eine weitere Gruppe die Auslöser für eine Arthrose sein können, stellen die entzündlichen Gelenkserkrankungen dar. Bei diesen Erkrankungen kommt es zu einer direkten Knorpelschädigung aufgrund degradierender Enzyme und synoviale Pannusbildung [11]. Zusätzlich können Ablagerungen von Kalziumpyrophosphat- bzw. Apatitkristallen zu einer Schädigung des Knorpels führen. Wichtig ist hierbei jedoch zu erwähnen, dass noch nicht genau geklärt ist, ob diese Ablagerungen als Ursache oder Folgeerscheinung der Arthrose zu werten sind. Bei der avaskulären Knochennekrose kommt es durch den Einbruch des subchondralen Knochens zu einer Schädigung der darüber gelegenen Knorpelschicht, die schlussendlich in einer Inkongruenz der Gelenkflächen resultiert. Neurologische Erkrankungen können durch Tiefensensibilitätsstörungen in Kombination mit schweren Formen der Arthrose auftreten Pathogenese Grundsätzlich setzt sich der Gelenkknorpel aus den Chondrozyten mit der extrazellulären Matrix und Wasser zusammen. Damit der Knorpel seinen besonderen Charakter, wie Viskoelastizität erhalten kann, finden sich sogenannte Matrixproteine (Proteoglykane) an Wasser gebunden, die durch Kollagenfibrillen in einem umfassenden Netzwerk gehalten werden. Um weitere Eigenschaften wie Gleit- und Dämpfungseigenschaften aufrecht zu erhalten muss der Gelenksknorpel andauernd erneuert werden. Hierfür werden Matrixbestandteile durch unterschiedliche Einflussfaktoren, wie z.b. Zytokine und Wachstumsfaktoren abgebaut aber auch zum gleichen Zeitpunkt neu synthetisiert. Kommt es bei dieser anabolen und katabolen Balance zu einem Ungleichgewicht resultiert daraus ein Knorpelabbau, der wiederum zur Arthrose führen kann [11]. Die Zytokine IL-1 und TNF- stimulieren die Erzeugung von proteolytischen Enzymen (MMPs), welche eine knorpelschädigende Wirkung aufweisen, hingegen die Wachstumsfaktoren TGF, PDGF und IGF zeigen durch direkte Stimulation des Zellstoffwechsels und der antagonistischen Funktion gegenüber Entzündungsmediatoren [11] wiederum eine knorpelschützende Funktion. Seite 33
35 Der Verlauf von degenrativen Gelenkerkrankungen ist langsam progredient [16]. Zu Beginn der Schädigung kommt es zu einem Abbau von oberflächlichem Kollagen II, später dann von tieferen Schichten. Aus diesem Grund kommt es zu einer gesteigerten Produktion von knorpeluntypischen Matrixkomponenten (Prokollagen IIa, Kollagen I, III, VI) und Proteoglykan durch Chondrozyten, was somit eine vermehrte Wasseraufnahme und -einlagerung, sowie eine Auflockerung des Gewebes ermöglicht. Dadurch kommt es zu einer erhöhten Anfälligkeit für mechanischen Abrieb [11]. Daraus resultiert eine Höhenabnahme des Knorpelgewebes. Zusätzlich kommt es zu Spaltbildungen im Gelenkknorpel und zu subchondraler Sklerosierung der Gelenkfläche. Im weiteren Verlauf bilden sich Osteo- und Exophyten aus, welche als wulstartige Knochenvorsprünge imponieren [16]. Die komplexen Schädigungsmuster von Matrix und Chondrozyten führen letztendlich zur makroskopisch erkennbaren Knorpelzerstörung (Fibrillation, Knorpelverlust) [11] Klinik/Symptome In vielen Fällen geht dem Beschwerdebild der Arthrose ein symptomfreies Intervall voraus [9]. Der Krankheitsbeginn kann sowohl mit Gelenksknacken und -reiben, gelenksbezogenen Ermüdungserscheinungen, sowie diffusen Gelenks- und Muskelschmerzen, als auch mit akuten, heftigen Schmerzen beginnen [15]. Jedoch kommt es fast immer zu folgenden Hauptsymptomen [11]: Schmerzen: Das Schmerzbild teilt sich in Belastungs-, Ruhe- und Nachtschmerz auf. Zusätzlich können im fortgeschrittenen Stadium Anlaufschmerzen, hauptsächlich die untere Extremität betreffend, auftreten. Ursächlich können entzündliche Prozesse, wie z.b. Synovialitis, Gelenkserguss, Bursitis oder mechanische Einflüsse, wie Blockierung des Gelenks, Periostdehnung, Mikrotraumata, sein. Auch die gelenksnahen Muskelverspannungen können zum Beschwerdebild beitragen. Seite 34
36 Steifigkeit: Charakteristisch für die Arthrose ist meist eine Morgensteifigkeit mit einer Dauer von weniger als einer halben Stunde (<30 min), die sich somit gut von einer rheumatischen Erkrankung (Morgensteifigkeit >1 h) abgrenzen lässt. Funktionsstörungen: Hier kommt es häufig zu Störungen und Beeinflussungen des täglichen Lebens. Einfach Dinge wie die tägliche Körperpflege (z.b. Waschen, Ankleiden), aber auch die Fortbewegung (verminderte Gehstrecke, die Benutzung des PKWs oder der öffentlichen Verkehrsmittel) sind nur mehr schwer oder gar unmöglich. Zusätzlich sind sportliche Aktivitäten teilweise sehr schlecht oder gar nicht ausführbar. Schwellung, Bewegungseinschränkung und zunehmende Deformität [16] Diagnostik Allgemein lässt sich sagen, dass die Diagnostik sich aus einer klinischen und einer bildgebenden Diagnostik zusammensetzt. Die klinische Diagnostik wiederum besteht aus fünf Komponenten [11]: Anamnese: Hier werden das Beschwerdebild, die Vorerkrankungen und -eingriffe, die berufliche und sportliche Belastung, aber auch die bereits durchgeführte bzw. erhaltene Therapie abgefragt. Zusätzlich kann auch eine Familienanamnese erhoben werden. Inspektion: Bei diesem Punkt wird das betroffene Gelenk auf das Gangbild (z.b. Trendelenburg-Hinken), die Achsenfehlstellung, Kontrakturen, Muskelatrophien und -veränderungen, Schwellung, Rötung und Narben untersucht. Palpation: Hier versucht man die Weichteil- und Knochenstrukturen auf mögliche Veränderungen, wie z.b. Schwellung, Überwärmung oder Druckschmerzhaftigkeit zu überprüfen Seite 35
37 Beweglichkeitsprüfung: Dieser Punkt setzt sich mit der sogenannten Neutral-Null- Methode oder Range of Motion (ROM) auseinander. Hierbei wird das Gelenk auf seine aktive und passive Beweglichkeit hin geprüft. Zusätzlich wird ein Auge auf mögliche Krepitationen und Schmerzen gelegt. Funktionstests: Lokalisationsabhängig sind unterschiedliche Tests möglich die auf eine mögliche anatomische Wandlung Rückschlüsse geben können, wie z.b. Impingement-Tests an Hüft- und Schultergelenk oder Schlüsselgriff bei einer Handarthrose. Da gelenksnahe Schmerzen auch einen anderen Auslöser haben können, z.b. fortgeleitete Schmerzen, sollten auch immer die benachbarten anatomischen Regionen untersucht werden. werden. Zusätzlich muss die Motorik, Sensibilität und Durchblutung (MDS) getestet Die bildgebende Diagnostik [11]: Röntgen: Eine zweiebenen Röntgenaufnahme stellt die Basisdiagnostik bzw. den Goldstandard bei der Untersuchung auf arthrotische Veränderungen dar. Hierbei verwendet man einerseits einen anterior-posterioren (a.p.) Strahlengang. Um eine Gelenksspaltverschmälerung im Bereich der unteren Extremität besser darstellen und beurteilen zu können wird diese Aufnahme im Stehen durchgeführt. Andererseits handelt es sich bei der zweiten Ebene um eine seitliche Aufnahme. Um den Femur-, sowie Humeruskopf Aufnahmetechnik angewandt. darstellen zu können, wird eine axiale Seite 36
38 Folgende radiologische Veränderungen sind im Röntgenbild bei einer Arthrose erkennbar: Gelenksspaltverschmälerung subchondrale Sklerosierung Osteophyten Geröllzytsten Gegebenenfalls weitere Veränderungen (z.b. Schliffflächen, Kapselosteome, Dezentrierung) CT/MRT: Diese beiden Untersuchungsverfahren ermöglichen es, ergänzend zu einem konventionellen Röntgen, nichtknöcherne Strukturen wie Menisken, Sehnen und Ganglien besser zu beurteilen. Weiters dienen diese Techniken der differentialdiagnostischen Abklärung (z.b. Hüftkopfnekrose, Rotatorenmanschettenruptur) und dreidimensionalen Abbildung (z.b. Vermessung der Schenkelhalstorsion). Zusätzlich kann man mit den passenden Sequenzen morphologische Knorpelveränderungen besser diagnostizieren Differentialdiagnose zur Arthrose Differentialdiagnostisch müssen eine Menge intra- und extraartikulären Schmerzursachen in Erwägung gezogen werden. Hierbei ist es besonders wichtig die vom Gelenk ausgehenden Beschwerden von den ausstrahlenden Schmerzen anderer anatomischer Regionen (z.b. der Wirbelsäule, Leistenhernie) zu separieren. Die intraartikuläre Injektion eines Lokalanästhetikums kann hierbei oft eine Auflösung mit sich bringen. Besonders wichtig ist die Differenzierung zu entzündlich-rheumatisch bedingten Erkrankungen. Primär zeigt sich die Arthrose als eine Erkrankung des Gelenkknorpels aus denen sich im Verlauf entzündliche Phänomene als Folge des degenerativen Prozesses herauskristallisieren (Gelenkserguss, Synovialitis). Wiederum die Erkrankungen des rheumatischen Formenkreises weisen die Knorpelschädigung als Folge des entzündlichen Vorgangs auf [11]. Seite 37
39 Die im Folgenden genannten Erkrankungen stellen die wichtigsten Differentialdiagnosen der Arthrose dar [11]: Osteochondrosis dissecans, avaskuläre Nekrosen Weichteilerkrankungen (z.b. Meniskusschaden, Bursitis) Erkrankungen des rheumatischen Formenkreises Septische Arthritis Kristallarthropathien (z.b. Gicht) Trauma Tumorerkrankungen Nervenkompressionssyndrome Erkrankungen von Wirbelsäule und Bandscheiben Erkrankungen innerer Organe (referred pain) Periphere arterielle Verschlusskrankheit (PAVK) Therapiemöglichkeiten Um eine Arthrose therapieren zu können stehen einige konservative und operative Therapiemöglichkeiten zur Verfügung. Die richtige Wahl wird jedoch anhand der Dauer und Schwere der Erkrankung, sowie dem Alter, dem Gesundheitszustand und persönlichen Erwartungen des Patienten getroffen [11]. Konservative Therapie: Prinzipiell ist zu Beginn einer symptomatischen Arthrose die Konservative Therapie als erste Therapiemaßnahme indiziert. Diese Behandlung bringt keine Heilung mit sich, kann aber häufig eine Verbesserung von Schmerzen und Funktionsstörungen mit sich bringen. Seite 38
40 Um die richtige und passende Auswahl aus den vielen pharmakologischen oder nichtpharmakologischen Maßnahmen zu treffen, wird auf gelenksspezifische Risikofaktoren, wie Übergewicht, körperliche Aktivität, präarthrotische Deformität, etc. und allgemeine Risikofaktoren wie Alter, Geschlecht, sowie Begleiterkrankungen geachtet. Zusätzlich wird für die Entscheidung der Behandlungsstrategie, die Beschwerdestärke, der Grad der Funktionsstörung und die Erwartungen der Patienten mit einbezogen [11]. Die regelmäßige Beratung der Patienten auf Ursache und Verlauf der Krankheit, Behandlungsmöglichkeiten, Alternativen, sowie die Anleitung zur selbstständigen Übungsbehandlung für Muskelkräftigung und Mobilisation stellt den Hauptaspekt der nichtpharmakologischen Therapie dar. Des Weiteren können Physiotherapie und physikalische Therapie zur Lockerung und Kräftigung schmerzhaft verspannter Muskulatur, der Dehnung kontrakter Weichteile, sowie für die Durchblutungsförderung der gelenknahen Weichteile zur Schmerzlinderung, eingesetzt werden. Die Verwendung von orthopädischen Schuheinlagen, ebenso die Reduktion des Gewichtes bei Adipositas und der Einsatz von Gehhilfen kann die Überbelastung der Gelenke verringern [11]. Die pharmakologische Therapie setzt sich aus der Gabe von Analgetika (z.b. Paracetamol), topisch oder systemisch wirksamen nichtsteroidalen Antiphlogistika (NSAR) und SYSADOA (symptomatic slow acting drugs in osteoarthritis) wie Glukosaminosulfat, Chondroitinsulfat, Hyaluronsäure und Diacerein zusammen. Bei den letzten genannten Substanzen ist jedoch noch kein klinisch relevanter chrondroprotektiver Effekt nachweisbar. Bei heftigen Schmerzen, häufig in Begleitung eines Gelenksergusses, kann eine Gelenkspunktion mit anschließender antiiflammatorischer Glukokortikoidinfiltration eine Linderung zeigen. Ferner gibt es eine weitere große Anzahl von Therapiemöglichkeiten, deren Auswirkungen allerdings noch nicht komplett untersucht worden sind. Zu den Nebenwirkungen der konservativen Therapie gehören einerseits die destruierende septische Arthritis in Zusammenhang mit einer Gelenkspunktion und andererseits die gastrointestinalen NSAR-Nebenwirkungen [11]. Seite 39
41 Operative Therapie: Häufig wird bei Nichtverbesserung der Symptomatik - im Zusammenhang mit einer Konservativen Therapie - eine operative Therapie angestrebt. Es gibt eine Reihe unterschiedlicher Verfahren die zum Tragen kommen können, wie gelenkerhaltende Verfahren (Knorpelchirurgie, Umstellungsoperationen, die Resektion zerstörter Gelenke (Resektionsarthroplastik) bzw. der endoprothetische Gelenksersatz (Allorarthroplastik) und Versteifungsoperationen (Arthrodese). Grundsätzlich sollten gelenkserhaltende Verfahren bevorzugt werden um die Frühphase der Erkrankung positiv beeinflussen zu können. Resektion, Gelenksersatz und Versteifung werden zur Schmerzelemination in späteren Stadien eingesetzt [11]. Knorpelchirurgie und Lavage: Das sogenannte chirurgische Débridement kann entweder über eine Arthrotomie oder eine Arthroskopie erfolgen und wird zur Entfernung mechanisch störender Gewebeanteile, wie Meniskusläsion, freie Gelenkkörper, avitale Knorpelfragmente meist im fortgeschrittenen Stadium verwendet. Häufig wird dieser Eingriff in Kombination mit einer Lavage durchgeführt, um durch den Auspülvorgang von entzündungsfördernden Knorpelabbauprodukten [11] ein vorübergehend schmerzlinderndes Ergebnis zu erzielen. Durch eine Penetration des subchondralen Knochens (Pridie-Bohrung, Mikrofrakturierung) kann möglicherweise anhand des Wachstums mesenchymaler Stammzellen die Produktion eines Ersatzgewebes aus Faserknorpel gereizt werden [11]. Zusätzlich rückt die Chondrozytentransplantation bei Patienten bis zum 40. Lebensjahr und bei umschriebener Chondropathie IV immer mehr in den Vordergrund. Körpereigene Zellen, die mittels einer Arthroskopie gewonnen werden konnten, werden nach Kultivierung in den vorliegenden Knorpeldefekt eingefügt und sind in der Lage ein dem hyalinen Knorpel annähernd identes Ersatzgewebe zu bilden. Die Transplantation von ganzen Knorpel-Knochen-Zylindern ( Mosaik-Plastik ) hat den Nachteil einer zusätzlichen Morbidität durch die notwendige Gewebeentnahme aus gesunden Gelenkanteilen [11]. Seite 40
42 Umstellungsoperationen: Kommt es aufgrund von Achsenfehlstellungen oder Inkongruenz gegenüberliegender Gelenksflächen zu einer Überbelastung bzw. einer mechanischen Schädigung von Gelenksanteilen kann eine Umstellungsosteotomie Therapie der Wahl sein. Hierbei soll kontrolliert werden ob sich mittels Achsenkorrektur die Konformität der Gelenkflächen positiv beeinflussen bzw. die Kraftwirkung auf den Knorpel verringern lässt. Aufgrund der lasttragenden Eigenschaften der unteren Extremität wird den Umstellungsoperationen im Vergleich zur oberen Extremität eine bedeutende Rolle zugeschrieben. Da heutzutage sehr gute Ergebnisse mit Knie- und Hüfttotalendoprothesen erzielt werden können, jedoch die Lebensdauer orthopädischer Implantate begrenzt ist, kommen diese Umstellungsoperationen meist bei jüngeren Patienten, unter 65 Jahren, zum Einsatz. Deshalb sollte dieser Eingriff in frühen Arthrosestadien (1-2 nach Kellgren und Lawrence) durchgeführt werden, um bestmögliche Ergebnisse zu erzielen [11]. Trotz des normalerweise positiven Einflusses auf die Schmerzsymptomatik und den Arthroseverlauf sollte man sich die folgenden Probleme, wie Nervenschädigungen, Pseudoarthrosen, ungünstige Einwirkung auf die Muskel- und Bandspannung aufgrund der Korrektur, sowie schlechtere Bedingungen für einen späteren Gelenksersatz vor Augen halten [11]. Resektionsarthroplastik: Die Entfernung von Gelenkanteilen als Arthrosetherapie wird heute in der Regel nur noch an kleinen Gelenken der Hände (Daumensattelgelenkarthrose) und Füße (proximales Interphalangealgelenk) propagiert [11]. Endoprothetischer Gelenksersatz (Alloarthroplastik): Der endoprothetische Gelenksersatz ist bei konservativ therapieresistenter Symptomatik, fortgeschrittener Arthrose im Stadium 3-4 nach Kellgren und Lawrence und Nichtdurchführbarkeit gelenkerhaltender Verfahren anzustreben [11]. Seite 41
43 Hüft- und Kniegelenk: Aufgrund der verbesserten Lebensqualität und den guten Langzeitergebnissen zählt der endoprothetische Gelenksersatz heute zu den bedeutendsten medizinischen Behandlungsverfahren [11]. Die postoperative Funktionskapazität steht in gewissem Ausmaß unter dem Einfluss präoperativer Einschränkungen. Dementsprechend sollte mit einem endoprothetischen Gelenksersatz nicht bis zur Versteifung des Gelenks bzw. bis zu einer fortgeschrittenen Bewegungseinschränkung gewartet werden. Andere Gelenke: Bereits an Schulter, Ellenbogen, Sprunggelenk und kleinen Gelenken der Hände und Füße konnten Erkenntnisse mit verschiedenen Implantaten gemacht werden, die alternativ zu versteifenden Operationen bzw. Resektionen eingesetzt werden können. Trotz der fortschreitenden Prothesenentwicklung und den erzielten Erfolgen bringt die Endoprothetik einige Risiken mit sich. Hierunter fallen die Prothesenlockerung, die Knochenzerstörung durch Abriebpartikel, sowie Protheseninfekte [11]. die Arthrodese: Gleich den Resektionsverfahren, stellt die Versteifung die chirurgische Therapie der Wahl bei den peripheren Gelenken, vor allem der Großzehengrundgelenks-, der distalen, sowie proximalen Interphalangealgelenksarthrose der Hand dar. Auch das untere Sprunggelenk und weitere Gelenke des Rück- und Mittelfußes werden mit einer Arthrodese behandelt. Das obere Sprunggelenk hingegen kann mittels Endoprothese oder Arthrodese versorgt werden. Anfänglich schlechte Daten der OSG-Endoprothesen, hauptsächlich aufgrund von Lockerung, scheinen in letzter Zeit durch bessere Langzeitergebnisse neuer Implantate längere Standzeiten zu versprechen [17]. Die damalige, häufig angewandte Versteifung des Hüft- und Kniegelenks kommt heutzutage nur mehr in sehr seltenen Fällen, wie z.b. bei persistierenden septischen Krankheitsbildern zum Einsatz [11]. Seite 42
44 1.3 Gonarthrose Unter dem Begriff Gonarthrose versteht man eine degenerative Erkrankung die zum Verschleiß des Kniegelenks führt [18,19]. Dabei handelt es sich um eine zunehmende Zerstörung des Gelenkknorpels, sowie chronische Ab- und Umbauvorgänge unter Mitbeteiligung der verschiedenen Gelenkstrukturen, wie Knochen, Gelenkskapsel und umliegende Muskulatur [19,20]. Die degenerativen Veränderungen können einerseits isoliert, entweder das mediale oder laterale Kompartiment und das Femoropatellargelenk oder andererseits alle Kompartimente betreffen [18,19]. Des Weiteren stellt das Kniegelenk die häufigste Arthroselokalisation des menschlichen Körpers neben der Spondylarthrose dar [19,20,21] Epidemiologie Die Gonarthrose ist eine der häufigsten degenerativen orthopädischen Erkrankungen [18] Ätiologie Wie bereits in Kapitel erläutert sind allgemeine Risikofaktoren für die Entstehung einer Arthrose von Bedeutung. Speziell bei der Arthrose des Kniegelenks unterscheidet man zwischen einer primären und sekundären Gonarthrose [18,19,20]: Primäre Gonarthrose: Hierbei handelt es sich um eine idiopathische Ursache mit einer Häufung des weiblichen Geschlechts. Auch das Zusammenwirken von genetischen, hormonellen und altersabhängigen Einflüssen ist von großem Belangen. Seite 43
45 Sekundäre Gonarthrose: Achsendeformitäten in der Frontalebene (Genu valgum, Genu varum): Hierbei kommt es zu einer einseitigen Belastung des Kniegelenks, welche in einem unilateralen Gelenksverschleiß (Valgus-/Varusgonarthrose) gipfelt. Mechanische Überlastung, wie Übergewicht, Gelenkinstabilitäten und Gelenkdysplasien. Posttraumatisch: Zustand nach intraartikulären Frakturen, Luxationen mit osteochondralen Läsionen und Schäden des Kapsel-Band-Apparates mit zusätzlicher Gelenksinstabilität. Zustand nach Meniskusresektion: hier kommt es im Verlauf immer zu degenerativen Veränderungen, die ein unterschiedliches Ausmaß aufweisen. Vorliegende chronische Instabilität des Gelenks z.b. nach Kreuzbandruptur: es kommt zu einer vermehrten Gelenksabnutzung. Entzündungen (rheumatisch, unspezifisch, spezifisch). Stoffwechselstörungen (Diabetes Mellitus, Gicht, Chondrokalzinose) Erworbene Formstörungen (Morbus Ahlbaeck) oder Fehlheilung einer Osteochondrosis dissecans Nach Immobilisation Zusammenfassend lässt sich sagen, dass bei den vorgenannten Erkrankungen mechanische Faktoren ursächlich bedeutsam sind, während bei entzündlichen Veränderungen (z.b. rheumatischen Arthritiden) Gonarthrose biologisch bedingt ist [18]. die Entstehung der sekundären Pathogenese Die Pathogenese im Allgemeinen wurde bereits im Kapitel genau beschrieben und abgehandelt. In diesem Absatz sollte nur nochmals kurz erwähnt werden, dass es sich um eine Reaktion auf ein Missverhältnis zwischen Leistungsfähigkeit und lokaler Beanspruchung handelt [20]. Seite 44
46 1.3.4 Klinik/Symptome Anamnestisch imponiert die Arthrose mit einem uncharakteristischen Gelenksschmerz, einem Anlaufschmerz, belastungsabhängigem Schmerz, sowie Ruhe- und Nachtschmerz. Diese Schmerzen gehen häufig in einen Dauerschmerz über. Zusätzlich treten im Verlauf ein Steifigkeitsgefühl, Schwellneigung und Ergussbildung auf. Dadurch kommt es meist zu Bewegungseinschränkungen und in Folge zu einem Schonhinken mit einer deutlich verminderten Gehstrecke. Häufig besteht zusätzliche eine enorme Wetterfühligkeit = Abhängigkeit der Beschwerden vom Wetter, die zu einer Verschlechterung der Symptome führen kann. Die Entwicklung der Symptomatik ist langsam zunehmend. Besonders bei unilateral betonten Arthrosen nimmt die Achsenfehlstellung weiter zu und führt so zu ausgeprägter Gelenksdeformation [18,19,20,22]. Ein weiterer wichtiger Aspekt ist, dass vielen Patienten das Treppensteigen aufwärts meist leichter fällt als abwärts. Dies ist in ausgeprägten Arthrosestadien fast unmöglich [19] Diagnostik Die Diagnostik der Gonarthrose hat hauptsächlich zum Ziel, das Vorliegen einer Arthrose eindeutig nachzuweisen oder aber auszuschließen [14] und wird in zwei Bereiche gegliedert. Auf der einen Seite steht die klinische Untersuchung gekoppelt an eine ausführliche Anamnese im Vordergrund, auf der anderen Seite ist der radiologische Befund von großer Bedeutung und Aussagekraft. Klinisch: Bei der klinischen Untersuchung wird zunächst eine genaue Anamnese (wie oben beschrieben) erhoben. Anschließend inspiziert man das Kniegelenk. Hierbei sollte auf die Beinachse und mögliche Achsenfehlstellungen, die Beschaffenheit der Oberschenkelmuskulatur (Muskelatrophie) und der Haut (Narben, Rötung), sowie auf die Patellastellung geachtet werden [20,23]. Seite 45
47 Bei der Palpation prüft man das Knie auf vorhandenen Gelenkserguss mit Schwellung, Überwärmung, Krepitationen, Patella-Anpresschmerz (Zohlen Zeichen), Druckschmerzpunkte der medialen und lateralen Seitenbandansätze, über dem Lig. patellae und dem lateralen, sowie medialen Gelenksspalt. Weiters kontrolliert man die periphere Mobilität, Durchblutung uns Sensibilität. Zusätzlich bestimmt man die Range of Motion (ROM) des Kniegelenks und prüft mit verschiedenen Funktionstests die Stabilität des Kapsel-Band-Apparats und die Funktionalität der Menisken [20,23]. Radiologisch: Die Bildgebung wird in der Regel in zwei Ebenen durchgeführt (anterior posteriorer Strahlengang (a.p.) und seitlich). Zusätzlich kommt häufig eine tangentiale Patellaaufnahme in einer Beugestellung von 30 hinzu. Im Röntgenbild finden sich meist charakteristische Veränderungen, wie Gelenkspaltverschmälerung, subchondrale Sklerosierung, Geröllzysten, osteophytäre Ausziehungen und Anbauten, die das Ausmaß der Degeneration in den Kniegelenkskompartimenten demonstrieren [18]. Eine vorhandene Destruktion ist meist ein Zeichen für eine bereits bestehende schwere Gonarthrose. Die Durchführung einer Ganzbeinaufnahme im Stehen zeigt möglicherweise eine vorhandene Achsenfehlstellung (Varus und Valgus) und gibt somit Auskunft über die Statik des Kniegelenks [18,19,20,21]. Wichtig ist, dass es häufig zu einer Ungleichheit zwischen dem klinischen und radiologischen Befund kommt [20]. Es gibt keine strenge Korrelation zwischen Röntgen-Befund und Beschwerdebild [21]. Seite 46
48 Röntgenologische Stadieneinteilung nach Jäger und Wirth (1978) [20]: Stadium I: Es zeigen sich Ausziehungen der Eminentia intercondylaris und der gelenkseitigen Patellapole. Stadium II: Bereits in diesem Stadium erkennt man zusätzlich zu den Ausziehungen an den Tibiakonsolen, eine leichte Verschmälerung des Gelenkspaltes, sowie eine beginnende Entrundung der Femurkondylen. Auch eine mäßige subchondrale Sklerosierung ist bereits vorhanden. Abbildung 10: Röntgenologische Stadieneinteilung der Gonarthrose (nach Jäger und Wirth) [19] Stadium III: Es findet sich eine hälftige Verschmälerung des Gelenkspaltes und eine deutliche Entrundung der Femurkondylen. Zusätzlich sind osteophytäre Randwülste an Tibiakonsolen, den Außen- und Innenkanten der Femurkondylen, an der Eminentia intercondylaris und den gelenkseitigen Patellapolen vorhanden. Stadium IV: Mit diesem Stadium wird eine schwer ausgeprägte Gonarthrose klassifiziert. Kennzeichnend sind hier eine deutliche Gelenkspaltverschmälerung, zystische Veränderungen an Femur, Tibia und Patella, sowie häufige Subluxationsstellung zwischen Femur und Tibia. Auch eine knöcherne Destruktion ist existent. Seite 47
49 1.3.6 Differentialdiagnosen: Die Gonarthrose besitzt eine Vielzahl an möglichen Differentialdiagnosen. Dabei sind die wichtigsten die Arthritiden des Kniegelenks (rheumatoide Arthritis und Gichtarthropathien), Meniskopathien, Osteochondrosis dissecans, M. Ahlbäck, alle Pathologien des Hüftgelenks (Coxarthrose, Hüfttotalendoprothesen-Lockerung), da diese in ca. 20 % der Fälle ursächlich für Knieschmerzen [19] sind. Unter anderem können auch folgende Krankheitsbilder Tumoren, Metastasen, neurogene Störungen, bakterielle Infektionen und gefäßbedingte Erkrankungen als Differenzialdiagnosen aufgezeigt werden [19,20,21] Therapiemöglichkeiten Bisher gilt die Arthose als eine nicht-heilbare Krankheit und es gibt keine konservativen Behandlungsansätze die darauf abzielen, den Prozess der Knorpeldegeneration umzukehren oder aufzuhalten [22]. Deshalb besteht das Ziel vieler unterschiedlicher Therapien darin die Symptome zu lindern oder zu beseitigen. Das heißt, die Schmerzen zu reduzieren oder Schmerzfreiheit zu erreichen, die Kniebeweglichkeit zu verbessern und somit die Laufleistung zu steigern. Zusätzlich erhofft man sich von den gesetzten Maßnahmen, dass das Voranschreiten der Erkrankung gehemmt oder gar gestoppt werden kann [14]. Es gibt eine große Bandbreite an Therapien die von Schwimmen, Fahrradfahren, Krankengymnastik über Orthopädietechnik, medikamentöse Therapie bis hin zu Operativen-Verfahren und anschließender Rehabilitation reicht [14]. Die beste Therapie der Gonarthrose ist laut Mohing et al. deren Prophylaxe [24]. Seite 48
50 Konservative Therapie: Die physikalische Therapie (Physiotherapie, Bewegung wie Schwimmen und Radfahren, Balneotherapie und Wärme im nicht akuten Stadium) hat sich zum Ziel gemacht, die Kniegelenksbeweglichkeit zu verbessern, als auch den sogenannten Circulus vitiosus mit Zunahme der Schmerzen, Muskelatrophie und der daraus folgenden Aktivitätsabnahme zu durchbrechen [18,22]. Bei aktivierter Gonarthrose kann man eine Entzündungshemmung mittels Kryotherapie und Elektrotherapie erzielen [18]. Als mechanische Entlastung (orthopädietechnische Hilfsmittel) des betroffenen Gelenks kann ein auf der Gegenseite verwendeter Gehstock oder zwei Unterarmgehstützen dienen, alternativ Pufferabsätze und unilaterale Sohlenerhöhung bei Achsenfehlstellungen (lateralseitig bei Varus- und medialseitig bei Valgusgonarthrose) [18]. Generell sind für die medikamentöse Therapie der Gonarthrose folgende Medikamente einsetzbar [22]: Analgetika NSAR nichtsteroidale Antiphlogistika Opioide Intraartikuläre Kortikosteroide SYSADOA (symptomatic slow acting drugs in ostheoarthritis) Zu Beginn und somit überwiegend im Frühstadium der Gonarthrose werden orale Analgetika wie z.b. Paracetamol verwendet. Da zu diesem Zeitpunkt meist keine begleitende Entzündung vorhanden ist dienen sie einzig der Schmerztherapie. Die aktivierte Arthrose, welche eine Entzündungsreaktion mit Ergussbildung darstellt, wird mit Nichtsteroidalen Antiphlogistika, den sogenannten NSAR behandelt, da diese analgetisch, antiphlogistisch und antipyretisch wirksam sind. Sie können entweder oral oder lokal angewendet werden, haben aber aufgrund ihres Wirkungsmechanismus eine Menge an Nebenwirkungen, die den Gastrointestinaltrak, die Haut und das Knochenmark betreffen [22]. Starke bis hinzu zu unaushaltbaren Schmerzen werden auch Morphinderivate eingesetzt. Seite 49
51 Kortikosteroide, welche die stärkste Wirkung der Medikamente aufweisen, kommen allerdings nur bei aktivierter Gonarthrose mit starker Schmerzbelastung und Ergussbildung mittels intraartikulärer Injektion zum Einsatz. Ihre Hauptaufgabe besteht darin die Synovialitis zu beseitigen. Da sie nur eine kurze analgetische Wirksamkeit besitzen und den pathologischen Prozess der Arthrose beschleunigen können, werden sie bei arthrotischen Kniegelenken ohne Erguss nicht eingesetzt [22]. Die Wirkung der symptomatic slow acting drugs in OA, kurz SYSADOA, setzt verzögert ein, jedoch sind sie über die Applikation hinaus wirksam. Medikamente wie z.b. Hyaluronsäure, Chondroitsulfat und Glucosaminsulfat gehören zu dieser Gruppe. Wie diese Medikamente wirken ist noch nicht eindeutig geklärt. Ihr Wirkungsspektrum reicht über eine Entzündungshemmung und Blockade von Schmerzrezeptoren bis zur möglichen Beeinflussung der viskoelastischen Eigenschaften des Knorpelgewebes [22]. Operative Therapie: Die Indikation für die operative Versorgung wird nur dann gestellt, wenn alle vorhandenen konservativen Maßnahmen ausgeschöpft wurden. Hierfür können viele unterschiedliche Verfahren zur Anwendung kommen [22]. Der durch die Statik bedingte unilaterale Gelenkverschleiß kann entweder über eine varisierende oder valgisierende Tibiakopfumstellungsosteotomie zu einer Entlastung des erkrankten Kompartiments führen [18]. Fehlstellungen des Femurs werden femoral, intraartikulär oder tibial lokalisierte Fehlstellungen durch eine tibiale Osteotomie therapiert [18]. In den meisten Fällen kommt es zu einer Behandlung der Varusgonarthrose mittels einer Osteotomie. Dazu wird zur Entlastung des medialen Gelenkkompartiments eine leichte Überkorrektur beabsichtigt. Somit kann die Traglinie ca. 1 cm lateral der Gelenkmitte verlaufen und es kommt zu einer Verlagerung dieser in Richtung des noch weitgehend gesunden Kompartiments [20]. Dieser Eingriff besitzt einen häufig lang anhaltenden Erfolg, welcher bevorzugt bei jungen, aktiven Patienten durchgeführt wird [18]. Bei älteren Patienten kommt meist eine Schlittenprothese, welche einen unilateralen Gelenksersatz darstellt, zum Tragen. Seite 50
52 Schwere mit starken Schmerzen assoziierte Arthrosen, bei denen ein oder mehrere Kompartimente betroffen sind, kommt therapeutisch die Alloarthroplastik zum Einsatz. Dabei handelt es sich um einen teilweise oder kompletten künstlichen Ersatz der Gelenksflächen und gegebenenfalls der Bandstrukturen des Kniegelenks durch metallische und kunststoffartige Implantate [22]. Man unterscheidet zwischen drei unterschiedlichen Typen [22]: unikompartimentelle Endoprothesen bi-/trikompartmentelle Endoprothesen achsegeführte Totalendoprothesen Die unikompartimentellen Endoprothesen (auch Schlittenprothesen oder Hemischlitten genannt) dienen dazu, die femorale und tibiale Gelenksfläche eines Kompartiments, entweder lateral oder medial, zu ersetzen. Sie kommen zum Einsatz, wenn die Arthrose ausschließlich auf ein femorotibiales Kompartiment beschränkt ist. Sind beide Kompartimente, also das laterale als auch das mediale Kompartiment, von arthrotischen Veränderungen betroffen werden bikompartimentelle Endoprothesen verwendet. Wird das retropatellare Kompartiment durch die Arthrose in Mitleidenschaft gezogen verwendet man trikompartimentelle Endoprothesen. Beide Endoprothesenarten gebrauchen zur Gelenksführung den Kapsel-Band-Apparat [22]. Achsegeführte Endoprothesen kommen bei sehr schlechten Bandverhältnissen zum Einsatz, da sie eine sichere Achsenführung garantieren und Varus- und Vaguskräfte über die Kopplungskomponenten der Prothese aufnehmen [22]. Somit werden die Schanierprothesen bei hochgradigen Achsenfehlstellungen, die nicht mehr durch Oberflächenersatzprothesen versorgbar sind, angewand [18]. Ein weiteres operatives Verfahren ist die Arthrodese (Gelenksversteifung), welche gegenwärtig eine Ausnahme darstellt und nur bei Infektionen des Kniegelenks (septisches Zustandsbild) und Instabilitäten eingesetzt wird [22]. Des Weiteren bietet sie eine Rückzugsmöglichkeit nach misslungener Prothesenimplantation [21]. Seite 51
53 2. Ziel der Studie Der künstliche Kniegelenksersatz ist einer der häufigsten elektiven gelenkserhaltenden Eingriffe im orthopädischen Bereich. Wie statistisch erhoben und in der Literatur beschrieben kommt es zu einem jährlichen Zuwachs des endoprothetischen Kniegelenkersatzes [25,26]. Eine mögliche Ursache hierfür ist das sich ändernde Lebensverhalten in der heutigen immer älter werdenden Gesellschaft. Adipositas und Bewegungsmangel sind wichtige Einflussfaktoren, die einen großen Teil zur Entstehung einer Arthrose beitragen können [27,28]. Patienten, die aufgrund ihrer Gonarthrose mit einer primären Knietotalendoprothese versorgt werden, erhalten postoperativ als standardmäßige Therapiemaßnahme Vollbelastung. Somit ist es den Patienten erlaubt das operierte Knie mit dem gesamten Körpergewicht zu belasten. Eine durchgeführte Operation stellt jedoch einen Eingriff in die anatomische und funktionelle Beschaffenheit des menschlichen Kniegelenks dar. Aufgrund von mehreren zusammenwirkenden Faktoren, wie Schmerzen, Weichteilschwellung, Streck- und Beugedefizit kommt es meist nach dem Kniegelenksersatz zu einer gewissen Schonhaltung des betroffenen Gelenks. Eine Teilbelastung hätte den Vorteil die intraoperativ geschädigten Weichteile zu schonen [29]. Die Vollbelastung hingegen unterstütz den Aufbau von Knochenstruktur [30]. Die durchgeführte Studie setzt sich mit der Thematik auseinander ob der Therapieansatz mit Vollbelastung oder jener mit halbem Körpergewicht Teilbelastung ein besseres Outcome nach einer primären Knietotalendoprothese KTEP liefert.. Seite 52
54 3. Material und Methoden Bei der hier im Folgenden vorgestellten klinischen Studie handelt es sich um eine prospektive Vergleichsstudie. Das Patientenkollektiv wurde mittels dem Aufnahme- bzw. dem Operationsplan, an der Universitätsklinik für Orthopädie und Orthopädische Chirurgie Graz, ermittelt. In die Studie wurden nur Patienten eingeschlossen, die aufgrund einer Arthrose des Kniegelenks (Gonarthrose) eine primäre Knietotalendoprothese - KTEP - erhalten haben. Insgesamt wurde eine Anzahl von 36 Patienten im Zeitraum von März 2011 bis März 2012 für die Studie rekrutiert. Aufgrund von technischen Gebrechen und dem vorzeitigen Ausscheiden aus der Studie, konnten schlussendlich 23 Patienten in die Studie eingeschlossen werden. Diese wurden einerseits in eine Gruppe von 10 Patienten mit postoperativer Vollbelastung und andererseits in eine weitere Gruppe von 13 Patienten mit postoperativ halbem Körpergewicht Teilbelastung eingeteilt. Es wurde allen Patienten spezielle Krücken das sogenannte PIERENSTEP Gehstützen- Trainingssystem der Firma Schwa Medico Medizintechnik, Ehringshausen, Deutschland und Pierenkemper GmbH, Wetzlar, Deutschland für 6 Wochen postoperativ, nach vorangegangener Einschulung, ausgehändigt und mit nach Hause gegeben. Nach Ablauf dieses Zeitraumes erfolgte die Rückgabe der Krücken an die Universitätsklinik für Orthopädie und Orthopädische Chirurgie Graz mit anschließender Auswertung der in der Krücke gespeicherten Daten mittels eines Computers und spezieller Hardware, sowie der PIERENSTEP Software. Bereits präoperativ wurde bei allen Patienten der international weit verbreitete und anerkannte Knee Society Score, der Western Ontario and McMaster Universities Index of Osteoarthritis (WOMAC Score) und der Oxford Knee Score eruiert. Des Weiteren folgte ein klinisches Follow up, gestaffelt in 3 und 6 Monatskontrollen postoperativ, bei dem erneut der Knee Society Score, WOMAC Score und Oxford Knee Score zum Vergleich des klinischen Outcomes erhoben wurde. Seite 53
55 Wichtige Voraussetzungen für den Einschluss in die Studie waren die Freiwilligkeit und die Kooperation der Patienten, sowie die Voraussetzung nicht an einer akuten, schweren Infektion oder schweren psychischen bzw. psychiatrischen Erkrankung erkrankt zu sein. Ein weiteres wichtiges Einschlusskriterium war die Bedingung eines komplikationslosen Operationsverlaufes, sowie der Ausschluss einer Revisionsoperation aufgrund einer Prothesenlockerung oder -infektion. 3.1 Allgemeine Daten Die folgenden Daten wurden anhand der vorhandenen Fieberkurven, Ambulanzkarten, Arztbriefe, Operationsberichte, dem Medocs-System und den durchgeführten Fragebögen (Knee Society Score, WOMAC Score, Oxford Knee Score) erhoben: Alter Geschlecht Größe Gewicht Diagnose Operationsindikation Dauer des stationären Krankenhausaufenthaltes Body-Mass-Index (BMI) 3.2 Body-Mass-Index (BMI) Der Body-Mass-Index (BMI) ist eine einfache Messziffer zur Klassifizierung von Normalgewicht, Untergewicht, Übergewicht und Adipositas. Hierbei wird die Körpergröße eines Menschen mit dessen Körpergewicht in Beziehung gebracht. Der BMI berechnet sich aus dem Körpergewicht in kg dividiert durch das Quadrat der Körpergröße in m 2 [31]. Seite 54
56 Die Formel für die Berechnung des BMI lautet wie folgt: Die Einheit des BMI wird somit in kg/m 2 angegeben. Laut Weltgesundheitsorganisation (WHO) gilt nachkommende international gültige Klassifikation: Klassifikation BMI (kg/m 2 ) Untergewicht < 18,5 Massives < 16 Mäßiges 16 6,99 Leichtes 17 18,49 Normalgewicht 18,5 24,99 Übergewicht 25 Präadipositas 25 29,99 Adipositas I 30 34,99 Adipositas II 35 39,99 Adipositas III 40 Tabelle 1: WHO Klassifikation des Body-Mass-Index [31] Die errechneten BMI-Werte sind altersunabhängig und sowohl für das männliche als auch für das weibliche Geschlecht gleich [31,32]. Um den Body-Mass-Index-Wert zu erhalten und diesen berechnen zu können wurde aus den Fieberkurven die Körpergröße und das aktuelle Körpergewicht eines jeden einzelnen Patienten entnommen. Mit der bereits oben beschriebenen Formel wurde anschließend der BMI-Wert für jeden Patienten ausgerechnet. Seite 55
57 3.3 PIERENSTEP Feedbacksystem PIERENSTEP ein intelligentes Feedbacksystem für Teilbelastung und Gangschulung [30] - wurde in Kooperation der beiden Medizintechnikfirmen Pierenkemper GmbH und Schwa Medico Medizintechnik in sehr enger Zusammenarbeit mit Herrn Privat Dozent Dr. med. univ. Heimo Clar entwickelt und produziert Zusammensetzung/Komponenten Das gesamte System setzt sich aus insgesamt drei Hauptkomponenten, den Gehstützen, einem Funkmodul und einer speziellen Software zusammen [30]: Pierenstep Gehstützen Pierenstep Funkmodul Pierenstep Software Abbildung 11: Komponenten [30] Seite 56
58 Pierenstep Gehstützen: Es handelt sich hierbei um zwei elektronische Gehstützen. Beide sind farblich markiert und mit der jeweils zugeordneten Seitenbezeichnung beschriftet. Die Farbe Blau steht für rechts und die Farbe Grün für links. Die Krücken sollten auch immer bei ihrem Einsatz so verwendet werden. Des Weiteren beinhalten sie einen eigenen Speicher um aufgezeichnete Messdaten zu speichern, einen integrierten akustischen bzw. Vibrationsalarm, sowie ein Funkmodul. Pierenstep Funkmodul Das externe Funkmodul ist ein USB-Adapter der an den Computer angeschlossen werden kann. Er dient zur Funkübertragung der in den Gehstützen gespeicherten Daten und stell somit eine Verbindung auf Funkbasis zwischen Computer und den Pierenstep Gehstützen dar. Pierenstep Software Dieses Programm bietet dem Anwender des Pierenstep-Trainingssystems die Möglichkeit die Gehstützen individuell für jeden Patienten zu programmieren. Zusätzlich kann man eine Live Gangschulung durchführen um einen richtigen Umgang mit Krücken zu erlernen. Zusätzlich dient es der Auswertung und Analyse der gespeicherten und aufgezeichneten Daten. Seite 57
59 3.3.2 Programmierung der Krücke Mit Hilfe der vorhandenen Software können Krücken individuell und für jeden Patienten spezifisch programmiert werden. Dabei können der Name des Patienten, das Geburtsdatum, Körpergewicht, die Teilbelastung oder Vollbelastung vom zuständigen Arzt bzw. Therapeuten eingestellt und an die Krücken übermittelt werden. Des Weiteren lässt sich der Toleranzbereich der Teilbelastung als auch der Vollbelastung frei wählbar einstellen. Um den Patienten auf falsche Belastung aufmerksam zu machen lässt sich für die Krücken ein akustisches Alarm- und/oder Vibrationssignal einstellen. Diese Signalgebung ertönt bzw. ist bei Überschreitung dieses Bereichs durch Vibration der Gehstütze spürbar. Durch die Verwendung der Unterarmgehstützen werden spezifische Daten im - in der Krücke - integrierten Speicher abgelegt. Diese setzten sich aus der insgesamt zurückgelegten Anzahl der Schritte, der richtigen Belastung oder Fehlbelastung, dem Zeitraum der Benutzung, d.h. Datum und Uhrzeit, sowie der Tagesauswertung zusammen. Man kann die Daten, wenn sie benötigt werden, mit der dazugehörigen Software auslesen und analysieren. Für unsere klinische Studie teilten wir die Patienten nach dem Zufallsprinzip in zwei Gruppen zu jeweils 10 Patienten mit Vollbelastung und 13 Patienten mit halbem Körpergewicht Teilbelastung ein. Wir wählten einen Toleranzbereich von 5 kg unter und über dem halben Körpergewicht. Wurde dieser Bereich bei der Teilbelastung überschritten wurde der eingestellte Alarm, Vibrations- und Signalalarm - wie oben beschrieben - aktiviert. Beim Kollektiv der Vollbelastung wurde der integrierte Alarm nicht eingeschaltet. Im Folgenden ein erklärendes Beispiel: Patient X = Körpergewicht 80 kg; Teilbelastung = 40 kg; Toleranzbereich ±5 kg = kg Teilbelastung Seite 58
60 3.3.3 Live Modus - Gangschulung in Echtzeit Diese Form der Gangschulung macht es dem zuständigen Arzt bzw. Therapeuten möglich die Schrittabfolge des Patienten genauestens und in Echtzeit mit der vorhandenen Software zu verfolgen, da angezeigt wird, wie viel Gewicht auf dem Bein lastet [33]. Somit kann Schritt für Schritt das Gangbild eines jeden Einzelnen in Bezug auf die Teilbelastung verbessert und korrigiert werden. Somit können die Patienten recht einfach ein Gefühl für die richtige Belastung entwickeln und sich verstärkt darauf konzentrieren, die Gehbewegung richtig auszuführen [33]. Der Live Modus dient hauptsächlich der Erlernung des sogenannten Drei-Punkt-Ganges bei dem der Patient eine bestimmte Schrittabfolge befolgen muss. Abbildung 12: Ganganalyse Kurvenbeispiele [30] Seite 59
61 3.3.3 Drei-Punkt-Gang Der Drei-Punkt-Gang ist in drei unterschiedliche Ablaufphasen gegliedert. Abbildung 13: Die 3 Phasen des 3-Punkt-Gangs [30] 3.4 Knee Society Score Der Knee Society Score (KSS), welcher 1989 von Insall et. al. Entwickelt wurde, ist ein sich aus zwei Teilen, dem Knee Score und dem Functional Score, zusammensetzender Fragebogen [34]. Bei beiden Scores kann eine maximale Punktezahl von 100 Punkten erreicht werden. Der Knee Score bewertet die Schmerzsituation in Bezug auf das Kniegelenk, die anteriorposteriore und mediolaterale Stabilität, sowie den Bewegungsumfang (Range of Motion). Jedoch führen Defizite der Flexion oder Extension und Achsenfehlstellungen, wie Valgus und Varus, zu Abzügen. Seite 60
62 SCHMERZ ABZÜGE Flexionskontraktur kein gering oder gelegentlich beim Stiegensteigen beim Gehen und Stiegensteigen 30 > mäßig gelegentlich 20 Streckdefizit (aktiv) mäßig ständig 10 > 10 5 stark > RANGE OF MOTION Tibiafemoral - Winkel (5 = 1 Punkt, max. 25 Punkte) 5-10 (valgus) (varus) 3Pkt./Grad STABILITÄT (max. Bewegung in jeder Position) (valgus) 3Pkt./Grad Anteriorposterior (max. 15 Pkt.) < 5 mm mm 5 Abzüge total: > 10 mm 0 (falls neg. Zahl Score = 0) Mediolateral < Der Functional Score befasst sich mit der Gehleistung des Patienten, d.h. welche Strecke der Patient zurücklegen kann und der Möglichkeit Treppen zu steigen. Werden Gehilfen verwendet kommt es zu Abzügen und die Punktezahl wird reduziert. FUNKTION ABZÜGE Gehleistung Gehilfen unbeschränkt 50 1 Stock 5 > 2 km 40 2 Stöcke km 30 Krücken oder Gestell 20 < 1 km 20 Wohnung 10 unfähig 0 Abzüge total: Stiegen beschwerdefrei 50 hinunter schmerfrei mit Geländer 40 auf- und abwärts mit Geländer 30 abwärts unmöglich 15 unmöglich 0 Seite 61
63 Zusammenfassend lässt sich sagen, dass man bei diesem zusammengesetzten Score, welcher mit seinem Knee Score nur das Kniegelenk und mit dem Functional Score Score die Fähigkeit der Patienten zu gehen und Treppen zu steigen bewertet, nur dann die volle Punktezahl erreichen kann, wenn Schmerzfreiheit, ein ROM von 125, eine anteriorposteriore und mediolaterale Bandstabilität besteht, die Gehstrecke uneingeschränkt ist und Treppensteigen ohne Einschränkungen erfolgen kann [34]. Der KSS wurde präoperativ, 6 Wochen postoperativ, 3 und 6 Monate nach der Operation bei den Nachuntersuchungen erhoben. 3.5 WOMAC Score Der WOMAC Score Western Ontario and McMaster Universities Arthritis Index ist ein weit verbreiteter Fragebogen um den Zustand von Patienten mit Arthrose des Hüft- oder Kniegelenks zu evaluieren. Er wurde im Jahre 1982 in Kanada an der Western Ontario und McMaster Universität entwickelt [35]. Hierbei handelt es sich um einen self-administered [35] Score, d.h. einen Fragebogen den die Patienten selbst ausfüllen können. Insgesamt besteht er aus 24 Fragen, welche drei Bereiche beinhalten: Schmerz, Steifigkeit und Fragen zur körperlichen Tätigkeit. Er ist mittlerweile in über 90 Sprachen vorhanden. In unserer Studie verwendeten wir einen leicht erweiterten WOMAC Score [36] mit insgesamt 33 Fragen. Hierbei wurde ein weiterer Bereich Symptome abgefragt. Es handelte sich zusätzlich um eine 5-point Likert [35] Version. Er bietet somit 5 Antwortmöglichkeiten. Eine Antwort für niemals wird mit 0, selten mit 1, manchmal mit 2, häufig mit 3 und immer mit 4 Punkten gewertet. Der Score wurde bei allen Patienten präoperativ, 6 Wochen nach der durchgeführten Operation, sowie 3 und 6 Monate nach Implantation der Knietotalendoprothese erhoben. Seite 62
64 3.6 Oxford Knee Score (OKS) Beim Oxford Knee Score (OKS) von Dawson et al. im Jahre 1998 entwickelt [37] handelt es sich um einen international sehr weit verbreiteten Fragebogen, der bei Patienten mit einem kompletten Kniegelenksersatz, d.h. bei einer Knietotalendoprothese - KTEP - zum Einsatz kommt. Er ist ein vom Patienten selbst auszufüllender Fragebogen ein sogenannter self-completed patient based outcome score [38]. Dieser Fragebogen nimmt Bezug auf das Empfinden und den Umgang des Patienten mit dem bestehenden Krankheitsbild Gonarthrose, während der letzten vier Wochen präoperativ. Die Fragen beinhalten die Thematik der Schmerzen, der Einschränkungen im täglichen Ablauf wie z.b. Körperhygiene oder Hausarbeit. Er besteht aus zwölf unterschiedlichen Fragen mit jeweils fünf Antwortmöglichkeiten, von denen der/die Patient/in die bestmögliche für ihn/sie zutreffende Antwort auszuwählen hat. Die Antworten sind in aufsteigender Reihenfolge von 1-5 aufgelistet. Umso höher der gewählte Wert ist desto mehr Beschwerden weißt der Patient auf. Sollten keine Beschwerden vorhanden sein ergibt sich ein Minimalscore von 12 Punkten. Der Maximalscore mit 60 Punkten wird erreicht, wenn der Patient in allen zwölf Bereichen starke Einschränkungen besitzt [37]. Mit dieser Auswertung ist es möglich die Schmerzen und Funktionalität des Kniegelenks zu eruieren. Der OKS wurde allen Patienten vor der Operation zur Beantwortung ausgehändigt. Um jedoch einen exakten Vergleich zwischen dem präoperativen und postoperativen Empfinden der Patienten eruieren zu können, wurde erneut - während der ambulanten Nachuntersuchungen sechs Wochen, drei Monate, und sechs Monate nach der Operation - der Oxford Knee Score erhoben. Seite 63
65 4. Ergebnisse 4.1 Geschlecht der Patienten Insgesamt konnten wir 23 Patienten in unsere Studie einschließen. Von den 23 Studienteilnehmern waren 16 weiblich und 7 männlich. Abbildung 14: allgemeine Geschlechterverteilung Es zeigt sich somit eine unausgeglichene Verteilung des Geschlechts von 70 % weiblichen Patientinnen und 30 % männlichen Patienten. Abbildung 15: Geschlechterverteilung in Prozent Seite 64
66 Da das Patientenkollektiv in zwei Gruppen geteilt wurde, einerseits in eine Gruppe mit postoperativer Vollbelastung und andererseits in eine Gruppe mit postoperativer Teilbelastung mit halbem Körpergewicht zeigt sich im Folgenden eine unterschiedliche Geschlechterverteilung in den jeweiligen Gruppen. Die Vollbelastungsgruppe mit insgesamt 10 Patienten setzte sich aus 5 weiblichen und 5 männlichen Probanden zusammen. Die Gleichverteilung von Männer und Frauen fand zufällig statt. Abbildung 16: Geschlechterverteilung VB Das ergibt eine vollkommen ausgeglichene Verteilung von 50 % weiblichen Patientinnen und 50 % männlichen Patienten. Abbildung 17: Geschlechterverteilung VB in Prozent Seite 65
67 Die Teilbelastungsgruppe setzt sich aus insgesamt 13 Patienten zusammen, von denen 11 weiblich und 2 männlich sind. Abbildung 18: Geschlechterverteilung TB Dieses Patientenkollektiv zeigt eine deutliche Ungleichheit von 78 % weiblichen zu 22 % männlichen Probanden. Abbildung 19: Geschlechterverteilung TB in Prozent Seite 66
68 4.2 Alter der Patienten zum Zeitpunkt der Operation Das Durchschnittsalter der in die Studie eingeschlossenen Patienten betrug zum Zeitpunkt der Operation 66,13 Jahre, wobei der/die jüngste PatientIn 52 Jahre und der/die älteste Patient/in 80 Jahre alt waren. Teilt man das Patientengut in unterschiedliche Altersgruppen (<60 Jahre, zwischen Jahre und >70 Jahre) ein, so zeigt sich, dass 5 Patienten unter 60 Jahren, 12 Patienten zwischen Jahren und 6 Patienten über 70 Jahren alt waren. Abbildung 20: Verteilung in Altersklassen Daraus ergibt sich eine prozentuale Verteilung wie folgt: Abbildung 21: Prozentuale Verteilung der Altersklassen Seite 67
69 Das Alter der Vollbelastungsgruppe (n=10) betrug im Durchschnitt 61,7 Jahre. Hierbei war der/die jüngste PatientIn 52 Jahre und der/die älteste PatientIn 69 Jahre alt. Abbildung 22: Patientenalter und Mittelwert VB Das Kollektiv der Teilbelastung mit halbem Körpergewicht zeigt ein Durchschnittsalter von 69,54. Der/die jüngste PatientIn war 55 Jahre und der/die älteste PatientIn 80 Jahre alt. Abbildung 23: Patientenalter und Mittelwert TB Seite 68
70 4.3 Gewichtsverteilung anhand des Body-Mass-Index Die insgesamt 23 Patienten der Studie hatten ein durchschnittliches Körpergewicht von 87 kg (54-130). Daraus ergibt sich im Mittel ein BMI von 31,2 (22,2-43,9). Betrachtet man die BMI-Werte und ordnet sie den jeweiligen Kategorien zu ergibt sich, dass insgesamt 21 Patienten an Übergewicht leiden und nur 2 Patienten Normalgewicht aufweisen. Die genaue Verteilung zeigt sich wie folgt: Normalgewicht n=2, Präadipositas n=7, Adipositas I n=9, Adipositas II n=4, Adipositas III n=1 Abbildung 24: allgemeine Gewichtsverteilung Somit sind 91 % der Patienten übergewichtig und nur 9 % normalgewichtig: Abbildung 25: Prozentuale Gewichtsverteilung Seite 69
71 Die Patienten (n=10) des Kollektivs mit Vollbelastung hatten ein durchschnittliches Körpergewicht von 92,1 kg (54-130). Daraus resultiert im Mittel ein BMI von 31,99 (22,2-43,3). Bei der genaueren Betrachtung und der Zuordnung der einzelnen BMI-Werte zu den dazugehörigen Kategorien konnte man feststellen, dass insgesamt 9 Patienten, d.h. 90 % an Übergewicht leiden, nur eine Patientin 10% wies ein Normalgewicht auf. Die exakte Verteilung ergibt sich wie folgt: Normalgewicht n=1, Präadipositas n=2, Adipositas I n=4, Adipositas II n=2, Adipositas III n=1 Abbildung 26: Gewichtsverteilung Kollektiv VB Abbildung 27: Gewichtsverteilung Kollektiv VB in % Seite 70
72 Die Patienten (n=13) des Kollektivs mit halbem Körpergewicht Teilbelastung hatten ein durchschnittliches Körpergewicht von 83,1 kg (65-128). Daraus resultiert im Mittel ein BMI von 30,51 (24,2-37,9). Ordnet man nun die einzelnen BMI-Werte den dazugehörigen Kategorien zu ergibt sich, dass insgesamt 12 Patienten übergewichtig sind und 1 Patient normalgewichtig. Das ergibt eine prozentuale Verteilung von 92 % zu 8 %. Die detaillierte Verteilung: Normalgewicht n=1, Präadipositas n= 5, Adipositas I n=5, Adipositas II n=2, Adipositas III n=0 Abbildung 28: Gewichtsverteilung Kollektiv TB Abbildung 29: Gewichtsverteilung Kollektiv TB in % Seite 71
73 4.4 Dauer des stationären Aufenthalts Die durchschnittliche Liegedauer aller in die Studie eingeschlossenen Patienten betrug durchschnittlich 10,96 Tage. Es zeigt sich eine minimale Liegedauer von 9 Tagen und eine maximale Liegedauer von 16 Tagen. Abbildung 30: Stationärer Aufenthalt Im Vergleich zwischen Vollbelastung (VB) und Teilbelastung (TB) mit halbem Körpergewicht zeigt sich, dass das Kollektiv der Vollbelastung eine geringere Liegedauer von im Mittel 10,5 Tagen, als das Kollektiv der Teilbelastung mit im Mittel 11,31 Tagen aufweist. Der minimale stationäre Aufenthalt beider Patientengruppen ist mit 9 Tagen ident, lediglich die maximale Aufenthaltsdauer ist mit 12 Tagen bei Vollbelastung und 16 Tagen bei Teilbelastung unterschiedlich. Abbildung 31: Stationärer Aufenthalt im Vergleich Seite 72
74 4.5 Biofeedback Pierenstep Auswertung Wir untersuchten das Kollektiv der Vollbelastung (n=10 Patienten) und konnten eine postoperative Verwendung der Gehstützen von im Mittel von 29 Tagen (2-53) ermitteln. Die durchschnittliche Gesamtschrittzahl betrug 16194,3 ( ). Im Mittel zeigte sich, dass 1606,6 Schritte (1-7618) im verordneten Bereich (Vollbelastung) mit einer Toleranz von ±5 Kilogramm waren. Die Fehlschritte (Unterbelastung) betrugen in einem Intervall von im Durchschnitt 14587,7. Die Unterbelastung konnte man nochmals anhand der Software in drei Kategorien gliedern: < -5 kg, < -10 kg, < -15 kg. Folgende Ergebnisse konnten in Bezug auf diese Unterteilung ausgelesen werden. Eine Unterbelastung von < - 5kg fand durchschnittlich mit 3115,1 Schritten (0-9620) statt. Eine höhere Unterbelastung von < - 10 kg spielte sich in einem Bereich von Schritten ab, im Mittel 3404,7. Die höchste Unterbelastung von < - 15 kg zeigt eine Häufung von Fehlschritten im Durchschnitt 8067,93 ( ). Insgesamt wurden im Schnitt 7068,2 Schritte ( ) als ungültig gewertet. Abbildung 32: 6-wöchige Krückenverwendung Kollektiv VB Seite 73
75 Daraus resultiert, dass die Patienten 22% < - 5kg, 23% < -10 kg und der Hauptteil von 55% < -15 kg belastet haben. Insgesamt wurde eine Unterbelastung von im Schnitt 90,1% ermittelt. Therapeutisch wurde somit während des sechswöchigen postoperativen Verlaufs keine Vollbelastung erreicht bzw. die verordnete schmerzlimitierte VB wie oben angeführt belastet. Abbildung 33: Fehlschritte/Unterbelastung in % Bei der Patientengruppe mit verordneter Teilbelastung (n=13 Patienten) konnten wir eine postoperative Verwendung der Krücken von im Mittel von 5 Tagen (1-13) auswerten. Die durchschnittliche Anzahl der gesamten Schritte betrug 4770,7 ( ). Im verordneten Bereich (Teilbelastung) mit einer Toleranz von ±5 kg zeigten sich im Mittel 811,2 (0-7543) richtig ausgeführte Schritte. Fehlschritte (Unterbelastung und Überbelastung) wurden im Schnitt 3959,5 ( ) durchgeführt. Diese konnten nochmals genauer betrachtet werden und in folgende Kategorien unterteilt werden: < -5 kg, < -10 kg, < -15 kg, > 5 kg, > 10 kg, > 15 kg, > 20 kg, > 25 kg, > 30 kg. Im Bereich der Unterbelastung < - 5 kg waren im Schnitt 59,7 (0-412), bei < -10 kg im Schnitt 20 (0-136) und bei < -15 kg im Schnitt 10,6 (0-90) Schritte angesiedelt. Eine Überlast fand im Mittel 3869,2 ( ) mal statt. Bei der genauen Betrachtung der Überbelastung findet sich bei > 5 kg im Mittel 650,9 (0-4810), bei > 10 kg im Mittel 707,5 (0-3179), bei > 15 kg im Mittel 708,9 (0-2951), bei > 20 kg im Mittel 685,1 (1-3332), bei > 25 kg im Mittel 572,8 ( ), bei > 30 kg im Mittel 544 (0-2078) Schritte. Seite 74
76 Eine Häufung von Fehlschritten im Bereich einer bestimmten Überbelastung ist nicht erkennbar. Insgesamt wurden im Schnitt 7307,5 Schritte ( ) als ungültig gewertet. Abbildung 34: 6-wöchige Krückenverwendung Kollektiv TB Daraus ergibt sich, dass die Patienten 3% zwischen < -5 kg und < -15 kg unterbelastet haben. Eine Überbelastung fand deutlich häufiger statt. Es wurden 16% > 5 kg, 18% > 10 kg, 18% > 15 kg, 17% > 20 kg, 14% > 25 kg und 14% > 30 kg mehr belastet, als die verordnetet Teilbelastung mit halbem Körpergewicht. Insgesamt wurde eine Überbelastung von im Schnitt 97,7% ermittelt. Somit wurde therapeutisch während des sechswöchigen postoperativen Verlaufs die Teilbelastung nicht eingehalten. Abbildung 35: Fehlschritte/Unterbelastung, Überbelastung in % Seite 75
77 4.6 Follow up Von den insgesamt 23 Studienteilnehmern konnten bei 21 Patienten die Auswertungsbögen (KSS, WOMAC, OXFORD) nach 6 Wochen, 3 Monaten und 6 Monaten postoperativ erhoben werden. Das ergibt ein Follow up von 91,3 %. Von 2 Patienten konnten keine weiteren Scores erhoben werden, da sie nicht zu den Nachuntersuchungen erschienen sind. Es zeigt sich deutlich eine stetige Verbesserung der Werte im Verlauf über 6 Monate bei der VB- und TB-Gruppe. VB TB Abbildung 36: Verlauf des Outcomes über einen Zeitraum von 6 Monaten Seite 76
78 4.6.1 KSS Beim Vergleich der Knee Society Werte zeigte sich dass die TB präoperativ schlechtere Werte beim Functional Score (49,6 vs. 53,9) als bei VB aufweisen. Der Knee Score ist jedoch auf Seiten der TB besser (61 vs. 56,3) als bei VB. 6 Wochen nach der Operation ist weiterhin der Knee Score bei TB besser (83,1 vs. 80,6) als bei VB. Einzig der Functional Score liefert bei VB (76,7 vs. 74,2) einen besseren Wert. Im weiteren postoperativen Verlauf bis hin zu 6 Monaten zeigt sich ein besseres Outcome auf Seiten der TB (3 Monate: 83,1/74,2 vs. 80,6/76,) und 6 Monate: 93/87,9 vs. 91,6/83,9). Abbildung 37: Knee Society Score im Verlauf über 6 Monate WOMAC Beim Vergleich der WOMAC Scores zwischen VB und TB zeigt sich eine schlechtere Ausgangssituation auf Seiten der TB (45,2 vs. 54,1). Im postoperativen Verlauf zeigt sich jedoch eine verbesserte Patientenzufriedenheit beim Kollektiv der TB im Vergleich zur Gruppe der VB (6 Wochen: 75,3 vs. 73,3; 3 Monate: 77,3 vs. 73,3 und 6 Monate: 81,6 vs. 77,8) Seite 77
79 Abbildung 38: WOMAC Score im Verlauf über 6 Monate OXFORD Beim Vergleich der Oxford Scores beider Kollektive VB vs. TB zeigt sich eine bessere Ausgangsituation im VB-Kollektiv (20,2 vs. 19,9). Im postoperativen Verlauf bleibt diese Situation unverändert. Die Patienten der VB haben in dieser Auswertung ein besseres Outcome als die der TB. Das spiegelt sich in den eruierten Ergebnissen wieder (6 Wochen: 36,7 vs. 31,2; 3 Monate: 36,3 vs. 32,5 und 6 Monate: 38,4 vs. 37,5). Abbildung 39: OXFORD Score im Verlauf über 6 Monate Seite 78
80 5. Diskussion Die durchgeführte prospektive Studie befasste sich mit dem Vergleich des klinischen Outcomes von Patienten nach primärer KTEP mit verordneter Vollbelastung oder Teilbelastung an der Universitätsklinik für Orthopädie und orthopädische Chirurgie Graz. Die von uns verwendeten Auswertungsbögen, Knee Society Score, Womac Score the Western Ontario and McMaster Universities Arthritis Index und Oxford Knee Score, welche dem internationalem Standard entsprechen, erwiesen sich als gute Methode, die präoperative Ausgangssituation sowie das Outcome der KTEP im Verlauf von 6 Woche, 3 Monaten und 6 Monaten postoperativ zu ermitteln. Die Geschlechterverteilung der insgesamt 23 in die Studie eingeschlossenen Patienten lieferte das Ergebnis, dass 70 % (n=16) weiblich und 30 % (n=7) männlich waren. Diese Verteilung zeigt deutlich, dass Frauen häufiger, aufgrund der vorliegenden Gonarthrose, eine primäre KTEP implantiert wurde. Die daraus gewonnene Erkenntnis deckt sich mit vielen in der Literatur beschriebenen Studien, wie der von Lingard et al. aus dem Jahr 2004 [39] mit 59%, Nilsdotter et al. (2009) [40] mit 61,8%, und Parsley et al. (2010) [41] mit 61%, Xiao-Gang et al. (2012) [42] mit 77,8% und Papakostidou et al. (2012) [43] mit 79,4% Frauenanteil. Kamath et al. (2010) [44] beschreibt, dass trotz unterschiedlicher ethnischer Herkunft (Afroamerikaner, Kaukasier, Hispanics und Asiaten) insgesamt mehr Frauen (70,3%) betroffen sind. Diese Werte zeigen eine sehr gute Übereinstimmung mit denen in der von uns durchgeführten Studie. Des Weiteren beschreiben Peyron JG (1986 und 1988) [45,46], sowie Hootman et al. (2002) [47], dass Frauen zu einem weitaus größeren Anteil das Schicksal dieser Erkrankung tragen. Der Vergleich des Patientenkollektivs Teilbelastung vs. Vollbelastung, zeigt, dass in der Gruppe der Vollbelastung eine Gleichheit zwischen Frauen (n=5) und Männern (n=5) besteht. Diese Gleichverteilung ergab sich zufällig. Ein Ungleichgewicht zeigt sich im Kollektiv der Teilbelastung mit einer Geschlechterverteilung zugunsten der Frauen mit einem Anteil von 84% (n=11). Auch diese Verteilung beruht auf Zufälligkeit. Seite 79
81 Das Alter der Patienten betrug im Mittel 66,13 Jahre (Frauen 66,4/Männer 65,4), wobei das Kollektiv der Vollbelastung durchschnittlich 61,7 Jahre und das Kollektiv der Teilbelastung 69,5 Jahre alt war. Dieses Ergebnis deckt sich annähernd mit vielen in der internationalen Literatur beschriebenen Studien wie die von Nilsdotter et al. (2009) [40] 71 Jahre, Kamath et al. (2010) [44] 66 Jahre und Papakostidou et al. (2012) [43] 69,2 Jahre. Wie bereits von Husted et al. (2006) [48], Culliford et al. (2010) [49] und Parsley et al. (2010) [41] beschrieben, zeigt sich auch bei uns, dass sich Frauen im Gegensatz zu Männern in einem höheren Lebensalter, bei weitaus fortgeschrittener Gonarthrose operieren lassen. Das erhöhte Lebensalter der Frauen (69,3 Jahre) spiegelt sich vor allem in unserer TB-Gruppe wieder. Es ist bekannt, dass Übergewicht zu den primären Risikofaktoren einer Gonarthrose zählt, und damit maßgeblich an der Entstehung dieser beteiligt ist. Diese Tatsache wird auch in der Literatur von Harms et al. (2007) [50], Buchholz et al. (2010) [51], Murphy et al. (2012) [52], Järvenpää et al. (2012) [53] und Sridhar et al. (2012) [54] beschrieben. Das Gewicht der Patienten, welches anhand des international anerkannten Body-Mass-Index klassifiziert wurde, zeigt bei den Teilnehmern unserer Studie im Mittel einen BMI von 31,2. Bei Werten, die über 30 liegen spricht man bereits von Adipositas. Von den insgesamt 23 waren 91 % (n=21) unserer Studienpatienten übergewichtig, nur 2 waren normalgewichtig. Sieben Patienten wiesen eine sogenannte Präadipositas auf und doppelt so viele Patienten (n=14) waren adipös. Dieser enorme Anteil an Übergewichtigen deckt sich nicht mit der Gesamtverteilung in Österreich, jedoch lässt sich laut Statistik Austria eine Zunahme von Adipositas im Verlauf der letzten Jahre erkennen [27]. Der Faktor Adipositas ist nicht nur für die Entstehung einer Gonarthrose auschlaggebend, sondern auch für den weiteren postoperativen Behandlungsverlauf. Unser ausgewertetes Ergebnis zeigt, dass der Großteil in die Studie eingeschlossener Patienten übergewichtig bis hin zu adipös sind. Daher muss ein möglicher Einfluss auf das Outcome nach Knietotalendoprothese in Betracht gezogen werden. Aufgrund des fehlenden Vergleichskollektivs wurde in unserer Studie nicht näher darauf eingegangen. Seite 80
82 In der Literatur lassen sich dazu zahlreiche Studien finden. Järvenpää et al. (2012) [53] beschreibt, dass Patienten mit einem BMI > 30 einen negativen Einfluss auf das Outcome, sowie Einschränkung der Funktionalität nach KTEP haben. Die Zufriedenheit adipöser Patienten ist im postoperativen Verlauf ebenfalls reduziert. Auch Foran et al. (2004) [55], Stevens-Lapsley et al. (2010) [56], Järvenpää et al. (2010) [57], Yeung et al. (2011) [58] und Vasarhelyi et al. (2012) [59] zeigen hier Übereinstimmungen. Jones et al. (2012) [60] beschreibt, dass Patienten mit massiver Adipositas vom möglichen Risiko langsamer Genesung über 3 Jahre betroffen sind. Des Weiteren kann Adipositas laut Kerkhoff et al. (2012) [61] Einfluss auf Protheseninfekte und damit verbundene Revisionen nehmen. In unserem Beobachtungszeitraum (6 Monate) konnte ein tiefer Protheseninfekt nicht nachgewiesen werden. Der durchschnittliche stationäre Aufenthalt betrug im Mittel 10,96 Tage, wobei das Kollektiv der VB einen kürzeren Aufenthalt (10,5 Tage) als das der TB (11,31 Tage) aufwies. Dieses Ergebnis zeigt keine in der Literatur beschriebene Übereinstimmung. Dort werden durchschnittliche stationäre Aufenthalte laut Husted et al. (2006) [48] von 8,6 Tagen, Vincent et al. (2006) [62] von 8,3 Tagen, Jonas et al. (2012) [63] von 5 Tagen beschrieben. Cram et al. (2012) [64] zeigt in seiner Arbeit, dass sich der stationäre Aufenthalt von 7,9 Tagen ( ) auf im Mittel 3,5 Tage ( ) reduziert hat. Eine genaue Ursache für die verlängerte Liegedauer unseres Patienetenkollektives wurde in unserer Studie nicht näher evaluiert. In der von uns durchgeführten Studie konnten wir anhand der ermittelten Ergebnisse feststellen, dass die Patienten (n=10), Vollbelastung, nicht erfüllten. Es konnte anhand des Pierenstep Systems bei ausgeschaltetem Feedback gezeigt werden, dass im Mittel eine Unterbelastung von 16208,6 Schritten stattfand. Dies entspricht somit einer Unterbelastung von insgesamt 90,1%. Die Verwendung der Krücken fand im Mittel 29 Tage statt, was ein zufriedenstellendes Ergebnis darstellt. Diese ausgewerteten Daten sind nun so zu werten, dass operierte Patienten postoperativ aufgrund limitierender Faktoren wie Schonhaltung, Schmerzen, Schwellung, etc., weniger Belastung auf die betroffene untere Extremität ausüben. Seite 81
83 Auch die Tatsache, dass während des postoperativen Verlaufes zwei Unterarmstützkrücken verwendet werden, reduziert die Vollbelastung um den auf die Krücken lastenden Anteil. Eine hundertprozentige Vollbelastung wurde von keinem unserer Patienten erfüllt. Man kann also aufgrund der von uns mittels des Pierenstep Systems eruierten Ergebnisse und den von uns erhobenen Scores von einer schmerzabhängigen Teilbelastung sprechen. Trotz enormer und intensiver Literaturrecherche konnten hierfür keine vergleichbaren Daten gefunden werden. Wider unseren Erwartungen, waren die Patienten des Teilbelastungskollektivs (n=13) nicht in der Lage die therapeutisch verordnete Teilbelastung mit zwei Gehstützen einzuhalten. Es zeigte sich bei der Auswertung, dass im Mittel eine Fehlbelastung (Unterbelastung und Überbelastung) von 3959,5 Schritten durchgeführt wurde. Durchschnittlich fand eine Überbelastung von 3869,2 Schritten, insgesamt 97,7%, statt. Die Verwendung der Krücken fand im Mittel 5 Tage statt, was kein zufriedenstellendes Ergebnis liefert, da der geplante postoperative Zeitraum von 6 Wochen deutlich unterschritten wurde. Es zeigte sich auch eine enorm hohe Anzahl, im Mittel 7307,5 Schritte, die als ungültig gewertet wurden. Eine genaue Ursache hierfür kann nicht beweisend geliefert werden. Es ist jedoch möglich, dass die Patienten während der Verwendung der Krücken, den geforderten und erlernten 3-Punkt-Gang nicht richtig durchgeführt haben, was ein falsches Aufsetzten der Gehstützen zur Folge hat. Die daraus resultierenden Messwerte sind für die Krückensoftware nicht verwertbar, wodurch diese Schrittfolge als ungültig klassifiziert wird. Ein technischer Ausfall einer Krücke würde ebenfalls ein ungültiges Ergebnis liefern. Auch die Tatsache, dass eine Krücke nicht geladen ist, verfälscht das auszuwertende Ergebnis, da diese Schritte als ungültig gewertet werden. Eine weitere mögliche Ursache könnte das nicht Ziehen der Blindstecker sein, wodurch keine Aktivierung der Krücke stattfindet und eine Speicherung der Daten nicht erfolgt. Einige dieser aufgestellten Vermutungen könnten sich auch in der geringen Nutzdauer wiederspiegeln. Zusätzlich ist auffällig, dass die Nutzdauer ungefähr dem stationären Aufenthalt entspricht. Während dieses Zeitraums wurde der 3-Punkt- Gang gemeinsam mit der Physiotherapie erprobt. Ob dieser weiterhin während des postoperativen Verlaufs richtig zu Hause durchgeführt wurde, ist aufgrund des Studiendesigns nicht evaluierbar. Seite 82
84 Diese oben aufgezählten Vermutungen lassen sich aufgrund praktischer Erfahrungen jedoch nur annehmen. Theil et al. (2010) [65] beschreibt in seiner Arbeit, einen negativen Einfluss von Feedbacksignalen wie Vibration oder Piepsen welche Angstreaktionen samt Stürzen und Überbelastung bei älteren Patienten auslösen können. Eine genaue Beschreibung des verwendeten Systems wird nicht angeführt. Die Auswertung unserer Ergebnisse (Überbelastung bei verordneter TB) zeigt eine hohe Übereinstimmung mit der in der Literatur von Tveit et al. (2001) [66], Dabke et al. (2004) [67], Vasarhelyi et al. (2006) [68], Ebert et al. (2008) [69] und Rubin et al. (2010) [70] beschriebenen Studien. Des Weiteren konnte Clar et al. (2009) [71] in seiner Studie aufzeigen, dass Patienten nicht in der Lage waren die verordnete TB mit halbem Körpergewicht einzuhalten, obwohl eine physiotherapeutische Gangschulung durchgeführt wurde. Jöllenbeck et al. (2005) [72] beschreibt in seiner Arbeit, dass es zu extremen Überschreitungen der vorgegeben TB kam. Er konnte aufzeigen, dass in 88,5% der Fälle die vorgeschriebene TB überschritten wurde. In 50% der Fälle fand sogar eine Überbelastung um mehr als das Doppelte statt. Zusätzlich zeigt er eine Korrelation von Übergewicht mit der Überbelastung auf. Diese Tatsache kann Husted et al. (2012) [73] mit seiner Arbeit bestätigen, in der er darstellt, dass ein erhöhter BMI vorhersehbar für schlechtere Compliance und höhere Belastung ist. Diese Erkenntnis deckt sich mit dem Ergebnis, dass 92% des TB-Kollektivs übergewichtig waren. Oliver et al. (2008) [29] konnte zeigen, dass die TB trotz vorheriger Schulung der Patienten nicht eingehalten, sondern deutlich überschritten wurde. Im weiteren Untersuchungsverlauf konnte eine Annäherung an die vorgegebene TB mit biomechanichem Feedbacktraining erzielt werden. Die Arbeit von Worbs et al. (2011) [74] weist darauf hin, dass eine Reduktion der Überbelastung mittels eines Unterarmgehstützen-Feedbacksystems möglich ist. Hershko et al. (2008) [75] beschreibt, dass Biofeedback effizienter zur Anweisung bezüglich TB ist. Seite 83
85 Auch Husted et al. (2012) [76,77] konnte in zwei unterschiedlichen Arbeiten zeigen, dass Training mittels Biofeedback zur Einhaltung von TB einen positiven Einfluss aufweist. Die Patienten konnten sich der vorgeschriebenen TB sehr gut annähern. In der durchgeführte Studie von Hurkmans et al. (2012) [78] konnte gezeigt werden, dass TB während eines TB-Trainings eingehalten werden kann. Bei nicht Beaufsichtigung der Patienten während des stationären Aufenthaltes, sowie im postoperativen Verlauf zu Hause kam es jedoch zu einer Überschreitung der TB. Das Kollektiv der VB und der TB zeigten im postoperativen Verlauf über 6 Monate eine zunehmende Besserung der erhobenen Scores (KSS, WOMAC, OXFORD). Dieses Ergebnis wurde von uns erwartet und deckt sich mit dem in der Literatur beschriebenen, wie von Lin et al. (2009) [79]. Vergleicht man nun die VB mit der TB zeigt sich ein minimal besseres Ergebnis auf Seiten der TB bezüglich KSS und WOMAC Score. Vergleicht man den OXFORD Score, so zeigt sich im Bereich der VB-Gruppe eine größere Zufriedenheit postoperativ. Ob nun wirklich im Allgemeinen ein besseres Outcome der TB-Gruppe vorliegt lässt sich nicht genau beurteilen. Der Grund hierfür ist die Tatsache, dass die ausgewerteten Krücken Daten liefern, die eindeutig zeigen, dass die TB nicht eingehalten, sondern überschritten wurde. Auch die Nutzungsdauer ist relativ niedrig im Vergleich zur VB. Auch konnten wir beweisen, dass die Patienten mit schmerzlimitierter VB die VB zu 90,1% nicht erreichten. In der Literatur finden sich zu dieser Thematik erst sehr wenige Studien. Somit hat Liebs et al [80] erstmals in seiner Studie gezeigt, dass sich die TB auf alle untersuchten Parameter im Vergleich zu VB positiv ausgewirkt hat beschreibt Liebs et al. [81] in seiner Arbeit, dass die TB 3 und 6 Monate postoperativ bessere Ergebnisse als die VB aufweist. Ein Jahr später beschreibt Liebs et al. (2006) [82] das eine verordnete TB ein besseres Outcome besitzt als bei VB, was 2008 von Liebs et al. [83] erneut beschrieben wird. Seite 84
86 6. Conclusio Anhand der ausgewerteten Daten kann gezeigt werden, dass das Einhalten von Teilbelastung mit halbem Körpergewicht nicht möglich ist und in 97,7% der Fälle deutlich überschritten wurde. Um aussagekräftige Ergebnisse erhalten zu können, sollten weitere Studien mit exakter Gangschulung in Kombination mit Physiotherapie und Biofeedback erfolgen um sich einer TB anzunähern. Vollbelastung konnte im postoperativen Verlauf, bei verordneter schmerzlimitierter Vollbelastung, zu 90,1% nicht erreicht werden. Seite 85
87 7. Literaturverzeichnis [1] Moriggl B. Kniegelenk: Funktionelle Anatomie. In: Wirth CJ, Mutschler WE, editors. Praxis der Orthopädie und Unfallchirurgie. 2nd ed. Stuttgart: Thieme; p [2] Schabus R, Bosina E. Das Knie: Diagnostik, Therapie, Rehabilitation. Vienna: Springer- Verlag Wien New York; p. 5. [3] Prescher A, Schmidt H. Bein - untere Gliedmaßen: Kniegelenk, Articulatio genus. In: Waldeyer A, Fanghänel J, editors. Waldeyer Anatomie des Menschen: [Lehrbuch und Atlas in einem Band]. 18th ed. Berlin: de Gruyter; p [4] Wurzinger LJ. Hüfte, Oberschenkel und Knie: Kniegelenk (Articulatio genus). In: Aumüller G, Aust G, Doll A, Engele J, Kirsch J, Mense S et al., editors. Anatomie. 2nd ed. Stuttgart: Thieme; p (Duale Reihe). [5] Schünke M, Schulte E, Schumacher U. Allgemeine Anatomie und Bewegungssystem: Prometheus LernAtlas der Anatomie. 2nd ed. Stuttgart: Thieme; p [6] Hafferl A. Lehrbuch der topographischen Anatomie. 3rd ed. Berlin u.a: Springer-Verlag Berlin Heidelberg; p [7] Dauber W, Feneis H. Feneis' Bild-Lexikon der Anatomie. 9th ed. Stuttgart: Thieme; p [8] Platzer W. Taschenatlas Anatomie: Bewegungsapparat. 10th ed. Stuttgart: Thieme; p [9] Ficklscherer A. Basics Orthopädie und Traumatologie. 2nd ed. München: Elsevier, Urban & Fischer; p [10] Böcker W, Denk H, Heitz U, Moch H. Repetitorium Pathologie. 2nd ed. München: Elsevier Urban & Fischer; p [11] Günther K, Fickert S. Arthrose. In: Wirth CJ, Mutschler WE, editors. Praxis der Orthopädie und Unfallchirurgie. 2nd ed. Stuttgart: Thieme; p [12] Statistik Austria. Chronische Krankheiten und Gesundheitsprobleme; 2006/2007 [cited 2012 Nov 18]. Available from: URL: bleme_200607_ pdf. [13] Ludwig Bolzmann Institut. Geschäftsbericht Forschungsstelle für Epidemiologie rheumatischer Erkrankungen; 1996 [cited 2012 Nov 18]. Available from: URL: [14] Michael JW, Schlüter-Brust KU, Eysel P. Epidemiologie, Ätiologie, Diagnostik und Therapie der Gonarthrose. Dtsch Arztebl Int 2010; 107(9): [15] Hackenbroch M. Periphere Arthrosen. In: Bischof H, Heisel J, Locher H, editors. Praxis der konservativen Orthopädie. Stuttgart: Thieme; p [16] Niethard FU, Pfeil J, Biberthaler P. Orthopädie und Unfallchirurgie. 6th ed. Stuttgart: Thieme; p (Duale Reihe). Seite 86
88 [17] Biedermann R. Der aktuelle Stellenwert der Sprunggelenksendoprothetik. Journal für Mineralstoffwechsel 2008; 15(Sonderheft 1):43 7. [18] Niethard FU, Pfeil J, Biberthaler P. Orthopädie und Unfallchirurgie. 6th ed. Stuttgart: Thieme; p (Duale Reihe). [19] Niethard FU, Weber M, Heller K. Orthopädie compact: Alles für Station und Facharztprüfung. Stuttgart: Thieme; p [20] Imhoff AB, Baumgartner R, Linke RD. Checkliste Orthopädie. Stuttgart: Thieme; p (Checklisten der aktuellen Medizin). [21] Breusch S, Clarius M, Mau H. Klinikleitfaden Orthopädie, Unfallchirurgie. 6th ed. München: Elsevier Urban & Fischer; p [22] Stukenborg-Colsman C. Degenerative Erkrankungen: Gonarthrose. In: Wirth CJ, Mutschler WE, editors. Praxis der Orthopädie und Unfallchirurgie. 2nd ed. Stuttgart: Thieme; p [23] Ficklscherer A. Basics Orthopädie und Traumatologie. 2nd ed. München: Elsevier, Urban & Fischer; p [24] Mohing W. Die Arthrosis deformans des Kniegelenks. Berlin: Springer Verlag Berlin New York; [25] Barmer Gek. Hüft- und Knie-OP auf Rekordniveau; 2010 [cited 2012 Nov 18]. Available from: URL: Mitgliedermagazin/Archiv/Archiv-2010/BARMER-GEK-Krankenhausreport/Content- BARMER-GEK-Krankenhausreport.html. [26] Famler E. Das Geschäft mit Knie und Hüfte; 2010 [cited 2012 Nov 18]. Available from: URL: Huefte;art114, [27] Statistik Austria. Body-Mass-Index (BMI) 2006/07 [cited 2012 Nov 18]. Available from: URL: [28] Statistik Austria. Ergebnisse im Überblick: Körperliche Aktivität; 2007 [cited 2012 Nov 18]. Available from: URL: itaet_ pdf. [29] Oliver N, Jöllenbeck T, Bermeier M, Müller F, Wilbert M. Ein Trainingsverfahren zum Erlernen der vorgegebenen Teilbelastung beim Gehen mit Gehstützen - angewandt inder rehabilitativen Praxis -. Orthopädische Praxis 2008; 44(1):24 8. [30] Schwa Medico Medizintechnik. Info PIERENSTEP [cited 2012 Nov 18]. Available from: URL: [31] World Health Organization. BMI classification [cited 2012 Nov 18]. Available from: URL: [32] World Health Organization. Obesity and overweight; 2012 [cited 2012 Nov 18]. Available from: URL: Seite 87
89 [33] Schwa Medico Medizintechnik. Gebrauchsanleitung (kurz); p. 8 [cited 2012 Nov 18]. Available from: URL: [34] Insall JN, Dorr LD, Scott RD, Scott WN. Rationale of the Knee Society clinical rating system. Clin. Orthop. Relat. Res. 1989; (248):13 4. [35] WOMAC: Osteoarthritis Index [cited 2012 Nov 18]. Available from: URL: [36] Ortopaedic Scores. WOMAC Score [cited 2012 Nov 18]. Available from: URL: score_womac.html. [37] Dawson J, Fitzpatrick R, Murray D, Carr A. Questionnaire on the perceptions of patients about total knee replacement. J Bone Joint Surg Br 1998; 80(1):63 9. [38] Whitehouse SL, Blom AW, Taylor AH, Pattison GTR, Bannister GC. The Oxford Knee Score; problems and pitfalls. Knee 2005; 12(4): [39] Lingard EA, Katz JN, Wright EA, Sledge CB. Predicting the outcome of total knee arthroplasty. J Bone Joint Surg Am 2004; 86(10): [40] Nilsdotter A, Toksvig-Larsen S, Roos EM. A 5 year prospective study of patientrelevant outcomes after total knee replacement. Osteoarthr. Cartil. 2009; 17(5): [41] Parsley BS, Bertolusso R, Harrington M, Brekke A, Noble PC. Influence of gender on age of treatment with TKA and functional outcome. Clin. Orthop. Relat. Res. 2010; 468(7): [42] Xiao-Gang Z, Shahzad K, Li C. One-stage total knee arthroplasty for patients with osteoarthritis of the knee and extra-articular deformity. Int Orthop. 2012; 36(12): [43] Papakostidou I, Dailiana ZH, Papapolychroniou T, Liaropoulos L, Zintzaras E, Karachalios TS et al. Factors affecting the quality of life after total knee arthroplasties: a prospective study. BMC Musculoskelet Disord 2012; 13:116. [44] Kamath AF, Horneff JG, Gaffney V, Israelite CL, Nelson CL. Ethnic and gender differences in the functional disparities after primary total knee arthroplasty. Clin. Orthop. Relat. Res. 2010; 468(12): [45] Peyron JG. Osteoarthritis. The epidemiologic viewpoint. Clin. Orthop. Relat. Res. 1986; (213):13 9. [46] Peyron JG. Epidemiological aspects of osteoarthritis. Scand. J. Rheumatol. Suppl. 1988; 77:29 3. [47] Hootman JM, Sniezek JE, Helmick CG. Women and arthritis: burden, impact and prevention programs. J Womens Health Gend Based Med 2002; 11(5): [48] Husted H, Holm G, Rud K, Bach-Dal C, Hansen HC, Andersen KL et al. Indlaeggelsesvarighed ved primaer total hofte- og knaealloplastik i Danmark Ugeskr. Laeg. 2006; 168(3): [49] Culliford DJ, Maskell J, Beard DJ, Murray DW, Price AJ, Arden NK. Temporal trends in hip and knee replacement in the United Kingdom: 1991 to J Bone Joint Surg Br 2010; 92(1): Seite 88
90 [50] Harms S, Larson R, Sahmoun AE, Beal JR. Obesity increases the likelihood of total joint replacement surgery among younger adults. Int Orthop 2007; 31(1):23 6. [51] Buchholz AL, Niesen MC, Gausden EB, Sterken DG, Hetzel SJ, Baum SZ et al. Metabolic activity of osteoarthritic knees correlates with BMI. Knee 2010; 17(2): [52] Murphy L, Helmick CG. The impact of osteoarthritis in the United States: a population-health perspective. Am J Nurs 2012; 112(3 Suppl 1):13-9. [53] Järvenpää J, Kettunen J, Soininvaara T, Miettinen H, Kröger H. Obesity has a negative impact on clinical outcome after total knee arthroplasty. Scand J Surg 2012; 101(3): [54] Sridhar MS, Jarrett CD, Xerogeanes JW, Labib SA. Obesity and symptomatic osteoarthritis of the knee. J Bone Joint Surg Br 2012; 94(4): [55] Foran JRH, Mont MA, Etienne G, Jones LC, Hungerford DS. The outcome of total knee arthroplasty in obese patients. J Bone Joint Surg Am 2004; 86(8): [56] Stevens-Lapsley JE, Petterson SC, Mizner RL, Snyder-Mackler L. Impact of body mass index on functional performance after total knee arthroplasty. J Arthroplasty 2010; 25(7): [57] Järvenpää J, Kettunen J, Kröger H, Miettinen H. Obesity may impair the early outcome of total knee arthroplasty. Scand J Surg 2010; 99(1):45 9. [58] Yeung E, Jackson M, Sexton S, Walter W, Zicat B. The effect of obesity on the outcome of hip and knee arthroplasty. Int Orthop 2011; 35(6): [59] Vasarhelyi EM, Macdonald SJ. The influence of obesity on total joint arthroplasty. J Bone Joint Surg Br 2012; 94(11 Suppl): [60] Jones CA, Cox V, Jhangri GS, Suarez-Almazor ME. Delineating the impact of obesity and its relationship on recovery after total joint arthroplasties. Osteoarthr. Cartil. 2012; 20(6): [61] Kerkhoffs GMMJ, Servien E, Dunn W, Dahm D, Bramer JAM, Haverkamp D. The influence of obesity on the complication rate and outcome of total knee arthroplasty: a meta-analysis and systematic literature review. J Bone Joint Surg Am 2012; 94(20): [62] Vincent KR, Vincent HK, Lee LW, Alfano AP. Outcomes in total knee arthroplasty patients after inpatient rehabilitation: influence of age and gender. Am J Phys Med Rehabil 2006; 85(6): [63] Jonas SC, Smith HK, Blair PS, Dacombe P, Weale AE. Factors influencing length of stay following primary total knee replacement in a UK specialist orthopaedic centre. Knee [64] Cram P, Lu X, Kates SL, Singh JA, Li Y, Wolf BR. Total knee arthroplasty volume, utilization, and outcomes among Medicare beneficiaries, JAMA 2012; 308(12): [65] Theil J, Heisel J. Belastungsvorgaben in der frühen postoperativen Phase bei Hüftund Knieendoprothesen. Orthopädische Praxis 2010; 46(11): Seite 89
91 [66] Tveit M, Kärrholm J. Low effectiveness of prescribed partial weight bearing. Continuous recording of vertical loads using a new pressure-sensitive insole. J Rehabil Med 2001; 33(1):42 6. [67] Dabke HV, Gupta SK, Holt CA, O'Callaghan P, Dent CM. How accurate is partial weightbearing? Clin. Orthop. Relat. Res. 2004; (421): [68] Vasarhelyi A, Baumert T, Fritsch C, Hopfenmüller W, Gradl G, Mittlmeier T. Partial weight bearing after surgery for fractures of the lower extremity--is it achievable? Gait Posture 2006; 23(1): [69] Ebert JR, Ackland TR, Lloyd DG, Wood DJ. Accuracy of partial weight bearing after autologous chondrocyte implantation. Arch Phys Med Rehabil 2008; 89(8): [70] Rubin G, Monder O, Zohar R, Oster A, Konra O, Rozen N. Toe-touch weight bearing: myth or reality? Orthopedics 2010; 33(10):729. [71] Clar H, Sadoghi P, Korisek G, Kastner J, Glehr M, Windhager R. Kontinuierliche Überwachung und Feedback von Teilbelastung der unteren Extremität mit einem neuartigen telemetrischen Ganganalysesystem (Medicostep); 2009 [cited 2012 Nov 18]. Available from: URL: [72] Jöllenbeck T, Schönle C. Die Teilbelastung nach Knie- der Hüfttotalendoprothese: Unmöglichkeit der Einhaltung, ihre Ursachen und Abhilfen. Zeitschrift für Orthopädie und ihre Grenzgebiete 2005; 143(2): [73] Hustedt JW, Blizzard DJ, Baumgaertner MR, Leslie MP, Grauer JN. Effect of age on partial weight-bearing training. Orthopedics 2012; 35(7):e [74] Worbs M, Zimmermann G. Einfluss eines Unterarmgehstützen-Feedbacksystems auf die Teilbelastungskontrolle. physioscience 2011; 7(1):3 13. [75] Hershko E, Tauber C, Carmeli E. Biofeedback versus physiotherapy in patients with partial weight-bearing. Am J. Orthop. 2008; 37(5):E92-6. [76] Hustedt JW, Blizzard DJ, Baumgaertner MR, Leslie MP, Grauer JN. Is it possible to train patients to limit weight bearing on a lower extremity?orthopedics 2012; 35(1):e31-7 [77] Hustedt JW, Blizzard DJ, Baumgaertner MR, Leslie MP, Grauer JN. Lower-extremity Weight-bearing Compliance Is Maintained Over Time After Biofeedback Training. Orthopedics 2012; 35(11):e [78] Hurkmans HL, Bussmann JB, Benda E, Verhaar JA, Stam HJ. Effectiveness of audio feedback for partial weight-bearing in and outside the hospital: a randomized controlled trial. Arch Phys Med Rehabil 2012; 93(4): [79] Lin J, Yang B, Weng X, Jin J, Zhao Q, Qiu G. Effect of osteoarthritis patients' gender on rehabilitation after total knee arthroplasty. Chin. Med. Sci. J. 2009; 24(2): [80] Liebs T, Herzberg W, Haasters J, Hassenpflug J. Eine randomisierte Studie zur Belastungsempfhelung nach endoprothetischem Ersatz des Kniegelenks: Ergebnisse drei Monate postoperationem; 2004 [cited 2012 Nov 18]. Available from: URL: Seite 90
92 [81] Liebs T, Drescher W, Herzberg W, Haasters J, Russlies M, Rüther W, Hassenpflug J. A randomized trial of the weight-bearing recommendation after elective knee replacement surgery; 2005 [cited 2012 Nov 18]. Available from: URL: [82] Liebs T, Drescher W, Herzberg W, Rüther W, Russlies M, Hassenpflug J. Lebensqualität nach endoprothetischem Ersatz des Kniegelenks - Einfluß der Belastungsempfehlung. Eine randomisierte kontrollierte Multizenterstudie mit 2 Jahres Follow-up; 2006 [cited 2012 Nov 18]. Available from: URL: [83] Liebs T, Drescher W, Herzberg W, Haasters J, Russlies M, Rüther W et al. Full vs. partial weight-bearing after THA oder TKA: Multicenter, randomized controlled trial. In: vffr, editor. Behandlungsstrategien nach endoprothetischem Ersatzdes Hüft- oder Kniegelenks; Der Einfluss der Nachbehandlung auf das Operationsergebnis und die Lebensqualität: Abschlußbericht Juni Seite 91
93 Anhang - Einverständniserklärung TEILBELASTUNG MIT ZWEI UNTERARMSTÜTZKRÜCKEN (EIN PROJEKT ZUR UNTERSUCHUNG DES DYNAMISCHEN GANGES MIT 2 UNTERARMSTÜTZKRÜCKEN) SEHR GEEHRTE PATIENTIN, SEHR GEEHRTER PATIENT! Wir möchten Sie einladen, an oben benannter Studie teilzunehmen. Diese klinische Studie, sowie die Ihnen vorliegende, in Kopie ausgehändigte, Patienteninformation und Einverständniserklärung werden von der zuständigen Ethikkommission der Medizinischen Universität Graz geprüft. Klinische Studien sind notwendig, um verlässliche neue medizinische Forschungsergebnisse zu gewinnen. Unverzichtbare Voraussetzung für die Durchführung einer klinischen Studie ist jedoch, dass Sie daran teilnehmen möchten und Ihr Einverständnis schriftlich erklären. Bitte lesen Sie den folgenden Text als Ergänzung zum Informationsgespräch mit Ihrem Arzt sorgfältig durch und zögern Sie nicht Fragen zu stellen. Ihre Teilnahme an dieser klinischen Studie kann nur völlig unbeeinflusst und freiwillig erfolgen. Sowohl aus einer Ablehnung einer Teilnahme Ihrerseits als auch einer späteren, ohne Angabe von Gründen möglichen Rücknahme Ihres bereits gegebenen Einverständnisses zur Teilnahme, erwachsen Ihnen selbstverständlich keinerlei Nachteile. Die von Ihnen für diese klinische Studie eventuell bereits archivierten Proben würden dann vernichtet werden (vor der Anonymisierung der Proben). Bitte unterschreiben Sie die Einwilligungserklärung nur, wenn Sie Art und Ablauf der klinischen Studie vollständig verstanden haben, wenn Sie daraufhin bereit sind, freiwillig einer Teilnahme zuzustimmen und wenn Sie sich über Ihre Rechte als Teilnehmer an dieser klinischen Studie im Klaren sind Worum geht es bei dieser klinischen Studie: Teilbelastung mit zwei Unterarmstützkrücken wird bei Indikation nach unfallchirurgischen und orthopädischen Operationen zur Mobilisation nach operativen Eingriffen verordnet. Für Patienten stellt diese Verordnung eine unterschiedliche Herausforderung dar: Mittels einer normalen Waage wird nach Ermittlung des Körpergewichtes die Gewichtsbelastung von halbem Körpergewicht erlernt. Dieses ist jedoch schwierig für den Patienten in der täglichen Praxis zu befolgen. Ob das halbe Körpergewicht tatsächlich den besten Erfolg gewährleistet ist fraglich, da diese Standards dem Zeitgeist unterworfen sind und bisher nicht evaluiert werden konnten. Mit Hilfe der Krücken wird es möglich sein eine objektive Messung der belastenden Extremität anzustellen und in weiterer Folge durch ein gezieltes Biofeedback positiv zu beeinflussen. Seite 92
94 Wer kann an dieser klinischen Studie teilnehmen? Alle Patienten, welche unterzeichnungsberechtigt und älter als 18 Jahre alt sind und bei denen eine Operation (endoprothetischer Gelenkersatz, Arthroskopie, etc....) an Knie oder Hüfte durchgeführt wurde. Wer kann an dieser klinischen Studie nicht teilnehmen? Patienten, die an schweren akuten Infektionen oder schweren psychischen oder psychiatrischen Erkrankungen leiden. Bei allen diesen Untersuchungen werden die Bestimmungen des Datenschutzgesetzes eingehalten. Für wissenschaftliche Bearbeitungen wird lediglich eine anomysierte Kennnummer verwendet. Somit ist es nur dem mit dieser Untersuchung betrauten Arzt möglich, klinische Daten mit Ihrer Person zu verknüpfen. Da alle Daten vollständig anonymisiert sind, ist es aber unmöglich, Ihnen persönliche Ergebnisse mitzuteilen. Sie können jedoch vom Prüfarzt allgemeine Informationen über die Gesamtergebnisse beziehungsweise den Status der Studie erhalten. Ihre Einwilligung ist freiwillig und hat keinen Einfluss auf die für Sie vorgesehene Diagnose und Behandlung Ihrer Erkrankung. Es entstehen Ihnen durch den Gebrauch des neuen Krückenmodells keine zusätzlichen Kosten. Im Falle Ihrer Zustimmung leisten Sie einen wichtigen Beitrag für die Erforschung der Mobilisation mit zwei Unterarmstützkrücken postoperativer orthopädischer Patienten. Der Patient erhält eine unterschriebene Kopie der Patienteninformation und der Einwilligungserklärung, das Original verbleibt im Studienordner des Prüfarztes. Verantwortliche Studienleiter: Ao. Univ. Prof. Dr. Andreas Leithner Universitätsklinik für Orthopädie, Medizinische Universität Graz Ass. Dr. Matthias Wolf Universitätsklinik für Orthopädie, Medizinische Universität Graz Tel.: 0316 / Cand. med. Michael Böhme Universitätsklinik für Orthopädie, Medizinische Universität Graz Tel.: 0650 / Seite 93
95 EINVERSTÄNDNISERKLÄRUNG Frau/Herr bestätigt hiermit den Aufklärungsbogen gelesen und verstanden zu haben und bei der Studie zur Untersuchung der Krücken mit Biofeedback freiwillig teilzunehmen. Die Teilnahme erfolgt frei von finanziellem Interesse. Zu jedem Zeitpunkt kann der Studienteilnehmer aus der Studie ausscheiden, ohne dabei einen Nachteil zu erfahren. Die erhaltenen Daten dürfen anonymisiert verwendet werden. Frau/Herr hat die Krücken nach bestem Wissen und Gewissen verwendet und gab bei der Befragung nach bestem Wissen und Gewissen Auskunft. Name des Patienten in Blockbuchstaben Ort, Datum 1 Unterschrift Patient Name des aufklärenden Arztes in Blockbuchstaben Ort, Datum 1 Unterschrift Arzt 1 Alle Parteien müssen neben Ihrer Unterschrift selbst datieren! Seite 94
96 Anhang - Aushändigungsbestätigung Aushändigungsbestätigung Frau/Herr bestätigt hiermit die Krücken am mit folgender Seriennummer für 6 Wochen von cand. med. Michael Böhme erhalten zu haben. Nach Ablauf dieses Zeitraumes sind die Krücken bei dem vereinbarten Ambulanztermin auf der Orthopädie Graz zurückzugeben. Mit der Unterschrift bestätigt der/die Patient/in, dass er über die Rückgabepflicht informiert wurde. Name des Patienten in Blockbuchstaben Ort, Datum 1 Unterschrift Patient Name des aufklärenden Arztes in Blockbuchstaben Ort, Datum 1 Unterschrift Arzt 1 Alle Parteien müssen neben Ihrer Unterschrift selbst datieren! Seite 95
97 Anhang Curriculum Vitae Curriculum vitae Name Vorname Geburtsdatum Geburtsort Adresse Nationalität Familien Status Kontakt PERSÖNLICHE DATEN Böhme Michael Friedrichshafen, Deutschland Mariatrosterstraße 28/11, 8043 Graz, Österreich Deutsch ledig / Telefon: ELTERN Dr. Andreas Böhme (Facharzt für Orthopädie) Bernadette Böhme (Hausfrau und Mutter) GESCHWISTER Philipp und Marcus Böhme (Zwillinge) SCHULBILDUNG 09/ /1997 GRUNDSCHULE Burgbergschule Überlingen, Deutschland 09/ / /2006 ALLGEMEINBILDENDE HÖHERE SCHULE Gymnasium Überlingen, Deutschland Allgemeine Hochschulreife (Abitur), Deutschland 10/ /2003 AUSLANDSAKTIVITÄT 3 Wochen Schüleraustausch West Union, Iowa, Amerika 10/ /2007 Seit 10/2007 HOCHSCHULSTUDIUM Biomedical engineering, Technische Universität Graz Humanmedizin, Medizinische Universität Graz Seite 96
1 Grundlagen der Anatomie des Kniegelenks (mit spezieller Berücksichtigung der Menisken)
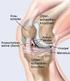 1 Grundlagen der Anatomie des Kniegelenks (mit spezieller Berücksichtigung der Menisken) 1.1 anatomische Grundlagen - Artikulierende Knochen o Femur o Tibia o Patella - Gelenkshilfsstrukturen o Gelenkskapsel
1 Grundlagen der Anatomie des Kniegelenks (mit spezieller Berücksichtigung der Menisken) 1.1 anatomische Grundlagen - Artikulierende Knochen o Femur o Tibia o Patella - Gelenkshilfsstrukturen o Gelenkskapsel
Michael Schünke Topografie und Funktion des Bewegungssystems
 Michael Schünke Topografie und Funktion des Bewegungssystems Reading excerpt Topografie und Funktion des Bewegungssystems of Michael Schünke Publisher: MVS Medizinverlage Stuttgart http://www.narayana-verlag.com/b16630
Michael Schünke Topografie und Funktion des Bewegungssystems Reading excerpt Topografie und Funktion des Bewegungssystems of Michael Schünke Publisher: MVS Medizinverlage Stuttgart http://www.narayana-verlag.com/b16630
Was ist Arthrose? Thomas Kreuder. Klinik für Unfallchirurgie und Orthopädie. am Evangelischen Krankenhaus Witten
 Was ist Arthrose? Thomas Kreuder Klinik für Unfallchirurgie und Orthopädie am Evangelischen Krankenhaus Witten ARTHROSE IST GELENKVERSCHLEISS Also: Nicht jedes Zipperlein ist gleich Arthrose ABER wenn
Was ist Arthrose? Thomas Kreuder Klinik für Unfallchirurgie und Orthopädie am Evangelischen Krankenhaus Witten ARTHROSE IST GELENKVERSCHLEISS Also: Nicht jedes Zipperlein ist gleich Arthrose ABER wenn
Therapie von Kniegelenkserkrankungen
 l Anatomie, Funktion und Biomechanik des Kniegelenkes Klinik für Gelenkersatz, Orthopädische Chirurgie und Unfall- / Wiederherstellungschirurgie 22.April 2009 M. Vonderschmitt Klinik Dritter Orden München
l Anatomie, Funktion und Biomechanik des Kniegelenkes Klinik für Gelenkersatz, Orthopädische Chirurgie und Unfall- / Wiederherstellungschirurgie 22.April 2009 M. Vonderschmitt Klinik Dritter Orden München
Arthrose Ursache, Prävention und Diagnostik
 Arthrose Ursache, Prävention und Diagnostik Wolfgang Schlickewei, Klaus Nowack Arthrose ist eine degenerative Gelenkerkrankung, die auf einem Missverhältnis von Belastbarkeit und Belastung des Gelenkknorpels
Arthrose Ursache, Prävention und Diagnostik Wolfgang Schlickewei, Klaus Nowack Arthrose ist eine degenerative Gelenkerkrankung, die auf einem Missverhältnis von Belastbarkeit und Belastung des Gelenkknorpels
Inhaltsverzeichnis. 1 Entwicklungsgeschichte des Menschen... 11. 2 Binde- und Stützgewebe... 16. 3 Knochen... 33. 4 Gelenke... 42. 5 Muskeln...
 Inhaltsverzeichnis 1 Entwicklungsgeschichte des Menschen................................. 11 1.1 Keimblattentwicklung............ 11 1.2 Abkömmlinge der Keimblätter...... 12 2 Binde- und Stützgewebe.............................................
Inhaltsverzeichnis 1 Entwicklungsgeschichte des Menschen................................. 11 1.1 Keimblattentwicklung............ 11 1.2 Abkömmlinge der Keimblätter...... 12 2 Binde- und Stützgewebe.............................................
Arthrose / Arthritis
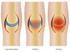 Prof. Dr. med. Norbert Wrobel Demographie und Epidemiologie von Krankheiten Arthrose / Arthritis Medizinisch-biologische Krankheitslehre MA Public Health WS 2007/8 Universität Bremen Prof Dr med Norbert
Prof. Dr. med. Norbert Wrobel Demographie und Epidemiologie von Krankheiten Arthrose / Arthritis Medizinisch-biologische Krankheitslehre MA Public Health WS 2007/8 Universität Bremen Prof Dr med Norbert
Definition. Typische Ursachen. Symptomatik
 DEUTSCHE GESELLSCHAFT FÜR UNFALLCHIRURGIE Definition Das Kniegelenk ist ein großes, komplexes Gelenk, das nicht nur Streckund Beugebewegungen, sondern auch geringe Drehbewegungen zulässt. Um diese drei
DEUTSCHE GESELLSCHAFT FÜR UNFALLCHIRURGIE Definition Das Kniegelenk ist ein großes, komplexes Gelenk, das nicht nur Streckund Beugebewegungen, sondern auch geringe Drehbewegungen zulässt. Um diese drei
Die posterolaterale Ecke
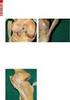 340 Knochen und Knorpel Menisken Kreuzbänder Kollateralbänder Femoropatellargelenk Weichteile post-op Die posterolaterale Ecke Mit dem Begriff der posterolateralen Ecke wird die Einheit aus zahlreichen
340 Knochen und Knorpel Menisken Kreuzbänder Kollateralbänder Femoropatellargelenk Weichteile post-op Die posterolaterale Ecke Mit dem Begriff der posterolateralen Ecke wird die Einheit aus zahlreichen
Das Knie im Krafttraining - Warum Druck im Kniegelenk entscheidend ist!?
 10. Stuttgarter Sportkongress Sport und Bewegung in der Zukunft - mit dem Verein? Das Knie im Krafttraining - Warum Druck im Kniegelenk entscheidend ist!? 1 Gliederung 1. Theorie (ca. 30min): 1. Anatomie
10. Stuttgarter Sportkongress Sport und Bewegung in der Zukunft - mit dem Verein? Das Knie im Krafttraining - Warum Druck im Kniegelenk entscheidend ist!? 1 Gliederung 1. Theorie (ca. 30min): 1. Anatomie
Knieschmerz. Vorderer Medialer Dorsaler Nächtlicher
 Knieschmerz Vorderer Medialer Dorsaler Nächtlicher Akute Einweisung nach RAO Richtlinien Blockade Akute nicht behandelbare Schmerzzustände Trauma mit Verdacht auf Fraktur Knieuntersuchung Inspektion Palpation
Knieschmerz Vorderer Medialer Dorsaler Nächtlicher Akute Einweisung nach RAO Richtlinien Blockade Akute nicht behandelbare Schmerzzustände Trauma mit Verdacht auf Fraktur Knieuntersuchung Inspektion Palpation
4 Ligamentanlagen. 4.1.1 Kollateralbänder des Knies 79 4.1.2 Patellarsehne 81 4.1.3 Achillessehne 83 4.1.4 Außenbänder des Sprunggelenks 85
 Ligamentanlagen.1 Bänder und Sehnen 79.1.1 Kollateralbänder des Knies 79.1.2 Patellarsehne 81.1.3 Achillessehne 83.1. Außenbänder des Sprunggelenks 85.2 Ligamentanlagen Sonderform Spacetape 87.2.1 Spacetape
Ligamentanlagen.1 Bänder und Sehnen 79.1.1 Kollateralbänder des Knies 79.1.2 Patellarsehne 81.1.3 Achillessehne 83.1. Außenbänder des Sprunggelenks 85.2 Ligamentanlagen Sonderform Spacetape 87.2.1 Spacetape
Therapie. Klinik. Grundlage der RA Therapie ist die konservative Behandlung
 Klinik und Poliklinik für Orthopädie und orthopädische Chirurgie Direktor : Univ.-Prof. Dr. H. Merk Entzündliche Gelenkerkrankungen und Rheumatoide Arthritis Univ.-Prof. Dr. med. H. Merk Pathologie akut
Klinik und Poliklinik für Orthopädie und orthopädische Chirurgie Direktor : Univ.-Prof. Dr. H. Merk Entzündliche Gelenkerkrankungen und Rheumatoide Arthritis Univ.-Prof. Dr. med. H. Merk Pathologie akut
Funktionelle Anatomie
 Funktionelle Anatomie des menschlichen Bewegungsapparates Bei den Zeichenvorlagen handelt es sich zum Teil um modifizierte Abbildungen aus verschiedenen Lehrbüchern. Sie dürfen deshalb nur zur Mitarbeit
Funktionelle Anatomie des menschlichen Bewegungsapparates Bei den Zeichenvorlagen handelt es sich zum Teil um modifizierte Abbildungen aus verschiedenen Lehrbüchern. Sie dürfen deshalb nur zur Mitarbeit
Gelenkknorpel und Arthrose
 Gelenkknorpel und Arthrose Priv.-Doz. Dr. med. Henning Madry Klinik für Orthopädie und Orthopädische Chirurgie Universitätsklinikum des Saarlandes Universität des Saarlandes Homburg / Saar Meniskus Gelenkknorpel
Gelenkknorpel und Arthrose Priv.-Doz. Dr. med. Henning Madry Klinik für Orthopädie und Orthopädische Chirurgie Universitätsklinikum des Saarlandes Universität des Saarlandes Homburg / Saar Meniskus Gelenkknorpel
Priv.-Doz. Dr. Patrick Weninger Mag. Dr. Lena Hirtler 100 FRAGEN. und Antworten zum schmerzhaften KNIE. Gl GOLDEGG WVERLAG
 Priv.-Doz. Dr. Patrick Weninger Mag. Dr. Lena Hirtler 100 FRAGEN und Antworten zum schmerzhaften KNIE Gl GOLDEGG WVERLAG Inhaltsverzeichnis Die Wahl des Arztes kann entscheidend sein! 1. Wer kann sich
Priv.-Doz. Dr. Patrick Weninger Mag. Dr. Lena Hirtler 100 FRAGEN und Antworten zum schmerzhaften KNIE Gl GOLDEGG WVERLAG Inhaltsverzeichnis Die Wahl des Arztes kann entscheidend sein! 1. Wer kann sich
Indikationsgruppen. Fraktur Behandlungspfad 3 obere Extremität S22.2 Fraktur des Sternums
 Indikationsgruppen ICD Schlüssel Klartext Fraktur Behandlungspfad 3 obere Extremität S22.2 Fraktur des Sternums S22.3- Rippenfraktur S22.31 Fraktur der ersten Rippe S22.32 Fraktur einer sonstigen Rippe
Indikationsgruppen ICD Schlüssel Klartext Fraktur Behandlungspfad 3 obere Extremität S22.2 Fraktur des Sternums S22.3- Rippenfraktur S22.31 Fraktur der ersten Rippe S22.32 Fraktur einer sonstigen Rippe
OPERATION MARTINI GENU INCOGNITUM 11. NOVEMBER 2006
 OPERATION MARTINI GENU INCOGNITUM 11. NOVEMBER 2006 AUDITE! Völker hört die Signale: die 11er-Fahne ruft! 11er Kamerad! Es ist an der Zeit den homo sapiens undici zu ergründen WO? WIE? WANN? WER? JA KLAR!
OPERATION MARTINI GENU INCOGNITUM 11. NOVEMBER 2006 AUDITE! Völker hört die Signale: die 11er-Fahne ruft! 11er Kamerad! Es ist an der Zeit den homo sapiens undici zu ergründen WO? WIE? WANN? WER? JA KLAR!
Übung 2 Klinische Anatomie
 Bewegungsprüfungen der Gelenke der unteren Extremität und funktionelle Untersuchung des Kniegelenks. Übung 2 Klinische Anatomie M.Sc. SPT R. Prill, B.Sc. PT MPH J. Kirschner, B.Sc. PT Bewegungsprüfungen
Bewegungsprüfungen der Gelenke der unteren Extremität und funktionelle Untersuchung des Kniegelenks. Übung 2 Klinische Anatomie M.Sc. SPT R. Prill, B.Sc. PT MPH J. Kirschner, B.Sc. PT Bewegungsprüfungen
B. A. Michel P. Brühlmann. Rheumatologie MUSTERSEITE. Klinische Untersuchung
 B. A. Michel P. Brühlmann Rheumatologie Klinische Untersuchung Vorwort Diagnostik und Verlaufsbeurteilung beruhen in der Rheumatologie hauptsächlich auf Anamnese und klinischer Untersuchung. Zusatzuntersuchungen
B. A. Michel P. Brühlmann Rheumatologie Klinische Untersuchung Vorwort Diagnostik und Verlaufsbeurteilung beruhen in der Rheumatologie hauptsächlich auf Anamnese und klinischer Untersuchung. Zusatzuntersuchungen
Ventraler Oberschenkel
 Ventraler Oberschenkel Allgemein ventrale Muskeln z.t. zweigelenkig (Knie- und Hüftgelenk) Muskeln von Plexus lumbosacralis Nerven innerviert am Kniegelenk muss der Quadriceps femoris beim Gehen und Laufen
Ventraler Oberschenkel Allgemein ventrale Muskeln z.t. zweigelenkig (Knie- und Hüftgelenk) Muskeln von Plexus lumbosacralis Nerven innerviert am Kniegelenk muss der Quadriceps femoris beim Gehen und Laufen
Arthrose Arthrosis deformans
 Arthrose Arthrosis deformans Übersicht Definition Anatomie Epidemiologie Ätiologie Symptome Diagnostik Therapie Klassifikation Prognosen Definition Alle Arten von degenerativen Gelenkerkrankungen (Arthrose)
Arthrose Arthrosis deformans Übersicht Definition Anatomie Epidemiologie Ätiologie Symptome Diagnostik Therapie Klassifikation Prognosen Definition Alle Arten von degenerativen Gelenkerkrankungen (Arthrose)
Knie und Unterschenkel
 Knie und Unterschenkel Kniegelenk (articulatio genus) Größtes Gelenk des Menschen mit 2 Bewegungsachsen (Flexion/Extension und Rotation in Beugestellung) 2 Teilgelenke werden unterschieden: - articulatio
Knie und Unterschenkel Kniegelenk (articulatio genus) Größtes Gelenk des Menschen mit 2 Bewegungsachsen (Flexion/Extension und Rotation in Beugestellung) 2 Teilgelenke werden unterschieden: - articulatio
Der wachsende Bewegungsapparat im Leistungssport. Inhalt. Bewegungsapparat. Tobias Ritzler Weissbad Appenzell
 Der wachsende Bewegungsapparat im Leistungssport Tobias Ritzler Weissbad Appenzell Inhalt Der wachsende Bewegungsapparat Probleme aus der Praxis Schlussfolgerungen Bewegungsapparat Knochen Gelenke Bindegewebe
Der wachsende Bewegungsapparat im Leistungssport Tobias Ritzler Weissbad Appenzell Inhalt Der wachsende Bewegungsapparat Probleme aus der Praxis Schlussfolgerungen Bewegungsapparat Knochen Gelenke Bindegewebe
Hundephysiotherapie Paderborn. Gelenkerkrankungen
 Gelenkerkrankungen Die Gelenkerkrankungen des Hundes können sehr vielfältig sein. Man unterscheidet zwischen angeborenen oder erworbenen Gelenkfehlstellungen sowie den daraus resultierenden Gelenkveränderungen.
Gelenkerkrankungen Die Gelenkerkrankungen des Hundes können sehr vielfältig sein. Man unterscheidet zwischen angeborenen oder erworbenen Gelenkfehlstellungen sowie den daraus resultierenden Gelenkveränderungen.
VILLA MELITTA Das Kniegelenk Informationen Vorsichtsmaßnahmen Übungen
 VILLA MELITTA PRIVATKLINIK CASA DI CURA PRIVATA Das Kniegelenk Informationen Vorsichtsmaßnahmen Übungen Femur Hinteres Kreuzband Vorderes Kreuzband Außenmeniskus Tiefer Anteil des medialen Kollateralbandes
VILLA MELITTA PRIVATKLINIK CASA DI CURA PRIVATA Das Kniegelenk Informationen Vorsichtsmaßnahmen Übungen Femur Hinteres Kreuzband Vorderes Kreuzband Außenmeniskus Tiefer Anteil des medialen Kollateralbandes
Minimal Invasive Kniegelenkoperation Patienteninformation
 Minimal Invasive Kniegelenkoperation Patienteninformation 2 Liebe Patientin, lieber Patient, Leben ist Bewegung! Was aber wenn Erkrankungen des Kniegelenks Sie in Ihrer Bewegungsfreiheit und somit auch
Minimal Invasive Kniegelenkoperation Patienteninformation 2 Liebe Patientin, lieber Patient, Leben ist Bewegung! Was aber wenn Erkrankungen des Kniegelenks Sie in Ihrer Bewegungsfreiheit und somit auch
Anatomie - Normalbefund
 Jörn Lange Klinik für Unfall-und Wiederherstellungschirurgie der Ernst-Moritz-Arndt-Universität Greifswald Direktor: Univ.-Prof. Dr. med. A.Ekkernkamp Verletzungen des Kniegelenkes www.medfuehrer.de/orthopaeden-unfallchirurgen-rheuma/klinik/orthopaedie-universitaetsmedizin-der-ernst-moritz-arndt-universitaet-greifswald-greifswald-ueber-uns.html
Jörn Lange Klinik für Unfall-und Wiederherstellungschirurgie der Ernst-Moritz-Arndt-Universität Greifswald Direktor: Univ.-Prof. Dr. med. A.Ekkernkamp Verletzungen des Kniegelenkes www.medfuehrer.de/orthopaeden-unfallchirurgen-rheuma/klinik/orthopaedie-universitaetsmedizin-der-ernst-moritz-arndt-universitaet-greifswald-greifswald-ueber-uns.html
Die hintere Kreuzbandläsion Indikationen zur konservativen und operativen Therapie
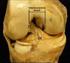 Die hintere Kreuzbandläsion Indikationen zur konservativen und operativen Therapie L.-P. Götz Klinik für Unfall- und Wiederherstellungschirurgie Ernst von Bergmann Klinikum Potsdam Anatomie und Biomechanik
Die hintere Kreuzbandläsion Indikationen zur konservativen und operativen Therapie L.-P. Götz Klinik für Unfall- und Wiederherstellungschirurgie Ernst von Bergmann Klinikum Potsdam Anatomie und Biomechanik
Arthritis und Arthrose
 SVEN-DAVID MÜLLER CHRISTIANE WEISSENBERGER Ernährungsratgeber Arthritis und Arthrose Genießen erlaubt 18 Arthritis und Arthrose wichtig zu wissen Überbelastung führt zu Gelenksarthrose. Ursachen der Arthrose
SVEN-DAVID MÜLLER CHRISTIANE WEISSENBERGER Ernährungsratgeber Arthritis und Arthrose Genießen erlaubt 18 Arthritis und Arthrose wichtig zu wissen Überbelastung führt zu Gelenksarthrose. Ursachen der Arthrose
Kniegelenk. D. Kohn. Klinische und kernspintomographische Bilder: 11. Relief des gesunden und des geschädigten Kniegelenks von vorne
 Kniegelenk D. Kohn Zuerst sollten Sie in einem Anatomiebuch nachlesen: Femurkondylen, Fossa intercondylica, Tibiaplateau, Kollateralbänder, Kreuzbänder und Menisken. Von wo bis wo laufen die genannten
Kniegelenk D. Kohn Zuerst sollten Sie in einem Anatomiebuch nachlesen: Femurkondylen, Fossa intercondylica, Tibiaplateau, Kollateralbänder, Kreuzbänder und Menisken. Von wo bis wo laufen die genannten
Grundlagen orthopädischer Diagnostik und Therapie
 Anamnese und Befund in der Orthopädie Jetzige Anamnese 1. Schmerzen Grundlagen orthopädischer Diagnostik und Therapie Univ.- Prof. Dr. Harry R. Merk a) wo: Lokalisation b) wie: Schmerzart und Intensität
Anamnese und Befund in der Orthopädie Jetzige Anamnese 1. Schmerzen Grundlagen orthopädischer Diagnostik und Therapie Univ.- Prof. Dr. Harry R. Merk a) wo: Lokalisation b) wie: Schmerzart und Intensität
knie.oped.de Grundwissen der Knie-Anatomie und Traumatologie
 Grundwissen der Knie-Anatomie und Traumatologie Produktübersicht Inhaltsverzeichnis Therapiekonzept für Knie und Hüfte Made in Germany Entwicklung und Produktion in Valley bei München Umweltschutz Wiederaufbereitung
Grundwissen der Knie-Anatomie und Traumatologie Produktübersicht Inhaltsverzeichnis Therapiekonzept für Knie und Hüfte Made in Germany Entwicklung und Produktion in Valley bei München Umweltschutz Wiederaufbereitung
Die navigierte Knieprothese!! AkadeMI 25. Mai 2016! Dr. md. Lukas G. LOREZ!
 Die navigierte Knieprothese!! AkadeMI 25. Mai 2016! Dr. md. Lukas G. LOREZ! Knieprothese! Knie, Arthrose, Alternativen zur Prothese! Was ist eine Knieprothese! Was für Prothesen gibt es! Geschichte der
Die navigierte Knieprothese!! AkadeMI 25. Mai 2016! Dr. md. Lukas G. LOREZ! Knieprothese! Knie, Arthrose, Alternativen zur Prothese! Was ist eine Knieprothese! Was für Prothesen gibt es! Geschichte der
Operationen bei Hallux rigidus
 Was ist ein Hallux rigidus? Unter einem Hallux rigidus versteht man die abnutzungsbedingte, zunehmende Einsteifung des Großzehengrundgelenkes von der Frauen etwas häufiger betroffen sind, als Männer. Durch
Was ist ein Hallux rigidus? Unter einem Hallux rigidus versteht man die abnutzungsbedingte, zunehmende Einsteifung des Großzehengrundgelenkes von der Frauen etwas häufiger betroffen sind, als Männer. Durch
Eine runde Sache gegen Arthroseschmerz. Synvisc natürlich, effektiv und lang anhaltend wirksam.
 www.synvisc.de Eine runde Sache gegen Arthroseschmerz. Synvisc natürlich, effektiv und lang anhaltend wirksam. Arthrose & Schmerzen Unter Arthrose versteht man die fortschreitende Abnutzung von Gelenkknorpel
www.synvisc.de Eine runde Sache gegen Arthroseschmerz. Synvisc natürlich, effektiv und lang anhaltend wirksam. Arthrose & Schmerzen Unter Arthrose versteht man die fortschreitende Abnutzung von Gelenkknorpel
Schulterschmerzen aus rheumatologischer Sicht. Adrian Forster Klinik St. Katharinental Diessenhofen
 Schulterschmerzen aus rheumatologischer Sicht Adrian Forster Klinik St. Katharinental Diessenhofen Schulterschmerzen Adhäsive Kapsulitis (Schultersteife) Periarthropathia calcarea Omarthritis Neurologische
Schulterschmerzen aus rheumatologischer Sicht Adrian Forster Klinik St. Katharinental Diessenhofen Schulterschmerzen Adhäsive Kapsulitis (Schultersteife) Periarthropathia calcarea Omarthritis Neurologische
Therapie der Tibialis posteriorsehnenruptur
 Therapie der Tibialis posteriorsehnenruptur H.-J. Trnka FUSSZENTRUM AN DER WIENER PRIVATKLINIK www.fussforum fussforum.at Die Tibialis posterior Sehne Erste Beschreibung 1969 Kettelkamp DD, Alexander
Therapie der Tibialis posteriorsehnenruptur H.-J. Trnka FUSSZENTRUM AN DER WIENER PRIVATKLINIK www.fussforum fussforum.at Die Tibialis posterior Sehne Erste Beschreibung 1969 Kettelkamp DD, Alexander
Bewegung neu erleben! Behandlung von Arthrose große und kleine Gelenke. Arthrose-Ratgeber für Patienten
 Bewegung neu erleben! Behandlung von Arthrose große und kleine Gelenke. Arthrose-Ratgeber für Patienten Was versteht man unter Arthrose? Arthrose ist die typische Abnutzungs- und Verschleißerscheinung
Bewegung neu erleben! Behandlung von Arthrose große und kleine Gelenke. Arthrose-Ratgeber für Patienten Was versteht man unter Arthrose? Arthrose ist die typische Abnutzungs- und Verschleißerscheinung
Meniskusriß. Was ist ein Meniskus?
 Meniskusriß Was ist ein Meniskus? Der Meniskus ist eine halbmondförmige Struktur, welche sich im Kniegelenk zwischen Oberschenkel und Unterschenkel befindet. Der Meniskus hat eine Stoßdämpferfunktion und
Meniskusriß Was ist ein Meniskus? Der Meniskus ist eine halbmondförmige Struktur, welche sich im Kniegelenk zwischen Oberschenkel und Unterschenkel befindet. Der Meniskus hat eine Stoßdämpferfunktion und
Das Kniegelenk des Hundes ein Update für tierärztliche PraxisassistentInnen
 Das Kniegelenk des Hundes ein Update für tierärztliche PraxisassistentInnen Daniel Koch Dr. med. vet. ECVS, Daniel Koch Kleintierchirurgie AG, CH-8253 Diessenhofen, www.dkoch.ch Falls ein Hund lahm gegen
Das Kniegelenk des Hundes ein Update für tierärztliche PraxisassistentInnen Daniel Koch Dr. med. vet. ECVS, Daniel Koch Kleintierchirurgie AG, CH-8253 Diessenhofen, www.dkoch.ch Falls ein Hund lahm gegen
Anatomischer Aufbau der Wirbelsäule Bandscheibenvorfall
 Anatomischer Aufbau der Wirbelsäule Bandscheibenvorfall Definition, Ursachen, Ausprägung, Häufigkeit Symptome Diagnostik Therapie Pflege bei konservativer Therapie Bandscheibenoperation Prae- und postoperative
Anatomischer Aufbau der Wirbelsäule Bandscheibenvorfall Definition, Ursachen, Ausprägung, Häufigkeit Symptome Diagnostik Therapie Pflege bei konservativer Therapie Bandscheibenoperation Prae- und postoperative
PATIENTEN- INFORMATION. Hyaluronsäure bei Gelenk-Arthrose. Endlich wieder aktiv
 PATIENTEN- INFORMATION Hyaluronsäure bei Gelenk-Arthrose Endlich wieder aktiv Was ist Arthrose? Als Arthrose bezeichnet man den überdurchschnittlichen Verschleiß der Gelenke. Dabei wird der Gelenkknorpel
PATIENTEN- INFORMATION Hyaluronsäure bei Gelenk-Arthrose Endlich wieder aktiv Was ist Arthrose? Als Arthrose bezeichnet man den überdurchschnittlichen Verschleiß der Gelenke. Dabei wird der Gelenkknorpel
Dr. Castenholz Berger Str Frankfurt
 Dr. Castenholz Berger Str. 40-42 60316 Frankfurt Schwerpunkte: Sportmedizin Chirotherapie Ambulante und stationäre Op Arbeitsunfälle Osteoporosesprechstunde Akupunktur Orthop.-technische Versorgung Kinderorthopädie
Dr. Castenholz Berger Str. 40-42 60316 Frankfurt Schwerpunkte: Sportmedizin Chirotherapie Ambulante und stationäre Op Arbeitsunfälle Osteoporosesprechstunde Akupunktur Orthop.-technische Versorgung Kinderorthopädie
Rückenschmerzen Wenn die Last zu gross wird
 Rückenschmerzen Wenn die Last zu gross wird Gion Caliezi RIA Universitätsklinik für Rheumatologie, Klinische Immunologie und Allergologie Wieso interessiert uns der Rückenschmerz Rückenreport der Rheumaliga
Rückenschmerzen Wenn die Last zu gross wird Gion Caliezi RIA Universitätsklinik für Rheumatologie, Klinische Immunologie und Allergologie Wieso interessiert uns der Rückenschmerz Rückenreport der Rheumaliga
Sportorthopädie Sporttraumatologie Sprunggelenk - Fuß. V. Schöffl
 Sportorthopädie Sporttraumatologie Sprunggelenk - Fuß V. Schöffl Sprunggelenk: Fraktur Bandruptur Knorpelverletzung 2 Sprunggelenk: Fraktur - Klassifikation Weber Klassifikation Weber A: Außenknöchelfraktur
Sportorthopädie Sporttraumatologie Sprunggelenk - Fuß V. Schöffl Sprunggelenk: Fraktur Bandruptur Knorpelverletzung 2 Sprunggelenk: Fraktur - Klassifikation Weber Klassifikation Weber A: Außenknöchelfraktur
Erhältlich in Ihrer Apotheke
 Zur diätetischen Behandlung beanspruchter und arthrotischer Gelenke arthroviact wird eingesetzt bei den folgenden Indikationen: Gelenkbeschwerden im Alltag und bei Belastungen Morgendliche Gelenksteifigkeit
Zur diätetischen Behandlung beanspruchter und arthrotischer Gelenke arthroviact wird eingesetzt bei den folgenden Indikationen: Gelenkbeschwerden im Alltag und bei Belastungen Morgendliche Gelenksteifigkeit
Rehasport - Orthopädie
 - Orthopädie Aktiv gegen Wirbelsäulenerkrankungen Finden Sie sich hier wieder? Ich habe chronische Rückenschmerzen im Bereich der Lendenwirbelsäule Ich habe degenerative Veränderungen (z.b. Arthrosen,
- Orthopädie Aktiv gegen Wirbelsäulenerkrankungen Finden Sie sich hier wieder? Ich habe chronische Rückenschmerzen im Bereich der Lendenwirbelsäule Ich habe degenerative Veränderungen (z.b. Arthrosen,
HABEN SIE SEIT MEHR ALS 3 MONATEN RÜCKEN- SCHMERZEN?
 Information für Menschen mit Rückenschmerzen HABEN SIE SEIT MEHR ALS 3 MONATEN RÜCKEN- SCHMERZEN? Informieren Sie sich hier und unter: www.derkrankheitaufrechtbegegnen.de DIE INITIATIVE MACHT MOBIL Jeder
Information für Menschen mit Rückenschmerzen HABEN SIE SEIT MEHR ALS 3 MONATEN RÜCKEN- SCHMERZEN? Informieren Sie sich hier und unter: www.derkrankheitaufrechtbegegnen.de DIE INITIATIVE MACHT MOBIL Jeder
SwiveLock -CCL. Kundeninformation. Vet Systems
 SwiveLock -CCL Kundeninformation Vet Systems Der Kreuzbandriss Das vordere Kreuzband (VKB) ist eine wichtige stabilisierende Struktur in den Kniegelenken von Hunden und Katzen. Das VKB befindet sich normalerweise
SwiveLock -CCL Kundeninformation Vet Systems Der Kreuzbandriss Das vordere Kreuzband (VKB) ist eine wichtige stabilisierende Struktur in den Kniegelenken von Hunden und Katzen. Das VKB befindet sich normalerweise
Wieder in Bewegung. Patella Pro bei vorderem Knieschmerz. Information für Patienten
 Wieder in Bewegung Patella Pro bei vorderem Knieschmerz Information für Patienten Ich habe noch viel vor in meinem Leben. Dafür muss ich mobil sein. Ottobock Patella Pro 2 Das innovative Konzept von Patella
Wieder in Bewegung Patella Pro bei vorderem Knieschmerz Information für Patienten Ich habe noch viel vor in meinem Leben. Dafür muss ich mobil sein. Ottobock Patella Pro 2 Das innovative Konzept von Patella
Therapeutische Infiltration an der Wirbelsäule
 Wir machen mobil Die Schulthess Klinik ist Swiss Olympic Medical Center und FIFA Medical Centre of Excellence Therapeutische Infiltration Zur Behandlung hartnäckiger Rückenschmerzen Wir machen mobil Krankhafte
Wir machen mobil Die Schulthess Klinik ist Swiss Olympic Medical Center und FIFA Medical Centre of Excellence Therapeutische Infiltration Zur Behandlung hartnäckiger Rückenschmerzen Wir machen mobil Krankhafte
Hausaufgaben für Patienten mit Arthrose Bd. 1
 Hausaufgaben für Patienten Band 7 Stefan Sell, Rita Wittelsberger, Steffen Wiemann, Isabelle Heeger & Klaus Bös Hausaufgaben für Patienten mit Arthrose Bd. 1 Übungen bei Arthrose der Knie- und Hüftgelenke
Hausaufgaben für Patienten Band 7 Stefan Sell, Rita Wittelsberger, Steffen Wiemann, Isabelle Heeger & Klaus Bös Hausaufgaben für Patienten mit Arthrose Bd. 1 Übungen bei Arthrose der Knie- und Hüftgelenke
Curavisc. Die Curavisc-Kur bei Arthrose weniger Schmerzen mehr Beweglichkeit P A T I E N T E N I N F O R M A T I O N
 AKTIV MIT Curavisc Die Curavisc-Kur bei Arthrose weniger Schmerzen mehr Beweglichkeit P A T I E N T E N I N F O R M A T I O N Sehr geehrte Patientin, sehr geehrter Patient, wenn Sie diese kleine Informationsbroschüre
AKTIV MIT Curavisc Die Curavisc-Kur bei Arthrose weniger Schmerzen mehr Beweglichkeit P A T I E N T E N I N F O R M A T I O N Sehr geehrte Patientin, sehr geehrter Patient, wenn Sie diese kleine Informationsbroschüre
Die verletzung Des vorderen KreuzbanDes
 Die verletzung Des vorderen KreuzbanDes Orthopädische Klinik König-Ludwig-Haus Würzburg DIE VERLETZUNG DES VORDEREN KREUZBANDES Unser Wissen für Ihre Gesundheit Ursachen und Symptome Kreuzbandverletzung
Die verletzung Des vorderen KreuzbanDes Orthopädische Klinik König-Ludwig-Haus Würzburg DIE VERLETZUNG DES VORDEREN KREUZBANDES Unser Wissen für Ihre Gesundheit Ursachen und Symptome Kreuzbandverletzung
Schmerzende Schultern
 Schmerzende Schultern Fortbildung SVA Sektion Zürich/Glarus Universitätsspital Hörsaal Ost, 13.04.16 Linda Dyer, Physiotherapeutin FH Ziele Sie kennen die anatomischen Besonderheiten der Schulter. Sie
Schmerzende Schultern Fortbildung SVA Sektion Zürich/Glarus Universitätsspital Hörsaal Ost, 13.04.16 Linda Dyer, Physiotherapeutin FH Ziele Sie kennen die anatomischen Besonderheiten der Schulter. Sie
Rückenschmerzen Nicht mit mir! Gisela Neubauer Leitende Oberärztin der Neurologie Gesundheitszentrum Glantal
 Rückenschmerzen Nicht mit mir! Gisela Neubauer Leitende Oberärztin der Neurologie Gesundheitszentrum Glantal Rückenschmerzen Allgemeines Ursache Behandlungsmöglichkeiten Vorbeugung 2 Rückenschmerzen -
Rückenschmerzen Nicht mit mir! Gisela Neubauer Leitende Oberärztin der Neurologie Gesundheitszentrum Glantal Rückenschmerzen Allgemeines Ursache Behandlungsmöglichkeiten Vorbeugung 2 Rückenschmerzen -
MODUL 14 PBL 7 MEDIZINISCHE UNIVERSITÄT GRAZ UNIVERSITÄTSKLINIK FÜR RADIOLOGIE H. SCHÖLLNAST
 MODUL 14 PBL 7 MEDIZINISCHE UNIVERSITÄT GRAZ UNIVERSITÄTSKLINIK FÜR RADIOLOGIE H. SCHÖLLNAST ANAMNESE UND KLINIK 43 jähriger Patient seit ca. 2 Wochen Lumbalgie, in die rechte untere Extremität bis medialen
MODUL 14 PBL 7 MEDIZINISCHE UNIVERSITÄT GRAZ UNIVERSITÄTSKLINIK FÜR RADIOLOGIE H. SCHÖLLNAST ANAMNESE UND KLINIK 43 jähriger Patient seit ca. 2 Wochen Lumbalgie, in die rechte untere Extremität bis medialen
Spreizfuß mit Hallux valgus
 Spreizfuß mit Hallux valgus Möglichkeiten und Grenzen der modernen Fußchirurgie OÄ Dr. Katja Scharmann OA Dr. Bernhard Huber Orthopädische Fachklinik Schwarzach Vor- und Mittelfuß im Röntgenbild 26 Knochen
Spreizfuß mit Hallux valgus Möglichkeiten und Grenzen der modernen Fußchirurgie OÄ Dr. Katja Scharmann OA Dr. Bernhard Huber Orthopädische Fachklinik Schwarzach Vor- und Mittelfuß im Röntgenbild 26 Knochen
Muskuloskelettale Konsequenzen von erheblichem Übergewicht
 Muskuloskelettale Konsequenzen von erheblichem Übergewicht 6. Arthrosetag der Deutschen Rheumaliga DKOU-Kongress,Berlin, 28.-31.10.2014 F. Botero Einleitung Body-mass-Index (BMI) = Gewicht (kg) Körpergröße
Muskuloskelettale Konsequenzen von erheblichem Übergewicht 6. Arthrosetag der Deutschen Rheumaliga DKOU-Kongress,Berlin, 28.-31.10.2014 F. Botero Einleitung Body-mass-Index (BMI) = Gewicht (kg) Körpergröße
Bandscheibenleiden Degenerative Erkrankungen F 03
 Krankheitsbilder der Wirbelsäule, die durch Abnutzung entstanden sind, nennt man degenerative Erkrankungen. Die Wirbelsäule durchläuft mit ihren strukturellen Elementen, den Wirbelkörpern, Bandscheiben
Krankheitsbilder der Wirbelsäule, die durch Abnutzung entstanden sind, nennt man degenerative Erkrankungen. Die Wirbelsäule durchläuft mit ihren strukturellen Elementen, den Wirbelkörpern, Bandscheiben
Studie über Untersuchungen des Beckens nach der Hock-Methode im Vergleich mit den entsprechenden Röntgenbefunden.
 Studie über Untersuchungen des Beckens nach der Hock-Methode im Vergleich mit den entsprechenden Röntgenbefunden. Grundlage dieser Studie ist die Auswertung von 353 Patientenuntersuchungen mittels der
Studie über Untersuchungen des Beckens nach der Hock-Methode im Vergleich mit den entsprechenden Röntgenbefunden. Grundlage dieser Studie ist die Auswertung von 353 Patientenuntersuchungen mittels der
Inhalt. 7 Liebe Leserinnen und Leser
 Inhalt 7 Liebe Leserinnen und Leser 11 Rheumatische Erkrankungen 12 Rheuma eine Volkskrankheit 14 Therapie 26 Eine rundum gesunde Ernährung 31 Wie Sie die Tabellen nutzen können 33 Rheuma-Ampel 4 Rheumatische
Inhalt 7 Liebe Leserinnen und Leser 11 Rheumatische Erkrankungen 12 Rheuma eine Volkskrankheit 14 Therapie 26 Eine rundum gesunde Ernährung 31 Wie Sie die Tabellen nutzen können 33 Rheuma-Ampel 4 Rheumatische
Arthrosebehandlung am Beispiel der Fußgelenke
 Fußarthrose Arthrosebehandlung am Beispiel der Fußgelenke Fuß eine kleine Einführung Ansicht von der Innenseite Längsgewölbe Innenknöchel Schiffchenbein (Naviculare) Großzehengrundgelenk (MTP 1) Fuß die
Fußarthrose Arthrosebehandlung am Beispiel der Fußgelenke Fuß eine kleine Einführung Ansicht von der Innenseite Längsgewölbe Innenknöchel Schiffchenbein (Naviculare) Großzehengrundgelenk (MTP 1) Fuß die
Kniegelenksspiegelung (Kniearthroskopie)
 Kniegelenksspiegelung (Kniearthroskopie) Kniegelenksspiegelung (Kniearthroskopie) Kniechirurgie Tel +41 44 386 12 83 Fax +41 44 386 12 79 sekretariat.knie@balgrist.ch Wie funktioniert eine Kniespiegelung?
Kniegelenksspiegelung (Kniearthroskopie) Kniegelenksspiegelung (Kniearthroskopie) Kniechirurgie Tel +41 44 386 12 83 Fax +41 44 386 12 79 sekretariat.knie@balgrist.ch Wie funktioniert eine Kniespiegelung?
Gelenkverschleiß an Handgelenk und Hand
 Gelenkverschleiß an Handgelenk und Hand Dr. med. O. Wölfle Leitender Arzt der Klinik für Plastische, Hand und Rekonstruktive Chirurgie Kliniken des Main Taunus Kreises GmbH, Bad Soden Akademisches Lehrkrankenhaus
Gelenkverschleiß an Handgelenk und Hand Dr. med. O. Wölfle Leitender Arzt der Klinik für Plastische, Hand und Rekonstruktive Chirurgie Kliniken des Main Taunus Kreises GmbH, Bad Soden Akademisches Lehrkrankenhaus
INHALTSVERZEICHNIS 1. EINLEITUNG
 INHALTSVERZEICHNIS 1. EINLEITUNG 1.1 Einführung und historischer Überblick...8 1.2. Begleitveränderungen des Hallux abducto valgus...10 1.3 Ätiologie des Hallux abducto valgus...12 1.3.1 Primäre Ursachen
INHALTSVERZEICHNIS 1. EINLEITUNG 1.1 Einführung und historischer Überblick...8 1.2. Begleitveränderungen des Hallux abducto valgus...10 1.3 Ätiologie des Hallux abducto valgus...12 1.3.1 Primäre Ursachen
OPTI JOINT. das Nahrungsergänzungsmittel für geschmeidige Gelenke & gesunden Knorpel
 OPTI JOINT das Nahrungsergänzungsmittel für geschmeidige Gelenke & gesunden Knorpel 1 von 5 Hunden wird, wenn er älter als ein Jahr ist, mit Gelenkproblemen zu tun bekommen Welche Hunde sind besonders
OPTI JOINT das Nahrungsergänzungsmittel für geschmeidige Gelenke & gesunden Knorpel 1 von 5 Hunden wird, wenn er älter als ein Jahr ist, mit Gelenkproblemen zu tun bekommen Welche Hunde sind besonders
Meniskus. Meniskus. Kreuzband Knorpel. Anatomie. Anatomie. Diagnostik und Therapie von Kniegelenksverletzungen. Björn Marquardt
 Diagnostik und Therapie von Kniegelenksverletzungen Björn Marquardt Meniskus Meniskus Kreuzband Knorpel Anatomie Anatomie Faserknorpel, halbmondförmig Querschnitt keilförmig Peripherie (Basis) mit Gelenkkapsel
Diagnostik und Therapie von Kniegelenksverletzungen Björn Marquardt Meniskus Meniskus Kreuzband Knorpel Anatomie Anatomie Faserknorpel, halbmondförmig Querschnitt keilförmig Peripherie (Basis) mit Gelenkkapsel
Bewegliche. für mehr Lebensqualität
 Bewegliche Gelenke für mehr Lebensqualität Halten Sie die Beweglichkeit Ihrer Gelenke für selbstverständlich? Meistens ja, wenn Sie noch jung und aktiv sind und bisher niemals über Probleme beim Gehen,
Bewegliche Gelenke für mehr Lebensqualität Halten Sie die Beweglichkeit Ihrer Gelenke für selbstverständlich? Meistens ja, wenn Sie noch jung und aktiv sind und bisher niemals über Probleme beim Gehen,
Muskelfunktionstests
 Muskelfunktionstests Philipp Binder Lena Stoffel Tina Barth Inhalt Seite Einleitung 3 Untere Extremität M. iliopsoas 4 M. rectus femoris 5 M. tensor fasciae latae 7 Mm. ischiocurales (Haimstrings) 8 M.
Muskelfunktionstests Philipp Binder Lena Stoffel Tina Barth Inhalt Seite Einleitung 3 Untere Extremität M. iliopsoas 4 M. rectus femoris 5 M. tensor fasciae latae 7 Mm. ischiocurales (Haimstrings) 8 M.
Kreuzbandriss beim Hund
 Kreuzbandriss beim Hund Das vordere Kreuzband ist eine der wichtigsten Strukturen zur Stabilisierung des Knieglenkes. Durch die Winkelung im Hinterbein beim Hund ist es noch wichtiger als beim Menschen.
Kreuzbandriss beim Hund Das vordere Kreuzband ist eine der wichtigsten Strukturen zur Stabilisierung des Knieglenkes. Durch die Winkelung im Hinterbein beim Hund ist es noch wichtiger als beim Menschen.
MRT des Kniegelenkes. Sportverletzungen und Traumafolgen Vergleich MRT und Arthrographie Windhagen 11.-13. Juni 2009. Dr. Jonas Müller-Hübenthal
 MRT des Kniegelenkes Sportverletzungen und Traumafolgen Vergleich MRT und Arthrographie Windhagen 11.-13. Juni 2009 Dr. Jonas Müller-Hübenthal MRT des Kniegelenkes - Gliederung Anatomie und Schmerzlokalisation
MRT des Kniegelenkes Sportverletzungen und Traumafolgen Vergleich MRT und Arthrographie Windhagen 11.-13. Juni 2009 Dr. Jonas Müller-Hübenthal MRT des Kniegelenkes - Gliederung Anatomie und Schmerzlokalisation
Dekubitus / Druckwunden / Liegewunden
 D Dekubitus / Druckwunden / Liegewunden Vorbeugung Behandlung Wie hoch ist mein Risiko? Was kann ich zur Vorbeugung oder Behandlung beitragen? St. Nikolaus-Hospital Hufengasse 4-8 4700 Eupen Tel. 087/599
D Dekubitus / Druckwunden / Liegewunden Vorbeugung Behandlung Wie hoch ist mein Risiko? Was kann ich zur Vorbeugung oder Behandlung beitragen? St. Nikolaus-Hospital Hufengasse 4-8 4700 Eupen Tel. 087/599
Anweisungen zur Nachbehandlung
 Arthroskopie Anweisungen zur Nachbehandlung Pferdeklinik Besitzer Pferd Entlassungsdatum Zuständige Tierärzte Sehr geehrter Pferdebesitzer, Die tägliche Pflege Ihres Pferdes ist nun wieder Ihnen überlassen.
Arthroskopie Anweisungen zur Nachbehandlung Pferdeklinik Besitzer Pferd Entlassungsdatum Zuständige Tierärzte Sehr geehrter Pferdebesitzer, Die tägliche Pflege Ihres Pferdes ist nun wieder Ihnen überlassen.
Inhalt. Häufige Röntgenbefunde am Bewegungsapparat
 Häufige Röntgenbefunde am Bewegungsapparat Dominik Weishaupt Institut für Diagnostische Radiologie UniversitätsSpital Zürich Inhalt Die Fraktur, die auf dem ersten Blick im konventionellen Röntgenbild
Häufige Röntgenbefunde am Bewegungsapparat Dominik Weishaupt Institut für Diagnostische Radiologie UniversitätsSpital Zürich Inhalt Die Fraktur, die auf dem ersten Blick im konventionellen Röntgenbild
HemiCAP Patienten Information
 HemiCAP Patienten Information Das innovative Contoured Articular Prosthetic (CAP ) ResurfacingSystem wurde entwickelt, um alle großen Gelenke des menschlichen Körpers wie die Schulter, die Hüfte, das Knie,
HemiCAP Patienten Information Das innovative Contoured Articular Prosthetic (CAP ) ResurfacingSystem wurde entwickelt, um alle großen Gelenke des menschlichen Körpers wie die Schulter, die Hüfte, das Knie,
Definition der Ellenbogendysplasie
 orthovet Dr. med. vet. Patrick Blättler Monnier Fasanenstrasse 13, CH-4402 Frenkendorf Tel. 061 903 11 11 / Fax 061 903 11 13 info@orthovet.ch / www.orthovet.ch www.hunde-bewegungszentrum.ch Definition
orthovet Dr. med. vet. Patrick Blättler Monnier Fasanenstrasse 13, CH-4402 Frenkendorf Tel. 061 903 11 11 / Fax 061 903 11 13 info@orthovet.ch / www.orthovet.ch www.hunde-bewegungszentrum.ch Definition
Schmerzsyndrome des Bewegungssystems
 www.printo.it/pediatric-rheumatology/at/intro Schmerzsyndrome des Bewegungssystems Version von 2016 10. Osteochondrose (Synonyme: Knochennekrose, avaskuläre Nekrose) 10.1 Was ist das? Das Wort Osteochondrose"
www.printo.it/pediatric-rheumatology/at/intro Schmerzsyndrome des Bewegungssystems Version von 2016 10. Osteochondrose (Synonyme: Knochennekrose, avaskuläre Nekrose) 10.1 Was ist das? Das Wort Osteochondrose"
Diagnose vorderer Kreuzbandriss. Was kommt auf Sie zu?
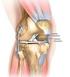 Diagnose vorderer Kreuzbandriss Was kommt auf Sie zu? Kreuzbandriss Die Verletzung Ursachen Der Kreuzbandriss ist die häufigste Bandverletzung des Kniegelenks. Beinahe drei Viertel aller Kreuzbandrisse
Diagnose vorderer Kreuzbandriss Was kommt auf Sie zu? Kreuzbandriss Die Verletzung Ursachen Der Kreuzbandriss ist die häufigste Bandverletzung des Kniegelenks. Beinahe drei Viertel aller Kreuzbandrisse
Synthes TPLO Platten. Optimale medizinische Versorgung für Ihr Tier.
 Synthes TPLO Platten. Optimale medizinische Versorgung für Ihr Tier. Veterinary Die Anatomie Ihres Hundes Patella (Kniescheibe) Femur (Oberschenkel - knochen) Tibiaplateau (Schienenbeinkopf) Tibia (Schienbein)
Synthes TPLO Platten. Optimale medizinische Versorgung für Ihr Tier. Veterinary Die Anatomie Ihres Hundes Patella (Kniescheibe) Femur (Oberschenkel - knochen) Tibiaplateau (Schienenbeinkopf) Tibia (Schienbein)
Lukas Niggemann. Arthrosetag Lebensqualität im Zentrum ärztlicher Überlegungen Moderne Endoprothetik des Kniegelenkes
 Knie-Totalendoprothese Lebensqualität im Zentrum ärztlicher Überlegungen Moderne Endoprothetik des Kniegelenkes Arthrosetag 2011 Lukas Niggemann Facharzt für Chirurgie und Unfallchirurgie Universitätsklinikum
Knie-Totalendoprothese Lebensqualität im Zentrum ärztlicher Überlegungen Moderne Endoprothetik des Kniegelenkes Arthrosetag 2011 Lukas Niggemann Facharzt für Chirurgie und Unfallchirurgie Universitätsklinikum
rheumatologische Erkrankungen
 Diagnose von Gelenkerkrankungen: Untersuchung von Rücken und Gelenken Prof. Dr. Christoph Baerwald Sektion Rheumatologie/Gerontologie Department für Innere Medizin, Neurologie und degenerative Erkrankungen
Diagnose von Gelenkerkrankungen: Untersuchung von Rücken und Gelenken Prof. Dr. Christoph Baerwald Sektion Rheumatologie/Gerontologie Department für Innere Medizin, Neurologie und degenerative Erkrankungen
Manuelle Therapie. Sichere und effektive Manipulationstechniken
 Rehabilitation und Prävention Manuelle Therapie. Sichere und effektive Manipulationstechniken Bearbeitet von Frans van den Berg, Udo Wolf 1. Auflage 2002. Buch. XVII, 269 S. Hardcover ISBN 978 3 540 43099
Rehabilitation und Prävention Manuelle Therapie. Sichere und effektive Manipulationstechniken Bearbeitet von Frans van den Berg, Udo Wolf 1. Auflage 2002. Buch. XVII, 269 S. Hardcover ISBN 978 3 540 43099
Gesundheit in Deutschland, 2006
 1.2.5.3 Arthrose Gelenkschmerzen allein sind noch keine Arthrose. Eine Arthrose lässt sich sowohl durch eine klinische Untersuchung feststellen, bei der beispielsweise charakteristische Beschwerden und
1.2.5.3 Arthrose Gelenkschmerzen allein sind noch keine Arthrose. Eine Arthrose lässt sich sowohl durch eine klinische Untersuchung feststellen, bei der beispielsweise charakteristische Beschwerden und
Patienteninformation Das vordere Kreuzband
 Patienteninformation Das vordere Kreuzband Inhaltsverzeichnis: 1) Das vordere Kreuzband 2) Die biologische arthroskopische Kreuzbandplastik 3) Allgemeine Hinweise Neuhäuserstraße 1-3 86154 Augsburg Empfang
Patienteninformation Das vordere Kreuzband Inhaltsverzeichnis: 1) Das vordere Kreuzband 2) Die biologische arthroskopische Kreuzbandplastik 3) Allgemeine Hinweise Neuhäuserstraße 1-3 86154 Augsburg Empfang
Einsatz von Knie-Totalendoprothesen. Patienteninformation
 Einsatz von Knie-Totalendoprothesen Patienteninformation Liebe Patientin, lieber Patient, seit Monaten, teilweise seit Jahren, werden Sie wegen Knieschmerzen behandelt. Dabei kamen unterschiedlichste Methoden
Einsatz von Knie-Totalendoprothesen Patienteninformation Liebe Patientin, lieber Patient, seit Monaten, teilweise seit Jahren, werden Sie wegen Knieschmerzen behandelt. Dabei kamen unterschiedlichste Methoden
Knorpelschaden im Gelenk Was tun?
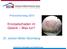 Präventionstag 2010 Knorpelschaden im Gelenk Was tun? Dr. Jochen Müller-Stromberg Was ist Knorpel? Knorpelzelle 60-70% Wasser Kollagenfasern Keine Blutgefäße Knorpelernährung ausschließlich durch die Gelenkflüssigkeit,
Präventionstag 2010 Knorpelschaden im Gelenk Was tun? Dr. Jochen Müller-Stromberg Was ist Knorpel? Knorpelzelle 60-70% Wasser Kollagenfasern Keine Blutgefäße Knorpelernährung ausschließlich durch die Gelenkflüssigkeit,
Arthrosen der Fingergelenke
 Wir machen mobil Die Schulthess Klinik ist Swiss Olympic Medical Center und FIFA Medical Centre of Excellence Orthopädie Obere Extremitäten Arthrosen der Fingergelenke Ursachen und Behandlungsmöglichkeiten
Wir machen mobil Die Schulthess Klinik ist Swiss Olympic Medical Center und FIFA Medical Centre of Excellence Orthopädie Obere Extremitäten Arthrosen der Fingergelenke Ursachen und Behandlungsmöglichkeiten
Übungen zur Kräftigung der Bauchmuskulatur
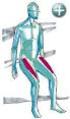 Übungen zur Kräftigung der Bauchmuskulatur Die Schädigungsmöglichkeiten vieler traditioneller Übungen sind größer als deren Übungseffekt. Wir stellen die bekanntesten dieser schädigenden Übungen mit Ihren
Übungen zur Kräftigung der Bauchmuskulatur Die Schädigungsmöglichkeiten vieler traditioneller Übungen sind größer als deren Übungseffekt. Wir stellen die bekanntesten dieser schädigenden Übungen mit Ihren
Gelenkverschleiß am Knie - was tun?
 Gelenkverschleiß am Knie - was tun? Dr.U.Herbst Klinik für Orthopädie und Unfallchirurgie Chefarzt PD Dr.U.Horas 27.10.2013 Epidemiologie der Arthrose bereits im Altertum bekannt 9 Mill Menschen in Deutschland
Gelenkverschleiß am Knie - was tun? Dr.U.Herbst Klinik für Orthopädie und Unfallchirurgie Chefarzt PD Dr.U.Horas 27.10.2013 Epidemiologie der Arthrose bereits im Altertum bekannt 9 Mill Menschen in Deutschland
Fachklinik für Orthopädie
 Fachklinik für Orthopädie KURPARK-KLINIK KURPARK-KLINIK Zentrum für medizinische Rehabilitation WILLKOMMEN IN DER FACHKLINIK FÜR ORTHOPÄDIE DER KURPARK-KLINIK IN BAD NAUHEIM Sicherheit und Stabilität ORTHOPÄDIE
Fachklinik für Orthopädie KURPARK-KLINIK KURPARK-KLINIK Zentrum für medizinische Rehabilitation WILLKOMMEN IN DER FACHKLINIK FÜR ORTHOPÄDIE DER KURPARK-KLINIK IN BAD NAUHEIM Sicherheit und Stabilität ORTHOPÄDIE
Die Rolle der Ernährung bei Gelenkerkrankungen. Professor Dr. Heinrich Kasper, Universität Würzburg
 Die Rolle der Ernährung bei Gelenkerkrankungen Professor Dr. Heinrich Kasper, Universität Würzburg Gesicherte und diskutierte Ansätze für eine Ernährungstherapie bei entzündlichen und degenerativen Gelenkerkrankungen
Die Rolle der Ernährung bei Gelenkerkrankungen Professor Dr. Heinrich Kasper, Universität Würzburg Gesicherte und diskutierte Ansätze für eine Ernährungstherapie bei entzündlichen und degenerativen Gelenkerkrankungen
Information der Physiotherapie. für. VKB (vorderes Kreuzband) Patienten. während des Spitalaufenthaltes
 Information der Physiotherapie für VKB (vorderes Kreuzband) Patienten während des Spitalaufenthaltes Die Orthopädische Abteilung und das Physio-Team des Spitals Oberengadin heissen Sie herzlich willkommen.
Information der Physiotherapie für VKB (vorderes Kreuzband) Patienten während des Spitalaufenthaltes Die Orthopädische Abteilung und das Physio-Team des Spitals Oberengadin heissen Sie herzlich willkommen.
DAS HANDGELENK. 1. Einführung
 DAS HANDGELENK Im Überblick Im Alltag und im Berufsleben ist das Handgelenk vielleicht das wichtigste Gelenk überhaupt. Nicht nur in vielen handwerklichen Berufen, sondern auch beim Sport ist es Belastungen
DAS HANDGELENK Im Überblick Im Alltag und im Berufsleben ist das Handgelenk vielleicht das wichtigste Gelenk überhaupt. Nicht nur in vielen handwerklichen Berufen, sondern auch beim Sport ist es Belastungen
Gesicherte Indikation, Aufklärung, Vorbereitung, Dokumentation
 Gesicherte Indikation, Aufklärung, Vorbereitung, Dokumentation Dietmar Pierre König IQN 63. Fortbildungsveranstaltung - Hüftendoprothetik Primärendoprothetik - Anamnese - Klinische Untersuchung - Labordiagnostik
Gesicherte Indikation, Aufklärung, Vorbereitung, Dokumentation Dietmar Pierre König IQN 63. Fortbildungsveranstaltung - Hüftendoprothetik Primärendoprothetik - Anamnese - Klinische Untersuchung - Labordiagnostik
Durchbewegen der unteren Extremität zur Kontrakturenprophylaxe
 Durchbewegen der unteren Extremität zur Kontrakturenprophylaxe Kontrakturenprophylaxe untere Extremität Herzlich willkommen zur Schulung! Thema: Dauer: Ziel: Durchbewegen der unteren Extremität zur Kontrakturenprophylaxe
Durchbewegen der unteren Extremität zur Kontrakturenprophylaxe Kontrakturenprophylaxe untere Extremität Herzlich willkommen zur Schulung! Thema: Dauer: Ziel: Durchbewegen der unteren Extremität zur Kontrakturenprophylaxe
Beginnende Knie-Arthrose bei Fehlstellungen (O- oder X-Beinen)
 Beginnende Knie-Arthrose bei Fehlstellungen (O- oder X-Beinen) Beginnende Knie-Arthrose bei Fehlstellungen (O- oder X-Beinen) Kniechirurgie Tel +41 44 386 12 83 Fax +41 44 386 12 79 sekretariat.knie@balgrist.ch
Beginnende Knie-Arthrose bei Fehlstellungen (O- oder X-Beinen) Beginnende Knie-Arthrose bei Fehlstellungen (O- oder X-Beinen) Kniechirurgie Tel +41 44 386 12 83 Fax +41 44 386 12 79 sekretariat.knie@balgrist.ch
TEIL-PROTHESE BEI ARTHROSE DES KNIEGELENKES
 TEIL-PROTHESE BEI ARTHROSE DES KNIEGELENKES SYMPTOME Seit einiger Zeit wissen Sie, dass mit Ihrem Knie etwas nicht stimmt. Sei es nach einer früheren Verletzung oder einer Arthrose aus unbekannten Gründen
TEIL-PROTHESE BEI ARTHROSE DES KNIEGELENKES SYMPTOME Seit einiger Zeit wissen Sie, dass mit Ihrem Knie etwas nicht stimmt. Sei es nach einer früheren Verletzung oder einer Arthrose aus unbekannten Gründen
