Klinik für Herz- und Kreislauferkrankungen des Deutschen Herzzentrums Münchens der Technischen Universität München
|
|
|
- Angelika Burgstaller
- vor 8 Jahren
- Abrufe
Transkript
1 Klinik für Herz- und Kreislauferkrankungen des Deutschen Herzzentrums Münchens der Technischen Universität München (Direktor: Univ. Prof. Dr. A. Schömig) Einsatz der intrakardialen Pumpe Impella Acute LV (Recover LP 2.5) im Vergleich zu einer intraaortalen Ballongegenpulsation (IABP) bei Patienten mit akutem Myokardinfarkt und kardiogenem Schock Iris Bauer Vollständiger Abdruck der von der Fakultät für Medizin der Technischen Universität München zu Erlangung des akademischen Grades eines Doktors der Medizin genehmigten Dissertation. Vorsitzender: Prüfer der Dissertation: Univ.-Prof. Dr. Neumeier 1.apl. Prof. Dr. M. Seyfarth 2.Univ.-Prof. Dr. A. Kastrati Die Dissertation wurde am bei der technischen Universität München eingereicht und durch die Fakultät für Medizin am angenommen.
2 Inhaltsverzeichnis Inhaltsverzeichnis Inhaltsverzeichnis 1 Abbkürzungsverzeichnis 2 1 Einleitung Definition, Epidemiologie, Pathophysiologie und Therapie des kardiogenen Schocks Definition Epidemiologie Pathophysiologie Therapiemöglichkeiten Mechanische Unterstützungssysteme Intraaortale Ballongegenpulsation (IABP) Impella LP 2.5 (Acute LV) Fragestellung 28 2 Patientenkollektiv und Methodik Studiendesign Patientengruppen Randomisierung Ein- und Ausschlusskriterien Studienendpunkte Studienablauf Einverständniserklärung und Votum der Ethikkommission Erhebung der Messwerte Statistische Auswertung 37 3 Ergebnisse Patientenkollektiv Studienintervention Hämodynamische Effekte Klinisches Ergebnis 48 4 Diskussion Limitationen 63 5 Zusammenfassung 65 6 Literaturverzeichnis 67 7 Abbildungsverzeichnis 79 8 Tabellenverzeichnis 80 9 Quellenverzeichnis Anhang Killip-Klassifikation TIMI Klassifikation Danksagung 81 1
3 Abkürzungsverzeichnis Abkürzungsverzeichnis Abb. AMI AP aptt ASS AV BNP bzw. ca. CABG CI CK CK-MB cm CO CPI d.h. DAP EF EKG etc. FDA FFP fhb Fr Abbildung akuter Myokardinfarkt arterial Pressure aktivierte partielle Thromboplastinzeit Acetylsalicylsäure atrioventrikular brain natriuretic peptide beziehungsweise circa aortokoronarer Bypass Cardiac Index Creatinkinase Creatinkinase Muscle Brain Zentimeter Cardiac Output Cardiac Power Index das heißt diastolischer arterieller Blutdruck Ejektionsfraktion Elektrokardiogramm et cetera U.S Food and Drug Administration Fresh Frozen Plasma freies Hämoglobin French h Stunde 2
4 Abkürzungsverzeichnis HF HOCM HZV I.E. IABP IQR Kg LV LVAD LVEDP MAP max. mg min ml/h mmhg mmol/l MODS NIH NOS PAP PCI PCWP PTCA PTT RAP RBC SAP Herzfrequenz hypertrophe obstruktive Kardiomyopathie Herzzeitvolumen Internationale Einheiten Intraaortale Ballonpumpe Interquartilrange Kilogramm linker Ventrikel linksventrikuläres Unterstützungssystem linksventrikulärer enddiastolischer Druck mittlerer arterieller Blutdruck maximal Milligramm Minuten Milliliter pro Stunde Millimeter Quecksilbersäule Millimol pro Liter multiple organ dysfunction score national institutes of health Stickstoffmonoxid Syntethase Pulmonalarteriendruck perkutane koronare Intervention pulmonalkapillarer Verschlussdruck perkutane transluminale koronare Angioplastie partielle Thromboplastinzeit rechtsatrialer Druck Red blood cells systolischer arterieller Blutdruck 3
5 Abkürzungsverzeichnis SOFA SVR Sys. TIMI U/L vs VSD ZVD sepsis related organ failure assessment systemischer Gefäßwiderstand systolisch thrombolysis in myocardial infarction study group Units/Liter versus Ventrikelseptumdefekt zentraler Venendruck 4
6 Einleitung 1 Einleitung 1.1 Definition, Epidemiologie, Pathophysiologie und Therapie des kardiogenen Schocks Definition Der kardiogene Schock tritt auf, wenn aufgrund einer kardialen Dysfunktion eine anhaltende Gewebsminderperfusion vorliegt, das heißt ein Endorganversagen aufgrund Hypotension. Als etablierte Definition lässt sich ein systolischer Blutdruck unter 90 mmhg für mindestens 30 Minuten vor Gabe von Katecholaminen oder Vasopressoren messen oder es ist die Gabe von Vasopressoren und/oder die Implantation einer IABP nötig, um einen systolischen Blutdruck von über 90 mmhg aufrechtzuerhalten. Die am meisten unter der Ischämie leidenden Organe sind die Nieren und das Gehirn. Als Nachweis für eine Endorganhypoperfusion kann der Rückgang der Ausscheidung unter 30 ml/h, kaltschweißige Extremitäten oder ein herabgesetztes Bewusstsein dienen. Eine erhöhte Herzfrequenz tritt häufig auf. Bei den hämodynamischen Parametern lässt sich ein Cardiac-Index <2,2 L/min/m 2, ein erhöhter pulmonalarterieller Wedgedruck über 15 mmhg, hervorgerufen durch den erhöhten enddiastolischen linksventrikulären Füllungsdruck oder ein enddiastolischer linksventrikulärer Füllungsdruck über 15 mmhg messen [35]. 5
7 Einleitung Epidemiologie Ein kardiogener Schock entwickelt sich bei 5-10% aller mit akutem Myokardinfarkt hospitalisierten Patienten und ist mit 55-90% Letalität immer noch eine bedeutende Todesursache [1]. Das linksventrikuläre Versagen ist die häufigste Ursache für einen kardiogenen Schock unter den Patienten mit akutem Koronarsyndrom. Dieser ist oft mit einem Verlust von mehr als 40% des kontraktilen Myokards vom linken Ventrikel assoziiert [52]. Im Jahr 1999 wurde eine große multizentrische, randomisierte unverblindete Studie mit einem zusätzlichen Register für geeignete nicht randomisierte Patienten veröffentlicht. Diese Studie überprüfte die Hypothese, dass eine direkte invasive Behandlung zur Besserung der Revaskularisation die 30-Tages- Mortalität bei Patienten im kardiogenen Schock nach Myokardinfarkt um 20% gegenüber einer medikamentösen Therapie senkt. In dem begleitenden SHOCK Trial-Register [34] konnte das Versagen des linken Ventrikels als Ursache für den kardiogenen Schock bei 78,5% der Patienten gefunden werden, bei 2,8% war der Grund ein isolierter rechtsventrikulärer Schock. In derselben Studie konnte bei 12% der Patienten eine mechanische Ursache (Mitralinsuffizienz, Ventrikelseptumruptur, Herzbeuteltamponade) festgestellt werden [34]. Weiter zeigte sich, dass es bei Patienten mit instabiler Angina Pectoris, die zum akuten Koronarsyndrom zählt, ohne Myokardinfarkt nur selten zum kardiogenen Schock kommt (1,4% im GUSTO IIb Trial [42]). Weitere seltene Ursachen sind Myokarditis, myokardiale Kontusion, septischer Schock mit kardialer Depression und myokardiales Stunning (postischämische Dysfunktion) nach Bypassoperation [39]. Bei 5 10% der Patienten waren Hämorrhagien oder Infekte die Ursache [34]. Als Prädiktoren für ein schlechteres Outcome bzw. eine höhere Mortalität wurden in einer Studie im Jahr 2005 die Prädiktoren bestätigt, die 1999 von Goldberg und 1995 von Holmes bereits in Studien gefunden wurden. Bei folgenden Risikofaktoren tritt häufiger ein kardiogener Schock auf: Höheres Alter, weibliches Geschlecht, Diabetes mellitus, periphere und zerebrale Gefäßerkrankung, vorheriger Myokardinfarkt oder Bypassoperation in der Anamnese, Untergewicht und Nieren oder Herzinsuffizienz [28, 41, 43]. Bei 6
8 Einleitung den klinischen Prädiktoren lassen sich bei Patienten im kardiogenen Schock ein signifikant niedrigerer systolischer Blutdruck, eine höhere Herzfrequenz [41], erhöhte Werte von Herzenzymen und Laktat finden [54]. In der Studie von 2005 kam heraus, dass Patienten mit kardiogenem Schock weniger an vorhergehender Angina pectoris leiden und weniger vorangehende Revaskularisationsversuche in der Anamnese haben, dafür aber häufiger an einem Hypertonus und Hyperlipidämie erkrankt waren. Unter anderem präsentieren sie sich öfter mit einem akuten Koronarsyndrom mit ST-Hebung im EKG und nicht den typischen Angina pectoris Beschwerden, sondern zum Beispiel mit Synkopen, Arrhythmien oder Herzversagen [43]. Für den klinischen Verlauf ließen sich deutliche Unterschiede bei Patienten mit ST Streckenhebung im EKG oder ohne feststellen. So kam es bei Patienten mit Nicht ST Hebungsinfarkt deutlich später zu einem Auftreten des kardiogenen Schocks (72h gegenüber 10h; [42, 45]) und auch bei der Frühmortalität lagen die Patienten mit Nicht ST Hebungsinfarkt niedriger, die Mortalität nach ein und zwei Jahren war allerdings ähnlich hoch [45]. 11% [41] der Patienten waren schon bei ihrer Aufnahme im kardiogenen Schock, die Mehrheit der Patienten (75%; [33]) entwickelte den kardiogenen Schock innerhalb von 24h nach Symptombeginn mit einem medianen Zeitfenster von fünf Stunden von der Klinikaufnahme bis zum Beginn des Schocks [33]. 7
9 Einleitung Pathophysiologie Einleitend lässt sich sagen, dass sich der erniedrigte koronare Blutfluss in einer Verringerung des linksventrikulären Blutauswurfs in den Körperkreislauf äußert. Dieses kleinere Schlagvolumen führt zu einem Hypotonus und fortschreitender kardialer Ischämie und Dysfunktion. Der sich dadurch ergebende Teufelskreis und das aus dem Herzversagen resultierende Kreislaufversagen sind letztendlich für den Tod der Patienten verantwortlich [6]. Meistens tritt der kardiogene Schock nach einem massiven und ausgedehnten Myokardinfarkt oder einer schwerwiegenden Myokardischämie ein, die zu einer beeinträchtigten linksventrikulären Funktion mit reduzierter systolischer Kontraktilität, verringertem kardialen Output und arteriellem Blutdruck führt. Dadurch sinkt die Perfusion der Koronarien, die Koronarreserven (die koronare Flussreserve ist die Differenz des maximalen Blut-Volumenstroms in den Koronararterien unter Belastung und des Blut-Volumenstroms in den Koronararterien in Ruhe, also der maximale zusätzliche Volumenstrom, der den Herzmuskel versorgen kann, wenn er belastet wird und einen erhöhten Bedarf an Blutversorgung hat) verringern sich und es kommt zur Minderversorgung des Herzens. Um diesem Zustand entgegenzuwirken, kommen eine ganze Reihe an neurohumoralen Mechanismen in Gang, wie die Aktivierung des sympathischen Nervensystems und des Renin Angiotensin Systems, was zur Vasokonstriktion der Gefäße, Tachyarrhythmie und Flüssigkeitsretention führt [75]. Die renalen Kompensationsmechanismen führen durch die Flüssigkeitsretention zu einer Erhöhung der Vorlast, die Vasokonstriktion zu einer Erhöhung der Nachlast [30]. Die Hypoperfusion bewirkt eine Ausschüttung von Katecholaminen, die die Kontraktilität und den peripheren Blutfluss erhöhen. Allerdings erhöhen Katecholamine ebenfalls den myokardialen Sauerstoffverbrauch und haben proarrhythmogene und kardiotoxische Effekte [67]. Die durch das sympathische Nervensystem hervorgerufene Tachykardie verkürzt die für das Herz so lebenswichtige Diastole. Durch die systemische Minderperfusion kommt es zu metabolischen Verschiebungen, wie zum Beispiel der Laktatazidose, die wiederum die kardiale Funktion verschlechtert und unbehandelt zum Tode 8
10 Einleitung führen kann. Durch die Reizung der Barorezeptoren kommt es zur Ausschüttung von antidiuretischem Hormon, was zur weiteren Wasserresorption führt. Die oben genannten Mechanismen sollen einen adäquaten Rückfluss durch Erhöhung der Vor und Nachlast sichern, resultieren dabei allerdings in Flüssigkeitsretention, Hypoxämie und pulmonaler Stauung [18]. Diese Mechanismen wirken daher nicht gegen die Ischämie, sondern verschlimmern sie noch, so dass eine Ischämie eine weitere Ischämie begünstigt. Es kommt zu einer Abwärtsspirale, die die vorhandene Ischämie verschlechtert, zu einer weiteren Zerstörung des Myokards und damit zu einer Verschlimmerung des Schocks führt. Auf zellulärer Ebene kommt es kardial und systemisch durch andauernde Gewebsminderperfusion und hypoxie zum Zelltod. Zu den vorausgehenden Mechanismen, die zum Tod führen, gehören Zellmembranruptur, Freisetzung lysosomaler Enzyme und Erschöpfung der zellulären Energiespeicher. Durch Entzündungsreaktionen und der Toxizität von freien Radikalen kann es zum Gewebsuntergang, besonders zur Apoptose auch infarktferner Myokardzellen kommen [9, 65]. Die mangelnde Sauerstoffversorgung der Myozyten führt zu einer Beeinträchtigung der Adenosintriphosphatproduktion. Es entsteht ein Wechsel von aerober zu anaerober Glykolyse mit einer erhöhten Laktatproduktion. Es kann zu einer Laktatazidose des Körpers kommen. Außerdem ist das Ausmaß der Hyperlaktatämie bei Patienten im Schock prognostisch von Bedeutung. Bei einem Anstieg des Laktats auf über 10 mmol/l ist die Überlebenswahrscheinlichkeit sehr gering. Durch den Energiemangel kommt es zu einer Beeinträchtigung der Ionentransporter mit Verschiebungen von Natrium und Wasser und zum Verlust des Gradienten von Kalium, Chlorid und Kalzium. Die intrazelluläre Kalziumakkumulation beschleunigt die progressive myokardiale Dysfunktion. Der Mechanismus, der dies bewirkt, ist allerdings noch unbekannt [51]. Wenn die Hypoperfusion und Ischämie andauern, führt dies zur Nekrose mit Anschwellen der Mitochondrien und anschließendem Platzen der Zellen [75]. Die Zellen sind dann irreversibel geschädigt. 9
11 Einleitung Diese ischämische Kaskade äußert sich durch Veränderungen im metabolischen und biochemischen Haushalt, was wiederum zur diastolischen Dysfunktion des linken Ventrikels durch die beeinträchtigte Relaxation und verminderter Compliance führt. Das wiederum bedingt erhöhte linksventrikuläre Füllungsdrücke, es kommt zur Lungenstauung bzw. zum Lungenödem, zur erhöhten Wandspannung und zur Beeinträchtigung der Koronarperfusion [75]. Die Reduktion des koronaren Perfusionsdruckes, die Beeinträchtigung der Sauerstoffversorgung und der Verlust der koronaren Autoregulation kann möglicherweise weitere Ischämien oder eine Vergrößerung der Infarktausdehnung verursachen. Diese fortschreitende myokardiale Verletzung macht sich im Anstieg der Herzenzyme (CK, CK-MB, Troponin T, Myoglobin) bemerkbar [30]. Weitere autoregulatorische Prozesse sorgen dafür, dass das Blut aus Skelettmuskel, Haut und Gastrointestinaltrakt in die lebenswichtigen Organe Herz, Gehirn und Nieren umverteilt wird. Diese primär sinnvollen Kompensationsmechanismen führen jedoch zu einer Steigerung des myokardialen Sauerstoffverbrauchs und zum Fortschreiten des kardiogenen Schocks, womit das Ziel der Behandlung in der Durchbrechung dieses Circulus vitiosus liegt [18] (Abb. 1). Abbildung 1: Pathophysiologie des kardiogenen Schocks (modifiziert nach [18]) 10
12 Einleitung Therapiemöglichkeiten Zu Beginn der Therapie des kardiogenen Schocks nach einem Myokardinfarkt steht die allgemeine Grundversorgung des Patienten im Vordergrund. Dazu zählen die Überwachung des Patienten auf der Intensivstation, das Management des Volumens und die ausreichende Versorgung des Patienten mit Sauerstoff. Ein arterieller Katheter erlaubt das konstante Monitoring des Blutdrucks. Der Gebrauch eines Pulmonalarterienkatheters liefert nützliche Informationen über die zentrale Hämodynamik und ist eine Hilfe bei der Kontrolle der Gabe von Flüssigkeiten oder Medikamenten. Obwohl sich durch den Gebrauch eines Pulmonalarterienkatheters kein Benefit bei der Mortalität bei Patienten mit Myokardinfarkt ohne kardiogenen Schock zeigte, ist er doch eine Erleichterung beim Management des kardiogenen Schocks [25]. Zusätzlich ist die gezielte Behandlung auftretender Komplikationen durch die Gabe spezifischer Medikamente wichtig. Hierzu zählen zum Beispiel Atropin zur Behandlung einer Bradykardie, Natriumbicarbonat zum Ausgleich einer metabolischen Azidose, Aspirin und Heparin senken das Risiko eines Reinfarktes, venöser Wandthromben im Ventrikel oder tiefer Beinvenenthrombosen. Hypokaliämie oder Hypomagnesiämie können ventrikuläre Arrhythmien verursachen und sollten durch die Gabe von Kalium oder Magnesium korrigiert werden. Diuretika senken die Füllungsdrücke der Ventrikel und können zur Volumenkontrolle benutzt werden. Morphinsulfat senkt exzessive überschießende sympathische Aktivität, Vorlast und Nachlast. Vermieden werden sollten Betablocker und Calcium-Kanal-Blocker, da sie negativ inotrop wirken [25]. Eine weitere wichtige Medikamentengruppe stellen die Katecholamine Adrenalin, Noradrenalin, Dopamin und Dobutamin dar. Dobutamin ist das Mittel der Wahl bei einem nicht durch Volumengabe zu behebenden Hypotonus, wenn der systolische Blutdruck noch über 70 mmhg beträgt, um die Organdurchblutung zu verbessern [25]. Es führt über eine Erhöhung des Schlagvolumens und der Herzfrequenz zu einer Zunahme des Herzzeitvolumens [27, 29]. Bei einem systolischen Blutdruck unter 70 mmhg ist Noradrenalin das Mittel der Wahl, da es durch seine α-adrenerge Wirkung 11
13 Einleitung zu einer Vasokonstriktion an allen Gefäßen führt. Adrenalin sollte nur bei nicht anders zu stabilisierender Kreislaufsituation eingesetzt werden. Für Dopamin scheint es wegen nicht selektiver Wirkungen aktuell keine Indikation mehr zu geben. Allerdings können alle Katecholamine eine Tachykardie auslösen und haben ein arrhythmogen wirksames Potential [25]. Der Gebrauch inotrop wirkender Medikamente wird als palliativ angesehen, da es keine Beweise gibt, dass inotrop wirkende Medikamente das Überleben verbessern, und in der Tat wird die myokardiale Dysfunktion durch die erhöhte Nachfrage nach Sauerstoff verstärkt. Trotzdem helfen Inotropika dabei, den Patienten während des Transportes, der ersten Untersuchungen bis zur Durchführung der notwendigen Therapie zu stabilisieren [30]. Für die Therapie des akuten Myokardinfarkts mit kardiogenem Schock gibt es verschiedene Optionen: Fibrinolytische Therapie Die Behandlung des Myokardinfarkts mit Fibrinolytika (wie Streptokinase, Urokinase, Antistreplase), rettet Leben, reduziert die Infarktgröße und bewahrt die linksventrikuläre Funktion [5]. Weiter reduziert die fibrinolytische Therapie das Risiko, einen kardiogenen Schock zu bekommen, wenn die Patienten vorher stabile Vitalzeichen aufwiesen [2, 56, 83]. Die Fibrinolyse als erste Therapiemöglichkeit wurde allerdings von der effektiveren Revaskularisation mittels PCI verdrängt [75]. Die fibrinolytische Therapie ist damit heute nur noch von geringer Bedeutung, auch, weil immer mit der Gefahr von ernsten Blutungskomplikationen gerechnet werden muss. Dies zeigte sich auch 2008 in der TROICA-Studie, welche herausfand, dass die Gabe des Fibrinolytikums Tenectplase die Prognose von Patienten, die wegen eines Herzstillstands reanimiert werden, nicht verbessern kann [12]. Die fibrinolytische Therapie sollte nur Anwendung finden, wenn eine Revaskularisationstherapie (PCI) oder aortokoronarer Bypass (CABG) nicht rasch zur Verfügung stehen. Trotzdem sollten die Patienten auch nach der Lyse möglichst in ein Krankenhaus mit der Möglichkeit der perkutanen koronaren Intervention (PCI) gebracht werden [25]. 12
14 Einleitung Perkutane koronare Intervention (PCI) Die perkutane koronare Intervention ist eine nichtchirurgische katheterinvasive Maßnahme zur Eröffnung verschlossener oder stenosierter Gefäße. Dies geschieht durch Verwendung verschiedener Katheter, über die Ballondilatatoren oder Gefäßstützen (Stents) in die Koronararterien eingebracht werden können. In der großen Studie von 1999, dem SHOCK- Trial [37] - SHould we emergently revascularize Occluded Coronaries for cardiogenic shock? - ist eine medikamentöse Stabilisierung mit einer frühen Revaskularisation durch PCI oder CABG verglichen worden. Bei der Letalität nach 30 Tagen konnte man in der Gruppe der früh durch eine perkutane koronare Intervention behandelten Patienten mit kardiogenem Schock einen leichten Trend zu einer verbesserten Überlebenschance sehen (53,3% gegenüber 46%, p=0,11). Nach einem Jahr allerdings gab es eine signifikant höhere Anzahl an Überlebenden in der mit PCI versorgten Patientengruppe (46,7% gegenüber 33,6%) [38]. Daher gilt die Notfall Revaskularisation bei Patienten sowohl unter, als auch über 75 Jahren mit akutem Myokardinfarkt begleitet vom kardiogenen Schock als effektivste Therapie. Stents und Glykoprotein-IIb/IIIa-Antagonisten In mehreren Studien hat sich der positive Einsatz von Stents und Glykoprotein-IIb/IIIa-Rezeptorantagonisten bei kardiogenem Schock gezeigt. Es kam bei der kombinierten Anwendung dieser beiden Therapien zum einen zu einem verbesserten Blutfluss im stentversorgten Infarktgefäß in der Akutintervention und zum anderen zu einer verbesserten Überlebensrate, die sich auch noch nach 30 Monaten nachweisen ließ [19]. Durch die Therapie mit Glykoprotein-IIb/IIIa-Rezeptorantagonisten lässt sich somit das initiale Ergebnis optimieren und die Reokklusion verhindern. 13
15 Einleitung 1.2 Mechanische Unterstützungssysteme Da aber die oben genannten Maßnahmen oft nicht ausreichen, um den kardiogenen Schock erfolgreich zu behandeln, wird versucht, bestehende mechanische Unterstützungssysteme weiter zu optimieren bzw. neue und effektivere zu entwickeln. Hierbei soll besonders auf die intraaortale Ballonpumpe (IABP) und das neue linksventrikuläre Unterstützungssystem, die Impella LP 2.5 eingegangen werden, da es das Ziel dieser Doktorarbeit war, herauszufinden, ob es eine signifikante Änderung der Vitalparameter bzw. eine signifikante Verbesserung der Hämodynamik bei Patienten im kardiogenen Schock durch diese beiden Pumpen gibt. Die erste mechanisch assistierte Kreislaufunterstützung gelang 1952 mit der Entwicklung des kardiopulmonalen Bypasses, mit dem man bei kardiochirurgischen Eingriffen erstmals den Kreislauf passager aufrecht erhalten konnte. In der Folge wurde der kardiopulmonale Bypass auch versuchsweise als temporäres Unterstützungssystem bei Patienten im kardiogenen Schock, beispielsweise bei akutem Myokardinfarkt und fulminanter Lungenembolie, eingesetzt. Es stellte sich aber schnell heraus, dass der kardiopulmonale Bypass nicht zur langfristigen Kreislaufunterstützung geeignet ist, daher wurde die Entwicklung eigenständiger ventrikulärer Unterstützungssysteme in den 60-er Jahren angestoßen erfolgte die klinische Einführung der intraaortalen Ballonpumpe durch Adrian Kantrowitz [48]. Es ist heute das am häufigsten eingesetzte mechanische Herzunterstützungssystem mit aktuell weltweit mehr als IABP Implantationen pro Jahr [47]. Zuerst wurde die IABP bei Patienten im kardiogenen Schock nach akutem Myokardinfarkt eingesetzt [13, 15, 48]. Anfänglich waren die Ergebnisse die Letalität betreffend enttäuschend, doch die positiven Effekte auf die Hämodynamik bei diesen Patienten waren überzeugend und ermutigten zu weiterer Forschung. Die IABP wurde in der Folgezeit dann hauptsächlich von Herzchirurgen zur Behandlung des postoperativen Low-Cardiac-Output-Syndroms verwendet [14, 15, 69]. 14
16 Einleitung Mitte der 80-er Jahre ließ sich jedoch ein Wandel in der Anwendung der IABP beobachten. Sie wurde einerseits von interventionell tätigen Kardiologen bei Patienten mit akuter Myokardischämie beziehungsweise akutem Myokardinfarkt im Rahmen der perkutanen transluminalen Koronarangioplastie (PTCA) häufiger verwendet [44, 62, 63, 73, 76] und andererseits präoperativ bei herzchirurgischen Hochrisikopatienten eingesetzt [21, 22, 40, 76]. Anfang der 2000-er Jahre wurde die Impella Acute LV LP 2.5, entwickelt von der Firma Impella AG (heute Abiomed) in Aachen, auf den Markt gebracht. Sie ist derzeit das kleinste linksventrikuläre Unterstützungssystem weltweit und Gegenstand dieser Doktorarbeit Intraaortale Ballongegenpulsation (IABP) Die intraaortale Ballongegenpulsation (IABP), ein in der Aorta platzierter Ballonkatheter, reduziert die systolische Nachlast und steigert den diastolischen Perfusionsdruck. Dadurch werden das Herzminutenvolumen und die koronare Perfusion erhöht. Die Wirkungen der IABP sind zusammengefasst eine Verringerung der Vor und Nachlast, ebenso wie eine Verringerung des frühdiastolischen und Erhöhung des spätdiastolischen Aortendruckes und eine Verringerung des systolischen und enddiastolischen linksventrikulären Druckes. Zusätzlich bewirkt sie einen erhöhten systemischen Perfusionsdruck mit Erhöhung der renalen und koronaren Perfusion, eine Reduktion der intramyokardialen Wandspannung, eine Verringerung der Vordehnung des Herzens und eine Erhöhung des Schlagvolumens und des Herzminutenvolumens. Die Pumpe besteht aus einem Ballon, der ein Volumen von ca. 40 ml fasst. Dieser wird mit Hilfe eines Katheters mittels Seldinger-Technik (Methode zur Punktion von Blutgefäßen zum Zweck der Katheterisierung) über die Arteria femoralis in der Aorta descendens platziert und sollte sich ca. zwei Zentimeter distal der Arteria subclavia und oberhalb des Abgangs der Nierenarterie befinden (Abb. 2, 3). 15
17 Einleitung Abbildung 2: Lage der IABP Abbildung 3: IABP Katheter Der Ballon wird nach dem Zyklus des Herzens mit Helium aufgeblasen und deflatiert. Die Inflation erfolgt zu Beginn der Diastole. In der Diastole wird der Ballon aufgebläht (Inflation) und erzeugt so eine Pulswelle in beide Richtungen der Aorta. Während die peripher gerichtete Pulswelle zu vernachlässigen ist, ist die nach herzwärts retrograd gerichtete Strömung (Gegenpulsation) von Bedeutung. Sie führt zu einer verbesserten Durchblutung der proximal der Aorta entspringenden Gefäße, besonders der Koronarien. Man bezeichnet die Zunahme der diastolischen Myokardperfusion als Augmentation. Dies bewirkt eine Verdrängung des Blutes aus diesem Teil der Aorta, zusätzlich eine gleichzeitige Sperrung des thorakalen Blutabstroms und damit eine Verstärkung der Windkesselfunktion mit Verbesserung der Perfusion der Koronargefäße. Dies führt zu einer Verbesserung der Durchblutung des Myokards und damit zu einem erhöhten Sauerstoffangebot, das dem Versorgungsdefizit des Herzmuskels entgegenwirkt. 16
18 Einleitung Vor Beginn der Systole entbläht sich der Ballon aktiv schlagartig und zwar noch bevor das Schlagvolumen ausgeworfen wird. Der entstehende Sog senkt die Nachlast. Dadurch kommt es zu einer Volumenverschiebung und damit zur Reduktion des Aortendrucks und so zu einer Verminderung der Nachlast, welche die Auswurfarbeit des linken Ventrikels erleichtert. Wiederum wird dadurch der myokardiale Sauerstoffverbrauch reduziert (Abb. 4). Abbildung 4: Inflation und Deflation der IABP Als Triggerung dienen entweder das EKG des Patienten, die Impulse eines Schrittmachers oder der arterielle Blutdruck. Der Ballon sollte so eingestellt sein, dass er sich beim Dikrot`schen Punkt (entspricht dem Schluss der Aortenklappe) der arteriellen Kurve bzw. im EKG zum Zeitpunkt der Spitze der T-Welle aufbläst. Abbildung 5 zeigt die normale arterielle Druckkurve. A zeigt auf der Kurve den Beginn der Systole an, bei dem Punkt b befindet sich die katakrote Incisur (entspricht dem Dikrot`schen Punkt) bei dem die Aortenklappe schließt und die Diastole beginnt schematisch bei Punkt c. Das Bild rechts daneben zeigt die Flusskurve mit liegender IABP-Pumpe. Am Punkt e wird der Ballon der IABP aufgeblasen und der diastolische Aortendruck dadurch erhöht. Dies führt zu einer Verbesserung der Durchblutung der Koronararterien und aller über dem Ballon liegenden Gefäßen. 17
19 Einleitung Abbildung 5: Normale arterielle Druckkurve, arterielle Kurve bei liegender IABP Die IABP kann in drei verschiedene Stufen eingestellt werden. Im Modus 1:1, 1:2 und 1:3. Modus 1:1 bedeutet, dass jede Herzaktion, bei 1:2 jede zweite Herzaktion und im Modus 1:3 nur jede dritte Herzaktion von der Pumpe unterstützt wird. Der Modus 1:1 ist die Einstellung in der die Pumpe der Unterstützung des geschädigten Herzens dient. Bei Besserung der Hämodynamik kann der Modus stufenweise reduziert werden. Der Modus 1:3 dient der Entwöhnung von der Pumpe, wobei die Pumpe der hämodynamischen Situation des Patienten entsprechend langsam heruntergefahren wird. Erst nachdem der Patient ca. vier Stunden ohne die Unterstützung der IABP stabil bleibt, wird die Pumpe explantiert. Nach der Explantation ist ein mindestens 20-minütiges Abdrücken der Punktionsstelle notwendig, nach Bedarf auch länger. Bevor es die standardmäßige Revaskularisation beim Myokardinfarkt gab, suggerierten gesammelte Daten einen Vorteil im Überleben bei Patienten im kardiogenen Schock nach akutem Myokardinfarkt, die mit einer IABP therapiert wurden. Nach Korrektur unterschiedlicher Patienten- Charakteristika (jüngeres Alter, ansteigende Wahrscheinlichkeit für den Transport in ein Zentrum mit Herzkatheter) wurde jedoch keine signifikant verbesserte Überlebenswahrscheinlichkeit mehr festgestellt. Dennoch ist die IABP eine wirkungsvolle Therapiemöglichkeit, den Patienten zu stabilisieren und so das Prozedere der Reperfusion zu erleichtern [25]. Das American College of Cardiology (ACC) bzw. die American Heart Association (AHA) haben eine Klasse-Eins-Empfehlung (das bedeutet, dass der Nutzen für den 18
20 Einleitung Patienten größer ist, als das Risiko) für die IABP als Therapie bei kardiogenem Schock bedingt durch einen ST-Hebungsinfarkt und als Möglichkeit zur Stabilisierung des Patienten bis zur Angiographie oder sofortigen Revaskularisation [5] herausgegeben. Komplikationen bei der IABP traten bei 5-10% der Patienten mit kardiogenem Schock auf und beinhalteten vor allem Beinischämien, Verletzung der Femoralarterie, Aortendissektion, Infektion, Hämolyse, Thrombozytopenie, Thrombose und Embolien [5]. Keine Verbesserung konnte beim koronaren Blutfluss bei hoch stenotischen Koronararterien festgestellt werden [49], was erklärt, warum trotz der kurzfristigen Verbesserung in der Hämodynamik und der klinischen Situation bei 75% der Patienten kein deutlicher Unterschied in der enzymatischen Infarktgröße oder der Mortalitätsrate gezeigt werden konnte [61, 69]. Im Großen und Ganzen verbessert der Gebrauch der IABP kurzzeitig die hämodynamische Situation und führt zu einer Unterstützung der Funktion des ischämischen Myokards. Sie hat allerdings keinen Einfluss auf das Outcome, außer sie wird mit einer koronaren Revaskularisation kombiniert [77]. Für die IABP liegen derzeit noch keine randomisierten Studien vor. Dennoch empfiehlt auch die Europäische Kardiologische Gesellschaft in ihren Leitlinien den Einsatz der IABP bei infarktbedingtem kardiogenem Schock bis zur Möglichkeit der Revaskularisation [79]. Die bisher vorliegenden Befunde zum Gebrauch der IABP finden sich vor allem in Registerdaten und retrospektiven Analysen, wobei in der Mehrzahl der Fälle der Effekt der IABP in Kombination mit einer Lysetherapie ausgewertet wurde. Es zeigten sich jedoch positive Effekte auf die Hämodynamik durch die IABP in klinischen Untersuchungen sowie am Tiermodell [81]. Im Jahr 2009 führten Sjauw et al [71] eine Meta-Analyse zum Thema IABP bei Patienten mit ST-Hebungsinfarkt ohne kardiogenen Schock und mit kardiogenem Schock durch. Die erste Meta-Analyse beinhaltete Studien, bei denen Patienten mit ST-Hebungsinfarkt einmal mit und einmal ohne IABP behandelt wurden. Hier zeigte sich weder eine Verbesserung beim 30-Tages-Überleben bei den mit der IABP behandelten Patienten, noch eine Verbesserung der linksventrikulären Ejektionsfraktion. Bei den mit der IABP behandelten Patienten kam es zu signifikant höheren Schlaganfall- und Blutungsraten. 19
Lineargleichungssysteme: Additions-/ Subtraktionsverfahren
 Lineargleichungssysteme: Additions-/ Subtraktionsverfahren W. Kippels 22. Februar 2014 Inhaltsverzeichnis 1 Einleitung 2 2 Lineargleichungssysteme zweiten Grades 2 3 Lineargleichungssysteme höheren als
Lineargleichungssysteme: Additions-/ Subtraktionsverfahren W. Kippels 22. Februar 2014 Inhaltsverzeichnis 1 Einleitung 2 2 Lineargleichungssysteme zweiten Grades 2 3 Lineargleichungssysteme höheren als
!!! Folgeerkrankungen
 Ein zu hoher Blutzuckerspiegel kann Folgen auf Ihr Herzkreislaufsystem haben und zu Erkrankungen wie der Schaufensterkrankheit, einer Angina pectoris, einem Herzinfarkt oder einem Schlaganfall führen.
Ein zu hoher Blutzuckerspiegel kann Folgen auf Ihr Herzkreislaufsystem haben und zu Erkrankungen wie der Schaufensterkrankheit, einer Angina pectoris, einem Herzinfarkt oder einem Schlaganfall führen.
Ausfüllanleitung. zum indikationsspezifischen Datensatz. für das strukturierte Behandlungsprogramm KHK
 Ausfüllanleitung zum indikationsspezifischen Datensatz für das strukturierte Behandlungsprogramm KHK Stand der letzten Bearbeitung: 10-11-2014 Version 4.1 Anamnese- und Befunddaten Angina pectoris Bitte
Ausfüllanleitung zum indikationsspezifischen Datensatz für das strukturierte Behandlungsprogramm KHK Stand der letzten Bearbeitung: 10-11-2014 Version 4.1 Anamnese- und Befunddaten Angina pectoris Bitte
Screening Das Programm. zur Früherkennung von Brustkrebs
 Mammographie Screening Das Programm zur Früherkennung von Brustkrebs das Mammographie Screening Programm Wenn Sie zwischen 50 und 69 Jahre alt sind, haben Sie alle zwei Jahre Anspruch auf eine Mammographie-Untersuchung
Mammographie Screening Das Programm zur Früherkennung von Brustkrebs das Mammographie Screening Programm Wenn Sie zwischen 50 und 69 Jahre alt sind, haben Sie alle zwei Jahre Anspruch auf eine Mammographie-Untersuchung
Ursache Definition Ablauf Symptome Diagnostik Therapie Epidemiologie Risikofaktoren Prävention. Gliederung
 Herzinfarkt Ursache Definition Ablauf Symptome Diagnostik Therapie Epidemiologie Risikofaktoren Prävention Gliederung Ursache Ursache: Arteriosklerose (Verkalkung der Herzkranzgefäße) w Verminderung des
Herzinfarkt Ursache Definition Ablauf Symptome Diagnostik Therapie Epidemiologie Risikofaktoren Prävention Gliederung Ursache Ursache: Arteriosklerose (Verkalkung der Herzkranzgefäße) w Verminderung des
Diese Broschüre fasst die wichtigsten Informationen zusammen, damit Sie einen Entscheid treffen können.
 Aufklärung über die Weiterverwendung/Nutzung von biologischem Material und/oder gesundheitsbezogen Daten für die biomedizinische Forschung. (Version V-2.0 vom 16.07.2014, Biobanken) Sehr geehrte Patientin,
Aufklärung über die Weiterverwendung/Nutzung von biologischem Material und/oder gesundheitsbezogen Daten für die biomedizinische Forschung. (Version V-2.0 vom 16.07.2014, Biobanken) Sehr geehrte Patientin,
Wie oft soll ich essen?
 Wie oft soll ich essen? Wie sollen Sie sich als Diabetiker am besten ernähren? Gesunde Ernährung für Menschen mit Diabetes unterscheidet sich nicht von gesunder Ernährung für andere Menschen. Es gibt nichts,
Wie oft soll ich essen? Wie sollen Sie sich als Diabetiker am besten ernähren? Gesunde Ernährung für Menschen mit Diabetes unterscheidet sich nicht von gesunder Ernährung für andere Menschen. Es gibt nichts,
Intraoperative Strahlentherapie bei Brustkrebs
 Intraoperative Strahlentherapie bei Brustkrebs Uniklinik Köln 1 Kein Grund für Verzweiflung Wenn die Diagnose Brustkrebs festgestellt wird, ist erst einmal die Sorge groß. Beruhigend zu wissen, dass es
Intraoperative Strahlentherapie bei Brustkrebs Uniklinik Köln 1 Kein Grund für Verzweiflung Wenn die Diagnose Brustkrebs festgestellt wird, ist erst einmal die Sorge groß. Beruhigend zu wissen, dass es
Interventionelle Behandlung der Aortenklappenstenose
 Innovationsgipfel 07.05.2009 Interventionelle Behandlung der Aortenklappenstenose Prof. Dr. H. Drexler Aortenstenose Aortenstenose: Verengung des Auslassventils der linken Herzkammer Aortenstenose Aortenstenose
Innovationsgipfel 07.05.2009 Interventionelle Behandlung der Aortenklappenstenose Prof. Dr. H. Drexler Aortenstenose Aortenstenose: Verengung des Auslassventils der linken Herzkammer Aortenstenose Aortenstenose
Berechnung der Erhöhung der Durchschnittsprämien
 Wolfram Fischer Berechnung der Erhöhung der Durchschnittsprämien Oktober 2004 1 Zusammenfassung Zur Berechnung der Durchschnittsprämien wird das gesamte gemeldete Prämienvolumen Zusammenfassung durch die
Wolfram Fischer Berechnung der Erhöhung der Durchschnittsprämien Oktober 2004 1 Zusammenfassung Zur Berechnung der Durchschnittsprämien wird das gesamte gemeldete Prämienvolumen Zusammenfassung durch die
Herzinfarkt, Geschlecht und Diabetes mellitus
 Herzinfarkt, Geschlecht und Diabetes mellitus Ergebnisse des Berliner Herzinfarktregister (BHIR) Heinz Theres Hintergrund - vor allem im Alter < 76 Jahre - mit akutem Myokardinfarkt (AMI) haben eine höhere
Herzinfarkt, Geschlecht und Diabetes mellitus Ergebnisse des Berliner Herzinfarktregister (BHIR) Heinz Theres Hintergrund - vor allem im Alter < 76 Jahre - mit akutem Myokardinfarkt (AMI) haben eine höhere
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie
 Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Patient mit Schock/Kreislaufversagen [45] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. S.
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Patient mit Schock/Kreislaufversagen [45] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. S.
Diabetes mellitus : Folgeschäden
 Diabetes mellitus : Folgeschäden Warum ist der Diabetes mellitus eine wichtige Erkrankung? a. Akute Probleme: Hypoglykämie Hyperglykämie Ketoazidose b. Chronische Probleme: Folgeschäden: Typische Schäden:
Diabetes mellitus : Folgeschäden Warum ist der Diabetes mellitus eine wichtige Erkrankung? a. Akute Probleme: Hypoglykämie Hyperglykämie Ketoazidose b. Chronische Probleme: Folgeschäden: Typische Schäden:
OECD Programme for International Student Assessment PISA 2000. Lösungen der Beispielaufgaben aus dem Mathematiktest. Deutschland
 OECD Programme for International Student Assessment Deutschland PISA 2000 Lösungen der Beispielaufgaben aus dem Mathematiktest Beispielaufgaben PISA-Hauptstudie 2000 Seite 3 UNIT ÄPFEL Beispielaufgaben
OECD Programme for International Student Assessment Deutschland PISA 2000 Lösungen der Beispielaufgaben aus dem Mathematiktest Beispielaufgaben PISA-Hauptstudie 2000 Seite 3 UNIT ÄPFEL Beispielaufgaben
Statistische Auswertung:
 Statistische Auswertung: Die erhobenen Daten mittels der selbst erstellten Tests (Surfaufgaben) Statistics Punkte aus dem Punkte aus Surftheorietest Punkte aus dem dem und dem Surftheorietest max.14p.
Statistische Auswertung: Die erhobenen Daten mittels der selbst erstellten Tests (Surfaufgaben) Statistics Punkte aus dem Punkte aus Surftheorietest Punkte aus dem dem und dem Surftheorietest max.14p.
Anti-Botnet-Beratungszentrum. Windows XP in fünf Schritten absichern
 Windows XP in fünf Schritten absichern Inhalt: 1. Firewall Aktivierung 2. Anwendung eines Anti-Virus Scanner 3. Aktivierung der automatischen Updates 4. Erstellen eines Backup 5. Setzen von sicheren Passwörtern
Windows XP in fünf Schritten absichern Inhalt: 1. Firewall Aktivierung 2. Anwendung eines Anti-Virus Scanner 3. Aktivierung der automatischen Updates 4. Erstellen eines Backup 5. Setzen von sicheren Passwörtern
Medizin, Recht, Ethik
 Medizin, Recht, Ethik zwischen Konflikt und Kooperation 17./18. März 2010 Beendigung lebensverlängernder Maßnahmen Dr. Thomas Binsack, München Aufgabe des Arztes ist es, unter Beachtung des Selbstbestimmungsrechtes
Medizin, Recht, Ethik zwischen Konflikt und Kooperation 17./18. März 2010 Beendigung lebensverlängernder Maßnahmen Dr. Thomas Binsack, München Aufgabe des Arztes ist es, unter Beachtung des Selbstbestimmungsrechtes
Beckenvenensyndrom (Pelvic Congestion Syndrome, PCS) chronische Unterleibsschmerzen bei Frauen; Sklerosierung (Verödung)
 Beckenvenensyndrom (Pelvic Congestion Syndrome, PCS) chronische Unterleibsschmerzen bei Frauen; Sklerosierung (Verödung) Schätzungen zufolge erleidet jede dritte Frau früher oder später chronische Unterleibsschmerzen.
Beckenvenensyndrom (Pelvic Congestion Syndrome, PCS) chronische Unterleibsschmerzen bei Frauen; Sklerosierung (Verödung) Schätzungen zufolge erleidet jede dritte Frau früher oder später chronische Unterleibsschmerzen.
IT-Governance und Social, Mobile und Cloud Computing: Ein Management Framework... Bachelorarbeit
 IT-Governance und Social, Mobile und Cloud Computing: Ein Management Framework... Bachelorarbeit zur Erlangung des akademischen Grades Bachelor of Science (B.Sc.) im Studiengang Wirtschaftswissenschaft
IT-Governance und Social, Mobile und Cloud Computing: Ein Management Framework... Bachelorarbeit zur Erlangung des akademischen Grades Bachelor of Science (B.Sc.) im Studiengang Wirtschaftswissenschaft
Herz in Fahrt: Wer darf noch ans Steuer? Dr. med. D. Enayat Kardiologische Praxis Prof. Reifart & Partner Bad Soden/Hofheim
 Herz in Fahrt: Wer darf noch ans Steuer? Dr. med. D. Enayat Kardiologische Praxis Prof. Reifart & Partner Bad Soden/Hofheim Beurteilung der Fahreignung Kompromiss zwischen dem Wunsch nach Mobilität und
Herz in Fahrt: Wer darf noch ans Steuer? Dr. med. D. Enayat Kardiologische Praxis Prof. Reifart & Partner Bad Soden/Hofheim Beurteilung der Fahreignung Kompromiss zwischen dem Wunsch nach Mobilität und
Osteoporose. Ein echtes Volksleiden. Schon jetzt zählen die Osteoporose und die damit verbundene erhöhte Brüchigkeit der Knochen
 Osteoporose Osteoporose 9 Osteoporose Ein echtes Volksleiden Schon jetzt zählen die Osteoporose und die damit verbundene erhöhte Brüchigkeit der Knochen in den entwickelten Ländern zu den häufigsten Erkrankungen
Osteoporose Osteoporose 9 Osteoporose Ein echtes Volksleiden Schon jetzt zählen die Osteoporose und die damit verbundene erhöhte Brüchigkeit der Knochen in den entwickelten Ländern zu den häufigsten Erkrankungen
geben. Die Wahrscheinlichkeit von 100% ist hier demnach nur der Gehen wir einmal davon aus, dass die von uns angenommenen
 geben. Die Wahrscheinlichkeit von 100% ist hier demnach nur der Vollständigkeit halber aufgeführt. Gehen wir einmal davon aus, dass die von uns angenommenen 70% im Beispiel exakt berechnet sind. Was würde
geben. Die Wahrscheinlichkeit von 100% ist hier demnach nur der Vollständigkeit halber aufgeführt. Gehen wir einmal davon aus, dass die von uns angenommenen 70% im Beispiel exakt berechnet sind. Was würde
Bericht über die Untersuchung zur Erblichkeit von Herzerkrankungen beim PON
 1 Bericht über die Untersuchung zur Erblichkeit von Herzerkrankungen beim PON Einleitung Bei der Rasse PON wurden im APH in der letzten Zeit auffällig viele Herzkrankheiten und Herzveränderungen unterschiedlicher
1 Bericht über die Untersuchung zur Erblichkeit von Herzerkrankungen beim PON Einleitung Bei der Rasse PON wurden im APH in der letzten Zeit auffällig viele Herzkrankheiten und Herzveränderungen unterschiedlicher
In unserem Zentrum für Traditionelle Chinesische Medizin bieten wir folgende Sonderleistungen an: Augenakupunktur
 In unserem Zentrum für Traditionelle Chinesische Medizin bieten wir folgende Sonderleistungen an: Raucherentwöhnungstherapie unerfüllter Kinderwunsch Therapie zur Gewichtsreduktion Augenakupunktur Diese
In unserem Zentrum für Traditionelle Chinesische Medizin bieten wir folgende Sonderleistungen an: Raucherentwöhnungstherapie unerfüllter Kinderwunsch Therapie zur Gewichtsreduktion Augenakupunktur Diese
Prozessbewertung und -verbesserung nach ITIL im Kontext des betrieblichen Informationsmanagements. von Stephanie Wilke am 14.08.08
 Prozessbewertung und -verbesserung nach ITIL im Kontext des betrieblichen Informationsmanagements von Stephanie Wilke am 14.08.08 Überblick Einleitung Was ist ITIL? Gegenüberstellung der Prozesse Neuer
Prozessbewertung und -verbesserung nach ITIL im Kontext des betrieblichen Informationsmanagements von Stephanie Wilke am 14.08.08 Überblick Einleitung Was ist ITIL? Gegenüberstellung der Prozesse Neuer
sm@rt-tan plus Flickerfeld bewegt sich nicht
 Technischer Hintergrund Um die Verwendung des Verfahrens Sm@rt-TAN plus des neuen sicheren TAN- Verfahrens so komfortabel wie möglich zu gestalten, wurde eine Möglichkeit geschaffen, die Angaben einer
Technischer Hintergrund Um die Verwendung des Verfahrens Sm@rt-TAN plus des neuen sicheren TAN- Verfahrens so komfortabel wie möglich zu gestalten, wurde eine Möglichkeit geschaffen, die Angaben einer
Künstlicher Hüftgelenksersatz
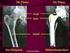 Künstlicher Hüftgelenksersatz Künstlicher Hüftgelenksersatz Was ist eine Hüftgelenk-Arthrose? Das Hüftgelenk ist eine bewegliche Verbindung zwischen dem Becken- und dem Oberschenkelknochen. Die am Gelenk
Künstlicher Hüftgelenksersatz Künstlicher Hüftgelenksersatz Was ist eine Hüftgelenk-Arthrose? Das Hüftgelenk ist eine bewegliche Verbindung zwischen dem Becken- und dem Oberschenkelknochen. Die am Gelenk
Diabetische Netzhauterkrankung
 Diabetes und Auge Diabetische Netzhauterkrankung Die diabetische Retinopathie ist die häufigste Erblindungsursache in der Bevölkerung zwischen dem 30. und 65. Lebensjahren in der westlichen Welt. Das Auftreten
Diabetes und Auge Diabetische Netzhauterkrankung Die diabetische Retinopathie ist die häufigste Erblindungsursache in der Bevölkerung zwischen dem 30. und 65. Lebensjahren in der westlichen Welt. Das Auftreten
Diabetische Retinopathie
 Netzhautkomplikationen Diabetische Netzhautkomplikationen sind krankhafte Veränderungen in den Augen, die durch einen Diabetes mellitus verursacht werden können. Es handelt sich um die diabetische Retinopathie
Netzhautkomplikationen Diabetische Netzhautkomplikationen sind krankhafte Veränderungen in den Augen, die durch einen Diabetes mellitus verursacht werden können. Es handelt sich um die diabetische Retinopathie
Gefährlich hohe Blutzuckerwerte
 Gefährlich hohe Blutzuckerwerte In besonderen Situationen kann der Blutzuckerspiegel gefährlich ansteigen Wenn in Ausnahmefällen der Blutzuckerspiegel sehr hoch ansteigt, dann kann das für Sie gefährlich
Gefährlich hohe Blutzuckerwerte In besonderen Situationen kann der Blutzuckerspiegel gefährlich ansteigen Wenn in Ausnahmefällen der Blutzuckerspiegel sehr hoch ansteigt, dann kann das für Sie gefährlich
Ergänzungsbericht zum Tätigkeitsbericht 2013 über die Ergebnisse der externen vergleichenden Qualitätssicherung
 Ergänzungsbericht zum Tätigkeitsbericht 2013 über die Ergebnisse der externen vergleichenden Qualitätssicherung Transplantationszentrum Deutsches Herzzentrum Berlin nach 11 Abs. 5 TPG - veröffentlicht
Ergänzungsbericht zum Tätigkeitsbericht 2013 über die Ergebnisse der externen vergleichenden Qualitätssicherung Transplantationszentrum Deutsches Herzzentrum Berlin nach 11 Abs. 5 TPG - veröffentlicht
Behandlung von Diabetes
 04 Arbeitsanweisung Arbeitsauftrag Anhand des Foliensatzes werden die verschiedenen Behandlungsmethoden bei Diabetes Typ 1 und Typ 2 besprochen. Anschliessend werden noch kurz die Folgen bei einer Nichtbehandlung
04 Arbeitsanweisung Arbeitsauftrag Anhand des Foliensatzes werden die verschiedenen Behandlungsmethoden bei Diabetes Typ 1 und Typ 2 besprochen. Anschliessend werden noch kurz die Folgen bei einer Nichtbehandlung
Nachgefragt! - Welche Perspektive haben Menschen nach einem schweren Schlaganfall?
 Nachgefragt! - Welche Perspektive haben Menschen nach einem schweren Schlaganfall? Ergebnisse einer Nachbefragung von Patienten ein Jahr nach der Frührehabilitation Die Neurologische Frührehabilitation
Nachgefragt! - Welche Perspektive haben Menschen nach einem schweren Schlaganfall? Ergebnisse einer Nachbefragung von Patienten ein Jahr nach der Frührehabilitation Die Neurologische Frührehabilitation
Trockenes Auge. Haben Sie Trockene Augen?
 Trockenes Auge Jeder 3 bis 5 Patient, der den Augenarzt besucht, an der Krankheit Trockenes Auge leidet. Ein Trockenes Auge entsteht, wenn der Körper zu wenig Tränenflüssigkeit produziert oder die Zusammensetzung
Trockenes Auge Jeder 3 bis 5 Patient, der den Augenarzt besucht, an der Krankheit Trockenes Auge leidet. Ein Trockenes Auge entsteht, wenn der Körper zu wenig Tränenflüssigkeit produziert oder die Zusammensetzung
Patientenverfügung. Was versteht man genau unter einer Patientenverfügung? Meine persönliche Patientenverfügung
 Patientenverfügung Erarbeitet vom Klinischen Ethikkomitee im Klinikum Herford. Im Komitee sind sowohl Ärzte als auch Mitarbeitende der Pflegedienste, Theologen und ein Jurist vertreten. Der Text entspricht
Patientenverfügung Erarbeitet vom Klinischen Ethikkomitee im Klinikum Herford. Im Komitee sind sowohl Ärzte als auch Mitarbeitende der Pflegedienste, Theologen und ein Jurist vertreten. Der Text entspricht
Implantate. Modernste Zahnmedizin für perfekte Ästhetik. Lust auf schöne Zähne
 Implantate Modernste Zahnmedizin für perfekte Ästhetik. Lust auf schöne Zähne Implantate Künstliche Zahnwurzeln Von den meisten Patienten wird festsitzender Zahnersatz gegenüber herausnehmbaren Versorgungen
Implantate Modernste Zahnmedizin für perfekte Ästhetik. Lust auf schöne Zähne Implantate Künstliche Zahnwurzeln Von den meisten Patienten wird festsitzender Zahnersatz gegenüber herausnehmbaren Versorgungen
Vermögensbildung: Sparen und Wertsteigerung bei Immobilien liegen vorn
 An die Redaktionen von Presse, Funk und Fernsehen 32 02. 09. 2002 Vermögensbildung: Sparen und Wertsteigerung bei Immobilien liegen vorn Das aktive Sparen ist nach wie vor die wichtigste Einflussgröße
An die Redaktionen von Presse, Funk und Fernsehen 32 02. 09. 2002 Vermögensbildung: Sparen und Wertsteigerung bei Immobilien liegen vorn Das aktive Sparen ist nach wie vor die wichtigste Einflussgröße
-> Wir können bei Ihnen alle Behandlungen mit aufwendigen Maßnahmen, Spezialgeräten und hochwertigen Materialien, entsprechend den Kriterien
 Behandlungen auf Chip-Karte oder Rechnung? Seit dem 01.07.1999 haben leider nur noch die Freiwillig Versicherten in der Gesetzlichen Krankenkasse das Recht, sich bei ihrem Arzt und Zahnarzt als "Privatpatient"
Behandlungen auf Chip-Karte oder Rechnung? Seit dem 01.07.1999 haben leider nur noch die Freiwillig Versicherten in der Gesetzlichen Krankenkasse das Recht, sich bei ihrem Arzt und Zahnarzt als "Privatpatient"
Auswertung des Fragebogens zum CO2-Fußabdruck
 Auswertung des Fragebogens zum CO2-Fußabdruck Um Ähnlichkeiten und Unterschiede im CO2-Verbrauch zwischen unseren Ländern zu untersuchen, haben wir eine Online-Umfrage zum CO2- Fußabdruck durchgeführt.
Auswertung des Fragebogens zum CO2-Fußabdruck Um Ähnlichkeiten und Unterschiede im CO2-Verbrauch zwischen unseren Ländern zu untersuchen, haben wir eine Online-Umfrage zum CO2- Fußabdruck durchgeführt.
RSV. RSV kennen. Das Virus, das Eltern kennen sollten. Informationen. Kinder schützen
 RSV kennen Kinder schützen RSV Das Virus, das Eltern kennen sollten. Informationen zu einem wenig bekannten Virus sowie praktische Ratschläge, wie Sie das Risiko einer RSV-Infektion verringern können.
RSV kennen Kinder schützen RSV Das Virus, das Eltern kennen sollten. Informationen zu einem wenig bekannten Virus sowie praktische Ratschläge, wie Sie das Risiko einer RSV-Infektion verringern können.
Das NEUE Leistungspaket der Sozialversicherung. Mehr Zahngesundheit für Kinder und Jugendliche bis zum 18. Lebensjahr. Fragen und Antworten
 Das NEUE Leistungspaket der Sozialversicherung Mehr Zahngesundheit für Kinder und Jugendliche bis zum 18. Lebensjahr Fragen und Antworten Stand: Juni 2015 1 Grundsatzfragen zum neuen Leistungspaket 1.1
Das NEUE Leistungspaket der Sozialversicherung Mehr Zahngesundheit für Kinder und Jugendliche bis zum 18. Lebensjahr Fragen und Antworten Stand: Juni 2015 1 Grundsatzfragen zum neuen Leistungspaket 1.1
Kardiogener Schock. Interventionelle und kreislaufunterstützende Therapie
 Kardiogener Schock Interventionelle und kreislaufunterstützende Therapie Ralf Westenfeld Klinik für Kardiologie, Pneumologie und Angiologie Heinrich-Heine-Universität Düsseldorf 2010_Kardiogener_Schock.ppt
Kardiogener Schock Interventionelle und kreislaufunterstützende Therapie Ralf Westenfeld Klinik für Kardiologie, Pneumologie und Angiologie Heinrich-Heine-Universität Düsseldorf 2010_Kardiogener_Schock.ppt
Methicillin Resistenter Staphylococcus Aureus (MRSA)
 Methicillin Resistenter Staphylococcus Aureus (MRSA) Allgemein Ihr Kind wurde in das UMC St Radboud in Nijmegen aufgenommen, nachdem es einige Zeit in einem anderen, wahrscheinlich ausländischen Krankenhaus
Methicillin Resistenter Staphylococcus Aureus (MRSA) Allgemein Ihr Kind wurde in das UMC St Radboud in Nijmegen aufgenommen, nachdem es einige Zeit in einem anderen, wahrscheinlich ausländischen Krankenhaus
40-Tage-Wunder- Kurs. Umarme, was Du nicht ändern kannst.
 40-Tage-Wunder- Kurs Umarme, was Du nicht ändern kannst. Das sagt Wikipedia: Als Wunder (griechisch thauma) gilt umgangssprachlich ein Ereignis, dessen Zustandekommen man sich nicht erklären kann, so dass
40-Tage-Wunder- Kurs Umarme, was Du nicht ändern kannst. Das sagt Wikipedia: Als Wunder (griechisch thauma) gilt umgangssprachlich ein Ereignis, dessen Zustandekommen man sich nicht erklären kann, so dass
>> Aus der Praxis: Ulrich. Februar 2011 Cekamon Saws Newsletter
 Februar 2011 Cekamon Saws Newsletter Mit dieser Newsletter informieren wir Sie gerne über Entwicklungen innerhalb Cekamon Saws. Wir haben wieder Geschichten und Informationen aus der Praxis über personelle
Februar 2011 Cekamon Saws Newsletter Mit dieser Newsletter informieren wir Sie gerne über Entwicklungen innerhalb Cekamon Saws. Wir haben wieder Geschichten und Informationen aus der Praxis über personelle
1x1. der Blutdruckmessung. Premium-Qualität für die Gesundheit
 1x1 der Blutdruckmessung Premium-Qualität für die Gesundheit www.boso.de Das sollten Sie beim Blutdruckmessen beachten! Sitzen Sie zur Messung am besten bequem. Entspannen Sie sich 5 Minuten und messen
1x1 der Blutdruckmessung Premium-Qualität für die Gesundheit www.boso.de Das sollten Sie beim Blutdruckmessen beachten! Sitzen Sie zur Messung am besten bequem. Entspannen Sie sich 5 Minuten und messen
Professionelle Seminare im Bereich MS-Office
 Der Name BEREICH.VERSCHIEBEN() ist etwas unglücklich gewählt. Man kann mit der Funktion Bereiche zwar verschieben, man kann Bereiche aber auch verkleinern oder vergrößern. Besser wäre es, die Funktion
Der Name BEREICH.VERSCHIEBEN() ist etwas unglücklich gewählt. Man kann mit der Funktion Bereiche zwar verschieben, man kann Bereiche aber auch verkleinern oder vergrößern. Besser wäre es, die Funktion
1 Einleitung. Lernziele. automatische Antworten bei Abwesenheit senden. Einstellungen für automatische Antworten Lerndauer. 4 Minuten.
 1 Einleitung Lernziele automatische Antworten bei Abwesenheit senden Einstellungen für automatische Antworten Lerndauer 4 Minuten Seite 1 von 18 2 Antworten bei Abwesenheit senden» Outlook kann während
1 Einleitung Lernziele automatische Antworten bei Abwesenheit senden Einstellungen für automatische Antworten Lerndauer 4 Minuten Seite 1 von 18 2 Antworten bei Abwesenheit senden» Outlook kann während
Info zum Zusammenhang von Auflösung und Genauigkeit
 Da es oft Nachfragen und Verständnisprobleme mit den oben genannten Begriffen gibt, möchten wir hier versuchen etwas Licht ins Dunkel zu bringen. Nehmen wir mal an, Sie haben ein Stück Wasserrohr mit der
Da es oft Nachfragen und Verständnisprobleme mit den oben genannten Begriffen gibt, möchten wir hier versuchen etwas Licht ins Dunkel zu bringen. Nehmen wir mal an, Sie haben ein Stück Wasserrohr mit der
SICHERN DER FAVORITEN
 Seite 1 von 7 SICHERN DER FAVORITEN Eine Anleitung zum Sichern der eigenen Favoriten zur Verfügung gestellt durch: ZID Dezentrale Systeme März 2010 Seite 2 von 7 Für die Datensicherheit ist bekanntlich
Seite 1 von 7 SICHERN DER FAVORITEN Eine Anleitung zum Sichern der eigenen Favoriten zur Verfügung gestellt durch: ZID Dezentrale Systeme März 2010 Seite 2 von 7 Für die Datensicherheit ist bekanntlich
Klinik für Kardiologie, Angiologie und Internistische Intensivmedizin
 Klinik für Kardiologie, Angiologie und Internistische Intensivmedizin Fachbereich Angiologie Gefäße heilen Durchblutung fördern Die Angiologie am Klinikum St. Georg Leipzig Angiologie ist die Wissenschaft
Klinik für Kardiologie, Angiologie und Internistische Intensivmedizin Fachbereich Angiologie Gefäße heilen Durchblutung fördern Die Angiologie am Klinikum St. Georg Leipzig Angiologie ist die Wissenschaft
BLUTHOCHDRUCK UND NIERE
 BLUTHOCHDRUCK UND NIERE Hilfreiche Informationen zu Ihrer Nierengesundheit Bluthochdruck und Niere Die Nieren sind die Organe unseres Körpers, die den Blutdruck regeln. Der Blutdruck ist der Druck, der
BLUTHOCHDRUCK UND NIERE Hilfreiche Informationen zu Ihrer Nierengesundheit Bluthochdruck und Niere Die Nieren sind die Organe unseres Körpers, die den Blutdruck regeln. Der Blutdruck ist der Druck, der
Anwenderdokumentation Prüfung nach dem Heilmittelkatalog
 Ausgabe August 2008 Anwenderdokumentation Prüfung nach dem Heilmittelkatalog 1 Einleitung... 2 2 Stammdateneinstellungen... 3 2.1 Zuordnung der Heilmittel... 3 3 Prüfung einer Verordnung... 7 3.1 Vorgehensweise
Ausgabe August 2008 Anwenderdokumentation Prüfung nach dem Heilmittelkatalog 1 Einleitung... 2 2 Stammdateneinstellungen... 3 2.1 Zuordnung der Heilmittel... 3 3 Prüfung einer Verordnung... 7 3.1 Vorgehensweise
INFORMATIONEN FÜR TYP-2-DIABETIKER. Warum der HbA 1c -Wert für Sie als Typ-2-Diabetiker so wichtig ist!
 INFORMATIONEN FÜR TYP-2-DIABETIKER Warum der HbA 1c -Wert für Sie als Typ-2-Diabetiker so wichtig ist! Liebe Leserin, lieber Leser, Wer kennt das nicht: Kurz vor dem nächsten Arztbesuch hält man sich besonders
INFORMATIONEN FÜR TYP-2-DIABETIKER Warum der HbA 1c -Wert für Sie als Typ-2-Diabetiker so wichtig ist! Liebe Leserin, lieber Leser, Wer kennt das nicht: Kurz vor dem nächsten Arztbesuch hält man sich besonders
Risiken und Revisionsoperationen nach einem künstlichen Kniegelenksersatz
 Risiken und Revisionsoperationen nach einem künstlichen Kniegelenksersatz Dies bedeutet eine ausgedehntere Operation mit mehr Blutverlust. Der Ersatz einer Teilprothese mit einer Totalprothese ist relativ
Risiken und Revisionsoperationen nach einem künstlichen Kniegelenksersatz Dies bedeutet eine ausgedehntere Operation mit mehr Blutverlust. Der Ersatz einer Teilprothese mit einer Totalprothese ist relativ
Vor- und Nachteile der Kastration
 Vor- und Nachteile der Kastration Was versteht man unter Kastration? Unter Kastration versteht man die chirugische Entfernung der Keimdrüsen. Bei der Hündin handelt es sich dabei um die Eierstöcke, beim
Vor- und Nachteile der Kastration Was versteht man unter Kastration? Unter Kastration versteht man die chirugische Entfernung der Keimdrüsen. Bei der Hündin handelt es sich dabei um die Eierstöcke, beim
Wir sind für Sie da. Unser Gesundheitsangebot: Unterstützung im Umgang mit Ihrer Depression
 Wir sind für Sie da Unser Gesundheitsangebot: Unterstützung im Umgang mit Ihrer Depression Wir nehmen uns Zeit für Sie und helfen Ihnen Depressionen lassen sich heute meist gut behandeln. Häufig ist es
Wir sind für Sie da Unser Gesundheitsangebot: Unterstützung im Umgang mit Ihrer Depression Wir nehmen uns Zeit für Sie und helfen Ihnen Depressionen lassen sich heute meist gut behandeln. Häufig ist es
Patientensicherheit aus Patientensicht
 Patientensicherheit aus Patientensicht 6. MetrikAnwendertag Wir haben 100 Jahre versucht Konzepte zu entwickeln damit Menschen älter werden Jetzt haben wir es geschafft! und die Gesellschaft weiß nicht,
Patientensicherheit aus Patientensicht 6. MetrikAnwendertag Wir haben 100 Jahre versucht Konzepte zu entwickeln damit Menschen älter werden Jetzt haben wir es geschafft! und die Gesellschaft weiß nicht,
1. Kennlinien. 2. Stabilisierung der Emitterschaltung. Schaltungstechnik 2 Übung 4
 1. Kennlinien Der Transistor BC550C soll auf den Arbeitspunkt U CE = 4 V und I C = 15 ma eingestellt werden. a) Bestimmen Sie aus den Kennlinien (S. 2) die Werte für I B, B, U BE. b) Woher kommt die Neigung
1. Kennlinien Der Transistor BC550C soll auf den Arbeitspunkt U CE = 4 V und I C = 15 ma eingestellt werden. a) Bestimmen Sie aus den Kennlinien (S. 2) die Werte für I B, B, U BE. b) Woher kommt die Neigung
Übungsaufgaben Prozentrechnung und / oder Dreisatz
 Übungsaufgaben Prozentrechnung und / oder Dreisatz 1. Bei der Wahl des Universitätssprechers wurden 800 gültige Stimmen abgegeben. Die Stimmen verteilten sich so auf die drei Kandidat/innen: A bekam 300,
Übungsaufgaben Prozentrechnung und / oder Dreisatz 1. Bei der Wahl des Universitätssprechers wurden 800 gültige Stimmen abgegeben. Die Stimmen verteilten sich so auf die drei Kandidat/innen: A bekam 300,
Die neue Aufgabe von der Monitoring-Stelle. Das ist die Monitoring-Stelle:
 Die neue Aufgabe von der Monitoring-Stelle Das ist die Monitoring-Stelle: Am Deutschen Institut für Menschen-Rechte in Berlin gibt es ein besonderes Büro. Dieses Büro heißt Monitoring-Stelle. Mo-ni-to-ring
Die neue Aufgabe von der Monitoring-Stelle Das ist die Monitoring-Stelle: Am Deutschen Institut für Menschen-Rechte in Berlin gibt es ein besonderes Büro. Dieses Büro heißt Monitoring-Stelle. Mo-ni-to-ring
Überprüfung der digital signierten E-Rechnung
 Überprüfung der digital signierten E-Rechnung Aufgrund des BMF-Erlasses vom Juli 2005 (BMF-010219/0183-IV/9/2005) gelten ab 01.01.2006 nur noch jene elektronischen Rechnungen als vorsteuerabzugspflichtig,
Überprüfung der digital signierten E-Rechnung Aufgrund des BMF-Erlasses vom Juli 2005 (BMF-010219/0183-IV/9/2005) gelten ab 01.01.2006 nur noch jene elektronischen Rechnungen als vorsteuerabzugspflichtig,
Psychologie im Arbeitsschutz
 Fachvortrag zur Arbeitsschutztagung 2014 zum Thema: Psychologie im Arbeitsschutz von Dipl. Ing. Mirco Pretzel 23. Januar 2014 Quelle: Dt. Kaltwalzmuseum Hagen-Hohenlimburg 1. Einleitung Was hat mit moderner
Fachvortrag zur Arbeitsschutztagung 2014 zum Thema: Psychologie im Arbeitsschutz von Dipl. Ing. Mirco Pretzel 23. Januar 2014 Quelle: Dt. Kaltwalzmuseum Hagen-Hohenlimburg 1. Einleitung Was hat mit moderner
Die Notare. Reform des Zugewinnausgleichsrechts
 Die Notare informieren Reform des Zugewinnausgleichsrechts Dr. Martin Kretzer & Dr. Matthias Raffel Großer Markt 28 66740 Saarlouis Telefon 06831/ 94 98 06 und 42042 Telefax 06831/ 4 31 80 2 Info-Brief
Die Notare informieren Reform des Zugewinnausgleichsrechts Dr. Martin Kretzer & Dr. Matthias Raffel Großer Markt 28 66740 Saarlouis Telefon 06831/ 94 98 06 und 42042 Telefax 06831/ 4 31 80 2 Info-Brief
GEBRAUCHSINFORMATION: INFORMATION FÜR DEN ANWENDER. Viscosan - Augentropfen Wirkstoff: Hypromellose
 GEBRAUCHSINFORMATION: INFORMATION FÜR DEN ANWENDER Viscosan - Augentropfen Wirkstoff: Hypromellose Lesen Sie die gesamte Packungsbeilage sorgfältig durch, denn sie enthält wichtige Informationen für Sie.
GEBRAUCHSINFORMATION: INFORMATION FÜR DEN ANWENDER Viscosan - Augentropfen Wirkstoff: Hypromellose Lesen Sie die gesamte Packungsbeilage sorgfältig durch, denn sie enthält wichtige Informationen für Sie.
Wann ist eine Software in Medizinprodukte- Aufbereitungsabteilungen ein Medizinprodukt?
 DGSV-Kongress 2009 Wann ist eine Software in Medizinprodukte- Aufbereitungsabteilungen ein Medizinprodukt? Sybille Andrée Betriebswirtin für und Sozialmanagement (FH-SRH) Prokuristin HSD Händschke Software
DGSV-Kongress 2009 Wann ist eine Software in Medizinprodukte- Aufbereitungsabteilungen ein Medizinprodukt? Sybille Andrée Betriebswirtin für und Sozialmanagement (FH-SRH) Prokuristin HSD Händschke Software
Seite 1 von 14. Cookie-Einstellungen verschiedener Browser
 Seite 1 von 14 Cookie-Einstellungen verschiedener Browser Cookie-Einstellungen verschiedener Browser, 7. Dezember 2015 Inhaltsverzeichnis 1.Aktivierung von Cookies... 3 2.Cookies... 3 2.1.Wofu r braucht
Seite 1 von 14 Cookie-Einstellungen verschiedener Browser Cookie-Einstellungen verschiedener Browser, 7. Dezember 2015 Inhaltsverzeichnis 1.Aktivierung von Cookies... 3 2.Cookies... 3 2.1.Wofu r braucht
3. GLIEDERUNG. Aufgabe:
 3. GLIEDERUNG Aufgabe: In der Praxis ist es für einen Ausdruck, der nicht alle Detaildaten enthält, häufig notwendig, Zeilen oder Spalten einer Tabelle auszublenden. Auch eine übersichtlichere Darstellung
3. GLIEDERUNG Aufgabe: In der Praxis ist es für einen Ausdruck, der nicht alle Detaildaten enthält, häufig notwendig, Zeilen oder Spalten einer Tabelle auszublenden. Auch eine übersichtlichere Darstellung
Zahlenoptimierung Herr Clever spielt optimierte Zahlen
 system oder Zahlenoptimierung unabhängig. Keines von beiden wird durch die Wahrscheinlichkeit bevorzugt. An ein gutes System der Zahlenoptimierung ist die Bedingung geknüpft, dass bei geringstmöglichem
system oder Zahlenoptimierung unabhängig. Keines von beiden wird durch die Wahrscheinlichkeit bevorzugt. An ein gutes System der Zahlenoptimierung ist die Bedingung geknüpft, dass bei geringstmöglichem
AGROPLUS Buchhaltung. Daten-Server und Sicherheitskopie. Version vom 21.10.2013b
 AGROPLUS Buchhaltung Daten-Server und Sicherheitskopie Version vom 21.10.2013b 3a) Der Daten-Server Modus und der Tresor Der Daten-Server ist eine Betriebsart welche dem Nutzer eine grosse Flexibilität
AGROPLUS Buchhaltung Daten-Server und Sicherheitskopie Version vom 21.10.2013b 3a) Der Daten-Server Modus und der Tresor Der Daten-Server ist eine Betriebsart welche dem Nutzer eine grosse Flexibilität
Ein neues System für die Allokation von Spenderlungen. LAS Information für Patienten in Deutschland
 Ein neues System für die Allokation von Spenderlungen LAS Information für Patienten in Deutschland Ein neues System für die Allokation von Spenderlungen Aufgrund des immensen Mangels an Spenderorganen
Ein neues System für die Allokation von Spenderlungen LAS Information für Patienten in Deutschland Ein neues System für die Allokation von Spenderlungen Aufgrund des immensen Mangels an Spenderorganen
Hören eines der wichtigsten Sinnesorgane
 Amplifon AG Sihlbruggstrasse 109 CH-6340 Baar Hören eines der wichtigsten Sinnesorgane Nicht sehen trennt uns von den Dingen. Nicht hören trennt uns von den Menschen!, lautet ein berühmter Ausspruch von
Amplifon AG Sihlbruggstrasse 109 CH-6340 Baar Hören eines der wichtigsten Sinnesorgane Nicht sehen trennt uns von den Dingen. Nicht hören trennt uns von den Menschen!, lautet ein berühmter Ausspruch von
Herzinfarkt, Herzbeschwerden und Herzstillstand
 Herzinfarkt, Herzbeschwerden und Herzstillstand Bernhard Metzler Klin. Abt. für Kardiologie Universitätsklinik für Innere Medizin, Innsbruck bernhard.metzler@uki.at Häufigste Todesursachen Unfälle 2%
Herzinfarkt, Herzbeschwerden und Herzstillstand Bernhard Metzler Klin. Abt. für Kardiologie Universitätsklinik für Innere Medizin, Innsbruck bernhard.metzler@uki.at Häufigste Todesursachen Unfälle 2%
GEVITAS Farben-Reaktionstest
 GEVITAS Farben-Reaktionstest GEVITAS Farben-Reaktionstest Inhalt 1. Allgemeines... 1 2. Funktionsweise der Tests... 2 3. Die Ruhetaste und die Auslösetaste... 2 4. Starten der App Hauptmenü... 3 5. Auswahl
GEVITAS Farben-Reaktionstest GEVITAS Farben-Reaktionstest Inhalt 1. Allgemeines... 1 2. Funktionsweise der Tests... 2 3. Die Ruhetaste und die Auslösetaste... 2 4. Starten der App Hauptmenü... 3 5. Auswahl
6 Schulungsmodul: Probenahme im Betrieb
 6 Schulungsmodul: Probenahme im Betrieb WIEDNER Wie schon im Kapitel VI erwähnt, ist die Probenahme in Betrieben, die Produkte nach dem Lebensmittel- und Futtermittelgesetzbuch herstellen oder in den Verkehr
6 Schulungsmodul: Probenahme im Betrieb WIEDNER Wie schon im Kapitel VI erwähnt, ist die Probenahme in Betrieben, die Produkte nach dem Lebensmittel- und Futtermittelgesetzbuch herstellen oder in den Verkehr
Ihr Mandant möchte einen neuen Gesellschafter aufnehmen. In welcher Höhe wäre eine Vergütung inklusive Tantieme steuerrechtlich zulässig?
 Ihr Mandant möchte einen neuen Gesellschafter aufnehmen. In welcher Höhe wäre eine Vergütung inklusive Tantieme steuerrechtlich zulässig? Oft wirft die Aufnahme neuer Gesellschafter oder auch die Einstellung
Ihr Mandant möchte einen neuen Gesellschafter aufnehmen. In welcher Höhe wäre eine Vergütung inklusive Tantieme steuerrechtlich zulässig? Oft wirft die Aufnahme neuer Gesellschafter oder auch die Einstellung
Eva Douma: Die Vorteile und Nachteile der Ökonomisierung in der Sozialen Arbeit
 Eva Douma: Die Vorteile und Nachteile der Ökonomisierung in der Sozialen Arbeit Frau Dr. Eva Douma ist Organisations-Beraterin in Frankfurt am Main Das ist eine Zusammen-Fassung des Vortrages: Busines
Eva Douma: Die Vorteile und Nachteile der Ökonomisierung in der Sozialen Arbeit Frau Dr. Eva Douma ist Organisations-Beraterin in Frankfurt am Main Das ist eine Zusammen-Fassung des Vortrages: Busines
Ohne Fehler geht es nicht Doch wie viele Fehler sind erlaubt?
 Ohne Fehler geht es nicht Doch wie viele Fehler sind erlaubt? Behandelte Fragestellungen Was besagt eine Fehlerquote? Welche Bezugsgröße ist geeignet? Welche Fehlerquote ist gerade noch zulässig? Wie stellt
Ohne Fehler geht es nicht Doch wie viele Fehler sind erlaubt? Behandelte Fragestellungen Was besagt eine Fehlerquote? Welche Bezugsgröße ist geeignet? Welche Fehlerquote ist gerade noch zulässig? Wie stellt
Patienteninformation: Gentestung bei familiärem Brust- und Eierstockkrebs (Basis-Information):
 Frauenklinik Gynäkologie und Gynäkologische Onkologie Patienteninformation: Gentestung bei familiärem Brust- und Eierstockkrebs (Basis-Information): Universitätsspital Basel Frauenklinik PD Dr. med. Nicole
Frauenklinik Gynäkologie und Gynäkologische Onkologie Patienteninformation: Gentestung bei familiärem Brust- und Eierstockkrebs (Basis-Information): Universitätsspital Basel Frauenklinik PD Dr. med. Nicole
Fernröntgen-Auswertungen aus der Sicht des Prothetikers
 Sinn und Zweck einer funktionellen Analyse der Fernröntgenseitenaufnahme (FRS) Fernröntgen-Auswertungen aus der Sicht des Prothetikers RHEINBACHER REIHE zahnärztlicher FORTBILDUNG Tilman Fritz Turmstraße
Sinn und Zweck einer funktionellen Analyse der Fernröntgenseitenaufnahme (FRS) Fernröntgen-Auswertungen aus der Sicht des Prothetikers RHEINBACHER REIHE zahnärztlicher FORTBILDUNG Tilman Fritz Turmstraße
2 Die Terminaldienste Prüfungsanforderungen von Microsoft: Lernziele:
 2 Die Terminaldienste Prüfungsanforderungen von Microsoft: Configuring Terminal Services o Configure Windows Server 2008 Terminal Services RemoteApp (TS RemoteApp) o Configure Terminal Services Gateway
2 Die Terminaldienste Prüfungsanforderungen von Microsoft: Configuring Terminal Services o Configure Windows Server 2008 Terminal Services RemoteApp (TS RemoteApp) o Configure Terminal Services Gateway
Lösungen zu Kapitel 24: Ergebnis je Aktie Aufgabe 1
 Lösungen zu Kapitel 24: Ergebnis je Aktie Aufgabe 1 a) Der Begriff Verwässerung bezieht sich auf die Vermögensposition der Altaktionäre. Diese Vermögensposition wird durch die Ausgabe potentieller Aktien
Lösungen zu Kapitel 24: Ergebnis je Aktie Aufgabe 1 a) Der Begriff Verwässerung bezieht sich auf die Vermögensposition der Altaktionäre. Diese Vermögensposition wird durch die Ausgabe potentieller Aktien
Pränatales Screening auf Chromosomenstörungen. Pränatales Screening. Leitfaden für werdende Mütter und Väter. Leitfaden für werdende Mütter und Väter
 Unsere Patienten-Information Pränatales auf Chromosomenstörungen Pränatales auf Chromosomenstörungen Leitfaden für werdende Mütter und Väter Leitfaden für werdende Mütter und Väter Labor Enders & Partner,
Unsere Patienten-Information Pränatales auf Chromosomenstörungen Pränatales auf Chromosomenstörungen Leitfaden für werdende Mütter und Väter Leitfaden für werdende Mütter und Väter Labor Enders & Partner,
Labortests für ihre Gesundheit. Gerinnungsstörungen Vorbeugung für Mutter und Kind 12
 Labortests für ihre Gesundheit Gerinnungsstörungen Vorbeugung für Mutter und Kind 12 01IPF Labortests für ihre Gesundheit Gerinnungsstörungen Vorbeugung für Mutter und Kind Schwangerschaft ist etwas Schönes:
Labortests für ihre Gesundheit Gerinnungsstörungen Vorbeugung für Mutter und Kind 12 01IPF Labortests für ihre Gesundheit Gerinnungsstörungen Vorbeugung für Mutter und Kind Schwangerschaft ist etwas Schönes:
Einrichten einer Festplatte mit FDISK unter Windows 95/98/98SE/Me
 Einrichten einer Festplatte mit FDISK unter Windows 95/98/98SE/Me Bevor Sie die Platte zum ersten Mal benutzen können, muss sie noch partitioniert und formatiert werden! Vorher zeigt sich die Festplatte
Einrichten einer Festplatte mit FDISK unter Windows 95/98/98SE/Me Bevor Sie die Platte zum ersten Mal benutzen können, muss sie noch partitioniert und formatiert werden! Vorher zeigt sich die Festplatte
Das Leitbild vom Verein WIR
 Das Leitbild vom Verein WIR Dieses Zeichen ist ein Gütesiegel. Texte mit diesem Gütesiegel sind leicht verständlich. Leicht Lesen gibt es in drei Stufen. B1: leicht verständlich A2: noch leichter verständlich
Das Leitbild vom Verein WIR Dieses Zeichen ist ein Gütesiegel. Texte mit diesem Gütesiegel sind leicht verständlich. Leicht Lesen gibt es in drei Stufen. B1: leicht verständlich A2: noch leichter verständlich
Zeichen bei Zahlen entschlüsseln
 Zeichen bei Zahlen entschlüsseln In diesem Kapitel... Verwendung des Zahlenstrahls Absolut richtige Bestimmung von absoluten Werten Operationen bei Zahlen mit Vorzeichen: Addieren, Subtrahieren, Multiplizieren
Zeichen bei Zahlen entschlüsseln In diesem Kapitel... Verwendung des Zahlenstrahls Absolut richtige Bestimmung von absoluten Werten Operationen bei Zahlen mit Vorzeichen: Addieren, Subtrahieren, Multiplizieren
Herzlich Willkommen beim Webinar: Was verkaufen wir eigentlich?
 Herzlich Willkommen beim Webinar: Was verkaufen wir eigentlich? Was verkaufen wir eigentlich? Provokativ gefragt! Ein Hotel Marketing Konzept Was ist das? Keine Webseite, kein SEO, kein Paket,. Was verkaufen
Herzlich Willkommen beim Webinar: Was verkaufen wir eigentlich? Was verkaufen wir eigentlich? Provokativ gefragt! Ein Hotel Marketing Konzept Was ist das? Keine Webseite, kein SEO, kein Paket,. Was verkaufen
WEGWEISER ZUR EINLAGERUNG VON NABELSCHNURBLUT UND -GEWEBE
 WEGWEISER ZUR EINLAGERUNG VON NABELSCHNURBLUT UND -GEWEBE Nabelschnurblut ist wertvoll! Wenn sich Eltern dafür entscheiden, das Nabelschnurblut ihres Kindes aufzubewahren, können sie damit dem Kind selbst,
WEGWEISER ZUR EINLAGERUNG VON NABELSCHNURBLUT UND -GEWEBE Nabelschnurblut ist wertvoll! Wenn sich Eltern dafür entscheiden, das Nabelschnurblut ihres Kindes aufzubewahren, können sie damit dem Kind selbst,
Zweigbibliothek Medizin
 Sächsische Landesbibliothek - Staats- und Universitätsbibliothek Dresden (SLUB) Zweigbibliothek Medizin Diese Dissertation finden Sie original in Printform zur Ausleihe in der Zweigbibliothek Medizin Nähere
Sächsische Landesbibliothek - Staats- und Universitätsbibliothek Dresden (SLUB) Zweigbibliothek Medizin Diese Dissertation finden Sie original in Printform zur Ausleihe in der Zweigbibliothek Medizin Nähere
Chemotherapie -ein Bilderbuch für Kinder
 Chemotherapie -ein Bilderbuch für Kinder Unser Körper besteht aus verschiedenen Zellen, die ganz unterschiedlich aussehen. Jede Art erfüllt eine besondere Aufgabe. Da gibt es zum Beispiel Gehirnzellen,
Chemotherapie -ein Bilderbuch für Kinder Unser Körper besteht aus verschiedenen Zellen, die ganz unterschiedlich aussehen. Jede Art erfüllt eine besondere Aufgabe. Da gibt es zum Beispiel Gehirnzellen,
Wie wirksam wird Ihr Controlling kommuniziert?
 Unternehmenssteuerung auf dem Prüfstand Wie wirksam wird Ihr Controlling kommuniziert? Performance durch strategiekonforme und wirksame Controllingkommunikation steigern INHALT Editorial Seite 3 Wurden
Unternehmenssteuerung auf dem Prüfstand Wie wirksam wird Ihr Controlling kommuniziert? Performance durch strategiekonforme und wirksame Controllingkommunikation steigern INHALT Editorial Seite 3 Wurden
Espoir PV: Häufig gestellte Fragen. corlife ohg Feodor-Lynen-Str. 23 D-30625 Hannover. Phone: +49 (0)511 563 539 40 Telefax: +49 (0)511 563 539 55
 Espoir PV: Häufig gestellte Fragen corlife ohg Feodor-Lynen-Str. 23 D-30625 Hannover Phone: +49 (0)511 563 539 40 Telefax: +49 (0)511 563 539 55 info@colife.eu www.corlife.eu Technische Fragen Was ist
Espoir PV: Häufig gestellte Fragen corlife ohg Feodor-Lynen-Str. 23 D-30625 Hannover Phone: +49 (0)511 563 539 40 Telefax: +49 (0)511 563 539 55 info@colife.eu www.corlife.eu Technische Fragen Was ist
Hämodynamisches Monitoring nach Herzoperationen. PD Dr. J. Weipert
 Hämodynamisches Monitoring nach Herzoperationen PD Dr. J. Weipert Anforderungen an das Monitoring postoperativ - Überwachung der Extubationsphase - Kontrolle der Volumen- und Flüssigkeitszufuhr - Behandlung
Hämodynamisches Monitoring nach Herzoperationen PD Dr. J. Weipert Anforderungen an das Monitoring postoperativ - Überwachung der Extubationsphase - Kontrolle der Volumen- und Flüssigkeitszufuhr - Behandlung
AUF LETZTER SEITE DIESER ANLEITUNG!!!
 BELEG DATENABGLEICH: Der Beleg-Datenabgleich wird innerhalb des geöffneten Steuerfalls über ELSTER-Belegdaten abgleichen gestartet. Es werden Ihnen alle verfügbaren Belege zum Steuerfall im ersten Bildschirm
BELEG DATENABGLEICH: Der Beleg-Datenabgleich wird innerhalb des geöffneten Steuerfalls über ELSTER-Belegdaten abgleichen gestartet. Es werden Ihnen alle verfügbaren Belege zum Steuerfall im ersten Bildschirm
in vivo -- Das Magazin der Deutschen Krebshilfe vom 09.11.2010
 Seite 1/5 in vivo -- Das Magazin der Deutschen Krebshilfe vom 09.11.2010 Expertengespräch zum Thema Retinoblastom Und zu diesem Thema begrüße ich jetzt Professor Norbert Bornfeld, Direktor des Zentrums
Seite 1/5 in vivo -- Das Magazin der Deutschen Krebshilfe vom 09.11.2010 Expertengespräch zum Thema Retinoblastom Und zu diesem Thema begrüße ich jetzt Professor Norbert Bornfeld, Direktor des Zentrums
Codex Newsletter. Allgemeines. Codex Newsletter
 Newsletter Newsletter Dezember 05 Seite 1 Allgemeines Newsletter Mit diesem Rundschreiben (Newsletter) wollen wir Sie in ca. zweimonatigen Abständen per Mail über Neuerungen in unseren Programmen informieren.
Newsletter Newsletter Dezember 05 Seite 1 Allgemeines Newsletter Mit diesem Rundschreiben (Newsletter) wollen wir Sie in ca. zweimonatigen Abständen per Mail über Neuerungen in unseren Programmen informieren.
Hirnödeme bei HAE was Patienten wissen sollten
 Hirnödeme bei HAE was Patienten wissen sollten Dieser immer stärker werdende Druck... Starke Kopfschmerzen? Bei HAE kann auch ein Hirnödem die Ursache sein. 2 Ein kaum beachteter Zusammenhang Verspannungen,
Hirnödeme bei HAE was Patienten wissen sollten Dieser immer stärker werdende Druck... Starke Kopfschmerzen? Bei HAE kann auch ein Hirnödem die Ursache sein. 2 Ein kaum beachteter Zusammenhang Verspannungen,
Betriebskalender & Kalenderfunktionen
 Betriebskalender & Kalenderfunktionen Der Betriebskalender ist in OpenZ für 2 Dinge verantwortlich: 1. Berechnung der Produktionszeiten im Modul Herstellung 2. Schaffung der Rahmenbedingungen, für die
Betriebskalender & Kalenderfunktionen Der Betriebskalender ist in OpenZ für 2 Dinge verantwortlich: 1. Berechnung der Produktionszeiten im Modul Herstellung 2. Schaffung der Rahmenbedingungen, für die
