Was geht, wenn nichts mehr geht Begleitung schwerstkranker Patienten
|
|
|
- Margarete Flater
- vor 7 Jahren
- Abrufe
Transkript
1 12. Round Table der KV Nordrhein mit Selbsthilfeorganisationen am 3. Juli 2010 Was geht, wenn nichts mehr geht Begleitung schwerstkranker Patienten Herausgeber Kassenärztliche Vereinigung Nordrhein KOSA Tersteegenstr Düsseldorf Telefon: Telefax: kosa@kvno.de Copyright Kassenärztliche Vereinigung Nordrhein 3. Juli 2010
2 Inhaltsverzeichnis 1. Sterben geht uns alle an 4 2. Expertenrunde Mit dem Sterben leben Notizen zum Expertengespräch Stellungnahmen und Berichte aus dem Plenum Fragen und Statements Patientenverfügung Segen oder Fluch? 15 Arbeitsgruppe 1 4. Zuhause sterben? 21 Arbeitsgruppe 2 5. Sterbe- und Trauerbegleitung immer noch ein Tabu? 22 Arbeitsgruppe 3 6. Künstliche Ernährung am Lebensende wem hilft sie? 23 Arbeitsgruppe 4 7. Zum künstlerischen Rahmen Kontaktdaten der Referenten Verzeichnis der Teilnehmerinnen und Teilnehmer Veröffentlichungen 32 2
3 Fischer, Theiß Düwel, Dr. Mecking Köhler, Dr. Kratel, Theiß, Niebur Dr. Stuhlmann, Schulz Vorgespräch mit Referenten und Thesengebern für die Arbeitsgruppen Januschewski, Niebur Leuchter, Thieß, Schulz, Dr. Stuhlmann, Jacob, Wiek, Januschweski, Ezel, vorne: Schlums 3
4 1. Sterben geht uns alle an Dr. Christiane Friedländer Sehr geehrte Damen und Herren, kennen Sie das Grimm sche Märchen vom Gevatter Tod? Der Tod wird Patenonkel über das 13. Kind eines armen Mannes. Er schenkt seinem Patenkind ein Heilkraut und macht ihn dadurch zu einem berühmten Arzt. Allerdings gibt er dem Jüngling eine klare Verhaltensregel: Wenn du zu einem Kranken gerufen wirst, so will ich dir jedes Mal erscheinen: steh ich zu Häupten des Kranken, so kannst du keck sprechen, du wolltest ihn wieder gesund machen, und gibst du ihm dann von jenem Kraut ein, so wird er genesen; steh ich aber zu Füßen des Kranken, so ist er mein, und du musst sagen, alle Hilfe sei umsonst, und kein Arzt in der Welt könne ihn retten. Aber hüte dich, dass du das Kraut nicht gegen meinen Willen gebrauchst, es könnte dir schlimm ergehen. Natürlich kam es, wie es kommen musste, der Jüngling verliebt sich in die sterbenskranke Königstochter und trickst den Tod, der am Fußende steht, dadurch aus, dass er das Mädchen einfach umgekehrt auf das Krankenlager bettet, so daß jetzt ihr Kopf bei dem Tod liegt. Natürlich läßt sich der Tod das nicht bieten - das Lebenslicht seines Patenkindes erlöscht. Soweit diese Märchen aus der Sammlung der Gebrüder Grimm. Ein Märchen, das vordergründig kein glückliches Ende hat. Trotzdem enthält das Märchen eine Wahrheit, die durchaus etwas Beruhigendes, fast Tröstliches hat: Wir können in letzter Konsequenz das Sterben nicht manipulieren und den Tod nicht überlisten! Mag es für uns noch so schwierig sein, mit dem Sterben umzugehen: Sterben geht uns alle an! Auch wenn wir schon lange Organe verpflanzen und mit mechanischen Herzen leben können, wir müssen uns mit unserer Endlichkeit auseinandersetzen. Dies gilt für jedes Individuum. Aber auch in unserer jeweiligen Rolle als Ärztinnen und Ärzte, als Patienten, als Vertreter organisierter Interessen im Gesundheitswesen, tun wir gut daran, dem Thema Sterben nicht aus dem Weg zu gehen. In Diskussionen um Krankheit und Leid hören wir gelegentlich die Klage über die Tabuisierung von Sterben und Tod. Ich teile diesen Befund nur bedingt. Meine Beobachtung ist eine andere: Nämlich die, dass viele Menschen zunehmend bereit sind, über die letzten Dinge 4
5 offen zu sprechen. Allein die Tatsache, dass sich 150 Teilnehmer für diesen Round Table angemeldet haben, ist dafür ein schöner Beleg. Wir sprechen heute offener über den Tod als vor zwanzig Jahren. Wir diskutieren über Patientenautonomie und über Patientenverfügungen und lernen zu akzeptieren, dass wir das Sterben nicht normieren können. Viele gehen aber noch einen Schritt weiter und sprechen nicht nur über Sterben und Tod, sondern engagieren sich persönlich und übernehmen Verantwortung. In den 80er Jahren begann es mit den Hospiz-Bürgerinitiativen, aus denen seither eine Bewegung hervorgegangen ist, die an vielen Orten eine wichtige, anerkannte und segensreiche Arbeit leistet. Die Kassenärztliche Vereinigung Nordrhein engagiert sich seit 2005 gezielt für die ambulante Palliativversorgung. Gemeinsam mit Vertragspartnern im Gesundheitswesen sowie Expertinnen und Experten aus dem Bereich der Palliativmedizin, der Palliativpflege und der Hospizarbeit hat die KV Nordrhein für das Land Nordrhein-Westfalen ein Konzept erarbeitet mit dem Ziel, eine flächendeckende ambulante palliativmedizinische und -pflegerische Versorgung zu realisieren. Dieses Versorgungsmodell richtet sich an Patientinnen und Patienten, die an einer unheilbaren Krankheit leiden und deren Lebenserwartung bei wenigen Wochen oder Monaten liegt. Voraussetzung ist, dass eine ambulante Palliativversorgung möglich und gewünscht bzw. eine Krankenhausbehandlung nicht erforderlich ist. Wesentlich dabei ist eine fachübergreifende und kollegiale Kooperation von Hausärzten, qualifizierten Palliativärzten, ambulanten Palliativpflegediensten sowie den haupt- und ehrenamtlich Tätigen in der Hospizbewegung oder anderen Formen der Sterbebegleitung. Gerade diese Zusammenarbeit kann dazu beitragen, dass Patienten auch ihre letzte Lebensphase in der vertrauten Umgebung verbringen können, sofern sie dies wünschen und die familiären und häuslichen Voraussetzungen dafür gegeben sind. Eine gute Palliativmedizin ist nach meiner Überzeugung übrigens auch die Antwort auf die Frage bzw. den Wunsch vieler Menschen nach Sterbehilfe. Sobald sich unheilbar Erkrankte in und durch eine gute Palliativmedizin geborgen fühlen, akzeptieren sie ein Sterben in Würde und entscheiden sich bewusst gegen einen vorzeitig herbeigeführten Tod. Wir sind in der Palliativversorgung noch längst nicht da, wo wir sein sollten. Vielleicht wissen Sie, dass der Gesetzgeber den Anspruch auf eine SPEZIALISIERTE ambulante Palliativmedizin als Rechtsanspruch der Versicherten ins SGB V geschrieben hat. Derzeit kann diese Leistung aber nur für zehn bis zwölf Prozent der Betroffenen tatsächlich erbracht 5
6 werden, weil sich die organisatorischen und sonstigen Hürden als zu hoch erweisen. Um so mehr zeigt sich nun, dass unser Ansatz in NRW, zunächst eine weniger spezialisierte wir sagen ALLGEMEINE ambulante Palliativversorgung zu etablieren, richtig war. Genug der Vorrede. Ich begrüße Sie alle ganz herzlich im Haus der Ärzteschaft zum 12. Round Table der KV Nordrhein mit Selbsthilfe- Organisationen mit dem Thema: Gerne habe ich die Vertretung für Herrn Dr. Potthoff übernommen. Er läßt Sie herzlich aus Berlin grüßen, wo er heute einen dringenden politischen Termin wahrnehmen muß. In unserer Gesprächsrunde mit Experten aus der Medizin, aus verschiedenen Selbsthilfebereichen und aus der Patientenberatung wird Frau Theiß als Moderatorin nachfragen, was es denn konkret bedeuten kann, Mit dem Sterben zu leben. Anschließend geht es nach einer kleinen Pause in die Arbeitsgruppen. Die AG 1 stellt sich die Frage, ob Patientenverfügungen Segen oder Fluch sind. Habe ich mir als Patientin selber schon bewusst gemacht, was mir an meinem Lebensende grundsätzlich wichtig sein wird? Kann ich heute schon sagen, was ich in 10 Jahren will? Vielleicht habe ich gar nicht genügend Phantasie, mir alle Eventualitäten vorzustellen, und bestimme etwas, das ich eigentlich gar nicht will? Wovor habe ich Angst? Und wie geht es mir als Ärztin, wenn ich eine Patientenverfügung lese? Habe ich nicht immer schon mein Bestes bei der Betreuung Sterbenskranker gegeben? Traut mir der Patient nicht? Muß ich jetzt öfter damit rechnen, verklagt zu werden? Angst ist meistens ein schlechter Ratgeber für beide Seiten. 95% der Bevölkerung äußern den Wunsch, zuhause sterben zu wollen aber tatsächlich sterben 70 % im Krankenhaus oder in Pflegeeinrichtungen. Ist das immer schlecht? Können meine Wünsche für die letzte Lebensphase nicht auch oder sogar besser in einer Institution erfüllt werden? Die AG 2 Zuhause sterben? wird sicher über die Komplexität der Situation am Lebensende und über die Diskrepanz erwünschter und machbarer Rahmenbedingungen diskutieren. 6
7 Auf jeden Fall tragen ambulante ehrenamtliche Hospizgruppen und die Selbsthilfe wesentlich dazu bei, Bedingungen zu schaffen, die einem Menschen das Sterben in einer Umgebung und in einer Atmosphäre ermöglichen, die seinen Wünschen entsprechen. Auch die Hinterbliebenen werden in ihrer Trauer gestützt. Dies ist aber noch zu wenig bekannt. In der AG 3 Sterbe- und Trauerbegleitung immer noch ein Tabu? werden zwei Ehrenamtliche aus dem ambulanten Hospizbereich ihre Arbeit zur Diskussion stellen und über die damit verbundenen Schwierigkeiten berichten. In der AG 4 wird die brisante Frage gestellt Künstliche Ernährung am Lebensende wem hilft sie? Wer zeigt mehr Aktionismus bzw. Hilflosigkeit - die Angehörigen oder die Ärzte? Welche Rolle spielen Schuldgefühle bei den Entscheidungen. Aber vergessen wir nicht: Man muß auch sterben dürfen! Wie kann dabei eine einfühlsame ärztliche und pflegerische Zuwendung aussehen? In allen vier Arbeitsgruppen wird es immer wieder darum gehen, wer letztendlich welche Verantwortung übernehmen kann und muß, sei es als Mensch, als Patient, als Arzt, als Angehöriger, als Freund, als Nachbar oder als Ehrenamtler. Ich freue mich auf engagierte und interessante Gespräche mit Ihnen und wünschen uns allen einen guten Verlauf unseres Round Table. 7
8 2. Expertenrunde Mit dem Sterben leben Teilnehmerinnen und Teilnehmer: Katja Bakarinow-Busse, Unabhängige Patientenberatung Deutschland Klaus Bleymehl, Aids-Hilfe Düsseldorf e. V. Inge Kunz, OMEGA e.v. Wolfgang Leuchter, Allgemeinmedizin, Anästhesie, Palliativmedizin Werner Schell, Pro Pflege Selbsthilfenetzwerk Dr. med. Wilhelm Stuhlmann, Alzheimer Gesellschaft NRW e. V. Moderation: Stephanie Theiß. KV Nordrhein 2.1 Notizen zum Expertengespräch Schell: Eine Patientenverfügung ist verbindlich, das ergibt sich aus den Artikeln 1 und 2 des Grundgesetzes zur körperlichen Unversehrtheit und zur eigenen Bestimmung. Strukturelle Probleme behindern alle, die gute Pflege leisten wollen. Patientenverfügungen müssen klar formuliert sein. Deshalb sollte man sich vor dem Schreiben sachkundig machen. Gut ist es, den Hausarzt einzubinden und ihn ggf. in der Verfügung zu benennen. Wunsch: bessere Strukturen für älter werdende Gesellschaft und für Pflegebedürftige, damit Palliativmedizin und Hospizgedanke ausreichend umgesetzt werden kann. Vor allem müssen wieder mehr Pflegekräfte eingesetzt werden, nachdem etwa Stellen abgebaut worden sind. Leuchter: Aus Patientensicht wird zuviel Technik eingesetzt. Die Apparatemedizin ist nur willkommen, wenn sie die Lebensqualität steigert. Für Mediziner ermöglicht die palliativmedizinische Begleitung ein dankbares Arbeiten. Es bringt mir etwas von dem, weshalb ich den Beruf Arzt gewählt habe. Die palliativmedizinische Weiterbildung verändert die eigene Persönlichkeit positiv. Wichtig ist die Interdisziplinarität in der Palliativmedizin. Jede Berufsgruppe und jede Selbsthilfegruppe hat ihre eigene Sicht, das macht es interessant. Die Menschen vom Pflegedienst und vom Hospizdienst sehen den Schwerstkranken häufiger als der Arzt und erfahren dadurch mehr. Wenn man sich im Team vertraut, reicht ein enger 8
9 telefonischer Kontakt, um Informationen auszutauschen oder um kleinere Probleme zu regeln. Beispiel, wie man durch Informationen diejenigen, die Sterbende pflegen, Angst nehmen und stärken kann: Eine weit über 80j. Patientin im Pflegeheim bekam nach Oberschenkelhalsbruch eine künstliche Hüfte. Die Untersuchung der Knochenbruchteile ergab Metastasen. Zusammen mit dem gesetzlichen Betreuer wurde beschlossen, auf eine Chemotherapie zu verzichten. Einige Zeit später rufen die Pflegekräfte Leuchter, er möge sich unbedingt den Fuß dieser Patientin anschauen. Leuchter tritt ins Krankenzimmer, findet die Patientin ruhig schlafend und zieht leise die Tür wieder zu. Er möchte die Patientin schlafen lassen, aber die Pflegekraft besteht darauf, dass er sich den Fuß ansieht. Sie möchte sich absichern, dass nichts Wichtiges unterlassen wird. Leuchter schaut sich also den Fuß an, der sich bläulich verfärbt hat. Wieder draußen auf dem Flur, erklärt er der Pflegekraft, dass die Patientin mit diesem Bein anfängt zu sterben. Die Pflegekraft beginnt zu weinen, weil sie die Patientin ins Herz geschlossen hat. Sie entschuldigt sich für ihren Gefühlsausbruch. Leuchter tröstet sie damit, dass ihre Tränen völlig angemessen sind. Er erklärt ihr außerdem, was im Verlauf des Sterbeprozesses noch passieren wird und wie sie damit umgehen kann. Wunsch: Mehr Vernetzung und Austausch untereinander, denn alle in der Runde haben ähnliche Probleme und so könnten wir mehr für die Patienten tun. Kunz: Es gibt verschiedene Trauermythen, die sich in der Realität nicht belegen lassen: Die Dauer von Trauer läßt sich nicht benennen und Trauer kann nicht abgearbeitet werden. Die Kontroverse zwischen gutem und schlechtem Sterben ist unangemessen. Idealerweise wird der Sterbeprozeß von Menschen begleitet. Grundsätzlich stirbt jeder individuell. Sterben ist immer leidvoll, aber eine humorvolle positive Haltung macht es leichter. Gerade Sterbende können einen hinterhältigen Humor zeigen. Glaube führt nicht zwangsläufig zu einem leichterem Sterben, in Todesnähe relativiert sich Vieles. Kunz erlebte z.b., dass ein Atheist aus der DDR spiritueller starb als eine praktizierende Katholikin. Ein gutes Nahtoderlebnis ließ einen anderen Menschen getröstet sterben. Wunsch: Ausweitung hospizlicher Arbeit, damit pflegenden Angehörigen und Freunden Unsicherheiten genommen werden können; mehr Vernetzung im Hinblick auf was brauchen Sterbende? Dr. Stuhlmann: Demenzkranke haben eine höhere Sterblichkeit als ihre nichtdementen Altersgenossen. 9
10 Die Sterbebegleitung ist bei Demenzkranken schwieriger, weil man schlechter feststellen kann, wann bei ihnen der Sterbeprozeß beginnt. Demenzkranke werden in der Palliativmedizin schlechter versorgt als andere, sie erhalten bei Oberschenkelhalsbruch weniger Schmerzmittel. Eine Sondenernährung ist oft nicht gerechtfertigt. Menschen mit Demenz werden im Krankenhaus oft überversorgt, z.b. wird auch der 4. oder 5. Infekt der oberen Luftwege therapiert. Wunsch: Menschen mit Demenz kommen aus doppelter Tabuzone (Demenz und Palliativversorgung) heraus und bekommen ihren Anspruch auf Hospizversorgung auch zugestanden. Bakarinow-Busse: Im Rahmen der Patientenberatung werden sehr oft Fragen zur Patientenverfügung gestellt, auch Veranstaltungen dazu sind gut besucht. Bakarinow-Busse hat in den letzten 10 Jahren rund 1000 Beratungen zu diesem Thema durchgeführt. Viele fragen, warum die Vorgaben in der Verfügung nicht eingehalten werden. Verschiedene Erklärungen sind möglich: Es scheint, dass Verfügungen umso schwieriger umzusetzen sind, je jünger der Behandler ist und je weniger Erfahrung er darin hat, Verantwortung in der Pflege zu übernehmen. Aus palliativmedizinischer Sicht kann eine Flüssigkeitszufuhr geboten sein, auch wenn die Verfügung dies ausgeschlossen hat. Hochbetagte kommen oft unterernährt und ausgetrocknet ins Krankenhaus. Sie müssen erst aufgepäppelt werden, damit überhaupt Schmerzmittel gegeben werden können. Wunsch: Beim Sterben geht es mehr ums Gefühl, Sterben ist auch eine Gefühlslage und darüber sollte man sprechen. Die Patientenverfügung ist ein Anlaß, sich darüber Gedanken zu machen. Bleymehl: Das Sterben ist alltäglich und uns dennoch fremd. Auch wenn wir in der Sterbebegleitung aktiv sind, bleiben wir alle nur halbe Experten im Thema Sterben. Ich möchte nicht in einem Wust von Schläuchen sterben, ich möchte keine Schmerzen haben, ich möchte verstanden werden und Menschen um mich herum haben, die wissen, welche Wünsche ich geäußert habe. Eine mäßige Beschäftigung mit dem Sterben läßt uns das Leben lebendig leben. Wunsch: Man redet viel mehr über die Patientenverfügung, dadurch wird viel mehr Klarheit geschaffen und viele Menschen sehen sich dazu veranlasst, eine Patientenverfügung zu formulieren. Dies wiederum bringt viel Erleichterung für alle Beteiligten. 10
11 Theiß, Schell Theiß, Leuchter Kunz, Theiß Theiß, Dr. Stuhlmann Kunz, Bleymehl, Theiß Theiß, Bakarinow-Busse, Leuchter Schell, Kunz, Bleymehl, Theiß, Dr. Stuhlmann, Bakarinow-Busse, Leuchter 11
12 2.2 Stellungnahmen und Berichte aus dem Plenum Allgemeines Sterben ist kein Probelauf. Es ist wichtig, sich darauf vorzubereiten. Nicht alles, was Ärzte tun können, muß auch getan werden. Manchmal ist weniger mehr. Wir haben auch ein Zuwendungsproblem. Welche Familienstrukturen gibt es, was können diese geben? Hier stellt sich eine gesamtgesellschaftliche Aufgabe. Je mehr Menschen sich kümmern, um so eher werden wir befriedigende Antworten finden. Kostenfrage: Was wird finanziell für alle möglich sein? Die Gesellschaft wird immer älter, der steigende Bedarf an Palliativmedizin ist ein wesentlicher Kostenfaktor. Die Tendenz zur Rationierung im Gesundheitswesen wird sich verstärken. Die Gesellschaft sollte es sich leisten, das Leben zum Ende hin erträglich zu gestalten. Wer Palliativmedizin leistet, tut dies fast ehrenamtlich. Es müssen mehr Finanzen ins System kommen. Patientenwille: Beispiel: Einer 90j. Dame wurde vom Krankenhaus eine PEG verweigert, ohne dass man die Patientin gesehen hatte. (PEG bedeutet perkutane endoskopische Gastrostomie, d.h., durch die Bauchwand wird ein Zugang zum Magen gelegt und eine künstliche Ernährung ermöglicht.) Der Staatsanwalt setzte die PEG durch, die Dame erfreut sich inzwischen seit 4 Jahren an ihren Enkeln. Grundsätzlich ist der Patientenwille entscheidend, d.h., wer eine PEG möchte, bekommt sie. Allerdings gibt es in Deutschland überflüssige Magensonden. Bei vielen Demenzkranken wäre stattdessen mehr Zuwendung nötig. Offensichtlich wurde gegen den elementaren Grundsatz verstoßen, dass sich alle Beteiligten zusammensetzen und über den Patientenwillen sprechen. Ärzte dürfen nicht zum Ausführungsorgan von Angehörigen werden, wenn dabei der Patientenwille außer acht gelassen wird. Zu den Versorgungsstrukturen: In Deutschland liegt die Palliativversorgung weit unter dem Durchschnitt. In der ambulanten Hospizarbeit wird die Erfahrung gemacht, dass viele Patienten am Ende ihres Lebens Schmerzen haben. Vielleicht wissen die Ärzte dies nicht. Die Palliativversorgung ist gesetzlich geregelt, aber die Vertragsgestaltung mit den Krankenkassengestalten sich schwierig. Auch wenn Deutschland insgesamt noch ein Entwicklungsland ist, kann Nordrhein landesweit 33 funktionierende palliativmedizinische Netzwerke vorweisen. Diese leisten eine gute Ambulante Palliativversorgung (APV), damit sind 90 % der Patienten gut versorgt. Seit dem gibt es den Anspruch auf Spezialisierte Ambulante 12
13 Palliativversorgung (SAPV), die von den 33 Netzen nicht umgesetzt werden kann, weil die im Vertragsentwurf festgelegten Hürden zu hoch sind. Es ist auch zu fragen, wie viel SAPV man braucht, oder ob man besser die APV intensiver unterstützt. Es wird die Erfahrung geteilt, dass diejenigen, die sich um Pflegebedürftige kümmern, Probleme bekommen, z.b. auch mit dem Staatsanwalt. Die bestehenden Beschwerdemanagementsysteme reichen nicht aus. Ein System mit Ombudspersonen könnte für Verbesserungen sorgen. Insgesamt gehen wir einem Pflegenotstand entgegen. In 2020 werden wir 4 Mio. Patienten mit Demenz haben. Für einen Demenzkranken sind 4 Pflegepersonen notwendig. In 2050 werden wir 5 Mio. Pflegebedürftige haben, davon 3 Mio. mit Demenz. Die Politik muß endlich die Wahrheit sagen. 2.3 Klaus Bleymehl: Fragen und Statements Was wünsche ich mir am Lebensende? Welche Sorgen, Ängste habe ich? In welchem Rahmen möchte ich sterben? Was ist mir besonders wichtig? Habe ich mir schon dazu Gedanken gemacht - habe ich mich schon festgelegt - mit anderen darüber gesprochen? Gibt es schon meine Patientenverfügung? Auch wenn wir schon viele Sterbende begleitet haben - bei unserem eigenen Sterben sind wir absolut unerfahren. Eine mäßige Beschäftigung mit dem Sterben lässt das Leben lebendig werden. Nichts im Leben ist so sicher wie der Tod - nichts so unsicher, unter welchen Bedingungen wir sterben werden. Je konkreter ich mich zu meinem Lebensende äußere, desto wahrscheinlicher wird, dass in meinem Sinne gehandelt werden wird. 13
14 Dr. Friedländer, Prof. Brühl Dr. Kleinstoll, Dr. Friedländer Theiß, Dr. Potthoff, Dr. Mecking Dr. Stuhlmann, Schulz, Bleymehl, Januschewski Schulz, Jacobs Jacobs, Belke, Gaehl, Schulz Belke, Gaehl, Schmolke Düwel, Theiß 14
15 3. Patientenverfügung Segen oder Fluch? Thesen für die Arbeitsgruppe 1 Dr. med. Eckhard Korsch Facharzt für Kinder- und Jugendmedizin, Vorsitzender des Klinischen Ethik-Komitees der Kliniken der Stadt Köln ggmbh 1) Mein Wille geschehe Denkste?! Es stellt sich die Frage, ob mit dem neuen Patientenverfügungsgesetz bezüglich der Verbindlichkeit von Patientenverfügungen eine Rechtssicherheit gegeben ist. Nach der ehemaligen Justizministerin Zypries sei jetzt jede schriftliche Patientenverfügung, die der aktuellen Lebens- und Behandlungssituation entspricht, für alle Beteiligten verbindlich. Das Gesetz spricht von Einwilligungen oder Untersagungen in bestimmte, zum Zeitpunkt der Festlegung noch nicht unmittelbar bevorstehende Untersuchungen (meines) Gesundheitszustands, Heilbehandlungen oder ärztlichen Eingriffen. Kann aber in der Praxis die durch das Adjektiv bestimmte festgelegte erforderliche Passgenauigkeit in der Patientenverfügung erreicht werden? Sind die medizinischen und pflegerischen Fragen um Leben, Sterben und Tod nicht viel zu kompliziert, um ernstlich erwarten zu können, dass jeder von sich aus in der Lage sein kann, präzise und erst dadurch in der kritischen Behandlungssituation anwendbare Erklärungen zu formulieren? 2) Zuletzt entscheiden doch immer die Ärzte! Wer prüft die Gültigkeit und die Verbindlichkeit einer Patientenverfügung? Die Frage, ob der Arzt hierzu immer eine Betreuung durch das Betreuungsgericht anregen muss, wenn der Patient keinen Bevollmächtigten oder Betreuer hat, hat das Gesetz nicht ausdrücklich beantwortet. Die Bundesärztekammer und die Zentrale Ethikkommission bei der Bundesärztekammer gehen davon aus, dass die Patientenverfügung den Arzt direkt bindet, was allerdings heißt, dass der Arzt letztendlich für die Prüfung der Eindeutigkeit - mit allen Konsequenzen - selbst verantwortlich ist. Werden Ärzte dies können, sollen oder wollen? Viele Medizinjuristen sehen allein den Vertreter des Patienten (Betreuer, Bevollmächtigter) und nicht den Arzt als Adressaten der Patientenverfügung und des Behandlungswunsches an, so dass es zur Entscheidung über die weitere Behandlung immer eines rechtlich wirksamen Vertreters bedarf. Danach könnte über die Gültigkeit einer Patientenverfügung ein Arzt immer nur zusammen mit einem Vertreter entscheiden. 15
16 3) Was möchte ich wirklich verfügen? Um eine spätere Behandlung nach meinem Willen zu gewährleisten, kann es sinnvoller sein, eine medizinische Wertanamnese (Behandlungswünsche) zu erstellen, welche diejenigen Werte, Wünsche und Ängste enthält, die bei Krankheit, Leiden und der Erhaltung von Gesundheit für mich eine Rolle spielen. Diese Behandlungswünsche können sowohl in eine individuell differenzierte Anamnese, Prognose und Therapie einfließen, als auch meinen Vertreter in die Lage versetzen, nach meinem Willen in eine der jeweiligen Situation angemessenen ärztlichen Behandlung einzuwilligen. In eine Patientenverfügung gehören demnach meine Behandlungswünsche und die Benennung eines Vertreters (Bevollmächtigten). 4) Ärzte können Mißerfolge nicht ertragen und ihre Grenzen nicht akzeptieren. Nach dem neuen Patientenverfügungsgesetz prüft der behandelnde Arzt, welche ärztliche Maßnahme im Hinblick auf den Gesamtzustand und die Prognose des Patienten indiziert ist, damit er und der Betreuer/Bevollmächtigte diese Maßnahme unter Berücksichtigung des Patientenwillens erörtern können. Warum schreibt das Gesetz hier vor, was Ärzte spätestens seit den hippokratischen Schriften ohnehin tun sollen, nämlich individuelle Indikationen anhand der Prognose zu stellen? Ärzte haben diesen elementaren Grundsatz ihres Handelns wohl nicht immer beachtet. Sie haben sich augenscheinlich eher am technisch Machbaren als am individuell Indizierten orientiert (Borasio). Vielleicht aber ist das Stellen einer ärztlichen Indikation ebenso problematisch, wie das Aufsetzen einer passgenauen Patientenverfügung? Immerhin handelt es sich hier um dieselben komplizierten medizinischen und pflegerischen Fragen um Leben, Sterben und Tod. Das Benennen des bestmöglichen und individuell angemessenen Therapieangebotes (Indikation) wäre dann so schwierig, wie die Entscheidung darüber. 5) Bloß keinen Streit in meiner letzten Stunde. Was geschieht, wenn Arzt und Vertreter sich über meine Behandlung streiten? Nach dem Gesetz muss bei Uneinigkeit zwischen Arzt und Betreuer über eine ärztliche Maßnahme die Genehmigung des Betreuungsgerichts eingeholt werden. Allerdings empfiehlt die Zentrale Ethikkommission bei der Bundesärztekammer in Situationen, in denen schwierige Entscheidungen zu treffen oder Konflikte zu lösen sind, eine Ethikberatung in Anspruch zu nehmen Zur Vermeidung von Konflikten, ggf. sogar zur Vermeidung von gerichtlichen Auseinandersetzungen, kann eine solche Beratung beitragen. Die unterstützende und vermittelnde Einrichtung solcher klinischen Ethikberatungen sollte gefördert und vermehrt öffentlich gemacht werden. 16
17 Werner Schell Pro Pflege Selbsthilfenetzwerk, Vorstand Patientenverfügungen sind verbindlich. Patientenverfügungen sind u. a. nach einer Reihe von Urteilen des Bundesgerichtshofes und entsprechenden Statements der Bundesärztekammer verbindlich. Diese Verbindlichkeit wurde durch die 1901a und 1901b BGB, wirksam ab , bekräftigt. Eine Patientenverfügung kann nur von Volljährigen und nur schriftlich wirksam erstellt werden. Niemand muß eine Patientenverfügung schreiben. Niemand kann zur Errichtung einer Patientenverfügung verpflichtet werden. Die Errichtung oder Vorlage einer Patientenverfügung darf nicht zur Bedingung eines Vertragsschlusses gemacht werden ( 1901a Abs. 4 BGB). Patientenautonomie bedeutet folglich auch, dass jeder die Freiheit hat, zu entscheiden, auf eine Patientenverfügung zu verzichten. Liegt eine Vorsorgevollmacht vor, kann der Bevollmächtigte helfen, den Patientenwillen ohne Verzögerungen durchzusetzen. Für sämtliche diagnostischen und therapeutischen Maßnahmen ist allein der Patientenwille maßgeblich. Dieses Selbstbestimmungsrecht des Patienten hat Verfassungsrang. Damit der eigene Wille auch dann ohne Verzögerungen durchgesetzt werden kann, wenn man selber nicht mehr einsichts- und steuerungsfähig ist, ist es hilfreich, rechtzeitig eine Vorsorgevollmacht auszustellen. Ansonsten bleibt den Außenstehenden nur die Möglichkeit, schnellstmöglich eine (ggf. vorläufige) rechtliche Betreuung einrichten lassen. Patienten haben das Recht, lebenserhaltende Maßnahmen zu verweigern. Eindeutig formulierte Entscheidungen gegen lebenserhaltende Maßnahmen, z.b. Legen einer Magensonde, künstliche Beatmung, müssen beachtet werden (Grundrecht der körperlichen Unversehrtheit, Art. 2 GG). Die Begrenzung der Reichweite von Patientenverfügungen wurde vom Gesetzgeber ausdrücklich ausgeschlossen. Das heißt, Ärzte und Bevollmächtigte können die Verbindlichkeit der Verfügung weder aufheben noch einschränken. Die Verfügung ist für alle Situationen und Krankheitsstadien gültig. Wurden lebensverlängernde Maßnahmen eingeleitet und stellt sich später erst heraus, dass dies dem Patientenwillen widerspricht, müssen diese Maßnahmen nicht fortgeführt werden. Der Abbruch ist nicht strafbar (Urteil des Bundesgerichtshofes am ). Eine verbesserte Palliativ- und Hospizversorgung wird Konflikte um die Patientenautonomie verringern. Gesundheits- bzw. pflegepolitisch sollten alle Anstrengungen unternommen werden, die bestehende Unterversorgung in der Palliativ- und Hospizversorgung in Deutschland zu verringern. Außerdem muß die sprechende Medizin höher bewertet werden. Dies wird die Besorgnisse der BürgerInnen hinsichtlich einer Missachtung ihrer Patientenautonomie entkräften. 17
18 Zusammenfassung der Diskussion Horst Prox LAG SELBSTHILFE NRW e.v., Münster, Stv. Vorsitzender, Moderation Marita Meye KOSA Nordrhein Eine Patientenverfügung (PV) kann, muss aber nicht verfasst werden. Eine PV muss folgende Punkte beinhalten: Eingangsformel Situation, für die die PV gelten soll Schlussformel Datum und Unterschrift Hinzufügen kann man Aktualisierungen ( alles durchgesehen, gilt noch ) mit Datum und Unterschrift Vorsorgevollmacht Betreuungsverfügung Der Patient, der eine PV abschließt, muss mindestens 18 Jahre alt sein. Die Bevölkerung muß in die Lage versetzt werden, eine praktikable PV zu schreiben. Ein Muster für eine PV kann im Internet kostenlos herunter geladen werden. Empfohlen wurde die Patientenverfügung des Bundesministeriums der Justiz, Referat Presse-, und Öffentlichkeitsarbeit, Berlin Zu beziehen per: oder Publikationsversand der Bundesregierung, Postfach , Rostock oder (01805) (0,14 /Minute vom Festnetz), Fax:(01805) Kosten entstehen, wenn die Patientenverfügung notariell beurkundet wird. Das ist aber nicht erforderlich. Kosten entstehen auch, wenn für die Formulierung von PV Dienstleister in Anspruch genommen werden. Dabei sollte man auf das Preis-Leistungsverhältnis achten. Inhaltlich geht es bei einer Patientenverfügung im Wesentlichen darum zu bestimmen, wie man in Krisensituationen, wenn man selber nicht mehr entscheidungsfähig ist, medizinisch behandelt werden möchte bzw. welche Maßnahmen nicht ergriffen werden sollen. Natürlich können auch Luxuswünsche (z.b. Einzelzimmer im Krankenhaus) aufgenommen werden, deren Realisierung aber privat bezahlt bzw. organisiert werden muß. Vor allem aus der katholischen Kirche kam der Versuch, die Gültigkeit der PV nur auf den Sterbeprozeß zu beziehen. Aus rechtlicher Sicht gibt es keine Reichweitenbeschränkung der PV, sie gilt unbegrenzt. 18
19 Es ist schwierig, eine Patientenverfügung so passgenau zu formulieren, so dass sie in allen Krisensituationen eindeutig interpretierbar ist. Was soll passieren in Situationen, die man sich beim Verfassen überhaupt noch nicht vorstellen konnte? Würde man in der Sterbesituation vielleicht anders entscheiden als in der Verfügung festgelegt? Grundsätzlich ist jeder für das persönlich Verfügte und damit auch für die Konsequenzen selber verantwortlich. Mit einer Vorsorgevollmacht bzw. einer Betreuungsverfügung kann man eine Person des Vertrauens bestimmen, welche die persönlichen Wünsche und Werte des Patienten kennt und bereit ist, deren Berücksichtigung durchzusetzen. Das Thema PV ist offen in der Familie zu diskutieren. Eine zusätzliche Information der eigenen Haus- und Fachärzte gibt auch den Bevollmächtigten Sicherheit. Sind die behandelnden Ärzte und der Bevollmächtigte bezüglich wesentlicher Maßnahmen uneins, können sie das Betreuungsgericht einschalten. Dann muß dieses versuchen, den Patientenwillen zu ermitteln. Um einen Rechtsstreit vor dem Betreuungsgericht zu vermeiden, bietet sich die Einrichtung von Klinischen Ethik-Komitees an. In den Kliniken der Stadt Köln z.b. werden ethische Konsile durchgeführt, um Konflikte gemeinsam mit Ärzten, Pflegepersonal, Angehörigen, Bevollmächtigten und Betreuern vor Ort zu lösen. Hilfreich ist, in die PV neben der Beschreibung eigener Werte konkrete Hinweise aufzunehmen, z.b. ich möchte die Geburt meines Enkels noch erleben. Hinter der Ablehnung intensivmedizinischer Behandlung kann der Wunsch stecken, seinen Angehörigen nicht mit Schläuchen in Erinnerung zu bleiben. Findet man dies im Gespräch heraus, kann man eine intensivmedizinische Behandlung anbieten verbunden mit der Zusicherung, keine Besuche mehr zuzulassen. Besondere Anforderungen stellt das Behindertentestament. Bei geistig Behinderten muß man als Betreuer durch ein Gutachten die nötige Urteilsfähigkeit bestätigen lassen. Dabei geht es um die Einwilligungsfähigkeit, nicht um die Geschäftsfähigkeit. Die Teilnehmer stimmten grundsätzlich überein, dass eine PV für alle Beteiligten (Patienten, Angehörige, Ärzte, Pflegepersonal, Betreuer, Bevollmächtigte und Rechtsanwälte) Vorteile bringen kann. Allerdings wurden auch Erfahrungen berichtet, dass der Patientenwille, trotz gültigem Dokument, vollkommen ignoriert wurde. Das Urteil des Bundesgerichtshofes vom in der Strafsache Putz rechtfertigt den Abbruch lebenserhaltender Maßnahmen, wenn dies der Wille des Patienten ist, und stärkt somit sein Selbstbestimmungsrecht. Dies ist allerdings nicht mit aktiver Sterbehilfe gleichzusetzen. Neben den medizinischen und rechtlichen Fragen darf nicht vergessen werden, dass am Ende des Lebens soziale Kontakte gefragt sind. Was uns aber vor allem fehlt, ist die Zeit für Zuwendung, die Zeit für Pflege. Aktuell müssen wir davon ausgehen, dass uns der demografische Faktor überrollen wird. Die Menschen werden immer älter, die Zahl der Pflegebedürftigen wird rasant steigen, es wird nicht genug Ärzte und Pflegekräfte geben. Nicht nur die Politik muß endlich aktiv werden, sondern auch jede Gruppierung und jeder Einzelne ist in der Verantwortung, sich für eine Verbesserung der Pflegestrukturen einzusetzen. Die Gesellschaft muß sich den Fragen von Rationierung und Priorisierung stellen. 19
20 Die Teilnehmer waren einhellig der Meinung, dass das Thema der heutigen Veranstaltung zu komplex ist und nicht abschließend behandelt werden konnte. Es sollte auf einem weiteren Round Table der KV No noch einmal sehr intensiv diskutiert werden. Schell, Prox Dr. Korsch 20
21 4. Zuhause sterben? Thesen für die Arbeitsgruppe 2 Wolfgang Leuchter Allgemeinmedizin, Anästhesie, Palliativmedizin 1. Wahrheit am Krankenbett 2. Ernährung und Flüssigkeitsgabe am Lebensende 3. Zuhause sterben, wer gehört dazu? 4. Familiensysteme, Kommunikation 5. Palliativpatient, wer ist das? Gisela Schulz Landesverband der Alzheimer Gesellschaften NRW e.v. Zu Hause sterben: möchte ich das wirklich? Um in Ruhe zu Hause sterben zu können, müssen bestimmte Voraussetzungen gegeben sein, z.b. muß man eine Vertrauensperson haben, die alles für mich in meinem Sinn organisiert. Was genau wünsche ich mir? Kann ich selber entsprechende Vorkehrungen treffen? Welche Rahmenbedingungen sind für mich machbar und welche Konsequenzen muß ich für mich ziehen? Können wir ein zu Hause sterben bei unserer jetzigen Lebensstruktur für alle realisieren? Gibt es genügend Verwandte, Freunde und/oder ambulante Dienste, die sich um die Sterbenskranken kümmern können? Ist das soziale Netz jeweils dicht genug geknüpft? Kommen alle Krankheiten dafür infrage? Ist die häusliche Versorgung bis zum Lebensende für alle längerfristig bezahlbar? Ist Gesund sterben nicht wichtiger als zuhause sterben? Wie sehe ich das, welche Meinung haben die anderen? Müssen wir eine gesellschaftspolitische Diskussion darüber führen, welches Ziel Priorität bekommen soll? 21
22 5. Sterbe- und Trauerbegleitung immer noch ein Tabu? Thesen für die Arbeitsgruppe 3 Edith Düwel Ökumenischer Hospizdienst Köln-Dellbrück/Holweide e.v., Vorstand In unserer Gesellschaft todkrank zu sein, kommt einem SuperGAU gleich. Sowohl die nächsten Verwandten wie auch die Mediziner akzeptieren die Tatsache des Sterbens nicht und gehen von daher (oft) gefühllos und würdelos mit den betroffenen Menschen um. Tod und Leben sind zwei Seiten einer Medaille. Das eine ist ohne das andere nicht zu haben. Leben vom Tod her (- spirituelle Dimension -) bedeutet Enttabuisierung des Todes und ist eine Voraussetzung für ein gelingendes Leben. Ein unverkrampfter Umgang mit dem Thema Tod und Sterben sollte in der Familie und in der Schule eingeübt werden. Der Tod von Oma und Opa oder auch von Haustieren bietet in der Familie Gelegenheit dazu. In der Schule können besondere Projekte dazu beitragen, den Tod in die Sicht auf das eigene Leben zu integrieren (z.b. das Projekt Hospiz macht Schule ). Gute palliative Versorgung macht auf keinen Fall hospizliche Begleitung überflüssig. Hospizliche Begleitung bedeutet, dem Sterbenden Zeit und Aufmerksamkeit zu schenken. Er darf seine wesentlichen auch religiösen - Lebensfragen äußern, z.b. zum Leben nach dem Tod, zum Sinn des Lebens oder zur Bedeutung von Geld, Schönheit und Jugend. Angst vor dem Sterben kann zum Thema werden oder auch die Sorge um die Zurückbleibenden. Oft fällt es den Betroffenen leichter, mit Hospizbegleitern über dies alles zu sprechen als mit ihren Angehörigen oder Freunden. Exkurs: Ambulante Hospizdienste Leben bis zuletzt begleiten, unterstützen und entlasten Die ehrenamtlichen Mitarbeiter/innen schenken Schwerstkranken und Sterbenden und deren Angehörigen ihr Ohr und ihre Zeit. Wir sind zu Diskretion verpflichtet. Wir informieren, um Sterben zuhause möglich zu machen. Wir sind für alle Menschen da, unabhängig von ihrer Religion, Herkunft oder Lebensweise. Unsere Hilfe ist kostenfrei. 22
23 6. Künstliche Ernährung am Lebensende wem hilft sie? Thesen für die Arbeitsgruppe 4 Dr. med. Udo Kratel Internist - Palliativmedizin Dr. Kratel, Niebur, Dr. Potthoff Künstliche Ernährung und/oder Flüssigkeitsgabe nützt dem sterbenden Patienten wenig oder gar nicht. Durch Ernährungsmaßnahmen wollen sich Angehörige von Hilflosigkeitsgefühlen bzw. schlechtem Gewissen entlasten. Im oftmals vehement vorgetragenen Wunsch von Angehörigen, den Schwerkranken künstlich ernähren oder mit Flüssigkeit versorgen zu lassen, artikulieren sich vor allem anderen die Hilflosigkeit der Angehörigen, das schlechte Gewissen gegenüber dem Sterbenden. Durch Aktionismus will sich das Behandlungsteam von eigenen unliebsamen Gefühlen entlasten. Im Aktionismus des Behandlungsteams bezüglich der künstlichen Ernährung von Menschen am Lebensende bis hin zu invasiven Techniken wie PEG (Magensonde) und totaler parenteraler Ernährung artikulieren sich die Hilflosigkeit der behandelnden Ärzte und Pflegenden, ihre eigenen Ängste gegenüber dem (eigenen) Sterben, die inneren und äußeren Spannungen, denen das Behandlungsteam ausgesetzt ist. Maßnahmen sind nur nach dem Willen des Patienten bzw. zur Steigerung seiner Lebensqualität zu treffen. Die endgültige Entscheidung über zu treffende oder zu unterlassende Maßnahmen bezüglich künstlicher Ernährung am Lebensende hat sich ausschließlich zu orientieren am tatsächlichen oder mutmaßlichen Willen des betroffenen Patienten (Patientenverfügung), am Kriterium der Steigerung der Lebensqualität, am Prinzip der Benefizienz (Gutes tun) und der Non-Malefizienz (nicht schaden). Einfühlsame und intensive Zuwendung lindert Leiden am Lebensende. Nicht die medizin-technisch korrekt bilanzierte Nahrungs- und Flüssigkeitszufuhr lindert das Leiden des Schwerkranken am Lebensende, sondern die empathische, intensive und behutsame ärztliche und pflegerische Zuwendung gemäß den Erfahrungen und Leitlinien der modernen Palliativmedizin. 23
24 Theiß, Prox Theiß, Petz Niebur, Theiß, Niebur, Januschewski Leuchter 24
25 7. Zum künstlerischen Rahmen Die KünstlerInnengruppe der AG Selbsthilfe im Paritätischen Köln entstand Seitdem drückt sie die Selbsthilfe-Idee sowie Anliegen und Themen von Selbsthilfegruppen künstlerisch aus. Sie besteht ausschließlich aus Mitgliedern von Selbsthilfegruppen und wird professionell angeleitet. Anläßlich des diesjährigen Round Table entstanden unter Anleitung von Iris Stephan, Bildhauerin und Malerin, Bilder zum Thema WENN DAS LEBEN PLÖTZLICH ANDERS WIRD: Krankheit, Tod, Trauer. Ein Teil dieser Werke wurde in der großen Halle des Hauses der Ärzteschaft ausgestellt. 25
26 8. Kontaktdaten der Referenten Katja Bakarinow-Busse UPD Beratungsstelle Witten Annenstraße 114 a Witten Telefon: (02302) Fax: (02302) Klaus Bleymehl Dipl.- Psych./Psychologischer Psychotherapeut AIDS-Hilfe Düsseldorf e.v. Johannes-Weyer-Straße 1, Düsseldorf Telefon: Telefax: klaus.bleymehl@duesseldorf.aidshilfe.de Online-Beratung: Telefonische Beratung: Edith Düwel Ökumenischer Hospizdienst Köln-Dellbrück/Holweide e.v., Vorstand, Thurner Str. 105a, Köln Telefon: 0221/ Mobil: 0152/ Hospizdienst-Koeln-Dellbrueck@web.de Dr. med. Christiane Friedländer Fachärztin für Hals-, Nasen-, Ohrenheilkunde Vorsitzende der Vertreterversammlung der Kassenärztlichen Vereinigung Nordrhein, Further Str. 109, Neuss christiane.friedlaender@kvno.de Dr. med. Eckhard Korsch Facharzt für Kinder- und Jugendmedizin, Vorsitzender des Klinischen Ethik-Komitees der Kliniken der Stadt Köln ggmbh Amsterdamer Str. 59, Köln Tel.: (0221) , Fax: (0221) korsche@kliniken-koeln.de Dr. med. Udo Kratel Facharzt für Innere Medizin Palliativmedizin, Vorstand Hospizbewegung Dormagen e.v., Burgstr. 8, Dormagen Tel: 0049 (0) , Fax: 0049 (0)
27 Inge Kunz OMEGA e.v., Vorstand, Dickampstr. 12, Gelsenkirchen Tel / /21, Fax 0209 / info@omega-ev.de/ Wolfgang Leuchter Allgemeinmedizin, Anästhesie, Palliativmedizin Im Burggarten 3, Schleiden Tel.: (02445) 3245, Fax: (02445) WolfgangLeuchter@online.de Guido Niebur Deutsche Gesellschaft für Muskelkranke e. V. Landesverband Nordrhein-Westfalen, Vorsitzender Potsdamer Str. 37, Solingen Telefon: / guido.niebur@dgm.org Werner Schell Pro Pflege Selbsthilfenetzwerk, Vorstand Harffer Straße 59, Neuss, Tel.: 02131/150779, Fax: 02131/ ProPflege@wernerschell.de Gisela Schulz Alzheimer NRW, Landesverband der Alzheimer Gesellschaften NRW e.v., Vorstand, Telefon: 0211/ schulz@alzheimer-nrw.de Dr. med. Wilhelm Stuhlmann Alzheimer NRW, Landesverband der Alzheimer Gesellschaften NRW e.v., Vorstand, Telefon: 0211/ stuhlmann@alzheimer-nrw.de/ 27
28 9. Verzeichnis der Teilnehmerinnen und Teilnehmer Titel Vorname Name Organisation Dr. phil. Dipl. Psych. Johanna Alexander Psychologische Psychotherapeutin Dr. phil. Dipl. Psych. Walter Andritzky Psychologischer Psychotherapeut Martina Anlasik-Pingel Sachverständige für Pflege Sozial- und Wohnraumberatung Silvia Bach Seniorenzentrum Dorotheenpark ggmbh Hilden Katja Bakarinow-Busse UPD Deutschland, Witten Klaus Balke Kassenärztliche Bundesvereinigung Dipl. Psych. Carolin Barth Psychologischer Psychotherapeut Karin Barth SHG Epilepsie Rhein-Erft Medine Bayrakci Praxis Dr. med. H. Schubert Petra Belke KOSKON NRW Dipl. Psych. Klaus Bleymehl Psychologischer Psychotherapeut Gisela Brade Deutsche Rheuma-Liga, AG Leverkusen Roswitha Brauer Selbsthilfe-Kontaktstelle Wuppertal Dr. Dr. Frank Breil Facharzt für Mund- Kiefer- u. Gesichtschirurgie Dr. Rosemarie Breuer Pro Pflege - Selbsthilfenetzwerk R. Breuer-Mainka Ärztin Prof. Dr. med. Peter Brühl LVEB NRW Maartje Bruysten Kinderpalliativnetzwerk Niederrhein Hanni Carduck Gesprächskreis "Trauernde Eltern" Doris Cebella Praxis Dr. med. K. Gebhardt Dr. phil. Dipl. Psych. Ursula Dippolter-Wirringa Psychologische Psychotherapeutin Ute Düren-Wennmacher "Plötzlich alleine" Ökumenischer Hospizdienst Köln- Edith Düwel Dellbrück/Holweide e. V. Ökumenischer Hospizdienst Köln- Dr. Helmut Düwel Dellbrück/Holweide e. V. Christiane Emmig Fachärztin für Kinder- u. Jugendmedizin Dr. med. Peter Emmig Psychotherapeutisch tätiger Arzt Gesundheitsselbsthilfe NRW und Migration GSP Umut Ezel Gemeinn. Gesellschaft für soz. Projekte mbh Andrea Fischer KV Nordrhein - KOSA Dipl. Psych. Heike Fischer-Heine Psychologische Psychotherapeutin Dipl. Psych. Dieter Franken Psychologischer Psychotherapeut Dr. med. Christiane Friedländer Fachärztin für Hals-, Nasen- u. Ohrenheilkunde Kirstin Fuß-Wölbert Selbsthilfe-Kontaktstelle Kreis Düren Selbsthilfe-Kontaktstelle Rhein-Kreis Neuss Renate Gaehl (Ärztin) Angelika Grayboski SHG Epilepsie Rhein-Erft 28
29 Jekaterina Grigorkina Elias Hadjiandreou LVEB NRW Dipl. Psych. Martina Hahn Psychologische Psychotherapeutin Albert Handelmann Deutsche GBS Initiative e.v. Dipl. Psych. Thomas Heine Psychologischer Psychotherapeut Wanda Herzog Anästhesistin Dr. med. Gerd Höfling Augenarzt Gerlinde Horch KO-PRA Dipl. Psych. Isabel Hostert Psychologische Psychotherapeutin Dipl. Psych. Anke Humme Psychologische Psychotherapeutin Dipl. Psych. Kostas Ioannidis Psychologischer Psychotherapeut Ulf Jacob Deutsche Rheuma-Liga Nordrhein-Westfalen e.v. Reinhold Jakobs Selbsthilfe-Kontaktstelle Mettmann Rita Januschewski Gesundheitsselbsthilfe NRW - Wittener Kreis Dr. med. Cyrus Kahnamui Chirurg Petra Kellermann Initiative Tabu Suizid e. V. Dr. med. Diethelm Kleinstoll Allgemeinmedizin Sabine Köhler Hospizbewegung Dormagen e. V. Facharzt f. Kinder- u. Jugendmed., Vors. d. Klinischen Dr. med. Eckhard Korsch Ethik-Komitees der Kliniken d. Stadt Köln Petra Kötter Bundesvereinigung JEMAH e. V. Dr. med. Udo Kratel Innere Medizin, Palliativmedizin Jürgen Krefting AVK-Selbsthilfegruppen Bundesverband e. V. Marlene Krohn Deutsche Rheuma-Liga, AG Leverkusen Sylvia Küchler Inge Kunz Omega e. V. Karl-Heinz Kwiatkowski AGB Gelsenkirchen Dr. med. Pui Seng Lam Facharzt für Augenheilkunde Herwig W. Lange Erica Lessmann Kinder- u. Jugendpsychotherapeutin Wolfgang Leuchter Allgemeinmedizin, Anästhesie, Palliativmedizin Dr. med. Claudius Löns Allgemeinmedizin, Palliativmedizin Paola Marten Hinterbliebene nach Suizid e. V. Dr. med. Volker Marten Facharzt für Urologie Maria Marwedel Plasmozytom/Multiples Myelom SHG NRW Dr. med. Dirk Mecking Allgemeinmedizin Marita Meye KV Nordrhein - KOSA Chrissanthi Mitoglou Praxis Jörg Schmidt Dipl. Psych. Dr. Brigitte Neber Psychologische Psychotherapeutin Petra Negwer Praxis Jörg Schmidt Landesvorsitzender Nordrhein-Westfalen Guido Niebur Deutsche Gesellschaft für Muskelkranke e.v. Kornelia Niebur Deutsche Gesellschaft für Muskelkranke e.v. 29
30 Stephanie Nix BV Jemah e. V. Yvonne Oertel Selbsthilfe-Kontaktstelle Köln Arndt Pippert Autismus Köln Dr. med. Peter Potthoff Facharzt für Frauenheilkunde Horst Prox LAG SELBSTHILFE NRW Aileen Radermacher KV Nordrhein Inge Randow Deutsche Gesellschaft für Muskelkranke e.v. Renate Reichmann-Schmidt Initiative Tabu Suizid e. V. Sarah Röhrich Praxis Dr. med. E. Hommerding Dr. med. Deba Brata Roy Arzt Dipl. Psych. Donatella Salvatori-Wolter Psychologische Psychotherpeutin Dipl. Psych. Hans Schäfer Psychologischer Psychotherapeut Werner Schell Pro Pflege - Selbsthilfenetzwerk Dr. med. Adriana Schenkel Praktische Ärztin Heinz Schinke AG Selbsthilfe Köln Ute Schinke AG Selbsthilfe Köln Wolfgang Schlums Gesundheitsselbsthilfe NRW - Wittener Kreis Peter Schlungs LV Kehlkopfoperierten u. Kehlkopflosen NRW e.v. Claudia Schmatloch Praxis Dr. med. E. Hommerding Vanessa Schmitz Praxis Dr. med. H. Schubert Helga Schmolke Selbsthilfe Organtransplantierter NRW Landesverband Hans J. Schmolke Selbsthilfe Organtransplantierter NRW Landesverband Dr. med. Anneke Schoppe Dr. med. Hildegard Schubert Allgemeinmedizinerin Dirk Schultheis NCL-Gruppe Deutschland Gisela Schulz Alzheimer Gesellschaft NRW e. V. Eberhard Senftleben FAS-NRW Ekaterina Sloutsker Dipl. Psych. Werner Soethoff Psychologischer Psychotherapeut Jan Spitzer Hinterbliebene nach Suizid e. V. Dr. Dr. med. Gerhard Steiner Allgemeinmedizin Dr. med. Wilhelm Stuhlmann Landesverband der Alzheimer Gesellschaft NRW e. V. Halina Syniuga Praxis Dr. med. K. Gebhardt Dr. med. Gholam Ali Tawana Facharzt für Neurologie und Psychiatrie Svetlana Tcherniak Fachärztin für Dermatologie Lore Theis FAS NRW Stephanie Theiß KV Nordrhein - KOSA Dipl. Psych. Heinrich Theunissen Psychologischer Psychotherapeut Christine Thöner "Plötzlich alleine" Simone Troschitz Praxis Dr. med. K. Gebhardt 30
31 Ursula Vaassen DCCV e. V. Landesverband NRW Antje Varga Praxis Jörg Schmidt Hannelore Viehöver-Braun Selbsthilfe-Kontaktstelle Kreis Düren Dr. med. Johannes von der Haar Strahlentherapie Dr. med. Carmen von Kulessa Dipl. Psych. Sibylle von Mallinckrodt Psychologische Psychotherapeutin Dieter Wiek Deutsche Rheuma-Liga Nordrhein-Westfalen e.v. K. H. Wilbers Dr. med. Christian Wittig Facharzt für Orthopädie Dipl. Psych. Hans-Gerd Wolbeck Psychologischer Psychotherapeut Prof. (RP) Ernst Otto Wolfshohl Psychologischer Psychotherapeut Bernd Yerna AG Selbsthilfe Köln 31
32 10. Veröffentlichungen Praxis & Patient, Juli
33 33
34 KOSA aktuell 03 /
35 35
Patientenverfügung Rechtliche Aspekte
 Patientenverfügung Rechtliche Aspekte Sabine Beßler, Leiterin Stab und Recht am Möglichkeiten der Patientenvorsorge Wer handelt und entscheidet für mich, wenn ich es selbst nicht mehr kann? Wie stelle
Patientenverfügung Rechtliche Aspekte Sabine Beßler, Leiterin Stab und Recht am Möglichkeiten der Patientenvorsorge Wer handelt und entscheidet für mich, wenn ich es selbst nicht mehr kann? Wie stelle
Wertigkeit von Patientenverfügungen aus ärztlicher Sicht
 Klinikum Sindelfingen-Böblingen Klinik für Anästhesie und Intensivmedizin Kliniken Sindelfingen Die Abteilung Neue Medien Abteilung & Neue XYZ Services... Wertigkeit von Patientenverfügungen aus ärztlicher
Klinikum Sindelfingen-Böblingen Klinik für Anästhesie und Intensivmedizin Kliniken Sindelfingen Die Abteilung Neue Medien Abteilung & Neue XYZ Services... Wertigkeit von Patientenverfügungen aus ärztlicher
Worauf es ankommt bei Vorsorgevollmachten und Patientenverfügungen. Prof. Dr. jur. Thomas Weiß. 9. Gesundheitspflege-Kongress. Hamburg
 9. Gesundheitspflege-Kongress Hamburg Worauf es ankommt bei Vorsorgevollmachten und Patientenverfügungen 26.11.2011 Prof. Dr. jur. Thomas Weiß Menschenwürde und persönliche Freiheitsrechte Recht auf Leben
9. Gesundheitspflege-Kongress Hamburg Worauf es ankommt bei Vorsorgevollmachten und Patientenverfügungen 26.11.2011 Prof. Dr. jur. Thomas Weiß Menschenwürde und persönliche Freiheitsrechte Recht auf Leben
Patientenverfügungen. Vorsorge in Gesundheitsfragen
 Patientenverfügungen Vorsorge in Gesundheitsfragen Patientenverfügung Gliederung Was ist eine Patientenverfügung? Was ist beim Abfassen zu beachten? Wie wird eine Patientenverfügung vom Arzt umgesetzt?
Patientenverfügungen Vorsorge in Gesundheitsfragen Patientenverfügung Gliederung Was ist eine Patientenverfügung? Was ist beim Abfassen zu beachten? Wie wird eine Patientenverfügung vom Arzt umgesetzt?
Was ist eine Patientenverfügung und warum brauchen wir sie?
 Die Patientenverfügung Selbstbestimmung aus medizinischer und rechtlicher Sicht Gemeinsames Kolloquium der Ärztekammer Nordrhein und der Rheinischen Notarkammer Die Patientenverfügung aus notarieller Sicht
Die Patientenverfügung Selbstbestimmung aus medizinischer und rechtlicher Sicht Gemeinsames Kolloquium der Ärztekammer Nordrhein und der Rheinischen Notarkammer Die Patientenverfügung aus notarieller Sicht
Selbstbestimmt Leben
 Ärzte im Dialog mit Patienten: Selbstbestimmt Leben Umgang mit Patientenverfügungen und Vorsorgevollmachten Dr. Monika Holler Klinik für Anästhesiologie, Intensivmedizin und Schmerztherapie Patientenautonomie
Ärzte im Dialog mit Patienten: Selbstbestimmt Leben Umgang mit Patientenverfügungen und Vorsorgevollmachten Dr. Monika Holler Klinik für Anästhesiologie, Intensivmedizin und Schmerztherapie Patientenautonomie
Palliativmedizinischer Konsiliardienst Informationen für Patienten, Angehörige und Mitarbeiter
 Palliativmedizinischer Konsiliardienst Informationen für Patienten, Angehörige und Mitarbeiter palliativmedizinischer konsiliardienst 02 Impressum Herausgeber: Gestaltung: Stand: RKH Kliniken des Landkreises
Palliativmedizinischer Konsiliardienst Informationen für Patienten, Angehörige und Mitarbeiter palliativmedizinischer konsiliardienst 02 Impressum Herausgeber: Gestaltung: Stand: RKH Kliniken des Landkreises
Leben bis zuletzt Die hospizliche und palliative Versorgung schwerstkranker und sterbender Menschen
 Leben bis zuletzt Die hospizliche und palliative Versorgung schwerstkranker und sterbender Menschen Vortrag bei den Seniorenbeauftragen des Bezirks Schwabens am 11. März 2015 Heidi Hailand Pflegefachkraft
Leben bis zuletzt Die hospizliche und palliative Versorgung schwerstkranker und sterbender Menschen Vortrag bei den Seniorenbeauftragen des Bezirks Schwabens am 11. März 2015 Heidi Hailand Pflegefachkraft
Patientenverfügungen. Vorsorge in Gesundheitsfragen
 Patientenverfügungen Vorsorge in Gesundheitsfragen Gliederung Was ist eine Patientenverfügung? Was ist beim Abfassen zu beachten? Wie wird eine Patientenverfügung vom Arzt umgesetzt? Weitere häufig gestellte
Patientenverfügungen Vorsorge in Gesundheitsfragen Gliederung Was ist eine Patientenverfügung? Was ist beim Abfassen zu beachten? Wie wird eine Patientenverfügung vom Arzt umgesetzt? Weitere häufig gestellte
 Vorlage www.colourbox.com Patientenverfügung Dieses Dokument finden Sie auf www.optimal-absichern.de. Es ist als Empfehlung zu verstehen, ersetzt bei Zweifelsfragen aber keine rechtliche Beratung durch
Vorlage www.colourbox.com Patientenverfügung Dieses Dokument finden Sie auf www.optimal-absichern.de. Es ist als Empfehlung zu verstehen, ersetzt bei Zweifelsfragen aber keine rechtliche Beratung durch
KKF-Verlag. Patientenverfügung. Patientenverfügung
 Patientenverfügung Patientenverfügung Mit der Patientenverfügung den Willen durchsetzen. Alternativen sind Vorsorgevollmacht und Betreuungsverfügung. Sehr geehrte Versicherte, sehr geehrter Versicherter,
Patientenverfügung Patientenverfügung Mit der Patientenverfügung den Willen durchsetzen. Alternativen sind Vorsorgevollmacht und Betreuungsverfügung. Sehr geehrte Versicherte, sehr geehrter Versicherter,
Dies ist eine Überschrift Über maximal zwei Zeilen
 Bedeutung und Tragweite von Patientenverfügungen und medizinischen Vorsorgevollmachten 15.03.2017 VHS Essen: Vorsorge im Krankheitsfall selbstbestimmt Dr. Max planen Müller-Mustermann und leben Privatautonomie
Bedeutung und Tragweite von Patientenverfügungen und medizinischen Vorsorgevollmachten 15.03.2017 VHS Essen: Vorsorge im Krankheitsfall selbstbestimmt Dr. Max planen Müller-Mustermann und leben Privatautonomie
Patientenverfügung, die Freiheit nehme ich mir. Verbindlichkeit und Grenzen der Patientenautonomie.
 Patientenverfügung, die Freiheit nehme ich mir Verbindlichkeit und Grenzen der Patientenautonomie Christof.Oswald@klinikum-nuernberg.de Ethikkreis 1997-2008 Patientenautonomie Begleitung v. Patienten,
Patientenverfügung, die Freiheit nehme ich mir Verbindlichkeit und Grenzen der Patientenautonomie Christof.Oswald@klinikum-nuernberg.de Ethikkreis 1997-2008 Patientenautonomie Begleitung v. Patienten,
Vorsorgevollmacht und Patientenverfügung aus ärztlicher Sicht
 Vorsorgevollmacht und Patientenverfügung aus ärztlicher Sicht Dr. Markus Miller Facharzt für Innere Medizin, Lungenheilkunde, Schlafmedizin, Notfallmedizin Stiftungsklinik Weißenhorn Rechtliche Voraussetzungen
Vorsorgevollmacht und Patientenverfügung aus ärztlicher Sicht Dr. Markus Miller Facharzt für Innere Medizin, Lungenheilkunde, Schlafmedizin, Notfallmedizin Stiftungsklinik Weißenhorn Rechtliche Voraussetzungen
Patientenverfügung und Vorsorgevollmacht
 Wintersemester 2014/15 Vorlesung Ethik in der Medizin Patientenverfügung und Vorsorgevollmacht PD Dr. Alfred Simon Institut für Ethik, Geschichte und Theorie der Medizin Rückblick Indikation + Einwilligung
Wintersemester 2014/15 Vorlesung Ethik in der Medizin Patientenverfügung und Vorsorgevollmacht PD Dr. Alfred Simon Institut für Ethik, Geschichte und Theorie der Medizin Rückblick Indikation + Einwilligung
Patientenverfügung. Ich,. geb. am. wohnhaft in...
 Patientenverfügung Ich,. (Name) (Vorname) geb. am. wohnhaft in... verfasse hiermit für den Fall, dass ich meinen Willen nicht mehr bilden oder verständlich äußern kann, folgende Patientenverfügung: Ich
Patientenverfügung Ich,. (Name) (Vorname) geb. am. wohnhaft in... verfasse hiermit für den Fall, dass ich meinen Willen nicht mehr bilden oder verständlich äußern kann, folgende Patientenverfügung: Ich
14. Ergebniskonferenz QS NRW
 14. Ergebniskonferenz QS NRW Dr. med. Paul-Georg Behler Prof. Dr. med. Kurt Rasche Entscheidung zum palliativen Handlungsansatz Umsetzung von Leitlinienempfehlungen bei Vorliegen von Patientenverfügungen
14. Ergebniskonferenz QS NRW Dr. med. Paul-Georg Behler Prof. Dr. med. Kurt Rasche Entscheidung zum palliativen Handlungsansatz Umsetzung von Leitlinienempfehlungen bei Vorliegen von Patientenverfügungen
 www.pctduesseldorf.de www.pctduesseldorf.de WIR SIND FÜR SIE DA Wir sind für Menschen in Düsseldorf da, die an einer nicht heilbaren, voranschreitenden und weit fortgeschrittenen Erkrankung mit hoher
www.pctduesseldorf.de www.pctduesseldorf.de WIR SIND FÜR SIE DA Wir sind für Menschen in Düsseldorf da, die an einer nicht heilbaren, voranschreitenden und weit fortgeschrittenen Erkrankung mit hoher
Best Practice erfolgreiche Projekte aus der Praxis Palliative Care
 Best Practice erfolgreiche Projekte aus der Praxis Palliative Care Carola Lorenz Diplom-Pflegewirtin Leiterin Ambulante Dienste Chemnitz, 06.03.014 Definition Palliativ Pallium = der Mantel palleare =
Best Practice erfolgreiche Projekte aus der Praxis Palliative Care Carola Lorenz Diplom-Pflegewirtin Leiterin Ambulante Dienste Chemnitz, 06.03.014 Definition Palliativ Pallium = der Mantel palleare =
(Straße) (Telefon) (Straße) Die Betreuung soll meinen Wünschen entsprechend geführt werden. Ich wünsche:
 Bertreuungsverfügung Von Datum (Name/ Vorname) (Telefon) Ich möchte niemandem eine Vollmacht erteilen. Sollte ich durch Unfall, Krankheit oder eine Behinderung in eine Lage geraten, in der ich meine Angelegenheiten
Bertreuungsverfügung Von Datum (Name/ Vorname) (Telefon) Ich möchte niemandem eine Vollmacht erteilen. Sollte ich durch Unfall, Krankheit oder eine Behinderung in eine Lage geraten, in der ich meine Angelegenheiten
Anleitung und Checkliste zur Feststellung des Patientenwillens im Hinblick auf den Verzicht auf oder den Abbruch lebensverlängernder Maßnahmen.
 Anleitung und Checkliste zur Feststellung des Patientenwillens im Hinblick auf den Verzicht auf oder den Abbruch lebensverlängernder Maßnahmen. Herausgegeben vom Amtsgericht Düren, Betreuungsabteilung,
Anleitung und Checkliste zur Feststellung des Patientenwillens im Hinblick auf den Verzicht auf oder den Abbruch lebensverlängernder Maßnahmen. Herausgegeben vom Amtsgericht Düren, Betreuungsabteilung,
Hospizbewegung. Norbert Heyman Katholischer Krankenhausseelsorger
 Hospizbewegung 1 Die modernehospizbewegung befasst sich mit der Verbesserung der Situation Sterbender und ihrer Angehörigen sowie der Integration von Sterben und Tod ins Leben. Dazu dient vor allem die
Hospizbewegung 1 Die modernehospizbewegung befasst sich mit der Verbesserung der Situation Sterbender und ihrer Angehörigen sowie der Integration von Sterben und Tod ins Leben. Dazu dient vor allem die
Sterben im Kulturellen Kontext
 Sterben im Kulturellen Kontext Ethischer Leitfaden Umgang mit lebenserhaltenden Maßnahmen bei schwerstkranken und sterbenden Menschen im Hospiz Haus Magdalena Ethischer Leitfaden Wie wir mit lebenserhaltenden
Sterben im Kulturellen Kontext Ethischer Leitfaden Umgang mit lebenserhaltenden Maßnahmen bei schwerstkranken und sterbenden Menschen im Hospiz Haus Magdalena Ethischer Leitfaden Wie wir mit lebenserhaltenden
Leitbild. In einer erweiterten Perspektive hat Omega 90 das Ziel, eine Kultur des Lebens zu fördern, die die Realität des Todes miteinschließt.
 Leitbild 1. Wer ist Omega 90? Omega 90 ist eine Vereinigung ohne Gewinnzweck, gegründet im Jahr 1990 und vom luxemburgischen Staat als gemeinnützig anerkannt. Die Vereinigung will Initiativen fördern um
Leitbild 1. Wer ist Omega 90? Omega 90 ist eine Vereinigung ohne Gewinnzweck, gegründet im Jahr 1990 und vom luxemburgischen Staat als gemeinnützig anerkannt. Die Vereinigung will Initiativen fördern um
37 Versorgung gemäß Anlage 27 und 30 zum Bundesmantelvertrag-Ärzte (BMV-Ä)
 Die Gebührenordnungsposition 36884 ist nicht neben den Gebührenordnungspositionen 01857, 04536, 05350, 05372, 13256, 32247 und 36881 Die Gebührenordnungsposition 36884 ist im Behandlungsfall nicht neben
Die Gebührenordnungsposition 36884 ist nicht neben den Gebührenordnungspositionen 01857, 04536, 05350, 05372, 13256, 32247 und 36881 Die Gebührenordnungsposition 36884 ist im Behandlungsfall nicht neben
Aktuelle Sachinformationen zur Patientenverfügung
 Aktuelle Sachinformationen zur Patientenverfügung Ulrich Fink, Pastoralreferent, Supervisor DGSv Diözesanbeauftragter für Ethik im Gesundheitswesen und Hospizseelsorge im Erzbistum Köln Stufen Autonomie
Aktuelle Sachinformationen zur Patientenverfügung Ulrich Fink, Pastoralreferent, Supervisor DGSv Diözesanbeauftragter für Ethik im Gesundheitswesen und Hospizseelsorge im Erzbistum Köln Stufen Autonomie
Patientenverfügung bei Demenz Juristische Aspekte. Kloster Irsee
 Dr. Hans-Joachim Heßler Patientenverfügung bei Demenz Juristische Aspekte Kloster Irsee 12.11.2015 Indikation Patientenwille Voraussetzungen für ärztliches Handeln Therapie Patientenwille: Maßstab medizinischen
Dr. Hans-Joachim Heßler Patientenverfügung bei Demenz Juristische Aspekte Kloster Irsee 12.11.2015 Indikation Patientenwille Voraussetzungen für ärztliches Handeln Therapie Patientenwille: Maßstab medizinischen
Die Patientenverfügung Rechtsanwalt Dr. Holger Heinen Fachanwalt für Familienrecht und Fachanwalt für Erbrecht
 Die Patientenverfügung Rechtsanwalt Dr. Holger Heinen Fachanwalt für Familienrecht und Fachanwalt für Erbrecht Allround Sports Kleve, den 21. Januar 2016 Inhalt 1. Was versteht man unter einer Patientenverfügung?
Die Patientenverfügung Rechtsanwalt Dr. Holger Heinen Fachanwalt für Familienrecht und Fachanwalt für Erbrecht Allround Sports Kleve, den 21. Januar 2016 Inhalt 1. Was versteht man unter einer Patientenverfügung?
Würde des Menschen im letzten Lebensabschnitt Palliativ- u. Hospiz-Versorgung sichern
 Würde des Menschen im letzten Lebensabschnitt Palliativ- u. Hospiz-Versorgung sichern Gesetzentwürfe zur Sterbehilfe Hospiz- und Palliativgesetz (HPG) Fachkonferenz der LSVfS Sterbehilfe (?) Aktuelle Gesetzeslage
Würde des Menschen im letzten Lebensabschnitt Palliativ- u. Hospiz-Versorgung sichern Gesetzentwürfe zur Sterbehilfe Hospiz- und Palliativgesetz (HPG) Fachkonferenz der LSVfS Sterbehilfe (?) Aktuelle Gesetzeslage
Grußwort. Fachreferenten
 Grußwort Matthias Schöck Bürgermeister Hildrizhausen Fachreferenten Andreas Kleiß Betreuungsbehörde Landratsamt Böblingen Thema: Betreuungsrecht Siegmund Auer Notar für Hildrizhausen Thema: Vorsorgevollmacht
Grußwort Matthias Schöck Bürgermeister Hildrizhausen Fachreferenten Andreas Kleiß Betreuungsbehörde Landratsamt Böblingen Thema: Betreuungsrecht Siegmund Auer Notar für Hildrizhausen Thema: Vorsorgevollmacht
Palliativmedizin. Eine Herausforderung für unser Gesundheitssystem. Stephanie Rapp Allgemeinmedizin Palliativmedizin
 Palliativmedizin Eine Herausforderung für unser Gesundheitssystem Stephanie Rapp Allgemeinmedizin Palliativmedizin Definition WHO 2002 Palliativmedizin ist die aktive, ganzheitliche Behandlung von Patienten
Palliativmedizin Eine Herausforderung für unser Gesundheitssystem Stephanie Rapp Allgemeinmedizin Palliativmedizin Definition WHO 2002 Palliativmedizin ist die aktive, ganzheitliche Behandlung von Patienten
Wozu dient eine Patientenverfügung?
 Patientenverfügung 2 Wozu dient eine Patientenverfügung? In einer Patientenverfügung können Sie schriftlich für den Fall Ihrer Entscheidungsunfähigkeit festlegen, ob und wie Sie in bestimmten Situationen
Patientenverfügung 2 Wozu dient eine Patientenverfügung? In einer Patientenverfügung können Sie schriftlich für den Fall Ihrer Entscheidungsunfähigkeit festlegen, ob und wie Sie in bestimmten Situationen
Patientenverfügungen in der klinischen Praxis
 Patientenverfügungen in der klinischen Praxis Die Perspektive des Klinischen Ethik Komitees Dagmar Schmitz Klinisches Ethik Komitee Universitätsklinikum Aachen (kek@ukaachen.de) Überblick 1. Was macht
Patientenverfügungen in der klinischen Praxis Die Perspektive des Klinischen Ethik Komitees Dagmar Schmitz Klinisches Ethik Komitee Universitätsklinikum Aachen (kek@ukaachen.de) Überblick 1. Was macht
Die Patientenverfügung. Stand: Mai 2014
 Die Patientenverfügung Stand: Mai 2014 Wozu dient eine Patientenverfügung? In einer Patientenverfügung können Sie schriftlich für den Fall Ihrer Entscheidungsunfähigkeit festlegen, ob und wie Sie in bestimmten
Die Patientenverfügung Stand: Mai 2014 Wozu dient eine Patientenverfügung? In einer Patientenverfügung können Sie schriftlich für den Fall Ihrer Entscheidungsunfähigkeit festlegen, ob und wie Sie in bestimmten
Patientenverfügung und Vorsorgevollmacht
 Wintersemester 2016/17 Vorlesung Ethik in der Medizin Patientenverfügung und Vorsorgevollmacht Prof. Dr. Alfred Simon Institut für Ethik, Geschichte und Theorie der Medizin Rückblick Indikation + Einwilligung
Wintersemester 2016/17 Vorlesung Ethik in der Medizin Patientenverfügung und Vorsorgevollmacht Prof. Dr. Alfred Simon Institut für Ethik, Geschichte und Theorie der Medizin Rückblick Indikation + Einwilligung
Ärztliche Sterbebegleitung Rolle, Aufgaben und ethische Grenzen für den Arzt
 Ärztliche Sterbebegleitung Rolle, Aufgaben und ethische Grenzen für den Arzt Präsident der Bayerischen Landesärztekammer Hungern bis der Tod kommt? Der freiwillige Verzicht auf Nahrung und Flüssigkeit
Ärztliche Sterbebegleitung Rolle, Aufgaben und ethische Grenzen für den Arzt Präsident der Bayerischen Landesärztekammer Hungern bis der Tod kommt? Der freiwillige Verzicht auf Nahrung und Flüssigkeit
Patientenverfügung und Vorsorgevollmacht
 Wintersemester 2017/18 Vorlesung Ethik in der Medizin Patientenverfügung und Vorsorgevollmacht Prof. Dr. Alfred Simon Institut für Ethik, Geschichte und Theorie der Medizin Rückblick Indikation + Einwilligung
Wintersemester 2017/18 Vorlesung Ethik in der Medizin Patientenverfügung und Vorsorgevollmacht Prof. Dr. Alfred Simon Institut für Ethik, Geschichte und Theorie der Medizin Rückblick Indikation + Einwilligung
Patientenverfügung. Name: Vorname: Geburtsdatum: PLZ, Ort: Straße: Telefon:
 Patientenverfügung Name: Vorname: Geburtsdatum: PLZ, Ort: Straße: Telefon: 1 1. Meine Werte und Wünsche, mein Lebensbild Mein Leben empfinde ich als Geschenk. Wenn eines Tages mein Leben dem Ende zugeht,
Patientenverfügung Name: Vorname: Geburtsdatum: PLZ, Ort: Straße: Telefon: 1 1. Meine Werte und Wünsche, mein Lebensbild Mein Leben empfinde ich als Geschenk. Wenn eines Tages mein Leben dem Ende zugeht,
Drittes Gesetz zur Änderung des Betreuungsrechts
 Bundesrat Drucksache 593/09 BRFuss 19.06.09 Gesetzesbeschluss des Deutschen Bundestages R - G Drittes Gesetz zur Änderung des Betreuungsrechts Der Deutsche Bundestag hat in seiner 227. Sitzung am 18. Juni
Bundesrat Drucksache 593/09 BRFuss 19.06.09 Gesetzesbeschluss des Deutschen Bundestages R - G Drittes Gesetz zur Änderung des Betreuungsrechts Der Deutsche Bundestag hat in seiner 227. Sitzung am 18. Juni
Informationsveranstaltung: Patientenvorsorge
 Informationsveranstaltung: Patientenvorsorge 22.11.2011 Heiko Jung, Dipl.-Theol. Referent für theologische Grundsatzfragen Rheinischer Verein für Katholische Arbeiterkolonien Kapitelstr. 3 52066 Aachen
Informationsveranstaltung: Patientenvorsorge 22.11.2011 Heiko Jung, Dipl.-Theol. Referent für theologische Grundsatzfragen Rheinischer Verein für Katholische Arbeiterkolonien Kapitelstr. 3 52066 Aachen
Gesetzliche Regelung zur Patientenverfügung tritt zum in Kraft
 Gesetzliche Regelung zur Patientenverfügung tritt zum 01.09.2009 in Kraft Die Frage der gesetzlichen Regelung von Patientenverfügungen wurde seit Jahren kontrovers diskutiert. Am 18.06.2009 hat nunmehr
Gesetzliche Regelung zur Patientenverfügung tritt zum 01.09.2009 in Kraft Die Frage der gesetzlichen Regelung von Patientenverfügungen wurde seit Jahren kontrovers diskutiert. Am 18.06.2009 hat nunmehr
Referenten: 4. Horst Hörz, Stellv. Vorsitzender KSR. Moderation: Manfred Koebler
 Referenten: 1. Andreas Kleiß, Leiter Betreuungsbehörde Landratsamt Böblingen 2. Manfred Gottschalk, Notar in Herrenberg, zuständig für Jettingen 3. Dr. Harald Dongus, Arzt, Allgemeinmediziner in Jettingen
Referenten: 1. Andreas Kleiß, Leiter Betreuungsbehörde Landratsamt Böblingen 2. Manfred Gottschalk, Notar in Herrenberg, zuständig für Jettingen 3. Dr. Harald Dongus, Arzt, Allgemeinmediziner in Jettingen
Der Patientenwille. Ein Ratgeber für Angehörige, Betreuer, Bevollmächtigte, Ärzte, Pflegekräfte, Seelsorger und andere. von Dr. med.
 Der Patientenwille Ein Ratgeber für Angehörige, Betreuer, Bevollmächtigte, Ärzte, Pflegekräfte, Seelsorger und andere von Dr. med. Jürgen Bickhardt 1. Auflage Der Patientenwille Bickhardt schnell und portofrei
Der Patientenwille Ein Ratgeber für Angehörige, Betreuer, Bevollmächtigte, Ärzte, Pflegekräfte, Seelsorger und andere von Dr. med. Jürgen Bickhardt 1. Auflage Der Patientenwille Bickhardt schnell und portofrei
Patientenverfügung. Wie? Wann? Warum? Patientenwille und Entscheidungsfindung aus ärztlicher Sicht. Dr. Damaris Köhler
 Patientenverfügung Wie? Wann? Warum? Patientenwille und Entscheidungsfindung aus ärztlicher Sicht Dr. Damaris Köhler Fachärztin Anästhesie und Notfallmedizin/Palliativmedizin Vortrag Initiative Palliativversorgung
Patientenverfügung Wie? Wann? Warum? Patientenwille und Entscheidungsfindung aus ärztlicher Sicht Dr. Damaris Köhler Fachärztin Anästhesie und Notfallmedizin/Palliativmedizin Vortrag Initiative Palliativversorgung
Umgang mit Patientenverfügung
 LEITLINIEN Umgang mit Patientenverfügung Die vorliegende Leitlinie wurde durch den Träger erstmals am 21. August 2012 und in der vorliegenden Fassung am 7. November 2016 verbindlich in Kraft gesetzt. 2
LEITLINIEN Umgang mit Patientenverfügung Die vorliegende Leitlinie wurde durch den Träger erstmals am 21. August 2012 und in der vorliegenden Fassung am 7. November 2016 verbindlich in Kraft gesetzt. 2
Umgang mit Patientenverfügung
 LEITLINIE Umgang mit Patientenverfügung Die vorliegende Leitlinie wurde durch den Träger erstmals am 21. August 2012 und in der vorliegenden Fassung am 7. November 2016 verbindlich in Kraft gesetzt. 2
LEITLINIE Umgang mit Patientenverfügung Die vorliegende Leitlinie wurde durch den Träger erstmals am 21. August 2012 und in der vorliegenden Fassung am 7. November 2016 verbindlich in Kraft gesetzt. 2
Unheilbar krank und jetzt?
 Unheilbar krank und jetzt? Wenn eine schwere Krankheit fortschreitet und keine Hoffnung auf Heilung besteht, treten schwierige Fragen in den Vordergrund: Wie viel Zeit bleibt mir noch? Wie verbringe ich
Unheilbar krank und jetzt? Wenn eine schwere Krankheit fortschreitet und keine Hoffnung auf Heilung besteht, treten schwierige Fragen in den Vordergrund: Wie viel Zeit bleibt mir noch? Wie verbringe ich
PATIENTENVERFÜGUNG (Formulierungsvorschlag / nicht Zutreffendes streichen)
 Meine Personalien: PATIENTENVERFÜGUNG (Formulierungsvorschlag / nicht Zutreffendes streichen) Name Vorname geb. am Geburtsort Wohnort Strasse Für den Fall, dass ich durch Krankheit oder Unfall meine Urteils-
Meine Personalien: PATIENTENVERFÜGUNG (Formulierungsvorschlag / nicht Zutreffendes streichen) Name Vorname geb. am Geburtsort Wohnort Strasse Für den Fall, dass ich durch Krankheit oder Unfall meine Urteils-
Patientenverfügung. - aus der Sicht des Arztes
 Patientenverfügung - aus der Sicht des Arztes Robert Gosenheimer Internist Notfallmedizin, Palliativmedizin Ltd. Oberarzt der Radio Onkologie und Palliativstation des St. Marienwörth Ist ein vorausverfügter
Patientenverfügung - aus der Sicht des Arztes Robert Gosenheimer Internist Notfallmedizin, Palliativmedizin Ltd. Oberarzt der Radio Onkologie und Palliativstation des St. Marienwörth Ist ein vorausverfügter
Rede zum Thema. Patientenverfügung. gehalten vor dem XVI. Deutschen Bundestag Berlin, den 29. März Sperrfrist: Beginn der Rede!
 Thomas Rachel MdB Parlamentarischer Staatssekretär im Bundesministerium für Bildung und Forschung Bundesvorsitzender des Evangelischen Arbeitskreises der CDU / CSU (EAK) Rede zum Thema Patientenverfügung
Thomas Rachel MdB Parlamentarischer Staatssekretär im Bundesministerium für Bildung und Forschung Bundesvorsitzender des Evangelischen Arbeitskreises der CDU / CSU (EAK) Rede zum Thema Patientenverfügung
Gesund bis ins hohe Alter
 Was sollte bei einer Patientenverfügung und Vorsorgevollmacht beachtet werden Prof. Peter Neumann, Abteilung für Anästhesie und Operative Intensivmedizin Göttingen, den 04. Oktober 2014 Evangelisches Krankenhaus
Was sollte bei einer Patientenverfügung und Vorsorgevollmacht beachtet werden Prof. Peter Neumann, Abteilung für Anästhesie und Operative Intensivmedizin Göttingen, den 04. Oktober 2014 Evangelisches Krankenhaus
Meine Patientenverfügung
 Pe rs ön lic he s Ex em pl ar Meine Patientenverfügung Patientenverfügung Stand: Oktober 2013 Name, Vorname Geburtsdatum Geburtsort Adresse Telefon Zweck der Verfügung Wenn ich selbst nicht mehr für mich
Pe rs ön lic he s Ex em pl ar Meine Patientenverfügung Patientenverfügung Stand: Oktober 2013 Name, Vorname Geburtsdatum Geburtsort Adresse Telefon Zweck der Verfügung Wenn ich selbst nicht mehr für mich
Patientenverfügung Überlegungen aus medizinischer und ethischer Sicht
 Vortrag bei der Alzheimer Gesellschaft Augsburg e.v. am Patientenverfügung Überlegungen aus medizinischer und ethischer Sicht Dr. Dr. Eckhard Eichner Augsburger Hospiz- und Palliativversorgung e.v. Augsburger
Vortrag bei der Alzheimer Gesellschaft Augsburg e.v. am Patientenverfügung Überlegungen aus medizinischer und ethischer Sicht Dr. Dr. Eckhard Eichner Augsburger Hospiz- und Palliativversorgung e.v. Augsburger
Patientenverfügung. Meine persönlichen Daten. Name, Vorname. Geburtsname. Geburtsdatum, -ort. Straße, Hausnummer. PLZ, Wohnort.
 Patientenverfügung Meine persönlichen Daten Name, Vorname Geburtsname Geburtsdatum, -ort Straße, Hausnummer PLZ, Wohnort Im Vollbesitz meiner geistigen Fähigkeiten und mit dem Wissen über die sich möglicherweise
Patientenverfügung Meine persönlichen Daten Name, Vorname Geburtsname Geburtsdatum, -ort Straße, Hausnummer PLZ, Wohnort Im Vollbesitz meiner geistigen Fähigkeiten und mit dem Wissen über die sich möglicherweise
Gesundheitssorge im Rahmen der Betreuung
 Gesundheitssorge im Rahmen der Betreuung Die Würde des Menschen ist unantastbar es sei denn, er ist altersdement oder sonst sehr pflegebedürftig. Susanne Moritz (wissenschaftl. Mitarbeiterin Uni Regensburg)
Gesundheitssorge im Rahmen der Betreuung Die Würde des Menschen ist unantastbar es sei denn, er ist altersdement oder sonst sehr pflegebedürftig. Susanne Moritz (wissenschaftl. Mitarbeiterin Uni Regensburg)
Wertigkeit von Patientenverfügungen aus ärztlicher Sicht
 Klinikum Sindelfingen-Böblingen Klinik für Anästhesie und Intensivmedizin Kliniken Sindelfingen Die Abteilung Neue Medien Abteilung & Neue XYZ Services... Wertigkeit von Patientenverfügungen aus ärztlicher
Klinikum Sindelfingen-Böblingen Klinik für Anästhesie und Intensivmedizin Kliniken Sindelfingen Die Abteilung Neue Medien Abteilung & Neue XYZ Services... Wertigkeit von Patientenverfügungen aus ärztlicher
Sprechzettel. des Ministers für Arbeit, Gesundheit und Soziales des Landes Nordrhein-Westfalen, Karl-Josef Laumann,
 Sprechzettel des Ministers für Arbeit, Gesundheit und Soziales des Landes Nordrhein-Westfalen, Karl-Josef Laumann, anlässlich der Landespressekonferenz am 10. Oktober 2017 zum Thema: Jeder Moment ist Leben
Sprechzettel des Ministers für Arbeit, Gesundheit und Soziales des Landes Nordrhein-Westfalen, Karl-Josef Laumann, anlässlich der Landespressekonferenz am 10. Oktober 2017 zum Thema: Jeder Moment ist Leben
Patientenverfügung. Familienname: Vorname: Geburtsdatum: Adresse: 1. diese Verfügung für folgende Situationen gültig ist: JA NEIN
 Patientenverfügung Ich Familienname: Vorname: Geburtsdatum: Adresse: bestimme für den Fall, dass ich vorübergehend oder dauerhaft außerstande bin, meinen Willen zu bilden oder verständlich zu äußern, dass
Patientenverfügung Ich Familienname: Vorname: Geburtsdatum: Adresse: bestimme für den Fall, dass ich vorübergehend oder dauerhaft außerstande bin, meinen Willen zu bilden oder verständlich zu äußern, dass
Die Würde des Menschen ist unantastbar Eine Herausforderung moderner Palliativmedizin
 1 Die Würde des Menschen ist unantastbar Eine Herausforderung moderner Palliativmedizin Rede zur Eröffnung der Palliativstation am St.-Josef-Hospital in Bochum am 10.02.2016 Sehr geehrter Herr Dr. Hanefeld
1 Die Würde des Menschen ist unantastbar Eine Herausforderung moderner Palliativmedizin Rede zur Eröffnung der Palliativstation am St.-Josef-Hospital in Bochum am 10.02.2016 Sehr geehrter Herr Dr. Hanefeld
UNSERE PALLIATIV- STATION INFORMATIONEN FÜR PATIENTEN UND ANGEHÖRIGE
 UNSERE PALLIATIV- STATION INFORMATIONEN FÜR PATIENTEN UND ANGEHÖRIGE IHRE ANSPRECHPARTNER: TELEFON 02581 20-1752 (STATION) 02581 20-2769 (ARZT) TELEFAX 02581 20-1758 E-MAIL palliativstation@jhwaf.de DR.
UNSERE PALLIATIV- STATION INFORMATIONEN FÜR PATIENTEN UND ANGEHÖRIGE IHRE ANSPRECHPARTNER: TELEFON 02581 20-1752 (STATION) 02581 20-2769 (ARZT) TELEFAX 02581 20-1758 E-MAIL palliativstation@jhwaf.de DR.
Formular der Christlichen Patientenvorsorge durch Vorsorgevollmacht, Betreuungsverfügung, Behandlungswünsch und Patientenverfügung
 Formular der Christlichen Patientenvorsorge durch Vorsorgevollmacht, Betreuungsverfügung, Behandlungswünsch und Patientenverfügung (In Anlehnung an das Formular der Deutschen Bischofskonferenz und des
Formular der Christlichen Patientenvorsorge durch Vorsorgevollmacht, Betreuungsverfügung, Behandlungswünsch und Patientenverfügung (In Anlehnung an das Formular der Deutschen Bischofskonferenz und des
Patientenverfügung Stand 2009
 Patientenverfügung Stand 2009 20 Jahre Geriatrie am St. Marien-Hospital in Köln und Einrichtung des Lehrstuhls der Geriatrie an der Universität zu Köln Klinik für Geriatrie Forschungsschwerpunkt für Geriatrie
Patientenverfügung Stand 2009 20 Jahre Geriatrie am St. Marien-Hospital in Köln und Einrichtung des Lehrstuhls der Geriatrie an der Universität zu Köln Klinik für Geriatrie Forschungsschwerpunkt für Geriatrie
12 Tipps zur Patientenverfügung
 Institut GenerationenBeratung 12 Tipps zur Patientenverfügung >> Warum eine Patientenverfügung? Es ist eine Frage der Fairness gegenüber seinen Angehörigen, den eigenen Willen festzulegen. Denn diese Entscheidungen
Institut GenerationenBeratung 12 Tipps zur Patientenverfügung >> Warum eine Patientenverfügung? Es ist eine Frage der Fairness gegenüber seinen Angehörigen, den eigenen Willen festzulegen. Denn diese Entscheidungen
Das neue Hospiz- und Palliativgesetz, ein Beitrag zur würdevollen Versorgung am Ende des Lebens. Till Hiddemann Bundesministerium für Gesundheit
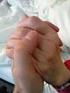 Das neue Hospiz- und Palliativgesetz, ein Beitrag zur würdevollen Versorgung am Ende des Lebens Till Hiddemann Bundesministerium für Gesundheit Sterbende Menschen gehören in die Mitte der Gesellschaft
Das neue Hospiz- und Palliativgesetz, ein Beitrag zur würdevollen Versorgung am Ende des Lebens Till Hiddemann Bundesministerium für Gesundheit Sterbende Menschen gehören in die Mitte der Gesellschaft
Die Würde des Menschen ist unantastbar
 Die Würde des Menschen ist unantastbar In gesundheitlichen Extremsituationen und am Ende des Lebens Dr. Susanne Roller Palliativstation St. Johannes von Gott Krankenhaus Barmherzige Brüder München Gibt
Die Würde des Menschen ist unantastbar In gesundheitlichen Extremsituationen und am Ende des Lebens Dr. Susanne Roller Palliativstation St. Johannes von Gott Krankenhaus Barmherzige Brüder München Gibt
Benno Bolze BBE-Newsletter 21/2008
 Benno Bolze BBE-Newsletter 21/2008 Hospizarbeit und Palliativversorgung in Deutschland Ehrenamtliches und hauptamtliches Engagement für schwerstkranke und sterbende Menschen In Deutschland gibt es rund
Benno Bolze BBE-Newsletter 21/2008 Hospizarbeit und Palliativversorgung in Deutschland Ehrenamtliches und hauptamtliches Engagement für schwerstkranke und sterbende Menschen In Deutschland gibt es rund
Grußwort Demenz im Blick, Haus der Ärzteschaft, Düsseldorf, Bernd Zimmer, Vizepräsident der Ärztekammer Nordrhein:
 Grußwort Demenz im Blick, Haus der Ärzteschaft, Düsseldorf, 05.12.2014 Bernd Zimmer, Vizepräsident der Ärztekammer Nordrhein: Sehr geehrter Herr Reinhard, sehr geehrte Kolleginnen und Kollege, sehr geehrte
Grußwort Demenz im Blick, Haus der Ärzteschaft, Düsseldorf, 05.12.2014 Bernd Zimmer, Vizepräsident der Ärztekammer Nordrhein: Sehr geehrter Herr Reinhard, sehr geehrte Kolleginnen und Kollege, sehr geehrte
Palliativ-Medizin = Palliativ-Versorgung
 TEXT IN EINFACHER SPRACHE Palliativ-Medizin = Palliativ-Versorgung 1. Was ist Palliativ-Medizin? Wenn ein Mensch krank ist, geht er zum Arzt. Der soll ihn wieder gesund machen. Es gibt auch Menschen, die
TEXT IN EINFACHER SPRACHE Palliativ-Medizin = Palliativ-Versorgung 1. Was ist Palliativ-Medizin? Wenn ein Mensch krank ist, geht er zum Arzt. Der soll ihn wieder gesund machen. Es gibt auch Menschen, die
Des Menschen Wille ist sein Himmelreich Patientenverfügung für Einsteiger
 14.11.2018 Des Menschen Wille ist sein Himmelreich Patientenverfügung für Einsteiger M.G. Burkert Chefarzt Notfall-/Intensiv- und Palliativmedizin Patientenverfügungsgesetz 2009 Schriftliche Patientenverfügung
14.11.2018 Des Menschen Wille ist sein Himmelreich Patientenverfügung für Einsteiger M.G. Burkert Chefarzt Notfall-/Intensiv- und Palliativmedizin Patientenverfügungsgesetz 2009 Schriftliche Patientenverfügung
Patientenverfügung. Ich,. wohnhaft in
 Patientenverfügung Ich,. (Name) (Vorname) geb. am wohnhaft in.. verfasse hiermit für den Fall, dass ich meinen Willen nicht mehr bilden oder verständlich äußern kann, folgende Patientenverfügung: ich treffe
Patientenverfügung Ich,. (Name) (Vorname) geb. am wohnhaft in.. verfasse hiermit für den Fall, dass ich meinen Willen nicht mehr bilden oder verständlich äußern kann, folgende Patientenverfügung: ich treffe
Kooperationsvereinbarung. zwischen dem ambulanten Hospiz. und. (SAPV-Team)
 Kooperationsvereinbarung zwischen dem ambulanten Hospiz und (SAPV-Team) Präambel Im Mittelpunkt palliativer Arbeit stehen schwerkranke und sterbende Menschen und die ihnen Nahestehenden. Ziel ist es, Menschen
Kooperationsvereinbarung zwischen dem ambulanten Hospiz und (SAPV-Team) Präambel Im Mittelpunkt palliativer Arbeit stehen schwerkranke und sterbende Menschen und die ihnen Nahestehenden. Ziel ist es, Menschen
IGSL Hospizbewegung e.v.
 Inhalt Die IGSL Hospizbewegung e.v. Rechtliche Grundlagen der Patientenverfügung beachtlich oder verbindlich Formulare Konsensuspapier vs. IGSL Dokumentation der ärztlichen Aufklärung zur Patientenverfügung
Inhalt Die IGSL Hospizbewegung e.v. Rechtliche Grundlagen der Patientenverfügung beachtlich oder verbindlich Formulare Konsensuspapier vs. IGSL Dokumentation der ärztlichen Aufklärung zur Patientenverfügung
Patientenverfügung. Meine persönlichen Daten. Name, Vorname. Geburtsname. Geburtsdatum, -ort. Straße, Hausnummer. PLZ, Wohnort.
 Patientenverfügung Meine persönlichen Daten Name, Vorname Geburtsname Geburtsdatum, -ort Straße, Hausnummer PLZ, Wohnort Im Vollbesitz meiner geistigen Fähigkeiten und mit dem Wissen über die sich möglicherweise
Patientenverfügung Meine persönlichen Daten Name, Vorname Geburtsname Geburtsdatum, -ort Straße, Hausnummer PLZ, Wohnort Im Vollbesitz meiner geistigen Fähigkeiten und mit dem Wissen über die sich möglicherweise
Vortrag Vorsorgemöglichkeiten
 Eric Thormählen Betreuungsstelle Stadt Oldenburg 1 Vortrag Vorsorgemöglichkeiten Eric Thormählen Betreuungsstelle Stadt Oldenburg Eric Thormählen Betreuungsstelle Stadt Oldenburg 2 Individuelle Vorsorgemöglichkeiten
Eric Thormählen Betreuungsstelle Stadt Oldenburg 1 Vortrag Vorsorgemöglichkeiten Eric Thormählen Betreuungsstelle Stadt Oldenburg Eric Thormählen Betreuungsstelle Stadt Oldenburg 2 Individuelle Vorsorgemöglichkeiten
Ethische Herausforderungen in der Sterbebegleitung
 Fachtagung Leben und Sterben Bad Nauheim, 5. November 2014 Ethische Herausforderungen in der Sterbebegleitung Prof. Dr. phil. Alfred Simon Akademie für Ethik in der Medizin e.v., Göttingen Betreuung sterbender
Fachtagung Leben und Sterben Bad Nauheim, 5. November 2014 Ethische Herausforderungen in der Sterbebegleitung Prof. Dr. phil. Alfred Simon Akademie für Ethik in der Medizin e.v., Göttingen Betreuung sterbender
Dr. med. Dietmar Epple Palliativmedizin Leonberg. Betrachtungen zu Patientenverfügungen aus ärztlicher Sicht
 Dr. med. Dietmar Epple Palliativmedizin Leonberg Betrachtungen zu Patientenverfügungen aus ärztlicher Sicht Betrachtungen zu Patientenverfügungen aus ärztlicher Sicht Dr. med. Dietmar Epple, Palliativmedizin,
Dr. med. Dietmar Epple Palliativmedizin Leonberg Betrachtungen zu Patientenverfügungen aus ärztlicher Sicht Betrachtungen zu Patientenverfügungen aus ärztlicher Sicht Dr. med. Dietmar Epple, Palliativmedizin,
Formular der Christlichen Patientenvorsorge
 Formular der Christlichen Patientenvorsorge Vorname Nachname Geburtsdatum Straße, Hausnummer PLZ, Wohnort Telefon / Mobil Teil A: Benennung einer Vertrauensperson I. Vorsorgevollmacht in Gesundheits- und
Formular der Christlichen Patientenvorsorge Vorname Nachname Geburtsdatum Straße, Hausnummer PLZ, Wohnort Telefon / Mobil Teil A: Benennung einer Vertrauensperson I. Vorsorgevollmacht in Gesundheits- und
Hospiz- und Palliativversorgung für Erwachsene
 Hospiz- und Palliativversorgung für Erwachsene Die Sorge um schwerkranke Menschen, bei denen eine Heilung nicht mehr möglich ist, wird Hospiz- und Palliativversorgung genannt. Der Begriff Hospiz (von lateinisch
Hospiz- und Palliativversorgung für Erwachsene Die Sorge um schwerkranke Menschen, bei denen eine Heilung nicht mehr möglich ist, wird Hospiz- und Palliativversorgung genannt. Der Begriff Hospiz (von lateinisch
Vorsorgevollmacht. Klinikum Herford / Schwarzenmoorstraße 70 / Herford / Tel.: /94-0 Rev.-Nr.
 Vorsorgevollmacht Erarbeitet vom Klinischen Komitee im Klinikum Herford. Im Komitee sind sowohl Ärzte als auch Mitarbeitende der Pflegedienste, Theologen und ein Jurist vertreten. Der Text entspricht den
Vorsorgevollmacht Erarbeitet vom Klinischen Komitee im Klinikum Herford. Im Komitee sind sowohl Ärzte als auch Mitarbeitende der Pflegedienste, Theologen und ein Jurist vertreten. Der Text entspricht den
Patientenverfügung. Meine persönlichen Daten. Name, Vorname. Geburtsname. Geburtsdatum, -ort. Straße, Hausnummer. PLZ, Wohnort.
 Patientenverfügung Meine persönlichen Daten Name, Vorname Geburtsname Geburtsdatum, -ort Straße, Hausnummer PLZ, Wohnort Im Vollbesitz meiner geistigen Fähigkeiten und mit dem Wissen über die sich möglicherweise
Patientenverfügung Meine persönlichen Daten Name, Vorname Geburtsname Geburtsdatum, -ort Straße, Hausnummer PLZ, Wohnort Im Vollbesitz meiner geistigen Fähigkeiten und mit dem Wissen über die sich möglicherweise
Klinisch-ethische Entscheidungen am Lebensende Medizin des Alterns und des alten Menschen
 Klinisch-ethische Entscheidungen am Lebensende Medizin des Alterns und des alten Menschen Dr. med. Alena Buyx, M.A. Institut für Ethik, Geschichte und Theorie der Medizin Von-Esmarch-Str. 62 48149 Münster
Klinisch-ethische Entscheidungen am Lebensende Medizin des Alterns und des alten Menschen Dr. med. Alena Buyx, M.A. Institut für Ethik, Geschichte und Theorie der Medizin Von-Esmarch-Str. 62 48149 Münster
Palliative Basisversorgung
 Konzept Palliative Basisversorgung Altenpflegeheim St. Franziskus Achern Vernetzte palliative Basisversorgung in den Einrichtungen: Pflegeheim Erlenbad, Sasbach Altenpflegeheim St. Franziskus Sozialstation
Konzept Palliative Basisversorgung Altenpflegeheim St. Franziskus Achern Vernetzte palliative Basisversorgung in den Einrichtungen: Pflegeheim Erlenbad, Sasbach Altenpflegeheim St. Franziskus Sozialstation
Patientenverfügung Vorsorge- und Betreuungsvollmacht
 Patientenverfügung Vorsorge- und Betreuungsvollmacht Malte Jörg Uffeln Mag.rer.publ. Rechtsanwalt und Mediator (DAA) Lehrbeauftragter www.uffeln.eu Patientenverfügung individuelle, formfreie Erklärung
Patientenverfügung Vorsorge- und Betreuungsvollmacht Malte Jörg Uffeln Mag.rer.publ. Rechtsanwalt und Mediator (DAA) Lehrbeauftragter www.uffeln.eu Patientenverfügung individuelle, formfreie Erklärung
Nicht dem Leben mehr Tage, sondern den Tagen mehr Leben geben.
 Nicht dem Leben mehr Tage, sondern den Tagen mehr Leben geben. Ethisches Fallbeispiel Frau C. lebt seit 55 Jahren mit ihrem Mann in einer sehr harmonischen Ehe. Am 1. Sept.2010 hört Herr C. beim Abräumen
Nicht dem Leben mehr Tage, sondern den Tagen mehr Leben geben. Ethisches Fallbeispiel Frau C. lebt seit 55 Jahren mit ihrem Mann in einer sehr harmonischen Ehe. Am 1. Sept.2010 hört Herr C. beim Abräumen
Rechtliche Dimensionen der Sterbehilfe
 Rechtliche Dimensionen der Sterbehilfe von RAín Heidrun Schinz Kanzlei Hinz, schinz@kanzlei-hinz.de Gliederung Was ist Palliative Care? Was will Palliative Care? Was ist Palliative Care aus rechtlicher
Rechtliche Dimensionen der Sterbehilfe von RAín Heidrun Schinz Kanzlei Hinz, schinz@kanzlei-hinz.de Gliederung Was ist Palliative Care? Was will Palliative Care? Was ist Palliative Care aus rechtlicher
Die wichtigsten Änderungen: 1901a BGB Patientenverfügung
 Arbeitsstelle Rechtliche Betreuung DCV, SkF, SKM SKM - Katholischer Verband für soziale Dienste in Deutschland - Bundesverband e.v. Blumenstraße 20, 50670 Köln 0221/913928-86 dannhaeuser@skmev.de MERKBLATT
Arbeitsstelle Rechtliche Betreuung DCV, SkF, SKM SKM - Katholischer Verband für soziale Dienste in Deutschland - Bundesverband e.v. Blumenstraße 20, 50670 Köln 0221/913928-86 dannhaeuser@skmev.de MERKBLATT
Patientenverfügung. Ich: geb. am: wohnhaft in:
 Patientenverfügung Eine Patientenverfügung macht es Ihnen möglich, Ihr Selbstbestimmungsrecht auch dann wahrzunehmen, wenn Ihre Fähigkeit, Entscheidungen zu treffen, eingeschränkt oder erloschen ist. Mit
Patientenverfügung Eine Patientenverfügung macht es Ihnen möglich, Ihr Selbstbestimmungsrecht auch dann wahrzunehmen, wenn Ihre Fähigkeit, Entscheidungen zu treffen, eingeschränkt oder erloschen ist. Mit
Schwerstkranke Patienten begleiten
 aktuell 03 10 Kassenärztliche Vereinigung Nordrhein Schwerstkranke Patienten begleiten Vorgespräch zum 12. Round Table mit Selbsthilfeorganisationen Was geht, wenn nichts mehr geht? Dieser Frage stellten
aktuell 03 10 Kassenärztliche Vereinigung Nordrhein Schwerstkranke Patienten begleiten Vorgespräch zum 12. Round Table mit Selbsthilfeorganisationen Was geht, wenn nichts mehr geht? Dieser Frage stellten
 Patientenverfügung: Die neue Rechtslage nach dem 3. BtÄndG 2009 VGT Nord Güstrow 24.-26.9.2009 Überblick Das 3. BtÄndG 2009 Problemhintergrund Ärztliche Behandlung Euthanasie / Sterbehilfe Der Vertreter
Patientenverfügung: Die neue Rechtslage nach dem 3. BtÄndG 2009 VGT Nord Güstrow 24.-26.9.2009 Überblick Das 3. BtÄndG 2009 Problemhintergrund Ärztliche Behandlung Euthanasie / Sterbehilfe Der Vertreter
Patientenverfügung und Vorsorgevollmacht
 und Vorsorgevollmacht Dr. Wolf Köster Innere Medizin / Hämatologie und internistische Onkologie Johanna-Etienne Krankenhaus, Neuss 2009 in Kraft getretene sgesetz uneingeschränkte Verbindlichkeit muss
und Vorsorgevollmacht Dr. Wolf Köster Innere Medizin / Hämatologie und internistische Onkologie Johanna-Etienne Krankenhaus, Neuss 2009 in Kraft getretene sgesetz uneingeschränkte Verbindlichkeit muss
Hospizarbeit und palliative Versorgung in Bayern - Bestandsaufnahme und Handlungsbedarf
 Margarethe Beck Hospizarbeit und palliative Versorgung in Bayern - Bestandsaufnahme und Handlungsbedarf Publikation Vorlage: Datei des Autors Eingestellt am 15. Mai 2009 unter www.hss.de/downloads/090428_rm_beck.pdf
Margarethe Beck Hospizarbeit und palliative Versorgung in Bayern - Bestandsaufnahme und Handlungsbedarf Publikation Vorlage: Datei des Autors Eingestellt am 15. Mai 2009 unter www.hss.de/downloads/090428_rm_beck.pdf
Wirken, Handeln, Begegnen, von Mensch zu Mensch, Gemeinsam in christlicher Gesinnung.
 Patientenverfügung / Vorsorgevollmacht GVDo 24. Februar 2016 Wirken, Handeln, Begegnen, von Mensch zu Mensch, Gemeinsam in christlicher Gesinnung. 1 Dr. med. Johannes Wunderlich, Klinik für Geriatrie /
Patientenverfügung / Vorsorgevollmacht GVDo 24. Februar 2016 Wirken, Handeln, Begegnen, von Mensch zu Mensch, Gemeinsam in christlicher Gesinnung. 1 Dr. med. Johannes Wunderlich, Klinik für Geriatrie /
Hospiz- und Palliativversorgung in der Region Landshut
 Hospiz- und Palliativversorgung in der Region Landshut Dem Landkreis Landshut, in Vertretung dafür Janine Bertram als Seniorenbeauftragte, und den nachfolgenden Vertretern ist es wichtig Ihnen die stationären
Hospiz- und Palliativversorgung in der Region Landshut Dem Landkreis Landshut, in Vertretung dafür Janine Bertram als Seniorenbeauftragte, und den nachfolgenden Vertretern ist es wichtig Ihnen die stationären
Stand: April /6 PATIENTENVERFÜGUNG. Wohnanschrift:...
 Stand: April 2010 1/6 PATIENTENVERFÜGUNG (Erklärung über eigene Wünsche in Bezug auf medizinische Behandlung und Pflege für den Fall der eigenen Willensunfähigkeit) Sie können dieses Formular direkt verwenden,
Stand: April 2010 1/6 PATIENTENVERFÜGUNG (Erklärung über eigene Wünsche in Bezug auf medizinische Behandlung und Pflege für den Fall der eigenen Willensunfähigkeit) Sie können dieses Formular direkt verwenden,
Palliative Maßnahmen. Caritas Ambulanter Hospizdienst Sr. M. Therese Jäger Romanstraße München
 Palliative Maßnahmen Caritas Ambulanter Hospizdienst Sr. M. Therese Jäger Romanstraße 93 80639 München Grundbedürfnisse des Menschen in der letzten Lebensphase menschliche Nähe eigener Raum Ruhe und Zurückgezogenheit
Palliative Maßnahmen Caritas Ambulanter Hospizdienst Sr. M. Therese Jäger Romanstraße 93 80639 München Grundbedürfnisse des Menschen in der letzten Lebensphase menschliche Nähe eigener Raum Ruhe und Zurückgezogenheit
Christliche Patientenvorsorge
 Christliche Patientenvorsorge durch Vorsorgevollmacht, Betreuungsverfügung, Behandlungswünsche und Patientenverfügung Formular der Deutschen Bischofskonferenz und des Rates der Evangelischen Kirche in
Christliche Patientenvorsorge durch Vorsorgevollmacht, Betreuungsverfügung, Behandlungswünsche und Patientenverfügung Formular der Deutschen Bischofskonferenz und des Rates der Evangelischen Kirche in
