Therapiekonzepte Onkologie
|
|
|
- Alexa Hertz
- vor 6 Jahren
- Abrufe
Transkript
1 Therapiekonzepte Onkologie Bearbeitet von Siegfried Seeber, Hans-Joachim Schütte erweitert, überarbeitet Buch. lv, 1851 S. Hardcover ISBN Format (B x L): 12,7 x 20,3 cm Weitere Fachgebiete > Medizin > Klinische und Innere Medizin Zu Inhaltsverzeichnis schnell und portofrei erhältlich bei Die Online-Fachbuchhandlung beck-shop.de ist spezialisiert auf Fachbücher, insbesondere Recht, Steuern und Wirtschaft. Im Sortiment finden Sie alle Medien (Bücher, Zeitschriften, CDs, ebooks, etc.) aller Verlage. Ergänzt wird das Programm durch Services wie Neuerscheinungsdienst oder Zusammenstellungen von Büchern zu Sonderpreisen. Der Shop führt mehr als 8 Millionen Produkte.
2 56 Hodentumoren Hodentumoren J.T. Hartmann und S. Krege 56.1 Epidemiologie Häufigkeit: Inzidenz: Altersverteilung: Ätiologie: 1 2% aller Malignome bei Männern; häufigster maligner Tumor der 20- bis 40-jährigen Männer. Ca Neuerkrankungen pro Jahr in Deutschland. 0,5 9,9/ Männer BRD 6,5/ ; hohe Inzidenz (steigend) in Industrieländern, selten in Asien, Afrika und Südamerika sowie bei den Schwarzen Nordamerikas [1]. 10% < 20 Jahre; 70% Jahre; 20% > 40 Jahre. Altersmedian bei Nichtseminomen 27, bei Seminomen 36 Jahre [2]. Gesicherter Risikofaktor: Maldescensus testis, kontralateralerhodentumor,familienanamnese.wahrscheinlich: Atrophie, Mumpsorchitis, Zwillingstestis. Möglicher Risikofaktor: hohes Alter der Mutter, Hyperemesis gravidarum. Unklar: Trauma, Akne. Nein: Vasektomie, Rauchen, Alkohol [3] Pathologie und Stadieneinteilung Pathologie Die für die Therapieplanung vor allem in den frühen Stadien wichtigste Unterscheidung ist die zwischen reinem Seminom und Nichtseminom bzw. Mischtumoren, die unabhängig von der relativen Verteilung der histologischen Untergruppen wie Nichtseminome behandelt werden. Patienten, die eine Erhöhung des Tumormarkers AFP oder eine signifikante Erhöhung des HCG-Werts aufweisen, sind unabhängig von evtl. histologischen Befunden grundsätzlich wie Patienten mit nicht seminomatösen Tumoren zu therapieren. Die histologische Klassifikation erfolgt nach WHO [4]. Wichtig ist eine fächerförmige Aufarbeitung, die in jeder Schnittebene eine mögliche Infiltration des Tumors in die Anhangsgebilde erkennen lässt. Obligat ist eine immunhistochemische Zytokeratinfärbung zur sicheren Differenzierung zwischen Seminom und Nichtseminom.
3 1080 J.T. Hartmann und S. Krege Da die Gefäßinvasion (Blut- und Lymphgefäße) ein für die Prognose, vor allem im klinischen Stadium I, entscheidender Faktor ist, muss in der histologischen Beurteilung auf dieses Kriterium geachtet werden [5, 6]. Bei zweifelhaften Befunden sollte eine Endothelfärbung, z.b. CD31, durchgeführt werden. Histopathologische Klassifikation der Hodentumoren (WHO) [4, 7] WHO Klassifikation der Keimzelltumore des Hodens [4] Histologischer Typ Intratubuläre testikuläre Neoplasie, unklassifiziert andere Tumore eines histologischen Typs (reine Formen) Seminom Seminom mit synzytiotrophoblastischen Zellen Spermatozytäres Seminom Spermatozytäres Seminom mit Sarkom Embryonales Karzinom Yolk sac Tumor Trophoblastische Tumore Chorionkarzinom Andere trophoblastische Neoplasien als Choriokarzinom monophasisches Chorionkarzinom plazentarertrophoblastischertumor Teratom Dermoid Zyste Monodermales Teratom Teratom mit Malignität vom somatischen Typ Tumore mit mehr als einem histologischen Typ (gemischte Formen) Embryonalzellkarzinom und Teratom Teratom und Seminom Choriokarzinom und Teratom/embryonales Karzinom andere WHO, World Health Organisation; Internationale Klassifizierung ICD-O-M 9064/2 9061/3 9063/3 9070/3 9071/3 9100/3 9104/1 9080/3 9084/0 9084/3 9081/3 9085/3 9101/ Stadieneinteilung Die Krankheitsausbreitung wird gemäß der TNM-Klassifikation sowie einer darauf basierenden Stadieneinteilung beurteilt [8].
4 56 Hodentumoren 1081 TNM-Klassifikation und Stadiengruppierung maligner germinaler Hodentumoren (UICC 2002) T Primärtumor Die Ausdehnung des Primärtumors wird nach radikaler Orchiektomie bestimmt (siehe pt). Falls keine radikale Orchiektomie vorgenommen wurde,wirdtxverschlüsselt. N Regionäre Lymphknoten NX Regionäre Lymphknoten können nicht beurteilt werden N0 Keine regionären Lymphknotenmetastasen N1 Metastasierung in Form eines Lymphknotenkonglomerats oder in (solitärem oder multiplen) Lymphknoten, jeweils nicht mehr als 2 cm in größter Ausdehnung N2 Metastasierung in Form eines Lymphknotenkonglomerats oder in multiplen Lymphknoten, mehr als 2 cm, aber nicht mehr als 5 cm in größter Ausdehnung N3 Metastasierung in Form eines Lymphknotenkonglomerats, mehr als 5cmingrößterAusdehnung M Fernmetastasen MX Fernmetastasen können nicht beurteilt werden M0 Keine Fernmetastasen M1 Fernmetastasen M1a Nicht-regionäre Lymphknoten oder Lungenmetastasen M1b Andere Fernmetastasen ptnm Pathologische Klassifikation (UICC 2002) pt Primärtumor ptx Primärtumor kann nicht beurteilt werden (wenn keine radikale Orchiektomie durchgeführt wurde, wird der Fall als TX klassifiziert) pt0 Kein Anhalt für Primärtumor (z.b. histologische Narbe im Hoden) ptis Intratubulärer Keimzelltumor (Carcinoma in situ) pt1 Tumor begrenzt auf Hoden und Nebenhoden, ohne Blut/Lymphgefäßinvasion (der Tumor kann die Tunica albuginea infiltrieren, nicht aber die Tunica vaginalis)
5 1082 J.T. Hartmann und S. Krege pt2 pt3 pt4 Tumor begrenzt auf Hoden- und Nebenhoden, mit Blut-/Lymphgefäßinvasion, oder Tumor mit Ausdehnung durch die Tunica albuginea mit Befall der Tunica vaginalis Tumor infiltriert Samenstrang (mit oder ohne Blut-/Lymphgefäßinvasion) Tumor infiltriert Skrotum (mit oder ohne Blut-/Lymphgefäßinvasion) pn Regionäre Lymphknoten pnx Regionäre Lymphknoten können nicht beurteilt werden pn0 Keine regionären Lymphknoten pn1 Metastasierung in Form eines Lymphknotenkonglomerats, 2 cm oder weniger in größter Ausdehnung, und 5 oder weniger positive Lymphknoten, keiner mehr als 2 cm in größter Ausdehnung pn2 pn3 Metastasierung in Form eines Lymphknotenkonglomerats, mehr als 2cm,abernichtmehrals5cmingrößterAusdehnung,odermehr als5positivelymphknoten,keinermehrals5cmingrößterausdehnung, oder extranodale Tumorausbreitung Metastasierung in Form eines Lymphknotenkonglomerats, von mehr als5cmingrößterausdehnung pm Fernmetastasen Die pm-kategorien entsprechen den M-Kategorien S-Serum-Tumormarker (UICC 2002) Die Klassifikation beruht auf dem niedrigsten Wert nach Orchiektomie SX Werte der Serumtumormarker nicht verfügbar oder entsprechende Untersuchungen nicht vorgenommen S0 Serumtumormarker innerhalb der normalen Grenzen S1 S3 Wenigstens einer der Serumtumormarker erhöht LDH HCG (miu/ml) AFP (ng/ml) S1 < 1,5 xn und < 5000 und < 1000 S2 1,5 10 xn oder oder S3 > 10 xn oder > oder (N = obere Grenze des Normalwertes für LDH)
6 56 Hodentumoren 1083 Stadieneinteilung (UICC 2002) Stadium 0 ptis N0 M0 S0, SX Stadium I pt1 4 N0 M0 SX Stadium IA pt1 N0 M0 S0 Stadium IB pt2 N0 M0 S0 pt3 N0 M0 S0 pt4 N0 M0 S0 Stadium IS Jedes pt/tx N0 M0 S1, S2, S3 Stadium II Jedes pt/tx N1, N2, N3 M0 SX Stadium IIA Jedes pt/tx N1 M0 S0 Jedes pt/tx N1 M0 S1 Stadium IIB Jedes pt/tx N2 M0 S0 Jedes pt/tx N2 M0 S1 Stadium IIC Jedes pt/tx N3 M0 S0 Jedes pt/tx N3 M0 S1 Stadium III Jedes pt/tx Jedes N M1, M1a SX Stadium IIIA Jedes pt/tx Jedes N M1, M1a S0 Jedes pt/tx Jedes N M1, M1a S1 Stadium IIIB Jedes pt/tx N1, N2, N3 M0 S2 Jedes pt/tx Jedes N M1, M1a S2 Stadium IIIC Jedes pt/tx N1, N2, N3 M0 S3 Jedes pt/tx Jedes N M1, M1a S3 Jedes pt/tx Jedes N M1b Jedes S Für die weitere Therapieplanung, v. a. der fortgeschrittenen Stadien des Hodentumors, wird die Klassifikation der IGCCCG angewandt [9]. In dieser werden neben der Histologie die Lokalisation des Primärtumors die Lokalisation der Metastasen und die Höhe der Tumormarker berücksichtigt.
7 1084 J.T. Hartmann und S. Krege IGCCCG-Klassifikation fortgeschrittener Hodentumoren [9] Nichtseminom Seminom Gute Prognose Testikulärer/retroperitonealer Jeder Primärtumor Primärtumor und und keine viszeralen Metastasen 1 keine viszeralen Metastasen 1 (außer Lunge) (außer Lunge) und und gute Marker; alle: AFP < 1000 ng/ml AFP: normal HCG < 5000 IU/l (1000 ng/ml) HCG: jeder Wert LDH < 1,5 oberer Normwert LDH: jeder Wert Intermediäre Prognose Testikuläre/retroperitonealer Jeder Primärtumor Primärtumor und und keine viszeralen Metastasen 1 viszerale Metastasen 1 (außer Lunge) (außer Lunge) und und intermediäre Marker: AFP ng/ml oder AFP: normal HCG IU/l oder HCG: jeder Wert LDH 1,5 10 oberer Normwert LDH: jeder Wert Schlechte Prognose Primär mediastinale Tumoren 2 oder viszerale Metastasen 1 (außer Lunge) oder schlechte Marker AFP > ng/ml oder HCG > IU/l (10000 ng/ml) oder LDH >10 oberer Normwert nicht definiert 1 Als viszerale Metastasen gelten: Leber, Knochen, ZNS, Haut, Nebennieren etc. 2 Mediastinale Primärtumoren gelten beim Nichtseminom immer als schlechte Prognose
8 56 Hodentumoren Symptome Schmerzlose oder schmerzhafte Hodenschwellung, Schweregefühl, Konsistenzzunahme, unregelmäßige Oberfläche, umschriebene Verhärtung. Jede Volumenzunahme des Hodens gilt bis zum definitiven Beweis des Gegenteils als maligne! Extratestikuläre Symptome: Gynäkomastie, Rückenschmerzen, gastrointestinale Beschwerden (durch Metastasen verursacht). Extragonadale Keimzelltumoren machen sich erst spät bemerkbar, z. B. V.- cava-inferior-superior-syndrom bei retroperitonealem oder mediastinalem Sitz Diagnostische Maßnahmen Bei Erstdiagnose weisen ca. 50% der Patienten ein klinisches Stadium I auf (Erkrankung auf Hoden begrenzt), 38% der Patienten ein Stadium II und 12% ein Stadium III [10]. Diagnostik beim Hodentumor Primärtumor: Palpation, ggf. Sonographie Ausbreitungsdiagnostik: CT oder Kernspintomographie des Thorax und Abdomens, Schädel-CT sowie Skelettszintigraphie nur bei entsprechenden Symptomen oder sehr fortgeschrittenen Tumorstadien Tumormarker: β-hcg, AFP, LDH (PLAP: bei Seminomen) Prognostische Faktoren (entsprechend den Kriterien der IGCCCG): Marker (AFP, β-hcg, LDH) Lokalisation des Primärtumors Lokalisation der Metastasen 56.5 Behandlungsstrategie (Abb. 56.1, 56.2) Operation des Primärtumors Hohe inguinale Ablatio testis, kontralaterale Biopsie (Nachweis von CIS bzw. TIN) zumindest bei Hodenvolumen <12 ml und Alter <40 Jahre (Risiko für TIN >34%) [11, 12].
9 1086 J.T. Hartmann und S. Krege Ablatio testis + ggf. Kontralaterale Biopsie TIN positiv TIN negativ Bestrahlung 20 Gy oder individuell Beobachtung Beobachtung CS I CS II A/B CS II C/CS III Radiotherapie 20 Gy Surveillance Carboplatin 1 (AUC 7) Radiotherapie CS II A 30 Gy CS II B 36 Gy alternativ 3 PEB oder 4 PE bei CS II B 3 PEB CR oder Residuen Kontrolle (PET) Abb Therapiestrategien beim reinen Seminom Tumor im kontralateralen Hoden oder Einzelhoden Ablatio testis; Enukleationsresektion möglich, wenn folgende Voraussetzungen erfüllt sind: Tumor entfernt vom Rete testis; Durchmesser < 2 cm; normales präoperatives Plasmatestosteron; Biopsien aus dem Resektionsbett und tumorfern negativ; postoperative lokale Bestrahlung mit 20 Gy; Kontrollbiopsie und Hormonstatus 6 Monate nach der Enukleationsresektion; Nachsorge zur frühen Entdeckung eines Lokalrezidivs bzw. einer systemischen Progression [13] TIN im kontralateralen Hoden Die testikuläre intratubuläre Neoplasie (TIN oder CIS) muss nach heutigem Kenntnisstand als obligate Präkanzerose aufgefasst werden, allerdings kann die Zeit bis zur Manifestation eines invasiven Karzinoms 10 Jahre betragen. Die Standardbehandlung der TIN besteht in der Bestrahlung des befallenen Hodens mit 20 Gy, verabreicht in Einzelfraktionen von 2 Gy über einen Zeitraum von 2 Wochen. Die Bestrahlung führt zu einer vollständigen Zerstörung des Keimepithels; die Hormonproduktion bleibt in der Regel erhalten, sollte aber kontrolliert
10 56 Hodentumoren 1087 Ablatio testis + Kontralaterale Biopsie TIN positiv TIN negativ Bestrahlung 20 Gy oder individuell Beobachtung Beobachtung CS I CS II A Marker CS II A Marker + CS II B Marker ± Drei Strategien Surveillance (bei negativer VI) Adjuvante Chemotherapie (bei positiver VI) Neuroschonende Lymphadenektomie (alternativ) Zwei Strategien möglich Kontrolle (Tumormarker + CT) (nach 6 Wochen): PR: Kontrolle SD: Nervschonende Lymphadenektomie oder Kontrolle PD: Nervschonende Lymphadenektomie Sofortige nervschonende Lymphadenektomie 3 PEB + Residualtumor- Resektion Abb Therapiestrategien beim Nichtseminom werden. Bei ausgeprägtem Kinderwunsch ist eine engmaschige klinische Kontrolle und Therapie nur bei invasiven Karzinom möglich [14, 15] Seminom (Abb. 56.1) Klinisches Stadium I Im klinischen Stadium I des Seminoms stehen 3 Optionen zur Verfügung: die adjuvante Bestrahlung oder Chemotherapie und die Surveillance. Bei einer Nachbeobachtung ohne adjuvante Behandlung beträgt das Risiko für ein Rezidiv 20%. Bei der Bestrahlung werden die infradiaphragmalen paraaortalen Lymphknotenstationen mit einer Zielvolumendosis von 20 Gy (Fraktionierung 2,0 Gy; 5 pro Woche) bestrahlt (Feldgrenze: Oberkante BWK 11 bis Unterkante LWK 5; seitlich bis zur Begrenzung der Wirbelkörperquerfortsätze [16]). Die
11 1088 J.T. Hartmann und S. Krege niedrige Dosis von 20 Gy basiert auf einer vom MRC durchgeführten randomisierten Studie, in der 20 Gy vs. 30 Gy verglichen wurden. Es zeigte sich, dass es nach einer medianen Nachbeobachtungszeit von 4 Jahren keine Unterschiede der Rezidivrate gab [17]. Bei der Surveillance-Strategie erfolgt eine Therapie nur bei Rezidiv. Eine Metaanalyse zu publizierten Wait-and-see-Studien zeigte für Patienten mit einer Primärtumorgröße >4 cm oder einer Invasion des Rete testis ein höheres Rezidivrisiko [18]. Eine weitere Option stellt die adjuvante Chemotherapie mit Carboplatin 1 Kurs (AUC 7) dar [19, 20] Klinisches Stadium IIA Bestrahlung der infradiaphragmalen paraaortalen und der ipsilateralen iliakalen Lymphknotenstationen mit einer Zielvolumendosis von 30 Gy (Fraktion 2,0 Gy;5TageproWoche);obereFeldgrenzeanalogklinischemStadiumI;untere Feldgrenze am Dach der Hüftgelenkspfanne [16] Klinisches Stadium IIB Bestrahlung der infradiaphragmalen paraaortalen und ipsilateralen iliakalen Lymphknotenstationen mit einer Zielvolumendosis von 36 Gy (Fraktionierung 2 Gy; 5 Tage pro Woche). Obere und untere Feldgrenze analog zum Stadium IIA; die seitlichen Feldgrenzen müssten ggfs. an die Ausdehnung der Lymphknotenmetastasen angepasst werden [16] Klinische Stadien IIC und III In diesen Stadien ist die alleinige Radiotherapie mit einer hohen Rate an systemischen Rezidiven assoziiert. Therapie der Wahl ist daher die primäre systemische Chemotherapie; Standardregime ist die Kombination aus Cisplatin, Etoposid und Bleomycin. Bei guter Prognose werden 3 Kurse PEB oder bei Kontraindikationen gegen Bleomycin 4 Kurse PE verabreicht, bei intermediärer Prognose 4 Kurse PEB oder PEI [21, 22] Nichtsemiom Klinisches Stadium I Beim Nichtseminom im klinischen Stadium I steht die vaskuläre Invasion (VI) im Primärtumor als prospektiv geprüfter Risikofaktor zur Verfügung, um die
12 56 Hodentumoren 1089 a Abb. 56.3a, b. Dissektionsgebiet (gerastert) der mod. LA im Stadium I auf der Basis der Lokalisation solitärer Metastasen (n = 112). a rechtsseitiger Tumor, b linksseitiger Tumor b Rezidivrate abzuschätzen. Patienten mit VI haben ein Risiko von 48%, im weiteren Verlauf Metastasen zu entwickeln, Patienten ohne VI rezidivieren in 14 22% [23]. Die Therapie in diesem Stadium sollte daher risikoadaptiert entsprechend dem Vorhandensein oder Fehlen einer VI erfolgen. Patienten mit einem geringen Risiko (keine VI) sollten entsprechend der Surveillance verfolgt werden. Kommen sie hierfür nicht in Frage, z. B. bei fraglicher Compliance, sollte die Therapie alternativ in der Verabreichung einer adjuvanten Chemotherapie mit 2 Kursen PEB bestehen. Patienten mit einem hohen Risiko (vorhandene VI) werden adjuvant chemotherapiert. Lehnt dies der Patient ab oder bestehen anderweitige Kontraindikationen, sollte eine Surveillance durchgeführt werden. Die retroperitoneale modifizierte nervschonende Lymphadenektomie (Abb. 56.3) kann als dritte Option im Stadium I beim Nichtseminom angeboten werden. Ihr Stellenwert ist aber deutlich in den Hintergrund gerückt. Alle Therapieverfahren sind hinsichtlich der Langzeitprognose gleich (98% der Patienten werden geheilt). Die Vor- und Nachteile der drei möglichen Therapieverfahren sind im folgenden Schaukasten dargestellt.
13 1090 J.T. Hartmann und S. Krege Therapieoptionen beim Nichtseminom im klinischen Stadium I: derzeit akzeptierte Vorgehensweisen Alle Therapieverfahren sind hinsichtlich der Langzeitprognose gleich (98% der Patienten werden geheilt) 1) Surveillance ohne Gefäßinvasion im Primärtumor Vorteile: Keine therapiebedingte Morbidität für ca % der Patienten, die kein Rezidiv entwickeln Nachteile: Höhere therapeutische Intensität für 14 22% der Patienten, diemetastasenentwickeln(z.b.3kursevs.2kursechemotherapie) Möglicherweise höhere psychologische Belastung für die Patienten 2) Primäre, adjuvante Chemotherapie bei Gefäßinvasion im Primärtumor [24, 25] Vorteile: Ausgesprochen niedrige Rezidivrate (ca. 3%) Vereinfachte Nachsorge Geringere Anzahl an Chemotherapiezyklen (2 Kurse in der adjuvanten Therapie ausreichend) Keine operative Morbidität Nachteile: Fehlende histologische Objektivierung des Stadium Chemotherapie für alle Patienten (50% unnötig therapiert) Chemotherapie-assoziierte Akut-Toxizitäten [26] Vorübergehende Beeinträchtigung der Fertilität [27] Risiko der Induktion von Zweitmalignomen (Bei 2 PEB aber bisher kein Fall berichtet) [28] 3) Primäre, neuroschonende Lymphadenektomie Vorteile: Histologische Objektivierung des Stadiums Kurative Therapie für Patienten im pathologischen Stadium IIA (10 15%) Senkung des retroperitonealen Rezidivrisikos auf 0 2% Vereinfachte Nachsorge, da fast ausschließlich pulmonale Rezidive auftreten Nachteile: Operative Morbidität für alle Patienten (bei low risk in 70 80%, bei high risk in 50% unnötig operiert) [29] Ejakulationsverlust (ca. 5 10% bei nerve-sparing Technik) [30, 31] Weiterhin bestehendes Risiko pulmonaler Metastasen (ca. 8 10% der Patienten)
14 56 Hodentumoren Klinische Stadien IIA/IIB Grundsätzlich gilt, dass Patienten mit abnormal erhöhten Tumormarkern im klinischen Stadium IIA/B wie Patienten nach den IGCCCG-Empfehlungen behandelt werden. Ein besonderes Problem stellen Patienten mit Verdacht auf retroperitonealen Lymphknotenbefall im Stadium IIA ohne Markererhöhung dar. Für diese Patienten bestehen zwei Optionen: Eine Staging-Lymphadenektomie oder eine engmaschige Beobachtung. Die Lymphadenektomie sollte allerdings mit nervenschonender Technik durchgeführt werden. Nachteile bestehen im Verlust der antegraden Ejakulation (5 32%) trotz nervenerhaltender Lymphadenektomie, einer Überbehandlung in 12 13% der Fälle und in einer operationsbedingten Morbidität von 10% Fortgeschrittene Tumorstadien: Klinische Stadien IIC und III Im metastasierten Stadium > IIB besteht grundsätzlich die Indikation zu einer primären, Cisplatin-haltigen Chemotherapie. Die Anzahl der Therapiezyklen sowie die Prognose wird durch die Krankheitsausbreitung und verschiedene tumorbiologische Faktoren bestimmt. Die Prognose sollte nach den Kriterien der IGCCCG-Klassifikation beurteilt und danach die Therapie festgesetzt werden. Die Zyklen müssen unbedingt zeitgerecht appliziert werden. Generell ist der Ersatz von Cisplatin durch Platinanaloga, z. B. Carboplatin, in der Therapie des metastasierten, nichtseminomatösen Hodentumors im Stadium >IIB kontraindiziert. Der Ersatz von Cisplatin durch Carboplatin hat in mehreren randomisierten Studien durchweg zu schlechteren therapeutischen Resultaten beim Seminom geführt und und wird nur bei klarer Kontraindikation gegen Cisplatin eingesetzt (Tabelle 56.1). Chemotherapieprotokolle PEB Cisplatin 20 mg/m 2 KOF i.v. 30 min-infusion d1 5 a Etoposid 100 mg/m 2 KOF i.v. 30 min-infusion d1 5 Bleomycin 30 mg absolut i.v. Bolus d2, 8, 15 PEI Cisplatin 20 mg/m 2 KOF i.v. 30 min-infusion d1 5 a Etoposid 100 mg/m 2 KOF i.v. 30 min-infusion d1 5 Ifosfamid 1200 mg/m 2 KOFi.v. 30 min-infusion d1 5 b a Hydratation beachten! b Uroprotektion mit Mesna 400 mg/m 2 KOF i.v. h nach Ifosfamid.
15 1092 J.T. Hartmann und S. Krege Tabelle Randomisierte Vergleiche Carboplatin- und Cisplatin-haltiger Chemotherapie bei fortgeschrittenen seminomatösen Keimzelltumoren Autor Regime Patienten (n) Überleben (%) [31a] Horwich et al PE vs. C vs. 77 (ns) [31b] Clemm et al PEI vs. C vs. 88 (p<.05) P Cisplatin, E Etoposid, I Ifosfamid, C Carboplatin, CR komplette Remission. Gute Prognose nach IGCCCG (Überlebensrate von 95%) Standardtherapie ist hier die Gabe von 3 Zyklen einer Cisplatin-haltigen Chemotherapie (z.b. PEB). 4 PE bei Patienten mit vorbestehenden Lungenschäden. In Tabelle 56.2 sind randomisierte Studien zur Chemotherapie in der guten Prognose-Gruppe aufgeführt [32 40]. Intermediäre Prognose nach IGCCCG (Überlebensrate ca. 80%) Standardtherapie ist derzeit die Verabreichung von 4 Kursen einer Cisplatinhaltigen Chemotherapie (PEB oder PEI) [32 40]. Schlechte Prognose nach IGCCCG (Überlebensrate ca. 45%) Für Patienten in diesen fortgeschrittenen Tumorstadien besteht die Standardchemotherapie in der Verabreichung von 4 PEB. Alternierende Applikationen von konventionell dosierten, verschiedenen Chemotherapieregimen haben zu keinen besseren Ergebnissen geführt (Tabelle 56.3) [41 48]. Angesichts der insgesamt schlechten Prognose (langfristige Tumorfreiheit <50%) sollten diese jugendlichen Patienten mit weit fortgeschrittener Erkrankung in Therapiezentren vorgestellt werden. Der Stellenwert einer Hochdosischemotherapie mit autologem Stammzell-Rescue bleibt weiter offen. Da die Hochdosistherapie mit einer potenziell höheren Toxizität einhergeht, muss die Behandlung an einem erfahrenen Zentrum vorgenommen werden. Eine randomisierte US-amerikanische Studie [49] verglich eine konventionell dosierte Chemotherapie (4 Zyklen PEB) mit einer Hochdosistherapie bestehend aus 2 PEB gefolgt von 2 HD-CEC in Intermediate- und Poorprognosis-Patienten. In dieser Studie konnte für die Gesamtgruppe kein Vorteil
16 56 Hodentumoren 1093 Tabelle Randomisierte Untersuchungen bei metastasierten Hodentumoren der Good-prognosis-Gruppe Autor Klassifikation Regime Ziel der Untersuchung CR-Rate (%) [32] Bosl et al MSKCC VAB-6 3 EP 4 [33] Bajorin et al MSKCC EC 4 EP 4 [34] Loehrer et al Indiana PEB 3 PE 3 [35] Bokemeyer et al Indiana CEB 4 PEB 3 [36] de Wit et al EORTC BEP 4 EP 4 [37] Saxman et al Indiana PEB 4 PEB 3 [38] de Wit et al IGCCCG PEB 3 PEB 3/PE 1 PEB (d 1 5 ) PEB (d 1 3 ) [39] Toner 2001 MSKCC PE 500 B 90 3 PE 360 B 30 4 [40] Culine et al IGCCCG PEB 3 PE 4 Neues 2-Zytostatikaregime Carbo- vs. Cisplatin kein Bleomycin Carbo- vs. Cisplatin kein Bleomycin Reduktion der Therapiezyklen Reduktion der Therapiezyklen/5-Tages- versus 3-Tages-Regime Indiana vs. MRC kein Bleomycin, Erhöhung der Zyklenzahl kontinuierlich CR-Rate (%) n.a Kommentar gleichwertig EC 4 schlechter PE 3 schlechter CEB 4 schlechter EP 4 schlechter Gleichwertig gleichwertig gleichwertig Indiana besser gleichwertig P Cisplatin, E Etoposid, B Bleomycin, C Carboplatin, VAB-6 Cisplatin + Vinblastin + Dactinomycin + Bleomycin + Cyclophosphamid, CR kiomplette Remission, n.a. nicht angegeben.
17 1094 J.T. Hartmann und S. Krege Tabelle Randomisierte Untersuchungen bei metastasierten Hodentumoren der Poor-prognosis-Gruppe Autor Klassifikation Regime Ziel der Untersuchung CR-Rate (%) Kommentar [41] Williams et al Indiana PVB 4 PEB 4 [42] Ozols et al NCI PVB 4 P (200) EBV 4 [43] Wozniak et al SWOG PVB 4 PEV 4 [44] Nichols et al Indiana PEB 4 P (200) EB 4 [45] de Wit et al EORTC PEB 4 PVB/BEP 2 [46] Nichols et al Indiana PEB 4 PEI 4 [47] Kaye et al MRC / EORTC PEB 6 BOP/VIP-B 3 [48] Droz et al IGCCCG PEBx4 CISCA/VBx4 6 Etoposid anstelle von Vinblastin AdditionvonEtoposidund verdoppelte Dosis von Cisplatin Etoposid anstelle von Bleomycin verdoppelte Dosis von Cisplatin alternierende Regime Ifosfamid anstelle von Bleomycin Sequentielle alternierende Regime Sequentiell alternierendes Regime PVB schlechter PVB schlechter gleichwertig gleichwertig gleichwertig gleichwertig gleichwertig gleichwertig P Cisplatin, V Vinblastin, B Bleomycin, E Etoposid, I Ifosfamid, O Vincristin, CR Komplette Remission.
18 56 Hodentumoren 1095 zugunsten der HDCT gefunden werden. Die Interpretation wird allerdings durch die folgenden Tatsachen erschwert: Der Einschluss intermediate bezog eine Patientengruppe mit ein, in der die HDCT bisher nicht untersucht wurde und daher keine Hinweise für einennutzenvorliegen. Zudem waren innerhalb der Poor-prognosis-Gruppe die Patienten mit Hirnmetastasen ausgeschlossen. Die Fallzahl war auf einen Unterschied von 20% in der CR/PR-Rate berechnet, die wichtigen Größen wie PFS und OS blieben statistisch beim Design unberücksichtigt. Es wurden nur 218 der geplanten 270 Patienten eingeschlossen. Unklar bleibt auch, warum nicht nach Sammlung von Stammzellen mit einem Standardzyklus rasch eine frühe Dosiseskalation mit HDCT ab Zyklus 2 begonnen wurde. In der retrospektiven Auswertung von Patienten mit zögerlichem Markerabfall fand sich dagegen ein deutlicher Vorteil für die HDCT gegenüber PEB. Patienten sowohl mit den Konstellation intermediate als auch poor prognosis sollten daher weiter in klinischen Studien behandelt werden Residualtumorresektion Das Vorgehen unterscheidet sich in Abhängigkeit von der Histologie des Primärtumors. Nach Abschluss der definierten Chemotherapie ist bei Patienten mit nichtseminomatösem Tumor grundsätzlich die Indikation zur ResidualtumorresektionbeiTumormanifestationenjeglicherGrößegegeben.Voraussetzung hierfür ist, dass der Patient einen markernegativen Status erreicht hat; in Einzelfällen können diskret erhöhte Werte auch über mehrere Wochen nach Chemotherapie persistieren; solange diese Werte keine eindeutige Progressionstendenz zeigen, ist eine Residualtumorresektion anzustreben. Bei der Operation sollte versucht werden, das gesamte Tumorgewebe zu resezieren [50 54]. Bei Nachweis von vitalem Karzinom ist der Stellenwert einer adjuvanten Cisplatin-haltigen Chemotherapie unklar [55]. In einer retrospektiven Analyse zeigten sich eine komplette Resektion, ein Anteil < 10% vitaler Tumorzellen im Resektat und eine vorherige,good Prognosis -Einstufung nach IGCCCG als prognostisch günstig, sodass hier auch ein Verzicht auf die Chemotherapie gerechtfertigt scheint [55]. Feinnadelbiopsien sind nicht repräsentativ für die Histologie des gesamten Residualtumors. Für Patienten mit Residualtumoren an mehreren Lokalisationen existiert hinsichtlich der Reihenfolge, in der diese Manifestationen reseziert werden, keine einheitliche Empfehlung. Wenn technisch möglich, sollten alle Tumor-
19 1096 J.T. Hartmann und S. Krege residuen entfernt werden. Ein einzeitiges operatives Vorgehen ist bei Residualtumoren ober- und unterhalb des Zwerchfells der zweizeitigen Operation hinsichtlich der Prognose der Tumorerkrankung nicht überlegen [56]. Die Histologie eines Resektates erlaubt keinen Rückschluss auf die Histologie der anderen Residualtumoren. Diskordante Befunde kommen bei ca % der Patienten vor [57 59]. Beim Seminom ist die Wahrscheinlichkeit, dass in residuellen Tumormanifestationen vitales Karzinom oder reifes Teratom enthalten ist, deutlich geringer. Hier werden Restbefunde engmaschig beobachtet. Lediglich bei Progress in den bildgebenden Verfahren besteht die Indikation zur Intervention [60 62]. Die Positronenemissionstomographie (PET) ist zur Differenzierung von Restbefunden beim Seminom nur partiell valide [63]. Negatives PET hat eine hohe Vorhersagekraft, aber ein positives PET keine hohe Wahrscheinlichkeit auf persistierendes Seminom Salvage-Resektion bei Markerpositivität In sehr seltenen Fällen besteht auch bei Markerpositivität die Indikation zur Resektion von Tumormanifestationen. Eine sogenannte Salvage-Chirurgie sollte erwogen werden, wenn der Patient zuvor mindestens 2 standardisierte, cisplatinhaltige Therapieregime erhalten hat, ohne einen markernegativen Status zu erreichen. Die besten Aussichten bei Salvage-Chirurgie haben Patienten, die lediglich eine AFP-Erhöhung aufweisen und nur eine Tumormanifestation haben. Bei deutlich erhöhten und steigenden Werten von β-hcg sowie multilokulärer Metastasierung besteht auch mit Salvage-Chirurgie keine Aussicht auf langfristige Kuration; in diesen Fällen erscheint eine Operation nicht indiziert [64 66] Rezidivtherapie Die Mehrzahl der Patienten, die nach einer Firstline-Radiotherapie eines Seminoms rezidivieren, haben eine Heilungsrate von >90% und sollten eine Cisplatin-basierte Chemotherapie erhalten. Kommt es zu einem weiteren Rezidiv nach bereits stattgehabter konventionell dosierter Cisplatin-basierter Chemotherapie, liegt die Langzeitremission bei >50% der Patienten [67]. Auch hier sollten Kombinationschemotherapieschemata, wie Etoposid, Ifosamid und Cisplatin (VIP) oder Paclitaxel, Ifosamid und Cisplatin (TIP) eingesetzt werden [68]. Auch beim Nichtseminom zeigen Patienten im ersten Rezidiv Heilungsraten von >90%. Weitere Rezidive werden, wie beim Seminom, mit Kombina-
20 56 Hodentumoren 1097 tionsschemata wie VIP oder TIP behandelt. Das Langzeitüberleben beträgt hier 15 60% in Abhängigkeit von individuellen Risikofaktoren [69]. Der Stellenwert einer Hochdosischemotherapie ist weiterhin nicht abschließend geklärt [70]. Rezidivpatienten sollten unbedingt in erfahrenen Therapiezentren behandelt werden ZNS-Metastasen Ungefähr 10% der Patienten mit fortgeschrittenen Hodentumoren weisen ZNS-Metastasen auf. Für die Therapieplanung ist zu unterscheiden, ob die ZNS-Filiae bei Erstdiagnose, v.a. bei weit fortgeschrittenen Tumoren mit deutlicher Erhöhung von -HCG (Langzeitüberleben 30 40%) vorliegen oder ob sich die Metastasierung im Laufe der Erkrankung als Rezidivmanifestation entwickelt (5-Jahres-Überleben 2 5%). Die Behandlung von bei der Erstdiagnose vorliegenden ZNS-Metastasen besteht in einer sofortigen Chemotherapie mit entweder simultan oder sequenziell durchgeführter Bestrahlung mit Gy (1,8 2,0 Gy-Fraktionen; 5 pro Woche). Lediglich bei eingeschränkter Chemotherapiefähigkeit kommt eine primäre neurochirurgische Resektion in Betracht. Manifestieren sich ZNS-Filiae als Rezidiv, sollten Einzelherde operiert werden. Operationstechnisch ungünstige Herde oder multiple Filiae sind zu bestrahlen. Auch wenn zum Zeitpunkt der ZNS-Beteiligung kein Hinweis auf systemische Metastasen vorliegt, besteht die Indikation zur systemischen Chemotherapie [71, 72] Keimzelltumoren extragonadalen Ursprungs Während Keimzelltumoren überwiegend im Hoden entstehen, machen die sog. extragonadalen Keimzelltumoren einen Anteil von 2 5% aller Keimzelltumoren des Mannes aus. Bezüglich der nichtseminomatösen mediastinalen Keimzelltumoren finden sich überzufällig häufig das Auftreten beim Klinefelter- Syndrom und die Entwicklung von assoziierten hämatologischen Erkrankungen [73, 74], aber kein erhöhtes spezifisch biologisches Risiko für die Entwicklung von sekundären Tumoren [28]. Sie weisen insgesamt eine schlechte Prognose auf. Im Gegensatz hierzu liegt die Überlebenswahrscheinhichkeit von mediastinalen Seminomen bei 85% nach 5 Jahren, die derjenigen metastasierter testikulärer oder retroperitonealer Seminome nach adäquater Cispiatin-basierender Chemotherapie entspricht [75]. Uberlebensdaten von verschiedenen Prognosegruppen sind in [76] zusammengefasst.
Therapie metastasierter Hodentumoren
 Therapie metastasierter Hodentumoren Prof. Dr. Jörg Beyer Vivantes Klinikum Am Urban Dieffenbachstrasse 1 joerg.beyer@vivantes.de Fall No 1: Patient 33 Jahre Hodentumor rechts Z.n. Orchidektomie reines
Therapie metastasierter Hodentumoren Prof. Dr. Jörg Beyer Vivantes Klinikum Am Urban Dieffenbachstrasse 1 joerg.beyer@vivantes.de Fall No 1: Patient 33 Jahre Hodentumor rechts Z.n. Orchidektomie reines
Hodentumoren: Diagnose und Therapie
 Hodentumoren: Diagnose und Therapie Dr. Axel Häcker Assistenzarzt, Urologische Universitätsklinik Mannheim Anamnese - Risikofaktoren Alter Gene 70%: 20-40 a -BrüderrR10 - Söhne rr 5.7 - Väter rr 2-4.3
Hodentumoren: Diagnose und Therapie Dr. Axel Häcker Assistenzarzt, Urologische Universitätsklinik Mannheim Anamnese - Risikofaktoren Alter Gene 70%: 20-40 a -BrüderrR10 - Söhne rr 5.7 - Väter rr 2-4.3
Hodenkrebs (1) D07.6 Carcinoma in situ: Sonstige und nicht näher bezeichnete männliche Genitalorgane
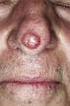 Hodenkrebs (1) Epidemiologie: Hodenkrebs gehört zu den eher seltenen Malignomen. Das Robert-Koch-Institut in Berlin gibt für 2004 die rohe Rate der Neuerkrankungen pro 100 000 Männern mit 11,8 pro Jahr
Hodenkrebs (1) Epidemiologie: Hodenkrebs gehört zu den eher seltenen Malignomen. Das Robert-Koch-Institut in Berlin gibt für 2004 die rohe Rate der Neuerkrankungen pro 100 000 Männern mit 11,8 pro Jahr
Diagnostik und Therapie germinaler Hodentumoren
 Diagnostik und Therapie germinaler Hodentumoren Stand November 2003 Diagnostik und Therapie germinaler Hodentumoren Weitere Informationen Tumor Zentrum Berlin e. V. Robert-Koch-Platz 7, 10115 Berlin Tel.
Diagnostik und Therapie germinaler Hodentumoren Stand November 2003 Diagnostik und Therapie germinaler Hodentumoren Weitere Informationen Tumor Zentrum Berlin e. V. Robert-Koch-Platz 7, 10115 Berlin Tel.
European Germ Cell Cancer Consensus Group (EGCCCG) Urologische Universitätsklinik Essen Westdeutschen Tumorzentrum Essen e.v.
 Klinik und Poliklinik für Urologie, Uroonkologie und Kinderurologie Direktor: Prof. Dr. med. Dr. h.c. H. Rübben Ansprechpartner: Dr. med. F. vom Dorp Hufelandstraße 55 5 Essen Tel. 00 73 3 Fax 00 73 35
Klinik und Poliklinik für Urologie, Uroonkologie und Kinderurologie Direktor: Prof. Dr. med. Dr. h.c. H. Rübben Ansprechpartner: Dr. med. F. vom Dorp Hufelandstraße 55 5 Essen Tel. 00 73 3 Fax 00 73 35
Thema. Hodenkarzinom. Aufbaukurs Krebswissen WS 2015.16. Gero Kramer. Urologie. Autor, Einrichtung, Abteilung...
 Aufbaukurs Krebswissen WS 2015.16 Hodenkarzinom Gero Kramer Urologie 1 Hodenkarzinom Epidemiologie 1% aller bösartiger Neubildungen beim Mann 3-10 neue Fälle / 100 000 Männer / Jahr (Westen) Anstieg in
Aufbaukurs Krebswissen WS 2015.16 Hodenkarzinom Gero Kramer Urologie 1 Hodenkarzinom Epidemiologie 1% aller bösartiger Neubildungen beim Mann 3-10 neue Fälle / 100 000 Männer / Jahr (Westen) Anstieg in
Therapie von Keimzelltumoren ein Überblick. 32. Zwickauer Onkologie-Symposium Neue Entwicklungen in der Onkologie 21. März 2015
 Therapie von Keimzelltumoren ein Überblick 32. Zwickauer Onkologie-Symposium Neue Entwicklungen in der Onkologie 21. März 2015 Anja Lorch Fachärztin für Innere Medizin, Hämatologie und Onkologie Leitung
Therapie von Keimzelltumoren ein Überblick 32. Zwickauer Onkologie-Symposium Neue Entwicklungen in der Onkologie 21. März 2015 Anja Lorch Fachärztin für Innere Medizin, Hämatologie und Onkologie Leitung
Hodentumoren Highlights and Dark Zones
 Hodentumoren Highlights and Dark Zones Prof. Dr. Jörg Beyer Leitender Arzt Klinik für Onkologie Telefon 044 255 21 54 Fax 044 255 12 40 Mail: joerg.beyer@usz.ch Hotline 079 855 80 96 Themen: Aktuelle Diskussionen
Hodentumoren Highlights and Dark Zones Prof. Dr. Jörg Beyer Leitender Arzt Klinik für Onkologie Telefon 044 255 21 54 Fax 044 255 12 40 Mail: joerg.beyer@usz.ch Hotline 079 855 80 96 Themen: Aktuelle Diskussionen
NSCLC: Diagnostik. PD Dr. med. F. Griesinger Abtl. Hämatologie und Onkologie Universität Göttingen
 NSCLC: Diagnostik PD Dr. med. F. Griesinger Abtl. Hämatologie und Onkologie Universität Göttingen Bronchialkarzinom Inzidenz: weltweit Jährliche Alters-bezogene Inzidenz des Bronchial-Karzinoms/100.000
NSCLC: Diagnostik PD Dr. med. F. Griesinger Abtl. Hämatologie und Onkologie Universität Göttingen Bronchialkarzinom Inzidenz: weltweit Jährliche Alters-bezogene Inzidenz des Bronchial-Karzinoms/100.000
Untersuchung zur Bedeutung der. Positronen-Emissions-Tomographie zur Stadieneinteilung. und Therapiekontrolle bei Keimzelltumoren
 Aus der Medizinischen Klinik und Poliklinik II Abteilung für Onkologie, Hämatologie, Knochenmarktransplantation des Universitätsklinikums Hamburg Eppendorf Direktor: Prof. Dr. med. D.K. Hossfeld Untersuchung
Aus der Medizinischen Klinik und Poliklinik II Abteilung für Onkologie, Hämatologie, Knochenmarktransplantation des Universitätsklinikums Hamburg Eppendorf Direktor: Prof. Dr. med. D.K. Hossfeld Untersuchung
Welche Untersuchungen führt der Urologe bei Verdacht auf einen Hodentumor durch?
 Hodenkrebs Was ist ein Hodentumor, was ist Hodenkrebs? Ein Hodentumor ist ein in der Regel bösartiges Geschwulst (Tumor) im Hoden, der potentiell über den Blut oder Lymphweg Tochtergeschwulste (Metastasen)
Hodenkrebs Was ist ein Hodentumor, was ist Hodenkrebs? Ein Hodentumor ist ein in der Regel bösartiges Geschwulst (Tumor) im Hoden, der potentiell über den Blut oder Lymphweg Tochtergeschwulste (Metastasen)
Keimzelltumore. Keimzell- tumore. und. Nierenzell- karzinome. 18. Potsdamer Onkologisches Gespräch
 18. Potsdamer Onkologisches Gespräch Keimzell- tumore und Nierenzell- karzinome A. Dukat Klinik für Hämatologie, Onkologie u. Palliativmedizin Prof. Dr. G. Maschmeyer Keimzelltumore Keimzelltumore Epidemiologie
18. Potsdamer Onkologisches Gespräch Keimzell- tumore und Nierenzell- karzinome A. Dukat Klinik für Hämatologie, Onkologie u. Palliativmedizin Prof. Dr. G. Maschmeyer Keimzelltumore Keimzelltumore Epidemiologie
Lungenmetastasen Chirurgie
 Lungenmetastasen Chirurgie Definition Als Metastasierung (griechisch: meta weg; stase: Ort; Übersiedlung) bezeichnet man die Absiedlungen bösartiger Zellen eines Tumors, stammend aus einer anderen primären
Lungenmetastasen Chirurgie Definition Als Metastasierung (griechisch: meta weg; stase: Ort; Übersiedlung) bezeichnet man die Absiedlungen bösartiger Zellen eines Tumors, stammend aus einer anderen primären
Tumor des Gebärmutterkörpers (1)
 Tumor des Gebärmutterkörpers (1) Epidemiologie: Das Korpuskarzinom (auch Endometriumkarzinom) ist der häufigste weibliche Genitaltumor. Das Robert-Koch-Institut gibt die Inzidenz in Deutschland für 2004
Tumor des Gebärmutterkörpers (1) Epidemiologie: Das Korpuskarzinom (auch Endometriumkarzinom) ist der häufigste weibliche Genitaltumor. Das Robert-Koch-Institut gibt die Inzidenz in Deutschland für 2004
Nicht-kleinzelliges Bronchialkarzinom
 Rolle der Chemotherapie in der Behandlung des nicht-kleinzelligen Bronchialkarzinoms Was ist gesichert, was ist experimentell? Die Prognose der Gesamtheit der Patienten im Stadium III ist über die letzten
Rolle der Chemotherapie in der Behandlung des nicht-kleinzelligen Bronchialkarzinoms Was ist gesichert, was ist experimentell? Die Prognose der Gesamtheit der Patienten im Stadium III ist über die letzten
Leitliniengerechte Therapie bei metastasiertem kolorektalem Karzinom
 Leitliniengerechte Therapie bei metastasiertem kolorektalem Karzinom Case Report NZW Dresden 2010 Stefan Schalbaba stefan.schalbaba@klinikum-memmingen.de Patientenidentität und Subjektive Daten Patient
Leitliniengerechte Therapie bei metastasiertem kolorektalem Karzinom Case Report NZW Dresden 2010 Stefan Schalbaba stefan.schalbaba@klinikum-memmingen.de Patientenidentität und Subjektive Daten Patient
Das Spätrezidiv des Hodentumors eine retrospektive Analyse des Krankengutes der Urologischen Universitätsklinik Bonn im Literaturvergleich
 Das Spätrezidiv des Hodentumors eine retrospektive Analyse des Krankengutes der Urologischen Universitätsklinik Bonn im Literaturvergleich Inaugural-Dissertation zur Erlangung des Doktorgrades der Hohen
Das Spätrezidiv des Hodentumors eine retrospektive Analyse des Krankengutes der Urologischen Universitätsklinik Bonn im Literaturvergleich Inaugural-Dissertation zur Erlangung des Doktorgrades der Hohen
Leitlinie Bronchialkarzinom 2011 IOZ Passau (adaptiert an S3-Leitlinie Bronchialkarzinom 2010) UICC-Klassifikation 2009
 Nr 27724 Version 1-0-0 Datum 29.08.11 Seite 1 von 5 Leitlinie Bronchialkarzinom 2011 Passau (adaptiert an S3-Leitlinie Bronchialkarzinom 2010) UICC-Klassifikation 2009 Tab.1: Beschreibung der TNM-Parameter
Nr 27724 Version 1-0-0 Datum 29.08.11 Seite 1 von 5 Leitlinie Bronchialkarzinom 2011 Passau (adaptiert an S3-Leitlinie Bronchialkarzinom 2010) UICC-Klassifikation 2009 Tab.1: Beschreibung der TNM-Parameter
Behandlung von Patienten mit metastasierten Hodentumoren
 Serie Behandlung von Patienten mit metastasierten Hodentumoren Carsten Bokemeyer 1, Jörg Beyer 2, Axel Heidenreich 3 Zusammenfassung Hodentumoren gehören zu den häufigsten Krebserkrankungen junger Männer.
Serie Behandlung von Patienten mit metastasierten Hodentumoren Carsten Bokemeyer 1, Jörg Beyer 2, Axel Heidenreich 3 Zusammenfassung Hodentumoren gehören zu den häufigsten Krebserkrankungen junger Männer.
Struktur der SOP s. Zeichenerklärung. Entscheidungsfrage? Bedeutung : trifft zu. Pfeil senkrecht. Pfeil waagrecht. Bedeutung : trifft nicht zu
 Freigabe: interdisziplinärer Qualitätszirkel Stand 04/16, gültig bis 04/18 Version 2 Struktur der SOP s Zeichenerklärung Entscheidungsfrage? Pfeil senkrecht ja Bedeutung : trifft zu Pfeil waagrecht nein
Freigabe: interdisziplinärer Qualitätszirkel Stand 04/16, gültig bis 04/18 Version 2 Struktur der SOP s Zeichenerklärung Entscheidungsfrage? Pfeil senkrecht ja Bedeutung : trifft zu Pfeil waagrecht nein
Therapie und Nachsorge differenzierter Schilddrüsenkarzinome in Göttingen Abteilung Nuklearmedizin
 Therapie und Nachsorge differenzierter Schilddrüsenkarzinome in Göttingen 1990-2008 Abteilung Nuklearmedizin Hintergrund Therapie differenzierter SD-CAs: multimodal und interdisziplinär (Chirurgie und
Therapie und Nachsorge differenzierter Schilddrüsenkarzinome in Göttingen 1990-2008 Abteilung Nuklearmedizin Hintergrund Therapie differenzierter SD-CAs: multimodal und interdisziplinär (Chirurgie und
Bronchus - Karzinom. Bronchus - Karzinom. 2. Screening. Bronchus Karzinom - Allgemein. 1. Einleitung allgemeine Informationen. 3.
 Bronchus - Karzinom J. Barandun LungenZentrum Hirslanden Zürich Screening Abklärung - Therapie Bronchus - Karzinom 1. Einleitung allgemeine Informationen 2. Screening 3. Abklärung 4. Therapie Bronchus
Bronchus - Karzinom J. Barandun LungenZentrum Hirslanden Zürich Screening Abklärung - Therapie Bronchus - Karzinom 1. Einleitung allgemeine Informationen 2. Screening 3. Abklärung 4. Therapie Bronchus
Tumor des Gebärmutterhalses (Zervixtumor) (1)
 Tumor des Gebärmutterhalses (Zervixtumor) (1) Epidemiologie: Die Inzidenz des Zervixkarzinoms wird vom Robert-Koch-Institut für 2004 mit 14,7 pro 100 000 Frauen pro Jahr angegeben (rohe Rate+). Eine Abnahme
Tumor des Gebärmutterhalses (Zervixtumor) (1) Epidemiologie: Die Inzidenz des Zervixkarzinoms wird vom Robert-Koch-Institut für 2004 mit 14,7 pro 100 000 Frauen pro Jahr angegeben (rohe Rate+). Eine Abnahme
Definition. Epidemiologie, Ätiologie und Klassifikation. Epidemiologie. H. U. Schmelz, P. Albers
 258 Kapitel Onkologie und Tumoren Thompson IM, Goodman PJ et al. (200) The influence of finasteride on the development of prostate cancer. N Engl J Med 49:215 224 Van der Poel HG (2004) Smart drugs in
258 Kapitel Onkologie und Tumoren Thompson IM, Goodman PJ et al. (200) The influence of finasteride on the development of prostate cancer. N Engl J Med 49:215 224 Van der Poel HG (2004) Smart drugs in
Mammakarzinom II. Diagnostik und Therapie
 Mammakarzinom II Diagnostik und Therapie MR - Mammographie Empfehlung einer MRT: lokales Staging (Exzisionsgrenzen) beim lobulären Mammakarzinom Multizentrizität? okkultes Mammakarzinom? MR - Mammographie
Mammakarzinom II Diagnostik und Therapie MR - Mammographie Empfehlung einer MRT: lokales Staging (Exzisionsgrenzen) beim lobulären Mammakarzinom Multizentrizität? okkultes Mammakarzinom? MR - Mammographie
Tumorzentrum Augsburg
 Klinikum Augsburg Bronchialkarzinom Seite 1 von 5 Empfehlungen zur prätherapeutischen Stadien- und Funktionsdiagnostik des Nicht-Kleinzelligen Bronchialkarzinoms 1. Stadiendiagnostik: Beim hochgradigen
Klinikum Augsburg Bronchialkarzinom Seite 1 von 5 Empfehlungen zur prätherapeutischen Stadien- und Funktionsdiagnostik des Nicht-Kleinzelligen Bronchialkarzinoms 1. Stadiendiagnostik: Beim hochgradigen
Besondere Situationen und Lokalisationen in der metastasierten Situation
 Diagnostik Diagnosis und and Therapie Treatment primärer of Patients und with metastasierter Primary and Metastatic Mammakarzinome Breast Cancer Besondere Situationen und Lokalisationen in der metastasierten
Diagnostik Diagnosis und and Therapie Treatment primärer of Patients und with metastasierter Primary and Metastatic Mammakarzinome Breast Cancer Besondere Situationen und Lokalisationen in der metastasierten
CUP-Syndrom. Zu lange Diagnostik. Zu kurzes Überleben
 CUP-Syndrom Zu lange Diagnostik Zu kurzes Überleben CUP versus andere Diagnose Fälle /Jahr Tote CUP Hodgkin Ewingsarkom 8.000 7.500 2.000 200 200 70 CUP ist nicht selten Wieviele Phase III-Studien zu CUP?
CUP-Syndrom Zu lange Diagnostik Zu kurzes Überleben CUP versus andere Diagnose Fälle /Jahr Tote CUP Hodgkin Ewingsarkom 8.000 7.500 2.000 200 200 70 CUP ist nicht selten Wieviele Phase III-Studien zu CUP?
Nachsorge und adjuvante Chemotherapie des Dickdarmkarzinoms. Sankt Marien-Hospital Buer
 Nachsorge und adjuvante Chemotherapie des Dickdarmkarzinoms Grundlagen und Ziele Nachsorgemethoden Wertigkeit der Nachsorgetests Stadienadaptierte Nachsorgepläne Adjuvante Chemotherapie Leitliniengemässe
Nachsorge und adjuvante Chemotherapie des Dickdarmkarzinoms Grundlagen und Ziele Nachsorgemethoden Wertigkeit der Nachsorgetests Stadienadaptierte Nachsorgepläne Adjuvante Chemotherapie Leitliniengemässe
Lungenkarzinom. Christian Scholz Vivantes Klinikum Am Urban Innere Medizin Hämatologie und Onkologie Berlin, Germany
 Lungenkarzinom Christian Scholz Vivantes Klinikum Am Urban Innere Medizin Hämatologie und Onkologie Berlin, Germany Inzidenz 2010 erkrankten ca. 17.000 Frauen u. 35.000 Männer an bösartigen Lungentumoren,
Lungenkarzinom Christian Scholz Vivantes Klinikum Am Urban Innere Medizin Hämatologie und Onkologie Berlin, Germany Inzidenz 2010 erkrankten ca. 17.000 Frauen u. 35.000 Männer an bösartigen Lungentumoren,
HODENTUMORE. Ákos Pytel MD., PhD.
 HODENTUMORE Ákos Pytel MD., PhD. Epidemiologie ie I 0,8-6,7 neue Faelle jaehrlich/100.000 Haufigste bösartige Tumor in den 15-35 Jaehrigen Epidemiologie ie II 3. führende Todesursache wegen Malignomen
HODENTUMORE Ákos Pytel MD., PhD. Epidemiologie ie I 0,8-6,7 neue Faelle jaehrlich/100.000 Haufigste bösartige Tumor in den 15-35 Jaehrigen Epidemiologie ie II 3. führende Todesursache wegen Malignomen
Krebs - was kann ich tun?
 Krebs - was kann ich tun? von Dr. Ursula Vehling-Kaiser 1. Auflage Krebs - was kann ich tun? Vehling-Kaiser schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG W. Zuckschwerdt 2010 Verlag
Krebs - was kann ich tun? von Dr. Ursula Vehling-Kaiser 1. Auflage Krebs - was kann ich tun? Vehling-Kaiser schnell und portofrei erhältlich bei beck-shop.de DIE FACHBUCHHANDLUNG W. Zuckschwerdt 2010 Verlag
Therapie des Bronchialkarzinoms Welcher Patient profitiert von der Operation?
 Therapie des Bronchialkarzinoms Welcher Patient profitiert von der Operation? H.-S. Hofmann Thoraxchirurgisches Zentrum Universitätsklinikum Regensburg Krankenhaus Barmherzige Brüder Regensburg Problem:
Therapie des Bronchialkarzinoms Welcher Patient profitiert von der Operation? H.-S. Hofmann Thoraxchirurgisches Zentrum Universitätsklinikum Regensburg Krankenhaus Barmherzige Brüder Regensburg Problem:
Chirurgische Therapie primärer und sekundärer Lungentumore
 Chirurgische Therapie primärer und sekundärer Lungentumore Hans-Stefan Hofmann Thoraxchirurgie Regensburg Universitätsklinikum Regensburg KH Barmherzige Brüder Regensburg - und Metastasenverteilung 2009
Chirurgische Therapie primärer und sekundärer Lungentumore Hans-Stefan Hofmann Thoraxchirurgie Regensburg Universitätsklinikum Regensburg KH Barmherzige Brüder Regensburg - und Metastasenverteilung 2009
Thomas G. Wendt Stand 31. Januar 2013
 Thomas G. Wendt Stand 31. Januar 2013 Prätherapeutisch: Posttherapeutisch: FIGO ptnm (UICC) ( Féderation Internationale de Gynécologie et d Obstétrique) TNM (UICC) (UICC= Union International Contre le
Thomas G. Wendt Stand 31. Januar 2013 Prätherapeutisch: Posttherapeutisch: FIGO ptnm (UICC) ( Féderation Internationale de Gynécologie et d Obstétrique) TNM (UICC) (UICC= Union International Contre le
Ösophagus. 3.2 Ösophaguskarzinom
 55 3.2 karzinom Das karzinom ist mit einer Inzidenzrate von ca. 8 je 100.000 bzw. 2% aller Krebsneuerkrankungen bei Männern und 2,1 bzw. 0,4% bei Frauen eine seltene Erkrankungsform. 82% der Erkrankten
55 3.2 karzinom Das karzinom ist mit einer Inzidenzrate von ca. 8 je 100.000 bzw. 2% aller Krebsneuerkrankungen bei Männern und 2,1 bzw. 0,4% bei Frauen eine seltene Erkrankungsform. 82% der Erkrankten
Medizin im Vortrag. Herausgeber: Prof. Dr. med. Christoph Frank Dietrich. Kolorektales Karzinom
 Medizin im Vortrag Herausgeber: Prof. Dr. med. Christoph Frank Dietrich Kolorektales Karzinom Autoren: Dr. med. Stefan Krüger Dr. med. Edgar Hartung Kerstin Siehr Prof. Dr. med. Christoph Frank Dietrich
Medizin im Vortrag Herausgeber: Prof. Dr. med. Christoph Frank Dietrich Kolorektales Karzinom Autoren: Dr. med. Stefan Krüger Dr. med. Edgar Hartung Kerstin Siehr Prof. Dr. med. Christoph Frank Dietrich
Patienteninformation zum Thema Hodenkrebs. (Herausgeber)
 Patienteninformation zum Thema Hodenkrebs (Herausgeber) Hodenkrebs Patienteninformation, Version 4.1 vom 01.03.2004 Seite 2 Informationen für Patienten und deren Angehörige Herausgeber Interdisziplinäre
Patienteninformation zum Thema Hodenkrebs (Herausgeber) Hodenkrebs Patienteninformation, Version 4.1 vom 01.03.2004 Seite 2 Informationen für Patienten und deren Angehörige Herausgeber Interdisziplinäre
Die Pankreasoperation - Indikation zur Operation nach Whipple PD Dr. med. Jan Langrehr
 Die Pankreasoperation - Indikation zur Operation nach Whipple PD Dr. med. Jan Langrehr Klinik für Allgemein-, Visceral- und Transplantationschirurgie Charité, Campus Virchow-Klinikum Universitätsmedizin
Die Pankreasoperation - Indikation zur Operation nach Whipple PD Dr. med. Jan Langrehr Klinik für Allgemein-, Visceral- und Transplantationschirurgie Charité, Campus Virchow-Klinikum Universitätsmedizin
arithm. Alter Jahre medianes Alter Jahr Rohe Rate männlich
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter 2006-2010 14 1,3,8 67,6 67,7.
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter 2006-2010 14 1,3,8 67,6 67,7.
Karzinome in der Urologie
 VIII. Onkologisches Fachtagung Berlin, 11.-13. 13. Juni 2005 Karzinome in der Urologie PD Dr. med. J. Roigas Klinik und Poliklinik für Urologie Campus Mitte Charité Universitätsmedizin Berlin wichtige
VIII. Onkologisches Fachtagung Berlin, 11.-13. 13. Juni 2005 Karzinome in der Urologie PD Dr. med. J. Roigas Klinik und Poliklinik für Urologie Campus Mitte Charité Universitätsmedizin Berlin wichtige
Adoleszentengynäkologie: Ovarialtumore. PD Dr. med. Annette Hasenburg
 Adoleszentengynäkologie: Ovarialtumore PD Dr. med. Annette Hasenburg Fetaler Ovarialtumor Adnextumoren im Kindes- und Jugendalter Funktionelle Läsionen 64% Follikelzyste 23% Corpus Luteum Zyste 28% PCO,
Adoleszentengynäkologie: Ovarialtumore PD Dr. med. Annette Hasenburg Fetaler Ovarialtumor Adnextumoren im Kindes- und Jugendalter Funktionelle Läsionen 64% Follikelzyste 23% Corpus Luteum Zyste 28% PCO,
Schilddrüsenkrebs (1)
 Schilddrüsenkrebs (1) Epidemiologie: Schilddrüsenkrebs gehört zu den seltenen Tumoren. Die Inzidenzzahlen werden vom Robert-Koch- Institut für Deutschland 4,0 bei Männern und 6,1 bei Frauen pro 100 000
Schilddrüsenkrebs (1) Epidemiologie: Schilddrüsenkrebs gehört zu den seltenen Tumoren. Die Inzidenzzahlen werden vom Robert-Koch- Institut für Deutschland 4,0 bei Männern und 6,1 bei Frauen pro 100 000
Brustkrebs Erstdokumentation
 1 DMP-Fallnummer vom Arzt zu vergeben Administrative Daten 2 Krankenkasse bzw. Kostenträger Name der Kasse Name der Kasse 3 Name, Vorname der Versicherten 4 5 6 7 8 9 Geb. am TT.MM.JJ(JJ) TT.MM.JJ(JJ)
1 DMP-Fallnummer vom Arzt zu vergeben Administrative Daten 2 Krankenkasse bzw. Kostenträger Name der Kasse Name der Kasse 3 Name, Vorname der Versicherten 4 5 6 7 8 9 Geb. am TT.MM.JJ(JJ) TT.MM.JJ(JJ)
Empfehlungen für die Diagnostik und Therapie des Endometriumkarzinoms
 Empfehlungen für die Diagnostik und Therapie des Endometriumkarzinoms Aktualisierte Empfehlungen der Kommission Uterus auf Grundlage der S2k Leitlinie (Version 1.0, 1.6.2008) ohne Angabe der Evidenzlevel
Empfehlungen für die Diagnostik und Therapie des Endometriumkarzinoms Aktualisierte Empfehlungen der Kommission Uterus auf Grundlage der S2k Leitlinie (Version 1.0, 1.6.2008) ohne Angabe der Evidenzlevel
Endokrine Therapie des Mammakarzinoms. Bernd Hanswille Klinikum Dortmund Frauenklinik
 Endokrine Therapie des Mammakarzinoms Bernd Hanswille Klinikum Dortmund Frauenklinik Grundlagen Stufe-3-Leitlinie Brustkrebs-Früherkennung in Deutschland www.senologie.org\leitlinien.html S2/S3-Leitlinie
Endokrine Therapie des Mammakarzinoms Bernd Hanswille Klinikum Dortmund Frauenklinik Grundlagen Stufe-3-Leitlinie Brustkrebs-Früherkennung in Deutschland www.senologie.org\leitlinien.html S2/S3-Leitlinie
Was ist die beste Nachsorge? 2. Berliner Tag des Eierstock- und Bauchfellkrebses am 11. September 2010
 Was ist die beste Nachsorge? 2. Berliner Tag des Eierstock- und Bauchfellkrebses am 11. September 2010 Jochem Potenberg Ev. Waldkrankenhaus Berlin Einführung 8500 Neuerkrankungen in Deutschland pro Jahr
Was ist die beste Nachsorge? 2. Berliner Tag des Eierstock- und Bauchfellkrebses am 11. September 2010 Jochem Potenberg Ev. Waldkrankenhaus Berlin Einführung 8500 Neuerkrankungen in Deutschland pro Jahr
kurativ (Ziel der langdauernden Tumorfreiheit, z. B. nach 5 oder 10 Jahren) bei lokal begrenztem Karzinom, Alternative zur Prostatektomie palliativ
 WS 2014/2015 kurativ (Ziel der langdauernden Tumorfreiheit, z. B. nach 5 oder 10 Jahren) bei lokal begrenztem Karzinom, Alternative zur Prostatektomie palliativ (zur Symptomlinderung) wenn lokale Beschwerden
WS 2014/2015 kurativ (Ziel der langdauernden Tumorfreiheit, z. B. nach 5 oder 10 Jahren) bei lokal begrenztem Karzinom, Alternative zur Prostatektomie palliativ (zur Symptomlinderung) wenn lokale Beschwerden
1. Neoadjuvante Therapie. 2. Adjuvante Therapie. 3. Metastasiertes Mamma-Ca. 4. Mamma-Ca. in der Schwangerschaft. 5. Nicht-interventionelle Studien
 1. Neoadjuvante Therapie GeparOcto-Studie Penelope-Studie 2. Adjuvante Therapie GAIN II-Studie Adapt-Studie Katherine-Studie TREAT CTC-Studie 3. Metastasiertes Mamma-Ca. First-line Therapie: Ab Second-line
1. Neoadjuvante Therapie GeparOcto-Studie Penelope-Studie 2. Adjuvante Therapie GAIN II-Studie Adapt-Studie Katherine-Studie TREAT CTC-Studie 3. Metastasiertes Mamma-Ca. First-line Therapie: Ab Second-line
Epidemiologie CH 2008
 Das Bronchuskarzinom: Diagnostik, Therapie und Screening Ärzteforum Davos 06.03.2014 Michael Mark Stv. Leitender Arzt Onkologie/Hämatologie Kantonsspital GR Epidemiologie CH 2008 Krebsliga Schweiz Epidemiologische
Das Bronchuskarzinom: Diagnostik, Therapie und Screening Ärzteforum Davos 06.03.2014 Michael Mark Stv. Leitender Arzt Onkologie/Hämatologie Kantonsspital GR Epidemiologie CH 2008 Krebsliga Schweiz Epidemiologische
3.1. Überlebenszeiten Zum Ende der Nachuntersuchung waren 19 Patienten (17,8%) am Leben und 88 (82,2%) verstorben (Tab. 3.1.).
 18 3. Ergebnisse 3.1. Überlebenszeiten Zum Ende der Nachuntersuchung waren 19 Patienten (17%) am Leben und 88 (82%) verstorben (Tab. 3.1.). Tabelle 3.1. Häufigkeit der lebenden und verstorbenen Patienten
18 3. Ergebnisse 3.1. Überlebenszeiten Zum Ende der Nachuntersuchung waren 19 Patienten (17%) am Leben und 88 (82%) verstorben (Tab. 3.1.). Tabelle 3.1. Häufigkeit der lebenden und verstorbenen Patienten
Dokumentation einschließlich der für die Durchführung der Programme erforderlichen personenbezogenen Daten ( 137f Abs. 2 Satz 2 Nr.
 Anlage 7 zum Vertrag ab 01.07.2013 zur Durchführung des strukturierten Behandlungsprogramms nach 137 f SGB V zur Verbesserung der Versorgungssituation von Brustkrebs-Patientinnen - entspricht wörtlich
Anlage 7 zum Vertrag ab 01.07.2013 zur Durchführung des strukturierten Behandlungsprogramms nach 137 f SGB V zur Verbesserung der Versorgungssituation von Brustkrebs-Patientinnen - entspricht wörtlich
Hauptvorlesung Gynäkologie und Geburtshilfe. VII. Diagnostik und Therapie der Tumoren des Ovars
 Hauptvorlesung Gynäkologie und Geburtshilfe VII. Diagnostik und Therapie der Tumoren des Ovars Behandlung von Ovarialtumoren Diagnostik präoperativ Vaginalsonographie Karzinomrisiko-Abschätzung Klinisches
Hauptvorlesung Gynäkologie und Geburtshilfe VII. Diagnostik und Therapie der Tumoren des Ovars Behandlung von Ovarialtumoren Diagnostik präoperativ Vaginalsonographie Karzinomrisiko-Abschätzung Klinisches
Diagnostisches Vorgehen bei Leberraumforderungen. H. Diepolder
 Diagnostisches Vorgehen bei Leberraumforderungen H. Diepolder Bei 20% aller Routinesonographien fällt eine Leberraumforderung auf Problem Problem Bei 20% aller Routinesonographien fällt eine Leberraumforderung
Diagnostisches Vorgehen bei Leberraumforderungen H. Diepolder Bei 20% aller Routinesonographien fällt eine Leberraumforderung auf Problem Problem Bei 20% aller Routinesonographien fällt eine Leberraumforderung
Strahlentherapie des Endometriumkarzinoms. Dirk Vordermark Universitätsklinik für Strahlentherapie Martin-Luther-Universität Halle-Wittenberg
 Strahlentherapie des Endometriumkarzinoms Dirk Vordermark Universitätsklinik für Strahlentherapie Martin-Luther-Universität Halle-Wittenberg Strahlentherapie des Endometriumkarzinoms Aktuelle Studienlage
Strahlentherapie des Endometriumkarzinoms Dirk Vordermark Universitätsklinik für Strahlentherapie Martin-Luther-Universität Halle-Wittenberg Strahlentherapie des Endometriumkarzinoms Aktuelle Studienlage
Primärtherapie des malignen Melanoms. B. Knopf, Zwickau
 Primärtherapie des malignen Melanoms B. Knopf, Zwickau Therapie des malignen Melanoms - Chirurgie - Radiatio - chirurgische Exzision + Radiatio - adjuvante medikamentöse Therapie - Chemotherapie - Immuntherapie
Primärtherapie des malignen Melanoms B. Knopf, Zwickau Therapie des malignen Melanoms - Chirurgie - Radiatio - chirurgische Exzision + Radiatio - adjuvante medikamentöse Therapie - Chemotherapie - Immuntherapie
Ösophaguskarzinom - welcher Patient soll operiert werden?
 - welcher Patient soll operiert werden? Prof. Dr. M. Schäffer Klinik für Allgemein-, Viszeralund Thoraxchirurgie Häufigkeit des Ösophagus-Ca 1,5% aller Malignome; 5-Jahres-Überleben 15% (10/100 000/a)
- welcher Patient soll operiert werden? Prof. Dr. M. Schäffer Klinik für Allgemein-, Viszeralund Thoraxchirurgie Häufigkeit des Ösophagus-Ca 1,5% aller Malignome; 5-Jahres-Überleben 15% (10/100 000/a)
Chemotherapie und Antikörpertherapie bei Brustkrebs. Onkologische Gemeinschaftspraxis Siegburg Dr. med. Franz-Josef Heidgen
 Chemotherapie und Antikörpertherapie bei Brustkrebs Onkologische Gemeinschaftspraxis Siegburg Dr. med. Franz-Josef Heidgen Grundlegende Therapieverfahren Operation Chemotherapie und Antikörpertherapie
Chemotherapie und Antikörpertherapie bei Brustkrebs Onkologische Gemeinschaftspraxis Siegburg Dr. med. Franz-Josef Heidgen Grundlegende Therapieverfahren Operation Chemotherapie und Antikörpertherapie
Absolute Neuerkrankungen und Neuerkrankungsraten je Einwohner
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2009-2013
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2009-2013
Ösophagustumor (1) Klinisches Krebsregister Kodierhilfe - Stand September Epidemiologie:
 Ösophagustumor (1) Epidemiologie: Der Speiseröhrenkrebs gehört zu den selteneren Krebserkrankungen. Das Robert-Koch-Institut in Berlin gibt für 2002 die Zahl der Neuerkrankungen in Deutschland pro 100
Ösophagustumor (1) Epidemiologie: Der Speiseröhrenkrebs gehört zu den selteneren Krebserkrankungen. Das Robert-Koch-Institut in Berlin gibt für 2002 die Zahl der Neuerkrankungen in Deutschland pro 100
Multimodale Therapie des Bronchialkarzinoms
 Multimodale Therapie des Bronchialkarzinoms Vorlesung 11/2007 Andreas Granetzny Klinik für Thoraxchirurgie Evangelisches Krankenhaus Duisburg-Nord Sir Evarts Graham 1883-1957 Dr. James Gilmore Stadiengerechte
Multimodale Therapie des Bronchialkarzinoms Vorlesung 11/2007 Andreas Granetzny Klinik für Thoraxchirurgie Evangelisches Krankenhaus Duisburg-Nord Sir Evarts Graham 1883-1957 Dr. James Gilmore Stadiengerechte
Neues aus Diagnostik und Therapie beim Lungenkrebs. Jürgen Wolf Centrum für Integrierte Onkologie Universitätsklinikum Köln
 Neues aus Diagnostik und Therapie beim Lungenkrebs Jürgen Wolf Centrum für Integrierte Onkologie Universitätsklinikum Köln Über was ich Ihnen heute berichten will: Lungenkrebs ist nicht gleich Lungenkrebs
Neues aus Diagnostik und Therapie beim Lungenkrebs Jürgen Wolf Centrum für Integrierte Onkologie Universitätsklinikum Köln Über was ich Ihnen heute berichten will: Lungenkrebs ist nicht gleich Lungenkrebs
Harnröhrentumor (1) D09.1 Carcinoma in situ sonstiger und nicht näher bezeichneter Harnorgane
 Harnröhrentumor (1) Epidemiologie: Malignome der Urethra sind sehr selten. Ihre Inzidenz pro 100 000 Einwohner und Jahr wird auf 0,4 bei Männern und 1,5 bei Frauen geschätzt. Frauen sind aufgrund ihrer
Harnröhrentumor (1) Epidemiologie: Malignome der Urethra sind sehr selten. Ihre Inzidenz pro 100 000 Einwohner und Jahr wird auf 0,4 bei Männern und 1,5 bei Frauen geschätzt. Frauen sind aufgrund ihrer
Prostatakarzinom Überversorgung oder Unterversorgung? Rüdiger Heicappell Urologische Klinik Asklepios Klinikum Uckermark Frankfurt /Oder,
 Prostatakarzinom Überversorgung oder Unterversorgung? Rüdiger Heicappell Urologische Klinik Asklepios Klinikum Uckermark Frankfurt /Oder, 10.6..2009 Die Weisheit des Alters... In Brandenburg wird zu viel
Prostatakarzinom Überversorgung oder Unterversorgung? Rüdiger Heicappell Urologische Klinik Asklepios Klinikum Uckermark Frankfurt /Oder, 10.6..2009 Die Weisheit des Alters... In Brandenburg wird zu viel
Pro und contra Früherkennung. Thomas Enzmann Steffen Lebentrau Klinik für Urologie und Kinderurologie
 Pro und contra Früherkennung Prostatakarzinom Thomas Enzmann Steffen Lebentrau Klinik für Urologie und Kinderurologie Prostatakarzinom Inzidenz Neuerkrankungen: 70100 Männer in BRD Robert Koch Institut
Pro und contra Früherkennung Prostatakarzinom Thomas Enzmann Steffen Lebentrau Klinik für Urologie und Kinderurologie Prostatakarzinom Inzidenz Neuerkrankungen: 70100 Männer in BRD Robert Koch Institut
Therapie: wenn ja, wann?
 Klinikum Stuttgart Medizin fürs Leben Neues zum Thema Prostatakrebs Universitätsklinikum Tübingen, 13. Juli 2008 Therapie: wenn ja, wann? Ulrich Humke, Urologische Klinik, Katharinenhospital Prof. Dr.
Klinikum Stuttgart Medizin fürs Leben Neues zum Thema Prostatakrebs Universitätsklinikum Tübingen, 13. Juli 2008 Therapie: wenn ja, wann? Ulrich Humke, Urologische Klinik, Katharinenhospital Prof. Dr.
4.13 Anzahl Primärfälle
 4.13 Anzahl Primärfälle 120 111 100 80 Primärfälle 60 40 20 15 0 Carcinoma in situ Invasives CA 25.09.2007 1 4.14a Anzahl der Eingriffe pro Jahr insgesamt Eingriffe insgesamt (gezählt werden alle OPS-Code):
4.13 Anzahl Primärfälle 120 111 100 80 Primärfälle 60 40 20 15 0 Carcinoma in situ Invasives CA 25.09.2007 1 4.14a Anzahl der Eingriffe pro Jahr insgesamt Eingriffe insgesamt (gezählt werden alle OPS-Code):
Metastasenchirurgie 13% 7% -
 Metastasenchirurgie Definition Als Metastasierung (griechisch: meta - weg; stase: - Ort; Übersiedlung) bezeichnet man die Absiedlungen bösartiger Zellen eines Tumors, stammend aus einer anderen primären
Metastasenchirurgie Definition Als Metastasierung (griechisch: meta - weg; stase: - Ort; Übersiedlung) bezeichnet man die Absiedlungen bösartiger Zellen eines Tumors, stammend aus einer anderen primären
Anlage 6 zum Vertrag über ein strukturiertes Behandlungsprogramm (DMP) zur Verbesserung der Versorgungssituation von Brustkrebspatientinnen
 Anlage 6 zum Vertrag über ein strukturiertes Behandlungsprogramm (DMP) zur Verbesserung der Versorgungssituation von Brustkrebspatientinnen Die Dokumentation im Rahmen der Strukturierten Behandlungsprogramme
Anlage 6 zum Vertrag über ein strukturiertes Behandlungsprogramm (DMP) zur Verbesserung der Versorgungssituation von Brustkrebspatientinnen Die Dokumentation im Rahmen der Strukturierten Behandlungsprogramme
Empfehlungen für die Diagnostik und Therapie des Endometriumkarzinoms
 Empfehlungen für die Diagnostik und Therapie des Endometriumkarzinoms Aktualisierte Empfehlungen der Kommission Uterus auf Grundlage der S2k Leitlinie (Version 1.0, 1.6.2008) ohne Angabe der Evidenzlevel
Empfehlungen für die Diagnostik und Therapie des Endometriumkarzinoms Aktualisierte Empfehlungen der Kommission Uterus auf Grundlage der S2k Leitlinie (Version 1.0, 1.6.2008) ohne Angabe der Evidenzlevel
Innovative Diagnostik des Bronchialkarzinoms. Was leisten die neuen Methoden?
 KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN II Innovative Diagnostik des Bronchialkarzinoms. Was leisten die neuen Methoden? Christian Schulz Klinik und Poliklinik für Innere Medizin II Universität Regensburg
KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN II Innovative Diagnostik des Bronchialkarzinoms. Was leisten die neuen Methoden? Christian Schulz Klinik und Poliklinik für Innere Medizin II Universität Regensburg
Die Unternehmergesellschaft
 Die Unternehmergesellschaft Recht, Besteuerung, Gestaltungspraxis Bearbeitet von Prof. Dr. Dr. hc. Michael Preißer, Gültan Acar 1. Auflage 2016. Buch. 300 S. Hardcover ISBN 978 3 7910 3445 4 Format (B
Die Unternehmergesellschaft Recht, Besteuerung, Gestaltungspraxis Bearbeitet von Prof. Dr. Dr. hc. Michael Preißer, Gültan Acar 1. Auflage 2016. Buch. 300 S. Hardcover ISBN 978 3 7910 3445 4 Format (B
Chemnitz, Stadt, Erzgebirgskreis, Mittelsachsen, Vogtlandkreis, Zwickau. arithm. Alter Jahre. medianes Alter Jahre
 Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2010-2014
Durchschnittlich erfasste Erkrankungszahlen Zeitraum Geschlecht N rohe Rate altersstandardisierte Rate (ESR)* arithm. Alter Jahre medianes Alter Jahre Vergleich medianes Alter Vergleichsquelle 2010-2014
Brustkrebs Daten und Fakten aus dem Tumorzentrum Land Brandenburg. A. Tillack, A. Naas, M. Budner Brandenburger Krebskongress
 Brustkrebs Daten und Fakten aus dem Tumorzentrum Land Brandenburg A. Tillack, A. Naas, M. Budner Gliederung (1) Informationen zur Arbeitsgruppe Brustkrebs (2) Datenbasis (3) Strukturqualität (4) Prozessqualität
Brustkrebs Daten und Fakten aus dem Tumorzentrum Land Brandenburg A. Tillack, A. Naas, M. Budner Gliederung (1) Informationen zur Arbeitsgruppe Brustkrebs (2) Datenbasis (3) Strukturqualität (4) Prozessqualität
Allgemeingültige Kodierungen (1)
 Allgemeingültige Kodierungen (1) Diagnosesicherung, Art der: Verfahren mit der höchsten Aussagekraft ist anzugeben: A D H K S X Z Autoptisch Nur durch Leichenschauschein (DCO-Fall: Death CertificateOnly
Allgemeingültige Kodierungen (1) Diagnosesicherung, Art der: Verfahren mit der höchsten Aussagekraft ist anzugeben: A D H K S X Z Autoptisch Nur durch Leichenschauschein (DCO-Fall: Death CertificateOnly
Palliative Therapie des kolorektalen Karzinoms Update 2009
 Palliative Therapie des kolorektalen Karzinoms Update 2009 Prof. Dr. med. Michael Geißler Klinik f. Onkologie, Gastroenterologie und Allgemeine Innere Medizin, Klinikum Esslingen a. N. Einleitung Die aktuelle
Palliative Therapie des kolorektalen Karzinoms Update 2009 Prof. Dr. med. Michael Geißler Klinik f. Onkologie, Gastroenterologie und Allgemeine Innere Medizin, Klinikum Esslingen a. N. Einleitung Die aktuelle
Radiologische Staging- Untersuchungen beim Bronchialkarzinom. D. Maintz
 Radiologische Staging- Untersuchungen beim Bronchialkarzinom D. Maintz Fallbeispiel Gliederung n Bronchialkarzinom 20-25% kleinzelliges Lungenkarzinom Small cell lung cancer (SCLC) typisch frühe lymphogene
Radiologische Staging- Untersuchungen beim Bronchialkarzinom D. Maintz Fallbeispiel Gliederung n Bronchialkarzinom 20-25% kleinzelliges Lungenkarzinom Small cell lung cancer (SCLC) typisch frühe lymphogene
3.14 Hoden. Kernaussagen
 ICD-10 C62 Ergebnisse zur 103 3.14 Hoden Kernaussagen Inzidenz: Im 2004 erkrankten in Deutschland etwa 4.750 an Hodenkrebs. Aufgrund des frühen Erkrankungsgipfels mit einem mittleren Erkrankungsalter von
ICD-10 C62 Ergebnisse zur 103 3.14 Hoden Kernaussagen Inzidenz: Im 2004 erkrankten in Deutschland etwa 4.750 an Hodenkrebs. Aufgrund des frühen Erkrankungsgipfels mit einem mittleren Erkrankungsalter von
Soziale Phobie bei Jugendlichen
 Soziale Phobie bei Jugendlichen Kognitives Behandlungsmanual. Mit Online-Materialien Bearbeitet von Regina Steil, Simone Matulis, Franziska Schreiber, Ulrich Stangier 1. Auflage 2011. Buch. 194 S. Hardcover
Soziale Phobie bei Jugendlichen Kognitives Behandlungsmanual. Mit Online-Materialien Bearbeitet von Regina Steil, Simone Matulis, Franziska Schreiber, Ulrich Stangier 1. Auflage 2011. Buch. 194 S. Hardcover
Aus der Klinik für Urologie Klinikum Am Urban, Berlin DISSERTATION. Zur Problematik der Spätrezidive von Hodentumoren
 Aus der Klinik für Urologie Klinikum Am Urban, Berlin DISSERTATION Zur Problematik der Spätrezidive von Hodentumoren Zur Erlangung des akademischen Grades Doctor medicinae (Dr. med.) vorgelegt der Medizinischen
Aus der Klinik für Urologie Klinikum Am Urban, Berlin DISSERTATION Zur Problematik der Spätrezidive von Hodentumoren Zur Erlangung des akademischen Grades Doctor medicinae (Dr. med.) vorgelegt der Medizinischen
Duktales Carcinoma in situ (DCIS)
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Duktales Carcinoma in situ (DCIS) Duktales Carcinoma in situ (DCIS) Version 2002: Gerber Versionen 2003 2012: Audretsch / Brunnert / Costa
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Duktales Carcinoma in situ (DCIS) Duktales Carcinoma in situ (DCIS) Version 2002: Gerber Versionen 2003 2012: Audretsch / Brunnert / Costa
Kennzahlenjahr. nicht operiert. operiert
 Anlage Version X.X (Auditjahr 2014 / Kennzahlenjahr 2013) Basisdaten Gynäkologie Reg.-Nr. (Muster Zertifikat) Zentrum Standort Ansprechpartner Erstelldatum Datum Erstzertifizierung Kennzahlenjahr 2013
Anlage Version X.X (Auditjahr 2014 / Kennzahlenjahr 2013) Basisdaten Gynäkologie Reg.-Nr. (Muster Zertifikat) Zentrum Standort Ansprechpartner Erstelldatum Datum Erstzertifizierung Kennzahlenjahr 2013
Empfehlungen gynäkologisch onkologische Nachsorge
 Empfehlungen gynäkologisch onkologische Nachsorge Vorstand der Arbeitsgemeinschaft Gynäkologische Onkologie der SGGG Stand März 2009 Einleitung Bezüglich der Auswirkung der Tumornachsorge auf das Überleben
Empfehlungen gynäkologisch onkologische Nachsorge Vorstand der Arbeitsgemeinschaft Gynäkologische Onkologie der SGGG Stand März 2009 Einleitung Bezüglich der Auswirkung der Tumornachsorge auf das Überleben
Rektumtumor (1) D37.5 Neubildung unsicheren oder unbekannten Verhaltens des Rektums
 Rektumtumor (1) Epidemiologie: Die Inzidenzzahlen des Rektumkarzinoms werden in Deutschland in die Inzidenzzahlen für kolorektale Karzinome eingerechnet. Knapp 55 % aller kolorektalen Karzinome finden
Rektumtumor (1) Epidemiologie: Die Inzidenzzahlen des Rektumkarzinoms werden in Deutschland in die Inzidenzzahlen für kolorektale Karzinome eingerechnet. Knapp 55 % aller kolorektalen Karzinome finden
Vorläuferläsionen FEA, LN, ADH
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Version 2009 1.0D Vorläuferläsionen FEA, LN, ADH Vorläuferläsionen LN, ADH Version 2005: Audretsch / Thomssen Version 2006-2008: Brunnert
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Version 2009 1.0D Vorläuferläsionen FEA, LN, ADH Vorläuferläsionen LN, ADH Version 2005: Audretsch / Thomssen Version 2006-2008: Brunnert
Cervix uteri. 3.5 Cervix uteri
 87 3.5 Das Zervixkarzinom ist der zweithäufigste bösartige Tumor der Frau in der Welt [Par97]. In Deutschland steht es an sechster Stelle (nach Brust- und Darmkrebs, Tumoren der Atmungsorgane und der Gebärmutter,
87 3.5 Das Zervixkarzinom ist der zweithäufigste bösartige Tumor der Frau in der Welt [Par97]. In Deutschland steht es an sechster Stelle (nach Brust- und Darmkrebs, Tumoren der Atmungsorgane und der Gebärmutter,
Medizin im Vortrag. Herausgeber: Prof. Dr. med. Christoph Frank Dietrich. Bronchialkarzinom
 Medizin im Vortrag Herausgeber: Prof. Dr. med. Christoph Frank Dietrich Bronchialkarzinom Autoren: Dr. med. Stefan Krüger Prof. Dr. med. Christoph Frank Dietrich Text- und Grafikbausteine für die patientengerechte
Medizin im Vortrag Herausgeber: Prof. Dr. med. Christoph Frank Dietrich Bronchialkarzinom Autoren: Dr. med. Stefan Krüger Prof. Dr. med. Christoph Frank Dietrich Text- und Grafikbausteine für die patientengerechte
Chemotherapie des kleinzelligen Bronchialkarzinoms (SCLC)
 Chemotherapie des kleinzelligen Bronchialkarzinoms (SCLC) Pneumologie/Allergologie Klinikum der Johann Wolfgang Goethe-Universität Frankfurt/Main SCLC Erstlinientherapie Rezidivtherapie SCLC Erstlinientherapie
Chemotherapie des kleinzelligen Bronchialkarzinoms (SCLC) Pneumologie/Allergologie Klinikum der Johann Wolfgang Goethe-Universität Frankfurt/Main SCLC Erstlinientherapie Rezidivtherapie SCLC Erstlinientherapie
Onkozentrum Hirslanden. Den Lungenkrebs mit Medikamenten heilen
 Den Lungenkrebs mit Medikamenten heilen Thomas von Briel, 18.09.2014 multimodale onkologische, radiotherapeutische chirurgische Therapien onkologische Therapie v.a. Stadium IIB IIIB neoadjuvant, adjuvant,
Den Lungenkrebs mit Medikamenten heilen Thomas von Briel, 18.09.2014 multimodale onkologische, radiotherapeutische chirurgische Therapien onkologische Therapie v.a. Stadium IIB IIIB neoadjuvant, adjuvant,
Bronchialkarzinom. Inzidenz, Mortalität Österreich. Bronchialkarzinom 06.05.2013. Inzidenz, Mortalität von Krebserkrankungen in Europa 2012*
 Bronchialkarzinom Bronchialkarzinom Sabine Zöchbauer-Müller Klinik für Innere Medizin I/Onkologie Medizinische Universität Wien Häufigste Krebstodesursache weltweit ~ 1 Million Todesfälle jährlich weltweit
Bronchialkarzinom Bronchialkarzinom Sabine Zöchbauer-Müller Klinik für Innere Medizin I/Onkologie Medizinische Universität Wien Häufigste Krebstodesursache weltweit ~ 1 Million Todesfälle jährlich weltweit
AstraZeneca. Nach dem Start der Therapie nehmen die Patienten die Studientherapie,
 Klinikum Mutterhaus der Borromäerinnen ggmbh Postfach 2920 5219 Trier Studienzentrum Aktuell (Juni 2016) wird die Teilnahme an folgenden Studien angeboten: Studien für die Indikation Bronchialkarzinom
Klinikum Mutterhaus der Borromäerinnen ggmbh Postfach 2920 5219 Trier Studienzentrum Aktuell (Juni 2016) wird die Teilnahme an folgenden Studien angeboten: Studien für die Indikation Bronchialkarzinom
Regionales Klinisches Krebsregister Dresden
 Regionales Klinisches Krebsregister Dresden Bösartige Neubildungen der Bronchien und der Lunge Region des Regionalen Klinischen Krebsregisters Dresden 1996-2015 Gesamt Inhaltsverzeichnis Daten des Gemeinsamen
Regionales Klinisches Krebsregister Dresden Bösartige Neubildungen der Bronchien und der Lunge Region des Regionalen Klinischen Krebsregisters Dresden 1996-2015 Gesamt Inhaltsverzeichnis Daten des Gemeinsamen
Bronchial - CA Diagnose und Staging
 Bronchial - CA Diagnose und Staging Röntgen CT MRT PET CT Diagnostische Radiologie Staging Ziele Thorakale Staging-Untersuchung mittels MSCT Fakten ⅔ der Tumoren werden in fortgeschrittenem oder metastasiertem
Bronchial - CA Diagnose und Staging Röntgen CT MRT PET CT Diagnostische Radiologie Staging Ziele Thorakale Staging-Untersuchung mittels MSCT Fakten ⅔ der Tumoren werden in fortgeschrittenem oder metastasiertem
Das Mammakarzinom des Mannes. Holm Eggemann. Universitätsfrauenklinik. tsfrauenklinik Direktor: Prof. Dr. Dr. S.-D. Costa.R.
 Das Mammakarzinom des Mannes Holm Eggemann Universitätsfrauenklinik tsfrauenklinik Direktor: Prof. Dr. Dr. S.-D. Costa Universitätsklinikum tsklinikum Magdeburg A.ö.R..R. Mammakarzinom des Mannes Inzidenz
Das Mammakarzinom des Mannes Holm Eggemann Universitätsfrauenklinik tsfrauenklinik Direktor: Prof. Dr. Dr. S.-D. Costa Universitätsklinikum tsklinikum Magdeburg A.ö.R..R. Mammakarzinom des Mannes Inzidenz
Morbus Hodgkin. Welt Lymphom Tag Seminar für f r Patienten und Angehörige 15. September 2007 Wien
 Welt Lymphom Tag Seminar für f r Patienten und Angehörige 15. September 2007 Wien Ein Vortrag von Dr. Gudrun Pohl Wilhelminenspital 1. Med. Abteilung Zentrum für Onkologie und Hämatologie Morbus Hodgkin
Welt Lymphom Tag Seminar für f r Patienten und Angehörige 15. September 2007 Wien Ein Vortrag von Dr. Gudrun Pohl Wilhelminenspital 1. Med. Abteilung Zentrum für Onkologie und Hämatologie Morbus Hodgkin
Multimodale Therapie des Pankreaskarzinoms
 Department Chirurgische of Klinik Surgery und Poliklinik, Munich, Germany Multimodale Therapie des Pankreaskarzinoms Helmut Friess Juli 2010 Neue Fälle Todesfälle 5 Jahres-Überleben (in %) Department of
Department Chirurgische of Klinik Surgery und Poliklinik, Munich, Germany Multimodale Therapie des Pankreaskarzinoms Helmut Friess Juli 2010 Neue Fälle Todesfälle 5 Jahres-Überleben (in %) Department of
DISSERTATION. Früh- und Spättoxizitäten nach Hochdosischemotherapie bei Patienten mit rezidivierten und/oder progredienten Keimzelltumoren
 Aus der Klinik für Hämatologie/Onkologie der Medizinischen Fakultät Charité - Universitätsmedizin Berlin DISSERTATION Früh- und Spättoxizitäten nach Hochdosischemotherapie bei Patienten mit rezidivierten
Aus der Klinik für Hämatologie/Onkologie der Medizinischen Fakultät Charité - Universitätsmedizin Berlin DISSERTATION Früh- und Spättoxizitäten nach Hochdosischemotherapie bei Patienten mit rezidivierten
Ab durch die Mitte: Radiotherapie beim Pankreaskarzinom
 Ab durch die Mitte: Radiotherapie beim Pankreaskarzinom Alexandros Papachristofilou Pankreaskarzinom: Eine Herausforderung 0 1 Pankreaskarzinom: Eine Herausforderung 7.8/8.7 = 90% 10.1/10.7 = 94% 0 23.9/110.5
Ab durch die Mitte: Radiotherapie beim Pankreaskarzinom Alexandros Papachristofilou Pankreaskarzinom: Eine Herausforderung 0 1 Pankreaskarzinom: Eine Herausforderung 7.8/8.7 = 90% 10.1/10.7 = 94% 0 23.9/110.5
Aktueller Stand der HD CTX mit PBSCT bei Keimzelltumoren des Hodens
 Aktueller Stand der HD CTX mit PBSCT bei Keimzelltumoren des Hodens C. Bokemeyer Klinik für Onkologie, Hämatologie und KMT mit der Sektion Pneumologie Universitäres Cancer Center Hamburg (UCCH) Uniklinik
Aktueller Stand der HD CTX mit PBSCT bei Keimzelltumoren des Hodens C. Bokemeyer Klinik für Onkologie, Hämatologie und KMT mit der Sektion Pneumologie Universitäres Cancer Center Hamburg (UCCH) Uniklinik
