Neurotraumatologie, degenerative Erkrankungen des Myelons, der Wirbelsäule und der Bandscheiben
|
|
|
- Lukas Lange
- vor 5 Jahren
- Abrufe
Transkript
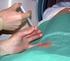
1 Neurotraumatologie, degenerative Erkrankungen des Myelons, der Wirbelsäule und der Bandscheiben Spastik Physiotherapie und medikamentöse Therapie spastischer Syndrome Was gibt es Neues? In der Physiotherapie der Spastik gibt es Ansätze, die Evidenz der eingesetzten Verfahren durch kontrollierte (Cross-over) Studien zu belegen. Aus ethischen Gründen sind randomisierte, doppelblinde, placebokontrollierte Studien jedoch kaum durchführbar. Die Wirkung der Botulinumtoxin-Therapie zur Behandlung der fokalen und regionalen Spastik hat sich in neueren Studien als effektiv erwiesen und kann auch zur fokalen Behandlung schwerer Spastik der Hand- und Fingermuskeln, z. B. im Rahmen einer spastischen Hemiparese, eingesetzt werden. Die wichtigsten Empfehlungen auf einen Blick Die Basistherapie der Spastik ist die Physiotherapie. Aufgrund fehlender evidenzbasierter Studien erfolgt die Auswahl der verschiedenen Therapieverfahren individuell. Spastik ist fast ausnahmslos ein irrreversibles Syndrom und erfordert deshalb eine langfristige Physiotherapie. Anzustreben sind mindestens 2 x wöchentliche Behandlungen à Minuten Dauer (A) mit Anleitung zum eigenen Üben. Falls eine Dauertherapie notwendig ist, sollte jeweils nach 4-monatiger Behandlung eine etwa 3-wöchige Phase mit eigener häuslicher Behandlung eingeschoben werden mit dem Ziel, in enger Abstimmung mit dem behandelnden Arzt mehr und mehr auf eigene Übungen überzugehen. In die häuslichen Übungsbehandlungen sollten nach Möglichkeit Angehörige mit einbezogen werden. Die orale antispastische Behandlung ist eine Ergänzungstherapie, die besonders bei schwerer Muskelspastik, z. B. bei immobilen Patienten, indiziert ist (A). Bei Patienten mit schwerer Tetra- oder Paraspastik, die mit Physiotherapie und oraler antispastischer Therapie nicht ausreichend behandelt werden können, kann eine intrathekale Baclofen-Dauertherapie mittels Pumpen erfolgen (A). Die lokale Botulinumtoxin-Therapie ist eine evidenzbasierte Behandlungsform spastischer Muskeltonuserhöhungen (A). Sie kann bei fokaler und regionaler Spastik, z. B. bei starker Beugespastik der Hand- und Fingermuskeln, und bei der infantilen Zerebralparese eingesetzt werden. Operative Verfahren spielen bei der Behandlung der Spastik im Erwachsenenalter eine untergeordnete Rolle (C). Sie werden in erster Linie zur Behandlung schwerer Gelenkfehlstellungen eingesetzt. Auch elektrische oder magnetische Reiztherapien werden nur selten angewandt (C). Definition des Gesundheitsproblems Spastischer Muskeltonus ist definiert als erhöhter, geschwindigkeitsabhängiger Dehnungswiderstand des nicht willkürlich vorinnervierten Skelettmuskels. In der Definition von Lance (1980) wird dieser gesteigerte Muskeltonus auf eine Übererregbarkeit des spinalen Dehnungsreflexes als eine wesentliche Komponente des Syndroms des ersten motorischen Neurons zurückgeführt. Der phasische Dehnungsreflex ist bei Muskeln mit spastischer Tonuserhöhung zwar fast immer gesteigert, für die Verlangsamung von Willkürbewegungen von Patienten mit Muskelspastik spielen aber weder
2 gesteigerte Muskeleigenreflexe noch gesteigerte tonische Dehnungsreflexe eine wesentliche Rolle (Dietz et al. 1981, Dietz u. Young 2003). Diese Beobachtung ist von grundsätzlicher Bedeutung für die Therapie der Spastik. So sind Medikamente, die im Tierexperiment und beim Menschen eine Reduktion des spastischen Muskeltonus herbeiführen, nicht notwendigerweise geeignet, eine Verbesserung der funktionellen motorischen Behinderung des Patienten zu bewirken. Spastik entsteht nicht nach isolierten Schädigungen der Pyramidenbahn. Es müssen immer andere absteigende Bahnen des sog. extrapyramidalen Systems mitgeschädigt werden, damit der typische spastische Muskeltonus entsteht. Spastik entsteht als Adaptation an die Läsion der deszendierenden motorischen Bahnen (Burke 1988). Diese plastischen Veränderungen sind vielfältig und betreffen nicht nur das zentrale Nervensystem, sondern auch die Muskulatur (Dietz et al. 1986). Die große Zahl der zellulär und subzellulär ablaufenden plastischen Prozesse ist dafür verantwortlich, dass es keinen einzelnen pathogenetischen Faktor gibt, der die Spastik bestimmt. Da sich die Therapie der Spastik bisher nicht nach pathogenetischen Prinzipien richtet, ist die Kenntnis dieser zum Teil noch hypothetischen pathogenetischen Faktoren nicht Gegenstand dieser Leitlinie, so dass diesbezüglich auf Übersichtsartikel verwiesen wird (Dietz u. Young 2003, Noth 1991). Spastik ist ein häufiges Syndrom, da Schädigungen des kortikospinalen Traktes einschließlich der begleitenden extrapyramidalen Bahnsysteme als Ursache der Spastik bei vielen neurologischen Erkrankungen auftreten können. Häufige Erkrankungen, die mit Spastik einhergehen, sind die Multiple Sklerose, der Schlaganfall, Schädel-Hirn-Traumen, hypoxische Hirnschädigungen und Rückenmarkläsionen. Exakte epidemiologische Zahlen zu Inzidenz und Prävalenz spastischer Syndrome gibt es mit Ausnahme der traumatischen Rückenmarkschädigung nicht. Abgrenzung von anderen Leitlinien Die Leitlinie Spastik befasst sich nur mit der Behandlung des Syndroms Spastik, nicht mit der Behandlung der zugrunde liegenden Erkrankungen. So werden die Therapie der Querschnittlähmung, die motorische Rehabilitation nach Schlaganfall und das Stiff-person-Syndrom in eigenen Leitlinien behandelt. Da die frühkindlich erworbene Spastik (Zerebralparese) hinsichtlich Pathogenese, klinischer Ausprägung und Therapie eine Besonderheit darstellt, wird auf die entsprechende Leitlinie der Neuropädiatrie verwiesen. Auch die Detrusor-Sphinkter-Dyssynergie als Folge einer Querschnittlähmung erfordert eine spezielle Besprechung. Anamnese Vor der symptomatischen Therapie der Spastik muss sorgfältig nach möglichen kausalen Behandlungsmöglichkeiten gesucht werden. Die oben erwähnte große Zahl der Erkrankungen, die Spastik auslösen können, macht eine eingehende Anamnese notwendig. Da Spastik nach akuten Läsionen des ZNS in der Regel erst mit einer Latenz von Wochen bis Monaten auftritt, sind auch zurückliegende Ereignisse wie Traumata, Infekte und Operationen an der Wirbelsäule sorgfältig zu eruieren. Wichtig ist auch die Frage nach Begleitsymptomen. Häufig übersehene Folgen einer Rückenmarkschädigung sind Schmerzen, Sensibilitätsstörungen und Blasen- und Mastdarmstörungen, welche umgekehrt negative Auswirkungen auf die Ausprägung der Spastik haben können. Klinische Untersuchung Vor der Therapie der Spastik muss eine eingehende klinisch-neurologische Untersuchung erfolgen. Eine exakte topische Diagnostik ermöglicht häufig schon die Lokalisation der Pyramidenbahnschädigung und ist deshalb eine wichtige Voraussetzung für nachfolgende Zusatzuntersuchungen. Dabei ist zu beachten, dass bei einem inkompletten spinalen Querschnittsyndrom die Läsion häufig einige oder sogar viele Segmente oberhalb der klinisch nachweisbaren Grenze liegt. Dies gilt zum Beispiel für die zervikale Myelopathie, die häufig mit einer Paraspastik der Beine beginnt und in der Regel ohne Sensibilitätsstörungen oder motorische Ausfälle der Arme auftritt. Basierend auf den Ergebnissen der klinischen Untersuchungen müssen Zusatzuntersuchungen wie klinisch-neurophysiologische Methoden (evozierte Potenziale, transkranielle Magnetstimulation), neuroradiologische bildgebende Verfahren (Computertomographie, Kernspintomographie) und eingehende Laboruntersuchungen einschließlich Lumbalpunktion gezielt veranlasst werden. Vor der Behandlung einer langsam progredienten Para- oder Tetraspastik unklarer Ätiologie muss eine kernspintomographische Untersuchung des Rückenmarks und bei unauffälliger Bildgebung auch des Schädels erfolgen. Ätiologisch unklare, langsam progrediente spastische
3 Syndrome haben gelegentlich genetische Ursachen (hereditäre spastische Spinalparalyse) und können zum Teil molekulargenetisch differenziert werden (Tallaksen et al. 2001). Ziele und Anwendungsbereich Spastik im Sinne dieser Leitlinie wird definiert als gesteigerter, geschwindigkeitsabhängiger Dehnungswiderstand der Skelettmuskulatur, der als Folge einer Läsion deszendierender motorischer Bahnen auftritt und in der Regel mit anderen Symptomen wie Muskelparese, Verlangsamung des Bewegungsablaufs, gesteigerten Muskeleigenreflexen und pathologischen Fremdreflexen einhergeht. Mit dieser Leitlinie soll dem Arzt der derzeitige Wissensstand für die Diagnostik und Therapie von Patienten mit spastischen Syndromen vermittelt werden. Dadurch soll sichergestellt werden, dass Patienten mit spastischen Syndromen eine Therapie erhalten, die unter Berücksichtigung ökonomischer Gesichtspunkte zu einer Verbesserung der motorischen Funktionen, zur Erleichterung der Pflege und zur Schmerzlinderung führt. Die Leitlinie ist evidenzbasiert und eine Fortentwicklung der Leitlinie Spastik der DGN Therapie Kriterien für die Therapieauswahl und die Therapiedauer Trotz fehlender evidenzbasierter Studienergebnisse, insbesondere zur Effizienz der verschiedenen physiotherapeutischen Behandlungsverfahren, gibt es einen breiten Konsens über den folgenden Stufenplan der Spastiktherapie (siehe auch Abbildung 1): Physiotherapie (A) Medikamentöse Therapie: orale antispastische Therapie (A) Botulinumtoxin-Therapie (A) intrathekale Infusionstherapie mit Baclofen (A) Selten angewandte Therapieverfahren (C) Physiotherapie (A) Die Physiotherapie ist die Basis jeder Spastiktherapie. Diese Aussage lässt sich nicht durch prospektive randomisierte, placebokontrollierte Studien belegen, da diese aus ethischen Gründen kaum durchführbar sind. Patienten mit therapiebedürftiger Spastik kann die Physiotherapie trotzdem nicht vorenthalten werden. Erste Ergebnisse über vergleichende Untersuchungen zwischen neueren physiotherapeutischen Behandlungsmethoden, wie z. B. die constraint-induced-movement-therapie nach Taub (Taub et al. 1993) und Standardverfahren wie die Bobath-Therapie liegen vor. Allerdings entsprechen auch diese Studien nicht den Kriterien der evidence-based medicine, da selbst die Standardphysiotherapie der Spastik in den verschiedenen Therapiezentren individuell erfolgt und Studienergebnisse einzelner Zentren nicht ohne weiteres generalisiert werden können. Außerdem handelt es sich bei den neuen Therapieverfahren eher um neurorehabilative Therapien, die nicht Gegenstand dieser Leitlinie sind. Ziel der Physiotherapie ist das Training verbliebener motorischer Funktionen einerseits und die Vermeidung von Muskel-, Sehnen- und Gelenkkontrakturen andererseits. Während bei immobilen Patienten die Kontrakturprophylaxe im Vordergrund steht, ist die funktionserhaltende Physiotherapie bei mobilen Patienten primäres Ziel der Behandlung. Die wichtigsten, allein auf empirischer Erfahrung basierenden Behandlungsverfahren sind die Behandlungstechniken von Bobath und Vojta, die eigentlich für Kinder mit Zerebralparese entwickelt wurden. Die Behandlungsmethode nach Bobath hat sich jedoch auch für die Behandlung der Muskelspastik des Erwachsenen durchgesetzt. Der rationale Hintergrund der Bobath-Therapie ist die Hemmung von pathologischen Reflexmustern, die sich mit der Entwicklung der Spastik einstellen, wobei in erster Linie die Beugespastik an der oberen Extremität und die Streckspastik an der unteren Extremität verhindert werden sollen. Mit der Vojta-Technik sollen die noch vorhandenen zentralen Bewegungsmuster reaktiviert werden. Als dritte, relativ weit verbreitete Methode ist die propriozeptive neuromuskuläre Bahnung (PNF) zu nennen, durch die spinale Motoneurone reflektorisch aktiviert werden sollen. Diese Methode, wie auch die Myofeedback-Technik, ist jedoch im eigentlichen Sinne keine antispastische Behandlung, da sie nur indirekt zu einer Reduktion
4 des spastischen Muskeltonus führen kann. Die Physiotherapie hat zum Ziel, die posturale Kontrolle zu verbessern, durch Kontrakturprophylaxe Druckgeschwüre zu vermeiden und die Gehfähigkeit von Patienten mit spastischen Paresen durch Einsatz von Rollatoren, Gehstützen und anderen technischen Ausrüstungen zu ermöglichen. Da das spastische Syndrom in der Regel irreversibel ist, kann es sinnvoll sein, Physiotherapie lebenslang durchzuführen. Grundsätzlich gilt, dass bei schwerer Muskelspastik Physiotherapie mindestens 2 x pro Woche mit einer jeweiligen Behandlungsdauer von mindestens 30 Minuten (besser 45 Minuten) notwendig ist. Diese Behandlungen sollten jedoch jeweils nach etwa 4 Monaten für 3 4 Wochen unterbrochen werden. In dieser Zeit sollten selbstständige Übungsbehandlungen, eventuell unter Anleitung von Angehörigen und mit Einsatz von Geräten, durchgeführt werden, um nach Möglichkeit die Anzahl der physiotherapeutischen Behandlungen längerfristig zu reduzieren. Medikamentöse Therapie Orale antispastische Therapie (A) Die für die Behandlung der Spastik zugelassenen Medikamente haben trotz unterschiedlicher pharmakologischer Ansatzpunkte im zentralen Nervensystem im Nettoeffekt letztlich immer die gleiche Wirkung. Alle Medikamente bis auf Dantrolen führen zu einer unspezifischen Abnahme der Erregbarkeit von spinalen Interneuronen und damit von Alphamotoneuronen. Da es zur Zeit und wohl auch in Zukunft kein Medikament gibt, das den eigentlichen Defekt der unterbrochenen deszendierenden Erregung und Hemmung der Alphamotoneurone beheben kann, kann von diesen Medikamenten auch keine relevante funktionsverbessernde Wirkung erwartet werden. Besonders dann, wenn die Spastik mit Paresen einhergeht, ist die Wirkung dieser Medikamente durch die pharmakologische Verstärkung der Paresen limitiert. Lediglich bei Erkrankungen, bei denen der spastische Muskeltonus bei noch erhaltener aktiver Beweglichkeit extrem stark erhöht ist, wie z. B. bei der hereditären spastischen Spinalparalyse, kann eine antispastische orale Therapie auch deutliche Funktionsverbesserungen bewirken. Unproblematischer ist der Einsatz bei Patienten, die immobil sind, und bei denen ohnehin kaum noch aktive Arm- oder Beinbewegungen möglich sind. Diese Patientengruppe profitiert am meisten von der oralen antispastischen Therapie zur Vermeidung von Spasmen und zur Erleichterung der Pflege. Zu den Medikamenten, für die eine muskelrelaxierende Wirkung in großen klinischen Studien nachgewiesen wurde, gehören Baclofen, Tizanidin, Diazepam, Tetrazepam, Memantine, Phenothiazine und Dantrolen (Übersichten in Benecke 1987, Dietz 2000, Dietz 2001, Dietz et al. 2003, Noth 1991, Young! (1994). Mittel der ersten Wahl sind Baclofen und Tizanidin aufgrund der relativ geringen Nebenwirkungen und des relativ geringen sedierenden Effekts. Bei Patienten mit schwerer Muskelspastik und Unruhezuständen eignen sich Benzodiazepine und Phenothiazine wegen der dabei erwünschten sedierenden Nebenwirkungen. Dantrolen kann eingesetzt werden, wenn eine schwere Spastik anders nicht zu beherrschen ist. Dieses Medikament sollte wegen der potenziellen Hepatotoxizität und der Verstärkung der Paresen nur unter strengster Indikationsstellung eingesetzt werden. Antispastische Wirkungen, die an kleineren Patientengruppen nachgewiesen wurden, wurden auch für Progabide, einem GABA-Antagonisten (Mondrup u. Petersen 1984), L-Dopa (Eriksson et al. 1996), Clonidin und Cannabis beobachtet. In einer größeren Population von Patienten mit Spastik konnte allerdings kein signifikanter Nutzen der Therapie mit Cannabis nachgewiesen werden (Zajicek et al. 2003). Wie oben ausgeführt wurde, sind wesentliche funktionelle Verbesserungen durch die orale Therapie mit antispastischen Medikamenten nicht zu erwarten. Dies wurde für die drei wichtigsten antispastischen Medikamente Baclofen (Corston et al. 1981), Tizanidin (Lapierre et al. 1987) und Diazepam (Bes et al. 1988) gezeigt. Auch Steigerungen der Dosierung dieser Medikamente mit entsprechend stärkerer spasmolytischer Wirkung führen zu keiner Verbesserung, sondern eher zu einer Verschlechterung des funktionellen Defizits (Bass et al. 1988, Duncan et al. 1976, Stien et al. 1987). Als Richtschnur für die Frage, ob eine orale antispastische Therapie sinnvoll ist, kann gelten, dass nur dann eine funktionelle Verbesserung der Bewegungsstörung resultieren wird, wenn die Spastik sehr stark ausgeprägt ist bei nur geringer Beeinträchtigung der Willkürmotorik. Patienten mit Hemispastik nach Schlaganfall profitieren deshalb in den meisten Fällen nicht von einer oralen antispastischen Therapie. Die Therapie ist immer dann indiziert, wenn Patienten, z. B. bei fortgeschrittener Multipler Sklerose, kaum noch in der Lage sind, ihre Extremitäten für tägliche Verrichtungen einzusetzen. Bei diesen Patienten kann der Einsatz der antispastischen Medikamente schmerzhafte Muskelspasmen verringern und die Pflege wesentlich erleichtern.
5 Zur Pharmakotherapie der Spastik siehe Tabelle 1. Botulinumtoxin (A) Nach Veröffentlichung der ersten randomisierten, doppelblinden, placebokontrollierten Studie zur Behandlung der Spastik der oberen Extremität durch Injektion von Botulinumtoxin Typ A in die betroffenen Muskeln (Simpson et al. 1996) wurde dieses neue Behandlungsprinzip durch weitere kontrollierte Studien bestätigt (Bakheit et al. 2001, Brashear et al. 2002, Burbaud et al. 1996, Hesse et al. 1998, Hesse u. Werner 2003). In diesen Studien wurden in erster Linie die Ashworth-Skala und der Barthel-Index als Zielparameter eingesetzt, aber auch funktionelle Tests wie das Ausmaß der aktiven Hüftabduktion bei Patienten mit Adduktorenspasmus und Skalen zur Selbsteinschätzung funktioneller Verbesserung. In einer randomisierten, doppelblind durchgeführten Studie, in der die antispastische Wirkung von Botulinumtoxin Typ A mit der Phenolblockade des N. tibialis an Patienten mit spastischem Spitzfuß untersucht wurde, war die Botulinumtoxin-A-Therapie der Behandlung mit Phenolinjektionen überlegen (Kirazli et al. 1998). Basierend auf den zitierten Arbeiten haben nationale und europäische Konsensusgruppen (Ward et al. 2003, Wissel et al. 2003) folgende Indikationen für die Behandlung der Spastik mit Botulinumtoxin empfohlen: Bei spastischer Spitzfuß- und Inversionsstellung, die sich durch Schienen, orale Antispastika und physikalische Maßnahmen nicht beheben lässt. Bei spinaler Adduktorenspastik, z. B. bei Multipler Sklerose. Bei der Spastik von Kindern mit kindlicher Zerebralparese zur Verbesserung des Stehens, Gehens und der Greiffunktion der Hände. Zur Frührehabilitation der spastischen Fehlstellung an den Beinen, um dauerhafte Kontrakturen, Schmerzen und Sekundärschäden zu vermeiden. Allgemeinere Behandlungsziele, die sich aus der Reduktion des spastischen Muskeltonus ergeben (Wissel et al. 2003), sind: Reduktion von spastikbegleitenden Schmerzen, Erleichterung von Pflege und Hygiene, Verringerung des Ausmaßes von bestehenden, nicht knöchern fixierten Kontrakturen, Vermeidung von Kontrakturen im Sinne einer Kontrakturprophylaxe. Für die Behandlung mit Botulinumtoxin ist zurzeit nur die Spastik der Armmuskeln zugelassen. Die off-label-behandlung der Spastik der Beinmuskeln muss besonders begründet werden, z. B. mit höheren Kosten der anderenfalls notwendigen intrathekalen Baclofentherapie. Die Dosierungsempfehlungen für die Behandlung mit Botulinumtoxin richten sich nach dem verwendeten Präparat und nach den Zielmuskeln. Sie sind für die Muskeln der oberen und unteren Extremität in Tabelle 2 bzw. Tabelle 3 getrennt aufgeführt (Ochs 2004). Kontraindikationen der Behandlungsform mit Botulinumtoxin sind die Myasthenia gravis, das Lambert-Eaton-Syndrom, andere neuromuskuläre Erkrankungen, Schwangerschaft und die Einnahme von Aminoglykosiden. Indikationen, Injektionstechnik, individuelle Dosierung und gelegentlich auftretende Nebenwirkungen wie generalisierte Muskelschwäche (Bakheit et al. 1997) machen es notwendig, dass die Behandlung von erfahrenen Therapeuten durchgeführt wird. Intrathekale Baclofen-Therapie (A) Die Behandlung mit intrathekalem Baclofen (ITB) ist indiziert bei schwerer, chronischer Spastizität, z. B. infolge Multipler Sklerose, Schädel-Hirn-Trauma oder nach Verletzungen des Rückenmarks, die mit einer medikamentösen Standardtherapie nicht befriedigend behandelt werden kann. Die konservative (medikamentöse und krankengymnastische) Standardtherapie sollte in ausreichender Weise oder Dosierung vorher ausgeschöpft worden sein (Übersicht in Ochs 2004). Mehrere doppelblinde, placebokontrollierte Studien zur Objektivierung des Behandlungseffekts belegen die Effektivität von ITB (Albright et al. 1991, Coffey et al. 1993, Hugenholtz et al. 1992, Loubser et al. 1991, Penn et al. 1989). Zur Indikationsprüfung wird eine intrathekale Bolusinjektion von µg Baclofen zur Bestätigung der Wirkung und Verträglichkeit durchgeführt. In der Langzeittherapie nach Implantation einer Pumpe liegt der Tagesbedarf individuell sehr variabel zwischen µg/d. Die Dosisanpassung erfolgt bei elektronisch gesteuerten Pumpen telemetrisch oder bei mit Gasdruck
6 getriebenen Systemen durch Änderung der Lösungskonzentration im Reservoir. Die Dosierungen für die Bolusprüfung und für die initiale Pumpenfüllung sind in Tabelle 4 zusammengestellt. Die Indikationskriterien für Baclofen intrathekal sind (gemäß Zulassung des Bundesinstituts für Arzneimittel und Medizinprodukte, BfArM): schwere, mit Standardtherapie nicht beherrschbare, chronische Spastizität bei Multipler Sklerose, nach Verletzungen des Rückenmarks oder zerebraler Genese, Therapieresistenz oder nicht tolerable Nebenwirkungen bei oraler Therapie, positives Ansprechen auf einen intrathekalen Probebolus von 50 µg in Ausnahmefällen auch höhere Dosis oder Probeinfusion mit temporärem Katheter oder Portsystem über wenige Tage, gesicherte Diagnose, stabile oder allenfalls langsam progrediente Grunderkrankung. Weitere wichtige Indikationen für die ITB-Behandlung können sein: Spastik bei kindlicher Zerebralparese, ALS und die spastische Hemiparese, letztere noch im Sinne einer experimentellen Therapieindikation. In einer placebokontrollierten Studie (Meythaler et al. 2001) und einigen anderen Untersuchungen (Gwartz 2001, Meythaler et al. 1999, Taira et al. 1994) konnte eine günstige Wirkung bei Hemispastik gezeigt werden, vor allem auf die mit der Spastik assoziierten Schmerzen, in einigen Fällen auch auf Blasenentleerungsstörungen. Die mittlere ITB-Tagesdosis lag in der gleichen Größenordnung wie bei spastischen Syndromen anderer Genese. Offen bleibt die Frage nach dem funktionellen Gewinn, der sich aus der Reduktion der Spastik ergibt. Nebenwirkungen von ITB wie Sedierung, Muskelschwäche oder Bewusstseinsstörungen (nur bei Überdosierung) sind selten, häufiger kommen peri- oder postoperative Komplikationen nach Pumpenimplantation und Katheterfehlfunktionen (im Langzeitverlauf) vor. Die Indikation zur ITB-Therapie muss wegen der Kosten, der Bindung an spezielle Therapiezentren und der damit verbundenen Risiken und möglichen Komplikationen streng gestellt werden und vor allem gegenüber der Behandlung mit Botulinumtoxin abgegrenzt werden, die in vielen Fällen durchaus auch ergänzend eingesetzt werden kann. Selten angewandte Therapieverfahren Die früher bei schwerer Spastik durchgeführten chirurgischen Verfahren zur Unterbrechung des spinalen Reflexbogens durch Rhizotomie (Laitinen et al. 1983) oder longitudinale Myelotomie (Putty u. Shapiro 1991) sind heute obsolet, da mit der medikamentösen Behandlung nichtdestruktive Behandlungsmöglichkeiten zur Verfügung stehen und chirurgische Eingriffe häufig nur eine vorübergehende Besserung der Spastik bewirken. Das Gleiche gilt für die Infiltration von Ventralwurzeln oder motorischen Nerven mit Phenol oder Alkohol. Auch diese Behandlungsformen wurden durch die medikamentöse Therapie und insbesondere durch die Botulinumtoxin-Therapie verdrängt. Auch orthopädisch-chirurgische Eingriffe zur Behandlung von Gelenkkontrakturen durch Sehnenverlängerungen (C) werden im Erwachsenenalter nur noch vereinzelt durchgeführt. Einerseits besteht die Gefahr, dass durch den chirurgischen Eingriff die Spastik der am Gelenk ansetzenden Muskeln verstärkt wird. Andererseits können adaptive spastische Mechanismen postoperativ zu einer erneuten Verkürzung des Sehnen-Muskel-Apparates führen (O Dwyer et al. 1996). Selbst die Effekte einer konsequenten Dehnungstherapie von spastischen Muskeln sind rückläufig, wenn die Dehnungstherapie unterbrochen wird (Harvey u. Herbert 2002). Mit der transkutanen elektrischen Stimulation können Nerven (Stefanovska et al. 1988) und Muskeln (Franek et al. 1988) und mittels epiduraler Elektroden die Hinterstränge (Pinter et al. 2000) gereizt werden (C). Bei der peripheren Reizung ist das eigentliche Ziel eine Aktivierung der Muskulatur, z. B. bei der Reizung des N. peronaeus durch Auslösung eines Flexorreflexes zur Dorsalextension des Fußes in der Schwingphase. Eine eigentliche Behandlung der Spastik erfolgt dabei nicht. Eine neue Methode zur Reduktion des spastischen Muskeltonus ist die repetitive transkranielle Magnetstimulation von Muskeln (Struppler et al. 1997) oder lumbalen Nervenwurzeln (Krause et al. 2003). Der Effekt hält bis zu 24 Stunden an und lässt sich auch in der kontralateralen Muskulatur bei ipsilateraler Stimulation von lumbalen Nervenwurzeln nachweisen, was für einen afferenten Einfluss auf das Rückenmark spricht. Nutzen, Nebenwirkungen und Kosten Für die zwei ersten Säulen der Therapie, die Physiotherapie und die orale medikamentöse Therapie, stellt sich die Kosten-Nutzen-Frage nicht, da diese Behandlungen zur Basistherapie gehören und die antispastischen Medikamente preiswert sind. Bei der Botulinumtoxin-Therapie ist die einzelne Ampulle
7 zwar teuer. Da die Wirkung der Injektion jedoch einige Monate anhält, schneidet diese Behandlung isoliert betrachtet nach Kostengesichtspunkten günstiger ab als die beiden oben genannten Behandlungsformen. Allerdings ersetzt die Botulinumtoxin-Therapie in der Regel nicht die Physiotherapie, so dass im Endeffekt keine Kostenersparnis resultiert. Bei der intrathekalen Baclofen-Behandlung sind die Kosten, die mit der Operation und dem Kauf der Pumpe verbunden sind, hoch. Außerdem müssen die Patienten zur Pumpenfüllung regelmäßig in 2- bis 3-monatlichen Abständen ambulant wiedervorgestellt werden. Aus den genannten Gründen soll die Indikation für eine intrathekale Baclofen-Therapie nur dann gestellt werden, wenn eine hoch dosierte, eventuell auch in Kombination durchgeführte orale antispastische Therapie keine ausreichende spasmolytische Wirkung besitzt oder nicht toleriert wird.
8 Tabelle 1 Pharmakotherapie der Spastik Generische Bezeichnung Firmenname Anfangsdosis Maximale Dosis Baclofen ( ) Lioresal, LEBIC 2 x 5 mg/d 4 x 30 mg/d Tizanidin ( ) Sirdalud 3 x 2 mg/d 36 mg/d absolute Höchstdosis 150 mg/d Diazepam ( ) Valium u. a. 3 x 2 mg/d 3 x 20 mg/d Tetrazepam ( ) Musaril u. a. 1 x 25 mg/d 4 x 50 mg/d Clonazepam ( ) Rivotril, Antelepsin Clonidin ( ) Memantin ( ) 2 x 0,5 mg/d 3 x 2 mg/d Catapresan u. a.2 x 0,075 mg/d 3 x 0,15 mg/d Akatinol, Memantine 1 x 10 mg/d 3 x 20 mg/d Dantrolen ( ) Dantamacrin 2 x 25 mg/d 4 x 50 mg/d
9 Tabelle 2 Dosisempfehlung für die Behandlung der Muskeln der oberen Extremität mit Botulinumtoxin Muskel Anzahl der Dosis Botox Injektionsstellen (Units) Dosis Dysport (Units) M. deltoideus M. pectoralis major M. teres major M. biceps brachii M. brachialis M. brachioradialis M. flexor carpi radialis M. flexor carpi ulnaris M. flexor digitorum profundus M. flexor digitorum superficialis M. flexor pollicis longus M. adductor pollicis Maximale Gesamtdosis Empfohlene Verdünnungen 2,5 5 ml/100 Units 2,5 5 ml/500 Units Auflistung einzelner Muskeln der oberen Extremität mit den empfohlenen Dosierungsbereichen für Botox und Dysport (je Muskel). Es empfiehlt sich, zur Injektion möglichst dünne Nadeln (z. B. 27G) zu verwenden, um einerseits die Entstehung größerer Hämatome zu vermeiden, andererseits aber auch zu verhindern, dass das Toxin durch den Stichkanal wieder aus dem Muskel entweicht und somit der Effekt der Behandlung reduziert wird.
10 Tabelle 3 Dosisempfehlung für die Behandlung der Muskeln der unteren Extremität mit Botulinumtoxin Muskel Anzahl der Dosis Botox Injektionsstellen (Units) Dosis Dysport (Units) M. soleus M. gastrocnemius 4 (2 je Kopf) M. tibialis posterior M. flexor digitorum longus M. tibialis anterior M. extensor hallucis longus M. flexor hallucis longus M. flexor digitorum brevis Maximale Gesamtdosis Empfohlene Verdünnungen 2,5 5 ml/100 2,5 5 ml/500 Units Units Einzelne Muskeln der unteren Extremität, die an der Spitzfußbildung und spastischen Zehenfehlstellung beteiligt sein können, mit Dosierungsbereich für Botox und Dysport (je Muskel).
11 Tabelle 4 Darreichungsformen von Baclofen intrathekal (Lioresal Intrathekal) Konzentration Ampullen Verwendung 0,05 mg/ml 50 µg/ml 1 ml Testbolus 10 mg/20 ml 500 µg/ml 20 ml Pumpenfüllung 10 mg/5 ml 2000 µg/ml 5 ml Pumpenfüllung Lioresal-Intrathekal-Lösung soll nur mit Kochsalzlösung verdünnt werden; andere Infusionslösungen können inkompatibel sein (z. B. Dextrose!).
12 Expertengruppe Für die DGN J. Noth, Neurologische Klinik, Universitätsklinikum Aachen V. Dietz, Paraplegikerzentrum, Universitätsklinik Balgrist, Zürich G. Ochs, Neurologische Klinik, Klinikum Ingolstadt Federführend: Prof. Dr. J. Noth, Neurologische Klinik, Universitätsklinikum Aachen, Pauwelsstraße 30, Aachen, Tel.: 0241/ Literatur 1. Albright, A. L., A. Cervi, J. Singletary (1991): Intrathecal baclofen for spasticity in cerebral palsy. JAMA 265, Bakheit, A. M. O., C. D. Ward, D. L. McLellan (1997): Generalised botulism-like syndrome after intramuscular injections of totulinum toxin type A: a report of 175 cases. J. Neurol. Neurosurg. Psychiatry 62, Bakheit, A. M. O., S. Pittock, A. P. Moore et al. (2001): A randomized, double-blind, placebo-controlled study of the efficacy and safety of botulinum toxin type A in upper limb spasticity in patients with stroke. Eur. J. Neurol. 8, Bass, B., B. Weinshenker, G. P. Rice, J. H. Noseworthy, M. G. Cameron, W. Hader, S. Bouchard, G. C. Ebers (1988): Tizanidine versus baclofen in the treatment of spasticity in patients with multiple sclerosis. Can. J. Neurol. Sci. 15, Benecke, R. (1987): Spasticity/Spasms: Clinical aspects and treatment. In: Motor Disturbances I, Benecke, R., B. Conrad, C. D. Marsden (Hrsg.). Academic Press, London, Bes, A., M. Eyssette, E. Pierrot-Deseilligny, F. Rohmer, J. M. Warter (1988): A multi-centre, double-blind trial of tizanidine, a new antispastic agent, in spasticity associated with hemiplegia. Curr. Med. Res. Opin. 10, Brashear, A., M. F. Gordon, E. Elovic, V. D. Kassicieh, C. Marciniak, M. Do, C.-H. Lee, S. Jenkiuns, C. Turkel, D. Pharm (2002): Intramuscular injection of Botulinum toxin for the treatment of wrist and finger spasticity after a stroke. N. Engl. J. Med. 347, Burbaud, P., J. Wiart, J. L. Dubos et al. (1996): A randomised, double blind, placebo controlled trial of botulinum toxin in the treatment of spastic foot in hemiparetic patients. J. Neurol. Neurosurg. Psychiatry 61, Burke, D. (1988): Spasticity as an Adaptation to Pyramidal Tract Injury. Advances in Neurology, Vol. 47: Functional Recovery in Neurological Desease. Raven Press, New York, Coffey, R. J., D. Cahill, W. Steers, T. S. Park, J. Ordia, J. Meythaler, R. Herman, A. G. Shetter, R. Levy, B. Gill, R. Smith, J. Wilberger, J. D. Loeser, C. Chabal, C. Feler, J. T. Robertson, R. D. Penn, A. Clarke, K. J. Burchiel et al. (1993): Intrathecal baclofen for intractable spasticity of spinal origin: Results of a long-term multicenter study. J. Neurosurg. 78, Corston, R. N., F. Johnson, R. B. Godwin-Austen (1981): The assessment of drug treatment of spastic gait. J. Neurol. Neurosurg. Psychiatr. 44, Dietz, V., J. Quintern, W. Berger (1981): Elektrophysiological studies of gait in spasticity and rigidity. Evidence that altered mechanical properties of muscle contribute to hypertonia. Brain 104, Dietz, V., U. P. Ketelsen, W. Berger, J. Quintern (1986): Motor unit involvement in spastic paresis. Relationship between leg muscle activation and histochemistry. J. Neurol. Sci. 75, Dietz, V. (1990): Spastik: Therapie der gesteigerten Reflexe oder der Bewegungsstörung? Nervenarzt 61, Dietz, V. (2000): Spastic movement disorder (Review) Spinal Cord 38, Dietz, V. (2001): Syndrom der spastischen Parese. In: Klinik der Rückenmarkschädigung. Dietz, V. (Hrsg.). Kohlhammer, Stuttgart, S Dietz, V., R. R. Young (2003): The syndrome of spastic paresis. In: Neurological Disorders: Course and Treatment. Brandt, Th., L. R. Caplan, J. Dichgans, H. C. Diener, C. Kennard (Hrsg.). Academic Press, Amsterdam Duncan, G. W., B. T. Shahani, R. R. Young (1976): An evaluation of baclofen treatment for certain symptoms in patients with spinal cord lesions. Neurology (Minneap.) 24, Eriksson, J., B. Olausson, E. Jankowska (1996): Antispastic effects of L-dopa. Exp. Brain Res. 111,
13 20. Franek, A., B. Turczynski, J. Opara (1988): Treatment of spinal spasticity by electrical stimulation. J. Biomed. Eng. 10, Gwartz, B. L. (2001): Intrathecal baclofen for spasticity caused by thrombotic stroke. Am. J. Phys. Med. Rehabil. 80, Harvey, L. A., R. D. Herbert (2002): Muscle stretching for treatment and prevention of contracture in people with spinal cord injury. Spinal Cord 40, Hesse, S., F. Reiter, M. Konard, M. T. Jahnke (1998): Botulinum toxin type A and short-term electrical stimulation in the treatment of upper limb flexor spasticity after stroke: a randomised, double blind, placebo-controlled trial. Clin. Rehabil. 12, Hesse, S., C. Werner (2003): Poststroke motor dysfunction and spasticity. CNS Drugs 17, Hugenholtz, H., R. F. Nelson, E. Dehoux, R. Bickerton (1992): Intrathecal baclofen for intractable spinal spasticity A double-blind cross-over comparison with placebo in 6 patients. Can. J. Neurol. Sci. 19, Kirazli, Y., A. Y. On, B. Kismali, R. Aksit (1998): Comparison of phenol block and botulinus toxin type A in the treatment of spastic foot after stroke: a randomized, double-blind trial. Am. J. Phys. Med. Rehabil. 77, Krause, P., T. Edrich, A. Straube (2003): Lumbar repetitive magnetic stimulation reduces spastic tone increase of the lower limbs. Spinal Cord 42, Laitinen, L. V., S. Nilsson, A. R. Fugl-Meyer (1983): Selective posterior rhizotomy for treatment of spasticity. J. Neurosurg. 58, Lance, J. W. (1980): The control of muscle tone, reflexes and movement: Robert Wartenberg Lecture. Neurology 30, Lapierre, Y., S. Bouchard, C. Tansey, D. Gendron, W. J. Barkas, G. S. Francis (1987): Treatment of spasticity with tizanidine in multiple sclerosis. Can. J. Neurol. Sci. 14, Loubser, P. G., R. K. Narayan, K. J. Sandin, W. H. Donovan, K. D. Russell (1991): Continuous infusion of intrathecal baclofen: Long-term effects on spasticity in spinal cord injury. Paraplegia 29, Meythaler, J. M., S. Guin-Renfroe, M. N. Hadley (1999): Continuously infused intrathecal baclofen for spastic/dystonic hemiplegia: a preliminary report. Am. J. Phys. Med. Rehabil. 78, Meythaler, J. M., S. Guin-Renfroe, R. C. Brunner, M. N. Hadley (2001): Intrathecal baclofen for spastic hypertonia from stroke. Stroke 32, Mondrup, K., E. Petersen (1984): The effect of the GABA-agonist, progabide, on stretch and flexor reflexes and on voluntary power in spastic patients. Acta Neurol. Scand. 69, Noth, J. (1991): Trends in the pathophysiology and pharmacotherapy of spasticity. J. Neurol. 238, Ochs, G. (Hrsg.; 2004): Die Behandlung der schweren Spastizität. Thieme, Stuttgart, O Dwyer, N. J., L. Ada, P. D. Neilson (1996): Spasticity and muscle contracture following stroke. Brain 119, Penn, R. D., S. M. Savoy, D. Corcos, M. Latash, G. Gottlieb, B. Parke, J. S. Kroin (1989): Intrathecal baclofen for severe spinal spasticity. N. Engl. J. Med. 320, Pinter, M. M., F. Gerstenbrand, M. R. Dimitrijevic (2000): Epidural electrical stimulation of posterior structures of the human lumbosacral cord: 3. Control of spasticity. Spinal Cord 38, Putty, T. K., S. A. Shapiro (1991): Efficacy of dorsal longitudinal myelotomy in treating spinal spasticity: A review of 20 cases. J. Neurosurg. 75, Simpson, D. M., D. N. Alexander, C. F. O Brien, M. Tagliati, A. S. Aswad, J. M. Leon, J. Gibson, J. M. Mordaunt, E. P. Monaghow (1996): Botulinum toxin type A in the treatment of upper limb extremity spasticity: a randomised double blind, placebo-controlled trial. Neurology 46, Stefanovska, A., N. Gros, L. Vodovnik, S. Rebersek, R. Acimovic-Janezic (1988): Chronic electrical stimulation for the modification of spasticity in hemiplegic patients. Scan. J. Rehabil. Med. (Suppl.) 17, Stien, R., H. J. Nordal, S. I. Oftedal, M. Slettebo (1987): The treatment of spasticity in multiple sclerosis: A double-blind clinical trial of a new antispastic drug tizanidine compared with baclofen. Acta Neurol. Scand. 75, Struppler, A., P. Havel, P. Müller-Barna, H. W. Lorenzen (1997): A new method for rehabilitation of central palsy of arm and hand by peripheral magnetic stimulation. Neurol. Rehabil. 3, Taira, T., T. Tanikawa, H. Kawamura, H. Iseki, K. Takakura (1994): Spinal intrathecal baclofen suppresses central pain after a stroke. J. Neurol. Neurosurg. Psychiatr. 57, Tallaksen, C., A. Dürr, A. Brice (2001): Recent advances in hereditary spastic paraplegia. Current Opinion in Neurologie 14, Taub, E., N. E. Miller, T. A. Novack, I. E. W. Cook, W. C. Fleming, C. S. Nepomuceno, J. S. Connel, J. E. Crago (1993): Technique to improve chronic motor deficit after stroke. Arch. Phys. Med. Rehabil. 74, Ward, A. B., M. Aguilar, Z. De Beyl, S. Gedin, P. Kanovsky, F. Molteni, J. Wissel, A. Yakovleff (2003): Use of botulinum toxin type A in management of adult spasticity A European consensus statement. J. Rehabil. Med. 35,
14 49. Wissel, J., R. Benecke, F. Erbguth, F. Heinen, W. H. Jost, M. Naumann, G. Reichel (2003): Konsensus-Statement zur fokalen Behandlung der Spastizität mit Botulinumtoxin. Neurol. Rehabil. 9, Young, R. R. (1994): Spascity: A review. Neurology. 44 (suppl 9), Zajicek, J., P. Fox, H. Sanders, D. Wright, J. Vickery, A. Nunn, A. Thompson (2003): UK MS Research Group. Lancet 362,
Spastik 1. ZIELE Definition und Epidemiologie
 Spastik 1. ZIELE Mit dieser Leitlinie soll dem Arzt der derzeitige Wissensstand für die Diagnostik und Therapie von Patienten mit spastischen Syndromen vermittelt werden. Dadurch soll sichergestellt werden,
Spastik 1. ZIELE Mit dieser Leitlinie soll dem Arzt der derzeitige Wissensstand für die Diagnostik und Therapie von Patienten mit spastischen Syndromen vermittelt werden. Dadurch soll sichergestellt werden,
Archiv - alte Auflage. Therapie des spastischen Syndroms. Was gibt es Neues? Die wichtigsten Empfehlungen auf einen Blick
 Therapie des spastischen Syndroms Was gibt es Neues? In der Physiotherapie der Spastik gibt es Ansätze, die Evidenz der eingesetzten Verfahren durch kontrollierte (Cross-over-)Studien zu belegen. Aus ethischen
Therapie des spastischen Syndroms Was gibt es Neues? In der Physiotherapie der Spastik gibt es Ansätze, die Evidenz der eingesetzten Verfahren durch kontrollierte (Cross-over-)Studien zu belegen. Aus ethischen
Dokumentationsheft. Behandlungsverlauf Ihrer Spastikpumpentherapie
 Dokumentationsheft Behandlungsverlauf Ihrer Spastikpumpentherapie Vorwort Persönliche Daten Erkrankungen wie Multiple Sklerose, Schädel-Hirn-Trauma, hypoxische Hirnschäden, Querschnittsyndrome oder kindliche
Dokumentationsheft Behandlungsverlauf Ihrer Spastikpumpentherapie Vorwort Persönliche Daten Erkrankungen wie Multiple Sklerose, Schädel-Hirn-Trauma, hypoxische Hirnschäden, Querschnittsyndrome oder kindliche
Spastik Definition, Pathophysiologie, Therapie. Dr. Frank Meya NRZ Friedehorst 2008
 Spastik Definition, Pathophysiologie, Therapie Dr. Frank Meya NRZ Friedehorst 2008 Spastik Definition der Neurologie Gesteigerter Muskeltonus, der bei passiver Dehnung auftritt und dessen Ausmaß von der
Spastik Definition, Pathophysiologie, Therapie Dr. Frank Meya NRZ Friedehorst 2008 Spastik Definition der Neurologie Gesteigerter Muskeltonus, der bei passiver Dehnung auftritt und dessen Ausmaß von der
Spastik ein unterschätztes Phänomen Aspekte zur Prävalenz, Symptomatik und Therapie
 Spastik ein unterschätztes Phänomen Aspekte zur Prävalenz, Symptomatik und Therapie Hamburg (28. September 2007) - Das spastische Syndrom (Spastik) wird durch Erkrankungen verursacht, die mit einer Schädigung
Spastik ein unterschätztes Phänomen Aspekte zur Prävalenz, Symptomatik und Therapie Hamburg (28. September 2007) - Das spastische Syndrom (Spastik) wird durch Erkrankungen verursacht, die mit einer Schädigung
Neue Zulassung für Tolperison Vorteile im praktischen Alltag
 Viveo Effektive Spastik-Therapie ohne Sedierung Neue Zulassung für Tolperison Vorteile im praktischen Alltag Hamburg (15. Oktober 2007) - Spastik ist ein chronisches und oft schmerzhaftes Syndrom, das
Viveo Effektive Spastik-Therapie ohne Sedierung Neue Zulassung für Tolperison Vorteile im praktischen Alltag Hamburg (15. Oktober 2007) - Spastik ist ein chronisches und oft schmerzhaftes Syndrom, das
Behandlung der Spastik bei ALS
 Behandlung der Spastik bei ALS Intrathekale Baclofen-Therapie ALS-Tag 2010 St. Gallen Dr. med. Kathi Schweikert Oberärztin rztin Neuromuskuläres res Zentrum Basel und REHAB Basel Karin Spohn Leitung Physiotherapie
Behandlung der Spastik bei ALS Intrathekale Baclofen-Therapie ALS-Tag 2010 St. Gallen Dr. med. Kathi Schweikert Oberärztin rztin Neuromuskuläres res Zentrum Basel und REHAB Basel Karin Spohn Leitung Physiotherapie
1. Allgemeines. 1. Allgemeines. Therapie der Spastik bei MS. 1. Allgemeines. Spastik
 Therapie der Spastik bei MS 2. Therapie 1. Orale Antispastika (Tabletten) 2. Botulinumtoxin 3. Baclofenpumpe 4. Intrathekale Cortisontherapie 3. Pragmatisches Vorgehen Spastik Definition Geschwindigkeitsabhängiger
Therapie der Spastik bei MS 2. Therapie 1. Orale Antispastika (Tabletten) 2. Botulinumtoxin 3. Baclofenpumpe 4. Intrathekale Cortisontherapie 3. Pragmatisches Vorgehen Spastik Definition Geschwindigkeitsabhängiger
Hustedt, Botulinumtoxin bei spastischen Bewegungsstörungen KVM
 Hustedt, Botulinumtoxin bei spastischen Bewegungsstörungen KVM Inhaltsverzeichnis Vorwort Allgemeiner Hinweis Abkürzungen und Symbole Evidenzklassen A Grundlagen 1 Zerebralparesen 1.1 Einteilung der Zerebralparesen
Hustedt, Botulinumtoxin bei spastischen Bewegungsstörungen KVM Inhaltsverzeichnis Vorwort Allgemeiner Hinweis Abkürzungen und Symbole Evidenzklassen A Grundlagen 1 Zerebralparesen 1.1 Einteilung der Zerebralparesen
BEHANDLUNG DER SCHWEREN SPASTIK
 BEHANDLUNG DER SCHWEREN SPASTIK MIT DER INTRATHEKALEN BACLOFENTHERAPIE Informationen für Patienten und Angehörige Ian M. ITB-Therapie Patient Clyde M. ITB-Therapie Patient SPASTIK VERSTEHEN Spastik wird
BEHANDLUNG DER SCHWEREN SPASTIK MIT DER INTRATHEKALEN BACLOFENTHERAPIE Informationen für Patienten und Angehörige Ian M. ITB-Therapie Patient Clyde M. ITB-Therapie Patient SPASTIK VERSTEHEN Spastik wird
Botulinumtoxin Evidenztabelle 1: Behandlungsregionen und Behandlungsergebnisse
 Botulinumtoxin Evidenztabelle 1: Behandlungsregionen und Behandlungsergebnisse Behandlungsregionen und Behandlungsergebnisse Nur BoNT A Behandlung (Behandlungsregion) Kiefer: verbesserte Kieferöffnung
Botulinumtoxin Evidenztabelle 1: Behandlungsregionen und Behandlungsergebnisse Behandlungsregionen und Behandlungsergebnisse Nur BoNT A Behandlung (Behandlungsregion) Kiefer: verbesserte Kieferöffnung
Klinik Hoher Meißner Bad Sooden-Allendorf. Webinar: Rehabilitation bei Hereditärer spastischer Spinalparalyse 2017
 Klinik Hoher Meißner Bad Sooden-Allendorf Webinar: Rehabilitation bei Hereditärer spastischer Spinalparalyse 2017 Bio-psycho-soziales Modell der ICF Gesundheitsproblem (Gesundheitsstörung oder Krankheit,
Klinik Hoher Meißner Bad Sooden-Allendorf Webinar: Rehabilitation bei Hereditärer spastischer Spinalparalyse 2017 Bio-psycho-soziales Modell der ICF Gesundheitsproblem (Gesundheitsstörung oder Krankheit,
Cannabis und Multiple Sklerose
 Neurologische Abteilung Chefarzt Dr. med. Konrad Luckner Dr. med. Christiane Pollnau Cannabis und Multiple Sklerose Dr. med. C. Pollnau Ass.-Ärztin Neurologie Krankenhaus Buchholz Cannabis und Multiple
Neurologische Abteilung Chefarzt Dr. med. Konrad Luckner Dr. med. Christiane Pollnau Cannabis und Multiple Sklerose Dr. med. C. Pollnau Ass.-Ärztin Neurologie Krankenhaus Buchholz Cannabis und Multiple
SPASTISCHE SYNDROME PHARMAKOLOGISCHE BEHANDLUNGSMÖGLICHKEITEN
 SPASTISCHE SYNDROME PHARMAKOLOGISCHE BEHANDLUNGSMÖGLICHKEITEN Serafin Beer Klinik für Neurologie und Neurorehabilitation DEFINITION W. J. Little (1843) disordered sensorimotor controlresultingfroman upper
SPASTISCHE SYNDROME PHARMAKOLOGISCHE BEHANDLUNGSMÖGLICHKEITEN Serafin Beer Klinik für Neurologie und Neurorehabilitation DEFINITION W. J. Little (1843) disordered sensorimotor controlresultingfroman upper
Spastiktherapie ohne Sedierung Tolperison Spastik-Therapie ohne Sedierung Dualer Wirkmechanismus exzellente Verträglichkeit
 Spastiktherapie ohne Sedierung Tolperison Spastik-Therapie ohne Sedierung Dualer Wirkmechanismus exzellente Verträglichkeit Hamburg (28. September 2007) - Tolperison (Viveo ) ist ein Myotonolytikum (Muskelrelaxans),
Spastiktherapie ohne Sedierung Tolperison Spastik-Therapie ohne Sedierung Dualer Wirkmechanismus exzellente Verträglichkeit Hamburg (28. September 2007) - Tolperison (Viveo ) ist ein Myotonolytikum (Muskelrelaxans),
in Zusammenarbeit mit der
 Konsensusstatement der Österreichischen Dystonie und Botulinumtoxin Anwender Gruppe (ÖDBAG) zur Anwendung intramuskulärer Botulinumtoxininjektionen in der Behandlung der fokalen Spastik in Zusammenarbeit
Konsensusstatement der Österreichischen Dystonie und Botulinumtoxin Anwender Gruppe (ÖDBAG) zur Anwendung intramuskulärer Botulinumtoxininjektionen in der Behandlung der fokalen Spastik in Zusammenarbeit
Spinale Gleichstromstimulation bei Patienten mit motorischen Störungen
 Spinale Gleichstromstimulation bei Patienten mit motorischen Störungen Referentin: Christine Stauber Neurologische Klinik und Poliklinik, Großhadern LMU München Was ist die spinale Gleichstromstimulation?
Spinale Gleichstromstimulation bei Patienten mit motorischen Störungen Referentin: Christine Stauber Neurologische Klinik und Poliklinik, Großhadern LMU München Was ist die spinale Gleichstromstimulation?
101. Jahrestagung der Deutschen Gesellschaft für Kinder- und Jugendmedizin. 43. Jahrestagung der Deutschen Gesellschaft für Kinderchirurgie
 Abstracts Zusammenfassung der geladenen und freien Vorträge, sowie Posterbeiträge 101. Jahrestagung der Deutschen Gesellschaft für Kinder- und Jugendmedizin gemeinsam mit der 43. Jahrestagung der Deutschen
Abstracts Zusammenfassung der geladenen und freien Vorträge, sowie Posterbeiträge 101. Jahrestagung der Deutschen Gesellschaft für Kinder- und Jugendmedizin gemeinsam mit der 43. Jahrestagung der Deutschen
2. Informationsveranstaltung über die Multiple Sklerose
 2. Informationsveranstaltung über die Multiple Sklerose Botulinumtoxin und Multiple Sklerose Johann Hagenah Die Geschichte des Botulinumtoxins 1817 Justinus Kerner publiziert in den Tübinger Blättern für
2. Informationsveranstaltung über die Multiple Sklerose Botulinumtoxin und Multiple Sklerose Johann Hagenah Die Geschichte des Botulinumtoxins 1817 Justinus Kerner publiziert in den Tübinger Blättern für
Evidenzbasierte physiotherapeutische Behandlungsmaßnahmen. bei Patienten mit hereditärer spastischer Spinalparalyse.
 Evidenzbasierte physiotherapeutische Behandlungsmaßnahmen bei Patienten mit hereditärer spastischer Spinalparalyse Susanna Freivogel Dieses Skript ist urheberrechtlich geschützt. Kopien unterliegen der
Evidenzbasierte physiotherapeutische Behandlungsmaßnahmen bei Patienten mit hereditärer spastischer Spinalparalyse Susanna Freivogel Dieses Skript ist urheberrechtlich geschützt. Kopien unterliegen der
Spastische Spinalparalyse Rehabilitation
 Spastische Spinalparalyse Rehabilitation Dr. med. Carsten Schröter Chefarzt der Neurologischen Abteilung Hardtstraße 36 37242 Bad Sooden-Allendorf Tel.: 05652 55 861 Fax.: 05652 55 814 Email: neurologie@reha-klinik.de
Spastische Spinalparalyse Rehabilitation Dr. med. Carsten Schröter Chefarzt der Neurologischen Abteilung Hardtstraße 36 37242 Bad Sooden-Allendorf Tel.: 05652 55 861 Fax.: 05652 55 814 Email: neurologie@reha-klinik.de
NeuroBloc. Botulinumtoxin Typ B Injektionslösung 5000 E/ml. Wichtige Informationen zur Sicherheit für Ärzte
 NeuroBloc Botulinumtoxin Typ B Injektionslösung 5000 E/ml Wichtige Informationen zur Sicherheit für Ärzte Dieses Handbuch dient dazu, Ärzte, die für die Verschreibung und die Verabreichung von NeuroBloc
NeuroBloc Botulinumtoxin Typ B Injektionslösung 5000 E/ml Wichtige Informationen zur Sicherheit für Ärzte Dieses Handbuch dient dazu, Ärzte, die für die Verschreibung und die Verabreichung von NeuroBloc
Alternative medikamentöse Strategien bei Spastik
 Alternative medikamentöse Strategien bei Spastik Michaela M. Pinter, Brigitta Freundl Neurologisches Rehabilitationszentrum Rosenhügel Ludwig Boltzmann Institut für f r Restaurative Neurologie und Neuromodulation
Alternative medikamentöse Strategien bei Spastik Michaela M. Pinter, Brigitta Freundl Neurologisches Rehabilitationszentrum Rosenhügel Ludwig Boltzmann Institut für f r Restaurative Neurologie und Neuromodulation
Extrakt aus Cannabis Sativa L., folium cum flore (Wirkstoffkombination Delta-9- Tetrahydrocannabinol und Cannabidiol)
 Sativa L., folium cum flore (Wirkstoffkombination Delta-9- Tetrahydrocannabinol und Cannabidiol) Beschluss vom: 21. Juni 2012 / 16. März 2017 gültig bis: 01.05.2018 In Kraft getreten am: 21. Juni 2012
Sativa L., folium cum flore (Wirkstoffkombination Delta-9- Tetrahydrocannabinol und Cannabidiol) Beschluss vom: 21. Juni 2012 / 16. März 2017 gültig bis: 01.05.2018 In Kraft getreten am: 21. Juni 2012
Neurophysiotherapie gestern und heute
 Neurophysiotherapie gestern und heute Dr. Holm Thieme Erste Europäische Schule für Physiotherapie, Ergotherapie und Logopädie, Klinik Bavaria Kreischa holm.thieme@physiotherapie-schule-kreischa.de Therapeutische
Neurophysiotherapie gestern und heute Dr. Holm Thieme Erste Europäische Schule für Physiotherapie, Ergotherapie und Logopädie, Klinik Bavaria Kreischa holm.thieme@physiotherapie-schule-kreischa.de Therapeutische
Multiple Sklerose (MS)
 Bild: Kurzlehrbuch Neurologie, Thieme Multiple Sklerose 2 Multiple Sklerose (MS) Inhalt» Pathogenese» Symptome» Diagnostik» Therapie Multiple Sklerose 4 Multiple Sklerose 3 Definition und Pathogenese»
Bild: Kurzlehrbuch Neurologie, Thieme Multiple Sklerose 2 Multiple Sklerose (MS) Inhalt» Pathogenese» Symptome» Diagnostik» Therapie Multiple Sklerose 4 Multiple Sklerose 3 Definition und Pathogenese»
Krankenpflege-Journal.com. Schmerzlinderung mit Instanyl nach nur fünf Minuten
 Fentanyl-Nasenspray gegen Durchbruchschmerz ab sofort verfügbar: Schmerzlinderung mit Instanyl nach nur fünf Minuten Frankfurt am Main (9. September 2009) Bis zu 80 Prozent aller Tumorpatienten leiden
Fentanyl-Nasenspray gegen Durchbruchschmerz ab sofort verfügbar: Schmerzlinderung mit Instanyl nach nur fünf Minuten Frankfurt am Main (9. September 2009) Bis zu 80 Prozent aller Tumorpatienten leiden
Multiple Sklerose (MS)
 Bild: Kurzlehrbuch Neurologie, Thieme Multiple Sklerose 2 Multiple Sklerose (MS) Inhalt» Pathogenese» Symptome» Diagnostik» Therapie Multiple Sklerose 4 Multiple Sklerose 3 Klinischer Fall..\3) Sammlung\Klinischer
Bild: Kurzlehrbuch Neurologie, Thieme Multiple Sklerose 2 Multiple Sklerose (MS) Inhalt» Pathogenese» Symptome» Diagnostik» Therapie Multiple Sklerose 4 Multiple Sklerose 3 Klinischer Fall..\3) Sammlung\Klinischer
BAnz AT B2. Beschluss
 Beschluss des Gemeinsamen Bundesausschusses über eine Änderung der Arzneimittel-Richtlinie (AM-RL): Anlage XII- Beschlüsse über die Nutzenbewertung von Arzneimitteln mit neuen Wirkstoffen nach 35a SGB
Beschluss des Gemeinsamen Bundesausschusses über eine Änderung der Arzneimittel-Richtlinie (AM-RL): Anlage XII- Beschlüsse über die Nutzenbewertung von Arzneimitteln mit neuen Wirkstoffen nach 35a SGB
1 Charakteristika in der praktischen Ausbildung am Patienten 3
 Inhaltsverzeichnis 1 Charakteristika in der praktischen Ausbildung am Patienten 3 Multiple Störungen 3 1.5 Spezifische Arbeitsfelder entsprechend Progredienz/Chronifizierung 5 dem Rehabilitationsfortschritt
Inhaltsverzeichnis 1 Charakteristika in der praktischen Ausbildung am Patienten 3 Multiple Störungen 3 1.5 Spezifische Arbeitsfelder entsprechend Progredienz/Chronifizierung 5 dem Rehabilitationsfortschritt
Allgemein 1 (Übersicht Zertifizierung und Nutzen für den Anwender) Derzeitiger Stand der Zertifizierung zur Kostenrückerstattung für Anwender
 Theoriekurs I Allgemein 1 (Übersicht Zertifizierung und Nutzen für den Anwender) Vorstellung des Curriculums Nutzen des Zertifikates für den Anwender Derzeitiger Stand der Zertifizierung zur Kostenrückerstattung
Theoriekurs I Allgemein 1 (Übersicht Zertifizierung und Nutzen für den Anwender) Vorstellung des Curriculums Nutzen des Zertifikates für den Anwender Derzeitiger Stand der Zertifizierung zur Kostenrückerstattung
Hereditäre spastische Paraplegie (HSP): heute und morgen
 Ge(h)n mit HSP Informationstag, Bremen, 16.09.2017 Hereditäre spastische Paraplegie (HSP): heute und morgen Priv. Doz. Dr. med. Zacharias Kohl Molekular-Neurologische Abteilung / Bewegungsambulanz Übersicht
Ge(h)n mit HSP Informationstag, Bremen, 16.09.2017 Hereditäre spastische Paraplegie (HSP): heute und morgen Priv. Doz. Dr. med. Zacharias Kohl Molekular-Neurologische Abteilung / Bewegungsambulanz Übersicht
F R A G E B O G E N. A. Therapie. Seite 1 von 12
 Seite 1 von 12 F R A G E B O G E N Wir möchten Sie bitten, den Fragebogen aus Sicht Ihrer Praxis/Abteilung zu beantworten. In diesem Zusammenhang ist es nicht relevant, ob Sie die Behandlung dieses Patientenkollektivs
Seite 1 von 12 F R A G E B O G E N Wir möchten Sie bitten, den Fragebogen aus Sicht Ihrer Praxis/Abteilung zu beantworten. In diesem Zusammenhang ist es nicht relevant, ob Sie die Behandlung dieses Patientenkollektivs
Therapie mit Cannabidiol bei Epilepsie
 Therapie mit Cannabidiol bei Epilepsie Herbsttagung der DGMGB Freitag, 26. Oktober 2018 Martin Holtkamp Institut für Diagnostik der Epilepsien // Ev. Krankenhaus Königin Elisabeth Herzberge Klinische und
Therapie mit Cannabidiol bei Epilepsie Herbsttagung der DGMGB Freitag, 26. Oktober 2018 Martin Holtkamp Institut für Diagnostik der Epilepsien // Ev. Krankenhaus Königin Elisabeth Herzberge Klinische und
Risikofaktoren für eine ernsthafte Wirbelsäulenerkrankung
 Risikofaktoren für eine ernsthafte Wirbelsäulenerkrankung Anamnese Alter 55 Trauma Bekannter Tumor Fieber Gewichtsverlust Nachtschmerzen Inkontinenz Sensibilitätsstörung perianal / Gesäss Neurologisches
Risikofaktoren für eine ernsthafte Wirbelsäulenerkrankung Anamnese Alter 55 Trauma Bekannter Tumor Fieber Gewichtsverlust Nachtschmerzen Inkontinenz Sensibilitätsstörung perianal / Gesäss Neurologisches
Spastik und Schmerz. S. Rehm, R. Baron Sektion für Neurologische Schmerzforschung und -therapie Klinik für Neurologie, Kiel
 Spastik und Schmerz S. Rehm, R. Baron Sektion für Neurologische Schmerzforschung und -therapie Klinik für Neurologie, Kiel Deutschland: häufigster Grund für Arztbesuche 5-9 Millionen Patienten mit chronischen
Spastik und Schmerz S. Rehm, R. Baron Sektion für Neurologische Schmerzforschung und -therapie Klinik für Neurologie, Kiel Deutschland: häufigster Grund für Arztbesuche 5-9 Millionen Patienten mit chronischen
Diabetische Neuropathie Praxisgerechte Umsetzung der Leitlinien
 Diabetische Neuropathie Praxisgerechte Umsetzung der Leitlinien Univ. Prof. Dr. med. Jochen Seufert, FRCPE, Freiburg Dreseden (1. Juni 2011) - Die diabetischen Neuropathien können neben den Veränderungen
Diabetische Neuropathie Praxisgerechte Umsetzung der Leitlinien Univ. Prof. Dr. med. Jochen Seufert, FRCPE, Freiburg Dreseden (1. Juni 2011) - Die diabetischen Neuropathien können neben den Veränderungen
Stand Botulinumtoxin in Kindesalter Neue Evidenzen, altes Dilemma Stellungnahme der Gesellschaft für Neuropädiatrie Update 2014
 Stand 2014-07-22 Botulinumtoxin in Kindesalter Neue Evidenzen, altes Dilemma Stellungnahme der Gesellschaft für Neuropädiatrie Update 2014 Die lokale Injektion von Botulinumtoxin hat sich schrittweise
Stand 2014-07-22 Botulinumtoxin in Kindesalter Neue Evidenzen, altes Dilemma Stellungnahme der Gesellschaft für Neuropädiatrie Update 2014 Die lokale Injektion von Botulinumtoxin hat sich schrittweise
Der Schlaganfall: Von der Forschung zur verbesserten. Versorgung in Berlin. Prof. Dr. med. Matthias Endres
 Berliner Medizinische Gesellschaft Der Schlaganfall: ll Von der Forschung zur verbesserten Versorgung in Berlin Prof. Dr. med. Matthias Endres Klinik für Neurologie Charité Universitätsmedizin Berlin Centrum
Berliner Medizinische Gesellschaft Der Schlaganfall: ll Von der Forschung zur verbesserten Versorgung in Berlin Prof. Dr. med. Matthias Endres Klinik für Neurologie Charité Universitätsmedizin Berlin Centrum
Projekte: Erkrankungen des Nervensystems
 Literaturrecherchen für GKV-Preisverhandlungen in einer neurologischen Indikation Andere Literaturrecherchen für GKV-Preisverhandlungen Fallzahl: 0 Preparation of a study protocol in post-stroke arm spasticity
Literaturrecherchen für GKV-Preisverhandlungen in einer neurologischen Indikation Andere Literaturrecherchen für GKV-Preisverhandlungen Fallzahl: 0 Preparation of a study protocol in post-stroke arm spasticity
Nackenbeschwerden und die Therapie mit Botulinumtoxin
 Nackenbeschwerden und die Therapie mit Botulinumtoxin Christian Lanz Neurologie Schulthess Klinik Was erwartet Sie? Zervikale Dystonie mit aktueller semiologischer Einteilung - Therapie mit Botulinumtoxin
Nackenbeschwerden und die Therapie mit Botulinumtoxin Christian Lanz Neurologie Schulthess Klinik Was erwartet Sie? Zervikale Dystonie mit aktueller semiologischer Einteilung - Therapie mit Botulinumtoxin
Bedeutung von MAO-B-Hemmern
 DGN-Kongress 2014: Rasagilin verlässlicher Therapiepartner im Krankheitsverlauf Individuelle Konzepte in der Parkinson-Therapie: Bedeutung von MAO-B-Hemmern München (17. September 2014) - Wie kann der
DGN-Kongress 2014: Rasagilin verlässlicher Therapiepartner im Krankheitsverlauf Individuelle Konzepte in der Parkinson-Therapie: Bedeutung von MAO-B-Hemmern München (17. September 2014) - Wie kann der
Auf der 84. Jahrestagung der Deutschen Gesellschaft für Neurologie (DGN), die noch bis zum 1. Oktober in
 Restless-Legs-Syndrom: Ein besseres Leben ist möglich Die Qual der ruhelosen Beine ist eine kaum bekannte Volkskrankheit Wiesbaden (29. September 2011) Bis zu zehn Prozent der Bevölkerung sind von einem
Restless-Legs-Syndrom: Ein besseres Leben ist möglich Die Qual der ruhelosen Beine ist eine kaum bekannte Volkskrankheit Wiesbaden (29. September 2011) Bis zu zehn Prozent der Bevölkerung sind von einem
Schlaganfall: im Zweifelsfall für die Lyse-Therapie entscheiden
 Deutsche Schlaganfall-Gesellschaft (DSG) und Deutsche Gesellschaft für Neurologie (DGN) Schlaganfall: im Zweifelsfall für die Lyse-Therapie entscheiden Berlin (17. Juli 2012) Deutlich mehr Schlaganfall-Patienten
Deutsche Schlaganfall-Gesellschaft (DSG) und Deutsche Gesellschaft für Neurologie (DGN) Schlaganfall: im Zweifelsfall für die Lyse-Therapie entscheiden Berlin (17. Juli 2012) Deutlich mehr Schlaganfall-Patienten
Arbeitsgruppe: Spastik Fragestellung: Elektrostimulation
 Arbeitsgruppe: Spastik Fragestellung: Elektrostimulation : Elektrostimulation des Antagonisten Alifiere 982 2 Pandayan et al 997 offene Untersu chung Multiple Baseline -Design (A-B- A), nicht verblind
Arbeitsgruppe: Spastik Fragestellung: Elektrostimulation : Elektrostimulation des Antagonisten Alifiere 982 2 Pandayan et al 997 offene Untersu chung Multiple Baseline -Design (A-B- A), nicht verblind
Cytomegalie-Immunglobulin vom Menschen
 Immunglobuline Prophylaxe klinischer Manifestationen einer Cytomegalie-Virus-Infektion bei Patienten unter immunsuppressiver Therapie, insbesondere Transplantat-Empfängern. CMV-Infektion (Prophylaxe) Kdr.,
Immunglobuline Prophylaxe klinischer Manifestationen einer Cytomegalie-Virus-Infektion bei Patienten unter immunsuppressiver Therapie, insbesondere Transplantat-Empfängern. CMV-Infektion (Prophylaxe) Kdr.,
Projekte: Erkrankungen der Haut und des Unterhautzellgewebes
 Monitoring services for one country for a multi-country registry in chronic urticaria Preparation of a CRF for a registry in chronic urticaria Development of a Clinical Study Protocol, Master PIC and CRF
Monitoring services for one country for a multi-country registry in chronic urticaria Preparation of a CRF for a registry in chronic urticaria Development of a Clinical Study Protocol, Master PIC and CRF
Zielgruppenspezifische Betrachtung neuer Technologien im Spannungsfeld zwischen Akzeptanz und Gebrauchstauglichkeit. Monique Bongers, BSc.
 Zielgruppenspezifische Betrachtung neuer Technologien im Spannungsfeld zwischen Akzeptanz und Gebrauchstauglichkeit Monique Bongers, BSc. Agenda 1. Einführung Schlaganfall und FES 2. ActiGait : Indikationen
Zielgruppenspezifische Betrachtung neuer Technologien im Spannungsfeld zwischen Akzeptanz und Gebrauchstauglichkeit Monique Bongers, BSc. Agenda 1. Einführung Schlaganfall und FES 2. ActiGait : Indikationen
Medikamentöse Behandlung der Spastik Wirkungen und Nebenwirkungen
 Medikamentöse Behandlung der Spastik Wirkungen und Nebenwirkungen Von Dr. rer. nat. Michael Speer, Dipl. Biologe; HSP-Betroffener beschäftigt in einer Firma für Informationsmanagement und Dokumentation;
Medikamentöse Behandlung der Spastik Wirkungen und Nebenwirkungen Von Dr. rer. nat. Michael Speer, Dipl. Biologe; HSP-Betroffener beschäftigt in einer Firma für Informationsmanagement und Dokumentation;
Der Rückenschmerz ist neuropathisch!
 Prof. Dr. Ralf Baron: Der Rückenschmerz nervt?! Debatte ohne Ende oder Ende der Debatte? Der Rücke Der Rückenschmerz nervt?! Debatte ohne Ende oder Ende der Debatte? Der Rückenschmerz ist neuropathisch!
Prof. Dr. Ralf Baron: Der Rückenschmerz nervt?! Debatte ohne Ende oder Ende der Debatte? Der Rücke Der Rückenschmerz nervt?! Debatte ohne Ende oder Ende der Debatte? Der Rückenschmerz ist neuropathisch!
Symptomatische Therapie. Frühe Therapie der MS. der MS
 Symptomatische Frühe Therapie Therapie der MS der MS Dr. med. Jens Gößling Oberarzt Neurologie Krankenhaus Buchholz Behandlungsebenen der MS Akute Behandlung der Schübe Dauerhafte Immunmodulation/ - supression
Symptomatische Frühe Therapie Therapie der MS der MS Dr. med. Jens Gößling Oberarzt Neurologie Krankenhaus Buchholz Behandlungsebenen der MS Akute Behandlung der Schübe Dauerhafte Immunmodulation/ - supression
Physiotherapie bei Hereditärer Spastischer Spinalparalyse (HSP) Ein Systematischer Review der Literatur
 Physiotherapie bei Hereditärer Spastischer Spinalparalyse (HSP) Ein Systematischer Review der Literatur Luder Gere, Verra Martin Institut für Physiotherapie Hereditary Spastic Paraplegia (HSP) Heterogene
Physiotherapie bei Hereditärer Spastischer Spinalparalyse (HSP) Ein Systematischer Review der Literatur Luder Gere, Verra Martin Institut für Physiotherapie Hereditary Spastic Paraplegia (HSP) Heterogene
KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse
 Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
Neue Ergebnisse aus der BEAUTIfUL-Studie KHK mit Angina pectoris: Ivabradin reduziert kardiale Ereignisse Barcelona, Spanien, 31. August 2009 Aktuelle Daten einer auf dem Kongress der European Society
Therapeutische Infiltration an der Wirbelsäule
 Wir machen mobil Die Schulthess Klinik ist Swiss Olympic Medical Center und FIFA Medical Centre of Excellence Therapeutische Infiltration Zur Behandlung hartnäckiger Rückenschmerzen Wir machen mobil Krankhafte
Wir machen mobil Die Schulthess Klinik ist Swiss Olympic Medical Center und FIFA Medical Centre of Excellence Therapeutische Infiltration Zur Behandlung hartnäckiger Rückenschmerzen Wir machen mobil Krankhafte
Peri- und intraartikuläre Anästhesie (PIA) anderen Verfahren bei K-TEP überlegen. Eine Literaturübersicht und Ergebnisse eigener RCT
 Peri- und intraartikuläre Anästhesie (PIA) anderen Verfahren bei K-TEP überlegen. Eine Literaturübersicht und Ergebnisse eigener RCT J. Beckmann DKG München, Nov. 2015 5. Sportorthopädiekongress Freiburg,
Peri- und intraartikuläre Anästhesie (PIA) anderen Verfahren bei K-TEP überlegen. Eine Literaturübersicht und Ergebnisse eigener RCT J. Beckmann DKG München, Nov. 2015 5. Sportorthopädiekongress Freiburg,
Myorelaxantien bei Rückenschmerzen Sinn oder Unsinn?
 Myorelaxantien bei Rückenschmerzen Sinn oder Unsinn? SAMM Kongress Interlaken 25.11.2011 11.00-11:20 PD Dr. med. H. R. Ziswiler Bern Realität im Praxisalltag? 35-60% der Patienten mit Rückenschmerz (LBP)
Myorelaxantien bei Rückenschmerzen Sinn oder Unsinn? SAMM Kongress Interlaken 25.11.2011 11.00-11:20 PD Dr. med. H. R. Ziswiler Bern Realität im Praxisalltag? 35-60% der Patienten mit Rückenschmerz (LBP)
Elektrophysiologischer Nachweis langsam leitender Pyramidenbahnfasern
 Medizinische Fakultät Charité Universitätsmedizin Berlin Campus Benjamin Franklin Aus der Klinik für Neurologie Direktor Prof. Dr. med M. Endres Abteilung klinische Neurophysiologie Abteilungsleiter Prof.
Medizinische Fakultät Charité Universitätsmedizin Berlin Campus Benjamin Franklin Aus der Klinik für Neurologie Direktor Prof. Dr. med M. Endres Abteilung klinische Neurophysiologie Abteilungsleiter Prof.
Plazebo: Risiko in klinischen Prüfungen und ethisch bedenklich?
 Plazebo: Risiko in klinischen Prüfungen und ethisch bedenklich? Dr. Karl Broich Bundesinstitut für Arzneimittel Kurt-Georg-Kiesinger-Allee 38, D-53175 Bonn Schein-OP (Sham-Procedures) Ideales Arzneimittel
Plazebo: Risiko in klinischen Prüfungen und ethisch bedenklich? Dr. Karl Broich Bundesinstitut für Arzneimittel Kurt-Georg-Kiesinger-Allee 38, D-53175 Bonn Schein-OP (Sham-Procedures) Ideales Arzneimittel
CIDP- Chronisch inflammatorische demyelinisierende Polyneuropathie. Stefanie Müller Oberärztin Klinik für Neurologie Kantonsspital St.
 CIDP- Chronisch inflammatorische demyelinisierende Polyneuropathie Stefanie Müller Oberärztin Klinik für Neurologie Kantonsspital St. Gallen Polyneuropathie: Häufigkeit Engelhardt 1994 Epidemiologie Erkrankung
CIDP- Chronisch inflammatorische demyelinisierende Polyneuropathie Stefanie Müller Oberärztin Klinik für Neurologie Kantonsspital St. Gallen Polyneuropathie: Häufigkeit Engelhardt 1994 Epidemiologie Erkrankung
Merck beantragt Zulassung in den USA für Cladribin-Tabletten als mögliche orale Kurzzeitbehandlung der Multiplen Sklerose
 Merck beantragt Zulassung in den USA für Cladribin-Tabletten als mögliche orale Kurzzeitbehandlung der Multiplen Sklerose Darmstadt (30. September 2009) - Die Merck KGaA hat heute bekannt gegeben, dass
Merck beantragt Zulassung in den USA für Cladribin-Tabletten als mögliche orale Kurzzeitbehandlung der Multiplen Sklerose Darmstadt (30. September 2009) - Die Merck KGaA hat heute bekannt gegeben, dass
Arzneimitteltherapie. Risiken, Nebenwirkungen, Anwendungshinweise, Wirkweise
 Arzneimitteltherapie Risiken, Nebenwirkungen, Anwendungshinweise, Wirkweise Annett Hüttner, Apothekerin, 28. Mai 2016 Arzneimitteltherapie bei HSP Inhalt 1. Begrifflichkeiten 2. Medikamentöse Therapie
Arzneimitteltherapie Risiken, Nebenwirkungen, Anwendungshinweise, Wirkweise Annett Hüttner, Apothekerin, 28. Mai 2016 Arzneimitteltherapie bei HSP Inhalt 1. Begrifflichkeiten 2. Medikamentöse Therapie
Therapie der Dystonien Selektive und temporäre Denervierung mittels lokaler Injektionen von Botulinum-Toxin A
 Therapie der Dystonien Selektive und temporäre Denervierung mittels lokaler Injektionen von Botulinum-Toxin A Therapie der Wahl (bei Beherrschung der Injektionstechnik und Kenntnis von lokaler Anatomie
Therapie der Dystonien Selektive und temporäre Denervierung mittels lokaler Injektionen von Botulinum-Toxin A Therapie der Wahl (bei Beherrschung der Injektionstechnik und Kenntnis von lokaler Anatomie
Schutz der Patienten vor der schweren Viruserkrankung PML
 Natalizumab bei Multipler Sklerose Schutz der Patienten vor der schweren Viruserkrankung PML Berlin (29. Juni 2012) Das Medikament Natalizumab gilt seit seiner Einführung in Europa vor etwa sechs Jahren
Natalizumab bei Multipler Sklerose Schutz der Patienten vor der schweren Viruserkrankung PML Berlin (29. Juni 2012) Das Medikament Natalizumab gilt seit seiner Einführung in Europa vor etwa sechs Jahren
der MS Dr. med. Jens Gößling Oberarzt Neurologie Krankenhaus Buchholz Symptomatische Therapie
 Symptomatische Therapie der MS Dr. med. Jens Gößling Oberarzt Neurologie Krankenhaus Buchholz Behandlungsebenen der MS Akute Behandlung der Schübe Dauerhafte Immunmodulation/ - suppression Basistherapie
Symptomatische Therapie der MS Dr. med. Jens Gößling Oberarzt Neurologie Krankenhaus Buchholz Behandlungsebenen der MS Akute Behandlung der Schübe Dauerhafte Immunmodulation/ - suppression Basistherapie
Publikationsliste. Zeitschriften/Journale. Originalarbeiten
 Publikationsliste Prof. Dr. Bernhard Elsner, MPH Stand: 09.10.2014 IF = Science Citation Impact Factor 2012 * = Diese Publikation resultiert aus der Doktorarbeit. Zeitschriften/Journale Originalarbeiten
Publikationsliste Prof. Dr. Bernhard Elsner, MPH Stand: 09.10.2014 IF = Science Citation Impact Factor 2012 * = Diese Publikation resultiert aus der Doktorarbeit. Zeitschriften/Journale Originalarbeiten
Telemedizin und Rehabilitation: Von der Forschung in die Praxis Anwendungen in der TeleNeurorehabilitation
 Telemedizin und Rehabilitation: Von der Forschung in die Praxis Anwendungen in der TeleNeurorehabilitation Michael Jöbges Brandenburgklinik Bernau bei Berlin Bedürfnisse von Schlaganfall Patienten nach
Telemedizin und Rehabilitation: Von der Forschung in die Praxis Anwendungen in der TeleNeurorehabilitation Michael Jöbges Brandenburgklinik Bernau bei Berlin Bedürfnisse von Schlaganfall Patienten nach
Behandlung mit Botulinumtoxin A Antworten auf einige Ihrer Fragen. Armspastik. nach Schlaganfall
 Behandlung mit Botulinumtoxin A Antworten auf einige Ihrer Fragen Armspastik nach Schlaganfall Was ist Spastik? Spastik ist eine Störung des Nervensystems und der Muskulatur Ihres Körpers. Das bedeutet,
Behandlung mit Botulinumtoxin A Antworten auf einige Ihrer Fragen Armspastik nach Schlaganfall Was ist Spastik? Spastik ist eine Störung des Nervensystems und der Muskulatur Ihres Körpers. Das bedeutet,
Aktuelle Behandlung bei M. Parkinson: Update Früh - bis Spätphase. Prof. Dr. J. Kassubek Klinik für Neurologie, Universitätsklinikum Ulm
 Aktuelle Behandlung bei M. Parkinson: Update Früh - bis Spätphase Prof. Dr. J. Kassubek Klinik für Neurologie, Universitätsklinikum Ulm Hawkes et al., Parkinsonism Rel Dis 2010 Morbus Parkinson: Therapie-Prinzipien
Aktuelle Behandlung bei M. Parkinson: Update Früh - bis Spätphase Prof. Dr. J. Kassubek Klinik für Neurologie, Universitätsklinikum Ulm Hawkes et al., Parkinsonism Rel Dis 2010 Morbus Parkinson: Therapie-Prinzipien
Lang wirksame Beta-Mimetika Long Acting Beta Agonists (LABAs) erhöhtes Risiko einer Exazerbation der Asthmasymptome
 Lang wirksame Beta-Mimetika Long Acting Beta Agonists (LABAs) erhöhtes Risiko einer Exazerbation der Asthmasymptome Basisinformation FACHINFORMATION Lang wirksame Beta-Mimetika - Long Acting Beta Agonists
Lang wirksame Beta-Mimetika Long Acting Beta Agonists (LABAs) erhöhtes Risiko einer Exazerbation der Asthmasymptome Basisinformation FACHINFORMATION Lang wirksame Beta-Mimetika - Long Acting Beta Agonists
Hands up! - date Neurologische Differenzialdiagnose der «eingeschlafenen Hand» ORTHOPEDICS UPDATE. «HAND» 10. Mai G.
 Hands up! - date Neurologische Differenzialdiagnose der «eingeschlafenen Hand» G. Lindemann Lokalisation 1. Klassische Kompressionsyndrome der Armnerven 2. Läsionen des Plexus brachialis 3. Ursachen im
Hands up! - date Neurologische Differenzialdiagnose der «eingeschlafenen Hand» G. Lindemann Lokalisation 1. Klassische Kompressionsyndrome der Armnerven 2. Läsionen des Plexus brachialis 3. Ursachen im
Tiefe Hirnstimulation bei Bewegungsstörungen. Klinik für Neurologie Klinik für Neurochirurgie
 Tiefe Hirnstimulation bei Bewegungsstörungen Klinik für Neurologie Klinik für Neurochirurgie Bewegungsstörung Die Parkinson Krankheit (Morbus Parkinson) zählt zu den häufigsten neurologischen Erkrankungen
Tiefe Hirnstimulation bei Bewegungsstörungen Klinik für Neurologie Klinik für Neurochirurgie Bewegungsstörung Die Parkinson Krankheit (Morbus Parkinson) zählt zu den häufigsten neurologischen Erkrankungen
Innovative Neuro-Bildgebung unterstützt frühe Diagnose und maßgeschneiderte Therapiestrategien
 Kongress der European Neurological Society (ENS) 2009: Alzheimer, Kopfschmerzen, Multiple Sklerose Innovative Neuro-Bildgebung unterstützt frühe Diagnose und maßgeschneiderte Therapiestrategien Mailand,
Kongress der European Neurological Society (ENS) 2009: Alzheimer, Kopfschmerzen, Multiple Sklerose Innovative Neuro-Bildgebung unterstützt frühe Diagnose und maßgeschneiderte Therapiestrategien Mailand,
Krankengymnastische Behandlung der Infantilen Zerebralparese
 Margret Feldkamp Dorit von Aufschnaiter Jürg U. Baumann Inge Danieicik Marianne Goyke 2008 AGI-Information Management Consultants May be used for personal purporses only or by libraries associated to dandelon.com
Margret Feldkamp Dorit von Aufschnaiter Jürg U. Baumann Inge Danieicik Marianne Goyke 2008 AGI-Information Management Consultants May be used for personal purporses only or by libraries associated to dandelon.com
Neurologie. Medikamente bei HSP. Sven Klimpe Universitätsmedizin Mainz, Klinik für Neurologie
 Medikamente bei HSP Sven Klimpe Universitätsmedizin Mainz, Klinik für Neurologie Übersicht Was ist Spastik? Medikamente zur Behandlung verschiedener Beschwerden bei HSP: Spastik Blasenstörung Schmerzen
Medikamente bei HSP Sven Klimpe Universitätsmedizin Mainz, Klinik für Neurologie Übersicht Was ist Spastik? Medikamente zur Behandlung verschiedener Beschwerden bei HSP: Spastik Blasenstörung Schmerzen
Arbeitsgruppe: Spastik. Fragestellung: Gerätegestützte Verfahren
 Arbeitsgruppe: Spastik Fragestellung: Gerätegestützte Verfahren : gerätegestützte passive Muskelstreckung Wu et al, 2006 2 Hesse et al 2008 Kohorte nstudie 20 Minuten elektromechani sche sensomotorisc
Arbeitsgruppe: Spastik Fragestellung: Gerätegestützte Verfahren : gerätegestützte passive Muskelstreckung Wu et al, 2006 2 Hesse et al 2008 Kohorte nstudie 20 Minuten elektromechani sche sensomotorisc
Deutscher Schmerz- und Palliativtag 2014: Tapentadol ab April auch in schnellfreisetzenden Zubereitunge
 Deutscher Schmerz- und Palliativtag 2014 Tapentadol ab April auch in schnellfreisetzenden Zubereitungen Frankfurt am Main (20. März 2014) - Die Therapie chronischer Schmerzen ist eine Herausforderung -
Deutscher Schmerz- und Palliativtag 2014 Tapentadol ab April auch in schnellfreisetzenden Zubereitungen Frankfurt am Main (20. März 2014) - Die Therapie chronischer Schmerzen ist eine Herausforderung -
PATIENTENINFORMATION
 Die belgischen Gesundheitsbehörden haben bestimmte Voraussetzungen für das Inverkehrbringen des Arzneimittels BOCOUTURE erlassen. Der in Belgien vorgeschriebene Plan zur Risikominimierung, zu dem diese
Die belgischen Gesundheitsbehörden haben bestimmte Voraussetzungen für das Inverkehrbringen des Arzneimittels BOCOUTURE erlassen. Der in Belgien vorgeschriebene Plan zur Risikominimierung, zu dem diese
Das Ergebnis: Sativex verringert die Kniesteifheit sowie die Adduktorenspastik und
 Neue Studiendaten belegen: Sativex kann die durch Spastik eingeschränkte Gangqualität bei MS-Patien Neue Studiendaten belegen Sativex kann die durch Spastik eingeschränkte Gangqualität bei MS-Patienten
Neue Studiendaten belegen: Sativex kann die durch Spastik eingeschränkte Gangqualität bei MS-Patien Neue Studiendaten belegen Sativex kann die durch Spastik eingeschränkte Gangqualität bei MS-Patienten
Prüfmedikamente von Roche für Patienten mit spinaler Muskelatrophie (SMA)
 Prüfmedikamente von Roche für Patienten mit spinaler Muskelatrophie (SMA) SMA Schweiz Tag Nottwil - 13. May 2017 Dominik Kraus - Clinical Scientist Specialist Rare Diseases SMA betrifft den ganzen Körper
Prüfmedikamente von Roche für Patienten mit spinaler Muskelatrophie (SMA) SMA Schweiz Tag Nottwil - 13. May 2017 Dominik Kraus - Clinical Scientist Specialist Rare Diseases SMA betrifft den ganzen Körper
Diagnostik und Therapie in der HSP - Spezialambulanz
 Diagnostik und Therapie in der HSP - Spezialambulanz Braunlage, 20. April 2013 PD Dr. Tobias Warnecke Klinik und Poliklinik für Neurologie Universitätsklinikum Münster Übersicht Einführung Diagnostik Therapie
Diagnostik und Therapie in der HSP - Spezialambulanz Braunlage, 20. April 2013 PD Dr. Tobias Warnecke Klinik und Poliklinik für Neurologie Universitätsklinikum Münster Übersicht Einführung Diagnostik Therapie
Förderung zerebraler Plastizität durch die Spiegeltherapie. Christian Dohle St. Mauritius Therapieklinik, Meerbusch
 Förderung zerebraler Plastizität durch die Spiegeltherapie Christian Dohle St. Mauritius Therapieklinik, Meerbusch Ökonomische Relevanz des Schlaganfalls Inzidenz in Deutschland: 200.000 Personen / Jahr
Förderung zerebraler Plastizität durch die Spiegeltherapie Christian Dohle St. Mauritius Therapieklinik, Meerbusch Ökonomische Relevanz des Schlaganfalls Inzidenz in Deutschland: 200.000 Personen / Jahr
Evidenz angewandter Trainingslehre: Stroke
 Evidenz angewandter Trainingslehre: Stroke Stefan Schädler MTT und Fitness in der Neurologie Tagung der IGPTR-N 28. Februar 2015 Reduzierte Geh-Aktivitäten nach Stroke: Rolle von Gang, Gleichgewicht +
Evidenz angewandter Trainingslehre: Stroke Stefan Schädler MTT und Fitness in der Neurologie Tagung der IGPTR-N 28. Februar 2015 Reduzierte Geh-Aktivitäten nach Stroke: Rolle von Gang, Gleichgewicht +
Die Behandlung des Tourette-Syndroms mit Aripiprazol
 Vortragzusammenfassung Die Behandlung des Tourette-Syndroms mit Aripiprazol Professor Dr. med. Mathias Bartels Universitätsklinik für Psychiatrie und Psychotherapie Tübingen Das Tourette-Syndrom ist eine
Vortragzusammenfassung Die Behandlung des Tourette-Syndroms mit Aripiprazol Professor Dr. med. Mathias Bartels Universitätsklinik für Psychiatrie und Psychotherapie Tübingen Das Tourette-Syndrom ist eine
ALS-Tag Cannabishaltige Medikamente Behandlungsergebnisse und neue Gesetzgebung
 ALS-Tag 2018 Cannabishaltige Medikamente Behandlungsergebnisse und neue Gesetzgebung 9. ALS-Tag Samstag, 14. April 2018 Dagmar Kettemann, Charité Universitätsmedizin Berlin U N I V E R S I T Ä T S M E
ALS-Tag 2018 Cannabishaltige Medikamente Behandlungsergebnisse und neue Gesetzgebung 9. ALS-Tag Samstag, 14. April 2018 Dagmar Kettemann, Charité Universitätsmedizin Berlin U N I V E R S I T Ä T S M E
Wegweisende Studie: Levitra nach nervschonender Prostatektomie
 Wegweisende Studie: Levitra nach nervschonender Prostatektomie Leverkusen (25. Juli 2008) Eine in European Urology veröffentlichte Studie zeigt, dass Levitra (Vardenafil-HCl) bei Männern in der Behandlung
Wegweisende Studie: Levitra nach nervschonender Prostatektomie Leverkusen (25. Juli 2008) Eine in European Urology veröffentlichte Studie zeigt, dass Levitra (Vardenafil-HCl) bei Männern in der Behandlung
Therapie mit Opiaten beim Rückenschmerz Sinn oder Unsinn? Adrian Forster, Klinik St. Katharinental, Diessenhofen
 Therapie mit Opiaten beim Rückenschmerz Sinn oder Unsinn? Adrian Forster, Klinik St. Katharinental, Diessenhofen WHO-Stufenschema der Schmerztherapie (Für Schmerztherapie bei Tumorerkrankungen entwickelt)
Therapie mit Opiaten beim Rückenschmerz Sinn oder Unsinn? Adrian Forster, Klinik St. Katharinental, Diessenhofen WHO-Stufenschema der Schmerztherapie (Für Schmerztherapie bei Tumorerkrankungen entwickelt)
Cannabinoide. Michael Schäfer U N I V E R S I T Ä T S M E D I Z I N B E R L I N
 Cannabinoide Michael Schäfer U N I V E R S I T Ä T S M E D I Z I N B E R L I N Evidenz medizinische Indikation Schmerzlinderung (Der Schmerz, Februar 2016, Band 30, Heft 1) Neuropathischer Schmerz (Vergleich
Cannabinoide Michael Schäfer U N I V E R S I T Ä T S M E D I Z I N B E R L I N Evidenz medizinische Indikation Schmerzlinderung (Der Schmerz, Februar 2016, Band 30, Heft 1) Neuropathischer Schmerz (Vergleich
Zusammenfassende Dokumentation
 Zusammenfassende Dokumentation zum Beschluss des Gemeinsamen Bundesausschusses über eine Änderung der Arzneimittel-Richtlinie (AM-RL): Anlage VI (Off-Label-Use) Gabapentin zur Behandlung der Spastik im
Zusammenfassende Dokumentation zum Beschluss des Gemeinsamen Bundesausschusses über eine Änderung der Arzneimittel-Richtlinie (AM-RL): Anlage VI (Off-Label-Use) Gabapentin zur Behandlung der Spastik im
Therapie des spastischen Syndroms
 KAPITEL Rehabilitation Therapie des spastischen Syndroms Entw ick lungs s tufe: S1 Stand: September 2012 AWMF-Regis ternum m er: 030/078 COI-Erklärung Clinical Pathw ay Feder führ end Prof. Dr. Joachim
KAPITEL Rehabilitation Therapie des spastischen Syndroms Entw ick lungs s tufe: S1 Stand: September 2012 AWMF-Regis ternum m er: 030/078 COI-Erklärung Clinical Pathw ay Feder führ end Prof. Dr. Joachim
TVT-Therapie. Bayer HealthCare: Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Präventio
 Bayer HealthCare: Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Präventio Bayer HealthCare Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Prävention
Bayer HealthCare: Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Präventio Bayer HealthCare Zwei weitere große nicht-interventionelle Xarelto Studien in der Schlaganfall-Prävention
ZIELE DER LOKALEN VIBRATIONSTHERAPIE
 M E D I C A L EINFÜHRUNG NOVAFON Die sanften Vibrationen der NOVAFON Schallwellengeräte helfen, Schmerzen zu reduzieren und Patienten mit neurologischen Erkrankungen zu rehabilitieren. Über die tiefgreifende
M E D I C A L EINFÜHRUNG NOVAFON Die sanften Vibrationen der NOVAFON Schallwellengeräte helfen, Schmerzen zu reduzieren und Patienten mit neurologischen Erkrankungen zu rehabilitieren. Über die tiefgreifende
Botulinumtoxin bei Hyperhidrose
 Botulinumtoxin bei Hyperhidrose EVIDENZ KOMPAKT Stand: 17.10.2017 EVIDENZ KOMPAKT Botulinumtoxin bei Hyperhidrose Stand: 17.10.2017 Autoren Dr. Dawid Pieper, MPH Institut für Forschung in der Operativen
Botulinumtoxin bei Hyperhidrose EVIDENZ KOMPAKT Stand: 17.10.2017 EVIDENZ KOMPAKT Botulinumtoxin bei Hyperhidrose Stand: 17.10.2017 Autoren Dr. Dawid Pieper, MPH Institut für Forschung in der Operativen
Einsatz von Botulinumtoxin bei chronischer Migräne. Dr. med. Julia Müllner
 Einsatz von Botulinumtoxin bei chronischer Migräne Dr. med. Julia Müllner Definition chronische Migräne Kopfschmerzen an >15 Tagen pro Monat über mindestens 3 Monate An 8 Tagen im Monat müssen die Kriterien
Einsatz von Botulinumtoxin bei chronischer Migräne Dr. med. Julia Müllner Definition chronische Migräne Kopfschmerzen an >15 Tagen pro Monat über mindestens 3 Monate An 8 Tagen im Monat müssen die Kriterien
Ausbildung: 1980 Abitur Ausbildung zur Physiotherapeutin (incl. Anerkennungsjahr) Ausbildung zur Bobath-Instruktorin IBITA
 Heidrun Pickenbrock, Msc Neurorehabilitation Physiotherapeutin LiN-Trainerin Lebenslauf: Ausbildung: 1980 Abitur 1980-84 Ausbildung zur Physiotherapeutin (incl. Anerkennungsjahr) 1993-97 Ausbildung zur
Heidrun Pickenbrock, Msc Neurorehabilitation Physiotherapeutin LiN-Trainerin Lebenslauf: Ausbildung: 1980 Abitur 1980-84 Ausbildung zur Physiotherapeutin (incl. Anerkennungsjahr) 1993-97 Ausbildung zur
Cannabis, Botox und Vitamin D. Dr. Thomas Hofer
 Cannabis, Botox und Vitamin D Dr. Thomas Hofer Cannabis Rauschmittel oder Arzneimittel? =Blüten der weiblichen Hanfpflanze (meist Cannabis sativa, indica etc) Marihuana (die weiblichen Blüten) Haschisch
Cannabis, Botox und Vitamin D Dr. Thomas Hofer Cannabis Rauschmittel oder Arzneimittel? =Blüten der weiblichen Hanfpflanze (meist Cannabis sativa, indica etc) Marihuana (die weiblichen Blüten) Haschisch
Das Arm-BASIS-Training am USB
 Therapiedienste Fachbereich Neurologie - Geriatrie Ergotherapie Das Arm-BASIS-Training am USB Verena Ackerman, Ergotherapeutin, Workshop Stroke Summer School 2018 Aarau, 09.08.2018 Überblick Das Arm-BASIS-Training
Therapiedienste Fachbereich Neurologie - Geriatrie Ergotherapie Das Arm-BASIS-Training am USB Verena Ackerman, Ergotherapeutin, Workshop Stroke Summer School 2018 Aarau, 09.08.2018 Überblick Das Arm-BASIS-Training
Erlernte Hilflosigkeit nach einer VKB- Verletzung: Ein neurokognitive Veränderung? Premium
 Erlernte Hilflosigkeit nach einer VKB- Verletzung: Ein neurokognitive Veränderung? Premium Erlernte Hilflosigkeit nach einer VKB-Verletzung Das Model der erlernten Hilflosigkeit basiert auf einem Kontrollverlust,
Erlernte Hilflosigkeit nach einer VKB- Verletzung: Ein neurokognitive Veränderung? Premium Erlernte Hilflosigkeit nach einer VKB-Verletzung Das Model der erlernten Hilflosigkeit basiert auf einem Kontrollverlust,
ANHANG III ERGÄNZUNGEN ZUR ZUSAMMENFASSUNG DER MERKMALE DES ARZNEIMITTELS UND DER GEBRAUCHSINFORMATION
 ANHANG III ERGÄNZUNGEN ZUR ZUSAMMENFASSUNG DER MERKMALE DES ARZNEIMITTELS UND DER GEBRAUCHSINFORMATION Diese Änderungen von SPC und Packungsbeilage treten zum Zeitpunkt der Kommissionsentscheidung in Kraft.
ANHANG III ERGÄNZUNGEN ZUR ZUSAMMENFASSUNG DER MERKMALE DES ARZNEIMITTELS UND DER GEBRAUCHSINFORMATION Diese Änderungen von SPC und Packungsbeilage treten zum Zeitpunkt der Kommissionsentscheidung in Kraft.
Gangstörungen bei Querschnittlähmung. Dr. Michael Vogelauer Inst. für Physikalische Medizin & Rehab. Wilhelminenspital Wien
 Gangstörungen bei Querschnittlähmung Dr. Michael Vogelauer Inst. für Physikalische Medizin & Rehab. Wilhelminenspital Wien Läsionshöhe C3 Querschnittlähmung Christopher Reeve (* 25.09.1952, 10.10.2004)
Gangstörungen bei Querschnittlähmung Dr. Michael Vogelauer Inst. für Physikalische Medizin & Rehab. Wilhelminenspital Wien Läsionshöhe C3 Querschnittlähmung Christopher Reeve (* 25.09.1952, 10.10.2004)
5Physiotherapie in Bezug auf
 5Physiotherapie in Bezug auf die Hauptsymptome 5.1 Sensibilitätsstörungen 0 5.2 Spastik 1 5.3 Paresen 80 5.4 Ataxie 95 5.5 Fatigue 102 5.6 Fallbeispiele 103 aus: Lamprecht, NeuroReha bei Multipler Sklerose
5Physiotherapie in Bezug auf die Hauptsymptome 5.1 Sensibilitätsstörungen 0 5.2 Spastik 1 5.3 Paresen 80 5.4 Ataxie 95 5.5 Fatigue 102 5.6 Fallbeispiele 103 aus: Lamprecht, NeuroReha bei Multipler Sklerose
