Urologisches Skript der Urologischen Klinik und Poliklinik, Universitätsmedizin Göttingen für Studenten der Humanmedizin
|
|
|
- Caroline Kohler
- vor 8 Jahren
- Abrufe
Transkript
1 Urologisches Skript der Urologischen Klinik und Poliklinik, Universitätsmedizin Göttingen für Studenten der Humanmedizin (verfasst von Herrn F. Kessel und Herrn Dr. A. Strauß), letzte Änderungen Mai 2011
2 Inhaltsverzeichnis Seite I. Anatomie und Physiologie des Urogenitalsystems a. Niere und obere Harnwege 3 b. Untere Harnwege 5 c. Genitaltrakt 8 II. Urologische Erkrankungen a. Benigne Prostatahyperplasie 10 b. Harnröhrenstrikturen 14 c. Harninkontinenz 16 d. Akutes Skrotum/Hodentorsion 22 e. Phimose/Präputialverklebungen 24 f. Paraphimose 25 g. Urolithiasis 26 h. Erektile Dysfunktion 30 i. Prostatakarzinom 32 j. met. Prostatakarzinom 38 k. Nierenzellkarzinom 39 l. met. Nierenzellkarzinom 42 m. Hodentumoren 44 n. Harnblasenkarzinom 46 2
3 Anatomie und Physiologie des Urogenitalsystems Niere und obere Harnwege Niere Die Nieren (Größe etwa 6 * 12 cm) liegen retroperitoneal in Höhe des 12. Brust- und Lendenwirbelkörpers. Sie lagern sich beiderseits der oberen Lendenwirbelsäule in die Rinne zwischen M. quadratus lumborum, M. psoas major und Zwerchfell. Lateral und ventral sind sie durch die 11. und 12. Rippe geschützt. Die linke N steht etwa ½ Wirbelkörperhöhe höher als die rechte. Die Längsachsen der Nieren konvergieren nach kranial, so dass die oberen Pole etwa 7 cm, die unteren 11 cm auseinanderliegen. Der obere N erreicht das lumbokostale Dreieck des Zwerchfells (Bochdalek) und wird hier nur durch eine dünne Bindegewebsplatte vom Pleuraraum getrennt, weshalb beispielsweise paraneprhritische Abszesse auf die Pleura übergreifen können. Aufgrund des unmittelbaren Kontaktes zum Peritoneum und benachbarten Bauchorganen sind abdominelle Symptome bei krankhaften Veränderungen der Nieren häufig. So können Steinkoliken, Entzündungen und Blutungen in das Nierenlager sämtliche Störungsgrade der normalen Darmperistalt bis zum paralytischen Ileus hervorrufen. Daher müssen Nierenerkrankungen bei einigen Abdominalerkrankungen in Betracht gezogen werden. Funktion der Niere Pro Minute fließen ungefähr 1,2 l Blut durch die Nieren, was etwa 25 % des Herzzeitvolumens entspricht. Bei Schwankungen des systemischen Mitteldrucks im Bereich von ca mmhg bleibt die Nierendurchblutung aufgrund der renalen Autoregulation der intrarenalen Strömungswiderstände weitgehend konstant. Folglich bleibt auch die glomeruläre Filtrationsrate (GFR) konstant. Die GFR steht für das Flüssigkeitsvolumen welches von allen Glomeruli beider Nieren zusammen pro Zeiteinheit filtriert wird. Dies beträgt ca. 125 ml pro Minute oder ca. 170 Liter am Tag. 99 % dieser Primärharnmenge werden von den Nieren wieder ins Blut rückresorbiert. den Aufgaben der Niere gehören die Filtration, die Sekretion körpereigener und körperfremder Substanzen, wie z.b. Harnsäure, 3
4 Penicillin oder Paraaminohippursäure (PAH), die Resorption sowie die Harnkonzentrierung. Die Niere hat auch eine endokrine Funktion, folgende Hormone werden hier synthetisiert: Renin: eine Proteinase, gebildet in Zellen des juxtaglomerulären Apparates, wandelt Angiotensinogen aus der Leber zu Angiotensin I um. Erythropoetin: EPO, ein Glykoprotein, Hypoxie des Blutes triggert seine Synthese, EPO stimuliert die Erythropoese im Knochenmark, bei verminderter EPO Bildung z.b. aufgrund einer chronischen Niereninsuffizienz kann eine renale Anämie (normochrom, normozytär) auftreten. Calcitriol (1,25-Dihydroxycholecalciferol): steigert u.a. die Calcium- und Phosphatresorption im Dünndarm und ist wichtig für die Einlagerung des Calciums in die Knochenmatrix. Ureter Die Ureteren befördern den Harn durch peristaltische Kontraktionswellen (sog. Spindelperistaltik) bis zum Blasenfundus. Sie sind durchschnittlich 28 cm lang, verlaufen senkrecht neben der Wirbelsäule ventral auf dem M. psoas major und projizieren sich im Röntgenbild auf die Querfortsätze der Lendenwirbel und die Sakroiliakalgelenke. Man unterscheidet am Ureter drei physiologische Engen, an beispielsweise Steine leichter hängen bleiben oder sich entzündliche Prozesse häufige lokalisieren: 1. Am Nierenbeckenabgang, dem sog. Ureterhals 2. An der Kreuzungsstelle mit den Iliakalgefäßen 3. An der Durchtrittsstelle durch die Harnblasenwandung (juxtavesikulärer Ureterteil) Faustregel: Der Ureter unterkreuzt die Vasa testicularia (bzw. ovarica) überkreuzt die Vasa iliacae unterkreuzt den Ductus deferens (bzw. die A. uterina). 4
5 Untere Harnwege Harnblase Die Blase ist ein schleimhautausgekleideter Hohlmuskel, dessen Fasern einen scherengitterartigen Bau zeigen. Sie hat die Funktion, den Harn zu sammeln und ihn unter willkürlicher Kontrolle auszustoßen. Das normale harndrangauslösende Fassungsvermögen der Blase beträgt ml, beim Mann können regelhaft auch größere Blasenvolumina (bis 700 ml) auftreten, während die Blasenkapazität bei Frauen häufig etwas geringere Volumina aufweist. Bei einer Abflussbehinderung (subvesikale Obstruktion. beim benignen Prostatasyndrom) kann die Blase bis zu 1500 ml aufnehmen und sich dabei so weit ausdehnen, dass sie oberhalb des Nabels tastbar wird. Die Blase liegt extraperitoneal, nur die oberen Flächen des Blasenkörpers werden vom Peritoneum überzogen. Bei stark gefüllter Blase wird oberhalb der Symphyse ein breiter Streifen von Blasenwand frei, so dass hier ohne Gefahr einer Peritonealverletzung eine Punktion oder die Anlage einer suprapubischen Blasendrainage möglich ist. Die Muskulatur der Harnblase, auch als M. detrusor vesicae bezeichnet, besteht aus einem dreischichtigen Geflecht glatter Muskelzellen: einer inneren und äußeren Längsmuskelschicht und einer mittleren Ringmuskelschicht. Das Trigonum vesicae ist der Raum zwischen beiden Uretermündungen und dem Ostium urethrea internum und ist muskelfrei. Der Verschluss der Harnblase wird durch zwei Schließmuskel gewährleistet: einen inneren, glatten, unwillkürlichen (Sphincter urethrea internus) und einen äußeren, quergestreiften, willkürlichen (Sphincter urethrea externus). Innervation: Die parasympathischen Nn. pelvici splanchnici stammen dem Sakralsegment und aktivieren den M. detrusor vesicae. Die sympathischen Nn. hypogastrici entspringen im Thorakolumbalmark und führen einerseits zu einer Erschlaffung des oben genannten M. detrusor und damit zu einer Hemmung der Blasenentleerung. Außerdem aktivieren sie den Sphincter urethrea internus. Die somatorischen Nn. pudendi stammen aus dem Sakralsegment und innervieren den 5
6 willkürlich kontrollierbaren Sphincter urethrea externus und die übrige Beckenbodenmuskulatur. Der Sympathikus unterstützt den Verschluss und die Füllung der Harnblase, der Parasympathikus sorgt über eine Erregung des M. detrusor vesicae für eine Blasenentleerung. Urethra Die männliche Harnröhre ist etwa 25 cm lang und hat eine Weite von durchschnittlich 7 9 mm (27 Charr = Charrière, 1 Charrière entspricht 1/3 mm). Man unterscheidet drei Abschnitte: Pars prostatica: Sie wird im klinischen Sprachgebrauch auch als hintere Harnröhre bezeichnet und durchsetzt die Prostata in einer Länge 3 cm. An ihrer Dorsalfläche befindet sich der Samenhügel (Colliculus seminalis) mit den Ausführungsgängen der Ductus ejaculatorii und der Drüsen der Prostata. Pars membranacea: In ihrem Bereich liegt der willkürlich (N. pudendus) innervierte, quergestreifte M. sphincter urethrae, auch als Sphincter urethrae externus (s.o.) bezeichnet. Pars penilis: Dieser Harnröhrenabschnitt ist vom Schwellkörper (Corpus spongiosum) umgeben und S förmig gekrümmt. In seinem beweglichen Teil wird sie auch als Pars liber oder Pars pendulans bezeichnet. Die Pars penilis beginnt unterhalb des M. sphincter urethrae mit einer Erweiterung, der Fossa bulbi. Die Glans penis enthält die etwa 2 cm lange Fossa navicularis, die sich am Meatus urethrae externum verengt. Die männliche Harnröhre weist drei physiologische Engen auf: 1. Ostium urethrae externum = Meatus urethrae 2. Pars membranacea und des M. sphincter urethrae 3. M. sphincter vesicae = Blasenhals Bei der Katheterisierung der Blase kann die präpubische Kurvatur durch Hebung des Penis ausgeglichen werden, die infrapubische nicht, weshalb Katheter in der Regel eine 6
7 gekrümmte Form aufweisen (Tiemann-Spitze) hat. Die wichtigste Enge bei der Einführung eines Katheters liegt im Bereich des Diaphragma urogenitale mit dem Sphincter urethrae externus (2. Enge). Die weibliche Harnröhre ist 3 4 cm lang bei einem durchschnittlichen Durchmesser von ungefähr 8 mm (24 Charr). Sie hat einen leicht bogenförmigen Verlauf zwischen Symphyse und vorderer Scheidenwand und endet stern oder schlitzförmig 2 3 cm hinter der Klitoris. Die beiden Sphinkteren sind bei der Frau in die Beckenbodenmuskulatur integriert. 7
8 Genitaltrakt Prostata Die Prostata, in ihrer Form und Größe etwa einer dicken Esskastanie ähnlich, umschließt die Urethra am Blasengrund. Sie lagert unmittelbar auf dem Diaphragma urogenitale, bleibt aber 2 3 cm vom Symphysenrand entfernt. Dorsal grenzt sie an das Rektum und ist von dort aus tastbar, wobei die mediane Furche, der Sulcus, sowie die beiden Seitenlappen palpatorisch beurteilt werden können. Eine sehr derbe bindegewebige Organkapsel umgibt die Prostata. Die Prostata besteht aus tubuloalveolären Einzeldrüsen, die von Bindegewebe d glatten Muskelzellen (Stroma) ungeben sind. Die Drüsen münden in die Pars prostaticae urethrae seitlich des Colliculis seminalis. Nach McNeal wird die Prostata in 4 Zonen unterteilt: Unterschieden werden die periphere Zone, die konische Zentralzone, die Transitionszone un die anteriore fibromuskuläre Zone. Die periphere Zone enthält den größten Anteil des Drüsengewebes. Die konische Zone beginnt am Colliculus seminalis und führt bis zum Blasenhals (ca. 25% des Drüsengewebes). Die periphere Zone und die konische Zone entsprechen der Außenzone. Die Transitionszone besteht aus Drüsen lateral des Colliculus seminalis und entspricht der inneren Zone. Ein Drüsengewebsanteil von 5-10% findet sich in dieser Zone. Zur Beschreibung der präprostatischen Region fasst man die Transitionszone d die periurethralen Gänge zusammen. Die anteriore fibromuskuläre Region reicht vom Sphincter internus am Blasenhals bis zum Sphincter externus an der Prostataspitze. Dieses Areal ist fast drüsenfrei. Prostatakarzinome entwickeln sich bevorzugt in der peripheren Zone, die benigne Prostatahyperplasie entsteht hingegen in erster Linie Transitionszone. Samenblasen (Bläschendrüsen) Die 6 7 cm langen Drüsenkörper liegen cranial der Prostata, nach lateral aufsteigend lagern sie sich dem Blasenboden jeweils seitlich an. Der Ausführungsgang des Samenbläschens, der Ductus excretorius, vereinigt sich innerhalb der Prostata mit dem Ductus deferens zum Ductus ejaculatorius, der beidseits auf dem Colliculus seminalis im Bereich der Pars prostatica urethrae mündet. Der Begriff Samenblase ist irreführend, da die Samenblasen keine Samen, sondern ein alkalisches Begle et des Ejakulats bilden. Das 8
9 Ejakulat besteht neben den Spermien aus Begleitsekreten der Samenblasen (70%), der Prostata und der periurethralen Drüsen (ca. 30%). Hoden und Nebenhoden Hoden (Testis) und Nebenhoden (Epididymis) liegen im Hodensack (Skrotum), umgeben von mehreren Hüllen, die eine Fortsetzung der Bauchwandschichten darstellen. Der eiförmige Hoden hat ein durchschnittliches Volumen von 18 ml, dieser schwankt aber individuell zwischen 12 und 30 ml. Der Hodenkörper ist von der derben Tunica albuginea umschlossen und hat eine prall elastische Konsistenz. Der Nebenhoden lagert sich dem n dorsolateral auf und ist durch eine tastbare Furche vom Hodenkörper getrennt. Er besteht aus einem etwas verdickten oberen Kopf, einem im Querschnitt nahezu dreieckigen dünnen Körper und einem kräftigen Schwanz der hinten unten in den Samenstrang übergeht. Hoden und Nebenhoden bilden eine funktionelle Einheit und sind daher bei Erkrankungen oft gemeinsam betroffen. 9
10 Urologische Erkrankungen Benigne Prostatahyperplasie (BPH) Die benigne Prostatahyperplasie ist definiert als Vergrößerung der Prostata durch numerische Zunahme der Zellen des Stromas. Die BPH ist die häufigste Ursache der männlichen Blasenentleerungsstörung. Bei Männern, die aus Gründen, die nicht mit der Prostata in Zusammenhang stehen, frühzeitig gestorben sind, konnte gezeigt werden, dass bereits ab dem 30. Lebensjahr eine Zunahme der Gewebevergrößerung der Prostata zu verzeichnen ist. Etwa die Hälfte der Männer über 60 Jahre weist eine gutartige Vergrößerung der Prostata auf, die aber allein noch nicht als krankhaft zu werten ist. Nur bei Beschwerden, die durch die benigne Prostatahyperplasie entstehen können, ist von einer behandlungsbedürftigen Erkrankung, dem so genannten benignen Prostatasyndrom (BPS) auszugehen. Etwa ¼ der Männer im Alter zwischen 50 und 60 Jahren und ca. 40 % der über 70 jährigen leiden unter Miktionsbeschwerden (lower urinary tract symptoms - LUTS). In Deutschland sind schätzungsweise 5 Mio. Männer betroffen. Ätiologie Die Ätiopathogenese ist nicht eindeutig geklärt, es werden verschiedene Theorien diskutiert: 1. Wachstumsreize v.a. des Hormons 5 a Dihydrotestosteron (DHT), Akkumulation in den Zellen der Prostata. 2. Verschiebung im Östrogen - / Androgenstoffwechsel zugunsten der Östrogene und eine erhöhte Konzentration des sexualhormonbindenden Globulins (SHBG). 3. Einfluss peptidaler stromaler Wachstumsfaktoren. 4. Stammzellen Theorie: Hyperplasie der prostatischen Zellen ohne Hormoneinfluss. 5. Verminderter Zelltod von Prostatazellen. Pathologie: Bei der BPH hypertrophieren insbesondere die periurethralen Drüsenanteile der Transitionalzone (Syn: Übergangszone), während gleichzeitig die periphere Zone mit zunehmendem Alter atrophiert. 10
11 Das infravesikale Abflusshindernis ist somit dem periurethralen Wachstum geschuldet und führt zur Abschwächung des Harnstrahls, ggf. zur Restharnbildung bis hin zum Harnverhalt. Bei chronischer infravesikaler Widerstandserhöhung kommt es zur reaktiven Hypertrophie der Blasenwandmuskulatur bis hin zur Ausbildung einer Balkenblase. Bleiben die subvesikalen Verschlussdrücke weiterhin erhöht, können sich Pseudodivertikel (Schleimhautausstülpungen durch die Muskelschicht der bilden. Weiterhin besteht die Gefahr der Ausbildung eines vesikoureteralen bzw. -renalem Reflux oder auch einer Obstruktion am ureterovesikalen Übergang mit der möglichen Folge einer Nephropathie/Niereninsuffizienz Klinik: Man unterscheidet bei der BPH folgende Miktionsbeschwerden (LUTS = lower urinary tract symptoms): - Reizerscheinungen (irritative Symptome): erhöhte Miktionsfrequenz (Pollakisurie > 3 stündlich am Tag), Nykturie, imperativer Harndrang bis hin zur Dranginkontinenz, Restharngefühl. - Zeichen von Entleerungsstörungen (obstruktive Symptome): verzögerter Miktionsbeginn, Harnstottern, verlängerte Miktionszeit (> 30 sek.), Nachträufeln. Erst bei Harnwegsinfekten wird das Wasserlassen schmerzhaft. Im Endstadium kann es zum akuten Harnverhalt kommen sowie zum postrenalen Nierenversagen und terminaler Niereninsuffizienz. Einteilung: Stadium I: Reizstadium, abgeschwächter Harnstrahl, erschwerte Miktionsinitiierung, aber insg. kompensiert, kein Restharn. Stadium II: Restharnstadium, Beginn der Dekompensation des Entleerungsmechanismus, Restharn ml. Stadium III: Dekompensationsstadium, Überlaufblase, Harnstauungsniere bis zum postrenalen Nierenversagen (Hydronephrose) od. akuter Harnverhalt. Diagnostik: Von einem internationalen Konsensus Komitee wurde ein standardisierter Fragebogen entworfen, in dem 7 Symptome von den Patienten bewertet werden können. 11
12 IPSS: Internationaler Prostata Symptomen Score. Mittels dieses Scores können Patienten in drei Gruppen eingeteilt werden: 0 7 Punkte: gering symptomatisch 8 19 Punkte: mäßig symptomatisch Punkte: ausgeprägt symptomatisch Bei einem IPSS-Score von > 7 liegt in der Regel ein behandlungsbedürftiges BPS (benignes Prostata Syndrom) vor. In diesem Fall sollte ein Urologe aufgesucht werden. Digitale rektale Untersuchung: Größe, Kontur mit Sulkus (verstrichener Sulkus??), Konsistenz, Druckschmerz. Labor: Urinstatus und Sediment, Serum Krea, PSA (kann bei BPH erhöht sein, bei Werten > 4 ng/ml Biopsie zum Ausschluss eines Karzinoms). Sonographie: abdominal oder besser transrektal, genaue Größenbestimmung, Strukturveränderungen, Restharnbestimmung (> 50 ml). Uroflowmetrie: Normalwert für max. Harnflussvolumen liegt > 15 ml/s, reduzierter Harnfluss??, verlängerte Miktion?? Weitere urodynamische Untersuchungen und evtl. ein Urethrozystogramm oder eine Urethrozystoskopie müssen in Abhängigkeit von Anamnese und Beschwerdebild angeschlossen werden. Therapie: Medikamentös: - a1 Rezeptorenblocker: Relaxation der glatten Muskulatur des Prostatastromas und Blasenausgangs, Besserung der irritativen Symptomatik. Präp: Tamsulosin, Alfuzosin, Doxazosin od. Terazosin. - 5a Reduktasehemmer: Hemmung der Umwandlung von Testostero zu Dihydrotestosteron führt zur Drüsenvolumenreduktion, insb. bei sehr großer Prostata > 40 ml. Die PSA Werte werden durch die Hormontherapie um bis zu 50 % 12
13 reduziert, so dass bei der Vorsorge Normalwerte vorgetäuscht werden können. Wirkung erst nach 3 6 Mon. Präp: Finasterid, Dutasterid - Phytotherapeutika: antiphlogistische und dekongestive irkung, bisher kein wissenschaftlicher Wirkungsnachweis. Aus Erfahrung kann aber bei einigen Patienten im Frühstadium der Erkrankung eine Besserung unter Therapie mit pflanzlichen Präparaten beobachtet werden. Zur Anwendung kommen Kür parate, Sägepalmextrakte, Brenesselwurzelextrakte. Operativ: Eine Operationsindikation ist gegeben bei rezidivierendem oder chronischem Harnverhalt, hohen Restharnwerten, stauungsbedingten Nierenschäden, rezidivierender Makrohämaturie, Harnblasenstein. Fast alle operativen Eingriffe (> 90 %) erfolgen endoskopisch transurethral. Die Operationsmortalität liegt deutlich unter 1 %. - Transurethrale Resektion der Prostata (TUR P): Abtragung der benignen Prostatahyperplasie mit der Hochfrequenzschlinge, heute Standardeingriff bei 90 % d.f. (Geweberesektion mittels Hochfrequenzstrom mit einer U förmigen Schlingenelektrode) - Alternative Resektionsverfahren sind die Laservaporisation (KTP Laser), die Laserkoagulation (Nd:YAG Laser), die Laserenukleation oder-resektion (Holmium- Laser), die transurethrale Mikrowellenthermotherapie oder die transurethrale Nadelablation der Prostata. - offene Prostataadenomektomie, transvesikal oder retropubisch, erzielen sehr gute Ergebnisse bzgl. der postoperativen Miktion, werden aber wegen der größeren Operationsbelastung auf große Drüsenvolumina (> 80 g) beschränkt. 13
14 Strikturen der Harnröhre Von einer Harnröhrenenge sind in der Mehrzahl Männer betroffen, wobei die Enge in allen Bereichen der Harnröhre auftreten kann. Unbehandelt stellt eine Harnröhrenenge ein infravesikales Abflusshindernis dar und kann bei Restharnbildung als Folge einer unvollständigen Blasenentleerung zu rezidivierenden Harnwegsinfekten führen. Weitere Komplikationen sind der vesikoureterale Reflux und die Detrusorhypertrophie bei länger bestehender Obstruktion bis hin zur beidseitigen obstruktiven Nephropathie. Ätiologie: Meistens sind perioperative/iatrogene Verletzungen der Harnröhre (gewaltsame Katheterisierung, Dauerkatheter, transurethrale Eingriffe, etc.) Ursache der Strikturen, aber auch Verletzungen der Harnröhre durch ein stumpfes Beckentrauma oder direkt durch Beckenfrakturen können im Verlauf zur Ausbildung einer Harnröhrenenge führen. Ebenso können unspezifische Entzündungen der Urethra (Urethritis) oder eine Urotuberkulose eine Harnröhrenenge verursachen. Auch bindegewebige Veränderungen wie z. B. ein Lichen oder eine Balanitis xerotica obliterans können Harnröhrenengen verursachen. Bis zur Antibiotikatherapie der Gonorrhoe waren ca. 70 % aller Harnröhrenstrikturen postgonorrhoischer Natur. Heute wird sie nur noch gelegentlich angetroffen. Etwa 10 % der Fälle einer Harnröhrenstriktur sind angeboren. Klinik: - Abgeschwächter oder sistierender Harnstrahl (obstruktive Miktion), bei Meatusstenose streuender oder geteilter Harnstrahl, terminales Nachträufeln - Dysurie, Pollakisurie - Rezidivierende Harnwegsinfekte bei Restharnbildung Diagnostik: 1. Anamnese und klinische Untersuchung 2. Sonographie: Blase vor und nach Miktion (Restharn) 3. Uroflowmetrie: verminderter Fluss 14
15 4. Röntgen: retrograde Urethrographie und Miktionszystourethrographie: genaue Stenosenlokalisation 5. Urethroskopie Therapie: - Bougierung (Dehnung): ambulant möglich, allerdings mit hoher Rezidivrate behaftet, was häufig eine Wiederholung des Verfahrens im Verlauf notwendig macht. - kurze Stenose: endoskopische Urethrotomia interna: Schlitzung der Harnröhre bei 12 Uhr unter Sicht (Sachse Urethrotom) oder blind (Otis Urethrotom) mit einem kleinen Messer an der Spitze des Endoskopes. Rezidivrate ca. 50 %. Bei wiederholter Enge ggf. offene End-zu-End-Anastomose der Harnröhre. - lange Stenose > 2 cm: offene plastische Rekonstruktion der Urethra - mit Hautlappen (Vorhaut, Mundschleimhaut) in Onlaytechnik, ggf. auch zweizeitig. Jedwede Therapie der Harnröhrenenge geht mit einer erneuten Narbenbildung einher und birgt somit die Gefahr eines Rezidivs. Die Wahrscheinl it der Ausbildung eines Rezidivs ist abhängig vom gewählten therapeutischen Verfahren. 15
16 Harninkontinenz Nach der Internationalen Kontinenzgesellschaft (ICS) w rd Harninkontinenz als unwillkürlicher, objektivierbarer Urinverlust definiert, der ein soziales und hygienisches Problem darstellt. Unwillkürlicher Harnabgang ist ein verschiedener Störungen des Sphinktersystems und/oder des Detrusors der Harnblase. Das breite Spektrum der Inkontinenzformen und grade reicht vom häufigen, oft überfallartigem (imperativen) Urinverlust, über gelegentlichen, insbesondere bei körperlicher Belastung auftretenden Urinverlust bis hin zu hochgradigen Inkontinenzformen, die eine permanente Versorgung erforderlich machen. Harninkontinenz ist ein weltweit verbreitetes Leiden und kann bei beiden Geschlechtern in jedem Lebensalter auftreten. In Deutschland leiden zurzeit etwa 4-5 Mio. Menschen unter Harninkontinenz. Für die Betroffenen stellt sie oft eine schwere körperliche und seelische Belastung dar, die zur Beeinträchtigung der Bewegungsfreiheit und zu sozialem Rückzug führt sowie mit einer deutlichen Einbuße an Lebensqualität einhergeht. Aus Scham wird das Leiden häufig sehr lange auch dem Arzt gegenüber verschwiegen. Nach dem Vorschlag der ICS werden folgenden Formen der Harninkontinenz unterschieden: Belastungsinkontinenz (Stressinkontinenz) Dranginkontinenz (Urgeinkontinenz) Mischinkontinenz (aus den beiden oberen) Inkontinenz bei chronischer Harnretention (alt: Überlaufinkontinenz) Inkontinenz bei neurogener Detrusorhyperaktivität (alt: Reflexinkontinenz) extraurethrale Harninkontinenz Aufgrund der unterschiedlichen Formen und Ursachen von ungewolltem Urinverlust ist es für Betroffene ganz entscheidend, sich an einen erfahrenen Arzt bzw. an ein spezialisiertes Zentrum, insbesondere an einen Urologen, zu wenden. Nur in einem kompetenten Behandlungs- und Beratungszentrum erhält der Betroffene durch gezielte Fragestellungen und Untersuchungen eine individuell angepasste Therapie. Durch die 16
17 verschiedenen konservativen und operativen Behandlungsmöglichkeiten kann die Inkontinenz heute in sehr vielen Fällen geheilt oder zumindest deutlich gebessert werden. Belastungsinkontinenz Durch Steigerung des intravesikalen Druckes, z.b. beim Husten, Niesen, Lachen, Heben, Hüpfen oder beim Geschlechtsverkehr, kommt es zu einem unwillkürlichen Harnabgang. Eine Detrusoraktivität bleibt aus. Typischerweise verspüren die Betroffen vorher keinen Harndrang. Ursache sind eine Verminderung des Urethraldruckes und eine Erschlaffung der Beckenbodenmuskulatur mit oder ohne Deszensus der Urogenitalorgane. Nach Ingelmann Sundberg und Stamey werden folgende Schweregrade unterschieden. Grad I: Harnverlust beim Husten, Niesen, Lachen. Grad II: Harnverlust beim Gehen, Aufstehen, Treppensteigen. Grad III: Harnverlust beim Liegen. Dranginkontinenz Leitsymptom der Dranginkontinenz (Urgeinkontinenz) ist der unwillkürliche Harnverlust bei sog. imperativem, nicht unterdrückbarem Harndrang. Dabei kann es zur vollständigen Blasenentleerung oder zum Verlust kleiner Urinmengen zwischen einzelnen Miktionen kommen. Im Gegensatz zur Belastungsinkontinenz ist der unwillkürliche Urinabgang bei Dranginkontinenz die Folge einer Detrusorkontraktion o einer sensiblen Reizüberflutung, die zu einer reflektorischen Erschlaffung des Beckenbodens und damit zum Harnabgang führt. Eine Detrusorinstabilität in Folge rezidivierender Harnwegsinfekte kommt ebenso als Ursache in Frage. Der Sphinktermechanismus ist nicht gestört. Mischinkontinenz Unter Mischinkontinenz versteht man eine Kombination von Drang- und Belastungsinkontinenz. Diagnostisch bestehen hier verständlicherweise nicht selten Schwierigkeiten. Werden sowohl das Vorliegen einer Sphinkterschwäche als auch eine Detrusorüberaktivität nachgewiesen, kann die Diagnose Mischinkontinenz gestellt werden. Inkontinenz bei chronischer Harnretention Die chronische Harnretention mit Harninkontinenz ersetzt den früheren Begriff der Überlaufinkontinenz. Es kommt zu Urinverlust, der mit Überdehnung der Blase bei 17
18 intaktem Harnröhrenverschlussmechanismus einhergeht. Beispielsweise kann eine länger bestehende infravesika e Obstruktion, oder eine Detrusorhypokontraktilität ursächlich sein. Die Inkontinenz bei chronischer Harnretention kann sich akut oder chronisch entwickeln. Ätiologisch liegt eine Blasenentleerungsstörung zugrunde. Inkontinenz bei neurogener Detrusorhyperaktivität Patienten die unter dieser Inkontinenzform leiden haben die willkürliche Kontrolle des Miktionsreflexes verloren. Die Inkontinenz entsteht durch eine neurogene Störung wie sie durch Bandscheibenvorfälle, Rückenmarksläsionen aber auch Fehlbildungen im Sinne einer Myelomeningocele oder Spina bifida ausgelöst werden können. Der Miktionsreflex kann bereits durch äußere taktile Reize ausgelöst werden. Früher wurde die Inkontinenz bei neurogener Detrusorhyperaktivität auch als Reflexinkontinenz bezeichnet. Neurogene Blasenentleerungsstörungen treten bei vielen Erkrankungen des Nervensystems oder Erkrankungen mit Auswirkungen auf das Nervensystem auf (Morbus Parkinson, Multiple Sklerose, Diabetes mellitus etc.). Extraurethrale Inkontinenz Die extraurethrale Inkontinez kennzeichnet einen typischerweise kontinuierlichen Urinabgang unter Umgehung der Harnröhre bzw. des Urethralsphinkters. Ursächlich können Fisteln, z.b. Blasen Scheiden Fisteln oder extravesikal mündende Harnleiter sein. Diagnostik: Basisdiagnostik: 1. Anamnese, insbesondere Miktionsanamnese (Frequenz, Nykturie, Trinkmenge, Dysurie, Harndrang, Vorlagenzahl/Tag, ggf. Miktionsprotokoll für 3 4 Tage führen lassen). Menge und Situation des unwillkür chen Urinabgangs, gynäkologische Anamnese (Zahl der Geburten, Uterusprolaps etc.), neurologische Erkrankungen, Medikamente? 2. Inspektion und klinische Untersuchung 3. Urindiagnostik: Ausschluss eines HWI, Vorlagentest (Vorlagengewicht vor und nach einem Standard Belastungsprogramm bestimmen = Pad-Test) 18
19 4. Sonographie: Restharnbestimmung, transvaginale/transrektale oder perineale Sonographie zur Erkennung von Harnröhrendivertikeln, Bestimmung von Urethralänge und Urethrablasenwinkel Spezialisierte Diagnostik 1. Urodynamik: Uroflowmetrie (graphische Darstellung des Harnflusses? Blasenentleerung), Zystomanometrie, Urethradruckprofil 2. Röntgendiagnostik: Urethrozystographie, Ausscheidungsurographie, Refluxprüfung 3. Endoskopie: Urethrozystoskopie, Harnröhrenkalibrierung, Biopsie, Spülzytologie, ggf. Rektoskopie Therapie: Für die Behandlung der Harninkontinenz existieren je nach Form und Schweregrad verschiedene Behandlungsoptionen, die sich in konservative (physiotherapeutische und medikamentöse Behandlung) und operative Maßnahmen einteilen lassen. Indiziert ist eine Behandlung immer dann, wenn die Inkontinenz als störend empfu n wird. Im Folgenden sollen die Therapioptionen für die jeweilige Inkontinenzform aufgezeigt werden. Belastungsinkontinenz konservativ: Beckenbodentraining; Biofeedback Training; Magnetstimulationstherapie (stimuliert die Beckenbodenmuskulatur); Verhaltensmodifikation durch Trinkmengenregulation und Toiletten - /Miktionstraining (z.b. Miktion nach der Uhr alle 2 3 Std.) medikamentös: Duloxetin (SSRI) 2 x 40 mg/d, steigert die M. sphincter urethrae Aktivität a Sympathomimetika, z.b. Midodrin, Tonuserhöhung der glatten Muskulatur ß Sympathomimetika, verstärkt Kontraktionen des quergestreiften Sphincter externus Östrogensubstitution operativ: 19
20 periurethrale Kollageninjektion: initial > 80 % erfolgreich, auf Dauer (5 J.) nur ca. 20 % Harnröhrenschlingensuspension (TVT OP, tension free vaginal tape): minimalinvasives Verfahren mit ca. 90 % Erfolg, daher heute Methode der Wahl. Bei diesem Verfahren wird ein Kunststoffband spannungsfrei unter die Harnröhre eingelegt und oberhalb des Schambeinknochens (in der Bikinizone) oder durch das F obturatorium ausgeleitet. Retropubische Suspensionsplastik: Bei der retropubischen Suspensionsplastik wird über einen kleinen Unterbauchschnitt in der Nähe von Blasenhals die Harnröhre mit Hilfe von Fäden an einem Beckenknochen oder benachbarten Stützgeweben befestigt, um die Harnblase/Harnröhre in der richtigen Position zu halten. Diese Technik kann auch laparoskopisch durchgeführt werden. Artefizieller Sphinkter (künstlicher Schliessmuskel): Hauptindikation für dieses Verfahren besteht bei einer Belastungsinkontinenz nach operativen Maßnahmen an der Prostata, insbesondere nach radikaler Prostatektomie beim Prostatakarzinom. Der Sphinkter besteht aus einem druckregulierenden Ballon, einer Manschette, die um die Urethra plat ert wird und einer Pumpe, die im Skrotum platziert wird und manuell bedient und deaktiviert wird. Dranginkontinenz konservativ: Primärtherapie der auslösenden Ursache, z.b. Infektsanierung, Entfernung eines Blasensteins, Blasentraining, sakrale Reizstromtherapie, lokale Östrogengabe medikamentös: Parasympatholytika (Anticholinergika, Muskarinrezeptorenblocker) z.b. Tolterodin, Propiverin, Trospiumchlorid; neu sind M³ Muskarinrezeptorantagonisten (selektiv am Detrusor wirksam), z.b. Solifenacin, Darifenacin Botulinum Toxin Injektion in die Harnblasenwand (wirkt für 3 6 Monate) Inkontinenz bei neurogener Detrusorhyperaktivität Anticholinergika zur Erhöhung der Blasenkapazität Inkontinenz bei chronischer Harnretention medikamentös: 20
21 Bei Blasendenervierung (neurologische Störung) können Parasympathomimetika versucht werden (Betanechol, Carbachol). Blasenentleerung durch Selbst oder Fremdkatheterismus. operativ: Beseitigung des subvesikalen Hindernisses (Resektion einer Harnröhrenstriktur, transurethrale Prostataresektion oder transvesikale Prostatektomie). lten diese Maßnahmen nicht möglich sein oder keinen Erfolg zeigen, erfolgt eine dauerhafte Harnableitung über einen transurethralen oder suprapubischen Katheter. Extraurethrale Inkontinenz operativ: Sanierung der Ursache, z.b. Fistel 21
22 Akutes Skrotum Definiert ist das akute Skrotum als schmerzhafte Schwellung des Hodensacks, die eine sofortige Abklärung erfordert. Das akute Skrotum kann verschiedene Ursachen haben: eingeklemmte Leistenhernie - Epididymitis/Orchitis - Hydatidentorsion - Skrotaltrauma - Hodentumor (z.b. bei Einblutung) - Hodentorsion Hodentorsion Die Hodentorsion ist die häufigste auslösende Ursache Symptoms geschwollener Hoden bei Kindern. Sie ist definiert als partielle oder totale Stieldrehung des Hodens. Neben dem Samenleiter verlaufen innerhalb des Samenstranges arterielle und venöse Gefäße, die den Hoden versorgen. Durch die Torsion des Samenstranges werden die Blutgefäße abgeschnürt. Der arterielle Druck reicht meistens aus, um weiter Blut zu liefern, der venöse Rückfluss ist jedoch nicht mehr gewährleistet was zu einer Blut und Lymphstauung und damit massiven Schwellung führt. Bleibt die Torsion länger bestehen wird auch die arterielle Blutzufuhr beeinträchtigt. Klinik: Meistens heftige, akut einsetzende Schmerzen im Skrotum und in der Leistengegend die charakteristischerweise spontan (50 % nachts), aber auch während Spiel und Sport einsetzen. Vegetative Begleitsymptomatik wie Übelkeit und Erbrechen. Diagnostik: 22
23 Anamnese und körperliche Untersuchung: Wegen der Samenstrangrotation besteht in der Regel ein einseitiger Hodenhochstand (BRUNZEL Zeichen). Schmerzzunahme beim Anheben des Hodens, im Gegensatz zur Epididymitis. Dieses sogenannte PREHN Zeichen gilt allerdings als unsicher. Sonographie: Die Dopplersonographie zur Darstellung der Hodenperfusion über die A. testicularis ist bei der Differentialdiagnostik hilfre Dabei müssen intraparenchymatöse Perfusionssignale nachgewiesen werden. Sonographisch können eine Hydrozele, eine Varikozele oder auch eine Leistenhernie als mögliche Ursache der Beschwerden ausgeschlossen werden. Eine zuverlässige Diagnose ist mittels MRT oder Perfusionsszintigraphie möglich, wird aber aufgrund des Zeitfaktors sowie der Kosten in der Regel nicht durchgeführt. Im Zweifelsfall immer operative Freilegung!!! Therapie: Als urologischer Notfall erfordert die Hodentorsion eine sofortige Behandlung. Eine Operation sollte innerhalb von 6 Stunden erfolgen, da onst eine irreversible Nekrose droht. Operativ wird das Skrotum eröffnet, der Hoden detorquiert und eine Orchidopexie vorgenommen (= Befestigung mittels Naht am tiefsten Punkt des Skrotums, prophylaktisch auch kontralateral, entweder Einpunktfixation oder besser Dreipunktfixation). Bei Nekrose sind eine Orchiektomie und eine kontralaterale Orchidopexie indiziert. 23
24 Phimose/Präputialverklebungen Die Phimose oder Vorhautenge ist definiert als ein Missverhältnis zwischen Größe der Glans penis und Weite des Präputiums (Vorhaut). Bis zum 3. Lebensjahr ist die Verengung der Vorhaut durch Verklebung mit der Glans penis physiolog allerdings ist zu berücksichtigen, dass sich eine Phimose bzw. Präputialverklebungen noch bis etwa zum 12. Lebensjahr vollständig zurückbilden bzw. lösen können, ohne das eine Therapie notwendig ist. Die Prävalenz beträgt 5 7 % bei 6 7 jährigen und 1 % bei 16 jährigen Jungen. Diagnostik: Anamnese und körperliche Untersuchung: Bei der Anamneseerhebung ist darauf zu achten, ob bereits Entzündungen der Vorhaut (Balanitiden) aufgetreten sind. Weiterhin sollte erfragt werden, ob bei der Miktion eine Ballonierung der Vorhaut auftritt. Dieses wären Zeichen, die die Einleitung einer Therapie notwendig erscheinen lassen. Bei der lichen Untersuchung zeigen sich möglicherweise entzündliche Veränderungen an der Vorhaut (Rötung), weiterhin kann der Lokalbefund beurteilt werden Bei einer rüsselförmigen oder auch narbigen Phimose sollte eine Therapie eingeleitet werden. Ein forciertes Zurückziehen der Vorhaut über den Sulcus coronarius sollte vermieden werden, um keine Paraphimose zu verursachen. Therapie: Die Therapie der Phimose richtet sich nach dem Ausmaß Verengung. Bei relativen Phimosen oder Präputialverklebungen kann primär ein Therapieversuch mit der lokalen Anwendung einer östrogenhaltigen Salbe (Betnesol 0,1%) unternommen werden. Ansonsten wird die kindliche Vorhautverengung wird durch operative Zirkumzision therapiert. Je nach Wunsch der Eltern ist eine totale oder vorhauterhaltende Resektion möglich. Als Zeitpunkt der Therapie wird heute ein Alter ab dem 2. Lebensjahr bis zum Kindergarten oder Schuleintritt empfohlen. Aktuell bestehende lokale Infektionen und Penisanomalien, z. B. die Hypospadie, da hier die Vorhaut für die Harnröhrenrekonstruktion bevorzugt wird, sind Kontraindikationen der Zirkumzision. 24
25 Paraphimose Die Paraphimose (sog. spanischer Kragen) ist ein urologischer Notfall. Es kommt durch das Zurückziehen einer zu engen Vorhaut in den Sulcus coro hinter der Eichel zu einer Minderperfusion des Präputialanteils distal vom Schnürring sowie evtl. der Glans. Es resultiert eine ödematöse Schwellung von Präputium und Glans bei unauffälligem proximalem Penis. Im schlimmsten Fall kann die Minderperfusion zur Nekrose der Glans führen. Auffällig werden die betroffenen Patienten durch die o. g. Schwellung sowie eine ausgeprägte Schmerzsymptomatik. Diagnostik: Körperliche Untersuchung Therapie: Lokalanästhesie in Form eines Penisblocks, manuelle Kompression des ödematöden Gewebes und manuelle Reposition. Gelingt dies nicht, wird der chnürring in Narkose dorsal inzidiert. Eine Zirkumzision erfolgt nach Abklingen des Ödems bzw. der entzündlichen Veränderungen. 25
26 Urolithiasis Eine Harnsteinbildung in der Niere und / oder den ableitenden Harnwegen wird als Urolithiasis bezeichnet. Harnsteine setzten sich vorwiegend aus kristallinen und amorphen organischen und / oder anorganischen Substanzen zusammen und können von einer nicht kristallinen Matrix durchsetzt sein. Ihre Entstehung resultiert aus einer Störung des physikalisch chemischen Gleichgewichts des Harns. Die Symptomatik w durch Bildungsort, Größe und Verhalten der Steine und deren Folgeerscheinungen wie Harnstauung und Nierenschädigung bestimmt. Epidemiologie: Die Häufigkeit der Harnsteinbildung (Prävalenz) liegt Deutschland bei 5 %. Mit zunehmendem Wohlstand hat die Prävalenz in den letzten Jahrzehnten kontinuierlich zugenommen und erreicht in den USA noch höhere Werte als in Deutschland. Männer sind doppelt so häufig betroffen wie Frauen. Das prädisponierende Alter liegt zwischen dem 35. und 65. Lebensjahr. Ätiologie: Ursache und Ablauf der Steinbildung sind bei bis zu 80 % der Patienten ungeklärt (idiopathisch). Man weiß jedoch, dass eine Überschreitung des Löslichkeitsprodukts steinbildender Substanzen zu Kristallbildung, Kristallwachstum und aggregation und somit zum Stein führt. Prädisponierend sind: - Hyperkalzämie: vermehrte Ca-Resorption im Darm, Hyperparathyreodismus, renaler Ca-Verlust? PTH? (sek. Hyperparathyreodismus). - Hyperurikämie: erhöhte Harnsäuren z.b. durch zu hohen m od. bei Leukosen, Tumorzerfall, massive Reduktionsdiät. - Infekte des Harntrakts: Hemmung der Ureterperistaltik bei Infektionen führen zur Stase, was eine Steinbildung begünstigt. - Abflussbehinderungen: Stenosen, BPH, Blasendivertikel, Urethradivertikel, neurogene Blasenentleerungsstörung. Klinik: akute Nierensteinkolik: 26
27 - anfallsartige, krampfartige, stechende Schmerzen - der Schmerz wandert ( der Stein wandert, der Schmerz wandert, der Patient wandert auch ) - Flankenschmerz, evtl. Ausstrahlung in den Rücken oder ins Genitale. - imperativer Harndrang bei verminderter Harnmenge. - Harnstottern od. Stakkatomiktion - Mikro oder Makrohämaturie. Unbehandelt kann ein Harnsteinleiden über eine bakteri le Infektion, z.b. eine obstruktive Pyelonephritis, bis zur Urosepsis führen! Diagnostik: Anamnese und klin. Untersuchung (typische Klinik? Familiäre Disposition?) Urin: Sediment, ph, Kultur, 24 Std. Sammelurin. Sonographie: echoreicher Bezirk (Steindurchmesser > 2 3 mm) mit typischem dorsalen Schallschatten. Im Ureter sind Steine schlecht sonographisch nachweisbar. Harnstauungsniere? aufgeweitetes Nierenbeckenkelchsystem mit Schallverstärkung hinter dem Nierenbecken. Röntgen-Leeraufnahme: Ca-haltige Steine sind röntgendicht, Harnsäuresteine nicht!! Ausscheidungsurographie: Nachweis der nicht sichtbaren Steine durch KM-Aussparung oder Abbruch der KM-Säule im Ureter. CAVE1: In der gestauten Niere kann es zu verzögerter KM Ausscheidung kommen, Spätaufnahme bis zu 24 h nach KM-Gabe erforderlich. CAVE2: Keine Kontrastmitteluntersuchung in der akuten Nierenkolik, da ein Abflusshindernis besteht und durch die Kontrastmittelgabe eine vermehrte Urinausscheidung erfolgt (diuretischer Effekt des KM), Folge können zunehmende Schmerzen und Fornix-Ruptur (Einriss des Nierenbeckens) sein. Computertomographie nativ: Sensitivste Methode zum Nachweis auch nicht röntgendichter Konkremente (Harnsäuresteine); höhere Strahlenbelastung und höhere Kosten als Ausscheidungsurographie Labor: Harnsäure (Norm 3-6mg/dl) u. Kalzium (2,25-2,75 mmol/l), evtl. PTH. Therapie: 27
28 Bei einer akuten Nierenkolik steht die Therapie der Schmerzen im Vordergrund. Hierzu erfolgt eine symptomatische Infusionstherapie mit spas und analgetischer Medikation (Spasmoanalgesie). Z. B. Buscopan + Tramal od. Novalgin od. potente Opioide (z.b. Dipidolor). Erst bei Schmerzfreiheit sollte sich eine entsprechende Diagnostik anschließen (siehe oben). Meist kommt es bei Steinen mit einem Durchmesser < 6 mm im Verlauf zu spontanem Steinabgang. Hierbei ist eine erhöhte Flüssigkeitszufuhr sowie Bewegung dem spontanen Steinabgang förderlich ( Saufen und Laufen ). Wenn ein Patient unter der Schmerzmedikation nicht oder nicht dauerhaft beschwerdefrei wird, ist es zur Schmerzbeseitigung notwendig, den Abfluss des Urins aus der Niere zu gewährleisten. Dieses erfolgt durch die transurethrale, zystoskopiegesteuerte Anlage einer Harnleiterschiene (DJ-Schiene, Pigtail), wobei gleichzeitig eine retrograde zur Diagnosesicherung erfolgen kann, oder die Anlage einer Nierenfistel (perkutane, ultraschallgesteuerte Punktion des aufgeweiteten Nierenbeckenkelchsystems, in der Regel über die untere Kelchgruppe). Urolitholyse: Bei kalziumfreien Harnsäure und Cystinsteinen durch Harnalkalisierung (Ziel ph: 6,2-6,8) mit Alkalizitraten möglich. Bei Hyperurikämie zusätzlich Urikostatika (Allopurinol, Zyloric). Stoßwellentherapie: Bis zu 90 % der nicht spontan abgehenden Steine sind damit behandelbar. ESWL (extrakorporale Stoßwellenlithotripsie): Über ein Gelk werden von außen fokussierte Stoßwellen abgegeben, wodurch der Stein in kleinere Konkremente zerfällt die dann spontan abgehen können. Bis zu 2 cm große Steine können auf diese Art behandelt werden. KI: Schwangerschaft, Gerinnungsstörungen. PCNL (perkutane Nephrolitholapaxie): Über eine perkutan nephroskopisch eingeführte Sonde werden Stoßwellen angewandt. Option bei Nierenbecken oder Kelchausgusssteinen. Endourethrale Stoßwellenlithotripsie. Bei Blasensteinen können unter endoskopischer Kontrolle die Konkremente transurethral lithotripsiert und mittels Zange die Steinfragmente entfernt werden. Ureterorenoskopie (Harnleiterspiegelung) 28
29 Bei der Ureterorenoskopie wird transurethral mit einem semiregiden oder flexiblen optischem Instrument in den Harnleiter bzw. das Nierenbeckenkelchsystem eingegangen. Das Konkrement wird über das Instrument aufgesucht, mittels eines Körbchens eingefangen und anschließend entfernt. Ist eine Entfernung aufgrund der Größe primär nicht möglich, besteht die Möglichkeit, über das Instrument eine Laserfaser oder eine Sonotrode an den Stein heranzuführen und hierüber den Stein unter visueller Kontrolle zu zertrümmern und die Steinreste zu entfernen. Diese Methode kann sowohl bei Harnleitersteinen als auch bei Nierensteinen Anwendung finden, da durch die semiregiden und flexiblen Instrumente eine Ortung der meisten Konkremente möglich ist. Offen chirurgische Steinsanierung Die offene Steinchirurgie wird heute nur noch in weniger als 1 % der Fälle angewandt, kann aber zum Beispiel bei Versagen der oben genannten minimal invasiven Verfahren indiziert sein. Anwendung findet dieses Verfahren in erster Linie bei sehr großen Konkrementen oder anatomischen Verhältnissen, die ein anderes operatives Verfahren nicht möglich machen. Prognose: ¾ der Steine gehen spontan (mit konservativer Therapie) ab. Ohne Rezidivprophylaxe ist die Rezidivrate sehr hoch, %. Rezidivprophylaxe: - aussreichende Trinkmenge (Harnfluss 2,5 3 l/tag) - körperliche Aktivität, Gewichtsreduktion, Salzrestrikt laststoffreiche Kost Eine adäquate Empfehlung zur Risikominimierung basiert auf Laborwerten, der Zusammensetzung des Steines, und ggf. bekannten Begleiterkrankungen. 29
30 Erektile Dysfunktion (ED) Die erektile Dysfunktion, oder Erektionsstörung, ist definiert als die Unfähigkeit eine Erektion, die zum Geschlechtsverkehr ausreicht, zu erzielen bzw. zu halten. Ätiologisch spielen sowohl psychologische (oft Versagensängste, Depression) als auch organische Ursachen eine Rolle. Mögliche organische Veränderungen bzw. Grunderkrankungen die zu einer ED führen können sind unter anderem Diabetes mellitus, Hypertonie, Gefäßerkrankungen, Verletzungsfolgen oder operative Zustände. Ebenso können Nervenerkrankungen, z.b. Multiple Sklerose oder Spinalerkrankungen eine ED bedingen. In Deutschland haben insgesamt 20 % aller Männer, und ca. 40 % der Männer > 40 Jahre zeitweilig Probleme mit ihrer Erektion. Diagnostik: - Körperliche Untersuchung: Penis, Hoden, Nebenhoden, digital rektal, Leistenregion. - Medikamentenanamnese ( ß Blocker?, TZA, SSRI, Lipidsenker...) und Sozialanamnese, am besten unter Einbeziehung der Partnerin. - Frage nach Alkohol -, Drogen -, Nikotinabusus. - Hormonbestimmungen (Testosteron, FSH, LH, Prolaktin) - Vorerkrankungen, neurologischer Status. - Labor: Schilddrüse, Leber- und Nierenwerte, Blutfette, Blutbild Therapie: An erster Stelle der Therapie steht die Beseitigung möglicher Risikofaktoren oder eine Umstellung der bisherigen medikamentösen Therapie (z.b. Wechsel des Antihypertensivums). Nach Ausschluss organischer Ursachen kann eine psychotherapeutische Intervention, z.b. als Paartherapie, hilfreich sein. Hierbei kann eine Kombination mit Medikamenten erfolgen. lokal: Vakuumerektionshilfen: Saugzylinder erzeugt Erektion, dann mittels komprimierbarem Ring gehalten wird, relativ gut wirksam (ca. 70 %) aber geringe Akzeptanz. medikamentös 30
31 oral: Phosphodiesterasehemmer (PDE), Kontraindikation KHK Patienten, die mit Nitraten behandelt werden. - Sildenafil (Viagra): mg, 1 Std. vor Verkehr einnehmen. - Tadalafil (Cialis): 5 20 mg, wirkt bis zu 36 Std. - Vardenafil (Levitra): bei Bed mg, schneller Wirkungseintritt. intraurethral: Prostaglandin E1 Applikation od. MUSE = medicaled urethral system for erection Alprostadil: initial 250 µg, Titrierung bis max Max. 2 Anwendungen/Tag od. 7/Woche, UAW: häufig Penisschmerzen (30 %), Brennen beim Wasserlassen, vaginale Schmerzen bei der Partnerin. intrakavernös: SKAT = Schwellkörper Autoinjektionstherapie - Alprostadil (Caverject, Viridal): Selbstinjektion nach individueller Dosistitration verdünnt in ein Corpus cavernosum, Gerinnungsstatus vor der ersten Anwendung überprüfen. Bei allen medikamentösen Therapien ist auf die Gefahr ines Priapismus (Dauererektion mit Gefahr der Schwellkörperschädigung) hinzuweisen. operativ Schwellkörperprothese: Implantation einer flexiblen oder hydraulischen Prothese in den Penis. flexible Prothese: Nebenwirkungsarm (keine mechanische Defekte) hydraulische Prothese: Pumpe im Skrotum, manuell von außen bedienbar, realitätsnah, häufiger Infektionen. 31
32 Prostatakarzinom Das Prostatakarzinom ist mit 19 % der Krebserkrankungen das häufigste nachgewiesene Karzinom des Mannes (gefolgt vom Bronchialkarzinom). In Deutschland werden jährlich ca Neuerkrankungen registriert. Insgesamt betrachtet kommt das Prostatakarzinom noch häufiger vor, was Obduktionsbefunde zeigen: Bei 1/3 der 60 jährigen und bis zu 90 % der 90 jährigen findet sich ein latentes Prostatakarzinom, das keine Beschwerden verursacht und auch nicht zum Tod geführt hat. Das Life time risk an einem klinisch manifesten Prostatakarzinom zu erkranken beträgt 10 %. Ätiologie: Über die Entstehung des Prostatakarzinoms herrscht noch weitgehend Ungewissheit. Da bei Eunuchen Prostatakarzinom so gut wie nicht vorkommen, heint eine androgene Stimulation zur Entstehung beizutragen. Verschiedene Gen Mutationen werden diskutiert, z.b. im BRCA 1 Gen (verursacht bei Frauen Mammakarzinome), HPC1, HPC2, oder im HPCx Gen. Das Prostatakarzinom tritt familiär gehäuft auf, von Patienten erkranken dreimal häufiger. Eine fettreiche Ernährung, Sonneneinstrahlung und die damit verbundene Vitamin D Bildung sowie die Einnahme von Calcium scheinen das Entstehungsrisiko zu erhöhen. Pathologie: In 97 % der Fälle handelt es sich um ein Adenokarzinom, ausgehend von Epithelzellen der Prostatadrüsen. Makroskopisch zeigen sich gelbe oder grau weißliche, derbe, unscharf begrenzte Herde. Mehrheitlich geht das Karzinom von den Epithelien der peripheren Drüsenanteile aus, zu etwa 85 % in den hinteren (rektalen) Anteilen der Vorsteherdrüse, und breitet sich in den äußeren Zonen des Organs aus. Zur Verlegung der Harnröhre mit des Harnlassens kommt es daher erst spät, meist nachdem die Organkapsel schon durchbrochen wurde. Per continuitatem breitet es sich auf die Bläschendrüsen, M. levator ani aus, selten werden auch Rektum, Urethra oder die Harnblase infiltr Metastasierung: hämatogen v.a. in Knochen, seltener Leber oder Lunge; lymphogen in iliakale LK, fortgeschritten auch in paraaortale und parakavale LK. 32
33 Einteilung: Adenokarzinome der Prostata werden nach TNM klassifiziert. Folgende Tabelle soll eine Übersicht geben, Unterstadien (z.b. T1a, T1b, etc.) werden hier nicht aufgeführt. T1: klinisch nicht erkennbarer Tumor, nicht tastbar, nicht bildgebend sichtbar T2: Tumor auf die Prostata begrenzt T3: Tumor durchbricht die Prostatakapsel T4: Infiltration von Nachbarorganen / - strukturen: Blasenhals, M. sphincter urethrae, Rektum... N1: regionäre LK Metastasen M1a: nichtregionäre LK Metastasen M1b: Knochenmetastasen M1c: andere Fernmetastasen, bzw. multiple Metastasen Grading, Gleason-Score Lange wurde zur Einstufung das sogenannte Grading-System der Weltgesundheitsorganisation WHO verwendet, abgekürzt mit dem Buchstaben G: Es beschreibt, wie stark sich die Tumorzellen mikroskopisch von normalen "ausgereiften" Zellen unterscheiden. Nach bestimmten Merkmalen teilt man in ier Grade von G1 bis G4 ein. Tumorzellen von Grad 1 (G1) sind gut differenziert, sie sind den normalen Zellen noch vergleichsweise ähnlich. Schlecht differenzierte Tumoren (G4) unterscheiden sich dagegen stark von normalen Zellen, sie wachsen besonders schnell und sind aggressiver als bei Grad 1. G2 und G3 liegen entsprechend dazwischen. International gebräuchlicher und heute auch in Deutschland Standard ist der sogenannte Gleason-Score, benannt nach dem amerikanischen Arzt Donald Gleason. Er beschreibt ebenfalls das Ausmaß der Abweichung der Tumorzellen beziehungsweise ihres Wachstumsmusters vom gesunden Gewebe. Dazu werden die einer Probe sichtbaren Zellen nach ihrem Aussehen in fünf verschiedene Gruppen eingeteilt und nach dem Grad ihrer Differenzierung mit einem Wert von 1 bis 5 belegt: 1 steht für gut ausdifferenziert und damit einer gesunden Zelle bzw. gesundem Gewebe noch weitgehend ähnlich. 5 steht für sehr wenig differenziert. 33
Prostataerkrankungen
 Wenn s s einmal nicht mehr läuft: Prostataerkrankungen Prof. Dr. med. K.D. Sievert Stellvertretender Direktor Klinik für f r Urologie Universität t T Ablauf Anatomie & Physiologie Benignes Prostatasyndrom
Wenn s s einmal nicht mehr läuft: Prostataerkrankungen Prof. Dr. med. K.D. Sievert Stellvertretender Direktor Klinik für f r Urologie Universität t T Ablauf Anatomie & Physiologie Benignes Prostatasyndrom
1.1 Schmerzen... Veränderungen der Harnmenge und Harnzusammensetzung 1.3 Miktionsstörungen... Symptome aus dem Sexualbereich...
 VII Symptome und Diagnostik................. 1 Urologische Leitsymptome..................... 1.1 Schmerzen................................... 1.2 Veränderungen der Harnmenge und Harnzusammensetzung 1.3
VII Symptome und Diagnostik................. 1 Urologische Leitsymptome..................... 1.1 Schmerzen................................... 1.2 Veränderungen der Harnmenge und Harnzusammensetzung 1.3
Veränderungen der Harnmenge und Harnzusammensetzung Miktionsstörungen... Symptome aus dem Sexualbereich... 9 T. Gasser
 VII I Symptome und Diagnostik................. 1 1 3 1.1 1.2 1.3 1.4 Urologische Leitsymptome..................... Schmerzen................................... Veränderungen der Harnmenge und Harnzusammensetzung
VII I Symptome und Diagnostik................. 1 1 3 1.1 1.2 1.3 1.4 Urologische Leitsymptome..................... Schmerzen................................... Veränderungen der Harnmenge und Harnzusammensetzung
Harnblasenentleerungs- und speicherstörung : Wie können wir Urologen helfen?
 Jahresseminar der HSP-Selbsthilfegruppe Deutschland e.v. Braunlage 20. April 2012 Harnblasenentleerungs- und speicherstörung : Wie können wir Urologen helfen? Dr. W. Wucherpfennig, Urologische Klinik Salzgitter
Jahresseminar der HSP-Selbsthilfegruppe Deutschland e.v. Braunlage 20. April 2012 Harnblasenentleerungs- und speicherstörung : Wie können wir Urologen helfen? Dr. W. Wucherpfennig, Urologische Klinik Salzgitter
 Zu dieser Folie: Schulungsziel: TN kennen wesentliche diagnostische und therapeutische Maßnahmen bei Harnund Stuhlinkontinenz Zielgruppe: Pflegefachkräfte Zeitrahmen: 90 Minuten Dokumente: Foliensatz 3
Zu dieser Folie: Schulungsziel: TN kennen wesentliche diagnostische und therapeutische Maßnahmen bei Harnund Stuhlinkontinenz Zielgruppe: Pflegefachkräfte Zeitrahmen: 90 Minuten Dokumente: Foliensatz 3
Harn- und Stuhlinkontinenz
 Harn- und Stuhlinkontinenz Harninkontinenz, dass heißt unwillkürlicher Urinverlust, ist eine häufige Erkrankung, unter der in Deutschland etwa sechs bis acht Millionen Frauen und Männer leiden. Blasenfunktionsstörungen,
Harn- und Stuhlinkontinenz Harninkontinenz, dass heißt unwillkürlicher Urinverlust, ist eine häufige Erkrankung, unter der in Deutschland etwa sechs bis acht Millionen Frauen und Männer leiden. Blasenfunktionsstörungen,
Lage-und Haltungsveraenderungen der Beckenorgane. Brubel Réka
 Lage-und Haltungsveraenderungen der Beckenorgane Brubel Réka Descensus uteri Insuffiziens des Halteapperates der Gaebaermutter (Lig. Sacrouterinum, parametrium, Beckenboden) Tiefetreten des uterus in der
Lage-und Haltungsveraenderungen der Beckenorgane Brubel Réka Descensus uteri Insuffiziens des Halteapperates der Gaebaermutter (Lig. Sacrouterinum, parametrium, Beckenboden) Tiefetreten des uterus in der
Anatomie der Harnwege
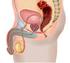 Anatomie der Harnwege Quellen: Innere Medizin, Weiße Reihe, Urban & Fischer, Band 4, 7. Auflage, 2oo2 Der Mensch Anatomie und Physiologie Thieme Verlag, 3. Auflage, 2oo2 HNO-Augenheilkunde, Dermatologie
Anatomie der Harnwege Quellen: Innere Medizin, Weiße Reihe, Urban & Fischer, Band 4, 7. Auflage, 2oo2 Der Mensch Anatomie und Physiologie Thieme Verlag, 3. Auflage, 2oo2 HNO-Augenheilkunde, Dermatologie
Minimalinvasive Eingriffe bei Belastungsinkontinenz
 Minimalinvasive Eingriffe bei Belastungsinkontinenz Dr. med Petra Spangehl Leitende Ärztin Kompetenzzentrum Urologie Soloturner Spitäler SIGUP Olten 16.3.2012 1 Formen der Inkontinenz Drang-Inkontinenz
Minimalinvasive Eingriffe bei Belastungsinkontinenz Dr. med Petra Spangehl Leitende Ärztin Kompetenzzentrum Urologie Soloturner Spitäler SIGUP Olten 16.3.2012 1 Formen der Inkontinenz Drang-Inkontinenz
Inhalt. Geschichtliche Anmerkungen... 1
 Inhalt Geschichtliche Anmerkungen.............. 1 Daten zur Inkontinenz.................. 7 Altersabhängigkeit................... 7 Pflegebedürftigkeit und Inkontinenz......... 9 Inkontinenz in der ärztlichen
Inhalt Geschichtliche Anmerkungen.............. 1 Daten zur Inkontinenz.................. 7 Altersabhängigkeit................... 7 Pflegebedürftigkeit und Inkontinenz......... 9 Inkontinenz in der ärztlichen
Die Prostata Erkrankungen und Behandlungsmoglichkeiten
 Die Prostata Erkrankungen und Behandlungsmoglichkeiten von Prof. Dr. med. Hubert Frohmuller Direktor der Urologischen Klinik und Poliklinik der Universitat Wurzburg Dr. med. Matthias Theifl Oberarzt der
Die Prostata Erkrankungen und Behandlungsmoglichkeiten von Prof. Dr. med. Hubert Frohmuller Direktor der Urologischen Klinik und Poliklinik der Universitat Wurzburg Dr. med. Matthias Theifl Oberarzt der
Urogenitalsystem-Harnwegssystem
 Urogenitalsystem-Harnwegssystem 1 Urogenital-Fortpflanzungssystem 2 Urogenitalsystem-Harnwegssystem Unter dem Begriff Urogenitalsystem werden die Harnorgane und die Geschlechtsorgane zusammengefasst. Zum
Urogenitalsystem-Harnwegssystem 1 Urogenital-Fortpflanzungssystem 2 Urogenitalsystem-Harnwegssystem Unter dem Begriff Urogenitalsystem werden die Harnorgane und die Geschlechtsorgane zusammengefasst. Zum
Urologie. Jürgen Sökeland Harald Schulze Herbert Rübben. 13., korrigierte und aktualisierte Auflage 238 Abbildungen 46 Tabellen
 Urologie Verstehen-Lernen-Anwenden Jürgen Sökeland Harald Schulze Herbert Rübben Unter Mitarbeit von Burkhard Helpap, Iris Körner und Michael Krieger Begründet von Carl-Erich Alken 13., korrigierte und
Urologie Verstehen-Lernen-Anwenden Jürgen Sökeland Harald Schulze Herbert Rübben Unter Mitarbeit von Burkhard Helpap, Iris Körner und Michael Krieger Begründet von Carl-Erich Alken 13., korrigierte und
DR. ARZT MUSTER Facharzt für Urologie und Andrologie
 1 DR. ARZT MUSTER Facharzt für Urologie und Andrologie 2 Herzlich willkommen in meiner Ordination! 3 MEIN TEAM 4 Dr. Arzt Muster MEIN TEAM Medizinstudium und Ausbildung zum Facharzt für Urologie und Andrologie
1 DR. ARZT MUSTER Facharzt für Urologie und Andrologie 2 Herzlich willkommen in meiner Ordination! 3 MEIN TEAM 4 Dr. Arzt Muster MEIN TEAM Medizinstudium und Ausbildung zum Facharzt für Urologie und Andrologie
Klinik für Urologie und Kinderurologie
 Klinik für Urologie und Kinderurologie Mehr als gute Medizin. Krankenhaus Schweinfurt D ie Klinik für Urologie und Kinderurologie ist auf die Behandlung von Erkrankungen bestimmter Organe spezialisiert.
Klinik für Urologie und Kinderurologie Mehr als gute Medizin. Krankenhaus Schweinfurt D ie Klinik für Urologie und Kinderurologie ist auf die Behandlung von Erkrankungen bestimmter Organe spezialisiert.
Welche Untersuchungen werden bei meinem Hausarzt durchgeführt
 Welche Untersuchungen werden bei meinem Hausarzt durchgeführt Welche Untersuchungen werden bei meinem Hausarzt durchgeführt Miktionsanamnese Begleiterkrankungen Miktionsanamnese Trink- und Essgewohnheiten
Welche Untersuchungen werden bei meinem Hausarzt durchgeführt Welche Untersuchungen werden bei meinem Hausarzt durchgeführt Miktionsanamnese Begleiterkrankungen Miktionsanamnese Trink- und Essgewohnheiten
Streßinkontinenz beim Mann - Ätiologie und Evaluation
 Streßinkontinenz beim Mann - Ätiologie und Evaluation Sphinkterdysfunktion RRP: 5 48 % BPH Eingriffe: 0,5-3 % RTX: 18 % - 5 % PAD-Test, Uroflow (Kontinenzstatus) Ausschluss einer Dranginkontinenz Abklärung?
Streßinkontinenz beim Mann - Ätiologie und Evaluation Sphinkterdysfunktion RRP: 5 48 % BPH Eingriffe: 0,5-3 % RTX: 18 % - 5 % PAD-Test, Uroflow (Kontinenzstatus) Ausschluss einer Dranginkontinenz Abklärung?
Patienteninformation. Nehmen Sie sich Zeit...
 Patienteninformation Nehmen Sie sich Zeit... ... etwas über das Thema Harninkontinenz zu erfahren. Liebe Patientin, lieber Patient, mit dieser Broschüre möchten wir Sie auf ein Problem aufmerksam machen,
Patienteninformation Nehmen Sie sich Zeit... ... etwas über das Thema Harninkontinenz zu erfahren. Liebe Patientin, lieber Patient, mit dieser Broschüre möchten wir Sie auf ein Problem aufmerksam machen,
Harnverhalt Diagnostik und initiale Therapie
 Harnverhalt Diagnostik und initiale Therapie Harnverhalt Diagnostik und initiale Therapie Prof. A. Bachmann Chefarzt Urologie Peter der Grosse Henri IV.? Definition Unter einem Harnverhalt versteht man
Harnverhalt Diagnostik und initiale Therapie Harnverhalt Diagnostik und initiale Therapie Prof. A. Bachmann Chefarzt Urologie Peter der Grosse Henri IV.? Definition Unter einem Harnverhalt versteht man
Harninkontinenz Gibt es geschlechtsspezifische Unterschiede? Einfluss des Geschlechts auf die Diagnostik der Harninkontinenz
 12. Bamberger Gespräche 2008 Harninkontinenz Gibt es geschlechtsspezifische Unterschiede? Einfluss des Geschlechts auf die Diagnostik der Harninkontinenz Von Prof. Dr. med. Helmut Madersbacher Bamberg
12. Bamberger Gespräche 2008 Harninkontinenz Gibt es geschlechtsspezifische Unterschiede? Einfluss des Geschlechts auf die Diagnostik der Harninkontinenz Von Prof. Dr. med. Helmut Madersbacher Bamberg
DR. ARZT MUSTER MEIN TEAM MEIN TEAM. Herzlich willkommen in meiner Ordination! Frau Muster Assistentin. Frau Muster Assistentin. Dr.
 1 DR. ARZT MUSTER Facharzt für Urologie und Andrologie 2 Herzlich willkommen in meiner Ordination! MEIN TEAM 3 4 Dr. Arzt Muster Frau Muster Assistentin Frau Muster Assistentin MEIN TEAM Medizinstudium
1 DR. ARZT MUSTER Facharzt für Urologie und Andrologie 2 Herzlich willkommen in meiner Ordination! MEIN TEAM 3 4 Dr. Arzt Muster Frau Muster Assistentin Frau Muster Assistentin MEIN TEAM Medizinstudium
Peter Hillemanns, OA Dr. H. Hertel
 Integrierte Versorgung bei Inkontinenz und Beckenbodenschwäche - Konzepte für Prävention, Diagnostik und Therapie am Beckenbodenzentrum der Frauenklinik der MHH Peter Hillemanns, OA Dr. H. Hertel Klinik
Integrierte Versorgung bei Inkontinenz und Beckenbodenschwäche - Konzepte für Prävention, Diagnostik und Therapie am Beckenbodenzentrum der Frauenklinik der MHH Peter Hillemanns, OA Dr. H. Hertel Klinik
Erektile Dysfunktion SYMPOSIUM 2004 VZI
 Erektile Dysfunktion SYMPOSIUM 2004 VZI Handout Prof. Dr. med. D. K. Ackermann Erektile Dysfunktion (ED) Häufigkeit Physiologie der Erektion Ursachen Abklärung Therapeutische Möglichkeiten Häufigkeit der
Erektile Dysfunktion SYMPOSIUM 2004 VZI Handout Prof. Dr. med. D. K. Ackermann Erektile Dysfunktion (ED) Häufigkeit Physiologie der Erektion Ursachen Abklärung Therapeutische Möglichkeiten Häufigkeit der
Zu dieser Folie: Schulungsziel: TN kennen wesentliche diagnostische und therapeutische Maßnahmen bei Harnund Stuhlinkontinenz
 Schulungsziel: TN kennen wesentliche diagnostische und therapeutische Maßnahmen bei Harnund Stuhlinkontinenz Zielgruppe: Pflegefachkräfte Zeitrahmen: 90 Minuten Dokumente: Foliensatz 3 Relevante Kapitel:
Schulungsziel: TN kennen wesentliche diagnostische und therapeutische Maßnahmen bei Harnund Stuhlinkontinenz Zielgruppe: Pflegefachkräfte Zeitrahmen: 90 Minuten Dokumente: Foliensatz 3 Relevante Kapitel:
Harnverhalt Diagnostik und initiale Therapie. Harnverhalt Anurie. Ultraschall Nieren 22.07.2011. Definition. Akuter Harnverthalt
 Harnverhalt Diagnostik und initiale Therapie Definition Unter einem Harnverhalt versteht man das akute, mechanisch oder funktionell bedingte Unvermögen, die Harnblase spontan zu entleeren. Akuter Harnverthalt
Harnverhalt Diagnostik und initiale Therapie Definition Unter einem Harnverhalt versteht man das akute, mechanisch oder funktionell bedingte Unvermögen, die Harnblase spontan zu entleeren. Akuter Harnverthalt
Entdecken Sie die innovative Therapie für die gutartige Vergrößerung der Prostata
 Entdecken Sie die innovative Therapie für die gutartige Vergrößerung der Prostata Eine Einführung in die Behandlung der benignen Prostatahyperplasie 1. Die Prostata Die Prostata oder Vorsteherdrüse ist
Entdecken Sie die innovative Therapie für die gutartige Vergrößerung der Prostata Eine Einführung in die Behandlung der benignen Prostatahyperplasie 1. Die Prostata Die Prostata oder Vorsteherdrüse ist
Inkontinenz. Was versteht man unter Harninkontinenz? Welche Untersuchungen sind notwendig?
 Inkontinenz Was versteht man unter Harninkontinenz? Darunter verstehen wir unwillkürlichen Urinverlust. Je nach Beschwerden unterscheidet man hauptsächlich zwischen Belastungsinkontinenz (Stressharninkontinenz)
Inkontinenz Was versteht man unter Harninkontinenz? Darunter verstehen wir unwillkürlichen Urinverlust. Je nach Beschwerden unterscheidet man hauptsächlich zwischen Belastungsinkontinenz (Stressharninkontinenz)
PATIENTENINFORMATION. über. Harninkontinenz
 PATIENTENINFORMATION über Harninkontinenz Harninkontinenz Was versteht man unter Harninkontinenz? Der Begriff Inkontinenz bezeichnet den unwillkürlichen, das heißt unkontrollierten Verlust von Urin aufgrund
PATIENTENINFORMATION über Harninkontinenz Harninkontinenz Was versteht man unter Harninkontinenz? Der Begriff Inkontinenz bezeichnet den unwillkürlichen, das heißt unkontrollierten Verlust von Urin aufgrund
Ich kann nicht Wasser lösen!
 Ich kann nicht Wasser lösen! Swiss Family Docs, Basel 26.08.2011 Christoph Cina / Stephan Holliger Eine häufige und banale Männergeschichte? Eine häufige und banale Männergeschichte? Arten der Prostata
Ich kann nicht Wasser lösen! Swiss Family Docs, Basel 26.08.2011 Christoph Cina / Stephan Holliger Eine häufige und banale Männergeschichte? Eine häufige und banale Männergeschichte? Arten der Prostata
Problememitder Prostata? Eine Frageder Zeit
 Problememitder Prostata? Eine Frageder Zeit Physio SPArtos, Interlaken/Spiez SOMT University, Studienleiterin MSc in Pelvic Physiotherapy Urologische Klinik Inselspital Bern Cand PhD, University Bern Forschungprojekte:
Problememitder Prostata? Eine Frageder Zeit Physio SPArtos, Interlaken/Spiez SOMT University, Studienleiterin MSc in Pelvic Physiotherapy Urologische Klinik Inselspital Bern Cand PhD, University Bern Forschungprojekte:
Die Prostata: Anatomie und Funktion
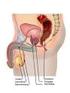 Die Prostata: Anatomie und Funktion griech.: prostates = Vorsteher Die gutartige Prostatavergrößerung krankhafte Vermehrung des Drüsengewebe ab ca. 45. Lebensjahr genaue Ursache ungeklärt Hormoneinfluss
Die Prostata: Anatomie und Funktion griech.: prostates = Vorsteher Die gutartige Prostatavergrößerung krankhafte Vermehrung des Drüsengewebe ab ca. 45. Lebensjahr genaue Ursache ungeklärt Hormoneinfluss
sämtlicher Urogenitalorgane, sowie Dopplersonographie der männlichen Geschlechtsorgane und Rektalsonographie:
 Leistungen Sonographie (Ultraschalluntersuchung) sämtlicher Urogenitalorgane, sowie Dopplersonographie der männlichen Geschlechtsorgane und Rektalsonographie: Bauch / Retroperitoneum (hinterer Bauchraum)
Leistungen Sonographie (Ultraschalluntersuchung) sämtlicher Urogenitalorgane, sowie Dopplersonographie der männlichen Geschlechtsorgane und Rektalsonographie: Bauch / Retroperitoneum (hinterer Bauchraum)
Komplikationen der perkutanen Steinbehandlung
 JOURNAL CLUB Komplikationen der perkutanen Steinbehandlung Dr. med. K.-E. Ambs Facharzt für Urologie - Urologische Privatpraxis und Praxisklinik im Medico Palais Parkstr. 6 65812 Bad Soden www.dr-ambs.com
JOURNAL CLUB Komplikationen der perkutanen Steinbehandlung Dr. med. K.-E. Ambs Facharzt für Urologie - Urologische Privatpraxis und Praxisklinik im Medico Palais Parkstr. 6 65812 Bad Soden www.dr-ambs.com
Klinische Angaben. Lehrserie Nr. 208
 INTERNATIONALE AKADEMIE FÜR PATHOLOGIE DEUTSCHE ABTEILUNG e.v. INTERNATIONAL ACADEMY OF PATHOLOGY GERMAN DIVISION INC. Klinische Angaben Lehrserie Nr. 208 Prostatapathologie von: G. Kristiansen, Bonn,
INTERNATIONALE AKADEMIE FÜR PATHOLOGIE DEUTSCHE ABTEILUNG e.v. INTERNATIONAL ACADEMY OF PATHOLOGY GERMAN DIVISION INC. Klinische Angaben Lehrserie Nr. 208 Prostatapathologie von: G. Kristiansen, Bonn,
Anatomie und Physiologie Blase
 Anatomie und Physiologie Blase 1 Topographie Harnblase Liegt vorne im kleinen Becken, hinter Symphyse und Schambeinen Dach der Blase wird vom Peritoneum bedeckt Bei der Frau grenzt der hintere Teil an
Anatomie und Physiologie Blase 1 Topographie Harnblase Liegt vorne im kleinen Becken, hinter Symphyse und Schambeinen Dach der Blase wird vom Peritoneum bedeckt Bei der Frau grenzt der hintere Teil an
Dissertation Ralf Olschewski Seite 3. Inhaltsverzeichnis
 3 Inhaltsverzeichnis 1. Einleitung... 8 1.1 Die benigne Hyperplasie der Prostata (BPH)... 9 1.1.1 Allgemeines... 9 1.1.2 Epidemiologie... 9 1.1.3 Anatomische Grundlagen... 10 1.1.4 Pathologisch-anatomische
3 Inhaltsverzeichnis 1. Einleitung... 8 1.1 Die benigne Hyperplasie der Prostata (BPH)... 9 1.1.1 Allgemeines... 9 1.1.2 Epidemiologie... 9 1.1.3 Anatomische Grundlagen... 10 1.1.4 Pathologisch-anatomische
Gute Besserung wünscht Ihnen 1 A Pharma!
 Gute Besserung wünscht Ihnen 1 A Pharma! Wir beraten Sie gerne: Weitere Informationen und Ratgeber von 1 A Pharma finden Sie unter: www.1apharma.de 1 A Pharma GmbH Keltenring 1 + 3 82041 Oberhaching Tel.:
Gute Besserung wünscht Ihnen 1 A Pharma! Wir beraten Sie gerne: Weitere Informationen und Ratgeber von 1 A Pharma finden Sie unter: www.1apharma.de 1 A Pharma GmbH Keltenring 1 + 3 82041 Oberhaching Tel.:
Harnsteinleiden Die Behandlung
 Harnsteinleiden Die Behandlung Welche Behandlungsmethoden stehen zur Verfügung? Welche Behandlungsmethoden stehen zur Verfügung? Nicht operativ, den spontanen Steinabgang abwarten Welche Behandlungsmethoden
Harnsteinleiden Die Behandlung Welche Behandlungsmethoden stehen zur Verfügung? Welche Behandlungsmethoden stehen zur Verfügung? Nicht operativ, den spontanen Steinabgang abwarten Welche Behandlungsmethoden
Kinderurologie Informationen für Eltern und niedergelassene Ärzte
 Kinderurologie Informationen für Eltern und niedergelassene Ärzte Liebe Kinder, liebe Eltern, liebe Kolleginnen und Kollegen Am häufigsten behandeln wir angeborene Fehlbildungen des Harntraktes und Erkrankungen
Kinderurologie Informationen für Eltern und niedergelassene Ärzte Liebe Kinder, liebe Eltern, liebe Kolleginnen und Kollegen Am häufigsten behandeln wir angeborene Fehlbildungen des Harntraktes und Erkrankungen
Expertenstandard Förderung der Harnkontinenz
 Harninkontinenz: Definition Expertenstandard Förderung der Harnkontinenz Unter Harninkontinenz verstehen wir, wenn ungewollt Urin verloren geht. Internationale Kontinenzgesellschaft (ICS) Zustand mit jeglichem
Harninkontinenz: Definition Expertenstandard Förderung der Harnkontinenz Unter Harninkontinenz verstehen wir, wenn ungewollt Urin verloren geht. Internationale Kontinenzgesellschaft (ICS) Zustand mit jeglichem
Weiterbildungsprogramm zum Erwerb der Facharztkompetenz Urologie
 UNIVERSITÄTSKLINIKUM Schleswig-Holstein Klinik für Urologie und Kinderurologie Arnold-Heller-Str. 3, Haus 18 24105 Kiel Direktor: Prof. Dr. med. K.-P. Jünemann Campus Kiel Weiterbildungsprogramm zum Erwerb
UNIVERSITÄTSKLINIKUM Schleswig-Holstein Klinik für Urologie und Kinderurologie Arnold-Heller-Str. 3, Haus 18 24105 Kiel Direktor: Prof. Dr. med. K.-P. Jünemann Campus Kiel Weiterbildungsprogramm zum Erwerb
lyondellbasell.com Prostatakrebs
 Prostatakrebs Prostatakrebs Etwa 1 von 7 Männern wird mit der Diagnose Prostatakrebs konfrontiert. Vermutlich kennen Sie sogar jemanden, der Prostatakrebs hat bzw. sich deswegen behandeln lassen muss.
Prostatakrebs Prostatakrebs Etwa 1 von 7 Männern wird mit der Diagnose Prostatakrebs konfrontiert. Vermutlich kennen Sie sogar jemanden, der Prostatakrebs hat bzw. sich deswegen behandeln lassen muss.
Welche Untersuchungen führt der Urologe bei Verdacht auf einen Hodentumor durch?
 Hodenkrebs Was ist ein Hodentumor, was ist Hodenkrebs? Ein Hodentumor ist ein in der Regel bösartiges Geschwulst (Tumor) im Hoden, der potentiell über den Blut oder Lymphweg Tochtergeschwulste (Metastasen)
Hodenkrebs Was ist ein Hodentumor, was ist Hodenkrebs? Ein Hodentumor ist ein in der Regel bösartiges Geschwulst (Tumor) im Hoden, der potentiell über den Blut oder Lymphweg Tochtergeschwulste (Metastasen)
idealer Fluss ein Dauerkatheter Harnableitung und pflegende Angehörige Informationen für Betroffene Deutsche Kontinenzgesellschaft e.v.
 Dauerkatheter Harnableitung ein idealer Fluss Überreicht durch: Die Angaben entsprechen unserem Kenntnisstand bei Drucklegung. Produktänderungen aufgrund technischen Fortschritts vorbehalten. 12/2009 UROMED
Dauerkatheter Harnableitung ein idealer Fluss Überreicht durch: Die Angaben entsprechen unserem Kenntnisstand bei Drucklegung. Produktänderungen aufgrund technischen Fortschritts vorbehalten. 12/2009 UROMED
Mangelnde Fähigkeit des Körpers, den Blaseninhalt zu speichern und selbst zu bestimmen, wann und wo er entleert werden soll
 Was ist Harninkontinenz? Mangelnde Fähigkeit des Körpers, den Blaseninhalt zu speichern und selbst zu bestimmen, wann und wo er entleert werden soll Blasenschwäche Wer ist betroffen? Über 5 Mio. Betroffene
Was ist Harninkontinenz? Mangelnde Fähigkeit des Körpers, den Blaseninhalt zu speichern und selbst zu bestimmen, wann und wo er entleert werden soll Blasenschwäche Wer ist betroffen? Über 5 Mio. Betroffene
VII. Inhalt. Vorwort...
 VII Inhalt Vorwort.................................... V Fragen zur Funktion und Anatomie der Prostata 1. Warum heißt die Prostata auch Vorsteherdrüse?.. 2 2. Wo ist die Prostata lokalisiert?..................
VII Inhalt Vorwort.................................... V Fragen zur Funktion und Anatomie der Prostata 1. Warum heißt die Prostata auch Vorsteherdrüse?.. 2 2. Wo ist die Prostata lokalisiert?..................
Fragebogen des Beckenboden- und Kontinenzzentrums Pfalz
 Fragebogen des Beckenboden- und Kontinenzzentrums Pfalz Wir bitten Sie den Fragenbogen möglichst vollständig auszufüllen. Er hilft uns, schneller die Ursachen ihrer Beschwerden zu erkennen. Wenn Fragen
Fragebogen des Beckenboden- und Kontinenzzentrums Pfalz Wir bitten Sie den Fragenbogen möglichst vollständig auszufüllen. Er hilft uns, schneller die Ursachen ihrer Beschwerden zu erkennen. Wenn Fragen
Moderne Behandlung und Vorbeugung von Nierensteinen
 Moderne Behandlung und Vorbeugung von Nierensteinen Harnsteine Nierensteine Harnleitersteine Blasensteine Harnsteine Nieren- und Harnleitersteine entstehen in der Niere Blasensteine entstehen meistens
Moderne Behandlung und Vorbeugung von Nierensteinen Harnsteine Nierensteine Harnleitersteine Blasensteine Harnsteine Nieren- und Harnleitersteine entstehen in der Niere Blasensteine entstehen meistens
Benigne Prostatahyperplasie
 Benigne Prostatahyperplasie Informationen für Patienten Inhalt Grundwissen zur Prostata: Aufbau und Funktion (BPH) Untersuchungsmethoden Therapie der BPH Was kann der Patient selbst tun? Seite 2 Dieser
Benigne Prostatahyperplasie Informationen für Patienten Inhalt Grundwissen zur Prostata: Aufbau und Funktion (BPH) Untersuchungsmethoden Therapie der BPH Was kann der Patient selbst tun? Seite 2 Dieser
Anomalien von Nieren und Ableitenden Harnwegen. Dr. M. Schumacher Urologische Universitätsklinik Bern
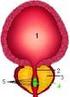 Anomalien von Nieren und Ableitenden Harnwegen Dr. M. Schumacher Urologische Universitätsklinik Bern Fetale Uropathie Definition: Angeborene oder erworbene Fehlbildung des Urogenitaltraktes, während der
Anomalien von Nieren und Ableitenden Harnwegen Dr. M. Schumacher Urologische Universitätsklinik Bern Fetale Uropathie Definition: Angeborene oder erworbene Fehlbildung des Urogenitaltraktes, während der
Harninkontinenz. Kundeninformation. Liebe Patienten, liebe Angehörige, Warum ist mein Angehöriger inkontinent?
 Kundeninformation Harninkontinenz Liebe Patienten, liebe Angehörige, Sie sind Angehöriger eines an Harninkontinenz leidenden Menschen oder haben selbst Probleme mit Inkontinenz? Harninkontinenz bedeutet,
Kundeninformation Harninkontinenz Liebe Patienten, liebe Angehörige, Sie sind Angehöriger eines an Harninkontinenz leidenden Menschen oder haben selbst Probleme mit Inkontinenz? Harninkontinenz bedeutet,
Lernzielkatalog / PJ - Pass Urologie
 Lernzielkatalog / PJ - Pass Urologie Universitätsklinikum Schleswig-Holstein Campus Lübeck 1.Auflage Herausgegeben von Prof. Dr. med. D. Jocham Unter Mitwirkung von Dr.med. Martin Sommerauer, Matthias
Lernzielkatalog / PJ - Pass Urologie Universitätsklinikum Schleswig-Holstein Campus Lübeck 1.Auflage Herausgegeben von Prof. Dr. med. D. Jocham Unter Mitwirkung von Dr.med. Martin Sommerauer, Matthias
UMFRAGEERGEBNISSE DIAGNOSTIK UND THERAPIE VON HARNINKONTINENZ BEI FRAUEN
 UMFRAGEERGEBNISSE Bundesverband für Gesundheitsinformation und Verbraucherschutz Info Gesundheit e.v. UMFRAGE ZUR: DIAGNOSTIK UND THERAPIE VON HARNINKONTINENZ BEI FRAUEN Die Blase ist ein kompliziertes
UMFRAGEERGEBNISSE Bundesverband für Gesundheitsinformation und Verbraucherschutz Info Gesundheit e.v. UMFRAGE ZUR: DIAGNOSTIK UND THERAPIE VON HARNINKONTINENZ BEI FRAUEN Die Blase ist ein kompliziertes
Urologische Notfälle. René Schaefer
 Urologische Notfälle 1 Urologische Notfälle im Rettungsdienst spielen urologische Erkrankungen kaum eine Rolle? gezieltes Handeln ist erforderlich, um Folgeschäden zu vermeiden 2 Urologische Notfälle Erkrankungen
Urologische Notfälle 1 Urologische Notfälle im Rettungsdienst spielen urologische Erkrankungen kaum eine Rolle? gezieltes Handeln ist erforderlich, um Folgeschäden zu vermeiden 2 Urologische Notfälle Erkrankungen
Leiden Sie an Prostatavergrößerung
 Leiden Sie an Prostatavergrößerung? Patienteninformation LIFE Minimal-invasive Lasertherapie bei gutartiger Prostatavergrößerung www.info-prostata.com Leiden Sie unter einer gutartigen Prostatavergrößerung?
Leiden Sie an Prostatavergrößerung? Patienteninformation LIFE Minimal-invasive Lasertherapie bei gutartiger Prostatavergrößerung www.info-prostata.com Leiden Sie unter einer gutartigen Prostatavergrößerung?
Quelle: http://www.youtube.com/watch?v=bxujfkehd4k
 Mein Beckenboden Beckenbodenschwäche & Inkontinenz Ursachen, Diagnostik und Therapien 3D Animation Beckenboden Quelle: http://www.youtube.com/watch?v=bxujfkehd4k Ursachen Beckenbodenschwäche Geburten Alter
Mein Beckenboden Beckenbodenschwäche & Inkontinenz Ursachen, Diagnostik und Therapien 3D Animation Beckenboden Quelle: http://www.youtube.com/watch?v=bxujfkehd4k Ursachen Beckenbodenschwäche Geburten Alter
Symposium Sindelfingen Stellenwert der Interstitiellen Brachytherapie
 Symposium Sindelfingen 15.11.2008 Stellenwert der Interstitiellen Brachytherapie Urologische Klinik Mannheim Therapieoptionen Prostatakarzinom Lokalisiertes Prostatakarzinom - OP: radikale Prostatektomie
Symposium Sindelfingen 15.11.2008 Stellenwert der Interstitiellen Brachytherapie Urologische Klinik Mannheim Therapieoptionen Prostatakarzinom Lokalisiertes Prostatakarzinom - OP: radikale Prostatektomie
Harnröhrentumor (1) D09.1 Carcinoma in situ sonstiger und nicht näher bezeichneter Harnorgane
 Harnröhrentumor (1) Epidemiologie: Malignome der Urethra sind sehr selten. Ihre Inzidenz pro 100 000 Einwohner und Jahr wird auf 0,4 bei Männern und 1,5 bei Frauen geschätzt. Frauen sind aufgrund ihrer
Harnröhrentumor (1) Epidemiologie: Malignome der Urethra sind sehr selten. Ihre Inzidenz pro 100 000 Einwohner und Jahr wird auf 0,4 bei Männern und 1,5 bei Frauen geschätzt. Frauen sind aufgrund ihrer
Die Harninkontinenz bei der Frau. Gründe, Physiologie, Diagnostik und neue Therapien
 Die Harninkontinenz bei der Frau Gründe, Physiologie, Diagnostik und neue Therapien Definition der Harninkontinenz! Die Harninkontinenz ist ein Zustand, in dem unfreiwilliges Urinieren ein soziales oder
Die Harninkontinenz bei der Frau Gründe, Physiologie, Diagnostik und neue Therapien Definition der Harninkontinenz! Die Harninkontinenz ist ein Zustand, in dem unfreiwilliges Urinieren ein soziales oder
Fragebogen des Beckenboden- und Kontinenzzentrums Pfalz
 Fragebogen des Beckenboden- und Kontinenzzentrums Pfalz Wir bitten Sie den Fragenbogen möglichst vollständig auszufüllen. Er hilft uns, schneller die Ursachen ihrer Beschwerden zu erkennen. Wenn Fragen
Fragebogen des Beckenboden- und Kontinenzzentrums Pfalz Wir bitten Sie den Fragenbogen möglichst vollständig auszufüllen. Er hilft uns, schneller die Ursachen ihrer Beschwerden zu erkennen. Wenn Fragen
Neurogene Blasenfunktionsstörung
 Neurogene Blasenfunktionsstörung Formen, Symptome, Diagnostik Harnblase - ein unscheinbares Organ Beobachter 24/99 Die Harnblase ist eigentlich ein langweiliges Organ, ein plumper Sack. Wichtger ist.?
Neurogene Blasenfunktionsstörung Formen, Symptome, Diagnostik Harnblase - ein unscheinbares Organ Beobachter 24/99 Die Harnblase ist eigentlich ein langweiliges Organ, ein plumper Sack. Wichtger ist.?
Urininkontinenz - Welche minimalen Abklärungen und Behandlungen sind in der Allgemeinpraxis möglich und sinnvoll?
 Allgemeines zur Inkontinenz Urininkontinenz - Welche minimalen Abklärungen und Behandlungen sind in der Allgemeinpraxis möglich und sinnvoll? Hansjörg Danuser Klinik für Urologie - Luzerner Kantonsspital
Allgemeines zur Inkontinenz Urininkontinenz - Welche minimalen Abklärungen und Behandlungen sind in der Allgemeinpraxis möglich und sinnvoll? Hansjörg Danuser Klinik für Urologie - Luzerner Kantonsspital
Harnwegsinfekte nach Nierentransplantation Symposium 25 Jahre Transplantationszentrum Stuttgart
 Harnwegsinfekte nach Nierentransplantation Symposium 25 Jahre Transplantationszentrum Stuttgart Professor Dr. med. Andreas Kribben Klinik für Nephrologie Universitätsklinikum Essen 21. 5. 2011 Harnwegsinfektionen
Harnwegsinfekte nach Nierentransplantation Symposium 25 Jahre Transplantationszentrum Stuttgart Professor Dr. med. Andreas Kribben Klinik für Nephrologie Universitätsklinikum Essen 21. 5. 2011 Harnwegsinfektionen
Klinische Angaben. Lehrserie Nr. 208
 Klinische Angaben Lehrserie Nr. 208 Prostatapathologie von: Prof. Dr. med. Glen Kristiansen, CH-Zürich und Prof. Dr. med. Martin Susani, AT-Wien Dieses Manuskript darf nicht ohne Zustimmung der IAP vervielfältigt
Klinische Angaben Lehrserie Nr. 208 Prostatapathologie von: Prof. Dr. med. Glen Kristiansen, CH-Zürich und Prof. Dr. med. Martin Susani, AT-Wien Dieses Manuskript darf nicht ohne Zustimmung der IAP vervielfältigt
Inkontinenz. Dr. med. P. Honeck. Oberarzt Urologische Klinik Klinikum Sindelfingen-Böblingen
 Therapie der männlichen Inkontinenz Dr. med. P. Honeck Oberarzt Urologische Klinik Klinikum Sindelfingen-Böblingen g Formen der Inkontinenz Form Belastung (Stress) Beschreibung Unwillkürlicher Harnabgang
Therapie der männlichen Inkontinenz Dr. med. P. Honeck Oberarzt Urologische Klinik Klinikum Sindelfingen-Böblingen g Formen der Inkontinenz Form Belastung (Stress) Beschreibung Unwillkürlicher Harnabgang
Inkontinenz Was muß der Apotheker darüber wissen?
 Inkontinenz Was muß der Apotheker darüber wissen? von Priv.-Doz. Dr. med. Ingo Füsgen GOVI Govi-Verlag Einführung 9 Anatomische und physiologische Vorbemerkungen 11 Die Harnblase - Aufbau und Funktion
Inkontinenz Was muß der Apotheker darüber wissen? von Priv.-Doz. Dr. med. Ingo Füsgen GOVI Govi-Verlag Einführung 9 Anatomische und physiologische Vorbemerkungen 11 Die Harnblase - Aufbau und Funktion
DR. ANDREA FLEMMER. Blasenprobleme. natürlich behandeln So helfen Heilpflanzen bei Blasenschwäche und Blasenentzündung
 DR. ANDREA FLEMMER Blasenprobleme natürlich behandeln So helfen Heilpflanzen bei Blasenschwäche und Blasenentzündung it se m ln a l B Die Mitte n e h c n einfa trainiere aktiv 18 Ihre Harnblase das sollten
DR. ANDREA FLEMMER Blasenprobleme natürlich behandeln So helfen Heilpflanzen bei Blasenschwäche und Blasenentzündung it se m ln a l B Die Mitte n e h c n einfa trainiere aktiv 18 Ihre Harnblase das sollten
Harnkontinenz. Definitionen. Formen nicht kompensierter Inkontinenz. Pflegediagnosen: Risikofaktoren
 Definitionen Harninkontinenz ist jeglicher unfreiwilliger Urinverlust. ist die Fähigkeit, willkürlich zur passenden Zeit an einem geeigneten Ort die Blase zu entleeren. Es beinhaltet auch die Fähigkeit,
Definitionen Harninkontinenz ist jeglicher unfreiwilliger Urinverlust. ist die Fähigkeit, willkürlich zur passenden Zeit an einem geeigneten Ort die Blase zu entleeren. Es beinhaltet auch die Fähigkeit,
Frau Prof. Burkhard, wie lässt sich das Problem der Inkontinenz zuordnen? Wer ist davon betroffen?
 Inkontinenz Frau Professor Dr. Fiona Burkhard ist als Stellvertretende Chefärztin der Urologischen Universitätsklinik des Inselspitals Bern tätig und beantwortet Fragen zum Thema Inkontinenz. Frau Prof.
Inkontinenz Frau Professor Dr. Fiona Burkhard ist als Stellvertretende Chefärztin der Urologischen Universitätsklinik des Inselspitals Bern tätig und beantwortet Fragen zum Thema Inkontinenz. Frau Prof.
Niere und ableitende Harnwege
 Niere und ableitende Harnwege Dr. Tamás Ruttkay Anatomisches, Histologisches und Embryologisches Institut 2018. - Harnbildendes System - Harnableitendes und -speicherndes System Spalteholz Niere (Ren)
Niere und ableitende Harnwege Dr. Tamás Ruttkay Anatomisches, Histologisches und Embryologisches Institut 2018. - Harnbildendes System - Harnableitendes und -speicherndes System Spalteholz Niere (Ren)
Gutar&ge Prostatavergrößerung Wenn s schlecht läu7: Medikamentöse Therapien
 Gutar&ge Prostatavergrößerung Wenn s schlecht läu7: Medikamentöse Therapien Roland Umbach Urologische Klinik Sindelfingen (UKS) 4. Tag der Urologie am 22.10.2016 Die Prostata Erkrankungen der Prostata
Gutar&ge Prostatavergrößerung Wenn s schlecht läu7: Medikamentöse Therapien Roland Umbach Urologische Klinik Sindelfingen (UKS) 4. Tag der Urologie am 22.10.2016 Die Prostata Erkrankungen der Prostata
Anschluss an Nebenhoden bis Eintritt in Prostata
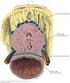 Bezeichnung Länge Beginn und Ende Zusammensetzung Samenleiter Ductus deferens 50 bis 60 cm Anschluss an Nebenhoden bis Eintritt in Prostata nur Samenleiter Samenstrang Funiculus spermaticus 10 cm (bleistiftdick)
Bezeichnung Länge Beginn und Ende Zusammensetzung Samenleiter Ductus deferens 50 bis 60 cm Anschluss an Nebenhoden bis Eintritt in Prostata nur Samenleiter Samenstrang Funiculus spermaticus 10 cm (bleistiftdick)
Antworten auf Ihre Fragen. Prostataerkrankungen. Welche Behandlung ist für mich die richtige? Prävention l Akut l Reha l Pflege
 Prostataerkrankungen Welche Behandlung ist für mich die richtige? Antworten auf Ihre Fragen Prävention l Akut l Reha l Pflege MediClin Ein Unternehmen der Asklepios Gruppe Gutartige Prostatavergrößerung
Prostataerkrankungen Welche Behandlung ist für mich die richtige? Antworten auf Ihre Fragen Prävention l Akut l Reha l Pflege MediClin Ein Unternehmen der Asklepios Gruppe Gutartige Prostatavergrößerung
TUT 3. Dr. Christoph Bichler
 TUT 3 Bauchschmerz Dr. Christoph Bichler Aktuelle Symptomatik Patient, männlich, 68 Jahre Seit drei Tagen zunehmender Bauchumfang und Völlegefühl Seit zwei Tagen auch zunehmende krampfartige Bauchschmerzen
TUT 3 Bauchschmerz Dr. Christoph Bichler Aktuelle Symptomatik Patient, männlich, 68 Jahre Seit drei Tagen zunehmender Bauchumfang und Völlegefühl Seit zwei Tagen auch zunehmende krampfartige Bauchschmerzen
Universitätsklinikum Jena Zentrale Notfallaufnahme
 Seite 1 von 6 1. Fakten Zu Beginn: Sollte der Patient an die Urologie angebunden werden, bitte vor Antibiotikagabe wegen laufender Studien Kontakt mit der Urologie aufnehmen. Wenn dies medizinisch nicht
Seite 1 von 6 1. Fakten Zu Beginn: Sollte der Patient an die Urologie angebunden werden, bitte vor Antibiotikagabe wegen laufender Studien Kontakt mit der Urologie aufnehmen. Wenn dies medizinisch nicht
Gutartige Prostatavergrößerung Wenn s schlecht läuft: Medikamentöse Therapien
 Gutartige Prostatavergrößerung Wenn s schlecht läuft: Medikamentöse Therapien 18.10.2014 Urologische Klinik - Klinikum Sindelfingen-Böblingen Dr. med. David Zimmermann Die Prostata Krankheiten der Prostata
Gutartige Prostatavergrößerung Wenn s schlecht läuft: Medikamentöse Therapien 18.10.2014 Urologische Klinik - Klinikum Sindelfingen-Böblingen Dr. med. David Zimmermann Die Prostata Krankheiten der Prostata
Harnsteinerkrankungen
 1 PATIENTENINFORMATION der Deutschen Gesellschaft für Urologie (DGU) und des Berufsverbandes Deutscher Urologen (BDU) über Harnsteinerkrankungen 2 Wie häufig treten Harnsteine auf? In Deutschland erkranken
1 PATIENTENINFORMATION der Deutschen Gesellschaft für Urologie (DGU) und des Berufsverbandes Deutscher Urologen (BDU) über Harnsteinerkrankungen 2 Wie häufig treten Harnsteine auf? In Deutschland erkranken
Harnsteinerkrankungen
 1 PATIENTENINFORMATION der Deutschen Gesellschaft für Urologie (DGU) und des Berufsverbandes Deutscher Urologen (BDU) über Harnsteinerkrankungen 2 Harnsteinerkrankungen Was Sie wissen sollten Wie häufig
1 PATIENTENINFORMATION der Deutschen Gesellschaft für Urologie (DGU) und des Berufsverbandes Deutscher Urologen (BDU) über Harnsteinerkrankungen 2 Harnsteinerkrankungen Was Sie wissen sollten Wie häufig
Es betrifft mehr Menschen als Sie denken. Man kann mehr dagegen tun als Sie denken. Finden Sie sich nicht damit ab! Sprechen Sie mit Ihrem Arzt!
 Blasenschwäche Es betrifft mehr Menschen als Sie denken. Man kann mehr dagegen tun als Sie denken. Finden Sie sich nicht damit ab! Sprechen Sie mit Ihrem Arzt! Patienteninformation zum Thema Blasenschwäche
Blasenschwäche Es betrifft mehr Menschen als Sie denken. Man kann mehr dagegen tun als Sie denken. Finden Sie sich nicht damit ab! Sprechen Sie mit Ihrem Arzt! Patienteninformation zum Thema Blasenschwäche
3 Urologische Diagnostik... 38
 VII Allgemeine urologische Grundlagen 1 Entwicklung des Urogenitalsystems.... 2 1.1 Fehlbildungen der Urogenitalorgane... 2 1.2 Entwicklung der Harnorgane... 3 1.2.1 Entwicklung der Niere und des Ureters................
VII Allgemeine urologische Grundlagen 1 Entwicklung des Urogenitalsystems.... 2 1.1 Fehlbildungen der Urogenitalorgane... 2 1.2 Entwicklung der Harnorgane... 3 1.2.1 Entwicklung der Niere und des Ureters................
CHOP CHOP_TEXT ANÄSTHESIE SGAR_CODE z55.53 Entfernen einer transplantierten oder abgestossenen Niere Nephrektomie "klassisch" aa10.
 CHOP CHOP_TEXT ANÄSTHESIE SGAR_CODE z55.53 Entfernen einer transplantierten oder abgestossenen Niere Nephrektomie "klassisch" aa10.1 Néphrectomie "classique" z55.54 Beidseitige Nephrektomie Nephrektomie
CHOP CHOP_TEXT ANÄSTHESIE SGAR_CODE z55.53 Entfernen einer transplantierten oder abgestossenen Niere Nephrektomie "klassisch" aa10.1 Néphrectomie "classique" z55.54 Beidseitige Nephrektomie Nephrektomie
Beratung Vorsorge Behandlung. Beckenboden- Zentrum. im RKK Klinikum Freiburg. Ihr Vertrauen wert
 Beratung Vorsorge Behandlung Beckenboden- Zentrum im RKK Klinikum Freiburg Ihr Vertrauen wert 2 RKK Klinikum RKK Klinikum 3 Inkontinenz was ist das? In Deutschland leiden ca. 6 7 Millionen Menschen unter
Beratung Vorsorge Behandlung Beckenboden- Zentrum im RKK Klinikum Freiburg Ihr Vertrauen wert 2 RKK Klinikum RKK Klinikum 3 Inkontinenz was ist das? In Deutschland leiden ca. 6 7 Millionen Menschen unter
Fallbericht: R. Rendtorff, H.H. Knispel, R. Tunn
 Fallbericht: Fornixruptur nach vaginaler Fistelplastik R. Rendtorff, H.H. Knispel, R. Tunn Anamnese 73-jährige Patientin Absolute Harninkontinenz seit ca. 40 Jahren Verdacht auf postpartale vesikovaginale
Fallbericht: Fornixruptur nach vaginaler Fistelplastik R. Rendtorff, H.H. Knispel, R. Tunn Anamnese 73-jährige Patientin Absolute Harninkontinenz seit ca. 40 Jahren Verdacht auf postpartale vesikovaginale
Reden wir über Harninkontinenz!
 PRESSEINFORMATION Wels, Juni 2018 Auch Männer betroffen Reden wir über Harninkontinenz! Knapp eine Million Österreicher quer durch alle Altersgruppen ist von unfreiwilligem Harnverlust betroffen: Neben
PRESSEINFORMATION Wels, Juni 2018 Auch Männer betroffen Reden wir über Harninkontinenz! Knapp eine Million Österreicher quer durch alle Altersgruppen ist von unfreiwilligem Harnverlust betroffen: Neben
Ein Leitfaden für Patienten. Die Radikaloperation der Prostata beim. Prostatakarzinom. 8. Auflage. Qualitätsinitiative.
 Ein Leitfaden für Patienten Die Radikaloperation der Prostata beim Prostatakarzinom 8. Auflage Qualitätsinitiative Prostatakarzinom 2 EIN LEITFADEN FÜR PATIENTEN Priv.-Doz. Dr. med. Gerald Pühse Andres
Ein Leitfaden für Patienten Die Radikaloperation der Prostata beim Prostatakarzinom 8. Auflage Qualitätsinitiative Prostatakarzinom 2 EIN LEITFADEN FÜR PATIENTEN Priv.-Doz. Dr. med. Gerald Pühse Andres
Harninkontinenz. Inhaltsverzeichnis. 1 Formen der Harninkontinenz
 Harninkontinenz Inhaltsverzeichnis 1 Formen der Harninkontinenz 1.1 Überlaufinkontinenz 1.2 Syndrom der überaktiven Blase 1 Formen der Harninkontinenz Die häufigsten Formen sind die Dranginkontinenz (ICD-10:
Harninkontinenz Inhaltsverzeichnis 1 Formen der Harninkontinenz 1.1 Überlaufinkontinenz 1.2 Syndrom der überaktiven Blase 1 Formen der Harninkontinenz Die häufigsten Formen sind die Dranginkontinenz (ICD-10:
Heilungsaussichten in den unterschiedlichen Stadien
 Heilungsaussichten in den unterschiedlichen Stadien - Die moderne Medizin bietet zahlreiche Therapiemöglichkeiten in allen Stadien des Prostatakrebses - Das Behandlungsschema wird auf jeden einzelnen Patienten
Heilungsaussichten in den unterschiedlichen Stadien - Die moderne Medizin bietet zahlreiche Therapiemöglichkeiten in allen Stadien des Prostatakrebses - Das Behandlungsschema wird auf jeden einzelnen Patienten
Statische und funktionelle Diagnostik des weiblichen Beckens und des Beckenbodens mittels 3D/4D-Sonographie
 Kos, 24.5.2012 Statische und funktionelle Diagnostik des weiblichen Beckens und des Beckenbodens mittels 3D/4D-Sonographie E. Merz Frauenklinik - Krankenhaus Nordwest Frankfurt/Main Gynäkologischer 3D/4D-Ultraschall
Kos, 24.5.2012 Statische und funktionelle Diagnostik des weiblichen Beckens und des Beckenbodens mittels 3D/4D-Sonographie E. Merz Frauenklinik - Krankenhaus Nordwest Frankfurt/Main Gynäkologischer 3D/4D-Ultraschall
BLASENBESCHWERDEN BEI DER FRAU
 1 Praxisadresse: Urologie am Rheinfall, Heinrich Moser-Platz 5, 8212 Neuhausen Der Vortrag beginnt um 19 Uhr, bitte nehmen Sie Platz Dr. med. Isabelle S. Keller Fachärztin für Urologie, speziell operative
1 Praxisadresse: Urologie am Rheinfall, Heinrich Moser-Platz 5, 8212 Neuhausen Der Vortrag beginnt um 19 Uhr, bitte nehmen Sie Platz Dr. med. Isabelle S. Keller Fachärztin für Urologie, speziell operative
Erektionsprobleme thematisieren: Was tun, wenn Man(n) nicht mehr kann? Dr. med. Joanna B. Korda, Hamburg
 Pressekonferenz Wieder ganz Mann sein: Vakuum-Erektionshilfen für Männer mit Diabetes, Bluthochdruck und nach Prostata-OP Erektionsprobleme thematisieren: Was tun, wenn Man(n) nicht mehr kann? Dr. med.
Pressekonferenz Wieder ganz Mann sein: Vakuum-Erektionshilfen für Männer mit Diabetes, Bluthochdruck und nach Prostata-OP Erektionsprobleme thematisieren: Was tun, wenn Man(n) nicht mehr kann? Dr. med.
UROLOGIE. Inhaltebogen zum Antrag auf Weiterbildungsbefugnis gemäß Weiterbildungsordnung vom 25. Mai 2011
 UROLOGIE Inhaltebogen zum Antrag auf Weiterbildungsbefugnis gemäß Weiterbildungsordnung vom 25. Mai 2011 Name, Vorname Antragssteller Weiterbildungsstätte Untersuchungs- und Behandlungsmethoden im Berichtszeitraum
UROLOGIE Inhaltebogen zum Antrag auf Weiterbildungsbefugnis gemäß Weiterbildungsordnung vom 25. Mai 2011 Name, Vorname Antragssteller Weiterbildungsstätte Untersuchungs- und Behandlungsmethoden im Berichtszeitraum
Prostatakrebs. Vorsorge mit dem PSA-Test. Das Labor an Ihrer Seite
 Prostatakrebs Vorsorge mit dem PSA-Test Das Labor an Ihrer Seite Prostatakrebs Prostatakrebs (Prostatakarzinom) ist die mit Abstand häufigste bösartige Krankheit des Mannes. Warum Prostatakrebs entsteht,
Prostatakrebs Vorsorge mit dem PSA-Test Das Labor an Ihrer Seite Prostatakrebs Prostatakrebs (Prostatakarzinom) ist die mit Abstand häufigste bösartige Krankheit des Mannes. Warum Prostatakrebs entsteht,
Überschrift/Titel der Folie
 Überschrift/Titel der Folie Text kleiner, Aufzählungszeichen Bearbeitungshinweise (bitte anschließend entfernen): Thema, Ort, Referent und Abteilung sind veränderbar über: Ansicht -> Master -> Folienmaster
Überschrift/Titel der Folie Text kleiner, Aufzählungszeichen Bearbeitungshinweise (bitte anschließend entfernen): Thema, Ort, Referent und Abteilung sind veränderbar über: Ansicht -> Master -> Folienmaster
Operationstechnik und Therapien bei Prostatakarzinom. Dr. med. Malte Rieken Urologische Universitätsklinik Basel-Liestal
 Operationstechnik und Therapien bei Prostatakarzinom Dr. med. Malte Rieken Urologische Universitätsklinik Basel-Liestal Fallvorstellung I Herr M., 62 Jahre alt In Vorsorgeuntersuchung beim Hausarzt PSA-Wert
Operationstechnik und Therapien bei Prostatakarzinom Dr. med. Malte Rieken Urologische Universitätsklinik Basel-Liestal Fallvorstellung I Herr M., 62 Jahre alt In Vorsorgeuntersuchung beim Hausarzt PSA-Wert
Prostata-Karzinom Vorsorge und Chirurgie
 Prostata-Karzinom Vorsorge und Chirurgie 1 Vorsorge: Der aufgeklärte Mann PSA PSA-Ratio DRU PCA3-Test 2 Vorsorge: Der aufgeklärte Mann Zentraler Punkt der Vorsorge Angepasst an Lebenssituation Therapeutische
Prostata-Karzinom Vorsorge und Chirurgie 1 Vorsorge: Der aufgeklärte Mann PSA PSA-Ratio DRU PCA3-Test 2 Vorsorge: Der aufgeklärte Mann Zentraler Punkt der Vorsorge Angepasst an Lebenssituation Therapeutische
Thomas Henkel FA für Urologie Kelkheim Prostata Tag Bad Soden 13.06.15 1
 1 Lage der Prostata 2 Funktion der Prostata - Sie ist eine Geschlechtsdrüse, die den Großteil der Samenflüssigkeit produziert ( Transportmedium und Nährlösung der Spermien) - Umschließt die Harnröhre -
1 Lage der Prostata 2 Funktion der Prostata - Sie ist eine Geschlechtsdrüse, die den Großteil der Samenflüssigkeit produziert ( Transportmedium und Nährlösung der Spermien) - Umschließt die Harnröhre -
