Haemovigilance Jahresbericht 2012
|
|
|
- Dirk Pfaff
- vor 5 Jahren
- Abrufe
Transkript
1 Haemovigilance Jahresbericht 2012 Sommer 2013
2
3 1 Haemovigilance- Bericht 2012 Der Jahresbericht wurde erstellt durch: Med. pract. Morven Rüesch und Dr. med. Markus Jutzi Clinical Reviewer Haemovigilance/Swissmedic Weitere Informationen finden Sie auf der Haemovigilance-Internet-Seite:
4 2 Inhaltsverzeichnis Einleitung/ Weiterführende Informationen 3 1. Allgemeine Information zur Haemovigilance Definition Haemovigilance Übersicht 5 2. Eingegangene Meldungen Allgemeines Verteilung der Meldungen Transfusionsreaktionen (TR) Häufigkeit Imputability 6 (Zusammenhang mit der Transfusion) Schweregrad Transfusionsreaktionen nach Blutkomponenten Anzahl transfundierter Blutkomponenten und 8 Risiken in der Schweiz Transfusionszahlen Melderaten Transfusionsrisiken Risiken für lebensbedrohliche und tödlich 10 verlaufende Transfusionsreaktionen Spezielle Aspekte bei Thrombozytenkonzentraten Risikomindernde Massnahmen Transfusionsübertragene Infektionen 12 (Bakterielle Kontamination labiler Blutprodukte, Übertragung viraler Infektionen durch Blutkomponenten) Meldungen transfusionsübertragener 12 Infektionen Ergebnisse der vom Nationalen 12 Referenz zentrum für Infektionen durch Blut und Blutprodukte (NRZ) durchgeführten Lookback Untersuchungen 2.6 IBCT (Fehltransfusion) 12 und Near Miss Ereignisse IBCT Near Miss Ereignisse Fallbeispiele Todesfälle Transfusionsreaktionen mit Schweregrad Weitere Fallbeispiele von 21 Transfusionsreaktionen 3.4 IBCT Near Miss Abkürzungen Literaturverzeichnis 28
5 3 Einleitung Im vorliegenden Haemovigilance Jahresbericht beschreiben und interpretieren wir im Sinne einer Momentaufnahme die zur Zeit wichtigsten Daten und Erkenntnisse der Haemovigilance in der Schweiz. Damit dokumentieren wir nachvollziehbar das aktuelle Sicherheitsprofil der Bluttransfusion. Für vermeidbare Ereignisse stellen wir die bereits ergriffenen Massnahmen zur Risiko-Reduktion sowie deren bisherige Auswirkungen dar. Weiter weisen wir auf zukünftige Entwicklungsschwerpunkte zur Erhöhung der Transfusionssicherheit hin. Die dargestellten Daten sind damit selektiv und Hintergrundinformationen werden meist nur kurz gestreift. Für umfangreichere Darstellungen wie Definitionen oder vertiefte Analysen zu einzelnen Schwerpunktthemen verweisen wir auf unsere Internet-Seite. Weiterführende Informationen zu Haemovigilance und Transfusionsmedizin Sämtliche Informationen zur Haemovigilance bei Swissmedic finden Sie unter: haemo.asp Die empfohlenen Abklärungen für vermutete Transfusionsreaktionen und die Kriterien zur Klassierung der Ereignisse, deren Schweregrad und des Kausalzusammenhangs werden im Dokument: «Klassierung und Abklärung von Transfusionsreaktionen» zusammengefasst. Sie entsprechen den Definitionen der «ISBT Haemovigilance Working Party» /00160/00435/index.html?lang=de Haemovigilance Jahresberichte Informations- und Merkblätter Wissenschaftliche Publikationen Vorträge /00160/00437/index.html?lang=de Veranstaltungsbeiträge aus Haemovigilance Tagungen und Workshops, (eigene und soweit freigegeben diejenigen von Gastreferenten) sind verfügbar unter: seit 2011 auch Beiträge am Jahreskongress «Swisstransfusion» Guidelines / Empfehlungen / Richtlinien Links zu Haemovigilance international Hemovigilance/(offset)/0 Zur Übermittlung der häufigsten meldepflichtigen Ereignisse und Angaben stellen wir Formulare als Hilfsmittel zur Verfügung: Meldung von Transfusionsreaktionen Meldung von Near Miss/IBCT Meldung Wechsel Haemovigilance Verantwortliche Person Meldung der Anzahl jährlich transfundierter Blutkomponenten Hintergrundinformationen und vertiefte Analysen einzelner Aspekte befinden sich in der Rubrik «Publikationen»
6 4 1. Allgemeine Informationen zur Haemovigilance 1.1 Definition der Haemovigilance Haemovigilance wird vom International Haemovigilance Network (IHN) wie folgt definiert: A set of surveillance procedures covering the whole transfusion chain (from the collection of blood and its components to the follow-up of recipients), intended to collect and assess information on unexpected or undesirable effects resulting from the therapeutic use of labile blood products, and to prevent their occurrence or recurrence. ( Ein Überwachungssystem, welches die gesamte Transfusionskette umfasst und unerwartete oder unerwünschte Ereignisse vor, während und nach der Verabreichung von labilen Blutprodukten erfasst und analysiert, mit dem Ziel, deren Auftreten oder Wiederholung zu vermeiden. Die Transfusionskette ist ein zentraler Begriff in dieser Definition. Die schematische Darstellung illustriert, welche Berufsgruppen daran beteiligt sind und welche Handlungen von ihnen in welcher Reihenfolge ausgeführt werden (müssen) um eine erfolgreiche Transfusion zu gewährleisten. Entsprechend muss das Qualitätssicherungssystem für die Anwendung von labilen Blutprodukten die Schnittstellen zwischen den beteiligten Institutionen sowie den gesamten Prozess innerhalb der transfundierenden Institution verbindlich regeln um sicherzustellen, dass dem richtigen Patienten das richtige Blutprodukt zum richtigen Zeitpunkt in der richtigen Art verabreicht wird. Grafik1
7 5 1.2 Übersicht Die bisherige graphische Darstellung der Einteilung von unerwünschten Transfusionsereignissen (s. HV Jahresbericht 2008, Seite 5) wurde 2011 von der Arbeitsgruppe Haemovigilance der Internationalen Gesellschaft für Transfusionsmedizin (ISBT, International Society of Blood Transfusion) revidiert. Die Near Miss Ereignisse werden jetzt als separate Menge ausgewiesen, weil bei ihnen definitionsgemäss keine Transfusion erfolgt ist im Gegensatz zu den Transfusionsreaktionen und -Zwischenfällen. Grafik2 Transfusionsreak<on Adverse reac*on Insgesamt sind 2012 bei Swissmedic 1676 Haemovigilance Meldungen eingegangen, die sich in 1000 Transfusionsreaktionen (TR), 57 Transfusionsfehler/ Fehltransfusionen (IBCT, incorrect blood component transfused) und 619 Near Miss Ereignisse (NM) aufteilen. 23 Meldungen wurden als «Doppelereignisse» klassiert, da aufgrund der Symptome mit grosser Wahrscheinlichkeit zwei verschiedene Transfusionsreaktionen vorlagen (z.b. Zeichen einer milden allergischen Reaktion gleichzeitig mit denen einer febrilen nicht hämolytischen Transfusionsreaktion (FNHTR). Daraus ergeben sich 1023 gemeldete unerwünschte Ereignisse in zeitlichem Zusammenhang mit einer Transfusion. Tabelle 1: Anzahl Haemovigilance Meldungen 2012 Kategorie Anzahl Anzahl eingegangene Meldungen unerwünschter 1000 Transfusionswirkungen Anzahl Ereignisse nach Transfusion 1023 Anzahl IBCT Meldungen 57 Anzahl Near Miss Meldungen 619 Anzahl Meldungen total 1676 Fehler, Abweichungen von SOPs, Prozess- abweichungen Zwischenfall / IBCT Incident Near Miss Die nähere Analyse dieser Meldungen ergab, dass es sich in 13 Fällen nicht um Transfusionsreaktionen handelte, sondern dass den Ereignissen andere Ursachen zugrunde lagen. Diese Ereignisse werden bei der Aufteilung nach Klassierung nicht berücksichtigt, damit liegt die Gesamtzahl der 2012 gemeldeten TR bei Bei der Abklärung, Beurteilung und Meldung von Transfusionsreaktionen (TR) stehen die biologischen Aspekte des Geschehens im Vordergrund, entsprechend enthält das Melde-Formular für TR vorwiegend Felder für klinische Angaben. Bei den IBCT interessiert zusätzlich der Hergang des Ereignisses. Dessen Analyse wird durch den Aufbau des Formulars «Meldung von NM / IBCT» erleichtert. Bei Fehltransfusionen / IBCT mit klinisch vermuteter Transfusionsreaktion sind zur vollständigen Analyse Angaben zu beiden Aspekten erforderlich. 2. Eingegangene Meldungen 2.1 Allgemeines 2.2 Verteilung der Meldungen Grafik Anzahl Ereignisse 2012 nach Typ Die Zunahme der Gesamtzahl Meldungen 2012 beruht bei einem Rückgang der gemeldeten TR von 5% auf einer Zunahme der Near Miss Ereignisse von 33% und der IBCT von 52%. Wir schliessen daraus auf ein zunehmendes Interesse an Prozessabweichungen und den Erkenntnissen, die aus ihrer Analyse gezogen werden können. NM IBCT TR
8 6 2.3 Transfusionsreaktionen (TR) Wie bisher werden am häufigsten FNHTR, Allo- Immunisierungen und allergische TR beobachtet. Sie machen zusammen ca. 90% der gemeldeten Transfusionsreaktionen aus Häufigkeit An vierter und fünfter Stelle bezüglich Häufigkeit stehen weiterhin Meldungen über die transfusionsassoziierte Volumenüberlastung (transfusion associated circulatory overload,taco) und die hypotensive Transfusionsreaktion. Im Vergleich zum Vorjahr ist der Anteil an TACO um 1/3 (von 5.6 auf 3.9%) zurückgegangen, während die Häufigkeit der hypotensiven TR mit 2.3% nahezu unverändert geblieben ist (Vorjahr 2.2%). Auch die Verteilung der übrigen vermuteten Transfusionsreaktionen hat sich gegenüber dem Vorjahr nicht geändert. Grafik4 TR 2012 nach Klassierung und Häufigkeit 18.1% 0.1% 2.2% 1.0% 0.5% 3.9% 2.3% 0.2% 0.5% 27.7% 0.1% 43.5% FNHTR Allo-AK Allergische TR TACO Hypotensive TR Andere HTR Infektion TAD Hyperkaliämie TRALI Imputability (Zusammenhang mit der Transfusion) Der Begriff «Imputability» beschreibt die Einschätzung des kausalen Zusammenhanges zwischen dem beobachteten Ereignis und der Transfusion waren 599 Ereignisse (59.3% der gemeldeten TR) mit hoher Wahrscheinlichkeit oder sicher auf eine Transfusion zurückzuführen. Tabelle 2: Anzahl Ereignisse 2012 nach Klassierung und Imputability Imputability alle tief möglich hoch Allergische TR (79.7%) FNHTR (29.4%) Allo-AK (99.6%) HTR: akut verzögert Hyperkaliämie Hypotensive TR Infektion, viral bakteriell TACO (61.5%) TAD TRALI Andere PTP Anzahl Ereignisse (7.1%) 339 (33.6%) 599 (59.3%) Dieses Jahr weisen wir die Meldungen mit der Imputability «möglich» separat aus. Dadurch wird deutlicher, wie wenige der gemeldeten Fälle (nur 7%) als eher nicht transfusionsbedingt (Imputability «unwahrscheinlich» oder «ausgeschlossen») beurteilt werden. Dies wiederum zeugt von einer zuverlässigen Erkennung und Erfassung möglicher Transfusionsreaktionen.
9 7 Die Imputability «möglich» wird Fällen zugeordnet, bei denen als Ursache für die beobachtete Reaktion sowohl die Transfusion als auch andere klinische Faktoren in Frage kommen. Febrile nicht hämolytische Transfusionsreaktionen bilden den Hauptanteil in dieser Kategorie. Fieber ist das häufigste Symptom, das als mögliches Zeichen für eine (beginnende) Transfusionsreaktion gewertet werden muss, wenn es in zeitlichem Zusammenhang mit einer Transfusion auftritt. Allerdings ist es ein unspezifisches Symptom und die FNHTR eine Ausschlussdiagnose. Lediglich in 29% der Fälle erwies sich die Transfusion als wahrscheinlichste Ursache für die febrile Reaktion, bei 58% waren auch andere Ursachen für das Fieber möglich (bereits bestehender Status febrilis, nicht transfusionsassoziierter Infekt, Grundkrankheit u.a.). Der hohe Anteil an Meldungen mit hoher Imputability bei den allergischen Transfusionsreaktionen und den Allo-Immunisierungen zeigt, dass diese Ereignisse mehrheitlich schon initial korrekt erkannt und erfasst werden. Bei den Volumenüberlastungen ist die Symptomatik nicht immer eindeutig, dennoch konnte die Verdachtsdiagnose in 2/3 der Fälle bestätigt werden. Insgesamt unterstreichen diese Daten, wie wichtig es ist, erste Anzeichen einer möglicherweise beginnenden Transfusionsreaktion zuverlässig zu erkennen und rasch die notwendigen Schritte einzuleiten. Um potentiell lebensgefährliche Entwicklungen rechtzeitig abzuwenden, muss jede unspezifische Veränderung des Allgemeinzustands wie Fieber, Dyspnoe, Veränderungen der Vitalparameter oder des subjektiven Befindens des Patienten während einer Transfusion umgehend einen Unterbruch der Transfusion, eine erste Einschätzung der Gesamtsituation und gegebenenfalls weitere Abklärungen auslösen. Es gilt zu beurteilen, ob es sich um ein Geschehen mit Potential zur Progression zu einem lebensbedrohlichen Ereignis (insbesondere Fehltransfusion, Volumenüberlastung, allergische TR und TRALI) handeln könnte. Eine positive Antwort auf diese Frage spricht gegen eine Wiederaufnahme der Transfusion, für weitere Abklärungen und, unter Berücksichtigung der klinischen Einschätzung, für eine symptomatische Behandlung. Lässt die Analyse von Symptomatik, Situation und Verlauf den Schluss zu, dass keine dramatische Entwicklung zu erwarten ist und die Reaktion mit den bereits getroffenen Massnahmen hinreichend kontrolliert wird, kann eine Weiterführung der Transfusion unter adäquater Überwachung des Patienten erwogen werden Schweregrad Tabelle 3: Ereignisse mit hoher Imputability 2012 nach Klassierung und Schweregrad Schweregrad alle Grad 1 Grad 2 Grad 3 Grad 4 Allergische TR mild anaphylaktoid anaphylaktisch 4 4 FNHTR Allo-AK HTR: akut verzögert 1 1 Hypotensive TR TACO TAD 2 2 TRALI 1 1 Andere 5 5 PTP 1 1 Anzahl Ereignisse Prozent 100% 47.4% 49.7% 2.7% 0.2% Die Anteile der verschiedenen Schweregrade haben sich gegenüber dem Vorjahr leicht verändert. Als nicht schwerwiegend (Grad 1) wurden % (Vorjahr 51%) der gemeldeten Transfusionsreaktionen eingestuft, 50% (Vorjahr 45%) verliefen schwerwiegend oder hinterliessen eine bleibende Schädigung (Grad 2). Der Anteil lebensbedrohlich oder tödlich verlaufender Transfusionsreaktionen liegt 2012 mit 2.7% (17 von 599 TR) tiefer als im Vorjahr (4%, 23 Ereignisse von 613). Bei EK ist 2012 mit 9 TR Grad 3 oder 4 eine weniger gemeldet worden als 2011, bei FGP ist die Anzahl unverändert geblieben (je 3 Fälle 2011 und 2012). Bei Transfusion von mehreren verschiedenen Blutkomponenten war eine Abnahme von 5 auf eine TR Grad 3 und bei TK von 5 auf 3 Fälle zu verzeichnen gingen 10 Meldungen über Todesfälle in zeitlichem Zusammenhang mit einer Transfusion ein. Die abschliessende Beurteilung ergab in einem Fall, dass mit hoher Wahrscheinlichkeit ein Kausalzusam-
10 8 menhang zwischen der Transfusionsreaktion und dem Tod des Patienten bestand. In den übrigen Fällen wurden Todesursachen ohne Kausalzusammenhang mit der Transfusion nachgewiesen oder ein Kausalzusammenhang konnte weder bestätigt noch ausgeschlossen werden. Grafik Verteilung TR Grad 3& Nach wie vor handelt es sich bei den lebensbedrohlichen Ereignissen am häufigsten um allergische Transfusionsreaktionen und Volumenüberlastungen Transfusionsreaktionen nach Blutkomponenten 4 12 Die prozentuale Verteilung der 599 High Imputability TR nach Blutkomponenten ist im Vergleich zum Vorjahr unverändert. Tabelle 4 EK 75% FGP q 4% FGP SD 1% TK aus Apherese 16% TK aus Buffycoat 1% Verschiedene Blutkomponenten 3% Alloimmunisierungen (267), FNHTR (103), allergische Reaktionen (44) und Volumenüberlastungen (23) machen wie üblich den Hauptanteil (73%) der gemeldeten TR nach EK-Transfusion aus. Abgesehen von einer febrilen Reaktion wurden in Zusammenhang mit Plasmatransfusionen nur allergische Reaktionen (24 bei FGPq, 6 bei FGP-SD) beobachtet. Auch bei den TK Andere Hyperkaliämie HTR verzögert TAD Hypotensive TR Infektion bakteriell TRALI HTR akut TACO Allergische Reaktion standen allergische Reaktionen (65) im Vordergrund, gefolgt von FNHTR (22) Allo-Immunisierungen (8) und Einzelfällen von verzögerter HTR, TACO, TRALI und einer in die Kategorie «Andere» fallenden Reaktion (Schmerzen). Wie schon im Vorjahr wurden keine Transfusionsreaktionen aufgrund einer bakteriellen Kontamination von TK gemeldet. Nach der Transfusion von mehreren verschiedenen Blutkomponenten traten 6 allergische Reaktionen, 3 FNHTR, 4 Allo-Immunisierungen und je eine hypotensive TR, ein TACO und 1 «andere» TR (passive Übertragung von HBV- Antikörpern) auf. 2.4 Anzahl transfundierter Blutkomponenten und Risiken in der Schweiz Transfusionszahlen Die Jahresstatistik des BSD SRK zeigt die Anzahl ausgelieferter Blutkomponenten in der Schweiz, hier aufgeführt der Verlauf über die letzten 5 Jahre. Tabelle 5: Transfusionszahlen Blutkomponenten Erythrozytenkonzentrate FGP (therap. Einheiten) TK (Produkte) Total Blutkomponenten Die Gesamtzahl ausgelieferter Blutkomponenten ist gegenüber dem Vorjahr erneut rückläufig. Es wurden ca. 3% weniger Erythrozytenkonzentrate ausgeliefert als Der Verbrauch von Thrombozytenkonzentraten hat wieder zugenommen, aktuell um 3.5%. Der Anteil aus Vollblutspenden gewonnener TK ist während der Einführung des Intercept Verfahrens von 14% (2010) auf 23% (2011) angestiegen. Er hat 2012 weiter zugenommen und beträgt 34%. Auch bei der ausschliesslichen Verwendung von pathogeninaktivierten TK zeigen sich keine Hinweise für einen generell erhöhten Bedarf an Blutkomponenten.
11 Melderaten Die Gesamtmelderate ist 2012 erneut angestiegen und beträgt aktuell 4.4 Meldungen pro 1000 Transfusionen (inkl. NM). Grafik 6 Meldungen pro 1000 Transfusionen Entwicklung der Melderate Der Zunahme von Gesamtmelderate, Anzahl gemeldeter Near Miss Ereignisse und Fehltransfusionen steht eine im Vergleich zum Vorjahr leicht rückläufige Zahl gemeldeter Transfusionsreaktionen gegenüber Anhand der Anzahl Transfusionsreaktionen mit hoher Imputability und der ausgelieferten Blutkomponenten stellen wir die Risiken für Transfusionsreaktionen 2012 bezogen auf EK, Plasma und TK (im Format 1 Ereignis pro XXX ausgelieferte Produkte) dar (Grafiken 6 und 7). Dabei haben wir uns auf TR mit mehr als 10 Meldungen beschränkt. Hypotensive (6), hämolytische (4) TR sowie TAD (2) und als «Andere» klassierte Ereignisse (3) bei EK und Plasma lassen sich aufgrund der kleinen absoluten Fallzahlen nicht zuverlässig als Risiken ausdrücken. Bei TK wurde zusätzlich zu den in Grafik 9 dargestellten Risiken für akute hämolytische TR, TACO, TRALI, PTP und «Andere» je ein Fall gemeldet. Grafik 7 Total Risiko EK Allo-AK EK Total Risiko FGP Allergische TR FGP TR bei EK und Plasma 2012 ~ 1:1'700 ~ 1:1'600 ~ 1:1'100 ~ 1: Transfusionsrisiken Die Quantifizierung der Transfusionsrisiken dient dem behandelnden Arzt als Grundlage für die Nutzen-Risiko-Abwägung bei der Indikationsstellung zur Transfusion sowie für die Aufklärung des Patienten über mögliche unerwünschte Wirkungen. Die dargestellten Häufigkeiten geben Auskunft über Art und Grössenordnung der Transfusionsrisiken in der Schweiz zum heutigen Zeitpunkt. Aufgeführt werden sowohl die nicht vermeidbaren als auch die prinzipiell vermeidbaren Risiken der Transfusion. FNHTR EK Allergische TR EK TACO EK Grafik 8 Total Risiko TK Allergische TR ~ 1:3'000 ~ 1:7'000 ~ 1:14'000 TR bei TK 2012 ~ 1:500 ~ 1:350 Bei potentiell vermeidbaren Transfusionsreaktionen gibt die Häufigkeit der Ereignisse Aufschluss darüber, wo risikomindernde Massnahmen angezeigt sind und dokumentiert die Wirkung bereits ergriffener Massnahmen. FNHTR Allo-AK ~ 1:1'500 ~ 1:4'000
12 Risiken für lebensbedrohliche und tödlich verlaufende Transfusionsreaktionen In Grafik 9 haben wir die TR der Schweregrade 3 und 4 für die letzen 5 Jahre und bezogen auf alle Blutkomponenten nach Klassierung und Anzahl Ereignisse aufgeführt. Die Fallzahlen sind klein und zeigen in den letzten zwei Jahren eine rückläufige Tendenz. Die Risiken lassen sich im einzelnen Jahr nur ungenau quantifizieren. Daher berechnen wir die Grössenordnung der Risiken aus den kumulierten Daten Aufgrund der abnehmenden Fallzahlen ist anzunehmen, dass die aktuellen Risiken für TR Grad 3 und 4 nicht höher liegen als in Grafik 9 ausgewiesen. Grafik 9 Total Risiko alle BP Allergische Reaktion Hypotensive TR Infektion bakteriell Hyperkaliämie HTR verzögert TR Grad 3 & , alle Blutprodukte TACO HTR akut TAD TRALI 25 / ~ 1:80'000 7 / ~ 1:300'000 6 / ~ 1:300'000 6 / ~ 1:300'000 5 / ~ 1:400'000 5 / ~ 1:400'000 1 / ~ 1:2 Mio 1 / ~ 1:2 Mio 76 / ~ 1:30' / ~ 1:15'000 Total In diesem Zeitraum ereigneten sich 3 transfusionsbedingte Todesfälle (2008 ein TACO nach FGP und ein TRALI nach TK sowie 2012 ein TACO nach EK) Spezielle Aspekte bei Thrombozytenkonzentraten Nachdem 2011 die Pathogeninaktivierung für TK eingeführt wurde, lassen die Daten der letzten 4 Jahre einen Vergleich der Transfusionsrisiken konventioneller TK (ktk) mit denen von pathogeninaktivierten TK (PI-TK) zu. Ein Hintergrundsbericht dazu wurde im Swiss Medical Forum im März 2013 publiziert (1). Die aktualisierte Auswertung der TK-Transfusionsrisiken wurde am International Haemovigilance Seminar 2013 als Poster präsentiert (2). Die Ergebnisse lassen sich wie folgt zusammenfassen: Zusätzlich zur zuverlässigen Vermeidung septischer Transfusionsreaktionen ging die Einführung des Intercept-Verfahrens für alle Thrombozytenkonzentrate mit einer Reduktion von Anzahl und Schweregrad der nicht infektionsbedingten TR nach TK-Transfusion einher. Tabelle 6 Transfusionsreaktionen Transfundierte Einheiten ktk PI-TK Risiko* Meldungen Risiko* Meldungen Risiko* Alle HI Meldungen HI Meldungen Grad 3 & 4 *Risiko = 1 Reaktion pro x TK 223 ~1: ~1: ~1: ~1: Ergänzend zu den Ausführungen in den beiden erwähnten Publikationen bleibt nachzutragen, dass die geschätzte Anzahl ausgelieferter PI-TK um ca Produkte zu hoch gelegen hat. Insgesamt wurden im untersuchten Zeitraum ktk und PI-TK (statt wie angenommen ) transfundiert. (2009: , 2010: , 2011: K-TK und PI-TK, 2012: PI-TK). Die Grössenordnung der berechneten Risiken hat sich dadurch nicht verändert Risikomindernde Massnahmen Bei Transfusionsreaktionen ist zu unterscheiden zwischen Ereignissen, die prinzipiell vermeidbar sind und solchen, deren Auftretens-Häufigkeit mit den heutigen Möglichkeiten nicht wesentlich beeinflusst werden kann. FNHTR, allergische und hypotensive TR sowie TAD und PTP können kaum zuverlässig vermieden werden. Hier steht die Erkennung und Behandlung der klinischen Erscheinungen im Vordergrund. Dem Auftreten einer transfusionsbedingten Hyperkaliämie und der Bildung von Allo-Antikörpern kann mit der Auswahl speziell geeigneter Blutprodukte teilweise vorgebeugt werden. Die Kaliumbelastung ist geringer bei möglichst kurz gelagerten Erythrozytenkonzentraten und bei bestrahlten Produkten, wenn das Intervall zwischen Bestrahlung und Transfusion möglichst kurz gehalten werden kann. Die Verwendung von Kaliumfiltern hat sich bis heute in der klinischen Praxis kaum durchgesetzt und deren Wirksamkeit ist wenig belegt. Zur Prävention von Allo-Immunisierungen wird bei vulnerablen Patienten (z.b. Mädchen und Frauen vor und im gebärfähigen Alter, chronische Transfusionsbedürftigkeit) möglichst weitgehende Übereinstimmung des Antigenprofils von Blutprodukt und Patient (Rh/K-Phänotyp kompatibel, teilweise dokumentiert kompatibel für weitere
13 11 Blutgruppenantigene) angestrebt (3). Eine vollständige Vermeidung der Bildung von Allo-Antikörpern wird mit diesen Massnahmen nicht erreicht, aber klinisch relevante Allo-Immunisierungen werden grösstenteils verhindert. Tabelle 7: Risiko für grundsätzlich vermeidbare TR. TACO 1: Tr 1) IBCT Fehltransfusionen (ABO) 1:7 000 Tr 1) 1: Tr 1) Hämolytische TR 1: Tr 1) TRALI 1: Tr 2) 1: Tr 3) Bakterielle Infektion 1: Tr 4) HBV 1: Spenden 5) HIV 1: Spenden 5) HCV 1: Spenden 5) TaGvHD ~ 1: Tr 6) 1) CH-Haemovigilance Daten ) CH-Haemovigilance Daten ) CH-Haemovigilance Daten ) CH-Haemovigilance Daten ) Blutspendedienst Bern, Fortbildungsveranstaltung (4) 6) CH HV-Daten Die Datengrundlage für TACO, IBCT / Fehltransfusion und hämolytische Transfusionsreaktion sind die 2012 eingegangenen Meldungen. Bei Ereignissen mit kleinen absoluten Fallzahlen pro Kalenderjahr wurden kumulierte Daten aus mehreren Jahren verwendet. Für alle Ereignisse wurde die Häufigkeit berechnet bezogen auf die Anzahl im relevanten Zeitraum ausgelieferter Produkte. Für TRALI sind es die Vergleichszahlen vor ( ) und nach ( ) Einführung der «male-donor only plasma strategy». Die Häufigkeit bakterieller Infektionen für alle Blutprodukte wurde aufgrund der Zahlen seit Einführung der Pathogeninaktivierung von TK berechnet. Die Angaben zu den viralen Infektionen wurden vom nationale Referenzzentrum für transfusionsübertragbare Infektionen bereitgestellt. Zahlreiche produktbezogene Massnahmen wie Spenderauswahl, Infektmarker Screening, Hautdesinfektion, «Pre-donation Sampling Pouch», Leukodepletion, Bestrahlung und Pathogeninaktivierungsverfahren haben das Risiko für transfusionsassoziierte Infektionen, TRALI und TaGvHD auf deutlich unter 1: ausgelieferte Blutkomponenten gesenkt. Im Gegensatz zu diesen produktspezifischen Risiken treten Volumenüberlastungen (TACO), Fehltransfusionen (IBCT) und hämolytische Transfusionsreaktionen mit einer Häufigkeit von 1: bis 1: Transfusionen auf und ihre Ursachen liegen in fehlerhaften Abläufen im Transfusionsprozess. Faktoren, welche Patienten für eine verminderte Volumentoleranz unter Transfusion prädisponieren, sind Alter (Kinder, Patienten > 60 Jahre), vorbestehende kardiale Erkrankungen, chronische (schwere) Anämie, Niereninsuffizienz, Hypo-Albuminämie, oder eine positive Flüssigkeitsbilanz. Entsprechend müssen diese Risikofaktoren bei allen zu transfundierenden Patienten aktiv gesucht werden und der Einsatz einer sinnvollen Kombination der folgenden empfohlenen präventiven Massnahmen ist in der Verordnung festzuhalten:» Indikation überprüfen» Flüssigkeitsbilanz vor Transfusion dokumentieren» Transfusionsgeschwindigkeit 1 ml/kg KG/h verordnen» Engmaschige Überwachung des Patienten (BD, Atmung, evtl. Pulsoxymetrie)» Ev. prophylaktisch Diuretika verabreichen Arbeitsanweisungen zur Transfusion müssen dies verbindlich vorschreiben. Fälle von IBCT, Fehltransfusionen im engeren Sinn und daraus resultierende hämolytische Transfusionsreaktionen sind ebenfalls nicht primär durch Produkteigenschaften bedingt. Sie sind Folge von meist mehreren fehlerhaften Vorgängen an verschiedenen Stellen der Transfusionskette. Die häufigsten Abweichungen sind Proben- oder Patientenverwechslungen aufgrund nicht korrekt durchgeführte Kontrolle der Patienten-Identität bei der Blutentnahme zur prätransfusionellen Untersuchung oder unmittelbar vor der Transfusion. An anderen Stellen in der Transfusionskette aufgetretene Fehler (z.b. Auslieferung eines Produktes für den falschen Patienten) können ebenfalls bei der letzten Kontrolle unmittelbar vor Transfusionsbeginn entdeckt werden, sofern die Übereinstimmung von Blutgruppe, Name, Vorname und Geburtsdatum des Patienten mit den Angaben auf dem zu transfundierenden Blutprodukt und der Blutgruppenkarte korrekt überprüft wird. Daher ist diese Kontrolle die letzte Gelegenheit, eine bevorstehende Fehltransfusion zu verhindern. Hilfsmittel zur Verbesserung der Patienten-ID wie Identifikationsarmbänder oder RFID werden zunehmend angewendet.
14 Transfusionsübertragene Infektionen (Bakterielle Kontamination labiler Blutprodukte, Übertragung viraler Infektionen durch Blutkomponenten) Meldungen transfusionsübertragener Infektionen 2012 wurde keine transfusionsübertragene bakterielle Infektion nachgewiesen. Virale Infektionsübertragungen durch Transfusionen wurden 2012 nicht gemeldet Ergebnisse der vom NRZ durchgeführten Lookback Untersuchungen 2012 wurde in der Schweiz keine transfusionsbedingte Übertragung eines viralen Infektes nachgewiesen. Insgesamt wurden für virale Infektionen 9 spenderbezogene (SLB) und 3 patientenbezogene (PLB) Lookbacks ausgelöst. Diese betrafen 1 mal HIV, 7 mal HBV und 4 mal HCV. Noch in Bearbeitung sind bei den SLB 4 HBV Fälle und 1 HCV Fall sowie 2 HBV Fälle bei den PLB. In den übrigen Fällen konnte eine transfusionsübertragene Infektion ausgeschlossen werden. 2.6 IBCT (Fehltransfusion resp.transfusionsfehler) und Near Miss Ereignisse Die Anzahl gemeldeter IBCT hat von 38 (2011) auf 57 zugenommen und macht damit % aller Meldungen aus (Vorjahr 2.5%). Eine noch grössere Zunahme der Anzahl Meldungen war bei den Near Miss zu verzeichnen: die 619 gemeldeten Ereignisse entsprechen 37% aller eingegangenen Meldungen (Vorjahr 30%) IBCT Unter IBCT (= incorrect blood component transfused) verstehen wir die Transfusion eines Blutproduktes, das für einen anderen Patienten bestimmt oder für den transfundierten Patienten nicht optimal geeignet war. Von den 57 IBCT-Meldungen stammten bezüglich ihrer Lokalisation in der Transfusionskette 4 aus dem Bereich «Vorbereitung», 27 aus dem Laborbereich, 21 passierten bei der Anwendung und 5 Meldungen wurden als «Andere» klassiert. Tabelle 8 Loka lisation Anzahl Beispiele Vorbereitung 4 Labor 27 Verordnung/ Bestellung Auslieferung (18) Testung (8) Administration (1) Anwendung 21 Verabreichung Andere 5 Verordnung falsches Produkt, Spezifikation bei Bestellung nicht angegeben inkl. 6x vorbestehende, nicht mehr nachweisbare Allo-antikörper nicht berücksichtigt 2 Probenverwechslungen mit Bestimmung falscher Blutgruppe, 1x mit akuter HTR 2 Dossiers für einen Patienten inkl. 7x Patientenverwechslung, 1x AB0 inkompatibel mit akuter HTR
15 13 Bei der Auswertung der IBCT liegt der Hauptfokus auf den Fehltransfusionen. Als Fehltransfusion gilt die Transfusion eines Produktes, bei welchem die Verträglichkeit bezüglich AB0-, Rh- oder anderer Blutgruppen-Antigene (BG) nicht sichergestellt ist (ausgenommen Notfallsituationen). Dazu gehört auch die Transfusion eines Blutproduktes, das für einen anderen Patienten bestimmt war. Diese Abweichungen können zu schwerwiegenden oder gar tödlich verlaufenden Transfusionsreaktionen führen und sind grundsätzlich vermeidbar. Wir beschränken uns auf die Beschreibung der 25 gemeldeten Ereignisse, welche unter die Bezeichnung «Fehltransfusion» fallen. Tabelle 9 Fehltransfusion Anzahl Beschreibung AB0-System, inkompatibel AB0-System, zufällig kompatibel AK-inkompatibel Verabreichung ungetesteter EK 7 5 ohne TR (3x FGP, 2x EK: falsche BG nach HSZT) 2x EK mit akuter HTR 7 6x EK, 1x TK 9 1x mit möglicher verzögerter HTR, 4x mit Boosterung eines vorbestehenden Antikörpers 2 ohne NF-Situation Die Analyse des Herganges der 14 Fehltransfusionen im AB0-System ergab die folgenden zugrundeliegenden Abweichungen: Bei den 10 EK-Transfusionen: 6 Patientenverwechslungen bei der Verabreichung (Transfusion an den falschen Patienten), 1x mit akuter HTR 2x Probenverwechslung im Labor, bei welcher für 2 Patienten die falsche Blutgruppe bestimmt wurde und anschliessend eine inkompatible und eine zufällig kompatible Blutkomponente ausgeliefert wurde (1x mit akuter HTR) 2x wurde ein EK der falschen Blutgruppe nach Stammzelltransplantation ausgeliefert (die ursprüngliche BG statt die neue BG, in beiden Fällen wurde keine TR beobachtet) In den 3 Fällen von AB0-inkompatibler FGP-Transfusion wurde die erforderliche Spezifikation nicht berücksichtigt oder sie war nicht bekannt und es wurden Produkte der falschen Blutgruppe ausgeliefert: 1x bei Status nach Stammzelltransplantation mit Blutgruppenumstellung 1x bei einem Patienten nach Nierentransplantation (Patient BG 0, Transplantat BG A, fälschlicherweise Plasma der BG 0 transfundiert). Als Ursache wurde eine ungenügende Kommunikation von spezifischen Transfusionsanforderungen bei transplantierten Patienten mit komplexen Blutgruppenkonstellationen (Stammzell und Solid- Organ-Transplantationen) beschrieben. Einmal wurde im Rahmen einer Massentransfusion bei gleichzeitiger Bestellung von EK der Blutgruppe 0 neg und FGP versehentlich ebenfalls FGP der BG 0 ausgeliefert. Ein zufällig kompatibles TK wurde im Rahmen einer klassischen Fehltransfusion verabreicht (s. Fallbeispiel 14). In 8 von 9 gemeldeten Fällen von Antikörper-inkompatiblen Transfusionen wurden vorbestehende, aktuell nicht mehr nachweisbare Antikörper nicht berücksichtigt. Davon war in 5 Fällen der Allo-Antikörper im betroffenen Labor nicht bekannt. In 3 Fällen handelte es sich um Fehler im Labor (1x Antikörpersuchtest fehlinterpretiert und falscher AK berücksichtigt, 1x Warnhinweis im Laborinformationssystem (LIS) übersehen, 1x Übertragungsfehler von AK-Befunden beim Wechsel des LIS). Im verbleibenden Fall maskierten Kälte-Agglutinine im Test vor Auslieferung einen bestehenden Antikörper. Dieser wurde erst in einer nachfolgenden Spezialuntersuchung entdeckt und dessen Spezifität als Anti-f bestimmt. Bei dieser Konstellation sind milde oder verzögerte hämolytische TR möglich, im vorliegenden Fall wurden keine Hinweise darauf festgestellt.
16 14 Zwei Fälle der Verabreichung ungetesteter EK aus der Notfallreserve ohne dass eine Notfallsituation vorlag sind als Fehltransfusion zu betrachten. Weitere 8 Meldungen zur Verabreichung von ungetesteten EK in Notfallsituationen und 5 Fälle von bewusst Rh-inkompatiblen Transfusionen (bei Massentransfusion) gelten formal als IBCT (nicht optimales Blutprodukt), stellen aber keine Fehltransfusion dar. Viermal ergab die immunhaematologische Abklärung nach notfallmässiger Transfusion von ungetesteten EK einen positiven Antikörpersuchtest oder einen positiven direkten Antiglobulintest (DAT). In dieser Konstellation muss die Boosterung eines vorbestehenden Antikörpers in Kauf genommen werden. In einem dieser Fälle kam es zu einer möglichen verzögerten HTR. Ausgewählte Fälle von IBCT, die zu einer Transfusionsreaktion führten, werden im Kapitel 3.4 «Fallbeispiele IBCT» beschrieben. Allen Fehltransfusionen im ABO-System ist gemeinsam, dass ungeachtet der zugrundeliegenden Abweichung die letzte Barriere im Transfusionsprozess versagt hat. Mit einer korrekt durchgeführten letzten Kontrolle vor Transfusionsbeginn (Abgleich der Angaben zu Blutgruppe, Name, Vorname und Geburtsdatum des Patienten auf dem zu transfundierenden Blutprodukt und der Blutgruppenkarte des Patienten, Kontrolle der Identität des zu transfundierenden Patienten unmittelbar vor Transfusionsbeginn und der korrekten Zuordnung des Blutproduktes zum Patienten) hätten diese Fehltransfusionen verhindert werden können Near Miss Ereignisse Definition: Ein Fehler oder eine Abweichung von Vorschriften oder Richtlinien, die vor Beginn einer Transfusion entdeckt wird und zu einer Fehltransfusion oder einer Transfusionsreaktion bei einem Empfänger hätte führen können, wenn der Fehler / die Abweichung nicht entdeckt worden wäre. Der Ort der Entdeckung zeigt zuverlässig funktionierende Barrieren auf (z.b. Probeneingangskontrolle im Labor). Es ist wichtig, diese sicherheitsfördernden Stellen in der Transfusionskette zu kennen und allenfalls geplante Veränderungen der Betriebsabläufe an diesen Punkten besonders kritisch zu hinterfragen. Nach Art der Abweichung kann unterschieden werden ob es sich um einen individuellen Fehler, einen Systemfehler oder eine Kombination von beiden handelt. Der Suche von Schwachpunkten im Prozess und der Behebung von erkannten Systemfehlern kommt die höhere Priorität zu, weil diese eine latente Gefahr darstellen und es lediglich eine Frage der Zeit ist, bis sie zu einem Schadenfall führen. Zum Beispiel führt das Akzeptieren und Ausführen von telefonischen Bestellungen für Blutprodukte mit Sicherheit früher oder später aufgrund eines Missverständnisses zur Auslieferung eines falschen Produktes. Das Auftreten von individuellen Fehlern (Typ «Flüchtigkeitsfehler») kann nicht zuverlässig vermieden werden. Entsprechend müssen Verbesserungen darauf abzielen, die Rahmenbedingungen so zu gestalten, dass es in Zukunft schwieriger wird diese Art von Fehler zu machen. Ein Beispiel dafür ist der «Tan Tube Blood Group Check», implementiert im Sunnybrook Health Sciences Centre in Toronto, Kanada, eine einfache Methode, um zu gewährleisten, dass für die zweite BG-Bestimmung eine zweite, unabhängige Blutentnahme erfolgt: Das Probenmaterial für die vorgeschriebene zweite BG-Bestimmung muss separat und gezielt im Labor bestellt werden. Die Röhrchen sind mit einem andersfarbigen Deckel versehen (hier hellbraun = tan, Bild 2) als die auf Station vorrätigen (für die erste Bestimmung verwendeten) und werden ausschliesslich auf Anfrage und nur wenn bereits eine BG-Bestimmung im Labor vorliegt vom Labor in einem Plastikbeutel, worauf das Vorgehen geschildert ist, an die Station Die Anzahl der gemeldeten NM hat gegenüber dem Vorjahr (467 Meldungen aus 4 Spitälern) auf 619 Ereignisse aus 14 Institutionen zugenommen. Trotzdem gehen wir davon aus, dass es sich dabei immer noch um die sprichwörtliche Spitze des Eisberges handelt. Die Auswertung von NM-Ereignissen kann nach verschiedenen Gesichtspunkten erfolgen und je nach Einteilung sind unterschiedliche Rückschlüsse möglich.
17 15 geliefert. Nach der Blutentnahme müssen die gefüllten Röhrchen im gleichen Beutel zur Verarbeitung ins Labor zurückgeschickt werden. Die betreffende Pflegefachperson bestätigt mit ihrer Unterschrift auf dem dafür vorgesehenen farbigen Feld auf dem Beutel, die Patienten-Identität kontrolliert zu haben und die Blutentnahme durchgeführt zu haben. So wird gewährleistet, dass bei der Blutentnahme für die erste BG-Bestimmung nicht gleich das Blut für die zweite Bestimmung abgenommen werden kann. Bild 1 Tabelle 10 Einteilung der Ereignisse nach Lokalisation der Abweichung Lokalisation Anzahl Bemerkungen, Beispiele häufigster Abweichungen Vorbereitung 505 davon 309 i.r. der Blutentnahme für T&S, 102 Prozessabweichungen Labor 67 davon 26 Lagerung, 28 Auslieferung Anwendung 45 davon 36 Umgang mit Blutprodukten, Zwischenlagerung Andere 2 Total 619 Die Analyse nach Lokalisation der Abweichung im Transfusionsprozess ergibt Hinweise auf fehleranfällige Schritte im Prozess und fehlende oder ungenügend funktionierende Barrieren (z.b. Patientenidentifikation). Ausgehend von diesen Erkenntnissen muss die Frage beantwortet werden, welche Massnahmen möglich und geeignet sind, die Wiederholung der beobachteten Abweichungen zuverlässig zu vermeiden. Abbildung mit freundlicher Genehmigung von Dr. Jeannie Callum, Director of Transfusion Medicine and Tissue Banks, Sunnybrook Health Sciences Centre, Toronto, Kanada
18 16 Bild 2 ist Bestandteil des Kurses «ERA Error and Risk Analysis (ERA)» und wurde uns freundlicherweise von «Patientensicherheit Schweiz» zur Verfügung gestellt. Die Tabelle dient als Anregung, sich über die Stärke möglicher Massnahmen und über deren systemische Relevanz Gedanken zu machen. Starke bis schwache Massnahmen nach NCPS Stark Mittelstark Schwach 1- Architektonische und Ausrüstungsänderungen 2- Neue Anlagen, Geräte, Ausrüstungen nach Gebrauchstauglichkeitstest 3- Technische Kontrollen und Sperren 4- Prozessvereinfachungen, Eliminieren unnötiger Schritte 5- Standardisieren von Ausrüstungen, Prozessen, Behandlungsabläufen 6- Greifbare Involvierung und Einflussnahme durch die Führungsebene 1- Personalbestände erhöhen, Arbeitslast vermindern 2- Software erweitern / modifizieren 3- Ablenkungen / Störungen eliminieren 4- Checklisten, kognitive Hilfen 5- «look-/sound alike» eliminieren 6- «Read backs» (Gegenlesen) / Vieraugenprinzip 7- Dokumentation erweitern, Kommunikation intensivieren 8- Redundanz 1- Doppel-Checks 2- Warnungen und Aufkleber 3- Neue/zusätzliche Verfahren, Memoranden, Weisungen, Richtlinien 4- Training 5- Zusätzliche Studien und Analysen Quelle: VA NCPS - Veteran Affairs National Center for Patient Safety (letzter Zugriff )
19 17 Bei der Auswertung nach Art des Ereignisses teilen wir die NM Meldungen in drei Hauptgruppen ein: «NM im engeren Sinn», «Prozessabweichungen» und «Fehlerhafte Zwischenlagerung von Blutkomponenten (handling and storage errors.)» Tabelle 11: NM im engeren Sinn Art der Abweichung Anzahl (%) Patienten-ID-Probleme administrativ 12 (3%) Patienten- oder Probenverwechslung i.r. der prätransfusionellen Blutentnahme 50 (13%) Entnahmefehler 9 (2%) Beschriftungs-/Etikettier-Fehler aller Art 251 (66%) Bestellfehler 12 (3%) Auslieferung 14 (4%) Laborfehler 18 (5%) Kommunikation 9 (2%) Andere 8 (2%) Total 383 Near Miss im engeren Sinn (383 Fälle, 62% der NM Meldungen) Als «Near Miss im engeren Sinn» bezeichnen wir Abweichungen, die unentdeckt zu einer Fehltransfusion hätten führen können. Beispiele z.b. Namenvarianten, fehlerhafte Erfassung bei Patientenaufnahme, Identitätsmissbrauch, mehrere Patientendossiers lautend auf den gleichen Patienten 15 als Patienten-, 7 als Probenverwechslung gemeldet, andere erst anhand Blutgruppen-Diskrepanz zu Vorwert entdeckt, Hergang dann oft nicht rekonstruierbar Probe verdünnt, falsches Röhrli Proben und/oder Auftrag nicht, unvollständig, diskrepant oder mit Angaben eines anderen Patienten beschriftet Falsches Produkt oder für falschen Patienten bestellt, Spezifikation nicht beachtet /angegeben Falsches Produkt, für falschen Patienten, mit inkorrekten Patientenangaben, verfallenes / nicht konformes Produkt Probenverwechslung im Labor, Fehler bei Übertragung von Resultaten, Resultat fehlinterpretiert Informationen nicht weitergegeben (über bekannte AK, Transfusionsanamnese) falsche Konserve behändigt Der Anteil der «NM im engeren Sinn» an der Gesamtzahl der NM Meldungen ist gegenüber dem Vorjahr um 5% zurückgegangen. Weitaus am häufigsten sind dabei nach wie vor die Beschriftungs- und Etikettierfehler der Blutproben für die prätransfusionellen Untersuchungen (Blutgruppenbestimmung, Antikörpersuchtest), die zur Folge haben, dass die Proben verworfen und neue angefordert werden müssen, da die eindeutige Zuordnung der Blutprobe zum Patienten nicht möglich ist. Proben- und Patientenverwechslungen sowie Beschriftungsfehler verlaufen nach ähnlichem Schema: die Probenröhrchen werden vorbeschriftet und dann wird mangels Kontrolle der Patienten-Identität die Blutentnahme beim falschen Patienten durchgeführt, oder die Probenröhrchen werden unbeschriftet gefüllt und anschliessend (im Stationszimmer) mit den Angaben eines anderen Patienten etikettiert. Es ist daher unerlässlich, dass sowohl die Blutentnahme für T&S als auch die korrekte Patientenidentifikation streng nach Arbeitsvorschrift durchgeführt wird (aktive Identifikation des Patienten, Probenbeschriftung am Patientenbett). Die Erfahrung zeigt, dass dies immer wieder betont und geschult werden muss, um bei den ausführenden Pflegefachpersonen das Bewusstsein für die Bedeutung der wiederholten Kontrollen insbesondere der Patientenidentität zur Vermeidung von Verwechslungen zu wecken und aufrechtzuerhalten.
20 18 Zunehmend werden in den Spitälern als Hilfsmittel zur Patienten-Identifikation Barcode oder RFID basierte Systeme mit Patienten Armbändern für den elektronischen Abgleich der Angaben auf dem Probenröhrchen, dem Patientenarmband und dem Blutprodukt eingesetzt. Der Einsatz solcher Systeme vereinfacht und standardisiert die Abläufe bei der Blutentnahme für die prätransfusionelle Untersuchung und bei der Verabreichung der Transfusion. Dadurch werden die Fehlermöglichkeiten dieser beiden kritischen Schritte reduziert. Prozessabweichungen (102 Fälle, 16% der NM-Meldungen) Bei diesen Meldungen handelt es sich um Abweichungen von Arbeitsanweisungen, die im Rahmen des QS- Systems für die Anwendung labiler Blutprodukte entdeckt und erfasst werden, die aber auch unentdeckt nicht direkt zu einer Fehltransfusion führen würden. Fast alle stammten von einem Spital, in welchem ein zusätzliches Kontrollsystem für die Patientenidentifikation eingeführt wurde. Dieses basiert auf der Verwendung eines Patientenarmbandes mit zusätzlichen Identifikationsklebern für alle zu transfundierenden Patienten. Ist diese Zusatzidentifikation bei den Blutproben für die prätransfusionelle Untersuchung und Blutbestellung unvollständig oder nicht korrekt umgesetzt (z.b. fehlender Kontrollkleber auf Probenröhrchen), wird die Probe bei der Eingangskontrolle im Labor nicht akzeptiert und die Blutentnahme muss wiederholt werden. Andere Beispiele sind nicht korrektes Ausfüllen des Kühlketten-Nachweises oder das Überkleben von externen Proben mit spitaleigenen Patientenetiketten. Fehlerhafte Zwischenlagerung von Blutkomponenten (134 Fälle, 22% der NM Meldungen) 2012 gingen deutlich mehr Meldungen zum Umgang mit bzw. der Zwischenlagerung von Blutkomponenten nach Auslieferung ein. Der Anteil hat von 12.5% (2011) auf 22% (2012) zugenommen. 71 Meldungen betrafen bestellte oder ausgelieferte Blutprodukte, die dann nicht transfundiert wurden. In 5 Fällen geschah dies, weil der Patient vor der Transfusion verstarb oder verlegt wurde, oder nach Auslieferung der Entscheid zur Transfusion widerrufen wurde. In den meisten Meldungen wurde kein Grund angegeben, weshalb die Blutprodukte ins Labor retourniert wurden, wo sie in der Regel entsorgt werden mussten (EK warm geworden, FGP aufgetaut). Dies traf bei 124 Meldungen zu und führte zur Vernichtung von mindestens 170 Blutkomponenten. In zahlreichen dieser Meldungen fiel die Konstellation auf, dass mehrere Produkte bestellt und alle gleichzeitig ausgeliefert wurden. Eine Regelung, dass zwar mehrere Blutprodukte für einen Patienten bestellt werden können, aber jeweils nur ein EK auf s Mal ausgeliefert wird, sofern der Zustand des Patienten bzw. die Lieferzeiten eine solche Strategie erlauben, könnte der unnötigen Entsorgung von Blutkomponenten entgegenwirken. 63 Meldungen beschrieben fehlerhafte Vorgänge bei der Zwischenlagerung ausgelieferter Blutkomponenten, oder bei der Lagerhaltung in der Spital internen Blutbank z.b. Blutprodukte «verloren» (bei Inventar als verfallen aufgelistet, aber physisch nicht auffindbar; vermutlich entsorgt, aber elektronisch nicht aus Lagerliste entfernt) beschädigte Blutbeutel (FGP beim Auftauen, Beutel durchstochen) Lagerung in nicht überwachten Kühlschränken oder über den Verfall hinaus EK in Tiefkühler gelagert oder in FGP-Inkubator erwärmt statt in Wärmeschlange Die aufgeführten Beispiele zeigen, welche Fehler häufig auftreten und zu vermeidbarem Verlust von Blutkomponenten führen. Wir möchten damit die Verantwortlichen vor Ort sensibilisieren und dazu anregen, in ihrer Institution aktiv ähnliche Vorfälle zu suchen und zu analysieren um sie in Zukunft möglichst vermeiden zu können.
21 19 3. Fallbeispiele 3.1 Todesfälle 2012 wurden 10 Ereignisse gemeldet in deren Verlauf der Patient verstarb und bei denen aufgrund des zeitlichen Zusammenhangs eine Transfusionsreaktion vermutet wurde. In 3 Fällen zeigte die Obduktion Todesursachen ohne Kausalzusammenhang mit der Transfusion. In zwei Fällen zeigte die retrospektive Analyse des klinischen Verlaufes, dass bereits vor der Transfusion Ereignisse (vorbestehende Sepsis bzw. Aspiration und Asystolie) eingetreten waren, deren Entwicklung zum Tod der Patienten führten. In weiteren 4 Todesfällen konnte ein Kausalzusammenhang mit der vorangegangenen Transfusion nicht ausgeschlossen werden. Es handelte sich um 2 anaphylaktische Reaktionen in komplexen, vorbestehend lebensbedrohlichen Situationen, eine Asystolie mit Hyperkaliämie und ein Multiorganversagen mit einer Hämolyse unbekannter Ursache (mögliche verzögerte HTR). Den 10. Fall beschreiben wir nachfolgend. Fall 1 TACO Eine 82-jährige Patientin wird mit linksbetonter dekompensierter Herzinsuffizienz (bds. feuchte Rasselgeräusche, Dyspnoe, im Thoraxröntgenbild Kardiomegalie und Zeichen der Überwässerung, BNP 4582 pg/ml), mittelschwerer bis schwerer Niereninsuffizienz, rheumatoider Arthritis und Verdacht auf Infekt auf die Notfallstation eingeliefert. Ihr wird bei einer als schwer beurteilten Anämie von 79 g/l innerhalb von 2 Stunden und 15 Minuten 1 EK transfundiert. Die Patientin ist dyspnoisch, wird auf die Abteilung verlegt und 30 Minuten später wird mit der Transfusion eines zweiten EK begonnen. Nach weiteren 30 Minuten leidet die Patientin an massiver Dyspnoe, ist blass, hat bei zentralisiertem Kreislauf eine schlecht messbare Sauerstoffsättigung zwischen 60 und 90% und Blutdruckwerte >150/70 mm Hg. 15 Minuten später trifft die herbeigerufene Ärztin der Intensivstation eine schwerst dyspnoische Patientin mit nicht messbarer Sauerstoffsättigung und Rasselgeräuschen über beiden Lungen an. Trotz der Verordnung von Lasix, Solumedrol, Tavegyl und Morphium tritt eine Bewusstseinseintrübung (DD CO2-Retention, Opiatwirkung) ein, der Zustand der Patientin verschlechtert sich zunehmend und sie verstirbt in der Folge an einem Herz-Kreislauf-Versagen. Diese Reaktion wurde als wahrscheinliche, transfusionsbedingte Volumenüberlastung (TACO) beurteilt. Kommentar: Wie dringlich die Transfusion von 2 EK in der beschriebenen Situation war, können wir nur ungenügend beurteilen. Für eine klinisch erkennbar kardial deutlich vorbelastete Patientin war die Transfusionsgeschwindigkeit (1 EK ml innerhalb 135 Minuten entspricht ca. 2 ml/min.) eindeutig zu hoch. Eine Reduktion auf höchstens 1 ml/kg KG/Stunde wäre sicher angezeigt gewesen. Ob dies, gegebenenfalls kombiniert mit der Verabreichung von Diuretika vor der ersten oder spätestens vor der zweiten Transfusion, die Entwicklung zum Herz-Kreislauf-Versagen hätte verhindern können, bleibt offen. 3.2 Transfusionsreaktionen mit Schweregrad trafen 16 Meldungen über lebensbedrohliche Transfusionsreaktionen mit hoher Imputability ein. Es handelt sich um 8 schwere allergische Transfusionsreaktionen (je 4 anaphylaktoide bzw. anaphylaktische Reaktionen), 5 Volumenüberlastungen, eine akute hämolytische TR, eine hypotensive TR und 1 Fall von TRALI. Nachfolgend beschreiben wir ausgewählte Beispiele. Fall 2 TRALI Ein 1949 geborener Patient mit AML erleidet ca. 30 Minuten nach Transfusion eines Thrombozytenkonzentrates aus Apherese plötzlich Dyspnoe und Übelkeit, er wird blass, ist kurzfristig nicht ansprechbar, der Blutdruck ist nicht messbar (vor Transfusion 117/69 mm Hg) und die Sauerstoffsättigung fällt auf 85% ab. Der Patient kommt spontan wieder zu sich, erhält Solu-Cortef, Tavegyl und Sauerstoff. Die Atemnot persistiert und auskultatorisch sind grobe Rasselgeräusche hörbar. Nach Verlegung auf die Intensivstation zur Überwachung und nach Inhalation von Dospir steigt die Sauerstoffsättigung innerhalb von 10 Stunden auf 97% und die Sauerstoffsupplementation kann nach 18 Stunden sistiert werden. Ein kardiales Ereignis ist nicht nachweisbar, die Dokumentenüberprüfung ergibt keine Hinweise auf Unstimmigkeiten, Blutkulturen des Patienten und die Produktekultur bleiben ohne Wachstum. Der IgA-Spiegel ist im Referenzbereich. Das Röntgenbild des Thorax zeigt bilaterale Infiltrate, bei Verdacht auf TRALI wird eine HLA-Antikörper-Abklärung durchgeführt. Im Plasma des Spenders sind Anti-HLA-A2 Antikörper nachweisbar, der Patient ist HLA-A2 positiv. Differentialdiagnostisch kommen sowohl eine anaphylaktische Transfusionsreaktion als auch ein TRALI in Frage. Für die allergische Genese des Geschehens spricht die rasche Besserung, insbesondere nach Inhalation eines
Haemovigilance. Swisstransfusion, Fribourg M. Rüesch, M. Jutzi Clinical Reviewer Haemovigilance, Swissmedic
 Haemovigilance Swisstransfusion, Fribourg 2011 M. Rüesch, M. Jutzi Clinical Reviewer Haemovigilance, Swissmedic Swissmedic Schweizerisches Heilmittelinstitut Hallerstrasse 7 CH-3000 Bern www.swissmedic.ch
Haemovigilance Swisstransfusion, Fribourg 2011 M. Rüesch, M. Jutzi Clinical Reviewer Haemovigilance, Swissmedic Swissmedic Schweizerisches Heilmittelinstitut Hallerstrasse 7 CH-3000 Bern www.swissmedic.ch
Daten Haemovigilance
 Rückblick und aktuelle Daten Haemovigilance 203 Workshop Haemovigilance Swissmedic 06.05.203 Markus Jutzi, Morven Rüesch Clinicali l Reviewer Haemovigilance, il Swissmedic Swissmedic Schweizerisches Heilmittelinstitut
Rückblick und aktuelle Daten Haemovigilance 203 Workshop Haemovigilance Swissmedic 06.05.203 Markus Jutzi, Morven Rüesch Clinicali l Reviewer Haemovigilance, il Swissmedic Swissmedic Schweizerisches Heilmittelinstitut
Rückblick und aktuelle Daten Haemovigilance
 Haemovigilance Workshop, 9. Mai 204 Rückblick und aktuelle Daten Haemovigilance Lorenz Amsler, Markus Jutzi, Clinical Reviewer Haemovigilance Swissmedic Schweizerisches Heilmittelinstitut Hallerstrasse
Haemovigilance Workshop, 9. Mai 204 Rückblick und aktuelle Daten Haemovigilance Lorenz Amsler, Markus Jutzi, Clinical Reviewer Haemovigilance Swissmedic Schweizerisches Heilmittelinstitut Hallerstrasse
Differentialdiagnose und Abklärung der wichtigsten Transfusionsreaktionen
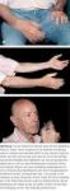 Haemovigilance Workshop, 26. Oktober 2015 Differentialdiagnose und Abklärung der wichtigsten Transfusionsreaktionen Lorenz Amsler, Markus Jutzi, Clinical Reviewer Haemovigilance Swissmedic Schweizerisches
Haemovigilance Workshop, 26. Oktober 2015 Differentialdiagnose und Abklärung der wichtigsten Transfusionsreaktionen Lorenz Amsler, Markus Jutzi, Clinical Reviewer Haemovigilance Swissmedic Schweizerisches
Analyse und Meldung von Near Miss und Fehltransfusionen
 Haemovigilance Workshop, 19. Mai 2014 Analyse und Meldung von Near Miss und Fehltransfusionen Lorenz Amsler, Markus Jutzi, Clinical Reviewer Haemovigilance Swissmedic Schweizerisches Heilmittelinstitut
Haemovigilance Workshop, 19. Mai 2014 Analyse und Meldung von Near Miss und Fehltransfusionen Lorenz Amsler, Markus Jutzi, Clinical Reviewer Haemovigilance Swissmedic Schweizerisches Heilmittelinstitut
Time-to-onset bei Transfusionsreaktionen
 Haemovigilance Workshop Bern, 26. Oktober 215 Time-to-onset bei Transfusionsreaktionen Lorenz Amsler, Markus Jutzi, Clinical Reviewer Haemovigilance, Abteilung Arzneimittelsicherheit Swissmedic Schweizerisches
Haemovigilance Workshop Bern, 26. Oktober 215 Time-to-onset bei Transfusionsreaktionen Lorenz Amsler, Markus Jutzi, Clinical Reviewer Haemovigilance, Abteilung Arzneimittelsicherheit Swissmedic Schweizerisches
Haemovigilance Jahresbericht 2011
 Haemovigilance Jahresbericht 20 Sommer 202 Haemovigilance- Bericht 20 Der Jahresbericht wurde erstellt durch: Med. pract. Morven Rüesch und Dr. med. Markus Jutzi Clinical Reviewer Haemovigilance/Swissmedic
Haemovigilance Jahresbericht 20 Sommer 202 Haemovigilance- Bericht 20 Der Jahresbericht wurde erstellt durch: Med. pract. Morven Rüesch und Dr. med. Markus Jutzi Clinical Reviewer Haemovigilance/Swissmedic
EMPFEHLUNG DES PAUL-EHRLICH-INSITUTES ZUR VORLAGE VON PERIODISCHEN SICHERHEITSBERICHTEN (Periodic Safety Update Report - PSUR)
 EMPFEHLUNG DES PAUL-EHRLICH-INSITUTES ZUR VORLAGE VON PERIODISCHEN SICHERHEITSBERICHTEN (Periodic Safety Update Report - PSUR) IM ZUSAMMENHANG MIT BLUTKOMPONENTEN nach 63i Abs. 4 AMG Allgemeines: Durch
EMPFEHLUNG DES PAUL-EHRLICH-INSITUTES ZUR VORLAGE VON PERIODISCHEN SICHERHEITSBERICHTEN (Periodic Safety Update Report - PSUR) IM ZUSAMMENHANG MIT BLUTKOMPONENTEN nach 63i Abs. 4 AMG Allgemeines: Durch
Leitfaden für die Qualitätssicherung in der Transfusionspraxis: Vorbereitung und Durchführung auf Station
 Haemovigilance Workshop Bern, 20. März 2017 Leitfaden für die Qualitätssicherung in der Transfusionspraxis: Vorbereitung und Durchführung auf Station Lorenz Amsler,, Clinical Reviewer, Abteilung Arzneimittelsicherheit
Haemovigilance Workshop Bern, 20. März 2017 Leitfaden für die Qualitätssicherung in der Transfusionspraxis: Vorbereitung und Durchführung auf Station Lorenz Amsler,, Clinical Reviewer, Abteilung Arzneimittelsicherheit
Haemovigilance Jahresbericht 2010
 Haemovigilance Jahresbericht 2010 Sommer 2011 1 Haemovigilance- Bericht 2010 Der Jahresbericht wurde erstellt durch: Med. pract. Morven Rüesch und Dr. med. Markus Jutzi Clinical Reviewer Haemovigilance
Haemovigilance Jahresbericht 2010 Sommer 2011 1 Haemovigilance- Bericht 2010 Der Jahresbericht wurde erstellt durch: Med. pract. Morven Rüesch und Dr. med. Markus Jutzi Clinical Reviewer Haemovigilance
Haemovigilance Jahresbericht 2008
 Haemovigilance Jahresbericht 2008 Herbst 2009 1 Haemovigilance- Bericht 2008 Der Jahresbericht wurde erstellt durch: Med. pract. Morven Rüesch und Dr. med. Markus Jutzi Clinical Reviewer Haemovigilance/Swissmedic
Haemovigilance Jahresbericht 2008 Herbst 2009 1 Haemovigilance- Bericht 2008 Der Jahresbericht wurde erstellt durch: Med. pract. Morven Rüesch und Dr. med. Markus Jutzi Clinical Reviewer Haemovigilance/Swissmedic
Mit dem Meldebogen (1b) sollen solche Ereignisse erfasst werden, bei denen eines oder mehrere der folgenden Kriterien erfüllt sind:
 Meldeverpflichtungen von schwerwiegenden Zwischenfällen und schwerwiegenden unerwünschten Transfusionsreaktionen gem. 63i Absatz 1 7 Arzneimittelgesetz (AMG) vom 23. Juli 2009, geändert am 01.03.2013 Das
Meldeverpflichtungen von schwerwiegenden Zwischenfällen und schwerwiegenden unerwünschten Transfusionsreaktionen gem. 63i Absatz 1 7 Arzneimittelgesetz (AMG) vom 23. Juli 2009, geändert am 01.03.2013 Das
Qualitätssicherung in der Transfusionskette Stand der Arbeiten
 Haemovigilance Workshop - Swissmedic, 26. Oktober 2015 Qualitätssicherung in der Transfusionskette Stand der Arbeiten Markus Jutzi, Clinical Reviewer, Abteilung Arzneimittelsicherheit Swissmedic Schweizerisches
Haemovigilance Workshop - Swissmedic, 26. Oktober 2015 Qualitätssicherung in der Transfusionskette Stand der Arbeiten Markus Jutzi, Clinical Reviewer, Abteilung Arzneimittelsicherheit Swissmedic Schweizerisches
September 2017 Version 2-0
 September 207 Version 2-0 Haemovigilance Jahresbericht 206 Der Jahresbericht wurde erstellt durch Swissmedic, Schweizerisches Heilmittelinstitut Abteilung Arzneimittelsicherheit Einheit Haemovigilance
September 207 Version 2-0 Haemovigilance Jahresbericht 206 Der Jahresbericht wurde erstellt durch Swissmedic, Schweizerisches Heilmittelinstitut Abteilung Arzneimittelsicherheit Einheit Haemovigilance
Meldungen unerwünschter Wirkungen an das PEI
 Meldungen unerwünschter Wirkungen an das PEI Brigitte Keller-Stanislawski Markus Funk Annette Lohmann Paul-Ehrlich-Str. 5-59 635 Langen arzneimittelsicherheit@pei.de http://www.pei.de Hämovigilanz in Deutschland
Meldungen unerwünschter Wirkungen an das PEI Brigitte Keller-Stanislawski Markus Funk Annette Lohmann Paul-Ehrlich-Str. 5-59 635 Langen arzneimittelsicherheit@pei.de http://www.pei.de Hämovigilanz in Deutschland
STANDARDISIERTE DEFINITIONEN VON UNERWÜNSCHTEN TRANSFUSIONS-EREIGNISSEN
 STANDARDISIERTE DEFINITIONEN VON UNERWÜNSCHTEN TRANSFUSIONS-EREIGNISSEN Pierre Robillard MD Nationales Gesundheitsamt Quebec McGill Universität, Abteilung Epidemiologie, Biostatistik und Arbeitsmedizin
STANDARDISIERTE DEFINITIONEN VON UNERWÜNSCHTEN TRANSFUSIONS-EREIGNISSEN Pierre Robillard MD Nationales Gesundheitsamt Quebec McGill Universität, Abteilung Epidemiologie, Biostatistik und Arbeitsmedizin
Haemovigilance- Bericht 2009
 H a e m o v i g i l a n c e J a h r e s b e r i c h t 2 0 0 9 Sommer 2010 1 Haemovigilance- Bericht 2009 Der Jahresbericht wurde erstellt durch: Med. pract. Morven Rüesch und Dr. med. Markus Jutzi Clinical
H a e m o v i g i l a n c e J a h r e s b e r i c h t 2 0 0 9 Sommer 2010 1 Haemovigilance- Bericht 2009 Der Jahresbericht wurde erstellt durch: Med. pract. Morven Rüesch und Dr. med. Markus Jutzi Clinical
Haemovigilance Jahresbericht 2014 Sommer 2015
 Sommer 2015 Haemovigilance Jahresbericht 2014 1 Haemovigilance- Jahresbericht 2014 Der Jahresbericht wurde erstellt durch: Dr. med. Lorenz Amsler und Dr. med. Markus Jutzi Clinical Reviewer Haemovigilance
Sommer 2015 Haemovigilance Jahresbericht 2014 1 Haemovigilance- Jahresbericht 2014 Der Jahresbericht wurde erstellt durch: Dr. med. Lorenz Amsler und Dr. med. Markus Jutzi Clinical Reviewer Haemovigilance
Haemovigilance Jahresbericht 2015 September 2016
 September 206 Haemovigilance Jahresbericht 205 Haemovigilance Jahresbericht 205 Der Jahresbericht wurde erstellt durch Dr. med. Lorenz Amsler und Dr. med. Markus Jutzi (Clinical Reviewer) Swissmedic, Schweizerisches
September 206 Haemovigilance Jahresbericht 205 Haemovigilance Jahresbericht 205 Der Jahresbericht wurde erstellt durch Dr. med. Lorenz Amsler und Dr. med. Markus Jutzi (Clinical Reviewer) Swissmedic, Schweizerisches
Hämovigilanzbericht Institut Inspektionen, Medizinprodukte & Hämovigilanz. pharmmed
 Hämovigilanzbericht 8 Bundesamt für Sicherheit im Gesundheitswesen /AGES PharmMed Institut Inspektionen, Medizinprodukte & Hämovigilanz pharmmed Inhaltsverzeichnis Hämovigilanz 3 Formulare der Hämovigilanz
Hämovigilanzbericht 8 Bundesamt für Sicherheit im Gesundheitswesen /AGES PharmMed Institut Inspektionen, Medizinprodukte & Hämovigilanz pharmmed Inhaltsverzeichnis Hämovigilanz 3 Formulare der Hämovigilanz
Near Miss und IBCT 2011
 Near Miss und IBCT 2011 Haemovigilance Workshop 13.Februar 2012 M. Jutzi, M.Rüesch Clinical Reviewer Haemovigilance, Swissmedic Swissmedic Schweizerisches Heilmittelinstitut Hallerstrasse 7 CH-3000 Bern
Near Miss und IBCT 2011 Haemovigilance Workshop 13.Februar 2012 M. Jutzi, M.Rüesch Clinical Reviewer Haemovigilance, Swissmedic Swissmedic Schweizerisches Heilmittelinstitut Hallerstrasse 7 CH-3000 Bern
Übersicht TRALI heute
 Übersicht TRALI heute Transfusion-related Acute Lung Injury 3. Haemovigilance Tagung Bern, 26.08.2010 Stefano Fontana Blutspendedienst Bern Was ist TRALI? TRALI IST EINE KLINISCHE DIAGNOSE! Akute Atemnot
Übersicht TRALI heute Transfusion-related Acute Lung Injury 3. Haemovigilance Tagung Bern, 26.08.2010 Stefano Fontana Blutspendedienst Bern Was ist TRALI? TRALI IST EINE KLINISCHE DIAGNOSE! Akute Atemnot
AW-Merkblatt Klassierung und Abklärung von Transfusionsreaktionen
 Hämolytische Transfusionsreaktion (HTR) Auftreten von Zeichen eines gesteigerten Erythrozytenabbaus nach Transfusion in Klinik und/oder Labor. Ursache: Immunologische Inkompatibilität zwischen Spender
Hämolytische Transfusionsreaktion (HTR) Auftreten von Zeichen eines gesteigerten Erythrozytenabbaus nach Transfusion in Klinik und/oder Labor. Ursache: Immunologische Inkompatibilität zwischen Spender
Leitfaden für die Qualitätssicherung in der Transfusionspraxis. Vorbereitung und Durchführung auf Station
 Leitfaden für die Qualitätssicherung in der Transfusionspraxis Vorbereitung und Durchführung auf Station Swisstransfusion 2017_Fribourg Dr. Giorgia Canellini Chefärztin_Abteilung für Transfusionsmedizin
Leitfaden für die Qualitätssicherung in der Transfusionspraxis Vorbereitung und Durchführung auf Station Swisstransfusion 2017_Fribourg Dr. Giorgia Canellini Chefärztin_Abteilung für Transfusionsmedizin
SOPS Tranfusionskette SOP-6 Version Nr.: 1 vom Dok. Nr.: 6-SEROLOG DOC Seite 1 von 5
 Version Nr.: 1 vom 07.02.1997 Dok. Nr.: 6-SEROLOG-12.11.2006.DOC Seite 1 von 5 1 Titel Auswahl von Blutprodukten unter Berücksichtigung blutgruppenserologischer Befunde 2 Ziel und Zweck Standardisierung
Version Nr.: 1 vom 07.02.1997 Dok. Nr.: 6-SEROLOG-12.11.2006.DOC Seite 1 von 5 1 Titel Auswahl von Blutprodukten unter Berücksichtigung blutgruppenserologischer Befunde 2 Ziel und Zweck Standardisierung
Infektiöse und nicht-infektiöse Transfusionsrisiken HÄMATOLOGIE HEUTE Berlin, 27. April 2012
 Infektiöse und nicht-infektiöse Transfusionsrisiken HÄMATOLOGIE HEUTE Berlin, 27. April 2012 Dr. med. Beate Mayer Spezielles Immunhämatologisches Labor Institut für Transfusionsmedizin U N I V E R S I
Infektiöse und nicht-infektiöse Transfusionsrisiken HÄMATOLOGIE HEUTE Berlin, 27. April 2012 Dr. med. Beate Mayer Spezielles Immunhämatologisches Labor Institut für Transfusionsmedizin U N I V E R S I
Haemovigilance Jahresbericht 2005 und 2006 Haemovigilance Rapport annuel 2005 et 2006
 Haemovigilance Jahresbericht 2005 und 2006 Haemovigilance Rapport annuel 2005 et 2006 Herbst 2007 / Automne 2007 Haemovigilance- Bericht 2005 und 2006 Seite 2 von 30 Der Jahresbericht wurde erstellt durch:
Haemovigilance Jahresbericht 2005 und 2006 Haemovigilance Rapport annuel 2005 et 2006 Herbst 2007 / Automne 2007 Haemovigilance- Bericht 2005 und 2006 Seite 2 von 30 Der Jahresbericht wurde erstellt durch:
Fallbeispiele. Bern, 31. März M. Rüesch, M. Jutzi Clinical Reviewer Haemovigilance, Swissmedic
 Fallbeispiele Bern, 31. März 2011 M. Rüesch, M. Jutzi Clinical Reviewer Haemovigilance, Swissmedic Beispiel 1 - Symptome Ein 72 jähriger Patient mit einem Chlorom der Thoraxwand (DD AML) unter Vidaza Therapie
Fallbeispiele Bern, 31. März 2011 M. Rüesch, M. Jutzi Clinical Reviewer Haemovigilance, Swissmedic Beispiel 1 - Symptome Ein 72 jähriger Patient mit einem Chlorom der Thoraxwand (DD AML) unter Vidaza Therapie
Gesetzliche Grundlagen und Meldepflicht
 Gesetzliche Grundlagen und Meldepflicht Mag. Doris Datlinger Institut Inspektionen, Medizinprodukte & Hämovigilanz AGES Gespräch Hämovigilanz Wien, 09.06.2010 www.basg.at Österreichische Agentur für Gesundheit
Gesetzliche Grundlagen und Meldepflicht Mag. Doris Datlinger Institut Inspektionen, Medizinprodukte & Hämovigilanz AGES Gespräch Hämovigilanz Wien, 09.06.2010 www.basg.at Österreichische Agentur für Gesundheit
Immunhämatologische Resultate in der Hausarztpraxis
 Immunhämatologische Resultate in der Hausarztpraxis Interpretation, Konsequenzen Dr. med. T. Braschler, OAmbF Hämatologie 08.03.2018 Inhalt Der Immunhämatologische Befund Type and Screen Untersuchung Bedeutung
Immunhämatologische Resultate in der Hausarztpraxis Interpretation, Konsequenzen Dr. med. T. Braschler, OAmbF Hämatologie 08.03.2018 Inhalt Der Immunhämatologische Befund Type and Screen Untersuchung Bedeutung
Versorgungssicherheit mit Blutkomponenten seltener Blutgruppen
 Versorgungssicherheit mit Blutkomponenten seltener Blutgruppen Willy A. Flegel Institut für Klinische Transfusionsmedizin und Immungenetik Ulm ggmbh (IKT Ulm) Abt. Transfusionsmedizin, Universitätsklinikum
Versorgungssicherheit mit Blutkomponenten seltener Blutgruppen Willy A. Flegel Institut für Klinische Transfusionsmedizin und Immungenetik Ulm ggmbh (IKT Ulm) Abt. Transfusionsmedizin, Universitätsklinikum
Schritte im Transfusionsprozess. Kritische Schritte
 Schritte im Transfusionsprozess Kritische Schritte Bern, 31. März 2011 M. Rüesch, M. Jutzi Clinical Reviewer Haemovigilance, Swissmedic Workshop 31. März 2011 2 Schritte im Transfusionsprozess Workshop
Schritte im Transfusionsprozess Kritische Schritte Bern, 31. März 2011 M. Rüesch, M. Jutzi Clinical Reviewer Haemovigilance, Swissmedic Workshop 31. März 2011 2 Schritte im Transfusionsprozess Workshop
Blutgruppenserologie und Immunhämatologie
 Blutgruppenserologie und Immunhämatologie Blutgruppenbestimmung (ABO, RhD, Rh-Untergruppe, Kell, Antikörpersuchtest) Indikation: Serologische Bestimmung der Blutgruppenmerkmale und Durchführung des Antikörpersuchtests,
Blutgruppenserologie und Immunhämatologie Blutgruppenbestimmung (ABO, RhD, Rh-Untergruppe, Kell, Antikörpersuchtest) Indikation: Serologische Bestimmung der Blutgruppenmerkmale und Durchführung des Antikörpersuchtests,
Welche Rolle spielt das Pflegefachpersonal in der Haemovigilance? Haemovigilance aus Sicht der Pflege
 Welche Rolle spielt das Pflegefachpersonal in der Haemovigilance? Haemovigilance aus Sicht der Pflege Paolo Tiraboschi, BSD SRK SI, UMTE 1 Welche Rolle spielt die Pflegefachfrau in der Haemovigilance?
Welche Rolle spielt das Pflegefachpersonal in der Haemovigilance? Haemovigilance aus Sicht der Pflege Paolo Tiraboschi, BSD SRK SI, UMTE 1 Welche Rolle spielt die Pflegefachfrau in der Haemovigilance?
Klassierung und Abklärung von Transfusionsreaktionen
 Haemovigilance Workshop, 19. Mai 2014 Klassierung und Abklärung von Transfusionsreaktionen Lorenz Amsler, Markus Jutzi, Clinical Reviewer, Swissmedic Swissmedic Schweizerisches Heilmittelinstitut Hallerstrasse
Haemovigilance Workshop, 19. Mai 2014 Klassierung und Abklärung von Transfusionsreaktionen Lorenz Amsler, Markus Jutzi, Clinical Reviewer, Swissmedic Swissmedic Schweizerisches Heilmittelinstitut Hallerstrasse
Transfusionszwischenfälle
 Querschnittsbereich 4 Immunologie / Infektiologie Transfusionszwischenfälle Univ.-Prof. Dr. Hermann Eichler Institut für Klinische Hämostaseologie und Transfusionsmedizin Universität und Universitätsklinikum
Querschnittsbereich 4 Immunologie / Infektiologie Transfusionszwischenfälle Univ.-Prof. Dr. Hermann Eichler Institut für Klinische Hämostaseologie und Transfusionsmedizin Universität und Universitätsklinikum
S E L B S T I N S P E K T I O N
 1 Durchführungsbestätigung Selbstinspektion Verteiler: S E L B S T I N S P E K T I O N gemäß QM-Handbuch Hämotherapie Auditierte Abteilung: Datum / Uhrzeit: Audit-Leiter: Weitere Teilnehmer: Auditbericht
1 Durchführungsbestätigung Selbstinspektion Verteiler: S E L B S T I N S P E K T I O N gemäß QM-Handbuch Hämotherapie Auditierte Abteilung: Datum / Uhrzeit: Audit-Leiter: Weitere Teilnehmer: Auditbericht
Leitfaden für die Qualitätssicherung in der Transfusionspraxis
 Fribourg, 08. September 2017 Leitfaden für die Qualitätssicherung in der Transfusionspraxis Markus Jutzi, Leiter Medizin Standort Bern, Interregionale Blutspende SRK Lorenz Amsler, Clinical Reviewer, Haemovigilance,
Fribourg, 08. September 2017 Leitfaden für die Qualitätssicherung in der Transfusionspraxis Markus Jutzi, Leiter Medizin Standort Bern, Interregionale Blutspende SRK Lorenz Amsler, Clinical Reviewer, Haemovigilance,
Haemovigilance Jahresbericht 2013 Sommer 2014
 Sommer 2014 Haemovigilance Jahresbericht 2013 1 Haemovigilance- Bericht 2013 Der Jahresbericht wurde erstellt durch: Dr. med. Markus Jutzi und Dr. med. Lorenz Amsler Clinical Reviewer Haemovigilance /
Sommer 2014 Haemovigilance Jahresbericht 2013 1 Haemovigilance- Bericht 2013 Der Jahresbericht wurde erstellt durch: Dr. med. Markus Jutzi und Dr. med. Lorenz Amsler Clinical Reviewer Haemovigilance /
Grundbegriffe im Qualitätsmanagement Hämotherapie
 Grundbegriffe im Qualitätsmanagement Hämotherapie Gemeinsamer, modifizierter Foliensatz Prof. Dr. Ulrich Sachs/Prof. Dr. Gregor Bein Zentrum für Transfusionsmedizin und Hämotherapie 08.11.2016 Version
Grundbegriffe im Qualitätsmanagement Hämotherapie Gemeinsamer, modifizierter Foliensatz Prof. Dr. Ulrich Sachs/Prof. Dr. Gregor Bein Zentrum für Transfusionsmedizin und Hämotherapie 08.11.2016 Version
Hämovigilanz. Erfahrungen in einem Universitätsspital. A. Egger Dr. med. Susanne Christen
 Hämovigilanz Erfahrungen in einem Universitätsspital A. Egger Dr. med. Susanne Christen Agenda Wie Alles begann Funktionierendes Meldesystem und Etablierung der Hämovigilanz (HV) Installiertes Qualitätsmanagementsystem
Hämovigilanz Erfahrungen in einem Universitätsspital A. Egger Dr. med. Susanne Christen Agenda Wie Alles begann Funktionierendes Meldesystem und Etablierung der Hämovigilanz (HV) Installiertes Qualitätsmanagementsystem
Akute hämolytische TR. Schmerzen in der Nierengegend Hypotonie Übelkeit, Erbrechen RR-Abfall Blutiger Urin (auch bei Schock) Nierenversagen Schock
 Patient 73 Jahre Hüftendoprothesen OP Postoperative Nachblutung, Notfall-OP Hämorrhagischer Schock, Notfalltransfusion Nach 3 EK, Blutdruckabfall, Temperaturanstieg um 2 C Blutiger Urin Akute hämolytische
Patient 73 Jahre Hüftendoprothesen OP Postoperative Nachblutung, Notfall-OP Hämorrhagischer Schock, Notfalltransfusion Nach 3 EK, Blutdruckabfall, Temperaturanstieg um 2 C Blutiger Urin Akute hämolytische
FRISCH GEFRORENES PLASMA LEUKOZYTENDEPLETIERT, AUS VOLLBLUT, ZUR EIGENBLUT- TRANSFUSION
 Vorschriften Blutspende SRK Schweiz Kapitel 18 C: Spezifikationen: Plasma REFERENZEN 1 - Guide to the preparation, use and quality assurance of blood components - Council of Europe - aktuelle Version 2
Vorschriften Blutspende SRK Schweiz Kapitel 18 C: Spezifikationen: Plasma REFERENZEN 1 - Guide to the preparation, use and quality assurance of blood components - Council of Europe - aktuelle Version 2
mvzlm RUHR REFERENZWERTTABELLE
 Blutgruppe / AK-Suchtest vor erwarteter bzw. wahrscheinlicher Transfusion; vor Therapie mit monoklonalen Antikörpern Material: EDTA, 7,5 ml Häufigkeit: 24 h täglich Meßverfahren: Agglutinationsverfahren
Blutgruppe / AK-Suchtest vor erwarteter bzw. wahrscheinlicher Transfusion; vor Therapie mit monoklonalen Antikörpern Material: EDTA, 7,5 ml Häufigkeit: 24 h täglich Meßverfahren: Agglutinationsverfahren
Leitfaden QSS in der Transfusionspraxis
 Leitfaden QSS in der Transfusionspraxis Dr. pharm. J. Tinguely Casserini, stv. Kantonsapothekerin Gesundheits- und Fürsorgedirektion des Kantons Bern Fallbeispiel: Romy H. Jahrgang 1937 multimorbid Oberarmfraktur
Leitfaden QSS in der Transfusionspraxis Dr. pharm. J. Tinguely Casserini, stv. Kantonsapothekerin Gesundheits- und Fürsorgedirektion des Kantons Bern Fallbeispiel: Romy H. Jahrgang 1937 multimorbid Oberarmfraktur
Immunhämatologische Fallbeispiele. Blutspendezentrale für Wien, Niederösterreich und Burgenland
 Immunhämatologische Fallbeispiele 1 FALLBEISPIELE aus dem letzten Jahr-Übersicht 3 Themenschwerpunkte P-System (AK gegen hochfrequentes Ag mit klinischer Relevanz (Anti-P)) AK der Spezifität Anti-D bei
Immunhämatologische Fallbeispiele 1 FALLBEISPIELE aus dem letzten Jahr-Übersicht 3 Themenschwerpunkte P-System (AK gegen hochfrequentes Ag mit klinischer Relevanz (Anti-P)) AK der Spezifität Anti-D bei
Transfusionszwischenfälle
 Querschnittsbereich 4 Immunologie / Infektiologie Transfusionszwischenfälle Univ.-Prof. Dr. Hermann Eichler Institut für Klinische Hämostaseologie und Transfusionsmedizin Universität und Universitätsklinikum
Querschnittsbereich 4 Immunologie / Infektiologie Transfusionszwischenfälle Univ.-Prof. Dr. Hermann Eichler Institut für Klinische Hämostaseologie und Transfusionsmedizin Universität und Universitätsklinikum
Qualitätsbericht Hämotherapie 2 0 Berichtsjahr
 Berichtshr Qualitätsbericht gemäß der aktuellen Richtlinien zur Gewinnung von Blut und Blutbestandteilen und zur Anwendung von Blutprodukten (Hämotherapie-Richtlinie) Kapitel 7 Anhang. Für alle medizinischen
Berichtshr Qualitätsbericht gemäß der aktuellen Richtlinien zur Gewinnung von Blut und Blutbestandteilen und zur Anwendung von Blutprodukten (Hämotherapie-Richtlinie) Kapitel 7 Anhang. Für alle medizinischen
Das ABO System. Praktikum für Medizinstudenten im IV Jahrgang. Zsuzsa Faust MD, PhD Zita Csernus MD
 Das ABO System Praktikum für Medizinstudenten im IV Jahrgang Zsuzsa Faust MD, PhD Zita Csernus MD Regionale Bluttransfusionszentrale von Pécs Nationaler Bluttransfusionsdienst faust.zsuzsanna@ovsz.hu Blutgruppensysteme
Das ABO System Praktikum für Medizinstudenten im IV Jahrgang Zsuzsa Faust MD, PhD Zita Csernus MD Regionale Bluttransfusionszentrale von Pécs Nationaler Bluttransfusionsdienst faust.zsuzsanna@ovsz.hu Blutgruppensysteme
Interaktive Fallbesprechung
 Interaktive Fallbesprechung Haemovigilance Workshop 13.Februar 2012 M. Jutzi, M.Rüesch Clinical Reviewer Haemovigilance, Swissmedic Swissmedic Schweizerisches Heilmittelinstitut Hallerstrasse 7 CH-3000
Interaktive Fallbesprechung Haemovigilance Workshop 13.Februar 2012 M. Jutzi, M.Rüesch Clinical Reviewer Haemovigilance, Swissmedic Swissmedic Schweizerisches Heilmittelinstitut Hallerstrasse 7 CH-3000
HLA- / HPA-Diagnostik: Stand
 HLA- / HPA-Diagnostik: Stand 11.01.2019 HLA-Antikörper-Screening / -Differenzierung Vor und nach Organtransplantation, V.a. Transfusionsreaktion, Refraktärzustand bei Thrombozytentransfusion Lymphozytotoxizitätstest,
HLA- / HPA-Diagnostik: Stand 11.01.2019 HLA-Antikörper-Screening / -Differenzierung Vor und nach Organtransplantation, V.a. Transfusionsreaktion, Refraktärzustand bei Thrombozytentransfusion Lymphozytotoxizitätstest,
Blutgruppenserologische Untersuchungen und. Transfusion
 Teil I Ernst-Moritz-Arndt-Universität, Praktikum Transfusionsmedizin Blutgruppenserologische Untersuchungen und Transfusion Blutgruppenbestimmung, Antikörperscreening serologische Verträglichkeitsprobe
Teil I Ernst-Moritz-Arndt-Universität, Praktikum Transfusionsmedizin Blutgruppenserologische Untersuchungen und Transfusion Blutgruppenbestimmung, Antikörperscreening serologische Verträglichkeitsprobe
Qualitätsbericht Hämotherapie Berichtsjahr
 Qualitätsbericht gemäß der aktuellen Richtlinien zur Gewinnung von Blut und Blutbestandteilen und zur Anwendung von Blutprodukten (Hämotherapie-Richtlinie) Kapitel 7 Anhang. Für alle medizinischen Einrichtungen,
Qualitätsbericht gemäß der aktuellen Richtlinien zur Gewinnung von Blut und Blutbestandteilen und zur Anwendung von Blutprodukten (Hämotherapie-Richtlinie) Kapitel 7 Anhang. Für alle medizinischen Einrichtungen,
Internes Meldesystem Erfahrungen des Universitätsspitals Genf (HUG)
 Internes Meldesystem Erfahrungen des Universitätsspitals Genf (HUG) Universitätsspital Genf Abteilung Hämatologie Haemovigilance Dr. Loredana Pizzi Bosman Haemovigilance-Verantwortliche HUG Bern, 11. September
Internes Meldesystem Erfahrungen des Universitätsspitals Genf (HUG) Universitätsspital Genf Abteilung Hämatologie Haemovigilance Dr. Loredana Pizzi Bosman Haemovigilance-Verantwortliche HUG Bern, 11. September
Richtig Melden: Darauf kommt es an! Saskia Huckels-Baumgart Wissenschaftliche Mitarbeiterin Institut für Patientensicherheit
 Richtig Melden: Darauf kommt es an! Saskia Huckels-Baumgart Wissenschaftliche Mitarbeiterin Institut für Patientensicherheit Agenda» Fallbeispiel (S. Huckels-Baumgart & V. Knie)» Theoretischer Hintergrund
Richtig Melden: Darauf kommt es an! Saskia Huckels-Baumgart Wissenschaftliche Mitarbeiterin Institut für Patientensicherheit Agenda» Fallbeispiel (S. Huckels-Baumgart & V. Knie)» Theoretischer Hintergrund
Monozyten Monolayer Assay (MMA): Bestimmung der klinischen Relevanz von Alloantikörpern
 Monozyten Monolayer Assay (MMA): Bestimmung der klinischen Relevanz von Alloantikörpern Bern, 18.10.2018 Fabienne Knörr Biomedizinische Analytikerin Interregionale Blutspende SRK AG Immunhämatologisches
Monozyten Monolayer Assay (MMA): Bestimmung der klinischen Relevanz von Alloantikörpern Bern, 18.10.2018 Fabienne Knörr Biomedizinische Analytikerin Interregionale Blutspende SRK AG Immunhämatologisches
Transfusionszwischenfälle
 Querschnittsbereich 4 Immunologie / Infektiologie Transfusionszwischenfälle Univ.-Prof. Dr. Hermann Eichler Institut für Klinische Hämostaseologie und Transfusionsmedizin Universität und Universitätsklinikum
Querschnittsbereich 4 Immunologie / Infektiologie Transfusionszwischenfälle Univ.-Prof. Dr. Hermann Eichler Institut für Klinische Hämostaseologie und Transfusionsmedizin Universität und Universitätsklinikum
Look back Kommunikation zwischen Anwender & Pharmazeutischem Hersteller
 Look back Kommunikation zwischen Anwender & Pharmazeutischem Hersteller Blutspendedienst des BRK Dr. Petra Michel Stufenplanbeauftragte Hannover, 27. September 2011 Rückverfolgung Regulatorische Vorgaben
Look back Kommunikation zwischen Anwender & Pharmazeutischem Hersteller Blutspendedienst des BRK Dr. Petra Michel Stufenplanbeauftragte Hannover, 27. September 2011 Rückverfolgung Regulatorische Vorgaben
Transfusionsmedizin. Urs Schanz Klinik für Hämatologie UniversitätsSpital Zürich
 Transfusionsmedizin Urs Schanz Klinik für Hämatologie UniversitätsSpital Zürich Inhalt der Transfusionsmedizin Herstellung, Lagerung, Bereitstellung und Verabreichung von Blutprodukten Erkennung und Behandlung
Transfusionsmedizin Urs Schanz Klinik für Hämatologie UniversitätsSpital Zürich Inhalt der Transfusionsmedizin Herstellung, Lagerung, Bereitstellung und Verabreichung von Blutprodukten Erkennung und Behandlung
Blutlager und Schnittstellen
 Leitfaden QSS in der Transfusionspraxis Blutlager und Schnittstellen Dr. pharm. J. Tinguely Casserini, stv. Kantonsapothekerin Gesundheits- und Fürsorgedirektion des Kantons Bern Inhalt des Referates 1.
Leitfaden QSS in der Transfusionspraxis Blutlager und Schnittstellen Dr. pharm. J. Tinguely Casserini, stv. Kantonsapothekerin Gesundheits- und Fürsorgedirektion des Kantons Bern Inhalt des Referates 1.
Hämovigilanz- Bericht 2002/2003
 16 NEWS Aufgaben und Ziele der Hämovigilanz Sammlung von Informationen über unerwünschte Folgen oder Ausbleiben der erwarteten Wirkung im Zusammenhang mit der Verabreichung von Blutkomponenten oder deren
16 NEWS Aufgaben und Ziele der Hämovigilanz Sammlung von Informationen über unerwünschte Folgen oder Ausbleiben der erwarteten Wirkung im Zusammenhang mit der Verabreichung von Blutkomponenten oder deren
Lungen- und Herz-Lungentransplantation
 Lungen- und Herz-Lungentransplantation 2015 Ergänzungsbericht zum Tätigkeitsbericht 2015 über die Ergebnisse der externen vergleichenden Qualitätssicherung nach 11 Abs. 5 TPG - veröffentlicht durch die
Lungen- und Herz-Lungentransplantation 2015 Ergänzungsbericht zum Tätigkeitsbericht 2015 über die Ergebnisse der externen vergleichenden Qualitätssicherung nach 11 Abs. 5 TPG - veröffentlicht durch die
Anhang III. Änderungen der Entsprechenden Abschnitte der Zusammenfassung der Merkmale des arzneimittels und der Packungsbeilage
 Anhang III Änderungen der Entsprechenden Abschnitte der Zusammenfassung der Merkmale des arzneimittels und der Packungsbeilage Hinweis: Diese Zusammenfassung der Merkmale, Etikettierung und Packungsbeilage
Anhang III Änderungen der Entsprechenden Abschnitte der Zusammenfassung der Merkmale des arzneimittels und der Packungsbeilage Hinweis: Diese Zusammenfassung der Merkmale, Etikettierung und Packungsbeilage
Therapie mit Thrombozytenkonzentraten
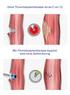 Therapie mit Thrombozytenkonzentraten Priv. Doz. Dr. med. Michael Müller-Steinhardt Institut für Transfusionsmedizin und Immunologie DRK Blutspendedienst Baden-Württemberg - Hessen Medizinische Fakultät
Therapie mit Thrombozytenkonzentraten Priv. Doz. Dr. med. Michael Müller-Steinhardt Institut für Transfusionsmedizin und Immunologie DRK Blutspendedienst Baden-Württemberg - Hessen Medizinische Fakultät
Dienstanweisung für die klinische Anwendung von Blut und Blutprodukten
 Dienstanweisung für die klinische Anwendung von Blut und Blutprodukten im Universitätsklinikum Frankfurt am Main Anforderung von Blutkomponenten (1)! Verschreibungspflicht! (Arztunterschrift, patientenbezogen)!
Dienstanweisung für die klinische Anwendung von Blut und Blutprodukten im Universitätsklinikum Frankfurt am Main Anforderung von Blutkomponenten (1)! Verschreibungspflicht! (Arztunterschrift, patientenbezogen)!
Erythrozytensubstitution M.Neuss Quelle: UptoDate 14.1 (4.2006)
 Erythrozytensubstitution 2006 M.Neuss Quelle: UptoDate 14.1 (4.2006) Physiologie Sauerstoffangebot DO 2 = kardialer Output * O 2 -Gehalt O 2 -Gehalt gelöst Hämoglobin-gebunden DO 2 = kardialer Output *
Erythrozytensubstitution 2006 M.Neuss Quelle: UptoDate 14.1 (4.2006) Physiologie Sauerstoffangebot DO 2 = kardialer Output * O 2 -Gehalt O 2 -Gehalt gelöst Hämoglobin-gebunden DO 2 = kardialer Output *
Applikation. gegeben von / bis. Anlage 1
 BERICHT ÜBER UNERWÜNSCHTE ARZNEIMITTELWIRKUNGEN (auch Verdachtsfälle) Bundesinstitut für Arzneimittel und Medizinprodukte, Kurt-Georg-Kiesinger-Allee 3, 53175 Bonn, Tel.: 0228/207-30, FAX: 0228/207-5207
BERICHT ÜBER UNERWÜNSCHTE ARZNEIMITTELWIRKUNGEN (auch Verdachtsfälle) Bundesinstitut für Arzneimittel und Medizinprodukte, Kurt-Georg-Kiesinger-Allee 3, 53175 Bonn, Tel.: 0228/207-30, FAX: 0228/207-5207
CIRS-Gastro ein Critical Incident Reporting System der Schweizerischen Gesellschaft für Gastroenterologie
 Schweizerische Gesellschaft für Gastroenterologie Société Suisse de Gastroentérologie Società Svizzera di Gastroenterologia CIRS-Gastro ein Critical Incident Reporting System der Schweizerischen Gesellschaft
Schweizerische Gesellschaft für Gastroenterologie Société Suisse de Gastroentérologie Società Svizzera di Gastroenterologia CIRS-Gastro ein Critical Incident Reporting System der Schweizerischen Gesellschaft
Immunhämatologische und prätransfusionelle Untersuchungen an Patientenproben Schwerpunkte der neuen Fassung
 Immunhämatologische und prätransfusionelle Untersuchungen an Patientenproben Schwerpunkte der neuen Fassung Behrouz Mansouri Taleghani Universitätsklinik für Hämatologie und Hämatologisches Zentrallabor
Immunhämatologische und prätransfusionelle Untersuchungen an Patientenproben Schwerpunkte der neuen Fassung Behrouz Mansouri Taleghani Universitätsklinik für Hämatologie und Hämatologisches Zentrallabor
Meldung von Serious Adverse Events (SAE) innerhalb von klinischen Studien
 Meldung von Serious Adverse Events (SAE) innerhalb von klinischen Studien Marga Lang-Welzenbach Strahlenklinik Warum dieses Thema beim Studientreffen? Ethikkommissionen empfehlen einen Qualifikationsnachweis
Meldung von Serious Adverse Events (SAE) innerhalb von klinischen Studien Marga Lang-Welzenbach Strahlenklinik Warum dieses Thema beim Studientreffen? Ethikkommissionen empfehlen einen Qualifikationsnachweis
Kapitel 18 C: Spezifikationen: Plasma
 REFERENZEN 1 - Guide to the preparation, use and quality assurance of blood components - Council of Europe - aktuelle Version 2 - European Pharmacopoeia - aktuelle Version FRISCH GEFRORENES PLASMA LEUKOZYTENDEPLETIERT,
REFERENZEN 1 - Guide to the preparation, use and quality assurance of blood components - Council of Europe - aktuelle Version 2 - European Pharmacopoeia - aktuelle Version FRISCH GEFRORENES PLASMA LEUKOZYTENDEPLETIERT,
Massentransfusion (MT)
 Massentransfusion (MT) Fallbeispiel aus dem Jahr 1994, 15-jähriger Patient, Blutgruppe 0-neg. Mathies Andreas 2 Mathies Andreas 3 Diagnosen Ruptur des linken Leberlappens, Verschluss beider Nierenarterien,
Massentransfusion (MT) Fallbeispiel aus dem Jahr 1994, 15-jähriger Patient, Blutgruppe 0-neg. Mathies Andreas 2 Mathies Andreas 3 Diagnosen Ruptur des linken Leberlappens, Verschluss beider Nierenarterien,
DEUTSCHE GESELLSCHAFT FÜR KARDIOLOGIE HERZ- UND KREISLAUFFORSCHUNG e.v. German Cardiac Society
 Die Herz-Magnet-Resonanz-Tomographie kann Kosten um 50% senken gegenüber invasiven Tests im Rahmen der Abklärung und Behandlung von Patienten mit Verdacht auf eine koronare Herzkrankheit: Resultate von
Die Herz-Magnet-Resonanz-Tomographie kann Kosten um 50% senken gegenüber invasiven Tests im Rahmen der Abklärung und Behandlung von Patienten mit Verdacht auf eine koronare Herzkrankheit: Resultate von
Qualitätsbericht Hämotherapie
 Qualitätssicherung Hämotherapie Qualitätsbericht Hämotherapie Berichtszeitraum 20 Vorlage für den Qualitätsbericht gemäß Abschnitt 6.4.2.3 der Richtlinien zur Gewinnung von Blut und Blutbestandteilen und
Qualitätssicherung Hämotherapie Qualitätsbericht Hämotherapie Berichtszeitraum 20 Vorlage für den Qualitätsbericht gemäß Abschnitt 6.4.2.3 der Richtlinien zur Gewinnung von Blut und Blutbestandteilen und
Dokumenten-Nr.: Bewertung von Abweichungen, Fehlern und Mängeln 2/5
 Bewertung von Abweichungen, Fehlern und Mängeln 2/5 1 Zweck Ziel der Verfahrensanweisung ist es, bekannt gewordene, vermutete Abweichungen im Zusammenhang mit GMP-Inspektionen zu untersuchen und zu bewerten.
Bewertung von Abweichungen, Fehlern und Mängeln 2/5 1 Zweck Ziel der Verfahrensanweisung ist es, bekannt gewordene, vermutete Abweichungen im Zusammenhang mit GMP-Inspektionen zu untersuchen und zu bewerten.
Blut ist ein besonderer Saft
 Ausgabe 1 / 13 Blut ist ein besonderer Saft Der Umgang mit Bluttransfusionen verlangt grosse Sorgfalt In der Schweiz werden pro Jahr ca. 400 000 Blutkomponenten transfundiert. Es handelt sich um rund 300
Ausgabe 1 / 13 Blut ist ein besonderer Saft Der Umgang mit Bluttransfusionen verlangt grosse Sorgfalt In der Schweiz werden pro Jahr ca. 400 000 Blutkomponenten transfundiert. Es handelt sich um rund 300
PATIENTENAUFKLÄRUNG UND EINVERSTÄNDNISERKLÄRUNG zur Basistherapie mit Abatacept
 PATIENTENAUFKLÄRUNG UND EINVERSTÄNDNISERKLÄRUNG zur Basistherapie mit Abatacept Sehr geehrte Patientin! Sehr geehrter Patient! Sie leiden an einer chronischen Polyarthritis (Rheumatoiden Arthritis). Ihr
PATIENTENAUFKLÄRUNG UND EINVERSTÄNDNISERKLÄRUNG zur Basistherapie mit Abatacept Sehr geehrte Patientin! Sehr geehrter Patient! Sie leiden an einer chronischen Polyarthritis (Rheumatoiden Arthritis). Ihr
Qualitätsbericht Hämotherapie. Dokumentationsbogen (Berichtsjahr 2018)
 Qualitätssicherung Hämotherapie Qualitätsbericht Hämotherapie Dokumentationsbogen (Berichtshr 2018) (einzureichen bis zum 1. März 2019 an die Landesärztekammer und zeitgleich an die Leitung der Einrichtung)
Qualitätssicherung Hämotherapie Qualitätsbericht Hämotherapie Dokumentationsbogen (Berichtshr 2018) (einzureichen bis zum 1. März 2019 an die Landesärztekammer und zeitgleich an die Leitung der Einrichtung)
IAKH. Meldeauswertung des IAKH-Fehlerregisters. Fehlerregisterformular IAKH 2014 vs.1.1. Transfusionszwischenfall auf Normalstation
 Meldeauswertung des IAKH-Fehlerregisters IAKH in Zusammenarbeit mit der DIVI und dem CIRSmedical Anästhesiologie von BDA/DGAI und ÄZQ Meldung über IAKH Fehlerregister CIRSmedical AINS von BDA/DGAI und
Meldeauswertung des IAKH-Fehlerregisters IAKH in Zusammenarbeit mit der DIVI und dem CIRSmedical Anästhesiologie von BDA/DGAI und ÄZQ Meldung über IAKH Fehlerregister CIRSmedical AINS von BDA/DGAI und
Antrag zu Änderung der Richtlinien hinsichtlich der Quarantänelagerung für kryokonservierte Erythrozytenkonzentrate und der Spenderrekrutierung
 Antrag zu Änderung der Richtlinien hinsichtlich der Quarantänelagerung für kryokonservierte Erythrozytenkonzentrate und der Spenderrekrutierung Inge von Zabern AG Seltene Blutgruppen DGTI 2009 Institut
Antrag zu Änderung der Richtlinien hinsichtlich der Quarantänelagerung für kryokonservierte Erythrozytenkonzentrate und der Spenderrekrutierung Inge von Zabern AG Seltene Blutgruppen DGTI 2009 Institut
Laborhandbuch Hämovigilanz
 Laborhandbuch Hämovigilanz Allgemein Seit dem 1.1.2002 besteht die Meldepflicht für unerwünschte Reaktionen bei der Transfusion von labilen Blutprodukten (Hämovigilanz). Meldepflichtig sind nicht nur schwerwiegende,
Laborhandbuch Hämovigilanz Allgemein Seit dem 1.1.2002 besteht die Meldepflicht für unerwünschte Reaktionen bei der Transfusion von labilen Blutprodukten (Hämovigilanz). Meldepflichtig sind nicht nur schwerwiegende,
Hämovigilanz Bericht 2002/2003
 Seite 1 Einleitung Am 1.1.2002 trat das neue Heilmittelgesetz in Kraft. Damit wurde die Swissmedic für die Hämovigilanz zuständig und begann ein nationales Hämovigilanz-System aufzubauen. Aufgaben und
Seite 1 Einleitung Am 1.1.2002 trat das neue Heilmittelgesetz in Kraft. Damit wurde die Swissmedic für die Hämovigilanz zuständig und begann ein nationales Hämovigilanz-System aufzubauen. Aufgaben und
Abklärung bei serologisch schwach positivem RhD Antigen - Fallbeispiele
 Abklärung bei serologisch schwach positivem RhD Antigen - Fallbeispiele Bern, 18.10.2018 Franziska Still Biomedizinische Analytikerin Interregionale Blutspende SRK AG Immunhämatologisches Referenzlabor
Abklärung bei serologisch schwach positivem RhD Antigen - Fallbeispiele Bern, 18.10.2018 Franziska Still Biomedizinische Analytikerin Interregionale Blutspende SRK AG Immunhämatologisches Referenzlabor
DRK-Blutspendedienst Baden-Württemberg Hessen gemeinnützige GmbH Institut Baden-Baden. Institut für Transfusionsmedizin Baden-Baden gemeinnützige GmbH
 DRK-Blutspendedienst Baden-Württemberg Hessen gemeinnützige GmbH Institut Baden-Baden Institut für Transfusionsmedizin Baden-Baden gemeinnützige GmbH Laborpraxis im DRK-Blutspendedienst Baden-Baden Laborleistungen
DRK-Blutspendedienst Baden-Württemberg Hessen gemeinnützige GmbH Institut Baden-Baden Institut für Transfusionsmedizin Baden-Baden gemeinnützige GmbH Laborpraxis im DRK-Blutspendedienst Baden-Baden Laborleistungen
3.20 Leukämien. Kernaussagen
 148 Ergebnisse zur Leukämien 3.20 Leukämien Kernaussagen Inzidenz und Mortalität: Um die tausendwende traten in Deutschland jährlich ca. 4.800 Leukämien bei n und 4.300 bei auf, 7 % bis 10 % davon bei
148 Ergebnisse zur Leukämien 3.20 Leukämien Kernaussagen Inzidenz und Mortalität: Um die tausendwende traten in Deutschland jährlich ca. 4.800 Leukämien bei n und 4.300 bei auf, 7 % bis 10 % davon bei
Neuester Stand der Council of Europe - Guidelines
 Neuester Stand der Council of Europe - Guidelines Prim. Univ.-Doz. Dr. Harald Schennach Zentralinstitut für Bluttransfusion und Immunologische Abteilung, TILAK, Landeskrankenhaus - Univ.-Kliniken, Innsbruck
Neuester Stand der Council of Europe - Guidelines Prim. Univ.-Doz. Dr. Harald Schennach Zentralinstitut für Bluttransfusion und Immunologische Abteilung, TILAK, Landeskrankenhaus - Univ.-Kliniken, Innsbruck
Vorlesung 3 Hämotherapie: Indikation und Strategie: Anämie und kritischer Hämatokrit
 Querschnittsbereich 4 (QB4) Vorlesungsteil Transfusionsmedizin und Immunhämatologie Vorlesung 3 Hämotherapie: Indikation und Strategie: Anämie und kritischer Hämatokrit Prof. Dr. med. Christian Seidl Prof.
Querschnittsbereich 4 (QB4) Vorlesungsteil Transfusionsmedizin und Immunhämatologie Vorlesung 3 Hämotherapie: Indikation und Strategie: Anämie und kritischer Hämatokrit Prof. Dr. med. Christian Seidl Prof.
Anhang III. Änderungen relevanter Abschnitte der Zusammenfassung der Merkmale des Arzneimittels und der Packungsbeilage
 Anhang III Änderungen relevanter Abschnitte der Zusammenfassung der Merkmale des Arzneimittels und der Packungsbeilage Hinweis: Diese Änderungen relevanter Abschnitte der Zusammenfassung der Merkmale des
Anhang III Änderungen relevanter Abschnitte der Zusammenfassung der Merkmale des Arzneimittels und der Packungsbeilage Hinweis: Diese Änderungen relevanter Abschnitte der Zusammenfassung der Merkmale des
Diese Broschüre fasst die wichtigsten Informationen zusammen, damit Sie einen Entscheid treffen können.
 Aufklärung über die Weiterverwendung/Nutzung von biologischem Material und/oder gesundheitsbezogen Daten für die biomedizinische Forschung. (Version V-2.0 vom 16.07.2014, Biobanken) Sehr geehrte Patientin,
Aufklärung über die Weiterverwendung/Nutzung von biologischem Material und/oder gesundheitsbezogen Daten für die biomedizinische Forschung. (Version V-2.0 vom 16.07.2014, Biobanken) Sehr geehrte Patientin,
Zeit für einen Wechsel? Widersprüche zwischen Klinikdaten und Meldungen an die Ärztekammer
 Zeit für einen Wechsel? Widersprüche zwischen Klinikdaten und Meldungen an die Ärztekammer Überwachung der Qualitätssicherungssysteme nach den Hämotherapierichtlinien 6. Erfahrungsaustausch für Qualitätsbeauftragte
Zeit für einen Wechsel? Widersprüche zwischen Klinikdaten und Meldungen an die Ärztekammer Überwachung der Qualitätssicherungssysteme nach den Hämotherapierichtlinien 6. Erfahrungsaustausch für Qualitätsbeauftragte
Hämovigilanz Jahresbericht
 Hämovigilanz Jahresbericht 2004 Seite 2 von 45 Der Jahresbericht wurde erstellt durch: Dr. med. Véronique Rigamonti Wermelinger Clinical Reviewer Hämovigilanz / Swissmedic heute: Oberärztin Hämatologie
Hämovigilanz Jahresbericht 2004 Seite 2 von 45 Der Jahresbericht wurde erstellt durch: Dr. med. Véronique Rigamonti Wermelinger Clinical Reviewer Hämovigilanz / Swissmedic heute: Oberärztin Hämatologie
Fehler- und Risikomanagement In der Onkologie -aus kritischen Ereignissen und Bedingungen lernen-
 Fehler- und Risikomanagement In der Onkologie -aus kritischen Ereignissen und Bedingungen lernen- 1 Inhalt Was bedeutet RM? Zahlen und Fakten Begriffserklärungen Ziele von RM Arten von Fehlererfassungssystemen
Fehler- und Risikomanagement In der Onkologie -aus kritischen Ereignissen und Bedingungen lernen- 1 Inhalt Was bedeutet RM? Zahlen und Fakten Begriffserklärungen Ziele von RM Arten von Fehlererfassungssystemen
Kapitel 23 A: Vigilanz
 REFERENZEN Bundesgesetz über Arzneimittel und Medizinprodukte (HMG) - Art. 59 Verordnung über die Bewilligungen im Arzneimittelbereich (AMBV) - Art. 16 und Art. 25 Verordnung über die Arzneimittel (VAM)
REFERENZEN Bundesgesetz über Arzneimittel und Medizinprodukte (HMG) - Art. 59 Verordnung über die Bewilligungen im Arzneimittelbereich (AMBV) - Art. 16 und Art. 25 Verordnung über die Arzneimittel (VAM)
Einführung der Pathogeninaktivierung für Thrombo zytenkonzentrate in der Schweiz
 Einführung der Pathogeninaktivierung für Thrombo zytenkonzentrate in der Schweiz Markus Jutzi a, Morven Rüesch a, Behrouz Mansouri Taleghani b, c Quintessenz P Bis Ende 2010 war die transfusionsbedingte
Einführung der Pathogeninaktivierung für Thrombo zytenkonzentrate in der Schweiz Markus Jutzi a, Morven Rüesch a, Behrouz Mansouri Taleghani b, c Quintessenz P Bis Ende 2010 war die transfusionsbedingte
Erläuterungen zur Einwilligungserklärung
 Erläuterungen zur Einwilligungserklärung Leisten Sie einen Beitrag zur medizinischen Forschung Liebe Patientin, Lieber Patient Dank der medizinischen Forschung leisten die Ärzte und Wissenschaftler der
Erläuterungen zur Einwilligungserklärung Leisten Sie einen Beitrag zur medizinischen Forschung Liebe Patientin, Lieber Patient Dank der medizinischen Forschung leisten die Ärzte und Wissenschaftler der
Meldung über IAKH Fehlerregister CIRSmedical AINS
 Meldeauswertung des IAKH-Fehlerregisters IAKH in Zusammenarbeit mit der DIVI und dem CIRSmedical Anästhesiologie von BDA/DGAI und ÄZQ Meldung über IAKH Fehlerregister CIRSmedical AINS von BDA/DGAI und
Meldeauswertung des IAKH-Fehlerregisters IAKH in Zusammenarbeit mit der DIVI und dem CIRSmedical Anästhesiologie von BDA/DGAI und ÄZQ Meldung über IAKH Fehlerregister CIRSmedical AINS von BDA/DGAI und
