Myeloproliferative Syndrome: Polycythaemia vera, essentielle Thrombozythämie, Osteomyelofibrose
|
|
|
- Liane Heintze
- vor 7 Jahren
- Abrufe
Transkript
1 CURRICULUM Schweiz Med Forum Nr Oktober Myeloproliferative Syndrome: Polycythaemia vera, essentielle Thrombozythämie, Osteomyelofibrose Axel Rüfer a, Andreas Tobler b, André Tichelli c, Walter A. Wuillemin a a Abteilung für Hämatologie, Medizinische Klinik, Kantonsspital Luzern b Hämatologisches Zentrallabor, Inselspital/Universitätsspital, Bern c Abteilung für Hämatologie, Departement Innere Medizin, Kantonsspital Basel Korrespondenz: PD Dr. med. Walter A. Wuillemin Abteilung für Hämatologie Kantonsspital CH-6000 Luzern walter.wuillemin@ksl.ch Einleitung Die myeloproliferativen Syndrome (MPS) sind klonale hämatopoetische Stammzellerkrankungen, die sich durch eine Proliferation der granulozytären, der erythroiden und der megakaryozytären Zellreihen entweder einzeln oder in Kombination im Knochenmark auszeichnen. Dies resultiert in einer Leukozytose, Erythrozytose und/oder Thrombozytose im peripheren Blut. Ein weiteres Charakteristikum sind die Hepato- und Splenomegalie sowie eine unterschiedlich stark ausgeprägte Tendenz zur Fibrosierung des Knochenmarks. Die MPS werden in Polycythaemia vera (PV), essentielle Thrombozythämie (ET), Osteomyelofibrose (OMF) und chronische myeloische Leukämie (CML) unterteilt. Bei der CML erlaubt der Nachweis eines BCR-ABL-Fusionsgens eine eindeutige Diagnose. Somit unterscheidet sich diese Erkrankung von den anderen MPS. Der vorliegende Artikel hat zum Ziel, Klinik, Diagnose, Differentialdiagnosen, Therapie, Verlauf und Prognose von PV, ET und OMF darzustellen. Ein separater Artikel wird später die CML behandeln. Klinische Symptome und Manifestationen Die klinischen Symptome von PV, ET und OMF sind mannigfaltig; ein gemeinsames klinisches Leitsymptom fehlt. Sie werden in allgemeine Symptome der Grundkrankheit sowie in vaskuläre Komplikationen unterteilt. Der Verdacht auf das Vorliegen einer dieser Erkrankungen ergibt sich beim Auftreten folgender Symptome (Tab. 1). Diese sollten zu weiteren Abklärungen führen. Bei der PV kann ein hoher Hämatokrit zu neurologischen Symptomen wie Vertigo, Tinnitus, Kopfschmerzen und Sehstörungen führen. Pruritus ist häufig und kommt in ca. 25% der Patienten vor; typischerweise kann dieser durch warmes Wasser ausgelöst werden. Auch sind eine erhöhte Erythrozytenmasse und ein erhöhtes Plasmavolumen an der Entstehung einer systolischen Hypertonie mitbeteiligt. Eine Hyperurikämie mit sekundärer Gicht und Uratsteinen ist möglich. Sowohl bei der PV als auch bei der ET können venöse und arterielle Thromboembolien Initialsymptom sein. Intraabdominale Thrombosen wie das Budd-Chiari-Syndrom sowie mesenterische und splenische Thrombosen sind häufig und können vor einer manifesten PV oder ET auftreten. Thrombotische Komplikationen, vor allem Myokardinfarkt, zerebrovaskuläre Ischämien und venöse Thromboembolien, sind die häufigsten Todesursachen. Mikrozirkulationsstörungen führen typischerweise zu einer Erythromelalgie, Livedo reticularis oder digitaler Ischämie. Erworbene Thrombozytenfunktionsstörungen sowie eine erworbene Verminderung der hochmolekularen von-willebrand-faktor-moleküle bei PV und ET können auch bei einer Thrombozytose zu Blutungen führen. Diese hämorrhagischen Komplikationen sind seltener letal (<3%) als thrombotische [1]. Eine palpable Splenomegalie ist häufig eine Erstmanifestation myeloproliferativer Syndrome, wobei ca. zwei Drittel der Patienten mit PV und ca. ein Drittel der Patienten mit ET eine oftmals nur ultrasonographisch dokumentierbare Splenomegalie bei Diagnosestellung haben. Bei der OMF ist eine ausgeprägte Splenomegalie in der Mehrzahl der Patienten bei Diagnosestellung vorhanden, sie wird durch die extramedulläre Blutbildung verursacht. Letztere kann auch zu einer Hepatomegalie und Lymphadenopathie führen oder in den Schleimhäuten auftreten sowie Pleura oder Peritoneum befallen, was zu Pleuraerguss oder Aszites führt. Weitere Manifestationen sind ein pneumonieähnliches Krankheitsbild bei Befall der Lunge oder eine Rückenmark- und Nervenwurzelkompression bedingt durch eine Mitbeteiligung des Paraspinal- und Epiduralraums.
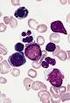
2 CURRICULUM Schweiz Med Forum Nr Oktober Tabelle 1. Klinische Symptome myeloproliferativer Erkrankungen. Neurologische Symptome Vertigo, Tinnitus, Kopfschmerzen, Sehstörungen Pruritus Systolische Hypertonie Hyperurikämie Venöse und arterielle Thrombosen Tiefe Venenthrombose, Lungenembolie, intraabdominal (Budd-Chiari-Syndrom, Pfortader- und Milzvenenthrombose), Myokardinfarkt, zerebrovaskuläre Ischämien, digitale Ischämien Hautsymptome Erythromelalgie, Livedo reticularis Blutungen Epistaxis, gastrointestinale Blutungen Organomegalie Splenomegalie, Hepatomegalie B-Symptome Fieber, Nachtschweiss, Gewichtsverlust >10 kg in 6 Monaten Abbildung 1. Blutbild bei Polycythaemia vera. Erythrozyten mit Aniso- und Poikilozytose, mikrozytär, hypochrom. Thrombozyten mit deutlicher Anisozytose und hypogranulären Formen. Abbildung 2. Blutbild bei Osteomyelofibrose. Leukoerythroblastäres Blutbild mit deutlichen Dysmorphien in den Neutrophilen (Kernpyknose, Hypogranulation) und Thrombozyten (agranuläre Riesenthrombozyten mit Zytoplasmaausstülpungen) und vereinzelten Tränenformen. Die deutliche Splenomegalie, wie sie vorwiegend bei der OMF vorkommt und bei der die Milz oft bis in das kleine Becken reicht, kann ein abdominales Druck- und ein vorzeitiges Sättigungsgefühl verursachen; schmerzhafte Episoden können bei Milzinfarkten und einer Perisplenitis auftreten. Nicht selten entwickelt sich dann eine portale Hypertonie mit Aszites und Ösophagusvarizenblutung, verursacht entweder durch den erhöhten portalen Blutfluss bei Splenomegalie oder einer intrahepatischen thrombotischen Obliteration der kleinen portalen Venen. Die Patienten klagen vor allem im fortgeschrittenen Stadium über B-Symptome. Laboruntersuchungen in der Hausarztpraxis Bei klinischem Verdacht auf ein MPS soll beim Hausarzt eine Beurteilung des Blutbildes erfolgen. Bei der Polycythaemia vera ist eine Erhöhung des Hämoglobins auf >185 g/l bei Männern und >165 g/l bei Frauen, eine Erhöhung des Hämatokrits sowie der Erythrozytenzahl bei gleichzeitig tiefnormalem oder erniedrigtem MCV typisch. In zwei Dritteln der Patienten mit einer PV kommt es zu einer Leukozytose >12 G/l. Ungefähr die Hälfte der Patienten zeigt eine Thrombozytose >400 G/l. Im Blutausstrich (Abb. 1) sind die Erythrozyten morphologisch meist normal; liegt ein sekundärer Eisenmangel vor, sind sie mikrozytär und hypochrom. Die allenfalls auftretende Leukozytose ist eine Neutrophilie, häufig besteht eine leichte Basophilie und Eosinophilie und einzelne myeloische Vorstufen können erkennbar sein. Die Thrombozyten sind anisozytär mit Auftreten von Riesenformen und atypischer Granulation (Hyper- und Hypogranulation). Ein leukoerythroblastäres Blutbild mit Tränenformen der Erythrozyten findet sich erst im fortgeschrittenen Stadium einer PV mit zunehmender Knochenmarkfibrose. Bei der essentiellen Thrombozythämie liegt definitionsgemäss eine persistierende Thrombozytose >600 G/l vor. Ungefähr die Hälfte der Patienten mit einer ET zeigen eine Leukozytose. Das Hämoglobin ist meist normal oder leicht vermindert. Im Blutausstrich sind die Plättchen stark anisozytär mit Riesenthrombozyten, die Granulation ist atypisch, selten werden Megakaryozytenkernreste ausgeschwemmt. Die Erythrozytenmorphologie ist kaum gestört. Im zellreichen Stadium einer Osteomyelofibrose sind die Blutbildveränderungen häufig unspezifisch. Es besteht meistens eine Thrombozytose und Leukozytose mit normalem oder nur geringgradig erniedrigtem Hämoglobin. Im fortgeschrittenen Stadium entwickelt sich progressiv eine Zytopenie mit zunehmend Zeichen der extramedullären Blutbildung. Aufgrund der ineffektiven Hämatopoese mit Hämolyse ist die LDH oft deutlich erhöht. Im Blutausstrich zeigt sich ein leukoerythroblastäres Bild mit Ausschwemmung von myeloischen Vorstufen, häufig mit Dysmorphien, und von Erythroblasten, zum Teil mit Kernausstossung (Karyorrhexis). Tränenformen der Erythrozyten (Dacrozyten) sind typisch und wahrscheinlich Folge
3 CURRICULUM Schweiz Med Forum Nr Oktober der Knochenmarkfibrose oder möglicherweise der extramedullären Blutbildung. Letztere kann sich mit einer Polychromasie, basophiler Punktierung und Howell-Jolly-Körpern äussern. Wie bei PV und ET sind die Thrombozyten anisozytär mit Riesenformen und Megakaryozytenkernresten (Abb. 2). Bei einem klinischen Verdacht auf ein MPS, allenfalls erhärtet durch diese initialen Laboruntersuchungen, ist eine weitergehende hämatologische Abklärung indiziert. Polycythaemia vera Tabelle 2. WHO-Kriterien für die Diagnose einer Polycythaemia vera. A1 Erhöhung des gemessenen Erythrozytenvolumens >25% über den errechneten Normwert des Patienten; oder Hb >185 g/l bei Männern bzw. 165 g/l bei Frauen A2 Keine sekundäre Erythrozytose A3 Splenomegalie A4 Klonale zytogenetische Anomalie ausser dem Philadelphia-Chromosom oder dem BCR-ABL-Fusionsgen A5 Endogenes Erythrozytenkoloniewachstum in vitro B1 Thrombozytose >400 G/l B2 Leukozyten >12 G/l B3 Knochenmarkbiopsie mit Steigerung aller drei Zellreihen (vorwiegend erythrozytäre und megakaryozytäre Proliferation) B4 Erythropoietin vermindert Diagnose einer PV wenn A1 + A2 und ein weiteres Kriterium der Kategorie A oder A1 + A2 und zwei Kriterien der Kategorie B Diagnose Die aktuellen WHO-Kriterien zur Diagnose einer PV sind in Tabelle 2 dargestellt. Unter Polyzythämie versteht man definitionsgemäss eine Erhöhung der Hämoglobinkonzentration über die obere Grenze des Normbereichs für Alter und Geschlecht des Patienten. Das Ziel der Abklärung einer Polyzythämie ist, eine relative von einer absoluten Polyzythämie abzugrenzen, und bei einer absoluten Polyzythämie eine primäre Erkrankung, die Polycythaemia vera, von reaktiven, sekundären Veränderungen zu unterscheiden. Neben der Blutbilduntersuchung sollte das Ferritin bestimmt werden. Erniedrigte Ferritinspiegel sind häufig, sowohl bedingt durch okkulte Blutungen als auch durch einen gesteigerten Eisenbedarf bei gesteigerter Erythropoese. Eine arterielle Blutgasanalyse sollte zum Ausschluss sekundärer Erythrozytosen durchgeführt werden. Dabei wird eine Sauerstoffsättigung <92% als ursächlich für eine hypoxisch bedingte absolute Erythrozytose angenommen. Bei Rauchern ist das Kohlenmonoxid-Hämoglobin (COHb) erhöht, welches einen zusätzlichen erythropoetischen Stimulus bei Patienten mit hypoxischen Lungenerkrankungen darstellt und meist per se kein Grund für eine absolute Erythrozytose ist. Beim Verdacht auf eine hypoxische Genese der Erythrozytose wird ein Thoraxröntgen, eine Echokardiographie sowie eine Lungenfunktionstestung empfohlen. Zudem erlaubt die Messung des p 50 den Ausschluss einer seltenen Hämoglobinvariante mit erhöhter Sauerstoffaffinität und eines kongenitalen 2,3-Diphosphoglyzerat (DPG)-Mangels. Der Erythropoetin-Serumspiegel ist bei einer PV tiefnormal oder vermindert, allerdings trifft das auch für die idiopathische Erythrozytose zu. Tumoren mit übermässiger Erythropoetinproduktion sowie eine kongenitale autonome erhöhte Erythropoetinproduktion können so als Ursache einer primären Erythrozytose ausgeschlossen werden. Ein Abdomenultraschall ist zur Diagnose einer PV essentiell. Dadurch kann eine klinisch nicht palpable Splenomegalie entdeckt werden, zudem sollten Nieren und Leber sonographisch dargestellt und Kreatinin und Leberenzyme bestimmt werden. Insbesondere Nieren- und Leberzellkarzinome können durch eine inadäquate Erythropoetinzunahme zu einer absoluten Erythrozytose führen. Die Durchführung von Stammzellkulturen aus dem peripheren Blut eignet sich als guter Test zur Diagnose einer PV. Ein signifikantes Spontanwachstum der roten Vorläuferzellen ohne Abbildung 3. Histologie bei Polycythaemia vera. Hyperzelluläres Knochenmark mit Steigerung von Erythro-, Myelo- und Megakaryopoese, letztere mit Aggregatbildung und Riesenmegakaryozyten. Das Fettgewebe ist fast vollständig durch die abnorm proliferierende Hämatopoese ersetzt. In der Detailansicht erkennt man die prominente Erythropoese.
4 CURRICULUM Schweiz Med Forum Nr Oktober Zugabe von Erythropoetin hat einen positiv prädiktiven Wert für die Diagnose einer PV von nahezu 100%. Bei fehlendem Spontanwachstum spricht das Resultat gegen das Vorliegen einer PV, es schliesst diese Diagnose aber nicht aus (ca. 10% falsch negative Resultate) [2]. Bei einem positiven Testresultat können so weitere Abklärungen vermieden werden. Die gesteigerte Erythrozytenmasse ist eine conditio sine qua non einer PV. Sie dient zur Unterscheidung von einer Pseudoerythrozytose oder relativen Polyglobulie (auch Stresserythrozytose oder Gaisböck-Syndrom genannt), bei welcher das verminderte Plasmavolumen mit jedoch normaler Erythrozytenmasse zu einem erhöhten Hämatokrit und Hämoglobinwert führt, aber keine echte Polyglobulie ist. Entsprechend den WHO-Kriterien ist jedoch auch ein Hämoglobin bei Männern >185 g/l und bei Frauen >165 g/l ein Hauptkriterium zur Diagnose einer PV, wobei reaktive, sekundäre Veränderungen ausgeschlossen sein müssen. Liegt das Hämoglobin 185 g/l beim Mann und 165 g/l bei der Frau, ist eine echte Polyglobulie nicht ausgeschlossen. Eine Bestimmung der Erythrozytenmasse ist dann indiziert. Bei einem Hämoglobin <130 g/l ist eine Polyglobulie sehr unwahrscheinlich, es kann daher auf die Bestimmung der Erythrozytenmasse verzichtet werden. Eine Knochenmarkuntersuchung (Abb. 3) gehört nicht zu den Hauptpfeilern für die Diagnose einer PV. Gewisse Zentren empfehlen jedoch deren Durchführung bei Patienten mit hohem Verdacht auf eine PV. Tabelle 3. Differentialdiagnose der absoluten Erythrozytose. Primäre Erythrozytose kongenital Mutation des Erythropoetinrezeptors erworben Polycythaemia vera Sekundäre Erythrozytose kongenital Hämoglobinvariante mit erhöhter Sauerstoffaffinität autonome erhöhte Erythropoetinproduktion erworben Arterielle Hypoxie: zyanotisches Herzvitium, chronische Lungenerkrankung, Höhe, Rauchen Nierenerkrankungen: Tumor, Zysten, Hydronephrose, Nierenarterienstenose, Nierentransplantation Lebererkrankungen: Hepatom, Zirrhose, Hepatitis Tumorerkrankungen: Nebennierentumor, Bronchialkarzinom, zerebelläres Hämangioblastom, Androgene Idiopathische Erythrozytose Zum jetzigen Zeitpunkt existiert kein klinisch brauchbarer klonaler Marker. Jedoch sollte eine CML molekulargenetisch ausgeschlossen werden (Ausschluss eines BCR-ABL-Fusionstranskripts mit multiplex RT-PCR). Differentialdiagnosen In Tabelle 3 sind die Differentialdiagnosen aufgelistet. Therapie Ziel der Therapie ist es, primär das Risiko thrombotischer Komplikationen zu minimieren und weiter die Progression in eine Knochenmarkfibrose oder eine leukämische Transformation zu verhindern. Thrombotische Komplikationen werden vorwiegend durch die Erythrozytose verursacht, so dass nach Diagnosestellung eine Aderlasstherapie mit einem Ziel-Hämatokrit von <0,45 eingeleitet werden muss. Konsequenz der Aderlasstherapie ist die Induktion eines (erwünschten) Eisenmangels, welcher eine akzelerierte Reexpansion des Erythrozytenvolumens verhindert. Der Einsatz von Azetylsalizylsäure (Aspirin ) zur Primärprophylaxe thromboembolischer Komplikationen ist umstritten. Bei asymptomatischen Patienten ist der prophylaktische Nutzen nicht belegt. Andererseits ist bei fehlender hämorrhagischer Diathese auch nichts gegen die Gabe von 100 mg Aspirin täglich einzuwenden, insbesondere bei älteren Patienten mit zusätzlichen kardiovaskulären Risikofaktoren. Dem ist das erhöhte Risiko von PV-Patienten für peptische Ulzera entgegenzusetzen. Für die Therapie der unter Umständen äusserst schmerzhaften Erythromelalgie ist Aspirin oder ein anderer nicht-steroidaler Entzündungshemmer das Mittel der Wahl. Während die Phlebotomie als primäre therapeutische Intervention akzeptiert ist, sind die Notwendigkeit und die Art einer myelosuppressiven Therapie umstritten. Die Leukozytose per se ist bei der PV selten stark ausgeprägt und bedarf in der Regel keiner Therapie. Der Nutzen einer Normalisierung der Thrombozytenzahl und der dadurch möglicherweise verbundenen Senkung des Thromboserisikos ist schlecht belegt und rechtfertigt bei asymptomatischen Patienten die Therapie mit Zytostatika nicht. Hingegen ist in Analogie zur ET ein Alter über 60 Jahre oder eine Vorgeschichte einer thromboembolischen Komplikation mit einem erhöhten Risiko einer thromboembolischen Komplikation verbunden. Bei diesen Patienten sollte die erhöhte Thrombozytenzahl mittels zytoreduktiver Behandlung korrigiert werden. Möglicherweise kann durch eine myelosuppressive Therapie der Übergang in eine Knochenmarkfibrose verzögert werden. Es konnte gezeigt werden, dass 32 P und Busulfan (Myleran ) thrombotische Komplikationen
5 CURRICULUM Schweiz Med Forum Nr Oktober reduzieren und den Übergang in eine Knochenmarkfibrose verzögern können. Aufgrund ihres leukämogenen Risikos sollten diese Therapien jedoch nur in Ausnahmesituationen und bei Patienten >70 Jahre angewendet werden. Hydroxyurea (Litalir ) ist die Therapie der Wahl zur Behandlung der Thrombozytose. Das Medikament wird meistens gut toleriert und ist einfach zu steuern. Es hemmt die Ribonukleotidreduktase und damit die DNS-Synthese. Hydroxyurea reduziert Leukozyten, Erythrozyten und Thrombozyten, verursacht eine Makrozytose und führt zu einer Reduktion der Milzgrösse. Das Medikament muss täglich eingenommen und die Dosierung individuell angepasst werden. Das leukämogene Risiko ist möglicherweise gegenüber einer alleinigen Aderlasstherapie leicht erhöht. Daher sollte bei jüngeren Patienten der Einsatz von Interferona oder Anagrelid (s. unten) erwogen werden. Allerdings gibt es keine grösseren kontrollierten Studien, welche die Wirksamkeit von Interferon-a belegen. Interferon-a führt in ungefähr zwei Dritteln der Patienten mit PV zu einem Hämatokrit <0,45 L/L, zur Reduktion der Milzgrösse und Kontrolle der Thrombozytose [3]. Es ist das einzige myelosuppressive Medikament, welches zur Therapie der PV oder einer ET in der Schwangerschaft angewendet werden kann. Aufgrund von grippeähnlichen und anderen Nebenwirkungen wird Interferon-a von ca. einem Drittel der Patienten nicht toleriert. Interferon-a ist zudem für die Indikation PV nicht kassenpflichtig. Anagrelid (Xagrid ) inhibiert die zyklische Nukleotid-Phosphodiesterase und hemmt die Thrombozytenaggregation. Es führt zu einer Thrombozytenreduktion und wird daher zur Thrombozytenkontrolle bei PV und ET eingesetzt. Es ist vor allem bei jüngeren Patienten indiziert. Anagrelid hat keinen Einfluss auf die Leukozyten und die Milzgrösse und ersetzt auch die Aderlasstherapie nicht. Die Nebenwirkungen werden vorwiegend durch den vasodilatatorischen und positiv inotropen Effekt Tabelle 4. WHO-Kriterien für die Diagnose einer essentiellen Thrombozythämie. 1. Persistierende Thrombozytose >600 G/l 2. Knochenmarkbiopsie mit Proliferation der megakaryozytären Zellreihe mit Vermehrung grosser, reifer Megakaryozyten 3. Kein Hinweis für eine Polycythaemia vera eine chronische myeloische Leukämie eine Osteomyelofibrose ein myelodysplastisches Syndrom eine reaktive Thrombozytose hervorgerufen und umfassen Kopfschmerzen, Palpitationen, Flüssigkeitsretention und Arrhythmien. Die Langzeitbehandlung mit Anagrelid geht mit einer Hämoglobinverminderung einher. Verlauf und Prognose In ca. 10 bis 20% der Patienten mit einer PV kommt es zu einem Übergang in eine Knochenmarkfibrose mit progredienter und transfusionsbedürftiger Anämie sowie zunehmender Splenomegalie. Dies kann bis 25 Jahre nach Erstmanifestation der Erkrankung auftreten. In ca. 1 bis 10% der Patienten, abhängig von der Vorbehandlung, kommt es zu einer leukämischen Transformation, meist in eine akute myeloische Leukämie. Essentielle Thrombozythämie Diagnose Die ET ist wie auch die PV eine klonale Erkrankung der multipotenten Stammzellen und führt zu einer Thrombozytose. Die Diagnose ist oft schwierig und basiert praktisch ausschliesslich auf Ausschlusskriterien. Häufig kann erst nach wiederholter Untersuchung und langzeitiger Beobachtung die definitive Diagnose gestellt werden. Die wichtigsten Positivkriterien sind eine persistierende Thrombozytose >600 G/l und die Knochenmarkuntersuchung. Diese zeigt eine höchstens leicht gesteigerte Zellularität mit abnorm proliferierender Megakaryopoese. Die übrigen diagnostischen Parameter sind Ausschlusskriterien. Tabelle 4 zeigt die WHO-Kriterien der ET. Zunächst wird eine PV ausgeschlossen. Liegt ein Eisenmangel vor, muss dieser substituiert und eine nachfolgende Erhöhung des Erythrozytenvolumens ausgeschlossen werden. Eine CML muss molekular-biologisch mittels Bestimmung des BCR-ABL-Fusionstranskripts ausgeschlossen werden, ebenso die OMF oder ein myelodysplastisches Syndrom (z.b. Thrombozytose beim 5q-Syndrom). Eine der Schwierigkeiten der Diagnostik ist, eine sekundäre Thrombozytose sicher auszuschliessen. Das Vorliegen entzündlicher Parameter wie erhöhtes CRP oder Fibrinogen sprechen eher für eine reaktive Ursache. Differentialdiagnosen Differentialdiagnostisch muss eine reaktive Thrombozytose, z.b. durch akute Blutungen, Entzündungen, Infektionen, maligne Erkrankungen, Eisenmangel oder nach Splenektomie, ausgeschlossen werden. Diese reaktiven Thrombozytosen gehen normalerweise nicht mit thrombotischen Komplikationen einher, wie sie typisch sind für die ET.
6 CURRICULUM Schweiz Med Forum Nr Oktober Therapie Während bei symptomatischen Patienten eine eindeutige Indikation für eine myelosuppressive und antithrombotische Therapie besteht, ist die Therapieindikation bei asymptomatischen Patienten umstritten. Gegen den Einsatz zytoreduktiver Medikamente sprechen ihr potentielles leukämogenes Risiko und der fehlende Nachweis, dass sie den Übergang einer ET in eine Knochenmarkfibrose verzögern. Eine Therapieentscheidung sollte daher das Risiko für thrombotische Komplikationen und den Grundsatz prima non nocere einbeziehen. Der Thrombozytenwert ist bei der Therapieentscheidung nicht hilfreich, da selbst bei normalen Thrombozyten thrombotische Komplikationen auftreten können. Eindeutige Risikofaktoren für thromboembolische Komplikationen sind Alter und Vorgeschichte einer thromboembolischen Komplikation. Hingegen treten Blutungskomplikationen häufiger bei Thrombozyten >1000 G/l auf. Als «high-risk»-patienten gelten somit Patienten >60 Jahre mit Thrombozyten >1000 G/l oder einer Thromboseanamnese oder mit Hinweisen für Ischämien, Diabetes mellitus oder Hypertonie. Diese Patienten sollten zytoreduktiv therapiert werden. Das Ziel sind Thrombozyten <400 G/l. Bei «low-risk»-patienten, <40 Jahre und ohne Risikofaktoren, sollte eine zytoreduktive Therapie vermieden werden. Die verbleibenden Patienten gelten als «intermediate-risk» und die Therapieentscheidung ist von der individuellen Risiko/Nutzen-Einschätzung abhängig. Als Standardtherapie zur Zytoreduktion gilt Hydroxyurea (Litalir ), dessen Effizienz bezüglich Reduktion thrombotischer Komplikationen bei Hochrisikopatienten nachgewiesen wurde [4]. Aufgrund des potentiellen leukämogenen Risikos von Hydroxyurea sollten bei jüngeren Patienten Anagrelid (Xagrid ) oder Interferona eingesetzt werden. Es konnte gezeigt werden, dass eine Thrombozytenkontrolle mit Anagrelid zu einer substantiellen Reduktion lebensgefährlicher thrombotischer Komplikationen führt. Auch mit Interferon-a kann in der Mehrzahl der Patienten eine Thrombozytenkontrolle erreicht werden. Interferon-a ist jedoch auch für diese Indikation nicht kassenpflichtig. Bei klinisch manifesten Störungen der Mikrozirkulation ist eine Hemmung der Thrombozytenaggregation absolut notwendig. Ansonsten kann Aspirin in einer Dosis von 100 mg täglich allen Patienten ohne spezifische Kontraindikationen verabreicht werden. Allerdings gibt es keine prospektiven Studien, die das Risiko/Nutzen-Verhältnis von Aspirin untersucht haben. Das Risiko von Blutungen ist bei Thrombozyten >1000 G/l erhöht und wird durch Aspirin verstärkt. In einer retrospektiven Studie konnte gezeigt werden, dass in einer Dosierung von 100 mg täglich Aspirin sicher ist und potentiell thrombotische Komplikationen reduziert [5]. Verlauf und Prognose Der Verlauf der ET ist möglicherweise indolenter als angenommen wurde und das Risiko einer leukämischen Transformation könnte auch die Konsequenz einer vorangegangenen myelosuppressiven Therapie sein [6]. Bei älteren Patienten scheint die Mortalität aufgrund kardiovaskulärer Ursachen nur marginal erhöht zu sein im Vergleich zu einer altersentsprechenden Population. Daten zur mittleren Überlebenszeit jüngerer Patienten liegen noch nicht vor. Ein Übergang in eine OMF ist aber möglich und tritt in ca. 25% der Patienten mit einer ET auf. Osteomyelofibrose Diagnose Die OMF ist eine klonale Erkrankung mit Proliferation vorwiegend megakaryozytärer und granulozytärer Elemente im Knochenmark (Abb. 4), was mit einer zunehmenden Knochenmarkfibrosierung und extramedullären Blutbildung verbunden ist. Typischerweise liegt eine ausgeprägte Splenomegalie vor. Man unterscheidet ein frühes, zellreiches Stadium mit präfibrotischen Veränderungen und ein Spätstadium mit fibrotischen Veränderungen des Knochenmarks. Initial manifestiert sich die Abbildung 4. Histologie bei Osteomyelofibrose. Hyperzelluläres und fibrosierendes Knochenmark mit abnorm proliferierender Megakaryopoese mit Riesenmegakaryozyten in Aggregaten und fast vollständiger Verdrängung des Fettgewebes.
7 CURRICULUM Schweiz Med Forum Nr Oktober Quintessenz OMF durch eine Thrombozytose mit mässiger Leukozytose und Ausschwemmung unreifer myeloischer Zellen. Mit fortschreitender Erkrankung ist das leukoerythroblastäre Blutbild wie oben beschrieben charakteristisch. Allerdings kann ein leukoerythroblastäres Blutbild auch bei einer CML, bei myelodysplastischen Syndromen, bei metastasierenden Karzinomen und bei lymphoproliferativen Erkrankungen auftreten. Daher sollte als nächster Schritt eine Knochenmarkuntersuchung erfolgen. Im Spätstadium der Krankheit ist die Zytopenie im Vordergrund. Ein Knochenmarkaspirat ist meist nur in einem präfibrotischen Stadium zu gewinnen. In der Knochenmarkbiopsie variiert die Zellularität stark mit hyperplastischen Feldern mit trilineärer Proliferation bis hinzu hypo- und agranulären Regionen, welche vollständig fibrosiert sind. Immer ist die Markarchitektur zerstört und die Megakaryozyten sind vermehrt dysmorph und atypisch angeordnet. Differentialdiagnosen Differentialdiagnostisch sollten andere MPS, insbesondere die CML mit Fibrose, aber auch PV und ET ausgeschlossen werden. Letztere können im Verlauf in eine OMF übergehen. Die Abgrenzung zum fibrosierenden myelodysplastischen Syndrom ist schwierig und häufig nur am Ausmass der Dysmorphien und den möglichen zytogenetischen Veränderungen abzuschätzen. Auch eine akute OMF muss aus therapeutischen und prognostischen Gründen ausgeschlossen werden, bei dieser fehlt häufig die ausgeprägte Splenomegalie. PV, ET, und OMF sind charakterisiert durch die gesteigerte Bildung hämatopoetischer Zellen. Ein gemeinsames klinisches Leitsymptom fehlt. Venöse und arterielle Thromboembolien, Blutungen sowie Splenomegalie sind häufig. Klinische Symptomatik und Blutbildbeurteilung ergeben den Verdacht auf ein MPS und müssen eine weitergehende hämatologische Abklärung veranlassen. Die Therapie ist palliativ und hat insbesondere das Verhindern von Sekundärkomplikationen zum Ziel. Ein klinisch verwertbarer klonaler Marker existiert derzeit noch nicht. Neue Erkenntnisse auf molekularer Ebene würden zu Fortschritten in der Diagnostik führen und neue Therapieansätze erlauben. Therapie Die konventionelle Therapie der OMF ist palliativ und verlängert das Überleben nicht. Hydroxyurea (Litalir ) ist das Mittel der Wahl zur Kontrolle der Thrombozytose und Organomegalie. Die Leukozytose bedarf in den meisten Fällen keiner Therapie. Häufig wird unter dieser Therapie allerdings die Anämie akzentuiert. Interferon-a hat einen ähnlichen Effekt wie Hydroxyurea, wird allerdings weniger gut toleriert. Zudem ist Interferon-a bei der OMF nicht kassenpflichtig. Der Einsatz von Steroiden kann erwogen werden, zudem können Androgene eingesetzt werden [7]. Die Anämie spricht nur in seltenen Fällen auf Erythropoietin an. Weder Anagrelid noch Thalidomid haben bisher überzeugende Therapieresultate gezeigt. Eine Splenektomie sollte diskutiert werden bei Hydroxyurea-resistenter symptomatischer Splenomegalie, ausgeprägter portaler Hypertonie und transfusionsabhängiger Anämie [8]. Eine Milzbestrahlung kann zu einer Schmerzlinderung durch eine Reduktion der Milzgrösse führen. Allerdings hält dieser Effekt im Mittel nur 6 Monate an, auch ist die myelosuppressive Toxizität nicht vorhersagbar, so dass prolongierte Zytopenien auftreten können, welche dosisunabhängig sind. Eine allogene Stammzelltransplantation ist die einzige kurative Behandlung und sollte bei jungen Patienten mit einer schlechten Prognose in Betracht gezogen werden. Allerdings liegen dazu keine Resultate grösserer Studien vor. Verlauf und Prognose Von allen MPS hat die OMF die schlechteste Prognose mit einer mittleren Überlebenszeit von 3,5 bis 5,5 Jahren. Dabei sind fortgeschrittenes Alter und eine Anämie prognostisch ungünstig. Zusätzlich ungünstige Faktoren sind eine Leukozytose, eine Leukopenie, zirkulierende Blasten, ein hoher Anteil myeloischer Vorstufen, eine Thrombozytopenie und karyotypische Anomalien. Todesursachen sind Infektionen, thrombohämorrhagische Komplikationen, Herzinsuffizienz und in ca. 20% eine leukämische Transformation in den ersten 10 Jahren der Krankheit [9]. Ausschau Die MPS sind eine heterogene Krankheitsgruppe, deren molekulare Basis mit Ausnahme der CML weitgehend im Dunkeln liegt. Neue Erkenntnisse auf molekularer Ebene würden wesentliche Fortschritte in der Diagnostik und Therapie ermöglichen.
8 CURRICULUM Schweiz Med Forum Nr Oktober Literatur 1 Gruppo Italiano Studio Policitemia (GISP). Polycythemia vera: the natural history of 1213 patients followed over 20 years. Ann Int Med 1995; 123: Zwicky C, Theiler L, Zbären K, et al. The predictive value of clonogenic stem cell assays for the diagnosis of polycythaemia vera. Br J Haematol 2002;117: Elliott MA, Tefferi A. Interferon-a therapy in polycythemia vera and essential thrombocythemia. Semin Thromb Haemost 1997;23: Cortelazzo S, Finazzi G, Ruggeri M, et al. Hydroxyurea for patients with essential thrombocythemia and a high risk of thrombosis. N Engl J Med 1995;332: van Genderen PJ, Mulder PG, Waleboer M, et al. Prevention and treatment of thrombotic complications in essential thrombocythaemia: efficacy and safety of aspirin. Br J Haematol 1997;97: Brodmann S, Passweg JR, Gratwohl A, et al. Myeloproliferative disorders: complications, survival and causes of death. Ann Hematol 2000;79: Levy V, Bourgarit A, Delmer A, et al. Treatment of agnogenic myeloid metaplasia with danazol: a report of four cases. Am J Haematol 1996;53: Tefferi A. Myelofibrosis with myeloid metaplasia. N Engl J Med 2000;342: Cervantes F, Barosi G, Demory JL, et al. Myelofibrosis with myeloid metaplasia in young individuals: disease characteristics, prognostic factors and identification of risk groups. Br J Haematol 1998;102:
Erythrozytose. eine harmlose Diagnose oder die rote Gefahr? Paul Höcker
 Erythrozytose eine harmlose Diagnose oder die rote Gefahr? Paul Höcker Definition der Erythrozytose (WHO 2007) Verdacht wenn Hb > 18,5g/dl und/oder Hkt > 52% bei Männern Hb > 16,5g/dl und/oder Hkt > 48%
Erythrozytose eine harmlose Diagnose oder die rote Gefahr? Paul Höcker Definition der Erythrozytose (WHO 2007) Verdacht wenn Hb > 18,5g/dl und/oder Hkt > 52% bei Männern Hb > 16,5g/dl und/oder Hkt > 48%
MYELOPROLIFERATIVE NEOPLASIEN
 MYELOPROLIFERATIVE NEOPLASIEN STELLENWERT VON JAK-2 BEI DER DIFFERENZIERUNG K.P. Hellriegel, Berlin 6. Juni 2009 JAK 2 V617F * Definition Erworbene klonale Mutation der Janus-Kinase 2, einer durch die
MYELOPROLIFERATIVE NEOPLASIEN STELLENWERT VON JAK-2 BEI DER DIFFERENZIERUNG K.P. Hellriegel, Berlin 6. Juni 2009 JAK 2 V617F * Definition Erworbene klonale Mutation der Janus-Kinase 2, einer durch die
Myeloproliferative Neoplasien. Jakob R Passweg Chefarzt Klinik Hämatologie
 Myeloproliferative Neoplasien Jakob R Passweg Chefarzt Klinik Hämatologie Myeloproliferative Neoplasien (MPN) Polycythämie vera (PV) Essentielle Thrombozytose (ET) Osteo-Myelofibrose (OMF) Chronische Myeloische
Myeloproliferative Neoplasien Jakob R Passweg Chefarzt Klinik Hämatologie Myeloproliferative Neoplasien (MPN) Polycythämie vera (PV) Essentielle Thrombozytose (ET) Osteo-Myelofibrose (OMF) Chronische Myeloische
Myeloproliferative Neoplasien. Jakob R Passweg Chefarzt Klinik Hämatologie
 Myeloproliferative Neoplasien Jakob R Passweg Chefarzt Klinik Hämatologie Chronische Myeloische Erkrankungen Myeloproliferative Neoplasien (MPN) Polycythämie vera (PV) Essentielle Thrombozytose (ET) Osteo-Myelofibrose
Myeloproliferative Neoplasien Jakob R Passweg Chefarzt Klinik Hämatologie Chronische Myeloische Erkrankungen Myeloproliferative Neoplasien (MPN) Polycythämie vera (PV) Essentielle Thrombozytose (ET) Osteo-Myelofibrose
Bildungausstrich HD
 Februar 2012 Bildungausstrich 11-11-HD Mit dem Ringversuch 11-11-HD hat das CSCQ den Teilnehmern kostenlos einen zusätzlichen Ausstrich zu Weiterbildungszwecken angeboten. Dieses Dokument entspricht dem
Februar 2012 Bildungausstrich 11-11-HD Mit dem Ringversuch 11-11-HD hat das CSCQ den Teilnehmern kostenlos einen zusätzlichen Ausstrich zu Weiterbildungszwecken angeboten. Dieses Dokument entspricht dem
Anämie im Alter. Behandeln oder nicht behandeln, ist das eine Frage? Christian Kalberer
 Anämie im Alter Behandeln oder nicht behandeln, ist das eine Frage? Christian Kalberer Inhalt das normale Blutbild Definition, Häufigkeit der Anämie im Alter Beschreibung der Anämie Anämieabklärung nach
Anämie im Alter Behandeln oder nicht behandeln, ist das eine Frage? Christian Kalberer Inhalt das normale Blutbild Definition, Häufigkeit der Anämie im Alter Beschreibung der Anämie Anämieabklärung nach
im 144. Durchgang des Rundversuches Hämatologie wurden folgende Ergebnisse erzielt:
 Österreichische Gesellschaft für Qualitätssicherung und Standardisierung medizinisch - diagnostischer Untersuchungen 1090 Wien, Hörlgasse 18/5; Tel: +43 1 319 88 95; Fax: +43 1 319 88 97 office@oequasta.at
Österreichische Gesellschaft für Qualitätssicherung und Standardisierung medizinisch - diagnostischer Untersuchungen 1090 Wien, Hörlgasse 18/5; Tel: +43 1 319 88 95; Fax: +43 1 319 88 97 office@oequasta.at
Bluterkrankungen bei Menschen mit Down-Syndrom
 Bluterkrankungen bei Menschen mit Down-Syndrom oder Besonderheiten des Blutbildes bei Trisomie 21 Prim. Univ.-Prof. Dr. Milen Minkov Facharzt für Kinder- und Jugendheilkunde Pädiatrische Hämatologie und
Bluterkrankungen bei Menschen mit Down-Syndrom oder Besonderheiten des Blutbildes bei Trisomie 21 Prim. Univ.-Prof. Dr. Milen Minkov Facharzt für Kinder- und Jugendheilkunde Pädiatrische Hämatologie und
Leukämie. weißes Blut, Blutkrebs. bösartige Erkrankung der weißen Blutkörperchen
 Leukämie weißes Blut, Blutkrebs bösartige Erkrankung der weißen Blutkörperchen Genetische Veränderungen der Stammzellen durch folgende Risikofaktoren: radioaktive Strahlung (Hiroshima und Nagasaki) Röntgenstrahlung
Leukämie weißes Blut, Blutkrebs bösartige Erkrankung der weißen Blutkörperchen Genetische Veränderungen der Stammzellen durch folgende Risikofaktoren: radioaktive Strahlung (Hiroshima und Nagasaki) Röntgenstrahlung
Ein Überblick ONKOTROP 11/2012
 Ein Überblick ONKOTROP 11/2012 Einteilung der cmpe Polycythaemia vera (PV) essentielle Thrombozythämie (ET) primäre Myelofibrose (PMF) chronische Eosinophilenleukämie Mastozytose Unklassifizierbare myeloproliferative
Ein Überblick ONKOTROP 11/2012 Einteilung der cmpe Polycythaemia vera (PV) essentielle Thrombozythämie (ET) primäre Myelofibrose (PMF) chronische Eosinophilenleukämie Mastozytose Unklassifizierbare myeloproliferative
quer durch s rote Blutbild
 Eine Reise quer durch s rote Blutbild Interpretation und Differentialdiagnosen Dr. Elisabeth Dietl Abteilung Hämatologie, Onkologie und Palliativmedizin Systemerkrankungen Tumor-/Infekterkrankung, Niereninsuffizienz,
Eine Reise quer durch s rote Blutbild Interpretation und Differentialdiagnosen Dr. Elisabeth Dietl Abteilung Hämatologie, Onkologie und Palliativmedizin Systemerkrankungen Tumor-/Infekterkrankung, Niereninsuffizienz,
Neues vom ASH Rudolf Weide Koblenz. Chronisch Myeloische Leukämie
 Neues vom ASH 2016 Rudolf Weide Koblenz Chronisch Myeloische Leukämie 1 2 3 -Paper 627: -Dasatinib stimuliert die NK-Zellfunktion -Dasatinib induziert einen reiferen Immunphänotyp -Interferon induziert
Neues vom ASH 2016 Rudolf Weide Koblenz Chronisch Myeloische Leukämie 1 2 3 -Paper 627: -Dasatinib stimuliert die NK-Zellfunktion -Dasatinib induziert einen reiferen Immunphänotyp -Interferon induziert
Der Fall des Halbjahres: Thrombozytose bei essenzieller Thrombozythämie (ET)
 Der Fall des Halbjahres: Thrombozytose bei essenzieller Thrombozythämie (ET) Xtra Vol. 16.1 2012 Nr. 5 Der Fall des Halbjahres zeigt Ihnen wieder ein Fallbeispiel aus dem XE-5000 Case Manager. Der erste
Der Fall des Halbjahres: Thrombozytose bei essenzieller Thrombozythämie (ET) Xtra Vol. 16.1 2012 Nr. 5 Der Fall des Halbjahres zeigt Ihnen wieder ein Fallbeispiel aus dem XE-5000 Case Manager. Der erste
Pathophysiologie: Fallbeispiele Hämatologie
 Fall 8 Pathophysiologie: Fallbeispiele Hämatologie Eine Frau mittleren Alters fühlt sich seit zwei Wochen schwach und zunehmend müde. Ihr Familienarzt hat eine Laboruntersuchung durchgeführt und hat sie
Fall 8 Pathophysiologie: Fallbeispiele Hämatologie Eine Frau mittleren Alters fühlt sich seit zwei Wochen schwach und zunehmend müde. Ihr Familienarzt hat eine Laboruntersuchung durchgeführt und hat sie
MPN PATIENTENTAG AM KLINIKUM RECHTS DER ISAR
 MPN PATIENTENTAG AM KLINIKUM RECHTS DER ISAR PATIENTENINFORMATION IM FOKUS: - DIE MPN ERKRANKUNGEN - VERSORGUNGSSTRUKTUREN AM KLINIKUM RD ISAR GLIEDERUNG Was sind Myeloproliferative Neoplasien (MPN)? Wie
MPN PATIENTENTAG AM KLINIKUM RECHTS DER ISAR PATIENTENINFORMATION IM FOKUS: - DIE MPN ERKRANKUNGEN - VERSORGUNGSSTRUKTUREN AM KLINIKUM RD ISAR GLIEDERUNG Was sind Myeloproliferative Neoplasien (MPN)? Wie
Referat Blut Teil 4: weitere Blutkrankheiten. 1. Agranulozytose. 1.2 Definition
 1. Agranulozytose 1.2 Definition Bei einer Agranulozytose kommt es nach Medikamenteneinnahme zu einem starken Rückgang oder sogar zum völligen Verschwinden der Granulozyten. 1.3 Verlaufsformen Typ I schnell
1. Agranulozytose 1.2 Definition Bei einer Agranulozytose kommt es nach Medikamenteneinnahme zu einem starken Rückgang oder sogar zum völligen Verschwinden der Granulozyten. 1.3 Verlaufsformen Typ I schnell
Was ist denn nun das Hauptproblem AA, PNH, MDS oder?
 Was ist denn nun das Hauptproblem AA, PNH, MDS oder? Dr. med. Sixten Körper Abteilung für Blutspende, Apherese und Hämotherapie Institut für Klinische Transfusionsmedizin und Immungenetik Ulm gemeinnützige
Was ist denn nun das Hauptproblem AA, PNH, MDS oder? Dr. med. Sixten Körper Abteilung für Blutspende, Apherese und Hämotherapie Institut für Klinische Transfusionsmedizin und Immungenetik Ulm gemeinnützige
Chronische myeloproliferative Erkrankungen
 Chronische myeloproliferative Erkrankungen Weiterbildung Labmed 13.9.2007 Dr. Luzius Schmid Leitender Arzt für Hämatologie, IKCH luzius.schmid@ikch.ch Seite 1 13.09.2007 Allgemeines Seite 2 13.09.2007
Chronische myeloproliferative Erkrankungen Weiterbildung Labmed 13.9.2007 Dr. Luzius Schmid Leitender Arzt für Hämatologie, IKCH luzius.schmid@ikch.ch Seite 1 13.09.2007 Allgemeines Seite 2 13.09.2007
Einfluss der Lymphombehandlung auf das Blut. Michael Gregor Abteilung für Hämatologie Kantonsspital Luzern
 Einfluss der Lymphombehandlung auf das Blut Michael Gregor Abteilung für Hämatologie Kantonsspital Luzern Zusammensetzung des Blutes Blutgefäss Erythrozyten Blutkörperchen (Zellen) Blutflüssigkeit (Plasma)
Einfluss der Lymphombehandlung auf das Blut Michael Gregor Abteilung für Hämatologie Kantonsspital Luzern Zusammensetzung des Blutes Blutgefäss Erythrozyten Blutkörperchen (Zellen) Blutflüssigkeit (Plasma)
Myeloproliferative Neoplasien
 Myeloproliferative Neoplasien CML CML Classical CNL CEL-NOS Mastocytosis MPN-u Polycythemia Vera Essential Thrombocythemia Primary Myelofibrosis WHO 2008 CMPE weisen überlappende Merkmale auf und können
Myeloproliferative Neoplasien CML CML Classical CNL CEL-NOS Mastocytosis MPN-u Polycythemia Vera Essential Thrombocythemia Primary Myelofibrosis WHO 2008 CMPE weisen überlappende Merkmale auf und können
04/12/2014 Peter Reismann
 04/12/2014 Peter Reismann Hämatopoese und Erythrozytenbildung Physiologische regulation der Erythropoese durch den Sauerstoffgehalt der Gewebe O 2 -Verfügbarkeit Hgb-konzentration Erythrozyten-Anzahl Blutfuss
04/12/2014 Peter Reismann Hämatopoese und Erythrozytenbildung Physiologische regulation der Erythropoese durch den Sauerstoffgehalt der Gewebe O 2 -Verfügbarkeit Hgb-konzentration Erythrozyten-Anzahl Blutfuss
Anämie erkennen Roche
 Anämie erkennen 1 Anämie erkennen: Blut-und Laborwerte Bei der Anämie sind niedrige Erythrozytenzahlen, ein niedriges Hämoglobin und/oder ein niedriger Hämatokrit kennzeichnend: Dies führt zu einer reduzierten
Anämie erkennen 1 Anämie erkennen: Blut-und Laborwerte Bei der Anämie sind niedrige Erythrozytenzahlen, ein niedriges Hämoglobin und/oder ein niedriger Hämatokrit kennzeichnend: Dies führt zu einer reduzierten
Auswirkungen der Neuen WHO- Klassifikation auf die histologische Knochenmarksdiagnostik
 46. Symposion der Deutschen Abteilung der IAP e. V. vom 26. 28. Februar 2010 in Bonn Histologisches Schnittseminar: Auswirkungen der Neuen WHO- Klassifikation auf die histologische Knochenmarksdiagnostik
46. Symposion der Deutschen Abteilung der IAP e. V. vom 26. 28. Februar 2010 in Bonn Histologisches Schnittseminar: Auswirkungen der Neuen WHO- Klassifikation auf die histologische Knochenmarksdiagnostik
Chronische Myeloproliferative Erkrankungen (CMPE)
 Chronische Myeloproliferative Erkrankungen (CMPE) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft
Chronische Myeloproliferative Erkrankungen (CMPE) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft
Update hämatologische Milzerkrankungen
 Update hämatologische Milzerkrankungen Axel Rüfer Abteilung Hämatologie und Hämatologisches Zentrallabor 1. Hospitalisation in auswärtigem Spital Hämoglobin 58 g/l Transfusion von drei Erythrozytenkonzentraten
Update hämatologische Milzerkrankungen Axel Rüfer Abteilung Hämatologie und Hämatologisches Zentrallabor 1. Hospitalisation in auswärtigem Spital Hämoglobin 58 g/l Transfusion von drei Erythrozytenkonzentraten
Blutbildveränderungen beim asymptomatischen Patienten. Dr. med. Jörg Thomalla Praxisklinik für Hämatologie und Onkologie
 Blutbildveränderungen beim asymptomatischen Patienten Ein Leitfaden für die hausärztliche Praxis Dr. med. Jörg Thomalla Praxisklinik für Hämatologie und Onkologie Problemstellung Patient Diskrete Blutbildveränderungen
Blutbildveränderungen beim asymptomatischen Patienten Ein Leitfaden für die hausärztliche Praxis Dr. med. Jörg Thomalla Praxisklinik für Hämatologie und Onkologie Problemstellung Patient Diskrete Blutbildveränderungen
Publikumsvortrag an der AndreasKlinik Cham Zug vom 30. Mai 2006 Leukämien bei älteren Patienten: Neue diagnostische und therapeutische Möglichkeiten
 Publikumsvortrag an der AndreasKlinik Cham Zug vom 30. Mai 2006 Leukämien bei älteren Patienten: Neue diagnostische und therapeutische Möglichkeiten PD Dr.med. Andreas Himmelmann PD Dr.med. Andreas Himmelmann
Publikumsvortrag an der AndreasKlinik Cham Zug vom 30. Mai 2006 Leukämien bei älteren Patienten: Neue diagnostische und therapeutische Möglichkeiten PD Dr.med. Andreas Himmelmann PD Dr.med. Andreas Himmelmann
Myelodysplastisches Syndrom
 Myelodysplastisches Syndrom Diagnostik in 2014 Markus Radsak 25. Juni 2014 IIII. Medizinische Klinik und Poliklinik Mainzer Update MDS und AML Mit freundlicher Unterstützung von: 500,00 Im Rahmen eines
Myelodysplastisches Syndrom Diagnostik in 2014 Markus Radsak 25. Juni 2014 IIII. Medizinische Klinik und Poliklinik Mainzer Update MDS und AML Mit freundlicher Unterstützung von: 500,00 Im Rahmen eines
Mikroskopisches Differentialblutbild mikroskopisches Differentialblutbild Ziel (%) Ergebnisse im Akzeptanzbereich 194 Teilnehmer Ausstrich
 Österreichische Gesellschaft für Qualitätssicherung und Standardisierung medizinisch - diagnostischer Untersuchungen 1090 Wien, Hörlgasse 18/5; Tel: +43 1 319 88 95; Fax: +43 1 319 88 97 office@oequasta.at
Österreichische Gesellschaft für Qualitätssicherung und Standardisierung medizinisch - diagnostischer Untersuchungen 1090 Wien, Hörlgasse 18/5; Tel: +43 1 319 88 95; Fax: +43 1 319 88 97 office@oequasta.at
Das komische Blutbild. André Tichelli Hämatologie
 Das komische Blutbild André Tichelli Hämatologie Zum lachend reizend, lustig, spasshaft Sonderbar, seltsam, eigenartig Unerwartet Blutbildanomalien aus Sicht des Klinikers (nicht-hämatologe) - Ein Kliniker
Das komische Blutbild André Tichelli Hämatologie Zum lachend reizend, lustig, spasshaft Sonderbar, seltsam, eigenartig Unerwartet Blutbildanomalien aus Sicht des Klinikers (nicht-hämatologe) - Ein Kliniker
3.20 Leukämien. Kernaussagen
 148 Ergebnisse zur Leukämien 3.20 Leukämien Kernaussagen Inzidenz und Mortalität: Um die tausendwende traten in Deutschland jährlich ca. 4.800 Leukämien bei n und 4.300 bei auf, 7 % bis 10 % davon bei
148 Ergebnisse zur Leukämien 3.20 Leukämien Kernaussagen Inzidenz und Mortalität: Um die tausendwende traten in Deutschland jährlich ca. 4.800 Leukämien bei n und 4.300 bei auf, 7 % bis 10 % davon bei
Anämie bei älteren Patienten. Dr. med. Michael Haen Schwerpunktpraxis Hämatologie - Onkologie, Palliativmedizin Tübingen
 Anämie bei älteren Patienten Dr. med. Michael Haen Schwerpunktpraxis Hämatologie - Onkologie, Palliativmedizin Tübingen Offenlegung Interessenskonflikte 1. Anstellungsverhältnis oder Führungsposition:
Anämie bei älteren Patienten Dr. med. Michael Haen Schwerpunktpraxis Hämatologie - Onkologie, Palliativmedizin Tübingen Offenlegung Interessenskonflikte 1. Anstellungsverhältnis oder Führungsposition:
Wie kann das Thromboserisiko effektiv gesenkt werden?
 JAK-Inhibition bei Polycythaemia vera Wie kann das Thromboserisiko effektiv gesenkt werden? Zusammenfassung zum Vortrag von Prof. Dr. med. Martin Grießhammer, Klinik für Hämatologie, Onkologie, Palliativmedizin
JAK-Inhibition bei Polycythaemia vera Wie kann das Thromboserisiko effektiv gesenkt werden? Zusammenfassung zum Vortrag von Prof. Dr. med. Martin Grießhammer, Klinik für Hämatologie, Onkologie, Palliativmedizin
Referat Blut Teil 3: Leukämien
 n 1. Definition Bei einer handelt es sich um eine bösartige (maligne) Erkrankung der weißen Blutkörperchen, bei der es zu einer qualitativen und meist auch quantitativen Veränderung der Leukozyten kommt.
n 1. Definition Bei einer handelt es sich um eine bösartige (maligne) Erkrankung der weißen Blutkörperchen, bei der es zu einer qualitativen und meist auch quantitativen Veränderung der Leukozyten kommt.
Mikroskopisches Differentialblutbild mikroskopisches Differentialblutbild Ziel (%) Ergebnisse im Akzeptanzbereich 200 Teilnehmer Ausstrich
 Österreichische Gesellschaft für Qualitätssicherung und Standardisierung medizinisch - diagnostischer Untersuchungen 1090 Wien, Hörlgasse 18/5; Tel: +43 1 319 88 95; Fax: +43 1 319 88 97 office@oequasta.at
Österreichische Gesellschaft für Qualitätssicherung und Standardisierung medizinisch - diagnostischer Untersuchungen 1090 Wien, Hörlgasse 18/5; Tel: +43 1 319 88 95; Fax: +43 1 319 88 97 office@oequasta.at
Die zufällige Leukämie
 Die zufällige Leukämie Elisabeth Schreier Landes-Frauen und Kinderklinik Linz Sysmex Expertentag: Pädiatrische Hämatologie am 15. März 2012 Landes-Frauen und Kinderklinik Linz Sehr bekannte Kinderonkologie
Die zufällige Leukämie Elisabeth Schreier Landes-Frauen und Kinderklinik Linz Sysmex Expertentag: Pädiatrische Hämatologie am 15. März 2012 Landes-Frauen und Kinderklinik Linz Sehr bekannte Kinderonkologie
Leukämie (CML) Was ist Chronische Myeloische Leukämie? Download. Published on Novartis Austria (https://www.novartis.at)
 Published on Novartis Austria (https://www.novartis.at) Home > Printer-friendly PDF > Leukämie (CML) Leukämie (CML) Was ist Chronische Myeloische Leukämie? Die chronische myeloische Leukämie (CML) ist
Published on Novartis Austria (https://www.novartis.at) Home > Printer-friendly PDF > Leukämie (CML) Leukämie (CML) Was ist Chronische Myeloische Leukämie? Die chronische myeloische Leukämie (CML) ist
Mikroskopisches Differentialblutbild mikroskopisches Differentialblutbild Ziel (%) Ergebnisse im Akzeptanzbereich 190 Teilnehmer Ausstrich
 Österreichische Gesellschaft für Qualitätssicherung und Standardisierung medizinisch - diagnostischer Untersuchungen 1090 Wien, Hörlgasse 18/5; Tel: +43 1 319 88 95; Fax: +43 1 319 88 97 office@oequasta.at
Österreichische Gesellschaft für Qualitätssicherung und Standardisierung medizinisch - diagnostischer Untersuchungen 1090 Wien, Hörlgasse 18/5; Tel: +43 1 319 88 95; Fax: +43 1 319 88 97 office@oequasta.at
Fragen-Aufbaukurs Wilsede 2007
 Fragen-Aufbaukurs Wilsede 2007 1.) Bei welcher der aufgeführten Erkrankungen spielen vaso-okklusive Komplikationen eine wesentliche Rolle? A - Alpha-Thalassämie, Majorform B - Beta-Thalassämie, Majorform
Fragen-Aufbaukurs Wilsede 2007 1.) Bei welcher der aufgeführten Erkrankungen spielen vaso-okklusive Komplikationen eine wesentliche Rolle? A - Alpha-Thalassämie, Majorform B - Beta-Thalassämie, Majorform
Anämien und reaktive Blutbildveränderungen
 Seminar Anämien und reaktive Blutbildveränderungen Zentralinstitut für Klinische Chemie und Laboratoriumsdiagnostik Universitätsklinikum Düsseldorf - Heinrich Heine Universität Lernziele Fertigkeiten nach
Seminar Anämien und reaktive Blutbildveränderungen Zentralinstitut für Klinische Chemie und Laboratoriumsdiagnostik Universitätsklinikum Düsseldorf - Heinrich Heine Universität Lernziele Fertigkeiten nach
Chronisch-myeloproliferative Syndrome
 Chronisch-myeloproliferative Syndrome A. Ganser Abt. Hämatologie, Hämostaseologie und Onkologie Medizinische Hochschule Hannover WS 2006 Chronische myeloproliferative Syndrome Neoplasie der hämopoetischen
Chronisch-myeloproliferative Syndrome A. Ganser Abt. Hämatologie, Hämostaseologie und Onkologie Medizinische Hochschule Hannover WS 2006 Chronische myeloproliferative Syndrome Neoplasie der hämopoetischen
Mikrozytäre Anämien. 5. Wiler Symposium der SRFT Dr. Lukas Graf, ZLM St. Gallen
 Mikrozytäre Anämien 5. Wiler Symposium der SRFT 27.11.2014 Dr. Lukas Graf, ZLM St. Gallen MCV < 80 fl Hb
Mikrozytäre Anämien 5. Wiler Symposium der SRFT 27.11.2014 Dr. Lukas Graf, ZLM St. Gallen MCV < 80 fl Hb
KF Blutbildveränderungen Peter Borchmann, Klinik I für Innere Medizin Joanna Schiller, Labor für Hämatologie <2014>
 KF Blutbildveränderungen Peter Borchmann, Klinik I für Innere Medizin Joanna Schiller, Labor für Hämatologie der hat ja eine Anämie! 1. Häufige oder wichtige Ursachen der Anämie kennen 2. Differentialdiagnostische
KF Blutbildveränderungen Peter Borchmann, Klinik I für Innere Medizin Joanna Schiller, Labor für Hämatologie der hat ja eine Anämie! 1. Häufige oder wichtige Ursachen der Anämie kennen 2. Differentialdiagnostische
Klinische Chemie und Hämatologie Vorlesung: Allgemeine & Spezielle Hämatologie
 Klinische Chemie und Hämatologie Vorlesung: Allgemeine & Spezielle Hämatologie Prof. Dr. med. Th. Büchner Medizinische Klinik und Poliklinik - Innere Medizin A - Universitätsklinikum Münster Albert-Schweitzer-Straße
Klinische Chemie und Hämatologie Vorlesung: Allgemeine & Spezielle Hämatologie Prof. Dr. med. Th. Büchner Medizinische Klinik und Poliklinik - Innere Medizin A - Universitätsklinikum Münster Albert-Schweitzer-Straße
Klinische Chemie und Laboratoriumsdiagnostik Vorlesung: Allgemeine Hämatologie
 Klinische Chemie und Laboratoriumsdiagnostik Vorlesung: Allgemeine Hämatologie Priv.-Doz. Dr. med. Torsten Kessler Universitätsklinikum Münster Medizinische Klinik A Albert-Schweitzer-Campus 1 48149 Münster
Klinische Chemie und Laboratoriumsdiagnostik Vorlesung: Allgemeine Hämatologie Priv.-Doz. Dr. med. Torsten Kessler Universitätsklinikum Münster Medizinische Klinik A Albert-Schweitzer-Campus 1 48149 Münster
DEUTSCHE GESELLSCHAFT FÜR KARDIOLOGIE HERZ- UND KREISLAUFFORSCHUNG e.v. German Cardiac Society
 Die Herz-Magnet-Resonanz-Tomographie kann Kosten um 50% senken gegenüber invasiven Tests im Rahmen der Abklärung und Behandlung von Patienten mit Verdacht auf eine koronare Herzkrankheit: Resultate von
Die Herz-Magnet-Resonanz-Tomographie kann Kosten um 50% senken gegenüber invasiven Tests im Rahmen der Abklärung und Behandlung von Patienten mit Verdacht auf eine koronare Herzkrankheit: Resultate von
Chronische myeloische Leukämie. Blastenschub
 Chronische myeloische Leukämie Blastenschub Zytologie Prof. Dr. med. Roland Fuchs Dr. med. J. Panse Medizinische Klinik IV Zytogenetik Prof. Dr. med. Detlef Haase Zentrum Innere Medizin CML - Blastenschub.
Chronische myeloische Leukämie Blastenschub Zytologie Prof. Dr. med. Roland Fuchs Dr. med. J. Panse Medizinische Klinik IV Zytogenetik Prof. Dr. med. Detlef Haase Zentrum Innere Medizin CML - Blastenschub.
Jerry L. Spivak Polycythaemia vera und andere myeloproliferative Neoplasien. Für die deutsche Ausgabe Michaela Schwarz und Hanno Riess
 131 Jerry L. Spivak Polycythaemia vera und andere myeloproliferative Neoplasien Für die deutsche Ausgabe Michaela Schwarz und Hanno Riess Die WHO-Klassifikation der chronisch myeloproliferativen Neoplasien
131 Jerry L. Spivak Polycythaemia vera und andere myeloproliferative Neoplasien Für die deutsche Ausgabe Michaela Schwarz und Hanno Riess Die WHO-Klassifikation der chronisch myeloproliferativen Neoplasien
Polycythaemia vera. DOI 10.1024/1661-8157/a000928 ((PX10_Rubrik CME))
 DOI 10.1024/1661-8157/a000928 ((PX10_Rubrik CME)) Polycythaemia vera Im Artikel verwendete Abkürzungen AML Akute myeloische Leukämie EPO Erythropoietin ET Essentielle Thrombozythämie MPN MyeloproliferativeNeoplasien
DOI 10.1024/1661-8157/a000928 ((PX10_Rubrik CME)) Polycythaemia vera Im Artikel verwendete Abkürzungen AML Akute myeloische Leukämie EPO Erythropoietin ET Essentielle Thrombozythämie MPN MyeloproliferativeNeoplasien
Therapie von Patienten bis 65 Jahren mit fortgeschrittener chronischer lymphatischer Leukämie mit Fludarabin versus Fludarabin/Cyclophosphamid
 10 CLL4-Protokoll der deutschen CLL-Studiengruppe Therapie von Patienten bis 65 Jahren mit fortgeschrittener chronischer lymphatischer Leukämie mit Fludarabin versus Fludarabin/Cyclophosphamid - CLL4-Protokoll
10 CLL4-Protokoll der deutschen CLL-Studiengruppe Therapie von Patienten bis 65 Jahren mit fortgeschrittener chronischer lymphatischer Leukämie mit Fludarabin versus Fludarabin/Cyclophosphamid - CLL4-Protokoll
Eisenmangel. 1. Definitionen. 2. Risikogruppen. 3. Hepcidin und Eisenhaushalt. 4. Diagnostik des Eisenmangels. 5. Therapie des Eisenmangels
 1. Definitionen 2. Risikogruppen 3. Hepcidin und Eisenhaushalt 4. Diagnostik des s 5. Therapie des s Eisendefiziente ohne Anämie Leere Eisenspeicher Normaler Zustand Leere Speicher ohne Anämie anämie anämie
1. Definitionen 2. Risikogruppen 3. Hepcidin und Eisenhaushalt 4. Diagnostik des s 5. Therapie des s Eisendefiziente ohne Anämie Leere Eisenspeicher Normaler Zustand Leere Speicher ohne Anämie anämie anämie
Immer müde? Inhalt. 1. Anämien
 Immer müde? Wissenswertes zu Blutarmut und Vitaminmangel Inhalt Anämien Eisenmangel & Thalassämien Megaloblastäre Anämien 1. Anämien Definition Immer Verminderung des Hämoglobinwertes Evtl. Verminderung
Immer müde? Wissenswertes zu Blutarmut und Vitaminmangel Inhalt Anämien Eisenmangel & Thalassämien Megaloblastäre Anämien 1. Anämien Definition Immer Verminderung des Hämoglobinwertes Evtl. Verminderung
Mikroskopisches Differentialblutbild
 Österreichische Gesellschaft für Qualitätssicherung und Standardisierung medizinisch - diagnostischer Untersuchungen 1090 Wien, Hörlgasse 18/5; Tel: +43 1 319 88 95; Fax: +43 1 319 88 97 office@oequasta.at
Österreichische Gesellschaft für Qualitätssicherung und Standardisierung medizinisch - diagnostischer Untersuchungen 1090 Wien, Hörlgasse 18/5; Tel: +43 1 319 88 95; Fax: +43 1 319 88 97 office@oequasta.at
Polycythaemia Vera (PV) Leitlinie
 Polycythaemia Vera (PV) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie und
Polycythaemia Vera (PV) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie und
Hämatologische Erkrankungen - Neue Behandlungsmöglichkeiten bei CLL / CML
 Hämatologische Erkrankungen - Neue Behandlungsmöglichkeiten bei CLL / CML Von Priv.-Doz. Dr. R. Liersch Gemeinschaftspraxis für Hämatologie und Onkologie, Münster Innere Medizin III (Hämatologie/Onkologie)Clemenshospital
Hämatologische Erkrankungen - Neue Behandlungsmöglichkeiten bei CLL / CML Von Priv.-Doz. Dr. R. Liersch Gemeinschaftspraxis für Hämatologie und Onkologie, Münster Innere Medizin III (Hämatologie/Onkologie)Clemenshospital
Wissenswertes Roche
 Wissenswertes 1 20.06.2018 Roche Anämie: grundlegende Fakten Anämie... ist eine global häufig vorkommende «Blutarmut» bezeichnet niedrige Konzentrationen von Hämoglobin im Blut kann verschiedene Ursachen
Wissenswertes 1 20.06.2018 Roche Anämie: grundlegende Fakten Anämie... ist eine global häufig vorkommende «Blutarmut» bezeichnet niedrige Konzentrationen von Hämoglobin im Blut kann verschiedene Ursachen
INRswiss Tag DOAK. Aktueller Stand
 INRswiss Tag DOAK - Aktueller Stand Prof. Dr. Dr. med. Walter A. Wuillemin Abteilung für Hämatologie Hämatologisches Zentrallabor Luzerner Kantonsspital Universität Bern 64. Jähriger Hausarzt Aktenkonsilium
INRswiss Tag DOAK - Aktueller Stand Prof. Dr. Dr. med. Walter A. Wuillemin Abteilung für Hämatologie Hämatologisches Zentrallabor Luzerner Kantonsspital Universität Bern 64. Jähriger Hausarzt Aktenkonsilium
Therapie von Patienten über 65 Jahren mit fortgeschrittener chronischer lymphatischer Leukämie mit Fludarabin versus Chlorambucil
 CLL5-Protokoll der deutschen CLL-Studiengruppe 15 Therapie von Patienten über 65 Jahren mit fortgeschrittener chronischer lymphatischer Leukämie mit Fludarabin versus Chlorambucil - CLL5-Protokoll der
CLL5-Protokoll der deutschen CLL-Studiengruppe 15 Therapie von Patienten über 65 Jahren mit fortgeschrittener chronischer lymphatischer Leukämie mit Fludarabin versus Chlorambucil - CLL5-Protokoll der
Erläuterungen zur 4. Änderungsverordnung zur VersMedV vom , in Kraft getreten zum Umsetzung im Schweb.
 Versorgungsamt Hamburg Fachliche Leitstelle FS 5138 Tel.: 428 63 3266 Erläuterungen zur 4. Änderungsverordnung zur VersMedV vom 28.10.2011, in Kraft getreten zum 05.11.2011 Umsetzung im Schweb.NET-Verfahren
Versorgungsamt Hamburg Fachliche Leitstelle FS 5138 Tel.: 428 63 3266 Erläuterungen zur 4. Änderungsverordnung zur VersMedV vom 28.10.2011, in Kraft getreten zum 05.11.2011 Umsetzung im Schweb.NET-Verfahren
Akute venösen Thromboembolien (VTE) oder VTE in der Vorgeschichte, einschließlich tiefer Venenthrombose und Lungenembolie.
 Aktualisierte Indikation Behandlung der schweren Osteoporose: bei postmenopausalen Frauen, bei erwachsenen Männern, mit hohem Frakturrisiko, für die eine Behandlung mit anderen für die Osteoporosetherapie
Aktualisierte Indikation Behandlung der schweren Osteoporose: bei postmenopausalen Frauen, bei erwachsenen Männern, mit hohem Frakturrisiko, für die eine Behandlung mit anderen für die Osteoporosetherapie
K. H. WIEDMANN 1. Literatur 3. Die Therapie der chronischen Virushepatitis - Ein noch ungelöstes Problem mit neuen Perspektiven
 r Die Differentialtherapie der chronischen Hepatitis K. H. WIEDMANN 1 Literatur 3 Die Therapie der chronischen Virushepatitis - Ein noch ungelöstes Problem mit neuen Perspektiven K. H. WIEDMANN. Mit 8
r Die Differentialtherapie der chronischen Hepatitis K. H. WIEDMANN 1 Literatur 3 Die Therapie der chronischen Virushepatitis - Ein noch ungelöstes Problem mit neuen Perspektiven K. H. WIEDMANN. Mit 8
Grundlagen und Therapieoptionen bei Non-Hodgkin Lymphomen
 Grundlagen und Therapieoptionen bei Non-Hodgkin Lymphomen Univ. Prof. Dr. Johannes Drach AKH Wien Univ. Klinik für Innere Medizin I Klinische Abteilung für Onkologie NHL: Grundlagen der Behandlungsmöglichkeiten
Grundlagen und Therapieoptionen bei Non-Hodgkin Lymphomen Univ. Prof. Dr. Johannes Drach AKH Wien Univ. Klinik für Innere Medizin I Klinische Abteilung für Onkologie NHL: Grundlagen der Behandlungsmöglichkeiten
Frühlingszyklus 2011 Anämie : Symptom oder Krankheit
 Frühlingszyklus 2011 Anämie : Symptom oder Krankheit Michael Gregor Hämatologische Abteilung michael.gregor@ksl.ch ANEMIA is a common problem in primary care practice, occurring with an annual incidence
Frühlingszyklus 2011 Anämie : Symptom oder Krankheit Michael Gregor Hämatologische Abteilung michael.gregor@ksl.ch ANEMIA is a common problem in primary care practice, occurring with an annual incidence
144. Hämatologie Rundversuch vom
 Hämoglobin [g/dl] alle A a 725 8.8 0.3 2.95 8.8 8.8 k 8.8 691 8.8 0.2 2.61 8.8 8.8 alle B a 731 7.1 0.2 3.24 7.1 7.2 k 7.1 682 7.1 0.2 2.68 7.1 7.2 Hämatokrit [l/l] ADVIA / alle A a 0.22 75 0.22 0.01 4.55
Hämoglobin [g/dl] alle A a 725 8.8 0.3 2.95 8.8 8.8 k 8.8 691 8.8 0.2 2.61 8.8 8.8 alle B a 731 7.1 0.2 3.24 7.1 7.2 k 7.1 682 7.1 0.2 2.68 7.1 7.2 Hämatokrit [l/l] ADVIA / alle A a 0.22 75 0.22 0.01 4.55
Blutzellen: Übersicht. Erythrozyten: Zahl und Form. Erythropoiese. Erythrozyten: Verformbarkeit
 Blutzellen: Übersicht Erythrozyten: Zahl und Form >99% der Blutzellen :4.8*10 12 ; : 5.3*10 12 /Liter Hauptinhaltsstoff: H 2 O und Hämoglobin Form: kernlos bikonkav Oberflächenvergrößerung Erythropoiese
Blutzellen: Übersicht Erythrozyten: Zahl und Form >99% der Blutzellen :4.8*10 12 ; : 5.3*10 12 /Liter Hauptinhaltsstoff: H 2 O und Hämoglobin Form: kernlos bikonkav Oberflächenvergrößerung Erythropoiese
Eosinophilie. Zytologie. Prof. Dr. med. Roland Fuchs Dr. med. Stefan Wilop Medizinische Klinik IV
 Eosinophilie Zytologie Prof. Dr. med. Roland Fuchs Dr. med. Stefan Wilop Medizinische Klinik IV Eosinophilie (> 500 /µl), lutausstrich, Papp. Drei morphologisch unauffällige eosinophile Granulozyten mit
Eosinophilie Zytologie Prof. Dr. med. Roland Fuchs Dr. med. Stefan Wilop Medizinische Klinik IV Eosinophilie (> 500 /µl), lutausstrich, Papp. Drei morphologisch unauffällige eosinophile Granulozyten mit
Brustkrebs Screening mittels Mammographie : Contra oder «a case for reasonable doubts»
 Brustkrebs Screening mittels Mammographie : Contra oder «a case for reasonable doubts» Marcel Zwahlen Institut für Sozial- und Präventivmedizin Universität Bern www.ispm.ch Screening vs. diagnostisches
Brustkrebs Screening mittels Mammographie : Contra oder «a case for reasonable doubts» Marcel Zwahlen Institut für Sozial- und Präventivmedizin Universität Bern www.ispm.ch Screening vs. diagnostisches
Klinische Chemie und Hämatologie Teil Hämatologie. Prof. Dr. Th. Büchner. Teil I
 Klinische Chemie und Hämatologie Teil Hämatologie Prof. Dr. Th. Büchner Teil I Normale Morphologie Monozyt Lymphozyt Segmentk. Monozyt Segmentk. Normale Morphologie Stabk. Eosinoph. Segmentk. Morphogenese
Klinische Chemie und Hämatologie Teil Hämatologie Prof. Dr. Th. Büchner Teil I Normale Morphologie Monozyt Lymphozyt Segmentk. Monozyt Segmentk. Normale Morphologie Stabk. Eosinoph. Segmentk. Morphogenese
Essenzielle Thrombozythämie, Polycythaemia Vera, Primäre Myelofibrose
 Essenzielle Thrombozythämie Polycythaemia Vera Primäre Myelofibrose Bundesverband der Selbsthilfeorganisationen zur Unterstützung von Erwachsenen mit Leukämien und Lymphomen e.v. Unter der Schirmherrschaft
Essenzielle Thrombozythämie Polycythaemia Vera Primäre Myelofibrose Bundesverband der Selbsthilfeorganisationen zur Unterstützung von Erwachsenen mit Leukämien und Lymphomen e.v. Unter der Schirmherrschaft
Ergebnisbogen DF2/13 Differentialblutbild Mai 2013
 Ergebnisbogen DF2/13 Differentialblutbild Mai 2013 Zeichenerklärung: = 16. bis 84. Perzentile mit Median = auf Zählungen der Experten beruhender Toleranzbereich (TB) = Ihr Ergebnis/Beurteilung = richtige
Ergebnisbogen DF2/13 Differentialblutbild Mai 2013 Zeichenerklärung: = 16. bis 84. Perzentile mit Median = auf Zählungen der Experten beruhender Toleranzbereich (TB) = Ihr Ergebnis/Beurteilung = richtige
Mikroskopisches Differentialblutbild
 Österreichische Gesellschaft für Qualitätssicherung und Standardisierung medizinisch - diagnostischer Untersuchungen 1090 Wien, Hörlgasse 18/5; Tel: +43 1 319 88 95; Fax: +43 1 319 88 97 office@oequasta.at
Österreichische Gesellschaft für Qualitätssicherung und Standardisierung medizinisch - diagnostischer Untersuchungen 1090 Wien, Hörlgasse 18/5; Tel: +43 1 319 88 95; Fax: +43 1 319 88 97 office@oequasta.at
mvzlm Ruhr REFERENZWERTTABELLE
 Leukozytenzahl akkreditiert an den Standorten Zentrale und AKR, nicht-akkreditiert im EVK, AKS und KKRH Leu V.a. Leukozytose, Leukopenie, Abklärung im Rahmen von Infektionen, akuten und chronischen Entzündungen,
Leukozytenzahl akkreditiert an den Standorten Zentrale und AKR, nicht-akkreditiert im EVK, AKS und KKRH Leu V.a. Leukozytose, Leukopenie, Abklärung im Rahmen von Infektionen, akuten und chronischen Entzündungen,
Chronische myeloproliferative Erkrankungen. Dr. Klara Werling
 Chronische myeloproliferative Erkrankungen Dr. Klara Werling Hämopoese Myeloproliferative Erkrankungen CML genetische Störung im Knochenmark von hämatopoetischen Stammzellen resultieren eine Inzidenz 1,6
Chronische myeloproliferative Erkrankungen Dr. Klara Werling Hämopoese Myeloproliferative Erkrankungen CML genetische Störung im Knochenmark von hämatopoetischen Stammzellen resultieren eine Inzidenz 1,6
DIE HYPERTENSIVE KRISE. Prim. Univ.Prof. Dr. Michael M. Hirschl. Vorstand der Abteilung für Innere Medizin. Landesklinikum Zwettl
 DIE HYPERTENSIVE KRISE Prim. Univ.Prof. Dr. Michael M. Hirschl Vorstand der Abteilung für Innere Medizin Landesklinikum Zwettl ALLGEMEIN Patienten mit einem hypertensiven Notfall stellen einen erheblichen
DIE HYPERTENSIVE KRISE Prim. Univ.Prof. Dr. Michael M. Hirschl Vorstand der Abteilung für Innere Medizin Landesklinikum Zwettl ALLGEMEIN Patienten mit einem hypertensiven Notfall stellen einen erheblichen
Gerinnungsstörungen in der Praxis. Dr. med. E. Bächli
 Gerinnungsstörungen in der Praxis Dr. med. E. Bächli Gerinnungsstörungen Blutungsneigung Abklären? Blutungstyp Wann? Anamnese Was? Anamnese Wie? Test Thromboseneigung Abklären? welchen Patienten Wann?
Gerinnungsstörungen in der Praxis Dr. med. E. Bächli Gerinnungsstörungen Blutungsneigung Abklären? Blutungstyp Wann? Anamnese Was? Anamnese Wie? Test Thromboseneigung Abklären? welchen Patienten Wann?
ICLUSIG erweitert die Therapieoptionen der Chronischen Myeloischen Leukämie und der Philadelphia-C
 ICLUSIG erweitert die Therapieoptionen der Chronischen Myeloischen Leukämie und der Philadelphia-C ICLUSIG erweitert die Therapieoptionen der Chronischen Myeloischen Leukämie und der Philadelphia-Chromosom
ICLUSIG erweitert die Therapieoptionen der Chronischen Myeloischen Leukämie und der Philadelphia-C ICLUSIG erweitert die Therapieoptionen der Chronischen Myeloischen Leukämie und der Philadelphia-Chromosom
Polycythaemia vera Quintessenz Epidemiologie Einleitung Differentialdiagnose der Erythrozytose
 Polycythaemia vera Axel Rüfer a, Stefan Balabanov b, Jeroen S. Goede b a Departement Medizin, Abteilung Hämatologie Hämatologisches Zentrallabor, Luzerner Kantonsspital, Luzern b Klinik für Hämatologie,
Polycythaemia vera Axel Rüfer a, Stefan Balabanov b, Jeroen S. Goede b a Departement Medizin, Abteilung Hämatologie Hämatologisches Zentrallabor, Luzerner Kantonsspital, Luzern b Klinik für Hämatologie,
Inhaltsverzeichnis. 1 Einleitung 1
 Inhaltsverzeichnis 1 Einleitung 1 2 Literaturübersicht 3 2.1. Anämie 3 2.2 Hämatologische Besonderheiten bei der Katze 3 2.2.1 Normoblasten und Retikulozyten 5 2.2.2 Howell-Jolly-Körperchen 7 2.2.3 Knochenmark
Inhaltsverzeichnis 1 Einleitung 1 2 Literaturübersicht 3 2.1. Anämie 3 2.2 Hämatologische Besonderheiten bei der Katze 3 2.2.1 Normoblasten und Retikulozyten 5 2.2.2 Howell-Jolly-Körperchen 7 2.2.3 Knochenmark
Modul 3.3 Blut & Knochenmark. Reaktive Veränderungen der Thrombozyten Thrombozytose Thrombopenie M.Werlhof
 Modul 3.3 Blut & Knochenmark Reaktive Veränderungen der Thrombozyten Thrombozytose Thrombopenie M.Werlhof Störungen der Hämatopoese Hämatopoese ist engmaschig positiv/negativ reguliert - zytose oder penie
Modul 3.3 Blut & Knochenmark Reaktive Veränderungen der Thrombozyten Thrombozytose Thrombopenie M.Werlhof Störungen der Hämatopoese Hämatopoese ist engmaschig positiv/negativ reguliert - zytose oder penie
Polycythaemia vera Therapeutische Herausforderung HU Intoleranz rechtzeitig erkennen
 Polycythaemia vera Therapeutische Herausforderung HU Intoleranz rechtzeitig erkennen Prof. Dr. med. Martin Griesshammer Prof. Dr. med. Martin Griesshammer Klinik für Hämatologie, Onkologie, Palliativmedizin
Polycythaemia vera Therapeutische Herausforderung HU Intoleranz rechtzeitig erkennen Prof. Dr. med. Martin Griesshammer Prof. Dr. med. Martin Griesshammer Klinik für Hämatologie, Onkologie, Palliativmedizin
Differenzialblutbild H3
 Verein für Association pour le Associazione per il medizinische Qualitätskontrolle contrôle de qualité médical controllo di qualità medico Bericht Differenzialblutbild H3 MQ 2017-2 MQ, Institut für Klinische
Verein für Association pour le Associazione per il medizinische Qualitätskontrolle contrôle de qualité médical controllo di qualità medico Bericht Differenzialblutbild H3 MQ 2017-2 MQ, Institut für Klinische
kontrolliert wurden. Es erfolgte zudem kein Ausschluss einer sekundären Genese der Eisenüberladung. Erhöhte Ferritinkonzentrationen wurden in dieser S
 5.8 Zusammenfassung Auf der Grundlage der dargestellten Ergebnisse dieser Studie erscheint die laborchemische Bestimmung der Transferrinsättigung zur Abklärung einer unklaren Lebererkrankung und Verdacht
5.8 Zusammenfassung Auf der Grundlage der dargestellten Ergebnisse dieser Studie erscheint die laborchemische Bestimmung der Transferrinsättigung zur Abklärung einer unklaren Lebererkrankung und Verdacht
Richtlinien 2009 zur Prophylaxe, Diagnose und Behandlung der infektiösen Endokarditis
 Richtlinien 2009 zur Prophylaxe, Diagnose und Behandlung der infektiösen Endokarditis Dr. K. Boggian, Infektiologie KSSG Dr. P. Haager, PD Dr. H. Rickli, Kardiologie KSSG Prof. Dr. V. Falk, Herzchirurgie
Richtlinien 2009 zur Prophylaxe, Diagnose und Behandlung der infektiösen Endokarditis Dr. K. Boggian, Infektiologie KSSG Dr. P. Haager, PD Dr. H. Rickli, Kardiologie KSSG Prof. Dr. V. Falk, Herzchirurgie
Differenzialblutbild H3
 Verein für Association pour le Associazione per il medizinische Qualitätskontrolle contrôle de qualité médical controllo di qualità medico Bericht Differenzialblutbild H3 MQ 2016-1 MQ, Institut für Klinische
Verein für Association pour le Associazione per il medizinische Qualitätskontrolle contrôle de qualité médical controllo di qualità medico Bericht Differenzialblutbild H3 MQ 2016-1 MQ, Institut für Klinische
Venenthrombose. Daniel Staub Angiologie. Dimitrios Tsakiris Hämostasiologie
 Venenthrombose Daniel Staub Angiologie Dimitrios Tsakiris Hämostasiologie VTE Abklärung und Behandlung im Wandel der Zeit Früher Heute Diagnostik: Phlebographie Ultraschall Klinik unspezif. Wells + D-Dimere
Venenthrombose Daniel Staub Angiologie Dimitrios Tsakiris Hämostasiologie VTE Abklärung und Behandlung im Wandel der Zeit Früher Heute Diagnostik: Phlebographie Ultraschall Klinik unspezif. Wells + D-Dimere
Aspirin auch bei Typ-2-Diabetikern nur gezielt zur Sekundärprävention einsetzen
 Neue Erkenntnisse zur Prävention von Gefäßerkrankungen: Aspirin auch bei Typ-2-Diabetikern nur gezielt zur Sekundärprävention einsetzen Bochum (3. August 2009) Herzinfarkt und Schlaganfall sind eine häufige
Neue Erkenntnisse zur Prävention von Gefäßerkrankungen: Aspirin auch bei Typ-2-Diabetikern nur gezielt zur Sekundärprävention einsetzen Bochum (3. August 2009) Herzinfarkt und Schlaganfall sind eine häufige
Patient Blood Management in der Orthopädie. 9. Juni Uniklinik Balgrist. Diagnose und Behandlung. der prä-operativen Anämie
 Diagnose und Behandlung der prä-operativen Anämie PD Dr. med. Boris Schleiffenbaum Ursachen für Morbidität und Mortalität nach Knie- und Hüftgelenksoperationen 1. Blutungen 2. Thrombembolien 3. Wundinfekte
Diagnose und Behandlung der prä-operativen Anämie PD Dr. med. Boris Schleiffenbaum Ursachen für Morbidität und Mortalität nach Knie- und Hüftgelenksoperationen 1. Blutungen 2. Thrombembolien 3. Wundinfekte
Forschung im Bereich Seltene Erkrankungen 6. Forum Patientennahe Forschung November 26, 2014
 im Bereich Seltene Erkrankungen 6. Forum Patientennahe November 26, 2014 Das klinische Problem Ein 9 Monate alter Junge mit Fieber Fieber bis 40 C seit einer Woche Kein klarer Infektfokus, ATB ohne Effekt
im Bereich Seltene Erkrankungen 6. Forum Patientennahe November 26, 2014 Das klinische Problem Ein 9 Monate alter Junge mit Fieber Fieber bis 40 C seit einer Woche Kein klarer Infektfokus, ATB ohne Effekt
Patientenpass CML. Für. (Name des Patienten) Bitte bei jedem Arztbesuch mitbringen
 Patientenpass CML Für (Name des Patienten) Bitte bei jedem Arztbesuch mitbringen 1 Inhaltsverzeichnis Seite Vorwort 3 Patientendaten und Ersterhebung 4-5 Übersicht Medikamenteneinnahme 6 Bedeutung der
Patientenpass CML Für (Name des Patienten) Bitte bei jedem Arztbesuch mitbringen 1 Inhaltsverzeichnis Seite Vorwort 3 Patientendaten und Ersterhebung 4-5 Übersicht Medikamenteneinnahme 6 Bedeutung der
Forschungsprofil Molekularpathologie und Phänotypen der myeloproliferative Neoplasien
 Forschungsprofil Molekularpathologie und Phänotypen der myeloproliferative Neoplasien Der erste Schritt zur Identifizierung des molekularen Pathomechanismus bei myeloproliferativen Neoplasien (MPN) wurde
Forschungsprofil Molekularpathologie und Phänotypen der myeloproliferative Neoplasien Der erste Schritt zur Identifizierung des molekularen Pathomechanismus bei myeloproliferativen Neoplasien (MPN) wurde
Intensivkurs Pneumologie 17. Juni 2016 Bonn Lungenembolie - Praktisches Assessment, Guidelines, Therapien
 Intensivkurs Pneumologie 17. Juni 2016 Bonn Lungenembolie - Praktisches Assessment, Guidelines, Therapien Dirk Skowasch Medizinische Klinik und Poliklinik II Sektion Pneumologie Universitätsklinikum Bonn
Intensivkurs Pneumologie 17. Juni 2016 Bonn Lungenembolie - Praktisches Assessment, Guidelines, Therapien Dirk Skowasch Medizinische Klinik und Poliklinik II Sektion Pneumologie Universitätsklinikum Bonn
Leitfaden für verschreibende Ärzte
 Mitoxantron Mitoxantron Leitfaden für verschreibende Ärzte Wichtige obligatorische Informationen zur Risikominimierung Ralenova 2 mg/ml Konzentrat zur Herstellung einer Infusionslösung (Mitoxantron) Novantron
Mitoxantron Mitoxantron Leitfaden für verschreibende Ärzte Wichtige obligatorische Informationen zur Risikominimierung Ralenova 2 mg/ml Konzentrat zur Herstellung einer Infusionslösung (Mitoxantron) Novantron
Morphologie: BILDER und Begriffe
 Morphologie: BILDER und Begriffe 1. WBC Besonderheiten A) Quantitative Besonderheiten im morphologischen Bild der Neutrophilen Neutrophilie (mikroskopisches Bild bei 800-1000facher Vergrößerung) mikroskopisch:
Morphologie: BILDER und Begriffe 1. WBC Besonderheiten A) Quantitative Besonderheiten im morphologischen Bild der Neutrophilen Neutrophilie (mikroskopisches Bild bei 800-1000facher Vergrößerung) mikroskopisch:
Anhang III. Änderungen der entsprechenden Abschnitte der Zusammenfassung der Merkmale des Arzneimittels und der Packungsbeilagen
 Anhang III Änderungen der entsprechenden Abschnitte der Zusammenfassung der Merkmale des Arzneimittels und der Packungsbeilagen Anmerkung: Diese Änderungen der entsprechenden Abschnitte der Zusammenfassung
Anhang III Änderungen der entsprechenden Abschnitte der Zusammenfassung der Merkmale des Arzneimittels und der Packungsbeilagen Anmerkung: Diese Änderungen der entsprechenden Abschnitte der Zusammenfassung
Hämatologie. Blutkrankheiten
 Hämatologie Blutkrankheiten Wachstum und Differenzierung von Stammzellen durch Stromazellen Reifung der Erythropoese Knochenmark Erythropoetische Zellen Unreif Normoblasten Retikulozyten Supravitalfärbung
Hämatologie Blutkrankheiten Wachstum und Differenzierung von Stammzellen durch Stromazellen Reifung der Erythropoese Knochenmark Erythropoetische Zellen Unreif Normoblasten Retikulozyten Supravitalfärbung
Chronische myeloproliferative Erkrankungen
 Chronische myeloproliferative Erkrankungen Autoren: M. Griesshammer, H. Gisslinger, H. Heimpel (Korr.), E. Lengfelder, A. Reiter Expertengruppe: U. Berger, H. Cario, H. Gisslinger, M. Griesshammer, H.
Chronische myeloproliferative Erkrankungen Autoren: M. Griesshammer, H. Gisslinger, H. Heimpel (Korr.), E. Lengfelder, A. Reiter Expertengruppe: U. Berger, H. Cario, H. Gisslinger, M. Griesshammer, H.
