Re-Interventionsrate nach Intervention wegen akuter Extremitätenischämie
|
|
|
- Annegret Hausler
- vor 7 Jahren
- Abrufe
Transkript
1 Universitätsklinikum Ulm, Zentrum für Chirurgie, Klinik für Herz-, Thorax- und Gefäßchirurgie, ärztlicher Direktor: Prof. Dr. med. Andreas Liebold Re-Interventionsrate nach Intervention wegen akuter Extremitätenischämie Dissertation zur Erlangung des Doktorgrades der Medizin der Medizinischen Fakultät der Universität Ulm Annika Imke Schulz, Emmerich, 2012
2 Amtierender Dekan: Prof. Dr. T. Wirth 1. Berichterstatter: PD Dr. B. Mühling 2. Berichterstatter: Prof. Dr. M. Kornmann Tag der Promotion
3 Ich widme diese Arbeit als Dankeschön meinen Eltern, die mich in allen Vorhaben stets gefördert und unterstützt haben.
4 Inhaltsverzeichnis Abkürzungsverzeichnis 1 Einleitung Epidemiologie Lokalisation Ätiologie Pathologie Prognose Diagnose und Stadieneinteilung Therapieverfahren Fragestellung Material und Methoden Aufbau der Studie Patienten Diagnose- und Indikationsstellung Definitionen Statistik Ergebnisse Patienten Diagnostik Erstintervention Re-Intervention Gesamterfolg der interventionellen Therapie (Erst- und Re-Intervention) Chirurgische Therapie Extremitätenerhalt Mortalität Morbidität Diskussion Erfolg der interventionellen Therapie Patienten Schlussfolgerung Zusammenfassung Literaturverzeichnis...57 Danksagung
5 Abkürzungsverzeichnis A. Arteria AA absolute Arrhythmie Abb. Abbildung AFC A. femoralis communis AFP A. femoralis profunda AFS A. femoralis superficialis AHT arterielle Hypertonie BMS bare metal stent CMP Kardiomyopathie DM Diabetes mellitus DMS drug eluting stent DSA digitale Subtraktionsangiographie F French HLP Hyperlipoproteinämie I.E. internationale Einheiten KHK koronare Herzkrankheit MRT Magnetresonanztomographie PAT perkutane Aspirationsthrombektomie pavk periphere arterielle Verschlusskrankheit PTA perkutane transluminale Angioplastie PTT partielle Thromboplastinzeit rtpa recombinant tissue-type plasminogen activator Tab. Tabelle US Unterschenkel VHF Vorhofflimmern
6 1 Einleitung Die akute Extremitätenischämie ist ein seltenes, aber potentiell lebensbedrohliches Krankheitsbild, das durch eine plötzliche einsetzende Perfusionsstörung einer Extremität gekennzeichnet und zu Beginn reversibel ist, unbehandelt jedoch zum Gliedmaßenverlust und Tod führen kann (Schillinger 2009, Eckstein 1998). 1.1 Epidemiologie Die Inzidenz der Erkrankung beläuft sich auf 7-14/ Einwohner im Jahr (Schumann et al. 2007), allerdings liegen wenige zuverlässige Zahlen vor, da viele Ereignisse bei ausgeprägter Kollateralisation auch stumm verlaufen (Schillinger 2009). Das Durchschnittsalter der Patienten ist im Vergleich zu den 50er Jahren um 20 Jahre auf heute ca. 70 Jahre gestiegen (Eckstein 1998). 1.2 Lokalisation Die untere Extremität ist ca. 5x häufiger betroffen als die obere Extremität (Eckstein 1998), wobei die häufigste Lokalisation die A. femoralis ist, gefolgt von Verschlüssen der A. iliaca und A. poplitea; Gefäßverzweigungen gelten generell als Prädilektionsstellen (Schumann et al. 2007). Aber immerhin 15-18% der Extremitätenischämien betreffen die obere Extremität, die nicht weniger gefährlich sind (Stonebridge et al. 1989). 1.3 Ätiologie Man unterscheidet ätiologisch embolische und thrombotische Verschlüsse: ca % der akuten Verschlüsse werden durch Embolien verursacht, 20-30% durch Thrombosen (Schumann et al. 2007, Schillinger 2009, Halter et al. 2003). Der Anteil der arteriellen Thrombosen steigt allerdings infolge der zunehmenden Prävalenz der Arteriosklerose, in neueren Arbeiten werden periphere Thrombosen und Embolien sogar in gleicher Häufigkeit angetroffen (Amonkar et al. 2007, Schumann et al. 2007). Die meisten arteriellen Embolien sind kardialer Genese, davon über 70% auf dem Boden einer absoluten Arrhythmie bei Vorhofflimmern. Andere kardiale Ursachen sind Herzklappenvitien, Endokarditis, Aneurysmen, etc. Bis zu 5% entstehen auf dem Boden eines akuten Herzinfarktes. Nicht kardiale Ursachen können Aneurysmen der aortoiliakalen und femoropoplitealen Region, Cholesterinembolien, Kompressionssyndrome und andere sein. Arterielle 1
7 Thrombosen entstehen in der Regel an vorgeschädigten Gefäßen infolge einer Arteriosklerose, aber auch als Folge einer Dissektion, eines Traumas oder Vaskulitiden (Schumann et al. 2007). Tabelle 1: Charakteristika von embolischer und thrombotischer akuter kritischer Beinischämie (übernommen aus Schillinger 2009, VHF= Vorhofflimmern, CMP= Kardiomyopathie) Embolie Thrombose Anamnese Beginn Plötzlich Verzögert Lokale Anamnese Selten Häufig Dauer vorbestehender Symptome Kurzzeitig Langzeitig Kontralaterale Extremität Selten erkrankt Häufig erkrankt Kardiale Erkrankung (VHF, Vitien, Häufig Bis 50% CMP, etc.) Angiographie Proximale Begrenzung Scharf Unscharf Nicht betroffene Gefäße Glattwandig Wandunregelmäßigkeiten Kollateralen Variabel Oft kräftig Gefäßkontur im Verschluss Unauffällig Verkalkt Behandlung Aspiration/Lyse/Embolektomie Günstig Oft Residualläsionen Amputationsrisiko Eher gering Höher 1.4 Pathologie Die Ischämietoleranz der Extremitätenmuskulatur ist länger als die des Herzmuskels oder des Gehirns (Schillinger 2009), es zeigen sich nach ca. 4-6 Stunden irreversible Schäden, allerdings wird die Ischämietoleranz nicht nur durch die Dauer bestimmt, sondern auch durch Lokalisation, Art des Verschlusses und vorbestehender Kollateralisation (Eckstein 1998). 1.5 Prognose Die akute Extremitätenischämie ist trotz innovativer Diagnostik und Therapie auch in der heutigen Zeit noch mit einer hohen Morbidität und Mortalität verbunden 2
8 (Schumann et al. 2007), wobei die Prognose sehr stark von frühzeitiger Diagnose und dem Zeitpunkt der adäquaten Therapie (Schillinger 2009) abhängt. Die Morbiditätsrate beträgt ca. 30% in den ersten 30 Tagen (Alfke et al. 2003) und reicht von lokalem Gewebeverlust bis hin zu Kompartmentsyndrom, Rhabdomyolyse, Crush-Niere und Multiorganversagen (Schillinger 2009). Die Amputationsrate beträgt ca % in den ersten 30 Tagen und korreliert mit der Dauer der Ischämie (Rajan et al. 2005). Die Mortalitätsrate beträgt in den ersten 30 Tagen 15-30% (Schumann et al. 2007). Patienten mit einer Ischämie embolischer Genese haben aufgrund assoziierter Komorbidität ein höheres Mortalitätsrisiko als Patienten mit thrombotischer Genese (Laird 2001), allerdings haben diese ein höheres Amputationsrisiko (Schumann et al. 2007). 1.6 Diagnose und Stadieneinteilung Wichtig ist eine schnelle Diagnose, wie auch eine zeitnahe Therapie, da die Dauer der Ischämie sowohl den Extremitätenerhalt als auch die Mortalität bestimmt. Zur Diagnosestellung kommen Anamnese (Frage nach dem Zeitpunkt des Auftretens, vorbestehende Krankheiten, z.b. AA bei VHF und pavk und der Art der Symptomatik), körperliche Untersuchung und apparative Techniken wie Doppler- Untersuchung und Angiographie zum Einsatz Symptome Wichtig ist die Frage nach dem Zeitpunkt des Auftretens, vorbestehenden Erkrankungen, z.b. AA bei VHF oder pavk und der Art der Symptomatik. Es gibt typische klinische Symptome nach Pratt, es müssen aber nicht obligat alle Symptome vorhanden sein (Schumann et al. 2007, Schillinger 2009). - Pain (Schmerz) - Pulselessness (Pulsverlust) - Pallor (Blässe) - Paresthesia (Gefühlsstörung) - Paralysis (Bewegungsunfähigkeit) - Prostration (Schock) 3
9 Nach der Symptomatik wird auch eine Einteilung nach Fontaine vorgenommen, der zwischen kompletten und inkompletten Ischämien unterscheidet: bei der inkompletten Ischämie ist die Sensibilität noch zum Teil erhalten und die Beweglichkeit der Extremität reduziert, bei der kompletten Ischämie findet sich ein Verlust der Sensibilität und der Motorik (Halter et al. 2003) Becken-Bein-Angiographie/ Angiographie der Unterarm- und Handgefäße Dieses Verfahren gehört zum Goldstandard für die Diagnostik der akuten Extremitätenischämie, auch zur Differenzierung von Embolien und Thrombosen. Dazu wird eine Arterie der betroffenen Extremität nach sterilem Abdecken, Desinfektion und Lokalanästhesie punktiert. Dies ist im Fall der unteren Extremität meist die A. femoralis communis. Unter Kontrastmittelinjektion (manuell oder mittels Pumpe) werden in DSA-Technik Aufnahmen der arteriellen Strombahn erstellt und so die Lokalisation des Verschlusses dargestellt; der Gefäßabbruch ist gekennzeichnet durch einen plötzlichen Abbruch der Kontrastmittelsäule (Schumann et al. 2007). Bei einer Embolie sieht man häufig ein so genanntes Kuppelphänomen (nach oben konvex abgerundete Kontrastmittelaussparung) und keine oder wenige Kollateralgefäße, die bei Thrombosen meist stark ausgeprägt sind (Schumann et al. 2007) Farbkodierte Duplexsonographie Bei einigen Patienten wurde zusätzlich eine Duplex-Untersuchung durchgeführt, um die Verdachtsdiagnose eines arteriellen Verschlusses zu bestätigen. Dabei ist distal des Verschlusses entweder kein oder nur ein schwaches arterielles Strömungsgeräusch ableitbar. 1.7 Therapieverfahren Wahl des Verfahrens Möglich sind chirurgische Techniken wie Thrombembolektomie oder Thrombendarteriektomie und Bypassanlage oder interventionelle Techniken wie Thrombolyse und perkutane Thrombektomie (Berczi et al. 2006). Bis in die 70er Jahre war die chirurgische Embolektomie nach Fogarty unumstritten Therapie der Wahl (Halter et al. 2000), 1974 wurde schließlich erstmals die intraarterielle 4
10 Thrombolyse erfolgreich durchgeführt (Dotter et al. 1974), sie wird heute neben anderen Verfahren als alternative Therapiemöglichkeit zum chirurgischen Vorgehen angesehen (Halter et al. 2003). Es gibt drei große Studien (TOPAS: Ouriel et al. 1996; STILE trial: 1994; Ouriel et al. 1994) sowie eine Metaanalyse zum Vergleich von chirurgischen und interventionellen Therapieverfahren bei akuter Extremitätenischämie, die die vorher genannten Studien mit einschließt. Bei der Metaanalyse von Berridge et al wurden 1283 Patient miteinbezogen und zwischen Thrombolyse und chirurgischem Verfahren verglichen. Es zeigte sich, dass es keinen signifikanten Unterschied bei Extremitätenverlust oder Tod nach 30 Tagen, 6 Monaten und einem 1 Jahr zwischen den beiden Gruppen gab. Unter Lysetherapie kam es allerdings nach 30 Tagen signifikant häufiger zu Schlaganfällen, Blutungskomplikationen, anhaltenden oder wiederkommenden Ischämien und distalen Embolisationen, die Gesamtüberlebensraten unterschieden sich jedoch nicht. Eine initiale Lysetherapie führte aber zu einer weniger schweren Folgeintervention, egal ob chirurgisch oder interventionell. Lediglich in der STILE- Studie zeigte sich in einer Untergruppe von Patienten, die eine inkomplette Ischämie mit einer Ischämiedauer von weniger als 14 Tagen hatten, eine deutlich geringere Amputationsrate bei den thrombolytisch behandelten Patienten (p=0,01). Die Schlussfolgerung, die die Autoren daraus zogen, war, dass keine einheitliche Empfehlung gegeben werden kann, sondern dass das höhere Komplikationsrisiko der Lysetherapie mit dem individuellen Operationsrisiko für jeden einzelnen Patienten abgewogen werden muss (Berridge et al. 2009). Die Leitlinien der Deutschen Gesellschaft für Chirurgie empfehlen daher ein primär chirurgisches Vorgehen bei eindeutig embolischer Ursache, bei schwerwiegender Ischämie mit zentralem Verschluss (Becken, Oberschenkel inklusive Femoralisgabel) sowie mit langstreckigem AFS-Verschluss und bei eindeutig irreversibler geschädigter Extremität und ein primär interventionelles Vorgehen bei Ischämie mit distalem Verschluss unabhängig von seiner Ätiologie, bei geringgradigen Beschwerden und zentralem Verschluss (Becken ohne Femoralisgabel). Allerdings sollte bei erkennbar frustranem Verlauf der Ersttherapie auch rasch eine Änderung des Therapieverfahrens erwogen werden (Hennig et al. 2008, Leitlinien der Deutschen Gesellschaft für Gefäßchirurgie). 5
11 1.7.2 Lysetherapie Thrombolytika Thrombolytika oder Fibrinolytika können Plasminogen zu Plasmin aktivieren, welches wiederum Fibrin abbauen kann (Rajan et al. 2005), was man sich zur Auflösung von Thromben zunutze macht. Zur Lysebehandlung sind in Deutschland Urokinase, Streptokinase und Plasminogenaktivator (rtpa) zugelassen, in Pilotstudien werden auch Reteplase und Tenecteplase getestet (Schumann et al. 2007). Urokinase ist das am a<häufigsten eingesetzte Fibrinolytikum, daher gibt es dazu auch die meisten Erfahrungen (Alfke et al. 2003, Schumann et al. 2007) Technik Um eine Lysetherapie durchführen zu können, wird ein Lysekatheter über die liegende Schleuse eingewechselt und oberhalb oder im proximalen Teil des okkludierenden Thrombus positioniert, wobei die größte Wirkung zu erwarten ist, wenn der Katheter sich im Thrombus befindet (Kessel et al. 2009). Es gibt spezielle Lysekatheter, die über Seitenlöcher verfügen. Über den Lysekatheter wird dann ein Fibrinolytikum als Bolus oder mittels Perfusor appliziert. Parallel wird der Patient mit unfraktioniertem Heparin bis zu einer Ziel-PTT von 50-60s antikoaguliert (Schumann et al. 2007). 6
12 a b c Abbildung 1: Angiographiebilder einer Patientin der Universitätsklinik Ulm mit akutem thrombembolischem Verschlusses der Arteria poplitea (a, b) und partielle Rekanalisation nach Lyse (c), Gelenkspalt des Kniegelenks jeweils mit Pfeil markiert Dauer Nach Studienlage braucht eine erfolgreiche Thrombolyse im Schnitt 24 bis max. 48 Stunden (Alfke et al. 2003, Rajan et al. 2005) Erfolgsrate und Komplikationen Der initiale Lyseerfolg ohne weitere Maßnahmen wird in der Literatur mit 68-89% angegeben (Halter et al. 2003). Die Komplikationsrate beträgt zwischen 9 und 47% und steigt mit zunehmender Behandlungsdauer und Medikamentendosis (Halter et al. 2003). Zu den Komplikationen gehören v.a. Blutungen, die von einigen Autoren in Major- und Minor-Komplikationen unterteilt werden. Zu den Major-Komplikationen gehören nach Rajan et al alle Blutungen, die zum Tode führen, bei denen Blutkonserven transfundiert werden müssen, die chirurgisch behandelt werden müssen und intrakranielle Hämorrhagien jeder Größe. Minor-Hämorrhagien sind Blutungen, die diese Kriterien nicht erfüllen. 7
13 Abbildung 2: Lysekatheter (Quelle: OptiMed Medizinische Instrumente) Perkutane Aspirationsthrombembolektomie (PAT) = Aspirationsthrombektomie Technik Bei der perkutanen Aspirationsthrombektomie wird über einen Führungsdraht ein Aspirationskatheter bis zum Verschluss vorgeschoben, anschließend wird das thrombotische Material mittels großlumiger (5-8 French) Katheter aspiriert (Alfke et al. 2003, Brossmann et al. 1998) Erfolgsrate Die Erfolgsrate bei alleiniger PAT beträgt 3-89%, bei erfahrenen Interventionsradiologen ca. 80% und in Kombination mit anderen Verfahren 84-93% (Alfke et al. 2003, Schumann et al. 2007, Brossmann et al. 1998). Allerdings besteht auch bei der Aspirationsthrombektomie die Gefahr von Nachblutungen, insbesondere bei adipösen Patienten (Halter et al. 2003) und die Effektivität nimmt mit zunehmendem Alter des Verschlusses ab, in der Literatur wird ein ideales Verschlussalter von weniger als 2-3 Wochen angegeben (Halter et al. 2003). 8
14 a b c Abbildung 3: Angiographiebilder einer Patientin der Universitätsklinik Ulm mit akutem thrombembolischem Verschlusses der Arteria poplitea (siehe Pfeil, a), nach Passage des Verschlusses mit einem Draht (b) und Reperfusion nach perkutaner Aspirationsthrombektomie (c) Ballondilatation und Stentimplantation Sowohl die Ballondilatation als auch die Stentimplantation werden seit einigen Jahren erfolgreich bei chronischer arterieller Ischämie angewandt, bzw. auch bei Restenosen nach Therapie einer akuten arteriellen Ischämie. Erst seit kurzem sind die beiden Methoden auch im Gespräch als Therapie eines akuten iliakalen oder femoropoplitealen arteriellen Verschlusses, obwohl sie bei frischen intrakraniellen Verschlüssen sowie bei Myokardinfarkten schon längst Routine sind (Raja et al. 2008). 9
15 Technik Abbildung 4: Schema einer PTA mit und ohne Stentimplantation (Quelle: Dr. med Roman Netzer, Herz-Praxis im Löwn Center, Luzern, Schweiz) Über einen antegraden Zugang wird eine Schleuse von 4 oder 5 F eingelegt und die distalen Gefäße dargestellt. Danach wird die Stenose mithilfe eines Führungsdrahts überwunden und ein- oder mehrmalig mit einem PTA-Ballon dilatiert. Sekundär kann dann ein Stent, entweder ein DES (drug-eluting stent) oder BMS (bare-metal stent) eingesetzt werden, um einen erneuten Verschluss zu verhindern (Rand, Haumer et al. 2006). a b c Abbildung 5: Angiographiebilder einer Patientin der Universitätsklinik Ulm mit frischem thrombembolischem Verschluss der Arteria femoralis superficialis (siehe Pfeil) rechts (a), Passage des Verschlusses mit einem Draht und Entfaltung des Stents (b), sowie mit einliegendem Stent (c) 10
16 1.7.5 Begleitende Therapie Es sollte so schnell wie möglich full-dose Heparin (PTT sec) bis zur Intervention gegeben werden, um eine frühe Rethrombose zu verhindern, dies ist vor allem bei kardialer Embolie wichtig, da das Risiko einer Rezidivembolie in der Frühphase am höchsten ist (Eckstein 1998). Auch während und nach Intervention sollte antikoaguliert werden, allerdings vorsichtig, um das Blutungsrisiko gering zu halten (Rajan et al. 2005). Außerdem sollte frühzeitig die Gabe von Diuretika und Bikarbonat zur Prophylaxe eines Nierenversagens und der metabolischen Azidose nach Reperfusion gegeben werden (Eckstein 1998). Die periphere Perfusion der Extremität muss engmaschig kontrolliert werden, um eine Verschlechterung der Ischämie und die Entwicklung eines Kompartment-Syndroms rechtzeitig zu entdecken (Eckstein 1998). Weitere nicht-medikamentöse Maßnahmen sind Tieflagerung und Polsterung der Extremität und eine adäquate Analgesie, wobei intramuskuläre Injektionen vermieden werden müssen, um eine Lyseoption zu erhalten (Schumann et al. 2007). 1.8 Fragestellung Bei der akuten Extremitätenischämie gibt es zwei verschiedene Therapiekonzepte, chirurgisch und interventionell, die sich hinsichtlich Extremitätenverlust und Tod nicht signifikant unterscheiden (Berridge et al. 2009), d.h. als gleichwertige Konzepte anzusehen sind. Es gibt Empfehlungen dazu, bei welchen Ischämien welches Konzept angewendet werden sollte. Allerdings gibt es in der Literatur keine Informationen darüber, in wie vielen Fällen bei einer Therapie, die interventionell begonnen wurde, das interventionelle Verfahren selbst oder hin zum chirurgischen Verfahren gewechselt werden musste. In der vorliegenden retrospektiven Studie soll daher geklärt werden: 1. Wie oft ist eine Intervention bei einer akuten Extremitätenischämie erfolgreich, ohne dass ein erneuter Eingriff notwendig wird? 2. In wie vielen Fällen wird ein Verfahrenswechsel notwendig? In wie vielen Fällen muss der Verschluss anschließend operativ beseitigt werden? 3. Welche Intervention oder welche Kombination ist am erfolgreichsten? 4. Gibt es eine bestimmte Lokalisation, bei der Interventionen erfolgreicher sind als an anderen Lokalisationen? 11
17 5. Wie hoch ist die Mortalitäts- und Morbiditätsrate nach Intervention und ist sie abhängig von Verschlussursache und Lokalisation? 12
18 2 Material und Methoden 2.1 Aufbau der Studie Aus den Daten der radiologischen Abteilung wurden die Namen der Patienten herausgesucht, die im Zeitraum zwischen Januar 2006 und März 2011 eine Angiographie erhielten. Aus den Daten wurden dann die Patienten ermittelt, die diese Angiographie aufgrund einer akuten Extremitätenischämie und gleichzeitig eine Intervention erhielten. Aus dem SAP wurden dann die Informationen bezüglich Anamnese, körperlicher Untersuchung, genauer Therapie, Verlauf, Morbidität und Mortalität erhoben. 2.2 Patienten Die Datenabfrage ergab 48 Patienten, die im Zeitraum von Januar 2006 bis März 2011 in der gefäßchirurgischen Abteilung der Universitätsklinik Ulm primär eine interventionelle Therapie aufgrund einer Extremitätenischämie erhielten. Es wurden nur Patienten eingeschlossen, die eine akute Extremitätenischämie hatten, d.h. die Symptomatik trat plötzlich auf und bestand nicht länger als 14 Tage, soweit eruierbar. Die Intervention, im folgenden Erstintervention genannt, kann auch aus einer Kombination aus mehreren Verfahren bestehen. Dabei wurden Patienten untersucht, bei denen die Durchführung der Intervention möglich war, unabhängig vom Therapieergebnis, nicht jedoch Patienten, bei denen schon die Vorbereitung der Intervention, also beispielsweise die Punktion des Gefäßes nicht möglich war Alter und Geschlecht 25 der 48 Patienten waren männlichen Geschlechts, 23 weiblichen Geschlechts. Der jüngste Patient war 28 Jahre alt, der älteste 96 Jahre, der Median lag bei 80 Jahren (siehe auch Abbildung 6). Bei 42 Patienten (87,5%) war der Verschluss das Erstereignis, bei 6 Patienten (12,5%) war es das Zweitereignis. 13
19 Anzahl der Patienten absolut < ,0% 40,0% 35,0% 30,0% 25,0% 20,0% 15,0% 10,0% 5,0% 0,0% Anzahl der Patienten relativ Alter in Jahren Abbildung 6: Altersverteilung der 48 interventionell behandelten Patienten mit akuter Extremitätenischämie in der Universitätsklinik Ulm von Januar 2006 bis März Diagnose- und Indikationsstellung Die Verdachtsdiagnose des akuten Gefäßverschlusses einer Extremität sowie die Indikation zur Becken-Bein-Angiographie (zunächst diagnostisch) wurden durch den diensthabenden Gefäßchirurgen gestellt. Als Grundlage für die Verdachtsdiagnose dienten die Anamnese des Patienten, die klinische Untersuchung sowie eine in einigen Fällen durchgeführte Doppleruntersuchung. Nach der Stadieneinteilung nach Rutherford, dem klinischen Eindruck und dem Gesamtbild der Vorerkrankungen des Patienten sowie dem Alter wurde dann die Indikation zur Operation oder zur Intervention gestellt. 2.4 Definitionen Erstintervention Als Erstintervention bezeichnet man die Intervention, die primär nach der Diagnose eines arteriellen Verschlusses einer Extremität durchgeführt wurde. Diese kann eine Lyse, eine Aspirationsthrombektomie, eine Ballondilatation, eine Stentimplantation oder eine Kombination aus mehreren Verfahren sein Re-Intervention Eine Re-Intervention ist eine Intervention, die der Patient während der Erstintervention noch nicht bekommen hat, also ein Verfahrenswechsel, nachdem die Erstintervention nicht erfolgreich war. 14
20 2.5 Statistik Bei der Berechnung von Prozentsätzen wurden die Zahlen bis auf die erste Dezimalstelle gerundet. In einigen Fällen ist es möglich, dass die Summe der Prozentzahlen nicht exakt 100% beträgt. Nach Rücksprache mit den Statistikern der Abteilung für Biometrie und Statistik wurde darauf verzichtet, Signifikanzen zu berechnen, da die Datenmenge dafür zu gering war. Stattdessen sind bei den Ergebnissen die jeweiligen Konfidenzintervalle mit 95%-iger Sicherheit angegeben. 15
21 3 Ergebnisse 3.1 Patienten Symptome Bei den untersuchten Patienten hatte die Mehrzahl eine inkomplette Ischämie, d.h. nicht alle Kriterien nach Pratt waren erfüllt. Einen kompletten Verschluss zeigten 7 Patienten, bei 6 Patienten war es nicht bekannt (siehe Abb. 7). Anzahl der Patienten absolut inkomplett komplett unbekannt 80,0% 70,0% 60,0% 50,0% 40,0% 30,0% 20,0% 10,0% 0,0% Anzahl der Patienten relativ Art des Verschlusses in der klinischen Untersuchung Abbildung 7: Art des Verschlusses in der klinischen Untersuchung bei 48 interventionell behandelten Patienten in der Universitätsklinik Ulm mit akuter Extremitätenischämie im Zeitraum von Januar 2006 bis März 2011 In der Mehrzahl der Fälle (31, 64,6%) war der zentrale Puls (untere Extremität: A. femoralis communis; obere Extremität: A. brachialis) vorhanden; in 2 Fällen war er nicht palpabel (4,2%), bei 15 Patienten konnte im Nachhinein nicht mehr festgestellt werden, wie der zentrale Pulsstatus war (31,3%, siehe Abb. 8). 16
22 35 70,0% Anzahl der Patienten absolut vorhanden nicht vorhanden unbekannt 60,0% 50,0% 40,0% 30,0% 20,0% 10,0% 0,0% Anzahl der Patienten relativ Arteria femoralis-puls Abbildung 8: Arteria femoralis-pulse in der klinischen Untersuchung bei Aufnahme von 48 Patienten mit akuter Extremitätenischämie in der Universitätsklinik Ulm im Zeitraum von Januar 2006 bis März 2011 Der periphere Puls (untere Extremität: A. poplitea, A. dorsalis pedis, A. tibialis posterior; obere Extremität: A. radialis, A. ulnaris) war in 45 Fällen nicht vorhanden (93,8%) und in 3 Fällen unbekannt (6,3%) Verschlussalter Anamnestisch wurde bei den untersuchten Patienten eine Verschlusszeit von im Median 1 Tag, minimal unter einem Tag, und maximal 10 Tagen festgestellt. Bei 11 Patienten war die Verschlusszeit retrospektiv nicht mehr zu eruieren (siehe Abb. 9). 17
23 Anzahl der Patienten relativ und absolut ,0% 45,0% 40,0% 35,0% 30,0% 25,0% 20,0% 15,0% 10,0% 5,0% 0,0% Anzahl der Patienten relativ unbekannt Anzahl der Tage bis zur Therapie Abbildung 9: Verschlusszeit in Tagen bis zur Therapie bei 48 Patienten mit akuter Extremitätenischämie in der Universitätsklinik Ulm im Zeitraum von Januar 2006 bis März Verschlussursache Bei der Mehrzahl der Patienten (25) war die Ursache für den Gefäßverschluss eine Thromboembolie. Bei 22 Patienten war eine arterielle Thrombose ursächlich, bei einem Patienten konnte die Ursache für den Verschluss nicht bestimmt werden (siehe Abb. 10) ,0% Anzahl der Patienten absolut ,0% 40,0% 30,0% 20,0% 10,0% Anzahl der Patienten relativ 0 Thromboembolie arterielle Thrombose unbekannt Ursache des Extremitätenverschlusses 0,0% Abbildung 10: Verschlussursache bei 48 Patienten mit akuter Extremitätenischämie in der Universitätsklinik Ulm im Zeitraum Januar 2006 bis März
24 Ursache der Thromboembolien: 68,0% der Patienten mit Thromboembolie als Ursache hatten gleichzeitig eine absolute Arrhythmie bei Vorhofflimmern (17 von 25 Patienten mit Thromboembolie). Bei allen Patienten, die eine AA bei VHF hatten, war diese schon vor dem Gefäßverschluss diagnostiziert worden. Ein Patient erlitt die Thromboembolie aufgrund einer Plaqueembolisation bei einem Herzkatheter. Ursache der arteriellen Thrombosen: Bei 45,5% der Patienten mit arterieller Thrombose als Ursache war eine pavk bekannt, bei 54,5% war keine pavk in der Vorgeschichte beschrieben. Eine pavk 1. Grades lag bei keinem Patienten vor, bei 30% eine pavk 2. Grades (3 Patienten), bei 10% eine pavk 3. Grades (1 Patient) und bei 50% eine pavk 4. Grades (5 Patienten). Bei einem Patienten war das Stadium retrospektiv nicht zu ermitteln (siehe Abb. 11). Anzahl der Patienten absolut I II III IV unbekannt pavk-stadium vor Extrem itätenischäm ie 50,0% 45,0% 40,0% 35,0% 30,0% 25,0% 20,0% 15,0% 10,0% 5,0% 0,0% Anzahl der Patienten relativ Abbildung 11: pavk-stadien bei Patienten, die mit arterieller Thrombose bei vorbekannter pavk in der Universitätsklinik Ulm im Zeitraum von Januar 2006 bis März 2011 interventionell behandelt wurden (pavk= periphere arterielle Verschlusskrankheít) Als Ursache bei den Verschlüssen durch arterielle Thrombose wurden außerdem gefunden: paraneoplastisch bei Ovarial-Karzinom (1x), Endangiitis obliterans (1x), Poplitealaneurysma (1x), Bypassverschluss (1x). 19
25 3.1.4 Verschlusslokalisation Bei den allermeisten Patienten war der Verschluss an der unteren Extremität (47), nur bei einem Patienten trat ein Verschluss an der oberen Extremität auf. Bei 25 Patienten trat der Verschluss auf der linken Seite auf, bei 23 Patienten auf der rechten Seite. Zur besseren Auswertung, ob die Höhe des Verschlusses einen Einfluss auf den Erfolg der Erstintervention hat, wurde die art. Strombahn unterteilt in proximale arterielle Beingefäße (A. femoralis communis, Femoralisgabel, A. femoralis superficialis und A. femoralis profunda), mittlere arterielle Beingefäße (A. poplitea, bzw. P1, P2, P3), distale arterielle Beingefäße (A. tibialis anterior, A. tibialis posterior und A. fibularis) sowie distale arterielle Unterarmgefäße (A. radialis, A. ulnaris). Sieht man sich nun an, wie häufig die verschiedenen Lokalisationen betroffen sind, sieht man, dass vor allem proximale Verschlüsse auftraten (siehe Abb. 12) ,0% Anzahl der Patienten absolut ,0% 40,0% 35,0% 30,0% 25,0% 20,0% 15,0% 10,0% 5,0% 0,0% Anzahl der Patienten relativ proximale Beingefäße mittlere Beingefäße distale Beingefäße distale Armgefäße Lokalisation des Verschlusses Abbildung 12: anatomische Höhe des Verschlusses bei 48 interventionell behandelten Patienten mit akuter Extremitätenischämie an der Universitätsklinik Ulm im Zeitraum von Januar 2006 bis März 2011 Sieht man sich die genaue Aufschlüsselung an, welche Arterie von dem Verschluss betroffen war, sieht man, dass insbesondere die A. femoralis superficialis sehr häufig betroffen war (siehe Abb. 13). 20
26 16 35,0% Anzahl des jeweiligen Verschlusses absolut ,0% 25,0% 20,0% 15,0% 10,0% 5,0% Anzahl des jeweiligen Verschlusses relativ 0 0,0% AFC Femoralisgabel AFP + AFS nur AFS P1 P2 P3 US A. radialis Lokalisation des jew eiligen Verschlusses Abbildung 13: genaue Lokalisation des Verschlusses bei 48 interventionell behandelten Patienten mit akuter Extremitätenischämie an der Universitätsklinik Ulm im Zeitraum von Januar 2006 bis März 2011 (AFC= Arteria femoralis communis, AFP= Arteria femoralis profunda, AFS= Arteria femoralis superficialis, P1-P3= Arteria poplitea, A.= Arteria) Wenn ein distaler Verschluss der Unterschenkelarterien vorlag, waren in der Mehrzahl der Fälle gleich alle 3 Gefäße betroffen (4, 57,1%). Bei 2 Patienten waren 2 Gefäße betroffen (28,6%), bei 1 Patienten 1 Gefäß (14,3%). Untersucht man nun, ob die Ursache des Verschlusses einen Einfluss auf die Lokalisation des Verschlusses hat, sieht man, dass man keine Aussage darüber treffen kann, ob Thrombosen oder Embolien eher distal oder proximal auftreten; beide treten sowohl distal wie proximal auf (siehe Abb. 14) 21
27 Anzahl der Verschlüsse absolut und Anteil der embolischen Verschlüsse AFC Femoralisgabel AFP + AFS nur AFS P1 P2 P3 US Gesamtzahl embolische Verschlüsse A. radialis Lokalisation des Verschlusses und anteilig die embolischen Verschlüsse Abbildung 14: Lokalisationen der arteriellen Verschlüsse und anteilig die Anzahl der embolischen Verschlüsse bei 48 interventionell behandelten Patienten mit akuter Extremitätenischämie an der Universitätsklinik Ulm im Zeitraum von Januar 2006 bis März 2011 (AFC= Arteria femoralis communis, AFP= Arteria femoralis profunda, AFS= Arteria femoralis superficialis, P1-P3= Arteria poplitea, A.= Arteria) 3.2 Diagnostik Becken-Bein-Angiographie/ Angiographie der Unterarm- und Handgefäße Bei allen 48 Patienten wurde eine Angiographie in der radiologischen Abteilung des Universitätsklinikums Ulm (Ärztlicher Leiter: Prof. Dr. Brambs) durchgeführt. 3.3 Erstintervention Wie schon beschrieben, wurde bei allen 48 Patienten, die in die Studie eingeschlossen wurden, primär eine interventionelle Therapie durchgeführt Art der Erstintervention In der Mehrheit der Fälle (29, 60,4%) war die Erstintervention, die bei den Patienten durchgeführt wurde, eine intraarterielle Lyse mit Urokinase. Ein Lyse in Kombination mit einer Aspirationsthrombektomie (PAT) wurde bei 15 Patienten durchgeführt (31,3%) und eine alleinige Aspirationsthrombektomie bei 2 Patienten (4,2%). Bei jeweils einem Patienten wurden eine Ballondilatation mit Stentimplantation und eine Lyse in Kombination mit Aspirationsthrombektomie und Dilatation durchgeführt (jeweils 2,1%, siehe auch Abb. 15) 22
28 Anzahl der Patienten absolut ,0% 60,0% 50,0% 40,0% 30,0% 20,0% 10,0% Anzahl der Patienten relativ 0 Lyse Lyse + PAT PAT Dilat. + Stent Lyse, PAT + Dilat. Art der durchgeführten Erstintervention 0,0% Abbildung 15: Art der durchgeführten Erstintervention bei 48 interventionell behandelten Patienten mit akuter Extremitätenischämie an der Universitätsklinik Ulm im Zeitraum von Januar 2006 bis März 2011 ( PAT= perkutane Aspirationsthrombektomie, Dilat.= Diltatation) Erfolg der Erstintervention Eine erfolgreiche Erstintervention ist dadurch definiert, dass sich die Symptome nach der Erstintervention sosehr gebessert haben, dass keine Re-Intervention oder chirurgische Therapie im Rahmen des Krankenhausaufenthaltes mehr notwendig wurde. Keine Re-Intervention ist das Fortführen einer Lyse, selbst wenn dabei der Katheter neu platziert werden muss oder eine erneute Aspirationsthrombektomie, wenn diese schon am Vortag ebenfalls stattfand. Die Erstintervention war in 26 Fällen nicht erfolgreich (54,2%), d.h. es musste eine Re-Intervention oder eine chirurgische Therapie des Verschlusses erfolgen. In 21 Fällen war die Erstintervention erfolgreich (43,8%), in 1 Fall war der Erfolg nicht beurteilbar (2,1%), da sich der Patient vor einer Kontrolluntersuchung und Kontrollangiographie selbst entließ (siehe Abb. 16). 23
29 30 60,0% 25 50,0% Anzahl der erfolgreichen Erstinterventionen absolut ,0% 30,0% 20,0% 10,0% Anzahl der erfolgreichen Erstinterventionen relativ 0 erfolgreich nicht erfolgreich nicht beurteilbar Erfolg der durchgeführten Erstintervention 0,0% Abbildung 16: Erfolg der Erstintervention bei 48 interventionell behandelten Patienten mit akuter Extremitätenischämie an der Universitätsklinik Ulm im Zeitraum von Januar 2006 bis März Erfolg in Abhängigkeit von der Art der Intervention 29 Patienten erhielten eine alleinige Lysetherapie; bei 37,9% (11/29) war diese Therapie erfolgreich. 15 Patienten erhielten eine Kombination aus Lyse und Aspirationsthrombektomie, davon waren nach Erstintervention 53,3% (8/15) wiedereröffnet. Eine alleinige Aspirationsthrombektomie bekamen 2 Patienten, von denen eine erfolgreich war, ein Patient eine Kombination aus Dilatation und Stent, die erfolgreich war und ein Patient eine Kombination aus Lyse, Aspirationsthrombektomie und Dilatation, die nicht erfolgreich war (siehe Tab. 2). Tabelle 2: Erfolg der Erstintervention in Abhängigkeit von der Art der Erstintervention bei 48 interventionell behandelten Patienten mit akuter Extremitätenischämie in der Universitätsklinik Ulm im Zeitraum von Januar 2006 bis März 2011 Lyse (n=29) Lyse + PAT (n=15) PAT (n=2) Dilatation + Stent (n=1) Lyse + PAT + Dilatation (n=1) Eröffnet nach Erstintervention Relative Wiedereröffnungsrate (%) 37,9% 53,3% 50,0% 100% 0% Konfidenzinterv. 20,7-57,7% 26,6-78,7% 24
30 Nachfolgend werden v.a. die beiden Interventionsverfahren alleinige Lyse und Kombination aus Lyse und PAT verglichen, da die Fallzahlen für die alternativen Verfahren zu gering sind, um Schlussfolgerungen zu ziehen Erfolg in Abhängigkeit von der Dauer des Verschlusses Bei den Patienten, bei denen der Verschluss weniger als ein Tag oder genau ein Tag betrug, waren nach Erstintervention 33,3% wiedereröffnet. Bestand der Verschluss bei Aufnahme 2-4 Tage, konnten 37,5%, bei 5-7 Tagen 60,0% und bei 8 10 Tagen 33,3% erfolgreich behandelt werden. Bei 11 Patienten war das Verschlussalter nicht eruierbar; hier betrug die Erfolgsrate 63,6% (siehe Tab. 3). Tabelle 3: Erfolg der Erstintervention in Abhängigkeit von der Dauer des Verschlusses bei 48 interventionell behandelten Patienten mit akuter Extremitätenischämie in der Universitätsklinik Ulm im Zeitraum von Januar 2006 bis März 2011 (d= Tage) <1d (n=21) 2-4d (n=8) 5-7d (n=5) 8-10d (n=3) Unbekannt (n=11) Eröffnet nach Erstintervention Relative Wiedereröffnungsrate (%) 33,3% 37,5% 60,0% 33,3% 63,6% Konfidenzintervall 14,6-57,0% 8,5-75,6% 14,7-94,7% 0,8-90,6% 30,8-89,1% Erfolg in Abhängigkeit von der Höhe des Verschlusses Um zu sehen, ob die Lokalisation des Verschlusses eine Auswirkung auf den Erfolg der Erstintervention hat, haben wir uns die Verschlüsse der unteren Extremität angesehen (47) und diese in proximale (AFC, AFP, AFS), mittlere (A. poplitea) und distale (Unterschenkelarterien) Verschlüsse unterteilt. Dabei zeigte sich, dass nach der Erstintervention von den proximalen Verschlüssen 33,3% (7/21), von den mittleren 57,9% (11/19) und den distalen Verschlüssen 28,6% (2/7) wieder eröffnet waren (siehe Tab. 4). Der einzige distale Verschluss der oberen Extremität konnte erfolgreich behoben werden. 25
31 Tabelle 4: Erfolg der Erstintervention in Abhängigkeit von der Höhe des Verschlusses bei 48 interventionell behandelten Patienten mit akuter Extremitätenischämie in der Universitätsklinik Ulm im Zeitraum von Januar 2006 bis März 2011 Proximal (n=21) Mittel (n=19) Distal (n=7) Obere Extremität (n=1) Eröffnet nach Erstintervention Relative Wiedereröffnungsrate 33,3% 57,9% 28,6% 100% (%) Konfidenzintervall 14,6 57,0% 33,5-79,8% 3,7-71,0% Erfolg in Abhängigkeit von der Ursache des Verschlusses Die größte Erfolgsrate nach Erstintervention konnte man bei arterieller Thrombose mit 54,5% sehen (12 von 22 erfolgreich), bei Thromboembolie war die Erstintervention nur in 32,0% der Fälle erfolgreich. In einem Fall war die Ursache unbekannt, die Erstintervention erfolgreich (siehe Tab. 5). Tabelle 5: Erfolg der Erstintervention in Abhängigkeit von der Ursache des Verschlusses bei 48 interventionell behandelten Patienten mit akuter Extremitätenischämie in der Universitätsklinik Ulm im Zeitraum von Januar 2006 bis März 2011 Thromboembolie (n=25) Arterielle Thrombose (n=22) Unbekannt (n=1) Eröffnet nach Erstintervention Relative Wiedereröffnungsrate 32,0% 54,5% 100% (%) Konfidenzintervall 15-53,5% 32,2-75,6% Lyse als Erstintervention Das bei unserer Studie verwendete Fibrinolytikum war Urokinase, das intraarteriell mit einer Dosis von I.E./ Stunde appliziert wurde. Der Erfolg der Lysetherapie wurde nach 24 Stunden über eine erneute Angiographie kontrolliert und ggf. fortgesetzt. Bei den Patienten, bei denen eine Lyse, egal ob als alleinige Therapie oder in Kombination durchgeführt wurde, wurde bei der Mehrzahl (42 Patienten, 93,3%) eine kontinuierliche Lysetherapie über 24 Stunden oder länger durchgeführt. Bei einer Patientin wurde die Lyse als Bolus appliziert (2,1%), da sie 26
32 frisch gefäßoperiert war (Bypass an der anderen Extremität) und man eine kontinuierliche Lyse vermeiden wollte. Bei 2 Patienten war die Lyse zweigeteilt, d.h. es lag eine Pause von mind. 24h zwischen den beiden Lysetherapien. Bei beiden Patienten gab es eine zwischenzeitliche Besserung der Symptomatik. Der Verschluss war jedoch weiterhin an derselben Stelle und es kam zu einer klinischen Verschlechterung noch während des stationären Aufenthaltes, sodass in den beiden Fällen die Erstintervention als nicht erfolgreich gewertet wurde. Bei dem einen Patienten ging die erste Lysetherapie über 72 Stunden, die zweite über 48 Stunden, bei dem anderen Patienten die erste über 96 Stunden, ebenso die zweite Lysetherapie. Die Stunden wurden jeweils kumulativ betrachtet. Nach 24 Stunden Lysetherapie betrug die Erfolgsrate 46,7% (7/15), nach 48 Stunden 38,9% (7/18), nach 72 Stunden 50,0% (3/6), nach 96 Stunden 50,0% (1/2), nach 120 Stunden 0% (0/2), ebenso nach 192 Stunden (0/1, siehe auch Tab. 6). Tabelle 6: Erfolg der Lyse als Erstintervention in Abhängigkeit von der Dauer der Therapie bei 48 interventionell behandelten Patienten mit akuter Extremitätenischämie in der Universitätsklinik Ulm im Zeitraum von Januar 2006 bis März 2011 (h= Stunden) Bolus 24h 48h 72h 96h 120h 144h 168h 192h (n=1) (n=15) (n=18) (n=6) (n=2) (n=2) (n=0) (n=0) (n=1) Eröffnet nach Erstintervention Relative Wiedereröffnungsrate (%) 100,0% 46,7% 38,9% 50,0% 50,0% 0% 0% Konfidenzintervall 21,3-17,3-11,8-1,3-0,0-73,4% 64,3% 88,2% 98,7% 84,2% Weiteres Verfahren nach erfolgloser Erstintervention 21 Patienten konnten erfolgreich durch die Erstintervention behandelt werden, bei einem Patienten konnte der Erfolg nicht beurteilt werden. Bei 26 Patienten war die Erstintervention nicht erfolgreich, sodass ein Verfahrenswechsel notwendig wurde, um den Verschluss zu beheben. Von den 26 Patienten wurden 10 Patienten sofort chirurgisch behandelt, 16 Patienten bekamen eine Re-Intervention. 27
33 3.4 Re-Intervention Art der Re-Intervention 4 Patienten hatten eine alleinige Aspirationsthrombektomie, jeweils 3 Patienten eine alleinige Dilatation, eine Kombination aus Stent und Dilatation und eine Kombination aus Aspirationsthrombektomie und Dilatation. Jeweils ein Patient bekam eine alleinige Stentimplantation, eine Kombination aus Lyse + Dilatation und eine Kombination aus Aspirationsthrombektomie, Stent und Dilatation Notwendigkeit der Re-Intervention in Abhängigkeit von der Art der Erstintervention Nach alleiniger Lyse war die Zahl derer, die zusätzlich einer Re-Intervention bedurften, geringfügig höher als bei der vergleichbaren Gruppe, die eine Kombination aus Lyse und PAT erhielt (siehe Tab. 7). Tabelle 7: Re-Interventionsrate in Abhängigkeit von der Art der Erstintervention bei 48 interventionell behandelten Patienten mit akuter Extremitätenischämie in der Universitätsklinik Ulm im Zeitraum von Januar 2006 bis März 2011 (PAT= perkutane Aspirationsthrombektomie) Alleinige Lyse (n=29) Lyse + PAT (n=15) Re-Intervention nötig 11 5 Relative Re-Interventionsrate 37,9% 33,3% Konfidenzintervall 20,7-57,7% 11,8-61,6% Notwendigkeit der Re-Intervention in Abhängigkeit von der Dauer des Verschlusses Die höchste Re-Interventionsrate trat bei den Verschlüssen auf, die weniger als oder genau einen Tag bestanden (47,6%). Bei den Verschlüssen, die zwischen 2 und 4 Tagen bestanden, mussten 37,5% einer Re-Intervention unterzogen werden, bei Verschlüssen zwischen 5 und 7 Tagen keiner. Zwischen 8 und 10 Tagen schließlich 33,3%, bei den Verschlüssen, bei denen die Dauer unbekannt war, betrug die Re-Interventionsrate 18,2% (siehe Tab. 8) 28
34 Tabelle 8: Notwendigkeit der Re-Intervention in Abhängigkeit von der Dauer des Verschlusses bei 48 interventionell behandelten Patienten mit akuter Extremitätenischämie in der Universitätsklinik Ulm im Zeitraum von Januar 2006 bis März 2011 (d= Tage) 1d (n=21) 2-4d (n=8) 5-7d (n=5) 8-10d (n=3) Unbekannt (n=11) Re-Interv. nötig Relative Re- Interv.-Rate 47,6% 37,5% 0% 33,3% 18,2% Konfidenzinterv. 25,7-70,2% 8,5-75,5% 0,0-52,2% 0,8-90,6% 2,3-51,8% Notwendigkeit der Re-Intervention in Abhängigkeit von der Höhe des Verschlusses Die Re-Interventionsrate war bei Verschlüssen der proximalen Beingefäße mit 42,9% höher als die der mittleren und distalen Beingefäße (26,3% und 28,6%). Der einzige Verschluss eines distalen Armgefäßes konnte während der Erstintervention erfolgreich behoben werden( siehe Tab. 9) Tabelle 9: Re-Interventionsrate in Abhängigkeit von der Höhe des Verschlusses bei 48 interventionell behandelten Patienten mit akuter Extremitätenischämie in der Universitätsklinik Ulm im Zeitraum von Januar 2006 bis März 2011 Proximale Bein- Gefäße (n=21) Mittlere Bein- Gefäße (n=19) Distale Bein- Gefäße (n=7) Distale Arm- Gefäße (n=1) Re-Intervention nötig Relative Re- 42,9% 26,3% 28,6% 0% Interventions- Rate Konfidenzintervall 21,8-66,0% 9,2-51,2% 3,7-71,0% Notwendigkeit der Re-Intervention in Abhängigkeit von der Ursache des Verschlusses Die Zahl der Patienten, die bei Thromboembolie eine Re-Intervention brauchten, war höher als bei Patienten mit arterieller Thrombose (52,0% vs. 13,6%, siehe auch Tab. 10). 29
35 Tabelle 10: Re-Interventionsrate in Abhängigkeit von der Art der Erstintervention bei 48 interventionell behandelten Patienten mit akuter Extremitätenischämie in der Universitätsklinik Ulm im Zeitraum von Januar 2006 bis März 2011 Thromboembolie (n=25) Arterielle Thrombose (n=22) Unbekannt (n=1) Re-Intervention nötig Relative Re- 52,0% 13,6% Interventionsrate Konfidenzintervall 31,3-72,2% 2,9-34,9% Erfolg der Re-Intervention Die Re-Interventionen, die durchgeführt wurden, waren zur Hälfte erfolgreich. 8 Patienten musste nach erfolgter Re-Intervention nicht weiter behandelt werden, der Verschluss bildete sich radiologisch und klinisch zurück Erfolg in Abhängigkeit von der Art der Re-Intervention Die in 4 Fällen durchgeführte Aspirationsthrombektomie war nur in einem Fall erfolgreich (25,0%), die Kombination aus Stent + Dilatation sowie Aspirationsthrombektomie + Dilatation in jeweils 66,7% (jeweils 2/3), die alleinige Dilatation in 33,3% (jeweils 1/3). Nur jeweils einmal durchgeführt wurde die alleinige Stentimplantation, die erfolgreich war; ebenso wie die Kombination aus PAT, Stent und Dilatation. Nicht erfolgreich war die einmal durchgeführte Kombination aus Lyse und Dilatation (siehe Tab. 11). 30
36 Tabelle 11: Erfolg der Re-Intervention in Abhängigkeit von der Art der Re-Intervention bei 48 interventionell behandelten Patienten mit akuter Extremitätenischämie in der Universitätsklinik Ulm im Zeitraum von Januar 2006 bis März 2011 (PAT= perkutane Aspirationsthrombektomie, Dil.= Dilatation) PAT (n=4) Dilatation (n=3) Stent + Dilatation (n=3) PAT + Dilatation (n=3) Stent (n=1) Lyse + Dilatation (n=1) PAT + Stent + Dil. (n=1) Eröffnet nach Re-Intervention Relative Wiedereröffnungsrate (%) 25,0% 33,3% 66,7% 66,7% 100.0% 0% 100.0% Konfidenzinterv. 0,6-80,6% 0,8-90,6% 9,4-99,2% 9,4-99,2% Erfolg in Abhängigkeit von der Höhe des Verschlusses 9 Patienten, bei denen eine Re-Intervention notwendig wurde, hatten einen proximalen Verschluss, also in der A. femoralis communis, superficialis oder profunda, 5 Patienten einen mittleren Verschluss in der A. poplitea und 2 Patienten einen distalen Verschluss. Nach Re-Intervention waren 55,6% der proximalen Verschlüsse (5/9 Patienten) wiedereröffnet, bei den mittleren Verschlüssen waren es 60,0% (3/5). Die distalen Verschlüssen konnten interventionell auch bei Re- Intervention nicht wieder eröffnet werden (siehe Tab. 12). Tabelle 12: Erfolg der Re-Intervention in Abhängigkeit von der Höhe des Verschlusses bei 48 interventionell behandelten Patienten mit akuter Extremitätenischämie in der Universitätsklinik Ulm im Zeitraum von Januar 2006 bis März 2011 Proximal (n=9) Mittel (n=5) Distal (n=2) Eröffnet nach Re Intervention Relative Wiedereröffnungsrate 55,6% 60,0% 0% (%) Konfidenzintervall 21,2-86,3% 14,7-94,7% 0,0-84,2% 31
37 Weiteres Vorgehen nach erfolgloser Re-Intervention Von den 8 Patienten, bei denen der arterielle Verschluss auch nach Re-Intervention noch bestand, wurden 7 Patienten einer chirurgischen Therapie zugeführt. Ein Patient verstarb nach Abschluss der erfolglosen Re-Intervention, ohne dass der Verschluss chirurgisch therapiert werden konnte. 3.5 Gesamterfolg der interventionellen Therapie (Erst- und Re- Intervention) Die Mehrzahl der Patienten (29 von 48 Patienten) konnte interventionell erfolgreich behandelt werden, davon 8 Patienten allerdings erst nach einer Re-Intervention. Das entspricht insgesamt einer Erfolgsrate von 60,4%. Der Verschluss von 19 Patienten (39,6%) konnte dagegen nicht interventionell behandelt werden, weder durch Erst- noch durch Re-Intervention Erfolg in Abhängigkeit von der Art der Intervention Sieht man sich die 4 Methoden an, die bei der überwiegenden Mehrheit der Patienten angewandt wurden, nämlich die alleinige Lyse (29), die Kombination aus Lyse und PAT (15), die alleinige PAT (6) und die Kombination aus Dilatation und Stentimplantation (4), sieht man, dass die Kombination aus Lyse und PAT, die bei 15 Patienten angewandt wurde, eine Erfolgsrate von 53,3% hatte (8/15). Die alleinige Lyse kommt auf eine Wiedereröffnungsrate von 37,9% (11/29), die alleinige PAT auf 33,3% (2/6) und die Kombination aus Stent und Dilatation auf 75,0%, allerdings wurde dieses Verfahren nur bei 4 Patienten angewandt (siehe Tab. 13= Tabelle 13: Gesamterfolg der vier am häufigsten verwendeten Interventionen in Abhängigkeit von der Art der Intervention bei 48 interventionell behandelten Patienten mit akuter Extremitätenischämie in der Universitätsklinik Ulm im Zeitraum von Januar 2006 bis März 2011 (PAT= perkutane Aspirationsthrombektomie) Lyse (n=29) Lyse + PAT (n=15) PAT (n=6) Dilatation + Stent (n=4) Eröffnet nach Intervention Relative Wiedereröffnungsrate 37,9% 53,3% 33,3% 75,0% (%) Konfidenzintervall 20,7-57,7% 26,6-78,7% 4,3-77,7% 19,4-99,4% 32
38 3.5.2 Erfolg in Abhängigkeit von der Dauer des Verschlusses Betrachtet man den Interventionserfolg in der Gesamtheit der Erstinterventionen und Re-Interventionen, sieht man, dass die Verschlüsse, die weniger bzw. genau einen Tag bei Aufnahme dauerten, den größten Erfolg hatten (61,9%). Verschlüsse, die zwischen 2 und 4 Tagen bestanden, konnten in 50,0% erfolgreich interventionell behandelt werden. Bei 5 bis 7 Tagen betrug die Rate derer, die eröffnet wurden 60,0%, bei 8 bis 10 Tagen 33,3%. In 11 Fällen war die Verschlussdauer nicht bekannt; hier betrug die Wiedereröffnungsrate interventionell 72,7% (siehe Tab. 14). Tabelle 14: Gesamterfolg der Interventionen in Abhängigkeit von der Dauer des Verschlusses bei 48 interventionell behandelten Patienten mit akuter Extremitätenischämie in der Universitätsklinik Ulm im Zeitraum von Januar 2006 bis März 2011 (d= Tage) < 1d (n=21) 2-4d (n=8) 5-7d (n=5) 8-10 (n=3) Unbekannt (n=11) Eröffnet nach Intervention Relative Wiedereröffnungsrate (%) 61,9% 50,0% 60,0% 33,3% 72,7% Konfidenzinter. 38,4-81,9% 15,7-84,3% 14,7-94,7 0,8-90,6% 39,0-94,0% Erfolg in Abhängigkeit von der Höhe des Verschlusses Insgesamt betrachtet hat ein Verschluss in der mittleren Loge (A. poplitea) der unteren Extremität die höchste Erfolgsrate von 73,7% (14/19). Proximale Verschlüsse wurden in 57,1% (12/21) wiedereröffnet, distale Verschlüsse an der unteren Extremität in 28,6% (2/7). Der einzige distale Verschluss der oberen Extremität war nach interventioneller Behandlung ebenfalls wiedereröffnet (siehe Tab. 15). 33
39 Tabelle 15: Gesamterfolg der Interventionen in Abhängigkeit von der Höhe des Verschlusses bei 48 interventionell behandelten Patienten mit akuter Extremitätenischämie in der Universitätsklinik Ulm im Zeitraum von Januar 2006 bis März 2011 Proximal (n=21) Mittel (n=19) Distal (n=7) Obere Extremität (n=1) Eröffnet nach Intervention Relative Wiedereröffnungsrate 57,1% 73,7% 28,6% 100,0% (%) Konfidenzintervall 34,0-78,2% 48,8-90,9% 3,7-71,0% Erfolg in Abhängigkeit von der Ursache des Verschlusses Insgesamt betrachtet nach Erst- und Re-Intervention war die interventionelle Therapie bei Thromboembolie erfolgreicher als bei arterieller Thrombose (64,0% vs. 54,5%, siehe Tab. 16). Tabelle 16: Gesamterfolg der Interventionen in Abhängigkeit von der Ursache des Verschlusses bei 48 interventionell behandelten Patienten mit akuter Extremitätenischämie in der Universitätsklinik Ulm im Zeitraum von Januar 2006 bis März 2011 Thromboembolie (n=25) Arterielle Thrombose (n=22) Unbekannt (n=1) Eröffnet nach Intervention Relative Wiedereröffnungsrate 64,0% 54,5% 100% (%) Konfidenzintervall 42,5-82,0% 32,2-75,6% 3.6 Chirurgische Therapie Insgesamt bedurften 17 Patienten einer chirurgischen Therapie ihrer Extremitätenischämie, davon wurden 10 direkt im Anschluss an die erfolglose Erstintervention durchgeführt und 7 nach Durchführung der Re-Intervention. Zu den chirurgischen Maßnahmen, die ergriffen wurden, gehören: Thrombektomie (12x), Amputation (8x), Bypass (4x), chirurgisches Einbringen eines Stents (1x), Venenpatchplastik (1x) und Dilatation (1x). Bei den kompletten Ischämien mussten 3 von 7 Patienten operativ versorgt werden (42,9%). 34
Bildgebende und interventionelle Strategien bei pavk und akutem peripheren Arterienverschluss
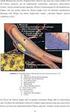 Bildgebende und interventionelle Strategien bei pavk und akutem peripheren Arterienverschluss J. Tonak N. Panagiotopoulos - P. Bischoff - J.P. Goltz Jörg Barkhausen Definition pavk: periphere arterielle
Bildgebende und interventionelle Strategien bei pavk und akutem peripheren Arterienverschluss J. Tonak N. Panagiotopoulos - P. Bischoff - J.P. Goltz Jörg Barkhausen Definition pavk: periphere arterielle
MODUL 14 Wissensgewinnung, Information und Visualisierung. PBL Fall 4. Dr. H. A. Deutschmann
 MODUL 14 Wissensgewinnung, Information und Visualisierung PBL Fall 4 Dr. H. A. Deutschmann Medizinische Universität Graz Univ. Klinik für Radiologie Auenbruggerplatz A-8036 Graz Anamnese Eine 61 jährige
MODUL 14 Wissensgewinnung, Information und Visualisierung PBL Fall 4 Dr. H. A. Deutschmann Medizinische Universität Graz Univ. Klinik für Radiologie Auenbruggerplatz A-8036 Graz Anamnese Eine 61 jährige
Bildgebende und interventionelle Strategien bei pavk und akutem peripheren Arterienverschluss
 Bildgebende und interventionelle Strategien bei pavk und akutem peripheren Arterienverschluss J. Tonak P. Bischoff - J.P. Goltz Jörg Barkhausen Definition pavk: periphere arterielle Verschlusskrankheit
Bildgebende und interventionelle Strategien bei pavk und akutem peripheren Arterienverschluss J. Tonak P. Bischoff - J.P. Goltz Jörg Barkhausen Definition pavk: periphere arterielle Verschlusskrankheit
Die periphere arterielle Verschlusskrankheit im höheren Lebensalter
 Aus der Universitätsklinik und Poliklinik für Innere Medizin III an der Martin Luther - Universität Halle - Wittenberg (Direktor: Prof. Dr. med. K. Werdan) Die periphere arterielle Verschlusskrankheit
Aus der Universitätsklinik und Poliklinik für Innere Medizin III an der Martin Luther - Universität Halle - Wittenberg (Direktor: Prof. Dr. med. K. Werdan) Die periphere arterielle Verschlusskrankheit
Medizin im Vortrag. Herausgeber: Prof. Dr. med. Christoph Frank Dietrich. Periphere arterielle Verschlusskrankheit (pavk)
 Medizin im Vortrag Herausgeber: Prof. Dr. med. Christoph Frank Dietrich Periphere arterielle Verschlusskrankheit (pavk) Autoren: Priv.-Doz. Dr. med. Christoph Frank Dietrich Prof. Dr. med. Rupert Martin
Medizin im Vortrag Herausgeber: Prof. Dr. med. Christoph Frank Dietrich Periphere arterielle Verschlusskrankheit (pavk) Autoren: Priv.-Doz. Dr. med. Christoph Frank Dietrich Prof. Dr. med. Rupert Martin
DISSERTATION. Der Stellenwert der Hemobahn-Viabahn-Endoprothese in der Therapie chronisch-komplexer Läsionen der Arteria femoralis superficialis
 Aus dem Gefäßzentrum Berlin am Evangelischen Krankenhaus Königin Elisabeth Herzberge, Akademisches Lehrkrankenhaus der Medizinischen Fakultät der Charité Universitätsmedizin Berlin DISSERTATION Der Stellenwert
Aus dem Gefäßzentrum Berlin am Evangelischen Krankenhaus Königin Elisabeth Herzberge, Akademisches Lehrkrankenhaus der Medizinischen Fakultät der Charité Universitätsmedizin Berlin DISSERTATION Der Stellenwert
Akute Ischämie: Gefässchirurgische Therapie
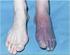 Akute Ischämie: Gefässchirurgische Therapie Dr. Christoph Koella* - Leiter Gefässchirurgie Dr. Christophe Rouden* - Leitender Arzt Gefässchirurgie Dr. Claudia Von Arx - Küng* - Leitende Ärztin Gefässchirurgie
Akute Ischämie: Gefässchirurgische Therapie Dr. Christoph Koella* - Leiter Gefässchirurgie Dr. Christophe Rouden* - Leitender Arzt Gefässchirurgie Dr. Claudia Von Arx - Küng* - Leitende Ärztin Gefässchirurgie
männlich 75,7% Abb.1: Geschlechtsverteilung der PAVK Patienten
 5. Ergebnisse 5.1. Alters- und Geschlechtsverteilung Das untersuchte Krankengut umfasste 325 Patienten. 246 (75,7 %) waren männlichen, 79 (24,3 %) weiblichen Geschlechts (Abb. 1). Das Durchschnittsalter
5. Ergebnisse 5.1. Alters- und Geschlechtsverteilung Das untersuchte Krankengut umfasste 325 Patienten. 246 (75,7 %) waren männlichen, 79 (24,3 %) weiblichen Geschlechts (Abb. 1). Das Durchschnittsalter
Periphere gefäßchirurgische und abdominelle aortale Notfälle
 Periphere gefäßchirurgische und abdominelle aortale Notfälle R. Klug Abteilung für Allgemein-,Viszeral- und Gefäßchirurgie Horn 1. Verletzungen der Arterien 2. Akuter Arterienverschluß 3. Aortenaneurysmaruptur
Periphere gefäßchirurgische und abdominelle aortale Notfälle R. Klug Abteilung für Allgemein-,Viszeral- und Gefäßchirurgie Horn 1. Verletzungen der Arterien 2. Akuter Arterienverschluß 3. Aortenaneurysmaruptur
Eindrücke unseres neuen Katheterlabors. Messplätzen. mit 2 modernen
 Eindrücke unseres neuen Katheterlabors Messplätzen mit 2 modernen Eindrücke unseres neuen Katheterlabors Messplätzen mit 2 modernen 107 Stentbruch und Restenose: 108 Lösungsstrategien der modernen, interventionellen
Eindrücke unseres neuen Katheterlabors Messplätzen mit 2 modernen Eindrücke unseres neuen Katheterlabors Messplätzen mit 2 modernen 107 Stentbruch und Restenose: 108 Lösungsstrategien der modernen, interventionellen
K. Wilhelm Radiologische Universitätsklinik Bonn Direktor: Univ.-Prof. Dr. H.H. Schild
 Der akute Gefässverschluss Lyse und/oder Thrombektomie? K. Wilhelm Radiologische Universitätsklinik Bonn Direktor: Univ.-Prof. Dr. H.H. Schild Epidemiologie 1-Jahreserhebung (1994) in Gloucestershire (540.000
Der akute Gefässverschluss Lyse und/oder Thrombektomie? K. Wilhelm Radiologische Universitätsklinik Bonn Direktor: Univ.-Prof. Dr. H.H. Schild Epidemiologie 1-Jahreserhebung (1994) in Gloucestershire (540.000
Wann muss eine pavk interventionell behandelt werden? Was sagen die Leitlinien?
 Wann muss eine pavk interventionell behandelt werden? Was sagen die Leitlinien? Andreas Greiner Klinik für Gefäßchirurgie Campus Benjamin Franklin U N I V E R S I T Ä T S M E D I Z I N B E R L I N 1 Dieser
Wann muss eine pavk interventionell behandelt werden? Was sagen die Leitlinien? Andreas Greiner Klinik für Gefäßchirurgie Campus Benjamin Franklin U N I V E R S I T Ä T S M E D I Z I N B E R L I N 1 Dieser
KASUISTIK PTA. S.J. geb. am 14.3.1934. Dr. Stratznig
 KASUISTIK PTA S.J. geb. am 14.3.1934 Dr. Stratznig ANAMNESE Patient klagt über Schmerzen beim Gehen am rechten Bein, so dass er immer stehen bleiben muss. Außerdem habe er eine rote Stelle am Nagel der
KASUISTIK PTA S.J. geb. am 14.3.1934 Dr. Stratznig ANAMNESE Patient klagt über Schmerzen beim Gehen am rechten Bein, so dass er immer stehen bleiben muss. Außerdem habe er eine rote Stelle am Nagel der
Versorgungsforschungsstudie zur peripheren arteriellen Verschlusskrankheit (PAVK)- Baseline Ergebnisse zur Diagnostik
 Versorgungsforschungsstudie zur peripheren arteriellen Verschlusskrankheit (PAVK)- Baseline Ergebnisse zur Diagnostik Dipl. oec. troph. Rebecca Jahn, Prof. Dr. Curt Diehm, Dr. rer. medic. Elke Driller,
Versorgungsforschungsstudie zur peripheren arteriellen Verschlusskrankheit (PAVK)- Baseline Ergebnisse zur Diagnostik Dipl. oec. troph. Rebecca Jahn, Prof. Dr. Curt Diehm, Dr. rer. medic. Elke Driller,
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie
 Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Kalte Extremitäten [19] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. N.Y. Bimpong-Buta Version
Study Guide Klinik für Kardiologie, Pneumologie und Angiologie Task: Kalte Extremitäten [19] Autoren: Dr. med. S. Keymel/Univ.-Prof. Dr. med. T. Rassaf unter Mitarbeit von Dr. med. N.Y. Bimpong-Buta Version
Thrombolyse und Thrombektomie in den Extremitäten Noch radiologisch? Stand der Methoden und Ausblick
 Thrombolyse und Thrombektomie in den Extremitäten Noch radiologisch? Stand der Methoden und Ausblick Institut für Diagnostische und Interventionelle Radiologie Ralph Kickuth Potential conflicts of interest
Thrombolyse und Thrombektomie in den Extremitäten Noch radiologisch? Stand der Methoden und Ausblick Institut für Diagnostische und Interventionelle Radiologie Ralph Kickuth Potential conflicts of interest
DEUTSCHE GESELLSCHAFT FÜR KARDIOLOGIE HERZ- UND KREISLAUFFORSCHUNG e.v. German Cardiac Society
 Die Herz-Magnet-Resonanz-Tomographie kann Kosten um 50% senken gegenüber invasiven Tests im Rahmen der Abklärung und Behandlung von Patienten mit Verdacht auf eine koronare Herzkrankheit: Resultate von
Die Herz-Magnet-Resonanz-Tomographie kann Kosten um 50% senken gegenüber invasiven Tests im Rahmen der Abklärung und Behandlung von Patienten mit Verdacht auf eine koronare Herzkrankheit: Resultate von
Die chirurgische Therapie der peripheren arteriellen Verschlußkrankheit PD Dr. J. Zanow Klinik für Allgemein-, Viszeral- und Gefäßchirurgie UKJ
 Die chirurgische Therapie der peripheren arteriellen Verschlußkrankheit PD Dr. J. Zanow Klinik für Allgemein-, Viszeral- und Gefäßchirurgie UKJ Vorlesung 05.05.2011 Schwerpunkte der Gefäßchirurgie Operative
Die chirurgische Therapie der peripheren arteriellen Verschlußkrankheit PD Dr. J. Zanow Klinik für Allgemein-, Viszeral- und Gefäßchirurgie UKJ Vorlesung 05.05.2011 Schwerpunkte der Gefäßchirurgie Operative
Update! Periphere Intervention! Revaskularisierung. konservativ, interventionell, operativ oder kombiniert? Christoph Feldmann
 Update! Periphere Intervention! Revaskularisierung konservativ, interventionell, operativ oder kombiniert? Christoph Feldmann Konservativ Kombi niert? Operativ Inter- ventionell Leitlinien 2001 DGA (Deutsche
Update! Periphere Intervention! Revaskularisierung konservativ, interventionell, operativ oder kombiniert? Christoph Feldmann Konservativ Kombi niert? Operativ Inter- ventionell Leitlinien 2001 DGA (Deutsche
Die Thrombin-Therapie beim Aneurysma spurium nach arterieller Punktion
 Aus der Universitätsklinik und Poliklinik für Innere Medizin III der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. K. Werdan) und dem Herzzentrum Coswig Klinik für Kardiologie und
Aus der Universitätsklinik und Poliklinik für Innere Medizin III der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. K. Werdan) und dem Herzzentrum Coswig Klinik für Kardiologie und
DEUTSCHE GESELLSCHAFT FÜR KARDIOLOGIE HERZ- UND KREISLAUFFORSCHUNG e.v. German Cardiac Society. Achenbachstraße Düsseldorf
 Ergebnisse des prospektiven Leipziger Drug-Eluting Ballon- Registers: Periinterventionelle Komplikationen und klinisches Kurzund Langzeit-Follow-up von 412 konsekutiven Patienten nach Drugeluting Ballon-Angioplastie
Ergebnisse des prospektiven Leipziger Drug-Eluting Ballon- Registers: Periinterventionelle Komplikationen und klinisches Kurzund Langzeit-Follow-up von 412 konsekutiven Patienten nach Drugeluting Ballon-Angioplastie
Intrakoronare Stents. Welche Prophylaxe gegen Restenosierung und Verschluß?
 AMB 1999, 33, 11 Intrakoronare Stents. Welche Prophylaxe gegen Restenosierung und Verschluß? Die intrakoronare Ballondilatation (PTCA) mit anschließender Stent-Implantation ist sicherlich ein wesentlicher
AMB 1999, 33, 11 Intrakoronare Stents. Welche Prophylaxe gegen Restenosierung und Verschluß? Die intrakoronare Ballondilatation (PTCA) mit anschließender Stent-Implantation ist sicherlich ein wesentlicher
Vorwort. 2 Epidemiologie Inzidenz Mortalität Prävalenz Prognose 7
 Inhalt Vorwort V 1 Definition von Krankheitsbildern 1 1.1 Stadium I (asymptomatische Stenose) 1 1.2 Stadium II (TIA) 1 1.3 Stadium III (progredienter Schlaganfall) 2 1.4 Stadium IV (kompletter Schlaganfall)
Inhalt Vorwort V 1 Definition von Krankheitsbildern 1 1.1 Stadium I (asymptomatische Stenose) 1 1.2 Stadium II (TIA) 1 1.3 Stadium III (progredienter Schlaganfall) 2 1.4 Stadium IV (kompletter Schlaganfall)
Krankheitsbild und Epidemiologie des akuten Koronarsyndroms
 Krankheitsbild und Epidemiologie des akuten Koronarsyndroms Uwe Zeymer Herzzentrum Ludwigshafen Institut für Herzinfarktforschung Ludwigshafen Forum Herz: Versorgung bei Akutem Koronarsyndrom Berlin, 26.11.2015
Krankheitsbild und Epidemiologie des akuten Koronarsyndroms Uwe Zeymer Herzzentrum Ludwigshafen Institut für Herzinfarktforschung Ludwigshafen Forum Herz: Versorgung bei Akutem Koronarsyndrom Berlin, 26.11.2015
Advanced Interventionen an den Unterschenkelgefäß. äßen. R. Kickuth
 Universität t WürzburgW Advanced Interventionen an den Unterschenkelgefäß äßen R. Kickuth SAINT 2010 Publikationen über infrapopliteale PTAs eher selten Entwicklung hydrophiler FührungsdrF hrungsdrähte,
Universität t WürzburgW Advanced Interventionen an den Unterschenkelgefäß äßen R. Kickuth SAINT 2010 Publikationen über infrapopliteale PTAs eher selten Entwicklung hydrophiler FührungsdrF hrungsdrähte,
S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT
 S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT Stand: 30. September 2015 95% der Fälle durch Arteriosklerose Herzinfarkt, Schlaganfall und PAVK In ungefähr
S3-LEITLINIE ZUR DIAGNOSTIK, THERAPIE UND NACHSORGE DER PERIPHEREN ARTERIELLEN VERSCHLUSSKRANKHEIT Stand: 30. September 2015 95% der Fälle durch Arteriosklerose Herzinfarkt, Schlaganfall und PAVK In ungefähr
Jahresauswertung 2001 Modul 20/2: PTCA. Qualitätsmerkmale. Sachsen Gesamt. Qualitätssicherung bei Fallpauschalen und Sonderentgelten
 Qualitätssicherung bei Fallpauschalen und Sonderentgelten Modul 20/2: Teiln. en in: Sachsen Auswertungsversion: 7. Mai 2002 Datensatzversionen 2001: 3.2 / 3.3 Datenbankstand: 16. Juni 2002 Druckdatum:
Qualitätssicherung bei Fallpauschalen und Sonderentgelten Modul 20/2: Teiln. en in: Sachsen Auswertungsversion: 7. Mai 2002 Datensatzversionen 2001: 3.2 / 3.3 Datenbankstand: 16. Juni 2002 Druckdatum:
Schaufensterkrankheit. Der Beinschmerz aus gefäßchirurgischer Sicht
 Schaufensterkrankheit Der Beinschmerz aus gefäßchirurgischer Sicht Was bedeutet Schaufensterkrankheit Die Schaufensterkrankheit ist hauptsächlich ein Folgekrankheit der Arterienverkalkung (Arteriosklerose)
Schaufensterkrankheit Der Beinschmerz aus gefäßchirurgischer Sicht Was bedeutet Schaufensterkrankheit Die Schaufensterkrankheit ist hauptsächlich ein Folgekrankheit der Arterienverkalkung (Arteriosklerose)
Klinik und Poliklinik für Gefäßmedizin Neue endovaskuläre Verfahren bei PAVK
 Klinik und Poliklinik für Gefäßmedizin Neue endovaskuläre Verfahren bei PAVK Federico Tatò 54. Bayerischer Internistenkongress, 2015 Säulen der Therapie der pavk Behandlung der Risikofaktoren Thrombozytenaggregationshemmung
Klinik und Poliklinik für Gefäßmedizin Neue endovaskuläre Verfahren bei PAVK Federico Tatò 54. Bayerischer Internistenkongress, 2015 Säulen der Therapie der pavk Behandlung der Risikofaktoren Thrombozytenaggregationshemmung
Aneurysmatische. Erkrankungen der Arterien. Durchmesser thorakale Aorta 3-3,5 cm. Durchmesser abdominelle Aorta 2-2,9 cm
 Aneurysmatische Erkrankungen der Arterien Durchmesser thorakale Aorta 3-3,5 cm Durchmesser abdominelle Aorta 2-2,9 cm Abdominelles Aortenaneurysma (AAA) Definition: Lokalisierte Erweiterung der Bauchaorta
Aneurysmatische Erkrankungen der Arterien Durchmesser thorakale Aorta 3-3,5 cm Durchmesser abdominelle Aorta 2-2,9 cm Abdominelles Aortenaneurysma (AAA) Definition: Lokalisierte Erweiterung der Bauchaorta
Becken-Bein-Angiographie
 CaritasKlinikum Saarbrücken Akademisches Lehrkrankenhaus der Universität des Saarlandes PATIENTENINFORMATION Becken-Bein-Angiographie Ihr Name: 2 Becken-Bein-Angiographie Warum ist diese Untersuchung erforderlich?
CaritasKlinikum Saarbrücken Akademisches Lehrkrankenhaus der Universität des Saarlandes PATIENTENINFORMATION Becken-Bein-Angiographie Ihr Name: 2 Becken-Bein-Angiographie Warum ist diese Untersuchung erforderlich?
PD Dr. habil. Axel Schlitt et al., Halle
 Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Deutsche Gesellschaft für Kardiologie Herz- und Kreislaufforschung e.v. (DGK) Achenbachstr. 43, 40237 Düsseldorf Geschäftsstelle: Tel: 0211 / 600 692-0 Fax: 0211 / 600 692-10 E-Mail: info@dgk.org Pressestelle:
Kardiovaskuläre Radiologie Interventionen
 Kardiovaskuläre Radiologie Interventionen Michael Köhler Institut für Klinische Radiologie Universitätsklinikum Münster Krankheitsbilder kardio vaskulär periphere arterielle Verschlusskrankheit (pavk)
Kardiovaskuläre Radiologie Interventionen Michael Köhler Institut für Klinische Radiologie Universitätsklinikum Münster Krankheitsbilder kardio vaskulär periphere arterielle Verschlusskrankheit (pavk)
Aus der Klinik für Allgemein-, Viszeral- und Gefäßchirurgie der Martin-Luther-Universität Halle-Wittenberg Direktor: Prof. Dr. med. H.
 Aus der Klinik für Allgemein-, Viszeral- und Gefäßchirurgie der Martin-Luther-Universität Halle-Wittenberg Direktor: Prof. Dr. med. H. Dralle Gastric-banding als Operationsmethode bei morbider Adipositas
Aus der Klinik für Allgemein-, Viszeral- und Gefäßchirurgie der Martin-Luther-Universität Halle-Wittenberg Direktor: Prof. Dr. med. H. Dralle Gastric-banding als Operationsmethode bei morbider Adipositas
Dr. Alexander Meyer Chirurgische Klinik I Klinik für Allgemein- und Viszeralchirurgie
 Gefäßtag 2009 Dr. Alexander Meyer Chirurgische Klinik I Klinik für Allgemein- und Viszeralchirurgie Evangelisches BETHESDA Duisburg JOHANNITER Klinikum Schlaganfall -Häufigkeit und Ursache- Ca. 200 000
Gefäßtag 2009 Dr. Alexander Meyer Chirurgische Klinik I Klinik für Allgemein- und Viszeralchirurgie Evangelisches BETHESDA Duisburg JOHANNITER Klinikum Schlaganfall -Häufigkeit und Ursache- Ca. 200 000
Schlaganfall (Hirnschlag, Apoplex, Stroke)
 Schlaganfall (Hirnschlag, Apoplex, Stroke) Ein Schlaganfall (in der Fachsprache Apoplex oder cerebrovaskulärer Insult genannt) wird verursacht durch eine plötzliche Unterbrechung der Hirndurchblutung in
Schlaganfall (Hirnschlag, Apoplex, Stroke) Ein Schlaganfall (in der Fachsprache Apoplex oder cerebrovaskulärer Insult genannt) wird verursacht durch eine plötzliche Unterbrechung der Hirndurchblutung in
Synopsis. Eine prospektive randomisierte multizentrische Studie
 Synopsis Femoral Artery In-Stent Restenosis (FAIR) Trial Eine prospektive randomisierte multizentrische Studie Titel: Standardballon-Angioplastie gegen Angioplastie mit einem medikamentenbeschichteten
Synopsis Femoral Artery In-Stent Restenosis (FAIR) Trial Eine prospektive randomisierte multizentrische Studie Titel: Standardballon-Angioplastie gegen Angioplastie mit einem medikamentenbeschichteten
HERZINFARKTE BEI FRAUEN
 HERZINFARKTE BEI FRAUEN Dr. med. Walter Willgeroth Epidemiologische Aspekte Ca. 100.000 Frauen erleiden Herzinfarkt pro Jahr. Ca. die Hälfte stirbt an den Folgen einer Koronaren Herzkrankheit. Mortalität
HERZINFARKTE BEI FRAUEN Dr. med. Walter Willgeroth Epidemiologische Aspekte Ca. 100.000 Frauen erleiden Herzinfarkt pro Jahr. Ca. die Hälfte stirbt an den Folgen einer Koronaren Herzkrankheit. Mortalität
Stents Auswahl und Besonderheiten
 Stents 2017 --- Auswahl und Besonderheiten Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Kasuistik: männlicher Patient, 68 Jahre Kardiovaskuläre Risikofaktoren: Arterielle
Stents 2017 --- Auswahl und Besonderheiten Hannes Reuter Klinik III für Innere Medizin Herzzentrum der Universität zu Köln Kasuistik: männlicher Patient, 68 Jahre Kardiovaskuläre Risikofaktoren: Arterielle
Wie (un-)sicher ist die Computertomographie (Cardio-CT)? Dr. med. D. Enayat
 Wie (un-)sicher ist die Computertomographie (Cardio-CT)? Dr. med. D. Enayat Cardio-CT - Welche Untersuchungen sind möglich? Kalk-Score (Agatston-Score) = Gesamtlast der Kalkeinlagerung Koronarangiographie
Wie (un-)sicher ist die Computertomographie (Cardio-CT)? Dr. med. D. Enayat Cardio-CT - Welche Untersuchungen sind möglich? Kalk-Score (Agatston-Score) = Gesamtlast der Kalkeinlagerung Koronarangiographie
Komplikationen der Transplantat-Nephrektomie
 Komplikationen der Transplantat-Nephrektomie Stefan Hauser Klinik und Poliklinik für Urologie und Kinderurologie AK Nierentransplantation am 22.11-23.11.13 Ergebnisse Nierentransplantation Verlust der
Komplikationen der Transplantat-Nephrektomie Stefan Hauser Klinik und Poliklinik für Urologie und Kinderurologie AK Nierentransplantation am 22.11-23.11.13 Ergebnisse Nierentransplantation Verlust der
Aus der Universitätsklinik und Poliklinik für Innere Medizin III der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. K.
 Aus der Universitätsklinik und Poliklinik für Innere Medizin III der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. K. Werdan) Präoperative Diagnostik und Risikobeurteilung bei Patienten
Aus der Universitätsklinik und Poliklinik für Innere Medizin III der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. K. Werdan) Präoperative Diagnostik und Risikobeurteilung bei Patienten
KHK und Vorhofflimmern: Immer noch ein heißes Eisen?! Koronare Herzkrankheit und Vorhofflimmern. Koronare Herzkrankheit und Vorhofflimmern
 Markus Seige Martha-Maria Krankenhaus Halle-Dölau KHK und Vorhofflimmern: Immer noch ein heißes Eisen?! Warum kann diese Krankheitskombination ein heißes Eisen darstellen? 1 Gemeinsames Auftreten Patienten
Markus Seige Martha-Maria Krankenhaus Halle-Dölau KHK und Vorhofflimmern: Immer noch ein heißes Eisen?! Warum kann diese Krankheitskombination ein heißes Eisen darstellen? 1 Gemeinsames Auftreten Patienten
1. Prophylaxe-Seminar des KNS. Christian Nolte. Stents, OP oder konservative Behandlung der Karotisstenose? Christian H Nolte, Berlin
 Stents, OP oder konservative Behandlung der Karotisstenose? Christian H Nolte, Berlin Häufigkeit von Karotisstenosen (>50%) 1. Prophylaxe-Seminar des KNS Stenosegrad (distaler = NASCET= B-A/C) Symptomatisch
Stents, OP oder konservative Behandlung der Karotisstenose? Christian H Nolte, Berlin Häufigkeit von Karotisstenosen (>50%) 1. Prophylaxe-Seminar des KNS Stenosegrad (distaler = NASCET= B-A/C) Symptomatisch
Leitliniengerechte Gerinnungshemmung bei Vorhofflimmern und KHK
 Leitliniengerechte Gerinnungshemmung bei Vorhofflimmern und KHK Dr. med. Murat Nar Ambulantes Herz-Kreislaufzentrum Wolfsburg Vorhofflimmern - Inzidenz Vorhofflimmern ist die häufigste anhaltende Herzrhythmusstörung.
Leitliniengerechte Gerinnungshemmung bei Vorhofflimmern und KHK Dr. med. Murat Nar Ambulantes Herz-Kreislaufzentrum Wolfsburg Vorhofflimmern - Inzidenz Vorhofflimmern ist die häufigste anhaltende Herzrhythmusstörung.
Akute Halbseitenlähmung / akute gekreuzte Symptomatik
 Akute Halbseitenlähmung / akute gekreuzte Symptomatik Meist Schädigung im Bereich der kontralateralen Hemisphäre. Bei gekreuzten Ausfällen Hirnstammschädigung. Ätiologie - überwiegend vaskulär (siehe Vaskuläre
Akute Halbseitenlähmung / akute gekreuzte Symptomatik Meist Schädigung im Bereich der kontralateralen Hemisphäre. Bei gekreuzten Ausfällen Hirnstammschädigung. Ätiologie - überwiegend vaskulär (siehe Vaskuläre
Interventionelle Radiologie im Rahmen der NTX. Troubleshooting bei Blutung und Gefäßstenosen
 Interventionelle Radiologie im Rahmen der NTX Troubleshooting bei Blutung und Gefäßstenosen Priv.-Doz. Dr. med. Ralph Kickuth Direktor: Prof. Dr. D. Hahn Hintergrund Mögliche vaskuläre Komplikationen:
Interventionelle Radiologie im Rahmen der NTX Troubleshooting bei Blutung und Gefäßstenosen Priv.-Doz. Dr. med. Ralph Kickuth Direktor: Prof. Dr. D. Hahn Hintergrund Mögliche vaskuläre Komplikationen:
Register) Röhnisch. Versorgungsforschungskongress Berliner Herzinfarktregister e.v. Versorgungsforschungskongress 2012,
 1 Wie beeinflussen Leitlinien die ärztliche Einschätzung von Risiken: Analyse am Beispiel der Behandlung von PatientInnen mit akutem Herzinfarkt und Vorhofflimmern aus Berlin (AFibACS Register) Jens-Uwe
1 Wie beeinflussen Leitlinien die ärztliche Einschätzung von Risiken: Analyse am Beispiel der Behandlung von PatientInnen mit akutem Herzinfarkt und Vorhofflimmern aus Berlin (AFibACS Register) Jens-Uwe
Fall x: - weiblich, 37 Jahre. Symptome: - Visusminderung, Gangunsicherheit. Neurologischer Befund: - rechtsbetonte spastische Tetraparese - Gangataxie
 Fall x: - weiblich, 37 Jahre Symptome: - Visusminderung, Gangunsicherheit Neurologischer Befund: - rechtsbetonte spastische Tetraparese - Gangataxie Fall x: Liquorbefund: unauffällig mit 2 Leukos, keine
Fall x: - weiblich, 37 Jahre Symptome: - Visusminderung, Gangunsicherheit Neurologischer Befund: - rechtsbetonte spastische Tetraparese - Gangataxie Fall x: Liquorbefund: unauffällig mit 2 Leukos, keine
Leitlinie pavk. Diagnose und Therapie der peripheren Verschlusskrankheit
 Leitlinie pavk Diagnose und Therapie der peripheren Verschlusskrankheit 1. Wann sollte man auch an eine pavk denken? Patienten mit: - Klassischer Klinik und Befund (Becken-, OS-, Waden-,Armclaudicatio,
Leitlinie pavk Diagnose und Therapie der peripheren Verschlusskrankheit 1. Wann sollte man auch an eine pavk denken? Patienten mit: - Klassischer Klinik und Befund (Becken-, OS-, Waden-,Armclaudicatio,
Strukturierte Nachsorge bei peripheren vaskulären Interventionen
 Strukturierte Nachsorge bei peripheren vaskulären Interventionen Jawed Arjumand Klinik für Angiologie und interventionelle Gefäßmedizin Agaplesion Bethesda KH Wuppertal 13. März 2017 1 Ereignisrate (%)
Strukturierte Nachsorge bei peripheren vaskulären Interventionen Jawed Arjumand Klinik für Angiologie und interventionelle Gefäßmedizin Agaplesion Bethesda KH Wuppertal 13. März 2017 1 Ereignisrate (%)
Inhaltsverzeichnis. KDL_Angiologie.indb 7 24.02.2015 11:55:23
 Inhaltsverzeichnis Vorwort...5 1 Einführung...13 1.1 Hauptdiagnose...13 1.2 Nebendiagnose...13 1.3 Symptome...14 1.4 Prozeduren...14 2 Erkrankungen der Arterien...15 2.1 Atherosklerose und Folgeerkrankungen...15
Inhaltsverzeichnis Vorwort...5 1 Einführung...13 1.1 Hauptdiagnose...13 1.2 Nebendiagnose...13 1.3 Symptome...14 1.4 Prozeduren...14 2 Erkrankungen der Arterien...15 2.1 Atherosklerose und Folgeerkrankungen...15
Jahrestagung der Deutschen Gesellschaft für Kardiologie: Kardiogener Schock: Überlebenschancen werd
 Jahrestagung der Deutschen Gesellschaft für Kardiologie Kardiogener Schock: Überlebenschancen werden besser Mannheim (1. April 2016) - Die Akut-Sterblichkeit von Patienten im kardiogenen Schock konnte
Jahrestagung der Deutschen Gesellschaft für Kardiologie Kardiogener Schock: Überlebenschancen werden besser Mannheim (1. April 2016) - Die Akut-Sterblichkeit von Patienten im kardiogenen Schock konnte
1.1. Definition und Epidemiologie der peripheren arteriellen Verschlusskrankheit
 1 1. Einleitung Die durch Arteriosklerose verursachten Herz-Kreislauferkrankungen sind nach wie vor die Todesursache Nummer Eins in den Ländern der westlichen Welt. Insbesondere die hohe Koinzidenz von
1 1. Einleitung Die durch Arteriosklerose verursachten Herz-Kreislauferkrankungen sind nach wie vor die Todesursache Nummer Eins in den Ländern der westlichen Welt. Insbesondere die hohe Koinzidenz von
Gangstörungen bei Peripherer arterieller Verschlußkrankheit. Michael E. Gschwandtner Klinische Abteilung für Angiologie Medizinische Universität Wien
 Gangstörungen bei Peripherer arterieller Verschlußkrankheit Michael E. Gschwandtner Klinische Abteilung für Angiologie Medizinische Universität Wien Häufigkeit der PAVK Europa und Nord Amerika 27 Mio.
Gangstörungen bei Peripherer arterieller Verschlußkrankheit Michael E. Gschwandtner Klinische Abteilung für Angiologie Medizinische Universität Wien Häufigkeit der PAVK Europa und Nord Amerika 27 Mio.
Neue Leitlinien zur Dissektion hirnversorgender Arterien: Was ändert sich im klinischen Alltag?
 Neue Leitlinien zur Dissektion hirnversorgender Arterien: Was ändert sich im klinischen Alltag? Ralf Dittrich Department für Neurologie Klinik für Allgemeine Neurologie Westfälische Wilhelms-Universität
Neue Leitlinien zur Dissektion hirnversorgender Arterien: Was ändert sich im klinischen Alltag? Ralf Dittrich Department für Neurologie Klinik für Allgemeine Neurologie Westfälische Wilhelms-Universität
Der Schlaganfall wenn jede Minute zählt. Andreas Kampfl Abteilung Neurologie und Stroke Unit Krankenhaus der Barmherzigen Schwestern Ried im Innkreis
 Der Schlaganfall wenn jede Minute zählt Andreas Kampfl Abteilung Neurologie und Stroke Unit Krankenhaus der Barmherzigen Schwestern Ried im Innkreis Aufgaben des Großhirns Bewegung Sensibilität Sprachproduktion
Der Schlaganfall wenn jede Minute zählt Andreas Kampfl Abteilung Neurologie und Stroke Unit Krankenhaus der Barmherzigen Schwestern Ried im Innkreis Aufgaben des Großhirns Bewegung Sensibilität Sprachproduktion
Was ist ein Schlaganfall, welche Risken, welche Vorboten gibt es?
 Was ist ein Schlaganfall, welche Risken, welche Vorboten gibt es? Prim. Univ. Prof. Dr. Andreas Kampfl Abteilung für Neurologie mit Stroke Unit Krankenhaus der Barmherzigen Schwestern Ried im Innkreis
Was ist ein Schlaganfall, welche Risken, welche Vorboten gibt es? Prim. Univ. Prof. Dr. Andreas Kampfl Abteilung für Neurologie mit Stroke Unit Krankenhaus der Barmherzigen Schwestern Ried im Innkreis
Klinik für Gefäß- und endovaskuläre Chirurgie Chefarzt: Dr. Kristian Nitschmann
 Klinik für Gefäß- und endovaskuläre Chirurgie Chefarzt: Dr. Kristian Nitschmann Portfolio Common Trunk und 1. Jahr zum FA/FÄ für Gefäßchirurgie Dieses Portfolio gehört: Stand: 23.11.2011 Allgemeine Fertigkeiten
Klinik für Gefäß- und endovaskuläre Chirurgie Chefarzt: Dr. Kristian Nitschmann Portfolio Common Trunk und 1. Jahr zum FA/FÄ für Gefäßchirurgie Dieses Portfolio gehört: Stand: 23.11.2011 Allgemeine Fertigkeiten
Dissertation zur Erlangung des akademischen Grades Doktor der Medizin (Dr. med.)
 Aus der Universitätsklinik für Anästhesiologie und Operative Intensivmedizin an der Martin Luther Universität Halle Wittenberg (Direktor: Prof. Dr. med. J. Radke) Der Einfluss der perioperativen systemischen
Aus der Universitätsklinik für Anästhesiologie und Operative Intensivmedizin an der Martin Luther Universität Halle Wittenberg (Direktor: Prof. Dr. med. J. Radke) Der Einfluss der perioperativen systemischen
Gefäßchirurgische Notfälle. Vorlesung
 Gefäßchirurgische Notfälle Vorlesung 18.05.2009 Gefäßchirurgische Notfälle (1) Verletzungen der Arterien (2) Akuter Arterienverschluß (3) Perforation aortaler Aneurysmen (4) Aortale Dissektion (5) Akute
Gefäßchirurgische Notfälle Vorlesung 18.05.2009 Gefäßchirurgische Notfälle (1) Verletzungen der Arterien (2) Akuter Arterienverschluß (3) Perforation aortaler Aneurysmen (4) Aortale Dissektion (5) Akute
Diabetes mellitus Spätschäden früh erkennen und richtig behandeln
 Diabetes mellitus Spätschäden früh erkennen und richtig behandeln Dr. Roman Iakoubov - Diabetesambulanz - II. Medizinische Klinik Klinikum rechts der Isar Diabetes und Spätfolgen Diabetes mellitus Überblick
Diabetes mellitus Spätschäden früh erkennen und richtig behandeln Dr. Roman Iakoubov - Diabetesambulanz - II. Medizinische Klinik Klinikum rechts der Isar Diabetes und Spätfolgen Diabetes mellitus Überblick
Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten
 Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten Dr. Ralph Kallmayer, Innere Abteilung Kardiologie HELIOS Klinik Lutherstadt Eisleben Das therapeutische Dilemma: Patient
Antikoagulation und Plättchenaggregationshemmung beim flimmernden KHK-Patienten Dr. Ralph Kallmayer, Innere Abteilung Kardiologie HELIOS Klinik Lutherstadt Eisleben Das therapeutische Dilemma: Patient
Zerebrale Gefäßversorgung
 Zerebrale Gefäßversorgung Zerebrale Gefäßversorgung Zerebrale Gefäßversorgung Umgehungskreisläufe Verschluss oder hämodynamisch wirksame Stenose der A. carotis interna Kontralaterale A. carotis interna
Zerebrale Gefäßversorgung Zerebrale Gefäßversorgung Zerebrale Gefäßversorgung Umgehungskreisläufe Verschluss oder hämodynamisch wirksame Stenose der A. carotis interna Kontralaterale A. carotis interna
Epidemiologie des Schlaganfalls in Stuttgart Informationen zur Häufigkeit des Auftretens, zur Krankenhausbehandlung und zur Sterblichkeit
 Gesundheitsamt Stuttgart Gesundheitsberichterstattung August 211 Epidemiologie des Schlaganfalls in Stuttgart Informationen zur Häufigkeit des Auftretens, zur Krankenhausbehandlung und zur Sterblichkeit
Gesundheitsamt Stuttgart Gesundheitsberichterstattung August 211 Epidemiologie des Schlaganfalls in Stuttgart Informationen zur Häufigkeit des Auftretens, zur Krankenhausbehandlung und zur Sterblichkeit
Behandlungstechniken bei Durchblutungsstörungen
 Behandlungstechniken bei Durchblutungsstörungen Für die Behandlung der AVK (Arterielle Verschlußkrankheit) gibt es mehrere Methoden, die kombiniert, aber auch als alleinige Therapie angewandt werden können.
Behandlungstechniken bei Durchblutungsstörungen Für die Behandlung der AVK (Arterielle Verschlußkrankheit) gibt es mehrere Methoden, die kombiniert, aber auch als alleinige Therapie angewandt werden können.
DIRA: DIRA: Druckentlastung Infektbekäm pfung. Revaskularisation. Am putation (Minor-) Druckentlastung Infektbekäm pfung.
 Prinzipien der Therapie beim diabetischen Fuß DFS periphere Angiopathie PTA/Stent Bypass DIRA: Druckentlastung Infektbekäm pfung Revaskularisation Amputation (Minor-) Prinzipien der Therapie beim diabetischen
Prinzipien der Therapie beim diabetischen Fuß DFS periphere Angiopathie PTA/Stent Bypass DIRA: Druckentlastung Infektbekäm pfung Revaskularisation Amputation (Minor-) Prinzipien der Therapie beim diabetischen
Klinik für Kardiologie, Angiologie und Internistische Intensivmedizin
 Klinik für Kardiologie, Angiologie und Internistische Intensivmedizin Fachbereich Angiologie Gefäße heilen Durchblutung fördern Die Angiologie am Klinikum St. Georg Leipzig Angiologie ist die Wissenschaft
Klinik für Kardiologie, Angiologie und Internistische Intensivmedizin Fachbereich Angiologie Gefäße heilen Durchblutung fördern Die Angiologie am Klinikum St. Georg Leipzig Angiologie ist die Wissenschaft
Inhaltsverzeichnis _Frankenstein_KDL_Angiologie.indb :45:24
 Inhaltsverzeichnis Vorwort...5 1 Einführung...13 1.1 Hauptdiagnose...13 1.2 Nebendiagnose...13 1.3 Symptome...14 1.4 Prozeduren...14 2 Erkrankungen der Arterien...15 2.1 Atherosklerose und Folgeerkrankungen...15
Inhaltsverzeichnis Vorwort...5 1 Einführung...13 1.1 Hauptdiagnose...13 1.2 Nebendiagnose...13 1.3 Symptome...14 1.4 Prozeduren...14 2 Erkrankungen der Arterien...15 2.1 Atherosklerose und Folgeerkrankungen...15
Ergebnisse aus EuCliD 1. Quartal Gefäßzugang. Dr. Helmut Bink, Dortmund, Arbeitskreis Dialysequalität: www. akdq.
 Ergebnisse aus EuCliD 1. Quartal 2015 Gefäßzugang 1 Die Achillesferse der Hämodialyse ist der Gefäßzugang. Nach aktuellen Richtlinien ist die native der empfohlene Zugang für inzidente und prävalente Hämodialysepatienten.
Ergebnisse aus EuCliD 1. Quartal 2015 Gefäßzugang 1 Die Achillesferse der Hämodialyse ist der Gefäßzugang. Nach aktuellen Richtlinien ist die native der empfohlene Zugang für inzidente und prävalente Hämodialysepatienten.
Diagnostik bei Shuntproblemen
 Diagnostik bei Shuntproblemen Andrea Willfort Ehringer Abteilung Angiologie Klinik für Innere Medizin II Medizinische Universität Wien 1. ÖSTERREICHISCHES SYMPOSIUM ÜBER DIALYSEZUGÄNGE UND ZENTRALVENÖSE
Diagnostik bei Shuntproblemen Andrea Willfort Ehringer Abteilung Angiologie Klinik für Innere Medizin II Medizinische Universität Wien 1. ÖSTERREICHISCHES SYMPOSIUM ÜBER DIALYSEZUGÄNGE UND ZENTRALVENÖSE
handlungsfehler in der präklinischen Versorgung f. Dr. A. Ferbert.2008 10. Jahrestagung der ANB
 handlungsfehler in der präklinischen Versorgung f. Dr. A. Ferbert.2008 10. Jahrestagung der ANB Häufige Fehlerarten in der Prähospitalphase Schlaganfall bzw. TIA nicht diagnostiziert. SAB nicht diagnostiziert
handlungsfehler in der präklinischen Versorgung f. Dr. A. Ferbert.2008 10. Jahrestagung der ANB Häufige Fehlerarten in der Prähospitalphase Schlaganfall bzw. TIA nicht diagnostiziert. SAB nicht diagnostiziert
EVIDENZ KOMPAKT. Screening auf das Vorliegen einer Carotisstenose bei asymptomatischen Erwachsenen
 EVIDENZ KOMPAKT Screening auf das Vorliegen einer Carotisstenose bei asymptomatischen Erwachsenen Stand: 15.11.2016 Autoren Stefanie Butz (M. Sc. Public Health) Dr. med. Dagmar Lühmann (Oberärztliche Koordinatorin
EVIDENZ KOMPAKT Screening auf das Vorliegen einer Carotisstenose bei asymptomatischen Erwachsenen Stand: 15.11.2016 Autoren Stefanie Butz (M. Sc. Public Health) Dr. med. Dagmar Lühmann (Oberärztliche Koordinatorin
Ursache Definition Ablauf Symptome Diagnostik Therapie Epidemiologie Risikofaktoren Prävention. Gliederung
 Herzinfarkt Ursache Definition Ablauf Symptome Diagnostik Therapie Epidemiologie Risikofaktoren Prävention Gliederung Ursache Ursache: Arteriosklerose (Verkalkung der Herzkranzgefäße) w Verminderung des
Herzinfarkt Ursache Definition Ablauf Symptome Diagnostik Therapie Epidemiologie Risikofaktoren Prävention Gliederung Ursache Ursache: Arteriosklerose (Verkalkung der Herzkranzgefäße) w Verminderung des
Jahresauswertung 2000 Modul 21/3: Koronarangiographie ggf. mit PTCA. Qualitätsmerkmale. Baden-Württemberg Gesamt
 AeQ\YdydccYSXUbe^WRUY6Q\\`QecSXQ\U^e^TC_^TUbU^dWU\dU^ Jahresauswertung 2 Modul 21/3: Koronarangiographie ggf. mit PTCA Qualitätsmerkmale Baden-Württemberg Datenbankstand: 3. Januar 22 / bw-21n3-eqg-2 /
AeQ\YdydccYSXUbe^WRUY6Q\\`QecSXQ\U^e^TC_^TUbU^dWU\dU^ Jahresauswertung 2 Modul 21/3: Koronarangiographie ggf. mit PTCA Qualitätsmerkmale Baden-Württemberg Datenbankstand: 3. Januar 22 / bw-21n3-eqg-2 /
Westfälische Wilhems-Uni versität Münster. Hauptvorlesung Radiologie. Neuroradiologie II
 Westfälische Wilhems-Uni versität Münster Hauptvorlesung Radiologie Neuroradiologie II Themen Klinische Entitäten II Schlaganfall Zerebrale Ischämie Intrakranielle Blutung Neuroradiologische Interventionen
Westfälische Wilhems-Uni versität Münster Hauptvorlesung Radiologie Neuroradiologie II Themen Klinische Entitäten II Schlaganfall Zerebrale Ischämie Intrakranielle Blutung Neuroradiologische Interventionen
Diagnostik und Therapie der PAVK aus radiologischer Sicht
 Diagnostik und Therapie der PAVK aus radiologischer Sicht André Wyss Radiologie Spital STS AG Spital STS AG Thun Diagnostik Spital STS AG Thun Diagnostik und Therapie der PAVK André Wyss Radiologie Duplexsonografie
Diagnostik und Therapie der PAVK aus radiologischer Sicht André Wyss Radiologie Spital STS AG Spital STS AG Thun Diagnostik Spital STS AG Thun Diagnostik und Therapie der PAVK André Wyss Radiologie Duplexsonografie
 Antikoagulation bei DermatochirurgischenEingriffen Bochum 9.9.2017 Dr. Pia Dücker Dilemma -Risikoabwägung Thrombembolieim arteriellen Bereich 20% tödlich, 40% bleibende Behinderung Venöse Thrombembolie6%
Antikoagulation bei DermatochirurgischenEingriffen Bochum 9.9.2017 Dr. Pia Dücker Dilemma -Risikoabwägung Thrombembolieim arteriellen Bereich 20% tödlich, 40% bleibende Behinderung Venöse Thrombembolie6%
Indikationen zur gefäßeröffnenden DEUTSCHE. Behandlung der Carotisstenose
 Indikationen zur gefäßeröffnenden Behandlung der Carotisstenose Christoph M. Kosinski Schlaganfall Subtypen und Häufigkeit sonstige 5% Hämorrhagischer Schlaganfall 15% Ischämischer Schlaganfall 85% kryptogen
Indikationen zur gefäßeröffnenden Behandlung der Carotisstenose Christoph M. Kosinski Schlaganfall Subtypen und Häufigkeit sonstige 5% Hämorrhagischer Schlaganfall 15% Ischämischer Schlaganfall 85% kryptogen
Voruntersuchungen. Klinik für Anästhesiologie und Intensivmedizin
 Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Voruntersuchungen ASA Klassifikation Grundlagen für apparative, technische Untersuchungen entscheidende Grundlagen zur Indikation jeder präoperativen technischen Untersuchung: - Erhebung einer sorgfältigen
Interventionelle Behandlung der Aortenklappenstenose
 Innovationsgipfel 07.05.2009 Interventionelle Behandlung der Aortenklappenstenose Prof. Dr. H. Drexler Aortenstenose Aortenstenose: Verengung des Auslassventils der linken Herzkammer Aortenstenose Aortenstenose
Innovationsgipfel 07.05.2009 Interventionelle Behandlung der Aortenklappenstenose Prof. Dr. H. Drexler Aortenstenose Aortenstenose: Verengung des Auslassventils der linken Herzkammer Aortenstenose Aortenstenose
Akuter Myokardinfarkt Leitlinien und ihre Umsetzbarkeit im Rettungsdienst
 Akuter Myokardinfarkt Leitlinien und ihre Umsetzbarkeit im Rettungsdienst 23. Leipzig-Probstheidaer Notfalltag Nicolas Majunke Universität Leipzig - Herzzentrum Papyrus Ebers (1600 BC) Triffst du einen
Akuter Myokardinfarkt Leitlinien und ihre Umsetzbarkeit im Rettungsdienst 23. Leipzig-Probstheidaer Notfalltag Nicolas Majunke Universität Leipzig - Herzzentrum Papyrus Ebers (1600 BC) Triffst du einen
Verbesserung des Tuberkulose-Screenings bei Patienten mit rheumatischen Erkrankungen vor Beginn einer Therapie mit TNFα-Blockern
 Rheumatologie / Klinische Immunologie Prof. Dr. H.P. Tony (Leiter des Schwerpunktes) Prof. Dr. med. Ch. Kneitz Medizinische Poliklinik Klinikstr. 6-8 97070 Würzburg Abstract: 1 / 10 Verbesserung des Tuberkulose-Screenings
Rheumatologie / Klinische Immunologie Prof. Dr. H.P. Tony (Leiter des Schwerpunktes) Prof. Dr. med. Ch. Kneitz Medizinische Poliklinik Klinikstr. 6-8 97070 Würzburg Abstract: 1 / 10 Verbesserung des Tuberkulose-Screenings
Akute venösen Thromboembolien (VTE) oder VTE in der Vorgeschichte, einschließlich tiefer Venenthrombose und Lungenembolie.
 Aktualisierte Indikation Behandlung der schweren Osteoporose: bei postmenopausalen Frauen, bei erwachsenen Männern, mit hohem Frakturrisiko, für die eine Behandlung mit anderen für die Osteoporosetherapie
Aktualisierte Indikation Behandlung der schweren Osteoporose: bei postmenopausalen Frauen, bei erwachsenen Männern, mit hohem Frakturrisiko, für die eine Behandlung mit anderen für die Osteoporosetherapie
Aorte nisthmljsstenose
 Aorte nisthmljsstenose Einleitung Die Aortenisthmusstenose ist der 6. häufigste angeborene Herzfehler. Dieser Defekt kommt in 3-6 pro 10'000 Lebendgeborenen vor. Knaben sind häufiger betroffen als Mädchen.
Aorte nisthmljsstenose Einleitung Die Aortenisthmusstenose ist der 6. häufigste angeborene Herzfehler. Dieser Defekt kommt in 3-6 pro 10'000 Lebendgeborenen vor. Knaben sind häufiger betroffen als Mädchen.
Die Embolisation der Arteria uterina zur Therapie des symptomatischen Uterus myomatosus
 Aus der Klinik für Frauenheilkunde und Geburtsmedizin der Medizinischen Fakultät der Charité Universitätsmedizin Berlin DISSERTATION Die Embolisation der Arteria uterina zur Therapie des symptomatischen
Aus der Klinik für Frauenheilkunde und Geburtsmedizin der Medizinischen Fakultät der Charité Universitätsmedizin Berlin DISSERTATION Die Embolisation der Arteria uterina zur Therapie des symptomatischen
Diabetische Angiopathie - Informationsmaterial für Patienten. 6. Gefäßtag des Österreichischen Verbands für Gefäßmedizin (ÖVG) 17.
 Diabetische Angiopathie - Informationsmaterial für Patienten 6. Gefäßtag des Österreichischen Verbands für Gefäßmedizin (ÖVG) 17. Oktober 2017 erstellt vom ÖVG Österreichischer Verband für Gefäßmedizin
Diabetische Angiopathie - Informationsmaterial für Patienten 6. Gefäßtag des Österreichischen Verbands für Gefäßmedizin (ÖVG) 17. Oktober 2017 erstellt vom ÖVG Österreichischer Verband für Gefäßmedizin
Schlaganfall: im Zweifelsfall für die Lyse-Therapie entscheiden
 Deutsche Schlaganfall-Gesellschaft (DSG) und Deutsche Gesellschaft für Neurologie (DGN) Schlaganfall: im Zweifelsfall für die Lyse-Therapie entscheiden Berlin (17. Juli 2012) Deutlich mehr Schlaganfall-Patienten
Deutsche Schlaganfall-Gesellschaft (DSG) und Deutsche Gesellschaft für Neurologie (DGN) Schlaganfall: im Zweifelsfall für die Lyse-Therapie entscheiden Berlin (17. Juli 2012) Deutlich mehr Schlaganfall-Patienten
Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns
 AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
AMB 2000, 34, 92 Zu Therapie und Prophylaxe des paroxysmalen Vorhofflimmerns In einer Untersuchung von G. Cotter et al. aus Israel (1) wurden 100 Patienten (Durchschnittsalter 68 Jahre) mit seit weniger
SITZUNG I - HÄMODIALYSESHUNT Chronischer Shuntverschluss. PD Dr. K. Wilhelm Radiologische Universitätsklinik Bonn
 SITZUNG I - HÄMODIALYSESHUNT Chronischer Shuntverschluss PD Dr. K. Wilhelm Radiologische Universitätsklinik Bonn Einleitung - Chronischer Shuntverschluss steigende Erkrankungszahl Hämodialyseshunt: 150-200
SITZUNG I - HÄMODIALYSESHUNT Chronischer Shuntverschluss PD Dr. K. Wilhelm Radiologische Universitätsklinik Bonn Einleitung - Chronischer Shuntverschluss steigende Erkrankungszahl Hämodialyseshunt: 150-200
Behandlungsstrategie der akuten (iliofemoralen und cavalen) Thrombose. H. Jalaie
 Behandlungsstrategie der akuten (iliofemoralen und cavalen) Thrombose H. Jalaie Klinik für Gefäßchirurgie Universitätsklinikum Aachen 10. meeting Fleesensee Phlebologie & Lymphologie 2016 Hintergrund 20-55%
Behandlungsstrategie der akuten (iliofemoralen und cavalen) Thrombose H. Jalaie Klinik für Gefäßchirurgie Universitätsklinikum Aachen 10. meeting Fleesensee Phlebologie & Lymphologie 2016 Hintergrund 20-55%
Fall 5, Tom Anders. T. Hartmann, M. Kahl-Scholz, C. Vockelmann, T. Doering, M. Schumann. 5.1 Vorgeschichte Fragen 120
 119 5 Fall 5, Tom Anders T. Hartmann, M. KahlScholz, C. Vockelmann, T. Doering, M. Schumann 5.1 Vorgeschichte 120 5.2 Fragen 120 5.2.1 Fall 5, Tom Anders Gefäßbefund 124 5.2.2 Fall 5, Tom Anders Therapie
119 5 Fall 5, Tom Anders T. Hartmann, M. KahlScholz, C. Vockelmann, T. Doering, M. Schumann 5.1 Vorgeschichte 120 5.2 Fragen 120 5.2.1 Fall 5, Tom Anders Gefäßbefund 124 5.2.2 Fall 5, Tom Anders Therapie
Periphere Stentgrafts nur teuer oder besser?
 SAINT 2009 Periphere Stentgrafts nur teuer oder besser? Claus Nolte-Ernsting Institut für Diagnostische und Interventionelle Radiologie an der Ruhr 1 Stentgrafts Beispiele CTA Fluency, Bard Viabahn, Gore
SAINT 2009 Periphere Stentgrafts nur teuer oder besser? Claus Nolte-Ernsting Institut für Diagnostische und Interventionelle Radiologie an der Ruhr 1 Stentgrafts Beispiele CTA Fluency, Bard Viabahn, Gore
Herzkrankheiten besser erkennen!
 Herzkrankheiten besser erkennen! Magnetresonanztomographie und andere neue diagnostische Methoden Dr. Wolfgang Pistner Medizinische Klinik I Klinikum Aschaffenburg Herzsportgruppe TuS Leider, AOK Aschaffenburg
Herzkrankheiten besser erkennen! Magnetresonanztomographie und andere neue diagnostische Methoden Dr. Wolfgang Pistner Medizinische Klinik I Klinikum Aschaffenburg Herzsportgruppe TuS Leider, AOK Aschaffenburg
Die Rolle des Gefäßchirurgen
 Die Rolle des Gefäßchirurgen Priv.-Doz.Dr.med.Thomas Petzold Chefarzt Klinik für Gefäß-und endovaskuläre Chirurgie 19.04.2012 pavk Ulcus cruris venosum Dekubitus 1 von 5 Personen über dem 65. Lebensjahr
Die Rolle des Gefäßchirurgen Priv.-Doz.Dr.med.Thomas Petzold Chefarzt Klinik für Gefäß-und endovaskuläre Chirurgie 19.04.2012 pavk Ulcus cruris venosum Dekubitus 1 von 5 Personen über dem 65. Lebensjahr
Ganzheitliche Abklärung und Behandlung bei Venen- und Arterienleiden
 Ganzheitliche Abklärung und Behandlung bei Venen- und Arterienleiden Eine Allianz der Spital Lachen AG und der Cardiance Clinic AG Herzlich willkommen im Gefäss(Kompetenz)Zentrum am Obersee Viele Frauen
Ganzheitliche Abklärung und Behandlung bei Venen- und Arterienleiden Eine Allianz der Spital Lachen AG und der Cardiance Clinic AG Herzlich willkommen im Gefäss(Kompetenz)Zentrum am Obersee Viele Frauen
Volkskrankheit Vorhofflimmern Prof. Dr. Frank M. Baer
 Medizinische Klinik & Kölner Kardio-Diabetes Zentrum Antoniusforum 14.4.2018 Volkskrankheit Vorhofflimmern Prof. Dr. Frank M. Baer Was ist eine Volkskrankheit? Bevölkerung der BRD 2016: 82,64 Mio. Lebenszeitbezogene
Medizinische Klinik & Kölner Kardio-Diabetes Zentrum Antoniusforum 14.4.2018 Volkskrankheit Vorhofflimmern Prof. Dr. Frank M. Baer Was ist eine Volkskrankheit? Bevölkerung der BRD 2016: 82,64 Mio. Lebenszeitbezogene
GEFÄSSCHIRURGIE, VASKULÄRE- UND ENDOVASKULÄRE CHIRURGIE
 GEFÄSSCHIRURGIE, VASKULÄRE- UND ENDOVASKULÄRE CHIRURGIE LIEBE PATIENTIN, LIEBER PATIENT, Gefäßkrankheiten sind häufig und müssen nicht selten akut behandelt werden. Daher sind die Mitarbeiter unseres Teams
GEFÄSSCHIRURGIE, VASKULÄRE- UND ENDOVASKULÄRE CHIRURGIE LIEBE PATIENTIN, LIEBER PATIENT, Gefäßkrankheiten sind häufig und müssen nicht selten akut behandelt werden. Daher sind die Mitarbeiter unseres Teams
