NUN Algorithmen zur Aus- und Fortbildung von Notfallsanitätern(innen) in Niedersachsen Version 3.1 (Jahrgang 2015)
|
|
|
- Elizabeth Friedrich
- vor 8 Jahren
- Abrufe
Transkript
1 NUN Algorithmen zur Aus- und Fortbildung von Notfallsanitätern(innen) in Niedersachsen Version 3.1 (hrgang 2015) Die nachfolgenden Algorithmen stellen die einheitliche niedersächsische Schulungsgrundlage für Notfallsanitäter(innen) dar und werden vom LV ÄLRD* Niedersachsen / Bremen, in Zusammenarbeit mit der Landesarbeitsgemeinschaft RD-Schulen, mindestens jährlich aktualisiert. Die vorliegenden Algorithmen stellen somit den grundsätzlichen Befähigungsrahmen in der Aus- und Fortbildung (Ausbildungsziel) dar. Durch fachspezifische Aus- und regelmäßige Fortbildung muss durch die Anwender der erforderliche grundlegende Wissensstand gewährleistet und beachtet werden. Die Veröffentlichung erfolgt über das Kultusministerium / Landesschulbehörde und den Landesausschuss Rettungsdienst. Bei der Anwendung von Medikationen und Maßnahmen (besonders invasive Maßnahmen) sind immer die regionalen Protokolle (SOP, Algorithmen etc.) des / der zuständigen ÄLRD verbindlich. Die regionale Verantwortung obliegt den zuständigen ÄLRD. Alle speziellen Algorithmen basieren auf dem Algorithmus Ersteintreffen und ABCDE-Schema. Grundsätzlich sind Leitlinieninhalte; Empfehlungen etc. eingearbeitet, bzw. durch die ÄLRD bewertet worden. Alle gelben Felder enthalten Medikamentenbeispiele, bzw. invasive (erweiterte) Techniken. Schraffierte gelbe Felder unterliegen weiteren Besonderheiten (BTM etc.), welche regional definiert und beachtet werden müssen. Die notärztliche Nachalarmierung bei Notwendigkeit erweiterter Maßnahmen unterliegt regionalen Vorgaben sowie der Verfügbarkeit im Einsatzfall. Diese erfordert somit bei Nichtdurchführung einer sinnvollen Begründung basierend auf einer kritischen Einzelfallabwägung. * Ärztliche (r) Leiter(in) Rettungsdienst
2 Ersteindruck und standardisierte (ABCDE Schema) ABC - Problem? Soforttherapie, Teameinteilung, situationsgerechter NA-Ruf! 4 S Sicherheit und Beurteilung der Einsatzstelle Persönliche Schutzausrüstung ausreichend? Gefahren an der Einsatzstelle, z.b. Hinweis auf CO Vergiftung? Entspricht die Lage, Patientenanzahl dem Alarmierungsbild? Weitere Kräfte oder Ausrüstung erforderlich? Sofortige Nachforderung / Rückmeldung erforderlich? Ersteindruck / Ersteinschätzung Gesamteindruck - vitale Bedrohung sofort erkennbar? Altersgruppe / Besonderheiten / Umgebung? Lebensbedrohliche externe Blutung? Priorität sofortige Blutstillung (C)! Generalisierter (unklarer) Verletzungsmechanismus = Fokussierte Untersuchung! Stimulation und ggf. Oberkörper entkleiden (Stripping) zur AB-Beurteilung Schnelleinschätzung Bewusstsein: z.b. WASB A B Atemweg frei und sicher? Belüftung ausreichend? - Atemweg freimachen - Situationsabhängige Atemwegssicherung - Situationsabhängige HWS-Immobilisation Soforttherapie nach Befund - Initial hochdosierte Sauerstoffgabe - Assistierte / kontrollierte Beatmung - Medikamenteninhalation (s. Leitsymptomalgorithmus) - Thoraxentlastungspunktion (nur bei vitaler Indikation) C Kreislauffunktion ausreichend? - Blutstillung (lebensbedrohliche Blutung) s.o. - CPR bei Kreislaufstillstand - Situationsabhängiger Volumenersatz und Katecholamintherapie - Suche nach Anzeichen für nicht stillbare (innere) lebensbedrohliche Blutung oder lebensbedrohliche Verletzung (z.b. STU = Schnelle Trauma Untersuchung) - Ziel: Erkennen einer Transport- Versorgungspriorität D Neurologie und Bewusstseinslage? - Immer bei: < Wach in der Ersteinschätzung! - GCS, Pupillen, BZ, DMS, Neurologie (CPSS, FAST, etc.) - Algorithmus: Leitsymptom / Verdachtsdiagnose? E Erweiterte Untersuchung - Eigen- Fremdanamnese (SAMPLE, VAS, HITS, Risikofaktoren etc. ) - Wärmeerhalt Situationsabhängig: - Systematische / gezielte Untersuchung - Entkleidung / therapeutische Hypothermie - Monitoring vervollständigen - Asservierung von Giftstoffen - Algorithmus: Leitsymptom / Verdachtsdiagnose? - Analgesie Versorgungsgrundsätze: Verschlechterung = ABCDE Kontrolle und Therapie! Leitsymptom / Verdachtsdiagnose = Zusätzlich spezifischen Algorithmus anwenden Alle Probleme entsprechend Priorität und Zeitfaktor behandeln! Basis: ABCDE Therapie, (spezielle) Lagerung, Ruhigstellung, psychologische Betreuung, zeitgerechter Transport, ggf. Voranmeldung regelmäßige Verlaufskontrolle, erneute Beurteilung (Reassessment), Dokumentation Situationsabhängig: Notarztnachforderung, Monitoring, situationsangepasste Sauerstoff-Gabe, Gefäßzugang, Infusion und Medikation (ggf. Leitsymptom- oder Verdachtsdiagnosealgorithmus)
3 Algorithmus: A - Problem Beurteilung Atemweg A Anzeichen für A-Problem im Ersteindruck: Zyanose Stridor, Nasenflügeln (Säugling), Husten Tachypnoe- Dyspnoe- oder (Apnoe) Inverse Atmung (Einziehungen) Bewusstseinsstörung Panik Nein Nein Nein Nein Nein Nein Nein Spricht ohne Stridor Anzeichen für Verlegung Trauma d. Atemwegs oder Mittelgesichts Weichteilverlegung obere Atemwege Verlegung durch Flüssigkeit Verlegung durch Fremdkörper (Bolus) Teilverlegung durch entzündlichen / allergischen Prozess Kein A-Problem Keine A- Soforttherapie Manuelle / einfache Atemwegstechniken Manuelle Fixation der HWS Manuelle / einfache Atemwegstechniken Seitenlage (falls kein Trauma) Algorithmus Fremdkörperentfernung (ERC 2010) Adrenalinvernebelung z.b. 4 mg Modifizierter Esmarch- Handgriff, einfache Atemwegstechniken Absaugung Atemweg frei? Atemweg frei? Atemweg frei? Atemweg frei? Atemweg frei? Atemweg frei? Algorithmus Erweiterte Atemwegssicherung B
4 A Algorithmus: A - Problem Erweiterte Atemwegssicherung Manuelle / einfache Techniken: (modifizierter) Esmarch- Handgriff, Guedel-, Wendltubus, Absaugen von Flüssigkeiten, Apnoe / Hypoventilation: Sauerstoffbeatmung Fi O 2 1,0 (Beutelmaskenbeatmung (BMV), ggf. Zwei-Handtechnik) Bewusstseinslage: Bewusstlos, keine Schutzreflexe. Bei CPR: CPR-Protokoll Atemweg frei? EGA* (extraglottischer Atemweg) - Laryngoskopie zur - Fremdkörperentfernung / Absaugung - situationsabhängig Notintubation* unter Sicht! (Lagekontrolle: Auskultation und Kapnometrie / Grafie) Technik erfolgreich? ** Beatmung (Fi O 2 1,0) fortführen Ggf. maschinelle Beatmung und Anpassung der Fi O 2 - Regionale Protokolle - : Bei maschineller Beatmung über EGA und unsynchronisierter TK*: Gefahr der Mageninsufflation, und /oder Hypoventilation EGA / Tubus entfernen BMV (noch ) möglich? BMV (Fi O 2 1,0) fortführen, Situation optimieren, oxygenieren!*** Keine Beatmung / Atmung möglich: Chirurgische Technik - regionales Protokoll - Einmaliger Wiederholungsversuch - Situationsabhängig: EGA / Intubation oder alternative Intubationstechniken entsprechend regionaler Verfügbarkeit / Ausstattung / Indikation Technik erfolgreich*? Beatmung (Fi O 2 1,0) fortführen Ggf. maschinelle Beatmung und Anpassung der Fi O 2 - Regionale Protokolle - * Zeitfenster: Notintubation bei CPR: maximal 10 sec. Unterbrechung der Thoraxkompressionen Bei CPR: Falls Bolusgeschehen unwahrscheinlich ist sofortiger EGA Einsatz möglich - sonst initial BMV mit manuellen einfachen Techniken. ** Lagekontrolle: Auskultation und Kapnometrie / Kapnografie (immer bei Intubation) *** Nach zweimaligem Versagen erweiterter Techniken zur Atemwegssicherung: BMV fortführen bis weitere qualifizierte Hilfe (NA) verfügbar.
5 Beurteilung Belüftung Normofrequente Atmung Ǿ Stridor /Zyanose Algorithmus: B - Problem Situationsabhängige initiale O 2 -Gabe mit Ziel 95 % Bei ABC-Problemen grundsätzlich hochdosiert (Maske) B Atemfrequenzen: Säugling 30 60/min Kleinkind 24 45/min Schulkind 18 30/min Jugendl./Erwachsener 12 15/min Keine B - Soforttherapie Expiratorischer Stridor? Zum Algorithmus obstruktive Atemnot Feuchte Atemgeräusche / Rasseln Aspiration? O 2 ggf. Beatmung ggf. Algorithmus Erweiterte Atemwegssicherung Kardiale Genese? Zum Algorithmus Lungenödem Bradypnoe? Ass. normofrequente Beatmung mit hoher FiO 2 Neubeurteilung der Belüftung Tachypnoe? Ass. normofrequente Beatmung mit hoher FiO 2 ggf. CPAP/NIV Protokoll Spannungspneu? * Atemwegssicherung in A durchgeführt? Apnoe oder Schnappatmung? Kontrollierte Beatmung mit hoher FiO 2 ggf. CPAP/NIV Protokoll Zum Algorithmus Reanimation Entlastungspunktion bei erfüllten Entlastungskriterien* * Klinische Anzeichen für Spannungspneu + erfüllte Entlastungskriterien (mind. 2 von 3): Atemnot / Zyanose Bewusstseinsstörungen durch Hypoxie Fehlender Radialispuls C
6 Beurteilung der Zirkulation Relevante äußere Blutung? Algorithmus: C - Problem Blutstillung Zeichen für C-Problem im Ersteindruck: C Blässe schnelle Atmung Verwirrtheit Kaltschweißigkeit zunehmender Vigilanzabfall Gut tastbarer normofrequenter Puls?* Patient pulslos; oder keine ausreichende Zirkulation? Keine C- Sofortherapie Zum Algorithmus Reanimation Bradykradie? Bei Instabilität: Zum Algorithmus Lebensbedrohliche Bradykardie Tachykardie? Arterielle Hypertonie? Volumenbedingte Bedarfstachykardie? Bei Instabilität: Zum Algorithmus Tachykardie Zum Algorithmus Hypertensiver Notfall Wenn noch nicht erfolgt: Blutstillung**! Beginn einer forcierten Volumengabe (***) Boli: 20 ml/kg KG Bei nicht kontrollierbarer Blutung: schnelle Transporteinleitung / situationsangepasste Volumengabe (****) Kardiale Genese? Zum Algorithmus ACS oder LAE Weitere Ursachensuche/Neubeurteilung der Zirkulation Fortdauer der Tachykardie? * Hinweise auf Dekompensationszeichen: Blässe, Schweißigkeit, Rekap. - Zeit ** Lebensbedrohliche Blutungen werden mit Priorität gestillt (Erkennen bei der Ersteinschätzung!) *** Infusionstherapie mittels balancierter kristalloider Lösungen (z.b. Ionosteril oder Ringer Acetat ) durchführen, bis Zeichen einer adäquaten Gewebeperfusion erkennbar; ggf. Katecholamingabe / kolloide Infusion durch NA oder im Rahmen separater regionaler Protokolle **** regionale Protokolle. Ziel niedrig stabiles Niveau ~ 90 mmhg syst. MAD 60 mmhg Bei SHT: Ziel Normotonie ( oder MAD > 90 mmhg) Vermeiden einer Hypotonie (< 90 mmhg syst.) D
7 Algorithmus: D - Problem Beurteilung der Neurologie Keine Hinweise neurolog. Defizit*? Keine D- Soforttherapie D oder Zeichen eines D-Problems im Ersteindruck: fehlende oder vegetativ gesteuerte Reaktionen (z.b. Krampfanfall) Motorische / Sensible und / Sprach / Sprechsstörungen ZNS-Trauma? Volumengabe mit Ziel Normotension (1) Hirndruckzeichen? milde Hyperventilation (2) Generalisierter Krampfanfall? Zum Algorithmus Generalisierter Krampfanfall Begleitzeichen Fieber? Antipyrese mit z.b. Paracetamol supp Motorische Störung/ Aphasie? Zum Algorithmus Schlaganfall BZ < 60 mg/dl? Zum Algorithmus Hypoglykämie Anzeichen für Intoxikation? Zum Algorithmus Intoxikation Klassifizierung der Vigilanz (GCS) und Pupillen, Beurteilung der Neurologie Klassifizierung der Vigilanz (GCS) Vigilanzminderung, sichtbare motorische Störungen, Parese, Aphasie etc. (1) Ziel: Normotonie Zielwerte z.b. MAD: > 90 mmhg (vermeiden von < 90 mmhg syst.) beim Kind: Alter x (sys). (2) Milde Hyperventilation bei Erwachsenen ~ 20/min, Kinder (altersabhängig) ~ 30/min Zur Mitbeurteilung Kapnografie und Interpretation: : Normoventilation liegt im Bereich von ~ mmhg, beachte zusätzliche Einflussfaktoren Kreislauf, Lungenperfusion, Temperatur etc.! E
8 Algorithmus: E - Problem Beurteilung der Körpertemperatur E Schwere Hypothermien Milde Hypothermie: C Moderate Hypothermie C Hypothermie < 30 C Hyperthermie Hypothermie Normothermie Fieber Hypertherme Schädigung z.b. Hitzschlag Milde Hypothermie Moderate bzw. schwere Hypothermie Kein E-Problem Beim Kind ggf. Wadenwickel Moderates Kühlen von Kopf & Rumpf Ggf. äußere Wiedererwärmung Wärmeerhalt (1) Ggf. Antipyrese Wärmeerhalt (1) Immobilisation (1) Wärmeerhalt erzielen durch Verhinderung einer weiteren Auskühlung, sowie durch Gabe vorgewärmter Infusionslösungen und wenn möglich - durch Applikation von vorgewärmtem Sauerstoff. (2) Die Behandlung von lebensbedrohlichen Verbrennungen oder Verbrühungen erfolgt entsprechend der jeweiligen Symptomatik in den Phasen A, B und C. Trauma/unklar : Suche nach (weiteren) Verletzungen: Gezielte Untersuchung / Ganzkörperuntersuchung VAS > 6: Regionales Protokoll Analgesie durchführen Situationsabhängig: Weitere Informationsgewinnung Eigen- Fremdanamnese Untersuchung (gezielt / vollständig) Wärmeerhalt / Therapeutische Hypothermie Versorgungsgrundsätze: Verschlechterung = ABCDE Kontrolle und Therapie! Leitsymptom / Verdachtsdiagnose = Zusätzlich spezifischen Algorithmus anwenden Alle Probleme entsprechend Priorität und Zeitfaktor behandeln! Basis: ABCDE Therapie, (spezielle) Lagerung, Ruhigstellung, psychologische Betreuung, zeitgerechter Transport, ggf. Voranmeldung regelmäßige Verlaufskontrolle - erneute Beurteilung (Reassessment), Dokumentation Situationsabhängig: Notarztnachforderung, Monitoring, situationsangepasste Sauerstoff-Gabe, Gefäßzugang, Infusion und Medikation (ggf. Leitsymptom- oder Verdachtsdiagnosealgorithmus)
9 Algorithmus: CPR Ersteindruck und standardisierte ABC Basismaßnahmen ABC: Leitsymptom Atem- Kreislaufstillstand Bewusstloser Patient ohne normale Atmung, ohne Lebenszeichen CPR starten 30:2 (Diagnosezeit: 10 sec) Ggf. EGA zur frühzeitigen Atemwegssicherung inkl. Kapnometrie/grafie Patchelektroden des Defibrillators anschließen Besonderheiten Kinder (< 8LJ): Bei Feststellung Atemstillstand: 5 x Beatmung dann C - Kontrolle (+ Lebenszeichen?) dann CPR Beginn 15:2 - NA-Ruf zeitnah (paralell) 1x Defibrillation CPR sofort für 2 min fortführen Defibrillierbarer Rhythmus? ROSC Wiedereinsetzender Spontankreislauf Sofortige Weiterbehandlung ABCDE-Methode anwenden Sauerstoffgabe + Beatmung 12-Kanal-EKG (Erwachsene) Auslösende Faktoren behandeln Temperaturkontrolle ggf. therapeutische Hypothermie (regionale Protokolle) beginnen Transport in Klinik Keine Defibrillation CPR sofort für 2 min fortführen : Pulskontrolle nur bei Verdacht auf pulsatilen Rhythmus im EKG Sonderfall: - beobachtetes Kammerflimmern /pvt: Sofort bis zu 3 x Defibrillation (s.a. Algorithmus Tachykardie) : - ggf. AED - Einsatz - Manueller Modus: Energiewahl Joule (biphasisch) Joule (monophasisch) - Kinder: 4 Joule / kgkg Therapeutische Hypothermie: regionale Vorgaben : - Ggf. PCI (Herzkatheder) - CPR Abbruch nur durch NA - Sondersituation: Transport unter laufender CPR Während CPR Hochqualizierte CPR sicherstellen: Frequenz ( /min), Tiefe, Entlastung CPR-Unterbrechung minimieren, Maßnahmen planen! Hochdosiert Sauerstoff Atemwegssicherung (EGA/ ggf. ITN, ggf. erst nach ROSC) und Kapnographie Herzdruckmassage ohne Unterbrechung, wenn Atemweg gesichert Gefäßzugang: intravenös, alternativ intraossär (im Kindesalter primär intraossär) Adrenalin alle 3 5 min injizieren 1 mg (Kinder: 0,01mg kgkg) Zeitpunkt Erstgabe Adrenalin: Bei KF / PVT nach 3. Defibrillation, bei nicht defibrillationspflichten Rhythmus: schnellstmöglich Amiodaron nach der 3. erfolglosen Defibrillation 300mg (Kinder: 5 mg kgkg) Ggf. einmalige Repetition Reversible Ursachen suchen und behandeln! Hypoxie Hypovolämie Hypo-/Hyperkalämie / metabolisch Hypothermie Herzbeuteltamponade Intoxikation Thrombembolie (AMI, LAE) Spannungspneumothorax
10 Leitsymptom: Dyspnoe Leitdiagnose: Obstruktive Atemnot Ersteindruck und standardisierte Anamnese, Vormedikation Auskultationsbefund ABCDE Basismaßnahmen ggf. CPAP - Ggf. regionales CPAP Protokoll - Ggf. regionales NIV-Protokoll - NA-Ruf (ggf. regionale Vorgaben) B: Leitsymptom Obstruktive Atemnot Warnsignale verlängertes Expirium AF > 25/min, Sp O 2 < 92% HF > 110/min Silent Lung Phänomen SABA*- Vernebelung (z.b. Salbutamol 2,5 mg) * Steroid systemisch / oral (z.b. Methylprednisolon 50 mg ) - SABA: short acting ß2-agonist = Beta 2 Mimetika Steigerung auf 5 mg möglich Steigerung auf 100 mg möglich Anticholinergika Vernebelung (z.b. Ipratropiumbromid 0,25mg ) Steigerung auf 0,5 mg möglich Ggf. in Kombination mit SABA Verschlechterung? Ggf. Betasympathomimetika Systemisch (regionales Protokoll) (z.b. Reproterol 0,09 mg langsam i.v.) Transport in Klinik* Ggf. NA Rendezvous Besserung: Verbesserung der Klinik Abnahme der AF Sp O 2 > 92 % Verschlechterung: - Verschlechterung der Klinik - Ggf. Bewusstseinstrübung - Sa O2 Abfall < 85% : Tachykardie /Extrasystolie bei zu schneller Applikation : - Frühzeitiger Transportbeginn unter Inhalationstherapie - ggf. Übergabe in ärztliche Weiterversorgung regionale Medikationsprotokolle
11 Leitsymptom: Thoraxschmerz Leitdiagnose: Akutes Koronarsyndrom Eintreffen und standardisierte ABCDE Prioritäten und Basismaßnahmen E: Akutes Koronarsyndrom 12-Kanal EKG (innerhalb 10 min. nach Erstkontakt) Nitrat 1 Hub / 0,4 mg (RDE) Bei persistierenden Schmerzen ggf. Wdhlg. nach 5 min Aspirin direkt p.o, ggf. i.v.. Analgesie bei VAS 6 - Regionales Protokoll - z.b. (Morphium 3 mg Boli (RDE) i.v. - Anamnese, Vormedikation - Atypische Symptomatik möglich (Diabetiker, Frauen) - Thoraxschmerzen differenzieren: (z.b. Lungenembolie, Aortendissektion, Pneumothorax) - Fortlaufendes EKG-Monitoring / Defibereitschaft - NA-Ruf (ggf. regionale Vorgaben) Unkompliziertes ACS: - Erwäge Sauerstoffanpassung Sp O % Warnsignale - Herzrhythmusstörungen - Kardiogener Schock - Lungenödem - Grundsätzlich bei thorakalen Schmerzen - EKG bezüglich STEMI qualifiziert auswerten* * regionale Möglichkeiten/Algorithmen: - Telemetrie, Software -unterstütze EKG-Auswertung : Keine Nitrat-Gabe bei: - Anzeichen einer Rechtsherzbelastung / Insuffizienz Grenzwerte regionales Protokoll: - RR systolisch < 120mmHg - HF < 60 oder > 120/min - 24 h nach Einnahme langwirksamer Vasodilatatoren: Bsp: Sildenafil (Viagra ), Tadalafil (Cialis ), Vardenafil (Lavitra ). KI: - Allergie oder Asthma auf Wirkstoff, - Akute nicht kontrollierte Blutung (z.b. Ulcus), - Vorbehandlung Gerinnungshemmerpräparaten - ggf. Aspisol 500 mg i.v. (regionales Protokoll) - ggf. Heparin 5000 ie i.v. (regionales Protokoll) (regionales Protokoll): - Ziel VAS < 3, bzw. Halbierung VAS - BTM-Medikation oder Sedierung nur im Rahmen regionaler Protokolle! Antiemese - Regionales Protokoll - (Dimenhydrinat 62 mg (RDE) i.v. Sedierung - Regionales Protokoll - z.b. (Midazolam 2 mg Boli (RDE) i.v. Transport in Klinik Ggf. NA Rendezvous Voranmeldung : - Regionales STEMI- Protokoll - Voranmeldung STEMI (Ankunftsuhrzeit) regionale Medikationsprotokolle
12 Leitsymptom: Dyspnoe Leitdiagnose: Kardiales Lungenödem Ersteindruck und standardisierte - Anamnese, Vormedikation - Auskultationsbefund - Toxisches Lungenödem ABCDE Basismaßnahmen / ggf. CPAP - Regionales CPAP Protokoll - NA-Ruf (ggf. regionale Vorgaben) B: Verdachtsdiagnose Kardiales Lungenödem Warnsignale fein- bzw. grobblasige RG s AF > 25/min, SpO 2 < 92% HF > 110/min bzw. hypoxische Bradykardie Nitrat 2 Hübe Nitro-Spray (0,8 mg RDE) sublingual Ausschluss von Kontraindikationen Grenzwerte (regionales Protokoll): - RR systolisch < 120mmHg - HF < 60 oder > 120/min - 24 h nach Einnahme langwirksamer Vasodilatatoren: Bsp: Sildenafil (Viagra ), Tadalafil (Cialis ), Vardenafil (Lavitra ). Furosemid z.b. Lasix 20 mg i.v. (RDE) Steigerung auf 40 mg möglich Besserung? Besserung: Verbesserung der Klinik Abnahme der AF Vesikuläres Atemgeräusch SpO 2 > 92 % Titrierte Morphingabe (regionales Protokoll) in 3 mg- Boli i.v. Gemäß regionaler Protokolle : - Gefahr von Blutdruckabfall - Atemdepression Transport in Klinik Ggf. NA - Rendezvous : - ggf. Übergabe in ärztliche Weiterversorgung regionale Medikationsprotokolle
13 Leitsymptom: Trauma Leitdiagnose: Thermischer Schaden Eintreffen und standardisierte ABCDE Prioritäten und Basismaßnahmen E: Leitdiagnose: Thermischer Schaden besonders: - CO, Starkstrom! - Cave: Pulsoxymetrie - Inhalationstrauma mit folgenden A Problem? - Zirkuläre Rumpfverbrennung mit folgenden B- Problem? - Bei C- Problem (Schock): Ursachensuche: Begleitverletzung (z.b. Sturz)? - NA-Ruf (ggf. regionale Vorgaben) - Abschätzen Geschädigte KOF: Neuner Regel II.- III Gad Wärmeerhalt Wundversorgung - Kühlmaßnahme der Laienhilfe beenden - Keine Kühlung durch RD bei > 5-10% VKOF - Konsequenter Wärmeerhalt - Wundversorgung trocken und Keimfrei Bei geschädigter KOF ( 2 ) 10 % Infusionstherapie (z.b. Ringer-Acetat) Erwachsene ca ml / h Kinder ca ml kg KG / h Anhalt Parklandformel (4 ml x % VKOF II ) x Körpergewicht, davon die Hälfte über die ersten 8h! - Vermeiden einer Überinfusion! : C- Problem: Ursachensuche? Analgesie bei VAS > 6 - Regionales Protokoll - z.b. (Morphium 3 mg Boli (RDE) i.v. (Ggf. frühzeitig (vorgezogen) MAD-Einsatz) Alternativ: MAD (Off Label) beachte regionales Protokoll: - Ketamin - Midazolam (Reizung Nasenschleimhaut!) - Fentanyl Transport in Klinik Ggf. NA Rendezvous Voranmeldung : regionale Protokolle: - Ohne NA: Nächste geeignete chirurgische Klinik - Primärtransport in SBVZ* nur nach Rücksprache mit NA und ZV HH** und Transportzeit < 45 min regionale Medikationsprotokolle *SBVZ Schwerbrandverletztenzentrum ** ZV HH Zentrale Bettenvergabe Schwerbrandverletzte Hamburg
14 Leitdiagnose: Allergischer Schock (Grad 2+3) Ersteindruck und standardisierte - Anamnese, Fremdanamnese - Allergen bekannt? ABCDE Basismaßnahmen Adrenalin i.m. (> 12 LJ= 500 µg; 6 12 LJ = 300 µg; < 6 LJ = 150 µg) - Allergen beseitigen - NA-Ruf (ggf. regionale Vorgaben) - Grad 4 CPR Protokoll beginnen i.m. Injektion lateraler Oberschenkel A+B: Leitsymptom Dyspnoe/ Stridor C: Leitsymptom Kreislaufinstabilität Fortlaufende Adrenalin- Vernebelung z.b. 2 4 mg Adrenalin - Situationsabhängig bei A Problematik: Frühestmöglicher Transportbeginn und NA Rendezvous (Evt. frühzeitige Notwendigkeit chirurgischer Atemwegssicherung) - Bei alleinigem expiratorischen Stridor: (Bronchospastik) Salbutamolvernebelung Vital bedrohliche Kreislaufdepression (fehlender peripher Puls) Adrenalin 50 µg Boli (i.v./i.o.) titrieren bis stabil Zusätzliche Volumenboli z.b. Ringer-Acetat Boli 10-20ml kgkg (RDE 750 ml) Steroid z.b. 250 mg Methylprednisolon i.v. (RDE) Transport in Klinik ggf. NA - Rendezvous Zieldruck unter Katecholamin- und Volumengabe: Normotension Regelmäßige Kontrolle CAVE: Überdosierung Zieldruck unter Katecholamin- und Volumengabe: Normotension Regelmäßige Kontrolle regionale Protokolle: - Ggf. auch H 1 / H 2 Blocker - Leichte allergische Reaktion Grad 1 : regionale Medikationsprotokolle
15 Leitsymptom: Abdominelle Schmerzen Ersteindruck und standardisierte ABCDE Basismaßnahmen - NA-Ruf (ggf. regionale Vorgaben) C-Problem/ Schockzeichen? Volumengabe z.b. Ringer-Acetat 500 ml (RDE) - Ggf. Boli a 500 ml wiederholen (20 ml / kg KG) - Frühzeitiger Transportbeginn Sonderfall: Verdacht auf innere Blutung Zielblutdruck (beachte regionale Protokolle): - Permissive Hypotension (regionale Protokolle). E-Problem / Kolikschmerz? Spasmoanalgesie z.b mg Buthylscopolamin und 1g Metamizol per Infusione (RDE) regionales Protokoll - Gefahr von Blutdruckabfall E-Problem / Schmerzen > VAS 6? Titrierte i.v.-morphingabe in 3 mg-schritten bis Besserung Ggf. Antiemese z.b. 62 mg Dimenhydrinat (RDE) regionales Protokoll - Gefahr von Blutdruckabfall und/oder Atemdepression - Cave: Kolikschmerz Transport in Klinik Ggf. NA - Rendezvous : - ggf. Übergabe in ärztliche Weiterversorgung regionale Medikationsprotokolle
16 Leitdiagnose: Hypoglykämie Ersteindruck und standardisierte Ggf. aggressiver oder inadäquater Patient Fehldiagnose z.b. Intoxikation, Schlaganfall, Krampfleiden etc. Anamnese, Vormedikation ABCDE Basismaßnahmen D: Leitsymptom Bewusstseinsstörung LD: Hypoglykämie BZ < 60 mg/dl? Glucosegabe z.b g. (0,2 g KgKG) i.v. bei laufender Infusion - Orale Gabe nur bei wachem Patienten Bei Bedarf: - regionale Protokolle - Repetitionsdosis gemäß regionaler Protokolle Transport in Klinik - Ggf. weitere Ursachenfindung - NA-Ruf bei unklarer oder anhaltender Bewusstseinsstörung oder Therapieresistenz (regionale Vorgaben) - Transportverweigerung nach RD- Behandlung: Regionales Protokoll: - Patienten nach erfolgreicher Therapie vor Ort belassen: Regionales Protokoll Ggf. Übergabe in ärztliche Weiterversorgung regionale Medikationsprotokolle
17 Leitdiagnose: Schlaganfall Ersteindruck und standardisierte - Hydrationszustand - Anamnese Warnsignal: Vernichtungskopfschmerz (v.a. SAB) ABCDE Basismaßnahmen D: Leitsymptom Bewusstseinsstörung LD: Schlaganfall Beginn und Dauer der Symptomatik? Halbseitensymptomatik Sprach- und Sprechstörungen Persönlichkeitsveränderungen Passagere Symptomatik möglich - FAST Schema Vegetative Begleitsymptome NA-Ruf (ggf. regionale Vorgaben) : Ausschluss einer Hypoglykämie RR systol. < 120 mmhg* bzw. Zeichen einer Dehydration Keine Herzinsuffizienz RR systol mmhg* RR systol. > 220 mmhg RR diastol. > 130 mmhg* Volumengabe z.b. Ringer-Acetat (500 ml RDE) mit Ziel einer Normotension Keine RR-relevante erweiterte Therapie Vorsichtige RR-Senkung um max. 20 % (nicht unter ~ 180/110) Z.B. Ebrantil 10 mg Boli* Transport in Klinik Versorgungszeit vor Ort minimieren Ggf. NA - Rendezvous - Ggf. weitere Ursachenfindung - Ggf. NA-Nachforderung / Rendezvous bei unklarer Bewusstseinsstörung oder Therapieresistenz idealerweise in Strokeunit: - regionale Zuweisungsstrategie *beidseitige RR-Messung und regelmäßige Kontrollen empfohlen * regionale Medikationsprotokolle
18 Leitsymptom: Status generalisierter tonisch- klonischer Anfall (SGTKA) Ersteindruck und standardisierte ABCDE Basismaßnahmen D: Leitsymptom Bewusstseinsstörung / Generalisierter Krampfanfall Antikonvulsiva z.b. Midazolam 0,2 mg/kg nasal (MAD) Weitere Gabe (ggf. i.v.) bei therapieresistentem Krampfanfall (> 5 min) Anamnese, Vormedikation Warnsignale Obere Atemwegsverlegung Ggf. oberes Atemwegsproblem in der Nachschlafphase Ggf. fokale oder generalisierte Krämpfe NA-Ruf (ggf. regionale Vorgaben) : Bei Bewusstseinsstörung Ausschluss einer zugrundeliegenden Hypoglykämie Alternativ, beachte regionale Protokolle: - Lorazepam 0,05 mg kgkg oder - Midazolam-Gabe titriert 0,1 mg kgkg i.v. oder - Lorazepam 2,5 mg buccal oder - Midazolam buccal (Buccolam ) oder - Diazepam Rectiole 0,3 0,5 mg/kg KG. 5 mg, < 15 kg (4 Monate etwa 3 hre) 10 mg, > 15 kg (ca. 3 hre ca. 6 hre) Wenn Venenzugang vorhanden: - Lorazepam 0,05 mg kgkg 8max. 0,1 mg kgkg - Midazolam-Gabe titriert 0,1 mg kgkg i.v. Ggf. Antipyrese bei Fieber z.b. Paracetamol Supp. (10-15 mgkg) regionale Protokolle Physikalische Maßnahmen: Z.B. Wadenwickel Transport in Klinik - Ggf. weitere Ursachenfindung - Ggf. NA-Rendezvous bei unklarer Bewusstseinsstörung oder persistierendem Krampfanfall - ggf. Übergabe in ärztliche Weiterversorgung regionale Medikationsprotokolle
19 Leitdiagnose: Intoxikation Ersteindruck und standardisierte - Anamnese und Umfeld - Eigensicherung! CO? - Ggf. aggressiver oder inadäquater Patient ABCDE Basismaßnahmen NA-Ruf (ggf. regionale Vorgaben) Ggf. Algo CPR beginnen D: Leitsymptom Vergiftung - Giftasservierung - Anruf Giftinformationszentrum (GIZ*) - Stoff, Menge, Zeit - Therapieempfehlung? Orale Giftaufnahme? Med. Kohle / oder Wasser Nur bei erhaltenem Bewusstsein 0,5 1,0 g / kg KG oral - Erbrechen bei erhaltenen Schutzreflexen unterstützen - Vorher Auskunft des GIZ Kontraindikationen : - Bewusstseinstrübung - Eingeschränkte Schutzreflexe - Intoxikation mit Laugen, - Alkohol, Schwermetallen, - anorganischen Säuren Alkylphosphat- Intoxikation*? Cholinerge Anzeichen Atropin 5 mg i.v. Boli steigern bis Erfolg Repetitionsdosis bei Fortbestehen der Bradykardie bzw. Wiedereinsetzen von Speichelfluss, bis 50 mg - Schnellstmögliche Gabe von Toxogonin in der aufnehmenden Klinik anstreben. Antidottherapie Durch NA oder gemäß regionaler Protokolle oder GIZ Regionales Protokoll Z.B. Naloxon (MAD) bei Opiatintoxikation Transport in Klinik / ggf. NA-Rendezvous * GIZ Giftinformationszentrum regionale Medikationsprotokolle
20 Leitdiagnose: Lebensbedrohliche Bradykardie Ersteindruck und standardisierte Ggf. aggressiver oder inadäquater Patient Anamnese, Vormedikation ABCDE Basismaßnahmen C: Leitsymptom Bradykardie Instabilitätszeichen : Hypotonie Schockanzeichen Bewusstseinsstörung - NA-Ruf (ggf. regionale Vorgaben) HF < 60/min und Instabilitätszeichen? Atropin 0,5 mg i.v. (RDE) : Bewusstseinsstörung ursächlich durch kardiale Instabilität, meist erst bei HF < 40/min - Respiratorische Störungen und Hypothermie als behebbare Ursache ausschließen HF < 60 / min und Instabilitätszeichen? Atropin 0,5 mg i.v. (RDE) Steigerung bis 3 mg Siehe Regionale Protokolle Adrenalin (titrierend oder Infusion) 2-10 μg/min 1 mg / 500 ml VEL = 1 Trpf / sec = 6 μg /min 1 mg / 100 ml NaCl 0,9% = 1 ml = 10 μg Herzfrequenz 40 und Instabilitätszeichen? Transport in Klinik / ggf. NA-Rendezvous + Bewusstlos: Transkutane Schrittmachertherapie Adrenalin: - Bei Überdosierung Tachkardie / Extrasystolie bis Kammerflimmern möglich! - Schrittmachertherapie / Adrenalin beachte Verfügbarkeit und regionale Protokolle Bewusstseinsstörung ursächlich durch kardiale Instabilität, meist erst bei HF 40/min regionale Medikationsprotokolle
21 Leitdiagnose: Lebensbedrohliche Tachykardie Ursachenbehandlung z.b. Volumengabe / Blutstillung Ersteindruck und standardisierte ABCDE Basismaßnahmen C: Leitsymptom Tachykardie Bedarfstachykardie? Bewusstlos, + Kein zentraler Puls tastbar? EKG-beobachtetes KF, pvt Defibrillation (Erfolglos: bis zu 3 x) Ggf. Start CPR - Algorithmus Ggf. aggressiver oder inadäquater Patient Anamnese, Vormedikation Instabilitätszeichen Hypotonie Schockanzecihen Bewusstseinsstörung - NA-Ruf (ggf. regionale Vorgaben) : - HF > 150/min, mit Instabilitätszeichen - Immer EKG und Pulsmessung - Pulsoxymetrie - Breitkomplextachykardie wird schlecht toleriert und dekompensiert häufiger - Hinweis Bedarfstachykardie: regelmäßige Schmalkomplextachykardie! - Ausschließen und Behandeln von: Volumenmangel, Schmerz etc. : Bewusstseinsstörung ursächlich durch kardiale Instabilität Breitkomplextachykardie?! Bewusstlos + kein peripherer Puls tastbar? Kardioversion regionale Protokolle : Regionales Protokoll Kardioversion Energiestufe, Wiederholung Transport in Klinik / ggf. NA-Rendezvous regionale Medikationsprotokolle
22 Leitdiagnose: Hypertensiver Notfall Eintreffen und standardisierte - Anamnese, Vormedikation ABCDE Prioritäten und Basismaßnahmen - NA-Ruf (ggf. regionale Vorgaben) C: Leitsymptom RR > 230 / Immer beidseitige RR-Messung Führende klinische Symptomatik? Achte besonders auf: - Lungenödem - ACS - Schlaganfall Hypertensiver Notfall Kardial? Hypertensive Notsituation Nitrat 0,8 mg / 2 Hübe (Boli) RDE Titrieren - messen regionales Protokoll - Steigerung auf 1,2 mg möglich - Bei Lungenödem: Furosemid - Bei ACS: 12- Kanal EKG - Kein Nitrate bei: - Anzeichen einer Rechtsherzinsuffizienz - HF < 60 oder > 120/min - 24 h nach Einnahme langwirksamer Vasodilatatoren: Bsp: Sildenafil (Viagra ), Tadalafil (Cialis ), Vardenafil (Lavitra ). ZNS? Antihpertensiva z.b. Ebrantil 10 mg (Boli) RDE Titrieren messen regionales Protokoll: - Vorsichtig titrieren, keine unkontrollierte RR- Senkung! - Bei V.a. SchlaganfallRR nicht unter 180/ 100 Transport in Klinik Ggf. NA Rendezvous - ggf. Übergabe in ärztliche Weiterversorgung regionale Medikationsprotokolle
23 Leitsymptom Thoraxschmerz und Dyspnoe Leitdiagnose: Lungenembolie (LAE) Eintreffen und standardisierte ABCDE Prioritäten und Basismaßnahmen B: Dyspnoe LD: Lungenembolie 12-Kanal EKG - Anamnese - : Immobiliserung, Risikofaktoren - Symptomatik - NA-Ruf (ggf. regionale Vorgaben) - Keine RGs, keine Spastik - Begleitende Kreislaufproblematik - Hypotonie / Tachykardie ggf. Extrasystolie - Plötzliche Schmerzen? - ggf. Hämoptysen - keine Spezifische Symptomatik - grundsätzlich bei thorakalen Schmerzen - EKG bezüglich LAE / STEMI qualifiziert auswerten - regionale Möglichkeiten/Algorithmen: - Telemetrie, Software -unterstütze EKG Auswertung? ACS mit Linksherzinsuffizienz ausgeschlossen? LAE und kardiogener Schock? Kreislauftherapie Katecholamin- / Volumengabe Entsprechend regionaler Protokolle Heparin IE (RDE) - Instabiler Patient - Lyse durch NA regionales Protokoll Transport in Klinik Ggf. NA Rendezvous regionale Medikationsprotokolle
24 Starke Schmerzen - Medikamentöse Analgesie (BTM) regionale Regelung! Ersteindruck und standardisierte ABCDE Prioritäten und Basismaßnahmen E: Starker Schmerz VAS/NAS 5 Grundvoraussetzungen für die Anwendung von BTM müssen mittels regionaler Protokolle geregelt sein. Basismaßnahmen der Schmerzbehandlung durchführen: - Ruhigstellung - Lagerung - Zuwendung - Notarztalarmierung beachte regionale Vorgabe - Monitoring Pulsoxymetrie, AF und Vigilanz - Grundsätzlich Sauerstoffinhalation Einstufung Schmerzintensität durch den Patienten über ein Skalierungssystem objektivieren: (z.b. VAS, FPS,NAS) Dokumentation z.b. VAS: 0-10 Morphingabe (regionales Protokoll) 3 mg- Bolus i.v. - Ohne Selbsteinstufung oder Bewusstseinstrübung: keine medikamentöse Analgesie! Beispiel Morphium z.b.: - 10mg / 10ml NaCl 0,9% (1mg/ml) - < 30 kgkg: 0,1mg /kgkg Ziel erreicht? Halbierung oder Senkung um 3 Punkte Nach 5 min: VAS / NAS unverändert? Kein(e) Sättigungsabfall Vigilanzminderung, oder Hypotonie: Repetition z.b. 2 mg Morphin. - Bei Übelkeit: Antiemese - Regionales Protokoll : - Schmerzintensität? - Schmerzlinderung beginnt? - ABC weiterhin stabil? - Sonst ABC- Maßnahmen durchführen Keine weitere Morphingabe, NA-Ruf - Transportvorbereitung und Lagerung möglich? - Transportbeginn? Bei ABCD Problemen (Verlaufskontrolle) ABC-Maßnahmen einleiten und Analgesie stoppen Ziel erreicht? Halbierung oder Senkung um 3 Punkte regionale Medikationsprotokolle Nach 10 min: VAS / NAS unverändert? Kein(e) Sättigungsabfall Vigilanzminderung, oder Hypotonie: Repetition z.b. 2 mg Morphin. Transport in Klinik Ggf. NA - Rendezvous : - Schmerzintensität? - Schmerzlinderung beginnt? - ABC weiterhin stabil? - Sonst ABC- Maßnahmen durchführen Keine weitere Morphingabe, NA-Ruf - Transportvorbereitung und Lagerung möglich? - Transportbeginn? Bei ABCD Problemen (Verlaufskontrolle) ABC-Maßnahmen einleiten und Analgesie stoppen : - Notarztnachforderung regionale Vorgaben : - BTM Dokumentation, QM ÄLRD - ggf. Übergabe in ärztliche Weiterversorgung
Versorgungspfad CPR. Versorgungspfad: CPR
 Versorgungspfad CPR ABC Basismaßnahmen Versorgungspfad: CPR Bewusstloser Patient ohne normale Atmung, ohne Lebenszeichen CPR starten 30:2 (Diagnosezeit: 10 sec) Patchelektroden des Defibrillators anschließen,
Versorgungspfad CPR ABC Basismaßnahmen Versorgungspfad: CPR Bewusstloser Patient ohne normale Atmung, ohne Lebenszeichen CPR starten 30:2 (Diagnosezeit: 10 sec) Patchelektroden des Defibrillators anschließen,
Algorithmen zur Aus- und Fortbildung von Notfallsanitätern
 Algorithmen zur Aus- und Fortbildung von Notfallsanitätern Stumpf + Kossendey GmbH LPN (Neuauflage 2014) Die Algorithmen können unter Angabe der Quelle für die Aus- und Fortbildung verwendet werden. Verantwortliche
Algorithmen zur Aus- und Fortbildung von Notfallsanitätern Stumpf + Kossendey GmbH LPN (Neuauflage 2014) Die Algorithmen können unter Angabe der Quelle für die Aus- und Fortbildung verwendet werden. Verantwortliche
ALS- Advanced Life Support
 ALS- Advanced Life Support - Update der ERC-Leitlinien 2010 - Anne Osmers Klinik für Anästhesiologie und Intensivtherapie Universitätsklinikum Dresden ALS - Themen Minimale Unterbrechungen einer effektiven
ALS- Advanced Life Support - Update der ERC-Leitlinien 2010 - Anne Osmers Klinik für Anästhesiologie und Intensivtherapie Universitätsklinikum Dresden ALS - Themen Minimale Unterbrechungen einer effektiven
 Nichtinvasive Beatmung Empfehlungen zur pneumo-/kardiologischen Differentialtherapie C.Lesch OA Innere Med.-Pneumologie NIV Herausgeber: Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin Leitlinienprojekt
Nichtinvasive Beatmung Empfehlungen zur pneumo-/kardiologischen Differentialtherapie C.Lesch OA Innere Med.-Pneumologie NIV Herausgeber: Deutsche Gesellschaft für Pneumologie und Beatmungsmedizin Leitlinienprojekt
Pädiatrische Notfallsituationen
 Pädiatrische Notfallsituationen Dr. Sergio Stocker Praxis für Kinder- und Jugendmedizin Leitender Arzt für Pädiatrie am KS Schaffhausen sergio.stocker@hin.ch Ein Kind stirbt im Gegensatz zum Erwachsenen
Pädiatrische Notfallsituationen Dr. Sergio Stocker Praxis für Kinder- und Jugendmedizin Leitender Arzt für Pädiatrie am KS Schaffhausen sergio.stocker@hin.ch Ein Kind stirbt im Gegensatz zum Erwachsenen
FRRP. Kinderreanimation. Reanimation. Nach den aktuellen Guidelines 2010. Dr. M. Schiffer, Dr. C. Voigt, Simone Felgenheier 1
 Reanimation Nach den aktuellen Guidelines 2010 Dr. M. Schiffer, Dr. C. Voigt, Simone Felgenheier 1 Reanimation Kinder nach den Guidelines 2010. Mit freundlicher Genehmigung D. Schmidt, Simulatorzentrum
Reanimation Nach den aktuellen Guidelines 2010 Dr. M. Schiffer, Dr. C. Voigt, Simone Felgenheier 1 Reanimation Kinder nach den Guidelines 2010. Mit freundlicher Genehmigung D. Schmidt, Simulatorzentrum
Reanimation: Advanced Life Support (ERC 2015)
 Reanimation: Advanced Life Support (ERC 2015) Keine Reaktion? keine normale Atmung? Notarzt alarmieren Kardiopulmonale Reanimation (CPR) 30:2 Defibrillator / EKG - Monitor anschließen EKG - Rhythmus beurteilen
Reanimation: Advanced Life Support (ERC 2015) Keine Reaktion? keine normale Atmung? Notarzt alarmieren Kardiopulmonale Reanimation (CPR) 30:2 Defibrillator / EKG - Monitor anschließen EKG - Rhythmus beurteilen
8. Kindernotfälle. 8.1 Einführung
 8. Kindernotfälle 8.1 Einführung Pädiatrische Notfälle (Pädiatrie = Kinderheilkunde) sind im Rettungsdienst relativ selten. Die meisten Notfälle betreffen, abgesehen von den häufigen Unfällen im Klein-
8. Kindernotfälle 8.1 Einführung Pädiatrische Notfälle (Pädiatrie = Kinderheilkunde) sind im Rettungsdienst relativ selten. Die meisten Notfälle betreffen, abgesehen von den häufigen Unfällen im Klein-
Update 2010 Reanimationsrichtlinien
 Update 2010 Reanimationsrichtlinien Im Folgenden haben wir für Sie die aktuellen Reanimationsrichtlinien des European Resuscitation Councils zusammengefasst. Diese stammen aus der Übersetzung der offiziellen
Update 2010 Reanimationsrichtlinien Im Folgenden haben wir für Sie die aktuellen Reanimationsrichtlinien des European Resuscitation Councils zusammengefasst. Diese stammen aus der Übersetzung der offiziellen
Änderungskommentar zu den NUN Algorithmen 2019
 Änderungskommentar zu den NUN Algorithmen 2019 Dieser Kommentar soll es den Lesern und Anwendern zukünftig erleichtern, die Änderungen zur Vorversion nachzuvollziehen. 1. Vorwort (fünfter Spiegelstrich)
Änderungskommentar zu den NUN Algorithmen 2019 Dieser Kommentar soll es den Lesern und Anwendern zukünftig erleichtern, die Änderungen zur Vorversion nachzuvollziehen. 1. Vorwort (fünfter Spiegelstrich)
Fortbildung First-Responder
 Puls tasten- WO? Säuglinge Kinder > 1 Jahr A. brachialis A. carotis communis Herzdruckmassage Frequenz: zwischen 100 und 120 Mindestens 1/3 des Thoraxdurchmessers Säuglinge: 4cm Kinder > 1 Jahr: 5cm Herzdruckmassage
Puls tasten- WO? Säuglinge Kinder > 1 Jahr A. brachialis A. carotis communis Herzdruckmassage Frequenz: zwischen 100 und 120 Mindestens 1/3 des Thoraxdurchmessers Säuglinge: 4cm Kinder > 1 Jahr: 5cm Herzdruckmassage
Blutgasanalyse 03.06.14. Welche Konsequenzen hat das Ergebnis? Vortragsziele. ph-wert Puffersysteme im Blut. Bestandteile der Blutgasanalyse
 Blutgasanalyse Welche Konsequenzen hat das Ergebnis? Präsentation: Dr.R.Doppler Medizinische Abteilung LKH-Bruck/Mur Vortragsziele Interpretation der einzelnen Messwerte der Blutgasanalyse Erkennen von
Blutgasanalyse Welche Konsequenzen hat das Ergebnis? Präsentation: Dr.R.Doppler Medizinische Abteilung LKH-Bruck/Mur Vortragsziele Interpretation der einzelnen Messwerte der Blutgasanalyse Erkennen von
NUN Algorithmen zur Aus- und Fortbildung und als Grundlage zur Tätigkeit von Notfallsanitätern (-innen) in Niedersachsen (Jahrgang 2017)
 U Algorithmen zur Aus- und Fortbildung und als Grundlage zur Tätigkeit von otfallsanitätern (-innen) in iedersachsen (ahrgang 2017) Die nachfolgenden Algorithmen sind die einheitliche niedersächsische
U Algorithmen zur Aus- und Fortbildung und als Grundlage zur Tätigkeit von otfallsanitätern (-innen) in iedersachsen (ahrgang 2017) Die nachfolgenden Algorithmen sind die einheitliche niedersächsische
Epilepsie im Kindergarten. Dr. Oliver Schneider
 Dr. Oliver Schneider Krampfanfall: Plötzliche übersteigerte Entladung von Nervenzellen im Gehirn, oft nur Minuten, mit Folgen für die Hirnfunktionen Häufigkeit von Krampfanfälle und Epilepsie Fieberkrämpfe
Dr. Oliver Schneider Krampfanfall: Plötzliche übersteigerte Entladung von Nervenzellen im Gehirn, oft nur Minuten, mit Folgen für die Hirnfunktionen Häufigkeit von Krampfanfälle und Epilepsie Fieberkrämpfe
Pädiatrische Notfälle in der Präklinik
 Pädiatrische Notfälle in der Präklinik Jörg Brand Zentrum der Kinder- und Jugendmedizin Interdisziplinäre Pädiatrische Intensivstation 1 Prozentuale Verteilung von Notarzteinsätzen 60% 2% 6% 8% 9% 15%
Pädiatrische Notfälle in der Präklinik Jörg Brand Zentrum der Kinder- und Jugendmedizin Interdisziplinäre Pädiatrische Intensivstation 1 Prozentuale Verteilung von Notarzteinsätzen 60% 2% 6% 8% 9% 15%
Herzschrittmacher und ICD-Fehlfunktionen Wie erkennt man das? Was gibt es für Optionen im Rettungsdienst?
 Herzschrittmacher und ICD-Fehlfunktionen Wie erkennt man das? Was gibt es für Optionen im Rettungsdienst? Thomas Gaspar Universität Leipzig - Herzzentrum - Abt. für Rhythmologie Funktionsprinzip: 1.Schauen
Herzschrittmacher und ICD-Fehlfunktionen Wie erkennt man das? Was gibt es für Optionen im Rettungsdienst? Thomas Gaspar Universität Leipzig - Herzzentrum - Abt. für Rhythmologie Funktionsprinzip: 1.Schauen
1. manueller (konventioneller) Defibrillator halbautomatischer Defibrillator. 2. Automatischer externe Defibrillator
 AED - Aufbaulehrgang 3. Unterrichtseinheit Zusammengestellt von Michael Schenk (2005) Ortsgruppe Butzbach e.v. Gerätetypen 1. manueller (konventioneller) Defibrillator halbautomatischer Defibrillator 2.
AED - Aufbaulehrgang 3. Unterrichtseinheit Zusammengestellt von Michael Schenk (2005) Ortsgruppe Butzbach e.v. Gerätetypen 1. manueller (konventioneller) Defibrillator halbautomatischer Defibrillator 2.
Muster- Algorithmen / SOP
 3 Medizinische Diagnostik und Therapie 3.3 Lebenserhaltende Maßnahmen / Abwendung v. Schäden 3.3.10 Muster- Algorithmen / SOP Ulrich Atzbach und Andreas Flemming Die nachfolgenden Algorithmen sollen eine
3 Medizinische Diagnostik und Therapie 3.3 Lebenserhaltende Maßnahmen / Abwendung v. Schäden 3.3.10 Muster- Algorithmen / SOP Ulrich Atzbach und Andreas Flemming Die nachfolgenden Algorithmen sollen eine
Basis - Wiederbelebung im Kindesalter und frühe Defibrillation
 DEUTSCHER RAT FÜR WIEDERBELEBUNG IM KINDESALTER E.V. GERMAN PAEDIATRIC RESUSCITATION COUNCIL Basis - Wiederbelebung im Kindesalter und frühe Defibrillation Paediatric Basic Life Support - Early Defibrillation
DEUTSCHER RAT FÜR WIEDERBELEBUNG IM KINDESALTER E.V. GERMAN PAEDIATRIC RESUSCITATION COUNCIL Basis - Wiederbelebung im Kindesalter und frühe Defibrillation Paediatric Basic Life Support - Early Defibrillation
NUN Algorithmen zur Aus- und Fortbildung und als Grundlage zur Tätigkeit von Notfallsanitätern(innen) in Niedersachsen (Jahrgang 2018)
 U Algorithmen zur Aus- und Fortbildung und als Grundlage zur Tätigkeit von otfallsanitätern(innen) in iedersachsen (ahrgang 2018) Die nachfolgenden Algorithmen sind die einheitliche niedersächsische Schulungsgrundlage
U Algorithmen zur Aus- und Fortbildung und als Grundlage zur Tätigkeit von otfallsanitätern(innen) in iedersachsen (ahrgang 2018) Die nachfolgenden Algorithmen sind die einheitliche niedersächsische Schulungsgrundlage
Pulmonale Notfälle. Veranstaltungen des Bildungsinstituts. Folie 1
 Pulmonale Notfälle Folie 1 Pulmonale Notfälle Jede Störung des pulmonalen Gasaustausches mit anschließendem Sauerstoffmangel im Gewebe Folie 2 Asthma bronchiale Ursachen allergische Reaktion auf Fremdeiweiße
Pulmonale Notfälle Folie 1 Pulmonale Notfälle Jede Störung des pulmonalen Gasaustausches mit anschließendem Sauerstoffmangel im Gewebe Folie 2 Asthma bronchiale Ursachen allergische Reaktion auf Fremdeiweiße
Leitlinien zur Notkompetenz im Rettungsdienst
 Leitlinien zur Notkompetenz im Rettungsdienst Stand 30.08.06 1. Ziel der Leitlinie Ziel der Leitlinie ist der einheitliche Umgang mit dem Begriff der Notkompetenz und der Anwendung ärztlicher Maßnahmen
Leitlinien zur Notkompetenz im Rettungsdienst Stand 30.08.06 1. Ziel der Leitlinie Ziel der Leitlinie ist der einheitliche Umgang mit dem Begriff der Notkompetenz und der Anwendung ärztlicher Maßnahmen
Herz-Lungen Wiederbelebung. und. Frühdefibrillation durch Laien
 Herz-Lungen Wiederbelebung und Frühdefibrillation durch Laien Plötzlicher Herztod - Definition! Plötzlich: Herz-Kreislauf-Stillstand max. 1 Stunde nach Beginn der Symptome! Herztod: Ausschluss von (anderen)
Herz-Lungen Wiederbelebung und Frühdefibrillation durch Laien Plötzlicher Herztod - Definition! Plötzlich: Herz-Kreislauf-Stillstand max. 1 Stunde nach Beginn der Symptome! Herztod: Ausschluss von (anderen)
Ausfüllanleitung. zum indikationsspezifischen Datensatz. für das strukturierte Behandlungsprogramm. Asthma bronchiale
 Ausfüllanleitung zum indikationsspezifischen Datensatz für das strukturierte Behandlungsprogramm Asthma bronchiale Stand der letzten Bearbeitung: 20.11.2012 Version 4.2 Anamnese- und Befunddaten Häufigkeit
Ausfüllanleitung zum indikationsspezifischen Datensatz für das strukturierte Behandlungsprogramm Asthma bronchiale Stand der letzten Bearbeitung: 20.11.2012 Version 4.2 Anamnese- und Befunddaten Häufigkeit
European Resuscitation Council
 European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
European Resuscitation Council Generelle Überlegungen Bei Kindern sind Arrhythmien meistens Folgen von Hypoxien, Azidosen und Hypotension Primär kardiologische Erkrankungen sind eher selten Das Monitoring
zu Euer Wahl.. dass Ihr Eure eigene Praxis haben wollt an forderster Front mit den Menschen und ich hoffe, dass Ihr Eure Chance nutzt, denn..
 Als erstes meinen Glückwunsch zu Euer Wahl.. dass Ihr Eure eigene Praxis haben wollt an forderster Front mit den Menschen persönlich arbeiten wollt und ich hoffe, dass Ihr Eure Chance nutzt, denn.. die
Als erstes meinen Glückwunsch zu Euer Wahl.. dass Ihr Eure eigene Praxis haben wollt an forderster Front mit den Menschen persönlich arbeiten wollt und ich hoffe, dass Ihr Eure Chance nutzt, denn.. die
Leitlinien und beste Praktiken für die Vapotherm High-Flow-Therapie KURZANLEITUNG FÜR DIE NEUGEBORENENINTENSIVSTATION
 Leitlinien und beste Praktiken für die Vapotherm High-Flow-Therapie KURZANLEITUNG FÜR DIE NEUGEBORENENINTENSIVSTATION Patientenauswahl SYMPTOME: Der Patient weist eines oder mehrere der folgenden Symptome
Leitlinien und beste Praktiken für die Vapotherm High-Flow-Therapie KURZANLEITUNG FÜR DIE NEUGEBORENENINTENSIVSTATION Patientenauswahl SYMPTOME: Der Patient weist eines oder mehrere der folgenden Symptome
Reanimationsalgorithmus im Kindesalter. Bei Kammerflimmern und Pulsloser Ventrikulärer Tachykardie
 Reanimationsalgorithmus im Kindesalter Bei Kammerflimmern und Pulsloser Ventrikulärer Tachykardie Aufgabenverteilung Teamführer: Rettungsassistent Notarzt Seitenhelfer: Rettungsassistent Rettungssanitäter
Reanimationsalgorithmus im Kindesalter Bei Kammerflimmern und Pulsloser Ventrikulärer Tachykardie Aufgabenverteilung Teamführer: Rettungsassistent Notarzt Seitenhelfer: Rettungsassistent Rettungssanitäter
GfKT-Fachtagung 13.11.2015. Antagonisierung und Substitution von Opioiden: Fallstricke bzw. ausgewählte Besonderheiten
 GfKT-Fachtagung 13.11.2015 Antagonisierung und Substitution von Opioiden: Fallstricke bzw. ausgewählte Besonderheiten Dr. med. Andreas U N I V E Vagt, R S I T Ä Giftnotruf T S M E D I Z I N Berlin, B E
GfKT-Fachtagung 13.11.2015 Antagonisierung und Substitution von Opioiden: Fallstricke bzw. ausgewählte Besonderheiten Dr. med. Andreas U N I V E Vagt, R S I T Ä Giftnotruf T S M E D I Z I N Berlin, B E
NUN Algorithmen zur Aus- und Fortbildung und als Grundlage zur Tätigkeit von Notfallsanitätern(innen) in Niedersachsen (Jahrgang 2019)
 U Algorithmen zur Aus- und Fortbildung und als Grundlage zur Tätigkeit von otfallsanitätern(innen) in iedersachsen (ahrgang 2019) Die nachfolgenden Algorithmen sind die einheitliche niedersächsische Schulungsgrundlage
U Algorithmen zur Aus- und Fortbildung und als Grundlage zur Tätigkeit von otfallsanitätern(innen) in iedersachsen (ahrgang 2019) Die nachfolgenden Algorithmen sind die einheitliche niedersächsische Schulungsgrundlage
NOTFALLMEDIZIN EKG & Defibrillation
 NOTFALLMEDIZIN EKG & Defibrillation Version 1.0 - Stand 10.10.2010 1 Holger Harbs Klinik für Anästhesiologie und Universitätsklinikum Schleswig-Holstein Campus Kiel Komm. Direktor: Prof. Dr. M. Steinfath
NOTFALLMEDIZIN EKG & Defibrillation Version 1.0 - Stand 10.10.2010 1 Holger Harbs Klinik für Anästhesiologie und Universitätsklinikum Schleswig-Holstein Campus Kiel Komm. Direktor: Prof. Dr. M. Steinfath
WAS IST FIEBER? Ein Symptom verstehen hilft richtig damit umzugehen!!!!!!!!!!!! Wie/wo misst man Fieber Fieber und Alter des Kindes Fieberkrampf
 WAS IST FIEBER? Ein Symptom verstehen hilft richtig damit umzugehen!!!!!!!!!!!! Wie/wo misst man Fieber Fieber und Alter des Kindes Fieberkrampf Wenig Fieber schwere Krankheit hohes Fieber leichte Krankheit
WAS IST FIEBER? Ein Symptom verstehen hilft richtig damit umzugehen!!!!!!!!!!!! Wie/wo misst man Fieber Fieber und Alter des Kindes Fieberkrampf Wenig Fieber schwere Krankheit hohes Fieber leichte Krankheit
Leitlinien für den Rettungsassistenten des DRK Landesverbandes Baden- Württemberg bis zum Eintreffen des Arztes (Stand 29.10.2012)
 Leitlinien für den Rettungsassistenten des DRK Landesverbandes Baden- Württemberg bis zum Eintreffen des Arztes (Stand 29.10.2012) Inhaltsverzeichnis Inhaltsverzeichnis 1 Leitsymptome für die nachfolgenden
Leitlinien für den Rettungsassistenten des DRK Landesverbandes Baden- Württemberg bis zum Eintreffen des Arztes (Stand 29.10.2012) Inhaltsverzeichnis Inhaltsverzeichnis 1 Leitsymptome für die nachfolgenden
Pflegerische Versorgung von SAB Patienten/innen auf einer Überwachungsstation. 27. März 2014 DPGKS Mara Eder
 Pflegerische Versorgung von SAB Patienten/innen auf einer Überwachungsstation 27. März 2014 DPGKS Mara Eder Überblick Zahlen Überwachungsmöglichkeiten auf einer Stroke Unit Komplikationen Basismaßnahmen
Pflegerische Versorgung von SAB Patienten/innen auf einer Überwachungsstation 27. März 2014 DPGKS Mara Eder Überblick Zahlen Überwachungsmöglichkeiten auf einer Stroke Unit Komplikationen Basismaßnahmen
was will ich sagen? Notfallmanagement bei Belastungsuntersuchungen J. Körfer, H. Körperich Mannheim 13. November 2013
 Notfallmanagement bei Belastungsuntersuchungen J. Körfer, H. Körperich Mannheim 13. November 2013 Institut für Radiologie, Nuklearmedizin und Molekulare Bildgebung was will ich sagen? 1 1. welche Notfälle
Notfallmanagement bei Belastungsuntersuchungen J. Körfer, H. Körperich Mannheim 13. November 2013 Institut für Radiologie, Nuklearmedizin und Molekulare Bildgebung was will ich sagen? 1 1. welche Notfälle
Diabetes mellitus : Folgeschäden
 Diabetes mellitus : Folgeschäden Warum ist der Diabetes mellitus eine wichtige Erkrankung? a. Akute Probleme: Hypoglykämie Hyperglykämie Ketoazidose b. Chronische Probleme: Folgeschäden: Typische Schäden:
Diabetes mellitus : Folgeschäden Warum ist der Diabetes mellitus eine wichtige Erkrankung? a. Akute Probleme: Hypoglykämie Hyperglykämie Ketoazidose b. Chronische Probleme: Folgeschäden: Typische Schäden:
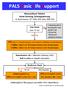
PALS Basic Life Support
 PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 144 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR bei Puls
PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 144 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR bei Puls
ERC Guidelines CPR 2010
 ERC Guidelines CPR 2010 Zusammenfassung der wichtigsten Neuerungen Fortbildung 2011 1 Lernziele - Kennenlernen der wichtigsten Neuerungen der ERC Guidelines - Verstehen warum sich etwas geändert hat -
ERC Guidelines CPR 2010 Zusammenfassung der wichtigsten Neuerungen Fortbildung 2011 1 Lernziele - Kennenlernen der wichtigsten Neuerungen der ERC Guidelines - Verstehen warum sich etwas geändert hat -
Ausfüllanleitung. zum indikationsspezifischen Datensatz. für das strukturierte Behandlungsprogramm KHK
 Ausfüllanleitung zum indikationsspezifischen Datensatz für das strukturierte Behandlungsprogramm KHK Stand der letzten Bearbeitung: 10-11-2014 Version 4.1 Anamnese- und Befunddaten Angina pectoris Bitte
Ausfüllanleitung zum indikationsspezifischen Datensatz für das strukturierte Behandlungsprogramm KHK Stand der letzten Bearbeitung: 10-11-2014 Version 4.1 Anamnese- und Befunddaten Angina pectoris Bitte
Befunderhebungsfehler aus der Sicht des niedergelassenen Arztes
 Befunderhebungsfehler aus der Sicht des niedergelassenen Arztes erarbeitet von Dr. med. Werner Jörgenshaus Arzt für Allgemeinmedizin 41366 Schwalmtal Für einen möglichen Schadensersatzanspruch müssen drei
Befunderhebungsfehler aus der Sicht des niedergelassenen Arztes erarbeitet von Dr. med. Werner Jörgenshaus Arzt für Allgemeinmedizin 41366 Schwalmtal Für einen möglichen Schadensersatzanspruch müssen drei
Feuerwehr Remscheid. SAA Lungenödem. 1. Ziel und Zweck. 2. Geltungs- und Verantwortungsbereich. 3. Beschreibung
 1. Ziel und Zweck Diese SAA soll bei allen Patienten, die im zuständigen Rettungsdienstbereich sich mit der Symptomatik eines Lungenödems an den Rettungsdienst wenden, ein standardisiertes sowie leitlinienkonformes
1. Ziel und Zweck Diese SAA soll bei allen Patienten, die im zuständigen Rettungsdienstbereich sich mit der Symptomatik eines Lungenödems an den Rettungsdienst wenden, ein standardisiertes sowie leitlinienkonformes
PALS Basic Life Support
 PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 97 1301 (IPS OA); 999 555 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR
PALS Basic Life Support Bewusstloser Patient keine Atmung, Schnappatmung Alarmieren: 97 1301 (IPS OA); 999 555 Puls Check max. 10 sec kein Puls Puls 1 Beatmung alle 3s Reevaluation nach jeweils 2 min CPR
Wie unsere Augen Erfahren Sie, wie wir sehen, und wie Sie Ihre Vision zu schützen.
 Wie unsere Augen Erfahren Sie, wie wir sehen, und wie Sie Ihre Vision zu schützen. Levobunolol ist ein Beta-Blocker, der den Druck im Inneren des Auges reduziert. Levobunolol Augen (Auge) ist für die Behandlung
Wie unsere Augen Erfahren Sie, wie wir sehen, und wie Sie Ihre Vision zu schützen. Levobunolol ist ein Beta-Blocker, der den Druck im Inneren des Auges reduziert. Levobunolol Augen (Auge) ist für die Behandlung
COPD-Erstdokumentation
 COPD - Ziffer 5 - Dokumentation 1 DMP-Fallnummer Vom Arzt zu vergeben Administrative Daten 2 Krankenkasse bzw. Kostenträger Name der Kasse Name der Kasse 3 Name, Vorname des Versicherten 4 Geb. am TT.MM.JJJJ
COPD - Ziffer 5 - Dokumentation 1 DMP-Fallnummer Vom Arzt zu vergeben Administrative Daten 2 Krankenkasse bzw. Kostenträger Name der Kasse Name der Kasse 3 Name, Vorname des Versicherten 4 Geb. am TT.MM.JJJJ
3.7.5 Epilepsie und andere Anfallserkrankungen, nichtepileptische Störungen des Bewusstseins
 3.7.5 Epilepsie und andere Anfallserkrankungen, nichtepileptische Störungen des Bewusstseins a) 12 Abs 3 FSG-GV (Führerscheingesetz-Gesundheitsverordnung) Personen, die unter epileptischen Anfällen oder
3.7.5 Epilepsie und andere Anfallserkrankungen, nichtepileptische Störungen des Bewusstseins a) 12 Abs 3 FSG-GV (Führerscheingesetz-Gesundheitsverordnung) Personen, die unter epileptischen Anfällen oder
Notfallmedizin Crashkurs. Dr. Joachim Unger Oberarzt Zentrale Notaufnahme Facharzt Anästhesie Rettungsmedizin
 Notfallmedizin Crashkurs Dr. Joachim Unger Oberarzt Zentrale Notaufnahme Facharzt Anästhesie Rettungsmedizin Notfallmedizin Crashkurs Reanimation Notfall- EKG Herangehensweise an einen Notfallpatienten
Notfallmedizin Crashkurs Dr. Joachim Unger Oberarzt Zentrale Notaufnahme Facharzt Anästhesie Rettungsmedizin Notfallmedizin Crashkurs Reanimation Notfall- EKG Herangehensweise an einen Notfallpatienten
Medikamentengabe zur. Reanimation von Säuglingen & Kindern
 SOP Standardanweisung für alle Rettungsassistenten in RLP schnell kompetent mitmenschlich Gültig ab 2014-10-01 Medikamentengabe zur erweiterten Versorgung während der Reanimation von Säuglingen & Kindern
SOP Standardanweisung für alle Rettungsassistenten in RLP schnell kompetent mitmenschlich Gültig ab 2014-10-01 Medikamentengabe zur erweiterten Versorgung während der Reanimation von Säuglingen & Kindern
PBM Patientenorientiertes Blut Management 3 Säulen Modell. Arno Schiferer HTG Anästhesie & Intensivmedizin AKH / Medizinische Universität Wien
 PBM Patientenorientiertes Blut Management 3 Säulen Modell Arno Schiferer HTG Anästhesie & Intensivmedizin AKH / Medizinische Universität Wien Wo stehen wir 2013? Klinische Hämotherapie Patientenperspektive
PBM Patientenorientiertes Blut Management 3 Säulen Modell Arno Schiferer HTG Anästhesie & Intensivmedizin AKH / Medizinische Universität Wien Wo stehen wir 2013? Klinische Hämotherapie Patientenperspektive
Die individuellen Therapieangebote von VitalAire.
 Außerklinische Beatmung Die individuellen Therapieangebote von VitalAire. Bei chronischer Atmungsschwäche hilft eine Außerklinische Beatmung. Außerklinische Beatmung Chronische Atmungsschwäche insbesondere
Außerklinische Beatmung Die individuellen Therapieangebote von VitalAire. Bei chronischer Atmungsschwäche hilft eine Außerklinische Beatmung. Außerklinische Beatmung Chronische Atmungsschwäche insbesondere
Arzneimittelliste 1 Notfallsanitäter, SanGesetz 10. (1) 3
 Version Arzneimittelliste 1 Notfallsanitäter, SanGesetz 10. (1) 3 Schmerzen / Fieber Leichte bis mittelstarke Schmerzen Temperatur > 38,5 C Paracetamol 10-20 mg/kg KG oral bzw. rektal z.b. Mexalen supp.
Version Arzneimittelliste 1 Notfallsanitäter, SanGesetz 10. (1) 3 Schmerzen / Fieber Leichte bis mittelstarke Schmerzen Temperatur > 38,5 C Paracetamol 10-20 mg/kg KG oral bzw. rektal z.b. Mexalen supp.
Intoxikationen Seite - 1 - Intoxikationen
 Intoxikationen Seite - 1 - Intoxikationen Häu Ca. 10.000 Vergiftungen im Jahr in Deutschland, davon 80% durch orale Aufnahme, 6% durch Hautkontakt und 5% durch Inhalation. Überwiegend betroffen sind Jugendliche
Intoxikationen Seite - 1 - Intoxikationen Häu Ca. 10.000 Vergiftungen im Jahr in Deutschland, davon 80% durch orale Aufnahme, 6% durch Hautkontakt und 5% durch Inhalation. Überwiegend betroffen sind Jugendliche
Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen
 Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen WANN? Erkennen einer respiratorischen Störung - Atemfrequenz zu hoch oder zu niedrig - Atemarbeit:
Kardiopulmonale Reanimation bei Kindern jenseits der Neugeborenenperiode Erweiterte lebensrettende Maßnahmen WANN? Erkennen einer respiratorischen Störung - Atemfrequenz zu hoch oder zu niedrig - Atemarbeit:
NUN Algorithmen zur Aus- und Fortbildung von Notfallsanitätern(innen) in Niedersachsen (Jahrgang 2016)
 U Algorithmen zur Aus- und Fortbildung von otfallsanitätern(innen) in iedersachsen (ahrgang 2016) Die nachfolgenden Algorithmen stellen die einheitliche niedersächsische Schulungsgrundlage für otfallsanitäter(innen)
U Algorithmen zur Aus- und Fortbildung von otfallsanitätern(innen) in iedersachsen (ahrgang 2016) Die nachfolgenden Algorithmen stellen die einheitliche niedersächsische Schulungsgrundlage für otfallsanitäter(innen)
Erste Hilfe für Geeks. Sebastian Fischer <fischer.sebastian@gmail.com>
 Erste Hilfe für Geeks Sebastian Fischer Wer bin ich? Rettungssanitäter derzeit neben dem Studium beim Rettungsdienst i.a.d. Berliner Feuerwehr Inhalt 1. Grundsätzliches 2.
Erste Hilfe für Geeks Sebastian Fischer Wer bin ich? Rettungssanitäter derzeit neben dem Studium beim Rettungsdienst i.a.d. Berliner Feuerwehr Inhalt 1. Grundsätzliches 2.
Teil 2 Typische Notfälle
 Teil 2 Typische Notfälle Typische Notfälle Typische Notfälle Allergische Reaktion Herzinfarkt Schlaganfall Epileptischer Anfall Asthma-Anfall Synkope/Kreislaufdysregulation Typische Notfälle Symptome Gefahren
Teil 2 Typische Notfälle Typische Notfälle Typische Notfälle Allergische Reaktion Herzinfarkt Schlaganfall Epileptischer Anfall Asthma-Anfall Synkope/Kreislaufdysregulation Typische Notfälle Symptome Gefahren
Die Backup-Voreinstellungen finden Sie in M-System Server unter dem Reiter "Wartung".
 TechNote Backup Protrixx Software GmbH, 2013-09-23 Im Folgenden finden Sie die von uns empfohlenen Einstellungen des automatischen Backups in M-System. Der Zugriff auf die Backup-Einstellungen ist nur
TechNote Backup Protrixx Software GmbH, 2013-09-23 Im Folgenden finden Sie die von uns empfohlenen Einstellungen des automatischen Backups in M-System. Der Zugriff auf die Backup-Einstellungen ist nur
Nasa Rhinathiol 0,1 %ige Nasenspray, Lösung Xylometazolinhydrochlorid
 Seite 1/5 Packungsbeilage Lesen Sie die gesamte Packungsbeilage sorgfältig durch, bevor Sie mir der Anwendung dieses Arzneimittels beginnen. Sie enthält wichtige Informationen für Ihre Behandlung. Wenn
Seite 1/5 Packungsbeilage Lesen Sie die gesamte Packungsbeilage sorgfältig durch, bevor Sie mir der Anwendung dieses Arzneimittels beginnen. Sie enthält wichtige Informationen für Ihre Behandlung. Wenn
Schweizerischer Samariterbund
 Schweizerischer Samariterbund ERSTE HILFE 144 + Legende: Sanitätsnotruf oder regionaler Rettungsdienst Arzt benachrichtigen Geprüft von der Ärztekommission der Arbeitsgemeinschaft Rettungswesen (AKAGRSRK)
Schweizerischer Samariterbund ERSTE HILFE 144 + Legende: Sanitätsnotruf oder regionaler Rettungsdienst Arzt benachrichtigen Geprüft von der Ärztekommission der Arbeitsgemeinschaft Rettungswesen (AKAGRSRK)
Der hypertensive Notfall
 Der hypertensive Notfall Update Kardiologie 2013 Stefan Brunner Medizinische Klinik und Poliklinik I Stefan Brunner Anamnese 62 jähriger Patient Angestellter Kreisverwaltungsreferat Anamnese Akut aufgetretene
Der hypertensive Notfall Update Kardiologie 2013 Stefan Brunner Medizinische Klinik und Poliklinik I Stefan Brunner Anamnese 62 jähriger Patient Angestellter Kreisverwaltungsreferat Anamnese Akut aufgetretene
3 Lebensrettende Sofortmaßnahmen Diagnostik der vitalen Funktionsstörungen Konsequenzen aus der Prüfung der Vitalfunktionen 18
 Inhaltsverzeichnis Vorwort 11 1 Einleitung 13 2 Definition des Notfalls 14 3 Lebensrettende Sofortmaßnahmen 16 3.1 Diagnostik der vitalen Funktionsstörungen 16 3.1.1 Prüfung der Bewusstseinslage 16 3.1.2
Inhaltsverzeichnis Vorwort 11 1 Einleitung 13 2 Definition des Notfalls 14 3 Lebensrettende Sofortmaßnahmen 16 3.1 Diagnostik der vitalen Funktionsstörungen 16 3.1.1 Prüfung der Bewusstseinslage 16 3.1.2
Paediatric Basic Life Support
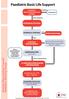 Paediatric Basic Life Support SICHERHEIT BEWUSSTSEINSPRÜFUNG HILFERUF Reaktion Beobachten Keine Reaktion ATEMWEGE ÖFFNEN NORMALE ATMUNG Ja Stabile Seitenlage Nein 5 INTIALE BEATMUNGEN Wenn Lebenszeichen
Paediatric Basic Life Support SICHERHEIT BEWUSSTSEINSPRÜFUNG HILFERUF Reaktion Beobachten Keine Reaktion ATEMWEGE ÖFFNEN NORMALE ATMUNG Ja Stabile Seitenlage Nein 5 INTIALE BEATMUNGEN Wenn Lebenszeichen
Algorithmen im Rettungsdienst Dortmund
 Algorithmen im Rettungsdienst Dortmund Version 2.1 Stand 08.09.2009 gültig vom 01.10.2009 bis 30.09.2010 (keine Änderungen zur Vorversion Vorwort zur Version 2.1 gültig vom 01.10.2009 bis 30.09.2010: Die
Algorithmen im Rettungsdienst Dortmund Version 2.1 Stand 08.09.2009 gültig vom 01.10.2009 bis 30.09.2010 (keine Änderungen zur Vorversion Vorwort zur Version 2.1 gültig vom 01.10.2009 bis 30.09.2010: Die
Screening Das Programm. zur Früherkennung von Brustkrebs
 Mammographie Screening Das Programm zur Früherkennung von Brustkrebs das Mammographie Screening Programm Wenn Sie zwischen 50 und 69 Jahre alt sind, haben Sie alle zwei Jahre Anspruch auf eine Mammographie-Untersuchung
Mammographie Screening Das Programm zur Früherkennung von Brustkrebs das Mammographie Screening Programm Wenn Sie zwischen 50 und 69 Jahre alt sind, haben Sie alle zwei Jahre Anspruch auf eine Mammographie-Untersuchung
Fragebogen für Klinikstandorte
 Fragebogen für Klinikstandorte Bitte für jeden Standort einen eigenen Fragebogen ausfüllen Name der Einrichtung: Straße, Hausnummer: Postleitzahl, Ort: Notfallversorgung und Tracerdiagnosen 1. Welche der
Fragebogen für Klinikstandorte Bitte für jeden Standort einen eigenen Fragebogen ausfüllen Name der Einrichtung: Straße, Hausnummer: Postleitzahl, Ort: Notfallversorgung und Tracerdiagnosen 1. Welche der
Kopf dicht? Nase zu? Husten?
 Kopf dicht? Nase zu? Husten? Inhalt 2 Inhalt 2-3 Wunderwerk Atemwege 4-7 Kopf dicht, Nase zu, Husten was im Körper passiert 8-11 Wie hilft GeloMyrtol forte? 12-15 Wirksamkeit klinisch bestätigt 16-17 Wie
Kopf dicht? Nase zu? Husten? Inhalt 2 Inhalt 2-3 Wunderwerk Atemwege 4-7 Kopf dicht, Nase zu, Husten was im Körper passiert 8-11 Wie hilft GeloMyrtol forte? 12-15 Wirksamkeit klinisch bestätigt 16-17 Wie
ERSTE HILFE BEI SÄUGLINGEN UND KLEINKINDERN
 Allgemeine Sicherheitsmaßnahmen I Auf dem Wickeltisch nur unter Aufsicht! Schnüre und Kabel (Schnullerband) aus der Umgebung des Kindes entfernen! Kleine und gefährdende Gegenstände nde und Materialien
Allgemeine Sicherheitsmaßnahmen I Auf dem Wickeltisch nur unter Aufsicht! Schnüre und Kabel (Schnullerband) aus der Umgebung des Kindes entfernen! Kleine und gefährdende Gegenstände nde und Materialien
Notfälle im Kindesalter
 Notfälle im Kindesalter Uwe Klingkowski, Innsbruck Was ist ein Notfall? ohne sofortige Hilfeleistung sind erhebliche gesundheitliche Schäden oder Tod des Patienten zu befürchten Akut lebensbedrohliche
Notfälle im Kindesalter Uwe Klingkowski, Innsbruck Was ist ein Notfall? ohne sofortige Hilfeleistung sind erhebliche gesundheitliche Schäden oder Tod des Patienten zu befürchten Akut lebensbedrohliche
PROTOKOLLE KINDERINTENSIVSTATION SMZO. Inhaltsverzeichnis
 Inhaltsverzeichnis Seite High Quality 2-3 Kinder Algorithmus BLS (ILCOR/AHA) 4 Kinder Algorithmus ALS (ILCOR/AHA) 5 Kinder Algorithmus BLS (ERC) 6 Kinder Algorithmus ALS (ERC) 7 Asystolie Algorithmus (ERC)
Inhaltsverzeichnis Seite High Quality 2-3 Kinder Algorithmus BLS (ILCOR/AHA) 4 Kinder Algorithmus ALS (ILCOR/AHA) 5 Kinder Algorithmus BLS (ERC) 6 Kinder Algorithmus ALS (ERC) 7 Asystolie Algorithmus (ERC)
Reanimation Empfehlungen & Leitlinien. Der Notfallpatient lt. Definition bei: Kontrolle: Bewusstsein
 Handlungskompetenz in akuten Notfallsituationen, Dr. med. M. Rettig Reanimation Empfehlungen & Leitlinien Definition: Notfallpatient Erkennen von Notfällen Erstbehandlung Reanimation, Theorie Praktische
Handlungskompetenz in akuten Notfallsituationen, Dr. med. M. Rettig Reanimation Empfehlungen & Leitlinien Definition: Notfallpatient Erkennen von Notfällen Erstbehandlung Reanimation, Theorie Praktische
Werden bei COPD-Patienten Stufenpläne der Medikation in Abhängigkeit vom Grad der Obstruktion umgesetzt?
 Werden bei COPD-Patienten Stufenpläne der Medikation in Abhängigkeit vom Grad der Obstruktion umgesetzt? Ergebnisse aus dem DMP COPD in der Region Nordrhein Arne Weber, Jens Kretschmann, Bernd Hagen, Sabine
Werden bei COPD-Patienten Stufenpläne der Medikation in Abhängigkeit vom Grad der Obstruktion umgesetzt? Ergebnisse aus dem DMP COPD in der Region Nordrhein Arne Weber, Jens Kretschmann, Bernd Hagen, Sabine
Hypoglykämie Unterzuckerung Info 1.1
 SOP Standardarbeitsanweisung Für Rettungsassistenten Version: 2011-02-01 Änderungen Hypoglykämie Unterzuckerung Info 1.1 ÄLRD in Rheinland-Pfalz 1 Vitalparameter erheben Atmung Bewusstsein Kreislauf (Circulation)
SOP Standardarbeitsanweisung Für Rettungsassistenten Version: 2011-02-01 Änderungen Hypoglykämie Unterzuckerung Info 1.1 ÄLRD in Rheinland-Pfalz 1 Vitalparameter erheben Atmung Bewusstsein Kreislauf (Circulation)
SOP Tachykardie. Patienten: Alle Patienten, die sich mit einer vitalen Bedrohung aufgrund oder in Kombination mit einer Tachykardie präsentieren.
 1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit einer vital relevanten Tachykardie an den Rettungsdienst wenden, ein standarisiertes sowie leitlinienkonformes
1. Ziel und Zweck Diese SOP soll bei allen Patienten, die sich im zuständigen Rettungsdienstbereich mit einer vital relevanten Tachykardie an den Rettungsdienst wenden, ein standarisiertes sowie leitlinienkonformes
Die Land- und forstwirtschaftliche Krankenkasse Franken und Oberbayern informieren: Heuschnupfen - die Pollen fliegen wieder!
 PRESSE Land- und forstwirtschaftliche Sozialversicherungsträger Franken und Oberbayern INFO Öffentlichkeitsarbeit Leitung: Bernhard Richter FAX (089) 45480-58 382 Pressestelle: Petra Stemmler (0921) 603-666
PRESSE Land- und forstwirtschaftliche Sozialversicherungsträger Franken und Oberbayern INFO Öffentlichkeitsarbeit Leitung: Bernhard Richter FAX (089) 45480-58 382 Pressestelle: Petra Stemmler (0921) 603-666
RSV. RSV kennen. Das Virus, das Eltern kennen sollten. Informationen. Kinder schützen
 RSV kennen Kinder schützen RSV Das Virus, das Eltern kennen sollten. Informationen zu einem wenig bekannten Virus sowie praktische Ratschläge, wie Sie das Risiko einer RSV-Infektion verringern können.
RSV kennen Kinder schützen RSV Das Virus, das Eltern kennen sollten. Informationen zu einem wenig bekannten Virus sowie praktische Ratschläge, wie Sie das Risiko einer RSV-Infektion verringern können.
Der Exzellente. Für alle, die XL-Tröpfchen wie die Luft zum Atmen brauchen. zielgenau, altersunabhängig und mit extra großen Aerosol-Tröpfchen
 OBERE ATEMWEGE Für alle, die XL-Tröpfchen wie die Luft zum Atmen brauchen. Der Exzellente zielgenau, altersunabhängig und mit extra großen Aerosol-Tröpfchen PARI XLent www.pari.de PARI XLent Inhalationstherapie
OBERE ATEMWEGE Für alle, die XL-Tröpfchen wie die Luft zum Atmen brauchen. Der Exzellente zielgenau, altersunabhängig und mit extra großen Aerosol-Tröpfchen PARI XLent www.pari.de PARI XLent Inhalationstherapie
Kombiniertes Funktions- und Belegreifheizen
 Arbeitsblatt Kombiniertes Funktions- und Belegreifheizen Estrichtechnisch angepasstes Auf- und Abheizprotokoll für Fußbodenheizungen mit Calciumsulfat- und Zementestrichen Im Zuge moderner Bauweise gibt
Arbeitsblatt Kombiniertes Funktions- und Belegreifheizen Estrichtechnisch angepasstes Auf- und Abheizprotokoll für Fußbodenheizungen mit Calciumsulfat- und Zementestrichen Im Zuge moderner Bauweise gibt
Voraus-Helfer Leistungs- und Alarmierungsrichtlinien
 Vorbemerkung Zur Optimierung der Notfallversorgung stehen mancherorts Einsatzkräfte zur Verfügung, die durch besondere räumliche Nähe zum Einsatzort in der Lage sind, bereits vor Eintreffen des planmäßigen
Vorbemerkung Zur Optimierung der Notfallversorgung stehen mancherorts Einsatzkräfte zur Verfügung, die durch besondere räumliche Nähe zum Einsatzort in der Lage sind, bereits vor Eintreffen des planmäßigen
Abgrenzung KSR - BGSW: Wann und Warum welche Maßnahme? Dr. Andreas Dietrich Friederikenstift Bad Münder
 Abgrenzung KSR - BGSW: Wann und Warum welche Maßnahme? Dr. Andreas Dietrich Friederikenstift Bad Münder Historie - BGSW als Pendant zur AHB; überwiegend in Reha-Kliniken - Abrechnung über tagesgleiche
Abgrenzung KSR - BGSW: Wann und Warum welche Maßnahme? Dr. Andreas Dietrich Friederikenstift Bad Münder Historie - BGSW als Pendant zur AHB; überwiegend in Reha-Kliniken - Abrechnung über tagesgleiche
Cardio-Pulmonale-Reanimation Schulungsangebote am Kantonsspital Münsterlingen
 Cardio-Pulmonale-Reanimation Schulungsangebote am Kantonsspital Münsterlingen Anästhesie-, Intensiv- und Notfallmedizin Der plötzliche Herztod stellt in Europa eine der Haupttodesursachen dar. Jährlich
Cardio-Pulmonale-Reanimation Schulungsangebote am Kantonsspital Münsterlingen Anästhesie-, Intensiv- und Notfallmedizin Der plötzliche Herztod stellt in Europa eine der Haupttodesursachen dar. Jährlich
GEHT ES ÜBERHAUPT NOCH OHNE????
 Die nicht invasive Beatmung auf der Intensivstation! GEHT ES ÜBERHAUPT NOCH OHNE???? DGKP Markus Heigl Univ. Klinikum für Chirurgie Herz Transplant Intensivstation/ ICU1 LKH Graz DEFINITON: Eine maschinelle
Die nicht invasive Beatmung auf der Intensivstation! GEHT ES ÜBERHAUPT NOCH OHNE???? DGKP Markus Heigl Univ. Klinikum für Chirurgie Herz Transplant Intensivstation/ ICU1 LKH Graz DEFINITON: Eine maschinelle
Downloadfehler in DEHSt-VPSMail. Workaround zum Umgang mit einem Downloadfehler
 Downloadfehler in DEHSt-VPSMail Workaround zum Umgang mit einem Downloadfehler Downloadfehler bremen online services GmbH & Co. KG Seite 2 Inhaltsverzeichnis Vorwort...3 1 Fehlermeldung...4 2 Fehlerbeseitigung...5
Downloadfehler in DEHSt-VPSMail Workaround zum Umgang mit einem Downloadfehler Downloadfehler bremen online services GmbH & Co. KG Seite 2 Inhaltsverzeichnis Vorwort...3 1 Fehlermeldung...4 2 Fehlerbeseitigung...5
Drei Wege zur sicheren Luftfracht Alternativen nach Einführung des zertifizierten bekannten Versenders
 Drei Wege zur sicheren Luftfracht Alternativen nach Einführung des zertifizierten bekannten Versenders 1/ 6.12.2011, Abteilung Industrie und Verkehr Gliederung Überblick über die 3 Wege und die laufende
Drei Wege zur sicheren Luftfracht Alternativen nach Einführung des zertifizierten bekannten Versenders 1/ 6.12.2011, Abteilung Industrie und Verkehr Gliederung Überblick über die 3 Wege und die laufende
BAnz AT 04.04.2014 B2. Beschluss
 Beschluss des Gemeinsamen Bundesausschusses über eine Änderung der Arzneimittel-Richtlinie (AM-RL): Anlage XII - Beschlüsse über die Nutzenbewertung von Arzneimitteln mit neuen Wirkstoffen nach 35a SGB
Beschluss des Gemeinsamen Bundesausschusses über eine Änderung der Arzneimittel-Richtlinie (AM-RL): Anlage XII - Beschlüsse über die Nutzenbewertung von Arzneimitteln mit neuen Wirkstoffen nach 35a SGB
Herz-CT. Herz-CT: Durchführung und Nachverarbeitung. Matthias Kerl. Geschwindigkeit. Patientenvorbereitung. Prospektives EKG-Triggering
 Herz-CT: Durchführung und Nachverarbeitung Matthias Kerl Herz-CT EKG - synchronisiertes Scannen Kontrastmittel Enhancement Pulskontrolle Strahlenschutz Nachverarbeitung und Analyse Geschwindigkeit Patientenvorbereitung
Herz-CT: Durchführung und Nachverarbeitung Matthias Kerl Herz-CT EKG - synchronisiertes Scannen Kontrastmittel Enhancement Pulskontrolle Strahlenschutz Nachverarbeitung und Analyse Geschwindigkeit Patientenvorbereitung
ENTERALER ERNÄHRUNGSAUFBAU Aufbauschemata
 ENTERALER ERNÄHRUNGSAUFBAU Aufbauschemata generelles Motto: besser langsamer und kontrolliert ernähren, Vorwort: dafür ohne Komplikationen Kurze Nahrungskarenz < 7 Tage rascher Aufbau bei intaktem Gi-Trakt
ENTERALER ERNÄHRUNGSAUFBAU Aufbauschemata generelles Motto: besser langsamer und kontrolliert ernähren, Vorwort: dafür ohne Komplikationen Kurze Nahrungskarenz < 7 Tage rascher Aufbau bei intaktem Gi-Trakt
zur Fortbildung für das Personal im
 Herzlich Willkommen zur Fortbildung für das Personal im Rettungsdienst 2009 Themen 2009 Erster Tag Neuerungen in der Fortbildung SOP s Medikamente Aufgaben des ÄLRD Zweiter Tag Pulsoxymetrie Kapnographie
Herzlich Willkommen zur Fortbildung für das Personal im Rettungsdienst 2009 Themen 2009 Erster Tag Neuerungen in der Fortbildung SOP s Medikamente Aufgaben des ÄLRD Zweiter Tag Pulsoxymetrie Kapnographie
Zertifizierungskriterien der Regionalen und Überregionalen Stroke Units in Deutschland. Präambel:
 Zertifizierungskriterien der Regionalen und Überregionalen Stroke Units in Deutschland Regionale Stroke Units Präambel: Regionale Stroke Units sollen vorzugsweise an neurologischen Kliniken, können aber
Zertifizierungskriterien der Regionalen und Überregionalen Stroke Units in Deutschland Regionale Stroke Units Präambel: Regionale Stroke Units sollen vorzugsweise an neurologischen Kliniken, können aber
SGMO - Schweizerische Gesellschaft für medizinische Onkologie
 SGMO - Schweizerische Gesellschaft für medizinische Onkologie Seminar: Neue Medikamente neue Nebenwirkungen Kardiovaskuläre Nebenwirkungen Prof. Thomas M. Suter, Leitender Arzt, Universitätsklink für Kardiologie,
SGMO - Schweizerische Gesellschaft für medizinische Onkologie Seminar: Neue Medikamente neue Nebenwirkungen Kardiovaskuläre Nebenwirkungen Prof. Thomas M. Suter, Leitender Arzt, Universitätsklink für Kardiologie,
Gefährlich hohe Blutzuckerwerte
 Gefährlich hohe Blutzuckerwerte In besonderen Situationen kann der Blutzuckerspiegel gefährlich ansteigen Wenn in Ausnahmefällen der Blutzuckerspiegel sehr hoch ansteigt, dann kann das für Sie gefährlich
Gefährlich hohe Blutzuckerwerte In besonderen Situationen kann der Blutzuckerspiegel gefährlich ansteigen Wenn in Ausnahmefällen der Blutzuckerspiegel sehr hoch ansteigt, dann kann das für Sie gefährlich
Ein 66 jähriger Patient kommt in die Praxis und klagt über Schwindel, Kopfschmerz und Flimmern vor den Augen
 Fall 1 A Ein 66 jähriger Patient kommt in die Praxis und klagt über Schwindel, Kopfschmerz und Flimmern vor den Augen Bekannter arterieller Hypertonus, Hyperurikämie, Adipositas Dauermedikation: Valsartan,
Fall 1 A Ein 66 jähriger Patient kommt in die Praxis und klagt über Schwindel, Kopfschmerz und Flimmern vor den Augen Bekannter arterieller Hypertonus, Hyperurikämie, Adipositas Dauermedikation: Valsartan,
Erwartungen der Techniker Krankenkasse an telemedizinische Anwendungen in der Klinik
 Erwartungen der Techniker Krankenkasse an telemedizinische Anwendungen in der Klinik Dipl. Soz.wiss. Heiner Vogelsang Techniker Krankenkasse Landesvertretung Nordrhein-Westfalen Düsseldorf, 10. Februar
Erwartungen der Techniker Krankenkasse an telemedizinische Anwendungen in der Klinik Dipl. Soz.wiss. Heiner Vogelsang Techniker Krankenkasse Landesvertretung Nordrhein-Westfalen Düsseldorf, 10. Februar
Einschulungsprotokoll
 Kanülenwechsel und Pflege Silberkanüle Schritt für Schritt für Betreuende Einschulungsprotokoll der RCU Tel. 01/91060/41635 von Klebeetikette Weitere Personen SOP des Wiener Krankenanstaltverbund 1 1 1.
Kanülenwechsel und Pflege Silberkanüle Schritt für Schritt für Betreuende Einschulungsprotokoll der RCU Tel. 01/91060/41635 von Klebeetikette Weitere Personen SOP des Wiener Krankenanstaltverbund 1 1 1.
DemTect. Vorgehen. Beurteilung. 58 DemTect
 58 DemTect fällen auch Benzodiazepine. Die richtige Dosierung muss individuell unter Beobachtung der oft sehr unterschiedlich ausgeprägten unerwünschten Wirkungen erprobt werden. Bei der Anwendung von
58 DemTect fällen auch Benzodiazepine. Die richtige Dosierung muss individuell unter Beobachtung der oft sehr unterschiedlich ausgeprägten unerwünschten Wirkungen erprobt werden. Bei der Anwendung von
Hypoglykämie Unterzuckerung Info 1.1
 SOP - Standardarbeitsanweisung Für alle im Rettungsdienst als Rettungsassistenten eingesetzte Mitarbeiter in den Rettungsdienstbereichen Rheinhessen & Bad Kreuznach Version: 2012-01-01 Hypoglykämie Unterzuckerung
SOP - Standardarbeitsanweisung Für alle im Rettungsdienst als Rettungsassistenten eingesetzte Mitarbeiter in den Rettungsdienstbereichen Rheinhessen & Bad Kreuznach Version: 2012-01-01 Hypoglykämie Unterzuckerung
European Paediatric Life Support
 European Paediatric Life Support Kartenset 2010 Paediatric Basic Life Support SICHERHEIT Reaktion BEWUSSTSEINSPRÜFUNG Beobachten HILFERUF Keine Reaktion ATEMWEGE ÖFFNEN NORMALE ATMUNG Ja Stabile Seitenlage
European Paediatric Life Support Kartenset 2010 Paediatric Basic Life Support SICHERHEIT Reaktion BEWUSSTSEINSPRÜFUNG Beobachten HILFERUF Keine Reaktion ATEMWEGE ÖFFNEN NORMALE ATMUNG Ja Stabile Seitenlage
Die HIT ist keine Allergie! Da die von ihr ausgelösten. Krankheitsbild. Was ist eine Histamin- Intoleranz?
 Was ist eine Histamin- Intoleranz? Die Histamin-Intoleranz ist eine Pseudoallergie. Die HIT ist keine Allergie! Da die von ihr ausgelösten Gesundheitsstörungen jedoch von allergiebedingten Beschwerden
Was ist eine Histamin- Intoleranz? Die Histamin-Intoleranz ist eine Pseudoallergie. Die HIT ist keine Allergie! Da die von ihr ausgelösten Gesundheitsstörungen jedoch von allergiebedingten Beschwerden
Migräne. Definition. - Anfallsweise auftretende, vasomotorische bedingte schwere Kopfschmerzen (intrazerebrale Vasodilatation). Schmerzlokalisation
 Migräne Definition - Anfallsweise auftretende, vasomotorische bedingte schwere Kopfschmerzen (intrazerebrale Vasodilatation). Schmerzlokalisation - Einseitig oder beidseitig im Bereich der Stirn und Schläfe
Migräne Definition - Anfallsweise auftretende, vasomotorische bedingte schwere Kopfschmerzen (intrazerebrale Vasodilatation). Schmerzlokalisation - Einseitig oder beidseitig im Bereich der Stirn und Schläfe
