Universitätsklinikum Ulm Zentrum für Innere Medizin Klinik für Innere Medizin III Direktor: Professor Dr. med. Hartmut Döhner
|
|
|
- Gerda Waltz
- vor 7 Jahren
- Abrufe
Transkript
1 Universitätsklinikum Ulm Zentrum für Innere Medizin Klinik für Innere Medizin III Direktor: Professor Dr. med. Hartmut Döhner Therapie der Meningeosis neoplastica mit liposomalem Cytarabin Dissertation zur Erlangung des Doktorgrades der Medizin der Medizinischen Fakultät der Universität Ulm Ulrike Kiehne aus Dresden 2009
2 Amtierender Dekan: Prof. Dr. rer. nat. Thomas Wirth 1. Berichterstatter: PD Dr. med. Mathias Schmid 2. Berichterstatter: Prof. Dr. med. Hayrettin Tumani Tag der Promotion:
3 Für Felix, Laura und Simon
4 INHALT INHALT... I ABKÜRZUNGSVERZEICHNIS... II 1. EINLEITUNG Meningeosis neoplastica Definition Symptomatik Diagnostik Epidemiologie Verlauf und Prognose Therapieoptionen der Meningeosis neoplastica Prophylaxe der Meningeosis neoplastica bei Lymphomen Fragestellung der Arbeit MATERIAL UND METHODEN Patienten Definition der Zielkriterien Statistische Analysen ERGEBNISSE DISKUSSION ZUSAMMENFASSUNG LITERATURVERZEICHNIS DANKSAGUNG LEBENSLAUF I
5 ABKÜRZUNGSVERZEICHNIS AK Antikörper ALL Akute lymphatische Leukämie ALLO Transplantation von allogenen Stammzellen AML Akute myeloische Leukämie AP Alkalische Phosphatase ARA-C Cytarabin AUTO Transplantation von autologen Stammzellen Ca Carcinom CHOP Polychemotherapie mit Cyclophosphamid, Vincristin, Doxorubicin, Prednisolon CLL Chronische lymphatische Leukämie CML Chronische myeloische Leukämie CML,BC Chronische myeloische Leukämie mit Blastenschub CR Komplette Remission BCA Bronchial- Carcinom CT Computertomographie DLBCL Diffuse large B-cell Lymphoma DLBCL-T Diffuse large B-cell Lymphoma, T-Cell ED Erstdiagnose FACS Fluorescence activated cell sorting GI-Tumoren Gastrointestinale Tumoren HD Hochdosistherapie i.th. intrathekal LBL Lymphoblastisches Lymphom MCL Mantelzell- Lymphom MM Multiples Myelom MN Meningeosis neoplastica MRT Magnetresonanztomographie MTX Methotrexat NDG Nicht diagnostisch NHL Non-Hodgkin Lymphom NIII 3. Hirnnerv NVII 7. Hirnnerv OS Overall survival PBSCT Peripheral blood stem cell transplant PET Positronen-Emissions-Tomographie PFS Progression free survival p.o. per os PR Partielle Remission R-CHOP Polychemotherapie mit Rituximab, Cyclophosphamid, Vincristin, Prednisolon, Doxorubicin SD Stable disease TBI Total Body Irradiation TKI Thyrosinkinaseinhibitor TMZ Temozolomid UAW Unerwünschte Arzneimittelwirkungen WHO World Health Organisation ZNS Zentrales Nervensystem II
6 1. EINLEITUNG 1.1. Meningeosis neoplastica Definition Als Meningeosis neoplastica (MN) bezeichnet man die metastatische Ausbreitung von Tumorzellen im Liquorraum. Die Einwanderung der Tumorzellen erfolgt durch hämatogene Metastasierung in die Leptomeningen, durch Migration aus soliden Hirnparenchymmetastasen oder Plexus- choroideus- Metastasen, durch Ausbreitung entlang der Hirn- oder Spinalnerven oder per kontinuitatem aus knöchernen Metastasen von Schädelkalotte oder Wirbelkörpern. Dabei zeigen sich unterschiedliche Ausbreitungsmuster- innerhalb der Leptomeningen oder im Liquorraum- insbesondere in den basalen Zisternen, der Sylvischen Fissur und im lumbosakralen Duralsack. Im Rahmen der Erkrankung entwickeln einige Patienten vorwiegend solide knotige leptomeningeale Metastasen, andere zeigen eine diffuse Aussaat nicht-adhärender Zellen in den Subarachnoidalraum. Während es bei soliden Tumoren tumorbildende Raumforderungen im ZNS gibt, sind diese bei Leukämien (Chlorome) Raritäten. Bei Lymphomen kommen durchaus parenchymatöse Läsionen im Gehirn vor Symptomatik Da alle Abschnitte des ZNS betroffen sein können, ist die Klinik der MN ausgesprochen variabel. Die häufigsten Symptome sind wenig spezifisch. Klinisch zeigen sich Übelkeit, Erbrechen, Kopf- und Nackenschmerzen, zum Teil auch als Zeichen eines gesteigerten Liquordruckes. Mentale Störungen bis hin zu schweren Persönlichkeitsveränderungen sowie Veränderungen im Bereich kognitiver und emotionaler Leistungen werden beobachtet. Da die MN nicht immer diffus vorliegt, können isolierte radikuläre Symptome sowie fokale Ausfälle einzelner Hirnnerven (meist NIII- NVII) auftreten. Aufgrund dieses fokalen Charakters bleibt die Liquoranalyse trotz eindeutiger Klinik in bis zu 40% der Fälle negativ, teilweise stellen sich unterschiedliche Ergebnisse je nach Ort der Liquorgewinnung dar[14].während bei soliden Tumoren häufiger radikuläre Symptome auftreten, sind bei Leukämien und Lymphomen vor allem Hirnnervenaffektionen zu beobachten[42]. 1
7 Die Höhe der im Liquor nachweisbaren Zellzahl korreliert nicht mit der Ausprägung der Symptome. So können Patienten mit Zellzahlen über 1000/µl völlig asymptomatisch sein, während sich bei anderen mit geringer Liquorpleozytose ausgeprägte Symptome zeigen Diagnostik Die Diagnose der Tumorzellaussaat ist wichtigste Voraussetzung zur Einleitung einer Therapie. Neben bildgebenden Verfahren steht die Liquordiagnostik im Vordergrund. Eine ausführliche klinisch- neurologische Untersuchung kann Hinweise über das Ausmaß des Befalls geben und neben der Zellzahl als klinischer Verlaufsparameter dienen. Abbildung 1: Liquorzytologie: DLBCL (WHO), fache Vergrößerung, (Quelle: Zytologie Labor, Innere Medizin III, Universität Ulm, (DLBCL= diffuse large B-cell Lymphoma, WHO= World Health Organisation)) 2
8 Bildgebende Verfahren Bei Verdacht auf das Vorliegen einer MN ist der erste Schritt die Bildgebung. Standard ist eine Kernspintomographie mit Gadolinium- Kontrastmittel, bei der die gesamte Neuroachse untersucht werden sollte[16]. Die MRT- Untersuchung weißt eine Sensitivität von 50-70% auf und ist damit wesentlich besser als die Computertomographie. Diagnostisch wegweisend können dabei Signalanhebungen entlang von Hirnnerven oder fokale meningeale Kontrastmittelanreicherungen sein. Es zeigen sich kleinknotige oder rasenförmige Ausbreitungen von Tumorzellen an den Ventrikelwänden, im Subarachnoidalraum und Verdickungen der Meningen und Spinalnerven. Abbildung 2 (Seite 4) zeigt ein Beispiel von meningealem Enhancement bei Meningeosis neoplastica. Jede Art von Therapie wie Bestrahlung oder intrathekale Therapie erschwert jedoch die radiologische Interpretation, da es infolge dieser Maßnahmen zu einer Reizung der Meningen kommen kann, welche dann fälschlicherweise als MN interpretiert werden könnten. Deshalb sollte die erste diagnostische Liquorpunktion erst nach MRT erfolgen [31]. Bei unbehandelten Patienten erlaubt es die Zuverlässigkeit der MRT- Diagnostik auch, bei negativer Liquorzytologie- jedoch klassischer Klinik- die Diagnose MN zu stellen [18]. In den vergangenen Jahren wurden auch erste Untersuchungen zur Anwendung des PET zur Diagnostik von ZNS- Malignomen publiziert. Diese basiert auf Fluorodeoxythymidin, einem Pyrimidin- Analogon, welches in Abhängigkeit von der Proliferation des gesunden Gewebes im Zellkern eingebaut wird. Eine Anreicherung erfolgt nur in Geweben mit hohem Wachstum und ermöglicht daher eine Abgrenzung von Tumorgewebe[8,9]. 3
9 Abbildung 2: MRT-Schädel mit Nachweis von meningealem Enhancement (Quelle: Universitätklinikum Ulm, Abteilung Radiologie), (MRT=Magnetresonanztomographie)) Liquordiagnostik Goldstandard ist heute der direkte zytologische Nachweis von Tumorzellen im Liquor. (Siehe Abbildung1, Seite2) Die zytologische Diagnostik wird jedoch unter anderem dadurch erschwert, dass der gewonnene Liquor verzögert oder unsachgemäß verarbeitet wird. Schon nach zwei Stunden unterliegen die Zellen morphologischen Veränderungen, die eine Zuordnung erschweren. Häufig scheitert der eindeutige Tumorzellnachweis auch an der geringen Menge des zur Verfügung stehenden Liquor sowie der darin enthaltenen geringen Zahl an Tumorzellen. Die Sensitivität der Liquorzytologie liegt bei ca %, die Spezifität bei über 95%[12]. Reaktive Veränderungen von Ependymzellen sowie im Liquor vorhandenen lymphatische Zellen können fälschlicherweise als Tumorzellen identifiziert werden. So wurden in den letzten Jahren immunzytologische Verfahren etabliert, welche auf Einzelzellebene eine Abgrenzung reaktiver Befunde von Tumorzellen ermöglichen [7],[26]. Besteht der Verdacht auf eine Meningeosis lymphomatosa mit nicht eindeutiger Zuordenbarkeit der gefundenen Zellen, kann die Diagnostik durch eine Immunphänotypisierung ergänzt werden. Dabei werden mit Hilfe markierter monoklonaler Antikörper die Expression spezifischer membranständiger oder intrazytoplasmatischer Antikörper auf bzw. in den Zellen untersucht. Anhand des Expressionsmusters lassen sich 4
10 Rückschlüsse auf die Zugehörigkeit zu einer bestimmten Zellreihe und den Differenzierungsgrad der Zellen ziehen. Im gewonnenen Liquor sollte neben der Zellzählung (normal bis 4/µl) auch die Bestimmung einzelner laborchemischer Parameter wie Glukose, Lactat und Protein erfolgen. Erhöhung der Proteinkonzentration (normal bis 50mg/dl), Liquor- LDH (normal 7-30U/l.) sowie Abweichungen der Liquorglukose (normal > 60mg/dl, in Relation zur Serumglukose zu interpretieren) können Hinweise auf eine MN geben, sind jedoch nicht beweisend Epidemiologie In der Literatur wird die Inzidenz einer klinisch manifesten MN mit etwa 5% bis 15% angegeben. In Obduktionsserien kann sie bei bis zu 19% der Patienten nachgewiesen werden[22]. In mehr als 50% der Fälle liegt parallel zur MN eine cerebrale Filialisierung vor [11]. Je nach Tumorentität ist mit einer unterschiedlichen Häufigkeit zu rechnen[44]. Tabelle 1(Seite 5) gibt einen Überblick zur Inzidenz der MN in Abhängigkeit von der Grunderkrankung. Tabelle 1: Inzidenz der MN in Abhängigkeit von der Grunderkrankung Malignom Häufigkeit Mammakarzinom 5-10% Bronchialkarzinom 11% Melanom 17-25% GI Tumoren 4-14% Primäre Hirntumoren 10-32% Lymphome 7-20% [15] Leukämien 5-20% [15] (GI- Tumoren= Gastrointestinale Tumoren) Im klinischen Alltag sind aufgrund der hohen Prävalenz vor allem Patienten mit Mamma- Carcinomen und Bronchialcarcinomen betroffen, gefolgt von Patienten mit malignen Melanomen. In den letzten Jahren nimmt die Bedeutung der MN bei Tumorpatienten zu. Neue Therapieprotokolle erlauben eine längere Überlebenszeit. So konnte beim Mammacarcinom zwar gezeigt werden, dass Trastuzumab die Überlebenschance der Patientinnen verbessert, aber durch die fehlende Penetration des Antikörpers ins ZNS ein 5
11 Rückzugsraum (englisch sanctuary site ) geschaffen wird[38]. Im Gegensatz dazu scheint die Gabe des monoklonalen Antikörpers Rituximab die Inzidenz einer MN bei aggressiven Lymphomen (DLBCL) zu vermindern[4]. Meist wird eine Meningeosis neoplastica bei Patienten mit soliden Tumoren in fortgeschrittenen Stadien der Tumorerkrankung diagnostiziert, bei Leukämien und Lymphomen kann sie aber auch in Remission auftreten und in seltenen Fällen sogar einzige und erste Manifestation einer Tumorerkrankung darstellen. Insbesondere bei der ALL und Lymphomen ist die Inzidenz der klinisch manifesten MN hoch. Daher sind prophylaktische Maßnahmen wie regelmäßige Lumbalpunktionen mit Applikation von Zytostatika sowie eine ZNS- Bestrahlung in die aktuellen Behandlungsprotokolle der ALL und des Burkitt- Lymphoms integriert[35]. Bei der akuten myeloischen Leukämie (AML) liegt die Inzidenz bei Diagnosestellung mit weniger als 5% am niedrigsten[17]. Allerdings scheint diese Inzidenz im Rezidiv und in refraktärer Situation zuzunehmen Verlauf und Prognose Patienten mit Meningeosis neoplastica haben insgesamt eine schlechte Prognose. Bei soliden Tumoren liegt die mittlere Überlebenszeit selbst mit spezifischer Therapie bei weniger als 2 Monaten[43]. Bei Patienten mit lympho-hämatopoetischen Tumorerkrankungen ist die Prognose etwas günstiger, das mediane Überleben liegt zum Beispiel bei aggressiven Lymphomen mit ZNS-Befall zwischen 10 und 26 Monaten falls eine Hochdosistherapie durchführbar ist[35], bei einem kleinen Teil der Patienten insbesondere jüngeren Patienten mit Leukämien - verbleibt ein kurativer Therapieansatz Therapieoptionen der Meningeosis neoplastica Als therapeutische Optionen zur Behandlung der MN stehen Strahlentherapie, systemische Chemotherapie und intrathekale Chemotherapie zur Verfügung. Operative Maßnahmen beschränken sich auf die Anlage von Shunts oder subgalealen Reservoiren (z.b. Rickham, Ommaya) zur Applikation von Zytostatika. Die primäre percutane Strahlentherapie des Schädels (ggf. mit Ausweitung auf die Neuroachse) ist Therapie der Wahl bei gleichzeitigem Vorliegen von soliden Hirnmetastasen sowie rascher Progredienz der neurologischen Defizite. 6
12 In zahlreichen Studien konnte die Wirksamkeit der systemischen Chemotherapie bei primären ZNS-Lymphomen dokumentiert werden[27,28]. Nur wenige Zytostatika erreichen bei systemischer Applikation wirksame Spiegel im Subarachnoidalraum. Dazu gehören Methotrexat (MTX), Cytarabin (Ara-C), Nitroseharnstoffe, Topotecan, liposomales Doxorubicin (Caelyx ) und Temozolomid. In Analogie zu den Ergebnissen bei den primären ZNS-Lymphomen ist eine Wirksamkeit einer hochdosierten Gabe dieser Medikamente bei der Meningeosis neoplastica zu unterstellen. Für wenige monoklonale Antikörper ist gezeigt, dass sie bei systemische Gabe zu messbaren Spiegeln im Liquor führen und über Wochen messbare Spiegel aufbauen können[33]. Selektive Tyrosinkinaseinhibitoren (TKI) wie Dasatinib, die bei Philadelphia Chromosom-positiver ALL Anwendung finden, zeigten Liquorgängigkeit und Wirksamkeit [34]. Alternativ oder zusätzlich zur systemischen Therapie kommt die intrathekale Gabe von Medikamenten in Frage. Nur wenige Medikamente sind in Deutschland für die intrathekale Therapie zugelassen. Zur Anwendung kommen MTX, Cytarabin, liposomales Cytarabin und Thiotriethylenephosphoramid (Thiotepa)[38]. Darüber hinaus liegen einzelne Fallberichte zur intrathekalen Applikation monoklonaler AK wie zum Beispiel Rituximab oder Trastuzumab vor[13,39,41]. MTX, Ara-C und Thiotepa zeigen aufgrund ihrer biochemischen Eigenschaften eine ungleichmäßige Verteilung im Liquorraum und eine rasche Elimination aus dem Liquor, was häufige Applikationen mit allen damit verbundenen potentiellen Problemen (postpunktionelles Syndrom, Infektionskomplikationen, Hygrombildung) notwendig macht. In der Langzeitanwendung von Methotrexat sind Myelopathien und besonders eine irreversible Leukenzephalopathie vor allem bei gleichzeitiger Bestrahlung gefürchtet. Vor diesem Hintergrund präsentiert sich liposomales Cytarabin als therapeutische Alternative. Wegen der verbesserten Galenik sind seltenere intrathekale Gaben notwendig. Liposomales Cytarabin stellt eine neue Formulierung des bewährten zytotoxischen Wirkstoffes Cytarabin dar. Dabei ist der Wirkstoff in zahlreichen matrixartigen Kammern verkapselt und wird durch Abbau der Lipidmembranen sukzessiv freigesetzt. Damit können therpeutisch wirksame Spiegel über einen Zeitraum von zwei Wochen aufrechterhalten werden. Abbildung 3 (Seite 8) zeigt ein Liposom. 7
13 Abbildung 3: Liposomales Cytarabin, [32]. Für die Patienten stellt diese nur zweiwöchige Injektion eine deutliche Entlastung dar, mit Reduktion des Infektionsrisikos. Ausgehend von der ersten Applikation erfolgen wiederholte Gaben alle zwei Wochen über einen Zeitraum von zwei Monaten. Bei gesichertem Ansprechen erfolgt eine Erhaltungstherapie mit vierwöchigen Intervallen. Nur Patienten, die auf eine Induktionstherapie ansprechen, erhalten eine Konsolidierung. Nur Patienten mit kompletter Remission nach Konsolidierung bekommen eine Erhaltungstherapie. Eine Applikationsschema für die Behandlung der Meningeosis ist in Abbildung 4 (Seite 8) ersichtlich. Abbildung 4: Applikationsschema für DepoCyte bei leptomenigealem Befall, Modifiziert nach Glantz et al JCO 1999 [21]. In Studien konnte eine gleichwertige Wirksamkeit von herkömmlichen Cytarabin und liposomalem Cytarabin bei geringeren Applikationraten nachgewiesen werden [21]. 8
14 1.3. Prophylaxe der Meningeosis neoplastica bei Lymphomen Tritt im Laufe der Behandlung eines malignen Lymphoms ein ZNS-Rezidiv auf, so liegt das mediane Überleben zwischen 2 und 5 Monaten[24]. Ein ZNS-Rezidiv kann zu jedem Zeitpunkt im Verlauf einer Behandlung auftreten, allerdings ist die Zeit bis zum Auftreten meist kürzer als 1 Jahr. Diese sehr kurze Zeitspanne impliziert, dass die Tumorzellabsiedlung sehr schnell, oft bereits im Laufe der Behandlung erfolgt. Aus diesem Grund werden seit Jahren Patienten mit sehr hohem Risiko für eine MN einer ZNS- Prophylaxe unterzogen. Das Risiko für ein ZNS-Rezidiv ist abhängig vom histologischen Subtyp, Patienten mit Burkitt-Lymphom, lymphoblastischem Lymphom und ALL haben eine Risiko von ca %, Patienten mit diffus-großzelligem NHL (DLBCL) ein Risiko von ca. 5-7%[24]. Auf der Basis dieser Daten ist die ZNS-Prophylaxe bei den erstgenannten Subtypen integraler Bestandteil der Therapie. Meist in Kombination sind Radiatio, intrathekale Behandlung und hochdosierte MTX- und ARA-C Gaben vorgesehen. Im Protokoll für die Behandlung der ALL bei Patienten über 60 Jahren ist mittlerweile liposomales ARA-C vorgesehen. Weniger eindeutig ist die Indikation zur ZNS-Prophylaxe bei aggressiven Lymphomen (DLBCL). Hier hat man versucht, über klinische Risikofaktoren eine Subgruppe besonders gefährdeter Patienten zu identifizieren, die zusätzlich zur Standardtherapie eine intrathekale Behandlung mit MTX erhalten. Als einziger in allen Studien konsistenter Risikofaktor scheint sich die Manifestation des NHL an mehr als einer extranodalen Lokalisation herauszukristallisieren[2]. Offensichtlich besteht bei einem Teil der Patienten bereits bei Diagnosestellung ein subklinischer ZNS- Befall, in den allermeisten Fällen als Meningeosis. Wegen der geringen Sensitivität der morphologischen Liquorzytologie, kann in diesen Fällen die Liquor-FACS-Analyse einen diagnostischen Vorteil bieten[23] Fragestellung der Arbeit Ist die Anwendung des liposomalen Cytarabin sicher und praktikabel? Wie effektiv ist die Behandlung? Gibt es Unterschiede bei einzelnen Subgruppen hinsichtlich Gesamtüberleben? Welche Auswirkungen hat eine begleitende Strahlentherapie? 9
15 2. MATERIAL UND METHODEN 2.1. Patienten Die Daten wurden im Rahmen einer retrospektiven Erhebung aus Patientenakten und den elektronischen Dokumentationssystemen von vier Kliniken gewonnen. Universitätsklinikum Ulm (UL), InnereMedizin III Universitätsklinikum Rostock (RS), Innere Medizin Universitätsklinikum Göttingen (GÖ), Neurologie Henriettenstiftung Hannover (HA), Neurologie (43 Patienten) (23 Patienten) (11 Patienten) (7 Patienten) Einzelne Informationen zum langfristigen follow up wurden direkt von den betreuenden Hausärzten ermittelt. Insgesamt wurden die Daten von 84 Patienten im Alter zwischen 18 und 87 Jahren untersucht. Aufgrund der retrospektiven Datenerhebung in vier verschiedenen Kliniken ergab sich eine sehr inhomogene Datenlage mit zum Teil unvollständiger Dokumentation. Zur Untersuchung der unerwünschten Wirkungen wurden die Daten aller 84 Patienten herangezogen, Fragen der Effektivität wurden nur anhand vollständiger Daten zum Verlauf ausgewertet. Dabei konnten die Daten von 31 der 84 untersuchten Patienten in der Auswertung nicht berücksichtigt werden. Dazu gehörten auch Patienten, welche nur einmalig DepoCyte erhielten oder solche, für die keine ausreichende Verlaufsdokumentation zur Verfügung stand. In sechs Fällen erfolgte die intrathekale Applikation als Prophylaxe, z.b. bei Patienten mit einem Frührezidiv einer AML, sowie Patienten mit malignen Lymphomen, mit Risikofaktoren für einen leptomeningealen Befall [15]. Hinsichtlich der Auswirkungen einer ergänzenden Strahlentherapie konnten nur die Daten von 76 der 84 untersuchten Patienten mit einfließen. Für8/84 Patienten lagen keine Informationen bezüglich Radiatio vor.. Tabelle 2 (Seite 10) gibt einen Überblick über die Aufteilung der Patienten in Hinblick auf die Auswertbarkeit der Daten, einen Überblick über die Verteilung der Hauptdiagnosen zeigt die Abbildung 5 (Seite 12). 10
16 Tabelle 2: Grundgesamtheit aller untersuchten Patienten und deren Auswertbarkeit im Untersuchungszeitraum hinsichtlich Toxizität und Effektivität der Therapie sowie der Auswirkungen der Radiatio ( mit Aufsplittung in die einzelnen Subgruppen ) Gesamtzahl der untersuchten Patienten: 84 Anteil Lymphoproliferative Erkrankungen Anteil Akute Leukämien Anteil Solide Tumoren Auswertbar hinsichtlich Anzahl Toxizität Effektivität Radiatio DLCBL PCNSL MM T-NHL B-CLL Burkitt MCL AML ALL CML, BC Mamma-CA Prostata- CA BCA Glioblastom Astrozytom Oligodentrogliom Oviarial- CA Embryonales-CA Magen- CA (DLCBL= diffus large b-cell lymphoma, PCNSL= primary central nervous system lymphoma, MM= multiple myeloma, T- NHL= T- Zell Non Hodgkin Lymphom, B- CLL= Chronisch Lymphatische Leukämie, MCL= Mantelzell- Lymphom, AML= Akute myeloische Leukämie, ALL= Akute lymphatische Leukämie, CML, BC= Chronisch myeloische Leukämie mit Blastenschub, CA= Carcinom, BCA= Bronchialcarcinom) 11
17 Solide Tumoren; 27; 32% Lymphoproliferative Erkrankungen; 40; 48% Akute Leukämien; 17; 20% Abbildung 5: Zusammensetzung des Gesamtkollektivs hinsichtlich Grunderkrankung, gezeigt werden Anzahl der Patienten und prozentualer Anteil der Patienten innerhalb der drei Subgruppen, welche im Verlauf miteinander verglichen werden. Von allen erfassten Patienten (84) wiesen 57 eine hämatopoetische Neoplasie (Leukämie oder Lymphom) auf und 27 waren an einem soliden Tumor erkrankt. Unter akuten Leukämien sind AML, ALL und CML mit Blastenschub aufgeführt. Die Gruppe der lymphoproliferativen Erkrankungen beinhaltet primär zerebrale Lymphome (PCNSL), CLL, Burkitt-Lymphome, Multiples Myelom (MM), T-LBL (DLCBL-T) und aggressive NHL (DLCBL). Die Klassifikation erfolgte in Übereinstimmung mit der aktuellen WHO- Klassifikation von 2008[40]. Solide Tumoren umfassen Mamma-CA, Prostata-CA, BCA, Glioblastom, Astrozytom, Oligodentrogliom, Ovarial- CA, embryonales Carcinom sowie Magen-CA. Bei 3/27 der Patienten wurden neben der Meningeosis neoplastica auch solide Hirnmetastasen diagnostiziert. Bei 78/84 Patienten manifestierte sich eine Meningeosis neoplastica, diagnostiziert auf der Basis einer positiven Liquorzytologie mit Nachweis einer ortsfremden Zellpopulation und/ oder Nachweis eines Kontrastmittelenhancements oder knötchenartiger Verdichtungen im MRT. Zur weiteren Differenzierung wurde bei einzelnen Patienten mit hämatologischen Erkrankungen die zytologische Untersuchung durch die Aufarbeitung des Liquors mittels FACS- Analyse ergänzt. 12
18 Alle Patienten sind mit systemischer Chemotherapie vorbehandelt. 45/84 Patienten sind mit anderen Substanzen intrathekal vorbehandelt. Einen Überblick dazu gibt Tabelle 3 (Seite 13). Aufgrund eines Rezidives oder Progresses erfolgte auch bei diesen Patienten im Verlauf die Weiterbehandlung mit liposomalem Cytarabin. Tabelle 3: Übersicht über erfolgte intrathekale Vortherapien der untersuchten Patienten(n=84) mit Unterscheidung der einzelnen Therapiesubstanzen Gesamtzahl dokumentierter Patienten 84 davon Anzahl der Patienten OHNE intrathekale Vortherapie 39 davon Anzahl der Patienten MIT intrathekaler Vortherapie 45 mit Gabe von AraC und MTX 29 mit Gabe von MTX mono 11 mit Gabe von AraC mono 5 (ARA-C= Cytarabin, MTX= Methotrexat) Die Applikation des liposomalen Cytarabins erfolgte bei 6 Patienten intraventrikulär via Reservoir (Ommaya/Rickham-Reservoir). Bei 78 Patienten wurde das Medikament im Rahmen einer Lumbalpunktion instilliert. Ausgehend von der Erstzulassung des Medikamentes in Deutschland wurden Patientendaten aus einem Behandlungszeitraum vom bis erfasst. Ein letztes follow-up erfolgte am Basis der Therapie waren die Applikationsempfehlung des Herstellers sowie zur Verfügung stehende Publikationen [21], [3] Definition der Zielkriterien Nebenwirkungen der intrathekalen Therapie mit liposomalem Cytarabin Die dokumentierten Nebenwirkungen beziehen sich auf alle therapeutischen Punktionen und wurden als Einzelereignisse pro Punktion erfasst. Dabei wurde zwischen solitären und kombinierten Beschwerden unterschieden. 13
19 Bezugnehmend auf die Applikationsempfehlungen des Herstellers wurde der Einfluss einer begleitenden Steroidtherapie auf die Häufigkeit und Ausprägung der Nebenwirkungen untersucht. Remissionskriterien zur Beurteilung der Effektivität der intrathekalen Therapie mit liposomalem Cytarabin PFS(im Mittel), definiert als der Zeitraum von der Erstgabe des liposomalen Cytarabin bis zum Auftreten eines neurologischen oder zytologischen Progresses. Sollte bis zum Sterbezeitpunkt kein Progress eingetreten sein, so wurde das Sterbedatum als Endpunkt des PFS angenommen. Bei Patienten, welche nach dem Stichtag der Datenerhebung ( ) noch lebten, ging der Zeitpunkt des letzten follow-up als Endpunkt des PFS in die Auswertung ein. OS (im Mittel)definiert als Zeitraum von der Erstgabe des liposomalen Cytarabins bis zum Tod des Patienten. Lebte der Patient nach dem Stichtag der Datenerhebung ( ), so gilt das Datum des letzten follow-up als Endpunkt des OS. Response: Definiert als rückläufige neurologische Defizite und/ oder fallende Zellzahl maligner oder malignitätsverdächtiger Zellen im Liquor. CR: definiert sich als Remissionsstatus, wenn keine malignen oder malignitätsverdächtigen Zellen im Liquor zytomorphologisch oder immunphänotypisch mehr nachgewiesen werden konnten sowie zuvor beschriebene neurologischer Defizite. komplett rückläufig waren. PR: definiert sich als Remissionsstatus mit Rückgang der Zellzahl bei zuvor beschriebener maligner oder malignitätsverdächtiger Zellpopulation und/ oder Rückbildung zuvor beschriebener neurologischer Defizite SD: wurde definiert als Remissionsstatus, welcher gekennzeichnet ist von einem stabilen Verlauf der Zellzahl einer zuvor beschriebenen malignen oder malignitätsverdächtigen Zellpopulation und/ oder dem Nachweis anhaltender neurologischer Defizite in der gleichen Ausprägung wie bei Diagnosestellung. 14
20 Progress: definiert sich als Remissionsstatus, wenn unter Therapie mit liposomalem Cytarabin eine steigende Zellzahl mit Nachweis einer malignen oder malignitätsverdächtigen Zellpopulation und/ oder progrediente neurologische Defizite ausgehend vom Status bei Diagnosestellung beobachtet wurden. Die Ermittlung des Remissionsstatus (CR, PR, SD und Progress) waren Voraussetzung für die Zuordnung zu Ansprechen auf Therapie beinhaltet CR, PR und SD, sowie kein Ansprechen auf Therapie Progress. Einfluss einer ZNS- Bestrahlung in Ergänzung der intrathekalen Therapie mit liposomalem Cyrarabin Abschließend erfolgte eine Untersuchung hinsichtlich der Verträglichkeit einer ZNS- Bestrahlung in Ergänzung/ Kombination der intrathekalen Therapie. Dabei wurde das Auftreten von UAW des einzelnen Patienten im Bezug auf den Zeitpunkt der Bestrahlung ausgewertet. Es wurde keine Differenzierung der UAW vorgenommen. Ausgewertet wurden Ganzhirn- sowie Neuroachsenbestrahlung, TBI im Rahmen der Konditionierung vor allogener Stammzelltransplantation wurde aufgrund der geringeren Strahlendosis nicht berücksichtigt Statistische Analysen Die Erfassung und Bearbeitung der Daten erfolgte mit Microsoft Excel Statistische Daten zur Schätzung des Gesamtüberlebens wurden nach der Kaplan Meier Methode berechnet. Diese Methode ermöglicht eine Überlebenszeitanalyse durch Berechnung der Wahrscheinlichkeit, mit der ein bestimmtes Ereignis zu einem bestimmten Zeitpunkt eintritt, auch wenn die Beobachtungszeiträume nicht identisch sind. Die Berechnung erfolgte mittels GraphPad Prism und Winstat. Des Weiteren wurde der Log Rank Test zur Überlebenszeitanalyse für Gruppen genutzt. Dieser nicht parametrische Test dient der statistischen Überprüfung, ob das Mortalitätsrisiko in zwei oder mehr Gruppen unterschiedlich hoch ist. Zusätzlich wurde der Median als Zentralwert des getesteten Patientenkollektives bestimmt. Zur Ermittlung der statistischen Signifikanz erfolgte die Berechnung des p-wertes. Ein p- Wert <0,005 gilt als statistisch signifikant, ein p-wert >0,005 als statistisch nicht signifikant. Die Graphikerstellung erfolgte mit Hilfe von Microsoft Power Point
21 3. ERGEBNISSE Insgesamt wurden 418 Punktionen bei 84 Patienten über einen Zeitraum von dokumentiert. Bei 6/84 erfolgte dies via Rickham- Reservoir, bei 78/84 via Lumbalpunktion. Bei 157/418 Punktionen erfolgte die Punktion zu diagnostischen Zwecken oder in Zusammenhang mit i.th. Therapie mit anderen Substanzen. Die Adhärenz zum empfohlenen Applikationsmodus (siehe Abbildung 4, Seite 8) war nicht immer gegeben. Viele Patienten wurden mehrfach punktiert (Range 1-15 Punktionen), die durchschnittliche Zahl der Punktionen lag bei drei, der Median bei fünf Punktionen. Der durchschnittliche Abstand zwischen zwei Punktionen innerhalb der Induktion und Konsolidierung lag bei 12,9 Tagen. Bei 257/418 Punktionen wurde DepoCyte appliziert. Bei 220/257 Punktionen wurden keine Nebenwirkungen dokumentiert. Im Rahmen von 37/257 Punktionen traten Nebenwirkungen auf. Alle unerwünschten Wirkungen waren reversibel, meist innerhalb weniger Tage. Tabelle 4 (Seite 16) gibt einen Überblick über die dokumentierten unerwünschten Wirkungen (Nebenwirkungen). Tabelle 4: Übersicht zu allen Punktionen(n=257) mit DepoCyte - Applikation und den dazu dokumentierten Nebenwirkungen mit Auflistung der einzelnen Beschwerden nach Applikation Punktionen mit DepoCyte - Applikation % davon OHNE dokumentierte Nebenwirkungen ,60% davon MIT dokumentierten Nebenwirkungen 37 14,40% nur Kopfschmerzen 12 4,70% nur Übelkeit 8 3,10% Kopfschmerzen, Übelkeit und Erbrechen 8 3,10% Kopfschmerzen und Übelkeit 3 1,20% nur Fieber 2 0,80% Postpunktionelle Schmerzen/Arachnoiditis 3 1,20% Übelkeit und Erbrechen 1 0,40% Dokumentiert wurden nicht schwer wiegende Nebenwirkungen wie isolierte Kopfschmerzen, oder Übelkeit sowie Kombinationen. Bei einem Patienten zeigte sich im Zusammenhang mit zwei Gaben jeweils eine ausgeprägte Arachnoiditis im Sinne einer aseptischen Meningitis mit Kopfschmerzen, Fieber, Übelkeit und Erbrechen sowie dem Nachweis einer Liquorpleozytose. Bei zwei weiteren Patienten kam es innerhalb von <12h 16
22 nach Therapie zu einem Fieberanstieg > 38,5 C. Ein Patient klagte über Kribbelparästhesien und ischialgiforme Schmerzen nach DepoCyte - Applikation. Entsprechend den Empfehlungen des Herstellers erhielten 56/84 Patienten zur Arachnoiditisprophylaxe eine Steroidmedikation. Diese erfolgte bei 50/84 Patienten als orale Gabe von Dexamethason (4mg, 2xtäglich) über 1-4 Tage, zwei Patienten bekamen Dexamethason 4mg intrathekal appliziert. Bei 4/84 Patienten wurde im Rahmen der systemischen Therapie (CHOP) Decortin 100mg oral über fünf Tage nach DepoCyte verabreicht. Betrachtet man die einzelnen Punktionen mit DepoCyte - Gabe ohne Steroidmedikation, so traten bei 9/15 Punktionen keine UAW auf, bei 6/15 Kopfschmerzen. Bei 173/257 Punktionen erfolgte die Begleitmedikation mit Steroid in den unterschiedlichen Applikationsformen wie oben beschrieben. Dabei zeigten sich bei 149/173 Punktionen keine UAW. Die 24 dokumentierten UAW umfassten die oben beschriebenen Ereignisse. Tabelle 5 (Seite 17) gibt einen Überblick über die Verteilung der UAW je therapeutischer Punktion im Hinblick auf die Steroidmedikation. Tabelle 5: Verteilung der Unerwünschten Arzneimittelwirkungen bezogen auf alle dokumentierten Punktionen mit DepoCyte - Applikation in Abhängigkeit einer begleitenden Steroidmedikation, welche mit verschiedenen Präparaten per os oder intrathekal erfolgte Dokumentierte UAW W0 W1 W2 W3 W4 W5 W6 W7 Gesamtzahl Punktionen mit DepoCyte -Gabe 257 davon Punktionen OHNE Dokumentation von Steroidgabe davon Punktionen MIT Dokumentation von Steroidgabe 188 nachweislich keine Steroidgabe nachweislich erfolgte Steroidgabe Dexamethason p.o Dexamethason i.th Decortin p.o UAW=unerwünschte Wirkungen, keine Beschwerden= W 0, nur Kopfschmerzen= W 1, nur Übelkeit= W 2, Kopfschmerzen und Übelkeit= W 3, Übelkeit und Erbrechen= W 4, Kopfschmerzen, Übelkeit und Erbrechen= W 5, nur Fieber= W 6, Postpunktionelle Schmerzen/Arachnoiditis= W 7, p.o.= per os, i.th.= intrathekal Die Effektivität der DepoCyte -Gaben auf das Gesamtüberleben war eine wesentliche Frage dieser Arbeit. Abbildung 6 (Seite 20) zeigt das Gesamtüberleben aller punktierten Patienten. Das mediane Überleben betrug 241 Tage (8 Monate). 17
23 Darüber hinaus ließen sich zwei Gruppen abgrenzen: Patienten mit einem zytologischen, neurologischen oder klinischen Ansprechen hatten gegenüber solchen ohne Effekt auch ein signifikant längeres Gesamtüberleben (siehe Abbildung 7, Seite 21). Während Patienten mit einem messbaren Effekt der Therapie im Median 254 Tage überlebten, kamen solche ohne Effekt nur auf 161 Tage (p=0,006). Betrachtet man die Patienten mit einem positiven Therapieeffekt, so zeigt die Analyse der Subgruppen darüber hinaus, dass Patienten mit hämatologischen Erkrankungen deutlich länger überleben als Patienten mit soliden Tumoren 270 Tage versus 130 Tage (p=0,133, Abbildung 8, Seite 22). Der Vergleich zwischen Leukämie-Patienten und solchen mit lymphoproliferativen Erkrankungen ergab keinen signifikanten Unterschied (p=0,340, Abbildung 9, Seite 23). Tabelle 6 (Seite 18) gibt einen Überblick über die Ergebnisse der Überlebenskalkulationen. Tabelle 6: Vergleich des Gesamtüberlebens (in Tagen) der unterschiedlichen Subgruppen der Patienten nach 1. DepoCyte - Applikation in Hinblick auf Ansprechen und Nichtansprechen auf die Therapie sowie Vergleich der einzelnen Tumorenditäten der Patienten mit Ansprechen Patientenkollektiv Anzahl Patienten Median (Tage) Mittelwert (Tage) p-wert Gesamtpopulation x davon Patienten OHNE Ansprechen auf DepoCyte ,006 davon Patienten MIT Ansprechen auf DepoCyte Patienten mit Ansprechen auf DepoCyte davon Patienten mit soliden Tumoren ,133 davon Patienten mit hämatologischen Erkrankungen Patienten mit akuten Leukämien ,340 Patienten mit lymphoproliferativen Erkrankungen Die wenigen Langzeitüberlebenden also Patienten mit einer Lebensdauer über 12 Monaten nach erster DepoCyte -Gabe waren hauptsächlich solche mit Leukämien und Lymphomen sowie 2 Patienten mit soliden Tumoren. Einige wenige Patienten mit Leukämie haben sogar eine Option auf Kuration meist mittels allogener Blutstammzelltransplantation. Tabelle 7 (Seite 19) zeigt eine Zusammenstellung aller Patienten mit Langzeitüberleben >365 Tage nach 1. DepoCyte - Gabe. 18
24 Tabelle 7: Patienten mit einer Überlebensdauer von mehr als 365 Tage nach 1. DepoCyte -Gabe Diagnose Status OS Dauer (Tage) Radiatio (OS= Overall survival, HD- Therapie= Hochdosis- Therapie, ZNS= Zentralnervensystem, PBSCT= peripheral blood stem cell transplant, ALL= Akute lymphatische Leukämie, AUTO= autolog, ALLO= allogen, AML= Akute myeloische Leukämie, CR= Komplette Remission, ARA- C= Cytarabin, CML,BC= Chronisch myeloische Leukämie mit Blastenschub, MTX= Methotrexat, DLCBL= diffus large b-cell lymphoma, PCNSL= primary central nervous system lymphoma, TMZ=Temozolomid; MM= multiple myeloma, CA= Carcinom) HD- Therapie ZNS- gängige Substanzen PBSCT ALL Tod, Rezidiv 381 ja ja ja/allo AML Tod, Rezidiv 441 ja ja ja/auto//allo AML lebt, CR nein ja ja/allo AML lebt, Rezidiv 853 nein ja ARAC nein CML, BC lebt, Rezidiv 826 ja ja ja/allo Burkitt Tod, Rezidiv 374 ja ja MTX/ AraC nein DLBCL Tod, Rezidiv 467 ja nein nein DLBCL lebt nein nein nein DLBCL Tod, Rezidiv 582 ja nein nein DLBCL Tod, Rezidiv nein nein nein DLBCL lebt, CR 628 nein nein nein DLBCL Tod, Rezidiv 403 nein nein nein PCNSL lebt 435 ja nein nein PCNSL Tod, Rezidiv 441 ja ja MTX/ TMZ nein MM lebt, Rezidiv 744 nein ja ja/auto//allo Mamma-CA Tod, Progress nein nein nein Prostata-Ca Tod, Progress 426 ja nein nein 19
25 Abbildung 6: Kaplan-Meier Plot, gezeigt wird eine Schätzung des Gesamtüberlebens aller untersuchten Patienten. Der Median liegt bei 241 Tagen. Minimum 21 Tage, Maximum 1345 Tage. 20
26 p=0,006 Abbildung 7: Kaplan-Meier-Plot, gezeigt wird eine Schätzung des Gesamtüberlebens der Patienten mit einem Therapieansprechen (rote Kurve) versus Therapieversagen (schwarze Kurve). Der Median des Überlebens bei Patienten mit Ansprechen liegt bei 254 Tagen, bei Patienten ohne Ansprechen bei 161 Tagen. Der p- Wert beträgt
27 p=0,133 Abbildung 8: Kaplan-Meier-Plot, gezeigt wird eine Schätzung des Gesamtüberlebens der Patienten mit Ansprechen auf die intrathekale Therapie mit hämatologischen Erkrankungen (rote Kurve) versus solchen mit soliden Tumoren (schwarze Kurve). Der Median des Überlebens bei Patienten mit hämatologischen Erkrankungen beträgt 270 Tage, bei Patienten mit soliden Tumoren liegt er bei 130 Tagen. Der p- Wert beträgt 0,
28 p=0,340 Abbildung 9: Kaplan-Meier-Plot, gezeigt wird eine Schätzung des Gesamtüberlebens der Patienten mit Ansprechen auf die intrathekale Therapie mit akuten Leukämien ( schwarze Kurve) versus solchen mit Non Hodgkin Lymphomen(NHL) (rote Kurve). Der Median des Überlebens bei Patienten mit Leukämien beträgt 239 Tage, bei Patienten mit NHL 374 Tage. Der p- Wert beträgt 0,340. (NHL= Non Hodgkin Lymphom, umfasst alle Patienten mit lymphoproliferativen Erkrankungen) 23
29 Bei 39/76 Patienten erfolgte eine Bestrahlung in Kombination zur intrathekalen Therapie mit liposomalem Cytarabin, 22/39 Patienten wurden vor der 1. DepoCyte Gabe bestrahlt, 11/39 parallel zur Induktionstherapie ( Woche 1-10). Bei 6/39 Patienten erfolgte die Bestrahlung nach Beendigung der intrathekalen Therapie. Bei vorangegangener Bestrahlung traten unter der intrathekalen Therapie bei 8/22 Patienten Nebenwirkungen auf. Erfolgten beide Therapieformen parallel, sehen wir bei 2/11 Patienten Nebenwirkungen. Bei nach geschalteter Bestrahlung beklagten 2/6 Patienten Beschwerden. Im Vergleich litten auch 6/37 nicht bestrahlten Patienten unter Nebenwirkungen. Tabelle 8 (Seite 24) gibt einen Überblick über das zeitliche Auftreten der UAW. Tabelle 8: Überblick über alle Patienten mit dokumenierter Radiatio (n=76), Gegenüberstellung der unerwünschte Arzneimittelwirkungen der intrathekalen Therapie in Abhängigkeit einer stattgefundenen Radiatio sowie Untersuchung der Auswirkungen des Zeitpunktes der Radiatio auf das Auftreten von unerwünschten Arzneimittelwirkungen Gesamtzahl der Patienten mit Dokumentation bzgl. Radiatio 76 Unerwünschte Arzneimittelwirkungen keine UAW mit UAW davon sicher OHNE Radiatio davon sicher MIT Radiatio davon mit Radiatio vor DepoCyte davon mit Radiatio parallel zu DepoCyte davon mit Radiatio nach DepoCyte (UAW= unerwünschte Arzneimittelwirkung) 24
30 4. DISKUSSION Jede Ausbreitung eines Malignoms ins ZNS - sei es nun als parenchymatöse Läsion oder als Meningeosis - bedarf einer gezielten, zur Standardbehandlung differenten Therapie. Aktuelle Therapiekonzepte umfassen die Bestrahlung, die systemische Anwendung ZNS gängiger Chemotherapeutika und die intrathekale Applikation von Zytostatika. Bisher gängig in der intrathekalen Anwendung sind Methotrexat (MTX) und Cytarabin (ARA-C), beides Substanzen, die auch zur systemischen Gabe geeignet sind, aber aufgrund ihrer geringen Halbwertszeit im Liquor eine mehrfache Punktion pro Woche erforderlich machen. Die Langzeittoxizität des MTX - gefürchtet ist die erhöhte Gefahr der Encephalopathie - schränkt außerdem die Applikationsdauer ein. Aus diesen Gründen wurde die Entwicklung eines liposomalen ARA-C Präparates (DepoCyte ) vorangetrieben. Beabsichtigt war die Entwicklung eines Medikamentes, welches die geringe Toxizität des Cytarabins mit langer Wirkdauer kombiniert. Die aktuelle Zulassung erlaubt die Anwendung bei der Meningeosis neoplastica bei Patienten mit Lymphomen. Allerdings existiert eine Reihe von Fallberichten zur Anwendung bei soliden Tumoren[19,30,37], systematische Untersuchungen sind jedoch nicht publiziert. In dieser Arbeit wurde retrospektiv die Durchführbarkeit, Verträglichkeit und Wirksamkeit einer intrathekalen Applikation von liposomalem ARA-C bei Patienten mit Meningeosis neoplastica bei malignen Lymphomen, akuten Leukämien und nicht hämopoetischen Tumoren untersucht. Dabei zeigte sich, dass die Applikation von liposomalem ARA-C Nebenwirkungen nach sich ziehen kann. Kopfschmerzen, teils am ehesten im Rahmen eines post-punktionellen Liquorverlustsyndroms, Übelkeit und Erbrechen waren die häufigsten Nebenwirkungen. Die in vorliegender Auswertung gesehenen Komplikationen decken sich weitgehend mit den in der Literatur berichteten[25,29], wobei offenbar schwere neurologische Komplikationen bis hin zu einer am ehesten als toxisch zu interpretierenten Enzephalopathie vor allem bei intensiv vorbehandelten Patienten nach allogener Stammzelltransplantation vorbeschrieben sind. Ebenso in der Literatur dokumentiert sind einzelne Fälle von cauda equina-syndromen[25] mit persistierenden neurologischen Defiziten. Bei einer ganzen Reihe von Komplikationen lässt sich nicht trennen zwischen einer per se punktionsbedingten Komplikation, krankheitsassoziierten Symptomen und einer spezifischen Nebenwirkung des liposomalen ARA-C. Ein Zusammenhang zwischen vermehrtem Auftreten einer schweren Arachnoiditis und nicht 25
31 erfolgter Dexamethason Applikation lässt sich nicht sicher ableiten. Ungeachtet dessen ist die Gabe von Dexamethason parallel zur DepoCyte Applikation empfohlen[21]. Die hier dargestellten Daten sprechen für eine gleichzeitige Applizierbarkeit von DepoCyte während einer Bestrahlung. Offensichtlich scheint nur die zeitgleiche Gabe einer hochdosierten Chemotherapie mit MTX oder ARA-C zu vermehrten neurologischen Komplikationen zu führen[29]. Die Gabe von liposomalem Cytarabin scheint das Gesamtüberleben der Patienten positiv zu beeinflussen. Alle Patienten mit einem klinischen oder zytologischen Ansprechen haben ein besseres Gesamtüberleben als solche mit refraktärer Erkrankung (siehe Abbildung 7,Seite 21). Ähnliche Ergebnisse wurden auch von einer japanischen Arbeitsgruppe jüngst für Patienten mit soliden Tumoren bei der Anwendung von MTX publiziert. Waki und Mitarbeiter konnten zeigen, dass Patienten, die einer intrathekalen Therapie unterzogen wurden, auf diese angesprochen hatten und bei denen zugleich ein Omaya Reservoir verwendet wurde, signifikant länger überlebten[43]. Eine Ganzhirnbestrahlung hingegen hatte keinen Einfluss auf das Überleben. Daten zum Gesamtüberleben bei der Anwendung von liposomalem Cytarabin liegen sowohl für das Mammacarcinom als auch für andere solide Tumoren vor. In einer Studie von Jaeckle et al. aus dem Jahr 2001[30], die nur Brustkrebspatientinnen untersucht hat, wird eine Ansprechrate von 27% angegeben, eine Ein-Jahres-Überlebensrate von 21% sowie ein medianes Überleben von 88 Tagen. Andere Untersuchungen zu soliden Tumoren kommen zu ähnlichen Ergebnissen[5,6,20]. Eine Heilung ist bei Patienten mit MN im Rahmen eines soliden Tumors nicht zu erwarten. Die vorgestellten Daten sind im Vergleich zur Literatur tendenziell besser, mit einem Gesamtüberleben von 241 Tagen im Median für die gesamte Gruppe und 130 Tage im Median für die soliden Tumoren (mit Ansprechen) zeigt das untersuchte Kollektiv einen günstigen Verlauf. Wesentlich differenzierter stellt sich die Datenlage bei den hämatopoetischen Erkrankungen dar. Zunächst muss zwischen primärem ZNS-Befall bei Diagnosestellung und isoliertem ZNS-Rezidiv oder systemischem Rezidiv mit ZNS-Befall unterschieden werden. Für Patienten mit ALL und wahrscheinlich auch für die AML gilt, dass die Prognose bei primärem ZNS Befall sich nicht von Patienten ohne ZNS-Befall unterscheidet[1,36]. Bei Vorliegen einer ALL erreichen ca. 84% mit primärem ZNS-Befall eine CR, das Langzeitüberleben liegt bei ca. 35%, d.h. selbst ein ZNS-Befall bei Diagnosestellung lässt eine kurative Option für den Patienten bestehen. Im Rezidiv stellt 26
32 sich die Situation naturgemäß anders dar: nur 34% erreichen eine zweite CR, das mediane Überleben liegt bei 6,3 Monaten (ca. 185 Tage). Eine Kuration ist in wenigen Fällen unter anderem unter Einbeziehung einer allogenen Stammzelltransplantation möglich. Die Ergebnisse dazu entsprechen im Wesentlichen denen eines systemischen Rezidivs. Ähnliche Zahlen gelten für die lymphoblastischen Lymphome und Burkitt-Lymphome sowie wahrscheinlich auch für die AML. Wegen der insgesamt sehr viel niedrigeren Inzidenz eines ZNS-Befalls bei AML sind die Daten in der Literatur dazu sehr spärlich. In der vorliegenden Auswertung erfolgte keine Differenzierung zwischen ALL und AML, das mediane Überleben lag bei 219 Tagen und damit durchaus im Rahmen anderer Publikationen[10,36]. Bei malignen, aggressiven Lymphomen vom Typ des DLBCL (nicht primäre ZNS- Lymphome) liegt der primäre Befall unter 5%. Allerdings unterschätzt die gegenwärtig verfügbare Diagnostik (MRT, Liquorzytologie) die Zahl der tatsächlich befallenen Patienten, möglicherweise ist die FACS-Analyse in dieser Situation sensitiver[23]. Ungeachtet dessen ist ein primärer ZNS-Befall nicht mit einer wesentlichen Verschlechterung der Prognose verbunden, vorausgesetzt, dass eine ZNS-gerichtete Behandlung z.b. im Rahmen des Freiburger ZNS-Protokolls gegeben wird[27]. Dabei ist allerdings eine erhebliche Steigerung der Toxizität im Vergleich zu R-CHOP zu erwarten, für manche der älteren Patienten kommt diese Option nicht in Frage. Tritt im Verlauf der Therapie oder nach Abschluss der Behandlung ein Rezidiv mit Meningeosis oder ein isolierter ZNS-Befall auf, so ist nur in wenigen Fällen ein kuratives Behandlungsziel erreichbar. Das mediane Überleben in der Gruppe der Lymphome [mit Ansprechen] lag bei 374 Tagen und damit deutlich höher als z.b. in einer Arbeit von Glanz et al. aus dem Jahre 1999 in der mit DepoCyte ein medianes OS von annähernd 100 Tagen angegeben wird[21]. Einschränkend muss bei dieser Arbeit angemerkt werden, dass nur ein Teil der Patienten auch tatsächlich eine begleitende Systemtherapie erhalten hatten, während im hier beschriebenen Kollektiv alle Patienten mit Leukämien und Lymphomen einer Systemtherapie bis hin zur autologen oder allogenen Stammzelltransplantation unterzogen wurden. Außerdem handelte es sich bei der zitierten Arbeit zu mehr als 75% um Patienten im Rezidiv der Erkrankung, also in einer Situation mit einer per se schlechteren Prognose. Wie erwartet, unterscheiden sich die Therapieergebnisse zwischen hämatologischen Neoplasien und soliden Tumoren erheblich. Das Überleben (OS) bei soliden Tumoren liegt 27
33 im Median bei 130 Tagen, bei hämatologischen Erkrankungen hingegen bei 270 Tagen. Dies deckte sich mit den in der Literatur beschriebenen Untersuchungen. Maßgeblich beeinflusst wird die Prognose bei MN durch die Prognose der Grunderkrankung, daher ist es nicht verwunderlich, dass selbst im Rezidiv Leukämien und Lymphome wesentlich bessere Chancen bieten als solide Tumoren, die grundsätzlich von wenigen Ausnahmen wie den Keimzelltumoren abgesehen - in metastasierter Situation infaust sind. Überraschend ist das schlechtere Ergebnis der Patienten mit Leukämien im Vergleich zu den Patienten mit Lymphomen. Allerdings ist dieser Vorteil statistisch nicht signifikant (p=0,340) und spiegelt womöglich die aggressiveren Verläufe hochproliferativer akuter Leukämien wieder. Lediglich wenige der untersuchten Patienten mit akuter Leukämie gelangten bis zur allogenen PBSCT, hatten also eine potentielle Chance auf Heilung. Einige Fragen zur Anwendung von liposomalem ARA-C können mit der vorliegenden Arbeit nicht beantwortet werden. Zum einen ist der Stellenwert der Substanz in der Prophylaxe einer Meningeosis nicht geklärt. Eine Integration der Substanz in das aktuelle ALL-Protokoll für ältere Patienten (>55 Jahre) der deutschen ALL-Studiengruppe (Prof. Hölzer, ALL GMALL ELDERLY 01/2003) mag diese Frage zu klären helfen. Unklar ist auch die möglicherweise höhere Neurotoxizität in Verbindung mit einer hochdosierten Systemtherapie mit MTX oder ARA-C. Außerdem müssen Studien die optimale Applikationsform intrathekaler Zytostatika herausarbeiten: während in Europa überwiegend mittels Lumbalpunktion therapiert wird, kommt der Implantation eines Liquorreservoirs (Rickham/Omaya) in den angelsächsischen Ländern zunehmende Bedeutung zu. 28
34 5. ZUSAMMENFASSUNG Die Anwendung von liopsomalem Cytarabin (DepoCyte ) bei Meningeosis neoplastica hat sich als durchführbar auch in Kombination mit einer Strahlentherapie erwiesen. Die Nebenwirkungen im beschriebenen Kollektiv beschränken sich auf tolerable, nicht lebensbedrohliche Ereignisse. Schwerwiegende Komplikationen wie ein conus - cauda Syndrom wurden nicht beobachtet. Wie in der Literatur beschrieben, zeigte sich eine signifikante Verlängerung des Gesamtüberlebens durch die Anwendung von liposomalem ARA-C [Cytarabin] für alle Patienten, die ein klinisches oder zytologisches Ansprechen zeigten. Bei Patienten mit soliden Tumoren scheinen insbesondere solche mit Mammacarcinom zu profitieren, sie zeigten höhere Ansprechraten und deutlich verlängertes OS [Overall survival] im Vergleich zu den übrigen Tumorentitäten. Bei Patienten mit hämatologischen Neoplasien lag das statistische Gesamtüberleben im Vergleich zu Patienten mit soliden Tumoren höher. Einige der hämatologischen Patienten zeigten eine Meningeosis neoplastica im Rezidiv und wurden im Verlauf im Rahmen kurativer Protokolle mit autologer oder allogener Stammzelltransplantation behandelt. Die kurze Nachbeobachtungszeit schränkt eine endgültige Aussage ein, anzunehmen ist jedoch, das einige Patienten darunter sind, die geheilt werden konnten. Insgesamt gilt, dass die Prognose der Grunderkrankung das Überleben des Patienten in erheblich höherem Maße bestimmt als eine Meningeosis. Ein metastasierter solider Tumor ist mit oder ohne Meningeosis prognostisch infaust. Allerdings vermag eine ZNS [Zentralnervensystem]- gerichtete Therapie die Lebensqualität und die Lebensdauer positiv zu beeinflussen. Bei Leukämien und Lymphomen sind auch im Rezidiv Heilungen bei einem kleinen Teil der Patienten möglich, hier trägt die Anwendung einer ZNS gerichteten Therapie dazu bei, die Erkrankung zu eradizieren und damit Systemtherapien mit eingeschränkter Wirksamkeit im ZNS wie die allogene Stammzelltransplantation erst möglich zu machen. Durch die Anwendung von liposomalem ARA-C kann eine möglichst effiziente Blastenclearance im Liquor erreicht werden, bei im Vergleich zur MTX [Methotrexat]-Therapie reduzierter Belastung durch wiederholte Punktionen. 29
Grundlagen und Therapieoptionen bei Non-Hodgkin Lymphomen
 Grundlagen und Therapieoptionen bei Non-Hodgkin Lymphomen Univ. Prof. Dr. Johannes Drach AKH Wien Univ. Klinik für Innere Medizin I Klinische Abteilung für Onkologie NHL: Grundlagen der Behandlungsmöglichkeiten
Grundlagen und Therapieoptionen bei Non-Hodgkin Lymphomen Univ. Prof. Dr. Johannes Drach AKH Wien Univ. Klinik für Innere Medizin I Klinische Abteilung für Onkologie NHL: Grundlagen der Behandlungsmöglichkeiten
Onkologische Therapien bei HIV positiven - Patienten
 Onkologische Therapien bei HIV positiven - Patienten Jan Siehl MVZ Ärzteforum Seestrasse Berlin www.aerzteforum-seestrasse.de Krebs & AIDS Epidemiologie 1 AIDS definierende Malignome: Hochmaligne Non-Hodgkin-Lymphome
Onkologische Therapien bei HIV positiven - Patienten Jan Siehl MVZ Ärzteforum Seestrasse Berlin www.aerzteforum-seestrasse.de Krebs & AIDS Epidemiologie 1 AIDS definierende Malignome: Hochmaligne Non-Hodgkin-Lymphome
Wirksamkeit und Sicherheit von Thalidomid in der primären Therapie des multiplen Myeloms
 AMB 2006, 40, 89 Wirksamkeit und Sicherheit von Thalidomid in der primären Therapie des multiplen Myeloms Mit Thalidomid, Lenalidomid und Bortezomib (Velcade ) stehen inzwischen neue Wirkstoffe für die
AMB 2006, 40, 89 Wirksamkeit und Sicherheit von Thalidomid in der primären Therapie des multiplen Myeloms Mit Thalidomid, Lenalidomid und Bortezomib (Velcade ) stehen inzwischen neue Wirkstoffe für die
KML-Videoberichte. in Kooperation mit:
 KML-Videoberichte in Kooperation mit: Aggressive Lymphome in Kooperation mit: T-NHL Seite 3 CHOEP VERSUS CHOP ERZIELT BESSERE ERGEBNISSE BEI DER FIRSTLINE THERAPY VON T-CELL LYMPHOMEN A. Janikova für die
KML-Videoberichte in Kooperation mit: Aggressive Lymphome in Kooperation mit: T-NHL Seite 3 CHOEP VERSUS CHOP ERZIELT BESSERE ERGEBNISSE BEI DER FIRSTLINE THERAPY VON T-CELL LYMPHOMEN A. Janikova für die
4.1. Dauer der Aplasie nach Hochdosis-Chemotherapie und Retransfusion
 4. Ergebnisse 4.1. Aplasie nach Hochdosis-Chemotherapie und Die Auswertung über 71 en zwischen 1996 und 2000 wird wie folgt zusammengefasst: Tabelle 2: Darstellung der durchschnittlichen Aplasiedauer und
4. Ergebnisse 4.1. Aplasie nach Hochdosis-Chemotherapie und Die Auswertung über 71 en zwischen 1996 und 2000 wird wie folgt zusammengefasst: Tabelle 2: Darstellung der durchschnittlichen Aplasiedauer und
22. Onkologisches Symposium Große Fortschritte in der Leukämietherapie
 22. Onkologisches Symposium - 21.01.2017 Große Fortschritte in der Leukämietherapie Prof. Dr. Wolfgang Herr Klinik und Poliklinik für Innere Medizin III - Hämatologie und intern. Onkologie Leukämien (Patienten
22. Onkologisches Symposium - 21.01.2017 Große Fortschritte in der Leukämietherapie Prof. Dr. Wolfgang Herr Klinik und Poliklinik für Innere Medizin III - Hämatologie und intern. Onkologie Leukämien (Patienten
Chemoimmuntherapie mit Rituximab: Standard bei der CLL sowie beim aggressiven und follikulären NHL
 Neue Maßstäbe in der Lymphomtherapie Chemoimmuntherapie mit Rituximab: Standard bei der CLL sowie beim aggressiven und follikulären NHL Mannheim (2. Oktober 2009) - Der monoklonale Antikörper Rituximab
Neue Maßstäbe in der Lymphomtherapie Chemoimmuntherapie mit Rituximab: Standard bei der CLL sowie beim aggressiven und follikulären NHL Mannheim (2. Oktober 2009) - Der monoklonale Antikörper Rituximab
Erhaltungstherapie mit Erlotinib verlängert Gesamtüberleben bei fortgeschrittenem NSCLC
 SATURN-Studie: Erhaltungstherapie mit Erlotinib verlängert Gesamtüberleben bei fortgeschrittenem NSCLC Grenzach-Wyhlen (13. August 2009) - Aktuelle Daten der SATURN-Studie bestätigen eine signifikante
SATURN-Studie: Erhaltungstherapie mit Erlotinib verlängert Gesamtüberleben bei fortgeschrittenem NSCLC Grenzach-Wyhlen (13. August 2009) - Aktuelle Daten der SATURN-Studie bestätigen eine signifikante
Primäre ZNS Lymphome Epidemiologie, Diagnostik und aktuelle Therapierichtlinien
 Primäre ZNS Lymphome Epidemiologie, Diagnostik und aktuelle Therapierichtlinien U Schlegel Neurologische Universitätsklinik Bochum 33. Fort- und Weiterbildungstagung der DGNC 19.-22.November 2014 M, 71
Primäre ZNS Lymphome Epidemiologie, Diagnostik und aktuelle Therapierichtlinien U Schlegel Neurologische Universitätsklinik Bochum 33. Fort- und Weiterbildungstagung der DGNC 19.-22.November 2014 M, 71
3.20 Leukämien. Kernaussagen
 148 Ergebnisse zur Leukämien 3.20 Leukämien Kernaussagen Inzidenz und Mortalität: Um die tausendwende traten in Deutschland jährlich ca. 4.800 Leukämien bei n und 4.300 bei auf, 7 % bis 10 % davon bei
148 Ergebnisse zur Leukämien 3.20 Leukämien Kernaussagen Inzidenz und Mortalität: Um die tausendwende traten in Deutschland jährlich ca. 4.800 Leukämien bei n und 4.300 bei auf, 7 % bis 10 % davon bei
Studienprotokoll Fax:
 Studienprotokoll Kombinierte systemische und intrathekale Chemotherapie mit nachfolgender Hochdosischemotherapie und autologer Stammzelltransplantation bei ZNS-Rezidiven aggressiver Lymphome Version: (3.2)
Studienprotokoll Kombinierte systemische und intrathekale Chemotherapie mit nachfolgender Hochdosischemotherapie und autologer Stammzelltransplantation bei ZNS-Rezidiven aggressiver Lymphome Version: (3.2)
Zweigbibliothek Medizin
 Sächsische Landesbibliothek - Staats- und Universitätsbibliothek Dresden (SLUB) Zweigbibliothek Medizin Diese Hochschulschrift finden Sie original in Printform zur Ausleihe in der Zweigbibliothek Medizin
Sächsische Landesbibliothek - Staats- und Universitätsbibliothek Dresden (SLUB) Zweigbibliothek Medizin Diese Hochschulschrift finden Sie original in Printform zur Ausleihe in der Zweigbibliothek Medizin
3.1. Überlebenszeiten Zum Ende der Nachuntersuchung waren 19 Patienten (17,8%) am Leben und 88 (82,2%) verstorben (Tab. 3.1.).
 18 3. Ergebnisse 3.1. Überlebenszeiten Zum Ende der Nachuntersuchung waren 19 Patienten (17%) am Leben und 88 (82%) verstorben (Tab. 3.1.). Tabelle 3.1. Häufigkeit der lebenden und verstorbenen Patienten
18 3. Ergebnisse 3.1. Überlebenszeiten Zum Ende der Nachuntersuchung waren 19 Patienten (17%) am Leben und 88 (82%) verstorben (Tab. 3.1.). Tabelle 3.1. Häufigkeit der lebenden und verstorbenen Patienten
HD6 Studie der GMMG-Studiengruppe (German-Speaking Myeloma Multicenter Group) in Heidelberg rekrutiert seit Juni 2015
 HD6 Studie der GMMG-Studiengruppe (German-Speaking Myeloma Multicenter Group) in Heidelberg rekrutiert seit Juni 2015 - ein Beitrag von Dr. Annemarie Angerer, Dr. Uta Bertsch, Dr. Jana Schlenzka, Dr. Barbara
HD6 Studie der GMMG-Studiengruppe (German-Speaking Myeloma Multicenter Group) in Heidelberg rekrutiert seit Juni 2015 - ein Beitrag von Dr. Annemarie Angerer, Dr. Uta Bertsch, Dr. Jana Schlenzka, Dr. Barbara
AMLSG Amendment Nr. 3 vom zur Version der Protokollanhänge vom
 Studie: Randomisierte Phase II-Studie zu All-trans-Retinsäure bei der Induktions- und Konsolidierungstherapie sowie Pegfilgrastim in der Konsolidierungstherapie bei jüngeren Patienten mit neu diagnostizierter
Studie: Randomisierte Phase II-Studie zu All-trans-Retinsäure bei der Induktions- und Konsolidierungstherapie sowie Pegfilgrastim in der Konsolidierungstherapie bei jüngeren Patienten mit neu diagnostizierter
Behandlung der Meningeosis carcinomatosa
 Behandlung der Meningeosis carcinomatosa Leitlinien, Stellenwert der neuen Substanzen Herwig Strik Neurologie Uni Marburg Interessenskonflikte Beratertätigkeit: Mundipharma, Medac, Micromet/ Amgen Vortragshonorare:
Behandlung der Meningeosis carcinomatosa Leitlinien, Stellenwert der neuen Substanzen Herwig Strik Neurologie Uni Marburg Interessenskonflikte Beratertätigkeit: Mundipharma, Medac, Micromet/ Amgen Vortragshonorare:
Uterine Leiomyosarkome
 Uterine Leiomyosarkome U. A. Ulrich Martin-Luther-Krankenhaus, Berlin AGO State-of-the-Art München, 6. 8. April 2017 LMS: Epidemiologie 1,3 % der uterinen Malignome, 50 % der uterinen Sarkome medianes
Uterine Leiomyosarkome U. A. Ulrich Martin-Luther-Krankenhaus, Berlin AGO State-of-the-Art München, 6. 8. April 2017 LMS: Epidemiologie 1,3 % der uterinen Malignome, 50 % der uterinen Sarkome medianes
2. Regensburger Patiententag
 2. Regensburger Patiententag 7. Feb. 2015 Neues aus der Therapie von Leukämien und Lymphomen Wolfgang Herr Innere Medizin III Hämatologie und Onkologie Leukämien und Lymphome entstehen durch Veränderungen
2. Regensburger Patiententag 7. Feb. 2015 Neues aus der Therapie von Leukämien und Lymphomen Wolfgang Herr Innere Medizin III Hämatologie und Onkologie Leukämien und Lymphome entstehen durch Veränderungen
Erhaltungstherapie mit Rituximab beim follikulären Lymphom
 Prof. Dr. med. Wolfgang Hiddemann: Non-Hodgkin-Lymphom - Erhaltungstherapie mit Rituximab beim fol Non-Hodgkin-Lymphom Erhaltungstherapie mit Rituximab beim follikulären Lymphom Prof. Dr. med. Wolfgang
Prof. Dr. med. Wolfgang Hiddemann: Non-Hodgkin-Lymphom - Erhaltungstherapie mit Rituximab beim fol Non-Hodgkin-Lymphom Erhaltungstherapie mit Rituximab beim follikulären Lymphom Prof. Dr. med. Wolfgang
Behandlungspfade Interdisziplinäres Onkologisches Zentrum Klinikum Ernst von Bergmann Potsdam. Hodgkin- Lymphom. Stand Dezember 2017
 Hodgkin- Lymphom Stand Dezember 2017 Erstdiagnose Notwendige Diagnostik Risikofaktoren Hodgkin- Lymphom Referenzhistologie obligat Klinische Untersuchung Anamnese (Alkoholschmerz) B- Symptome Fieber Nachtschweiß
Hodgkin- Lymphom Stand Dezember 2017 Erstdiagnose Notwendige Diagnostik Risikofaktoren Hodgkin- Lymphom Referenzhistologie obligat Klinische Untersuchung Anamnese (Alkoholschmerz) B- Symptome Fieber Nachtschweiß
Refraktäres indolentes Non-Hodgkin-Lymphom Gazyvaro erzielt deutlich längeres progressionsfreies Überleben
 Refraktäres indolentes Non-Hodgkin-Lymphom: Gazyvaro erzielt deutlich längeres progressionsfreies Üb Refraktäres indolentes Non-Hodgkin-Lymphom Gazyvaro erzielt deutlich längeres progressionsfreies Überleben
Refraktäres indolentes Non-Hodgkin-Lymphom: Gazyvaro erzielt deutlich längeres progressionsfreies Üb Refraktäres indolentes Non-Hodgkin-Lymphom Gazyvaro erzielt deutlich längeres progressionsfreies Überleben
Aktuell (September 2018) wird die Teilnahme an folgenden Studien angeboten:
 Klinikum Mutterhaus der Borromäerinnen ggmbh Postfach 2920 54219 Trier Studienzentrum Aktuell (September 2018) wird die Teilnahme an folgenden Studien angeboten: Studien für die Indikation AML AMLSG 21-13
Klinikum Mutterhaus der Borromäerinnen ggmbh Postfach 2920 54219 Trier Studienzentrum Aktuell (September 2018) wird die Teilnahme an folgenden Studien angeboten: Studien für die Indikation AML AMLSG 21-13
Einfluss der Lymphombehandlung auf das Blut. Michael Gregor Abteilung für Hämatologie Kantonsspital Luzern
 Einfluss der Lymphombehandlung auf das Blut Michael Gregor Abteilung für Hämatologie Kantonsspital Luzern Zusammensetzung des Blutes Blutgefäss Erythrozyten Blutkörperchen (Zellen) Blutflüssigkeit (Plasma)
Einfluss der Lymphombehandlung auf das Blut Michael Gregor Abteilung für Hämatologie Kantonsspital Luzern Zusammensetzung des Blutes Blutgefäss Erythrozyten Blutkörperchen (Zellen) Blutflüssigkeit (Plasma)
3. ERGEBNISSE. 3.1 Kontrollgruppe
 3. ERGEBNISSE 3.1 Kontrollgruppe In der Kontrollgruppe standen 20 Serumproben von 20 gesunden Personen zur Verfügung. Die Altersspanne betrug 19 60 Jahre (Mittelwert: 33,5). Das Verhältnis männlich zu
3. ERGEBNISSE 3.1 Kontrollgruppe In der Kontrollgruppe standen 20 Serumproben von 20 gesunden Personen zur Verfügung. Die Altersspanne betrug 19 60 Jahre (Mittelwert: 33,5). Das Verhältnis männlich zu
STUDIEN PRO UND CONTRA
 V) WEITERE THEMEN STUDIEN PRO UND CONTRA Die Erfahrung hat gezeigt, dass Behandlungsergebnisse an mehr oder weniger kleinen Patientenzahlen von Autor zu Autor auch bei Einsatz gleicher Zytostatika zu unterschiedlichen,
V) WEITERE THEMEN STUDIEN PRO UND CONTRA Die Erfahrung hat gezeigt, dass Behandlungsergebnisse an mehr oder weniger kleinen Patientenzahlen von Autor zu Autor auch bei Einsatz gleicher Zytostatika zu unterschiedlichen,
medialog Urologie Da Vinci: Verbindung zwischen Tradition und Moderne Innere Medizin Blutdrucksenkung durch Verödung von Nierennerven Ausgabe 1/14
 Universitätsklinikum Halle (Saale) medialog zeitschrift des universitätsklinikums halle (saale) Urologie Da Vinci: Verbindung zwischen Tradition und Moderne Innere Medizin Blutdrucksenkung durch Verödung
Universitätsklinikum Halle (Saale) medialog zeitschrift des universitätsklinikums halle (saale) Urologie Da Vinci: Verbindung zwischen Tradition und Moderne Innere Medizin Blutdrucksenkung durch Verödung
internationalen SAiL Studie, in der die Sicherheit und Wirksamkeit des VEGF Antikörpers in der täglichen Routine analysiert werden.
 DGP Kongress in Lübeck Avastin überwindet Therapiestillstand beim fortgeschrittenen NSCLC Lübeck (11. April 2008) - Die zielgerichtete First Line -Therapie mit dem Angiogenese Hemmer Bevacizumab (Avastin
DGP Kongress in Lübeck Avastin überwindet Therapiestillstand beim fortgeschrittenen NSCLC Lübeck (11. April 2008) - Die zielgerichtete First Line -Therapie mit dem Angiogenese Hemmer Bevacizumab (Avastin
DGHO 2010 Geriatrische Onkologie
 DGHO 2010 Geriatrische Onkologie Besonderheiten bei hämatologischen Neoplasien Prof. Dr. Ernst Späth-Schwalbe Vivantes Klinikum Spandau Klinik für Innere Medizin - Hämatologie, Onkologie alt bei hämatologischen
DGHO 2010 Geriatrische Onkologie Besonderheiten bei hämatologischen Neoplasien Prof. Dr. Ernst Späth-Schwalbe Vivantes Klinikum Spandau Klinik für Innere Medizin - Hämatologie, Onkologie alt bei hämatologischen
Verlängerung des platinfreien Intervalls und Gesamtüberlebens mit Trabectedin
 Behandlung des Ovarialkarzinoms Verlängerung des platinfreien Intervalls und Gesamtüberlebens mit Trabectedin Berlin (18. Januar 2011) Durch eine Behandlung mit dem ursprünglich in marinen Seescheiden
Behandlung des Ovarialkarzinoms Verlängerung des platinfreien Intervalls und Gesamtüberlebens mit Trabectedin Berlin (18. Januar 2011) Durch eine Behandlung mit dem ursprünglich in marinen Seescheiden
Welt Lymphom Tag Seminar für Patienten und Angehörige 15. September 2007 Wien
 Welt Lymphom Tag Seminar für Patienten und Angehörige 15. September 2007 Wien Ein Vortrag von Univ. Prof. Dr. Johannes Drach Medizinische Universität Wien Univ. Klinik für Innere Medizin I Klinische Abteilung
Welt Lymphom Tag Seminar für Patienten und Angehörige 15. September 2007 Wien Ein Vortrag von Univ. Prof. Dr. Johannes Drach Medizinische Universität Wien Univ. Klinik für Innere Medizin I Klinische Abteilung
AstraZeneca. Nach dem Start der Therapie nehmen die Patienten die Studientherapie,
 Klinikum Mutterhaus der Borromäerinnen ggmbh Postfach 2920 5219 Trier Studienzentrum Aktuell (Juni 2016) wird die Teilnahme an folgenden Studien angeboten: Studien für die Indikation Bronchialkarzinom
Klinikum Mutterhaus der Borromäerinnen ggmbh Postfach 2920 5219 Trier Studienzentrum Aktuell (Juni 2016) wird die Teilnahme an folgenden Studien angeboten: Studien für die Indikation Bronchialkarzinom
Dacogen zur Therapie der Akuten Myeloischen Leukämie
 Epigenetische Behandlungsoption Dacogen zur Therapie der Akuten Myeloischen Leukämie München (20. Februar 2017) - Der epigenetisch wirkende DNA-Methyltransferase-Inhibitor Decitabin (Dacogen ) stellt seit
Epigenetische Behandlungsoption Dacogen zur Therapie der Akuten Myeloischen Leukämie München (20. Februar 2017) - Der epigenetisch wirkende DNA-Methyltransferase-Inhibitor Decitabin (Dacogen ) stellt seit
Aktuell (März 2017) wird die Teilnahme an folgenden Studien angeboten:
 Klinikum Mutterhaus der Borromäerinnen ggmbh Postfach 2920 54219 Trier Studienzentrum Aktuell (März 2017) wird die Teilnahme an folgenden Studien angeboten: Studien für die Indikation Bronchialkarzinom
Klinikum Mutterhaus der Borromäerinnen ggmbh Postfach 2920 54219 Trier Studienzentrum Aktuell (März 2017) wird die Teilnahme an folgenden Studien angeboten: Studien für die Indikation Bronchialkarzinom
Erbitux (Cetuximab) beim metastasierten kolorektalen Karzinom: Erstlinientherapie und Biomarker im Fokus
 Erbitux (Cetuximab) beim metastasierten kolorektalen Karzinom: Erstlinientherapie und Biomarker im Fokus Berlin (20. Februar 2008) Auch auf dem diesjährigen 28. Deutschen Krebskongress in Berlin überzeugte
Erbitux (Cetuximab) beim metastasierten kolorektalen Karzinom: Erstlinientherapie und Biomarker im Fokus Berlin (20. Februar 2008) Auch auf dem diesjährigen 28. Deutschen Krebskongress in Berlin überzeugte
Geschlecht: weiblich 3 10 % männlich % ECOG performance Status: % % %
 5. Ergebnisse 5.1. Ergebnisse der Docetaxel-Carboplatin-Studie 5.1.1. Patientencharakteristik Im Zeitraum von März 1996 bis März 1997 wurden 30 Patienten unselektiert in einer monozentrischen Phase II-Studie
5. Ergebnisse 5.1. Ergebnisse der Docetaxel-Carboplatin-Studie 5.1.1. Patientencharakteristik Im Zeitraum von März 1996 bis März 1997 wurden 30 Patienten unselektiert in einer monozentrischen Phase II-Studie
Diagnostik und Therapie primärer und metastasierter Mammakarzinome
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome ZNS-Metastasen beim Mammakarzinom ZNS-Metastasen beim Mammakarzinom AGO e.v. in der DGGG e.v. Guidelines Version 2010.1.1 Breast D Version
Diagnostik und Therapie primärer und metastasierter Mammakarzinome ZNS-Metastasen beim Mammakarzinom ZNS-Metastasen beim Mammakarzinom AGO e.v. in der DGGG e.v. Guidelines Version 2010.1.1 Breast D Version
8. Übung Umgang mit zensierten Daten
 Querschnittsbereich 1: Epidemiologie, Medizinische Biometrie und Medizinische Informatik - Übungsmaterial - Erstellt von Mitarbeitern des IMISE und des ZKS Leipzig 8. Übung Umgang mit zensierten Daten
Querschnittsbereich 1: Epidemiologie, Medizinische Biometrie und Medizinische Informatik - Übungsmaterial - Erstellt von Mitarbeitern des IMISE und des ZKS Leipzig 8. Übung Umgang mit zensierten Daten
kolorektalen Karzinoms
 Signifikante Lebensverlängerung durch Angiogenese-Hemmung Avastin in der First-Line-Therapie des metastasierten kolorektalen Karzinoms Berlin (24. März 2006) - Erhalten Patienten mit metastasiertem kolorektalen
Signifikante Lebensverlängerung durch Angiogenese-Hemmung Avastin in der First-Line-Therapie des metastasierten kolorektalen Karzinoms Berlin (24. März 2006) - Erhalten Patienten mit metastasiertem kolorektalen
Langzeit-follow-up Datenbanken bei Mammakarzinom unter besonderer Berücksichtigung der Therapiewahl
 Aus dem Robert-Bosch-Krankenhaus Stuttgart (Akademisches Lehrkrankenhaus der Universität Tübingen) Abteilung für Gynäkologie und Geburtshilfe Chefarzt Professor Dr. W. E. Simon Langzeit-follow-up Datenbanken
Aus dem Robert-Bosch-Krankenhaus Stuttgart (Akademisches Lehrkrankenhaus der Universität Tübingen) Abteilung für Gynäkologie und Geburtshilfe Chefarzt Professor Dr. W. E. Simon Langzeit-follow-up Datenbanken
Seite Diskussion
 Seite 99 4 Diskussion In der Behandlung lokal fortgeschrittener oder inflammatorischer Mammakarzinome gilt die neoadjuvante Chemotherapie schon lange als Standard. Dass diese Therapieform in Hinblick auf
Seite 99 4 Diskussion In der Behandlung lokal fortgeschrittener oder inflammatorischer Mammakarzinome gilt die neoadjuvante Chemotherapie schon lange als Standard. Dass diese Therapieform in Hinblick auf
Vom 2. November Hinweise zur Anwendung von Fludarabin gemäß 30 Abs. 2 AM-RL. a) Nicht zugelassenes Anwendungsgebiet (Off-Label-Indikation)
 Beschluss des Gemeinsamen Bundesausschusses über die Einleitung eines Stellungnahmeverfahrens zur Änderung der Arzneimittel-Richtlinie (AM-RL): Anlage VI Off-Label-Use Anwendung von Fludarabin bei anderen
Beschluss des Gemeinsamen Bundesausschusses über die Einleitung eines Stellungnahmeverfahrens zur Änderung der Arzneimittel-Richtlinie (AM-RL): Anlage VI Off-Label-Use Anwendung von Fludarabin bei anderen
Sicherheitsrelevante Hinweise für medizinische Fachkreise
 Sicherheitsrelevante Hinweise für medizinische Fachkreise für die Therapie des multiplen Myeloms mit Bortezomib in Abhängigkeit von den unterschiedlichen Indikationen im Rahmen der Indikationserweiterung
Sicherheitsrelevante Hinweise für medizinische Fachkreise für die Therapie des multiplen Myeloms mit Bortezomib in Abhängigkeit von den unterschiedlichen Indikationen im Rahmen der Indikationserweiterung
Die duale vertikale Blockade (VDB) als neue Therapieoption in der Zweitlinientherapie des metastasierten Her2neu positiven Mammakarzinoms
 Krebskongress 2014 Die duale vertikale Blockade (VDB) als neue Therapieoption in der Zweitlinientherapie des metastasierten Her2neu positiven Mammakarzinoms Prof. Dr. med. Christian Jackisch Berlin (21.
Krebskongress 2014 Die duale vertikale Blockade (VDB) als neue Therapieoption in der Zweitlinientherapie des metastasierten Her2neu positiven Mammakarzinoms Prof. Dr. med. Christian Jackisch Berlin (21.
Tumorerkrankungen im Kindesalter. - ein Überblick -
 Tumorerkrankungen im Kindesalter - ein Überblick - Elisabeth Holfeld 2. Brandenburger Krebskongress 25.02.2011 Hauptunterschiede zwischen Tumoren im Kindes- und Erwachsenenalter Häufigkeit der Tumoren
Tumorerkrankungen im Kindesalter - ein Überblick - Elisabeth Holfeld 2. Brandenburger Krebskongress 25.02.2011 Hauptunterschiede zwischen Tumoren im Kindes- und Erwachsenenalter Häufigkeit der Tumoren
Dossierbewertung A14-01 Version 1.0 Trastuzumab Emtansin Nutzenbewertung gemäß 35a SGB V
 2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Trastuzumab Emtansin gemäß 35a SGB V beauftragt. Die Bewertung erfolgte auf
2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Trastuzumab Emtansin gemäß 35a SGB V beauftragt. Die Bewertung erfolgte auf
Frauen mit Brustkrebs könnten von einer autologen Stammzelltransplantation profitieren
 Frauen mit Brustkrebs könnten von einer autologen Stammzelltransplantation profitieren IQWiG findet Belege für längeres ereignisfreies Überleben aber auch Hinweise auf schwerwiegende Komplikationen Berlin
Frauen mit Brustkrebs könnten von einer autologen Stammzelltransplantation profitieren IQWiG findet Belege für längeres ereignisfreies Überleben aber auch Hinweise auf schwerwiegende Komplikationen Berlin
Akute Myeloische Leukämie, Erstbehandlung und Rezidiv Registerstudie zur Erfassung epidemiologischer Daten zur AML
 Studienübersicht Stand: April 2016 1. Hämatologische Neoplasien Akute und Chronische Leukämie SAL-AML-Register Akute Myeloische Leukämie, Erstbehandlung und Rezidiv Registerstudie zur Erfassung epidemiologischer
Studienübersicht Stand: April 2016 1. Hämatologische Neoplasien Akute und Chronische Leukämie SAL-AML-Register Akute Myeloische Leukämie, Erstbehandlung und Rezidiv Registerstudie zur Erfassung epidemiologischer
Von kurativer zu palliativer Behandlung: Therapie am Beispiel der Radiatio
 Von kurativer zu palliativer Behandlung: Therapie am Beispiel der Radiatio Krebs-Studie Strahlentherapie im Endstadium kaum sinnvoll Palliative radiotherapy tailored to life expectancy in end-stage cancer
Von kurativer zu palliativer Behandlung: Therapie am Beispiel der Radiatio Krebs-Studie Strahlentherapie im Endstadium kaum sinnvoll Palliative radiotherapy tailored to life expectancy in end-stage cancer
Alveoläres Weichteilsarkom- Metastasierung - Behandlung - Prognose
 Aus der Medizinischen Klinik mit Schwerpunkt Hämatologie und Onkologie der Medizinischen Fakultät Charité - Universitätsmedizin Berlin DISSERTATION Alveoläres Weichteilsarkom- Metastasierung - Behandlung
Aus der Medizinischen Klinik mit Schwerpunkt Hämatologie und Onkologie der Medizinischen Fakultät Charité - Universitätsmedizin Berlin DISSERTATION Alveoläres Weichteilsarkom- Metastasierung - Behandlung
Dr. Barbara Kiesewetter. Medical University Vienna, Clinical Division of Oncology. Potential new agents for MZL Indolent Lymphoma Workshop - Bologna
 Dr. Barbara Kiesewetter Medical University Vienna, Clinical Division of Oncology Potential new agents for MZL Indolent Lymphoma Workshop - Bologna 1 Maligne Lymphome Lymphsystem = Teil des Abwehrsystems
Dr. Barbara Kiesewetter Medical University Vienna, Clinical Division of Oncology Potential new agents for MZL Indolent Lymphoma Workshop - Bologna 1 Maligne Lymphome Lymphsystem = Teil des Abwehrsystems
Vom Myeloma Beacon Team, übersetzt von Sabine Schock vom 20. April 2015
 Subkutane Gabe von Velcade führt zu ähnlichen Ansprechraten, aber weniger Nebenwirkungen im Vergleich zur i.v.-gabe bei neu diagnostiziertem multiplem Myelom Vom Myeloma Beacon Team, übersetzt von Sabine
Subkutane Gabe von Velcade führt zu ähnlichen Ansprechraten, aber weniger Nebenwirkungen im Vergleich zur i.v.-gabe bei neu diagnostiziertem multiplem Myelom Vom Myeloma Beacon Team, übersetzt von Sabine
Dossierbewertung A16-60 Version 1.0 Ibrutinib (chronische lymphatische Leukämie)
 2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Ibrutinib in Kombination mit Bendamustin und Rituximab (Ibrutinib + BR) gemäß
2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Ibrutinib in Kombination mit Bendamustin und Rituximab (Ibrutinib + BR) gemäß
Antikörpertherapie beim Mammakarzinom
 Antikörpertherapie beim Mammakarzinom (Dr. S. Rückert) Trastuzumab (Herceptin ) ist ein gentechnisch hergestellter Antikörper, welcher gegen das HER2/neu-Protein gerichtet ist. Dieser Wachstumsfaktor kommt
Antikörpertherapie beim Mammakarzinom (Dr. S. Rückert) Trastuzumab (Herceptin ) ist ein gentechnisch hergestellter Antikörper, welcher gegen das HER2/neu-Protein gerichtet ist. Dieser Wachstumsfaktor kommt
Aktuelle Aspekte der PARP-Inhibition: Wer profitiert, wer nicht?
 Ovarialkarzinom State of the Art AGO-Symposium Aktuelle Aspekte der PARP-Inhibition: Wer profitiert, wer nicht? Pauline Wimberger Klinik und Poliklinik für Gynäkologie und Geburtshilfe Technische Universität
Ovarialkarzinom State of the Art AGO-Symposium Aktuelle Aspekte der PARP-Inhibition: Wer profitiert, wer nicht? Pauline Wimberger Klinik und Poliklinik für Gynäkologie und Geburtshilfe Technische Universität
Die Thrombin-Therapie beim Aneurysma spurium nach arterieller Punktion
 Aus der Universitätsklinik und Poliklinik für Innere Medizin III der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. K. Werdan) und dem Herzzentrum Coswig Klinik für Kardiologie und
Aus der Universitätsklinik und Poliklinik für Innere Medizin III der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. K. Werdan) und dem Herzzentrum Coswig Klinik für Kardiologie und
Psychische Komorbidität und Syndrome bei radioonkologischen Patienten - gibt es Unterschiede bei den einzelnen Tumorentitäten?
 16. Jahreskongress der Deutschen Gesellschaft für Radioonkologie Magdeburg 3.-6. Juni 2010 Psychische Komorbidität und Syndrome bei radioonkologischen Patienten - gibt es Unterschiede bei den einzelnen
16. Jahreskongress der Deutschen Gesellschaft für Radioonkologie Magdeburg 3.-6. Juni 2010 Psychische Komorbidität und Syndrome bei radioonkologischen Patienten - gibt es Unterschiede bei den einzelnen
Krebskranke Kinder haben in Deutschland eine hohe Wahrscheinlichkeit zu überleben
 Krebskranke Kinder haben in Deutschland eine hohe Wahrscheinlichkeit zu überleben - IQWiG legt Abschlussbericht zur pädiatrisch-onkologischen Versorgung vor - Lebensqualität, Schmerzen und Langzeitfolgen
Krebskranke Kinder haben in Deutschland eine hohe Wahrscheinlichkeit zu überleben - IQWiG legt Abschlussbericht zur pädiatrisch-onkologischen Versorgung vor - Lebensqualität, Schmerzen und Langzeitfolgen
QoLiTax. VfA-Register - QoLiTax. Methodologie
 QoLiTax Methodologie Es handelt sich um eine nicht-interventionelle Studie, die nach den Empfehlungen des Verbandes der forschenden Arzneimittelhersteller (VfA) zur Verbesserung der Qualität und Transparenz
QoLiTax Methodologie Es handelt sich um eine nicht-interventionelle Studie, die nach den Empfehlungen des Verbandes der forschenden Arzneimittelhersteller (VfA) zur Verbesserung der Qualität und Transparenz
Clinical Pathway - Hirnmetastasen1
 Clinical Pathway - Hirnmetastasen1 Klinischneurologische Untersuchung Hirndruckzeichen Extrazerebrale MRT Schädel mit KM CT Schädel mit KM bei Kontraindikationen gegen MRT CT Schädelbasis bei Frage nach
Clinical Pathway - Hirnmetastasen1 Klinischneurologische Untersuchung Hirndruckzeichen Extrazerebrale MRT Schädel mit KM CT Schädel mit KM bei Kontraindikationen gegen MRT CT Schädelbasis bei Frage nach
Diagnostisches Vorgehen bei Leberraumforderungen. H. Diepolder
 Diagnostisches Vorgehen bei Leberraumforderungen H. Diepolder Bei 20% aller Routinesonographien fällt eine Leberraumforderung auf Problem Problem Bei 20% aller Routinesonographien fällt eine Leberraumforderung
Diagnostisches Vorgehen bei Leberraumforderungen H. Diepolder Bei 20% aller Routinesonographien fällt eine Leberraumforderung auf Problem Problem Bei 20% aller Routinesonographien fällt eine Leberraumforderung
Bevölkerungsbezogene Analysen neuer Therapieoptionen an einem regionalen Beispiel
 Bevölkerungsbezogene Analysen neuer Therapieoptionen an einem regionalen Beispiel Priv.- Doz. Dr. med. Monika Klinkhammer-Schalke Arbeitsgemeinschaft Deutscher Tumorzentren e.v., Berlin Kooperationsverbund
Bevölkerungsbezogene Analysen neuer Therapieoptionen an einem regionalen Beispiel Priv.- Doz. Dr. med. Monika Klinkhammer-Schalke Arbeitsgemeinschaft Deutscher Tumorzentren e.v., Berlin Kooperationsverbund
B-Zell-Lymphome: MabThera SC vereinfacht und verkürzt die Applikation
 05. September 2014 B-Zell-Lymphome: MabThera SC vereinfacht und verkürzt die Applikation Die Behandlung von Lymphom-Patienten wird mit einer subkutanen Darreichungsform von MabThera (Rituximab, Roche)
05. September 2014 B-Zell-Lymphome: MabThera SC vereinfacht und verkürzt die Applikation Die Behandlung von Lymphom-Patienten wird mit einer subkutanen Darreichungsform von MabThera (Rituximab, Roche)
ICLUSIG erweitert die Therapieoptionen der Chronischen Myeloischen Leukämie und der Philadelphia-C
 ICLUSIG erweitert die Therapieoptionen der Chronischen Myeloischen Leukämie und der Philadelphia-C ICLUSIG erweitert die Therapieoptionen der Chronischen Myeloischen Leukämie und der Philadelphia-Chromosom
ICLUSIG erweitert die Therapieoptionen der Chronischen Myeloischen Leukämie und der Philadelphia-C ICLUSIG erweitert die Therapieoptionen der Chronischen Myeloischen Leukämie und der Philadelphia-Chromosom
Die aktuelle S3-Leitlinie zur Diagnsotik, Therapie und Nachsorge des Ovarialkarzinoms. Diagnostik
 Die aktuelle S3-Leitlinie zur Diagnsotik, Therapie und Nachsorge des Ovarialkarzinoms Diagnostik Diagnostik: Zielsetzung und Fragestellungen Diagnostik (siehe Kapitel 3.3) Welche Symptome weisen auf ein
Die aktuelle S3-Leitlinie zur Diagnsotik, Therapie und Nachsorge des Ovarialkarzinoms Diagnostik Diagnostik: Zielsetzung und Fragestellungen Diagnostik (siehe Kapitel 3.3) Welche Symptome weisen auf ein
Hämatologische Erkrankungen - Neue Behandlungsmöglichkeiten bei CLL / CML
 Hämatologische Erkrankungen - Neue Behandlungsmöglichkeiten bei CLL / CML Von Priv.-Doz. Dr. R. Liersch Gemeinschaftspraxis für Hämatologie und Onkologie, Münster Innere Medizin III (Hämatologie/Onkologie)Clemenshospital
Hämatologische Erkrankungen - Neue Behandlungsmöglichkeiten bei CLL / CML Von Priv.-Doz. Dr. R. Liersch Gemeinschaftspraxis für Hämatologie und Onkologie, Münster Innere Medizin III (Hämatologie/Onkologie)Clemenshospital
Registerbrief 1 / 1997
 Registerbrief 1 / 1997 Bösartige Neubildungen des lymphatischen und hämatopoetischen Gewebes Endredaktion: M. Lehnert unter Mitarbeit von: A. Liese, V. Krieg, V. Mattauch, H.-W. Hense Zu den originären
Registerbrief 1 / 1997 Bösartige Neubildungen des lymphatischen und hämatopoetischen Gewebes Endredaktion: M. Lehnert unter Mitarbeit von: A. Liese, V. Krieg, V. Mattauch, H.-W. Hense Zu den originären
MRT axillärer Lymphknoten mit USPIO-Kontrastmittel: Histopathologische Korrelation und Wertigkeit
 Aus der Universitätsklinik und Poliklinik für Diagnostische Radiologie Der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. Dr. math. R.P. Spielmann) MRT axillärer Lymphknoten mit USPIO-Kontrastmittel:
Aus der Universitätsklinik und Poliklinik für Diagnostische Radiologie Der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. Dr. math. R.P. Spielmann) MRT axillärer Lymphknoten mit USPIO-Kontrastmittel:
(c) Alle Rechte beim Autor
 Risiko von CT-Untersuchungen Ergebnisse aktueller Kohortenstudien Wolfgang-Ulrich Müller Hintergrund In der letzten Zeit sind mehrere umfangreiche epidemiologische Studien zum Thema Risiko von CT-Untersuchungen
Risiko von CT-Untersuchungen Ergebnisse aktueller Kohortenstudien Wolfgang-Ulrich Müller Hintergrund In der letzten Zeit sind mehrere umfangreiche epidemiologische Studien zum Thema Risiko von CT-Untersuchungen
Indolente Non Hodgkin- Lymphome (NHL) Leitlinie
 Indolente Non Hodgkin- Lymphome (NHL) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie
Indolente Non Hodgkin- Lymphome (NHL) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie
Chemotherapie bei metastasiertem Mammakarzinom
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Chemotherapie bei metastasiertem Mammakarzinom Chemotherapie bei metastasiertem Mammakarzinom Version 2002: von Minckwitz Version 2003
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Chemotherapie bei metastasiertem Mammakarzinom Chemotherapie bei metastasiertem Mammakarzinom Version 2002: von Minckwitz Version 2003
Postoperative Bestrahlung nach Mastektomie und brusterhaltender Operation: Vergleich prognostischer Faktoren und Bedeutung des Lokalrezidivs.
 Aus der Universitätsklinik und Poliklinik für Strahlentherapie an der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. Jürgen Dunst) Postoperative Bestrahlung nach Mastektomie und brusterhaltender
Aus der Universitätsklinik und Poliklinik für Strahlentherapie an der Martin-Luther-Universität Halle-Wittenberg (Direktor: Prof. Dr. med. Jürgen Dunst) Postoperative Bestrahlung nach Mastektomie und brusterhaltender
Auswirkung des gewählten Diagnosedatums auf die Überlebensraten am Beispiel akute Myeloische Leukämie mit vorausgegangenem Myelodysplastischem Syndrom
 Auswirkung des gewählten Diagnosedatums auf die Überlebensraten am Beispiel akute Myeloische Leukämie mit vorausgegangenem Myelodysplastischem Syndrom Martina Blume, Dr. Eunice Sirri, Joachim Kieschke
Auswirkung des gewählten Diagnosedatums auf die Überlebensraten am Beispiel akute Myeloische Leukämie mit vorausgegangenem Myelodysplastischem Syndrom Martina Blume, Dr. Eunice Sirri, Joachim Kieschke
Interdisziplinäre Therapieentscheidung
 Clinical Pathway Hirnmetastasen Klinisch neurologische Untersuchung Hirndruckzeichen Extrazerebrale Tumormanifestationen MRT Schädel mit KM CT Schädel mit KM bei Kontraindikationen gegen MRT CT Schädelbasis
Clinical Pathway Hirnmetastasen Klinisch neurologische Untersuchung Hirndruckzeichen Extrazerebrale Tumormanifestationen MRT Schädel mit KM CT Schädel mit KM bei Kontraindikationen gegen MRT CT Schädelbasis
Celgene GmbH Joseph-Wild-Straße München. Telefon: (089) PRESSEMITTEILUNG
 Celgene GmbH Joseph-Wild-Straße 20 81829 München Telefon: (089) 451519-010 info@celgene.de www.celgene.de PRESSEMITTEILUNG Zweiter AMNOG-Prozess für Orphan Drug IMNOVID (Pomalidomid) innerhalb der gesetzlichen
Celgene GmbH Joseph-Wild-Straße 20 81829 München Telefon: (089) 451519-010 info@celgene.de www.celgene.de PRESSEMITTEILUNG Zweiter AMNOG-Prozess für Orphan Drug IMNOVID (Pomalidomid) innerhalb der gesetzlichen
Liste der aktuell laufenden klinische Studien (Studie) und Nicht-interventionelle Studien (NIS)
 klinische n () und Nicht-interventionelle n () GMALL Registerstudie ALL (Akute lymphatische Leukämie ) ALL - diagnostizierte Patienten werden nach GMALL- Therapieempfehlungen behandelt und in das GMALL-Register
klinische n () und Nicht-interventionelle n () GMALL Registerstudie ALL (Akute lymphatische Leukämie ) ALL - diagnostizierte Patienten werden nach GMALL- Therapieempfehlungen behandelt und in das GMALL-Register
Stephanie Rieger Dr.med.
 Stephanie Rieger Dr.med. Maligne Tumoren am knöchernen Becken, einschließlich des Multiplen Myeloms Untersuchung am Patientengut der Orthopädischen Universitätsklinik Heidelberg von 1974 bis 1998 Geboren
Stephanie Rieger Dr.med. Maligne Tumoren am knöchernen Becken, einschließlich des Multiplen Myeloms Untersuchung am Patientengut der Orthopädischen Universitätsklinik Heidelberg von 1974 bis 1998 Geboren
Prospektive Beobachtungsstudie zur Behandlungspraxis des ZNS-Befalls maligner Lymphome in der klinischen Routine (SZNSL Register)
 Deutsche Studiengruppe Primäre ZNS Lymphome G-PCNSL-SG c/o Campus Benjamin Franklin, Charité, Universitätsmedizin Berlin, Hindenburgdamm 30, 12200 Berlin Version v. 25.06.2018 mit Datenschutzverordnung
Deutsche Studiengruppe Primäre ZNS Lymphome G-PCNSL-SG c/o Campus Benjamin Franklin, Charité, Universitätsmedizin Berlin, Hindenburgdamm 30, 12200 Berlin Version v. 25.06.2018 mit Datenschutzverordnung
Akute Myeloische Leukämie, Erstbehandlung und Rezidiv Registerstudie zur Erfassung epidemiologischer Daten zur AML
 Studienübersicht Stand: Januar 2018 1. Hämatologische Neoplasien Akute und Chronische Leukämie SAL-AML-Register Akute Myeloische Leukämie, Erstbehandlung und Rezidiv Registerstudie zur Erfassung epidemiologischer
Studienübersicht Stand: Januar 2018 1. Hämatologische Neoplasien Akute und Chronische Leukämie SAL-AML-Register Akute Myeloische Leukämie, Erstbehandlung und Rezidiv Registerstudie zur Erfassung epidemiologischer
Analyse von Ereignisdaten Univ.-Prof. DI Dr. Andrea Berghold Institut für Med. Informatik, Statistik und Dokumentation
 Analyse von Ereignisdaten Univ.-Prof. DI Dr. Andrea Berghold Institut für Med. Informatik, Statistik und Dokumentation Analyse von Ereigniszeiten Lebensdauer = Zeit zwischen einem Startpunkt (Anfangsdatum)
Analyse von Ereignisdaten Univ.-Prof. DI Dr. Andrea Berghold Institut für Med. Informatik, Statistik und Dokumentation Analyse von Ereigniszeiten Lebensdauer = Zeit zwischen einem Startpunkt (Anfangsdatum)
Aktuelle und künftige Therapieoptionen beim Multiplen Myelom Therapieeinleitung ja oder nein?
 Aktuelle und künftige Therapieoptionen beim Multiplen Myelom Vortrag vom Prof. Dr. med. Hermann Einsele, Direktor der Med. Klinik und Poliklinik II der Universität Würzburg, der AMM-Online zur Verfügung
Aktuelle und künftige Therapieoptionen beim Multiplen Myelom Vortrag vom Prof. Dr. med. Hermann Einsele, Direktor der Med. Klinik und Poliklinik II der Universität Würzburg, der AMM-Online zur Verfügung
in vivo -- Das Magazin der Deutschen Krebshilfe vom
 Seite 1/5 in vivo -- Das Magazin der Deutschen Krebshilfe vom 10.03.2009 Expertengespräch zum Thema Plasmozytom Wir haben ihn eben schon im Film gesehen zusammen mit Wolfgang S., heute ist er hier: Prof.
Seite 1/5 in vivo -- Das Magazin der Deutschen Krebshilfe vom 10.03.2009 Expertengespräch zum Thema Plasmozytom Wir haben ihn eben schon im Film gesehen zusammen mit Wolfgang S., heute ist er hier: Prof.
Multiples Myelom. Therapie älterer, nichttransplantierbarer Patienten. Christoph Renner
 Multiples Myelom Therapie älterer, nichttransplantierbarer Patienten Christoph Renner Altersdefinition beim Myelom? 1. Wann ist man alt? 1. Wann ist man nicht mehr transplantierbar? Altersdefinition beim
Multiples Myelom Therapie älterer, nichttransplantierbarer Patienten Christoph Renner Altersdefinition beim Myelom? 1. Wann ist man alt? 1. Wann ist man nicht mehr transplantierbar? Altersdefinition beim
Modul Onkologie. Interdisziplinäre Therapie der Hirntumore. Priv. Doz. Dr. med. H. C. Ludwig
 Modul Onkologie Interdisziplinäre Therapie der Hirntumore Priv. Doz. Dr. med. H. C. Ludwig Neurochirurgische Klinik und Poliklinik Direktor: Prof. Dr. med. M. Buchfelder Hirntumore 20 % aller Todesfälle
Modul Onkologie Interdisziplinäre Therapie der Hirntumore Priv. Doz. Dr. med. H. C. Ludwig Neurochirurgische Klinik und Poliklinik Direktor: Prof. Dr. med. M. Buchfelder Hirntumore 20 % aller Todesfälle
Analyse von Ereigniszeiten
 Survivalanalyse Analyse von Ereigniszeiten Lebensdauer = Zeit zwischen einem Startpunkt (Anfangsdatum) und einem aufgetretenen Ereignis (Enddatum) Startpunkte Diagnose einer Krankheit Beginn einer Behandlung
Survivalanalyse Analyse von Ereigniszeiten Lebensdauer = Zeit zwischen einem Startpunkt (Anfangsdatum) und einem aufgetretenen Ereignis (Enddatum) Startpunkte Diagnose einer Krankheit Beginn einer Behandlung
Ausgewählte Fallvorstellungen. Carsten Grüllich
 Ausgewählte Fallvorstellungen Carsten Grüllich 29.09.17 Männlicher Patient, 51 Jahre, mit einem RCC links diagnostiziert 2/2005 Nephrektomie links Klarzellig pt1,n0m0 G2 R0 Unauffällige Nachsorge bis 3/2010
Ausgewählte Fallvorstellungen Carsten Grüllich 29.09.17 Männlicher Patient, 51 Jahre, mit einem RCC links diagnostiziert 2/2005 Nephrektomie links Klarzellig pt1,n0m0 G2 R0 Unauffällige Nachsorge bis 3/2010
Gute Überlebensqualität Trastuzumab beim metastasierten Magenkarzinom
 Gute Überlebensqualität Trastuzumab beim metastasierten Magenkarzinom München (24. April 2012) - Mit dem monoklonalen Antikörper Trastuzumab (Herceptin ) steht bislang die einzige zielgerichtete Substanz
Gute Überlebensqualität Trastuzumab beim metastasierten Magenkarzinom München (24. April 2012) - Mit dem monoklonalen Antikörper Trastuzumab (Herceptin ) steht bislang die einzige zielgerichtete Substanz
Tumorzentrum Regensburg e.v.
 Tumorzentrum Regensburg e.v. Gegenüberstellung der Kiel-/REAL-/ICD-O-3-/WHO-Klassifikation Erfahrungen der Umsetzung am Tumorzentrum Regensburg 18. Informationstagung Tumordokumentation Jena 2009 D. Weinberger
Tumorzentrum Regensburg e.v. Gegenüberstellung der Kiel-/REAL-/ICD-O-3-/WHO-Klassifikation Erfahrungen der Umsetzung am Tumorzentrum Regensburg 18. Informationstagung Tumordokumentation Jena 2009 D. Weinberger
DISSERTATION. Zur Erlangung des akademischen Grades Doctor medicinae (Dr. med.)
 1 Aus der Medizinischen Klinik mit Schwerpunkt Hämatologie und Onkologie und dem Institut für Medizinische Genetik der Medizinischen Fakultät Charité Universitätsmedizin Berlin DISSERTATION Chromosomale
1 Aus der Medizinischen Klinik mit Schwerpunkt Hämatologie und Onkologie und dem Institut für Medizinische Genetik der Medizinischen Fakultät Charité Universitätsmedizin Berlin DISSERTATION Chromosomale
1. Vorbemerkung Ziel der vorliegenden Arbeit Das Mammakarzinom Historischer Überblick 2
 INHALTSVERZEICHNIS Seite I. EINLEITUNG 1. Vorbemerkung 1 2. Ziel der vorliegenden Arbeit 1 3. Das Mammakarzinom 2 3.1. Historischer Überblick 2 3.2. Ätiologie 4 3.2.1. Genetische und familiäre Disposition
INHALTSVERZEICHNIS Seite I. EINLEITUNG 1. Vorbemerkung 1 2. Ziel der vorliegenden Arbeit 1 3. Das Mammakarzinom 2 3.1. Historischer Überblick 2 3.2. Ätiologie 4 3.2.1. Genetische und familiäre Disposition
Aus der Universitätsklinik und Poliklinik für Strahlentherapie an der Martin-Luther-Universität Halle-Wittenberg
 Aus der Universitätsklinik und Poliklinik für Strahlentherapie an der Martin-Luther-Universität Halle-Wittenberg (Komm. Direktorin PD Dr. med. Gabriele Hänsgen) Vergleich der Wirksamkeit von Orthovoltbestrahlung
Aus der Universitätsklinik und Poliklinik für Strahlentherapie an der Martin-Luther-Universität Halle-Wittenberg (Komm. Direktorin PD Dr. med. Gabriele Hänsgen) Vergleich der Wirksamkeit von Orthovoltbestrahlung
Dossierbewertung A16-10 Version 1.0 Ramucirumab (Kolorektalkarzinom)
 2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Ramucirumab gemäß 35a SGB V beauftragt. Die Bewertung erfolgte auf Basis
2 Nutzenbewertung 2.1 Kurzfassung der Nutzenbewertung Hintergrund Der G-BA hat das IQWiG mit der Nutzenbewertung des Wirkstoffs Ramucirumab gemäß 35a SGB V beauftragt. Die Bewertung erfolgte auf Basis
Hodgkin-Lymphom. Dr. med. Christoph Engel. Institut für Medizinische Informatik, Statistik und Epidemiologie (IMISE) Universität Leipzig
 Hodgkin-Lymphom Dr. med. Christoph Engel Institut für Medizinische Informatik, Statistik und Epidemiologie (IMISE) Universität Leipzig Hodgkin-Lymphom: Definition und klinische Symptomatik Definition:
Hodgkin-Lymphom Dr. med. Christoph Engel Institut für Medizinische Informatik, Statistik und Epidemiologie (IMISE) Universität Leipzig Hodgkin-Lymphom: Definition und klinische Symptomatik Definition:
Wiederauftreten der Erkrankung
 Wiederauftreten der Erkrankung Dr. med. Elke Keil Park-Klinik Weißensee Wie merke ich überhaupt, daß der Tumor wieder da ist? Tumormarker? Alleiniger asymptomatischer Anstieg des Tumormarkers ist kein
Wiederauftreten der Erkrankung Dr. med. Elke Keil Park-Klinik Weißensee Wie merke ich überhaupt, daß der Tumor wieder da ist? Tumormarker? Alleiniger asymptomatischer Anstieg des Tumormarkers ist kein
3 Ergebnisse 3.1 Charakterisierung der untersuchten Melanome
 3 Ergebnisse 3.1 Charakterisierung der untersuchten Melanome Untersucht wurden insgesamt 26 Melanome, die zwischen 1991 und 1997 in der Universitätsklinik und Poliklinik für Dermatologie und Venerologie
3 Ergebnisse 3.1 Charakterisierung der untersuchten Melanome Untersucht wurden insgesamt 26 Melanome, die zwischen 1991 und 1997 in der Universitätsklinik und Poliklinik für Dermatologie und Venerologie
Indolente Non Hodgkin- Lymphome (NHL) Leitlinie
 Indolente Non Hodgkin- Lymphome (NHL) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie
Indolente Non Hodgkin- Lymphome (NHL) Leitlinie Empfehlungen der Fachgesellschaft zur Diagnostik und Therapie hämatologischer und onkologischer Erkrankungen Herausgeber DGHO Deutsche Gesellschaft für Hämatologie
Tumorregister München
 Tumorregister München Basisstatistiken Auswahlmatrix Homepage English Tumorregister München am Tumorzentrum München Marchioninistr. 15 81377 München Deutschland http://www.tumorregister-muenchen.de Tumorstatistik:
Tumorregister München Basisstatistiken Auswahlmatrix Homepage English Tumorregister München am Tumorzentrum München Marchioninistr. 15 81377 München Deutschland http://www.tumorregister-muenchen.de Tumorstatistik:
Aus dem Fachbereich Medizin der Johann Wolfgang Goethe-Universität Frankfurt am Main
 Aus dem Fachbereich Medizin der Johann Wolfgang Goethe-Universität Frankfurt am Main Klinik für Hals-, Nasen-, Ohrenheilkunde Direktor. Prof. Dr. med. Timo Stöver Prävalenz der high-risk HP-Viren 16 und
Aus dem Fachbereich Medizin der Johann Wolfgang Goethe-Universität Frankfurt am Main Klinik für Hals-, Nasen-, Ohrenheilkunde Direktor. Prof. Dr. med. Timo Stöver Prävalenz der high-risk HP-Viren 16 und
Prognostisch wichtige Faktoren: Histologie. Lokalisation Ausdehnung/Infiltration
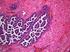 Hirntumoren Prognostisch wichtige Faktoren: Histologie Malignitätsgrad Lokalisation Ausdehnung/Infiltration Die aktuelle WHO- Klassifikation der Tumoren des Nervensystem (von 2000): ca. 120 verschiedene
Hirntumoren Prognostisch wichtige Faktoren: Histologie Malignitätsgrad Lokalisation Ausdehnung/Infiltration Die aktuelle WHO- Klassifikation der Tumoren des Nervensystem (von 2000): ca. 120 verschiedene
Charitè, Campus Benjamin Franklin Medizinische Klinik III Hämatologie, Onkologie und Transfusionsmedizin Direktor Prof. Dr. E.
 VERGLEICHENDE PROSPEKTIVE STUDIE FÜR DIE PROPHYLAXE VON INVASIVEN MYKOTISCHEN INFEKTIONEN BEI NEUTROPENISCHEN PATIENTEN MIT TOPISCHEN ANTIMYKOTIKA IM VERGLEICH ZU NIEDRIGDOSIERTEM, LIPOSOMALEM AMPHOTERICIN
VERGLEICHENDE PROSPEKTIVE STUDIE FÜR DIE PROPHYLAXE VON INVASIVEN MYKOTISCHEN INFEKTIONEN BEI NEUTROPENISCHEN PATIENTEN MIT TOPISCHEN ANTIMYKOTIKA IM VERGLEICH ZU NIEDRIGDOSIERTEM, LIPOSOMALEM AMPHOTERICIN
