Fortbildung. Leitliniengerechte Diagnose und Therapie des ischämischen Schlaganfalls. 1. Einleitung
|
|
|
- Victoria Fuhrmann
- vor 8 Jahren
- Abrufe
Transkript
1 42 Zertifizierte Fortbildung der niedergelassene arzt 7/2013 Fortbildung unterstützt Qualität in der ärztlichen Fortbildung. Leitliniengerechte Diagnose und Therapie des ischämischen Schlaganfalls Autor: Prof. Dr. med. Jan Sobesky, Neurologische Klinik der Charité-Universitätsmedizin Berlin und Centrum für Schlaganfall forschung Berlin (CSB) 1. Einleitung Der Schlaganfall ist die häufigste neurologische Erkrankung, dritthäufigste Todesursache und häufigste Einzelur - sache für lebenslange Behinderung im Alter in den westlichen Industrieländern. Die Inzidenz in Deutschland beträgt ca. 150 bis 200, die Prävalenz beträgt ca. 700 pro Einwohner. Die folgende Übersicht wird sich unter Betonung der Sekundärprophylaxe und unter Berücksichtigung der Leitlinien der Deutschen Gesellschaft für Neurologie ( auf die Darstellung des ischämischen Schlaganfalls beschränken. Terminologie und Klassifikation Schlaganfall (Syn.: Apoplex, Stroke, Hirn - infarkt) bezeichnet ein plötzliches neurolo - gisches Defizit mit zerebrovaskulärer Ursache. In ca. 80 % der Fälle sind ischämische Infarkte, in ca. 20 % hämorrhagische Infarkte (in trazerebrale Blutungen), Subarachnoi - dal blutungen und andere Erkrankungen ur - sächlich. Eine Ischämie ist eine zerebrale Minderdurchblutung, die je nach Dauer und Ausmaß zunächst nur zu einer Funktions - störung, dann im Verlauf auch zu einem bild - gebend nachweisbaren Infarkt führt. Eine kurzzeitige (< 24 Stunden) reversible neurologische Funktionsstörung wird als transitorische ischämische Attacke (TIA) bezeichnet. Sie ist jedoch nicht als harmlose Variante einzustufen, da Patienten mit klinischer TIA kleinste Infarkte aufweisen und je nach Vorerkrankungen ein großes Risiko für einen folgenden Schlaganfall aufweisen. Symptome Die wesentlichen Schlaganfallsymptome sind in Tabelle 1 aufgeführt. Eine genaue Erfassung der Symptome ermöglicht häufig eine Zuordnung zum betroffenen Gefäßterritorium, kann aber eine adäquate zerebrale Bildgebung (CT oder MRT) nicht ersetzen. Ätiologie Die Ursache des Schlaganfalls ist von Relevanz für die Therapie und Prognose. Die TOAST-Skala unterscheidet fünf Hauptursachen. Tabelle 2 zeigt die Schlaganfallursachen gemäß einer repräsentativen deutschen Erhebung. Eine neuere Klassifikation versucht mehreren konkurrierenden Ursachen Rechnung zu tragen (ASCO-Klassifikation). 2. Akuttherapie des Schlaganfalls Der akute Schlaganfall ist ein Notfall und bedarf einer sofortigen Versorgung in einer spezialisierten Schlaganfallstation, einer sog. Stroke Unit (Informationen und regionale Verteilung unter: Diese erfüllt, wenn zertifiziert, standardisierte Qualitätskriterien in der multimodalen und interdisziplinären Versorgung von Schlaganfallpatienten. Je nach Grad der Versorgungsstufe werden regionale, überregionale und zukünftig auch comprehensive Stroke Units unterschieden. Die Versorgung auf einer Stroke Unit bessert die Prognose der Patienten signifikant. Im Rahmen eines regionalen Versorgungskonzepts sollte eine unverzügliche Vorstellung der Schlaganfallpatienten in einer Stroke Unit erfolgen.
2 der niedergelassene arzt 7/2013 Zertifizierte Fortbildung 43 Tabelle 1: Häufige Symptome eines Schlaganfalls Störungen der Motorik (Parese) komplette Hemiparese, brachiofazial betonte Parese oder Monoparese einer Extremität Störungen der Sensibilität (Hypästhesie) komplette Hemihypästhesie oder Hypästhesie einer Extremität Störungen des Sehens Gesichtsfeldausfall (Hemianopsie), Doppelbilder (Diplopie), einseitiger Visusverlust (Amaurose) Störungen der Sprache Aphasie: Störung der Sprache mit vermindertem Sprachfluss, Wortfindungs- und Verständnisstörungen, Umschreibungen oder Wortneu - bildungen Dysarthrie: Störung des Sprechens (bei erhaltenem Sprachverständnis) in Form einer verwaschenen Sprache oder einer undeutlichen Artikulation Störungen der Koordination und des Gleichgewichts Ataxie, Fallneigung, Gangstörung, Schwindel und Übelkeit Prähospitalphase: load and go Eine schnelle spezialisierte Versorgung der Patienten auf einer Stroke Unit hat oberste Priorität, da beim Schlaganfall mit verstreichender Zeit nach Symptombeginn eine nahezu lineare Infarzierung von Hirngewebe anzunehmen ist. In der Prähospi - talphase sollten zunächst neben den all - ge meinen Therapiemaßnahmen (s.u.) die wesentlichen anamnestischen Daten im Hinblick auf eine mögliche Thrombolysetherapie erhoben werden, von der Gabe gerinnungsaktiver Substanzen, Sedativa oder Neuroleptika, sowie von intramuskulären Injektionen ist abzuraten. Dann sollte eine sofortige Vorstellung in einer Stroke Unit erfolgen, hier zeigt die Zuweisung per Rettungsdienst ( 112 ) die geringste Zeitverzögerung. Eine aktuelle Studie testet den mög lichen Nutzen einer prähospitalen Bildgebung bei der ein mobiler Computertomograph im Rettungswagen eine direkte Bildgebung ermöglicht. Hier kann im Fall einer Ischämie eine sofortige Thrombolyse erfolgen oder im Falle einer Blutung eine unmittelbare neurochirurgische Vorstellung vorbereitet werden. In der Frühphase haben das Monitoring und die Kontrolle der Vitalparameter (Oxygenierung, Atemfrequenz, Blutzucker, Blutdruck, Herzfrequenz, Temperatur, Flüssigkeitsbilanz) relevanten Einfluss auf die Infarktausdehnung und auf das klinische Outcome. Zerebrale Bildgebung Eine umgehende zerebrale Bildgebung ist bei Schlaganfall notwendig, um nichtvaskuläre Differentialdiagnosen (z. B. Hirntumor, Abszess) oder intrakranielle Blutungen zu erfassen. Die Bildgebung der Wahl ist die native cerebrale Computertomographie (ncct). Sie zeigt eine frische intrazerebrale Blutung sofort und sicher an. Im Falle eines frischen Infarkts bleibt sie in den ersten Stunden unauffällig oder zeigt nur subtile Veränderungen, die als Infarktfrühzeichen bezeichnet werden. Die native CT kann durch Kontrastmittelgabe zur CT Angiographie (Darstellung eines Gefäßabbruchs) oder zur Perfusions-CT (Darstellung des Infarktkerns und des Risi - kogewebes) erweitert werden. Die schlaganfallspezifische Kernspintomographie (stroke- MRT) ist logistisch aufwendiger, sie liefert jedoch wichtige pathophysiologische Informationen. Sie zeigt mit der diffusionsgewichteten Sequenz (DWI) auch kleinste ischämische Infarkte innerhalb der ersten Minuten sicher an. Die perfusionsgewichtete Sequenz (PWI) mit (jodfreiem) Kontrastmittel zeigt ggf. eine zusätzliche Minderdurchblutung an. Die volumetrische Differenz aus Infarkt und Minderdurchblutung, das sog. mismatch, stellt die bisher klinisch beste Näherung an das Risikogewebe (Penumbra) dar und hilft, die Therapiefähigkeit bei ausgewählten Patienten zu beurteilen. Der Nachweis frischer intrazerebraler Blutungen ist mittels MRT und CT gleichwertig. Rekanalisation a) Thrombolyse: Die Rekanalisierung eines verschlossenen Gefäßes mit rekombinantem Gewebsplasminogenaktivator (rt-pa) ist Therapie der Wahl. Für die intravenöse Thrombolyse (IVT) ist ein Zeitfenster von 4,5 Stunden, für die intraarterielle Lyse ein Zeitfenster von 6 Stunden nach Symptombeginn festgelegt. Aktuell wird im Rahmen des bridging eine intravenöse Lyse durch eine lokale Lyse ergänzt. Für die nachgewiesene Basilaristhrombose ist angesichts der schlechten Spontanprognose ein Zeitfenster von bis zu 12 Stunden anzunehmen. Die bisherige Evidenz zur Anwendung der intravenösen Thrombolyse basiert auf Anamnese, Zeitfenster und nativ-cct und zeigt einen klaren zeitabhängigen Effekt der Therapie: Je früher die Lyse erfolgt, desto höher der Therapieerfolg und desto niedriger die Risiken. Tabelle 2: Schlaganfallursachen und ihre Häufigkeiten Kardioembolisch (26%) z. B. Vorhofflimmern, Endokarditis, linksventrikulärer Thrombus Mikroangiopathisch (21 %) z. B. Diabetes mellitus, arterielle Hypertonie, Fettstoffwechselstörungen Makroangiopathisch (21 %) z. B. Stenosen der großen hirnversorgenden Gefäße Unbekannte Ursachen (23 %) Andere Ursachen (4 %) z. B. Gerinnungsstörungen, Dissektion, Vaskulitis Mehrere Ursachen (6 %) (s.o.) Eine intravenöse Lyse jenseits des 4,5-Stunden-Zeitfensters ist gemäß deutscher Zulassung nicht vorgesehen. Allerdings zeigt sich, dass Patienten, die durch schlaganfallspezifische Bildgebung (MRT oder CT) identifiziert werden, auch in einem späteren Zeitfenster von der Thrombolyse profitieren können. Zugrunde liegt hier die Annahme, dass Patienten eine individuelle Ischämiekonstellation aufweisen können und dass bildgebende Marker (z. B. Mismatch, Infarktgröße etc.) eine bessere individuelle Abschätzung ermöglichen. Hier soll das Zeitfenster durch ein pathophysiologisches Fenster ergänzt werden. Der klinische Nutzen dieses Ansatzes muss jedoch in multizentrischen randomisierten Studien nachgewiesen werden. Die Studien DIAS-3, EXTEND sowie die in Deutschland startende Studie ECASS 4 werden hierzu wertvolle Daten liefern. Ein wichtiges klinisches Problem stellt der Schlaganfall mit unbekanntem Symptombeginn dar. Diese Situation findet sich häufig bei Patienten mit Aphasie oder beim so - genannten wake-up stroke (d. h. Schlaganfallsymptome sind beim Aufwachen bereits vorhanden). Auch hier kann die schlaganfallspezifische MRT-Bildgebung (mittels FLAIRund DWI-Sequenz) wertvolle Hinweise auf das Alter des Ereignisses geben und eine Abschätzung der Therapiefähigkeit ermög - lichen. Die aktuell rekrutierende WAKE-UP Studie prüft diesen Ansatz. b) Mechanische Thrombektomie (MT): Aus pathophysiologischen Überlegungen ist eine mechanische Rekanalisation eine sinnvolle
3 44 Zertifizierte Fortbildung der niedergelassene arzt 7/2013 Ergänzung zur Thrombolyse (z. B. bei fehlender Rekanalisation) oder auch eine direkte Alternative (z. B. bei Kontraindikationen zu rt-pa). Die bisherige Studienlage zeigt eine deutlich höhere Rekanalisationsrate der MT im Vergleich zur IVT (intravenöse Thrombolyse) und somit eine technische Überlegenheit. Allerdings konnten die bisherigen Studien keine sichere Überlegenheit hinsichtlich des klinischen Outcomes nach drei Monaten zeigen. Dies gilt für die MT im frühen Zeitfenster, für die MT als Ergänzung der IVT und auch für die MT mit bildgebungsgestützter Patientenselektion. Mögliche Erklärungen sind hier die späten Zeitpunkte der defini - tiven Rekanalisation und ggf. intraprozedu - rale Besonderheiten. Zum jetzigen Zeitpunkt kann die MT auch bei hervorragender Rekanalisationsrate nicht allgemein als Alternative zur IVT empfohlen werden. Diagnostischer Workup: Innerhalb der ersten 24 Stunden nach einem Schlaganfall sollte eine rasche ätiologische Abklärung erfolgen, um eine spezifische Sekundärprophylaxe einzuleiten. Diese umfasst: Duplex/Dopplersonographie (Gefäßverschluss?), Routinelabor (inflammatorisches Syndrom, Organschäden?), Speziallabor (Gerinnungs stö rung? Immunologische Erkrankung?), EKG (Absolute Arrhythmie und sonstige Herz rhythmus störungen), Langzeit- EKG, Langzeit-Blutdruckmessung (arterielle Hypertonie?) und Echokardiographie (kardiale Emboliequelle?). Für die Detektion eines Vorhofflimmerns ist das kontinuierliche Monitoring auf der SU sinnvoll. Frühe Sekundärprophylaxe Je nach Ätiologie ist das Rezidivrisiko in den ersten Tagen nach einem Schlaganfall z. T. deutlich erhöht. Die EXPRESS-Studie konnte eindrücklich nachweisen, dass die frühzeitige Therapie des vaskulären Risikoprofils auch bei Patienten mit geringfügigen Schlaganfällen höchst effektiv ist. Die Gabe von Thrombozytenfunktionshemmern (TFH), die Blutdruckeinstellung und die Statingabe in der Frühphase führten in dieser Studie zu einer 80%igen Senkung des Schlaganfall - rezidivri sikos. Sofern keine Thrombolysetherapie erfolgt und ein niedriges Risikoprofil vorliegt, wird allgemein die Gabe von ASS 100 mg empfohlen. Bei Patienten mit erhöhtem Thromboserisiko (Bettlägerigkeit, Hemiparese) wird zusätzlich Heparin verabreicht, hier sind niedermodekulare Heparine vorzuziehen. Eine routinemäßige frühe Antikoagulation mittels Heparin/Heparinanaloga kann nicht empfohlen werden. Auch bei nichtrheumatischem Vorhofflimmern zeigt sich kein sicherer Nutzen einer sofortigen hochdosierten Heparintherapie. Indikation zur frühen Antikoagulation sind nach individueller Abschätzung ggf. Koagulopathien, ein kar dialer oder vaskulärer Thrombusnachweis, rezi di - vie rende TIAs unter Thrombozytenfunk tions - hemmern und mechanische Herzklappen als Schlaganfallursache. Bei der Dissektion zervikaler Arterien ist die Gabe von fraktioniertem Heparin in der Anfangsphase, gefolgt von TFH zu bevorzugen. Frühe Rehabilitation Das unmittelbare Einsetzen spezifischer Rehabilitationsmaßnahmen nach Stabilisierung der Patienten ist für die Prognose höchst relevant und setzt ein ausgebildetes interdisziplinäres Therapeutenteam voraus. Neben dem Training motorischer Störungen (Physiotherapie) ist die Verbesserung von Sprachstörungen (Aphasietherapie/Logopädie) und komplexer Handlungsabläufe (Ergotherapie) ein wesentlicher Faktor zur Erlangung der funktionellen Unabhängigkeit. Die Therapie der beim Schlaganfall häufigen Schluckstörung (Dysphagietherapie) und die entsprechende Ernährungsanpassung (u.a. Wahl der Kostform, Sondenanlage) verhindert gravierende Aspirationspneumonien. Auch komplexere Hirnfunktionsstörungen wie Neglect, Apraxie oder die Schlaganfalldepression müssen erfasst und therapiert werden (Neuropsychologie), da sie einen wesentlichen Einfluss auf den Rehabilitationserfolg haben. 3. Primär- und Sekundärprophylaxe und ambulante Nachsorge Hypertonietherapie Der Therapie der Hypertonie kommt eine herausragende Bedeutung zu, da sie als einer der wesentlichen Schlaganfallrisikofaktoren gut zu beeinflussen ist. Für die Primärprävention gilt, dass eine Senkung des systolischen Blutdrucks um ca. 5 mmhg, bzw. des diastolischen um 3 mmhg zu einer relativen Risikoreduktion von ca. 40% führt. In mehreren Studien wurde die primärprophylaktische Wirkung von ACE-Hemmern, AT1-Rezeptorantagonisten, Beta-Blockern, Kalzium-Antagonisten und Diuretika nachgewiesen. Unter Berücksichtigung der Heterogenität bezüglich Population, primärem Endpunkt und Blutdrucksenkung, lässt sich folgern, dass alle Substanzen ähnlich gut wirksam sind. Für die Sekundärprophylaxe zeigten die schlaganfallspezifischen Studien PROGRESS für Perin dopril/indapamid, MOSES für Eprosartan und ACCES für Candesartan einen signifikanten Effekt. Somit ist für die Kombi - na tion ACE-Hemmer/Diuretikum, bzw. für AT1-Rezeptorantagonisten eine relative Risikoreduktion von ca % dokumentiert. In der PROFESS Studie zeigte die Hinzunahme eines AT1- Rezeptorblockers (Telmisartan) zur bestehenden blutdrucksenkenden Medikation keinen signifikanten Effekt auf die Rate erneuter Schlaganfälle. Somit konnte hier kein Hinweis auf einen sog. pleiotropen Effekt jenseits der Blutdrucksenkung bei schon antihypertensiv behandelten Patienten erbracht werden. Eine Metaanalyse legt nahe, dass eine antihypertensive Therapie nach vaskulärem Ereignis eine signifi - kante Risikoreduktion für alle vaskulären Endpunkte erbringt. Je nach individuellem Ri sikoprofil und Toleranz der RR-Senkung sollte pragmatisch ein Zielkorridor von 140/90 und 120/70 erreicht werden. Auch bei Vorliegen intrakranieller oder extrakranieller Gefäßstenosen hat die Blutdrucksenkung eine protektive Wirkung. Die bisher verbrei - tete Annahme, dass in diesen Fällen höhere Blutdruckwerte anzustreben sind, ist durch retrospektive Analysen großer Schlaganfall - studien nicht gesichert. Statintherapie In der Primärprävention ist für Statine eine durchschnittliche relative Risikoreduktion für Schlaganfälle von ca. 20 % beschrieben. Zumeist stammen diese Daten jedoch aus Subanalysen kardiologischer Studien, spezifische Schlaganfallstudien existieren nicht. Unter Berücksichtigung des Nutzens einer Statintherapie für kardiovaskuläre Ereignisse allgemein wird eine Senkung des LDL-Werts auf unter 130 mg/dl (kein oder geringes Risi - koprofil) bzw. auf unter 100 mg/dl (hohes Risikoprofil, Diabetes mellitus oder koronare Herzerkrankung [KHK]) empfohlen. Vermu - tete LDL-unabhängige protektive Effek te sind Gegenstand aktueller Untersuchungen. In der Sekundärprävention zeigte die Therapie mit Simvastatin 40 mg, Atorvastatin 80 mg oder Pravastatin 40 mg konstant eine relative Risikoreduktion von ca. 20 % für Schlaganfälle. Der Effekt war proportional zur Senkung des LDL und unabhängig vom LDL-Ausgangswert. Darüber hinaus senkt die Statintherapie das in dieser Patientengruppe wichtige Risiko gemeinsamer vaskulärer Endpunkte (u. a. Myokardinfarkt, vaskulärer Tod etc.). Somit wird eine Statintherapie bei Patienten nach Schlaganfall allgemein empfohlen und senkt das Schlaganfallrisiko (für alle Patienten) ebenso wie die Sterblichkeit und die Rate kardiovaskulärer Ereignisse (für Patienten mit kardiovaskulärem Risikoprofil). Die diskutierte Zunahme intrazerebraler Blutungen in der SPARCL-Studie (für Atorvastatin) ist nach Subanalysen nicht sicher statin - assoziiert. Allerdings sollte bei Patienten mit Hirnblutungen eine Statintherapie nur unter Nutzen/Risikoabwägung erfolgen. Die protektive Wirkung der Statine nach Schlaganfall ist nach aktueller Datenlage für alle (ischämischen) Schlaganfallsubtypen und alle Altersklassen gültig. Die Angabe genauer LDL-Zielwerte kann anhand der Datenlage nicht eindeutig definiert werden, für Patienten nach Schlaganfall sollte ein LDL- Wert unter 100 mg/dl angestrebt werden. Den Benefit der antiinflammatorischen Wirkung der Statine zeigte die JUPITER Studie. Hier fand sich bei klinisch gesunden
4 der niedergelassene arzt 7/2013 Zertifizierte Fortbildung 45 Patienten mit normalen LDL-Werten, jedoch erhöhten Werten des CRP (C reaktives Protein), eine deutliche Reduktion des vaskulären Endpunkts, inklusive Schlaganfall. Dieser Ansatz, der ein Inflammationssurrogat als Indikation zur Statintherapie benutzt, ist höchst vielversprechend für die Therapie der Athero - sklerose und untermauert die Rolle der Statine in der vaskulären Prophylaxe. In diesem Zusammenhang ist auch die Beobachtung zu sehen, dass das Absetzen einer Statintherapie bei Schlaganfall nachteilig sein kann. Somit sollte eine Statintherapie bei akutem Schlaganfall fortgeführt werden. Die bisher geschilderten protektiven Effekte konnten für Nikotinsäurederivate, Fibrate oder Ezetimib jeweils in Monotherapie nicht nachgewiesen werden. Sonstige Maßnahmen Die Notwendigkeit einer adäquaten Therapie eines Diabetes mellitus kann in Kenntnis der diabetischen vaskulären Pathophysiologie bei dieser Erkrankung nicht in Frage gestellt werden, diesbezügliche Studiendaten liegen jedoch nicht vor. Die Therapie der Hyperhomozysteinämie nach Schlaganfall führt zwar zu einer Senkung des Homozysteinspiegels, zeigt jedoch keinen signifikanten Benefit hinsichtlich des Endpunktes Schlaganfall. Eine Substitutionstherapie von Vitamin B6, B12 und Folsäure kann somit nicht allgemein empfohlen werden. Atherothrombotischer Infarkt Thrombozytenfunktionshemmer (TFH) füh - ren bei atherothrombotischem Infarkt zu einer relativen Risikoreduktion von 23 % (absolute Risikoreduktion von 2,5 %; absolut: 10,8 % vs. 8,3 %) für nichttödliche Schlaganfälle bei Patienten mit TIA oder Schlaganfall. Acetylsalicylsäure (ASS) ASS führt zu einer relativen Risikoreduktion von 13 % bezüglich des kombinierten Endpunktes (vaskulärer Tod, Schlaganfall, Herzinfarkt) gegenüber Plazebo. Es konnte kein Unterschied für die Dosierung zwischen 50 und 325 mg gefunden werden, sodass eine täg liche Dosis von 100 mg in Anbetracht der dosisabhängigen Nebenwirkungen (gastrointestinale Nebenwirkungen und Blu - tungs komplikationen) empfohlen wird. Eine Dosiseskalation von 100 mg auf 300 mg bei Rezidiven ist nicht zu empfehlen. Im Falle ASS-bedingter Ulcera kann nach einer kurzen Therapiepause eine Kombinationstherapie mit einem Protonenpumpenblocker erfolgen. ASS und retardiertes Dipyridamol Die Kombination aus ASS (100 mg) und retardiertem Dipyridamol (400 mg) zeigte eine relative Risikoreduktion von 23 % (absolute RR 3 %) bezüglich des Endpunktes erneuter Schlaganfall. Bezüglich des kombinierten Endpunktes Schlaganfall und Tod erbrachte die Kombination eine relative Risikoreduk - tion von 13 % (absolute Risikoreduktion 2,6 %) gegenüber ASS alleine. Die ESPRIT-Studie zeigte bei Patienten mit TIA oder leichtem Schlaganfall atherothrombotischer Ursache eine relative Risikoreduktion von 20 % (absolut: 3 %; 16 % vs. 13 %) für den kombinierten vaskulären Endpunkt. Während die Blutungsraten ähnlich waren, beendeten mehr Patienten der Kombinationsgruppe (34 % vs. 13 %) die Studie aufgrund von Kopfschmerzen. Eine Metaanalyse zeigt ebenfalls für die Kombination eine relative Risikoreduktion von 18 % gegenüber ASS alleine für den kombinierten vasku lären Endpunkt. Ein früher Beginn dieser Kombinationstherapie, d. h. innerhalb 24 Stunden nach dem Ereignis scheint sinnvoll. Die PROFESS-Studie führt einen direkten Vergleich von Clopidogrel und ASS/Dipyridamol bei Patienten nach Schlaganfall durch. Mit einer Rezidivrate von 8,8 % und 9 % in der 2,5-jährigen Beobachtungszeit konnte insgesamt über alle Subgruppen kein relevanter Unterschied gefunden werden. Clopidogrel In der CAPRIE-Studie führte Clopidogrel (75 mg/d) zu einer relativen Risikoreduktion von 8,7 % gegenüber ASS hinsichtlich des kombinierten vaskulären Endpunktes bei vaskulär symptomatischen Patienten. In der Subgruppenanalyse zeigte sich eine deutliche relative Risikoreduktion von 23 % für Patienten mit peripherer arterieller Verschlusskrankheit (pavk) und KHK und begründete den Einsatz von Clopidogrel bei dieser Patientengruppe. Die Kombination von Clopidogrel und ASS bei Hochrisikopatienten (MATCH, CHARISMA) zur Sekundärprophylaxe des atherothrom - bo tischen Schlaganfalls kann allgemein aufgrund erhöhter Blutungskom plikationen nicht empfohlen werden. Weitere Untersuchungen zur Erfassung derjenigen Subgruppe, die von dieser dualen Plättchenhemmung profitieren könnten, stehen noch aus. Die Wahl des Thrombozytenfunktionshemmers bei atherothrombotischem Schlaganfall kann durch einen klinisch-anamnes ti schen Risikoscore erleichtert werden. Tabelle 3 zeigt den Risikoscore, der einen maximalen Wert von 9 Punkten erreichen kann. Werte von 0 2 Punkten entsprechen einem nie dri gen Rezidivrisiko für Schlaganfälle (4 %/Jahr), hier wird eine Therapie mit ASS 100 mg/d empfohlen. Werte über 2 Punkte zeigen ein hohes Rezidivrisiko an (4 %); hier wird eine Kombination aus ASS (2 x 50 mg/d) und retardiertem Dipyridamol (2 x 200 mg/d) oder Clopidogrel (75 mg) empfohlen. Zu beachten ist, dass es für einen direkten Vergleich aller 3 erwähnten TFH keine ausreichende Datenlage gibt und dass der genannte Risikoscore lediglich eine pragmatische Näherung darstellt. Für die orale Antikoa - gulation (OAK) bei nichtkardiogenem Infarkt ergibt sich keine Evidenz (SPIRIT, WARSS). Vorhofflimmern, kardiogene Embolie und Schlaganfall In der Primärprophylaxe bei Vorhofflimmern mit begleitenden vaskulären Risikofaktoren ist die orale Antikoagulation (OAK) Therapie der Wahl. Bei Patienten unter 65 Jahren mit alleinigem Vorhofflimmern ( lone atrial fibrillation ) kann eine Therapie mit ASS 100 erfolgen, bei Patienten über 65 Jahren ohne begleitende Risikofaktoren sollte sie erfolgen. In der Sekundärprophylaxe nach einem Schlaganfall ist bei permanentem, persistierendem und auch paroxysmalem Vorhofflimmern eine OAK indiziert. Im Falle kleiner Infarkte oder einer TIA kann die OAK bereits nach 3 5 Tagen erfolgen, im Falle großer Infarkte kann die OAK nach Tagen erwogen werden. Die OAK zeigte gegenüber einer ASS-Therapie eine eindeutige Risikoreduktion. Die Kombination von ASS und Clopidogrel ist als nicht adäquat anzusehen und zeigt ein relevantes Blutungsrisiko. Höheres Lebensalter, Sturzgefahr, Demenz und Mikroangiopathie sind nicht per se Kon - traindikationen einer OAK. Hier muss eine individuelle Risikoabwägung auch in Berücksichtigung des Schlaganfallrisikos (z. B. mit - tels CHADS2 Score) getroffen werden. Die Risikoreduktion bezüglich Schlaganfall ist für Vitamin K Antagonisten (VKA) insgesamt eindeutig belegt. Demgegenüber steht jedoch, dass nur ca. 60 % aller Patienten mit einer Indikation zur Antikoagulation diese tatsächlich erhalten und dass die Zeitspanne, die Patienten tatsächlich adäquat antiko - aguliert sind (sog. TTR, time in therapeutic Tabelle 3: Score zur Berechnung des Rezidivrisikos nach atherothrombotischem Schlaganfall Risikofaktor Punktwert Alter Alter > 75 2 arterielle Hypertonie 1 Diabetes mellitus 1 Myokardinfarkt 1 Andere kardiovaskuläre Ereignisse (außer Myocardinfarkt + Vorhofflimmern) pavk 1 Raucher 1 Zusätzliche TIA oder Insult zum qualifizierenden Ereignis 1 1
5 46 Zertifizierte Fortbildung der niedergelassene arzt 7/2012 range), auch in kontrollierten Studien nur % beträgt. Aktuell sind in Deutschland drei neue orale Antikoagulantien zur Sekundärprophylaxe bei Patienten mit ischämischem Schlaganfall und nicht-valvulärem Vorhofflimmern zugelassen: Apixaban, Dabigatran und Rivaroxaban (in alphabetischer Reihenfolge der Wirkstoffe). Für jede der genannten Substanzen ist je eine große multizentrische Studie vorliegend, die Patienten mit nichtrheuma - tischem Vorhofflimmern und mindestens einem vaskulären Risikofaktor einschloss. End punkte waren jeweils Schlaganfall und systemische Embolie. Für die spezifische neurologische Situation, d. h. für Patienten mit stattgehabtem Schlaganfall wurden jeweils diejenigen Subgruppen analysiert, die bei Studienbeginn bereits einen Schlaganfall erlitten hatten. Es zeigte sich zusammenfassend, dass diese Subgruppenergebnisse mit den Ergebnissen der Hauptstudie vergleichbar waren. Die Studien unterscheiden sich hinsichtlich des Studiendesigns und hinsichtlich der Risikokonstellation der rekrutierten Patienten. Die Subanalyse der ARISTOTLE- Studie zeigte für Apixaban 2 x 5 mg im Vergleich zu VKA eine geringere Rate von Schlaganfällen und systemischen Embolien. Die Subanalyse der ROCKET-AF Studie zeigte für Rivaroxaban (1 x 20 mg/tag) im Vergleich zu VKA eine vergleichbare Verhinderung von Schlaganfällen und systemischen Embolien. Die Subanalyse der RE-LY Studie untersuchte zwei Dosierungen von Dabigatran im Vergleich zu VKA. In einer Dosierung von 2 x 110 mg/tag fand sich eine vergleichbare Verhinderung von Schlaganfällen und systemischen Embolien. In einer Dosierung von 2 x 150 mg/tag fand sich eine niedrigere Rate von Schlaganfällen und systemischen Embolien im Vergleich zu VKA. Für Patienten mit Vorhofflimmern und Kontraindikationen für eine klassische OAK, die also nach bisherigen Kriterien mit ASS 100 mg/tag behandelt werden, konnte die AVERROES Studie eindrücklich nachweisen, dass eine Therapie mit Apixaban (2 x 5 mg/tag) im Vergleich zu ASS (100 mg/tag) bei gleichem Risikoprofil signifikant mehr Schlaganfälle verhindern kann. Zusammenfassend sind die NOAK bei Patienten mit nicht-valvulärem Vorhof - flimmern und stattgehabtem Schlaganfall bezüglich des Auftretens eines neuen Schlaganfalls oder einer systematischen Embolie gleichwertig oder überlegen und zeigen gleich viele oder weniger lebensbedrohliche oder fatale Blutungsereignisse. Da eine re - nale Elimination im Vordergrund steht, muss hier eine regelmäßige Kontrolle der Nierenfunktion und ggf. eine Anpassung der Dosierung erfolgen. Ansonsten entfallen bei den NOAK regelmäßige Spiegelkontrollen bei gleichbleibender Dosierung. Aktuell stehen routinemäßig nur qualitative Tests zum Nachweis der NOAK-Spiegel zur Verfügung, was beim Management akuter Notfälle berücksichtigt werden muss. Offenes Formen ovale (PFO) Bei isoliertem PFO und erstem Ereignis wird die Gabe von ASS 100 mg empfohlen. Bei erneutem Schlaganfall unter ASS oder bei gleichzeitigem Nachweis eines Vorhofseptum - aneurysmas erfolgt eine OAK mit einer Ziel- INR von 2,0 3,0. Erst nach Rezidiv unter OAK ist gemäß neurologischer Leitlinien ein interventioneller Verschluss zu erwägen ( Schirmchenverschluss ). Aktuelle Studien konnten für den Nutzen eines routinemäßigen interventionellen Verschlusses nach Erstereignis keinen sicheren Benefit finden. In Einzel - fällen kann eine individuelle Abwägung erfolgen. Stenosen der hirnversorgenden Arterien Die Operation (Thrombendarteriektomie, TEA) einer asymptomatischen Karotisstenose führt zu einer absoluten Risikoreduktion von ca. 5 % auf fünf Jahre, wenn die perioperative Komplikationsrate unter 3 % liegt. Der Nutzen ist besonders ausgeprägt bei Männern, Patienten unter 65 Jahren, bei mäßigen Stenosen (60 80 %) und bei Patienten mit erhöhtem Serum-Cholesterin. Diese Ergebnisse sind bisher nicht auf die stentgeschützte Ballonangioplastie übertragbar. Für symptomatische Karotisstenosen ist ein klarer sekundärprophylaktischer Effekt (relative Risikoreduktion %) der Operation bei Patienten mit über 70 %igen Stenosen nachgewiesen, sofern die perioperative Komplikationsrate unter 6 % liegt. Dieser Effekt ist bei Stenosen zwischen % geringer und nur bei Männern nachweisbar. Bei Stenosen unter 50 % sollte keine Operation erfolgen. Die Operation sollte innerhalb von 14 Tagen nach dem Schlaganfall erfolgen, bei einer TIA oder kleinen Infarkten bereits in den ersten Tagen nach dem Ereignis. Die stentgeschützte Ballonangioplastie stellt eine Alternative dar. Allerdings konnte bisher keine sichere Überlegenheit hinsichtlich prozeduraler Komplikationen, Reinfarktrate nach zwei Jahren und Restenoserate, insbesondere nicht bei älteren Patienten, nachgewiesen werden. Unter Berücksichtigung der besseren Datenlage und der geringeren periprozeduralen Komplikationsrate bei älteren Patienten bleibt daher die Operation die Therapie der Wahl. Die stentgeschützte Ballonangioplastie steht als Alternative bei Rezidiven und erschwerten operativen Bedingungen zur Verfügung (unter Berücksichtigung der lokalen Interventionsex per tise). Bei intrakraniellen Stenosen ist die Überlegenheit der OAK gegenüber einer ASS-Therapie nicht gesichert, sodass eine Gabe von 100 mg ASS empfohlen wird. 4. Spätfolgen des Schlaganfalls Im Rahmen der spezifischen Hirnschädigung sind chronische Folgen wie Schmerz, Depression, Demenz und Epilepsie für die ambulante Betreuung bedeutsam und sollen daher kurz erläutert werden. Schmerzsyndrome finden sich bei ca. 45 % aller Schlaganfallpatienten, führend ist hier der Kopfschmerz vor Schulter- und Gelenkschmerzen. Bei ca. 10 % findet sich ein zentrales Schmerzsyndrom (häufig nach Thalamusinfarkt) das therapieresistente Beschwerden verursachen kann. Bisherige Empfehlungen umfassen trizyklische Antidepressiva, Pregabalin und Gabapentin als Mittel der ersten Wahl bei zentralem Schmerzsyndrom. Die Post Stroke Depression (PSD) tritt bei bis zu 50 % der Schlaganfallpatienten auf und sollte in der ambulanten Nachsorge erfragt werden. Die PSD wird als Störung der Transmitterbalance verstanden. Eine antidepressive Therapie mit z. B. Citalopram beeinflusst den Langzeitverlauf der Patienten günstig. Die Vaskuläre Demenz (VAD) ist neben der Demenz vom Alzheimer Typ (DAT) die zweithäufigste Form der Demenz. In einzelnen Studien konnte bei der VAD durch die Anwendung von Cholinesterasehemmern eine Besserung der kognitiven Defizite erreicht werden. Der Schlaganfall stellt die Hauptursache für epileptische Anfälle im höheren Lebensalter dar % aller Schlaganfallpatienten erleiden epileptische Anfälle (Post Stroke Epilepsie, PSE). In 2/3 der Fälle handelt es sich um einfach oder komplex fokale Anfälle. Spätanfälle (> 14 Tage) gehen mit einem er - höhten PSE-Risiko einher und erfordern meist eine dauerhafte antikonvulsive The - rapie. Mittel der Wahl sind aktuell Lamo - trigin, Gabapentin und Levetiracetam. Zusammenfassend stellt die Versorgung von Schlaganfallpatienten eine interdisziplinäre Herausforderung dar, die ein gute Verzahnung von hausärztlicher, neurologischer, nervenärztlicher und internistischer Therapie erfordert um eine optimale Sekundärprophylaxe zu etablieren und um schlaganfallbedingte Beeinträchtigungen zu min dern. Literatur beim Verfasser
6 Lernerfolg Frau Arztadresse / Stempel Herr Interne Codierung: Barcode-Etikett (oder EFN-Nummer) Titel /akademischer Grad Vor- und Nachname Straße cmi Institut für certifizierte medizinische Information und Fortbildung e. V. Alte Ziegelei Overath PLZ/Ort Praxis-Telefon -Fax -Adresse Ich versichere, alle Fragen ohne fremde Hilfe beantwortet zu haben. Bitte ausgefüllt faxen an: / oder per Post zurücksenden. bei Postversand bitte an der grauen Linie falzen Datum/Unterschrift Stempel Fragen zur strukturierten Fortbildung Leitliniengerechte Diagnose und Therapie des ischämischen Schlaganfalls Es ist immer nur eine Antwort richtig. Schicken oder faxen Sie bitte nur den ausgefüllten Fragebogen an die oben genannte Adresse. Bei 7, 8 oder 9 richtigen Antworten schicken wir Ihnen das Fortbildungszertifikat Leitliniengerechte Diagnose und Therapie des ischämischen Schlaganfalls mit 1 cme-punkt, bei 10 richtigen Antworten mit 2 cme-punkten. 1. Welche Aussage zur Therapie einer Stenose der Arteria carotis interna (ACI) ist falsch? a) Die Indikation zur operativen Therapie ist nur gegeben, wenn ein vollständiger Verschluss der ACI nachgewiesen werden kann. b) Bei asymptomatischen Stenosen kann eine operative Therapie erwogen werden, wenn der Stenosegrad % beträgt und die perioperative Komplikationsrate unter 3 % liegt. c) Bei symptomatischen Stenosen ist eine operative Therapie empfohlen, wenn der Stenosegrad über 70 % beträgt und die perioperative Komplikationsrate unter 6 % liegt. d) Eine allgemeine Überlegenheit der Therapie mittels Stentimplantation ist, abgesehen von spezifischen Indikationen, bisher nicht nachgewiesen worden. e) In der Akutphase sollte die operative Therapie möglichst früh erfolgen. 2. Welche der folgenden Aussagen zur Symptomatik und Ätiologie des Schlaganfalls ist richtig? a) Hemianopsie bezeichnet eine undeutliche Artikulation bei erhaltenem Sprachverständnis. b) Schlaganfallbedingte Paresen umfassen immer eine komplette Körperhälfte. c) Ca. 25 % der ischämischen Infarkte haben eine kardioembolische Ursache. d) Ca. 5 % der Schlaganfälle haben eine kryptogene Ursache. e) Ein kurzfristiger einseitiger Visusverlust (Amaurosis fugax) ist kein Zeichen einer Durchblutungsstörung der hirnversorgenden Arterien. 3. Welche der folgenden Aussagen zum Schlaganfall ist falsch? a) Die Inzidenz des Schlaganfalls beträgt ca. 150 bis 200 pro Einwohner. b) Eine TIA (transitorische ischämische Attacke) ist ein kurzzeitiges neurologisches Defizit von bis zu 24 Stunden Dauer. c) Eine TIA ist, im Gegensatz zum ischämischen Infarkt, als harmloses Symptom einzuordnen, da sie spontan rückläufig ist. d) Circa 80 % der Schlaganfälle sind ischämische Infarkte. e) Circa 20 % der Schlaganfälle sind intrazerebrale Blutungen. 4. Welche Aussage ist falsch? a) Die neuen oralen Antikoagulantien (Apixaban, Dabigatran und Rivaroxaban) sind bei nichtrheumatischem Vorhhofflimmern und Z.n. Schlaganfall zur Sekundärprohylaxe des ischämischen Schlaganfalls zugelassen. b) Die neuen oralen Antikoagulantien sind der OAK mittels Phenprocoumon gleichwertig oder überlegen bezüglich der Verhinderung von Schlaganfällen. c) Bei einer Therapie mit neuen oralen Antikoagulantien entfällt die regelmäßige Gerinnungskontrolle. d) Bei einer Therapie mit neuen oralen Antikoagulantien sollte die Nierenfunktion überwacht werden. e) Die neuen oralen Antikoagulantien kommen nur bei hochgradigen Karotisstenosen zum Einsatz. 5. Welche Aussage zur Akuttherapie des Schlaganfalls ist falsch? a) Die sofortige zerebrale Bildgebung ist vor Beginn der spezifischen Therapie unbedingt notwendig. b) Die intravenöse Thrombolyse mittels nativ CCT hat ein Zeitfenster von 4,5 Stunden nach Symptombeginn. c) Die intraarterielle Thrombolyse hat ein Zeitfenster von 14 Stunden nach Symptombeginn. d) Zur frühen Sekundärprophylaxe wird im Allgemeinen die Gabe von Acetylsalicylsäure und Heparin (low-dose) empfohlen. e) Die Kontrolle und Korrektur der Vitalparameter (u.a. Blutdruck, Sauerstoffsättigung, Temperatur) hat großen Einfluss auf die klinische Besserung nach Schlaganfall. Lernerfolgskontrolle gültig bis Juli Zur Zertifizierung eingereicht bei der Ärztekammer Westfalen-Lippe
7 Lernerfolg 6. Welche Aussage zur Sekundärprävention der zerebralen Ischämie ist richtig? a) Eine Vitaminsubstitution (Vit. B1, B6 und B12) nach Schlaganfall hat einen sekundärprophylaktischen Effekt. b) Eine Statintherapie nach Schlaganfall ist nur bei Nachweis höchstgradiger Stenosen der A. carotis interna empfohlen. Leitliniengerechte Diagnose und Therapie des ischämischen Schlaganfalls c) Kalziumantagonisten zeigen von allen antihypertensiv wirksamen Medikamenten den besten sekundärprophylaktischen Effekt nach Schlaganfall. d) Schlaganfallspezifische Studien zeigen für die AT1-Rezeptorblocker und ACE-Hemmer sekundärprophylaktische Effekte nach Schlaganfall. e) Die sekundärprophylaktische Wirkung einer antihypertensiven Therapie ist bisher nicht nachgewiesen. 7. Welche Aussage zur Sekundärprophylaxe nach einem kardioembolischen ischämischen Infarkt ist richtig? a) Bei Vorliegen eines nur intermittierenden Vorhofflimmerns ist die Gabe von Clopidogrel 75 mg/d empfohlen. b) Bei zugrundeliegendem offenen Foramen ovale (PFO) sollte primär ein Schirmchenverschluss erfolgen. c) Bei zugrundeliegendem Vorhofflimmern ist die orale Antikoagulation Mittel der Wahl. d) Bei Vorliegen eines nur intermittierenden Vorhofflimmerns ist die Gabe von Acetylsalicylsäure 100 mg/d empfohlen. e) Bei zugrundeliegendem Vorhofflimmern ist eine Kombination aus Acetylsalicylsäure 100 mg/d und Clopidogrel 75 mg/d Mittel der Wahl. 8. Welche der folgenden Zuordnungen von Befundkonstellation zu empfohlener Therapie ist nicht zutreffend: a) 70-jährige Patientin, atherothrombotischer Infarkt, Hypertonie, Raucherin: Acetylsalicylsäure /Dipyridamol 50/400 mg pro Tag. b) 75-jährige Patientin, 60 %ige Stenose der A. carotis interna ipsilateral zum ischämischen Infarkt: Stentimplantation. c) 75-jähriger Patient, kardioembolischer Infarkt bei Vorhofflimmern, geringgradige Herzinsuffizienz: orale Antikoagulation. d) 66-jähriger Patient, 80 %ige symptomatische Stenose der A. carotis interna: operative Therapie. e) 68-jährige Patientin, atherothrombotischer Infarkt, keine weiteren Risikofaktoren: ASS 100 mg. 9. Welche der folgenden Zuordnungen von Befundkonstellation zu empfohlener Therapie ist nicht zutreffend: a) 50-jähriger Patient, embolischer Infarkt, vor zwei Jahren bereits stattgehabter embolischer Infarkt, einfaches persistierendes Foramen ovale (PFO): orale Antikoagulation. b) 70-jähriger Patient, 60%ige Stenose der A. carotis interna rechts, atherothrombotischer Infarkt links, Hypertonie, Raucher: Acetylsalicylsäure / Dipyridamol 50/400 mg pro Tag und Therapie der vaskulären Risikofaktoren. c) 60-jähriger Patient, atherothrombotischer Infarkt bei intrakranieller Stenose (A. cerebri media), Hyperlipidämie, art. Hypertonie: ASS 100 mg nach erstem ischämischen Infarkt. d) 55-jährige Patientin, 70 %ige asymptomatische Stenose der A. carotis interna: orale Antikoagulation. e) 45-jähriger Patient, erster embolischer Infarkt, einfaches persistierendes Foramen ovale (PFO), keine sonstigen Risikofaktoren: Acetylsalicylsäure 100 mg/d. 10. Welche Aussage zur Gabe von Thrombozytenfunktionshemmern in der Sekundärprophylaxe des atherothrombotischen ischämischen Infarkts ist falsch? a) Bei niedrigem Risikoprofil ist die Gabe von Acetylsalicylsäure 100 mg/d empfohlen. b) Es besteht kein signifikanter Unterschied hinsichtlich des sekundärprophylaktischen Effekts für Acetylsalicylsäure in der Dosierung von 300 mg bzw. 100 mg. c) Bei niedrigem Risikoprofil ist die Kombination aus Acetylsalicylsäure 100 mg/d und Clopidogrel 75 mg/d empfohlen. d) Bei höhergradigem Risikoprofil ist die Kombination aus Acetylsalicylsäure und retardiertem Dipyridamol (50 mg/400 mg pro Tag) der alleinigen Gabe von Acetylsalicylsäure 100 mg überlegen. e) Bei nichtkardiogenem ischämischen Schlaganfall ist die Gabe von ASS/Dipyridamol (50/400 mg täglich) der Gabe von Clopidogrel 75 mg gleichwertig. Strukturierte interaktive Fortbildung (Neutralitätserklärung des Autors liegt vor.) Bitte kreuzen Sie folgende Zahlen zur Bewertung an: 1 = sehr gut, 2 = gut, 3 = befriedigend, 4 = ausreichend, 5 = mangelhaft, 6 = ungenügend 1. Meine Erwartungen hinsichtlich der Lernziele und Inhalte des Fortbildungsbeitrags haben sich erfüllt. 2. Die Bearbeitung des Fortbildungsbeitrags hat sich für mich gelohnt, weil ich etwas dazugelernt habe. 3. Der Fortbidlungsbeitrag hat Relevanz für meine praktische ärztliche Tätigkeit. 4. Bitte beurteilen Sie die didaktische Aufbereitung und die Güte der präsentierten Inhalte des Fortbildungsbeitrags. 5. Durch die Lernerfolgskontrolle wurden das erworbene Wissen in angemessener Weise abgefragt. 6. Bitte beurteilen Sie, ob produkt- oder firmenbezogene Werbung den Inhalt des Fortbildungsbeitrags beeinflusst hat. Beeinflussung feststellbar c Keine Beeinflussung feststellbar c 7. Wie sind Sie auf diesen Fortbildungsbeitrag aufmerksam geworden? 8. Wieviel Zeit in Minuten haben Sie für die Bearbeitung des Fortbildungsbeitrags benötigt? c bis 10 c c c c c c über Weitere Bemerkungen: cmi e.v. verpflichtet sich, die Bestimmungen des Bundesdatenschutz-Gesetzes einzuhalten.
Zertifizierungskriterien der Regionalen und Überregionalen Stroke Units in Deutschland. Präambel:
 Zertifizierungskriterien der Regionalen und Überregionalen Stroke Units in Deutschland Regionale Stroke Units Präambel: Regionale Stroke Units sollen vorzugsweise an neurologischen Kliniken, können aber
Zertifizierungskriterien der Regionalen und Überregionalen Stroke Units in Deutschland Regionale Stroke Units Präambel: Regionale Stroke Units sollen vorzugsweise an neurologischen Kliniken, können aber
Antikoagulation 2012: alles anders?
 Antikoagulation 2012: alles anders? Ärztekongress Arosa 24. März 2012 (Etzel Gysling) Neue Antikoagulantien Wo und wofür sind sie aktuell zugelassen? Seit 2011 sind neue Studienresultate und eine neue
Antikoagulation 2012: alles anders? Ärztekongress Arosa 24. März 2012 (Etzel Gysling) Neue Antikoagulantien Wo und wofür sind sie aktuell zugelassen? Seit 2011 sind neue Studienresultate und eine neue
2. Kongress: Leben nach erworbener Hirnschädigung
 2. Kongress: Leben nach erworbener Hirnschädigung Hirngeschädigte - ein geeigneter Sammelbegriff, für wen und für wie viele? Andreas Kampfl Abteilung für Neurologie mit Stroke Unit Erworbene Hirnschädigung:
2. Kongress: Leben nach erworbener Hirnschädigung Hirngeschädigte - ein geeigneter Sammelbegriff, für wen und für wie viele? Andreas Kampfl Abteilung für Neurologie mit Stroke Unit Erworbene Hirnschädigung:
Ausfüllanleitung. zum indikationsspezifischen Datensatz. für das strukturierte Behandlungsprogramm KHK
 Ausfüllanleitung zum indikationsspezifischen Datensatz für das strukturierte Behandlungsprogramm KHK Stand der letzten Bearbeitung: 10-11-2014 Version 4.1 Anamnese- und Befunddaten Angina pectoris Bitte
Ausfüllanleitung zum indikationsspezifischen Datensatz für das strukturierte Behandlungsprogramm KHK Stand der letzten Bearbeitung: 10-11-2014 Version 4.1 Anamnese- und Befunddaten Angina pectoris Bitte
WAS finde ich WO im Beipackzettel
 WAS finde ich WO im Beipackzettel Sie haben eine Frage zu Ihrem? Meist finden Sie die Antwort im Beipackzettel (offiziell "Gebrauchsinformation" genannt). Der Aufbau der Beipackzettel ist von den Behörden
WAS finde ich WO im Beipackzettel Sie haben eine Frage zu Ihrem? Meist finden Sie die Antwort im Beipackzettel (offiziell "Gebrauchsinformation" genannt). Der Aufbau der Beipackzettel ist von den Behörden
Transplantatvaskulopathie Prävention und Therapie
 Patientenseminar Herztransplantation Köln, 22. März 2010 Transplantatvaskulopathie Prävention und Therapie PD Dr. med. Jochen Müller-Ehmsen muller.ehmsen@uni-koeln.de Klinik III für Innere Medizin der
Patientenseminar Herztransplantation Köln, 22. März 2010 Transplantatvaskulopathie Prävention und Therapie PD Dr. med. Jochen Müller-Ehmsen muller.ehmsen@uni-koeln.de Klinik III für Innere Medizin der
Patientenleitfaden für das Gespräch mit dem Arzt. Liebe Patientin, lieber Patient!
 Patientenleitfaden für das Gespräch mit dem Arzt Liebe Patientin, lieber Patient! Je besser Sie sich auf das Gespräch mit Ihrem Arzt vorbereiten, desto leichter wird es für sie/ihn sein, eine Diagnose
Patientenleitfaden für das Gespräch mit dem Arzt Liebe Patientin, lieber Patient! Je besser Sie sich auf das Gespräch mit Ihrem Arzt vorbereiten, desto leichter wird es für sie/ihn sein, eine Diagnose
Moderne Behandlung des Grauen Stars
 Katarakt Moderne Behandlung des Grauen Stars Sehr geehrte Patientin, sehr geehrter Patient, Bei Ihnen wurde eine Trübung der Augenlinse festgestellt, die umgangssprachlich auch Grauer Star genannt wird.
Katarakt Moderne Behandlung des Grauen Stars Sehr geehrte Patientin, sehr geehrter Patient, Bei Ihnen wurde eine Trübung der Augenlinse festgestellt, die umgangssprachlich auch Grauer Star genannt wird.
BLUTHOCHDRUCK UND NIERE
 BLUTHOCHDRUCK UND NIERE Hilfreiche Informationen zu Ihrer Nierengesundheit Bluthochdruck und Niere Die Nieren sind die Organe unseres Körpers, die den Blutdruck regeln. Der Blutdruck ist der Druck, der
BLUTHOCHDRUCK UND NIERE Hilfreiche Informationen zu Ihrer Nierengesundheit Bluthochdruck und Niere Die Nieren sind die Organe unseres Körpers, die den Blutdruck regeln. Der Blutdruck ist der Druck, der
Lineargleichungssysteme: Additions-/ Subtraktionsverfahren
 Lineargleichungssysteme: Additions-/ Subtraktionsverfahren W. Kippels 22. Februar 2014 Inhaltsverzeichnis 1 Einleitung 2 2 Lineargleichungssysteme zweiten Grades 2 3 Lineargleichungssysteme höheren als
Lineargleichungssysteme: Additions-/ Subtraktionsverfahren W. Kippels 22. Februar 2014 Inhaltsverzeichnis 1 Einleitung 2 2 Lineargleichungssysteme zweiten Grades 2 3 Lineargleichungssysteme höheren als
!!! Folgeerkrankungen
 Ein zu hoher Blutzuckerspiegel kann Folgen auf Ihr Herzkreislaufsystem haben und zu Erkrankungen wie der Schaufensterkrankheit, einer Angina pectoris, einem Herzinfarkt oder einem Schlaganfall führen.
Ein zu hoher Blutzuckerspiegel kann Folgen auf Ihr Herzkreislaufsystem haben und zu Erkrankungen wie der Schaufensterkrankheit, einer Angina pectoris, einem Herzinfarkt oder einem Schlaganfall führen.
Berliner Herzinfarktregister: Geschlechtsspezifische Aspekte des Herzinfarkts in Berlin
 : Geschlechtsspezifische Aspekte des Herzinfarkts in Berlin H. Theres für das e.v. Technische Universität Berlin Institut für Gesundheitswissenschaften Symposium des s e.v. am 6. November 2002 Untersuchte
: Geschlechtsspezifische Aspekte des Herzinfarkts in Berlin H. Theres für das e.v. Technische Universität Berlin Institut für Gesundheitswissenschaften Symposium des s e.v. am 6. November 2002 Untersuchte
Wir sind für Sie da. Unser Gesundheitsangebot: Unterstützung im Umgang mit Ihrer Depression
 Wir sind für Sie da Unser Gesundheitsangebot: Unterstützung im Umgang mit Ihrer Depression Wir nehmen uns Zeit für Sie und helfen Ihnen Depressionen lassen sich heute meist gut behandeln. Häufig ist es
Wir sind für Sie da Unser Gesundheitsangebot: Unterstützung im Umgang mit Ihrer Depression Wir nehmen uns Zeit für Sie und helfen Ihnen Depressionen lassen sich heute meist gut behandeln. Häufig ist es
Nachgefragt! - Welche Perspektive haben Menschen nach einem schweren Schlaganfall?
 Nachgefragt! - Welche Perspektive haben Menschen nach einem schweren Schlaganfall? Ergebnisse einer Nachbefragung von Patienten ein Jahr nach der Frührehabilitation Die Neurologische Frührehabilitation
Nachgefragt! - Welche Perspektive haben Menschen nach einem schweren Schlaganfall? Ergebnisse einer Nachbefragung von Patienten ein Jahr nach der Frührehabilitation Die Neurologische Frührehabilitation
Sumatriptan Antrag auf Freistellung von der Verschreibungspflicht mit Beschränkungen
 Sumatriptan Antrag auf Freistellung von der Verschreibungspflicht mit Beschränkungen Sachverständigen-Ausschuss für Verschreibungspflicht 62. Sitzung am 13.01.2009 im Bundesinstitut für Arzneimittel- und
Sumatriptan Antrag auf Freistellung von der Verschreibungspflicht mit Beschränkungen Sachverständigen-Ausschuss für Verschreibungspflicht 62. Sitzung am 13.01.2009 im Bundesinstitut für Arzneimittel- und
Management der Antikoagulation bei Patienten mit kardiologischen invasiven/operativen Eingriffen
 Klinik für Kardiologie Management der Antikoagulation bei Patienten mit kardiologischen invasiven/operativen Eingriffen Bezug nehmend auf 2 Artikel im NEJM (BRUISE CONTROL-Studie und Management der oralen
Klinik für Kardiologie Management der Antikoagulation bei Patienten mit kardiologischen invasiven/operativen Eingriffen Bezug nehmend auf 2 Artikel im NEJM (BRUISE CONTROL-Studie und Management der oralen
Ein neues System für die Allokation von Spenderlungen. LAS Information für Patienten in Deutschland
 Ein neues System für die Allokation von Spenderlungen LAS Information für Patienten in Deutschland Ein neues System für die Allokation von Spenderlungen Aufgrund des immensen Mangels an Spenderorganen
Ein neues System für die Allokation von Spenderlungen LAS Information für Patienten in Deutschland Ein neues System für die Allokation von Spenderlungen Aufgrund des immensen Mangels an Spenderorganen
WEGWEISER ZUR EINLAGERUNG VON NABELSCHNURBLUT UND -GEWEBE
 WEGWEISER ZUR EINLAGERUNG VON NABELSCHNURBLUT UND -GEWEBE Nabelschnurblut ist wertvoll! Wenn sich Eltern dafür entscheiden, das Nabelschnurblut ihres Kindes aufzubewahren, können sie damit dem Kind selbst,
WEGWEISER ZUR EINLAGERUNG VON NABELSCHNURBLUT UND -GEWEBE Nabelschnurblut ist wertvoll! Wenn sich Eltern dafür entscheiden, das Nabelschnurblut ihres Kindes aufzubewahren, können sie damit dem Kind selbst,
Tab. 5-9 Auswahl bevorzugter Ansprechpartner bei Depressionen
 71 nungen (3 ) hinaus. Womöglich spielt die hier im Gegensatz zu den anderen genannten Störungsbildern reale Todesnähe eine größere Rolle, eventuell verbunden mit dem Wunsch, in der Religiosität Zuflucht
71 nungen (3 ) hinaus. Womöglich spielt die hier im Gegensatz zu den anderen genannten Störungsbildern reale Todesnähe eine größere Rolle, eventuell verbunden mit dem Wunsch, in der Religiosität Zuflucht
Mit. BKK MedPlus. einfach besser versorgt!
 Mit BKK MedPlus einfach besser versorgt! DMP - Was ist das? Das Disease Management Programm (kurz DMP) ist ein strukturiertes Behandlungsprogramm für Versicherte mit chronischen Erkrankungen. Chronisch
Mit BKK MedPlus einfach besser versorgt! DMP - Was ist das? Das Disease Management Programm (kurz DMP) ist ein strukturiertes Behandlungsprogramm für Versicherte mit chronischen Erkrankungen. Chronisch
LÄNGER LEBEN BEI GUTER GESUNDHEIT
 LÄNGER LEBEN BEI GUTER GESUNDHEIT Ein Informationsblatt für alle, die über das Angebot einer Vorsorgeuntersuchung nachdenken. Seit 2005 wird in Österreich die neue Vorsorgeuntersuchung angeboten. Bewährtes
LÄNGER LEBEN BEI GUTER GESUNDHEIT Ein Informationsblatt für alle, die über das Angebot einer Vorsorgeuntersuchung nachdenken. Seit 2005 wird in Österreich die neue Vorsorgeuntersuchung angeboten. Bewährtes
Antikoagulation bei erhöhtem gastro-intestinalem Blutungsrisiko
 Antikoagulation bei erhöhtem Antikoagulation bei Blutungsanamnese im GI-Trakt: Balanceakt zwischen Blutung, Ischämie und Embolie Prof. Frank M. Baer Interdisziplinäre Fortbildung, St. Antonius KH, 9.5.2012
Antikoagulation bei erhöhtem Antikoagulation bei Blutungsanamnese im GI-Trakt: Balanceakt zwischen Blutung, Ischämie und Embolie Prof. Frank M. Baer Interdisziplinäre Fortbildung, St. Antonius KH, 9.5.2012
Diese Broschüre fasst die wichtigsten Informationen zusammen, damit Sie einen Entscheid treffen können.
 Aufklärung über die Weiterverwendung/Nutzung von biologischem Material und/oder gesundheitsbezogen Daten für die biomedizinische Forschung. (Version V-2.0 vom 16.07.2014, Biobanken) Sehr geehrte Patientin,
Aufklärung über die Weiterverwendung/Nutzung von biologischem Material und/oder gesundheitsbezogen Daten für die biomedizinische Forschung. (Version V-2.0 vom 16.07.2014, Biobanken) Sehr geehrte Patientin,
» Ihre Bedürfnisse stehen im Mittelpunkt» Alle Fachdisziplinen in einem Haus» Medizinische Diagnostik & Therapie wissenschaftlich fundiert
 » Ihre Bedürfnisse stehen im Mittelpunkt» Alle Fachdisziplinen in einem Haus» Medizinische Diagnostik & Therapie wissenschaftlich fundiert » PAN Prevention Center Prof. Dr. med. C. A. Schneider Ärztlicher
» Ihre Bedürfnisse stehen im Mittelpunkt» Alle Fachdisziplinen in einem Haus» Medizinische Diagnostik & Therapie wissenschaftlich fundiert » PAN Prevention Center Prof. Dr. med. C. A. Schneider Ärztlicher
Zerebrale Gefäßversorgung
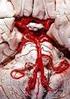 Zerebrale Gefäßversorgung Zerebrale Gefäßversorgung Zerebrale Gefäßversorgung Umgehungskreisläufe Verschluss oder hämodynamisch wirksame Stenose der A. carotis interna Kontralaterale A. carotis interna
Zerebrale Gefäßversorgung Zerebrale Gefäßversorgung Zerebrale Gefäßversorgung Umgehungskreisläufe Verschluss oder hämodynamisch wirksame Stenose der A. carotis interna Kontralaterale A. carotis interna
UNIVERSITÄTSKLINIKUM Schleswig-Holstein. Klinik für Neurologie
 Hintergrund intrakranielle atherosklerotische Gefäßstenosen gehören zu den häufigsten Schlaganfallursachen nach TIA / Stroke aufgrund einer intrakraniellen Stenose von 70-99% besteht ein 23%-iges Risiko
Hintergrund intrakranielle atherosklerotische Gefäßstenosen gehören zu den häufigsten Schlaganfallursachen nach TIA / Stroke aufgrund einer intrakraniellen Stenose von 70-99% besteht ein 23%-iges Risiko
Patientenregister der Thrombose-Initiative e.v.
 Vorstand Dr. med. Christian Moerchel Prof. Dr. med. Knut Kröger Organisationsbüro c/o Annette Locher PR Odenwaldstr. 12 63549 Ronneburg Telefon: 06048-3895 info@thrombose-initiative.de www.thrombose-initiative.de
Vorstand Dr. med. Christian Moerchel Prof. Dr. med. Knut Kröger Organisationsbüro c/o Annette Locher PR Odenwaldstr. 12 63549 Ronneburg Telefon: 06048-3895 info@thrombose-initiative.de www.thrombose-initiative.de
Mitralklappeninsuffizienz
 Mitralklappeninsuffizienz Definition: Mitralklappeninsuffizienz Schlussunfähigkeit der Mitralklappe mit systolischem Blutreflux in den linken Vorhof Zweithäufigstes operiertes Klappenvitium Jährliche Inzidenz:
Mitralklappeninsuffizienz Definition: Mitralklappeninsuffizienz Schlussunfähigkeit der Mitralklappe mit systolischem Blutreflux in den linken Vorhof Zweithäufigstes operiertes Klappenvitium Jährliche Inzidenz:
INFORMATIONEN FÜR TYP-2-DIABETIKER. Warum der HbA 1c -Wert für Sie als Typ-2-Diabetiker so wichtig ist!
 INFORMATIONEN FÜR TYP-2-DIABETIKER Warum der HbA 1c -Wert für Sie als Typ-2-Diabetiker so wichtig ist! Liebe Leserin, lieber Leser, Wer kennt das nicht: Kurz vor dem nächsten Arztbesuch hält man sich besonders
INFORMATIONEN FÜR TYP-2-DIABETIKER Warum der HbA 1c -Wert für Sie als Typ-2-Diabetiker so wichtig ist! Liebe Leserin, lieber Leser, Wer kennt das nicht: Kurz vor dem nächsten Arztbesuch hält man sich besonders
DMP - Intensiv Seminar. Lernerfolgskontrolle
 DMP - Intensiv Seminar Lernerfolgskontrolle A DIABETES 1. Für einen 84 jährigen Mann mit Diabetes mellitus Typ 2, Herzinsuffizienz bei Z.n. 2-maligem Myokardinfarkt, art. Hypertonie, M. Parkinson, Kachexie
DMP - Intensiv Seminar Lernerfolgskontrolle A DIABETES 1. Für einen 84 jährigen Mann mit Diabetes mellitus Typ 2, Herzinsuffizienz bei Z.n. 2-maligem Myokardinfarkt, art. Hypertonie, M. Parkinson, Kachexie
Leseauszug DGQ-Band 14-26
 Leseauszug DGQ-Band 14-26 Einleitung Dieser Band liefert einen Ansatz zur Einführung von Prozessmanagement in kleinen und mittleren Organisationen (KMO) 1. Die Erfolgskriterien für eine Einführung werden
Leseauszug DGQ-Band 14-26 Einleitung Dieser Band liefert einen Ansatz zur Einführung von Prozessmanagement in kleinen und mittleren Organisationen (KMO) 1. Die Erfolgskriterien für eine Einführung werden
Screening Das Programm. zur Früherkennung von Brustkrebs
 Mammographie Screening Das Programm zur Früherkennung von Brustkrebs das Mammographie Screening Programm Wenn Sie zwischen 50 und 69 Jahre alt sind, haben Sie alle zwei Jahre Anspruch auf eine Mammographie-Untersuchung
Mammographie Screening Das Programm zur Früherkennung von Brustkrebs das Mammographie Screening Programm Wenn Sie zwischen 50 und 69 Jahre alt sind, haben Sie alle zwei Jahre Anspruch auf eine Mammographie-Untersuchung
Erfolge und Limitationen in der Neurologie: praktische Erfahrungen in der Sekundärprophylaxe
 Erfolge und Limitationen in der Neurologie: praktische Erfahrungen in der Sekundärprophylaxe Christian Opherk Neurologische Klinik und Poliklinik & Institut für Schlaganfall- und Demenzforschung LMU München
Erfolge und Limitationen in der Neurologie: praktische Erfahrungen in der Sekundärprophylaxe Christian Opherk Neurologische Klinik und Poliklinik & Institut für Schlaganfall- und Demenzforschung LMU München
40-Tage-Wunder- Kurs. Umarme, was Du nicht ändern kannst.
 40-Tage-Wunder- Kurs Umarme, was Du nicht ändern kannst. Das sagt Wikipedia: Als Wunder (griechisch thauma) gilt umgangssprachlich ein Ereignis, dessen Zustandekommen man sich nicht erklären kann, so dass
40-Tage-Wunder- Kurs Umarme, was Du nicht ändern kannst. Das sagt Wikipedia: Als Wunder (griechisch thauma) gilt umgangssprachlich ein Ereignis, dessen Zustandekommen man sich nicht erklären kann, so dass
Neue (direkte) orale Antikoagulantien. (DOAKS): Wie damit umgehen? - Copyright nur zum direkten persönlichen Nachlesen bestimmt-
 Neue (direkte) orale Antikoagulantien (DOAKS): Wie damit umgehen? - Copyright nur zum direkten persönlichen Nachlesen bestimmt- vor drei Wochen im Op 67 j. Patient, Jurist, 183 cm, 79 kg latente Bluthochdruckerkrankung
Neue (direkte) orale Antikoagulantien (DOAKS): Wie damit umgehen? - Copyright nur zum direkten persönlichen Nachlesen bestimmt- vor drei Wochen im Op 67 j. Patient, Jurist, 183 cm, 79 kg latente Bluthochdruckerkrankung
Patientensicherheit aus Patientensicht
 Patientensicherheit aus Patientensicht 6. MetrikAnwendertag Wir haben 100 Jahre versucht Konzepte zu entwickeln damit Menschen älter werden Jetzt haben wir es geschafft! und die Gesellschaft weiß nicht,
Patientensicherheit aus Patientensicht 6. MetrikAnwendertag Wir haben 100 Jahre versucht Konzepte zu entwickeln damit Menschen älter werden Jetzt haben wir es geschafft! und die Gesellschaft weiß nicht,
Osteoporose. Ein echtes Volksleiden. Schon jetzt zählen die Osteoporose und die damit verbundene erhöhte Brüchigkeit der Knochen
 Osteoporose Osteoporose 9 Osteoporose Ein echtes Volksleiden Schon jetzt zählen die Osteoporose und die damit verbundene erhöhte Brüchigkeit der Knochen in den entwickelten Ländern zu den häufigsten Erkrankungen
Osteoporose Osteoporose 9 Osteoporose Ein echtes Volksleiden Schon jetzt zählen die Osteoporose und die damit verbundene erhöhte Brüchigkeit der Knochen in den entwickelten Ländern zu den häufigsten Erkrankungen
Das Persönliche Budget in verständlicher Sprache
 Das Persönliche Budget in verständlicher Sprache Das Persönliche Budget mehr Selbstbestimmung, mehr Selbstständigkeit, mehr Selbstbewusstsein! Dieser Text soll den behinderten Menschen in Westfalen-Lippe,
Das Persönliche Budget in verständlicher Sprache Das Persönliche Budget mehr Selbstbestimmung, mehr Selbstständigkeit, mehr Selbstbewusstsein! Dieser Text soll den behinderten Menschen in Westfalen-Lippe,
Was sind die Gründe, warum die Frau, der Mann, das Paar die Beratungsstelle aufsucht?
 6 Checkliste 3 Checkliste der relevanten Fragestellungen für die psychosoziale Beratung bei vorgeburtlichen Untersuchungen mit dem Ziel der informierten und selbstbestimmten Entscheidung Es müssen nicht
6 Checkliste 3 Checkliste der relevanten Fragestellungen für die psychosoziale Beratung bei vorgeburtlichen Untersuchungen mit dem Ziel der informierten und selbstbestimmten Entscheidung Es müssen nicht
SGMO - Schweizerische Gesellschaft für medizinische Onkologie
 SGMO - Schweizerische Gesellschaft für medizinische Onkologie Seminar: Neue Medikamente neue Nebenwirkungen Kardiovaskuläre Nebenwirkungen Prof. Thomas M. Suter, Leitender Arzt, Universitätsklink für Kardiologie,
SGMO - Schweizerische Gesellschaft für medizinische Onkologie Seminar: Neue Medikamente neue Nebenwirkungen Kardiovaskuläre Nebenwirkungen Prof. Thomas M. Suter, Leitender Arzt, Universitätsklink für Kardiologie,
T ransiente I schämische A ttacke
 T ransiente I schämische A ttacke Definition: TIA Eine TIA ist ein plötzlich auftretendes fokales neurologisches Defizit,
T ransiente I schämische A ttacke Definition: TIA Eine TIA ist ein plötzlich auftretendes fokales neurologisches Defizit,
Interventionelle Behandlung der Aortenklappenstenose
 Innovationsgipfel 07.05.2009 Interventionelle Behandlung der Aortenklappenstenose Prof. Dr. H. Drexler Aortenstenose Aortenstenose: Verengung des Auslassventils der linken Herzkammer Aortenstenose Aortenstenose
Innovationsgipfel 07.05.2009 Interventionelle Behandlung der Aortenklappenstenose Prof. Dr. H. Drexler Aortenstenose Aortenstenose: Verengung des Auslassventils der linken Herzkammer Aortenstenose Aortenstenose
Diabetische Netzhauterkrankung
 Diabetes und Auge Diabetische Netzhauterkrankung Die diabetische Retinopathie ist die häufigste Erblindungsursache in der Bevölkerung zwischen dem 30. und 65. Lebensjahren in der westlichen Welt. Das Auftreten
Diabetes und Auge Diabetische Netzhauterkrankung Die diabetische Retinopathie ist die häufigste Erblindungsursache in der Bevölkerung zwischen dem 30. und 65. Lebensjahren in der westlichen Welt. Das Auftreten
Update Schlaganfall Was gibt es Neues?
 Update Schlaganfall Was gibt es Neues? Prof. Jens Minnerup Klinik für Allgemeine Neurologie Department für Neurologie Westfälische Wilhelms-Universität Münster Update Akuttherapie DGN Leitlinie, i.v. Thrombolyse
Update Schlaganfall Was gibt es Neues? Prof. Jens Minnerup Klinik für Allgemeine Neurologie Department für Neurologie Westfälische Wilhelms-Universität Münster Update Akuttherapie DGN Leitlinie, i.v. Thrombolyse
Medikament zur Behandlung der Muskeldystrophie Duchenne jetzt in Deutschland VERFÜGBAR:
 München, den 08.01.2015 Medikament zur Behandlung der Muskeldystrophie Duchenne jetzt in Deutschland VERFÜGBAR: TRANSLARNA TM mit dem Wirkstoff Ataluren Liebe Patienten, liebe Eltern, In einem Schreiben
München, den 08.01.2015 Medikament zur Behandlung der Muskeldystrophie Duchenne jetzt in Deutschland VERFÜGBAR: TRANSLARNA TM mit dem Wirkstoff Ataluren Liebe Patienten, liebe Eltern, In einem Schreiben
Qualitätsbericht der IKK Südwest
 Qualitätsbericht der IKK Südwest nach 137f Abs. 4 Satz 2 SGB V für das Behandlungsprogramm IKKpromed Koronare Herzkrankheit Kalenderjahr 2014 Inhalt PRÄAMBEL... 3 GRUNDLAGEN... 4 IKKpromed-Teilnehmer zum
Qualitätsbericht der IKK Südwest nach 137f Abs. 4 Satz 2 SGB V für das Behandlungsprogramm IKKpromed Koronare Herzkrankheit Kalenderjahr 2014 Inhalt PRÄAMBEL... 3 GRUNDLAGEN... 4 IKKpromed-Teilnehmer zum
Psychologie im Arbeitsschutz
 Fachvortrag zur Arbeitsschutztagung 2014 zum Thema: Psychologie im Arbeitsschutz von Dipl. Ing. Mirco Pretzel 23. Januar 2014 Quelle: Dt. Kaltwalzmuseum Hagen-Hohenlimburg 1. Einleitung Was hat mit moderner
Fachvortrag zur Arbeitsschutztagung 2014 zum Thema: Psychologie im Arbeitsschutz von Dipl. Ing. Mirco Pretzel 23. Januar 2014 Quelle: Dt. Kaltwalzmuseum Hagen-Hohenlimburg 1. Einleitung Was hat mit moderner
«Eine Person ist funktional gesund, wenn sie möglichst kompetent mit einem möglichst gesunden Körper an möglichst normalisierten Lebensbereichen
 18 «Eine Person ist funktional gesund, wenn sie möglichst kompetent mit einem möglichst gesunden Körper an möglichst normalisierten Lebensbereichen teilnimmt und teilhat.» 3Das Konzept der Funktionalen
18 «Eine Person ist funktional gesund, wenn sie möglichst kompetent mit einem möglichst gesunden Körper an möglichst normalisierten Lebensbereichen teilnimmt und teilhat.» 3Das Konzept der Funktionalen
Diabetische Retinopathie
 Netzhautkomplikationen Diabetische Netzhautkomplikationen sind krankhafte Veränderungen in den Augen, die durch einen Diabetes mellitus verursacht werden können. Es handelt sich um die diabetische Retinopathie
Netzhautkomplikationen Diabetische Netzhautkomplikationen sind krankhafte Veränderungen in den Augen, die durch einen Diabetes mellitus verursacht werden können. Es handelt sich um die diabetische Retinopathie
Matthias Keidel Migräne Ursachen Formen Therapie
 Unverkäufliche Leseprobe Matthias Keidel Migräne Ursachen Formen Therapie 128 Seiten, Paperback ISBN: 978-3-406-53608-3 Verlag C.H.Beck ohg, München 3. Definition und Klassifikation Die Migräne ist eine
Unverkäufliche Leseprobe Matthias Keidel Migräne Ursachen Formen Therapie 128 Seiten, Paperback ISBN: 978-3-406-53608-3 Verlag C.H.Beck ohg, München 3. Definition und Klassifikation Die Migräne ist eine
Ich kann auf mein Einkommen nicht verzichten. Die BU PROTECT Berufsunfähigkeitsversicherung.
 Ich kann auf mein Einkommen nicht verzichten. Die BU PROTECT Berufsunfähigkeitsversicherung. NAME: WOHNORT: ZIEL: PRODUKT: Irene Lukas Hamburg Ein sicheres Einkommen auch wenn ich einmal nicht arbeiten
Ich kann auf mein Einkommen nicht verzichten. Die BU PROTECT Berufsunfähigkeitsversicherung. NAME: WOHNORT: ZIEL: PRODUKT: Irene Lukas Hamburg Ein sicheres Einkommen auch wenn ich einmal nicht arbeiten
Diabetes mellitus : Folgeschäden
 Diabetes mellitus : Folgeschäden Warum ist der Diabetes mellitus eine wichtige Erkrankung? a. Akute Probleme: Hypoglykämie Hyperglykämie Ketoazidose b. Chronische Probleme: Folgeschäden: Typische Schäden:
Diabetes mellitus : Folgeschäden Warum ist der Diabetes mellitus eine wichtige Erkrankung? a. Akute Probleme: Hypoglykämie Hyperglykämie Ketoazidose b. Chronische Probleme: Folgeschäden: Typische Schäden:
----------------------------------------------------------------------------------------------------------------------------------------
 0 Seite 0 von 20 03.02.2015 1 Ergebnisse der BSO Studie: Trends und Innovationen im Business Performance Management (BPM) bessere Steuerung des Geschäfts durch BPM. Bei dieser BSO Studie wurden 175 CEOs,
0 Seite 0 von 20 03.02.2015 1 Ergebnisse der BSO Studie: Trends und Innovationen im Business Performance Management (BPM) bessere Steuerung des Geschäfts durch BPM. Bei dieser BSO Studie wurden 175 CEOs,
Behandlungsprogramme für Diabetiker was bringt das Mitmachen?
 Behandlungsprogramme für Diabetiker was bringt das Mitmachen? AOK Mecklenburg-Vorpommern Daniela Morgan, Vertragspartnerservice UNI - Greifswald, 02. Dezember 2009 Was sind Disease- Management-Programme?
Behandlungsprogramme für Diabetiker was bringt das Mitmachen? AOK Mecklenburg-Vorpommern Daniela Morgan, Vertragspartnerservice UNI - Greifswald, 02. Dezember 2009 Was sind Disease- Management-Programme?
Zahlenoptimierung Herr Clever spielt optimierte Zahlen
 system oder Zahlenoptimierung unabhängig. Keines von beiden wird durch die Wahrscheinlichkeit bevorzugt. An ein gutes System der Zahlenoptimierung ist die Bedingung geknüpft, dass bei geringstmöglichem
system oder Zahlenoptimierung unabhängig. Keines von beiden wird durch die Wahrscheinlichkeit bevorzugt. An ein gutes System der Zahlenoptimierung ist die Bedingung geknüpft, dass bei geringstmöglichem
INFORMATIONEN ZUR NACHSORGE VON ZAHNIMPLANTATEN
 INFORMATIONEN ZUR NACHSORGE VON ZAHNIMPLANTATEN WORIN BESTEHT DIE NACHSORGE? Straumann-Implantate sind eine moderne Möglichkeit für Zahnersatz, wenn ein oder mehrere Zähne fehlen. Diese bekannte und hochwertige
INFORMATIONEN ZUR NACHSORGE VON ZAHNIMPLANTATEN WORIN BESTEHT DIE NACHSORGE? Straumann-Implantate sind eine moderne Möglichkeit für Zahnersatz, wenn ein oder mehrere Zähne fehlen. Diese bekannte und hochwertige
Immer alles im Blick. Ihr Insulinpass.
 Immer alles im Blick Ihr Insulinpass. Liebes Mitglied, zu einem gesunden und aktiven Leben gehört die richtige Einstellung. Gerade bei Diabetes! Denn für eine gute und erfolgreiche Behandlung ist die regelmäßige
Immer alles im Blick Ihr Insulinpass. Liebes Mitglied, zu einem gesunden und aktiven Leben gehört die richtige Einstellung. Gerade bei Diabetes! Denn für eine gute und erfolgreiche Behandlung ist die regelmäßige
Häufig wiederkehrende Fragen zur mündlichen Ergänzungsprüfung im Einzelnen:
 Mündliche Ergänzungsprüfung bei gewerblich-technischen und kaufmännischen Ausbildungsordnungen bis zum 31.12.2006 und für alle Ausbildungsordnungen ab 01.01.2007 Am 13. Dezember 2006 verabschiedete der
Mündliche Ergänzungsprüfung bei gewerblich-technischen und kaufmännischen Ausbildungsordnungen bis zum 31.12.2006 und für alle Ausbildungsordnungen ab 01.01.2007 Am 13. Dezember 2006 verabschiedete der
Das Leitbild vom Verein WIR
 Das Leitbild vom Verein WIR Dieses Zeichen ist ein Gütesiegel. Texte mit diesem Gütesiegel sind leicht verständlich. Leicht Lesen gibt es in drei Stufen. B1: leicht verständlich A2: noch leichter verständlich
Das Leitbild vom Verein WIR Dieses Zeichen ist ein Gütesiegel. Texte mit diesem Gütesiegel sind leicht verständlich. Leicht Lesen gibt es in drei Stufen. B1: leicht verständlich A2: noch leichter verständlich
Übersicht Verständnisfragen
 Übersicht Verständnisfragen Herz-Kreislauf-Erkrankungen Chronisch-obstruktive Lungenerkrankung (COPD) Übergewicht und Adipositas Diabetes mellitus Krebserkrankungen HIV und AIDS Rheumatische Erkrankungen
Übersicht Verständnisfragen Herz-Kreislauf-Erkrankungen Chronisch-obstruktive Lungenerkrankung (COPD) Übergewicht und Adipositas Diabetes mellitus Krebserkrankungen HIV und AIDS Rheumatische Erkrankungen
Ihre Protein Analyse
 Ihre Protein Analyse Patient Max Dusan Mustermann Sladek... geboren am 17.10.1986... Gewicht 83 kg... Probennummer P07245... Probenmaterial Plasma... Eingang 18.6.2014... Ausgang 7.7.2014 Sehr geehrter
Ihre Protein Analyse Patient Max Dusan Mustermann Sladek... geboren am 17.10.1986... Gewicht 83 kg... Probennummer P07245... Probenmaterial Plasma... Eingang 18.6.2014... Ausgang 7.7.2014 Sehr geehrter
Praktischer Leitfaden für eine angemessene Versorgung
 Mein Recht als Patient Praktischer Leitfaden für eine angemessene Versorgung Gesundheit ist ein Menschenrecht Im Grundgesetz ist das Recht auf körperliche Unversehrtheit fest verankert. Damit hat unser
Mein Recht als Patient Praktischer Leitfaden für eine angemessene Versorgung Gesundheit ist ein Menschenrecht Im Grundgesetz ist das Recht auf körperliche Unversehrtheit fest verankert. Damit hat unser
Erfolg im Verkauf durch Persönlichkeit! Potenzialanalyse, Training & Entwicklung für Vertriebsmitarbeiter!
 Wer in Kontakt ist verkauft! Wie reden Sie mit mir? Erfolg im Verkauf durch Persönlichkeit! Potenzialanalyse, Training & Entwicklung für Vertriebsmitarbeiter! www.sizeprozess.at Fritz Zehetner Persönlichkeit
Wer in Kontakt ist verkauft! Wie reden Sie mit mir? Erfolg im Verkauf durch Persönlichkeit! Potenzialanalyse, Training & Entwicklung für Vertriebsmitarbeiter! www.sizeprozess.at Fritz Zehetner Persönlichkeit
7. Kardiovaskuläres Forum
 7. Kardiovaskuläres Forum Fortbildungsveranstaltung für Ärzte am 07. Oktober 2015 Programm 18:00 Uhr Begrüßung 18:15 18:55 Uhr Herzinsuffizienz Therapie aktueller Stand und Ausblick Prof. Dr. med. Uwe
7. Kardiovaskuläres Forum Fortbildungsveranstaltung für Ärzte am 07. Oktober 2015 Programm 18:00 Uhr Begrüßung 18:15 18:55 Uhr Herzinsuffizienz Therapie aktueller Stand und Ausblick Prof. Dr. med. Uwe
Befunderhebungsfehler aus der Sicht des niedergelassenen Arztes
 Befunderhebungsfehler aus der Sicht des niedergelassenen Arztes erarbeitet von Dr. med. Werner Jörgenshaus Arzt für Allgemeinmedizin 41366 Schwalmtal Für einen möglichen Schadensersatzanspruch müssen drei
Befunderhebungsfehler aus der Sicht des niedergelassenen Arztes erarbeitet von Dr. med. Werner Jörgenshaus Arzt für Allgemeinmedizin 41366 Schwalmtal Für einen möglichen Schadensersatzanspruch müssen drei
Nutzenaspekte regionaler, integrierter Versorgung und landesweiter Haus- und Facharztverträge. aus Sicht des Gesundheitsnetzes QuE
 Nutzenaspekte regionaler, integrierter Versorgung und landesweiter Haus- und Facharztverträge aus Sicht des Gesundheitsnetzes QuE Dr. med. Veit Wambach Facharzt für Allgemeinmedizin Vorsitzender QuE eg
Nutzenaspekte regionaler, integrierter Versorgung und landesweiter Haus- und Facharztverträge aus Sicht des Gesundheitsnetzes QuE Dr. med. Veit Wambach Facharzt für Allgemeinmedizin Vorsitzender QuE eg
G.Zenker LKH-Bruck Kardiologie/Angiologie/Nephrologie 2013
 G.Zenker LKH-Bruck Kardiologie/Angiologie/Nephrologie 2013 Prävalenz: 1 2 % der Allgemeinbevölkerung; mehr als 6 Millionen Menschen in Europa 1 Vermutlich näher an 2 %, da VHF lange Zeit unentdeckt bleiben
G.Zenker LKH-Bruck Kardiologie/Angiologie/Nephrologie 2013 Prävalenz: 1 2 % der Allgemeinbevölkerung; mehr als 6 Millionen Menschen in Europa 1 Vermutlich näher an 2 %, da VHF lange Zeit unentdeckt bleiben
Zeichen bei Zahlen entschlüsseln
 Zeichen bei Zahlen entschlüsseln In diesem Kapitel... Verwendung des Zahlenstrahls Absolut richtige Bestimmung von absoluten Werten Operationen bei Zahlen mit Vorzeichen: Addieren, Subtrahieren, Multiplizieren
Zeichen bei Zahlen entschlüsseln In diesem Kapitel... Verwendung des Zahlenstrahls Absolut richtige Bestimmung von absoluten Werten Operationen bei Zahlen mit Vorzeichen: Addieren, Subtrahieren, Multiplizieren
Patienteninformationsbroschüre Valproat
 Patienteninformationsbroschüre Valproat Informationen für Patientinnen Die Informationen in dieser Broschüre sind für Frauen bestimmt, denen Valproat verschrieben wird und die schwanger werden können (Frauen
Patienteninformationsbroschüre Valproat Informationen für Patientinnen Die Informationen in dieser Broschüre sind für Frauen bestimmt, denen Valproat verschrieben wird und die schwanger werden können (Frauen
Antikoagulation bei Vorhofflimmern
 Orale Antikoagulation bei VHF Was kommt nach Marcumar? Köln, 17. September 2011 Antikoagulation bei Vorhofflimmern Priv.-Doz. Dr. med. Jochen Müller-Ehmsen muller.ehmsen@uni-koeln.de Klinik III für Innere
Orale Antikoagulation bei VHF Was kommt nach Marcumar? Köln, 17. September 2011 Antikoagulation bei Vorhofflimmern Priv.-Doz. Dr. med. Jochen Müller-Ehmsen muller.ehmsen@uni-koeln.de Klinik III für Innere
Arbeitskreis Pharmakotherapie der Ärztekammer Krefeld -
 Arbeitskreis Pharmakotherapie der Ärztekammer Krefeld - zur Prophylaxe von Thrombosen und Schlaganfällen und Therapie bei thromboembolischen Erkrankungen Ersatz für Marcumar oder Heparin? Seit 2011 werden
Arbeitskreis Pharmakotherapie der Ärztekammer Krefeld - zur Prophylaxe von Thrombosen und Schlaganfällen und Therapie bei thromboembolischen Erkrankungen Ersatz für Marcumar oder Heparin? Seit 2011 werden
Gefährlich hohe Blutzuckerwerte
 Gefährlich hohe Blutzuckerwerte In besonderen Situationen kann der Blutzuckerspiegel gefährlich ansteigen Wenn in Ausnahmefällen der Blutzuckerspiegel sehr hoch ansteigt, dann kann das für Sie gefährlich
Gefährlich hohe Blutzuckerwerte In besonderen Situationen kann der Blutzuckerspiegel gefährlich ansteigen Wenn in Ausnahmefällen der Blutzuckerspiegel sehr hoch ansteigt, dann kann das für Sie gefährlich
Fragebogen Weisse Liste-Ärzte
 www.weisse-liste.de Fragebogen Weisse Liste-Ärzte Der Fragebogen ist Teil des Projekts Weisse Liste-Ärzte. DIMENSION: Praxis & Personal trifft voll und ganz zu trifft eher zu trifft eher trifft überhaupt
www.weisse-liste.de Fragebogen Weisse Liste-Ärzte Der Fragebogen ist Teil des Projekts Weisse Liste-Ärzte. DIMENSION: Praxis & Personal trifft voll und ganz zu trifft eher zu trifft eher trifft überhaupt
Bürokaufmann/Bürokauffrau
 Bürokaufmann/Bürokauffrau Hinweise zur Abschlussprüfung Seite 1 von 5 1. Vorwort Ihre Abschlussprüfung steht kurz bevor. Mit dem Ende der Ausbildung beginnt für Sie auch ein weiterer Lesind bei den Betrieben
Bürokaufmann/Bürokauffrau Hinweise zur Abschlussprüfung Seite 1 von 5 1. Vorwort Ihre Abschlussprüfung steht kurz bevor. Mit dem Ende der Ausbildung beginnt für Sie auch ein weiterer Lesind bei den Betrieben
Glaube an die Existenz von Regeln für Vergleiche und Kenntnis der Regeln
 Glaube an die Existenz von Regeln für Vergleiche und Kenntnis der Regeln Regeln ja Regeln nein Kenntnis Regeln ja Kenntnis Regeln nein 0 % 10 % 20 % 30 % 40 % 50 % 60 % 70 % 80 % 90 % Glauben Sie, dass
Glaube an die Existenz von Regeln für Vergleiche und Kenntnis der Regeln Regeln ja Regeln nein Kenntnis Regeln ja Kenntnis Regeln nein 0 % 10 % 20 % 30 % 40 % 50 % 60 % 70 % 80 % 90 % Glauben Sie, dass
SEO Erfolg mit themenrelevanten Links
 Hinweis für Leser Dieser Leitfaden soll Ihnen einen Überblick über wichtige Faktoren beim Ranking und Linkaufbau liefern. Die Informationen richten sich insbesondere an Website-Betreiber, die noch keine
Hinweis für Leser Dieser Leitfaden soll Ihnen einen Überblick über wichtige Faktoren beim Ranking und Linkaufbau liefern. Die Informationen richten sich insbesondere an Website-Betreiber, die noch keine
Bewertung des Blattes
 Bewertung des Blattes Es besteht immer die Schwierigkeit, sein Blatt richtig einzuschätzen. Im folgenden werden einige Anhaltspunkte gegeben. Man unterscheidet: Figurenpunkte Verteilungspunkte Längenpunkte
Bewertung des Blattes Es besteht immer die Schwierigkeit, sein Blatt richtig einzuschätzen. Im folgenden werden einige Anhaltspunkte gegeben. Man unterscheidet: Figurenpunkte Verteilungspunkte Längenpunkte
Vor- und Nachteile der Kastration
 Vor- und Nachteile der Kastration Was versteht man unter Kastration? Unter Kastration versteht man die chirugische Entfernung der Keimdrüsen. Bei der Hündin handelt es sich dabei um die Eierstöcke, beim
Vor- und Nachteile der Kastration Was versteht man unter Kastration? Unter Kastration versteht man die chirugische Entfernung der Keimdrüsen. Bei der Hündin handelt es sich dabei um die Eierstöcke, beim
OECD Programme for International Student Assessment PISA 2000. Lösungen der Beispielaufgaben aus dem Mathematiktest. Deutschland
 OECD Programme for International Student Assessment Deutschland PISA 2000 Lösungen der Beispielaufgaben aus dem Mathematiktest Beispielaufgaben PISA-Hauptstudie 2000 Seite 3 UNIT ÄPFEL Beispielaufgaben
OECD Programme for International Student Assessment Deutschland PISA 2000 Lösungen der Beispielaufgaben aus dem Mathematiktest Beispielaufgaben PISA-Hauptstudie 2000 Seite 3 UNIT ÄPFEL Beispielaufgaben
Diabetes mellitus Typ 1 und Typ 2
 - Anlage 8* - Plausibilitätsrichtlinie zur Prüfung der Dokumentationsdaten der strukturierten Behandlungsprogramme Diabetes mellitus Typ 1 und Typ 2 Grundlage: DMP-A-RL gültig ab 01.07.2014 Version: 2
- Anlage 8* - Plausibilitätsrichtlinie zur Prüfung der Dokumentationsdaten der strukturierten Behandlungsprogramme Diabetes mellitus Typ 1 und Typ 2 Grundlage: DMP-A-RL gültig ab 01.07.2014 Version: 2
50 Fragen, um Dir das Rauchen abzugewöhnen 1/6
 50 Fragen, um Dir das Rauchen abzugewöhnen 1/6 Name:....................................... Datum:............... Dieser Fragebogen kann und wird Dir dabei helfen, in Zukunft ohne Zigaretten auszukommen
50 Fragen, um Dir das Rauchen abzugewöhnen 1/6 Name:....................................... Datum:............... Dieser Fragebogen kann und wird Dir dabei helfen, in Zukunft ohne Zigaretten auszukommen
Indikationserweiterungen für JANUVIA (Sitagliptin, MSD) in der EU - Kombination mit Sulfonylharnstoff n
 Indikationserweiterungen für JANUVIA (Sitagliptin, MSD) in der EU Kombination mit Sulfonylharnstoff nun ebenfalls zugelassen Haar (März 2008) - Die europäische Arzneimittelbehörde EMEA hat JANUVIA für
Indikationserweiterungen für JANUVIA (Sitagliptin, MSD) in der EU Kombination mit Sulfonylharnstoff nun ebenfalls zugelassen Haar (März 2008) - Die europäische Arzneimittelbehörde EMEA hat JANUVIA für
Vereinbarung zur Umsetzung einer Screening-Maßnahme. nach 7 Abs. 2 der Anlage 4 des Hausarztvertrages. 2. PAVK-Screening (01.01.2012-30.06.
 Vereinbarung zur Umsetzung einer Screening-Maßnahme nach 7 Abs. 2 der Anlage 4 des Hausarztvertrages 2. PAVK-Screening (01.01.2012-30.06.2012) zwischen der AOK Sachsen-Anhalt (AOK) und dem Hausärzteverband
Vereinbarung zur Umsetzung einer Screening-Maßnahme nach 7 Abs. 2 der Anlage 4 des Hausarztvertrages 2. PAVK-Screening (01.01.2012-30.06.2012) zwischen der AOK Sachsen-Anhalt (AOK) und dem Hausärzteverband
Individuelle Gesundheitsleistungen. IGeL wissen sollten
 Individuelle Gesundheitsleistungen was Sie über IGeL wissen sollten 1 Liebe Patientin, lieber Patient, vielleicht sind Ihnen in einer Arztpraxis schon einmal Individuelle Gesundheitsleistungen angeboten
Individuelle Gesundheitsleistungen was Sie über IGeL wissen sollten 1 Liebe Patientin, lieber Patient, vielleicht sind Ihnen in einer Arztpraxis schon einmal Individuelle Gesundheitsleistungen angeboten
Dr.med. Tom Vogel Klassische Homöopathie
 Dr.med. Tom Vogel Klassische Homöopathie Klassische Homöopathie häufig unbekannt Viele Menschen kennen den Begriff Homöopathie. Die meisten aber verwechseln echte Homöopathie mit anderen teils angelehnten
Dr.med. Tom Vogel Klassische Homöopathie Klassische Homöopathie häufig unbekannt Viele Menschen kennen den Begriff Homöopathie. Die meisten aber verwechseln echte Homöopathie mit anderen teils angelehnten
Hautkrebsscreening. 49 Prozent meinen, Hautkrebs sei kein Thema, das sie besorgt. Thema Hautkrebs. Ist Hautkrebs für Sie ein Thema, das Sie besorgt?
 Hautkrebsscreening Datenbasis: 1.004 gesetzlich Krankenversicherte ab 1 Jahren Erhebungszeitraum:. bis 4. April 01 statistische Fehlertoleranz: +/- Prozentpunkte Auftraggeber: DDG Hautkrebs ist ein Thema,
Hautkrebsscreening Datenbasis: 1.004 gesetzlich Krankenversicherte ab 1 Jahren Erhebungszeitraum:. bis 4. April 01 statistische Fehlertoleranz: +/- Prozentpunkte Auftraggeber: DDG Hautkrebs ist ein Thema,
Allgemeine zahnärztliche Leistungen
 Allgemeine zahnärztliche Leistungen (GOZ-Pos. 0010-0120) Heil- und Kostenpläne, GOZ-Pos. 0030, 0040 Allgemeines Nachträgliche Ergänzung eines Heil- und Kostenplanes Oberflächenanästhesie, GOZ-Pos. 0080
Allgemeine zahnärztliche Leistungen (GOZ-Pos. 0010-0120) Heil- und Kostenpläne, GOZ-Pos. 0030, 0040 Allgemeines Nachträgliche Ergänzung eines Heil- und Kostenplanes Oberflächenanästhesie, GOZ-Pos. 0080
Die integrierte Zeiterfassung. Das innovative Softwarekonzept
 Die integrierte Zeiterfassung Das innovative Softwarekonzept projekt - ein komplexes Programm mit Zusatzmodulen, die einzeln oder in ihrer individuellen Zusammenstellung, die gesamte Abwicklung in Ihrem
Die integrierte Zeiterfassung Das innovative Softwarekonzept projekt - ein komplexes Programm mit Zusatzmodulen, die einzeln oder in ihrer individuellen Zusammenstellung, die gesamte Abwicklung in Ihrem
mehrmals mehrmals mehrmals alle seltener nie mindestens **) in der im Monat im Jahr 1 bis 2 alle 1 bis 2 Woche Jahre Jahre % % % % % % %
 Nicht überraschend, aber auch nicht gravierend, sind die altersspezifischen Unterschiede hinsichtlich der Häufigkeit des Apothekenbesuchs: 24 Prozent suchen mindestens mehrmals im Monat eine Apotheke auf,
Nicht überraschend, aber auch nicht gravierend, sind die altersspezifischen Unterschiede hinsichtlich der Häufigkeit des Apothekenbesuchs: 24 Prozent suchen mindestens mehrmals im Monat eine Apotheke auf,
Bildgebende und interventionelle Strategien bei pavk und akutem peripheren Arterienverschluss
 Bildgebende und interventionelle Strategien bei pavk und akutem peripheren Arterienverschluss J. Tonak P. Bischoff - J.P. Goltz Jörg Barkhausen Definition pavk: periphere arterielle Verschlusskrankheit
Bildgebende und interventionelle Strategien bei pavk und akutem peripheren Arterienverschluss J. Tonak P. Bischoff - J.P. Goltz Jörg Barkhausen Definition pavk: periphere arterielle Verschlusskrankheit
Lernerfolge sichern - Ein wichtiger Beitrag zu mehr Motivation
 Lernerfolge sichern - Ein wichtiger Beitrag zu mehr Motivation Einführung Mit welchen Erwartungen gehen Jugendliche eigentlich in ihre Ausbildung? Wir haben zu dieser Frage einmal die Meinungen von Auszubildenden
Lernerfolge sichern - Ein wichtiger Beitrag zu mehr Motivation Einführung Mit welchen Erwartungen gehen Jugendliche eigentlich in ihre Ausbildung? Wir haben zu dieser Frage einmal die Meinungen von Auszubildenden
Welchen Weg nimmt Ihr Vermögen. Unsere Leistung zu Ihrer Privaten Vermögensplanung. Wir machen aus Zahlen Werte
 Welchen Weg nimmt Ihr Vermögen Unsere Leistung zu Ihrer Privaten Vermögensplanung Wir machen aus Zahlen Werte Ihre Fragen Ich schwimme irgendwie in meinen Finanzen, ich weiß nicht so genau wo ich stehe
Welchen Weg nimmt Ihr Vermögen Unsere Leistung zu Ihrer Privaten Vermögensplanung Wir machen aus Zahlen Werte Ihre Fragen Ich schwimme irgendwie in meinen Finanzen, ich weiß nicht so genau wo ich stehe
Patienteninformation Ich bin schwanger. Warum wird allen schwangeren Frauen ein Test auf
 Patienteninformation Ich bin schwanger. Warum wird allen schwangeren Frauen ein Test auf Schwangerschaftsdiabetes angeboten? Liebe Leserin, dieses Merkblatt erläutert, warum allen Schwangeren ein Test
Patienteninformation Ich bin schwanger. Warum wird allen schwangeren Frauen ein Test auf Schwangerschaftsdiabetes angeboten? Liebe Leserin, dieses Merkblatt erläutert, warum allen Schwangeren ein Test
Pflegeleistungen 2015
 Leicht & verständlich erklärt Pflegeleistungen 2015 Wir informieren Sie über alle Neuerungen des Pflegestärkungsgesetzes 2015 Liebe Leserinnen und Leser, der Bundestag hat im Oktober 2014 den 1. Teil des
Leicht & verständlich erklärt Pflegeleistungen 2015 Wir informieren Sie über alle Neuerungen des Pflegestärkungsgesetzes 2015 Liebe Leserinnen und Leser, der Bundestag hat im Oktober 2014 den 1. Teil des
Inhaltsübersicht Produktinformationsblatt zur Jahres-Reiserücktritts-Versicherung der Europäische Reiseversicherung AG
 Inhaltsübersicht Produktinformationsblatt zur Jahres-Reiserücktritts-Versicherung der Europäische Reiseversicherung AG 1. Produktinformationsblatt zur Jahres-Reiserücktritts-Versicherung mit Selbstbeteiligung
Inhaltsübersicht Produktinformationsblatt zur Jahres-Reiserücktritts-Versicherung der Europäische Reiseversicherung AG 1. Produktinformationsblatt zur Jahres-Reiserücktritts-Versicherung mit Selbstbeteiligung
Orale Antikoagulation
 A. Plehn? Orale Antikoagulation NOAC Rivaroxaban (Xarelto) // Faktor-Xa-Hemmung Dabigatran (Pradaxa) // Faktor-IIa-Hemmung (Thrombin) Apixaban (Eliquis) // Faktor-Xa-Hemmung (Edoxaban // Faktor-Xa-Hemmung)
A. Plehn? Orale Antikoagulation NOAC Rivaroxaban (Xarelto) // Faktor-Xa-Hemmung Dabigatran (Pradaxa) // Faktor-IIa-Hemmung (Thrombin) Apixaban (Eliquis) // Faktor-Xa-Hemmung (Edoxaban // Faktor-Xa-Hemmung)
Fragebogen zur Qualität unserer Teamarbeit
 Fragebogen r Qualität unserer Teamarbeit Die folgenden Aussagen beschreiben wesentliche Aspekte der Teamarbeit wie Kommunikation, Informationsaustausch, Zielfindung, Umgang miteinander etc. Bitte kreuzen
Fragebogen r Qualität unserer Teamarbeit Die folgenden Aussagen beschreiben wesentliche Aspekte der Teamarbeit wie Kommunikation, Informationsaustausch, Zielfindung, Umgang miteinander etc. Bitte kreuzen
