Fortbildung. CME-Beitrag. Diagnostik und Therapie der Osteoporose
|
|
|
- Richard Kalb
- vor 7 Jahren
- Abrufe
Transkript
1 CME-Beitrag Diagnostik und Therapie der Osteoporose C. Meier, M. E. Kraenzlin Klinik für Endokrinologie, Diabetologie und klinische Ernährung Universitätspital Basel Einleitung Die Osteoporose ist eine systemische Skeletterkrankung, die durch eine geringe Knochenmasse und Störung der Knochenarchitektur charakterisiert ist und damit mit einer erhöhten Knochenbrüchigkeit und erhöhtem Frakturrisiko einhergeht. 289 Die klinische Bedeutung der Osteoporose ergibt sich aus den Komplikationen den osteoporotischen Frakturen. Die am meisten betroffenen Skelettregionen für osteoporotisch bedingte Frakturen sind Wirbelkörper, proximaler Femur und distaler Radius. In Anbetracht der Morbidität und Mortalität der osteoporotischen Frakturen, insbesondere der Frakturen des proximalen Femurs stellt die Osteoporose auch eine zunehmende ökonomische Belastung unseres Gesundheitswesens dar. Nach vorsichtigen Schätzungen erleidet mehr als 1 / 3 der 50-jährigen Frauen und jeder 7. Mann einmal im Leben als Folge der Osteoporose eine Fraktur. Die Inzidenz für Wirbelfrakturen beträgt in Abhängigkeit vom Alter bei postmenopausalen Frauen 5,8 29/1000/Jahr und bei Männern 3,3 13.6/1000/Jahr [1 3]. Die Inzidenz für nicht-vertebrale Frakturen liegt bei Frauen älter als 50 Jahre bei 19/1000/Jahr und bei Männern über 50 Jahre bei 7,3/1000/Jahr [1 3]. Verschiedene Faktoren sind für die Unterschiede in der Prävalenz und Inzidenz der osteoporotischen Frakturen zwischen Frauen und Männern verantwortlich. Einige der zugrunde liegenden Unterschiede sind die geringere Lebenserwartung von Männern, die menopausebedingte Ovarialinsuffizienz bei Frauen, sowie geschlechtsspezifische Unterschiede in der Knochengeometrie und den Knochenumbauvorgängen [4]. Osteoporotische Frakturen sind assoziiert mit einer erhöhten Morbidität (Pflegebedürftigkeit 20%, auf fremde Hilfe angewiesen bis 50%) und erhöhten Mortalität (20 25 % für Frakturen des proximalen Femurs) sowie hohen Kosten. Die klinische Bedeutung ergibt sich aus den Komplikationen den osteoporotischen Frakturen. Die Knochenmasse in einem bestimmten Alter wird bestimmt durch den Knochenmassenaufbau während der Adolezenz und dem frühen Erwachsenenalter und dem Ausmaß des anschließenden Knochenmassenverlustes. Zusätzliche Faktoren stellen bei der Frau vor allem die Menopause, bei beiden Geschlechtern der Alterungsprozess oder zusätzliche Krankheiten, die den Knochenstoffwechsel beeinflussen, dar. Die maximale Knochenmasse, die in der Regel gegen Ende des zweiten Lebensjahrzehntes erreicht wird, ist gleichermaßen bei Frauen und Männern abhängig von genetischen Fakto- Z Allg Med 2005; 81: J. A. Barth in Georg Thieme Verlag KG ISSN
2 Tab. 1 Faktoren die das Ausmaß der maximalen Knochenmasse beeinflussen Heredität Geschlecht Ernährung Gesamtkalorienzufuhr Einweißeinnahme Kalziumeinnahme mechanische Faktoren körperliche Aktivität Körpergewicht Risikofaktoren-Exposition Rauchen Alkohol u.a. endokrinologische Faktoren Sexualhormone Vitamin D/Kalzitriol Insulin-like Growth Factor I ren, den Sexualhormonen, dem Lebensstil, der mechanischen Belastung (körperliche Aktivität) und Exposition von Risikofaktoren (Tab. 1) [5]. Der genetische Einfluss spielt beim Erreichen der maximalen Knochenmasse sicher die größte Rolle. Die hauptsächlichen Ursachen für den Knochensubstanzverlust in der 2. Lebenshälfte, und damit für die Entstehung der postmenopausalen Osteoporose, ist der Östrogenmangel in der Menopause, das Altern und die Alterungsprozesse, Lebensstil und Umweltfaktoren, sowie Krankheiten, die zu einem vermehrten Knochensubstanzverlust führen [4, 6 8]. Bei den Frauen überwiegt die primäre Form der Osteoporose infolge Menopause und des Alterns, die sekundären Formen sind seltener. Bei Männern finden sich in ca. 50% sekundäre Formen von Osteoporosen. Genetische Faktoren spielen größte Rolle beim Erreichen der maximalen Knochenmasse 290 Diagnostik Diagnostische Maßnahmen dienen einerseits dazu das Frakturrisiko einzuschätzen und andere zugrunde liegende Erkrankungen (sekundäre Ursachen für eine Osteoporose) auszuschließen. Im frühen Stadium verursacht die Osteoporose keine Symptome und ist die Abschätzung des Osteoporoserisiko ohne bereits eingetretene Fraktur schwierig, zumal bislang keine ausreichend sensitive und spezifische Untersuchungsmethode zur Früherkennung einer Osteoporose zur Verfügung steht. Damit wird heute eine Case-Finding -Strategie, die auf Erfassung von Hochrisiko-Personen ausgerichtet ist, empfohlen [6, 8, 9]. Eine Indikation zur weiteren Abklärung ist bei erhöhtem Frakturrisiko (klinische Risikofaktoren) oder bei bereits erlittener Fraktur nach inadäquatem Trauma gegeben. Case-Finding -Strategie soll Hochrisiko-Personen erfassen. Anamnese und klinische Untersuchung Am Anfang jeglicher Diagnostik steht eine ausführliche Anamnese und klinische Untersuchung. Die Anamnese und die klinische Untersuchung ermöglichen häufig sekundäre Formen der Osteoporose zur vermuten (Tab. 2) und bestimmen Art und Umfang der weiteren Abklärungen. Das Ziel der Anamnese ist es zudem, Risikofaktoren (Tab. 3) für eine Osteoporose zu erfassen, aktuelle Beschwerden, sowie den allgemeinen Gesundheitszustand und Begleiterkrankungen zu erheben. Ernährungsgewohnheiten sollten erfragt werden, ebenso Angaben über die körperliche Aktivität und bei der Frau, wann die Menopause eingetreten ist, ob längere Amenorrhö- oder Oligomenorrhöphasen bestanden haben, und ob allenfalls bereits eine Östrogensubstitution durchgeführt wird. Die Familienanamnese kann Hinweise auf eine familiäre Häufung der Erkrankung geben. Der Einsatz von Medikamenten, die den Knochenstoffwechsel negativ beeinflussen (z. B. Steroide, Antikonvulsiva u. a.), sollten ebenfalls erfasst werden. Ergebnis aus Anamnese und klinischer Untersuchung bestimmt weitere Diagnostik. Meier C, Kraenzlin ME. Diagnostik und Therapie Z Allg Med 2005; 81:
3 Tab. 2 Einteilung der Osteoporose primäre Osteoporose idiopathische, juvenile Osteoporose postmenopausale und senile Osteoporose familiäre Osteoporose sekundäre Osteoporosen endokrine Ursachen Hypogonadismus Hyperkortizismus (Steroidmedikation/Cushing-Syndrom) Hyperthyreose Hyperparathyroidismus gastrointestinale Erkrankungen Malabsorption Malnutrition primär biliäre Zirrhose Knochenmarks-Erkrankungen multiples Myelom diffuse Knochenmetastasierung Mastozytose kongenitale Erkrankungen Osteogenesis imperfecta Ehlers-Danlos-Syndrom Marfan s Syndrom Homozystinurie andere Ursachen Immobilisation chronischer Alkoholismus und andere Tab. 3 Risikofaktoren [6, 8] 291 relatives Frakturrisko (RR) 2 relatives Frakturrisko (RR) 1 2 Alter >70 Jahre frühzeitige Menopause (< 45 Jahre) Hypogonadismus (beim Mann oder vorzeitige Menopause (< 40 Jahre) bereits erlittene osteoporotische Fraktur Schenkelhalsfraktur bei Verwandten 1. Grades Kortikosteroid-Therapie chron. Gastrointestinalerkrankung z.b. Sprue, M. Crohn erhöhter Knochenabbau Anorexia nervosa BMI < 18 kg/m 2 ausgeprägte körperliche Inaktivität chronische Niereninsuffizienz Östrogen-Mangel endogene Östrogenexposition <30 Jahre Kalzium-Zufuhr < 500 mg/tag primärer Hyperparathyreoidismus rheumatoide Arthritis Morbus Bechterew Therapie mit Antiepileptika Diabetes mellitus Rauchen Alkoholabusus Hyperthyreose Organtransplantation Hauptrisikofaktoren und damit Begründung für eine weiterführende Diagnostik (Densitometrie), sind bereits erlittene nicht-traumatische vertebrale oder nicht-vertebrale Fraktur nach dem 50. Lebensjahr, eine Langzeittherapie mit Glukokortikoiden, eine Körpergrößenreduktion > 4 cm, ein geringes Körpergewicht (BMI < 18 kg/cm 2 ) und ein erhöhtes Sturzrisiko. Der einzelne Risikofaktor oder eine Meier C, Kraenzlin ME. Diagnostik und Therapie Z Allg Med 2005; 81:
4 Kombination von Risikofaktoren erlauben keine ausreichend sichere Voraussage des individuellen Frakturrisikos [6]. Die Spezifität und Sensitivität der anamnestisch erfassbaren Faktoren sind also unzureichend, um allein aufgrund derartiger Erhebungen mit hinreichender Sicherheit gefährdete Personen zu identifizieren und über die Behandlungsbedürftigkeit zu entscheiden. Die klinische Untersuchung dient dazu, Abweichungen in der Haltung oder Funktion des Bewegungsapparates zu erfassen. Lediglich bei einer manifesten Osteoporose mit Wirbelfrakturen wird die klinische Untersuchung zu relativ spezifischen Befunden führen, wie Körpergrößenverlust, Ausbildung verschiedener Hautfaltenmuster (Tannenbaumphänomen), Rundrücken u. a. Es gilt aber zu berücksichtigen, dass diese Untersuchungsbefunde auch bei anderen Wirbelsäulenkrankheiten erhoben werden können. Bei Hinweisen in der Anamnese oder in der Klinik auf ein Krankheitsbild, das eine sekundäre Osteoporose verursachen könnte, müssen stets krankheitsspezifische weiterführende Untersuchungen eingeleitet werden. Konventionelles Röntgenbild Ergibt die Anamnese oder klinische Untersuchung die Verdachtsdiagnose einer Osteoporose, ist bei Verdacht auf das Vorliegen von Frakturen eine konventionelle Röntgenuntersuchung angezeigt. Die konventionelle Röntgendiagnostik ist nach wie vor Mittel der Wahl zur Dokumentation frakturbedingter Deformierungen und wird auch im Rahmen differenzialdiagnostischer Abklärungen eingesetzt. Das Röntgenbild kann Hinweise auf sekundäre Formen der Osteoporose ergeben und unter Umständen müssen ergänzende Untersuchungen, wie Computer-, Magnetresonanztomographie oder Knochenszintigraphie in Erwägung gezogen werden. Zur morphologischen Beurteilung der Wirbelsäule sind Röntgenaufnahmen der BWS und der LWS (p. a. und seitlich) angezeigt. Bei Folgeuntersuchungen genügen im Allgemeinen die Aufnahmen im lateralen Strahlengang. 292 Die Knochenstruktur im konventionellen Röntgenbild mit Rarefizierung der Trabekel oder Deformationen von Wirbelkörpern im konventionellen Röntgenbild kann hinweisend sein, ob allenfalls eine Osteoporose vorliegen könnte. Die Diagnose einer Osteoporose kann aber ohne Vorliegen von Wirbelfrakturen mit dem Röntgenbild nicht gestellt werden. Erst bei Knochensubstanzverlust von mehr als 30% der Ausgangsmasse lässt sich eine Osteopenie/Osteoporose vermuten. Das konventionelle Röntgen erlaubt also keine Frühdiagnose der Osteoporose, hat aber seinen festen Stellenwert in der Dokumentation osteoporotischer Frakturen. Das konventionelle Röntgen erlaubt keine Frühdiagnose der Osteoporose. Densitometrie Die Bestimmung des Mineralgehaltes des Knochens gilt zur Zeit als beste Methode, um ein erhöhtes Frakturrisiko zu erkennen. Eine erniedrigte Knochendichte stellt einen unabhängigen Risikofaktor für eine osteoporotische Fraktur dar [6, 8]. Prospektive Untersuchungen haben gezeigt, dass das Frakturrisiko mit abnehmender Knochendichte ansteigt. Eine Abnahme des Mineralgehaltes um eine Standardabweichung ist mit einem Risikogradienten von ca. 2 verbunden. Die WHO hat auf der Basis epidemiologischer Daten die Osteoporose der Frau nach der gemessenen Knochendichte definiert (Tab. 4). Diese Definition der Osteoporose mittels T-Score gilt aber nur für die DXA-Methode und nur für postmenopausale Frauen und kann nicht auf andere Messmethoden (z. B. QCT oder Ultraschall) übertragen werden. Das Frakturrisiko steigt mit abnehmender Knochendichte. Die Knochendichtemessung ist als kontinuierlicher Risikofaktor anzusehen, je tiefer die Knochendichte, desto höher das Frakturrisiko, ohne dass sich daraus allein ein Schwellenwert und damit eine Interventionsgrenze für den individuellen Patienten ergibt [6, 7,10]. Das Frakturrisiko ist nicht allein von der Knochenmasse abhängig, sondern auch von bestehenden Risikofaktoren, hauptsächlich Alter und Körpergewicht und auch von den Lebensumständen und extraossären Risiken wie Sturzneigung, Reaktionsvermögen, Muskelmasse, Sicht und anderen Faktoren [6 8,11,12]. Einige der genannten Faktoren tragen unabhängig von der Knochendichte zum Frakturrisiko bei. Dies bedeutet, dass die Neben der Knochenmasse bestimmen weitere Risikofaktoren das Frakturrisiko. Meier C, Kraenzlin ME. Diagnostik und Therapie Z Allg Med 2005; 81:
5 Tab. 4 Densitometrische Klassifiktion der Osteoporose [43] normal: Knochendichtewerte (BMD) innerhalb 1 Standardabweichung (SD) vom Mittelwert junger Erwachsener (T-Score 1,0) Osteopenie (niedrige Knochenmasse): Knochendichtewerte (BMD) mehr als 1 SD unter dem Mittelwert junger Erwachsener, aber weniger als 2,5 SD unterhalb dieses Wertes (T-Score 1,0 bis 2,5) Osteoporose: Knochendichtewerte (BMD) 2,5 SD oder mehr unterhalb des Mittelwertes für junge Erwachsene (T-Score 2,5) schwere Osteoporose (etablierte Osteoporose): Knochendichtewerte (BMD) 2,5 SD oder mehr unterhalb des Mittelwertes junger Erwachsener und Vorhandensein von einer oder mehreren Osteoporose-bedingten Frakturen Kombination einzelner Risikofaktoren zur Voraussage des Frakturrisikos der alleinigen Bestimmung der Knochendichte überlegen ist. Bei der Interpretation der Densitometrieresultate muss also ganz klar unterschieden werden zwischen der diagnostischen Schwelle (WHO-Definition der Osteoporose: T-score 2,5) und der Interventionsschwelle. Die Interventionsschwelle ist nicht nur abhängig vom Densitometrieresultat, sondern es müssen gleichzeitig andere Risikofaktoren mit berücksichtigt werden. Die Entscheidung welcher Art die Intervention sein soll ergibt sich erst im Kontext aller Befunde und ist individuell zu fällen [6, 7]. Unterschied zwischen diagnostischer Schwelle und Interventionsschwelle. In der Regel wird bei einer Fraktur oder hohem Frakturrisiko (starke Risikofaktoren) und einem T-Score von 2 eine medikamentöse Therapie empfohlen [6, 7]. Eine spezielle Stellung nimmt die Langzeitglukokortikoidbehandlung ein. Bei einer inzidenten Glukokortikoidbehandlung wird bereits ab einem T-Score von 1,5 eine medikamentöse Intervention empfohlen [13]. 293 Quantitative Ultraschalluntersuchungen Als alternative Technik zur absorptiometrischen Densitometrie wurde im Laufe der letzten Jahre die quantitative Ultraschalluntersuchung (QUS) entwickelt [14]. Prospektive Untersuchungen zeigen, dass sich mit einer Ultraschalluntersuchung bei über 65-jährigen Frauen, ähnlich wie mit der Densitometrie, das Frakturrisiko beurteilen lässt [15]. Zur Diagnose der Osteoporose kann diese Untersuchung nicht eingesetzt werden, die WHO-Kriterien (T-Score) haben keine Gültigkeit für diese Messmethode. Sie kann jedoch die Indikation für eine weitere Abklärung mittels DEXA stellen oder ausschließen. Wegen relativ großer Variabilität kann die Ultraschalluntersuchung des Knochens nicht zur Verlaufskontrolle empfohlen werden. Ultraschalluntersuchung eignet sich nicht zur Verlaufskontrolle. Laboruntersuchungen Die weitere Diagnostik beim Vorliegen einer Osteoporose beinhaltet auch eine Laboruntersuchung. Dabei werden allgemeine Laboruntersuchungen empfohlen, um sekundäre Formen der Osteoporose auszuschließen und spezielle Laboruntersuchungen, um Störungen des Kalzium- und Knochenstoffwechsels zu erfassen (Tab. 5). Bei der primären, idiopathischen Osteoporose sind diese Laborparameter in der Regel unauffällig. Sollten sich aus der allgemeinen Laboruntersuchung Verdachtsmomente für eine andere zugrunde liegende Erkrankung ergeben, so werden weitere Abklärungen notwendig. Eine Erhöhung der Blutsenkungsreaktion (BSR) ist unspezifisch, kann aber Hinweis auf eine Systemerkrankung (z. B. Kollagenosen) oder ein Malignom (z. B. Multiples Myelom) sein. Die Untersuchung des Blutbildes lässt Anämien, die unter Umständen Ausdruck eines tumorösen Geschehens oder neoplastischer Knochenmarksverdrängung sind, erkennen, oder eine Leukozytose weist auf ein entzünd- Meier C, Kraenzlin ME. Diagnostik und Therapie Z Allg Med 2005; 81:
6 Tab. 5 Laborabklärungen: allgemein Blutsenkungsreaktion/CRP differenziertes Blutbild Kalzium/Phosphor Alkalische Phosphatase (ALP) g-gt oder SGOT Kreatinin Gesamt-Eiweiß speziell Serum: Osteokalzin od. Knochenisoenzym ALP (wenn totale ALP erhöht) Parathormon bei Hyper- oder Hypokalzämie 25-(OH)-Vitamin D bei Hyper- oder Hypokalzämie Eiweißelektrophorese bei erhöhter BSR TSH evt. Tryptase (zum Nachweis oder Ausschluss einer Mastozytose) Urin/Serum: Knochen-Resorptionsmarker liches Geschehen oder eine leukämische Erkrankung hin. Das Serum-Kreatinin gibt Hinweise ob eine Niereninsuffizienz und eine damit verbundene Abnahme der 1-a-Hydroxylaseaktivität vorliegt, so dass eine Bestimmung weiterer Parameter wie z. B. des Parathormons (sekundärer Hyperparathyroidismus) angezeigt ist. Die alkalische Phosphatase kann, zusammen mit einem niedrigen Serum-Kalzium Hinweise für eine Osteomalazie ergeben, ein erhöhtes Serum-Kalzium ist hinweisend auf einen primären Hyperparathyroidismus oder ein Tumorgeschehen. Die in der letzten Zeit verfügbar gewordenen sensitiven und spezifischen Marker der Knochenformation (z. B. knochenspezifische alk. Phosphatase, Osteokalzin) und der Knochenresorption (z. B. Pyridinium Crosslinks, Telopeptide) helfen bei der Beurteilung der Krankheitsaktivität [16,17]. Spezifische Marker helfen bei der Beurteilung. 294 Ein erhöhter Knochenumbau wird als unabhängiger Risikofaktor für osteoporotische Frakturen und auch als prädiktiver Faktor für das Ansprechen auf eine antiresorptive Behandlung angesehen [18]. In mehreren prospektiven Studien konnte ein Zusammenhang zwischen dem Knochenumbau und dem Risiko einer osteoporotischen Fraktur (Wirbel und Schenkelhals) nachgewiesen werden, indem bei Frauen mit erniedrigtem Knochenmineralgehalt und erhöhter Knochenabbaurate das Frakturrisiko doppelt so hoch ausfiel wie bei Frauen mit erniedrigtem Knochenmineralgehalt und normaler Knochenabbaurate [11,16]. Diese Untersuchungen weisen darauf hin, dass der erhöhte Knochenumbau, v. a. die mit den spezifischen Knochenumbaumarkern evaluierte Knochenabbaurate, eine unabhängige Determinante für das Frakturrisiko darstellt und damit eine bessere Beurteilung des Frakturrisikos erlaubt als die Knochendichte allein [11,16]. Zusammenhang zwischen Knochenumbau und Risiko einer Fraktur nachgewiesen. Therapie Die Behandlung der postmenopausalen Osteoporose umfasst die Frakturprophylaxe über eine Beeinflussung von Risikofaktoren bei Frauen ohne bisherige Erkrankung (Primärprävention), die Erfassung und Behandlung von Frauen, bei denen eine Osteoporose besteht, jedoch noch keine osteoporotische Fraktur aufgetreten ist (Sekundärprävention), und die Verhütung weiterer Frakturen bei Frauen, die bereits eine oder mehrere Frakturen erlitten haben (Tertiärprophylaxe) [6, 7]. Die klinische Bedeutung der Osteoporose wird durch das Auftreten nicht-traumatischer Frakturen bestimmt. Entsprechend ist es das vordergründige Ziel, bei betroffenen Frauen die Frakturinzidenz zu reduzieren. Die alleinige Zunahme der Knochendichte, welche unter verschiedenen therapeutischen Maßnahmen beobachtet wird und häufig als Therapieverlauf hinzugezogen wird, erklärt nur teilweise den beobachteten Effekt auf das Frakturrisiko. Erstes Therapieziel: Frakturinzidenz reduzieren In den letzten 10 Jahren sind mehrere große plazebokontrollierte Doppelblindstudien mit dem klinischen Endpunkt neuer vertebraler und nicht-vertebraler Frakturen bei postmenopausalen Frauen publiziert worden. Dabei konnte für verschiedene medikamentöse Wirkprinzipien (Bisphosphonate, Wahl des Therapeutikums richtet sich nach individuellem Frakturrisiko. Meier C, Kraenzlin ME. Diagnostik und Therapie Z Allg Med 2005; 81:
7 Raloxifen, Teriparatide) eine signifikante Reduktion der Inzidenz vertebraler Frakturen zwischen 30 und 65 % dokumentiert werden. Eine Reduktion nicht-vertebraler Frakturen wurde insbesondere für die Alendronat und Risedronat als auch für Teriparatide gezeigt. Im klinischen Alltag richtet sich die Wahl eines spezifischen Therapeutikums nach dem individuellem Frakturrisiko und sollte unter Abwägung skelettaler und nicht-skelettaler Medikamentenwirkungen bzw. -nebenwirkungen erfolgen. Im Folgenden sollen primär- und sekundärtherapeutische Maßnamen zusammengefasst werden und medikamentöse Behandlungsstrategien unter Berücksichtigung ihrer Effizienz bezüglich Reduktion der Frakturinzidenz diskutiert werden. Primärprävention Die Primärprävention der Osteoporose umfasst nicht-medikamentöse und medikamentöse Maßnahmen zum Aufbau und Erhalt einer normalen Knochendichte bei knochengesunden Frauen (Tab. 6). Allgemeine Empfehlungen beinhalten: Genügende Kalziumzufuhr ( mg/tag) durch eine kalziumreiche Ernährung, allfällig ergänzt durch eine Kalzium-Supplementation Genügende Vitamin D-Zufuhr (800 IE/Tag), ev. Vitamin D-Supplementation bei Mangelernährung bzw. verminderter Sonnexposition Ausgeglichene Ernährung mit genügender Eiweißzufuhr Regelmäßige körperliche Aktivität, Stärkung der neuromuskulären Funktion (Sturzneigung) Vermeidung von Risikofaktoren wie Nikotinkonsum, übermäßiger Alkoholkonsum, Einnahme von Medikamenten, welche den Knochenstoffwechsel beeinflussen (Glukokortikoide, Antiepileptika, suppressive Schilddrüsenhormontherapie) Ev. Östrogensubstitution bei postmenopausalen Frauen unter spezieller Berücksichtigung des Nutzen-Risiko-Verhältnisses Beeinflussung der Lebensqualität und dadurch der körperlichen und sozialen Aktivität Sekundärprävention Sekundärpräventive Maßnahmen sind bei osteoporotischen Frauen indiziert, bei welchen (noch) keine Fraktur aufgetreten ist. Zu den oben erwähnten primärtherapeutischen Maßnahmen ergänzen sich v. a. bei älteren Frauen allgemeine präventive Maßnahmen zur Reduktion des Sturzrisikos (Überprüfung des häuslichen Milieus, Verschreibung von Gehhilfen, Geh- und Sturztraining, Visuskorrektur, Überprüfung des Gebrauchs und der Indikation von Psychopharmaka), der Einsatz von Hüftprotektoren und die medikamentöse Pharmakotherapie (Tab. 7). Der günstige prophylaktische Effekt der Mehrzahl dieser nicht-medikamentösen Maßnahmen ist auf die Dauer der Intervention beschränkt und lässt nach deren Sistieren rasch in ihrer Wirkung wieder nach. Es ist allerdings nicht auszuschließen, dass ein Teil dieser Maßnahmen über eine Positivierung der Knochenbilanz eine nachhaltige Wirkung auf die Knochengesundheit ausübt. Sekundärprävention durch Reduktion des Sturzrisikos, Einsatz von Hüftprotektoren und Pharmakotherapie. 295 Kalzium und Vitamin D Eine ausreichende Kalziumzufuhr beeinflusst wesentlich den Aufbau und Erhalt des Knochenmineralgehaltes. Eine Supplementation von Kalzium und Vitamin D3 stellt daher eine Basisintervention in der Prävention und Behandlung der postmenopausalen Osteoporose dar. Die empfohlenen Tagesdosen von Kalzium liegen für postmenopausale Frauen zwischen 1000 und 1500 mg mit einer hö- Supplementation von Kalzium und Vitamin D3 stellt Basisintervention in der Prävention und Behandlung der postmenopausalen Osteoporose dar. Tab. 6 Primärpräventive Maßnahme genügende enterale Kalziumzufuhr genügend Sonnenlichtexposition (Sicherung Vitamin-D-Bedarf) ausgeglichene Ernährung mit genügender Eiweißzufuhr, Vermeidung von Untergewicht regelmäßige körperliche Aktivität, Meiden von Immobilisation Vermeidung von Risikofaktoren (Rauchen, übermäßiger Alkoholkonsum) Meier C, Kraenzlin ME. Diagnostik und Therapie Z Allg Med 2005; 81:
8 Tab. 7 Sekundärpräventive Maßnahmen bei postmenopausaler Osteoporose Reduktion Sturzrisiko durch Überprüfung des häuslichen Milieus (Stolperfalle in Wohnung) Verschreibung von Gehhilfen Geh- und Sturztraining, Koordinationstraining Visuskorrektur Überprüfung des Gebrauchs und der Indikation sedierender und orthostatisch wirkender Medikamente Einsatz von Hüftprotektoren evtl. Kalziumsupplementation ( mg täglich) evtl. Vitamin-D3-Supplementation (800 IU täglich) evtl. Hormonersatztherapie bei Vorliegen starker klimakterischer Beschwerden (niedrigdosiert, zeitlich begrenzt) heren Richtdosis für postmenopausale Frauen ohne Hormonersatzbehandlung [6, 7]. Für Vitamin D3 wird eine tägliche Zufuhr von 800 IE empfohlen. Angesichts der auch in industrialisierten Ländern meist tiefen enteralen Kalziumzufuhr scheint eine systematische Kalzium-Supplementation v. a. älterer postmenopausaler Frauen gerechtfertigt. Davon ausgenommen sind Frauen, bei welchen in der Erhebung der täglichen Kalziumzufuhr eine genügende enterale Zufuhr festgestellt werden kann. Alternativ kann bei leichtem Kalziummangel meist durch Ernährungsanpassungen (Milch, Milchprodukte, grünes Gemüse, kalziumreiches Mineralwasser) eine genügende Zufuhr erzielt werden. Ob jedoch durch eine alleinige Optimierung der nutritiven Kalziumzufuhr eine effektive Frakturreduktion erzielt werden kann, ist nicht ausreichend belegt. 296 Die Wirksamkeit einer kombinierten Kalzium und Vitamin-D-Supplementation in der Reduktion nicht-vertebraler Frakturen konnte in drei großen plazebokontrollierten Primärpräventionstudien bei Altenheimbewohnerinnen [19] und nicht-institutionalisierten Frauen [20] dokumentiert werden. V. a. die Arbeiten bei Altenheimbewohnerinnen waren darin gekennzeichnet, dass bei vielen der älteren Studienteilnehmerinnen ein Kalzium- und Vitamin-D-Mangel vor Studieneintritt vorgelegen hat. Durch eine Supplementation mit 1200 mg Kalzium und 800 IE Vitamin D über 18 Monate konnte bei Frauen (mittleres Alter 84 Jahre) die Inzidenz von Schenkelhalsfrakturen um 43 % und die Inzidenz nicht-vertebraler Frakturen um 32 % gesenkt werden [19]. Studien mit einem Head-tohead -Vergleich zwischen einer Kombinationsbehandlung mit Kalzium und Vitamin D3 gegenüber einer alleinigen Vitamin-D3-Therapie zur Beurteilung des differenziellen Effektes dieser Substanzen liegen nicht vor. Eine alleinige Gabe von intramuskulär appliziertem Vitamin D3 bei selbständig lebenden Personen über 85 Jahren erlaubte das Risiko nicht-vertebraler Frakturen signifikant zu senken [21]. Diese Beobachtung wurde in einer späteren Arbeit bei Männern und Frauen über 70 Jahren nicht bestätigt. In kürzlich publizierten Sekundärpräventionsstudie bei Männern und Frauen mit osteoporotischen Frakturen konnte weder mit Kalzium alleine, Vitamin D alleine, noch mit einer Kombinationsbehandlung gegenüber Plazebo das Auftreten neuer Frakturen verhindert werden [22]. Interessanterweise übt Vitamin D zusätzlich einen günstigen Effekt auf die Muskelfunktion und einer daraus resultierenden geringeren Sturzhäufigkeit aus. Querschnittsstudien und Interventionsstudien weisen auf einen günstigen Effekt von Vitamin D auf die Muskelfunktion hin. Eine optimierte Vitamin-D-Versorgung bei älteren Personen war in verschiedenen Studien mit einer besseren Muskelkraft, einer erhöhten Mobilität und einem besseren Gleichgewicht sowie einem verminderten Sturzrisiko assoziiert [23, 24]. Daraus ergibt sich, dass bei älteren Patienten mindestens teilweise die Reduktion der Frakturinzidenz durch eine Senkung des Sturzrisiko erklärt wird. Vitamin D scheint zusätzlich einen günstigen Effekt auf die Muskelfunktion zu haben. Meier C, Kraenzlin ME. Diagnostik und Therapie Z Allg Med 2005; 81:
9 Hormonersatztherapie Die Östrogendefizienz ist eine der Hauptrisikofaktoren in der Pathogenese der postmenopausalen Osteoporose. Bis zum Erscheinen der Woman s Health Initiative (WHI) basierte die Annahme, dass eine Hormonersatzbehandlung zu einer signifikanten Reduktion der Frakturrate bei Osteoporose führt vor allem auf Kohortenstudien und zwei kleineren randomisierten kontrollierten Studien. Diese Studien, in denen das Auftreten vertebraler und nicht-vertebraler Frakturen unter einer Hormonsubstitution untersucht wurde, zeichnen sich durch sehr heterogene Patientenpopulationen aus. Zudem wurden Frakturdaten meist aus Subgruppenanalysen von auf andere klinische Endpunkte konzipierten Studien erhoben. Erst vor kurzem sind zwei große prospektive Studien erschienen, die den Effekt einer Hormonsubstitutionsbehandlung auf das Risiko von koronaren Ereignissen in der Sekundärprävention (HERS Heart and Estrogen/progestin Replacement Study) [25] und auf Nutzen und Risiken einer Hormontherapie in der Primärprävention (WHI Women s Health Initiative) [26] untersucht haben. Bei keiner dieser Studien war das Vorliegen einer Osteoporose bzw. von Osteoporoserisikofaktoren ein Einschlusskriterium zur Studienteilnahme. In der HERS-Studie wurde kein Unterschied in Bezug auf die Frakturinzidenz zwischen hormonbehandelten Frauen und Kontrollen beobachtet [25]. In der WHI- Studie dagegen, in der postmenopausale Frauen über einen medianen Zeitraum von 5,2 Jahren beobachtet wurden, zeigte sich, dass konjugierte equine Östrogene und Medroxyprogesteronazetat zur Frakturreduktion geeignet sind. Während der gesamten Studiendauer traten 5 Schenkelhalsfrakturen weniger pro hormonell behandelte Frauen/Jahr im Vergleich zur Plazebogruppe auf. Eine ähnliche Frakturreduktion ließ sich für vertebrale Frakturen dokumentieren [26]. Im kürzlich publizierten Östrogenarm der WHI-Studie wurden vergleichbare Reduktionen des relativen Frakturrisikos sowohl für vertebrale als auch für nicht-vertebrale Frakturen beobachtet [27]. In der Gesamtbeurteilung der WHI-Studie, welche wegen eines erhöhten Risikos kardiovaskulärer Erkrankungen und einer Zunahme des Mammakarzinomrisikos vorzeitig abgebrochen wurde, kamen die Autoren jedoch zu Schluss, dass der Nutzen einer Hormontherapie nicht höher zu bewerten war als die potenziellen Risiken. Studien zur Östrogensubstitution zeigen unterschiedliche Ergebnisse bezüglich der Frakturreduktion. Therapie Pathophysiologisch überwiegt bei postmenopausalen Frauen ein verstärkter Knochenabbau mit einer nur ungenügenden Kompensation durch eine Zunahme der Knochenanbaurate. Daraus resultiert ein Verlust an Knochenmasse sowie eine Verschlechterung der trabekulären Mikroarchitektur. Diese erhöhte Knochenumbauaktivität ist ein Risikofaktor für Frakturen, unabhängig von der Knochendichte. In Anbetracht dieser pathophysiologischen Mechanismen werden heutzutage vorwiegend Substanzen eingesetzt, die den Knochenabbau bremsen und damit den weiteren Knochensubstanzverlust verhindern. Zu dieser Gruppe der Medikamente gehören die Hormonersatzbehandlung, die selektiven Östrogen-Rezeptor-Modulatoren (SERMs), Kalzitonin und vor allem die Bisphosphonate (Tab. 8 und 9). Unter der Behandlung mit antiresorptiven Substanzen kommt es zu einem Wiederauffüllen des remodelling space und Zunahme der sekundären Mineralisation, was zu einer verbesserten Widerstandsfähigkeit des Knochens führt. Ist die Osteoporose stark fortgestritten und hat bereits eine beträchtliche Verdünnung des Trabekelnetzwerkes stattgefunden, können unter Um- Widerstandsfähigkeit des Knochens bessert sich unter Behandlung mit antiresorptiven Substanzen. 297 Tab ) Medikamente zur Behandlung der postmenopausalen Osteoporose in Deutschland (Stand April Wirksubstanz empfohlene Dosierung Zulassung Alendronat (Fosamax ) 70 mg, einmal wöchentlich + Risedronat (Actonel ) 35 mg, einmal wöchentlich + Ibandronat (Bonviva ) 2,5 mg, täglich + Raloxifen (Evista ) 60 mg, täglich + Teriparatid (Forsteo ) 20 µg, täglich subkutan limitiert, max. 18 Monate Strontium ranelat (Protelos ) 2 g, täglich + Meier C, Kraenzlin ME. Diagnostik und Therapie Z Allg Med 2005; 81:
10 Tab. 9 Fraktursenkende Wirkung durch medikamentöse Therapie der postmenopausale Osteoporose [44] Wirksubstanz vertebrale Frakturen nicht-vertebrale Frakturen Alendronat (Fosamax ) + + Risedronat (Actonel ) + + Ibandronat (Bonviva ) + (+) Raloxifen (Evista ) + (+) Teriparatid (Forsteo ) + + Strontium ranelat (Protelos ) + + ständen mit antiresorptiv wirkenden Substanzen weitere Frakturen nicht verhindert werden. Die Behandlung mit Teriparatide stellt hier eine Möglichkeit dar durch die knochenanbaustimulierende Wirkung einen Zuwachs an Knochensubstanz zu erreichen. Antiresorptive Therapie Selektive Östrogen-Rezeptor Modulatoren (SERM) Raloxifen ist ein selektiver Östrogenrezeptor-Modulator (SERM) der zweiten Generation mit gewebespezifischen östrogen-agonistischen (Knochen, Leber) und östrogen-antagonistischen (Brust) Wirkungen. Bei Frauen mit Osteoporose reduziert Raloxifen das Risiko vertebraler Frakturen um ca. 30%. Ein günstiger Effekt auf nicht-vertebrale Frakturen konnte nur in einer Post-hoc-Analyse von Hochrisikopatienten gezeigt werden [28]. Als günstige extra-skeletale Wirkungen von Raloxifen sind eine Reduktion des Auftretens von Östrogenrezeptorpositiven Mammakarzinomen und eine mögliche Senkung der kardiovaskulären Morbidität bekannt. Der Einsatz von Raloxifen wird v. a. auf ältere postmenopausale Frauen beschränkt, da nicht selten bei jüngeren Frauen klimakterische Beschwerden ausgelöst werden können. Raloxifen kann bei jüngeren Frauen klimakterische Beschwerden auslösen. 298 Bisphosphonate Bisphosphonate machen ca. 70% der Weltmarktes an Osteoporosemedikamenten aus. Ihre Hauptwirkung beruht auf einer Hemmung der osteoklastenvermittelten Knochenresorption. Die orale Bioverfügbarkeit von Bisphosphonaten beträgt nur ca. 1 3% der eingenommenen Dosis und wird durch eine gleichzeitige Nahrungseinnahme zusätzlich beeinträchtigt. Durch die ausgeprägte Knochenaffinität wird nach der Einnahme ca. die Hälfte der Bisphosphonatdosis in den Knochen eingebaut, der Rest wird renal eliminiert. Die Halbwertszeit von Bisphosphonaten im Knochen kann mehrere Jahre betragen. Bisphosphonate stellen überwiegenden Teil der Osteoporosemedikamente auf dem Weltmarkt. Studien mit Alendronat bei postmenopausalen Frauen mit vorbestehenden Wirbelkörperfrakturen zeigen, dass verglichen zu Plazebo, das Risiko neuer Frakturen (Wirbelkörper, Schenkelhals, distaler Radius) um ca. 50% gesenkt werden kann [29]. Bei Frauen ohne Frakturanamnese aber niedriger Knochendichte (T-Score 2,5 SD) konnte ebenfalls eine effektive Senkung des Frakturrisikos erzielt werden [30]. Die Wirkung von Alendronat auf die Knochendichte und den Knochenturnover nimmt nach dessen Absetzen verzögert ab. Kürzlich wurden Daten über den Langzeitverlauf der Knochendichte bis zu 10 Jahren publiziert [31], die längsten Untersuchungen mit dem klinischen Endpunkt osteoporotische Fraktur betragen 3 Jahre. Es ist jedoch nicht anzunehmen, dass der günstige Effekt auf die Frakturreduktion im Verlauf der Therapie abnimmt, ein Konsens über die optimale Therapiedauer liegt jedoch nicht vor. Auch für Risedronat liegen mehrere Studien vor, die eine signifikante Reduktion des vertebralen und nicht-vertebralen Frakturrisikos bei Frauen mit oder ohne vorbestehende Frakturen aufzeigen [32, 33]. Langzeitstudien mit dokumentierter Frakturreduktion liegen für Risedronat bis zu 5 Jahre vor. Beide Medikamente sind bezüglich ihres Nebenwirkungsprofils vergleichbar, für beide Substanzen liegen wöchentliche Applikationsformen vor, die in ihrer Wirkung auf die Knochendichte und den Knochenumbau mit den täglichen Tabletteneinnahmen vergleichbar sind. Direkte Head-tohead -Vergleiche bezüglich ihrer Wirksamkeit in der Frakturprävention liegen nicht vor. Meier C, Kraenzlin ME. Diagnostik und Therapie Z Allg Med 2005; 81:
11 Ibandronat, ein Aminobisphosphonat das kurz vor der Markteinführung steht, senkt bei postmenopausalen Frauen mit vorbestehenden Wirbelkörperbrüchen das Risiko neuer vertebraler Frakturen. Die Wirksamkeit auf nicht-vertebrale Frakturen wurde bis anhin nur in einer Post-hoc-Analyse von Hochrisikopatientinnen gezeigt [34]. In speziellen Situationen, z. B. fortgeschrittener Osteoporose und Unverträglichkeit der oral verabreichten Bisphosphonate, wird auch eine intravenöse Behandlung mit Pamidronat, Ibandronat oder Zoledronat eingesetzt. Dabei gilt es zu berücksichtigen, dass es keine Studien gibt, welche eine Senkung des Frakturrisikos belegen und dass diese Substanzen für die Indikation der Osteoporose nicht zugelassen sind. Kalzitonin Die antiresorptive Wirkung von Kalzitonin beruht auf einen direkten Hemmung der Osteoklastenaktivität. Für die Behandlung mit Kalzitonin liegen für postmenopausale Frauen nur wenige Studien vor. Diese zeigen inkonsistente Ergebnisse hinsichtlich Frakturrate [35]. Aufgrund der unklaren Datenlage, den hohen Medikamentenkosten einer Langzeittherapie und den möglichen Nebenwirkungen (Flush, Nausea, Erbrechen, Reizungen der Nasenschleimhaut) wird Kalzitonin in der Regel nicht zur Osteoporosetherapie empfohlen. Widersprüchliche Ergebnisse bei Behandlung mit Kalzitonin. Knochenanbaustimulierende Therapie Parathormon Teriparatid ist ein biotechnologisch hergestelltes aktives Fragment des endogenen Parathormons (rhpth[1 34]), als Peptidfragment muss das Präparat parenteral verabreicht werden. Als erste Substanz wirkt Teriparatid hauptsächlich über eine Stimulation der osteoblastären Knochenneubildung. Der Einsatz von Teriparatid (20 µg als subkutane tägliche Dosis) ist zum jetzigen Zeitpunkt limitiert für die Behandlung postmenopausaler Frauen (und Männer) mit manifester Osteoporose und hohem Frakturrisiko (prävalente Frakturen, T-Score < 3,5 SD), insbesondere bei Patienten mit ungenügendem bzw. fehlendem Ansprechen auf herkömmliche antiresorptive Therapien (Knochenmassenverlust oder neue Frakturen unter Bisphosphonaten) [36]. Teriparatid stimuliert die osteoblastäre Knochenneubildung. Bei postmenopausalen Frauen mit Osteoporose wurde nach einer 19-monatigen Behandlung mit Teriparatide eine signifikante Reduktion der Inzidenz von vertebralen (65 %) und nicht vertebralen Frakturen (53 %) gezeigt [37]. Im praktischen Alltag werden die meisten Patienten, welche für eine Behandlung mit Teriparatid qualifizieren, bereits unter einer antiresorptiven Therapie stehen. Im Gegensatz zur Vorbehandlung mit Östrogenen oder Raloxifen scheint eine vorgängige Alendronat-Therapie den Anstieg der Knochendichte an der LWS insbesondere in den ersten 6 Behandlungsmonaten zu hemmen [38]. Dieser inhibitorische Effekt ist auf die im Gegensatz zu Raloxifen oder Östrogenen ausgeprägtere antiresorptive Wirkung der Bisphosphonate zurückzuführen. Ob diese verminderte Parathormonwirksamkeit auch einen Einfluss auf das Frakturrisiko hat ist unklar. Die Schlussfolgerungen für den klinischen Alltag sind, dass eine Therapie mit einem SERM oder mit Östrogenen zusammen mit der Teriparatide-Therapie weitergeführt werden kann, die Bisphosphonat-Therapie aber bei Beginn der Teriparatide-Behandlung abgesetzt werden sollte. Evt. ist sogar sinnvoll, eine Bisphosphonat-Therapie ca. 6 Monate vor Beginn der Teriparatide-Therapie abzusetzen. 299 Bei postmenopausalen Frauen mit Osteoporose scheint der knochenanabole Effekt von Teriparatid auf die Behandlungsdauer beschränkt zu sein und nimmt nach dessen Absetzen kontinuierlich ab während die Frakturrisikoreduktion fortbesteht [39, 40]. Dieser Knochenmassenverlust kann sowohl mit einer anschließenden Östrogentherapie als auch mit einer Alendronatbehandlung aufgehalten werden. Bis dahin scheint es aufgrund der bestehenden Datenlage sinnvoll, im Anschluss an eine 12- bis 18-monatige Therapie mit Teriparatid eine antiresorptive Behandlung einzuleiten. Strontium ranelat Strontium ranelat setzt sich zusammen aus zwei Atomen Strontium und einem Molekül Ranelicsäure und zeichnet sich durch eine hohe Knochenaffinität aus. In Deutschland ist Strontium ranelat in einer Meier C, Kraenzlin ME. Diagnostik und Therapie Z Allg Med 2005; 81:
12 Dosis von 2 g täglich zur Therapie der postmenopausalen Osteoporose zugelassen. Eine Einnahme abends mindestens zwei Stunden nach der letzten Nahrungsaufnahme wird empfohlen. 300 Der molekulare Wirkungsmechanismus von Strontium ranelat ist noch ungeklärt. In-vitro- und In-vivo-Studien haben gezeigt, dass Strontium ranelat sowohl die Kollagensynthese osteoblastärer Zellen stimuliert als auch die Resorptionsfähigkeit von Osteoklasten hemmt. Entsprechend stellt Strontium ranelat die erste Substanz dar, welche über einen direkten dualen Effekt auf den Knochenanbau und den Knochenabbau die Knochenmasse günstig beeinflusst. Die fraktursenkende Wirkung von Strontium ranelat wurde in zwei randomisierten kontrollierten Studien untersucht. Dabei konnte bei älteren postmenopausalen Frauen mit manifester Osteoporose nach einer Beobachtungszeit von 3 Jahren verglichen zu Plazebo eine signifikante Reduktion vertebraler (41 %) [41] und nichtvertebraler Frakturen (16 %) [42] dokumentiert werden. Praktisches Vorgehen in der Praxis Durch die Entwicklung neuer Wirksubstanzen zur Behandlung der Osteoporose steht dem behandelnden Arzt heute eine breite Palette von Medikamenten zur Verfügung. Die Behandlung der Osteoporose sollte unter Berücksichtung des Frakturrisikos, des Nebenwirkungsprofils und der dokumentierten Wirksamkeit der verschiedenen Heilmittel individuell auf den einzelnen Patienten zugeschnitten sein. In der Entscheidung bei welchem Patienten eine Therapie eingeleitet werden sollte ist die Kenntnis des individuellen absoluten Frakturrisikos wegweisend. Dabei ist eine integrale Beurteilung verschiedener Risikofaktoren wie fortgeschrittenes Alter, erniedrigte Knochendichte und Vorliegen nicht-traumatischer Frakturen neben weiteren klinischen und biochemischen Risikofaktoren notwendig. Vor Einleitung einer spezifischen Therapie sollte klinisch und laborchemisch das Vorliegen einer sekundären Osteoporose ausgeschlossen werden. Im Falle einer zugrunde liegenden Krankheit ist zusätzlich eine ursächliche Behandlung des Grundleidens angezeigt. Eine genügende Versorgung mit Kalzium- und Vitamin D stellt eine Basis der Osteoporosetherapie dar. Aufgrund der ungenügenden enteralen Kalziumzufuhr und der v. a. bei älteren Patienten prävalenten Vitamin-D-Insuffizienz ist eine systematische Supplementation mit Kalzium ( mg täglich) und Vitamin D (800 IU täglich) indiziert. Von einer Kalziumsupplementation sind Frauen ausgenommen bei denen in der Ernährungsanamnese eine genügende Kalziumzufuhr nachgewiesen werden kann. Eine Hormonsubstitution sollte nur bei Frauen mit klimakterischen Beschwerden über eine zeitlich begrenzte Zeit und in niedriger Dosierung eingesetzt werden. Zur Behandlung der postmenopausalen Osteoporose sind heute angesichts möglicher Langzeitrisiken andere Substanzklassen der Hormontherapie vorzuziehen. Raloxifen kann zur Behandlung von Frauen mit postmenopausaler Osteopenie/Osteoporose mit und ohne Frakturen eingesetzt werden. Da bei jüngeren Frauen durch den partiell anti-östrogenen Effekt klimakterische Beschwerden ausgelöst werden können, sollte Raloxifen bevorzugt bei älteren postmenopausalen Frauen eingesetzt werden. Bisphosphonate reduzieren das Risiko vertebraler und nicht-vertebraler Frakturen. Head to head -Vergleiche zwischen den verschiedenen Substanzen liegen bezüglich Reduktion des Frakturrisikos nicht vor. Eine gute Verträglichkeit vorausgesetzt sollte die Behandlung für mindestens 3 5 Jahre fortgesetzt werden. In speziellen Situationen, z. B. fortgeschrittener Osteoporose und Unverträglichkeit oral verabreichter Bisphosphonate, kann auch eine intravenöse Behandlung mit Pamidronat, Ibandronat oder Zoledronat durchgeführt werden. Studien, welche eine Senkung des Frakturrisikos mit diesen Substanzen belegen, liegen zur Zeit nicht vor. Das knochenaufbaustimulierende Teriparatide senkt das Risiko vertebraler und nicht-vertebraler Frakturen bei postmenopausalen Frauen mit bereits erlittenen osteoporotischen Frakturen. Aufgrund der hohen Therapiekosten ist Teriparatid zur Behandlung postmenopausaler Frauen mit manifester Osteoporose und hohem Frakturrisiko (prävalente Frakturen, T-Score < 3,5 SD) und ungenügendem Ansprechen auf herkömmliche antiresorptive Therapien limitiert. Strontium ranelat stimuliert Knochenan- und -abbau. Individuelle Therapie erforderlich. Im Falle einer zugrunde liegenden Krankheit ist zusätzlich eine ursächliche Behandlung des Grundleidens angezeigt. Meier C, Kraenzlin ME. Diagnostik und Therapie Z Allg Med 2005; 81:
13 Literatur 1 Lunt M, Felsenberg D, Reeve J, et al. Bone density variation and its effects on risk of vertebral deformity in men and women studied in thirteen European centers: the EVOS Study. J Bone Miner Res 1997; 12: Roy DK, O Neill TW, Finn JD, et al. Determinants of incident vertebral fracture in men and women: results from the European Prospective Osteoporosis Study (EPOS). Osteoporos Int 2003; 14: Melton III LJ. Epidemiology worldwide. Endocrinol Metab Clin North Am 2003; 32: Seeman E. Pathogenesis of bone fragility in women and men. Lancet 2002; 359: Rizzoli R, Bonjour J-P, Ferrari S. Osteoporosis, genetics and hormones. J Molec Endocrinol 2001; 26: Scheidt-Nave C, Baum E, Dören M, et al. DVO-Leitlinien Osteoporose bei postmenopausalen Frauen. Osteologie 2003; 12: Pientka L, Baum E, Kruse H-P, et al. DVO-Leitlinie Osteoporose des älteren Menschen. Osteologie 2003; 12: Brown JP, Josse RG clinical practice guidelines for the diagnosis and managment of osteoporosis in Canada. CMAJ 2002; 167 (Suppl 10): S 1 S34 9 Kanis JA. Diagnosis and osteoporosis and assessment of fracture risk. Lancet 2002; 359: Kanis JA, Johnell O, Oden A, et al. Intervention thresholds for osteoporosis. Bone 2002; 31: Johnell O, Odén A, De Laet C, et al. Biochemical indices of bone turnover and the assessment of fracture probability. Osteoporos Int 2002; 13: Kanis JA, Johnell O, Oden A, et al. Ten year probability of osteoporotic fractures according to BMD and diagnostic threshold. Osteoporos Int 2001; 12: Mittermeyer V, Müller VE, Allolio B, et al. DVO-Leitlinie Glukokortikoid-induzierte Osteoporose. Osteologie 2003; 12: Mohr A, Barkmann R, Mohr C, et al. [Quantitative ultrasound for the diagnosis of osteoporosis]. Fortschr Röntgenstr 2004; 176: Gluer CC, Eastell R, Reid DM, et al. Association of five quantitative ultrasound devices and bone densitometry with osteoporotic vertebral fractures in a population-based sample: The OPUS study. J Bone Miner Res 2004; 19: Garnero P, Delmas PD. Contribution of bone mineral density and bone turnover markers to the estimation of risk of osteoporotic fracture in postmenopausal women. J Musculoskel Neuron Interact 2004; 4: Seibel MJ. Biochemical markers of bone remodeling. Endocrinol Metab Clin North Am 2003; 32: Eastell R, Barton I, Hannon RA, et al. Relationship of early changes in bone resorption to the reduction in fracture risk with risedronate. J Bone Miner Res 2003; 18: Chapuy MC, Arlot ME, Duboeuf F, et al. Vitamin D3 and calcium to prevent hip fractures in elderly women. N Engl J Med 1992; 327: Dawson-Hughes B, Harris SS, Krall EA, et al. Effect of calcium and vitamin D supplementation on bone density in men and women 65 years of age and older. N Engl J Med 1997; 337: Heikinheimo RJ, Inkovaara JA, Harju EJ, et al. Annual injection of vitamin D and fractures of aged bones. Calc Tiss Int 1992; 51: Porthouse J, Cockayne S, King C, et al. Randomised controlled trial of calcium and supplementation with cholecalciferol (vitamin D3) for prevention of fractures in primary care. Br Med J 2005; 330: Pfeifer M, Begerow B, Minne HW. Vitamin D and muscle function. Osteoporos Int 2002; 13: Bischoff H, Staehelin HB, Dick W, et al. Effects of vitamin D and calcium supplementation on falls: a randomized controlled trial. J Bone Miner Res 2003; 18: Hulley S, Grady D, Bush T. Randomised trial of estrogen plus progestin for secondary prevention of coronary heart disease in post-menopausal women. JAMA 1998; 280: Writing Group for the WHI Investigators. Risk and benefits of estrogen plus progestin in healthy postmenopausal women. JAMA 2002; 288: Anderson GL, Limacher M, Assaf AR, et al. Effects of conjugated equine estrogen in postmenopausal women with hysterectomy: the Women s Health Initiative randomized controlled trial. JAMA 2004; 291: Ettinger B, Black DM, Mitlak BH, et al. Reduction of vertebral fracture risk in postmenopausal women with osteoporosis treated with raloxifene (results from a 3-year randomized clinical trial). JAMA 1999; 282: Black DM, Cummings SR, Karpf DB, et al. Randomised trial of effect of alendronate on risk of fracture in women with existing vertebral fractures. Lancet 1996; 348: Cummings SR, Black DM, Thompson DE, et al. Effect of alendronate on risk of fracture in women with low bone density but without vertebral fractures. JAMA 1998; 280: Bone HG, Hosking D, Devogelaer J-P, et al. Ten years experience with alendronate for osteoporosis in postmenopausal women. The N Engl J Med 2004; 350: Harris ST, Watts NB, Genant HK, et al. Effects of Risedronate treatment on vertebral and nonvertebral fractures in women with postmenopausal osteoporosis. JAMA 1999; 282: McClung MR, Geusens P, Miller PD, et al. Effect of risedronate on the risk of hip fracture in elderly women. N Engl J Med 2001; 344: Chesnut CH, Skag A, Christiansen C, et al. Effects of oral ibandronate administered daily or intermittently on fracture risk in postmenopausal osteoporosis. J Bone Miner Res 2004; 19: Cranney A, Tugwell P, Zytaruk N, et al. VI. Meta-analysis of calcitonin for the treatment of postmenopausal osteoporosis. Endocr Rev 2002; 23: Hodsman AB, Bauer DC, Dempster D, et al. Parathyroid hormone and teriparatide for the treatment of osteoporosis: a review of the evidence and suggested guidelines for its use. Endocr Rev 2005; (epub ahead) 37 Neer RM, Arnaud CD, Zanchetta JR, et al. Effect of parathyroid hormone (1-34) on fractures and bone mineral density in postmenopausal women with osteoporosis. New Engl J Med 2001; 344: Ettinger B, San MJ, Crans G, et al. Differential effects of Teriparatide on BMD after treatment with Raloxifene or alendronate. J Bone Miner Res 2004; 19: Lindsay R, Scheele WH, Neer R, et al. Sustained vertebral fracture risk reduction after withdrawal of teriparatide in postmenopausal women with osteoporosis. Arch Intern Med 2004; 164: Meier C, Kraenzlin ME. Diagnostik und Therapie Z Allg Med 2005; 81:
Definition der Osteoporose
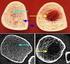 Definition der Osteoporose Ø SVGO 2010, (DVO Leitlinien 2009) Systemische Skeletterkrankung, die durch eine verminderte Knochenmasse und Störung der Knochenarchitektur (Knochenintegrität) zu einer verminderten
Definition der Osteoporose Ø SVGO 2010, (DVO Leitlinien 2009) Systemische Skeletterkrankung, die durch eine verminderte Knochenmasse und Störung der Knochenarchitektur (Knochenintegrität) zu einer verminderten
Therapieoptionen bei postmenopausaler
 Therapieoptionen bei postmenopausaler Osteoporose Präventivmassnahmen und medikamentöse Strategien zur Frakturreduktion Basierend auf epidemiologischen Studien wird geschätzt, dass jede zweite bis dritte
Therapieoptionen bei postmenopausaler Osteoporose Präventivmassnahmen und medikamentöse Strategien zur Frakturreduktion Basierend auf epidemiologischen Studien wird geschätzt, dass jede zweite bis dritte
Epidemiologie und gesellschaftliche Kosten der Osteoporose. Mosekilde, Bone Miner 1990; 10: 13-35
 Epidemiologie und gesellschaftliche Kosten der Osteoporose Mosekilde, Bone Miner 199; 1: 13-35 Dr. E. Edelmann Rheumatologische Schwerpunktpraxis Bad Aibling 1/23 Definition u. Häufigkeit der Osteoporose
Epidemiologie und gesellschaftliche Kosten der Osteoporose Mosekilde, Bone Miner 199; 1: 13-35 Dr. E. Edelmann Rheumatologische Schwerpunktpraxis Bad Aibling 1/23 Definition u. Häufigkeit der Osteoporose
KNAPPSCHAFT. 1 Osteoporose. unterschätzte Volkskrankheit? Dr. Tanja Kostuj. Osteoporose
 Osteoporose unterschätzte Volkskrankheit? Dr. Tanja Kostuj 1 Osteoporose Osteoporose Definition: Die Osteoporose ist eine systemische Skeletterkrankung, die durch eine unzureichende Knochenfestigkeit charakterisiert
Osteoporose unterschätzte Volkskrankheit? Dr. Tanja Kostuj 1 Osteoporose Osteoporose Definition: Die Osteoporose ist eine systemische Skeletterkrankung, die durch eine unzureichende Knochenfestigkeit charakterisiert
Die Osteoporose ist eine systemische
 Schweiz. Zschr. GanzheitsMedizin 18, 315 320 (2006). Verlag für GanzheitsMedizin, Basel. www.ganzheitsmedizin.ch Aktuelle Aspekte zu Diagnostik und Therapie der Osteoporose Bedeutung für die Vermeidung
Schweiz. Zschr. GanzheitsMedizin 18, 315 320 (2006). Verlag für GanzheitsMedizin, Basel. www.ganzheitsmedizin.ch Aktuelle Aspekte zu Diagnostik und Therapie der Osteoporose Bedeutung für die Vermeidung
Die Osteoporose ist eine systemische
 Schweiz. Zschr. GanzheitsMedizin 18, 315 320 (2006). Verlag für GanzheitsMedizin, Basel. www.ganzheitsmedizin.ch Aktuelle Aspekte zu Diagnostik und Therapie der Osteoporose Bedeutung für die Vermeidung
Schweiz. Zschr. GanzheitsMedizin 18, 315 320 (2006). Verlag für GanzheitsMedizin, Basel. www.ganzheitsmedizin.ch Aktuelle Aspekte zu Diagnostik und Therapie der Osteoporose Bedeutung für die Vermeidung
Therapie kontroversiell Bisphosphonate per os
 Therapie kontroversiell Bisphosphonate per os Prof.Dr. Rudolf W. Gasser Klinik für Innere Medizin I Medizinische Universität Innsbruck Osteoporoseseminar 2009 20./ 21. 3. 2009 Keutschach / Kärnten Wirkungsweise
Therapie kontroversiell Bisphosphonate per os Prof.Dr. Rudolf W. Gasser Klinik für Innere Medizin I Medizinische Universität Innsbruck Osteoporoseseminar 2009 20./ 21. 3. 2009 Keutschach / Kärnten Wirkungsweise
Diagnostik und Therapie der Osteoporose
 CURRICULUM Schweiz Med Forum 2006;6:712 717 712 Diagnostik und Therapie der Osteoporose Teil 1. Diagnostik und Frakturrisikoevaluation Marius E. Kraenzlin a, Markus J. Seibel b, Christian Meier a, b a
CURRICULUM Schweiz Med Forum 2006;6:712 717 712 Diagnostik und Therapie der Osteoporose Teil 1. Diagnostik und Frakturrisikoevaluation Marius E. Kraenzlin a, Markus J. Seibel b, Christian Meier a, b a
Wirksamkeit und Sicherheit von generischen und originalen wöchentlichen Bisphosphonaten
 Wirksamkeit und Sicherheit von generischen und originalen wöchentlichen Bisphosphonaten Von Prof. Dr. med. Johann D. Ringe, Leverkusen Falkenstein (23. Januar 2009) - Die Osteoporose gehört nach Angaben
Wirksamkeit und Sicherheit von generischen und originalen wöchentlichen Bisphosphonaten Von Prof. Dr. med. Johann D. Ringe, Leverkusen Falkenstein (23. Januar 2009) - Die Osteoporose gehört nach Angaben
Osteoporose. Adrian Forster. Diessenhofen 1. Klinik St. Katharinental
 Osteoporose Adrian Forster Diessenhofen 1 Ostoporotische Frakturen: Häufigkeit - Etwa 1 von 2-3 Frauen über 50 Jahren - Etwa 1 von 5 Männern über 50 Jahren wird mindestens eine osteoporotische Fraktur
Osteoporose Adrian Forster Diessenhofen 1 Ostoporotische Frakturen: Häufigkeit - Etwa 1 von 2-3 Frauen über 50 Jahren - Etwa 1 von 5 Männern über 50 Jahren wird mindestens eine osteoporotische Fraktur
Update SGED Workshops 2016: Christian Meier
 Update SGED Workshops 2016: Osteoporose Christian Meier Endokrinologische Praxis & Labor, Basel und Klinik für Endokrinologie, Diabetes und Metabolismus Universitätsspital Basel www.svgo.ch Frakturrisiko
Update SGED Workshops 2016: Osteoporose Christian Meier Endokrinologische Praxis & Labor, Basel und Klinik für Endokrinologie, Diabetes und Metabolismus Universitätsspital Basel www.svgo.ch Frakturrisiko
Elisabeth Treuer Sanitas, Kilchberg
 Elisabeth Treuer Sanitas, Kilchberg Osteoporosis is a skeletal disorder characterized by compromised bone strength predisposing a person to an increased risk of fracture. 1 Normal 2 Osteoporosis 2 1. Consensus
Elisabeth Treuer Sanitas, Kilchberg Osteoporosis is a skeletal disorder characterized by compromised bone strength predisposing a person to an increased risk of fracture. 1 Normal 2 Osteoporosis 2 1. Consensus
Osteoporose. PD Dr. med. habil. Stephan H. Scharla 1,2 & Dr. rer. nat. Uta G. Lempert-Scharla 1
 Osteoporose im Erwachsenenalter PD Dr. med. habil. Stephan H. Scharla 1,2 & Dr. rer. nat. Uta G. Lempert-Scharla 1 1 Osteologisches Labor, Praxis für Innere Medizin und Endokrinologie, Bad Reichenhall
Osteoporose im Erwachsenenalter PD Dr. med. habil. Stephan H. Scharla 1,2 & Dr. rer. nat. Uta G. Lempert-Scharla 1 1 Osteologisches Labor, Praxis für Innere Medizin und Endokrinologie, Bad Reichenhall
Volkskrankheit Osteoporose
 Volkskrankheit Osteoporose Volkskrankheit Osteoporose Definition Problem und Prävalenz Einfluss von Frakturen Mortalitätsdaten Osteoporose in Deutschland Kosten der Osteoporose Anforderungen an eine Osteoporosetherapie
Volkskrankheit Osteoporose Volkskrankheit Osteoporose Definition Problem und Prävalenz Einfluss von Frakturen Mortalitätsdaten Osteoporose in Deutschland Kosten der Osteoporose Anforderungen an eine Osteoporosetherapie
FUNKTIONELLE GYMNASTIK
 FUNKTIONELLE GYMNASTIK Philipp Hausser GluckerSchule OSTEOPOROSE 1 Definition: bezeichnet einen pathologischen Knochenschwund. Dabei wird mehr Knochen abgebaut als aufgebaut. Die Dichte des Knochens ist
FUNKTIONELLE GYMNASTIK Philipp Hausser GluckerSchule OSTEOPOROSE 1 Definition: bezeichnet einen pathologischen Knochenschwund. Dabei wird mehr Knochen abgebaut als aufgebaut. Die Dichte des Knochens ist
Diagnostik und Therapie der Osteoporose
 CURRICULUM Schweiz Med Forum 2006;6:735 744 735 Diagnostik und Therapie der Osteoporose Teil 2. Präventive und therapeutische Massnahmen Christian Meier a, b, Markus J. Seibel b, Marius E. Kraenzlin a
CURRICULUM Schweiz Med Forum 2006;6:735 744 735 Diagnostik und Therapie der Osteoporose Teil 2. Präventive und therapeutische Massnahmen Christian Meier a, b, Markus J. Seibel b, Marius E. Kraenzlin a
Osteoporose. Chefarzt Prim. Doz. Dr. Günter Höfle Abteilung für Innere Medizin und Intensivmedizin. LKH Hohenems
 Osteoporose Chefarzt Prim. Doz. Dr. Günter Höfle Abteilung für Innere Medizin und Intensivmedizin LKH Hohenems Warum sind Knochen interessant? Knochenbruch Haltung (Selbstwertgefühl) Schmerzen Mobilität
Osteoporose Chefarzt Prim. Doz. Dr. Günter Höfle Abteilung für Innere Medizin und Intensivmedizin LKH Hohenems Warum sind Knochen interessant? Knochenbruch Haltung (Selbstwertgefühl) Schmerzen Mobilität
Qualitätsmanagement in der Osteoporoseversorgung
 Folie 0 Konsequente Diagnostik und Therapie zahlt sich aus Qualitätsmanagement in der Osteoporoseversorgung S. Götte, München Kritische Endpunkte der Osteoporoseerkrankung Osteoporotische Frakturen: ca.
Folie 0 Konsequente Diagnostik und Therapie zahlt sich aus Qualitätsmanagement in der Osteoporoseversorgung S. Götte, München Kritische Endpunkte der Osteoporoseerkrankung Osteoporotische Frakturen: ca.
Rheumatologie in der Praxis. Aktueller Algorithmus der osteologischen Abklärung in der KSK
 Rheumatologie in der Praxis Aktueller Algorithmus der osteologischen Abklärung in der KSK Dr. med. David Niklaus Mittwoch, 24. Januar 2018 Gliederung 1 Diagnostik 2 Tools /Risikoeinschätzung 3 Therapie
Rheumatologie in der Praxis Aktueller Algorithmus der osteologischen Abklärung in der KSK Dr. med. David Niklaus Mittwoch, 24. Januar 2018 Gliederung 1 Diagnostik 2 Tools /Risikoeinschätzung 3 Therapie
Prävalenz der Osteoporose
 Prävalenz der Osteoporose insgesamt 12 Mio. Deutsche haben ein hohes Risiko, an Osteoporose zu erkranken (davon 80% Frauen),Prävalenz 4-8 %.ca. 6.5 Mio. haben eine manifeste Osteoporose 8 Mio. 10 Mio.
Prävalenz der Osteoporose insgesamt 12 Mio. Deutsche haben ein hohes Risiko, an Osteoporose zu erkranken (davon 80% Frauen),Prävalenz 4-8 %.ca. 6.5 Mio. haben eine manifeste Osteoporose 8 Mio. 10 Mio.
Leitliniengerechte Diagnostik und Therapie der Osteoporose. Update Detlef Kaulen. Endokrinologische Gemeinschaftspraxis Hormonzentrum Köln
 Leitliniengerechte Diagnostik und Therapie der Osteoporose Update 2008 Detlef Kaulen Endokrinologische Gemeinschaftspraxis Hormonzentrum Köln Osteoporose bedeutet Verminderung der Knochenmasse + Verlust
Leitliniengerechte Diagnostik und Therapie der Osteoporose Update 2008 Detlef Kaulen Endokrinologische Gemeinschaftspraxis Hormonzentrum Köln Osteoporose bedeutet Verminderung der Knochenmasse + Verlust
Osteoporose Evaluation Frakturrisiko
 Osteoporose Evaluation Frakturrisiko Marius Kraenzlin ENDONET Endokrinologische Praxis & Labor, Basel Lebenszeitrisiko für osteoporotische Fraktur Erkrankung Alter (Jahre) Frauen Männer Osteoporose (CH)
Osteoporose Evaluation Frakturrisiko Marius Kraenzlin ENDONET Endokrinologische Praxis & Labor, Basel Lebenszeitrisiko für osteoporotische Fraktur Erkrankung Alter (Jahre) Frauen Männer Osteoporose (CH)
OSTEOPOROSE MÄNNERSACHE. ... ist (auch)
 www.aktiongesundeknochen.at OSTEOPOROSE... ist (auch) MÄNNERSACHE. OSTEOPOROSE RISIKOFAKTOREN Besonders gefährdet sind Sie, wenn bei Ihnen mindestens einer der folgenden Risikofaktoren vorliegt: UNBEEINFLUSSBARE
www.aktiongesundeknochen.at OSTEOPOROSE... ist (auch) MÄNNERSACHE. OSTEOPOROSE RISIKOFAKTOREN Besonders gefährdet sind Sie, wenn bei Ihnen mindestens einer der folgenden Risikofaktoren vorliegt: UNBEEINFLUSSBARE
Osteoporose: State of the Art
 Osteoporose: State of the Art Adrian Forster 1 Definition der Osteoporose a systemic skeletal disease characterized by low bone mass and microarchitectural deterioration of bone tissue leading to enhanced
Osteoporose: State of the Art Adrian Forster 1 Definition der Osteoporose a systemic skeletal disease characterized by low bone mass and microarchitectural deterioration of bone tissue leading to enhanced
Gibt es ein Osteoporose-Risiko bei Patienten mit Autoimmunen Lebererkrankungen?
 Autoimmune Lebererkrankungen Gibt es ein Osteoporose-Risiko bei Patienten mit Autoimmunen Lebererkrankungen? Christiane Wiegard Universitätsklinik Hamburg-Eppendorf I. Medizinische Klinik und Poliklinik
Autoimmune Lebererkrankungen Gibt es ein Osteoporose-Risiko bei Patienten mit Autoimmunen Lebererkrankungen? Christiane Wiegard Universitätsklinik Hamburg-Eppendorf I. Medizinische Klinik und Poliklinik
Hormone replacement therapy and risk of venous thromboembolism in postmenopausal women: systematic review and meta-analysis
 Hormone replacement therapy and risk of venous thromboembolism in postmenopausal women: systematic review and meta-analysis Canonico M, Plu-Bureau G, Lowe G and Scarabin PY. BMJ May 2008;336:1227-1231
Hormone replacement therapy and risk of venous thromboembolism in postmenopausal women: systematic review and meta-analysis Canonico M, Plu-Bureau G, Lowe G and Scarabin PY. BMJ May 2008;336:1227-1231
Es gibt jedoch verschiedene Möglichkeiten, die Knochen zu schützen und zu kräftigen auch dann noch, wenn man bereits älter ist.
 PDF-Version Osteoporose Einleitung Schwache Knochen, die leichter brechen: So zeigt sich Osteoporose, auch Knochenschwund genannt. Ein Abbau von Knochensubstanz ist mit zunehmendem Alter normal bei Osteoporose
PDF-Version Osteoporose Einleitung Schwache Knochen, die leichter brechen: So zeigt sich Osteoporose, auch Knochenschwund genannt. Ein Abbau von Knochensubstanz ist mit zunehmendem Alter normal bei Osteoporose
wirtschaftlich umsetzbar
 Therapie der postmenopausalen Osteoporose mit Denosumab Starke Reduktion des Frakturrisikos ist wirtschaftlich umsetzbar München (13. März 2014) Patientinnen mit postmenopausaler Osteoporose rechtzeitig
Therapie der postmenopausalen Osteoporose mit Denosumab Starke Reduktion des Frakturrisikos ist wirtschaftlich umsetzbar München (13. März 2014) Patientinnen mit postmenopausaler Osteoporose rechtzeitig
8 Klinische Fälle nach DVO-Leitlinie 2006
 91 8 Klinische Fälle nach DVO-Leitlinie 2006 8.1 Wie kann sich die primäre Osteoporose bei der Frau manifestieren? Peymann Hadji, Inga Steinebach und Ulla Stumpf 8.1.1 Definition Die Osteoporose ist definitionsgemäß
91 8 Klinische Fälle nach DVO-Leitlinie 2006 8.1 Wie kann sich die primäre Osteoporose bei der Frau manifestieren? Peymann Hadji, Inga Steinebach und Ulla Stumpf 8.1.1 Definition Die Osteoporose ist definitionsgemäß
Denosumab: Neue Behandlungsoption für Männer mit Osteoporose und erhöhtem Frakturrisiko
 Anstieg der Knochendichte an allen gemessenen Skelettlokalisationen Denosumab: Neue Behandlungsoption für Männer mit Osteoporose und erhöhtem Frakturrisiko München (11. Juli 2014) Für die Behandlung von
Anstieg der Knochendichte an allen gemessenen Skelettlokalisationen Denosumab: Neue Behandlungsoption für Männer mit Osteoporose und erhöhtem Frakturrisiko München (11. Juli 2014) Für die Behandlung von
Diagnostik und Therapie der Osteoporose
 Diagnostik und Therapie der Osteoporose Teil II: Diagnostik und Frakturrisikoevaluation Marius E. Kraenzlin, Markus J. Seibel, Christian Meier Einleitung Die Behandlung der Osteoporose umfasst die Frakturprophylaxe
Diagnostik und Therapie der Osteoporose Teil II: Diagnostik und Frakturrisikoevaluation Marius E. Kraenzlin, Markus J. Seibel, Christian Meier Einleitung Die Behandlung der Osteoporose umfasst die Frakturprophylaxe
Osteoporose. Guideline. Erstellt von: Felix Huber Zuletzt revidiert: März 2010
 Guideline Osteoporose Erstellt von: Felix Huber Zuletzt revidiert: März 2010 Neu eingefügt ist der link zur Berechnung des 10-Jahres-Frakturrisikos (FRAX): http://www.shef.ac.uk/frax/tool_de.jsp?locationvalue=15
Guideline Osteoporose Erstellt von: Felix Huber Zuletzt revidiert: März 2010 Neu eingefügt ist der link zur Berechnung des 10-Jahres-Frakturrisikos (FRAX): http://www.shef.ac.uk/frax/tool_de.jsp?locationvalue=15
Hormonersatz-Therapie nach der Menopause und die so genannte Timing- Hypothese
 AMB 2007, 41, 85 Hormonersatz-Therapie nach der Menopause und die so genannte Timing- Hypothese Vor einem Jahr haben wir in einem Leitartikel über den (vor-)letzten Stand der Debatte zur Hormonersatz-Therapie
AMB 2007, 41, 85 Hormonersatz-Therapie nach der Menopause und die so genannte Timing- Hypothese Vor einem Jahr haben wir in einem Leitartikel über den (vor-)letzten Stand der Debatte zur Hormonersatz-Therapie
Abklärung nur wenn es eine Konsequenz hat: Therapie, Ursachenklärung, Risiko der Nachkommen, andere Gründe
 Take Home Message Abklärungen - 1 : Abklärung nur wenn es eine Konsequenz hat: Therapie, Ursachenklärung, Risiko der Nachkommen, andere Gründe Leitlinien, FRAX etc nur bedingt brauchbar individueller Entscheid
Take Home Message Abklärungen - 1 : Abklärung nur wenn es eine Konsequenz hat: Therapie, Ursachenklärung, Risiko der Nachkommen, andere Gründe Leitlinien, FRAX etc nur bedingt brauchbar individueller Entscheid
Anhang 3: Medikamentöse Therapie. Ergänzung und Konkretisierung durch Arzneimittelkommission
 Anhang 3: Medikamentöse Therapie Ergänzung und Konkretisierung durch Arzneimittelkommission Behandlungspfad Medikamentöse Versorgung Osteoporose Die Basis dieses Behandlungspfads stellen die jeweils aktuell
Anhang 3: Medikamentöse Therapie Ergänzung und Konkretisierung durch Arzneimittelkommission Behandlungspfad Medikamentöse Versorgung Osteoporose Die Basis dieses Behandlungspfads stellen die jeweils aktuell
High fracture risk: How to define, how to treat?
 High fracture risk: How to define, how to treat? Dr Emmanuel BIVER Department of Bone Diseases Geneva University Hospitals and Faculty of Medicine 8. Basler Fortbildung in praktischer Osteologie, Universitätsspital
High fracture risk: How to define, how to treat? Dr Emmanuel BIVER Department of Bone Diseases Geneva University Hospitals and Faculty of Medicine 8. Basler Fortbildung in praktischer Osteologie, Universitätsspital
Osteoporose. ein Problem beim Dialysepatient?
 Berliner Dialyse Seminar 2011 Osteoporose ein Problem beim Dialysepatient? W. Grotz Osteoporose bei Dialyse? Histologie: Typ 3b- Dialyse: Knochendichte vermindert Frakturrate erhöht Knochendichte [ T-Wert
Berliner Dialyse Seminar 2011 Osteoporose ein Problem beim Dialysepatient? W. Grotz Osteoporose bei Dialyse? Histologie: Typ 3b- Dialyse: Knochendichte vermindert Frakturrate erhöht Knochendichte [ T-Wert
Osteoporose DVO Leitlinie 2009 (www.dv-osteologie.org)
 Osteoporose DVO Leitlinie 2009 (www.dv-osteologie.org) Christoph J Auernhammer Spezialambulanz für Osteoporose, Calcium & Knochenstoffwechsel Medizinische Klinik II, Grosshadern (Direktor: Prof. Dr. med.
Osteoporose DVO Leitlinie 2009 (www.dv-osteologie.org) Christoph J Auernhammer Spezialambulanz für Osteoporose, Calcium & Knochenstoffwechsel Medizinische Klinik II, Grosshadern (Direktor: Prof. Dr. med.
Keywords Osteoporosis, bone turnover markers, fracture risk
 10 Schattauer 2009 Osteologie und Labor Knochenumbaumarker und ihre klinische Anwendung bei Osteoporose Ch. Meier Klinik für Endokrinologie, Diabetes und klinische Ernährung, Universitätsspital Basel,
10 Schattauer 2009 Osteologie und Labor Knochenumbaumarker und ihre klinische Anwendung bei Osteoporose Ch. Meier Klinik für Endokrinologie, Diabetes und klinische Ernährung, Universitätsspital Basel,
Raloxifen. Indikation. Empfehlungen zur wirtschaftlichen Verordnungsweise (1 3) Bei der Behandlung der Osteoporose sollte eine
 Ausgabe 4/2014 Wirkstoff AKTUELL Wirkstoff AKTUELL Raloxifen - - Indikation - Empfehlungen zur wirtschaftlichen Verordnungsweise (1 3) Bei der Behandlung der Osteoporose sollte eine - - amin-d- und Kalziumsupplementierung
Ausgabe 4/2014 Wirkstoff AKTUELL Wirkstoff AKTUELL Raloxifen - - Indikation - Empfehlungen zur wirtschaftlichen Verordnungsweise (1 3) Bei der Behandlung der Osteoporose sollte eine - - amin-d- und Kalziumsupplementierung
Gesamtüberblick - Osteoporose
 1. Was ist Osteoporose? Osteoporose ist charakterisiert durch eine Verminderung der Knochenfestigkeit, die einhergeht mit einer zunehmenden Einschränkung der Mobilität und dem Auftreten von Schmerzen,
1. Was ist Osteoporose? Osteoporose ist charakterisiert durch eine Verminderung der Knochenfestigkeit, die einhergeht mit einer zunehmenden Einschränkung der Mobilität und dem Auftreten von Schmerzen,
Evidenz in der Präventionsmedizin
 Evidenz in der Präventionsmedizin Symposium Ist Vorsorgen Immer Besser als Heilen? 20. und 21. Februar 2008 Dr. Gerald Gartlehner, MPH, Department für evidenzbasierte Medizin und klinische Epidemiologie
Evidenz in der Präventionsmedizin Symposium Ist Vorsorgen Immer Besser als Heilen? 20. und 21. Februar 2008 Dr. Gerald Gartlehner, MPH, Department für evidenzbasierte Medizin und klinische Epidemiologie
Osteoporose. Prof. Dr. med. B. L. Herrmann. Endokrinologie /// Diabetologie. Facharztpraxis und Labor Springorumallee Bochum
 Osteoporose 1 Prof. Dr. med. B. L. Herrmann Endokrinologie /// Diabetologie Facharztpraxis und Labor Springorumallee 2-44795 Bochum www.endo-bochum.de 2 Empfehlungsgrad DVO-Leitlinie 2014 Substanz Mortalität
Osteoporose 1 Prof. Dr. med. B. L. Herrmann Endokrinologie /// Diabetologie Facharztpraxis und Labor Springorumallee 2-44795 Bochum www.endo-bochum.de 2 Empfehlungsgrad DVO-Leitlinie 2014 Substanz Mortalität
Osteoporose Diagnostik, Prophylaxe und Therapie
 Osteoporose Diagnostik, Prophylaxe und Therapie Eine praxisbezogene Zusammenfassung A NDREAS W. KREBS Mit zunehmender Erhöhung der Lebenserwartung werden die Osteoporose und ihre Folgen immer bedeutungsvoller.
Osteoporose Diagnostik, Prophylaxe und Therapie Eine praxisbezogene Zusammenfassung A NDREAS W. KREBS Mit zunehmender Erhöhung der Lebenserwartung werden die Osteoporose und ihre Folgen immer bedeutungsvoller.
Wissen Sie, ob Ihre Osteoporosepatienten auf die Therapie ansprechen? Bestätigung dank ß-CrossLaps nach 90 Tagen
 Wissen Sie, ob Ihre Osteoporosepatienten auf die Therapie ansprechen? Bestätigung dank ß-CrossLaps nach 90 Tagen Besseres Patientenmanagement mit einer frühzeitigen Verlaufskontrolle Die 5 Elemente einer
Wissen Sie, ob Ihre Osteoporosepatienten auf die Therapie ansprechen? Bestätigung dank ß-CrossLaps nach 90 Tagen Besseres Patientenmanagement mit einer frühzeitigen Verlaufskontrolle Die 5 Elemente einer
Osteoporose Eine unbekannte Bekannte
 21/3/2012 Dr. med. A. Thueler Rehabilitiation und Rheumatologie Kantonsspital Baden Osteoporose Eine unbekannte Bekannte Die Osteoporose ist zwar eine bekannte Erkrankung. In den Folgen für die Betroffenen
21/3/2012 Dr. med. A. Thueler Rehabilitiation und Rheumatologie Kantonsspital Baden Osteoporose Eine unbekannte Bekannte Die Osteoporose ist zwar eine bekannte Erkrankung. In den Folgen für die Betroffenen
Spezifische medikamentöse Behandlung bei Osteoporose nach LL 2014
 Spezifische medikamentöse Behandlung bei Osteoporose nach LL 2014 Eine spezifische medikamentöse Behandlung der Osteoporose dient der Verhinderung Osteoporose-assoziierter osteoporotischer Knochenbrüche.
Spezifische medikamentöse Behandlung bei Osteoporose nach LL 2014 Eine spezifische medikamentöse Behandlung der Osteoporose dient der Verhinderung Osteoporose-assoziierter osteoporotischer Knochenbrüche.
Osteoporose - eine noch immer unterschaetzte Krankheit: Entstehung, Behandlung und Vorsorge
 Sport Diana Hochgräfe Osteoporose - eine noch immer unterschaetzte Krankheit: Entstehung, Behandlung und Vorsorge Abschlussarbeit an der Meridian Academy, Hamburg OSTEOPOROSE - eine noch immer unterschätzte
Sport Diana Hochgräfe Osteoporose - eine noch immer unterschaetzte Krankheit: Entstehung, Behandlung und Vorsorge Abschlussarbeit an der Meridian Academy, Hamburg OSTEOPOROSE - eine noch immer unterschätzte
sven-david müller christiane weißenberger Ernährungsratgeber Osteoporose Genießen erlaubt
 sven-david müller christiane weißenberger Ernährungsratgeber Osteoporose Genießen erlaubt 14 Osteoporose das sollten Sie wissen Wie Osteoporose erkannt wird Am Anfang spürt man eine Osteoporose nicht.
sven-david müller christiane weißenberger Ernährungsratgeber Osteoporose Genießen erlaubt 14 Osteoporose das sollten Sie wissen Wie Osteoporose erkannt wird Am Anfang spürt man eine Osteoporose nicht.
Wenn Knochen brechen
 Wenn Knochen brechen Elisabeth Zwettler Ärztliche Direktorin Hanusch-Krankenhaus Med. Leitung Gesundheitsverbund Wiener Gebietskrankenkasse Ludwig Boltzmann Institut für Osteologie 16.Oktober 2015 Osteoporoserisiko
Wenn Knochen brechen Elisabeth Zwettler Ärztliche Direktorin Hanusch-Krankenhaus Med. Leitung Gesundheitsverbund Wiener Gebietskrankenkasse Ludwig Boltzmann Institut für Osteologie 16.Oktober 2015 Osteoporoserisiko
Vorlesung Klinische Pharmakologie. Osteoporose
 Vorlesung Klinische Pharmakologie Osteoporose Osteoporose: Definition Qualitative Definition Systemische Skelettkrankheit mit Verringerung der Knochenmasse und gleichzeitiger Zerstörung der Mikroarchitektur
Vorlesung Klinische Pharmakologie Osteoporose Osteoporose: Definition Qualitative Definition Systemische Skelettkrankheit mit Verringerung der Knochenmasse und gleichzeitiger Zerstörung der Mikroarchitektur
Diagnostik und Therapie der Osteoporose. Vortrag von Dr. Wolfgang Huschke Orthopäde und Osteologe
 Vortrag von Orthopäde und Osteologe Osteoporosezentrum Landkreis Fürth Orthopädische Gemeinschaftspraxis Dr. Purucker und Dr. Huschke Vordere Weichselgartenstraße 2 90522 Oberasbach Tel.: 0911 6999697
Vortrag von Orthopäde und Osteologe Osteoporosezentrum Landkreis Fürth Orthopädische Gemeinschaftspraxis Dr. Purucker und Dr. Huschke Vordere Weichselgartenstraße 2 90522 Oberasbach Tel.: 0911 6999697
Postmenopausale Osteoporose
 Postmenopausale Osteoporose Was der Grundversorger über Ursachen, Diagnose, Vorbeugung und Therapie wissen sollte. Ein kurzes Update von Frau Dr. med. Regula E. Bürki, FACOG Fachärztin für Gynäkologie.
Postmenopausale Osteoporose Was der Grundversorger über Ursachen, Diagnose, Vorbeugung und Therapie wissen sollte. Ein kurzes Update von Frau Dr. med. Regula E. Bürki, FACOG Fachärztin für Gynäkologie.
Europäische Richtlinie zur Diagnostik und Behandlung von Osteoporose bei postmenopausalen Frauen
 THE EUROPEAN SOCIETY FOR CLINICAL AND ECONOMIC ASPECTS OF OSTEOPOROSIS AND OSTEOARTHRITIS Europäische Richtlinie zur Diagnostik und Behandlung von Osteoporose bei postmenopausalen Frauen Produced by JA
THE EUROPEAN SOCIETY FOR CLINICAL AND ECONOMIC ASPECTS OF OSTEOPOROSIS AND OSTEOARTHRITIS Europäische Richtlinie zur Diagnostik und Behandlung von Osteoporose bei postmenopausalen Frauen Produced by JA
Osteoporose. Dr. Monika Wilke Marburg. Osteoporose. Systemische Skeletterkrankung
 Osteoporose Dr. Monika Wilke Marburg Osteoporose Systemische Skeletterkrankung Verminderung der Knochenmasse Verringerung der Bälkchendichte des inneren Knochengewebes Belastbarkeit, Knochenbrüchigkeit
Osteoporose Dr. Monika Wilke Marburg Osteoporose Systemische Skeletterkrankung Verminderung der Knochenmasse Verringerung der Bälkchendichte des inneren Knochengewebes Belastbarkeit, Knochenbrüchigkeit
Informationsveranstaltung, Hofheim 11/11. Z. Rashed
 Informationsveranstaltung, Hofheim 11/11 Z. Rashed Fettmodifizierte Kost: Was ist dran? Fettstoffwechselstörung -hochrangiger kardiovaskulärer Risikofaktor 1 nebst Rauchen, genetische Veranlagung, Bluthochdruck,
Informationsveranstaltung, Hofheim 11/11 Z. Rashed Fettmodifizierte Kost: Was ist dran? Fettstoffwechselstörung -hochrangiger kardiovaskulärer Risikofaktor 1 nebst Rauchen, genetische Veranlagung, Bluthochdruck,
12. September Osteoporose. Gilliane Petitjean. Oberärztin Innere Medizin
 HERZLICH WILLKOMMEN 12. September 2013 Osteoporose Gilliane Petitjean Oberärztin Innere Medizin Frage 1 Wie ist Osteoporose definiert? v Der T-Score vergleicht die Knochendichte mit dem Mittelwert von
HERZLICH WILLKOMMEN 12. September 2013 Osteoporose Gilliane Petitjean Oberärztin Innere Medizin Frage 1 Wie ist Osteoporose definiert? v Der T-Score vergleicht die Knochendichte mit dem Mittelwert von
Denosumab reduziert das Risiko von vertebralen Frakturen und Hüftfrakturen effektiv und langanhaltend 1
 Osteoporosetherapie heute: Das Ziel heisst optimierte Patientenversorgung Denosumab reduziert das Risiko von vertebralen Frakturen und Hüftfrakturen effektiv und langanhaltend 1 Weimar (8. März 2013) Der
Osteoporosetherapie heute: Das Ziel heisst optimierte Patientenversorgung Denosumab reduziert das Risiko von vertebralen Frakturen und Hüftfrakturen effektiv und langanhaltend 1 Weimar (8. März 2013) Der
Eine effektive Osteoporose - Therapie. Therapien
 Arbeitstitel: Eine effektive Osteoporose - Therapie Schnell wirksame Osteoporose-Ther Therapien Denn: Prävalente Frakturen sind wichtiger Risikofaktor für weitere Frakturen Nachfolgende neue Frakturen
Arbeitstitel: Eine effektive Osteoporose - Therapie Schnell wirksame Osteoporose-Ther Therapien Denn: Prävalente Frakturen sind wichtiger Risikofaktor für weitere Frakturen Nachfolgende neue Frakturen
Osteoporose (Knochenschwund) Ursache, Diagnose, Therapie - und richtige Ernährung Prof. Dr. med. H.-G. Krengel
 Osteoporose (Knochenschwund) Ursache, Diagnose, Therapie - und richtige Ernährung Prof. Dr. med. H.-G. Krengel Facharzt für Innere Medizin, Gastroenterologie und klinische Geriatrie Ltd. Arzt der Klinik
Osteoporose (Knochenschwund) Ursache, Diagnose, Therapie - und richtige Ernährung Prof. Dr. med. H.-G. Krengel Facharzt für Innere Medizin, Gastroenterologie und klinische Geriatrie Ltd. Arzt der Klinik
Osteoporose-Studie belegt: Monatliche Tabletteneinnahme kommt Patientenwünschen entgegen
 Osteoporose-Studie belegt: Monatliche Tabletteneinnahme kommt Patientenwünschen entgegen Hamburg (14. Juni 2006) - Beim Weltkongress für Osteoporose in Toronto waren sich Experten einig: Bei der Wahl der
Osteoporose-Studie belegt: Monatliche Tabletteneinnahme kommt Patientenwünschen entgegen Hamburg (14. Juni 2006) - Beim Weltkongress für Osteoporose in Toronto waren sich Experten einig: Bei der Wahl der
Osteoporose Wenn der Knochen brüchig wird
 Osteoporose Wenn der Knochen brüchig wird Dr. med. Jürgen Müller Facharzt für Orthopädie, Physikalische und Rehabilitative Medizin Brechtener Str. 57 59, 44536 Lünen-Brambauer Was bedeutet Osteoporose?
Osteoporose Wenn der Knochen brüchig wird Dr. med. Jürgen Müller Facharzt für Orthopädie, Physikalische und Rehabilitative Medizin Brechtener Str. 57 59, 44536 Lünen-Brambauer Was bedeutet Osteoporose?
Infoblatt. Osteoporose
 Osteoporose Osteoporose ist eine Skeletterkrankung, die durch eine verminderte Knochenfestigkeit und somit ein erhöhtes Frakturen(Knochenbruch)risiko gekennzeichnet ist. Durch gesunde, "knochengerechte"
Osteoporose Osteoporose ist eine Skeletterkrankung, die durch eine verminderte Knochenfestigkeit und somit ein erhöhtes Frakturen(Knochenbruch)risiko gekennzeichnet ist. Durch gesunde, "knochengerechte"
Bisphosphonate und der RANKL-Antikörper Denosumab
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome Bisphosphonate und der RANKL-Antikörper Denosumab Bisphosphonate und RANKL-Antikörper Denosumab Versionen bis 2010: Diel / Jackisch /
Diagnostik und Therapie primärer und metastasierter Mammakarzinome Bisphosphonate und der RANKL-Antikörper Denosumab Bisphosphonate und RANKL-Antikörper Denosumab Versionen bis 2010: Diel / Jackisch /
Ärzteforum Davos 2017 Seminar Osteoporose. Dr. med. Raphael Jeker Leitender Arzt Kantonsspital Graubünden
 Ärzteforum Davos 2017 Seminar Osteoporose Dr. med. Raphael Jeker Leitender Arzt Kantonsspital Graubünden The natural method of teaching begins and ends with the patient William Osler in The Hospital as
Ärzteforum Davos 2017 Seminar Osteoporose Dr. med. Raphael Jeker Leitender Arzt Kantonsspital Graubünden The natural method of teaching begins and ends with the patient William Osler in The Hospital as
Wir wünschen Ihnen eine erfolgreiche Osteoporosetherapie & Gesundheit für Sie und Ihre Knochen.
 Mit Antragsempfehlung für Labortest Antragsempfehlung für ß-CrossLaps (CTx)-Labortest bei Osteoporose Bestätigung, dass Sie auf Ihre Osteoporosetherapie ansprechen Dank dem Knochenmarker ß-CrossLaps in
Mit Antragsempfehlung für Labortest Antragsempfehlung für ß-CrossLaps (CTx)-Labortest bei Osteoporose Bestätigung, dass Sie auf Ihre Osteoporosetherapie ansprechen Dank dem Knochenmarker ß-CrossLaps in
Einer. ist genug. Ihr erster Bruch sollte zugleich Ihr letzter sein.
 Einer ist genug Ihr erster Bruch sollte zugleich Ihr letzter sein www.iofbonehealth.org WAS IST OSTEOPOROSE? Osteoporose ist eine Erkrankung, bei der die Knochen brüchiger und schwächer werden, was zu
Einer ist genug Ihr erster Bruch sollte zugleich Ihr letzter sein www.iofbonehealth.org WAS IST OSTEOPOROSE? Osteoporose ist eine Erkrankung, bei der die Knochen brüchiger und schwächer werden, was zu
FÜNF SCHRITTE ZU BESSERER KNOCHENGESUNDHEIT
 FÜNF SCHRITTE ZU BESSERER KNOCHENGESUNDHEIT Wenn Sie während Ihres gesamten Lebens auf den Erhalt starker Knochen achten, ermöglicht Ihnen das weiterhin die Dinge zu tun, die Sie langfristig genießen.
FÜNF SCHRITTE ZU BESSERER KNOCHENGESUNDHEIT Wenn Sie während Ihres gesamten Lebens auf den Erhalt starker Knochen achten, ermöglicht Ihnen das weiterhin die Dinge zu tun, die Sie langfristig genießen.
Zentrum für Alterstraumatologie der Kliniken für Geriatrie und Unfallchirurgie. ATZ Sprechstunde
 Zentrum für Alterstraumatologie der Kliniken für Geriatrie und Unfallchirurgie ATZ Sprechstunde Das Zentrum für Alterstraumatologie des Universitäts- Spitals Zürich (ATZ) versorgt Patientinnen und Patienten,
Zentrum für Alterstraumatologie der Kliniken für Geriatrie und Unfallchirurgie ATZ Sprechstunde Das Zentrum für Alterstraumatologie des Universitäts- Spitals Zürich (ATZ) versorgt Patientinnen und Patienten,
Osteoporose. Prävention - Diagnostik - Therapie. Reiner Bartl. Unter Mitarbeit von Christoph Bartl
 Osteoporose Prävention - Diagnostik - Therapie Reiner Bartl Unter Mitarbeit von Christoph Bartl 3., vollständig überarbeitete und erweiterte Auflage 145 Abbildungen 10 Tabellen Georg Thieme Verlag Stuttgart
Osteoporose Prävention - Diagnostik - Therapie Reiner Bartl Unter Mitarbeit von Christoph Bartl 3., vollständig überarbeitete und erweiterte Auflage 145 Abbildungen 10 Tabellen Georg Thieme Verlag Stuttgart
zur Prophylaxe, Diagnostik und Therapie der Osteoporose bei postmenopausalen Frauen und bei Männern ab dem 60. Lebensjahr
 KITTELTASCHENVERSION DVO-LEITLINIE 2014 zur Prophylaxe, Diagnostik und Therapie der Osteoporose bei postmenopausalen Frauen und bei Männern ab dem 60. Lebensjahr GENERELLER WARNHINWEIS: Für alle Einzelheiten,
KITTELTASCHENVERSION DVO-LEITLINIE 2014 zur Prophylaxe, Diagnostik und Therapie der Osteoporose bei postmenopausalen Frauen und bei Männern ab dem 60. Lebensjahr GENERELLER WARNHINWEIS: Für alle Einzelheiten,
Begleiten Sie Ihre Osteoporose-Patienten Wir begleiten Sie bei der Diagnostik der Osteoporose
 Begleiten Sie Ihre Osteoporose-Patienten Wir begleiten Sie bei der Diagnostik der Osteoporose Knochenmarker aus einer Hand Biomarker Osteoporose ist durch erniedrigte Knochenmasse und strukturelle Veränderungen
Begleiten Sie Ihre Osteoporose-Patienten Wir begleiten Sie bei der Diagnostik der Osteoporose Knochenmarker aus einer Hand Biomarker Osteoporose ist durch erniedrigte Knochenmasse und strukturelle Veränderungen
Bisphosphonate und der RANKL-Antikörper Denosumab
 Diagnostik und Therapie primärer und metastasierter Mammakarzinome D Bisphosphonate und der RANKL-Antikörper Denosumab Bisphosphonate und RANKL-Antikörper Denosumab Versionen bis 2011: Diel / Fehm/ Friedrich/
Diagnostik und Therapie primärer und metastasierter Mammakarzinome D Bisphosphonate und der RANKL-Antikörper Denosumab Bisphosphonate und RANKL-Antikörper Denosumab Versionen bis 2011: Diel / Fehm/ Friedrich/
Frauenarztpraxis Eckhard Wendt. Kronberg. Osteoporose. Wie können wir uns schützen?
 Frauenarztpraxis Eckhard Wendt Kronberg Osteoporose Wie können wir uns schützen? Funktionen des Knochens Funktion des Knochens Stützorgan Stoffwechselorgan Anpassung an Belastung Speicherung und Freisetzung
Frauenarztpraxis Eckhard Wendt Kronberg Osteoporose Wie können wir uns schützen? Funktionen des Knochens Funktion des Knochens Stützorgan Stoffwechselorgan Anpassung an Belastung Speicherung und Freisetzung
Osteoporose: Einfluss von Alkohol und Nikotin Therapieansätze
 Osteoporose: Einfluss von Alkohol und Nikotin...... Therapieansätze Elisabeth Zwettler 1.Medizinische Abteilung Hanuschkrankenhaus, Wien und Ludwig Boltzmann Institut für Osteologie 8.3.2013 Definition
Osteoporose: Einfluss von Alkohol und Nikotin...... Therapieansätze Elisabeth Zwettler 1.Medizinische Abteilung Hanuschkrankenhaus, Wien und Ludwig Boltzmann Institut für Osteologie 8.3.2013 Definition
Was ist Osteoporose? Aktuell ( ): Gefahr Osteoporose und die Knochendichtemessung - Kasse zahlt DXA-Messung bei Risikopatienten
 Aktuell (17.11.2014): Gefahr Osteoporose und die Knochendichtemessung - Kasse zahlt DXA-Messung bei Risikopatienten Bitte klicken Sie hier Die Lebertransplantation ist oftmals die einzige Therapiemöglichkeit
Aktuell (17.11.2014): Gefahr Osteoporose und die Knochendichtemessung - Kasse zahlt DXA-Messung bei Risikopatienten Bitte klicken Sie hier Die Lebertransplantation ist oftmals die einzige Therapiemöglichkeit
Postmenopausen-Osteoporose. Definition, Epidemiologie, Diagnostik, Prävention
 Postmenopausen-Osteoporose Definition, Epidemiologie, Diagnostik, Prävention Definition der Osteoporose Osteoporose ist eine Erkrankung, die zu einem zunehmenden Schwund an Knochenmasse Knochenstruktur
Postmenopausen-Osteoporose Definition, Epidemiologie, Diagnostik, Prävention Definition der Osteoporose Osteoporose ist eine Erkrankung, die zu einem zunehmenden Schwund an Knochenmasse Knochenstruktur
Aspirin auch bei Typ-2-Diabetikern nur gezielt zur Sekundärprävention einsetzen
 Neue Erkenntnisse zur Prävention von Gefäßerkrankungen: Aspirin auch bei Typ-2-Diabetikern nur gezielt zur Sekundärprävention einsetzen Bochum (3. August 2009) Herzinfarkt und Schlaganfall sind eine häufige
Neue Erkenntnisse zur Prävention von Gefäßerkrankungen: Aspirin auch bei Typ-2-Diabetikern nur gezielt zur Sekundärprävention einsetzen Bochum (3. August 2009) Herzinfarkt und Schlaganfall sind eine häufige
Hypercalcämie. Marius Kränzlin & Jürg Schifferli
 Hypercalcämie Marius Kränzlin & Jürg Schifferli Hypercalcämie Hypercalcämie = Serum Ca++ > 2,7 mmol/l Ionisiertes Ca++ > 1.3 mmol/l Von einer hyperkalzämischen Krise spricht man ab einem Gesamtserumcalcium
Hypercalcämie Marius Kränzlin & Jürg Schifferli Hypercalcämie Hypercalcämie = Serum Ca++ > 2,7 mmol/l Ionisiertes Ca++ > 1.3 mmol/l Von einer hyperkalzämischen Krise spricht man ab einem Gesamtserumcalcium
Osteoporosetherapie: Für Wen? Womit? Wie lange?
 Osteoporosetherapie: Für Wen? Womit? Wie lange? Die systemische Skeletterkrankung Osteoporose ist eine Volkskrankheit. Durch eine verminderte Knochenmasse und verschlechterte Mikroarchitektur des Knochens
Osteoporosetherapie: Für Wen? Womit? Wie lange? Die systemische Skeletterkrankung Osteoporose ist eine Volkskrankheit. Durch eine verminderte Knochenmasse und verschlechterte Mikroarchitektur des Knochens
Kalziumsupplementierung und kardiovaskuläres Risiko
 Arzneimittelkommission der deutschen Ärzteschaft Fachausschuss der Bundesärztekammer Kalziumsupplementierung und kardiovaskuläres Risiko Berlin, den 24.09.2010 www.akdae.de Zur generellen Prophylaxe der
Arzneimittelkommission der deutschen Ärzteschaft Fachausschuss der Bundesärztekammer Kalziumsupplementierung und kardiovaskuläres Risiko Berlin, den 24.09.2010 www.akdae.de Zur generellen Prophylaxe der
Osteoporose, Spondylarthropathien
 KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Osteoporose, Spondylarthropathien Dr. med. Nadine Schneider Teriparatid oder Alendronat bei Glukokortikoidinduzierter Osteoporose? (Saag et al. NEJM 2007; 357:2028-39)
KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Osteoporose, Spondylarthropathien Dr. med. Nadine Schneider Teriparatid oder Alendronat bei Glukokortikoidinduzierter Osteoporose? (Saag et al. NEJM 2007; 357:2028-39)
OSTEOPOROSE Workshop SAMM Dr. med. Thomas Lehmann
 OSTEOPOROSE Workshop SAMM 2017 Dr. med. Thomas Lehmann Osteoporose was ich Ihnen vermitteln möchte Definition Osteoporose Osteoporose in der Schweiz Erkennen frakturgefährdeter Patienten Beurteilung einer
OSTEOPOROSE Workshop SAMM 2017 Dr. med. Thomas Lehmann Osteoporose was ich Ihnen vermitteln möchte Definition Osteoporose Osteoporose in der Schweiz Erkennen frakturgefährdeter Patienten Beurteilung einer
Mechanismenorientierte Osteoporose-Therapie
 Mechanismenorientierte Osteoporose-Therapie Osteoporose ist weltweit eine der Erkrankungen, deren Häufigkeit zunimmt. Dies liegt daran, dass die Menschen immer älter werden. Zudem wird die Osteoporose
Mechanismenorientierte Osteoporose-Therapie Osteoporose ist weltweit eine der Erkrankungen, deren Häufigkeit zunimmt. Dies liegt daran, dass die Menschen immer älter werden. Zudem wird die Osteoporose
FUNKTIONELLE GYMNASTIK. Philipp Hausser GluckerSchule
 FUNKTIONELLE GYMNASTIK Philipp Hausser GluckerSchule OSTEOPOROSE Definition: Osteoporose bezeichnet einen pathologischen Knochenschwund. Dabei wird mehr Knochen abgebaut als aufgebaut. Die Dichte des Knochens
FUNKTIONELLE GYMNASTIK Philipp Hausser GluckerSchule OSTEOPOROSE Definition: Osteoporose bezeichnet einen pathologischen Knochenschwund. Dabei wird mehr Knochen abgebaut als aufgebaut. Die Dichte des Knochens
STATE OF THE ART- DIAGNOSTIK UND THERAPIE DER OSTEOPOROSE DR. ANGELA LEISNER-MÖSCHEL
 STATE OF THE ART- DIAGNOSTIK UND THERAPIE DER OSTEOPOROSE DR. ANGELA LEISNER-MÖSCHEL Definition Skeletterkrankung mit einer Verminderung der Knochendichte und einer Veränderung der Feinarchitektur! Erhöhung
STATE OF THE ART- DIAGNOSTIK UND THERAPIE DER OSTEOPOROSE DR. ANGELA LEISNER-MÖSCHEL Definition Skeletterkrankung mit einer Verminderung der Knochendichte und einer Veränderung der Feinarchitektur! Erhöhung
OÄ. Dr. Barbara Dietze
 OÄ. Dr. Barbara Dietze www.echokurs.at Vorträge Welche Knochen sind betroffen? Oberschenkelhalsknochen Wirbelsäule 1 Knochenaufbau Was ist? Knochenmasse Mineralgehalt der Knochen veränderte Knochenmikroarchitektur
OÄ. Dr. Barbara Dietze www.echokurs.at Vorträge Welche Knochen sind betroffen? Oberschenkelhalsknochen Wirbelsäule 1 Knochenaufbau Was ist? Knochenmasse Mineralgehalt der Knochen veränderte Knochenmikroarchitektur
OSTEOPOROSE Schnelle Hilfe ist nötig!
 OSTEOPOROSE Schnelle Hilfe ist nötig! Jutta Semler 1. Vorsitzende Kuratorium Knochengesundheit e.v. CÄ - Abt. Stoffwechsel / Osteologie Immanuel Krankenhaus Rheumaklinik Akadem. Lehrkrankenhaus FU Berlin
OSTEOPOROSE Schnelle Hilfe ist nötig! Jutta Semler 1. Vorsitzende Kuratorium Knochengesundheit e.v. CÄ - Abt. Stoffwechsel / Osteologie Immanuel Krankenhaus Rheumaklinik Akadem. Lehrkrankenhaus FU Berlin
PROBASE: Große deutsche Studie zum Prostatakrebs-Screening. PROBASE Große deutsche Studie zum Prostatakrebs-Screening
 PROBASE Große deutsche Studie zum Prostatakrebs-Screening Dresden (27. September 2013) Ziel der PROBASE-Studie (Risk-adapted prostate cancer early detection study based on a baseline PSA value in young
PROBASE Große deutsche Studie zum Prostatakrebs-Screening Dresden (27. September 2013) Ziel der PROBASE-Studie (Risk-adapted prostate cancer early detection study based on a baseline PSA value in young
Relevanz der Gestagenkomponente und niedrige Dosierungen beschäftigen die HRT-Forschung
 Hormonersatztherapie (HRT) weiterhin im Fokus der Gynäkologie Relevanz der Gestagenkomponente und niedrige Dosierungen beschäftigen die HRT-Forschung London/Hannover (7. September 2009) Die Hormonersatztherapie
Hormonersatztherapie (HRT) weiterhin im Fokus der Gynäkologie Relevanz der Gestagenkomponente und niedrige Dosierungen beschäftigen die HRT-Forschung London/Hannover (7. September 2009) Die Hormonersatztherapie
DVO-Leitlinie zur Prophylaxe, Diagnostik und Therapie der Osteoporose bei Frauen ab der Menopause, bei Männern ab dem 60.
 DVO-Leitlinie zur Prophylaxe, Diagnostik und Therapie der Osteoporose bei Frauen ab der Menopause, bei Männern ab dem 60. Lebensjahr Kurzfassung 2006 Die Buchstaben (A-D) geben den jeweiligen Empfehlungsgrad
DVO-Leitlinie zur Prophylaxe, Diagnostik und Therapie der Osteoporose bei Frauen ab der Menopause, bei Männern ab dem 60. Lebensjahr Kurzfassung 2006 Die Buchstaben (A-D) geben den jeweiligen Empfehlungsgrad
HERZINFARKTE BEI FRAUEN
 HERZINFARKTE BEI FRAUEN Dr. med. Walter Willgeroth Epidemiologische Aspekte Ca. 100.000 Frauen erleiden Herzinfarkt pro Jahr. Ca. die Hälfte stirbt an den Folgen einer Koronaren Herzkrankheit. Mortalität
HERZINFARKTE BEI FRAUEN Dr. med. Walter Willgeroth Epidemiologische Aspekte Ca. 100.000 Frauen erleiden Herzinfarkt pro Jahr. Ca. die Hälfte stirbt an den Folgen einer Koronaren Herzkrankheit. Mortalität
Optionen der primären Prävention: Veränderbare Lifestyle-Faktoren
 Diagnostik und Therapie von Patientinnen mit primärem und metastasierten Brustkrebs Version 2015.1 D Optionen der primären Prävention: Veränderbare Lifestyle-Faktoren Prävention Version 2011: Gerber /
Diagnostik und Therapie von Patientinnen mit primärem und metastasierten Brustkrebs Version 2015.1 D Optionen der primären Prävention: Veränderbare Lifestyle-Faktoren Prävention Version 2011: Gerber /
Ibandronat und Zoledronat: Intravenös applizierbare Bisphosphonate bei postmenopausaler Osteoporose
 AMB 2007, 41, 81 Ibandronat und Zoledronat: Intravenös applizierbare Bisphosphonate bei postmenopausaler Osteoporose Zusammenfassung: Die intravenöse Gabe von Bisphosphonaten (BP) bei Osteoporose ist bei
AMB 2007, 41, 81 Ibandronat und Zoledronat: Intravenös applizierbare Bisphosphonate bei postmenopausaler Osteoporose Zusammenfassung: Die intravenöse Gabe von Bisphosphonaten (BP) bei Osteoporose ist bei
